Ахалазия пищевода что это такое
Ахалазия пищевода - лечение, симптомы, причины
Ахалазия пищевода – заболевание, характеризующееся отсутствием рефлекторного раскрытия кардии при глотании. Болезнь сопровождается снижением тонуса грудного отдела пищевода и нарушением перистальтики кишечника.
Впервые заболевание было описано в 1672 году. Согласно статистике, заболеванием страдает 1 человек из 100 тысяч. Наиболее часто ахалазия пищевода встречается в возрасте 40-50 лет. Ахалазия пищевода у детей – довольно редкое явление и составляет примерно 3,9% среди всех случаев заболеваний. Женщины, как правило, страдают данным заболеванием в несколько раз чаще мужчин.
Наиболее распространенные причины развития ахалазии
Точная причина, способствующая возникновению ахалазии пищевода, неизвестна. К наиболее частым причинам относятся инфекционные заболевания, наружное сдавление пищевода, воспалительные процессы, злокачественные образования, инфильтративные поражения и т.д.
У детей ахалазия пищевода чаще всего диагностируется после пятилетнего возраста. На появление первых симптомов, как правило, никто особого внимания не обращает, поэтому диагностируют болезнь с опозданием. Самыми распространенными симптомами ахалазии пищевода у детей являются дисфагия и рвота сразу после приема пищи.
Наиболее характерные симптомы ахалазии
Дисфагия является самым главным симптомом ахалазии. Встречается дисфагия практически у всех пациентов с данным заболеванием. Как правило, временной интервал между проявлением первых признаков болезни и временем обращения к врачу варьируется в пределах 1-10 лет.
Вторым по частоте симптомом ахалазии является регургитация остатков пищи без примеси кислого желудочного сока и желчи в результате застоя содержимого в пищеводе. Это приводит к тому, что пациенты часто в ночное время испытывают приступы удушья или кашля.
К симптомам ахалазии относятся также изжога и боли в грудной клетке. Боли преимущественно локализируются за грудиной, носят сжимающий или сдавливающий характер и часто отдают в спину, нижнюю челюсть или шею. Бывает, при наличии изжоги вместо ахалазии пищевода пациенту ставят ошибочный диагноз, например, желудочно-пищеводный рефлюкс. Однако изжога при ахалазии не возникает после приема пищи и не утихает при применении антацидных препаратов.
Осложнения ахалазии пищевода
Ахалазия пищевода приводит к необратимым изменениям в нервной и других системах организма.
Самыми распространенными осложнениями заболевания являются:
- гнойный перикардит;
- плоскоклеточный рак пищевода;
- безоары пищевода;
- отслаивание подслизистого слоя пищевода;
- поражение легких;
- объемные образования шеи;
- варикозное расширение вен пищевода;
- дивертикул дистального отдела пищевода;
- пневмоперикард и др.
При длительно существующей ахалазии пищевод склонен существенно расширяться, что приводит к истончению его стенок, в результате чего возникают вышеописанные осложнения болезни.
Примерно у 85% пациентов с ахалазией отмечается существенное снижение массы тела.
Диагностика ахалазии пищевода
 На разных стадиях ахалазии имеется только обструкция кардии с несущественной дилятацией проксимального отдела. По мере прогрессирования заболевания на рентгене можно увидеть характерные признаки: расширение пищевода, в нижнем отделе клиническое сужение на небольшом протяжении с клювовидным расширением на месте суженного отдела. Несмотря на то, что клиническая картина заболевания довольно характерна, часто у пациентов в возрасте после 50 лет ее можно спутать с раком пищевода, особенно на ранних его стадиях.
На разных стадиях ахалазии имеется только обструкция кардии с несущественной дилятацией проксимального отдела. По мере прогрессирования заболевания на рентгене можно увидеть характерные признаки: расширение пищевода, в нижнем отделе клиническое сужение на небольшом протяжении с клювовидным расширением на месте суженного отдела. Несмотря на то, что клиническая картина заболевания довольно характерна, часто у пациентов в возрасте после 50 лет ее можно спутать с раком пищевода, особенно на ранних его стадиях.
Наибольшую пользу в диагностике ахалазии оказывает эзофагоскопия. Подтверждением клинических проявлений ахалазии является изучение двигательной функции пищевода. В пищеводе обнаруживается низкое давление с дилятацией его просвета и отсутствием перистальтики после глотания. На всем протяжении пищевода после глотания происходит подъем давления. Во время глотания эзофагеальный сфинктер не раскрывается, что дает возможность с точностью говорить о диагнозе ахалазии.
У некоторых больных нарушение перистальтики пищевода переходит в диффузный спазм, и в ответ на акт глотания возникают повторные сильные спазмы.
Лечение ахалазии
Ахалазия пищевода очень плохо поддается медикаментозному лечению. Медикаментозное лечение ахалазии применяют разве что для облегчения симптомов болезни. Пациенту назначают щадящую диету, седативные средства, комплексы витаминов, антиспастики. Как правило, медикаментозная терапия приносит только временное облегчение.
Форсированное расширение кардии возможно за счет применения механического, пневматического или гидростатического дилятатора. Наибольшее распространение получили пневматические дилятаторы как самые безопасные.
Под рентгенологическим контролем в желудок вводят зонд с баллоном на конце. В просвете желудка баллон раздувается воздухом и вытягивается наружу. Это позволяет расширить просвет пищевода. Разрывы стенки пищевода или слизистой могут возникать при использовании эластического дилятатора примерно в 1% случаев, тогда как при использовании механического процент увеличивается до 6. Примерно в 80% случаев дилятация оказывает положительный эффект и успешно избавляет пациента от тягостных симптомов ахалазии.
Если же дилятация не дает положительного результата, может быть применено хирургическое лечение ахалазии. Самым распространенным современным оперативным методом лечения ахалазии пищевода является двусторонняя кардиомиотомия. Операция состоит из продольного рассечения мышечных слоев дистального отдела пищевода. Иногда бывает достаточно только передней кардиомиотомии.
После этой операции вылечиваются примерно 90% пациентов. Неудовлетворительные результаты связаны преимущественно с рубцеванием в отдаленные сроки. Эта операция является наиболее предпочтительным методом лечения ахалазии пищевода у детей на запущенных стадиях.
Видео с YouTube по теме статьи:
Ахалазия пищевода. Признаки, способы диагностики и лечения
Ахалазия пищевода — это нарушение моторики пищевода, характеризующееся ослаблением перистальтики и неполным расслаблением нижнего пищеводного сфинктера при глотании.
Причины ахалазии пищевода
Причинами могут быть:
- инфекции (бактерии и вирус),
- интоксикация,
- дефицит витамина группы В,
- воспалительные процессы и наружное сдавление пищевода,
- злокачественные новообразования, при которых нарушаются нервные сплетения пищевода,
- тонус и перистальтика пищевода, что приводит к задержке пищи и расширению пищевода.
Большинство пациентов с ахалазией – люди 20-50 лет, в равной мере ахалазия пищевода наблюдается среди мужчин и женщин.
Физиология заболевания. Признаки ахалазии
В норме нижний пищеводный сфинктер находится в состоянии постоянного сокращения. Глотание вызывает возникновение перистальтической волны, которая приводит к кратковременному расслаблению нижнего пищеводного сфинктера.
Трудности во время приема пищи
У больных с ахалазией пищевода прогрессивно увеличивается время, затрачиваемое на прием пищи, они запивают пищу большим количеством жидкости, чтобы улучшить прохождение пищи по пищеводу. Иногда пациенты употребляют шипучие напитки или теплое питье, облегчающие прохождение пищи по пищеводу.
Затруднение глотания
Дисфагия – нарушение акта глотания и затруднение прохождения пищи по пищеводу, развивается постепенно, но иногда возникает остро с эмоциональным напряжением. Сначала развивается затруднение прохождения только твердой пищи, но в более поздних стадиях заболевания развивается затруднение прохождения и жидкой пищи. При этом наблюдаются ощущения давления и тяжести за грудиной, затрудненное дыхание, сердцебиение, может возникнуть удушье, цианоз лица, указывающий на сдавление средостения. Эта ситуация разрешается способом Вильсальвы в положении стоя с отведенной кзади головой, глубокое дыхание, прием большого количества жидкости.
Возможная рвота
Второй частый симптом у пациентов с ахалазий пи щевода – регургирация или пищеводная рвота. Рвотные массы содержат неизмененную пищу и не содержат кислого желудочного сока и желчи. Сначала регургитация проявляется срыгиваниями небольшими порциями, затем рвота становится более обильной (полным ртом), возникает через 2-4 часа после еды, чаще в горизонтальном положении, при наклоне туловища и физических нагрузках. Существует симптом «мокрой подушки», когда рвота появляется ночью, рвотные массы могут попасть в дыхательные пути и вызвать кашель или удушье.
У пациентов с ахалазией пищевода нередко возникают боли распирающего и давящего за грудиной, иррадиирующие в спину, лопатку, шею и напоминают стенокардию.
Похудение
Снижение массы тела наблюдается у 85% пациентов с диагносцированной ахалазией пищевода и является показателем тяжести заболевания, а истощение (кахексия) может явиться причиной смерти. Сочетание выраженной дисфагии и снижение массы тела может имитировать клиническую картину рака пищевода.
Осложнения
Развитие заболевания постепенное, сначала имеются функциональные расстройства без расширения пищевода, затем развивается сужение (стеноз) и расширение пищевода. При длительном течении заболевания могут развиться осложнения в виде воспаления или эрозивно-язвенного процесса в пищеводе, образование дивертикула пищевода, хронический бронхит, воспаление легких.
Ахалазия пищевода. Диагностика
Диагностическими методами для установления диагноза ахалазия пищевода являются:
- рентгенологическое исследование, при котором устанавливается сужение пищевода и расширение его выше места сужения, отсутствие перистальтики нижних отделов пищевода,
- эзофагоскопия для исключения рака пищевода, осложнений ахалазии пищевода, эзофагоспазма, спаек после химических ожогов или травм и т.д.,
- проводится фармакологическая проба с нитроглицерином.
Питание при ахалазии пищевода
Клинических опыт показывает, что временной интервал между появлением клинических симптомов болезни до первичного обращения к врачу варьирует от 1 до 12 лет.
Питание пациентов должно быть механически, химически и термически щадящим, частое дробное питание не менее 4-6 раз в сутки, последний прием пищи за 3-4 часа до сна, после еды полезно выпить стакан теплой воды и побыть вертикально 40-60 минут. Исключаются продукты, усиливающие затруднение прохождение пищи – это мягкие булочные изделия, вареный картофель, фрукты (яблоки, хурма, персики) в свежем виде. Запрещается алкоголь и курение. Спать пациент должен с высоко приподнятым изголовьем.
Ахалазия пищевода. Консервативное и инвазивное лечение
Лечение больных с ахалазией пищевода на ранних стадиях проводится в амбулаторных условиях и включает методы консервативного лечения.
Лекарственная терапия назначается врачом и включает группы следующие препаратов: нитраты, прокинетики, холинолитики и т.д. Назначается также лечебная физкультура, физиотерапевтическое лечение.
Если консервативного лечения недостаточно, то проводится пневматическая баллонная дилятация (расширение) нижнего пищеводного сфинктера.
Для этого с помощью баллона, диаметр которого постепенно расширяется, достигают расширения и разрыва круговой мускулатуры кардии и суженного отдела пищевода. Обычно проводят несколько процедур с интервалом 3-4 дня. Основным признаком успешно проведенной дилятации является уменьшение степени дисфагии (затруднения прохождения пищи по пищеводу) и увеличение массы тела.
Хорошие и отличные результаты отмечаются у 60-80% пациентов, причем у пожилых даже более успешно.
Пневматическая дилятация пищевода – менее инвазивный метод и не сопряжен с операционным риском, не осложняется развитием желудочно-пищеводного рефлюкса.
Хирургическое лечение – эзофагокардиомиотомия, резекция кардии и другие варианты хирургического лечения проводятся при малой эффективности расширения пищевода с помощью баллона и при выраженных рубцовых изменениях нижнего пищеводного сфинктера (15-20% больных).
Пациенты с ахалазией пищевода должны находиться на диспансерном наблюдении. Проведение предупредительного и текущего лечения рецидивов и осложнений болезни улучшают ее прогноз.
Ахалазия кардии пищевода - Medside.ru
Закрыть- Болезни
- Инфекционные и паразитарные болезни
- Новообразования
- Болезни крови и кроветворных органов
- Болезни эндокринной системы
- Психические расстройства
- Болезни нервной системы
- Болезни глаза
- Болезни уха
- Болезни системы кровообращения
- Болезни органов дыхания
- Болезни органов пищеварения
- Болезни кожи
- Болезни костно-мышечной системы
- Болезни мочеполовой системы
- Беременность и роды
- Болезни плода и новорожденного
- Врожденные аномалии (пороки развития)
- Травмы и отравления
- Симптомы
- Системы кровообращения и дыхания
- Система пищеварения и брюшная полость
- Кожа и подкожная клетчатка
- Нервная и костно-мышечная системы
- Мочевая система
- Восприятие и поведение
- Речь и голос
- Общие симптомы и признаки
- Отклонения от нормы
- Диеты
- Снижение веса
- Лечебные
- Быстрые
- Для красоты и здоровья
- Разгрузочные дни
- От профессионалов
- Монодиеты
- Звездные
- На кашах
- Овощные
- Детокс-диеты
- Фруктовые
- Модные
- Для мужчин
- Набор веса
- Вегетарианство
- Национальные
- Лекарства
- Антибиотики
- Антисептики
- Биологически активные добавки
- Витамины
- Гинекологические
- Гормональные
- Дерматологические
- Диабетические
- Для глаз
- Для крови
- Для нервной системы
- Для печени
- Для повышения потенции
- Для полости рта
- Для похудения
- Для суставов
- Для ушей
- Желудочно-кишечные
- Кардиологические
- Контрацептивы
- Мочегонные
- Обезболивающие
- От аллергии
- От кашля
- От насморка
- Повышение иммунитета
- Противовирусные
- Противогрибковые
- Противомикробные
- Противоопухолевые
- Противопаразитарные
- Противопростудные
- Сердечно-сосудистые
- Урологические
- Другие лекарства
- Врачи
- Клиники
- Справочник
- Аллергология
- Анализы и диагностика
- Беременность
- Витамины
- Вредные привычки
- Геронтология (Старение)
- Дерматология
- Дети
- Женское здоровье
- Инфекция
- Контрацепция
- Косметология
- Народная медицина
- Обзоры заболеваний
- Обзоры лекарств
- Ортопедия и травматология
- Питание
- Пластическая хирургия
- Процедуры и операции
- Психология
- Роды и послеродовый период
- Сексология
- Стоматология
- Травы и продукты
- Трихология
- Другие статьи
- Словарь терминов
- [А] Абазия .. Ацидоз
- [Б] Базофилы .. Богатая тромбоцитами плазма
- [В] Вазопрессин .. Выкидыш
- [Г] Галлюциногены .. Грязи лечебные
- [Д] Деацетилазы гистонов .. Дофамин
- [Ж] Железы .. Жиры
- [И] Иммунитет .. Искусственная кома
- [К] Каверна .. Кумарин
- [Л] Лапароскоп .. Лучевая терапия
- [М] Макрофаги .. Мутация
Ахалазия кардии: причины, симптомы, методы лечения |
Ахалазия кардии – довольно распространенная в гастроэнтерологии хроническая болезнь пищевода, характеризующаяся недостаточностью рефлекторного расслабления нижнего пищеводного сфинктера, разделяющего нижний пищевод и желудок. Нарушение перистальтики кардиального отверстия пищеварительной системы проявляется при акте глотания, когда пищевой комок с трудом проникает вовнутрь желудка.
Также клиническая патология в медицинской терминологии может определяться как хиатоспазм, или кардиоспазм пищевода.
По международной классификации болезней 10-го пересмотра ахалазия кардии (МКБ10) имеет код К22.0, и относится к классу “Болезни пищевода, желудка и 12 перстной кишки”.
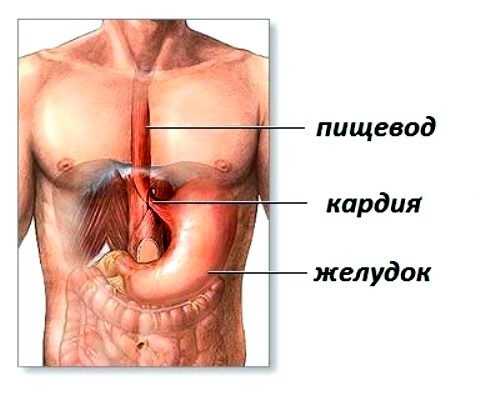
Ахалазия пищевода
Причины клинической патологии
На сегодняшний день медицинские эксперты не дают точного причинно-следственного определения нарушения непроходимости пищевода, так как сужение пищеводного канала перед входом в желудок осуществляется непостоянно. Хаотичное нервно-мышечное сокращение гладкой мускулатуры дистальных и средних отделов пищевода происходит по беспорядочной амплитуде, то резко снижается, то, наоборот, увеличивается.
Объяснить природу заболевания пытались в США, экспериментируя на морских свинках. Животные в течение некоторого времени недополучали в рацион тиамин, или витамин В, который стимулирует обменные метаболические процессы в организме млекопитающих.
Однако лабораторное исследование не нашло клинического подтверждения у хронически больных людей.
Следующей весьма распространенной версией причины ахалазии кардии, считается расстройства нервной системы и психики. Затяжная депрессия, психоэмоциональная неустойчивость и прочие состояния, могут нарушать пищеварительную деятельность в организме человека. Такое предположения причинного фактора дисфункции пищевода не лишено смысла.
Лабораторная диагностика пищевода
Однако клиницисты, в своём большинстве, склоняются к ещё одной теории возникновения хронической патологии. Инфекционное поражение лимфоузлов легочной системы приводит к невриту блуждающего нерва, из-за чего, возможно, и возникает ахалазия кардии пищевода.
Несмотря на отсутствие клинического подтверждения, гастроэнтерологи едины во мнении, что причиной развития болезни является гиперчувствительность клеток пищевода к выделяемым желудком пептидным гормонам.
Классификация болезни
При рентгенологическом сканировании можно наблюдать две степени ахалазии кардии, когда пищевод умеренно расширен, или его мышечные стенки полностью или частично атрофированы, а отрезок кардии значительно сужен.
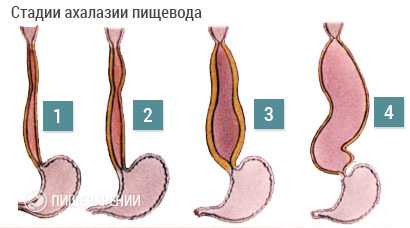
Кроме того, различают четыре стадии ахалазии кардии пищевода (смотреть таблицу).
| Первая стадия | При отсутствии патологического расширения пищевода, определяются кратковременные нарушения прохождения пищи. Мускулатура нижнего сфинктера пищевода незначительно расслаблена. |
| Вторая стадия | Определяется стабильное повышение мышечного тонуса сфинктера при глотании. |
| Третья стадия | Рентгенологически подтверждаются рубцовые образования дистальной части пищевода, сопровождаемые значительным его сужением. |
| Четвёртая стадия | Пищевод S-образно деформирован и имеет выраженные рубцовые сужения. Нередко определяются осложнения – параэзофагит и/или эзофагит. |
Клиническая симптоматика
Клиническое состояние ахалазии кардии характеризуется медленно прогрессирующим течением болезни, основные признаки и симптомы которой выражаются в дисфагии пищевода.
Этот признак заболевания, считается наиболее устойчивым симптомом ахалазии кардии и имеет отличительные особенности:
- ощущение задержки пищевого кома в грудной клетке;
- после глотания, спустя 3-5 секунд от начала акта, появляются затруднения в прохождении пищи;
- жалобы пациента на ощущения попадания пищи в носоглотку.
Как правило, такие симптомы дисфагии пищевода активируются при употреблении твердой пищи. Для усиления акта глотания человеку необходимо выпить некоторое количество тёплой воды.
Боль и чувство тяжести при ахалазии кардии
Следующий симптом – это регургитация, когда осуществляется пассивное возвращение содержимого желудка или пищевода обратно в ротовую полость. Процесс регургитации, или срыгивания, может возникнуть даже спустя несколько часов после употребления пищевых продуктов. Всё это время пищевая масса может находиться в нижнем отделе пищевода, не вызывая у человека тошноту и рвотный рефлекс. Усилить подобную симптоматику может неудобное положение тела, быстрая ходьба или бег, наклоны туловища и так далее.
В большинстве случаев, симптомы ахалазии кардии после переполненности пищевода связаны с болью в грудной клетке, иррадиирующей в шейную, плечевую и лопаточную зону.
Частые проявления болевых ощущений, обеспечивающих организму дискомфортное состояние, вызывают у человека сознательное чувство ограничения приёма пищи, что сказывается на его внешнем виде. Человек начинает худеть, и при этом испытывает постоянное чувство голода.
Алахазия кардии пищевода, сопровождается, и, прочими симптомами, характерными для многих заболеваний желудочно-кишечного тракта:
- отрыжка тухлым содержимым;
- неприятный запах изо рта;
- изжога и чувство тяжести;
- неудержимая тошнота и рвотный рефлекс;
- повышенное слюноотделение;
- нарушение общего состояния (слабость, головокружение, сердечная аритмия).
Сложность клинической патологии заключается в том, что симптомы ахалазии кардии не имеют постоянного течения, и могут возникать спонтанно с различной периодичностью и интенсивностью. Любой болевой дискомфорт в пищеводе следует тщательно изучать и предпринимать соответствующие меры лечебного воздействия.
Диагностическое обследование
В связи со схожестью симптоматических признаков с другими заболеваниями ЖКТ, необходима дифференцированная диагностика ахалазии кардии.
Ахалазия кардии на снимке УЗИ
Традиционно применяются следующие методы инструментального обследования болезни:
- Контрастная рентгенография пищевода с барием.
- Эзофагоманометрия – оценка сократительной активности пищевода, глотки, верхнего и нижнего сфинктера.
- Эндоскопия пищевода и желудка.
Последний метод диагностики позволяет оценить состояние стенок органов пищеварительной системы, выявить степень осложнения ахалазии кардии, а в случае обнаружения подозрительных новообразований и прочих поверхностных дефектов, провести биопсию слизистой оболочки пищевода и/или желудка.
Лечение болезни
Лечение при ахалазии кардии предусматривает устранение основных клинических проявлений при помощи медикаментозной терапии, диеты, лечения народными средствами или путем хирургического вмешательства. Выбор способа лечения ахалазии кардии пищевода зависит от степени тяжести болезни и индивидуальной физиологии пациента.
Безоперационное лечение ахалазии кардии
Начало терапевтических мероприятий – это устранение основных болевых признаков при помощи анестезирующих препаратов нитроглицериновой группы.

Решить проблемы пищевода и желудка поможет препарат Альманель®
Среди наиболее популярных и действенных средств фармакотерапии, оказывающих положительное действие на перистальтику пищевода и желудка – Маалокс®, Альмагель®.
Препараты обладают обволакивающим и адсорбирующим действием, благодаря чему значительно снижается внешняя агрессия на слизистые стенки желудка и пищевода.
Дозировка и курс лечения препаратами антацидной группы определяет лечащий врач, так как лекарственные средства имеют побочный эффект и противопоказания.
Фармакологические препараты не рекомендуются людям с почечной недостаточностью, пациентам с повышенной чувствительностью к действующим компонентам, молодым людям до 15 лет.
Оперативное вмешательство
Хирургические операции при ахалазии кардии – это наиболее действенный способ лечения. Наиболее усовершенствованный метод оперативного вмешательства – малоинвазивная процедура лапароскопией. Вход в полостную среду пищеварительного канала осуществляется в случае не возможности человеком принимать пищу. Если же и этот метод лечения не приносит желаемого результата, то более радикальный способ воздействия на клиническую патологию – удаление пищевода.
Лечение при помощи народных средств
Важно помнить, что народная медицина не исключает традиционных способов оперативного или медикаментозного лечения, а является лишь дополнением к официально признанной медицине. Лечение ахалазии кардии в домашних условиях не избавляет человека от основных клинических проблем, а является всего лишь ослабляющим фактором хронического течения болезни.

Отвар из плодов китайского лимонника уменьшит воспаление пищевода
Наиболее популярное лечение ахалазии кардии народными средствами:
- Возобновить рабочую функцию нижнего сфинктера пищевода поможет настойка из корня женьшеня.
- Облегчить страдания человека и снизить воспалительный процесс в полости пищевода поможет отвар из душицы, лимонника или семян льна.
Хроническая проблема ахалазии – это не только болевой приступ пищевода, но и психологическая травма для человека. Для снятия напряжения врачи рекомендуют принимать настойку пустырника или валерьяны.
Диетические рекомендации
Диета при ахалазии кардии – это наиважнейшее условие эффективного лечения хронической патологии. Рекомендуется дробное питание 5-6 раз в день, при потреблении пищи мелкими порциями. В рационе должны полностью отсутствовать тяжело усваиваемые продукты питания, способные наносить травму стенкам пищевода.

При болезни пищевода рекомендуется дробное питание
Пища должна иметь оптимальную температуру комфорта, то есть быть не слишком горячей и не слишком холодной.
После еды больным необходимо избегать наклонов туловища, горизонтального положения тела и слишком активных действий.
Возможные осложнения и профилактика ахалазии кардии
Течение болезни медленно прогрессирующее, поэтому несвоевременное лечение может привести к трагическим последствиям в виде различных осложнений:
- Перфорации пищевода, когда нарушается анатомическая целостность всех пищеводных слоёв.
- Развития медиастинита, проявляющегося болевой симптоматикой за грудиной, лихорадкой, нарушением сердечных ритмов, чувством постоянного озноба.
- Кровотечения пищевода.
- Общего истощения организма.
Прогноз на выздоровление благоприятный, когда вовремя проводится диагностическое обследование пищевода, больной выполняет все назначения и рекомендации лечащего врача, следит за диетой и общефизическим состоянием организма.
Лечебной профилактикой станет выполнение правил рационального питания, соблюдения санитарно-гигиенических норм общежития. Подобные мероприятия следует выполнять как взрослым, так и детям.
Берегите себя и будьте всегда здоровы!
Ахалазия пищевода – причины, симптомы, лечение
Ахалазия (ахалазия кардии, ахалазия пищевода) – нейрогенное заболевание нижнего пищеводного сфинктера, при котором он полностью или частично теряет способность к расслаблению в процессе глотания пищи.
Общая характеристика заболевания
При диагнозе ахалазия нижний пищеводный (кардиальный) сфинктер (мышечное кольцо) не выполняет функцию пропускания пищи из пищевода в желудок. В процессе глотания он не расслабляется, еда задерживается в пищеводе, в результате чего пищевод расширяется, со временем настолько, что теряет свою пропульсивную активность и, соответственно, способность проталкивать еду в желудок.
Таким образом, при ахалазии моторика пищевода нарушена, снижен его тонус, а кардиальный сфинктер полностью или частично потерял способность к рефлекторному раскрытию.
Считается, что причина заболевания состоит в рассогласованности между нервными регуляторными механизмами, отвечающими за перистальтику пищевода и работу его нижнего сфинктера. Ахалазия пищевода у детей часто носит врожденный характер и кроется в генетической склонности, иногда она сопутствует таким заболеваниям как болезнь Гиршпрунга, синдром Дауна, синдром Альпорта и другим.
Радует то, что ахалазия довольно редкое заболевание, оно встречается всего у 3% людей с разнообразными болезнями пищевода. При своевременной диагностике и правильном лечении клинические и субъективные симптомы ахалазии полностью исчезают.
Симптомы ахалазии пищевода у детей и взрослых
Для ахалазии пищевода характерна триада классических признаков: затрудненное глотание (дисфагия), обратное движение пищи с забросом в рот (регургитация) и болевой синдром.
- Затруднение глотания возникает у человека внезапно (обычно на фоне сильных переживаний, стрессов) или же развивается постепенно. Оно сначала носит эпизодический характер и может наблюдаться в ответ на употребление определенной пищи или быть следствием излишнего эмоционального волнения. Затруднения при глотании заставляют больных искать способы облегчения своего состояния. Некоторые из них задерживают дыхание, другие – предпочитают выпивать стакан воды. Такое поведение можно считать характерным симптомом ахалазии.
- Обратное движение непереваренной пищи – второй по частоте возникновения симптом ахалазии. Оно происходит в результате переполнения пищевода пищей из-за невозможности ее прохождения в желудок. Регургитация носит разнообразный характер: она может возникать во время еды или после нее, она происходит в виде срыгивания (1-2 стадия) или в виде обильной рвоты (3-4 стадия). Иногда бывает ночная регургитация, при которой обратное движение пищи происходит во сне, что приводит к ее затеканию в дыхательные пути и вызывает приступы кашля. Вероятность регургитации усиливается при наклонах туловища вперед.
- Болевой синдром – третий классический симптом ахалазии пищевода. Как правило, это загрудинная боль, отдающая в область между лопатками, шею и даже челюсть. Иногда периодические приступы боли носят очень сильный характер и связаны с внеглотательными сокращениями пищевода. Такой приступ заканчивается регургитацией или прохождением еды в желудок. Для облегчения состояния можно принять препарат спазмолитик. На последних стадиях ахалазии болевой синдром тесно связанный с воспалением пищевода и другими осложнениями.
Больные ахалазией теряют в весе, их трудоспособность снижена, они часто болеют бронхитами и пневмониями, им доставляет неудобство неприятный запах изо рта.
Симптомы ахалазии пищевода у детей принципиально ничем не отличаются от взрослой симптоматики. Характерный признак «детской» ахалазии – низкий уровень гемоглобина.
Стадии заболевания
Яркость проявления всех вышеописанных симптомов ахалазии напрямую зависит от стадии заболевания.
Так, на первой (начальной) стадии, когда отсутствует расширение пищевода, а сужение самого сфинктера носит редкий эпизодический характер, все что ощущает человек – периодические затруднения при глотании.
Более выраженные симптомы ахалазии присутствуют на второй (стабильной) стадии, когда пищевод незначительно, но расширен, а сфинктер находится в состоянии постоянного спазма (то есть, стабильно не раскрывается).
Третья стадия ахалазии пищевода – это стадия рубцовых изменений ткани сфинктера. Рубцовая ткань не имеет эластических свойств, она заменяет естественную ткань сфинктера, в результате чего он становится неэластичным и неспособным к раскрыванию. Пищевод при этом уже значительно расширен, удлинен и/или искривлен.
Когда в условиях резко выраженного сужения сфинктера и значительного расширения пищевода возникает воспаление пищевода, некротические язвы на нем и другие осложнения - диагностируют четвертую стадию ахалазии.
Диагностика и лечение ахалазии
Диагноз «ахалазия» ставиться на основе:
- жалоб пациента;
- результатов контрастного рентгенологического исследования пищевода;
- результатов эзофагоскопии - эндоскопического исследования слизистой пищевода;
- результатов манометрии – исследования, позволяющего зарегистрировать давление в пищеводе.
Цель лечения ахалазии – улучшение проходимости нижнего пищеводного сфинктера. Для ее реализации применяются:
- Немедикаментозная терапия.
- Медикаментозная терапия.
- Баллонная дилатация сфинктера.
- Введение ботулотоксина в сфинктер.
- Хирургическое рассечение сфинктера.
Выбор методов лечения ахалазии пищевода зависит от стадии заболевания, возраста пациента, сопутствующих заболеваний, состояния пищевода и других факторов.
Немедекаментозная терапия сопутствует любому из перечисленных методов. Ее суть в применении лечебных диет, а также в налаживании пищевого режима человека.
Медикаментозное лечение ахалазии эффективно на ранних стадиях заболевания и включает в себя прием препаратов для снижения давления в кардиальном сфинктере, а также седативнымх средств. Среди них: препараты-нитраты (Кардикет, Нитросорбид, Нитроглицерин и др.), препараты-блокаторы кальциевых каналов (Кордафлекс, Кордипин, Изоптин, Финоптин и др.), прокинетики (Мотилиум, Церукал и др.), седативные средства (экстракты валерианы и пустырника, Персен и др.).
Простота выполнения, низкая травматичность, малая вероятность осложнений делают метод баллонной дилатации (расширения) сфинктера наиболее популярным методом лечения ахалазии пищевода у детей и взрослых. Естественно, и в этого метода есть свои недостатки, в частности высокая вероятность рецидива и рубцовые изменения ткани кардиального сфинктера.
Устранение ахалазии посредством введения в сфинктер ботулотоксина возможно только на ранних стадиях заболевания. Ботулотоксин вызывает паралич мышц сфинктера и таким образом способствует его раскрытию.
Хирургическое лечение ахалазии пищевода у детей и взрослых проводится довольно редко. Тем не менее, именно оперативное вмешательство позволяет уменьшить вероятность рецидивирования до 3%, тем временем как при применении других методов лечения ахалазия возникает повторно более чем у половины пациентов.
причины, симптомы и лечение болезней
Халазия и ахалазия кардии — функциональные нарушения в функционировании системы пищеварения, приводящие к неприятным симптомам. Болезни разнятся между собой по индивидуальным признакам и могут совершенно по-разному проявлять себя.
Характерные особенности
Ахалазия кардии — болезнь хронического характера, являющаяся нервно-мышечным недугом. Она характеризуется сбоем в здоровом процессе раскрытия сфинктера (кардии) между пищеводом и желудком при употреблении пищи. При наличии этого недуга ухудшается тонус органов пищеварения, что провоцирует рвоту и трудную проходимость как твердой, так и мягкой, жидкой пищи.
Халазия — совершенно противоположное заболевание. При его возникновении организм человека страдает от нарушения функции смыкания пищеводного сфинктера. В случае возникновения халазии больной испытывает рефлюкс желудочно-пищеводного типа и рефлюкс-эзофагита. При халазии, как и при противоположном заболевании у человека может возникать сильная изжога, продолжающаяся рвотой и тупая боль в области солнечного сплетения или в подложечной области.
Важно: Неполное закрытие клапана между желудком и пищеводом приводит к забросу пищи и содержимого желудка в обратном направлении, что приводит к дисфункции многих систем в организме и появлению внутренних кровотечений, эрозий и даже раку пищевода.
Причины болезни
 Врачи и сегодня не пришли к консенсусу в проблеме поиска причин халазии и ахалазии. Но всё-же большинство из них выделяют следующие возможные факторы, приводящие к заболеванию. Халазия может возникнуть в следствие таких причин:
Врачи и сегодня не пришли к консенсусу в проблеме поиска причин халазии и ахалазии. Но всё-же большинство из них выделяют следующие возможные факторы, приводящие к заболеванию. Халазия может возникнуть в следствие таких причин:
- Серьёзные заболевания ЖКТ.
- Грыжа диафрагмы, а именно её пищеводной части.
- Переедание.
- Употребление пищи перед сном.
- Отсутствие графика употребления еды.
- Малая физическая активность.
- Лишний вес.
- Работа на тяжелом производстве и др.
К возможным причинам ахалазии доктора относят такие факторы, как:
- Врожденная патология нервных сплетений.
- Инфекции.
- Вирусные заболевания.
- Дефицит витамина В.
- Стрессы и депрессивные состояния.
- Иннервация пищевода.
- Неправильное и нерегулярное питание.
Важно: Халазия может развиваться и с момента рождения ребенка. Врачам не удалось выяснить, говорит ли этот факт о наследственной природе болезни и её возможной передаче от родителей к ребенку.
Симптомы
Ахалазия имеет три основных симптома, которые говорят о наличие заболевания. К ним относятся:
- Дисфагия. Симптом проявляется как сложность в процессе проглатывания пищи человеком. При этом может возникать резкая или тупая боль в грудной клетке. Обычно симптом возникает после сильного стресса или вследствие сильных эмоциональных переживаний и затяжных депрессий или апатичных состояний. На первых стадиях, облегчить дисфагию пациенту помогает расслабляющая обстановка, потребление любимых блюд в кругу семьи или в одиночестве. Большинство больных, которые сталкиваются с этой проблемой находят пути её решения самостоятельно и пытаются облегчить проглатывание пищи путем задержки дыхания или заглатыванием большого количества воздуха.
- Регургитация. Симптом возникает как внезапное, резкое и болезненное сокращение мышц пищевода. Вследствие этого пища забрасывается не только в верхние отделы пищевода, но и в рот больного. Этот признак может проявляться как изжога, отрыгивание или полноценная и сильная рвота.
- Боль. Этот признак также является очень частым и доставляет немало хлопот больным. Объясняется феномен этого симптома резким сокращением мышц пищевода во время сильного стресса, переутомления или сна. Боли снимаются при помощи лекарств или уходят самостоятельно после нескольких глотков воды или приема пищи.
У халазии также есть свои характерные симптомы:
- Изжога. Заброс непереваренной пищи с желудочным соком приносит не только ощущения жжения, но также неприятный вкус и боль в подложечной области. Симптом может сопровождаться ощущением тошноты, отрыжкой и даже расстройством желудка. Изжога может причинять боль во время приема пищи, так и после него, а также на голодный желудок.
- Тошнота и отрыжка. Эти признаки болезни являются вторыми по частоте. Отрыжка обычно имеет неприятный запах пищи или гниения. Также нередко встречается отрыжка воздухом. Тошнота провоцируется сильной изжогой и плохим усвоением пищи, которая постоянно вбрасывается из желудка в пищевод. В редких случаях, тошнота может перерасти в рвоту, чаще — однократную.
Важно: При обнаружении подобных симптомов ни в коем случае не стоит ставить диагноз самостоятельно. Нужно обратиться в больницу для проведения точных исследований и изучения полной картины болезни при помощи назначенных врачом методов диагностики.
Диагностика, профилактика и лечение
 Диагноз ахалазия можно поставить только после детального опроса пациента, сбора данных о присутствующей симптоматике и исследования с применением врачебных методов диагностики. Очень важным исследованием является рентгенология. Этот метод позволяет отследить изменения пищеводной трубки на предмет нахождения недуга. Рентгенологическое исследование подразумевает создание снимка грудной клетки, на нем обычно видны изменения пищевода, его истончение или напротив — нездоровое расширение.
Диагноз ахалазия можно поставить только после детального опроса пациента, сбора данных о присутствующей симптоматике и исследования с применением врачебных методов диагностики. Очень важным исследованием является рентгенология. Этот метод позволяет отследить изменения пищеводной трубки на предмет нахождения недуга. Рентгенологическое исследование подразумевает создание снимка грудной клетки, на нем обычно видны изменения пищевода, его истончение или напротив — нездоровое расширение.
Профилактические меры против ахалазии базируются на нескольких основных правилах, при соблюдении которых, человек может избежать недуга в 90% случаев:
- Необходимо избегать стрессовые ситуации.
- Питание должно правильным и исключать сухомятку.
- Приемы еды должны быть постоянными, проходить в одно и тоже время, но быть не слишком плотными.
Основным способом диагностики халазии также является рентген. Также врачи могут назначить:
- Эзофагоскопию.
- pH-метрию.
- Гастроскопию.
- Сдачу анализов.
Для профилактики болезни пациентам назначают лечебную диету. Её соблюдение — первоочередная задача для пациента, настроенного на выздоровление. Также обязательным условием лечения является отказ от табакокурения и принятия любых алкогольных напитков.
Лечение халазии проводится медикаментозно или при помощи соблюдения простых диет. Ахалазия — более сложное заболевание пищевода, при нем чаще всего требуется применение хирургических методов терапии.
Халазия и ахалазия у детей
 Халазия у детей может проявляться с первых дней жизни. О наличии недуга могут говорить частые срыгивания или обильная рвота, а также кашель или пневмония. Лечение ребенка от халазии следует осуществлять сразу же после выявления и постановления диагноза.
Халазия у детей может проявляться с первых дней жизни. О наличии недуга могут говорить частые срыгивания или обильная рвота, а также кашель или пневмония. Лечение ребенка от халазии следует осуществлять сразу же после выявления и постановления диагноза.
Ахалазия у детей также проявляется с самых первых недель жизни. Симптомы, которые говорят о наличие болезни — тошнота, рвота непереваренным молоком, регургитация пищевых масс.
Лечение проводится медикаментозно или хирургически при отсутствии положительных результатов предшествующей терапии. Также малышам назначают витаминные комплексы и термальные процедуры для области желудка и пищевода.
Ахалазия пищевода: особенности заболевания и лечение
В медицине достаточно нередко встречаются случаи беспричинной дисфункции глотания, называемой в научной литературе ахалазия пищевода. Современная хирургия точно не определяет причины появления заболевания и на сегодняшний день. Но это нарушение нервно-мышечного характера не только доставляет уйму неудобств, но и угрожает жизни человека.
Что такое ахалазия?
Крикофарингеальная ахалазия — это заболевание, которое нарушает нормальное функционирование нижнепищеводного сфинктера или же привратника. Это отклонение приводит к неправильной работе пищевода с дальнейшими воспалительными видоизменениями в структуре органа.
Данное заболевание относится к международной классификации болезней — МКБ — 10. Так, ахалазия входит в перечень недугов, которые не поддаются общим нормам лечения и в каждом отдельном случае требует особого подхода со стороны лечащего доктора.
Недуг встречается с одинаковой частотой у мужчин, женщин и детей. Нарушения глотания пищи значительно сказывается на ведении нормальной жизнедеятельности, что отображается на психике пациента любого возраста.
Симптомы
 Ахалазия пищевода, в первую очередь, представляет собой дисфагию, при которой становится невозможным поедание любого разновидности пищи — появляется боль в груди и открывается сильная рвота.
Ахалазия пищевода, в первую очередь, представляет собой дисфагию, при которой становится невозможным поедание любого разновидности пищи — появляется боль в груди и открывается сильная рвота.
Эзофагеальная форма ахалазии может иметь следующие характерные симптомы:
- регулярная тошнота;
- перистальтика перестает прослеживаться;
- возможно появление полипоподобных разрастаний;
- появляются комки слизи;
- снижение массы тела;
- неконтролируемые приступы удушья.
Ахалазия первой степени может характеризоваться незначительными симптомами, которым люди зачастую не придают внимания. Сюда относятся застой в пищеводе, непроходимость твердой пищи, которая устраняется большим количеством запиваемой воды.
Важно: Классификация МКБ-10 характеризует эту форму степени в качестве переходной, так как при устранении этих первых признаков, у больного может и вовсе не развиться болезнь в дальнейшем.
Важно: Приступы рвоты при ахалазии являются невероятно опасными, так как существует огромный риск задохнуться от собственных рвотных масс во время сна. Поэтому, заподозрив у себя этот недуг, следует принять меры безопасности. Диета вполне сможет это осуществить до момента посещения доктора.
Осложнения
Игнорирование ахалазии МКБ-10 абсолютно во всех случаях ведет к появлению осложнений. У больного не только появляются другие симптомы, но и болезнь начинает кардинально и полностью менять свои формы.
Ахалазия пищевода первой степени достаточно быстро перерастает в воспаление пищевода( застойный эзофагит), который в дальнейшем ведет к прямому развитию рака пищевода. Лечение медикаментами в данном случае будет не эффективным и у пациента останется единственный шанс — операция. Хирургия в запущенных стадиях недуга способна дать положительный исход ситуации.
Воспаление пищевода приводит к его увеличение, что в свою очередь ведет к тому, что происходит непроизвольное сдавливание блуждающего нерва. В более редких случаях страдает бронх или же верхняя полая вена.
Ахалазия кардии всегда нарушает правильную работу привратника, что ведет к постоянному забросу кислого содержимого обратно в пищевод и дает свободный доступ микроорганизмам к наиболее уязвимым зонам внутренних органов.
Классификация МКБ -10 называется также и другие осложнения, к которым можно привести несвоевременное лечение ахалазии:
- болезнь Баретта;
- поражение легких;
- разрушение подслизистого слоя пищевода;
- гнойные образования;
- появление объемной видоизмененной шеи;
- расширение вен пищевода;
- пневмоперикард;
- закупорка дыхательных путей верхнего отдела;
- свищ пищеводно-перикардинального типа.
Причины
 Крикофарингеальная ахалазия вызывает множество противоречий в традиционной медицине. Это заболевание не всегда поддается лечению народными средствами, которые так любят использовать люди, считающие, что ахалазия не представляет особой угрозы здоровью. Несмотря на то что хирургия по-прежнему не выявила точные причины развития ахалазии, она, ориентируясь на её симптомы, выделяет возможные предпосылки, которые возможно влияют на появление недуга. Так, причины ахалазии могут заключаться в следующем:
Крикофарингеальная ахалазия вызывает множество противоречий в традиционной медицине. Это заболевание не всегда поддается лечению народными средствами, которые так любят использовать люди, считающие, что ахалазия не представляет особой угрозы здоровью. Несмотря на то что хирургия по-прежнему не выявила точные причины развития ахалазии, она, ориентируясь на её симптомы, выделяет возможные предпосылки, которые возможно влияют на появление недуга. Так, причины ахалазии могут заключаться в следующем:
- врожденные дефекты пищевода;
- повреждение нервных волокон после туберкулеза;
- сложные инфекционные заболевания;
- злокачественная опухоль желудка;
- гипотериоз;
- миастения;
- красная волчанка;
- другое.
Эзофагеальная форма ахалазии возникает за счет длительного застоя пищевого комка, который не имел возможности попасть через пищевод в желудок. Регулярные повторы этого действия вызывают необратимые фактические и морфологические видоизменения не только стенок пищевода, но и привратника. В дальнейшем больной утрачивает способность не только употреблять твердую пищу, но и даже жидкую(бульон, сок, вода). Ахалазия МКБ-10 может видоизменяться и на время переставать проявлять симптомы, но совсем вскоре заболевание дает знать о себе вновь.
Диагностика
Первоочередно лечение начинает с диагностики ахалазии. Кроме стандартного обследования и осмотра врачом, пациенту необходимо пройти ряд обследований, чтобы точно убедиться в наличии диагноза. Диагностика по официальному МКБ-10 состоит из таких пунктов:
- рентген грудного отдела — позволяет обнаружить видоизменения в пищеводе;
- эзофагоскопия — обнаруживает тип недуга, его стадию и степень запущенности;
- диагностика привратника — определяет внутрипищеводное давление и норму перистальтики;
- диагностика фармакологических проб;
- диагностика рефлексов раскрытия кардии.
После получения результатов всех анализов, врач опираясь на имеющиеся симптомы, назначает пациенту наиболее эффективное и результативное лечение.
Важно: Хирургия не считает, что операция — это единственный выход из ситуации. Если же кардиоспазм и проблемы привратника не удалось устранить в ходе стандартного лечения, то назначается консервативное хирургическое лечение и более серьезное медикаментозное.
Лечение
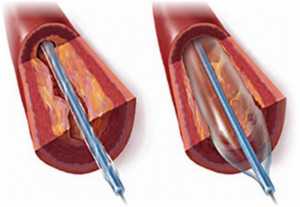 Хирургия предлагает пациентам лечение следующими средствами, которые уже длительное время практикуются во всем мире:
Хирургия предлагает пациентам лечение следующими средствами, которые уже длительное время практикуются во всем мире:
- баллонное расширение привратника — данное лечение проводится в несколько этапов и представляет собой наиболее щадящий способ для пациента.
- искусственное рассечение кардии с дальнейшим растягиванием — операция проводится в случае наличия грыж пищевода, разрывов, рака.
- медикаментозное лечение — оказывает больше поддерживающую роль в лечении, нежели основную. В данном случае могут использоваться обезболивающие, малые транквилизаторы, антагонисты кальция и нитратов.
Важно: Доктора не рекомендуют лечиться только лекарственными средствами. Половина выздоровления заключается в соблюдении правильного режима питания. Сбалансированная диета также оказывает положительное воздействие.
Ахалазия у детей
Кардиоспазм пищевода у детей может быть вызвана целым рядом генетических, гормональных и инфекционных факторов. Дети по мере развития недуга испытывают аналогичные со взрослыми симптомы, но его лечение осуществляется несколько другими способами.
Отечественная хирургия выделяет тот момент, что у детей ахалазия пищевода встречается значительно реже, чем у взрослого поколения, но диагностировать её значительно сложнее из-за фактического отсутствия симптомов.
В группу риска попадают дети до 5 лет. Так, в маленьком возрасте у детей наблюдается частичная ахалазия. После кормления грудным молоком возможно появление рвоты, так как ребенок давится из-за отсутствия должного развития кардии нижнего пищеводного отдела.
Также у детей наблюдается срыгивание и частая тошнота. В большинстве случаев это проходит со временем, но для сохранения собственного спокойствия посещение врача не будет лишним.
Если симптоматика не идет на спад, то хирургия отмечает возникновение дополнительных симптомов, а именно:
- боль в груди;
- кашель;
- частая пневмония;
- бронхиты.
Важно: При лечении детей лекарственные методы достаточно часто комбинируются с народными средствами. Сегодня медицина не может дать окончательного ответа, можно ли народными методами достичь какого-либо положительного эффекта, но вреда врачи не отметили.
Профилактические меры
Современная хирургия отмечает факт того, что ахалазия даже после излечения способна вернуться обратно. Так, профилактика ахалазии пищевода включает в себя такие шаги:
- придерживание диеты;
- наблюдение у гастроэнтеролога на постоянной основе;
- соблюдение режима питания;
- употребление большего количества жидкости.
Ахалазия пищевода - симптомы болезни, профилактика и лечение Ахалазии пищевода, причины заболевания и его диагностика на EUROLAB
Что такое Ахалазия пищевода -
Ахалазия пищевода - заболевание, обусловленное недостаточным расслаблением НПС и клинически проявляющееся синдромом нарушения моторной функции органа со вторичными воспалительно-дистрофическими и рубцовыми изменениями его стенки.
Ахалазия пищевода встречается одинаково часто у лиц мужского и женского пола, преимущественно в возрасте 30-50 лет. Средняя частота встречаемости составляет 0,001-0,002%.
Что провоцирует / Причины Ахалазии пищевода:
Этиология ахалазии пищевода до настоящего времени не установлена, что позволяет говорить о ней как об идиопатическом заболевании. Ранее важная роль в ее развитии отводилась вирусам, однако , многочисленные эпидемиологические исследования, а также электронно-микроскопическое изучение интрамуральных ганглиев и ветвей блуждающего нерва не подтвердили вирусный генез заболевания. В то же время установлено, что простейший микроорганизм (Trypanosoma cruzi) вызывает повреждение интрамуральных ганглиев пищевода и спустя несколько лет, а иногда и десятилетий, после перенесенной инфекции у пациента развивается ахалазия пищевода, известная еще как болезнь Чагаса (Chagas). В настоящее время к факторам, способствующим возникновению ахалазии пищевода, относят генетическую предрасположенность, например, нарушения эмбриогенеза органа (врожденные), а также воздействие постнатальных факторов, таких как рубцовые изменения его дистальных отделов в результате повреждений или под влиянием сопутствующих заболеваний органов средостения и грудной клетки, нарушения нервно-психической сферы, быстрого приема пищи и некоторых других состояний, сопровождающихся нарушением моторики пищевода.
На сегодня большое значение в механизмах развития ахалазии пищевода отводится структурно-функциональным повреждениям нервных клеток интрамуральных ганглиев органа. В пользу этого свидетельствуют результаты исследований, в которых сокращения гладкой мускулатуры пищевода больных воспроизводились прямым воздействием ацетилхолина, тогда как стимуляция ганглионарных нейронов давала отрицательный результат. Обнаружено было также достоверное снижение численности и дегенеративные изменения ганглионарных нейронов без выраженных повреждений ветвей блуждающего нерва. Следует, заметить, что эти данные получены при обследовании пациентов с длительным (более десяти лет) анамнезом и существенной дилятацией пищевода. В этих условиях повреждение интрамуральных ганглиев может быть вторичным процессом. Установлено, что у части пациентов с халазией пищевода холинэргическая иннервация не нарушена. Поэтому в последнее время все большую роль в механизмах развития заболевания отводят отсутствию или ослаблению адекватного регуляторного ингибирования неадренэргическими и неацетилхолинэргическими нейронами гладкой мускулатуры тела органа и НПС. Именно повреждением интрамуральных ингибирующих нейронов может быть обусловлена гипермоторика органа у больных, парадоксальное повышение тонуса НПС в ответ на введение холецистокинина, также отсутствие адекватного его расслабления во время глотания. Следствием длительного существования данных нарушений является атония пищевода.
Полностью не исключается возможность существования у больных ахалазией пищеводаповреждений центральных (стволовых) механизмов регуляции моторики органа. Что касается дилятации пищевода, то ее связывают как с дегенеративными изменениями периферических ганглионарных нейронов (возбуждающих и/или ингибирующих моторику гладкой мускулатуры пищевода), так и с физическим растяжением пищевым комком стенок органавследствие обструкции его полости гипертоничным НПС. Важная роль принадлежит структурной перестройке стенки пищевода при присоединении воспалительного процесса. В далеко зашедшей стадии заболевания именно они определяют его клинику и малую эффективность терапевтических вмешательств.
Симптомы Ахалазии пищевода:
Рентгенологическое исследование существенно облегчает клиническое распознавание ахалазии и играет первостепенную роль в дифференциальной диагностике ее с другими функциональными, воспалительными и опухолевыми заболеваниями пищевода и желудка. Основным рентгенологическим симптомом ахалазии является нарушение раскрытия поддиафрагмального сегмента пищевода и кардии во время глотания. Но рентгенологическая картина весьма различна в разные стадии этого страдания.
В первой стадии глотка и верхний пищеводный сфинктер функционируют нормально. Контрастная масса равномерно заполняет шейную и грудную часть пищевода. Положение и формы их обычные, но отмечается небольшое веретенообразное расширение рет-рокардиального и наддиафрагмального сегментов. Складки слизистой оболочки не изменены или слегка утолщены. Перистальтические волны продвигаются по стенкам пищевода беспрепятственно, но иногда затухают на уровне аортального, межаортального и бронхиального сегментов, и тогда могут быть заметны группы неперистальтических сокращений.
Начиная от пищеводного отверстия диафрагмы пищевод конически сужен, но очертания его ровные. В желудок бариевая взвесь не поступает. Задержка ее в суженном абдоминальном сегменте по времени варьирует в широких пределах - от 0,5 до 30-60 мин. Затем кардия внезапно раскрывается, и контрастная масса большими порциями при усиленной перистальтике проникает ("проваливается") в желудок. Показательно, что в момент раскрытия кардии отчетливо выделяются продольные складки слизистой оболочки в хиатальном и абдоминальном сегментах пищевода. Это является важным признаком ахалазии, отличающим ее от инфильтративнои формы рака кардии, переходящего на пищевод. Кроме того, на фоне желудочного пузыря при ахалазии не видно никаких дополнительных образований, характерных для опухоли желудка, а также для трансмиграции слизистой оболочки и грыжи пищеводного отверстия, для инвагинации пищевода в желудок или варикозного расширения желудочных вен. Контуры тени желудка ровные и четкие, размер воздушного пузыря нормальный или уменьшенный. Если кардия длительное время не раскрывается, то возникают регургитационные движения, нередко заканчивающиеся срыгиванием или рвотой.
Во второй стадии болезни грудная часть пищевода расширена, особенно в нижних сегментах, в которых скапливается неконтрастное содержимое. На обзорных рентгенограммах легких иногда отмечается расширение срединной тени вправо за счет проступания пищевода, заполненного воздухом. Моторика пищевода нарушена. Слабые перистальтические волны заметны лишь выше дуги аорты, а ниже регистрируются внеглотательные неперистальтические сокращения. Складки слизистой оболочки неравномерно утолщены. У некоторых больных рельеф слизистой оболочки своеобразно зернистый. Абдоминальный сегмент перед кардией клювовидно или конически сужен. Но при глубоком дыхании и натуживании, а также после введения фармакологических препаратов нетрудно обнаружить изменения его формы и просвета, что не наблюдается при злокачественных опухолях. Из-за нераскрытия кардии воздух не поступает в желудок и газовый пузырь резко уменьшен в размере или отсутствует. Опорожнение пищевода задержано на 2-3 ч и более. После перехода бариевой взвеси в желудок определяются понижение его тонуса и ослабление перистальтики.
В стадии декомпенсации и тем более резкой декомпенсации в пищеводе натощак содержатся жидкость и слизь, а порой и остатки пищи. Расширенный и удлиненный пищевод определяется на рентгенограммах до приема контрастной массы. Расширение тени средостения происходит преимущественно вправо, так как слева изображение нижнего отдела пищевода маскируется тенью сердца. При первом взгляде на рентгенограмму может зародиться мысль об опухоли средостения. Однако при детальном анализе рентгенограммы можно заметить горизонтальный уровень в расширенном пищеводе и скопление над ним воздуха. Естественно, что все сомнения рассеиваются после приема взвеси сульфата бария: контрастное вещество "тонет" в содержимом пищевода, последний расширен и образует изгибы, на уровне диафрагмы или над нею он конически сужен. Воздух в желудке обычно отсутствует.
После откачивания содержимого через зонд пищевод остается зияющим, стенки его почти не спадаются, перистальтика не прослеживается. Складки слизистой оболочки уплощены, число их увеличено, на них могут быть полипоподобные разрастания. При значительном растяжении органа складчатый рельеф вообще исчезает, а сульфат бария неравномерно распределяется по отечной слизистой оболочке. Комки слизи обусловливают множественные просветления различной величины. Эзофагит ведет к появлению эрозий, к неровности контуров и деформациям стенок пищевода (в том числе вследствие нередкого присоединения медиастинита). Абдоминальный сегмент в этой стадии деформирован и расположен под прямым углом к вышележащему сегменту. Опорожнение пищевода задержано на много часов, а иногда и на несколько суток.
Диагностика Ахалазии пищевода:
Примечательной особенностью ахалазии являются, конечно, внезапное раскрытие под-диафрагмального сегмента и кардии и переход содержимого пищевода в желудок широкой струей в начальных стадиях и узкой полоской в стадии декомпенсации. Это разительно отличает ахалазию от других патологических состояний. Между тем дифференциальная диагностика требует исключения ряда заболеваний - кардиоэзофагеаль-ного рака, рубцового стеноза после язвы или ожога, склеродермии, амилоидоза. Помимо описанных выше признаков, учитывают данные анамнеза и клиническую картину болезни; важны результаты эзофаготонокимографии.
Повторные рентгенологические исследования проводят для оценки эффективности консервативного лечения, кардиодилатации, эзофагокардиомиотомии, наложения пищеводно-желудочного соустья.
Под контролем рентгеноскопии устанавливают кардиодилататор. После ретроградного расширения кардии пассаж контрастной массы в желудок, как правило, улучшается, но расширение пищевода и его гипотония сохраняются. В дальнейшем, к сожалению, может возникнуть рецидив болезни. В первые месяцы после наложения пищеводно-желудочного соустья опорожнение пищевода нормализуется, но просвет пищевода остается расширенным. Лишь через 1-2 года его размер приближается к обычной величине. После хирургических вмешательств увеличивается вероятность появления пептической язвы, которая может быть распознана при контрольном рентгенологическом исследовании.
Лечение Ахалазии пищевода:
Лечение носит симптоматический характер и направлено на устранение клинических проявлений заболевания и профилактику его осложнений, так как фармакологическая коррекция дегенеративных изменений интрамуральных ганглиев пищевода, не говоря уже о структурной перестройке его стенки при присоединении воспалительного процесса, на сегодняшний день не возможна. Использование физических упражнений, психопрофилактических мероприятий (в стадию функциональных изменений), а также присоединение фармакотерапии (в воспалительную и рубцовую стадии) позволяет улучшить опорожнение пищевода, уменьшить его дилятацию и значительно реже - временно нормализовать перистальтику органа.
Больным рекомендуется придерживаться щадящей диеты, исключающей травматизацию слизистой пищевода. Пациент должен избегать приема алкоголя, пищевых продуктов, способных повреждать слизистую и способствовать прогрессированию дистрофических и рубцовых изменений его стенки. Устранение гипертонуса НПС и улучшение транспорта пищевых масс по пищеводу может достигаться путем рационального использования препаратов, обладающих спазмолитическим действием на гладкую мускулатуру. В первую очередь применяют нитраты, антагонисты кальция, миотропные спазмолитики и др. Хотя предпочтение должно отдаваться монотерапии, в случае необходимости, в лечении АП могут применяться комбинации указанных препаратов, поскольку точки приложения их фармакологического действия различны. Наиболее эффективными являются нитраты (пролонгированные формы нитроглицерина, изосорбида динитрат и др.), но их прием нередко сопровождается головной болью, порой весьма выраженной, что может послужить поводом для отказа от препаратов данной группы. Нитраты применяют в средних терапевтических дозировках и, как правило, кратковременно, до исчезновения (или существенного снижения) клинических проявлений заболевания.
Блокаторы кальциевых каналов по эффективности уступают нитратам, но реже вызывают головную боль. Средняя разовая доза препаратов данной группы соответствует 10-20 мг нифедипина. Как и нитраты, блокаторы кальциевых каналов обычно используются кратковременно.
Миотропные спазмолитики (но-шпа, галидор, папаверин и др.) более традиционны для нашего региона, хотя по эффективности они уступают вышеназванным группам препаратов. Их также используют в средних терапевтических дозировках.
В случае присоединения эзофагита лечение может быть дополнено сульфатированными углеводородами или антацидами.
В последнее время для лечения заболевания используют введение в область НПС ботулотоксина, что в большинстве случаев позволяет избежать бужирования и пневмокардиодилятации.
Неэффективность консервативной терапии при нарастающей непроходимости пищевода требует его бужирования либо пневмокардиодилятации. Этот метод может быть эффективным более чем у двух трети больных. Прибегая к нему, надо помнить об осложнениях в виде разрыва пищевода, кровотечения, воспаления средостения и др. Необходимо также иметь в виду, что почти в 7О% случаев после такой процедуры наступает рецидив заболевания, требующий повторной дилатации. Сама по себе дилатация приводит к повреждениям стенки пищевода, что усиливает воспалительный процесс в органе и может быть причиной дальнейшего прогрессирования заболевания.
В поздние стадии заболевания со стойкими структурными нарушениями пищевода выполняются различные реконструктивные и пластические операции (от эзофагокардиотомии до резекции кардии и т.д.).
Ахалазия пищевода характеризуется прогрессирующим течением. Неосложненное течение имеет благоприятный прогноз. Развитие осложнений ухудшает прогноз заболевания. В период обострений может наблюдаться временная утрата трудоспособности. В декомпенсированной стадии ахалазиия пищевода или при развитии осложнений трудоспособность больных может быть стойко утрачена.
Профилактика Ахалазии пищевода:
Первичная профилактика заболевания заключается в устранении действия факторов риска. Вторичная - предусматривает профилактику рецидивов, осложнений и развития заболеваний других органов и систем.
К каким докторам следует обращаться если у Вас Ахалазия пищевода:
Гастроэнтеролог
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Ахалазии пищевода, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу. Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
У Вас ? Необходимо очень тщательно подходить к состоянию Вашего здоровья в целом. Люди уделяют недостаточно внимания симптомам заболеваний и не осознают, что эти болезни могут быть жизненно опасными. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что, к сожалению, их уже лечить слишком поздно. Каждое заболевание имеет свои определенные признаки, характерные внешние проявления – так называемые симптомы болезни. Определение симптомов – первый шаг в диагностике заболеваний в целом. Для этого просто необходимо по несколько раз в год проходить обследование у врача, чтобы не только предотвратить страшную болезнь, но и поддерживать здоровый дух в теле и организме в целом.
Если Вы хотите задать вопрос врачу – воспользуйтесь разделом онлайн консультации, возможно Вы найдете там ответы на свои вопросы и прочитаете советы по уходу за собой. Если Вас интересуют отзывы о клиниках и врачах – попробуйте найти нужную Вам информацию в разделе Вся медицина. Также зарегистрируйтесь на медицинском портале Eurolab, чтобы быть постоянно в курсе последних новостей и обновлений информации на сайте, которые будут автоматически высылаться Вам на почту.
Другие заболевания из группы Болезни желудочно-кишечного тракта:
Если Вас интересуют еще какие-нибудь виды болезней и группы заболеваний человека или у Вас есть какие-либо другие вопросы и предложения – напишите нам, мы обязательно постараемся Вам помочь.Ахалазия пищевода: симптомы, лечение, питание
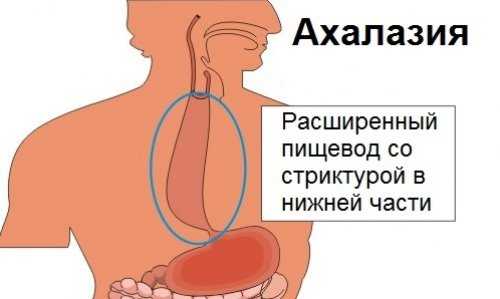
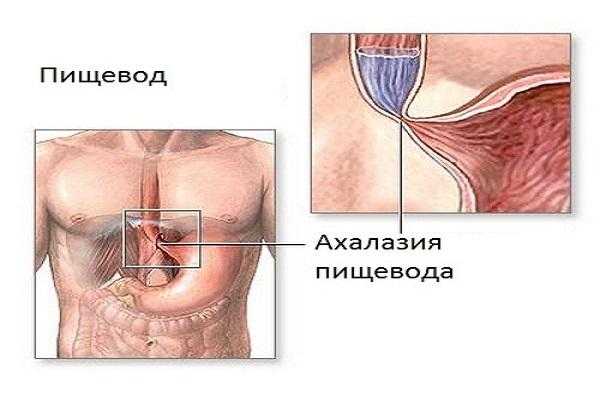
Ахалазия пищевода — нервно-мышечная патология органа, связанная с нарушением перистальтики и тонуса мышечных тканей. При наличии этого заболевания не происходит открытия кардиального отверстия при проглатывании пищи, из-за чего она не попадает в желудок.
Основными признаками ахалазии пищевода являются: дисфагия и регургитация, тяжесть и боли в эпигастральной области. Для выявления заболевания используют эзофагоскопию, рентгенологическое исследование верхних отделов пищеварительной системы, эзофагоманометрию. Лечить эту патологию можно как консервативными, так и хирургическими методами.
Из-за чего возникает ахалазия пищевода?
Кардиоспазм встречается в 3% случаев заболеваний пищевода. Среди факторов, нарушающих проходимость органа, ахалазия стоит на 3 месте после злокачественных опухолей и рубцевания тканей. Заболевание с одинаковой частотой обнаруживается у мужчин, женщин и детей. В основе механизма развития патологического процесса лежит нарушение перистальтики и тонуса мышц, связанное с нервными расстройствами. При глотании пищевод не расслабляется, из-за чего пища не может перемещаться в желудок.
Существует множество предположений относительно причин, по которым возникает халазия и ахалазия пищевода. Среди провоцирующих факторов выделяют:
- врожденные аномалии нервных окончаний органов ЖКТ;
- вторичное поражение тканей при туберкулезном бронхоадените, бактериальных и вирусных инфекциях;
- дефицит витаминов и питательных веществ.
Так как работа всех органов и систем находится под контролем головного мозга, ахалазия кардии может развиваться при нервно-психических расстройствах, черепно-мозговых травмах и воспалительных процессах, способствующих прекращению передачи сигналов нервным окончаниям пищевода. Остальные причины возникновения заболевания остаются неизученными.
Главную роль в развитии патологического процесса играет поражение части парасимпатической нервной системы, регулирующей работу ЖКТ. Вторичная ахалазия кардии может возникнуть при раздражении нервных окончаний злокачественной опухолью на фоне рака легких, желудка, лимфатической системы. В некоторых случаях нервное сплетение поражается при гипотиреозе, миозите, красной волчанке.
Отсутствие проводимости нервных окончаний пищеварительной системы способствует снижению сократительной способности и тонуса мышц. Из-за атонии кардиальное отверстие не может открываться при попадании пищи в пищевод. Содержимое поступает в желудок только под воздействием создаваемого им давления. Длительный застой жидкости способствует расширению пищевода.
Степень выраженности патологических изменений в тканях органа зависит от стадии заболевания. При появлении развернутой клинической картины обнаруживается сужение кардиального отверстия, расширение нижних отделов пищевода, их растяжение и деформация. Слизистая оболочка утолщается и утрачивает физиологические складки. Гистологические признаки ахалазии кардии представляют собой разрастание гладкомышечных волокон, гипертрофией соединительных тканей, значительные изменение в состоянии нервных сплетений.
Классификация заболевания
Ахалазия кардии протекает в 4 стадии, каждая из которых имеет собственные клинические и диагностические признаки. На 1 возникает интермиттирующий спазм кардии. Гистологических и внешних изменений в тканях пищевода не наблюдается. На следующем этапе патологическое сужение отверстия приобретает постоянный характер. Отмечается слабовыраженное расширение пищевода.
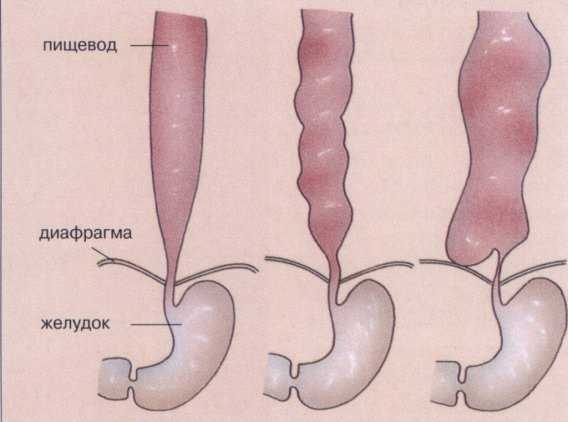
Ахалазия 3 степени характеризуется рубцовым перерождением слизистых оболочек, значительным растяжением стенок органа. На 4 стадии возникает выраженный стеноз кардии и расширение пищевода. Проявляется в виде язвенного эзофагита и появления участков некроза. Некоторые врачи выделяют и 0 стадию заболевания — дисхалазию, характеризующуюся наличием преходящих нарушений функций кардии.
На основании рентгенологических признаков ахалазия кардии подразделяется на 2 формы. Первая характеризуется умеренным стенозом нижних отделов пищевода с одновременным разрастанием циркулярных мышц. Растяжение органа имеет среднюю степень выраженности, расширенная область — округлую форму. Этот тип заболевания диагностируется более чем у половины пациентов. Второй вид ахалазии характеризуется значительным сужением кардиального отверстия, атрофией мышечных тканей пищевода и частичном их замещением соединительнотканными волокнами. Верхние отделы органа сильно расширяются, он удлиняется и искривляется.
Ахалазия кардии 1 типа со временем может переходит в кардиоспазм 2 вида. Определение формы заболевания позволяет врачам избежать осложнений во время выполнения кардиодилатации. По степени нарушения функций пищевода ахалазию подразделяют на компенсированную, декомпенсированную и осложненную.
Клиническая картина заболевания
Основным признаком кардиоспазма является дисфагия, которая сопровождается регургитацией пищи и появлением болей в средней части грудной клетки. Проблемы с глотанием могут развиваться постепенно, либо возникать спонтанно. Их появлению часто предшествует вирусная инфекция, психоэмоциональные перегрузки, кандидоз.
В некоторых случаях дисфагия возникает спонтанно, например, при торопливом приеме пищи. Со временем она может приобрести постоянный характер, что сделает практически невозможным употребление как плотных, так и полужидких блюд. Дисфагия может быть избирательной, проблемы возникают при проглатывании определенного вида пищи.

Приспосабливаясь к данным симптомам, пациенты начинают искать способы регуляции продвижения пищевого комка — заглатывать воздух, задерживать дыхание, пить воду. При парадоксальной дисфагии проглотить жидкость оказывается сложнее, чем твердую пищу. Регургитацией называется заброс находящихся в пищеводе масс в ротовую полость. Способствует этому резкое сокращение мышц. Подобные симптомы могут иметь различную степень выраженности — от отрыжки до приступа рвоты. Регургитация может случаться во время приема пищи или через некоторое время после его завершения. Заброс масс может происходить в ночное время, при этом нередко случается их проникновение в дыхательные пути.
Симптомы ахалазии пищевода могут появляться как натощак, так и после еды. Боли локализуются в средней части грудины, они могут отдавать в челюсть, шею, спину. Если на 1 стадии они связаны с мышечным спазмом, то в дальнейшем их возникновению способствует длительно текущий эзофагит. Боль при ахалазии пищевода имеет приступообразный характер.
Криз может случиться на фоне стресса, высоких физических нагрузок, ночного сна. Длится он от нескольких минут до часа. Приступ рвоты способствует временному облегчению состояния пациента. Боль может исчезнуть и при перемещении пищи в желудок. В остальных случаях ее снимают с помощью спазмолитиков.
Проблемы с проглатыванием и постоянные приступы рвоты приводят к истощению организма, снижению работоспособности и физической активности. Основные симптомы заболевания могут сопровождаться невротическими и аффективными расстройствами. Нередко пациент длительно посещает невролога, однако назначенное им лечение не приносит никакого результата. Неврологические нарушения исчезают после устранения кардиоспазма.
Диагностика ахалазии кардии
Начинают обследование пациента с осмотра и анализа имеющихся у него симптомов. Особенно важными являются инструментальные диагностические процедуры. При обзорной рентгенографии выявляется увеличение тени пищевода. В таком случае дополнительно проводится обследование с введением контрастного вещества. Основными диагностическими признаками ахалазии пищевода являются сужение дистального отдела органа с расширением находящегося выше участка, S-образная деформация.
С помощью эзофагоскопии определяется форма и стадия кардиоспазма, выраженность патологических изменений в тканях органа. При наличии подозрений на злокачественные новообразования проводится эндоскопическая биопсия с морфологическим анализом материала.
Для оценки степени нарушения перистальтики пищевода и тонуса сфинктера используется эзофагоманометрия, измеряющая давление в полости пищевода. Характерный признак ахалазии — отсутствие кардиального рефлекса при глотании. Информативными являются тесты с карбахолином. При введении этого препарата отмечаются хаотичные сокращения гладкой мускулатуры, что свидетельствует о денервации органа. При постановке окончательного диагноза необходимо исключить доброкачественные новообразования, дивертикулез, рак желудка и пищевода.
Способы устранения заболевания
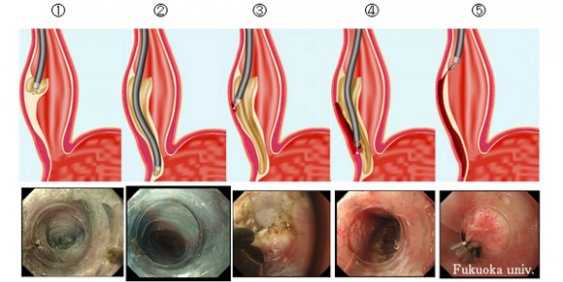
Лечение ахалазии пищевода направлено на снятие кардиоспазма. С этой целью могут применяться как консервативные, так хирургические способы. Наиболее эффективным методом безоперационной терапии является баллонная дилатация кардиального сфинктера. Процедура проводится в несколько этапов, применяются устройства различных размеров, давление увеличивается постепенно.
Такое лечение позволяет устранить стеноз кардиального отверстия и восстановить проходимость пищевода. Осложнениями этой процедуры становятся трещины и разрывы пищевода, возникновение рефлюкс — эзофагита, рубцевание тканей.
Навсегда избавиться от ахалазии пищевода помогает хирургическое лечение — рассечение кардии с последующей фундопликацией. Операцию проводят при наличии грыжи пищеводного отверстия, дивертикулеза, рака верхних отделов желудка. Селективная ваготомия назначается при язве двенадцатиперстной кишки, сопровождающейся кардиальной недостаточностью. При наличии тяжелых форм рефлюкс — эзофагита удаляют верхние отделы желудка и нижнюю часть пищевода. Завершается хирургическое вмешательство пилоропластикой.
Медикаментозное лечение играет второстепенную роль, оно направлено на улучшение общего состояния пищеварительной системы. При ахализии пищевода чаще всего применяют спазмолитики, антагонисты кальция, транквилизаторы, нитраты. Устранить основные симптомы заболевания — дисфагию и регургитацию помогают инъекции ботокса.
Лечение ахалазии должно дополняться соблюдением специальной диеты и нормализацией состояния нервной системы. Заболевание отличается медленным развитием. При отсутствии лечения может развиться внутреннее кровотечение, язва пищевода, кахексия. Наличие кардиоспазма существенно повышает риск возникновения злокачественных новообразований. После выполнения баллонной дилатации в большинстве случаев симптомы заболевания появляются вновь.
Ахалазия кардии пищевода - причины, симптомы, лечение. Кардиоспазм пищевода
Полный текст статьи:
Баллонная дилатация
В основе положительного эффекта применения баллонной дилатации лежит механический разрыв волокон нижнего пищеводного сфинктера и как следствие снижение его тонуса. Несмотря на наличие большое числа производителей баллонов для лечения ахалазии в настоящее время их дизайн практически одинаков и представляет собой баллонный катетр (диаметр в раздутом состоянии 3,0-4,0 см) с каналом для проводника, по которому он и устанавливается в область нижнего пищеводного сфинктера под рентгенологическим контролем.
Перед процедурой пациент голодает не менее 12 часов (учитывая факт, что у ряда больных с ахалазией и натощак в пищеводе сохраняется большое количество застойного содержимого, иногда до манипуляции приходится промывать пищевод через толстый зонд). Вмешательство должно проводиться с применением глубокой седатации, обезболивание (как правило, наркотическими анальгетиками) необходимо в момент инсуффляции баллона. Для первой дилатации как правило используется баллон меньшего диаметра (т.е. 3,0 см). При сохранении или возобновлении клинических симптомов после применения баллона этого диаметра используются последовательно баллоны 3,5 и 4,0 см [6]. Если даже после дилатации баллоном 4,0 см симптомы сохраняются, то пациент подлежит оперативному лечению.
После эндоскопического осмотра основными моментами которого являются исключение злокачественного поражения области кардии (т.е. псевдоахалазии) и определения расстояния от кардии до резцов (для точной установки баллона) по каналу эндоскопа в желудок устанавливается проводник. По проводнику в область кардии проводится баллон (предварительным ориентиром может служит расстояние до резцов). Т.к. для успешного выполнения дилатации необходимо обеспечить положение баллона таким образом что бы область кардии приходилась на его середину то, как правило, перед инсуффляцией требуется корректировка положения баллона путем введения небольших порций разведенного водо-растворимого контраста или воздуха. После достижения необходимого положения баллона его раздувают до исчезновения талии и оставляют в раздутом состоянии на 60 секунд (требующееся для этого давление варьирует в пределах 7-15 psi). Затем баллон сдувают и повторно надувают на 60 секунд (как правило, давление необходимое для повторного растравления баллона уже гораздо ниже).
Осложнения. Основным и самым грозным осложнением процедуры является перфорация пищевода. Мы считает эзофагографию с водорастворимым контрастом после дилатации разумным подходом, позволяющим на ранних этапах диагностировать данное осложнение. Что касается частоты осложнений, то ретроспективный анализ 504 дилатаций выполненных по поводу ахалазии говорит об общей их частоте в 6 % (15 случаев) [7]. Перфорация наблюдалась у 7 пациентов, гематомы пищевода у 4, разрывы слизистой у 3 и лихорадка у 1-го больного. Риск перфорации выше при первичной дилатации, а так же у пациентов с незначительным похуданием и высокой амплитудой пищеводных сокращений [3]. Согласно этому же исследованию перфорация практически всегда происходит над кардией по левой стенке пищевода.
Эффективность. Что касается отдаленных результатов пневматической дилатации, то обратимся к работе опубликованной Eckardt E.F., et al., в журнале Gut за 2004 год [4]. Автор наблюдал 54 пациента с ахалазией в среднем в течение 13,8 лет. Однократная дилатация приводила к 5 летней ремиссии у 40 % больных и к 10 летней у 36 %. Наиболее важными положительными прогностическими факторами являлись возраст пациента старше 40 лет (только у 20 % пациентов младше этого возраста ремиссия длилась 5 лет по сравнению с 58 % у лиц старшей возрастной группы) и давление в нижнем пищеводном сфинктере (после процедуры) ниже 10 mm Hg. Интересно, что повторная дилатация улучшала прогноз весьма незначительно.
Введение ботулинового токсина
Действие ботулинового токсина при ахалазии основывается на ингибированиии холинэргического влияния (в результате блокады выделения ацетилхолина), что приводит к снижению тонуса нижнего пищеводного сфинктера [9]. Стандартная техника применения заключается во введении 1 мл (20-25 единиц) токсина в четыре квадрата на 1 см выше Z- линии. Для введения используется стандартная игла для склеротерапии. Эффект наступает через, в среднем, 24 часа после введения. Препаратами доступными в России являются Botox и Dysport (хотя их цена весьма высока). Основным недостатком терапии является ее достаточно кратковременный эффект. В попытке определить оптимальную дозу токсина было выполнено исследование в котором пациенты с ахалазией были рандомизированы на инъекцию 50, 100 и 200 единиц Botox (в одной инъекции), причем пациенты получавшие 100 единиц через месяц подвергались повторному введению 100 единиц токсина [2]. Через месяц после лечения у 82 % наблюдался положительный результат, причем статистически достоверной разницы между изучаемыми группами отмечено не было. При наблюдении в среднем в течение 12 месяцев уровень рецидива составил 47%, 19 % и 43 % соответственно. Т.е. доза препарата практически не меняла выраженность и длительность эффекта. Лучшие результаты во второй группе видимо обусловлены 2-х кратным (с интервалом в 30 дней) введением препарата. В одном из исследований включавшим 31 пациента первоначальный эффект был достигнут в 28 случаях, однако через 3 месяца он сохранялся только у 20 пациентов, причем положительными прогностическими признаками были возраст старше 50 лет и ахалазия тяжелой степени [9]. У 19 из этих 20 больных возник рецидив через, в среднем, 468 дней. Сходные данные опубликованы в журнале Эндоскопия за 2002 год [8]. На основании ретроспективного анализа результатов лечения 25 пациентов с ахалазией было отмечено, что непосредственный эффект наблюдался у 16 больных, а в средние сроки наблюдения в 2,5 года он сохранялся только у 9 больных. Причем у больных моложе 55 лет эффект лечения был гораздо хуже чем в более старшей возрастной группе. Осложнения при введения ботулинового токсина весьма редки и, как правило, купируюся самостоятельно.
Что касается сравнения эффективности применения ботулинового токсина и баллонной дилатации, то можно сослаться на работу выполненную Vaezi M.F., et al. [10]. Он рандомизировал пациентов с ахалазией на применение ботулинового токсина (22 человека) или пневматическую дилатацию (20 больных). Через год ремиссия наблюдалась у 32 % пациентов первой и у 70 % второй групп (хотя непосредственно после лечения результаты в обеих группах были сходны). Интересно, что баллонная дилатация приводила не только к субъективному улучшению симптоматики, но и к улучшению данных объективного исследования (давление нижнего пищеводного сфинктера, данные рентгенографии, диаметр пищевода), при применении ботулинового токсина, несмотря на купирование симптомов, объективные показатели не улучшались. Сходные данные приводит и Allescher H.D., et al. [1].
Ахалазия пищевода: причины и лечение патологии
Ахалазия пищевода — это патология, при которой происходит нарушение рефлекторного раскрытия кардии при глотании. Еще одно название недуга — кардиоспазм.
Статистика заболевания
Не многие люди без медицинского образования знают, что такое кардия ЖКТ. Подобным термином в гастроэнтерологии обозначают область, соединяющую желудок и пищевод. Таким образом, становится понятно, что ахалазия пищевода провоцирует непроходимость по причине сужения нижнего отдела и расширения верхних частей желудочно-кишечного тракта.
По статистике болезнь выявляется довольно редко (1 случай на 100 тысяч человек). В группу риска чаще попадают люди в возрасте 40-60 лет. Было замечено, что подобная патология проявляется у женщин намного чаще, чем у представителей сильной половины человечества.
Источники патологии ЖКТ
Несмотря на высокий уровень развития диагностики точные источники патологии до сих пор не известны. Существует множество недоказанных теорий, связанных с различными внешними и внутренними факторами. Последние научные исследования показали, что чаще всего ахалазия пищевода появляется как следствие воздействия психоэмоциональной составляющей (стрессы, испуг) или гистологических изменений (дефекты в тканях пищевода).
Существует популярное предположение, что риск заболевания многократно возрастает при наличии:
- сопутствующих заболеваний желудочно-кишечного тракта;
- аутоиммунных патологий
- инфекций ЖКТ;
- генетической предрасположенности.
Кроме вышеперечисленных факторов, ахалазия пищевода может проявляться после физической травмы (сдавливание) или выявления злокачественных новообразований.
Симптоматика
Главная опасность такого недуга заключается в бессимптомности ранних стадий. Определить тип заболевания на начальном этапе удается очень редко, и лечение начинается с опозданием. Нередко от первых проявлений до обращения в медицинское учреждение проходит большой отрезок времени. Были зафиксированы случаи, когда терапия начиналась только через десять лет после возникновения первых негативных изменений здоровья.
- Дисфагия. Проблемы с глотанием встречаются практически у всех больных кардиоспазмом.
- Регургитация остатков пищи. Этим терминов в медицине принято обозначать частое отрыгивание или пищеводную рвоту.
- Изжога и дискомфорт в области груди. Эти симптомы нередко вводят в заблуждение диагностов, и врачи неверно определяют патологию. Ахалазию пищевода путают с желудочным рефлюксом или сердечно-сосудистыми недугами.
Также частым признаком патологии служат приступы удушья, кашля во время ночного отдыха и потеря веса (у 85% больных снижается масса тела более чем на треть).
Методы лечения ахалазии пищевода
Ахалазия пищевода плохо поддается терапевтическому воздействию. Фармакотерапия может только снизить дискомфорт от проявления неприятных симптомов. Чаще всего больному назначается комплекс лечебных препаратов и процедур, состоящий из витаминов, антиспастиков, спазмолитиков, прокинетиков. Неплохих результатов удалось добиться при изменении режимов питания. Щадящая диета позволяет значительно ускорить процесс выздоровления.
Заболевание успешно лечится при помощи пневматического, гидростатического или механического дилататора. Суть процедуры заключается в ведении зонда с баллонов в проблемную область и увеличении просвета суженой части ЖКТ.
В особо тяжелых случаях применяется хирургическое вмешательство. Ахалазия пищевода может быть побеждена двухсторонней кардиомиотомией. Эффективность такого лечения очень высока. Выздоравливает более 90% больных.
Народные рецепты
Методы нетрадиционной медицины могут применяться только под контролем лечащего врача. Лучшие результаты показали терапевтические действия, направленные на укрепление иммунитета и повышение общего тонуса. Используются отвары и настойки женьшеня, алтея, лимонника, душицы и других растений.
Нужно помнить, что ахалазия пищевода может проявляться вследствие сильных эмоциональных переживаний. Поэтому в виде профилактического средства применяют сборы лекарственных трав, состоящих из валерьяны, пустырника, мяты.
Важно знать, что лечение народными средствами носит вспомогательный характер. Ахалазия пищевода не может быть полностью излечена без применения медикаментозных препаратов или операционного вмешательства.
Берегите себя, ведь быть здоровым — здорово всегда!