Асцита что это такое
Что такое асцит брюшной полости |Жидкость в брюшной полости
Асцит также широко известен как водянка. Накапливается жидкость в брюшной полости. Асцит обычно является признаком серьезного заболевания. В поздней стадии цирроза печени, выпуклый живот является типичным симптомом. Но за асцит ответственны не только заболевания печени, но и сердечная недостаточность. Независимо от причины, всегда нужно проконсультироваться с врачом по поводу асцита.

Описание
Асцит не означает ничего, кроме водянки. На самом деле, асцит является патологическим скоплением жидкости в свободном брюшном пространстве. Типичными признаками являются сильно увеличенная талия, сопровождающаяся давлением и болью, а также метеоризмом. Если объем жидкости очень большой, это может даже привести к проблемам с дыханием и нарушениям кровообращения. И пупочная грыжа не редкость в этом симптоме.
Приблизительно в 80 процентах случаев это происходит в результате серьезного повреждения печени, такого как цирроз. Это также упоминается как асцит портала. Кроме того, опухоли, воспаления или нарушения лимфодренажа могут вызывать асцит как симптом.
Нарушенный баланс
Организм человека состоит по большей части из жидкости, которая распределяется по клеткам, окружающей среде между органами и клетками (интерстиций) и кровеносными сосудами. Таким образом, небольшая часть жидкости всегда проходит из крови в ткани и, в свою очередь, попадает в лимфатическую систему. Через эти «трубы» лимфа транспортируется обратно в вены.
Если этот баланс нарушается, больше воды переносится в окружающие ткани. Например, если давление в венах увеличивается, больше жидкости будет вытесняться в окружающие ткани. Мало того, что это вызывает асцит, это может также вызвать отеки на ногах или лице.
Все причины асцита приводят к утечке жидкости из крупных сосудов в брюшную полость. Причинами появления асцита являются:
- Повышенное давление в кровеносных сосудах (преимущественно при портальном асците или сердечной недостаточности).
- Дефицит белка (например, в результате голода) проявляется в виде водяного живота.
- Повышенная проницаемость клеточных стенок, особенно при воспалении.
- Нарушения лимфодренажа (при опухолях или рубцах).
Отчасти, ответственным за формирование водного живота является контрольная петля почки, на которую дополнительно влияет проход жидкости в брюшную полость. В теле в разных точках измерения (барорецепторы) возникает ощущение, что существует недостаток жидкости, так как уровень наполнения сосудов уменьшается и тем самым снижается кровяное давление. Затем почка выделяет меньше мочи, выделяя гормоны, которые повышают кровяное давление. Однако этот порочный круг приводит к тому, что в брюшину выделяется только больше жидкости.
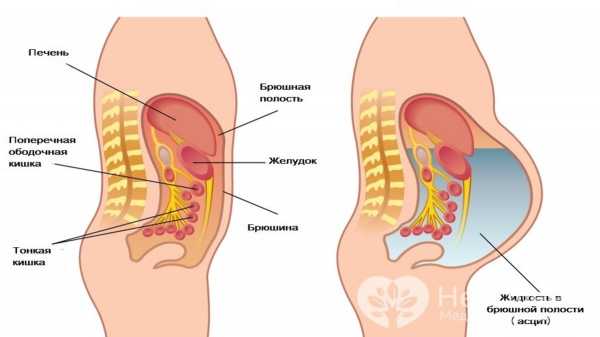
Классификация
По составу жидкости асцит можно разделить на:
- Невоспалительный асцит: обструкция кровотока, такая как портальная гипертензия или правожелудочковая недостаточность, приводит к утечке жидкости в брюшную полость. Но также при опухолях или дефиците белка, есть асцит, который не имеет клеток воспаления. Асцит здесь – прозрачная жидкость. Тем не менее, следует соблюдать осторожность, поскольку скопление воды в брюшной полости может раздражать брюшину опасным для жизни последующим перитонитом.
- Воспалительный асцит: при воспалении брюшной полости проницаемость сосудов и органов повышается – таким образом, облегчается выделение жидкости. Бактерии или отдельные патогены могут быть обнаружены здесь в темном асците.
- Хилезный асцит: если лимфодренаж нарушен, например, опухолями, которые перемещаются, это приводит к выходу молочно-белой жидкости в брюшную полость.
- Геморрагический асцит: сильное кровотечение в брюшную полость, вызванное повреждением или разрывом органов или сосудов, также вызывает отек. Здесь существует дополнительная опасность для жизни из-за кровотечения. Кровь в свободной брюшной полости называется гемоперитонеум.
Причины и возможные заболевания
Невоспалительный асцит
Наиболее часто накопление жидкости в брюшной полости возникает при портальной гипертензии, т.е. высокого давления в большой воротной вены в печени. Другие причины – опухоли, дефицит белка и болезни сердца.
Заболевания печени:
- Портальная гипертензия: воротная вена собирает обогащенную питательными веществами кровь от органов пищеварения и доставляет ее в печень, которая выводит токсины и метаболизирует их. Цирроз печени, а также тромбоз вызывает высокое давление в воротной вене. В дополнение к асциту, возникают альтернативные пути дренажа крови, которые иногда видны как “caput medusae” на поверхности живота.
- Застойная печень: в результате правожелудочковой недостаточности кровь накапливается в печени и разрушает клетки печени. Помимо желтухи и нарушений свертываемости крови, это также может привести к асциту.
- Цирроз печени. Во-первых, злоупотребление алкоголем и вирусный гепатит по-прежнему являются причиной узлового ремоделирования печени. Здоровая печеночная ткань заменяется бездействующей соединительной тканью, печень становится маленькой и твердой. Поскольку она больше не может выполнять свои задачи, кровь накапливается в воротной вене и вызывает портальную гипертензию. Симптомы, такие как желтуха, асцит, caput medusae и печеночная кома, характеризуют конечную стадию заболевания печени.
- Гепаторенальный синдром: описанный выше порочный круг задержки воды и почечной функции вызывает прогрессирующее увеличение почечной недостаточности у пациентов с циррозом . Это может привести к асциту, устойчивому к терапии.
Сердечно-сосудистые заболевания:
- Правожелудочковая недостаточность: правое предсердие забирает истощенную, низкокислородную кровь тела и направляет ее в правый желудочек, который качает ее в легочный круг. Там кровь обогащается кислородом и поступает в организм через левое сердце. В случае правосторонней сердечной недостаточности кровь не может быть перенесена с полной силой и накапливается в венах, а также в печени. В дополнение к застойной печени, повышенное давление в венах приводит к задержке воды в ногах и асциту.
Дефицит белка. Если доля белка в плазме крови, особенно альбумина (гипоальбуминемия), уменьшается, происходит падение давления в кровеносных сосудах (коллоидно-осмотическое давление) – вода накапливается в организме. Причины дефицита белка разнообразны:
- Голод, недоедание, анорексия (нервная анорексия). Хорошо известны фотографии изможденных детей в обедневших регионах.
- Нефротический синдром: различные заболевания почечных корпускул вызывают выделение белков через мочу. Здесь может развиться выраженный асцит.
- Экссудативная гастроэнтеропатия: слизистая оболочка желудка и кишечника выводят белок, поэтому он теряется для организма. Тяжелая диарея, отек и асцит, а также потеря веса являются здесь симптомами.
Злокачественный асцит. Рак органов брюшной полости часто вызывает лимфостаз и развитие множества новых кровеносных сосудов, что вызывает асцит. При раке печени асцит вызван поврежденной функцией органа. Накопление жидкости может быть воспалительным, кровянистым, лимфатическим или прозрачным. В качестве сопутствующего симптома асцит все чаще встречается при следующих опухолях и метастазах:
- Рак желудка
- Рак толстой кишки (рак толстой кишки)
- Рак печени
- Рак брюшины: распространение рака в брюшину. Большинство метастазов при раке органов брюшной полости.
- Рак яичников.
Воспалительный асцит
Воспаления органов брюшной полости, бактериальные инфекции или травмы могут вызвать скопления мутной жидкости в брюшной полости.
- Перитонит: страшное последствие не поддающегося лечению асцита – это спонтанная инфекция брюшины бактериями. Вероятность рецидива все еще высока даже после исцеления. Но хирургические рубцы и процессы заживления могут привести к воспалению брюшины с асцитом.
- Острый панкреатит: внезапное воспаление поджелудочной железы проявляется сильнейшей болью опоясывающего характера, лихорадкой, тошнотой и рвотой. Асцит и желтуха также возможны.
Геморрагический асцит
Основной причиной брюшного кровотечения является перфорация органов вследствие травмы, разрыва сосудов или разрывов хирургических рубцов.
Хилезный асцит
Если лимфодренаж нарушен, это вызывает накопление молочно-белой жидкости в брюшной полости, что приводит к асциту. Нарушение лимфодренажа в основном обуславливают:
- Опухоли или метастазы.
- Рубцы после операции на брюшной полости.
Когда вам нужно обратиться к врачу?
Не каждое увеличение окружности живота сразу же указывает на асцит. Это может быть банальный метеоризм или расстройство желудка, но оно должно пройти самое позднее через несколько дней. Непреднамеренное увеличение веса также может быть связано с гипотиреозом. То есть: во-первых, нужно исключить безвредные причины у здорового человека.
Истинный асцит встречается особенно часто у пациентов, у которых уже есть тяжелые заболевания печени или сердца. Даже при раке или воспалении брюшины асцит редко является первичным симптомом, обычно уже есть множество других жалоб.
Большинство пациентов часто знают о своем серьезном заболевании, когда они обращаются к врачу по новому поводу – асцит. Зачастую небольшие скопления воды в желудке не замечаются. Только когда объем неуклонно увеличивается, сопровождается ощущением давления в животе и возможной болью, увеличение обхвата живота становится очевидным.
Если вы подозреваете асцит, обязательно нужно проконсультироваться с врачом. Особенно тяжелые последствия асцита могут привести к самопроизвольному воспалению брюшины (перитонит). С большими скоплениями жидкости, это может, в конечном итоге, даже привести к дыхательной недостаточности.
Что делает доктор?
Скопление жидкости в брюшной полости можно увидеть при определенном количестве, часто на первый взгляд. Если асцит является результатом серьезного заболевания или травмы, доктор может уже знать информацию об истории болезни пациента. Это могут быть хронические заболевания печени, сердечная недостаточность или недавно перенесенные аварии с гематомой в животе – это необходимая для врача информация.
При физикальном осмотре особое внимание уделяется пальпации и постукиванию живота. Для большего отека в области живота можно создать, нажав, волнистый курс.
Наиболее надежным при асците является ультразвуковое исследование (УЗИ брюшной полости). Даже самые маленькие скопления жидкости от 50 до 100 миллилитров могут обнаружить доктора. Кроме того, он также получает хорошее впечатление от окружающих органов, таких как печень, сердце и органы пищеварения. Это определит, какое заболевание является причиной асцита.
Кроме того, есть еще общий анализ крови и биохимическое исследование крови в лаборатории. По картине крови иногда можно выявить основные заболевания сердца, печени и поджелудочной железы.
Чтобы получить представление о типе асцита, иногда необходимо сделать прокол в левой нижней части живота. В этом случае образец жидкости удаляется. Тем не менее, даже цвет дает важные подсказки: прозрачная секреция чаще встречается при заболеваниях печени и сердца, в то время как молочный цвет указывает на нарушения лимфодренажа. При воспалительном асците могут быть выявлены бактерии. Тип возбудителя значительно влияет на последующую терапию.
Помимо лечения основного заболевания, важно уменьшить объем живота. При заболеваниях печени больного сажают на бессолевую диету и лечат дегидратирующими препаратами (диуретиками).
Прежде всего, используются калийсберегающие диуретики, такие как спиронолактон. Если при этом лечении не происходит улучшения, или если асцит уже выражен, жидкость можно удалить с помощью небольшой хирургической процедуры (парацентез). При этом пациенты испытывают немедленное облегчение своих симптомов, но им приходится идти на риск, такой как инфекция или кровотечение. Часто парацентез должен повторяться при рецидиве асцита. В этом случае может быть поставлен постоянный катетер.
Вы можете сделать это самостоятельно
В случае асцита вы всегда должны проконсультироваться с врачом. Также важно соблюдать следующие правила:
- Без соли: очень важно ограничение потребления хлорида натрия до 4,6г в день. Однако улучшение проявляется медленно.
- Особенно при заболеваниях печени стоит обратить внимание на правильное питание. Несмотря на потерю аппетита, важно достаточное потребление калорий с легкими цельными продуктами. Это нелегко, из-за постоянного чувства сытости, которое вызывает вздутие живота. Тем не менее, вы должны есть достаточно.
- Постельный режим может способствовать устранению воды: лежа, кровь распределяется в организме иначе, чем стоя, полнее заполняются сосуды брюшной полости, что служит сигналом для почек выделять больше жидкости.
Вас также может заинтересовать
что это такое? Народные средства для лечения асцита.
Асцит — это жидкость в брюшной полости, которая является крайним симптомом ряда серьезных болезней. Наполняет брюшную полость жидкость, которая возникает или из-за воспалительного процесса, или из-за нарушений поступления крови к органам или нарушения лимфообращения. Асцитическая жидкость давит на внутренние органы, затрудняет дыхание и поступление крови к органам, находящимся в малом тазу.
Для того чтобы разобраться что такое асцит, необходимо понять что это за патология, как она возникает и как протекает. Лечить асцит необходимо как можно быстрее и комплексно с лечением причинной болезни.
Причины заболевания

Основные причины асцита брюшной полости:
Асцит развивается из-за увеличения печени, которая передавила воротную вену. Болезни печени, которые приводят к образованию жидкости в животе: цирроз, заболевание Бадда-Киари.
Увеличенная сердечная мышца. Такая патология развивается вследствие заболеваний: недостаточность сердечной мышцы и воспаление перикарда. Кровь, которую сердце не может перекачиваться должными объемами, не задерживается в сосудах и, выходя из них, накапливается в животе и в малом тазу. Асцит при сердечной недостаточности возникает при запущенном заболевании и в 5% случаев заканчивается смертью.
Хроническая недостаточность почек: поражение лоханки, чашечек и паренхимы почек, клубочковый нефрит, камни в почках. В данном случае жидкость задерживается из-за повышенного артериального давления.
Патология лимфатических сосудов, которая возникла из-за травмы артерий или наличия в них яиц глистов. При скоплении лимфы в малом тазу возникает хилёзный асцит.
Воспалительные процессы брюшины: перитонит, молочных железах, желудке, опухоли и полипы в толстом кишечнике.
Воспалительные процессы в гинекологии: опухоль яичников.
Воспалительный полисерозит.
Волчанка, ревматизм, артрит.
Недостаток белка в организме. Поэтому чаще всего знают, что такое асцит брюшной полости, жители Африки.
Нарушения пищеварительной системы: воспаление поджелудочной железы, хроническая диарея, Крона.
Гормональные нарушения щитовидной железы.
Изнурительные диеты и голодание.
Причины асцита у детей
У ребенка асцит может быть врожденным заболеванием, которое возникло из-за ряда причин:
несовместимость резус-фактора и группы крови матери и ребенка. Дети с врожденным отеком погибают сразу после рождения.

- Скрытая потеря крови плода.
- Пораженные желчевыводящие пути и печень.
- Дистрофия.
- Диарея с потерей белка.
- Отечность вследствие нефротического синдрома.
Образование жидкости в брюшной полости и в малом тазу является осложнением серьезной болезни. Поэтому больному следует сразу задуматься, как избавиться от патологии и как вылечить асцит.
Симптоматика
Симптомы асцита в основном заключаются в увеличении живота и стремительном наборе веса. Увеличение проходит в течение нескольких месяцев, но может и развиться патологически быстро – за пару дней.
Признаки болезни
- Увеличение жидкости в животе, вследствие чего брюшная стенка сильно напряжена.
- Ощутимое колебание жидкости.
- Затрудненное дыхание.
- Отечность ног.
- Проблемы с пищеварением.
- Затрудненное мочеиспускание.
Общие симптомы болезни: токсикоз, синюшность ног, лихорадочное состояние, набухание вен на животе, похудение.
Таким образом, если человек испытывает постоянное недомогание, а именно тяжесть в животе, чувство распирания, изжога, отрыжка, метеоризм – это могут быть признаки асцита.
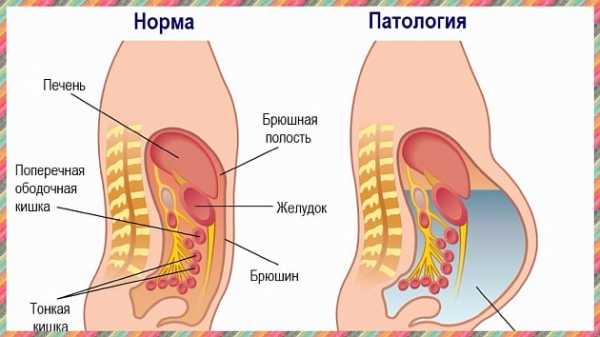
Последствия асцита поначалу неприятны и мешают полноценно жить: выпадение прямой кишки, геморрой, пупочная грыжа, расширение вен в яичках. В итоге все эти неприятности могут привести к серьезным осложнениям и смерти.
Классификация заболевания
Существует множество классификаций заболевания асцит, благодаря которой назначают эффективное и адекватное лечение.
Исходя из количества жидкости в животе
Транзиторный вид заболевания. Самая легкая стадия асцита, которая выявляется только при специальном обследовании. При должном терапевтическом лечении патология устраняется.
Умеренная стадия. Болезнь начинает проявлять себя как расстройство пищеварительного тракта. В этом случае необходимо стационарное лечение.
Напряженный асцит. Самая сложная стадия, при которой больной практически всегда плохо себя чувствует и не в состоянии сам себе оказать помощь. Обязательна госпитализация в больницу и лапароцентез при асците такой сложности.
По составу жидкости, находящейся в брюшной полости
- Асцит с воспалением серозных оболочек.
- Геморрагический асцит, когда причиной патологии стал рак или туберкулез.
- Асцит хилезный, появляется в случае прорыва лимфатического протока.
- Жировой или псевдохилезный.
- Желчный.
Исходя из эффективности лечения
Асцит, который излечим или вследствие патологии жидкость рассасывается.
Не поддающийся лечению, в основном напряженная форма асцита.
Постановка диагноза

В первую очередь, врач должен определить, не является ли увеличение живота симптомом других заболеваний: ожирения, беременности, опухоли живота или яичников.
Простукивание и прощупывание живота.
Ультразвуковое исследование брюшной полости.
Ультразвуковая допплерография сосудов.
Диагностика живота с помощью компьютерной томографии.
Внутренняя диагностика брюшной полости.
Сбор анализов: кровь, моча, пункция брюшной полости, проба на определение характера жидкости, цитологическое и бактериологическое исследование жидкости, биохимический анализ проб печени.
Квалифицированному врачу отличить симптоматику асцита от ожирения или рака довольно просто, поэтому диагностика проходит быстро. Для подходящего и эффективного лечения ему обязательно необходимо знать причины асцита.
Лечение заболевания
В первую очередь, для устранения патологии лечащий врач назначает препараты, выводящие лишнюю жидкость из организма. Диуретики при асците значительно уменьшают объемы жидкости в брюшной полости.
Еще одним основным пунктом лечения является диетический рацион питания, содержащий минимум соли и четко установленное количество воды.
Для лечения асцита существует две методики: терапевтическая и хирургическая. В зависимости от причины образования и задержки жидкости в брюшной полости, назначается лечение.
Диеты при асците
Диета при циррозе печени: диета №7, ежедневное употребление белка.

При заболевании сердечной мышцы: диета №10 или 10а; медикаментозное лечение, включающее препараты для снижения сократительной способности миокарда, для выведения из организма лишней жидкости (мочегонные препараты).
Если асцит брюшной полости возник из-за патологии почек, врачом назначается диета при асците №7, ограничение активности, умеренное потребление жидкости, мочегонные средства.
Для новорожденных проводят переливание плазмы и крови. Асцит у детей, возникший по причине потери белка, предполагает применение глюкокортикостероидов и диуретиков.
В любом случае больному назначаются лекарства, которые направлены на уменьшение и устранение лишней жидкости в малом тазу. Некоторые виды асцита уже не поддаются диуретической терапии.
Хирургические методы
Если вылечить асцит терапевтически не удается или уже нет времени, врачи пользуются методами абдоминальной хирургии. Если водянка обрела слишком большие размеры – назначается лапароцентез брюшной полости при асците. Такой хирургический метод подразумевает под собой прокол живота, для выведения лишней жидкости. Если заболевание возникло из-за цирроза печени или давления на воротную вену, проводят операцию Кальба или оперативно формируют сосудистые анастомозы.
Нетрадиционные методы лечения
Лечение асцита народными средствами не поможет полностью справиться с заболеванием. Однако, их применение может улучшить состояние и ускорить процесс выздоровления. Самое популярное лечение в домашних условиях – это лечение травами, которые обладают мочегонным средством при асците.
Продукты, способствующие снятию отечности, улучшению кровообращения и лимфообращения:
Сушеные плодоножки вишни. На литр кипятка нужно добавить 2 столовых ложки сушеных плодоножек. После полного остывания настоя его следует употребить за сутки, по 200 мл за раз.
Семена льна. На один стакан воды добавляют одну столовую ложку семян, после кипятят на маленьком огне около 25 минут. Полученный отвар пьют по пол стакана за раз на протяжении всего дня.
Смородина, шиповник, брусника и малина. Данный сбор трав пьется после еды вместо чая.
Семена петрушки. Чайная ложка семян заливается стаканом кипятка и ставится в темное место на ночь. Пить его следует по столовой ложке перед приемом пищи, но только не больше 2 дней. После 3 дневного перерыва можно возобновить лечение.

Лечебные ванны с добавлением березового отвара. Добавлять отвар в ванну и погружаться по шею в воду на полчаса. Результат будет виден спустя 5 процедур подряд.
Мочегонные сборы, которые можно приобрести в аптеке. Принимать их следует исходя из инструкции, прописанной на упаковке.
Народные методы лечения могут немного уменьшить образовавшуюся водянку. В любом случае необходимо консультироваться со специалистом и принимать приписанные им таблетки.
Если вы хотите вылечить асцит брюшной полости в домашних условиях, необходимо проводить лечебные процедуры регулярно.
Основные принципы питания при асците
Медикаментозное лечение или лечение народными средствами не принесет результата, если не соблюдается определенное питание при асците. На начальном этапе больной может только усугубить ситуацию неправильно подобранной диетой.
Основная пища больного:

- Яичный белковый омлет.
- Углеводные каши, кроме пшена и бобовых.
- Диетические супы-пюре на диетическом мясе кролика, курицы, индейки.
- Паровая или отварная рыба.
- Несвежий хлеб.
- Чаи.
- Сладости: только желе и зефир.
- Вода должна выпиваться строго по назначениям врача.
Диета при асците исключает следующие продукты:
- Печень, легкое, желудок.
- Колбасные продукты.
- Свежая выпечка.
- Бульоны на жирном мясе, рыбе или на грибах.
- Овощи, вызывающие повышенное вздутие живота и метеоризм.
- Жирное, жареное, слишком соленое.
- Консервы.
- Сметана, жирный домашний творог.
В общем, от питания зависит вероятность появления заболевания, особенно после 60 лет. Конечно же, одной диетой невозможно вылечить патологию, но применение всех мер в совокупности поможет побороть болезнь.
Продолжительность жизни с асцитом
Сказать однозначно, сколько живут при асците невозможно. Потому как следует определить источник патологии, которая и может стать причиной смерти.
Длительность жизни при функциональных нарушениях:
Печени. В зависимости от состояния печени и степени цирроза. При самом серьезном исходе болезни, когда необходима пересадка органа больные живут около 5 лет.

Почек. Если при почечной недостаточности не проводить лечение человека, он умирает через несколько недель.
Сердца. При хронической недостаточности сердца 3-4 класса максимум 1 человек из 10 сможет прожить 5 лет.
Также, на значение того, сколько живут с асцитом, влияет адекватность и эффективность лечения. Если лечение асцита брюшной полости проводится по всем предписаниям, больной может прожить до 10 лет.
Профилактика
Для того чтобы никогда не возник вопрос: как лечить асцит брюшной полости, рекомендуется придерживаться основных профилактических рекомендаций.
Вовремя и под наблюдением врача необходимо лечить болезни, которые могут спровоцировать образование жидкости в животе и малом тазу.
Питаться правильно и сбалансировано, не злоупотреблять газированными напитками и кофе.
Не перенапрягаться физически и психологически.
У данной патологии неблагоприятный прогноз, а именно около половины людей без адекватной и во время поставленной терапии умирает от асцита и сопутствующей болезни в течение 2 лет. В основном таким заболеванием страдают алкоголики – около 8 человек из 10.
Так как каждый случай индивидуален, узнать точно, сколько живут люди с таким заболеванием сложно. Поэтому в случае появления симптоматики асцита или при наличии причинных заболеваний, необходимо обратиться к квалифицированному специалисту.
Лечение асцита не стоит затягивать, так как он значительно осложняет жизнь и сопутствующую болезнь. Не стоит задумываться, а можно ли вылечить асцит – следует скорее начинать лечение.
Народные средства для лечения асцита не способны оказать должную терапию, только временно облегчить симптомы.
ранние признаки и самостоятельное определение
Содержание статьи:
Асцит, или водянка живота, — это скопление жидкости в брюшной полости, которая носит воспалительный или невоспалительный характер. Патология никогда не возникает как самостоятельное явление, всегда сопровождаясь дополнительными заболеваниями. В подавляющем большинстве случаев – около 70% — причиной состояния служат заболевания печени.
Стадии заболевания
 При асците увеличивается окружность живота, что приводит к набору веса пациентом. Поставить диагноз врач может только при обнаружении более чем 400 мл жидкости в брюшной полости. Классификация стадий асцита нужна для определения тяжести состояния больного:
При асците увеличивается окружность живота, что приводит к набору веса пациентом. Поставить диагноз врач может только при обнаружении более чем 400 мл жидкости в брюшной полости. Классификация стадий асцита нужна для определения тяжести состояния больного:
- Транзиторный асцит – первая стадия болезни, при которой количество жидкости достигает 400 мл. Чаще всего болезнь обнаруживается случайно при проведении инструментальных обследований: рентгена, МРТ, УЗИ, флюорографии. Самостоятельно определить первые признаки патологии невозможно. Работа органов, расположенных в полости, сохраняется в нормальном состоянии. А симптомы обычно связаны с основным нарушением, вызывающим водянку.
- Умеренная форма – вторая стадия болезни. При этом состоянии в животе скапливается уже до 4 л свободной жидкости. Симптомы связаны с патологическим увеличением живота в размерах. Пациент замечает это даже без врачебной диагностики. При этом появляется тяжесть, одышка.
- Напряженный асцит – третья стадия патологии. Количество свободной жидкости превышает 10 л, в тяжелых случаях может достигать 20-30 л. Повышенное давление вызывает отек внутренних органов, нарушается их функционирование. Человек чувствует себя очень плохо и нуждается в медицинской помощи.
Иногда выделяют четвертую стадию болезни – рефрактерный асцит, при котором жидкость постоянно скапливается в брюшине, а врачи не могут ничем помочь пациенту. Возникает серьезная угроза для жизни, часто наступает смерть.
Сложность обнаружения болезни заключается в неочевидности симптомов на первой стадии нарушения. Последующее развитие водянки может приводить к тяжелым последствиям, при которых не обойтись без вмешательства медиков.
Общая картина симптомов при асците
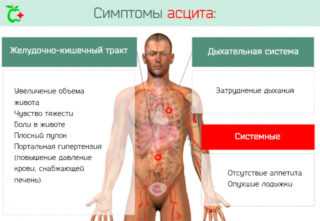 В домашних условиях определить асцит в брюшной полости крайне сложно. Первые симптомы часто незаметны за признаками основного заболевания. Основной симптом – это увеличение живота, которое становится очевидно ближе ко второй стадии нарушения.
В домашних условиях определить асцит в брюшной полости крайне сложно. Первые симптомы часто незаметны за признаками основного заболевания. Основной симптом – это увеличение живота, которое становится очевидно ближе ко второй стадии нарушения.
Сначала пациент может видеть, как увеличенный живот проявляется в стоячем положении, ведь жидкость сначала скапливается внизу брюшины, происходит выпячивание передней стенки. В лежачем положении начинается одышка, так как жидкость переходит ближе к легким.
По мере прогрессирования болезни живот не перестает расти, и когда количество жидкости достигает 10-12 л, кожа натягивает, как барабан. Она становится очень напряженной и блестящей, повышается прозрачность.
Боли
Наличие болей зависит от того, из-за какого органа происходит скопление жидкости. Чаще всего у женщин и мужчин дискомфорт обусловлен:
- циррозом печени – симптомы возникают со стороны правого подреберья, усиливаются со временем, но боль может появляться и в других областях живота;
- воспалением брюшины – признаки очень сильные, опоясывают, носят режущий и колющий характер; при надавливании на переднюю стенку усиливаются;
- синдромом Бадда-Киари – из-за закупорки вен в печени переполняются кровеносные сосуды, орган увеличивается, происходит его растяжение; боли становятся острыми, схваткообразными, отдают в спину и правое подреберье;
- панкреатитом – воспаление поджелудочной железы чаще всего выражается острыми болями в верхней части живота, могут быть спутаны с болями от сердца и спины; симптомы иногда располагаются со стороны левого подреберья;
- опухолями – в этом случае боль почти не бывает сильной, что затрудняет диагностику болезни; иногда случаются тупые болезненные ощущения в животе, проходят сами;
- эндометриозом – симптомы беспокоят женщин и охватывают нижнюю часть живота; если клетки эндометрия распространяются на другие органы, симптомы могут затрагивать яичники, иногда они возникают при менструации, половом акте, мочеиспускании и дефекации, носят острый характер; устранить признаки не получается даже медикаментами.
Увеличение количества воды усиливает давление, а вместе с ним нарастает и интенсивность признаков жидкости в брюшной полости у человека.
Болезненные ощущения при асците – один из самых распространенных симптомов. Но он никогда не связан конкретно с этим нарушением, а указывает на текущие заболевания.
Отеки
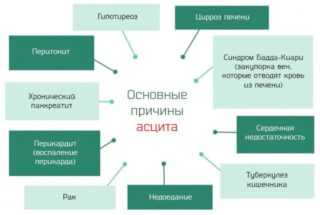 Появление отеков конечностей, лица и тела происходит из-за почечной, печеночной или сердечной недостаточности. При нарушении со стороны почек определяются симметричные отеки, которые усиливаются по утрам и не проходят самостоятельно. Больше всего скопление жидкости заметно на шее и руках, лице. При надавливании в течение 20-30 секунд образуется впадинка, которые быстро восстанавливается, стоит убрать палец.
Появление отеков конечностей, лица и тела происходит из-за почечной, печеночной или сердечной недостаточности. При нарушении со стороны почек определяются симметричные отеки, которые усиливаются по утрам и не проходят самостоятельно. Больше всего скопление жидкости заметно на шее и руках, лице. При надавливании в течение 20-30 секунд образуется впадинка, которые быстро восстанавливается, стоит убрать палец.
При отеках, вызванных сердечной недостаточностью, наблюдается появление симптомов в области стоп и голеней ближе к вечеру. Кожа в этой области становится синюшной и холодной, а если на нее надавить, углубление исчезает в течение длительного времени.
Если патология вызвана недостатком белков, отеки распространяются по всему телу. Эти области становятся напряженными, твердыми, температура кожи снижена. При надавливании вмятины сохраняются в течение 5-9 секунд.
Повышение температуры
Асцит может проявляться температурой только в случае активизации основного заболевания:
- при перитоните градусник показывает отметку в 40-41;
- при перитоните, вызванном туберкулезом, температура отличается и составляет 37-39 градусов;
- при панкреатите поднимается до 38 градусов;
- при циррозе столбик градусника поднимается до 37-37,5 пунктов, но только на начальных стадиях; на фоне болезни, вызванной гепатитами, она бывает в пределах 37-39 градусов;
- при опухолях симптом развивается на последних стадиях, когда рак метастазирует — температура достигает 40 градусов.
Если асцит вызывает микседема, температура может падать до 35 градусов. Это обусловлено недостатком гормонов щитовидной железы.
Увеличение печени и селезенки
Эти симптомы болезни выявляются в основном при диагностических процедурах и указывают обычно на опухоли, цирроз, болезнь Бадда-Киари, сердечную недостаточность.
Тошнота и рвотные позывы
Наличие тошноты и рвоты возможно как на начальных, так и на последних стадиях асцита. Симптомы связаны с общим списком поражений печени и ЖКТ. Из-за растущего объема жидкости в брюшной полости и нарушения работы желудка, кишечника, рвота и тошнота могут появляться даже после очень маленьких порций пищи. При этом в массах будут содержаться непереваренные продукты. После акта выхода еды пациент обычно испытывает облегчение.
Обнаружение вен на животе
Комплекс симптомов назвали «Головой медузы» — происходит расширение вен брюшной стенки, повышается давление. Как только живот выпячивается, а кожа сильно натягивается, становятся видны крупные русла крови. Венозная сеть – большая, хорошо заметная, густая, расположена на переднебоковой поверхности.
Желтуха
Желтуха часто сопровождает асцит, вызванный заболеваниями печени. Она поражает белки глаз, слизистые оболочки и кожные покровы. Может быть как выраженной, так и едва различимой.
Одышка
При сильном скоплении жидкости пациенту становится тяжело дышать, это вызывает сильную одышку. Связана она с ограниченной подвижностью легких и диафрагмы. На начальных стадиях проблемы с дыханием обычно возникают в лежачем положении.
Обезвоживание
 Патологическое состояние связано с тем, что жидкость выходит из сосудистого русла и не участвует в процессах организма. Это приводит к обезвоживанию. Распознать его можно по следующим признакам:
Патологическое состояние связано с тем, что жидкость выходит из сосудистого русла и не участвует в процессах организма. Это приводит к обезвоживанию. Распознать его можно по следующим признакам:
- усиление морщин на лице;
- ухудшение эластичности и увлажненности кожи;
- жажда и постоянная сухость во рту;
- повышение температуры;
- западание глазных яблок;
- снижение диуреза;
- запоры;
- холодный пот и нарушения сознания;
- сильное снижение давления.
Помогать пациенту с признаками обезвоживания должен доктор.
Диагностика заболевания
При медицинском осмотре врач легко определяет наличие асцита даже без дополнительных методов. Но при подозрении на первой стадии может потребоваться УЗИ или рентгеновский снимок. На брюшную водянку у людей указывают симптомы:
- шарообразный живот, как у беременных, который растекается при принятии лежачего положения;
- по периметру заметны синие вены;
- кожные покровы желтушны;
- пупок выходит наружу;
- появляются белые растяжки.
Если врач положит ладонь на один бок, а другой рукой начнет легонько толкать живот с другой стороны, возникнут колебания воды.
Отличие ожирения от асцита
Выраженный асцит отличить от ожирения в домашних условиях можно по форме живота, его структуре. Если под кожей скоплен жир, он будет мягким, податливым и сминаемым. При появлении жидкости в брюшной полости, наоборот, внешней живот очень упругий, возможны синие прожилки, растяжки. Форма как на последнем месяце беременности. Однако сложность определения асцита возникает у людей с уже существующим ожирением.
Водянка брюшной полости – патология, требующая контроля со стороны специалистов. Часто приходится откачивать лишнюю воду, используя инвазивные методики. Без устранения основной болезни навсегда избавиться от асцита – сложная задача.
лечение, причины, симптомы и стадии
Асцит – это не самостоятельное заболевание, а последствие других патологических состояний организма, приводящее к скоплению лишней жидкости в брюшной полости. Там скапливается при протекании воспалительного процесса экссудат или при нарушении кровообращения транссудат. Вода в животе может достигать объёма в 25 литров. Асцит говорит о смертельно опасном заболевании у людей, он не возникает при лёгких формах патологий. Может развиваться стремительно за короткий промежуток времени либо протекать бессимптомно длительное время, известен также как брюшная водянка или водянка живота, код по МКБ-10 R18 Асцит.
У 70% больных патология развивается вследствие болезней печени, в 10% к нарушению приводят опухоли внутренних органов и 5% приходится на болезни сердечно-сосудистой системы и другие заболевания у мужчин и женщин. Проявление водянки у детей чаще, чем у взрослых указывает на развитие патологии почек.
Виды асцита
Классифицируется по количеству жидкости в брюшной полости:
- малый (небольшой, незначительный) – менее 3 литров;
- умеренный – от 3 до 10 литров;
- значительный, или массивный – в среднем от 10 до 20 литров, может быть до 30 литров и более.
По инфицированности жидкости классификация асцита разделяется на виды:
- стерильный;
- инфицированный;
- спонтанный бактериальный перитонит.

Так выглядит асцит
Стадии асцита
Стадии асцита разделяют по количеству скопившейся жидкости и ответу на проводимую терапию:
- Транзиторный – на фоне проводимой терапии проходит вместе с общим улучшением состояния пациента, когда основное заболевание уходит в ремиссию и не проявляется до следующего рецидива патологии. Общий объём жидкости не более 400 мл, работа органов брюшной полости не нарушена. Внешне не выявляется, определение его без магнитно-резонансной томографии или ультразвукового исследования практически невозможно.
- Стационарный, или умеренный (ненапряжённый) – сохраняется в небольшой степени после проведённого консервативного лечения. Объём жидкости может достигать 4 литров. Внешне живот у пациента свисает, появляется одышка. Эту стадию асцита врач определяет визуально и при пальпации брюшной полости больного.
- Напряженный – объём жидкости значительный, более 10 литров, что приводит к повышению давления в брюшной полости, внутренние органы функционируют с нарушениями. Консервативной терапии эта стадия водянки часто не поддаётся.
- Рефрактерный, резистентный – от проводимой терапии не происходит не только уменьшение жидкости, но её объём продолжает накапливаться, асцит прогрессирует и достигает огромных размеров. Для пациента стадия смертельно опасна!
Причины асцита
Причины водянки разнообразны и выступают показателем серьёзных патологических нарушений в различных системах организма. Определяют такие причины возникновения:
- Болезни печени, такие как цирроз, стадия рака или синдром Бадда-Киари. На указанные патологии приходится 80% случаев асцита, сопровождающиеся гипертензией в воротной вене печени. Цирроз вызван рядом причин, таких как гепатит, стеноз, алкоголизм, токсичные препараты, но всегда обусловлен гибелью гепатоцитов – клеток печени, что приводит к замещению рубцовой тканью. Происходит увеличение органа, возникает печёночная недостаточность и быстро развивается асцит брюшной полости. При раке печени растущая опухоль сдавливает сосуды печени и лимфатические ходы. Также при попадании новообразования в брюшину нарушается функционирование всех близкорасположенных органов, возникает водянка. Синдром Бадда-Киари представляет собой тромбоз просвета печёночных вен, что нарушает циркуляцию крови, повышает давление и приводит к скоплению жидкости в брюшной полости.
Печёночный асцит
- Сердечная недостаточность и констриктивный перикардит. На фоне сердечной недостаточности, как следствие многих кардиологических патологий, развивается 5% асцита. Гипертрофированная сердечная мышца не справляется с требуемыми объёмами крови, это приводит к её скоплению в кровеносных сосудах и в нижней половой вене. Формируется повышенное давление, лишняя жидкость выходит из сосудов и развивается водянка, в тяжёлых случаях проявляется анасарка – отёк мягких тканей и подкожной клетчатки. Констриктивный перикардит способствует воспалению наружной оболочки сердца – слоя перикарда, при спаечной болезни он недостаточно наполняется кровью, нарушается работа венозной системы сердца.
- Почечная недостаточность. Редкая причина водянки, но встречается на фоне различных болезней почек, таких как пиелонефрит, мочекаменная болезнь, гломерулонефрит. Повышается артериальное давление, натрий с жидкостью задерживается в организме. Нефротический синдром тоже проявляется как причина асцита.
- Патологический процесс в брюшной полости. Перитонит различного характера, перитонеальный карциноз, онкология в желудке, яичниках, эндометрии, молочных железах, а также мезотелиома брюшины, опухоли на кишечнике и псевдомиксома. Эти патологии влекут 10% случаев асцита.
- Болезни органов пищеварения, такие как хроническая диарея, панкреатит и болезнь Крона. Провоцируют излишнее скопление жидкости в брюшной полости.
- Повреждение лимфатических сосудов. Редко вызывает водянку, обычно лимфатические сосуды повреждаются травмами, при развитии метастаз или поражении организма филяриями – червями-паразитами, локализующимися в кровеносных сосудах.
- Полисерозит. Асцит является одним из симптомов, у пациента присутствуют также осумкованный плеврит и перикардит.
- Системные заболевания, такие как красная волчанка и ревматоидный артрит.
- Белковая недостаточность.
- Микседема. Патология, характеризующаяся отёчностью слизистых оболочек и мягких тканей, проявляется при нарушении функционирования щитовидной железы.
- Нарушение режима питания. Несбалансированные диеты, особенно голодание, истощают запасы белка в организме, что приводит к его недостатку в крови, снижается онкотическое давление, лишняя жидкость из сосудов накапливается в брюшной полости, развивается водянка.

Причины асцита у детей
Водянка способна поражать не только взрослых людей, но и детей, даже новорождённых и плод в утробе матери. Асцит у грудничка получил широкое распространение и не считается сейчас редкостью. Причина его в:
- Гемолитической болезни у плода, развивающейся как реакция на иммунологический внутриутробный конфликт крови матери и плода. Это происходит, когда мать имеет резус-фактор группы крови отрицательный, а плод – положительный. Обычно болезнь развивается в последующие беременности, когда кровь матери выработала антитела против группы крови ребёнка ещё при первой беременности.
- Внутриутробных аномалиях развития, приводящих к неспособности внутренних органов и систем нормально функционировать.
- Генетических патологиях, таких как синдром Дауна или синдром Тёрнера, приводящих к отёкам.
- Повреждении плаценты, как основы жизнедеятельности плода, нарушении её кровотока.
У детей асцит вызывается обычно врождёнными пороками не только сердечно-сосудистой системы, но и печени, почек, приводящих к скоплениям токсинов и продуктов обмена в крови и тканях.
Второй причиной служат опухоли, которые в детском возрасте удаётся диагностировать не часто. Известны случаи в результате врождённых гемолитических анемий, приводящих к разрушению клеток крови печенью и селезёнкой, что травмирует органы.
В бедных странах Африки из-за систематического голодания распространена болезнь квашиоркор среди детей, сопровождающаяся водянкой живота и другими тяжёлыми симптомами.
Симптомы асцита
Симптоматика асцита в первую очередь проявляется при его средней и тяжёлой стадиях, на начальном этапе он порой скрытен. Типичным симптомом является вздутие живота. Человек обычно замечает изменения в брюшной полости, когда привычная одежда становится ему мала, не удаётся застегнуть пуговицы. Также признаки асцита зависят от патологии, его вызвавшей, и могут служить сигналом к серьёзному обследованию организма. Проявление симптоматики может быть стремительным или характеризоваться в течение нескольких месяцев.
Наиболее выраженные симптомы асцита:
- ощущение тяжести дыхания из-за давления на диафрагму лишней жидкости брюшной полости, одышка, особенно при физических нагрузках;
- боль в животе и тазе;
- отрыжка и изжога;
- пупок плоский на ощупь;
- для асцита наиболее характерно вздутие и тяжесть в животе, метеоризм, резко увеличившийся объём живота;
- выраженный симптом асцита – очень быстрое насыщение желудка, отсутствие аппетита, невозможность принимать еду;
- ноги отекают при белковой недостаточности;
- необъяснимые приступы тошноты и рвоты, желтеющие покровы кожи, венозный рисунок на животе говорят об асците при портальной гипертензии;
- при туберкулёзном перитоните водянка проявляется как результат туберкулёзного поражения кишечника или половой системы. У человека происходит стремительный сброс веса, наблюдается высокая температура, увеличиваются лимфатические узлы и наступает интоксикация организма;
- при перитонеальном карцинозе наличие новообразования приводит к увеличению лимфоузлов под брюшной стенкой;
- при сердечной недостаточности асцит проявляется синюшными покровами кожи и отёками ног, печень увеличена, под правым ребром больной ощущает периодические боли;
- при тромбозе воротной вены могут возникать сильные боли в районе печени, она немного увеличена. Возможно кровотечение вен пищевода или геморроидальных узлов из-за варикозного расширения, увеличена в размерах селезёнка;
- Выпадение волос, истощение ногтей и пониженная температура тела свидетельствуют об асците при нарушенной функции щитовидной железы.

Диагностика асцита
Асцит визуально можно распознать на поздних стадиях. Врач замечает при первичном осмотре такие симптомы, как непропорциональный размер живота, похожий при беременности у женщин на поздних сроках, выпячивающийся пупок, расширенные подкожные вены. При простукивании живота наблюдается тупой перкуторный звук. При прослушивании фонендоскопом отсутствуют кишечные шумы. Применяется также техника флюктуации, когда одну ладонь врач помещает на один бок пациента, а второй совершает колебательные движения по другому боку, ощущая движения жидкости за брюшиной.
Неуточнённый диагноз неприемлем. Поэтому для более точного анализа патологии, а также выявления асцита на ранней стадии применяется диагностика с помощью инструментальных методов и анализов:
- Проводят ультразвуковое исследование (УЗИ) внутренних органов в брюшной полости и почек, позволяющее определить наличие лишней жидкости и размеры органов, а также возможные новообразования.
- На УЗИ сердца и щитовидной железы определяют размеры сердца и его строение, процессы функционирования и структуру щитовидной железы.
- Даже малые скопления жидкости обнаруживают с помощью компьютерной (КТ) и магнитно-резонансной томографии (МРТ). Они также позволяют определить размеры и структуру внутренних органов, выявить опухоли.
- Лёгкие проверяют через рентгенограмму, которая выявляет туберкулёз и рак лёгких.
- С помощью диагностической лапароскопии эндоскопом обнаруживают жидкость в брюшной полости и её состав. После лапароскопии жидкость отправляют на биопсию.
- Сосуды проверяются методом ангиографии.
- Пониженное число тромбоцитов, как нарушение в работе печени, и увеличение скорости оседания эритроцитов, как фактор воспалительного процесса, покажет общий анализ крови.
- Работа почек проверяется через общий анализ мочи.
- При онкологическом осмотре берутся анализы на онкомаркеры.
- Биохимический анализ крови, анализ на гормоны щитовидной железы показывают наличие или отсутствие различных патологических состояний в организме.
- Исследуют асцитическую жидкость с помощью микроскопа.
Комплексный подход позволяет наиболее достоверно подтвердить или опровергнуть диагноз асцита у пациента и вынести врачебное заключение. Это анамнез и этиология заболевания (информирование больным врача обо всех беспокоящих его состояниях, ранее перенесённых заболеваниях, вредных привычках, проявлениях водянки), патогенез болезни, обследование пациента визуально, пальпация, а также применение методов инструментальной диагностики.
Методы лечения асцита при различных состояниях
Асцит очень опасен для человека. При накоплении в большом количестве жидкости в брюшной полости происходит перегрузка правого отдела сердца из-за давления диафрагмы на сосуды, возникает дыхательная недостаточность. Инфекционное поражение жидкости часто приводит к перитониту, требующему срочной хирургической помощи.
Лечение асцита происходит вместе с лечением патологии, приведшей к водянке. В первую очередь врач определяет стадию асцита и основную патологию. Для облегчения состояния пациента при дыхательной или сердечной недостаточности важно уменьшить количество жидкости в брюшной области и снизить давление. При начальных стадиях асцита – транзиторном или умеренном – лечение заключается в купировании основной патологии с постоянным контролем уровня жидкости.
Основные направления в лечении:
- Медикаментозная терапия, лекарства от асцита. Вывести жидкость из организма помогают препараты диуретики, которые усиленно удаляют её с мочой. Важным моментом является медленная терапия мочегонными средствами во избежание большой потери организмом калия. Врач проводит ежедневный контроль диуреза, при необходимости увеличивает дозу препарата. Одновременно пациентам назначаются препараты для укрепления стенок сосудов и для пополнения калия в организме. Антибиотики применяют при инфицировании асцитической жидкости.
- Диета. Больному необходимо высококалорийное и сбалансированное питание для полноценного насыщения организма витаминами и микроэлементами, оптимальна белковая пища в умеренном количестве. Очень важно вообще не употреблять поварённую соль, избегать солёных продуктов. Необходимо пить как можно меньше жидкостей, менее литра в сутки. Жирную пищу также не следует употреблять, особенно пациентам с панкреатитом.
- Хирургические операции. При отсутствии ответа на проводимое медикаментозное лечение применяют лапароцентез – процедура прокола брюшной стенки с целью изучения асцитической жидкости и её откачивания. Перитонеовенозный шунт ставится для отвода лишней жидкости. Возможны хирургические манипуляции по снижению давления в портальной системе. При асците, связанном с тяжёлой патологией печени, возможна её трансплантация, но для этого требуется время, так как поиск донора крайне затруднителен.
При заболеваниях сердца
Стоит потреблять как можно меньше жидкостей и поваренной соли. Сердечно-сосудистая недостаточность купируется основными группами препаратов:
- ингибиторы – снижают давление в сердечной мышце, уменьшают её ремоделирование;
- мочегонные препараты – выводят натрий и лишнюю жидкость из брюшной полости, тем самым уменьшают нагрузку на сердце;
- бета-блокаторы – продлевают жизнь, имеют короткий, но мощный принцип действия, ограниченный сутками;
- антагонисты типа Верошпирона – уменьшают сердечную недостаточность путём блокировки работы ренин-ангиотензин-альдостероновой системы.
Конструктивный перикардит лечат хирургически, отсекая повреждённый слой перикарда. При проявлениях воспалительных процессов применяют антибактериальные и гормональные препараты.
При заболеваниях печени
Печень обладает свойствами само регенерации, то есть может сама восстанавливаться. Поэтому болезни печени нужно лечить как можно раньше, тогда удаётся сохранить орган и вернуть ему нормальное функционирование. Для лечения применяют препараты:
- противовирусные – применяются в основном при вирусных гепатитах;
- гормональные – купируют аутоиммунные поражения печени;
- гепатопротекторы – помогают укрепить мембраны клеток печени – гепатоцитов, а также восстанавливают функции печени;
- для снижения уровня аммиака при циррозе печени применяют Гепа-мерц и его аналоги, который уменьшает белковый обмен и восстанавливает функции печени;
- мочегонные препараты – Фуросемид и др.;
- белковые – для нормализации уровня белка в крови, нормализуют онкотическое давление;
- эссенциальные фосфолипиды – помогают восстановлению клеток печени, повышают устойчивость гепатоцитов к токсинам;
- флавоноиды – нейтрализуют токсины при циррозе печени;
- аминокислоты для питания клеток печени, нормализации их роста и обновления.
Больным с патологиями печени важно соблюдение специальной диеты для уменьшения нагрузки на орган. Если медикаментозное лечение не даёт никакого эффекта применяют лапароцентез для выкачивания асцитической жидкости.
Синдром Бадда-Киари требует лечения препаратами, разрушающими тромбы и препятствующими образованию новых тромбов. При запущенных ситуациях требуется хирургическая операция.
Трансплантация применяется при циррозе печени, когда наблюдается множественный тромбоз печёночных вен. Прогноз благоприятный при наличии донора, что является редкостью, самое тяжёлое осложнение – отторжение пересаженного органа. Возможен повторный цирроз пересаженной печени.
При заболеваниях почек
Лечение хронических форм почечной недостаточности – длительный процесс. Полагается потреблять мало соли для предотвращения задержки жидкости в брюшной полости и повышения давления. Необходим регулярный контроль диуреза и токсинов в крови. Применяются медикаментозные препараты:
- мочегонные – оптимальны на начальных стадиях при почечной недостаточности;
- при анемии применяют препараты железа, витамин В12 и фолиевую кислоту;
- препараты для снижения артериального давления;
- антиагреганты – улучшают кровообращение в почках;
- нефротический синдром и спровоцировавшие его заболевания купируются стероидными препаратами и цитостатиками.
Если медикаментозная терапия неэффективна, возможен гемодиализ в условиях стационара, который очищает кровь, нормализует водный и электролитный баланс, удаляет побочные продукты обмена.
При панкреатите
Лечение панкреатита возможно только в стационарных условиях. Клиника успешно применяет консервативное лечение следующими препаратами:
- антисекреторные – способствуют блокировке выработки ферментов поджелудочной железы;
- нестероидные противовоспалительные – для обезболивания, уменьшения воспаления, возможно применение наркотических анальгетиков;
- препараты для уменьшения действия ферментов в крови и тканях:
- спазмолитики – помогают устранить спазмы протоков и сфинктеров поджелудочной железы.
Хирургически производят удаление омертвевших участков поджелудочной железы и дренирование брюшной полости – вывод лишней жидкости через специальные трубки.
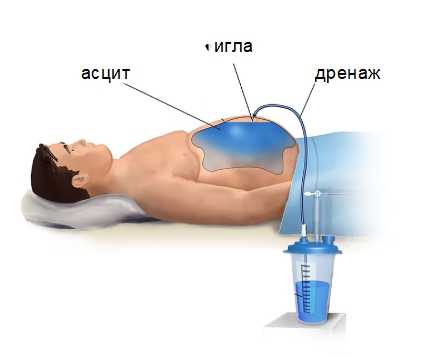
При туберкулёзе
Применяется объёмная терапия антибиотиками, мочегонные препараты для уменьшения асцитической жидкости. Хирургическая операция возможна при отсутствии адекватного ответа организма на медикаментозное лечение и при кишечной непроходимости.
При поражении лимфатических сосудов
Медикаментозные препараты применяют только при филяриатозе для истребления паразитов, обычно применяется 5 курсов терапии. Хирургически удаляют опухоли, затрудняющие отток лимфы. Если новообразование удалить невозможно, то применяют наложение анастомоза с ближайшей крупной веной. Лапароцентез позволяет убрать лишнюю жидкость из брюшной полости.
Пациентам запрещены тяжёлые физические нагрузки для предотвращения выхода жидкости из сосудистого русла. Но для уменьшения застоя крови и дистрофии мышц, которые возникают у лежачих больных, рекомендуются простые физические и дыхательные упражнения.
Патология лимфатических сосудов и возникающие на пути кровотока препятствия из-за лимфом приводят к хилезному перитониту, при котором экссудат мутного молочного цвета. Такой асцит носит название хилёзный.
При онкологических заболеваниях
Опухоли, имеющие злокачественный характер, провоцируют образование асцита через сдавливание кровеносных и лимфатических сосудов, расположенных в брюшной полости. Разрыв венозного или лимфатического сосуда и возникновение внутрибрюшного кровотечения провоцирует геморрагический характер асцита. Брюшина также может быть поражена опухолевыми процессами. Для успешного лечения водянки при онкологии необходимо полное удаление новообразований. Для этого применяются такие методы:
- Химиотерапия – разрушает процессы деления злокачественных клеток и уничтожает опухоль. Не проходит без вреда для здоровых клеток организма, что приводит к различным осложнениям общего состояния. Химиотерапия в настоящий момент является прогрессивным методом лечения канцероматоза брюшины.
- Лучевая терапия – метод воздействия на новообразование с помощью радиации, приводящей к его гибели или уменьшению в размерах.
- Хирургические вмешательства – удаление опухоли, наиболее эффективно при доброкачественном характере новообразования или при сдавливании опухолью кровеносных и лимфатических сосудов. При благоприятном исходе после операции приводит к полному выздоровлению больного. При канцероматозе возможно хирургическое удаление поражённых участков брюшины как временная мера.
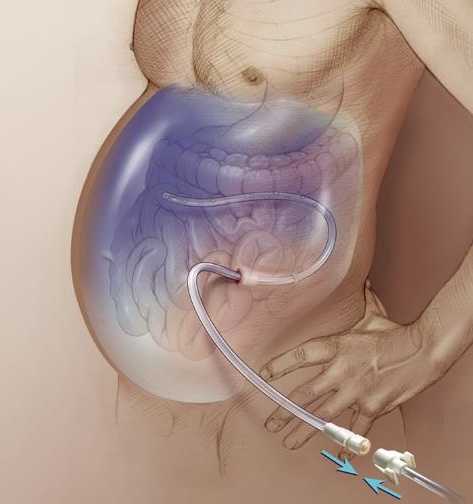
Медицинское вмешательство при асците
При заболеваниях щитовидной железы
Микседема требует лечения гормонами щитовидной железы, такими как L-тироксин, лиотиронин и йодомарин, которые регулируют обменные процессы. Пациентам показано употребление в пищу морепродуктов, богатых йодом. Необходимо уменьшить суточное потребление жидкостей до двух литров и соли.
Лечение при напряжённом и рефрактерном асците
При тяжёлой стадии асцита присутствует более 10 литров жидкости в брюшной полости, что приводит к нарушению работы всех внутренних органов. В этом случае, а также при неэффективности мочегонной терапии выполняют лапароцентез. Во время процедуры жидкость удаляют небольшими порциями, не более 4 литров для предотвращения коллапса, вызванного резким падением артериального давления.
Последствия и продолжительность жизни при асците
Асцит не влияет на продолжительность жизни, с ним живут, прогноз связан в основном с тяжестью патологии, его вызвавшей. Большую роль играет эффективность проводимого лечения. Если купировать развитие водянки не удаётся никакими средствами, прогноз для жизни пациента крайне неблагоприятный. Рефракторный асцит приводит к смерти пациента в течение года.
Неблагоприятные факторы, влияющие на механизмы развития асцита:
- возраст после 60 лет;
- пониженное артериальное давление;
- низкое содержание сывороточного альбумина;
- гепатоцеллюлярная асцитная карцинома;
- сахарный диабет;
- пониженная скорость клубочковой фильтрации – ниже 500 мл в минуту.
Возможные осложнения
Асцит способен вызвать тяжёлые последствия:
- дыхательная недостаточность – вызвана давлением увеличенной брюшной полости на диафрагму, возможен гидроторакс – скопление в лёгких жидкости;
- кишечная непроходимость – асцитическая жидкость давит на петли кишечника и мешает его нормальному функционированию;
- спонтанный бактериальный перитонит – инфицирование жидкости часто приводит к воспалению брюшины. Очень тяжёлое состояние, требуется срочная врачебная помощь и госпитализация;
- печёночная энцефалопатия – приводит к тяжёлой печёночной недостаточности;
- пупочная грыжа – вызывается повышенным внутрибрюшным давлением, растягивающим околопупочное кольцо, выпячивание внутренних органов;
- гепаторенальный синдром – вызван вторичным поражением почек при циррозе печени и развитием тяжёлой почечной недостаточности.
Профилактика асцита
Асцит – не самостоятельное заболевание, поэтому профилактика его заключается в своевременном лечении основных недугов. Необходимо обращаться к врачу при малейших симптомах, отказаться от самолечения, соблюдать клинические рекомендации. Есть здоровую и сбалансированную пищу, полный отказ от алкоголя и других вредных привычек, важно вовремя вылечить все патологии, делать все назначенные анализы.
Отличие асцита от метеоризма
Метеоризм вызывают скопившиеся в кишечнике газы, он является одним из симптомов асцита, который характерен скоплением в брюшной полости жидкости. Отличить их довольно просто, хоть иногда один выглядит как другой. Перкуссия брюшной стенки при метеоризме вызывает звонкий звук, живот увеличивается пропорционально, отёки нижних конечностей отсутствуют. Метеоризм устраняют средства от вздутия живота и продукты, богатые клетчаткой.
Также отличается висячий живот у детей, больных рахитом, от водянки. Такой живот у ребёнка проявляется вследствие слабости мышц брюшной стенки, а не вызван скоплением жидкости.
Асцит - это... Что такое Асцит?
(ascites, греч. askitēs (nosos] водянка; синоним водянка брюшная, водянка живота) — скопление жидкости в брюшной полости. Возникает чаще всего вследствие портальной гипертензии (Портальная гипертензия) при циррозе печени (Цирроз печени), застойной сердечной недостаточности (Сердечная недостаточность), тромбозе ветвей воротной вены (см. Бадда— Киари болезнь (Бадда — Киари болезнь)) или сдавлении ее ствола; реже вследствие поражения брюшины (раковое, туберкулезное обсеменение и др.), грудного лимфатического протока, а также как проявление общего отечного синдрома при болезнях почек, алиментарной дистрофии (Алиментарная дистрофия). У новорожденных А. может быть проявлением гемолитической болезни плода и новорожденного (Гемолитическая болезнь плода и новорождённого) или скрытой кровопотери плода. У детей первых 3-х лет жизни А. чаще всего связан с болезнями печени, но он может быть также следствием хронических расстройств питания, экссудативной энтеропатии, проявлением врожденного нефротического синдрома (Нефротический синдром). Возникновению и нарастанию А. способствуют нарушения регуляции водно-солевого обмена (см. Отеки (Отёки)). Накопление жидкости в брюшной полости (иногда более 20 л) ведет к повышению внутрибрюшного давления и оттеснению диафрагмы в грудную полость. В результате значительно ограничиваются дыхательные движения легких (вплоть до развития дыхательной недостаточности (Дыхательная недостаточность)), нарушается деятельность сердца, повышается сопротивление кровотоку в органах брюшной полости, функции которых также нарушаются. Концентрация белка в серозной асцитической жидкости относительно невелика, но общие его потери при массивном А. могут быть значительными, особенно при частых повторных удалениях жидкости путем пункции брюшной полости (при этом потеря белка сочетается с потерей солей), что приводит к развитию белковой недостаточности. Клинически А. можно обнаружить при наличии в брюшной полости не менее 1 л жидкости. Во время осмотра обнаруживается увеличение живота, который при вертикальном положении больного выглядит отвисшим, нередко отмечается выпячивание пупка; у больного, находящегося в горизонтальном положении, живот распластан, боковые его отделы выбухают (так называемый лягушачий живот). При выраженной портальной гипертензии на коже живота видна расширенная венозная сеть вследствие развития анастомозов между системами воротной и полых вен. Расширенные, набухшие и извитые венозные коллатерали располагаются вокруг пупка и отходят от него в виде лучей, образуя характерную фигуру («голова Медузы»). При перкуссии живота обнаруживается тупой звук над отлогой или боковой его частью, граница тупости перемещается при изменении положения тела. Ладонью, приложенной к боковой стенке живота с одной стороны, можно ощутить толчки, вызываемые постукиванием пальцами другой руки по стенке противоположной стороны живота (симптом флюктуации). Перкуторно и рентгенологически определяются высокое стояние диафрагмы и ограничение ее дыхательной подвижности. При А. у больных с застойной сердечной недостаточностью нередко выявляется жидкость в плевральной полости — Гидроторакс. При наличии А. важной диагностической задачей становится определение основного заболевания (если оно не было распознано ранее), чему помогает анализ сопутствующих А. признаков. При выраженной портальной гипертензии у больных циррозом печени А. нередко сочетается с кровотечениями из варикозных вен пищевода и обычно сопровождается развитием коллатералей под кожей живота. При сердечной недостаточности кроме А. наблюдаются отеки на голенях и стопах, акроцианоз, а при почечной недостаточности — распространенный отек кожи и подкожной клетчатки. Большое значение имеет диагностическая пункция брюшной полости с лабораторным исследованием асцитической жидкости. У больных циррозом печени и застойной сердечной недостаточностью асцитическая жидкость обычно прозрачная, ее удельный вес не более 1,015, концентрация белка не выше 2,5%; жидкость содержит главным образом клетки эндотелия, однако раздражение брюшины в результате повторных пункций способствует появлению лейкоцитов. При раковом поражении брюшины в асцитической жидкости могут быть обнаружены опухолевые клетки. При туберкулезном поражении брюшины развивается так называемый асцит-перитонит, при котором асцитическая жидкость может иметь геморрагический характер, обычно содержит лимфоциты, в ней могут быть обнаружены микобактерии туберкулеза. У детей первых трех лет жизни А. нередко приходится дифференцировать с псевдоасцитом (атония кишечника с его вздутием), наблюдаемым при глютеновой болезни (Глютеновая болезнь), Муковисцидозе. Лечение направлено на основное заболевание. Для уменьшения А. применяют мочегонные средства, антагонисты альдостерона, проводят мероприятия по коррекции нарушений водно-солевого обмена и уменьшению портальной гипертензии. В случае неэффективности медикаментозной терапии жидкость может быть удалена путем пункции брюшной полости — лапароцентеза (парацентез абдоминальный), который проводят после предварительного опорожнения мочевого пузыря в сидячем положении больного (тяжелобольных укладывают на бок) с соблюдением правил асептики и антисептики, что лучше всего достигается при проведении лапароцентеза в стационаре. Прокол троакаром после местной анестезии проводят по средней линии живота между лобком и пупком либо по линии, соединяющей пупок с гребнем подвздошной кости. Жидкость нужно выпускать медленно (из-за опасности коллапса) и обычно не более 5—6 л за одну пункцию. Повторные пункции могут привести к воспалению брюшины и сращению кишок или сальника с передней стенкой живота, что создает угрозу тяжелых осложнений при последующих пункциях. Хирургическое лечение А. применяют, в основном, при значительной портальной гипертензии с целью ее уменьшения (наложение различных портокавальных органоанастомозов) и создания условий всасывания асцитической жидкости прилежащими тканями. Одна из эффективных хирургических операций — оментогепатофренопексия — заключается в подшивании сальника к предварительно скарифицированным участкам поверхности печени и диафрагмы.Прогноз основного заболевания при А. ухудшается. Он особенно неблагоприятен при быстром нарастании А. после повторных пункций.
Асцит - это... Что такое Асцит?
Асцит (др.-греч. ἀσκίτης — водянка, от ἀσκός — мех для хранения жидкости), брюшинная водянка — скопление свободной жидкости в брюшинной полости. Количество её может достигать 25 л.
Асцит — это состояние, при котором в брюшинной полости появляется свободная жидкость в больших количествах.
Асцит является следствием цирроза печени в 75 %; злокачественных новообразований — в 10 %; сердечной недостаточности в 5 % случаев.
В клинической картине у пациентов отмечается вздутие живота и прогрессирующее нарастание веса.
Диагноз основывается на результатах физикального и визуализирующих (рентгенологических, ультразвуковых) методов исследования.
Лечение заключается в назначении бессолевой диеты, диуретиков. Больным может производиться терапевтический лапароцентез, выполняются хирургические вмешательства. Пациенты с асцитом — кандидаты на трансплантацию печени.
Наиболее частым осложнением асцита является спонтанный бактериальный перитонит. Он возникает при инфицировании асцитической жидкости, которое в 90 % случаев происходит спонтанно. У больных появляются боли в животе, повышается температура тела.
Классификация асцита
Асцит классифицируется в зависимости от количества жидкости, наличия инфицирования асцитической жидкости и варианту ответа на медикаментозную терапию.
- По количеству жидкости в брюшинной полости:
- Небольшое количество жидкости.
- Умеренное количество жидкости.
- Значительное количество жидкости (напряженный, массивный асцит).
- По инфицированности содержимого:
- Стерильное содержимое.
- Инфицированное содержимое.
- Спонтанный бактериальный перитонит.
- По варианту ответа на медикаментозную терапию:
- Асцит поддающийся медикаментозной терапии.
- Рефрактерный асцит, который не может быть устранен, или ранний рецидив которого не может быть адекватно предотвращен лечением.
Признаки асцита
При большом асците живот равномерно увеличен, вздут, кожа его натянута, блестит; на ней видны расширенные вены. Часто наблюдается выпячивание пупка за счет значительного увеличения внутрибрюшного давления и развития грыжи пупочного кольца. При скоплении незначительного количества жидкости в горизонтальном положении больного уплощается околопупочная область и выпячиваются фланки живота («лягушачий живот»).
Причины асцита
Асцит — местное проявления общих расстройств кровообращения при болезнях сердца или результат застоя крови в брюшинной полости вследствие затруднения её оттока.
Основные патогенетические механизмы:
и ряд других, встречающихся редко.
Лечение
Устранение основной болезни; для облегчения состояния больного назначают мочегонные средства, прибегают также к проколу брюшной стенки либо чрескожному дренированию и выпусканию жидкости.