Атеросклероз позвоночной артерии что это такое
Синдром позвоночной артерии – симптомы, диагностика, лечение в Инновационном сосудистом центре в Москве
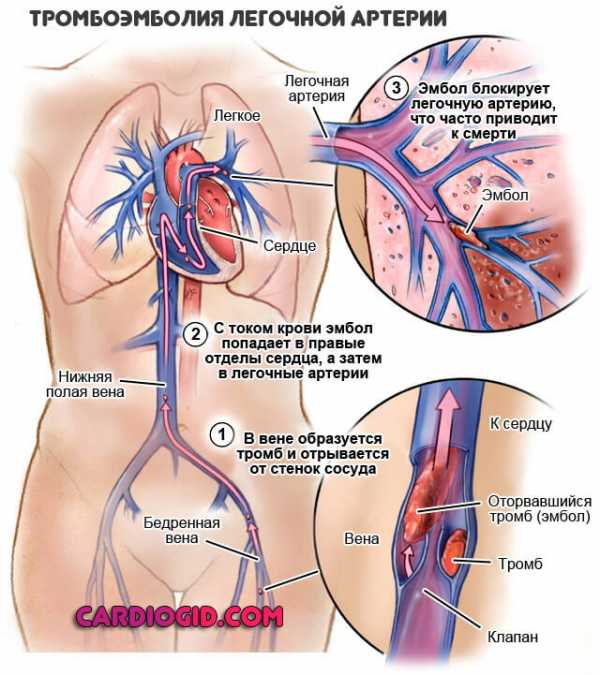
 Каждый четвертый инсульт развивается в задних отделах головного мозга в зоне ответственности позвоночных артерий. Атеросклероз и сужение позвоночной артерии
Каждый четвертый инсульт развивается в задних отделах головного мозга в зоне ответственности позвоночных артерий. Атеросклероз и сужение позвоночной артерии
могут возникать в любом ее отделе и могут стать причиной ишемического инсульта. В отличие от сужений сонных артерий, роль которых в развитии инсульта известна уже давно и отработаны методы их лечения, патология позвоночных артерий изучена еще недостаточно. Однако современные технологии диагностических исследований и методов эндоваскулярного лечения открыли новые возможности для вмешательства при этом заболевании.
Синдром позвоночной артерии является состоянием, связанным с нарушением проходимости проявляющийся симптомами недостаточности мозгового кровообращения в области задней части головного мозга.
Причины нарушенной проходимости могут быть самыми различными, поэтому основной задачей в ведении пациентов является точная диагностика, так, как только выявление точной причины позволит ее устранить и убрать тягостные для пациентов симптомы. С каждым годом заболевание молодеет, что связано с увеличением количества молодых людей, подолгу сидящих за компьютерами и малоподвижным образом жизни.
Своевременная диагностика гарантирует благоприятный результат лечения синдрома позвоночной артерии в клинике в Москве.
Причины синдрома позвоночной артерии
Наиболее распространенная причина нарушений кровообращения позвоночной артерии является атеросклеротическая бляшка. Реже встречается расслоение (диссекция) артерии, сдавление ее на шее или на входе в череп, воспалительные заболевания (васкулит). Точно установить вероятность развития инсульта при подобной локализации поражения достаточно сложно. По данным патанатомических исследований поражение позвоночных артерий при смерти от ишемического инсульта отмечалось в 12% случаев.
Поражение внутримозговых отделов вертебробазилярной системы чаще приводят к ишемическим инсультам, чем сужение артерии на шее. Риск развития ишемических событий при таких поражениях составляет около 7% в год. Симптомы синдрома позвоночной артерии диагностируются все чаще. Множество факторов влияет на развитие синдрома. Обычно он представляет собой комбинацию цереброваскулярного артериосклероза и шейного спондилеза (дегенеративно-дистрофические изменения тканей межпозвоночных дисков) в качестве основных клинико-патологических компонентов.
К причинам вызывающим синдром также относятся:
- Сдавление артерии в устье в области ответвления от подключичной из за анатомических особенностей этой зоны.
- Патологическая извитость в области устья.
- Сдавление артерии при аномалии Киммерли
- Остеофиты, образующиеся при остеохондрозе.
- Артроз.
- Нестабильность суставов головы.
- Межпозвонковая грыжа.
- Сдавление опухолями.
- Костно-хрящевые разрастания.
- Смещение позвонков (возникает при резком движении головы или поднятии тяжестей).
- Достаточно часто у пациента присутствует сразу несколько факторов.
Осложнения
При тромбозе или диссекции позвоночной артерии может развиться тяжелейший стволовой инсульт с летальностью более 80%. Из других осложнений отмечается появление признаков дисциркуляторной энцефалопатии - снижение памяти, работоспособности, нарушения сна. При нестабильных бляшках могут наблюдаться симптомы преходящих нарушений мозгового кровообращения (микроинсульты), связанные с отрывом кусочков бляшки и закупорке мелких артерий головного мозга.
В зависимости от причин появления симптомов заболевания могут наблюдаться различные осложнения. Чаще всего это мучительное состояние, вызывающее депрессию у пациентов, однако могут быть и объективные осложнения, угрожающие жизни.
- Тромбоз позвоночной артерии с развитием инсульта
- Судорожный синдром (эпилептиформные судороги)
- Дроп-атаки (падения без потери сознания)
- Нарушения зрения и слуха
Прогноз
При атеросклерозе позвоночной артерии прогноз для жизни и здоровья пациента давать достаточно сложно. При больших сужениях компенсация кровотока осуществляется за счет второй позвоночной артерии, кроме того, имеется коллатеральный кровоток. Больших исследований, оценивающих риск инсульта при поражении позвоночных артерий пока не проводилось. Однако остается фактом, что инсульты в вертебро-базилярной системе составляют не менее 25% всех инсультов и протекают значительнее тяжелее, чем инсульты связанные с сонной артерией. Поэтому выявление значимого сужения позвоночной артерии должно стать поводом для устранения этого рискованного состояния.
Без выявления и устранения причин развития синдрома позвоночной артерии прогноз выздоровления неблагоприятный. Чаще всего состояние пациентов постепенно ухудшается, что отрицательно сказывается на качестве жизни.
Самое сложное это выявить точную причину. Знание причины позволит устранить ее хирургическим или эндоваскулярным методом и избавить пациента от мучительных симптомов.
Как лечат атеросклероз сосудов в позвоночнике
Атеросклероз позвоночных артерий лечение
Атеросклероз позвоночных артерий и поясничного отдела: симптомы
Все о диабете » Атеросклероз позвоночных артерий и поясничного отдела: симптомы
Атеросклероз поражает все больше и больше людей. Эта болезнь в основном людей возрастной категории 40+. Но, случается, что им болеют молодые люди. В современном мире, заболевание и его последствия, стали самыми распространенными.
Атеросклероз возникает из-за образования бляшек, рост которых провоцирует закупорку сосудов, и затруднения в транспортировке крови. Такому процессу могут поддаваться самые разные части сосудистого русла, но чаще всего поражаются брахиоцефальные артерии. Именно они снабжают питательными веществами и кислородом головной мозг, окружают его.
Регуляцией кровоснабжения головного мозга и верхней части туловища занимается брахицефальный ствол. Образовывает три артерии, после отделения от аорты. Именно с их помощью питается шейный и головной правый отдел. Уязвимость этого ствола объясняется его большим диаметром. Если его поражает атеросклероз, происходит закупорка основного питания мозга. В такие моменты в мозге начинаются необратимые процессы. Это приводит к возникновению церебрального атеросклероза.
Атеросклероз правой позвоночной артерии головного мозга возникает под действием ряда причин. Эта болезнь в международной классификации болезней (МКБ) имеет код 10. Это означает, что ее протекание крайне тяжелое и лечение очень сложное. Очень часто параллельно с этой патологией возникает еще и поражение сонной артерии, бец. Поэтому лечение вдвойне тяжелее. Для образования атеросклеротической бляшки нужно очень много времени, поэтому сразу заметить ее не удается, потому что признаков, как таковых, не наблюдается.
Холестериновые бляшки возникают в основном из-за:
- Возраста 40+. С возрастом человеческое тело терпит ряд изменений. Среди них отмечают и потеря эластичности сосудов, нарушение метаболизма. Именно поэтому возраст играет большую роль в образовании атеросклероза.
- Злоупотребления спиртными напитками.
- Курения. Курение плохо влияет на сосуды, делая из менее эластичными.
- Наличие в рационе вредной пищи.
- Сахарного диабета.
- Высокого артериального давления.
- Отсутствия физической активности в жизни.
- Чрезмерного употребления сахара.
- Длительного состояния стресса.
- Депрессии.
Также причиной возникновения и прогрессирования атеросклероза может быть эмоциональная нестабильность.
Причины возникновения атеросклероза правой позвоночной артерии
Причин возникновения такой патологии как атеросклероз позвоночных артерий существует две группы.
Они бывают невертеброгенными и вертеброгенными.
Вторая группа напрямую связана с нарушением состояния позвоночника человека, а первая группа не зависит от развития нарушений в позвоночнике.
Болезнь может проявляться различными симптомами, такими как дрожь в руках и не способность поднимать тяжёлые предметы. В результате развития заболевания нарушается работа спинного мозга.
Невертеброгенные причины включают:
- поражение левого сосуда, в результате поражения позвоночника;
- спазмы мышц шеи;
- врожденные аномалии развития сосудов.
Вертеброгенные причины включают в себя наличие:
- Сколиоза данного отдела позвоночника.
- Дегенеративных процессов в межпозвоночном диске, поражающим позвоночник.
- Дополнительного ребра шеи, который перекрывает кровоток сосудов.
- Травм, из-за которых позвонки шеи становятся слабыми.
Симптомы для пациента протекают совершенно незаметно. Это связано с тем, что болезнь очень медленно протекает, поэтому состояние тоже ухудшается постепенно. Незаметно происходит поражение вертебральной артерии. В развитии болезни выделяют два этапа.
В случае перекрытия просвета на 20 процентов, наступает нестенизирующий этап. Артериальное давление не повышается, ведь закупоривается сосуд не полностью. Симптомов не наблюдается. Он может наступить еще в молодости.
Стенизирующий этап наступает в случае отсутствия лечения предыдущего этапа. Отверстие в сосуде перекрывается более 50 процентов.
Основные симптомы болезни
По данным исследований, предпосылки к болезни формируются в молодости.
Уже после 35 лет можно ощутить не один признак болезни, но больной на них, скорее всего, не обратит внимания.
Обнаружить ее удается уже при наличии тяжелых осложнений. Иногда они наблюдаются уже после облитерирующего синдрома.
Для того чтобы лечение было своевременным нужно знать, какие признаки характеризуют этот вид атеросклероза.
К признакам можно отнести наличие:
- головокружения при резком повороте головы;
- холода в нижних конечностях;
- приступов стенокардии;нарушений памяти; постоянного чувства усталости;
- повышенной раздражительности; чувства тревоги;
- чувства покалывания и онемения конечностей;
- нарушение когнитивных функций;
- одностороннее ухудшение зрения;
- приступов тошноты и рвоты; дисфункции речевого аппарата;
- посторонних звуков в ушах; боли в глазах; сухости в ротовой полости, появление повышенной потливости;
- головной боли, присутствующей в одной стороне головы, имеющей любой характер протекания, которая усиливается во время движений. Может быть взаимосвязано с неудобным положением шеи и головы, переохлаждением этих участков;
- нарушения сна; потери чувствительности.
Определить точное происхождение ухудшения состояние здоровья сможет только врач. Характерно, что они могут развиться постепенно, а могут резко, когда изменяется в положении шея, или голова. В следствии этого, кровообращение в этой области полностью прекращается. Такая ситуация называется дроп-атака. Тогда человек падает, но сознание не теряет. Стоит помнить, что последние стадии могут понести за собой последствия в виде:
- Нарушения мозговой работы. Психоэмоциональное состояние может указывать на наличие бляшки. В таком случае наблюдается расстройство эмоционального и психологического состояния, нарушение работы зрительной функции, двигательный аппарат также выходит из строя.
- Нарушения двигательных функций. Такой атеросклероз делает пациента слабым: он не может поднимать тяжести, наклоняться, да и ходить вообще. Также конечности могут дрожать при движении.
- Инсульт является тяжелейшим последствием такого атеросклероза. Хирургическое вмешательство, в основном, направлено на устранение рисков именно такого последствия.
Инсульт может стать причиной летального исхода, паралича.
Диагностика и лечение болезни
Главное в этой патологии вовремя ее выявить и как можно скорее начать курс терапии.Для этого нужно проходить комплексное обследование, а главное быть внимательному к своему здоровью.
Для полного исследования используют ряд диагностических методик, которые позволяют выявить любые отклонения в состоянии систем организма.
В первую очередь нужно сдать кровь на биохимический анализ. Это исследование проявит уровень общего холестерина в крови, сахара, гемоглобина, триглицеридов.
Как известно, эти показатели важны для жизнедеятельности организма человека. Кроме этого нужно провести общий анализ крови и мочи.
Специальные тесты могут определить состояние сосудов. К таким относятся:
- триплексное сканирование сосудов;
- ультразвуковая допплерография;
- ангиография;
- бесконтрастная МР-ангиография.
Эхографические способы исследования сердца совсем безопасны и не приносят никакого дискомфорта больному. МР-ангиография является более новым методом, по сравнению с остальными, но более информативным. Он стоит на порядок дороже стандартных известных методов. Перед назначением терапии специалист определяет нахождение повреждения и ее степень. Чтобы вылечиться, больной должен следовать рекомендациям доктора. Специалист назначает комплексную терапию, план которой составляется исходя из индивидуальных особенностей человека и особенностей протекания заболевания. Первым делом больной должен устранить фактор возникновения атеросклероза. Это может быть питание, вредные привычки, отсутствие физической активности.
Специалисты рекомендуют следовать таким правилам:
- Побольше двигаться. Несмотря на способ жизни и работу нужно включить в ежедневные дела спортивные занятия. Будь то пешие походы, велопрогулки. Даже спорт в домашних условиях принесет желанный результат.
- Курение должно уйти из жизни больного. Эта вредная привычка провоцирует не только сердечные проблемы, но и с дыхательной системой, а также становится ключевым фактором возникновения смертельных недугов.
- Чтобы избавиться от патологии спиртные напитки употреблять нельзя. Они не только плохо влияют на сердце, но и понижают сопротивляемость организма к болезням.
- Избегать стрессовых ситуаций, не волноваться.
- Для прослеживания динамики болезни нужно проходить регулярные обследования.
- Соблюдать режим питья.
- Ограничить употребление животных жиров, по возможности заменив их растительными.
- Рацион должен быть богат на овощи и фрукты в полной мере.
Если форма болезни стенозирующая, лечение может предусматривать оперативное вмешательство.
Питание при атеросклерозе
Питание при болезни занимает особое место, ведь такая диета должна соблюдаться на протяжении всей жизни.Диета является частью терапии, которая не меньше важна, чем прием специальных лекарств.
Изменения привычек в питании приводит к существенному улучшению состояния больного.
Диета при атеросклерозе БЦА должна быть сбалансированной.
Она строится на таких принципах:
- употребление большого количества овощей и фруктов;
- свежевыжатый сок очень полезен при такой патологии;
- морепродукты и рыба способствуют укреплению стенок сосудов, а также сердечной мышцы;
- употреблять можно только нежирные сорта мяса;
- нужно принимать молочные продукты, имеющие низкий процент жирности;
- увеличить количество зелени в рационе.
Чтобы минимизировать пагубное влияние на организм, нужно уменьшить, а при возможности убрать из рациона копченые, жареные, жирные продукты, консервы и маринованные продукты. Режим питания предусматривает частые приемы пищи, но маленькими порциями. Таким образом метаболизм придет в норму, нормализуется масса тела.
Особое внимание следует уделить мерам профилактики, ведь атеросклероз сосудов может появиться в раннем возрасте, а проявить себя достаточно поздно. Поэтому профилактике нужно уделить внимание на раннем этапе. Тем более она не займет много времени и усилий. В первую очередь нужно держать свой вес под контролем, ведь ожирение является одним из спусковых механизмов развития болезни. К этому нужно присоединить курение и отсутствие физических нагрузок в жизни. В присутствии этих факторов симптомы могут проявить себя уже в 30 лет жизни.
Как лечить атеросклероз мозга расскажет эксперт в видео в этой статье.
Атеросклероз позвоночных артерий: симптомы и лечение правой позвоночной артерии
Эта болезнь знакома многим людям старше 40 лет. Синдром чаще всего возникает в результате образования холестериновых бляшек, которыми закупоривается сосуд. Они в свою очередь, нарушают кровоток.
Процесс развиваться может на разных участках сосудистого русла. Часто поражению поддаются брахиоцефальные артерии. Эти артерии окружают головной мозг человека и осуществляют снабжение клеток питательными компонентами и кислородом.
Клиническая картина
Что говорят врачи о гипертонии
Занимаюсь лечением гипертонии уже много лет. По статистике в 89% случаев гипертония завершается инфарктом или инсультом и смертью человека. Сейчас приблизительно две трети пациентов умирает в течение первых 5 лет развития болезни.
Следующий факт — сбивать давление можно и нужно, но это не лечит саму болезнь. Единственное лекарство, которое официально рекомендуется Минздравом для лечения гипертонии и оно же используется кардиологами в их работе — это NORMIO . Препарат воздействует на причину заболевания, благодаря чему появляется возможность полностью избавиться от гипертонии. К тому же в рамках федеральной программы каждый житель РФ может получить его БЕСПЛАТНО .
Брахиоцефальный ствол регулирует кровоснабжение головного мозга и верхней части туловища. Он отделяется от аорты, делясь на три артерии. Эти артерии питают шейный и головной правый отдел. Этот ствол большой в диаметре, что делает его уязвимым. Поражение его атеросклерозом приводит к закупориванию просвета и нарушению снабжения головного мозга. Это может привести к синдрому вертебральной артерии, церебральному атеросклерозу.
Атеросклероз правой позвоночной артерии головного мозга, как известно, не возникает просто так. В международной классификации болезней (МКБ), эта имеет код 10. Это характеризуется тяжелым протеканием болезни. Часто сопровождается еще и атеросклерозом сонных артерий. Атеросклеротическая бляшка не образуется в короткие сроки, это достаточно долгий процесс.
На процесс формирования бляшки воздействует большое количество факторов, среди которых основными являются:
- Возраст является едва не самой главной причиной. Именно люди категории 40+ наиболее подвержены заболеваниям.
- Вредные привычки – употребление алкогольных напитков, курение. Курение делает стенки сосудов более уязвимыми, они более податливы для повреждений.
- Вредная пища.
- Сахарный диабет.
- Высокое артериальное давление.
- Малая подвижность. Сидячий образ жизни.
- Чрезмерное употребление глюкозы.
- Стресс, раздражение, депрессия, длительная изоляция.
Эта болезнь у большинства людей появляется после 45 лет. Развитие болезни происходит очень медленно.
Причины возникновения атеросклероза
Причины заболевания делятся на вертеброгенные и невертеброгенные. Первая группа связанна с нарушением развития позвоночника, а вторая — это причины не зависящие от этого.
Последствиями прогрессирования болезни может быть появление различных симптомов. Может нарушаться работа конечностей, человек просто не способен нормально передвигаться и поднимать грузы.Развитие болезни проявляется в дрожании рук, являющегося нарушением функционирования спинного мозга. В процессе прогрессирования недуга наблюдается возникновение сбоев в мозговой деятельности, заключающихся в нарушении функционирования органов зрения и слуха, ухудшении функций памяти. При этом человек испытывает постоянный стресс, высока вероятность появления депрессивного состояния.
К еевертеброгенные причинам относятся:
- атеросклероз артерий позвоночника, из-за него часто происходит поражение левого сосуда;
- врожденные аномалии развития артериальных сосудов;
- возникновение спазмов шейных мышц.
Вертеброгенными причинами являются следующие:
- Сколиоз данного отдела позвоночника.
- Процессы дегенерации в межпозвоночном диске, которым поддался позвоночник.
- Наличие дополнительного шейного ребра, перекрывающее кровоток к сосудам.
- Последствия травм, диспластического процесса, из-за чего возникает нестабильность шейных позвонков.
Выделяют два вида атеросклероза: стенозирующий и нестенозирующий.
Симптомы в большинстве случаев протекают для больного незаметно. Большинство случаев начала болезни приходит в молодости, совершенно незаметно для человека. Но не один симптом не должен пройти без внимания. Заболевание делится на два этапа:
- Нестенозирующий этап характеризуется перекрытием просвета только на 20-30 процентов. На данном этапе артерия не закупоривается полностью. Не наблюдается также повышения артериального давления.
- Стенозирующий этап наступает при отсутствии лечения на первом этапе. Кровообращение существенно нарушается, так как склеротические бляшки возникают очень быстро и практически закупоривают весь просвет. Данная стадия при отсутствии должного лечения всегда влечет за собой не одно тяжелое осложнение.
Нестенозирующий вид заболевания менее опасен, диагностируется при перекрытии просвета менее чем наполовину. Кровь при этом проходит свободно, последствия не сильно тяжелые. Но при отсутствии лечения перерастает в следующую форму. Возникновение стенозирующей формы спровоцировано закупориванием большей части просвета.
Это влияет на кровоток, может привести к самым неожиданным последствиям.
Симптомы атеросклероза правой позвоночной артерии головного мозга
Исследования говорят, что предпосылки закладываются уже в молодом возрасте.Примерно в 35 лет можно почувствовать легкие симптомы болезни, они чаще всего проходят незаметно для больного. Поэтому диагностируют часто болезнь уже при наличии тяжелых последствий.
Нередко сопровождающей болезнью может быть атеросклероз сосудов поясничного отдела, шейных позвонков, а одним из последствий развития недуга является инсульт.
Типы атеросклероза позвоночных артерий и методы лечения
- Содержимое:
- Что значит это заболевание
- Чем чреват атеросклероз данной формы
- Как лечить патологию
- Народные средства лечения
- Диета, как часть лечения
Острое нарушение мозгового кровообращения является наиболее частой причиной развития ишемического инсульта. У 60% пациентов проблемы кровотока вызвал атеросклероз позвоночных артерий. Причиной недостаточного кровообращения в этих случаях было образование холестериновых бляшек, перекрывающих полость артерий.
Что значит это заболевание
Атеросклероз артерий — это заболевание, при котором наблюдается сужение просвета посредством накапливания в полости холестериновых отложений. Изначально внутренние стенки сосудов являются полностью гладкими, но в результате изменения в структуре, появляются мелкие трещины и наросты, задерживающие жировые клетки. Со временем образование становится все больше и перекрывает кровоток.
В зависимости от объема закупорки позвоночных артерий атеросклеротическими бляшками, диагностируют два основных типа заболевания:
- Нестенозирующий атеросклероз сосудов позвоночных артерий — это начальная стадия развития патологии. На этом этапе бляшка только начинает формироваться и перекрывает полость сосуда не более чем на 50%. Так как, кровоснабжение практически не изменяется, симптомы и проявления носят временный и не ярко выраженный характер.
На нестенозирующем этапе назначают немедикаментозную терапию и ЛФК. Если меры оказались неэффективными, дополнительно рекомендуют пройти курс лечения с помощью медикаментов. - Стеноз — позвоночные артерии поражаются достаточно сильно. Наблюдается закупорка просвета более чем на 50%. Незамедлительно назначается курс медикаментозной терапии. Сужение просвета более чем 70% является показанием к обязательному проведению хирургического лечения.
Наиболее тяжелой стадией патологических изменений является окклюзия сосуда, когда кровоток полностью останавливается.
Чем чреват атеросклероз данной формы
Позвоночные артерии снабжают кровью различные внутренние органы и непосредственно головной мозг. Нарушение структуры и целостности приводит к серьезным последствиям, связанным с функциями опорно – двигательного аппарата, работой мозга и т.д.
Извитость обеих артерий создает предпосылки для быстрого возникновения и разрастания холестериновой бляшки в любом отделе позвоночного столба. Но так как на всем протяжении сосуды защищены костным скелетом, в основном патологии диагностируются в месте соединения двух артерий.
 Хотя начальный атеросклероз сосудов поясничного и других отделов позвоночника проходит бессимптомно, на поздних стадиях развития, заболевание может стать причиной следующих неприятных осложнений:
Хотя начальный атеросклероз сосудов поясничного и других отделов позвоночника проходит бессимптомно, на поздних стадиях развития, заболевание может стать причиной следующих неприятных осложнений: - Нарушение работы мозга. Об образовании бляшки свидетельствует появление психоэмоциональных расстройств, нарушений в работе органов зрения и опорно-двигательного аппарата.
- Нарушение двигательных функций. Диффузный атеросклероз основной позвоночной артерии приводит к неспособности пациента поднимать тяжести, нормально ходить или брать предметы. Наблюдается дрожание конечностей.
- Инсульт — одно из самых опасных последствий заболевания. Операции на позвоночной артерии при атеросклерозе проводятся в основном, чтобы избежать развития именно этого типа осложнений.
Как лечить патологию
Народные средства лечения
Атеросклероз интракраниального отдела правой позвоночной артерии или другие смежные нарушения могут лечиться исключительно традиционными способами. Любое вмешательство с помощью народных способов терапии чревато осложнениями.
Применение травяных настоек и отваров может привести к развитию тромбоза и быстрому прогрессированию заболевания. Все методы нетрадиционной терапии необходимо согласовывать с врачом.
Диета, как часть лечения
Традиционные методы терапии рассматривают диету как одну из наиболее эффективных профилактических мер в борьбе с атеросклерозом. Хотя этиология заболевания до сих по не изучена, изменение привычек питания часто приводит к существенному улучшению самочувствия пациента.
Во время прохождения консультации кардиолога, врач предложит возможные варианты диеты и обсудит степень риска и возможные осложнения, которые можно ожидать при гипоплазии правой позвоночной артерии.
Единственный способ эффективной борьбы с атеросклерозом: медикаментозное и хирургическое лечение. Народные методы могут использоваться только в качестве профилактической меры и не отменяют традиционной терапии.
источник
Атеросклероз позвоночных артерий и поясничного отдела: симптомы
Атеросклероз поражает все больше и больше людей. Эта болезнь в основном людей возрастной категории 40+. Но, случается, что им болеют молодые люди. В современном мире, заболевание и его последствия, стали самыми распространенными.
Атеросклероз возникает из-за образования бляшек, рост которых провоцирует закупорку сосудов, и затруднения в транспортировке крови. Такому процессу могут поддаваться самые разные части сосудистого русла, но чаще всего поражаются брахиоцефальные артерии. Именно они снабжают питательными веществами и кислородом головной мозг, окружают его.
Регуляцией кровоснабжения головного мозга и верхней части туловища занимается брахицефальный ствол. Образовывает три артерии, после отделения от аорты. Именно с их помощью питается шейный и головной правый отдел. Уязвимость этого ствола объясняется его большим диаметром. Если его поражает атеросклероз, происходит закупорка основного питания мозга. В такие моменты в мозге начинаются необратимые процессы. Это приводит к возникновению церебрального атеросклероза.
Атеросклероз правой позвоночной артерии головного мозга возникает под действием ряда причин. Эта болезнь в международной классификации болезней (МКБ) имеет код 10. Это означает, что ее протекание крайне тяжелое и лечение очень сложное. Очень часто параллельно с этой патологией возникает еще и поражение сонной артерии, бец. Поэтому лечение вдвойне тяжелее. Для образования атеросклеротической бляшки нужно очень много времени, поэтому сразу заметить ее не удается, потому что признаков, как таковых, не наблюдается.
Холестериновые бляшки возникают в основном из-за:
- Возраста 40+. С возрастом человеческое тело терпит ряд изменений. Среди них отмечают и потеря эластичности сосудов, нарушение метаболизма. Именно поэтому возраст играет большую роль в образовании атеросклероза.
- Злоупотребления спиртными напитками.
- Курения. Курение плохо влияет на сосуды, делая из менее эластичными.
- Наличие в рационе вредной пищи.
- Сахарного диабета.
- Высокого артериального давления.
- Отсутствия физической активности в жизни.
- Чрезмерного употребления сахара.
- Длительного состояния стресса.
- Депрессии.
Также причиной возникновения и прогрессирования атеросклероза может быть эмоциональная нестабильность.
Причины возникновения атеросклероза правой позвоночной артерии
Причин возникновения такой патологии как атеросклероз позвоночных артерий существует две группы.
Они бывают невертеброгенными и вертеброгенными.
Вторая группа напрямую связана с нарушением состояния позвоночника человека, а первая группа не зависит от развития нарушений в позвоночнике.
Болезнь может проявляться различными симптомами, такими как дрожь в руках и не способность поднимать тяжёлые предметы. В результате развития заболевания нарушается работа спинного мозга.
Невертеброгенные причины включают:
- поражение левого сосуда, в результате поражения позвоночника;
- спазмы мышц шеи;
- врожденные аномалии развития сосудов.
Вертеброгенные причины включают в себя наличие:
- Сколиоза данного отдела позвоночника.
- Дегенеративных процессов в межпозвоночном диске, поражающим позвоночник.
- Дополнительного ребра шеи, который перекрывает кровоток сосудов.
- Травм, из-за которых позвонки шеи становятся слабыми.
Симптомы для пациента протекают совершенно незаметно. Это связано с тем, что болезнь очень медленно протекает, поэтому состояние тоже ухудшается постепенно. Незаметно происходит поражение вертебральной артерии. В развитии болезни выделяют два этапа.
В случае перекрытия просвета на 20 процентов, наступает нестенизирующий этап. Артериальное давление не повышается, ведь закупоривается сосуд не полностью. Симптомов не наблюдается. Он может наступить еще в молодости.
Стенизирующий этап наступает в случае отсутствия лечения предыдущего этапа. Отверстие в сосуде перекрывается более 50 процентов.
Основные симптомы болезни
По данным исследований, предпосылки к болезни формируются в молодости.
Уже после 35 лет можно ощутить не один признак болезни, но больной на них, скорее всего, не обратит внимания.
Обнаружить ее удается уже при наличии тяжелых осложнений. Иногда они наблюдаются уже после облитерирующего синдрома.
Для того чтобы лечение было своевременным нужно знать, какие признаки характеризуют этот вид атеросклероза.
К признакам можно отнести наличие:
- головокружения при резком повороте головы;
- холода в нижних конечностях;
- приступов стенокардии;нарушений памяти; постоянного чувства усталости;
- повышенной раздражительности; чувства тревоги;
- чувства покалывания и онемения конечностей;
- нарушение когнитивных функций;
- одностороннее ухудшение зрения;
- приступов тошноты и рвоты; дисфункции речевого аппарата;
- посторонних звуков в ушах; боли в глазах; сухости в ротовой полости, появление повышенной потливости;
- головной боли, присутствующей в одной стороне головы, имеющей любой характер протекания, которая усиливается во время движений. Может быть взаимосвязано с неудобным положением шеи и головы, переохлаждением этих участков;
- нарушения сна; потери чувствительности.
Определить точное происхождение ухудшения состояние здоровья сможет только врач. Характерно, что они могут развиться постепенно, а могут резко, когда изменяется в положении шея, или голова. В следствии этого, кровообращение в этой области полностью прекращается. Такая ситуация называется дроп-атака. Тогда человек падает, но сознание не теряет. Стоит помнить, что последние стадии могут понести за собой последствия в виде:
- Нарушения мозговой работы. Психоэмоциональное состояние может указывать на наличие бляшки. В таком случае наблюдается расстройство эмоционального и психологического состояния, нарушение работы зрительной функции, двигательный аппарат также выходит из строя.
- Нарушения двигательных функций. Такой атеросклероз делает пациента слабым: он не может поднимать тяжести, наклоняться, да и ходить вообще. Также конечности могут дрожать при движении.
- Инсульт является тяжелейшим последствием такого атеросклероза. Хирургическое вмешательство, в основном, направлено на устранение рисков именно такого последствия.
Инсульт может стать причиной летального исхода, паралича.
Диагностика и лечение болезни
Главное в этой патологии вовремя ее выявить и как можно скорее начать курс терапии.Для этого нужно проходить комплексное обследование, а главное быть внимательному к своему здоровью.
Для полного исследования используют ряд диагностических методик, которые позволяют выявить любые отклонения в состоянии систем организма.
В первую очередь нужно сдать кровь на биохимический анализ. Это исследование проявит уровень общего холестерина в крови, сахара, гемоглобина, триглицеридов.
Как известно, эти показатели важны для жизнедеятельности организма человека. Кроме этого нужно провести общий анализ крови и мочи.
Специальные тесты могут определить состояние сосудов. К таким относятся:
- триплексное сканирование сосудов;
- ультразвуковая допплерография;
- ангиография;
- бесконтрастная МР-ангиография.
Эхографические способы исследования сердца совсем безопасны и не приносят никакого дискомфорта больному. МР-ангиография является более новым методом, по сравнению с остальными, но более информативным. Он стоит на порядок дороже стандартных известных методов. Перед назначением терапии специалист определяет нахождение повреждения и ее степень. Чтобы вылечиться, больной должен следовать рекомендациям доктора. Специалист назначает комплексную терапию, план которой составляется исходя из индивидуальных особенностей человека и особенностей протекания заболевания. Первым делом больной должен устранить фактор возникновения атеросклероза. Это может быть питание, вредные привычки, отсутствие физической активности.
Специалисты рекомендуют следовать таким правилам:
- Побольше двигаться. Несмотря на способ жизни и работу нужно включить в ежедневные дела спортивные занятия. Будь то пешие походы, велопрогулки. Даже спорт в домашних условиях принесет желанный результат.
- Курение должно уйти из жизни больного. Эта вредная привычка провоцирует не только сердечные проблемы, но и с дыхательной системой, а также становится ключевым фактором возникновения смертельных недугов.
- Чтобы избавиться от патологии спиртные напитки употреблять нельзя. Они не только плохо влияют на сердце, но и понижают сопротивляемость организма к болезням.
- Избегать стрессовых ситуаций, не волноваться.
- Для прослеживания динамики болезни нужно проходить регулярные обследования.
- Соблюдать режим питья.
- Ограничить употребление животных жиров, по возможности заменив их растительными.
- Рацион должен быть богат на овощи и фрукты в полной мере.
Если форма болезни стенозирующая, лечение может предусматривать оперативное вмешательство.
Питание при атеросклерозе
Питание при болезни занимает особое место, ведь такая диета должна соблюдаться на протяжении всей жизни.Диета является частью терапии, которая не меньше важна, чем прием специальных лекарств.
Изменения привычек в питании приводит к существенному улучшению состояния больного.
Диета при атеросклерозе БЦА должна быть сбалансированной.
Она строится на таких принципах:
- употребление большого количества овощей и фруктов;
- свежевыжатый сок очень полезен при такой патологии;
- морепродукты и рыба способствуют укреплению стенок сосудов, а также сердечной мышцы;
- употреблять можно только нежирные сорта мяса;
- нужно принимать молочные продукты, имеющие низкий процент жирности;
- увеличить количество зелени в рационе.
Чтобы минимизировать пагубное влияние на организм, нужно уменьшить, а при возможности убрать из рациона копченые, жареные, жирные продукты, консервы и маринованные продукты. Режим питания предусматривает частые приемы пищи, но маленькими порциями. Таким образом метаболизм придет в норму, нормализуется масса тела.
Особое внимание следует уделить мерам профилактики, ведь атеросклероз сосудов может появиться в раннем возрасте, а проявить себя достаточно поздно. Поэтому профилактике нужно уделить внимание на раннем этапе. Тем более она не займет много времени и усилий. В первую очередь нужно держать свой вес под контролем, ведь ожирение является одним из спусковых механизмов развития болезни. К этому нужно присоединить курение и отсутствие физических нагрузок в жизни. В присутствии этих факторов симптомы могут проявить себя уже в 30 лет жизни.
Как лечить атеросклероз мозга расскажет эксперт в видео в этой статье.
источник
Атеросклероз позвоночных артерий, чем чревато заболевание
- Содержимое:
- Что значит это заболевание
- Чем чреват атеросклероз данной формы
- Как лечить патологию
- Народные средства лечения
- Диета, как часть лечения
 Острое нарушение мозгового кровообращения является наиболее частой причиной развития ишемического инсульта. У 60% пациентов проблемы кровотока вызвал атеросклероз позвоночных артерий. Причиной недостаточного кровообращения в этих случаях было образование холестериновых бляшек, перекрывающих полость артерий.
Острое нарушение мозгового кровообращения является наиболее частой причиной развития ишемического инсульта. У 60% пациентов проблемы кровотока вызвал атеросклероз позвоночных артерий. Причиной недостаточного кровообращения в этих случаях было образование холестериновых бляшек, перекрывающих полость артерий.Что значит это заболевание
Атеросклероз артерий - это заболевание, при котором наблюдается сужение просвета посредством накапливания в полости холестериновых отложений. Изначально внутренние стенки сосудов являются полностью гладкими, но в результате изменения в структуре, появляются мелкие трещины и наросты, задерживающие жировые клетки. Со временем образование становится все больше и перекрывает кровоток.
В зависимости от объема закупорки позвоночных артерий атеросклеротическими бляшками, диагностируют два основных типа заболевания:
![диагностика спины на томографе]() Нестенозирующий атеросклероз сосудов позвоночных артерий - это начальная стадия развития патологии. На этом этапе бляшка только начинает формироваться и перекрывает полость сосуда не более чем на 50%. Так как, кровоснабжение практически не изменяется, симптомы и проявления носят временный и не ярко выраженный характер.
Нестенозирующий атеросклероз сосудов позвоночных артерий - это начальная стадия развития патологии. На этом этапе бляшка только начинает формироваться и перекрывает полость сосуда не более чем на 50%. Так как, кровоснабжение практически не изменяется, симптомы и проявления носят временный и не ярко выраженный характер.
На нестенозирующем этапе назначают немедикаментозную терапию и ЛФК. Если меры оказались неэффективными, дополнительно рекомендуют пройти курс лечения с помощью медикаментов.- Стеноз - позвоночные артерии поражаются достаточно сильно. Наблюдается закупорка просвета более чем на 50%. Незамедлительно назначается курс медикаментозной терапии. Сужение просвета более чем 70% является показанием к обязательному проведению хирургического лечения.
Наиболее тяжелой стадией патологических изменений является окклюзия сосуда, когда кровоток полностью останавливается.
Синдром позвоночной артерии – термин часто неправильно используют для определения атеросклероза. На самом деле, это заболевание больше связано с нарушением кровотока травматического характера. При атеросклерозе закупорка сосудов происходит в результате неправильного обмена веществ.
Чем чреват атеросклероз данной формы
Позвоночные артерии снабжают кровью различные внутренние органы и непосредственно головной мозг. Нарушение структуры и целостности приводит к серьезным последствиям, связанным с функциями опорно – двигательного аппарата, работой мозга и т.д.
Извитость обеих артерий создает предпосылки для быстрого возникновения и разрастания холестериновой бляшки в любом отделе позвоночного столба. Но так как на всем протяжении сосуды защищены костным скелетом, в основном патологии диагностируются в месте соединения двух артерий.
 Хотя начальный атеросклероз сосудов поясничного и других отделов позвоночника проходит бессимптомно, на поздних стадиях развития, заболевание может стать причиной следующих неприятных осложнений:
Хотя начальный атеросклероз сосудов поясничного и других отделов позвоночника проходит бессимптомно, на поздних стадиях развития, заболевание может стать причиной следующих неприятных осложнений:
- Нарушение работы мозга. Об образовании бляшки свидетельствует появление психоэмоциональных расстройств, нарушений в работе органов зрения и опорно-двигательного аппарата.
- Нарушение двигательных функций. Диффузный атеросклероз основной позвоночной артерии приводит к неспособности пациента поднимать тяжести, нормально ходить или брать предметы. Наблюдается дрожание конечностей.
- Инсульт - одно из самых опасных последствий заболевания. Операции на позвоночной артерии при атеросклерозе проводятся в основном, чтобы избежать развития именно этого типа осложнений.
Транзиторная ишемическая атака является первым признаком развивающегося инсульта. Временная, частичная или полная потеря зрения, сопровождающаяся головокружением или головной болью, является симптомом, указывающим на необходимость немедленного обращения к кардиологу.
Как лечить патологию
Лечение стенозирующего атеросклероза позвоночных артерий традиционно проводится двумя способами:
![операция на позвоночник]() Медикаментозная терапия - назначаются препараты для разжижения крови (антикоагулянты) и стабилизации АД. Дополнительно прописывается курс витаминов, провоцирующих работу печени по расщеплению жировых клеток. Остальные лекарства назначаются в зависимости от клинических проявлений заболевания. Консервативное лечение помогает устранить неприятные симптомы и способствует лучшему самочувствию пациента.
Медикаментозная терапия - назначаются препараты для разжижения крови (антикоагулянты) и стабилизации АД. Дополнительно прописывается курс витаминов, провоцирующих работу печени по расщеплению жировых клеток. Остальные лекарства назначаются в зависимости от клинических проявлений заболевания. Консервативное лечение помогает устранить неприятные симптомы и способствует лучшему самочувствию пациента.- Хирургическое вмешательство. Ввиду опасности, операция назначается только в крайних случаях. ВОЗ рекомендует проведение оперативного вмешательства при наблюдении окклюзии сосудов или сужения просвета более 70%. Во время хирургической операции выполняют удаление атеросклеротических бляшек или замещение полностью забитого сосуда на новый.
Атеросклероз интракраниальных сегментов позвоночных артерий наблюдается в 2-3 раза реже, чем патология внутричерепных сосудов. Но главная опасность заключается в том, что нарушения гораздо чаще становятся причиной окклюзии.
Народные средства лечения
 Атеросклероз интракраниального отдела правой позвоночной артерии или другие смежные нарушения могут лечиться исключительно традиционными способами. Любое вмешательство с помощью народных способов терапии чревато осложнениями.
Атеросклероз интракраниального отдела правой позвоночной артерии или другие смежные нарушения могут лечиться исключительно традиционными способами. Любое вмешательство с помощью народных способов терапии чревато осложнениями.Применение травяных настоек и отваров может привести к развитию тромбоза и быстрому прогрессированию заболевания. Все методы нетрадиционной терапии необходимо согласовывать с врачом.
Диета, как часть лечения
 Традиционные методы терапии рассматривают диету как одну из наиболее эффективных профилактических мер в борьбе с атеросклерозом. Хотя этиология заболевания до сих по не изучена, изменение привычек питания часто приводит к существенному улучшению самочувствия пациента.
Традиционные методы терапии рассматривают диету как одну из наиболее эффективных профилактических мер в борьбе с атеросклерозом. Хотя этиология заболевания до сих по не изучена, изменение привычек питания часто приводит к существенному улучшению самочувствия пациента.Во время прохождения консультации кардиолога, врач предложит возможные варианты диеты и обсудит степень риска и возможные осложнения, которые можно ожидать при гипоплазии правой позвоночной артерии.
Единственный способ эффективной борьбы с атеросклерозом: медикаментозное и хирургическое лечение. Народные методы могут использоваться только в качестве профилактической меры и не отменяют традиционной терапии.
Атеросклероз сосудов шеи – причины, симптомы и лечение
Атеросклероз сосудов шеи ухудшает мозговое кровообращение, что может привести к необратимым последствиям для жизни человека – ишемии, инсульту с летальным исходом.
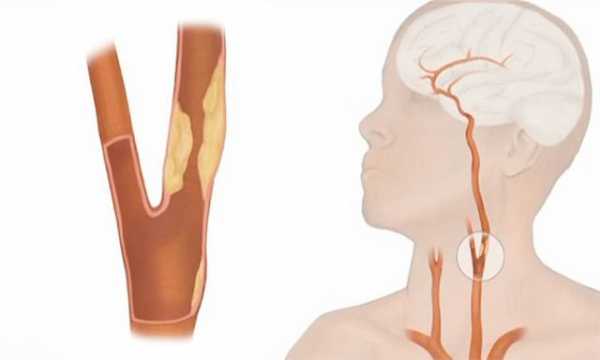
Признаки шейного атеросклероза
Появление таких неприятных состояний должно стать сигналом для обращения к врачу:
- головная боль;
- головокружения;
- потемнение в глазах, «мушки»;
- слабость, быстрая утомляемость;
- бессонница.
На этой стадии недостаток кислорода шеи отрицательно влияют на сложные функции мозга. Больные замечают ухудшение памяти, зрения, слуха.
Возможны более серьезные осложнения:
- колющие боли с онемением конечностей;
- затрудненная речь;
- временная потеря зрения;
- потеря ориентации в пространстве;
- обморочное состояние, сопровождающееся бледностью кожных покровов, потливостью.
В таких случаях нужно немедленно вызвать скорую помощь, пройти тщательное медицинское обследование.
Осложнения атеросклероза шейного отдела
Атеросклероз артерий шеи на последних стадиях может существенно ухудшить качество жизни больного, сократить ее продолжительность.
Смертность от осложнений атеросклероза по статистике – одна из самых высоких в мире. Каждый 125 человек умирает по этой причине.
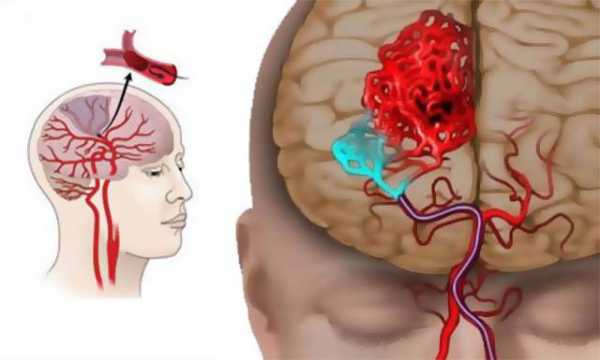
Инсульт.
Часть холестериновой бляшки может оторваться от поврежденной стенки аорты, транспортироваться кровью в область головного мозга, закупорить сосуд, спровоцировав наступление ишемического инсульта.
Другой опасной патологией атеросклероза шеи является аневризма сонной артерии. Это расширение участка аорты с утончением ее стенки. Возможен разрыв артерии, при котором большое количество крови попадает в мозг.
Диагностика
К сожалению, атеросклероз шейных сосудов является очень коварным заболеванием. На начальных этапах он выявляется крайне редко из-за отсутствия четких симптомов.
Для установления точного диагноза проводят:
- осмотр больного, анализ жалоб, клинических проявлений;
- биохимический анализ крови;
- дуплексное сканирование;
- УЗИ;
- ангиографию;
- томографию.
Причины патологии
Атеросклероз шейных артерий проявляется обычно у пожилых людей. После 55 лет 90% людей имеют признаки этого заболевания. Способствуют развитию болезни:
- наследственность;
- продолжительный стресс;
- лишний вес;
- малоподвижный образ жизни;
- курение;
- гипертония;
- сахарный диабет;
- заболевания сердца, сосудов;
- болезни печени;
- эндокринные заболевания;
- переедание, употребление жирных или сладких продуктов.
Особенности лечения
Стандартных способов лечения атеросклероза сосудов шеи не существует. Нужно выбирать методику после консультаций у невропатолога, кардиолога, хирурга.
Общим требованием для всех больных атеросклерозом является обязательный выбор здорового образа жизни, включающий диетическое питание, посильные физические нагрузки, отсутствие стрессов, щадящий режим труда, отдыха.
Операционные методы удаления холестериновых бляшек
Применим в критических случаях, когда диагностировано недостаточное кровообращение шейного отдела, есть угроза развития инсульта. Он позволяет быстро восстановить нормальный кровоток сонной артерии. Операцию также делают при опухолевых процессах, аневризме.
Показаниями к оперативному вмешательству при патологии сонной артерии являются:
- Сужение сосуда более чем на 70% даже при отсутствии опасных симптомов.
- Нарушение проходимости артерии более чем на 50% при наличии симптомов ишемии мозга.
- Стеноз менее 50% при наступившем инсульте или ишемической атаке.
- Поражение обеих сонных артерий.
- Сочетание атеросклероза позвоночных, подключичных, сонных артерий.
Учитывая, что пациенты в основном люди пожилые, с целым букетом сопутствующих заболеваний, перед назначением оперативного вмешательства нужно провести медицинское обследование, включающее: анализы мочи, крови на свертываемость, липидный комплекс, ВИЧ, гепатит, сифилис; электрокардиограмму, флюорографию, УЗИ или ультразвуковое дуплексное сканирование артерий, ангиографию.
Есть ряд противопоказаний, при которых операция не назначается:
- заболевания сердца, легких, почек;
- нарушение сознания, кома;
- инсульт;
- мозговое кровоизлияние при ишемическом некрозе;
- необратимые повреждения мозга при полной непроходимости сонных артерий.
Наибольшее применение получили такие операции:
- Каротидная эндартерэктомия – требует разреза тканей под общим наркозом, вживляют заплату из синтетических или собственных тканей больного. Проводят удаление холестериновой бляшки после ее отслоения от стенки сосуда.
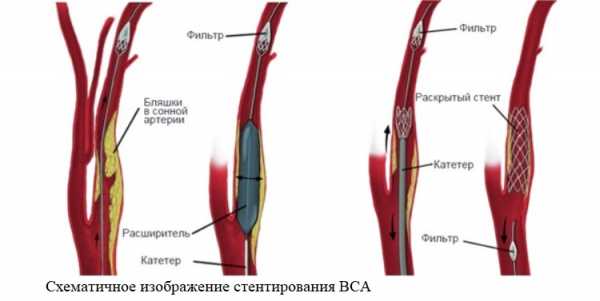
- Стентирование – самый распространенный из современных способов лечения. Имеет массу плюсов – малое операционное травмирование тканей, возможность местной анестезии, небольшой восстановительный период. Требует особой подготовки хирурга. Операция наиболее дорогостоящая. В расширенный сосуд помещают стент – маленькую трубку, похожую на пружину, которая удерживает просвет нужного размера.
- Протезирование артерии – применяют при кальцинировании стенки артерии, перегибах.
Операции на сосудах являются сложными, дорогостоящими, сопряжены с риском развития осложнений.
Лекарственные препараты
Считают, что вовремя начатое медикаментозное лечение помогает приостановить проявления атеросклероза, запустить обратный процесс оздоровления сосудов в 80% случаев. Обязательным является переход на диетическое питание, выполнение посильной лечебной физкультуры.

После консультации невропатолога и кардиолога, назначается курс лечения атеросклероза с учетом сопутствующих заболеваний.
Обычно принимают:
- Никотиновую кислоту (витамин PP) – нормализует липидный обмен, понижает уровень холестерина, улучшает кровообращение. Применяют для восстановления после инсульта: улучшает память, повышает умственную активность. Метод противопоказан больным с патологией почек, печени, сердца.
- Статины – регулируют образование холестерина, приостанавливают формирование атеросклеротических бляшек на стенках сосудов. Рекомендуют применять препараты последнего поколения с аторвастатином или церивастатином, во избежание осложнений.
- Фибраты – уничтожают лишний холестерин, предотвращая образование тромбов, закупоривающих артерии. Рекомендуют применение гемфиброзила, фенофибрата, ципрофибрата, которые нормализуют уровень липидов крови, приостанавливают образование холестериновых бляшек на стенках сосудов головного мозга.
- Антиагреганты – это препараты, которые препятствуют склеиванию тромбоцитов, образовывающих кровяные сгустки. Наиболее эффективны: гепарин, пентоксифиллин, дипиридамол.
- Витаминно-минеральные препараты (витамин C, B) – необходимы для нормализации обмена веществ, холестерина. Аскорбиновая кислота способствует очищению, расширению артерий, снижению уровня холестерина. Витамины группы B благодаря содержанию метионина и холина, удаляют жировые отложения, препятствуют развитию атеросклероза.
Медикаментозное лечение атеросклероза проводится под контролем врача длительными курсами.
Методы профилактики
Длительное применение медикаментов может привести к развитию осложнений со стороны желудочно-кишечного тракта. Особенно от такого лечения страдает печень. Поэтому на начальных этапах развития атеросклероза безопаснее применять лекарственные растения.
Народные, гомеопатические средства
Особенным эффектом обладают целебные сборы из нескольких растений, которые комплексно действуют на организм:
- Травяной сбор из цветков бессмертника, листьев березы, зверобоя, череды, мяты (по 1 десертной ложке) плодов боярышника (4 десертных ложки) помещают в термос, заливают литром кипятка, настаивают 2 часа. Принимают по половине стакана трижды/день за полчаса до еды.
- Сбор из мяты, укропа, земляники, шалфея, пустырника, шиповника, полевого хвоща (по 1 десертной ложке) заливают литром кипятка. Выдерживают два часа, пьют по 1/3 стакана 3-4 раза/день за 20 минут до еды.
Хорошие результаты дает применение гомеопатических препаратов.
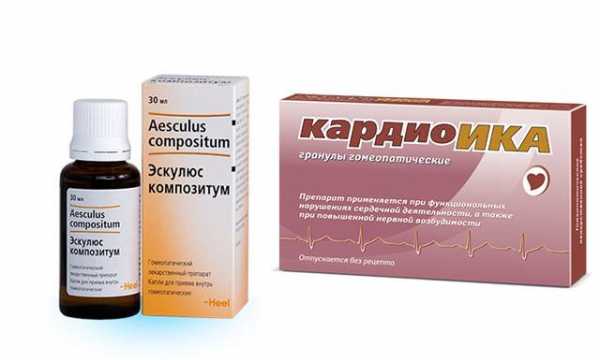
- Эскулюс композитум. Нормализует кровообращение, давление. Рекомендован для длительного применения при атеросклерозе, варикозе, дистонии. Оказывает сосудорасширяющее действие; улучшает реологические свойства крови.
- Кардио-ИКА – обладает успокаивающим, антистрессовым действием. Оказывает кардиотонизирующий эффект.
Особенности питания
Диета при атеросклерозе сосудов шеи – это обязательное условие для выздоровления. Исключение животных жиров, обилие клетчатки, продуктов, богатых витаминами, минеральными солями, ненасыщенными жирными кислотами помогут бороться с холестериновыми отложениями.
Вырабатывается вредный холестерин печенью, тонким кишечником. Способствует этому жирная пища.
Поэтому безжалостно убираем из меню:
- сало;
- корейку;
- субпродукты;
- жирные мясо;
- молочные продукты с высоким процентом жирности;
- жаренную, острую пищу;
- шоколадные изделия;
- алкоголь;
- газированные напитки;
- уменьшаем до минимума соль, сахар.
Наваристые мясные бульоны меняем на овощные или молочные супы. Из каш предпочтение отдаем гречке, овсянке.
Это поможет снизить калорийность пищи до рекомендуемых 2500 калорий.
Улучшить обмен веществ без лекарств возможно, если разнообразить рацион овощными блюдами из капусты, помидоров, огурцов, моркови, картофеля с кожурой, сельдерея, шпината.
Употребление чернослива, бананов, киви, кураги, вишни, яблок, смородины, грейпфрута насытит организм витаминами (C, B2, B6, PP) минеральными солями (йодом, магнием, марганцем, кобальтом). Эти вещества разрушают холестерин, препятствуют преобразованию углеводов в жиры.
Употребление желчегонных продуктов: растительных масел, меда, редьки, свеклы и других продуктов, богатых клетчаткой помогут вывести из организма лишний холестерин.
Яйца необходимы организму из-за холина, понижающего уровень холестерина. Употребление 3-4 яиц в неделю будет оптимальным.
Рыба, бобовые продукты должны стать основными поставщиками белка.
Из молочных продуктов предпочтительнее нежирные творог, кефир.
Растительные масла (оливковое, кукурузное, льняное, кунжутное) нужны, но не более 1-2 столовых ложек/день.
Полезным будет проведение разгрузочных дней на кефире или овощах.
Не стоит употреблять пищу холодной, так как это ухудшает усваивание продуктов.
Атеросклероз сосудов шейного отдела требует составление индивидуального меню, лучше обратиться к диетологу, который составит рацион питания с учетом всех сопутствующих заболеваний.
Двигательная активность
Кровообращение шеи напрямую связано с работой мышц. Физические упражнения при умеренных нагрузках тренируют сердечно-сосудистую систему, помогают восстановить кровообращение шейного отдела. В пожилом возрасте назначают ежедневные пешие прогулки, лечебную гимнастику.

Людям среднего возраста рекомендуют прогулки быстрым шагом по 2-5 км/день, велосипедные прогулки (до 15 км) или катание на лыжах (5-10 км). Рекомендованы не тяжелая домашняя работа, рыбалка, охота.
Показаны несложные физические упражнения без отягощения, дыхательная гимнастика.
Запрещаются резкие движения, наклоны, задержка дыхания, поднятие тяжестей.
При сидячей работе, многочасовом сидении у компьютера или телевизора, для улучшения кровообращения шейного отдела рекомендованы такие простые упражнения в положении сидя:
- Ладонью правой руки упираемся в лоб. При этом голову медленно наклоняем вниз до упора подбородка в ключицу. Рука как бы препятствует выполнению упражнения. То есть упражнение выполняется с отягощением. Укрепляются мышцы передней части шеи.
- Ладонью правой руки упираемся в правый висок. Голову наклоняем максимально вправо. Тренируются боковые мышцы.
- Ладонью левой руки упираемся в левый висок. Голову наклоняем максимально влево.
- Втягиваем подбородок, стараемся переместить голову назад. При этом растягиваются задние мышцы шеи.
Число повторений индивидуально по самочувствию.
Литература
- Andrew Ringer, MD. Carotid stenosis (carotid artery disease), 2018
- Jonas, DE, Feltner, C, Amick, HR, Sheridan, S, Zheng, ZJ, Watford, DJ, Carter, JL, Rowe, CJ, Harris, R Screening for Asymptomatic Carotid Artery Stenosis: A Systematic Review and Meta-analysis for the U.S. Preventive Services Task Force, 2014
- Bartlett ES, Walters TD, Symons SP, Fox AJ. Quantification of carotid stenosis on CT angiography, 2006
Ирина Костылева
Высшее медицинское образование. Кировская государственная медицинская академия (КГМА). Участковый терапевт. Подробнее об автореАтеросклероз сонных артерий и сосудов шеи: симптомы и лечение
Содержание статьи
Главные сосуды шеи: расположение и функции
У человека есть два основных вида магистральных артерий шеи – сонные и вертебральные (позвоночные). Обе являются парными. Правая отходит от плечеголовного ствола, левая – от дуги аорты. Далее они на уровне верхнего края щитовидного хряща разделяются на наружную и внутреннюю сонную артерию (НСА и ВСА соответственно).
Общая сонная артерия кровоснабжает кожу головы, язык, мышцы глотки, внутренняя – орган зрения, большие полушария головного мозга и промежуточный мозг (таламус и гипоталамус).
Позвоночные артерии отходят от подключичных и через отверстия в позвонках шейного отдела направляются к головному мозгу, где они формируют так называемый вертебро-базиллярный бассейн, который кровоснабжает спинной и продолговатый мозг, а также мозжечок. ВСА и позвоночные артерии как главные источники питания головного мозга объединены под названием «брахиоцефальные» или «экстракраниальные».
Основную проблему представляет атеросклероз внутренних сонных артерий.
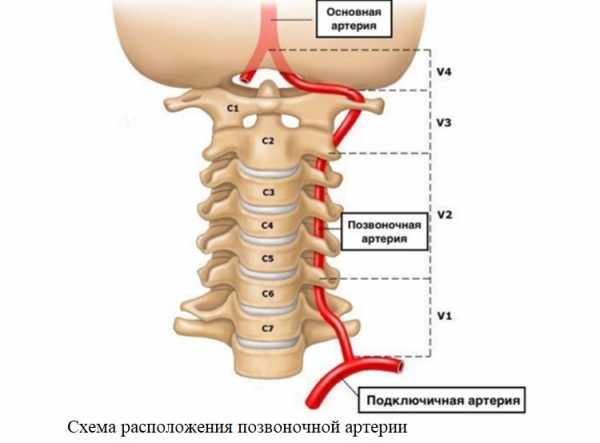
Атеросклероз сонных артерий
Патология представляет собой хроническое сосудистое заболевание, при котором в стенке сонных артерий откладывается холестерин. Со временем формируются бляшки, сужающие их просвет и нарушающие гемодинамику головном мозге. В международной классификации болезней эта патология находится под шифром I65.2. Риск ишемического инсульта (смерти участка мозга вследствие прекращения или затруднения поступления крови) при сужении просвета ВСА более, чем на 50 %, возрастает в 3 раза.
Атеросклероз ВСА является причиной примерно 20 % ишемических инсультов.
Атеросклероз сонных артерий входит в структуру так называемой цереброваскулярной болезни, которая наряду с инфарктом миокарда и инсультом занимает ведущие позиции среди причин смерти. Ее распространенность составляет примерно 6000 случаев на 100 000 населения. Особенно часто она встречается у пожилых людей.
Причины и механизм развития болезни
Атеросклероз сонных артерий развивается вследствие множества причин. Перечислим их в порядке значимости:
- Дислипидемия. Представляет собой нарушение обмена липидов, а именно появление высокого уровеня общего холестерина, липопротеидов низкой плотности («плохой холестерин»), а также низкое содержание липопротеидов высокой плотности («хороший холестерин»). Иногда встречается наследственная гиперхолестеринемия.
- Высокое артериальное давление. Постоянно повышенное АД увеличивает риск осложнений любых болезней сердца и сосудов .
- Сахарный диабет. Уже давно известно, что длительная высокая концентрация глюкозы в крови в несколько раз ускоряет развитие атеросклероза.
- Ожирение. У людей с избыточным весом уровень холестерина и триглицеридов в крови намного выше, чем у тех, которые имеют нормальную массу тела. Определить свой индекс массы тела можно здесь.
- Малоподвижный образ жизни – недостаточная физическая активность закономерно ведет к ожирению.
- Курение – компоненты табачного дыма, в том числе и никотин, способствуют образованию в организме свободных радикалов (активных форм кислорода), запускающих перекисное окисление липидов. Такой холестерин откладывается в стенках сосудов.
- Неправильное питание. Избыток в рационе мяса и недостаток овощей, фруктов и рыбы ведут к метаболическому синдрому, который повышает риски фатальных сердечных состояний.
- Стресс приводит к повышению артериального давления и выбросу гормонов, увеличивающих содержание глюкозы в крови.
- Генетическая предрасположенность.
- Мужской пол. У мужчин раньше и быстрее развивается атеросклероз, потому что женские половые гормоны (эстрогены) способны замедлять процесс формирования бляшек.
Сам механизм образования атеросклеротической бляшки довольно сложен и до конца не выяснен.
Стоит отметить, что у любого человека на крупных сосудах имеются отложения холестерина, даже у мертворожденных детей на вскрытии обнаруживают минимальные атеросклеротические изменения в стенках аорты.
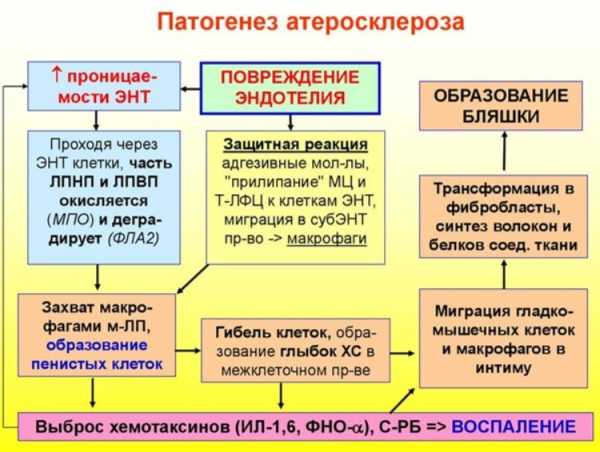
На данный момент времени ученые выделяют три основные стадии атеросклероза:
- Образование липидных пятен и полосок. Первым звеном является повреждение эндотелия (внутренней оболочки) артерии, что создает благоприятные условия для проникновения частиц холестерина. Сильнее всего этому способствует высокое АД. Макрофаги поглощают молекулы липопротеида, превращаясь в пенистые клетки.
- Появление фиброзной бляшки. Далее из-за повреждения эндотелия и скопления пенистых клеток выделяются факторы роста, что приводит к усиленному делению гладкомышечных клеток и выработке соединительнотканных волокон (коллагена и эластина). Формируется стабильная бляшка с толстой и плотной фиброзной покрышкой и мягким липидным ядром, сужающая просвет сосуда.
- Формирование осложненной бляшки. Прогрессирование процесса ведет к увеличению липидного ядра, постепенному истончению фиброзной капсулы, разрыву и пристеночному тромбообразованию, почти или полностью закупоривающим просвет артерии.
В случае внутренней сонной артерии пристеночный тромб отрывается и закупоривает более мелкие сосуды (среднюю, переднюю мозговую артерии), вызывая ишемический инсульт.
Любимые места бляшек
Наиболее часто атеросклеротические бляшки располагаются в следующих местах:
- в области бифуркации сонной артерии, т. е. там, где общая сонная разделяется на наружную и внутреннюю;
- в устье ВСА – начальный сегмент ее ответвления от НСА;
- в устье позвоночных артерий;
- в сифоне ВСА (месте изгиба при ее входе в череп).
Это объясняется тем, что в этих местах из-за неровности хода сосуда создается турбулентный (вихревой) поток крови, что увеличивает вероятность повреждение эндотелия.
Симптомы и жалобы больного
Клинические симптомы атеросклероза сосудов шеи возникают, когда просвет артерии сужен более чем на 50 %, и головной мозг начинает испытывать кислородное голодание. Как показывает практика, есть пациенты и с большей степенью стеноза, которые не предъявляют никаких жалоб и чувствуют себя вполне здоровыми. Длительная недостаточность кровоснабжения головного мозга называется хронической ишемией или дисциркуляторной энцефалопатией. Ее симптомы:
- быстрое наступление усталости, снижение физической и интеллектуальной работоспособности;
- ухудшение памяти и умственная деградация;
- утрата критического мышления;
- частые перепады настроения;
- нарушение сна – сонливость днем, бессонница ночью;
- головокружение, головная боль, шум в ушах.
Коварство атеросклероза в том, что долгое время он может протекать абсолютно бессимптомно вплоть до развития острых состояний. К ним относятся:
- транзиторная ишемическая атака;
- ишемический инсульт (ОНМК).
Транзиторная ишемическая атака (ТИА) – это резкое ухудшение кровообращения определенного участка головного мозга. Она является предынсультным состоянием. Симптомы:
- головокружение;
- нарушение равновесия, шаткость походки;
- преходящая слепота на 1 глаз;
- нарушение речи;
- онемение, чувство слабости в одной половине лица, руке, ноге и т. д.
При ишемическом инсульте наблюдается практически та же картина, но более тяжелая, с риском летального исхода, также может наступить полный паралич одной половины тела или эпилептический припадок. Основное отличие ТИА от инсульта состоит в том, что ее симптомы полностью проходят через 24 часа, а в случае с ОНМК остаются надолго, а также требуют проведения специализированных мероприятий. Если ТИА вовремя не диагностировать и не оказать квалифицированное лечение, то она может перейти в инсульт.
Признаки атеросклероза на УЗИ, доплере и дуплексе
УЗИ – это быстрый и простой способ оценить, в каком состоянии находятся сосуды. Это один из первых инструментальных методов диагностики, который назначается пациенту при подозрении на такой диагноз, как атеросклероз сонных артерий.
Существует 2 метода ультразвукового исследования сосудов:
- допплерография;
- дуплексное сканирование.
При допплерографии можно увидеть только скорость кровотока и определить, нарушен ли он. Дуплексное сканирование позволяет оценить анатомию сосуда, его извитость, толщину стенки и бляшки. Для диагностики атеросклероза сонных артерий назначается именно этот вид исследования, так как он более информативен.
Методы лечения
Лечение атеросклероза сонных артерий представляет собой сложную задачу. Способ терапии напрямую зависит от степени стеноза сосудов и клинической картины, а именно наличия дисциркуляторной энцефалопатии и перенесенных транзиторных ишемических атак и инсультов. При небольшом сужении ВСА и незначительной симптоматике, отсутствии острых состояний можно обойтись только лекарственной терапией:
- Статины (Аторвастатин, Розувастатин) – основной вид препаратов, замедляющих прогрессирование атеросклероза. Они снижают концентрацию холестерина в крови. Целевой уровень липопротеидов низкой плотности составляет меньше 1,8 ммоль/л.
- Ацетилсалициловая кислота предотвращает образование тромба на атеросклеротической бляшке. Если у пациента есть язвенная болезнь желудка или 12-перстной кишки, ему предпочтительно назначается Клопидогрель.
- Средства для снижения артериального давления. Пациенту необходимо поддерживать цифры АД на определенном уровне (<140/90 мм рт. ст., а при сахарном диабете <130/80 мм рт. ст.). Для больных с атеросклерозом из всех фармакологических групп предпочтительны ингибиторы АПФ (Периндоприл, Лизиноприл), сартаны (Лозартан, Валсартан) или антагонисты кальция (Амлодипин).
- Лекарства для сахарного диабета. Для стабилизации уровня глюкозы в крови назначают сахароснижающие средства (Метформин, Глибенкламид) или инъекции инсулина.
Какие же хирургические методы лечения применимы при атеросклерозе сосудов шеи? Есть 3 основные показания к их использованию:
- стеноз более 70 % при абсолютно бессимптомном течении;
- стеноз более 60 % при дисциркуляторной энцефалопатии;
- стеноз более 50 %, если имелись острые состояния (ТИА или ишемический инсульт).
Даже если человеку решено проводить оперативное лечение атеросклеротической бляшки в сонной артерии, он все равно должен принимать лекарственные препараты, перечисленные выше.
Существует следующие способы оперативного вмешательства при атеросклерозе ВСА, у каждого из которых есть свои тонкости и нюансы:
- каротидная эндартерэктомия – классическая и эверсионная;
- стентирование.
При классической эндартерэктомии операция выполняется под общей анестезией. После рассечения кожи и подкожной жировой клетчатки выделяется сонная артерия в области бифуркации. Затем во избежание массивного кровотечения ОСА пережимается. Проводится продольный разрез ВСА, шпателем аккуратно отделяется атеросклеротическая бляшка от интимы.
Отверстие закрывается заплатой из большой подкожной вены или синтетического материала. Ее установка предпочтительнее простого ушивания, так как имеет меньшую частоту рестенозов. Данный метод используется при протяженности бляшки более 2 см.
Эверсионная эндратерэктомия отличается тем, что предполагает не продольный разрез ВСА, а полное ее отделение от ОСА, постепенное выворачивание и очищение от холестериновой бляшки. Преимущество такого метода заключается в меньшей деформации и снижении риска рестеноза артерии. Однако он может применяться только при небольшой протяженности поражения (до 1,5-2 см).
Третий способ – эндоваскулярное стентирование. Эта операция выполняется под местной анестезией. Через прокол в бедренной артерии вводится катетер с баллончиком. Под контролем рентгеноскопии он добирается до места сужения в сонной артерии. Баллончик раздувается, затем с помощью другого катетера устанавливается металлический стент (проволочный цилиндр), удерживающий сосуд в расширенном состоянии. Данная операция малотравматична, более безопасна, не требует общей анестезии. Однако она менее эффективна по сравнению с эндартерэктомией, особенно при выраженной степени стеноза (более 85 %).
Советы специалиста: изменение образа жизни
Помимо медикаментозного и хирургического лечения, немаловажную роль играет коррекция образа жизни. Я всегда рекомендую своим пациентам отказаться от курения, регулярно заниматься физическими упражнениями, внести изменения в свой рацион питания (кушать больше овощей, фруктов и рыбы). Больным сахарным диабетом нужно периодически сдавать кровь на гликированный гемоглобин, соблюдать низкоуглеводную диету, посещать эндокринолога и принимать назначенные препараты для снижения сахара в крови.
Стенозирующий и нестенозирующий атеросклероз сонной артерии: разница в симптомах и лечении
На самом деле, это лишь разные стадии одного заболевания. Нестенозирующий атеросклероз – это состояние, при котором бляшка занимает менее 50 % просвета артерии. Как правило, он никак себя не проявляет. Заподозрить его можно по слабому систолическому шуму на сонных артериях. В некоторых случаях нужна лекарственная терапия (статины, антигипертензивные препараты и т. д.). Подробное описание клинической картины и лечения стенозирующего атеросклероза приведено выше.
Атеросклеротическое поражение других сосудов шеи: признаки, диагностика и лечение
Атеросклероз позвоночных артерий встречается реже и развивается в более позднем возрасте, чем сонных. Тем не менее, он является причиной 20 % ишемических инсультов затылочной области головного мозга.
Клинические симптомы следующие:
- проблемы со зрением – двоение в глазах, вспышки, молнии, затуманенность или выпадение полей зрения;
- ухудшение слуха, шум в ушах;
- нарушение равновесия, неустойчивость тела при ходьбе или стоянии;
- головокружение, иногда настолько сильное, что вызывает тошноту и рвоту.
Весьма характерным признаком поражения позвоночных артерий являются дроп-атаки. Это внезапные падения без потери сознания, возникающие при резких поворотах или запрокидывании головы. При выраженном стенозе могут развиться описанные выше острые состояния (ТИА и инсульт). Диагностика осуществляется теми же методами, что и при атеросклерозе сонных артерий – ультразвуковая допплерография и дуплексное сканирование. Иногда применяется КТ-ангиография.
Медикаментозная терапия остается без изменений, а показания к оперативному вмешательству несколько отличаются.
Если у пациента нет никаких симптомов нарушения мозгового кровообращения, то операция не проводится, даже несмотря на выраженную степень стеноза.
При наличии клинических признаков и стенозе более 50 % выполняется хирургическое вмешательство. Предпочтение отдается открытой эндартерэктомии, так как эндоваскулярное стентирование у таких больных показало очень низкую эффективность.
Случай из практики: атеросклероз вертебральных артерий
Мужчина 57 лет начал жаловаться на небольшое головокружение, ухудшение слуха. Близкие сказали ему, что его походка стала неровной. Неделю назад, когда он резко повернул голову, произошла потеря чувства равновесия и падение, после чего пациент пришел к врачу.
При расспросе выяснилось, что он страдает гипертонией и сахарным диабетом 2 типа. Прописанные лекарства принимает нерегулярно. При измерении артериального давления тонометр показал значение 165/95 мм рт. ст. Подозревая атеросклеротическое поражение позвоночных артерий, я назначил дуплексное сканирование, в ходе которого были обнаружены стеноз правой ПА до 65 %, сужение левой ПА до 40 %. Я направил больного на хирургическое лечение.
Проведена эндартерэктомия правой ПА. Также больному прописано лекарственную терапию – Розувастатин, Ацетилсалициловая кислота, Периндоприл, Метформин. Пациент отметил значительное улучшение – головокружения прекратились, вернулось чувство равновесия.
Симптомы и лечение синдрома позвоночной артерии при шейном остеохондрозе, лечение в домашних условиях
Закрыть- Болезни
- Инфекционные и паразитарные болезни
- Новообразования
- Болезни крови и кроветворных органов
- Болезни эндокринной системы
- Психические расстройства
- Болезни нервной системы
- Болезни глаза
- Болезни уха
- Болезни системы кровообращения
- Болезни органов дыхания
- Болезни органов пищеварения
- Болезни кожи
- Болезни костно-мышечной системы
- Болезни мочеполовой системы
- Беременность и роды
- Болезни плода и новорожденного
- Врожденные аномалии (пороки развития)
- Травмы и отравления
- Симптомы
- Системы кровообращения и дыхания
- Система пищеварения и брюшная полость
- Кожа и подкожная клетчатка
- Нервная и костно-мышечная системы
- Мочевая система
- Восприятие и поведение
- Речь и голос
- Общие симптомы и признаки
- Отклонения от нормы
- Диеты
- Снижение веса
- Лечебные
- Быстрые
- Для красоты и здоровья
- Разгрузочные дни
- От профессионалов
- Монодиеты
- Звездные
- На кашах
- Овощные
- Детокс-диеты
- Фруктовые
- Модные
- Для мужчин
- Набор веса
- Вегетарианство
- Национальные
- Лекарства
- Антибиотики
- Антисептики
- Биологически активные добавки
- Витамины
- Гинекологические
- Гормональные
- Дерматологические
- Диабетические
- Для глаз
- Для крови
- Для нервной системы
- Для печени
- Для повышения потенции
- Для полости рта
- Для похудения
- Для суставов
- Для ушей
- Желудочно-кишечные
- Кардиологические
- Контрацептивы
- Мочегонные
- Обезболивающие
- От аллергии
- От кашля
- От насморка
- Повышение иммунитета
- Противовирусные
- Противогрибковые
- Противомикробные
- Противоопухолевые
- Противопаразитарные
- Противопростудные
- Сердечно-сосудистые
- Урологические
- Другие лекарства
- Врачи
- Клиники
- Справочник
- Аллергология
- Анализы и диагностика
- Беременность
- Витамины
- Вредные привычки
- Геронтология (Старение)
- Дерматология
- Дети
- Женское здоровье
- Инфекция
- Контрацепция
- Косметология
- Народная медицина
- Обзоры заболеваний
- Обзоры лекарств
- Ортопедия и травматология
- Питание
- Пластическая хирургия
- Процедуры и операции
- Психология
- Роды и послеродовый период
- Сексология
- Стоматология
- Травы и продукты
- Трихология
- Другие статьи
- Словарь терминов
- [А] Абазия .. Ацидоз
- [Б] Базофилы .. Богатая тромбоцитами плазма
- [В] Вазопрессин .. Выкидыш
- [Г] Галлюциногены .. Грязи лечебные
- [Д] Деацетилазы гистонов .. Дофамин
- [Ж] Железы .. Жиры
- [И] Иммунитет .. Искусственная кома
- [К] Каверна .. Кумарин
- [Л] Лапароскоп .. Лучевая терапия
- [М]
Атеросклероз позвоночных артерий лечение — Медико-диагностический Центр Starlab
Все о диабете » Атеросклероз позвоночных артерий и поясничного отдела: симптомы
Атеросклероз поражает все больше и больше людей. Эта болезнь в основном людей возрастной категории 40+. Но, случается, что им болеют молодые люди. В современном мире, заболевание и его последствия, стали самыми распространенными.
Атеросклероз возникает из-за образования бляшек, рост которых провоцирует закупорку сосудов, и затруднения в транспортировке крови. Такому процессу могут поддаваться самые разные части сосудистого русла, но чаще всего поражаются брахиоцефальные артерии. Именно они снабжают питательными веществами и кислородом головной мозг, окружают его.
Регуляцией кровоснабжения головного мозга и верхней части туловища занимается брахицефальный ствол. Образовывает три артерии, после отделения от аорты. Именно с их помощью питается шейный и головной правый отдел. Уязвимость этого ствола объясняется его большим диаметром. Если его поражает атеросклероз, происходит закупорка основного питания мозга. В такие моменты в мозге начинаются необратимые процессы. Это приводит к возникновению церебрального атеросклероза.
Атеросклероз правой позвоночной артерии головного мозга возникает под действием ряда причин. Эта болезнь в международной классификации болезней (МКБ) имеет код 10. Это означает, что ее протекание крайне тяжелое и лечение очень сложное. Очень часто параллельно с этой патологией возникает еще и поражение сонной артерии, бец. Поэтому лечение вдвойне тяжелее. Для образования атеросклеротической бляшки нужно очень много времени, поэтому сразу заметить ее не удается, потому что признаков, как таковых, не наблюдается.
Холестериновые бляшки возникают в основном из-за:
- Возраста 40+. С возрастом человеческое тело терпит ряд изменений. Среди них отмечают и потеря эластичности сосудов, нарушение метаболизма. Именно поэтому возраст играет большую роль в образовании атеросклероза.
- Злоупотребления спиртными напитками.
- Курения. Курение плохо влияет на сосуды, делая из менее эластичными.
- Наличие в рационе вредной пищи.
- Сахарного диабета.
- Высокого артериального давления.
- Отсутствия физической активности в жизни.
- Чрезмерного употребления сахара.
- Длительного состояния стресса.
- Депрессии.
Также причиной возникновения и прогрессирования атеросклероза может быть эмоциональная нестабильность.
Причины возникновения атеросклероза правой позвоночной артерии
Причин возникновения такой патологии как атеросклероз позвоночных артерий существует две группы.
Они бывают невертеброгенными и вертеброгенными.
Вторая группа напрямую связана с нарушением состояния позвоночника человека, а первая группа не зависит от развития нарушений в позвоночнике.
Болезнь может проявляться различными симптомами, такими как дрожь в руках и не способность поднимать тяжёлые предметы. В результате развития заболевания нарушается работа спинного мозга.
Невертеброгенные причины включают:
- поражение левого сосуда, в результате поражения позвоночника;
- спазмы мышц шеи;
- врожденные аномалии развития сосудов.
Вертеброгенные причины включают в себя наличие:
- Сколиоза данного отдела позвоночника.
- Дегенеративных процессов в межпозвоночном диске, поражающим позвоночник.
- Дополнительного ребра шеи, который перекрывает кровоток сосудов.
- Травм, из-за которых позвонки шеи становятся слабыми.
Симптомы для пациента протекают совершенно незаметно. Это связано с тем, что болезнь очень медленно протекает, поэтому состояние тоже ухудшается постепенно. Незаметно происходит поражение вертебральной артерии. В развитии болезни выделяют два этапа.
В случае перекрытия просвета на 20 процентов, наступает нестенизирующий этап. Артериальное давление не повышается, ведь закупоривается сосуд не полностью. Симптомов не наблюдается. Он может наступить еще в молодости.
Стенизирующий этап наступает в случае отсутствия лечения предыдущего этапа. Отверстие в сосуде перекрывается более 50 процентов.
Основные симптомы болезни
По данным исследований, предпосылки к болезни формируются в молодости.
Уже после 35 лет можно ощутить не один признак болезни, но больной на них, скорее всего, не обратит внимания.
Обнаружить ее удается уже при наличии тяжелых осложнений. Иногда они наблюдаются уже после облитерирующего синдрома.
Для того чтобы лечение было своевременным нужно знать, какие признаки характеризуют этот вид атеросклероза.
К признакам можно отнести наличие:
- головокружения при резком повороте головы;
- холода в нижних конечностях;
- приступов стенокардии;нарушений памяти; постоянного чувства усталости;
- повышенной раздражительности; чувства тревоги;
- чувства покалывания и онемения конечностей;
- нарушение когнитивных функций;
- одностороннее ухудшение зрения;
- приступов тошноты и рвоты; дисфункции речевого аппарата;
- посторонних звуков в ушах; боли в глазах; сухости в ротовой полости, появление повышенной потливости;
- головной боли, присутствующей в одной стороне головы, имеющей любой характер протекания, которая усиливается во время движений. Может быть взаимосвязано с неудобным положением шеи и головы, переохлаждением этих участков;
- нарушения сна; потери чувствительности.
Эти симптомы могут указывать еще на ряд заболеваний. Поэтому, в любом случае нужно обратиться к специалисту за консультацией и постановкой точного диагноза.
Определить точное происхождение ухудшения состояние здоровья сможет только врач. Характерно, что они могут развиться постепенно, а могут резко, когда изменяется в положении шея, или голова. В следствии этого, кровообращение в этой области полностью прекращается. Такая ситуация называется дроп-атака. Тогда человек падает, но сознание не теряет. Стоит помнить, что последние стадии могут понести за собой последствия в виде:
- Нарушения мозговой работы. Психоэмоциональное состояние может указывать на наличие бляшки. В таком случае наблюдается расстройство эмоционального и психологического состояния, нарушение работы зрительной функции, двигательный аппарат также выходит из строя.
- Нарушения двигательных функций. Такой атеросклероз делает пациента слабым: он не может поднимать тяжести, наклоняться, да и ходить вообще. Также конечности могут дрожать при движении.
- Инсульт является тяжелейшим последствием такого атеросклероза. Хирургическое вмешательство, в основном, направлено на устранение рисков именно такого последствия.
Инсульт может стать причиной летального исхода, паралича.
Диагностика и лечение болезни
Главное в этой патологии вовремя ее выявить и как можно скорее начать курс терапии.
Для этого нужно проходить комплексное обследование, а главное быть внимательному к своему здоровью.
Для полного исследования используют ряд диагностических методик, которые позволяют выявить любые отклонения в состоянии систем организма.
В первую очередь нужно сдать кровь на биохимический анализ. Это исследование проявит уровень общего холестерина в крови, сахара, гемоглобина, триглицеридов.
Как известно, эти показатели важны для жизнедеятельности организма человека. Кроме этого нужно провести общий анализ крови и мочи.
Специальные тесты могут определить состояние сосудов. К таким относятся:
- триплексное сканирование сосудов;
- ультразвуковая допплерография;
- ангиография;
- бесконтрастная МР-ангиография.
Эхографические способы исследования сердца совсем безопасны и не приносят никакого дискомфорта больному. МР-ангиография является более новым методом, по сравнению с остальными, но более информативным. Он стоит на порядок дороже стандартных известных методов. Перед назначением терапии специалист определяет нахождение повреждения и ее степень. Чтобы вылечиться, больной должен следовать рекомендациям доктора. Специалист назначает комплексную терапию, план которой составляется исходя из индивидуальных особенностей человека и особенностей протекания заболевания. Первым делом больной должен устранить фактор возникновения атеросклероза. Это может быть питание, вредные привычки, отсутствие физической активности.
Специалисты рекомендуют следовать таким правилам:
- Побольше двигаться. Несмотря на способ жизни и работу нужно включить в ежедневные дела спортивные занятия. Будь то пешие походы, велопрогулки. Даже спорт в домашних условиях принесет желанный результат.
- Курение должно уйти из жизни больного. Эта вредная привычка провоцирует не только сердечные проблемы, но и с дыхательной системой, а также становится ключевым фактором возникновения смертельных недугов.
- Чтобы избавиться от патологии спиртные напитки употреблять нельзя. Они не только плохо влияют на сердце, но и понижают сопротивляемость организма к болезням.
- Избегать стрессовых ситуаций, не волноваться.
- Для прослеживания динамики болезни нужно проходить регулярные обследования.
- Соблюдать режим питья.
- Ограничить употребление животных жиров, по возможности заменив их растительными.
- Рацион должен быть богат на овощи и фрукты в полной мере.
Если форма болезни стенозирующая, лечение может предусматривать оперативное вмешательство.
Питание при атеросклерозе
Питание при болезни занимает особое место, ведь такая диета должна соблюдаться на протяжении всей жизни.
Диета является частью терапии, которая не меньше важна, чем прием специальных лекарств.
Изменения привычек в питании приводит к существенному улучшению состояния больного.
Диета при атеросклерозе БЦА должна быть сбалансированной.
Она строится на таких принципах:
- употребление большого количества овощей и фруктов;
- свежевыжатый сок очень полезен при такой патологии;
- морепродукты и рыба способствуют укреплению стенок сосудов, а также сердечной мышцы;
- употреблять можно только нежирные сорта мяса;
- нужно принимать молочные продукты, имеющие низкий процент жирности;
- увеличить количество зелени в рационе.
Чтобы минимизировать пагубное влияние на организм, нужно уменьшить, а при возможности убрать из рациона копченые, жареные, жирные продукты, консервы и маринованные продукты. Режим питания предусматривает частые приемы пищи, но маленькими порциями. Таким образом метаболизм придет в норму, нормализуется масса тела.
Особое внимание следует уделить мерам профилактики, ведь атеросклероз сосудов может появиться в раннем возрасте, а проявить себя достаточно поздно. Поэтому профилактике нужно уделить внимание на раннем этапе. Тем более она не займет много времени и усилий. В первую очередь нужно держать свой вес под контролем, ведь ожирение является одним из спусковых механизмов развития болезни. К этому нужно присоединить курение и отсутствие физических нагрузок в жизни. В присутствии этих факторов симптомы могут проявить себя уже в 30 лет жизни.
Как лечить атеросклероз мозга расскажет эксперт в видео в этой статье.
Атеросклероз позвоночных артерий: симптомы и лечение правой позвоночной артерии
Эта болезнь знакома многим людям старше 40 лет. Синдром чаще всего возникает в результате образования холестериновых бляшек, которыми закупоривается сосуд. Они в свою очередь, нарушают кровоток.
Процесс развиваться может на разных участках сосудистого русла. Часто поражению поддаются брахиоцефальные артерии. Эти артерии окружают головной мозг человека и осуществляют снабжение клеток питательными компонентами и кислородом.
Клиническая картина
Что говорят врачи о гипертонии
Занимаюсь лечением гипертонии уже много лет. По статистике в 89% случаев гипертония завершается инфарктом или инсультом и смертью человека. Сейчас приблизительно две трети пациентов умирает в течение первых 5 лет развития болезни.
Следующий факт — сбивать давление можно и нужно, но это не лечит саму болезнь. Единственное лекарство, которое официально рекомендуется Минздравом для лечения гипертонии и оно же используется кардиологами в их работе — это NORMIO . Препарат воздействует на причину заболевания, благодаря чему появляется возможность полностью избавиться от гипертонии. К тому же в рамках федеральной программы каждый житель РФ может получить его БЕСПЛАТНО .
Брахиоцефальный ствол регулирует кровоснабжение головного мозга и верхней части туловища. Он отделяется от аорты, делясь на три артерии. Эти артерии питают шейный и головной правый отдел. Этот ствол большой в диаметре, что делает его уязвимым. Поражение его атеросклерозом приводит к закупориванию просвета и нарушению снабжения головного мозга. Это может привести к синдрому вертебральной артерии, церебральному атеросклерозу.
Атеросклероз правой позвоночной артерии головного мозга, как известно, не возникает просто так. В международной классификации болезней (МКБ), эта имеет код 10. Это характеризуется тяжелым протеканием болезни. Часто сопровождается еще и атеросклерозом сонных артерий. Атеросклеротическая бляшка не образуется в короткие сроки, это достаточно долгий процесс.
На процесс формирования бляшки воздействует большое количество факторов, среди которых основными являются:
- Возраст является едва не самой главной причиной. Именно люди категории 40+ наиболее подвержены заболеваниям.
- Вредные привычки – употребление алкогольных напитков, курение. Курение делает стенки сосудов более уязвимыми, они более податливы для повреждений.
- Вредная пища.
- Сахарный диабет.
- Высокое артериальное давление.
- Малая подвижность. Сидячий образ жизни.
- Чрезмерное употребление глюкозы.
- Стресс, раздражение, депрессия, длительная изоляция.
Эта болезнь у большинства людей появляется после 45 лет. Развитие болезни происходит очень медленно.
Причины возникновения атеросклероза
Причины заболевания делятся на вертеброгенные и невертеброгенные. Первая группа связанна с нарушением развития позвоночника, а вторая — это причины не зависящие от этого.
Последствиями прогрессирования болезни может быть появление различных симптомов. Может нарушаться работа конечностей, человек просто не способен нормально передвигаться и поднимать грузы.
Развитие болезни проявляется в дрожании рук, являющегося нарушением функционирования спинного мозга. В процессе прогрессирования недуга наблюдается возникновение сбоев в мозговой деятельности, заключающихся в нарушении функционирования органов зрения и слуха, ухудшении функций памяти. При этом человек испытывает постоянный стресс, высока вероятность появления депрессивного состояния.
К еевертеброгенные причинам относятся:
- атеросклероз артерий позвоночника, из-за него часто происходит поражение левого сосуда;
- врожденные аномалии развития артериальных сосудов;
- возникновение спазмов шейных мышц.
Вертеброгенными причинами являются следующие:
- Сколиоз данного отдела позвоночника.
- Процессы дегенерации в межпозвоночном диске, которым поддался позвоночник.
- Наличие дополнительного шейного ребра, перекрывающее кровоток к сосудам.
- Последствия травм, диспластического процесса, из-за чего возникает нестабильность шейных позвонков.
Выделяют два вида атеросклероза: стенозирующий и нестенозирующий.
Симптомы в большинстве случаев протекают для больного незаметно. Большинство случаев начала болезни приходит в молодости, совершенно незаметно для человека. Но не один симптом не должен пройти без внимания. Заболевание делится на два этапа:
- Нестенозирующий этап характеризуется перекрытием просвета только на 20-30 процентов. На данном этапе артерия не закупоривается полностью. Не наблюдается также повышения артериального давления.
- Стенозирующий этап наступает при отсутствии лечения на первом этапе. Кровообращение существенно нарушается, так как склеротические бляшки возникают очень быстро и практически закупоривают весь просвет. Данная стадия при отсутствии должного лечения всегда влечет за собой не одно тяжелое осложнение.
Нестенозирующий вид заболевания менее опасен, диагностируется при перекрытии просвета менее чем наполовину. Кровь при этом проходит свободно, последствия не сильно тяжелые. Но при отсутствии лечения перерастает в следующую форму. Возникновение стенозирующей формы спровоцировано закупориванием большей части просвета.
Это влияет на кровоток, может привести к самым неожиданным последствиям.
Симптомы атеросклероза правой позвоночной артерии головного мозга
Исследования говорят, что предпосылки закладываются уже в молодом возрасте.
Примерно в 35 лет можно почувствовать легкие симптомы болезни, они чаще всего проходят незаметно для больного. Поэтому диагностируют часто болезнь уже при наличии тяжелых последствий.
Нередко сопровождающей болезнью может быть атеросклероз сосудов поясничного отдела, шейных позвонков, а одним из последствий развития недуга является инсульт.
Типы атеросклероза позвоночных артерий и методы лечения
- Содержимое:
- Что значит это заболевание
- Чем чреват атеросклероз данной формы
- Как лечить патологию
- Народные средства лечения
- Диета, как часть лечения
Острое нарушение мозгового кровообращения является наиболее частой причиной развития ишемического инсульта. У 60% пациентов проблемы кровотока вызвал атеросклероз позвоночных артерий. Причиной недостаточного кровообращения в этих случаях было образование холестериновых бляшек, перекрывающих полость артерий.
Что значит это заболевание
Атеросклероз артерий — это заболевание, при котором наблюдается сужение просвета посредством накапливания в полости холестериновых отложений. Изначально внутренние стенки сосудов являются полностью гладкими, но в результате изменения в структуре, появляются мелкие трещины и наросты, задерживающие жировые клетки. Со временем образование становится все больше и перекрывает кровоток.
В зависимости от объема закупорки позвоночных артерий атеросклеротическими бляшками, диагностируют два основных типа заболевания:
- Нестенозирующий атеросклероз сосудов позвоночных артерий — это начальная стадия развития патологии. На этом этапе бляшка только начинает формироваться и перекрывает полость сосуда не более чем на 50%. Так как, кровоснабжение практически не изменяется, симптомы и проявления носят временный и не ярко выраженный характер.
На нестенозирующем этапе назначают немедикаментозную терапию и ЛФК. Если меры оказались неэффективными, дополнительно рекомендуют пройти курс лечения с помощью медикаментов. - Стеноз — позвоночные артерии поражаются достаточно сильно. Наблюдается закупорка просвета более чем на 50%. Незамедлительно назначается курс медикаментозной терапии. Сужение просвета более чем 70% является показанием к обязательному проведению хирургического лечения.
Наиболее тяжелой стадией патологических изменений является окклюзия сосуда, когда кровоток полностью останавливается.
Чем чреват атеросклероз данной формы
Позвоночные артерии снабжают кровью различные внутренние органы и непосредственно головной мозг. Нарушение структуры и целостности приводит к серьезным последствиям, связанным с функциями опорно – двигательного аппарата, работой мозга и т.д.
Извитость обеих артерий создает предпосылки для быстрого возникновения и разрастания холестериновой бляшки в любом отделе позвоночного столба. Но так как на всем протяжении сосуды защищены костным скелетом, в основном патологии диагностируются в месте соединения двух артерий.
 Хотя начальный атеросклероз сосудов поясничного и других отделов позвоночника проходит бессимптомно, на поздних стадиях развития, заболевание может стать причиной следующих неприятных осложнений:
Хотя начальный атеросклероз сосудов поясничного и других отделов позвоночника проходит бессимптомно, на поздних стадиях развития, заболевание может стать причиной следующих неприятных осложнений:
- Нарушение работы мозга. Об образовании бляшки свидетельствует появление психоэмоциональных расстройств, нарушений в работе органов зрения и опорно-двигательного аппарата.
- Нарушение двигательных функций. Диффузный атеросклероз основной позвоночной артерии приводит к неспособности пациента поднимать тяжести, нормально ходить или брать предметы. Наблюдается дрожание конечностей.
- Инсульт — одно из самых опасных последствий заболевания. Операции на позвоночной артерии при атеросклерозе проводятся в основном, чтобы избежать развития именно этого типа осложнений.
Как лечить патологию
Народные средства лечения
Атеросклероз интракраниального отдела правой позвоночной артерии или другие смежные нарушения могут лечиться исключительно традиционными способами. Любое вмешательство с помощью народных способов терапии чревато осложнениями.
Применение травяных настоек и отваров может привести к развитию тромбоза и быстрому прогрессированию заболевания. Все методы нетрадиционной терапии необходимо согласовывать с врачом.
Диета, как часть лечения
Традиционные методы терапии рассматривают диету как одну из наиболее эффективных профилактических мер в борьбе с атеросклерозом. Хотя этиология заболевания до сих по не изучена, изменение привычек питания часто приводит к существенному улучшению самочувствия пациента.
Во время прохождения консультации кардиолога, врач предложит возможные варианты диеты и обсудит степень риска и возможные осложнения, которые можно ожидать при гипоплазии правой позвоночной артерии.
Единственный способ эффективной борьбы с атеросклерозом: медикаментозное и хирургическое лечение. Народные методы могут использоваться только в качестве профилактической меры и не отменяют традиционной терапии.
Источники:
Атеросклероз позвоночных артерий и поясничного отдела: симптомы
Атеросклероз позвоночных артерий: симптомы и лечение правой позвоночной артерии
http://ponchikov.net/health/serdce-sosudy/477-ateroskleroz-pozvonochnyh-arteriy.html
Атеросклероз правой позвоночной артерии головного мозга: симптомы и лечение
- Содержимое:
- Что значит это заболевание
- Чем чреват атеросклероз данной формы
- Как лечить патологию
- Народные средства лечения
- Диета, как часть лечения
Острое нарушение мозгового кровообращения является наиболее частой причиной развития ишемического инсульта. У 60% пациентов проблемы кровотока вызвал атеросклероз позвоночных артерий. Причиной недостаточного кровообращения в этих случаях было образование холестериновых бляшек, перекрывающих полость артерий.
Что значит это заболевание
Атеросклероз артерий — это заболевание, при котором наблюдается сужение просвета посредством накапливания в полости холестериновых отложений. Изначально внутренние стенки сосудов являются полностью гладкими, но в результате изменения в структуре, появляются мелкие трещины и наросты, задерживающие жировые клетки. Со временем образование становится все больше и перекрывает кровоток.
В зависимости от объема закупорки позвоночных артерий атеросклеротическими бляшками, диагностируют два основных типа заболевания:
- Нестенозирующий атеросклероз сосудов позвоночных артерий — это начальная стадия развития патологии. На этом этапе бляшка только начинает формироваться и перекрывает полость сосуда не более чем на 50%. Так как, кровоснабжение практически не изменяется, симптомы и проявления носят временный и не ярко выраженный характер.
На нестенозирующем этапе назначают немедикаментозную терапию и ЛФК. Если меры оказались неэффективными, дополнительно рекомендуют пройти курс лечения с помощью медикаментов. - Стеноз — позвоночные артерии поражаются достаточно сильно. Наблюдается закупорка просвета более чем на 50%. Незамедлительно назначается курс медикаментозной терапии. Сужение просвета более чем 70% является показанием к обязательному проведению хирургического лечения.
Наиболее тяжелой стадией патологических изменений является окклюзия сосуда, когда кровоток полностью останавливается.
Чем чреват атеросклероз данной формы
Позвоночные артерии снабжают кровью различные внутренние органы и непосредственно головной мозг. Нарушение структуры и целостности приводит к серьезным последствиям, связанным с функциями опорно – двигательного аппарата, работой мозга и т.д.
Извитость обеих артерий создает предпосылки для быстрого возникновения и разрастания холестериновой бляшки в любом отделе позвоночного столба. Но так как на всем протяжении сосуды защищены костным скелетом, в основном патологии диагностируются в месте соединения двух артерий.
 Хотя начальный атеросклероз сосудов поясничного и других отделов позвоночника проходит бессимптомно, на поздних стадиях развития, заболевание может стать причиной следующих неприятных осложнений:
Хотя начальный атеросклероз сосудов поясничного и других отделов позвоночника проходит бессимптомно, на поздних стадиях развития, заболевание может стать причиной следующих неприятных осложнений:
- Нарушение работы мозга. Об образовании бляшки свидетельствует появление психоэмоциональных расстройств, нарушений в работе органов зрения и опорно-двигательного аппарата.
- Нарушение двигательных функций. Диффузный атеросклероз основной позвоночной артерии приводит к неспособности пациента поднимать тяжести, нормально ходить или брать предметы. Наблюдается дрожание конечностей.
- Инсульт — одно из самых опасных последствий заболевания. Операции на позвоночной артерии при атеросклерозе проводятся в основном, чтобы избежать развития именно этого типа осложнений.
Как лечить патологию
Народные средства лечения
Атеросклероз интракраниального отдела правой позвоночной артерии или другие смежные нарушения могут лечиться исключительно традиционными способами. Любое вмешательство с помощью народных способов терапии чревато осложнениями.
Применение травяных настоек и отваров может привести к развитию тромбоза и быстрому прогрессированию заболевания. Все методы нетрадиционной терапии необходимо согласовывать с врачом.
Диета, как часть лечения
Традиционные методы терапии рассматривают диету как одну из наиболее эффективных профилактических мер в борьбе с атеросклерозом. Хотя этиология заболевания до сих по не изучена, изменение привычек питания часто приводит к существенному улучшению самочувствия пациента.
Во время прохождения консультации кардиолога, врач предложит возможные варианты диеты и обсудит степень риска и возможные осложнения, которые можно ожидать при гипоплазии правой позвоночной артерии.
Единственный способ эффективной борьбы с атеросклерозом: медикаментозное и хирургическое лечение. Народные методы могут использоваться только в качестве профилактической меры и не отменяют традиционной терапии.
Описание атеросклероза позвоночных артерий
Острые нарушения кровообращения в головном мозге довольно часто провоцируют развитие ишемического инсульта.
Примерно в 60 % случаев проблемы с кровотоком являются следствием атеросклероза позвоночных артерий. К этой патологии приводят холестериновые бляшки, которые перекрывают полость артерий.
В появлении заболевания играет роль довольно много факторов, однако ни один из них не является достаточной причиной для развития атеросклероза. Сегодня существует несколько взглядов на механизм возникновения данной патологии:
- Вся информация на сайте носит ознакомительный характер и НЕ ЯВЛЯЕТСЯ руководством к действию!
- Поставить ТОЧНЫЙ ДИАГНОЗ Вам может только ВРАЧ!
- Убедительно просим Вас НЕ ЗАНИМАТЬСЯ самолечением, а записаться к специалисту!
- Здоровья Вам и Вашим близким!
- Причиной атеросклероза являются генетические особенности обменных процессов в организме.
- К развитию заболевания приводят жизненные условия. При таком подходе основой болезни считается комбинация нескольких факторов.
- Причина атеросклероза заключается в чрезмерном употреблении животных жиров, которые приводят к нарушению липидного обмена. Вероятность развития патологии увеличивается при недостаточной физической активности.
- Атеросклероз связан с постепенным появлением проблем в нервно-эндокринной регуляции обмена жиров и состоянием стенок сосудов. К подобным нарушениям приводят определенные условия жизни человека, которые оказывают отрицательное воздействие на нервную систему.
- Существует алиментарная теория развития атеросклероза, которая заключается в том, что чем больше человек получает холестерина с продуктами питания, тем выше вероятность развития этой болезни.
- Если же человек ест мало животных жиров, у него в организме накапливается немного холестерина, а потому риск поражения сосудов атеросклерозом минимален.
- Конечно, медицине известны случаи, когда несмотря на обилие холестерина в продуктах питания, признаков атеросклероза обнаружено не было.
- Также иногда возникают ситуации, при которых человек употребляет мало животных жиров, однако со временем у него выявляется обширный прогрессирующий атеросклероз. Эти примеры несколько ограничивают аргументации алиментарной теории происхождения атеросклероза.
- При этом у современных ученых и врачей нет сомнений, что пищевые жиры и холестерин являются факторами, которые повышают вероятность развития атеросклероза.
- Еще одной теорией причин болезни является нервно-метаболическая. Она ни в коей мере не отрицает значимость особенностей питания, однако подчеркивает, что пищевой фактор не является основным в происхождении патологии.
- Если у человека хорошо действует регуляция, то даже потребление избыточного количества жиров не приведет к развитию атеросклероза. Если же данный процесс нарушается, для появления недуга будет достаточно и небольшого количества источника холестерина в рационе.
- В пользу этой теории ученые выдвигают определенные факты. К примеру, люди, которые по роду своей деятельности сталкиваются с частыми стрессами, в большей мере подвержены развитию атеросклероза.
- Нельзя отрицать воздействие на развитие атеросклероза таких факторов, как недостаточная физическая активность в определенных странах мира.
- Эта особенность в большей степени характерна для жителей США, которые чаще всего сталкиваются с коронарным атеросклерозом.
- Также немаловажную роль в развитии данной болезни играет курение.
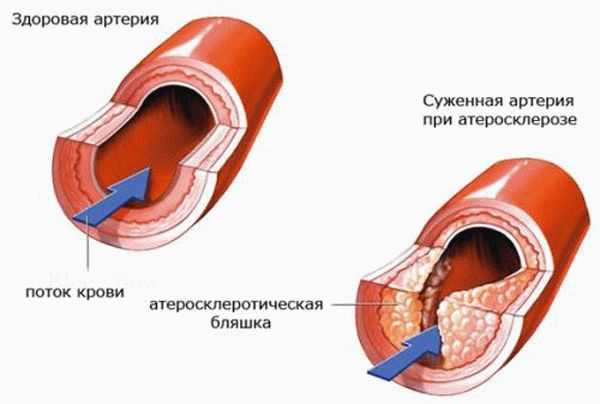
Типы патологии
В зависимости от степени выраженности патологических изменений существует два основных вида заболевания:
- Считается ранней стадией болезни.
- На данном этапе только начинается формирование бляшки, а потому она перекрывает сосуд максимум на 50 %.
- Поскольку кровоснабжение практически не меняется, симптомы атеросклероза позвоночных артерий имеют не слишком явный характер.
- На данной стадии болезни применяется немедикаментозное лечение и специальная физкультура. Если данные мероприятия не дают желаемого эффекта, человек должен пройти курс лекарственной терапии.
- На данном этапе наблюдается выраженное сужение позвоночных артерий.
- В этом случае просвет закупоривается более чем на 50 %.
- В таких ситуациях следует срочно провести медикаментозное лечение.
- Если же просвет сужается более чем на 70 %, возникает необходимость в проведении оперативного вмешательства.
Мы расскажем также, что такое атеросклероз БЦА и как расшифровывается данная аббревиатура.
Лечение атеросклероза позвоночных артерий
Если у человека диагностирован стенозирующий атеросклероз, лечение может проводиться двумя методами — медикаментозным и хирургическим. Выбор конкретного способа осуществляет врач в зависимости от запущенности патологического процесса.
- Этот вид терапии условно делят на лечение атеросклеротического процесса в сосудах и борьбу с симптомами недуга. Патогенетическая терапия заболевания невозможна без применения лекарств, которые способствуют ограничению всасывания холестерина из органов пищеварения.
- Для этой цели применяют анионообменные смолы. Такие средства, как гемфиброзил или холестирамин, при попадании в просвет кишечника способствуют адсорбции жирных кислот и холестерина.
- Подобные препараты позволяют добиться ощутимых результатов только при продолжительном применении. Они не оказывают воздействия на холестерин, который уже попал на стенки сосудов. Поэтому при системных нарушениях обмена веществ подобная терапия не даст желаемого эффекта.
- Аналогичным действием обладают растительные сорбенты – к примеру, гуарем. Однако данное лекарственное средство нужно принимать постоянно, запивая большим количество воды. Потому подобные препараты нельзя длительно использовать людям, страдающим гипертонией.
- Средства, способствующие адсорбции холестерина, приводят к связыванию медикаментозных препаратов, питательных веществ и витаминов.
- Наибольшей эффективностью отличаются вещества, которые уменьшают выработку триглицеридов и холестерина в печени. Благодаря этому уменьшается концентрация вредных веществ в крови. Данные препараты вмешиваются в липидный обмен в клетках печени. Одновременно с этим они влияют на обмен таких же веществ в клетках других систем.
- Наиболее распространенными средствами являются ловастатин, клофибрат, симвастатин. Такие препараты должен назначать врач после детального обследования пациента.
- Терапия обязательно должна сопровождаться контролем липидного обмена. В эту же категорию входит и никотиновая кислота – данный препарат традиционно назначается пациентам, имеющим атеросклероз.
- Новым методом терапии заболевания является использование лекарственных средств, которые способствуют ускорению распада соединений холестерина, образующихся в организме человека.
- Симптоматическое лечение заключается в устранении проявлений недуга. Так, при появлении болевых ощущений применяют сосудорасширяющие средства – в частности, нитроглицерин. Также могут использоваться препараты для лечения аритмии, витамины, лекарства для изменения реологических характеристик крови с целью предотвращения тромбоза.
- Поскольку хирургическое лечение атеросклероза связано с определенными рисками, его применяют лишь в крайних случаях.
- Всемирная организация здравоохранения рекомендует выполнение операции исключительно при сужении просвета сосудов более чем на 70 % или развитии окклюзии.
- Во время вмешательства удаляются атеросклеротические бляшки или полностью забитый сосуд заменяют новым.
- Атеросклероз левой позвоночной артерии или другие аналогичные нарушения должны лечиться только традиционными методами. Применение народных средств может привести к развитию опасных осложнений.
- Настои и отвары лекарственных растений способны спровоцировать появление тромбоза и стремительное развитие болезни. Поэтому любой нетрадиционный метод терапии следует согласовывать с врачом.
- Одним из наиболее эффективных методов лечения и профилактики атеросклероза является диета. Несмотря на то, что причины появления болезни изучены не до конца, изменение пищевых привычек нередко приводит к значительному улучшению состояния здоровья человека.

Чтобы сохранить свое здоровье и жизнь, очень важно обратиться к квалифицированному специалисту при появлении первых же признаков болезни
Последствия
Позвоночные артерии отвечают за снабжение кровью внутренних органов и головного мозга. Нарушение их целостности может привести к серьезным последствиям для здоровья, которые связаны с функционированием мозга и работой опорно-двигательного аппарата.
Извитость артерий приводит к тому, что холестериновая бляшка достаточно быстро появляется и стремительно увеличивается в размерах. Это может произойти в любом месте позвоночника. Однако поскольку на всем протяжении сосуды защищает скелет, патологические изменения обычно локализуются в районе соединения артерий.
Несмотря на то, что начальная стадия атеросклероза протекает бессимптомно, на поздних этапах заболевание может привести к опасным осложнениям:
О нестенозирующем атеросклерозе ветвей дуги аорты читайте далее.
Как проводится операция на сонной артерии при атеросклерозе, какие методы вмешательства выбирают и какие имеются последствия — ответы вот тут.
Атеросклероз позвоночных артерий и поясничного отдела: симптомы
Все о диабете » Атеросклероз позвоночных артерий и поясничного отдела: симптомы
Атеросклероз поражает все больше и больше людей. Эта болезнь в основном людей возрастной категории 40+. Но, случается, что им болеют молодые люди. В современном мире, заболевание и его последствия, стали самыми распространенными.
Атеросклероз возникает из-за образования бляшек, рост которых провоцирует закупорку сосудов, и затруднения в транспортировке крови. Такому процессу могут поддаваться самые разные части сосудистого русла, но чаще всего поражаются брахиоцефальные артерии. Именно они снабжают питательными веществами и кислородом головной мозг, окружают его.
Регуляцией кровоснабжения головного мозга и верхней части туловища занимается брахицефальный ствол. Образовывает три артерии, после отделения от аорты. Именно с их помощью питается шейный и головной правый отдел. Уязвимость этого ствола объясняется его большим диаметром. Если его поражает атеросклероз, происходит закупорка основного питания мозга. В такие моменты в мозге начинаются необратимые процессы. Это приводит к возникновению церебрального атеросклероза.
Атеросклероз правой позвоночной артерии головного мозга возникает под действием ряда причин. Эта болезнь в международной классификации болезней (МКБ) имеет код 10. Это означает, что ее протекание крайне тяжелое и лечение очень сложное. Очень часто параллельно с этой патологией возникает еще и поражение сонной артерии, бец. Поэтому лечение вдвойне тяжелее. Для образования атеросклеротической бляшки нужно очень много времени, поэтому сразу заметить ее не удается, потому что признаков, как таковых, не наблюдается.
Холестериновые бляшки возникают в основном из-за:
- Возраста 40+. С возрастом человеческое тело терпит ряд изменений. Среди них отмечают и потеря эластичности сосудов, нарушение метаболизма. Именно поэтому возраст играет большую роль в образовании атеросклероза.
- Злоупотребления спиртными напитками.
- Курения. Курение плохо влияет на сосуды, делая из менее эластичными.
- Наличие в рационе вредной пищи.
- Сахарного диабета.
- Высокого артериального давления.
- Отсутствия физической активности в жизни.
- Чрезмерного употребления сахара.
- Длительного состояния стресса.
- Депрессии.
Также причиной возникновения и прогрессирования атеросклероза может быть эмоциональная нестабильность.
Причины возникновения атеросклероза правой позвоночной артерии
Причин возникновения такой патологии как атеросклероз позвоночных артерий существует две группы.
Они бывают невертеброгенными и вертеброгенными.
Вторая группа напрямую связана с нарушением состояния позвоночника человека, а первая группа не зависит от развития нарушений в позвоночнике.
Болезнь может проявляться различными симптомами, такими как дрожь в руках и не способность поднимать тяжёлые предметы. В результате развития заболевания нарушается работа спинного мозга.
Невертеброгенные причины включают:
- поражение левого сосуда, в результате поражения позвоночника;
- спазмы мышц шеи;
- врожденные аномалии развития сосудов.
Вертеброгенные причины включают в себя наличие:
- Сколиоза данного отдела позвоночника.
- Дегенеративных процессов в межпозвоночном диске, поражающим позвоночник.
- Дополнительного ребра шеи, который перекрывает кровоток сосудов.
- Травм, из-за которых позвонки шеи становятся слабыми.
Симптомы для пациента протекают совершенно незаметно. Это связано с тем, что болезнь очень медленно протекает, поэтому состояние тоже ухудшается постепенно. Незаметно происходит поражение вертебральной артерии. В развитии болезни выделяют два этапа.
В случае перекрытия просвета на 20 процентов, наступает нестенизирующий этап. Артериальное давление не повышается, ведь закупоривается сосуд не полностью. Симптомов не наблюдается. Он может наступить еще в молодости.
Стенизирующий этап наступает в случае отсутствия лечения предыдущего этапа. Отверстие в сосуде перекрывается более 50 процентов.
Основные симптомы болезни
По данным исследований, предпосылки к болезни формируются в молодости.
Уже после 35 лет можно ощутить не один признак болезни, но больной на них, скорее всего, не обратит внимания.
Обнаружить ее удается уже при наличии тяжелых осложнений. Иногда они наблюдаются уже после облитерирующего синдрома.
Для того чтобы лечение было своевременным нужно знать, какие признаки характеризуют этот вид атеросклероза.
К признакам можно отнести наличие:
- головокружения при резком повороте головы;
- холода в нижних конечностях;
- приступов стенокардии;нарушений памяти; постоянного чувства усталости;
- повышенной раздражительности; чувства тревоги;
- чувства покалывания и онемения конечностей;
- нарушение когнитивных функций;
- одностороннее ухудшение зрения;
- приступов тошноты и рвоты; дисфункции речевого аппарата;
- посторонних звуков в ушах; боли в глазах; сухости в ротовой полости, появление повышенной потливости;
- головной боли, присутствующей в одной стороне головы, имеющей любой характер протекания, которая усиливается во время движений. Может быть взаимосвязано с неудобным положением шеи и головы, переохлаждением этих участков;
- нарушения сна; потери чувствительности.
Эти симптомы могут указывать еще на ряд заболеваний. Поэтому, в любом случае нужно обратиться к специалисту за консультацией и постановкой точного диагноза.
Определить точное происхождение ухудшения состояние здоровья сможет только врач. Характерно, что они могут развиться постепенно, а могут резко, когда измен
симптомы, лечение и чем опасен
Нарушение трофики (питания) головного мозга рано или поздно заканчиваются острой цереброваскулярной недостаточностью — инсультом разной степени обширности.
Согласно статистическим данным, это состояние уносит жизней больше, чем рак и прочие патологии, конкурировать в смертоносности может разве что инфаркт, поражение сердца.
Атеросклероз сонных артерий — это хроническое расстройство, суть которого заключается в стенозе (сужении) или закупорке кровеносных сосудов холестериновой бляшкой, в ходе чего невозможно нормальное питание головного мозга. Считается предшествующим инсульту явлением.
Вероятность неотложного состояния на фоне текущей патологии повышается на 10-30% в течение первых 2-3-х лет, а затем еще больше. Сложные случаи сопровождаются стремительным сужением и острой недостаточностью гемодинамики (кровотока), результатом чего оказывается инсульт.
В этом случае предшествующей фазы развития нет, и атеросклероз становится виновником некроза нервных тканей сразу же.
Лечение проводится в срочном порядке, потому, как не известно, в какой момент пациента настигнет неотложное состояние и чем оно закончится (учитывая прогностические и статистические факторы, точно ничем хорошим).
Терапия консервативная и оперативная. В зависимости от случая. На вооружение врачей масса методов, важно своевременно обратиться в больницу.
Механизм развития
Выше вопрос частично поднимался. Суть патологического процесса в одном из двух моментов.
Первый и менее распространенный, это сужение или спазм сонных артерий.
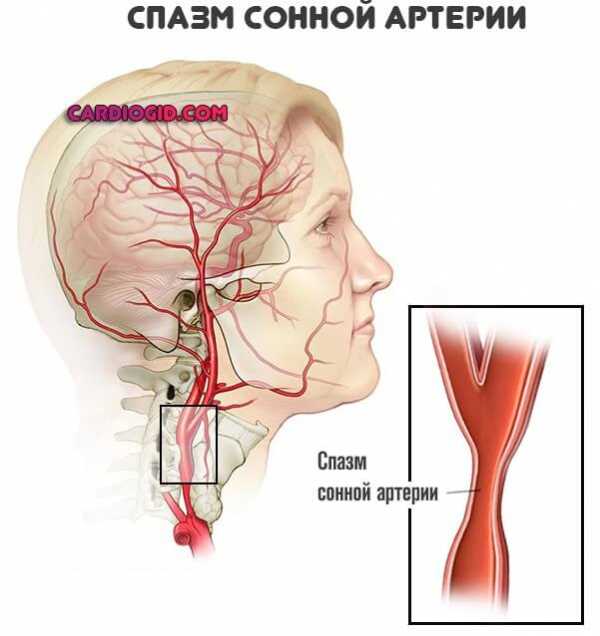
Почему оно происходит: как итог длительного курения, в качестве индивидуальной реакции организма на никотин, в результате приема спиртного, наркотиков, из-за соматических заболеваний, вопрос несколько другой.
Важно, что сонные артерии сужаются. Кровоток становится хуже.
Второй вариант встречается в 80%. Суть его заключается в закупорке сосудов холестериновой бляшкой.
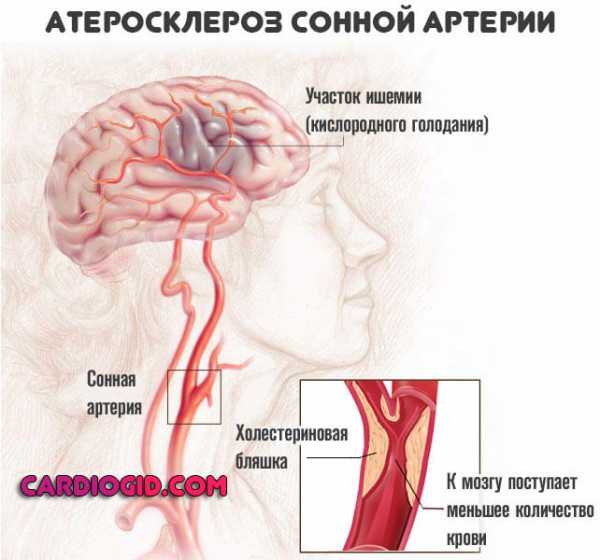
Это радиальное разрастание жирного соединения на стенке артерии, оно создает механическое препятствие.
Обычной причиной оказывается врожденное или приобретенное нарушение обмена веществ (в первую очередь липидного).
Далее суть расстройства значения в рамках описания механизма не имеет. Просвет сосуда сужен, диаметр полой структуры меньше нормы.
Потому крови приходится преодолевать больше сопротивления, создается избыточная нагрузка на сердце, артерию, что рано или поздно само может закончиться нарушением анатомической целостности сосуда.
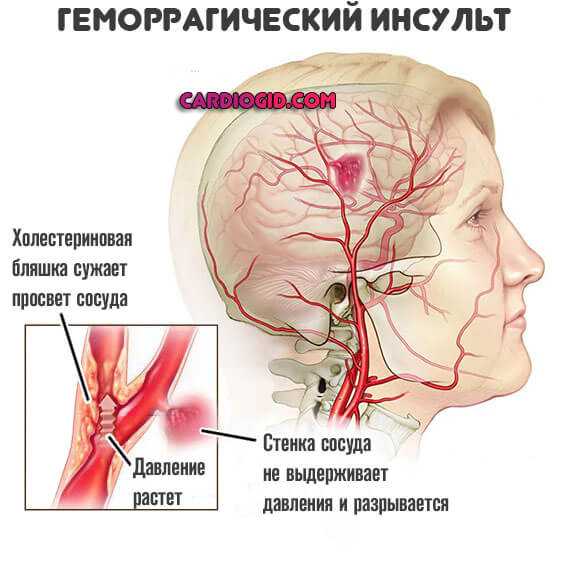
Основная же проблема в краткосрочной перспективе — недостаточное питание головного мозга. Чем меньше крови поступает, тем хуже общая ситуация.
На начальных стадиях гемодинамика снижается незначительно, потому симптоматика минимальна или отсутствует полностью. Тело еще способно компенсировать отклонение, ресурсов хватает.
Затем нарастает клиника неврологических расстройств. Не все даже при очевидных проблемах со здоровьем обращаются к врачу, что и обуславливает печальную статистику по этому заболевания. А в конечном итоге развивается стремительный инсульт.
При поражении сразу двух сонных артерий вероятность летального исхода выше, почти неминуемо наступает гибель больного. Такой участи можно избежать только при своевременном выявлении и лечении.
То же касается поражения так называемых внутренних сонных артерий, которые расположены глубоко, частично уходят в черепную область.
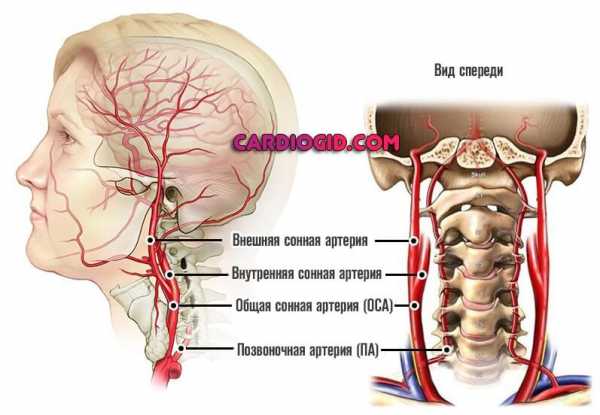
Симптомы
Клиническая картина зависит от этапа патологического процесса. Полный перечень проявлений выглядит следующим образом.
Головная боль
Считается первым и наиболее распространенным признаком атеросклероза сонных артерий. Таким нехитрым способом организм сигнализирует о недостаточном питании церебральных структур.
На начальной стадии дискомфорт эпизодический, незначительный. Болезнь развивается, синдром усиливается в разы и становится невыносимым.
Проявление ощущается крайне мучительно, не проходит само практически никогда. Возникает регулярно, по несколько раз в день.
Стандартными подручными препаратами не снимается полностью.
По характеру дискомфорт тюкающий, стреляющий, распирающий. Локализуется в лобной, теменной областях, висках. Может быть диффузным, разлитым по всему черепу.
Головокружение
Встречается наравне с первым симптомом. Говорит о прогрессирующем нарушении питания церебральных структур, задействованы лобная, височная доли, мозжечок.
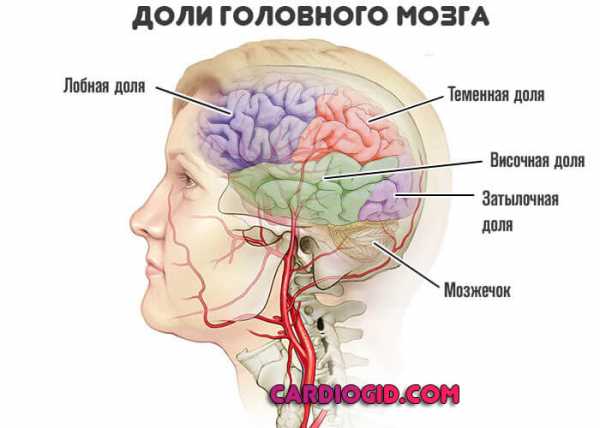
Сопровождается невозможностью ориентироваться в пространстве или снижением такой способности.
В тяжелых случаях пациенту приходится занимать положение лежа, чтобы хоть как-то облегчить дискомфорт.
Эпизод головокружения продолжается от нескольких минут до пары часов, затем проходит. Рецидивы частые.
Симптоматика учащается по мере развития расстройства, его прогрессирования.
Тошнота и рвота
Временные. Малой длительности. Облегчения не приносят, потому, как обусловлены ложным ответом, реакцией организма на недостаточное питание головного мозга.
Рефлекторная рвота обычно однократная, редко встречается чаще.
Астения
Общая усталость, сонливость. Сопровождается падением артериального давления на поздних стадиях, стабильным ростом до уровней гипертензии 1-2 степеней на первой, когда организм еще пытается компенсировать расстройство и это у него выходит.
Основу составляет триада проявлений: слабость, которая ощущается как разбитость и вялость. Далее сонливость независимо от времени суток и количества часов ночного отдыха.
Наконец, заторможенность, снижение скорости реакции на внешние раздражители. Это особенно опасно при управлении транспортным средством, выполнении работы, требующей концентрации внимания.
Бессонница
По типу частых пробуждений. В тяжелых случаях оно происходит каждые 10-15 минут. По понятным причинам.
Ни о каком полноценном отдыхе речи не идет. Человек чувствует себя хуже, чем до того как лег и так продолжается неопределенно долго.
Пока не будет проведено качественное лечение, и функциональная активность нервной системы не восстановится.
Нарастающие психические расстройства
Нескольких форм. В подавляющем большинстве случаев это невротические синдромы. По типу обсессивно-компульсивного, тревожного, ипохондрического вариантов.
Также часто встречаются тяжелые и продолжительные депрессии, которые вообще не купируются психотерапевтическими методами, что легко объяснимо.
Имеет место органическое поражение головного мозга, падение синтеза нейромедиатора серотонина вызывается нарушением трофики (питания) церебральных структур и само не восстанавливается.
Требуется применение антидепрессантов, но смысла в этом не много, если не лечить сам атеросклероз.
Мышечная слабость
Возникает при поражении лобной доли, прочие структуры реже дают такие проявления.
Наблюдается ригидность мускулатуры (чрезмерная напряженность), как при болезни Паркинсона.
Однако двигательная активность падает. Сложно встать с кровати, ходить еще тяжелее, не говоря о какой то большей активности.
Снижение интеллекта, памяти
Когнитивные расстройства встречаются в 40% случаев. Разной степени тяжести. При рсте атеросклеротической бляшки отклонения мыслительной сферы есть у 98% пациентов.
Это может быть забывчивость, рассеянность, заторможенность: требуется больше времени на осмысливание высказывания, задачи, на выполнение действия.
Тотальное слабоумие не встречается, как и грубые дефекты. Однако расстройство снижает качество жизни.
Профессиональная деятельность становится сложной, особенно, если работа умственная, ответственная и требует быстрого переключения внимания, многозадачности.
Парезы, параличи. Нарушения иннервации мускулатуры
В первом случае речь идет о частичном снижении чувствительности кожи и мягких тканей, падении управляемости. Во втором двигательной активности нет вообще, тактильность также нулевая.
К счастью, параличи встречаются на фоне атеросклероза сонной артерии исключительно редко, на предынсультных стадиях в 1-2% случаев.
Зрительные и слуховые дефекты
Выпадение областей видимости по типу черных слепых пятен (скотом), нарушение восприятия цветов независимо от пола (индуцированный дальтонизм), метаморфопсии, неспособность оценивать расстояние до предмета и его размеры, тотальная утрата видимости (с двух сторон), так называемая транзиторная слепота.
Слуховые нарушения: невосприимчивость к звуку, шуму, звон где-то в голове.
Прочие неврологические дефицитарные явления
По типу поведенческих расстройств с повышенной агрессивностью, плаксивостью, акцентуацией негативных черт характера, слуховые галлюцинации. Вариантов множество.
Ключевое отличие таковых при атеросклерозе и развившемся инсульте — кратковременность и сравнительно легкая степень.
Нарушения потенции, либидо, менструального цикла, репродуктивной функции
Довольно неочевидные проявления с первого взгляда. На деле же все логично. Происходит падение концентрации нейромедиаторов и гормонов, вырабатываемых глубоких структур, придатков головного мозга (гипоталамус, гипофиз).
Отсюда цепная реакция. Недостаток андрогенов и эстрогенов. Без этих веществ не реальна нормальная половая активность и состоятельность.
Клиническая картина постоянно усугубляется. Возможны ложные моменты благополучия. Мнимого.
Патологический процесс спонтанно не регрессирует, без лечения движение строго в одном направлении — к инсульту.
Причины
Факторы развития различны.
Среди таковых:
- Нарушение нормального обмена жиров в организме. Липиды активно накапливаются, проходят в кровеносное русло и задерживаются на стенках сосудов. Типичная дополнительная черта, присущая лицам с метаболическими отклонениями — избыточная масса тела.
- Эндокринные расстройства. Сахарный диабет, гипотиреоз (малое количество гормонов щитовидной железы), синдром Аддисона (дефицит соединений коры надпочечников) и обратный процесс, гиперкортицизм. Также могут сказываться продуцирующие специфические активные вещества опухоли половой сферы (герминогенные). Злокачественные и доброкачественные.
- Травмы сонных артерий.
- Воспалительные патологии указанных сосудов. Васкулиты. Аутоиммунные и инфекционные. Чаще встречаются вторые.
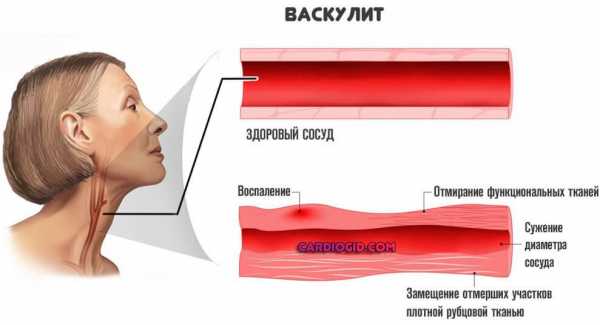
Большую роль играют предрасполагающие факторы и триггерные механизмы, которые непосредственно запускают болезнь:
- Курение, потребление спиртного в неумеренных количествах, пристрастие к наркотикам. Не обязательно долго и в больших концентрациях. В зависимости от индивидуальных особенностей организма, речь может идти об одной сигарете, рюмке.
- Неправильное питание с большим количеством животного жира, холестерина. При этом само по себе вещество подразделяется на вредное (липопротеиды низкой плотности) и полезное (высокой). Вторые — крупные. Это, условно говоря, «плохой» и «хороший» холестерин.
- Недостаточный сон.
- Постоянные стрессы, доходящие до хронического состояния.
- Физические перегрузки. Как итог — выброс кортизола и прочих веществ, ответственных за тонус сосудов и частично обуславливающих обменные процессы.
- Беременность, особенно протекающая с осложнениями. Токсикозом. Значительный возраст первой гестации (30+ лет).
- Наличие в анамнезе заболеваний печени. Цирроз, гепатит (воспалительные поражения вирусного происхождения).
Причины оцениваются в системе. Холестериновая бляшка в сонной артерии образуется в результате сложного комплекса, обычно эндокринного плана.
Возможны изолированные процессы, когда расстройство обуславливается каким-либо одним моментом.
Диагностика
Проходит в стационарных условиях или амбулатории. В любом случае, под контролем сосудистого хирурга или эндокринолога. Могут привлекаться доктора смежных специальностей.
Перечень исследований такой:
- Устный опрос на предмет жалоб, сбор анамнестических данных. Используется для определения вектора дальнейшей диагностики. Позволяет уже на первичном приеме оценить характер расстройства, классифицировать его, выдвинуть гипотезы.
- Ультразвуковое исследование сонных артерий. Абсолютно необходимая методика. Суть ее заключается в оценке скорости кровотока, проходимости сосудов. Считается золотым стандартом.
- Наравне с этим проводится дуплексное сканирование головного мозга, чтобы уточнить, изменено ли питание в церебральных структурах, если да, насколько и в каких областях.
- Обязательно показана оценка липидного обмена. Для этого проводится биохимический анализ крови с развернутой картиной липопротеидов низкой, высокой плотности и атерогенного индекса (соотношение).
- Дополнительно возможно назначение сонографии, ангиографии. Если имеет смысл, проводят МРТ без контрастного усиления. Кровь является достаточно хорошим естественным реагентом, что обуславливает высокое качество картинки.
Диагностика проводится быстро. Тянуть не стоит.
Лечение
Консервативное на ранних стадиях. На развитых — назначается операция и дополняется она применением медикаментов.
Используются лекарства нескольких групп:
- Статины. Растворяют холестериновые бляшки. Аторис и аналоги. К сожалению, на поздних этапах в структуре образований откладываются соли кальция, растворить бляшки невозможно, потому как они затвердевают, и требуется операция.
- Ангиопротекторы. Для укрепления стенок артерий, снижения ломкости, повышения эластичности. Анавенол и аналоги.
- Антикоагулянты. Разжижают кровь, нормализуют ее текучесть. Аспирин, лучше в модификации Кардио, Гепарин. Для долгого использования не подходят, потому, как могут спровоцировать ломкость сосудов и кровотечения.
- Спазмолитики. При сужении сонных артерий. Папаверин, Дротаверин. Средство первой помощи.
Операции назначаются на фоне кальцифицирующих бляшек, стеноза сосудов. Суть заключается в прямом удалении холестериновых образований, стентировании, баллонировании (механическое расширение артерий).
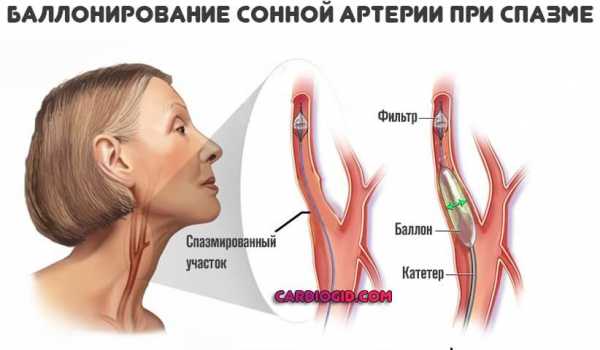
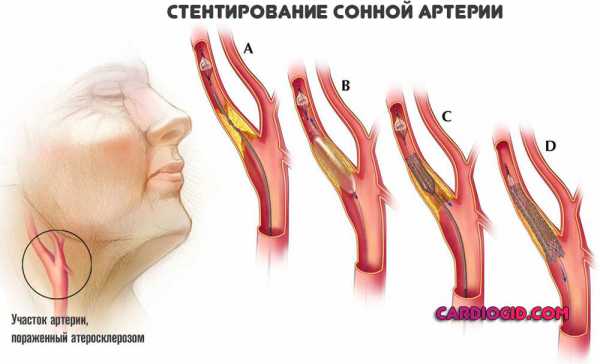
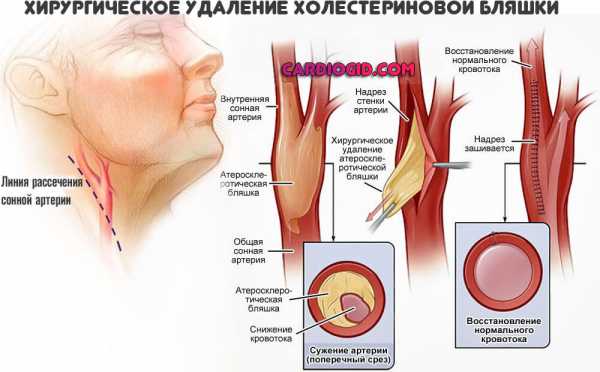
В дальнейшем обязательно изменение образа жизни. Отказ от пагубных привычек, нормализация питания (меньше животного жира и не более 7 граммов соли в сутки), полноценный сон (не менее 7 часов за ночь), избегание стрессов, освоение методик релаксации, оптимальный режим физической активности (в рамках собственного развития).
Лечение атеросклеротических бляшек в сонной артерии дифференцированное, ограничиться консервативными методиками можно только на раннем этапе, затем помочь можно только оперативным вмешательством.
Прогноз и последствия
Исход благоприятный в 95% случаев при начале своевременного лечения.
Запущенные формы патологического процесса имеют худшие перспективы. Полное восстановление возможно в 60% ситуаций. Инсульт снижает вероятность до 10-15%.
Летальность различна. От 10 до 90%, в зависимости от формы, локализации, обширности, возраста, пола, прочих моментов.
Основное осложнение — инсульт. Стенозирующий атеросклероз сонных артерий может спровоцировать острое состояние, без хронической предварительной стадии. Другие возможные варианты — снижение работоспособности, сосудистая деменция (слабоумие).
Профилактика
Специфических методов не существует. Достаточно питаться правильно (меньше жира, больше витаминов, соль до 7 граммов в сутки), избегать стрессов, спать хотя бы 7 часов за ночь, отказаться от курения, спиртного (максимум 20-30 граммов в день и то с осторожностью), наркотиков, самовольного применения препаратов, любых.
В обязательном порядке нужно придерживаться оптимального уровня физической активности, подойдут пешие прогулки по часу-два в день на свежем воздухе. Возможно плавание.
В заключение
Атеросклероз сонной артерии — опасное заболевание. В остром случае приводит к инсульту, в хроническом — исподволь и с минимумом симптомов развивается и неминуемо приближает больного к опасному осложнению.
Требуется обращаться к врачу при возникновении симптомов, хотя бы отдаленно напоминающих атеросклероз (цереброваскулярную недостаточность). Прогнозы хорошие только при своевременном реагировании.
Атеросклероз сонной артерии и сосудов мозга.
Вопросы-ответы
Нога ампутированаЗдравствуйте! Моему брату в декабре 2019г ампутировали ногу в связи с атеросклерозом, после чего у него началась гангрена. В январе сделали реампутацию. Сейчас март, но рана не заживает. Делали Кт сосудов....
Ответ: Что делать? Восстанавливать кровоток. Пришлите ссылку на МСКТ сосудов.
ГангренаЗдравствуйте, у моего папы была гангрена на правой ноге на большом пальце, ему ампутировали палец, лечение которое назначил врач не помогает, есть боли, большая корка и был гной, мазали мази...
Ответ: Необходимо срочно выполнить УЗИ артерий н/конечностей и МС КТ с контратсированием, после получения результатов обследования, сможем предложить Вам оптимальный метод лечения.
Чем лечить трофические язвы и некроз пальцев.Здравствуйте. После обследования в Донецком институте неотложной и восстановительной хирургии им. В К. Гусака (ДНР) моему мужу поставили диагноз: ИБС: атеросклеротический кардиосклероз. СН2а. ГБ 2ст. риск 3. Тромб левого желудочка. ...
Ответ: Добрый день. Левая нога страдает от ишемии, т.е. недостатка кровотока. Чтобы она не беспокоила, нужно восстановить кровоток. Нужна операция. Выполните КТ-ангиографию брюшного отдела аорты и артерий нижних конечностей (до стоп)....
Красные пятна.Здравствуйте, сломала ногу в сентябре, а вот спустя 4 месяца на ноге появились красные пятна в виде синяков, и ни как не проходят. ЧТО МОЖЕТ БЫТЬ?
Ответ: Добрый день. Без осмотра ставить диагноз неправомочно. Покажитесь травматологу.
Влажная гангренаЗдравствуйте! У моего папы (70лет) влажная гангрена ноги, мы живем вместе в одной квартире с маленьким ребенком (2года), опасна ли для малыша эта ситуация? Спасибо!
Ответ: Добрый день. Гангрена опасна, если к ней присоединена инфекция. Покажите пациента хирургу.
Атеросклероз нижних конечностей.Здравствуйте, у меня болен папа, 81 год ему. атеросклероз, кальциноз сосудов нижних конечностей. В Перми врачи сделали все, что могли (в т.ч. ангиопластика, которая результатов не принесла). На данный момент...
Ответ: Скорее всего можно, однако надо смотреть пациента очно. По переписке прогноз не установишь.
Окклюзия верхней конечностиМоей маме 68 лет,с августа 2019 года впервые появилась очень сильная боль в локте справа.Постепенно боль усилилась и распространилась ниже по всей руке,консервативное лечение без эффекта. Консультирована нейрохирургом ФЦН г...
Ответ: Выполните КТ-ангиографию артерий верхних конечностей. Ссылку на исследование пришлите по почте [email protected]
атеросклероз нижних конечностейНужна ли операция или терапевтическое лечение
Ответ: Все зависит от конкретной ситуации. В первую очередь клинических проявлений. Покажитесь сосудистому хирургу на личный прием.
АтеросклерозДобрый день! Скажите пожалуйста, моему отцу сделали операцию на ноги, шунтирование. Как правильно было делать операцию сразу двух ног или поочередно?
Ответ: Добрый день. Все зависит от конкретной ситуации.
Облитерирующий эндартериит(атеросклероз) н/кДобрый день. Моему отцу 80 лет, у него синюшно-красные ступни, почти не ходит, конечно есть проблемы с сердцем. Предлагали в прошлом году ампутацию (наша обычная медицина), он отказался. После ночи...
Ответ: Нужна очная консультация нашего сосудистого хирурга
Задать вопросАтеросклероз сосудов: лечение, симптомы, причины, профилактика | Болезни артерий
Cосуды подверженные атеросклерозу
При атеросклерозе поражаются крупные магистральные артерии — аорта и её ветви. Среди отделов аорты больше всего подвержена атеросклерозу брюшная аорта. Клинически значимый атеросклероз дуги аорты и грудного отдела аорты встречается значительно реже.
Из периферических артерий и непосредственно ветвей аорты следует выделить:
- коронарные (венечные) сосуды,
- питающие сердце,
- брахиоцефальные артерии (БЦА),
- подключичные артерии,
- общие и внутренние сонные артерии (ВСА),
- позвоночные артерии,
- артерии конечностей,
- почечные артерии,
- чревный ствол,
- мезентериальные артерии.
При поражении нескольких артериальных бассейнов говорят о генерализованном (распространенном) атеросклерозе. Наиболее часто атеросклероз поражает коронарный, брахиоцефальный бассейны, а также сосуды, кровоснабжающие нижние конечности.
Чем опасен атеросклероз
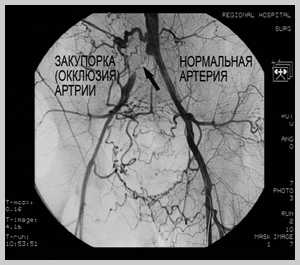 Атеросклеротические или, как их ещё называют, холестериновые бляшки, постепенно суживают просвет артерий и делают их менее эластичными. Это создаёт препятствие для нормального тока крови и приводит к недостаточности кровоснабжения питающего органа.
Атеросклеротические или, как их ещё называют, холестериновые бляшки, постепенно суживают просвет артерий и делают их менее эластичными. Это создаёт препятствие для нормального тока крови и приводит к недостаточности кровоснабжения питающего органа.
Сужение просвета сосуда атеросклеротической бляшкой называется стенозом, а полная закупорка просвета — окклюзией. Симптомы заболевания начинают проявляться при определенной степени стеноза артерии, в таком случае можно говорить о стенозирующем атеросклерозе сосудов. Так, например, если сужаются артерии сердца, то кровоток к сердечной мышце (миокарду) уменьшается. Это может вызвать появление болей за грудиной и одышки, что в итоге может привести к инфаркту. Частицы атеросклеротической бляшки могут отрываться от стенок артерий и переноситься с кровью до более узких сосудов, полностью блокируя их просвет.
 Кроме того, опасность атеросклероза заключается в том, что частицы атеросклеротической бляшки могут отрываться от стенок артерий и переноситься с кровью до более узких сосудов, блокируя их просвет. В области атеросклеротических бляшек могут образовываться тромбы, частично или полностью блокируя просвет артерии. В подобных случаях происходит острое нарушение кровоснабжения питающего органа, что может привести к опасным, нередко жизнеугрожающим осложнениям. Описанные механизмы нередко являются причиной инсульта, инфаркта миокарда, тромбоза и облитерирующего атеросклероза сосудов нижних конечностей.
Кроме того, опасность атеросклероза заключается в том, что частицы атеросклеротической бляшки могут отрываться от стенок артерий и переноситься с кровью до более узких сосудов, блокируя их просвет. В области атеросклеротических бляшек могут образовываться тромбы, частично или полностью блокируя просвет артерии. В подобных случаях происходит острое нарушение кровоснабжения питающего органа, что может привести к опасным, нередко жизнеугрожающим осложнениям. Описанные механизмы нередко являются причиной инсульта, инфаркта миокарда, тромбоза и облитерирующего атеросклероза сосудов нижних конечностей.
Клиническая картина или симптомы атеросклероза
Симптомы атеросклероза зависят от органа, который питают пораженные атеросклеротическими бляшками сосуды. Так, при поражении коронарных артерий страдает сердечная мышца (миокард), развивается ишемическая болезнь сердца (ИБС). Появляются признаки стенокардии — боли за грудиной и одышка при физической нагрузке или в покое.
Из числа сосудов, питающих головной мозг, наиболее часто атеросклерозом поражается внутренние сонные и позвоночные артерии. При этом пациентов могут беспокоить головокружения, нарушение памяти и зрения, эпизоды потери чувствительности или движений в области лица и в конечностях, нарушения речи. При длительном существовании атеросклеротической бляшки в просвете сонной артерии возможно возникновение изъязвлений на её поверхности, а также тромбов, которые могут уноситься с током крови в сосуды головного мозга, вызывая такие клинические проявления как парез/паралич, внезапную потерю чувствительность в конечностях или в области лица, а также временную слепоту.
При поражении сосудов ног появляются симптомы перемежающей хромоты — боли в икроножных (реже — в ягодичных и бедренных) мышцах, возникающие при ходьбе. При прогрессировании облитерирующего атеросклероза сосудов нижних конечностей в конечном итоге возникают трофические язвы и гангрена конечности. При атеросклерозе подвздошных артерий также может иметь место нарушение потенции (эректильная дисфункция).
Причины возникновения атеросклероза
Причины атеросклероза остаются до конца не изученными. Считается, что начальные стадии атеросклероза возникают уже в молодом возрасте, однако обычно он достигает своей клинической значимости у лиц старшей возрастной группы (старше 50 лет). Выделяют факторы риска атеросклероза, воздействие на которые может существенно замедлить его прогрессирование, снизить выраженность его проявлений и предотвратить возникновение осложнений.
Факторы риска атеросклероза
- Высокое артериальное давление,
- Высокий уровень холестерина в крови — липопротеинов низкой плотности (ЛПНП),
- Диета с высоким содержанием животных жиров,
- Курение,
- Ожирение,
- Отягощённая наследственность,
- Сахарный диабет.
Холестерин и атеросклероз
Важен регулярный контроль анализа крови на так называемый «плохой» холестерин, откладывающийся в стенке артерий и вызывающий появление и рост атеросклеротических бляшек. При повышенном значении холестерина липопротеинов низкой плотности необходимо проконсультироваться у терапевта, кардиолога или сосудистого хирурга. При отсутствии противопоказаний рекомендован прием статинов — медикаментозных препаратов, снижающих уровень «плохого» холестерина в крови.
Профилактика атеросклероза сосудов
Лучшее лечение атеросклероза — его профилактика. Она является необходимой с целью предотвращения возникновения первых признаков и симптомов заболевания, что позволит побороть атеросклероз уже на начальных стадиях. Профилактика заключается в первую очередь в диете: не злоупотреблять жирной пищей, а также обязательном отказе от курения. В случае наличия гипертонической болезни (гипертонии) необходимо поддерживать нормальные значения артериального давления с осуществлением его контроля, а также приема медикаментозных препаратов, предварительно проконсультировавшись у терапевта или кардиолога. При наличии сахарного диабета показано поддержание нормального уровня глюкозы в крови посредством приема сахароснижающих препаратов, назначенных эндокринологом, ежедневный контроль уровня глюкозы в крови, регулярное наблюдение у эндокринолога.
Какой врач лечит атеросклероз сосудов?
 При подозрении на атеросклероз, необходим осмотр врача-специалиста:
При подозрении на атеросклероз, необходим осмотр врача-специалиста:
- Ангионевролога — при атеросклерозе сосудов головного мозга;
- Кардиолога — при атеросклерозе сосудов сердца;
- Сосудистого хирурга — при признаках заболеваний артерий рук или ног, шеи, грудной клетки и брюшной полости.
Показаться специалисту (сосудистому хирургу) необходимо в случае, если у вас имеется один или несколько факторов риска атеросклероза, а также присутствуют жалобы, характерные для заболеваний артерий. Особенно важно обратиться за квалифицированной помощью при начальных проявлениях болезни, когда возможно предотвратить развитие тяжёлых осложнений атеросклероза.
Перед тем, как назначить инструментальные методы диагностики врач должен оценить жалобы пациента. Собрать информацию о перенесённых заболеваниях и проведённом в прошлом лечении. Объективный осмотр даёт детальную информацию о тяжести и распространённости заболевания.
В ряде случаев диагноз атеросклероза может быть исключён на этапе первичного осмотра. В случае выявления атеросклероза сосудов той или иной локализации, врач может назначить дополнительное обследование.
Лабораторно-инструментальные исследования, которые могут быть использованы для диагностики атеросклероза:
Как лечить атеросклероз сосудов: медикаментозное лечение атеросклероза
Бороться с атеросклерозом сосудов можно консервативным и оперативным способом. Консервативное лечение атеросклероза применяется при не выраженных и нестенозирующих формах атеросклероза. Оно включает в себя борьбу с факторами риска атеросклероза, а также прием лекарственных препаратов из числа статинов (Симвастатин, Аторвастатин, Розувастатин и др.) и антиагрегантов (ацетилсалициловая кислота, клопидогрель и др.), препятствующих дальнейшему росту атеросклеротических бляшек и образованию тромбов на их поверхности. Медикаментозные препараты назначаются на постоянный или длительный прием.
Обратим ли атеросклероз сосудов?
На данный момент препаратов, позволяющих избавиться от атеросклероза и очистить сосуды от атеросклеротических бляшек не существует.
Атеросклероз – это необратимое заболевание, и полностью вылечить его невозможно. При запущенных формах атеросклероза нередко применяется оперативное лечение. Современные хирургические методы позволяют выполнить операцию эффективно, малотравматичным способом и без серьезных последствий для организма, восстановить просвет пораженного атеросклерозом сосуда и возобновить достаточный приток крови к органу.
 Нестенозирующий атеросклероз сосудов позвоночных артерий - это начальная стадия развития патологии. На этом этапе бляшка только начинает формироваться и перекрывает полость сосуда не более чем на 50%. Так как, кровоснабжение практически не изменяется, симптомы и проявления носят временный и не ярко выраженный характер.
Нестенозирующий атеросклероз сосудов позвоночных артерий - это начальная стадия развития патологии. На этом этапе бляшка только начинает формироваться и перекрывает полость сосуда не более чем на 50%. Так как, кровоснабжение практически не изменяется, симптомы и проявления носят временный и не ярко выраженный характер. Медикаментозная терапия - назначаются препараты для разжижения крови (антикоагулянты) и стабилизации АД. Дополнительно прописывается курс витаминов, провоцирующих работу печени по расщеплению жировых клеток. Остальные лекарства назначаются в зависимости от клинических проявлений заболевания. Консервативное лечение помогает устранить неприятные симптомы и способствует лучшему самочувствию пациента.
Медикаментозная терапия - назначаются препараты для разжижения крови (антикоагулянты) и стабилизации АД. Дополнительно прописывается курс витаминов, провоцирующих работу печени по расщеплению жировых клеток. Остальные лекарства назначаются в зависимости от клинических проявлений заболевания. Консервативное лечение помогает устранить неприятные симптомы и способствует лучшему самочувствию пациента.