Базальный арахноидит что это такое
АРАХНОИДИТ — Большая Медицинская Энциклопедия
АРАХНОИДИТ (arachnoiditis; греческий arachne паук, паутина + eidos вид + -itis; синоним: arachnomeningitis, leptomeningitis externa, хронический фиброзирующий лептоменингит, отграниченная слипчивая менингопатия) — особая разновидность серозного менингита, при котором воспалительный процесс поражает преимущественно паутинную (арахноидальную) оболочку головного или спинного мозга (arachnoidea) и в гораздо меньшей степени мягкую. Термин «арахноидит» был впервые применен А. Т. Тарасенковым (1845). Подробное описание церебрального арахноидита дал Бенингхаус (Böninghaus, 1897), называя его «наружным серозным менингитом» (meningitis serosa externa).
Этиология
Чаще всего встречаются инфекционные и инфекционно-токсические арахноидиты, связанные с гриппом, ангинами, тифом, пневмонией, туберкулезом, сепсисом, токсоплазмозом, ревматизмом, бруцеллезом, сифилисом, паротитом, инфекционными заболеваниями ЛОР-органов. Арахноидиты часто развиваются после травм черепа и позвоночника (в том числе закрытых). Реже арахноидиты связаны с эндокринными и обменными нарушениями. Точно установить этиологию арахноидита не всегда удается.
Многие заболевания центральной нервной системы и позвоночника могут осложняться арахноидитом, особенно часто опухоли, энцефалиты, сирингомиелия, эпилепсия, остеомиелит костей черепа, спондилит и др., причем реактивный арахноидит иногда развивается далеко от первичного патологического очага в мозге.
Патологическая анатомия и патогенез
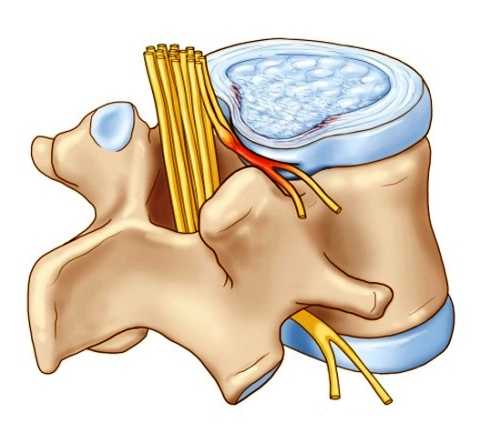
Рис. 1. Арахноидальные кисты спинного мозга (на левом рисунке — вверху, на правом — в центре).Паутинная оболочка при арахноидите становится утолщенной, плотной и приобретает серовато-белую окраску. Между ней и мягкой оболочкой образуются спайки. Такие же спайки нередко возникают между паутинной и твердой оболочками. Спаечный процесс ведет к образованию арахноидальных кист (рис. 1), содержащих ликвороподобную жидкость. Если киста существует долго, стенки ее постепенно становятся все более толстыми и плотными, и она превращается в опухолевидное образование. Жидкость кисты может стать ксантохромной и содержать большое количество белка. Твердая мозговая оболочка в области патологического процесса напряжена, отечна, утолщена, богата сосудами, теряет свой блеск. Арахноидит часто ведет к окклюзии ликворных путей и вторичной мозговой водянке. Спинальный арахноидит может вызвать блокаду субарахноидального пространства позвоночного канала.
Рис. 2. Грубое утолщение паутинной оболочки с образованием фиброзных тяжей различной величины. Рис. 3. Диффузная клеточная инфильтрация паутинной оболочки.При микроскопическом исследовании в паутинной оболочке обнаруживается фиброз (рис. 2) различной степени (утолщение, огрубение аргирофильных волокон, коллагенизация их), гиперплазия эндотелия оболочки, инфильтрация ее лимфоидными элементами (рис. 3), пролиферация фибробластов; в паутинную оболочку прорастают сосуды из твердой и сосудистой оболочек. В мягкой оболочке — гиперемия, новообразование сосудов, воспалительная инфильтрация, а в последующем — также фиброз. В прилегающих участках мозга находят вторичные изменения, вызванные давлением оболочечных кист и спаек, расстройством ликворо- и кровообращения, а также непосредственным переходом воспалительного процесса на вещество мозга. Нередко тяжело протекающие арахноидиты осложняются перивентрикулитами и эпендимитом.
Арахноидит в одних случаях возникает под влиянием воздействия на оболочки самого возбудителя, в других — его токсинов. При травмах основную роль играют расстройства крово- и ликворообращения в оболочках и субарахноидальном пространстве. Динамические расстройства крово- и ликворообращения, отек прилегающих участков мозговой ткани и оболочек объясняют ремиссии и ухудшения, характеризующие клинику арахноидита.
Патоморфологические изменения — от легкого фиброза паутинной оболочки до образования больших кист, многочисленных грубых шварт, в которых участвуют все оболочки, и некрозов в веществе мозга — делают понятным различную тяжесть отдельных случаев и крайне неодинаковую доступность их терапии.
Клиническая картина, прогноз
Арахноидит делят на слипчивые (гиперпластические), кистозные и слипчивокистозные, ограниченные и диффузные, одноочаговые и многоочаговые. Различают арахноидит церебральный (арахноидит cerebralis) и спинальный (арахноидит spinalis).
Арахноидиты могут протекать с поражением оболочек конвекситальной (выпуклой) или базальной поверхностей головного мозга.
Локализация воспалительного процесса — главный фактор, определяющий особенности симптоматологии и течения отдельных форм арахноидита.
По течению арахноидиты делятся на острые, подострые и хронические, по патогенезу — на первичные и вторичные.
Церебральный арахноидит
Для церебрального арахноидита характерны обще-мозговые и очаговые симптомы.
Общемозговые симптомы церебрального арахноидита: головная боль, рвота, головокружение, изменение глазного дна, эпилептические припадки, изменение цереброспинальной жидкости. Головная боль — самый частый и обычно ранний симптом церебрального арахноидита. В большинстве случаев она носит характер постоянной головной боли, приступообразно обостряющейся, усиливается от физического напряжения, умственной работы, волнений, от холода, перегревания, случайных инфекций и других факторов. На интенсивность головной боли иногда оказывает влияние положение головы. Рвота наступает обычно на высоте приступа головной боли. Головокружение занимает по частоте третье место. Изменения глазного дна обнаруживаются у большинства больных. Чаще всего находят более или менее выраженный застойный сосок зрительного нерва, много реже неврит, еще реже простую атрофию. Общие эпилептические припадки наблюдаются нечасто. Менингеальные симптомы мало выражены или вовсе отсутствуют.
Очаговые неврологические симптомы различны в зависимости от локализации процесса.
Поражение черепномозговых нервов — обычное явление при церебральных арахноидитах различной локализации, но чаще и сильнее страдают они при базилярных арахноидитах. Обычно поражаются одновременно несколько нервов.
При пункции цереброспинальная жидкость вытекает большей частью под повышенным давлением, она бесцветна, количество белка в ней нормально или понижено, редко повышено, цитоз обычно не увеличен. Плеоцитоз в пределах 3—10 констатируется примерно у 1/3 всех больных, выше 10 — у единичных больных.
У многих больных констатируются существенные сдвиги со стороны вегетативной нервной системы. Часты «невротические» жалобы.
Арахноидит головного мозга начинается остро и подостро вскоре после перенесенной инфекции, травмы, сильного переохлаждения или воздействия других вредностей, способных вызвать арахноидит. Но он может начаться и совершенно незаметно для больного, через различные сроки после воздействия этиологического фактора. Тяжесть заболевания крайне неодинакова. Острый арахноидит может закончиться выздоровлением. Острый арахноидит нередко протекает с субфебрильной температурой. Морфология крови и РОЭ большей частью не изменяются. Часто острый арахноидит принимает хроническое течение. При хроническом арахноидите температура обычно нормальная. Характерно для арахноидита течение с ремиссиями и обострениями. Тяжелые формы церебрального кистозно-слипчивого арахноидита дают картину опухоли головного мозга и могут закончиться летально, особенно при локализации процесса в задней черепной ямке.
Слипчивый церебральный арахноидит может протекать без окклюзии ликворных путей. Наиболее разнообразен по своим клиническим проявлениям и особенно труден для диагностики. Упорные головные боли, приступообразно обостряющиеся, нередко сопровождаются рвотой или тошнотой. Головокружение, понижение работоспособности. В анамнезе — перенесенная инфекция или травма головы. Хроническое ремиттирующее течение. Рассеянные неврологические симптомы. На глазном дне изменений нет или имеется только легкая смазанность сосочков зрительных нервов. Краниография нередко выявляет симптомы церебральной гипертензии без деструктивных изменений в костях черепа. Давление цереброспинальной жидкости нерезко повышено, содержание в ней белка не изменено или слегка увеличено, небольшой плеоцитоз. Поясничный прокол часто приносит облегчение.
Конвекситальный арахноидит области центральной борозды (роландовой). Эпилептические джексоновские припадки моторного или сенсорного характера, геми-парез различной выраженности, головные боли, напоминающие мигрень. Симптомов церебральной гипертензии обычно не бывает. При обширных диффузных арахноидитах выпуклой поверхности полушарий может развиться мозговая водянка, и тогда выступают симптомы повышенного внутричерепного давления, несвойственные конвекситальным А. При электроэнцефалографии — диффузные изменения биотоков мозга.
К базилярным арахноидитам относятся арахноидит оптохиазмальный, арахноидит задней черепной ямки, арахноидит мосто-мозжечкового угла.
При оптохиазмальном арахноидите процесс грозит больному слепотой. Снижается острота зрения одного или обоих глаз. Наблюдается гемианопсия, нередко битемпоральная; атрофия зрительного нерва, реже застойные явления на глазном дне, аносмия. В некоторых случаях страдают двигательные нервы глаз. Головная боль локализуется чаще всего в области лба, переносье, орбитах.
Арахноидит задней черепной ямки — сравнительно частая и очень тяжелая форма церебрального арахноидита. Клиническая картина напоминает опухоль мозжечка, но симптомы здесь нарастают значительно быстрее. Общемозговые явления резко преобладают над очаговыми. Часто существенно страдают VI, VII, VIII пары черепных нервов. Застойные явления в глазном дне. Воспалительный процесс нередко вызывает заращение срединного отверстия IV желудочка (Мажанди) и бокового отверстия IV желудочка (Лушки), окклюзию ликворных путей, внутреннюю мозговую водянку с расширением всех желудочков и мозгового (сильвиева) водопровода. Болевые ощущения локализуются в затылочной области, иррадиируют в шею, верхний отдел спины. Головные боли приступообразно обостряются, часто сопровождаются рвотой.
Арахноидит мосто-мозжечкового угла обычно проявляется раньше всего поражением VIII нерва, периферическим параличом лицевого нерва или невралгией (невритом) тройничного нерва. Могут одновременно проявиться симптомы страдания всех этих трех нервов. Позднее присоединяются мозжечковые симптомы и двусторонние пирамидные знаки, большей частью нерезко выраженные. Арахноидит мосто-мозжечкового угла нередко связан с инфекционным процессом в ухе.
Спинальный арахноидит
Так же как церебральный, спинальный арахноидит может быть слипчивым, кистозным, слипчиво-кистозным, диффузным или ограниченным, одноочаговым или рассеянным.
При диффузном спинальном арахноидите клиническая картина очень полиморфна и слагается из корешковых и проводниковых симптомов, связанных с поражением спинного мозга, его оболочек и корешков на различных уровнях. Заболевание большей частью носит прогрессирующий характер: двигательные, чувствительные и тазовые расстройства постепенно нарастают. Цереброспинальная жидкость изменена по типу белковоклеточной диссоциации, но содержание белка увеличено нерезко. Могут наблюдаться более или менее значительные ремиссии под влиянием лечения или спонтанные, касающиеся всех проявлений болезни или только некоторых.
Ограниченный слипчивый арахноидит может существовать многие годы, не вызывая никаких клинических симптомов, но он часто дает корешковые явления, вызывая клиническую картину упорного радикулита (ишиас, межреберная невралгия, каудит и др.). Нередко наблюдаются корешково-спинномозговые арахноидиты, в клинической картине которых отмечается сочетание корешковых явлений и сдавления вещества мозга.
Кистозный спинальный арахноидит клинически напоминает опухоль спинного мозга. Интенсивные корешковые боли и парестезии, появившись на одной стороне тела, довольно быстро переходят на другую сторону. За ними следуют проводниковые расстройства движения и чувствительности, нарушение деятельности тазовых органов. Постепенно формируется компрессионный спинальный синдром, обязанный своим происхождением псевдотумору.
Арахноидит у детей составляет около 3—4% заболеваний нервной системы. Арахноидит развивается как осложнение при гриппе, пневмонии, детских инфекциях, во многих случаях — при воспалительных заболеваниях придаточных пазух носа, отите. Существует также первичный вирусный арахноидит. Иногда встречается травматический арахноидит. Неврологическая симптоматика определяется преимущественной локализацией воспалительного процесса. У детей при конвекситальном арахноидите нередко (чаще, чем у взрослых) возникают очаговые судорожные припадки, которые могут принимать генерализованный характер; в ряде случаев обнаруживаются парез лицевого нерва по центральному типу, асимметрия сухожильных рефлексов, гипестезии.
Часто встречается базилярный арахноидит, протекающий с поражением черепномозговых нервов, признаками внутричерепной гипертензии, нарушением координации, у некоторых больных — с эндокринными расстройствами.
Спинальный арахноидит у детей встречается редко.
Диагноз
В диагностике церебрального арахноидита основное значение имеют неврологические симптомы, развитие и течение болезни, состояние цереброспинальной жидкости, ее давление, данные пневмоэнцефалографии (особенно дефекты заполнения субарахноидального пространства воздухом).
Общий диагноз церебрального арахноидита должен быть дополнен указанием на характер процесса, его локализацию и этиологию (если она известна), на наличие или отсутствие окклюзии ликворных путей. Диагностика церебрального арахноидита требует всестороннего и подробного обследования больного, которое должно непременно включать проверку зрения, глазного дна, слуха, артериального давления в динамике, краниографию (см.). Во всех неясных случаях больные подлежат диспансерному наблюдению или стационарному обследованию. Многие больные излечиваются, тогда диагноз арахноидит снимают. В некоторых случаях приходится говорить об остаточных явлениях после перенесенного церебрального арахноидита.
Дифференциальный диагноз церебрального арахноидита приходится проводить: с опухолью головного мозга, рассеянным склерозом, церебральным атеросклерозом, хроническими заболеваниями ЛОР-органов, шейным остеохондрозом, мигренью, неврастенией, астенией постинфекционной или посттравматической. Особенно ответственным является дифференциальный диагноз с опухолью головного мозга, так как последняя требует возможно более раннего распознавания. В отдельных случаях церебральный арахноидит может сопутствовать опухоли.
Дифференциальный диагноз спинального арахноидита с опухолью очень труден, во многих случаях он до операции невозможен. Следует учитывать ряд моментов, способных до некоторой степени уточнить истинную природу страдания. Расстройства тазовых органов обычно выражены менее интенсивно, чем при опухоли. Корешковые явления более разбросаны, заинтересованными могут оказаться многие корешки, и не всегда это корешки, расположенные по соседству друг с другом. Компрессионный синдром Нонне — Фруэна (ксантохромия, белково-клеточная диссоциация, высокое давление цереброспинальной жидкости в начале люмбальной пункции) выражен не так четко. Проба Квеккенштедта (см. Цереброспинальная жидкость) не вызывает усиления тока жидкости. В цереброспинальной жидкости может быть обнаружен плеоцитоз, степень которого колеблется при поясничных пункциях, произведенных в разные периоды болезни.
Рентгенодиагностика арахноидита
Рентгенологическое выявление арахноидита возможно в тех случаях, когда вследствие воспалительного процесса появляются спайки между паутинной и сосудистой оболочками (слипчивый арахноидит), нарушающие циркуляцию спинномозговой жидкости, и местное расширение паутинного пространства (кистозный арахноидит). Для распознавания и дифференциальной диагностики арахноидита с опухолевым процессом необходимо комплексное обследование больного и сопоставление результатов клинико-неврологического и рентгенологического исследований.
Церебральный арахноидит может быть диагностирован при контрастном исследовании головного мозга — пневмо-энцефалографии (см. Энцефалография).
На краниограммах изменения, как правило, отсутствуют. При арахноидите выпуклой поверхности головного мозга в соответствии с локализацией и распространенностью сращений паутинной оболочки на пневмоэнцефалограммах выявляют отсутствие воздуха в субарахноидальных щелях либо неравномерное заполнение воздухом расширенных и деформированных субарахноидальных пространств. При арахноидите основания головного мозга в зависимости от местоположения спаек на пневмоэнцефалограммах в цистернах основания может отсутствовать воздух либо, напротив, цистерны могут быть переполнены воздухом и деформированы. Арахноидит задней черепной ямы наряду с облитерацией субарахноидальных цистерн иногда вызывает окклюзионную гидроцефалию, что определяют на пневмоэнцефалограммах по увеличению полостей желудочков головного мозга.
Спинальный арахноидит по рентгенограммам позвоночника распознать невозможно. Для его выявления производят контрастное исследование спинного мозга (см. Миелография). При слипчивом арахноидите контрастное вещество задерживается на участках, соответствующих уровню поражения. На миелограммах это отображается в виде скоплений контрастного вещества, имеющих форму капель, штрихов, пятен с четкими и часто извилистыми очертаниями. В тех случаях, когда спайки вызывают полный блок для прохождения контрастного вещества, отличить по миелограммам спинальный арахноидит от опухоли весьма трудно.
Контрастные рентгенологические исследования головного и спинного мозга важны при выборе метода хирургического лечения арахноидита и для оценки результатов операции.
Лечение
Лечение церебрального арахноидита может быть консервативным и хирургическим. Диффузный гиперпластический арахноидит без окклюзии ликворных путей, без значительных гипертензивных явлений и эпилептических припадков нужно лечить консервативно, а кистозные или слипчиво-кистозные арахноидиты с клинической картиной опухоли головного мозга должны быть подвергнуты хирургическому лечению. Терапия при церебральном арахноидите должна быть индивидуализированной, комплексной, планомерной и систематической. Патоморфологическая сущность процесса такова, что рассчитывать на легкий успех не приходится. Консервативная терапия включает дезинфицирующие, противовоспалительные, рассасывающие, дегидратирующие средства. При арахноидите, связанных с инфекционным очагом в ЛОР-органах или костях черепа, необходимо одновременное лечение (консервативное или хирургическое) и этого заболевания. Церебральные арахноидиты без окклюзии ликворных путей и грубых очаговых симптомов нередко хорошо поддаются терапии.
Применяется также тепло на голову (если больной хорошо его переносит), йодионогальванизация по Бургиньону, воротниковый массаж, горчичники к икрам, на затылок, воротниковую зону. При сильных головных болях — аналгезирующие средства. Наркотики назначать нельзя. Во многих случаях арахноидит оказывается полезным субарахноидальное введение воздуха. Глубокая рентгенотерапия уменьшает боли, ослабляет воспалительный процесс и уменьшает секрецию цереброспинальной жидкости. Хирургическое вмешательство часто дает хорошие результаты. Медикаментозное лечение необходимо проводить и после операции.
Лечение спинального кистозного арахноидита консервативными методами обычно неэффективно, а оперативное вмешательство дает хорошие результаты. Слипчивые арахноидиты подлежат консервативному лечению (медикаменты, как при церебральном арахноидите, физиотерапия, грязевые курорты, субарахноидальные введения воздуха; во многих случаях хорошие результаты приносит глубокая рентгенотерапия).
Хирургическое лечение арахноидита
Основной целью операций при арахноидите является удаление или разъединение оболочечных сращений, рубцов, кист, давящих на мозговую ткань либо вызывающих нарушения циркуляции цереброспинальной жидкости.
Показания к операции
Показанием к операции при арахноидите конвекситальной поверхности больших полушарий головного мозга являются частые очаговые эпилептические припадки, не устраняемые медикаментозной терапией, особенно при кистозных формах арахноидита. Обычно большая распространенность поражения оболочек и мозговой ткани при арахноидитах требует установления точной локализации очага.
Показанием к операции при арахноидите задней черепной ямки является наличие окклюзии ликворных путей с нарастающими гипертензионно-гидроцефальными явлениями и очаговые симптомы поражения мосто-мозжечкового угла, мозжечка, ствола мозга.
При оптохиазмальном арахноидите основным показанием к операции является прогрессирующее падение остроты зрения или сужение полей зрения.
Операции при спинальном арахноидите показаны при наличии компрессии спинного мозга, а также при нарастающих двигательных, чувствительных нарушениях и корешковых болях, связанных с ограниченным слипчивым процессом или с образованием кист.
Хирургические вмешательства при арахноидите показаны при неэффективности консервативной терапии в хронической или резидуальной стадии воспалительного процесса.
Техника операции
При арахноидите конвекситальной поверхности больших полушарий осуществляют костнопластическую трепанацию соответственно локализации очага поражения. При кистозном арахноидите опорожняют кисты и иссекают их стенки. При ограниченных рубцах, спайках между арахноидальной оболочкой и корой производят энцефалолизис. В ряде случаев прибегают к субпиальному отсасыванию коры в зоне эпилептогенного очага. Локализацию очага и его размеры уточняют во время операции с помощью электрокортикографии.
При оптохиазмальном арахноидите фронтальным доступом вскрывают хиазмальную цистерну, разъединяют тупым способом измененную арахноидальную оболочку, иссекают спайки, кисты вокруг зрительных нервов и хиазмы.
При арахноидите задней черепной ямки с синдромом окклюзии ликворных путей операция направлена на восстановление оттока цереброспинальной жидкости. При кистозной форме опорожняют кисты и иссекают их стенки. При кистозной форме арахноидита в области большой цистерны иссекают измененную арахноидальную мембрану, образующую заднюю стенку цистерны, и разъединяют арахноидальные сращения в ее боковых отделах, препятствующие оттоку цереброспинальной жидкости по базальным цистернам. При слипчивой форме арахноидита области большой цистерны для восстановления оттока цереброспинальной жидкости спайки необходимо разрушать не только в области срединного отверстия IV желудочка (Мажанди), но также на боковой поверхности продолговатого мозга и в месте перехода большой цистерны в субарахноидальное пространство спинного мозга.
Возможность удаления рубцов и сращений определяется их выраженностью и локализацией. Рассечение червя мозжечка с целью восстановления оттока цереброспинальной жидкости из IV желудочка показано: при плотном спаянии нижнего червя и сосудистой покрышки с продолговатым мозгом и каудальной частью ромбовидной ямки; при невозможности разъединения спаек между миндалинами мозжечка и продолговатым мозгом, особенно при выраженных бульбарных нарушениях; при наличии грубых изменений сосудов в области большой цистерны и срединного отверстия IV желудочка.
Рассечение червя мозжечка (операция Денди) производят по средней линии в средней части червя. При окклюзии в каудальных отделах IV желудочка рассекают верхние отделы червя мозжечка. С целью профилактики вторичного заращения отверстия в рассеченном черве предложена резекция нижнего червя и медиальной части миндалин мозжечка. В некоторых случаях окклюзия может быть обусловлена воспалительной обтурацией мозгового (сильвиева) водопровода. В таких случаях бужирование водопровода показано только после уточнения контрастными методами исследования и при небольшой протяженности окклюзии производится полужесткими зондами без значительного усилия. Обычно же при непроходимости мозгового водопровода наиболее целесообразна операция вентрикулоцистерностомии (операция Торкильдсена).
При выраженности рубцово-спаечных изменений в области большой цистерны задней черепной ямки в ряде случаев может быть рекомендована в последующем операция перфорации конечной пластинки, надхиазмальная вентрикулоцистерностомия либо один из вариантов операции рассечения мозолистого тела для создания оттока цереброспинальной жидкости из желудочков мозга.
При арахноидите мосто-мозжечкового угла в зависимости от его формы производят опорожнение кисты с удалением ее стенки, разъединением спаек, невролиз.
Основной целью операции при спинальном арахноидите является восстановление проходимости в субарахноидальном пространстве, устранение компрессии спинного мозга и корешков (менингомиелорадикулолизис). Ламинэктомия (см.) должна обеспечивать доступ к измененным участкам оболочек и мозга. После вскрытия дурального мешка производят отслойку паутинной оболочки. Затем последнюю надрезают вдоль спинного мозга и осторожно отслаивают от него и от корешков. Грубые спайки иссекают при условии, что в них нет сосудов. Рассечение паутинной оболочки производят кверху и книзу до появления спинномозговой жидкости в субарахноидальном пространстве.
В послеоперационном периоде при арахноидите наиболее частым осложнением является вспышка дремлющей инфекции даже в хронической стадии процесса. Обострение может привести к менингиту, энцефалиту, миелиту, ликворее, повторной окклюзии.
Профилактикой обострения и образования повторных сращений является максимально щадящая техника разъединения рубцов и спаек, предупреждение затекания крови в субарахноидальные пространства, разгрузочные люмбальные пункции с целью выведения измененной цереброспинальной жидкости и проторения ее путей. Особо важным является до- и послеоперационное лечение больного антибиотиками и другими видами противовоспалительной терапии.
Указанные осложнения после операций по поводу арахноидита обусловливают нередкие неблагоприятные результаты вмешательств, особенно при арахноидите задней черепной ямки. По данным Л. А. Корейши, улучшение после операции по поводу арахноидита наблюдалось у 57,9% больных. У 15,9% больных состояние оставалось без изменений, у 14,7% ухудшилось, 11,5% больных умерло. В наблюдениях О. А. Лапоногова причиной смерти 11 из 104 оперированных больных послужило острое пролабирование мозжечка и отек ствола. По данным К. Я. Оглезнева, хорошие результаты при арахноидите задней черепной ямки после операции наблюдались в 70%, при смертности до 20% и рецидивах в 10% наблюдений. И. М. Иргер указывает, что операции при оптохиазмальном арахноидите дают улучшение зрения в 24—37% случаев и часто останавливают прогрессирование процесса.
Библиография: Бурденко H. H., Егоров Б. Г. и Скородумова А. В. О хирургическом лечении оптохиазматического арахноидита, Вопр. нейрохир., т. 4, № 5, с. 23, 1940; Линченко H. М. Хронические перивентрикулярные энцефалиты и арахноидиты, М., 1961, библиогр.; Маджидов H. М. Клиника и диагностика хронического фиброзирующего лептоменингита — арахноидита — задней черепной ямки, Ташкент, 1969, библиогр.; он же, Хронический фиброзирующий лептоменингит—арахноидит—задней черепной ямки, Ташкент, 1968, библиогр.; Маргулис М. С. Инфекционные заболевания нервной системы, Руководство по неврол., под ред. Н. И. Гращенкова, т. 5, в. 2, с. 544, М.—Д., 1940, библиогр.; Футер Д. С. Заболевания нервной системы у детей, с. 105, М., 1965; Ходос X. Г. Церебральные арахноидиты, Труды 1-го В сер ос. съезда невропат, и психиат., т. 1, с. 57, М., 1963; Дукер М. Б. Инфекционные заболевания нервной системы у детей, с. 61, М., 1963; Шварц А. М. Клиника базилярных арахноидитов, Томск, 1961, библиогр.; Handbuch der inneren Medizin, hrsg. v. G. Bergmann u. a., Bd 5, T. 3, S. 249, B. u. a., 1953; Wünsch er W. Über die sogenannte Arachnitis, Psychiat. Neurol, med. Psychol. (Lpz.), Bd 9, S. 331, 1960, Bibliogr.
Рентгенодиагностика A. — Eсиновская Г. Н. Краткое пособие по нейрорентгенологии, с. 164, Л., 1973; Нейро-рентгенологические исследования в диагностике конвекситального арахноидита, под ред. С. П. Воробьева, Л., 1972; Копылов М. Б. Основы рентгенодиагностики заболеваний головного мозга, с. 473, М., 1968, библиогр.
Хирургическое лечение А. — Бондарчук А. В. Принципы хирургического лечения арахноидита задней черепной ямы, Труды Всерос. науч.-практ. конф. нейрохир., с. 171, Л., 1956; Иргер И. М. Нейрохирургия, с. 206, М., 1971; Корейша Л. А. Принципы хирургического лечения последствий воспаления мозга и его оболочек, Докл. Всесоюз. конф. нейрохир., с. 417, М., 1960; Лапоногов О. А. К вопросу о хирургическом лечении воспалительных окклюзий в задней черепной яме, Вопр. нейрохир., № 3, с. 35, 1959, библиогр.; Оглезнев К. Я. Хирургическое лечение арахноидитов задней черепной ямки у детей, в кн.: Пробл. совр. нейрохир., под ред. Б. Г. Егорова, т. 4, с. 242, М., 1962, библиогр.; Основы профилактической нейрохирургии, под ред. А. Л. Поленова и И. С. Бабчина, с. 418, Л., 1954; Соколова О. Н. иМаляревский А. А. О хирургическом лечении семейной формы оптохиазмального арахноидита, Вопр. нейрохир., № 3, с. 28, 1969, библиогр.; Хирургия центральной нервной системы, под ред. В. М. Угрюмова, ч. 2, с. 153, Д., 1969.
X. Г. Ходос; Ю. Г. Елашов (рент.), О. А. Лапоногов (хир.).
симптомы болезни, профилактика и лечение Арахноидита, причины заболевания и его диагностика на EUROLAB
Что такое Арахноидит -
Арахноидит - воспаление мягкой оболочки головного или спинного мозга с преимущественным поражением паутинной оболочки.
Что провоцирует / Причины Арахноидита:
Арахноидит - полиэтиологическое заболевание. Причинными факторами являются грипп, ревматизм, хронический тонзиллит, риносинуситы, отиты, общие инфекции (корь, скарлатина), перенесенные менингиты и черепно-мозговая травма.
Патогенез (что происходит?) во время Арахноидита:
Ведущую роль играют аутоиммунные и аутоаллергические реакции на антигены мягкой оболочки, сосудистых сплетений и эпендимы желудочков с преимущественно пролиферативными изменениями в них в ответ на разнообразные повреждающие факторы.
Патоморфология. Определяются помутнение и утолщение паутинной оболочки, соединительнотканные спайки, иногда кисты, наполненные прозрачной или мутноватой жидкостью. Выделяют распространенный и ограниченный, слипчивый, кистозный и кистозно-слипчивый арахноидиты.
Симптомы Арахноидита:
Заболевание развивается подостро с переходом в хроническую форму. Клинические про явления представляют собой сочетание общемозговых расстройств, чаще связанных с внутричерепной гипертензией, реже с ликворной гипотензией, и симптомов, отражающих преимущественную локализацию оболочечного процесса. В зависимости от преобладания общих или локальных симптомов первые проявления могут быть различными. Из общемозговых симптомов часто встречается головная боль, наиболее интенсивная в ранние утренние часы и иногда сопровождающаяся тошнотой и рвотой. Головная боль может быть локальной, усиливающейся при натуживании, напряжении или неловком движении с твердой опорой на пятки (симптом прыжка – локальная головная боль при подпрыгивании с неамортизированным опусканием на пятки). К общемозговым симптомам относятся также головокружения несистемного характера, ослабление памяти, раздражительность, общая слабость и утомляемость, нарушения сна.
Очаговые симптомы зависят от локализации арахноидита. Конвекситальные арахноидиты характериз уются большей частью преобладанием явлений раздражения головного мозга над признаками выпадения функций. Одним из ведущих симптомов являются генерализованные и джексоновские эпилептические припадки. При базальном арахноидите наблюдаются общемозговые симптомы и нарушения функций нервов, расположенных на основании черепа. Снижение остроты и изменение полей зрения могут выявляться при оптико-хиазмальном арахноидите. Клинические проявления и картина глазного дна могут напоминать симптомы неврита зрительного нерва. Эти проявления часто сопровождаются симптомами вегетативной дисфункции, резкий дермографизм, усиленный пиломоторный рефлекс, обильное потоотделение, акроцианоз, иногда жажда, усиленное мочеиспускание, гипергликемия, адипозогенитальное ожирение). В некоторых случаях может быть выявлено снижение обоняния. Арахноидит в области ножек мозга характеризуется появлением пирамидных симптомов, признаками поражения глазодвигательных нервов, менингеальными знаками. При арахноидите мостомозжечкового угла возникают головная боль в затылочной области, шум в ухе и приступообразное головокружение, иногда рвота. Больной пошатывается и падает в сто рону по ражения, особенно при попытке сто ять на одной ноге. Отмечаются атактическая походка, горизонтальный нистагм, иногда пирамидные симптомы, расширение вен на глазном дне в результате нарушения венозного оттока. Могут наблюдаться симптомы поражения слухового, тройничного, отводящего и лицевого нервов. Арахноидит большой (затылочной) цистерны развивается остро, повышается температура, появляются рвота, боли в затылке и шее, усиливающиеся при поворотах головы, резких движениях и кашле; поражение черепных нервов (IX, X, XII пары), нистагм, повышение сухожильных рефлексов, пирамидные и менингеальные симптомы. При арахноидите задней черепной ямки возможно поражение V, VI, VII, VIII пар черепных нервов. Нередко наблюдаются внутричерепная гипертензия, мозжечковые и пирамидные симптомы. Обязательна дифференциальная диагностика с опухолями задней черепной ямки. Люмбальную пункцию производят только при отсутствии застойных явлений на глазном дне.
Диагностика Арахноидита:
Диагноз должен основываться на комплексной оценке клинических проявлений и особенностей течения заболевания, а также дополнительных методов исследования. Необходимо прежде всего исключить опухоль головного мозга. На обзорных краниограммах при церебральном арахноидите возможны косвенные признаки внутричерепной гипертензии. На ЭЭГ при конвекситальном арахноидите обнаруживаются локальные изменения биопотенциалов, а у больных с эпилептическими припадками – типичные для эпилепсии изменения. В цереброспинальной жидкости обнаруживается умеренный лимфоцитарный плеоцитоз, иногда небольшая белково-клеточная диссоциация. Жидкость вытекает под повышенным давлением. Решающее значение в диагностике арахноидита имеют данные томографии головного мозга (КТ и МРТ), свидетельств ующие о расширении субарахноидального пространства, желудочков и цистерн мозга, иногда кисты в подоболочечном пространстве, при отсутствии очаговых изменений в веществе мозга.
Данные КТ– и МРТ-исследований имеют большое значение при исключении других органических заболеваний. Дифференцировать арахноидит следует от опухоли головного мозга. При арахноидите заболевание начинается подостро после инфекции или обострения процесса в придаточных пазухах носа, гнойного отита и протекает с ремиссиями. Информативны результаты эхоэнцефалографии, ангиографии и сцинтиграфии, но, как правило, данные компьютерной томографии имеют определяющее значение. Дифференциальный диагноз между арахноидитом и цистицеркозом на основе только клинических симптомов не всегда легок. При локализации цистицерка в желудочках мозга отмечаются оболочечные симптомы: рвота, головная боль; периодическое улучшение сменяется сонливостью (ремиттирующее течение), в цереброспинальной жидкости выявляется умеренный плеоцитоз как проявление раздражения оболочек или эпендимы желудочков, в крови отмечается эозинофилия. Информативны дополнительные методы исследования: например, на рентгенограммах черепа и мышц конечностей могут быть выявлены обызвествленные цистицерки.
Лечение Арахноидита:
Необходимо устранить источник инфекции (отит, синусит и др.). Назначают антибиотики в терапевтических дозах. Показаны десенсибилизирующие и антигистаминные препараты (димедрол, диазолин, супрастин, тавегил, пипольфен, хлорид кальция, гистаглобулин). Патогенетическая терапия рассчитана на длительное курсовое лечение рассасывающими средствами, нормализацию внутричерепного давления, улучшение мозгового кровообращения и метаболизма. Применяют биогенные стимуляторы (алоэ, стекловидное тело, ФиБС) и йодистые препараты (бийохинол, йодид калия). Используют также лидазу в виде подкожных инъекций по 0,1 г сухого вещества, растворенного в 1 мл 0,5% раствора новокаина через день, на курс 15 инъекций. Курсы повторяют через 4–5 мес. Рассасывающее действие оказывает пирогенал. Первые внутримышечные инъекции пирогенала начинают с дозы 25 МПД, в последующие дни дозу увеличивают ежедневно на 50 МПД и доводят ее до 1000 МПД; на курс лечения до 30 инъекций. При повышении внутричерепного давления применяют противоотечные и мочегонные средства (маннитол, фуросемид, диакарб, глицерин и др.). При судорожных синдромах используют противоэпилептические препараты. Проводят метаболическую терапию (глутаминовая кислота, пирацетам, аминалон, церебролизин). По показаниям применяют симптоматические средства. Отсутствие улучшения после проведения лечения, нарастание внутричерепного давления и очаговой симптоматики, оптикохиазмальный арахноидит с неуклонным снижением зрения являются показаниями к хирургическому вмешательству.
Прогноз. В отношении жизни обычно благоприятный. Опасность может представлять арахноидит задней черепной ямки с окклюзионной гидроцефалией. Трудовой прогноз ухудшается при частых рецидивах или прогрессирующем течении с частыми гипертоническими кризами, эпилептическими припадками, при оптико-хиазмальной форме.
Трудоспособность. Больные признаются инвалидами III группы, если трудо устройство или перевод на легкую работу ведет к уменьшению объема производственной деятельности. Инвалидность II группы устанавливается при наличии частых эпилептических припадков, значительном снижении остроты зрения на оба глаза (от 0,04 до 0,08 с коррекцией). Инвалидами Iгруппы признаются больные с оптико-хиазмальным арахноидитом, сопровождающимся слепотой. Больным с ликвородинамическими нарушениями, эпилептическими припадками и вестибулярными кризами противопоказана работа на высоте, у огня, около движущихся механизмов, на транспорте. Противопоказаны работа в неблагоприятных метеорологических условиях, в шумных помещениях, в контакте с токсичными веществами и в условиях измененного атмосферного давления, а также труд, связанный с постоянной вибрацией, изменениями положения головы.
К каким докторам следует обращаться если у Вас Арахноидит:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Арахноидита, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу. Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
У Вас ? Необходимо очень тщательно подходить к состоянию Вашего здоровья в целом. Люди уделяют недостаточно внимания симптомам заболеваний и не осознают, что эти болезни могут быть жизненно опасными. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что, к сожалению, их уже лечить слишком поздно. Каждое заболевание имеет свои определенные признаки, характерные внешние проявления – так называемые симптомы болезни. Определение симптомов – первый шаг в диагностике заболеваний в целом. Для этого просто необходимо по несколько раз в год проходить обследование у врача, чтобы не только предотвратить страшную болезнь, но и поддерживать здоровый дух в теле и организме в целом.
Если Вы хотите задать вопрос врачу – воспользуйтесь разделом онлайн консультации, возможно Вы найдете там ответы на свои вопросы и прочитаете советы по уходу за собой. Если Вас интересуют отзывы о клиниках и врачах – попробуйте найти нужную Вам информацию в разделе Вся медицина. Также зарегистрируйтесь на медицинском портале Eurolab, чтобы быть постоянно в курсе последних новостей и обновлений информации на сайте, которые будут автоматически высылаться Вам на почту.
Другие заболевания из группы Болезни нервной системы:
Если Вас интересуют еще какие-нибудь виды болезней и группы заболеваний человека или у Вас есть какие-либо другие вопросы и предложения – напишите нам, мы обязательно постараемся Вам помочь.Арахноидит - это... Что такое Арахноидит?
Арахноидит — это серозное воспаление паутинной оболочки головного или спинного мозга. Изолированного поражения паутинной оболочки головного или спинного мозга при арахноидите не бывает в связи с отсутствием в ней собственной сосудистой системы. Инфекция при арахноидите головного или спинного мозга переходит с твердой или мягкой мозговой оболочки. Арахноидит головного или спинного мозга можно характеризовать и как серозный менингит.
Значительное отличие клиники и течения арахноидита от воспаления мозговых оболочек — менингита позволяет считать правильным выделение этой формы как самостоятельного заболевания.
Этиология
Арахноидит возникает в результате перенесенных острых и хронических инфекций, воспалительных заболеваний придаточных пазух носа, хронических интоксикаций (алкоголь, свинец, мышьяк), травм (обычно в резидуальном периоде). Арахноидит может возникнуть также в результате реактивного воспаления при медленно растущих опухолях, энцефалите. Во многих случаях причина арахноидита остается невыясненной.
Морфологически при арахноидите определяются помутнение и утолщение паутинной оболочки, сопровождающееся в более тяжелых случаях и фибриноидными наложениями. В дальнейшем течении арахноидита возникают спайки между паутинной и сосудистой оболочкой, приводящие к нарушению циркуляции спинномозговой жидкости и образованию арахноидальных кист.
Арахноидит может возникать на почве острого или чаще хронического гнойного среднего отита (в результате маловирулентных микробов или токсинов), а также при осложнениях гнойного среднего отита — лабиринтите, петрозите, синустромбозе, как последствие излеченных гнойного менингита или абсцессов мозга и, наконец, может сочетаться с негнойным отогенным энцефалитом. Отогенный арахноидит в большинстве случаев локализуется в задней черепной ямке и значительно реже в средней. Течение арахноидита может быть острым, подострым и хроническим.
Арахноидиты делят на разлитые и ограниченные. Последние встречаются крайне редко. По существу речь идет о более грубых локальных изменениях на фоне разлитого процесса при арахноидите.
Нарушение нормальной циркуляции ликвора, приводящее к возникновению гидроцефалии, имеет в своей основе при арахноидите два механизма:
- нарушение оттока жидкости из желудочковой системы (окклюзионная гидроцефалия)
- нарушение всасывания жидкости через твердую мозговую оболочку при разлитом слипчивом процессе (арезорбтивная гидроцефалия)
Симптомы арахноидита
Заболевание развивается подостро с переходом в хроническую форму. Клинические проявления представляют собой сочетание общемозговых расстройств, чаще связанных с внутричерепной гипертензией, реже с ликворной гипотензией, и симптомов, отражающих преимущественную локализацию оболочечного процесса. В зависимости от преобладания общих или локальных симптомов первые проявления могут быть различными. Из общемозговых симптомов часто встречается головная боль, наиболее интенсивная в ранние утренние часы и иногда сопровождающаяся тошнотой и рвотой. Головная боль может быть локальной, усиливающейся при натуживании, напряжении или неловком движении с твердой опорой на пятки (симптом прыжка — локальная головная боль при подпрыгивании с неамортизированным опусканием на пятки). К общемозговым симптомам относятся также головокружения несистемного характера, ослабление памяти, раздражительность, общая слабость и утомляемость, нарушения сна.
Очаговые симптомы зависят от локализации арахноидита. Конвекситальные арахноидиты характеризуются большей частью преобладанием явлений раздражения головного мозга над признаками выпадения функций. Одним из ведущих симптомов являются генерализованные и джексоновские эпилептические припадки. При базальном арахноидите наблюдаются общемозговые симптомы и нарушения функций нервов, расположенных на основании черепа. Снижение остроты и изменение полей зрения могут выявляться при оптико-хиазмальном арахноидите. Клинические проявления и картина глазного дна могут напоминать симптомы неврита зрительного нерва. Эти проявления часто сопровождаются симптомами вегетативной дисфункции, резкий дермографизм, усиленный пиломоторный рефлекс, обильное потоотделение, акроцианоз, иногда жажда, усиленное мочеиспускание, гипергликемия, адипозогенитальное ожирение). В некоторых случаях может быть выявлено снижение обоняния. Арахноидит в области ножек мозга характеризуется появлением пирамидных симптомов, признаками поражения глазодвигательных нервов, менингеальными знаками. При арахноидите мостомозжечкового угла возникают головная боль в затылочной области, шум в ухе и приступообразное головокружение, иногда рвота. Больной пошатывается и падает в сторону поражения, особенно при попытке стоять на одной ноге. Отмечаются атактическая походка, горизонтальный нистагм, иногда пирамидные симптомы, расширение вен на глазном дне в результате нарушения венозного оттока.
Могут наблюдаться симптомы поражения слухового, тройничного, отводящего и лицевого нервов. Арахноидит большой (затылочной) цистерны развивается остро, повышается температура, появляются рвота, боли в затылке и шее, усиливающиеся при поворотах головы, резких движениях и кашле; поражение черепных нервов (IX, X, XII пары), нистагм, повышение сухожильных рефлексов, пирамидные и менингеальные симптомы. При арахноидите задней черепной ямки возможно поражение V, VI, VII, VIII пар черепных нервов. Нередко наблюдаются внутричерепная гипертензия, мозжечковые и пирамидные симптомы. Обязательна дифференциальная диагностика с опухолями задней черепной ямки. Люмбальную пункцию производят только при отсутствии застойных явлений на глазном дне.
Виды арахноидита
Арахноидит оболочек головного мозга (церебральный)
Арахноидиты церебральные могут локализоваться на выпуклой поверхности мозга, его основании, в заднечерепной ямке. Клиническая картина арахноидита складывается из симптомов местного воздействия оболочечного поражения на мозг и расстройств ликвороциркуляции. Частым проявлением церебральных арахноидитов являются головные боли гипертензивного или оболочечного характера.
Нормальная циркуляция спиномозговой жидкости (ликвора) по мозговым желудочкам затрудняется при арахноидите оболочек головного мозга может нарушаться.
Арахноидиты конвекситальной поверхности головного мозга чаще встречаются в передних отделах больших полушарий, в области центральных извилин. В связи с давлением на моторные и чувствительные центры могут возникнуть расстройства движения (моно- или гемипарезы) и чувствительности. Раздражение, а в случаях образования кисты и сдавление коры и подлежащих отделов мозга при арахноидите вызывают фокальные эпилептические припадки.
В тяжелых случаях могут возникнуть генерализованные судорожные приступы вплоть до развития эпилептического статуса. Важное значение для выявления локализации очага арахноидита имеют электроэнцефалография и пневмография.
Оптико-хиазмальный арахноидит
Чаще наблюдаются арахноидиты основания мозга. Наиболее частая локализация — хиазмальная область, что является причиной относительной частоты оптико-хиазмальных арахноидитов. Важность изучения этой формы определяется вовлечением в процесс зрительных нервов и области их перекреста, что часто приводит к необратимой потере зрения. Среди этиологических факторов возникновения оптико-хиазмального арахноидита особое значение имеют инфекционные поражения придаточных пазух носа, ангина, сифилис, малярия, а также черепно-мозговая травма (сотрясение мозга, ушиб мозга).
В области хиазмы и внутричерепной части зрительных нервов при арахноидите образуются множественные спайки и кисты. В тяжелых случаях создается рубцовая оболочка вокруг хиазмы. Как правило, оптико-хиазмальный арахноидит не является строго локальным: менее интенсивные изменения обнаруживаются и в отдалении от основного очага. На зрительные нервы оказывают воздействие механические факторы (сдавление), а также переход на них воспалительного процесса и расстройство кровообращения (ишемия).
На зрительные нервы при оптико-хиазмальном арахноидите оказывают воздействие механические факторы (сдавление спайкам), а также переход на их миелиновую оболочку воспалительного процесса и расстройство кровообращения.
Оптико-хиазмальный арахноидит, как правило, развивается медленно. Сначала арахноидит захватывает один глаз, затем постепенно (через несколько недель или месяцев) вовлекается и другой. Медленное и часто одностороннее развитие оптико-хиазмального арахноидита помогает дифференцировать процесс от ретробульбарного неврита. Степень снижения зрения при оптико-хиазмальном арахноидите может быть различной — от понижения до полной слепоты. Часто в начале заболевания при оптико-хиазмальном арахноидите имеются боли кзади от глазных яблок. Важнейшим подспорьем в диагностике оптико-хиазмального арахноидита является изучение полей зрения и глазного дна. Поля зрения изменяются в зависимости от преимущественной локализации процесса. Наиболее типичны темпоральная гемианопсия (одно- или двусторонняя), наличие центральной скотомы (часто двусторонней), концентрическое сужение поля зрения.
Со стороны глазного дна в 60-65 % случаев определяется атрофия зрительных нервов (первичная или вторичная, полная или частичная). У 10-13 % заболевших обнаруживаются застойные соски зрительного нерва. Проявления со стороны гипоталамической области, как правило, отсутствуют. Снимок турецкого седла также не выявляет патологии. При этой форме арахноидита основными являются очаговые (зрительные) симптомы, гипертензионные явления (внутричерепная гипертензия) выражены обычно умеренно.
Арахноидит оболочек головного мозга является следствием перенесённых травм или сопутствующих инфекционных заболеваний головного мозга и придаточных пазух носа.
Арахноидит задней черепной ямки
Арахноидит задней черепной ямки — наиболее часто встречающаяся форма среди церебральных арахноидитов. Клиническая картина арахноидита задней черепной ямки напоминает опухоли этой локализации и состоит из мозжечковых и стволовых симптомов. Поражение черепно-мозговых нервов (VIII, V и VII пар) наблюдается главным образом при локализации арахноидита в мостомозжечковом углу. Мозжечковые симптомы складываются из атаксии, асинергии, адиадохокинеза. При этой локализации арахноидита выражены расстройства циркуляции ликвора.
Симптоматика арахноидита в задней черепной ямке зависит от характера процесса (спайки, киста), локализации, а также от сочетания арахноидита с гидроцефалией. Повышение внутричерепного давления при арахноидите может быть вызвано закрытием отверстий желудочков мозга (Люшка, Мажанди) за счет спаек, кист или как следствие раздражения мягких мозговых оболочек с гиперсекрецией ликвора (прежде всего в результате повышенной деятельности plexus chorioideus) и затруднением его абсорбции. При отсутствии резкого повышения внутричерепного давления арахноидит может длиться годами, с длительными ремиссиями. Нередко арахноидит протекает в виде арахноэнцефалита вследствие сопутствующих воспалительных изменений мозговой ткани и давления спаек, кист на мозг.
Острая форма арахноидита характеризуется главным образом симптомами повышения внутричерепного давления (резкая головная боль, преимущественно в области затылка, тошнота, рвота, головокружение, нередко застойные соски зрительных нервов, иногда брадикардия), пирамидные и очаговые симптомы часто отсутствуют или слабо выражены и непостоянны.
При подостром течении в неврологическом статусе на первый план выступают симптомы поражения задней черепной ямки (чаще всего мосто-мозжечкового пространства — боковой цистерны моста). Симптомы повышенного внутричерепного давления хотя и имеют место, но выражены меньше, а изредка почти и не определяются. Отмечаются парезы черепных нервов (V, VI, VII, VIII, реже IX и X и еще реже III и IV), чаще всего VIII пары, причем преобладают нарушения вестибулярной функции в сочетании с мозжечковыми симптомами.
Наряду с неустойчивостью в позе Ромберга — отклонением или падением в сторону пораженного уха, шаткой походкой, нарушениями указательной и пальце-носовой проб, адиадохокинезом, непостоянным спонтанным нистагмом (направленным в сторону больного уха или двусторонним) — отмечается частая дисгармоничность вестибулярных проб (например, выпадение калорической реакции при сохраненной вращательной). Иногда отмечается перемена направления нистагма, нистагм положения. Не все компоненты этого вестибуло-мозгового синдрома постоянны и четко выражены. Редки гомолатеральные пирамидные знаки и еще более редки гемипарезы конечностей. В ликворе изменения обычно сводятся к повышенному давлению, иногда слабо выраженному. Редко отмечается умеренный плеоцитоз или повышение содержания белка.
Весьма редко встречается арахноидит с другими локализациями в задней черепной ямке. Это изолированное поражение преддверноулиткового нерва во внутреннем слуховом проходе, без явлений гипертензии, предпонтинный арахноидит и арахноидит полушарий мозжечка с нарушениями статики и скудными мозжечковыми симптомами, с поражением тройничного нерва (предпонтинная форма), предмозжечковый арахноидит (передней поверхности одной из долей мозжечка) с частичной мозжечковой симптоматикой, лабиринтными явлениями, невозбудимостью при калорической и пониженной возбудимостью при вращательной пробе, латеробульбарный арахноидит с гипертензией, мозжечковым синдромом и поражением IX, X, XI черепных нервов (гомолатеральным), арахноидит заднего рваного отверстия с поражением IX, X и XI черепных нервов. При отогенной гидроцефалии задней черепной ямки преобладают симптомы повышенного внутричерепного давления, при нормальном ликворе или «разжижении» его (бедность белками) при окклюзии отверстий Люшка и Мажанди гипертензия сочетается с психическими нарушениями, вестибулярными расстройствами, иногда эпилептиформными приступами. При общей гидроцефалии со скоплением большого количества ликвора внутричерепное давление быстро повышается, появляются застойные соски зрительных нервов, понижается острота зрения. Такие кризы постепенно стабилизируются (несмотря на желудочковые и люмбальные пункции) и, если вовлекается продолговатый мозг, больной погибает. Для дифференциальной диагностики с абсцессом мозга (мозжечка), опухолью мозга имеют значение клиническое течение, данные исследования ликвора. Все виды пневмографии при выраженном повышении внутричерепного давления противопоказаны.
При арахноидите задней черепной ямки быстро развивается картина окклюзионной гидроцефалии, клинически проявляющаяся головной болью, рвотой, головокружением. На глазном дне застойные соски зрительного нерва. В спинномозговой жидкости картина негрубой белково-клеточной диссоциации. На рентгенограмме черепа при арахноидите задней черепной ямки видны гипертензивные явления.
Тяжелым осложнением арахноидита задней черепной ямки является возникновение приступа острой окклюзии с вклиниванием миндалин мозжечка в большое затылочное отверстие, сдавливающих ствол мозга. Арахноидит задней черепной ямки может быть причиной и плохо поддающейся лечению невралгии тройничного нерва.
Арахноидит оболочек спинного мозга (спинальный)
Арахноидиты спинальные, помимо указанных выше причин, могут возникнуть при фурункулезе, гнойных абсцессах различной локализации. Клиническая картина кистозного ограниченного спинального арахноидита очень напоминает симптоматику экстрамедуллярной опухоли. Имеются корешковый синдром на уровне патологического процесса и проводниковые расстройства (двигательные и чувствительные). Арахноидит чаще локализуется по задней поверхности спинного мозга, на уровне грудных, поясничных сегментов, а также в области конского хвоста. Процесс распространяется обычно на несколько корешков, отличается изменчивостью нижней границы расстройств чувствительности.
В спинномозговой жидкости белково-клеточная диссоциация. Плеоцитоз встречается редко. Характерны миелографические данные — контрастное вещество задерживается в виде капель в области арахноидальных кист. Реже встречается диффузный спинальный арахноидит, вовлекающий в процесс большое количество корешков, но менее четко проявляющийся проводниковыми расстройствами. Спинальный арахноидит носит хронический характер.
Лечение
Необходимо устранить источник инфекции (отит, синусит и др.). Назначают антибиотики в терапевтических дозах. Показаны десенсибилизирующие и антигистаминные препараты (димедрол, диазолин, супрастин, тавегил, пипольфен, хлорид кальция, гистаглобулин). Патогенетическая терапия рассчитана на длительное курсовое лечение рассасывающими средствами, нормализацию внутричерепного давления, улучшение мозгового кровообращения и метаболизма. Применяют биогенные стимуляторы (алоэ, стекловидное тело, ФиБС) и йодистые препараты (бийохинол, йодид калия). Используют также лидазу в виде подкожных инъекций по 0,1 г сухого вещества, растворенного в 1 мл 0,5 % раствора новокаина через день, на курс 15 инъекций. Курсы повторяют через 4-5 мес. Рассасывающее действие оказывает пирогенал. Первые внутримышечные инъекции пирогенала начинают с дозы 25 МПД, в последующие дни дозу увеличивают ежедневно на 50 МПД и доводят ее до 1000 МПД; на курс лечения до 30 инъекций. При повышении внутричерепного давления применяют противоотечные и мочегонные средства (маннитол, фуросемид, диакарб, глицерин и др.). При судорожных синдромах используют противоэпилептические препараты. Проводят метаболическую терапию (глутаминовая кислота, пирацетам, аминалон, церебролизин). По показаниям применяют симптоматические средства. Отсутствие улучшения после проведения лечения, нарастание внутричерепного давления и очаговой симптоматики, оптикохиазмальный арахноидит с неуклонным снижением зрения являются показаниями к хирургическому вмешательству.
Прогноз. В отношении жизни обычно благоприятный. Опасность может представлять арахноидит задней черепной ямки с окклюзионной гидроцефалией. Трудовой прогноз ухудшается при частых рецидивах или прогрессирующем течении с частыми гипертоническими кризами, эпилептическими припадками, при оптико-хиазмальной форме.
Трудоспособность
Больные признаются инвалидами III группы, если трудоустройство или перевод на легкую работу ведет к уменьшению объема производственной деятельности. Инвалидность II группы устанавливается при наличии частых эпилептических припадков, значительном снижении остроты зрения на оба глаза (от 0,04 до 0,08 с коррекцией). Инвалидами I группы признаются больные с оптико-хиазмальным арахноидитом, сопровождающимся слепотой. Больным с ликвородинамическими нарушениями, эпилептическими припадками и вестибулярными кризами противопоказана работа на высоте, у огня, около движущихся механизмов, на транспорте. Противопоказаны работа в неблагоприятных метеорологических условиях, в шумных помещениях, в контакте с токсичными веществами и в условиях измененного атмосферного давления, а также труд, связанный с постоянной вибрацией, изменениями положения головы.
Профилактика
Ранняя диагностика и лечение острых инфекционных заболеваний, профилактика инфекционных заболеваний, очагов фокальной инфекции, черепно-мозговых травм
Примечания
| Воспалительные заболевания | |
|---|---|
| Нервная система | |
| Центральная нервная система | Абсцесс головного мозга • Энцефалит • Миелит • Менингит • Менингоэнцефалит • Арахноидит • Энцефалит Расмуссена • Клещевой энцефалит |
| Периферическая нервная система | Неврит |
| Глаз и ухо | Глаз: Дакриоцистит • Эписклерит • Кератит • Ретинит • Блефарит • Конъюнктивит • Иридоциклит • Увеит Ухо: Отит (наружный, средний) • Лабиринтит • Мастоидит • Евстахиит |
| Сердечно-сосудистая система | |
| Сердце | Эндокардит • Миокардит • Перикардит |
| Артерии, Вены, Капилляры | Артериит • Флебит • Капиллярит |
| Дыхательная система | |
| Дыхательные пути | Верхние дыхательные пути: Синусит • Ринит • Фарингит • Ларингит • Назофарингит Нижние дыхательные пути: Трахеит • Бронхит • Бронхиолит • Альвеолит • Пневмония • Плеврит (Эмпиема плевры) • Абсцесс лёгкого |
| Другое | Медиастинит |
| Пищеварительная система | |
| Желудочно-кишечный тракт | Полость рта: Стоматит • Гингивит • Глоссит • Тонзиллит (острый, хронический) • Паротит • Пульпит • Периостит • Воспаление челюсти • Заглоточный абсцесс Другие отделы ЖКТ: Эзофагит • Гастрит • Энтерит • Дуоденит • Колит • Гастроэнтероколит • Аппендицит • Аппендажит • Проктит |
| Другое | Пищеварительные железы: Гепатит (Вирусный гепатит (A, B, C, D, E, F, G, TTV), Токсический гепатит, Лучевой гепатит, Аутоимунный гепатит, Стеатогепатит) • Панкреатит (острый, хронический) Желчевыводящие пути: Холецистит (острый, хронический) • Холангит Брюшина: Перитонит |
| Мочеполовая система | |
| Органы мочеотделения | Нефрит (Гломерулонефрит, Пиелонефрит, Паранефрит) • Цистит • Уретрит |
| Женская половая система | Аднексит • Эндометрит • Параметрит • Цервицит • Вагинит • Вульвит • Вульвовагинит • Мастит |
| Мужская половая система | Орхит • Эпидидимит • Простатит • Баланит |
| Зародышевые ткани | Хориоамнионит • Омфалит |
| Другие системы и органы | |
| Опорно-двигательная система | Артрит • Миозит • Бурсит • Остеохондрит (рассекающий) • Тендинит • Фасциит • Остеомиелит • Эпикондилит • Панникулит |
| Кожа | Дерматит • Гидраденит • Заеда • Акне |
| Кровь | Бактериемия • Сепсис |
| Лимфатические узлы, Лимфатические сосуды | Лимфаденит • Лимфангит |
| Заболевания ЦНС | |
|---|---|
| Головной мозг Энцефалопатия | |
| Головная боль | Мигрень • Кластерные головные боли • Сосудистая головная боль • Головная боль напряжения |
| Расстройства сна | Бессонница • Гиперсомния • Апноэ во сне • Нарколепсия • Катаплексия • Синдром Клейне — Левина • Нарушения цикличности сна и бодрствования |
| Двигательные и экстрапирамидные расстройства | Дискинезия: Дистония • Хорея • Миоклония • Тремор (Эссенциальный тремор, Интенционный тремор) • Синдром беспокойных ног • Синдром мышечной скованности |
| Эпилептические припадки Эпилепсия | Локализованная эпилепсия • Генерализованная эпилепсия • Эпилептический статус • Миоклоническая эпилепсия • Туберозный склероз |
| Деменция | Болезнь Альцгеймера • Лобно-височная деменция/Лобно-височная лобарная дегенерация • Мультиинфарктная деменция |
| Цереброваскулярные болезни | Преходящие нарушения мозгового кровообращения (Гипертензивный церебральный криз, Транзиторная ишемическая атака) • Дисциркуляторная энцефалопатия (Церебральный атеросклероз, Подкорковая атеросклеротическая энцефалопатия, Хроническая гипертоническая энцефалопатия) • Инсульт (Ишемический инсульт, Внутримозговое кровоизлияние, Субарахноидальное кровоизлияние) • Тромбоз синусов твёрдой мозговой оболочки (Тромбоз кавернозного синуса) |
| Воспалительные заболевания | Абсцесс головного мозга • Менингит • Арахноидит • Энцефалит • Менингоэнцефалит • Энцефалит Расмуссена • Клещевой энцефалит |
| Демиелинизирующие заболевания | Аутоиммунные заболевания (Рассеянный склероз, Оптикомиелит, Болезнь Шильдера) • Наследственные заболевания (Адренолейкодистрофия, Болезнь Краббе) • Центральный понтинный миелинолиз • Синдром Маркиафавы — Биньями • Синдром Альперса |
| Системная атрофия | Болезнь Хантингтона • Спинномозговая атаксия Спинальная мышечная атрофия: Синдром Кеннеди • Спинальная мышечная атрофия у детей • Болезнь двигательного нейрона • Синдром Фацио-Лонде • Боковой амиотрофический склероз |
| Митохондриальные заболевания | Синдром Лея |
| Опухоли | Опухоль головного мозга • Туберозный склероз |
| Спинномозговая жидкость | Внутричерепная гипертензия • Отёк мозга • Внутричерепная гипотензия |
| Травмы | Черепно-мозговая травма (Сотрясение мозга, Ушиб головного мозга, Диффузное аксональное повреждение головного мозга) |
| Другие заболевания | Спинномозговая грыжа • Синдром Рея • Печёночная кома • Токсическая энцефалопатия • Гематомиелия |
| Спинной мозг Миелопатия | |
| Воспалительные заболевания | Менингит • Арахноидит • Менингоэнцефалит • Миелит • Полиомиелит • Демиелинизирующие заболевания • Тропический спастический парапарез |
| Другие заболевания | Сирингомиелия • Сирингобульбия • Синдром Морвана • Сосудитая миелопатия • Спинальный инсульт • Сдавление спинного мозга • Энцефаломиелит |
Арахноидит что это такое
Арахноидит
Арахноидит — аутоиммунное воспалительное поражение паутинной оболочки мозга, приводящее к образованию в ней спаек и кист. Клинически арахноидит проявляется ликворно-гипертензионным, астеническим или неврастеническим синдромами, а также очаговой симптоматикой (поражение черепно-мозговых нервов, пирамидные нарушения, мозжечковые расстройства), зависящей от преимущественной локализации процесса. Диагноз арахноидита устанавливается на основании анамнеза, оценки неврологического и психического статуса пациента, данных Эхо-ЭГ, ЭЭГ, люмбальной пункции, офтальмологического и отоларингологического обследования, МРТ и КТ головного мозга, КТ-цистернографии. Лечится арахноидит в основном комплексной медикаментозной терапией, включающей противовоспалительные, дегидратационные, противоаллергические, антиэпилептические, рассасывающие и нейропротекторные препараты.
На сегодняшний день в неврологии различают истинный арахноидит, имеющий аутоиммунный генез, и резидуальные состояния, обусловленные фиброзными изменениями паутинной оболочки после перенесенной черепно-мозговой травмы или нейроинфекции (нейросифилис, бруцеллез, ботулизм, туберкулез и др.). В первом случае арахноидит носит диффузный характер и отличается прогрессирующим или интермитирующим течением, во втором — часто имеет локальный характер и не сопровождается прогредиентностью течения. Среди органических поражений ЦНС истинный арахноидит составляет до 5% случаев. Наиболее часто арахноидит наблюдается среди детей и молодых людей в возрасте до 40 лет. Мужчины заболевают в 2 раза чаще женщин.
Арахноидит
Паутинная оболочка располагается между твердой и мягкой мозговыми оболочками. Она не сращена с ними, но плотно прилегает к мягкой мозговой оболочке в местах, где последняя покрывает выпуклую поверхность извилин головного мозга. В отличие от мягкой мозговой оболочки паутинная не заходит в мозговые извилины и под ней в этой области образуются заполненные цереброспинальной жидкостью подпаутинные пространства. Эти пространства сообщаются между собой и с полостью IV желудочка. Из подпаутинных пространств через грануляции паутинной оболочки, а также по периневральным и периваскулярным щелям происходит отток цереброспинальной жидкости из полости черепа.
Под воздействием различных этиофакторов в организме начинают вырабатываться антитела к собственной паутинной оболочке, вызывающие ее аутоиммунное воспаление — арахноидит. Арахноидит сопровождается утолщением и помутнением паутинной оболочки, образованием в ней соединительнотканных спаек и кистозных расширений. Спайки, образованием которых характеризуется арахноидит, приводят к облитерации указанных путей оттока цереброспинальной жидкости с развитием гидроцефалии и ликворно-гипертензионных кризов, обуславливающих возникновение общемозговой симптоматики. Сопровождающая арахноидит очаговая симптоматика связана с раздражающим воздействием и вовлечением в спаечный процесс подлежащих мозговых структур.
В клинической практике арахноидит классифицируют по локализации. Выделяют церебральный и спинальный арахноидит. Первый в свою очередь подразделяется на конвекситальный, базилярный и арахноидит задней черепной ямки, хотя при диффузном характере процесса не всегда возможно такое разделение. По особенностям патогенеза и морфологических изменений арахноидит делят на слипчивый, слипчиво-кистозный и кистозный.
Клиническая картина арахноидита разворачивается спустя значительный промежуток времени от воздействия вызвавшего его фактора. Это время обусловлено происходящими аутоиммунными процессами и может отличаться в зависимости от того, чем именно был спровоцирован арахноидит. Так, после перенесенного гриппа арахноидит проявляется спустя 3-12 месяцев, а после черепно-мозговой травмы в среднем через 1-2 года. В типичных случаях арахноидит характеризуется постепенным малозаметным началом с появлением и нарастанием симптомов, характерных для астении или неврастении: повышенная утомляемость, слабость, нарушения сна, раздражительность, повышенная эмоциональная лабильность. На этом фоне возможно появление эпилептических приступов. Со временем начинают проявляться общемозговые и местные (очаговые) симптомы, сопровождающие арахноидит.
Общемозговые симптомы арахноидита
Общемозговая симптоматика вызвана нарушением ликвородинамики и в большинстве случаев проявляется ликворно-гипертензионным синдромом. В 80% случаев имеющие арахноидит пациенты жалуются на достаточно интенсивную распирающую головную боль, наиболее выраженную в утреннее время и усиливающуюся при кашле, натуживании, физических усилиях. С повышением внутричерепного давления связаны также болезненность при движении глазных яблок, ощущение давления на глаза, тошнота, рвота.
Зачастую арахноидит сопровождается шумом в ушах, понижением слуха и несистемным головокружением, что требует исключения у пациента заболеваний уха (кохлеарного неврита, хронического среднего отита, адгезивного отита, лабиринтита). Возможно возникновение чрезмерной сенсорной возбудимости (плохой переносимости резких звуков, шума, яркого света), вегетативных расстройств и типичных для вегето-сосудистой дистонии вегетативных кризов.
Зачастую арахноидит сопровождается периодически возникающим резким усугублением ликвородинамических нарушений, что клинически проявляется в виде ликвородинамического криза — внезапного приступа интенсивной головной боли с тошнотой, головокружением и рвотой. Подобные приступы могут происходить до 1-2 раз в месяц (арахноидит с редкими кризами), 3-4 раза в месяц (арахноидит с кризами средней частоты) и свыше 4 раз в месяц (арахноидит с частыми кризами). В зависимости от выраженности симптом
Оптико-хиазмальный арахноидит - причины, симптомы, диагностика и лечение
Оптико-хиазмальный арахноидит – базальный менингоэнцефалит средней черепной ямки, при котором поражаются зрительные нервы и хиазма. Основные проявления патологии – боль в области глазницы, ухудшение зрения, общая слабость, повышенная зрительная утомляемость. Диагностика базируется на проведении офтальмоскопии, периметрии, визометрии, исследовании реакции зрачков на свет и краниографии. Консервативная терапия оптико-хиазмального арахноидита включает назначение антибиотиков, глюкокортикостероидов, антигистаминных средств, витаминов группы В и С. При низкой эффективности медикаментозного лечения осуществляется оперативное вмешательство.
Общие сведения
Оптико-хиазмальный арахноидит – наиболее распространённая форма воспаления паутинной оболочки, при которой патологический процесс локализируется в области основания головного мозга. Согласно статистическим данным, в 60-80% случаев причиной развития заболевания становится наличие хронических очагов инфекции в области придаточных синусов носа. В 10-15% установить этиологию болезни не удается, такие варианты рассматриваются как идиопатические. Ученые изучают роль аутоиммунных механизмов в возникновении арахноидита. Патология с одинаковой частотой встречается среди лиц мужского и женского пола. Базальный менингоэнцефалит распространён повсеместно.
Оптико-хиазмальный арахноидит
Причины оптико-хиазмального арахноидита
Ведущее значение в развитии данной патологии отводится воспалению околоносовых пазух. Инфекционные агенты (вирусы, микроорганизмы) попадают в черепную коробку через естественные отверстия синусов. Реже появление симптомов оптико-хиазмального арахноидита связано с острым течением отита, мастоидита. Основные этиологические факторы болезни:
- Черепно-мозговая травма. Внутричерепные повреждения потенцируют образование фиброзные спаек в области арахноидеи. Из-за появления первых симптомов спустя некоторое время после ЧМТ взаимосвязь между травмой и арахноидитом не всегда прослеживается.
- Нейроинфекции. Воспаление паутинной оболочки головного мозга обусловлено внутричерепными осложнениями, развивающимися на фоне гриппа, ангины, туберкулёза. Симптомы болезни часто диагностируют у больных нейросифилисом. Причина фиброзирующей формы – длительная персистенция вируса гриппа в ликворе.
- Множественный склероз. Это аутоиммунная патология, при которой поражается миелиновая оболочка нервных волокон не только головного, но и спинного мозга. Патологические изменения наиболее выражены в участке зрительного перекреста и перивентрикулярном пространстве больших полушарий.
- Врождённые пороки. Аномалии строения зрительного канала и костных стенок орбиты способствуют проникновению инфекции во внутричерепную полость. Это приводит к развитию очаговой симптоматики и рецидивирующему течению болезни.
Патогенез
В основе механизма развития лежит воздействие инфекционного агента (чаще – вирусной природы) на мозговые оболочки. В первую очередь поражается паутинная оболочка, а следом за ней и мягкая. Изменения в структуре нервной ткани сильнее выражены в зоне хиазмы и прилежащих зрительных нервов. Из-за локального воспаления расширяются сосуды, увеличивается их проницаемость. Наблюдается повышенная экссудация и формирование клеточных инфильтратов в зоне оболочек мозга. Затем возникают циркуляторные расстройства, провоцирующие нарастание гипоксических проявлений и развитие аллергических реакций.
Со временем воспалительный процесс приводит к фибропластическим изменениям арахноидеи в области зрительного перекрёста и оптических нервов. Разрастание соединительной ткани обуславливает формирование обширных синехий между твёрдой и паутинной оболочками. Помимо фиброзных тяжей образуются кисты, полости которых заполнены серозным содержимым. Выделяют множественные мелкие или единичные крупные кистозные образования. Кисты могут окружать хиазму со всех сторон, приводить к сдавливанию зрительных нервов. Компрессия нервов является основной причиной их дегенеративно-дистрофических изменений, а в последующем – атрофии.
Классификация
Различают острое и хроническое течение заболевания. К хроническому варианту относят наследственную семейную атрофию зрительных нервов (амавроз Лебера). Прослеживается чёткая генетическая предрасположенность к развитию этой формы болезни. Согласно клинической классификации принято рассматривать 3 типа оптико-хиазмального арахноидита, в симптоматике которых доминируют следующие признаки:
- Синдром ретробульбарного нерва. Наиболее распространённый вариант течения. Возможно одностороннее или асимметричное снижение зрения. Патология сопровождается фасцикулярным сужением зрительных полей.
- Кистозные образования. Клинические проявления имитируют симптомы опухоли оптико-хиазмальной зоны. Увеличение кист в объёме способствует компрессии структур мозга. Если размер патологических образований небольшой, симптоматика отсутствует.
- Осложнённый застой диска зрительного нерва. Данная форма болезни встречается крайне редко. Признаки воспаления отсутствуют, нарастание отека свидетельствует о повышении внутричерепного давления. Вторично в патологический процесс вовлекается внутренняя оболочка глазного яблока.
Симптомы оптико-хиазмального арахноидита
Для патологии характерно острое начало. Пациенты предъявляют жалобы на двухстороннее ухудшение зрения, сильную головную боль, которая не купируется приемом анальгетиков. Возникает повышенная утомляемость при выполнении зрительных нагрузок (чтение книг, работа за компьютером, просмотр фильмов). Прогрессирование заболевания приводит к сильной боли в окологлазничной области, иррадиирующей в лоб, переносицу, надбровные зоны, виски. Болевой синдром может локализироваться непосредственно в орбите.
Больные отмечают, что острота зрения снижается очень быстро. При тяжелом течении зрительная дисфункция достигает максимума уже через несколько часов, но чаще этот процесс занимает 2-3 дня. Постепенно из зрительного поля выпадают отдельные участки. Зрачки могут быть разного размера. У пациентов страдает цветоощущение, особенно – восприятие красного и зеленого цвета. В этот временной промежуток могут возникать диспепсические расстройства (тошнота, рвота). В дальнейшем острый процесс сменяется хроническим. При сопутствующем поражении черепных нервов снижается обоняние. Из-за нарушения иннервации лицевого нерва визуализируется опущение латерального уголка глаза или рта.
При распространении зоны поражения на гипоталамическую область больные страдают частыми вегетососудистыми кризами, нарушается терморегуляция, наблюдаются судорожные подергивания мышц. Отмечается повышенная потливость, жажда, субфебрилитет, нарушения сна. В отличие от острого процесса, при хроническом течении патологии симптоматика нарастает постепенно. Некоторые пациенты отмечают, что после проведения диагностической цистернографии зрение восстанавливается на короткий промежуток времени.
Осложнения
Распространённое осложнение патологии – атрофия зрительного нерва. У больных существует высокая вероятность дислокации структур головного мозга. При увеличении кистозных образований наблюдается компрессия мозговой ткани и очаговая симптоматика. Распространение патологического процесса на другие оболочки мозга становится причиной менингита, менингоэнцефалита. При осложненном течении возможно формирование внутричерепных абсцессов. При вторичном поражении желудочков мозга возникает вентрикулит. Пациенты входят в группу риска развития острого нарушения мозгового кровообращения.
Диагностика
На ранних стадиях постановка диагноза затруднена. Поскольку наиболее частой причиной патологии является поражение околоносовых синусов, на этапе первичной диагностики проводится рентгенография. Для большей информативности выполняется МРТ пазух. При этом удаётся выявить небольшую пристеночную отечность слизистой оболочки клиновидного синуса и поражение задних ячеек решетчатого лабиринта. Инструментальные методы диагностики включают:
- Периметрию. Обнаруживается сегментарное или концентрическое сужение поля зрения в сочетании с двухсторонними ограничениями или гемианопсиями в височных отделах. Если заболевание протекает по типу ретробульбарного неврита, у больных наблюдаются центральные скотомы.
- Визометрию. Диагностируется прогрессирующее снижение остроты зрения. Характер поражения симметричный с обеих сторон. Исключением является ретробульбарная форма, при которой поражен один глаз либо оба, но асимметрично.
- Офтальмоскопию. Визуализируются отек и гиперемия диска оптического нерва. При повышенном внутричерепном давлении ДЗН имеет застойный вид. Зона отека распространяется на перипапиллярную область сетчатой оболочки и область желтого пятна.
- Исследование зрачковой реакции. В начале развития менингоэнцефалита реакция зрачков вялая. Прогрессирование болезни приводит к тому, что зрачковая реакция отсутствует. Визуально может определяться мидриаз или анизокория.
- Краниография. При хронической форме заболевания отмечается утолщение стенки турецкого седла. Шишковидное тело становится обызвествленным. Нарастают признаки внутричерепной гипертензии. У детей раннего возраста отмечается незначительное расхождение черепных швов.
- Пневмоцистернография. Методика позволяет изучить характер изменений в хиазмальной цистерне. Выявляются спайки, одиночные или множественные кисты. Для улучшения визуализации в полость цистерны вводится воздух.
При односторонней форме патологии обследование пациента необходимо повторить через 1-2 недели из-за высокого риска отсроченного поражения второго глаза. Также для болезни характерно явление «мигрирующих дефектов», при котором отельные изменения поля зрения определяются в других участках.
Лечение оптико-хиазмального арахноидита
При остром течении болезни назначается медикаментозное лечение. Продолжительность консервативной терапии составляет 3-6 месяцев. После купирования острого процесса показана физиотерапия. При помощи электрофореза вводятся препараты кальция, витамин РР. Эффективно применение иглорефлексотерапии продолжительностью 10 сеансов. Для устранения симптоматики оптико-хиазмального арахноидита назначают:
- Антибиотики. Используются антибактериальные средства цефалоспоринового ряда. Дополнительно могут применяться сульфаниламиды. Продолжительность антибиотикотерапии не должна превышать 5-7 дней.
- Гормональные средства. Глюкокортикостероиды (преднизолон) показаны при остром процессе или тяжелом течении заболевания. Со временем гормоны заменяют нестероидными противовоспалительными средствами.
- Поливитаминные комплексы. При оптико-хиазмальном арахноидите рекомендовано применение витаминов группы С, В. Введение глюкозы с аскорбиновой кислотой следует чередовать с никотиновой кислотой.
- Антигистаминные препараты. Н2-гистаминоблокаторы используются при аллергическом или токсико-инфекционном происхождении менингоэнцефалита. Дополнительно с гипосенсибилизирующей целью назначаются препараты кальция.
- Дезинтоксикационную терапию. Показана в случае развития воспаления на фоне внутричерепной инфекции. Применяются растворы глюкозы, реополиглюкина, гемодеза. Путь введения – внутривенно капельно.
- Гипотензивную терапию. С целью снижения внутричерепного давления при признаках гипертензии вводятся осмоактивные вещества.
При отсутствии эффекта от медикаментозной терапии показано проведение люмбальной пункции с введением кислорода в оптико-хиазмальную цистерну. Цель данной манипуляции – разрушить соединительнотканные сращения. Хирургическое лечение арахноидита сводится к рассечению спаек и удалению кист в области хиазмальной цистерны и у основания мозга. Оперативное вмешательство противопоказано при менингеальной симптоматике, плеоцитозе или признаках отека ДЗН. С целью профилактики рецидива заболевания в послеоперационном периоде назначается противовоспалительная терапия. Для контроля эффективности лечения выполняют спинномозговую пункцию. Лечение проводится совместно офтальмологом и неврологом. Требуется консультация нейрохирурга.
Прогноз и профилактика
Исход оптико-хиазмального арахноидита определяется степенью тяжести и характером течения заболевания. При лёгком течении болезни прогноз благоприятный, поскольку зрительные нарушения мало выражены. Прогрессирование патологии может привести к стойкой потере зрения. Специфические профилактические меры не разработаны. Неспецифическая профилактика направлена на своевременное лечение инфекций головного мозга и воспаления околоносовых синусов. При возникновении симптоматики в отдаленном периоде после ЧМТ пациент должен состоять на диспансерном учете у невропатолога.
симптомы и лечение. Арахноидит церебральный, оптико-хиазмальный, спинальный
Арахноидит - заболевание, при котором воспаляются паутинные оболочки спинного и головного мозга. Это может быть и осложнением после инфекционной болезни, воспалительных процессов в околоносовых пазухах или среднем ухе, а также при черепно-мозговых травмах.
Клиническая картина арахноидита зависит от локализации и распространения патологического процесса.
Иногда проявление арахноидита могут перепутать с астенией.
Кроме того, для постановления правильного диагноза применяется также метод компьютерной томографии и магнитно-резонансной томографии. В основном, данное заболевание удается вылечить с помощью медикаментозной терапии комплексного характера, которая включает в себя рассасывающие, противоаллергические, нейропротекторные и антиэпилептические препараты.
В нынешнее время различают два главных типа арахноидита – истинный и резидуальное состояние. Если говорить о первом варианте, то такое заболевание имеет диффузный характер, а основными его особенностями считается прогрессирующее течение.
Второй тип существенно отличается от первого, так как здесь заболевание носит уже более локальный характер и не сопровождается какими-то прогредиентностными течениями. Как правило, чаще всего болеют арахноидитом дети небольшого возраста или мужчины до 40 лет.
Стоит отметить, что представители мужского пола болеют таким заболеванием приблизительно в два раза чаще, чем женщины.
Причины заболевания
Практически в половине случаев причиной возникновения арахноидита, является перенесенные когда-то разного рода инфекционные заболевания. Как правило, к таким заболеваниям относятся:
- Корь;
- Грипп;
- Менингит вирусного типа;
- Энцефалитные приищи;
- Ветряная оспа.
- нарушение оттока жидкости из желудочковой системы (окклюзионная гидроцефалия)
- нарушение всасывания жидкости через твёрдую мозговую оболочку при разлитом слипчивом процессе (арезорбтивная гидроцефалия)
Впервые этот термин был использован А. Т. Тарасенковым (1845) в его диссертации «О признаках головного воспаления вообще и arachoiditis в особенности». Детальное описание церебрального арахноидита дал немецкий врач Г. Беннингхаус (Böninghaus, 1897), называвший его «наружным серозным менингитом» (meningitis serosa externa) .
Заболевание развивается подостро с переходом в хроническую форму. Клинические проявления представляют собой сочетание общемозговых расстройств, чаще связанных с внутричерепной гипертензией, реже с ликворной гипотензией, и симптомов, отражающих преимущественную локализацию оболочечного процесса. В зависимости от преобладания общих или локальных симптомов первые проявления могут быть различными. Из общемозговых симптомов часто встречается головная боль, наиболее интенсивная в ранние утренние часы и иногда сопровождающаяся тошнотой и рвотой. Головная боль может быть локальной, усиливающейся при натуживании, напряжении или неловком движении с твёрдой опорой на пятки (симптом прыжка - локальная головная боль при подпрыгивании с неамортизированным опусканием на пятки). К общемозговым симптомам относятся также головокружения несистемного характера, ослабление памяти, раздражительность, общая слабость и утомляемость, нарушения сна.
Очаговые симптомы зависят от локализации арахноидита. Конвекситальные арахноидиты характеризуются большей частью преобладанием явлений раздражения головного мозга над признаками выпадения функций. Одним из ведущих симптомов являются генерализованные и джексоновские эпилептические припадки. При базальном арахноидите наблюдаются общемозговые симптомы и нарушения функций нервов, расположенных на основании черепа. Снижение остроты и изменение полей зрения могут выявляться при оптико-хиазмальном арахноидите. Клинические проявления и картина глазного дна могут напоминать симптомы неврита зрительного нерва. Эти проявления часто сопровождаются симптомами вегетативной дисфункции: резкий дермографизм, усиленный пиломоторный рефлекс, обильное потоотделение, акроцианоз, иногда жажда, усиленное мочеиспускание, гипергликемия, адипозогенитальное ожирение. В некоторых случаях может быть выявлено снижение обоняния. Арахноидит в области ножек мозга характеризуется появлением пирамидных симптомов, признаками поражения глазодвигательных нервов, менингеальными знаками. При арахноидите мостомозжечкового угла возникают головная боль в затылочной области, шум в ухе и приступообразное головокружение, иногда рвота. Больной пошатывается и падает в сторону поражения, особенно при попытке стоять на одной ноге. Отмечаются атактическая походка, горизонтальный нистагм, иногда пирамидные симптомы, расширение вен на глазном дне в результате нарушения венозного оттока.
Конвекситальный арахноидит характеризуется преобладанием признаков раздражений головного мозга над признаками потери функциональности. Одним из главных симптомов являются эпилептические припадки (джексоновские и генерализованные).
Базальный арахноидит свойственен проявлением нервных нарушений, локализованных в основании черепа или наличием общемозговых симптомов. Понижение остроты зрения проявляются при оптикохиазмальном арахноидите.
Оптикохиазмальный арахноидит – болезнь зрительного нерва, возникающая, как инфекционное поражение и приводящая к полной атрофии нерва. Этот вид арахноидита характерен постепенным ослаблением зрения и множественными скотомами. Патогенез и этиология заболевания еще
Спинальный арахноидит - причины, симптомы, диагностика и лечение
Спинальный арахноидит — асептическое или инфекционное воспаление арахноидальной оболочки спинного мозга. Может сочетаться с церебральным арахноидитом. Клинические проявления варьируют в соответствии с топикой и распространенностью арахноидита, зачастую имеют картину радикулита, сопровождающегося неврологическим дефицитом сегментарного и проводникового характера. Диагноз «спинальный арахноидит» выставляется после проведения миелографии или МРТ спинного мозга. Лечение острых и подострых форм преимущественно консервативное. Не поддающийся терапии хронический спинальный арахноидит является показанием к хирургическому рассечению спаек и удалению кист.
Общие сведения
Впервые спинальный арахноидит с миелографическим подтверждением был описан в 1929 г. В средине XX века он рассматривался преимущественно как осложнение операций на позвоночнике. В период с 1960 г. по 1980 г. отмечалось существенное увеличение частоты встречаемости арахноидита, связанное с использованием для контрастирования в ходе миелографии йодфенилундецилатов. Позже выяснилось, что жировые капли этих контрастных веществ способны длительное время сохраняться в субдуральном спинальном пространстве, обрастать фибрином и провоцировать асептический воспалительный процесс в паутинной оболочке. Замена миелографии современными методами нейровизуализации спинного мозга, а также техническое усовершенствование операционных вмешательств на позвоночнике, в т. ч. благодаря применению микрохирургии, привели к значительному снижению заболеваемости. Однако по сей день спинальный арахноидит остается актуальной проблемой практической нейрохирургии и неврологии.
Спинальный арахноидит
Причины спинального арахноидита
Среди триггерных факторов развития арахноидита спинного мозга существенная доля принадлежит травмам позвоночника. Травмирование спинного мозга и его оболочек может произойти во время хирургических вмешательств на позвоночном столбе, в результате многократного проведения эпидуральных блокад и люмбальных пункций. Вторичный спинальный арахноидит может возникнуть на фоне стеноза позвоночного канала, дегенеративных заболеваний (спондилеза, остеохондроза, спондилоартроза), опухолей позвоночника, гематомиелии. Асептический арахноидит может сформироваться вследствие введения в позвоночный канал различных химических веществ, например, контрастов для миелографии.
Инфекционный спинальный арахноидит может быть вызван специфическим возбудителем и являться следствием сифилиса, генерализованного туберкулеза или туберкулеза позвоночника, бруцеллеза, риккетсиоза, системной грибковой инфекции у лиц с ВИЧ или ослабленных пациентов и др. Неспецифический инфекционный арахноидит в половине случаев обусловлен золотистым стафилококком; описана роль стрептококковой инфекции, протея, эшерихий. В 37% случаев арахноидита острого и подострого течения выявить возбудителя не удается.
Классификация спинального арахноидита
По протяженности поражения спинальный арахноидит классифицируется на ограниченный и диффузный. Ограниченный вариант обычно возникает вследствие микротравмы, диффузный — обусловлен позвоночно-спинномозговой травмой, инфекционно-воспалительным поражением ЦНС или системным инфекционным процессом. По этиологии спинальный арахноидит может быть асептическим и инфекционным (специфическим и неспецифическим).
Морфологически спинальный арахноидит разделяют на слипчивый (адгезивный), кистозный и смешанный кистозно-слипчивый. Для слипчивой формы характерно утолщение арахноидальной оболочки и наличие ее спаек с твердой спинальной оболочной; иногда наблюдается оссифицирование арахноидальной оболочки. Кистозная форма протекает медленно с постепенным образованием арахноидальных кист, которые могут быть экстрадуральными (включающими и не включающими нервные корешки) и интрадуральными. Наиболее часто наблюдается кистозно-слипчивая форма арахноидита, сочетающая в себе образование кист наряду со спаечным процессом.
В соответствии с клинической классификацией выделяют 4 варианта арахноидита: корешково-чувствительный, корешково-заднестолбовой, двигательно-спинномозговой, корешково-спинномозговой. По своему течению спинальный арахноидит бывает острым, подострым и хроническим, хотя временные рамки этих форм течения точно не установлены и по-разному описаны в неврологической литературе.
Симптомы спинального арахноидита
Клинические проявления арахноидита спинного мозга зависят от локализации и распространенности воспаления по паутинной оболочке. Ограниченный арахноидит чаще имеет субклиническое течение и может быть случайно диагностирован при обследовании или на вскрытии. Острый и подострый диффузный спинальный арахноидит манифестирует высокой температурой, оболочечными симптомами, островоспалительными изменениями в крови и ликворе. Часто сопровождается церебральным арахноидитом.
Первыми проявлениями арахноидита зачастую выступают преходящие корешковые боли и парестезии. Затем боли становятся постоянными, носят характер упорного радикулита, ишиалгии. Развиваются сегментарные и проводниковые расстройства чувствительности, моторные нарушения, выпадают сухожильные рефлексы, появляются тазовые расстройства. Хронический арахноидит имеет медленно прогрессирующее течение, сопровождается ликвороциркуляторными расстройствами. Если происходит формирование кист, то проявления арахноидита включают симптомокомплекс компрессионной миелопатии и аналогичны клинике спинальных опухолей.
Диагностика спинального арахноидита
Диагностический поиск при арахноидите спинного мозга состоит из изучения анамнеза, осмотра невролога, лабораторных исследований, люмбальной пункции, миелографии или томографии. Острый спинальный арахноидит отражается в анализе крови подъемом уровня лейкоцитов и С-реактивного белка, ускорением СОЭ. О ликвороциркуляторных нарушениях свидетельствует повышенное давление цереброспинальной жидкости, ее быстрое вытекание при люмбальной пункции. При исследовании цереброспинальной жидкости наблюдается белково-клеточная диссоциация, незначительное увеличение концентрации белков.
Как правило, однозначно установить диагноз арахноидита не представляется возможным без применения миелографии или томографических исследований. Патогномоничным признаком арахноидита при проведении контрастной миелографии является задержка контраста в виде отдельных капель. Визуализировать изменения спинальной арахноидальной оболочки стало возможным после внедрения в неврологическую практику МРТ позвоночника. МРТ позволяет также исключить опухоли и другие органические поражения спинного мозга.
Дифференциальный диагноз проводится с менингомиелитом, миелитом, эпидуральным абсцессом, посттравматической гематомой, грыжей межпозвонкового диска и прочей позвоночно-спинномозговой патологией.
Лечение и прогноз спинального арахноидита
Фармакотерапия инфекционного арахноидита предусматривает назначение антибиотиков, при необходимости — противотуберкулезных и противосифилитических препаратов. Применяются противовоспалительные препараты, по показаниям — кортикостероиды. Проводится противоотечная терапия мочегонными средствами (триамтереном, гидрохлоротиазидом, фуросемидом, спиронолактоном), сосудистое (никотиновая к-та, пентоксифиллин) и нейрометаболическое (витамины В, неостигмин) лечение. При спастических параличах используют миорелаксанты (толперизона гидрохлорид), при тазовых нарушениях — уросептики (уротропин). Основу восстановительной терапии составляет адекватная лечебная физкультура, физиотерапевтические процедуры (электростимуляция, рефлексотерапия, электрофорез, магнитотерапия и т. п.), массаж и водолечение (радоновые, йодобромные, хлоридно-натриевые лечебные ванны).
Вопрос о хирургическом лечении арахноидита возникает при неэффективности консервативной терапии, в основном при хроническом течении болезни с формированием кист и спаек. Решение о целесообразности операции обсуждается совместно с нейрохирургом. Задачей оперативного вмешательства является опорожнение арахноидальных кист и рассечение спаек. Операционный доступ осуществляется путем ламинэктомии. Однако открытое хирургическое вмешательство зачастую не приносит ожидаемых результатов из-за своей травматичности, частых осложнений в виде образования повторных сращений и активации дремлющей инфекции. Более эффективными являются малоинвазивные техники операции, предусматривающие разъединение спаек при помощи манипуляторов эндоскопа, введенного в пространство дурального мешка.
Острый спинальный арахноидит имеет относительно благоприятный прогноз. При адекватном и своевременно проведенном консервативном лечении возможно полное восстановление неврологических функций. Хроническая форма менее благоприятна, зачастую приводит к инвалидности и плохо поддается терапии. Внедрение новых операционных техник несколько улучшило послеоперационный прогноз, и работа в этом направлении продолжается.
Заболевание арахноидит головного мозга. Церебральный арахноидит: восстановление после болезни
При воспалении паутинной оболочки мозга в ней образуются кисты и спайки. Это заболевание названо арахноидитом, возникает как аутоиммунная реакция на нейроинфекцию. Спровоцировать может черепно-мозговая травма, интоксикации, истощение организма, смена климата. Проявляется синдромом внутричерепной гипертензии, астенией или неврастенией. Очаговые признаки зависят от места поражения.
Читайте в этой статье
Причины развития арахноидита головного мозга
У половины больных заболеванию предшествовал грипп, менингит или энцефалит вирусной природы, корь, ветрянка. Второй по частоте причиной развития является очаг воспаления в области ЛОР-органов: тонзиллит, воспаление среднего уха, сосцевидного отростка. Треть пациентов страдали от черепно-мозговой травмы, кровоизлияния в мозг.
Примерно у 10% причина арахноидита не установлена.
При этом тяжесть первичного поражения не влияет на возникновение патологии, предрасполагающими факторами могут быть:
- сильное переутомление из-за физических, эмоциональных или умственных нагрузок;
- неблагоприятные климатические условия или резкая их смена;
- частые вирусные и бактериальные инфекции;
- алкоголизм;
- сотрясения головного мозга;
- травмы.
Что происходит в голове
Оболочки мозга имеют послойное расположение: твердая, паутинная и мягкая. Паутинная не срастается с остальными, плотно прилегает к мягкой, но не заходит в извилины. Поэтому между ними образуются сообщающиеся пространства, которые наполнены жидкостью. Через них происходит отток ликвора из полости черепа.
Если к собственным клеткам паутинной оболочки образуются антитела, то они фиксируются на ней в виде комплексов, вызывая воспалительную реакцию. Оболочка при этом утолщается, прорастает волокнами соединительной ткани с формированием спаек и кист. Движение цереброспинальной жидкости тормозится. Это приводит к гидроцефалии и приступам повышенного внутричерепного давления.
Общемозговые признаки сопровождаются очаговыми, которые зависят от зоны поражения мозговых структур.
Виды арахноидита
По уровню воспалительного процесса все арахноидиты подразделяют на церебральные (конвекситальный, базилярный, задней черепной ямки) и спинальные.
Эти заболевания могут иметь общие и различные (очаговые) признаки, которые связаны с конкретной зоной поражения, характером патологических процессов.
Церебральный
Проявления болезни возникают через достаточно долгое время после фактора, который дал толчок для арахноидита. Вирусная инфекция может проявиться таким осложнением через 4 — 11 месяцев, а травма черепа дает о себе знать даже после 2 лет бессимптомного периода. Поэтому не всегда удается связать эти процессы. Типичное начало – слабость, бессонница, неустойчивость настроения. При этом возможны судороги и приступы по типу эпилепсии.
Общемозговые симптомы формируются как реакция на затруднение оттока жидкости:
- утренняя распирающая головная боль, усиливается при напряжении, кашле;
- давящая боль в глазах;
- тошнота, внезапная приступообразная рвота;
- пониженный слух;
- головокружение;
- повышенная чувствительность к громким звукам, яркому свету.
Вегетативные кризы сопровождаются внезапным повышением или понижением давления, пульса, затрудненным дыханием, потливостью. Они чередуются с приступами нарушения ликвородинамики – нестерпимая головная боль, тошнота и рвота. Тяжелый криз может иметь продолжительность более суток.
Конвекситальный (свод черепа)
Ослабевает двигательная функция и чувствительность в руке и ноге на противоположной стороне от поражения. Бывают эпилептические припадки в различной форме.
Базилярный (основание мозга)
Снижается память, внимание, страдает умственная деятельность, падает зрение, сужаются зрительные поля.
Задней черепной ямки
Ослабление слуха, поражение тройничного и лицевого нерва, нарушение координации движений, походки, головокружение. При прогрессировании возможно развитие парезов конечностей.
Кистозный
Из-за формирования спаек в подпаутинном пространстве образуются кисты – полости, заполненные ликвором. Основной признак такого арахноидита – упорные головные боли, сопровождающиеся тошнотой и рвотой.
Слипчивый
Формируется после интенсивного воспалительного процесса, приводящего к соединению паутинной с мягкой и твердой мозговыми оболочками. Образующиеся при этом многочисленные спайки нарушают циркуляцию крови и спинномозговой жидкости, при этом страдает как отток, так и резорбция (всасывание). Сопровождается цефалгией, нарушением зрения, сильной слабостью.
Посттравматический
Возникает после ушибов головы, особенно с субарахноидальными кровоизлияниями. Типичными признаками бывает пониженный мышечный тонус, патологические рефлексы на конечностях, изменения на глазном дне в виде отека, расширения вен, сужения артерий.
Острый и хронический
Если болезнь начинается внезапно, быстро прогрессирует, сопровождается выраженными проявлениями воспаления по данным анализов, то такое течение считается острым. Диагностируется крайне редко, чаще у ослабленных пациентов. Церебральный арахноидит обычно имеет непрерывно нарастающую симптоматику с периодическим чередованием периодов обострения и ремиссии.
Смотрите на видео об арахноидите головного мозга и его лечении:
Методы диагностики
При исследовании пациентов выявляют нарушения черепно-мозговой иннервации, неврологический статус, расстройства психики и высшей нервной деятел
Церебральный кистозно слипчивый арахноидит. Арахноидит
Арахноидит - это тяжелое воспалительное заболевание паутинной оболочки головного или спинного мозга. Симптоматика патологии зависит от ее распространения в мозге и локализации. Арахноидит необходимо дифференцировать от астении, с которой у него схожие симптомы. Лечение заболевания предусматривает комплексную консервативную (медикаментозную) терапию. При наличии серьезных осложнений больному назначают первую, вторую или третью группу инвалидности.
Причины возникновения арахноидита
У большинства больных арахноидитом предрасполагающим фактором являются инфекционные заболевания. В частности, к этим болезням можно отнести ветряную оспу, грипп, корь, вирусный менингит, цитомегаловирусную инфекцию, менингоэнцефалит. Спровоцировать заболевание могут также хроническая интоксикация организма, воспалительные болезни придаточных пазух носа, травмы. Нередко арахноидит диагностируют у пациентов, у которых наблюдается реактивное воспаление растущей опухоли.
Патология может возникнуть также из-за острого или хронического гнойного отита. В этом случае воспаление провоцируют токсины и маловирулентные микробы. К причинам заболевания исследователи относят также различные осложнения гнойного отита (петрозит, лабиринтит, синустромбоз), абсцесса мозга, гнойного менингита и отогенного энцефалита.
В неврологии выделяют также ряд факторов, которые считаются предрасполагающими для возникновения заболевания. К таким факторам относят интоксикацию (например, алкогольную), частые вирусные болезни, хроническое переутомление, тяжелый труд при неблагоприятном климате, частые травмы. В 10% всех случаев заболевания установить точную этиологию невозможно.
Патогенез арахноидита
Чтобы понять природу заболевания, необходимо ознакомиться с анатомическими особенностями головного мозга. Паутинная оболочка, которую поражает воспаление при арахноидите, находится между мягкой и твердой мозговыми оболочками. При этом она не сращена с ними, а просто плотно прилегает. В отличие от мягкой мозговой оболочки, паутинная оболочка не проникает в мозговые извилины. Под ней формируются небольшие пространства, заполненные цереброспинальной жидкостью.
Все эти пространства соединяются с четвертым желудочком. По этим пространствам происходит отток из полости черепа цереброспинальной жидкости. Механизм возникновения арахноидита следующий: из-за воздействия различных причин и провоцирующих факторов в организме активизируется выработка антител к паутинной оболочке, что провоцирует затем ее воспаление. У больных арахноидитом наблюдается помутнение и заметное утолщение паутинной оболочки, а также возникновение в ней кистозных расширений и соединительнотканных спаек.
Классификация арахноидита
- Арахноидит оболочек головного мозга
- Оптико-хиазмальный арахноидит
- Арахноидит задней черепной ямки
- Арахноидит оболочек спинного мозга
Эту разновидность заболевания называют также церебральной. Локализуется церебральный арахноидит в задней черепной ямке, на выпуклой поверхности мозга и его основании. Для клинической картины этого заболевания характерны регулярные головные боли, нарушение циркуляции спинномозговой жидкости. В наиболее тяжелых случаях заболевание сопровождается судорожными приступами, которые даже могут привести к эпилептическому статусу.
Арахноидит головного мозга зачастую размещается в центральных извилинах и передних отделах большого полушария. Из-за возникшего давления на чувствительные и моторные центры у больного могут возникать расстройства чувствительности и движения. В случае сдавливания коры мозга или формирования в нем кисты из-за арахноидита у пациента могут случаться эпилептические припадки.
Локализуется этот тип арахноидита преимущественно в хиазмальной области. Частыми причинами возникновения этой формы арахноидита являются ангина, малярия, сифилис, инфекционные болезни придаточных пазух носа, черепно-мозговые травмы. Для этого типа арахноидита характерно образование спаек в зоне внутричерепной части зрительных нервов и хиазме. В наиболее сложных случаях вокруг хиазмы может образовываться рубцовая оболочка.
Как правило, заболевание провоцирует у пациента проблемы со зрением. При этом степень снижения зрения больного может варьироваться от его минимального понижения до слепоты. В большинстве случаев оптико-хиазмального арахноидита у пациентов возникает атрофия зрительных нервов. Зрительные симптомы зачастую сильно выражены, тогда как гипертензионные проявляются умеренно.
Он является самой распространенной разновидностью церебрального арахноидита. Выраженность симптомов заболевания зависит от локализации и характера воспалительного процесса, а также его сочетания с гидроцефалией. Формирование кист и спаек обычно приводит к закрытию отверстий желудочков мозга, что провоцирует повышение внутричерепного давления. Если же внутричерепное давление не повышается и находится в норме, заболевание может длиться продолжительное время.
Для острой формы патологии характерны все симптомы высокого внутричерепного давления: тошнота, головокружение, рвота, брадикардия, сильная головная боль, локализующаяся в области затылка. При менее остром течение заболевания наиболее выраженными становятся признаки повреждения задней черепной ямки. У пациентов могут наблюдаться и такие симптомы, как шаткость походки и спонтанный нистагм.
Это спинальная форма арахноидита, которая возникает преимущественно из-за гнойных абсцессов и фурункулеза. Симптомы заболевания схожи с признаками экстрамедуллярной опухоли: у пациентов наблюдаются двигательные и чувствительные расстройства, а также корешковый синдром (ограничение подвижности, парастезии, трофические изменения,
Арахноидит — Википедия. Что такое Арахноидит
Арахноидит — это серозное воспаление паутинной оболочки головного или спинного мозга. Изолированного поражения паутинной оболочки головного или спинного мозга при арахноидите не бывает, в связи с отсутствием в ней собственной сосудистой системы. Инфекция при арахноидите головного или спинного мозга переходит с твёрдой или мягкой мозговой оболочки. Арахноидит головного или спинного мозга можно характеризовать и как серозный менингит.
В современной медицине термин «арахноидит» является спорным и на практике не применяется, поскольку изолированное воспаление паутинной оболочки не представляется возможным. Ранее описываемые симптомы «арахноидита» в настоящий момент доказательно отнесены к серозному менингиту.
Этиология
Арахноидит возникает в результате перенесённых острых и хронических инфекций, воспалительных заболеваний придаточных пазух носа, хронических интоксикаций (алкоголь, свинец, мышьяк), травм (обычно в резидуальном периоде). Арахноидит может возникнуть также в результате реактивного воспаления при медленно растущих опухолях, энцефалите. Во многих случаях причина арахноидита остается невыясненной.
Морфологически при арахноидите определяются помутнение и утолщение паутинной оболочки, сопровождающееся в более тяжёлых случаях и фибриноидными наложениями. В дальнейшем течении арахноидита возникают спайки между паутинной и сосудистой оболочкой, приводящие к нарушению циркуляции спинномозговой жидкости и образованию арахноидальных кист.
Арахноидит может возникать на почве острого или чаще хронического гнойного среднего отита (в результате маловирулентных микробов или токсинов), а также при осложнениях гнойного среднего отита — лабиринтите, петрозите, синустромбозе, как последствие излеченных гнойного менингита или абсцессов мозга и, наконец, может сочетаться с негнойным отогенным энцефалитом. Отогенный арахноидит в большинстве случаев локализуется в задней черепной ямке и значительно реже в средней. Течение арахноидита может быть острым, подострым и хроническим.
Арахноидиты делят на разлитые и ограниченные. Последние встречаются крайне редко. По существу речь идет о более грубых локальных изменениях на фоне разлитого процесса при арахноидите.
Нарушение нормальной циркуляции ликвора, приводящее к возникновению гидроцефалии, имеет в своей основе при арахноидите два механизма:
- нарушение оттока жидкости из желудочковой системы (окклюзионная гидроцефалия)
- нарушение всасывания жидкости через твёрдую мозговую оболочку при разлитом слипчивом процессе (арезорбтивная гидроцефалия)
История изучения
Впервые этот термин был использован А. Т. Тарасенковым (1845) в его диссертации «О признаках головного воспаления вообще и arachoiditis в особенности». Детальное описание церебрального арахноидита дал немецкий врач Г. Беннингхаус (Böninghaus, 1897), называвший его «наружным серозным менингитом» (meningitis serosa externa)[1].
Симптомы арахноидита
Заболевание развивается подостро с переходом в хроническую форму. Клинические проявления представляют собой сочетание общемозговых расстройств, чаще связанных с внутричерепной гипертензией, реже с ликворной гипотензией, и симптомов, отражающих преимущественную локализацию оболочечного процесса. В зависимости от преобладания общих или локальных симптомов первые проявления могут быть различными. Из общемозговых симптомов часто встречается головная боль, наиболее интенсивная в ранние утренние часы и иногда сопровождающаяся тошнотой и рвотой. Головная боль может быть локальной, усиливающейся при натуживании, напряжении или неловком движении с твёрдой опорой на пятки (симптом прыжка — локальная головная боль при подпрыгивании с неамортизированным опусканием на пятки). К общемозговым симптомам относятся также головокружения несистемного характера, ослабление памяти, раздражительность, общая слабость и утомляемость, нарушения сна.
Очаговые симптомы зависят от локализации арахноидита. Конвекситальные арахноидиты характеризуются большей частью преобладанием явлений раздражения головного мозга над признаками выпадения функций. Одним из ведущих симптомов являются генерализованные и джексоновские эпилептические припадки. При базальном арахноидите наблюдаются общемозговые симптомы и нарушения функций нервов, расположенных на основании черепа. Снижение остроты и изменение полей зрения могут выявляться при оптико-хиазмальном арахноидите. Клинические проявления и картина глазного дна могут напоминать симптомы неврита зрительного нерва. Эти проявления часто сопровождаются симптомами вегетативной дисфункции: резкий дермографизм, усиленный пиломоторный рефлекс, обильное потоотделение, акроцианоз, иногда жажда, усиленное мочеиспускание, гипергликемия, адипозогенитальное ожирение. В некоторых случаях может быть выявлено снижение обоняния. Арахноидит в области ножек мозга характеризуется появлением пирамидных симптомов, признаками поражения глазодвигательных нервов, менингеальными знаками. При арахноидите мостомозжечкового угла возникают головная боль в затылочной области, шум в ухе и приступообразное головокружение, иногда рвота. Больной пошатывается и падает в сторону поражения, особенно при попытке стоять на одной ноге. Отмечаются атактическая походка, горизонтальный нистагм, иногда пирамидные симптомы, расширение вен на глазном дне в результате нарушения венозного оттока.
Могут наблюдаться симптомы поражения слухового, тройничного, отводящего и лицевого нервов. Арахноидит большой (затылочной) цистерны развивается остро, повышается температура, появляются рвота, боли в затылке и шее, усиливающиеся при поворотах головы, резких движениях и кашле; поражение черепных нервов (IX, X, XII пары), нистагм, повышение сухожильных рефлексов, пирамидные и менингеальные симптомы. При арахноидите задней черепной ямки возможно поражение V, VI, VII, VIII пар черепных нервов. Нередко наблюдаются внутричерепная гипертензия, мозжечковые и пирамидные симптомы. Обязательна дифференциальная диагностика с опухолями задней черепной ямки. Люмбальную пункцию производят только при отсутствии застойных явлений на глазном дне.
Виды арахноидита
Арахноидит оболочек головного мозга (церебральный)
Арахноидиты церебральные могут локализоваться на выпуклой поверхности мозга, его основании, в заднечерепной ямке. Клиническая картина арахноидита складывается из симптомов местного воздействия оболочечного поражения на мозг и расстройств ликвороциркуляции. Частым проявлением церебральных арахноидитов являются головные боли гипертензивного или оболочечного характера.
Нормальная циркуляция спиномозговой жидкости (ликвора) по мозговым желудочкам затрудняется при арахноидите оболочек головного мозга может нарушаться.
Арахноидиты конвекситальной поверхности головного мозга чаще встречаются в передних отделах больших полушарий, в области центральных извилин. В связи с давлением на моторные и чувствительные центры могут возникнуть расстройства движения (моно- или гемипарезы) и чувствительности. Раздражение, а в случаях образования кисты и сдавление коры и подлежащих отделов мозга при арахноидите вызывают фокальные эпилептические припадки.
В тяжёлых случаях могут возникнуть генерализованные судорожные приступы вплоть до развития эпилептического статуса. Важное значение для выявления локализации очага арахноидита имеют электроэнцефалография и пневмография.
Оптико-хиазмальный арахноидит
Чаще наблюдаются арахноидиты основания мозга. Наиболее частая локализация — хиазмальная область, что является причиной относительной частоты оптико-хиазмальных арахноидитов. Важность изучения этой формы определяется вовлечением в процесс зрительных нервов и области их перекреста, что часто приводит к необратимой потере зрения. Среди этиологических факторов возникновения оптико-хиазмального арахноидита особое значение имеют инфекционные поражения придаточных пазух носа, ангина, сифилис, малярия, а также черепно-мозговая травма (сотрясение мозга, ушиб мозга).
В области хиазмы и внутричерепной части зрительных нервов при арахноидите образуются множественные спайки и кисты. В тяжёлых случаях создается рубцовая оболочка вокруг хиазмы. Как правило, оптико-хиазмальный арахноидит не является строго локальным: менее интенсивные изменения обнаруживаются и в отдалении от основного очага. На зрительные нервы оказывают воздействие механические факторы (сдавление), а также переход на них воспалительного процесса и расстройство кровообращения (ишемия).
На зрительные нервы при оптико-хиазмальном арахноидите оказывают воздействие механические факторы (сдавление спайкам), а также переход на их миелиновую оболочку воспалительного процесса и расстройство кровообращения.
Оптико-хиазмальный арахноидит, как правило, развивается медленно. Сначала арахноидит захватывает один глаз, затем постепенно (через несколько недель или месяцев) вовлекается и другой. Медленное и часто одностороннее развитие оптико-хиазмального арахноидита помогает дифференцировать процесс от ретробульбарного неврита. Степень снижения зрения при оптико-хиазмальном арахноидите может быть различной — от понижения до полной слепоты. Часто в начале заболевания при оптико-хиазмальном арахноидите имеются боли кзади от глазных яблок. Важнейшим подспорьем в диагностике оптико-хиазмального арахноидита является изучение полей зрения и глазного дна. Поля зрения изменяются в зависимости от преимущественной локализации процесса. Наиболее типичны темпоральная гемианопсия (одно- или двусторонняя), наличие центральной скотомы (часто двусторонней), концентрическое сужение поля зрения.
Со стороны глазного дна в 60-65 % случаев определяется атрофия зрительных нервов (первичная или вторичная, полная или частичная). У 10-13 % заболевших обнаруживаются застойные соски зрительного нерва. Проявления со стороны гипоталамической области, как правило, отсутствуют. Снимок турецкого седла также не выявляет патологии. При этой форме арахноидита основными являются очаговые (зрительные) симптомы, гипертензионные явления (внутричерепная гипертензия) выражены обычно умеренно.
Арахноидит оболочек головного мозга является следствием перенесённых травм или сопутствующих инфекционных заболеваний головного мозга и придаточных пазух носа.
Арахноидит задней черепной ямки
Арахноидит задней черепной ямки — наиболее часто встречающаяся форма среди церебральных арахноидитов. Клиническая картина арахноидита задней черепной ямки напоминает опухоли этой локализации и состоит из мозжечковых и стволовых симптомов. Поражение черепно-мозговых нервов (VIII, V и VII пар) наблюдается главным образом при локализации арахноидита в мостомозжечковом углу. Мозжечковые симптомы складываются из атаксии, асинергии, адиадохокинеза. При этой локализации арахноидита выражены расстройства циркуляции ликвора.
Симптоматика арахноидита в задней черепной ямке зависит от характера процесса (спайки, киста), локализации, а также от сочетания арахноидита с гидроцефалией. Повышение внутричерепного давления при арахноидите может быть вызвано закрытием отверстий желудочков мозга (Люшка, Мажанди) за счет спаек, кист или как следствие раздражения мягких мозговых оболочек с гиперсекрецией ликвора (прежде всего в результате повышенной деятельности plexus chorioideus) и затруднением его абсорбции. При отсутствии резкого повышения внутричерепного давления арахноидит может длиться годами, с длительными ремиссиями. Нередко арахноидит протекает в виде арахноэнцефалита вследствие сопутствующих воспалительных изменений мозговой ткани и давления спаек, кист на мозг.
Острая форма арахноидита характеризуется главным образом симптомами повышения внутричерепного давления (резкая головная боль, преимущественно в области затылка, тошнота, рвота, головокружение, нередко застойные соски зрительных нервов, иногда брадикардия), пирамидные и очаговые симптомы часто отсутствуют или слабо выражены и непостоянны.
При подостром течении в неврологическом статусе на первый план выступают симптомы поражения задней черепной ямки (чаще всего мосто-мозжечкового пространства — боковой цистерны моста). Симптомы повышенного внутричерепного давления хотя и имеют место, но выражены меньше, а изредка почти и не определяются. Отмечаются парезы черепных нервов (V, VI, VII, VIII, реже IX и X и ещё реже III и IV), чаще всего VIII пары, причём преобладают нарушения вестибулярной функции в сочетании с мозжечковыми симптомами.
Наряду с неустойчивостью в позе Ромберга — отклонением или падением в сторону пораженного уха, шаткой походкой, нарушениями указательной и пальце-носовой проб, адиадохокинезом, непостоянным спонтанным нистагмом (направленным в сторону больного уха или двусторонним) — отмечается частая дисгармоничность вестибулярных проб (например, выпадение калорической реакции при сохраненной вращательной). Иногда отмечается перемена направления нистагма, нистагм положения. Не все компоненты этого вестибуло-мозгового синдрома постоянны и четко выражены. Редки гомолатеральные пирамидные знаки и ещё более редки гемипарезы конечностей. В ликворе изменения обычно сводятся к повышенному давлению, иногда слабо выраженному. Редко отмечается умеренный плеоцитоз или повышение содержания белка.
Весьма редко встречается арахноидит с другими локализациями в задней черепной ямке. Это изолированное поражение преддверноулиткового нерва во внутреннем слуховом проходе, без явлений гипертензии, предпонтинный арахноидит и арахноидит полушарий мозжечка с нарушениями статики и скудными мозжечковыми симптомами, с поражением тройничного нерва (предпонтинная форма), предмозжечковый арахноидит (передней поверхности одной из долей мозжечка) с частичной мозжечковой симптоматикой, лабиринтными явлениями, невозбудимостью при калорической и пониженной возбудимостью при вращательной пробе, латеробульбарный арахноидит с гипертензией, мозжечковым синдромом и поражением IX, X, XI черепных нервов (гомолатеральным), арахноидит заднего рваного отверстия с поражением IX, X и XI черепных нервов. При отогенной гидроцефалии задней черепной ямки преобладают симптомы повышенного внутричерепного давления, при нормальном ликворе или «разжижении» его (бедность белками) при окклюзии отверстий Люшка и Мажанди гипертензия сочетается с психическими нарушениями, вестибулярными расстройствами, иногда эпилептиформными приступами. При общей гидроцефалии со скоплением большого количества ликвора внутричерепное давление быстро повышается, появляются застойные диски зрительных нервов, понижается острота зрения. Такие кризы постепенно стабилизируются (несмотря на желудочковые и люмбальные пункции) и, если вовлекается продолговатый мозг, больной погибает. Для дифференциальной диагностики с абсцессом мозга (мозжечка), опухолью мозга имеют значение клиническое течение, данные исследования ликвора. Все виды пневмографии при выраженном повышении внутричерепного давления противопоказаны.
При арахноидите задней черепной ямки быстро развивается картина окклюзионной гидроцефалии, клинически проявляющаяся головной болью, рвотой, головокружением. На глазном дне застойные диски зрительного нерва. В спинномозговой жидкости картина негрубой белково-клеточной диссоциации. На рентгенограмме черепа при арахноидите задней черепной ямки видны гипертензивные явления.
Тяжёлым осложнением арахноидита задней черепной ямки является возникновение приступа острой окклюзии с вклиниванием миндалин мозжечка в большое затылочное отверстие, сдавливающих ствол мозга. Арахноидит задней черепной ямки может быть причиной и плохо поддающейся лечению невралгии тройничного нерва.
Арахноидит оболочек спинного мозга (спинальный)
Арахноидиты спинальные, помимо указанных выше причин, могут возникнуть при фурункулёзе, гнойных абсцессах различной локализации. Клиническая картина кистозного ограниченного спинального арахноидита очень напоминает симптоматику экстрамедуллярной опухоли. Имеются корешковый синдром на уровне патологического процесса и проводниковые расстройства (двигательные и чувствительные). Арахноидит чаще локализуется по задней поверхности спинного мозга, на уровне грудных, поясничных сегментов, а также в области конского хвоста. Процесс распространяется обычно на несколько корешков, отличается изменчивостью нижней границы расстройств чувствительности.
В спинномозговой жидкости белково-клеточная диссоциация. Плеоцитоз встречается редко. Характерны миелографические данные — контрастное вещество задерживается в виде капель в области арахноидальных кист. Реже встречается диффузный спинальный арахноидит, вовлекающий в процесс большое количество корешков, но менее четко проявляющийся проводниковыми расстройствами. Спинальный арахноидит носит хронический характер.
Лечение
Необходимо устранить источник инфекции (отит, синусит и др.). Назначают антибиотики в терапевтических дозах. Показаны десенсибилизирующие и антигистаминные препараты (димедрол, диазолин, супрастин, тавегил, пипольфен, хлорид кальция, гистаглобулин). При судорожных синдромах используют противоэпилептические препараты. По показаниям применяют симптоматические средства. Отсутствие улучшения после проведения лечения, нарастание внутричерепного давления и очаговой симптоматики, оптикохиазмальный арахноидит с неуклонным снижением зрения являются показаниями к хирургическому вмешательству.
Прогноз. В отношении жизни обычно благоприятный. Опасность может представлять арахноидит задней черепной ямки с окклюзионной гидроцефалией. Трудовой прогноз ухудшается при частых рецидивах или прогрессирующем течении с частыми гипертоническими кризами, эпилептическими припадками, при оптико-хиазмальной форме.
При пост-гриппозном арахноидите противопоказано лечение психотропами (антидепрессанты, транквилизаторы, седативные).
Трудоспособность
Больные признаются инвалидами III группы, если трудоустройство или перевод на легкую работу ведёт к уменьшению объёма производственной деятельности. Инвалидность II группы устанавливается при наличии частых эпилептических припадков, значительном снижении остроты зрения на оба глаза (от 0,04 до 0,08 с коррекцией). Инвалидами I группы признаются больные с оптико-хиазмальным арахноидитом, сопровождающимся слепотой. Больным с ликвородинамическими нарушениями, эпилептическими припадками и вестибулярными кризами противопоказана работа на высоте, у огня, около движущихся механизмов, на транспорте. Противопоказаны работа в неблагоприятных метеорологических условиях, в шумных помещениях, в контакте с токсичными веществами и в условиях измененного атмосферного давления, а также труд, связанный с постоянной вибрацией, изменениями положения головы.
Профилактика
Ранняя диагностика и лечение острых инфекционных заболеваний, профилактика инфекционных заболеваний, очагов фокальной инфекции, черепно-мозговых травм