Билиарная дисфункция что это такое у взрослых
возможные заболевания, дисфункции, диагностика, лечение и советы врачей
Ответственный за выведение желчи и некоторых других органических веществ из организма, билиарный тракт представляет собой довольно слабое место человеческого тела. Рано или поздно патологические состояния этой области беспокоят практически любого обитателя нашей планеты. Вероятность возникновения нарушений определяется образом жизни и сопутствующими патологиями, нюансами здоровья и прочими аспектами. Из медицинской статистики известно, что чаще всего людей беспокоит желчнокаменная болезнь.
Общая информация
Прежде чем рассматривать, какие бывают расстройства билиарного тракта, следует сперва обратить внимание на этот элемент человеческого организма. Актуальность вопроса в распространенности патологий, которые существенно ухудшают качество жизни человека. Последние десятилетия ознаменовались для медицины прорывами в лечении состояний дисфункции, и новейшие методы и средства активно рассматриваются и обсуждаются на симпозиумах и конференциях мирового уровня, регулярно организовываемых видными университетами и клиниками.
Билиарный тракт сформирован желчным пузырем и протоками, предназначенными для отведения из него секретируемой железами жидкости. Долевые протоки в среднем варьируются в диаметре около 2 мм, а общий проток печени достигает 5 мм. Аналогичны габариты общего желчного протока. Относительно небольшие размеры делают участок довольно уязвимым, что сказывается на статистической информации: врачи отмечают, что успехи фармацевтического рынка и новые технологии лечения не приводят к понижению частоты встречаемости расстройств ЖКТ, в том числе билиарной системы. Частота патологических состояний рассматриваемого элемента организма колеблется, по разным оценкам, от 12 % до 58 %. Конкретные показатели определяются особенностями образа жизни человека и нюансами его организма. Так, для женщин опасность выше, в среднем, втрое, в сравнении с представителями сильной половины.
Особенности вопроса
Дисфункциональные расстройства билиарного тракта, нарушения работы пузыря, сфинктера нередко впервые проявляются спонтанно. Причиной могут быть различные аспекты работы организма, а клинические проявления сбоев от раза к разу отличаются. Случаи варьируются по тяжести и продолжительности, проблематике уточнения.
Как видно из статистки, большая часть людей, столкнувшихся с такими сложностями, практически сразу обращается в клинику. Плохое состояние усугубляется, если человек не сразу приходит на прием к доктору, а первое время пытается справиться с патологией самостоятельно. Если случай относится к числу проблематично диагностируемых, и выявление соматического, неврологического нарушения занимает продолжительное время, растет риск формирования ипохондрического состояния. Есть опасность депрессивного расстройства.
Специалисты призывают обращать на пациента особенное внимание при подозрении на сбои функциональности и рабочие нарушения билиарного тракта у детей и взрослых. Чем больше времени заняло уточнение диагноза, чем позднее была подобрана подходящая лечебная программа, тем хуже будет качество жизни пациента.
Многие убеждаются в наличии у себя крайне тяжелой, смертельно опасной и не поддающейся лечению болезни. Кроме того, неправильно поставленный диагноз и некорректно выбранное лечение обычно сопровождаются рекомендацией придерживаться строгой диеты, что также отрицательно влияет на человека, особенно при длительном соблюдении вынужденных ограничений, на самом деле неуместных при текущей болезни.
Желчнокаменная болезнь
ЖКБ – это самое часто встречающееся расстройство билиарного тракта у детей и взрослых. Патологическое состояние считается едва ли не наиболее типичным для людей любых возрастных, проживающих в самых разных местностях и странах. В развитых государствах количество пациентов оценивается в 10-40 % от всего населения. В среднем каждые 10 лет параметр растет в два раза. В нашей стране частота ЖКБ варьируется в границах 5-20%, конкретные показатели определяются регионом и особенностями группы выборки.
Распространенность проблемы, стойкая тенденции к учащению случаев ведут за собой повышение частоты хирургических мероприятий, направленных на устранение холецистолитиаза. Еще чаще операции проводят только при необходимости лечения аппендицита. ЖКБ медицинским сообществом признана как социальное, медицинское и экономическое явление, сильно влияющее на благосостояние населения всех уголков планеты.
Пищеварительная система и избыточный вес
В последнее время внимание врачей привлекает взаимная связь дисфункциональных расстройств билиарного тракта у детей и взрослых и лишние килограммы. Как показывает медицинская статистика, лишний вес отрицательно сказывается на состоянии организма во всех его аспектах. Страдают разные внутренние системы и органы. Чем больше вес человека, тем чаще он болен диабетом, апноэ, болезнями сосудов, сердца. Избыточный вес сопряжен с повышенным риском яичникового поликистоза. Практически 88 % пациентов с избыточным весом страдают повышенным давлением. Одновременно повышаются риски развития неалкогольной жировой болезни печени (НАЖБП) и дислипидемии. Печеночный стеатоз беспокоит всех без исключения лиц с избытками веса.
Вероятность развития ЖКБ в случае наличия лишних килограммов оценивается в 20 %. А желчный холестероз беспокоит каждого десятого человека с ожирением. Вероятность патологического состояния, функциональных нарушений билиарного тракта во многом связана с особенностями диеты. Чем больше рацион насыщен животными жирами, тем выше опасность метаболического синдрома, влекущего за собой сперва избыточный вес, а затем – формование камней в желчном пузыре.
В наши дни чаще всего ЖКБ наблюдается у американцев. Число операций по этому поводу в нашей стране меньше, нежели это свойственно западной медицине, приблизительно в семь раз. Правда, некоторые специалисты считают, что это связано не только со встречаемостью ЖКБ, но и типичным поведением обычного больного: среди американцев больше распространена практика обращения в клиники при вызывающих беспокойство недомоганиях.
Опасности и патологии
Выше вероятность узнать по своему опыту, каким может быть функциональное расстройство билиарного тракта, какой симптоматикой это проявляется и какого лечения требует, если человек страдает избытками массы. К группе риска принадлежат в первую очередь женщины, у которых ЖКБ встречается приблизительно втрое чаще, нежели у мужчин. Это обусловлено гормональными сбоями, свойственными многим представительницам прекрасной половины. Все это корректирует метаболизм, влияет на билиарную систему. При поликистозе яичников, как показали исследования, жировая печень формируется у 42 % больных, а это практически всегда становится причиной появления камней в желчном пузыре.
К факторам риска для функциональных расстройств билиарного тракта относят возраст человека и употребление контрацептивов, контролирующих содержание эстрогена в организме. Чаще камни формируются в период беременности и у лиц, резко и активно худеющих по агрессивной программе снижения веса.
При метаболическом синдроме опасность формирования камней оценивает в 5,54 раза выше, нежели для прочих людей. Риски тем существеннее, чем выраженнее вся симптоматика синдрома. На большие опасности указывает повышенное давление, высокое содержание в сыворотке крови триглицеридов, ожирение и низкий процент высокоплотных липопротеинов. Метаболический синдром наблюдается у каждого второго больного с камнями в желчном пузыре.

Особенности случая
Если нарушается работа билиарного тракта, симптомы включают боль после приема пищи в эпигастрии и/или спазмы в правом подреберье. Проявления патологии указывают на дискинезию путей протекания желчи. Как показали исследования, порядка 90 % случаев появления камней на фоне метаболического синдрома – это формирования, появившиеся на основе холестерина: процессы тесно связаны с активной генерацией холестерина и выведением этого соединения в желчь. Пути выделяют муцин, понижается способность пузыря сокращаться.
Как показали наблюдения, вегетативные сбои – еще один существенный фактор формирования камней в желчном пузыре. Парасимпатическая, симпатическая НС работают неадекватно, баланс между ними сбивается, формируется состояние, известное как гиперсимпатикотония. По этой причине появляется гипомоторная дискинезия билиарного тракта, симпатическое воздействие возрастает, а парасимпатическое патологически понижается.
Вес и камни: есть ли варианты?
Врачи активно работают не только над исследованием особенностей нарушения билиарного тракта, но и с методами предупреждения такого состояния. В частности, особенное внимание уделяют пациентам с избыточным весом. В настоящее время применяется урсодезоксихолевая кислота, в аптеках представленная под торговым наименованием «Урсосан». Активное соединение этого препарата влияет на гепатоцитные мембраны, желудочно-кишечные эпителиоциты, холангиоциты. Благодаря ему стабилизируется структура клеточных элементов, снижается агрессивное внешнее влияние токсичных веществ, понижается концентрация холестерина в желчи, поскольку угнетается его выработка печеночными структурами. Кроме того, под влиянием кислоты холестерин эффективнее растворяется. Препарат стимулирует растворение твердых структур и предупреждает появление новых. Клинические испытаний показали, что урсодезоксихолевая кислота дает хороший эффект в 80 % случаев.
Рекомендован и профилактический курс с применением этого фармацевтического продукта при высокой вероятности нарушений билиарного тракта, обусловленных желчной литогенностью. Препараты показаны, если исследования выявили многочисленных камни из холестерина, диаметр которых менее 5 мм. Указанная кислота защищает клетки печени, снижает активность воспалительного очага за счет угнетения генерирования цитокинов. Препарату присущи антиапоптотический, антифибротический эффекты. Средство влияет на активное выведение из организма очень низкоплотных липопротеинов.

Функциональные расстройства
Разные варианты дисфункции билиарного тракта в МКБ закодированы шифрами К80-К87. Как установили врачи, прежде чем у пациента выявляют камни в желчном пузыре, развивается билиарный сладж, а ему предшествует состояние функционального расстройства. Если известны довольно точные статистические данные относительно частоты встречаемости камней в желчном пузыре, то для функциональных расстройств такой явной картины не существует.
Некоторые специалисты, занимавшиеся этим вопросом, установили, что на функциональные нарушения указывают явления и симптомы, по которым можно провести приблизительное статистическое исследование. Так, патологические изменения органа, выявляемые в ходе УЗИ, на 70 % представляют собой разнообразные деформации, и можно с уверенностью говорить, что у всех этих людей наблюдается функциональное расстройство. Кроме билиарных нарушений, выделяют панкреатические.
Диагностика и явления
Состояния, предшествующие закодированным в МКБ дисфункциям билиарного тракта, рассматривались в рамках организованного в Риме врачебного конгресса специалистов, занимающихся пищеварительной системой человеческого организма. Проведенное в 2006 мероприятие было посвящено именно работе билиарной системы.
Здесь было решено в качестве основных диагностических признаков патлогии рассматривать жалобы пациента на болезненность, дискомфорт, временами проявляющиеся в эпигастральной области, под ребрами сверху справа или слева. Каждое из явлений может появиться само по себе, возможен комплексный симптом. Приступы болезненности, позволяющие говорить о функциональных расстройствах, должны длиться полчаса или больший временной промежуток. При диагностике нужно уточнить, когда именно приходит боль: на рассматриваемое патологическое состояние указывают ощущения, появляющиеся вскоре после трапезы (в промежутке от четверти часа до трех часов).
При диагностике функционального нарушения, предшествующего состояниям, указанным как К80-К87 в кодах по МКБ 10 (дисфункция билиарного тракта), необходимо уточнить, каков у пациента тип болезненности. Интенсивность, говорящая о серьезной патологии – уровень, при котором человек не может нормально функционировать и нуждается в госпитализации. Сперва боли приходят эпизодами, постепенно они превращаются в постоянные. После дефекации ощущения не слабеют. Не помогает облегчить состояние ни изменение позы, ни употребление антацидов.
Особенности и явления
При подозрении на функциональные нарушения билиарного тракта на первое место выходит дифференциальная диагностика. Известно, что описанные ранее симптомы могут появляться при широчайшем спектре патологических стояний, затрагивающих ЖКТ. Только полный комплекс анализов и инструментальных обследований поможет поставить правильный диагноз.
У некоторых больных патология приводит к тошноте или провоцирует рвотный рефлекс. Боли могут отдаваться под лопатку справа или в спину. Есть вероятность ночных приступов: как правило, такие возникают не ранее двух часов ночи. В качестве сопутствующих симптомов выделяют диспепсические, астеноневротические явления.
Нюансы диагноза
Официально на конгрессе в 2006 году не только определили, что может представлять собой функциональное расстройство, какими нюансами в работе билиарного тракта оно себя проявляет, но и рассмотрели, как правильно вписывать выводы в карту пациента.
Возможные варианты: ФРЖП, ФБРСО, ФПРСО. Альтернативные кодировки: Е1, Е2, Е3. В первом случае речь идет о функциональном расстройстве, во втором есть четкое указание на билиарные нарушения в работе сфинктеров Одди, в третьем – панкреатические.
Боли: причины и последствия
Если у человека развивается дисфункция билиарного тракта по гипотоническому сценарию, вероятно, больной регулярно отмечает выраженные неприятные ощущения, дискомфорт. Систематические страдания приводят к депрессивным нарушениям, что снижает способность переносить боль и усиливает ее, а также инициирует переход процесса в хронику. Функциональные болезни, затрагивающие рассматриваемую область, – это нередко невротические проявления, хотя есть вероятность висцеро-висцерального рефлекса патологической природы. То же возможно и при нарушениях ЖКТ и иных систем, органов.
Клинические исследования нарушений работы особенно любопытны, поскольку дают представление о развитии и прогрессе многих органических патологических состояний. Нередко дисфункции сопровождается воспалительным процессом, локализованным в путях протекания желчи. Сбиваются коллоидные качества секретируемого вещества, что рано или поздно вынуждает к срочному хирургическому вмешательству.
Дисфункция билиарного тракта по гипотоническому типу, а также развивающаяся по иным сценариям течения – классический обязательный фактор литогенеза, особенно ярко выраженный в начале процесса. Максимально оперативная диагностика и удачный выбор программы коррекции состояния – важнейшая, как утверждают все современные врачи, клиническая задача.
Функциональные нарушения было решено считать постоянными или временно проявляющимися комплексами клинической симптоматики, выраженной в разных участках пищеварительной системы. Сюда относят проблемы, которые не удается объяснять нюансами биохимии или особенностями структуры внутренних органов. Относительно билиарного тракта о функциональных патологических состояниях говорят как симптоматическом комплексе, обусловленном сбоями моторно-тонической функции пузыря, присутствующего в нем сфинктера и путей протекания желчи.
Проблемы и их решение
При определении особенностей дисфункции билиарного тракта у детей и взрослых этиологию процесса хоть и важно определить, но при дальнейшей коррекции она практически не учитывается. Задача врача – нормализовать проток желчи вне зависимости от того, что стало первопричиной проблемы. Как правило, пациенты проходят амбулаторное лечение. При полиморфизме нарушений, конфликте на работе, в бытовых ситуациях, при сложностях уточнения состояния и наличии сопряженного патологического процесса, требующего основательного подхода к терапии, пациента могут направить в стационар. Как правило, его госпитализируют на полторы или две недели – обычно этого срока оказывается достаточно.
Иногда дисфункция билиарного тракта у детей, взрослых сопряжена с невротическими расстройствами. Это требует применения седативных, тонизирующих лекарственных составов и средств для стабилизации сна.
Важным аспектом терапевтической программы становится доверительное и близкое общение доктора и пациента – врач должен объяснить клиенту, что спровоцировало дискомфорт и тяжелые последствия, каким образом можно скорректировать нарушения. Нередки случаи, когда больной нуждается в консультации или программном наблюдении психотерапевта.

Питаться правильно
При дисфункции билиарного тракта одним из важнейших аспектов становится правильное, сбалансированное, достаточное по своей калорийности и питательной ценности меню. Рацион формируется с учетом того, какого рода нарушения в работе ЖКТ беспокоят. Человек, придерживающийся разработанной диетологом программы, реабилитируется значительно быстрее, а качество жизни повышается уже в первые несколько дней после старта нового режима поглощения пищи. Оптимальным вариантом считается частое, дробное питание – до шести порций в сутки. Это стимулирует желчный пузырь регулярно опустошаться, приводит в норму внутреннее давление в протоках и кишечнике. Последнюю трапезу рекомендовано употреблять незадолго до отхода ко сну.
При дисфункции билиарного тракта строго запрещены спиртное и газированное. Запрет накладывается на копчености, жаренные продукты, а также на имеющие повышенное содержание животного жира. Нельзя употреблять пряное. Придется исключить из рациона все приправы, так как подобные продукты с высокой степенью вероятности провоцируют сфинктерные спазмы.
Слишком активно и очень слабо
При составлении диетического рациона предполагается учитывать, как вещества, содержащиеся в продуктах питания, могут корректировать моторику органов ЖКТ. В частности, гиперкинетическая дисфункция требует ограничения попадания в организм соединений, которые могут активизировать сокращения. Это обязывает исключить из меню жиры растительного происхождения, наваристые бульоны на грибах, рыбе и мясе, а также масла, отжатые из растений. На пользу пациентам пойдут богатые магнием продукты, понижающие мышечный тонус – греча, пшено, капуста. Следует либо полностью отказаться, либо существенно сократить потребление яичных желтков. Из напитков под ограничения подпадают кофе, чай, особенно в крепком виде. Больным рекомендовано перестать есть крема, орехи, сдобы.
Если дисфункция развивается по гипокинетическому сценарию, разумно пересмотреть диету таким образом, чтобы организм получал достаточное количество полезных продуктов, положительно влияющих на сократительные способности тканей.
Больным показаны не слишком крепкие бульоны на мясе, рыбный наваристый суп. Полезными считаются сметана, сливки. Для активизации сокращения сфинктера следует есть салаты, заправленные растительным маслом, отваривать яйца всмятку. Можно использовать растительное масло в пищу как самостоятельный продукт – за 30 минут до трапезы по чайной ложке, ежедневно, трижды. Длительность программы достигает трех недель.
Дабы исключить запоры, следует есть продукты, активизирующие работу кишечного тракта. Выраженным действием отличаются морковка и свекла, арбузы и различная зелень. Пациентам рекомендовано употреблять дыни, кабачки, готовить тыквенные блюда. Среди сухофруктов наиболее полезны сушеные абрикосы и сливы, а из свежих стоит обратить внимание на груши и апельсины. Составляя диету, врач обязательно порекомендует включить в рацион мед. Активизация моторики возможна при употреблении отрубей.

Общее состояние
Нередко дисфункция билиарной системы отрицательно сказывается на психоэмоциональном статусе, провоцируя разного рода нарушения. Клинические появления становятся основанием для выявления эндогенной депрессии. Для ее корректировки средства подбирают, оценивая состояние нервной системы, в том числе вегетативной, а также психоэмоциональные проявления.
Больным показаны препараты, упрощающие адаптацию к внешним условиям, транквилизаторы и антидепрессанты. В тяжелых случаях могут применять нейролептики. В некоторых случаях рекомендовано употреблять успокоительные, ганглиблокаторы. На пользу пойдут специальные гимнастические комплексы и физиотерапия.
В последнее время наиболее результативным вариантом борьбы с висцеральной гипералгезией считается прием антидепрессантов. Среди нейролептиков предпочтение отдают медикаментам, содержащим сульпирид. Лекарственная программа помогает блокировать рецепты допамина Д2, исключает рвоту и стабилизирует моторику ЖКТ. Данный курс следует назначать совершеннолетним лицам, но в преклонном возрасте он допустим лишь при возможности регулярного контролирования прогресса состояния больного. Известно, что с годами становятся больше риски повышенной чувствительности, а значит, прием сульпирида может спровоцировать нежелательные последствия.
Билиарная дисфункция в практике врача интерниста
Оксана Михайловна Драпкина, профессор, доктор медицинских наук:
– Профессор Полунина Татьяна Евгеньевна. Билиарная дисфункция в практике врача-интерниста.
Татьяна Евгеньевна Полунина, профессор, доктор медицинских наук:
– Уважаемая Оксана Михайловна, уважаемые коллеги, вашему вниманию представляется доклад «Билиарная дисфункция в практике интерниста». Хотелось бы сказать, что дисфункция билиарного тракта – это первичные дискинезии, которые развиваются в результате моторно-тонических нарушений желчного пузыря, желчных протоков и их сфинктеров, обуславливающие нарушение оттока желчи и панкреатического секрета в двенадцатиперстную кишку при отсутствии органических препятствий. Хотелось бы сказать, что дисфункция билиарного тракта в настоящее время достаточно актуальна, потому что более 30% пациентов с различными функциональными проблемами – это пациенты с дисфункцией билиарного тракта.
Если мы обратимся к анатомии, это структура печеночной дольки, то увидим, что желчные канальцы – это то место, где происходит накопление желчи, в дальнейшем это желчные протоки, которые дальше идут в триаду желчную. Вы видите, что междольковые протоки собирают желчь из долек, и в дальнейшем мы имеем междольковые протоки 1-го, 2-го, 3-го типа. И у нас существует билиарный тракт не только внутри печени, но также и внепеченочные такие органы, как желчный пузырь, холедох. В данной ситуации мы по дисфункции билиарного тракта на основании МКБ говорим о том, что по локализации дисфункция имеется желчного пузыря, сфинктера Одди. По этиологии это первичные и вторичные, то есть неорганические и, соответственно, с изменением структуры. И функциональному состоянию – гиперфункция и гипофункция. Хотелось бы обратить внимание, что при рассмотрении различных форм желчного пузыря мы видим, что пузыри бывают… – желчные, это то место, где собирается желчь, – видим, что они бывают различной формы. В частности, «песочные часы», возникает форма такая, как фарфоровый желчный пузырь, мы имеем перегибы желчных пузырей различной формы. Но очень важно также и наличие фиброзных связок, которые находятся в протоках.
Мы видим, что различные анатомические положения пузырных протоков и панкреатических протоков также нарушают эвакуацию желчи. В данной ситуации хотелось бы обратить ваше внимание, что при алгоритме диагностики дисфункции желчного пузыря, конечно, огромное значение имеет сбор анамнеза, характер боли, которая возникает в правом подреберье, которая бывает спастического характера, провоцируется приемом пищи. Очень важно изучать печеночные пробы, стандартный набор энзимов, панкреатические ферменты, о которых говорилось сегодня очень подробно, проводить ультрасонографию с такими критериями, как размеры, структура, наличие фиброзной ткани, кальцинатов. И конечно, эзофагогастродуоденоскопия с досмотром дуоденального пространства, потому что это очень важно. Соответственно, если выявляется патология желудочно-кишечного тракта, а в частности, желчевыводящих путей, то очень важно проводить функцию желчного пузыря, сократительную функцию. Это является важным моментом для уточнения функции желчного пузыря. Манометрия сфинктера Одди и дуоденоскопия – очень важные моменты, которые дают возможность определить лечение в дальнейшем. Лечение прокинетиками, лечение препаратами желчегонными подбирает доктор индивидуально при определении тактики ведения.
Хотела бы обратить ваше внимание, что отдельно, не только в клинической международной классификации болезней выделяется патология сфинктера Одди. Сфинктер Одди – это очень важный орган, очень важное место не только для гастроэнтерологов, но очень важно, чтобы эндоскописты рассматривали сфинктер Одди, потому что возможно различное нахождение эрозивно-язвенного процесса, юкстамедуллярного дивертикула. Вы видите на данном слайде гладкомышечное волокно, которое охватывает общий желчный проток и вирсунгов проток, именно наличие стеноза сфинктера Одди в ряде случаев является причиной это развития болевого синдрома. Здесь вы видите стеноз сфинктера Одди, растянутый билиарный проток как постхолецистэктомный синдром, который в ряде случаев возникает после операции холецистэктомия, и функциональные дисфункции, которые могут возникать при различных стрессовых ситуациях, склеротических процессах, которые могут проходить локально именно в сфинктере Одди.
В алгоритме диагностики дисфункции сфинктера Одди, конечно, очень важны клинические проявления дисфункции, подробный сбор анамнеза. Лабораторно-инструментальные исследования, которые были перечислены, дополняются в настоящее время эндосонографией. И очень важно также при сложных ситуациях проводить эндоскопическую ретроградную панкреатохолангиографию с монометрией, потому что это дает возможность тактики ведения, в частности, папиллотомии и решении вопроса об эндоскопическом ведении хирургическом или амедикаментозной терапии. Здесь вы видите, что в этиологических факторах дискинезии могут иметь значение также и инфекции, паразитарные, гельминтозы. Важный момент имеет нарушение физико-химических свойств желчи и нарушение оттока желчи по типу дискинезии. Поэтому образование, скажем, сладж-синдрома, о котором уже упоминалось, это очень важный момент, и в данной ситуации мы имеем проблемы, когда несвоевременно происходит медикаментозная коррекция дискинезии билиарного тракта. Вы видите, что идет рефлюкс-гастрит, желчь забрасывается в желудок, и возникают проблемы язвенной болезни, рефлюкс-гастрита, возникает также проблема гастроэзофагиальной болезни, пищевода Баррета, также синдром мальабсорбции, синдром раздраженного кишечника, которые могут приводить в разных вариантах и к запорам, и к поносам.
И вот вариант билиарного сладжа, который в ряде случаев рассматривается как в дальнейшем стадия желчнокаменной болезни, и о хроническом билиарном панкреатите, о котором вы прослушали сегодня два прекрасных сообщения, это имеет большое значение. На данном слайде представлен сладж, который вы видите в виде густой неоднородной желчи, которая выявляется при ультразвуковом исследовании. И по данным Российской ассоциации гастроэнтерологов, диспепсии билиарной, когда пациенты имеют проблемы, 74% пациентов страдает именно билиарным сладжем. Хотелось бы обратить внимание, что в ряде случаев есть две точки зрения – это случайная находка, которая исчезает спонтанно. Но билиарный сладж – это начало первой стадии физико-химической желчнокаменной болезни. И вы видите, что, конечно, кристаллы холестерина, билирубина, которые в ряде случаев вызывают болевой синдром по типу спастической боли, которая периодически исчезает, периодически появляется в правом подреберье. И вы видите сладж в желчном пузыре, и вот эти кристаллы, которые имеются в желчном пузыре и двигаются по протокам. Соответственно, желчь синтезируется печенью, и она состоит из холестерина, билирубина, компонентов слизи, сиаловых кислот, гексоз. И, естественно, эти моменты очень важны, потому что комбинация этих продуктов очень важна.
Условия формирования билиарного сладжа имеются принципиально холегенные, это насыщение холестерином, которое возникает в результате гиперпродукции и дефицита желчных кислот; нуклеация, преципитация кристаллов холестерина, поэтому очень важный момент коррекции уровня холестерина не только в желчи и в крови; и агрегация кристаллов в микролиты, которая связана в ряде случае с цистогенным фактором, снижением сократительной активности желчного пузыря. Клинические проявления, в частности, в ряде случаев у большинства пациентов отсутствуют. Такие диспептические явления, как горечь во рту, дискомфорт в правом подреберье, они проявляются в разных процентах. Хотелось бы обратить ваше внимание, что в течение 5 лет исчезновение билиарного сладжа может происходить у 6,5%, а вот персистенция – это уже больше, 54% пациентов. Формирование желчнокаменной болезни идет у 40% пациентов.
Хотелось бы обратить ваше внимание, что идиопатический панкреатит, который выявляется у пациентов, и чаще всего это билиарный панкреатит с острым панкреатитом у пациентов, изучая в желчи наличие микролитов, мы находим в 80% именно сладж-синдром. Поэтому микролиты, которые травмируют сфинктер Одди, воспалительные склеротические изменения слизистой оболочки, вторичная дисфункция желчного пузыря – это все клинические проявления билиарного сладжа. Естественно, анализ чувствительности методов выявления билиарного сладжа – это ультразвук, микроскопия желчи и эндоскопическое УЗИ.
Хотелось бы обратить внимание на несколько типов сладжа, и вы видите первый тип сладжа, когда взвесь гиперэхогенных частиц, 76%, – это точечные, единичные, множественные, смещаемые, гиперэхогенные образования, которые выявляются при изменении положения тела. Второй тип, неоднородная желчь – единичные и множественные участки повышенной эхогенности с размытым контуром, не дающие акустической тени. И третий тип – это замазкообразная желчь, эхонегативная, со сгустками различной плотности, смещаемыми, иногда даже с акустической тенью, которая в принципе говорит о формировании конкрементов.
Здесь вы видите картинку эндоскопической сонографии. Что очень важно, это достаточно высокий уровень разрешения. И сладж-синдром, который в ряде случаев трактуется как желчнокаменная болезнь, зависит от количества миллиметров, на которые ощущает, вот доктор ставит датчик правильно, и какая калибровка прибора. Хотелось бы сказать, что, конечно, повышение уровня холестерина и сопутствующее заболевание, алкогольно-жировая болезнь печени приводят к гепатомегалии, и в данной ситуации вы видите, что билиарный сладж и повышенный уровень холестерина приводят к повышению эхогенности и (...)(11:11) структурой изменения поджелудочной железы.
В результате действия препарата резалюта, который восстанавливает структуру гепатоцита, нормализует уровень холестерина, восстанавливает функцию печени и ведет к коррекции, проведению гипохолестеринемическому действию, гепатопротективному действию, в данной ситуации этот препарат является применимым в клинике и достаточно эффективно. Хотелось бы обратить ваше внимание, что анатомия желудочно-кишечного тракта показывает, что, естественно, вы видите очень важное сочетание гепатопанкреатобилиарной зоны, которая выделена в отдельную зону, и желчный пузырь и поджелудочная железа, учитывая их выход в сфинктере Одди. Вот здесь представлена структура поджелудочной железы, ацинусы, рефлюкс билиарный, о котором говорилось очень много. Обратите внимание, что билиарный панкреатит с желчными камнями – это проблема достаточно высокая, так же как и лекарства, которые представлены на данном слайде. Вы видите, что лекарственные препараты, в частности, вот азатиоприн, 6-меркаптопурин, они также вызывают панкреатит. Слабая связь с панкреатитом у сульфасалазина и перечисленных здесь препаратов – в частности, эстрогенов, аминосалициловой кислоты, кортикостероидов, тетрациклинов, метронидазолов, фуросемида. Сомнительная связь у препаратов кетопрофена, октреотида.
Хотелось бы сказать, что критерии оценки панкреатита, несомненно, это амилаза, лейкоциты, гематокрит. В динамике критериев по Renson, естественно, важны уже более подробные исследования, такие как панкреатическая амилаза, трипсин, липаза, трансаминазы, глюкоза, потому что такие моменты требуют решения вопроса о пребывании пациента в стационаре реанимационном или хирургическом. Здесь представлены критерии оценки тяжести. И хотелось бы сказать, что, естественно, цель и методы лечения хронического панкреатита бывают консервативные, эндоскопические, хирургические. Болевой синдром, про который говорил Олег Самуилович, конечно, лечится панкреатическими ферментами по типу мезима. Здесь представлены блокаторы h3 рецепторов гистамина, ингибиторы протонной помпы, которые входят в стандартный вариант, анальгетики, спазмолитики. Задача – это снизить панкреатическую секрецию и восстановить поток секрета. А вот синдром внешнесекреторной недостаточности – конечно, здесь в настоящее время мы используем современные формы лекарственных препаратов, в частности, препарат пангрол с каждым приемом пищи, антибактериальные препараты. И задача – это компенсировать нарушенные процессы пищеварения. Восстановительный период – это вариант приема ферментных препаратов с целью коррекции функции поджелудочной железы.
И, я хотела бы сказать, что вот представленный препарат пангрол, форма, о которой говорил предыдущий лектор, это современный вариант, который дает возможность использования липазы, равномерное перемешивание с пищей, оптимальная активация ферментов, современная технология, которой мы в настоящее время имеем возможность пользоваться. Таким образом, в настоящее время у нас есть возможность светлого выхода из различных сложных ситуаций билиарного сладжа, билиарного панкреатита, используя рациональные фармакотерапии и современные подходы в лечении. Благодарю вас за внимание.
Билиарный тракт: патологии системы, методы лечения
Желчный пузырь совместно со сфинктером Люткенса и пузырным пророком создают важную систему, которая способствует формированию функциональному и органическому строению билиарного тракта. О том, что из себя представляет билиарный тракт вы узнаете из этой статьи.
Для увеличения картинки щелкните по ней мышкой
Билиарный тракт представляет собой систему желчевыведения, в которую входит обширная сеть:
- мелких протоков желчи внутри печени;
- крупных протоков печени, которые формируют правый и левый протоки;
- второстепенных сосудов, образующих общий печеночный проток.
При нормальном функционировании остекление желчи в кишечник происходит только в процессе пищеварения, что обеспечивается резервуарной функцией желчного пузыря, при которой происходят его сокращения и одновременное расслабление сфинктеров Люткенса и Одди. Нарушения в синхронном процессе работы желчного пузыря и сфинктеров провоцируют дисфункции билиарного тракта, выступая главной причиной формирования патологической симптоматики.
Причины дисфункции
Причины нарушения функционирования билиарной системы делятся на:
- Первичные. Встречаются достаточно редко, составляя 10-15% от всех случаев. Зачастую являются сопутствующими признаками других заболеваний органов пищеварения.
- Вторичные. Имеют место в случае расстройств гормонального фона, перед наступлением менструаций или патологиях, носящих системный характер, в роли которых могут выступать диабет, гепатит, цирроз печени. В качестве провоцирующего фактора может стать воспаление и наличие камней в желчном пузыре.
Предрасполагающие факторы, ведущие к дисфункции билиарного тракта, нередко связаны с психоэмоциональными перенапряжениями, в качестве которых могут выступать стрессовые состояния, постоянная тревожность и депрессия.
Признаки
Одним из явных признаков патологического состояния билиарного тракта является болевой синдром, который чаще локализуется в правом подреберье и носит колющий характер. Может отдавать в лопаточную или плечевую зоны. Усиление болезненности происходит при осуществлении глубокого вдоха. Боль может длиться кратковременный период после погрешностей в питании или высокой физической нагрузки.
Общая симптоматика проявляется в:
- повышенной раздражительности;
- быстрой утомляемости;
- сильном потоотделении;
- болях в голове;
- учащенном биении сердца.
Способы лечения
В подавляющем большинстве случаев патологии билиарной системы с успехом подаются лечению посредством консервативной методики с использованием медикаментозных препаратов. Наиболее часто такие заболевания сопровождаются присоединением бактериальной инфекции, когда требуется применение антибактериальных препаратов. Также с целью улучшения функционирования желчных протоков назначаются желчегонные препараты, способствующие своевременному выходу желчи наружу.
Немаловажное значение при развитии любых форм заболеваний билиарного тракта играет диетическое питание. Особой терапевтической эффективностью пользуется диетический стол #5, который требует приема пищи, отличающейся лёгкой усваиваемостью, а также содержащей оптимальное соотношение белковых и углеводных компонентов.
Холангит
Холангит или ангиохолит — одно из частых заболеваний билиарного тракта. Патология характеризуется воспалением желчных протоков и может протекать в острой или хронической формах. Болезнь в большей степени свойственна женскому населению в возрастном диапазоне 50-60 лет.
Течение болезни может принимать следующие формы:
1. Острая
В соответствии с характером изменений острый холангит может быть:
- катаральным, который характеризуется покраснением и отечностью слизистых оболочек желчных протоков, деформацией эпителиальной ткани;
- гнойным, обуславливающимся расплавлением стенок желчных протоков, а также образованием множественных абсцессов;
- дифтерическим, когда стенки желчных ходов покрываются фибринозными пленками;
- некротическим, при котором появляются очаги некроза.
2. Хроническая
Считается наиболее частой формой заболевания, которая зачастую возникает вследствие острого течения. Наиболее частой разновидностью хронического холангита является склерозирующая форма, при которой в стенках желчных протоков происходит разрастание соединительной ткани, что приводит к серьезной деформации органа.
Причины
Основной причиной возникновения холангита становится проникновение в желчные потоки бактериальных возбудителей. Преимущественным образом попадание микроорганизмов в желчные ходы происходит восходящим путем из просвета 12-ти перстной кишки. Воспаление мелких протоков внутри печени зачастую происходит при вирусной форме гепатита. Холангиты, вызванные паразитами, наиболее часто получают свое развитие при сопутствующих аскаридозе, лямблиозе и других паразитарных заболеваний.
Для увеличения картинки щелкните по ней мышкой
Асептическая форма ферментативного холангита может развиться вследствие раздражения стенок желчных протоков активированным панкреатическим соком, который имеет место при панкреатобилиарном рефлюксе. Тогда в самом начале возникает асептическое воспаление, а присоединение инфекционного фактора происходит вторичным образом. Соответственно асептическому типу получает свое развитие склерозирующий холангит, обусловленный аутоиммунными воспалениями желчных протоков. Одновременно с этим, на фоне склерозирующей формы отмечается неспецифический язвенный колит, болезнь Крона.
В качестве предрасполагающего к возникновению холангита фактора может выступать холестаз, имеющий место при дискинезии путей желчевыведения или раке желчных путей. Началу холангита могут предшествовать ятрогенные повреждения стенок протоков при манипуляциях эндоскопического типа или оперативном вмешательстве на желчных протоках.
Симптоматика
Острый холангит характеризуется внезапным и резким развитием, сопровождаясь триадой Шарко:
- высокими температурными значениями тела;
- болезненностью в правом подреберье;
- желтушностью кожных покровов.
Острая форма холангита начинается с лихорадочного состояния, сопровождающегося подъемом температурных значений вплоть до 40 градусов, ознобом и выраженным потоотделением. Одновременно с этим, возникает болезненность высокой интенсивности в правом подреберье, напоминающей желчную котику и отдающей в плечевую и лопаточную области, а также шею.
Болезнь дополнительно протекает с:
- интоксикацией, имеющей тенденцию к нарастанию;
- прогрессирующей слабостью;
- ухудшением аппетита;
- появлением болей в голове;
- тошнотой, последующей рвотой и диареей.
На последних этапах холангита о себе дает знать желтуха, при которой кожные покровы и глазные склеры приобретают желтый оттенок. На фоне желтушности развиваются кожные зудящие ощущения, которые усиливаются в ночной период времени и нарушают сон. По причине сильного зуда на кожных покровах появляются многочисленные расчесы.
При тяжелом течении патологии триада Шарко дополняется нарушением сознания и шоковым состоянием, которые провоцируют развитие симптомокомплекса, именуемого пентадой Рейнолдса.
Хронически холангит характеризуется стертым, но прогрессирующим характером, при котором отмечаются следующие признаки:
- боли тупого характера, локализующиеся в правом боку и носящие слабую степень интенсивности;
- дискомфортные ощущения;
- чувство распирания в области эпигастрии.
Желтуха при хронической форме холангита получает свое развитие достаточно поздно и является свидетельством необратимых изменений, происходящих в организме. Общая симптоматика проявляется в повышенной слабости и утомляемости.
В качестве осложнений холангита могут выступать гепатит, цирроз печени по билиарному типу, печеночная недостаточность, токсическое шоковое состояние.
Способы терапии
В лечении холангита придерживаются следующих основных принципов:
- купирование воспалительного процесса;
- устранение интоксикационных проявлений;
- восстановление состояния и функционирования желчных путей.
В соответствии с причинами, вызвавший болезнь, и наличия осложнений терапия может проводиться консервативным или хирургическим путями:
1. Консервативное
Такой способ терапии сводится к обеспечению функционального покоя пациента, который заключается в соблюдении постельного режима и голодовки. Среди медикаментозных препаратов назначаются:
- болеутоляющие;
- противовоспалительные;
- антибактериальные;
- противопаразитарные.
Лечение посредством лекарственных средств проводится в зависимости от обнаруженных возбудителей. Так, при обнаружении бактериальной флоры зачастую применяются антибиотики цефалоспориновой группы, которые назначаются в сочетании с аминогликазидами и метронидазолом. В случае выявления глист или простейших организмов становятся актуальными средства против паразитов. Если имеет место сильная интоксикация, показано проведение плазмафереза.
Во время ремиссии холангит лечится посредством физиотерапевтических процедур, когда применяются электрофорез, грязевые аппликации, парафинотерапия, лечение микроволновыми излучениями.
Для увеличения картинки щелкните по ней мышкой
2. Хирургическое
Вследствие того, что лечение холангита становится невозможным без нормализации функционирования системы желчевыведения, зачастую необходим прибегать в хирургическим вмешательствам. С целью восстановления желчных протоков могут быть проведены:
- наружное дренирование желчных протоков;
- удаление камней;
- эндоскопическое стентирование холедоха.
Склерозирующая форма холангита успешно подается лечению посредством трансплантации печени.
Прогноз и меры профилактики
В случае осложнения холангита циирозом печени или печеночной недостаточностью прогноз на излечение достаточно неудовлетворительный. Однако терапия современными методиками делает возможным успешное излечение катаральной формы болезни. Следует учитывать, что продолжительное течение хронической патологии может спровоцировать стойкую инвалидизации.
Меры профилактики холангита требуют своевременного лечения болезней органов пищеварения и других сопутствующих патологий. Также целесообразно наблюдение у медицинских специалистов, а также прохождение необходимых диагностических обследований, что особенно важно после перенесенных хирургических вмешательств на желчных протоках.
Постхолецистэктомический синдром: лечениe и симптомы дисфункции сфинктера Одди
Закрыть- Болезни
- Инфекционные и паразитарные болезни
- Новообразования
- Болезни крови и кроветворных органов
- Болезни эндокринной системы
- Психические расстройства
- Болезни нервной системы
- Болезни глаза
- Болезни уха
- Болезни системы кровообращения
- Болезни органов дыхания
- Болезни органов пищеварения
- Болезни кожи
- Болезни костно-мышечной системы
- Болезни мочеполовой системы
- Беременность и роды
- Болезни плода и новорожденного
- Врожденные аномалии (пороки развития)
- Травмы и отравления
- Симптомы
- Системы кровообращения и дыхания
- Система пищеварения и брюшная полость
- Кожа и подкожная клетчатка
- Нервная и костно-мышечная системы
- Мочевая система
- Восприятие и поведение
- Речь и голос
- Общие симптомы и признаки
- Отклонения от нормы
- Диеты
- Снижение веса
- Лечебные
- Быстрые
- Для красоты и здоровья
- Разгрузочные дни
- От профессионалов
- Монодиеты
- Звездные
- На кашах
- Овощные
- Детокс-диеты
- Фруктовые
- Модные
- Для мужчин
- Набор веса
- Вегетарианство
- Национальные
- Лекарства
- Антибиотики
- Антисептики
- Биологически активные добавки
- Витамины
- Гинекологические
- Гормональные
- Дерматологические
- Диабетические
- Для глаз
- Для крови
- Для нервной системы
- Для печени
- Для повышения потенции
- Для полости рта
- Для похудения
- Для суставов
- Для ушей
- Желудочно-кишечные
- Кардиологические
- Контрацептивы
- Мочегонные
- Обезболивающие
- От аллергии
- От кашля
- От насморка
- Повышение иммунитета
- Противовирусные
- Противогрибковые
- Противомикробные
- Противоопухолевые
- Противопаразитарные
- Противопростудные
- Сердечно-сосудистые
- Урологические
- Другие лекарства
- Врачи
- Клиники
- Справочник
- Аллергология
- Анализы и диагностика
- Беременность
- Витамины
- Вредные привычки
- Геронтология (Старение)
- Дерматология
- Дети
- Женское здоровье
- Инфекция
- Контрацепция
- Косметология
- Народная медицина
- Обзоры заболеваний
- Обзоры лекарств
- Ортопедия и травматология
- Питание
- Пластическая хирургия
- Процедуры и операции
- Психология
- Роды и послеродовый период
- Сексология
- Стоматология
- Травы и продукты
- Трихология
- Другие статьи
- Словарь терминов
- [А] Абазия .. Ацидоз
- [Б] Базофилы .. Богатая тромбоцитами плазма
- [В] Вазопрессин .. Выкидыш
- [Г] Галлюциногены .. Грязи лечебные
- [Д] Деацетилазы гистонов .. Дофамин
- [Ж] Железы .. Жиры
- [И] Иммунитет .. Искусственная кома
- [К] Каверна .. Кумарин
- [Л] Лапароскоп .. Лучевая терапия
- [М] Макрофаги .. Мутация
- [Н] Наркоз .. Нистагм
- [О] Онкоген .. Отек
- [П] Паллиативная помощь .. Пульс
- [Р] Реабилитация .. Родинка (невус)
- [С] Секретин .. Сыворотка крови
- [Т] Таламус .. Тучные клетки
- [У] Урсоловая кислота
- [Ф] Фагоциты .. Фито
Дисфункция сфинктера Одди — Википедия
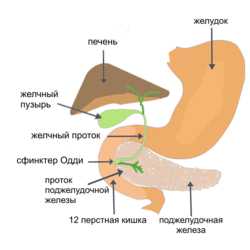
Дисфу́нкция сфи́нктера О́дди (англ. sphincter of Oddi dysfunction) — заболевание (клиническое состояние), характеризующееся частичным нарушением проходимости протоков жёлчи и панкреатического сока в сфинктере Одди. К дисфункциям сфинктера Одди относят, по современным представлениям, только доброкачественные клинические состояния некалькулёзной этиологии. Может иметь как структурную (органическую) так и функциональную, связанную с нарушением двигательной активности сфинктера, природу.
Согласно Римскому консенсусу по функциональным расстройствам органов пищеварения от 1999 года («Римские критерии II»)[1], термин «дисфункция сфинктера Одди» рекомендуется использовать вместо терминов «постхолецистэктомический синдром», «билиарная дискинезия» и других.
Сфинктер Одди — мышечный клапан, располагающийся в большом дуоденальном сосочке (синоним фатеров сосочек) двенадцатиперстной кишки, управляющий поступлением жёлчи и панкреатического сока в двенадцатиперстную кишку и препятствующий попаданию содержимого кишки в общий жёлчный и панкреатический (вирсунгов) протоки.
Спазм сфи́нктера О́дди (англ. spasm of sphincter of Oddi) — заболевание сфинктера Одди, классифицированное МКБ-10 с кодом K83.483.4. Римским консенсусом 1999 года отнесён к дисфункциям сфинктера Одди.
По́стхолецистэктоми́ческий синдро́м (англ. postcholecystectomy syndrome) — дисфункция сфинктера Одди, обусловленная нарушением его сократительной функции, препятствующая нормальному оттоку жёлчи и панкреатического секрета в двенадцатиперстную кишку при отсутствии органических препятствий, являющаяся следствием операции холецистэктомии. Встречается примерно у 40 % больных, которым проводилась холецистэктомия по причине камней жёлчного пузыря. Выражается в проявлении тех же клинических симптомов, что были до операции холецистэктомии (фантомные боли и т.п.). Классифицирован МКБ-10 с кодом K91.591.5. Римским консенсусом 1999 года термин «постхолецистэктомический синдром» не рекомендован.
Основные симптомы дисфункции сфинктера Одди — приступы сильных или умеренных болей длительностью более 20 минут, повторяющихся в течение более 3 месяцев, диспепсия и невротические расстройства. Часто наблюдаются чувство тяжести в брюшной полости, тупые, длительные боли в области правого подреберья без чёткой иррадиации. В основном боли постоянные, не коликообразные. У многих больных приступы сначала возникают довольно редко, продолжаются несколько часов, в промежутках между приступами боли полностью проходят. Иногда частота и выраженность болевых приступов увеличивается со временем. В период между приступами болевые ощущения сохраняются. Связь болевых приступов с приёмом пищи у разных пациентов выражена неодинаково. Чаще всего (но не обязательно) боли начинаются в течение 2—3 часов после приёма пищи.
Дисфункция сфинктера Одди может быть в любом возрасте. Однако чаще всего она встречается у женщин среднего возраста. Дисфункция сфинктера Одди очень часто проявляется у пациентов, перенёсших холецистэктомию (удаление жёлчного пузыря). У 40–45 % больных причиной жалоб являются структурные нарушения (стриктуры жёлчных путей, невыявленные камни общего жёлчного протока и другие), у 55–60 % — функциональные.
Согласно Римскому консенсусу 1999 года различают 3 типа билиарной дисфункции сфинктера Одди и 1 тип панкреатической дисфункции.
1. Билиарный тип I, включает:
- наличие типичных приступов болей билиарного типа (повторяющиеся приступы умеренной или сильной боли в подложечной области и/или в правом подреберье длительностью 20 и более минут ;
- расширение общего желчного протока более, чем на 12 мм;
- при эндоскопической ретроградной панкреатохолангиографии (ЭРПХГ) замедленное выведение контрастного вещества с задержкой более 45 минут;
- 2–х или более кратное превышение нормального уровня трансаминаз и/или щёлочной фосфатазы, по крайней мере, при двукратных исследованиях печёночных ферментов.
2. Билиарный тип II, включает:
- типичные приступы болей билиарного типа;
- соответствие одному или двум другими критериями I типа.
50–63% пациентов этой группы имеют манометрическое подтверждение дисфункции сфинктера Одди при манометрическом исследовании. У пациентов II билиарного типа нарушения могут быть как структурными, так и функциональными.
3. Билиарный тип III характеризуется только приступами болей билиарного типа без каких–либо объективных нарушений, характерных для I типа. При манометрии сфинктера Одди пациентов этой группы подтверждение дисфункции сфинктера Одди только у 12–28% пациентов. В III билиарной группе дисфункции сфинктера Одди обычно носит функциональный характер.
4. Панкреатический тип проявляется характерной для панкреатита эпигастральной болью, иррадиирующей в спину и уменьшающейся при наклоне туловища вперёд, и сопровождается значительным повышением сывороточной амилазы и липазы. В группе пациентов с данными симптомами и отсутствию традиционных причин панкреатита (желчекаменная болезнь, злоупотребление алкоголем и др.) манометрия выявляет дисфункцию сфинктера Одди в 39–90% случаях.
Инструментальные методы диагностики[править | править код]
Неинвазивные[править | править код]
- Ультразвуковое исследование для определения диаметра общего жёлчного и/или панкреатического протоков до и после введения стимуляторов.
- Гепатобилиарная сцинтиграфия. Количественная сцинтиграфия печени и желчных путей позволяет определить степень поглощения изотопа печенью и его выведение с желчью. При дисфункции сфинктера Одди поглощение и выведение изотопа могут замедляться.
Инвазивные[править | править код]
При лечении используются медикаментозная терапия, направленная на устранение боли и симптомов диспепсии, предотвращение осложнений и сопутствующих поражений других органов. При дисфункции сфинктера Одди рекомендуется диета с ограничением жирной, жареной пищи, частое дробное питание. Для купирования приступа острой боли используют нитроглицерин или холиноблокаторы. Для предупреждения приступов препаратом первого выбора является курсовой и ситуативный приём миотропных спазмолитиков различных групп (дротаверина гидрохлорид, альверин, мебеверин, нифедипин и др.). В ряде случаев рекомендуется эндоскопическая сфинктеротомия.[2].
Папиллосфинктеротомия[править | править код]
Папиллосфинктеротомия (иногда называется сфинктеротомия) — хирургическое вмешательство, направленное на нормализацию желчеоттока и/или функционирования сфинктера Одди и заключающееся в рассечении большого дуоденального сосочка. Применяется также при удалении камней из жёлчных протоков.
В настоящее время выполняется эндоскопическим способом и, в таком случае, носит название эндоскопическая папиллосфинктеротомия. Обычно производится одновременно с эндоскопической ретроградной панкреатохолангиографией.
Билиарный панкреатит - причины, симптомы, диагностика и лечение
Билиарный панкреатит – это хроническое воспалительное заболевание поджелудочной железы, которое возникает в результате поражения печени и ЖВП (желчевыводящих протоков). Проявляется желчной коликой, диспепсическими явлениями, желтухой, сахарным диабетом и снижением веса. Диагноз ставится после проведения УЗИ гепатобилиарной системы, КТ или МРТ органов брюшной полости, ряда функциональных тестов. Назначается медикаментозная терапия. Обязательным условием для излечения является соблюдение строгой диеты и отказ от спиртного. Хирургическое вмешательство проводится при наличии конкрементов в желчном пузыре.
Общие сведения
Билиарный панкреатит – персистирующее заболевание поджелудочной железы, тесно связанное с воспалительными и другими заболеваниями гепатобилиарной системы. Во всем мире заболеваемость панкреатитом за последние десятки лет выросла более чем в два раза; при этом в России этот показатель среди взрослых возрос в три раза, а среди детей – в четыре. Одним из наиболее частых условий возникновения хронического панкреатита является ЖКБ (желчнокаменная болезнь) – панкреатит при ней выявляется в 25-90% случаев.
Обострения заболевания обычно связаны с миграцией камня по желчевыводящим путям. В этой ситуации больному рекомендуется оперативное лечение. Если же пациент отказывается от операции, его следует предупредить о том, что при повторной колике объем вмешательства может быть намного шире. Своевременное лечение заболеваний желчевыводящих протоков приводит к снижению частоты панкреатитов билиарного генеза.
Билиарный панкреатит
Причины
Еще более тридцати лет назад ведущие специалисты-гастроэнтерологи указывали, что заболевания желчевыводящих путей являются причиной развития панкреатита более чем у 60% больных. Билиарный панкреатит может возникать при следующих заболеваниях: ЖКБ, аномалии строения желчных и панкреатических протоков, дискинезия желчного пузыря, ДЖВП, хронический холецистит, цирроз печени, патология фатерова соска (воспаление, спазм, стриктура, закупорка камнем). Спровоцировать обострение хронического панкреатита может прием продуктов или медикаментов, обладающим желчегонным действием, резкое похудание.
Патогенез
Существует несколько механизмов развития билиарного панкреатита. Первый реализуется посредством распространения инфекции с ЖВП на поджелудочную железу по лимфатическим путям. Второй возникает при наличии камней в общем желчном протоке, приводящих к развитию гипертензии в протоках панкреас с последующим отеком поджелудочной железы.
Третий механизм заключается в забрасывании желчи в панкреатические протоки при патологии фатерова сосочка (места открытия общего протока печени и панкреас в двенадцатиперстную кишку). В результате происходит повреждение самих протоков и ткани поджелудочной железы, развивается воспалительный процесс. Последний будет усугубляться при воспалительных заболеваниях печени, поскольку при них в забрасываемой в панкреас желчи содержится огромное количество свободных радикалов и перекисных соединений, которые значительно повреждают панкреас.
Исследования в области современной гастроэнтерологии открыли еще один механизм воспалительного процесса при билиарном панкреатите – формирование билиарного сладжа. При холецистите и последующей дисфункции желчного пузыря нарушается физико-химическое состояние желчи, некоторые ее компоненты выпадают в осадок с формированием микрокамней – это и есть билиарный сладж. При продвижении по ЖВП этот осадок травмирует слизистую, вызывая сужение протоков и фатерова сосочка. Стеноз последнего приводит к нарушению выделения желчи в 12-ти перстную кишку и ее забросу в панкреатические протоки, а также к застою секрета в протоках панкреас.
В следствие застоя, активация содержащихся в секрете панкреатических ферментов происходит не в полости кишечника, а в протоках. Повреждается защитный барьер панкреас, и инфекция легко проникает в ткань железы. Крупные камни желчного пузыря могут вызывать закупорку общего желчного протока или сфинктера Одди, что тоже приведет к рефлюксу желчи в протоки поджелудочной железы.
Симптомы билиарного панкреатита
Клиника данного заболевания сходна с другими болезнями ЖКТ: язвой желудка и двенадцатиперстной кишки, опухолями кишечника, антральным гастритом, вирусным гепатитом, опухолями панкреас, хроническим бескаменным холециститом и другими. Поэтому при наличии нижеперечисленных симптомов следует в первую очередь исключить эти заболевания, к тому же они могут поддерживать хронический воспалительный процесс в поджелудочной железе.
В 90% случаев доминирующим при панкреатите является болевой синдром. Боли в животе могут локализоваться в эпигастрии, иррадиировать в оба подреберья, правое плечо, спину. Обычно боли появляются через 2-3 часа после еды или ночью, иногда сразу после употребления газированных напитков, провоцирующих спазм сфинктера Одди. Чаще всего боль возникает после нарушения диеты – употребления жирной, жареной, острой и экстрактивной пищи. Боли могут сопровождаться повышением температуры, тошнотой, появлением горечи во рту. При полной закупорке фатерова соска камнем появляется механическая желтуха – окрашивается кожа, слизистые.
При развитии воспалительного процесса в тканях поджелудочной железы нарушается ее эндо– и экзокринная функция. Эндокринные расстройства характеризуются нарушениями обмена углеводов (гипергликемией или гипогликемией во время приступа), а экзокринные – ферментной недостаточностью поджелудочной железы с последующими сбоями в пищеварении. У пациента отмечается жидкий стул несколько раз в сутки, при этом кал сероватой окраски, жирный, зловонный. Беспокоит метеоризм, бурчание в животе. Диспепсические явления также включают отрыжку, изжогу, снижение аппетита. На фоне поноса, повышенной потери жиров, нарушения пищеварения происходит снижение массы тела. Нарастают явления недостаточности витаминов и минералов.
Осложнения
Билиарный панкреатит при отсутствии должного лечения может иметь ряд осложнений. К ранним относят нарушение функции других органов и систем (шок, острая печеночная недостаточность, ОПН, дыхательная недостаточность, энцефалопатия, желудочно-кишечные кровотечения, непроходимость кишечника, абсцесс панкреас, панкреонекроз, диабетическая кома, желтуха механического генеза) и поздние осложнения (псевдокисты, асцит, свищи, сужение кишечника).
Диагностика
В клинических и биохимических анализах крови при хроническом билиарном панкреатите отмечаются воспалительные изменения, повышение уровня билирубина, холестерина и щелочной фосфатазы, снижение и нарушение соотношения основных белков. Уровень амилазы в крови и моче повышается в 3-6 раз. Изменения в копрограмме обычно наступают после утраты функции более чем 90% экзокринных клеток: это непереваренные мышечные волокна, крахмал, нейтральный жир. Проводится ряд тестов с введением в желудок веществ, которые под действием панкреатических ферментов должны расщепляться с высвобождением специфических маркеров. По наличию этих маркеров в крови судят о внешнесекреторной функции поджелудочной железы.
Проведение УЗИ гепатобилиарной системы и УЗИ поджелудочной железы позволяет оценить наличие конкрементов в ЖВП и панкреатических протоках, общее состояние поджелудочной железы. Наиболее эффективно в плане выявления камней эндоскопическое или внутрипротоковое УЗИ. Более информативным методом (до 90%) является КТ желчевыводящих путей, особенно, если она проводится с введением контрастного вещества. ЭРХПГ и МРПХГ также широко используются в диагностике заболеваний желчевыводящих и панкреатических протоков.
Лечение билиарного панкреатита
В лечении принимает участие не только гастроэнтеролог, но и эндоскопист, хирург. Главным условием прекращения прогрессирования заболевания и предупреждения обострений является излечение основного заболевания. При необходимости проводится удаление камней или улучшение состояния фатерова соска (желательно эндоскопическим методом).
При обострении патологии лечение должно включать снятие болевого синдрома (анальгетики и спазмолитики), коррекцию внешней и внутренней секреторных функций поджелудочной железы, дезинтоксикацию, профилактику инфекционных осложнений (антибиотики). Обычно в первые трое суток обострения рекомендуется лечебное голодание, следует пить негазированные щелочные минеральные воды. После возобновления питания следует ограничить количество жиров в рационе, строго учитывать прием углеводов. Пища должна приниматься частыми порциями, с соблюдением механического и термического щажения.
Для уменьшения разрушительного действия активированных панкреатических ферментов назначается соматостатин, ингибиторы протонной помпы, ингибиторы протеаз. Для восстановления ферментативной дисфункции поджелудочной железы назначаются микросферические ферменты, а для нормализации уровня сахара в крови – сахароснижающие средства. Хирургическое лечение проводится только при наличии конкрементов и патологии сфинктера Одди.
Прогноз и профилактика
Прогноз билиарного панкреатита при своевременном лечении калькулезного холецистита и холангита благоприятный. Отказ от своевременной операции может привести к ухудшению процесса, при последующем обострении может потребоваться расширенное оперативное вмешательство. При несоблюдении диетических рекомендаций, отказе от лечения, употреблении алкоголя исход неблагоприятный.
Профилактикой данной формы хронического панкреатита является своевременная диагностика и лечение заболеваний гепатобилиарной системы, при необходимости – хирургическое удаление конкрементов. При наличии симптомов билиарного панкреатита для профилактики обострений следует соблюдать диету, избегать употребления желчегонных продуктов и медикаментов. Необходимо регулярно проходить обследование у гастроэнтеролога (ежегодно).
Дисфункции билиарной системы у детей
Среди хронических заболеваний органов пищеварения, распространенность которых в последние годы неуклонно растет во всем мире, существенное место занимает патология билиарной системы, в основе ее чаще всего лежат функциональные дисфункции желчного пузыря (дискинезии) и сфинктерного аппарата желчевыводящих путей (дистонии) [7].
Ю.В. Белоусов, д.м.н., профессор, кафедра педиатрической гастроэнтерологии и нутрициологии Харьковской медицинской академии последипломного образования
В международной классификации функциональных заболеваний (Римские критерии-2) нарушения моторики желчного пузыря и тонуса сфинктерного аппарата разделены, на наш взгляд, неверно. Дело не только в том, что диагностировать изолированное нарушение сфинктера Одди достаточно трудно, кроме сфинктера Одди имеются еще сфинктеры Люткенса и Морица, от которых также зависит нормальный пассаж желчи. Самое главное состоит в том, что пассаж желчи зависит от сочетанной деятельности желчного пузыря (кинетики) и сфинктерного аппарата (тонуса), это, в конечном итоге, и определяет характер нарушений желчеотделения. С этой точки зрения можно выделить четыре варианта нарушений кинетики желчного пузыря и тонуса сфинктерного аппарата (прежде всего, тонуса сфинктера Одди):
- гиперкинезия желчного пузыря -> гипотония сфинктера Одди;
- гиперкинезия желчного пузыря -> гипертония сфинктера Одди;
- гипокинезия желчного пузыря -> гипотония сфинктера Одди;
- гипокинезия желчного пузыря -> гипертония сфинктера Одди.
Каждая из этих форм (вариантов) нарушения пассажа желчи по билиарному тракту имеет особые клинические проявления, и рассматривать нарушения желчеотделения следует именно с этих позиций.
Естественно, нарушения кинетики желчного пузыря и/или тонуса сфинктера Одди на каком-то этапе протекают изолированно, но при этом могут иметь место четыре варианта взамоотношений между ними:
- нормокинезия желчного пузыря -> гипертонус сфинктера Одди;
- нормокинезия желчного пузыря -> гипотонус сфинктера Одди;
- гиперкинезия желчного пузыря -> нормотония сфинктера Одди;
- гипокинезия желчного пузыря -> нормотония сфинктера Одди.
Поскольку билиарная система представляет собой единый сложный механизм, изолированные нарушения кинетики желчного пузыря или тонуса сфинктера Одди в течение непродолжительного времени встречаются редко. В большинстве случаев нарушения моторики желчевыводящей системы связаны как с кинетическими, так и тоническими расстройствами, что обусловлено нарушениями регуляции желчеобразования и желчевыделения, имеющего свои особенности в детском возрасте.
Функциональные заболевания желчного пузыря и желчевыводящих путей (билиарные дисфункции) определяют как комплекс клинических симптомов продолжительностью свыше трех месяцев, развившихся в результате моторно-тонических дисфункций желчного пузыря, пузырных протоков и сфинктерного аппарата желчных путей.
Нам представляется более точным другое определение, конкретнее характеризующее сущность процесса: функциональная дисфункция – это несогласованное, несвоевременное, недостаточное или чрезмерное сокращение желчного пузыря (дискинезия) и/или нарушение тонуса сфинктерного аппарата (дистония), продолжающееся более трех месяцев, основными клиническими симптомами которых являются боли в животе с локализацией в правом подреберье.
Поскольку в МКБ-10 употребляются термины дискинезия (для желчного пузыря и пузырного протока) и спазм (для сфинктера Одди), можно сделать вывод, что патологическим состоянием моторики для желчного пузыря считаются как его гиперкинезия, так и гипокинезия, для сфинктера Одди – только гипертонус.
С практической точки зрения это важно учитывать при назначении дифференцированной желчегонной терапии: при гиперкинетически-гипертонической дискинезии и изолированном спазме сфинктера Одди – холеспазмолитики, при гипокинезии-гипотонии – холекинетики; в случаях, когда кинетика желчного пузыря и тонус сфинктера Одди имеют противоположную направленность (гипокинезия-гипертония или гиперкинезия-гипотония) необходима комбинированная терапия с учетом доминирующего клинического синдрома.
Этиология и патогенез
Ритмическая активность желчного пузыря и его сфинктеров, состояние протоков регулируются вегетативной нервной системой. Преобладание тонуса блуждающего нерва способствует возбуждению моторики (гиперкинезия) желчного пузыря и гипотонии (недостаточности) сфинктерного аппарата. Преобладание тонуса симпатической нервной системы угнетает моторику пузыря (гипокинезия) и вызывает спазм сфинктеров. По сути, одним из основных патогенетических механизмов формирования дискинезии является вегетоневроз, приводящий к дискоординации сокращений желчного пузыря и сфинктерного аппарата.
Вторым механизмом формирования дискинезии считается гормональный. В регуляции желчеотделения большую роль играют гормоны, преимущественно интестинальные: гастрин, холецисткинин, секретин. Гормоны гипофиза усиливают сократительную деятельность желчного пузыря и расслабляют сфинктер Одди; в противоположность им глюкагон, кальциотонин, антихолецистокинин тормозят моторику желчного пузыря. В физиологических условиях процессы торможения и возбуждения саморегулируются. Неблагоприятные факторы, влияя на вегетативную нервную систему и гормональную регуляцию, приводят к нарушениям моторики, которые легко возникают на фоне отягощенной наследственности.
Дискинетические изменения желчного пузыря проходят этапы развития от гипер- до гипокинезии с развитием застоя желчи – холестаза. В начале заболевания превалируют гиперкинетические формы дискинезии желчного пузыря, а при длительном течении из-за дисбаланса адаптивных возможностей двигательная и секреторная функции желчного пузыря снижаются и преобладают гипокинетические дискинезии. Моторные дисфункции нарушают печеночно-кишечную циркуляцию желчи и ее компонентов, изменяя физико-химические и бактериостатические свойства желчи.
Факторами, способствующими развитию дискинезий, являются нарушения режима питания, переедание, насильственное кормление, злоупотребление жирной или острой пищей, гиподинамия, инфекционные заболевания (шигеллез, сальмонеллез, вирусный гепатит), аллергический диатез, отягощенная наследственность. Значительную роль играют особенности центральной и вегетативной нервной системы, неблагоприятный психологический климат в коллективе или семье (стресс, нервные перегрузки).
Дисфункции билиарного тракта в зависимости от вызвавшей их причины делят на первичные и вторичные. В основе первичных дискинезий лежат функциональные изменения билиарного тракта вследствие нарушений нейрогуморальных механизмов регуляции моторики желчного пузыря на фоне невроза (вегетоневроза) или дисгормоноза. Первичные дисфункции желчного пузыря и сфинктера Одди, протекающие самостоятельно, встречаются относительно редко – в 10-15% случаев.
Вторичные дискинезии возникают рефлекторно по типу висцеро-висцеральных рефлексов и сопутствуют многим заболеваниям пищеварительного тракта, а также системным заболеваниям – диабету, миотонии, гормональным расстройствам. В возникновении дискинезий определенную роль играет содружественность сфинктерных нарушений, проявляющихся не только нарушениями моторики желчного пузыря и сфинктерного аппарата, но и гастроэзофагеальным и дуоденогастральным рефлюксами.
Клиника
Гиперкинетическая дискинезия желчевыводящих путей, как уже было отмечено, протекает в двух вариантах: в виде гиперкинезии желчного пузыря – гипотонии сфинктера Одди и гиперкинезии желчного пузыря – гипертонии сфинктера Одди. Теоретически можно предположить и третий вариант – нормокинезию желчного пузыря – гипертонию сфинктера Одди.
У больных с гиперкинезией-гипотонией преобладают тонус парасимпатической нервной системы и активность гормонов гастрина, холецистокинина, секретина. С клинической точки зрения это – относительно компенсированный вариант, это же можно сказать и об изолированной гипертонии сфинктера Одди.
При гиперкинезии-гипертонии сфинктеров отмечаются вегетодистония и гормональная дисрегуляция (дискоординация), что обусловливает более выраженные клинические проявления заболевания.
Чрезвычайно важно, чтобы при всех вариантах гиперкинетической-гипертонической дискинезии основу желчегонной (в данном случае – патогенетической) терапии составляли холеспазмолитики.
Ведущим клиническим синдромом является болевой: характерна интенсивная приступообразная боль в области правого подреберья, иногда иррадиирующая в правое плечо и правую лопатку. Боль, как правило, появляется после погрешностей в диете, физической нагрузки, эмоционального стресса. Болевой приступ более выражен при гиперкинетической-гипертонической дискинезии, обычно непродолжителен и, как правило, легко купируется спазмолитическими средствами. Во время приступа боли может возникать тошнота, реже – рвота. При пальпации живота во время приступа боли и после него болезненность максимально выражена в точке проекции желчного пузыря (симптом Кера). Вне обострения пальпация живота безболезненная или болевая чувствительность в области правого подреберья незначительна. Печень не увеличена. Отмечаются разной степени выраженности проявления астено-вегетативного синдрома – эмоциональная неустойчивость, признаки вегетодистонии.
Гипокинетическая дискинезия. По мере длительности заболевания характер моторики меняется, развивается гипокинетическая дискинезия желчного пузыря, протекающая в двух основных вариантах: гипокинезия- гипотония и гипокинезия-гипертония. В первом случае дискоординация связана с вегетодистонией и дисгормонозом, во втором – преобладают симпатическая иннервация и влияние гормонов глюкагона, кальциотонина, антихолецистокинина. Растяжение желчного пузыря способствует выделению антихолецистокинина, тормозящего образование в двенадцатиперстной кишке холецистокинина, в результате чего моторика желчного пузыря замедляется.
Клинически гипокинетическая дискинезия проявляется постоянной, неинтенсивной болью ноющего характера в области правого подреберья, иногда – чувством тяжести, распирания в этой области. Под влиянием неблагоприятных факторов болевой синдром усиливается, однако приступы, напоминающие по интенсивности желчную колику, встречаются редко. На фоне постоянной неинтенсивной боли в животе пациенты обычно отмечают диспептические явления: тошноту, горечь во рту, снижение аппетита. При пальпации живота определяется болезненность в пузырной точке, степень выраженности которой зависит от периода заболевания. У некоторых больных пальпируется увеличенная в размерах, мягкоэластичной консистенции, подвижная, безболезненная печень, причем размеры ее уменьшаются или нормализуются после дуоденального зондирования или приема холекинетиков («застойная печень»).
При дискинезиях вследствие нарушения гомеостатического равновесия в организме у больных могут развиваться функциональные изменения со стороны дыхательной, сердечно-сосудистой, нервной и других систем. Снижается концентрация липопротеидного комплекса желчи, значение которого в процессах переваривания и всасывания жиров достаточно велико. Невсосавшиеся жиры обволакивают пищевую кашицу, препятствуют действию на нее кишечного сока, что затрудняет переваривание белков. Нарушения пищеварения способствуют развитию дисбиоза кишечника, при котором снижается синтез витаминов, перистальтика кишечника. Вследствие этого у ребенка может наблюдаться отставание в массе тела, физическом и половом развитии.
Холестаз (гипокинезия-гипертония и гипокинезия-гипотония) – один из важных механизмов развития физико-химической стадии холелитиаза. Застой желчи способствует усилению всасывания жидкости и водорастворимых эмульгированных веществ, в результате чего концентрация холестерина и билирубина в желчи повышается, а желчных кислот – снижается (холецистогенная дисхолия). Клинические проявления этой стадии не имеют специфических проявлений и определяются дискинезией (гипокинезией).
Диагностика
Диагноз дискинезии билиарной системы устанавливается на основании характерных клинических симптомов и подтверждается результатами лабораторно-инструментальных исследований. Наиболее информативный и современный метод – ультразвуковое исследование, позволяющее определить форму, размер желчного пузыря, выявить деформации, врожденные аномалии развития, воспалительные изменения, конкременты в желчном пузыре и желчных протоках, тип дискинетических расстройств. Моторно-эвакуаторную функцию желчного пузыря считают нормальной, если к 40-60-й минуте после приема желчегонного средства его объем уменьшается на треть–половину от первоначального. При дисфункции сфинктера Одди после желчегонного завтрака диаметр общего желчного протока увеличивается, и снимается спазм, однако подобная интерпретация не всегда убедительна в связи с небольшим диаметром общего желчного протока у детей, выявить колебания которого чрезвычайно сложно. Более информативно многомоментное фракционное ультразвуковое исследование, позволяющее определить как кинетику желчного пузыря, так и тонус сфинктера Одди.
При помощи эхографов с высокой разрешающей способностью удается диагностировать дисхолические и дискринические изменения желчи, свойственные физико-химической (начальной, докамневой) стадии холелитиаза: «сладж» – взвесь мелких частиц, продуцируюших низкоамплитудное эхо, но без акустической тени; частицы представляют собой лецитинхолестериновые структуры, близкие к жидкокристаллическим, а также кристаллы моногидрата холестерина, окутанные муцином и связанные с ним структурно. Кроме того, удается выявить «желчный осадок» – микроконкременты в виде песчинок, дающие точечные эхо-сигналы повышенной акустической плотности, и «хлопья желчи» в полости желчного пузыря, рассматриваемые как холестаз с тенденцией к литогенезу. Диагностика на фоне дискинезии изменений желчи, свойственных физико-химической стадии холелитиаза, имеет очень большое практическое значение, так как целенаправленная терапия в этом периоде заболевания позволяет предупредить образование желчных кмней.
Эндоскопическая ретроградная холангиопанкреатография позволяет диагностировать гипертонус сфинктера Одди и дифференцировать его дисфункцию с механическим препятствием в дистальной части общего желчного протока. Однако из-за технической сложности, инвазивности и лучевой нагрузки этот метод в педиатрии применяется чрезвычайно редко.
Перспективен для изучения функционального состояния билиарной системы метод динамической холесцинтиграфии, основанный на избирательном поглощении из крови гепатоцитами и экскреции в составе желчи меченных 99mТс радиофармпрепаратов. Ценность метода заключается в возможности непрерывного длительного наблюдения за перераспределением радиофармпрепарата в гепатобилиарной системе в физиологических условиях, что позволяет косвенно судить о функциональном состоянии гепатоцитов, количественно определить эвакуаторную способность желчного пузыря, а также выявить нарушения оттока желчи, связанные как с механическими препятствиями в билиарной системе, так и со спазмом сфинктера Одди.
Оценить моторную функцию желчного пузыря, желчных протоков и тонус сфинктерного аппарата билиарной системы позволяет фракционное многомоментное дуоденальное зондирование, однако этот метод инвазивен, требует длительного времени, большой тщательности в техническом отношении и не всегда дает удовлетворительные результаты.
Рентгенологическое исследование (холецистография) – ценный для диагностики билиарной патологии метод, прежде всего дискинезии, но из-за инвазивности его применение в педиатрической практике ограничено.
Из биохимических методов исследования для диагностики дискинезии наиболее информативно определение в порциях желчи В и С концентрации желчных кислот, холестерина и билирубина. При гиперкинетической дискинезии желчного пузыря имеет место снижение их концентрации в порции В. При гипокинетической дискинезии желчного пузыря концентрация холестерина, билирубина и желчных кислот в порции В возрастает; при этом следует иметь в виду возможное снижение концентрации желчных кислот на фоне воспалительного процесса.
В большинстве случаев диагноз дискинезии устанавливается клинически и подтверждается с помощью ультразвукового исследования.
Дифференцированная терапия билиарных дисфункций у детей
Лечение билиарных дисфункций проводится на фоне диетического режима. Патогенетическая терапия с применением холеретиков, холекинетиков, холеспазмолитиков строго дифференцируется в зависимости от типа дискинезии.
В большинстве случаев больные с дисфункцией билиарной системы должны обследоваться и лечиться амбулаторно, однако при выраженной клинической симптоматике, необходимости проведения сложных инструментальгных исследований целесообразна госпитализация в стационар (лучше – дневной) на 10-14 дней.
Диетическое лечение состоит в организации режима питания – показана дробная еда 4-5 раз в день, строгое соблюдение времени приема пищи, исключаются жирные, жареные, острые блюда, мясные и рыбные бульоны, жирные сорта мяса и рыбы, копчености, консервы, изделия из сдобного теста, шоколад, мороженое. При гипокинетической дискинезии целесообразно употребление продуктов, обладающих холекинетическим действием: растительное масло, молоко, сметана, неострый сыр, яйца всмятку, свежие овощи и фрукты (капуста, свекла, морковь, огурцы, груши, сливы, яблоки, абрикосы).
Медикаментозная терапия при билиарной дисфункции направлена на нормализацию нейрогуморальных регуляторных механизмов желчеотделения, устранение дистонии вегетативной нервной системы и патологических рефлексов мускулатуры желчного пузыря, желчных протоков и сфинктеров.
При гиперкинетической дискинезии (гиперкинезия желчного пузыря – гипертония сфинктера Одди, гиперкинезия желчного пузыря – гипотония сфинктера Одди, изолированная гипертония сфинктера Одди) основу лечения составляют холеспазмолитики, которые обычно сочетают с холеретиками. Лечение проводится на фоне седативной терапии: натрия бромид внутрь по 0,25-0,5 г 3-4 раза в день; настойка валерианы из расчета 1 капля на год жизни ребенка 3 раза в день; диазепам – 2-5 мг/сут. Выбор препарата и продолжительность лечения (2-4 недели) определяются степенью выраженности невротических расстройств. Хороший эффект оказывают сеансы психотерапии, иглорефлексотерапия.
Из холеспазмолитиков в детской практике предпочтительнее использовать миотропные спазмолитики: дротаверин (но-шпа, но-шпа форте), бенциклан (галидор), гиосцин бутилбромид (бускопан), мебеверин (дуспаталин), отилония бромид, метеоспазмил (альверина цитрат+симетикон), тримебутин (дебридат) в возрастной дозировке. Длительность курса лечения при гиперкинезии желчного пузыря составляет 2-3 недели.
При гипертонии сфинктера Одди препаратом выбора считается гимекромон (одестон), оказывающий селективное спазмолитическое действие на сфинктер Одди и сфинктер желчного пузыря, усиливающий образование и выделение желчи и предупреждающий осаждение кристаллов холестерина и образование желчных камней. Одестон назначают за 30 минут до еды по 200 мг (1 таблетка) 2-3 раза в день в соответствии с возрастом. Курс лечения – обычно 1-3 недели.
Спазмолитические препараты сочетают с холеретиками, причем предпочтение для пациентов детского возраста отдают истинным холеретикам, стимулирующим образование желчи и синтез желчных кислот в печени, увеличивающим их концентрацию в желчи: конвафлавин, холензим, никодин, фламин, фебихол, дехолин, оксафенамид, аллохол, берберин. Эти препараты, кроме аллохола, назначают перед едой, курс – не более чем на 2-3 недели (во избежание привыкания), при необходимости продолжить лечение, назначенный препарат меняют на другой. Гидрохолеретики, усиливающие желчеобразование преимущественно за счет водного компонента (уротропин, салициловый натрий, минеральные воды), применяют, как правило, после истинных холеретиков для закрепления терапевтического эффекта; с этой же целью используют сборы лекарственных трав холеретического действия и препараты, изготовленные на основе лекарственных растений.
К истинным холеретикам растительного происхождения относятся: барбарис обыкновенный, бессмертник песчаный, кукурузные рыльца, мята перечная, полынь горькая, календула лекарственная, шиповник майский. Холеспазмолитическим действием обладают мята перечная, барбарис обыкновенный, чистотел большой. Учитывая сложный генез дискинетических расстройств, целесообразно использовать не отдельные лекарственные растения, а сборы из них, обладающие разносторонним эффектом.
- Кукурузные рыльца – 50 г, трава горца птичьего – 10 г, трава полыни горькой – 10 г. Столовую ложку сбора заливают стаканом кипятка, нагревают на водяной бане 15 минут, охлаждают при комнатной температуре 45 минут, процеживают. Принимают по 1/4 стакана 3 раза в день до еды.
- Листья мяты – 30 г, плоды можжевельника – 10 г, корни щавеля конского – 10 г. Столовую ложку сбора заливают стаканом кипятка, нагревают на водяной бане 30 минут, охлаждают при комнатной температуре 10 минут, процеживают. Принимают по 1/2 стакана 3 раза в день до еды.
- Цветки липы – 20 г, цветки ромашки – 10 г, цветки календулы – 10 г. Столовую ложку сбора заливают стаканом кипятка, нагревают на водяной бане 15 минут, охлаждают при комнатной температуре 45 минут, процеживают. Принимают по 1/2-1 стакану 3 раза в день за полчаса до еды.
Спазмолитическим эффектом обладает холагогум, состоящий из травы чистотела, масла мяты, куркумы. Препарат снимает спазм сфинктера желчного пузыря, расслабляет его, обладает спазмолитическим действием на гладкую мускулатуру желудочно-кишечного тракта, ускоряет образование желчи в печени. Принимают по 1 капсуле внутрь 3 раза в день, во время еды, запивая небольшим количеством жидкости.
Преимущественно спазмолитический, а также гепатотропный эффект имеет гепабене, состоящий из экстрактов дымянки лекарственной и расторопши пятнистой. Принимают препарат после еды по 1 капсуле 3 раза в день в течение 2-3 недель. Гепабене широко применяют для лечения детей в детском гастроэнтерологическом отделении клинической детской больницы № 19 г. Харькова с хорошим лечебным эффектом. О положительном эффекте гепабене при билиарной патологии у детей сообщают и другие авторы.
Из минеральных вод, обладающих гидрохолерическим действием, рекомендуют воды низкой минерализации и малой газонасыщенности по 3-5 мл на кг массы тела на прием 3 раза в день. Славяновскую, Смирновскую, Ессентуки №4 и №20 и т. п. пьют подогретыми в течение месяца.
Из физиотерапевтических процедур при гиперкинетической дискинезии рекомендуют преимущественно тепловые (озокерит, парафиновые аппликации, диатермию) на область правого подреберья. Используют также индуктотермию, электрофорез спазмолитиков на область правого подреберья, ультразвук. Курс лечения – 10-12 процедур.
При гипокинетической дискинезии (гипокинезия желчного пузыря – гипотония сфинктера Одди, гипокинезия желчного пузыря – нормотония сфинктера Одди) одновременно с соответствующим диетическим режимом назначают тонизирующие препараты: экстракт алоэ подкожно по 0,5-1,0 мл ежедневно, 20-25 инъекций на курс лечения; настойку женьшеня или раствор пантокрина из расчета 1 капля на год жизни больного на прием 2-3 раза в день в течение 3-4 недель.
Из желчегонных препаратов рекомендуют холекинетики в сочетании с холеретиками. Холекинетики ликвидируют застой желчи в желчном пузыре и усиливают процесс его опорожнения. Раздражая слизистую оболочку двенадцатиперстной и верхнего отдела тонкой кишок, холекинетики способствуют выделению холецистокинина, который, поступая в кровь, вызывает сокращение желчного пузыря и расслабление сфинктера Одди, в результате чего происходит выбрасывание желчи в двенадцатиперстную кишку.
К веществам холекинетического действия относятся магния сульфат, сорбит, ксилит, маннит, сырой яичный желток, свекольный сок, растительные масла. Основной курс холекинетической терапии обычно заключается в назначении 10-25% раствора ксилита или сорбита по 1-2 столовые ложки 3 раза в день за 30 минут до еды или растительного масла по десертной или столовой ложке 3 раза в день после еды в течение 3-4 недель. Одновременно обязательно проводят слепые зондирования (тюбажи), не реже двух раз в неделю. В качестве холекинетика при проведении тюбажа можно использовать сырые яичные желтки (1-2), растительные масла в теплом виде (15-30 мл), 25% раствор сорбита или ксилита (30-50 мл), свекольный сок (50-100 мл). После окончания основного курса холекинетической терапии назначают лекарственные растения, обладающие холекинетическим эффектом (рябину обыкновенную, цветки ромашки, траву золототысячника) и сборы из них.
- Цветки бессмертника – 20 г, корни одуванчика – 20 г, листья вахты трехлистной – 10 г. Две столовые ложки сбора заливают стаканом кипятка, нагревают на водяной бане 15 минут, охлаждают при комнатной температуре, процеживают. Принимают по 1/4 стакана 3 раза в день за 30 минут до еды.
- Корневища аира – 30 г, трава зверобоя – 30 г, цветки ромашки – 10 г, трава золототысячника – 10 г. Способ приготовления, как и в рецепте №1. Принимать по 1/2-1 стакану утром и вечером.
- Корни ревеня – 10 г, плоды аниса – 10 г, плоды тмина – 10 г, листья крапивы – 10 г. Столовую ложку сбора заливают стаканом кипятка, нагревают на водяной бане 30 минут, охлаждают при комнатной температуре 10 минут, процеживают. Принимают по 1/2 стакана 3 раза в день до еды.
Из препаратов, разработанных на основе растительного сырья и обладающих в качестве основного холекинетическим эффектом, рекомендуют хофитол – экстракт из листьев артишока обыкновенного. Он обладает гепатопротективным действием, уменьшает внутрипеченочный холестаз. Принимают препарат по 1 таблетке 3 раза в день до еды (2-3 недели) или внутримышечно по 1 ампуле 1 раз в день (8-15 дней).
Гепатофальк планта (расторопша пятнистая, чистотел, куркума) более известен как гепатопротектор растительного происхождения. Желчегонный эффект его выражается в ускорении и усилении опорожнения желчного пузыря при холестазе и увеличении образования желчи печеночными клетками. Принимают по 1 капсуле 3 раза в день перед едой, не раскусывая, с небольшим количеством жидкости в течение 2-3 недель.
При наличии билиарного «сладжа» – физико-химической фазы холелитиаза – хорошо зарекомендовал себя препарат галстена, обладающий холекинетическим действием, нормализующий биохимический состав желчи. Галстена способствует также восстановлению печеночных клеток (гепатопротективное действие) и обладает противовоспалительным эффектом. Препарат назначают от 2-4 капли в столовой ложке воды (детям старше 2 лет) до 10 капель (детям старше 12 лет) 3 раза в день за 30 минут до или через час после еды в течение трех и более недель.
Одновременно с холекинетиками назначают холеретики. Основной курс лечения желчегонными препаратами, меняя препарат каждые 2 недели, может быть проведен в стационаре или амбулаторно в течение месяца, причем как основу лечения в качестве базисной терапии предпочтительнее применять синтетические желчегонные средства или препараты, изготовленные на основе лекарственного растительного сырья. Поддерживающая терапия проводится не менее трех месяцев (по 2 недели каждый месяц) дифференцированно с учетом типа дискинезии, преимущественно сборами лекарственных растений, с обязательной сменой сбора каждые 2 недели.
Из минеральных вод при гипокинетической дискинезии рекомендуют воды высокой минерализации, газированные, в холодном виде, 2-3 раза в день.
Показаны также фарадизация правого диафрагмального нерва, гальванизация желчного пузыря, диадинамотерапия, широко используется лечебная физкультура.
Диспансерное наблюдение за больными с билиарными дисфункциями осуществляется на протяжении трех лет с момента последнего обострения. Детский гастроэнтеролог осматривает больных 2 раза в год, педиатр – 1 раз в 3 месяца. Клинические анализы крови и мочи, копрограмма, анализы кала на яйца глистов и простейшие, биохимическое исследование желчи, ультразвуковое исследование проводят 1 раз в год; противорецидивное лечение (желчегонная терапия, витамины, физиотерапевтические процедуры) – 2 раза в год (в первый год диспансерного наблюдения), в дальнейшем – 1 раз в год. Санаторно-курортное лечение рекомендуется проводить через 3-6 месяцев после обострения на бальнеогрязевых курортах Украины (Трускавец, закарпатская группа курортов, Миргород, Березовские минеральные воды).
Список литературы находится в редакции.
Читайте также