Биопсия мозга что это такое
что это такое, как проводится, последствия
Биопсия в области головного мозга – инвазивная процедура, в ходе которой выполняется забор образца ткани для гистологического исследования. Методы инструментальной нейровизуализации позволяют выявлять точную локализацию опухолевого или другого патологического процесса. Биопсия мозга – самый достоверный метод диагностического исследования, который дает представление о морфологической структуре, клеточном строении новообразования.
Показания для проведения биопсии
Биопсия представляет собой иссечение образца ткани, который затем подвергается микроскопическому исследованию. Процедура позволяет дифференцировать новообразование, появившееся в мозге. Это обязательное мероприятие, если возникли подозрения на развитие онкологического заболевания. Основным показанием к проведению является необходимость выявления морфологической структуры и природы внутримозгового образования, которое может быть:
- Злокачественной или доброкачественной опухолью.
- Кистой, гранулемой.
- Очагом кровоизлияния.
- Очагом абсцесса.
Биопсия мозга – это такое исследование, которое проводят для выявления характера повреждений и клеточного строения мозговой ткани при геморрагическом инсульте, рассеянном склерозе (анализ на олигоклональные антитела), болезни Альцгеймера, что указывает на универсальность метода в дифференциальной диагностике многих патологий. Другие возможные показания:
- Нейродегенеративные заболевания, в том числе губчатая энцефалопатия.
- Церебральный токсоплазмоз.
- Воспалительные заболевания ЦНС.
Степень необходимости подобной диагностики определяет лечащий врач индивидуально в каждом случае. При подозрении на опухолевый процесс результаты гистологического исследования позволяют корректно выбрать тактику лечения. Противопоказания к инвазивному вмешательству включают:
- Терминальное состояние больного.
- Очаг сложной локализации. Если объемное образование находится в отделе мозга, который отвечает за жизненно-важные функции.
- Нарушение свертываемости крови. Из-за риска кровотечения в ходе вмешательства.
- Системные заболевания в анамнезе (красная волчанка, ревматизм, болезнь Бехтерева).
Вмешательство не проводится, если невозможно выполнить местную анестезию или общий наркоз, если врач может получить необходимые сведения о патологическом процессе при помощи других диагностических методов. Любые манипуляции, затрагивающие мозг, связаны с большим риском осложнений. Негативные последствия после проведения биопсии в зоне головного мозга чаще связаны с повреждением мозговых структур и вторичным инфицированием.
Виды диагностики
Перед проведением биопсии опухоли, расположенной в головном мозге, выполняются диагностические исследования, в том числе нейровизуализация (КТ, МРТ), электроэнцефалография, при необходимости ангиография (исследование кровеносной системы мозга) и вентрикулография (исследование желудочковой системы мозга). Различают виды биопсии:
- Открытая. Выполняется в ходе нейрохирургической операции посредством краниотомии с целью удаления опухоли.
- Стереотаксическая. Малоинвазивное вмешательство выполняется при помощи стереотаксической рамы или системы навигации.
- Пункционная. Сквозь отверстие в черепной кости в ткань мозга вводят иглу, при помощи которой производится забор небольшого фрагмента мозгового вещества.
Среди всех видов открытая биопсия в области головного мозга проводится чаще других и сопряжена с наибольшим риском травматизма и осложнений. Высокая частота применения связана с обязательным забором фрагмента материала в ходе операции по удалению интракраниального новообразования. Диагностическая процедура открытого типа проводится под общей анестезией параллельно с основной операцией.
Стереотаксическая биопсия занимает второе место по частоте проведения, если имеются подозрения на развитие опухоли в головном мозге. Этот метод выбирают, когда из-за труднодоступной локализации очага или тяжелого состояния больного невозможно сделать полноценную операцию по удалению опухоли. Считается информативным и наиболее безопасным методом исследования.
Этапы процедуры
Чтобы разобраться, как делают биопсию в зоне головного мозга, необходимо получить представление о порядке процедуры. Подготовительный этап включает комплексное обследование, в том числе лабораторные анализы, консультации кардиолога, флеболога, анестезиолога. За несколько часов до вмешательства пациент не принимает пищу и воду.
Важно своевременно сообщить врачу о наличии аллергии на медикаментозные средства и регулярном применении лекарств, препятствующих тромбообразованию. Если пациент принимает тромболитики, перед инвазивным диагностическим исследованием, терапия временно приостанавливается. Этапы процедуры открытого типа:
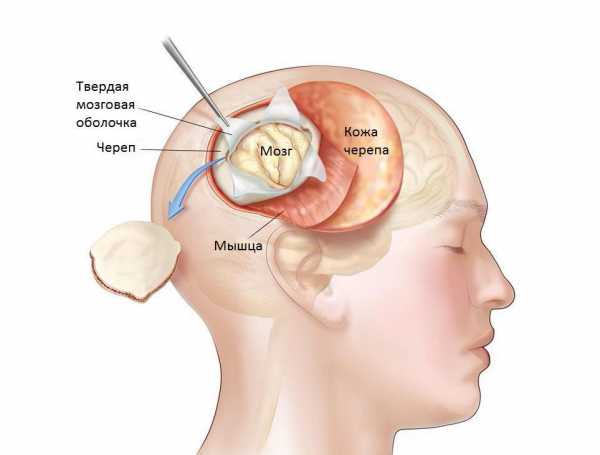
- Выполнение разреза на кожных покровах головы.
- Формирование отверстия в черепной коробке.
- Удаление фрагмента костной ткани черепа с образованием трепанационного окна.
- Отслаивание мозговых оболочек.
- Резекция (частичное или полное удаление) новообразования.
- Закрытие трепанационного окна костной тканью или специальной пластиной.
После завершения нейрохирургических манипуляций, образец ткани новообразования отправляют в лабораторию с целью исследования клеточного строения. Этапы выполнения стереотаксической биопсии в области головного мозга зависят от вида используемого оборудования. Последовательность манипуляций при использовании координирующей стереотаксической рамы:
- Определяется точная локализация патологического очага при помощи нейровизуализации (преимущественно МРТ).
- Используются анестезирующие средства для местного обезболивания или общий наркоз.
- В области головы устанавливается стереотаксическая рама.
- Крепится МРТ-локализатор с контрастными метками (специальное устройство для ограничения площади вмешательства).
- Выполняется сканирование в формате КТ.
- Объединяются результаты исследования МРТ и КТ для достижения максимальной точности при создании точек внедрения.
- Делается надрез кожных покровов головы.
- Просверливается отверстие в черепной кости.
- Вводится игла, которая движется под контролем диагностического комплекса МРТ или КТ.
- Осуществляется забор материала.
Исследование с использованием рамы позволяет прицельно приблизиться к очагу опухолевого или другого патологического процесса с точностью до 1 мм. Длительность вмешательства составляет порядка 6 часов. Через сутки после завершения процедуры больного выписывают из стационара. Последовательность манипуляций при использовании системы навигации:
- Проводится исследование в формате МРТ или КТ, чтобы получить такие сведения, как особенности строения мозга пациента, локализация и размеры патологического очага.
- Результаты нейровизуализации переносятся в навигационную систему.
- Создается модель мозга в проекции 3D.
- Изучается изображение с целью определения оптимальной точки внедрения и траектории движения иглы.
- Пациенту вводятся анестезирующие средства.
- Делается надрез на кожных покровах головы.
- Формируется диагностическое отверстие.
- В полость черепной коробки под контролем системы навигации вводится пункционная игла, оснащенная камерой и светодиодной подсветкой.
- Осуществляется забор материала.
Биопсия головного мозга с использованием системы навигации проводится с минимальным негативным влиянием на здоровые ткани мозга, потому что предварительно выполняются такие расчеты, как самый короткий и безопасный путь к опухолевому очагу. Врач получает возможность выбрать траекторию, которая огибает участки, отвечающие за жизненно-важные функции, благодаря чему значительно уменьшается риск осложнений.
Время процедуры при биопсии в зоне головного мозга с использованием системы навигации значительно сокращается в сравнении с вмешательством при помощи стереотаксической рамы. Сокращение длительности процедуры связано с предварительным планированием действий.

При пункционной биопсии делают надрез на кожных покровах в проекции, где локализуется опухоль. Через отверстие, просверленное в кости черепа, в патологический очаг вводится пункционная игла для получения образца материала. Процедура стереотаксического и пункционного типа ассоциируется с минимальным повреждением мозгового вещества, оболочек и костной ткани.
Возможные осложнения
Манипуляции и вмешательства в области внутренних отделов головы требуют от врача повышенной аккуратности и внимательности. Случайное повреждение мозговых структур чревато серьезными последствиями, в числе которых нарушение функций мозга, появление неврологического дефицита (нарушение двигательной активности, зрения, слуха, парезы, параличи, эпилептические приступы). Осложнения, которые могут возникнуть вследствие нейрохирургических процедур:
- Нарушение мозгового кровотока.
- Интракраниальные кровоизлияния, кровотечение.
- Инфекционные поражения.
- Отек мозговой ткани.
- Судорожный синдром.
- Коматозное состояние.
Судорожный синдром может периодически наблюдаться длительное время, как результат повреждения участка мозгового вещества. Неврологический дефицит может носить постоянный или преходящий характер.
Биопсия в области головного мозга – процедура, сопряженная с высоким риском осложнений. Является обязательным диагностическим исследованием при подозрении на опухолевые процессы, протекающие внутри черепной коробки. В остальных случаях целесообразность проведения вмешательства определяет врач индивидуально для каждого пациента.
Просмотров: 381
взятие биоптата и последствия процедуры
В наши дни часто устанавливают диагноз «Опухоль головного мозга». Люди в возрасте утверждают, что раньше подобных заболеваний не было вовсе или они встречались крайне редко. Но так ли это? Современные методы исследования позволяют установить диагноз еще прижизненно, значит, можно лечить болезнь или хотя бы облегчить тяжелое состояние больного.
Медицина совершила множество значительных открытий и прекрасно внедряет инновационные достижения науки и техники. Благодаря активным темпам развития микротехнологий современные невропатологи и нейрохирурги научились проникать в мозг человека с целью диагностики, не нанося ущерба для организма.
Одной из таких диагностических манипуляций является биопсия головного мозга.
Биопсия мозга – это диагностическая процедура, в процессе которой у пациента берут маленький кусочек образования (биоптат) головного мозга для дальнейшего гистологического изучения. На основании полученных данных о биоптате вырабатывают методику лечения, определяя целесообразность и объем оперативного лечения, дозы химио- и лучевой терапии.
Гистология – наука о тканях, которая предполагает изучение тканей на тонких срезах под микроскопом для установления принадлежности клеток, их строения и нормального взаимодействия.
Показания для проведения биопсии
К биопсии прибегают в тех случаях, когда собранной информации другими методами исследований недостаточно. Взятие биоптата – это крайняя мера в диагностике заболеваний нервной системы.
Биоптат головного мозга берут при подозрении на:
- Опухоли головного мозга (степень злокачественности).
- Заболевания воспалительного генеза (менингит, энцефалит).
- Деменционные расстройства (болезнь Альцгеймера, Крейтцфельда-Якоба).
- Рассеянный склероз.
Виды
В настоящее время существует несколько видов биопсии головного мозга, отличающихся по травматичности и течению послеоперационного периода:
- Открытая биопсия головного мозга.
- Стереотаксическая биопсия головного мозга.
- Пункционная биопсия мозга.
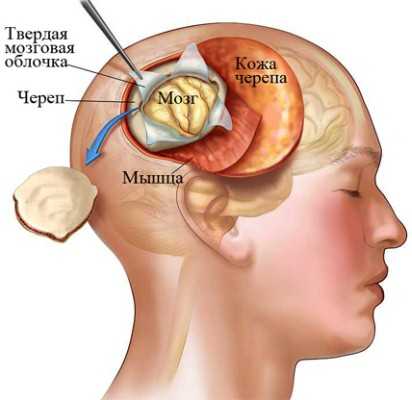
Открытая биопсия является самой опасной из-за объема хирургического вмешательства, хотя и используется чаще всего. Вмешательство проводят в условиях операционной. При этой методике пациент находится под общим наркозом. Этапы проведения:
- нейрохирурги делают отверстие в черепе;
- забирают часть кости, оставляя трепанационное окно;
- через трепанационное окно удаляют опухоль;
- после операции дефект закрывается хирургической пластиной или собственной костью.
При выраженном отеке мозга дефект оставляют открытым, прикрывая его лишь кожным лоскутом. Такое решение принимается индивидуально в зависимости от тяжести процесса, так как несет в себе опасность дополнительного инфицирования. Биоптат берут из удаленной опухоли.
За счет введения пациента в наркоз, большого объема операции и ее значительной травматичности такая биопсия имеет свои последствия. Послеоперационный период устанавливается врачом в каждом случае индивидуально с учетом состояния пациента.
Проведении стереотаксической биопсии:
- на голову пациента надевают специальную стереотактическую раму, тем самым фиксируя голову в одном положении;
- вмешательство производится под контролем МРТ или КТ. Возможно проведение МРТ с последующим занесением результатов обследования в специально разработанную программу – систему нейронавигации. Такое новшество значительно облегчает работу нейрохирурга;
- в предварительно выбранном локусе на черепе нейрохирург делает разрез до 1 см, затем осторожно просверливает саму кость черепа.
- в отверстие вводится пункционная игла с установленным на ней светодиодом для освещения и микрокамерой. Изображение с камеры передается на монитор в режиме реального времени. Благодаря этому нейрохирург имеет возможность тщательно изучить опухоль и выбрать оптимальное место для пункции. После того как биоптат взят, разрез зашивают.
Пункционная биопсия головного мозга – наименее травматичная операция.
Для ее проведения надрезают кожу на голове в точке предполагаемого роста образования, затем просверливают отверстие в кости и тонкой полой пункционной иглой проникают в полость черепа. Биоптат берут из определенной точки опухоли.
Стереотаксическая и пункционная биопсия – более современные и усовершенствованные методы исследования, поэтому несут меньшую угрозу для жизни и здоровья пациента.
Опасности исследований
Как и любая другая инвазионная (проникающая) процедура, биопсия имеет ряд противопоказаний и осложнений.
Исследование не проводят в острый период воспалительных заболеваний и на поздних стадиях опухолевых процессов, когда выяснение структуры опухоли не играет роли для лечения, а исход предопределен, также при тяжелой сопутствующей патологии, нарушении системы свертываемости крови.
К осложнениям после проведения диагностической биопсии относят:
- инсульт;
- кровотечение;
- отек на месте забора биоптата;
- кому;
- инфекции.
После выполнения стереотаксической и пункционной биопсий пациент не задерживается в стационаре, а в первые сутки возвращается домой и на 7 день – к повседневным делам. Реабилитация при открытой методике занимает больше времени и протекает у каждого пациента индивидуально.
Оцените эту статью:
Всего голосов: 203
4.36 203
Читайте также
Что такое биопсия головного мозга
Что это такое? Биопсия – это медицинское исследование, при котором производится прижизненный забор тканей или клеток мозга. Взятый биологический материал называется биоптатом. Не путать с аутопсией – посмертным взятием тканей. Биопсия предназначена для подтверждения диагноза. Она обязательна, когда есть подозрение на онкологические заболевания головного мозга. Взятый биологический материал отправляется в лабораторию, где исследуются изменения тканей и клеток. Другими словами, извлекается частичка мозгового вещества или опухоли, которая изучается под микроскопом.
Биопсия – наиболее точный метод изучения строения тканей. Исследование позволяет точно определить клеточный состав материала. Это – «точечный» метод, изучающий конкретный пораженный участок. В отличие от методов нейровизуализации, которые изображают на снимках патологический очаг внешне, биопсия позволяет рассмотреть клетки тканей изнутри. Это важно при онкологических заболеваниях, которых существует большая разновидность. В дальнейшем знание структуры опухоли дает возможность определить тактику лечения.
С биопсией существуют трудности. В отличие от общепринятых и распространенных способов исследования мозга, например, рентгенографии, УЗИ или МРТ, биопсия проводится не везде. Особенно трудности возникают в районах, что объясняется низкой специализацией районных центров.
Показания к назначению
Биопсия назначается в случае, когда есть подозрение на нарушение органического строения мозгового вещества:
- Новообразования головного мозга: менингиома, аденома гипофиза, глиома или астроцитома.
- Нейродегенеративные патологии: болезнь Альцгеймера, болезнь Пика, диффузный рассеянный склероз, болезнь Паркинсона, мультисистемная атрофия, деменция с тельцами Леви, боковой амиотрофический склероз.
- Воспалительные заболевания: энцефалит, менингит.
Также биопсия может быть назначенной после перенесения острых и неотложных состояний мозга: геморрагического и ишемического инсульта.
Прижизненное взятие биологического материала назначается в последнюю очередь, когда информация с МРТ, КТ, нейросонографии, вазографии и рентгенографии недостаточно. Биопсия – это вариант выбора: вышеназванные методы «не различают» абсцессы от опухолей или гематом.
Виды диагностики
Существуют такие виды биопсии:
- Стереотаксическая биопсия головного мозга. Этот вид взятия тканей используется при труднодоступных зонах мозга. Обычно стереотаксическая биопсия проводится при помощи специальной установки – стереотаксической системы, оснащенной координирующей рамкой и возможностью трехмерной ориентации. Строение устройства позволяет выбирать наиболее безопасную траекторию и точку входа. Для повышения точности стереотаксическую биопсию проводят под контролем магнитно-резонансной или компьютерной томографии.
- Пункционная биопсия. В черепе просверливается отверстие, сквозь которое вводится пункционная игла, которая иссекает ткань.
- Открытая биопсия.
Она проводится во время операции на головном мозгу.
Этапы процедуры
Как проводят биопсию головного мозга стереотаксического вида:
- Первый этап. Стереотаксическая рамка фиксируется на голове пациента. Больному вводится местная анестезия, после чего к голове фиксируются рамочные винты. При этом учитываются анатомические особенности: высота шеи, окружность головы. Например, низкая фиксация может помешать интубации трахеи, если она понадобится. А слишком высокая фиксация может соскользнуть и повредить скальп.
- Второй этап. Внутривенно вводится контраст. Запускается магнитная томография – это повышает информативность о ходе иглы. На зафиксированную раму крепится локалайзер. С помощью этого устройства определяются координаты введения иглы.
- Третий этап. Для пациента индивидуально планируется операция: собирается информация об его анатомических параметрах, например, объеме головы, охвате шеи. Планируется траектория прохода иглы: обходятся магистральные сосуды и функционально значимые строения мозга.
- Четвертый этап. Устанавливаются координаты по системе X, Y, Z. Устанавливаются точки входа для иглы.
- Пятый этап. Берется материал. После того, как установили координаты, на коже голове делается разрез и производится отверстие в черепе. Затем рассекается твердая мозговая оболочка. Несколько раз вводится игла на разной глубине.
На следующий день после стереотаксической биопсии проводится мультиспиральная компьютерная томография для контроля мозга и предупреждения внутримозговых кровотечений. Пациент освобождается через день после операции.
Этапы открытой биопсии мозга:
- Вводится анестезия и рассекается участок кожи на голове.
- В черепе над опухолью делается отверстие.
- Кость убирается. Открывается свободный доступ к мозгу.
- Иссекается и удаляется опухоль. Отверстие в черепе покрывается удаленной частью кости.
- Из вырезанной опухоли забирается материал.
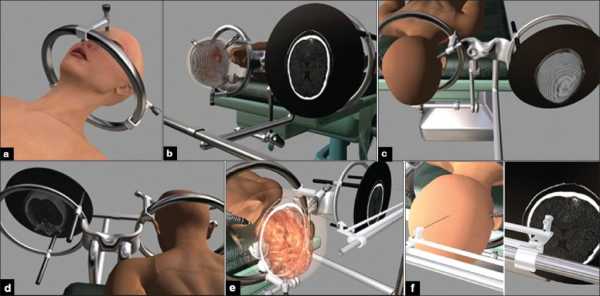
Возможные осложнения
Вероятность осложнений зависит от работоспособности оборудования: калибровки, правильно установленных координат, правильной интерпретации происходящего процесса на томографии.
Последствия биопсии головного мозга развиваются редко. Однако они есть:
- Внутричерепное кровотечение.
- Субарахноидальное кровоизлияние.
- Очаговый неврологический дефицит.
В 4% случаев выполнения биопсии мозга при опухолях стволового отдела мозга встречается летальных исход. При взятии материала из мозжечковой области смерть наступает в 1% случаев.
Возможные последствия других видов биопсий:
- Инсульт.
- Заражение госпитальной инфекции.
- Отеки в месте взятия биоптата.
- Кома.
- Внезапные локальные судороги в теле.
Сравнивая все методы, наиболее безопасные – стереотаксическая и пункционная биопсия. Они наименее травматичны. После их проведения пациент восстанавливается в среднем за неделю.
Не нашли подходящий ответ?
Найдите врача и задайте ему вопрос!
Смотрите также:
Биопсия головного мозга – что это такое, как проводят, последствия
При обнаружении симптомов, характерных для поражения головного мозга, врач назначает пациенту магнитно-резонансную и компьютерную томографию, с помощью которых можно визуализировать различные затемнения или новообразования в этом органе. Если после проведения этих инструментальных методов диагностики у специалиста остаются сомнения по поводу точности диагноза, он может рекомендовать биопсию головного мозга.
Оглавление: Показания Противопоказания Виды биопсии Как проводят биопсию головного мозга? - Пункционный метод - Открытый метод - Стереотаксический метод 5. Последствия биопсии головного мозга 6. Восстановительный период
Показания
Суть биопсии заключается в извлечении из головного мозга определённого вида тканей, исследование которых позволит провести более точную диагностику заболевания. Поскольку этот метод является инвазивным, выполнять его можно только строго по показаниям.
Процедуру проводят при:
- Новообразованиях неясного генеза. Чтобы определить тяжесть протекающего заболевания, назначить адекватное лечение, дать пациенту прогнозы на последующую жизнь, врачу необходимо знать о том, доброкачественная или злокачественная располагающаяся в мозге опухоль. Дать ответ на этот вопрос поможет биопсия.
 Церебральном токсоплазмозе. Это патологическое состояние возникает в результате проникновения в клетки человеческого организма токсоплазм. Выявить паразита внутри головного мозга можно только с помощью биопсии.
Церебральном токсоплазмозе. Это патологическое состояние возникает в результате проникновения в клетки человеческого организма токсоплазм. Выявить паразита внутри головного мозга можно только с помощью биопсии.- Абсцессах и кровоподтёках, возникающих между тканями мозга.
- Рассеянном склерозе.
- Геморрагическом инсульте.
- Болезни Альцгеймера.
- Заболеваниях головного мозга воспалительного и инфекционного характера.
Этот метод диагностики используется с гистологической целью для определения изменений, которым подверглась мозговая ткань при тех или иных заболеваниях.
Противопоказания
В некоторых случаях для диагностики патологического состояния ни в коем случае нельзя применять биопсию головного мозга.
Противопоказано проведение процедуры при:
- наличии у пациента проблем со свёртываемостью крови;
- расположении патологического участка в тех отделах головного мозга, проникновение в которые сопряжено с высоким риском для здоровья и жизни больного человека;
- заболеваниях системного характера.
Виды биопсии
Ранее было отмечено, что для назначения врачом биопсии головного мозга необходимы определённые показания. Выбор же нужного вида биопсии будет зависеть от клинической картины, протекающей у пациента патологии, тяжести её течения, а также других, не связанных с основным заболеванием, особенностей организма.
Существует три вида биопсии головного мозга:
 Пункционная биопсия. Проводится после того, как в черепной коробке больного человека врач просверливает отверстие, через которое происходит введение тонкой полой иглы, с последующим забором необходимого количества материала.
Пункционная биопсия. Проводится после того, как в черепной коробке больного человека врач просверливает отверстие, через которое происходит введение тонкой полой иглы, с последующим забором необходимого количества материала.- Стереотаксическая биопсия. Эта процедура считается малоинвазивной, поскольку производится изъятие незначительного количества мозговой ткани. Контроль за ходом процедуры осуществляется с помощью компьютерной или магнитно-резонансной томографии.
- Открытая биопсия. Для осуществления этого вида биопсии головного мозга необходимо удалить определённую костную часть черепа. Это сложное оперативное вмешательство, которое проводится под общей анестезией, сопряжено с высоким риском для здоровья больного человека. Поэтому проводить его должны только опытные высококвалифицированные специалисты. После биопсии обязательными являются длительные реабилитационные мероприятия.
Как проводят биопсию головного мозга?
Нейрохирурги могут выполнять этот инвазивный метод диагностики только в условиях стационара, где имеется всё необходимое оборудование и препараты, чтобы обеспечить нормальное осуществление процедуры и оказание больному человеку медицинской помощи в случае возникновения осложнений.
Пункционный метод
В менее сложных клинических случаях проводится пункционная биопсия. После выполнения обезболивания врач делает надрез и просверливает в определённом месте черепа пациента отверстие. В него помещается и постепенно продвигается внутрь тонкая игла, на конце которой расположена микровидеокамера и осветительное устройство. Они нужны для того, чтобы врач контролировал перемещение иглы внутри тканей мозга. После забора материала игла аккуратно и медленно извлекается.
Открытый метод
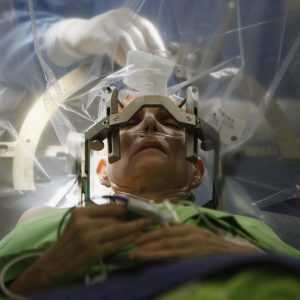 Перед выполнением открытой биопсии с помощью инструментальных диагностических методов определяется локализация патологического участка, который в итоге будет исследоваться. Оперативное вмешательство осуществляется под наркозом. Далее специальной фрезой производится трепанация черепа в нужном месте. С помощью хирургического инструментария вскрывается твёрдая мозговая оболочка. В патологически изменённую ткань вводится тупая канюля, к которой подсоединяется шприц, и производится отсос содержимого. Материал направляется на дальнейшее исследование, а на отверстие, образовавшееся во время трепанации, накладывается или ранее удалённая кость, или металлическая пластина.
Перед выполнением открытой биопсии с помощью инструментальных диагностических методов определяется локализация патологического участка, который в итоге будет исследоваться. Оперативное вмешательство осуществляется под наркозом. Далее специальной фрезой производится трепанация черепа в нужном месте. С помощью хирургического инструментария вскрывается твёрдая мозговая оболочка. В патологически изменённую ткань вводится тупая канюля, к которой подсоединяется шприц, и производится отсос содержимого. Материал направляется на дальнейшее исследование, а на отверстие, образовавшееся во время трепанации, накладывается или ранее удалённая кость, или металлическая пластина.
Стереотаксический метод
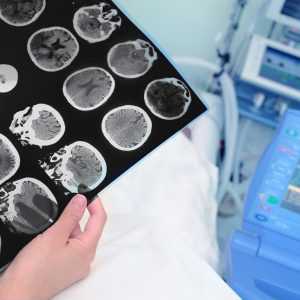 Длительного восстановительного периода, характерного для открытой биопсии, можно избежать при проведении стереотаксического метода. Этот вид биопсии наиболее сложный по механизму выполнения, но уже на следующий день после процедуры больного человека можно отправить домой.
Длительного восстановительного периода, характерного для открытой биопсии, можно избежать при проведении стереотаксического метода. Этот вид биопсии наиболее сложный по механизму выполнения, но уже на следующий день после процедуры больного человека можно отправить домой.
Изначально производится фиксация стереотаксической рамки на голове пациента. С помощью прикреплённого к ней индикатора МРТ, определяется точное расположение патологического участка или новообразования в головном мозге. Далее, благодаря специальному программному обеспечению, производится расчёт траектории, по которой инструмент будет вводиться в головной мозг. За счёт этого можно избежать случайного повреждения сосудов или важных центров органа.
После проведения местной анестезии, прокола кожи и образования отверстия с помощью фрезы врач вводит в ткань стереотаксическую иглу. Её особенностью является то, что игла не прокалывает, а раздвигает ткани. Из участка, который является предметом исследования, извлекается нужное количество материала. Он направляется в гистологическую лабораторию. На кожные покровы человека накладывается один шов. Для проверки правильности проведённой процедуры и отсутствия повреждений головного мозга после неё проводится контрольное обследование с помощью аппарата для КТ или МРТ.
Важно
Риск возникновения осложнений после стереотаксической биопсии минимален, поскольку она является малоинвазивной процедурой. Отказ от неё более опасен для больного человека, нежели её осуществление, ведь без определения точного диагноза невозможно назначить адекватное лечение, что в итоге приводит к плачевным последствиям
Последствия биопсии головного мозга
Способы современной медицины позволяют свести к минимуму риск возникновения опасных для здоровья и жизни пациента последствий, связанных с проведением биопсии головного мозга. Но хирургическое вмешательство может быть произведено не всегда правильно и точно.
Вследствие этого могут развиваться:
- острые нарушения кровообращения в головном мозге;
- приступы непроизвольных мышечных сокращений;
- вторичные инфекционные процессы;
- кровотечения;
- отёки тканей, расположенных вокруг места оперативного вмешательства;
- коматозные состояния.
Восстановительный период
После проведения этого диагностического метода в течение определённого времени пациент должен находиться под наблюдением медицинского персонала. Длительность этого временного промежутка определяется врачом, который берёт во внимание сложность проведения процедуры, общее состояние больного человека после неё, наличие у пациента сопутствующих заболеваний. Если учитывать тот факт, что биопсия является тем методом диагностики, который назначается зачастую при серьёзной и опасной для здоровья пациента патологии, восстановительные мероприятия в большей степени будут направлены на лечение проявлений основного заболевания, а не последствий проведённой процедуры.
Тюльпа В.В., врач, медицинский обозреватель
8,444 просмотров всего, 1 просмотров сегодня
Загрузка...Биопсия головного мозга (белого и серого вещества) стереотаксическая: как проводят, последствия
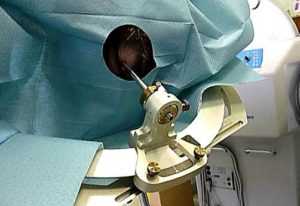 Биопсия головного мозга – инвазивная процедура, которую проводят в целях уточнения диагноза при получении сомнительных анализов с помощью неинвазивных методик.
Биопсия головного мозга – инвазивная процедура, которую проводят в целях уточнения диагноза при получении сомнительных анализов с помощью неинвазивных методик.
Как правило, речь идет об обнаружении опухоли в полости черепа. Суть методики состоит в заборе тканей мозга с целью их гистологического исследования.
Что такое биопсия мозга?
До изобретения малоинвазивных методов проникновения в полость черепа и способов нейровизуализации, процедура забора биоптата была весьма травматичной.
На современном этапе она практически безопасна в случае, если биопсию проводит высококвалифицированный специалист.
Благодаря микротехнологиям, проникновение в мозг человека проводится без ущерба для организма. Цель биопсии – определить тип опухоли. Образование может быть злокачественным или доброкачественным.
Показания для биопсии головного мозга
Биопсию мозга берут, в большинстве случаев, после сомнительных результатов при проведении следующих инструментальных обследований:
Взятие ткани на гистологическое исследование позволяет установить окончательный диагноз. Помимо новообразования, сходную картину на снимках КТ и МРТ могут давать и другие патологии:
С помощью биопсии проводят качественную дифференциальную диагностику.
Этапы процедуры
Процедура выполняется одним из трех способов – открытым, стереотаксическим или пункционным.
Первый из них более распространен и прост в исполнении, но приносит больший ущерб тканям и связан с серьезными рисками.
После определения локализации новообразования биопсия открытым способом проводится поэтапно:
- Чтобы сделать трепанационное отверстие, используют специальную фрезу.
- После вскрытия черепа рассекают твердую мозговую оболочку.
- С помощью тупой канюли проникают в ткань опухоли.
- Через канюлю вводят иглу шприца для забора содержимого.
- Материал отправляется на гистологическое исследование.
- Отверстие закрывают удаленной костью или с помощью металлической пластинки.
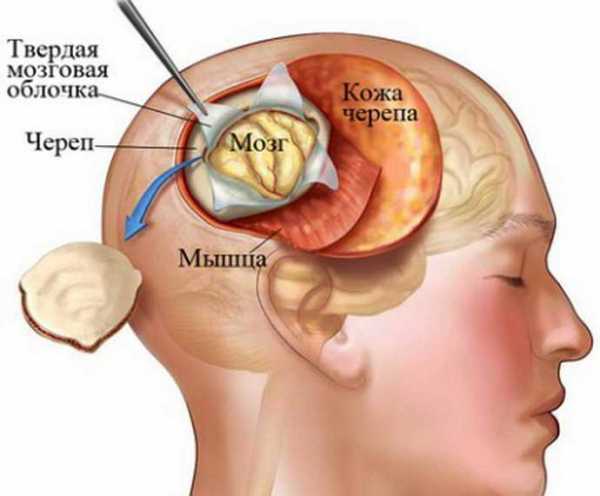
Процедуру делают под наркозом и общим обезболиванием. Процесс восстановления длится не менее трех суток.
Стереотаксическая биопсия – более желательная и безопасная методика. Но она требует наличия определенных навыков у врача и присутствия в медицинском учреждении соответствующей аппаратуры. Она малоинвазивна и восстановительный период длится не более суток.
Алгоритм выполнения данной процедуры состоит из пяти этапов:
- Стереотаксическую (координирующую) раму фиксируют к голове пациента винтами.
- Проводят МРТ с внтуривенным контрастированием для определения точной локализации новообразования.
- Планирование процедуры включает расчет всех точек вмешательства с учетом анатомических особенностей, локализации, формы и размеров опухоли.
- Устанавливают стереотаксические координаты – точки входа инструментария.
- Непосредственное проведение процедуры: прокол кожи делается тубусом, после чего накладывается фрезевое отверстие. Стереотаксическая игла вводится в опухолевое образование, при этом она не травмирует ткани, а раздвигает их.
- После забора материала полученный биоптат фиксируют в формалине и направляют на гистологическое исследование.
- Проведение процедуры завершается наложением шва.
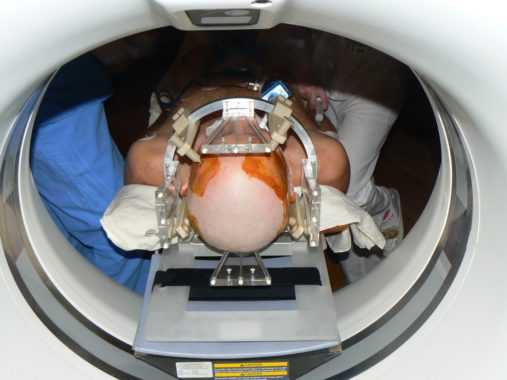
Перед отправлением пациента домой ему делают контрольную компьютерную или магнитно-резонансную томографию.
Существуют также вариации проведения стереотаксической биопсии без рамки с помощью нейронавигации. Перед процедурой проводят инструментальные обследования и полученную информацию переносят в специальную программу.
Это позволяет нейрохирургу в максимально удобном режиме изучить материалы и определиться с оптимальной локализацией точек инвазии.
Самым безопасным методом считается пункционная биопсия. Здесь местом инвазии является одна точка. В черепе просверливают отверстие, через которое проводят пункционную иглу. Эта процедура также относится к малоинвазивным методикам.
Возможные осложнения и последствия — чем опасна биопсия
Согласно отзывам как медиков, так и пациентов, биопсия белого и серого вещества головного мозга сопряжена с рисками развития осложнений. Вероятность их возникновения зависит от целого ряда обстоятельств.
Среди них основными являются следующие факторы:
- правильная калибровка оборудования;
- корректная постановка координат внедрения;
- квалификация специалиста – умение правильно интерпретировать данные нейровизуализации;
- индивидуальные особенности организма больного.
Наиболее частные осложнения – это субарахноидальные кровоизлияния, внутречерепные кровотечения и появления очагового неврологического дефицита.
В редких ситуациях развиваются и другие негативные последствия:
- занесение инфекции;
- развитие инсульта;
- возникновение локальной отечности в месте вмешательства;
- судорожный синдром;
- коматозное состояние.
Учитывая жизненно-важную роль такого органа, как головной мозг и нежность его структур, осложнением биопсии может быть летальный исход, что бывает довольно редко, но полностью исключить эту вероятность нельзя.
Результаты биопсии становятся известны через несколько дней при штатных условиях работы лаборатории. Столь скорое их оглашение может быть решающим, так как при наличии определенного рода злокачественных образований не допустимы дни, а иногда и часы промедления.
Биопсия мозга | Запись на приём к онкологу
Биопсия мозга
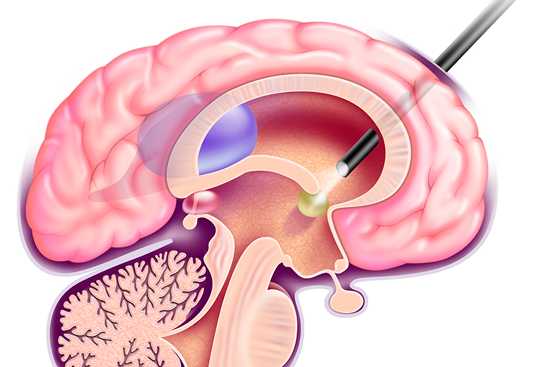
Злокачественные новообразования головного мозга относят к самым тяжелым онкологическим заболеваниям. Для диагностики таких патологий может быть недостаточно данных томографии и анализов, поэтому для дополнения клинических данных часто назначается биопсия головного мозга. С помощью этого исследования можно уточнить тип опухоли, стадию болезни и другие важные характеристики. Пациентам, страдающим от выраженных неврологических нарушений, рекомендуется узнать как можно больше о такой процедуре, как биопсия мозга: цена, метод проведения и возможные риски.
Информация о методе
Биопсия мозга относится к самым информативным исследованиям в неврологии. С помощью этой процедуры врач получает небольшой участок ткани головного мозга для проведения гистологического теста. Результаты такого обследования помогают идентифицировать тип опухоли и выявлять другие заболевания. Кроме того, данные биопсии отлично дополняют результаты сканирования и лабораторных анализов.
В отличие от многих других методов забора ткани, биопсия мозга является сложной процедурой. Это полноценное нейрохирургическое вмешательство, предполагающее нарушение целостности костей черепа и оболочек головного мозга. Исследование проводится только в специализированных отделениях больниц под контролем визуализации. Даже незначительная ошибка со стороны врача может стать причиной серьезных осложнений.
Биопсия мозга в качестве диагностического метода практикуется на протяжении более 50 лет. За это время нейрохирурги значительно упростили процедуру и разработали наиболее безопасные способы ее проведения. Благодаря этому исследованию врач может отличить злокачественное новообразование от доброкачественной опухоли, выявить опасные инфекции и другие заболеваний. Результаты исследования биоптата необходимы для назначения эффективного лечения.
8 (495) 320-19-03
Круглосуточно без выходных
Анатомия и функции головного мозга
Головной мозг человека является главным отделом центральной нервной системы. Основная масса органа образована нейронами и их отростками. Также в головном мозге присутствуют соединительные ткани, выполняющие вспомогательные функции. Взаимодействия нейронов мозга обеспечивают главные регуляторные функции в организме.
Основные функции мозга:
- Обеспечение высших психических функций человека, включая мышление и эмоциональные реакции.
- Контроль функций жизненно важных органов.
- Произвольное управление скелетной мускулатурой.
- Обеспечение важнейших рефлексов.
- Поддержание постоянства внутренней среды организма.
Для выполнения своих функций головному мозгу требуется постоянный приток крови, содержащей кислород и глюкозу. Даже кратковременное нарушение кровоснабжения может привести к разрушению нейронов. Ткани мозга также могут быть легко повреждены при механическом воздействии и инфекции, поэтому мозг защищен прочными костями черепа и мозговыми оболочками.
Заболевания головного мозга очень опасны из-за риска нарушения жизненно важных функций. Наиболее неблагоприятным прогнозом характеризуются сосудистые патологии, злокачественные опухоли и инфекции мозговой ткани. Своевременно проведенная биопсия мозга помогает выявить причину болезни и назначить необходимое лечение.
Показания и противопоказания
Забор клеток головного мозга никогда не является вариантом первичной диагностики. Чаще всего это исследование проводится для уточнения данных предыдущих диагностических тестов и исключения опасных заболеваний. Это достаточно агрессивная процедура, поэтому врачи ориентируется на безусловные показания при ее назначении.
Основные показания:
- Исследование пораженного участка головного мозга, обнаруженного с помощью томографии или другого исследования.
- Идентификация типа опухолевого процесса.
- Подозрение на опасные инфекционные заболевания.
- Проверка эффективности лечения злокачественной опухоли.
Так, биопсия головного мозга, цена которой зачастую меньше других инструментальных тестов, является единственным малоинвазивным методом диагностики онкологии.
Возможные противопоказания:
- Нарушение свертываемости крови.
- Недавно перенесенная травма головного мозга.
- Тяжелые поражения головного мозга и его оболочек, не позволяющие безопасно провести биопсию.
- Выраженная анемия.
Проведение процедуры при наличии перечисленных противопоказаний чревато развитием тяжелых осложнений у пациента. Важно понимать, что забор участка головного мозга является крайней диагностической мерой, поэтому врачи по возможности стараются использовать другие методы исследования.
8 (495) 320-19-03
Круглосуточно без выходных
Подготовка
Перед назначением исследования врач анализирует данные других диагностических методов. Необходимо заранее получить снимки головного мозга в разных проекциях для планирования процедуры. Во время предварительной консультации врач уточняет следующие вопросы:
- Анамнестические данные, включая перенесенные заболевания головного мозга и оперативные вмешательства.
- Аллергические реакции на медикаменты.
- Наличие беременности у женщин.
- Заболевания крови. При нарушении коагуляции любое вмешательство может привести к острой кровопотере.
Врач также может попросить пациента временно отказаться от приема нестероидных противовоспалительных средств и антикоагулянтов. Также перед биопсией необходимо получить результаты анализа крови на ВИЧ, сифилис и другие опасные инфекции.
Дополнительная подготовка зависит от способа проведения обследования. Если процедура будет проведена под наркозом, пациенту необходимо отказаться от приема пищи в день исследования.
Способы проведения
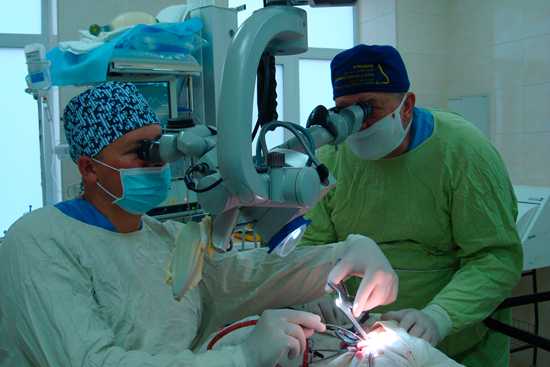
Вариант нейрохирургического вмешательства зависит от расположения обследуемой области головного мозга, состояния пациента и других факторов. Врачи стараются выбирать наиболее безопасную методику, однако это не всегда возможно.
Основные способы:
- Открытая биопсия опухоли мозга – наиболее травматичный способ, осуществляемый под наркозом. С помощью трепана или другого инструмента врач делает отверстие в кости черепа и удаляет опухолевую ткань. Чаще всего это не только метод диагностики, но и вариант хирургического лечения. После удаления ткани врач восстанавливает целостность костей черепа и зашивает рану.
- Стереотаксическая биопсия головного мозга – самый безопасный вариант проведения исследования. Голову пациента фиксируют в определенном положении с помощью стереотаксической рамы. После этого хирург просверливает кости черепа под контролем компьютерной томографии и специальной программы нейронавигации. Ткани головного мозга удаляются с помощью длинной иглы, оснащенной видеокамерой. Хирург контролирует свои действия с помощью визуализации на каждом этапе.
После удаления опухолевых клеток и восстановления целостности костей черепа хирург зашивает рану и накладывает стерильную повязку. Биопсия мозга может потребовать длительного восстановления, поэтому пациент после процедуры в течение 7-14 суток находится в стационаре.
Возможные осложнения
Проведение операции под контролем визуализации значительно уменьшает риски, однако всегда сохраняется вероятность возникновения осложнений. Биопсия опухоли головного мозга является сложнейшей диагностической процедурой, которую можно доверить только опытному нейрохирургу. К наиболее опасным последствиям этого исследования относят:
- Инфицирование ткани или оболочек головного мозга.
- Повреждение крупных кровеносных сосудов с последующим кровоизлиянием и ишемией мозга.
- Повреждение важных структур головного мозга.
Тяжелые осложнения такой процедуры становятся причиной коматозного состояния пациента и даже летального исхода. К менее опасным последствиям относят инфекцию кожи головы и деформацию костей черепа. При развитии лихорадки, усиливающейся боли, слабости и других признаков инфекции после процедуры необходимо срочно обратиться к врачу.
Результаты и дополнительные обследования
Полученный тканевой материал отправляют в лабораторию для гистологического и микробиологического исследования. Ткань разрезают на тонкие слои, окрашивают и изучают с помощью микроскопии. Специалисты легко обнаруживают злокачественные изменения в ткани и определяют тип опухоли. Лечащий врач получает заключение в течение нескольких недель после вмешательства.
Возможные заключения:
- Глиобластома – наиболее агрессивная форма злокачественного заболевания мозга.
- Глиома – опухоль глиальной ткани. Это самое распространенное онкологическое заболевание головного мозга.
- Вторичные злокачественные очаги (метастазы опухолей других органов).
- Доброкачественные опухоли гипофиза.
- Онкология оболочек мозга.
- Нейроэпителиальные опухоли.
- Другие патологические состояния – демиелинизация нервной ткани, инфекции.
Таким образом, биопсия мозга помогает поставить окончательный диагноз и назначить подходящий метод лечения. Для уточнения клинических данных врач также может назначить следующие обследования:
- Неврологический осмотр – проверка рефлекторных функций, когнитивных навыков пациента и координации работы мышц.
- Получение изображений головного мозга с помощью магнитно-резонансной или позитронно-эмиссионной томографии для оценки степени распространения опухоли.
- Анализы крови на онкомаркеры.
8 (495) 320-19-03
Круглосуточно без выходных
Важно помнить, что ранняя диагностика улучшает прогноз онкологических заболеваний. При появлении постоянной головной боли, нарушении координации, головокружения и других неврологических симптомов рекомендуется обратиться к врачу для прохождения обследования.
| b-ХГЧ//кровь (сыворотка)/кол. | 500 |
| Свободный b-ХГЧ//кровь (сыворотка)/кол. | 1000 |
| Свободный эстриол//кровь (сыворотка)/кол. | 600 |
| АФП//кровь (сыворотка)/кол. | 600 |
| Плацентарный фактор роста (PLGF)//кровь (сыворотка)/кол. | 3000 |
| Биохимический анализ крови: | |
| Общий белок//кровь (сыворотка)/кол. | 250 |
| Альбумин//кровь (сыворотка)/кол. | 250 |
| Белковые фракции//кровь (сыворотка)/кол | 400 |
| Креатинин//кровь (сыворотка)/кол. | 250 |
| Мочевина//кровь (сыворотка)/кол. | 250 |
| Мочевая кислота//кровь (сыворотка)/кол. | 250 |
| Билирубин общий (TB)//кровь (сыворотка)/кол. | 250 |
| Билирубин прямой (DB)//кровь (сыворотка)/кол. | 250 |
| Холестерин общий//кровь (сыворотка)/кол. | 250 |
| ЛПВП-холестерин//кровь (сыворотка)/кол. | 250 |
| ЛПНП-холестерин//кровь (сыворотка)/кол. | 300 |
| Триглицериды//кровь (сыворотка)/кол. | 250 |
| Аланин-аминотрансфераза (ALT, GPT)//кровь (сыворотка)/кол. | 250 |
| Аспартат-аминотрансфераза (AST, GOT)//кровь (сыворотка)/кол. | 250 |
| Гамма-глутаминтрансфераза (GGT)//кровь (сыворотка)/кол. | 250 |
| Щелочная фосфатаза (ALCP)//кровь (сыворотка)/кол. | 250 |
| Кислая фосфатаза*//кровь (сыворотка)/кол. | 300 |
| Лактатдегидрогеназа (LDH)//кровь (сыворотка)/кол. | 250 |
| Альфа-амилаза//кровь (сыворотка)/кол. | 300 |
| Креатинкиназа//кровь (сыворотка)/кол. | 250 |
| Креатинкиназа-МВ*//кровь (сыворотка)/кол. | 1500 |
| ЛДГ 1-ая фракция (a-HBDH)//кровь (сыворотка)/кол. | 300 |
| Липаза//кровь (сыворотка)/кол. | 300 |
| Холинэстераза*//кровь (сыворотка)/кол. | 300 |
| Железо//кровь (сыворотка)/кол. | 250 |
| Общая железосвязывающая способность сыворотки (ОЖСС)//кровь (сыворотка)/кол. | 300 |
| Витамин В 12 (Цианокобаламин)*//кровь (сыворотка)/кол. | 900 |
| Фолиевая кислота*//кровь (сыворотка)/кол. | 900 |
| Ферритин//кровь (сыворотка)/кол. | 800 |
| Трансферрин*//кровь (сыворотка)/кол. | 600 |
| Кальций//кровь (сыворотка)/кол. | 250 |
| Фосфор//кровь (сыворотка)/кол. | 250 |
| Магний//кровь (сыворотка)/кол. | 250 |
| Ca2+/Na+/K+/Cl-//кровь (сыворотка)/кол. | 600 |
| Глюкоза//кровь c флюоридом натрия/кол. | 250 |
| Ревматоидный фактор RF//кровь (сыворотка)/кол. | 400 |
| Антистрептолизин-0 Asl-0//кровь (сыворотка)/кол. | 400 |
| Гликозилированный гемоглобин (HB A1C)//кровь с ЭДТА/кол. | 700 |
| Цинк//кровь (сыворотка)/кол. | 300 |
| Фруктозамин//кровь (сыворотка)/кол. | 1000 |
| Аполипопротеин АI (АроАI)//кровь (сыворотка)/кол. | 700 |
| Аполипопротеин В (АроB)//кровь (сыворотка)/кол. | 600 |
| Амилаза панкреатическая//кровь (сыворотка)/кол. | 400 |
| Молочная кислота (лактат)*//кровь c флюоридом натрия/кол. | 800 |
| Ненасыщенная железосвязывающая способность сыворотки (НЖСС)//кровь (сыворотка)/кол. | 400 |
| Гаптоглобин//кровь (сыворотка)/кол. | 1100 |
| Церулоплазмин//кровь (сыворотка)/кол. | 900 |
| Альфа-2 макроглобулин//кровь (сыворотка)/кол. | 800 |
| Липопротеин (а)//кровь (сыворотка)/кол. | 2000 |
| С-реактивный белок (Высокочувствительный метод)//кровь (сыворотка)/кол. | 800 |
| ЛПОНП - холестерин//кровь (сыворотка)/кол. | 250 |
| Ca2+//кровь (сыворотка)/кол. | 400 |
| Na+/K+/Cl-//кровь (сыворотка)/кол. | 500 |
| Протромбин + МНО//кровь с цитратом натрия/кол. | 300 |
| Фибриноген//кровь с цитратом натрия/кол. | 300 |
| Биохимический анализ мочи | |
| Креатинин//моча (суточная)/кол. | 250 |
| Мочевина//моча (суточная)/кол. | 250 |
| Мочевая кислота//моча (суточная)/кол. | 250 |
| Фосфор//моча (суточная)/кол. | 250 |
| Магний//моча (суточная)/кол. | 250 |
| Глюкоза//моча (суточная)/кол. | 250 |
| Кальций//моча (суточная)/кол. | 250 |
| Альфа-амилаза//моча (суточная)/кол. | 300 |
| Общий белок//моча (суточная)/кол. | 250 |
| Na+/K+/Cl-//моча (суточная)/кол. | 400 |
| Альбумин (микроальбумин, mAlb)//моча (суточная)/кол. | 500 |
| Дезоксипиридинолин (ДПИД)//моча/кол. | 1900 |
| Глюкоза//моча (разовая порция)/кол. | 250 |
| Общий белок//моча (разовая порция)/кол. | 250 |
| Альбумин-креатининовое соотношение (АКС) //моча (разовая порция)/кол. | 900 |
| Исследование кала: | |
| Кальпротектин//кал/кол. | 4500 |
| Панкреатическая эластаза -1//кал/кол. | 2000 |
| ОБЩЕКЛИНИЧЕСКИЕ ИССЛЕДОВАНИЯ КРОВИ | |
| Группа крови +Rh фактор//кровь с ЭДТА/кач. | 500 |
| Определение антител к антигенам эритроцитов (титр)//кровь с ЭДТА/п.кол. | 900 |
| Общий анализ крови + СОЭ с лейкоцитарной формулой //кровь с ЭДТА/кол. | 500 |
| Ретикулоциты //кровь с ЭДТА/кол. | 400 |
| Общий анализ крови + СОЭ (без лейкоцитарной формулы) //кровь с ЭДТА/кол. | 500 |
| СОЭ//кровь с ЭДТА/кол. | 500 |
| Общий анализ крови с лейкоцитарной формулой (без СОЭ) //кровь с ЭДТА/кол. | 550 |
| Общий анализ крови (без лейкоцитарной формулы и без СОЭ)//кровь с ЭДТА/кол. | 500 |
| Фенотипирование эритроцитов по антигенам системы Rh (С,E,c,e) и Kell (K)//кровь с ЭДТА/кач. | 1300 |
| Антиген системы Kell (K)//кровь с ЭДТА/кач. | 800 |
| Морфология эритроцитов (тельца Гейнца, базофильная зернистость)//кровь с ЭДТА/кач. | 600 |
| Общий анализ крови + СОЭ с лейкоцитарной формулой //кровь (капиллярная)/кол. | 550 |
| Общий анализ крови + СОЭ (без лейкоцитарной формулы) //кровь (капиллярная)/кол. | 550 |
| СОЭ//кровь (капиллярная)/кол. | 300 |
| Общий анализ крови с лейкоцитарной формулой (без СОЭ) //кровь (капиллярная)/кол. | 550 |
| Общий анализ крови (без лейкоцитарной формулы и без СОЭ) //кровь (капиллярная)/кол. | 500 |
| Ретикулоциты //кровь (капиллярная)/кол. | 400 |
| Исследование мочи: | |
| Общий анализ мочи//моча (утренняя порция)/кол. | 400 |
| 2-х стаканная проба//моча/кол. | 600 |
| 3-х стаканная проба//моча/кол. | 700 |
| Проба Реберга//моча + кровь (сыворотка)/кол. | 400 |
| Анализ мочи по Зимницкому//моча/кол. | 800 |
| Анализ мочи по Нечипоренко//моча/кол. | 500 |
| Исследование кала: | |
| Общий анализ кала//кал/кач. | 500 |
| Кал на скрытую кровь (без диеты)//кал/кач. | 600 |
| Анализ кала на яйца гельминтов и цисты простейших//кал/кач. | 400 |
| Соскоб на энтеробиоз//соскоб с перианальных складок/кач. | 400 |
| Биопсия/анальная трещина | 1900 |
| Биопсия/варикозно расширенные вены | 1900 |
| Биопсия/аденома предстательной железы | 1900 |
| Биопсия шейки матки при дисплазии и раке | 1900 |
| Онкомаркеры: | |
| ПСА общий//кровь (сыворотка)/кол. | 600 |
| ПСА общий/ПСА свободный. Расчет соотношения.//кровь (сыворотка)/кол. | 900 |
| РЭА (Раково-эмбриональный антиген, CEA)//кровь (сыворотка)/кол. | 600 |
| СА 15-3 (Раковый антиген 15-3, Cancer Antigen 15-3)//кровь (сыворотка)/кол. | 800 |
| CA 19-9 (Раковый антиген 19-9, Cancer Antigen 19-9)//кровь (сыворотка)/кол. | 800 |
| СА 125 (Раковый антиген 125, Cancer Antigen 125)//кровь (сыворотка)/кол. | 800 |
| UBC (Антиген рака мочевого пузыря, Urinary Bladder Cancer)//моча/кол. | 2200 |
| Тиреоидная панель: | |
| Т3//кровь (сыворотка)/кол. | 500 |
| Т4//кровь (сыворотка)/кол. | 500 |
| Т3 свободный//кровь (сыворотка)/кол. | 500 |
| Т4 свободный//кровь (сыворотка)/кол. | 500 |
| ТТГ//кровь (сыворотка)/кол. | 500 |
| ТГ (тиреоглобулин)//кровь (сыворотка)/кол. | 700 |
| Т-uptake (тест поглощенных тиреойдных гормонов)//кровь (сыворотка)/кол. | 800 |
| Гормоны коры надпочечников | |
| Кортизол//кровь (сыворотка)/кол. | 500 |
| Кортизол//моча (суточная)/кол. | 800 |
| Антитела к тиреоглобулину//кровь (сыворотка)/кол. | 600 |
| Антитела к тиреопероксидазе//кровь (сыворотка)/кол. | 600 |
| Антитела к двухспиральной ДНК (a-dsDNA)//кровь (сыворотка)/кол. | 900 |
| Антитела к односпиральной ДНК (a-ssDNA)//кровь (сыворотка)/кол. | 900 |
| СТГ**//кровь (сыворотка)/кол. | 800 |
| Соматомедин - С//кровь (сыворотка)/кол. | 1500 |
| АКТГ//кровь с апротинином/кол. | 1200 |
| anti-HIV 1,2/Ag p24//кровь (сыворотка)/кач. | 500 |
| anti-HCV IgM//кровь (сыворотка)/кач. | 500 |
| anti-HCV (суммарное)//кровь (сыворотка)/кач. | 500 |
| Syphilis RPR//кровь (сыворотка)/кач. | 500 |
| Syphilis TPHA (РПГА)//кровь (сыворотка)/кач. | 500 |
| Syphilis TPHA (РПГА)//кровь (сыворотка)/п.кол. | 500 |
| anti-Helicobacter pylori IgA//кровь (сыворотка)/кач. | 600 |
| anti-Helicobacter pylori IgG//кровь (сыворотка)/кол. | 600 |
| anti-Chlamydia trachomatis IgG//кровь (сыворотка)/п.кол. | 600 |
| anti-Chlamydia trachomatis IgA//кровь (сыворотка)/п.кол. | 600 |
| anti-Chlamydophila pneumoniae IgG//кровь (сыворотка)/кач. | 600 |
| anti-Chlamydophila pneumoniae IgA//кровь (сыворотка)/кач. | 600 |
| anti-Chlamydia trachomatis IgМ//кровь (сыворотка)/кач. | 600 |
| anti-Chlamydophila pneumoniae IgМ//кровь (сыворотка)/кач. | 600 |
| anti-Mycoplasma hominis IgG//кровь (сыворотка)/кач. | 400 |
| anti-Mycoplasma hominis IgM//кровь (сыворотка)/кач. | 400 |
| anti-Mycoplasma hominis IgА//кровь (сыворотка)/кач. | 600 |
| anti-Mycoplasma pneumoniae IgG//кровь (сыворотка)/кол. | 600 |
| anti-Mycoplasma pneumoniae IgA//кровь (сыворотка)/кол. | 600 |
| anti-Mycoplasma pneumoniae IgM//кровь (сыворотка)/кач. | 600 |
| anti-Ureaplasma urealyticum IgG//кровь (сыворотка)/кач. | 400 |
| anti-Ureaplasma urealyticum IgА//кровь (сыворотка)/кач. | 400 |
| anti-Ureaplasma urealyticum IgМ//кровь (сыворотка)/кач. | 400 |
| Цитологическая диагностика поражений кожи//мазок-отпечаток; соскоб с кожи/ | 800 |
| Цитологическая диагностика заболеваний щитовидной железы | 900 |
| Цитологическая диагностика заболеваний мочеполовой системы//мазок-отпечаток; пунктат | 1000 |
| Цитогенетическое исследование (кариотип)//кровь с гепарином/- | 9000 |
| Цитогенетическое исследование хориона при неразвивающейся беременности*//ворсины хориона/- | 18000 |
показания, методика проведения и особенности
Биопсия головного мозга относится к инвазивным методам исследования. Существует опасность повреждения тонких клеток при неаккуратном заборе биоматериала. В медицинской практике есть реальные примеры летального исхода, к счастью, они довольно редко встречаются.
Суть операции
Биопсия головного мозга используется в нейрохирургии для определения типа опухоли: злокачественная или доброкачественная. Однако исследование не имеет смысла для целей только диагностики. Потому как любую опухоль в мозгу нужно будет удалить.

Биопсия головного мозга осуществляется очень тонкой и полой иглой. Цель процедуры заключается в отборе части клеток из определенной области. Для доступа к мягким тканям в черепе проделывается минимальное отверстие. Шприцем производится забор материала и зашивается полученный канал, который довольно быстро зарастает.
Биопсия головного мозга является последним методом исследований, когда по МРТ и компьютерной томографии не получается утвердительно поставить диагноз. Результаты лишь прикладывают к и без того неутешительному вердикту. Для больного эти данные не меняют ситуацию в корне.
Когда нужно исследование?
Стереотаксическая биопсия головного мозга помогает точно установить тип опухоли. Она рекомендована при заболеваниях: рассеянном склерозе, болезни Альцгеймера, геморрагическом инсульте. Метод показан при менингитах, энцефалитах.
Биопсия опухоли головного мозга является относительно опасным методом исследования, поэтому она не подходит для многих категорий больных. На практике врачи стараются вообще не использовать инвазивные методы. К нему обращаются в том случае, когда опухоль в голове довольно крупных размеров. И часто результат исследований дает или шанс к излечению, или приговор к скорому летальному исходу.
Если проводится биопсия головного мозга, последствия могут дать толчок к более быстрому росту обнаруженной опухоли. При доброкачественном новообразовании в 50% случаев наблюдается повторный рост патологии.
Разновидности
Очень редко используется открытая биопсия головного мозга. Как проводят операцию по удалению опухоли, тогда же осуществляется исследование пораженных клеток. Этот вид исследований довольно сложен и несет в себе риски для больного. Череп в момент забора пункции открыт и существует вероятность повреждения верхних слоев мозга.
Стереотаксический метод является наименее инвазивным. На современном оборудовании отображается весь процесс, что исключает лишние движения иглы. Врач контролирует каждый этап процедуры.
Визуальное исследование возможно только при открытой биопсии. Но к стереоскопической добавляется МРТ и компьютерная томография, что делает ее более безопасной.
Проведение открытого метода
Опишем то, как берут биопсию головного мозга открытым способом. Перед началом процедуры пациенту делают наркоз. Для доступа к мозгу удаляется небольшой участок черепа.
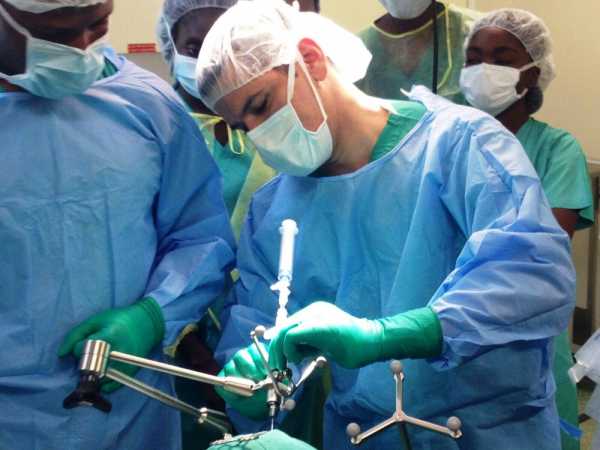
Открытый метод не проводится отдельно, его всегда делают во время операции по удалению новообразований. Часть черепа должна восстановиться, а это длительный процесс. Пациент будет долго на больничном после этой процедуры.
Метод открытый несет угрозу для здоровья, хотя его и применяют чаще. Восстановительный период может длиться несколько месяцев.
Проведение малоинвазивного метода
Стереотаксическое вмешательство проводится при помощи рамы и нейронавигации. Оба способа точные в сравнении с открытым. К классическому методу относят первый метод. На сегодняшний момент получаемые данные наиболее верные при наименьшей инвазии в орган пациента.
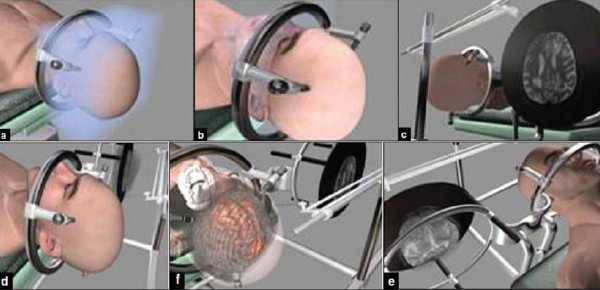
До проведения процедуры проводится МРТ, устанавливается точное положение новообразования. Используются специальные контрастные вещества. Когда врачи определились с местом пункции, устанавливают раму на череп пациента. Она крепится винтами. На нее устанавливается кольцо, на котором и будет размещена игла.
Включают в работу МРТ-локализатор и проводят компьютерную томографию. Весь процесс отображается на экране монитора. Далее хирург сверлит место внедрения иглы, предварительно разрезав кожный покров. Производится забор биоматериала и зашивается разрезанный участок кожи.
Пациенту придется провести в постели период восстановления. Периодически врачи будут осматривать его на исключение осложнений от операции.
Нейронавигация
Данный метод биопсии также включает предварительное проведение МРТ и КТ перед операцией. По полученному объемному изображению устанавливают место внедрения иглы. Хирург может рассчитать и направление прохождения инструмента при заборе биоматериала. Пациенту делают анестезию.
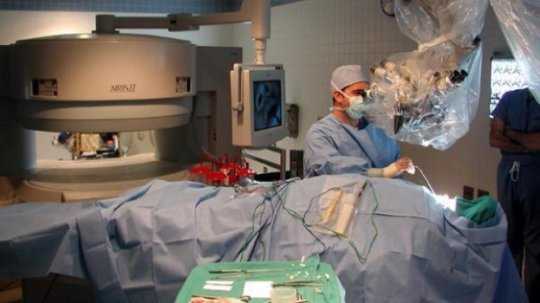
Руки, ноги, голова пациента надежно фиксируются на кушетке, малейшее неудачное движение может привести к тому, что игла сместится и войдет в мозг больше положенного. Хирург проделывает отверстие иглой, контроль осуществляется нейронавигацией. В конце процедуры накладываются швы и требуется восстановительный период.
Метод отличается тем, что пациент вообще ничего не ощущает. Компьютер помогает хирургу выбрать наименее травматичный путь иглы для черепа и головного мозга. Опухоль часто располагается глубоко, предыдущим методом сложно не затронуть окружающие здоровые ткани.
Нейронавигацией исследуют не только головной мозг, ей пользуются для получения биоматериала опухолей в спинном мозге. Однако врачи предупреждают, что оба метода могут иметь последствия для здоровья пациента. К ним прибегают в крайних случаях, когда уже имеет место разросшаяся опухоль.
Негативные последствия от исследований
Биопсия всегда имеет последствия. Уровень реакции тканей организма у каждого оперируемого свой, и предсказать то, какое именно осложнение, будет невозможно. Наиболее часто встречаются небольшие недомогания: кровотечение, головные боли из-за отечности в месте забора биоматериала.
Существуют более опасные последствия: повреждение клеток мозга, пациент может впасть в кому. Нарушение кровообращения в месте операции скажется на работе всего организма. Могут проявляться приступы, нарушения в моторике. Ослабленный организм становится беззащитным перед инфекциями, активизируются хронические заболевания.
Современное оборудование значительно снизило вероятность возникновения проблем после биопсии. Но последствия все же встречаются. Пациентов успокаивают надежностью используемых инструментов. Врачи только не могут учесть реакцию организма больного на внедрение постороннего предмета в ткани мозга.
Неопытность медицинских работников - основной фактор, от которого могут появиться осложнения. Исключить его можно, обратившись в проверенный диагностический центр.
биопсия мозга - Brain biopsy
Биопсия мозга является удаление небольшого кусочка ткани мозга для диагностики аномалий головного мозга . Он используется для диагностики опухолей , инфекции , воспаления и других заболеваний мозга . Изучив образец ткани под микроскопом , то биопсия образец содержит информацию о соответствующей диагностике и лечении.
Показания к применению
Учитывая потенциальные риски , связанные со процедурой, церебральная биопсия показана только , если другие диагностические подходы (например , магнитно - резонансная томография ) оказались недостаточно показать причину симптомов, и если она считает , что польза от гистологического диагноза будет влиять на план лечения.
Если человек имеет опухоль мозга , биопсия 95% чувствительна. Эта процедура также может быть ценной у людей , которые ослабленные иммунитет и у которых есть доказательства поражения головного мозга , которые могут быть вызваны оппортунистическими инфекциями . В других группах, особенно с необъяснимым неврологическим заболеванием, диагноз достигается путем выполнения биопсии в половине случаев , когда это делается, и она имеет полезный практический эффект в 30% людей. Если первичный васкулит центральной нервной системы (PACNS) подозревается, биопсия мозга, скорее всего, положительно влияет на план лечения.
Процедура
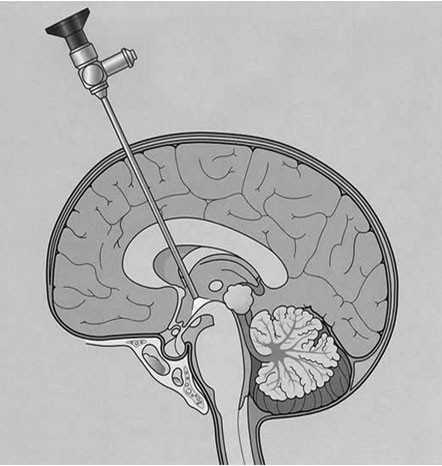
Процедуры подразделяются на стереотаксический, иглу и открытую. Стереотактический является наименее инвазивным и открытым является наиболее агрессивным.
Когда ненормальность мозга подозреваются, стереотаксические (зондирование в трех измерениях) мозг биопсия выполняется точно и направляется с помощью компьютерной системы, чтобы избежать серьезных осложнений. Небольшое отверстие просверлено в череп, и игла вставлена в ткань головного мозга, руководствуясь компьютеризованными методами визуализации (КТ или МРТ). Исторически сложилось, что голова пациента была проведена в жесткой раме, чтобы направить зонд в мозг; Однако с начала 1990-х годов, стало возможным выполнять эти биопсию без рамки. Так как кадр был прикреплен к черепу с помощью винтов, это улучшение является менее инвазивным и лучше переносится пациентом. Врач (патологоанатом) готовит образец для анализа и изучает его дальше под микроскопом.
подготовка
КТ сканирование мозга или МРТ делается , чтобы найти место , где будет выполнена биопсия. До биопсии, пациент находится под общим наркозом.
уход за выздоравливающим
Пациента контролируется в комнате восстановления в течение нескольких часов после биопсии. Неврологические оценки выполняются после того, как пациент полностью проснулся и, если оставить без дефицита, большинство пациентов могут быть выписаны на следующий день после операции.
риски
Процедура является инвазивной и включает в себя риски, связанные с анестезией и хирургией. Травмы головного мозга может произойти из-за удаления ткани мозга. оставили на мозг шрам имеет потенциал, чтобы вызвать судороги.
Если биопсия мозга выполняются для возможной опухоли (которые содержат больше кровеносных сосудов), риск смерти составляет 1%, а риск осложнений 12%. Для необъяснимого неврологического заболевания, не существует никакого риска смерти и частоты осложнений на 9%; осложнения были более распространены в PACNS.
интерпретация
Различные аномалии головного мозга можно диагностировать с помощью микроскопического анализа образца ткани. Патологоанатом (врач обучен, как болезнь влияет на ткань организма) ищет аномальный рост, изменения в клеточных мембранах, и / или аномальные коллекции клеток. При болезни Альцгеймера, кора головного мозга содержит атипичные коллекции бляшек. При подозрении на инфекцию, инфекционный организм можно культивировать из ткани и идентифицированы. Классификация опухолей также возможно после биопсии.
Рекомендации
<img src="https://en.wikipedia.org//en.wikipedia.org/wiki/Special:CentralAutoLogin/start?type=1x1" alt="" title="">Биопсия мозга: показания, противопоказания, недостатки процедуры
Рейтинг автора
Автор статьи
Терапевт, образование: Северный медицинский университет. Стаж работы 10 лет.
Написано статей
Биопсия мозга относится к диагностическим процедурам, ее проводят при подозрении поражений головного мозга, если другие методы не принесли результата. Это исследование раньше считали довольно опасным и травмирующим, но с помощью визуализирующего оборудования удалось снизить риск повреждений мозга.
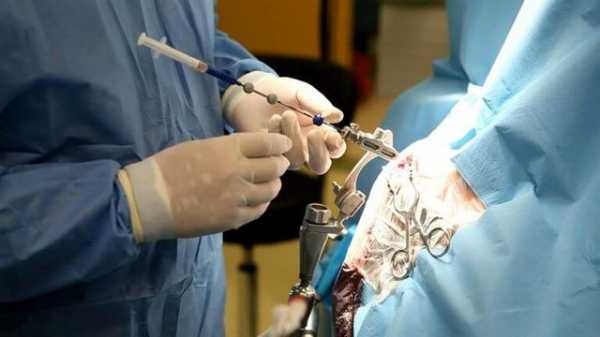
Показания к назначению манипуляции
Процедуру проводят при диагностике заболеваний мозга. В ходе биопсии берут небольшое количество тканей органа, которые исследуют и определяют проблему. Это инвазивная методика, поэтому к ее проведению должны иметься строгие показания.
Назначить процедуру могут в таких случаях:
- У онкологического больного при опухолях неизвестного происхождения. Исследование позволяет определить тяжесть течения болезни, подобрать наиболее подходящую терапию и составить прогноз. Биопсия покажет, какой характер имеет опухоль.
- Если человек страдает церебральным токсоплазмозом. При этой патологии в организм человека попадают паразиты — токсоплазмы. Определить их наличие в головном мозге поможет только биопсия.
- При наличии кровоподтеков и абсцессов, которые появились в тканях органа.
- Если у пациента болезнь Альцгеймера, рассеянный склероз или был приступ геморрагического инсульта.
- При воспалительных и инфекционных патологиях.
Во время исследования берут биоптат головного мозга для гистологического анализа, в ходе которого определяют патологические изменения в мозговой ткани.
Противопоказания
У проведения биопсии мозга существуют противопоказания. Процедуру нельзя проводить:
- если нарушена работа системы свертывания крови;
- если патологический процесс развивается в участке мозга, проникновение в который может привести к серьезным осложнениям;
- при наличии системных заболеваний.

Способы осуществления биопсии опухоли в головном мозге
Существуют разные методы проведения биопсии. Подходящий вариант подбирают в зависимости от того, какой патологический процесс поразил больного, от тяжести его течения и индивидуальных особенностей организма.
Исследование бывает таких видов:
- Стереотаксическая биопсия головного мозга. Процедуру относят к малоинвазивным методикам, так как во время ее выполнения берут небольшое количество материала для исследования. В ходе процедуры используют магнитно-резонансную томографию для того, чтобы контролировать процесс ее проведения.
- Пункционная биопсия головного мозга. Этот метод биопсии подразумевает забор материала с иглой. Для этого в черепе врач просверливает отверстие с помощью фрезы. Через него и берут часть тканей.
- Открытая биопсия. Это вмешательство, которое может нанести серьезный вред здоровью человека. Его проводят под общей анестезией. Забор нужной частицы осуществляют через отверстие в черепе. Для этого врач удаляет определенную часть черепной коробки.
После изъятия участка опухоли или ткани больному показан реабилитационный период, в ходе которого можно избежать осложнений.
Методика с применением рамы
Биопсию выполняют с применением рамы. Перед ее проведением делают МРТ и определяют точку, через которую и будет взят материал.
Перед операцией специальными винтами к голове прикрепляют основное кольцо. Так как винты будут вкручивать прямо в череп, эти участки обезболивают. После этого на кольцо надевают локализатор и рентгеноконтрасные метки.
Пациента располагают на операционном столе и на кольцо прикрепляют раму, которая содержит установленные координаты патологического очага. Раму настраивают так, чтобы ее центр был точно у цели.
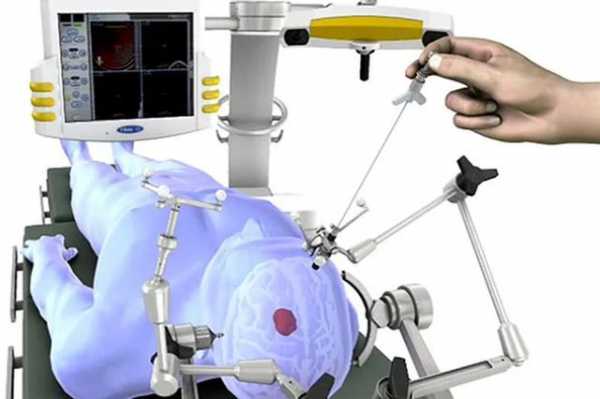
После этого хирург разрезает кожу и делает фрезевое отверстие, через которое и вводят биопсийную иглу. Траекторию ее введения рассчитывают заранее. С помощью иглы и берут материал.
Методика с помощью системы нейронавигации
Перед процедурой проводят магнитно-резонансную томографию с записыванием результатов на диск. Их переносят на навигационную систему и преобразуют в объемные. Это позволяет увидеть патологические очаги в разных проекциях. С помощью данных хирург планирует биопсию. Он заранее определяет точку, через которую будет вводиться игла.
После определения точки входа больному делают общую или местную анестезию, закрепляют его на операционном столе. С использованием специального пойнтера определяют на голове точку, которая изображена на результатах МРТ. После этого делают отверстие и с помощью нейронавигации берут необходимый материал.
Пункционный метод
Пункционную биопсию проводят, если случай не тяжелый. Сначала больному делают анестезию, после чего в черепе просверливают отверстие. Через него вводят тонкую иглу с небольшой видеокамерой на конце и осветительным прибором. Это позволяет контролировать процесс выполнения биопсии от начала до конца.
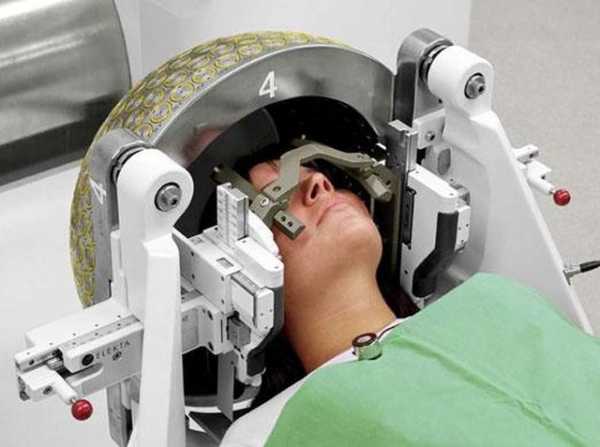
Стереотаксический метод
Эта процедура не требует длительного реабилитационного периода, пациент уже на следующий день может возвращаться к привычному образу жизни. Сначала на голове фиксируют стереотаксическую рамку, с помощью специальной программы рассчитывают траекторию введения специальной иглы.
Стереотаксическая игла обладает другими функциями. С ее помощью ткани раздвигаются, а не прокалываются. Поэтому риска повреждения важных участков или сосудов нет. Иглой берут часть тканей и отправляют на исследование.
Ход процедуры биопсии головного мозга
Вся процедура проведения биопсии состоит из таких шагов:
- С помощью специального тубуса прокалывают кожу.
- После этого делают отверстие с помощью фрезы диаметром не более двух сантиметров.
- В опухоль вводят иглу, которая раздвигает мягкие ткани мозга.
- Берут часть материала, помещают его в формалин и отправляют для исследования.
- Накладывают швы и проводят МРТ, чтобы убедиться в отсутствии повреждений.
Во время операции больной может находиться под местной или общей анестезией в зависимости от вида биопсии.
Этапы открытой биопсии
Процесс проведения открытой биопсии представляет собой следующую последовательность действий:
- делают общую анестезию;
- проводят трепанацию черепа;
- специальным шприцем отсасывают часть материала;
- закрывают отверстие костью или металлической пластиной.
Это довольно опасно, поэтому чаще всего стараются прибегать к малоинвазивным методикам.
Этапы малоинвазивной биопсии
Малоинвазивные методики имеют низкий риск развития осложнений, поэтому к ним прибегают довольно часто. Процедура состоит из таких этапов:
- осуществляют фиксацию рамы и индикатора МРТ на голове пациента;
- проводят местное обезболивание на месте прокола и вкручивания рамы;
- прокалывают отверстие в черепе;
- с помощью иглы берут биоматериал;
- накладывают швы;
- проверяют состояние мозга с помощью МРТ.
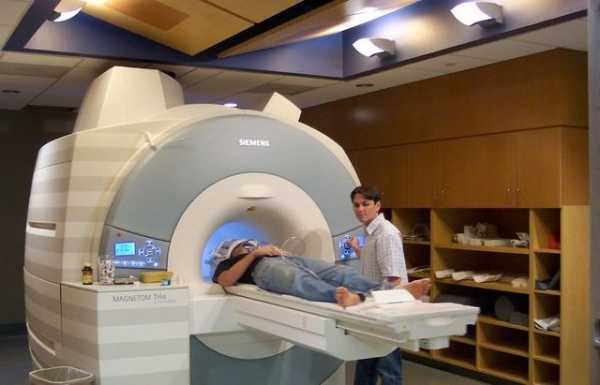
Недостатки биопсии мозга
Биопсия сопряжена с определенным риском для здоровья. Риск осложнений пункционный метод имеет небольшой. Тогда как при открытой биопсии больному не только нужно долго восстанавливаться после процедуры, но и могут возникнуть серьезные нарушения функций мозга из-за повреждения во время исследования.
Вследствие неправильного и неточного проведения процедуры могут возникать такие проблемы:
- нарушения процесса кровообращения в головном мозге;
- непроизвольные мышечные сокращения;
- вторичное инфицирование;
- сильные кровопотери;
- ткани вокруг места проведения анализа могут отекать;
- пациент может впасть в кому.
Современные методики позволяют значительно снизить риск развития подобных осложнений.
После биопсии
После процедуры за больным должны наблюдать врачи. На протяжении какого срока это необходимо, определяют в зависимости от вида исследования.
что это такое, как проводится, последствия
Для чего берут пункцию
Люмбальную пункцию берут для исследования спинномозговой жидкости, что позволяет диагностировать некоторые заболевания головного и спинного мозга. Чаще всего такую манипуляцию назначают при подозрении на:
- инфекции центральной нервной системы (менингит, энцефалит, миелит, арахноидит) вирусной, бактериальной или грибковой природы;
- сифилитическое, туберкулезное поражение головного и спинного мозга;
- субарахноидальное кровотечение;
- абсцесс органов ЦНС;
- ишемический, геморрагический инсульт;
- черепно-мозговую травму;
- демиелинизирующие поражения нервной системы, например, рассеянный склероз;
- доброкачественные и злокачественные опухоли головного и спинного мозга, их оболочек;
- синдром Гиенна-Барре;
- др. неврологические заболевания.

Исследование спинномозговой жидкости дает возможность быстро диагностировать тяжелые заболевания головного и спинного мозга
Еще почитать:Что делать, если болит позвоночник после эпидуральной анестезииПроцедуру проводят в положении пациента лежа на боку. При этом нужно максимально согнуть ноги в коленных и тазобедренных суставах, привести их к животу. Голова должна быть максимально согнутой вперед и приближенной к грудной клетке. Именно в таком положении межпозвоночные промежутки хорошо расширяются и специалисту проще будет попасть иглой в нужное место. В некоторых случаях пункцию проводят в положении пациента сидя с максимально округленной спиной.
Место для прокола выбирает специалист с помощью пальпации позвоночника так, чтобы не повредить нервную ткань. Спинной мозг у взрослого человека заканчивается на уровне 2 поясничного позвонка, но у людей низкого роста, а также у детей (в том числе и новорожденных) он немного длиннее. Поэтому иглу вводят в межпозвоночном промежутке между 3 и 4 поясничными позвонками либо между 4 и 5. Это снижает риск осложнений после пункции.
После обработки кожи антисептическими растворами проводят местную инфильтрационную анестезию мягких тканей раствором новокаина или лидокаина обычным шприцом с иглой. После этого проводят непосредственно люмбальную пункцию специальной большой иглой с мандреном.
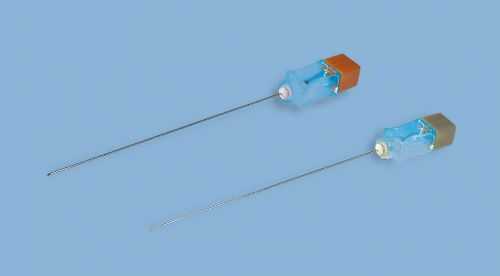
Так выглядит игла для спинномозговой пункции
Прокол делают в выбранной точке, иглу врач направляет сагиттально и немного вверх. Примерно на глубине 5 см ощущается сопротивление, после чего следует своеобразный провал иглы. Это означает что конец иглы попал в субарахноидальное пространство и можно приступать к забору ликвора. Для этого доктор вынимает из иглы мандрен (внутренняя часть, которая делает инструмент герметичным) и из нее начинает капать ликвор. Если этого не происходит, нужно убедится в правильности проведения пункции и попадании иглы в субарахноидальное пространство.
После набора ликвора в стерильную пробирку иглу осторожно извлекают, а место прокола заклеивают стерильной повязкой. В течении 3-4 часов после прокола пациент должен лежать на спине или на боку.
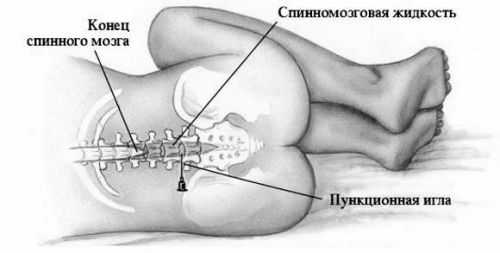
Прокол выполняют между 3 и 4 или 4 и 5 поясничными позвонками
Противопоказания
Биопсия представляет собой иссечение образца ткани, который затем подвергается микроскопическому исследованию. Процедура позволяет дифференцировать новообразование, появившееся в мозге. Это обязательное мероприятие, если возникли подозрения на развитие онкологического заболевания. Основным показанием к проведению является необходимость выявления морфологической структуры и природы внутримозгового образования, которое может быть:
- Злокачественной или доброкачественной опухолью.
- Кистой, гранулемой.
- Очагом кровоизлияния.
- Очагом абсцесса.
Биопсия мозга – это такое исследование, которое проводят для выявления характера повреждений и клеточного строения мозговой ткани при геморрагическом инсульте, рассеянном склерозе (анализ на олигоклональные антитела), болезни Альцгеймера, что указывает на универсальность метода в дифференциальной диагностике многих патологий. Другие возможные показания:
- Нейродегенеративные заболевания, в том числе губчатая энцефалопатия.
- Церебральный токсоплазмоз.
- Воспалительные заболевания ЦНС.
Степень необходимости подобной диагностики определяет лечащий врач индивидуально в каждом случае. При подозрении на опухолевый процесс результаты гистологического исследования позволяют корректно выбрать тактику лечения. Противопоказания к инвазивному вмешательству включают:
- Терминальное состояние больного.
- Очаг сложной локализации. Если объемное образование находится в отделе мозга, который отвечает за жизненно-важные функции.
- Нарушение свертываемости крови. Из-за риска кровотечения в ходе вмешательства.
- Системные заболевания в анамнезе (красная волчанка, ревматизм, болезнь Бехтерева).
Вмешательство не проводится, если невозможно выполнить местную анестезию или общий наркоз, если врач может получить необходимые сведения о патологическом процессе при помощи других диагностических методов. Любые манипуляции, затрагивающие мозг, связаны с большим риском осложнений. Негативные последствия после проведения биопсии в зоне головного мозга чаще связаны с повреждением мозговых структур и вторичным инфицированием.
Запрещено взятие люмбальной пункции при объемных образованиях задней черепной ямки или височной доли головного мозга. В таких ситуациях забор даже небольшого количества ликвора может вызвать дислокацию мозговых структур и стать причиной ущемления ствола мозга в большом затылочном отверстии, что влечет за собой немедленный летальный исход.
Также запрещено проводить поясничный прокол при наличии у пациента гнойно-воспалительных поражений кожи, мягких тканей, позвоночника в месте прокола.
Относительными противопоказаниями являются выраженные деформации позвоночника (сколиоз, кифосколиоз и пр.), так как при этом возрастает риск осложнений.
С осторожностью пункцию назначают пациентам с нарушением свертываемости крови, тем, кто принимает препараты, которые влияют на реологию крови (антикоагулянты, антиагреганты, нестероидные противовоспалительные средства).
При опухолях головного мозга проводить люмбальную пункцию можно только по жизненным показаниям, так как высок риск развития дислокации мозговых структур
Виды диагностики
Перед проведением биопсии опухоли, расположенной в головном мозге, выполняются диагностические исследования, в том числе нейровизуализация (КТ, МРТ), электроэнцефалография, при необходимости ангиография (исследование кровеносной системы мозга) и вентрикулография (исследование желудочковой системы мозга). Различают виды биопсии:
- Открытая. Выполняется в ходе нейрохирургической операции посредством краниотомии с целью удаления опухоли.
- Стереотаксическая. Малоинвазивное вмешательство выполняется при помощи стереотаксической рамы или системы навигации.
- Пункционная. Сквозь отверстие в черепной кости в ткань мозга вводят иглу, при помощи которой производится забор небольшого фрагмента мозгового вещества.
Среди всех видов открытая биопсия в области головного мозга проводится чаще других и сопряжена с наибольшим риском травматизма и осложнений. Высокая частота применения связана с обязательным забором фрагмента материала в ходе операции по удалению интракраниального новообразования. Диагностическая процедура открытого типа проводится под общей анестезией параллельно с основной операцией.
Стереотаксическая биопсия занимает второе место по частоте проведения, если имеются подозрения на развитие опухоли в головном мозге. Этот метод выбирают, когда из-за труднодоступной локализации очага или тяжелого состояния больного невозможно сделать полноценную операцию по удалению опухоли. Считается информативным и наиболее безопасным методом исследования.
Этап подготовки
https://www.youtube.com/watch?v=WuSIRjAsusc
Процедура люмбальной пункции требует предварительной подготовки. В первую очередь, пациенту назначаются общеклинические и биохимические анализы крови и мочи, обязательно определяется состояние свертывающей системы крови. Проводят осмотр и пальпацию поясничного отдела позвоночника. Чтобы выявить возможные деформации, которые могут препятствовать проведению прокола.
Нужно рассказать врачу о всех лекарствах, которые принимаете сейчас или недавно применяли. Особое внимание следует уделить препаратам, которые влияют на свертываемость крови (аспирин, варфарин, клопидогрель, гепарин и прочие антиагреганты и антикоагулянты, нестероидные противовоспалительные средства).
Также нужно сообщить доктору о возможной аллергии на медикаменты, в том числе на анестетики и контрастные вещества, о перенесенных недавно острых заболеваниях, о наличии хронических недугов, так как некоторые из них могут быть противопоказанием к проведению исследования. Все женщины детородного возраста должны сообщить врачу о возможной беременности.

В обязательном порядке перед выполнением пункции спинного мозга пациент должен получить консультацию доктора
Запрещено есть на протяжении 12 часов до процедуры и пить на протяжении 4 часов до пункции.
Чтобы разобраться, как делают биопсию в зоне головного мозга, необходимо получить представление о порядке процедуры. Подготовительный этап включает комплексное обследование, в том числе лабораторные анализы, консультации кардиолога, флеболога, анестезиолога. За несколько часов до вмешательства пациент не принимает пищу и воду.
Важно своевременно сообщить врачу о наличии аллергии на медикаментозные средства и регулярном применении лекарств, препятствующих тромбообразованию. Если пациент принимает тромболитики, перед инвазивным диагностическим исследованием, терапия временно приостанавливается. Этапы процедуры открытого типа:
- Выполнение разреза на кожных покровах головы.
- Формирование отверстия в черепной коробке.
- Удаление фрагмента костной ткани черепа с образованием трепанационного окна.
- Отслаивание мозговых оболочек.
- Резекция (частичное или полное удаление) новообразования.
- Закрытие трепанационного окна костной тканью или специальной пластиной.

После завершения нейрохирургических манипуляций, образец ткани новообразования отправляют в лабораторию с целью исследования клеточного строения. Этапы выполнения стереотаксической биопсии в области головного мозга зависят от вида используемого оборудования. Последовательность манипуляций при использовании координирующей стереотаксической рамы:
- Определяется точная локализация патологического очага при помощи нейровизуализации (преимущественно МРТ).
- Используются анестезирующие средства для местного обезболивания или общий наркоз.
- В области головы устанавливается стереотаксическая рама.
- Крепится МРТ-локализатор с контрастными метками (специальное устройство для ограничения площади вмешательства).
- Выполняется сканирование в формате КТ.
- Объединяются результаты исследования МРТ и КТ для достижения максимальной точности при создании точек внедрения.
- Делается надрез кожных покровов головы.
- Просверливается отверстие в черепной кости.
- Вводится игла, которая движется под контролем диагностического комплекса МРТ или КТ.
- Осуществляется забор материала.
Исследование с использованием рамы позволяет прицельно приблизиться к очагу опухолевого или другого патологического процесса с точностью до 1 мм. Длительность вмешательства составляет порядка 6 часов. Через сутки после завершения процедуры больного выписывают из стационара. Последовательность манипуляций при использовании системы навигации:
- Проводится исследование в формате МРТ или КТ, чтобы получить такие сведения, как особенности строения мозга пациента, локализация и размеры патологического очага.
- Результаты нейровизуализации переносятся в навигационную систему.
- Создается модель мозга в проекции 3D.
- Изучается изображение с целью определения оптимальной точки внедрения и траектории движения иглы.
- Пациенту вводятся анестезирующие средства.
- Делается надрез на кожных покровах головы.
- Формируется диагностическое отверстие.
- В полость черепной коробки под контролем системы навигации вводится пункционная игла, оснащенная камерой и светодиодной подсветкой.
- Осуществляется забор материала.
Биопсия головного мозга с использованием системы навигации проводится с минимальным негативным влиянием на здоровые ткани мозга, потому что предварительно выполняются такие расчеты, как самый короткий и безопасный путь к опухолевому очагу. Врач получает возможность выбрать траекторию, которая огибает участки, отвечающие за жизненно-важные функции, благодаря чему значительно уменьшается риск осложнений.
Время процедуры при биопсии в зоне головного мозга с использованием системы навигации значительно сокращается в сравнении с вмешательством при помощи стереотаксической рамы. Сокращение длительности процедуры связано с предварительным планированием действий.
При пункционной биопсии делают надрез на кожных покровах в проекции, где локализуется опухоль. Через отверстие, просверленное в кости черепа, в патологический очаг вводится пункционная игла для получения образца материала. Процедура стереотаксического и пункционного типа ассоциируется с минимальным повреждением мозгового вещества, оболочек и костной ткани.
Возможные осложнения
Манипуляции и вмешательства в области внутренних отделов головы требуют от врача повышенной аккуратности и внимательности. Случайное повреждение мозговых структур чревато серьезными последствиями, в числе которых нарушение функций мозга, появление неврологического дефицита (нарушение двигательной активности, зрения, слуха, парезы, параличи, эпилептические приступы). Осложнения, которые могут возникнуть вследствие нейрохирургических процедур:
- Нарушение мозгового кровотока.
- Интракраниальные кровоизлияния, кровотечение.
- Инфекционные поражения.
- Отек мозговой ткани.
- Судорожный синдром.
- Коматозное состояние.
Судорожный синдром может периодически наблюдаться длительное время, как результат повреждения участка мозгового вещества. Неврологический дефицит может носить постоянный или преходящий характер.
Биопсия в области головного мозга – процедура, сопряженная с высоким риском осложнений. Является обязательным диагностическим исследованием при подозрении на опухолевые процессы, протекающие внутри черепной коробки. В остальных случаях целесообразность проведения вмешательства определяет врач индивидуально для каждого пациента.
В подавляющем большинстве случаев процедура проходит без каких-либо последствий. Естественно, само проведение пункции – это больно, но боль присутствует только на этапе введения иглы.
У некоторых пациентов могут развиваться следующие осложнения.
Принято считать, что из отверстия после проведения пункции вытекает определенное количество ликвора, вследствие этого снижается внутричерепное давление и возникает головная боль. Такая боль напоминает головную боль напряжения, имеет постоянный ноющий или сдавливающий характер, снижается после отдыха и сна. Может наблюдаться на протяжении 1 недели после пункции, если цефалгия сохраняется спустя 7 дней – это повод обратиться к врачу.
Иногда могут встречаться травматические осложнения пункции, когда иглой можно повредить спинномозговые нервные корешки, межпозвоночные диски. Это проявляется болью в спине, которая после правильно выполненной пункции не возникает.
Если во время прокола повреждены крупные кровеносные сосуды, может возникать кровотечение, формирование гематомы. Это опасное осложнение, которое требует активного медицинского вмешательства.
Возникают при резком падении ликворного давления. Такое возможно при наличии объемных образований задней черепной ямки. Чтобы избежать такого риска, перед тем, как взять пункцию, необходимо выполнить исследование на признаки дислокации срединных структур головного мозга (ЭЭГ, РЕГ).
Могут возникать из-за нарушения правил асептики и антисептики во время проведения пункции. У пациента может развиваться воспаление мозговых оболочек и даже формироваться абсцессы. Такие последствия пункции опасны для жизни и требуют назначения мощной антибактериальной терапии.
Таким образом, пункция спинного мозга – это очень информативная методика диагностики большого количества заболеваний головного и спинного мозга. Естественно, осложнения во время проведения манипуляции и после нее возможны, но они очень редко встречаются, а польза пункции намного превышает риск развития негативных последствий.
Исследование спинномозговой жидкости
Первым этапом анализа спинномозговой жидкости является оценка ее давления. Нормальные показатели в положении сидя – 300 мм. вод. ст., в положении лежа – 100-200 мм. вод. ст. Как правило, оценивают давление косвенно – по количеству капель за минуту. 60 капель в минуту соответствует нормальной величине давления ликвора в спинномозговом канале. Повышается давление при воспалительных процессах ЦНС, при опухолевых образованиях, при венозном застое, гидроцефалии и др. заболеваниях.
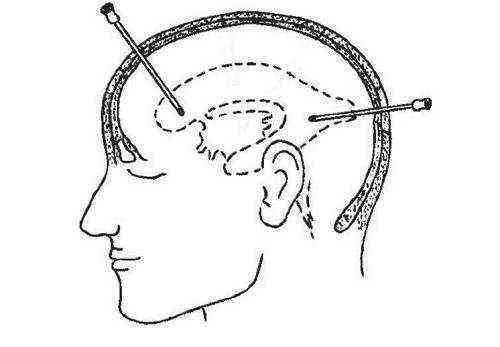
Дальше ликвор набирают в две пробирки по 5 мл. Их потом используют для проведения необходимого перечня исследований – физико-химического, бактериоскопического, бактериологического, иммунологического, ПЦР-диагностики и пр.
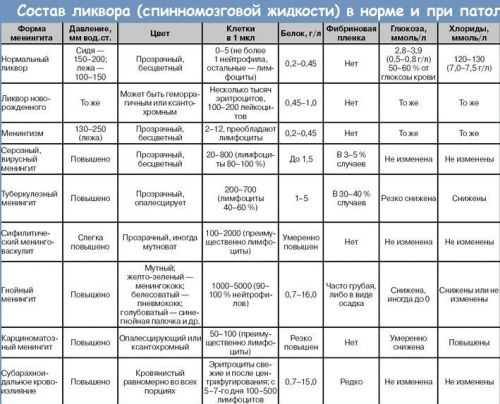
В зависимости от полученных результатов исследования спинномозговой жидкости, врач может распознать заболевание и назначить соответствующее лечение