Болезнь крона что это такое симптомы
симптомы и лечение у взрослых, фото, причины
Болезнь Крона - это хроническое воспалительное заболевание, которое поражает слизистую оболочку преимущественно нижних отделов тонкой кишки и толстый кишечник. Патология чаще встречается в Северной Европе и Америке. Пик заболеваемости регистрируется в возрасте от 15 до 35 лет, а затем после 60 лет. При отсутствии своевременного лечения патологический процесс прогрессирует, приводя к образованию язв и эрозий, что является причиной тяжелых осложнений и негативных последствий для здоровья.
Патогенез
Болезнь Крона относится к аутоиммунным воспалительным заболеваниям. Воздействие провоцирующего пускового фактора приводит к активизации иммунитета, который «ошибочно» вырабатывает антитела к собственным тканям кишечника. Это приводит к развитию хронической воспалительной реакции. Она включает несколько патогенетических звеньев:
- «Атака» тканей собственными антителами с их повреждением, частичным разрушением.
- Инфильтрация с увеличением количества иммунокомпетентных клеток в области поражения.
- Выработка клетками иммунной системы биологически активных соединений (простагландины, фактор некроза опухолей, интерлейкины различных классов), которые приводят к повышению кровенаполнения в тканях, их отеку, раздражают нервные окончания.
- Чрезмерное увеличение уровня биологически активных соединений в области воспалительной реакции, приводящее к дальнейшему распространению повреждений.
- Формирование нарушений целостности слизистой оболочки в области воспалительной реакции в виде язв и эрозий.
- Увеличение язв и эрозий в размерах с последующим вовлечением в патологический процесс всех слоев стенок кишечника.
Весь патогенез болезни Крона представляет собой «порочный круг». Повреждение тканей провоцирует чрезмерную активизацию иммунной системы, которая в свою очередь инициирует дальнейшее повреждение тканей. Прогрессирование патологи приводит к выраженному нарушению целостности стенок кишечника, а также нарушение их функционального состояния.
Причины развития
Достоверной и единственной причины развития болезни Крона нет. Развитие патологического процесса провоцирует воздействие значительного количества различных факторов, к которым относятся:
- Наследственная предрасположенность – основная причина, которая реализуется на генетическом уровне. На сегодняшний день известно более 20-ти генов, наличие которых в значительной мере повышает вероятность развития болезни Крона. Они передаются по наследству от родителей детям. Чаще такие гены встречаются у коренных жителей Северной Европы и Америки.
- Первичное изменение функционального состояния иммунитета, которое приводит к чрезмерной активности клеток. Они начинают «ошибочно» продуцировать антитела к собственным тканям организма. При этом болезнь Крона часто развивается в комбинации с другими аутоиммунными патологическими процессами (гломерулонефрит, ревматизм, ревматоидный артрит).
- Инфекционные заболевания – достоверные данные о роли инфекционных возбудителей в развитии болезни Крона на сегодняшний день отсутствуют. Считается, что некоторые бактериальные и вирусные инфекции в кишечнике могут быть пусковым механизмом развития патологического процесса. Они приводят к повреждению слизистой оболочки с последующей продукцией антител к собственным тканям клетками иммунной системы.
Нерациональное питание, дисбактериоз, который сохраняется в течение длительного периода времени, вредные привычки (систематическое употребление алкоголя, курение), чрезмерные физические, психоэмоциональные нагрузки могут ускорять развитие патологии. Знание причин и провоцирующих факторов, которые повышают вероятность развития болезни Крона у вр, дает возможность проводить адекватные профилактические мероприятия.
Классификация
Современная клиническая классификация основывается на преимущественной локализации патологического процесса при болезни Крона с выделением следующих типов заболевания:
- Илеоколит – наиболее распространенная форма заболевания, которая сопровождается локализацией воспалительного процесса в нижних отделах тонкой кишки (подвздошная кишка) и в толстом кишечнике.
- Илеит – изолированное поражение подвздошной кишки.
- Гастродуоденит – воспалительная реакция затрагивает слизистую оболочку желудка и двенадцатиперстной кишки.
- Еюноилеит – болезнь Крона преимущественно развивается в тощей и подвздошной кишке.
- Колит – изолированное поражение толстой кишки.
Классификация, основанная на локализации патологического процесса, дает возможность подобрать наиболее оптимальные терапевтические мероприятия.
Симптомы болезни Крона у взрослых
Болезнь Крона является хроническим заболеванием. Длительное прогрессирование воспалительной реакции в кишечнике сопровождается отсутствием клинической симптоматики, поэтому человек может не подозревать о развитии заболевания. По мере прогрессирования патологии появляются следующие признаки:
- Длительный понос (диарея) – наиболее распространенный клинический признак, указывающий на развитие воспалительного процесса в тонком и толстом кишечнике.
- Незначительное повышение температуры до субфебрильных цифр (не выше +37,5° С), указывающее на воспалительную реакцию в организме.
- Периодические боли в области живота, которые имеют характер спазмов.
- Появление патологических примесей в кале в виде прожилок темной крови (неблагоприятный в прогностическом отношении признак, указывающий на нарушение целостности слизистой оболочки кишечника).
- Появление трофических эрозий и язв во рту, которые характеризуются выраженной болезненностью и снижают качество жизни человека.
- Периодические боли и зуд в области анального отверстия, которые заставляют человека ошибочно думать о формировании геморроидальных узлов.
- Снижение веса человека, ухудшение аппетита, вплоть до его полного отсутствия.
- Общая слабость, не мотивированное снижение трудоспособности. После отдыха или ночного сна человек не ощущает прилива сил.
Вследствие хронического течения патологического процесса клинические признаки появляются не одновременно. Периоды обострения болезни Крона (рецидив заболевания) чередуются с улучшением состояния человека (ремиссия).
Диагностика
Клинические проявления при болезни крона имеют определенные сходства с неспецифическим язвенным колитом (воспаление толстой кишки с образованием язв и эрозий на слизистой оболочке). Для достоверного определения характера, локализации и тяжести изменений в стенках кишечника назначается дополнительное диагностическое обследование, которое включает следующие методики:
- Колоноскопия – методика визуального обследования толстого кишечника, которая подразумевает введение тонкой оптоволоконной трубки с камерой и освещением. На экране монитора врач оценивает состояние слизистой оболочки, а также выявляет нарушения целостности и признаки хронической воспалительной реакции.
- Фиброгастродуоденоскопия – визуальное исследование желудка и двенадцатиперстной кишки при помощи оптического прибора, которое назначается при подозрении развития гастродуоденита на фоне болезни Крона.
- Двухбалонная энтероскопия – современная методика эндоскопического визуального исследования, которая подразумевает поэтапное введение оптоволоконной трубки в просвет тонкого кишечника.
- Капсульная эндоскопия – методика, которая не доставляет ощущений дискомфорта. Суть заключается в проглатывании специальной небольшой капсулы, которая оснащена камерой и освещением. По мере перемещения в различных отделах желудочно-кишечного тракта при помощи радиопередатчика информация передается в компьютер. Исследование дает возможность изучить все отделы кишечника.
- Рентгенография с контрастным веществом – пациент употребляет внутрь контрастное вещество (бариевая смесь), которое заполняет кишечник. Затем выполняется серия рентгенологических снимков.
- Компьютерная томография – современное исследование, включающее рентгенологическое послойное сканирование тканей и органов. Оно дает возможность визуализировать минимальные изменения, так как обладает высокой разрешающей способностью.
- Магнитно-резонансная томография – послойное сканирование тканей, визуализация осуществляется при помощи эффекта резонанса ядер в сильном магнитном поле. Исследование назначается для дифференциальной диагностики, оно противопоказано пациентам с металлическими имплантатами.
- Ультразвуковое исследование – визуализация кишечника осуществляется при помощи специальных насадок. Метод дает информативные результаты исследования паренхиматозных органов.
- Иммунологические исследования – лабораторное определение в крови различных антител и маркеров развития аутоиммунного процесса. Исследование дает возможность дифференцировать болезнь Крона от неспецифического язвенного колита.
Для оценки функционального состояния организма врач назначает дополнительные методы лабораторного (клинический анализ крови, мочи, биохимические печеночные, почечные пробы), инструментального (флюорография) и функционального (электрокардиография) исследования. На основании всех результатов проведенного диагностического обследования специалист устанавливает диагноз в соответствии с современной классификацией, а также определяет адекватное лечение.
Лечение болезни Крона у взрослых
Болезнь Крона относится к неизлечимым заболеваниям с хроническим течением. Современная терапия дает возможность замедлить прогрессирование патологического процесса, а также уменьшить неприятные проявления заболевания и улучшить функциональное состояние кишечника. Она включает применение медикаментов следующих фармакологических групп:
- Противовоспалительные средства группы 5-аминосалицилаты (Сульфасалазин) – лекарства, которые снижают чрезмерную активность иммунной системы, за счет чего снижается ее повреждающее влияние на слизистую оболочку кишечника.
- Глюкокортикостероиды (Преднизолон) – средства, являющиеся производными гормонов коры надпочечников. Они обладают выраженным противовоспалительным действием, которое реализуется за счет снижения чрезмерной активности иммунитета.
- Иммунодепрессанты – препараты «тяжелой артиллерии» для снижения чрезмерной активности иммунитета. Их назначают при недостаточной эффективности противовоспалительных препаратов и глюкокортикостероидов. Выбор конкретного лекарственного средства, дозировки осуществляет только врач. Это связано с частым развитием побочных эффектов на фоне применения медикаментов данной группы.
- Антибиотики (Ципрофлоксацин, Метронидазол) – назначаются препараты, которые обладают достаточной активностью в отношении бактерий представителей анаэробной флоры (микроорганизмы, которые размножаются в условиях отсутствия кислорода). Необходимость использования препаратов определяется вовлечением в патологический процесс бактериальной инфекции, вследствие чего существенно ухудшается течение заболевания.
В большинстве случаев требуется длительный, иногда пожизненный прием препаратов, которые обладают иммунносупрессивным и противовоспалительным действием. Также на фоне лекарственной терапии обязательно назначается диета. Она включает отказ от жирной, жареной пищи, алкоголя, сладостей, кондитерский изделий, свежей выпечки. В рационе питания должны преобладать диетическое мясо (кролик, курица), растительная клетчатка, овощи, фрукты. Допускается включение небольшого количества нежирных кисломолочных продуктов.
Прогноз
Прогноз при болезни Крона может быть благоприятным только на фоне проводимой адекватной терапии. Несмотря на то, что заболевание считается неизлечимым, грамотная медикаментозная терапия дает возможность существенно замедлить его прогрессирование, а также повысить качество жизни человека.
Болезнь Крона – причины, симптомы, лечение и диета
Болезнь Крона – патология, характеризующаяся гранулематозным воспалительным процессом, который приводит к поражению разных отделов кишечника. Сформироваться очаги заболевания могут в любой части ЖКТ, от полости рта до прямой кишки. Наиболее часто доктора диагностируют процесс в подвздошной кишке и в верхней части толстой кишки. Болезнь Крона может развиться у каждого человека в любом возрасте, поэтому населению нужно знать, что это такое и как с ним бороться.
При патологии поражается не только кишечник, но и вся система ЖКТ. Опираясь на этот факт, доктора предупреждают, что осложнения развиваются в любом месте от ротовой полости и до анального отверстия.
Первый приступ проявлений может быть в молодом возрасте у представителей всех полов. Клиницисты выявили, что болезнь Крона и неспецифический язвенный колит, как похожие патологии, могут наследоваться. Доктора утверждают, что генетически болезнь переходит в 10 раз больше, нежели развивается по другим причинам.
Болезнь Крона на сегодня остаётся той патологией, для которой нет однозначного взгляда на причины формирования. По мнению клиницистов, гранулематозный колит и болезнь Крона обладают похожими этиологическими факторами. Именно они провоцируют в организме формирование патогенных механизмов аутоиммунного воспаления.
При плохой работе защитной функции иммунной системы в организм человека могут попасть бактерии и вирусы, что и спровоцирует формирование состояния. Также болезнь возникает под воздействием определённых факторов:
- аллергия на продукты;
- стрессы;
- наследственность;
- курение или другие вредные привычки.
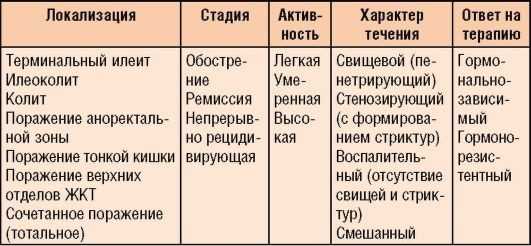
Профессор Левитан определил такие виды:
- илеит;
- илеоколит;
- колит.
По течению болезни выделили — острую и хроническую непрерывную формы.
Классификация болезни Крона
Также есть Венская классификация болезни, которой активно пользуются на практике.
По возрастной категории выделяют болезнь:
- у людей младше 40 лет;
- старше 40.
Патологический процесс может развиваться в разных местах, что спровоцировало выделение 4 типов в зависимости от месторасположения:
- терминальный отдел подвздошной кишки;
- колит;
- верхний отдел ЖКТ;
- илеоколит.
За принципами течения болезни определяют:
- нестриктурирующий;
- стриктурирующий;
- пенетрирующий.
Заболевание можно определить по постоянным или ночным симптомам:
- понос;
- приступы боли в животе;
- кишечная непроходимость;
- похудение;
- усиленная потливость ночью.
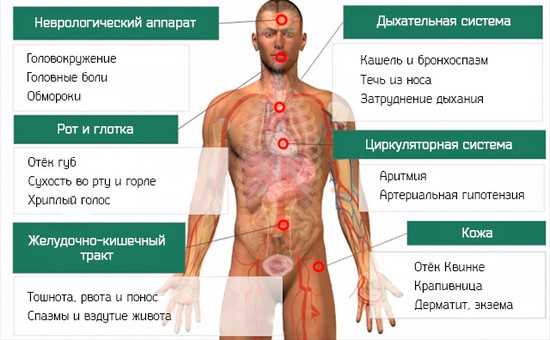
При болезни Крона все симптомы имеют неприятный характер, которые оказывают негативное влияние и на эмоциональное состояние больного. Приступы диареи протекают совместно с сильными болями при дефекации. Также клиническая картина дополняется такими признаками — вздутие живота и рвотный рефлекс.
Болезнь Крона отличается воспалением на слизистой толстой кишки и проявляется такими симптомами — боль в животе, примеси крови и слизи в каловых массах, поверхность органа покрыта изъявлениями.
Внекишечные признаки болезни Крона также присутствуют в клинической картине. У больного появляются:
- боли в области печени;
- поражаются суставы;
- проблемы с желчевыводящими путями;
- васкулит;
- проявляются тромбоэмболические последствия.
Болезнь развивается длительное время, в связи с этим наблюдаются периоды угасания и обострения. В момент рецидивов лечащий доктор диагностирует сильные проявления, которые незамедлительно нужно остановить.
Своей клинической картиной заболевание похоже на язвенный колит. В связи с этим доктора проводят тщательную диагностику многими методами. Чтобы правильно провести тест на болезнь Крона и расшифровать его, доктор и пациент должны понимать, в чём главные отличия двух патологий:
- признаки — при болезни Крона жидкий стул с примесью крови не характерны, а при колите больной замечает в каловых массах кровь, слизь и гной;
- локализация — колит размещается исключительно в тонкой или толстой кишке, а болезнь Крона диагностируется в разных отделах;
- распространение процесса – при болезни Крона воспаление имеет очаговый характер, а при колите диффузный;
- гистологический показатель — поражает все слои стенок кишки, а при язвенном колите воспаление действует только на слизистую органа.
Симптомы болезни Крона
Болезнь Крона — патология, для которой требуется тщательная и точная диагностика. Установить диагноз доктор может после проведения осмотра больного, а также по результатам лабораторных исследований. Пациенту нужно пройти такие обследования:
- эндоскопическое;
- рентген;
- морфологическое.
Благодаря колоноскопии с биопсией доктор может обследовать всю слизистую ЖКТ, обнаружить язвенные трещины, сужение просвета в кишке.
Обязательно при заболевании больной должен пройти рентген. Именно это исследование позволяет максимально точно установить тип заболевания и его степень развития. С его помощью можно обнаружить, где разместилась патология, её характер и степень тяжести.
Чтобы точно определиться как лечить болезнь крона, нужно провести ещё УЗИ, которое позволит выявить место локализации воспаления и наличие в органе абсцессов, свищей, инфильтратов и стеноза.
Болезнь Крона, как и многие другие болезни, невозможно диагностировать без проведения лабораторного исследования. Больному назначается сдать такие анализы — биохимия крови, общий анализ крови, анализ мочи и кала.
Заболевание опасно для человека не только своими последствиями, но и течением. Наиболее часто болезнь Крона путают с язвенным колитом. Когда у пациента начинает колоть в животе, то это лишь первый признак проблем с ЖКТ. Поражение, в частности тонкой кишки, очень похоже на такие процессы:
- аппендикулярный абсцесс;
- острый аппендицит;
- и другие болезни органов брюшной полости.
Если процесс сформировался в тонкой или толстой кишке, тогда доктора дифференцируют патологию с туберкулёзом кишечника, злокачественной лимфомой. При развитии процесса в левой части ободочной кишки может возникать подозрение на ишемический тип разрушения органа.
Лечение болезни Крона напрямую зависит от причин, которые послужили её формированию. Терапия недуга направлена на снижение воспаления, создание благоприятных условий для продолжительной ремиссии, профилактику рецидивов и осложнений.
Вылечить заболевание можно консервативным методом. Диагностику и лечение должен проводить гастроэнтеролог или проктолог.
Лечить хирургически доктора могут только в том случае, если жизни пациента угрожают серьёзные последствия.
Чтобы лечение болезни Крона было эффективным, пациенту назначается диета №4 и её разновидности, которые используются на разных стадиях заболевания. Ограничения в еде способствуют улучшению работы пищеварительного тракта, уменьшению болей. В диете важно использовать нежирные продукты, чтобы не вызывать повторные приступы диареи.

Диета №4
В рамках диеты больному нужно придерживаться таких правил:
- не есть продукты, раздражающие слизистую;
- отказаться от алкоголя и курения;
- не пить газировку и кофе;
- питаться раздельно;
- в сутки должно быть не меньше 5-ти приёмов пищи маленькими порциями.
В период диетотерапии больному разрешается употреблять:
- не дрожжевые булочки;
- говядину, телятину, кролика и птицу нежирного типа;
- диетическую колбасу;
- яйца;
- каши;
- пудинги;
- макаронные изделия;
- плов;
- зразы.
Все продукты должны проходить термическую обработку. Готовить нужно блюда на паровой бане или хорошо проваривать.
Медикаментозное лечение, которое используется при заболевании Крона, направлено на противовоспалительное действие, нормализацию иммунитета, восстановление нормальной работы ЖКТ и устранение симптоматики. В рамках терапии препаратами больному назначаются такие лекарства:
- противовоспалительное средство — используются 5-аминосалицилаты и кортикостероидные гормоны;
- для уменьшения иммунных реакций — иммунодепрессанты;
- антицитокиновые лекарства;
- антибиотики.
Для уменьшения симптомов доктора назначают пациенту антидиарейные, слабительные, обезболивающие и кровоостанавливающие лекарства.
Болезнь Крона и лечение народными средствами несовместимые вещи. Однако доктора разрешают использовать народную медицину в рамках вспомогательной терапии. Народные средства помогают снимать симптомы, улучшают пищеварение, ускоряют процесс заживления поражённых отделов ЖКТ. В народной медицине советуют придерживаться таких принципов:
- для устранения метеоризма и болей в кишечнике рекомендуется делать настойку из ромашки, тысячелистника, шалфея;
- уменьшить образование газов можно при помощи аниса.
Не стоит забывать, что заболевание относится к разряду сложных и самолечение может спровоцировать развитие многих осложнений.
Вопрос жизни и смерти может стоять перед пациентом в том случае, если доктор вовремя не диагностировал патологию и заболевание начало прогрессировать. В таком случае в организме человека могут начаться необратимые процессы и сформироваться такие осложнения:
Осложнения болезни Крона
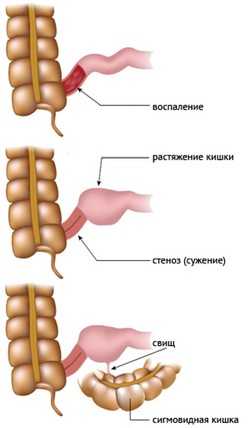
- непроходимость кишечника — в области тонкой кишки просвет сужается до минимального состояния, в таком случае нарушается нормальное прохождение пищи по ЖКТ. При таком осложнении пациента можно спасти только при оказании хирургической помощи, в которой удаляется суженная часть кишки;
- прободение — из-за нарушения стенок органа происходит выход содержимого в брюшину. При таком состоянии больному нужна срочная операция;
- инфильтрат с образованием абсцесса в брюшине — можно вылечить медикаментозным способом, но при малой эффективности желательно срочное оперативное вмешательство;
- кровотечения — для устранения осложнения нужно использовать медикаментозное гемостатическое лечение;
- токсическая дилатация — диагностируется последствие у людей довольно редко, однако возникнуть осложнение может от переизбытка противодиарейных препаратов, колоноскопии и ирригоскопии;
- анальные трещины и свищи — довольно часто становится началом заболевания. Лечение оперативное, но возможна и медикаментозная терапия.
Болезнь Крона и беременность для женщин являются губительным сочетанием. Доктора считают, что в 80% случаев беременности негативно влияет на течение недуга. У женщины могут возникать частые повторные воспаления, особенно в начале беременности, после аборта и при родах.
Болезнь Крона негативно влияет и на плод. У женщины может быть диагностировано прерывание беременности или преждевременные роды. При беременности у женщины заболевание может формироваться в виде осложнений: анемия, снижение веса, гиповитаминоз, частичная непроходимость в кишечнике, сужение кишечника и образование свищей. Положительный прогноз при беременности будет только в том случае, если у женщины патология характеризуется стойкой ремиссией, и давно не было повторных обострений.
При болезни Крона прогноз не может быть полностью положительным. На сегодня в медицине нет эффективного способа лечения патологии. Благодаря медикаментам и операции можно лишь остановить развитие и предотвратить формирование осложнений. Если регулярно проводить профилактику, лечение обострений, соблюдать диету и все рекомендации доктора, тогда значительное продолжение жизни гарантировано.
Заболевание до сих пор остаётся полностью не изученным докторами. Поэтому в профилактических мерах медики советуют прислушиваться к своему организму. Своевременно начатое лечение позволит не только избавить от осложнений, но и снизить количество рецидивов.
Дабы избежать частых воспалений, больному нужно придерживаться таких рекомендаций:
- диетотерапия;
- уменьшить стрессовые ситуации;
- увеличить время на отдых;
- вести правильный образ жизни;
- проводить время на свежем воздухе;
- отказаться от вредных привычек.
В моменты обострения заболевания нужно обратиться за помощью к доктору и соблюдать все его рекомендации.
Болезнь Крона - симптомы, лечение, возможные осложнения
Добрый вечер. Сегодня я решил написать об очень редком заболевании, о котором написано достаточно  мало, а уж по настоящему качественных статей и подавно найти сложно. Заболевание о котором пойдет речь называется болезнь Крона. Отчего она проявляется, насколько опасна и как ее лечить – обо всем этом моя сегодняшняя статья.
мало, а уж по настоящему качественных статей и подавно найти сложно. Заболевание о котором пойдет речь называется болезнь Крона. Отчего она проявляется, насколько опасна и как ее лечить – обо всем этом моя сегодняшняя статья.
Что такое болезнь Крона
Сначала немного истории. Заболевание это получило свое имя в честь американского врача, который собственно и открыл его миру. Подробное описание болезни Крона было описано в начале 20 века.
Болезнь может зарождаться практически на любом участке желудочно – кишечного тракта, от полости рта до прямой кишки. Намного реже могут поражаться: желудок, слепая кишка, пищевод.
Каждый год по статистике из примерно 100 тысяч человек 10 болеют болезнью Крона. Начальные признаки болезни обнаруживаются в возрасте от 10 до 30 лет.
Для детей и подростков это заболевание какой то особой опасности не представляет, поскольку оно замедляет развитие и рост ребенка. Кроме обычного и привычного нам лечения с помощью медикаментов, детям понадобится лечебное питание, а в особых случаях и вмешательство хирурга.
При заболевании болезнью Крона нарушается обмен веществ и пищеварение у больного. Бывает что болезнь приводит к зарождению анемии, хронических инфекционных заболеваний и прочих осложнений.
Отчего бывает болезнь Крона
Какой то одной, точной причины не существует. Есть только предположения. В частности есть версия, что органы желудочно – кишечного тракта поражаются из - за аутоиммунного процесса.
Это означает, что по каким то, неизвестным человечеству причинам, клетки иммунной системы начинают разрушать ткани собственного организма.
Также к вероятным причинам возникновения болезни Крона причисляют и неправильное питание, сильные и постоянные стрессы, переутомления и особенности иммунной системы.
Что касается наследственности, то ее роль в происхождении этой болезни пока не установлена. Хотя было замечено, что болезнь иногда поражает несколько человек из одной семьи.
Симптомы болезни Крона
Первые симптомы, как правило, проявляются в молодом возрасте. Больные жалуются на урчание в животе, боли в нем, вздутие. В некоторых случаях возможны кровяные поносы с небольшой примесью слизи, боли в суставах, похудение, тошнота и рвота, высыпания на коже, воспаления глаз и ротовой полости.
В отличие от язвенного колита, при болезни Крона поражается не только толстая, но еще и тонкая кишка. Также может поражаться желудок, пищевод и слизистая рта.
Болезнь Крона делят на 2 формы – острую и хроническую. Вкратце опишу обе формы болезни.
Острая форма
Острая форма болезни Крона развивается очень стремительно. Больные испытывают резкие боли в правой подвздошной ямке. В этом месте располагается не только конечный отдел подвздошной кишки, но еще и аппендикс. Именно по этой причине, больных часто отправляют на операционный стол, думая что у них у них острый аппендицит.
Подавляющее большинство людей с острой формой болезни, полностью способны вылечиться даже без всякого лечения. Но бывает и так, что иногда болезнь переходит в хроническую форму.
Хроническая форма
Хроническая форма чревата расстройством пищеварения, также могут появляться боли в области живота после еды, вздутие живота и поносы. Иногда возможно повышение температуры тела.
В области ануса появляются небольшие трещинки и свищи. В случае обострения состояние больного резко ухудшается и возможны различные осложнения.
Диагностика болезни Крона
Для того, чтобы врач смог поставить точный диагноз обязательно нужно сделать несколько анализов, это :
- общий анализ крови ( он помогает понять, есть ли воспаление в организме)
- радиологическое исследование ( оно позволяет выявить сужение просвета кишечника)
- колоноскопия ( с ее помощью можно узнать, есть ли поражение стенок кишечника)
Сделаю небольшое отступление и поясню насчет колоноскопии. Дело в том, что при болезни Крона вся слизистая кишечника напоминает “мощеную мостовую”. В процессе колоноскопии берется небольшой кусочек ткани для гистологического исследования, а оно позволяет установить уже окончательный диагноз.
Лечение болезни Крона
Обычно для лечения назначаются препараты группы глюкокортикоидов и сульфопрепаратов. Дополнительно могут применять антибиотики, например метронидазол и иммуномодуляторы.
Что касается питания. Из рациона заболевших полностью убирается молоко, а вот кефир, ряженка, наоборот, рекомендуются.
Людям с пораженным толстым кишечником, нужно употреблять пищу, имеющую в составе растительные волокна. Например: фрукты, крупы, овощи в свежем виде.
Больным, с риском развития кишечной непроходимости, подобные продукты запрещены. После того, как была удалена часть тонкого кишечника, чаще всего нарушается нормальное переваривание жиров, поэтому таким больным нужно быть поосторожнее с жирной пищей и стараться не злоупотреблять ею.
Хирургическое лечение назначается только при осложнениях или если лекарственные препараты оказываются попросту неэффективны.
Диагностика и лечение должны проводиться специалистами, а именно - гастроэнтерологом или колопроктологом. Больных с тяжелой формой болезни Крона обязаны класть в хирургический стационар.
Если лечение правильное, то люди страдающие этой болезнью, могут вести нормальный и даже активный образ жизни, потихоньку адаптируясь к недугу.
Осложнения при болезни Крона
При заболевании очень важно избежать осложнений. Для этого нужно вовремя обнаружить болезнь и начать ее лечение. Выполнение этих 2 правил процентов на 80 избавят вас от риска развития осложнений.
Самыми частыми осложнениями бывают изменения кишечника: стриктуры, свищи, стеноз кишечных сегментов. Кроме этого, болезнь Крона может быть причиной:
- кожных заболеваний (гангренозной пиодермии, поражений полости рта и кожи, гнойного стоматита, псориаза, кожного васкулита и др.)
- поражения суставов (сакроилеит, артрит, болезнь Бехтерева)
- воспалительных заболеваний глаз ( склерит, иридоциклит, эписклерит, изменения глазного дна)
- болезней печени и желчевыводящих путей (гранулемы печени, хронический гепатит, первичный склерозирующий холангит и др.)
- васкулита (это воспаление стенок кровеносных сосудов)
- тромбоэмболических осложнений
- заболеваний крови
- нарушение белкового обмена
- остеопороза (нарушение обмена веществ костной ткани)
На сегодня у меня все. В заключение хочу сказать, что болезнь Крона вовсе не приговор и она вполне комфортно лечится. Главное, как я уже говорил, вовремя ее обнаружить и начать лечение. Удачи!
В среднем, на написание 1 статьи тратится 3-4 часа времени. Делясь статьей в соц.сетях вы выражаете благодарность авторам блога за их труд!!!Чем опасна болезнь Крона? Клиника и современное лечение
Общий рейтинг статьи/Оценить статью
[Всего голосов: 1 Общая оценка статьи: 5]Болезнь Крона – хроническое заболевание органов желудочно-кишечного тракта. Своим названием болезнь обязана американскому врачу Бериллу Крону, который в 1932 году вместе с коллегами описал 14 случаев заболевания, имеющего подобные симптомы. Несмотря на достаточный срок давности открытия, болезнь Крона до сих пор полностью не изучена. На сегодняшний день известно, как развивается болезнь Крона и какими симптомами проявляется. Однако совершенно непонятно почему она вдруг возникает, иногда даже на фоне полного благополучия. Естественно, не решен вопрос и с терапией. Существуют якобы эффективные схемы лечения болезни Крона, тем не менее заболевание считается неизлечимым.
Как развивается болезнь Крона?
Существует официальное определение болезни Крона, списанное из медицинских учебников и массово растиражированное:
Болезнь Крона – это иммуноопосредованное, трансмуральное, преимущественно гранулематозное воспалительное заболевание, которое…
Так, стоп! Есть сомнения, что кто-то может дочитать это определение хотя бы до середины. С точки зрения медицины – все грамотно и понятно специалисту. Но что же делать не врачу, ведь так важно докопаться до сути. Тем более, если болезнь Крона – это ваш диагноз. Давайте разбираться.
Итак. Болезнь Крона имеет непосредственное отношение к нашему иммунитету. По непонятным причинам происходит сбой, и клетки иммунной системы начинают вести себя агрессивно по отношению к клеткам органов желудочно-кишечного тракта. Если быть точнее, то иммунные клетки стараются их уничтожить и всячески удалить из организма. Так, как они обычно поступают с чужеродными бактериями или вирусами, например.
Учитывая то, что заболевание длится годами и десятилетиями, то такое поведение иммунитета не может не сказаться на здоровье как пищеварительной системы, так и организма в целом. Кстати, заболевание часто ассоциируют с кишечником. Однако болезнь Крона может поражать весь желудочно-кишечный тракт от ротовой полости и пищевода, до ампулы прямой кишки. Правда, кишечник попадает под удар гораздо чаще. И это неудивительно, ведь именно в стенке кишечника сконцентрировано около 80% клеток иммунитета человека.
Таким образом, мы разобрались с тем, почему болезнь Крона считается иммуноопосредованным заболеванием.
Термин “трансмуральный” означает, что поражение не поверхностное, а глубоко проникает в ткани, с образованием язв, трещин, абсцессов и свищей. Поэтому и боли при болезни Крона достаточно интенсивные.
Гранулематозное воспаление предполагает образование гранулем. Это способ иммунной системы ограничить те клетки, которые они не способны полностью уничтожить и переработать. Гранулемы образуются при таких аутоиммунных заболеваниях как ревматизм, подагра, и болезнь Крона.
Несколько слов о локализации процесса, то есть о его расположении. Отмечено, что чаще всего, болезнь Крона поражает илеоцекальный отдел кишечника. Это участок подвздошной и слепой кишки. А если еще проще, то это место перехода толстой кишки в тонкую. Именно там находится червеобразный отросток, широко известный как аппендикс. Поэтому симптомы болезни Крона (в остром периоде) часто похожи на аппендицит.
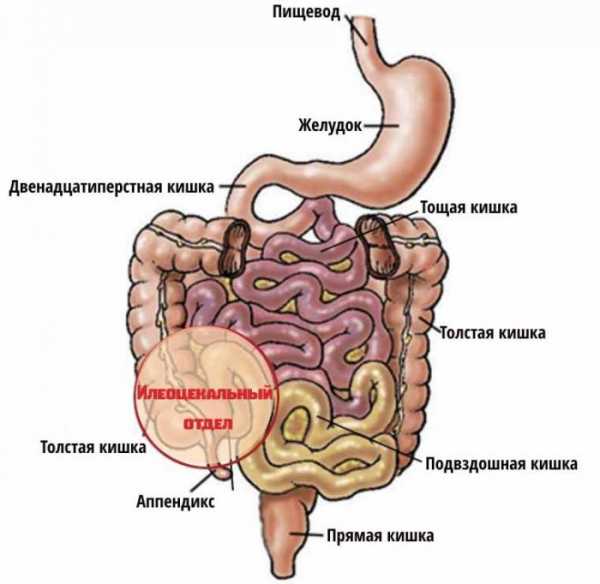
И еще один термин, который следует объяснить. В литературе поражение органов желудочно-кишечного тракта при болезни Крона описывают как “сегментарное”. Это говорит о том, что поражение слизистой оболочки и более глубоких слоев прерывистое. То есть изъязвленные участки перемежаются островками практически неизмененной ткани. Сочетание поперечных и продольных язв со здоровыми участками при болезни Крона называется – синдром “булыжной мостовой”.
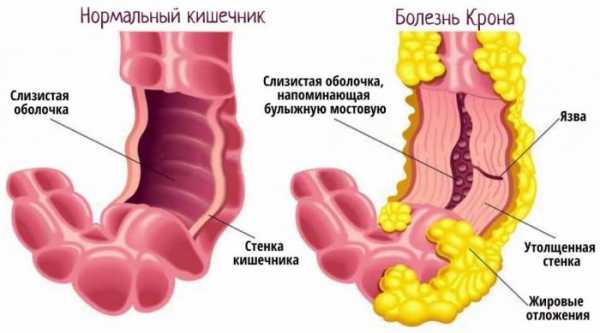
При болезни Крона поражаются ворсинки кишечника, что приводит к так называемой мальабсорбции – недостаточному всасыванию питательных веществ.
Причины болезни Крона
Существует несколько теорий, которые в некоторых случаях могут объяснить – откуда берется болезнь Крона. Но на то они и теории, что находятся на уровне предположений. Наиболее известные из них:
- Наследственная. Болезнь Крона может передаваться по наследству. Правда происходит это далеко не всегда. Но все же есть определенная связь между диагнозом близких родственников (братьев, сестер, родителей) и болезнью их родных. Ученые обнаружили, что всему виной дефицит одного из генов, который ответственный за развитие иммунитета.
- Инфекционная. Есть некое сходство между симптомами туберкулеза кишечника и признаками болезни Крона. Это вызвало предположение о вероятном влиянии бактерий туберкулеза на развитие болезни. Однако противотуберкулезные препараты эффективны для лечения болезни Крона лишь в период ремиссии, да и то не в каждом случае. Точно также предполагали, что возбудителями болезни могут быть шигеллы и другие бактерии с вирусами. Дело в том, что при болезни Крона страдает иммунитет, что приводит к развитию инфекции. Проблема в том, что не всегда удается определить, что первично. Микроорганизмы запускают болезнь Крона, или наоборот, сама болезнь способствует их размножению.
- Аллергическая. Болезнь Крона связана с аллергией, так как и в первом и во втором случае задействована иммунная система. Но аллергию нельзя считать первопричиной болезни Крона так как, во-первых, не все аллергики страдают этим недугом, а во-вторых, не всегда болезнь Крона сопровождается аллергией. Это не более чем фактор риска.
Как видите, ни одна из существующих теорий не доказала свою состоятельность.
Факторами риска развития болезни Крона являются:
- Курение. Отмечено, что риск заболеть у курильщиков в два раза выше, чем у некурящих. Если же человек с болезнью Крона продолжает курить, то риск хирургического вмешательства у него возрастает в 7-8 раз.
- Аллергия. Выше мы уже определились почему аллергия может привести к болезни Крона.
- Возраст. Дебют болезни Крона чаще наблюдается в возрасте 15-30 лет.
- Инфекции. Перенесенные заболевания, особенно в детском возрасте могут спровоцировать развитие болезни.
- Социальный статус. Странно, но факт. Жители цивилизованных стан, с высоким уровнем экономики болеют болезнью Крона в 3-4 раза чаще, чем население менее благополучных стран.
В целом можно сказать, что в поиске причинно-следственных связей относительно причин развития болезни Крона, человечество еще не преуспело. Тут больше вопросов чем ответов.
Симптомы болезни Крона
Болезнь Крона протекает по одному и тому же сценарию – периоды ремиссии сменяются обострением. При этом, все очень индивидуально. Некоторые люди с болезнью Крона в период ремиссии отмечают полное отсутствие симптомов. Как если бы болезни никогда и не было. Другие же жалуются на дискомфорт, нарушение пищеварения и другие симптомы. У кого-то ремиссия длится годами и даже десятилетиями, а кто-то испытывает постоянные сильные боли с небольшими передышками в день-два. Выраженность симптомов зависит от степени тяжести болезни Крона
Симптомы болезни Крона можно разделить на кишечные и внекишечные.
Перечислим кишечные симптомы болезни Крона:
- Частые длительные боли в животе;
- Симптомы интоксикации – тошнота, рвота, слабость, головная боль;
- Потеря веса – за счет нарушения всасывания питательных веществ в кишечнике;
- Частый стул – от 3 до 10 раз в сутки;
- В стуле может быть примесь крови;
- Напряженность мышц живота;
- Как минимум у трети пациентов наблюдаются трещины анального канала и свищи прямой кишки;
- В более тяжелых случаях явно пальпируется уплотнение – инфильтрат.
Инфильтрат – скопление в тканях клеток иммунитета, разрушенных клеток кишечника, бактерий, вирусов с примесью крови и лимфы.
Внекишечные симптомы болезни Крона:
- Поражения кожи – эритема, пиодермия;
- Поражения глаз – увеиты, конъюнктивиты;
- Заболевания ротовой полости – афтозный стоматит;
- Боли в суставах – артрит. Появление болезненных узелков на руках и голенях;
- Поражения костей;
- Повышение температуры в остром периоде. Температура при болезни Крона может быть субфебрильной, но может быть и выше 38 С.
- Псориаз;
- Заболевания печени;
- Тромбоз вен.

Признаки болезни Крона похожи на целый ряд заболеваний – неспецифический язвенный колит, аппендицит, дизентерию, сальмонеллез, туберкулез кишечника, синдром раздраженного кишечника и т.д. А внекишечные проявления болезни Крона, на первый взгляд вообще никакого отношения к кишечнику не имеют. Именно поэтому важно отнестись к диагностике болезни Крона очень ответственно.
Занимается лечением болезни Крона гастроэнтеролог, но, если необходима операция, лечением пациента занимается хирург.
Осложнения болезни Крона
- Стеноз, кишечная непроходимость
При болезни Крона происходит хронический воспалительный процесс, в результате которого ткани кишечника замещаются соединительной тканью, теряя при этом свою функцию. Соединительная ткань гораздо менее эластичная, чем мышечная, и она неспособна растягиваться. Итогом хронического воспаления является стеноз, или сужение стенки кишечника. Постепенно просвет кишечника все больше сужается, что может закончиться кишечной непроходимостью.
Малигнизация – перерождение в онкологический процесс. К сожалению, длительно нелеченая болезнь Крона может привести к раку. При чем не только кишечника, но и легких, и груди. Существует ошибочное представление о том, что болезнь Крона – это рак. Это два абсолютно разных заболевания, и далеко не всегда воспалительный процесс переходит в онкологию.
Перфорация – прободение кишечника. При болезни Крона стенка кишечника истончается, прорывается и содержимое кишечника выходит в брюшную полость, вызывая воспаление – перитонит.
Абсцесс – это ограниченное гнойное воспаление. Проще говоря, абсцесс напоминает мешочек, наполненный гноем. Это тоже результат воспаления при болезни Крона.
Диагностика болезни Крона
Существует несколько методов диагностики болезни Крона. На приеме первым делом проводится опрос и осмотр, а затем на основании этих данных выбираются те анализы и методы диагностики, которые помогут уточнить диагноз.
— Анализ крови. В остром периоде увеличится СОЭ, уменьшается уровень гемоглобина и белка, а лейкоцитарная формула имеет признаки воспаления. Также для определения воспаления при болезни Крона важен уровень С-реактивного белка.
С-реактивный белок – белок плазмы крови, который является индикатором острого воспаления. Он первым реагирует на воспалительный процесс и повышается в несколько десятков раз.
— Анализ кала на скрытую кровь и фекальный кальпротектин.
Кальпротектин – белок, содержащийся в клетках иммунной системы. Прослеживается закономерность — чем интенсивнее протекает иммунная реакция, при болезни Крона тем больше кальпротектина в кале.
— Эндоскопия. В зависимости от локализации процесса – либо ФГДС (пищевод, желудок, двенадцатиперстная кишка), либо колоноскопия, сигмоскопия (кишечник). Эндоскопическая картина болезни Крона очень специфична. Продольные и поперечные довольно глубокие язвы с относительно здоровыми участками слизистой оболочки. “Булыжная мостовая”, о которой мы говорили ранее. При эндоскопии обязательно берут биопсию, для того чтобы рассмотреть ткани под микроскопом. На сегодняшний день это наиболее информативный и точный метод диагностики.
Одним из современных вариантов эндоскопии при болезни Крона является капсульная эндоскопия. Больному необходимо проглотить маленькую капсулу. Размер ее не больше обычной таблетки. На всем протяжении от ротовой полости до прямой кишки капсула ведет съемку слизистой оболочки кишечника и передает эти данные на экран монитора. Этот метод является неплохой альтернативой стандартной эндоскопии, однако при сужении кишечника были случаи остановки этой камеры. Поэтому до проведения исследования нужно убедиться в нормальной проходимости кишечника.
— рентген толстой и тонкой кишки. При этом кишечник заполняют рентгенконтрастным веществом. Метод позволяет оценить проходимость кишечника и отметить места сужения его просвета за счет инфильтрации или стеноза.
—МРТ (магнито-резонансная томография), КТ (компьютерная томография) – диагностика свищей, абсцессов, инфильтратов.
—УЗИ внутренних органов позволяет исключить другую патологию.
Лечение болезни Крона
Лечение болезни Крона комплексное и довольно длительное. При этом нужно отметить, что даже самые новые методы лечения болезни Крона не способны избавить от этого заболевания навсегда. Но это не говорит о том, что нужно отказаться от медицинской помощи. Главная цель терапии – привести к длительной ремиссии. И в большинстве случаев это удается.
В первую очередь, нужно снять воспаление. Для этого применяют:
1. Гормональные препараты – глюкокортикостероиды, например, преднизолон.
2. 5-аминосалицилаты, например, сульфасалазин.
3. Иммуносупрессоры – препараты, угнетающие иммунитет. Это целая группа препаратов, которые действуют на разные звенья иммунитета. Как правило, подобрать эти препараты довольно сложно, так как заведомо неизвестно как отреагирует организм конкретного пациента.
4. Антибиотики – назначают в том случае, если заболевание осложнено бактериальной инфекцией.
Симптоматические препараты при болезни Крона применяют для купирования симптомов. Это могут быть препараты железа и витамин В12 для лечения анемии, противодиарейные для устранения диареи, обезболивающие, спазмолитики и так далее. Для профилактики остеопороза назначают комплекс витамин D + кальций.
Сравнительно недавно появился новый метод лечения – биологическая терапия болезни Крона. Она предполагает прием блокаторов цитокинов (медиаторов воспаления). К ним относятся инфликсимаб и адалимумаб. Эти препараты обладают хорошей переносимостью и эффективностью. Однако отмечено, что при длительном лечении, примерно у 40% наблюдается так называемый эффект ускользания. То есть по неизвестным причинам препарат перестает действовать и симптомы болезни Крона возвращаются вновь.
Существуют разные схемы лечения болезни Крона. Одна стратегия лечения предполагает начало лечения с гормонов и 5-аминосалицилатов, с последующим переходом на биологическую терапию. Другая – наоборот, начинать с блокаторов цитокинов. При этом никто точно не знает — какая тактика сработает в каждом индивидуальном случае. Тем более, что механизм действия блокаторов цитокинов все еще полностью не изучен. И это не говоря уже о природе самого заболевания.
Приблизительно у половины пациентов болезнь Крона протекает в легкой форме, и им достаточно консервативного лечения. Но есть ситуации, где без операции не обойтись. И здесь есть один ньюанс – операция не является радикальной. То есть она не приведет к полному излечению. Целью хирургического лечения болезни Крона является иссечение (удаление) патологически измененного участка кишечника и профилактика осложнений. В большинстве случаев после операции больному действительно становится намного легче, а правильно подобранная консервативная терапия позволяет значительно продлить ремиссию.
Что касается профилактики болезни Крона, то по понятным причинам ее на сегодняшний день еще не разработали.
Диета при болезни Крона
При болезни Крона рекомендуют придерживаться классической диеты №4, которая сводится к:
- Уменьшению потребления жиров и жирных сортов мяса;
- Ограничению продуктов, содержащих клетчатку;
- Исключению жареной, пряной, острой пищи, тонизирующих напитков, чая, кофе и алкоголя;
- Уменьшению потребления молока и молочных продуктов.
- Дробное питание 5-6 раз в сутки маленькими порциями.
Это общие рекомендации. Каждый пациент должен внимательно относиться к своему самочувствию после приема тех или иных продуктов. В зависимости от индивидуальной переносимости в этот список могут быть внесены соответствующие корректировки.
В целом можно сказать, что болезнь Крона – достаточно тяжелое заболевание, которое требует медицинской помощи. Универсального лечения нет, препараты подбираются индивидуально в зависимости от тяжести заболевания, сопутствующих болезней и реакции организма на назначенное лечение. Терапия длительная. О первых успехах лечения болезни Крона можно говорить не раньше, чем через 2-4 недели.
Болезнь Крона продолжает изучаться, появляются новые клинические исследования препаратов и схем терапии. Будем надеяться на то, что в скором времени ученым удастся разгадать загадку этой болезни и найти действенный метод ее лечения.