Болезнь лайелла что это такое
причины, симптомы и лечение токсического эпидермального некролиза
Синдром Лайелла – это дерматит аллергического характера, при котором происходит буллезное поражение кожного покрова и слизистой. Помимо этого, резко ухудшается общее состояние человека. Синдром Лайелла еще называют злокачественной пузырчаткой или токсическим эпидермальным некролизом.
Онлайн консультация по заболеванию «Синдром Лайелла».
Задайте бесплатно вопрос специалистам: Дерматолог.Код по МКБ-10: L51.2. Такой синдром чаще развивается у детей и у молодых людей. У 0,3% больных, у которых есть аллергия на медикаменты, проявляются основные признаки этого синдрома.
Причины синдрома Лайелла следующие:
- Применение различных медикаментозных средств: противовоспалительные, антибиотики, анальгетики, противосудорожные препараты, а также многие другие. Развивается синдром, когда в организме встречаются активные компоненты нескольких лекарственных средств или при использовании большой дозы одного препарата.
- Инфекционная патология, такая как золотистый стафилококк второй группы. Это частая причина появления данного синдрома у детей. Его течение крайне неблагоприятное.
- Применение лекарственных средств на фоне инфекционной патологии.
В отдельных случаях не удается установить причину, по которой возник токсический эпидермальный внезапный некролиз. Поэтому такое состояние называют идиопатическим.
Основным фактором, влияющим на появление такого синдрома, называют генетическую предрасположенность к аллергии на некоторые лекарственные препараты. Многие больные уже перенесли заболевания, связанные с нарушением механизма обезвреживания различных токсинов.
Проявляет синдром Лайелла такой патогенез: аллерген (в данном случае медикаментозное средство) соединяется с белками, влияющими на формирование клеток кожного покрова. Это новое соединение организм принимает за антиген и начинает его устранять. При этом уничтожается верхний слой кожи, а также слизистая поверхность, а в органах скапливаются продукты распада белков, другими словами, токсины. Из-за этого нарушается работа внутренних органов: начинают отказывать почки, нарушается электролитный баланс и водный.
Возникший синдром Лайелла проявляет симптомы практически сразу.
При этом на протяжении трех дней происходит их резкое нарастание:
- Сначала увеличивается температура тела до 40°С.
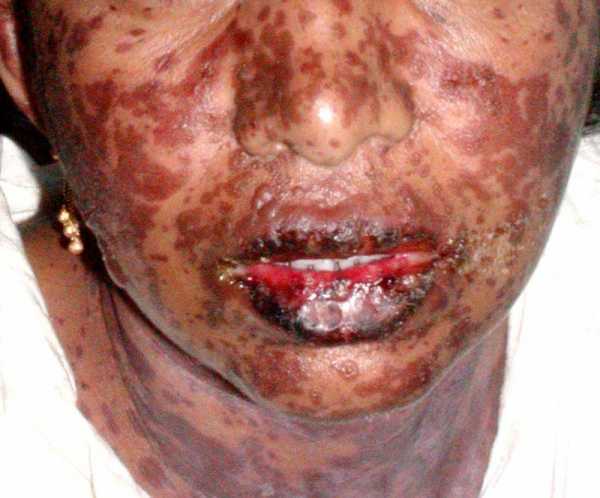
- Через несколько часов на теле появляются красные эритематозные пятна. Они через некоторое время начинают сливаться между собой. Внешне это напоминает скарлатину или корь. Сыпь начинает появляться на лице, а потом распространяется по всему телу.
- Появляется отек и болевые ощущения кожного покрова и слизистой поверхности всего организма. У детей синдром Лайелла проявляется на слизистой оболочке глаз.
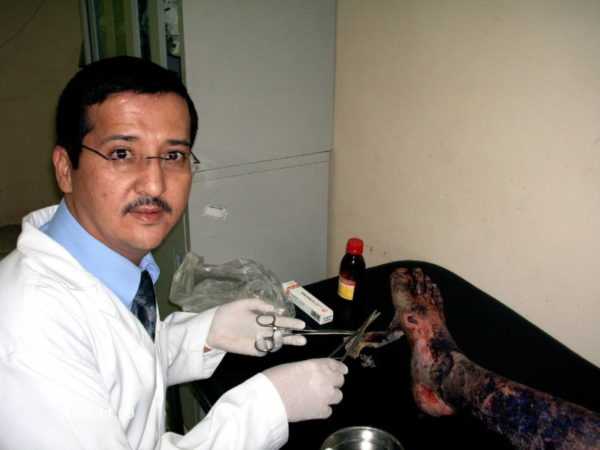
- Примерно через сутки сыпь начинает перерождаться в пузыри с тонкой пленкой. Они могут достигать пятнадцати сантиметров. Внутри образуется серозное или серозно-геморрагическое вещество. Прорыв пузыря происходит очень легко. На этом месте возникает эрозия с кровоизлияниями. На слизистых оболочках сразу образуются корки.
Если у пациента синдром Лайелла, то прикоснувшись к его здоровой на вид коже, она начинает отслаиваться. Под ней выявляется постоянно мокнущая поверхность с воспалительным процессом. Это явление называется симптом Никольского. В таком месте кожа больного красная и болезненная, такая же, как при ожоге III степени. У некоторых пациентов появляется мелкая сыпь.
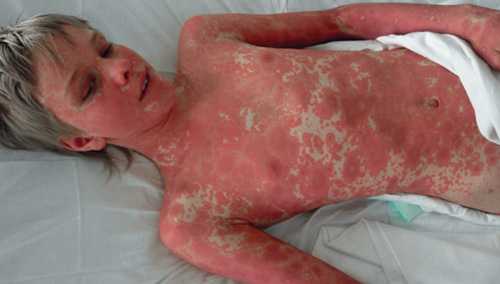
Высыпания при синдроме Лайелла
Кроме такой симптоматики, есть и общие признаки проявления патологии:
- боль в голове, слабость, сонливость, дезориентация;
- обезвоживание организма, но больной при этом испытывает сильную жажду, кровь начинает густеть, выработка слюны и пота снижается;
- начинают выпадать ногти и волосы.
При появлении первых признаков, указывающих на токсический, эпидермальный развивающийся некролиз, необходимо обратиться к врачу.
Синдром диагностируется на основании данных сбора анамнеза, визуального осмотра больного, а также по результатам проведенных лабораторных исследований.
Они включают в себя:
- анализ крови;
- анализ мочи;
- гистологическое исследование отслоившегося кожного покрова.
Врач должен установить причину появления патологии, то есть найти аллерген. Но в этом есть сложность: острый эпидермальный возникший некролиз, может проявиться только через неделю после применения лекарственного препарата. Чтобы установить точную причину, проводят иммунологические тесты.
На первой стадии развития такого синдрома проводится дифференцирующая диагностика, что поможет исключить скарлатину, фототоксическую реакцию. Если патология обнаружена на позднем сроке, тогда необходимо исключить ожоги, эритродермию и синдром Стивенса – Джонсона. Синдром Джонса похож на Лайелла, но несколько отличается. Вначале происходит поражение слизистых поверхностей рта, глаз и половых органов, а потом кожных покровов рук и ног. Сыпь покрывает только 40% всей кожи. Кожный покров не отслаивается.
Необходимо отметить, что лечение синдрома Лайелла проводится только в условиях стационара. Первая неотложная помощь при диагностированном синдроме Лайелла направлена на прекращение приема всех лекарственных препаратов. Их пациент мог принимать накануне появления первых признаков. Помимо этого, больному промывают желудок, ставят клизмы, вводят мочегонные препараты и назначают обильное питье.
Тактика последующего лечения следующая:
- Использование кортикостероидов внутривенно. При этом дозы назначаются большие. Когда состояние человека немного улучшится, доза снижается, а прием проводится перорально.
- Проводится очищение крови от вредных веществ.
- Вводятся физрастворы, Реополиглюкин и другие средства, помогающие справиться с обезвоживанием.
- Применяется местная терапия. Распыляются аэрозоли, раны обрабатываются антисептиками, используют ранозаживляющие мази. Слизистую поверхность обильно поливают бактерицидными средствами.
Также используются лекарственные препараты, которые восстанавливают работу внутренних органов. Помимо этого, применяют: обезболивающие, антибиотики, препараты, разжижающие кровь, антигистаминные средства.
Есть и современные способы терапии данного синдрома. К примеру, часто применяется гипербарическая оксигенация – процедура насыщения организма пациента кислородом. При этом она проводится при помощи высокого давления.
Данная патология развивается стремительно. Состояние больного, если ему вовремя не оказать помощь, быстро ухудшается.
Могут возникнуть следующие последствия:
- из-за снижения иммунитета ухудшается защитная реакция организма – появляется вирусная, бактериальная или грибковая инфекция;
- пневмония, отек легких;
- воспалительный процесс в почках, который может привести к гибели ткани;
- резкое ухудшение зрения;
- кровотечения в желудке.
Помимо этих, могут появиться и другие, не менее серьезные осложнения.
Прогноз такого синдрома зависит от стадии патологии, при которой было начато комплексное лечение. Если терапия была начата своевременно, тогда остановить прогрессирование можно примерно через неделю. После этого больной полностью выздоравливает.
Когда патология развивается быстро или больной поздно обратился в клинику, тогда прогноз неблагоприятный.
Необходимо отметить, что профилактика синдрома Лайелла состоит в том, чтобы применять лекарственные средства только по назначению врача.
Если же необходимо сменить препарат, тогда нужна консультация врача. Нельзя использовать одновременно несколько средств, особенно больше пяти.
Эти рекомендации должны в обязательном порядке соблюдать те, кто страдает аллергией. Но если начнут появляться какие-либо симптомы этой патологии, необходимо прекратить прием лекарственных препаратов и обратиться к доктору. Следует понимать, что своевременно начатые терапевтические мероприятия и бережное отношение к своему здоровью существенно повышают шансы на полное выздоровление и исключают развитие осложнений.
Синдром Лайелла - что это такое, фото, причины, лечение
Синдром Лайелла - что это такое?
Синдром Лайелла - это токсико-аллергическое поражение слизистых оболочек и кожи, которое сопровождается изменениями нервной системы и внутренних органов.
Синдром Лайелла сопровождается буллезным поражением слизистых оболочек и кожи с отслойкой эпителиальных клеток или эпидермиса, обусловленное чаще всего применением лекарственных средств.
Также это тяжелое лекарственно индуцированное, иммунологическое заболевание, которое представляет угрозу для жизни человека. Оно представляет собой острую кожно-висцеральную патологию, которая характеризуется интенсивной эпидермальной отслойкой, а также некрозом эпидермиса с одновременным образованием обширных эрозий и пузырей на слизистых оболочках и коже.
Синдром Лайелла относят к наиболее тяжелым формам лекарственной токсикодермии.
Причины синдрома Лайелла
Возникновение синдрома Лайелла связывают с приемом некоторых медикаментов (барбитуратов, антибиотиков, сульфаниламидов), что приводит к омертвлению всех слоев кожи.
Симптомы синдрома Лайелла
Начало синдрома Лайелла сопровождается, как правило, высокой температурой тела, резкой слабостью, болью в горле. На слизистых оболочках и коже появляются пузыри. Появление высыпаний сопровождается резким ухудшением самочувствия больного. Когда пузыри вскрылись, на коже остается мокнущая раневая поверхность больших размеров. Возникновение заболевания может стать причиной поражения внутренних органов – сердца, почек, печени.
При присоединении вторичной инфекции, несвоевременно начатом активном лечении, сверхостром течении прогноз неблагоприятен. Летальность исходов может достигать 30-60%.
Диагностика синдрома Лайелла
Синдром Лайелла дифференцируют со стафилококковым синдромом обожженной кожи. Для этого проводят пункционную биопсию кожи с исследованием замороженных срезов.
Диагноз токсического некролиза основывается на данных анамнеза, клинической картины, лабораторных исследований.
Лечение синдрома Лайелла
Лечение синдрома Лайелла предполагает строгое выполнение следующей тактики ведения:
- обязательная госпитализация больного в реанимационное отделение;
- больных ведут как ожоговых;
- отмена применяемых ранее лекарственных препаратов.
Применяется также местное лечение и системная терапия.
Еще статьи из раздела Кожные заболевания:
Еще интересное с сайта
Синдром Лайелла (эпидермальный токсический некролиз, аллергия на антибиотики) (видео)
Синдром Лайелла — токсико-аллергическое поражение кожи и слизистых оболочек, часто сопровождающееся изменениями внутренних органов и нервной системы. Синонимы: LyeU-syndrom, некролиз эпидермальный острый, некролиз эпидермальный токсический, токсический острый эпидермолиз, кожно-аллергический эпидермальный некролиз, некротизирующийся сосудистый аллергид с преимущественным поражением кожи и слизистых оболочек.
Синдром Лайелла — тяжёлое заболевание, сопровождающееся буллёзным поражением кожи и слизистых оболочек с отслойкой эпидермиса или пласта эпителиальных клеток, часто обусловленное применением ЛС. Синдром Лайелла - тяжелое, иммуноаллергическое, лекарственно индуцированное заболевание, угрожающее жизни больного, представляющее собой острую кожно-висцеральную патологию и характеризующееся интенсивной эпидермальной отслойкой и некрозом эпидермиса с образованием обширных пузырей и эрозий на коже и слизистых оболочках.
А вообще, четких определений синдромов Лайелла и Стивенса-Джонсона до сих пор нет. Оба синдрома относятся к самым тяжелым формам лекарственной токсидермии. Некоторые считают синдром Лайелла наиболее тяжелым вариантом синдрома Стивенса-Джонсона, однако, по данным других исследователей, патогенетически это разные заболевания и синдром Лайелла является токсическим проявлением идиосинкразии со стороны эпителиальных клеток к определенным лекарствам или их метаболитам.
Причины синдрома Лайелла
Полностью причины синдрома Лайелла не изучены. Синдром Лайелла возникает в результате приема некоторых медикаментов (ЛС: сульфаниламидов, антибиотиков, барбитуратов), приводит к омертвлению всех слоев кожи. Поэтому важно помнить, что самолечение, особенно с применением таких сильных средств, как антимикробные, опасно для здоровья.
Патогенез синдрома Лайелла неясен. В случаях, связанных с приёмом ЛС, предполагают участие аллергических механизмов (III и IV типы аллергических реакций), где препарат вероятно играет роль гаптена, фиксирующегося к белкам клеток кожи. Некоторые исследователи рассматривают синдром Лайелла как наиболее тяжёлое проявление многоформной эритемы.
Появление эритематозных пятен на коже и слизистых оболочках (эритематозная стадия), в течение 2–3 дней превращающихся в дряблые тонкостенные пузыри неправильной формы (буллёзная стадия) со склонностью к слиянию, легко разрывающихся с эрозированием обширных поверхностей (десквамационная стадия). В разгар болезни поражённая поверхность напоминает ожог кипятком II–III степеней
Положительные симптомы Никольского (отслойка эпидермиса) и Асбо–Ганзена (при надавливании на пузырь увеличивается его размер вследствие отслойки эпидермиса по периферии пузыря под действием повышенного давления его содержимого)
Поражение слизистой оболочки полости рта, начинающегося с афтозного и развивающегося до некротическо-язвенного стоматита
Поражение половых органов (вагинит, баланопостит)
Геморрагический (с переходом в язвенно-некротический) конъюнктивит — наиболее раннее проявление заболевания • Выраженная общая симптоматика с нарастающей интоксикацией, вызванной потерей жидкости и белка через поражённые эрозированные поверхности, нарушением водно-солевого баланса, развитием инфекционных поражений (часто пневмоний, вторичного инфицирования кожи), кровотечением из ЖКТ вплоть до летального исхода.
Дифференциальную диагностику проводят со стафилококковым синдромом «обожжённой» кожи. Диагноз острого эпидермального некролиза устанавливают на основании анамнеза (прием лекарственных препаратов), клинической картины (острое развитие заболевания; тяжелое общее состояние больного; пузыри на фоне эритемы; симптом отслойки эпидермиса; поражение слизистых оболочек полости рта, глаз, гениталий), лабораторных данных, патоморфологических исследований (некролиз эпидермиса, образование внутри- и подэпидермальных пузырей).
Синдром Лайелла следует отличать от синдрома ошпаренной кожи . Синдром Лайелла встречается в основном у взрослых, обычно бывает вызван лекарственными средствами и сопровождается более высокой летальностью. Для дифференциальной диагностики проводят пункционную биопсию кожи с исследованием замороженных срезов: при синдроме ошпаренной кожи отслаивается роговой слой эпидермиса, при синдроме Лайелла - весь эпидермис целиком.
Симптомы синдрома Лайелла
Заболевание начинается с высокой температуры тела до 39–40 °C, резкой слабости, иногда боли в горле. На коже и слизистых оболочках возникают пузыри. С появлением высыпаний состояние больного резко ухудшается. После вскрытия пузырей на коже остается больших размеров мокнущая раневая поверхность. Заболевание может сопровождаться поражением внутренних органов — печени, почек, сердца.
Прогноз неблагоприятный при сверхостром течении, позднем начале активных терапевтических мероприятий, а также присоединении вторичной инфекции. Летальность может достигать 30–60%.
Осложнения: Слепота при глубоких поражениях конъюнктивы. Конъюнктивит и светобоязнь в течение нескольких месяцев.
Лечение синдрома Лайелла
При появлении симптомов синдрома Лайелла требуется срочная госпитализация больного. Назначаются средства для выведения ядов (детоксицирующие), глюко-кортикоиды, противоаллергические средства.
Тактика ведения
- Больные подлежат обязательной госпитализации в реанимационное отделение или блок интенсивной терапии
- Больных ведут как ожоговых (желательна «ожоговая палатка») в максимально стерильных условиях, чтобы не допустить экзогенного инфицирования
- Применяемые до развития синдрома ЛС подлежат немедленной отмене.
Лекарственная терапия
Местное лечение
Вскрытие пузырей не рекомендовано . Орошение эрозий глюкокортикоидными аэрозолями (окситетрациклин+гидрокортизон, оксициклозоль и др.). Смазывание эрозий водными р-рами аналиновых красителей; на мокнущие эрозии назначают примочки с дезинфицирующими средствами (1–2% р-р борной кислоты, р-ра Кастеллани). Применяют кремы, масляные болтушки, ксероформную, солкосериловую мази, мази с ГК (бетаметазон+салициловая кислота, метилпреднизолона ацепонат). При поражении слизистой оболочки полости рта показаны вяжущие, дезинфицирующие р-ры: настой ромашки, р-р борной кислоты, буры, калия перманганата для полосканий. Также применяют водные р-ры анилиновых красителей, р-р буры в глицирине, яичный белок. При поражении глаз используют цинковые или гидрокортизоновые капли.
Системная терапия
ГК: предпочтительно в/в метилпреднизолон от 0,25–0,5 г/сут до 1 г/сут в наиболее тяжёлых случаях в течение первых 5–7 дней с последующим снижением дозы. Дезинтоксикационная и регидратационная терапияю. С целью поддержания водного, электролитного и белкового баланса — инфузии до 2 л жидкости в сутки: реополиглюкин или гемодез, плазму и/или альбумин, изотонический р-р натрия хлорида, 10% р-р хлорида кальция, р-р Рингера. При гипокалиемии применяют ингибиторы протеаз (апротинин) . Системное назначение антибиотиков показано при вторичном инфицировании под контролем чувствительности к ним микрофлоры.
Профилактика синдрома Лайелла
Назначение лекарственных средств с учетом их переносимости в прошлом, отказ от применения лекарственных коктейлей. Рекомендуется немедленная госпитализация больных токсидермиями, сопровождающимися общими явлениями, повышением температуры тела, и лечение их глюкокортикоидами в больших дозах. Лицам, перенесшим синдром Лайелла, в течение 1-2 лет необходимо ограничить проведение профилактических прививок, пребывание на солнце, применение закаливающих процедур.
Фото
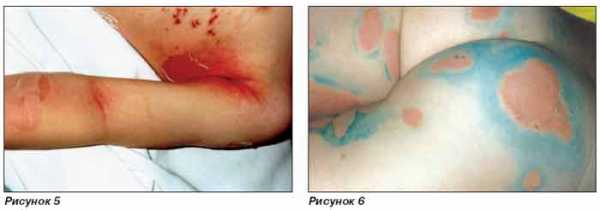
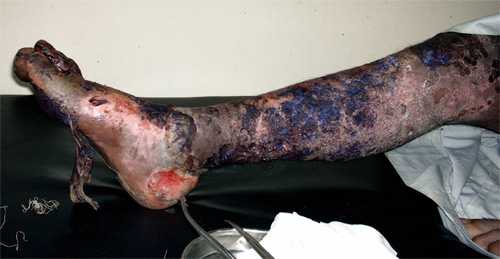
Лечение синдрома Лайелла у детей и взрослых
Злокачественная пузырчатка – это тяжелое заболевание аллергической природы. Поэтому лечение синдрома Лайелла должно проводиться опытным и квалифицированным специалистом. Медицинский центр «САНМЕДЭКСПЕРТ» располагает такими врачами.
Заболевание проявляется тяжелым состоянием больного и полным поражением всего кожного покрова и слизистых оболочек. Внешний вид пациентов ужасающий, их поражения кожи похожи на ожог второй степени. Заболевание носит фамилию ученого, который много лет назад описал этот тип синдрома как одно из тяжелых дерматологических заболеваний. Оно является редковстречающимся – частота не превышает 0,3%. В большинстве случаев связано с анафилактическим шоком, после которого происходит поражение кожи.
Данная болезнь развивается очень быстро, а поэтому порой становится причиной летального исхода. Для синдрома Лайелла характерно обезвоживание, поражение печени и других внутренних органов.
Симптомы
Первые признаки этого заболевания появляются как сразу же после контакта с аллергеном, так и через несколько часов. Но, как правило, его развитие не затягивается дольше, чем на 3 дня. Если же речь идет о внезапном развитии болезни, то первым симптомом является резкое повышение температуры вплоть до 40 градусов. После этого появляются другие признаки заболевания:
- отечные пятна разного размера, порой они могут сливаться в единое образование;
- отслаивание эпидермиса;
- пониженное слюноотделение;
- сонливость;
- пузыри, которые могут достигать 15 см;
- болезненность кожного покрова при дотрагивании;
- покраснение кожи и ее морщинистость;
- мелкая сыпь;
- головная боль;
- выпадение волос и ногтей;
- жажда;
- кровоточивость слизистых.
У детей с синдромом Лайелла очень быстро развивается тяжелая интоксикация. Поэтому появление любого из вышеописанного признака – повод немедленно обратиться к специалисту.
Причины
Синдром Лайелла является генетически зависимым заболеванием. Это означает, что его развитие возможно только при патологически измененной наследственности. Факторы внешней среды являются только провокаторами – своеобразными триггерами. С учетом этого выделяют 4 формы заболевания.
Первая форма связана с золотистым стафилококком или с другими инфекционными агентами. Появляется она у детей и характеризуется длительным и тяжелым течением.
Вторая форма синдрома Лайелла возникает из-за одновременного употребления нескольких препаратов, инициирующих аллергическую реакцию. В последнее время она часто регистрируется после применения витаминных комплексов и БАДов.
Третья форма – идиопатическая, причины которой до настоящего времени не могут быть установлены. В случае влияния нескольких этиологических факторов, развивается комбинированная форма синдрома Лайелла.
Лечение и диагностика
Диагностика данного заболевания представляет определенные трудности. В рамках комплексного обследования показаны биохимический анализ мочи и крови, постоянный мониторинг данных коагулограммы, осмотр пациента. Для того, чтобы вылечить человека и не допустить осложнений, к лечению нужно приступать незамедлительно. К необходимым мерам (диагностическим и лечебным) относятся такие, как:
- очищение крови;
- соблюдение диеты;
- гистологическое изучение кожи;
- коррекция водно-солевого нарушения;
- интенсивная медикаментозная терапия;
- инфузионная терапия, в т.ч. с обильным питьем.
Важной задачей при диагностике является выявление аллергена, так как повторное его проникновение может оказаться смертельно опасным для пациента. Лечение этого заболевания должно быть комплексным и проводиться в стационаре под наблюдением доктора. При таком синдроме лекарство должен подбирать только квалифицированный специалист, так как у больных имеется немало противопоказаний. Первичное лечение основывается на введении препарата внутривенно для скорейшего облегчения, а после улучшения состояния допускается переход на таблетированные формы.
В программу комплексного терапевтического подхода включаются мероприятия, направленные на нормализацию работы почек, печени и пищеварительного тракта. Эти органы оказываются наиболее уязвимыми при синдроме Лайелла. От их функционирования во многом зависит прогноз для человека. Также в прогностическом плане важна и площадь поражения. Так, если она составляет 70% и более, то заметно повышается риск летального исхода, как и при позднем начале лечения.
Синдром лайелла причины • Как вылечить аллергию
Синдром лайелла причины
Синдром лайелла причины
Синдром Лайелла – аллергическое заболевание, проявляющееся в массивном некрозе и отслоении эпидермиса. Процесс поражает кожу и слизистые оболочки на больших площадях, характеризуется тяжелым течением и высокой смертностью.
Содержание
Причины заболевания
В основе патологии лежит иммунная реакция (которая в данном случае носит не защитный, а извращенный характер), направленная на собственные ткани организма.
В роли антигена, запускающего болезнь, могут выступать разнообразные микроорганизмы и химические соединения. Выделяют несколько вариантов развития синдрома в зависимости от причины возникновения:
- Аллергическая реакция на инфекцию, которая чаще всего представлена стафилококком, сальмонеллой, возбудителями туберкулеза, туляремии, бруцеллеза, вирусами герпеса, гепатитов А и B, гриппа, паротита, грибами, простейшими и др. Данный вариант чаще всего встречается в детском возрасте и имеет особо тяжелое течение.
- Лекарственная аллергия. Обычно процесс провоцируют некоторые антибиотики, нестероидные противовоспалительные вещества, аспирин, сульфаниламиды, противосудорожные, глюкокортикостероидные и рентгеноконтрастные препараты.
- Случаи с невыясненным причинным механизмом.
- Комбинация инфекционного агента и лекарственного препарата.
Помимо наличия антигена как пускового механизма процесса, имеет значение внутренняя предрасположенность организма к аллергии. Она заключается в генетически обусловленной особенности обмена веществ, при которой снижается способность к обезвреживанию и выведению токсических продуктов.
Синдром Лайелла нередко возникает у лиц, уже страдающих от определенного аллергического заболевания (атопического дерматита, экземы, бронхиальной астмы и др.), иммунная система которых находится в состоянии «повышенной готовности».
Механизм развития заболевания
Другое название болезни, токсический эпидермальный некролиз, в краткой форме отражает ее сущность – омертвение и отслоение поверхностного слоя кожи (эпидермиса) и слизистых оболочек под действием токсических веществ.
Антиген, поступивший в организм извне (обычно это лекарственный препарат) или имеющий внутреннюю природу (продукт микробного распада), не выводится по причине дефекта обезвреживающих систем. Вместо этого происходит соединение (фиксация) антигена с белками эпидермальных клеток.
Иммунная система формирует защитную реакцию, направленную на антиген, – атаку антителами. Поскольку он фиксирован на клетках эпидермиса, воздействию подвергается весь комплекс антиген–эпидермис. Следствие реакции – некроз (омертвение) клеток эпидермиса. В какой-то мере механизм заболевания можно сравнить с отторжением пересаженного органа (трансплантата) при плохо подобранной совместимости, только в роли чужеродной ткани выступает собственная кожа пациента.
Клиническая картина синдрома Лайелла
После введения препарата – причины синдрома Лайелла – до начала проявления заболевания может пройти от нескольких часов до нескольких недель. Предвестниками становятся слабость, боль в мышцах (гриппоподобный синдром), жжение в глазах, легкая болезненность кожи.
Затем на коже в течение нескольких часов происходит появление красных пятен с локализацией в области лица, конечностей, туловища. Поражаются также слизистые оболочки ротовой полости и гениталий. Высыпания сопровождаются локальным отеком и болезненностью.
Следующий этап течения заболевания – появление пузырей, которые представляют собой участки отслоившегося эпидермиса. Если прикоснуться к поверхности пузыря, происходит его скольжение и сморщивание. При надавливании на пузырь его площадь увеличивается, поскольку жидкость отслаивает эпидермис на новых участках.
При трении кожи даже на внешне здоровых участках эпидермис легко отделяется.
Отслоившиеся пласты эпидермиса без труда разрываются, обнажая дерму с образованием обширных эрозированных поверхностей, которые отличаются повышенной чувствительностью и болезненностью; через их поверхность теряется большое количество жидкости, солей и белка.
Отслаивающийся эпидермис при синдроме Лайелла
Кожа на стадии десквамации (отслоения) очень напоминает картину термического ожога II – III А степени.
Всегда происходит поражение слизистых оболочек, как видимых (полость рта, гениталии, конъюнктива глаз), так и внутренних (дыхательные пути, желудок и кишечник).
Симптомы синдрома Лайелла быстро нарастают вплоть до развития крайне тяжелого состояния. В терминальной стадии пациентов беспокоят сильная жажда и головная боль, появляются спутанность сознания, дезориентация, сонливость. Возможна потеря волос и ногтей.
Опасность синдрома Лайелла и причины тяжести состояния
Потеря больших объемов жидкости вместе с солями (электролитами) и белками ведет к сильному обезвоживанию и сгущению крови. Это, в свою очередь, обусловливает нарушение кровоснабжения всех внутренних органов. Ухудшается работа сердца, легких и почек. Нарастает сердечная и дыхательная недостаточность, снижение и прекращение почечной фильтрации приводит к остановке образования мочи и выведения токсинов.
Инфекционные осложнения при синдроме Лайелла являются очень частыми, поскольку потеря эпидермиса на больших площадях и дефекты слизистых оболочек дыхательных путей ведут к легкому проникновению бактерий и вирусов в организм. Развиваются пиодермии, пневмонии, которые способны быстро привести к разносу инфекции по всему организму с образованием сепсиса.
Поражение слизистых оболочек желудка и кишечника может осложниться ухудшением всасывания пищи и возникновением массивных внутренних кровотечений.
Интоксикация является следствием всасывания через эрозированную кожу и слизистые оболочки токсических продуктов белкового и микробного распада, нарушения обезвреживания токсинов в печени и их выведения почками.
Слепота может развиться при тяжелом поражении конъюнктивы. После выздоровления возможна длительная фотофобия (светобоязнь).
Синдром Лайелла у детей отличается быстрым, иногда молниеносным, развитием всех проявлений и нарастанием тяжести состояния, выраженным обезвоживанием, явлениями инфекционно-токсического шока.
Прогноз при заболевании всегда очень серьезный. Показатель смертности колеблется между 30 и 70%, обычно погибают дети и пожилые пациенты. Причины смерти – сепсис, обезвоживание, тромбоэмболия легочной артерии.
Диагностика
Имеют значение характерные жалобы больных и картина отслоения эпидермиса на большой площади тела.
Стандартное лабораторное обследование показывает наличие воспалительной реакции. По сравнению с другими аллергическими заболеваниями, при которых количество эозинофилов в крови увеличивается, при синдроме Лайелла оно снижено вплоть до нулевых значений.
Большое значение для диагностики имеет биопсия кожи с последующим гистологическим исследованием. Выявляется тотальный некроз (полная гибель) клеток эпидермиса.
Учитывая тяжесть состояния, лечение больных должно проводиться в условиях отделения интенсивной терапии и носить неотложный характер. Возможно помещение пациента в стерильный бокс и ведение его как ожогового больного.
При назначении лекарственных средств необходимо учитывать, что болезнь могла быть вызвана определенными препаратами.
Основные направления терапии синдрома Лайелла:
- Выявление и отмена препарата, вызвавшего токсическую реакцию.
- Глюкокортикостероиды в больших дозировках в качестве мощного противошокового и антиаллергического средства.
- Компенсация потерь жидкости, солей и белков путем внутривенного введения больших доз солевых растворов и альбумина, питательных смесей.
- Антикоагулянты для профилактики образования тромбов.
- Антибиотики для профилактики гнойных осложнений и сепсиса.
- Обезболивающие препараты (вплоть до наркотических анальгетиков).
- Обработка пораженных участков кожи – удаление мертвых пластов эпидермиса, мазевые повязки с антибиотиками, стероидами и обезболивающими средствами. Перевязки, при необходимости, выполняются под кратковременным наркозом.
- Уход за слизистой глаз, рта и половых органов.
Своевременно начатое адекватное лечение позволяет добиться положительного результата.
Профилактикой синдрома Лайелла является отказ от бесконтрольного применения медикаментов, особенно при наличии аллергических заболеваний.
- Аллергия 325
- Аллергический стоматит 1
- Анафилактический шок 5
- Крапивница 24
- Отек Квинке 2
- Поллиноз 13
- Астма 39
- Дерматит 245
- Атопический дерматит 25
- Нейродермит 20
- Псориаз 63
- Себорейный дерматит 15
- Синдром Лайелла 1
- Токсидермия 2
- Экзема 68
- Общие симптомы 33
Полное или частичное воспроизведение материалов сайта возможно только при наличии активной индексируемой ссылки на источник. Все материалы, представленные на сайте, носят ознакомительный характер. Не занимайтесь самолечением, рекомендации должен давать лечащий врач при очной консультации.
Синдром лайелла причины
Одним из осложнений острой аллергической реакции является прогрессирующая болезнь Лайелла. Это смертельный диагноз, который сопровождается отхождением и отслаиванием верхнего слоя эпидермиса с дальнейшим формированием рубцов, обширных очагов некроза. Буллезный дерматит вызывает обезвоживание организма, развивает патологии почек.
Что такое синдром Лайелла
Само заболевание прогрессирует крайне редко, но при своем появлении считается в жизни пациента хроническим диагнозом. Токсический эпидермальный некролиз относится к группе буллезных дерматитов, чаще становится осложнением медикаментозной аллергии. В патологический процесс вовлечены дерма и эпидермис, причем верхний слой сходит, а на его месте формируются рубцы, пузырчатка, выраженные очаги некроза. Обширными зонами патологии становится кожа и слизистые оболочки, а характерные наросты распространяются даже на гениталии, ротовую полость, другие кожные участки.
Причины синдрома Лайелла
Аллергическая реакция на медикаменты прогрессирует стихийно, нарушая водно-солевой баланс организма, провоцируя выраженную симптоматику. Синдром Лайелла и сопровождающие его болезненные ощущения в организме становятся навязчивой идей, а чувство жажды дополняется петехиальной сыпью. Продукты интоксикации можно медикаментозным путем вывести из организма. Однако важно первым делом определить главные причины синдрома Лайелла, избавить от их присутствия органический ресурс. Это такие провоцирующие факторы:
- бесконтрольный прием медицинских препаратов, лекарственных средств, сомнительных БАДов;
- неправильное применение антибиотических средств;
- экологический фактор;
- воздействие контрастных веществ при плановом выполнении рентгена;
- халатность медицинского персонала;
- предрасположенность организма к воспалительным и инфекционным процессам;
- ошибки при проведении хирургических манипуляций;
- ослабление иммунитета.
Патогенез синдрома Лайелла
Заболевание развивается очень медленно, при этом имеет аллергическую природу. Длительное воздействие провоцирующего фактора приводит к накоплению токсинов в крови, в результате чего процесс усваивания белков патологически нарушается. Белковые вещества тормозят выведение продуктов распада, после чего риск общей интоксикации особенно велик. Присутствие и масштабное распространение токсинов вызывает нарушения в гомеостазе, остановить которые весьма проблематично даже клиническими методами.
В основе патологии Синдром Лайелла лежит феномен Шварцмана-Санарелли, который характеризуется распадом белков в организме и скоплением продуктов их распада. Эта иммунологическая реакция организма приводит к обширным токсическим поражениям, и пациента можно не спасти. Так в медицинской практике наблюдается патогенез синдрома Лайелла, угрожающий отмиранием организма. Так, при отсутствии своевременного лечения каждый третий пациент погибает от смертельного недуга.
Симптомы синдрома Лайелла
Изучив патогенез указанного заболевания, пациент отныне понимает, чего необходимо бояться, чтобы в будущем избежать летального исхода. Поскольку болезнь развивается в острой форме, симптомы синдрома Лайелла сразу приковывают к постели, являются выраженными в большинстве клинических картин. Это такие неприятные перемены в общем самочувствии:
- скачок температуры до 40 градусов;
- масштабные высыпания на коже;
- отечные пятна на верхнем слое эпидермиса;
- снижение потоотделения;
- покраснение и повышенная отечность лица;
- симптом смоченного белья;
- появление эритематозных пятен на коже;
- нарушенный электролитный баланс;
- симптом Никольского;
- признаки ожогов второй степени;
- хрупкость кожи не только у ребенка, но и у взрослого;
- симптомы конъюнктивита;
- появление шелушащихся пятен на туловище и конечностях;
- мацерация кожи, которая подвергалась сдавливанию, трению;
- массовое выпадение волос.
Диагностика синдрома Лайелла
Название недуга известно не всем пациентам, однако при появлении тревожной симптоматики требуется срочно обратиться к врачу за помощью, пройти полное медицинское обследование. Диагностика синдрома Лайелла начинается с выполнения анализа крови, в котором врач обнаруживает признаки воспалительного процесса в виде повышенной концентрации СОЭ. Биохимическое исследование этой биологической жидкости определяет наличие проблем в работе мочевыделительной системе, почках.
- Для острой стадии недуга под названием синдром Лайелла предусмотрены следующие методы клинического обследования, обязательные для немедленного выполнения:
- Коагулограмма контролирует степень свертываемости крови. Сгущение крови – явный признак, когда в организме развивается синдром Лайелла.
- Гистология и биопсия кожи помогают определить состояние кожных покровов на клеточном уровне, выявить численность очагов некроза.
- Дифференциация диагноза синдром Лайелла с другими разновидностями дерматита, которые не приносят клиническому больному (взрослому или ребенку) скорую смерть.
Лечение синдрома Лайелла
Это полиэтиологическое заболевание сложно поддается консервативной терапии, а в отдельных клинических картин без участия профессиональных хирургов просто не обойтись. Характерная иммунологическая реакция протекает в тяжелой форме, поэтому пациент при диагнозе синдром Лайелла нуждается в предварительной госпитализации. Задача врачей – остановить токсическое поражение дермы и обеспечить регуляцию распада клеток с дальнейшим формированием очагов некроза.
Так что продуктивное лечение синдрома Лайелла у взрослого и ребенка может сочетать консервативные и оперативные методы, требует длительного реабилитационного периода. Основные медицинские направления при нарастающих симптомах, которыми врачи определяют синдром Лайелла, подробно изложены ниже:
- прием кортикостероидов: Преднизолон, Метилпреднизолон;
- применение ингибиторов протеолиза: Гордокс, Контрикал;
- использование гормональных мазей с антибактериальным эффектом для местного лечения сформированных на теле пузырьков;
- плазмаферез – выполнение забора крови, где плазму заменяют лекарственными растворами, а эритроциты возвращают на прежнее место;
- экстракорпоральная гемокоррекция – взятие крови для замены ее клеточного, электролитного, ферментного состава с целью дальнейшего очищения при диагнозе синдром Лайелла;
- гемосорбция – очищение крови, а для этого ее пропускают через специальные фильтры и дальше вводят в системный кровоток уже в очищенном виде.
- методы альтернативной медицины лучше не задействовать, поскольку эффективность народных рецептов на практике, скорее, посредственная, может только усугубить преобладающую проблему со здоровьем, вызвать острые аллергические реакции у пациента на лице и теле.
Видео: эпидермальный токсический некролиз
Синдром лайелла причины
Представляя собой серьезное кожное поражение с характерными проявлениями, синдрома Лайелла (как форма токсикодермии) требует быстрого вмешательства для предотвращения серьезных последствий и сохранения жизни больного. Имея множество причин, которые могут спровоцировать возникновение данного состояния кожи, синдром Лайелла даже на начальных стадиях развития сопровождается резкими изменениями в состоянии кожных покровов, которые обращают на себя внимание и позволяют вовремя диагностировать болезнь.
Имея несколько названий-синонимов, синдром Лайелла может возникать практически в любом возрасте. Однако, по данным медицинской статистики, наиболее часто данное патологическое состояние кожи диагностируется в пожилом возрасте: от 45 до 68 лет, когда защитные силы организма ослабляются, имеется ряд заболеваний с хроническим течением. В этой статье будет описана полная клиническая картина при синдроме Лайелла и его патогенез.
Особенности болезни
Синдром Лайелла может встречаться и у женщин, и у мужчин. Однако более часто от отмечается у мужской половины населения с характерными внешними проявлениями и постоянно усугубляющимся плохим самочувствием больного.
Наряду с проявлениями выраженного поражения кожных покровов и расслаиванием верхнего слоя эпидермиса отмечается поражение слизистых оболочек. Наиболее подвержена негативному слиянию данной патологии слизистая рта, гортани, половых органов.
Токсический эпидермальный некролиз — синдром Лайелла (фото)
Классификация
В зависимости от стадии текущего процесса заболевание может проходить несколько стадий.
На начальном этапе поражения наблюдается повышение температуры тела, которое сопровождается ухудшением общего состояния, появлением сонливости и потери ориентации в пространстве. Наряду с этим на первой стадии развития болезни на коже начинают появляться очаги поражения, характеризующиеся покраснением участков кожи, увеличением ее чувствительности.
На второй стадии прогрессирования болезни участки с пораженной кожей увеличиваются в размерах, гиперчувствительность кожных покровов также увеличивается. Кожа начинает расслаиваться, на ее поверхности образуются пузыри с серозным содержимым, у больного появляется жажда, уменьшается продукция слюны.
Третья стадия характеризуется общим ослаблением организма больного, имеются все признаки обезвоживания. При отсутствии медицинской помощи либо ее недостаточности вероятен летальный исход.
Причины возникновения синдрома Лайелла описаны в видео ниже:
Причины возникновения
Возникновение данного заболевания может быть связано с несколькими причинами, наиболее частой из которых считается склонность организма к проявлению аллергических реакций. Это может быть наследственный либо приобретенный фактор.
Также к причинам, которые могут вызвать возникновение такого состояния, как синдром Лайелла, можно отнести:
- инфекционные поражения организма, которые резко сокращают степень эффективности работы иммунной системы;
- применение некоторых лекарственных препаратов, один из которых содержал сульфидамины;
- поражение организма стафилококками, что наиболее характерно для детского возраста;
- идиопатический вариант заболевания может развиваться вследствие психологического перенапряжения, нервных перегрузок и депрессивных состояний длительного течения.
Также к причинам развития синдрома Лайелла относят сочетание перечисленных причин либо их комбинацию.
Симптомы синдрома Лайелла у детей и взрослых, его диагностика и лечение описаны ниже.
К наиболее характерным проявлениям данного заболевания следует отнести ухудшение состояния кожных покровов. При этом отмечаются такие симптомы:- подъем температуры тела до 39-40°, при этом на некоторых участках тела образуются места с ярко-окрашенной кожей. Размеры таких участков могут существенно различаться, локализация их различна. Пятна могут быть единичные, затем они начинают сливаться;
- через несколько часов (10-12) на поверхности таких пятен образуются вздутия, верхний слой эпидермиса начинает отслаиваться. Пузыри напоминают ожоги 2-й степени, потому заболевание имеет второе название «злокачественная пузырчатка»;
- постепенно процесс охватывает всё большую поверхность кожи, параллельно отмечается значительное ухудшение состояния больного.
При вскрытии образующихся пузырей выделяется экссудат серозно-кровянистого состава, вследствие чего наблюдается быстрое обезвоживание больного. После вскрытия пузырей на коже остаются больше эрозии, кожа на них имеет яркую красную окраску и повышенную чувствительность.
При выявлении синдрома Лайелла отмечается постепенное усугубление текущего состояния, поверхность кожи начинает расслаиваться, даже при незначительном механическом воздействии на нее происходит расслаивание эпидермиса с образованием значительных по площади эрозий, при этом пузырей на коже не образуется. Температура тела продолжает оставаться повышенной.
Высокая степень болезненности, склонность к усугублению патологического процесса и плохое самочувствие — эти проявления также сопутствуют основной симптоматике текущей болезни.
Далее описана диагностика синдрома Лайелла.
Диагностика
Диагностирование позволяет выявить начинающееся заболевание на наиболее ранних стадиях, что позволяет скорее купировать патологический процесс. Проведение внешнего осмотра больного, его кожных покровов и проведение ряда лабораторных исследований позволяет наиболее точно определить как само поражение, так и текущую стадию. На основании полученных данных определяется схема лечебного воздействия.
К методам диагностического исследования относят:
Лечение, неотложная помощь и клинические рекомендации больным синдром Лайелла даны ниже.
Воздействие на кожные покровы при начальных стадиях болезни может осуществляться как терапевтическим, так и лекарственным методом. В первую очередь любое выбранное лечение направлено на снятие болевых проявлений, устранение повышенной чувствительности кожи.
Терапевтическим методом
- Для снятие болей в начале развития патологического процесса может быть рекомендовано увлажнение пораженных участков холодной водой, что также облегчает общее состояние при повышенной температуре тела.
- Однако ввиду активности процесса с быстрым прогрессированием заболевания и ухудшением состояния пациента требуется оказание неотложной помощи и прием определенных лекарственных средств с высокой эффективностью.
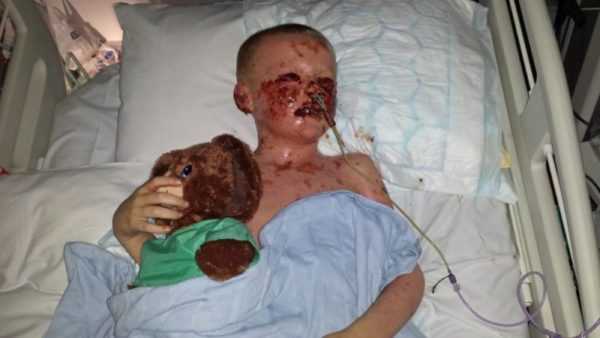
Синдром Лайелла у детей (фото)
Медикаментозным методом
При диагностировании синдрома Лайелла помощь пострадавшему должна оказываться в реанимационном отделении медицинского учреждения. Максимально быстрое использование средств, снимающих болезненность кожи, устраняющих активный патологический процесс с расслоением верхнего слоя эпидермиса, позволяет стабилизировать состояние больного.
Большие дозы вводимых инъекционным путем кортикостероидов, обезболивающих средств и применение методов гемокоррекции позволяет остановить текущий процесс . При выраженном улучшении все применяемые лекарственные препараты даются больному в уменьшенном количестве.
В лечении данного заболевания используется комплексный подход, сочетающий в себе прием антибактериальных препаратов последнего поколения широкого спектра действия, средства, стимулирующие и поддерживающие почки, а также средства для снижения свертываемости крови.
Другие методы
- Хирургического вмешательства при выявлении синдрома Лайелла обычно не требуется.
- Однако наряду с лекарственным воздействием должны регулярно выполняются перевязки, смена нательного белья на стерильное, обработка не только поврежденной кожи, но и слизистых оболочек.
Профилактика синдрома Лайелла
Для предупреждения возникновения данного патологического состояния кожи следует исключить лечение любого заболевания несколькими препаратами одновременно (не более 5-7 средств одновременно), при наличии склонности к появлению аллергических проявлений исключить самолечение и при любых отклонений от нормы обращаться за помощью к врачу.
Осложнения
В связи с быстротой развития текущего процесса высока вероятность появления негативных проявлений в работе почек, потому поддерживающая терапия позволяет избежать возможности негативных проявлений. Также при недостаточности проводимого лечения возможно ухудшение состояния кожных покровов.
Прогноз по статистике тех, кто выжил с синдромом Лайелла, описан ниже.
При оказании своевременной помощи длительность жизни уменьшается незначительно:- 5-летняя выживаемость при излечении болезни на начальной стадии составляет 95-98%,
- при развитии заболевания и лечении его на более поздней стадии показатель 5-летней выживаемости составляет порядка 75-82%.
Post Views: 556
что это такое, симптомы, прогноз у детей и взрослых
Существуют болезни, способные в течение очень короткого времени довести здорового человека до состояния, с крайне неблагоприятными прогнозами. Одно из них — синдром Лайелла (токсический эпидермальный некролиз). Он начинается с резкого ухудшения самочувствия, с больного сходит кожа, выпадают волосы, один за другим отказывают внутренние органы. Впервые патология была описана в 1956 году шотландским дерматологом А.Лайеллом. Он лично наблюдал четыре подобных случая, потом по его инициативе был произведен опрос всех врачей, имеющих практику в Великобритании. Удалось собрать 128 эпизодов и по ним детально изучить механизмы развития болезни.
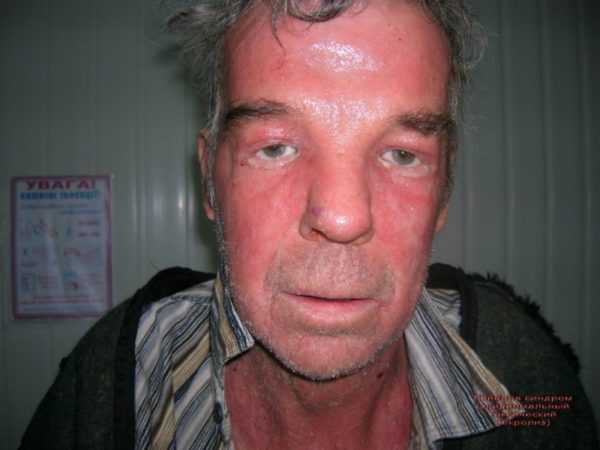
Этиология и патогенез
С 1970 года составляется ежегодная статистика распространения синдрома Лайелла, что позволило выделить частоту заболевания. Оно встречается в 1,3% случаях на один миллион населения в год. Смертность высока: 60% больных с таким диагнозом погибает.
Дискуссии о причинах происхождения синдрома, о механизмах его развития продолжаются до сих пор. Пока хорошо изучена только одна форма патологии – лекарственная. Она развивается после формирования нарушений способности человеческого организма к обезвреживанию промежуточных реактивных метаболитов, скапливающихся в клетках после приема тех или иных медикаментов. Они, вступая в реакцию с метаболитами тканей, формируют антигенный комплекс, вызывающий определенный иммунный ответ. Вот он и дает толчок развитию аллергической реакции.

Спровоцировать формирование антигенного комплекса могут и токсины, образующиеся в большом количестве в момент распада микробов. Из-за сбоев в работе системы обезвреживания они не выводятся естественным путем, в результате происходит соединение антигенов с белками эпидермальной клетки. Иммунная система воспринимает его как «чужака» и включает защитный режим, направленный на его уничтожение. В результате развивается реакция, которая приводит к некрозу эпидермальных клеток.
Патогенез можно сравнить с синдромом отторжения донорского органа, который развивается из-за несовместимости. Роль чужеродной ткани (в нашем случае) играет собственный кожный покров больного. Самым вероятным фактором провокатором считается острый инфекционный процесс, связанный с заражением стафилококками.
Группы риска
Сегодня доказана генетическая предрасположенность к синдрому Лайелла. Ученые считают, что наличие в организме человека хронического очага инфекции (тонзиллита, синусита, холецистита) увеличивает риски заболевания. Чаще болеют женщины, прямой зависимости роста частоты патологии от возраста пациентов не было выявлено.
В группе риска все, кто перенес синдром Лайелла в раннем возрасте. У детей в большинстве случаев заболевание имеет инфекционную этиологию. Пусковой момент его развития связывают с течением ОРВИ и прошедшей по этому поводу терапией с применением нестероидных противовоспалительных препаратов. Второй по частоте фактор-провокатор – поражение организма стафилококками.

У взрослых в группе риска те, кто постоянно испытывает нервные перегрузки, психологическое перенапряжение, кто длительное время находится в депрессивном состоянии, кто занимается самолечением и без контроля пьет разные лекарственные препараты. Нельзя без назначения принимать сульфаниламиды, антибиотики, противосудорожные средства, противовоспалительные и обезболивающие препараты, витамины и контрастные вещества, используемые при проведении рентгенографии. С осторожностью стоит выбирать БАДы, иммунодепрессанты и иммуномодуляторы.
В особую группу риска входят люди с ВИЧ статусом. У них частота случаев в тысячу раз выше, чем в общей популяции.
Формы и виды болезни
Специалисты, учитывая разную этиологию патологии, выделили следующие формы заболевания:
- Лекарственная развивается вследствие медикаментозного воздействия.
- Стафилогенная возникает как осложнения течения бактериальной инфекции. Такая форма развивается только у малышей. Она не зависит от употребления лекарств и не приводит к летальному исходу. Прогнозы при таком диагнозе всегда благожелательны.
- Идиопатическая форма. К ней относят все случаи, в которых не удается выявить пусковые моменты заболевания.
- Форма, протекающая со вторичными патологиями. В эту группу входят те эпизоды, при которых Лайелла синдром развивается на фоне псориаза, ветряной оспы, опоясывающего лишая или пузырчатки.
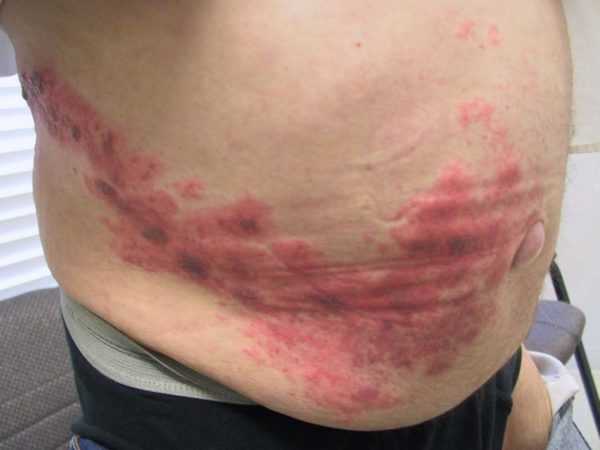
Острое течение любой формы имеет одинаковую клиническую картину.
Симптомы и признаки
Болезнь стартует внезапно, состояние больного постоянно ухудшается, за короткое время (5-6 часов) может случиться летальный исход. Вот почему так важно знать, что это такое -токсический некролиз ткани эпидермиса.
Вначале фиксируется резкая гипертермия кожного покрова. Его температура поднимается до максимально высоких температур, на поверхности воспаленного участка образуются единичные красные пятна, которые быстро приобретают бурый цвет. Вокруг они окружены отечной тканью. Пораженные элементы быстро сливаются в одно большое пятно, любое прикосновение к нему рождает сильную боль.
Затем на месте красных пятен возникает огромное количество больших (по размеру с ладонь) пузырей, заполненных серозной жидкостью. Внешне они сильно напоминают ожоговые волдыри. После самопроизвольного вскрытия на их месте остаются кровоточащие язвы, похожие на эрозии. Если воспаленную кожу задеть, ее эпидермальный слой начнет отслаиваться.

Параллельно с поражением кожного покрова наблюдается изменение слизистых оболочек. Они покрываются трещинами и ссадинами, вызывающими сильную болезненность. Даже при легком прикосновении к ним участки с нарушенной целостностью начинают кровоточить. Прием пищи становится затрудненным.
Описываемая реакция способна затрагивать и внутреннюю оболочку носоглотки, бронхов, желудочно-кишечного тракта, мочеиспускательного канала. По мере прогрессирования болезни подобные состояния вызывают необратимые последствия, поэтому смертность очень высока.
Повреждение кожных покровов и слизистых оболочек сопровождается невыносимыми головными болями и мучительной жаждой. Со временем происходит обезвоживание организма, пациент становится заторможенным, кровь сгущается. Это тоже осложняет работу всех внутренних систем. В результате некроза эпидермиса образуются токсины, они оказывают негативное воздействие на головной мозг. Открытые раны на теле дают толчок развитию гнойных воспалительных процессов, происходит закупорка сосудов, что вызывает нарушение кровообращения. Вот почему так важно оказывать медицинскую помощь больному при появлении первых симптомов недомогания.
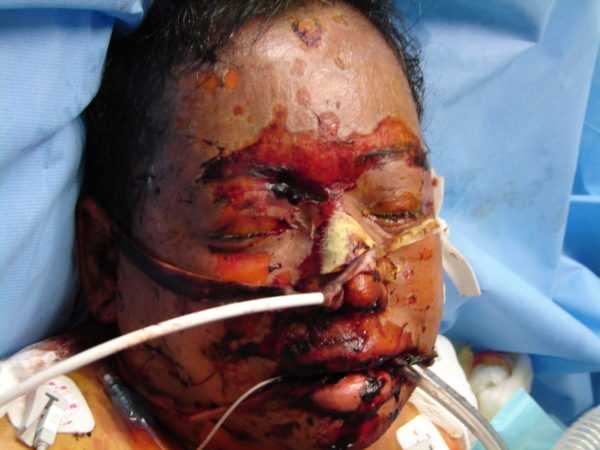
Диагностика
При подтверждении диагноза большое значение имеет правильная оценка существующей клиники и площади поражения кожного покрова. В зависимости от этого показателя осуществляется дифференциальная диагностика синдрома Лайелла от синдрома Стивена-Джонсона.
Обязательно проводятся лабораторные исследования крови. При описываемой патологии обнаруживается:
- низкое эозинофильное количество или их абсолютное отсутствие;
- уменьшение количества лейкоцитов;
- увеличение палочкоядерных и нейтрофилов;
- низкие показатели белка;
- повышение глобулинов.
Печеночные пробы показывают завышенные показатели всех существующих норм, почечные пробы позволяют выявлять высокий уровень мочевины. Электролитный баланс нарушен. С целью уточнения диагноза может быть произведена биопсия отслоенного участка кожи. Она должна подтвердить отслаивание всего эпидермиса. Для сравнения: при синдроме «обожженной кожи» отслаивается только роговой его слой.

При подозрениях на лекарственную форму врач может назначить иммунологический тест. При помощи него удается найти медикаментозный препарат, прием которого спровоцировал развитие такой аллергической реакции. Важно при составлении терапевтической схемы исключить его из медицинского протокола.
Методы лечения
Самостоятельно бороться с синдромом Лайелла нельзя, вся необходимые мероприятия могут осуществляться только в условиях стационара, в палатах интенсивной терапии или в ожоговых центрах. Больного необходимо предварительно полностью раздеть и уложить на специальную кровать, которая способна производить обдув тела больного при помощи струй, выпускающих стерильный воздух. Первая цель терапии – снять болевые ощущения, устранить повышенную чувствительность кожи, остановить процесс развития токсикологической реакции. Для этого проводится:
- Каскадная плазмофильтрация (очищение крови). Если нет технической возможности ее выполнить, применяется гемосорбация. Чем раньше будут выполнены эти процедуры, тем благоприятнее прогноз. Если они проводятся в течение первых двух суток от начала заболевания, возникает возможность быстрого выздоровления.
- Массивная системная терапия препаратами из группы кортикостероидов. Схемы приема разрабатываются в каждом конкретном случае с учетом возраста и веса больного.
- Введение внутривенных иммуноглобулинов. Применение таких средств позволяет снижать частоту бактериальных осложнений и предотвращать развитие патологического процесса.
- Гипербарическая оксигенация. Эта процедура способствует увеличению кислородной емкости крови.
Каждые 72 часа больного должны осматривать врачи, чья специализация предполагает лечение заболеваний, связанных с поражением слизистых оболочек.
Для предотвращения обезвоживания больного постоянно нужно выпаивать. Ему можно давать теплую воду, в которой предварительно были растворены порошковые средства, способные восстановить регидратацию («Регидрон», «Оралит»).
Местная терапия
Обработка кожного покрова осуществляется по принципу терапии ожогов. На эрозивные поверхности накладываются стерильные повязки, предварительно они обрабатываются кремами и мазями, в составе которых есть гормоны и антибиотики («Метилпреднизолон», «Контрикал», «Преднизолон»).
Важно понимать, что заболевание нельзя лечить народными средствами. Любая подобная инициатива способна закончиться появлением осложнений. Самое распространенное из них – присоединение бактериального компонента. Оно значительно ухудшает состояние больного.
Высока частота встречаемости пневмонии, пиодермии и сепсиса. Практически всегда течение заболевания сопровождается ухудшениями сердечной деятельности, появлением дыхательной недостаточности. В тяжелых случаях возможна остановка работы почек и, как следствие, летальный исход от отравления токсинами. Обезвоживание приводит к увеличению густоты крови. Это явление способствует образованию тромбов в легочной и в сердечной системе. И это тоже мгновенная смерть.
Нарушение целостности слизистой внутренних органов сопряжено с риском появления обширных внутренних кровотечений. При поражении конъюнктивы глаз становится возможным развитие слепоты. После терапии она пропадает, но у пациента надолго остается фотофобия.
Способы профилактики
Специфической профилактики пока нет, само заболевание до конца не изучено, неизвестны все факторы, которые способны спровоцировать начало сложной системной аллергической реакции. Специалисты советуют всем без исключения пить лекарства только по назначению, строго соблюдать предписанные дозировки и каждый раз сообщать своему лечащему врачу о побочных реакциях, возникающих как ответ на применяемые средства. Нельзя одновременно принимать более пяти разных препаратов. Самолечение людей, у которых есть предрасположенность к аллергии, считается недопустимым.
Прогноз
Если диагноз подтвержден, прогнозы всегда серьезные. В процентном соотношении смертность колеблется в пределах 35-70%. Многое зависит от того, какие прогностические факторы удается выявлять у каждого конкретного больного. На Западе сегодня разработана шкала, по которой можно рассчитывать тяжесть состояния и делать точные прогнозы. Учитывается возраст больного, частота сердцебиения, наличие или отсутствие онкологического заболевания, площадь пораженной поверхности, уровень мочевины в крови, уровень бикарбонатов плазмы и глюкозы.
Наиболее высокие показатели летального исхода у лиц младшей возрастной категории, у пожилых людей, у пациентов, в анамнезе которых значатся иммунодефицитные состояния. Больной умирает от осложнений.
Лайелла
Синдро́м Ла́йелла (токсический эпидермальный некролиз) — наиболее тяжёлый вариант аллергического буллёзного дерматита.
Чаще всего синдром Лайелла представляет собой реакцию на лекарственные препараты (антибиотики, сульфаниламиды, НПВС).
Клиническая картина
Состояние пациента прогрессивно ухудшается, выражены симптомы интоксикации, повышается температура. Появляется кожная сыпь по типу «коревой» или «скарлатинозной» с единичными болезненными элементами. Через несколько часов на месте сыпи и на неизменённой ранее коже возникают большие плоские пузыри с серозным или серозно-геморрагическим содержимым. Они быстро вскрываются с появлением обширных эрозий ярко-красного цвета. Характерен положительный симптом Никольского — при легком потирании здоровой кожи происходит десквамация эпидермиса и обнажение мокнущей поверхности. Могут присоединяться токсико-аллергические поражения сердца, печени, органов брюшной полости, почек. При отсутствии своевременной неотложной помощи велика вероятность летального исхода.
Патогенез (что происходит?) во время Синдрома Лайелла:
| Признаки заболевания развиваются достаточно быстро - как правило, от приема провоцирующего препарата до развития характерного поражения проходит от нескольких часов до 1 недели. В некоторых случаях заболевание может развиваться в несколько более поздние сроки. Очень важная роль в развитии синдрома Лайелла принадлежит индивидуальным свойствам организма, его повышенной аллергической чувствительности. Это является генетически предопределенным признаком. В организме таких субъектов имеют место нарушения процесса обезвреживания вредных продуктов обмена веществ, в результате чего лекарство, попавшее в организм, присоединяет к себе белок, входящий в состав поверхностного слоя кожи. На данное новое получившееся вещество и развивается в итоге иммунный ответ. Кожа больного как бы становится одним большим аллергеном. Реакции в организме, происходящие при этом, в некоторой степени можно приравнять к реакциям, развивающимся в результате иммунного ответа на внедренный в организм чужеродный трансплантат. Таким "трансплантатом" в данном случае является собственная кожа. У всех больных эпидермальным некролизом имеются указания на те или иные аллергические реакции, развивавшиеся ранее после приема различных лекарственных препаратов. В основе всех изменений в организме больного лежит иммунологическая реакция, известная под названием феномена Шварцмана-Санарелли. При этом происходят нарушение превращения в организме белковых веществ, нарушение регуляции их распада, которая начинает осуществляться очень быстро и бесконтрольно. В итоге в жидкостях, содержащихся в организме, начинается накопление продуктов данного распада, оказывающих токсическое воздействие на органы и системы. В то же время функции органов, ответственных за обезвреживание токсинов и их выведение из организма, в очень значительной степени нарушаются, в организме происходят очень сильные сдвиги в балансе воды, солей и минеральных веществ. В итоге всех указанных патологических процессов состояние больного постоянно ухудшается и часто заканчивается гибелью. Поэтому все такие больные нуждаются в немедленном проведении экстренной интенсивной терапии в соответствующих медицинских учреждениях. В среднем, по данным разных авторов, погибает около 1/4-3/4 всех больных с синдромом Лайелла. | ||
Симптомы Синдрома Лайелла:
| Заболевание чаще всего поражает детей и молодых людей. Все признаки развиваются в течение очень короткого промежутка времени. Уже спустя 1-3 дня от начала заболевания состояние больного становится крайне тяжелым, в эти сроки может наступить даже гибель. Внезапно, без видимой на то причины, температура тела повышается до 39-40 °С, иногда выше. Развивающиеся затем высыпания покрывают кожу туловища, рук и ног. Они очень обильные, множественные и представляют собой пятна покраснения с участками отека небольших размеров. Постепенно они увеличиваются, как бы растекаясь по коже, сливаются между собой. В итоге на теле образуются крупные очаги поражения. Спустя примерно 2 суток на пораженной коже в области очагов начинают появляться пузыри, имеющие различные размеры. Величина их в ряде случаев может достигать ладони больного. Кожа, покрывающая их, дряблая, истончена, очень легко рвется при механической травме. Спустя довольно короткое время вся кожа больного принимает такой вид, как будто она была ошпарена кипятком. Такая же картина характерна для ожога II степени. Вся кожа принимает красный цвет, при дотрагивании до нее определяется резкая болезненность. Во время прикосновения ее очень легко сдвинуть, она сморщивается, т. е. выявляется так называемый симптом "смоченного белья". На пальцах ступней и кистей поверхностный слой кожи очень легко отслаивается и отпадает, полностью сохраняя их форму. В некоторых случаях возможно появление большого количества очень мелких кровоизлияний на коже всего тела. |
Неотложная помощь
Необходимо немедленное прекращение поступления аллергена. Затем вводят преднизолон внутривенно 200—250 мг, детоксикационные растворы.
При гипертермии противопоказано введение жаропонижающих препаратов, это может привести к дополнительной аллергизации.
Госпитализация (ожоговый центр Военно-медицинской академии, инст. Джанелидзе).
При токсическом эпидермальном некролизе необходима срочная госпитализация больного, желательно в реанимационное отделение. До этого врач поликлиники или скорой помощи должен отменить лекарственный препарат, вызвавший заболевание, и попытаться вывести его из организма (промывание желудка, очистительная клизма, обильное питье). Необходимо ввести парентерально антигистаминные (супрастин, пипольфен, димедрол) и гипосенсибилизирующие (препараты кальция, натрия тиосульфат, магния сульфат) средства. В стационаре назначают кортикостероиды (в больших дозах), проводят гемосорбцию. В ряде случаев показаны антибиотики. Наружно применяют эпителизирующие (солкосерил), кортикостероидные и антибактериальные (для профилактики инфицирования) мази. При клиническом выздоровлении после выписки из стационара больной должен продолжать прием кортикостероидов в малых дозах, постепенную их отмену проводит врач поликлиники. В амбулаторной карте больного должна быть пометка о лекарственном препарате, вызвавшем заболевание.
Прогноз
Летальность в условиях реанимации по данным разных авторов составляет 50-70 %. Чем раньше начато лечение и чем тщательнее соблюдаются все принципы лечения, тем благоприятнее прогноз.