Диагноз плп что это такое
Плечелопаточный периартрит: причины, симптомы, лечение
Плечелопаточный периартрит – реактивный воспалительный процесс подвижного соединения, связывающего кость верхней конечности с лопаткой. Дегенеративным изменениям подвергаются околосуставные ткани: мышцы, синовиальные капсулы, связки, сухожилия. Патология не распространяется на хрящи и костные структуры суставов.
Система классификаций
В соответствие с общепринятой системой МКБ – 10 патология не выделена в отдельное заболевание. Плечелопаточный периартрит – обобщенное название функциональных нарушений в плечевом суставе.
По коду различают несколько форм поражений:
- М75.0 Адгезивный капсулит – синдром «замороженного плеча»: повреждение синовиальной сумки плечевого сустава.
- М75.1 Синдром сдавления ротатора – ущемление сухожилий при столкновении плечевой кости и лопатки.
- М75.2 Тендинит двуглавой мышцы – реактивное воспаление сухожилий бицепса.
- М75.3 Кальцифицирующий тендинит – отложение солей кальция во вращательной манжете плеча.
- М75.4 Синдром удара – механическое травмирование околосуставных тканей.
- М75.5 Бурсит плеча – расширение суставной капсулы за счет выработки синовиальной жидкости в повышенных количествах.
Патологический процесс может развиваться, как с одной стороны тела, так и с обеих сразу.
Патогенез
В зависимости от вида периартрических поражений определяют факторы, обуславливающие их развитие.
Дегенеративные изменения (остеохондроз) или смещение позвонков и межпозвоночных дисков в шейном отделе позвоночного столба. Патологические отклонения приводят к дистрофии сухожилий плеча за счет защемления нервных волокон, связанных с плечевым сплетением, нарушения кровотока, недопоставке питательных веществ в ткани.
Травмы плечевого сустава, полученные при падении, ударе, вывихе, сопровождающиеся подкожными кровоизлияниями, надрывами сухожильных и мышечных волокон.
Выявлена взаимосвязь развития плечевого периартрита на фоне следующих заболеваний:
- туберкулеза легких;
- спондилеза;
- сахарного диабета;
- черепно-мозговых травм;
- гормонального сбоя;
- инфаркта миокарда;
- нарушения функциональных способностей печени;
- дисплазии соединительной ткани;
- кальциноза;
- онкологических новообразований;
- поражения периферической нервной системы;
- радикальной мастэктомии.
Способствуют формированию патологии однотипные движения, монотонно выполняющиеся на протяжении длительного времени, переохлаждение, чрезмерные физические нагрузки.
Проявление патологии
Плечевой периартрит в классической форме не обременен тяжелыми проявлениями. Боль развивается по наружной поверхности плеча, обостряясь при вращательных движениях, попытке поднять руку, либо завести за спину. Болевой синдром ограничивает движение, но в этой фазе заболевание успешно поддается лечению. Известны случаи самопроизвольного исчезновения патологических отклонений.
При переходе заболевания в острую стадию интенсивность болезненных ощущений возрастает. По нервным рецепторам боль распространяется в руку и шею. Пик активизации воспалительного процесса приходится на ночное время суток. Появляется припухлость в области плечевого сустава. Ярко выражено ограничение движений, отведение руки от туловища становится практически невозможным.
Незначительное облегчение больной испытывает, согнув руку в локтевом суставе, и прижав в таком положении к груди. Ухудшается общее самочувствие: повышаются температурные показатели, начинается бессонница, снижается потенциал возможностей. Если поражение плеча является следствие остеохондроза присоединяется головная боль, головокружение, боль под лопаткой, онемение пальцев на руках. Патологический процесс в обостренном состоянии протекает несколько недель, после чего велика вероятность перехода в хроническую стадию.
Характерные симптомы для плечевого периартрита с хроническим течением: тупая боль в плечевом суставе, дискомфортные ощущения при движениях рукой. Отклонения обостряются во второй половине ночи. При вращении рукой возникает резкий болевой синдром, доставляющий человеку нестерпимые страдания. Продолжительность хронической формы периартрита исчисляется годами. При таком состоянии повышается риск развития адгезивного капсулита.
Своевременно не пролеченный полиартрит приводит к хронизации процесса, утрате двигательных функций – «блокировке» плечевого сустава.
Диагностирование
Для подтверждения диагноза и получения медицинской помощи больному следует обратиться к ревматологу, неврологу, травматологу, ортопеду. Визит к врачу начинается с базового осмотра пациента. С помощью специальных тестов специалистом оценивается степень ограничения подвижности плечевого сустава и снижение мышечного тонуса. Для выявления причин, спровоцировавших патологию, и детального изучения клинической картины назначаются дополнительные инструментальные и лабораторные исследования.
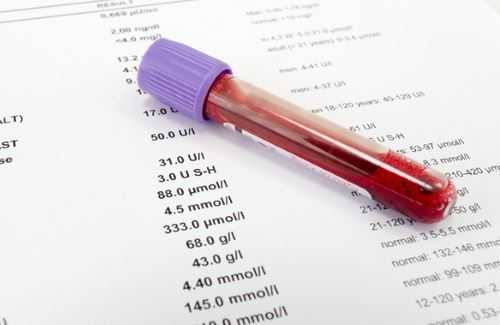
Анализ забора крови – в острой стадии исследование выявляет повышенную скорость агрегации эритроцитов – СОЭ, наличие С-реактивного белка.
Рентгенография плечевого сустава указывает на скопление микрокристаллов кальция в пораженных местах, дегенеративно-дистрофические изменения в околосуставных тканях.
Рентгенография шейного отдела позвоночника – назначается при подозрении на развитие периартрита вследствие остеохондроза.
УЗИ – выявляет разрывы сухожилий и мышц, дегенеративные изменения мышечных тканей и костных структур, дефекты суставной губы, отложения кальцинатов.
МРТ – проводится в тяжелых случаях для определения контрактур суставов.
Ежегодная добровольная диспансеризация – важный процесс, позволяющий облегчить диагностику заболевания.
Лечебные мероприятия
Основополагающее значение в лечении плечелопаточного периартрита занимает устранение болевого синдрома и возврат утраченных двигательных способностей.
Остановить воспалительный процесс в околосуставных тканях помогают препараты, обладающие нестероидным противовоспалительным обезболивающим потенциалом:
Применение этих средств в виде таблеток, мазей, гелей эффективно при простой форме патологии.
При обострении, чтобы снизить нагрузку на больной сустав применяют поддерживающую повязку или гипсовую лонгету. Для купирования острой боли практикуется внутримышечное введение глюкокортикостероидов в область локализации болезненных изменений. Используются новокаиновые блокады – инъекционное впрыскивание анестетика в околосуставную капсулу, окружающие сосуды, мышечные ткани.
Дополнительно назначаются:
- аппликации с димексидом – высокая биодоступность препарата позволяет проникать через кожный покров прямо в патогенную клетку;
- миорелаксанты – снимают напряжение мышечной ткани;
- ангиопротекторы – оказывают положительное влияние на состояние сосудистых стенок, нормализуют кровоток;
- хондропротекторы – питают хрящевую ткань, способствуют ее восстановлению.
При синдроме соударения – сдавливание ротатора плеча показана артроскопическая субакромиальная декомпрессия плечевого сустава. С помощью малоинвазивного оперативного вмешательства хирургу удается очистить пораженную область от рубцовых тканей, устранить склерозированные участки. Метод позволяет создать достаточное анатомическое пространство для защемленных сухожилий вращательной манжеты плеча. У пациента восстанавливаются двигательные функции, появляется возможность вернуться к привычному жизненному ритму и нагрузкам.
Физиотерапия
После снятия воспалительной реакции в лечении плечелопаточного периартрита важную позицию занимают физиотерапевтические процедуры:
- ударно-волновая терапия – активизирует регенерацию тканевых структур на клеточном уровне;
- электростимуляция – восстанавливает функции пораженных тканей, нервных и мышечных волокон, усиливает обменные процессы;
- лекарственный электрофорез – доставляет наибольшее количество необходимых фармакологических веществ непосредственно в очаг поражения с помощью электрического тока;
- фармакопунктура – инъекционное введение незначительного количества лекарственных средств в биологически активные точки человека;
- гирудотерапия – применение специально выращенных медицинских пиявок; проникновение в кровоток пациента их секрета оказывает противоотечное действие, улучшает трофику тканей;
- магнитотерапия – активизирует кровообращение в патологических зонах, устраняет отек, способствует устранению болевой импульсации.
Для ликвидации двигательных ограничений рекомендуется ручное воздействие на поврежденные структуры плечевого сустава. Постизометрическая релаксация – специальные упражнения при которых больной напрягает определенную группу мышц, а физиотерапевт оказывает сопротивление их сокращению. Комплекс устраняет скованность, возвращает объем движений.
Массаж – предотвращает формирование рубцовой ткани, возникновение мышечной атрофии. Восстанавливает функциональные способности плечевого сустава. Манипуляциям подвергаются воротниковая область, дельтовидная и грудные мышцы, плечо и вся поверхность руки.
При плечелопаточном периартрите приветствуется санаторно-курортное лечение с использованием природных факторов.
Авторский комплекс упражнений
Продолжить реабилитацию в домашних условиях поможет комплекс упражнений Попова. Известный врач-травматолог разработал авторскую гимнастику, основываясь на изучении техники лечения, практикующуюся в разных странах. Уникальность комплекса заключается в применении движений, которые включают в тренировочный процесс мелкие околосуставные связки и мышцы.
Перед освоением новой методики следует помнить:
- гимнастические упражнения при плечелопаточном периартрите проводятся в период стойкой ремиссии;
- на начальном этапе движения должны быть медленными с малой амплитудой;
- основополагающий принцип комплекса – отсутствие болезненных ощущений.
Упражнения выполняются сидя на стуле, дыхание подстраивается в ритм движений.
- Положив руки на колени, передвигайте ногами, имитируя шаги. При «ходьбе» руки самопроизвольно перемещаются по верхней части ног.
- Не прерывая размеренный шаг, массируйте бедра круговыми движениями рук. Плечи перемещайте в соответствии с положением рук.
- Опустите руки по сторонам в свободном положении. Поочередно поднимайте и опускайте плечи, воображая наличие груза в руках. При движениях плечевым поясом, держите спину прямо, напрягая поясничный отдел, потом расслабляйтесь, слегка согнув поясницу.
- Делайте вращение плечами. Поднимая плечи, спину держите прямо. Отводя назад плечи, соединяя лопатки, спину расслабляйте и наклоняйте немного вперед. Бедра приподнимаются и опускаются тоже. Вкупе получается волновидное движение.
- Осуществляйте вращение плечами, отводя вместе с ними назад согнутые в локтевых суставах руки. Эти же движения повторите в обратном направлении.
- Соединив руки «в замок», направьте их вверх, вытягивая вслед за ними позвоночный столб. Если упражнение вызывает затруднение, тяните верхние конечности перед собой. Задействуйте в движениях поясничный отдел.
- Выпрямленные руки попытайтесь отвести назад, соединяя лопатки и держа спину в вертикальном положении, глубоко вдохнув. Откинув корпус к спинке стула, скрестите руки перед собой, сделав выдох.
- Поднимите руку вверх, выпрямляя вслед за ней позвоночник и отрывая бедро от поверхности стула. Опустите руку вниз, слегка согнув поясницу. Проделайте то же со второй рукой.
- Заведите руки за спину, под ключицы. Осторожно направляйте плечевые суставы взад-вперед. Задействуйте корпус: разгибаясь делайте вдох, сгибаясь выдох.
- Опуская руки по поверхности ног, наклонитесь вперед. Соедините лопатки (на сколько сможете), отведя опущенные конечности назад, вернитесь в исходное положение.
- Расслабьте позвоночник, опустив руки по сторонам. На вдохе распрямляйтесь, поднимая круговым движением руки. На выдохе опускайте руки вниз, направляя ладони от себя.
- Поместите правую руку на противоположное плечо, обхватив локтевой сустав левой рукой. Поворачивая верхнюю часть корпуса, с помощью левой руки заведите локоть подальше.
- Широко расставив ноги, разместите руки на коленях. Делайте наклон плечом вперед, задействовав позвоночник. Вернув исходное положение, ту же манипуляции проделайте с другим плечом.
- Чтобы расслабить мышцы, закончите занятие разведением рук в стороны, вверх, перед собой, опустите вниз. Повторите несколько раз.
Внимание!
Дабы не спровоцировать осложнения патологии подбор упражнений должен быть согласован с лечащим врачом или физиотерапевтом.
Упражнения Попова подразумевают не накачивание мышечной массы, а восстановление функциональных способностей сустава. Положительный эффект от выполнения комплекса накапливается постепенно. В профилактических целях физкультура должна стать регулярной практикой.
Плечелопаточный периартрит: причины, симптомы и лечение
Что такое плечелопаточный периартрит?
Плечелопаточный периартрит – это заболевание, во время которого протекают процессы, основанные на воспалении в сухожилиях и капсулах сустава плеча. Затрагивает мягкие околосуставные ткани, вызывает боли и блокирует функциональные возможности сустава.
Несмотря на распространенность симптомов, и даже если ощущается боль именно плече-лопаточная, периартрит заболевание достаточно редкое, диагностируется у 10% больных, а у 80% обратившихся за врачебной помощью причиной данного недуга служит артроз плечевых суставов.
Встречаются также названия «консулит» и «синдром замороженного плеча». Он наблюдается у каждого четвертого человека, как правило, после травм, ушибов, ударов, сильной перегрузки, часто встречается у грузчиков и тех, кто поднимает активно штангу. Риск патологии также часто встречается у тех больных, у которых были проблемы с шейными позвонками, с переносом инфаркта миокарда или операбельным вмешательством в работу молочных желез, с заболеваниями печени.
Код по МКБ-10
В десятом пересмотре МКБ периартрит плечевой кости не был включен в список нозологических единиц и не является официальным диагнозом.
Патология находиться под кодом M75.0 адгезивный капсулит плеча (подразумевает под собой тотальное поражение капсулы плечевого сустава) – это наиболее приблизительное определение патологии сустава.
Раньше периартрит плечевого сустава подразумевал повреждение сустава и ряд расположенных тканей, причиной которых была не острая травматизация.
Причины плечелопаточного периартрита
С проблемой появления плечелопаточного периартрита сталкиваются и мужчины, и женщины, но мало кто знает что это за болезнь. При чем некоторым для заболеваний суставов нужны сильные нагрузки, а кому-то достаточно перегрузить себя, все признаки индивидуальны. Но можно выделить основные причины возникновения заболевания.
Так как боль приходит «с отсрочкой» многим пациентам сложно вспомнить, что могло привести к заболеванию. Однако основными причинами чаще всего являются перенагрузка или непривычная для суставов деятельность. Это может быть перенос слишком тяжелого шкафа или многочасовые малярные работы.
Заболевания внутренних органах, о которых забыли. Так, например, после перенесенного инфаркта миокарда может появиться левосторонний периартрит, так как данное перенесенное болезнь связана с отмиранием сосудов, и не одним, а целыми группами. Таким образом блокируется приток крови к плечу. Сухожилия истощаются, начинают ломаться. Спазмы и воспаление завершают процесс и дают начало болезненным ощущениям.
По той же причине болезни печени могут спровоцировать периартрит в правом плече. В печени также много сосудов, которые отвечают за кровообращение в организме, поэтому нарушение их работы может стать причиной правостороннего периартрита.
Часто страдают этим недугом женщины, которым удаляли молочные железы. Операция затрагивает кровоток грудного отдела, не все сосуды сшиваются и срастаются так, чтобы после вмешательства работать как новые. Именно это затрудняет поступление крови, и ухудшает состояние суставов.
Симптомы плечелопаточного периартрита
При периартрите сустав и хрящ остаются неповрежденными. В этом заключается его уникальность в отличие от артроза или артрита. Основным индикатором заболевания служит чрезмерная нагрузка, которая проявится через 5-7 дней в виде следующих симптомов:
- резко начинает болеть в шейном отделе, тянет плечо или остро ощущаются мышцы руки;
- ночью, когда тело наиболее расслаблено, боль становится сильнее;
- круговые движения приносят больше боли, чем манипуляции рукой вперед и назад в одной плоскости;
- может немного распухнуть плечо;
- из-за того, что в организме идет воспаление, общая температура тела может немного повысится, до 37.5.
Как и со многими болезнями, если затянуть поход к врачу, можно очень быстро из начальной формы заболевания перейти в хроническую форму.
Стадии плечелопаточного периартрита
В самостоятельный раздел данная болезнь не выделяется, ввиду того что существует много причин для ее появления.
Врачи классифицируют плечелопаточный периартрит по нескольким признакам:
- простой – когда начинает болеть плечо это первая стадия, во время нее нужно наиболее активно заниматься и отслеживать заболевание, чтобы предотвратить его переход на следующие ступени;
- острый – все вмешательства проходят исключительно с подачи лечащего врача;
- хронический – он же анкилозирующий периартрит, «блокированное» или «замороженное» плечо.
Важно не запускать болезнь, пока стадия, которую просто вылечить, не перешла в стадию, с которой бороться гораздо сложнее. Патология плечелопаточного периартрита чаще встречается в одностороннем виде, редко, но встречается, двусторонний плечевой периартрит.
Диагностика
Первым, кто может сказать, есть заболевание или нет, на какой стадии и как лечить плечелопаточный периартрит, становится врач ревматолог и артролог. При личном осмотре пациента они по характеру боли и блокировке движений смогут дать оценку недуга.
Грамотные врачи могут диагностировать периартрит без снимков и анализов, но встречаются неоднозначные ситуации, в которых разобраться в заболевании могут помочь только дополнительные анализы.
При плечелопаточном периартрите проводят следующие исследования:
- магнитно-резонансная томография (МРТ) или компьютерная томография (КТ) – выявляют заболевание и их характер протекания более качественно и детально, чем остальные анализы и аппараты. На сегодняшний день это самые приоритетные способы диагностики, помогают быстро выявить и начать лечить плечелопаточный периартрит;
- рентген плечевого сустава – микрокристаллы кальция в плече хорошо видны на рентгене. Они скапливаются там, где скрепляются сустав и лопаточная кость, мешая нормальному движению руки. Так как на этой стадии вращение уже затруднено, она далеко не первая и не самая простая в лечении;
- анализ крови – в крови пациентов, у которых заболевание перешло в острую форму уровень СОЭ (скорость оседания эритроцитов) и С-реактивного белка повышен.
Лечение плечелопаточного периартрита
Превентивный способ лечения проводится медикаментозно и начинается с лекарств, не содержащих стероиды, останавливающих воспаление. В простой стадии этого бывает вполне достаточно, чтобы не только остановить развитие, но и избавиться от заболевания.
Медикаментозное лечение

Медикаментозное лечение почти при любых воспалениях плечевого сустава является прием обезболивающих и противовоспалительных средств.
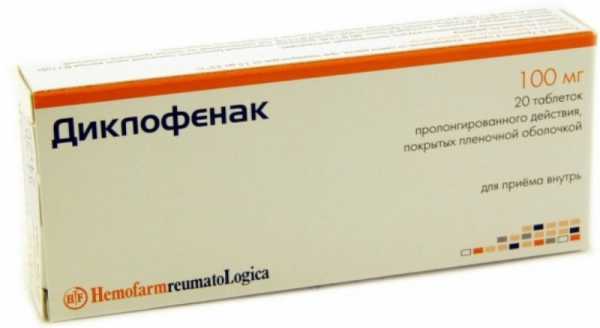
Среди них – группа нестероидных противоревматических средств, таких как ацетилсалициловая кислота, диклофенак или ибупрофен.
Лекарства могут приниматься орально или внутримышечно (в острых случаях). Кроме того, иногда, если пероральное лечение неэффективно, могут быть выбраны местные инфильтрации: инъекции вводится в плечевой сустав местными анестетиками и кортикостероидами с замедленным высвобождением.
Эта мера направлена скорее для облегчения боли, и с этим в большинстве случаев она справляется, но полного выздоровления ожидать не стоит.
Чтобы инъекции принесли больше пользы, врачи советуют делать их параллельно с постизометрической релаксацией и специальными упражнениями, которые можно с дозволения врача выполнят самостоятельно дома. Они помогают сделать капсулу сустава более подвижной и в сочетании с лекарствами нередко способствуют полному выздоровлению больного.
Физиотерапия
Лечебное использование физических средств показан в большинстве диагнозах связанных с воспалениями плеча. Состоит он из: электротерапии, РФ, тепловых процедур.
В физиотерапии важно не перегружать пострадавшее плече или выполнять неуместные движения. Кроме того, существует много других процедур, таких как акупунктура или ударно-волновая терапия (УВТ), которые могут помочь в большей или меньшей степени при лечении.
На заметку! Ударно-волновая терапия создает импульсную вибрацию при помощи сгенерированной аппаратом звуковой волны. Ее направляют на очаг поражения, она нормализует кровообращение, стимулирует регенеративные процессы плотных тканей, улучшает питание околососудистых тканей. Обычно после 5-7 процедур видны положительные результаты.
ПИР или постизометрическая релаксация при плечелопаточном периартрите также очень хорошо справляется с лечением и профилактикой. Большинству пациентов вполне хватает 10 курсов.
Чтобы быстрее выздороветь, хорошо сочетать курсы терапии с лечебным массажем. Также неплохо помогают мануальная и лазеротерапия. Постизометрическая релаксация принесет больше пользы, если начать ее проводить по истечении нескольких дней после околосуставной инъекции кортикостероидных гормонов.
Также врачи иногда прописывают гирудотерапию, лечение пиявками, которая помогает пациентам. У этого вида лечения есть один существенный минус, отмеченный многими врачами. У пациентов, страдающих именно этим видом заболевания, пиявки нередко провоцируют признаки аллергической реакции.
В целом вылечить периартрит удается практически всегда, сложнее всего со стадией «замороженного плеча», здесь шансы значительно уменьшаются. Вначале устраняют проблему, из-за которой возникло заболевание. Например, если сместились позвонки в шее, их положение нужно скорректировать путем мануальной терапии.
Упражнения
В отличие от массажа, который должен проводиться специалистом, потому как важно не пережимать суставы и воздействовать на них с особой силой, лечебной физкультурой можно заниматься дома самостоятельно, вот некоторые из полезных упражнений:
Хирургия
В случаях воспаления плечевого сустава операция обычно не требуется. Но в некоторых случаях степень травмы или причина воспаления плечевого сустава требует хирургического вмешательства для окончательного разрешения проблемы больного. Даже если симптомы не улучшаются в течение по крайней мере шести месяцев или наоборот ухудшаются, несмотря на адекватное и непрерывное лечение, может потребоваться хирургическое вмешательство.
Тем не менее, открытые вмешательства, в настоящее время, выполняются меньше благодаря артроскопии (минимально инвазивная хирургическая манипуляция). Поэтому открытые операции в плечевом суставе в случаях воспаления становятся менее необходимыми.
Профилактика
В принципе, воспаление плечевого сустава не может быть заранее предотвращено, однако, не допустить стадию «замороженного плеча» или «синдрома замороженного плеча» можно. Так как в большинстве случаев это состояние вызвано болью в плече, руку следует беречь и не перенапрягать. Как только появляются первые симптомы или признаки воспаления в плечевом суставе вы должны обратиться к врачу, так как эффективность от лечения будет больше.
Если сустав заболел внезапно, после тех занятий, которые не предвещали заболевания, нужно срочно обратиться к врачу, не скрывать симптомы и лечение начать незамедлительно.
Врач поможет диагностировать заболевание на ранней стадии, а значит ему будет проще подобрать наиболее лояльное для организма лечение. Лечение плечелопаточного периартрита на ранних стадиях возможно. Главное – не запускать болезнь, не лениться делать лечебные упражнения и бережно следить за своим здоровьем.
Видеозаписи по теме
Синдром плечелопаточного периартроза. Клиника, диагностика, лечение | Мисиков В.К.
Синдром плечелопаточного периартроза (ПЛП), независимо от причин, проявляется одинаковыми клиническими характеристиками – болевым синдромом и ограничением подвижности в плечевом суставе [2, 11, 12].
До сих пор в широкой неврологической практике ПЛП может оцениваться как нейродистрофический синдром проявлений остеохондроза шейного отдела позвоночника, исходя только лишь из данных рентгенологического исследования того отдела. При этом не оценивается отсутствие болей на линии «шея – плечевой сустав» и отсутствие ограничений движений в шее.
Вместе с тем, ПЛП – это в первую очередь изменение структуры тканей и функций плечевого сустава, что и приводит к ограничению его функций и болевому синдрому [10, 15].
Клиническая картина ПЛП встречается как при местных причинах, так и при причинах, связанных с иннервацией тканей плечевого сустава, а также при дисметаболических факторах и других состояниях [10, 15]:
1. Неврологические причины ПЛП возможны только при наличии клиники – рефлекторной цервикобрахиалгии, поражении сегментов, корешков, спинномозговых нервов, плечевого сплетения и его коротких ветвей (пример – паралич Дюшенна-Эрба). А также при поражении пирамидного пути и экстрапирамидных нарушениях.
2. Острые травмы костных структур и связочного аппарата плечевого сустава, травмы ключицы и повреждения акромиально-ключичного сочленения, посттравматическая нестабильность плечевого сустава.
3. Наиболее часто основной структурой, вовлеченной в синдром ПЛП, является ротаторная манжета (импинджмент-синдром). Основной механизм повреждения – микротравматизация дистальных отделов ротаторной манжеты (тендиниты) и разрывы: стереотипные, силовые движения у лиц физического труда, спортсменов (работа с поднятыми руками), привычное статическое удержание плеча у лиц офисных профессий и т. д.
4. Артроз акромиально-ключичного сустава.
5. Подакромиальный бурсит.
6. Артрозы и артриты плечевого сустава, асептический некроз головки плечевой кости.
7. Синдром ПЛП может встречаться у лиц, страдающих сахарным диабетом 2-го типа. Развитие его связано с дисметаболическим действием на периферический аппарат нервной системы, в некоторых случаях этот синдром входит в клиническую картину диабетической проксимальной невропатии.
8. При онкопатологии развитие ПЛП напрямую связано с ростом опухоли в непосредственной близости к плечевому суставу и плечевому сплетению. В основном это злокачественные опухоли легких, затрагивающие верхушку легкого. Сюда же относятся злокачественные опухоли костей плечевого пояса и опухоли молочных желез. В подобных ситуациях важно помнить, что ПЛП может быть единственным клиническим проявлением основного заболевания.
Во врачебной практике основной причиной так называемого «замороженного плеча» является патология ротаторной манжеты. Ниже приведен материал об анатомических особенностях периартикулярных тканей, клинической картине импинджмент-синдрома, методах осмотра, мануальном тестировании, инструментальной диагностике и лечебных мероприятиях.
Анатомия и физиология плечевого сустава
Анатомический комплекс плечевого сустава состоит из плечелопаточного, грудино-ключичного и акромиально-ключичного суставов. Помимо этого, сюда же относят два ложных сустава – подплечевой и лопаточно-грудинный [1, 14].
Движения в плечелопаточном суставе осуществляются в трех плоскостях: отведение-приведение, сгибание-разгибание, ротация. Плечевой сустав образован суставной впадиной лопатки и головкой плечевой кости, которая, ввиду больших размеров, лишь частично контактирует с суставной впадиной, что обеспечивает наибольшую подвижность плечевого сустава по отношению ко всем остальным суставам. Конгруэнтность суставных поверхностей обеспечивается за счет суставной губы (аналог мениска), и суставная поверхность лопатки увеличивается на 50%.
Статическую стабильность плечевому суставу придают суставная капсула, верхняя, средняя и нижняя плечелопаточные связки, клювовидно-акромиальная связка.
Глубокие мышцы плеча образуют ротаторную манжету. Помимо двигательных функций ротаторная манжета препятствует смещению головки плечевой кости вверх при сокращении мощных поверхностных мышц плечевого пояса (дельтовидной, мышц спины и груди). Таким образом, ротаторная манжета создает динамическую стабильность плечевого сустава [1].
Структура ротаторной манжеты:
1. Надостная мышца. Занимает надостную ямку лопатки, ее сухожилие проходит под акромиальным отростком лопатки и прикрепляется к большому бугру плечевой кости. Часть волокон вплетается в суставную капсулу плеча.
Функция: отводит плечо, оттягивает капсулу плечевого сустава, предохраняя ее от ущемлений. Иннервация – надлопаточный нерв, CV–CVI.
2. Подостная мышца. Находится ниже ости лопатки в подостной ямке. Сухожилие прикрепляется к бугорку плечевой кости. Часть волокон вплетается в капсулу плеча.
Функция: вращает плечо наружу – супинирует, отводит поднятую руку, оттягивает суставную капсулу плеча. Иннервация – надлопаточный нерв, CV–CVI.
3. Подлопаточная мышца. Занимает всю переднюю, реберную поверхность лопатки. Сухожилие прикрепляется к малому бугорку плечевой кости.
Функция: поворачивает плечо внутрь – пронация, приводит руку к туловищу, оттягивает капсулу плечевого сустава. Иннервация – подлопаточный нерв, CV–CVII.
4. Малая круглая мышца. Начинается от латерального края лопатки. Сухожилие прикрепляется к большому бугорку плечевой кости.
Функция: вращает плечо наружу – супинирует плечо, оттягивает суставную капсулу наружу. Иннервация – подмышечный нерв, CV.
5. Двуглавая мышца плеча не входит в состав ротаторной манжеты, но в клинике «замороженного плеча» тендосиновиты, подвывихи длинной головки двуглавой мышцы и разрывы встречаются достаточно часто. Мышца состоит из двух головок. Короткая головка берет начало от клювовидного отростка, длинная – от надсуставного отростка лопатки. Общее сухожилие прикрепляется к бугристости лучевой кости.
Функция: сгибание и супинация предплечья в локтевом суставе. Длинная головка сгибает руку в плечевом суставе и отводит ее. Иннервация – мышечно-кожный нерв, CV–CVI [14].
Клиническая картина ПЛП на примере импинджмент-синдрома
1. Начальные проявления ПЛП
Как правило, больные не могут точно указать фактор, провоцирующий развитие патологического процесса, и часто ссылаются на простуду, физическую нагрузку, которая не превышает обычную, и т. д. Характерно, что они не отмечают боли по задней поверхности шеи и надплечья, причем как на начальном этапе, так и в развернутой стадии. Также большинство пациентов не могут вспомнить день, когда появились первые симптомы, объясняя, что боль возникла где-то в течение недели.
Боль развивается постепенно, исподволь, с локализацией по переднебоковой поверхности плечевого сустава и реже – по его задней поверхности. Вначале болевые ощущения появляются только при достаточно большой амплитуде движений в суставе: отведение, подъем вперед и заведение руки за спину. В период ранних проявлений ПЛП обращаемость больных за медицинской помощью крайне низкая, т. к. характерные движения и в быту, и на работе используются не так часто, за исключением лиц рабочих специальностей и спортсменов. Большинство больных периодически занимаются самолечением, используя для этого чаще всего нестероидные противовоспалительные препараты (НПВП), а также разнообразный арсенал наружных средств.
2. Развернутая клиническая картина ПЛП
С течением времени больные начинают отмечать явное ограничение объема движений в плечевом суставе в сочетании с выраженной, резкой болью. Помимо стреляющей боли при движении отмечается ноющая боль в покое, которая становится постоянной. Возникают бытовые ограничения подвижности руки: сложно поднять руки, чтобы взять предмет, трудно держаться за верхний поручень в транспорте, отведение плеча и заведение руки за спину вызывают дискомфорт. Вскоре выраженность таких ограничений приводит к невозможности выполнения привычных движений.
Во время сна больные спят на спине или на здоровом плече, т. к. не могут спать на больном из-за боли. Развернутая клиническая картина ПЛП формируется в течение 2–3 мес. от дебюта процесса. Как правило, именно на этой стадии заболевания больные впервые обращаются за медицинской помощью. В редких случаях терпение больных превосходит все ожидания, человек обращается к врачу, когда отведение руки от туловища может едва достигать 10–15 градусов [12].
Анамнез, осмотр и диагностика
При сборе анамнеза необходимо обращать внимание на связь ПЛП с травмами костей плечевого пояса, микротравмами связочного аппарата и наличием патологии других органов. На сегодняшний день ежегодный процесс диспансеризации часто зависит от желания самого пациента, поэтому для облегчения диагностики порой необходимо дополнительно получить результаты обследования легких, молочных желез, анализов крови.
Изначально проводят базовый неврологический осмотр с акцентированием внимания на симптомах поражения спинальных корешков, плечевого сплетения и его ветвей. При наличии патологических изменений приходится считать ПЛП частью симптомокомплекса более тяжелого заболевания, что требует дополнительной диагностики. Алгоритм обследования на первичном неврологическом приеме приведен в таблице1.
Инструментальная диагностика ПЛП
Оптимальным вариантом оценки состояния периартикулярных тканей и костных структур при ПЛП является УЗИ и МРТ [10,15]. УЗИ опорно-двигательного аппарата подробно представлено во многих переводных руководствах. Общим техническим требованием для исследования плечевого сустава является наличие черно-белого сканера (без допплеровского эффекта) с линейным датчиком с частотой 5–10 МГц.
Сканирование является достаточно простым и малозатратным методом исследования и позволяет выявить как изменения тканей плечевого сустава (тендиниты, разрывы сухожилий и мышц, бурситы, кальцифицирующий тендиноз, дистрофические изменения сухожилий, дефекты суставной губы), так и костные изменения. Тем не менее, доступность сканирования ограничена недостаточным количеством специалистов, владеющих данным методом исследования.
Осмотр тканей плечевого сустава и оценка его движений при импинджмент-синдроме
Пальпация тканей плечевого сустава проводится и на больной, и на здоровой стороне. При ПЛП область сустава пальпаторно воспринимается как несколько меньшая по объему. Снижен тургор тканей вокруг сустава, они ощущаются как более плотные. В то же время все эти ощущения, как и визуальный осмотр, не дают ясного представления об атрофии околосуставных тканей.
При пальпации определяют локальную болезненность (триггерные точки) большого и малого бугорка плечевой кости, межбугорковой борозды с проходящим в ней сухожилием длинной головки бицепса, акромиально-ключичного сустава. Пальпация большого бугорка в верхней части может выявить болезненность в месте прикрепления сухожилия надостной мышцы, в задней части – место прикрепления сухожилия подостной и малой круглой мышцы. Пальпация малого бугорка позволяет определить болезненность места прикрепления сухожилия подлопаточной мышцы.
При осмотре передней поверхности суставной щели удобнее проводить осмотр, когда рука больного заведена за спину. При осмотре задней части головки плеча рука больного должна лежать на противоположном плече, что позволяет пальпировать область ниже заднего края акромиального отростка.
Для того чтобы провести пальпацию подлопаточной мышцы, необходимо завести предплечье больного за спину. Тыл его ладони должен находиться на поясничной области. В таком положении руки нижний угол лопатки отходит от задней поверхности грудной клетки, что позволяет пальцам врача пальпировать область под лопаткой. При ПЛП заведение предплечья за спину ограниченно и болезненно.
Активные движения при ПЛП
Оценка движений проводится и на больной, и на здоровой стороне. Осмотр осуществляется в положении стоя или сидя с опущенными руками, ладони супинированы. Для оценки движений только плечевого сустава врач фиксирует ладонью надплечье сверху вниз, фиксируя лопатку и ключицу [1, 6, 8–9].
Объем движений в плечевом суставе в норме:
1. Сгибание – подъем руки вперед и вверх - 90°.
2. Разгибание – отведение руки назад - 65°.
3. Отведение – отведение руки от туловища - 90°.
4. Приведение – заведение кисти спереди за противоположный плечевой сустав - 50°.
5. Наружная ротация - 60°.
6. Внутренняя ротация – завести руку за спину и тыльной стороной кисти дотянуться до противоположной лопатки - 90°.
ПЛП характеризуется выраженными ограничениями отведения руки от туловища, заведения руки за спину, подъема руки вперед (табл. 2).
Пассивные движения при ПЛП
Для оценки пассивных движений врач фиксирует своей ладонью область надплечья больного. Другой рукой берет плечо больного и осуществляет те же движения, что и при пробе на активные движения. При проведении врач явно ощущает выраженное ограничение движений в плечевом суставе больного. Создается впечатление о запирании сустава и невозможности продолжить движения дальше без риска нанесения травмы больному. Ограничение отведения плеча больного – наиболее характерный тест при ПЛП.
Синдром ротаторной манжеты (импинджмент-синдром) – функциональное болезненное ограничение подвижности в плечевом суставе. В тяжелых случаях восстановление движений возможно только после хирургического вмешательства ввиду разрывов элементов ротаторной манжеты.
Диагностические тесты на мышцы ротаторной манжеты
Тест надостной мышцы
Методика: положение пациента стоя или сидя. Отведение руки в положении внутренней ротации (первый палец смотрит вниз) и наружной ротации (первый палец смотрит вверх). При импинджмент-синдроме пациент не может поднять руку до горизонтали из-за боли. Дополнительно врач может оказывать сопротивление отведению руки.
Подлопаточный тест
Методика: заведение руки за спину с согнутым в локте предплечьем и попытка дотронуться тыльной поверхностью кисти до противоположной лопатки. При импинджмент-синдроме из-за боли и слабости пациент часто может завести руку только до уровня поясницы. При разрыве пациент не состоянии провести тест. Рука в свободном положении находится при этом в выраженной наружной ротации.
Тесты на разрыв подлопаточной мышцы
Методика: заведение руки за спину с прижатым к пояснице тылом кисти. Попытка оторвать кисть от спины против усилия врача: при разрыве это невозможно, но болей нет. Если это возможно с трудом и усилением боли, речь идет о частичном повреждении подлопаточной мышцы.
Тест на разрыв сухожилия подлопаточной мышцы
Методика: врач сгибает предплечье в локте и кладет ладонь пациента на его брюшную стенку. При разрыве сухожилия ладонь отходит от брюшной стенки, т. к. удержать ее в положении внутренней ротации нельзя.
Тест подостной мышцы
Методика: положение пациента сидя или стоя. Руки расположены вдоль туловища, не касаясь его, согнуты в локтях, предплечье в среднем положении между пронацией и супинацией (первый палец смотрит вверх). Кисти пациента не соединены. Врач фиксирует свои ладони на тыльной поверхности кистей пациента. Пациент пытается развести (отвести) руки в стороны, преодолевая сопротивление врача. При синдроме возникает боль и слабость.
Тест на контрактуру малой круглой мышцы
Методика: пациент стоит свободно, руки расслаблены. При контрактуре малой круглой мышцы рука дополнительно ротируется внутрь, и если смотреть сзади, то ладонь направлена назад, как это бывает при параличе Дюшенна-Эрба [1].
на примере тендинитов мышц ротаторной манжеты Лечение плечелопаточного периартроза
В большинстве случаев пациенты с ПЛП обращаются за специализированной медицинской помощью, когда отведение руки от туловища возможно не более чем на 30–40 градусов, и болевой синдром постоянный. Как правило, эти больные уже имели опыт применения НПВП разных групп (селективных и неселективных, с противовоспалительным и/или с выраженным первичным анальгетическим эффектом), который не привел к выздоровлению. В таких случаях на первом этапе целесообразно использование глюкокортикоидных средств (ГКС).
Применение ГКС
Наиболее часто применяют дексаметазон, бетаметазон, гидрокортизон. Последний вводится внутримышечно и внутрисуставно. Дексаметазон и бетаметазон применяют внутрикожно, подкожно, внутримышечно и внутрисуставно [12].
При ПЛП триггерные поверхностные точки соответствуют местам прикрепления мышц и их сухожильных концов к костям плечевого сустава. Введение ГКС в эти зоны не представляет никакой технической трудности [16].
Наиболее часто зона интенсивной болезненности располагается на передней поверхности плечевого сустава, что соответствует сухожилию двуглавой мышцы плеча (другие зоны указаны выше). В эту зону подкожно вводится дексаметазон или бетаметазон.
На наш взгляд, в составе инъекции для лечения ПЛП достаточно иметь сильный противовоспалительный препарат и анестетик. Ввиду практической доступности дексаметазона, новокаина и лидокаина их можно использовать в следующем соотношении: 4 мг дексаметазона, 4–9 мл 0,25–0,5% раствора новокаина в шприце 5–10 мл. При переносимости лидокаина им можно заменить новокаин. В таких случаях доза лидокаина следующая: 2,0 мл 2% раствора (40 мг).
При таком способе введения противовоспалительный и последующий обезболивающий эффект дексаметазона проявляется через несколько часов и сохраняется в течение 1,5–2 сут, что отмечается больными как уменьшение болевого синдрома. Повторные инъекции возможны через день. В зависимости от выраженности ограничения движений при ПЛП, при комбинированных лечебных мероприятиях количество дексоно-новокаиновых инъекций варьирует в среднем от 6 до 10. При положительной динамике к концу 2-й недели терапии (уменьшение болей и увеличение объема движений в плечевом суставе) целесообразно отменять лечение ГКС и переходить на препараты НПВП, при приеме которых наблюдается меньшее количество побочных эффектов, поэтому они безопасны при длительном приеме.
НПВП
«Золотым стандартом» эффективности НПВП является диклофенак натрия. Его эффективность доказана в ходе многочисленных рандомизированных клинических исследований при неврологических, ревматологических, артрологических заболеваниях, при хронической боли, а также ургентных состояниях. Противовоспалительное действие диклофенака обусловлено ингибированием циклооксигеназы типов 1 и 2 (ЦОГ-1 и ЦОГ-2).
ЦОГ-1 обеспечивает синтез простагландинов (ПГ), участвующих в секреции слизи желудка, обладает бронходилатирующим свойством. Количество ЦОГ-1 возрастает в очаге воспаления в несколько раз, этим может быть обусловлена большая анальгетическая активность НПВП.
ЦОГ-2 обеспечивает синтез ПГ, участвующих в воспалительном процессе, и обнаруживается только в очаге воспаления. Противовоспалительная активность диклофенака обусловлена угнетением именно ЦОГ-2, уменьшая количество ПГ в очаге воспаления, что приводит к подавлению экссудативной и пролиферативной фазы. Наибольшая эффективность действия диклофенака отмечается при болях воспалительного характера, что важно при лечении ПЛП [13].
Диклофенак может считаться препаратом выбора для лечения острой и хронической боли у больных, не имеющих серьезных факторов риска кровотечений при язвенной болезни желудка и двенадцатиперстной кишки.
При умеренном риске кровотечений диклофенак должен быть использован в комбинации с гастропротекторами (омепразол).
В комплексном лечении ПЛП используют витамины группы В, для метаболических и нейротрофических эффектов – витамин В1, для поддержания процессов миелинизации нервных волокон – витамины В6 и В12 (пиридоксин и цианокобаламин). Пиридоксин участвует в синтезе медиаторов не только периферической, но и центральной нервной системы [5]. Витамины группы В являются адъювантными средствами, которые при использовании вместе с НПВП усиливают анальгетический эффект, что может уменьшить дозировку НПВП и сроки лечения, а следовательно, снизить риск побочных эффектов. Кроме того, витамины группы В уменьшают проявления болевого синдрома и как кофакторы метаболических процессов оказывают благоприятный эффект на нервную систему.
Витамины, входящие в состав препарата Нейродикловит, являются водорастворимыми, что исключает возможность их кумуляции в организме. Тиамин и пиридоксин всасываются в верхнем отделе тонкого кишечника, метаболизируются в печени и выводятся почками (около 8–10% – в неизмененном виде). Степень всасывания зависит от дозы, при передозировке значительно увеличивается выведение тиамина и пиридоксина через кишечник. Всасывание цианокобаламина зависит в большой степени от наличия в организме внутреннего фактора (в желудке и верхнем отделе тонкого кишечника), в дальнейшем доставка витамина в ткани определяется транспортным белком транскобаламином. После метаболизма в печени цианокобаламин выводится в основном с желчью, степень его выведения почками вариабельна – от 6 до 30%. Анальгезирующие эффекты витаминов В1, В6 и В12 обусловлены ингибицией ноцицептивных импульсов, витамин В6 усиливает действие антиноцицептивных нейромедиаторов – норадреналина и серотонина [17–19]. Витамин В12 также обладает выраженным анальгетическим эффектом, что делает эффективным его применение при хронических болях в спине и полинейропатиях.
Представляя собой комбинацию взаимодополняющих фармакологических эффектов, препарат Нейродикловит заслуживает особого внимания. Он содержит в 1 капсуле с модифицированным высвобождением 50 мг диклофенака натрия, 50 мг тиамина гидрохлорида, 50 мг пиридоксина гидрохлорида и 250 мкг цианокобаламина. Препарат назначают по 1–3 капсулы в сутки на протяжении 1–2 нед.
Нейродикловит является препаратом, который снимает боли и облегчает состояние больных при ревматических и неревматических поражениях, воспалениях, невралгиях. Совместное применение витаминов группы В с диклофенаком дает более выраженный обезболивающий эффект. Входящий в состав препарата диклофенак способен снимать отеки и скованность сустава. Очевидно, что подобная комбинация действующих веществ может быстрее и полнее восстанавливать здоровье при различных патологиях.
В ряде работ были сделаны выводы о достоверном раннем уменьшении интенсивности боли при применении НПВП и витаминов группы В по сравнению с монотерапией НПВП, что позволило снизить дозировку и длительность приема НПВП [4, 5]. Уже через 3 дня эффективность Нейродикловита оказалась достоверно выше, чем монотерапия диклофенаком натрия. Снижение дозы и длительности терапии НПВП способствует уменьшению риска возникновения побочных эффектов [Камчатнов П.Р., 2012].
Таким образом, на втором этапе лечения синдрома ПЛП наиболее адекватной и оптимальной терапией является назначение фармакологического комплекса: НПВП + витамины В1, В6, В12 (Нейродикловит).
Ручные и физиотерапевтические методы лечения ПЛП
К ручным методам лечения относятся лечебный массаж и методы мобилизации мануальной терапии [9].
Лечебный массаж воротниковой зоны и области плечевого сустава проводится по стандартным схемам. Акцент при выполнении массажа необходимо делать на ткани плечевого сустава. Основное время должно быть отведено на растирание и разминание.
Приемы мобилизации мануальной терапии. Эффективность мобилизаций связана с тем, что данные приемы направлены на прямое устранение функционального ограничения движений в плечевом суставе путем повторных, пассивных движений в нем.
Все виды мобилизаций могут быть использованы для лечения ПЛП. Наиболее часто используемые мобилизационные приемы представлены ниже:
1. Вращательные пассивные движения в плечевом суставе
Исходное положение больного: сидя на стуле или на столе. Врач находится сбоку от больной стороны. Обхватив и сжав своими ладонями переднюю и заднюю поверхности плечевого сустава, врач приподнимает сустав с надплечьем вверх, после чего с силой вращает его назад с разворотом. Возвратившись в исходное положение, врач повторяет движение не менее 10 раз. При выполнении необходимо достичь максимальной ротации сустава на данный момент. Во время проведения приема пациент должен испытывать умеренную боль.
2. Пассивное отведение плеча с пружинированием сустава
Исходное положение больного: сидя на стуле. Врач стоит сзади больной стороны. Кисть врача с разведенными первым и вторым пальцами (вилка) сверху плотно фиксирует область акромиально-ключичного сочленения. Другой рукой врач берет плечо больного и начинает его отводить до момента ограничения движения. Достигнув преднапряжения, врач совершает плечом больного небольшие колебательные движения вверх-вниз, пытаясь увеличить угол отведения руки. Действия врача должны быть осторожными, т. к. интенсивность боли здесь выше.
3. Разминание подлопаточной мышцы
Выполнение приема зависит от возможности больного завести руку за спину. Исходное положение: лежа на животе. Кисть и предплечье больного укладываются на его ягодичную область или чуть выше. Врач подкладывает свое предплечье с кистью под плечо больного и слегка ротирует его плечевой сустав наружу.
В таком положении внутренний край лопатки и нижний угол отходят от задней поверхности туловища, давая возможность другой кисти врача проникнуть под лопатку и осуществить массирующие круговые движения. Во время приема больной испытывает боль, которая не должна быть чрезмерной, чтобы дать возможность повторить мобилизацию лопатки и разминание подлопаточной мышцы не менее 10 раз.
4. Приемы постизометрической релаксации (ПИР) на подостную и частично малую грудную мышцу
Пациент сидит на стуле или на кушетке. Врач садится позади него. На больной стороне пациент заводит руку за спину, опираясь тылом ладони на ягодичную область или выше, что зависит от возможности заведения руки. Положение руки не должно вызывать интенсивной боли. Врач одной рукой фиксирует заведенную кисть больного, а другой – заднюю поверхность локтевого сустава.
Выполнение ПИР: больной осуществляет движение плечом назад, ротируя плечо наружу. Врач противодействует этому движению рукой, фиксирующей локоть больного. Противодействие больного и врача должно быть равным по силе (статическое удержание) и длиться от 5 до 10 с. После напряжения, во время паузы 5–10 с, врач немного отводит локоть больного от себя, после чего следует повторение противодействия. Такое изометрическое напряжение повторяется 3–6 раз.
Повторное изометрическое напряжение при этом приеме можно проводить, изменяя позицию кисти больного за спиной, путем заведения кисти в более высокое положение.
5. ПИР на подлопаточную мышцу
Исходное положение больного: лежа на спине. Врач сидит на стуле сбоку от больного, лицом к больному плечу. Упражнения напоминают борьбу на руках. Плечо больного лежит на кушетке и приведено к туловищу, предплечье согнуто в локтевом суставе под углом 90°.
Врач берется своей кистью за кисть пациента и вращает предплечье его наружу (плечо больного супинируется) до болевых ощущений, чтобы определить границу боли. Вернув предплечье назад, до границы предболевого порога, врач дает команду больному на вращение предплечья внутрь, а сам оказывает давление на кисть больного в другую сторону. Механизм повторений изометрического напряжения такой же, как и при ПИР на подостную мышцу.
Для оценки положительной динамики существует простой и наглядный способ. До лечения больной встает спиной к свободной поверхности (стена, дверь). Врач фиксирует надплечье больного рукой. Больной отводит руку от туловища до максимально возможного уровня. Это место, поверх его кисти, помечается маркером. Через 2–3 сеанса повторяют оценку отведения руки. В среднем, хорошим результатом считается увеличение отведения руки на 10 см. Сочетание ГКС, НПВП и приемов мобилизаций является достаточно действенным способом лечения ПЛП и может выполняться одним врачом.
симптомы, лечение медикаментами и мазями, правосторонний и левосторонний периартрит плечевого сустава
Плечелопаточный периартрит – это воспаление плечевого сустава, сухожилий и прилегающих мягких тканей. Другое название заболевания – периартроз.
Плечевой периартрит проявляется ноющей болью в суставе, которая усиливается при движении. Диагноз ставится на основании инструментальных методов обследования, в частности, рентгена или МРТ.
Причины
Причиной возникновения плечелопаточного периартрита являются травмы плечевого сустава и нарушение обменных процессов. Чрезмерные физические нагрузки и травмы могут приводить к надрыву сухожилий, кровоизлиянию, отечности тканей и нарушению кровообращения.
Остеохондроз шейного отдела позвоночника, шейный спондилез или смещение межпозвонковых суставов также становится причиной плечелопаточного периартрита. Заболевания приводят к ущемлению нервных волокон и нарушению кровообращения, в результате чего возникает дистрофия и реактивное воспаление мягких тканей.
Другие возможные причины периартрита плеча:
- инфаркт миокарда;
- стенокардия;
- туберкулез легких;
- сахарный диабет;
- болезнь Паркинсона;
- переохлаждение;
- врожденные заболевания, например, дисплазия или артропатия;
- воспалительные болезни внутренних органов.
Заболевание может стать следствием оперативного вмешательства, после которого нарушится микроциркуляция области плечевого сустава.
Симптомы
Плечевой периартрит проявляется дистрофическими изменениями мягких тканей, которые окружают плечевой сустав, с последующим развитием реактивного воспаления. Заболевание протекает скрытно и медленно, пока не появится провоцирующий фактор.
Основные симптомы плечелопаточного периартрита – боль во время движения и ограниченность подвижности. В период обострения болевой синдром сильно выраженный. Боль в области плеча и лопатки возникает даже во время отдыха и в ночное время. Заболевание также сопровождается головной болью, головокружением, онемением верхних конечностей и скачками артериального давления.
Периартрит плечевого сустава может протекать стремительно. В таком случае спустя 2 месяца возникают осложнения.
По мере прогрессирования плечевого периартрита атрофируются мышцы, под сухожилиями откладываются соли кальция. Если происходит разрушение кости, то кожа приобретает синюшный оттенок.
В тяжелых случаях пациент не может поднять руку выше уровня плеча, поэтому самостоятельно не в состоянии себя обслуживать.
Формы
Периартрит плечевого сустава бывает трех видов:
- Простая форма. Заболевание проявляется болью в плече, которая усиливается после движений рукой. Ограничение подвижности заключается в том, что человек не может завести руку за спину или поднять ее вверх. Затруднены вращения в плечевом суставе. Данная форма лопаточно-плечевого периартрита длится 2-4 недели, без лечения переходит в стадию обострения.
- Острая. Это следующий этап развития болезни. Проявления более выраженные – сильная и острая боль в области плеча, которая отдает в руку или шею. Болевые ощущения нарастают в ночное время, появляются проблемы со сном. Может повышаться субфебрильная температура тела и припухать область плечевого сустава.
- Хроническая. Появляется на фоне не долеченной острой формы. Признаки – ноющая умеренная боль в плече, усиление болевых ощущений в ночное время или после вращений рукой.
При хроническом лопаточно-плечевом периартрите симптоматика может не стихать на протяжении нескольких месяцев или лет.
В зависимости от количества пораженных суставов периартроз бывает:
- Двусторонним. Поражены плечевые суставы справа и слева. Такая форма встречается редко.
- Односторонним. Он подразделяется на левосторонний и правосторонний плечелопаточный периартрит. Последняя форма чаще вызвана травмами, дегенеративными процессами или патологиями печени. Левосторонний плечелопаточный периартрит возникает на фоне перенесенного инфаркта миокарда. Пациенту тяжело завести левую руку за голову, возникают болезненные ощущения.
Диагностика
Диагноз периартрит плечевого сустава ставится на основании жалоб пациента, пальпации и инструментального обследования:
- рентгенография;
- УЗИ;
- МРТ;
- артрография;
- артроскопия.
Рентген наиболее информативен в запущенных случаях. На начальной стадии лучше проводить МРТ плечевого сустава или шейного отдела позвоночника.
Рентген также следует использовать при травме или хроническом течении болезни.
Лечение
Лечение периартрита плечевого сустава стоит начинать как можно раньше, как только появились первые симптомы. В первую очередь нужно устранить причину болезни.
Если заболевание возникло на фоне инфаркта миокарда, то стоит принимать лекарства для нормализации кровообращения.
Медикаментозное лечение плечелопаточного периартрита:
- НПВС. Средства убирают проявления воспалительного процесса, уменьшают отек и боль. Это Нимесулид, Диклофенак, Ибупрофен. Препараты выпускаются в форме таблеток, растворов для инъекций, мазей и гелей. Форму должен подбирать лечащий врач.
- Стероидные противовоспалительные препараты (гормоны). Это Дипроспан, Метипред. Их назначают, если НПВС не эффективны.
- Анестетики. Для уменьшения болевых ощущений делают внутрисуставные блокады Новокаина или Лидокаина.
Также врач назначает мази, кремы и гели, которые оказывают противовоспалительный и обезболивающий эффект. Длительность терапии 1-1,5 месяцев.
Одновременно с мазями стоит делать компрессы Димексида. Это усилит эффективность лечения плечелопаточного периартрита.
При периартрите применяются физиотерапевтические процедуры, но только одновременно с лекарственными средствами. Назначается лазеротерапия, магнитотерапия, электрофорез, диадинамические токи, ультразвук, иглоукалывание и грязелечение.
ЛФК также положительно влияет на плечелопаточный периартрит. Комплекс упражнений подбирается врачом. Применяются методики Попова или Бубновского.
Наиболее важна лечебная физкультура при лечении травматического периартрита. Эффект виден через месяц занятий.

Диеты при данном заболевании не существует, но питаться нужно правильно. Следует варить еду или готовить на пару. От жареных, жирных и острых блюд нужно отказаться.
Осложнения
Периартрит плечевого сустава без лечения приводит к таким последствиям:
- остеопороз плечевой кости;
- спондилез шейного отдела позвоночника;
- нарушение двигательной активности руки, кисти или пальцев рук;
- инвалидизация.
Тяжелым осложнением является анкилозирующий периартроз (синдром «замороженного плеча»). Его диагностируют у 30% пациентов. Заболевание сопровождается ограниченностью подвижности. Человек не может поднять руку вверх или выше уровня плеча, вращать ею вокруг суставного сочленения. Кости сустава срастаются, поэтому плечо становится неподвижным.
Профилактика
Для предупреждения появления болезни нужно уменьшить нагрузки на плечевой сустав, избегать переохлаждения и травм. Необходимо вовремя лечить заболевания позвоночника.
При травмировании плеча следует сделать рентген снимок. Прогноз благоприятный, если не запускать болезнь.
Автор: Оксана Белокур, врач,
специально для Ortopediya.pro
Полезное видео про плечелопаточный периартрит
Плечелопаточный периартроз - причины, симптомы, диагностика и лечение
Плечелопаточный периартроз (ПЛП) — комплексный нейродистрофический синдром поражения периартикулярных тканей плечевого сустава, возникающий при различных патологических изменениях самого сустава, шейного отдела позвоночника, нервов плечевого сплетения или расположенных рядом с суставом органов. Проявляется болями и ограничением подвижности плечевого сустава. При ПЛП диагностический поиск заключается в осмотре и пальпации области сустава, оценке неврологического статуса, проведении рентгенографии, УЗИ, МРТ плечевого сустава, рентгенографии позвоночника и др. обследований. Лечение состоит в комбинированном применении глюкокортикоидных препаратов, местных анестетиков, НПВП, витаминов группы В, сосудистой терапии, физиолечения, ЛФК и массажа.
Общие сведения
Термин «плечелопаточный периартроз» используется с 1872 года как собирательное понятие, включающее различную патологию тканей, окружающих плечевой сустав. Так, под диагнозом «плечелопаточный периартроз» может скрываться субакромиальный бурсит, склерозирующий капсулит и бурсит плечевого сустава, тендинит длинной головки бицепса и ротаторной манжеты плеча и др. заболевания. В неврологической практике ПЛП зачастую расценивается как нейродистрофический синдром, развивающийся при шейном остеохондрозе. Из-за такой вариабельности видов ПЛП, имеющих различную этиологию и течение, при составлении МКБ-10 было решено не включать данное понятие в классификацию и тем самым стимулировать врачей более тщательно и дифференцированно подходить к постановке диагноза. Несмотря на это, на сегодняшний день большинство специалистов в области травматологии, ортопедии и неврологии продолжают широко применять термин «плечелопаточный периартроз».
Плечелопаточный периартроз
Причины
Факторы, которые могут инициировать плечелопаточный периартроз, многочисленны и вариабельны. Во врачебной практике чаще всего диагностируется ПЛП, связанный с импинджмент-синдромом — воспалением ротаторной манжеты плеча, которое возникает при ее микротравматизации. Наблюдается при стереотипных движениях с нагрузкой у маляров, каменщиков, грузчиков, спортсменов и при статических нагрузках на плечо у офисных работников. Плечелопаточный периартроз может развиваться при остеохондропатии, артрозе, артрите плечевого сустава, его нестабильности и травмах (вывихе плеча, повреждении сухожилий, разрыве связок). Другими этиофакторами ПЛП являются переломы ключицы, травмы и посттравматический артроз акромиально-ключичного сочленения.
Неврологическими причинами ПЛП выступают радикулиты и радикулопатии при патологии шейного отдела позвоночника (спондилоартрозе, остеохондрозе, протрузии диска), плексит и др. заболевания плечевого сплетения (например, паралич Дюшена-Эрба), парезы верхней конечности, обусловленные перенесенным инсультом или миелопатией. У пациентов с сахарным диабетом плечелопаточный периартроз является составной частью клиники диабетической нейропатии. В отдельных случаях наблюдается плечелопаточный периартроз, возникающий на фоне онкозаболеваний — рака легких с локализацией на верхушке, рака молочной железы, остеосаркомы и пр. Кроме того, описан плечелопаточный периартроз у женщин, перенесших мастэктомию, и у пациентов после инфаркта миокарда.
Патогенез
В основе патогенетических механизмов развития ПЛП лежат сегментарные нарушения сосудистой регуляции и нейротрофические расстройства, постепенно приводящие к дистрофическим изменениям периартикулярных тканей плечевого сустава. Происходит истончение и разволокнение суставной капсулы, из-за потери эластичности в ней образуются микротрещины, впоследствии замещаемые соединительной тканью, что приводит к еще большему снижению эластичности капсулы и ограничению движений в плечевом суставе. Последнее обуславливает появление синдрома «замороженного плеча» и развитие стойкой контрактуры сустава.
Симптомы
Плечелопаточный периартроз дебютирует возникновением болевого синдрома. Его появление и развитие настолько незаметно и постепенно, что пациенты не могут указать, когда именно у них возникли боли. Болевые ощущения чаще локализуются по передне-боковой, реже по задней поверхности плеча. По описанию самих пациентов они носят «сверлящий», «ноющий», «грызущий» характер; могут иррадиировать в шею, лопатку, дистальные отделы руки. В начальном периоде ПЛП боли возникают только при движениях в плечевом суставе, имеющих значительную амплитуду. Например, при попытке завести руку за спину, отвести в сторону, поднять вперед выше горизонтального уровня. Подобные двигательные акты в бытовых условиях не часто совершаются людьми, поэтому в ранний период ПЛП к врачам обращаются в основном спортсмены или те пациенты, у которых указанные движения связаны с профессиональной деятельностью.
При дальнейшем развитии плечелопаточный периартроз приводит к усугублению болевого синдрома и появлению ограничения подвижности в плече. Пациенты жалуются на возникновение резких болевых ощущений при движениях в плечевом суставе, существование в области сустава постоянной фоновой боли ноющего характера. Последняя усиливается по ночам, не дает пациентам спать на стороне пораженного плеча, приводит к инсомнии и развитию астении. Ограничение активных движений в плече постепенно становиться заметно в повседневной бытовой жизни пациента — ему сложно держаться в транспорте за верхний поручень, доставать предметы с верхних полок, поднимать руку сбоку от туловища или заводить ее назад. Выше перечисленные симптомы вынуждают пациента обратиться к врачу. Как правило, на этот момент проходит 2-3 мес. со времени манифестации заболевания.
Диагностика
Осмотр плечевого сустава выявляет небольшую отечность его тканей, их несколько большую пальпаторную плотность в сравнении с пальпацией здорового плеча. Отмечаются триггерные точки — болезненность при пальпации мест прикрепления сухожилий, бугорков плечевой кости и борозды между ними, подлопаточной мышцы. Наблюдается различной выраженности ограничение активных движений в плече, зачастую пассивные движения также ограничены. В наибольшей степени выражено нарушение поднимания руки впереди туловища, ее отведение и заведение за спину. Осмотр пациента могут проводить ортопед, травматолог, терапевт или невролог. Последний также производит оценку неврологического статуса больного. При определении признаков поражения спинномозговых нервов или плечевого сплетения плечелопаточный периартроз следует считать синдромом выявленного заболевания.
Рентгенография плечевого сустава и КТ плечевого сустава могут дать информацию о состоянии его костных структур — наличии остеопороза, уменьшении межсуставной щели и т. п., а также о кальцификации суставной сумки и периартикулярных тканей. В диагностике изменений мягких тканей сустава ведущее значение имеет МРТ или УЗИ плечевого сустава. Для оценки состояния шейного отдела позвоночника проводится его рентгенография, при подозрении на корешковый синдром — МРТ позвоночника. Уточнение выявленных неврологических нарушений может потребовать проведения ЭМГ или ЭНГ.
Лечение
Препаратами, с которых обычно начинают лечить плечелопаточный периартроз, являются глюкокортикостероиды (дексаметазон, гидрокортизон, бетаметазон). Их вводят внутримышечно или внутрисуставно, а также в триггерные точки на поверхности сустава. Наибольший эффект дает сочетание кортикостероидов с местными анестетиками (новокаином или лидокаином). В зависимости от выраженности симптомов ПЛП количество лечебных блокад может варьировать в пределах от 6 до 10. Как правило, к концу 2-ой недели подобной терапии наблюдается регресс болевого синдрома и увеличение объема движений. Это позволяет перейти от кортикостероидов к лечению нестероидными противовоспалительными препаратами (диклофенаком, нимесулидом, пироксикамом). При скомпрометированности со стороны ЖКТ эти препараты назначаются совместно с гастропротекторами.
Комплексная терапия ПЛП включает также назначение витаминов гр. В (возможно в виде комплексных препаратов), сосудистых препаратов (никотиновой кислоты, пентоксифиллина). Положительно влияет на результаты лечения его сочетание с физиотерапией — ультрафонофорезом, электрофорезом, тепловыми процедурами, магнитотерапией, рефлексотерапией. После купирования болевого синдрома параллельно с проводимой терапией назначают массаж и лечебную физкультуру, направленные на восстановление объема движений в суставе.
Прогноз и профилактика
При своевременном обращении и полноценном лечении прогноз в плане выздоровления достаточно благоприятный. В запущенных случаях плечелопаточный периартроз приводит к формированию стойкого ограничения двигательной функции сустава, возникновению контрактуры и инвалидизации больного.
К мероприятиям по профилактике ПЛП можно отнести: адекватное лечение шейного остеохондроза, предупреждение травм плечевого сустава и чрезмерных нагрузок на него профессионального или спортивного характера, регулярную суставную гимнастику, направленную на укрепление плечевого пояса.
Плечелопаточный периартрит (боль в плечевом суставе): причины, симптомы, диагностика, лечение
Синдром плечелопаточного периартроза (ПЛП), независимо от причин, проявляется одинаковыми клиническими характеристиками – болевым синдромом и ограничением подвижности в плечевом суставе.
До сих пор в широкой неврологической практике ПЛП может оцениваться как нейродистрофический синдром проявлений остеохондроза шейного отдела позвоночника, исходя только лишь из данных рентгенологического исследования того отдела. При этом не оценивается отсутствие болей на линии «шея – плечевой сустав» и отсутствие ограничений движений в шее.
  Вместе с тем, ПЛП – это в первую очередь изменение структуры тканей и функций плечевого сустава, что и приводит к ограничению его функций и болевому синдрому.
Клиническая картина ПЛП встречается как при местных причинах, так и при причинах, связанных с иннервацией тканей плечевого сустава, а также при дисметаболических факторах и других состояниях:
Причины
Подробнее...
Неврологические причины ПЛП возможны только при наличии клиники – рефлекторной цервикобрахиалгии, поражении сегментов, корешков, спинномозговых нервов, плечевого сплетения и его коротких ветвей (пример – паралич Дюшенна-Эрба). А также при поражении пирамидного пути и экстрапирамидных нарушениях.
Острые травмы костных структур и связочного аппарата плечевого сустава, травмы ключицы и повреждения акромиально-ключичного сочленения, посттравматическая нестабильность плечевого сустава.
Наиболее часто основной структурой, вовлеченной в синдром ПЛП, является ротаторная манжета (импинджмент-синдром). Основной механизм повреждения – микротравматизация дистальных отделов ротаторной манжеты (тендиниты) и разрывы: стереотипные, силовые движения у лиц физического труда, спортсменов (работа с поднятыми руками), привычное статическое удержание плеча у лиц офисных профессий и т. д.
Синдром ПЛП может встречаться у лиц, страдающих сахарным диабетом 2-го типа. Развитие его связано с дисметаболическим действием на периферический аппарат нервной системы, в некоторых случаях этот синдром входит в клиническую картину диабетической проксимальной невропатии.
При онкопатологии развитие ПЛП напрямую связано с ростом опухоли в непосредственной близости к плечевому суставу и плечевому сплетению. В основном это злокачественные опухоли легких, затрагивающие верхушку легкого. Сюда же относятся злокачественные опухоли костей плечевого пояса и опухоли молочных желез. В подобных ситуациях важно помнить, что ПЛП может быть единственным клиническим проявлением основного заболевания.
Во врачебной практике основной причиной так называемого «замороженного плеча» является патология ротаторной манжеты. Ниже приведен материал об анатомических особенностях периартикулярных тканей, клинической картине импинджмент-синдрома, методах осмотра, мануальном тестировании, инструментальной диагностике и лечебных мероприятиях.
 |
- Артроз акромиально-ключичного сустава.
- Подакромиальный бурсит.
- Артрозы и артриты плечевого сустава, асептический некроз головки плечевой кости.
Анатомия и физиология плечевого сустава
Анатомический комплекс плечевого сустава состоит из плечелопаточного, грудино-ключичного и акромиально-ключичного суставов. Помимо этого, сюда же относят два ложных сустава – подплечевой и лопаточно-грудинный.
Движения в плечелопаточном суставе осуществляются в трех плоскостях: отведение-приведение, сгибание-разгибание, ротация. Плечевой сустав образован суставной впадиной лопатки и головкой плечевой кости, которая, ввиду больших размеров, лишь частично контактирует с суставной впадиной, что обеспечивает наибольшую подвижность плечевого сустава по отношению ко всем остальным суставам. Конгруэнтность суставных поверхностей обеспечивается за счет суставной губы (аналог мениска), и суставная поверхность лопатки увеличивается на 50%.
Статическую стабильность плечевому суставу придают суставная капсула, верхняя, средняя и нижняя плечелопаточные связки, клювовидно-акромиальная связка.
Глубокие мышцы плеча образуют ротаторную манжету. Помимо двигательных функций ротаторная манжета препятствует смещению головки плечевой кости вверх при сокращении мощных поверхностных мышц плечевого пояса (дельтовидной, мышц спины и груди). Таким образом, ротаторная манжета создает динамическую стабильность плечевого сустава.
Структура ротаторной манжеты:
Подробнее...
- Надостная мышца. Занимает надостную ямку лопатки, ее сухожилие проходит под акромиальным отростком лопатки и прикрепляется к большому бугру плечевой кости. Часть волокон вплетается в суставную капсулу плеча. Функция: отводит плечо, оттягивает капсулу плечевого сустава, предохраняя ее от ущемлений. Иннервация – надлопаточный нерв, CV–CVI.
- Подостная мышца. Находится ниже ости лопатки в подостной ямке. Сухожилие прикрепляется к бугорку плечевой кости. Часть волокон вплетается в капсулу плеча. Функция: вращает плечо наружу – супинирует, отводит поднятую руку, оттягивает суставную капсулу плеча. Иннервация – надлопаточный нерв, CV–CVI.
- Подлопаточная мышца. Занимает всю переднюю, реберную поверхность лопатки. Сухожилие прикрепляется к малому бугорку плечевой кости. Функция: поворачивает плечо внутрь – пронация, приводит руку к туловищу, оттягивает капсулу плечевого сустава. Иннервация – подлопаточный нерв, CV–CVII.
- Малая круглая мышца. Начинается от латерального края лопатки. Сухожилие прикрепляется к большому бугорку плечевой кости. Функция: вращает плечо наружу – супинирует плечо, оттягивает суставную капсулу наружу. Иннервация – подмышечный нерв, CV.
Двуглавая мышца плеча не входит в состав ротаторной манжеты, но в клинике «замороженного плеча» тендосиновиты, подвывихи длинной головки двуглавой мышцы и разрывы встречаются достаточно часто. Мышца состоит из двух головок. Короткая головка берет начало от клювовидного отростка, длинная – от надсуставного отростка лопатки. Общее сухожилие прикрепляется к бугристости лучевой кости. Функция: сгибание и супинация предплечья в локтевом суставе. Длинная головка сгибает руку в плечевом суставе и отводит ее. Иннервация – мышечно-кожный нерв, CV–CVI.
Клиническая картина ПЛП на примере импинджмент-синдрома
1. Начальные проявления ПЛП
Как правило, больные не могут точно указать фактор, провоцирующий развитие патологического процесса, и часто ссылаются на простуду, физическую нагрузку, которая не превышает обычную, и т. д. Характерно, что они не отмечают боли по задней поверхности шеи и надплечья, причем как на начальном этапе, так и в развернутой стадии. Также большинство пациентов не могут вспомнить день, когда появились первые симптомы, объясняя, что боль возникла где-то в течение недели.
Боль развивается постепенно, исподволь, с локализацией по переднебоковой поверхности плечевого сустава и реже – по его задней поверхности. Вначале болевые ощущения появляются только при достаточно большой амплитуде движений в суставе: отведение, подъем вперед и заведение руки за спину. В период ранних проявлений ПЛП обращаемость больных за медицинской помощью крайне низкая, т. к. характерные движения и в быту, и на работе используются не так часто, за исключением лиц рабочих специальностей и спортсменов. Большинство больных периодически занимаются самолечением, используя для этого чаще всего нестероидные противовоспалительные препараты (НПВП), а также разнообразный арсенал наружных средств.
2. Развернутая клиническая картина ПЛП
С течением времени больные начинают отмечать явное ограничение объема движений в плечевом суставе в сочетании с выраженной, резкой болью. Помимо стреляющей боли при движении отмечается ноющая боль в покое, которая становится постоянной.
  Возникают бытовые ограничения подвижности руки: сложно поднять руки, чтобы взять предмет, трудно держаться за верхний поручень в транспорте, отведение плеча и заведение руки за спину вызывают дискомфорт. Вскоре выраженность таких ограничений приводит к невозможности выполнения привычных движений.
Во время сна больные спят на спине или на здоровом плече, т. к. не могут спать на больном из-за боли. Развернутая клиническая картина ПЛП формируется в течение 2–3 мес. от дебюта процесса. Как правило, именно на этой стадии заболевания больные впервые обращаются за медицинской помощью. В редких случаях терпение больных превосходит все ожидания, человек обращается к врачу, когда отведение руки от туловища может едва достигать 10–15 градусов.
Анамнез, осмотр и диагностика
При сборе анамнеза необходимо обращать внимание на связь ПЛП с травмами костей плечевого пояса, микротравмами связочного аппарата и наличием патологии других органов. На сегодняшний день ежегодный процесс диспансеризации часто зависит от желания самого пациента, поэтому для облегчения диагностики порой необходимо дополнительно получить результаты обследования легких, молочных желез, анализов крови.
Изначально проводят базовый неврологический осмотр с акцентированием внимания на симптомах поражения спинальных корешков, плечевого сплетения и его ветвей. При наличии патологических изменений приходится считать ПЛП частью симптомокомплекса более тяжелого заболевания, что требует дополнительной диагностики.
Инструментальная диагностика ПЛП
Оптимальным вариантом оценки состояния периартикулярных тканей и костных структур при ПЛП является УЗИ и МРТ. УЗИ опорно-двигательного аппарата подробно представлено во многих переводных руководствах. Общим техническим требованием для исследования плечевого сустава является наличие черно-белого сканера (без допплеровского эффекта) с линейным датчиком с частотой 5–10 МГц.
Сканирование является достаточно простым и малозатратным методом исследования и позволяет выявить как изменения тканей плечевого сустава ( тендиниты, разрывы сухожилий и мышц, бурситы, кальцифицирующий тендиноз, дистрофические изменения сухожилий, дефекты суставной губы), так и костные изменения. Тем не менее, доступность сканирования ограничена недостаточным количеством специалистов, владеющих данным методом исследования.
Осмотр тканей плечевого сустава и оценка его движений при импинджмент-синдроме
Подробнее...
Пальпация тканей плечевого сустава проводится и на больной, и на здоровой стороне. При ПЛП область сустава пальпаторно воспринимается как несколько меньшая по объему. Снижен тургор тканей вокруг сустава, они ощущаются как более плотные. В то же время все эти ощущения, как и визуальный осмотр, не дают ясного представления об атрофии околосуставных тканей.
При пальпации определяют локальную болезненность (триггерные точки) большого и малого бугорка плечевой кости, межбугорковой борозды с проходящим в ней сухожилием длинной головки бицепса, акромиально-ключичного сустава. Пальпация большого бугорка в верхней части может выявить болезненность в месте прикрепления сухожилия надостной мышцы, в задней части – место прикрепления сухожилия подостной и малой круглой мышцы. Пальпация малого бугорка позволяет определить болезненность места прикрепления сухожилия подлопаточной мышцы.
При осмотре передней поверхности суставной щели удобнее проводить осмотр, когда рука больного заведена за спину. При осмотре задней части головки плеча рука больного должна лежать на противоположном плече, что позволяет пальпировать область ниже заднего края акромиального отростка.
 
Для того чтобы провести пальпацию подлопаточной мышцы, необходимо завести предплечье больного за спину. Тыл его ладони должен находиться на поясничной области. В таком положении руки нижний угол лопатки отходит от задней поверхности грудной клетки, что позволяет пальцам врача пальпировать область под лопаткой. При ПЛП заведение предплечья за спину ограниченно и болезненно.
Активные движения при ПЛП
Оценка движений проводится и на больной, и на здоровой стороне. Осмотр осуществляется в положении стоя или сидя с опущенными руками, ладони супинированы. Для оценки движений только плечевого сустава врач фиксирует ладонью надплечье сверху вниз, фиксируя лопатку и ключицу.
Объем движений в плечевом суставе в норме:
- 1. Сгибание – подъем руки вперед и вверх - 90°.
- 2. Разгибание – отведение руки назад - 65°.
- 3. Отведение – отведение руки от туловища - 90°.
- 4. Приведение – заведение кисти спереди за противоположный плечевой сустав - 50°.
- 5. Наружная ротация - 60°.
- 6. Внутренняя ротация – завести руку за спину и тыльной стороной кисти дотянуться до противоположной лопатки - 90°
ПЛП характеризуется выраженными ограничениями отведения руки от туловища, заведения руки за спину, подъема руки вперед.
Пассивные движения при ПЛП
Для оценки пассивных движений врач фиксирует своей ладонью область надплечья больного. Другой рукой берет плечо больного и осуществляет те же движения, что и при пробе на активные движения. При проведении врач явно ощущает выраженное ограничение движений в плечевом суставе больного. Создается впечатление о запирании сустава и невозможности продолжить движения дальше без риска нанесения травмы больному. Ограничение отведения плеча больного – наиболее характерный тест при ПЛП.
Синдром ротаторной манжеты (импинджмент-синдром) – функциональное болезненное ограничение подвижности в плечевом суставе. В тяжелых случаях восстановление движений возможно только после хирургического вмешательства ввиду разрывов элементов ротаторной манжеты.
Диагностические тесты на мышцы ротаторной манжеты
Тест надостной мышцы.
Методика: положение пациента стоя или сидя. Отведение руки в положении внутренней ротации (первый палец смотрит вниз) и наружной ротации (первый палец смотрит вверх). При импинджмент-синдроме пациент не может поднять руку до горизонтали из-за боли. Дополнительно врач может оказывать сопротивление отведению руки.
Подлопаточный тест.
Методика: заведение руки за спину с согнутым в локте предплечьем и попытка дотронуться тыльной поверхностью кисти до противоположной лопатки. При импинджмент-синдроме из-за боли и слабости пациент часто может завести руку только до уровня поясницы. При разрыве пациент не состоянии провести тест. Рука в свободном положении находится при этом в выраженной наружной ротации.
Тесты на разрыв подлопаточной мышцы
Методика: заведение руки за спину с прижатым к пояснице тылом кисти. Попытка оторвать кисть от спины против усилия врача: при разрыве это невозможно, но болей нет. Если это возможно с трудом и усилением боли, речь идет о частичном повреждении подлопаточной мышцы.
Тест на разрыв сухожилия подлопаточной мышцы.
Методика: врач сгибает предплечье в локте и кладет ладонь пациента на его брюшную стенку. При разрыве сухожилия ладонь отходит от брюшной стенки, т. к. удержать ее в положении внутренней ротации нельзя.
Тест подостной мышцы.
Методика: положение пациента сидя или стоя. Руки расположены вдоль туловища, не касаясь его, согнуты в локтях, предплечье в среднем положении между пронацией и супинацией (первый палец смотрит вверх). Кисти пациента не соединены. Врач фиксирует свои ладони на тыльной поверхности кистей пациента. Пациент пытается развести (отвести) руки в стороны, преодолевая сопротивление врача. При синдроме возникает боль и слабость.
Тест на контрактуру малой круглой мышцы.
Методика: пациент стоит свободно, руки расслаблены. При контрактуре малой круглой мышцы рука дополнительно ротируется внутрь, и если смотреть сзади, то ладонь направлена назад, как это бывает при параличе Дюшенна-Эрба.
Лечение плечелопаточного периартроза
Подробнее...
В большинстве случаев пациенты с ПЛП обращаются за специализированной медицинской помощью, когда отведение руки от туловища возможно не более чем на 30–40 градусов , и болевой синдром постоянный. Как правило, эти больные уже имели опыт применения НПВП разных групп (селективных и неселективных, с противовоспалительным и/или с выраженным первичным анальгетическим эффектом), который не привел к выздоровлению. В таких случаях на первом этапе целесообразно использование глюкокортикоидных средств (ГКС).
Применение ГКС
Наиболее часто применяют дексаметазон, бетаметазон, гидрокортизон. Последний вводится внутримышечно и внутрисуставно. Дексаметазон и бетаметазон применяют внутрикожно, подкожно, внутримышечно и внутрисуставно.
При ПЛП триггерные поверхностные точки соответствуют местам прикрепления мышц и их сухожильных концов к костям плечевого сустава. Введение ГКС в эти зоны не представляет никакой технической трудности. Наиболее часто зона интенсивной болезненности располагается на передней поверхности плечевого сустава, что соответствует сухожилию двуглавой мышцы плеча (другие зоны указаны выше). В эту зону подкожно вводится дексаметазон или бетаметазон.
В составе инъекции для лечения ПЛП достаточно иметь сильный противовоспалительный препарат и анестетик. Ввиду практической доступности дексаметазона, новокаина и лидокаина их можно использовать в следующем соотношении: 4 мг дексаметазона, 4–9 мл 0,25–0,5% раствора новокаина в шприце 5–10 мл. При переносимости лидокаина им можно заменить новокаин. В таких случаях доза лидокаина следующая: 2,0 мл 2% раствора (40 мг).
При таком способе введения противовоспалительный и последующий обезболивающий эффект дексаметазона проявляется через несколько часов и сохраняется в течение 1,5–2 сут, что отмечается больными как уменьшение болевого синдрома. Повторные инъекции возможны через день. В зависимости от выраженности ограничения движений при ПЛП, при комбинированных лечебных мероприятиях количество дексоно-новокаиновых инъекций варьирует в среднем от 6 до 10. При положительной динамике к концу 2-й недели терапии (уменьшение болей и увеличение объема движений в плечевом суставе) целесообразно отменять лечение ГКС и переходить на препараты НПВП, при приеме которых наблюдается меньшее количество побочных эффектов, поэтому они безопасны при длительном приеме.
НПВП
«Золотым стандартом» эффективности НПВП является диклофенак натрия. Его эффективность доказана в ходе многочисленных рандомизированных клинических исследований при неврологических, ревматологических, артрологических заболеваниях, при хронической боли, а также ургентных состояниях. Противовоспалительное действие диклофенака обусловлено ингибированием циклооксигеназы типов 1 и 2 (ЦОГ-1 и ЦОГ-2).
ЦОГ-1 обеспечивает синтез простагландинов (ПГ), участвующих в секреции слизи желудка, обладает бронходилатирующим свойством. Количество ЦОГ-1 возрастает в очаге воспаления в несколько раз, этим может быть обусловлена большая анальгетическая активность НПВП.
ЦОГ-2 обеспечивает синтез ПГ, участвующих в воспалительном процессе, и обнаруживается только в очаге воспаления. Противовоспалительная активность диклофенака обусловлена угнетением именно ЦОГ-2, уменьшая количество ПГ в очаге воспаления, что приводит к подавлению экссудативной и пролиферативной фазы. Наибольшая эффективность действия диклофенака отмечается при болях воспалительного характера, что важно при лечении ПЛП.
Диклофенак может считаться препаратом выбора для лечения острой и хронической боли у больных, не имеющих серьезных факторов риска кровотечений при язвенной болезни желудка и двенадцатиперстной кишки. При умеренном риске кровотечений диклофенак должен быть использован в комбинации с гастропротекторами (омепразол).
В комплексном лечении ПЛП используют витамины группы В, для метаболических и нейротрофических эффектов – витамин В1, для поддержания процессов миелинизации нервных волокон – витамины В6 и В12 (пиридоксин и цианокобаламин). Пиридоксин участвует в синтезе медиаторов не только периферической, но и центральной нервной системы.
  Витамины группы В являются адъювантными средствами, которые при использовании вместе с НПВП усиливают анальгетический эффект, что может уменьшить дозировку НПВП и сроки лечения, а следовательно, снизить риск побочных эффектов. Кроме того, витамины группы В уменьшают проявления болевого синдрома и как кофакторы метаболических процессов оказывают благоприятный эффект на нервную систему.
В ряде работ были сделаны выводы о достоверном раннем уменьшении интенсивности боли при применении НПВП и витаминов группы В по сравнению с монотерапией НПВП, что позволило снизить дозировку и длительность приема НПВП. Снижение дозы и длительности терапии НПВП способствует уменьшению риска возникновения побочных эффектов.
Таким образом, на втором этапе лечения синдрома ПЛП наиболее адекватной и оптимальной терапией является назначение фармакологического комплекса: НПВП + витамины В1, В6, В12.
Ручные и физиотерапевтические методы лечения ПЛП
К ручным методам лечения относятся лечебный массаж и методы мобилизации мануальной терапии.
Лечебный массаж воротниковой зоны и области плечевого сустава проводится по стандартным схемам. Акцент при выполнении массажа необходимо делать на ткани плечевого сустава. Основное время должно быть отведено на растирание и разминание.
Приемы мобилизации мануальной терапии. Эффективность мобилизаций связана с тем, что данные приемы направлены на прямое устранение функционального ограничения движений в плечевом суставе путем повторных, пассивных движений в нем.
Все виды мобилизаций могут быть использованы для лечения ПЛП. Наиболее часто используемые мобилизационные приемы представлены ниже:
- 1. Вращательные пассивные движения в плечевом суставе. Исходное положение больного: сидя на стуле или на столе. Врач находится сбоку от больной стороны. Обхватив и сжав своими ладонями переднюю и заднюю поверхности плечевого сустава, врач приподнимает сустав с надплечьем вверх, после чего с силой вращает его назад с разворотом. Возвратившись в исходное положение, врач повторяет движение не менее 10 раз. При выполнении необходимо достичь максимальной ротации сустава на данный момент. Во время проведения приема пациент должен испытывать умеренную боль.
- 2. Пассивное отведение плеча с пружинированием сустава. Исходное положение больного: сидя на стуле. Врач стоит сзади больной стороны. Кисть врача с разведенными первым и вторым пальцами (вилка) сверху плотно фиксирует область акромиально-ключичного сочленения. Другой рукой врач берет плечо больного и начинает его отводить до момента ограничения движения. Достигнув преднапряжения, врач совершает плечом больного небольшие колебательные движения вверх-вниз, пытаясь увеличить угол отведения руки. Действия врача должны быть осторожными, т. к. интенсивность боли здесь выше.
- 3. Разминание подлопаточной мышцы. Выполнение приема зависит от возможности больного завести руку за спину. Исходное положение: лежа на животе. Кисть и предплечье больного укладываются на его ягодичную область или чуть выше. Врач подкладывает свое предплечье с кистью под плечо больного и слегка ротирует его плечевой сустав наружу. В таком положении внутренний край лопатки и нижний угол отходят от задней поверхности туловища, давая возможность другой кисти врача проникнуть под лопатку и осуществить массирующие круговые движения. Во время приема больной испытывает боль, которая не должна быть чрезмерной, чтобы дать возможность повторить мобилизацию лопатки и разминание подлопаточной мышцы не менее 10 раз.
- 4. Приемы постизометрической релаксации (ПИР) на подостную и частично малую грудную мышцу. Пациент сидит на стуле или на кушетке. Врач садится позади него. На больной стороне пациент заводит руку за спину, опираясь тылом ладони на ягодичную область или выше, что зависит от возможности заведения руки. Положение руки не должно вызывать интенсивной боли. Врач одной рукой фиксирует заведенную кисть больного, а другой – заднюю поверхность локтевого сустава.
Подробнее...
- Выполнение ПИР: больной осуществляет движение плечом назад, ротируя плечо наружу. Врач противодействует этому движению рукой, фиксирующей локоть больного. Противодействие больного и врача должно быть равным по силе (статическое удержание) и длиться от 5 до 10 с. После напряжения, во время паузы 5–10 с, врач немного отводит локоть больного от себя, после чего следует повторение противодействия. Такое изометрическое напряжение повторяется 3–6 раз.
- Повторное изометрическое напряжение при этом приеме можно проводить, изменяя позицию кисти больного за спиной, путем заведения кисти в более высокое положение.
- 5. ПИР на подлопаточную мышцу. Исходное положение больного: лежа на спине. Врач сидит на стуле сбоку от больного, лицом к больному плечу. Упражнения напоминают борьбу на руках. Плечо больного лежит на кушетке и приведено к туловищу, предплечье согнуто в локтевом суставе под углом 90°.
- Врач берется своей кистью за кисть пациента и вращает предплечье его наружу (плечо больного супинируется) до болевых ощущений, чтобы определить границу боли. Вернув предплечье назад, до границы предболевого порога, врач дает команду больному на вращение предплечья внутрь, а сам оказывает давление на кисть больного в другую сторону. Механизм повторений изометрического напряжения такой же, как и при ПИР на подостную мышцу.
Для оценки положительной динамики существует простой и наглядный способ. До лечения больной встает спиной к свободной поверхности (стена, дверь). Врач фиксирует надплечье больного рукой. Больной отводит руку от туловища до максимально возможного уровня. Это место, поверх его кисти, помечается маркером. Через 2–3 сеанса повторяют оценку отведения руки. В среднем, хорошим результатом считается увеличение отведения руки на 10 см. Сочетание ГКС, НПВП и приемов мобилизаций является достаточно действенным способом лечения ПЛП и может выполняться одним врачом.
Внимание! информация на сайте не является медицинским диагнозом, или руководством к действию и предназначена только для ознакомления.
Плечелопаточный периартрит: симптомы, диагностика и лечение
Плечелопаточный периартрит — это заболевание, которое сопровождается поражением мягких тканей в области сустава. Следует сразу же отметить, что термин плечелопаточный периартрит устарел и в международной практике не используется, из-за того, что он не описывает область и причину поражения тканей.
Основные причины появления болезни
Наиболее частыми причинами возникновения лопаточного периартрита являются травмы суставов и другие расстройства, связанные с нарушением обменных процессов в нервных волокнах. Подобного рода нарушения возникают из-за образования межпозвоночных грыж в области шейного отдела, остеохондроза и протрузий.
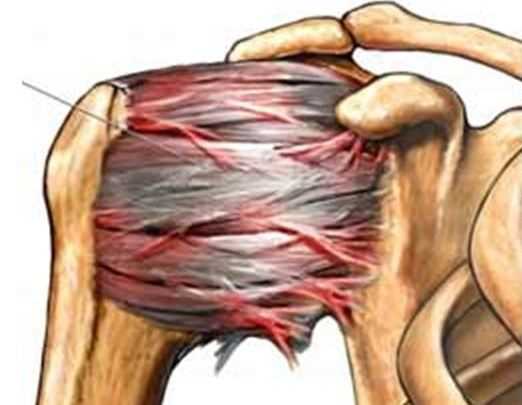
Если у больного не было травм плечевого сустава, то наиболее явной причиной возникновения плечелопаточного периартрита являются различного рода дегеротивно-дистрофические нарушения.
В случае если периатрит вызван межпозвоночной грыжей или протрузиями, в мышцах шеи начинает развиваться миозит, который при дальнейших осложнениях может привести контрактуре. Тугоподвижность в мышцах плеча развивается быстрыми темпами и имеет стойкий характер. После поражения плечевого сустава, со временем, контрактура может распространиться на локтевой и даже лучезапястный сустав.
Симптомы болезни
К основным симптомам плечелопаточного периартрита следует отнести ноющую боль в области плеча, которая имеет постоянный характер. Важно отметить, что боль беспокоит больного не только при загрузках на сустав, но и в состоянии покоя. Также боль может усиливаться в ночное время суток.
С течением болезни боли становятся все более интенсивными, а легкая контрактура может превратиться в серьезную форму, когда движения в области сустава становятся практически невозможны.
Если пречелопаточный периартрит находится в запущенном состоянии, пациент не в может поднять руку даже до уровня головы, не говоря уже о том чтобы самостоятельно обслуживаться себя. Для плечелопачного периартрита характерно:
- атрофия мышц;
- сильная ноющая боль;
- ограниченные движения в области плечевого сустава (особенно при отведении рук в стороны и вращательных движениях).
Важно! Затягивания процесса лечения в дальнейшем может привести к тому, что пациент в полном объеме не сможет восстановить нормальные вращательные движения в области плечевого сустава.
Боль в области плеча может сочетаться с другими симптомами в зависимости от характера и причины болезни. К таким симптомам следует отнести: головокружение, частые скачки давления, онемение пальцев рук, и головную боль.
Как диагностировать болезнь
Если плечелопаточный периартрит не вызван травмой плечевого сустава, следует срочно провести процедуру МРТ в области шейного позвоночника. Нужно учитывать, что процедура МРТ в данном случае проводится на аппаратах с магнитным полем 1.5 и выше. Если же такой возможности нет, тогда не следует использовать более слабые аналоги, так как они не дадут результатов.
Очень часто при наличии болей в суставе плеча и отсутствии травм, причиной плечелопаточного периартрита являются различные межпозвоночные грыжи и протрузии, диагностированные в шейном отделе позвоночника. Именно по этому для правильной профилактики плечелопаточного периартрита, необходимо привески комплексное лечение остеохондроза шейного отдела. В случае отсутствия травм для выявления болезни проводят комплексное МРТ шейного отдела позвоночника и области плечевого сустава.
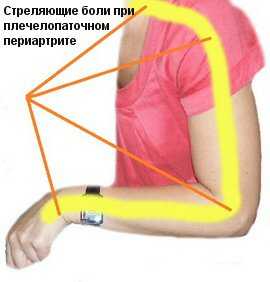
В большинстве случаев диагностировать плечелопаточные периартрит на поликлиническом уровне сложно, так как для выявления заболевания в основном только проводят ренген плечевого сустава, а направление на проведении МРТ выдаются пациенту достаточно редко и в запущенных случаях, когда заболевание сопровождается сильными контрактурами суставов.
Лечение
Если своевременно не начать комплексное лечение, то со временем может развиться хронический капсулит, что в дальнейшем спровоцирует кальцификацию пораженных тканей, которая, в свою очередь, может в значительной степени уменьшить подвижность в области плеча.
При лечении плечелопаточного периартрита следует запастись терпением, так как лечение заболевания может происходить долгий срок. Лечение периартрита проводят как консервативными методам, так и с помощью физиотерапии и хирургического вмешательства. Давайте более подробно рассмотрим каждый метод лечения.
Медикаментозный метод
Так как основным симптомом при лечении плечелопаточного периартрита является ноющие боли в области плечевого сустава, в подавляющем большинстве случаев лечение производится с помощью противовоспалительных и обезболивающих нестероидных препаратов типа: вольтарен, диклофенак, ибупрофен и пр.
Нестероидные противовоспалительные препараты не только эффективно снимают боль, но и успешно снимают воспаления в мягких тканях плечевого сустава. При лечении нестероидными препаратами следует учитывать, что несмотря на эффективную борьбу с заболеванием, они имеют ряд побочных эффектов.
В первую очередь от применения препаратов нестероидной группы стоит удержаться людям, страдающим заболеваниями желудочно-кишечного тракта, так как этот вид препаратов сильно раздражает слизистую оболочку желудка, что при длительном использовании может привести к возникновению язв.
В тех случаях, когда нестероидные препараты малоэффективны, врачи рекомендуют использовать гормональные препараты. Наиболее часто применяются такие стероидные препараты, как: дипроспан, фростерон, бетаметазон. Этот класс препаратов имеет значительно более сильный противовоспалительный эффект, но и побочных эффектов также существенно больше.
Лечение стероидными препаратами обычно проводится стационарно, или в виде уколов в область плечевого сустава. Местное лечение поможет избежать различного рода побочных эффектов.
Важно! Лечение стероидными препаратами необходимо проводить только по рекомендациям врача. Следует учитывать, что каждое заболевания индивидуально, и правильной метод лечение может подобрать только лечащий врач.
Там как кортикостероидные средства достаточно мощные, курс уколов обычно не превышает 3-4 инъекции, а в некоторых ситуациях можно обойтись и вовсе одной, в большинстве случаев, такого курса вполне достаточно, чтобы предотвратить прогрессирование болезни.
В случаях, когда лечение нестероидными и гормональными препаратами не дало существенного результата, для снятия болевого синдрома лечащим врачом может быть назначено проведение новокаиновых блокад. Суть данной процедуры заключается в том, что в область плечевого сустава с определенной периодичностью времени вводятся определенные дозы новокаина. Во многих случаях вместе с новокаином используются глюкокортикоидные препараты (гидрокортизон, кеналог).
После проведения новокаиновой блокады, боли в области плеча существенно уменьшаются, а диапазон движений увеличивается. Если это необходимо, новокаиновая блокада может проводиться до 3 раз в течение месяца.
Физиотерапия
Физиотерапия один из ключевых этапов при лечении плечелопаточного периартрита. В большинстве случаев физиотерапия назначается больному с первых дней лечения и часто применяется в комплексе с медикаментозным лечением. Именно комплексное лечение, по мнению многих специалистов, дает наибольший эффект. Физиотерапия включает в себя комплекс мер, которые эффективно борются с заболевание. Различают несколько методов физиотерапии, которые показали высокую эффективность при лечении плечелопаточного периартрита:
- Ударно-звуковая терапия.
- Лазеротерапия.
- Ультразвуковая терапия.
- Магнитотерапия.
Каждый метод физиотерапии, перечисленный выше, эффективно снимает воспаление и уменьшает болевой синдром в области плечевого сустава. Какой метод наиболее эффективен, зависит от сложности заболевания и причин его возникновение. Наиболее эффективный метод лечения, может определить только лечащий врач только после полной диагностики болезни.
Хирургическое лечение
Хирургическое лечение, проводится только в тех случаях, когда консервативные методы лечение (физиотерапия и медикаментозное лечение) не эффективны. Под хирургическим лечением плечелопаточного периартрита подразумевают проведение субакромиальной декомпрессии.
В процессе операции удаляется акромион, (небольшой фрагмент лопатки) и одна связка. Благодаря чему ткани находящиеся рядом при движении сустава перестают травмировать друг друга, что впоследствии приводит к тому, что симптомы контрактуры полностью пропадают. А вращательные движения сустава в полной или значительной степени восстанавливаются. Проводить декомпрессию рекомендуется если:
- боли в области плечевого сустава наблюдаются в течение длительного периода (от 6 месяцев), даже если при этом проводится медикаментозное и физиотерапевтическое лечение.
- пациентам, работа которых требует активных движений в области плеча и тем людям, для кого подобное заболевание значительно влияет на их уровень жизни;
- пациентам, у которых несмотря на интенсивное консервативное лечение наблюдается осложнении болезни.
После проведения субакромиальной декомпрессии, пациенту назначается специальная восстановительная лечебная гимнастика, которая способствую увеличению радиуса движений в области плечевого сустава.
Итог
Несмотря на то, что плечелопаточный периартрит достаточно сложно диагностировать, данное заболевание хорошо подается консервативному лечению с применение физиотерапии и медикаментозных препаратов.
Важно учитывать, что только специалист способен поставить правильный диагноз и назначить наиболее приемлемый для вас метод лечения. Не стоит заниматься самолечением, так как чем дальше вы пытаетесь вылечить себя самостоятельно, тем сложнее в дальнейшем это будет сделать врачам.
Ниже на видео давайте посмотрим что из себя предоставляет плечелопаточный периартрит и как он проявляется:
Плечелопаточный периартрит - что это такое, причины, симптомы, лечение
- Содержимое:
- Плечелопаточный периартрит - что такое
- Причины и симптомы лопаточно-плечевого периартрита
- Как и чем лечить лопаточно-плечевой периартрит
 В отличие от артритов, в которых воспалительный процесс затрагивает непосредственно хрящевую ткань сустава, при периартритах область поражения расширяется, и в нее вовлекаются ткани и структуры окружающие сустав.
В отличие от артритов, в которых воспалительный процесс затрагивает непосредственно хрящевую ткань сустава, при периартритах область поражения расширяется, и в нее вовлекаются ткани и структуры окружающие сустав.Сама приставка «пери» - буквально переводится с латинского языка как: кругом, около. На практике это означает, что воспаление затрагивает не сам сустав, а близлежайшие ткани: суставную капсулу, сухожилия и связки.
При диагнозе плечелопаточный периартрит, лечение носит длительный характер, но имеет благоприятный прогноз. При соблюдении всех рекомендаций и применении комплексной терапии можно полностью победить заболевание и в полной мере восстановить подвижность плеча.
Плечелопаточный периартрит - что такое
 Обычный артрит – это воспаление сустава человека. Но при периартрите воспалительный процесс затрагивает исключительно околосуставные ткани. Хрящ сустава не деформируется.
Обычный артрит – это воспаление сустава человека. Но при периартрите воспалительный процесс затрагивает исключительно околосуставные ткани. Хрящ сустава не деформируется.Нарушение подвижности вызывает воспаление мышечных тканей, сухожилий и капсулы сустава. Соответственно и лечение плечелопаточного периартрита направлено на восстановление: обмена веществ и нормальной функциональности этих проблемных участков.
На начальной стадии развития периартрит плечевого сустава хорошо поддается традиционным методам терапии. В запущенном состоянии лечение заболевания может представлять сложность даже для опытного ревматолога.
Полная победа над недугом достигается только благодаря устранению причин спровоцировавших воспалительный процесс. В дальнейшем, во избежание рецидива, от пациента с диагнозом плечевой лопаточный периартрит потребуется соблюдение профилактических мер: выполнение специальных упражнений, прохождение ЛФК и т.д.
Причины и симптомы лопаточно-плечевого периартрита
Избавиться от плечелопаточного периартрита возможно только в случае понимания его этиологии или происхождения и назначения эффективного курса лечения направленного не только на внешние проявления, но и причины патологии.
Некоторые терапевтические средства воздействуют исключительно на симптомы, давая пациенту ложное чувство того, что болезнь отступила. В результате наблюдаются запущенные случаи, справиться с которыми можно только с помощью операции.
Причиной развития периартрита является:
![анатомия строения мышц плеча]() Травмы - первые симптомы плечелопаточного периартрита наблюдаются спустя 7-10 дней после травмирования. Причем неблагоприятным фактором поспособствовавшим развитию патологии может стать не только сильный вывих или ушиб. Падение на вытянутую руку, длительная нагрузка на плечо, удар – все это может спровоцировать начало воспалительного процесса.
Травмы - первые симптомы плечелопаточного периартрита наблюдаются спустя 7-10 дней после травмирования. Причем неблагоприятным фактором поспособствовавшим развитию патологии может стать не только сильный вывих или ушиб. Падение на вытянутую руку, длительная нагрузка на плечо, удар – все это может спровоцировать начало воспалительного процесса.- Недостаток кровоснабжения. Дегенеративные изменения в шейном отделе позвоночника (остеохондроз, грыжа на разных стадиях), болезни внутренних органов и нарушения связанные с работой сердечнососудистой системой могут стать провоцирующих фактором. Достаточно часто периартрит плеча можно встретить у пациента перенесшего инфаркт миокарда.
Внешние проявления патологии имеют ярко выраженный характер. Симптоматика заболевания позволяет поставить точный диагноз даже при внешнем обследовании пациента. Характерным проявлением периартрита является:
![снимок плеча на рентгене]() Болевой синдром - интенсивность может быть разной. От небольших болевых ощущений во время поднятия руки выше плечевого комплекса. При остром периартрите наблюдаются резкие, жгучие и неприятные ощущения, не проходящие в состоянии покоя. Они сохраняют свою интенсивность весь период воспаления.
Болевой синдром - интенсивность может быть разной. От небольших болевых ощущений во время поднятия руки выше плечевого комплекса. При остром периартрите наблюдаются резкие, жгучие и неприятные ощущения, не проходящие в состоянии покоя. Они сохраняют свою интенсивность весь период воспаления.
Анкилозирующий плечелопаточный периартрит характеризуется тем, что болевой синдром становится хроническим и не зависит от движений. Боль не проходит самостоятельно.- Ограничение подвижности - наблюдается явно нарушенная контрактура плеча. При хронической стадии пациент интуитивно старается согнуть руку и держать ее прижатой к груди. Анкилозирующий периартрит проявляется в уплотнении капсулы сустава. Плечо немеет. По ощущениям пациента плечо становится как будто «замороженное». Движения ограничены.
- Температура - диагноз ставится после замера показателей. При обычном периартрите температура кожных покровов остается без изменений. При остром типе заболевания температура может подниматься до 38 градусов и выше.
Так как при данной патологии костная и хрящевая ткань остается без изменений, и их не затрагивает воспалительный процесс, диагностика периартрита плечевого сустава с помощью рентгенографии не может дать достоверного результата.

Задачей ревматолога является не только определение степени развития патологии (анкилозирующий или хронический периартрит), но и причин вызвавших воспаление. В зависимости от этого заболеванию, присваивается код по МКБ 10.
Как и чем лечить лопаточно-плечевой периартрит
Полная неподвижность сустава, хронические боли – все эти последствия периартрита могут стать неизменными спутниками пациента, при несвоевременно назначенной терапии. Чтобы избежать этого, а также необходимости в проведении оперативного вмешательства необходимо начинать лечение медицинскими препаратами, как только появились неприятные симптомы.
Комплексная терапия включает в себя следующие методы, которые могут облегчить состояние пациента:
- Консервативное лечение.
- ЛФК и гимнастика.
- Физиотерапия.
- Хирургическое лечение или артроскопия.
Возможно, также эффективное лечение плечелопаточного периартрита народными средствами. При этом крайне важно не отказываться от традиционной терапии.
Консервативное лечение
Главной задачей лечения является устранение воспалительного процесса. Нестероидные противовоспалительные препараты в связи с этим являются классикой терапии. Назначают диклофенак, вольтарен, аспирин и т. д. Недостатком противовоспалительной терапии является то, что при длительном курсе в качестве побочных эффектов наблюдают сбои в работе ЖКТ.
Пациентам с язвенной болезнью, а также гастритами применение этих препаратов необходимо свести к минимуму. В последнее время появились препараты, у которых побочное воздействие на ЖКТ сведено к минимуму, среди них: мовалис, нимесулид, целоксиб и подобные.
Курс лечения носит кратковременный характер. Для уменьшения вредного воздействия могут назначаться компрессы с димексидом. Также эффективно помогает мазь, в состав которой включены препараты группы НПВС.
Если традиционное медикаментозное лечение не дает результатов, могут быть назначены инъекции кортикостероидов. Оказываемый эффект позволяет ограничиться всего 2-3 уколами в полость сустава.
Сроки лечения с помощью медикаментозной терапии составляют около 10-15 дней, посредством ЛФК и физиотерапии – в зависимости от состояния пациента.
Новокаиновые блокады
Назначаются, если применяемые обезболивающие препараты в комплексе с ЛФК не приносят облегчения в течение 15-20 суток. Достаточно часто это происходит, если у пациента диагностируют периартрит на фоне остеохондроза, особенно шейного отдела позвоночника. Точки блокады и метод введения анестетика выбирает лечащий врач.
Лечебная физкультура при плечевом периартрите
Современные пути лечения заболевания часто подразумевают сведение к минимуму лекарственных препаратов. Пациенту рекомендуют выполнять упражнения, позволяющие нормализовать подвижность плечевого комплекса и уменьшить интенсивность болевого синдрома.
И если в остром периоде существуют определенные противопоказания физических нагрузок, то в периоде необострения правильные движения не только показаны, но и желательны.
В качестве ЛФК могут использоваться следующие виды гимнастики:
- Комплекс упражнений Попова при плечелопаточном периартрите. Особенностью упражнений Попова является наличие движений небольшой амплитуды. Упражнения направлены на восстановление основных функций больных связок и сухожилий. Гимнастика по методу Попова включает: потягивания, наклоны, сгибания руки и т.д.
От пациента требуется выбрать наиболее удобные упражнения и применять их. Эффект достигается не сразу, но в результате обеспечивается стойкое благоприятное воздействие. Возможно выполнять упражнения Попова в домашних условиях, но первые несколько занятий необходимо пройти под руководством специалиста. - Упражнения постизометрической релаксации при плечелопаточном периартрите. Все движения человека происходят за счет сокращения мышц, одной части тела и одновременного расслабления другой. Во время воспалительного процесса наблюдается существенное отклонение от нормы. Болевой синдром мешает человеческому телу провести самостоятельную коррекцию. Чтобы помочь проводятся упражнения направленные на расслабление или релаксацию тканей.
Гимнастика особенно эффективна, если наблюдается плечелопаточный периартрит обусловленный действием профессиональных факторов. Она позволяет справиться с мышечной памятью, когда неправильное положение руки определяется интуитивно.
Физиотерапия
Современные немедикаментозные методы лечения плечелопаточного периартрита не могут обойтись без использования физиотерапевтических процедур. Воздействие физиотерапии направлено на специфические симптомы: недостаток подвижности, болевой синдром, отечность.
Некоторые методы можно использовать только в период необострения, другие помогают снять воспалительный процесс. Физиотерапия является обязательной мерой для борьбы с периартритом.
- Рентгенотерапия - оказывает противовоспалительный и обезболивающий эффект. Применяется исключительно локальное воздействие на поврежденный участок. Под воздействием облучения угнетается иммунная система, в результате останавливается даже сильное воспаление. Не используется как монометод.
Рентгенотерапия обязательно назначается в комплексе с другими процедурами. - Плавание - позволяет разработать плечевой комплекс с негативным минимальным воздействием. Нагрузка на сустав в воде существенно уменьшается, а эффективность плавательных упражнений остается без изменений.
- Лечение пиявками - при укусе пиявки выбрасывают в кровь пациента вещество, которое оказывает двойное воздействие на организм человека - обезболивает и одновременно разжижает кровь. В результате гирудотерапии естественным способом удаляются застойные явления, и оказывается мягкое анестетическое воздействие. Гирудотерапия проводится только в специальных медицинских учреждениях.
![акупунктура плечевого сустава]() Точечный массаж - позволяет локально воздействовать на поврежденный участок. Благодаря массажу снимается спазм мышечной ткани. Восстанавливается подвижность плеча. Убирается причина спазмирования. Подобным образом действует и иглотерапия.
Точечный массаж - позволяет локально воздействовать на поврежденный участок. Благодаря массажу снимается спазм мышечной ткани. Восстанавливается подвижность плеча. Убирается причина спазмирования. Подобным образом действует и иглотерапия.
В случае акупунктуры при недостаточной эффективности возможен точечный ввод медикаментозных средств. Чтобы снять мышечный спазм можно делать баночный массаж.- Мануальная терапия - достаточно эффективный метод, основанный на воздействии на биологически активные точки. Мануальная терапия отличается от массажа тем, что непосредственно на поврежденный участок не оказывается давления, это позволяет избежать неприятных последствий чрезмерно агрессивного воздействия на плечевой сустав.
- Гомеопатические лекарства - при грамотной терапии устраняется источник воспаления, позволяя предотвратить рецидив заболевания. Гомеопатией можно лечить периартриты даже на поздних стадиях. Эффективность гомеопатической терапии во многом зависит от квалификации врача делающего обследование и назначение.
- Грязелечение - проводится в специальных лечебных учреждениях и в санатории. Лечебные грязи обеспечивают необходимым количеством питательных веществ и обеспечивают мягкое прогревание мышечных тканей.
- Лечение методом УВТ - узконаправленные волны активируют процесс заживления и регенерации тканей. Улучшается кровообращение, снимается болевой синдром. Ударно-волновая терапия усиливает распад медиаторов воспаления.
Хирургическое вмешательство
 Проводится в случае, если традиционные методы не принесли облегчения пациенту. В последнее время для лечения все чаще используется артроскопия. Это малоинвазивное вмешательство. Все манипуляции проводятся с помощью артроскопа через небольшие разрезы.
Проводится в случае, если традиционные методы не принесли облегчения пациенту. В последнее время для лечения все чаще используется артроскопия. Это малоинвазивное вмешательство. Все манипуляции проводятся с помощью артроскопа через небольшие разрезы.В ходе операции удаляется небольшой фрагмент лопатки, акромион, а также близлежайшая связка. В 95% случаев артроскопия помогает восстановить подвижность и устранить болевые ощущения.
Получить инвалидность можно после прохождения обследования и диагностирования анкилозирующего периартрита, также в ситуациях, когда заболевание существенно влияет на работоспособность пациента.
Для достижения устойчивой ремиссии крайне важным является соблюдение профилактических мер. Не натруждать руку, заботиться о правильном питании, регулярно посещать ревматолога – все это эффективные меры предотвращающие рецидив заболевания.
Нетрадиционные методики лечения
Народные средства от лопаточно-плечевого периартрита могут быть достаточно эффективными на начальных стадиях заболевания. Методы можно использовать в качестве действенных профилактических мер.
Помимо лечения травами и лекарственными сборами (эффективно снимающими воспаление) можно использовать следующие способы терапии:
- Листья лопуха - с их помощью делают компрессы и повязки. Хорошие результаты дает прикладывание свежих листьев лопуха к пораженному участку. Обязательно стоит предварительно удалить стебель. Ношение компресса из листьев лопуха существенно снимает воспаление.
- Желатин - по сути это природный строительный компонент суставов. Особенно эффективно использование желатина в случаях поражения хрящевой ткани. В диету можно включать продукты на основе желатина: холодцы, фруктовые желе и т.д. Его также включают в состав компрессов или настоек.
- Питание и диета - категорически запрещено голодание. В период заболевания организм как никогда нуждается в питательных элементах. Не существует особой диеты специально для патологии плечелопаточного периартрита, но, как правило, лучше употреблять в пищу здоровую еду богатую на витамины, минералы и особенно кальций.
Народное лечение не может заменить методов традиционной терапии. Современные разработки в этой области помогают добиться устойчивой ремиссии с минимальным вредом для внутренних органов пациента, практически без использования медикаментозных препаратов.
Плечелопаточный периартрит что это такое
Симптомы и лечение плечелопаточного периартрита
Плечелопаточному периартриту подвержены четверть населения. Это крайне частое заболевание, которое встречается как у женщин, так и у мужчин. Стандартное определение плечелопаточного периартрита звучит как болезнь, которая влечет воспаление тканей плечевого сустава: связок, сухожилий и связанных с ними мышц.
При болях в плечевых суставах врачи ставят диагнозом обычный артрит. При детальном обследовании выясняется, что до 80% всех болезней суставов является именно плечелопаточным периартритом.
Частыми причинами являются следующие:
- Травма плечевого сустава (при неудачном падении, ударе в плечевую
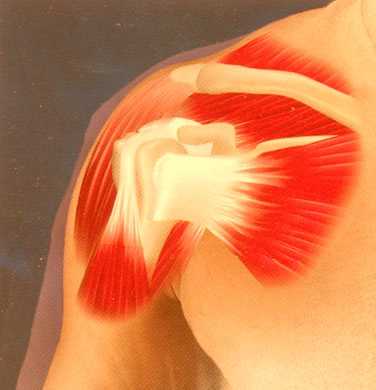 область и т.д.)
область и т.д.) - Большая физическая нагрузка (возникает при выполнении ремонта, садовых работ, активных видах спорта)
- Артрит шейного отдела позвоночника (при смещениях шейных позвонков, позвоночной грыже и других заболеваниях плечевого сустава)
- Перенесенные операции (побочный эффект от инфаркта миокарда, удаления молочных желез, и др.)
Симптомы варьируются в зависимости от вида заболевания. Простая форма: выражается в слабых болях, возникающих при движении рукой. Кроме того, ощущается стеснение в движениях, которое выражается в том, что довольно сложно вытянуть руку вперед или взять что-то тяжелое.
Происходит это потому, что поврежденное сухожилие напрягается.
- Острая форма: неприятные ощущения в суставах, боли проходят только через 3-4 недели, почти невозможно вращать руку в локте, большое сопротивление при вращении. Происходит, если не пролечить простую форму и запустить болезнь, либо при сильных повреждениях. Обычно в ночное время суток боли усиливаются. Резкие боли сопровождают круговые вращения локтя.
- Хроническая форма: умеренные боли, с которыми, в принципе, можно мириться, но время от времени они усиливаются. При неудачных движениях плечо пронзает сильная боль. Может продолжаться до нескольких лет. Если постепенно лечить, то боль может уйти. Однако, нужно избегать травм и резких движений, повторное повреждение быстро вернет болезнь.
- Анкилозирующая форма: развивается в продолжение других форм периартрита. Притупленные боли приводят к полному ухудшению подвижности плечевого сустава. Плечо становится плотным и обездвиженным. Любые движения вызывают резкую, ни с чем несравнимую боль. Рука практически перестает вращаться.
Плечелопаточный периартрит плохо поддается лечению. Но при длительной терапии можно добиться полного выздоровления (кроме анкилозирующей формы).
Для начала необходимо искоренить причину болезни и начать пораньше лечение. В начале процесса лечения лучше всего принимать нестероидные медикаменты с противовоспалительным действием. Самые распространенные из них:
- Диклофенак;
- Индометацин;
- Бутадион;
- Мелоксикам;
- Целебрекс;
- Кетопрофен;
- Нимулид.
При применении данных видов лекарств, на первоначальных стадиях возможно полное выздоровление за несколько недель.
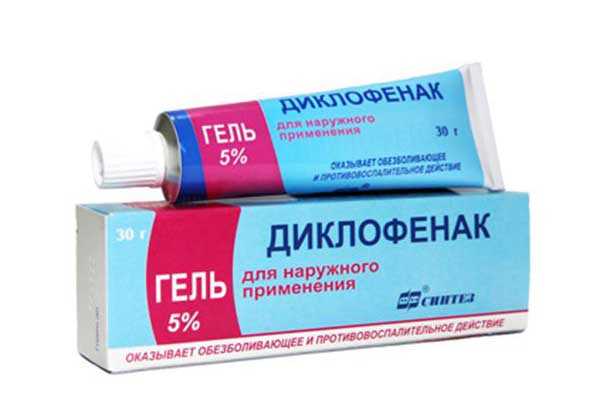
Также можно попробовать разного рода компрессы. Стоит отметить, что очень эффективными они будут, если использовать димексид. При хроническом заболевании прекрасный эффект достигается лазеротерапией.
Любители экстравагантных методов, могут прибегнуть к пиявкам, так называемой гирудотерапии. Через несколько приемов существенно улучшается кровообращения. Здесь стоит опасаться аллергии и проверять реакцию на данный вид лечения.
Неплохо справляются с болезнью препараты на гормональной основе:
Такие средства вводятся в пораженную область. Процедура помогает каждому восьмому. Но для достижения максимального результата необходимо комбинировать лечение медикаментами вместе с оздоровительными упражнениями и процедурами.
Постизометрическая релаксация на сегодняшний день представляет собой крайне эффективный способ оздоровительной процедуры. После нескольких подобных процедур добиться почти полного выздоровления. Можно ускорить выздоровление, если вкупе с этим использовать мануальную терапию, лазерную терапию и лечебный массаж.
Упражнения
Для эффективного излечения, хорошо помогает гимнастика. Комплекс упражнений направлен на улучшение кровообращения и разработку суставов и мышц плечевого пояса.
Необходимо сесть на стул и развести локти. Руки должны находится на талии. После этого нужно совершить плавные круговые движения. Сначала минуту вперед, потом такие же движения назад;
- Сидя, заведите ту руку, что болит, назад. Потом возьмите ее и потяните;
После этого переместите руку на другое плечо. Локоть должен быть прижат к вашему телу. Возьмите локоть руки, которая болит потяните к верху. - Лежа, выпрямите больной сустав руки и отведите в сторону. При этом ладонь должна быть развернута к вверху. В том же положении, попробуйте ее немного поднять и напрячь. ладонь должна оставаться развернутой к вверху. Приблизительно 10 сек. попытайтесь ее удержать в таком положении.
Данное упражнение необходимо делать также лежа. Согните руку в плече и локте на 90 градусов. При этом ладонь должна быть развернута к вверху. Потом, напрягайте ее, одновременно приподнимая на один-два см. Упражнение делается несколько секунд (приблизительно 15 с). После этого ее можно полностью расслабить. Проделать данное упражнение необходимо несколько раз. - Упражнение выполняется стоя. Сделайте наклон вперед. Можно даже опереться на стоящий перед вами стул. Руку отпустите, пусть повисит в расслабленном состоянии 10 секунд. Потом маятниковыми махами двигайте рукой, не напрягая последнюю в разные стороны. Продолжайте движение 3-5 минут.
Повернитесь к стенке, попытайтесь поднять руку до того уровня, пока она не начнет болеть. Отметьте на стенке уровень, до которого дотянуться больной рукой довольно проблематично и, теребя пальцами, попытайтесь дотянуться к нему.
Начнут восстанавливаться хрящевые ткани, снизится отечность, вернется подвижность и активность суставов. И все это без операций и дорогостоящих лекарственных препаратов. Достаточно лишь начать.
Симптоматика и лечение плечелопаточного периартрита
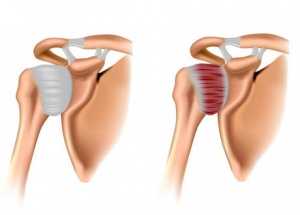 В отличие от артритов, в которых воспалительный процесс затрагивает непосредственно хрящевую ткань сустава, при периартритах область поражения расширяется, и в нее вовлекаются ткани и структуры окружающие сустав.
В отличие от артритов, в которых воспалительный процесс затрагивает непосредственно хрящевую ткань сустава, при периартритах область поражения расширяется, и в нее вовлекаются ткани и структуры окружающие сустав.
- Содержимое:
- Плечелопаточный периартрит — что такое
- Причины и симптомы лопаточно-плечевого периартрита
- Как и чем лечить лопаточно-плечевой периартрит
Сама приставка «пери» — буквально переводится с латинского языка как: кругом, около. На практике это означает, что воспаление затрагивает не сам сустав, а близлежайшие ткани: суставную капсулу, сухожилия и связки.
При диагнозе плечелопаточный периартрит, лечение носит длительный характер, но имеет благоприятный прогноз. При соблюдении всех рекомендаций и применении комплексной терапии можно полностью победить заболевание и в полной мере восстановить подвижность плеча.
Плечелопаточный периартрит — что такое
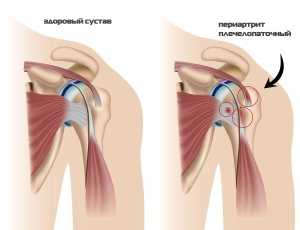 Обычный артрит – это воспаление сустава человека. Но при периартрите воспалительный процесс затрагивает исключительно околосуставные ткани. Хрящ сустава не деформируется. Нарушение подвижности вызывает воспаление мышечных тканей, сухожилий и капсулы сустава. Соответственно и лечение плечелопаточного периартрита направлено на восстановление: обмена веществ и нормальной функциональности этих проблемных участков.
Обычный артрит – это воспаление сустава человека. Но при периартрите воспалительный процесс затрагивает исключительно околосуставные ткани. Хрящ сустава не деформируется. Нарушение подвижности вызывает воспаление мышечных тканей, сухожилий и капсулы сустава. Соответственно и лечение плечелопаточного периартрита направлено на восстановление: обмена веществ и нормальной функциональности этих проблемных участков.
На начальной стадии развития периартрит плечевого сустава хорошо поддается традиционным методам терапии. В запущенном состоянии лечение заболевания может представлять сложность даже для опытного ревматолога.
Полная победа над недугом достигается только благодаря устранению причин спровоцировавших воспалительный процесс. В дальнейшем, во избежание рецидива, от пациента с диагнозом плечевой лопаточный периартрит потребуется соблюдение профилактических мер: выполнение специальных упражнений, прохождение ЛФК и т.д.
Причины и симптомы лопаточно-плечевого периартрита
Избавиться от плечелопаточного периартрита возможно только в случае понимания его этиологии или происхождения и назначения эффективного курса лечения направленного не только на внешние проявления, но и причины патологии.
Некоторые терапевтические средства воздействуют исключительно на симптомы, давая пациенту ложное чувство того, что болезнь отступила. В результате наблюдаются запущенные случаи, справиться с которыми можно только с помощью операции.
Причиной развития периартрита является:
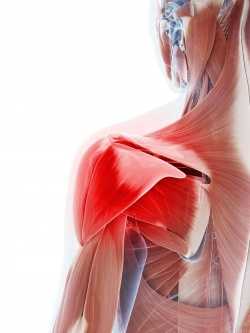 Травмы — первые симптомы плечелопаточного периартрита наблюдаются спустя 7-10 дней после травмирования. Причем неблагоприятным фактором поспособствовавшим развитию патологии может стать не только сильный вывих или ушиб. Падение на вытянутую руку, длительная нагрузка на плечо, удар – все это может спровоцировать начало воспалительного процесса.
Травмы — первые симптомы плечелопаточного периартрита наблюдаются спустя 7-10 дней после травмирования. Причем неблагоприятным фактором поспособствовавшим развитию патологии может стать не только сильный вывих или ушиб. Падение на вытянутую руку, длительная нагрузка на плечо, удар – все это может спровоцировать начало воспалительного процесса.- Недостаток кровоснабжения. Дегенеративные изменения в шейном отделе позвоночника (остеохондроз, грыжа на разных стадиях), болезни внутренних органов и нарушения связанные с работой сердечнососудистой системой могут стать провоцирующих фактором. Достаточно часто периартрит плеча можно встретить у пациента перенесшего инфаркт миокарда.
Внешние проявления патологии имеют ярко выраженный характер. Симптоматика заболевания позволяет поставить точный диагноз даже при внешнем обследовании пациента. Характерным проявлением периартрита является:
- Болевой синдром — интенсивность может быть разной. От небольших болевых ощущений во время поднятия руки выше плечевого комплекса. При остром периартрите наблюдаются резкие, жгучие и неприятные ощущения, не проходящие в состоянии покоя. Они сохраняют свою интенсивность весь период воспаления.
Анкилозирующий плечелопаточный периартрит характеризуется тем, что болевой синдром становится хроническим и не зависит от движений. Боль не проходит самостоятельно. - Ограничение подвижности — наблюдается явно нарушенная контрактура плеча. При хронической стадии пациент интуитивно старается согнуть руку и держать ее прижатой к груди. Анкилозирующий периартрит проявляется в уплотнении капсулы сустава. Плечо немеет. По ощущениям пациента плечо становится как будто «замороженное». Движения ограничены.
- Температура — диагноз ставится после замера показателей. При обычном периартрите температура кожных покровов остается без изменений. При остром типе заболевания температура может подниматься до 38 градусов и выше.
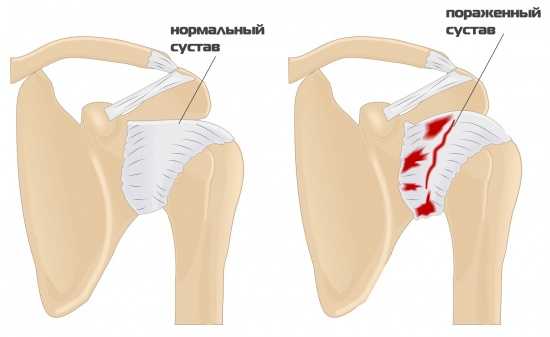
Задачей ревматолога является не только определение степени развития патологии (анкилозирующий или хронический периартрит), но и причин вызвавших воспаление. В зависимости от этого заболеванию, присваивается код по МКБ 10.
Как и чем лечить лопаточно-плечевой периартрит
Полная неподвижность сустава, хронические боли – все эти последствия периартрита могут стать неизменными спутниками пациента, при несвоевременно назначенной терапии. Чтобы избежать этого, а также необходимости в проведении оперативного вмешательства необходимо начинать лечение медицинскими препаратами, как только появились неприятные симптомы.
Комплексная терапия включает в себя следующие методы, которые могут облегчить состояние пациента:
- Консервативное лечение.
- ЛФК и гимнастика.
- Физиотерапия.
- Хирургическое лечение или артроскопия.
Возможно, также эффективное лечение плечелопаточного периартрита народными средствами. При этом крайне важно не отказываться от традиционной терапии.
Консервативное лечение
Главной задачей лечения является устранение воспалительного процесса. Нестероидные противовоспалительные препараты в связи с этим являются классикой терапии. Назначают диклофенак, вольтарен, аспирин и т. д. Недостатком противовоспалительной терапии является то, что при длительном курсе в качестве побочных эффектов наблюдают сбои в работе ЖКТ.
Пациентам с язвенной болезнью, а также гастритами применение этих препаратов необходимо свести к минимуму. В последнее время появились препараты, у которых побочное воздействие на ЖКТ сведено к минимуму, среди них: мовалис, нимесулид, целоксиб и подобные.
Курс лечения носит кратковременный характер. Для уменьшения вредного воздействия могут назначаться компрессы с димексидом. Также эффективно помогает мазь, в состав которой включены препараты группы НПВС.
Если традиционное медикаментозное лечение не дает результатов, могут быть назначены инъекции кортикостероидов. Оказываемый эффект позволяет ограничиться всего 2-3 уколами в полость сустава.
Сроки лечения с помощью медикаментозной терапии составляют около 10-15 дней, посредством ЛФК и физиотерапии – в зависимости от состояния пациента.
Новокаиновые блокады
Назначаются, если применяемые обезболивающие препараты в комплексе с ЛФК не приносят облегчения в течение 15-20 суток. Достаточно часто это происходит, если у пациента диагностируют периартрит на фоне остеохондроза, особенно шейного отдела позвоночника. Точки блокады и метод введения анестетика выбирает лечащий врач.
Лечебная физкультура при плечевом периартрите
Современные пути лечения заболевания часто подразумевают сведение к минимуму лекарственных препаратов. Пациенту рекомендуют выполнять упражнения, позволяющие нормализовать подвижность плечевого комплекса и уменьшить интенсивность болевого синдрома.
И если в остром периоде существуют определенные противопоказания физических нагрузок, то в периоде необострения правильные движения не только показаны, но и желательны.
В качестве ЛФК могут использоваться следующие виды гимнастики:
- Комплекс упражнений Попова при плечелопаточном периартрите. Особенностью упражнений Попова является наличие движений небольшой амплитуды. Упражнения направлены на восстановление основных функций больных связок и сухожилий. Гимнастика по методу Попова включает: потягивания, наклоны, сгибания руки и т.д.
От пациента требуется выбрать наиболее удобные упражнения и применять их. Эффект достигается не сразу, но в результате обеспечивается стойкое благоприятное воздействие. Возможно выполнять упражнения Попова в домашних условиях, но первые несколько занятий необходимо пройти под руководством специалиста.
Физиотерапия
Современные немедикаментозные методы лечения плечелопаточного периартрита не могут обойтись без использования физиотерапевтических процедур. Воздействие физиотерапии направлено на специфические симптомы: недостаток подвижности, болевой синдром, отечность.
Некоторые методы можно использовать только в период необострения, другие помогают снять воспалительный процесс. Физиотерапия является обязательной мерой для борьбы с периартритом.
- Рентгенотерапия — оказывает противовоспалительный и обезболивающий эффект. Применяется исключительно локальное воздействие на поврежденный участок. Под воздействием облучения угнетается иммунная система, в результате останавливается даже сильное воспаление. Не используется как монометод.
Рентгенотерапия обязательно назначается в комплексе с другими процедурами. - Плавание — позволяет разработать плечевой комплекс с негативным минимальным воздействием. Нагрузка на сустав в воде существенно уменьшается, а эффективность плавательных упражнений остается без изменений.
- Лечение пиявками — при укусе пиявки выбрасывают в кровь пациента вещество, которое оказывает двойное воздействие на организм человека — обезболивает и одновременно разжижает кровь. В результате гирудотерапии естественным способом удаляются застойные явления, и оказывается мягкое анестетическое воздействие. Гирудотерапия проводится только в специальных медицинских учреждениях.
- Точечный массаж — позволяет локально воздействовать на поврежденный участок. Благодаря массажу снимается спазм мышечной ткани. Восстанавливается подвижность плеча. Убирается причина спазмирования. Подобным образом действует и иглотерапия.
В случае акупунктуры при недостаточной эффективности возможен точечный ввод медикаментозных средств. Чтобы снять мышечный спазм можно делать баночный массаж. - Мануальная терапия — достаточно эффективный метод, основанный на воздействии на биологически активные точки. Мануальная терапия отличается от массажа тем, что непосредственно на поврежденный участок не оказывается давления, это позволяет избежать неприятных последствий чрезмерно агрессивного воздействия на плечевой сустав.
- Гомеопатические лекарства — при грамотной терапии устраняется источник воспаления, позволяя предотвратить рецидив заболевания. Гомеопатией можно лечить периартриты даже на поздних стадиях. Эффективность гомеопатической терапии во многом зависит от квалификации врача делающего обследование и назначение.
- Грязелечение — проводится в специальных лечебных учреждениях и в санатории. Лечебные грязи обеспечивают необходимым количеством питательных веществ и обеспечивают мягкое прогревание мышечных тканей.
- Лечение методом УВТ — узконаправленные волны активируют процесс заживления и регенерации тканей. Улучшается кровообращение, снимается болевой синдром. Ударно-волновая терапия усиливает распад медиаторов воспаления.
Хирургическое вмешательство
 Проводится в случае, если традиционные методы не принесли облегчения пациенту. В последнее время для лечения все чаще используется артроскопия. Это малоинвазивное вмешательство. Все манипуляции проводятся с помощью артроскопа через небольшие разрезы.
Проводится в случае, если традиционные методы не принесли облегчения пациенту. В последнее время для лечения все чаще используется артроскопия. Это малоинвазивное вмешательство. Все манипуляции проводятся с помощью артроскопа через небольшие разрезы.
В ходе операции удаляется небольшой фрагмент лопатки, акромион, а также близлежайшая связка. В 95% случаев артроскопия помогает восстановить подвижность и устранить болевые ощущения.
Получить инвалидность можно после прохождения обследования и диагностирования анкилозирующего периартрита, также в ситуациях, когда заболевание существенно влияет на работоспособность пациента.
Нетрадиционные методики лечения
Народные средства от лопаточно-плечевого периартрита могут быть достаточно эффективными на начальных стадиях заболевания. Методы можно использовать в качестве действенных профилактических мер.
Помимо лечения травами и лекарственными сборами (эффективно снимающими воспаление) можно использовать следующие способы терапии:
- Листья лопуха — с их помощью делают компрессы и повязки. Хорошие результаты дает прикладывание свежих листьев лопуха к пораженному участку. Обязательно стоит предварительно удалить стебель. Ношение компресса из листьев лопуха существенно снимает воспаление.
- Желатин — по сути это природный строительный компонент суставов. Особенно эффективно использование желатина в случаях поражения хрящевой ткани. В диету можно включать продукты на основе желатина: холодцы, фруктовые желе и т.д. Его также включают в состав компрессов или настоек.
- Питание и диета — категорически запрещено голодание. В период заболевания организм как никогда нуждается в питательных элементах. Не существует особой диеты специально для патологии плечелопаточного периартрита, но, как правило, лучше употреблять в пищу здоровую еду богатую на витамины, минералы и особенно кальций.
Причины появления плечелопаточного периартрита, симптомы и лечение
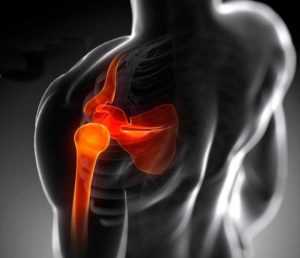 Несмотря на кажущуюся прочность человеческого опорно-двигательного аппарата, он уязвим не меньше других органов человека.
Несмотря на кажущуюся прочность человеческого опорно-двигательного аппарата, он уязвим не меньше других органов человека.
Заболеваний много и есть такое, когда поражаются только хрящи, не затрагивая и не деформируя суставы даже на поздних стадиях заболевания.
Болезнь носит название – плечелопаточный периартрит. Это воспалительное заболевание околосуставных костно-мышечный структур.
То есть, периартрит поражает мягкие ткани – связки, мышцы, суставные сумки. Но, несмотря на это патология серьезная, способная лишить плечо двигательной функции.
Что такое плечелопаточный периартрит
Патология встречается у 25% населения чаще в среднем и пожилом возрасте. В основном локализация односторонняя.
- Периартрит состоит из двух слов – «пери» (вокруг, около) и артрит. Заболевание характеризуется воспалением в тканях около плечевого сустава. Это могут быть – связки, мышцы, сухожилия, капсулы сустава. Артроз от периартрита отличается степенью поражения хряща и внутренних структур плеча.
- Плечелопаточная область представляет собой зону окружения плечевого сустава, где развивается патология.
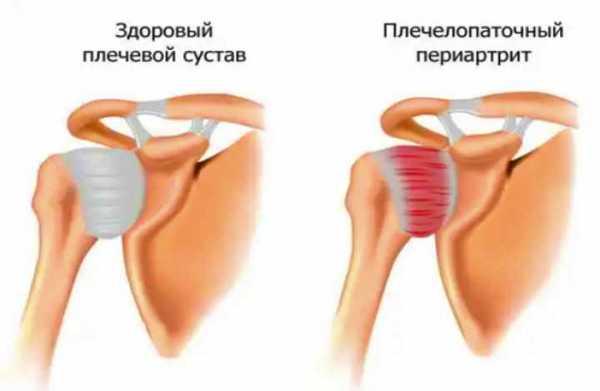
Причины периартрита
Самыми распространенными причинами являются:
- Травмы. Занимают большой процент случаев в появлении плечелопаточного периартрита. Причем травма может быть легкой в виде ушиба, или наоборот тяжелой, с трещинами и переломами. Кость теряет целостность, и нагрузка распределяется неравномерно. Это становится причиной появления заболевания.
- Инфекционные болезни. Они провоцируют периартрит инфекционного происхождения не только в области плеча, но и в более отдаленных локациях.
- Плохое кровоснабжение занимает второе место по частоте возникающего на его фоне периартрита из-за недостатка питательных веществ и кислорода.
- Иммунитет. Так называемый аутоиммунный фактор может посчитать структуры сустава опасными для организма и пойти на них в атаку. Последствием является заболевание, похожее на ревматоидный артрит.
- Проблемы с позвоночником – изменения в шейном отделе, смещение дисков, грыжи, протрузии. Все это приводит к пережатию сосудов, нервных окончаний и нарушению кровоснабжения.
- Переохлаждение.
- Эндокринные нарушения в организме – сахарный диабет, климакс.
- Онкология.
Группы риска
Почему одни люди подвержены этой болезни, а другие знать не знают о периартрите ничего?
Существует группа лиц, которым следует остерегаться данной патологии:
- Люди, занятые тяжелым физическим трудом – спортсмены, грузчики и т.д. Риск травмировать плечо у них довольно высокий. К тому же суставы по природе своей не предназначены для регулярной большой нагрузки. И как только организм устанет, начнутся проблемы с опорно-двигательным аппаратом.
- Лица, перенесшие инфаркт миокарда. Точного объяснения нет, почему на фоне этого развивается периартрит, но видимо это связано с нарушением кровообращения.
- Те, у кого в анамнезе присутствуют хронические заболевания, даже кариес и ангина.
- Больные с артритом. Это сопутствующие друг другу патологии.
Формы периартрита
Тендинит простой
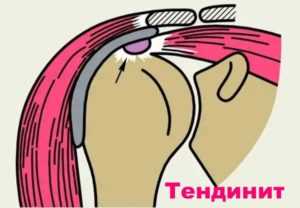 Воспаление сухожилия. Поражение может затронуть сухожильное влагалище, сумку либо обе области сразу.
Воспаление сухожилия. Поражение может затронуть сухожильное влагалище, сумку либо обе области сразу.
Обычно плечелопаточный периартрит поражает не только сухожилие, но и близлежащие мышцы. Тендинит хорош лечится на любой стадии болезни.
Острый кальцинирующий тендобурсит
Тоже поражает сухожилия. Но проявляется воспалением именно сухожильной сумки. В отличие от тендинита более агрессивно показывает себя. В процессе развития патологии образовываются соли кальция в синовиальной полости, что приводит к затруднению движения руки в плече.
Боль может быть не только от прикосновения в области плеча, но и в состоянии покоя. Повышается температура тела до 37,5 градусов, заметны изменения в анализе крови – повышение СОЭ. Болезнь может сделать человека инвалидом.
Хронический периартрит
Включающий в себя сразу несколько патологий – тендинит, тендобурсит, миотендинит и др. Все формы могут по-разному проявлять себя – либо остро, либо вяло. Боль обычно терпимая, часто при резком движении руки появляются «прострелы».
В состоянии покоя болевые ощущения появляются по утрам и ночью, нарушая сон больного. При этом острая стадия не обязательно переходит в хроническую. Симптомы могут быть не выраженными и даже скрытыми долгие годы.
Склерозирующий капсулит
Воспалительный процесс в капсуле и синовиальной полости сустава плеча. Очень тяжелое заболевание с дистрофическими изменениями сустава и образованием анкилозы. Плечо перестает двигаться. Эта патология требует немедленной хирургической помощи.
Эти формы периартрита являются его стадиями. То есть изначально появляется тендинит, затем поражение распространяется дальше, а характер его становится все более серьезным.
Симптомы болезни
Плечелопаточный периартрит не может похвастаться какими-либо выраженными симптомами. И часто его можно спутать с артритом.
Но все же рассмотрим основные и характерные признаки:
- Болевые ощущения. В период развития болезни больной не страдает от боли. Она минимальная и чаще всего бывает ночью и в утренние часы. Но, после сна снова наступает облегчение. Такой период может длиться от 2 до 9 месяцев. Когда периартрит прогрессирует, боль увеличивается и длится уже длительное время, проявляя себя в часы бодрствования. На последней стадии боль сопровождает человека всегда.
 Нарушение подвижности сустава. Симптом, характерный для третьей и последующих стадий. Появляется заметное ограничение движений. Больной не может поднять руку вверх, завести ее назад. Облегчение наступает, когда рука прижата плотно к телу. Если на этой стадии не разрабатывать сустав, начнется атрофия мышц.
Нарушение подвижности сустава. Симптом, характерный для третьей и последующих стадий. Появляется заметное ограничение движений. Больной не может поднять руку вверх, завести ее назад. Облегчение наступает, когда рука прижата плотно к телу. Если на этой стадии не разрабатывать сустав, начнется атрофия мышц.- Полная потеря подвижности плечевого сустава. Серьезная патология, появляющаяся на последней стадии болезни.
Обычно симптомы проявляются не резко, а постепенно, нарастающим этапом.
Диагностика
Чтобы поставить правильный и точный диагноз, без диагностики не обойтись. Методов несколько. Но, для начала необходимо посетить врача ортопеда для консультации. Он составит анамнез, выслушает жалобы и по характеру боли, длительности, интенсивности. Сравнит симметричность обеих частей тела, выступов, проведет обследование методом пальпации и будет принимать решение о дальнейшей диагностике.
- Рентген. Как правило, такой метод малоинформативен для диагностики периартрита, потому что кости при заболевании не подвергаются деформации.
- МРТ или КТ. Этот способ позволяет рассмотреть мягкие ткани и кости. Признан самым предпочтительным, но малодоступным.
- УЗИ. Плечевой сустав виден как на ладони. Самый информативный метод выявления периартрита.
- Лабораторные исследования. Не совсем точно укажут на именно проблемы с плечом, но могут показать общую картину воспалительного процесса. Иногда появляется необходимость с помощью анализов определить наличие ревматоидного фактора, тогда помогут общий анализ мочи и биохимия крови.
План лечения составляется врачом, основываясь на состоянии плечевого сустава, стадии заболевания. Сразу можно оговориться, что если периартрит сложный, то понадобиться хирургическое вмешательство.
Лечение периартрита неосложненного
Простой периартрит на начальной стадии можно лечить в домашних условиях с помощью гомеопатии, физкультуры, мануальной терапии. Консервативное лечение состоит из ряда мер.
Медикаментозная терапия
Сюда относится назначение и прием:
- противовоспалительных нестероидных препаратов – мазь, гель, таблетки. Часто назначаются – Найз, Диклофенак, Ибупрофен, Кеторолак, Нимесулид и др. Эти медикаменты можно принимать только короткое время, из-за их негативного влияния на ЖКТ и большого списка побочек;
- гормональных лекарств, в основе которых лежат кортикостероиды, например, Преднизолон, Дипроспан, Флостерон. Однако, применяются они в крайних случаях и в виде инъекций. Очень сильные препараты;
- обезболивающих препаратов для снятия болевого синдрома (Анальгин, Темпалгин и др), а также применение новокаиновых блокад;
- Хондропротекторов часто назначаются, если болезнь сопровождается артритом. Препараты этой группы помогут защитить хрящевую ткань.
Иммобилизация плеча, то есть фиксирование этой части руки в неподвижном состоянии для снятия напряжения.
Врач порекомендует этот метод только после завершения медикаментозного лечения, чтобы не нагружать и без того страдающее плечо.
Упражнения выполняются они в одно и то же время, ежедневно с постепенной нагрузкой.
Вот 7 основных для домашнего выполнения:
- Выполняется в стоячем или сидячем положении с прямыми руками. На счет один — кисти следует очень сильно сжать, зафиксировать на несколько секунд и на два — разжать и расслабить руки.
- В положении стоя с выпрямленными руками на раз – согнуть их в локтях, на два – вернуть в обратное положение. Повтор до 10 раз.
- Стоя, ноги на ширине плеч. Раз – плечи поднимаются как можно ближе к ушам, фиксируются на 4 сек. На два – возвращаются в исходное положение.
- Руки вытянуты вдоль туловища. Раз – кисти касаются плеч, два – руки опускаются обратно.
- Всем знакомое упражнение — ножницы.
- Руки перед собой, согнутые в локтях. Сначала лопатки разводятся в стороны, затем руки выпрямляются и после возвращаются в исходное положение.
- Вдох – руки поднимаются, и тело тянется вверх. Выдох – возврат в исходное положение.
Физиолечение
- электрофореза с лекарством;
- магнитотерапии, восстанавливающей поврежденные ткани и повышающей двигательную функцию сустава;
- лазеротерапии, являющейся лучшим лечением патологии;
- токов;
- ультразвука, который прогревает место воспаления, восстанавливая кровоток и уменьшая боль;
- грязелечения – оно прогревает мышцы и улучшает обмен веществ;
- мануальной терапии;
- плавания, благотворно воздействующего на сустав, не нагружая его, но в тоже время хорошо разрабатывая.
Массаж. Запрещается использовать этот метод при лечении артрита, поэтому самостоятельное принятие решения о возможности массажа может стать плачевным. Массаж при периартрите проводится для снятия напряжения, улучшения кровообращения, и в профилактике атрофии мышц.
Восточная медицина, которая давно зарекомендовала себя с положительной стороны, отличается эффективностью. Но, не каждый пациент может ее применять в качестве комплексной терапии из-за наличия противопоказаний. Популярны методики вакуумной терапии, мануальной и иглотерапии. Возможно одновременное применение нескольких сразу.
Лечение осложненного плечелопаточного периартрита
В случае, если периартрит проявляется осложнениями в виде появления неподвижных участков, тогда решение одно – хирургическое вмешательство.
Так называемы анкилозы (места неподвижности) появляются на последних стадиях. Часто такое осложнение появляется при артрите. Операция носит название – субакромиальная декомпрессия. Цель ее в том, чтобы иссечь ткани, не дающие суставу двигаться. Часто это какой-то отросток на лопатке и связка из этой области.
Народное лечение
Средств народной медицины в лечении периартрита много, но рекомендуем посоветоваться со своим лечащим врачом перед использованием выбранного метода.
 Ромашковый отвар. Нужно 1 ст.л. ромашки и 250 мл воды. Отваром натирается место повреждения.
Ромашковый отвар. Нужно 1 ст.л. ромашки и 250 мл воды. Отваром натирается место повреждения.- Компресс из листьев лопуха. Лист целиком нагревается и прикладывается к плечу на 10 мин.
- Медовый компресс – наносится на кожу больного места тонким слоем, оборачивается полиэтиленом и сверху укрывается теплой вещью на ночь.
- Настой календулы. Применяется путем втирания в больное плечо. Покупается в аптеке.
- Настойка из мяты, корня одуванчика, подорожника, березовых листьев.
- Хрен. Натереть на терке до состояния кашицы, завернуть в марлю и накладывать на плечо. Делать 2 раза в день на 15 мин.
- Солевые повязки, делаются на ночь. 100 гр соли на 1 литр воды размешивается пока не растворится. Берется марля, складывается в 8 слоев и на 3 часа помещается в раствор. По истечении этого времени раствор прогревается вместе с марлей. Затем после небольшого отжимания марля накладывается на плечо и фиксируется тряпкой.
Профилактические меры
Мероприятия не сложные, это скорее советы, как не допустить развития периартрита:
- не рекомендуется физически перенагружать костно-мышечный аппарат;
- вредно долгое время не двигаться;
- нужно следить за хроническими инфекционными воспалениями в организме и успевать их санировать;
- после инфаркта быть внимательным к сигналам своего организма;
- лечить появившиеся заболевания опорно-двигательного аппарата.
Периартрит представляет опасность для полноценной жизни человека и в обязательном порядке должен лечиться специалистом.
Источники:
http://artritsustava.ru/plechelopatochnyi-periartrit.html
http://ponchikov.net/health/artroz-artrit/412-plechelopatochnyy-periartrit.html
Причины появления плечелопаточного периартрита, симптомы и лечение
Периартрит плечевого сустава - признаки и проявления, диагностика и лечение в домашних условиях
Любая боль, которая возникает в местах сочленения конечностей, вызывает серьезны дискомфорт, мешающий выполнять даже простые действия. Причиной периартрита плечевого сустава не становится неправильное положение во время сна, а его симптомы указывают на возникновение воспаления, которое нужно лечить при помощи медикаментов и домашних средств. Методы терапии зависят от формы патологии и ее запущенности.
Статьи по темеЧто такое периартрит плечевого сустава
Развивается заболевания при поражении околосуставных тканей, начинается воспалительный процесс, который и вызывает основные симптомы. Плечелопаточный артрит чаще встречается у людей пожилого и среднего возраста одинаково часто у женщин и мужчин. Это распространенная болезнь, потому что спровоцировать патологию могут разные травмы: падение на вытянутые руки или плечо, вывихи, растяжения, ушибы. Отмечены случаи, когда периартроз спровоцировали заболевания внутренних органов, удаление молочных желез.
Симптомы
Еще одно название заболевания – синдром замороженного плеча, проявления болезни зависят от стадии развития недуга, его формы. К примеру, плечелопаточный периартрит характеризуется болевыми ощущениями на протяжении долгого времени. Указывает на развитие болезни и боль во время движения руками. Клиническая картина будет несколько отличаться в зависимости от формы заболевания, ниже перечислены основные признаки разных типов:
- Простая периартропатия. Болезненные ощущения, дискомфорт в области плеча при некоторых движениях рукой. Происходит ограничения подвижности плечевого сустава, если пытаться завести за спину руку, вытянуть вверх или дотронуться до позвоночника.
- Острый периартрит плечевого сустава. Появляются внезапные, нарастающие боли, которые иррадиируют в шею, руку. Если попробовать вращать рукой в сторону, вокруг оси, то беловые ощущения становятся острыми, ночью еще больше усиливаются. Самым комфортным положением для человека становится, согнутая в локте рука, прижатая к груди. Появляется небольшое покраснение, отечность на передней поверхности плеча. Может проявится бессонница, общее недомогание, повышение температуры.
- Хроническая периартрит. Интенсивность боли – умеренная, в утреннее, ночное время происходит обострение. Если пошевелить неудачно рукой, то болевой синдром становится очень сильным. В плечах появляется хроническая ломота, которая и провоцирует бессонницу.

Причины
Спровоцировать патологию могут разные факторы, но все они приводят к поражению и воспалению сухожилий, тканей плеча, мышц, капсулы сустава. Лопаточно-плечевой периартрит не приводит к разрушению, что выгодно отличается его от артроза или артрита. Причины появлений заболевания могут быть внутренними (острые патологии внутри организма) или внешними. К основным причинам развития болезни относят следующие факторы:
- непривычная деятельность;
- повышение нагрузки на плечо, травма;
- осложнения сердечно-сосудистой патологии;
- падение на плечо или вытянутую вперед руку;
- нарушения развития соединительной ткани, мозгового кровообращения;
- патологии эндокринной системы, легких;
- сахарный диабет, гормональные сбои;
- остеоартроз, остеохондроз шейного, плечевого сегмента;
- спондилез;
- послеоперационное состояние.
Формы
У патологии выделяют 4 основные стадии, которые отличаются по симптоматике и признакам. Главная отличительная особенность, которая говорит о развитии воспалительного процесса – недомогание и боль. Диагностировать точно болезнь способен только врач, который проводит рентгенографию плечевых суставов и прочие исследования. Выделяют следующие формы периартрит:
- Простая. Самая легкая форма, характеризуется слабыми болями в плечевом суставе. Появляется дискомфорт, когда человек старается поднять руку, завести ее за спину и прикоснуться к позвоночнику. Происходит ограничение подвижности сустава, даже простые действия вызывают сложности. Если обеспечить покой плечу, то боль проходит.
- Острый плечелопаточный периартрит. Развивается эта форма при отсутствии лечения простого периартрита и болезнь начала прогрессировать. Симптоматика усугубляется и со временем продолжает нарастать. Обостряется боль вечером и утром, отмечается рост температуры тела, при проведении анализов будут видны в крови признаки воспалительного процесса.
- Хронический периартрит. Это форма указывает на дальнейшее прогрессирование патологии. Воспаление в хронической форме требует сложного и длительного лечения. На этой само заболевание уже не пройдет, поэтому нужно обязательно лечение в домашних или стационарных условиях.
- Анкилозирующий периартрит (адгезивный капсулит). Без должного лечения патологические процессы приводят к сращиванию кости в суставе, что полностью лишает его подвижности. Боль становится только тупой, теряется работоспособность.
Диагностика
Периартрит плеча становится первым подозрением, когда больной говорит о болях в области плечелопаточного сустава. Врач сначала собирается анамнез, знакомится с основной клинической картиной, при которой наблюдаются отечность, болезненность в местах соединения костей и сухожилий. Выполняется пальпация, двигательные тесты, внешний осмотр. Затем задействуются инструментальные методы, позволяющие дифференцировать заболевания и исключить ряд других патологий костей и суставов плеча. Процесс происходит по следующим этапам:
- Первичный осмотр. Специалист осматривает больного, оценивает выраженность мышечной системы надплечий, плечевого пояса. Часто наблюдается атрофия мышц при периартрите, а при пальпации появляется болезненность. Далее врач проверяет объем возможных движений, пациент выполняет простые упражнения, если появилась боль, то это говорит о наличии патологии. Проводится проверка на замороженное плечо (синдром Дюплея), при котором при резком снижении активных движении проявляются симптомы.
- Рентгенологическая диагностика. Выполняется три снимка для точного изучения причин болезненных ощущений: при отведении плеча, вращении наружу и внутрь, в состоянии покоя. При необходимости в полость сустава вводится контрастное вещество. Это помогает увидеть повреждения манжеты, если таковые имеются.
- Компьютерная томография. Применяется при наличии костных патологий, которые были замечены на рентгенографии. КТ визуализирует состояние сустава, эта информация используется для оценки степени повреждений мышц, сухожилий, суставной сумки, наличия дополнительных новообразований.
- Ультразвуковое исследование (УЗИ). Один из самых информативных методов диагностики, его главное преимущество – отсутствие специальной подготовки перед проведением, неинвазивность, безболезненность, быстрый результат.
- МРТ. Данное исследование помогает оценить состояние хрящей, мышц, наличие поражения сухожилий, связок и костей, проверить суставную капсулу плеча. Помогает определить стадию периартрита, если вышеописанные способы были малоинформативными.
- Артроскопия. Это малоинвазивное хирургическое вмешательство, которое помогает не только определить причину патологии, но и устранить е при возможности. Выполняют процедуру, если этиология ограничения движений, боли неясна.


Лечение плечелопаточного периартрита
Назначение терапии проводится после определения состояния пациента, формы патологии. Лечение может включать консервативные методы (лечебная гимнастика, разные группы медикаментов) или оперативное хирургическое вмешательство. Легкие формы, как правило, лечат в домашних условиях народными средствами или при помощи мазей, инъекций, таблеток. Ниже описаны основные направления терапии.
Медикаментозное лечение
Это направление используется при простой форме и является частью комплексной терапии при хронической. Плечевой периартрит является воспалительным заболеванием, который приводит к дегенеративным изменениям структуры сустава, суставного хряща и тканей, поэтому для его лечения используют следующие виды медикаментов:
- нестероидные препараты;
- противовоспалительные средства;
- местные мази и кремы;
- инъекции новокаина.
Нестероидные препараты
Все пациенты жалуются на боль в суставе, поэтому для устранения используются противовоспалительные и обезболивающие медикаменты. Как правило, из нестероидных средств назначают:
- Ибупрофен;
- Аспирин;
- Диклофенак;
- Вольтарен.
Принимать эти медикаменты можно только под контролем врача, потому что данные средства могут взывать выраженные побочные эффекты. По этой причине данные препараты можно принимать только указанный в схеме лечения срок и не превышать длительность использования. Среди обезболивающих средств выделяет ряд вариантов, которые обладают минимальными побочными эффектами:
- Мовалис;
- Целекоксиб;
- Нимесулид.
Противовоспалительные препараты
Эти медикаменты назначаются, если НПВС (вышеописанная группа) не оказывает должного результата. Гормональные противовоспалительные средства имеют много побочных эффектов, поэтому их чаще используют в виде инъекций и вводят прямо в пораженную область плеча. По статистике в 75% случаях болезни кортикостероидные лекарства полностью. Останавливают развитие патологии. Назначают, как правило, один из следующих вариантов:
- Флостерон;
- Дипроспан;
- Бетаметазон.

Мази
Использование этой лекарственной формы относится к самому простому, доступному методу терапии. Как правило, прописываются разогревающие, анаболические, болеутоляющие мази. Они помогают облегчить боль, снять мышечные спазмы, отечность тканей. Подбор мази происходит согласно причин, которые провоцировали воспаление лопаточного и плечевого сустава.
При появление болевого синдрома после легкой травмы, как правило, используют средство с согревающим или охлаждающим эффектом. Наносить первые сразу после травмирования нельзя, ушиб обязательно нужно сначала охладить. В состав популярных медикаментов входят следующие основные лекарственные вещества:
- ментол – местнораздражающее средство, снимает болевой шок;
- диклофенак – останавливает воспалительный процесс, обезболивает, помогает при болях ревматического характера;
- индометацин – борется с воспалительным процессом, отечностью, болевыми ощущениям;
- ибупрофен – обезболивает, снимает воспаление;
- метилсалицилат – снимет воспаление, уменьшает боль;
- камфара – снимает боль.
Уколы
Этот метод терапии применяет при отсутствии положительной динамики от вышеописанных вариантов. Выполняется периартикулярная новокаиновая блокада, которая проводится по очень простому алгоритму: ряд уколов проводится в болезненную область плечевого сустава. Лечения может продолжиться на протяжении 1-3 месяцев. Схема терапии подбирается для каждого пациента индивидуально врачом, который учитывает степень проявления симптомов, оценивает двигательную функцию плеча. Для проведения инъекций необходим медикамент Новокаин.
Физиотерапевтические средства
В состав комплексной терапии входят процедуры, которые направлены на восстановление двигательной функции сустава. Используются физиопроцедуры как дополнительное направление, ускоряющее процесс выздоровления. Назначают, как правило, следующие средства:
- Электростимуляция. Используется для коррекции тонуса мышц манжеты плеча. Воздействие проводится на надплечье, плечевой сустав, группы мышц плеча.
- Лазеролечение. Курс включает 15 сеансов по 5 минут.
- Фонофорез с ультразвуком. Выполняется около 15 сеансов по 15 минут. Это помогает улучшить кровообращение, ускорить выздоровление, регенерацию околосуставных тканей.
- Гидротерапия. Курс лечения включает 10 процедур, человеку выполняют массаж душем на протяжении 15 минут.
- Ударно-волновая терапия. Методика направлена на улучшение кровообращение, устранение воспаления, восстановление поврежденных тканей.
- Лечебный массаж. Применяется для тех же целей, что и ударно-волновая терапия.
Лечебная физкультура
При плечевом периартрите используется при любой форме патологии. Умеренные физические нагрузки и лечебная физкультура станут прекрасной профилактикой развития недуга. Комплексы направлены на увеличение подвижности сустава, уменьшение болевого синдрома, укрепление эластичности капсулы плечевого и лопаточного сустава, прочности мышц. Выполнять упражнения лечебной физкультуры можно только при согласовании с врачом. Пример одного из комплексов для лечения периартрита:
- Вам понадобится стул, сядьте на него, положите на талию руки, затем плавно без резких движений разводите и сводите локти. При первом выполнении хватит 68- повторений, когда станет легче, можно делать больше подходов.
- То же исходной положение, отводите и сводите медленно плечи, старайтесь выполнить круговые движения. Повторяйте это движение 1-2 минуты.
- Положите больную конечность на противоположное плечо, прижмите локоть к телу. Второй рукой возьмитесь за локоть, тяните медленно больной локоть вверх, создавая сопротивление.


Постизометрическая релаксация при плечелопаточном периартрите
По мнение многих специалистов в этой области лечение периартрита при помощи постизометрической релаксации обладает высокой результативностью. Представляет методика собой комплекс упражнений, которые сначала за короткое время приводит в тонус мышцы, а затем происходит пассивное растягивание. По статистике данный способ лечения показывает существенные улучшения в большинстве случаев, особенно, если сочетать его с другими направлениями лечения.
Хирургическое вмешательство
Проводится операция при данной патологии только при отсутствии положительной динамики от консервативного лечения. Называется процедура – субакромиальная декомпрессия, заключатся в том, что проводится удаление части отростка лопатки и связки. Это защитит ближайшие ткани от травмирования. Хирургическое вмешательство оправдано только при наличии патологических дегенеративных изменений. Основные показания для проведения операции:
- боль в области плеча рецидивирующего характера, которые сохраняются больше 6 месяцев;
- жалобы на болезненные ощущения в плече после кортикостероидных инъекций, медикаментозного лечения;
- показана операция людям старше 40 лет с работой, которая связана напрямую с двигательной активностью лопаточного и плечевого сустава;
- наличие частичного повреждения сухожилия, нарушения функции надостной мышцы;
- чрезкостное травмированные сухожилий манжеты;
- туннельный синдром.
Противопоказанием для проведения операции становятся следующие факторы:
- общее тяжелое состояние больного;
- стойка приводящая болевая контрактура сустава;
- патологии воспалительного, гнойного характера любой локализации;
- отсутствие возможности больного проводить реабилитационные мероприятия.
Лечение народными средствами
Максимальная эффективность от домашних средств наблюдается при простой форме патологии плечевого сустава. Все средства направлены на улучшение кровоснабжение, устранение мышечного напряжения, повышение питания, подвижности плечевого сочленения, нормализацию работы нервной системы. Как правило, используются народные средства в виде компрессов, мазей под повязку, растирок. Можно использовать следующие варианты:
- Солевая повязка. Вам понадобится 100 г соли, которую необходимо растворить в 1 л воды. Возьмите лоскут марли, сверните его в 6 слоев. Далее опустите ткань в раствор и оставье там на 2 часа. Затем подогрейте раствор вместе с марлей, затем в горячем состоянии положите на сустав. Зафиксируйте все полотенцем или платком. Курс лечения этим средством – 14 дней, лучше делать повязку на ночь.
- Медовый компресс. Нанесите тонкий слой меда на поверхность кожи, распределите аккуратно на область ключицы, лопатки, предплечья. Сверху укутайте эту часть руки целлофановой пленкой и теплый платком. Делать на ночь и оставлять до утра.
- Компресс из трав. Вам понадобится в лекарственный алтей, аптечная ромашка, лекарственный донник в пропорции 1:2:2. Необходимо измельчить растения, чтобы получился сухой порошок. Полученную смесь разбавьте в горячей воде, чтобы получилась густая кашица. Выложите средство на марлю, положите к больному плечу горячий компресс. Чтобы дольше сохранялось тепло, обмотайте компресс пленкой и шерстяным платком. Снимите средство, когда оно полностью остынет. Используйте компресс до полного устранения воспаления, боли.


Меры профилактики
Основные действия в этом направлении направлены на улучшение двигательной активности плечевого сустава. Необходимо всеми способами снизить вероятность травмирования плеча, ограничение физической активности. Следует давать только незначительные нагрузки на сустав, улучшать общее состояние здоровья. После реабилитации профилактика включает в себя следующие направления:
- лечебный массаж;
- витамины;
- лекарственные препараты;
- баня;
- парафиновые аппликации;
- физкультура.
Видео
 Болит рука. Плечевой сустав. Плечелопаточный периартрит.- Профессор Сергей Михайлович Бубновский Смотреть видео
Болит рука. Плечевой сустав. Плечелопаточный периартрит.- Профессор Сергей Михайлович Бубновский Смотреть видео
Внимание! Информация, представленная в статье, носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению, исходя из индивидуальных особенностей конкретного пациента.
Нашли в тексте ошибку? Выделите её, нажмите Ctrl + Enter и мы всё исправим! Рассказать друзьям:симптомы, код МКБ 10, комплекс упражнений для гимнастики, лечение в Москве
Содержание↓[показать]Плечелопаточный периартрит (код по МКБ 10 – М75) является наиболее частой причиной боли в плечевом суставе на фоне дистрофического поражения шейного отдела позвоночника. Болевой синдром трудно поддаётся терапии, приводит к снижению качества жизни и трудоспособности. У пациентов ограничивается объём движений в плечевом суставе, нарушается функция верхней конечности. В Юсуповской больнице обследование проводят с помощью новейших диагностических аппаратов, ведущих европейских и мировых производителей.
Врачи индивидуально подходят к выбору метода лечения каждого пациента. Для медикаментозной терапии используют эффективные лекарственные средства, которые оказывают минимальное побочное действие. Реабилитологи применяют инновационные методики восстановительной терапии, направленные на купирование боли и возобновление движений в плечевом суставе. Медицинский персонал внимательно относится к пожеланиям пациентов.
На долю плечелопаточного периартрита приходится примерно 70% поражений плечевого сустава. Этой болезнью страдают как молодые, так и пожилые люди. Пик заболевания приходится на 40-50 лет. Какой врач лечит плечелопаточный периартрит? В Юсуповской больнице лечением пациентов, страдающих заболеванием суставов, занимается ортопед, ревматолог, реабилитолог. Тяжёлые случаи плечелопаточного периартрита обсуждают на заседании Экспертного Совета с участием профессоров и доцентов, врачей высшей категории.
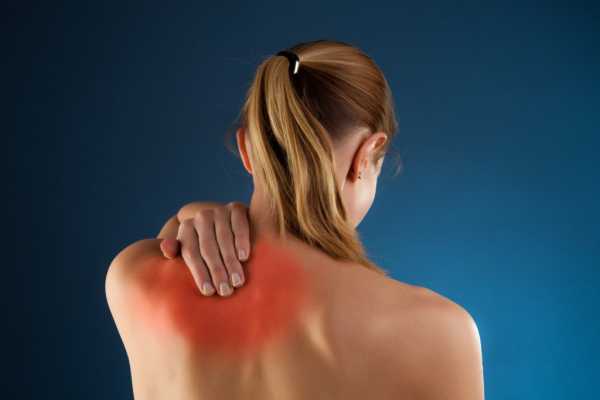
Причины плечелопаточного периартрита
Плечелопаточный периартрит может развиться после травмы плеча, резких и чрезмерных физических нагрузок, вынужденной длительной неподвижности. Обычно момента травмы или перегрузки до возникновения болей и воспаления проходит несколько дней. Острый приступ болей длится несколько недель.
Развитию патологического процесса могут способствовать следующие заболевания:
- Сахарный диабет;
- Ожирение,
- Патология внутренних органов.
При некоторых заболеваниях сердечно-сосудистой системы (инфаркте миокарда, ишемической болезни сердца, патологии периферических сосудов) ухудшается циркуляция крови, особенно в области левого плеча, возникает плечелопаточный периартрит. Частой причиной заболевания является остеохондроз шейного отдела позвоночника, межпозвонковая грыжа. Поврежденные диски позвонков со временем стираются и теряют эластичные свойства. Расстояния между ними уменьшается, позвонки сближаются и защемляют нервные окончания. При ущемлении нервов происходит рефлекторный спазм сосудов, нарушается кровообращение. Воспаление сухожилий плеча является причиной боли.
Существует несколько теорий, которые объясняют механизм развития плечелопаточного периартрита. Перенапряжение мышц, профессиональные перегрузки, макротравмы и микротравмы вызывают реактивное воспаление в тканях, расположенных вокруг сустава, и рефлекторные мышечно-тонические реакции в мышцах, фиксирующих его, способствуют развитию дегенеративного процесса. В тканях с плохим кровоснабжением в результате постоянного натяжения и микротравм наблюдаются разрывы отдельных фибрилл, образуются очаги некроза, гиалинизацией и обызвествлением коллагеновых волокон. Локальное поражение околосуставных тканей в области плеча вызвано тем, что короткие ротаторы плеча и сухожилия двуглавой мышцы постоянно подвержены большой функциональной нагрузке, часто в условиях сдавления, поскольку сухожилия располагаются в узком пространстве.
Симптомы и диагностика плечелопаточного периартрита
В клинике плечелопаточного периартрита основным является болевой синдром. Боль обычно возникает без видимой причины, иногда ночью, при лежании на больной стороне. Она может быть ноющей или острой, усиливается при движениях и отдаёт в шею или верхнюю конечность. Боль может возникнуть при отведении руки, закладывании за спину или за голову. В большой круглой и большой грудной мышцах определяются болезненные зоны. Болезненность возникает и при отведении плеча на 60-90°, что связано с поражением сухожилия надостной мышцы.
Второй важный признак плечелопаточного периартрита – контрактуры (тугоподвижность) в области плечевого сустава. Объём движений резко страдает. При отведении руки сразу же движется лопатка (в норме она начинает вращательное движение вокруг своей сагиттальной оси после того, как плечо отведено до 90°). Пациент не может удержать верхнюю конечность в положении бокового отведения. Поворот плеча, особенно внутрь, затруднён, но маятникообразные движения плеча в пределах 400 остаются свободными.
При рентгенографии сустава врачи определяют следующие признаки:
- Остеосклероз;
- Неровность или нечёткость контура кости;
- Деформация;
- Остеофиты (костные наросты) в местах прикрепления связок к большому бугорку.
На рентгенограммах в области большого бугорка или около сустава определяется остеопороз. Видны единичные или множественные просветления костной ткани в области большого бугорка и плечевой головки, похожие на кисту. Нередко можно увидеть в мягких тканях линейной формы кальцификаты. Они определяется под акромиальным отростком лопатки.
Врачи Юсуповской больницы устанавливают диагноз на основании клинических проявлений и данных рентгенологического обследования плечевого сустава. В наиболее сложных случаях плечелопаточного периартрита выполняют магнитно-резонансную томографию. Она позволяет усилить контрастность изображения, что позволяет чётко дифференцировать мягкотканные структуры. Метод позволяет избежать лучевой нагрузки, предоставляет горизонтальные, сагиттальные и фронтальные томографические срезы с достоверной информацией о величине патологических изменений.
Лечение плечелопаточного периартрита
Как лечить плечелопаточный периартрит? Консервативную терапию плечелопаточного периартрита начинают с мероприятий, направленных на прекращение воздействия провоцирующих факторов. В первую очередь ограничивают нагрузку на поражённый сустав. Пациенту разрешаются движения, которые не вызывают усиления боли. При очень сильной боли в течение нескольких часов в день обеспечивают покой, иммобилизацию поражённой конечности (ношение руки в косыночной повязке). При уменьшении болевого синдрома назначают лечебную физкультуру. Она направлена на укрепление мышц плечевого пояса, предотвращающее будущие обострения. Гимнастика при плечелопаточном периартрите для мышц плечевого пояса включает внутреннее и внешнее вращение, отведение.
Реабилитологи применяют различные методы рефлекторной терапии (физиотерапевтические процедуры, иглотерапию, сегментно-точечный массаж). Выраженность болевого синдрома уменьшается применением электрофореза 0,5% или 2% раствора новокаина. Хороший терапевтический эффект при плечелопаточном периартрите оказывают синусоидальные моделированные токи, в том числе СМТ-форез лекарственных препаратов. В последующем пациентам делают грязевые аппликации, общие сульфидные ванны. Описываются хорошие результаты при сочетанном применении ультразвуковой (УЗ)-терапии и СМТ. При боли в области плечевого пояса сочетано применяют следующие физиотерапевтические процедуры:
- Дециметровые волны;
- Электростимуляцию;
- Электрофорез лекарственных веществ;
- Магнитотерапию.
Хороших результатов достигают при сочетании СВЧ-терапии с интерференционными токами.
Медикаментозное лечение при плечелопаточном периартрите направлено на уменьшение выраженности боли и отёка тканей, снятие спазма мышц и увеличение функционального состояния плечевого сустава. На процесс дегенерации воздействуют с помощью хондропротекторов. Для снятия боли выполняют местную блокаду триггерных и болезненных точек 1–2% раствором лидокаина или 0,5% –2% раствором прокаина. В раствор местных анестетиков добавляют гидрокортизон и витамин В12. При поражении, которые расположены вблизи плечевого сустава, проводят локальное лечение глюкокортикостероидами.
Для уменьшения и снятия боли широко применяют простые анальгетики (парацетамол), нестероидные противовоспалительные препараты и мышечные релаксанты. При выраженном болевом синдроме в некоторых случаях прибегают к применению наркотических анальгетиков – трамадола или его сочетания.
В комплексном лечении плечелопаточного периартрита применяют фармакологические средства, стимулирующие продукцию составляющих соединительной и хрящевой ткани (в том числе структур позвоночника), замедляющие их разрушение, и тем самым препятствующие прогрессированию дегенеративных изменений. К ним относятся хондроитина сульфат и глюкозамин.
ЛФК при плечелопаточном периартрите
На начальном этапе лечения плечелопаточного периартрита пациенты делают следующие упражнения с исходного положения «лёжа»:
- Сжимают и разжимают пальцы, встряхивают кистью;
- Сгибают руки в лучезапястном суставе;
- Держа руки вдоль туловища, поворачивают ладони вниз и верх;
- Руки держат вдоль корпуса, на вдохе подводят кисти к плечам, на выдохе опускают.
Можно согнуть руки в локтях и разводить в стороны предплечья, максимально приближая тыльную сторону кисти к горизонтальной поверхности. Кисти следует держать на плечах, локти перед собой, на вдохе развести локти стороны, на выдохе опять поставить вертикально.
Следующие упражнения при плечевом остеоартрите делают сидя:
- Руки поставить на талию, локти развести в сторону и сводить на небольшой скорости друг к другу;
- Руки расположены на талии, одновременно двумя плечами вращаем вперёд и назад;
- На вдохе согнуть руки в локтях, на выдохе несильно махать ими вперед и назад;
- Завести руку за спину и поднять ладонь к лопатке.
Реабилитологи Юсуповской больницы подбирают каждому пациенту индивидуальный комплекс упражнений при плечелопаточном периартрите. Эти упражнения подходят для лечения заболевания в домашних условиях.
Массаж при плечелопаточном периартрите
Массаж при плечелопаточном периартрите является важной составляющей лечебного курса и процесса восстановления. Массаж сочетают с медикаментозным лечением, что обеспечит более быстрое выздоровление. Метод направлен на профилактику снижения активности суставов, развития грубой рубцовой ткани. атрофии мышц. Он позволяет быстро восстановить функцию верхних конечностей. При острой фазе заболевания массаж не применяют.
С помощью массажа воздействуют на воротниковую зону, плечелопаточный сустав и плечо, дельтовидную и большую грудную мышцу. Мануальную терапию проводят только после снятия острого воспаления в суставной капсуле и снижения болевых ощущений. Процедуры проводят через 14–20 дней после иммобилизации сустава. Это позволяет получить выраженный терапевтический эффект. Пройдите курс эффективного лечения плечелопаточного периартрита, записавшись на приём к врачу по телефону контакт центра Юсуповской больницы.
Автор
Лилия Рашитовна ГараеваВрач акушер-онкогинеколог, кандидат медицинских наук, врач высшей категории
Список литературы
- МКБ-10 (Международная классификация болезней)
- Юсуповская больница
- Ревматология. Малая медицинская энциклопедия. — М.: Медицинская энциклопедия. 1991—96 гг..
- Багирова, Г. Г. Избранные лекции по ревматологии / Г.Г. Багирова. - М.: Медицина, 2011. - 256 c.
- Сигидин, Я. А. Биологическая терапия в ревматологии / Я.А. Сигидин, Г.В. Лукина. - М.: Практическая медицина, 2015. - 304 c.
Наши специалисты

Заместитель генерального директора по медицинской части, врач-терапевт, врач-гастроэнтеролог, кандидат медицинских наук

Ревматолог, врач высшей категории, член ассоциации ревматологов России

Ревматолог, врач высшей категории
Цены на услуги *
*Информация на сайте носит исключительно ознакомительный характер. Все материалы и цены, размещенные на сайте, не являются публичной офертой, определяемой положениями ст. 437 ГК РФ. Для получения точной информации обратитесь к сотрудникам клиники или посетите нашу клинику.
Скачать прайс на услуги
Мы работаем круглосуточно
 Травмы - первые симптомы плечелопаточного периартрита наблюдаются спустя 7-10 дней после травмирования. Причем неблагоприятным фактором поспособствовавшим развитию патологии может стать не только сильный вывих или ушиб. Падение на вытянутую руку, длительная нагрузка на плечо, удар – все это может спровоцировать начало воспалительного процесса.
Травмы - первые симптомы плечелопаточного периартрита наблюдаются спустя 7-10 дней после травмирования. Причем неблагоприятным фактором поспособствовавшим развитию патологии может стать не только сильный вывих или ушиб. Падение на вытянутую руку, длительная нагрузка на плечо, удар – все это может спровоцировать начало воспалительного процесса. Болевой синдром - интенсивность может быть разной. От небольших болевых ощущений во время поднятия руки выше плечевого комплекса. При остром периартрите наблюдаются резкие, жгучие и неприятные ощущения, не проходящие в состоянии покоя. Они сохраняют свою интенсивность весь период воспаления.
Болевой синдром - интенсивность может быть разной. От небольших болевых ощущений во время поднятия руки выше плечевого комплекса. При остром периартрите наблюдаются резкие, жгучие и неприятные ощущения, не проходящие в состоянии покоя. Они сохраняют свою интенсивность весь период воспаления. Точечный массаж - позволяет локально воздействовать на поврежденный участок. Благодаря массажу снимается спазм мышечной ткани. Восстанавливается подвижность плеча. Убирается причина спазмирования. Подобным образом действует и иглотерапия.
Точечный массаж - позволяет локально воздействовать на поврежденный участок. Благодаря массажу снимается спазм мышечной ткани. Восстанавливается подвижность плеча. Убирается причина спазмирования. Подобным образом действует и иглотерапия.