Диатермоэлектроэксцизия шейки матки что это такое
Диатермоэксцизия шейки матки
Диатермоэксцизия является манипуляцией, часто применяемой в гинекологической практике. Это связано с различными фоновыми патологиями шейки матки. Электроэксцизия используется достаточно длительное время. Несмотря на то, что в современной гинекологии существуют более щадящие способы лечения, эффективность методики обуславливает её регулярное применение.
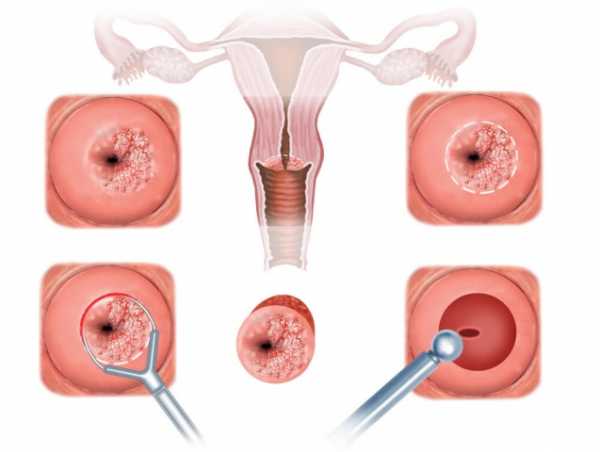
Особенности анатомического строения
Диатермоэксцизия используется в связи с патологиями шейки матки. Особенности строения шейки матки нередко становятся причиной развития доброкачественных и предраковых состояний.
Шейка матки является предметом пристального внимания во время гинекологического обследования. По состоянию шейки матки можно судить о репродуктивном здоровье женщины.
Шейка выглядит как мышечная трубка между маточным телом и влагалищем. Это не самостоятельный орган, вопреки распространённому мнению. Шейка, являясь самой нижней и узкой частью матки, образована за счёт сужения тела к влагалищу. Шейка может быть как конической, так и цилиндрической формы.
Шейка матки состоит из двух частей:
- влагалищная;
- надвлагалищная.
Надвлагалищная часть не визуализируется при осмотре, так как примыкает к телу матки. Диатермоэксцизия проводится по поводу патологий влагалищной части шейки матки. Этот участок примыкает к влагалищу и визуализируется в зеркалах во время гинекологического осмотра.
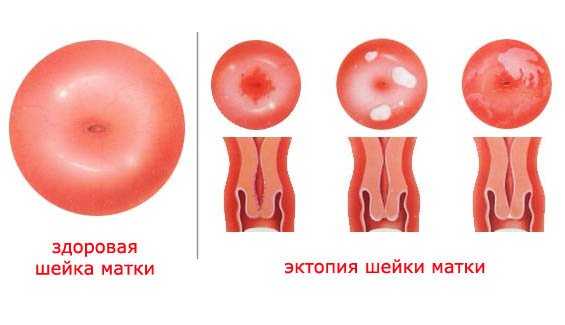
В норме участок надвлагалищной части шейки матки выглядит как бледно-розовый эпителий с гладкой блестящей поверхностью. Существенное значение имеет однородность цвета и текстуры. Специфический вид поверхности придаёт эпителий, который имеет плоский многослойный характер.
Клетки плоского многослойного эпителия располагаются в несколько рядов. В самом нижнем базальном слое находятся незрелые клетки, имеющие округлую форму и одно большое ядро. По мере своего созревания клетки поднимаются в более высокие слои, постепенно уплощаясь. В верхнем слое зрелые клетки являются старыми. Клетки уплощаются, их ядро уменьшается. Благодаря своей способности слущиваться они обновляют эпителий. При изменении клеточной структуры элементы становятся бесформенными, а количество их ядер увеличивается. Такие атипичные клетки не могут адекватно функционировать, вызывая различные нарушения. Нередко диспластические изменения подлежат лечению посредством электроэксцизии.
В некоторых случаях под воздействием неблагоприятных факторов возникает нарушение целостности ткани влагалищного слоя матки, называемого эрозией. Если заживление происходит неправильно, слизистая восстанавливается не за счёт плоского многослойного эпителия. Образуется дефект, называемый псевдоэрозией. В гинекологической практике эту патологию нередко лечат при помощи диатермокоагуляции.
Внутри шейки матки определяется цервикальный канал, который соединяет влагалище и тело. Цервикальный канал верхним краем открывается в маточную полость, а нижним – непосредственно во влагалище. Это внутренний и наружный зев, которые выполняют защитную функцию, предупреждая распространение инфекции за счёт физиологического сужения.
Цервикальный канал выстлан однослойным цилиндрическим эпителием. Кроме того, в области подслизистого слоя располагается множество желез, непрерывно продуцирующих защитную слизь. Выработка секрета зависит от уровня эстрогенов. Слизь обладает бактерицидными свойствами, что предотвращает развитие воспалительных процессов.
Два вида эпителия шейки матки соединяются в глубине наружного зева. Переходная область называется зоной трансформации. Известно, что этот участок чувствителен к неблагоприятному воздействию. Именно поэтому большинство патологических состояний шейки матки, которые могут нуждаться в проведении диатермоэксцизии, локализуются в зоне трансформации.
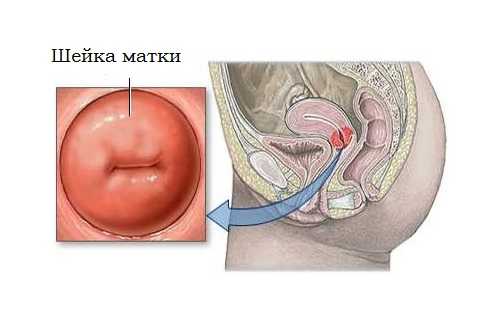
Метод ДЭЭ
Тактика диатермоэксцизии была внедрена в гинекологическую практику в начале двадцатого века. Со временем техника малоинвазивных вмешательств на шейке матки неоднократно претерпевала изменения. Тем не менее электроэксцизия остаётся одним из самых эффективных методов устранения патологий шейки матки.
Для лечения патологий шейки матки применяется воздействие лазера, жидкого азота, радиоволн.
В основе метода диатермоэксцизии воздействие на ткани тока высокой частоты, при этом достигается включение непосредственно в электрическую цепь. В тканях шейки матки электрическая энергия превращается в тепловую, что вызывает процесс расплавления.
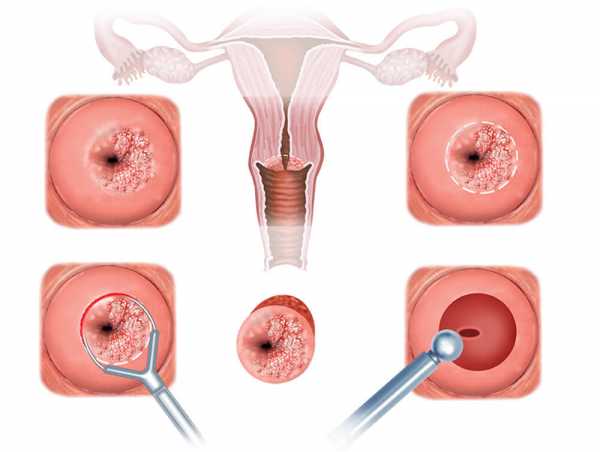
Электроэксцизия подразумевает удаление патологической ткани на шейке матки. После диатермоэксцизии, которая осуществляется при помощи электрохирургической аппаратуры, удалённый участок исследуется в лаборатории. При иссечении методом электроэксцизии разрезы одновременно коагулируются, что предупреждает кровоточивость.
Зачастую ДЭК гинекологи применяют тактику петлевой эксцизии. Под этой манипуляцией понимают удаление посредством поволоки, которая находится под напряжением, патологического участка в виде круга, квадрата или треугольника. Иссечённую ткань после ДЭЭ отправляют на гистологическое исследование.
Показания и противопоказания к ДЭК
Электроэксцизию назначают при различных патологиях шейки матки, которые невозможно вылечить медикаментозным способом. Гинекологи называют несколько основных патологических состояний шейки матки, являющиеся показанием к проведению диатермоэксцизии.
- Неосложнённая псевдоэрозия. Электроэксцизию проводят для лечения псевдоэрозии при отсутствии сопутствующих воспалительных процессов.
- Эндометриоз. Патология подразумевает распространение и прорастание клеток внутреннего слоя матки на шейке матки. Диатермоэксцизию рекомендуют при обширном характере поражения, наличии эндометриоидных кист.
- Дисплазия первой стадии. Это предраковое состояние шейки матки, которое подразумевает изменения клеточной структуры. В большинстве случаев дисплазия протекает латентно. Выявить патологию можно при помощи мазка на онкоцитологию, простой и расширенной кольпоскопии.
- Остроконечные кондиломы. ДЭЭ подходит для удаления остроконечных кондилом шейки матки и влагалища. После удаления образований обязательно проводится гистологическое исследование.
Диатермоэксцизия относится к методикам, включающим обширный список различных противопоказаний. Тем более электроэксцизия является довольно травматичным способом лечения, который может усугубить течение сопутствующих патологий.
Электроэксцизию не назначают в следующих случаях.
- Воспалительные заболевания. Воспалительные процессы органов репродуктивной сферы нуждаются в лечении до проведения диатермоэксцизии. ДЭК выполняют только при отсутствии таких заболеваний воспалительного характера, как кольпит, цервицит, эндометрит. Наличие не леченных половых инфекций также является противопоказанием к выполнению электроэксцизии.
- Злокачественная опухоль. ДЭЭ подходит только при начальных формах дисплазии. Выявление рака шейки матки требует выполнения более обширного хирургического вмешательства. Диатермоэксцизия может вызвать прогрессирование рака. Именно поэтому перед выполнением ДЭК в обязательном порядке исключаются злокачественные опухоли шейки матки. После подтверждения диагноза хирургическое вмешательство сочетают с облучением и химиотерапией.
- Беременность. Выполнение процедуры электроэксцизии может повлечь прерывание беременности.
- Кровотечение. Известно, что кровотечение любой этиологии является противопоказанием к выполнению диатермоэксцизии.
Электроэксцизия не рекомендуется нерожавшим пациенткам. Это связано с высокой травматичностью метода ДЭЭ.
Подготовка и порядок проведения
Перед проведением диатермоэксцизии требуется определённая подготовка. Гинекологи обращают внимание, что подготовка включает как врачебные, так и общие мероприятия.
Медицинская подготовка означает проведение обследования. Перед выполнением электроэксцизии рекомендуется выполнение следующей диагностики.
- Лабораторное обследование. Женщина сдаёт анализы крови, мочи, мазок на флору, онкоцитологию, бакпосев. В некоторых случаях может потребоваться выполнение обследование методом ПЦР на половые инфекции.
- Ультразвуковое исследование органов малого таза. Диагностика позволяет оценить состояние внутренних репродуктивных органов.
- Кольпоскопия. Проводится простая и расширенная процедура. При простом варианте кольпоскопии врач посредством осветительной и увеличительной системы прибора оценивает влагалищный эпителий шейки матки. Расширенная процедура проводится при помощи растворов Люголя и уксусной кислоты. Расширенная кольпоскопия позволяет заподозрить поражение ВПЧ, атипию.
При выявлении воспалительных процессов лечение методом диатермоэксцизии не проводится. Решение вопроса в пользу выполнения электроэксцизии возможно только при условии хороших результатов повторного обследования, которые указывают на отсутствие воспаления.
Самостоятельная подготовка к процедуре включает отказ от половых контактов за несколько дней до ДЭК, использования лекарств, кремов и гелей без назначения врача.
Процедура электроэксцизии выполняется до месячных или после прекращения менструальных выделений. Диатермоэксцизия проводится в амбулаторных условиях, госпитализация обычно не требуется.
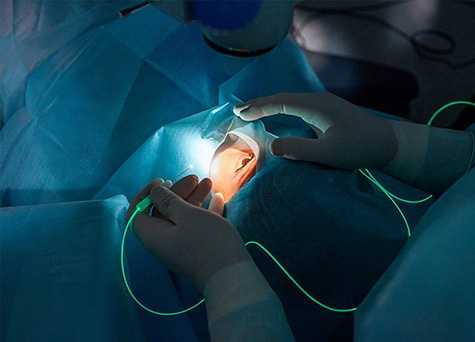
Манипуляция ДЭЭ выполняется обычно под местной анестезией. Прижигание осуществляется посредством специального зонда, подразумевающего электрод. Пассивный электрод помещают под крестец. Диатермоэксцизия может быть болезненной. Продолжительность ДЭК составляет обычно не более тридцати минут.
Диатермоэксцизия проводится в несколько этапов.
- Прикрепление к поверхности бедра пассивного электрода.
- Введение гинекологического зеркала, не проводящего электрический ток.
- Определение зоны воздействия при помощи кольпоскопа.
- Обработка поражённой зоны раствором йода или уксусной кислоты с целью визуализации области воздействия.
- Выполнение анестезии.
- Подготовка электрода для проведения эксцизии с различными вариантами расширения.
- Осуществление иссечения, которое проводится в условиях включённого эвакуатора дыма.
- Забор материала в специальный контейнер с целью выполнения последующего гистологического исследования.
После выполнения диатермоэксцизии рекомендовано проведение анализа на наличие атипичных и злокачественных клеток.
Восстановительный период и возможные осложнения
Восстановительный период занимает около месяца. Процедура относится к достаточно травматичным, что проявляется возникновением возможных последствий.
В течение 7-14 дней после электроэксцизии наблюдается отхождение корочки или струпа, образовавшейся в результате воздействия на ткань электрического тока. После отхождения струпа возможно появления незначительного количества кровянистых выделений коричневого оттенка.
Восстановительный период отличается индивидуальным характером течения. У некоторых пациенток могут отмечаться неинтенсивные боли в нижней части живота. В таких случаях возможен приём обезболивающих препаратов.
С целью исключения возможных последствий необходимо соблюдать рекомендации врача и определённые правила:
- исключить половую жизнь, использование тампонов;
- не посещать баню, сауну и не купаться в открытых водоёмах;
- гигиенические процедуры выполнять под душем;
- не поднимать тяжести.
Через месяц пациентка повторно посещает врача с целью контроля излеченности.
После электроэксцизии риск возникновения осложнений составляет до 80%. Гинекологи подчёркивают, что это один из самых травматичных методов лечения патологий шейки матки. Наиболее часто появляются следующие последствия как в восстановительном, так и отдалённом периоде.
- Кровотечение. Кровоточивость возникает в процесс электроэксцизии или после преждевременного отхождения струпа. В некоторых случаях кровотечение приводит к необходимости хирургического вмешательства.
- Сужение и сращение цервикального канала.
- Появление сосудистых расширений и гематом.
- Развитие эндометриоза. Раневая поверхность способствует некоторой задержке менструальной крови в области шейки матки. Это фактор рассматривается в качестве причины появления эндометриоза шейки матки и развития эндометриоидных кист.
- Изменение формы шейки матки, образования рубцовой ткани.
Электроэксцизия не рекомендуется к проведению у нерожавших девушек. Это связано с негативным влиянием ДЭК на ткань шейки матки. Формирование рубцовой ткани приводит к ИЦН при беременности, увеличивает риск выкидыша и преждевременных родов. Травмированная шейка может разорваться как при беременности, так и в родах. Именно поэтому молодым нерожавшим девушкам рекомендуют альтернативные методы щадящего лечения.
Иногда после электроэксцизии отмечается присоединение инфекции. При возникновении интенсивных болей, патологических выделений, подъёме температуры следует немедленно обратиться к врачу.
что такое радиоволновая, петлевая и электроэксцизия
При развитии воспаления на эпителии маточной шейки, рекомендуется провести такую операцию как эксцизия. Хирургическое вмешательство обычно происходит безболезненно. Манипуляция не предусматривает выделение крови после проводимой эксцизии на пораженных тканях шейки матки.
Если вовремя не провести процедуру, то болезнетворный процесс ухудшает состояние и спровоцирует формирование мутационных клеток и новообразований. Поэтому необходимо прислушаться к наблюдающему гинекологу и провести операцию своевременно.
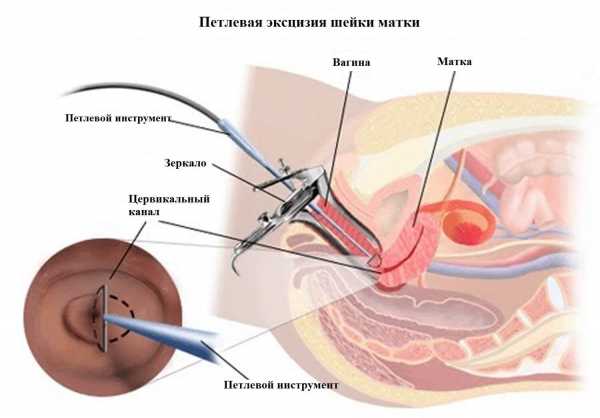 Эксцизия шейки матки осуществляется различными методами
Эксцизия шейки матки осуществляется различными методамиКак проводится эксцизия и что это такое
Женский организм в любом возрасте, начиная от вступления в репродуктивный период, может подвергаться разнообразным воспалениям и заболеваниям, развивающимся внутри женских половых органов. Многие проблемы не подлежат лечению медикаментозными способами, приходится прибегать к хирургическому вмешательству.
Иссечение пораженной ткани на шейке позволяет устранить со слоев эпителия поврежденную часть, но произвести экспертизу и выявить точный диагноз заболевания. Болезнетворную область на эпителии с помощью прибора полностью срезают, не провоцируя травмирования кровеносных сосудов.
Благодаря манипуляции на полости производится лечебное воздействие без медикаментозного влияния. Ткань, что была срезана с поверхности, врач помещает в специальный раствор, направляемый в лабораторию для изготовления вещества, которое подлежит изучению.
После интерпретации полученных результатов определяется заболевание, развивающееся на эпителии внутренних органов.
При проведеннии манипуляции половые органы не теряют своих особенностей: шейка функционирует в полной мере. Благодаря такому свойству операция осуществляется в любом возрасте.
Плюсом выступает то, что осложнений при правильно проведенном хирургическом вмешательстве впоследствии не выявляется.
Принцип метода
Назначение проведения манипуляции выписывает наблюдающий врач. Пациентка должна рассказать о проявляющихся симптомах, не утаивать особенностей: болезненных ощущений, ненормально протекающего менструального цикла.
Предположительный диагноз устанавливается на осмотре у гинеколога с помощью зеркал. Но для точности рекомендуется провести манипуляцию.
Если у пациентки выявляются какие-либо воспалительные процессы, операция не допустима. Вмешательство разрешается после полного излечения больной. Перед операцией пациентке рассказывают, что такое эксцизия шейки матки, как она проводится, что это за процедура и какие бывают последствия.
Современные методы хирургии позволяют практически безболезненно и без ненормальных выделений удалить поврежденную ткань на эпителии. Резекция позволяет к минимуму свести возникновение кровоточащих участков, блокирует появление спаек и рубцов различного утолщения.
 При проведении эксцизии риск возникновения кровотечений минимальный
При проведении эксцизии риск возникновения кровотечений минимальныйПроцедура проводится в кабинете гинеколога, с использованием местной анестезии. Длительность процесса зависит от инструментов, выбранных предварительно, и от отличительных особенностей обнаруженного заболевания.
После отхода от наркоза, пациентка должна в течение нескольких часов пробыть под присмотром доктора. Затем больная может отправляться домой.
Показания и противопоказания к операции
Как и любое хирургическое вмешательство, эксцизия проводится по показаниям. Осуществлять процедуру можно при наличии следующих патологических состояниях:
- Образования доброкачественного или злокачественного характера;
- Эрозия;
- Дисплазия;
- Рубцы, деформирующие эпителий полости;
- Эндометриоз;
- Эктопия;
- Изменения эпидермиса мягких тканей неустановленного типа;
- Обнаружение папиломавирусной инфекции, кист, наростов и множественных полипов, не поддающихся медикаментозному лечению;
- Онкологические образования, выявленные на начальной фазе формирования мутационных клеток;
- Ситуации, при которых методы медикаментозного воздействия не имели положительного результата;
- Длительно незаживающие раны с гнойным содержанием.
 Эксцизия успешно зарекомендовала себя в лечении эктопии
Эксцизия успешно зарекомендовала себя в лечении эктопииЕсли назначена процедура по электроэксцизии, необходимо уделить внимание противопоказаниям к операции. При обнаружении следующих ситуаций проводить вмешательство не рекомендуется, стоит отложить терапию, пока не будет устранены следующие патологии:
- Низкая свертываемость лимфы – необходимо медикаментозное лечение;
- Выявление инфицирование вирусными или инфекционными заболеваниями – требуется дождаться полного излечения;
- Кровотечения из матки, неустановленного типа;
- Пониженная защитная функция местного и общего характера;
- Время вынашивания ребенка и период протекания менструации.
При выявлении противопоказаний не стоит осуществлять хирургическую манипуляцию, лучше начать лечение после полного выздоровления.
Подготовка к процедуре
Процедура иссечения пораженной ткани на шейке является мини-инвазивным методом, но перед ее проведением обязательно сдаются следующие виды анализов:
- Обследование цитологического типа;
- Кольпоскопия;
- Анализ мочи;
- Анализ крови общего и биохимического типа;
- Выскабливание цервикального канала для диагностирования;
- Мазок слизистых оболочек с внутреннего эпителия;
- Ультразвуковое исследование полости матки;
- Биопсия с исследованием гистологического материала;
- Обследование гормонального фона;
- Анализы на наличие инфекций урогенитального типа.
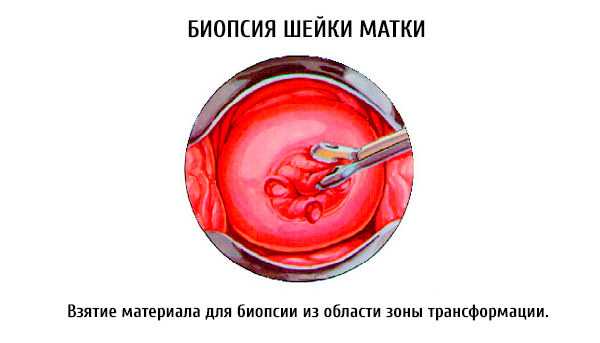 Одним из самых важных анализов является биопсия цервикального канала
Одним из самых важных анализов является биопсия цервикального каналаРезультаты аенализов позволяют уточнить необходимость процедуры, выявить наличие или отсутствие противопоказаний. Дополнительно требуется провести консультацию терапевта. В некоторых ситуациях операционное вмешательство совершается в срочном порядке.
Такой процесс возможен при тяжелой степени поражения или из-за быстро разрастающейся территории, подверженной инфицированию.
Виды оперативного вмешательства
Операцию по удалению пораженной ткани проводят различными способами:
- Лазерным методом;
- Радиоволновой эксцизией;
- Петлевым способом;
- Диатермоэксцизией.
Методы разнится между собой по показаниям и противопоказаниям. Кроме того, они отличаются по длительности послеопрерационного периода реабилитации. Выбор манипуляции для устранения патологии осуществляется лечащим гинекологом на основании анализов и проведенных исследований.
Лазерная эксцизия
Лазерная эксцизия – часто используемый способ борьбы с патологией. Процедура проводится при излучении маломощного типа или лазером повышенной интенсивности. Если манипуляция проводится последним методом, то лазер выступает в виде скальпеля.
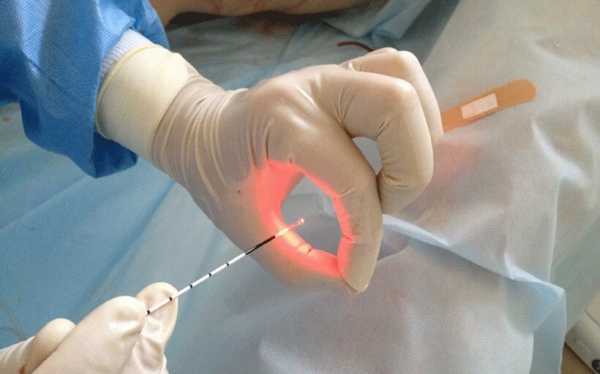 Лазер – наиболее щадящий метод проведения хирургических манипуляций
Лазер – наиболее щадящий метод проведения хирургических манипуляцийПрименяя низкочастотное воздействие, наблюдается выпаривание или вапоризация. Манипуляция подобного типа назначается для пациенток, ранее не рожавших, подготовка перед проведением не требуется.
Плюсом хирургического вмешательства является минимальный риск возникновения уплотнений и рубцов на поверхности полости.
Операция осуществляется в виде конического иссечения, при этом луч аккуратно и четко рассекает ткани, отделяя патологические слои от здоровой ткани.
Радиоволновая эксцизия шейки матки
Во время проведения радиоэксцизии, при помощи аппарата осуществляется воздействие радиоволн на шейку матки, транспортируемых на электрод.
Последний направляется на болезненный участок и с помощью радиоволнового воздействия образует разрез, который образуемся из-за выпаривания жидкости, находящейся внутри клеток новообразования.
Все процедуры РВХ проводятся с помощью генератора радиохирургического типа под названием Сургидрон.
В процессе радиоконизации, вводимый во влагалище электрод не нагревается, разогрев происходит только на участках болезненной территории. Благодаря такому воздействию производится эффект коагуляции, при котором пораженное место не намокает, а клетки подлежат быстрой регенерации.
Для проведения радиоэксцизии применяются электроды следующего типа:
- Треугольный петлевой;
- Петлевой;
- Скальпель-волновод;
- Шариковый.
Российским аналогом Сургитрона выступает Фотек – устройство, одновременно выпускающее и высокие радиочастотные волны, и газ аргон.
 Любые манипуляции, проводимые аппаратом – безболезненные
Любые манипуляции, проводимые аппаратом – безболезненныеВыделяют плюсы хирургического вмешательства с использованием радиоволн:
- Травмирование эпителия минимально, поэтому отмирание клеток вокруг рассечения отсутствует. Участки близко расположенные к месту, где проводится иссечение, не травмируются;
- Быстрая регенерация участка, где проходило хирургическое вмешательство – период заживления составляет 14 дней;
- Болезненные ощущения отсутствуют – боль не ощущается из-за коагуляции нервных окончаний;
- Эффект стерилизации – в послеоперационный период при проведении радиоволновой эксцизии на территорию, где удалялся поврежденный слой слоев, не прикрепляются к шейке матки болезнетворные бактерии или инфекции;
- Косметологический эффект – после регенерации внутреннего эпителия отсутствуют рубцы и уплотнения, деформирующие орган.
Длительность проводимой манипуляции – полчаса. Период операции зависит от пораженной территории и ее объемов. Плюсом хирургии выявляется отсутствие кровоточащих выделений.
Петлевая эксцизия шейки матки
Процедура относится к разновидностям электрохирургического вмешательства. На пораженную часть накладываются специальные электроды, через которые проходит электрический ток.
Подобный процесс приводит к свертываемости мягких тканей вместе с кровеносными капиллярами, прилегающими к этой территории.
 Этот вид терапии сводит риск потери лимфы к минимуму
Этот вид терапии сводит риск потери лимфы к минимумуПетлевая электроэксцизия при иссечении шейки матки, предотвращает риск образования рубцов или узелков уплотненний.
Процедура выполняется при помощи петли, используемой для взятия образца ткани. При этом операционное вмешательство осуществляется под местным наркозом.
Диатермоэксцизия
Диатермоэлектроэксцизия используется для устранения полипов. Проводится аргоноплазменная коагуляция с помощью электрода шаровидного типа, накладываемого на очаг воспаления. Манипуляция производится под местной анестезией в течение получаса.
После заживления внутренних тканей часто наблюдается появление рубцов. В таком случае беременность, возникшая после операции, заканчивается тяжелыми родами с большим количеством разрывов как внутренних, так и внешних (промежности).
Рубцы влияют на эластичность полости, что существенно затрудняет растягивание ткани во время прохождения ребенка по родовым путям. Данного типа операция не рожавшим женщинам не проводится.
Как проходит реабилитационный период
После совершения эксцизии, пациентка находится несколько часов в условиях стационара. Доктор в это время наблюдает за состоянием больной: нормализуется артериальное давление и налаживается ритм сердечного сокращения.
После прекращения выделений и заживления раны на шейке матки женщина отпускается домой.
На следующем приеме наблюдающий гинеколог разрабатывает схему дальнейшего лечения, назначает дату и периодичность гинекологических осмотров и исследований полости для контролирования результатов терапевтического воздействия.
 При отсутствии осложнений пациентка проводит в палате от 1 до 3 дней
При отсутствии осложнений пациентка проводит в палате от 1 до 3 днейЧтобы ткань на шейке ускоренно регенерировалась, пациентке следует держать свой вес в рамках, не допускать увеличение килограммов тела. Не рекомендуется в этот момент планировать зачатие или приступать к вскармливанию младенца естественным путем.
При инфекционном заражении мочеполовой системы процесс заживления внутреннего эпителия затянется на длительный период. Категорически запрещено осуществлять хирургическое вмешательство при ежемесячных кровяных выделениях.
Чтобы предупредить осложнения необходимо на месяц отказаться от интимной близости с партнером. Не стоит поднимать тяжести, больше 3-х кг и не заниматься спортом, не нагружать организм физическим трудом.
Какие могут возникать последствия и осложнения после эксцизии
Появление недомогания зависит от процедуры, которая была назначена пациентке для устранения патологии. При радиоволновой и лазерной эксцизии последствий, уплотнений и рубцов не остается. Манипуляции безболезненны и не требуют длительного времени.
Диатермоэксцизия и петлевой метод в ряде ситуаций провоцируют осложнения и побочные эффекты:
- Стильные болевые ощущения в нижней части живота;
- Возникновение рубцов;
- Дополнительно во время операции удаляется здоровый эпителий;
- Развитие воспаления в оперируемой области;
- Сильное жжение и непрекращающийся зуд.
 Болезненные ощущения и зуд в нижней части живота – наиболее частый вид возникающих осложнений
Болезненные ощущения и зуд в нижней части живота – наиболее частый вид возникающих осложненийПоэтому необходимо проконсультироваться с лечащим гинекологом, а главное, тщательно подготовиться к процедуре аблации.
Таким образом, эксцизия проводится различными методами. Процедура успешно борется с рядом заболеваний, но перед применением следует выявить возможные противопоказания и отложить все манипуляции до момента полного выздоровления.
Диатермокоагуляция шейки матки: ДЭК, прижигание эрозии
Метод диатермокоагуляции для лечения заболеваний шейки матки был предложен в 1926 году. В течение последующих десятилетий способы малоинвазивных вмешательств в гинекологии совершенствовались, но прижигание эрозии шейки матки током до сих пор сохраняет свое практическое значение.
Физическая основа метода – ток высокой частоты, который пропускают через тело человека. При этом оно включается в электрическую цепь. Электрическая энергия преобразуется в тепловую непосредственно в тканях шейки, вызывая их расплавление.
Кому показано проведение ДЭК
В настоящее время используется 2 разновидности диатермохирургических методов лечения:
- Диатермокоагуляция (ДЭК) – коагуляция (прижигание) патологических очагов шейки матки электрическим током.
- Диатермоэксцизия (ДЭЭ) – иссечение поражённых участков шейки матки, которые направляются на гистологическое исследование.
ДЭК является более щадящим методом воздействия. Его применяют при лёгких случаях патологии шейки матки и в тех ситуациях, когда нет необходимости в подтверждении гистологического строения поражённой области. Показаниями для проведения диатермокоагуляции шейки матки могут быть:
- Неосложненная эктопия. При обширной эрозии, наличии деформации и разрывов шейки матки используют диатермоэксцизию.
- Лёгкая степень дисплазии (CIN I, дисплазия l степени). При CIN ll желательно применение ДЭЭ.
- Эндометриоз. При обширных поражённых участках (множественных или большой одной эндометриоидных кистах шейки матки) могут выполнять ДЭЭ.
- Остроконечные кондиломы шейки матки и влагалища. При плоских кондиломах лучше применять ДЭЭ с гистологической верификацией удалённых участков.
В каких случаях нельзя
Перед проведением диатермокоагуляции врач должен удостовериться в отсутствии противопоказаний у данной женщины. Этот метод нельзя применять в следующих ситуациях:
- При воспалительных процессах женских половых органов (кольпите, цервиците, остром сальпингоофорите и эндометрите). Перед процедурой инфекционную патологию необходимо пролечить и сдать контрольные исследования на ее наличие.
- При раке шейки матки. Применение данного метода в этом случае может вызвать прогрессирование процесса и значительное ухудшение состояния.
- Во время беременности. Это чревато прерыванием беременности.
- В раннем послеродовом периоде.
Когда лучше делать ДЭК
Перед проведением манипуляции излечивают все воспалительные заболевания шейки и влагалища, добиваясь 1-2 степени чистоты. Обычно процедуру проводят сразу после менструации или непосредственно перед ее началом.
Как проводится
Диатермокоагуляция шейки матки проводится в амбулаторных условиях, чаще под местной анестезией или без обезболивания.
Прижигание тканей осуществляют с помощью специального зонда – электрода. Второй, пассивный, электрод, помещают под крестец пациентки.
Прижигание может быть немного болезненным. Продолжительность процедуры составляет до 30 минут. После нее женщина уходит домой.
Что нельзя делать после ДЭК
В течение месяца после вмешательства пациентке рекомендуется половой покой, запрещается поднимать тяжести, посещать бассейны, бани, купаться в открытых водоемах, принимать горячие ванны, использовать влагалищные тампоны.
В норме отторжение образовавшегося струпа (корочки) происходит через 7–12 дней после процедуры. При этом возможны небольшие кровянистые выделения. Окончательное заживление происходит через два месяца.
Осложнения
С момента изобретения метода указывалось, что он вызывает большое количество осложнений. Эти неблагоприятные эффекты хорошо изучены:
- Одним из частых осложнений является кровотечение. Оно может возникнуть сразу в ходе процедуры или при отторжении образовавшегося струпа. Иногда сильное кровотечение требует хирургического вмешательства.
- Диатермокоагуляция может привести к сужению и даже сращению цервикального канала.
- Часто после нее появляются гематомы и сосудистые расширения (телеангиэктазии).
- Одно из наиболее серьезных осложнений манипуляции – эндометриоз, который возникает вследствие оседания на раневой поверхности клеток эндометрия. Эти клетки попадают на поверхность шейки матки во время менструального кровотечения.
- В результате изменения формы шейки матки вероятно бесплодие.
- Диатермокоагуляция приводит к развитию истмико-цервикальной недостаточности, что увеличивает вероятность невынашивания беременности. Не исключены преждевременные роды или нарушение раскрытия шейки матки в родах.
В целом частота осложнений беременности у пациенток после этой процедуры достигает 80 %. Диатермокоагуляция не должна использоваться для лечения молодых женщин, планирующих беременность и роды. У женщин зрелого возраста прижигание эрозии током применяется для лечения цервикальной интраэпителиальной неоплазии, то есть предраковых состояний.
Эксцизия шейки матки - разновидности методов и показания к проведению
Содержание статьи:
Эксцизия – это процедура удаления тканей эпителия шейки матки, имеющая как лечебную, так и диагностическую цель, поскольку участки тканей, которые были удалены, используют для постановки или же уточнения диагноза. Так как в отличие от методик, при которых поражённые участки тканей просто разрушаются во время операции, такое хирургическое вмешательство позволяет взять ткань на исследование. Эксцизия шейки матки назначается в тех случаях, когда у пациентки был обнаружен один из таких диагнозов: эрозия, дисплазия, злокачественная опухоль, киста, эндометриоз, доброкачественная опухоль. Обычно процедура проводится на четвёртый – восьмой день менструального цикла.
Данный вид лечения не требует особо тщательной подготовки, длительного пребывания в стационаре и является довольно безболезненным.
Дополнительную информацию о днях менструального цикла и о том как их считать, можно узнать с этого видео:
Разновидности методов эксцизии полости шейки матки
Сегодня существует несколько разновидностей данного метода:
- Петлевая электроэксцизия;
- Радиоволновая или радиоэксцизия;
- Диатермоэлектроэксцизия;
- Диатермоэксцизия шейки матки.
Нужно отметить, что самыми безопасными в медицине считаются лазерная и радиоволновая методика, поскольку она позволяет не прибегать к прямому хирургическому вмешательству, тем самым значительно уменьшает риск послеоперационных осложнений и срок реабилитационного периода.
Как проводится процедура петлевой эксцизии?
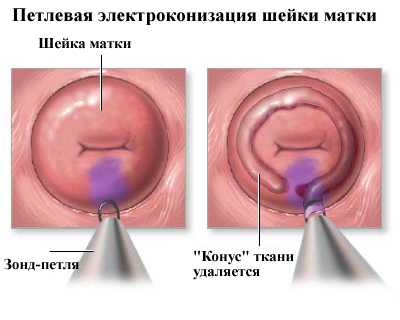
Петлевая электроэксцизия представляет собой электрохирургическое вмешательство, то есть влияние высокочастотного тока на поражённые ткани. При проведении данной разновидности процедуры используют тонкую проволоку, загнутую в виде петли, которая позволяет довольно точно вырезать патологические ткани в полости матки. Такой метод довольно прост, при его применении используют местный наркоз в виде геля или инъекции. Проводится такая операция на гинекологическом кресле и по длительности занимает около десяти – пятнадцати минут.
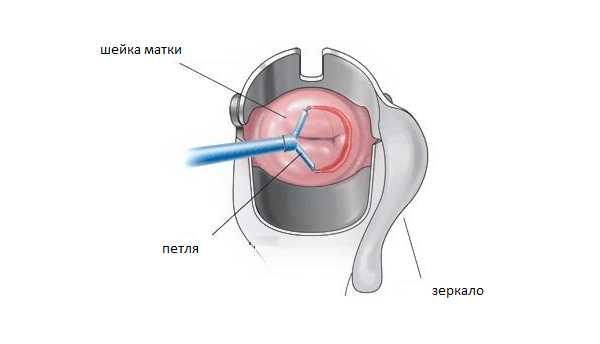 Проведение петлевой электроэксцизии шейки матки
Проведение петлевой электроэксцизии шейки маткиПетлевая электроэксцизия имеет ряд недостатков. Главным из которых является то, что врачу достаточно сложно определить глубину иссечения патологической ткани, а это существенно усложняет проведение операции.
Процедура диатермоэлектроэксцизии шейки матки
Диатермоэлектроэксцизия – это процедура по удалению поражённых тканей при помощи электроножа и последующим отправлением удалённых фрагментов на гистологическое исследование.
Проводится данная процедура накануне месячных под местным наркозом, поскольку считается малоболезненной. Но недостатками этого метода считаются образования рубцов в полости шейки матки, что может вызвать осложнения во время родов, вероятность кровотечений. Бывали случаи развития эндометриоза матки после лечения таким методом.
Подробней о таком заболевании как эндометриоз матки можно узнать с этого видео:
Преимущества и недостатки радиоволновой эксцизии
Радиоэксцизия проводится при помощи аппаратов, которые вырабатывают волны различной частоты. Прибор производит нужную волну и пропускает её через повреждённую область. Таким образом происходит местный разогрев ткани и удаление повреждённой области шейки матки. Радиоэксцизия позволяет точно провести удаление поражённых тканей, не затрагивая здоровые клетки.
Радиоволновая эксцизия, пожалуй, самая щадящая технология, поскольку она позволяет сохранить слизистые оболочки и предотвратить образование послеоперационных шрамов и рубцов. К такому выводу позволяют прийти и отзывы пациенток, которым была назначена именно эта разновидность операции. Как раз по этим причинам для лечения эрозии нерожавшим женщинам рекомендуют применение радиоволновой эксцизии. Кроме того, радиоволновая эксцизия имеет ещё целый ряд преимуществ:
- Быстрое заживление тканей;
- Отсутствие рубцов;
- Безболезненность при проведении операции и в послеоперационный период;
- Непродолжительность проведения операции;
- Отсутствие кровотечений.
После такой малотравматичной процедуры практически не нарушается привычный способ жизни, и что немаловажно, возможны нормальные роды и беременность.
Возможные осложнения после эксцизии и уход после операции
В отдельных случаях процедура проведения эксцизии может иметь не вполне приятные последствия. Возможными осложнениями могут быть:
- Случайное удаление нормальной ткани;
- Кровотечение;
- Образование рубцов в полости шейки матки;
- Развитие инфекционных заболеваний;
- Непроходящий зуд в течение нескольких недель;
- Спазмы и боли в животе.
К тому же женщинам необходимо знать, что после перенесения подобной операции иногда могут наблюдаться кровянисто-коричневые выделения, которые, если учитывать отзывы пациенток, продолжаются в среднем десять – двенадцать дней. Волноваться по этому поводу совсем не стоит. А вот обильные кровотечения, высокая температура или гнойные выделения из половых органов, спазмы и боли в животе — причины для безотлагательного обращения к врачу.

Существует ряд факторов, отрицательно влияющих на восстановление организма женщины после проведённой процедуры. Таковыми являются:
- Менструация во время операции;
- Инфекции мочеполовой системы;
- Лишний вес;
- Беременность или кормление грудью.
По окончании операции эксцизии пациентка пребывает под наблюдением врачей в стационаре ещё несколько часов, до того времени, пока не нормализуется давление и сердечный ритм. Как только самочувствие приходит в норму, пациентка может ехать домой. Во избежание осложнений нужно следовать определённым правилам и находясь дома. В течение месяца не рекомендуется пользоваться вагинальными тампонами, поднимать тяжести, посещать баню или сауну, плавать в бассейне. Также врачи советуют воздержаться от занятий сексом и активных спортивных нагрузок в течение месяца, запрещено принимать таблетки, которые разжижают кровь. Но даже при благополучном исходе процедуры, во избежание рецидивов женщине нужно внимательно следить за своим самочувствием и посещать врача- гинеколога хотя бы раз в полгода.
Диатермоэлектрокоагуляция (ДЭК) шейки матки
Главная / Гинеколог / Диатермоэлектрокоагуляция (ДЭК) шейки маткиДиатермоэлектрокоагуляция — это метод лечения заболеваний шейки матки, основывающийся на применении тока высокой частоты, который уничтожает затронутые патологией ткани, не причиняя вреда тканям здоровым. Одновременно ток коагулирует сосуды, что позволяет предотвратить, или остановить кровотечение во время операции. Через 1,5-2 месяца на месте поражения током образуется уже совсем новая ткань. Очень важным фактором является назначение такого рода операции только после завершения менструального цикла.
В каких случаях применяется диатермокоагуляция (ДЭК)?
Показанием к назначению данной процедуры являются:
- Легкая или средняя дисплазия
- ДЭК эрозии шейки матки
- Эктопии (без грубых изменений)
- Кондиломы шейки матки и влагалища
- Эндометриоз шейки матки.
Противопоказания для диатермокоагуляции (ДЭК)
Перед проведением диатермокоагуляции врач должен удостовериться в отсутствии противопоказаний у данной женщины. Этот метод нельзя применять в следующих ситуациях:
- При воспалительных процессах женских половых органов (кольпите, цервиците, остром сальпингоофорите и эндометрите). Перед процедурой инфекционную патологию необходимо пролечить и сдать контрольные исследования на ее наличие.
- При раке шейки матки. Применение данного метода в этом случае может вызвать прогрессирование процесса и значительное ухудшение состояния.
- Во время беременности. Это чревато прерыванием беременности.
- В раннем послеродовом периоде.
ДЭК эрозии шейки матки
Одной из самых распространенных причин назначения этой процедуры является эрозия шейки матки. Само по себе заболевание может практически не проявляться. Разве что во время полового акта могут быть незначительные кровяные выделения. Но стоит знать, что это заболевание очень опасно, и может привести к раковым заболеваниям. Если же при просмотре гинеколог медцентра "Север" Александров заметил какие-либо изменения, он обязан провести процедуру кольпоскопии и биопсии.
Подробнее про эрозию шейки матки можно прочитать здесь.
Как подготовиться к диатермокоагуляции (ДЭК)?
Для назначения процедуры по лечению патологий шейки матки (эрозий, дисплазий) необходимо пройти обследование, выявить характер эктопии, причины её возникновения.
Целесообразно пройти следующие обследования:
Как делают диатермокоагуляцию (ДЭК)?
Перед проведением манипуляции излечивают все воспалительные заболевания шейки и влагалища, добиваясь 1-2 степени чистоты. Процедуру назначают на время после завершения менструации, это очень важно. При этом перед проведением процедуры пациентке нужно отказаться от половых контактов. Операция производится под местной анестезией. После того, как обезболивание начнёт действовать, врач аккуратно прижигает нужный участок.
В течение месяца после вмешательства пациентке рекомендуется половой покой, запрещается поднимать тяжести, посещать бассейны, бани, купаться в открытых водоемах, принимать горячие ванны, использовать влагалищные тампоны.
Возможные осложнения после диатермокоагуляции (ДЭК)
С момента изобретения метода указывалось, что он вызывает большое количество осложнений. Эти неблагоприятные эффекты хорошо изучены:
- Одним из частых осложнений является кровотечение. Оно может возникнуть сразу в ходе процедуры или при отторжении образовавшегося струпа. Иногда сильное кровотечение требует хирургического вмешательства.
- Диатермокоагуляция может привести к сужению и даже сращению цервикального канала.
- Часто после нее появляются гематомы и сосудистые расширения (телеангиэктазии).
- Одно из наиболее серьезных осложнений манипуляции – эндометриоз, который возникает вследствие оседания на раневой поверхности клеток эндометрия. Эти клетки попадают на поверхность шейки матки во время менструального кровотечения.
- В результате изменения формы шейки матки вероятно бесплодие.
- Диатермокоагуляция приводит к развитию истмико-цервикальной недостаточности, что увеличивает вероятность невынашивания беременности. Не исключены преждевременные роды или нарушение раскрытия шейки матки в родах.
В целом частота осложнений беременности у пациенток после этой процедуры достигает 80 %. Диатермокоагуляция не должна использоваться для лечения молодых женщин, планирующих беременность и роды. У женщин зрелого возраста прижигание эрозии током применяется для лечения цервикальной интраэпителиальной неоплазии, то есть предраковых состояний.

Где сделать диатермокоагуляцию (ДЭК) в Александрове?
Узнать стоимость диатермокоагуляции (ДЭК), записаться на прием врача медцентра "Север" Александров и проведение процедуры можно по телефону 8 (49244) 9-32-49.
Что такое диатермокоагуляция шейки матки
Диатермокоагуляция является одним из методов хирургического лечения, применяемого в современной гинекологии. Данный метод не является новаторским и применяется довольно давно при устранении доброкачественных патологий шейки матки.
В настоящее время разработаны и внедрены более современные и щадящие методы лечения, но диатермокоагуляция остаётся одним из самых распространённых и востребованных вмешательств. Это связано с постоянным ростом числа гинекологических патологий шейки матки и отсутствием дорогостоящего оборудования.
Диатермокоагуляцию можно провести практически в любом медицинском учреждении. Выполнение процедуры не требует специально обученного персонала, а также инновационной аппаратуры. Несмотря на высокую травматичность, метод диатермокоагуляции является довольно эффективным.
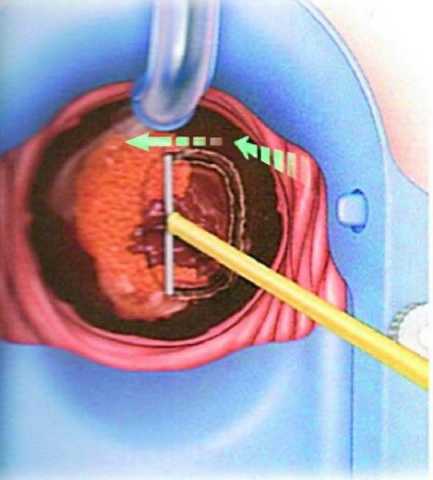
Диатермокоагуляция шейки матки зачастую проводится для устранения псевдоэрозии. Данное патологическое состояние составляет примерно 80% от всех эрозий. Особенность псевдоэрозии в том, что она может стать фоном для развития злокачественной опухоли шейки матки.
Псевдоэрозия по-другому называется приобретённой эктопией. Это форма эрозии, которая возникает в ответ на наличие истинной эрозии.
Эрозия по праву считается самой распространённой патологией шейки матки. В действительности данный термин означает не одно, а несколько состояний шеечного эпителия.
Шейка матки выстилается двумя видами эпителия. Влагалищная часть шейки, которая исследуется гинекологом в зеркалах, имеет бледно-розовый окрас и гладкую поверхность, что обусловлено выстилкой из плоских многослойных клеток.
Внутри шейки матки располагается канал, называемый цервикальным. Этот шеечный канал препятствует распространению патогенной микрофлоры из влагалища в маточную полость. Цервикальный канал является довольно узким. Он покрыт одним слоем цилиндрических клеток, которые придают поверхности красноватый цвет и некоторую бархатистость.
Плоский и цилиндрический эпителий соединяются в зоне трансформации, которая в норме является невидимой при осмотре. Однако при некоторых патологиях данная переходная зона может смещаться. В частности, это происходит при врождённой эрозии.
У девочек влагалищная часть шейки матки покрыта цилиндрическим эпителием. С началом полового развития цилиндрические клетки начинают смещаться к цервикальному каналу. Со временем дефект полностью исчезает.
Однако при недостатке некоторых гормонов данный процесс наблюдается позже. В таких случаях диагностируется врождённая эктопия. Это дефект, являющийся физиологической нормой. При отсутствии воспаления лечение не требуется.
Если повреждается шеечный эпителий в результате воздействия различных травмирующих факторов, появляется рана, называемая истинной эрозией. Данный дефект при условии своего неправильного заживления и приводит к приобретённой эктопии или псевдоэрозии. При псевдоэрозии рана затягивается не плоскими, а цилиндрическими клетками.
Симптомы эрозии как таковые отсутствуют. Женщину не беспокоят кровотечения, нарушение цикла, патологические выделения и боли, как при других гинекологических заболеваниях. Данные признаки могут появляться только в том случае, если эрозия сопровождается другими гинекологическими болезнями.
Клиническая картина эрозии отличается наличием слизистых выделений, появление которых связано с функционированием желез цилиндрических клеток. После полового акта и осмотра шейки матки могут появляться контактные кровянистые выделения в незначительном количестве. При выполнении общего мазка иногда диагностируется повышение лейкоцитов.
Проведение и особенности реабилитационного периода
Метод диатермокоагуляции считается старым, но довольно эффективным способом устранения псевдоэрозии. Данный метод начали применять в гинекологии одним из первых при лечении эрозивного дефекта. Поскольку суть метода сводится к проведению прижигания, все последующие способы устранения дефекта начали обозначать данным термином.
Многие женщины, услышав от своего врача о необходимости проведения диатермокоагуляции шейки матки, интересуются, что это такое. Суть метода сводится к прижиганию участка шейки матки посредством электрического тока высокой частоты.
Электрический ток в процессе диатермокоагуляции формируется между двумя электродами. Один из электродов, имеющий вид шарика, вводится непосредственно во влагалище. В то время как второй электрод располагается на области поясницы.
Во время использования метода диатермокоагуляции производится образование тепла, расплавляющего участок слизистой. Вмешательство занимает около получаса. В течение данного времени ток подаётся несколько раз.
Метод диатермокоагуляции имеет самый высокий риск осложнений, если сравнивать данный способ с другими тактиками. Именно поэтому метод диатермокоагуляции не рекомендуется нерожавшим пациенткам.
Чтобы свести к минимуму риск осложнений после метода диатермокоагуляции, необходимо перед прижиганием пройти обследование. Диагностика позволяет выявить противопоказания к прижиганию и обнаружить воспалительный, предраковый и злокачественный процесс.
Диагностика перед прижиганием методом диатермокоагуляции шейки матки включает:
- визуальный гинекологический осмотр влагалищной части;
- простую и расширенную кольпоскопию;
- цитологическое исследование;
- мазок на флору;
- бакпосев;
- ПЦР-диагностику половых инфекций.
После осуществления метода диатермокоагуляции нередко развивается рубцовая деформация шейки матки. Цервикальный канал может сужаться. Данные осложнения отрицательно сказываются на последующем течении беременности.
Шейка матки теряет свою эластичность. Во время беременности и родов может произойти разрыв ткани шейки матки, что грозит выкидышем, преждевременными родами и осложнениями в процессе родоразрешения.
После метода диатермокоагуляции образуется струп, который отходит в течение нескольких дней. Иногда отхождение струпа происходит раньше, сопровождаясь незначительными кровянистыми выделениями и присоединением инфекции.
В некоторых случаях прижигание с помощью метода диатермокоагуляции может вызывать эндометриоз. Это происходит, если возникший отёк препятствует отхождению менструальной крови при последующей менструации. В результате клетки внутреннего слоя матки забрасываются в брюшную полость и приживаются в чужой для них среде.
Метод диатермокоагуляции осуществляется в начале менструального цикла. Выбор данного периода обусловлен скорейшим заживлением к началу следующего цикла, что снижает риск нарушения его продолжительности и инфицирования. В начале цикла возрастает уровень гормонов, способствующих регенерации тканей. Таким образом, повреждённая ткань заживает к концу цикла.
Восстановление слизистой происходит в течение двух месяцев. В течение первых нескольких дней пациентка может замечать сукровичные выделения и боли в нижней части живота.
В первый месяц женщина должна соблюдать охранительный режим:
- не поднимать тяжести;
- исключить половую жизнь, посещение сауны;
- заменить принятие ванны душем.
При необходимости врач назначает препараты, способствующие заживлению слизистой шейки матки. При возникновении интенсивных болей, выделений с запахом, кровотечения, а также повышении температуры, следует обратиться к лечащему врачу и исключить осложнения после метода диатермокоагуляции.
Диатермокоагуляция шейки матки
Метод диатермокоагуляции для лечения заболеваний шейки матки был предложен в 1926 году. В течение последующих десятилетий способы малоинвазивных вмешательств в гинекологии совершенствовались, но прижигание эрозии шейки матки током до сих пор сохраняет свое практическое значение.
Физическая основа метода – ток высокой частоты, который пропускают через тело человека. При этом оно включается в электрическую цепь. Электрическая энергия преобразуется в тепловую непосредственно в тканях шейки, вызывая их расплавление.
Кому показано проведение ДЭК
В настоящее время используется 2 разновидности диатермохирургических методов лечения:
- Диатермокоагуляция (ДЭК) – коагуляция (прижигание) патологических очагов шейки матки электрическим током.
- Диатермоэксцизия (ДЭЭ) – иссечение поражённых участков шейки матки, которые направляются на гистологическое исследование.
ДЭК является более щадящим методом воздействия. Его применяют при лёгких случаях патологии шейки матки и в тех ситуациях, когда нет необходимости в подтверждении гистологического строения поражённой области. Показаниями для проведения диатермокоагуляции шейки матки могут быть:
- Неосложненная эктопия. При обширной эрозии, наличии деформации и разрывов шейки матки используют диатермоэксцизию.
- Лёгкая степень дисплазии (CIN I, дисплазия l степени). При CIN ll желательно применение ДЭЭ.
- Эндометриоз. При обширных поражённых участках (множественных или большой одной эндометриоидных кистах шейки матки) могут выполнять ДЭЭ.
- Остроконечные кондиломы шейки матки и влагалища. При плоских кондиломах лучше применять ДЭЭ с гистологической верификацией удалённых участков.
В каких случаях нельзя
Перед проведением диатермокоагуляции врач должен удостовериться в отсутствии противопоказаний у данной женщины. Этот метод нельзя применять в следующих ситуациях:
- При воспалительных процессах женских половых органов (кольпите, цервиците, остром сальпингоофорите и эндометрите). Перед процедурой инфекционную патологию необходимо пролечить и сдать контрольные исследования на ее наличие.
- При раке шейки матки. Применение данного метода в этом случае может вызвать прогрессирование процесса и значительное ухудшение состояния.
- Во время беременности. Это чревато прерыванием беременности.
- В раннем послеродовом периоде.
Когда лучше делать ДЭК
Перед проведением манипуляции излечивают все воспалительные заболевания шейки и влагалища, добиваясь 1-2 степени чистоты. Обычно процедуру проводят сразу после менструации или непосредственно перед ее началом.
Как проводится
Диатермокоагуляция шейки матки проводится в амбулаторных условиях, чаще под местной анестезией или без обезболивания.
Прижигание тканей осуществляют с помощью специального зонда – электрода. Второй, пассивный, электрод, помещают под крестец пациентки.
Прижигание может быть немного болезненным. Продолжительность процедуры составляет до 30 минут. После нее женщина уходит домой.
Что нельзя делать после ДЭК
В течение месяца после вмешательства пациентке рекомендуется половой покой, запрещается поднимать тяжести, посещать бассейны, бани, купаться в открытых водоемах, принимать горячие ванны, использовать влагалищные тампоны.
В норме отторжение образовавшегося струпа (корочки) происходит через 7–12 дней после процедуры. При этом возможны небольшие кровянистые выделения. Окончательное заживление происходит через два месяца.
Осложнения
С момента изобретения метода указывалось, что он вызывает большое количество осложнений. Эти неблагоприятные эффекты хорошо изучены:
- Одним из частых осложнений является кровотечение. Оно может возникнуть сразу в ходе процедуры или при отторжении образовавшегося струпа. Иногда сильное кровотечение требует хирургического вмешательства.
- Диатермокоагуляция может привести к сужению и даже сращению цервикального канала.
- Часто после нее появляются гематомы и сосудистые расширения (телеангиэктазии).
- Одно из наиболее серьезных осложнений манипуляции – эндометриоз, который возникает вследствие оседания на раневой поверхности клеток эндометрия. Эти клетки попадают на поверхность шейки матки во время менструального кровотечения.
- В результате изменения формы шейки матки вероятно бесплодие.
- Диатермокоагуляция приводит к развитию истмико-цервикальной недостаточности, что увеличивает вероятность невынашивания беременности. Не исключены преждевременные роды или нарушение раскрытия шейки матки в родах.
В целом частота осложнений беременности у пациенток после этой процедуры достигает 80 %. Диатермокоагуляция не должна использоваться для лечения молодых женщин, планирующих беременность и роды. У женщин зрелого возраста прижигание эрозии током применяется для лечения цервикальной интраэпителиальной неоплазии, то есть предраковых состояний.
Диатермокоагуляция шейки матки

Метод диатермокоагуляции для лечения заболеваний шейки матки был предложен в 1926 году. В течение последующих десятилетий способы малоинвазивных вмешательств в гинекологии совершенствовались, но прижигание эрозии шейки матки током до сих пор сохраняет свое практическое значение.
Физическая основа метода – ток высокой частоты, который пропускают через тело человека. При этом оно включается в электрическую цепь. Электрическая энергия преобразуется в тепловую непосредственно в тканях шейки, вызывая их расплавление.
Кому показано проведение ДЭК
В настоящее время используется 2 разновидности диатермохирургических методов лечения:
- Диатермокоагуляция (ДЭК) – коагуляция (прижигание) патологических очагов шейки матки электрическим током.
- Диатермоэксцизия (ДЭЭ) – иссечение поражённых участков шейки матки, которые направляются на гистологическое исследование.
ДЭК является более щадящим методом воздействия. Его применяют при лёгких случаях патологии шейки матки и в тех ситуациях, когда нет необходимости в подтверждении гистологического строения поражённой области. Показаниями для проведения диатермокоагуляции шейки матки могут быть:
- Неосложненная эктопия. При обширной эрозии, наличии деформации и разрывов шейки матки используют диатермоэксцизию.
- Лёгкая степень дисплазии (CIN I, дисплазия l степени). При CIN ll желательно применение ДЭЭ.
- Эндометриоз. При обширных поражённых участках (множественных или большой одной эндометриоидных кистах шейки матки) могут выполнять ДЭЭ.
- Остроконечные кондиломы шейки матки и влагалища. При плоских кондиломах лучше применять ДЭЭ с гистологической верификацией удалённых участков.
В каких случаях нельзя
Перед проведением диатермокоагуляции врач должен удостовериться в отсутствии противопоказаний у данной женщины. Этот метод нельзя применять в следующих ситуациях:
- При воспалительных процессах женских половых органов (кольпите, цервиците, остром сальпингоофорите и эндометрите). Перед процедурой инфекционную патологию необходимо пролечить и сдать контрольные исследования на ее наличие.
- При раке шейки матки. Применение данного метода в этом случае может вызвать прогрессирование процесса и значительное ухудшение состояния.
- Во время беременности. Это чревато прерыванием беременности.
- В раннем послеродовом периоде.
Когда лучше делать ДЭК
Перед проведением манипуляции излечивают все воспалительные заболевания шейки и влагалища, добиваясь 1-2 степени чистоты. Обычно процедуру проводят сразу после менструации или непосредственно перед ее началом.
Как проводится
Диатермокоагуляция шейки матки проводится в амбулаторных условиях, чаще под местной анестезией или без обезболивания.
Прижигание тканей осуществляют с помощью специального зонда – электрода. Второй, пассивный, электрод, помещают под крестец пациентки.
Прижигание может быть немного болезненным. Продолжительность процедуры составляет до 30 минут. После нее женщина уходит домой.
Что нельзя делать после ДЭК
В течение месяца после вмешательства пациентке рекомендуется половой покой, запрещается поднимать тяжести, посещать бассейны, бани, купаться в открытых водоемах, принимать горячие ванны, использовать влагалищные тампоны.
В норме отторжение образовавшегося струпа (корочки) происходит через 7–12 дней после процедуры. При этом возможны небольшие кровянистые выделения. Окончательное заживление происходит через два месяца.
Осложнения
С момента изобретения метода указывалось, что он вызывает большое количество осложнений. Эти неблагоприятные эффекты хорошо изучены:
- Одним из частых осложнений является кровотечение. Оно может возникнуть сразу в ходе процедуры или при отторжении образовавшегося струпа. Иногда сильное кровотечение требует хирургического вмешательства.
- Диатермокоагуляция может привести к сужению и даже сращению цервикального канала.
- Часто после нее появляются гематомы и сосудистые расширения (телеангиэктазии).
- Одно из наиболее серьезных осложнений манипуляции – эндометриоз, который возникает вследствие оседания на раневой поверхности клеток эндометрия. Эти клетки попадают на поверхность шейки матки во время менструального кровотечения.
- В результате изменения формы шейки матки вероятно бесплодие.
- Диатермокоагуляция приводит к развитию истмико-цервикальной недостаточности, что увеличивает вероятность невынашивания беременности. Не исключены преждевременные роды или нарушение раскрытия шейки матки в родах.
В целом частота осложнений беременности у пациенток после этой процедуры достигает 80 %. Диатермокоагуляция не должна использоваться для лечения молодых женщин, планирующих беременность и роды. У женщин зрелого возраста прижигание эрозии током применяется для лечения цервикальной интраэпителиальной неоплазии, то есть предраковых состояний.
Диатермокоагуляция шейки
Диатермокоагуляция — прижигание патологических очагов на шейке матки с помощью электрического тока. Метод применяется давно и неплохо себя зарекомендовал.
Диатермокоагуляция шейки матки
» data-medium-file=»https://unclinic.ru/wp-content/uploads/2019/08/diatermokoaguljacija-shejki-matki.jpg» data-large-file=»https://unclinic.ru/wp-content/uploads/2019/08/diatermokoaguljacija-shejki-matki-900×600.jpg» /> Диатермокоагуляция шейки матки
Какие заболевания лечатся с помощью диатермокоагуляции шейки матки
- Истинные эрозии и псевдоэрозии (эктопии) – при этих заболеваниях, лечащихся с помощью диатермокоагуляции, на шеечной поверхности обнаруживаются измененные участки слизистой, состоящие из поврежденной или воспаленной ткани.
- Дисплазия – предраковое поражение, вызванное заражением папилломавирусом и сопровождающееся появлением светловатых очагов на шеечной поверхности. Диатермокоагуляция шейки матки предотвращает переход дисплазии в рак.
- Эктропион – поражение шейки, вызванное выворотом слизистой, возникающим, как правило, во время тяжелых родов. При его лечении диатермокоагуляция часто сочетается с хирургической пластикой.
- Лейкоплакия и эритроплакия – предраковые поражения шейки, вызванные возрастными изменениями и сопровождающиеся появлением белых или ярко-красных пятен на её поверхности.
- Различные образования на шейке матки – кисты, кондиломы, полипы.
С помощью диатермокоагуляции можно лечить даже начальную стадию рака – карциному in situ, при которой онкологический процесс ещё не вышел за границу слизистой оболочки. В этом случае прижигание сочетают с хирургическим методом.
Противопоказания
Основными противопоказаниями к применению диатермокоагуляции являются:
- Беременность – любой срок.
- Распространенный рак шейки матки.
- Инфекция половых путей.
- Менструация.
- Тяжелые нарушения свёртываемости крови.
Обследование перед электрокоагуляцией
Женщине перед процедурой назначаются следующие исследования:
- Видеокольпоскопия – осмотр шейки матки с помощью прибора кольпоскопа. Это устройство снабжено источником света и камерой, передающей полученное изображение слизистой на монитор. В результате врач видит очаги измененных тканей и может подобрать оптимальную технику удаления. Для этой цели в «Университетской клинике» используется современный видеокольпоскоп, дающий высокую степень детализации изображения.
- При необходимости проводится расширенная видеокольпоскопия. В этом случае шейку матки смазывают йодсодержащим раствором или слабоконцентрированной уксусной кислотой. После такой обработки очаги поражения становятся более заметными.
- При подозрении на онкологические процессы проводится УЗИ матки.
- Мазок на инфекции. При наличии инфекционных процессов процедура не проводится. В этом случае врачи «Университетской клиники» сначала осуществляют терапию инфекции, а потом уже лечат патологии шейки методом диатермокоагуляции.
- Мазок на цитологию – выявляет раковые, предраковые, воспалительные и другие поражения шейки. При необходимости делается гистологический анализ. Для этого с поверхности патологического очага берется небольшой кусочек ткани, который исследуется на клеточный состав.
Как проводится диатермокоагуляция шейки матки
Лучшее время для проведения процедуры – 5-7 день цикла. В этом случае женщина будет гарантированно не беременна, а шейка может зарасти до следующего менструального кровотечения.
Процедура проводится амбулаторно. Поскольку шейка матки практически не имеет нервных окончаний, боли во время диатермокоагуляции женщина не испытывает. Однако в случае неприятных или болезненных ощущений пациентка получает местное обезболивание.
Для проведения процедуры женщина ложится на гинекологическое кресло. Под ягодицы или бедро укладывают специальную железную пластину. Никаких неприятных ощущений присутствие пластины не вызывает. Она просто нужна для создания электрической цепи.
В половые пути вводится зеркало, позволяющее хорошо осмотреть шейку матки. Шеечная поверхность очищается от выделений и обрабатывается специальными растворами, убивающими микробов и делающими патологические очаги более заметными. Это позволяет максимально точно определить и убрать измененные ткани.
Затем с помощью тонких игольчатых и более широких шариковых электродов проводится прижигание патологических очагов. Под действием тока высокой частоты ткани нагреваются до температуры 80-100 градусов. Происходит распад белка, который приводит к гибели клеток в патологическом очаге. Электричество прижигает не только сами ткани, но и кровеносные сосуды, поэтому на месте воздействия не возникает кровотечения.
Современные аппараты для диатермокоагуляции работают намного лучше своих предшественников. Они снабжены различными электродами – шариковыми, точечными, игольчатыми и петлевыми, что позволяет не только прижигать, но и разрезать ткани бескровным методом. После окончания процедуры женщина сразу уходит домой.
Что происходит после диатермокоагуляции
Ожог тканей сопровождается выделением светлых прозрачных или слегка мутноватых жидких выделений. Это абсолютно нормальная реакция организма. При прижигании участка, содержащего сосуды, возможна кровянистая «мазня» или даже небольшое кровотечение, не превышающее по объему менструальное. Выделения, как правило, длятся не более двух-трех дней.
После диатермокоагуляции на шейке образуется корочка – струп, под которым происходит регенерация ткани. После его отпадения остается чистая слизистая, а в выделениях могут появиться коричневые кусочки или прожилки.
После заживления на шеечной поверхности часто остаются следы воздействия тока, а растяжимость тканей шейки может снизиться, что увеличивает риск родовых разрывов. Поэтому диатермокоагуляцию не применяют у нерожавших женщин и тех, кто планирует еще рожать.
Однако для рожавших пациенток, особенно для тех, кто больше не собирается обзаводиться потомством, такое лечение вполне приемлемо. Поэтому метод диатермокоагуляции широко применяется в гинекологии для лечения самых разных поражений шейки.
Чтобы не нарушить процесс восстановления слизистой, после процедуры нельзя:
- Поднимать тяжести.
- Жить половой жизнью.
- Спринцеваться и вводить в половые пути лекарства, не рекомендованные гинекологом.
- Купаться в ванной, речке, бассейне.
- Перегреваться, посещая баню, сауну, долго находясь на солнце.
- Подвергаться тяжелым физическим нагрузкам и заниматься спортом.
- Пользоваться тампонами для сбора выделений.
Нарушение этих рекомендаций может привести к осложнениям диатермокоагуляции – кровотечениям, удлинению срока заживления тканей, воспалительным процессам, инфицированию болезнетворными микробами.
После диатермокоагуляции нужно несколько раз показаться врачу, который посмотрит, как происходит процесс восстановления, и, если нужно, назначит дополнительные процедуры.
Гинекологи Университетской клиники осуществляют проведение диатермокоагуляции шейки матки любой сложности, а также процедуры, сочетающие хирургическое вмешательство и прижигание. В клинике можно пройти все этапы лечения – подготовку, процедуру и последующее восстановление.
Электрохирургия — диатермокоагуляция, конизация
Процедуры диатермокоагуляции и конизации эффективны при лечении патологий шейки матки, таких как:
- эктопия шейки матки,
- цервикальная интраэпителиальная неоплазия (ЦИН),
- остроконечные кондиломы,
- эндометриоз шейки матки,
- эрозии шейки матки и другие.
Диатермокоагуляция
Диатермокоагуляция — метод лечения доброкачественных заболеваний шейки матки. Под действием тока высокой частоты в тканях образуется эндогенное тепло с повышением температуры до 60-100°С, что обусловливает необратимую коагуляцию протеинов и тканевых жидкостей. На поверхности влагалищной части шейки матки образуется белый струп, который отторгается на 10-12 день после диатермокоагуляции. Эпителизация (заживление) раневой поверхности заканчивается через 1,5-2 мес.
В ходе операции пассивный электрод подкладывается под крестец жещины, а вторым производятся манипуляции. Для удобства воздействия наконечник рабочего электрода может использоваться наиболее подходящей формы: иглы, шарика или петли. Диатермокоагуляция отличается почти полной бескровностью, абластичностью, незначительной опасностью распространения инфекции. Выздоровление после диатермокоагуляции отмечается у 93-97% больных.
На сегодняшний день, диатермокоагуляция является одним из наиболее распространенных методов лечения эрозии и других патологий шейки матки.
После проведения процедуры возможны незначительные кровотечения и нарушения менструального цикла.
Диатермоконизация
Диатермоконизация — электрохирургическое конусовидное иссечение патологически измененных тканей шейки матки с вершиной конуса, обращенной к внутреннему зеву.
Метод диатермоконизации может и должен применяться при сочетании патологии эктоцервикса (наружного эпителия шейки матки) с гипертрофией и деформацией шейки матки.
Показания к диатермоконизации:
- деформация шейки матки после родов,
- гипертрофия с дисплазией средней и тяжелой степени,
- хронический эндоцервикоз.
Обычно операция производится на 6-8 день менструального цикла. Используется внутривенный наркоз.
Преимуществом данного метода является возможность серийно-ступенчатого гистологического исследования удаленных тканей и выявление интраэпителиального рака.
Однако, существует и ряд осложнений, которыми может сопровождаться эта манипуляция:
- кровотечения,
- нарушения менструального цикла,
- стеноз канала шейки матки,
- сращение канала шейки матки.
Для правильной диагностики заболеваний шейки матки и выбора наиболее подходящего метода лечения необходима предварительная консультация врача гинеколога.
5.5. Диатермокоагуляция
Диатермокоагуляция — прижигание тканей переменным током высокой частоты, получаемым от специальных электронноламповых генераторов.
Метод основан на местном нагреве тканей (в среднем до 80-100 °С), в результате чего происходит свертывание белков.
• слой тканей, прилегающий к электроду, обычно оказывается стерильным;
• под влиянием высокой температуры в прижигаемом участке происходят коагуляция сосудов и их закупорка, что предотвращает проникновение инфекции и опухолевых клеток в кровяное русло;
• коагуляция нервных элементов способствует уменьшению послеоперационных болей.
Сильных токов применять не следует, так как прилегающий к электроду слой ткани быстро теряет воду, сопротивление его резко возрастает, а сила тока в цепи падает. В этом случае коагуляция становится невозможной; кроме того, при диатермокоагуляции сильным током может произойти разрыв стенки сосуда до того, как образуется тромб, что приводит к кровотечению; последнее может наступить также в результате прилипания электрода к стенке сосуда. При кровотечении проводить коагуляцию невозможно: образующаяся на электроде пленка из свернувшейся крови мешает прижиганию, а излившаяся кровь как хороший проводник отвлекает на себя почти весь ток. Операционное поле надо тщательно высушить, после чего можно продолжать коагуляцию.
Существуют два основных метода диатермокоагуляции: монополярный (больного присоединяют только к одному полюсу генератора) и биполярный (присоединение больного к обоим полюсам генератора). В зависимости от величины площади электродов различают моно- и биактивный методы диатермокоагуляции. При более распространенном биполярном моноактивном методе один электрод в виде свинцовой пластины площадью 200-300 см 2 (пассивный) накладывают на поясницу, наружную поверхность бедра или другой участок тела вдали от крупных сосудов, нервных стволов, жизненно важных органов. Второй электрод — малых размеров (активный) укрепляют в изолирующей ручке (электрододержателе), часто снабжаемой прерывателем. Активные электроды изготовляются разной формы (иглы, диск, шарик, петли и др.) в зависимости от участка тела, подлежащего прижиганию.
Активный электрод плотно (но без нажима) прикладывают к телу, включают ток на короткое время, пока ткани вокруг него не побелеют, после чего ток выключают и приступают к коагуляции соседнего участка. При необходимости глубокой коагуляции прижигание производят послойно (каждый коагулированный слой удаляется стерильным пинцетом). Пристающие к активному электроду частицы коагулированных тканей мешают прижиганию и их следует удалять пинцетом или марлей. При биактивном методе диатермокоагуляции оба электрода небольших размеров располагают близко один от другого.
Диатермокоагуляция показана при некоторых новообразованиях (например, кожи, гортани), которые обычным путем удалить не представляется возможным, эрозии шейки матки, цервиците, папилломе и язве мочевого пузыря (для чего применяют тонкие электроды, вводимые в пузырь через катетеризационный цистоскоп), закрытых туберкулезных фокусах в костях, волчаночных узлах, кожном лейшманиозе, бородавках, отслойке сетчатой оболочки, воспалительных процессах в пульпе зуба и др. Диатермокоагуляцию широко используют для остановки кровотечения при оперативных вмешательствах, для чего перерезанный сосуд захватывают кровоостанавливающим зажимом, к которому прикасаются активным электродом. С этой же целью можно пользоваться диатермокарбонизацией, или фульгурацией — обугливание искрой, проскакивающей между активным электродом и сосудом при подведении к последнему электроду на расстояние 1-2 мм.
Диатермокоагуляция противопоказана в тех случаях, когда подлежащий прижиганию участок расположен рядом с крупными сосудами или нервными стволами.
Лечение эрозии шейки матки током
Эрозия шейки матки – это заболевание женской половой сферы, характеризующееся образованием на слизистой оболочке шейки матки небольших язв, называемых эрозиями.
Гинекологи различают врожденную и приобретенную эрозию шейки матки, которая чаще всего развивается из-за инфекций, передающихся половым путем.
Основные факторы риска развития эрозии шейки матки:
- венерические заболевания;
- ослабление иммунитета;
- воспалительные заболевания;
- частая смена половых партнеров;
- травмы половых путей вследствие абортов, медицинских манипуляций;
- нарушения гормонального фона, нарушения менструального цикла.
Чаще всего эрозия шейки матки протекает без симптомов и выявляется лишь при профилактических осмотрах у врача. Но в некоторых случаях заболевание проявляется небольшими кровянистыми выделениями из влагалища.
Диатермокоагуляция эрозии шейки матки
Диатермокоагуляция (термическое прижигание эрозии шейки матки) – это один из самых эффективных методов лечения эрозии с помощью электрического тока. Воздействуя на пораженный участок шейки матки электрическим током во время процедуры, врачи удаляют пораженные участки.
В большинстве случаев прижигание током приводит к заживлению эрозии и формированию полноценного рубца, который не препятствует ведению нормальной половой жизни.
Все дело в том, что диатермокоагуляция приводит к развитию воспалительной реакции, приводящей к активизации процессов восстановления тканей шейки матки: усиливается кровообращение и ускоряется иммунный ответ организма, что вызывает постепенное заживление очага воспаления.
Процедура лечения эрозии шейки матки током
Диатермокоагуляция проводится во второй половине менструального цикла. Длительность процедуры – не более 30 минут.
Восстановительный период после этой процедуры составляет примерно 6 недель. В некоторых случаях после процедуры в течение месяца из влагалища наблюдаются прозрачные обильные выделения, иногда кровянистые. Все рекомендации по уходу после операции даст ваш лечащий врач.
Поскольку на шейке матки после прижигания током образуется рубец, диатермокоагуляция не рекомендуется женщинам, планирующим в будущем родить ребенка.
Но в любом случае решение о методе борьбы с эрозией шейки матки должен принимать только опытный врач-гинеколог, который учтет все индивидуальные особенности пациентки. Именно такие опытные врачи работают в международном медицинском центре ОН КЛИНИК, который предлагает самый широкий спектр услуг для того, чтобы поддерживать женское здоровье.
Профилактика эрозии шейки матки
Важнейшим профилактическим мероприятием по предупреждению развития эрозии шейки матки является проведение регулярных гинекологических осмотров, которые позволяют своевременно выявлять любые патологические изменения слизистой оболочки шейки матки и влагалища. Кроме того, очень важное значение в профилактике придается лечению инфекционных заболеваний, которые могут служить причиной повреждения слизистой и дальнейшего развития эрозии шейки матки.
Администратор свяжется с Вами для подтверждения записи. ММЦ «ОН КЛИНИК» гарантирует полную конфиденциальность Вашего обращения.