Дисплазия шейки матки что это такое фото
Дисплазия шейки матки - лечение всех стадий, диагностика, профилактика. — Клиника «Доктор рядом»
Если у вас совпадает больше 80% перечисленных симптомов, то настоятельно рекомендуем вам обратиться к врачу за консультацией.

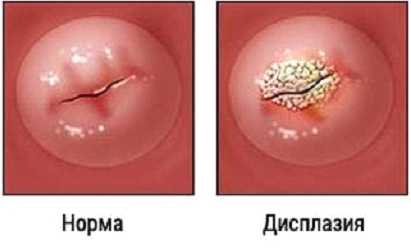 Дисплазия шейки матки – довольно распространенное заболевание в гинекологии, во время которого клетки слизистой оболочки маточной шейки меняют свою структуру, утолщаются, разрастаются, происходит созревание и отторжение эпителия. Появление нетипичных клеток происходит в поверхностных и глубоких эпителиальных слоях шейки матки, в отличие от эрозии шейки матки. Данный патологический процесс относится к предраковым состояниям, развитие дисплазии при отсутствии должного лечения с большой долей вероятности приведет к раку. Но если диагностировать и осуществить лечение дисплазии шейки матки на ранней стадии, онкологического риска можно избежать.
Дисплазия шейки матки – довольно распространенное заболевание в гинекологии, во время которого клетки слизистой оболочки маточной шейки меняют свою структуру, утолщаются, разрастаются, происходит созревание и отторжение эпителия. Появление нетипичных клеток происходит в поверхностных и глубоких эпителиальных слоях шейки матки, в отличие от эрозии шейки матки. Данный патологический процесс относится к предраковым состояниям, развитие дисплазии при отсутствии должного лечения с большой долей вероятности приведет к раку. Но если диагностировать и осуществить лечение дисплазии шейки матки на ранней стадии, онкологического риска можно избежать.
Причины возникновения дисплазии шейки матки
Данным заболеванием чаще всего страдают женщины, находящиеся в детородном возрасте – от 25 до 35 лет. К основным факторам, провоцирующим развитие заболевания, относятся:
-
вирус папилломы человека – онкогенные типы ВПЧ-16 и ВПЧ-18 в 95-98% случаев провоцируют развитие патологического процесса. Вследствие активности вируса осуществляется пролиферация клеток базального и парабазального слоев, клетки, затронутые вирусом, разрастаются и оказываются в верхних слоях эпителия, где происходит размножение вирусных клеток.
-
иммунодефицитные состояния, возникающие вследствие влияния на иммунную реактивность различных хронических заболеваний, медикаментозных средств, стрессовых ситуаций, несбалансированного питания;
-
активное и пассивное курение – риск появления дисплазии шейки матки возрастает в четыре раза;
-
вагиниты, вагинозы, кольпиты, эктопия и эрозия маточной шейки, лейкоплакия вульвы;
-
раннее начало половой жизни и роды – в возрасте до 16 лет;
-
беспорядочная половая жизнь, отказ от использования средств контрацепции, особенно презервативов;
-
большое количество абортов;
-
нарушение гормонального фона вследствие возникновения беременности, менопаузы, применения оральных контрацептивов и гормональных медикаментозных средств;
-
возникновение травматических повреждений шейки матки в процессе родовой деятельности и иных случаях;
-
дефицит ряда витаминов – А, С, β-каротина.
Симптомы
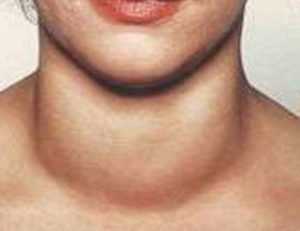
Как правило, дисплазия шейки матки не проявляется самостоятельными клиническими признаками. Примерно у 10% пациенток наблюдается скрытое течение болезни. Но при тяжелых стадиях заболевания возможно возникновение периодических болевых ощущений внизу живота. Чаще всего происходит присоединение микробных. В этом случае проявляется симптоматика кольпита либо цервицита – появление зуда, жжения, выделений из половых органов нехарактерного цвета, запаха, консистенции. После интимной близости, применения тампонов выделения могут быть кровянистыми. Обычно, дисплазия шейки матки сопутствует таким болезням, как хламидиоз, гонорея, образование остроконечных кондилом во влагалище, на вульве, коже ануса.
Развитие болезни может протекать длительное время и регрессировать самостоятельно после того, как было осуществлено лечение воспалительных заболеваний. Но в большинстве случаев происходит активное развитие дисплазии.
Способы диагностирования
При отсутствии ярко выраженных клинических признаков диагностика дисплазии шейки матки осуществляется с применением лабораторных, клинических и инструментальных методик, к которым относятся:
-
проведение осмотра шейки матки посредством влагалищных зеркал. Таким образом возможно заметить клинические проявления дисплазии – изменение цвета слизистой, наличие блеска в области наружного зева, пятен, разрастания эпителия шейки;
-
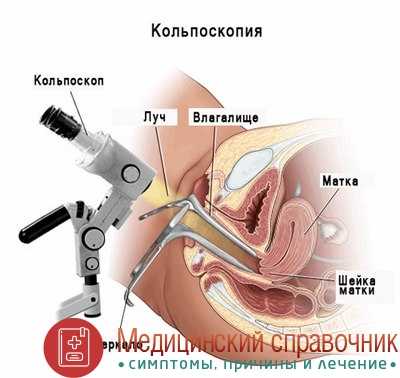
проведение простой и расширенной кольпоскопии – осмотра маточной шейки с помощью кольпоскопа. Данное оптическое устройство способно увеличивать изображение более чем в десять раз. В то же время проводятся диагностические пробы – шейка матки покрывается раствором уксусной кислоты и Люголя;
-
проведение гистологического исследования образцов ткани. При обнаружении в процессе кольпоскопии участков эпителия, которые вызывают опасения и свидетельствуют о развитии дисплазии шейки матки, осуществляется биопсия, и полученный биоптат направляется на гистологическое исследование, которое является наиболее информативной диагностической методикой и дает
-
осуществление цитологического исследования мазка Папаниколау (ПАП-тест) – под микроскопом исследуется количество, размер, форма, расположение атипичных клеток, которые были получены при взятии мазка с различных участков поверхности шейки. Также ПАП-тест позволяет заметить клетки, свидетельствующие о наличии вируса папилломы человека, которые имеют сморщенные ядра и ободок;
-
применение иммунологических методов ПЦР, которые позволяют выявить наличие вируса папилломы человека, определить вирусную нагрузку и штаммы. От того, присутствуют ли онкогенные типы ВПЧ, зависят методы, направленные на лечение дисплазии шейки матки.
Виды и степени дисплазии шейки матки
Вид определяется, исходя из результатов гистологического исследования. ПАП-мазок способствует выявлению плоскоклеточного интраэпителиального поражения. Различается несколько стадий патологического процесса:
-
низкая степень изменений;
-
высокая степень изменений;
-
вероятность наличия онкологического процесса;
-
присутствие атипичных железистых клеток;
-
присутствие атипичных клеток плоского эпителия.
При проведении гистологического исследования согласно классификации ВОЗ выявляется три степени дисплазии шейки матки, разделяющиеся по тяжести поражения:
-
1 степень CIN1 (легкая), характеризующаяся нормальным расположением поверхностного и промежуточного слоев плоского эпителия, изменения проникают на глубину до одной трети эпителия, в анализах выявляются дискератоз и койлоцитоз;
-
2 степень CIN2 (умеренная), при которой поражение затрагивает от одной трети до двух третей толщины слоев плоского эпителия, выявляются прогрессирующие морфологические клеточные изменения;
-
3 степень CIN3 (тяжелая), при крайней степени поражения именуемая неинвазивным раком – максимально глубокое распространение патологического процесса, поражение затрагивает от двух третей слизистой оболочки шейки матки, выявляются значительные структурные изменения, патологический клеточный митоз, гиперхромные ядра большого размера в клетках, измененные клетки обнаруживаются только в слизистой оболочке, распространение на близлежащие ткани, мышцы и сосуды не прослеживается.
Лечение дисплазии шейки матки
При выборе методов лечения в обязательном порядке должен учитываться ряд факторов – возраст пациентки, степень развития дисплазии, размеры участка с патологическими изменениями, наличие сопутствующих заболеваний, желание женщины выносить и родить ребенка в будущем.
Лечение дисплазии 1 и 2 степени курирует врач-гинеколог. Лечением тяжелой формы занимается гинеколог-онколог с применением оперативных методов терапии. Если пациентка находится в возрасте менее двадцати лет, в организме отсутствует вирус папилломы человека, дисплазия не распространяется на цервикальный канал, эпителий шейки матки поражен по точечному типу, возможна выжидательная тактика. В этом случае лечение дисплазии шейки матки 1 степени не осуществляется, врач наблюдает за состоянием пациентки и степенью прогрессирования заболевания.
На сегодняшний день для лечения дисплазии применяются медикаментозный и хирургический методы терапии.
Медикаментозное лечение дисплазии шейки матки
Лечение умеренной стадии может осуществляться с помощью лекарств. Обычно применяются иммуномодуляторы, интерфероны и индукторы интерферонов, антибиотические средства – такие как Азитромицин в таблетках, Доксициклин в капсулах, противовоспалительные препараты, свечи, способствующие восстановлению эпителиальной структуры шейки матки и влагалищной микрофлоры, различные комплексные витамины.
Хирургическое лечение дисплазии шейки матки
Решение об оперативном вмешательстве применяется после того, как два раза был получен положительный результат анализа на дисплазию. Перед началом хирургического лечения проводится противовоспалительная терапия для осуществления санации очага поражения. После ее окончания возможно уменьшение либо полное исчезновение измененного участка. Обычно операция назначается на первую фазу менструального цикла – с шестого по десятый дни, если в матке и влагалище не обнаруживается наличие воспалительного процесса и отсутствует беременность. Для хирургического лечения дисплазии шейки матки применяются:
-
лазерная хирургия (вапоризация, прижигание, конизация посредством лазерного луча) – в процессе оперативного вмешательства осуществляется воздействие лазерного луча низкой интенсивности на очаги дисплазии, в результате чего происходит их нагревание и разрушение с последующим образованием некроза;
-
криохирургия (холодовая деструкция, криодеструкция, криоконизация) – очаг ликвидируется посредством локального замораживания пораженных тканей с помощью жидкого азота, закиси азота, двуокиси углерода;
-
петлевая эксцизия шейки матки – процесс иссечения измененной ткани шейки матки нагретой тонкой петлей из нержавеющей стали либо вольфрама разнообразной формы (квадратной, полукруглой, треугольной – конизация или конусовидная эксцизия). Данный метод применяется с использованием электрохирургических устройств, которые генерируют постоянное низкое напряжение, передающееся на проволочную петлю, предназначенную для иссечения измененной ткани;
-
радиоволновая хирургия – быстрый и безболезненный способ оперативного вмешательства, при котором происходит стимуляция внутренней энергии атипичных клеток посредством радиоволн, в результате чего они разрушаются;
-
удаление шейки – данная методика применяется, если нет возможности осуществления прочих способов лечения либо они оказались неэффективны.
Профилактика дисплазии шейки матки
Через три-четыре месяца после проведенного лечения осуществляется первый контроль – у пациентки берут ПАП-мазок, впоследствии эта процедура будет повторяться ежеквартально в течение года. В целях профилактики дисплазии шейки матки и возникновения рецидивов заболевания рекомендуется:
-
использовать барьерные методы контрацепции, особенно при отсутствии постоянного полового партнера;
-
свести к минимуму или полностью отказаться от курения;
-
своевременно проводить санацию всех инфекционных очагов;
-
уделять внимание питанию – оно должно быть сбалансированным, с наличием необходимых витаминов и микроэлементов, особенно желательно присутствие в рационе селена и витаминов групп А и В;
-
регулярное (не реже одного-двух раз в год) прохождение профилактических осмотров у гинеколога с взятием и цитологическим исследованием соскобов/мазков с шейки матки.
ДИСПЛАЗИЯ ШЕЙКИ МАТКИ (ФОТО) | 1,2,3 Степени, Биопсия и кольпоскопия, прижигание,конизация -лечение при дисплазии
 ДИСПЛАЗИЯ ШЕЙКИ МАТКИ - СИМПТОМЫ
ДИСПЛАЗИЯ ШЕЙКИ МАТКИ - СИМПТОМЫ
В предыдущем материале мы рассмотрели причины развития и способы лечения эрозии шейки матки, а в этой статье описаны симптомы, характерные для 1 и 2 степени дисплазии шейки матки, методы исследования и диагностики (биопсия и кольпоскопия), лечение дисплазии (прижигание, конизация, радиоволновое удаление патологических тканей, состоящих из атипичных клеток шейки матки).
Дисплазия шейки матки является повреждением эпителия шейки матки с образованием атипичных клеток в нем. Иными словами, дисплазия шейки матки сопровождается ростом перерожденных клеток. Они хорошо видны на фото. Такие клетки-мутанты можно обнаружить только на поверхности шейки матки. При недолеченной дисплазии шейки матки перерожденные клетки обладают способностью проникать вглубь, вызывая тем самым рак.
Стадии заболевания зависят от глубины проникновения больных клеток в ткань. Поэтому оно может происходить в легкой, умеренной и выраженной формах. Любая из них поддается своевременному лечению.
Любую степень дисплазии можно назвать предраковым состоянием. Однако только в 40-64 %, по статистике, она переходит в преинвазивную опухоль. Необходимо подчеркнуть, что женщины, у которых обнаружена дисплазия шейки матки или эрозия, в обязательном порядке должны наблюдаться постоянно у врача-гинеколога. Консультации со специалистом позволят своевременно назначить вам наиболее щадящее консервативное или хирургическое лечение дисплазии легкой 1 степени.
Проведение ежегодной диагностики дисплазии шейки матки позволяет предотвратить заболевание. Диагностика включает следующие исследования:
* микроскопию мазка. Общий мазок позволяет обнаружить хроническое или острое воспаление;
* осмотр в гинекологических зеркалах. Такой осмотр позволяет специалисту оценить зрительно состояние влагалищных стенок и шейки матки;
* цитологию тканей шейки матки;
* биопсию сомнительного участка шейки матки по показаниям;
* расширенную кольпоскопию шейки матки.
Дисплазия шейки матки: характерные симптомы
- Характерная особенность заболевания - оно почти не имеет самостоятельной клинической картины. У 10 % женщин дисплазия носит скрытый характер и симптомы практически не проявляются на начальной первой и даже на 2 стадии заболевания. Порой дисплазия шейки матки обнаруживается на очередном осмотре у гинеколога.
- Одними из первых проявлений дисплазии шейки матки можно рассматривать симптомы ноющих болей внизу живота, которые усиливаются к началу месячных. В целом сильных болей при дисплазии не наблюдается.
- Еще один симптом заболевания - иногда появляются остроконечные кондиломы.
- Зачастую дисплазия шейки матки сопровождается микробной инфекцией, для которой характерны признаки цервицита и кольпита - выделения странного цвета, запаха и консистенции, а также такие симптомы, как зуд и жжение. Иногда после использования тампонов или полового акта могут быть выделения с примесью крови.
Течение заболевания может быть длительным. Дисплазия шейки матки иногда регрессирует, если проводится соответственное лечение воспаления. Но, как правило, воспалительный процесс заболевания носит прогрессирующий характер.
Группы риска среди женщин, у которых развитие дисплазии шейки матки возможно с большей степенью вероятности :
* косвенной причиной дисплазии может стать неправильное питание со скудным рационом. Поэтому женщины, в пище которых содержится мало витаминов А и С, могут попасть в группу риска. В этом случае может быть на клеточном уровне нарушена работа женского организма;
* женщины, родившие много детей. Дисплазия может возникнуть из-за того, что шейка матки при родах была травмирована много раз;
* начало интимной жизни раньше шестнадцати лет;
* больные венерическими и прочими заболеваниями, которые могут передаваться половым путем. В этом случае заметно снижается иммунитет. Поэтому это может стать причиной развития дисплазии шейки матки. В дополнении к этому те микроорганизмы, которые есть при таких болезнях в половых органах, могут отрицательно воздействовать на шейку матки. Доброкачественные клетки могут переродиться в злокачественные;
* женщины, являющиеся носителем вируса папилломы человека. В группу риска особенно попадают те, у которых такие папилломы есть на половых органах;
* частая смена близких партнеров приводит к увеличению риска заболеть дисплазией шейки матки;
* прием свыше 5 лет гормональных противозачаточных средств может нарушить нормальную выработку гормонов, вызвав в организме женщины гормональный дисбаланс;
* длительная заместительная терапия приводит также к дисплазии. Имеются данные, которые утверждают, что применение оральных контрацептивов ведет к значительному повышению риска предраковых и раковых болезней половых органов. Но это не относится к контрацептивам, которые содержат лишь прогестины;
* курящие женщины - одна из групп риска;
* женщины, у которых были аборты, разные инфекции, операции на шейке матки, а также имеющие бактериальные вагинозы;
* отсутствие элементарных правил личной гигиены;
* больные СПИДом страдают сниженными защитными механизмами организма и имеют вследствие этого нарушение всех органов, включая детородные.
Кроме всех перечисленных выше причин, переохлаждение на фоне пренебрежения элементарными нормами индивидуальной гигиены также могут стать причиной возникновения этого гинекологического заболевания.
1, 2 И 3 СТЕПЕНИ ДИСПЛАЗИИ ШЕЙКИ МАТКИ
Глубина изменений в клетках является признаком, по которому определяются степени дисплазии шейки матки. Они могут быть следующими:
* дисплазия шейки матки, относящаяся к 1 степени, характеризуется небольшими изменениями в клетках. Она относится к легкой форме. Изменения касаются только нижнего слоя в плоском эпителии влагалищной части шейки матки.
Дисплазия 1 степени, как правило, в 50-60 % случаев при помощи защитных сил женского организма может самостоятельно получить развитие в обратном направлении. Иногда дисплазия шейки матки сопровождается урогенитальными инфекциями. В таких случаях сначала необходимо избавиться от инфекционных заболеваний прежде, чем начать лечение первой степени дисплазии шейки матки. Скорее всего, именно подобные инфекции и являются причинами дисплазии.
В случае если выясняется, что патология не регрессирует, тогда может быть предпринято лечение хирургическим способом (конизация шейки матки). Но тогда дисплазия уже перейдет во вторую или третью степень тяжести.
Вовремя выявленная дисплазия 1 степени вылечивается с помощью консервативных методов без каких либо негативных последствий для общего и репродуктивного здоровья женщины (уже спустя месяц после лечения дисплазии можно безбоязненно зачать и нормально выносить ребенка на протяжении всего периода беременности). К ним относятся санация основного очага инфекции, иммуностимулирующая терапия и курс противовоспалительного лечения.
Причинами возникновения дисплазии шейки матки в 97 % случаев являются вирусы папилломы человека, ВПЧ-16, ВПЧ-18 и другие.
Дисплазия появляется, как правило, через 1-1,5 месяца после из проникновения в слизистую оболочку шейки матки. Чтобы не пропустить начало процесса, необходимо ежегодно посещать гинеколога дважды в год;
* дисплазия шейки матки умеренной формы относится ко 2 степени. Она характеризуется изменениями в клетках эпителия нижней и средней трети. Морфологическими прогрессирующими изменениями эпителия, как правило, при дисплазии 2 стадии шейки матки поражено примерно 60-70 %.
Вторая степень дисплазии шейки матки лечится в зависимости от результатов предварительных анализов. Основными способами лечения этой степени дисплазии являются:
- терапия, которая способствует повышению иммунитета. Этот метод эффективен при большом поражении эпителия, если имеются склонности к рецидивам;
- радиоволновая терапия;
- аргоновый или углекислый лазер;
- электрокоагуляция;
- хирургические методы - деструкция пораженного участка слизистой с помощью конизации шейки матки методом вымораживания (криотерапия).
Необходимо подчеркнуть, что при 1 и 2 степенях дисплазии шейки матки беременная женщина имеет возможность родить ребенка. Это случается, если пораженные участки невелики и женщина находится в молодом возрасте. Специалисты с осторожностью выжидают момент, когда женщина сможет стать матерью, так как ткань шейки матки должна зарубцеваться. Есть высокая вероятность того, что зона поражения затянется самостоятельно. Женщине в таких случаях надо один раз в 3-4 месяца сдавать необходимые анализы;
* для дисплазии шейки матки тяжелой 3 степени характерно изменение клеток всех трех слоев эпителия. Такие изменения называются неинвазивным раком. Эта тяжелая форма дисплазии иначе называется цервикальной интраэпителиальной неоплазией (CIN - carcinoma in situ). Изменениями в клетках охвачена вся толща ороговевшего эпителия, появляются гиперхромные клетки, происходит большая пролиферация клеток парабазального и базального слоев, в клетках ядерно-цитоплазматического соотношения нарушения фиксируются в сторону увеличения ядра. Ниже вы можете увидеть фото с изображением шейки матки 1, 2 и 3 степени дисплазии. 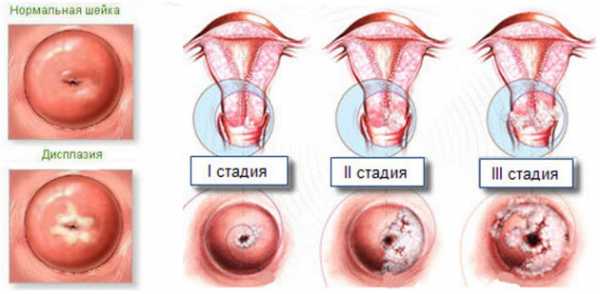
В случае поражения эпителия 3 степени мазок на атипичные клетки не дает исчерпывающей информации. Исследовать необходимо толщу ткани. Кроме того, дисплазия шейки матки 3 степени требует посещения онколога. Для уточнения диагноза он может провести раздельное диагностическое выскабливание. В случае подтверждения диагноза выбирается радикальное хирургическое лечение дисплазии - высокая конизация шейки матки.
МЕТОДЫ ДИАГНОСТИКИ - БИОПСИЯ И КОЛЬПОСКОПИЯ ШЕЙКИ МАТКИ ПРИ ДИСПЛАЗИИ
КОЛЬПОСКОПИЯ ШЕЙКИ МАТКИ
Кольпоскопией шейки матки называется метод исследования при помощи специального аппарата - кольпоскопа. На ранних стадиях заболевания кольпоскопия облегчается из-за физиологического выворота нижнего отдела цервикального канала.
Существует несколько видов кольпоскопии шейки матки. Главные из них - простая, расширенная, цветная и люминесцентная.
Простая кольпоскопия шейки матки - женщину осматривают на гинекологическом кресле, вводя внутрь для лучшего обзора гинекологическое зеркало. Осмотр шейки матки проводят при помощи кольпоскопа.
Расширенная кольпоскопия шейки матки - проводятся все этапы, как и при простой кольпоскопии. В дополнение слизистая матки окрашивается раствором Люголя и 3 % раствором уксусной кислоты. Подобный способ способствует более четкому выявлению очагов поражения. Когда окрашивают слизистую оболочку матки, она приобретает коричневый цвет. Очаги поражения, при этом, становятся белыми (с белым налетом, белесыми).
Цветная кольпоскопия шейки матки - аналогичная процедура, однако, в качестве растворов используются те, которые при окрашивании делают шейку матки зеленой или синей. Этот способ позволяет детально исследовать очаги поражения и сосудистую сетку.
Люминесцентная кольпоскопия шейки матки - этот метод используют для обнаружения раковых клеток. Шейка матки при этом способе обрабатывается флюорохромами. Далее производится осмотр с помощью ультрафиолетовых лучей. Таким образом, очаги раковых клеток подсвечиваются розовым.
Кольпоскопия при беременности является абсолютно безопасной процедурой для самой беременной женщины и для будущего ребенка. Поэтому, если вы запланировали беременность, вам необходимо заранее провести все необходимые исследования и обязательно вылечить дисплазию шейки матки. Тем более что сейчас с помощью современных технологий можно провести эффективное лечение заболевания, причем, без всяких последствий для будущей беременности.
Процедура кольпоскопии никоим образом не может повлиять на здоровье беременной женщины или на ход беременности. Однако ее назначают обычно после гинекологического осмотра специалистом и исследования мазка. Если гинеколог подозревает у женщины эрозию шейки матки, он может назначить ей кольпоскопию. Делается это для получения более детальной информации о предполагаемой патологии. В случае подтверждения диагноза эрозии шейки матки рекомендуется проводить осмотры кольпоскопом в качестве контрольных мер каждые три месяца.
Кольпоскопия способствует обнаружению патологий, в том числе предраковых заболеваний. Она также позволит правильно решить, делать ли кесарево сечение или роды пройдут естественным путем. Это зависит от имеющейся эрозии шейки матки и ее степени.
Обязательно необходимо отметить, что проведение кольпоскопии на более поздних сроках беременности весьма затруднительно. Это может произойти из-за застойных явлений и гипертрофии шейки матки. Для более детального исследования делается биопсия шейки матки.
Беременным женщинам для проведения кольпоскопии стоит выбирать очень квалифицированного и профессионального специалиста. Это имеет особенно большое значение при проведении расширенного исследования. Беременным женщинам нельзя назначать применение химических препаратов. Специалисты заменяют их только на мягкие фармацевтические средства.
Главной целью исследования с помощью кольпоскопии является прогнозирование вероятного состава клеток слизистой шейки матки. Это необходимо для обнаружения рака шейки матки и предраковых заболеваний.
С помощью кольпоскопии нельзя ставить диагноз. Она позволяет только обнаружить зону наибольшего поражения. Это, в свою очередь, очень важно для проведения прицельной биопсии шейки матки.
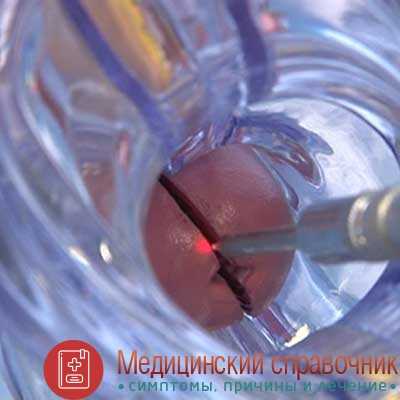
БИОПСИЯ ШЕЙКИ МАТКИ
Если у женщины выявили дисплазию шейки матки, то на фоне патологической цитологии следующим шагом станет биопсия пораженной шейки матки. Биопсия шейки матки состоит во взятии маленького кусочка, чтобы его исследовать под мощным микроскопом. Процедура делается под местной анестезией. Затем после биопсии шейки матки можно поставить точный диагноз, в соответствии с которым провести правильный план наблюдения, а также применить необходимый метод лечения заболевания.
Биопсия шейки матки позволяет установить точный окончательный гистологический диагноз.
Как правило, биопсия шейки матки проводится тем женщинам, у которых при кольпоскопии обнаружены отклонения вместе с выявлением вирусов папилломы человека, имеющими высокий онкогенный риск 16 или 18 типов, или результаты ПАП-теста 3, 4 или 5 классов.
Процедура биопсии состоит в небольшой операции. Для этого женщина должна пройти некоторую подготовку. Ей предписываются клинические, биохимические и бактериологические исследования. Затем женщина должна дать письменное согласие на проведение операции. В подписываемом документе должны указываться все возможные при операции осложнения. В случае если биопсия запланирована с применением анестезии, то женщине нельзя принимать пищу и воду 12 часов до ее проведения. Процедура биопсии проводится сразу по окончании месячных.
Как правило, биопсия в амбулаторных условиях проходит без анестезии, а в стационаре - с ее использованием. В принципе у шейки матки нет болевых рецепторов, и она не требует обезболивания. Анестезия требуется только женщинам с легко возбудимой нервной системой.
Итак, для выявления дисплазии шейки матки берется кусочек ткани приблизительно в ширину 5 мм и в глубину 3-5 мм с самого подозрительного участка. В случае если имеется несколько подозрительных очагов, то ткани берутся с каждого из участков. В некоторых случаях используют конизацию шейки матки. Это позволяет удалить полностью очаги поражения на шейке матки. В подобных случаях биопсия будет и диагностической, и лечебной.
Оптимальным вариантом в современных условиях является проведение забора тканей с помощью радиоволнового или ультразвукового скальпеля. В данном случае получится ровный срез, строение ткани не будет нарушено, нет необходимости останавливать кровотечение, поскольку оно отсутствует.
Полученные кусочки тканей при биопсии помещают в раствор формальдегида. Они обязательно подписываются, а затем направляются на гистологическое исследование в лабораторию.
Женщине после проведения биопсии шейки матки полагается выписать больничный лист на два дня. В тех случаях, когда биопсия проводится непосредственно в условиях стационаров, больничные листы выдаются на 10 дней.
В условиях поликлиники необходимо провести осмотр шейки матки не позже полутора месяцев. Если нет никаких отклонений, то женщине разрешена половая жизнь.
МЕТОДЫ ЛЕЧЕНИЯ ШЕЙКИ МАТКИ
В настоящий момент самыми эффективными и безопасными для здоровья женщины методами лечения дисплазии являются прижигание радиоволнами и конизация шейки матки.
Дисплазия шейки матки требует полного обследования женщины, чтобы провести дальнейшее эффективное ее лечение. Такое обследование предполагает кольпоскопию, анализ мазков на микрофлору и цитологию, эндоцервикальный кюретаж, иногда биопсию.
Методы лечения шейки матки можно условно подразделить на общие и местные. При заболевании дисплазией шейки матки проведенное лечение будет зависеть от профессионализма специалистов, включающего уровень их знаний и техническое мастерство проведения оперативного лечения.
Дисплазия шейки матки: общее лечение
Ортомолекулярная терапия в лечении дисплазии шейки матки предполагает применение ряда препаратов, которые воздействуют на регенерацию нормального состояния эпителия шейки матки.
Между появлением дисплазии шейки матки и дефицитом витаминов А и С существует прямая зависимость. Поэтому всем женщинам рекомендуется прием данных витаминов как для профилактики дисплазии шейки матки, так и для ее лечения. Кроме того, огромная роль в регенерации эпителия принадлежит следующим витаминам: В6, Е, бета-каротину, В12, фолиевой кислоте и биофлавоноидам, в частности олигомерным проатоцианидинам (ОРС).
Огромную роль при лечении дисплазии шейки матки играют Омега-3 (полиненасыщенная жирная кислота), селен, пребиотики, пробиотики, клетчатка, такие ферменты, как бромелаин и панкреатин.
Медикаментозное лечение дисплазии
В ряде стран самым популярным методом лечения дисплазии шейки матки является метод химической коагуляции (ваготид, солкогин и пр.). Он применяется главным образом при лечении легкой дисплазии, когда имеются небольшие по глубине и площади поражения. Вторая и третья степень дисплазии не поддаются такому лечению. С помощью данного метода лечатся эктопии цилиндрического эпителия. Причем эффект лечения намного выше, чем при дисплазии плоского эпителия.
В большинстве случаев за рубежом подобный метод коагуляции не применяется, поскольку он приводит к ожогам шейки матки и слизистой влагалища. Кроме того, данный способ не рекомендован для использования в качестве самолечения.
Консервативное лечение дисплазии
Применение консервативного лечения требует большого количества препаратов неорганического и органического происхождения. К ним можно отнести: минеральные соли, минеральную воду, масло и отвары лекарственных растений (эвкалипта, ромашки, чертополоха, календулы, зверобоя, пустырника, облепихи и шиповника), морские соли, мази хлорофиллинга, кератолина, ряд антисептиков, мази, в основе которых - биологические ткани (плацента) и пр.
К современным хирургическим методам лечения дисплазии шейки матки относятся :
- Диаэтермокоагуляция (или электрическая эксцизия, прижигание). Но есть большой минус этого метода - после операции прижигания шейки методом диаэтермокоагуляции есть большой риск развития эндометриоза у женщины.
- Криохирургия (криоконизация, холодовая деструкция шейки матки). Метод лечения дисплазии шейки матки, применяющийся после тщательной биопсии пораженных тканей. Метод очень эффективный,но редко применяется при тяжелой, 3 степени дисплазии у женщины. После операции довольно долго могут наблюдаться специфические выделения ( из лимфатических сосудов выделяется лимфорея).
- Лазерное лечение дисплазии. Проводится под недолгим общим наркозом,так как операция может быть довольно болезненной. После проведения лазерной конизации шейки матки при дисплазии спустя 5-12 дней могут появиться несильные кровяные выделения.
- Лечение дисплазии ультразвуковой терапией. Применяется в России,Казахстане и некоторых других странах бывшего Советского Союза. Европейскую сертификацию метод не прошел,так как пока плохо изучены возможные побочные эффекты в послеоперационный период (насколько безопасна ультразвуковое лечение дисплазии шейки матки для последующего нормального зачатия и вынашивания ребенка в период беременности).
Ниже мы более подробно рассмотрим все популярные и зарекомендовавшие себя методы лечения дисплазии шейки матки у женщин 1,2 и 3 степени.
ПРИЖИГАНИЕ И ВЫДЕЛЕНИЯ ПОСЛЕ ПРИЖИГАНИЯ ШЕЙКИ МАТКИ
Если женщина планирует беременность, то обязательно необходимо вылечить эрозию и дисплазию шейки матки. Дело в том, что пораженная эрозией или дисплазией матка при открытии во время родов становится более ригидной. В результате могут быть разрывы. Если существует эрозия достаточно больших размеров, то есть риск перехода ее в злокачественное состояние. Поэтому риски такого заболевания достаточно высоки.
Прижигание шейки матки, или так называемое физиохирургическое лечение при эрозии и дисплазии может воздействовать на изменение ткани различными методами:
* криодеструкция - прижигание шейки матки с помощью жидкого азота. Этот способ эффективен для лечения и 2 и 3 степени дисплазии . Такой метод является наиболее щадящим при лечении дисплазии и эрозии. Жидкий азот воздействует на участки тканей и охлаждает их (замораживает). При этом происходит разрушение клеток. Прижигание азотом шейки матки является безболезненной и безопасной процедурой. После прижигания шейки матки происходит ее заживление в течение 8-10 недель. После криодеструкции не остается ни рубцов, ни шрамов. Этот метод может быть рекомендован женщинам, которые планируют родить еще одного ребенка, или нерожавшим женщинам. Минусом данного метода является то, что возможно неполное замораживание тканей, поэтому есть вероятность, что не все пораженные заболеванием клетки погибнут;
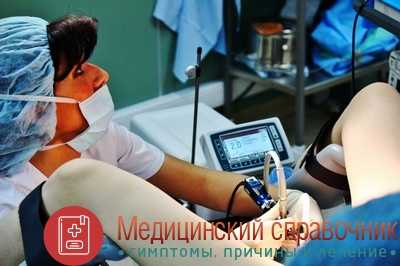
* радиоволновая деструкция - прижигание шейки матки особой частоты радиоволнами. Показан для лечения 1, 2 и 3 степени дисплазии у женщин. Специалисты считают радиоволновую хирургию очень перспективным способом лечения патологии шейки матки. Это особенно относится к предраковым заболеваниям. Дело в том, что радиоволны способствуют увеличению внутренней энергии измененных клеток, что ведет к разрушению клетки. Данный способ лечения безболезненный и быстрый. К основным преимуществам радиоволнового метода относятся - уменьшение времени операции, минимальное разрушение тканей, полное заживление без рубца в течение 30 дней;
* электрокоагуляция (диатермокоагуляция) - воздействие на патологический участок ткани при помощи электрического тока. При этом пораженные ткани удаляются. Полное заживление происходит спустя 2-3 месяца. Иногда после прижигания шейки матки могут появиться выделения в виде крови. Прижигание шейки матки при помощи электрического тока способствует потери эластичности, появлению рубцов. Это может привести к осложнению будущей беременности и родов. Электрокоагуляцию рекомендуют для лечения 3 степени дисплазии, рожавшим женщинам для устранения эрозии матки доброкачественного типа;
* лазерная коагуляция - безболезненный и эффективный способ прижигания шейки матки. Восстановление участка операции происходит в течение 1-2 месяцев. Это зависит от сложности проведенной операции. Указанный способ почти совсем не дает осложнений и не оставляет рубцов. Его преимущество состоит в том, что его проводят без обезболивания за несколько минут. Рецидивов после лазера не возникает;
* электроконизация - рекомендована, если у женщин тяжелая, 3 степень дисплазии шейки матки. Конизацией называется удаление конусовидной части шейки матки под местной анестезией. Этот метод позволяет удалить атипичные клетки во всей толщине эпителия.
Конизацию используют в тех случаях, если не удалось устранить патологический очаг дисплазии физиохирургическим методом. При удаленной части шейки матки возможна беременность. Однако в таких случаях специалистами рекомендовано наложение швов на шейку матки. Это необходимо сделать во избежание преждевременных родов.
Выделения после прижигания шейки матки
Выделения, которые наблюдаются у некоторых женщин в период восстановления после прижигания шейки матки, являются нормой. Сильные прозрачные выделения могут свидетельствовать о происходящих процессах регенерации слизистой оболочки.
Небольшие темно-красные выделения, а затем светло-розового цвета свидетельствуют об обыкновенном отделении раны. Они не должны беспокоить женщин. Скромные кровяные выделения обязательно исчезнут после прижигания шейки матки через 2 недели. Бескровным считается метод криотерапии. Соответственно, после него нет кровянистых выделений.
Многие способы прижигания шейки матки способствуют заживлению за 1-2 месяца. При этом не требуется особого гинекологического осмотра. Однако если у вас появились какие-то выделения после этого срока, необходимо проконсультироваться с гинекологом. Нормой не являются также выделения перед месячными после прижигания шейки матки. В этом случае также для выяснения причин необходим осмотр специалиста.
КОНИЗАЦИЯ И РАДИОВОЛНОВОЕ ЛЕЧЕНИЕ ШЕЙКИ МАТКИ
Конизация шейки матки считается гинекологической операцией. В настоящее время есть три главных метода конизации шейки матки.
При выборе метода конизации шейки матки необходимо учитывать тип изменений на шейке матки. Они могут быть поверхностными. Их можно обнаружить при кольпоскопии. Другие изменения обнаруживаются внутри шейки матки, в так называемой погруженной трансформаторной зоне. Важным моментом в выборе способа конизации служит планирование женщиной новой беременности.
Решение о конкретном методе лечения должен принимать специалист, учитывающий все противопоказания и показания. Не стоит заниматься самолечением эрозии. Особенно это относится к народным средствам, иногда опасным для жизни. Это относится к ядовитым растениям, с помощью которых возможно получить ожоги здоровых слизистых. Врач сможет подобрать эффективный вариант лечения на основе оптимального способа терапии.
Радиоволновое лечение шейки матки
Этот метод конизации шейки матки еще называют петлевым. Сейчас это наиболее распространенный способ. В этом методе используется современный аппарат радиоволновой хирургии, состоящий из электрогенератора. К нему прилагается набор электродов, включая в виде петли.
Радиоволновая конизация иногда сопровождается неприятным запахом. Часто это происходит из-за отсутствия у аппарата мини-вытяжки. Кроме того, могут появиться небольшие болезненные ощущения внизу живота. Во время процедуры может быть маленькое пощипывание. Но оно быстро исчезает.
Радиоволновое лечение шейки матки в зависимости от степени повреждения слизистых и имеющихся сопутствующих заболеваний имеет разную стоимость.
Лазерный метод конизации шейки матки
В этом методе используются хирургические КТР-лазеры или СO2-лазеры. После конизации шейки матки этим методом происходит избыточное обугливание тканей. Поэтому данный способ уступает по возможностям радиоволновому лечению шейки матки.
Ножевой метод конизации шейки матки
Этот метод является хирургической процедурой с помощью скальпеля.
Что же происходит после конизации шейки матки в послеоперационный период?
Послеоперационный период характеризуется болезненными ощущениями внизу живота. Несколько дней они похожи на боли во время менструации. Что касается самой менструации, то она может быть намного интенсивнее. Возможны коричневые выделения при месячных.
Рана после операции должна хорошо зажить. Поэтому в первые 4 недели запрещаются половые отношения, нельзя также ходить в сауну, баню, рекомендуется воздержаться от физических нагрузок.
В послеоперационный период не рекомендуется использовать аспирин, поскольку он тормозит процесс заживления ранки.
Иногда выделения не прекращаются даже спустя 3 недели после операции. Они приобретают неприятный запах. Повышается температура, не утихают болезненные ощущения. В таких случаях необходимо срочно обратиться к гинекологу. Есть вероятность того, что появилась инфекция или другое осложнение.
Послеоперационный период после конизации шейки матки
Иногда последствиями конизации являются проблемы с зачатием. Это касается, главным образом, тех случаев, когда операция проводилась свыше одного раза или была удалена значительная часть шейки матки. В этих случаях ухудшается проходимость канала шейки матки.
Существует мнение, что последствием конизации происходит потеря эластичности шейки матки, вследствие чего женщине будет невозможно родить естественным путем. В ряде случаев шейка матки и после конизации становится, как и у нерожавшей женщины, ровной и здоровой, эластичной, без швов.
Однако в тех случаях, когда шейка матки после конизации укорачивается, возникает риск того, что шейка может раскрыться преждевременно. Это может произойти под тяжестью матки с ребенком. Гинеколог в подобных случаях должен наложить шов на шейку матки. Такой шов позволит удержать ее закрытой. Перед началом родов шов удаляется.
Послеоперационный период после радиоволнового лечения шейки матки
Радиоволновое лечение дисплазии шейки матки должно проводиться в начале менструального цикла - между 5 и 10 днями. Следование этому правилу позволит быстрее заживить ткани. При незначительной эрозии ткани успевают восстановиться до наступления последующих месячных.
Примерно неделю после проведения операции могут быть незначительные бесцветные или мажущие коричневые выделения. Они означают только то, что идет нормальный процесс заживления. Чтобы полностью вылечить заболевание, будет достаточно одной процедуры. Через две недели необходимо провести осмотр состояния тканей гинекологом.
После радиоволнового лечения шейки матки необходимо на один месяц исключить половые контакты, а также физическую нагрузку, плавание в море, озере, бассейне, принятие ванн или сауны в течение 2-4 недель. Обратите внимание, что запрещается поднимать любые предметы, превышающие вес в 3 килограмма.
Каждый индивидуальный случай требует конкретных рекомендаций. Все зависит от степени эрозии. Это касается половых контактов и других запретов.
НАРОДНОЕ ЛЕЧЕНИЕ ШЕЙКИ МАТКИ
Народное лечение эрозии шейки матки можно проводить только в самом начале заболевания. В таких случаях будет достаточно использование противовоспалительных средств.
Основное в лечении шейки матки народными средствами - продолжительность и регулярность.
Для лечения шейки матки народными средствами используются следующие рецепты:
- одним из популярных народных средств в лечении шейки матки в домашних условиях является прополис. Настойку прополиса используют в качестве отличного заживляющего и антибактериального средства. Каждый вечер мазь прополиса необходимо намазать на тампон и ввести во влагалище. Эту вечернюю процедуру необходимо проводить 10 дней;
- лечение с помощью тампонов с облепиховым маслом проводят в течение 10-12 дней. Такое лечение рекомендуют беременным женщинам для лечения эрозии шейки матки;
- для спринцевания часто используется такое народное средство, как отвар зверобоя. Он легко готовится в домашних условиях. Для этого необходимо взять 4 столовые ложки сухого зверобоя, а затем залить его двумя литрами воды. Траву зверобоя кипятить 10 минут на медленном огне. Затем необходимо настою постоять в течение часа и процедить;
- для спринцевания и внутреннего употребления используют корень бадана. Для этого нарезанный корень бадана (примерно три столовые ложки) следует заварить при помощи одного стакана кипятка в металлической посуде. Поставить на огонь и варить до момента, пока вода не испарится вдвое. Этот отвар бадана следует применять для спринцевания, предварительно разведя его в 300 граммах кипяченой воды. Для внутреннего ежедневного применения достаточно 30 капель по 3 раза в день. Обязательно отвар запивать водой;
- считается, что настойка календулы хорошо поможет при эрозии, которая вызвана воспалительными инфекциями. Для того чтобы приготовить такой раствор, надо одну чайную ложку 2 %-ной настойки календулы размешать в 50 граммах воды. Рекомендуется спринцевать таким раствором три раза в неделю. Лечение шейки матки народными средствами можно применять в домашних условиях только после тщательного обследования у врача, который назначит необходимые анализы, а также - исследование деформированных тканей матки (биопсию и кольпоскопию) для постановки точного диагноза. Лечение 2, а также тяжелой 3 степени дисплазии шейки матки исключительно народными методами может привести к сильным осложнениям заболевания и к невозможности забеременеть в будущем.
вернуться на Главную страницуТАКЖЕ УЗНАЙТЕ...
Следующие материалы:
Предыдущие материалы:
Дисплазия шейки матки - симптомы, степени, лечение, фото
Многие заболевания опасны, прежде всего, своими серьезными последствиями. Дисплазия шейки матки – патология, которую можно обратить на ранних стадиях, хотя она является предвестником рака.
Подобный диагноз способен сильно обеспокоить пациентку гинекологического отделения, но данная предраковая фаза успешно поддается лечению. При этом рак может возникнуть в том случае, если процесс протекает бес контроля врача и не принимаются никакие меры для его устранения.
Своевременно назначенные процедуры помогут избежать неблагоприятного исхода. Чаще всего это заболевание встречается у молодых женщин в возрасте от 25 до 35 лет.
Что такое дисплазия шейки матки?
Дисплазия шейки матки – это развитие патологического процесса в эпителии шейки с его дальнейшим изменением. Дословно это название переводится как неупорядоченный рост. Если эрозии возникают вследствие механического повреждения, которые имеют разрушающий целостность характер, то дисплазия шейки матки вносит изменения в клеточную структуру эпителия (тканей шейки матки).
Шейка матки в своем анатомическом строении представляет ее конусовидный (нижний) отдел, располагающийся как в надвлагалищной, так влагалищной области. Влагалищная часть может быть исследована благодаря стандартному осмотру с использованием специальных зеркал.
Цервикальный или шеечный канал, располагающийся внутри шейки, является соединением между влагалищем и полостью матки. Его длина составляет примерно 1,5 сантиметра. Эпителий многослоен по своей структуре, именно от масштаба и глубины поражения можно отнести заболевание к тому или иному типу.
Выделяют основные слои, различные по глубине и их основные функции:
- Базальный, в котором происходит деление клеток.
- Промежуточный, служащий основным местом созревания клеток.
- Функциональный, выполняющий барьерную функцию.
Дисплазия шейки матки – это разрастание клеток в указанных слоях эпителия, кроме базального. Если патологические процесс затрагивает глубинный базальный срок, то опасные изменения достигли своего пика. Именно степень поражения слоев позволяет установить точный диагноз и определить степень заболевания.
Классификация дисплазии
Термин дисплазия шейки матки впервые был предложен в 1953 году. На данный момент существует классификация заболевания с выделением конкретной степени, установленной по результатам диагностики. Основные стадии:
- Дисплазия шейки матки 1 степени и легкая дисплазия (CIN I) – слабовыраженные изменения, которые затрагивают лишь 1/3 эпителия.
- Умеренная дисплазия (CIN II) – нарушение и изменение клеточного строения 2/3 эпителия, затрагивающее нижнюю и среднюю части.
- Дисплазия шейки матки 3 степени или тяжелая (CIN III) – изменения, получившие распространение на все слои эпителия. Такая стадия является неинвазивным раком. Отличие от рака заключается в том, что патологические процессы, протекающие в эпителии, не имеют распространения на сосуды или мышцы, что характерно для инвазивного рака шейки матки.
Вследствие таких изменений клеточная форма отклоняется от нормы, клетки становятся крупнее и теряют способность делиться. Лечение дисплазии шейки матки на ранних стадиях помогает избежать развития процесса, способного повлечь крайне негативные последствия. Причин происхождения несколько, хотя преимущественно причина кроется в ВПЧ.
Причины дисплазии шейки матки

Признаки болезни возникают под воздействием внутренних или внешних факторов. Самая распространенная причина – вирус папилломы человека (ВПЧ), которая обуславливает развитие дисплазии шейки матки в 95% случае. В течение длительного периода пребывания в организме вирус способен внести изменения в клеточную структуру и спровоцировать негативные процессы.
Побуждающими факторами также становятся:
- Иммунодефицит, который может возникнуть в результате хронического стресса, неправильного питания, приема некоторых лекарств.
- Хронический воспалительный процесс половых органов,
- Начало половой жизни, а также беременность или рождение ребенка в подростковом возрасте (до 16 лет),
- Курение (активное, пассивное),
- Травмы области шейки матки,
- Наследственность с предрасположенностью к онкологическим заболеваниям,
- Несоблюдение правил гигиены,
- Гормональные изменения, в том числе из-за приема оральных контрацептивов,
- Несбалансированное питание, дефицит важнейших витаминов и минералов,
- ИППП (перенесенные венерические заболевания).
Эти факторы в сочетании с ВПЧ увеличивают шанс развития заболевания.
Симптомы дисплазии шейки матки

К сожалению, обнаружить и почувствовать изменения на ранних стадиях практически невозможно без врачебного осмотра. Легкая и средняя степень никаким образом не проявляют себя. По статистике каждая 10-я женщина не чувствует даже малейшего дискомфорта.
Только симптомы дисплазии тяжелой формы проявляются конкретными явлениями:
- Зуд в области половых органов, чувство жжения,
- Боль при половом контакте,
- Влагалищные выделения необычной консистенции с неприятным запахом.
Как правило, эти признаки дисплазии относятся к воспалительным процессам, которые развиваются на ее фоне. Может возникать кровотечение как результат травмирования шейки матки. Выявить опасность возможно только после прохождения соответствующих исследований.
Диагностика дисплазии шейки матки
Чтобы установить наличие протекающего патологического процесса, необходима диагностика, которая включает в себя:
- Кольпоскопия – безболезненная процедура с максимальным уровнем безопасности, которая позволяет изучить поверхность шейки матки аппаратом с многократным увеличением. Оптическая система позволяет получить изображение, в 15 раз больше стандартного размера.
- Цитологический мазок. Это анализ, имеющий огромное значение для профилактики данного отклонения. Его необходимо регулярно (ежегодно) сдавать всем женщинам, достигшим 21 года вне зависимости от наличия или отсутствия симптомов. С помощью такого мазка устанавливается наличие или отсутствие атипичных клеточных изменений эпителия, а также выявить инфекцию ВПЧ (маркеры). Он известен в медицинской практике как ПАП-мазок и получил свое название от его основателя Джорджа Папаниколау. Именно он в 1928 доказал возможность определять рак на начальных стадиях путем окрашивания мазков. Забор материалов – соскоб с разных участков шейки.
- Биопсия – иссечение ткани с участка, которое вызывает наибольшее подозрение. Этот образец отправляют на гистологическое обследование, которое в свою очередь дает наиболее достоверный результат с точностью до 100%.
- ПЦР исследование, целью которого является выявление инфекции ВПЧ и ее концентрацию в случае обнаружения. Считается одним из наиболее информативных диагностических методик.
Лечение дисплазии шейки матки может быть назначено только по результатам диагностики, позволяющей выбрать четкую и верную стратегию.
Лечение дисплазии шейки матки
Лечение дисплазии подразумевает методы, обусловленные несколькими параметрами:
- Возраст пациентки,
- Степень распространения клеточных изменений,
- Наличием прочих заболеваний,
- Намерения относительно планов по дальнейшему деторождению,
- Наличие или отсутствие ВПЧ.
Схема лечения базируется на двух основных моментах: терапия, направленная на стимуляцию иммунитета и хирургическое вмешательство. Тактика избирается с учетом конкретной ситуации каждой пациентки индивидуально. Для первых двух стадий характерно выжидание самостоятельного регресса под присмотром специалиста.
Выявлено немало случаев, когда дисплазия на легкой стадии устраняется из области шейки матки без дополнительного воздействия. Но если после двух повторно проведенных анализов (с интервалом в 3 месяца) ситуация не меняется, рассматривается вопрос о хирургическом методе воздействии, который безоговорочно необходим в тяжелой стадии. Варианты такого лечения:
- Деструкция по средствам прижигания поврежденного участка жидким азотом, электрокоагуляция, различными лазерами (углекислый, аргоновой) или применение радиоволновой терапии. Оптимальный вариант для женщин, которые планируют беременность в будущем, обусловлено это низкой травматичностью.
- Операция определенной пораженной зоны или шейки матки полностью.
Если ситуация предусматривает обязательное назначение хирургического лечения, перед операцией пациентки проходят курс предварительной терапии. Это нужно для санации (обработки) инфекционного очага. Это служит хорошим и эффективным средством по минимизации дисплазии шейки матки вплоть до полного ее устранения.
Если дисплазия в области шейки матки выявлена в период беременности, лечение откладывается до послеродового периода. Возможные методы, в том числе прижигание, противопоказаны в это время.
Реабилитационный период

Лечение дисплазии с оперативным вмешательством накладывает временные ограничения, такие как:
- Занятие сексом,
- Использование тампонов,
- Активные физические нагрузки,
- Прием горячей ванны, посещение сауны,
- Прием некоторых медикаментов, например, аспирин,
- Выполнение спринцевания.
Реабилитационный период в среднем длиться до 6 недель. Помимо этого, пациентки после операции могут испытывать неприятные ощущения:
- Боль в нижней части живота, ноющего характера (5 дней),
- Обильные выделения, обладающие неприятным запахом (4 недели),
- Кровотечение или повышение температуры тела, при которых нужно немедленно обращаться за медицинской помощью.
Сроки приблизительные и могут отличаться от среднего значения в зависимости от индивидуальных особенностей.
Лечение народными средствами

Дисплазия в области шейки матки, как и любое заболевание, многие женщины предпочитают лечить натуральными средствами. Применение народных рецептов может грозить необратимыми последствиями по нескольким причинам:
- В большинстве своем такие средства предлагают введение тампона, смоченного специальным лечебным отваром или спринцевание, не рекомендуемое при таком отклонении от нормы.
- Эффективность предлагаемых мер никак не доказана, тем более что речь идет о риске развития рака.
- Зачастую аргументом в пользу народных методов становится исчезновение болезни. Но это иллюзорно, поскольку дисплазия шейки матки на первой стадии может исчезнуть самостоятельно, и это никак не связано с применяемым рецептом.
Как лечить дисплазию должен решать исключительно специалист, самолечение недопустимо и очень опасно.
Профилактические меры
Дисплазия области матки может рецидивировать даже после ее устранения, поэтому важно соблюдать определенные меры для профилактики:
Пересмотреть рацион, внести изменения, которые сделают его идеально сбалансированным. Принимать дополнительно комплекс витаминов/минералов.
- Регулярно проходить осмотр гинеколога.
- Избавиться от тяги к курению, которое в 4 раза увеличивает риск развития дисплазии.
- Воздержаться от множественных беспорядочных связей, использовать средства защиты.
Дисплазия шейки матки, обнаруженная вовремя, не представляет угрозы жизни и здоровью женщины, поэтому регулярное посещение врача поможет избежать не только стресса, но и неприятной операции с последующей реабилитацией.
Понравилась статья? Поделись с друзьями:
Loading ...Также по этой теме:
Not foundДисплазия шейки матки 1, 2, 3 степни
Симптомы и лечение дисплазии шейки матки требуют повышенного внимания со стороны пациентки и её врача. В медицине данная патология считается предраковым состоянием, поэтому лечение должно быть максимально квалифицированным и правильным. Главная опасность дисплазии заключается в бессимптомном течении, — женщина может и не догадываться о том, что болезнь медленно прогрессирует, а видоизменённые клетки замещают здоровые во всех слоях эпителия.
Что это такое?
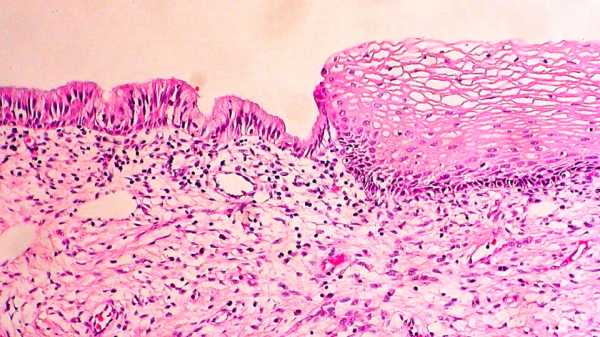
Дисплазия шейки матки — это состояние, при котором здоровые слои слизистой оболочки (эпителия) замещаются аномальными клетками. Заболевание довольно распространено в гинекологической практике, и считается опасным из-за свойства перетекать в рак шейки матки. По мере обновления здоровые эпителиальные клетки трансформируются в атипичные: видоизменяются по форме, размерам и строению. При дисплазии аномальные клетки эпителия, замещающие здоровые, становятся крупными и бесформенными, — количество их ядер увеличивается, а разделение на слои пропадает.
В некоторых медицинских справочниках термин «дисплазия» расшифровывается как цервикальная интраэпителиальная неоплазия — образование аномальных клеток шеечного эпителия, не свойственных данной ткани. Как правило, заболеванию подвержены женщины в возрасте от 26 до 36 лет. В зоне риска также находятся девочки-подростки и зрелые женщины в периоде менопаузы.
В норме эпителий, покрывающий матку и шейку, состоит из 3 слоёв:
- базального — слоя, в котором проходят процессы деления клеток
- промежуточного — слоя, в котором проходят процессы созревания новых клеток
- функциональный (поверхностный слой) — является барьером эпителиальной ткани
При дисплазии шейки матки происходят процессы размножения аномальных клеток путём деления, возникают очаговые разрастания патологически преобразовавшихся тканей эндометрия. В случаях, когда поражаются все слои кроме базального, можно говорить о диагнозе дисплазия. Если же глубинный слой эндометрия, в котором происходят процессы деления клеток, также поддаётся аномальным изменениям, подразумевается наличие рака или предракового состояния у пациентки. Дисплазию могут вызвать как внутренние, так и внешние факторы. К внутренним относятся гормональные сбои и ослабление иммунитета, а к внешним — различные инфекции и вирусы.
Причины
В 95% случаев причиной дисплазии у женщин становятся вирусы папилломы человека ВПЧ-16 и ВПЧ-18. Длительная папилломавирусная инфекция (около 1-2 лет) может вызвать аномальные изменения клеток слизистой матки.
Предрасполагающие к болезни факторы:
- ухудшение иммунитета вследствие запущенных хронических заболеваний, приёма лекарств, стрессов, неправильного питания
- курение или частое вдыхание дыма других курильщиков
- хронические воспалительные болезни половых органов
- травмы шейки матки, полученные во время беременности или при родах, эрозии
- гормональные нарушения как следствие приёма некоторых препаратов, климакса, беременности
- раннее начало половой жизни
- генетические нарушения
Папилломавирусная инфекция в организме женщины под воздействием негативных факторов увеличивает риск заболеть дисплазией шейки матки.
Степени
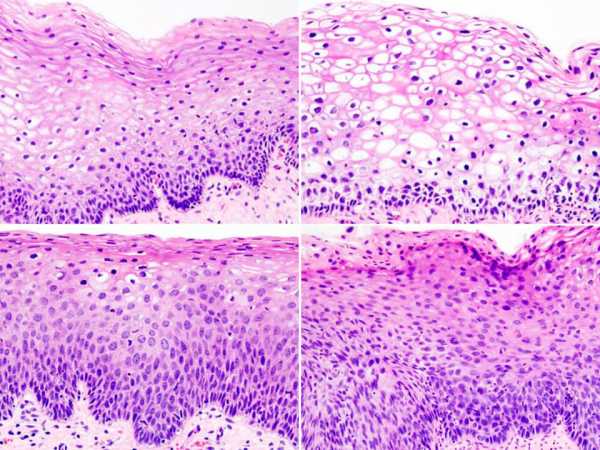
Существует 3 стадии дисплазии: слабая, средняя и тяжёлая. Они отличаются распространением аномальных клеток в разные слои эпителия.
1 степень (слабая)
Первая или слабая стадия дисплазии ставится в случаях, когда аномальные клетки затрагивают не более трети нижней части эпителия, при этом поверхностный и промежуточный слои слизистой оболочки остаются без изменений.
2 степень (средняя)
Вторая степень дисплазии называется средней или умеренной. Она характеризуется замещением здоровых клеток аномальными в нижнем и среднем слоях эпителия.
3 степень (тяжелая)
Третья или тяжёлая степень дисплазии считается начальной стадией неинвизивного рака. Она затрагивает клетки эпителия по всей глубине, при этом небольшая часть поверхностных слоёв со зрелых клеток не подвергается аномальным изменениям.
Симптомы
Обычно заболевание имеет скрытое течение. У 10-15% женщин заболевание протекает бессимптомно, но чаще к нему присоединяются другие микробные инфекции, которые сопровождаются:
- зудом
- жжением
- болью во время полового акта
- неприятным запахом
- появлением нехарактерных выделений с кровяными или гнойными вкраплениями (особенно после секса или применения тампонов)
Как правило, болей в матке при дисплазии слабой или умеренной степени не возникает, но само заболевание медленно прогрессирует. На последней стадии женщина может ощущать дискомфорт и тянущую боль внизу живота. Основной недуг может сопровождаться:
- хламидиозом
- гонореей
- появлением остроконечных кондилом в районе вульвы, влагалища, заднего прохода
Из-за размытой клинической картины, для диагностики применяются инструментальные и лабораторные методы исследования. В большинстве случаев заболевание выявляют во время профилактического осмотра, поэтому каждой женщине рекомендуется 1-2 раза в год обследоваться у специалиста.
Возможные осложнения

Самое серьёзное и тяжёлое осложнение дисплазии — рак шейки матки. Но это не единственная проблема, с которой может столкнуться больная женщина. Данная патология может привести к:
- бесплодию
- хроническим инфекциям половых органов
- нарушениям менструального цикла и другим гормональным проблемам
- осложнениям родовой деятельности в будущем из-за сужения просвета шеечного канала и рубцевания полости матки
И
ногда для лечения дисплазии требуется хирургическое вмешательство. Метод удаления атипичных тканей скальпелем сам по себе может вызвать осложнения: кровотечения, спайки, биологические деструктивные процессы, и т.д.
К какому врачу обратиться
При подозрении следует обратиться к врачу-гинекологу. Перед этим можно проконсультироваться с терапевтом или семейным врачом.
В процессе лечения может понадобиться помощь:
- онколога — при подозрении на рак
- эндокринолога — при гормональных нарушениях
- инфекциониста — при подозрении на папилломавирусную инфекцию
- венеролога — для обнаружения и лечения венерических заболеваний
Женщине важно серьёзно отнестись к диагностике и назначениям врачей, ведь от эффективности лечения может зависеть жизнь пациентки. Нельзя заниматься самолечением или обращаться к нетрадиционной медицине. Как показывает практика, подобные действия усугубляют ситуацию из-за безвозвратно потерянного времени.
Диагностика
Своевременная диагностика увеличивает шансы на излечение пациентки, поэтому лучше обратиться к квалифицированному врачу для проведения тщательного гинекологического обследования, которое включает:
- Осмотр шейки с использованием гинекологических зеркал — при осмотре врач может заметить нехарактерное покраснение или побледнение слизистых тканей, появление бляшек вокруг наружного зева и другие визуальные отклонения от нормы.
- Цитологическое исследование соскоба под микроскопом (мазок Папаниколау) —благодаря этому методу удаётся обнаружить видоизменённые атипичные клетки, а также клетки, поддавшиеся пагубному воздействию вируса папилломы человека.
- Калькоскопия — осмотр шейки матки с помощью специального оптического прибора, при введении которого производится процедура обработки тканей бактерицидными растворами (диагностические пробы). Данный метод позволяет рассмотреть поверхность тканей шейки матки в 10-кратном увеличении.
- ПРЦ-диагностика — исследование образцов биоматериала (соскобов, мазков), которое позволяет установить наличие активных штаммов вирусов в организме, концентрацию ВПЧ в клетках и тканях.
- Биопсия — гистологическое исследование образца ткани, на котором присутствуют видоизменённые клетки. Этот метод наиболее информативен, так как позволяет с высокой точностью поставить диагноз дисплазия шейки матки.
Для качественной диагностики лучше обращаться в медицинские центры, где используется современное оборудование. Большой информативностью отличается калькоскоп с холодной подсветкой, а специальные медицинские инструменты позволяют абсолютно безболезненно брать образцы тканей для дальнейших исследований.
Лечение
Лечение зависит от ряда факторов: степени заболевания, возраста пациентки, площади поражения тканей, наличия сопутствующих патологий или желания больной иметь детей в будущем. В целом оно проводится в двух направлениях: медикаментозная терапия и оперативное вмешательство (удаление поражённых тканей).
Медикаментозная терапия
Медикаментозное лечение назначается после выявления причины заболевания. Если болезнь вызвана инфекцией, применяются специальные противовирусные препараты. Благодаря противомикробной терапии женщина может полностью избавиться от недуга за несколько месяцев, и, при желании, заняться планированием беременности.
Зачастую дисплазия протекает в сочетании со следующими половыми вирусными или бактериальными инфекциями:
- гонорея
- хламидиоз
- трихомониаз
- уреаплазмоз
- микроплазмоз, и т. д.
Важно учитывать, что пройти курс лечения половых инфекций должна не только сама пациентка, но и её сексуальный партнёр. Медикаментозная терапия рекомендуется для лечения пациенток с лёгкой степенью дисплазии. После приёма курса антимикробно-противовоспалительных препаратов женщине следует проходить обследования у гинеколога каждые 3 месяца. Это позволит своевременно заметить возникновение рецидива и предупредить возможные осложнения.
Во время лечения пациентке рекомендуется следить за своим питанием — включать в ежедневный рацион продукты, богатые на витамины, бета-каротин, фолиевую кислоту, а именно:
- пивные дрожжи
- молодой горох
- куриную печень
- пшенную крупу
- шпинат
- апельсины и грейпфруты
Для укрепления иммунитета больной назначаются специальные препараты — витамины и иммуномодуляторы, которые усиливают защитные силы организма, способствуют его борьбе с папилломавирусной инфекцией.
Оперативное лечение
Хирургическое удаление предраковых клеток показано при обнаружении дисплазии умеренной или тяжёлой степени. Для этого применяется конизация шейки матки —иссечение определённого участка ткани специальным инструментом-электродом в форме конуса. Это безболезненная процедура, после которой требуется не более 2-3 дней на восстановление. Также большой популярностью в современных медицинских клиниках пользуются:
- лазерная терапия (вапоризация, конизация)— процедуры выпаривания (прижигания) или удаления атипичных клеток с помощью лазера
- криотерапия — воздействие холодом на поражённые ткани, после чего аномальные клетки отмирают, а на их месте нарастают здоровые
Для удаления поражённых участков эпителиальных тканей врачи могут использовать обычный скальпель (ножевой способ), ультразвук, радиоволны. Все эти методики имеют свои плюсы и минусы. Нет универсального способа, который бы помог каждой пациентке избавиться от дисплазии, — лечение назначает специалист, учитывая индивидуальные особенности протекания болезни. Оперативное лечение с применением современного медицинского оборудования позволяет безболезненно и быстро избавиться от недуга.
Крайняя мера, которая применяется на поздних стадиях, когда другие методы малоэффективны — хирургическое удаление (ампутация) матки. В зависимости от тяжести заболевания, эта процедура может проводиться в нескольких вариантах:
- ампутация шейки и матки
- ампутация шейки, матки и придатков
- удаление матки, шейки, придатков, лимфатических узлов
- ампутация самой шейки
Метод иссечения шейки матки применяется на поздней стадии заболевания, и отличается эффективностью в лечении третьей стадии дисплазии, когда консервативная терапия не даёт результатов.
Профилактика
Главная профилактическая мера, которая позволит предупредить развитие заболевания — регулярные профилактические осмотры у гинеколога, своевременное лечение всех заболеваний половых органов. С особым вниманием стоит отнестись к эрозии, если таковая имеется, ведь этот недуг часто перетекает в дисплазию. Клетки видоизменяются очень медленно, поэтому вполне возможно выявить проблему на начальных этапах, во время планового скриннинга.
К обязательным профилактическим методам исследования относят:
- ПАП-тест
- цитологический мазок
- тест на ВПЧ высокой онкогенности
Снизить риск развития инвизивного рака шейки матки поможет здоровый образ жизни, закаливание, правильно подобранный рацион питания. К мерам профилактики можно отнести:
- отказ от алкоголя, курения, ежедневного употребления вредных продуктов в пищу
- тщательное соблюдение правил личной гигиены
- выбор удобного хлопчатобумажного белья и отказ от ежедневных прокладок, стрингов
- избегание беспорядочных сексуальных связей
- использование контрацептивов при частой смене половых партнёров
Вакцинация от ВПЧ — ещё один надёжный и эффективный метод профилактики дисплазии и рака шейки матки, но он не отменяет необходимости проведения ежегодного цервикального скрининга. Такие обследования рекомендуется регулярно проводить женщинам и девушкам разного возраста, начиная от подростков.
Дисплазия шейки матки и беременность

Дисплазия шейки матки — не преграда для беременности, если проводилось полноценное лечение и планирование перед зачатием. В случае наличия лёгкой или умеренной стадий болезни женщине показаны естественные роды. При тяжёлой степени дисплазии ситуация иная, — в подобных случаях специалисты настаивают на кесаревом сечении. Выносить и родить ребенка можно, имея тяжёлую стадию дисплазии, но лучше пролечиться ещё до начала планирования.
В период вынашивания малыша у женщины происходят резкие изменения гормонального фона, из-за чего могут ускориться процессы замещения здоровых клеток эпителия атипичными. Кроме того, при дисплазии сильно снижаются шансы забеременеть, поэтому некоторые пары годами не могут зачать малыша. После родов каждая молодая мама должна проходить обследования у гинеколога не реже, чем 1-2 раза в год, включая период кормления грудью. При наличии диагноза желательно показываться врачу ещё чаще: не менее, чем 1 раз в 3 месяца.
Заключение
Дисплазия — опасное состояние, но это не приговор. На ранних и умеренных стадиях заболевания прогноз для пациентки благоприятен. И даже тяжёлая степень поддаётся лечению при условии применения современного медицинского оборудования. Основные факторы, влияющие на развитие заболевания — хронические венерические инфекции, некоторые вирусы папилломы человека, гормональные нарушения или снижение иммунитета. Эффективное лечение, в первую очередь, направлено на устранение первопричины патологии, благодаря чему снижается риск возникновения рецидивов после окончания терапии.
Видео: Дисплазия шейки матки. Как остановить рак
Дисплазия шейки матки : причины, симптомы, диагностика, лечение
Лечение дисплазии шейки матки начинается после того, как женщина пройдет все этапы диагностики. Провоцирующие диспластические патологии факторы отличаются многообразием, поэтому точная оценка возбудителя – вируса, инфекции не просто важна, но и порой может спасти жизнь пациенту. Рак шейки матки у представительниц прекрасной половины человечества по-прежнему остается в списке самых распространенных онкозаболеваний. Вовремя его обнаружить, остановить на начальной стадии – это главная задача лечения дисплазии шейки матки.
Лечение предполагает решение очень конкретной задачи - устранить причину, вызвавшую патологические изменения в клетках эпителия. Чаще всего трансформацию клеточной ткани провоцируют вирусы, первое место среди них занимает вирус папилломы человека. Кроме того, возрастные гормональные изменения, воспалительные заболевания в хронических формах, кокковые инфекции и множество других причин не так просто «сдают» свои позиции. Женщине, у которой обнаружена дисплазия шейки матки, следует приготовиться к довольно длительному периоду лечения, который действительно сделает ее здоровой.
Рассмотрим, какие методы используются в лечении дисплазии эндоцервикса:
- Консервативное (прием медикаментов согласно курсу и режиму, определенному врачом).
- Хирургическое (локальное оперативное вмешательство, полноценная операция, в зависимости от стадии развития патологии).
- Дополнительные методы лечения (физиотерапия, фитотерапия).
- Нетрадиционные методы лечения дисплазии шейки матки, которые не подтверждены ни клинически, ни статистически. Поэтому они будут рассмотрены ниже только как обзорное описание.
В целом терапию можно обозначить таким образом:
- Устранение причины заболевание и обязательное удаление сектора дисплазии:
- Прижигание участка (лазерная терапия).
- Криодеструкция.
- Электрокоагуляционный метод.
- Медикаментозная длительная терапия (иммуномодуляторы, витаминотерапия).
- Хирургическое лечение (конизация) либо удаление поврежденного участка с помощью радионожа.
Тактическое и стратегическое планирование лечения дисплазии шейки матки напрямую зависит от тяжести патологии.
- Первая степень тяжести – активизирующая и поддерживающая иммунную систему медикаментозная терапия. Часто дисплазия после лечения нейтрализуется, особенно это характерно после устранения возбудителя - ВПЧ.
План терапии:
- Постоянное наблюдение пациента от года до двух после уточнения диагноза.
- Регулярный скрининг состояния эпителия (цитология).
- Иммуномодуляторы, прием важных микроэлементов – селена, фолиевой кислоты, витаминов группы В, витамины Е, А, С.
- Параллельное лечение сопутствующих патологий мочеполовой сферы.
- Обработка поврежденных дисплазией участков шейки матки с помощью химических коагуляционных веществ (ваготил).
- Рекомендации по здоровому питанию и образу жизни.
- Выбор адаптивных средств контрацепции, исключающих гормональные препараты.
- Наблюдение эндокринолога.
- Вторая степень тяжести:
- Методы прижигания.
- Методы криотерапии (криодеструкция).
- Лечение лазером.
- Лечение радиоволновой терапией.
- Конизация (иссечение пораженного участка эпителиальной ткани).
Лечение с помощью хирургических методов при дисплазии шейки проводится на второй день после окончания месячного цикла с целью недопущения патологического разрастания эндометрия. Также в эти дни легче зарубцовываются небольшие раны после оперативного вмешательства.
- Третья степень тяжести - серьезный диагноз. Лечение определяется совместно с онкологом.
Небольшой обзор методов лечения с их достоинствами и некоторыми недостатками:
- Прижигание.
- Преимущество - доступность, как по технологии, так и по стоимости.
- Недостаток – технологически нет возможности держать под контролем качество прижигания, глубину проникновения электропетли.
- Криометод (деструкция с помощью сверхнизких температур):
- После процедуры нет глубокого рубцевания, метод подходит молодым, нерожавшим женщинам.
- Недостаток – осложнения, временные, но дискомфортные, в виде обильных выделений после процедуры. Также следует учесть, что после криозаморозки пациентке нужно отказаться от сексуальных контактов на 1,5-2 месяца.
- Лечение лазером:
- Специфическое «испарение» пораженного участка эпителия практически не оставляет следов, нет рубцов, процедура очень точная.
- Близлежащие секторы шейки матки могут задеты лазером и подвергнуться ожогам.
- Радиоволновая терапия:
- Метод считается малотравматичным, точным, безболезненным. После радиоволнового лечения не нужна реабилитации или режимные ограничения. Рецидивы практически не встречаются.
- Недостатком можно считать высокую коммерческую стоимость процедуры.
- Конизация:
- Нельзя считать достоинством или недостатком ни один специфический критерий конического иссечения ткани. Во всех случаях применения скальпеля будут оставаться раны, метод травматичен, однако в современной практике гинекологи проводят конизацию лазером. Лазерное иссечение намного эффективней, не вызывает длительных кровотечений. Конизацию как лечение дисплазии шейки матки назначают только при необходимости и невозможности применить более щадящий метод.
В целом, лечение дисплазии шейки матки условно делится на несколько этапов:
- Общее – препараты для нормализации состояния эпителиальной ткани (ортомолекулярная терапия) – необходимые витамины (бета-каротин, витамины группы В, аскорбиновая кислота, фолиевая кислота, олигомерные проатоцианидины, ПНЖК – полиненасыщенные жирные кислоты, селен, ферментная терапия. В эту же категорию включается специальная диета.
- Медикаментозное лечение - иммуномодуляторы и цитокины для нейтрализации вирусов, инфекционных агентов.
- Местная терапия – химическое прижигание (коагуляция).
- Лечение с помощью хирургической операции.
- Фитотерапия
Лекарства
Дисплазия шейки матки в большинстве случаев успешно лечится, при условии вовремя проведенных диагностических мероприятий. Лекарства могут быть назначены, как вспомогательный этап терапии, базовым лечением ЦИН считаются методы удаления эпителиальной ткани, того участка и слоя, где развивается патологический процесс. Тем не менее, консервативное лечение с помощью медикаментов также входит в комплекс терапевтических мероприятий. В первую очередь лекарства нужны для нейтрализации деятельности наиболее распространенного возбудителя диспластических изменений - ВПЧ. Кроме того, важным критерием выбора препаратов может быть возраст женщины и ее желание сохранять способность к деторождению.
Лекарства, которые используются в терапии ЦИН, направлены на выполнение таких задач:
- Медикаменты противовоспалительной категории (этиоторопная терапия). Схема лечения выбирается в зависимости от этиологии и стадии заболевания.
- Лекарства из категории гормональных препаратов для восстановления нормальной деятельности эндокринной системы.
- Иммуномодуляторы.
- Препараты, средства, помогающие нормализовать микробиоценоз (микрофлору) влагалища.
Таким образом, лекарства, которые могут быть назначены на этапе консервативного лечения, - это все виды иммуномодуляторов, тщательно подобранный комплекс витаминов и микроэлементов. Ведущую роль гинекологи отводят фолиевой кислоте, группе витаминов – А, Е, С, селену.
Более подробно о том, какие лекарства могут быть назначены при дисплазии шейки матки:
| Препараты, стимулирующие иммунную систему | Интерферон-альфа 2 Изопринозин Продигиозан | Активизирует выработку иммунных клеток, способных противостоять вирусной инфекции. Защищают клетки от проникновения бактерий, вирусов Укрепляет все защитные функции организма в целом |
| Витаминные препараты, микроэлементы | Фолиевая кислота Ретинол (витаминА) Витамины С, Е Селен | Фолиева кислота назначается как средства, противодействующее разрушению клеток эпителиальной ткани. Витамин А помогает клеткам эпителия проходить процесс деления в нормальном режиме. Витамин Е работает как мощный антиоксидант. Витамин С считается классическим средством, укрепляющим защиту организма. Селен также выступает в роли антиоксиданта, и помогает клеткам ткани эндоцервикса регенерироваться и восстанавливаться после конизации, прижигания и других терапевтических манипуляций. |
Подобные схемы лечения дисплазии шейки матки применяются практически во всех странах, считающих себя развитыми. Гинекологи стараются максимально долго избегать серьезных оперативных вмешательств при диагнозе ЦИН, однако, лекарства не всегда способны оказать эффективное воздействие на патологический процесс перерождения клеток. Поэтому в 65-70% случаев приходится удалять участок ткани шейки матки, а затем уже назначать поддерживающий медикаментозный курс.
Следует отметить, что врач может проводить и антибактериальную, противовирусную терапию, как правило, это случается уже, когда дисплазия шейки матки переходит в более тяжелые стадии. В целом, лекарства как отдельная лечебная стратегия при ЦИН не используется.
Оперативное лечение дисплазии шейки матки
Оперативное лечение дисплазии шейки матки – это наиболее часто используемый метод. Выбор варианта терапии при ЦИН зависит от многих факторов – возраста пациентки, стадии дисплазии, сопутствующих патологий, размеров участка поврежденного эпителия. Выжидательная стратегия лечения уместна лишь тогда, когда дисплазия шейки матки диагностируется как умеренная, т.е. I стадия тяжести.
Современное оперативное лечение включает в себя несколько основных методик:
- Эксцизия и ее варианты: электрокоагуляция петлей, радиоэксцизия, диатермоэлектрический метод удаления ткани, электроконизация.
- Деструкция атипичного участка эпителия с помощью холодового воздействия – криоконизация, криодеструкция.
- Вапоризация с помощью лазера (а также лазерная конизация или прижигание).
- Иссечение зоны атипичной трансформации клеток эпителия – ножевая конизация.
- Удаление шейки матки - ампутация.
При каких условиях целесообразно проводить оперативное лечение дисплазии шейки матки?
- Лучшим периодом для удаления патологически измененного участка эпителия считается фолликулярная фаза месячного цикла (I фаза). В это время после процедуры улучшается регенерация тканей из-за повышенного содержания эстрогенов.
- Если операцию проводят ургентно, необходимо выяснить уровень хорионическогогонадотропиначеловека (ХГЧ) для исключения возможной беременности. Особенно это важно, когда операция назначена на II фазу менструального цикла.
- Оперативное вмешательство неизбежно, когда дисплазия шейки матки диагностируется в III стадии. Таким способом можно минимизировать риск малигнизации – развития онкопатологии
- В случае выявления ВПЧ (папилломавируса) наиболее эффективны лазерный метод удаления трансформированных клеток или диатермокоагуляция.
Подробнее о методиках оперативного лечения CIN:
- Деструкция. Как правило, гинекологи используют холодовую методику – криодеструкцию с помощью криогена (жидкого азота). Эта технология впервые была опробована в 1971-м году и с тех пор ее результативность подтверждена клинически и статистически почти всеми врачами мира. Криометод применяется на 7-10 день месячного цикла, специфической подготовки не требует. Однако есть и некоторые противопоказания к его использованию:
- инфекционные заболевания в острой стадии.
- явно выраженные участки рубцовой ткани в шейке матки.
- острый воспалительный процесс во влагалище.
- дисплазия шейки матки, переходящая в III стадию.
- хронический эндометриоз.
- опухолевый процесс в яичниках.
- неявно выраженные границы патологически измененного участка шейки матки.
- беременность.
- старт менструации.
После криодеструкции многие пациентки отмечают кровянистые, довольно обильные выделения, что считается допустимой нормой для определенного постоперационного периода. Эффективность методики приближена к 95% в зависимости от предварительно проведенной диагностики и индивидуальных особенностей пациента. Рецидив возможен в случаях неверно определенной стадии дисплазии шейки матки.
- Диатермокоагуляция - один из самых распространенных способов оперативного лечения дисплазии шейки матки. По сути это метод прижигания с помощью двух вариантов электродов – большого и маленького (в форме петли). Ток подается точечно и в низком напряжении, что позволяет достаточно прицельно проводить процедуру. Нюанс методики - нет возможности регулировать глубину прижигания, но при комплексной детальной диагностике эта задача преодолима. Осложнения – рубцы, некротизация ткани, возможно развитие эндометриоза. По статистике около12% пациентов могут попасть в категорию тех, кто страдает от таких последствий.
- Лазерное выпаривание и лазерная конизация. Вапоризация известна гинекологам еще с 80-х годов прошлого века, метод был очень популярным, но по-прежнему остается довольно дорогостоящим. Лучевой, СО2 метод – это прицельное уничтожение атипичных клеток. Технология эффективна, практически бескровна, но, как и прочие оперативные методы имеет свои побочные действия:
- возможен ожог близлежащих участков ткани.
- отсутствие возможности провести гистологию после операции.
- потребность в полной иммобилизации пациента (неподвижность с помощью общего наркоза).
- риск болевых ощущений после процедуры.
- Радиоволновой метод гинекологи используют как альтернативу прочим методикам. Технология до сих пор не получила официального одобрения мировым врачебным сообществом, так как достаточного количества клинических и статистических данных не существует. Также как и ультразвуковое лечение, РВТ (радиоволновая терапия) мало изучена в сфере осложнений и результативности
- Конизация участка шейки матки с помощью скальпеля (ножевая конизация). Несмотря на появление более современных методик, конизация скальпелем остается одним из самых распространенных способов лечения CIN. Гинекологи иссекают участок атипичных клеток холодо-ножевым методом, при этом одновременно проводится забор ткани на биопсию. Осложнения и недостатки технологии - возможно кровотечение, риск травматизации окружающих тканей, длительная регенерация.
- Удаление шейки или ее участка (ампутация) проводится строго по показаниям, когда дисплазия шейки матки диагностируется как выраженная (III стадия). Операция происходит в стационарных условиях, показан общий наркоз. Такой радикальный метод необходим для минимизация риска развития РШМ (рака шейки матки).
Секс при дисплазии шейки матки
Дисплазия шейки матки не является противопоказанием для интимных отношений. Секс при дисплазии шейки матки возможен, однако есть определенные условия и правила.
Воздержание показано после операции (хирургическое лечение дисплазии шейки):
- Прижигание с помощью лазера (или радиоволновой метод).
- Все виды конизации (криодеструкция, с помощью лазера или электропетлей).
- Удаление участка или всей шейки матки (ампутация).
Почему следует ограничить сексуальные контакты?
- 1-2 месяца после прижигания эпителиальная ткань восстанавливается, для регенерации нужно время. В этот период женщине нужны особые условия – специальное питание, режим дня, также нельзя пользоваться вагинальными тампонами. Срок воздержание определяется вариантом методики, состоянием пациентки и стадией, на которой находится дисплазия шейки матки.
- Иссечение участка шейки матки довольно серьезная процедура. После нее необходимо исключить интимные отношения минимум на 4-5 недель. Конизация считается более серьезным оперативным вмешательством по сравнению с вапоризацией или прижиганием, поэтому отказ от секса может длиться до двух месяцев.
- Удаление (ампутация) шейки требует не менее 2-хмесячного отказа от сексуальных контактов. Срок воздержание устанавливается индивидуально, но следует помнить о серьезных последствиях для здоровья в случае нарушения режима воздержания.
Причины, по которым после операции исключается секс, вполне объяснимы:
- Раневая поверхность очень уязвима, в том числе и для инфекций. Кроме того, половой контакт в значительной степени замедляет процесс регенерации тканей.
- Интимная жизнь в то время, когда после оперативного лечения возможны выделения с кровью, сомнительна как таковая.
- Сексуальный контакт после оперативной процедуры может дополнительно травмировать эпителий шейки и спровоцировать рецидив дисплазии.
- Существует риск повторного заражения инфекционными агентами в случае, если партнер не проходил курс лечения вместе с женщиной.
- Секс в послеоперационный период может спровоцировать повреждение зоны заживления, это грозит кровотечением.
- Для женщины интимные отношения после удаления поврежденного участка шейки матки очень болезненны и приносят дискомфорт.
Если дисплазия шейки матки лечится консервативным путем, секс с партнером не запрещен, но посоветоваться с лечащим гинекологом придется. Не рекомендуется вступать в отношения с незнакомыми партнерами, разумеется, исключена из частая смена. Также женщине нужно быть максимально внимательной к собственному здоровью, особенно, если после полового контакта появляются нетипичные выделения или болевые ощущения. Это может быть первым сигналом ускоряющегося патологического процесса.
Загар при дисплазии шейки матки
Загар и гинекологическое заболевание несовместимы. Дисплазия шейки матки считается предонкологическим заболеванием. Не являясь приговором, тем не менее, такой диагноз предполагает меры профилактики и защиты
Одним из факторов, провоцирующих рак, в том числе РШМ (рак шейки матки), может стать чрезмерное увлечение загаром. Дисплазия в начальной стадии успешно лечится, но спровоцировать ее развитие способны солнечные лучи, солярий. Это обусловлено тем, что вирусы, бактерии, инфекционные агенты, которые часто являются причиной CIN, хорошо реагируют на тепло, это для них практически идеальная среда. Кроме того, многочасовое пребывание на пляже не столько придаст коже красивый оттенок, сколько снизит защитные функции организма, не говоря уже о солнечном или тепловом ударе. Ослабление иммунной системы - верный путь к старту развития инфекций и связанных с ними патологий. UV-лучи полезны лишь в определенное время, в нормальной дозе и только для абсолютно здоровых людей. Их избыток оказывает негативное воздействие на клеточную структуру, а дисплазия шейки матки - это как раз атипичное деление клеток эпителия. Кроме того, ультрафиолет может проникнуть достаточно глубоко в слои кожи и активизировать «спящие» онкопроцессы, спровоцировать генетический сбой.
Загар при дисплазии шейки матки может иметь место только в случае, если лечащий врач дал на него разрешение и конкретно расписал режим приема солнечных ванн. Это правило касается также и посещения солярия. Даже при CIN легкой, начальной стадии не стоит экспериментировать и рисковать собственным здоровьем. Помните, что по статистике рак шейки матки занимает третье место среди всех, самых распространенных онкопатологии у женщин. Солнце подождет, загорать можно будет тогда, когда болезнь останется позади. Это время наступает, как правило, спустя 12-16 месяцев после успешного лечения и регулярного обследования у врача.
что это такое и все, что нужно знать об этом заболевании от А до Я
Дисплазия шейки матки – это не просто гинекологическое заболевание, ее относят к предраковому состоянию.
Дисплазия опасна тем, что гинекология заболевания не имеет ярко выраженных клинических признаков, из-за чего патология диагностируется в запущенных стадиях, когда риск трансформации дисплазии в онкологию достаточно высок.
Понятно, что рак шейки матки не развивается внезапно, ему предшествует ряд патологических изменений в слизистой — гиперплазия, пролиферация, нарушение в процессе созревания клеточных структур, ликвидация слоев слизистой.
Если недуг диагностируется на ранних стадиях, его возможно лечить консервативными методами, а более поздние степени лечатся только хирургическим путем.
Что такое дисплазия
Под дисплазией понимают патологические изменения в структуре клеток эпителия, составляющих слизистую шейки матки. Также дисплазия может развиться в слое эндометрия детородного органа.
Чаще всего это заболевание начинает развиваться в репродуктивном возрасте, а ближе к климаксу может иметь уже запущенную предраковую форму.
Дисплазия шейки матки по МКБ-10 получила код N87.
Также имеется следующая классификация патологии:
- умеренная — N87,1;
- выраженная – N87,2;
- неуточненная — N87,9.
ВАЖНО!
Дисплазия очень часто протекает на фоне инфекционных заболеваний половых органов (гонорея, хламидиоз и так далее), а также на фоне эрозии, хронических воспалительных процессов в репродуктивной системе, гормональных нарушений. Поэтому женщины, которые страдают данными недугами, должны более внимательно отслеживать состояние слизистой шеечной области.
Дисплазия и эрозия шейки матки по своим проявлениям очень схожи, однако, данное заболевание отличается от эрозии, при которой нарушения происходят в результате механического воздействия, тем, что оно сопровождается изменениями на клеточном уровне.
Ниже на фото представлено, как выглядит дисплазия и здоровая шейка матки.
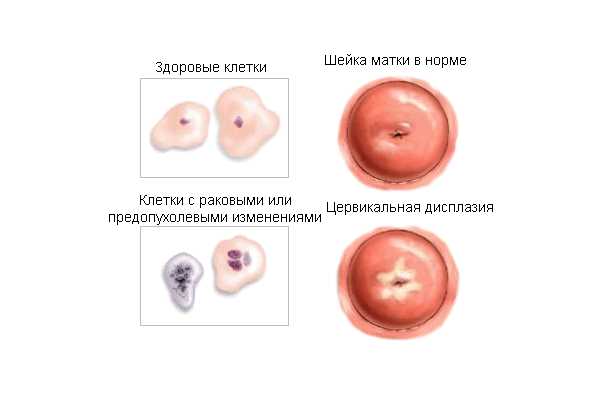
Опасно ли заболевание?
Дисплазия считается серьезной патологией. Но чем опасно это заболевание?
Самой большой ее опасностью, безусловно, считается возможный риск трансформации в злокачественный недуг.
Однако, дисплазия может провоцировать развитие и не столь грозных, но тоже опасных недугов, как кольпит и цервицит.
Кроме того дисплазия может создавать благоприятные условия для развития грибковой, вирусной и бактериальной флоры на слизистой шейки, а также быть причиной бесплодия.
ОБРАТИТЕ ВНИМАНИЕ!
Дисплазия не оказывает влияния на созревание яйцеклетки, однако, может провоцировать спаечный процесс в шейке, который будет препятствовать нормальному проникновению семенной жидкости в цервикальный канал.
Также дисплазия может создавать сложности с вынашиванием малыша, это обусловлено снижением эластичности шейки матки. Кроме того, при присоединении воспалительных и инфекционных процессов, угроза для нормального протекания беременности увеличивается.
Что касается родов, патология может препятствовать естественному родоразрешению, и женщине может потребоваться экстренное кесарево.
Чем опасна дисплазия при беременности, читайте также здесь.
Причины патологии
Основной причиной заболевания является наличие на слизистой шейки вируса папилломы (ВПЧ). Этот вирус встраивается в здоровые клеточные структуры и изменят их, то есть клетки становятся атипичными, и могут трансформироваться в онкологические. Особенную опасность представляют онкогенные штаммы вируса – ВПЧ-16 и ВПЧ-18.
Повысить риск активизации вируса папилломы могут следующие факторы:
- большое количество абортов;
- многочисленные или травматичные роды;
- ослабленный иммунитет;
- сбой в гормональном фоне;
- хронические половые инфекции;
- половая жизнь до 16 лет;
- авитаминоз;
- наследственность;
- курение;
- травмы слизистой механического характера;
- частая смена половых партнеров;
- онкология полового члена у партнера.
Степени дисплазии
В норме слизистая шеечной области состоит из трех слоев – базального, промежуточного и поверхностного. Каждый из слоев различается определенными клеточными структурами.
Дисплазия делится на степени:
Существуют также переходные 1-2 степень и 2-3 степень дисплазии.
В зависимости от распространения атипии дисплазия делится также на следующие виды:
- легкая – патологические структурные изменения в клетках выражены не сильно, атипичные клетки наблюдаются только в нижнем базальном слое, то есть затрагивают треть слизистой;
- умеренная – изменения в клетках более выраженные, а патологический процесс затрагивает две трети слизистой – базальный и промежуточный слой;
- тяжелая степень недуга считается неинвазивным раком. В этом случае в процесс вовлечены все три слоя слизистой, и клеточные изменения выражены ярко. Разница между неинвазивным и инвазивным онкологическим процессом заключается в том, что неинвазивный рак не затрагивает нервы, кровеносные сосуды и окружающие ткани, то есть у него ограниченная локализация.
ВАЖНО!
Как только атипичные клетки начинают проникать в соседние структуры, диагноз дисплазия снимается, и определяется рак шейки матки.
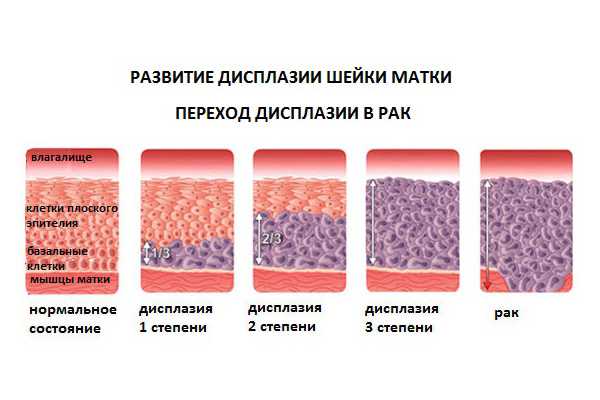
Симптомы дисплазии
На ранних стадиях недуг клинической картиной не сопровождается, поэтому женщины обращаются за помощью врача только в случае присоединения вторичной инфекции или же когда заболевание прогрессирует в тяжелую стадию.
Симптомы воспалительного процесса при дисплазии следующие:
- боль при интимной близости;
- кровяные выделения после полового контакта;
- увеличение выделений белого цвета;
- появления зуда и жжения во влагалище;
- боль в нижней части живота, которая становится более интенсивной в период менструации.
Данная симптоматика может указывать на большое количество гинекологических недугов, поэтому дифференциальная диагностика обязательна.
Многие женщины не находят времени для регулярных профилактических осмотров у гинеколога. Это очень печально, поскольку ранние формы дисплазии можно вылечить консервативным способом или даже используя народную медицину. Вирус папилломы присутствует в организме 98% людей, и в большинстве случаев он успешно подавляется иммунитетом. Если диагностировать дисплазию на ранних этапах, справиться с недугом можно при помощи иммуномодуляторов. В более тяжелых или осложненных формах недуг уже должен лечиться хирургически, а иногда женщине приходится полностью удалять детородный орган. Вот почему гинекологи так настоятельно рекомендуют приходить на плановые осмотры – только в этом случае можно своевременно обнаружить заболевание и начать его лечить.
Методы диагностики
Диагностика дисплазии начинается с гинекологического осмотра женщины.
При выявлении патологических признаков, врач направляет пациентку на дополнительные анализы, которые позволят установить точный диагноз:
- цитология мазка;
- ПЦР-анализ;
- анализ крови на гормоны;
- клинический анализ мочи и крови;
- биопсия.
Из аппаратных методик диагностирования дисплазии применяется УЗИ и кольпоскопия (показана на рисунку ниже).
В ходе перечисленных диагностических мероприятий специалист может не только точно диагностировать заболевание, но и определить степень недуга, штамм вируса, который его спровоцировал, оценить риск перерождения в онкологию.
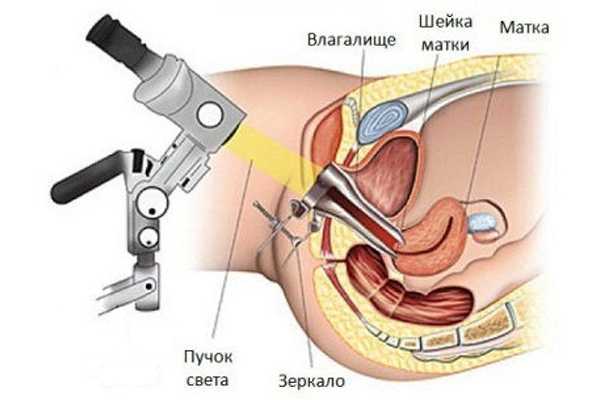
Медикаментозное лечение
Консервативное лечение дисплазии подразумевает использование следующих медикаментозных средств:
- противовирусные средства – Ацикловир;
- противовоспалительные препараты – подбираются индивидуально в зависимости от вида инфекции;
- иммуномодуляторы – Интерферон и его аналоги;
- витаминные комплексы.
Лечение оказывается как общее, так и местное. Врач может выписать свечи и таблетки для вагинального введения.
Использование народных средств
В случае некритичной степени дисплазии могут применяться средства народной медицины:
- зеленый чай;
- облепиховое масло;
- продукты пчеловодства;
- алоэ;
- календула;
- боровая матка;
- крапива;
- донник;
- сосновые почки;
- таволга.
ОБРАТИТЕ ВНИМАНИЕ!
Использование нетрадиционных способов лечения заболевания должно проводиться под тщательным контролем врача. Некоторые рецепты могут иметь ряд противопоказаний и сопровождаться нежелательными побочными эффектами.
Хирургическое лечение
В случае неэффективности консервативного лечения патологии и появления рецидивов, необходимо использовать хирургические методы лечения.
В настоящее время существует много различных методик хирургического лечения дисплазии:
Читайте также про лечение дисплазии прибором Алмаг.
Какой метод будет более целесообразен, должен решать лечащий врач, исходя из:
- возраста пациентки;
- стадии заболевания;
- риска онкологического процесса;
- планов на будущую беременность;
- общего состояния пациентки;
- наличия фоновых недугов (например, таких, как эктропион, лейкоплакия и прочих).
В тяжелых случаях может использоваться клиновидная конизация или полная ампутация шейки матки. При очень запущенных процессах может быть удален весь детородный орган полностью.
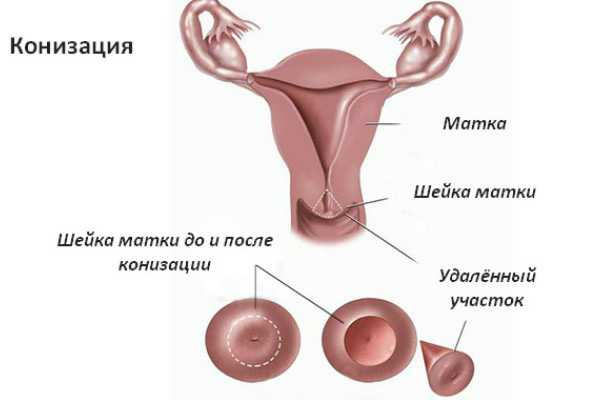
Диета при дисплазии
Помимо того, что следует строго соблюдать клинические рекомендации, для более успешного лечения недуга женщина должна скорректировать свое питание.
Диета при дисплазии должна включать:
- фолиевую кислоту – цитрусовые, творог, яичный желток, овсянка, белые грибы;
- аскорбиновую кислоту – черная смородина, облепиха, шиповник, щавель, цитрусовые;
- бета-каротин – говяжья печень, рыбий жир, листовой салат, морковь, желтые и оранжевые фрукты и овощи;
- селен –бобовые, гречка, орехи, морская капуста, свиная печень.
Исключить из рациона следует:
- копчености;
- жареные блюда;
- алкоголь;
- острые блюда;
- снизить употребление сладостей.
Профилактические меры
Единственным действующим методом профилактики дисплазии шейки матки является вакцинация от вируса папилломы. Но ее целесообразно делать до вступления в интимные отношения, пока заражение вирусом еще не произошло. При наличии вируса в крови вакцинация бесполезна.
Чтобы снизить риск вероятности активизации папилломавируса, рекомендуется:
- придерживаться здорового образа жизни;
- полноценно и сбалансированно питаться;
- соблюдать режим отдыха;
- заниматься спортом;
- укреплять иммунитет.
- отказаться от случайных половых контактов;
- избавиться от вредных привычек;
- носить удобное не натирающее нижнее белье;
- соблюдать правила личной гигиены.
Чем заболевание отличается от эрозии
Отличием эрозийного поражения слизистой от дисплазии в том, что при эрозии целостность эпителия нарушается, но клеточные структуры остаются неизменными, а дисплазия – это нарушение на клеточном уровне.
Кроме того, при эрозии наблюдаются ранки и изъязвления на поверхности слизистой, при дисплазии же этого нет.
Эрозия не считается предраковым заболеванием, но она может переходить в дисплазию, а впоследствии в онкологию.
Также при эрозии вирус папилломы не является основным провоцирующим фактором, чаще всего этот недуг развивается в результате травм слизистой.
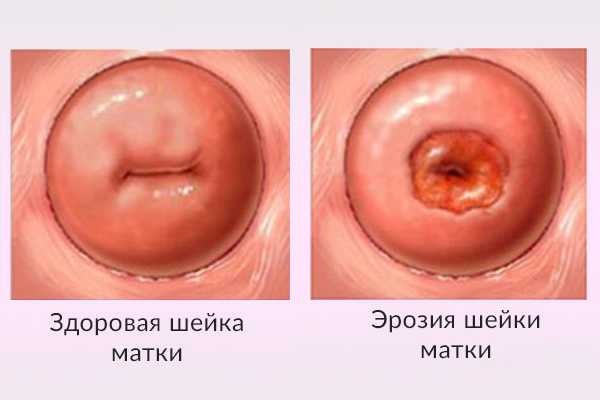
Отзывы женщин
Ниже приведены отзывы женщин, столкнувшихся с диагнозом дисплазии шейки матки:
Заключение
Дисплазия – это недуг, который требует серьезного и профессионального подхода. Самолечение в этом случае категорически запрещено.
Дисплазия не считается абсолютным приговором и вполне поддается лечению, но, если женщина халатно относится к своему здоровью, прогнозы будут крайне неутешительные.
Полезное видео
В видео рассказывается, что такое дисплазия шейки матки:
⚕️Дисплазия шейки матки:симптомы, лечение и профилактика — Клиника ISIDA Киев, Украина
Вильга Ирина Николаевна
Акушер-гинеколог
04 февраля 2015
Дисплазия обычно не влияет ни на беременность и роды, ни на качество интимной жизни. Однако при обнаружении этого заболевания шейки матки врач бьет тревогу и предлагает пациентке срочно пройти курс лечения. Почему? К сожалению, это состояние опасно перерождением клеток в злокачественные - развитием рака.
Что такое дисплазия шейки матки?
В основе этого состояния лежат изменения в особых базальных клетках эпителия (слоя, выстилающего поверхность шейки матки). Это приводит к последующим нарушениям их созревания и строения. Различают три степени дисплазии: легкую, среднюю и тяжелую. В первом случае поражаются начальные слои эпителия. При средней степени затрагиваются более глубокие слои. И тяжелая степень может уже сопровождаться атипией клеток - началом перерождения. Здесь уже необходима консультация гинеколога-онколога.
Важно! «Легкая» степень – вовсе не означает, что на нее можно махнуть рукой, ведь если вовремя не начать лечение, есть риск развития рака шейки матки.
У кого чаще встречается?
Раньше считалось: заболеваний шейки матки – удел более зрелых женщин. Увы, теперь дисплазии значительно «помолодели»: и встречаются даже у 20-летних.

Каковы причины возникновения дисплазии шейки матки?
Это и раннее начало половой жизни, и «сексуальное разнообразие» - смена половых партнеров, и инфекции, передающиеся половым путем. К такому разладу также приводит нездоровый образ жизни: курение, применение гормональных оральных контрацептивов (КОКов) и, к сожалению, гормональные сбои. Но важнейшую роль в развитии и дисплазии, и рака шейки матки играет ВПЧ (вирус паппиломы человека).
Какие признаки?
Чаще всего дисплазия никак не дает о себе знать. Но если есть инфекционные заболевания, возможны слизистые выделения со специфическим цветом, запахом - и даже кровяные. Однако поскольку в большинстве случаев эта болезнь протекает бессимптомно, единственный способ ее своевременно обнаружить – регулярный осмотр у гинеколога - 1 раз в год.
Как обнаружить?
Наряду с осмотром врача и сдачей анализов на цитологию клиника ISIDA предлагает и кольпоскопию - прогрессивный метод диагностики состояний шейки матки, влагалища и наружных половых органов. Он позволяет с высочайшей точностью определить даже небольшие пораженные участки. Колькоспоп состоит из бинокулярной оптической системы с осветлителем, что дает возможность увеличения в 10-30 раз! Плюс цветные фильтры для более точной оценки состояния эпителия, и фотоаппарат. Это очень точный прибор.
Можно ли беременеть при дисплазии?
При беременности такие состояния могут прогрессировать. Поэтому не стоит следовать «мудрым» советам подруг, мол: «Родишь – и все пройдет». Необходимо сначала пройти лечение, а затем планировать материнство.
Методы лечения?
Курс подбирается индивидуально. Прежде всего, это медикаментозное лечение, терапия сопутствующих заболеваний – инфекций, нормализация гормонального статуса.
Если очаг дисплазии не уходит, рекомендуется операция. Это может быть криодеструкция – метод локального воздействия низких температур на пораженные участки. Либо лазерная вапаризация – испарение патологического очага при помощи лазера. Но золотой европейский стандарт – это эксцизия (она же биопсия или вулканизация), то есть удаление пораженной зоны электроножом либо электропетлей. Именно этот метод применяется в клинике ISIDA.

Зона здоровья
Период реабилитации у каждой женщины, конечно, свой. Но чаще всего разрешается беременеть уже через 2-3 месяца после операции. Естественно, врач проводит контроль состояния шейки матки, чтобы убедиться: все в порядке.
Что делать с дисплазией шейки матки?
Дисплазия шейки матки – явление распространенное. Но еще чаще встречается эктопия цилиндрического эпителия (она же – «эрозия»). Это перемещение слизистой оболочки цервикального канала на влагалищную часть шейки матки. Но сам эпителий абсолютно нормальный: сохраняется его строение, созревание, дифференцировка, гибель. Доказано, что «эрозия» никогда не перерождается. Прижигать ее нельзя - это осложняет диагностику возможных нехороших изменений на шейке матки в дальнейшем. Поэтому, если обнаружена эктопия и у женщины нет жалоб и инфекций, тактика следующая: регулярное наблюдение у врача.
Мера профилактики заболевания
Рак шейки матки занимает второе место после онкозаболевания молочных желез. Профилактика его развития – вакцинация против высокоонкогенных типов ВПЧ 16 и 18. Это вакцины церварикс и гардосил. Во многих странах такой метод включен в государственную программу. В Украине эта мера носит рекомендательный характер. В клинике ISIDA советуют проводить ее девочкам, а также женщинам, у которых была обнаружена дисплазия (конечно, после лечения).
Программа «Здоровье шейки матки» - это полный спектр инструментальных и лабораторных исследований, необходимых для оценки состояния шейки матки.
Дисплазия матки: степени, лечение и симптомы
Аномальное изменение эпителиального слоя шейки матки называется дисплазия матки . Эта патология очень опасна, так как является предраковым состоянием и в запущенных стадиях способна перерасти в онкологическое заболевание.

При цервикальной дисплазии без помощи врача не обойтись.
Причины возникновения дисплазии матки
Эпителий, выстилающий цервикальный и шеечный канал матки имеет неоднородное строение, состоящее из 3 типов тканей – эпителиальной, соединительной и мышечной. Непосредственно в шейке детородного органа находятся 2 вида эпителия – цилиндрический (выстилает матку и шейку) и плоский (формируется из нескольких слоёв клеток). Именно в зоне перехода шеечного канала во влагалище часто появляются процессы, связанные с патологическим изменением клеточных структур.
Отчего бывает дисплазия? Причин подобному состоянию несколько:
- Заражение вирусом папилломы человека (ВПЧ).
- Длительное использование гормональных контрацептивов (свыше 5 лет).
- Начало половой жизни в подростковом возрасте (13–15 лет).
- Воспалительные процессы в органах половой системы хронического характера, половые инфекции.
- Травмы шейки матки в результате частых родов или многократных абортов.
- Снижение иммунитета на фоне воспаления, неправильного питания, вредных привычек, хронических стрессов и переутомления.
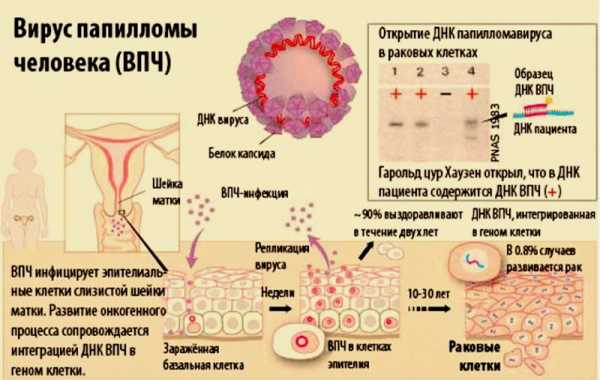
Вирус папилломы вызывает дисплазию или рак шейки матки и половых органов.
Главной причиной дисплазии шейки матки является ВПЧ. К группам риска заражения вирусом относятся женщины, которые:
- ведут беспорядочную интимную жизнь;
- злоупотребляют алкоголем, курением;
- находятся за чертой бедности, необразованные, имеющие плохие жилищные условия.
Важно!
Провоцирующими факторами диспластических изменений часто выступает генетическая предрасположенность к раковым патологиям, недостаток витамина А, С, эрозийные и спаечные процессы в шеечном канале.
Симптомы заболевания
В начальных стадиях своего развития дисплазия шейки не вызывает у женщины никакого дискомфорта. Именно скрытое течение часто провоцирует предраковое состояние, а в запущенных формах – онкологию. Среди поздних признаков диспластических изменений выделяют болевые ощущения или рези внизу живота, а в выделениях появляются кровяные примеси.

Боли внизу живота — один из признаков заболевания.
Патологическое разрастание слоёв слизистой оболочки цервикального канала иногда сопровождается обильным секретом из влагалища белесого цвета без постороннего запаха. В случае наличия сопутствующих заболеваний в половой системе, дисплазия шейки проявляется:
- дискомфортом и болевыми ощущениями во время интимной близости;
- небольшим количеством кровяных выделений после полового акта;
- ноющими болями в нижней части живота, которые появляются с регулярной периодичностью;
- жжением и зудом во влагалище;
- обильными выделениями с запахом или повышенной сухостью влагалища.
В подавляющем большинстве случаев диспластические изменения в эпителии шейки матки длительное время никак себя не проявляют. С момента начала аномальных процессов и до онкологии в среднем проходит 7–10 лет.
Классификация дисплазии шейки матки
По МКБ 10 (международная классификация болезней) дисплазию обозначают цервикальной интраэпителиальной неоплазией – CIN. По степени поражения шеечного канала аномальными клетками CIN имеет 3 стадии развития.
- Слабая или слабовыраженная — CIN I (1 степень). Патологические процессы захватили нижнюю часть плоского эпителия. Площадь поражения не больше 1/3 примыкающего пласта к базальной мембране.
- Умеренная дисплазия – CIN II (2 степень). Аномальные клетки проникают в нижний слой эпителия и на 2/3 в средний пласт. Нетронутой остаётся треть толщи самого глубокого слоя.
- Тяжёлая стадия – CIN III (3 степень – неинвазивный рак). Диспластическим изменениям подвергнута вся толща эпителиального слоя, кроме сосудов, нервов, мышц.
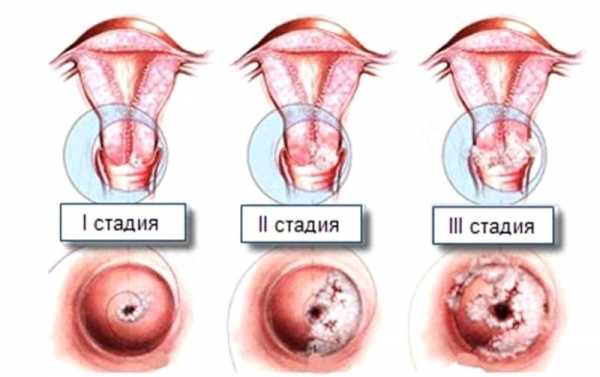
Патологические изменения при 1, 2, 3 стадиях дисплазии шейки матки.
Важно!
В запущенных стадиях заболевания стирается деление эпителия на слои. На фото видно, как выглядят деформированные клетки – они становятся бесформенными, появляется несколько ядер или оно одно, но аномальной формы.
Диагностика
Определить диспластические процессы в шейке матки помогают ряд мероприятий.
- Исследование состояния эпителия с помощью гинекологических зеркал. Цель процедуры – выявить видимые отклонения в детородном органе.
- Изучение шеечного и цервикального канала кольпоскопом. Кольпоскопия позволяет детально осмотреть пораженный орган и взять материал из травмированных участков на анализ.
- Цитология – исследование ПАП-мазка. Анализ соскоба из всех поражённых тканей на предмет аномальных клеток и наличия ВПЧ.
- Гистология – изучение материла, полученного посредством биопсии шейки матки. Выявляет дисплазию и идентифицирует её степень с высокой точностью.
- ПРЦ-методы. Исследование биологического материала из шейного канала на предмет вируса папилломы человека, установление онкогенных штаммов. Анализ позволяет не просто выявить причину дисплазии, но и подобрать наиболее эффективную терапию.
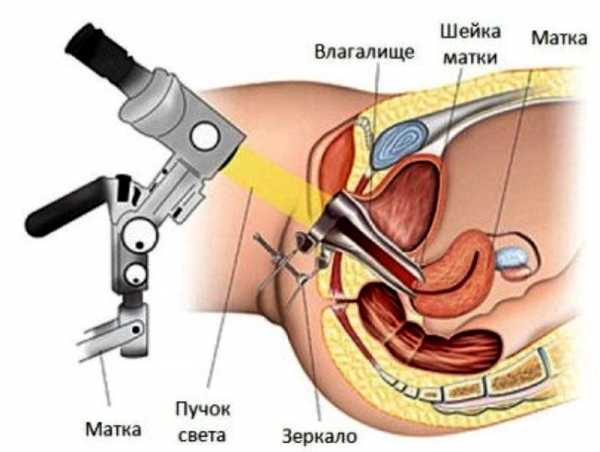
Осмотр шейки матки кольпоскопом называется кольпоскопией.
Результаты инструментальных и лабораторных методов дают возможность точно определиться с диагнозом и выбрать подходящую схему лечения – консервативную или оперативную.
Лечение дисплазии разных степеней
Способ лечения во многом зависит от степени заболевания. При 1 степени дисплазии молодой женщине назначается медикаментозная терапия. Лёгкой форме болезни присущи небольшие зоны патологически изменённых тканей, которые способны к самостоятельному регрессу. Поэтому врачи наблюдают за состоянием женщины, проводя каждые 3–4 месяца цитологические исследования. Если 2 раза подряд анализы показывают разрастание аномальных клеток, назначается оперативное вмешательство.
Дисплазия 2 и 3 степени лечиться только хирургическим путём. Масштаб иссечения зависит от запущенности болезни.
Медикаментозные препараты
Медикаментозная коррекция дисплазии шейки матки включает использование одновременно нескольких групп препаратов.
Таблица «Группы лекарственных средств для коррекции диспластических изменений»
| Категория | Эффективные представители |
| Витаминно-минеральные комплексы | Селен, фолиевая кислота, витамины Е, С, А, витамины группы В |
| Иммуностимуляторы | Изопринозин, Интерферон-альфа 2, Продигиозан |
| Противовоспалительные средства | Индометацин, Мелоксикам, Целекоксиб |
| Противовирусные | Генферон, Ингавирин, Панавир, Альтевир |
Схема лечения подбирается для каждой пациентки индивидуально с учётом её возраста, степени тяжести заболевания и сопутствующих патологий.

Медикаментозное лечение дисплазии шейки матки должно быть комплексным.
Другие методы
Чтобы не допустить рака шейки матки, назначается хирургическое вмешательство. Оперативное лечение имеет ряд методов, позволяющих вовремя остановиться прогрессирующую болезнь. Для эффективного удаления поражённых участков подбирается наиболее подходящий вариант с учётом очагового распространения патогенных клеток.
Лазерное удаление (вапоризация)
Методика удаления диспластических изменений в эпителиальном слое матки осуществляется посредством воздействия на поражённые ткани инфракрасным лучом высокой и низкой интенсивности – прижигание. Внутренность аномальных клеток испаряется в результате лазерного влияния, что ведёт к их отмиранию.
Использование лазера помогает точно определить глубину разреза и удалить только поражённые участки. Чтобы не допустить травматизма здоровых клеток, женщине вводят кратковременный наркоз для полного обездвиживания.
Метод практически не провоцирует рубцевание, имеет короткий период реабилитации, не вызывает дискомфорта у пациента.
Радиоволновое лечение
В основе оперативного способа лежит использование радиоволн высокой частоты. С помощью аппарата Сургитрона происходит пагубное воздействие на аномальные клетки. После операции не остаётся рубцов, период реабилитации составляет около 3 недель.
При радиоволновом лечении важно исключить злокачественные процессы в детородном органе, иначе есть риск запустить необратимые процессы – стремительное прогрессирование рака.
Важно!
Лечение радиоволнами разрешено нерожавшим девушкам, так как не влияет на репродуктивную функцию. Процедура безболезнена, пациенты быстро восстанавливаются, минимальный риск повторного разрастания дисплазии.
Криодеструкция
На патологические клетки воздействуют жидким азотом, температура которого -190 градусов. Разросшиеся ткани превращаются в лёд и гибнут. Отмершие клетки иссекаются, а на их месте вырастает здоровый эпителий.

Процедура криодеструкции шейки матки выполняется специальным аппаратом — криодеструктором.
Достоинства метода – отсутствие рубцов, доступность, простота операции.
Воздействие азотом не рекомендуется использовать при сильном поражении, так как невозможно контролировать глубину заморозки. Есть риск не до конца обработать участки или переусердствовать и зацепить здоровые области.
Криодеструкция имеет длительный реабилитационный период – до 2 месяц, на протяжении которых не допускаются сексуальные контакты и физические нагрузки.
Прижигание током низкой частоты
Метод используется чаще при 2 степени CIN. Удаление аномальных клеток осуществляется специальным инструментом с электродами в виде петли. На поражённые участки воздействуют током низкого напряжения. Процедура делается под местным или общим наркозом в амбулаторных условия.
Прижигание током относиться к дешёвым способам хирургического вмешательства, но имеет недостатки – грубые рубцы, которые способны спровоцировать развитие эндометриоза и проблемы при зачатии, родах. Не рекомендуется нерожавшим девушкам.
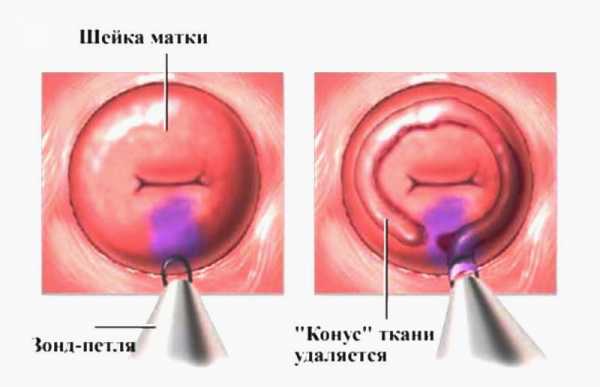
Прижигание током, или электрокоагуляция, — метод дешевый и доступный, но чреват последствиями и осложнениями.
Иссечение скальпелем
Иссечение очагового поражения скальпелем применяется в случае предракового и ракового состояния. С помощью скальпеля проводятся конусовидные разрезы, и иссекается вся патогенная ткань. Нередко травмируются здоровые ткани и разрушаются эндоцервикальные железы. Операция проводиться под общей анестезией.
Удаление диспластических участков скальпелем позволяет не допустить их преобразование в рак или остановить развитие онкологии в начальной степени . Из-за большой травматизации шеечного канала, период восстановления после операции достигает нескольких месяцев, возможен стеноз цервикального канала и сильное рубцевание.
Ампутация шейки матки
Операция по удалению шейки матки применяется в том случае, когда другие методы не дали результатов, обнаружено предракового состояние или первые стадии рака. Хирургическое вмешательство проводиться с помощью лапароскопии (надрезы в полости живота) или через влагалище.
В ходе операции поражённый орган полностью иссекается – резекция шейки матки. При ампутации шейки яичники, сама матка и её трубы не удаляются – менструальная функция сохраняется, детородная в большинстве случаев теряется.
Реабилитация после удаления шеечного канала длиться больше 1,5 месяца. В это время женщине нельзя вести половую жизнь, поднимать тяжести, перетруждаться.
Дисплазия шейки матки при беременности
Лёгкая и умеренная дисплазия шейки матки при беременности практически не влияет на состояние будущей мамы и развитие плода. Поэтому во время вынашивания ребёнка кольпоскопические исследования не рекомендуются.
Кольпоскопия при беременности не назначается.
В это время шеечный канал меняется под воздействием гормональной перестройки. Для получения достоверных анализов кольпоскопия проводиться после родов (при 2 степени CIN) и через год, если есть подозрения на слабую форму болезни.
Тяжёлая степень дисплазии у беременных не ухудшает их состояние, но требует постоянного контроля, так как высокая вероятность преждевременных родов.
При беременности хирургическое лечение дисплазии не применяется, иначе есть риск внутриутробной гибели плода, выкидыша, мертворождения.
Прогноз
При своевременном обращении к врачу и адекватном лечении реально:
- полностью вылечить лёгкую стадию дисплазии;
- перевести CIN 2 в 1 степень;
- вовремя обнаружить предраковое состояние и не допустить его преобразование в онкологию.
При своевременном лечении ДШМ прогноз благоприятный.
Правильно подобранные хирургические методы позволяют избавиться от аномальных клеток, избежать рецидивов и сохранить детородную функцию.Возможные последствия
Атипичные клетки эпителия слизистого слоя шейки матки не исчезают сами по себе. Без должного лечения болезнь усугубляется, диспластические изменения проникают всё глубже, что в итоге, приводит к развитию рака. Процесс патологических преобразований занимает от 3 до 10 лет и заканчивается онкологией.
Рубцы образуются вследствие хирургического вмешательства, в результате ткань теряет свою эластичность, что в будущем осложняет родовой процесс.
После оперативного вмешательства снижается иммунитет тканей, снижается микрофлора и вырастает риск присоединения инфекций.
Отзывы
Zalina
У меня 5 лет назад обнаружили дисплазию 2 степени, сразу назначили лечение лазером и противовирусные лекарства (был ВПЧ). После операции проверяюсь каждый год, ничего нет – лечение помогло.
Iorga_alina
Я лечу дисплазию уже 1,5 года. Сначала была 2 степень, теперь 1. Пока терапия заключается в свечках, таблетках и уколах. Надоело постоянно на лекарствах сидеть, но врачи рекомендуют не спешить с операцией.
Ververa
У меня нашли дисплазию, уже переходящую из 1 во 2 степень. Сначала лечили антибиотиками, а потом назначили удаление радиоволнами. Прошло уже полгода, недавно проверялось, всё в норме. Надеюсь, рецидивов не будет.
Основной причиной появления в шейке матки атипичных клеток плоского эпителия выступает вирус ВПЧ, сопутствующими факторами служат – снижение иммунитета, половые инфекции, невылеченные заболевания мочевыделительной системы, беспорядочные интимные связи, аборты. Дисплазия имеет 3 степени тяжести – слабую (лечиться медикаментозно), умеренную и тяжёлую (требуется хирургическое вмешательство). При должном лечении патология исчезает или переходит в стадию ремиссии. Игнорирование дисплазии ведёт к развитию рака.