Дмпп что это такое у детей
что такое дефект межпредсердной перегородки, аневризма сердца у новорожденных, нужна ли операция
Если врачами диагностирован дефект в разделяющей предсердия перегородке, это вызывает у родителей переживания о жизни малютки. Но вместо паники более конструктивно будет больше узнать о выявленном у младенца пороке, чтобы получить информацию, как помочь ребенку и чем ему грозит такая сердечная патология.

Что такое дефект межпредсердной перегородки
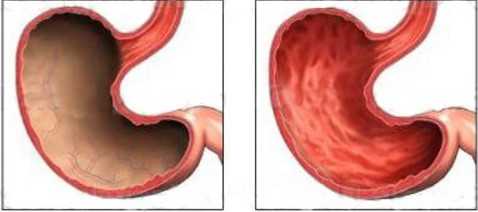
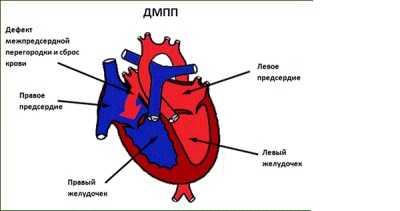
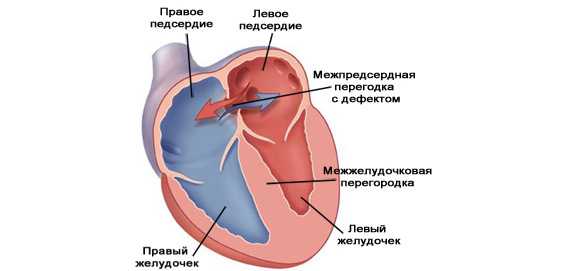
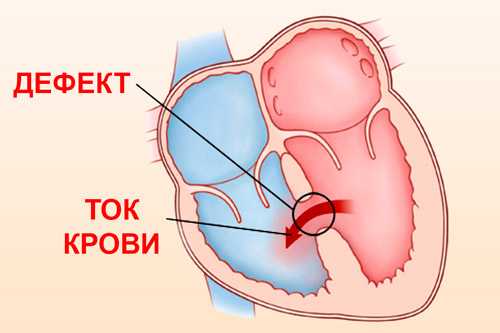
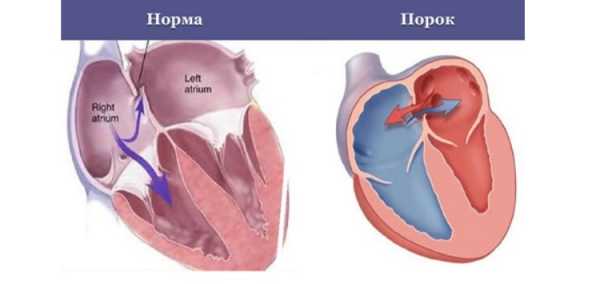
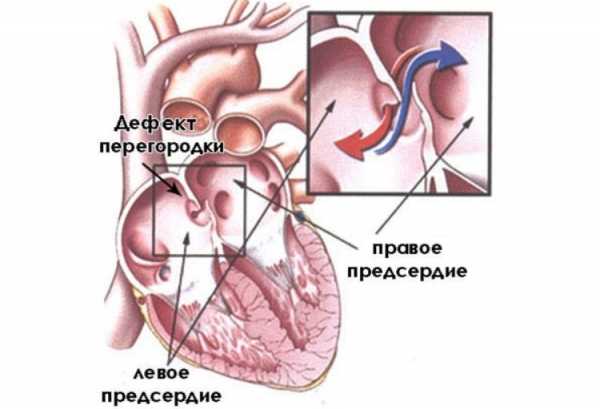
Так называют один из врожденных пороков сердца, представляющий собой отверстие в перегородке, через которое осуществляется сброс крови с левой половины сердца в правую. Его размеры могут быть разными – и крохотными, и очень большими. В особо тяжелых случаях перегородка может вообще отсутствовать – у ребенка выявляют 3-камерное сердце.
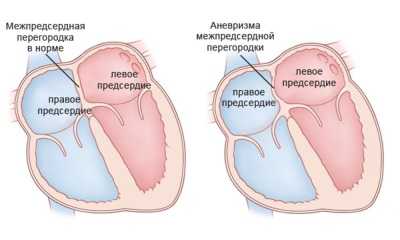
Также у некоторых детей возможно появление аневризмы сердца. Ее не следует путать с такой проблемой, как аневризма сосудов сердца, поскольку такая аневризма у новорожденных представляет собой выпячивание разделяющей предсердия перегородки при сильном ее истончении.
Этот дефект в большинстве случаев не представляет собой особой опасности и при небольших размерах считается незначительной аномалией.
Причины
Появление ДМПП обусловлено наследственностью, однако проявления порока зависят еще и от воздействия на плод отрицательных внешних факторов, среди которых:
- Химические или физические экологические воздействия.
- Вирусные заболевания при беременности, особенно, краснуха.
- Употребление будущей мамой наркотических или спиртсодержащих веществ.
- Радиационное облучение.
- Работа беременной во вредных условиях.
- Прием во время вынашивания опасных для плода лекарств.
- Наличие сахарного диабета у мамы.
- Возраст будущей мамы больше 35 лет.
- Токсикоз во время вынашивания.
Под влиянием генетических и других факторов нарушается развитие сердца на самых ранних его этапах (в 1 триместре), что приводит к появлению дефекта в перегородке. Этот порок нередко сочетается и с другими патологиями у плода, например, заячьей губой или пороками почек.

Гемодинамика при ДМПП
- Внутриутробно наличие отверстия в перегородке между предсердиями никак не влияет на функцию сердца, поскольку через него происходит сбрасывание крови в большой круг кровообращения. Это важно для жизнедеятельности крохи, ведь его легкие не функционируют и кровь, которая предназначается им, поступает к органам, которые работают у плода более активно.
- Если же дефект остается после родов, кровь во время сердечных сокращений начинает поступать в правую часть сердца, что приводит к перегрузке правых камер и их гипертрофии. Также ребенка с ДМПП со временем наблюдается компенсаторная гипертофия желудочков, а стенки артерий становятся плотнее и менее эластичными.
- При очень крупных размерах отверстия изменения гемодинамики наблюдаются уже в первую неделю жизни. Из-за попадания крови в правое предсердие и избыточного наполнения легочных сосудов происходит усиление легочного кровотока, что грозит ребенку легочной гипертензией. Следствием застойных состояний легких также являются отек и пневмония.
- Далее у ребенка развивается переходная стадия, во время которой сосуды в легких спазмируются, что клинически проявляется улучшением состояния. В этот период оптимально выполнить операцию, чтобы предотвратить склерозирование сосудов.
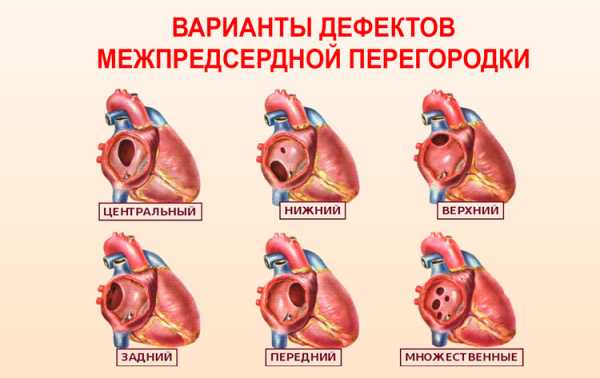
Виды
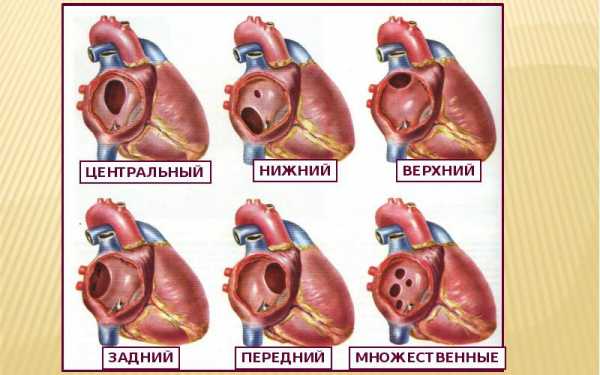
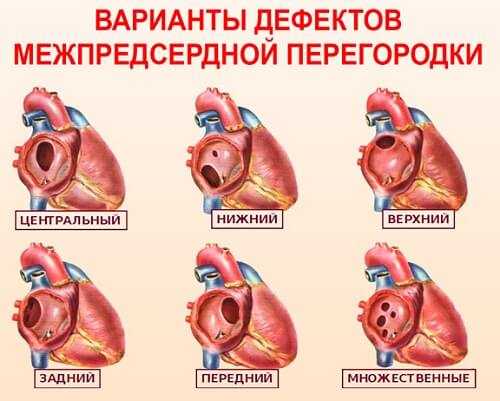
Дефект в перегородке, разделяющей предсердия, бывает:
- Первичным. Отличается большим размером и расположением в нижней части.
- Вторичным. Зачастую небольшой, находится в центре или рядом с выходом полых вен.
- Комбинированным.
- Малым. Зачастую протекает бессимптомно.
- Средним. Обычно выявляют в подростковом возрасте или у взрослого.
- Большим. Выявляется довольно рано и характеризуется выраженной клиникой.
- Одиночным либо множественным.
В зависимости от расположения патология бывает центральной, верхней, передней, нижней, задней. Если помимо ДМПП других патологий сердца не выявлено, дефект называют изолированным.
Симптомы
Наличие ДМПП у ребенка может проявляться:
- Нарушениями сердечного ритма с возникновением тахикардии.
- Появлением одышки.
- Слабостью.
- Цианозом.
- Отставанием в физическом развитии.
- Болями в сердце.
При малом размере дефекта у ребенка какие-либо отрицательные симптомы могут полностью отсутствовать, а сам ДМПП выступает случайной «находкой» во время планового УЗИ. Если же при небольшом отверстии и появляются клинические симптомы, то зачастую это происходит во время плача или физической нагрузки.
При крупных и средних размерах дефекта симптомы могут появляться и в состоянии покоя. Малыши из-за одышки с трудом сосут грудь, плохо набирают вес, часто болеют бронхитами и пневмониями. Со временем у них деформируются ногти (они выглядят, как часовые стекла) и пальцы (по виду они напоминают барабанные палочки).

Возможные осложнения
ДМПП может осложниться такими патологиями:
- Выраженной легочной гипертензией.
- Инфекционным эндокардитом.
- Инсультом.
- Аритмиями.
- Ревматизмом.
- Бактериальными пневмониями.
- Острой сердечной недостаточностью.
Если не лечить такой порок, до 40-50 лет доживает не больше половины детей, родившихся с ДМПП. При наличии крупной аневризмы перегородки существует высокий риск ее разрыва, что может закончиться для ребенка летально.
Диагностика
При осмотре у деток с таким дефектом будет недостаточная масса тела, выпячивание на груди («сердечный горб»), цианоз при крупных размерах отверстия. Послушав сердце малютки, врач определит наличие шума и расщепления тонов, а также ослабление дыхания. Для уточнения диагноза малыша направят на:
- ЭКГ – будут определены симптомы гипертрофии правого отдела сердца и аритмии.
- Рентген – помогает выявить изменение и сердца, и легких.
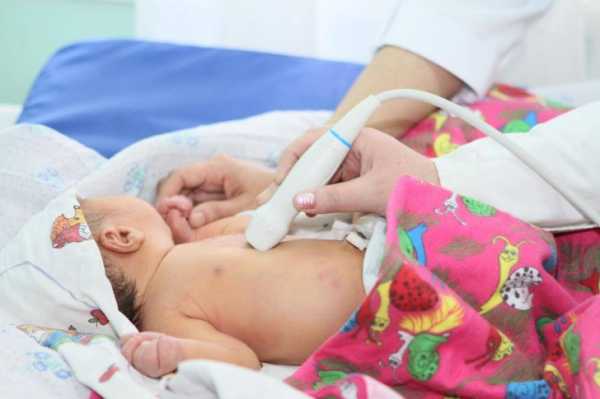
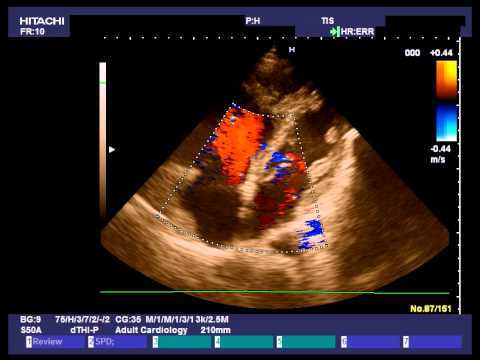
- УЗИ – покажет сам дефект и уточнит гемодинамические проблемы, которые он вызвал.
- Катетеризация сердца – назначается для измерения давления внутри сердца и сосудов.
Иногда ребенку назначаются также ангио- и флебографию, а при сложностях диагностики – МРТ.

Нужна ли операция
Оперативное лечение требуется не всем деткам с дефектом в перегородке, разграничивающей предсердия. При небольших размерах дефекта (до 1 см) часто наблюдается его самостоятельное зарастание к 4-летнему возрасту. Деток с таким ДМПП ежегодно обследуют, наблюдая за их состоянием. Такая же тактика выбирается при небольшой аневризме перегородки.
Лечение детей, у которых диагностирован средний или крупный ДМПП, а также крупная аневризма сердца, является хирургическим. Оно предусматривает осуществление либо эндоваскулярной, либо открытой операции. В первом случае деткам дефект закрывается специальным окклюдером, который доставляется прямо в сердце ребенка через крупные сосуды.
Для открытой операции требуется общая анестезия, гипотермия и подключение малыша к «искусственному сердцу». Если дефект средний, он ушивается, а при крупных размерах отверстие закрывается синтетическим или перикардиальным лоскутом. Для улучшения работы сердца дополнительно назначают сердечные гликозиды, антикоагулянты, диуретики и другие симптоматические средства.
Следующий видеоролик представит вашему вниманию полезные советы для родителей, которые столкнулись с этим заболеванием.
Профилактика
Для предотвращения возникновения у ребенка ДМПП важно тщательно планировать беременность, уделить внимание пренатальной диагностике и постараться исключить влияние на беременную отрицательных внешних факторов. Будущей маме следует:
- Полноценно сбалансировано питаться.
- Достаточно отдыхать.
- Регулярно ходить в консультацию и сдавать все анализы.
- Избегать токсических и радиоактивных воздействий.
- Не употреблять медикаменты без предписаний врача.
- Своевременно защитить себя от краснухи.
- Избегать общения с людьми, болеющими ОРВИ.
ДМПП сердца у детей 📌 (дефект межпредсердной перегородки у новорожденных): симптомы и лечение
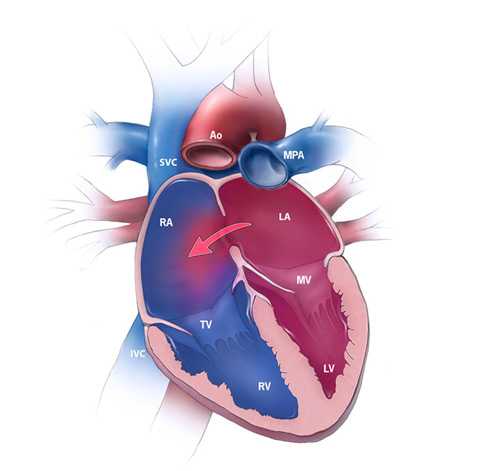
Последние несколько лет участилось рождение детей с врожденным пороком сердца разной степени тяжести. Одна из часто встречающихся патологий – ДМПП, дефект межпредсердной перегородки, характеризующийся наличием на перегородке между правым и левым предсердием одного или нескольких отверстий. В связи с этим качество жизни крохи может сильно снизиться. Чем быстрее отклонение обнаружат, тем благополучнее его исход.
Что такое ДМПП и какими симптомами он характеризуется?
Врожденный порок сердца (ВПС) диагностируется при аномальном развитии сердца во внутриутробном периоде. Это патология сосудов и клапанов. ДМПП тоже врожденный порок, но связан он с перегородкой между правым и левым предсердием. Диагноз ставится в 40% случаях при полном обследовании новорожденных. Нередко врачи успокаивают, что со временем отверстия (или окна) в перегородках могут закрыться сами. В противном случае требуется операционное вмешательство.
Перегородка, отделяющая предсердия, формируется на 7 неделе развития плода. При этом в середине остается окно, через которое происходит кровообращение у крохи. Когда ребенок появляется на свет, окно должно закрыться через неделю после его рождения. Часто этого не происходит. Тогда речь идет о ВПС, о дефекте межпредсердной перегородки. Этот случай не считается сложным, если нет признаков серьезного сочетания ВПС и ДМПП.
Патология опасна тем, что порой она протекает бессимптомно, проявляясь через несколько лет. В связи с этим во многих перинатальных центрах в перечень обязательных обследований новорожденных вошло УЗИ сердца и осмотр кардиолога. Простое прослушивание сердечных ритмов не приносит должного результата: шумы могут появиться гораздо позже.
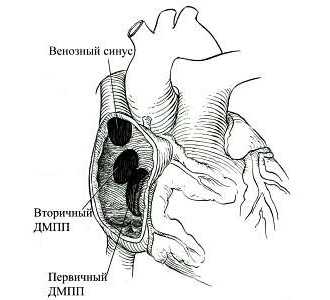
Врачи выделяют два типа ДМПП:
- при первичном дефекте незакрытое окно находится внизу перегородки;
- при вторичном отверстия расположены ближе к центру.
Симптоматика аномалии зависит от ее тяжести:
- Ребенок развивается без физического отставания до определенного момента. Уже в школе станет заметна повышенная утомляемость, низкая физическая активность.
- Дети с дефектом межпредсердной перегородки чаще других болеют серьезными легочными заболеваниями: от простого ОРВИ до пневмонии в тяжелой форме. Связано это с постоянным перебрасыванием кровяных потоков справа налево и переполненным малым кругом кровообращения.
- Синюшный цвет кожных покровов в области носогубного треугольника.
- К 12-15 годам у ребенка может начаться тахикардия, тяжелая одышка даже при незначительных усилиях, слабость, жалобы на головокружение (рекомендуем прочитать: по каким причинам у ребенка возникает тахикардия?).
- При очередном медицинском осмотре диагностируются шумы в сердце.
- Бледность кожи, постоянно холодные руки и ноги.
- У детей с вторичным пороком сердца главным симптомом является сильная одышка.

Причины возникновения дефекта
Проблемы с сердцем у детей начинаются еще в период нахождения в утробе матери. Не до конца развивается межпредсердная перегородка и эндокардиальные валики. Существует ряд факторов, которые увеличивают риск рождения малыша с врожденным пороком сердца. Среди них следующие:
- наследственная предрасположенность;
- в первом триместре будущая мама перенесла краснуху, цитомегаловирус, грипп, сифилис;
- на ранних сроках беременности женщина переболела вирусным заболеванием, сопровождающимся лихорадочным состоянием;
- наличие сахарного диабета;
- прием во время вынашивания плода препаратов, не сочетающихся с беременностью;
- проведение рентгенологического обследования беременной женщины;
- пренебрежение здоровым образом жизни;
- работа на производстве повышенной вредности;
- неблагоприятное экологическое окружение;
- ДМПП как часть серьезного генетического заболевания (синдром Гольденхара, Вильямса и прочее).
 Риск развития ДМПП у плода увеличивается, если женщина имеет вредные привычки или перенесла тяжелые заболевания в период беременности
Риск развития ДМПП у плода увеличивается, если женщина имеет вредные привычки или перенесла тяжелые заболевания в период беременностиВозможные осложнения болезни
Патология межпредсердной перегородки дает осложнения на общее самочувствие ребенка. Дети, находящиеся в группе риска, чаще других подвержены бронхо-легочным заболеваниям, которые имеют затяжной характер и сопровождаются сильным кашлем и одышкой. Редко явление отхаркивания кровью.
Если дефект не был обнаружен во младенчестве, то о себе он даст знать ближе к 20-ти годам пациента, а осложнения будут достаточно серьезными и часто необратимыми. Всевозможные последствия и осложнения ДМПП приведены в таблице ниже.
| Возможные осложнения | Характеристика заболевания |
| Легочная гипертензия | Перегружается правая часть сердца, легочный круг застаивается, а давление в нем резко повышается. |
| Сердечная недостаточность | Сердце перестает качественно качать кровь. Насос не работает, клетки организма недополучают кислородного питания. |
| Аритмия | Сердечный ритм увеличивается, затем резкий перепад и снова увеличение темпа. Изменения чреваты летальным исходом из-за внезапной остановки сердца. |
| Синдром Эйзенменгера | Последствие легочной гипертензии. |
| Тромбоэмболия | Возникновение тромбов на любом из участков сосудов. Возможно закупорка жизненно важных артерий и мгновенная смерть. |
Как выявляется патология?
Сегодня выработан целый комплекс обследований маленького пациента на предмет врожденного порока сердца. Во многом они схожи с обследованием взрослых людей. Методы диагностики дефекта перегородки у детей проводят современными способами с использованием соответствующей аппаратуры. Все зависит от возраста ребенка:
| Возраст ребенка | Способ диагностики | Суть метода |
| Новорожденные дети | Прослушивание сердца | Применяется для выявления шумов в сердце. |
| Рентген (рекомендуем прочитать: можно ли делать рентген детям и когда?) | Позволяет обнаружить увеличенные размеры сердца и расширение крупных артерий. | |
| ЭхоКГ, УЗИ сердца | Подтверждается или опровергается информация об увеличенных размерах сердца, выявляется застой крови в крупных сосудах. | |
| Дети от 7 лет и старше | Рентген | Выявляет размеры сердца, дефекты в его строении, застой крови в крупных венах. |
| Кардиограмма | Показывает степень перегруженности правой стороны сердца. | |
| ЭхоКГ | Обнаруживает отверстия в перегородке и оценивает объем увеличения правого желудочка. | |
| Катетеризация сердца | Применяется в экстренных случаях перед операцией. Есть возможность введения катетера из правого предсердия в левое. | |
| Ангиокардиография | Позволяет обнаружить отверстия в межпредсердной перегородке при помощи введения специальной красящей жидкости в кровь пациента. |
Возможно ли лечение ДМПП?
Вылечить ДМПП возможно. Главное, своевременно обратиться за квалифицированной медицинской помощью. Доктор Комаровский настаивает на том, что ребенок, попавший в группу риска и имеющий подозрение на дефект перегородки, должен быть максимально обследован. Постоянный контроль за состояние малыша с врожденным пороком сердца – первостепенная задача любого из родителей. Случается, что аномалия со временем проходит сама, а бывает, что требуется операция.
Способ лечения зависит от степени тяжести патологии, ее вида. Выделяют несколько основных методов лечения: медикаментозное при легкой форме порока, операция – при более сложных формах ДМПП.
Хирургический способ
В случае, если овальное окно не закрывается самостоятельно, а симптомы нарастают, срочно требуется операция.
На сегодняшний день манипуляции проводятся двумя основными способами:
- Катетеризация. Суть этого метода в том, что через вену в бедре вводится специальный зонд, который направляют к месту образования окна. Устанавливается своего рода заплатка на незакрытое отверстие. С одной стороны, метод малоинвазивный, не требует проникновения в грудную клетку. С другой – имеет неприятные последствия в виде болей в области ввода зонда.
- Открытая операция, когда через грудную клетку в сердце вшивается синтетическая заплатка. Это нужно, чтобы закрыть овальное окно. Данная манипуляция сложнее первой за счет длительного периода реабилитации малыша.
Новая и современная технология хирургического лечения патологии межпредсердной перегородки – эндоваскулярный метод. Появился он в конце 90-х годов и сегодня набирает популярность. Суть его в том, что через периферическую вену вводят катетер, который при открытии напоминает зонтик. Подойдя близко к перегородке, устройство раскрывается и закрывает собой овальное окно.
Операция проходит быстро, практически не имеет осложнений, не требует много времени для восстановления маленького пациента. Лечение первичного ВПС таким методом не производится.
Поддержка лекарственными средствами
Каждый родитель должен понимать, что никакие лекарства не способны заставить окно закрыться. Это может произойти со временем самостоятельно либо в противном случае оперативное лечение неизбежно. Однако прием медикаментов способен улучшить общее состояние больного, успокоить и привести в норму сердечный ритм.
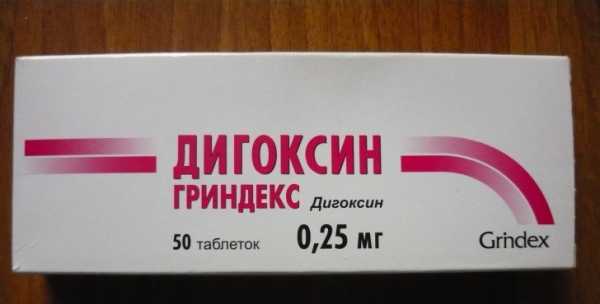
Усилить эффект зарастания отверстий способны следующие препараты:
- Дигоксин;
- лекарства, уменьшающие свертываемость крови;
- бета-блокаторы, снижающие давление;
- при отеках детям назначаются мочегонные препараты, диауретики;
- лекарства, направленные на расширение сосудов.
Прогнозы на выздоровление
Говорить о благополучном исходе операции и лечения в целом можно только, опираясь на данные о своевременном назначении терапии. Важно, чтобы до операции не возникло никаких осложнений. 95% малышей, рожденных с патологией перегородки, живут и развиваются, как и все здоровые дети.
Смертность при ДМПП – явление редкое. Без лечения люди могут дожить до 40 лет, а далее прогнозируется инвалидность. При устранении дефекта в младенчестве человек может рассчитывать на полноценную жизнь. Иногда отмечается возникновение аритмии в возрасте 20-25 лет.
Врач-педиатр 2 категории, аллерголог-иммунолог, окончила БГМУ Федерального агентства по здравоохранению и социальному развитию. Подробнее »Поделитесь с друьями!
Дефект межпредсердной перегородки у детей и все его особенности
Дефект межпредсердной перегородки у новорожденных детей – крайне редкое заболевание, которое относят к врожденным порокам развития сердца (ВПС).
Оно влечет за собой огромное количество последствий.
Как распознать проблему вовремя и как с ней справиться? Расскажем в этой статье.
Описание
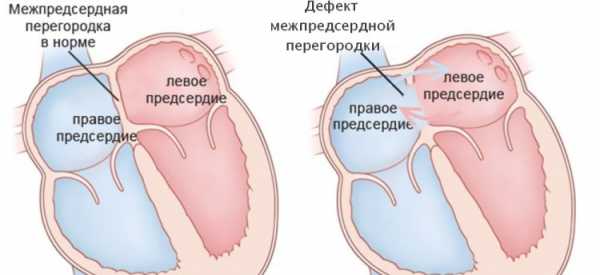
Дефект межпредсердной перегородки – врожденная аномалия сердца (врожденный порок). При неполном дефекте существует отверстие между перегородками, а при полном – перегородка отсутствует вовсе. Болезнь характеризуется наличием сообщения между правым и левым предсердиями.
Болезнь может быть выявлена при помощи ультразвукового исследования совершенно случайно, так как у многих людей она протекает бессимптомно.
Причины развития и факторы риска
Дефект межпредсердной перегородки является генетическим заболеванием. Если у ребенка есть близкие родственники, страдающие пороком сердца, необходимо уделить больше внимания его здоровью.
Также это заболевание может развиться из-за внешних причин. Во время беременности следует отказаться от курения и алкоголя, принимать лекарства только под надзором лечащего врача. Врожденный порок может появиться в случаях, если мать ребенка во время беременности была больна сахарным диабетом, фенилкетонурией или краснухой.
Формы
Дефекты различают по размерам и форме отверстий между предсердиями:
- Первичный.
Обычно характеризуется большим размером (от трех до пяти сантиметров), локализацией в нижней части перегородки и отсутствием нижнего края. Недоразвитость первичной межпредсердной перегородки и сохранение первичного сообщения относят как раз к этой форме дефекта. Чаще всего у пациентов наблюдается открытый антриовентикулярный канал и расщепление трехстворчатого и двухстворчатого клапанов.
- Вторичный.
Характеризуется недоразвитой вторичной перегородкой. Обычно это повреждение небольшого размера (от одного до двух сантиметров), которое находится в области устьев полых вен или же в центре перегородки.
- Полное отсутствие перегородки.
Такой дефект называют трехкамерным сердцем. Это связано с тем, что из-за полного отсутствия перегородки образуется единое общее предсердие, которое может быть связано с аномалиями антриовентикулярных клапанов или с аспленией.
Одним из вариантов межпредсердного сообщения называют открытое овальное окно, которое не относят к данному пороку, так как это всего лишь недоразвитость клапана отверстия. При открытом овальном окне не возникают нарушения гемодинамики, поэтому в этом случае хирургическая операция не требуется.
Осложнения и последствия
Малые дефекты довольно трудно обнаружить — некоторые люди узнают о своей болезни лишь в пожилом возрасте. При большом же дефекте продолжительность жизни может сократиться до 35-40 лет.
Данная проблема со временем приводит к истощению восстановительных ресурсов сердца, что может стать причиной развития легочных заболеваний, сердечной недостаточности, легочной гипертензии, а также привести к частным обморокам или даже инсульту.
Симптомы
В детском и подростковом возрасте зачастую довольно трудно распознать малый и средний дефект, так как он не приносит никаких явных неудобств. Большой дефект распознать намного проще, так как при нем появляется довольно выраженная симптоматика:

- одышка, возникающая при физических нагрузках;
- подверженность инфекциям дыхательных путей;
- бледность или даже синюшность кожи;
- слабость, быстрая утомляемость;
- нарушение сердечного ритма.
Если больной наблюдает у себя один из вышеперечисленных симптомов, или же родители обращают внимание на капризность ребенка, плаксивость, отсутствие желания играть долго с другими детьми, то следует обратиться к врачу-педиатру или к терапевту. Далее доктор проведет первичный осмотр и, при необходимости, даст направление на дальнейшее обследование.
Об опасности атрезии легочной артерии узнайте из другой статьи — это важно знать всем родителям детей с риском ВПС.Чем отличается дефект межжелудочковой перегородки у плода от межпредсердного дефекта? Узнайте из этой статьи.
Диагностика
Для выявления болезни применяются различные методы. Для получения дальнейших указаний необходимо обратиться к педиатру или терапевту, который, основываясь на анализе жалоб больного или его родителей, может направить вас к врачу-кардиологу.
Сначала собирают анамнез жизни пациента (нет ли у его родственников врожденных пороков сердца, как протекала беременность матери), а затем дают направление на проведение следующих анализов: общий анализ мочи, биохимический и общий анализ крови. На основании полученных результатов можно выяснить, как функционируют другие внутренние органы, и связано ли это с работой сердца.
Также проводится общий осмотр, аускультация (выслушивание сердца), перкуссия (выстукивание сердца). Два последних метода позволяют выяснить, есть ли изменения формы сердца и слышны ли шумы, характерные для данного дефекта. После проведенных исследований педиатр или терапевт решает, есть ли основания для проведения дальнейшей диагностики.
В том случае, если доктор подозревает у пациента наличие врожденного порока сердца, применяются более сложные способы исследования:
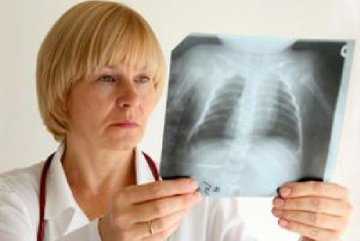
- Рентгенологическое исследование органов грудной клетки позволяет увидеть изменения формы сердца.
- Электрокардиография (ЭКГ) дает возможность наблюдать у пациента нарушения в проводимости и ритме сердца, а также увеличение правых отделов.
- Ээхокардиография (ЭхоКГ), или ультразвуковое исследование. При использовании двухмерного (доплеровского) метода можно увидеть в каком месте локализуется дефект перегородки и его размер. Кроме того, данный способ позволяет увидеть направление сброса крови через отверстие.
- Зондирование (введение катетера) помогает определить давление в полостях сердца и сосудах.
- Ангиография, вентикулография и магнитно-резонансная томография (МРТ) назначаются в тех случаях, если остальные методы исследования были не показательны.
После проведенной диагностики лечащий доктор принимает решение, необходимо ли пациенту хирургическое вмешательство или будет достаточно консервативного лечения.
Методы лечения
Одним из способов лечения малых пороков, не затрудняющих жизнь пациента, является консервативный метод лечения. Кроме того, этот тип лечения применяется и в тех случаях, когда не проведенная вовремя операция стала следствием развития таких болезней, как ишемия миокарда и сердечная недостаточность.
Хирургическое вмешательство рекомендуется пациентам в возрасте от 1 года до 12 лет. Это обусловлено тем, что в этом возрасте организм уже адаптировался к изменениям, произошедшим в организме из-за дефекта межпредсердной перегородки, а также уже отсутствует вероятность самостоятельного закрытия дефекта. На данный момент существует два способа закрытия дефекта.
Открытая операция
 Если размер отверстия не превышает четырех сантиметров, то можно проводить открытую операцию на сердце. Во время проведения операции применяется аппарат искусственного кровообращения, чаще всего с остановкой сердца.
Если размер отверстия не превышает четырех сантиметров, то можно проводить открытую операцию на сердце. Во время проведения операции применяется аппарат искусственного кровообращения, чаще всего с остановкой сердца.
В зависимости от размера дефекта определяется и метод его устранения: ушивание дефекта (не более 120 миллиметров) или установка заплаты из собственного перикарда.
Восстановительный период длится около месяца. В это время необходимо следить за питанием и воздерживаться от физических нагрузок.
Эндоваскулярная окклюзия (закрытая)
Этот способ оперативного вмешательства заключается в том, что через бедренную вену вводят катетер с окклюдером (пластиной), который далее направляется в правое предсердие. Далее окклюдер закрывает отверстие, «пломбирует» его.
Этот способ проведения операции имеет ряд преимуществ перед открытой операцией: нет необходимости в общем наркозе, мало травм, быстрый восстановительный период – всего несколько дней.
Прогнозы и меры профилактики
Для того чтобы предотвратить развитие дефекта межпредсердной перегородки у детей, матери необходимо вовремя встать на учет в женской консультации во время беременности.
Следует исключить курение, употребление алкоголя, придерживаться правильного питания и принимать лекарственные препараты только по назначению врача. Также стоит сказать гинекологу, который ведет вашу беременность, о наличии родственников, страдающих врожденным пороком сердца.
Несмотря на то, что данное заболевание имеет положительный прогноз, необходимо вовремя принять меры лечения, чтобы в дальнейшем не появились различные осложнения.
Сегодня выявить дефект межпредсердной перегородки у детей довольно просто, порок сердца у новорожденных в большинстве случаев выявляется при проведении ультразвукового исследования. Если же болезнь не была обнаружена сразу после рождения, но у вас появились подозрения – необходимо проконсультироваться с врачом.
Дефект межпредсердной перегородки (ДМПП): причины, лечение, операция
© Автор: Солдатенков Илья Витальевич, врач-терапевт, специально для СосудИнфо.ру (об авторах)
Дефект межпредсердной перегородки (ДМПП) – врожденный порок сердца, обусловленный наличием отверстия в перегородке, разделяющей предсердные камеры. Через это отверстие кровь сбрасывается слева направо под относительно небольшим градиентом давления. Больные дети плохо переносят физические нагрузки, у них нарушается сердечный ритм. Проявляется заболевание одышкой, слабостью, тахикардией, наличием «сердечного горба» и отставанием больных детей в физическом развитии от здоровых. Лечение ДМПП — хирургическое, заключающееся в проведении радикальных или паллиативных операций.
Малые ДМПП часто протекают бессимптомно и обнаруживаются случайно во время проведения УЗИ сердца. Они зарастают самостоятельно и не вызывают развития тяжелых осложнений. Средние и большие дефекты способствуют смешиванию двух типов крови и появлению основных симптомов у детей – цианоза, одышки, боли в сердце. В таких случаях лечение только хирургическое.
 ДМПП подразделяются на:
ДМПП подразделяются на:
- Первичные и вторичные,
- Комбинированные,
- Одиночные и множественные,
- Полное отсутствие перегородки.
По локализации ДМПП делятся на: центральный, верхний, нижний, задний, передний. Выделяют перимембранозный, мышечный, отточный, приточный типы ДМПП.
- В зависимости от размеров отверстия ДМПП бывают:
- Большими — раннее выявление, выраженная симптоматика;
- Средними — обнаруживают у подростков и взрослых;
- Малыми — бессимптомное течение.
ДМПП может протекать изолировано или сочетаться с другими ВПС: ДМЖП, коарктацией аорты, открытым артериальным протоком.
Видео: ролик о ДМПП союза педиатров России
Причины
ДМПП — наследственное заболевание, тяжесть течения которого зависит от генетической склонности и влияния на плод неблагоприятных факторов среды. Основная причина формирования ДМПП – нарушение развития сердца на ранних этапах эмбриогенеза. Обычно это происходит в первом триместре беременности. В норме сердце плода состоит из нескольких частей, которые в процессе своего развития правильно сопоставляются и адекватно соединяются друг с другом. Если этот процесс нарушается, в межпредсердной перегородке остается дефект.
Факторы, способствующие развитию патологии:
- Экология — химические, физические и биологические мутагены,
- Наследственность – точечные изменения гена или изменения в хромосомах,
- Перенесенные во время беременности вирусные болезни,
- Сахарный диабет у матери,
- Употребление беременной женщиной лекарственных препаратов,
- Алкоголизм и наркомания матери,
- Облучение,
- Производственный вредности,
- Токсикозы беременности,
- Возраст отца более 45 лет, возраст матери более 35 лет.
В большинстве случаев ДМПП сочетается с болезнью Дауна, почечными аномалиями, заячьей губой.
Особенности гемодинамики
Внутриутробное развитие плода имеет много особенностей. Одной из них является плацентарное кровообращение. Наличие ДМПП не нарушает функции сердца плода во внутриутробном периоде. После рождения у ребенка отверстие закрывается спонтанно, и кровь начинает циркулировать через легкие. Если этого не происходит, кровь сбрасывается слева направо, правые камеры перегружаются и гипертрофируются.
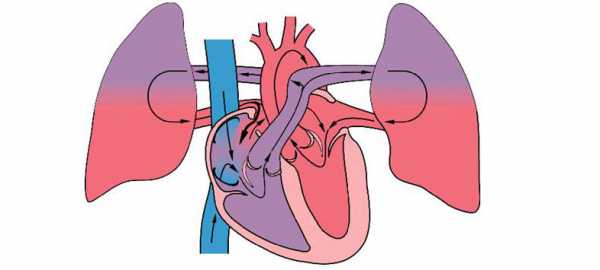
При больших ДМПП гемодинамика изменяется на 3 сутки после рождения. Легочные сосуды переполняются, правые камеры сердца перегружаются и гипертрофируются, кровяное давление повышается, легочной кровоток увеличивается, и развивается легочная гипертензия. Застойные явления в легких и инфицирование приводят к развитию отека и пневмонии.
Затем легочные сосуды спазмируются, и наступает переходная стадии легочной гипертензии. Состояние ребенка улучшается, он становится активным, перестает болеть. Период стабилизации — лучшее время для проведения радикальной операции. Если этого не сделать вовремя, легочные сосуды начинают необратимо склерозироваться.
У больных компенсаторно гипертрофируются желудочки сердца, утолщаются стенки артерий и артериол, они становятся плотными и неэластичными. Постепенно давление в желудочках выравнивается, и венозная кровь начинает поступать из правого желудочка в левый. У новорожденных развивается тяжелое состояние – артериальная гипоксемия с характерными клиническими признаками. В начале заболевания веноартериальный сброс возникает транзиторно при натуживании, кашле, физической нагрузке, а затем становится стойким и сопровождается одышкой и цианозом в покое.
Симптоматика
Небольшие ДМПП часто не имеют определенной клиники и не вызывают нарушений здоровья у детей. У новорожденных может возникать транзиторный цианоз при плаче и беспокойстве. Симптомы патологии обычно появляются в более старшем детском возрасте. Большинство детей долгое время ведут активный образ жизни, но с возрастом их начинает беспокоить одышка, быстрая утомляемость и слабость.
Средние и большие ДМПП проявляются клинически в первые месяцы жизни ребенка. У детей бледнеет кожа, учащается сердцебиение, цианоз и одышка возникают даже в покое. Они плохо едят, часто отрываются от груди, чтобы сделать вдох, давятся в процессе кормления, остаются голодными и беспокойными. Больной ребенок отстает в физическом развитии от сверстников, у него практически отсутствует прибавка в весе.
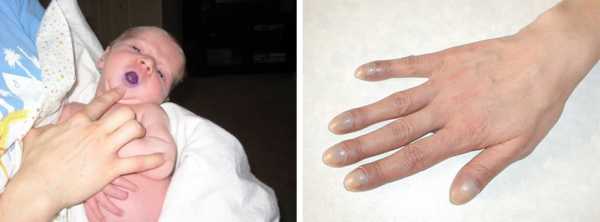
цианоз у ребенка с пороком и пальцы по типу “барабанных палочек” у взрослого с ДМПП
Достигнув 3-4-лет, дети с сердечной недостаточностью жалуются на кардиалгию, частые кровотечения из носа, головокружения, обмороки, акроцианоз, одышку в покое, ощущение сердцебиения, непереносимость физического труда. В последствии у них возникают предсердные нарушения ритма. У детей деформируются фаланги пальцев и приобретают вид «барабанных палочек», а ногти – «часовых стекол». При проведении диагностического обследования больных выявляют: выраженный «сердечный горб», тахикардию, систолический шум, гепатоспленомегалию, застойные хрипы в легких. Дети с ДМПП часто болеют респираторными заболеваниями: рецидивирующим воспалением бронхов или легких.
У взрослых аналогичные симптомы заболевания являются более отчетливыми и разнообразными, что связано с возросшей нагрузкой на сердечную мышцу и легкие за годы болезни.
Осложнения
 Синдром Эйзенменгера — проявление длительно текущей легочной гипертензии, сопровождающейся сбросом крови справа налево. У больных появляется стойкий цианоз и полиглобулия.
Синдром Эйзенменгера — проявление длительно текущей легочной гипертензии, сопровождающейся сбросом крови справа налево. У больных появляется стойкий цианоз и полиглобулия.- Инфекционный эндокардит – воспаление внутренней оболочки и клапанов сердца, вызванное бактериальной инфекцией. Заболевание развивается в результате травмирования эндокарда большой струей крови на фоне имеющихся в организме инфекционных процессов: кариеса, гнойного дерматита. Бактерии из очага инфекции поступают в системный кровоток, колонизируют внутреннюю часть сердца и межпредсердную перегородку.
- Инсульт часто осложняет течение ВПС. Микроэмболы выходят из вен нижних конечностей, мигрируют через имеющийся дефект и закупоривают сосуды головного мозга.
- Аритмии: фибрилляция и трепетание предсердий, экстрасистолия, предсердная тахикардия.
- Легочная гипертензия.
- Ишемия миокарда – недостаточное поступление кислорода к сердечной мышце.
- Ревматизм.
- Вторичная бактериальная пневмония.
- Острая сердечная недостаточность развивается в результате неспособности правого желудочка выполнять насосную функцию. Застой крови в брюшной полости проявляется вздутием живота, потерей аппетита, тошнотой, рвотой.
- Высокая смертность – без лечения, согласно статистике, до 40 – 50 лет доживает только 50% процентов больных с ДМПП.
Диагностика
Диагностика ДМПП включает беседу с больным, общий визуальный осмотр, инструментальные и лабораторные методы исследования.
При осмотре специалисты обнаруживают «сердечный горб» и гипотрофию ребенка. Сердечный толчок смещается вниз и влево, он становится напряженным и более заметным. С помощью аускультации обнаруживают расщепление II тона и акцент легочного компонента, умеренный и негрубый систолический шум, ослабленное дыхание.

Поставить диагноз ДМПП помогают результаты инструментальных методов исследования:
- Электрокардиография отражает признаки гипертрофии правых камер сердца, а также нарушения проводимости;
- Фонокардиография подтверждает аускультативные данные и позволяет записать звуки, производимые сердцем;
- Рентгенография — характерное изменение формы и размера сердца, избыточная жидкость в легких;
- Эхокардиография дает детальную информацию о характере сердечных аномалий и внутрисердечной гемодинамике, обнаруживает ДМПП, устанавливает его расположение, количество и размер, определяет характерные гемодинамические нарушения, оценивает работу миокарда, его состояние и проводимость сердца;
- Катетеризация камер сердца проводится с целью измерения давления в камерах сердца и крупных сосудах;
- Ангиокардиография, вентрикулография, флебография, пульсоксиметрия и МРТ — вспомогательные методы, применяемые в случае диагностических трудностей.
Лечение
Малые ДМПП могут закрыться спонтанно в младенческом возрасте. Если симптоматика патологии отсутствует, а размер дефекта меньше 1 сантиметра, оперативное вмешательство не проводят, а ограничиваются динамическим наблюдением за ребенком с ежегодным проведением эхокардиографии. Во всех остальных случаях требуется консервативное или хирургическое лечение.
Если ребенок быстро утомляется во время еды, плохо прибавляет в весе, испытывает одышку во время плача, которая сопровождается цианозом губ и ногтей, следует немедленно обратиться к врачу.
Консервативная терапия
Медикаментозная терапия патологии является симптоматической и заключается в назначении больным сердечных гликозидов, диуретиков, ингибиторов АПФ, антиоксидантов, бета-блокаторов, антикоагулянтов. С помощью медикаментов можно улучшить сердечную функцию, обеспечить нормальное кровоснабжение.
- Сердечные гликозиды оказывают избирательное кардиотоническое действие, урежают сердцебиение, повышают силу сокращения, нормализуют артериальное давление. К препаратам данной группы относятся: «Коргликон», «Дигоксин», «Строфантин».
- Диуретики удаляют избыток жидкости из организма и понижают кровяное давление, снижают венозный возврат к сердцу, уменьшают выраженность внутритканевых отеков и застойных явлений. При острой форме сердечной недостаточности назначают внутривенное введение «Лазикса», «Фуросемида», а при хронической – таблетки «Индапамид», «Спиронолактон».
- Ингибиторы АПФ оказывают гемодинамический эффект, связанный с периферической артериальной и венозной вазодилатацией, не сопровождающейся увеличением ЧСС. У больных с застойной сердечной недостаточностью ингибиторы АПФ уменьшают дилатацию сердца и повышают сердечный выброс. Больным назначают «Каптоприл», «Эналаприл», «Лизиноприл».
- Антиоксиданты оказывают гипохолестеринемическое, гиполипидемическое и антисклеротическое действие, укрепляют стенки сосудов, выводят свободные радикалы из организма. Их применяют для профилактики инфаркта и тромбоэмболии. Наиболее полезными антиоксидантами для сердца являются витамины А, С, Е и микроэлементы: селен и цинк.
- Антикоагулянты снижают свертываемость крови и препятствуют образованию тромбов. К ним относятся «Варфарин», «Фенилин», «Гепарин».
- Кардиопротекторы защищают миокард от повреждений, оказывают положительное влияние на гемодинамику, оптимизируют работу сердца в норме и при патологии, предупреждают воздействие повреждающих экзогенных и эндогенных факторов. Самыми распространенными кардиопротекторами являются «Милдронат», «Триметазидин», «Рибоксин», «Панангин».
Эндоваскулярная хирургия
Эндоваскулярное лечение в настоящее время является очень популярным и считается самым безопасным, быстрым и безболезненным. Это малоинвазивный и малотравматичный метод, предназначенный для лечения детей, склонных к парадоксальной эмболии. Эндоваскулярное закрытие дефекта проводят с помощью специальных окклюдеров. Пунктируют крупные периферические сосуды, через которые к дефекту доставляют специальный «зонтик» и открывают его. Со временем он зарастает тканью и полностью закрывает патологическое отверстие. Такое вмешательство проводят под контролем рентгеноскопии.
эндоваскулярное вмешательство – наиболее современный метод коррекция порока
Ребенок после эндоваскулярной операции остается абсолютно здоровым. Катетеризация сердца позволяет избежать развития тяжелых послеоперационных осложнений и быстро восстановиться после операции. Подобные вмешательства гарантируют абсолютно безопасный результат лечения ВПС. Это интервенционный метод закрытия ДМПП. Размещенное на уровне отверстия устройство закрывает аномальное сообщение между двумя предсердиями.
Хирургическое лечение
Открытую операцию проводят под общей анестезией и в условиях гипотермии. Это необходимо для того, чтобы снизить потребность организма в кислороде. Хирурги подключают больного аппарату «искусственное сердце-легкие», вскрывают грудную и плевральную полость, рассекают перикард кпереди и параллельно диафрагмальному нерву. Затем разрезают сердце, аспиратором удаляют кровь и непосредственно устраняют дефект. Отверстие размером менее 3 см просто ушивают. Большой дефект закрывают путем имплантации лоскута из синтетического материала или участка перикарда. После наложения швов и повязки ребенка переводят в реанимацию на сутки, а затем в общую палату на 10 дней.
Продолжительность жизни при ДМПП зависит от величины отверстия и выраженности сердечной недостаточности. Прогноз при ранней диагностике и своевременно начатом лечении относительно благоприятный. Небольшие дефекты часто закрываются самостоятельно к 4 годам. При невозможности проведения операции исход заболевания неблагоприятный.
Профилактика
Профилактика ДМПП включает тщательное планирование беременности, проведение пренатальной диагностики, исключение воздействия неблагоприятных факторов. Для предупреждения развития патологии у ребенка беременной женщине необходимо соблюдать следующие рекомендации:
- Сбалансировано и полноценно питаться,
- Соблюдать режим труда и отдыха,
- Регулярно посещать женскую консультацию,
- Исключить вредные привычки,
- Избегать контактов с негативными факторами внешней среды, оказывающими токсическое и радиоактивное воздействие на организм,
- Не принимать лекарства без назначения врача,
- Своевременно проходить иммунизацию против краснухи,
- Избегать контактов с больными людьми,
- Во время эпидемий не посещать места массового скопления людей,
- Пройти медико-генетическом консультировании на стадии подготовки к беременности.
За ребенком с врожденным пороком и перенесшим его лечение нужен тщательный особый уход.
Видео: презентация по ДМПП
Вывести все публикации с меткой:Рекомендации читателям СосудИнфо дают профессиональные медики с высшим образованием и опытом профильной работы.
На ваш вопрос ответит один из ведущих авторов сайта.
На вопросы данного раздела в текущий момент отвечает: Сазыкина Оксана Юрьевна, кардиолог, терапевт
Поблагодарить специалиста за помощь или поддержать проект СосудИнфо можно произвольным платежом по ссылке.
вторичный врожденный порок сердца у новорожденных детей и взрослых
В детском и взрослом возрасте нередко обнаруживаются сердечные пороки. Практически в 15% от всех случаев регистрируется дефект межпредсердной перегородки. У пациентов основной причиной его формирования считают фоновые заболевания. Они страдают данной болезнью за счет генетических нарушений. Наиболее распространен сердечный порок у женщин.
Содержание статьи:
Что это такое?
 Дефект межпредсердной перегородки называется врожденная аномалия развития сердца. Для порока характерно наличие открытого пространства между левым и правым предсердиями. Таких патологических отверстий у ряда пациентов встречается несколько, но чаще оно единичное. При появлении искусственно образованного шунта, кровь сбрасывается слева направо.
Дефект межпредсердной перегородки называется врожденная аномалия развития сердца. Для порока характерно наличие открытого пространства между левым и правым предсердиями. Таких патологических отверстий у ряда пациентов встречается несколько, но чаще оно единичное. При появлении искусственно образованного шунта, кровь сбрасывается слева направо.
При каждом сердечном сокращении часть ее будет переходить в правое предсердие. По этой причине правые отделы испытывают чрезмерную нагрузку. Такая проблема возникает и в легких за счет большего объема крови, который им приходится пропускать через себя. Дополнительно она проходит и через легочную ткань (второй раз подряд). Сосуды, находящиеся в ней значительно переполняются. Отсюда возникает склонность к пневмонии у пациентов с диагнозом – врожденный порок сердца или дефект межпредсердной перегородки.
В предсердиях давление будет низким. Правая его камера считается наиболее растяжимой, и поэтому она может длительно увеличиваться в размерах. Чаще всего это длится до 15 лет, а в некоторых случаях обнаруживается и в более позднем возрасте у взрослых.
Новорожденный и грудной ребенок развивается абсолютно нормально, и до определенного момента не отличается от своих сверстников. Это связано с наличием компенсаторных возможностей организма. Со временем, когда нарушается гемодинамика, родители отмечают, что младенец склонен к простудным заболеваниям.
Больные с ДМППА выглядят слабыми, бледными. Со временем такие дети (особенно девочки) начинают отличаться еще и ростом. Они высокие и худые, что отличает их от своих сверстниц. Физические нагрузки они переносят плохо, и по этой причине стараются их избегать.
Обычно это не значимый признак болезни, и родители длительно не подозревают о проблемах, которое есть у ребенка с сердцем. Чаще всего такое поведение объясняется ленью и нежеланием чем-то заниматься и утомляться.
Виды патологии
Для удобства понимания сути порока, его принято разделять на определенные формы. Классификация включает следующие виды сердечной патологии по МКБ-10:
- Первичная (ostium primum).
- Вторичная (ostium seduncum).
- Дефект венозного синуса. Встречается у грудничков и взрослых детей с частотой до 5% от общего числа пациентов с такой патологией. Она локализуется в области верхней или нижней полой вены.
- Открытое овальное окно;
- Дефект коронарного синуса. При врожденной патологии отмечается полное или частичное отсутствие отделения от левого предсердия.
Нередко заболевание сочетается и с другими сердечными пороками. Межпредсердный дефект зашифрован в соответствии с общепринятой классификацией МКБ-10. Болезнь имеет код – Q 21.1.
Первичный (врожденный) порок
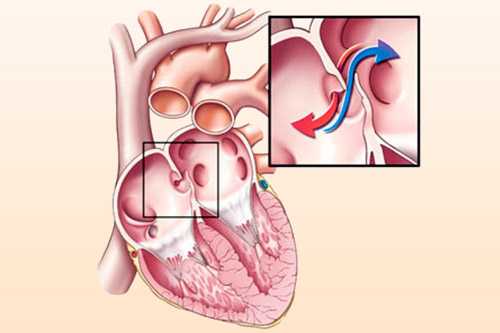 Открытый овальный проток считается нормой в период эмбрионального развития. Закрытие его происходит сразу после рождения. Функциональная перестройка идет за счет превышения давления в левом предсердии по сравнению с правыми отделом.
Открытый овальный проток считается нормой в период эмбрионального развития. Закрытие его происходит сразу после рождения. Функциональная перестройка идет за счет превышения давления в левом предсердии по сравнению с правыми отделом.
В зависимости от ряда факторов у детей может появиться врожденный порок. Основная причина связана с неблагоприятной наследственностью. Будущий ребенок развивается уже с наличием нарушений при формировании сердца. Выделяют следующие факторы:
- Сахарный диабет 1 или 2 типа у матери.
- Прием лекарственных препаратов опасных во время беременности для плода.
- Перенесенные женщиной в данный период инфекционные заболевания – эпидемический паротит или краснуха.
- Алкоголизм или наркотическая зависимость будущей матери.
Первичный дефект характеризуется наличием отверстия сформированного в нижней части межпредсердной перегородки расположенного над клапанами. Их задача заключается в соединении камер сердца.
В отдельных случаях в процесс вовлекается не только перегородка. Захватываются и клапаны, створки которых приобретают слишком маленькие размеры. Они теряют способность выполнять свои функции.
Признаки
Клиническая картина появляется уже в детстве. Практически 15% пациентов с такой патологией имеют немалый размер в межпредсердной перегородке. Болезнь сочетается с другими аномалиями, которые нередко относятся к хромосомным мутациям. Для ostium primum (первичной формы) характерны следующие симптомы:

- влажный кашель;
- отеки конечностей;
- боли в области грудной клетки;
- синюшный оттенок кожи рук, ног, носогубного треугольника.
Пациенты с незначительной выраженностью порока доживают до 50 лет, а некоторые и дольше.
Вторичный порок
Чаще всего вторичный дефект межпредсердной перегородки у новорожденного или взрослого человека имеет небольшие размеры. Такой порок возникает в устье полых вен или в середине пластинки, разделяющей камеры. Для нее характерная недоразвитость, что связано с вышеперечисленными факторами. Опасны для ребенка и следующие причины:
- возраст будущей матери 35 лет и старше;
- ионизирующее излучение;
- воздействие на развивающийся плод неблагоприятной экологии;
- производственные вредности.
Указанные факторы могут провоцировать развитие врожденных и вторичных аномалий межпредсердной перегородки.
При наличии выраженного дефекта основной симптом заболевания – одышка. Дополнительно отмечается слабость, которая сохраняется после отдыха, ощущение перебоев в сердце. Для пациентов характерны частые эпизоды ОРВИ и бронхитов. У некоторых больных появляется синюшный оттенок кожи лица, изменяются пальцы, приобретая тип «барабанных палочек».
Дефект межпредсердной перегородки у новорожденных
Межжелудочковый и межпредсердный дефекты относятся к формам патологии. У плода легочная ткань в норме еще не участвует в процессе обогащения крови кислородом. С этой целью существует овальное окно, через которое она перетекает в левый отдел сердца.
Жить с такой особенностью ему необходимо будет до рождения. Затем оно постепенно закрывается, и к возрасту 3 лет окончательно зарастает. Перегородка становится полноценной и не отличается от строения взрослых людей. У некоторых детей, в зависимости от особенностей развития, процесс растягивается до 5 лет.
В норме у новорожденного малыша овальное окно не превышает 5 мм в размерах. При наличии большего диаметра врач должен заподозрить ДМППА.
Диагностика
Патологию межпредсерной перегородки устанавливают на основании результатов обследования, инструментальных и лабораторных данных. При осмотре визуально отмечается наличие «сердечного горба» и отставание массы и роста ребенка (гипотрофия) от нормальных значений.
Основной аускультативный признак – расщепленный 2 тон и акцент над легочной артерией. Дополнительно возникает систолический шум умеренной степени выраженности и ослабленное дыхание.
На ЭКГ присутствуют признаки, которые возникают при гипертрофии правого желудочка. Любой тип порока межпредсердной перегородки характеризуется удлиненным интервалом PQ. Такая особенность относится блокаде AV в 1 степень выраженности.
Проведение ребенку Эхо-КГ дает возможность быстро разобраться с проблемой на основании полученных данных. При обследовании удается обнаружить точное место расположения дефекта. Дополнительно диагностика помогает выявить и косвенные признаки, подтверждающие порок:
- увеличение сердца в размерах;
- перегрузка правого желудочка;
- нефизиологическое движение межжелудочковой перегородки;
- увеличение левого желудочка.
Направление пациента на рентгеновское обследование дает картину патологии. На снимке отмечается увеличение сердца в размерах, расширение крупных сосудов.
При невозможности подтвердить диагноз неинвазивными способами, пациенту проводят катетеризацию полости сердца. Данный метод используется в последнюю очередь. Если у ребенка есть противопоказание к процедуре, то его направляют к специалисту, который решает вопрос о возможности допуска к исследованию.
Катетеризация дает полную картину внутреннего строения сердца. Специальным зондом в процессе манипуляции измеряется давление камерах, сосудах. Чтобы получить изображение хорошего качества, вводится контрастное вещество.
Ангиография помогает установить наличие перемещения крови в правое предсердие через дефект в перегородке, разделяющей камеры. Чтобы облегчить задачу специалист использует контрастное вещество. Если оно попадание в легочную ткань, то это доказывает наличие сообщения между предсердиями.
Лечение
Первичный и вторичный сердечные пороки при незначительной степени выраженности принято просто наблюдать. Нередко они могут самостоятельно зарастать, но позднее положенного срока. Если подтверждается прогрессирование дефекта в перегородке, то наиболее целесообразно хирургическое вмешательство.
Пациентам назначается и медикаментозное лечение. Основная цель такой терапии – устранить нежелательные симптомы и снизить риск развития вероятных осложнений.
Консервативная помощь
Перед назначением лекарственных препаратов учитываются все особенности пациента. При необходимости их меняют. Наиболее распространенными группами считаются следующие:
- диуретики;
- бета-блокаторы;
- сердечные гликозиды.
Из числа мочегонных препаратов назначается «Фуросемид» или «Гипотиазид». Выбор средства зависит от степени распространенности отеков. В процессе лечения важно соблюдать дозировку. Увеличение суточного количества мочи приведет к нарушению проводимости в сердечной мышце. Дополнительно к этому артериальное давление упадет, что закончится потерей сознания. 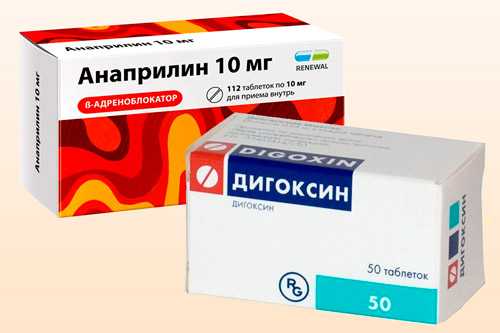 Такое последствие связано с дефицитом калия и жидкости в организме.
Такое последствие связано с дефицитом калия и жидкости в организме.
«Анаприлин» чаще всего назначается в детском возрасте из группы бета-блокаторов. Его задача заключается в уменьшении потребностей в кислороде и частоты сокращений. «Дигоксин» (сердечный гликозид) повышает объем циркулирующей крови, расширяет просвет в сосудах.
Хирургическое вмешательство
При появлении дефекта между предсердиями, операция не относится к числу экстренных. Пациенту можно выполнять ее, начиная с возраста 5 лет жизни. Хирургическое лечение по восстановлению нормальной анатомии сердца бывает нескольких форм:
- открытая операция;
- закрытие дефекта через сосуды;
- ушивание вторичного дефекта в перегородке;
- пластика с помощью заплаты;
Основными противопоказаниями к оперативному вмешательству является тяжелое нарушение свертываемости крови, острые инфекционные заболевания. Стоимость указанных операций зависит от сложности процедуры, использования материала для закрытия отверстия между предсердиями.
Прогноз
 Пациенты с дефектами в перегородке длительно живут при соблюдении рекомендаций, которые указаны лечащим врачом. Прогноз при незначительном диаметре отверстия в ней благоприятный. Установление диагноза дает возможность раннего проведения операции и возвращения ребенка к нормальному ритму жизни.
Пациенты с дефектами в перегородке длительно живут при соблюдении рекомендаций, которые указаны лечащим врачом. Прогноз при незначительном диаметре отверстия в ней благоприятный. Установление диагноза дает возможность раннего проведения операции и возвращения ребенка к нормальному ритму жизни.
После проведения реконструктивной процедуры 1% людей доживает только до 45 лет. Больные старше 40 лет (около 5% от общего числа в указанной возрастной группе), которые были прооперированы по причине сердечного порока, погибают от осложнений, связанных с хирургическим вмешательством. Независимо от вероятности их присоединения, около 25% больных умирает при отсутствии помощи.
При наличии недостаточности кровообращения 2 стадии и выше, пациента направляют на медико-социальную экспертизу (МСЭ). Инвалидность устанавливается на 1 год после операции. Такая процедура проводится для нормализации гемодинамики. Ее одобряют не только при наличии хирургического вмешательства, но и в сочетании с недостаточностью кровообращения.
Родители должны помнить, что своевременная операция вернет ребенка в обычный ритм жизни. Лечение детей с пороками – это одно из приоритетных направлений в медицине. Наличие социальных квот, предоставляемых государством, позволяет бесплатно сделать операцию ребенку.
первые признаки, ранняя диагностика и стандарты лечения
Содержание статьи
Что это такое
Перегородка между предсердиями – структура особая. Для нормального кровоснабжения всех органов плода необходимо, чтобы кровь в предсердиях смешивалась до самого момента рождения, поэтому в стенке между ними должно быть отверстие. Образование межпредсердной перегородки проходит несколько этапов:
- Вначале от верхней стенки к атриовентрикулярному каналу растет первичная преграда, но еще до того, как она полностью достигнет «конца пути», в ней открываются мелкие отверстия, которые по мере роста сливаются. У плода вновь появляется сообщение между предсердиями (вторичное).
- Чуть правее первичной перегородки, вдоль нее, у эмбриона начинает расти еще одна – вторичная. Вогнутый край этой дополнительной преграды не смыкается, а оставляет в центре отверстие (именно его специалисты называют овальным окном). Тонкая первичная перегородка образует его заслонку – своеобразный клапан.
- В формировании межпредсердной преграды принимают участие и эндокардиальные валики, которые также частично создают межжелудочковую перегородку, трехстворчатый и митральный клапаны.
Международная классификация болезней 10 пересмотра (МКБ-10) все анатомические нарушения межпредсердной перегородки объединяет единым шифром – Q 21.1. Но клиницисты разделяют три типа отверстий:
- Незаращение овального окна (ostium secundum) – располагается в центральной части. Возникает, когда вторичная заслонка полностью не может прикрыть это отверстие.
- Дефект венозного синуса (sinus venosus) – в задней части перегородки, в непосредственной близости от верхней и нижней полых вен. При таком типе порока тканей достаточно, просто они располагаются «неправильно» – так, что не могут перекрыть сообщение между предсердиями.
- Дефект на передней стенке перегородки (ostium primum).
В норме каждый из нас рождается с открытым овальным окном, но в первые минуты жизни, с началом дыхания и включения двух кругов кровообращения, в левом предсердии усиливается давление, благодаря чему клапан заслонки плотно прижимается и прикрывает это отверстие.
Постепенно, с трех месяцев до двух лет, клапан срастается с подлежащей тканью, полностью закрывая овальное окно. «Прирастание» может затянуться и до пяти лет, а иногда отверстие вовсе не «зарастает». Если оно маленькое, нарушения гемодинамики не наблюдается, то такой человек способен прожить всю жизнь, не имея жалоб. Встречаются и так называемые комбинированные пороки, когда дефект в стенке между предсердиями сочетается с другими изменениями структуры сердца.
Небольшие «овальные окна» относят к малым сердечным аномалиям и рассматривают как вариант нормы. Открытое овальное окно – один из типов дефектов в межпредсердной перегородке. Но обычно, употребляя этот термин, врачи подразумевают отверстие в центральной части малых размеров и без нарушений гемодинамики. Отдельные авторы не считают данную аномалию ДМПП (дефектом межпредсердной перегородки), поясняя свою точку зрения тем, что она не является нарушением эмбриогенеза.
ДМПП у взрослых
Ребенок с таким «особенным» сердцем вырастет, абсолютно не испытывая проблем со здоровьем. Врожденный дефект межпредсердной перегородки у взрослых может проявиться нарушением сердечного ритма после различных заболеваний. Кроме того, ДМПП часто выступает как фактор риска образования венозных тромбов, что в свою очередь может спровоцировать острое коронарное событие (инфаркт либо инсульт).
Беременность создает дополнительную нагрузку на все органы и системы, поэтому если у женщины ДМПП, следует тщательно подготовиться к предстоящему зачатию. Наблюдаться будущая мама с любыми врожденными сердечными аномалиями должна совместно гинекологом и специалистом по кардиологии.
Почему возникает дефект
Если у Вашего ребенка диагностирована любая внутриутробная аномалия развития, Вы непременно зададите врачу вопрос – почему это случилось именно с моим малышом? Причинами, вызывающими нарушение формирования сердечных камер и соединений у плода, могут быть:
- генетическая предрасположенность;
- внутриутробная инфекция;
- воздействие некоторых лекарственных препаратов;
- ионизирующее излучение;
- токсические вещества, поступающие в организм беременной с пищей и воздухом;
- вредные привычки родителей.
Патофизиологические изменения
Если отверстие в стенке между предсердиями значительных размеров, то в них происходит смешивание артериального и венозного потоков. Так как давление в левой половине сердца сильнее, часть крови «сбрасывается» через дефект в правое предсердие (шунт «слева направо»), «вынуждая» последнее работать с чрезмерной нагрузкой. Следовательно, правый желудочек тоже получает больший объем крови и «перегружается».
Если своевременно не устранить обширный дефект, могут возникнуть повышение давления в малом круге кровообращения (легочная гипертензия), нарушения сердечного ритма по типу суправентрикулярных аритмий, фибрилляции, трепетания предсердий. С усугублением процесса правый желудочек перестает справляться с нагрузкой, давление в нем начинает расти, в результате чего возникает синдром Эйзенменгера («обратный сброс» крови, справа налево).
Как определить болезнь
Диагноз «приходит» к каждому по-разному. Вы можете, еще нося под сердцем малыша, узнать об имеющейся у него патологии, либо неонатолог сразу после рождения сообщит вам про вторичный дефект межпредсердной перегородки у новорожденного, а иногда бывает, что подростка вдруг начинают беспокоить неприятные ощущения в области грудной клетки, и обследование выявляет ДМПП.
Симптомы и признаки
Я ни в коем случае не призываю «искать болезни» у ребенка. Лишь хочу напомнить, что своевременная диагностика и коррекция нарушений позволят малышу сохранить здоровье, обеспечить полноценную работоспособность, качество жизни, избежать инвалидности. Советую обратиться к педиатру, если Вы вдруг заметите следующие симптомы у ребенка:
- чрезмерную усталость;
- одышку после физической нагрузки;
- жалобы на учащение сердцебиения;
- бледность или цианоз (синеватый оттенок кожи).
Дошкольник не всегда способен точно описать свое состояние. Вы можете обнаружить, что малыш чаще присаживается отдохнуть, чем другие дети, чаще простужается. А банальная вирусная инфекция у него вдруг осложняется пневмонией. «Перебои в сердце» при латентном течении ДМПП обычно проявляются в подростковом возрасте.
К счастью, обычно ДМПП характеризуется бессимптомным течением, ребенка ничего не тревожит, но если врачи диагностировали дефект межпредсердной перегородки, важно проходить профилактические медицинские обследования, чтобы не пропустить первые клинические признаки легочной гипертензии.
УЗИ-критерии
При аускультации, скорее всего, Ваш педиатр выявит систолический, реже – диастолический шум, расщепление второго тона. Но достаточно часто, даже при дефектах больших размеров, в случае ДМПП уловить ухом изменение мелодии сердца не всегда возможно.
«Клинические рекомендации по ведению детей с врожденными пороками сердца», утвержденные Ассоциацией сердечно-сосудистых хирургов России в 2013 г., как основной и наиболее информативный визуализирующий диагностический метод выделяют эхокардиографию.
Диагностические возможности УЗИ в случае ДМПП включают:
- Непосредственное определение дефекта, его размеров, формы, локализации. Благодаря двухмерному изображению осматривается вся межпредсердная перегородка. Отдельные авторы рекомендуют оценивать отверстие в трех проекциях.
- Увеличение размеров правого предсердия и желудочка.
- При цветном доплеровском картировании определение сброса через дефект крови слева направо, скорость кровотока.
- Выявление парадоксального характера движения межжелудочковой перегородки – наблюдается в случае отсутствия легочной гипертензии при сбросе крови слева направо. Если объем шунтированной крови невелик, а легочное систолическое давление высокое, данный симптом обычно не выявляется (часто в период новорожденности).
- Исключение других врожденных аномалий (комбинированного порока).
Детальная визуализация дефекта и изменений гемодинамики необходимы для определения дальнейшей тактики ведения пациента. Иногда Ваш кардиолог может направить ребенка повторно на эхокардиографию через какое-то время после первого обследования. Это нужно, чтобы уточнить, насколько имеющееся отверстие в межпредсердной перегородке влияет на функциональное состояние сердца и динамику кровообращения.
Дополнительные методы диагностики
Электрокардиографическое исследование не даст представления об анатомических аномалиях главного насоса организма. На ЭКГ будут отражаться изменения, характеризующие гипертрофию правых отделов сердца и нарушения ритма:
- отклонение электрической оси вправо;
- блокада ножки пучка Гиса;
- аномальная ось зубца Р.
На рентгенографии органов грудной клетки специалист увидит увеличение правого предсердия и желудочка, выбухание дуги легочной артерии, усиление легочного рисунка. Иногда требуется магнитно-резонанстная томография. Дополнительные методы исследования помогают оценить, насколько отверстие в межпредсердной перегородке влияет на деятельность сердца.
Лечение
Дефект межпредсердной перегородки у детей требует строго индивидуального подхода в выборе терапевтической тактики. Новорожденный с таким диагнозом подлежит систематическому врачебному наблюдению. Отверстие до 5 мм в диаметре при отсутствии перегрузки правых отделов сердца в лечении не нуждается. Лекарственные средства показаны:
- грудничкам с первыми признаками недостаточности кровообращения в предоперационном периоде;
- детям с необратимой легочной гипертензией, когда для операции уже «момент упущен».
Если отверстие на протяжении первого года жизни не имеет тенденции к зарастанию, а правый желудочек «не справляется» с нагрузкой, без хирургической коррекции не обойтись. Различают два подхода:
- Хирургический – прямое ушивание либо наложение заплаты.
- Чрескожное катетерное закрытие отверстия – устройство проводится в сердце через одну из крупных артерий.
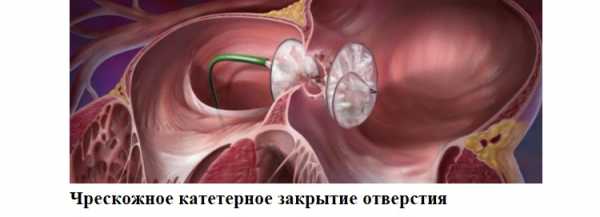
К сожалению, не все виды ДМПП можно устранить минимальной инвазивной методикой. Согласно протоколу лечения, не подлежат закрытию с помощью катетера:
- дефекты венозного и венечного синусов;
- первичные дефекты ДМПП.
В послеоперационном периоде ребенку следует регулярно обследоваться у кардиолога, ежедневно измерять температуру тела, избегать контакта с инфекцией. В случае даже незначительных жалоб немедленно обращайтесь к своему врачу. Это поможет не допустить таких серьезных послеоперационных осложнений, как тромбоз и перикардиальный выпот.
Прогноз на выздоровление
Обычно прогноз данной врожденной аномалии благоприятный. Пациенты с открытым овальным окном ведут активный способ жизни. Если коррекция ДМПП больших размеров проведена вовремя, малыш не будет отличаться от здоровых детей. Главное – не допустить развития недостаточности кровообращения, когда сердце не выдержит нагрузки при операции, и кардиохирурги не смогут уже ничем помочь.
Можно ли заподозрить дефект в утробе
Примерно в 1/5 случаев рождения ребенка с ДМПП мама идет в роддом, уже зная о возможной патологии у малыша. Это позволяет родителям быть психологически готовым к предстоящим трудностям. Но качество антенатальной диагностики во многом зависит от опыта врача, его квалификации, наличия в клинике современного оборудования.
Гинеколог, наблюдающий Вас во время беременности, должен знать обо всех факторах риска рождения ребенка с внутриутробной патологией. Если Вы «в интересном положении» переболели краснухой, или у кого-то из родственников наблюдались врожденные аномалии сердца, следует обязательно известить своего врача. Вероятно, Вам понадобится пройти дополнительное ультразвуковое обследование.
Неблагоприятные последствия любого врожденного порока развития всегда сопряжены с «упущенным временем» – поздней диагностикой, непроведением своевременной оперативной коррекции. Сегодня медицина позволяет сохранить жизнь и здоровье малышу даже при значительных дефектах межпредсердной перегородки.
Дефект межпредсердной перегородки
Среди всех пороков сердца чаще всего определяется дефект межпредсердной перегородки. Подобная аномалия нередко сочетается с повреждением межжелудочковой перегородки. До 80% этого дефекта в первые годы жизни ребенка зарастает, поэтому по частоте распространения среди ВПС лидирующее место занимает именно ДМПП.
Дефект межпредсердной перегородки (ДМПП) - это нарушение структуры стенки между двумя верхними камерами сердца (предсердиями), представленное чаще всего в виде отверстия. Состояние нередко обнаруживается при рождении, поэтому эта аномалия считается врожденной. Может проявляться как в детском возрасте (у новорожденных), так и во взрослом. В каждом индивидуальном случае рассматривается наиболее подходящая тактика лечения либо наблюдение за состоянием больного.
Заболевание может не требовать хирургического лечения, но нередко рекомендуется оперативное вмешательство, поскольку в противном случае повышается риск развития осложнений, грозящих летальным исходом.
Перед операцией больные обязательно проходят комплексное обследование. Тщательно изучается месторасположение дефекта, определяются другие нарушения и степень их тяжести. Не менее важное значение после операции имеет реабилитационный период. При правильном выполнении всех действий прогностическое заключение чаще всего благоприятное.
Видео ДМПП или дефект межпредсердной перегородки: причины, симптомы, диагностика и лечение ДМПП
Что такое ДМПП?
Среди врожденных пороков сердца самым распространенным видом является дефект межпредсердной перегородки. Пристальное внимание болезни начали уделять с 1900 года, когда Бедфордом было создано подробное описание болезни. Дополнения внесли Паппа и Паркинсона в 1941 году, а далее - физическая, электрокардиографическая, радиологическая диагностика.
ДМПП часто ассоциируется с другими врожденными поражениями - открытым артериальным протоком, аномалией межжелудочковой перегородки, стенозом легочного клапана, транспозицией стволов крупных артерий. Нередко сочетается с дефектами желудочковой перегородки, артериального протока, редкими венозными аномалиями при опорожнении легочных вен. Таким образом, дефект межпредсердной перегородки может сопровождать почти любое врожденное поражение, но при єтом нередко выступает в изолированной форме.
Немного статистики:
- Межпредсердная перегородка полностью отсутствует в 3% случаев.
- Дефект по типу оstium secundum: наиболее распространенный тип ДМПП и составляет 75% всех случаев патологии, это примерно 7% всех врожденных сердечных дефектов и 30-40% подобных аномалий у пациентов старше 40 лет.
- Дефект по типу ostium primum: второй по распространению тип порока и составляет 15-20% всех случаев.
- Дефект по типу sinus venosus: наименее распространенный из трех вариантов ДМПП и наблюдается у 5-10% всех аномалий развития.
- Соотношение встречаемости ДМПП между женщинами и мужчинами составляет приблизительно 2:1.
- К 40 годам 90% пациентов, не получавших лечение, имеют симптомы одышки, усталости, сердцебиения, продолжительной аритмии или даже признаки сердечной недостаточности.
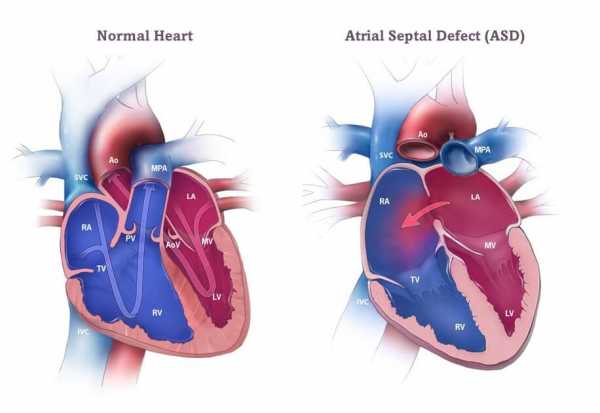
Патогенез
В нормальном состоянии сердце делится на четыре полые камеры: две справа и две слева. Чтобы прокачать кровь по всему телу, сердце использует левую и правую стороны для выполнения различных задач. Правая половина перемещает кровь в сторону легких через легочные артерии. В альвеолах происходит насыщение крови кислородом, после чего она возвращается в левую половину сердца через легочные вены. Левые предсердие и желудочек перекачивают кровь через аорту, направляя ее к остальным органа и тканям.
При наличии порока межпредсердной перегородки насыщенная кислородом кровь течет из левой верхней камеры сердца (левого предсердия) в правую верхнюю камеру сердца (правое предсердие). Там она смешивается с бескислородной кровью и снова закачивается в легкие, хотя до этого она уже насыщалась кислородом.
При великом дефекте межпредсердной перегородки этот дополнительный объем крови может переполнять легкие и перегружать правые отделы сердца. Поэтому при отсутствии заболевания правая часть сердца в конечном итоге гипертрофируется и ослабляется. Если этот процесс будет далее продолжаться, артериальное давление в легких заметно увеличивается, что незамедлительно приводит к легочной гипертензии.
Причины
В основном все предрасполагающие факторы риска и причины ДМПП связаны с внутриутробным развитием плода. При некоторых обстоятельствах особенно высока вероятность рождения ребенка с врожденным пороком сердца.
- Краснуха (инфекционное заболевание). Заражение вирусом краснухи в течение первых нескольких месяцев беременности может увеличить риск возникновения фетальных сердечных дефектов, включая ДМПП.
- Наркомания, табакокурение или алкоголизм, а также воздействие определенных веществ. Использование некоторых лекарств, табака, алкоголя или наркотиков, таких как кокаин, во время беременности может нанести вред развивающемуся плоду.
- Сахарный диабет или системная красная волчанка. Если отмечаются подобные заболевания (особенно у беременной женщины), тогда увеличиваются шансы рождения ребенка с сердечным пороком.
- Ожирение. Избыточный вес тела по типу ожирения может сыграть определенную роль в увеличении риска рождения ребенка с дефектом межпредсердной перегородки.
- Фенилкетонурия (ФКУ). Если женщина болеет этим заболеванием, у нее может быть больше шансов иметь ребенка с серьезным дефектом.
Клиника
У многих детей, родившихся с дефектами межпредсердной перегородки, не определяются характерные признаки. У взрослых симптомы могут проявляться примерно в возрасте 30 лет и старше.
Симптомокомплекс при дефекте межпредсердной перегородки может включать:
- одышку, особенно при тренировках;
- усталость;
- частое или неритмичное сердцебиение;
- инсульт.
Когда нужно обратиться к врачу?
Не стоит откладывать визит к врачу, если у ребенка или взрослого есть какие-либо из следующих признаков:
- прерывистое дыхание;
- отеки ног, рук или живота;
- быстрая утомляемость, особенно после занятий;
- учащенное сердцебиение или экстрасистолии.
Чаще всего это свидетельствует о наличии сердечной недостаточности или других осложнений, возникших при врожденной болезни сердца.
Осложнения
Незначительный дефект межпредсердной перегородки чаще всего не приводит к серьезным нарушениям гемодинамики. Небольшие ДМПП в основном самостоятельно закрываются ещё в младенчестве.
Большие дефекты МПП нередко вызывают серьезные нарушения:
- Правостороннюю сердечную недостаточность
- Расстройства сердечного ритма (аритмии)
- Повышенный риск развития инсульта
- Преждевременное изнашивание сердечной мышцы
Менее распространенные серьезные осложнения:
- Легочная гипертония. При отсутствии лечения большого дефекта межпредсердной перегородки повышенный приток крови к легким увеличивает артериальное давление в легочных артериях, в результате чего развивается осложнение по типу легочной гипертензии.
- Синдром Эйзенменгера. Длительно протекающая легочная гипертензия может вызвать постоянное повреждение легких. Это осложнение обычно развивается на протяжении многих лет и встречается у людей с большими аномалиями межпредсердной перегородки.
Своевременно проведенное лечение может предотвратить или помочь справиться со многими из этих осложнений.
ДМПП и беременность
Большая часть женщин с дефектом межпредсердной перегородки может переносить беременность без каких-либо проблем. Но при наличии большого дефекта или сопутствующих заболеваний по типу сердечной недостаточности, аритмии или легочной гипертензии риск осложнений во время беременности значительно возрастает.
Врачи настоятельно советуют женщинам с синдромом Эйзенменгера не зачинать ребенка, потому что это может поставить жизнь обоих под угрозу.
Риск врожденной болезни сердца выше у детей, родители которых имеют врожденные пороки сердца, будь то отец или мать. Любой человек с врожденным пороком сердца, восстановленным или нет, который рассматривает возможность создать семью, должен тщательно обсудить это заранее с врачом. Некоторые лекарства могут быть исключены из листа назначений или скорректированы до того, как наступит беременность, потому что могут возникнуть серьезные проблемы у развивающегося плода.
Видео Жить здорово! Дефект межпредсердной перегородки
Диагностика
Если ДМПП большого размера, врач во время аускультации сердца больного может услышать патологический сердечный шум. При небольших дефектах он может быть слабо слышим. Поскольку у многих людей с нескорректированными ДМПП нет выраженных симптомов, патология может быть обнаружена в подростковом возрасте или уже во взрослого.
Наиболее распространенным диагностическим тестом, используемым для подтверждения ДМПП, является эхокардиограмма (эхоКГ) или ультразвуковое исследование сердца.
Другие исследования, которые врач может назначить больному, следующие:
- Рентгенограмма грудной клетки
- Электрокардиограмма (ЭКГ)
- Магнитно-резонансная томография сердца (МРТ)
- Трансэзофагеальное эхоКГ
- Катетеризация сердца
Лечение
Если определяется небольшой ДМПП, закрытие обычно не рекомендуется. Однако, при обнаружении у больного таких симптомов, как усталость, затрудненное дыхание, прединсультное состояние, фибрилляция предсердий или если правый желудочек увеличивается в размерах, тогда рассматривается возможность восстановительной пластики.
Если у больного определяется тяжелая легочная гипертензия, развившаяся из-за синдрома Эйзенменгера, пластическая реконструкция дефекта не рекомендуется.
В 1953 году доктор Джон Х. Гиббон успешно закрыл дефект МПП, используя открытую операцию на сердце и аппарат сердечно-легочной регуляции. С тех пор ДМПП восстанавливают с помощью разных материалов и хирургических методов. До начала 1990-х годов все ДМПП закрывались путем проведения открытой операции на сердце. Сегодня методом выбора является закрытие отверстия через катетеризацию сердца. Если же размер дефекта слишком велик или у больного определяются какие-либо другие типы врожденных пороков, рекомендуется открытая хирургическая операция.
При ранней диагностике и восстановлении ДМПП результат, как правило, превосходный. В таких случаях предполагается хороший долгосрочный результат, особенно если дефект был рано диагностирован и закрыт во взрослом возрасте или у больного определяется нормальное давление в легочных артериях. Однако нередко есть риск развития аритмий предсердий из-за шрамов в области закрытия. В небольшом количестве случаев может потребоваться повторная операция. Другие риски, которые могут возникнуть позднее, включают вероятность развития сердечной недостаточности или артериальной гипертензии.
В зависимости от того, проходил больной ДМПП специфическое лечение или нет, даются следующие рекомендации:
- Все взрослые, у которых имеется невосстановленный ДМПП, должны регулярно наблюдаться на протяжении всей жизни специалистом врожденных пороков сердца.
- Больные, у которых дефект был закрыт в детском или во взрослом возрасте, нуждаются в периодических проверках сердца; которые следует проходить хотя бы один раз в год в профилированном медицинском центре. Это необходимо для правильной диагностики и оценки эффективности ранее проведенного лечения.
- Дальнейшая потребность в последующем наблюдении определяться лечащим кардиологом, специализирующемся на врожденных пороках сердца.
Прогноз
Взрослые с небольшими ДМПП, которые не влияют на функцию сердца, обычно не требуют лечения. В таких случаях по-прежнему важно наблюдаться у доктора хотя бы один раз в год, чтобы убедиться, что ничего не изменилось. С другой стороны, если отверстие слишком велико, а кровь течет с левой стороны сердца в правую сторону, тогда прогноз ухудшается. Это связано с тем, что лишняя кровь поступает в легкие, заставляя сердце и легкие работать усерднее и менее эффективно. Когда это происходит, существует большой риск развития других заболеваний сердца, легких и кровеносной системы.
Прогноз при ДМПП ухудшается в случае определения следующих осложнений:
- Правые отделы сердца увеличены, что может вызвать сердечную недостаточность
- Нерегулярные и быстрые сердечные сокращения, такие как фибрилляция, особенно с локализацией в предсердиях
- Инсульт
- Повреждение легочных артерий
- Синдром Эйзенменгера
- Поражение трехстворчатого и митрального клапанов
Профилактика
Чаще всего развитие дефекта межпредсердной перегородки не может быть предотвращено. Если же планируется беременность, тогда следует предварительно проконсультироваться у своего врача. Это посещение должно включать:
- Обследование на присутствие иммунитета к краснухе. Если определяется восприимчивость к вирусу, тогда проводится вакцинация.
- Анализ общего состояния здоровья и определение принимаемых лекарств. При необходимости нужно будет тщательно контролировать определенные проблемы со здоровьем во время беременности. Врач может также порекомендовать скорректировать дозу или исключить из приема определенные лекарства, которые могут повредить беременности.
- Анализ наследственности. Если семейная история отягощена сердечными дефектами или другими генетическими нарушениями, следует подумать о том, чтобы проконсультироваться у генетика, что позволит определить риски относительно будущей беременности.
Видео Дефект межжелудочковой перегородки
4.86 avg. rating (95% score) - 7 votes - оценок
Дефект межпредсердной перегородки :: Polismed.com
Болезни матери во время беременности: В результате могут возникнуть:- западения полых вен в предсердие;
- многочисленные отверстия;
- один крупный дефект.
Симптомы
 Симптомы вторичного дефекта межпредсердной перегородки на первом году жизни есть только у 1% детей. У остальных порок развивается постепенно, признаки болезни появляются в трехлетнем возрасте и усиливаются к 16-20 годам. Хотя бывают случаи, что эта патология себя никак не выявляет, и ее обнаруживают случайно у людей после 40 лет.
Симптомы вторичного дефекта межпредсердной перегородки на первом году жизни есть только у 1% детей. У остальных порок развивается постепенно, признаки болезни появляются в трехлетнем возрасте и усиливаются к 16-20 годам. Хотя бывают случаи, что эта патология себя никак не выявляет, и ее обнаруживают случайно у людей после 40 лет.Ухудшение самочувствия возникает если размер отверстия приближается к 1,5 кв.см:
- тахикардия – сердце сокращается чаще, чем 90 ударов в минуту;
- бледность кожи связана со спазмом поверхностных сосудов;
- частые простудные заболевания, трудноизлечимые бронхиты, пневмонии – следствие плохого кровообращения в легких;
- одышка при незначительной нагрузке, чувство нехватки воздуха;
- приступы головокружения, которые могут привести к обмороку – признаки кислородного голодания головного мозга;
- приступы сильного сердцебиения. Иногда удары неравномерные. Это свидетельство нарушения в работе сердечной мышцы. Она недополучает кислород и это приводит к тому, что сбивается работа проводящей системы сердца, отвечающей за его сокращения.
- выпячивание грудной клетки в районе сердца – грудной горб. Он появляется из-за того, что правая половина сердца увеличивается и давит изнутри на ребра.
- при прослушивании сердца врач выявляет шумы. Их появление связано с прохождением крови сквозь суженные отверстия клапанов, особенно легочной артерии. При этом возникают завихрения и волны, которые врач слышит через стетоскоп. Прохождение крови через дефект между предсердиями шума не вызывает.
- при прослушивании легких слышны шумы и влажные хрипы, которые возникают в связи с нарушением кровообращения. Мелкие артерии легких сильно сужены, спазмированы и кровь плохо омывает альвеолы легких, в которых происходит насыщение ее кислородом.
- бледность кожи, синеватый оттенок стоп и пальцев рук. Этот симптом говорит о плохой циркуляции крови по мелким периферическим сосудам.
- нарушения сердечного ритма. Сердце сокращается не через равные промежутки времени, а хаотично. Особенно часто возникает мерцательная аритмия, когда предсердия не сжимаются, а дрожат – мелко, часто и неритмично.
- при простукивании врач определяет увеличение правого предсердия и желудочка. Это результат того, что через отверстие в межпредсердной перегородке переливается много крови, и она перегружает правую половину сердца.
Результаты инструментального исследования
Электрокардиография – с помощью электродов на коже удается уловить биотоки, которые возникают в сердце и заставляют его мышцы сокращаться. Электрокардиограмма показывает:
- нарушения ритма работы сердца;
- признаки перегрузки и увеличения правого желудочка.
 УЗИ сердца (эхокардиография) – метод, который с помощью отраженных от сердца ультразвуковых сигналов, позволяет получить изображение сердца на экране монитора. Его разновидность цветное допплеровское картирование помогает увидеть не только отверстие в межпредсердной перегородке, его размеры и местоположение, но и определить, перетекает ли кровь из одного предсердия в другое.
УЗИ сердца (эхокардиография) – метод, который с помощью отраженных от сердца ультразвуковых сигналов, позволяет получить изображение сердца на экране монитора. Его разновидность цветное допплеровское картирование помогает увидеть не только отверстие в межпредсердной перегородке, его размеры и местоположение, но и определить, перетекает ли кровь из одного предсердия в другое.
Фонокардиография – методика исследования сердца, которая позволяет записать все звуки, которые производит сердце в графическом виде. На фонокардиограмме запечатлен шум, который возникает при прохождении крови через суженное отверстие легочной артерии.
Зондирование полостей сердца. В правую половину сердца, через локтевую или бедренную вену, вводится гибкий катетер. Он позволяет измерить давление в камерах сердца и взять пробы крови. Если через дефект в перегородке переливается кровь, то давление в правых отделах сердца повышается. Увеличивается количество кислорода в правой половине сердца и легочной артерии.
У одних людей признаки вторичного дефекта межпредсердной перегородки проявляются явно, а у других есть только некоторые из перечисленных симптомов. Вторичный дефект протекает легче, чем первичный, но все равно требует лечения.
Диагностика
Врач ставит диагноз «вторичный дефект межпредсердной перегородки» на основании таких результатов обследования:
- Осмотр:
- бледность кожи
- сердечный горб
- Прослушивание и фонокардиография:
- шумы в сердце
- шумы в сердце
- Электрокардиография:
- перегрузка правого желудочка
- нарушение частоты и ритма сокращений сердца
- Рентгенография:
- увеличение правой половины сердца
- расширение кровеносных сосудов в легких
- увеличение легочной артерии
- Зондирование полостей сердца:
- повышенное давление крови в правом желудочке
- большое количество кислорода в крови правого желудочка и легочной артерии
- УЗИ сердца:
- наличие дефекта в межпредсердной перегородке
- движение перегородки во время сокращения предсердий
- определяет размер отверстия
- ток крови из левого предсердия в правое или наоборот
Лечение вторичного дефекта межпредсердной перегородки
Медикаментозное лечениеЕсли у вас или у вашего ребенка болезнь не вызывает тяжелых симптомов, а проявляется только одышкой после физических нагрузок и утомляемостью, то нет необходимости в операции. В большинстве случаев достаточно 1 раз в год делать УЗИ сердца и кардиограмму. Но если возникнут другие признаки болезни, то врач назначит принимать лекарства.
 Бета-блокаторы: Индерал
Бета-блокаторы: Индерал
Кардиолог назначит этот препарат, если заметит, что ваше сердце бьется слишком часто и неритмично. Индерал ограничивает воздействие адреналина и норадреналина в организме. Это приводит к уменьшению силы сокращений сердца, снижению частоты ударов и нормализации ритма. Начинают лечение с приема 20 мг 3 раза в сутки. Потом дозу увеличивают до 40 мг 2 раза в сутки.
Сердечные гликозиды: Дигоксин
Это лекарство заставляет сердце работать лучше и потреблять меньше кислорода. Сокращение сердца происходит быстрее и интенсивнее, а период расслабления увеличивается. Растет скорость движения крови по организму и это помогает избавиться от отеков. Принимают по схеме:
- насыщение организма по 0,5 мг 2 раза в сутки;
- со второго дня по 0,25 мг каждые 6 часов на протяжении 7 дней;
- поддерживающая доза 0,125–0,25 мг в сутки.
Средства, которые помогают снизить свертываемость крови и риск образования сгустков (тромбов) в предсердиях и венах. Это профилактика развития инфаркта и инсульта, которые могут стать осложнением порока сердца. Варфарин назначают по 5 мг в сутки на 4 дня. На пятый день врач индивидуально определяет поддерживающую дозу 2,5-7 мг/сутки. Препарат принимают 1 раз в день в одно и то же время.
Хирургическое лечение
 Операция – единственный эффективный метод лечения вторичного дефекта межпредсердной перегородки.
Операция – единственный эффективный метод лечения вторичного дефекта межпредсердной перегородки.Показания к операции:
- усиление симптомов и ухудшение состояния;
- нарушения ритма сокращений сердца;
- увеличение давления в сосудах легких;
- 40% крови переходит из левого предсердия в правое.
Противопоказания к операции
- IV стадия легочной гипертензии. Она имеет такие признаки:
- одышка и утомляемость даже в покое;
- полная непереносимость физической нагрузки.
- заброс крови из правого предсердия в левое;
- недостаточность левого желудочка.
- Ушивание вторичного дефекта межпредсердной перегородки
Это операция на открытом сердце, во время которой хирург накладывает шов на небольшие дефекты в межпредсердной перегородке. Обязательное условие – ее ткань должна быть здоровая и достаточно плотная.
Показания:
- отверстие диаметром до 3 см;
- повышенное давление в сосудах легких;
- отставание в физическом развитии у детей;
- медикаментозное лечение не эффективно;
- в правое предсердие забрасывается 40% крови из левой половины сердца.
- позволяет предупредить развитие серьезных осложнений со стороны легких и сердца;
- быстро улучшает состояние;
- нормализует работу сердца и устраняет симптомы болезни.
- является довольно травматичной;
- требуется подключение аппарата искусственного кровообращения;
- реабилитация длится около 4-6 недель.
- Пластика заплатой вторичного дефекта межпредсердной перегородки
![]() Хирург делает разрез вдоль грудины или между ребер и подключает пациента к аппарату искусственного кровообращения. После этого он очищает сердце от крови и ставит заплату из синтетического материала или кусочка наружной оболочки сердца на отверстие в межпредсердной перегородке.
Хирург делает разрез вдоль грудины или между ребер и подключает пациента к аппарату искусственного кровообращения. После этого он очищает сердце от крови и ставит заплату из синтетического материала или кусочка наружной оболочки сердца на отверстие в межпредсердной перегородке.Показания к операции
- крупные дефекты в верхней части перегородки;
- повышение давления в легочных артериях и венах;
- увеличение правого желудочка;
- нарастание симптомов и ухудшение самочувствия.
- тяжелые поражения легких из-за повышенного давления в их сосудах;
- слабость желудочков сердца;
- возраст старше 75 лет.
Операция при дефекте межпредсердной перегородки является единственным эффективным методом лечения. Людям, у которых есть симптомы болезни, необходимо провести ее как можно раньше – до того, как в легких и сердце разовьются тяжелые нарушения. Если сделать операцию на ранних стадиях болезни, то это сохранит ваше здоровье и поможет полностью избавиться от проблем с сердцем.
Показания к операции
- Сердечная недостаточность, которая не поддается лечению: одышка, хрипы в легких, отеки, кашель, ухудшение работы сердца.
- Больше 40 % крови из левого предсердия забрасывается в правое.
- У детей отставание в физическом развитии. У взрослых непереносимость физических нагрузок, быстрая утомляемость.
- Повышенное давление в легочных артериях.
- Заброс крови из правого предсердия в левое. Это свидетельствует, что болезнь уже зашла далеко, и давление в сосудах легких и правой половине сердца значительно превысило норму. В таком случае сильно возрастает риск осложнений во время операции и есть вероятность того, что хирургическое лечение не принесет ожидаемого эффекта.
- Сильная сердечная недостаточность: полная непереносимость нагрузок, одышка даже в покое. Сердце перегружено и истощено. Это может привести к неблагоприятному исходу операции.
- Тяжелые поражения легких печени и почек. В этом случае опасно подключать пациента к аппарату искусственного кровообращения.
- Очаг инфекции в организме: гайморит, тонзиллит, пиелонефрит. Сначала необходимо пройти курс лечения антибиотиками, чтобы не возникло осложнений после операции.
Ответ на этот вопрос зависит от состояния вашего сердца и проявлений болезни.
- Если нарушения в работе сердца вызывают задержку в росте, то операцию необходимо сделать в 4-5 лет.
- Если состояние стало ухудшаться в подростковом возрасте, то операцию делают в 15-16 лет. Это наилучший вариант.
- Если болезнь впервые выявлена во взрослом возрасте, то оптимальным считается возраст 35-40 лет.
Этапы операции
Подготовка к операции.
Необходимо сдать анализы и пройти исследования: 
- Нормализация работы сердца. Для улучшения работы сердца и повышения тонуса сосудов используют те же препараты, что и для лечения: Анаприлин, Дигоксин, Варфарин.
- Консультация с врачом. Хирург расскажет вам о ходе операции и ответит на волнующие вопросы.
- Вам порекомендуют не употреблять пищу за 8 часов до операции.
- Вечером накануне операции необходимо принять снотворное, чтобы отдохнуть.
- Общая анестезия. Операция на открытом сердце всегда проводится под общим наркозом. Часто во время операции врачи специально снижают температуру тела, чтобы ваш организм меньше нуждался в кислороде и легче переносил вмешательство. С помощью лекарственных препаратов вас погрузят в медикаментозный сон. Вы не будете ничего чувствовать, а проснетесь в реанимационной палате, когда все будет уже закончено.
- Разрез на грудной клетке. Чаще всего хирург делает разрез вдоль грудины и приоткрывает грудную клетку. Это дает хороший доступ к сердцу.
- Подключение к аппарату искусственного кровообращения. Аппарат подключается к артериям и венам вместо сердца. Он перекачивает кровь, очищает ее от углекислого газа и обогащает кислородом.
- Исследование дефекта межпредсердной перегородки. Хирург разрезает боковую стенку правого предсердия и с помощью специального отсоса удаляет кровь из сердца. После этого он осматривает дефект, изучает состояние перегородки и планирует дальнейшую операцию.
- Устранение дефекта. Если отверстие между предсердиями небольшое, его диаметр меньше 3 см, то его ушивают. Если дефект большой или перегородка слишком тонкая, то накладывают заплату из синтетических тканей или участка внешней оболочки сердца. Заплату пришивают непрерывным швом.
- Мероприятия для исключения осложнений. Чтобы пузырьки воздуха не попали в кровеносную систему и не вызвали инфаркт или эмболию, врач осторожно заполняет сосуды легких кровью. Воздух из желудочков удаляют через прокол с помощью специальной иглы. Непрерывным швом зашивают разрез на правом предсердии.
- Отключение аппарата искусственного кровообращения. Сердце соединяют с аортой, легочным стволом и венами. После этого оно вновь включается в работу и самостоятельно перекачивает кровь.
- Наложение швов. Хирург накладывает швы на разрез в грудной клетке, но оставляет дренаж – это тонкая резиновая трубочка, которая нужна для отведения раневой жидкости наружу. Один конец закреплен внутри грудной клетки, а другой находится под повязкой.
В большинстве случаев результаты операции очень хорошие. Сразу нормализуется кровообращение и исчезает застой крови в легких. Осложнения возникают только в 2% случаев. Чаще всего у людей, старше 65 лет, с запущенным течением болезни.
Реабилитация
Первые недели после операции желательно носить бандаж, который будет фиксировать шов и не даст ему разойтись.Строго придерживайтесь рекомендаций врача, соблюдайте постельный режим, а позже, с разрешения доктора, передвигайтесь по палате. Движение улучшает работу сердца, вы дышите глубже и восстанавливаете функцию легких. Каждый день вы сможете пройти и сделать немного больше чем вчера. Вернуться к своим обычным нагрузкам вам удастся через 2-3 месяца.
Первые две недели придется забыть о ванне и душе. Обтирайте тело влажной губкой, смоченной в мыльной воде в местах, где нет швов. Первые дни трудно будет проделывать это самостоятельно, поэтому обратитесь за помощью к близким.
После того, как швы полностью заживут, можно будет принять теплый душ. Первые разы лучше делать это сидя, желательно, чтобы кто-нибудь находился неподалеку.
Немедленно обратитесь к врачу, если у вас:
- появились сильные боли в месте операции;
- швы покраснели, напухли, из них сочится жидкость;
- поднялась температура выше 38°С.
Как ухаживать за больным после операции на сердце
 Эмоции
Эмоции Первый месяц после операции настроение человека меняется очень резко и часто. От эйфории, что операция прошла успешно, до депрессии по поводу зависимости от окружающих и ограниченности собственных возможностей. Иногда близкие люди вместо благодарности за свои труды слышат раздраженные комментарии и жалобы. Будьте терпеливы, через этот период проходят все и он скоро закончится. Подбадривайте человека и внушайте ему веру в успех.
Профилактика респираторных заболеваний
После операции на сердце человек легко может простудиться. Сейчас, когда иммунитет ослаблен, и легкие еще не восстановились, после вирусной инфекции (грипп, ОРВИ) могут возникнуть сильные осложнения. Да и обычный кашель становится причиной резкой боли в груди и расхождения швов. Поэтому следите, чтобы не было сквозняков, помогайте одеться потеплее и не допускайте общения с заболевшими людьми.
Прием лекарств
Напоминайте больному вовремя принимать лекарства и следите, чтобы он соблюдал дозировку.
Уточните у врача, для чего принимать тот или иной препарат, как часто, до еды или после, и какие могут быть побочные эффекты. Если после приема лекарств появились неприятные ощущения (тошнота, головокружение, учащение пульса) сообщите врачу, он заменит этот препарат на другой.
Ведите график приема лекарств. Отмечайте каждую принятую таблетку, чтобы не забыть или не выпить двойную дозу.
Питание
Питание после операции должно быть вкусным, разнообразным, калорийным и легким. Это поможет восстановить силы, побороть стресс и ускорить выздоровление. Первые 1-2 месяца строгих ограничений не будет, но потом всю жизнь вам придется питаться правильно, ограничивать калории, соль и потребление жира.
Рекомендуемые продукты:
- углеводы и клетчатка: пророщенное зерно, овощи, фрукты, зелень, крупы и мюсли, хлеб с отрубями;
- белок: морская рыба и нежирное мясо, кисломолочные продукты;
- продукты с высоким содержанием железа: яблоки, печень, шпинат, изюм;
- масла: растительное или сливочное.
- алкоголь;
- кондитерские изделия на маргарине или с кремом;
- газированные напитки;
- мучные блюда;
- копчения и маринады;
- жирные сорта мяса.
Физические нагрузки
 После возвращения домой вы можете выйти на прогулку. Расстояние должно быть небольшое – 100-300 м. Останавливайтесь, когда почувствуете усталость. Ежедневно понемногу увеличивайте нагрузку, уже через месяц вы сможете преодолеть 1-2 км.
После возвращения домой вы можете выйти на прогулку. Расстояние должно быть небольшое – 100-300 м. Останавливайтесь, когда почувствуете усталость. Ежедневно понемногу увеличивайте нагрузку, уже через месяц вы сможете преодолеть 1-2 км.Делайте гимнастику для кистей рук, надувайте воздушные шарики и пускайте мыльные пузыри. Эти «развлечения» отлично тренируют легкие.
Самостоятельно пройти 1 лестничный пролет можно через 7-10 дней после выписки, но лучше, чтобы вас кто-то подстраховывал.
Работа по дому первый месяц должна быть минимальная. Можете вытереть пыль или помыть посуду.
Если вы можете без труда подниматься 2 лестничных пролета и проходить около 500 метров, то через 2-3 недели после выписки можете возобновить сексуальную жизнь. Для начала используете позы, в которых вы будете испытывать минимальную нагрузку. Небольшая одышка – это норма, но если появилась боль в груди, то лучше сделать паузу.
На втором месяце расширяйте список работы по дому и в саду, каждый день проходите на 100-200 метров больше. Делайте зарядку в медленном темпе. Можете снова начать водить машину на небольшие расстояния.
Через два месяца, когда заживут швы, врачи проведут функционально-нагрузочный тест. Он покажет, готовы ли вы к увеличению физических нагрузок и специальной лечебной гимнастике.
Вовремя проведенная операция и здоровый образ жизни помогают 80% людей стать абсолютно здоровыми.
Дефект межпредсердной перегородки у взрослых
 Дефект межпредсердной перегородки у взрослых – это отверстие в перегородке, которая отделяет правое предсердие от левого. Бывает, что врачи не выявили этот врожденный порок сердца в детстве из-за отсутствия признаков болезни. Тогда его первые симптомы проявляются к 30 годам.
Дефект межпредсердной перегородки у взрослых – это отверстие в перегородке, которая отделяет правое предсердие от левого. Бывает, что врачи не выявили этот врожденный порок сердца в детстве из-за отсутствия признаков болезни. Тогда его первые симптомы проявляются к 30 годам.Эта особенность развития сердца составляет 8% от всех врожденных пороков сердца. У женщин встречается в 2 раза чаще, чем у мужчин.
Причины
Причины дефекта межпредсердной перегородки у взрослых – это врожденные патологии, которые были выявлены во взрослом возрасте.- Открытое овальное окно – это отверстие, которое есть у всех людей в период внутриутробного развития и должно закрыться на первом году жизни. Но иногда этого не происходит и между предсердиями остается просвет.
- Собственно дефекты межпредсердной перегородки:
- Отсутствие межпредсердной перегородки;
- Множество отверстий небольшого диаметра;
- Одно большое отверстие, которое может располагаться любой части перегородки.
Симптомы и внешние признаки
СамочувствиеИногда первые признаки дефекта межпредсердной перегородки появляются только во взрослом возрасте, когда добавочный объем крови заставляет увеличиться правый желудочек и нарушает работу сердца. Когда давление в легочной артерии и правом желудочке превышает 30 мм рт.ст, то возникают такие симптомы:
- утомляемость и слабость;
- одышка ври ходьбе, а со временем и в спокойном состоянии;
- приступы головокружения;
- частые бронхиты и пневмонии;
- бледность кожи;
- при приступах кашля или физической нагрузке появляется синюшный оттенок на пальцах, губах;
- отеки ног.
Что может обнаружить врач во время осмотра:
- тонкая бледная кожа, иногда с синеватым оттенком под ногтями и в области губ. Это связано со спазмом мелких артерий;
- влажные хрипы в легких, вызванные застоем крови в сосудах. Нарушение кровообращения приводит скоплению в бронхах слизи и отечной жидкости;
- при простукивании заметно увеличение размеров сердца в связи с тем, что правый желудочек растягивается и его стенка становится более плотной;
- при прослушивании стетоскопом слышен негрубый шум во время сокращения желудочков. Он возникает во время прохождения крови через суженное отверстие в клапане легочной артерии;
- нарушения ритма сокращений сердца, особенно предсердий – мерцательная аритмия.
Данные инструментального обследования
Электрокардиограмма указывает на:- перегрузку правого желудочка;
- нарушения ритма сокращений предсердий.
- увеличение правой половины сердца;
- хорошо заметны легочные артерии, которые переполняются кровью из-за повышенного давления в сосудах легких;
- легочная артерия увеличена, а аорта, наоборот уменьшена в связи с изменением давления крови в них.
- отверстие в межпредсердной перегородке;
- его размеры и расположение;
- заброс крови из одного предсердия в другое (при исследовании методом
Катетеризация сердца обнаруживает:
- увеличение концентрации кислорода в правой половине сердца по сравнению с пробами взятыми из устья полых вен. Это происходит из-за того, что богатая кислородом кровь из левого предсердия перемешивается с «бедной» кровью в правой половине;
- увеличение давления в правом желудочке за счет добавочного объема крови из левого предсердия;
- возможность ввести зонд из правого предсердия в левое через дефект.
Диагностика
Дефект межпредсердной перегородки у взрослых диагностируют на основе данных инструментального исследования.Электрокардиография
Безопасное, безболезненное и широкодоступное исследование, основанное на регистрации биологических токов, которые возникают в сердце. Их улавливают специальные электроды, которые крепятся на грудную клетку. Результаты записываются на бумажную ленту в виде графической кривой. Эта линия может многое рассказать врачу о работе вашего сердца. При дефекте межпредсердной перегородки заметны такие изменения:
- признаки перегрузки правого желудочка;
- нарушения ритма.
Это исследование основано на том, что рентгеновские лучи пронизывают насквозь мягкие ткани нашего тела, но частично поглощаются внутренними органами: сердцем, сосудами, костями. Эта картина фиксируется на чувствительной пленке и получается рентгеновский снимок. При этой патологии выявляют:
- расширение правого желудочка и предсердия;
- тень сердца похожа на шар;
- артерии легких переполнены кровью и хорошо видны.
 Диагностическая процедура, которая основана на свойствах ультразвука. Он может проникать в тело и отражаться от органов. Специальный датчик улавливает такое «эхо» и на его основе создает изображение. Врач, как по телевизору, наблюдает за работой вашего сердца, его мышечной стенки и клапанов. Чтобы получить полную картину нужно исследовать сердце с разных сторон. Изменения на УЗИ:
Диагностическая процедура, которая основана на свойствах ультразвука. Он может проникать в тело и отражаться от органов. Специальный датчик улавливает такое «эхо» и на его основе создает изображение. Врач, как по телевизору, наблюдает за работой вашего сердца, его мышечной стенки и клапанов. Чтобы получить полную картину нужно исследовать сердце с разных сторон. Изменения на УЗИ:
- отверстие в межпредсердной перегородке;
- его размеры и расположение.
Одна из разновидностей ультразвукового исследования. Позволяет выявить крупные клетки крови, которые проходят через отверстие между предсердиями. Звуковые волны с большей частотой отражаются от клеток, которые движутся в направлении датчика, а от тех, которые удаляются – с меньшей. Таким образом удается определить направление тока крови. Что может выявить врач:
- кровь не переливается из одной половины сердца в другую, это говорит о том, что болезнь на ранней стадии и не требует лечения;
- движение крови из левого предсердия в правое. В начальной стадии болезни переливается немного крови, со временем ее количество увеличивается и может доходить до 50%;
- ток крови из правого предсердия в левое. Говорит о том, что болезнь зашла далеко, и давление в сосудах легких стало очень высоким.
В отличие от предыдущих процедур, эта связана с проникновением внутрь сосудов и сердца. Узкая трубка, диаметром 2-4 мм, сделана из специального материала, который при нагревании становится очень мягким и податливым. Катетер продвигают по сосудам к сердцу и вводят в его полость. С его помощью можно брать пробы крови из разных камер сердца для анализа, измерять в них давление и вводить контрастные вещества. Контролировать свои действия врачу помогает рентген. Дефект межпредсердной перегородки у взрослых доказывает:
- возможность ввести катетер из правого предсердия в левое;
- повышенное давление в правом желудочке и легочной артерии;
- содержание кислорода в крови правого предсердия выше, чем в полых венах.
Это исследование проводят одновременно с катетеризацией. Через просвет в катетере в левое предсердие вводят контрастное вещество, которое хорошо заметно на рентгене. Если есть отток крови в правое предсердие, то это вещество скоро попадет в сосуды легких и его зафиксируют на рентгеновском снимке.
Лечение
Медикаментозное лечение не сможет заставить отверстие в перегородке зарасти, но способно уменьшить проявления болезни.Сердечные гликозиды: Дигоксин Препарат снижает давление в правом предсердии и правом желудочке, облегчая работу сердца. Улучшает сокращения желудочков, они сжимаются быстро и мощно, поэтому сердце имеет больше времени для отдыха. Также Дигоксин будет полезен тем, кто страдает от аритмии и сердечной недостаточности. Дозировка по 1 таблетке по 0,25 мг 4-5 раз в первый день, в дальнейшем 1-3 раза в сутки.
Препарат снижает давление в правом предсердии и правом желудочке, облегчая работу сердца. Улучшает сокращения желудочков, они сжимаются быстро и мощно, поэтому сердце имеет больше времени для отдыха. Также Дигоксин будет полезен тем, кто страдает от аритмии и сердечной недостаточности. Дозировка по 1 таблетке по 0,25 мг 4-5 раз в первый день, в дальнейшем 1-3 раза в сутки.
Препараты, разжижающие кровь: Варфарин, Аспирин
Снижают свертываемость крови и предупреждают образование тромбов в сердце и сосудах. Варфарин принимают 1 раз в день в одно и то же время по 5 мг в первые сутки, в дальнейшем дозу устанавливают индивидуально.
Аспирин снижает склеивание тромбоцитов. Его принимают по 325 мг 3 раза в сутки. Длительность лечения от 6 недель. Чтобы защитить слизистую желудка аспирин принимают после еды, желательно его растворить в воде.
Препараты для нормализации ритма - бета-адреноблокаторы: Пропранолол
Средство необходимо тем, у кого бывают приступы тахикардии – учащенного сердцебиения и мерцательной аритмии. Применяют по 20 мг 3-4 раза в сутки, если не будет ожидаемого эффекта, то врач может увеличить дозу. Отменять препарат нужно постепенно, иначе могут возникнуть сильные нарушения ритма.
Мочегонные средства: Амилорид, Триамтерен
Препараты помогают устранить отеки и уменьшить объем крови, а значит снизить давление в сосудах легких. Эти средства сохраняют калий и не дают ему вымываться из организма с мочой. Применяют в первой половине дня по 0,05-0,2 г. Эти лекарства можно пить на протяжении нескольких месяцев.
Операция дефекта межпредсердной перегородки у взрослых
Единственный метод лечения дефекта межпредсердной перегородки у взрослых – это операция. Оптимально было бы провести ее до 16 лет, пока не возникли изменения в работе сердца и легких. Но если порок сердца выявлен позже, то операцию могут сделать в любом возрасте.Вы не нуждаетесь в операции, если дефект межпредсердной перегородки выявлен случайно при прохождении УЗИ, он не вызывает никаких изменений в размерах сердца и его функционировании.
Показания к операции:
- заброс крови из левого предсердия в правое;
- увеличение давления в правой половине сердца выше 30 мм рт. ст.
- слабость, утомляемость, одышка и другие проявления болезни, которые мешают вести нормальную жизнь.
- тяжелые изменения в ткани легких;
- недостаточность левого желудочка;
- заброс крови из правого предсердия в левое.
Виды операций
Открытая операция на сердцеХирург делает надрез на грудной клетке и отсоединяет сердце от сосудов. На время его функции берет на себя специальный аппарат, который перекачивает кровь по телу и обогащает ее кислородом. Сердце очищают от крови с помощью коронарного отсоса. Хирург делает надрез на правом предсердии и устраняет дефект. Это можно сделать разными способами.
- Наложение шва. Отверстие в межпрежсердной перегородке зашивают. Так поступают с вторичными дефектами, которые расположены в верхней части перегородки и имеют средние размеры.
- Наложение заплаты из синтетической ткани или лоскутка наружной оболочки сердца – перикарда. Это метод лечения первичных дефектов, которые находятся в нижней части перегородки, ближе к желудочкам. А также крупных отверстий, расположенных в любом месте перегородки.
После этого зашивают разрез на сердце, подключают его к кровеносным сосудам и накладывают шов на разрез на грудной клетке.
- отверстие диаметром больше 1см. при наличии симптомов болезни;
- нарушение кровообращения, когда сердце не обеспечивает потребность организма;
- частые бронхиты и пневмонии;
- непереносимость физических нагрузок;
- сужение (спазм) легочных сосудов и повышение давления в них – легочная гипертензия.
- быстро восстанавливает нарушенное кровообращение в легких и по всему телу;
- позволяет устранить дефекты любого размера и местоположения;
- высокая точность выполнения.
- требуется сделать большой разрез на грудной клетке;
- необходимо подключать аппарат для искусственного кровообращения;
- период восстановления занимает до 2 месяцев, а полная реабилитация до полугода.
 Это операция считается менее травматичной – она не требует вскрытия грудной клетки. Катетер вводят через отверстия, которые делают в крупных сосудах в области паха или на шее. Трубку осторожно продвигают в правое предсердие. На ее конце закреплено одно из устройств для закрытия дефекта:
Это операция считается менее травматичной – она не требует вскрытия грудной клетки. Катетер вводят через отверстия, которые делают в крупных сосудах в области паха или на шее. Трубку осторожно продвигают в правое предсердие. На ее конце закреплено одно из устройств для закрытия дефекта:- «Пуговичные устройства» - два диска, которые устанавливают по обе стороны межпредсердной перегородки и соединяют между собой нейлоновой петлей.
- Окклюдер – это приспособление похожее на зонтик, которое открывается в левом предсердии и перекрывает доступ из него крови.
- дефекты размером среднего размера до 4 см в центральной части межпредсердной перегородки;
- заброс крови из левого предсердия в правое;
- утомляемость;
- одышка при выполнении физической работы.
- сразу после операции вы почувствуете себя намного лучше;
- низкий риск осложнений;
- не требует подключения к аппарату искусственного кровообращения;
- у взрослых может проводиться под местным наркозом;
- восстановление занимает 2 недели.
- операция не эффективна при крупных дефектах;
- нельзя проводить если есть сужения в сосудах;
- не подходит, если дефект расположен в нижней части перегородки или устьев полых и лёгочных вен.
Дефект межпредсердной перегородки: консервативное лечение или операция
Дефект межпредсердной перегородки – врожденный порок сердца, при котором имеется аномальное отверстие между правым и левым предсердием. Заболевание может проявиться в детском или во взрослом возрасте. Такой порок сердца у женщин регистрируется в 2 раза чаще, чем у мужчин.
Общие сведения о патологии
Сердце состоит из 4 полостей: двух желудочков и двух предсердий. Между левым желудочком и левым предсердием находится митральный клапан. Справа между желудочком и предсердием находится трехстворчатый клапан.
В норме кровь в левом и правом предсердиях не должна смешиваться друг с другом. При наличии отверстия между этими полостями происходит сброс крови слева направо.
Давление в левом желудочке больше, чем в правом, поэтому увеличивается кровенаполнение правого желудочка и предсердия. Это приводит к перегрузке объемом легочной артерии, в нее попадает большое количество крови. Развивается легочная гиперволемия.
Также увеличивается наполняемость малого круга кровообращения, снижается сосудистое сопротивление, формируется сердечно – легочная недостаточность.
Повышенная нагрузка на правое предсердие приводит к его гипертрофии. Длительное повышение давления в правых отделах сердца, усиление легочного кровотока приводят к развитию легочной гипертензии.
Клиническая картина заболевания в первую очередь завистт от размеров дефекта. В некоторых случаях рекомендуется оперативное вмешательство для закрытия этого отверстия.
Этиолология заболевания
Дефект МПП развивается внутриутробно. К его возникновению могут привести различные генетические, эндогенные и экзогенные факторы.
К основным причинам развития дефекта межпредсердной перегородки относятся:
- Наследственная предрасположенность. В семьях, где были случаи подобного заболевания, риск рождения больного ребенка увеличивается в несколько раз.
- Инфекционные болезни. К ним относятся краснуха, корь, вирус Коксаки, ветряная оспа, герпес, сифилис. Заражение женщины в первый триместр беременности может привести к возникновению внутриутробных сердечных аномалий.
- Вредные привычки. Употребление во время беременности алкоголя, никотина или наркотических веществ способствует развитию у плода дефектов развития.
- Воздействие неблагоприятных экологических факторов. К таковым относятся радиационное излучение, загрязнение воды.
- Применение некоторых лекарственных препаратов: лития, антидепрессантов, антагонистов фолиевой кислоты.
- Наличие в анамнезе у родственников случаев врожденных пороков сердца.
- Многоводие или многоплодная беременность.
- Экстракорпоральное оплодотворение.
- Возраст родителей старше 40 лет. Данная причина может привести к различным тератогенным аномалиям сердца.
 Наследственная предрасположенность – возможная причина дефекта межпредсердной перегородки
Наследственная предрасположенность – возможная причина дефекта межпредсердной перегородкиТакже способствовуют развитию дефекта межпредсердной перегородки хронические заболевания женщины. Эндокринная, сердечно – сосудистая, нейрогенная патологии могут являться причинами развития такого состояния.
Классификация дефектов межпредсердной перегородки
Все дефекты межпредсердной перегородки у детей и взрослых классифицируются по размерам, времени возникновения и локализации. Среди них выделяют:
- Открытое овальное окно. Каждый ребенок рождается с открытым отверстием в межпредсердной перегородке. В норме этот дефект самостоятельно зарастает у малыша к одному году. Наличие открытого овального окна после 2 лет является врожденным пороком развития. Таких детей обязательно консультируют у врача кардиохирурга и решают вопрос о возможности оперативного вмешательства.
- Первичный дефект межпредсердной перегородки. При этом варианте патологии открытое отверстие расположено внизу межпредсердной перегородки. Обычно оно имеет большие размеры (более 3 сантиметров) и граничит с митральным или трикуспидальным клапанами. Такой первичный дефект зарастает без лечения у 20% больных. Характерной особенностью первичного дефекта МПП является позднее появление клинических симптомов. Они могут появиться в подростковом возрасте, после 11 – 12 лет. У маленьких детей любые признаки заболевания отсутствуют.
- Вторичный дефект межпредсердной перегородки. В этом случае отверстие расположено в центре, верхней части перегородки или в устье полых вен. Такие пороки встречаются в несколько раз чаще, чем первичные. Вторичный дефект МПП, как правило, небольших размеров, не более 1,5 – 2 см. Он может сочетаться с другими тяжелыми сердечными аномалиями: гипоплазией камер сердца, нарушением расположения магистральных сосудов.
- Дефект венозного синуса. Межпредсердная перегородка при этом типе пороке повреждена в месте впадения полых вен. Этот дефект относится к редким аномалиям развития.
- Дефект коронарного синуса. При какой патологии кровь беспрепятственно попадает из левого предсердия в коронарный синус, а затем в правое предсердие. Это приводит к перегрузке малого круга кровообращения. Развивается перегрузка правых отделов сердца.
Вторичные дефекты межпредсердной перегородки по локализации подразделяются на центральный, передний, задний, верхний и нижний.
Дефект коронарного синуса может быть проксимальным, средним и дистальным.
Общие клинические проявления
Некоторые врожденные пороки сердца (дефекты межпредсердной перегородки) длительное время протекают бессимптомно. Первые клинические проявления ВПС могут проявиться в подростковом или даже во взрослом возрасте. При выраженном дефекте межпредсердной перегородки у новорожденного симптомы возникают непосредственно после рождения.
ДМПП характеризуется следующими признаками:
- Проявляется в раннем возрасте.
- Характерно сочетание с синдромом Дауна, недостаточностью или стенозом митрального клапана.
- У детей появляется одышка, усиливающаяся во время занятий физкультурой, частое сердцебиение, нарушение дыхания.
- Часто наблюдается повышенная утомляемость, снижение толерантности к физическим нагрузкам.
 Повышенная утомляемость – симптом дефекта межпредсердной перегородки
Повышенная утомляемость – симптом дефекта межпредсердной перегородкиУ больных с такими дефектами появляются признаки кислородного голодания: головокружения, предобморочное состояние, потеря сознания.
Характерно формирование сердечного горба (выпячивания грудной клетки в области сердца).
Врожденный порок сердца (дефект межпредсердной перегородки)больших размеров приводит к развитию сердечной недостаточности. У больного ребенка появляются отеки нижних конечностей, передней брюшной стенки, асцит. Также возникают проявления легочной гипертензии: кашель с мокротой, прожилки крови в мокроте, синюшность носогубного треугольника.
При ДМПП у детей наблюдается отставание в физическом развитии. Они плохо набирают вес, отстают в росте от своих сверстников. У ребенка с такой патологией из-за длительной гипоксии появляются характерные симптомы врожденных пороков сердца: пальцы в виде барабанных палочек и ногти в виде часовых стекол.
Такие пациенты часто болеют инфекционными заболеваниями, у них имеются хронические болезни верхних дыхательных путей.
Диагностика
Диагностика дефектов межпредсердной перегородки включает в себя:
- Сбор анамнеза. Врач выясняет случаи врожденных пороков сердца у родственников. Это необходимо для выявления генетического характера заболевания. Также доктор расспрашивает мать о течении беременности, случаях инфекционных заболеваний или осложнений в этот период.
- Жалобы больного. При ДМПП родители обращают внимание на плохую прибавку в весе у ребенка, быстру утомляемость, усталость после подвижных игр. При этом дети самостоятельно могут не предъявлять никаких жалоб.
- Осмотр пациента. Обращает на себя внимание наличие сердечного горба, бледность кожных покровов, акроцианоз. При аускультации выслушивается систолический шум слева, во втором и третьем межреберье. Также можно прослушать акцент 2 тона в проекции легочной артерии.
- Лабораторная диагностика. Определяют общий и биохимический анализы крови, общий анализ мочи, кровь на протромбиновый индекс. Это необходимо для определения склонности к тромбозам или повышенной кровоточивости. Также с помощью таких исследований выявляют возможные осложнения со стороны внутренних органов.
- Инструментальная диагностика. В обязательном порядке больному выполняют электрокардиограмму, УЗИ сердца, рентгенограмму грудной клетки, коронарографию. На ЭКГ можно увидеть признаки перегрузки правых отделов сердца: высокий зубец р, во втором и третьем отведениях. Также при дефекте МПП может регистрироваться блокада правой ножки пучка Гиса, синдром слабости синусового узла. При ультразвуковом исследовании сердца выявляется сброс крови слева направо, наличие дефекта между предсердиями. На рентгеновском снимке грудной клетки определяются признаки поражения легких: усиление легочного рисунка, выбухание ствола легочной артерии. Сердце увеличено вправо за счет гипертрофии правого предсердия и желудочка. Ангиографию детям делают редко. Это исследование рекомендуется выполнять взрослым для выявления признаков сопутствующей ишемической болезни сердца.
В качестве дополнительных методов исследования делают МРТ сердца, флебографию яремных вен, зондирование полостей сердца.
Способы лечения
Основным методом лечения дефекта межпредсердной перегородки у взрослых и детей является операция. Только с помощью хирургического вмешательства можно радикально избавиться от данной патологии. Консервативные методы применяют в качестве симптоматической терапии, для профилактики и лечения осложнений.
Оперативное лечение
Операцию при дефектемежпредсердной перегородки обычно проводят в возрасте 3 – 5 лет. При небольших размерах дефекта и отсутствии симптомов оперативное вмешательство не выполняется. В некоторых случаях операцию делают в подростковом или взрослом возрасте. При формировании врожденного порока с развитием сердечной недостаточности хирургическое лечение проводится незамедлительно.
Различают два вида операции при ДМПП:
- Открытая операция. Отверстие в перегородке ушивают при помощи наложения одного или нескольких швов. Иногда проводится пластика дефекта. Для этого могут использовать собственные ткани или синтетический материал. Такая операция проводится на неподвижном сердце. Сердечная деятельность при этом подерживается при помощи аппарата искусственного кровообращения. Операционный доступ при этом выполняется по средней линии грудины либо в одном из межреберных промежутков слева.
- Эндоваскулярное закрытие дефекта. Для этого используют специальный аппарат, который называется окклюдер. При таком виде вмешательства не требуется разрез грудной клетки. Окклюдер вводят через прокол вены на бедре. А затем под рентгеновским контролем его вводят в полость сердца и устанавливают таким образом, чтобы он полностью закрывал дефект межпредсердной перегородки. При этом одна часть аппарата оказывается в левом, а другая в правом предсердии. Накладывают так называемую заплатку, при которой исключен патологический сброс крови слева направо.
 Оперативное лечение – способ лечения дефекта межпредсердной перегородки
Оперативное лечение – способ лечения дефекта межпредсердной перегородкиПротивопоказаниями для проведения операций является возраст старше 70 лет, синдром слабости синусового узла, хронические заболевания легких.
Консервативная терапия
Консервативная терапия при дефекте МПП направлена на улучшение клинической симптоматики и профилактику осложнений. Медикаментозное лечение включает себя назначение следующих препаратов:
- Антибактериальные средства.
- Антикоагулянты.
- Противоаритмические лекарства.
- Метаболические и сосудистые препараты.
Иногда применяют бета- адреноблокаторы (при нарушениях ритма), гипотензивные средства (при артериальной гипертонии) и диуретики (при наличии отеков).
Возможные осложнения и прогноз
К осложнениям дефекта межпредсердной перегородки относятся:
- Развитие хронической сердечной недостаточности.
- Возникновения заболеваний сердечно – сосудистой системы.
- Нарушения со стороны работы легких, формирование легочной недостаточности.
- Аритмия, экстрасистолия, пароксизмальные нарушения ритма сердца.
- Развитие эндокардита, перикардита, миокардита.
Прогноз при ДМПП зависит от времени выявления заболевания, размеров дефекта, общего состояния больного и проводимого лечения. При незначительных дефектах прогноз благоприятный, самочувствие пациентов при этом не страдает, клинические проявления не выражены.
Даже при больших размерах отверстия, формировании сброса крови слева направо возможен благоприятный исход заболевания при условии адекватного лечения.
Прогноз ДМПП у взрослых и детей ухудшается при повреждении легочных артерий, поражении митрального и трикуспидального клапанов.
Профилактика патологии
Профилактики наследственных и генетических заболеваний не существует.
Однако перед планированием беременности женщине необходимо сделать все прививки против инфекционных заболеваний согласно возрасту. Большое значение имеет вакцинация против краснухи.
Также необходимо отказаться от вредных привычек и неконтролируемого приема лекарственных средств, избегать воздействия неблагоприятных факторов внешней среды.
Дефект межпредсердной перегородки относится к врожденным патологиям. При выраженной клинической симптоматике обязательно проводят оперативное вмешательство. Результаты операции, как правило, хорошие. После проводимого лечения больные отмечают уменьшение признаков легочной гипертензии, улучшение общего самочувствия.
Дефект межпредсердной перегородки у детей и взрослых: причины, симптомы и лечение
Дефектом межпредсердной перегородки называют врожденный порок сердца, при котором между правым и левым предсердием имеется отверстие. Через него кровь из левых отделов сердца забрасывается в правые, что приводит к перегрузке правых отделов и малого круга кровообращения. Дефект межпредсердной перегородки становится причиной нарушения работы сердца и легких из-за разности давления в предсердиях.
В зависимости от расположения выделяют дефект первичного и вторичного типа. Первичные находятся в нижней части перегородки и могут иметь размер 1 - 5 см. Наиболее распространены вторичные дефекты, расположенные в верхнем отделе. Они составляют приблизительно 90% от всех случаев данного порока. Вторичный дефект может иметь высокое расположение, при впадении нижней полой вены, или находиться в месте расположения овального окна. Этот дефект может быть изолированным заболеванием или сочетаться с другими врожденными пороками сердца.
Если размеры ДМПП небольшие возможно заращение в детском возрасте (до 1 года). Если дефект межпредсердной перегородки имеет большой размер, то без хирургического вмешательства он не закроется.
Причины развития ДМПП
Точной причины появления дефекта межпредсердной перегородки медики не называют, но отмечают генетические и внешние факторы его возникновения. Появление любых пороков сердца связано с нарушениями его развития при формировании плода в утробе матери. Чтобы определить вероятность развития порока у будущего ребенка, супругам, имеющим родственников с врожденными пороками сердца, врачи рекомендуют обследоваться.
Из внешних факторов риска следует отметить следующие:
- Прием некоторых лекарственных препаратов на ранних сроках беременности, когда начинают формироваться главные органы плода. Вероятность аномального развития будущего ребенка повышается, если женщина принимает алкогольные напитки в период вынашивания.
- Одним из факторов риска дефекта межпредсердной перегородки является краснуха, если беременная женщина перенесла ее в первом триместре.
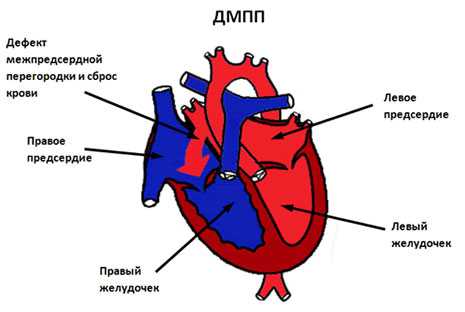
Симптомы ДМПП
Чаще всего у детей отсутствуют какие-либо симптомы данного порока сердца даже при достаточно большом дефекте перегородки. Диагностируется ДМПП обычно у взрослых, чаще к 30 годам, когда появляются признаки заболевания. Симптоматика дефекта межпредсердной перегородки зависит от возраста больного, размеров патологического отверстия и наличия других пороков сердца.
Признаки ДМПП у детей
Несмотря на бессимптомное протекание заболевания у детей, существуют некоторые признаки, свидетельствующие о возможном дефекте межпредсердной перегородки:
- Быстрая утомляемость, слабость, отказ от игр.
- Частые респираторные заболевания: долго непроходящий кашель, бронхит, воспаление легких.
- Нехватка воздуха, затрудненное дыхание при беге, подвижных играх.
Такие симптомы необязательно свидетельствует о наличии данного заболевания. Однако, обнаружив хотя бы один из вышеперечисленных признаков у ребенка, следует показать его педиатру или кардиологу.
Признаки ДМПП у взрослых
Диагностировать ДМПП у новорожденного удается не всегда. С возрастом симптомы начинают проявляться все отчетливее из-за возросшей нагрузки на сердечную мышцу и легкие. Следует обратиться в больницу при появлении следующих признаков у взрослых:
- Затрудненное дыхание и нехватка воздуха даже при незначительных физических нагрузках и в состоянии покоя.
- Обмороки, головокружения.
- Быстрая утомляемость, ощущение усталости и слабости.
- Подверженность респираторным заболеваниям.
- Нестабильны пульс, приступы усиленного сердцебиения.
- Отеки ног.
- Синюшность кожных покровов.
Вышеперечисленные признаки свидетельствуют о сердечной недостаточности, которая обычно развивается у взрослых при ДМПП без лечения.

Чем опасен ДМПП?
Если не лечить дефект межпредсердной перегородки, могут возникнуть опасные для жизни осложнения. Это связано с застоем крови в малом круге кровообращения в связи с перегрузкой правых отделов сердца. При большом патологическом отверстии развивается легочная гипертензия, которая характеризуется повышенным кровяным давлением в малом круге. В некоторых случаях развивается тяжелая необратимая гипертония малого круга кровообращения – синдром Эйзенменгера.
Можно назвать еще несколько последствий ДМПП при отсутствии лечения:
- сердечная недостаточность;
- мерцательная аритмия;
- риск инсульта;
- высокая смертность.
По статистике, без лечения до 40 - 50 лет доживает приблизительно 50% процентов больных с умеренным и большим дефектом перегородки.
Как проводят диагностику?
На обычном осмотре у врача терапевта или кардиолога выявить дефект межпредсердной перегородки практически невозможно, поскольку патологические шумы в сердце чаще всего отсутствуют. Поводом для более тщательного обследования являются жалобы пациента и некоторые косвенные признаки порока сердца, обнаруженные доктором.
Для диагностики порока применяют несколько методов:
- Рентген грудной клетки дает возможность выявить признаки правожелудочковой сердечной недостаточности, которая наблюдается при дефекте межпредсердной перегородке. В этом случае на рентгенограмме видно, что правый желудочек и правое предсердие значительно увеличены, в легких имеется застой крови, легочная артерия расширена.
- УЗИ сердца помогает определить степень тяжести заболевания. Данный метод дает возможность выяснить направление движения крови, ее количество, проходящее через патологическое отверстие, оценить работу сердца, выявить аномалии его развтия.
- ЭКГ помогает выявить сердечные нарушения, характерные для дефекта межпредсердной перегородки, например аритмию и утолщение правого желудочка.
- Магнитно-резонансная томография применяется, если не удалось поставить диагноз с помощью УЗИ.
Нередко вторичный ДМПП приходится дифференцировать с функциональным систолическим шумом и некоторыми заболеваниями: триадой Фалло, стенозом легочной артерии, дефектом межжелудочковой перегородки.
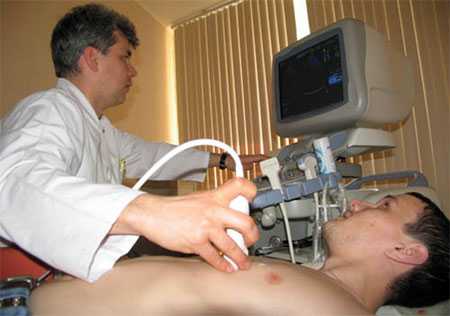
УЗИ сердца
Как лечить?
Медикаментозного лечения дефекта межпредсердной перегородки не существует. Для устранения дефекта применяют только хирургические методы, которые заключаются в установке специальной сетки, закрывающей отверстие. Кардиохирурги рекомендуют проводить лечение дефекта межпредседной перегородки в детском возрасте во избежание дальнейших осложнений. На вооружении врачей два следующих метода:
- Классическая операция на открытом сердце. Под общим наркозом проводится разрез грудной клетки, при этом необходимо подключение пациента к аппарату искусственного кровообращения. Через разрез в сердце вшивается синтетическая «заплатка», которая постепенно прорастает живой тканью и закрывает дефект. Эта операция травматична и чревата осложнениями. Для восстановления больному требуется длительный период времени.
- Катеризация – более безопасный и менее травматичный метод. По сравнению с открытой операцией катеризация легче переносится, осложнения случаются реже, период реабилитации более короткий. При этом наложение сетки на дефект производится с помощью тонкого катетера, который вводится через бедренную вену под контролем рентгеновской аппаратуры. Однако осложнения возможны и при этом методе: боль, кровотечение, инфицирование места введения зонда; аллергия на контрастное вещество, применяемое во время операции; повреждения кровеносного сосуда.
После того как дефект устранен, проводят УЗИ для оценки эффективности операции и назначают медикаментозно лечение, которое продолжается до 6 месяцев. Следует регулярно посещать кардиолога, чтобы контролировать развитие аритмий.
Каков прогноз?
Прогноз зависит от своевременности проведения операции. Если дефект устранен в детском возрасте, то вероятность осложнений достаточно мала. При закрытии отверстия у пациентов старше 25 лет риск развития осложнений увеличивается в зависимости от того, насколько нарушены функции легких и сердца.
Самое часто встречающееся осложнение после операции по закрытию дефекта межпредсердной перегородки – это нарушение сердечного ритма. У 50 % прооперированных в возрасте после 40 лет развивается аритмия. У пациентов с нарушениями, например с сердечной недостаточностью, даже после операции улучшений в работе сердца не происходит, а смысл операции заключается в том, чтобы не допустить ухудшения состояния.
Дефект межпредсердной перегородки: виды, симптомы и лечение
Врожденные пороки сердца (ВПС) занимают высокую ступень среди всех заболеваний. До 6 детей из 1000 рождаются с сердечной патологией. Это оказывает значительное влияние на показатели перинатальной смертности, инвалидности и дальнейшего уровня жизни. Одним из разновидностей пороков развития сердечно-сосудистой системы является дефект межпредсердной перегородки. Его частота достигает 10%.
Внутриутробное развитие предсердий
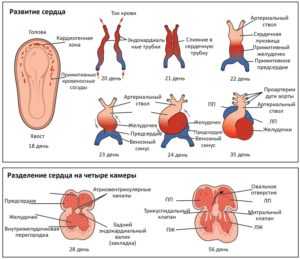 ДМПП относится к эмбриологическим патологиям, так как именно во внутриутробном периоде возникают изменения, приводящие к заболеванию. Развитие функциональных элементов сердца плода происходит на 1-2 месяце беременности.
ДМПП относится к эмбриологическим патологиям, так как именно во внутриутробном периоде возникают изменения, приводящие к заболеванию. Развитие функциональных элементов сердца плода происходит на 1-2 месяце беременности.
Изначально орган имеет вид цельной полости с сообщающимися сосудами. По окончании первого месяца эмбриогенеза сердце завершает разделение на две части. При этом первичное предсердие ограждается одноименной межпредсердной перегородкой. Незакрытым остается лишь маленькое отверстие. Последующее развитие первичной перегородки приводит к полному устранению дефекта сердца.
Но полного разобщения предсердий не происходит за счет появления нового отверстия – вторичного межпредсердного. Кровоток из одной полости в другую является жизненно необходимым условием для нормального функционирования плода. Чтобы устранить отверстие происходит рост вторичной перегородки, которая имеет форму полумесяца. Из-за такой анатомии возникает так называемое овальное окно.
Классификация
Все классификации ДМПП основываются на эмбриологических аспектах. В связи с этим выделяют следующие виды порока:
- Дефект типа ostium primum (первичный) – располагается в самом низу предсердной перегородки. Возникает в связи с неполным ее развитием.
- Порок типа ostium seduncum (вторичный) появляется, когда рост первичной перегородки завершился нормально, а вторичная заросла не полностью. Располагается ближе к центру, поблизости с овальной ямкой.
- Sinus venosus (Дефект венозного синуса – возникает около синусового узла и входа в верхнюю полую вену.
- Дефект коронарного синуса.
- Открытое овальное окно.
Редко наблюдается аплазия перегородки. Следует отличать дефекты развития и некоторые отклонения сердца, соответствующие вариантам нормы. Так, открытое овальное окно отлично от дефекта вторичного типа тем, что в первые дни жизни ребенка данная структура зарастает.
Клиническая картина
На степень проявления симптомов оказывают влияние следующие факторы:
- напряжение в предсердиях;
- возраст пациента;
- растяжимость мышц предсердия справа;
- площадь аномальной зоны;
- количество незаращенных отверстий и др.
В левых отделах сердца давление выше на 5-6 мм рт. ст. Дефект межпредсердной перегородки способствует поступлению крови в правую область сердца, что перегружает его. Компенсаторно сердце некоторое время способно справляться с лишней кровью, которая не выталкивается в сосуды. Но с течением времени резервы истощаются. По достижении 20-25 летнего возраста, происходит сбой всех защитных механизмов с развитием яркой клинической симптоматики.
Симптомы ostium primum
Чаще всего проявляются в детстве. Патология составляет около 15% всех ДМПП, характеризуется достаточно большим изъяном в перегородке. Отличительной особенностью является сочетание порока с другими аномалиями:
- недостаточностью митрального клапана сердца;
- синдромом Дауна;
- расщеплением передней части митрального клапана.
Дети с данным заболеванием жалуются на трудности при дыхании, одышку, которая усиливается во время физической нагрузки, приступы сильного сердцебиения.
Значительные дефекты приводят к развитию ранней сердечной недостаточности, которая характеризуется следующими симптомами:
- отеки рук, ног, передней брюшной стенки;
- кашель с мокротой;
- боли в груди;
- синюшность конечностей, носогубного треугольника и пр.
Пациенты с незначительной степенью патологии живут до 45-50 лет. При этом у всех отмечается выраженная клиническая картина.
Клиника аномалий по типу ostium secundum и sinus venosus
Патология может сочетаться с гипоплазией пальцев, митральным стенозом, сужением клапана легочной артерии, нарушением работы синусового узла, аномальным расположением легочных вен справа. У женщин патология выявляется в 2 раза чаще, чем у мужчин. Незначительная степень заболевания может протекать без клинических проявлений.
Если имеется большой дефект, то пациенты жалуются на одышку, слабость, чувство перебоев в работе сердца, частые эпизоды бронхитов, ОРВИ. Крайне редко возникает синюшность лица и изменения формы пальцев по типу «барабанных палочек», когда расширяются ногтевые фаланги.
Течение болезни при отсутствии лечения
Пациенты, имеющие дефект межпредсердной перегородки до средних размеров, доживают до возраста 35-55 лет при удовлетворительном общем самочувствии. Тяжесть состояния определяется развитием у больных осложнений в виде легочной гипертензии. Она характеризуется следующими изменениями:
- высоким давлением в легочной артерии;
- ростом нагрузки на правый желудочек;
- гипертрофией правых отделов сердца;
- неспособностью кровообращения справляться с растущими нагрузками.
У пациентов зрелого возраста высок риск эмболизации легочных артерий и сосудов большого круга кровообращения. При наличии сочетания ДМПП с легочной гипертензией развивается синдром Эйзенменгера, значительно увеличивающий показатель летальности.
Физикальное обследование
Во время осмотра младенцев можно отметить дефицит массы тела, вялость. Иногда выявляется гипоплазия (недоразвитие) пальцев. При этом не наблюдается выбухания шейных вен и их пульсации. Пульс на запястьях нормальный, без особенностей.
Осмотр грудной клетки позволяет выявить выпирающее правое предсердие. В некоторых случаях во 2-м межреберье слева отмечается усиленная пульсация стенки легочной артерии.
Перкуссия (постукивание) подтверждает факт расширения сердечных границ за счет правых отделов. При этом левая часть увеличена за счет смещения правым желудочком соседнего.
Аускультативно (при прослушивании стетофонендоскопом) определяются следующие изменения:
- усиление первого тона. Прослушиваются звуки, образуемые трехстворчатым клапаном сердца;
- раздвоение второго тона;
- во втором межреберье слева от грудинной кости определяется щелчок изгнания и систолический шум, который часто путают с нормальным;
- мезодиастолический шум во втором и третьем межреберьях возникает при значительных дефектах. Связано появление аускультативной картины с недостаточностью клапанного аппарата легочной артерии.
Если был заподозрен дефект межпредсердной перегородки, доктор направляет пациента на дальнейшее обследование.
ЭКГ диагностика, эхоКГ и рентген
Важной составляющей постановки любого кардиологического диагноза является ЭКГ и эхоКГ. Эти простые и доступные методы позволяют определить следующие изменения у пациентов с ВПС:
- отклонение нормальной оси сердца вправо и влево;
- удлинение интервала P-Q;
- зубец P в третьем отведении ниже изолинии;
- атриовентрикулярный-узловой и нижнепредсердный патологический ритмы;
- неполная блокада правой ветви пучка Гиса.
Эти признаки могут сочетаться друг с другом или идти как одиночные симптомы.
Во время проведения УЗИ обнаруживаются расширенные контуры сердца, аномальная двигательная активность межжелудочковой перегородки. Ультразвуковое исследование позволяет достоверно оценить анатомические и функциональные способности сердца в режиме реального времени.
В настоящее время исследование входит в золотой стандарт выявления врожденных пороков развития. С его помощью также можно определить состояние открытого овального окна у новорожденных и наличие ДМПП.
Обзорный снимок грудной клетки также определяет, что границы сердца расширены. При наличии аномального впадения правых легочных вен на рентгенограмме можно увидеть эффект «турецкой сабли» – рентгенографическая тень у края правого предсердия. Часто отмечается усиление картины легочного рисунка.
Инвазивные методы
Дополнить медицинскую информацию о пациентах с сопутствующими патологиями в виде легочной гипертензии и ишемической болезни можно при помощи катетеризации сердца и коронарной ангиографии. Первая процедура подразумевает проведение катетера через отверстие в перегородке между полостями предсердий. Если трубка прошла, можно заподозрить наличие патологии. Но в случае открытого овального окна ситуация будет идентична.
Чтобы уточнить информацию, определяют показатели кровяного сброса и степень насыщения кислородом. Если последняя величина в правом предсердии больше, чем верхней полой вене на 10%, можно говорить о ДМПП.
Лечение пациентов медикаментами
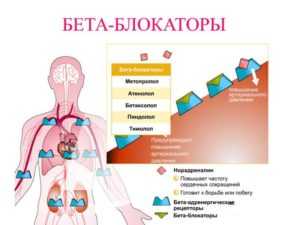 Лечение патологии лекарственными препаратами направлено на снятие симптомов и осложнений. Однако его нельзя назвать патогенетическим, т. е. устраняющим причину возникновения всех изменений состояния здоровья. С целью лечения правожелудочковой недостаточности могут быть назначены диуретики. Чтобы снять аритмии применяются бета-адреноблокаторы.
Лечение патологии лекарственными препаратами направлено на снятие симптомов и осложнений. Однако его нельзя назвать патогенетическим, т. е. устраняющим причину возникновения всех изменений состояния здоровья. С целью лечения правожелудочковой недостаточности могут быть назначены диуретики. Чтобы снять аритмии применяются бета-адреноблокаторы.
Антибиотикотерапия применяется в качестве профилактики инфицирования и развития эндокардита до и после оперативного вмешательства.
Оперативное устранение врожденных аномалий
Так как дефект межпредсердной перегородки заключается в анатомическом изменении стенки сердца, то цель хирургического лечения состоит в устранении изменений путем ушивания. Оптимальным периодом, когда лучше всего провести операцию, является возрастной промежуток от 5 до 10 лет. В это время дети еще не имеют тяжелых осложнений в виде гипертензии легких, которая является противопоказанием ко вмешательству.
Существует два основных вида хирургического вмешательства:
- На открытом сердце.
- Эндоваскулярный.
Первый предполагает использование аппарата искусственного кровообращения, выключение органа сердца из работы и наложение шовного материала на дефект, если он незначительный или установление синтетической заплатки при большом размере отверстия.
Эндоваскулярный метод предполагает введение в полость сердца специального устройства – окклюдера, который закрывает дефект развития. Попадает он в предсердие через бедренную вену. Такой способ обладает рядом преимуществ перед открытым вмешательством, к числу которых относятся:
- малая травматичность;
- отсутствие кровопотери;
- короткий период реабилитации;
- отсутствие потребности в услугах реанимационного отделения;
- минимальная длительность процедуры.
Однако при всех положительных качествах малоинвазивная методика выполняется далеко не всем пациентам. Существует строгий отбор кандидатов к проведению вмешательства.
 Хирург делает разрез вдоль грудины или между ребер и подключает пациента к аппарату искусственного кровообращения. После этого он очищает сердце от крови и ставит заплату из синтетического материала или кусочка наружной оболочки сердца на отверстие в межпредсердной перегородке.
Хирург делает разрез вдоль грудины или между ребер и подключает пациента к аппарату искусственного кровообращения. После этого он очищает сердце от крови и ставит заплату из синтетического материала или кусочка наружной оболочки сердца на отверстие в межпредсердной перегородке.