Дренаж после операции что это такое
что это такое, как и для чего используется
Что такое дренаж? Ответ на поставленный вопрос вы найдете в материалах данной статьи. Кроме того, мы поведаем вам о том, как осуществляется такой метод в
 медицинской практике и для чего он необходим.
медицинской практике и для чего он необходим.Общие сведения
Дренаж в медицине – это лечебный метод, который заключается в том, чтобы выводить наружу содержимое ран, полых органов, гнойников, а также патологических или естественных полостей тела.
Полноценное и правильное дренирование способно обеспечить достаточный отток экссудата и создать наилучшие условия для быстрейшего отторжения погибших тканей с переходом процесса заживления в регенерационную фазу.
Дренаж в медицине практически не имеет никаких противопоказаний. Кстати, такой метод имеет еще одно неоспоримое достоинство в процессе гнойной антибактериальной или хирургической терапии, которое заключается в возможности целенаправленной борьбы с инфекцией ран.
Условия эффективного дренажа
Чтобы произвести эффективный дренаж (в медицине), специалисты определяют его характер, выбирают оптимальный для каждого случая способ дренирования, а также использование медикаментозных средств для промывки полостей (соответственно микрофлоре). Немаловажную роль в такой практике играет исправное содержание дренажной системы и соблюдение правил асептики.

При помощи чего осуществляется?
Дренаж в медицине осуществляется при помощи стеклянных, резиновых или же пластиковых трубок различных диаметров и размеров. Кроме этого, иногда требуются перчаточные выпускники, специально изготовленные пластмассовые полосы, марлевые тампоны, а также катетеры и мягкие зонды, которые вводятся в дренируемую полость или рану.
Как производится?
О том, что такое дренаж, вам уже известно. Однако далеко не каждый знает, как осуществляется данная процедура. Следует отметить, что способы ее проведения всегда различны и зависят от вида образовавшихся ранок и используемого приспособления. Так, для лечения глубоких и больших ран используют дренирование марлевыми тампонами. Для этого в гнойную полость вводят квадратный кусок марли, который в центре прошит шелковой нитью. Ее тщательно расправляют, а затем покрывают все стенки и дно раны. Далее полость рыхло тампонируют при помощи марлевых тампонов, заранее вымоченных в гипертоническом растворе хлорида натрия. При этом их рекомендуется менять через каждые 4-6 часов, дабы предупредить повреждение ткани. В завершение марлю следует извлечь из раны, подтянув за шелковую нить.
Другие способы дренирования
Следует особо отметить, что для лечения гнойных полостей марлевые тампоны и резиновые выпускники используются довольно редко. К примеру, последнее приспособление вообще не обладает отсасывающими свойствами. Оно забивается детритом и гноем, покрывается слизью, тем самым вызывая воспалительные процессы в окружающих тканях.
Таким образом, чтобы провести правильный дренаж гнойных ран, специалисты стали использовать специальные трубчатые приспособления. Они могут быть одинарными и множественными, двойными, сложными и пр.

Дренаж после операции (хирургических ран) предусматривает использование трубок из силикона. По своим упруго-эластическим свойствам, прозрачности и твердости они занимают промежуточное положение между поливинилхлоридными и латексными приспособлениями. Более того, они значительно их превосходят по биологической инертности. Этот факт позволяет увеличить сроки пребывания дренажей в послеоперационных ранах. Следует также отметить, что они могут многократно подвергаться стерильной обработке при помощи горячего воздуха и автоклавирования.
Требования к дренированию
Данный процесс должен осуществляться с соблюдением всех предписанных правил, а именно:
- Тщательного соблюдения правил асептики. Сюда можно отнести смену или удаление дренажа, особенно если вокруг раны появились воспалительные изменения. Следует особо отметить, что возможность проникновения инфекции в полость уменьшается ровно в два раза, если в течение суток используемое средство заменяется стерильным.

- Дренаж полостей и гнойных ран должен обеспечивать отток жидкости в течение всего срока терапии. Ведь выпадение используемых средств может стать причиной появления серьезнейших осложнений, которые отягощают исход операции. Предупреждение такой ситуации достигается за счет тщательного фиксирования дренажа бинтом, наружным покровом, шелковым швом, лейкопластом или резиновой муфтой, которая надевается на дренажную трубку.
- Дренажная система ни в коем случае не должна перегибаться или сдавливаться. Причем дренажи должны располагаться оптимально. Другими словами, отток жидкости не должен осуществляться только благодаря приданию пациенту определенного положения в постели.
- Осуществляемое дренирование не должно являться причиной каких-либо осложнений (повреждения крупных сосудов и тканей, болей и пр.).
Хирургический дренаж | Медицинская энциклопедия
Достижения современной медицины приводят к появлению новых методов, средств, препаратов для повышения эффективности и безопасности работы во всех областях, особенно это заметно в хирургии при выполнении различных сложных манипуляций.
Создание эффективных средств для обеспечения стерильности (антисептики и дезинфицирующие средства), современные инструменты, чтобы уменьшить повреждение окружающих тканей, а также способствовать точной манипуляции, а также различные химиотерапевтические и антибиотики, которые вводят до операции и после операции, чтобы уменьшить риск инфекции, значительно повышают вероятность успеха хирургических манипуляций и продлевают выживание пациентов.
Тем не менее, некоторые неизменные процедуры не подвергаются существенным корректировкам, таки как проведение хирургического дренажа соответствующими средствами. Прогресс есть в улучшении пластичности, гибкости и прочности материала, из которого создаются различные типы дренажных систем.
В хирургических условиях потребность в хирургическом дренировании при определенных хирургических вмешательствах в последние годы была широко обсуждена, и по-прежнему отсутствует единодушие в этом вопросе.
Эксперты из различных областей хирургии делятся своими соображениями размещения дренажа, даже отрицая необходимость его размещения в связи с высоким риском инфицирования и других осложнений.
Во многих случаях, однако, размещение подходящей системы дренажа облегчает эвакуацию накопившихся жидкостей и выделений, тем самым снижая риск возникновения более серьезных осложнений и позволяет быстрое заживление раны.
Что такое хирургический дренаж?
Инструментом являются резиновые полоски или трубки, которые используются для целей эвакуации выделений, крови, гноя, зараженных жидкостей из воздушных полостей (груди, живота, суставов, или когда образуются патологические полости).
В послеоперационном периоде дренаж помещают для оценки силы анастомоза (появлением выпота или кровоизлияний).
В зависимости от способа и технологии реализации различаются в нескольких основных типов дренажных систем, выбор конкретного для отдельного пациента делается индивидуально, в зависимости от типа и тяжести заболевания, индивидуальных особенностей и некоторых сопровождающих факторов.
Существует несколько типов дренажа:
- открытый дренаж: это резиновая лента, которая заводит жидкость в сумке. В этом типе риск заражения выше
- закрытый дренаж: трубы используются для слива жидкости в специальном пакете или бутылке. К ним относятся, например, грудь и ортопедические раны, где риск заражения значительно ниже
- активный дренаж: создание вакуума, который помогает эвакуировать жидкость
- пассивный дренаж : эти стоки работают не в вакууме, а на основе разности давлений между полостями тела и внешней средой
Выбор конкретной методики в основном основан на локализации вмешательства и тенденции к накоплению жидкости, секреции и образованию инфицированной ткани.
Обычно дренаж длится от 24 часов до семи дней, в зависимости от объема утечки, крови, лимфатической жидкости и других секретов.
Дренажная система удаляется, когда останавливается утечка или уменьшается до объема до менее 25 миллилитров в день.
При удалении дренажной системы соблюдаются некоторые правила и рекомендации, в зависимости от типа системы, некоторые из них удаляются шаг за шагом (с несколькими сантиметрами в день) или одной процедурой. Для удаления требуется соблюдение всех правил для лечения и дезинфекция раны.
Когда (при каких условиях и болезнях) возникает необходимость в хирургическом дренаже?
Выполнение хирургического дренажа особенно необходимо в тех случаях, когда хирургическое вмешательство проводится в области тела, характеризующейся повышенной секрецией, или в случаях, когда наблюдается увеличение накопления гноя, крови, отходов (мертвая ткань).
Основные цели хирургического дренажа включают:
- удаление накопленных жидкостей или воздуха в пострадавшем районе
- профилактика от накопления отходов, гной, крови
- защита от накопления воздуха
- для оценки накопленной жидкости
- предотвращение вторичных инфекций и облегчение процессов заживления
Наибольшее применение в грудной и абдоминальной хирургии, но также и в ортопедии, пластической хирургии, во время операции щитовидной железы. в нейрохирургии и операциях на мочевыводящих путях (вставки мочевого катетера также является разновидностью дренажной системы).
В зависимости от основного заболевания, типа хирургического вмешательства и ряда отдельных факторов, хирургический дренаж встречается чаще всего при следующих заболеваниях:
- Абсцесс кожи, фурункул и карбункул с неуточненной локализацией
- Абсцесс легкого
- Абсцесс бартолиновой железы
- Почечный и периневральный абсцесс
- Гидроцеле неуточненная
- Острый синусит
- Хронический синусит
- Лабиринтит
- Сальпингит и оофорит
- Эпидуральное кровоизлияние
- Остеомиелит
В ряде случаев дренаж приводит к быстрому и ощутимому улучшению симптомов (таких как острый или хронический синусит, когда накопленная жидкость может провоцировать неврологические симптомы и приводить к неправильному диагнозу пациентов).
Когда происходит дренирование кожи, наблюдается быстрый отклик на состояние пациентов и ограничение воспалительных процессов.
Решение о проведении дренажа принимается лечащим врачом и соглашается с соответствующими специалистами.
После определенных вмешательств, при определенных заболеваниях, а также в неправильной технике введения или удаления хирургический дренаж может принести больше вреда, чем пользы.
Существуют ли риски хирургического дренажа?
Установка надлежащей дренажной системы после определенного оперативного вмешательства в прошлом была незаменимой и неоспоримой, но на сегодняшний день многие специалисты сомневаются в эффективности и необходимости проведения дренажа.
Во многих случаях специалисты действуют по протоколу и даже имеют причины для хирургического дренажа. В некоторых манипуляциях дренажная система имеет более высокий риск вторичной инфекции, чем ее отсутствие. Например, во многих случаях антибиотикопрофилактика является достаточной мерой против развития микроорганизмов на поверхностях, а размещение дренажной системы замедляет процесс заживления.
Самые большие риски, связанные с дренажем, коренятся в замедленном его удалении, как правило, чем позже удалить дренажную систему, тем выше риск инфекции, осложнение и трудность при удалении (в некоторых случаях производительность малых хирургический разрез из-за исцеления окружающих тканей в дренажную систему).
При размещении дренажа пациенту надо мониторить и контролировать события, связанные с развитием инфекции, такими как лихорадка (повышение температуры тела), острое ухудшение, местные реакции вокруг дренажа, такие как покраснение, отек, выделение, изменение цвета и тому подобные.
Для получения данных о развитии инфекции рекомендуется провести культуру, чтобы определить тип патогенного агента и, соответственно, назначить подходящий антибиотик, к которому этот агент восприимчив.
Чаще всего обрабатывают бактериальные инфекции, которые обрабатываются соответствующими антибиотиками, а микозы (грибковые инфекции) встречаются менее часто, когда соответствующие противогрибковые средства вводят в подходящем режиме дозирования.
Наиболее серьезное осложнение, которое редко встречается в современной медицине, связано с развитием сепсиса и септического шока (на многочисленные органы и структуры с тяжелыми осложнениями может влиять проникновение микроорганизмов в системный кровоток).
Сепсис характеризуется резким ухудшением общего состояния пациента, и комплексное лечение необходимо вовремя для лечения симптомов. Риск сепсиса выше у пациентов с тяжелыми основными хроническими заболеваниями, новообразованиями, ранее существовавшей химиотерапией или терапией кортикостероидами и иммунодепрессантами.
Местное кровотечение (которое контролируется соответствующими средствами), боль (некоторые болеутоляющие средства, анальгетики) и редко затрагивающие смежные структуры могут возникать при размещении и удалении дренажной системы.
Чтобы свести к минимуму риск хирургического дренажа, рекомендуется проконсультироваться с отдельными специалистами о необходимости дренажа, требуемом времени дренажа и вариантах безопасного и минимально инвазивного удаления.
В зависимости от ряда факторов дренаж можно удалить через 24 часа, но в других случаях его можно удалить после одной (в редких двух) недель.
При проведении хирургических процедур, независимо от их природы, доверие к команде профессионалов с большим опытом работы в этой области с накопленными знаниями, навыками и способностями, чтобы справиться с чрезвычайными ситуациями и осложнениями во время операции.
Дренаж после операции

Любые хирургические вмешательства, особенно связанные с удалением гноя или экссудата из внутренних полостей, могут спровоцировать инфицирование повреждений. Установленный дренаж после операции в некоторых случаях позволяет ускорить очищение раны и облегчить ее антисептическую обработку. Но с развитием медицинских технологий от процедуры дренирования в большинстве ситуаций уже отказались, так как выведение трубок и систем наружу тоже способно вызвать осложнения.
Зачем ставят дренаж после операции?
К сожалению, многие хирурги до сих пор используют дренирование в качестве подстраховки или по привычке, устанавливая его в целях предупреждения повторного инфицирования и других распространенных последствий различных вмешательств. При этом даже опытные специалисты забывают, для чего на самом деле нужен дренаж после операции:
- эвакуация гнойного содержимого полости;
- удаление желчи, внутрибрюшной жидкости, крови;
- контроль источника инфекции;
- возможность антисептического промывания полостей.
Современные врачи придерживаются принципов минимального дополнительного вмешательства в процесс выздоровления. Поэтому дренирование применяется только в крайних случаях, когда без него обойтись невозможно.
Когда снимают дренаж после операции?
Общепринятых сроков удаления дренажных систем, конечно, не существует. Быстрота их снятия зависит от сложности хирургического вмешательства, места его проведения, характера содержимого внутренних полостей, изначальных целей установки дренирующих приспособлений.
В целом, специалисты руководствуются единственным правилом – дренаж необходимо удалить сразу после того, как он выполнит свои функции. Обычно это происходит уже на 3-7 день с проведения хирургической процедуры.
Дренирование раны — Википедия
Материал из Википедии — свободной энциклопедии
Дренирование раны или просто дренирование (англ. drain; осушать, дренировать) — непрерывное удаление с помощью медицинских дренажных инструментов (резиновых трубок, марлевых тампонов и т. п.) жидкого содержимого из ран, внутренних полостей тела и т. п.[1] Возможно применение дренирования также и для удаления жидкостей и экссудатов из некоторых полых внутренних органов (желудка, плевральной полости, мочевого пузыря, тонкой кишки и т. п.), процессы нормального опорожнения которых могут быть нарушены из-за какой-либо травмы или заболевания[1].
Показания для использования дренирования устанавливаются врачом, который и производит введение дренажа больному. Наблюдение за последующим самочувствием больного, состоянием дренажа, качеством и количеством удаляемой жидкости осуществляет медсестра, в обязанности которой также входит проверка целостности и правильности размещения дренажной трубки, отсутствие на ней перегибов и сдавливаний. Как правило, отслеживание характера отделяемой жидкости осуществляется путём отвода её в специальный градуированный сосуд. При этом любое резкое изменение её количества должно служить причиной немедленного уведомления об этом лечащего врача[1].
Противопоказаний к применению дренирования практически нет. Однако отмечается, что дренирование требует тщательного выполнения всех асептических процедур, так как дренажное отверстие может служить входными воротами для заражения внутригоспитальной инфекцией. При лечении гнойных повреждений дренирование рекомендуется проводить пока не закончится фаза воспаления, необходимость в дренировании отпадает только после очищении раны и перехода её в фазу регенерации[2].
При любом варианте лечения ранений дренирование раны считается одним из основных методов эвакуации раневых жидкостей, однако в зависимости от характера повреждений, количества выделяющихся экссудатов, конфигурации раневого канала возможно применение различных техник и способов его осуществления[3]:
- Пассивное дренирование — идёт в ход при обработке подкожной клетчатки после операционного вмешательства и в случае неглубоких «открытых» ранений. При этом в ране размещаются марлевые или резиновые полосы (турунды), которые обеспечивают отведение жидкости в перевязочный материал не давая кожным краям раны слипаться и препятствовать этому; ключевую роль при этом играет сила тяжести либо капиллярные свойства гигроскопической повязки. Одним из вариантов пассивного дренирования является тампонада по Микуличу.
- Активное дренирование — задействуется для принудительного удаления содержимого из раневой полости в случаях обширных повреждений со сложной конфигурацией раневого канала и при наличии в нём замкнутых карманов. Среди таких методов выделяют аспирационное дренирование (через введение в полость раны трубки и создание внутри низкого давления), промывное дренирование (механический удаление раневого содержимого путём промывания) и т. п.
- ↑ 1 2 3 Дренирование // Краткая медицинская энциклопедия / Гл. ред. В. И. Покровский. — 3-е издание. — «Медицинская энциклопедия», 1994. — Т. 1. — С. 344. — 544 с. — ISBN 5-8317-0047-X.
- ↑ 8.1.3.1 Виды дренажей и способы дренирования // Раны и раневая инфекция. Руководство для врачей. / Под ред. М. И. Кузина и Б. М. Костюченок. — 2-е изд., перераб. и доп.. — Москва: Медицина, 1990. — С. 258. — 592 с. — ISBN 5-225-00998-0.
- ↑ Дренирование раны // Общая хирургия. Учебник для медицинских вузов / Под ред. П. Н. Зубарева и А. В. Кочеткова. — 3-е изд., доп. и испр.. — Санкт-Петербург: СпецЛит, 2011. — С. 255. — 607 с. — ISBN 978-5-299-00457-1.
- Дренирование (рус.). www.medical-enc.ru. Медицинская энциклопедия. Дата обращения 8 октября 2017.
назначение, техника проведения и осложнения
Содержание статьи:
Дренаж брюшной полости после операции обычно является вынужденной мерой для спасения жизни пациента. Такая медицинская процедура проводится с целью выведения жидкого содержимого. Параллельно с дренированием часто применяется санация, подразумевающая промывание брюшной полости антисептическими растворами. В результате создаются оптимальные условия для нормального функционирования внутренних органов.
Назначение медицинской процедуры
 Хирургические методы терапии заболеваний всегда являются вынужденной мерой. Они эффективны, но связаны с серьезными рисками для здоровья пациента. Важно правильно провести операцию и обеспечить квалифицированный послеоперационный уход. Поэтому после выполнения хирургического вмешательства часто производится санация и дренирование брюшной полости с целью удаления жидкости.
Хирургические методы терапии заболеваний всегда являются вынужденной мерой. Они эффективны, но связаны с серьезными рисками для здоровья пациента. Важно правильно провести операцию и обеспечить квалифицированный послеоперационный уход. Поэтому после выполнения хирургического вмешательства часто производится санация и дренирование брюшной полости с целью удаления жидкости.
Использование подобных процедур во время операции, в том числе при лапароскопии, позволяет предупредить развитие осложнений. Это эффективный способ реабилитации больных с гнойным перитонитом и другими опасными заболеваниями. Установка дренажа также помогает предотвратить рецидивы патологий, что активно используется в медицинской практике.
Прямым показанием к выполнению подобных медицинских манипуляций называют накопление в брюшине жидкостей под названием выпот или экссудат. Они появляются, если в организме протекает острый воспалительный процесс. В составе подобной жидкости содержится огромное количество отмерших клеток, патогенные микроорганизмы, минеральные вещества. Если при помощи устанавливаемых дренажных трубок не удалить выпот, воспалительный процесс будет активно прогрессировать.
Дополнительное проведение санации антисептическими растворами обеспечивает устранение остатков экссудата и уничтожение патогенных микроорганизмов. Промывание брюшной полости после ее дренирования обеспечивает наиболее благоприятные условия для быстрого восстановления функционирования организма.
Виды дренажей
 В интраоперационном периоде пациентам проводится дренирование брюшной полости двумя способами:
В интраоперационном периоде пациентам проводится дренирование брюшной полости двумя способами:
- физиологическим;
- хирургическим.
Физиологический дренаж подразумевает применение слабительных средств и определение оптимального расположения пациента в постели, что обеспечивает естественное отведение жидкости. Используются препараты, усиливающие перистальтику кишечника. Это способствует быстрому всасыванию накопившейся жидкости. Если параллельно немного поднять нижнюю часть туловища, обеспечивается большая площадь усвоения веществ.
Физиологические методы дренирования эффективны, но на практике больше используются хирургические, которые подробно описаны в работах Генералова А. И. В данном случае применяются специальные трубки, обеспечивающие отток жидкости наружу. Функционирование дренажа возможно благодаря присутствию внутрибрюшного давления, которое существенно увеличивается, если человек занимает полусидячее положение.
Техника выполнения
 Дренирование брюшной полости при лапароскопии или при полостных операциях осуществляется с учетом наблюдаемой клинической картины. На основании этого врач выбирает методы проведения подобного вмешательства. Много внимания уделяется подбору инструментов для дренажа, жидкостей для санации.
Дренирование брюшной полости при лапароскопии или при полостных операциях осуществляется с учетом наблюдаемой клинической картины. На основании этого врач выбирает методы проведения подобного вмешательства. Много внимания уделяется подбору инструментов для дренажа, жидкостей для санации.
Требования к дренажу
Для выполнения дренажа применяется система трубок, которая внедряется в брюшную полость. Она состоит из нескольких элементов:
- трубочки из резины, пластмассы или стекла;
- катетеры и зонды;
- резиновые выпускники;
- салфетки, тампоны.
Указанные предметы должны быть стерильными, чтобы обеспечить эффективность проводимой процедуры. Если брюшная полость заполнена гноем, использовать трубки из резины нецелесообразно. Они быстро забиваются, что затрудняет дальнейшее проведение дренажа. В таком случае врачи применяют систему из силикона.
Диметр дренажей выбирается с учетом места установки, в среднем колеблется в пределах 5-8 мм.
Методика выполнения дренирования
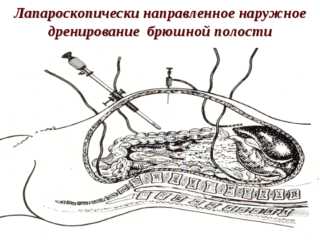 Для эффективности дренирования и санации важно правильно выбрать место установки системы трубок. Врач учитывает характер развивающейся патологии и состояние больного. Обычно дренажи устанавливают перед нижней стенкой диафрагмы или около желудка. После выбора места дренирования переходят к самой процедуре:
Для эффективности дренирования и санации важно правильно выбрать место установки системы трубок. Врач учитывает характер развивающейся патологии и состояние больного. Обычно дренажи устанавливают перед нижней стенкой диафрагмы или около желудка. После выбора места дренирования переходят к самой процедуре:
- Кожный покров, где предполагается установка дренажа, тщательно обрабатывается антисептическим раствором.
- Делается надрез размером 3-5 см, в зависимости от толщины подкожной жировой клетчатки.
- Аккуратно вводится дренажная система. Она размещается между кишечником и промываемым органом. Петли кишок не должны окутывать дренаж, это может привести к развитию спаечного процесса.
- Дренажные трубки обязательно фиксируются при помощи шва. Это обеспечит их стабильное положение во время процедуры.
Срок нахождения дренажа в брюшной полости зависит от развивающейся клинической картины. Может использоваться не больше 7 суток. Удаление системы из брюшной полости должно происходить как можно быстрее, так как в результате длительного контакта трубок с кишкой существует вероятность развития пролежней. Также система дренирования быстро забивается выпотом, что снижает ее проходимость и эффективность проводимой процедуры.
Особенности выполнения санации
 При выявлении в брюшине гноя и других загрязняющих веществ во время дренирования проводится санация. Для этого используется изотонический раствор натрия хлорида, фурацилин или другие препараты. Промывание осуществляется до отсутствия гноя в выделяемой смеси.
При выявлении в брюшине гноя и других загрязняющих веществ во время дренирования проводится санация. Для этого используется изотонический раствор натрия хлорида, фурацилин или другие препараты. Промывание осуществляется до отсутствия гноя в выделяемой смеси.
В брюшную полость вводится 0,5-1 л раствора, количество которого определяется сложностью состояния больного. Для удаления жидкости дополнительно применяется электроотсос. Особенно тщательное промывание необходимо для поддиафрагмального пространства, где присутствие гноя может остаться незамеченным.
Санация осуществляется и в случае травматизации органов ретроперитонеального пространства. Для проведения процедуры рекомендуется использовать силиконовые трубки диаметром 1,2 см. Промывание осуществляется со стороны абдоминальной полости. Особенно аккуратно и с соблюдением правил антисептики производится промывка растворами около стенок мочевого пузыря.
Ушивание брюшной полости осуществляется с применением натуральных ниток непрерывным швом.
Осложнения и прогноз
Дренирование и санация брюшины осуществляется при наличии строгих показаний. Результат выполняемых манипуляций зависит от соблюдения гигиены и правил антисептики. Основные части дренажной системы подлежат замене каждые 10-12 часов. Это предотвратит их загрязнение и обеспечит оптимальный напор жидкости.
Серьезное осложнение данной процедуры — выпадение дренажных трубок. Чтобы предотвратить это, необходимо их надежно зафиксировать при помощи лейкопластыря, бинта, путем наложения швов. Во время процедуры медицинский персонал должен постоянно следить за системой. Важно не допустить перегиба промывочных трубок. Движение жидкости должно происходить свободно, при этом пациенту не рекомендуется изменять положения тела. При соблюдении указанных правил и требований указанные медицинские манипуляции не представляют опасности для больного и заканчиваются благополучно.
Развитие послеоперационных осложнений связывают с недостаточной санацией. Если после ее выполнения остается экссудат, существует высокая вероятность образования инфильтратов. В последующем наблюдается развитие абсцессов. Неправильное выполнение дренирования способно привести и к таким осложнениям, как эвентрация, свищи, кишечная непроходимость, вызванная спаечными процессами.
После проведения процедуры встречаются негативные последствия в виде вентральных грыж, нагноения послеоперационных ран или длительного их заживления, вторичного инфицирования брюшной полости.
Дренирование раны: устройство и правила применения
Дренирование раны – это процесс непрерывного удаления жидкости из поврежденной полости при помощи специального медицинского инструмента. Необходимость проведения процедуры обусловлена наличием гнойного очага, является обязательным показанием к устранению кровяных скоплений, желчи, лимфы. Манипуляция минимизирует риск послеоперационного кровотечения.

Что такое дренаж и как он выглядит
Дренирование является методом, принцип работы которого заключается в выведении жидкости и других выделений патологического характера, находящихся в ране, полости органа. Обеспечивает быстрое удаление содержимого, стимулирует быстрое устранение омертвевших клеток, что способствует регенерации кожных покровов.
Дренаж раны характеризуется наличием минимального списка противопоказаний. Применяется для борьбы с проявлениями инфекционного воспаления.
Дренирование проводится при помощи специального набора инструментов:
- трубки из пластмассы, стекла;
- резиновые полоски;
- тампоны из марли;
- катетер, зонд из мягкого материала.
Способ проведения дренирования зависит от используемых предметов для осуществления манипуляции и вида травмы. Для глубокого, обширного повреждения применяют марлевые тампоны, чтобы предотвратить кровотечение. В гнойник вводится кусочек марли, прошитый посередине ниткой из шелка, им покрывается весь патологический участок, затем накладывают тампон, намоченный раствором хлорида натрия – так выглядит дренаж в ране. Менять перевязочный материал нужно каждые 6 часов, по завершении выведения серозного содержимого конструкцию извлекают.
Виды и классификация дренирования ран
В хирургическом лечении травм любого вида, возникшие в результате воздействия тупого, острого предмета или падения. Дренирование используют по прошествии операций различных областей тела, основывающийся на работе сообщающегося сосуда, капилляров.
Разделяют виды процедуры:
- Марлевое дренирование осуществляется при помощи одноразового тампона или турунды, изготовленной на основе гигроскопичной марли посредством которой выполняется тампонада раны для устранения кровотечения небольших сосудов. Используют сухой или смоченный в аминокапроновой кислоте перевязочный материал, чтобы удалить загрязнения, гной.
- Резиновое плоское дренирование осуществляется с помощью резины. Манипуляция относится к пассивному типу, конструкция не должна выпадать из раны.
- Трубчатый способ представляет собой установку двойного приспособления из резины с одним или двумя просветами по бокам для устранения жидкости.
- Микроирригатор – трубчатое устройство без отверстий, применяющиеся для введения лекарственного препарата, придерживаясь алгоритма.
- Смешанный вид дренирования представляет собой аппарат, состоящий из марли, резины. Характеризуется способностью всасывать слизистые выделения и другую жидкость, выводя ее по резиновой полосе. Применяется для незначительных ран.
Активное
В период активного дренирования создается отрицательное давление в наружном конце устройства. Для достижения цели врач прикрепляет специальную гармошку из пластмассы, небольшой резиновый баллон или электрический отсос. Вариант показан пациентам с герметично закрытыми ранами, что обусловлено наложением швов.
Пассивное
При использовании пассивного дренирования применяют полоски, вырезанные из резины. В полость вставляют кусочек перчатки, в который помещен тампон, пропитанный антисептическим раствором. Трубки обрабатывают полихлорвинилом.
Для интенсивного оттока жидкости используют резиновые элементы с двумя просветами.
Конструкция располагается при условии, что один конец трубки находится в углу нижней части раны, другой свободный – ниже травмированной полости.
Если произошло купирование основного канала, на устройстве, используемого для дренирования, проделывают дополнительные отверстия сбоку для улучшения оттока.
Конструкцию для дренирования крепят на кожный шов, наружный конец оставляют в повязке, опускают в емкость с антисептической жидкостью или в герметичный пакет с целью изолирования источника инфекции.

Обзор наборов и устройств
Существует классификация приспособлений, необходимых наборов для совершения дренирования:
- УАДР выпускается в нескольких модификациях, разработан для устранения серозного содержимого из полости раны после операций. Используется при больших поврежденных участках, для лечения кожных покровов после операции с помощью вакуума. Оснащен резервуаром в форме гармошки, двумя трубками, соединительным элементом, креплением из пластика. Для стерилизации прибегают к радиации.
- Прибор активного дренирования, применяющийся в медицинских учреждениях – сильфон. Универсален для ран разных размеров, имеет прозрачный резервуар. Подлежит дезинфекции газом и оксидом этилена.
- Устройство активного очищения отличается наличием невозвратного клапана во внутренней части пробки, препятствующая выбросу биологического материала в трубку. Возможно, оснащено воздушным клапаном.
- Набор активного дренирования от компании Медполимер – стерильный, апирогенный, нетоксичный, оснащенный гофрированным баллоном, тремя узлами.
Любое устройство для активного дренирования ран с баллоном 250 и 500 см3 характеризуется высокой эффективностью.
Когда снимать и как после устройства выглядит рана
Для предотвращения последствий нужно применять антисептики для обработки – раствор хлорид натрия. Обязательным условием является наличие дренажа, очищающего полость, емкости для сбора жидкости. Уход зависит от типа устройства и вида травмы:
- Медицинский работник обязан следить за состоянием раны после проведенного дренирования.
- Если повязка сильно промокает, ее нужно регулярно менять. Промокший материал снимают стерильным инструментом, затем рану высушивают, обрабатывают антисептическим раствором и накладывают свежую повязку.
- При условии выпавшего устройства запрещается вставлять конструкцию самостоятельно.
- Удаление дренажа, который используется для оттока экссудата, гнойной и желчной жидкости, происходит постепенно. Процесс зависит от интенсивности выделений.
- Врач извлекает систему во время перевязки. После обеззараживания окружающей кожи снимаются швы, с помощью которых крепилось устройство для дренирования, вынимается конструкция с дальнейшим наложением стерильной повязки.
- Тампоны нужно менять 2 раза в сутки для уменьшения травматизации раны. При интенсивном кровотечении материал устраняется по мере необходимости. До момента полного удаления тампона его обрезают, постепенно извлекая из полости.
После снятия дренажа до окончательного заживления рана напоминает небольшой шов.
После выписки патологический участок нужно обрабатывать в течение 3-4 дней антисептиками. Для стимуляции регенерации кожи применяют заживляющие мази. При нагноении или расхождении краев повреждения нужно обратиться в больницу.
Возможные осложнения и трудности
Неприятные ощущения могут возникнуть после снятия устройства, используемое для дренирования. Методику применяют в хирургии, урологии, проктологии. Осложнения появляются в период заживлении после операции в области почек, мочевыделительных органов. Может начаться процесс нагноения, который спровоцирован попаданием инфекции в открытую рану. Пациенты жалуются на возникновение симптомов: боль, припухлость, повышение местной и локальной температуры.
Если использовать современные материалы для швов, придерживаться правил обработки, риск осложнений после дренирования снижается.
Влияющие факторы: выпадение устройства, нарушение герметичности травмированной полости, сдавливание, попадание микробов через трубку.
Выпал дренаж с раны
При выпавшей конструкции пациенту необходимо обратиться к врачу. Запрещается самостоятельно менять и устанавливать новое устройство. Если у вас нет возможности прийти в стационар, можно снять дренаж, обработать края раны антисептиком – спирт, перекись водорода. Патологический участок нужно перевязать, заклеить лейкопластырем. Выполнение самостоятельной замены грозит вторичным инфицированием, развитием последствий.
Не заживает рана после дренажа
Отсутствие заживления обусловлено гнойными выделениями желтого, коричневого цвета, припухлостью, покраснением, неприятным запахом.
Следует обратиться к хирургу. Специалист назначит чистку, анализы на глюкозу, исследование на наличие инфекции.
Обработка, прием лекарств – антибиотики, противовоспалительные препараты нужны для достижения восстановления.
Во время дренирования раны следует учитывать требования:
- Соблюдать правила стерильности.
- Процедуру выполнять непрерывно, минимизировать риск выпадения устройства. Нужно закрепить конструкцию бинтами, лейкопластырем или муфтой.
- Аппарат для дренирования не должен быть сдавленным или согнутым. Человек должен лежать в определенном положении.
Выполнение правил способствует быстрому выздоровлению, заживлению раны и является профилактикой осложнений.
Статья проверена редакциейДренирование брюшной полости
Главная задача, которую преследует хирург при дренировании брюшной полости, -это выведение из нее жидкого содержимого. Для этой цели используют хирургический дренаж (специальные трубки, введенные в брюшную полость) и физиологический дренаж (меры, направленные на усиление всасывания брюшиной).Физиологический дренаж включает, с одной стороны, применение слабительных средств, с другой - определенные положения больного в постели. Слабительные средства, усиливая перистальтику кишечника, инициируют усиление всасывания жидкости. Приподняв нижнюю часть туловища, удается обеспечить распределение и всасывание жидкости на большей площади брюшины. Перечисленные направления усиления физиологического дренирования, несомненно, очень полезны и действенны. Об этих мероприятиях сказано достаточно. Считаем целесообразным рассмотреть в нашей книге правила и методы введения в брюшную полость настоящего (хирургического) дренажа.
Функционирование хирургического дренажа достигается двумя условиями: во-первых, действием внутрибрюшного давления, без чего жидкость не могла бы подниматься вверх (например, из Дугласового пространства), во-вторых, предполагаемым изменением серозных потоков в брюшине. Усиление влияния обоих этих моментов можно достичь соответствующим положением туловища и эффектом соединенных сосудов. Разница между уровнем жидкости в брюшной полости и концом дренажа позволяет ей двигаться наружу. О том, что внутрибрюшное давление увеличивается в полусидящем положении, можно бы и не говорить, это понятно само собой.
Давно подмечено, что места скопления жидкости прямо зависят от анатомических особенностей пространств брюшной полости. В этих пространствах жидкость может легко застаиваться и поэтому они должны дренироваться.
Области, где может потребоваться использование дренажа в верхнем отделе брюшной полости, — это нижняя поверхность диафрагмы вправо и влево от lig. rotundum и передняя поверхность желудка. В среднем отделе - обе почечные впадины. Наконец, внизу - обе fossae iliacae и полость малого таза (рис. 26.1).
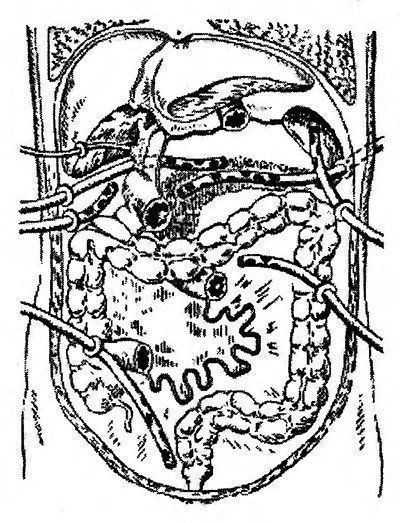
Рис. 26.1 Дренирование брюшной полости при гнойном панкреатите, осложненном перитонитом
Понятно, что все выше описанные дренажи одновременно применяются довольно редко. Обычно используют лишь несколько из них. Дренирование всей брюшной полости легко представить теоретически, но трудно осуществить практически. Вскоре, дренаж оказывается окруженным отгораживающими сращениями и ложными оболочками, а жидкость, вытекающая из него, собирается вовсе не со всей брюшной полости, а только с ближайших к дренажу ее отделов или даже со стенки дренируемого канала.
Особенно, если для дренирования не используют специальные дренажные трубки. Использование подручного материала (например, трубки от системы для внутривенного введения препаратов с проделанными ножницами отверстиями) (рис. 26.2) не совсем рационально. Удобные для дренирования ран кожи, клетчатки, мышц и т.п., они не совсем пригодны для использования в брюшной полости. Опыт показал, что в отверстия такого дренажа вскоре попадают складки брюшины, сальник и грануляции, закупоривая их.
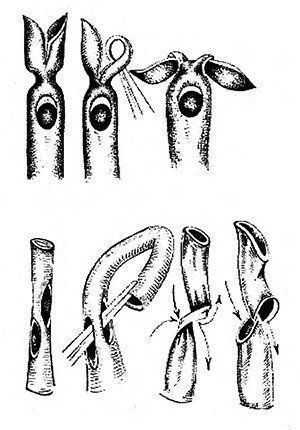
Рис. 26.2 Использование для дренажа трубки от системы для внутривенного введения препаратов с проделанными ножницами отверстиями
Ложные оболочки и пластическая лимфа тоже легко образуют пробки. Они перекрывают отверстия и препятствуют работе дренажной системы. Извлекая такой дренаж, существует опасность поранить брюшину, так как при этом разрушаются свежие отгораживающие сращения. В этом случае появляется риск спровоцировать кровотечение, главная опасность которого - создание благоприятной среды для бактерий.
Подобные неудобства заставили отказаться от широкого использования «подручного» дренажа. В последнее время все чаще применяют дренажные трубки со специально подобранным диаметром отверстий, которые ни сальник, ни грануляции перекрыть не могут.
Нередко молодых хирургов интересует вопрос: в каких случаях необходимо дренировать брюшную полость?
Популярное когда-то выражение - «когда сомневаешься, дренируй», сегодня заменено его антитезой - «когда сомневаешься, не дренируй». Совершенно очевидно, что эта процедура является вмешательством небезопасным. Если возможно - лучше обойтись без нее. Совершенно гладкое, или, как говорится, асептическое течение послеоперационного периода при дренаже вряд ли возможно. В то же время, хотим подчеркнуть: маргинальные взгляды на целесообразность применения дренажа в хирургии не допустимы.
Один из самых известных хирургов прошлого Лоусон Тейл (1892 г.) о значении дренажа при операциях на брюшной полости говорил так: «Когда какой-нибудь автор говорит, что он никогда не моет брюшную полость и не нуждается в дренажах, я прихожу к заключению, что он теряет те случаи, которые я спасаю, и приписывает свои результаты всемогущим зародышам». Это мнение знаменитого в прошлом английского хирурга, по-видимому, и сегодня не утратило своей актуальности, хотя прошло уже более двух веков.
В настоящее время, показания к длительному использованию дренажа в брюшной полости ограничены:
- когда есть сомнения в том, что остановка кровотечения будет успешной или если есть опасность повторного. Несомненно, такие случаи не должны иметь место в практике хирурга вообще, но, к сожалению, они хоть и очень редко, но все же встречаются. Иными словами, это необходимо делать в условиях, которых желательно и возможно избегать. Крайне важно так же обратить внимание на то, что существует чрезвычайная опасность возникновения последующего воспалительного процесса, довольно часто сопровождающего дренирование всякого кровоизлияния;
- если есть основания предположить, что брюшина или ее часть уже инфицирована, и устранить влияние инфекционного агента к моменту завершения операции не представляется возможным. Сюда относятся оперативные вмешательства, проведенные по причине ранения кишечника или других внутренностей, излитая вирулентного гноя и т.п. Данная группа показаний прямо зависит от субъективной оценки ситуации хирургом, его интерпретации различных деталей и условий, на которых эти показания основаны.
Техника дренирования проста. После соответствующей обработки антисептиком места введения дренажа на коже производится небольшой разрез. Со стороны брюшной полости резким движением зажим выводится в проделанное отверстие. Бранши зажима помещают в просвет дренажных трубок. В сомкнутом состоянии зажим выводят в обратном направлении. Дренаж размещают в области, требующей дренирования. Затем рану кожи зашивают, а концами нитки фиксируют дренажные трубки от выпадения.
Если в дренаже больше нет необходимости, его вынимают, предварительно пережав трубки зажимом. Это предохраняет от попадания содержимого трубок обратно в брюшную полость.
У женщин брюшную полость возможно дренировать через кольпотомный разрез. После обнажения шейки матки вагинальными зеркалами, ее фиксируют за заднюю губу. В центре заднего свода влагалища скальпелем делают небольшой разрез, через который вводят дренажные трубки в Дугласово пространство. После извлечения такого дренажа рана заживает самостоятельно.
Нычик А.3.
Опубликовал Константин Моканов
Дренирование плевральной полости: показания, техника процедуры, реабилитация
Все материалы на сайте подготовлены специалистами в области хирургии, анатомии и профильных дисциплинах. Все рекомендации носят ориентировочный характер и без консультации лечащего врача неприменимы.
Автор: Аверина Олеся Валерьевна, к.м.н., врач-патолог, преподаватель кафедры патологической анатомии и патологической физиологии, для Операция.Инфо ©
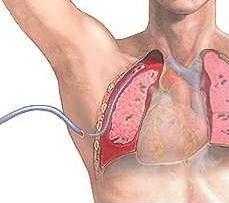
Дренирование плевральной полости представляет собой хирургическую манипуляцию, в ходе которой происходит эвакуация патологического содержимого из одной или обеих плевральных полостей (кровь или иная жидкость, воздух). Проведение процедуры обусловлено необходимостью устранения расстройств кровообращения, возникающих при дислокации средостенных структур и сдавлении легочной ткани.
Внутриплевральное дренирование — неотъемлемый компонент лечения хирургической патологии грудных полостей. Часто это и первая помощь пациенту, и основной этап устранения пневмоторакса, скопления крови и другого выпота. При кажущейся простоте выполнения, процедура требует аккуратности, правильной техники, создания хирургического доступа, адекватной анестезии и оценки характера патологии и особенностей анатомии пациента, ведь ошибка может стоит ему жизни.
В зависимости от способа, который обеспечивает эвакуацию патологического содержимого из плевральной полости, различают открытое, клапанное, аспирационное дренирование. Применяются самые разные комбинированные методики.
Открытые методики постепенно уступают место более щадящим и безопасным, но хирурги от них отказываться не намерены: при нагноительных процессах открытое дренирование (плевростомия) является возможностью сохранить легкое. Открытая плевростомия производится с иссечением участка ребра или ребер для обеспечения доступа к грудной полости для ее очищения при хроническом нагноении плевры и отсутствии эффекта от закрытого дренажа либо при невозможности удаления участка легкого или плевры ввиду тяжелого состояния больного.
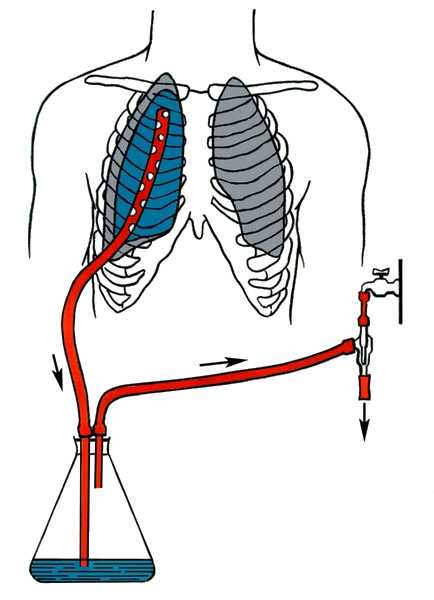
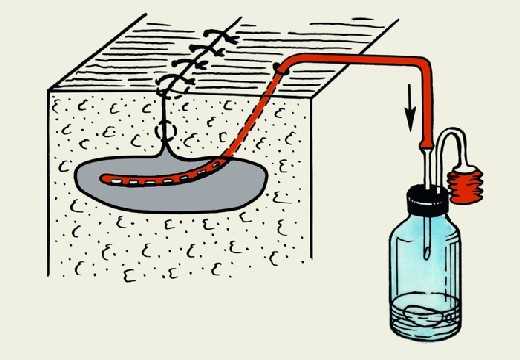
дренирование по принципу сообщающихся сосудов
Способ удаления содержимого из грудной полости с использованием принципа сообщающихся сосудов был предложен Бюлау в конце XIX века и применяется по сей день. Смысл его — в применении герметичной емкости с жидкостью, куда почти на дно опускают дренажную трубку от пациента, а вторую трубку располагают близко к крышке емкости. Сосуд располагается ниже груди пациента, жидкость из плевральной полости стекает вниз, воздух выходит по второй трубке, но обратно содержимое попасть уже не может. Способ Бюлау оказался чрезвычайно эффективным и давал куда меньше осложнений, нежели открытое дренирование.
По мере совершенствования метода Бюлау, появления возможности искусственной вентиляции легких, развития анестезиологии появились другие системы, основанные на том же принципе, но включающие не один, а сразу несколько сообщающихся сосудов.
В настоящее время разработаны самые современные устройства для цифрового мониторинга состояния пациента, изменений давления внутри плевральной полости, а также для подсчета объема удаляемых жидкости и газа. Они дали возможность развития амбулаторной торакальной хирургии, прогнозирования вероятных рисков и осложнений дренирования.
Показания и противопоказания к дренированию плевральных полостей
Плевральная полость — герметичное пространство, ограниченное снаружи и внутри листками серозной оболочки, окутывающей поверхность органов дыхания и грудную стенку с ее внутренней стороны. В норме она содержит небольшое количество серозной жидкости, позволяющей листкам плевры плавно и безболезненно скользить при вдохе и выдохе.
Попадание воздуха, жидкого воспалительного или инертного выпота в грудную полость вызывает сдавление легочной ткани, смещение сердца и крупных сосудов относительно продольной оси, что провоцирует тяжелые дыхательные и гемодинамические расстройства. Подобные случаи зачастую требуют незамедлительных хирургических мер по эвакуации жидкости и газа — дренирование плевральной полости.
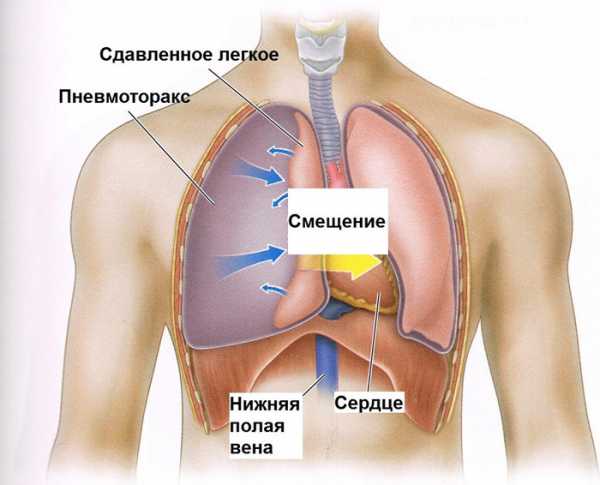 Показаниями к дренированию плевральных полостей считаются:
Показаниями к дренированию плевральных полостей считаются:
- Попадание в одну или обе грудные полости воздуха, когда признаки пневмоторакса сохраняются на протяжении 1-3 суток после удаления воздуха шприцем;
- Пневмоторакс с кровотечением;
- Посттравматический, напряженный пневмоторакс;
- Скопление в плевральных полостях жидкого содержимого — при опухоли, воспалительном процессе, внутриплевральном кровотечении, истечении лимфы;
- Послеоперационное скопление жидкости в грудной полости.
Препятствием к дренированию плевральных полостей считаются тяжелые нарушения свертываемости крови, шоковое, терминальное состояние пациента, острые инфекционные заболевания, гнойничковое поражение кожи в месте пункции. Этими противопоказаниями врач может пренебречь, если пункция будет необходима по жизненным показаниям.
Подготовка к процедуре и техника ее проведения
При плановом дренировании плевральной полости пациент пройдет обследование и соответствующую подготовку, которая поможет сделать процедуру максимально безопасной. Подготовка включает беседу с хирургом и другими специалистами, подписание добровольного согласия на вмешательство, будучи информированным о возможных рисках и осложнениях.
Обследование перед дренированием включает:
- Рентген или КТ грудной клетки;
- Ультразвуковое обследование при наличии жидкого содержимого;
- Общий анализ крови с обязательным определением уровня тромбоцитов;
- Коагулограмму;
- Определение группы крови и резус-фактора;
- Консультации узких специалистов (онколога, кардиолога, эндокринолога).
Заблаговременно должны быть отменены кроверазжижающие препараты, но при высоком риске тромбоза за сутки до вмешательства вводится лечебная доза гепарина, а за 12 часов — последняя профилактическая. На этапе подготовки производится коррекция уровня сахара крови, гемодинамических показателей (при необходимости), могут быть назначены антибиотики и т. д.
Между тем, плановое дренирование плевральной полости проводится очень редко, чаще врачи имеют дело со случаями, когда необходима неотложная помощь, а времени на обследования и подготовку нет совсем. В срочном порядке могут быть проведены общий анализ крови, УЗИ или рентген грудной клетки.
Непосредственно перед дренированием катетеризируется одна из периферических вен, пациент располагается на здоровой половине грудной клетки, а рука той стороны, где будет проводиться дренирование, поднимается вверх.
Для дренирования плевральной полости необходимо соответствующее оснащение:
- Антисептики для обработки операционного поля, перевязочный стерильный материал;
- Дренаж, игла со шприцем, трубки для отвода содержимого, проводники;
- Скальпель, ножницы, пинцеты, иглы с шовным материалом при хирургическом дренировании;
- Колбы со стерильным физраствором, электроотсос, аспиратор.
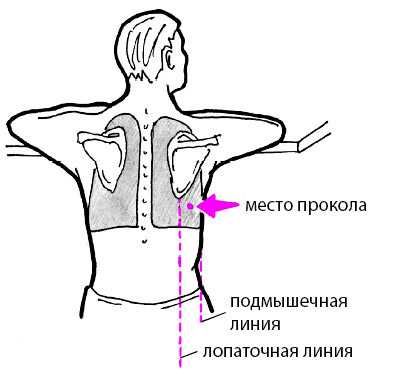 В зависимости от типа содержимого грудной полости хирург выбирает точку прокола грудной стенки:
В зависимости от типа содержимого грудной полости хирург выбирает точку прокола грудной стенки:
- При наличии воздуха — в 5-8 межреберном промежутке по среднеключичной линии, реже во 2-ом межреберье;
- При скоплении свободной жидкости — в 5-8 межреберном промежутке по среднеподмышечной линии;
- При ограниченном скоплении газа или жидкости — в зависимости от его локализации по результату КТ, УЗИ, рентгеновского снимка.
Вне зависимости от выбранной точки пункции дренаж плевральной полости вводится всегда по верхнему краю ребра, чтобы избежать повреждения межреберных сосудов и нервов. Процедура проводится натощак, амбулаторно или в условиях операционной торакальной хирургии.
Техника дренирования включает несколько последовательных этапов:
- Обработка операционного поля антисептиком, введение местного анестетика;
- Прокол иглой грудной стенки или выполнение кожного разреза до 2 см;
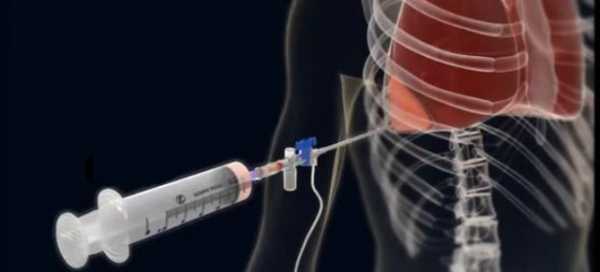
- Установка дренажа по Сельдингеру;
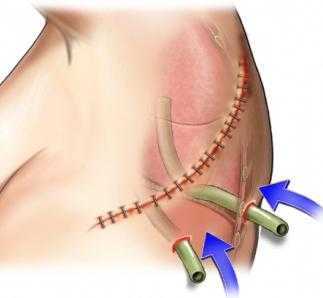
- Фиксация дренажа и наложение шва при кожном разрезе, обработка антисептиком и укрытие раны стерильной салфеткой.
При пневмотораксе дренаж ставится в направлении верхушки легкого, а при наличии жидкого содержимого — в сторону диафрагмы. Для более точного введения дренажа при гидротораксе манипуляции инструментами лучше проводить под контролем ультразвука. Извлекать можно не более полутора литров жидкости за один час. После того, как дренаж установлен, хирург подключает вакуум-аспиратор с клапанным механизмом и фиксирует дренаж к груди пациента.
Один из способов эвакуации патологического содержимого грудных полостей — дренирование плевральной полости по Бюлау. При этой манипуляции используют трубчатый дренаж, который вводится путем прокалывания стенки грудной клетки троакаром и работает по типу сообщающихся сосудов. Внешний отрезок дренажа снабжен клапаном, который предупреждает обратное засасывание воздуха.
Дренирование по Бюлау проводится при наличии гноя, воздуха, крови, невоспалительного выпота в плевральной полости, а также в случае диагностированного абсцесса легкого. Необходимый инструментарий — шприцы и иглы, троакар, скальпель, катетеры и гибкие трубки.
При наличии в плевральной полости свободного газа дренирование по Бюлау выполняется во 2-3-ем межреберьях по передней грудной стенке путем прокола и с использованием специального проводника.
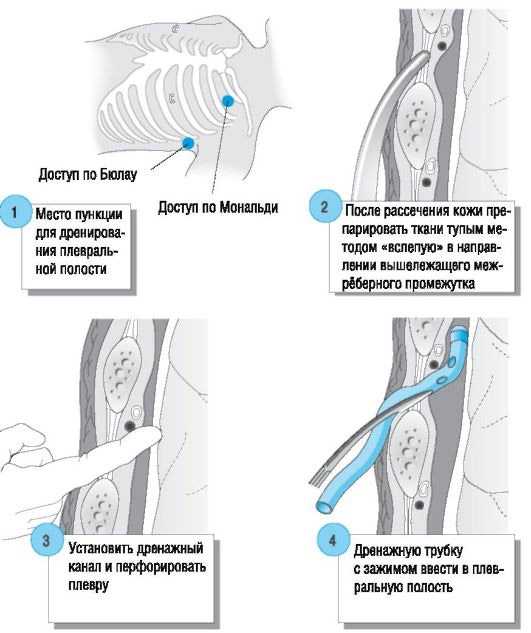 Техника установки дренажа по Бюлау:
Техника установки дренажа по Бюлау:
- Обработка кожных покровов в месте прокола антисептиком, введение обезболивающего препарата в мягкие ткани;
- Игла идет по верхней поверхности нижележащего ребра, под прямым углом к грудной стенке, анестетик вводится под надкостницу ребра;
- Когда игла как бы провалилась в пустоту, оказавшись в плевральной полости, сквозь нее вводится проводник, а игла вынимается наружу;
- Введение мягкого катетера по проводнику, фиксация его к коже;
- Присоединение аспиратора и трехампульной системы Субботина-Пертеса.
Когда конструкция для аспирации жидкости установлена, содержимое плевральной полости выводится наружу. За счет высокого отрицательного давления в системе достигается полное расправление легочной ткани, что предупреждает осложнения (нагноение, в частности).
Видео: дренирование плевральной полости по Бюлау
Послеоперационный период
После проведения дренирования плевральной полости пациенту предстоит сделать контрольный рентгеновский снимок грудных полостей и средостения. Врач будет постоянно контролировать количество жидкости, удаляемой из плевральной полости, а также наличие пузырьков газа в одной из колб, заполненных физраствором. Система дренирования должна быть исправна и герметична, дренаж нельзя передавливать.
После того, как плевральная полость будет освобождена, хирург направит пациента на извлечение дренажа. Показанием к нему считаются:
- Отсутствие воздушных пузырьков в системе дренирования;
- Полное восстановление воздушности легкого на рентгенограмме на протяжении нескольких часов;
- Объем дренируемого жидкого содержимого не более 100 мл в сутки.
Для удаления дренажа хирург срезает швы, его удерживающие, затем просит пациента выдохнуть, а во время выдоха ассистент быстро извлекает дренаж. После описанных манипуляций сразу же завязывается шов, уплотняющий дренажный канал.
Осложнения дренирования плевральной полости часто связаны с нарушением техники проведения процедуры. К ним относят:
- Подкожную эмфизему;
- Нагноение, присоединение инфекции с поражением плевры, кожно-мышечного лоскута грудной стенки;
- Повреждение легочной паренхимы;
- Травму сосудов с внутриплевральным кровотечением;
- Отек легкого после восстановления его воздушности;
- Травмирование нервов межреберья.
Технически верно проведенное плевральное дренирование имеет низкий риск осложнений, но позволяет избавить пациента от патологии, которая не только серьезно нарушает состояние здоровья, но и угрожает жизни.
Видео: дренирование плевральной полости
Видео: дренирование плевральной полости троакаром
© Операция.Инфо
На какой день убирают дренаж после операции. Дренаж после операции на желудок, выделение жидкости стало больше
Но с развитием медицинских технологий от процедуры дренирования в большинстве ситуаций уже отказались, так как выведение трубок и систем наружу тоже способно вызвать осложнения.
Зачем ставят дренаж после операции?
К сожалению, многие хирурги до сих пор используют дренирование в качестве подстраховки или по привычке, устанавливая его в целях предупреждения повторного инфицирования и других распространенных последствий различных вмешательств. При этом даже опытные специалисты забывают, для чего на самом деле нужен дренаж после операции:
- эвакуация гнойного содержимого полости;
- удаление желчи, внутрибрюшной жидкости, крови;
- контроль источника инфекции;
- возможность антисептического промывания полостей.
Современные врачи придерживаются принципов минимального дополнительного вмешательства в процесс выздоровления. Поэтому дренирование применяется только в крайних случаях, когда без него обойтись невозможно.
Когда снимают дренаж после операции?
Общепринятых сроков удаления дренажных систем, конечно, не существует. Быстрота их снятия зависит от сложности хирургического вмешательства, места его проведения, характера содержимого внутренних полостей, изначальных целей установки дренирующих приспособлений.
В целом, специалисты руководствуются единственным правилом – дренаж необходимо удалить сразу после того, как он выполнит свои функции. Обычно это происходит уже на 3-7 день с проведения хирургической процедуры.
Дренаж после операции: необходимость и последствия
Хирургия - самая консервативная из медицинских специальностей. Методики, подходы к оперативному лечению, сами правила проведения операций, выверены годами, и для того, чтобы какие-либо изменения стали новыми правилами, проходит много времени. Так обстоит дело и с послеоперационным дренированием.
Во многих случаях установка дренажа неоправданна, и служит чаще в качестве страховки от нежелательных последствий самой операции. А во многих случаях она не только бесполезна, но и вредна, и становится причиной таких осложнений, как повторное инфицирование, образование свищей после операции и пролежней. Следует также учесть, что касается абдоминальной хирургии, в России пока отсутствуют стандарты дренирования.
Сейчас запад исповедует принцип «хирургия с быстрым выздоровлением», основанный на уменьшении излишнего вмешательства со снижением риска инфицирования и скорейшей выпиской больного. Следуя этому принципу, дренажи устанавливаются лишь в крайних случаях. У нас же в стране очень часты так называемые рутинные дренажи, устанавливая их придерживаются лишь консервативных правил.
Для чего вообще устанавливают дренажи?
В лечебных целях дренажи устанавливают для эвакуации гнойного содержимого, внутрибрюшной жидкости, крови, желчи, либо при невозможности удаления, для контроля за источником инфекции. В профилактических целях для предупреждения повторного инфицирования и других осложнений.
В каких же случаях дренаж необходим?
Во многих случаях при любой форме аппендицита и последующей аппендектомии установка дренажа не нужна. Даже при перфорированном аппендиците нет смысла. Ведь, как правило, дренаж устанавливают, если имеется невскрывшийся абсцесс. Но при данной патологии он не может быть невскрывшимся. Ведь хирург устранил источник инфекции, убрал гной, разрушив стенку абсцесса, очистил брюшную полость. А дальше все дело за перитонеальной защитой организма, которую некоторое время следует поддерживать антибиотиками.
При остром холецистите и холецистэктомии, казалось бы установка дренажа в области ложа желчного пузыря или под печенью оправдана. Необходимо удалить остатки желчи, которые иногда вытекает из неблагоприятно закрытой пузырной культи, либо желчные кислоты могут пропотевать. Однако в большинстве случает, даже если это и происходит, то процесс этот протекает бессимптомно, и небольшое количество желчи хорошо всасывается брюшиной. Это во многом касается лапароскопической холецистэктомии. При открытой холецистэкомии, мнения хирургов расходятся. Некоторые также считают, что дренирование не оправданно. Другие считают, что хотя бы в течение трех дней дренаж долж
что это такое, как и для чего используется
Что такое дренаж? Ответ на поставленный вопрос вы найдете в материалах данной статьи. Кроме того, мы поведаем вам о том, как осуществляется такой метод в медицинской практике и для чего он необходим.
Общие сведения
Дренаж в медицине - это лечебный метод , который заключается в том, чтобы выводить наружу содержимое ран, полых органов, гнойников, а также патологических или естественных полостей тела.
Полноценное и правильное дренирование способно обеспечить достаточный отток экссудата и создать наилучшие условия для быстрейшего отторжения погибших тканей с переходом процесса заживления в регенерационную фазу.
Дренаж в медицине практически не имеет никаких противопоказаний. Кстати, такой метод имеет еще одно неоспоримое достоинство в процессе гнойной антибактериальной или хирургической терапии, которое заключается в возможности целенаправленной борьбы с инфекцией ран.
Условия эффективного дренажа
Чтобы произвести эффективный дренаж (в медицине), специалисты определяют его характер, выбирают оптимальный для каждого случая способ дренирования, а также использование медикаментозных средств для промывки полостей (соответственно микрофлоре). Немаловажную роль в такой практике играет исправное содержание дренажной системы и соблюдение правил асептики.
При помощи чего осуществляется?
Дренаж в медицине осуществляется при помощи стеклянных, резиновых или же пластиковых трубок различных диаметров и размеров. Кроме этого, иногда требуются перчаточные выпускники, специально изготовленные пластмассовые полосы, марлевые тампоны, а также катетеры и мягкие зонды, которые вводятся в дренируемую полость или рану.
Как производится?
О том, что такое дренаж, вам уже известно. Однако далеко не каждый знает, как осуществляется данная процедура. Следует отметить, что способы ее проведения всегда различны и зависят от вида образовавшихся ранок и используемого приспособления. Так, для лечения глубоких и больших ран используют дренирование марлевыми тампонами. Для этого в гнойную полость вводят квадратный кусок марли, который в центре прошит шелковой нитью. Ее тщательно расправляют, а затем покрывают все стенки и дно раны. Далее полость рыхло тампонируют при помощи марлевых тампонов, заранее вымоченных в хлорида натрия. При этом их рекомендуется менять через каждые 4-6 часов, дабы предупредить повреждение ткани. В завершение марлю следует извлечь из раны, подтянув за шелковую нить.
Другие способы дренирования
Следует особо отметить, что для лечения гнойных полостей марлевые тампоны и резиновые выпускники используются довольно редко. К примеру, последнее приспособление вообще не обладает отсасывающими свойствами. Оно забивается детритом и гноем, покрывается слизью, тем самым вызывая воспалительные процессы в окружающих тканях.
Таким образом, чтобы провести правильный дренаж гнойных ран, специалисты стали использовать специальные трубчатые приспособления. Они могут быть одинарными и множественными, двойными, сложными и пр.
Дренаж после ран) предусматривает использование трубок из силикона. По своим упруго-эластическим свойствам, прозрачности и твердости они занимают промежуточное положение между поливинилхлоридными и латексными приспособлениями. Более того, они значительно их превосходят по биологической инертности. Этот факт позволяет
Дренирование брюшной полости – как проводиться?
Дренирование брюшной полости — это особая хирургическая процедура, проводимая с целью выведения наружу гнойного содержимого. Благодаря этому создаются хорошие условия для нормальной работы всех органов брюшной полости после хирургических операций. Каковы особенности проведения такой процедуры, назначение, основные риски?
Назначение дренирования абдоминальной полости
Любые хирургические операции на брюшной полости связаны с риском инфицирования. И чтобы избежать опасных для человека последствий, назначают дренаж. Это основное средство послеоперационной реабилитации пациента после перитонита или аппендицита. Часто процедуру применяют в профилактических целях, чтобы не вызвать развития осложнений.
Во время воспалительных процессов органов абдоминальной полости в ней образуется большое количество выпота. В нем содержатся не только токсические вещества, но и огромное количество микроорганизмов. Если не оказать такому больному помощь, то воспалительный процесс будет только нарастать.
В большинстве случаев используется хирургический способ промывания брюшной полости. При этом в полость внедряются небольшие трубочки, которые обеспечивают промывание необходимых органов и вывод жидкости наружу. Практика показывает, что санация и дренирование брюшной полости показаны в случаях не только полостных вмешательств, но и лапароскопии.
Принципы проведения дренажа
Во время промывания применяется система трубок, внедряющихся в полость и обеспечивающих вывод жидкости. Система дренажа включает в себя такие элементы:
- резиновые, стеклянные или пластмассовые трубочки;
- резиновые перчаточные выпускники;
- катетеры;
- зонды;
- ватные и марлевые салфетки, тампоны.
Все эти предметы должны быть исключительно стерильными: только так можно устранить в брюшной полости бактериальные очаги. Если не будет соблюдена стерильность, то существует высокий риск занесения в полость бактериальной инфекции.
При гнойной инфекции применение резиновых трубок нецелесообразно. Дело в том, что они легко и быстро забиваются гнойным содержимым. В таком случае врач использует трубку из силикона.
Обычно больному устанавливается трубка под нижней стенкой диафрагмы или у передней стенки желудка. Место, куда будет вводиться такая трубка, обрабатывается дезинфицирующим раствором. Это очень ответственный момент: недостаточная обработка может повысить риск внедрения в абдоминальную полость инфекции.
Зажим должен очень хорошо фиксироваться. Далее проводится наиболее эффективное промывание брюшной полости. В ходе процедуры из нее удаляется биологическая жидкость.
Как проходит процедура
Кожа в местах введения дренажа рассекается на 3–5 см, в зависимости от того, насколько развита подкожная жировая клетчатка. В это место по особой технологии вводится дренажная система. Она погружается между кишечником и обрабатываемым органом. Кишки не могут окутывать дренаж, потому что это ведет к интенсивному спаечному процессу.
Все дренажные трубки для вывода жидкости фиксируются с помощью шва. Если этого не сделать, то он может кратковременно уйти в полость или же, наоборот, быть извлеченным во время перевязки.
Срок промывания полости колеблется от 2 до 7 суток. Только в крайних случаях возможна установка системы на более длительное время. Трубка очень быстро загрязняется, и проходимость ее уменьшается. В результате длительного контакта с кишкой может образовываться пролежень, так что врач предпочитает удалить ее как можно раньше. Перчаточный дренаж можно удалить на 6, максимум — на 7 сутки.
Дренаж при аппендиците
Показание для дренирования — образование гнойного экссудата, особенно в случае, если у больного развита подкожная жировая клетчатка. Если после удаления червеобразного отростка у него развивается лишь местное воспаление брюшины, то достаточно применить только силиконовый трубочно-перчаточный дренаж. Он вводится через разрез, полученный в процессе аппендэктомии.
При катаральном аппендиците в брюшной полости скапливается большое количество серозного инфильтрата. Необходимо вводить микроирригатор и обеспечить введение антибиотиков. Марлевый тампон вводится в таких случаях:
- если вскрыт абсцесс;
- если нельзя ликвидировать капиллярное кровотечение;
- когда оторвалась верхушка червеобразного отростка;
- если недостаточно лигирована брыжейка аппендикса.
Удаление тампона происходит на 4–5 день, лучше всего — поэтапно. Важно соблюдать все меры по соблюдению асептики и антисептики, чтобы не допустить вторичного инфицирования.
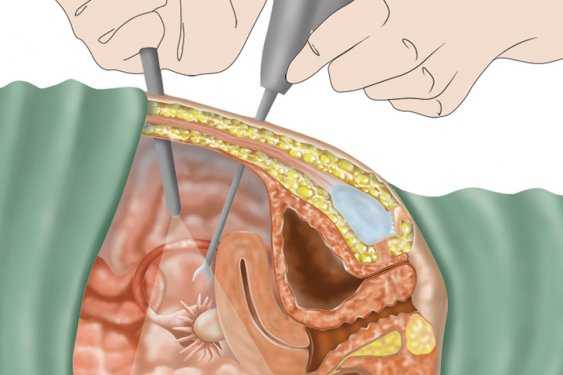
Промывание при воспалении желчного пузыря и поджелудочной и дренирование при перитоните
Дренирование пространства под печенью необходимо после холецистэктомии и других операций, связанных с воспалением желчного пузыря. Для этого чаще всего применяется метод по Спасокукоцкому. Дренаж абдоминальной полости осуществляют с помощью длинной трубки, длиной около 20 см и с боковыми отверстиями.
Промывать подпеченочное пространство необходимо и после травм печени и поджелудочной. Вскрытие желудочно-печеночной связки проводят в редких случаях. Ее вскрытие допустимо в случаях некроза отдельных участков печени и поджелудочной.
Промывание брюшной полости в указанных случаях дает возможность улучшить течение послеоперационного периода у пациентов после холецистэктомии и не допустить развития перитонита, заболеваний селезенки.
Целесообразно начинать дренирование в брюшной полости уже во время операции. Нужно выбирать такую систему, которая бы обеспечила максимально эффективное удаление гноя и серозного выпота.
Диффузный перитонит требует предварительной изоляции непораженных областей абдоминальной полости с помощью марлевых стерильных полотенец, салфеток. В любом случае однократной санации для этого будет недостаточно, и процедуру промывания необходимо будет повторить.
Гораздо сложнее проходит дренирование при общем (разлитом) перитоните. Дренирование проводится из 4-х точек. Используются силиконовые, трубочно-перчаточные дренажные системы. Микроирригаторы могут вводиться при диффузном воспалении брюшины, не распространяющемся на ее верхний этаж.
Если у больного возникает перитонит, ограниченный зоной таза, ему вводятся системы через подзвдошные контрапертуры. У женщин можно вводить их методами задней кольпотомии, мужчинам это делается через прямую кишку.
Жидкость для промывания и промывание забрюшинной клетчатки
При загрязнении брюшины, гнойном перитоните и в других случаях дренирование проводится с помощью изотонического раствора хлорида натрия (или фурацилина). Промывать надо до тех пор, пока из трубки не будет выходить чистая вода.
В брюшную полость вводится от 0,5 до 1 л раствора для обмывания органов брюшной полости. Удаляется такая жидкость с применением электроотсоса. Особенно тщательно промывается такой жидкостью правое и левое поддиафрагмальное пространство. Это связано с тем, что в указанных областях накопление гноя может быть и не замеченным.
Промывание показано в случаях повреждения органов забрюшинного пространства. Для этого применяются только трубки из силикона. Диаметр их должен быть около 12 мм. Подготовка системы и способ ее введения аналогичен другим случаям. Промывание проводится со стороны абдоминальной полости.
С особой осторожностью проводится промывание клетчатки около мочевого пузыря. Оно должно проводиться с соблюдением всех требований антисептики. Ушивание брюшины проводится с использованием кетгутовых ниток, непрерывным швом.
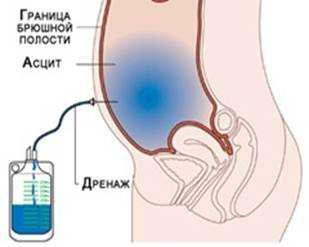
Дополнительные замечания
Противопоказаний к проведению такой процедуры практически нет. Ее результат зависит от того, насколько соблюдались правила гигиены и асептики. Все периферические части системы должны меняться не реже двух раз в день. Отток жидкости должен проводиться на протяжении всего времени, когда установлена дренажная система.
Выпадение дренажа — это серьезное осложнение, которое отягчает послеоперационный исход. Врач и медсестра должны обеспечить надежную фиксацию системы с помощью бинта, лейкопластыря или шелкового шва. Очень важно не допускать перегиба промывочной трубки. Сам отток жидкостей должен происходить свободно, пациент не должен менять положение своего тела в постели, чтобы обеспечить этот процесс. При соблюдении всех правил процедура не представляет опасности для здоровья и жизни человека и обеспечивает благополучный исход операции.