Экстирпация матки с придатками что это такое
ход операции и последствия удаления
Женщинам, которым поставили диагноз, требующий удаления матки с придатками, видится, что рушится мир. Наступает депрессия, появляются страхи. Как изменится жизнь? Что будет с внешностью? Как операция отразится на сексуальной жизни? Попробуем разобраться в этой ситуации.
Что такое экстирпация матки
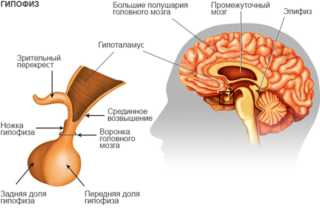
В гинекологии проведение такого хирургического вмешательства назначают для спасения жизни женщины, когда поставлены серьезные диагнозы. Прежде чем решиться, врачи взвешивают за и против. Экстирпация матки с придатками – операция удаления матки вместе с шейкой, маточными трубами и яичниками. После нее возникает гормональный сбой, женщина лишается детородной функции. Она получает психологическую травму, с которой сама не всегда может справиться.
Показания к удалению матки и придатков
Гинекологи, назначая операцию, внимательно относятся к женщине. Удаление матки после 50 лет, с точки зрения психологии, менее травматично. Женщина вышла из детородного возраста. Пока не наступила менопауза, стараются не удалять яичники. Операция необходима, когда ее цена – жизнь. Показаниями являются:
- длительное маточное кровотечение;
- рак женских половых органов;
- эндометриоз;
- миома матки больших размеров;
- травмы матки;
- опущение, выпадение гениталий;
- активный рост миомы в период менопаузы.
Подготовка к операции ампутации матки
Все начинается со сбора анализов и обследований. Когда планируют удаление яичников и матки, делают:
- общие анализы;
- проверку крови на наличие вензаболеваний;
- колоноскопию – исследование шейки матки, стенок влагалища на наличие новообразований, кист;
- биопсию и берут мазок;
- цитологическое и биопсийное исследование тканей;
- обследования, исключающие воспаления в организме.
После того как становиться ясно, что женщина готова к экстирпации матки с придатками, проводят такие процедуры:
- готовят донорскую кровь;
- ставят клизму для очистки кишечника;
- устанавливают катетер для удаления мочи;
- проводят консультацию сосудистого хирурга;
- при вероятности образования тромбов в венах нижних конечностей, накладывают тугую повязку эластичным бинтом;
- дают лекарственные препараты.
Как проходит операция гистерэктомия и сколько длится
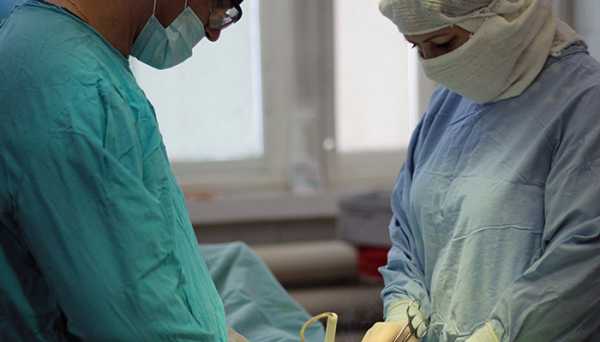
Хирургическое вмешательство осуществляют с применением полной анестезии. Процесс сложный, его выполнение занимает несколько часов. В зависимости от объемов вмешательства, различаются:
- экстирпация – удаление матки с шейкой;
- надвлагалищная ампутация матки – удаление без шейки;
- пангистерэктомия – удаление матки с придатками;
- расширенная операция экстирпации матки с придатками – дополнительно удаляются лимфоузлы и тазовая клетчатка.
В зависимости от сложности ситуации и диагноза, операцию проводят различными способами. Различают виды хирургического вмешательства:
- Лапароскопическая экстирпация. Проводится при миомах небольшого размера. Удаление матки лапароскопическим методом проводят специальным оборудованием. В брюшной стенке делают несколько отверстий, через которые вводят инструменты. Лапароскопия позволяет быстро восстановиться после операции.
- Влагалищная экстирпация матки производится снаружи, через влагалище.
- Лапаротомия – полостная операция – проводится в сложных случаях. Причиной может быть большая миома или раковая опухоль. Она показана в ситуациях, когда требуется удалить не только матку, придатковые органы, но и лимфатические узлы. Операцию делают через разрез передней брюшной стенки. Получается полный обзор органов. Это важно при симптомах рака, чтобы выяснить область поражения. Посмотрите на фото, как расположены женские детородные органы.
Последствия
Операция удаления матки приводит к гормональному сбою в организме. Особенно к нему чувствительны женщины молодого возраста, потому что резко наступает климакс.
Для посткастрационного периода характерны симптомы:
- смена настроения;
- повышенная утомляемость;
- синдром хронической усталости;
- приливы;
- тревожность;
- мнительность;
- депрессия.
После экстирпации матки происходит прекращение менструаций, исключается детородная функция. Для молодых женщин это огромная психологическая проблема, они начинают чувствовать себя неполноценными. Происходит снижение полового влечения, появляются боли во время секса. При отсутствии психологической поддержки, возможны серьезные проблемы в отношениях. После проведения операций, связанных с раковыми поражениями, не исключена инвалидность.
Операция проводится очень серьезная, поэтому в постгистерэктомический период вероятно появление осложнений. Возникают проблемы с сосудами – возможно образование тромбов. Кроме этого, могут быть:
- кровотечение;
- нагноение;
- перитонит;
- образование гематом;
- спайки после операции;
- сепсис;
- ранения соседних органов во время операции.
Жизнь после удаления матки

Чтобы у женщины самочувствие не было подавленным, необходима поддержка близких людей. Иногда требуется обращение к психологу. Важно помнить, что после ампутации матки жизнь не заканчивается. Пройдет восстановительный период, необходимо периодически проходить осмотр у гинеколога. Чтобы устранить проблемы, связанные с климаксом, он назначит заместительную гормонотерапию (ЗГТ). Это могут быть средства нового поколения – гель или пластырь, содержащие эстрадиол. Стоимость препаратов приемлемая.
Послеоперационный период
Очень важно начать лечение сразу после проведения операции. Назначают обезболивание, использование вагинальных свечей, инфузионную терапию – капельницы со специальными растворами. Кроме этого, есть рекомендации:
- начать раннюю активизацию;
- ежедневно обрабатывать швы;
- обязательно носить бандаж;
- выполнять упражнения лечебной физкультуры.
Выделения
Часто после операций, в течение нескольких недель, наблюдаются выделения. Эти явления не опасны, считаются нормой. Возможно, происходят воспалительные процессы. Вам следует обратиться к доктору в случае, если выделения:
- с гноем, имеют неприятный запах;
- обильные, как при месячных, цвет ярко-красный;
- кровянистые, со сгустками;
- коричневого цвета.
Что можно есть после операции

Сразу после оперативного вмешательства назначается диета, которая запускает работу кишечника. После операции происходит изменение гормонального фона, и женщины начинают набирать лишний вес. Необходимо следить за питанием:
- есть больше фруктов, овощей;
- основной прием пищи до обеда;
- исключить мучное и сладкое;
- проводить разгрузочные дни;
- пить больше воды.
Реабилитация
Чтобы быстрее восстановиться после операции, следует выполнять ряд мероприятий. Необходимо больше отдыхать, не перегружать себя работой. Приветствуется длительный сон, прогулки на воздухе. Кроме того, реабилитация включает:
- физиопроцедуры;
- психологическое восстановление;
- упражнения лечебной гимнастики;
- профилактику воспалительных процессов.
Секс
Важным вопросом остается половая жизнь после удаления матки. Рекомендуют ее прекратить после операции на 8 недель. После этого периода секс зависит от внимательного отношения к вам партнера. Возможны некоторые проблемы:
- уменьшение полового влечения;
- болезненность во время акта;
- сложность расслабиться;
- депрессия;
- отсутствие оргазма;
- сверхвозбудимость.
Климакс
Операция удаления матки имеет меньше неприятных ощущений, если происходит в момент менопаузы. Женщина уже знает, что такое климакс, и как его пережить. Хуже приходится молодым, потому что в организме происходят очень резкие перемены. Внезапно наступивший климакс вызывает:
- приливы;
- эмоциональную неустойчивость;
- остеопороз;
- депрессии;
- нарушение работы сердца и сосудов.
Облучение после удаления матки
С целью профилактики дальнейшего образования раковых клеток, после онкологической операции назначается лучевая терапия. Ее сочетают с капельницами – воздействием на клетки химическими препаратами. Облучение может быть внутреннее и внешнее. В первом случае вводят катетер с источником излучения. Внешнее – проводят снаружи, через здоровые ткани. Процедуры имеют неприятные побочные явления – тошноту, рвоту, выпадение волос.
Отзывы
Зоя, 53 года:С началом климакса с огромной скоростью начала расти миома. Все это сопровождалось кровотечениями, сильно упал гемоглобин – чувствовала себя отвратительно. Когда назначили операцию, успокоилась, что все скоро закончится. Восстановление прошло очень быстро, без осложнений. Дети и муж меня поддерживали. Женщины, не бойтесь операции!
Анастасия, 35 лет:Когда мне сказали, что у меня рак и нужно удалить матку – казалось, жизнь закончена. Ревела неделю. Боялась, что муж узнает, и закончится наша семейная жизнь. Он очень расстроился, тем более что у нас дочка еще маленькая. Только сказал, что бороться будем вместе. Прошла химиотерапию, волосы выпали, но я – жива. Операция – необходимость!
330Анна 42 года:Не передать, что я испытала, года у меня обнаружили миому матки и рекомендовали операцию ампутации. Я больше не женщина? Стану старухой? У меня муж молодой – что, и секса больше не будет? Спасибо, гинеколог все разъяснила. Сейчас все позади. Прошла восстановление после операции. С сексом все стало еще круче. Отнеситесь к операции спокойнее.
Была ли эта статья полезной?
Да
Нет
4 человек ответили
Спасибо, за Ваш отзыв!
человек ответили
Что-то пошло не так и Ваш голос не был учтен.
Нашли в тексте ошибку?
Выделите её, нажмите Ctrl + Enter и мы всё исправим!
Экстирпация матки с придатками — основные последствия
Довольно серьезная тема предраковых и злокачественных новообразований слизистой оболочки матки, ее шейки и яичников вызывает огромный интерес. Рак яичников, тела и шейки матки, до сих пор остаются на первом месте среди злокачественных опухолей женской половой сферы и считаются одной из самых актуальных проблем в онкологической гинекологии. С каждым последующим годом рост рака женских половых органов с распространенными метастазами увеличивается и это является основным показанием для радикального метода лечения.
Экстирпация матки с придатками – это оперативное удаление тела матки с ее шейкой, яичниками и трубами, окружающими лимфатическими узлами и клетчаткой с применением общего наркоза.
Виды хирургического доступа:
- Лапароскопический. Данный метод считается малоинвазивным и менее травматичным. Выполняется такая операция с помощью специального оборудования – лапароскопа, к которому подключаются свет и видеонаблюдение.
- Влагалищный. Выполняется снаружи через влагалище.
- Лапаротомия. Делается разрез по передней брюшной стенке в нижней части живота.
После экстирпации женщине предстоит пройти достаточно длительную послеоперационную реабилитацию.
Последствия
- Побочные эффекты, связанные с применением наркоза. Головные боли, головокружения, тошнота/рвота, боль в горле и мышцах, зуд, спутанность сознания, западание языка, аритмии.
- Отсутствие менструации и бесплодие.
- Появление симптомов хирургической менопаузы. Приливы жара, усиленное потоотделение, нарушение сна, тревожные состояния, депрессия, чрезмерная мнительность, синдром хронической усталости, повышенная утомляемость, остеопороз, нарушения в работе сердца. Эти проявления являются следствием удаления яичников и как результат максимальное снижение гормонов эстрогенов.
- Болевой синдром послеоперационного шва, который проходит через некоторое время после хирургического лечения.
- Психологическая травма у более молодых женщин. Они начинают чувствовать себя неполноценными.
- Недержание мочи. Это связано с тем, что половые органы и мочевой пузырь тесно связаны друг с другом и удерживаются в определенном положении при помощи связочного и мышечного аппаратов. После удаления репродуктивных органов мочевой пузырь принимает неестественное положение.
- Воспалительные заболевания уретры, почек и мочевого пузыря: уретрит, пиелонефрит и цистит.
- Тромбоэмболические осложнения: тромбозы вен нижних конечностей, тромбоэмболия легочной артерии.
- Присоединение инфекции, нагноение раны, расхождение швов, сепсис, септический шок.
- Кровотечения.
- Хроническая тазовая боль, связанная с частичным пересечением путей иннервации.
- Перитонит.
- Образование гематом с их возможным нагноением.
- Ранения близлежащих органов во время операции.
- Запор и боли в области кишечника, его непроходимость. Основная причина – спаечный процесс.
- Грыжевое выпячивание в области послеоперационной раны. Формируется у женщин, которые оперировались с помощью лапаротомного доступа с довольно большим разрезом.
- Перикультит – воспаление сшитых краев верхней части влагалища (культи). Такое осложнение относится к инфекционным и возникает после обсеменения культи патогенными микроорганизмами. Проявляется в виде болезненности в области таза и нижней части живота, патологических выделений из влагалища.
- Снижение либидо (полового влечения), также связано с ограничением выработки эстрогенов, потеря уважения со стороны мужа.
- Диспареуния. Проявляется в болезненности полового акта.
- Инвалидизация. Часто при злокачественных новообразованиях.
- Опущение стенок влагалища.
- Ожирение. Связано с отсутствием яичников, которые в норме вырабатывают женский половой гормон. Теперь же эту роль приходится выполнять подкожной жировой клетчатке.
- Образование мочеполовых свищей.
- Парез кишечника, проявляющийся в ослаблении кишечных шумов, задержке отхождения газов, вздутии живота.
Рекомендации
- Необходима психологическая поддержка близких, в крайних случаях – помощь психотерапевта.
- Для устранения проблем с кишечником, потреблять легкоусвояемую пищу, богатую клетчаткой. Желательно кушать как можно больше свежих овощей и фруктов, пить больше жидкости.
- Гигиенические процедуры выполнять ежедневно.
- Носить бандаж в послеоперационном периоде.
- Следить за состоянием послеоперационного рубца. Впервые дни рекомендуется его обработка для предотвращения возникновения инфицирования.
- Заниматься умеренной физической нагрузкой: можно начать ходить на гимнастику, лечебную физкультуру.
- Высыпаться. Ведь хороший сон – залог здоровья и долголетия.
- Для предотвращения опущения стенок влагалища рекомендуется ограничить поднятие тяжелых предметов максимум до 2 кг. Заниматься тяжелым физическим трудом также противопоказано.
- Отказаться от горячих процедур: бани, пляжа, солярия и вредных привычек: курения, алкоголя, наркотических веществ.
- Обязательно 2 раза в год проходить обследования у гинеколога.
Выводы
Экстирпация матки с придатками очень сложное оперативное лечение не только для женщины, но и для медицинского персонала. До сих пор не существует единого мнения по поводу оптимального объема и доступа при выполнении этой операции.
После такого оперативного вмешательства качество жизни пациенток может резко поменяться и в основном характеризуется нарушением психического здоровья, метаболическими отклонениями и повышением сексуальных дисфункций. Но у большинства женщин эти симптомы имеют слабую степень выраженности, причем их интенсивность снижается по мере увеличения послеоперационного периода.
Таким образом, такой радикальный метод в целом незначительно влияет на общее состояние больных при правильной предоперационной подготовке, верно проведенной по протоколу хирургическом лечении и тщательной профилактике и коррекции в раннем послеоперационном периоде.
Похожие записи
Осложнения после экстирпации матки с придатками. Гистерэктомия, удаление матки. К ранним послеоперационным осложнениям относятся.
Содержимое
Удаление матки (гистерэктомия) является одной из самых часто проводимых гинекологических операций у женщин. После удаления пациентка навсегда утрачивает возможность стать биологической матерью. Такая операция проводится только по серьезным показаниям и чаще всего, когда другого выхода уже нет.
Когда удаление матки является необходимостью
Удаление иногда является единственно возможным выходом из ситуации, когда здоровью женщины угрожает серьезная опасность. В каких случаях врачи удаляют матку и можно ли без этого обойтись? Показаниями для удаления матки являются следующие ситуации.
- Слишком большое количество опухолей доброкачественного характера. К ним относится миома, при которой узлы растут и не дают нормально функционировать соседним органам. Кроме того, такие образования становятся причиной появления обильных кровотечений.
- Наличие малигнизации злокачественных или доброкачественных опухолей не только маточного тела, но и ее шейки, а также фаллопиевых труб и яичников.
- Внутренние травмы, имеющие серьезный характер, которые не поддаются лечению хирургическим путем и представляющие опасность для жизни пациентки.
- Разрывы, появившиеся в процессе родоразрешения (при естественных родах или проведенных путем кесарева сечения), кровотечение прорывного характера.
- Инфекционные воспаления, которые нельзя убрать с помощью консервативного лечения, а также выпадение матки.
- Третья или четвертая степень эндометриоза, который затрагивает соседние органы.
Кроме того, полное удаление может проводиться, когда нет никакой угрозы жизни пациентки. Показания к полному удалению тела матки здесь могут быть следующими: сильные боли в этом органе, вагинальные или маточные кровотечения, которые повторяются очень часто, а также миоматозные узлы.
В таких ситуациях специалисты дают право пациентке выбрать, продолжать жить с постоянным дискомфортом и болями или решиться на гистерэктомию. Иногда, проведение этой операции может спасти женщине жизнь.
Подготовка и проведение операции
Удаление тела матки является очень серьезным хирургическим вмешательством, и осуществляется в условиях стационара. Женщина обязательно проходит тщательное обследование перед проведением операции. В него входит рентгенография, ультразвуковая диагностика и взятие биопсии. Если все-таки пациентке разрешено удаление матки, и необходимые показания к операции имеются у специалистов, можно проводить хирургическое вмешательство.
Обязательной является консультация у врача-анестезиолога, который выявит и предотвратит возникновение аллергических реакций на средства, используемые при ампутации. Перед проведением операции, ровно за сутки пациентке необходимо очистить кишечник с помощью клизмы. Кроме того, женщина должна некоторое время соблюдать специальную диету. В некоторых клиниках, перед хирургическими манипуляциями пациентке вводится специальное средство, которое поможет справиться со страхом перед операцией.
Способ и объем операции зависит от причин, по которым необходимо удалить матку. В зависимости от того, какова степень поражения и какие показания у пациентки для полного удаления матки существуют, применяют следующие разновидности гистерэктомии.
- Субтотальная. С помощью такого способа полностью удаляют маточное тело, но оставляют ее придатки и шейку.
- Тотальная (экстирпация). Этот метод предполагает удаление органа и его шейки. Такая операция показана когда имеются серьезные поражения или повреждения, а также при онкоболезнях матки.
- Гистеросальпингоовариэктомия. При таком методе полностью ампутируют орган вместе с придатками. Показания к проведению такой операции возникают в случае, когда одновременно поражены трубы, яичники и само тело матки.
- Радикальная гистерэктомия. Такой метод показан, когда у пациентки обнаружены метастазы на яичниках или шейке. При этом хирургическом вмешательстве удаляют не только матку, но и придатки, а также верхний участок влагалища, тазовую клетчатку и окружающие лимфоузлы.
Способ удаления выбирает врач, в соответствии с типом поражения матки.
Например, лапароскопический предполагает удаление придатков (если в этом есть необходимость) и самого тела матки.
Полостной (лапаротомический) способ хирургического вмешательства, когда женщине удаляют всю матку, позволяет узнать в деталях то, в каком состоянии находятся органы женщины.
Если существуют такие показания, то удаляют не только саму матку, но и придатки, а также шейку. Этот способ чаще всего применяют, когда у женщины имеется кровотечение профузного характера или были выявлены раковые метастазы и опухоли, имеющие большой размер. Вот почему иногда требуется удалять матку даже молодым пациенткам.
Как проходит послеоперационный период
После удаления женщине необходимо находиться в медицинском учреждении не менее 2 недель. Спустя неделю после гистерэктомии, специалист убирает скобы на шве. То, с какой скоростью будут заживать послеоперационные раны, будет зависеть от индивидуальных особенностей организма женщины. Если при гистерэктомии были удалены все лимфоузлы и связки, то в малом тазу в таких случаях могут происходить глобальные изменения. Они способны затянуть процесс восстановления после удаления тела матки.

Врачи в медицинском учреждении восстанавливают водно-электролитный баланс в организме пациентки, а также проводят профилактические меры для того, чтобы не появились воспалительные процессы. Кроме того, особенное внимание уделяется психологическим аспектам. Дело в том, что любое хирургическое вмешательство - это сильнейший стресс не только для организма женщины, но и для ее психики. Особенно если это удаление.
Лучше всего, если с пациенткой после таких хирургических манипуляций побеседует психолог. После гистерэктомии выдают больничный лист, который длится до 50 дней (в зависимости от тяжести проведенной операции). Но некоторые из женщин спокойно переносят такие манипуляции и выходят на работу уже спустя 21 день после операции.
Специальная диета и физические нагрузки
После того как женщине удалили матку, она обязательно должна придерживаться специальной диеты. Основные рекомендации по этому поводу дает врач в медицинском учреждении, где пациентке проводили удаление репродуктивного органа. Диета должна быть щадящей. Вот почему нельзя включать в рацион продукты, которые раздражающе или агрессивно действуют на слизистую. Из ежедневного меню необходимо убрать крепкий чай, ко
Как избежать тяжелых последствий после операции по удалению матки у женщин
Как сохранить матку и качество жизни
 д.м.н., профессор Афанасьев Максим Станиславович, онколог, хирург, онкогинеколог, эксперт по лечению дисплазии и рака шейки матки
д.м.н., профессор Афанасьев Максим Станиславович, онколог, хирург, онкогинеколог, эксперт по лечению дисплазии и рака шейки матки
Исторически в медицине закрепилось мнение, что матка нужна лишь для вынашивания ребенка. Поэтому если женщина не планирует рожать, она может смело прибегнуть к операции.
Так ли это на самом деле или нет? Почему, например, в марте 2015 года Анджелине Джоли удалили оба яичника с фаллопиевыми трубами, но оставили при этом «ненужную» матку? Давайте вместе выясним, опасно ли удаление матки. И если опасно, то чем.
С точки зрения хирурга, радикальная операция решает вопрос «на корню»: нет органа – нет проблемы. Но на самом деле, не всегда рекомендации хирургов можно воспринимать как объективные. Они часто не ведут пациенток после выписки, не проводят осмотры через полгода, год, 2 года после удаления матки, не фиксируют жалобы. Хирурги только оперируют и редко сталкиваются с последствиями операции, поэтому часто имеют ложное представление о безопасности этой операции.
Тем временем ученые разных стран независимо друг от друга провели серию наблюдений. Они выяснили, что в течение пяти лет после удаления матки у большинства женщин появились:
1. (отсутствовавшие ранее) тазовые боли разной интенсивности,
2. проблемы с кишечником,
3. недержание мочи,
4. опущение и выпадение влагалища,
5. подавленность и депрессия, вплоть до серьезных расстройств психики,
6. эмоциональные и физиологические проблемы в отношениях с супругом,
7. у некоторых женщин, которые оперировались по поводу тяжелой дисплазии или рака ин ситу, наблюдался рецидив заболевания – поражение области культи и свода влагалища.
8. быстрая утомляемость,
9. устойчивое повышение артериального давлении и другие серьезные сердечнососудистые проблемы.
Проблема не придуманная, ведь по данным Научного центра акушерства, гинекологии и перинатологии РАМН, различные операции по удалению матки составляют от 32 до 38,2% всех полостных гинекологических операций. В России это около 1 000 000 ежегодно удаляемых маток!
Проблема имеет и еще одну сторону. Так как все перечисленные осложнения развиваются постепенно, на протяжении года или нескольких лет после хирургического вмешательства, женщины не связывают ухудшение качества своей жизни с проведенной ранее операцией.
Я пишу этот материал с той целью, чтобы вы сами могли оценить все плюсы и минусы операции, взвесить все «за» и «против», и осознанно сделать свой выбор.
Моя практика показывает, что лишних органов не бывает. Даже у пожилых женщин удаление матки несет негативные последствия для здоровья, и во второй части статьи я остановлюсь на них подробно.
Я хочу обнадежить тех пациенток, которые стоят перед непростым выбором – соглашаться на удаление матки или нет. В ряде случаев удаления матки можно избежать. Примерно половина тех диагнозов, которые еще 10 лет назад считались прямыми показаниями к хирургической операции, сейчас лечатся без операции или без удаления органа.
Диагнозы, которые перестали быть показаниями к удалению матки
Благодаря внедрению высокотехнологичных методов, часть показаний к удалению гениталий перестали быть абсолютными показаниями. Вот список диагнозов, при которых удаление матки у женщин можно заменить другими методами лечения и сохранить орган.
1. Симптомная, разросшаяся, быстрорастущая миома матки сегодня лечится эмболизацией маточных артерий: сосуды, питающие миому, перекрываются. В дальнейшем миома постепенно рассасывается.
2. Аденомиоз, или внутренний эндометриоз, может устраняться при помощи терапевтического метода фотодинамической терапии (ФДТ).
При эндометриозе происходит разрастание клеток внутренней оболочки матки в нетипичных местах. ФДТ прицельно разрушает эти клетки, не затрагивая здоровые ткани.
Фотодинамическая терапия – органосохраняющий метод лечения, который входит в федеральный стандарт оказания медицинской помощи (смотрите приказ Минздрава России от 01.11.2012 N 572н (ред. от 11.06.2015) «Об утверждении Порядка оказания медицинской помощи по профилю «акушерство и гинекология»).
3. Предраковое состояние эндометрия – сложная гиперплазия эндометрия, аденоматозная гиперплазия эндометрия, атипическая гиперплазия эндометрия – также поддаются лечению методом ФДТ. На сегодняшний день мной успешно пролечено 2 пациентки с данной патологией.
В случаях, когда гиперплазия имеет преимущественно вирусную природу, лечение методом ФДТ может устранить причину болезни. При лечении патологий шейки матки полное уничтожение вируса папилломы человека после одного сеанса ФДТ подтверждается у 94 % пациенток, и у 100 % пациенток после второго сеанса ФДТ.
4. Предраковые состояния и онкологические образования в шейке матки. Дисплазия 3 степени, рак ин ситу шейки матки и даже микроинвазивный рак можно полностью вылечить с помощью процедуры фотодинамической терапии за 1 или 2 сеанса.
Метод ФДТ устраняет не только само заболевание, но и его причину – вирус папилломы человека.
Поэтому правильно и в полном объеме выполненная фотодинамическая терапия – единственный метод, который обеспечивает пожизненное выздоровление и минимальный риск рецидивов (реинфекция возможна только в случае повторного заражения ВПЧ).
Есть и еще одна приятная новость. Раньше веским основанием для удаления органа являлось сочетание возраста и нескольких гинекологических диагнозов. Например, сочетание кондилом шейки матки и миомы матки, или дисплазии шейки матки с аденомиозом на фоне выполненной родовой функции.
Для обоснования удаления органа хирург обычно приводит не рациональные аргументы, а ссылается на собственный опыт или устоявшееся мнение. Но сегодня (даже если лечащий врач говорит вам другое) сочетание нескольких диагнозов больше не являются прямым показанием для удаления матки. Современная медицина рассматривает каждый диагноз как самостоятельный, и для каждого тактика лечения определяется индивидуально.
Например, дисплазия и аденомиоз регрессируют после фотодинамической терапии. А наличие множественных миом не является поводом для онкологический настороженности. Многочисленные наблюдения последних лет показывают, что миомы никак не связаны с онкологическими заболеваниями, не перерождаются в раковую опухоль и даже не является фактором риска.
В хирургии существует понятие рисков лечебного воздействия. Задача хорошего врача – минимизировать риски. Когда врач определяется с тактикой лечения, он обязан оценить показания, соизмерить возможные негативные последствия разных методов лечения, и выбрать наиболее щадящий и эффективный.
По закону доктора должны информировать обо всех возможных методах лечения, но на практике этого не происходит. Поэтому на фоне настоятельных рекомендаций хирурга к удалению органа очень советую вам получить консультацию нескольких специалистов или написать мне, чтобы оценить возможность выполнения органосохраняющего лечения, подходящего именно вам.
К сожалению, не все заболевания матки лечатся малоинвазивными и терапевтическими методами, и в некоторых случаях матку все-таки лучше удалить. Такие показания к удалению называются абсолютными – то есть, не требующими обсуждения.
Абсолютные показания к удалению матки
1. Миома матки с некротическими изменениями в узле. Сохранение органа с таким диагнозом представляет угрозу для жизни.
2. Длительные маточные кровотечения, которые не удаётся остановить любыми другими способами. Это состояние чревато потерей большого объема крови и несет серьезную опасность для жизни.
3. Сочетание миомы матки больших размеров и рубцовой деформации шейки матки.
4. Выпадение матки.
5. Рак, начиная со стадии I.
6. Гигантские размеры опухолей.
В зависимости от показаний, операции на матке выполняются разными методами и в разном объеме. Сначала мы познакомимся с видами оперативного вмешательства. Потом я подробно остановлюсь на тех последствиях, которые в той или иной степени испытает на себе каждая женщина после удаления этого органа.
Виды операций по удалению матки
В медицинской практике выполняется полостное и эндоскопическое удаление матки.
- Полостное оперативное вмешательство (лапаротомия) проводится через разрез на передней брюшной стенке.
Метод считается травматичным, но он обеспечивает большой доступ и в ряде случаев просто не имеет альтернативы. Например, если матка достигла больших размеров из-за миомы. - Второй способ – эндоскопическая операция (лапароскопия). В этом случае хирург проводит удаление матки через проколы в передней брюшной стенке. Лапароскопическое удаление матки намного менее травматичное и позволяет быстрее восстановиться после операции.
- Влагалищная экстирпация матки – удаление матки через влагалище.
Операции классифицируются и по объему вмешательства
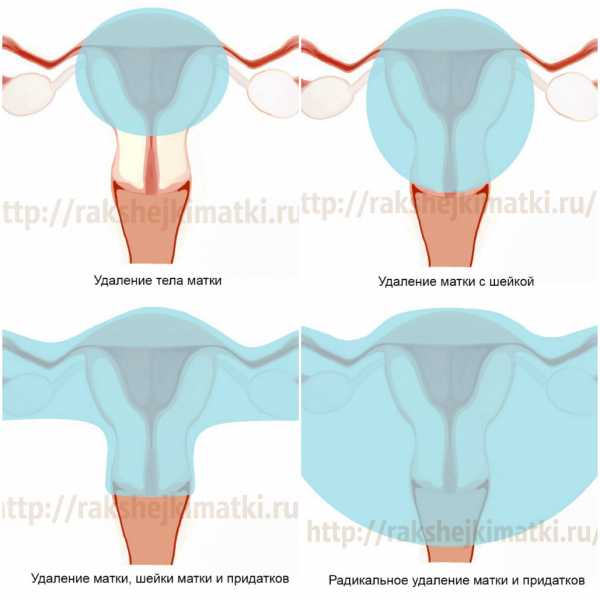
1. Высокая ампутация матки – удаляется только часть матки, ее дно.
2. Субтотальная гистерэктомия (ампутация матки) – полное удаление матки с сохранением шейки матки.
3. Тотальная гистерэктомия (экстирпация матки) – хирургическое удаление матки вместе с шейкой.
4. Пангистерэктомия – удаление матки с шейкой и придатками.
5. Радикальное удаление влагалища, шейки матки, лимфоузлов.
Последствия и осложнения после удаления матки зачастую являются прямым следствием объема вмешательства. О них и поговорим.
Последствия после полостной операции удаления матки
Полостная операция по удалению матки через обширный разрез – одна из самых травматичных процедур. Помимо осложнений, вызванных непосредственно удалением матки, такая операция имеет и другие негативные последствия.
1. После операции остается заметный шрам.
2. Высокая вероятность образования грыжи в зоне рубца.
3. Открытая операция обычно приводит к развитию обширного спаечного процесса в области таза.
4. Реабилитация и восстановление (в том числе, работоспособности) требует много времени, в некоторых случаях до 45 дней.
Последствия после удаления матки лапароскопическим методом
Последствия лапароскопии менее травматичны.
Лапароскопическая операция по удалению матки проводится через проколы, поэтому на коже живота остаются небольшие рубчики, которые со временем становятся почти невидимыми.
Риск образования спаек и грыж после лапороскопии намного ниже, чем после полостной операции. Кроме того, послеоперационный период после этой операции короче, и восстановление происходит быстрее.
Удаление матки без шейки. Последствия надвлагалищной ампутации матки без придатков
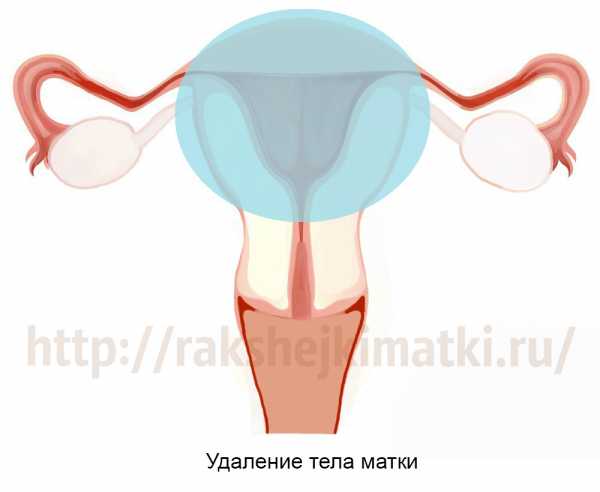
Оставляют или удаляют шейку матки при удалении матки, зависит от состояния шейки и рисков, связанным с ее сохранением.
Если шейка оставлена – это самая благоприятная ситуация из возможных.
С одной стороны, за счет сохраненных яичников гормональная система продолжает функционировать в более или менее нормальном режиме. Но зачем оставляют шейку при удалении матки? Сохранение шейки позволяет сохранить длину влагалища, и после восстановления женщина сможет вести полноценную сексуальную жизнь.
Удаление матки без яичников. Последствия экстирпации матки без придатков
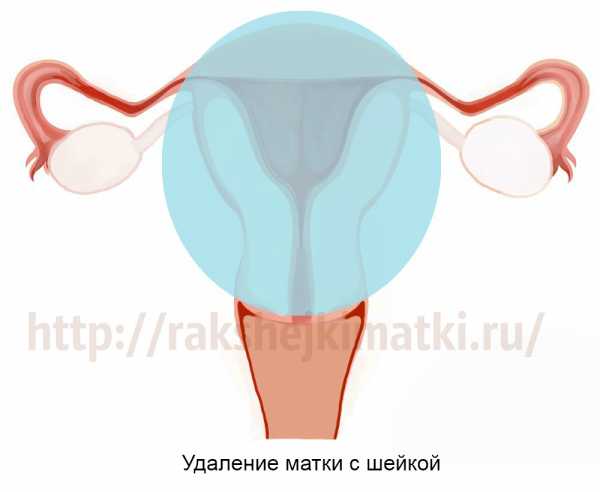
Удаление матки без придатков, но с шейкой, – более травматичная операция.
Оставив яичники, хирург дает возможность женщине сохранить нормальный гормональный фон. Если операция проведена в молодом возрасте, яичники позволяют избежать климакса и всех связанных с ним последствий для здоровья.
Но даже после удаления матки без придатков нарушается анатомическое соотношение органов. Как следствие, нарушается их функция.
Кроме того, полное удаление матки даже с сохранением яичников приводит к укорочению влагалища. Во многих случаях это не является критичным для половой жизни. Но анатомия органа у всех разная, и не всем женщинам удается приспособиться.
Удаление матки с придатками
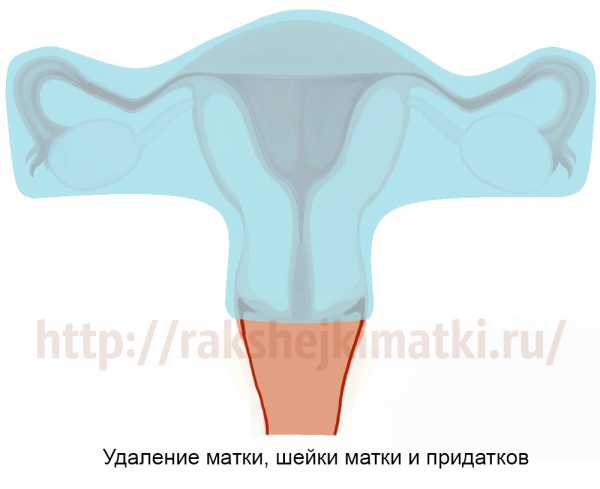
Это самая травматичная операция, которая требует много времени на восстановление.
Она нуждается в серьезной гормональной коррекции и вызывает обычно все самые тяжелые последствия, особенно если выполняется в возрасте 40-50 лет – то есть, до наступления естественного климакса.
Подробнее о самых распространенных последствиях удаления матки я расскажу ниже. Самое неприятное, что все эти последствия необратимы и практически не поддаются коррекции.
Последствие 1. Серьезные гормональные нарушения
До сих пор, убеждая пациенток согласиться на операцию, хирурги произносят один и тот же монолог – якобы, матка нужна только для рождения детей, якобы она не вырабатывает гормонов, и ее удаление почти никак не отражается на качестве жизни.
Для меня остается загадкой, на каком основании эти хирурги считают, что удаление матки никак не отразится на качестве жизни пациентки. Более того, многие хирурги и вправду убеждены, что после 50 лет женщине не нужны такие органы как матка и яичники.
Между тем серия последних научных исследований в этой области говорит о противоположном. Даже при сохранении яичников, удаление матки – операция с высоким риском эндокринных нарушений.
Причина проста. Матка связана с яичниками и трубами системой связок, нервных волокон и кровеносных сосудов. Любая операция на матке приводит к серьезному нарушению кровоснабжения яичников, вплоть до частичного некроза. Нужно ли говорить, что в буквально задыхающихся яичниках выработка гормонов нарушается.
Гормональные сбои проявляются целой вереницей неприятных симптомов, самый безобидный из которых – снижение полового влечения.
В подавляющем большинстве случаев полностью восстановить или компенсировать нормальное кровоснабжение яичники не в состоянии. Соответственно, не восстанавливается и гормональный баланс женского организма.
Последствие 2. Кисты яичников после удаления матки
Это довольно распространенное осложнение в тех случаях, когда яичники после удаления матки сохранены. Так проявляется отрицательное влияние самой операции.
Чтобы понять природу кисты, необходимо сначала понять, как работают яичники.
На самом деле, киста – естественный процесс, который каждый месяц происходит в яичнике под влиянием гормонов и носит название фолликулярной кисты. Если яйцеклетка не оплодотворяется, киста лопается, начинается менструация.
А теперь давайте посмотрим, что происходит с яичниками после удаления матки.
Сама по себе матка не вырабатывает гормонов. И многие хирурги уверяют, что после ее удаления гормональный фон не изменится. Но они забывают сказать, насколько тесно матка связана с другими органами. При отделении яичников от матки хирург неизбежно нарушает кровоснабжение и травмирует их. В результате – работа яичников нарушается, их гормональная активность снижается.
В отличие от матки, яичники вырабатывают гормоны. Нарушения в работе яичников приводит к нарушению гормонального фона и процесса созревания фолликулов. Киста не рассасывается, а продолжает свой рост.
Требуется около 6 месяцев, чтобы восстановить полноценное функционирование яичников и выровнять гормональный фон. Но не всегда все заканчивается хорошо, и увеличившаяся киста рассасывается. Часто для удаления разросшейся кисты требуется повторная операция – при больших размерах образования есть риск разрыва и кровотечения.
Если через несколько месяцев после удаления матки внизу живота появилась боль, которая со временем нарастает, необходимо посетить гинеколога. Самая вероятная причина, почему болит яичник, это разросшаяся киста.
Вероятность развития этого осложнения лишь на 50% зависит от мастерства хирурга. Анатомия каждой женщины уникальна. Предсказать расположение яичников и их поведение до операции не представляется возможным, поэтому спрогнозировать развитие кисты после удаления матки не может никто.
Последствие 3. Cпайки после удаления матки
Обширный спаечный процесс после удаления матки часто приводит к развитию хронических тазовых болей. Характерные симптомы этих болей – они усиливаются при вздутии живота, нарушении пищеварения, перистальтике, резких движениях, длительной ходьбе.
Спайки после операции по удалению матки формируются постепенно. Соответственно, и боли появляются только через некоторое время.
На начальном этапе послеоперационные спайки в малом тазу лечатся консервативно, при неэффективности прибегают к лапароскопическому иссечению спаек.
Последствие 4. Вес после удаления матки
Масса тела после операции может вести себя по-разному: некоторые женщины полнеют, иногда даже толстеют, а кому-то удается похудеть.
Самый распространенный вариант событий после удаления детородных органов – это стремительный набор веса, или у женщины растет живот.
1. Одна из причин, почему женщины поправляются, связана с нарушением метаболических процессов и вызываемой ею задержкой жидкости в организме. Поэтому строго следите, сколько воды вы пьёте и сколько выделяете.
2. После удаления матки с яичниками изменяется гормональный фон, что приводит к замедлению расщепления жиров, и женщина начинает набирать лишний вес.
Убрать живот в этом случае поможет щадящая диета. Питание должно быть дробным, маленькими порциями по 6-7 раз в сутки.
Стоит ли волноваться, если вы похудели после удаления матки? Если причиной операции была гигантская опухоль или миома – волноваться не стоит, вы потеряли вес после удаления матки.
Если же объемного образования не было, но вы худеете, скорее всего, дело в гормональном дисбалансе. Чтобы вернуть вес в норму, потребуется гормональная терапия.
Последствие 5. Секс после удаления матки
Женщинам, которым проведено вагинальное удаление матки, половой покой нужно соблюдать не менее 2 месяцев, пока не заживут внутренние швы. Во всех остальных случаях сексом можно заниматься через 1- 1,5 месяца после операции.
Половая жизнь после удаления матки претерпевает изменения.
В целом женщин беспокоят сухость во влагалище, жжение после полового акта, дискомфорт, болезненные ощущения. Это происходит вследствие падения уровня эстрогенов, из-за чего слизистая половых органов становится тоньше, начинает вырабатывать меньше смазки. Гормональный дисбаланс снижает половое влечение, падает интерес к сексуальной жизни.
- Удаление матки с придатками сильнее всего отражается на интимной стороне жизни, так как отсутствие женских гормонов приводит к фригидности.
- Удаление тела матки незначительно сказывается на интимной жизни. Может наблюдаться сухость влагалища, снижение либидо.
- Удаление матки с шейкой приводит к укорочению влагалища, что затрудняет секс после операции.
Последствие 6. Оргазм после удаления матки
Испытывает ли женщина оргазм после удаления матки?
С одной стороны, все чувствительные точки – точка G и клитор – сохраняются, и теоретически женщина сохраняет возможность испытывать оргазм даже после удаления органа.
Но в реальности далеко не каждая женщина получает оргазм после операции.
Так, при удалении яичников в организме резко падает содержание половых гормонов, и у многих развивается половая холодность. Снижение выработки половых гормонов происходит даже при сохранении яичников – по многим причинам после операции их активность нарушается.
Самый хороший прогноз на оргазмы для тех, у кого шейка остается.
Последствия после удаления матки и шейки матки проявляются в укорочении влагалища примерно на треть. Полноценный половой акт часто становится невозможным. Проведенные в этой области исследования показали, что шейка матки имеет огромное значение в достижении вагинальных оргазмов, и при удалении шейки его достижение становится крайне затруднительным.
Последствие 7. Боли после удаления матки
Боль – одна из основных жалоб после операции.
1. В послеоперационном периоде боли внизу живота могут говорить о проблеме в области шва или воспалении. В первом случае живот болит по шву. Во втором случае к основному симптому присоединяется высокая температура.
2. В случае, если болит низ живота и появилась припухлость, можно заподозрить грыжу – дефект, через который брюшина и петли кишечника выходят под кожу.
3. Сильные боли после операции по удалению матки, высокая температура, плохое самочувствие сигнализируют о пельвиоперитоните, гематоме или кровотечении. Для разрешения ситуации может потребоваться повторная операция.
4. Боли в сердце говорят о возможности развития сердечно-сосудистых заболеваний.
Масштабное шведское исследование на 180 000 женщин показало, что гистерэктомия значительно увеличивает риск сердечно-сосудистых заболеваний, ишемической болезни и инсульта. Удаление яичников еще больше усугубляет ситуацию.
5. Если беспокоят отеки ног, повышение местной температуры кожи – нужно исключить тромбофлебит вен малого таза или нижних конечностей.
6. Боли в спине, пояснице, правом боку или слева могут быть симптомом спаечной болезни, кисты на яичнике и много чего другого – лучше обратиться к врачу.
Последствие 8. Опущение после удаления матки
После удаления матки нарушается анатомическое расположение органов, травмируются мышцы, нервы и сосуды, нарушается кровоснабжение области таза. Каркас, который поддерживает органы в определенном положении, перестает выполнять свои функции.
Все это приводит к смещению и опущению внутренних органов – в первую очередь, кишечника и мочевого пузыря. Обширный спаечный процесс усугубляет проблему.
Проявляется это многочисленными нарастающими проблемами со стороны кишечника и недержанием мочи при физической нагрузке, покашливании.
Последствие 9. Выпадение после удаления матки
Те же самые механизмы вызывают так называемый пролапс гениталий – опущение стенок влагалища и даже их выпадение.
Если в послеоперационном периоде женщина начинает поднимать тяжести, не дожидаясь полного восстановления, то ситуация усугубляется. Повышается внутрибрюшное давление, стенки влагалища «выталкиваются» наружу. Поднятие тяжестей именно по этой причине противопоказано даже здоровым женщинам.
При опущении у женщины появляется ощущение инородного предмета в области промежности. Беспокоят боли. Половая жизнь становится болезненной.
Для уменьшения симптомов опущения стенок влагалища после удаления матки показана специальная гимнастика. Например, упражнения Кегеля. Запоры также усиливают внутрибрюшное давление, поэтому для профилактики процесса придется научиться следить за работой кишечника: дефекация должна быть ежедневной, а каловые массы – мягкими.
К сожалению, опущение влагалища после удаления матки не поддается лечению.
Последствие 10. Кишечник после удаления матки
На проблемы с кишечником после операции влияет не только изменившаяся анатомия таза, но и массивный спаечный процесс.
Работа кишечника нарушается, возникают запоры, метеоризм, разнообразные нарушения дефекации, болезненность внизу живота. Чтобы избежать проблем с кишечником, необходимо соблюдать диету.
Вам придется научиться принимать пищу часто, 6 — 8 раз в день, маленькими порциями.
Что можно есть? Все, за исключением тяжелой пищи, продуктов, вызывающих вздутие живота, задержку стула.
Улучшает состояние органов таза и регулярные занятия спортом.
Последствие 11. Грудь после удаления матки
Удаление матки никак не влияет на заболеваемость раком молочной железы. Впрочем, за одним исключением.
Если причиной операции была миома, то молочные железы после удаления матки требуют особого внимания.
Дело в том, что миома является гормонально-зависимым заболеванием. И спусковым крючком для развития опухолевого процесса молочных желез часто является именно гормональные сбои.
Последствие 12. Недержание мочи после удаления матки
Этот синдром развивается почти в 100% случаев как следствие нарушения целостности связочного и мышечного каркаса во время операции. Происходит опущение мочевого пузыря, женщина перестает контролировать мочеиспускание.
Для восстановления функции мочевого пузыря врачи рекомендуют выполнять упражнения Кегеля, но даже на фоне упражнений состояние обычно прогрессирует.
Последствие 13. Рецидив после удаления матки
Операция на матке выполняется по разным показаниям.
К сожалению, операция не защищает от рецидива, если удаление матки было выполнено по поводу одного из тех заболеваний, к развитию которых приводит вирус папилломы человека, а именно:
Независимо от техники исполнения, хирургическая операция не гарантирует 100% выздоровление, она только убирает очаг. В слизистой влагалища остаются следы вируса папилломы человека, который служит причиной всех этих болезней. Активируясь, вирус вызывает рецидив.
Конечно, если нет органа, то рецидив заболевания не сможет возникнуть ни в матке, ни в ее шейке. Рецидивам подвергается культя шейки матки и слизистая свода влагалища – развивается дисплазия культи влагалища.
К сожалению, рецидивы очень плохо поддаются лечению классическими методами. Медицина может предложить таким пациентам только травматичные методы. Удаление влагалища – крайне сложная и травматичная операция, а риски лучевой терапии сопоставимы с рисками самого заболевания.
Именно поэтому на фоне высоких рисков развития рецидив, единственно верный путь при лечении вирусассоциированных заболеваний шейки матки – использовать не хирургию, а высокотехнологичное терапевтическое лечение методом фотодинамической терапии. Этот метод устраняет не только атипичные клетки эпителия, но и сам вирус.
По разным данным, рецидивы после операции возникают в 30 — 70% случаев. Именно поэтому с целью профилактики институт Герцена рекомендует выполнять фотодинамическую терапию влагалища и культи шейки матки даже после хирургического удаления матки. Только устранение вируса папилломы защищает от возвращения болезни.
Это история моей пациентки Натальи, которая столкнулась с рецидивом рака ин ситу культи влагалища после удаления матки.
«Ну начну по порядку свою печальную историю, со счастливым концом. После родов в 38 лет и исполнения моей дочурке 1,5 года нужно было выходить на работу и я решила пройти гинеколога. В сентябре 2012 г. ничего не предвещало печали, но анализы были не утешительны- рак шейки матки первой степени. Это был конечно шок, паника, слезы, бессонные ночи. В онкологии сдала все анализы, где и обнаружился вирус папилломы человека 16,18 генотип.
Единственное что мне предложили наши врачи –это экспирпация шейки матки, матки, но яичники я попросила оставить.
Послеоперационный период был очень тяжелый и в физическом и моральном плане. В общем осталась культя влагалища, как бы это печально не звучало. В 2014 году через 2 года анализы показывают опять не очень хорошую картину- дисплазия 1 степени, потом через полгода 2 степени. Чем только ее не лечили – всевозможные свечи, антивирусники, мази.
Короче было потрачено куча денег и за полтора года лечения этой дисплазии она перешла в третью стадию и опять рак. Что же на этот раз мне предложили наши врачи: фотодинамику.
Прочитав про нее я обрадовалась и отдалась в их руки. И что же вы думаете, каков же был результат их инновационных технологий? А воз и ныне там! Все осталось на своих местах. Но я столько много читала про этот метод, изучала разные статьи, особенно привлек меня метод фотодинамики доктора Афанасьева М.С., и сопоставив методику и технологию лечении была удивлена, что все, что пишет и рассказывает этот доктор, существенно отличалось от того как делали мне в нашей клинике. Начиная от соотношения лекарственного препарата на килограмм моего веса, самой методикой, вопросов, которые они мне задавали. После фотодинамики заставили носить очки почти месяц, сидеть дома с закрытыми шторами не высовываясь на улицу. У меня не оставалось сомнения, что они просто не умеют делать эту процедуру! Я связалась с доктором Афанасьевым М.С., завалила его вопросами, рассказала свою историю и он предложил свою помощь. Я долго думала и сомневалась.
Мой доктор предложил мне лучевую терапию, но зная последствия ее и качество жизни после этой терапии, я все таки выбрала опять фотодинамику, но что бы провел мне ее Максим Станиславович.
Собравшись с новыми силами я полетела в Москву. Первое впечатление от клиники было конечно приятное, чувствуешь себя человеком, о котором все заботятся, внимательность и отзывчивость главные качества этих сотрудников.
О процедуре ФДТ и выздоровлении
Сама процедура проходила под наркозом, отошла быстро, уже вечером поехала к сестре у кого остановилась. В очках походила всего три дня. Через 40 дней пошла на первичный осмотр уже к свою клинику, но у меня было пятно эрозированное, видимо заживление шло медленно, но при всем при этом- анализы были хорошие! Врач прописала свечи заживляющие. И когда я пришла через 3 недели, врач провела мне …….., все зажило, и была очень удивлена – как так! Ведь за всю практику проведения фотодинамики по их технологии не было ни одного положительного результата! Сейчас в апреле поеду на очередной осмотр. Уверенна, что все всегда теперь у мня будет хорошо!
Вот такая моя история. И рассказываю я ее Вам для того, что бы вы не опускали руки, и при лечении выбирали наиболее щадящий способ лечения, а не сразу все удаляли, видимо так нашим врачам проще. Если бы я раньше узнала про Максима Станиславовича, то избежала бы этих слез, ужасной операции, последствия которой будут напрягать всю мою жизнь! Так что задумайтесь об этом! Никакие деньги не стоят нашего здоровья! И самое главное – если у вас есть вирус папилломы человека именно этого генотипа, который провоцирует рак шейки матки при определенных обстоятельствах, нужно убирать эту причину. Что как раз и делает фотодинамика, но технология и врач который это делает, должны быть мастерами своего дела. У которых есть большой опыт, научные труды и положительные результаты в этой области. И я думаю единственным врачом, который все это соблюдает является Максим Станиславович. Спасибо Вам большое Максим Станиславович!!!»
Описанные выше последствия после удаления матки касаются разных женщин в разной степени. Тяжелее всего удаление матки переносят молодые женщины детородного возраста.
Последствия удаления матки после 60 лет
Удаление матки в пожилом возрасте, после менопаузы, переносится относительно легко.
В постменопаузе основной дискомфорт приносит сама операция, а также спаечный процесс и последствия смещения и выпадения органов. Удаление матки после менопаузы уже не приводит к резкому гормональному расстройству.
Последствия удаления матки после 50 лет
Операция в период менопаузы также не сильно отражается на здоровье и самочувствии женщины.
И если операция выполнена по показаниям, то вы сделали правильный выбор.
Последствия удаления матки после 40 лет
Если у женщины не было климакса до операции, то в восстановительный период ей будет очень нелегко. Последствия операции в активном детородном возрасте переносятся значительно более остро, чем в возрасте естественной менопаузы.
Если операция была вызвана огромной миомой или кровотечением, удаление матки приносит значительное облегчение. К сожалению, со временем развиваются почти все отдаленные последствия, о которых мы говорили выше.
На медицинском языке это состояние называется постгистерэктомическим и постовариэктомическим синдромом. Проявляется он перепадами настроения, приливами, аритмией, головокружением, слабостью, головной болью. Женщина плохо переносит нагрузки, начинает уставать.
В течение буквально нескольких месяцев падает сексуальное желание, развивается болезненность в области малого таза. Страдает костная система – падает уровень минеральных веществ, развивается остеопороз.
Если не откорректировать гормональный фон, сразу после операции начнется старение: через 5 лет после гистерэктомии у 55–69% женщин, оперированных в возрасте 39–46 лет, гормональный профиль соответствует постменопаузальному.
Операция по удалению рака матки не нужна на ранних его стадиях
Рак матки – аденокарцинома и карцинома – злокачественный процесс. Выбор метода лечения и объема вмешательства зависит от стадии заболевания.
Раньше начальные стадии рака (рак ин ситу, микраинвазивный рак) и предраковые заболевания (дисплазия шейки матки 3 степени, атипическая гиперплазия) являлись показанием к удалению матки. К сожалению, онкологическая операция не избавляет от причины болезни – вируса папилломы человека – поэтому имеет высокий процент рецидивов.
С появлением метода фотодинамической терапии при этих диагнозах стало возможным сохранение органа и устранение самой причины заболевания.
В чем суть методики? Пациентке вводится препарат, повышающий светочувствительность тканей – фотосенсибилизатор. Этот препарат со временем выводится из здоровых клеток и сохраняется в атипичных клетках, в том числе и тех, которые содержат вирус папилломы человека – причину возникновения рака и предраковых состояний.
Через 2-3 часа после введения препарата врач проводит облучение лазерным светом для активации фотосенсибилизатора. Фотохимическая реакция, которая возникает в ответ на взаимодействие света с фотосенсибилизатором, вызывает образование в патологических клетках губительных для них токсических веществ. Клетки погибают, происходит выздоровление.
Фотодинамическая терапия эффективна не только до удаления матки по поводу дисплазий, рака ин ситу, рака 1А, гиперплазии эндометрия, но и после операции. Процедура позволяет исключить развитие рецидива и при этом сохранить орган.
Позвоните и запишитесь на консультацию, и мы вместе найдем решение, как сохранить матку и избежать указанных проблем. Высылайте результаты своих анализов на email [email protected] или
записывайтесь на прием по телефону +7 (495) 204-18-93 в Москве.
Прием ведет Афанасьев Максим Станиславович, онколог, доктор медицинских наук, профессор и член ученого совета Первого МГМУ им. И.М. Сеченова МЗ РФ, хирург-онколог, онкогинеколог, гинеколог-иммунолог, эксперт по лечению дисплазии и рака шейки матки.
В статье использованы следующие источники, которые мы позволили себе популярно адаптировать для неспециалистов:
1. Erik Ingelsson, Cecilia Lundholm, Anna L.V. Johansson, Daniel Altman. Hysterectomy and risk of cardiovascular disease: a population-based cohort study. // European Heart Journal, Volume 32, Issue 6, 1 March 2011, Pages 745–750
2. Скорбач Е. И., Щербина И. Н., Лазуренко В. В., Мерцалова О. В. «Постгистерэктомические нарушения и профилактика их развития». // Международный медицинский журнал. 2011, №2. С. 27-31
3. Д.И. Гайворонских, А.А. Коваль, В.Г. Скворцов. «Постгистерэктомический синдром: клинические проявления и методы их коррекции». // Вестник РВМА. 2012, 4(40). С. 120-123.
ЭКСТИРПАЦИЯ МАТКИ — Большая Медицинская Энциклопедия
Экстирпация матки (латинский exstirpatio искоренение, удаление с корнем; синоним гистерэктомия) — операция удаления матки.
Экстирпация матки может быть произведена без удаления придатков или с их удалением (пангистерэктомия). Удаление матки с клетчаткой малого таза и заключенными в ней лимфатическими узлами называется расширенной экстирпацией матки.
Экстирпация матки через влагалище впервые была выполнена в 1821 году Зауфером (Saufer). В России влагалищная экстирпация матки при раке впервые произведена в 1846 году А. А. Киттером. В 1878 году Фрейнд (W. A. Freund) предложил производить экстирпацию матки через брюшную стенку. Большой вклад в усовершенствование операции внесли отечественные акушеры-гинекологи Д. О. Отт, А. П. Губарев, Е. М. Шварцман, В. С. Фриновский, Л. С. Лерсианинов и др.
Показания
Показаниями к экстренной экстирпации матки являются разлитой перитонит после родов и аборта, некроз миоматозного узла, рождающаяся миома, перекручивание ножки узла субсерозной миомы.
Показаниями к плановой экстирпации матки без удаления придатков служат миома матки при расположении узлов в области перешейка и шейки матки, быстрорастущая миома матки, сочетание миомы матки с эрозией и деформацией шейки матки, рак шейки матки нулевой стадии у женщин в возрасте старте 40 лет, рак тела матки 1 стадии у молодых женщин.
Показаниями к пангистерэктомии являются злокачественные опухоли яичников, распространенные воспалительные процессы внутренних половых органов с поражением яичников, а также патологические процессы, при которых показана экстирпация матки без удаления придатков (см. выше), в сочетании с патологией яичников. Нередко вопрос о необходимости удаления придатков возникает только во время операции, часто после прочного гистологического исследования удаленных органов.
Расширенную экстирпацию матки производят при раке шейки матки I и II стадии как один из этапов комбинированного лечения. Существует мнение о целесообразности расширенной экстирпации матки и при раке тела матки, исключение составляют больные пожилого возраста, которым предпочитают производить пангистерэктомию.
Предоперационная подготовка
Предоперационная подготовка зависит от возраста, общего состояния больной, основного и сопутствующих заболеваний (см. Предоперационный период). Перед операцией выпускают катетером мочу, обрабатывают влагалище и шейку матки спиртом и 5% спиртовым раствором йода (у девственниц влагалище и шейку матки не дезинфнцируют). Оптимальным методом обезболивания является наркоз с мышечными релаксантами (см. Миорелаксанты).
Методики
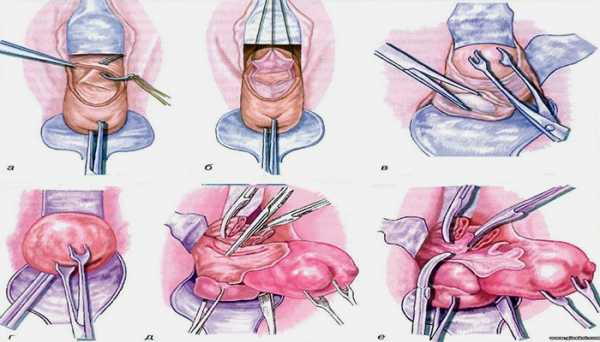
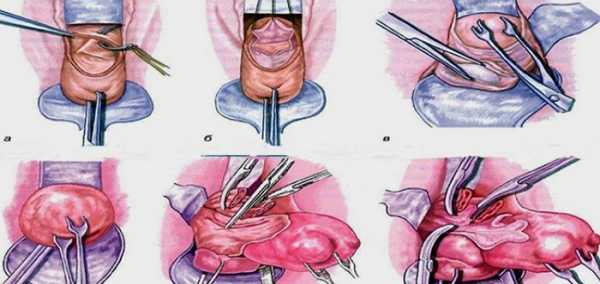
Экстирпацию матки осуществляют брюшно-стеночным или влагалищным путем. Чаще применяется брюшно-стеночная экстирпация матки. Экстирпацию матки влагалищным путем производят при миоме матки небольших размеров, подслизистой рождающейся миоме на широком основании, резко выраженном ожирении передней брюшной стенки, а также при полном выпадении матки, имеющей удлиненную и гипертрофированную шейку. Непременным условием влагалищной экстирпации является достаточная подвижность шейки матки, позволяющая низвести се ко входу во влагалище.
Брюшно-стеночная экстирпация матки
При экстирпации матки брюшно-стеночным путем в качестве доступа чаще применяют нижнюю срединную лапаротомию (см.), при опухолях матки небольших размеров — поперечный надлобковый разрез по Пфанненштилю (см. Пфанненштиля разрез). После вскрытия брюшной полости отграничивают кишечник стерильными салфетками и тщательно осматривают органы малого таза (при необходимости производят ревизию всех органов брюшной полости). При наличии спаечного процесса производят разделение спаек. Матку выводят в рану. Последовательно пересекают и лигируют круглые связки матки, маточные части маточных труб и собственные связки яичников. Подтянув за лигатуры культи круглых связок матки, дугообразно рассекают передний листок широкой связки матки и пузырно-маточную складку брюшины в месте, где под ней находится рыхлый слой клетчатки, расположенный между мочевым пузырем и шейкой матки. Мочевой пузырь вместе с пузырным краем брюшины тупым способом отсепаровывают вниз до свода влагалища. Подтянув брюшину, надрезают задний листок широкой связки матки вдоль края матки до уровня внутреннего зева. Латерально и вниз отодвигают придатки матки, обнажая сосудистые пучки. Чтобы не травмировать мочеточник, зажим на сосудистый пучок накладывают перпендикулярно артерии у края шейки матки, где основной ствол маточной артерии делится на восходящую и нисходящую ветви. Контрклемму накладывают значительно выше по краю матки. Сосудистый пучок пересекают с обеих сторон и перевязывают. Матку оттягивают к лобковому симфизу, пересекают и перевязывают крестцово-маточные связки в месте отхождения их от матки. При необходимости отсепаровывают мочевой пузырь. Перевязывают и пересекают влагалищную ветвь маточной артерии с расположенной вокруг нее клетчаткой. Шейку матки охватывают спереди и сзади большим и указательным пальцами для того, чтобы определить, выделена ли шейка матки до сводов влагалища (во время родов и в послеродовом периоде этот прием не информативен вследствие размягчения шейки матки). Переднюю стенку влагалища рассекают в поперечном направлении. Для отграничения брюшной полости во влагалище вводят марлевый тампон, влагалищную часть шейки матки отсекают от сводов. Края влагалища обшивают восьмиобразными кетгутовыми швами, соединяя переднюю стенку влагалища с брюшиной мочевого пузыря, а заднюю — с брюшиной прямой кишки. Таким образом, культя влагалища остается открытой, и создаются условия для естественного дренажа. При отсутствии кровоточивости тканей культю влагалища зашивают наглухо. Перитонизацию производят листками широких связок матки с использованием кисетного шва, погружая в них культи маточных труб, круглых связок матки и собственных связок яичников. При экстирпации матки по поводу перитонита для предупреждения пиосальпинкса (см. Аднексит) удаляют маточные трубы (не яичники), а также производят дренирование брюшной полости. Дренажные трубки помещают в латеральные каналы и выводят через брюшную стенку (в подвздошных областях), дренирование полости малого таза осуществляют с помощью дренажной трубки, выведенной через влагалище. При гнойном перитоните и необходимости проведения перитонеального диализа дренаж вводят также в эпигастральную область.
Существует ряд модификаций брюшно-стеночной экстирпации матки. По методу Дуайена вскрывают задний свод (заднюю часть свода, Т.) влагалища вместе с брюшиной, отверстие увеличивают в поперечном направлении щипцами Мюзе захватывают влагалищную часть шейки матки и выводят ее в это отверстие, шейку матки отсекают от влагалищных сводов и только после этого пересекают и перевязывают сосудистые пучки и крестцово-маточные связки; шейку матки сильно натягивают, и она отделяется от рыхлой клетчатки.
В. С. Фриновский (1958) предложил модификацию операции, при которой низко отсепаровывают мочевой пузырь, вскрывают передний свод (переднюю часть свода, Т.) влагалища, через образованное отверстие захватывают и выводят влагалищную часть шейки матки и отсекают ее от сводов; затем перевязывают и пересекают сосудистые пучки и, натягивая вперед и вверх шейку матки, удаляют матку.
Во время вскрытия брюшины при смещении мочевого пузыря вверх возникает опасность его повреждения. В связи с этим брюшину следует вскрывать ближе к пупку и осторожно под контролем зрения продолжать разрез к лобковому симфизу. Возможность ранения мочевого пузыря увеличивается также при нарушениях топографо-анатомических соотношений, наблюдаемых при больших опухолях, спаечном процессе пли недостаточном отделении мочевого пузыря от шейки матки и влагалища. Поэтому брюшину пузырно-маточного углубления необходимо рассекать ближе к шейке матки в том месте, где она подвижна. Отделять мочевой пузырь следует у самой шейки матки и влагалища. При выявлении повреждения мочевого пузыря отсепаровывание прекращают и производят послойное зашивание отверстия.
При операции возможно повреждение мочеточников, что обычно наблюдается при смещении их в сторону матки, к ее боковому краю и крестцово-маточной связке (чаще при выделении опухоли матки). В некоторых случаях (например, при выраженном спаечном процессе) сначала следует найти мочеточник (начиная с места его перегиба у пограничной линии таза), а затем выделять опухоль. Повредить мочеточник можно также при наложении зажимов на сосуды матки. Для предупреждения этого осложнения необходимо хорошо выделять сосудистый пучок из рыхлой клетчатки до наложения зажима. Серьезным осложнением экстирпации матки является повреждение кишечника, которое может произойти при разделении спаек. Для обеспечения гемостаза обшивание культи влагалища рекомендуется начинать с боковых его стенок.
Влагалищная экстирпация матки
Влагалищная экстирпация матки без удаления придатков производится после тщательной дезинфекции влагалища и влагалищной части шейки матки. Шейку матки медленно, но энергично низводят ко входу влагалища. В результате постепенного (не грубого) подтягивания шейки матки крестцово-маточные связки и кардинальные связки вытягиваются и приближаются ко входу во влагалище, а маточные артерии, мочеточники и мочевой пузырь смещаются кверху, обнажают передний свод влагалища. В месте, где передний свод влагалища переходит во влагалищную часть шейки матки, производят полулунный поперечный разрез, надсекают соединительнотканные волокна между мочевым пузырем и шейкой матки. Затем отсепаровывают мочевой пузырь и отводят его вверх, шейку матки освобождают от клетчатки до уровня внутреннего зева. После вскрытия брюшины пальпаторно определяют состояние органов малого таза, после чего под контролем зрения разрез в брюшине расширяют в обе стороны. Передний край разреза брюшины подшивают к краю влагалищной раны. В брюшную полость выводят подъемник. Тело матки подтягивают к кольпотомному отверстию и вводят его через кольпотомное отверстие. После выведения матки тело ее оттягивают в сторону. Круглую связку матки, маточную трубу и собственную связку яичника перевязывают и пересекают. Затем перевязывают маточную артерию. То же самое проделывают с другой стороны, после чего пересекают и перевязывают крестцовоматочные связки и задний листок брюшины. После удаления матки производят перитонизацию таким образом, чтобы культи связок и маточных артерий располагались экстраперитонеально.
При выпадении матки экстирпацию ее через влагалище производят одновременно с кольпорафией (см.). Из передней стенки влагалища выкраивают большой лоскут треугольной формы, вершина которого находится в 2 см от наружного отверстия мочеиспускательного канала; отсепаровывают лоскут до места перехода свода влагалища в шейку матки, рассекают пузырно-влагалищную перегородку и соединительнотканные волокна у нижней границы мочевого пузыря, после этого мочевой пузырь отодвигают вверх. После обнаружения и вскрытия пузырноматочного углубления брюшины операцию производят обычным способом, как описано выше. После этого осуществляют заднюю кольпорафию (см. Кольпоперинеопластика).
Пангистерэктомия
Пангистерэктомия производится брюшно-стеночным путем. При этом пересекают и лигируют связки, подвешивающие яичники (воронкотазовые связки), и круглые связки матки. Затем рассекают широкие связки у края матки; дугообразно разрезают брюшину пузырно-маточного углубления и отсепаровывают мочевой пузырь. После отсечения шейки матки от сводов матку удаляют вместе с придатками. Затем операцию выполняют так же, как экстирпацию матки без удаления придатков.
Расширенная экстирпация матки
Расширенная экстирпация матки осуществляется брюшно-стеночным и влагалищным путем. Расширенная брюшно-стеночная экстирпация матки носит название операции Вертгейма по имени австрийского акушера-гинеколога Э. Вертгейма, подробно описавшего ее в 1902 году. Производится при раке шейки матки или тела матки. При проведении операции необходимо соблюдение последовательности моментов операции, максимальное удаление острым путем тазовой клетчатки одним блоком вместе с расположенными в ней лимфатическими узлами, а также удаление верхней трети влагалища.
При операции используют два доступа. Чаще производят нижнюю срединную лапаротомию. После рассечения брюшной стенки производят тщательную ревизию органов брюшной полости: осматривают париетальную брюшину, желудок, большой сальник, печень, желчный пузырь, почки, тазовые и параортальные лимфатические узлы, параметрий. При обнаружении в брюшной полости жидкости необходимо ее срочное цитологическое исследование. Пересекают и лигируют круглые и широкие связки матки и связки, подвешивающие яичники. На всем протяжении между круглыми связками матки рассекают брюшину пузырноматочного углубления. Острым путем отсепаровывают книзу мочевой пузырь. Удаляют клетчатку и лимфатические узлы с подвздошных сосудов. Тонкую фасцию, покрывающую наружную подвздошную артерию, на всем протяжении рассекают, в результате чего окружающая клетчатка до уровня паховой (пупартовой) связки и места вхождения верхней мочепузырной артерии в стенку мочевого пузыря легко отходит от сосудов и мышц боковой стенки таза вместе с лимфатическими узлами. На основание лоскутов клетчатки с целью предупреждения лимфореи и кровотечения из мелких сосудов накладывают тонкие кетгутовые лигатуры. Наружную подвздошную вену отводят кнаружи и надсекают листок ее фасциального влагалища. Клетчатку отделяют, перевязывают и перерезают маточные сосуды кнаружи от мочеточника. Отслаивают мочевой пузырь от передней стенки влагалища, после чего отсепаровывают мочеточники до места их вхождения в мочевой пузырь. Задний листок широкой связки матки дополнительно разрезают над мочеточником, рассекают брюшину прямокишечно-маточного углубления, прямую кишку оттесняют книзу. Перерезают и лигируют крестцово-маточные связки, пласты паравагинальной клетчатки и остатки кардинальных связок. Верхнюю треть влагалища вместе с маткой отсекают. На стенки влагалища накладывают узловатые кетгутовые швы. Край брюшины пузырно-маточного углубления подшивают к передней стенке влагалища, а задний листок брюшины фиксируют швами к его задней стенке. Поскольку просвет культи влагалища остается открытым, раневой секрет из параметрия оттекает свободно. Перитонизацию культей связок осуществляют с помощью листков широких связок матки и пузырно-маточной складки. Брюшную стенку зашивают послойно.
Во время операции возможны также осложнения, как повреждения подвздошных вен, мочевого пузыря, мочеточника, прямой кишки. При их возникновении проводят соответствующие дополнительные вмешательства.
При раке шейки матки расширенная экстирпация матки может быть произведена также влагалищным путем (операция Шауты — Штеккеля), однако в связи с невозможностью удаления лимфатических узлов по ходу крупных сосудов таза эту операцию применяют редко.
При расширенной экстирпация матки особенностью послеоперационного периода является большая частота осложнений (мочеполовые свищи, шок, перитонит, вторичное кровотечение из сосудов, цистит, пиелонефрит, пневмония, тромбоз глубоких вен нижних конечностей и малого таза). В связи с этим в послеоперационном периоде необходим тщательный контроль за состоянием больной.
После операции больным рекомендуют ранние движения в постели, ЛФК; вставать разрешают на 2— 3-и сутки. Выписывают больных при неосложненном течении послеоперационного периода на 10—12-е сутки.
Послеоперационная летальность при экстирпации матки в последние годы значительно снизилась. При Расширенной экстирпации матки, по данным зарубежных исследователей, летальность составляет в среднем 1-2%.
Библиогр.: Губарев А. П. Оперативная гинекология и основы абдоминальной хирургии, с. 628, М.— Л., 1928; Давыдов С. Н., Хромов Б. М. и Шейко В. 3. Атлас гинекологических операций, Л., 1982; Клиническая гинекология, под ред. Н. Н. Блохина и Б. Е. Петерсона, т. 2. М., 1979; Макаров Р.Р. и Габелов А. А. Оперативная гинекология. Л., 1977; Отт Д. О. Оперативная гинекология, Спб., 1914; Персианинов Л. С. Оперативная гинекология. М., 1976; Серебров А. И. Оперативная онко-гинекология, Л., 1965; Фриновский В. С. Модификация пангистерэктомии при злокачественных новообразованиях придатков матки, Акуш. и гинек., №5, с. 99, 1958; Ginekologia, pod red. R. Klimka, s. 539. Warszawa, 1982; gynecologic oncology, ed. by M. Coppleson, Edinburgh — N. Y., 1981; Aktuelle Probleme und Tendenden in der operativen Gynakologie, Zbl. Gynak., Bd 103, S. 657, 1981; Markus G. Operative gynecology, Stuttgart — N. Y., 1982; Novak F. Gynacologische Operationstechnik, S. 229, 2 m. a., 1978; Wertheim E. Ein Beitrag zur Frage der Radlkaloperatium beim Uteruskrebs, Arch. Gynak., B. 65. S. 1, 1902.
Т. А. Старостина; В. П. Козаченко (расширенная экстирпация матки).
виды, гормоны после гистерэктомии, экстирпация матки, секс, лапароскопия
Гистерэктомия — операция, во время которой удаляют матку. Её другое название — ампутация матки. Ежегодно российские хирурги-гинекологи выполняют сотни тысяч гистерэктомий, из них лишь 10% связаны с онкологическими заболеваниями. Остальные 90% проводятся по поводу доброкачественных патологий, в первую очередь — миомы матки.
Гистерэктомия составляет до 38% среди всех гинекологических операций в России. Средний возраст прооперированных женщин — 40 лет.
И это притом, что в настоящее время существуют другие, органосохраняющие методы лечения миомы. Ими можно обойтись в большинстве случаев. К сожалению, многие гинекологи всё еще действуют по старинке. Поговорим о том, при каких состояниях на самом деле нужно удалять матку, какими осложнениями это грозит, и как можно избавиться от миомы, сохранив важный орган женской репродуктивной системы.
Показания и противопоказания к гистерэктомии
Среди показаний к удалению матки на первом месте все еще часто упоминают миомы. По некоторым данным, до 40% всех гистерэктомий выполняется по поводу этого заболевания.
В первую очередь это связано с неправильным пониманием природы миомы и функций матки в прошлом. Раньше считалось, что миома — доброкачественная опухоль, которая возникает в результате гормонального дисбаланса. Матку же воспринимали как орган, предназначенный исключительно для вынашивания плода. Поэтому гинекологи зачастую предпочитали действовать радикально и предлагали сразу удалить орган, особенно женщинам, которые не планировали в будущем беременность. Сейчас стало ясно, что причины возникновения миомы куда сложнее, а матка — важный орган, который влияет на общее здоровье женщины. Согласно современным подходам, в большинстве случаев при миомах гистерэктомия не показана. Это крайняя мера. Всегда нужно стараться сохранить матку — и сегодня существуют эффективные органосохраняющие методы лечения. О них мы поговорим ниже.
По большому счету, при миомах существует лишь два абсолютных показания к удалению матки:
- Если есть подозрение на злокачественную опухоль.
- Если у женщины с миомой имеется выпадение или опущение матки.
Другие показания к удалению матки (по данным Американского колледжа акушерства и гинекологии — American College of Obstetricians and Gynecologists):
- Эндометриоз.
- Выпадение матки.
- Аномальные маточные кровотечения.
- Хроническая тазовая боль.
- Злокачественные опухоли матки и яичников.
Не все эти показания являются абсолютными. При патологиях, не связанных с онкологическими заболеваниями, доступны другие, органосохраняющие методы лечения. Гистерэктомия показана, когда другие меры не помогают, и операция нужна, чтобы предотвратить осложнения, сохранить жизнь пациентки.
Основные противопоказания к плановой операции гистерэктомии: тяжелые расстройства со стороны дыхательной и сердечно-сосудистой системы, нарушение свертываемости крови и риск тяжелого кровотечения во время операции, перитонит, воспаление, инфекционные процессы брюшной стенки.
Типы операций по удалению матки
В зависимости от объема хирургического вмешательства, выделяют три типа гистерэктомии:
- Радикальная. Как правило, такую операцию выполняют только при раке. Хирург удаляет матку, её шейку, часть влагалища, окружающие ткани, лимфатические узлы. Зачастую одновременно иссекают яичники и маточные трубы — выполняют сальпингоовариэктомию.
- Тотальная. Это самый распространенный вариант вмешательства. Удаляют матку с её шейкой, яичники оставляют.
- Субтотальная. Удаляют только тело матки, шейку оставляют.
Предоперационное обследование
Предоперационное обследование перед удалением матки включает:
- Общий анализ крови, мочи.
- Исследование свертываемости крови (коагулограмма), группы крови, резус-фактора, биохимический анализ крови.
- Ультразвуковое исследование органов таза, почек.
- Мазок на флору, цитологический мазок.
- УЗИ вен ног.
- ЭКГ.
- Анализ крови на инфекции: сифилис, вирусные гепатиты, ВИЧ.
- Флюорографию.
- Маммографию.
- Биопсию эндометрия (слизистой оболочки матки).
- Консультацию терапевта, по показаниям — других врачей-специалистов.
При необходимости гинеколог может назначить другие методы диагностики.
Подготовка к операции
Женщину госпитализируют в стационар за день до хирургического вмешательства. До этого никакой подготовки дома не нужно, врач лишь порекомендует диету, чтобы кишечник своевременно опорожнялся.
Накануне и утром проводят очистительную клизму. Предварительно с женщиной беседует анестезиолог, выясняет, есть ли у нее хронические заболевания, аллергия на лекарства. В день операции нужно принять душ и сбрить волосы в области половых органов. Затем проводят премедикацию — вводят препараты, которые помогают успокоиться, расслабиться. Нужно помочиться. Затем женщину на каталке отвозят в операционную.
Как проводится гистерэктомия?
Наиболее распространены открытые хирургические вмешательства через разрез, который может проходить горизонтально по линии бикини или вертикально по срединной линии. В среднем длина разреза составляет от 12 до 17 см. Преимущества такого подхода в том, что он обеспечивает хороший обзор для хирурга и не требует сложного оборудования. Минусы — относительно высокий риск осложнений и длительный восстановительный период.
Удалить матку можно лапароскопически, через проколы в брюшной стенке. Эта операция менее травматична, после нее ниже риск некоторых осложнений, женщина быстрее возвращается к привычной жизни. Но лапароскопическая гистерэктомия может быть выполнена не всегда, играют роль такие факторы, как размер матки, наличие рубцов после ранее перенесенных операций, ожирение и сопутствующие заболевания.
В некоторых клиниках выполняют робот-ассистированные вмешательства. Через проколы в стенке живота вводят инструменты, соединенные с «руками» робота, а врач управляет ими с помощью специального пульта и наблюдает за процессом на экране аппарата.
В некоторых случаях возможна влагалищная гистерэктомия. Разрез выполняют внутри влагалища, на коже не остается никаких рубцов. Иногда для контроля одновременно проводят лапароскопию.
Послеоперационный период
После операции врач наблюдает за состоянием женщины, периодически проводят перевязки, вводят обезболивающие и другие препараты. В мочевом пузыре на некоторое время остается катетер — трубка для отвода мочи. После полостной операции на 1–2 дня в брюшную полость устанавливают дренаж — трубку для оттока крови и сукровицы. После вагинальной гистерэктомии во влагалище на 24 часа оставляют марлевый тампон.
В послеоперационном периоде важно проводить профилактику тромбоза глубоких вен ног. Для этого женщину стараются как можно раньше (сроки зависят от вида операции) поднять на ноги, показано ношение компрессионного белья.
Риски и осложнения гистерэктомии
Гистерэктомия — серьезное хирургическое вмешательство, оно несет некоторые риски.
Способность иметь детей
После гистерэктомии женщина лишается органа, предназначенного для вынашивания плода, поэтому беременность становится невозможна. Месячных больше не будет. Если вместе с маткой удалены яичники, наступает менопауза.
Постгистерэктомический синдром
Матка — важный орган женской репродуктивной системы, после ее удаления в организме развивается ряд нарушений. Их объединяют термином «постгистерэктомический синдром». Даже если яичники остаются, в них нарушается кровообращение, и это сказывается на их функции.
Постгистерэктомический синдром включает следующие симптомы:
- Нарушения в эмоциональной сфере, депрессия.
- Расстройство работы вегетативной нервной системы, которое проявляется в виде приливов, потливости, плохой переносимости высоких температур, приступов сердцебиения, ознобов, плохого сна, повышения артериального давления.
- Повышенная утомляемость, низкая работоспособность.
- Повышенная тревожность, страх смерти.
- Склонность к отекам.
- Отложение жировой ткани в области живота, талии.
- Потеря костной массы, остеопороз.
- Если женщина ранее страдала артериальной гипертензией, течение заболевания усугубляется.
Секс после гистерэктомии
Обычно после гистерэктомии женщина может заниматься сексом, как и раньше, и получать от этого удовольствие. Многие женщины отмечают, что их половая жизнь даже улучшилось. Скорее всего, это происходит из-за того, что больше не беспокоят боли и другие мучительные симптомы, которые вызывало заболевание.
Запись на консультацию круглосуточно
Реабилитация после удаления матки
Сроки госпитализации зависят от вида операции. После лапароскопической гистерэктомии женщину выписывают из стационара через 1–4 дня, после открытого вмешательства — через 5 дней.
Полное восстановление после лапароскопической операции происходит через 3–4 недели, после открытой — через 6–8 недель. В течение этого времени нужно соблюдать некоторые ограничения:
- Больше отдыхать, не заниматься интенсивной физической работой.
- Не поднимать тяжестей.
- Поддерживать умеренную физическую активность, рекомендованную врачом.
- Воздержаться от половых контактов.
Безоперационные методы лечения
При некоторых заболеваниях удаление матки необходимо. Но при миоме это устаревший подход. Большинству женщин не нужна такая по сути калечащая операция. Существуют другие виды лечения, позволяющие сохранить орган и возможность иметь в будущем детей.
Органосохраняющая операция, во время которой удаляют только миоматозный узел, называется миомэктомией. Её можно выполнить, в зависимости от локализации узлов, открытым, лапароскопическим способом или через влагалище. Это эффективный метод лечения, после него возможно наступление и вынашивание беременности. Но у миомэктомии есть и некоторые недостатки.
В первую очередь это высокая вероятность рецидива. Через 4–5 лет миомы повторно обнаруживают у половины прооперированных женщин. На матке остается рубец, который может привести к осложнениям во время беременности, у многих женщин приходится выполнять кесарево сечение. Формируются спайки, они могут привести к непроходимости маточных труб и бесплодию.
Миомэктомию можно выполнять при трех условиях: если женщина собирается беременеть в ближайшее время, а не потом, если нет риска вскрытия полости матки и вероятности того, что во время операции орган придется удалить.
Современная безоперационная альтернатива гистерэктомии и миомэктомии — эмболизация маточных артерий (ЭМА). Процедуру проводят с помощью тонкого катетера, введенного в бедренную артерию через прокол в верхней части бедра. Врач заводит конец катетера в сосуд, питающий миому, и вводит эмболизирующий препарат. Он состоит из частиц, которые закупоривают мелкие сосуды, в результате чего миома погибает и превращается в небольшой рубец.
Было проведено много научных исследований, посвященных применению ЭМА в лечении миомы, и они показали преимущества метода перед миомэктомией и гистерэктомией:
- Низкий риск рецидива — менее 1%.
- В случае рецидива миомы процедуру можно повторить.
- Удается сохранить матку и способность забеременеть.
- 98% женщин не нуждаются после ЭМА в каком-либо дополнительном лечении.
- Нет разреза, сильной кровопотери, женщина быстро восстанавливается и возвращается к привычной жизни.
В Европейской клинике направление ЭМА курирует известный российский гинеколог Дмитрий Михайлович Лубнин. Он защитил первую в России диссертацию, посвященную применению данной методики для лечения миомы матки.
Что делать, если у вас диагностировали миому, и гинеколог предложил удалить матку? Не стоит спешить с решением. Получите второе мнение у Дмитрия Михайловича. Гистерэктомия — крайняя мера, большинству женщин показано динамическое наблюдение или метод ЭМА.
Запись на консультацию круглосуточно
Список литературы:
- Фатеева А.С., Петров И.А., Тихоновская О.А., Логвинов С.В. Морфофункциональное состояние яичников после гистерэктомии. Бюллетень Сибирской Медицины, 2014, том 13, № 1, с. 145–152.
- М.М.ВЫСОЦКИЙ, В.Ф. БЕЖЕНАРЬ, М.А. ОВАКИМЯН. Тотальная или субтотальная гистерэктомия: время развеивать мифы?. doi: 10.17116/endoskop201622652-56.
- Д.И. Гайворонских, А.А. Коваль, В.Г. Скворцов. Постгистерэктомический синдром: клинические проявления и методы их коррекции. Военно-медицинская академия им. С.М. Кирова, Санкт-Петербург.
Экстирпация матки - что это такое, ход операции
Встречаются случаи, когда невозможно избавиться от заболевания или существует высокий риск его рецидива, поэтому ради спасения пациента приходится прибегать к удалению пораженного органа. Один из подобных примеров — экстирпация матки. Расскажем более подробно об этой операции.

Заключение
Экстирпация матки — одна из сложных операций, однако бояться её не стоит:
- проводится только при наличии серьёзных показаний;
- её методика тщательно разработана и включает в себя эффективные доступы и способы;
- реабилитация не отличается сложностью;
- через два месяца разрешена половая жизнь.
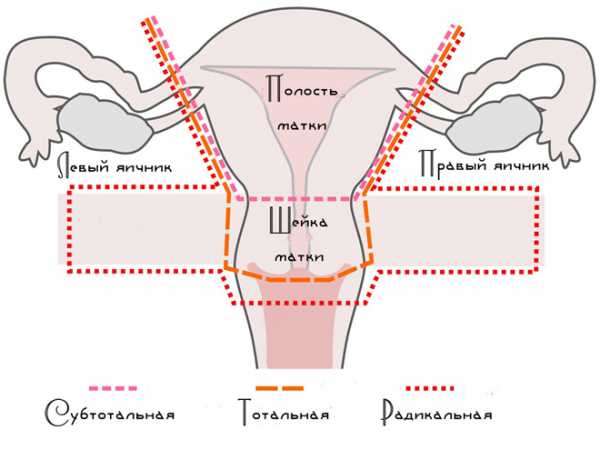
Показания к удалению матки
Причины экстирпации образуют две группы.
Опасные для жизни
- Злокачественные опухоли репродуктивной системы.
- Непрекращающиеся кровотечение после родов.
Неопасные для жизни
- Тяжёлые менструации.
- Миома с плохими прогнозами.
- Эндометриоз и аденомиоз, устойчивые к лечению.
Противопоказания к экстирпации
- Острый инфекционный процесс.
- Тяжёлые заболевания сердечно-сосудистой и бронхолёгочной систем.
- Сахарный диабет с тяжёлым течением.
- Рак на последней стадии с прорастанием метастазов в органы.
Первые три случая можно устранить.
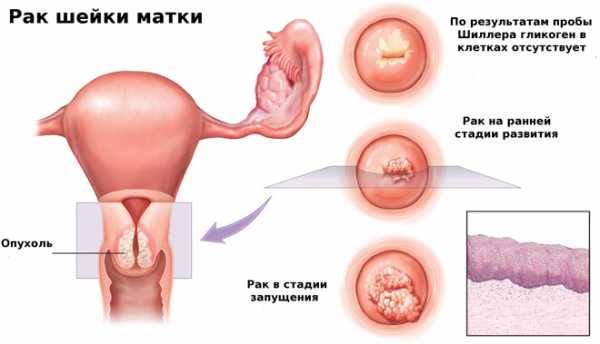
Виды и способы удаления матки
Абдоминальный способ доступа
На передней брюшной стенке выполняется разрез, через который удаляется матка. Операция проводится под общим наркозом.
Способ имеет достоинства:
- он позволяет оценить состояние органов;
- матка удаляется тщательно,
- хирург имеет возможность контролировать сохранение целостности окружающих тканей;
- операция проводится бесплатно.
К недостаткам относятся следующие моменты:
- риск осложнений;
- болевой синдром;
- длительный реабилитационный период;
- наличие шва.
Вагинальное удаление
В данном случае матка удаляется через разрез во влагалище с помощью гистероскопа. Операция требует мастерства и дорогого оборудования, поэтому выполняется не везде.
Преимущества способа:
- минимальный риск кровотечения;
- небольшой период реабилитации;
- отсутствие шва.
Недостатки способа:
- высокая цена;
- сложность выполнения.
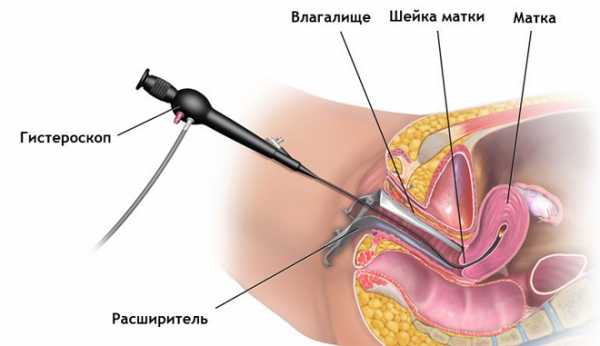
Лапароскопический доступ
Через небольшие отверстия в брюшной стенке вводятся инструменты и лапароскоп, изображение с видеокамеры которого передаётся на монитор.
Плюсы способа:
- щадящий метод;
- меньший реабилитационный период;
- отсутствие шва.
Минусы метода:
- длительность выполнения операции;
- немалая стоимость.
Комбинированный способ или ассистированная вагинальная гистерэктомия
Некоторые случаи требуют применения данного метода, поскольку он позволяет провести операцию более тщательно. Хирург использует гистероскоп, который вводится через влагалище, и лапароскоп.
Плюсы и минусы данного способа изложены выше.
Подготовка к операции
Комплекс исследований зависит от диагноза.
- Общий развёрнутый анализ крови и мочи.
- Коагулограмма.
- Анализ крови, выявляющий уровень женских гормонов.
- Анализы на выявление инфекций.
- УЗИ органов малого таза.
- МРТ или КТ брюшной полости.
- Кольпоскопия.
- Гистероскопия.
- Обследование по поводу значимых заболеваний, например, при наличии сердечно-сосудистой патологии.
Техника выполнения операции
Выбор подхода к оперативному вмешательству зависит от объёма поражения, которое необходимо удалить. Выделяется три способа.
- Субтотальная экстирпация. В данном случае удаляется матка — её шейка и влагалище остаются.
- Тотальная гистерэктомия. Подход предполагает удаление матки и части влагалища, могут быть удалены яичники.
- Радикальная гистерэктомия. В ходе операции удаляется матка, её шейка, яичники, окружающая ткань и лимфоузлы.
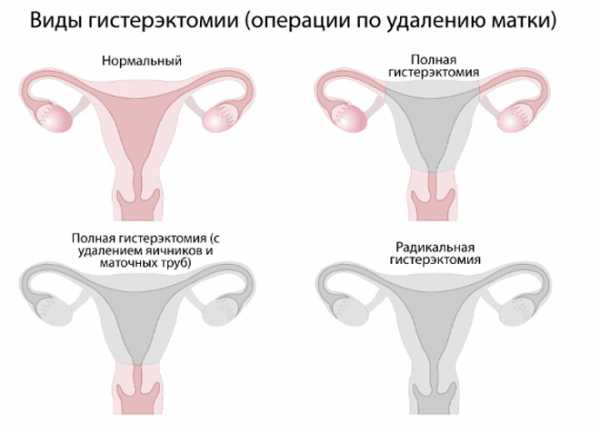
Реабилитационный период
В течение двух месяцев запрещён тяжёлый физический труд, женщина должна побольше отдыхать. Важно носить компрессионные чулки и послеоперационный бандаж для профилактики тромбоэмболических осложнений и лучшего восстановления.
Необходимые препараты назначаются врачом.
Половая жизнь после удаления матки
К близости можно вернуться через два месяца после операции. Важно помнить о защите от инфекций. Предохранения от беременности не требуется, поскольку матка удалена.
Данный момент крайне важен: он позволяет женщине почувствовать спокойствие, находясь в безопасности.
Отзывы
Анна, 55 лет
У меня была быстрорастущая миома, поэтому врач настоял на удалении матки. Операцию проводили лапароскопическим методом, восстановилась быстро.
Наталья, 37 лет
Мне удаляли матку вагинальным способом. Попался отличный хирург, иначе бы я не согласилась на столь сложную операцию. Отсутствие шва на животе позволяет мне реже вспоминать об удалении матки.
Тая, 39 лет
У меня было выпадение матки, её удалили, оставив яичники. В итоге, избавилась от своей проблемы и сохранила гормональный фон.
Полезно узнать:Удаление матки – восстановление после операции, половая жизнь и последствия для женщины
Оглавление
Операция по удалению матки (гистерэктомия, экстирпация матки) является одной из самых распространенных в оперативной гинекологии. Она производится в том случае, когда все другие возможные способы показали свою неэффективность, и зачастую, речь идет о спасении жизни женщины. В некоторых случаях во время этой операции кроме матки удаляют также маточные трубы и яичники (овариэктомия).
Удаление матки – наверное, одно из самых трудных испытаний в жизни женщины любого возраста. Какими бы не были показания к данной операции, редкая женщина безучастно относится к радикальному хирургическому вмешательству. Чаще всего пациентки страшатся физического дискомфорта и болевых ощущений, переживают разнообразные страхи, чувство растерянности и неполноценности, многие ощущают эмоциональную подавленность в силу отсутствия информации. Так что же представляет собой операция по удалению матки, какие существуют показания для ее проведения, и как жить полноценной жизнью после перенесенной операции?
Когда удаляют матку?
Показаниями к проведению гистерэктомии являются следующие заболевания:
- Злокачественная опухоль (рак) тела или шейки матки
- Эндометриоз или аденомиоз (в случае длительного сильного кровотечения)
- Доброкачественная опухоль матки (фибромиома) в перименопаузе или менопаузе
- Выпадение или выраженное опущение матки
- Постоянные тазовые боли, вызванные патологией матки
- Иногда операция по удалению матки проводится сразу после тяжелых родов. Ситуация довольно редкая, но имеет место быть
Операция по удалению матки
Зачастую выбор способа проведения операции зависит опыта хирурга. Также, всегда принимают во внимание причины, по которым операция назначается. И, конечно же, многое зависит и от общего состояния здоровья женщины. Вот почему на стадии выбора «своего» доктора следует быть особенно внимательными и задавать как можно больше вопросов. Со специалистом необходимо обсудить все детали и в частности – вид операции.
Операция по удалению матки может быть абдоминальной (то есть через разрез на передней брюшной стенке), влагалищной (все швы остаются внутри влагалища и совсем не заметны) или лапароскопической (через небольшие разрезы на коже живота). Вид процедуры зависит от формы заболевания, стадии его развития и общего состояния здоровья пациентки. Все они выполняются под общим наркозом. Конечно же, малоинвазивные операции выглядят более привлекательно, но следует помнить, что в некоторых случаях лапароскопическая операция невозможна.
Минимально инвазивные методы удаления матки имеют множество преимуществ по сравнению с традиционной открытой гистерэктомией. Восстановление после такой операции проходит быстрее, пациенткам нужно меньше времени оставаться в стационаре; кроме того, после операции пациентки меньше испытывают болевой синдром. Риск инфекций при минимально инвазивных процедурах существенно ниже, чем при традиционных открытых операциях.
Последствия удаления матки
В результате удаления матки женщина забывает о прорывных кровотечениях, болях в животе, смещении внутренних органов из-за фибромы, тяжелом течении предменструального синдрома.
После удаления матки у женщин возникает целый ряд вопросов, которые они не всегда готовы обсуждать с хирургом. Они касаются и здоровья, и внешнего вида, и сексуальных отношений и качества жизни после операции в целом.
Основные последствия удаления матки вполне очевидны. Устраняется причина заболевания. Но помимо этого, конечно, женщина не сможет рожать и у нее незначительно изменится положение органов малого таза. Если операция прошла вовремя и без осложнений, то восстановление у женщин происходит быстро, без видимых потерь для внешности и общего повседневного самочувствия. Но, дорогие женщины, крайне важно относиться к себе очень внимательно! Если вдруг возникает боль внизу живота или кровотечение после удаления матки – это повод экстренно обратиться к врачу. И сколько бы времени не прошло, надо понимать, что это риск.
После операции по удалению матки, велика вероятность проявления следующих симптомов:
- Боли после удаления матки (могут быть связаны с плохим заживлением рубца или образованием спаек после операции)
- Выделения после удаления матки (могут быть вызваны тем, что работа яичников не затронута и на шейку матки влияют половые гормоны)
- Кровотечения после удаления матки (иногда продолжаются до четырех недель, их усиление – опасный признак)
Осложнения после удаления матки
Осложнения после удаления матки, которые требует незамедлительного визита к врачу:
- Сильные кровотечения
- Нагноения швов
- Воспалительные процессы в паховых лимфатических узлах
- Повышение температуры тела
- Сильные и резкие боли (которые нельзя снять лекарственными препаратами)
- Нарушение акта мочеиспускания
- Покраснение и боли в области голени (вероятный признак образования тромбов)
Осложнения после удаления матки, чаще всего вызваны физиологическими последствиями операции, так как наблюдается нарушение положения мочевого пузыря и кишечника. Ослабевают мышцы тазового дна и бывают уже не в состоянии поддерживать влагалище. Поэтому, реабилитация после операции обязательно включает в себя упражнения по системе Кегеля.
И хотя, удаление матки – это достаточно распространенная и безопасная операция, которая обычно не вызывает серьезных проблем у подавляющего большинства женщин, прошедших ее, тем не менее, иногда удаление матки может иметь следующие осложнения:
- Недержание мочи
- Выпадение влагалища
- Образование свища (аномальный канал, соединяющий влагалище и мочевой пузырь)
- Хронические боли
Следует помнить, что все прогнозы может сделать специалист только после консультации и обследования пациентки. К сожалению, многие женщины, послушав рассказы про ужасы операции или послеоперационного периода (или проведя настоящее расследование в Интернете), испугавшись, затягивают с принятием решения и откладывают необходимое лечение. Но здесь всегда следует помнить о том, что игнорирование проблемы – не решает проблему. И чем скорее бывает выполнена операция, тем меньше осложнений она может повлечь за собой.
Удаление матки – жизнь после операции
Многие женщины полагают, что после удаления матки их половая жизнь завершается. Это далеко не так, если сама женщина понимает необходимость операции и справляется с депрессией.
Зачастую, многие женщины после операции по удалению матки могут испытывать симптомы климакса. Так как удаление матки влечет за собой нарушение кровоснабжения в яичниках, то это влияет на их функцию: даже в случае сохранения яичников, климакс у женщин, перенесших удаление матки, наступает на несколько лет раньше, чем это случилось бы без операции. Если проводилась тотальная гистерэктомия (удаление матки и яичников), то впоследствии развивается хирургический климакс. Это состояние может сопровождаться всеми симптомами, которые проявляются в период менопаузы -эмоциональными расстройствами (депрессиями, тревожностью), приливами, перебоями в работе сердечно-сосудистой системы, остеопорозом. Для профилактики хирургического климакса и смягчения его негативных симптомов, связанных с дефицитом гормонов, всем женщинам после удаления матки необходимо применять заместительную гормонотерапию препаратами, содержащими эстрогены или комбинацию эстрогенов с гестагенами. Прием гормональных препаратов обычно начинают через 1-2 месяца после операции, но только после консультации с лечащим врачом.
К группе риска по развитию атеросклероза сосудов и остеопороза также попадают женщины с удаленной маткой. Для профилактики развития указанных проблем необходимо начинать прием соответствующих препаратов буквально через несколько месяцев после операции. Во избежание быстрого набора веса, следует соблюдать диету с ограниченной калорийностью (уменьшенным содержанием жиров и легкоусвояемых углеводов), а также показаны регулярные физические нагрузки (зарядка, бассейн).
Половая жизнь после удаления матки
Только при полной гистерэктомии (с удалением яичников и маточных труб) у женщин могут возникнуть проблемы в сексуальной жизни после операции – чаще всего это выражается в сухости влагалища и снижении полового влечения (либидо).
Несмотря на распространенное мнение, половая жизнь женщины после гистерэктомии не заканчивается! Когда организм полностью восстановится, женщина может жить полноценной сексуальной жизнью. Если в ходе операции была удалена часть влагалища, то женщина может испытывать болезненные ощущения во время занятия сексом.
Однако, большую проблему представляют психологические последствия удаления матки. У некоторых женщин, перенесших операцию, на фоне депрессивных расстройств наблюдается значительное снижение полового влечения и они полностью утрачивают интерес к сексу. Часть женщин, напротив, отмечает усиление полового влечения и улучшение качества сексуальной жизни (отсутствие боли и зачастую уменьшение объема живота – при удалении крупной миомы, идут на пользу). Применять контрацептивы после гистерэктомии не нужно, поскольку в результате проведения операции женщина не может забеременеть.
Профилактика удаления матки
Профилактикой удаления матки могут быть общие рекомендации для всех женщин:
- Здоровый образ жизни
- Систематическое наблюдение у опытного гинеколога
- Своевременное лечение гинекологических заболеваний
- Отсутствие самолечения
- Гигиена интимной сферы
- Контроль веса
- Регулярное прохождение скринингов (в том числе и онкологических)
И еще, многие специалисты сталкиваются с ситуациями, когда женщины в поисках хорошего специалиста, на самом деле ищут доктора, который скажет им то, что они хотят услышать. Что ситуация не критическая и можно лечить заболевание не прибегая к хирургическому вмешательству. Будьте очень внимательны! Не делайте выводов на основе эмоций. Конечно же, операций всем и всегда хочется избежать, но даже в самых эмоционально-сложных ситуациях следует помнить, что жизнь – это абсолютный приоритет!
Тотальная гистерэктомия: лапаротомическая экстирпация матки
Гистерэктомия матки – полное удаление репродуктивного женского органа. Эта операция является кардинальной мерой и проводится, когда другие методы лечения неэффективны. В основном назначается при злокачественных опухолях. Показаниями также является осложненный эндометриоз, аденомиоз, лейкоплакия, выпадение матки, множественные кисты и разросшаяся миома.
Как проводится подготовка к ампутации матки
Перед операцией женщине необходимо пройти комплексное обследование у гинеколога, терапевта, кардиолога; обязательно сдать общие анализы крови и мочи. Это нужно для определения формы и стадии болезни (от этого зависит выбор вида гистерэктомии), а также выявления возможных противопоказаний для операции. Ампутация матки может быть отложена или отменена при обнаружении инфекции, патологий сердца, проблемах со свертываемостью крови.
Подготовка к операции не требует сложных процедур. В день удаления матки надо ничего не есть, а за пару часов до операции провести клизмирование. Еще одно важное условие – если пациентка принимает гормональные средства, их прекращают пить за 2-3 дня до гистэрэктомии. Перед операцией обязательно проводится консультация с анестезиологом для определения подходящего вида наркоза.
Как проводятся разные виды гистерэктомии
Удаление матки проводится разными способами. Вид процедуры врач определяет на основе диагноза, формы и стадии заболевания. Во время операции может быть отсечена только матка или вместе с придатками, шейкой, частью влагалища и/или лимфоузлами. Ампутация проводится через открытый разрез в животе, влагалище или через небольшие лапароскопические отверстия.
Открытая абдоминальная гистерэктомия
Назначается при сильных злокачественных и доброкачественных разрастаниях в матке. Операция выполняется под общим наркозом лапаротомическим способом, то есть хирург получает доступ к внутренним органам через большой разрез в брюшной стенке. Сначала врач обрубает маточные связки и затем извлекает тело органа. При необходимости вместе с маткой отсекаются придатки, маточные трубы. После этого накладывается фиксирующий шов Брауде на влагалище и послойно ушивается разрез на брюшине. Длительность полостной гистерэктомии – от 40 минут до 2 часов.
После операции женщине надо находится в стационаре под наблюдением врачей 5-7 дней. Восстановление обязательно включает максимальный покой и прием антибиотиков для предотвращения инфицирования хирургической раны. Швы снимаются через 10-14 суток. Полное восстановление занимает 3-4 недели.
Лапароскопическая гистерэктомия
Современный метод, при котором хирург осуществляет резекцию матки через 3-5 отверстий диаметром около 0,7 см, которые делаются в области живота пациентки. Отсеченный орган выводится наружу через влагалище. Во время процедуры пациентка находится под общим наркозом.
Проводится лапаротомия при быстро прогрессирующем раке 1-2 стадии, множественных миомах, злокачественном перерождении эндометрии и эндометриозе. При 3-4 стадии рака с метастазами или доброкачественных разрастаний большого размера малоинвазивная процедура не эффективна, поэтому заменяется на открытую гистерэктомию.
Преимущество лапароскопической операции в меньшей травматичности по сравнению с полостными процедурами. Шрамов на теле после такой процедуры не остается. В стационаре женщину после удаления органа держат 2-4 дня. Послеоперационное восстановление протекает достаточно быстро (уже через 10-12 дней женщина может вести полноценный образ жизни).
Субтотальная гистерэктомия
Субтотальная гистерэктомия – хирургическое вмешательство, при котором удаляется матка без шейки. Может проводиться и лапаротомически, и лапароскопически.
Проведение субтотальной гистерэктомии с сохранением шейки матки и придатков возможно, если:
- отсутствует злокачественное разрастание тканей;
- доброкачественное разрастание тканей не распространилось за пределы матки;
- матка умеренно увеличена (чуть больше нормы).
Сохранение шейки матки при субтотальной гистерэктомии позволяет снизить риск таких послеоперационных осложнений, как ухудшение сексуальной функции и сбои в работе мочевыделительной системы. К тому же после такой операции у женщины проходят месячные, но вероятность преждевременной менопаузы минимальна.
Влагалищная гистерэктомия
При влагалищной гистерэктомии хирург выполняет все манипуляции через передний свод влагалища. Контролирует свои действия хирург посредством лапароскопической ассистенции (когда в тело пациентки вводится тонкая трубка с видеокамерой на конце).
Ампутация матки через влагалище может быть выполнено под спинальной или общей анестезией. Длительность гистерэктомии – от 1,5 до 2 часов. После операции пациентку выписывают домой через 2-3 дня. Для полного восстановления необходимо 2-3 недели.
Тотальная гистерэктомия
Другое название этого метода – тотальная экстирпация. Во время операции отрезается и матка, и маточная шейка. Трубы и яичники хирург не трогает.
Тотальная гистерэктомия может проводиться и через абдоминальный разрез, и лапароскопически. Основными показаниями являются рак, не затронувший придатки, непоправимое выпадение матки, большое количество миомаотозных узлов и доброкачественные разрастания тканей матки (когда длина превышает 12 сантиметров, а ширина – 10 сантиметров).
Гистеросальпингоовариэктомия
Разновидность тотальной гистерэктомии, когда проводится ампутация матки с придатками (маточными трубами и яичниками). Назначается при раке, распространившемся на большую часть репродуктивной системы женщины. Лапароскопическим методом осуществлена не может быть, проводится только абдоминально (через разрез в области живота).
Радикальная гистерэктомия
Самый сложный вид операции в гинекологии, в ходе которой удаляется матка с шейкой, придатками, верхней третью влагалища и лимфоузлами. Показаниями являются:
- Эндометриоз последней стадии, когда ткани матки распространяются далеко за пределы органа.
- Интенсивное разрастание миом, не останавливаемое медикаментозными способами.
- Злокачественные опухоли, затронувшие и матку, и придатки.
- Неконтролируемое кровотечение и отекание тканей матки, возникающее после неудачного кесарева сечения или врастания плаценты.
Проводится радикальная гистерэктомия только лапаротомическим методом, через брюшную полость. Восстановление после операции длится больше месяца.
Последствия гистерэктомии
Полного восстановления после операции ждать не следует. Особенно это касается деторождения. Гистерэктомия предполагает полное бесплодие у женщины, ведь у пациентки полностью отсекается матка – орган, в котором происходит вынашивание плода.
Возможны изменения в половой жизни. В результате нарушения гормональной системы у пациенток снижается либидо (половое влечение). К тому же могут появиться неприятные ощущения во время коитуса, трудности в достижении оргазма.
Другое последствие операции, с которым придется смириться, – при удалении матки вместе с маточными трубами и яичниками возникает ранний климакс (из-за отсутствия эстрогена). Для предотвращения досрочной менопаузы женщинам сразу после гистерэктомии подбирается препарат для заместительной гормональной терапии (принимать гормоны женщины придется постоянно).
ВАЖНО: многих пациенток пугает направление на гистерэктомию. Операция, действительно серьезная, с долгим периодом восстановления. После нее женщина никогда не сможет зачать и родить ребенка. Но все это не является основанием для отказа в проведении операции. Дело в том, что гистерэктомия – крайняя мера. Врачи назначают ее, когда нет других способов устранить доброкачественные и злокачественные разрастания. В этом случае ампутация матки – единственная возможность остановить развитие болезни и сохранить жизнь пациентке.
ампутация матки лапаротомическая, без придатков
Субтотальная гистерэктомия — это гинекологическая операция, при которой удаляется тело матки, при этом шейка остается. В ряде случаев вместе с телом матки удаляют и ее придатки — маточные трубы и яичники. Выбор объема операции определяется хирургом-гинекологом на этапе планирования вмешательства. Возможность сохранения шейки определяется наличием цервикальной патологии и диагнозом, в связи с которым рекомендуется операция.
Абдоминальная или лапаротомическая гистерэктомия
Абдоминальная гистерэктомия является самым травматичным методом проведения данной операции, поскольку проводится через разрез брюшной стенки. После рассечения тканей, матка выводится из полости малого таза через операционную рану, пересекают маточные связки и кровеносные сосуды матки. Затем тело матки отсекается от шейки, и формируется культя. В конце операции ткани послойно ушиваются, на кожу накладывают косметические швы и стерильную повязку.
Лапаротомическая гистерэктомия достаточно тяжело переносится пациентками и требует более длительного назначения анальгезирующих препаратов, по сравнению с лапараскопической и надвлагалищной экстирпацией.
Влагалищная гистерэктомия
Влагалищная гистерэктомия выполняется через разрезы вокруг шейки матки, т. е. в верхней трети влагалища. При этом разрезы на передней брюшной стенке отсутствуют. Такая операция сопровождается меньшей травматичностью и кровопотерей. Период восстановления после нее короче, и пациентка быстрее возвращается к повседневной жизни.
Такое вмешательство подходит не всем. Условием для его проведения является небольшой размер матки и определенный уровень ее подвижности, а также достаточная емкость влагалища.
Лапароскопическая гистерэктомия
Лапароскопическая гистерэктомия является наиболее высокотехнологичным и щадящим методом проведения операции. Все манипуляции проводятся через 4 прокола. Первый из них располагается в области пупка или на пару сантиметров выше него. Через него будет вводиться самый «большой» троакар (полая трубка, которая обеспечивает вход в полость малого таза при сохранении герметичности, через троакар подаются все инструменты, от оптической системы до манипуляторов) диаметром 10 мм. Еще два прокола делаются в подвздошной области и последний над лоном. Сначала в брюшную полость подают стерильный газ, чтобы расправить ее и дать возможность для обзора и манипуляций. Затем выполняется осмотр органов брюшной полости и малого таза и только после этого приступают непосредственно к гистерэктомии:
- Перевязывают и пересекают кровеносные сосуды, питающие матку.
- Пересекают маточные связки.
- Отсекают тело матки от шейки и формируют культю.
- Если матка имеет небольшие размеры, ее можно удалить через разрез в области влагалища. При больших размерах, орган извлекают фрагментарно через троакар после проведения процедуры кускования.
- Проводят гемостаз — остановку кровотечения.
- Выполняется повторная ревизия полости малого таза.
- Удаляется газ из брюшной полости, извлекаются инструменты и на проколы накладывают швы.
Преимуществом лапароскопической гистерэктомии является:
- Малая травматичность вмешательства.
- Малая кровопотеря за счет контроля гемостаза.
- Возможность проведения видеосъемки с использованием 10-кратного увеличения. Это, во-первых, дает возможности для лучшей диагностики, а во-вторых, документирует процесс вмешательства и позволяет использовать материалы в случае необходимости.
Недостатком лапароскопического вмешательства является необходимость наличия дорогостоящего оборудования и специально обученного персонала.
Показания к субтотальной гистерэктомии
-
Доброкачественные новообразования тела матки, миомы. Следует отметить, что не каждая миома является показанием к гистерэктомии. Операцию рекомендуют выполнять в следующих случаях:
- Опухоль, которая приводит к увеличению матки до размеров более 12 недель.
- Быстрый рост узлов.
- Наличие множественных миоматозных узлов.
- Миома, сопровождающаяся обильными маточными кровотечениями, которые приводят к развитию анемии.
- Эндометриоз 3-4 степени, который не поддается медикаментозной терапии.
- Рецидивирующая гиперплазия эндометрия.
- Признаки атипизма эндометрия по данным биопсии.
- Выпадение матки.
Противопоказания к проведению субтотальной гистерэктомии
Противопоказания к субтотальной гистерэктомии можно разделить на две группы:
- Противопоказания к проведению гинекологических хирургических вмешательств.
- Противопоказания к сокращению объема гистерэктомии.
Противопоказаниями к проведению гистерэктомии являются:
- Наличие острых воспалительных процессов во влагалище и органах малого таза.
- Клинически значимые коагулопатии — высокий риск кровотечений и тромбозов.
- Декомпенсация хронических заболеваний, например, гипертонической болезни, сахарного диабета и др.
Противопоказанием непосредственно к проведению субтотальной гистерэктомии является подозрение на злокачественные процессы тела и шейки матки. Не рекомендуют оставлять шейку и при наличии признаков дисплазии по данным цитологических мазков, поскольку у таких женщин есть повышенный риск развития рака шейки матки через несколько недель после проведения операции.
Подготовка к гистерэктомии
При подготовке к гистерэктомии требуется пройти стандартное медицинское обследование, рекомендованное при гинекологических операциях:
- Результаты цитологического скрининга на рак шейки матки.
- Кольпоскопия.
- Мазок на флору и результаты бакпосева.
- УЗИ органов малого таза, по показаниям — УЗИ мочевого пузыря, почек и забрюшинного пространства.
- УЗИ вен нижних конечностей.
- ЭКГ.
- Лабораторные анализы — общий анализ крови, мочи, биохимический анализ крови, коагулограмма, группа крови и резус-фактор, анализ на маркеры инфекционных заболеваний (вирусные гепатиты, ВИЧ, сифилис).
- Маммография — женщинам старше 40 лет.
- Заключение терапевта.
Также проводятся следующие мероприятия:
- Подготовка кишечника. При склонности к запорам необходимо наладить ежедневный стул. Накануне операции проводят очистительную клизму или принимают слабительное.
- Для предупреждения попадания инфекции в рану необходимо вечером накануне операции и утром принять душ с использованием детского мыла или обычного вашего геля для душа. Особое внимание уделяется кожным складкам в области промежности и пупка.
- Утром перед операцией производится сбривание волос в области операционного поля. Раньше этого делать не рекомендуется, потому что может развиться воспалительная реакция кожи, что будет являться противопоказанием к проведению операции.
- В день операции принимать пищу и воду нельзя.
- После проведения туалетных процедур пациентка ложится в кровать, где находится до момента транспортировки в оперблок. В этот период проводится премедикация — вводятся транквизизаторы и седативные препараты.
- Перед подачей в оперблок необходимо снять все украшения, очки, зубные протезы. Слуховой аппарат (при его наличии) оставляют, поскольку он будет служить для коммуникации с медперсоналом. Также необходимо надеть компрессионные чулки или наложить компрессионные бинты.
- Транспортировка в оперблок осуществляется на каталке строго в лежачем положении. Это необходимо чтобы исключить ортостатические сосудистые реакции на фоне применения премедикации.
- В операционной пациентку укладывают на стол согласно выбранному способу проведения гистерэктомии. Тело покрывают стерильной простыней.
Реабилитация после операции
Особенности раннего послеоперационного периода будут зависеть от метода проведения гистерэктомии. В целом начинать активность рекомендуется в первые же сутки. Необходимо поворачиваться в постели, садиться или вставать, чтобы сходить в туалет. В первые сутки разрешается пить немного жидкости. На следующий день можно принимать легкую пищу, и уже через 2-3 дня можно принимать обычную пищу.
При лапаротомической гистероскопии швы снимают на 7-8 сутки. Перед этим ежедневно по нескольку раз проводят их обработку. Внутренние (влагалищные швы) обрабатывать и снимать не нужно. Выписка осуществляется на 6-8 день после операции, если позволяет состояние пациентки.
После лапаротомической гистероскопии необходимо воздерживаться от интенсивных физических нагрузок в течение 3 месяцев. При малотравматичных методах вмешательства этот срок составляет 2-3 недели. Через месяц после гистерэктомии проводят контрольный осмотр с необходимым обследованием.
Секс
Одним из важных вопросов, который интересует пациенток, является влияние операции на сексуальную жизнь. Рекомендуется воздержаться от вагинального секса в течение 6-8 недель после операции. Для субтотальной лапаротомической гистерэктомии этот срок можно увеличить до 3 месяцев. После этого половой акт не должен вызывать дискомфорт. Что касается сексуального влечения, то большинство женщин не отмечает каких-либо изменений. Если же говорить о качестве секса и чувстве удовлетворенности, то многие отмечают улучшения, поскольку исчезают симптомы заболевания матки, вызывающие боль.
Фертильность
После субтотальной резекции возможность наступления беременности полностью исключена, также будут отсутствовать менструальные кровотечения. Если во время операции яичники не удалялись, то на наступления климакса это никак не влияет. Если же производилось удаление придатков, утрачивается гормональная функция, и наступает искусственный климакс, сопровождающийся всеми характерными проявлениями.
В ряде случаев, при отсутствии противопоказаний, женщинам назначается гормонозаместительная терапия. Она призвана поддержать необходимый уровень эстрогенов и отсрочить развитие таких нежелательных явлений как остеопороз, набор веса, атрофические процессы в коже и мышцах, снижение настроения и физической активности.
Осложнения после субтотальной гистерэктомии
Субтотальная гистерэктомия является сложной операцией как для хирургов-гинекологов, так и для их пациенток. Поле нее могут развиться как физические, так и психические осложнения, причем некоторые из них возникают в послеоперационном периоде, а другие могут проявить себя с течением времени или даже через несколько лет.
Самым проблемным является период первых суток после гистерэктомии, поскольку женщины страдают от болевого синдрома. Чтобы его купировать, назначаются сильнодействующие обезболивающие препараты, вплоть до наркотических. Интенсивная боль сохраняется на период 3-10 суток и по мере заживления раны постепенно стихает.
Также в ближайшее время после вмешательства могут развиться следующие осложнения:
- Кровотечения. Они могут быть внутренними, когда кровь скапливается в области малого таза, и наружными, когда кровь выделяется из шва. При этом необходимо знать, что после гистерэктомии небольшие мажущие влагалищные выделения являются вариантом нормы. Чтобы отличить одно состояние от другого, характер выделений будет отслеживать медперсонал.
- Нарушение мочеиспускания. Оно возникает из-за повреждения тазовых нервов, смещения внутренних органов или невозможности помочиться в положении лежа (в ряде случаев имеет смысл отработать этот навык на дооперационном этапе). Со временем это состояние нормализуется.
- Инфекционно-воспалительные осложнения. Симптомами таких осложнений является повышение температуры, появление признаков интоксикации, отечность и покраснение в области раны, появление патологического отделяемого. Наиболее грозным инфекционным осложнением является перитонит с развитием сепсиса (полиорганной недостаточности на фоне инфекции).
- Тромбозы. Все обширные операции сопровождаются повышенным риском образования тромбов. Чтобы это предотвратить пациенткам из группы повышенного риска назначают профилактику в виде специальных кроверазжижающих препаратов. Помимо этого, всем пациенткам рекомендуется во время операции и после нее пользоваться компрессионными чулками.
Отдаленные осложнения:
- Выпадение тазовых органов. Развивается оно из-за нарушения анатомии таза, в частности его мышц и связок. Для коррекции требуется пластическая операция.
- Образование спаек, которые приводят к болям и нарушению работы тазовых органов. Если симптомы не удается устранить консервативными методами, проводят хирургическое рассечение спаек, для чего необходима повторная операция.
Запись на консультацию круглосуточно
как проводится, способы экстирпаций, показания, осложнения
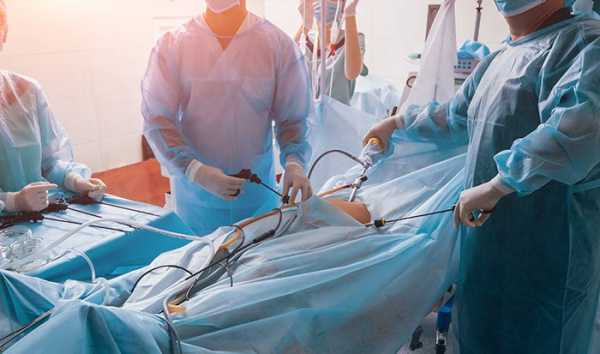
Экстирпация матки, или гистерэктомия, это гинекологическая операция, при которой производят удаление матки вместе с шейкой и придатками (яичниками и трубами).
Показания
В онкологической практике экстирпацию матки проводят в следующих случаях:
- Рак шейки матки.
- Рак тела матки.
- Саркома матки.
- Рак яичников.
- Лечение других злокачественных опухолей малого таза, при вовлечении в процесс женских репродуктивных органов, например, это может быть рак прямой кишки, мочевого пузыря.
Как проводится экстирпация матки
Экстирпация матки может выполняться несколькими методами:
- Лапаротомия — открытый метод, через разрез передней брюшной стенки.
- Лапароскопическая экстирпация матки. Вмешательство проводится с помощью вспомогательной эндоскопической аппаратуры через проколы передней брюшной стенки, а непосредственно удаление органов проводится через разрез в области свода влагалища.
Экстирпация матки лапаротомическим методом
- Производится послойный разрез тканей передней стенки живота от пупка к лонному сочленению. Разрезается кожа, подкожная клетчатка, апоневроз и брюшина.
- Для лучшего доступа к оперируемым тканям, в рану вводят зеркала и расширяют ее.
- Матку с помощью специальных инструментов захватывают за дно и выводят из раны.
- На круглую связку матки накладывают зажимы и производят ее пересечение.
- Для удаления фаллопиевых труб и яичников производят выделение воронково-тазовой связки яичника, на нее накладывают зажимы, пересекают и провязывают.
- Далее вскрывается широкая связка матки и брюшина пузырно-маточного пространства. Их сепарируют и опускают вниз вместе с мочевым пузырем.
- Затем выделяют сосудистые маточные пучки, накладывают на них клеммы, пересекают и перевязывают.
- Потом вскрывают стенки влагалища и отделяют матку от его свода.
- Производят послойное ушивание раны, на кожу накладывают косметические швы.
Экстирпация матки лапароскопическим способом
При лапароскопическом удалении матки манипуляции производят через 4 прокола. Первый располагается чуть выше пупка, через него с помощью иглы Вишера в брюшную полость подают воздух для увеличения ее объема и «расправления» органов. Далее делают два симметричных прокола в подвздошных областях и один под пупком. Через эти проколы вводят троакары. С их помощью выполняют все манипуляции, которые производятся при абдоминальном способе экстирпации матки.
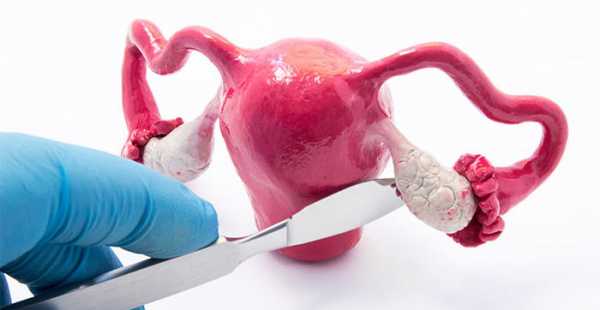
Использование морцеллятора (измельчителя крупных органов) во время онкологических операций запрещено, т. к. может возникнуть обсеменение злокачественными клетками и развитие множественных метастазов. Поэтому органы удаляют через разрез в области влагалища. Чтобы не произошла «разгерметизация» брюшной полости, во влагалище устанавливают обтуратор. Матку вместе с шейкой отсекают от свода влагалища и производят ушивание культи.
Расширенная экстирпация матки
Данная операция предполагает удаление тканей в следующем объеме:
- Матка.
- Шейка матки.
- Фаллопиевы трубы.
- Яичники.
- Боковой параметрий удаляется до мочеточников.
- Сами мочеточники не туннелируют.
- Передний параметрий и задний параметрий не удаляется.
- Кровеносные сосуды иссекаются в максимальной близости от матки.
- Резекция влагалища не выполняется или выполняется в минимальном объеме.
- При необходимости, удаляются тазовые лимфоузлы.
Такое вмешательство еще называется гистерэктомией первого типа и предусмотрено оно при хирургическом лечении рака шейки матки 1b и 2а стадии. При других вида рака объем операции может быть шире.
Какие существуют другие виды операций
В онкологической практике объем удаляемых тканей во время экстирпации матки определяется основным диагнозом и стадией рака. Наиболее щадящая операция — это пангистерэктомия первого типа, о которой мы рассказали выше.
Гистерэктомия второго или типа В подразумевает работу с тканями в следующем объеме:
- Проводится резекция (частичное удаление) крестцово-маточной и пузырно-маточной связки.
- Производится туннелирование мочеточников.
- Производится резекция парацервикальной связки на уровне туннелированных мочеточников.
- Удаляется верхняя треть влагалища.
- Удаляются тазовые лимфоузлы.
Гистерэктомия С класса:
- Латеральные (боковые) параметральные ткани удаляются до подвздошных сосудов.
- Пузырно-маточная связка удаляется до мочевого пузыря.
- Крестцово-маточная связка удаляется до прямой кишки.
- Также производится полная мобилизация мочеточников.
- По показаниям может производиться пересечение тазовых нервов (тип операции С 2).
- Удаляется ¾ влагалища и тазовые лимфоузлы.
Запись на консультацию круглосуточно
Экстирпация матки D класса
Экстирпация матки класса D — наиболее обширная и тяжелая операция. Ее еще называют частичной экзентерацией, поскольку она предполагает не только удаление всех внутренних женских половых органов, но и частичное удаление мочевого пузыря и прямой кишки. Ее проводят при высоко агрессивных опухолях или местнораспространенном раке, который поразил соседние органы:
- Удаляются все ткани, расположенные между внутренней запирательной мышцей и пояснично-крестцовым нервным сплетением.
- Также проводят частичное удаление подвздошных кровеносных сосудов и конечно же лимфатических узлов.
Какие виды операций выполняют чаще всего в онкологии
- Экстрафасциальная пангистерэктомия первого типа.
- Пангистерэктомия первого типа с проведением тазовой лимфаденэктомии.
- Радикальная пангистерэктомия второго типа с удалением тазовых лимфоузлов.
- Нервосберегающая пангистерэктомия с удалением тазовых лимфоузлов.
Какой способ экстирпации матки лучше
Нельзя однозначно сказать, какой метод экстирпации хуже, а какой лучше. Каждый из них имеет свои преимущества и недостатки. Например, лапароскопические и влагалищные экстирпации матки легче переносятся пациентками, поскольку не предполагают послойного рассечения брюшной стенки. Однако в онкологической практике нередко требуется открытое вмешательство, поскольку необходима тщательная ревизия органов малого таза, а в ряде случаев и брюшной полости для поиска метастазов рака и радикального удаления всех заинтересованных тканей.
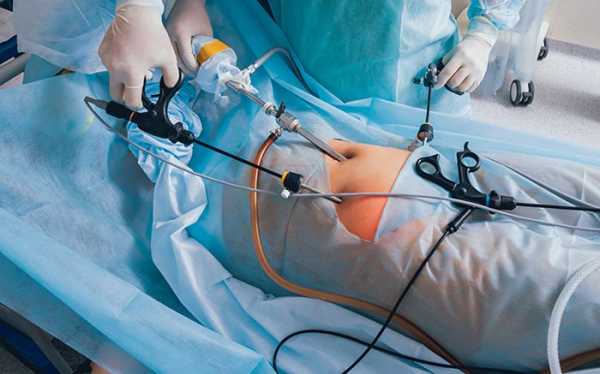
Объем операции определяется диагнозом и стадией заболевания. Наиболее обширные вмешательства производятся при раке яичников, поскольку он склонен к раннему контактному метастазированию по брюшине. Поэтому во время операции производят не только расширенную экстирпацию матки с придатками, но и иссечение большого сальника и брюшины.
Возможные осложнения
Экстирпация матки является сложной операцией как для врачей, так и для пациенток, у которых могут развиться и физические осложнения, и психологические последствия.
Медицинские осложнения могут возникнуть как в раннем послеоперационном периоде, так и в отдаленном, даже через несколько лет после операции. Наиболее сложный период — это первые сутки после операции, т. к. в этот период возникает выраженная боль внутри живота и в области швов. Чтобы облегчить это состояние, обязательно назначаются сильнодействующие обезболивающие, в ряде случаев наркотические. Боль сохраняется в течение 3-10 суток и по мере заживления стихает.
Из ранних послеоперационных осложнений следует отметить следующие:
- Кровотечения, которые могут быть внутренними (кровь скапливается в тазу) или наружными (кровь из послеоперационного шва). Мажущие кровянистые выделения являются вариантом нормы в раннем послеоперационном периоде после удаления матки, но если они принимают выраженный характер, приобретают неприятный запах, это свидетельствует о присоединении инфекции.
- Нарушение мочеиспускания. Возникает из-за травмирования нервов тазового дна и смещения органов.
- Воспалительные процессы. Для них характерно повышение температуры, явления интоксикации, отечность раны, покраснение швов и наличие гнойного отделяемого. Грозным осложнением послеоперационной инфекции является перитонит, который может перейти в сепсис. При развитии признаков воспаления, следует немедленно сообщить врачу для принятия адекватных мер.
- Тромбоэмболии. Тромбоэмболии являются нередким осложнением обширных операций, особенно в онкологии, поскольку у больных из-за паранеопластического синдрома возникают нарушения в системе гемостаза (она отвечает за процессы свертывания крови). Наиболее опасна тромбоэмболия легочной артерии, поскольку при таком осложнении высоки риски смертельного исхода. К ранним ее признакам относят боль в груди и одышку.
В отсроченной перспективе экстирпация матки приводит к следующим осложнениям:
- Ранний климакс. Он развивается из-за того, что женщине во время операции удаляют яичники. Это приводят к целому спектру гормональных нарушений которые сопровождаются неприятными и даже тягостными симптомами — лабильность настроения, ухудшение настроения вплоть до депрессии, колебания артериального давления, остеопороз (уменьшение плотности костной ткани), приливы и др. В обычных случаях, для компенсации этого состояния, назначается заместительная гормональная терапия, но при многих видах рака женских половых органов такое лечение противопоказано. В других случаях, когда рак не имеет чувствительности к половым гормонам и имеет низкий риск метастазирования в яичники, их могут сохранить. В таких случаях стараются произвести экстирпацию с репозицией яичников — перемещение их в брюшную полость. Это позволит сохранить их при необходимости лучевой терапии. В этом случае климакс не развивается.
- Бесплодие. После удаления матки, женщина физически не сможет забеременеть и выносить ребенка. Для женщин, вышедших из репродуктивного периода это не является проблемой, но для молодых пациенток это может стать настоящей драмой.
- Нарушение иннервации тазовых органов с развитием недержания мочи и кала. Особенно эта проблема актуальна при проведении расширенной экстирпации матки в пересечением тазовых нервов.
- Пролапс органов малого таза — выпадение культи влагалища, прямой кишки. Данные осложнения развиваются из-за нарушения мышц и связок тазового дна, смещения тазовых органов и органов брюшной полости. Для адекватной коррекции требуется пластическая операция.
- Спаечная болезнь. Она может сопровождаться выраженными болями и нарушением работы тазовых органов. В ряде случаев для устранения патологических симптомов требуется повторная операция.
Запись на консультацию круглосуточно