Флегмона кисти что это такое
Флегмона кисти: причины симптомы, лечение, операция
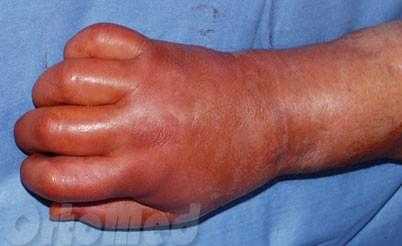
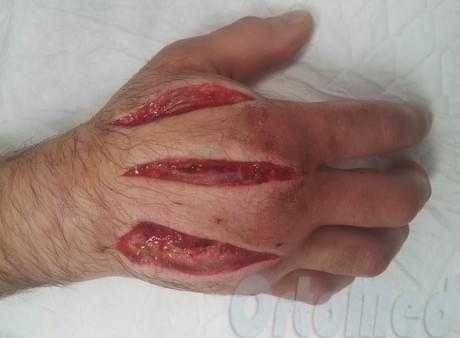
Флегмона кисти - это острое гнойное воспаление глубоких или поверхностных тканей кисти без тенденции к ограничению распространения патологического процесса. Является результатом реакции на инфицирование раны кисти или внедрение инородного материала.
Существует два типа флегмоны:
- Гнойные. Происходят вследствие непосредственного занесения в рану бактериальной флоры, что в свою очередь ведёт к незамедлительно ответной реакции организма – воспаление.
- Асептические. Происходят ввиду аутоиммунного ответа организма. Асептические флегмоны могут возникать в любой части тела. В таком случае не происходит грозного воспаления, только скромное отделяемое (лимфа).
Как запускается процесс воспаления?
Изначально, как активизируется иммунная система организма:
• Резко увеличивается приток крови к поврежденной зоне.
• В следствие чего повышается местная температура.
• Происходит выход жидкой части крови и белых кровяных клеток из капилляров в межклеточное пространство для борьбы с чужеродным агентом (бактериями).
• Гиперемия в области повреждения (покраснение).
• Отек мягких тканей вызывает нетерпимую боль.
Эти четыре признака знака флегмоны руки – повышение температуры, отек, покраснение, и боль-характеризуют воспаление.
По мере развития воспаления кисти, в тканях начинается образование гноя. Гнойный процесс при флегмона распространяется довольно быстро по клетчаточным и фасциальным пространствами. Находя путь наименьшего сопротивления и в буквальном смысле, расплавляя мягкие ткани.
Вот почему нужна экстренная операция. И никакими антибиотиками и противовоспалительным средствами не заглушить этот уже начавшийся процесс.
Начинается выраженная интоксикации организма, повышается температура тела, появляется озноб.
Асептические флегмоны протекают мягче, без образования гноя. Но из сосудистого русла в огромном количестве выделяется лимфа, которая вызывает резкое повышение давления в межфасциальных пространствах, что влечёт за собой нетерпимую боль, сдавление сосудов, нервов, вплоть до некроза пальцев.
В таких случаях так же необходима экстренная операция по декомпрессии клетчаточным и фасциальных пространств – фасциотомия.
Причины и симптомы флегмоны
Много различных агентов (микроорганизмов) вызывают флегмоны. Наиболее распространенными являются пиогенные (гноеобразующих) бактерии, таких как Staphylococcus aureus (золотистый стафилококк), почти всегда является причиной флегмон, абсцессов. Реже гнойные процессы вызывает Streptococcus (стрептококк), синегнойные палочки. Это непосредственные возбудители данной патологии, но пути занесения разные. Наиболее частые приведены ниже:
- Укусы животного
- Любая рана кисти глубже кожи
- Ожоги
- Отморожения
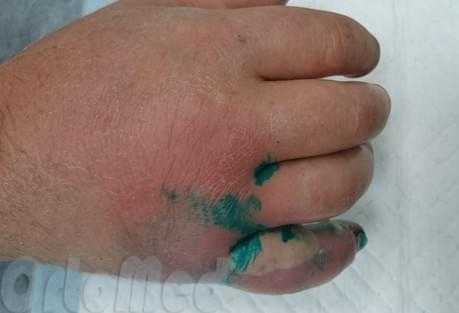
Диагностика флегмоны кисти
Главные признаки воспаления - повышение температуры, отек, покраснение и боль – поэтому достаточно легко идентифицировать флегмоны кисти. Если симптомы еще не явные и заболевание только начинается, врач, возможно, назначит некоторые анализы и дополнительные исследования, для уточнения диагноза. Такие как: общий анализ крови, УЗИ области воспаления.
Лечение флегмоны
Поскольку кожа очень устойчива к распространению инфекции, она действует как барьер, часто не позволяя гною выйти наружу, заставляя его распространяться вглубь кисти. В таком случае, гною необходимо дать отток, выполнив операцию фасциотомию.
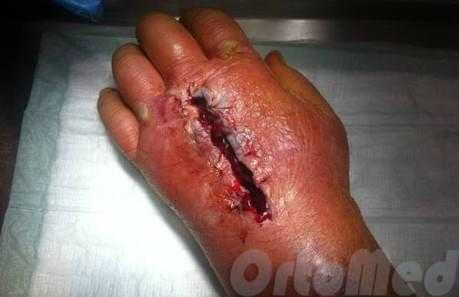
Операция при флегмоне
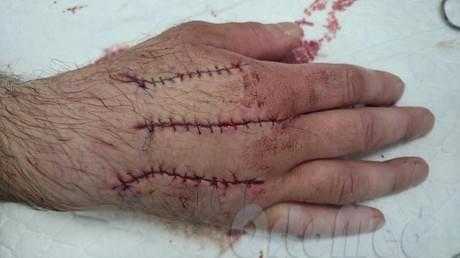
Производится разрез кожи в определённых местах, соответствующих месту воспаления, эвакуируется гной, скромное отделяемое. Рана обильно промывается растворами антисептиков, устанавливается дренаж, для того чтобы рана не успела зажить до того момента пока полностью не очистится и воспаление не стихнет.
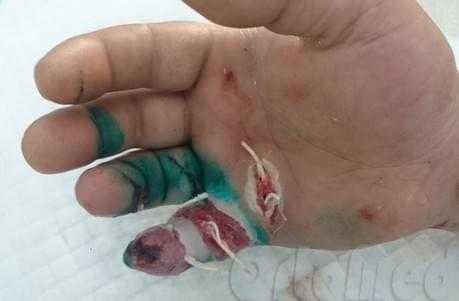
Также очень важно выполнять фасциотомные разрезы в определённых местах и очень аккуратно, профессионально, во избежание повреждения важнейших структур кисти:
- нервов,
- сосудов,
- сухожилий.
После выполнения фасциотомия пациенту сразу становится легче, боль заметно уменьшается, постепенно проходят симптомы интоксикации флегмоны руки.
Далее производятся ежедневные перевязки с промыванием ран до их полного заживления.
Назначаются антибиотики, сосудистые препараты улучшающие питание тканей, противовоспалительные препараты.
В случае асептический флегмоны выполняется фасциотомия для уменьшения внутрифасциального давления, а именно для того чтобы дать отток лимфа.
При этом назначаются не антибиотики, а антигистаминные и противовоспалительные (чаще гормональные) препараты.
Так же производятся ежедневные перевязки до прекращения обильного отделения серозной жидкости и спадения отека. Раны зашивают, для того чтобы они быстрее зажили и не осталось больших рубцов (шрамов).
Послеоперационное течение и прогноз
После того, как флегмоны правильно вскрыли и дренировали, прогноз выздоровления без последствий оценивается как отличный. При обнаружении симптомов флегмоны кисти необходимо незамедлительно обратиться к специалисту по хирургии кисти. Чем раньше начнётся лечение, тем меньше риска для серьёзных иногда необратимых последствий.
С каждым часом прогрессирования процесса увеличивается риск некроза пальцев или вовсе кисти. Так же запущенный процесс может привести к сепсису (заражения крови) вплоть до детального исхода.
Но благодаря природе, которая создала защитные механизмы организма, такие как боль на какое-либо повреждение, воспаление, пациент не в состоянии терпеть подобную боль, что вынуждает его в подавляющем большинстве случаев, обратиться к специалисту до некроза пальцев.
Ни в коем случае нельзя нагревать участок воспаления, это может ускорить и усилить процесс, перевести к его диссимиляции (распространению).
Не занимайтесь самолечением!
Определиться с диагнозом и назначить правильное лечение может только врач. Если у Вас возникли вопросы, можете позвонить по телефону или задать вопрос по электронной почте.
Флегмоны кисти > Архив - Клинические протоколы МЗ РК
Тактика лечения: при установленном диагнозе флегмоны кисти лечение только оперативное. Обезболивание общее или местное.
Цели лечения: оперативное лечение и санация гнойных очагов, восстановление исходного состояния кожных покровов и функций кисти, предотвращение рецидивов.
Немедикаментозное лечение: в серозно-инфильтративной фазе воспаления применяют спиртовые ванночки, электрофорез трипсина, химотрипсина, антибиотикотерапию, в том числе регионарные внутривенные введения антибиотиков, УВЧ-терапию.
Медикаментозное лечение: в послеоперационном периоде применяется антибиотикотерапия с учетом чувствительности микрофлоры; антисептики, сульфаниламиды, протеолитические ферменты; физио- и рентгенотерапия.
Операции при гнойных заболеваниях кисти
Флегмоны тыла кисти (поверхностные и глубокие) вскрывают продольными линейными разрезами в месте наиболее выраженной флюктуации и гиперемии в стороне от проекции сухожилия разгибателей. Также вскрывают тыльные и ладонные абсцессы кисти.
Поверхностную флегмону срединного ладонного пространства вскрывают продольными разрезами, на ладонной поверхности кисти по ее средней линии с иссечением некротизированного апоневроза.
Глубокие флегмоны срединного ладонного пространства вскрывают подобными разрезами. После рассечения ладонного апоневроза, манипуляции производят тупым путем из-за опасности повреждения ладонных артериальных дуг.
Флегмоны фасциально-клетчаточного пространства гипотенара вскрывают линейными разрезами с последующим дренированием раны. При вскрытии флегмоны тенара необходимо остерегаться повреждения срединного нерва. Разрезы чаще проводят кнаружи от кожной складки, отграничивающей тенар от срединной части ладони.
Комиссуральную флегмону вскрывают линейными разрезами в соответствующем межкостном промежутке. При распространении воспалительного процесса на тыльную поверхность кисти, гнойные затеки дренируют из дополнительного разреза. Применяют также полудугообразные разрезы в дистальном отделе ладони, у основания пальца в соответствующем комиссуральном пространстве.
Дренирование ран осуществляют с помощью полихлорвиниловых окончатых трубок. После операции обязательна иммобилизация кисти и предплечья.
Профилактические мероприятия гнойных заболеваний кисти состоят в своевременном лечении повреждений кисти, борьбе с травматизмом, правильном лечении панарициев.
Дальнейшее ведение: послеоперационная реабилитация в амбулаторных условиях.
Перечень основных и дополнительных медикаментов:
1. *Дифенгидрамин раствор для инъекций 1% 1 мл
2. *Тримепиридина гидрохлорид раствор для инъекций в ампуле 1% по 1 мл
3. *Цефуроксим порошок для приготовления раствора для инъекций во флаконе 750 мг, 1.5 гр
4. *Цефтазидим - порошок для приготовления раствора для инъекций во флаконе 500 мг, 1 гр, 2 г
5. *Цефтриаксон порошок для приготовления инъекционного раствора 250 мг, 500 мг, 1000 мг во флаконе
6. *Лидокаина гидрохлорид раствор для инъекций 10% 2 мл
7. *Прокаин 0,25 мг табл.
8. *Гентамицин раствор для инъекций 40 мг/мл, 80 мг/2 мл в ампуле
9. *Итраконазол оральный раствор 150 мл – 10 мг\мл
10. *Флуконазол капсула 50 мг, 150 мг; раствор во флаконе для в/в введения 100 мл
11. *Повидон-йод раствор 1% во флаконе
12. *Глюкоза раствор для инфузий 5%, 10% во флаконе 400 мл, 500 мл; раствор 40% в ампуле 5 мл, 10 мл
13. *Сыворотка противогангренозная, раствор для инъекций, амп.
14. *Противостолбнячная сыворотка, раствор для инъекций 2 мл, 3 мл, 5 мл, амп.
15. *Анатоксин дифтерийно-столбнячный раствор для инъекций, амп. 1 мл
16. *Иммуноглобулин противостафилакокковый раствор водный 3 мл в ампуле
17. *Тиамин раствор для инъекций 5% в ампуле 1 мл
18. *Пиридоксин таблетка 10 мг, 20 мг; раствор для инъекций 1%, 5% в ампуле 1 мл
19. *Цианокобаламин раствор для инъекций в ампуле 1 мл (500 мкг)
20. *Хлоропирамин таблетка 25 мг; раствор для инъекций 20 мг/мл в ампуле
21. *Перекись водорода раствор 3% во флаконе 25 мл, 40 мл
22. *Магния сульфат раствор для инъекций 25% в ампуле 20 мл
23. *Нитрофурал 20 мг табл.
24. *Диазепам 2 мг, 5 мг табл.
25. *Препараты, получаемые из крови, плазмозамещающие средства и средства для парентерального питания
26. *Натрия хлорид, р-р д/и фл. д/кровезам 200 мл
27. *Перманганат калия водный раствор 1:10 000
Индикаторы эффективности лечения: устранение симптомов проявлений заболевания, восстановление исходного состояния кожных покровов и функций кисти, предотвращение рецидивов.
Гнойные заболевания кисти. Флегмоны
Симптомы диффузного гнойного поражения клетчаточных пространств кисти зависят от локализации. К местным признакам воспалительного процесса относятся отек и гиперемия тканей, нарушение функции кисти, повышение местной температуры, болезненность при пальпации.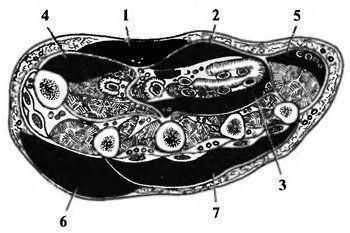
Локализация флегмон на ладонной и тыльной поверхностях кисти:
1 — подкожная флегмона; 2 — ладонная надсухожильная флегмона; 3 — подсухожильная флегмона; 4 — флегмона тенара; 5 — флегмона гипотенара; 6 — подкожная флегмона тыла кисти; 7 — подфасциальная флегмона тыла кисти
Флегмоны возвышения I пальца
Сопровождаются резким отеком тенара и лучевого края тыльной поверхности кисти. Резкая боль при пальпации, напряжение тканей, заметное ограничение подвижности I пальца, сглаженность ладонной кожной складки указывают на воспаление жировой клетчатки этой зоны.Гнойный экссудат нередко распространяется по краю первой межкостной мышцы на дорсальную поверхность кисти. В некоторых случаях наблюдается гнойное расплавление соединительной перегородки, разделяющей щель тенара и срединное ладонное пространство, с инфицированием последнего и образованием гнойно-некротического процесса в срединной ладонной впадине.
Флегмоны возвышения V пальца
Не сопровождаются выраженной интоксикацией. Отмечаются умеренно выраженный отек, гиперемия и напряжение тканей, болезненность при пальпации. Движения V пальца приводят к усилению боли.Комиссуральная флегмона
Локализуется в дистальной части ладони. Входными воротами инфекции являются трещины грубой, омозолелой кожи в области пястно-фаланговых сочленений ладони (другое название таких флегмон — мозольный абсцесс, намин). Воспалительный очаг формируется, как правило, в комиссуральных пространствах II—IV пальцев.Флегмоны сопровождаются значительными болями и отеком дистальной части обеих поверхностей кисти. Пальцы по соседству с гнойным очагом несколько разведены и согнуты в межфаланговых суставах, разгибание болезненно из-за натяжения воспаленного ладонного апоневроза Возможно непосредственное распространение гноя через овальные щели апоневроза с ладонной на тыльную поверхность кисти.

Пути распространения гноя при мозольном абсцессе кисти:
1 — в межкостную щель; 2 — в срединное ладонное пространство; 3 — в сухожильное влагалище; 4 — в клетчатку тыла кисти; 5 — мозольный абсцесс
Кроме того, возможно вовлечение сухожилия глубокого сгибателя пальца, находящегося в непосредственной близости от гнойно-некротического очага. Инфекция может распространяться и в проксимальном направлении по каналам червеобразных мышц.
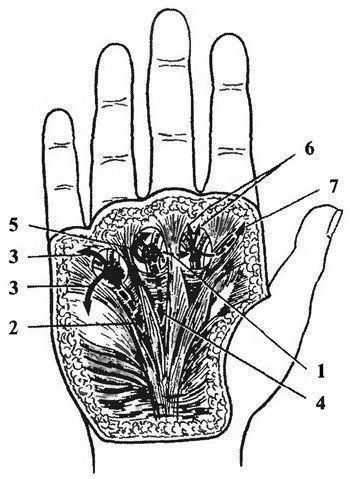
Возможное распространение гноя при запушенной комиссуральной флегмоне:
1 — в подладонный апоневроз; 2, 4 — в срединное ладонное пространство; 3 — в область гипотенара; 5 — по ходу червеобразных мышц; 6 — по ходу сосудов пальцев; 7 — в подкожную клетчатку
В этих случаях к основному очагу присоединяется воспаление срединного ладонного пространства.
Флегмона срединного ладонного пространства
Клинически очень трудно дифференцировать подапоневротическую и подсухожильную флегмоны. О локализации и распространении гнойного экссудата можно правильно судить лишь во время оперативного вмешательства, поэтому целесообразно называть гнойно-воспалительные очаги в центральной части ладони флегмонами срединного ладонного пространства. При этом центральная часть ладони выбухает. Кожа со сглаженной складчатостью напряжена, флюктуацию определить не удается.При пальпации очага воспаления возникает сильная боль. Значительно выражен отек тыла кисти; II-V пальцы несколько согнуты в межфаланговых суставах. Попытка их активного или пассивного разгибания приводит к усилению болей. Запоздалое и нерациональное лечение флегмоны срединного ладонного пространства осложняется прорывом гноя в щель тенара, на предплечье, на тыл кисти. Эти осложнения усугубляют и без того довольно тяжелое течение флегмоны срединного ладонного пространства.
Перекрестная, или U-образная, флегмона
Является наиболее тяжелой формой гнойного воспаления кисти. Это совместное поражение локтевой и лучевой синовиальных сумок. Заболевание является следствием гнойного тендовагинита I или V пальца. При способствующих инфекции условиях происходит распространение гнойного экссудата на синовиальную сумку лучевой или локтевой стороны кисти. Прорыв и быстрое распространение гноя облегчаются в случаях прямого сообщения сумок в пястном канале. Клинические наблюдения показывают, что чаще причиной перекрестных флегмон служит лучевой тенобурсит.U-образные флегмоны сопровождаются выраженной интоксикацией. Кисть отечна, сине-багрового цвета, ее пальпация крайне болезненна. Пальцы несколько приведены к ладони, активные движения в них отсутствуют, попытка к пассивному разгибанию значительно усиливает боль. Пальпаторная болезненность наиболее выражена в зоне проекции сухожилий сгибателей I и V пальцев и в проксимальной части кисти, т.е. в месте расположения слепых концов локтевой и лучевой синовиальных сумок. При прорыве гноя в пространство Пирогова появляются разлитая болезненность и отек в дистальной части предплечья.
Опасность U-образных флегмон заключается и в том, что гнойно-воспалительный процесс может поражать все фасциально-клетчаточные пространства кисти: срединное ладонное пространство при прорыве гноя из локтевой или лучевой синовиальных сумок, щель тенара или гипотенара при гнойных тенобурситах I или V пальца.
В последующем гной по каналам червеобразных мышц переходит на тыльную поверхность кисти, образуя здесь обширный гнойно-некротический очаг.
Даже при самом благоприятном течении U-образных флегмон в отдаленном послеоперационном периоде функция кисти оказывается значительно сниженной, поэтому крайне важны радикальное раннее оперативное вмешательство и рациональное ведение послеоперационного периода с включением физиотерапевтических процедур и средств, направленных на предупреждение тугоподвижности пальцев.
Подкожная флегмона тыльной поверхности кисти относится к более легким формам гнойного воспаления кисти. Отек и гиперемия тканей разлитые, границы гнойного очага установить трудно. Путем тщательной пальпации тканей можно получить представление об очаге гнойного размягчения клетчатки.
Подапоневротические флегмоны тыльной поверхности кисти возникают в результате попадания инфекции глубоко под апоневроз при колотых ранах. В сравнении с предыдущим видом воспаления проявления подапоневротической флегмоны более четкие. Определяется плотный инфильтрат с отеком и гиперемией тыльной поверхности кисти. Подкожная и подапоневротическая флегмоны, как правило, развиваются после повреждения и инфицирования кожных покровов тыла кисти. Реже наблюдают вторичную флегмону — распространение процесса с ладонной поверхности кисти.
В.К. Гостищев
Опубликовал Константин Моканов
причины, симптомы, диагностика и лечение
Флегмона – это гнойный процесс в жировой клетчатке, не имеющий четких границ и склонный к распространению на окружающие ткани. Возбудителем чаще всего является золотистый стафилококк. Флегмона проявляется общим недомоганием и интоксикацией, значительным повышением температуры тела, резкой болезненностью при движениях и пальпации пораженной области. Поверхностная флегмона характеризуется прощупыванием плотного инфильтрата, который, постепенно размягчаясь, превращается в заполненную гноем полость. Диагноз устанавливается на основании клинической картины. Лечение флегмоны проводится путем ее вскрытия и дренирования, применения протеолитических ферментов и ранозаживляющих мазей.
Общие сведения
Флегмона – разлитое гнойное, реже гнилостное воспаление в жировой клетчатке. Его характерной особенностью является отсутствие четких границ. Флегмона может быстро распространяться по клетчаточным пространствам, переходя на мышцы, сухожилия, кости и другие структуры. Может быть как самостоятельным заболеванием, так и осложнением других гнойных процессов (сепсиса, абсцесса, карбункула). Лечением флегмон в области лица занимаются хирурги-стоматологи. Лечение флегмон в области туловища и конечностей находится в ведении гнойных хирургов. Лечение вторичных флегмон, развившихся на фоне перелома или раны мягких тканей, осуществляется травматологами.
Флегмона
Причины флегмоны
Непосредственной причиной гнойного процесса в подавляющем большинстве случаев являются патогенные микроорганизмы, которые проникают в клетчаточные пространства непосредственно через рану или ссадину либо по лимфатическим или кровеносным сосудам. Чаще всего флегмона развивается под действием золотистого стафилококка, второе место по распространенности занимает стрептококк.
Возникновение флегмоны может быть обусловлено и другими микроорганизмами. Так, например, у детей младшего возраста флегмона иногда провоцируется гемофильной бактерией. При укусе собаки или кошки в ткани проникает Pasturella multocida, которая может вызывать флегмону с очень коротким инкубационным периодом (4-24 часа). А в результате ранения, полученного во время работы с домашней птицей, свиньями, морскими рыбами или моллюсками, причиной флегмоны может стать бактерия Erysipelothrix rhusiopathiae.
Чаще всего бактерии проникают в подкожную клетчатку через поврежденные кожные покровы или слизистые оболочки. Кроме того, возбудители инфекции могут попадать в клетчаточное пространство гематогенным или лимфогенным путем из какого-то очага инфекции (например, при тонзиллите, фурункулезе, кариесе). Возможно также контактное распространение воспаления при прорыве гнойного очага (например, абсцесса или карбункула). В отдельных случаях флегмона может вызываться не болезнетворными микроорганизмами, а химическими веществами. Так, развитие гнойного воспаления в подкожной клетчатке возможно при введении под кожу бензина, керосина, скипидара и т. п.
Вероятность возникновения флегмоны увеличивается при снижении защитных функций организма, которое может быть обусловлено истощением, иммунодефицитными состояниями (ВИЧ-инфекция), хроническими заболеваниями (сахарный диабет, болезни крови, туберкулез) или хроническими интоксикациями (алкоголизм, наркомания). При всех перечисленных состояниях наблюдается более тяжелое течение и быстрое распространение флегмоны, что обусловлено невозможностью организма противостоять инфекции. Вероятность заражения, особенности течения флегмоны и чувствительность к лекарственным препаратам также обусловлены видом и штаммом микроорганизма.
Патогенез
Характер и особенности развития флегмоны определяются особенностями жизнедеятельности бактерии, вызвавшей гнойный процесс. Так, стрептококки и стафилококки вызывают гнойное воспаление. А при заражении гнилостным стрептококком, вульгарным протеем и кишечной палочкой возникает гнилостная флегмона.
Самые тяжелые формы флегмоны развиваются в результате жизнедеятельности облигатных анаэробов – бактерий, которые размножаются в отсутствие кислорода. К числу таких микроорганизмов относятся неспорообразующие (бактероиды, пептострептококки, пептококки) и спорообразующие анаэробы (клостридии), которые характеризуются чрезвычайной агрессивностью, высокой скоростью разрушения тканей и тенденцией к быстрому распространению воспаления. Хроническая форма флегмоны (деревянистая флегмона) вызывается маловирулентными штаммами таких микроорганизмов, как дифтерийная палочка, стафилококк, паратифозная палочка, пневмококк и др.
Классификация флегмон
Флегмона может быть первичной (возникшей в результате непосредственного внедрения микроорганизмов) или вторичной (развившейся при переходе воспаления с окружающих тканей), острой или хронической, поверхностной или глубокой, прогрессирующей или отграниченной. В зависимости от характера разрушения тканей в гнойной хирургии выделяют серозную, гнойную, некротическую и гнилостную форму флегмоны. С учетом локализации флегмоны подразделяются на подкожные, межмышечные, подфасциальные, забрюшинные, межорганные, флегмоны клетчатки средостения, флегмоны шеи, кисти, стопы.
Если гнойное воспаление развивается в клетчаточных пространствах вокруг какого-либо органа, его наименование образуется из латинского названия воспаления данного органа и приставки «пара», означающей «около» или «вокруг». Примеры: воспаление клетчатки вокруг почки – паранефрит, воспаление клетчатки вокруг прямой кишки – парапроктит, воспаление клетчатки в области малого таза (рядом с маткой) – параметрит и т. п. При бурном течении флегмона может выходить за рамки одной анатомической области и распространяться на соседние, захватывая одновременно, например, область ягодиц, бедро и промежность или кисть и предплечье.
Симптомы флегмоны
Для острого процесса типично быстрое начало с повышением температуры до 39-40°С и выше, симптомами общей интоксикации, жаждой, резкой слабостью, ознобом и головной болью. При поверхностной флегмоне в зоне поражения появляется отек и краснота. Пораженная конечность увеличивается в объеме, определяется увеличение регионарных лимфатических узлов.
В процессе пальпации флегмоны выявляется резко болезненное, неподвижное, горячее на ощупь образование без четких границ. Кожа над ним лоснится. Движения болезненны, боль также усиливается при перемене положения тела, поэтому пациенты стараются как можно меньше двигаться. В последующем в области воспаления возникает участок размягчения – полость, заполненная гноем. Гной может либо прорываться наружу с образованием свища, либо распространяться на соседние ткани, вызывая их воспаление и разрушение.
Для глубоких флегмон характерно ранее появление и более яркая выраженность общих симптомов – гипертермии, слабости, жажды, озноба. Отмечается быстрое ухудшение состояния, возможна одышка, снижение артериального давления, частый слабый пульс, головная боль, уменьшение мочеотделения, синюшность конечностей и желтушность кожных покровов.
Вне зависимости от расположения (глубокая или поверхностная) острая флегмона быстро прогрессирует, захватывая все новые участки жировой клетчатки, а также расположенные рядом анатомические образования, и сопровождается тяжелой интоксикацией. Выделяют пять форм острой флегмоны.
- Серозная флегмона. Развивается на начальном этапе. Преобладает серозное воспаление: в области пораженного участка скапливается экссудат, клетки жировой клетчатки инфильтрируются лейкоцитами. Клетчатка приобретает студенистый вид и пропитывается водянистой мутной жидкостью. Граница между больными и здоровыми тканями практически не выражена. В последующем серозная форма может переходить в гнойную или в гнилостную.
- Гнойная флегмона. Наблюдается гистолиз (расплавление тканей с образованием гноя), в результате чего образуется мутный, беловатый, желтый или зеленый экссудат. Из-за расплавления тканей при данной форме флегмоны часто наблюдается образование язв, свищей и полостей. При неблагоприятном течении гнойной флегмоны воспаление распространяется на соседние ткани (мышцы, кости, сухожилия), которые вовлекаются в гнойный процесс и также подвергаются разрушению. Гной распространяется по «естественным футлярам» - подфасциальным пространствам и сухожильным влагалищам. Мышцы приобретают грязновато-серую окраску, пропитываются гноем и не кровоточат.
- Гнилостная флегмона. Характеризуется разрушением тканей с образованием газов с неприятным запахом. Ткани при такой флегмоне приобретают грязно-коричневую или темно-зеленую окраску, становятся скользкими, рыхлыми и разрушаются, превращаясь в полужидкую мажущуюся массу. Гнилостный распад тканей обуславливает тяжелую интоксикацию.
- Некротическая флегмона. Характерно образование очагов некроза, которые в последующем либо расплавляются, либо отторгаются, оставляя после себя раневую поверхность. При благоприятном течении флегмоны область воспаления ограничивается от окружающих здоровых тканей лейкоцитарным валом, а в дальнейшем – грануляционным барьером. Воспаление локализуется, на месте флегмоны формируются абсцессы, которые либо вскрываются самостоятельно, либо дренируются оперативным путем.
- Анаэробная флегмона. Наблюдается распространенный серозный воспалительный процесс с возникновением обширных участков некроза и выделением из тканей пузырьков газа. Ткани темно-серые, со зловонным запахом. При пальпации определяется крепитация (мягкий хруст), обусловленный наличием газа. Ткани вокруг очага воспаления приобретают «вареный» вид, покраснение отсутствует.
Хроническая флегмона может развиться при низкой вирулентности микроорганизмов и высокой сопротивляемости организма больного. Сопровождается возникновением очень плотного, деревянистого инфильтрата. Кожные покровы над областью воспаления синюшные.
Осложнения
Диссеминация инфекции по лимфатическим и кровеносным сосудам может стать причиной развития тромбофлебита, лимфангита и лимфаденита. У некоторых пациентов выявляется рожистое воспаление или сепсис. Возможно возникновение вторичных гнойных затеков. Флегмона лица может осложняться гнойным менингитом. При распространении процесса на близлежащие мягкотканные и костные структуры может развиваться гнойный артрит, остеомиелит, тендовагинит, при поражении плевры – гнойный плеврит и т. д. Одним из опаснейших осложнений флегмоны является гнойный артериит – воспаление артериальной стенки с ее последующим расплавлением и массивным артериальным кровотечением.
Лечение флегмоны
Данное заболевание представляет опасность для жизни, требует экстренной госпитализации. В процессе лечения действует строгое правило: при наличии гноя необходима его эвакуация, поэтому основным лечебным мероприятием является хирургическое вмешательство – вскрытие и дренирование гнойного очага. Исключением из общего правила является начальный этап флегмоны (до формирования инфильтрата). В этом случае операция не проводится. Пациентам назначают тепловые процедуры (соллюкс, грелки, согревающие компрессы), УВЧ-терапию или компрессы с желтой ртутной мазью (повязка по Дубровину). Одновременное использование УВЧ и ртутной мази противопоказано.
Наличие высокой температуры и сформировавшегося инфильтрата является показанием к оперативному лечению флегмоны даже при отсутствии явной флюктуации в очаге поражения. Вскрытие и дренирование области воспаления позволяет уменьшить напряжение тканей, улучшить тканевый обмен и создать условия для эвакуации воспалительной жидкости. Хирургическое вмешательство выполняют под общим наркозом. Вскрытие флегмоны проводят широким разрезом. При этом, чтобы обеспечить хороший отток гноя, широко рассекают не только поверхностные, но и глубокие ткани. После отхождения гнойной жидкости полость промывают и дренируют резиновыми выпускниками, трубками или полутрубками.
На рану накладывают повязки с гипертоническим раствором или водорастворимыми мазями, содержащими антибиотики. Мази на вазелинланолиновой и жировой основе (синтомициновая эмульсия, мазь Вишневского, неомициновая, тетрациклиновая мази и пр.) на ранних этапах не показаны, поскольку они затрудняют отток раневого содержимого. Для того чтобы ускорить отторжение омертвевших участков, применяют специальные некролитические средства – протеолитические ферменты (протеазы, химотрипсин, трипсин) или мази с содержанием ферментов.
После очищения раневой полости используют мазевые повязки. Для стимулирования регенерации применяют троксевазиновую и метилурациловую мазь, для защиты грануляционной ткани от повреждения – мази на жировой основе, для предотвращения повторного инфицирования – водорастворимые мази. В фазе эпителизации и рубцевания наносят шиповниковое и облепиховое масло. При длительно незаживающих ранах и обширных дефектах выполняют дермопластику.
Одновременно с местным лечением проводится консервативная терапия, направленная на повышение защитных сил организма, борьбу с инфекцией и интоксикацией. Пациенту назначают постельный режим. Пораженному участку по возможности придают возвышенное положение. Обезболивающие средства обычно вводят внутримышечно. Всем больным обязательно проводят антибиотикотерапию. Препараты подбирают с учетом чувствительности возбудителя. При анаэробных флегмонах внутримышечно или подкожно применяют противогангренозные сыворотки.
Для регуляции кислотно-щелочного состояния крови и нейтрализации токсинов внутривенно вводят раствор уротропина, для улучшения тонуса сосудов – раствор хлористого кальция. Для улучшения питания сердечной мышцы применяют раствор глюкозы внутривенно. При необходимости применяют препараты, нормализующие деятельность сердечно-сосудистой системы (кофеин и т. д.). Назначают обильное питье, внутривенную инфузионную терапию, витаминотерапию, общеукрепляющие средства и иммуномодулирующие препараты. Антибиотикотерапию продолжают вплоть до ликвидации острого воспаления.
Прогноз и профилактика
Прогноз определяется обширностью поражения, характером гнойного процесса, общим состоянием здоровья пациента и временем начала лечения. При позднем обращении, развитии осложнений возможен летальный исход. После выздоровления часто наблюдается грубое рубцевание, возможны внешние дефекты, нарушение функции пораженного сегмента. Профилактика флегмоны заключается в предупреждении травм, обработке ран и ссадин, своевременном лечении очагов инфекции (кариозных зубов, фурункулов, пиодермии и пр.). При возникновении первых признаков воспаления и малейшем подозрении на флегмону следует немедленно обращаться к врачу.
Флегмоны тыла кисти
Флегмоны тыла кисти делятся по механизму возникновения на первичные и вторичные, по глубине расположения — на подкожные (phlegmona dorsum mani subcutanea) и подапоневротические (phlegmona dorsum mani subaponeurotica). Первичные флегмоны развиваются в результате непосредственного повреждения кожи тыла кисти: травмы и раны тыльной поверхности кисти, удары по зубам, укусы и расчесы, фурункулы, неудачные инъекции в вены тыла кисти и пр. Вторичные флегмоны возникают при переходе гнойного процесса с ладонной поверхности по ходу межкостных или черве¬образных мышц.
Подкожная флегмона тыла кисти
Рыхлая подкожная клетчатка тыла кисти и обилие в ней лимфатических сосудов способствуют образованию реактивного (коллатерального) отека при воспалительных и гнойно-воспалительных заболеваниях ладонной поверхности кисти. При этом кожа над областью отека становится умеренно гиперемированной. Подкожная клетчатка пастозная, умеренно напряженная при пальпации. Симптом флюктуации во всех случаях отсутствует. Исследование пуговчатым зондом выявляет практически полную безболезненность зоны отека.
При первичном инфицировании наступает быстрое гнойное расплавление подкожной клетчатки тыла кисти. Происходит отслаивание кожи от глубжележащих тканей с последующим распространением процесса по плоскости. В ряде, случаев флегмонозный процесс может распространяться на всю поверхность тыла кисти. Питание приподнятой кожи нарушается, что проявляется появлением субэпидермальных пузырей, заполненных мутной серозной жидкостью или гноем.
В дальнейшем на этом месте возможно образование участков некрозов кожи со значительными дефектами вплоть до обнажения сухожилий разгибателей. Покраснение кожи тыла кисти становится ярким и распространяется на тыльные поверхности основных фаланг и лучезапястного сустава. Пальпаторно определяется выраженная болезненность над зоной воспаления. В далеко зашедших случаях определяется флюктуация. Характерным признаком подкожной флегмоны тыла кисти является интактность ладонной поверхности кисти.
Подапоневротическая флегмона тыла кисти
Наиболее частой причиной служит непосредственное инфицирование подапоневротического пространства при колотых, резаных и ушибленных ранах тыла кисти и области пястно-фаланговых суставов. Узкий раневой канал склеивается или его слои смещаются по типу диафрагмы, что создает благоприятные условия для развития гнойно-воспалительного процесса. Возможен переход гнойного процесса из подкожной клетчатки при расплавлении поверхностной фасции.
Клиническая картина. Гиперемия кожи может полностью отсутствовать или при длительном течении заболевания приобретать синюшный оттенок. Отек мягких тканей тугой, плотный, с тенденцией к распространению на предплечье. В подавляющем большинстве случаев (до 94%) имеется регионарный лимфаденит без признаков лимфангита. Движения II-V пальцев резко ограниченны и болезненны. Усиление болезненности наблюдается при сгибании пальцев, когда происходит натяжение сухожилий разгибателей.
«Подрытая» форма флегмоны тыла кисти
«Подрытая» форма флегмоны тыла кисти имеет подострое течение и развивается в течение нескольких недель или месяцев. На тыле кисти после перенесенной флегмоны или рожи формируется длительно не заживающая гранулирующая рана. Под ее краями происходит отслойка кожи от подкожной клетчатки, а, в свою очередь, подкожной клетчатки — от подлежащих тканей. Происходит обширное склерозирование подкожной клетчатки и фасций с образованием среди фиброзной ткани многоходовых свищей по типу «кротовых нор». Сами свищи заполнены дряблыми ослизненными грануляциями. Подобное вялое течение флегмоны тыла кисти имеет склонность к медленному распространению по периферии.
Радикальное удаление грануляций и фиброзной ткани, как правило, приводит к быстрому выздоровлению. Операционной находкой могут быть осумкованные абсцессы различной величины.
В типичных случаях диагноз флегмоны тыла кисти не труден: выявляются все признаки гнойного воспаления и, в отличие от других локализаций флегмон кисти, часто определяется флюктуация над очагом. Сложности возникают при стрептококковой и колибациллярной природе флегмонозного процесса с поражением колеи. В подобных случаях гнойно-воспалительный процесс следует дифференцировать с геморрагической формой рожи.
Лечение флегмон тыла кисти во всех фазах процесса только оперативное. Над центром флюктуации или максимального размягчения производится один или более продольных разрезов, обычно по радиальному краю II и V пястных костей. В зависимости от локализации и распространенности процесса дренирование гнойной полости осуществляется одной или двумя дренажными трубками. Из-за большой степени подвижности и натяжения кожи тыла кисти самостоятельное формирование послеоперационного рубца значительно удлиняется. Нередки случаи несостоятельности молодого нежного рубца при активных движениях в кисти. Поэтому при полном очищении раны от некротических тканей и появлении грануляций целесообразно наложить вторичные швы или свести края раны полосками лейкопластыря (лейкопластырные швы).
Конычев А.В.
Опубликовал Константин Моканов
V-образная флегмона кисти
V-образная, или перекрестная, флегмона кисти считается одной из наиболее тяжелых форм гнойного поражения мягких тканей кисти. В подавляющем большинстве случаев заболевание является осложнением гнойных тендовагинитов и тенобурситов I и V пальцев. Переход воспалительного процесса происходит с лучевой (I палец) сумки на локтевую (V палец).
Значительно реже первичный гнойный процесс начинается в локтевой сумке. Прорыв и быстрое распространение гноя облегчается при наличии прямого сообщения сумок в пястном канале (10-15%). В остальных случаях V-образная флегмона может возникнуть в результате прорыва гноя или контактного перехода воспаления с одной сумки на другую при анатомической целостности и разобщенности их стенок.
Лишь в редких (единичных) случаях V-образная флегмона возникает первично при колотых ранах в области передней поверхности лучезапястного сустава, в проекции проксимальных концов синовиальных сумок. В подавляющем большинстве случаев заболевание развивается вторично и является осложнением сухожильного панариция I или V пальца. Этим фактом обусловлены трудности, возникающие в диагностике, а в последующем и в лечении V-образной флегмоны.
Клинические проявления V-образной флегмоны кисти представляют собой комбинацию признаков флегмоны лучевой и локтевой сумок (в определенной последовательности или одновременно) в зависимости от стадии гнойного процесса.
В серозной фазе заболевания общее состояние больного в большинстве случаев не меняется. Признаки нарастающей интоксикации указывают на скопление гноя в полости синовиального влагалища. Одним из первых местных признаков возникающего осложнения является появление ригидности и болезненности V пальца. Больные жалуются на чувство онемения и ноющей тяжести в V пальце.
Одновременно регистрируется его сгибание в виде крючка. Активное разгибание становится практически невозможным, а пассивные движения — резко болезненными. Появляется и нарастает ригидность в остальных пальцах кисти в убывающей степени по направлению к лучевому краю. Первый палец равномерно утолщается в объеме, нарастает его сгибание в межфаланговом суставе. Кисть увеличивается в объеме. При этом отек тыла кисти носит пастозный, реактивный характер. Пальпаторно определяются зоны болезненности над карпальным каналом в проекции лучевой и локтевой сумок. Увеличивается в объеме передняя поверхность дистальной трети предплечья. В этот период при вскрытии пространства Пирогова-Парона выделяется незначительное количество серозной жидкости.
Переход процесса в гнойно-некротическую фазу характеризуется разрушением проксимальных отделов синовиальных сумок. Гной проникает в глубокую клетчатку предплечья (пространство Пирогова—Парона). Больной может отмечать уменьшение болей и некоторое облегчение. Однако резко возрастают признаки общей интоксикации: поднимается температура тела; появляются бессонница, ознобы, слабость, потеря аппетита, головные боли приобретают постоянный характер. Ухудшаются практически все лабораторные показатели, нарастает лейкоцитоз, увеличивается нейтрофильный сдвиг лейкоцитарной формулы (вплоть до юных форм), нарастает лимфопения, прогрессивно снижается содержание белка в крови.
Местно наблюдается прогрессирование гиперемии кожи кисти и нижней трети предплечья с появлением цианотичных участков. Отек мягких тканей становится напряженным, изменяется естественная конфигурация кожного рельефа. На фоне выраженного нарушения лимфатического дренажа появляются субэпидермальные пузыри, заполненные серозной жидкостью. Ригидность пальцев несколько снижается, хотя I и V пальцы несколько согнуты, а I палец отведен в сторону. Активные движения пальцев резко ограничены до объема «качательных», попытка пассивного разгибания и/или пальпации всех пальцев вызывает непереносимые боли. Боль заставляет пациента принимать вынужденно возвышенное положение кисти. Нередко больная рука поддерживается здоровой.
Изменяются зоны болезненности. Так, максимальная болезненность при исследовании пуговчатым зондом отмечается в проекции сухожилий сгибателей I и V пальцев и в дистальной части предплечья. При вскрытии глубокой клетчатки нижней трети предплечья выделяется большое количество (20-30 мл) жидкого гноя.
Техника дренирования. Операция начинается с дренирования пространства Пирогова-Парона. Операционный доступ производится по локтевому краю нижней трети предплечья, на 2 см выше processus styloideus ulnae, и ведется вверх на 5—7 см к переднему краю локтевой кости. При разрезе кожи следует избегать повреждения подкожной вены и дорсальной чувствительной ветви локтевого нерва. Обнажается край локтевой кости и апоневроз, покрывающий m. flexor carpi ulnaris. Апоневроз рассекается и открывается глубокая клетчатка предплечья (рис. 1).
Рис. 1. Дренирование пространства Пирогова-Парона и V-образной флегмоны
Как правило, после вскрытия фасции из раны выделяется мутная серозная жидкость или гной. В клетчаточное пространство вводится корнцанг или прямой длинный кровоостанавливающий зажим и, скользя по передней поверхности m. pronator quadratus, проводится до лучевого края пространства. Инструмент, не встречая никаких препятствий, выходит подкожно над лучевой костью. Над инструментом по лучевому краю предплечья производится разрез кожи и фасции длиной 5-7 см.
Края локтевого разреза разводятся крючками Фарабефа. В качестве проводника в клетчаточное пространство Пирогова—Парона вводится длинный, слегка изогнутый, пуговчатый зонд (при его отсутствии можно использовать изогнутый зажим Микулича). Инструмент проводится в дистальном направлении под сухожилиями глубокого сгибателя пальцев по направлению внутреннего края I пястно-фалангового сустава.
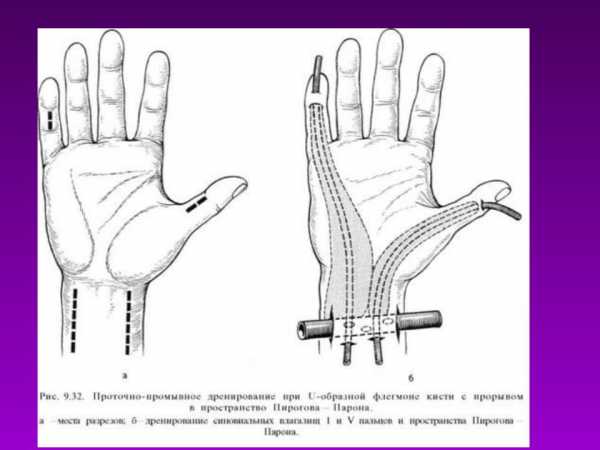
Принципиальным условием выполнения данного этапа операции является свободное движение инструмента между сухожилиями и мышцами. Для этого ассистент должен слегка сгибать кисть в лучезапястном суставе и I палец в пястно-фаланговом суставе. Проводник должен появиться подкожно на основной фаланге I пальца кнутри от сухожилия сгибателей пальца. Над инструментом производится среднелатеральный разрез длиной 2,5-3 см. К проводнику фиксируется дренажная перфорированная IIXB или силиконовая трубка с внутренним диаметром 4-5 мм, которая проводится в проксимальном направлении. При необходимости может производиться дополнительное дренирование синовиального влагалища I пальца.
Аналогично через операционный доступ на лучевой поверхности предплечья осуществляется дренирование локтевого тенобурсита и синовиального влагалища сухожилий сгибателей V пальца.
В поперечном направлении через клетчаточное пространство Пирогова—Парона проводится перфорированная дренажная трубка с внутренним диаметром 8 мм. Большими объемами 3% перекиси водорода и водных растворов антисептиков через установленные дренажи производится промывание всех клетчаточных пространств. Операция завершается наложением асептической повязки. Жесткая иммобилизация кисти не применяется.
Дренажи промываются фракционно 2 раза в сутки. Длительность дренирования перекрестной флегмоны составляет в среднем 5-6 дней. К этому сроку в подавляющем большинстве случаев отделяемое по дренажам становится скудным и прозрачным, явления ocтporo воспаления купируются. Операционные доступы заживают самостоятельно и не требуют наложения вторичных швов. После удаления дренажей следует сразу начинать физиотерапевтические процедуры и комплекс ранней восстановительной лечебной гимнастики.
Конычев А.В.
Опубликовал Константин Моканов
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ ФЛЕГМОН КИСТИ — Студопедия.Нет
Приступая к изложению применяемых нами методов лечения флегмон кисти, необходимо отметить, что вопросы решения этой задачи был рассмотрен в главе, посвященной лечению глубоких форм панариция, поэтому мы не будем останавливаться на этих моментах.
Мы придерживаемся принципа раннего оперативного лечения флегмон кисти, что позволяет предотвратить прогрессирование гнойного процесса с развитием осложнений. Их продолжительность составляет в среднем 1,5 – 2,5 ч, учитывая это, мы отдаем предпочтение внутривенной анестезии больных. С целью обескровливания операционного поля, применяем методику наложения пневмо-монжетки, нагнетаниемем воздуха до 180-200 мм. рт. ст. При необходимости продолжения операции более часа мы снимали давление в манжете на 4-5 мин., прижав на это время магистральные сосуды на протяжении. Более детальное рассмотрение которой при различных видах флегмон будет представлено ниже.
Флегмоны тыла кисти
Вскрытие флегмоны тыла кисти мы осуществляем под внутривенной анестезией, несколькими дугообразными небольшими (до 2,0 см) разрезами, по периметру предполагаемой гнойной полости, виды разрезов представлены на схеме 11. Имеющиеся входные ворота используем как один из доступов.
Схема 11. Виды разрезов при флегмоне тыла кисти
Задачей этапа некрэктомии, является максимально тщательная хирургическая обработка гнойного очага без нанесения ущерба важным анатомическим структурам и усугубления состояния пораженных тканей, с применением инструментов из офтальмологического набора. Эффект некрэктомии можно повысить рядом мероприятий, применяемая нами обработка раны озонированным раствором хлорида натрия, способствует дополнительной санации.
Для дренирования образовавшейся полости по латеральному и медиальному краям ее в продольном направлении укладываем микроирригаторы, выведенные через дополнительные проколы, (схема 12) после чего на раны накладываем адаптирующие швы. Внешний вид кисти после наложения ДПС представлено на рисунке 12.
Схема 12. Установка ДПС при флегмоне тыла кисти
Швы накладываем только с целью адаптации краев, так как чрезмерные усилия при затягивании шовного материала в условиях воспаленных тканей резко повышают риск развития краевых некрозов кожи. При наличии явной ишемии кожи мы раны рыхло закрываем раны марлевыми тампонами с мазью на водорастворимой основе с последующей гипсовой иммобилизацией.
В комплекс лечебных мероприятий включены ежедневные перевязки с промыванием ран ОФР через ДПС до удаления микроирригаторов. Так же проводим физиотерапевтические процедуры (УВЧ, лазеротерапия). Дренажи удаляем на 3-4 сутки. По стиханию острого воспаления проводим больным лечебную физкультуру, массаж.
Рисунок 12. Внешний вид кисти после наложения ДПС
при флегмоне тыла кисти
Флегмоны области тенара
При наличии первичных входных ворот в виде гнойной раны края последней экономно иссекаем. Дальнейшая судьба образовавшегося дефекта решается индивидуально в зависимости от его размеров и локализации: через него может быть выполнен основной доступ, можно использовать его для проведения дренажа или же он может быть ушит.
Оперативный доступ представляет собой дугообразный разрез длиной до 4 см, проведенный параллельно кожной складке тенара и несколько кнаружи от нее. Следует соблюдать осторожность при выполнении проксимальной части разреза, где в так называемой ''запретной зоне'' проходит двигательная ветвь срединного нерва к мышцам большого пальца, повреждение которой приводит к серьезным осложнениям в виде его паралича. Контрапертурный дугообразный разрез длиной до 3 см на тыле кисти в зоне I межпальцевого промежутка выполняем по ходу линий Лангера-схема 13.
Схема 13. Разрезы применяемые при флегмоне области тенара
Выполнив некрэктомию и санационные манипуляции, дренируем полость двумя перфорированными трубками, одна из которых проводится по внутреннему краю области тенара, а вторая – вдоль основного разреза на ладонной стороне кисти-схема 15.
Схема 15. Установка ДПС при флегмоне области тенара
Такая схема дренирования предотвращает распространение гнойно-воспалительного процесса на другие отделы кисти и обеспечивает адекватную санацию гнойного очага. Завершаем операцию наложением швов и иммобилизацией кисти лонгетой рисунок 13.
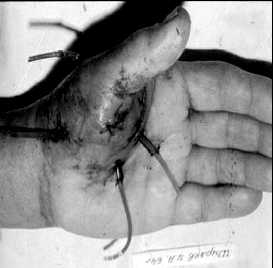
Рисунок 13. Вид кисти после установки ДПС
при флегмоне области тенара
Флегмоны области гипотенара
По нашим наблюдениям и данным литературы этот вид флегмоны является самым редким, что можно объяснить значительно меньшим участием внутренней стороны кисти в основных ее манипуляциях и полной изоляцией ульнарного межфасциального пространства.
Линейно-дугообразный разрез длиной до 5 см проводим по внутреннему краю возвышения мышц гипотенара, не доходя в проксимальном направлении до проекции дистального края lig. carpi transversum на 0,5-1,0 см. Эта предосторожность необходима для исключения возможного повреждения поверхностной артериальной дуги. Тыльный контрапертурный разрез длиной 2,0-2,5 см соответствует наружному краю V пястной кости-схема 16.
Схема 16. Разрезы применяемые при флегмоне области гипотенара
Завершив основные манипуляции в гнойном очаге, соединяем раны между собой. Дренирование осуществляем двумя трубками, одну из которых проводим по внутреннему краю фасциального ложа гипотенара, а вторую – вдоль основного разреза. Такая схема дренирования обеспечивает адекватную санацию очага, а кроме того препятствует распространению воспаления на область срединного ладонного пространства и тыл кисти. Внешний вид кисти после установки ДПС при флегмоне области гипотенара представлено на рисунке 14.
Рисунок 14. Вид кисти после установки ДПС
при флегмоне области гипотенара.
Флегмона межпальцевого промежутка
Наличие в области межпальцевого промежутка раны (входных ворот) предполагает иссечение ее краев. Далее, в зависимости от ее локализации и размеров, можно использовать ее как часть основного доступа, как место проведения дренажа или наложить на нее швы.
Линейные продольные или поперечные ладонные разрезы мы считаем нефизиологичными: именно после таких разрезов мы наблюдали формирование грубых рубцов, существенно влияющих на функцию кисти. Кроме того, при таких доступах возрастает риск повреждения артериальной вилки.
При поражении гнойным процессом одного межпальцевого промежутка на ладонной поверхности кисти выполняем дугообразный разрез по S.Bunnell длиной до 2,5 см на уровне головок пястных костей (в зоне пальце-ладонного возвышения). На тыле кисти в проекции соответствующего промежутка производим контрапертурный разрез протяженностью до 2,0 см. (схема 17). Следование принципу проведения разрезов с учетом линий Лангера обеспечивает хорошую адаптацию краев при последующем наложении швов.
При некрэктомии следует соблюдать осторожность для исключения повреждения пальцевых сосудисто-нервных пучков, поэтому не стоит стремиться к проведению этого этапа только из ладонного доступа – в значительной мере с этой целью можно использовать тыльный доступ.

Схема 17. Разрез применяемый при флегмоне межпальцевого промежутка
Завершив выполнение некрэктомии и санацию, тупо соединяем раны между собой и дренируем сквозным перфорированным микроирригатором.
Итогом вмешательства является наложение первичных швов, к одному их которых фиксируем дренаж (Схема 18).
Схема 18. Установка ДПС при флегмоне межпальцевого промежутка
Применяемый нами доступ при условии его ушивания обеспечивает заживление ран с образованием линейного малозаметного рубца.
Поражение двух или трех межпальцевых промежутков встречается довольно часто и это распространение гнойного процесса предопределено отсутствием каких-либо анатомических препятствий между ними. Мы ни разу не встречали поражения двух или трех межпальцевых клетчаточных пространств при полностью изолированном их поражении друг от друга.
В соответствии с объемом поражения мы выполняем один дугообразный разрез кожи на ладонной стороне кисти параллельно дистальной поперечной складке длиной до 5,0 см. Такой доступ корректен в функциональном плане и позволяет выполнить ревизию и санацию всего гнойного очага. На тыле кисти производим разрезы, аналогичные описанным при поражении одного межпальцевого промежутка, в количестве, соответствующем числу вовлеченных в гнойный процесс промежутков. Выполнение одного линейного продольного или поперечного разреза на тыле кисти нецелесообразно из-за вынужденного повреждения густой кровеносной сети и формирования в последующем грубого рубца, неблагоприятно влияющего на функцию кисти и конечный эстетический результат. Все тыльные раны соединяем с разрезом на ладонной поверхности. Дренирование выполняем следующим образом: через каждый межпальцевой промежуток проводим микроирригатор, а еще одну трубочку укладываем на дно ладонной раны в поперечном направлении.. Вид кисти после установки ДПС при флегмоне межпальцевого промежутка представлен на рисунке 15.
Такая схема дренирования, на наш взгляд, является оптимальной. Завершаем операцию наложением швов, фиксируя к ним установленные дренажи.
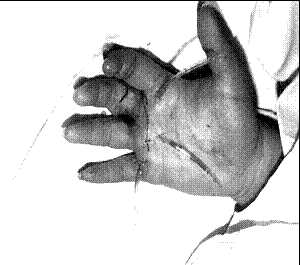
Рисунок 15. Вид кисти после установки ДПС
при флегмоне межпальцевого промежутка
Флегмоны срединного ладонного пространства
Флегмона срединного ладонного пространства является одной из редких, но в то же время и одной из тяжелых флегмон кисти.
Для вскрытия флегмон срединного ладонного пространства мы применяем модифицированный нами доступ Я.Золтана, техника выполнения которого сводится к следующему. Началом доступа является разрез, направленный от IV межпальцевого промежутка параллельно дистальной поперечной кожной складке до II межпальцевого промежутка. Далее разрез направляем небольшой дугой до проксимальной поперечной складки, от которой направляем его также дугообразно в проксимальном направлении вдоль складки тенара до ''запретной зоны'' (схема 19).
Схема 18. Разрезы применяемые при флегмоне
срединного ладонного пространства
При наличии значительных размеров ран (после первичной травмы или операций в других лечебных учреждениях) в зоне основания планируемого разреза чрезвычайно возрастает риск ишемии лоскута и его последующего некроза, в связи с чем предпочтительно воздержаться от его выполнения. В этих случаях целесообразно выполнить разрез, аналогичный описанному выше, но как бы повернутый вокруг продольной оси кисти на 180º.
При значительных повреждениях кожи в центральной части ладони выполнение любого из этих разрезов нежелательно. В этих случаях мы выполняем дугообразный срединный разрез по ходу осевой линии кисти, начиная его от II межпальцевого промежутка и заканчивая дистальным краем проекции retinaculum flexorum.
Ревизия самих сухожилий сгибателей и подсухожильного (глубокого) пространства ставит целью оценку их состояния и выявление возможных гнойных затеков.
Не будет лишним отметить, что выполняя манипуляции на подсухожильном пространстве следует быть предельно осторожным в отношении расположенной здесь глубокой артериальной дуги, повреждение которой недопустимо.
Выполнив некрэктомию и обработав очаг раствором перекиси водорода, закрепляем результат обработкой раны ОФР, после чего приступаем к дренированию. Обычно бывает достаточно трех или четырех микроирригаторов: две или три трубочки выводим через проколы в двух или трех межпальцевых промежутках, укладываем их под ладонным апоневрозом, далее – под lig. carpi transversum и выводим через дополнительные проколы на уровне дистальной складки области лучезапястного сустава (рисунок 16). Еще один микроирригатор проводим под сухожилиями сгибателей в поперечном направлении и выводим через дополнительные проколы (схема 19).
Схема 19. Установка ДПС при флегмоне срединного ладонного пространства
Вопреки часто упоминаемой методике выполнения контрапертурных разрезов на тыле кисти с сквозным ладонно-тыльным дренированием при данной патологии, считаем необходимым заметить, что выполняя оперативные вмешательства по поводу флегмон срединного ладонного пространства и убедившись в отсутствии затеков на тыл кисти (через межпястные промежутки) мы не видим оснований для подобной тактики.
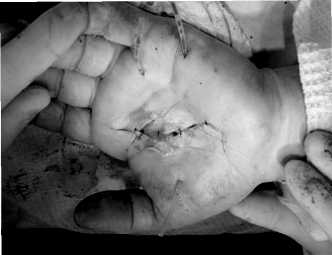
Рисунок 16. Вид кисти после установки ДПС
при флегмоне срединного ладонного пространства
U- образные флегмоны кисти
Вскрытие U-образной флегмоны начинаем с односторонних продольных боковых разрезов по «нерабочим» поверхностям средней фаланги V пальца и основной фаланги I пальца. Продольными боковыми разрезами в нижней трети предплечья вскрываем пространство Пирогова-Парона (Схема 20).
Схема 20. Разрезы применяемые при. при U-образной флегмоне
С помощью проводника разработанного нами, диаметром 2-3мм через просвет сухожильных влагалищ I и V пальцев в проксимальном направлении проводим перфорированные микроирригаторы с внутренним диаметром 1 мм, оставляя их концы в пространстве Пирогова-Парона.
Следующим этапом операции является дренирование областей тенара и гипотенара, по методике описанной в соответствующих главах (схема 21). Так как в большинстве случаев гнойный тендовагинит является осложнением различных форм сухожильного панариция 1-5 пальцев, одновременно проводим мероприятия изложенные ранее. После промывания сухожильных влагалищ ОФР, некрэктомии во всех клетчаточное пространство (тенара, гипотенара и Пирогова-Парона) дренируем перфорированными в средней части полихлорвиниловыми дренажными трубками.
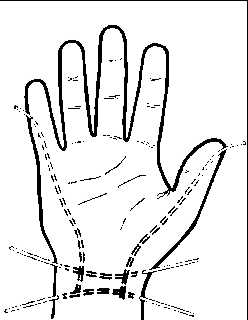
Схема 21. Установка ДПС при U-образной флегмоне
На раны накладываем атравматические швы и дренажные трубки фиксируем к коже. Операцию завершаем наложением лонгеты. (Рисунок 17)
Рисунок 17. Вид кисти после установки ДПС
при флегмоне срединного ладонного пространства
Заключение
Таким образом, анализ 118 пациентов с ГВХЗПК, находившихся на лечении в нашей клинике, показал следующие недостатки лечения на догоспитальном этапе:
· нерадикальное оперативное вмешательство;
· неадекватная некрэктомия;
· применение недопустимых марлевых тампонов, резиновых полосок в качестве дренажей и распорок;
· полное отсутствие иммобилизации или неполноценная иммобилизация;
· отсутствие или неправильное наложение дренажно-промывной системы;
· отсутствие применения дополнительных физических факторов в борьбе с раневой инфекцией;
СПИСОК ЛИТЕРАТУРЫ
1. Луцевич Э.В., Финкельштейн С.И. Панариций. – БМЭ. М., 1982, Т.18, с.726-739.
2. Стручков В.И., Гостищев В.К., Стручков Ю.В. Хирургическая инфекция. - М., Медицина, 1991, 560с.
3. Юхтин В.И., Чадаев А.П., Любский А.С., Буткевич А.Ц. Лечение глубоких форм панариция. - Хирургия, 1986, № 6, с.154 - 155.
4. Чадаев А.П., Буткевич А.Ц. Гнойные заболевания пальцев и кисти. М., Геликон, 1996.
5. Мелешевич А.В., Павлович С.А. Классификация и антисептическая обработка микротравм кисти. - В кн.: Актуальные вопросы медицинского обеспечения агропромышленных комплексов, влияние природных и социально-экономических зон республики на здоровье населения. Сборник трудов. Минск, 1987, с. 84-85.
6. Чернов Э.В., Палагин Е.К. Применение углекислотного лазера непрерывного действия в лечении панариция. - Вестник хирургии, 1989, № 3, с. 65 - 66.
7. Репин В.Н., Забзеев Е.Ф., Суторихин С.Л. Комплексное лечение осложненных форм панариция. - Вестник хирургии, 1986,
№8, с. 67-69.
8. Попов В.А., Воробьев В.В. Панариций. - Л., Медицина, 1986.
9. Малышев А.Ф., Ярошенко В.В. Хирургические инфекционные заболевания пальцев и кисти на судах рыбопромыслового флота. - Вестник хирургии, 1989, № 5, с. 52.
10.Слуцкер Г.Е., Промахина Е.К. Значение тромбоцитарно-сосудистого и
коагуляционного гемостаза в патогенезе феномена, Рейна // Вестн.
хирургии.- 1990.-N4.-о.40-43.
Флегмона кисти у детей: признаки и лечение
Нагноительные процессы кисти, которые обычно объединяют одним названием «флегмона», возникают в результате распространения инфекции на клетчаточные образования кисти при гнойных процессах на пальцах или же при непосредственном проникновении микробов через повреждения. Наблюдаются флегмоны кисти преимущественно у подростков и очень редко—у маленьких детей. В зависимости от анатомической локализации процесса различают разные формы флегмон. Последние могут быть поверхностными и глубокими, располагаются на ладонной стороне (преимущественно) и на тыле кисти (весьма редко).
В клинической картине отдельных форм флегмон кисти имеется много общего. Наиболее характерные признаки флегмоны — боль, отек, гиперемия кожи, нарушения функции кисти.
При всяком нагноительном процессе кисти отечность ее более всего выражена на тыльной поверхности, что объясняется анатомическими особенностями: подкожная клетчатка на тыле более рыхлая; лимфатический отток с ладонной поверхности идет на тыльную. Указанное обстоятельство имеет большое практическое значение, и о нем хирург должен помнить, чтобы избежать ошибки: иногда разрез производят на тыле кисти, в то время как гнойный очаг расположен на ладонной поверхности.
При установлении диагноза флегмоны кисти необходимо дифференцировать отдельные формы флегмон. Практически возможно различать поверхностные и глубокие флегмоны. К поверхностным флегмонам относятся:
- подкожная надапоневротическая флегмона и- межпальцевая (комиссуральная) флегмона.
Глубокие флегмоны ладони подразделяют на:
- подапоневротические,- срединного пространства,
- пространства тенара и гипотенара.
Подкожная надапоневротическая флегмона располагается непосредственно под кожей, мало нарушает движения пальцев; общее состояние страдает мало. В начальном периоде отмечается плотный болезненный инфильтрат, позднее появляется флюктуация.
Межпальцевая флегмона локализуется в области межпальцевой складки и распространяется в поперечном направлении на основные фаланги соседних пальцев, веерообразно их раздвигая.
Подапоневротическая флегмона и флегмона срединного ладонного пространства характеризуются резкой болью и нарушением функции кисти. Пальцы согнуты; средняя часть ладони несколько приподнята, пальпация этой области и в особенности разгибательные движения резко болезненны. Сильный отек тыла кисти. Нарушено общее состояние: высокая температура тела, недомогание, больной не спит ночью. В тяжелых случаях может развиться сепсис, появляются изменения состава крови.
Флегмоны пространства тенара и гипотенара соответственно локализуются в области возвышения I и V пальцев. Палец слегка согнут, отечен и отведен в сторону.
Лечение флегмоны кисти
Лечение флегмоны кисти зависит от ее формы и стадии развития процесса. Поверхностные флегмоны с успехом лечат амбулаторно. В начальном периоде, когда не определяется флюктуация, может оказаться эффективной консервативная терапия. Назначают антибиотики внутримышечно, а также производят обкалывание очага поражения раствором антибиотиков.Показана УВЧ-терапия. После наложения сухой или масляно-бальзамической повязки пораженную кисть фиксируют в шине или гипсовой лонгете. В течение 2 — 3 сут указанное лечение обычно дает ощутимое улучшение, а в дальнейшем — абортивное течение процесса. При отсутствии эффекта и при позднем поступлении больного производят разрез над местом наибольшей болезненности. Рану на 2 — 3 дня дренируют резиновой полоской.
После удаления дренажа применяют масляно-бальзамические повязки, которые меняют 1 раз в 2 — 3 дня и при каждой перевязке делают теплую ванну с калия перманганатом в течение 20 — 25 мин. В ванне ребенок производит активные движения кистью и пальцами. В промежутках между перевязками применяют УВЧ.
При глубокой флегмоне ребенка направляют в стационар; необходимость в этом возникает в связи с тяжелым общим состоянием больного и в особенности с характером оперативного вмешательства: глубокий разрез на таком важном органе, как кисть. После вмешательства обычно больного направляют на амбулаторное долечивание. Мероприятия те же, что. и при поверхностных флегмонах.
Руководство по детской поликлинической хирургии.-Л.:Медицина. -1986г.
Еще статьи на эту тему:
- Флегмона головы
- Флегмоны и абсцессы шеи
- Паронихия: симптомы и лечение
- Панариций. Виды панариция
Флегмона тыльной поверхности кисти :

Производятся разрезы по периметру тыла кисти, эвакуируется гнойный экссудат, выполняется некрэктомия в подкожной клетчатке. В случае уверенности в полноценной некрэктомии операционные раны можно ушить, оставив в клетчатке перфорированные полимерные трубочки, выведенные через отдельные проколы кожи (дренажно-промывная система). При отсутствии уверенности в полноте удаленных некротических тканей, когда имеет место диффузное пропитывание подкожной клетчатки мутным гнойным экссудатом, целесообразнее оставить раны открытыми, рыхло выполнив их марлевыми полосками с левомеколем. По мере очищения ран и купирования острых воспалительных явлений можно наложить вторичные швы.

Подапоневротические флегмоны тыльной поверхности кисти :
возникают в результате проникновения инфекции глубоко под апоневроз при колотых ранах. При этом виде флегмоны определяется плотный инфильтрат, который сопровождается отеком и гиперемией тыльной поверхности кисти. При гнойных процессах ладонной поверхности кисти возможен занос инфекции на ее тыл по лимфатическим сосудам или по каналам червеобразных мышц. В этих случаях к отеку тыла кисти, который, как правило, сопровождает воспалительные явления на ладонной поверхности, присоединяются гиперемия кожи, разлитая болезненность при пальпации тыла кисти.

Фурункул, карбункул кисти :
Клинически определяется отек, гиперемия и резкая болезненность при пальпации тыльной поверхности кисти или пальцев, наличие некротического стержня являются симптомами фурункула. При карбункуле указанные симптомы выражены более резко: имеется несколько некротических стержней, в большей степени страдает общее состояние больного, нередко выражены явления интоксикации (головная боль, слабость, повышенная температура тела), развиваются регионарный лимфаденит и лимфангит.

Операции при флегмонах кисти:
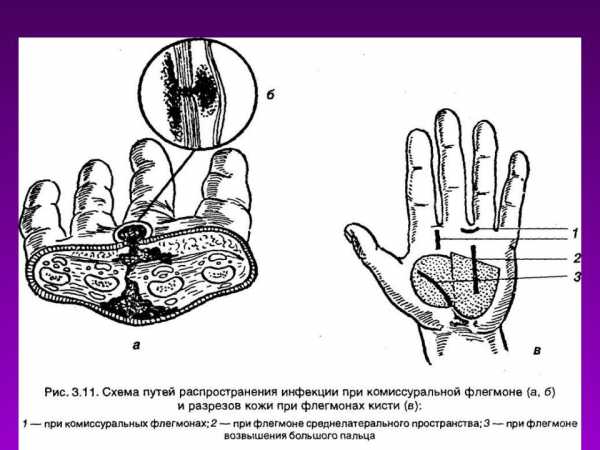
Кожный абсцесс. Так как процесс распространяется под ладонный апоневроз, в Пироговское пространство и на тыл кисти, производят послойное рассечение межпальцевой складки с ладонной и тыльной стороны.
Подфасциальную флегмону ложа thenar вскрывают разрезом параллельно и кнаружи от проекции сухожилия длинного сгибателя 1 пальца. По первой межпальцевой складке делают дополнительный разрез от 1 ко II пальцу. Оба разреза дренируют

Операции при флегмонах кисти:
подапоневротическую флегмону срединного фасциального ложа ладони по Войно—Ясенецкому проводят продольными разрезами по возвышению 1 пальца кнутри от проекции сухожилия длинного сгибателя и над возвышением мышц V пальца. В срединное ложе проникают через наружную и внутреннюю межмышечные перегородки. Эту флегмону можно вскрывать и срединным доступом. Продольный разрез производят между проекциями III и IV пястных костей. Затем вскрывают ладонный апоневроз в стороне от кожного разреза. В глубокое подсухожильное пространство проникают между сухожилиями III и II пальцев.
Операции при флегмонах кисти:
Операции при флегмонах кисти:

Вскрытие флегмон тыла кисти :
При подкожной флегмоне тыла кисти ее вскрывают разрезом через центр флюктуации. Подапоневротические флегмоны ограничены по проекции II и V пястных костей, над которыми и производят послойные разрезы. В оба разреза заводят резиновые полоски. При гнойных затеках по ходу червеобразных мышц или распространении на тыльную поверхность делают дополнительные разрезы на лучевой стороне основной фаланги и на тыльной поверхности первого межпальцевого промежутка.

Ошибки и опасности :
Гнойные процессы на кисти в подавляющем большинстве случаев развиваются после каких-либо повреждений кожных покровов (микро- или макротравма). Это может быть укол, порез, ожог, мозоль и т.д. Ошибочно думать, что "малая" травма менее опасна, чем обширные повреждения. Риск развития панариция и флегмоны кисти больше именно после небольших повреждений вследствие того, что кожная ранка быстро закрывается, отсутсвует адекватный отток раневого отделяемого, и внедрившиеся патогенные микроорганизмы оказываются в благоприятнейшей среде для своей жизнедеятельности, размножения и проявлений факторов агрессии.

Ошибки и опасности :
Доступ при операции по поводу гнойно-воспалительных заболеваний пальцев и кисти должен выбираться в зависимости от наличия или отсутствия ран. При уже имеющихся повреждениях кожных покровов на тыльной или ладонной поверхности дефект кожи необходимо экономно иссечь и разрез моделировать по типу Z-образного на пальцах и дугообразного или S- образного на кисти.
При ранах на боковых поверхностях пальца разрез расширяем по «нейтральным линиям». При неповрежденных кожных покровах доступ на пальцах должен осуществляться по боковым поверхностям или Z-образно с тыльной поверхности. Ладонную поверхность пальца необходимо максимально щадить.
Категорически неприемлемо проводить длинные продольные разрезы по ладонной и тыльной поверхностям как пальцев, так и кисти, поскольку в дальнейшем это приводит к выраженным рубцовым контрактурам и резким расстройствам чувствительности
Флегмоны кисти
Это диффузное гнойное поражение клетчаточных пространств кисти.
Классификация.
• Межпальцевая флегмона.
• Флегмона области тенара.
• Флегмона области гипотенара
• Надапоневратическая флегмона срединного ладонного пространства.
• Подапоневратическая флегмона срединного ладонного пространства:
а) поверхностная.
б) глубокая.
• Флегмона тыла кисти.
• Перекрестная ( U -образная) флегмона кисти с поражением пространства Пирогова-Парона.
• Сочетанные флегмоны кисти.
Межпальцевая флегмона кисти.
Обычно развивается вторично. Воспалительный очаг формируется, как правило, в коммисуральных пространствах II - IV пальцев. Отверстия ладонного апоневроза способствуют распространению инфекции из поверхностных абсцессов вглубь.
Флегмона области тенара.
Развивается при инфицировании колотых ран области тенара, как осложнение подкожного панариция или гнойного тендивагинита I пальца. Возможно распространение гноя в область тенара по каналу червеобразных мышц II пальца или из срединного ладонного пространства.
Флегмоны области гипотенара.
Гнойный процесс ограничен пределами фасциального ложа мышц гипотенара.
Флегмоны срединного ладонного пространства.
Надапоневратическая (подкожная) флегмона – это ограничения не глубже срединного ладонного апоневроза, ограниченная с боков глубокими фасциями тенара и гипотенара. Подапоневратическая флегмона срединного ладонного пространства может быть поверхностной (надсухожильной), когда гнойный процесс локализуется между ладонным апоневрозом и свободными от в сухожилий II - III пальцев; и глубокой (подсухожильной) – когда гнойный процесс локализуется между фасцией выстилающей с ладонной стороны межкостные мышцы и задней поверхностью длинных сухожилий сгибателей.
Флегмоны тыла кисти.
Характерно отслаивание кожи от глубоколежащих тканей с последующим распространением процесса по плоскости, образование участков некроза кожи.
Перекрестные ( U -образные) флегмоны кисти. Представляет собой сочетание гнойных тендовагинитов и тендобурситов I и V пальцев. Развивается при распространении гнойного воспаления из лучевой синовесальной сумки в локтевую или наоборот.
Общие принципы лечения флегмон кисти:
• Лечение больных с флегмонами кисти должно осуществляться в хирургическом стационаре.
• Необходимо максимально точно установить, какое клетчаточное пространство кисти поражено, что важно для выбора адекватного доступа.
• Оперативное вмешательство должно быть ранним и осуществляться при строгом соблюдении правил асептики.
• Необходимо оптимальное обезболивание и точное обескровливание кисти.
• Некрэктомия и дренирование гнойника - важнейшие моменты операции.
• Адекватная антибиотикотерапия с учетом чувствительности микрофлоры.
• Применение различных видов местной терапии после оперативного вмешательства, в зависимости от локализации очага воспаления.
• Иммобилизация.
• Реабилитации больных, профилактика осложнений.
Дифференциально-диагностические признаки серозно-инфильтративной и гнойно-некротической стадий.
| Признаки | Серозно-инфильтративная | Гнойно-некротическая |
| Длительность | до 2-3 суток | более 2-3 суток |
| Боль | ноющая, распирающая | пульсирует, лишает сна |
| Отек | разлитой | ограниченный |
| Гиперемия | равномерная | бледнее в центре |
| Подкожные вены | не изменены | часто расширены |
| Нарушение функции | в области очага | всего пальца, кисти |
| В проходящем свете | незначительное снижение прозрачности | локальное затемнение |
| Исследование зондом | разлитая болезненность | локальная, над эпицентром |
| Регионарные лимфоузлы | не изменены | иногда увеличены |
| t°тела | иногда субфебрильная | может быть высокой |
| Кровь | изменений нет | лейкоцитоз со сдвигом влево |
| Рентгенография | изменений нет | Снижение дифференцировки мягких тканей |
III. Лечение.
Консервативное лечение серозно-инфильтративной стадии.
1. Частое (каждые 2 часа) смазывание 5% раствором йода.
2. Гипотермия: хлорэтил по 20-25 сек. с перерывом на 10-15 с 3-4 раза.
3. Внутривенное (под жгутом) или внутрикостное введение антибиотиков.
4. Лимфотропное введение антибиотиков.
5. Новокаиновая блокада с р-ром антибиотика и горячим компрессом (предложено Вишневским)
Плановая хирургия, онкология
59.Локализация флегмон кисти и техника операций при них.
Флегмона тыла кисти - гнойное воспаление подкожной клетчатки тыльной поверхности кисти. Развивается вследствие повреждения кожных покровов этой зоны и попадания инфекции в глубжележащие слои. В клинической картине на первое место выходят выраженная гиперемия кожных покровов, отек тыла кисти, резкое ограничение разгибания пальцев, болезненность при пальпации, нередко определяется флюктуация. Лечение только хирургическое. Производятся разрезы по периметру тыла кисти, эвакуируется гнойный экссудат, выполняется некрэктомия в подкожной клетчатке. В случае уверенности в полноценной некрэктомии операционные раны можно ушить, оставив в клетчатке перфорированные полимерные трубочки, выведенные через отдельные проколы кожи (дренажно-промывная система). При отсутствии уверенности в полноте удаленных некротических тканей, когда имеет место диффузное пропитывание подкожной клетчатки мутным гнойны экссудатом, целесообразнее оставить раны открытыми, рыхло выполнив их марлевыми полосками с левомеколем. По мере очищения ран и купирования острых воспалительных явлений можно наложить вторичные швы.
Флегмона межпальцевых промежутков нередко развивается на фоне инфицрованных мозолей. Как и другие флегмоны, может быть следствием непосредственного ранения этой области. Возникает характерная клиническая картина - отек, гиперемия, болезненность при пальпации, резкое ограничение движений пальцами. Воспалительные явления чаще развиваются с ладонной поверхности кисти. При этом, благодаря особенности строения подкожной клетчатки в этой области, флюктуация, как правило, не определяется. Нередко можно отметить явления гиперкератоза над зоной воспаления.
Разрез производится по ладонной поверхности кисти параллельно дистальной ладонной складке. Длина разреза определяется протяженностью воспалительных изменений. После разреза кожи клетчатка раздвигается зажимом до визуализации сухожильных влагалищ и сосудисто-нервных пучков. Манипуляции острым инструментом (скальпелем, ножницами) в этой зоне крайне опасны. После того, как важнейшие анатомические образования кисти выделены, выполняется тщательная некрэктомия в подкожной клетчатке над сухожилиями и в межпальцевых промежутках. В случае неадекватной некрэктомии и дальнейшего прогрессирования некротического процесса возможно развитие деструктивных изменений во влагалищах сухожилий сгибателей.
Если по межпальцевым промежуткам гнойный экссудат распространяется на тыльную поверхность кисти, там производятся разрезы в соответствующих областях параллельно оси пястных костей. После удаления всех некротических тканей раны промываются антисептиками и дренируются перфорированными полимерными трубочками. При уверенности в полноте некрэктомии возможно наложение швов на кожу.
Флегмона срединного ладонного пространства - гнойное воспаление клетчатки срединного ладонного пространства. Нередко является следствием сухожильного панариция II -IV пальцев при распространении гнойного процесса по ходу сухожилия на ладонь. Как правило, в гнойный процесс вовлекается ладонный апоневроз - некротизируются его волокна.
При операции по поводу флегмоны срединного ладонного пространства используем доступ по ладонной поверхности кисти. Тщательно препарируются все сухожильные, нервные и сосудистые структуры, иссекаются некротизированные волокна ладонного апоневроза. Выполняется некрэктомия в подкожной клетчатке. Необходима ревизия пространства под сухожилиями сгибателей, для исключения гнойных затеков в этой зоне. В зависимости от радикальности поизведенной некрэктомии операционна рана либо ушивается с оставлением дренажей в клетчатке, либо оставляется открытой и выполняется марлевыми салфетками с левомеколем.
Флегмона thenar - флегмона области возвышения большого пальца. Нередко развивается совместно с флегмоной 1 межпальцевого промежутка. Характерна клиническая картина - выраженный отек, гиперемия кожи в области thenar. Пальпация резко болезненна. Движения первым пальцем ограничены.
Хирургический доступ - дугообразный разрез в области thenar с ладонной поверхности кисти. Скальпелем рассекается только кожа, затем зажимом разводится подкожная клетчатка. Необходимо беречь все сосудистые и нервные образования этой зоны. Выполняется тщательная некрэктомия в подкожной клетчатке. При распространении процесса на тыльную поверхность кисти, здесь тоже необходимо произвести разрез. Раны тщательно промываются антисептиками. При уверенности в полноте произведенной некрэктомии допустимо наложить дренажи и операционные раны ушить. В противном случае раны рыхло выполняются марлевыми полосками с левомеколем.
Флегмона hypothenar - гнойное воспаление клетчатки соответствующей области. Часто является следствием сухожильного панариция V пальца. Клиническая картина характеризуется отеком, гиперемией кожи в области hypothenar. Пальпация резко болезненна. Движения V пальцем ограничены. Флюктуация в этой зоне, как правило, не определяется.
Разрез кожи производится в продольном направлении по границе области возвышения V пальца и срединного ладонного пространства. Клетчатка тупо разводится зажимом. Выполняется некрэктомия в клетчатке. Необходима тщательная ревизия влагалища сухожилия сгибателя V пальца. При подозрении не гнойный экссудат вокруг сухожилия, влагалище должно быть вскрыто, в противном случае, в дальнейшем, возможно развитие флегмоны пространства Пирогова - Парона. В зависимости от тщательности выполнения некрэктомии рана либо ушивается на дренажах, либо выполняется марлевыми полосками с левомеколем.










