Фвд легких что это такое
Как делается фвд — ALLERGICH.COM
Исследование ФВД – обычной и информативный метод оценки деятельности дыхательной системы. Ежели у человека есть подозрение на нарушение, то доктор дает ему пройти многофункциональную диагностику.
Что это такое ФВД? В каких вариантах его делают взрослому и ребенку?
ФВД – это комплекс исследований, определяющих вентиляционную способность легких. Это понятие включает полный, остаточный размер воздуха в легких, скорость движения воздуха в различных отделах. Приобретенные значения сравниваются со среднестатистическими, на основании этого делаются выводы о состоянии здоровья пациента.
Обследование проводится с целью получения средних данных о здоровье населения в регионе, для контроля эффективности терапии, динамического наблюдения за состоянием пациента и прогрессированием патологии.
ФВД легких, что это такое, пациент может выяснить при возникновении ряда жалоб:
- приступы удушья;
- хронический кашель;
- частая заболеваемость респираторными заболеваниями;
- если возникла одышка, но сердечно-сосудистые патологии исключены;
- цианоз носогубного треугольника;
- при возникновении зловонной мокроты с гноем либо иными включениями;
- если есть лабораторные признаки излишка углекислого газа в крови;
- появление боли в грудной клетке.
Процедура назначается и без жалоб, у приобретенных курильщиков и спортсменов.
1-ая категория приобретает склонность к болезням дыхательной системы. 2-ая прибегает к спирометрии, чтоб оценить, каким резервом владеет система.
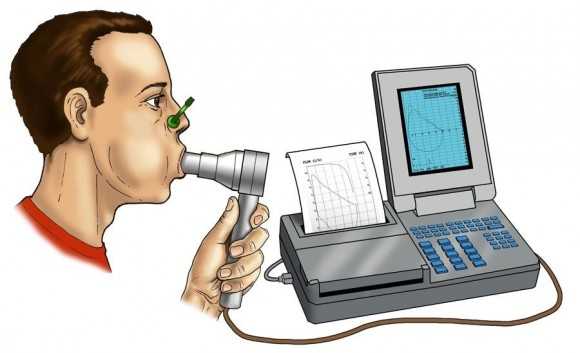
Благодаря этому определяется очень вероятная нагрузка.
Перед оперативным вмешательством ФВД, оценка результатов, помогает получить представление о локализации патологического процесса, степени дыхательной недостаточности.
Если пациента обследуют для присвоения нетрудоспособности, один из шагов – исследование дыхательной системы.
Какие нарушения со стороны дыхательной системы и легких указывает обследование?
Нарушение функции дыхания происходит при воспалительных, аутоиммунных, инфекционных поражениях легких.
К ним относятся:
- ХОБЛ и астма, подтвержденные и предполагаемые;
- бронхит, пневмония;
- силикоз, асбестоз;
- фиброз;
- бронхоэктатическая болезнь;
- альвеолит.
Особенности проведения способа ФВД у ребенка
Чтобы проверить функционирование дыхательной системы, система исследования ФВД включает несколько типов проб. Во время исследования пациент должен делать несколько действий. Ребенок до лет не может в полной мере делать все требования, потому ФВД назначают опосля этого возраста. Ребенку разъясняют, что он должен делать, прибегая к игровой форме работы. Проводя расшифровку результатов, можно столкнуться с недостоверными данными.
Это приведет к ложному объявлению нефункциональности легких либо верхнего отдела системы.
Проведение исследования у деток различается от взрослых, так как у педиатрического населения анатомическое строение дыхательной системы имеет свои особенности.
На 1-ый план выходит первичное установление контакта с ребенком. Посреди способов следует выбирать варианты, более приближенные к физиологическому дыханию, не требующие от малыша значимых усилий.
Как верно приготовиться к процедуре: метод действия
Если необходимо подготавливаться к тому, чтоб изучить внешний характер дыхания, не необходимо делать сложных действий:
- исключить алкогольные, напитки, крепкий чай и кофе;
- за несколько дней до процедуры ограничить количество сигарет;
- покушать перед спирометрией максимум за 2 часа;
- не допускать активной физической нагрузки;
- на функцию надеть вольную одежду.
Если у пациента есть бронхиальная астма, то соблюдение требований мед персонала может привести к приступу.
Потому подготовкой можно считать также предупреждение о возможном ухудшении самочувствия. Карманный ингалятор для экстренной помощи должен быть у него с собой.
Можно ли перед исследованием есть пищу?
Хотя впрямую пищеварительная система не связана с органами дыхания, но переедание перед исследованием ФВД может привести к тому, что желудок сдавит легкие. Переваривание еды, ее передвижение по пищевому тракту рефлекторно повлияет на дыхание, учащая его. С учетом этих причин воздерживаться от еды часов нет необходимости, но и перед самым обследованием кушать не стоит.
Наилучшее время – за 2 часа до процедуры.
Как верно дышать, когда делается ФВД?
Чтобы результаты обследования функции дыхательной системы были достоверными, необходимо привести ее в норму. Пациента укладывают на кушетку, где он лежит 15 минут. Способы исследования ФВД включают спирографию, пневмотахографию, бодиплетизмографию, пикфлоуметрию. Применение лишь 1 из способов не дозволяет в полной мере оценить состояние дыхательной системы. ФВД – комплекс мероприятий.
Но почаще всего назначают 1-ые методы обследования из списка.
Дыхание человека во время процедуры зависит от типа исследования. При спирометрии замеряют емкость легких, для что человек должен сделать обыденный вдох и выдохнуть в устройство, как при обыкновенном дыхании.
При пневмотахографии измеряется скорость проведения воздуха по дыхательным путям в умеренном состоянии и опосля физической перегрузки. Для определения жизненной емкости легких необходимо сделать очень глубочайший вдох.

Разница меж сиим показателем и объемом легких – резервная емкость.
Какие чувства во время исследования испытывает пациент?
За счет того, что при проведении диагностики от пациента требуется использовать все резервы дыхательных путей, может показаться незначимое головокружение. В остальном исследование не причиняет дискомфорта.
Диагностика органов дыхания способом спирографии и спирометрии
При проведении спирометрии пациент посиживает, расположив руки на особом месте (подлокотники).
Регистрация результата делается особым аппаратом. К корпусу прикрепляется шланг, на конце имеющий одноразовый мундштук. Пациент берет его в рот, медработник при помощи зажима закрывает его нос.
Некоторое время обследуемый дышит, привыкая к модифицированным условиям. Позже по команде медработника делает обыденный вдох и выпускает воздух. 2-ое исследование подразумевает измерение размера выдоха опосля того, как закончится обычная порция.

Последующее измерение – резервный размер вдоха, для этого необходимо набрать воздух очень полной грудью.
Спирография – спирометрия с записью результата на ленту. Кроме графического изображения, активность системы отображается в ном виде. Чтоб получить итог с малой погрешностью, его снимают несколько раз.
Другие способы исследования ФВД
Другие методики, входящие в комплекс, проводятся пореже и назначаются в том случае, когда при помощи спирометрии не удается получить полную картину заболевания.
Пневмотахометрия
Это исследование дозволяет найти скорость прохождения потока воздуха через различные отделы дыхательной системы.
Оно проводится на вдохе и выдохе. Пациента требуют сделать наибольший вдох либо выдох в аппарат. Современные спирографы сразу создают регистрацию показаний спирометрии и пневмотахометрии. Она дозволяет установить заболевания, сопровождающиеся ухудшением проведения воздуха через дыхательную систему.
Проба с бронхолитиками
Спирометрия не дозволяет найти сокрытую дыхательную дефицитность. Потому в случае неполной картины заболевания назначают ФВД с пробой.
Она подразумевает применение бронхолитиков опосля того, как будут произведены измерения без продукта.

Интервал меж измерениями зависит от того, какое лекарственное вещество применяется. Ежели это сальбутамол, то через 15 минут, ипратропиум – Благодаря тестированию с бронхолитиками
удается найти патологию на самой ранешней стадии.
Провокационный тест легких
Этот вариант проверки дыхательной системы проводится, ежели признаки астмы есть, но проба с бронхолитиком отрицательная. Провокация заключается в том, что пациенту ингаляционно вводится метахолин.
Концентрация продукта повсевременно возрастает, что провоцирует затруднение проводимости дыхательных путей. Возникают симптомы бронхиальной астмы.
Бодиплетизмография
Бодиплетизмография похожа на прошлые способы, но она наиболее много отражает картину действий, происходящих в дыхательной системе. Сущность исследования в том, что человек помещается в герметичную камеру. Деяния, которые должен создавать пациент, те же, но кроме размеров регится давление в камере.
Проба с вентолином
Это продукт относится к селективным агонистам β2-адренорецепторов, лействующее вещество – сальбутамол.
При внедрении через 15 минут провоцирует расширение бронхов. В диагностике астмы имеет существенное значение: пациенту проводят спирометрию, замеряя характеристики циркуляции воздуха до и опосля продукта. Ежели 2-ая проба указывает улучшение вентиляции на 15%, проба считается положительной, от 10% – сомнительной, ниже – отрицательной.
Стресс тесты
Заключаются в измерении характеристик работы дыхательной системы в покое и опосля физической перегрузки. Таковой тест дозволяет найти болезнь усилия, при котором начинается кашель опосля упражнений. Нередко это наблюдается у спортсменов.
Диффузионный тест
Основная функция дыхания – газообмен, человек вдыхает кислород, нужный клеточкам и тканям, выводит углекислый газ.
В неких вариантах бронхи и легкие здоровы, но нарушается газообмен, то есть процесс обмена газами. Тест указывает это: пациент закрывает нос зажимом, вдыхает консистенция газов через маску 3 с, выдыхает 4 с. Аппаратура сходу измеряет состав выдыхаемого воздуха и интерпретирует приобретенные данные.
Расшифровка результатов ФВД: таблица – нормы характеристик у мужчины, дамы и ребенка
Получив заключение аппарата, необходимо проанализировать приобретенные данные, сделать вывод о наличии либо отсутствии патологии. Они должны расшифровываться только опытным врачом-пульмонологом.
Разбежка по показателям в норме намного различается, так как у каждого человека собственный уровень физической подготовки, каждодневной активности.
Объем легких зависит от возраста: до лет значение ЖЕЛ возрастает, к 50 снижается.
Чтобы расшифровать данные, обычные характеристики ассоциируют с теми, что получены у пациента.

Для простоты расчета значенияобъема вдоха и выдохавыражаются в % от жизненной емкости легких.
Здоровый человек должен иметь размер ФЖЕЛ (форсированная жизненная емкость легких), ОВФ, индекс Тиффно (ОВФ/ФЖЕЛ) и наивысшую произвольную вентиляцию легких (МВЛ) не меньше 80% от значений, указанных как среднестатистические. Ежели фактические объемы понижаются до 70%, то это фиксируется как патология.
При интерпретации результатов пробы с перегрузкой юзается разница в показателях, выраженная в %.

Это дозволяет наглядно узреть разницу меж объемом и скорость проведения воздуха. Итог может быть положительным, когда опосля введения бронхолитика состояние пациента улучшилось, либо отрицательным. В этом случае проведение воздуха не поменялось, лечущее средство может воздействовать негативно на состояние дыхательных путей.
Чтобы найти тип нарушения проводимости воздуха по дыхательным путям, доктор ориентируется на соотношение ОФВ, ЖЕЛ и МВЛ.
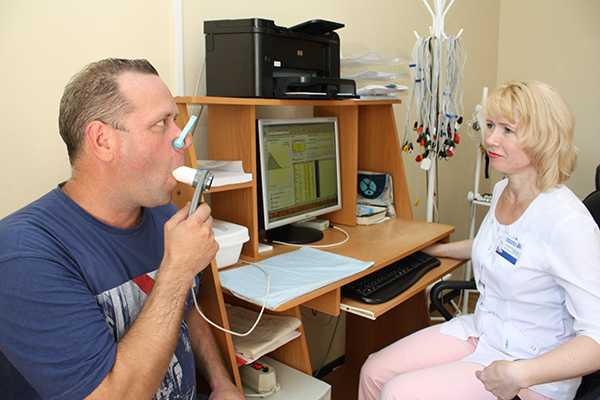
Когда устанавливается, снижена ли вентиляционная способность легких, обращают внимание на ОФВ и МВЛ.
Какую юзают технику и аппараты в медицине для сдачи анализа?
Для проведения различных типов исследований ФВД используются различные аппараты:
- Спирометр портативный с термопринтером СМП 21/01;
- Спирограф КМ-АР «Диамант» – пневмотахометр;
- Анализатор «Schiller AG», его комфортно применять для проб с бронхолитиками;
- Спироанализатор «Microlab» имеет сенсорный экран, переключение функций осуществляется при помощи касания к иконке функции;
- Портативный спирограф «СпироПро».
Это лишь маленькая часть устройств, регистрирующих функции наружного дыхания.
Компании-производители мед техники дают учреждениям портативные и стационарные приборы. Они различаются по способностям, любая из групп имеет свои достоинства и недочеты. Для стационаров и поликлиник наиболее актуально приобретение переносного устройства, которое можно перенести в иной кабинет либо корпус.
Покажет ли ФВД у малыша астму и каким образом?
У пациента создают застыл главных характеристик, потом определяют отношение к норме.
У пациента с обструктивными болезнями наблюдается понижение характеристик ниже 80% от нормы, а отношение ОФВ к ФЖЕЛ (индекс Генслера) ниже 70%.
Астма характеризуется обратимой обструкцией верхних дыхательных путей. Это обозначает, что соотношение ОФВ/ЖЕЛ опосля введения сальбутамола увеличивается. Чтоб поставить астму, не считая характеристик ФВД, говорящих о патологии, у пациента должны быть клинические признаки нарушения.
Исследование во время беременности и в период грудного вскармливания
При диагностике болезней постоянно возникает вопросик, можно ли подвергать исследованию беременных и кормящих дам.
Нарушения в функционировании наружного дыхания и системы в целом могут обнаруживаться во время вынашивания плода в первый раз. Ухудшение проводимости путей приводит к тому, что плод не получает необходимо размера кислорода.
В отношении беременных дам не действуют нормы, прописанные в таблицах. Это соединено с тем, что для обеспечения подходящего размера воздуха плоду равномерно возрастает показатель минутной вентиляции, на 70% к концу гестационного срока.
Размер легких, скорость выдоха сокращаются из-за сдавления плодом диафрагмы.
Исследуя функцию наружного дыхания, принципиально сделать лучше состояние пациента, потому ежели требуется бронхолитическая нагрузка, то она проводится. Испытания разрешают установить эффективность терапии, предупредить развитие осложнений, начать своевременное исцеление. Способ проводится так же, как и у небеременных пациентов.
Если ранее пациентка не воспринимала препаратов для исцеления астмы, то в период лактации не нужно использовать пробу с бронхолииком.
Ежели это нужно, то ребенок переводится на искусственное питание на период выведения лекарства.
Какие обычные характеристики ФВД при ХОБЛ и бронхиальной астме?
2 нарушения различаются тем, что 1-ое относится к необратимым типам обструкции дыхательных путей, 2-ое – к обратимым. Когда проводится дыхательный тест, то спец сталкивается со последующими результатами при ХОБЛ: ЖЕЛ понижается некординально (до 70%), но показатель ОФВ/1 составляет до 47%, то есть нарушения резко выражены.
При бронхиальной астме характеристики могут быть таковыми же, так как оба заболевания относят к обструктивному типу нарушения.
Но опосля проведения пробы с сальбутамолом либо иным бронхолитиком характеристики увеличиваются, то есть обструкция распознается как обратимая. При ХОБЛ этого не наблюдается, тогда измеряют ОФВ за первую секунду выдоха, что дает представление о тяжести состояния больного.
Противопоказания к проведению исследования
Существует список состояний, при которых спирометрия не проводится:
- ранний послеоперационный период;
- нарушение питания сердечной мышцы;
- истончение артерии с расслоением;
- возраст старше 75 лет;
- судорожный синдром;
- нарушение слуха;
- нарушение психики.
Исследование делает нагрузку на сосуды, грудные мускулы, может повысить давление в различных отделах и вызвать ухудшение самочувствия.
Возможны ли побочные эффекты, когда проводится ФВД?
Нежелательные эффекты от обследования соединены с тем, что оно просит несколько раз быстро выдохнуть в мундштук.
Из-за лишнего притока кислорода возникает покалывание в голове, головокружение, которое быстро проходит.
Если мы исследуем функцию с бронхолитиком, то его введение провоцирует несколько неспецифических реакций: легкий тремор конечностей, чувство жжения либо покалывание в голове либо по телу. Это соединено с комплексным действием продукта, расширяющего сосуды по всему телу.
Ухудшение экологической обстановки приводит к тому, что увеличивается толика бронхолёгочных болезней острого и приобретенного нрава. В начале развития они носят скрытный нрав, потому незаметны. Медицина усовершенствовала способ исследования ФВД, благодаря чему все данные получаются в автоматическом режиме.
Подготовка не занимает много времени, а итог пациент получает фактически сходу.

Каждый человек заинтересован в том, чтоб проходить это исследование. Это может являться гарантией того, что он здоров.
| Наименование услуги |
Стоимость |
|---|---|
| Консультация врача-терапевта, первичная | 3600 |
| Консультация врача-терапевта, повторная | 2900 |
| Консультация врача-терапевта, к.м.н., первичная | 5150 |
| Консультация врача-терапевта, к.м.н., повторная | 3600 |
| Консультация врача-терапевта, д.м.н./профессора | 8250 |
| Забор крови | 590 |
| Клин. исп.: Забор крови | 0,1 |
| Дуплексное сканирование магистральных артерий и вен | 6300 |
| УЗИ-контроль при инвазивных вмешательствах | 4895 |
| Определение уровня свободной жидкости в брюшной или плевральной полости | 1650 |
| УЗ диагностика сосудов головного мозга | 5665 |
| УЗИ 1 зоны, без дополнительных исследований (определение уровня свободной жидкости, остаточной мочи и др.) | 3630 |
| Ультразвуковая доплерография артерий или вен 1 конечности | 3150 |
| Ультразвуковая диагностика при беременности | 3800 |
| Ультразвуковое исследование (ТВУЗИ / ТРУЗИ) | 3000 |
| Эзофагогастродуоденоскопия диагностическая | 9900 |
| Эндоскопическое лигирование варикозно-расширенных вен пищевода (без анестезии) | 46350 |
| Эндоскопическая остановка или профилактика желудочно-кишечного кровотечения | 28000 |
| Анестезия в/в при проведении эндоскопического исследования | 3000 |
| pH-метрия | 1090 |
| Эндоскопическая резекция слизистой | 18000 |
| Бронхоскопия диагностическая | 14000 |
| Эндопротезирование трахеи | 167800 |
| Бронхоскопия санационная | 6000 |
| Бронхоальвеолярный лаваж | 4400 |
| Удаление инородного тела трахеи, бронха или легкого | 8965 |
| Эндоскопическая ассистенция в условиях РГ-контроля | 38600 |
| Толстокишечная диагностическая эндоскопия | 15000 |
| Эндоскопическое стентирование пищевода, желудка, двенадцатиперстной кишки, толстой кишки | 148000 |
| Полипэктомия эндоскопическая | 9000 |
| Клин. исп.: Рентгенография органов грудной клетки передвижным аппаратом в палате стационара | 0,1 |
| Ретроградная цистография | 7500 |
| Сцинтиграфия костей скелета | 8000 |
| Рентгенография одной области (без контраста) | 5800 |
| Рентгенография одной области (с контрастом) | 13860 |
| Рентгенологический контроль при инвазивных операциях (без контраста) | 5280 |
| Рентгенологический контроль при инвазивных операциях (с контрастом) | 9900 |
| Аортография грудного отдела | 19000 |
| Аортография дуги и брахиоцефальных артерий | 19000 |
| Брюшная аортография | 19000 |
| Гистеросальпингография | 10000 |
| Видеомониторинг электроэнцефалограммы (24 часа) | 30900 |
| Видеомониторинг электроэнцефалограммы (до 4 часов) | 10300 |
| Электроэнцефалография (ЭЭГ) | 5665 |
| Регистрация соматосенсорных вызванных потенциалов коры головного мозга | 4565 |
| Регистрация вызванных потенциалов коры головного мозга зрительные | 5665 |
| Регистрация вызванных потенциалов коры головного мозга когнитивные | 5665 |
| Регистрация вызванных потенциалов коры головного мозга слуховые | 5665 |
| Электромиография игольчатами электродами (одна мышца) | 5775 |
| Электронейромиография стимуляционная одного нерва сенсорные волокна | 1155 |
| Электронейромиография стимуляционная одного нерва двигательные волокна | 1500 |
| Электронейромиография стимуляционная одного нерва F-ответ | 1705 |
| Электронейромиография стимуляционная одного нерва H-ответ | 1705 |
| Электронейромиография игольчатая | 5665 |
| МСКТ головного мозга с внутривенным болюсным контрастированием | 15250 |
| МСКТ исследование костей лицевого черепа | 10650 |
| МСКТ органов брюшной полости и забрюшинного пространства с внутривенным болюсным контрастированием | 18000 |
| МСКТ коронарных артерий с контрастированием | 23350 |
| МСКТ органов грудной клетки, брюшной полости и забрюшинного пространства с контрастированием | 18250 |
| МСКТ органов грудной клетки, малого таза, брюшной полости и забрюшинного пространства с контрастированием | 24900 |
| Описание и интерпретация МСКТ | 0 |
| МСКТ органов грудной клетки с внутривенным болюсным контрастированием | 13250 |
| МСКТ органов малого таза с внутривенным болюсным контрастированием | 13650 |
| МСКТ мочевыделительной системы с внутривенным болюсным контрастированием | 13250 |
| КТ ангиография ОБП с 3D реконструкцией | 23180 |
| МСКТ почек и надпочечников с внутривенным болюсным контрастированием | 12890 |
| МСКТ мягких тканей с внутривенным болюсным контрастированием | 13630 |
| МСКТ исследование одного отдела позвоночника | 8350 |
| МСКТ исследование костей лицевого черепа | 9990 |
| МСКТ костей таза | 7500 |
| МСКТ одного сустава | 6680 |
| МСКТ стопы | 7500 |
| МСКТ кисти | 7500 |
| МСКТ височно-нижнечелюстных суставов | 6680 |
| МСКТ головного мозга | 7420 |
| МСКТ почек и надпочечников | 5980 |
| Комплексное МСКТ исследование сердца с оценкой функции и сосудов сердца (КАГ) | 49450 |
| МСКТ ангиография брюшного отдела аорты | 14420 |
| МСКТ ангиография сосудов нижних конечностей | 16690 |
| Оценка объемных образований грудной клетки, брюшной полости, забрюшинного пространства, малого таза (без учета стоимости контрастного препарата) | 11650 |
| КТ-топометрия головного мозга | 23500 |
| МСКТ 1 зона (амбулаторный прием) АКЦИЯ | 4990 |
| Цифровая маммография | 3300 |
| МСКТ органов брюшной полости и забрюшинного пространства | 10200 |
| МСКТ органов грудной клетки | 10200 |
| МСКТ органов малого таза | 10200 |
| МСКТ органов грудной клетки с виртуальной бронхоскопией | 13450 |
| МСКТ мягких тканей одной анатомической области | 7230 |
| МСКТ сегмента конечности без описания суставов (плечо, предплечье, бедро, голень) | 8900 |
| МСКТ виртуальная колоноскопия | 13350 |
| Магнитно-резонансная томография всего тела (расширенная) | 73080 |
| Выдача заключения по КТ-исследованию другой медицинской организации | 3380 |
| Дозиметрическое планирование | 50000 |
| Сеанс конформной лучевой терапии | 12650 |
| Сравнение снимков МСКТ в динамике | 4500 |
| Предоставление данных исследования на пленке или диске (дубликат) | 1240 |
| Услуга второе мнение. Консультация эксперта д.м.н., профессора | 8240 |
| Обеспечение болюсного контрастирования, динамического контрастирования, контрастной перфузии или ангиографии одной зоны во время проведения КТ или КТ ангиографии | 9270 |
| Ангиография почечных артерий | 14420 |
| Дополнительное введение контрастного вещества (Омнискан/Ультравист) | 7180 |
| Магнитно-резонансная томография головного мозга с бесконтрастной ангиографией артерий и вен головного мозга | 16690 |
| Магнитно-резонансная томография тазобедренных суставов | 12030 |
| Магнитно-резонансная томография брюшной полости, забрюшинного пространства | 16320 |
| Магнитно-резонансная томография височно-нижнечелюстных суставов | 11130 |
| Магнитно-резонансная томография трех отделов позвоночника | 18990 |
| Магнитно-резонансная томография голеностопного сустава | 10090 |
| Магнитно-резонансная томография головного мозга | 8900 |
| Магнитно-резонансная томография головного мозга и гипофиза | 19200 |
| Услуга второе мнение. Консультация эксперта, д.м.н., профессора | 7420 |
| Магнитно-резонансная томография головного мозга с контрастированием | 13190 |
| Магнитно-резонансная томография грудного отдела позвоночника | 8900 |
| Магнитно-резонансная томография кисти | 10090 |
| Магнитно-резонансная томография коленного сустава | 8900 |
| Магнитно-резонансная томография крестцово-подвздошных сочленений | 9180 |
| Магнитно-резонансная томография локтевого сустава | 9500 |
| Магнитно-резонансная томография орбит | 9180 |
| Магнитно-резонансная томография органов малого таза (мужской, женский) | 11130 |
| Магнитно-резонансная томография плечевого сустава | 10090 |
| Магнитно-резонансная томография почек и МР-урография | 11680 |
| Магнитно-резонансная томография пояснично-крестцового отдела позвоночника | 9180 |
| Магнитно-резонансная томография плечевых сплетений | 9500 |
| Магнитно-резонансная томография слюнных желез | 9180 |
| Магнитно-резонансная томография суставов стопы | 10090 |
| Магнитно-резонансная томография тазобедренных суставов | 11680 |
| Магнитно-резонансная бесконтрастная венография интракраниальных вен и синусов | 10850 |
| Магнитно-резонансная томография шейного отдела позвоночника | 9180 |
| Магнитно-резонансная томография мягких тканей (одна зона) | 9180 |
| Магнитно-резонансная томография мягких тканей с контрастированием | 11960 |
| Магнитно-резонансная томография брюшной полости с внутривенным контрастированием | 15580 |
| Магнитно-резонансная томография органов малого таза с внутривенным контрастированием | 14650 |
| Магнитно-резонансная томография всего тела (Онкологический скрининг) | 30130 |
| Обеспечение контрастирования одной зоны во время проведения МРТ (контрастное вещество ПРИМОВИСТ 10 мл) | 14840 |
| Комплексная программа МРТ: исследование головного мозга и сосудов у пациентов с деменцией | 31420 |
| Магнитно-резонансная бесконтрастная перфузия головного мозга | 10820 |
| Перфузия головного мозга с контрастированием | 10820 |
| Магнитно-резонансная томография сердца с контрастированием | 20090 |
| Магнитно-резонансная томография лучезапястного сустава | 9790 |
| Магнитно-резонансная томография сустава (ПР) | 12360 |
| МР бесконтрастная ангиография сосудов шеи | 7040 |
| Выдача заключения по МРТ-исследованию другой медицинской организации | 3380 |
| МР-ангиография головного мозга с внутривенным контрастированием | 17080 |
| МР бесконтрасная ангиография артерий головного мозга | 4330 |
| МР бесконтрастная ангиография артерий и вен головного мозга | 6800 |
| Магнитно-резонансная томография спинного мозга с трактографией (1 зона) | 12000 |
| Магнитно-резонансная томография крестцово-копчикового отдела позвоночника | 8500 |
| Магнитно-резонансная томография почек и надпочечников | 12700 |
| Магнитно-резонансная томография головного мозга по программе Эпилепсия | 15000 |
| Магнитно-резонансная холангиография | 8900 |
| ПЭТ-КТ | 71070 |
| Исследование функции внешнего дыхания | 3400 |
| Побудительная спирометрия | 1500 |
| Функция внешнего дыхания и газы крови | 4500 |
| Мониторинговая пульсоксиметрия | 7200 |
| Суточное мониторирование АД до 24 часов при непрерывной записи | 4070 |
| Суточное мониторирование ЭКГ до 24 часов при непрерывной записи | 4345 |
| Эхокардиография (ЭхоКГ) | 6820 |
| Комплексная диагностика состояния функции равновесия на стабилометрической платформе | 4565 |
| Запись и расшифровка ЭКГ с использованием 12-ти канального электрокардиографа | 1905 |
| Клин. исп.: Запись и расшифровка ЭКГ с использованием 12-ти канального электрокардиографа | 0,1 |
| Исследование функции внешнего дыхания с бронхолитиком | 5665 |
| Тредмил-тест | 9075 |
| Комплексное обследование "Женское здоровье" | 16610 |
| Check-up "Здоровые суставы" | 14190 |
| Комплексная программа "Кардиологический Check up" | 39590 |
| Комплексная программа "Лечение боли в суставах" | 17930 |
| Комплексное обследование "Мужское здоровье" | 11165 |
ФВД с Сальбутамолом: что это такое, отрицательная и положительная проба, спирография
Дыхание человека – важная составляющая, которая обеспечивает человеку не просто нормальную жизнедеятельность, а саму жизнь. В результате врачи уделяют нормальному дыханию много внимания, что приводит к необходимости регулярного обследования. Тем более это важно при наличии проблем с дыхательными органами.
В этом случае всегда назначается ФВД – специальное обследование функции внешнего дыхания. Для определения отклонений используется проба с Сальбутамолом – бронхорасширяющим препаратом группы селективных агонистов β2-адренорецепторов. Результаты обследования до приема Сальбутамола и после тщательно изучаются, на основании чего можно выявить различные заболевания дыхательной системы.
- Показания и противопоказания обследования
- Подготовка
- Проведение ФВД
- О нормах показателей
- Проба с Сальбутамолом
- Спирометрия или спирография с Сальбутамолом
О ФВД
Обследование ФВД – это основное направление инструментальной диагностики в выявлении заболеваний пульмонологического характера. В метод обследования входят такие способы обследования, как:
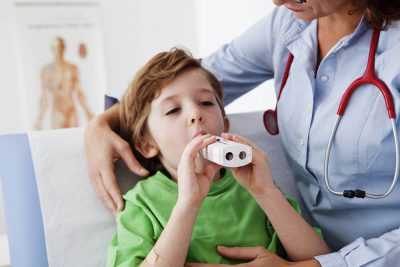 спирография – позволяет выявить изменения в объемах воздуха во время вдоха и выдоха,
спирография – позволяет выявить изменения в объемах воздуха во время вдоха и выдоха,- пневмотахометрия – с помощью этого метода обследования можно определить скорость потока во время вдоха и выдоха, что фиксируется во времени для спокойного или форсированного дыхания,
- пикфлоуметрия – метод определения пика скорости при максимальном объеме форсированного выдоха.
Дыхание – это необходимый человеку жизненный процесс, позволяющий организму получать то количество кислорода, которое необходимо клеткам для нормальной жизнедеятельности. При недостатке кислорода клетки начинают разрушаться, приводя к нарушениям работы внутренних органов. Подобное зачастую происходит вследствие возникающего бронхоспазма. Причину его и позволяет определить обследование ФВД.
В большинстве случаев для определения отклонений от норм в дыхании используют спирометрию, позволяющую:
- оценить состояние легочных органов и их сохранение и выполнение функций в полном объеме,
- определить наличие нарушений в проходимости дыхательных путей,
 выявить формирующуюся обструкцию – тот самый спазм бронхов,
выявить формирующуюся обструкцию – тот самый спазм бронхов,- определить наличие и степень выраженности имеющихся патологических изменений,
- выявить наличие скрытого спазма бронхов, что зачастую происходит при развитии бронхиальной астмы или бронхита хронического типа,
- провести диагностику выявленных легочных заболеваний и установить их степень тяжести,
- определить схему дальнейшего лечения больного,
- определить эффективность назначенного лечения.
Представленное обследование проводится во момент физической нагрузки или до и после ингаляций с бронхорасширяющими препаратами. О пользе ФВД с применением Сальбутамола будет рассказано далее.
Показания и противопоказания обследования
О проведении ФВД начинает говорить врач, когда видит у пациента потенциальную опасность развития легочного заболевания – нередко на проблемы с дыханием жалуется сам пациент. Для обследования выделяют следующие показания:
 болезни органов дыхания хронического типа – бронхит, пневмония, астма,
болезни органов дыхания хронического типа – бронхит, пневмония, астма,- патологии с первичным поражением сосудов легких – гипертензии, артерииты, тромбозы,
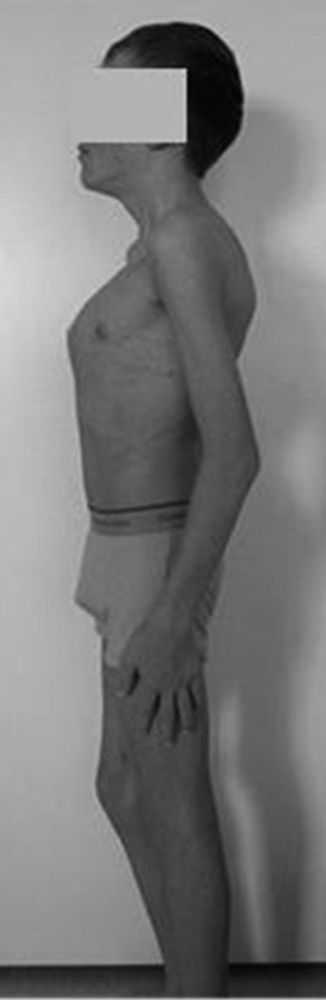
- нарушения в расположении или функции диафрагмы – нарушенная осанка, ожирение, мышечные параличи, плевральные шварты,
- диагностированные неврозы,
- заболевания внутренних органов, которые провоцируют у больного отдышку.
Дополнительно обследование ФВД проводится в следующих случаях:
- перед приемом на работу, где отмечаются вредные условия труда,
- перед хирургическим вмешательством с необходимостью применения интубационного наркоза,
- во время скрининга для выявления изменений.
Нельзя забывать и о противопоказаниях к проведению ФВД, к которым относят:
 острые патологии органов дыхательной системы,
острые патологии органов дыхательной системы,- обострение ранее выявленного хронического заболевания,
- наличие инфекционных заболеваний,
- наличие у пациента нарушений слуха и психики,
- ранее диагностированная эпилепсия.
Обследование ФВД не проводится детям малого возраста и пожилым людям старше 75 лет.
Подготовка
Теперь следует более подробно рассказать о подготовке, проведении и результатах рассматриваемого пульмонологического обследования.
Подробнее о подготовке рассказывает врач, руководствуясь индивидуальностью случая и самого пациента – важно определить точные запреты в конкретном подозрении или заболевании. К основным же особенностям подготовки относят следующие моменты:
 Перед началом обследования важно посидеть в расслабленной позе или полежать в проветриваемом помещении с температурой воздуха не более +20 градусов по Цельсию. Время отдыха должно составлять не менее 30 минут.
Перед началом обследования важно посидеть в расслабленной позе или полежать в проветриваемом помещении с температурой воздуха не более +20 градусов по Цельсию. Время отдыха должно составлять не менее 30 минут.- Непосредственно перед обследованием сидят в свободной позе в течение 10 минут.
- Специалист записывает пол, возраст, рост и расовую принадлежность – это учитывается при изучении результатов.
- За сутки до ФВД запрещается курить, принимать алкоголь, носить сдавливающую грудную клетку одежду. За 4 часа до замеров показателей нельзя использовать бронходилятаторы кратковременного действия.
Важно учитывать и соблюдать все приведенные ограничения и особенности в подготовке, тогда полученные показатели будут максимально достоверными. В противном случае при условии, что по результатам выявят какую-либо патологию, ФВД необходимо пройти повторно.
Проведение ФВД
После подготовки приступают к самому проведению обследования. При этом пациент сидит в кресле в прямой позе, расположив руки на подлокотниках. Специалист готовит аппарат спирометр, замеряющий необходимые для диагностики показатели – надевает на него одноразовый мундштук. После чего пациенту на нос надевается носовой зажим, и специалист требует проделать следующее:
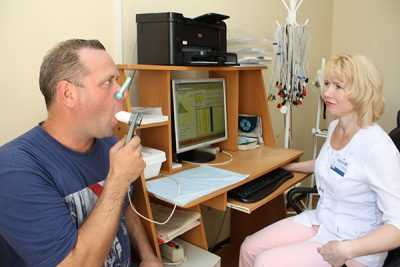 Пациент должен вдохнуть полной грудью, задержать дыхание, прижаться к мундштуку и сделать спокойный выдох. Подобным образом определяют дыхательный объем – объем воздуха, выдыхаемый при каждом вдохе и выдохе человека.
Пациент должен вдохнуть полной грудью, задержать дыхание, прижаться к мундштуку и сделать спокойный выдох. Подобным образом определяют дыхательный объем – объем воздуха, выдыхаемый при каждом вдохе и выдохе человека.- Далее проводится та же процедура, но выдыхание уже происходит с максимальным усилием – это позволяет определить объемы резервного воздуха.
- Теперь пациент должен максимально вдохнуть и быстро выдохнуть – таким образом, определяется форсированная жизненная емкость легких.
Представленные действия проделываются несколько раз, после чего результаты изучаются специалистом, и выносится вердикт.
О нормах показателей
Для определения патологии и прочих нарушений в легочной системе используются основные показатели. На их основе также определяются прочие составляющие путем соответствующих вычислений. В полученных результатах пациент зачастую встречает более 20 значений, каждое из которых определяет тот или иной фактор дыхания. Сейчас же следует привести только основные значения, при отклонении которых врач делает вывод о развивающихся нарушениях.
| Показатель | Что определяет | Норма |
|---|---|---|
| РОВд | Максимум того воздуха, который может вдохнуть человек в состоянии покоя и спокойном дыхании | От 1500 мл до 2000 мл у взрослых |
| ДО | Измеренный показатель воздуха, вдыхаемого и выдыхаемого при каждом цикличном движении | От 300 мл до 900 мл |
| РОВыд | Максимум выдыхаемого воздуха в спокойном дыхании | От 1500 мл до 2000 мл |
| ООЛ | Тот объем газа, который остается в легких после выдоха с максимально приложенным усилием | От 1000 до 1500 мл |
Приведенные показатели лишь основные, позволяющие определить наличие проблем с дыхательной системой. Разобраться с характером проблемы можно только после изучения и сравнения всех значений и индивидуальных факторов.
Следует лишь отметить, что достоверность полученных результатов определяется в случае отсутствия погрешностей между показателями трех повторов. Погрешность допускается, но не более чем в 5% соотношении, а это всего 100 мл. В остальных же случаях придется проходить тест повторно.
Проба с Сальбутамолом
Тест с применением Сальбутамола проводится при выявлении обструктивного типа дыхательной недостаточности – наличии спазма бронхов. Сальбутамол представляет собой специальный бронхорасшряюший препарат, дающий возможность определить степень обратимости изменений и тяжести заболеваний.
 Обследование проводится дважды. Сначала пациент выдыхает в аппарат до применения Сальбутамола. После фиксирования показателей пациенту дают сделать 2-3 вдоха с ингалятором, в который ранее был залит препарат для тестирования. Через 15-30 минут процедуру ФВД повторяют вновь, показатели чего также фиксируются. Далее врач определяет положительная проба или нет.
Обследование проводится дважды. Сначала пациент выдыхает в аппарат до применения Сальбутамола. После фиксирования показателей пациенту дают сделать 2-3 вдоха с ингалятором, в который ранее был залит препарат для тестирования. Через 15-30 минут процедуру ФВД повторяют вновь, показатели чего также фиксируются. Далее врач определяет положительная проба или нет.
Положительная проба диагностируется при определении увеличенного значения объема форсированного выдоха за 1 секунду (ОФВ1) на 12%, что в количественном значении составляет 200 мл. Показатель ОФВ1 может быть и более, но означает он, что выявленная обструкция обратима и после приема в виде проведенной ингаляции с Сальбутамолом проходимость бронхов значительно улучшается – это дает возможность восстановить дыхательную систему.
Если проба с Сальбутамолом является отрицательной, то это значит, что бронхиальная обструкция не обратима, и бронхи никак не реагируют на применение в лечении бронхорасширяющего препарата.
Это важно: перед обследованием ФВД с Сальбутамолом за 6 часов запрещаются к применению другие бронхорасширяющие препараты.
Спирометрия или спирография с Сальбутамолом
Спирометрия – это стандартная проверка функциональности легких и их объема, позволяющая установить возможные причины газообмена. Спирография – это графическое обследование объема легких и скорости выдыхаемого воздуха путем регистрации показателей во времени.
 Но ни спирометрия, ни спирография не дают точного и более достоверного результата. Зачастую скрытые бронхоспазмы остаются так и не выявленными при использовании стандартных методик обследования.
Но ни спирометрия, ни спирография не дают точного и более достоверного результата. Зачастую скрытые бронхоспазмы остаются так и не выявленными при использовании стандартных методик обследования.
Другое дело – это применение бронхорасширяющего Сальбутамола. В случае со спирометрией препарат позволяет определить скрытые нарушения в дыхании. Спирометрия же с применением Сальбутамола дает более точную картину функциональности дыхания и позволяет выявить даже скрытый бронхоспазм.
Подобное применение необходимо, когда пациент жалуется на характерное затрудненное дыхание, но стандартные методы обследования не выявили отклонений.
Пациентка Мария, 54 года. Имеет полное телосложение, обратилась к врачу с проблемами дыхания – периодически формируется вдох судорожного типа. Вследствие подобных затруднений в дыхании появились головные боли и повышение артериального давления. Стандартное обследование спирометрией не выявило проблем с дыханием.
Однако, после применения Сальбутамола врачи выявили скрытые бронхоспазмы. Причину установили после – смещение диафрагмы вследствие увеличенного количества жира на внутренних органах брюшной полости. Рекомендована диета для снижения веса и прием бронхорасширяющих препаратов.
При наличии проблем с дыханием не следует откладывать визит к врачу. В кратчайшие сроки будет проведено обследование ФВД, что позволит определить причину нарушений функциональности дыхательной системы и назначить соответствующее лечение.
Загрузка...ФВД – что это за процедура, расшифровка результата исследования

Исследование ФВД – простой и информативный способ оценки деятельности дыхательной системы. Если у человека есть подозрение на нарушение, то доктор предлагает ему пройти функциональную диагностику.
Что это такое ФВД? В каких случаях его делают взрослому и ребенку?
ФВД – это комплекс исследований, определяющих вентиляционную способность легких. Это понятие включает полный, остаточный объем воздуха в легких, скорость движения воздуха в разных отделах. Полученные значения сравниваются со среднестатистическими, на основании этого делаются выводы о состоянии здоровья пациента.
Обследование проводится с целью получения среднестатистических данных о здоровье населения в регионе, для контроля эффективности терапии, динамического наблюдения за состоянием пациента и прогрессированием патологии.
ФВД легких, что это такое, пациент может узнать при появлении ряда жалоб:
- приступы удушья;
- хронический кашель;
- частая заболеваемость респираторными заболеваниями;
- если появилась одышка, но сердечно-сосудистые патологии исключены;
- цианоз носогубного треугольника;
- при появлении зловонной мокроты с гноем или другими включениями;
- если есть лабораторные признаки избытка углекислого газа в крови;
- появление боли в грудной клетке.
Процедура назначается и без жалоб, у хронических курильщиков и спортсменов. Первая категория приобретает склонность к заболеваниям дыхательной системы. Вторая прибегает к спирометрии, чтобы оценить, каким резервом обладает система. Благодаря этому определяется максимально возможная нагрузка.
Перед оперативным вмешательством ФВД, оценка результатов, помогает получить представление о локализации патологического процесса, степени дыхательной недостаточности.
Если пациента обследуют для присвоения нетрудоспособности, один из этапов – исследование дыхательной системы.
Какие нарушения со стороны дыхательной системы и легких показывает обследование?
Нарушение функции дыхания происходит при воспалительных, аутоиммунных, инфекционных поражениях легких. К ним относятся:
- ХОБЛ и астма, подтвержденные и предполагаемые;
- бронхит, пневмония;
- силикоз, асбестоз;
- фиброз;
- бронхоэктатическая болезнь;
- альвеолит.
Особенности проведения метода ФВД у ребенка
Чтобы проверить функционирование дыхательной системы, система исследования ФВД включает несколько типов проб. Во время исследования пациент должен выполнять несколько действий. Ребенок до 4-5 лет не может в полной мере выполнять все требования, поэтому ФВД назначают после этого возраста. Ребенку объясняют, что он должен делать, прибегая к игровой форме работы. Проводя расшифровку результатов, можно столкнуться с недостоверными данными. Это приведет к ложному объявлению дисфункции легких или верхнего отдела системы.
Проведение исследования у детей отличается от взрослых, поскольку у педиатрического населения анатомическое строение дыхательной системы имеет свои особенности.
На первый план выходит первичное установление контакта с ребенком. Среди методов следует выбирать варианты, наиболее приближенные к физиологическому дыханию, не требующие от ребенка значительных усилий.
ФВД (спирометрия) показатели в норме и при патологии — meduniver.com
Watch this video on YouTube
Как правильно подготовиться к процедуре: алгоритм действия
Если нужно подготавливаться к тому, чтобы исследовать внешний характер дыхания, не нужно выполнять сложных действий:
- исключить алкогольные, напитки, крепкий чай и кофе;
- за несколько дней до процедуры ограничить количество сигарет;
- покушать перед спирометрией максимум за 2 часа;
- не допускать активной физической нагрузки;
- на процедуру надеть свободную одежду.
 Если у пациента есть бронхиальная астма, то соблюдение требований медицинского персонала может привести к приступу. Поэтому подготовкой можно считать также предупреждение о возможном ухудшении самочувствия. Карманный ингалятор для экстренной помощи должен быть у него с собой.
Если у пациента есть бронхиальная астма, то соблюдение требований медицинского персонала может привести к приступу. Поэтому подготовкой можно считать также предупреждение о возможном ухудшении самочувствия. Карманный ингалятор для экстренной помощи должен быть у него с собой.Можно ли перед исследованием есть пищу?
Хотя напрямую пищеварительная система не связана с органами дыхания, но переедание перед исследованием ФВД может привести к тому, что желудок сдавит легкие. Переваривание пищи, ее передвижение по пищеводу рефлекторно воздействует на дыхание, учащая его. С учетом этих факторов воздерживаться от пищи 6-8 часов нет необходимости, но и перед самым обследованием кушать не стоит. Оптимальное время – за 2 часа до процедуры.
Как правильно дышать, когда делается ФВД?
Чтобы результаты обследования функции дыхательной системы были достоверными, нужно привести ее в норму. Пациента укладывают на кушетку, где он лежит 15 минут. Методы исследования ФВД включают спирографию, пневмотахографию, бодиплетизмографию, пикфлоуметрию. Применение только 1 из методов не позволяет в полной мере оценить состояние дыхательной системы. ФВД – комплекс мероприятий. Но чаще всего назначают первые способы обследования из списка.
Дыхание человека во время процедуры зависит от типа исследования. При спирометрии замеряют емкость легких, для чего человек должен сделать обычный вдох и выдохнуть в прибор, как при обычном дыхании.
При пневмотахографии измеряется скорость проведения воздуха по дыхательным путям в спокойном состоянии и после физической нагрузки. Для определения жизненной емкости легких нужно сделать максимально глубокий вдох. Разница между этим показателем и объемом легких – резервная емкость.
Какие ощущения во время исследования испытывает пациент?
За счет того, что при проведении диагностики от пациента требуется задействовать все резервы дыхательных путей, может появиться незначительное головокружение. В остальном исследование не причиняет дискомфорта.
Диагностика органов дыхания методом спирографии и спирометрии
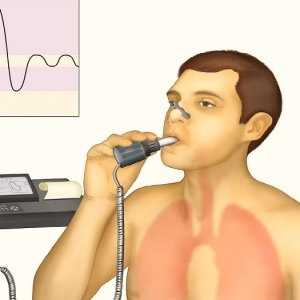 При проведении спирометрии пациент сидит, расположив руки на специальном месте (подлокотники). Регистрация результата производится специальным аппаратом. К корпусу прикрепляется шланг, на конце имеющий одноразовый мундштук. Пациент берет его в рот, медработник при помощи зажима закрывает его нос.
При проведении спирометрии пациент сидит, расположив руки на специальном месте (подлокотники). Регистрация результата производится специальным аппаратом. К корпусу прикрепляется шланг, на конце имеющий одноразовый мундштук. Пациент берет его в рот, медработник при помощи зажима закрывает его нос.Некоторое время обследуемый дышит, привыкая к измененным условиям. Потом по команде медработника делает обычный вдох и выпускает воздух. Второе исследование предполагает измерение объема выдоха после того, как закончится стандартная порция. Следующее измерение – резервный объем вдоха, для этого нужно набрать воздух максимально полной грудью.
Спирография – спирометрия с записью результата на ленту. Помимо графического изображения, активность системы отображается в материальном виде. Чтобы получить результат с минимальной погрешностью, его снимают несколько раз.
Другие методы исследования ФВД
Другие методики, входящие в комплекс, проводятся реже и назначаются в том случае, когда при помощи спирометрии не удается получить полную картину заболевания.
Пневмотахометрия
Это исследование позволяет определить скорость прохождения потока воздуха через разные отделы дыхательной системы. Оно проводится на вдохе и выдохе. Пациента просят сделать максимальный вдох или выдох в аппарат. Современные спирографы одновременно производят регистрацию показаний спирометрии и пневмотахометрии. Она позволяет установить заболевания, сопровождающиеся ухудшением проведения воздуха через дыхательную систему.
Проба с бронхолитиками
Спирометрия не позволяет определить скрытую дыхательную недостаточность. Поэтому в случае неполной картины заболевания назначают ФВД с пробой. Она предполагает применение бронхолитиков после того, как будут произведены измерения без препарата. Интервал между измерениями зависит от того, какое лекарственное вещество применяется. Если это сальбутамол, то через 15 минут, ипратропиум – 30. Благодаря тестированию с бронхолитиками
удается определить патологию на самой ранней стадии.
Провокационный тест легких
Этот вариант проверки дыхательной системы проводится, если признаки астмы есть, но проба с бронхолитиком отрицательная. Провокация заключается в том, что пациенту ингаляционно вводится метахолин. Концентрация препарата постоянно увеличивается, что провоцирует затруднение проводимости дыхательных путей. Появляются симптомы бронхиальной астмы.
Бодиплетизмография
Бодиплетизмография похожа на предыдущие методы, но она более полно отражает картину процессов, происходящих в дыхательной системе. Суть исследования в том, что человек помещается в герметичную камеру. Действия, которые должен производить пациент, те же, но помимо объемов регистрируется давление в камере.
Проба с вентолином
Это препарат относится к селективным агонистам β2-адренорецепторов, лействующее вещество – сальбутамол. При введении через 15 минут провоцирует расширение бронхов. В диагностике астмы имеет существенное значение: пациенту проводят спирометрию, замеряя параметры циркуляции воздуха до и после препарата. Если вторая проба показывает улучшение вентиляции на 15%, проба считается положительной, от 10% – сомнительной, ниже – отрицательной.
Стресс тесты
Заключаются в измерении показателей работы дыхательной системы в покое и после физической нагрузки. Такой тест позволяет определить заболевание усилия, при котором начинается кашель после упражнений. Часто это наблюдается у спортсменов.
Диффузионный тест
Основная функция дыхания – газообмен, человек вдыхает кислород, необходимый клеткам и тканям, выводит углекислый газ. В некоторых случаях бронхи и легкие здоровы, но нарушается газообмен, то есть процесс обмена газами. Тест показывает это: пациент закрывает нос зажимом, вдыхает смесь газов через маску 3 с, выдыхает 4 с. Аппаратура сразу измеряет состав выдыхаемого воздуха и интерпретирует полученные данные.
Расшифровка результатов ФВД: таблица – нормы показателей у мужчины, женщины и ребенка
Получив заключение аппарата, нужно проанализировать полученные данные, сделать вывод о наличии или отсутствии патологии. Они должны расшифровываться только опытным врачом-пульмонологом.
Разбежка по показателям в норме намного отличается, поскольку у каждого человека свой уровень физической подготовки, ежедневной активности.
Объем легких зависит от возраста: до 25-28 лет значение ЖЕЛ увеличивается, к 50 снижается.
Функция внешнего дыхания: методы исследования
При инструментальной диагностике пульмонологических заболеваний часто исследуется функция внешнего дыхания. Такое обследование включает такие методы, как:
- спирография;
- пневмотахометрия;
- пикфлоуметрия.
В более узком смысле под исследованием ФВД понимают два первых метода, осуществляемых одновременно с помощью электронного аппарата – спирографа.
В нашей статье мы поговорим о показаниях, подготовке к перечисленным исследованиям, интерпретации полученных результатов. Это поможет пациентам с заболеваниями органов дыхания сориентироваться в необходимости той или иной диагностической процедуры и лучше понять полученные данные.
Немного о нашем дыхании
Дыхание –жизненный процесс, в результате которого организм из воздуха получает кислород, необходимый для жизни, и выделяет углекислый газ, образующийся при обмене веществ. Дыхание имеет такие этапы: внешнее (с участием легких), перенос газов эритроцитами крови и тканевое, то есть обмен газами между эритроцитами и тканями.
Перенос газов исследуют с помощью пульсоксиметрии и анализа газового состава крови. Об этих методах мы тоже немного поговорим в нашей теме.
Исследование вентиляционной функции легких доступно и проводится практически повсеместно при болезнях органов дыхания. Оно основано на измерении легочных объемов и скорости воздушных потоков при дыхании.
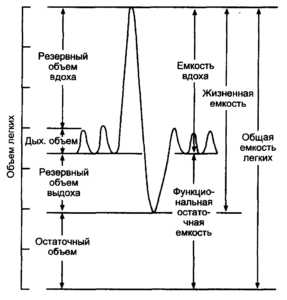
Дыхательные объемы и емкости
Жизненная емкость легких (ЖЕЛ) – наибольший объем воздуха, выдыхаемый после самого глубокого вдоха. Практически этот объем показывает, сколько воздуха может «поместиться» в легкие при глубоком дыхании и участвовать в газообмене. При уменьшении этого показателя говорят о рестриктивных нарушениях, то есть уменьшении дыхательной поверхности альвеол.
Функциональная жизненная емкость легких (ФЖЕЛ) измеряется как и ЖЕЛ, но только во время быстрого выдыхания. Ее величина меньше ЖЕЛ за счет спадения в конце быстрого выдоха части воздухоносных путей, в результате чего некоторый объем воздуха остается в альвеолах «невыдохнутым». Если ФЖЕЛ больше или равна ЖЕЛ, пробу рассматривают как неверно выполненную. Если ФЖЕЛ меньше ЖЕЛ на 1 литр и больше, это говорит о патологии мелких бронхов, которые спадаются слишком рано, не давая воздуху выйти из легких.
Во время выполнения маневра с быстрым выдохом определяют и другой очень важный параметр – объем форсированного выдоха за 1 секунду (ОФВ1). Он снижается при обструктивных нарушениях, то есть при препятствиях для выхода воздуха в бронхиальном дереве, в частности, при хроническом бронхите и тяжелой бронхиальной астме. ОФВ1 сравнивают с должной величиной или используют его отношение к ЖЕЛ (индекс Тиффно).
Снижение индекса Тиффно менее 70% говорит о выраженной бронхиальной обструкции.
Определяется показатель минутной вентиляции легких (МВЛ) – количество воздуха, пропускаемое легкими при максимально быстром и глубоком дыхании за минуту. В норме оно составляет от 150 литров и больше.
Исследование функции внешнего дыхания
Оно используется для определения легочных объемов и скоростей. Дополнительно нередко назначаются функциональные пробы, регистрирующие изменения этих показателей после действия какого-либо фактора.
Показания и противопоказания
Исследование ФВД проводится при любых болезнях бронхов и легких, сопровождающихся нарушением бронхиальной проходимости и/или уменьшением дыхательной поверхности:
Исследование противопоказано в следующих случаях:
- дети младше 4 – 5 лет, которые не могут правильно выполнить команды медсестры;
- острые инфекционные заболевания и лихорадка;
- тяжелая стенокардия, острый период инфаркта миокарда;
- высокие цифры артериального давления, недавно перенесенный инсульт;
- застойная сердечная недостаточность, сопровождающаяся одышкой в покое и при незначительной нагрузке;
- психические нарушения, не позволяющие правильно выполнить инструкции.
Функция внешнего дыхания: как проводится исследование
Процедура проводится в кабинете функциональной диагностики, в положении сидя, желательно утром натощак или не раньше чем через 1,5 часа после еды. По назначению врача могут быть отменены бронхолитические лекарства, которые постоянно принимает пациент: бета2-агонисты короткого действия – за 6 часов, бета-2 агонисты продленного действия – за 12 часов, длительно действующие теофиллины – за сутки до обследования.
Исследование функции внешнего дыхания
Нос пациенту закрывают специальным зажимом, чтобы дыхание осуществлялось только через рот, с помощью одноразового или стерилизуемого мундштука (загубника). Обследуемый дышит некоторое время спокойно, не заостряя внимания на процессе дыхания.
Затем пациенту предлагают сделать спокойный максимальный вдох и такой же спокойный максимальный выдох. Так оценивается ЖЕЛ. Для оценки ФЖЕЛ и ОФВ1 пациент делает спокойный глубокий вдох и как можно быстрее выдыхает весь воздух. Эти показатели записываются трижды с небольшим интервалом.
В конце исследования проводится довольно утомительная регистрация МВЛ, когда пациент в течение 10 секунд дышит максимально глубоко и быстро. В это время может возникнуть небольшое головокружение. Оно не опасно и быстро проходит после прекращения пробы.
Многим больным назначаются функциональные пробы. Самые распространенные из них:
- проба с сальбутамолом;
- проба с физической нагрузкой.
Менее часто назначается проба с метахолином.
При проведении пробы с сальбутамолом после регистрации исходной спирограммы пациенту предлагают сделать ингаляцию сальбутамола – бета2 агониста короткого действия, расширяющего спазмированные бронхи. Спустя 15 минут исследование повторяют. Также можно применять ингаляцию М-холинолитика ипратропия бромида, в этом случае повторно исследование проводят через 30 минут. Введение можно осуществлять не только с помощью дозированного аэрозольного ингалятора, но в некоторых случаях с использованием спейсера или небулайзера.
Проба считается положительной при увеличении показателя ОФВ1 на 12% и больше при одновременном увеличении его абсолютного значения на 200 мл и больше. Это означает, что выявленная исходно бронхиальная обструкция, проявившаяся снижением ОФВ1, является обратимой, и после ингаляции сальбутамола проходимость бронхов улучшается. Это наблюдается при бронхиальной астме.
Если при исходно сниженном показателе ОФВ1 проба отрицательная, это говорит о необратимой бронхиальной обструкции, когда бронхи не реагируют на расширяющие их лекарства. Такая ситуация наблюдается при хроническом бронхите и нехарактерна для астмы.
Если же после ингаляции сальбутамола показатель ОФВ1 уменьшился, это парадоксальная реакция, связанная со спазмом бронхов в ответ на ингаляцию.
Наконец, если проба положительная на фоне исходного нормального значения ОФВ1, это говорит о гиперреактивности бронхов или о скрытой бронхиальной обструкции.
При проведении теста с нагрузкой пациент выполняет упражнение на велоэргометре или беговой дорожке 6 – 8 минут, после чего проводят повторное исследование. При снижении ОФВ1 на 10% и больше говорят о положительной пробе, которая свидетельствует об астме физического усилия.
Для диагностики бронхиальной астмы в пульмонологических стационарах используется также провокационная проба с гистамином или метахолином. Эти вещества вызывают спазм измененных бронхов у больного человека. После ингаляции метахолина проводят повторные измерения. Снижение ОФВ1 на 20% и больше свидетельствует о гиперреактивности бронхов и о возможности бронхиальной астмы.
Как интерпретируются результаты
В основном на практике врач функциональной диагностики ориентируется на 2 показателя – ЖЕЛ и ОФВ1. Чаще всего их оценивают по таблице, предложенной Р. Ф. Клемент и соавторами. Приводим общую таблицу для мужчин и женщин, в которой даны проценты от нормы:
| Параметры | Границы нормы | очень легкое | Легкое | умеренное | значительное | весьма значительное | резкое |
| ЖЕЛ . | 78,2 – 113,3 | 72,0 | 65,8 | 59,6 | 53,4 | 47,1 | 40,9 |
| ОФВ1 . | 77,4 – 113,8 | 72,0 | 66,6 | 61,2 | 55,8 | 50,4 | 45,0 |
Например, при показателе ЖЕЛ 55% и ОФВ1 90% врач сделает заключение о значительном снижении жизненной емкости легких при нормальной бронхиальной проходимости. Такое состояние характерно для рестриктивных нарушений при пневмонии, альвеолите. При хронической обструктивной болезни легких, напротив, ЖЕЛ может быть, например, 70% (легкое снижение), а ОФВ1 – 47% (резко снижено), при этом проба с сальбутамолом будет отрицательной.
Об интерпретации проб с бронхолитиками, нагрузкой и метахолином мы уже поговорили выше.
Функция внешнего дыхания: еще один способ оценки
Используется и другой способ оценки функции внешнего дыхания. При этом способе врач ориентируется на 2 показателя – форсированной жизненной емкости легких (ФЖЕЛ, FVC) и ОФВ1. ФЖЕЛ определяется после глубокого вдоха при резком полном выдохе, продолжающемся как можно дольше. У здорового человека оба эти показателя составляют более 80% от нормальных.
Если ФЖЕЛ более 80% от нормы, ОФВ1 менее 80% от нормы, а их соотношение (индекс Генцлара, не индекс Тиффно!) менее 70%, говорят об обструктивных нарушениях. Они связаны преимущественно с нарушением проходимости бронхов и процесса выдоха.
Если оба показателя составляют менее 80% от нормы, а их соотношение более 70%, это признак рестриктивных нарушений – поражений самой легочной ткани, препятствующих полному вдоху.
Если значения ФЖЕЛ и ОФВ1 менее 80% от нормы, и их соотношение составляет менее 70%, это комбинированные нарушения.
Чтобы оценить обратимость обструкции, смотрят на величину ОФВ1/ФЖЕЛ после ингаляции сальбутамола. Если она остается менее 70% – обструкция необратимая. Это признак хронической обструктивной болезни легких. Для астмы характерна обратимая бронхиальная обструкция.
Если выявлена необратимая обструкция, необходимо оценить ее тяжесть. для этого оценивают ОФВ1 после ингаляции сальбутамола. При его величине больше 80% от нормы говорят о легкой обструкции, 50 – 79% – умеренной, 30 – 49% – выраженной, менее 30% от нормы – резко выраженной.
Исследование функции внешнего дыхания особенно важно для определения степени тяжести бронхиальной астмы до начала лечения. В дальнейшем для самоконтроля больные с астмой должны дважды в день проводить пикфлоуметрию.
Пикфлоуметрия
Это метод исследования, помогающий определить степень сужения (обструкции) дыхательных путей. Проводится пикфлоуметрия с помощью небольшого аппарата – пикфлоуметра, оснащенного шкалой и мундштуком для выдыхаемого воздуха. Наибольшее применение пикфлоуметрия получила для контроля над течением бронхиальной астмы.
Как проводится пикфлоуметрия
Каждый больной с астмой должен проводить пикфлоуметрию дважды в день и записывать результаты в дневник, а также определять средние значения за неделю. Кроме того, он должен знать свой лучший результат. Снижение средних показателей свидетельствует об ухудшении контроля за течением болезни и начале обострения. При этом необходимо обратиться к врачу или увеличить интенсивность терапии, если пульмонолог заранее объяснил, как это сделать.
График ежедневной пикфлоуметрии
Пикфлоуметрия показывает максимальную скорость, достигнутую в течение выдоха, которая хорошо соотносится со степенью бронхиальной обструкции. Проводится она в положении сидя. Сначала пациент спокойно дышит, затем производит глубокий вдох, берет в губы мундштук аппарата, держит пикфлоуметр параллельно поверхности пола и максимально быстро и интенсивно выдыхает.
Процесс повторяется через 2 минуты, затем еще раз через 2 минуты. В дневник записывается лучший из трех показателей. Измерения делаются после пробуждения и перед отходом ко сну, в одно и то же время. В период подбора терапии или при ухудшении состояния можно проводить дополнительное измерение и в дневные часы.
Как интерпретировать данные
Нормальные показатели для этого метода определяются индивидуально для каждого больного. В начале регулярного использования, при условии ремиссии заболевания, находится лучший показатель пиковой скорости выдоха (ПСВ) за 3 недели. Например, он равен 400 л/с. Умножив это число на 0,8, получим минимальную границу нормальных значений для данного пациента – 320 л/мин. Все, что больше этого числа, относится к «зеленой зоне» и говорит о хорошем контроле над астмой.
Теперь умножаем 400 л/с на 0,5 и получаем 200 л/с. Это верхняя граница «красной зоны» – опасного снижения бронхиальной проходимости, когда необходима срочная помощь врача. Значения ПСВ между 200 л/с и 320 л/с находятся в пределах «желтой зоны», когда необходима коррекция терапии.
Эти значения удобно начертить на графике самоконтроля. Так будет хорошо понятно, насколько контролируется астма. Это позволит вовремя обратиться к врачу при ухудшении состояния, а при длительном хорошем контроле позволит постепенно уменьшить дозировку получаемых лекарств (также лишь по назначению пульмонолога).
Пульсоксиметрия
Пульсоксиметрия помогает определить, сколько кислорода переносится гемоглобином, находящимся в артериальной крови. В норме гемоглобин захватывает до 4 молекул этого газа, при этом насыщение артериальной крови кислородом (сатурация) равно 100%. При снижении количества кислорода в крови сатурация снижается.
Пульсоксиметрия
Для определения этого показателя применяются небольшие приборы – пульсоксиметры. Они похожи на своеобразную «прищепку», которая надевается на палец. В продаже имеются портативные аппараты этого типа, их может приобрести любой больной, страдающий хроническими легочными заболеваниями, для контроля за своим состоянием. Пульсоксиметры широко используют и врачи.
Когда проводится пульсоксиметрия в стационаре:
Когда можно использовать пульсоксиметр самостоятельно:
- при обострении астмы или другого легочного заболевания, чтобы оценить тяжесть своего состояния;
- при подозрении на ночное апноэ – если пациент храпит, у него имеется ожирение, сахарный диабет, гипертоническая болезнь или снижение функции щитовидной железы – гипотиреоз.
Норма насыщения кислородом артериальной крови составляет 95 – 98%. При снижении этого показателя, измеренного в домашних условиях, необходимо обратиться к врачу.
Исследование газового состава крови
Это исследование проводится в лаборатории, изучается артериальная кровь больного. В ней определяют содержание кислорода, углекислого газа, сатурацию, концентрацию некоторых других ионов. Исследование проводится при тяжелой дыхательной недостаточности, кислородной терапии и других неотложных состояниях, преимущественно в стационарах, прежде всего в отделениях интенсивной терапии.
Кровь берется из лучевой, плечевой или бедренной артерии, затем место пункции придавливается ватным шариком на несколько минут, при пункции крупной артерии накладывается давящая повязка, чтобы избежать кровотечения. Наблюдают за состоянием больного после пункции, особенно важно вовремя заметить отек, изменение цвета конечности; пациент должен сообщить медперсоналу, если у него появится онемение, покалывание или другие неприятные ощущения в конечности.
Нормальные показатели газов крови:
| Показатель | Норма | Норма по СИ |
| РО2 – парциальное давление кислорода | 80 – 100 мм рт. ст. | 10,6 – 13,3 кПа |
| РСО2 – парциальное давление углекислого газа | 35 – 45 мм рт.ст. | 4,7 – 5,3 кПа |
| рН – кислотность | 7,35 – 7,45 | 7,35 – 7,45 |
| О2СТ – содержание кислорода | 15 – 23% | 0,15 – 0,23 |
| SaO2 – сатурация кислорода | 94 – 100% | 0,94 – 1,00 |
| HCO3– – ион бикарбоната | 22 – 25 мэкв/л | 22 – 25 ммоль/л |
Снижение РО2, О2СТ, SaO2, то есть содержания кислорода, в сочетании с повышением парциального давления углекислого газа может говорить о таких состояниях:
- слабость дыхательных мышц;
- угнетение дыхательного центра при заболеваниях мозга и отравлениях;
- закупорка дыхательных путей;
- бронхиальная астма;
- эмфизема легких;
- пневмония;
- легочное кровотечение.
Снижение этих же показателей, но при нормальном содержании углекислого газа бывает при таких состояниях:
Снижение показателя О2СТ при нормальном давлении кислорода и сатурации характерно для выраженной анемии и снижения объема циркулирующей крови.
Таким образом, мы видим, что и проведение этого исследования, и интерпретация результатов довольно сложны. Анализ газового состава крови необходим для принятия решения о серьезных лечебных манипуляциях, в частности, искусственной вентиляции легких. Поэтому делать его в амбулаторных условиях не имеет смысла.
О том, как проводится исследование функции внешнего дыхания, смотрите на видео:
Анализ ФВД - что это? Показатели и норма
Нередко врачи назначают своим пациентам пройти исследование ФВД. Что это такое? Какие результаты считаются нормальными? Какие заболевания и нарушения можно диагностировать с помощью данного метода? Эти вопросы интересуют многих.
ФВД — что это?

ФВД — аббревиатура, которая расшифровывается как «функция внешнего дыхания». Такое исследование позволяет оценить работу дыхательной системы. Например, с его помощью врач определяет, какое количество воздуха входит в легкие пациента и какое выходит. Кроме того, во время теста можно проанализировать изменение скорости потока воздуха в разных частях дыхательной системы. Таким образом, исследование помогает оценить вентиляционные способности легких.
Значение ФВД для современной медицины
На самом деле значение данного исследования трудно переоценить. Естественно, его используют для диагностики тех или иных расстройств дыхательной системы. Но спектр применения метода намного шире. Например, спирометрия является обязательным, регулярным тестом для людей, работающих в опасных условиях. Кроме того, результаты данного анализа используются для экспертной оценки работоспособности человека, определения его пригодности к труду в некоторых условиях среды.
Исследование применяется для динамического наблюдения, так как дает возможность оценить скорость развития того или иного заболевания, а также результаты терапии. В некоторых случаях анализ ФВД используется для диагностики аллергических заболеваний, потому как позволяет проследить воздействие того или иного вещества на дыхательные пути. В отдельных случаях проводят массовую спирометрию населения, чтобы определить состояние здоровья жителей тех или иных географических или экологических зон.
Показания к проведению анализа

Итак, исследование рекомендуют пациентам с подозрением на бронхиальную астму, хронический бронхит или любую другую хроническую болезнь бронхолегочной системы. Показаниями к проведению анализа являются также хронический кашель, частые приступы одышки. Кроме того, исследование используется для диагностики поражений легочных сосудов, включая тромбозы легочной артерии, легочную гипертензию и т. д. Результаты ФВД важны и для правильного лечения некоторых торако-диафрагмальных нарушений, включая ожирение, сопровождающееся альвеолярной гиповентиляцией, а также плевральные шварты, различные нарушения осанки и искривления позвоночника, нервно-мышечные параличи. В некоторых случаях анализ назначают пациентам для того, чтобы оценить эффективность выбранной схемы терапии.
Как правильно подготовиться к исследованию
Для того чтобы получить максимально точные результаты, необходимо соблюдать некоторые рекомендации перед проведением ФВД. Что это за правила подготовки? На самом деле все просто — нужно создать условия для максимально свободного дыхания. Спирометрия, как правило, проводится на голодный желудок. Если же исследование назначили на послеобеденное или вечернее время, то можно принять легкую пищу, но не позже, чем за два часа до проведения теста. Кроме того, нельзя курить 4-6 часов до начала проведения обследования. То же касается и физических нагрузок — хотя бы за сутки до ФВД врач рекомендуют ограничить физическую активность, отменить тренировки или утреннюю пробежку и т. д. На результатах исследования могут сказаться и некоторые лекарственные препараты. Поэтому в день процедуры нельзя принимать медикаменты, которые способны влиять на сопротивление дыхательных путей, включая лекарства из группы неселективных бета-блокаторов и бронходилататоров. В любом случае обязательно сообщите врачу о том, какие именно препараты вы принимаете.
Описание процедуры
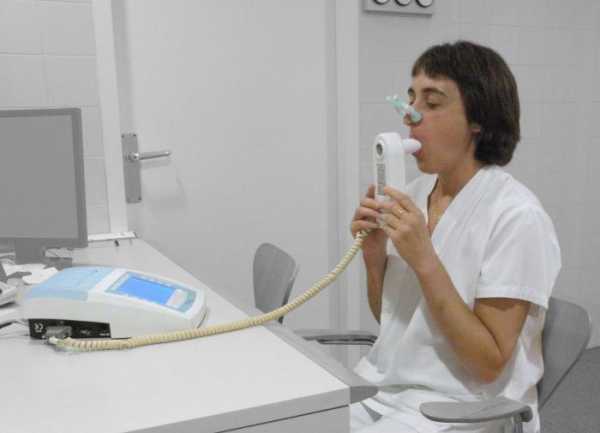
Исследование занимает не более часа. Для начала врач тщательно измеряет рост и вес пациента. После этого обследуемому человеку надевают на нос специальный зажим — таким образом, он может дышать только ртом. Во рту пациент удерживает специальный мундштук, через который дышит — он соединен со специальным датчиком, который фиксирует все показатели. Сначала врач следит за нормальным дыхательным циклом. После этого пациенту нужно совершить некий дыхательный маневр — сначала сделать максимально глубокий вдох, после чего постараться резко выдохнуть максимальный объем воздуха. Подобную схему нужно повторить несколько раз.
Примерно спустя 15-20 минут специалист уже может выдать вам результаты ФВД. Норма здесь зависит от многих факторов, включая и пол. Например, общая емкость легких у мужчин составляет в среднем 6,4 л, а у женщин - 4,9 л. В любом случае результаты анализа нужно будет показать врачу, так как только он знает, как правильно интерпретировать ФВД. Расшифровка будет иметь огромное значение для составления дальнейшей схемы лечения.
Дополнительные исследования
В том случае, если классическая схема спирометрии показала наличие тех или иных отклонений, могут быть проведены и некоторые дополнительные виды ФВД. Что это за анализы? Например, если у пациента присутствуют признаки некоторых обструктивных вентиляционных нарушений, ему перед исследованием дают специальный препарат из группы бронхолитиков.
"ФВД с бронхолитиком - что это такое?" - спросите вы. Все просто: данное лекарство помогает расширить дыхательные пути, после чего анализ проводится еще раз. Такая процедура дает возможность оценить степень обратимости обнаруженных нарушений. В некоторых случаях исследуют и диффузионную способность легких — такой анализ дает довольно точную оценку работы альвеолярно-капиллярной мембраны. Иногда врачи также определяют силу дыхательных мышц или так называемую воздушность легких.
Противопоказания к проведению ФВД
Безусловно, данное исследование имеет ряд противопоказаний, так как не все пациенты могут пройти его, не нанося вреда собственному здоровью. Ведь во время различных дыхательных маневров наблюдается напряжение дыхательных мышц, повышенная нагрузка на костно-связочный аппарат грудной клетки, а также повышение внутричерепного, внутрибрюшного и внутригрудного давления.
Спирометрия противопоказана пациентам, ранее перенесшим хирургическое вмешательство, включая и офтальмологические операции, — в таких случаях нужно подождать не менее шести недель. К противопоказаниям также относятся инфаркт миокарда, инсульт, расслаивающаяся аневризма и некоторые другие болезни кровеносной системы. Анализ не проводят для оценки работы дыхательной системы детей младшего дошкольного возраста и пожилых людей (старше 75 лет). Пациентам с эпилепсией, нарушениями слуха и психическими расстройствами его также не назначают.
Возможны ли побочные эффекты?
Многие пациенты интересуются тем, может ли вызвать какие-то нарушения анализ ФВД. Что это за побочные реакции? Насколько опасной может быть процедура? На самом деле исследование при условии соблюдения всех установленных правил практически безопасно для пациента. Поскольку для получения точных результатов человек во время процедуры должен несколько раз повторить дыхательные маневры с форсированным выдохом, возможно появление легкой слабости и головокружения. Не стоит пугаться, так как эти побочные реакции исчезают сами по себе спустя несколько минут. Некоторые нежелательные явления могут появляться в процессе анализа ФВД с пробой. Что это за симптомы? Бронхолитические препараты могут вызвать слабую дрожь в конечностях, а иногда и учащенное сердцебиение. Но, опять же, эти расстройства проходят сами по себе сразу же после завершения процедуры.
ФВД легких при диагностике туберкулеза: что это такое?

Исследование функции внешнего дыхания (ФВД) в пульмонологии – это один из наиболее распространенных способов диагностики множества заболеваний, в том числе и туберкулезного заражения человека. Этот метод обследования также многими специалистами называется спирографией или же спирометрией.
Особенности этой процедуры заключаются в ее безболезненности, скорости проведения, а также высокой надежности. Исследование ФВД проводится при туберкулезе как взрослым больным, так и пациентам детского возраста. Результаты данного обследования позволяют сделать вывод по поводу того, какая зоны дыхательной системы поражена, насколько снижены ее объективные показатели выдоха и вдоха, а также как данная патология влияет на угрозу жизни человека.
Что такое функция внешнего дыхания и для чего она определяется?
Дыхание представляет собой один из самых важных процессов в организме, так как его функция заключается в насыщении клеток тела кислородом и отводе углекислого газа наружу, который образовывается вследствие обмена веществ. Ухудшение данной способности организма приводит к тому, что возникает целый ряд проблем со всеми система органов без исключения.
Внешнее дыхание – это термин, который подразумевает описание процесса циркуляции воздуха в дыхательной системе человека, его распределения между разнообразными органами, а также перенос газов из воздуха в кровь и в обратном направлении.
Функция внешнего дыхания (ФВД) человека определяется вследствие следующих возможных причин:
- Для осуществления диагностики. Врач проводит такое обследование, чтобы определить наличие у своего пациента каких-либо патологий легких (прежде всего туберкулеза) и других органов дыхательной системы. К тому же диагностика такого типа показана для пациентов, у которых высокий риск развития заболеваний данного вида.
- Для наблюдения изменений состояния пациента при туберкулезе в динамике. Это необходимо делать, чтобы врач оценил развитие заболевания, а также воздействия на него выбранного курса терапии.
- Для вынесение экспертного заключения. Чаще всего в этом нуждаются пациенты, работодатели которых требуют медицинские результаты их профпригодности.

Что такое ФВД исследование?
ФВД исследование представляет собой методику диагностики функционального объективного состояния вентиляционной функции легких. Это происходит посредством графической регистрации дыхательных маневров с последующей обработкой полученных результатов компьютерным обеспечением.
Исследование легких и бронхов при туберкулезе предоставляет такие возможности:
- Определить причину одышки.
- Оценить степень дыхательной дисфункции.
- Выявить снижение вентиляционной возможности легких.
- Установить тип, характер степень выраженности функции дыхания.
- Проследить динамику изменения состояния больного.
- Оценить результат проведения терапии заболевания пациента.
Жизненная емкость легких – это тот объем воздуха, который максимально человек может выдохнуть после осуществления своего самого глубокого вдоха. Именно данный показатель оценивается у больных туберкулезом, которые проводят исследование ФВД.
Значение ФВД для современной медицины
Спирометрия в современной медицины играет крайне важную роль, вследствие чего ее значение трудно переоценить. Ее постоянно используют для диагностики туберкулеза и прочих недугов легких и бронхов.
Результаты обследование позволяют осуществить экспертную оценку работоспособности человека, что важно при приеме на работу.
Спирометрия используется, в том числе, и для динамической оценки эффективности терапии больного человека. Иногда исследование ФВД применяется при диагностике заболеваний аллергического характера. Это связанно с тем, что такая диагностика позволяет определить, как тот или иной аллерген влияет на определенные зоны дыхательной системы человека.
Иногда врачи требует проведения массовой спирометрии в тех случаях, когда объективные состояния окружающей среды вызывают опасение развития респираторных заболеваний.
Показания и противопоказания к назначению ФВД
Исследование функции внешнего дыхания назначается в большинстве случаев тогда, когда у пациента есть хотя бы одно из следующих заболеваний (или же подозрение на него):
- туберкулез,
- бронхит хронического типа,
- бронхиальная астма,
- инфекции в легких,
- хронические обструктивные болезни легких (ХОБЛ),
- силикоз, вызванный постоянным вдыханием пыли в процессе жизнедеятельности человека,
- идиопатический фиброзирующий альвеолит,
- другие заболевания легких и дыхательной системы.
К основным противопоказаниям, при которых спирометрия не проводится, пульмонологи относят такие физиологические состояния и заболевания:
- возраст до 4 лет (если ребенок из-за своих индивидуальных возможностей не способен выполнять все указания врача или же родителей),
- наличие в организме каких-либо острых воспалительных инфекционных процессов,
- диагностированная тяжелая стенокардия или же перенесенный инфаркт миокарда,
- постоянное повышение артериального давления (АД),
- наличие в анамнезе перенесенного инсульта незадолго до проведения диагностики,
- застойная сердечная недостаточность (СН), что сопровождается проблемами с дыханием (одышкой) в спокойном состоянии.
Исследование функций внешнего дыхания не проводится зачастую пациентам, страдающих от психических расстройств или проблем с умственной деятельностью, если в таком состоянии они не способны адекватно реагировать на указания медицинского персонала.
Как правильно подготовиться к исследованию
Исследование, направленное на то, чтобы определить, какова жизненная емкость легких у пациента, должно проводиться только лишь после соответствующих подготовки, которая требует выполнения следующих довольно простых правил:
- Перед процедурой не разрешается есть. Именно поэтому она осуществляется преимущественно в утренние часы.
- Четыре часа перед обследованием дыхания курильщикам необходимо полностью отказаться от своей неблагоприятной привычки.
- В день, когда проводится исследование легких, запрещаются любые тяжелые физические нагрузки.
- Перед обследованием больным запрещается принимать медикаменты, способны расширить бронхи.
- Пациента не рекомендуется употреблять напитки, в которых содержится кофеин или другие тонизирующие вещества.
- Одежда в день проведения теста дыхательной системы должна быть свободной и комфортной, не сковывающей движения грудной клетки пациента.

В некоторых случаях, чтобы исследование легких прошло максимально корректно, необходимо выполнить некоторые дополнительные требования, определенные врачом больного.
Последовательность проведения спирометрии
Для того чтобы исследование ФВД при туберкулезе прошло максимально корректно, необходимо, чтобы пациент выполнял все требования, которые ему поставил врач. Сам процесс процедуры происходит в соответствии со следующим алгоритмом действий:
- Больному человеку необходимо сидеть на стуле в удобном для него положении. При этом запрещается сутулиться, напрягаться и сгибаться.
- Во рту у пациента должен находиться специальный загубник, который следует плотно сжать губами. На нос надевается зажим, не позволяющий осуществлять носового дыхание. Вследствие этого весь объем выдоха произойдет через рот.
- Врач должен провести инструктаж, напомнив пациенту методику проведения теста. Для того чтобы результаты были максимально корректными, требуется проведение нескольких исследований друг за другом.
Проводится тест посредством вдыхания большого количества воздуха и полного его выдыхания через специальный прибор.
Спирография, провокационный тест с метахолином и бодиплетизмография
Спирография (спирометрия) представляет собой один из основных методом исследования дыхания человека. Им определяются результаты диагностики:
- функции легких и бронхов пациента,
- проходимость путей дыхания,
- сложность нарушений в системе.
Провокационный тест с метахолином – это ингаляционное исследование дыхания, что проводится пациентам, у которых врач подозревает бронхиальную астму. Результаты данной диагностики могут быть максимально объективными только в период между приступами заболевания.
Бодиплетизмография – это способ обследования пациента, который похож на спирометрию. При этом он предоставляет более развернутые показатели и информацию о функциональности органов дыхания. Эта диагностика позволяет оценить объем легких, проходимость бронхов, а также наличие воздушных ловушек, которые могут спровоцировать эмфизему. Аппарат, который предназначен на определение всех этих нарушений, состоит из боди-камеры (где должен находиться исследуемый), пневмотафографа и компьютера.

Спирометрия, провокационный тест с метахолином и бодиплетизмография – это методики исследования дыхания и функциональности респираторных органов, что занимают незначительное время пациента, но при этом помогают получить показатели и данные, которые требуются в процессе лечения больного.
ФВД с Сальбутамолом: особенности обследования, подготовка и техника
Чтобы определить наличие тех или иных нарушений в работе органов дыхания, проводится тест ФВД с Сальбутамолом – препаратом, который воздействует на расширение бронхов. Подготовка к данному исследованию происходит следующим образом:
- Пациенту нужно сесть в удобную для него расслабленную позу. Температура воздуха в помещении должна быть комнатной – не превышающей 20 градусов по Цельсию.
- Врач должен следить за выполнением пациентов всех требований. От этого зависят результаты диагностики и оценка состояния работы органов.
- За некоторое время до проведения обследования заболевания дыхательной системы запрещается курить, употреблять алкоголь и осуществлять тяжелую физическую работу. Это может изменить показатели диагностики.
Чтобы процедура прошла максимально корректно, важно правильно выполнять технику проведения исследования. Спирометр должен быть надет на мундштук, а зажим – на нос. Таким образом осуществление выдоха через нос будет невозможным.
Сначала пациенту следует сделать максимально сильный вдох, после чего – напряженный и продолжительный выдох воздуха. Таким образом весь его объем сможет выйти из дыхательной системы. Время процедура занимает с учетом инструктажа не более 10-15 минут.
Как интерпретируются анализы?
Показатели, которые собираются устройством во время ФВД легких, если проводится диагностика заболевания туберкулеза, оценивают компьютером. Он может дать следующий вывод:
- норма,
- обструктивные нарушения,
- наличие реструктивных нарушений,
- cмешанные нарушения.
После этого все показатели выдоха и вдоха должен проанализировать врач. Именно он составляет конечное заключение, позволяющие оценить состояния работы органов дыхательной системы пациента:
- Форсированная жизненная емкость легких. Норма составляет больше 80%.
- Модифицированный индекс Тиффно. Норма составляет больше 70%.
- Объем форсионного выдоха за время первой секунды. Норма составляет больше 80%.
- Максимальная объемная скорость на уровне 25% от ФЖЕЛ. Норма составляет больше 80%.
- Максимальная объемная скорость на уровне 50% от ФЖЕЛ. Норма составляет больше 80%.
- Средняя объемная скорость экспираторного потока на уровне 25-75% от ФЖЕЛ. Норма составляет больше 80%.
- Максимальная объемная скорость на уровне 75% от ФЖЕЛ. Норма составляет больше 80%.
Когда врач проанализирует все полученные показатели выдоха и вдоха, он может оценить функциональность органов дыхания пациента. Чем меньше объем выдыхаемого воздуха за норму, тем значительнее нарушение.
Спирография(ФВД) - БУ «НМЦ»
Немного о нашем дыхании
Дыхание –жизненный процесс, в результате которого организм из воздуха получает кислород, необходимый для жизни, и выделяет углекислый газ, образующийся при обмене веществ. Дыхание имеет такие этапы: внешнее (с участием легких), перенос газов эритроцитами крови и тканевое, то есть обмен газами между эритроцитами и тканями.
Перенос газов исследуют с помощью пульсоксиметрии и анализа газового состава крови. Об этих методах мы тоже немного поговорим в нашей теме.
Исследование вентиляционной функции легких доступно и проводится практически повсеместно при болезнях органов дыхания. Оно основано на измерении легочных объемов и скорости воздушных потоков при дыхании.
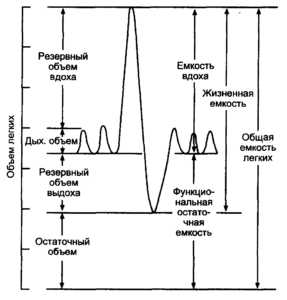
Дыхательные объемы и емкости
Жизненная емкость легких (ЖЕЛ) – наибольший объем воздуха, выдыхаемый после самого глубокого вдоха. Практически этот объем показывает, сколько воздуха может «поместиться» в легкие при глубоком дыхании и участвовать в газообмене. При уменьшении этого показателя говорят о рестриктивных нарушениях, то есть уменьшении дыхательной поверхности альвеол.
Функциональная жизненная емкость легких (ФЖЕЛ) измеряется как и ЖЕЛ, но только во время быстрого выдыхания. Ее величина меньше ЖЕЛ за счет спадения в конце быстрого выдоха части воздухоносных путей, в результате чего некоторый объем воздуха остается в альвеолах «невыдохнутым». Если ФЖЕЛ больше или равна ЖЕЛ, пробу рассматривают как неверно выполненную. Если ФЖЕЛ меньше ЖЕЛ на 1 литр и больше, это говорит о патологии мелких бронхов, которые спадаются слишком рано, не давая воздуху выйти из легких.
Во время выполнения маневра с быстрым выдохом определяют и другой очень важный параметр – объем форсированного выдоха за 1 секунду (ОФВ1). Он снижается при обструктивных нарушениях, то есть при препятствиях для выхода воздуха в бронхиальном дереве, в частности, при хроническом бронхите и тяжелой бронхиальной астме. ОФВ1 сравнивают с должной величиной или используют его отношение к ЖЕЛ (индекс Тиффно).
Снижение индекса Тиффно менее 70% говорит о выраженной бронхиальной обструкции.
Определяется показатель минутной вентиляции легких (МВЛ) – количество воздуха, пропускаемое легкими при максимально быстром и глубоком дыхании за минуту. В норме оно составляет от 150 литров и больше.
Исследование функции внешнего дыхания
Оно используется для определения легочных объемов и скоростей. Дополнительно нередко назначаются функциональные пробы, регистрирующие изменения этих показателей после действия какого-либо фактора.
Показания и противопоказания
Исследование ФВД проводится при любых болезнях бронхов и легких, сопровождающихся нарушением бронхиальной проходимости и/или уменьшением дыхательной поверхности:
Исследование противопоказано в следующих случаях:
- дети младше 4 – 5 лет, которые не могут правильно выполнить команды медсестры;
- острые инфекционные заболевания и лихорадка;
- тяжелая стенокардия, острый период инфаркта миокарда;
- высокие цифры артериального давления, недавно перенесенный инсульт;
- застойная сердечная недостаточность, сопровождающаяся одышкой в покое и при незначительной нагрузке;
- психические нарушения, не позволяющие правильно выполнить инструкции.
Как проводится исследование
Процедура проводится в кабинете функциональной диагностики, в положении сидя, желательно утром натощак или не раньше чем через 1,5 часа после еды. По назначению врача могут быть отменены бронхолитические лекарства, которые постоянно принимает пациент: бета2-агонисты короткого действия – за 6 часов, бета-2 агонисты продленного действия – за 12 часов, длительно действующие теофиллины – за сутки до обследования.
Исследование функции внешнего дыхания
Нос пациенту закрывают специальным зажимом, чтобы дыхание осуществлялось только через рот, с помощью одноразового или стерилизуемого мундштука (загубника). Обследуемый дышит некоторое время спокойно, не заостряя внимания на процессе дыхания.
Затем пациенту предлагают сделать спокойный максимальный вдох и такой же спокойный максимальный выдох. Так оценивается ЖЕЛ. Для оценки ФЖЕЛ и ОФВ1 пациент делает спокойный глубокий вдох и как можно быстрее выдыхает весь воздух. Эти показатели записываются трижды с небольшим интервалом.
В конце исследования проводится довольно утомительная регистрация МВЛ, когда пациент в течение 10 секунд дышит максимально глубоко и быстро. В это время может возникнуть небольшое головокружение. Оно не опасно и быстро проходит после прекращения пробы.
Многим больным назначаются функциональные пробы. Самые распространенные из них:
- проба с сальбутамолом;
- проба с физической нагрузкой.
Менее часто назначается проба с метахолином.
При проведении пробы с сальбутамолом после регистрации исходной спирограммы пациенту предлагают сделать ингаляцию сальбутамола – бета2 агониста короткого действия, расширяющего спазмированные бронхи. Спустя 15 минут исследование повторяют. Также можно применять ингаляцию М-холинолитика ипратропия бромида, в этом случае повторно исследование проводят через 30 минут. Введение можно осуществлять не только с помощью дозированного аэрозольного ингалятора, но в некоторых случаях с использованием спейсера или небулайзера.
Проба считается положительной при увеличении показателя ОФВ1 на 12% и больше при одновременном увеличении его абсолютного значения на 200 мл и больше. Это означает, что выявленная исходно бронхиальная обструкция, проявившаяся снижением ОФВ1, является обратимой, и после ингаляции сальбутамола проходимость бронхов улучшается. Это наблюдается при бронхиальной астме.
Если при исходно сниженном показателе ОФВ1 проба отрицательная, это говорит о необратимой бронхиальной обструкции, когда бронхи не реагируют на расширяющие их лекарства. Такая ситуация наблюдается при хроническом бронхите и нехарактерна для астмы.
Если же после ингаляции сальбутамола показатель ОФВ1 уменьшился, это парадоксальная реакция, связанная со спазмом бронхов в ответ на ингаляцию.
Наконец, если проба положительная на фоне исходного нормального значения ОФВ1, это говорит о гиперреактивности бронхов или о скрытой бронхиальной обструкции.
При проведении теста с нагрузкой пациент выполняет упражнение на велоэргометре или беговой дорожке 6 – 8 минут, после чего проводят повторное исследование. При снижении ОФВ1 на 10% и больше говорят о положительной пробе, которая свидетельствует об астме физического усилия.
Для диагностики бронхиальной астмы в пульмонологических стационарах используется также провокационная проба с гистамином или метахолином. Эти вещества вызывают спазм измененных бронхов у больного человека. После ингаляции метахолина проводят повторные измерения. Снижение ОФВ1 на 20% и больше свидетельствует о гиперреактивности бронхов и о возможности бронхиальной астмы.
Как интерпретируются результаты
В основном на практике врач функциональной диагностики ориентируется на 2 показателя – ЖЕЛ и ОФВ1. Чаще всего их оценивают по таблице, предложенной Р. Ф. Клемент и соавторами. Приводим общую таблицу для мужчин и женщин, в которой даны проценты от нормы:
| Параметры | Границы нормы |
очень легкое |
Легкое | умеренное | значительное | весьма значительное |
резкое |
| ЖЕЛ . | 78,2 — 113,3 | 72,0 | 65,8 | 59,6 | 53,4 | 47,1 | 40,9 |
| ОФВ1 . | 77,4 — 113,8 | 72,0 | 66,6 | 61,2 | 55,8 | 50,4 | 45,0 |
Например, при показателе ЖЕЛ 55% и ОФВ1 90% врач сделает заключение о значительном снижении жизненной емкости легких при нормальной бронхиальной проходимости. Такое состояние характерно для рестриктивных нарушений при пневмонии, альвеолите. При хронической обструктивной болезни легких, напротив, ЖЕЛ может быть, например, 70% (легкое снижение), а ОФВ1 – 47% (резко снижено), при этом проба с сальбутамолом будет отрицательной.
Об интерпретации проб с бронхолитиками, нагрузкой и метахолином мы уже поговорили выше.
Используется и другой способ оценки функции внешнего дыхания. При этом способе врач ориентируется на 2 показателя — форсированной жизненной емкости легких (ФЖЕЛ, FVC) и ОФВ1. ФЖЕЛ определяется после глубокого вдоха при резком полном выдохе, продолжающемся как можно дольше. У здорового человека оба эти показателя составляют более 80% от нормальных.
Если ФЖЕЛ более 80% от нормы, ОФВ1 менее 80% от нормы, а их соотношение (индекс Генцлара, не индекс Тиффно!) менее 70%, говорят об обструктивных нарушениях. Они связаны преимущественно с нарушением проходимости бронхов и процесса выдоха.
Если оба показателя составляют менее 80% от нормы, а их соотношение более 70%, это признак рестриктивных нарушений — поражений самой легочной ткани, препятствующих полному вдоху.
Если значения ФЖЕЛ и ОФВ1 менее 80% от нормы, и их соотношение составляет менее 70%, это комбинированные нарушения.
Чтобы оценить обратимость обструкции, смотрят на величину ОФВ1/ФЖЕЛ после ингаляции сальбутамола. Если она остается менее 70% — обструкция необратимая. Это признак хронической обструктивной болезни легких. Для астмы характерна обратимая бронхиальная обструкция.
Если выявлена необратимая обструкция, необходимо оценить ее тяжесть. для этого оценивают ОФВ1 после ингаляции сальбутамола. При его величине больше 80% от нормы говорят о легкой обструкции, 50 — 79% — умеренной, 30 — 49% — выраженной, менее 30% от нормы — резко выраженной.
Исследование функции внешнего дыхания особенно важно для определения степени тяжести бронхиальной астмы до начала лечения. В дальнейшем для самоконтроля больные с астмой должны дважды в день проводить пикфлоуметрию.
Пикфлоуметрия
Это метод исследования, помогающий определить степень сужения (обструкции) дыхательных путей. Проводится пикфлоуметрия с помощью небольшого аппарата — пикфлоуметра, оснащенного шкалой и мундштуком для выдыхаемого воздуха. Наибольшее применение пикфлоуметрия получила для контроля над течением бронхиальной астмы.
Как проводится пикфлоуметрия
Каждый больной с астмой должен проводить пикфлоуметрию дважды в день и записывать результаты в дневник, а также определять средние значения за неделю. Кроме того, он должен знать свой лучший результат. Снижение средних показателей свидетельствует об ухудшении контроля за течением болезни и начале обострения. При этом необходимо обратиться к врачу или увеличить интенсивность терапии, если пульмонолог заранее объяснил, как это сделать.
График ежедневной пикфлоуметрии
Пикфлоуметрия показывает максимальную скорость, достигнутую в течение выдоха, которая хорошо соотносится со степенью бронхиальной обструкции. Проводится она в положении сидя. Сначала пациент спокойно дышит, затем производит глубокий вдох, берет в губы мундштук аппарата, держит пикфлоуметр параллельно поверхности пола и максимально быстро и интенсивно выдыхает.
Процесс повторяется через 2 минуты, затем еще раз через 2 минуты. В дневник записывается лучший из трех показателей. Измерения делаются после пробуждения и перед отходом ко сну, в одно и то же время. В период подбора терапии или при ухудшении состояния можно проводить дополнительное измерение и в дневные часы.
Как интерпретировать данные
Нормальные показатели для этого метода определяются индивидуально для каждого больного. В начале регулярного использования, при условии ремиссии заболевания, находится лучший показатель пиковой скорости выдоха (ПСВ) за 3 недели. Например, он равен 400 л/с. Умножив это число на 0,8, получим минимальную границу нормальных значений для данного пациента – 320 л/мин. Все, что больше этого числа, относится к «зеленой зоне» и говорит о хорошем контроле над астмой.
Теперь умножаем 400 л/с на 0,5 и получаем 200 л/с. Это верхняя граница «красной зоны» — опасного снижения бронхиальной проходимости, когда необходима срочная помощь врача. Значения ПСВ между 200 л/с и 320 л/с находятся в пределах «желтой зоны», когда необходима коррекция терапии.
Эти значения удобно начертить на графике самоконтроля. Так будет хорошо понятно, насколько контролируется астма. Это позволит вовремя обратиться к врачу при ухудшении состояния, а при длительном хорошем контроле позволит постепенно уменьшить дозировку получаемых лекарств (также лишь по назначению пульмонолога).
Пульсоксиметрия
Пульсоксиметрия помогает определить, сколько кислорода переносится гемоглобином, находящимся в артериальной крови. В норме гемоглобин захватывает до 4 молекул этого газа, при этом насыщение артериальной крови кислородом (сатурация) равно 100%. При снижении количества кислорода в крови сатурация снижается.
Пульсоксиметрия
Для определения этого показателя применяются небольшие приборы – пульсоксиметры. Они похожи на своеобразную «прищепку», которая надевается на палец. В продаже имеются портативные аппараты этого типа, их может приобрести любой больной, страдающий хроническими легочными заболеваниями, для контроля за своим состоянием. Пульсоксиметры широко используют и врачи.
Когда проводится пульсоксиметрия в стационаре:
Когда можно использовать пульсоксиметр самостоятельно:
- при обострении астмы или другого легочного заболевания, чтобы оценить тяжесть своего состояния;
- при подозрении на ночное апноэ – если пациент храпит, у него имеется ожирение, сахарный диабет, гипертоническая болезнь или снижение функции щитовидной железы – гипотиреоз.
Норма насыщения кислородом артериальной крови составляет 95 – 98%. При снижении этого показателя, измеренного в домашних условиях, необходимо обратиться к врачу.
Исследование газового состава крови
Это исследование проводится в лаборатории, изучается артериальная кровь больного. В ней определяют содержание кислорода, углекислого газа, сатурацию, концентрацию некоторых других ионов. Исследование проводится при тяжелой дыхательной недостаточности, кислородной терапии и других неотложных состояниях, преимущественно в стационарах, прежде всего в отделениях интенсивной терапии.
Кровь берется из лучевой, плечевой или бедренной артерии, затем место пункции придавливается ватным шариком на несколько минут, при пункции крупной артерии накладывается давящая повязка, чтобы избежать кровотечения. Наблюдают за состоянием больного после пункции, особенно важно вовремя заметить отек, изменение цвета конечности; пациент должен сообщить медперсоналу, если у него появится онемение, покалывание или другие неприятные ощущения в конечности.
Нормальные показатели газов крови:
| Показатель | Норма | Норма по СИ |
| РО2 – парциальное давление кислорода | 80 – 100 мм рт. ст. | 10,6 – 13,3 кПа |
| РСО2 – парциальное давление углекислого газа | 35 – 45 мм рт.ст. | 4,7 – 5,3 кПа |
| рН – кислотность | 7,35 – 7,45 | 7,35 – 7,45 |
| О2СТ — содержание кислорода | 15 – 23% | 0,15 – 0,23 |
| SaO2 – сатурация кислорода | 94 – 100% | 0,94 – 1,00 |
| HCO3— — ион бикарбоната | 22 – 25 мэкв/л | 22 – 25 ммоль/л |
Снижение РО2, О2СТ, SaO2, то есть содержания кислорода, в сочетании с повышением парциального давления углекислого газа может говорить о таких состояниях:
- слабость дыхательных мышц;
- угнетение дыхательного центра при заболеваниях мозга и отравлениях;
- закупорка дыхательных путей;
- бронхиальная астма;
- эмфизема легких;
- пневмония;
- легочное кровотечение.
Снижение этих же показателей, но при нормальном содержании углекислого газа бывает при таких состояниях:
Снижение показателя О2СТ при нормальном давлении кислорода и сатурации характерно для выраженной анемии и снижения объема циркулирующей крови.
Таким образом, мы видим, что и проведение этого исследования, и интерпретация результатов довольно сложны. Анализ газового состава крови необходим для принятия решения о серьезных лечебных манипуляциях, в частности, искусственной вентиляции легких. Поэтому делать его в амбулаторных условиях не имеет смысла.
Функция внешнего дыхания
 Диагностика функции внешнего дыхания (спирометрия) — метод определения легочных объемов и емкостей при выполнении различных дыхательных маневров (измерение ЖЕЛ и ее составляющих, а также ФЖЕЛ и ОФВ
Диагностика функции внешнего дыхания (спирометрия) — метод определения легочных объемов и емкостей при выполнении различных дыхательных маневров (измерение ЖЕЛ и ее составляющих, а также ФЖЕЛ и ОФВ
Спирография — метод графической регистрации изменения легочных объемов и емкостей при спокойном дыхании и выполнении различных дыхательных маневров. Спирография позволяет оценить легочные объемы и емкости, показатели бронхиальной проходимости, некоторые показатели легочной вентиляции (МОД, МВЛ), потребление организмом кислорода — П02.
В нашей поликлинике диагностика функции внешнего дыхания (спирометрия) выполняется на современном программно-аппаратном комплексе. Диагностический прибор, датчик которого снабжен одноразовым сменным мундштуком, в реальном времени измеряет скорость и объем выдыхаемого Вами воздуха. Данные с датчика поступают в компьютер и обрабатываются программой, которая улавливаем малейшие отклонения от нормы. Затем врач функциональной диагностики оценивает исходные данные и продукт компьютерного анализа спирограммы, соотносит их с данными ранее выполненных исследований и индивидуальными особенностями пациента. Результаты исследования отражаются в подробном письменном заключении.
Для более точной диагностики используется тест с бронхолитиком. Измеряются параметры дыхания до и после ингаляции бронхорасширяющего лекарственного средства. Если исходно бронхи были сужены (спазмированы), то при втором измерении, на фоне действия ингаляции, объем и скорость выдыхаемого воздуха значительно возрастут. Разница между первым и вторым исследованием обсчитывается программой, интерпретируется врачом и описывается в заключении.
Подготовка к исследованию функции внешнего дыхания (спирометрия)
- Не курить и не пить кофе за 1 час до исследования.
- Легкий прием пищи за 2-3 часа до исследования.
- Отмена препаратов (по рекомендации врача): b2-агонисты короткого действия (сальбутомол, вентолин, беродуал, беротек, атровент) – за 4-6 часов до иследования; b2-агонисты пролонгированного действия (сальметерол, формотерол) – за 12 часов; пролонгированные теофиллины – за 23 часа; ингаляционные кортикостероиды (серетид, симбикорт, беклазон) – за 24 часа.
- Принести с собой амбулаторную карту.
Показания к исследованию функции внешнего дыхания (спирометрии):
1. Диагностика бронхиальной астмы и хронической обструктивной болезни легких (ХОБЛ). Опираясь на данные ФВД и лабораторных исследований можно с уверенностью подтвердить или отвергнуть диагноз.
2. Оценка эффективности лечения по изменениям в спирограмме помогает нам подобрать именно то лечение, которое окажет оптимальный эффект.
ФВД определяет, какое количество воздуха входит и выходит из Ваших легких, и насколько хорошо он движется. Тест проверяет насколько хорошо работают Ваши легкие. Он может проводиться для проверки легочных заболеваний, реакции на проводимое лечение или определения того, насколько хорошо работают легкие перед проведением хирургической операции.
Условия и правила проведения спирометрии
- Исследование желательно проводить в утренние часы (это оптимальный вариант), натощак или через 1-1,5 ч после легкого завтрака.
- Перед проведением теста пациент должен находиться в состоянии покоя в течение 15-20 мин. Следует исключить все факторы, вызывающие эмоциональное возбуждение.
- Следует учитывать время суток и года, так как суточным колебаниям показателей больше подвержены лица, страдающие легочными заболеваниями, по сравнению со здоровыми. В связи с этим повторные исследования нужно проводить в одно и то же время суток.
- Пациент не должен курить, по меньшей мере, в течение 1 часа перед исследованием. Полезно регистрировать точное время выкуривания последней сигареты и приема лекарственного средства, степень сотрудничества пациента с оператором и некоторые нежелательные реакции, например, кашель.
- Измерить у обследуемого вес и рост без обуви.
- Пациенту следует обстоятельно разъяснить процедуру проведения исследования. При этом необходимо акцентировать внимание на предотвращении утечки воздуха в окружающую среду мимо загубника и прикладывании максимальных инспираторных и экспираторных усилий во время соответствующих маневров.
- Исследование следует проводить пациенту в вертикальном сидячем положении со слегка поднятой головой. Это обусловлено тем, что легочные объемы сильно зависят от положения тела и значительно снижаются в горизонтальном положении по сравнению с положением сидя или стоя. Стул для обследуемого должен быть удобным, без колес.
- По мере выполнения маневра выдоха до достижения ООЛ нежелательны наклоны вперед туловища, так как это вызывает компрессию трахеи и способствует попаданию слюны в загубник, нежелательны также наклоны головы, сгибание шеи, так как это изменяет вязкостно-эластические свойства трахеи.
- Поскольку во время проведения респираторных маневров грудная клетка должна иметь возможность свободно двигаться, то тесная одежда должна быть расстегнута.
- Зубные протезы, за исключением очень плохо закрепленных, не следует снимать перед обследованием, поскольку губы и щеки при этом теряют опору, что создает условия для утечки воздуха мимо загубника. Последний должен захватываться зубами и губами. Надо следить, чтобы не было щелей в углах рта.
- На нос пациента надевают зажим, что необходимо для измерений, выполняемых при спокойном дыхании и максимальной вентиляции легких, чтобы избежать утечки воздуха через нос. Во время маневра ФЖЕЛ выдыхать (частично) через нос трудно, тем не менее рекомендуется использовать носовой зажим и во время таких маневров, особенно если время форсированного выдоха существенно удлинено.
Очень важно тесное взаимодействие и взаимопонимание между медсестрой, проводящей исследование, и пациентом, т.к. плохое или неправильное выполнение маневров приведет к ошибочным результатам и неправильному заключению.
Цены на услуги
Фотогалерея
Телефон отделения: 8 (495) 020-65-71
Исследование функции внешнего дыхания: методы, подготовка, противопоказания
Как верно дышать, когда делается ФВД?
ФВД – это комплекс исследований, определяющих вентиляционную способность легких. Это понятие включает полный, остаточный размер воздуха в легких, скорость движения воздуха в различных отделах. Приобретенные значения сравниваются со среднестатистическими, на основании этого делаются выводы о состоянии здоровья пациента.
ФВД легких, что это такое, пациент может выяснить при возникновении ряда жалоб:
- приступы удушья;
- хронический кашель;
- частая заболеваемость респираторными заболеваниями;
- если возникла одышка, но сердечно-сосудистые патологии исключены;
- цианоз носогубного треугольника;
- при возникновении зловонной мокроты с гноем либо иными включениями;
- если есть лабораторные признаки излишка углекислого газа в крови;
- появление боли в грудной клетке.
Процедура назначается и без жалоб, у приобретенных курильщиков и спортсменов.
1-ая категория приобретает склонность к болезням дыхательной системы. 2-ая прибегает к спирометрии, чтоб оценить, каким резервом владеет система.
Благодаря этому определяется очень вероятная нагрузка.
Если пациента обследуют для присвоения нетрудоспособности, один из шагов – исследование дыхательной системы.
Чтобы результаты обследования функции дыхательной системы были достоверными, необходимо привести ее в норму. Пациента укладывают на кушетку, где он лежит 15 минут. Способы исследования ФВД включают спирографию, пневмотахографию, бодиплетизмографию, пикфлоуметрию. Применение лишь 1 из способов не дозволяет в полной мере оценить состояние дыхательной системы. ФВД – комплекс мероприятий.
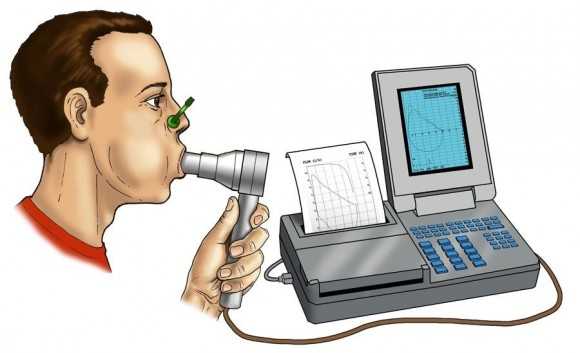
Но почаще всего назначают 1-ые методы обследования из списка.
Дыхание человека во время процедуры зависит от типа исследования. При спирометрии замеряют емкость легких, для что человек должен сделать обыденный вдох и выдохнуть в устройство, как при обыкновенном дыхании.
При пневмотахографии измеряется скорость проведения воздуха по дыхательным путям в умеренном состоянии и опосля физической перегрузки. Для определения жизненной емкости легких необходимо сделать очень глубочайший вдох.
Разница меж сиим показателем и объемом легких – резервная емкость.
Процесс исследования функции внешнего дыхания
Любое отклонение в тканях и органах дыхания провоцирует нарушение дыхательного процесса, а любые изменения функций бронхов и легких можно выявить на спирограмме. Если вовремя не обнаружить патологию, то болезнь может задеть грудную клетку (насос), легочную ткань (газообмен и насыщение кислородом) или дыхательные пути (свободное продвижение воздуха).
Во время исследования дыхательных органов выявляется не только наличие нарушений функции дыхания, но и появляется четкое понимание, какая область легких подверглась повреждению, насколько быстротечно проходит болезнь, какие методики лечения подходят в конкретном случае.
При обследовании ФВД одновременно фиксируют несколько показаний, которые отталкиваются от пола, возраста, роста, веса, генетики, образа жизни и имеющихся хронических заболеваний. Именно поэтому толкование данных показателей должно выполняться лечащим доктором.
Более того, результаты исследования ФВД помогают определить источник одышки и масштаб нарушений дыхательной системы, подобрать правильное лечение и определить уровень его эффективности, обнаружить сниженную вентиляцию легких и установить характер ее выраженности, просчитать обратимость нарушений при использовании бронхолитиков, а также проследить частоту модификаций бронхо-легочного дерева в период течения заболевания.
https://www.youtube.com/watch?v=AGSYrIjsIcA
Сначала пациенту объясняют метод исследования и правила поведения больного во время обследования: как правильно дышать, когда дышать с усилием, когда задержать дыхание и так далее. Если нужно, пациенту предлагается дополнительная диагностика, которая поможет установить более точный диагноз.
Это нужно, чтобы дыхательный процесс проходил только через рот, а весь поток воздуха учитывался спирометром. После установки всех нужных приборов начинается сама диагностика. Как правило, тестирование проходит несколько раз и берется потом усредненное значение для минимизации погрешности.
Длительность исследования ФВД всегда разная, поскольку зависит от методики, но в среднем занимает не больше 30 минут. Если нужна проба с бронхолитиками, то период диагностирования может увеличиться и потребовать повторное обследование. Предварительные данные (без комментария доктора) будут готовы практически сразу.
Противопоказания к проведению исследования
Исследование функции внешнего дыхания имеет следующие показания:
- жалобы на изменения в дыхании, кашель и одышку;
- астма, ХОБЛ;
- патология легких, которая обнаружилась при другой диагностике;
- большое количество углекислого газа и маленькое количество кислорода в крови;
- предоперационное или инвазивное обследование системы органов дыхания;
- скрининговое исследование курящих людей, сотрудников вредоносных фабрик и людей, у которых выявлена респираторная аллергия.
Как и любая форма исследования, ФВД также имеет ряд противопоказаний, среди которых кровотечения в бронхах или легких, аневризма аорты, туберкулез, инсульт или инфаркт, пневмоторакс, психические или умственные расстройства.
Если необходимо подготавливаться к тому, чтоб изучить внешний характер дыхания, не необходимо делать сложных действий:
- исключить алкогольные, напитки, крепкий чай и кофе;
- за несколько дней до процедуры ограничить количество сигарет;
- покушать перед спирометрией максимум за 2 часа;
- не допускать активной физической нагрузки;
- на функцию надеть вольную одежду.
Если у пациента есть бронхиальная астма, то соблюдение требований мед персонала может привести к приступу.
Существует список состояний, при которых спирометрия не проводится:
- ранний послеоперационный период;
- нарушение питания сердечной мышцы;
- истончение артерии с расслоением;
- возраст старше 75 лет;
- судорожный синдром;
- нарушение слуха;
- нарушение психики.
Противопоказания к проведению исследования
Чтобы проверить функционирование дыхательной системы, система исследования ФВД включает несколько типов проб. Во время исследования пациент должен делать несколько действий. Ребенок до лет не может в полной мере делать все требования, потому ФВД назначают опосля этого возраста. Ребенку разъясняют, что он должен делать, прибегая к игровой форме работы. Проводя расшифровку результатов, можно столкнуться с недостоверными данными.
Это приведет к ложному объявлению нефункциональности легких либо верхнего отдела системы.
На 1-ый план выходит первичное установление контакта с ребенком. Посреди способов следует выбирать варианты, более приближенные к физиологическому дыханию, не требующие от малыша значимых усилий.
Подготовка к исследованию
Перед исследованием ФВД специальная подготовка не потребуется, однако все же стоит исключить любые физические и нервные нагрузки, физиопроцедуры; отказаться от употребления пищи за 2 часа и от курения за 4 часа до диагностики; опорожнить кишечник и мочевой пузырь; воздержаться от приема бронхорасширяющих (вентолин, беродуал, атровент и др.
Обязательно с собой нужно взять направление врача на диагностику, а если такое обследование уже ранее проводилось, то и результаты предыдущего исследования.
Пациент обязан знать точный вес и рост. Перед началом проведения процедуры нужно 15 минут находиться в сидячем положении, поэтому пациенту следует прийти немного заблаговременно. Нужно одеть свободную одежду, которая не стесняет деятельность грудной клетки при усиленном дыхании. Также категорически запрещается принимать эуфиллин или другие подобные лекарства накануне обследования, после принятия данных препаратов должны пройти минимум сутки.
Больше свежей и актуальной информации о здоровье на нашем канале в Telegram. Подписывайтесь: https://t.me/foodandhealthru
Исследование во время беременности и в период грудного вскармливания
За счет того, что при проведении диагностики от пациента требуется использовать все резервы дыхательных путей, может показаться незначимое головокружение. В остальном исследование не причиняет дискомфорта.
При диагностике болезней постоянно возникает вопросик, можно ли подвергать исследованию беременных и кормящих дам.
Нарушения в функционировании наружного дыхания и системы в целом могут обнаруживаться во время вынашивания плода в первый раз. Ухудшение проводимости путей приводит к тому, что плод не получает необходимо размера кислорода.
В отношении беременных дам не действуют нормы, прописанные в таблицах. Это соединено с тем, что для обеспечения подходящего размера воздуха плоду равномерно возрастает показатель минутной вентиляции, на 70% к концу гестационного срока.
Размер легких, скорость выдоха сокращаются из-за сдавления плодом диафрагмы.
Исследуя функцию наружного дыхания, принципиально сделать лучше состояние пациента, потому ежели требуется бронхолитическая нагрузка, то она проводится. Испытания разрешают установить эффективность терапии, предупредить развитие осложнений, начать своевременное исцеление. Способ проводится так же, как и у небеременных пациентов.
Если ранее пациентка не воспринимала препаратов для исцеления астмы, то в период лактации не нужно использовать пробу с бронхолииком.
Ежели это нужно, то ребенок переводится на искусственное питание на период выведения лекарства.
Диагностика органов дыхания способом спирографии и спирометрии
При проведении спирометрии пациент посиживает, расположив руки на особом месте (подлокотники).
Регистрация результата делается особым аппаратом. К корпусу прикрепляется шланг, на конце имеющий одноразовый мундштук. Пациент берет его в рот, медработник при помощи зажима закрывает его нос.
Некоторое время обследуемый дышит, привыкая к модифицированным условиям. Позже по команде медработника делает обыденный вдох и выпускает воздух. 2-ое исследование подразумевает измерение размера выдоха опосля того, как закончится обычная порция.
Последующее измерение – резервный размер вдоха, для этого необходимо набрать воздух очень полной грудью.
Спирография – спирометрия с записью результата на ленту. Кроме графического изображения, активность системы отображается в ном виде. Чтоб получить итог с малой погрешностью, его снимают несколько раз.
Другие способы исследования ФВД
Другие методики, входящие в комплекс, проводятся пореже и назначаются в том случае, когда при помощи спирометрии не удается получить полную картину заболевания.
Пневмотахометрия
Это исследование дозволяет найти скорость прохождения потока воздуха через различные отделы дыхательной системы.
Оно проводится на вдохе и выдохе. Пациента требуют сделать наибольший вдох либо выдох в аппарат. Современные спирографы сразу создают регистрацию показаний спирометрии и пневмотахометрии. Она дозволяет установить заболевания, сопровождающиеся ухудшением проведения воздуха через дыхательную систему.
Спирометрия не дозволяет найти сокрытую дыхательную дефицитность. Потому в случае неполной картины заболевания назначают ФВД с пробой.
Она подразумевает применение бронхолитиков опосля того, как будут произведены измерения без продукта.
Интервал меж измерениями зависит от того, какое лекарственное вещество применяется. Ежели это сальбутамол, то через 15 минут, ипратропиум – Благодаря тестированию с бронхолитикамиудается найти патологию на самой ранешней стадии.
Этот вариант проверки дыхательной системы проводится, ежели признаки астмы есть, но проба с бронхолитиком отрицательная. Провокация заключается в том, что пациенту ингаляционно вводится метахолин.

Концентрация продукта повсевременно возрастает, что провоцирует затруднение проводимости дыхательных путей. Возникают симптомы бронхиальной астмы.
Бодиплетизмография
Бодиплетизмография похожа на прошлые способы, но она наиболее много отражает картину действий, происходящих в дыхательной системе. Сущность исследования в том, что человек помещается в герметичную камеру. Деяния, которые должен создавать пациент, те же, но кроме размеров регится давление в камере.
Проба с вентолином
Это продукт относится к селективным агонистам β2-адренорецепторов, лействующее вещество – сальбутамол.
При внедрении через 15 минут провоцирует расширение бронхов. В диагностике астмы имеет существенное значение: пациенту проводят спирометрию, замеряя характеристики циркуляции воздуха до и опосля продукта. Ежели 2-ая проба указывает улучшение вентиляции на 15%, проба считается положительной, от 10% – сомнительной, ниже – отрицательной.
Стресс тесты
Заключаются в измерении характеристик работы дыхательной системы в покое и опосля физической перегрузки. Таковой тест дозволяет найти болезнь усилия, при котором начинается кашель опосля упражнений. Нередко это наблюдается у спортсменов.
Диффузионный тест
Основная функция дыхания – газообмен, человек вдыхает кислород, нужный клеточкам и тканям, выводит углекислый газ.
В неких вариантах бронхи и легкие здоровы, но нарушается газообмен, то есть процесс обмена газами. Тест указывает это: пациент закрывает нос зажимом, вдыхает консистенция газов через маску 3 с, выдыхает 4 с. Аппаратура сходу измеряет состав выдыхаемого воздуха и интерпретирует приобретенные данные.
Расшифровка результатов ФВД: таблица – нормы характеристик у мужчины, дамы и ребенка
Получив заключение аппарата, необходимо проанализировать приобретенные данные, сделать вывод о наличии либо отсутствии патологии. Они должны расшифровываться только опытным врачом-пульмонологом.Разбежка по показателям в норме намного различается, так как у каждого человека собственный уровень физической подготовки, каждодневной активности.
Чтобы расшифровать данные, обычные характеристики ассоциируют с теми, что получены у пациента.
Для простоты расчета значенияобъема вдоха и выдохавыражаются в % от жизненной емкости легких.
Здоровый человек должен иметь размер ФЖЕЛ (форсированная жизненная емкость легких), ОВФ, индекс Тиффно (ОВФ/ФЖЕЛ) и наивысшую произвольную вентиляцию легких (МВЛ) не меньше 80% от значений, указанных как среднестатистические. Ежели фактические объемы понижаются до 70%, то это фиксируется как патология.
При интерпретации результатов пробы с перегрузкой юзается разница в показателях, выраженная в %.
Это дозволяет наглядно узреть разницу меж объемом и скорость проведения воздуха. Итог может быть положительным, когда опосля введения бронхолитика состояние пациента улучшилось, либо отрицательным. В этом случае проведение воздуха не поменялось, лечущее средство может воздействовать негативно на состояние дыхательных путей.
Чтобы найти тип нарушения проводимости воздуха по дыхательным путям, доктор ориентируется на соотношение ОФВ, ЖЕЛ и МВЛ.
Когда устанавливается, снижена ли вентиляционная способность легких, обращают внимание на ОФВ и МВЛ.
2 нарушения различаются тем, что 1-ое относится к необратимым типам обструкции дыхательных путей, 2-ое – к обратимым. Когда проводится дыхательный тест, то спец сталкивается со последующими результатами при ХОБЛ: ЖЕЛ понижается некординально (до 70%), но показатель ОФВ/1 составляет до 47%, то есть нарушения резко выражены.
При бронхиальной астме характеристики могут быть таковыми же, так как оба заболевания относят к обструктивному типу нарушения.
Но опосля проведения пробы с сальбутамолом либо иным бронхолитиком характеристики увеличиваются, то есть обструкция распознается как обратимая. При ХОБЛ этого не наблюдается, тогда измеряют ОФВ за первую секунду выдоха, что дает представление о тяжести состояния больного.
Какую юзают технику и аппараты в медицине для сдачи анализа?
Для проведения различных типов исследований ФВД используются различные аппараты:
- Спирометр портативный с термопринтером СМП 21/01;
- Спирограф КМ-АР «Диамант» – пневмотахометр;
- Анализатор «Schiller AG», его комфортно применять для проб с бронхолитиками;
- Спироанализатор «Microlab» имеет сенсорный экран, переключение функций осуществляется при помощи касания к иконке функции;
- Портативный спирограф «СпироПро».
Это лишь маленькая часть устройств, регистрирующих функции наружного дыхания.
Компании-производители мед техники дают учреждениям портативные и стационарные приборы. Они различаются по способностям, любая из групп имеет свои достоинства и недочеты. Для стационаров и поликлиник наиболее актуально приобретение переносного устройства, которое можно перенести в иной кабинет либо корпус.
Покажет ли ФВД у малыша астму и каким образом?
У пациента создают застыл главных характеристик, потом определяют отношение к норме.
У пациента с обструктивными болезнями наблюдается понижение характеристик ниже 80% от нормы, а отношение ОФВ к ФЖЕЛ (индекс Генслера) ниже 70%.
Астма характеризуется обратимой обструкцией верхних дыхательных путей. Это обозначает, что соотношение ОФВ/ЖЕЛ опосля введения сальбутамола увеличивается. Чтоб поставить астму, не считая характеристик ФВД, говорящих о патологии, у пациента должны быть клинические признаки нарушения.
Функции внешнего дыхания и их изменения при воспалении бронхов и легких
Результатом деятельности системы внешнего дыхания является артериализация крови в легких, то есть поддержание нормального газового состава артериальной крови путем обогащения ее кислородом и освобождения от избытка СО2.Нормальная артериализация крови в легких обеспечивается тремя процессами:
1. Непрерывная вентиляция альвеолярных пространств для поддержания нормального газового состава альвеолярного воздуха.
2. Диффузия газов через альвеоло-капиллярную мембрану.
3. Непрерывный легочный кровоток.
Процессы, ведущие к поражению бронхов и легких
Процессы, ведущие к поражению бронхов (бронхоспазм, отечно-воспалительные изменения бронхиального дерева, нарушение опорных структур мелких бронхов) и респираторных структур легких (инфильтрация, деструкция, дистрофия легочной ткани, пневмосклероз), приводят к нарушению того или иного звена системы внешнего дыхания. При большинстве заболеваний легких ведущим патофизиологическим механизмом является нарушение бронхиальной проходимости.В результате бронхоспазма и отечно-воспалительных изменений возникает сужение бронхов и возрастает сопротивление движению воздуха по трахео-бронхиальному дереву как при выдохе, так и при вдохе. При утрате легкими эластических свойств мелкие бронхи, лишенные собственной эластической опоры, во время выдоха спадаются, что также ведет к увеличению бронхиального сопротивления, но преимущественно при выдохе. Все перечисленные изменения приводят к обструктивному типу нарушений вентиляции, который проявляется возрастанием бронхиального сопротивления и уменьшением скоростей воздушного потока при выдохе и вдохе.
Кривая форсированной жизненной емкости легких (ФЖЕЛ) выдоха и характер отношений поток-объем-время в процессе выполнения маневра ФЖЕЛ зависят от взаимоотношений потока и сопротивления, оказываемого дыхательными путями, эластических свойств легких, податливости стенок крупных внелегочных дыхательных путей. Поэтому изменение любого из этих параметров приводит к более раннему развитию экспираторного стеноза и более выраженному падению потока выдоха.
Повышение сопротивления, оказываемого дыхательными путями потоку воздуха вследствие спазма гладких мышцРезультатом деятельности системы внешнего дыхания является артериализация крови в легких, то есть поддержание нормального газового состава артериальной крови путем обогащения ее кислородом и освобождения от избытка СО2.
Нормальная артериализация крови в легких обеспечивается тремя процессами:
1. Непрерывная вентиляция альвеолярных пространств для поддержания нормального газового состава альвеолярного воздуха.
2. Диффузия газов через альвеоло-капиллярную мембрану.
3. Непрерывный легочный кровоток.
Процессы, ведущие к поражению бронхов (бронхоспазм, отечно-воспалительные изменения бронхиального дерева, нарушение опорных структур мелких бронхов) и респираторных структур легких (инфильтрация, деструкция, дистрофия легочной ткани, пневмосклероз), приводят к нарушению того или иного звена системы внешнего дыхания. При большинстве заболеваний легких ведущим патофизиологическим механизмом является нарушение бронхиальной проходимости.
В результате бронхоспазма и отечно-воспалительных изменений возникает сужение бронхов и возрастает сопротивление движению воздуха по трахео-бронхиальному дереву как при выдохе, так и при вдохе. При утрате легкими эластических свойств мелкие бронхи, лишенные собственной эластической опоры, во время выдоха спадаются, что также ведет к увеличению бронхиального сопротивления, но преимущественно при выдохе. Все перечисленные изменения приводят к обструктивному типу нарушений вентиляции, который проявляется возрастанием бронхиального сопротивления и уменьшением скоростей воздушного потока при выдохе и вдохе.
Кривая ФЖЕЛ выдоха и характер отношений поток-объем-время в процессе выполнения маневра ФЖЕЛ зависят от взаимоотношений потока и сопротивления, оказываемого дыхательными путями, эластических свойств легких, податливости стенок крупных внелегочных дыхательных путей. Поэтому изменение любого из этих параметров приводит к более раннему развитию экспираторного стеноза и более выраженному падению потока выдоха.
Повышение сопротивления, оказываемого дыхательными путями потоку воздуха вследствие спазма гладких мышц бронхов, отечно-воспалительных изменений их стенок (отек и гипертрофия слизистой, гиперсекреция, воспалительная инфильтрация) выражается в значительном снижении полной объемной скорости выдоха (ПОС) и последующих максимальных объемных скоростей выдоха (МОС). Связано это с тем, что повышение сопротивления потоку вызывает более выраженные потери давления, что приводит к тому, что экспираторный стеноз развивается при меньшем внутригрудном давлении, меньшем объеме выдоха до достижения ПОС и большей выраженности самого экспираторного стеноза.
По местоположению обструкция может быть периферической, в мелких бронхах, и центральной, в крупных бронхах. Для первой характерны умеренное изменение Raw, объем форсированного выдоха за первую секунду (ОФВ1), VЕmax при большом и резком снижении SGaw, VE75, VE50. При обструктивных изменениях в крупных, бронхах в основном возрастают Raw, остаточный объем легких (ООЛ)/общая емкость легких (ОЕЛ) и снижаются ОФВ1 и VEmax при меньшей выраженности сдвигов VE50, VE75.
У больных чаще всего встречается комбинация перечисленных выше изменений — генерализованная обструкция. Большое внимание уделяется выявлению признаков периферической обструкции, которая отмечается на ранних этапах болезни, как правило, без клинических симптомов, и потому имеет большое практическое значение для принятия своевременных лечебных мер.
По данным обследования, проведенного на кафедре госпитальной терапии им. акад. М.В. Черноруцкого СПбГМУ им. акад. И.П. Павлова (1990-1995 гг.), у больных бронхиальной астмой (БА) и хроническим бронхитом (ХБ) с обструктивными нарушениями вентиляции легких обструкция чаще носила генерализованный характер (89% больных) и лишь у 7% больных нарушения вентиляции носили центральный характер. У 4% больных отмечалась периферическая обструкция.
Обструктивный характер нарушений вентиляции у больных с воспалительными изменениями бронхо-легочной системы определяется, как указывалось выше, степенью выраженности того или иного компонента обструкции (бронхоспазма, отека или гиперсекреции). Обструктивные изменения, обусловленные в большей степени бронхоспазмом, значительно уменьшаются после ингаляции бронходилататоров, почти нормализуясь, как это бывает у больных БА (особенно легкого течения в фазу ремиссии — почти у 80% больных). При преобладании в генезе заболевания отечного компонента обструкции (как у больных хроническим бронхитом) выраженная реакция функциональных показателей на бронхолитик отсутствует.
Нарушения бронхиальной проходимости, связанные с развитием воспаления в бронхах, приводят к большей воздухонаполненности легких, увеличению ФОЕ, ОЕЛ, ООЛ, ООЛ/ОЕЛ и снижению жизненной емкости легких (ЖЕЛ), особенно при выраженных изменениях. Необходимо отметить, что обструкция преимущественно мелких бронхов приводит к увеличению ВГО и ОЕЛ при мало измененной ЖЕЛ. Напротив, обструкция крупных бронхов характеризуется нормальной величиной ОЕЛ, увеличенным внутригрудного объема (ВГО) и уменьшенной ЖЕЛ. Эластические свойства легких не изменены. При снижении бронхомоторного тонуса бронходилататорами наблюдается положительная динамика и статических объемов легких, а при затихании воспалительного процесса может наступить и их полная нормализация.
При начальной эмфиземе легких из-за деструкции периферических опорных структур при повышении наружного давления развивается коллапс мелких внутрилегочных дыхательных путей, вследствие которого резко возрастает сопротивление выдоху. Поэтому ПОС меняется мало, но поток последующего выдоха резко понижается. При изолированном снижении упругости стенок дыхательных путей в области стеноза происходит уменьшение и ПОС, и резкое падение потока после нее.
При утрате легкими эластических свойств, наблюдающейся при альвеолярной деструкции и развитии эмфиземы легких, увеличивается и ВГО, что не способствует уменьшению активной работы выдоха (как в случае бронхиальной обструкции), а приводит к увеличению энерготрат и ухудшению условий газообмена. Отличительной особенностью эмфиземы легких является прогрессирующее уменьшение растяжимости легких (CL) по мере увеличения их воздухонаполненности.
В результате уменьшения радиальной тяги эластических элементов легких просвет внутрилегочных дыхательных путей, особенно дистальных, перестает быть стабильным, бронхи спадаются даже при очень небольшом увеличении внутригрудного давления, т.к. преобладают силы, действующие извне на стенку бронха. При выраженной эмфиземе легких на спирограмме определяется характерный захват газа, который выражается в неспособности произвести глубокий выдох за одно дыхательное движение, т.е. у больных отсутствует способность к выполнению маневра ФЖЕЛ.
Поскольку при эмфиземе легких страдает вся соединительная эластическая ткань, то упругость бронхиальной стенки понижается, поэтому при динамической компрессии происходит не экспираторный стеноз (ограничение потока), а развивается экспираторный коллапс, следствием которого являются нарушения бронхиальной проходимости. Также развивается негомогенность механических свойств легких, следствием чего является большая, чем в норме, зависимость величины CL от частоты дыхания. При выраженной эмфиземе легких негомогенность механических свойств приводит к появлению невентилируемой зоны, емкость которой может достигать 2-3 л.
Таким образом, внутрибронхиальная обструкция (в результате патологического процесса внутри бронхов) и утрата легкими эластических свойств имеют сходные проявления в изменениях механики легких (негомогенность механических свойств легких, увеличение бронхиального сопротивления, снижение ОФВ, и скоростей потока воздуха при форсированном выдохе, преобладание сопротивления выдоха над сопротивлением вдоха, снижение ЖЕЛ, увеличение ВГО, ОЕЛ, ООЛ).
Различия между ними выявляются при сопоставлении легочного эластического давления и VEmax. Если при внутрибронхиальной обструкции из-за увеличения бронхиального сопротивления более низкие, чем в норме, значения ПОС достигаются при увеличении эластической отдачи легких (при большом объеме), то при эмфиземе легких уменьшен диапазон изменений самого эластического давления, что выражается в уменьшении максимального потока.
При диффузном межальвеолярном и перибронхиальном разрастании соединительной ткани при различных воспалительных процессах наблюдается увеличение эластического сопротивления легких. Увеличение количества интерстициальной ткани вызывает уменьшение способности легких к растяжению, что выражается в уменьшении CL. Существенные изменения претерпевает ЖЕЛ, но дыхательные пути при этом не затрагиваются и их проходимость не ухудшается.
При подобном варианте нарушений ЖЕЛ и ОФВ1 обнаруживают практически равноценное снижение, скоростные же показатели снижаются в гораздо меньшей степени, при этом ОФВ4/ЖЕЛ не изменено или даже увеличено. Степень изменения скоростей форсированного выдоха также меньше изменения ЖЕЛ. Воздушность легочной ткани уменьшается, что выражается в далеко зашедших случаях в уменьшении ОЕЛ и ЖЕЛ до 30-40% должной величины.
Для диагностики рестриктивного (ограничительного) и смешанного (обструкция и рестрикция) вариантов вентиляционных нарушений необходимым является исследование ОЕЛ и ее структуры. Ограничительный вариант отличается уменьшением ЖЕЛ, ОЕЛ, в структуре которой абсолютная величина ООЛ остается нормальной. Истинно смешанный вариант характеризуется уменьшением ЖЕЛ, ОЕЛ, повышением ООЛ и нарушениями бронхиальной проходимости.
Дополнительным критерием в оценке обструкции или рестрикции служит проба с бронхолитиком. Так, при преобладании обструктивных нарушений вентиляции (как, например, у больных БА) проба с бронхолитиком вызывает улучшение не только измененных показателей бронхиальной проходимости, а также и частичное или полное (вплоть до нормы) восстановление измененной ЖЕЛ. При рестриктивном варианте нарушений снижение ЖЕЛ после пробы с бронхолитиком не претерпевает никаких изменений. Таким образом, увеличение эластического сопротивления легких приводит к уменьшению легочных объемов и растяжимости легких при сохранении нормальной бронхиальной проходимости.
Так как основное значение системы внешнего дыхания состоит в обеспечении оптимальных величин напряжения кислорода и углекислоты в крови, то для поддержания постоянства этих величин в разных условиях функционирования организма необходимо, чтобы вентиляция легких изменялась в соответствии с особенностями жизнедеятельности. В условиях развития воспаления бронхо-легочного аппарата и вслед за ним обструктивных изменений в бронхах происходит нарушение бронхиальной проходимости и воздухонаполненности легких, что ведет к выраженной неравномерности распределения вентиляции и нарушениям вентиляционно-перфузионных отношений. Все это способствует развитию артериальной гипоксемии, причина которой в неадекватности вентиляционно-перфузионных отношений.
У большинства больных с воспалительными заболеваниями легких наблюдается увеличение МОД. Одной из причин этого является увеличение дыхательного мертвого пространства (МП), в результате чего резко снижается отношение величины альвеолярной вентиляции к легочной вентиляции. Но при этом существенной гиперкапнии и гипоксемии не происходит благодаря возникающим компенсаторным изменениям регуляции дыхания.
При выраженной неравномерности вентиляционно-перфузионных отношений основной причиной изменений газового состава артериальной крови является увеличение альвеолярно-артериального градиента O2 и артериально-атьвеолярного градиента СО2. При этом первый увеличивается в гораздо большей степени, чем второй, вследствие чего гипоксемия выражена резче, чем гиперкапния. Так, у 40% больных БА легкого течения наблюдалась умеренная гипоксемия (РаО2 от 79 до 70 мм рт.ст.), степень выраженности которой нарастает с дальнейшим развитием обструктивных нарушений и достигает выраженных изменений при астматическом статусе (62,6 ± 7,7 мм рт.ст., М ± а), по сравнению со здоровыми людьми (90,0 ± 5,4 мм рт.ст.).
Развитие начальной обструкции на фоне воспаления в бронхах не ведет к декомпенсированным нарушениям КОС. Лишь у 10% больных бронхиальной астмой легкого течения (БАЛТ) выявляется компенсированный дыхательный алкалоз или метаболический ацидоз.
Выраженных изменений диффузионной способности легких и ее компонентов у больных с начальной обструкцией не наблюдается. Однако с нарастанием степени тяжести течения обструктивного процесса прослеживается тенденция к снижению диффузии и повышению мембранного сопротивления.
При развитии эмфиземы легких с необратимыми деструктивными изменениями респираторной ткани имеет место прогрессирование обструктивных нарушений, которые играют ведущую роль в патогенезе вторичной диффузной эмфиземы. Большое значение имеет также распространение воспалительного процесса с бронхиол на прилегающие альвеолы с развитием альвеолита и деструкции альвеолярных перегородок. Следует отметить, что обструкцию бронхов и бронхиол может обусловливать и механический фактор — обтурация вязкой мокротой при воспалительном процессе в бронхиальном дереве или воспалительный отек слизистой оболочки бронхов. В развитии бронхиальной обструкции немалое значение имеет также бронхиолоспазм.
Быстрое прогрессирование вторичной диффузной эмфиземы легких приводит к тяжелым нарушениям газового состава крови, обусловленным артериальной гипоксемией и гиперкапнией, приводящим к формированию респираторного, а затем и метаболического ацидоза.
Изменения функций внешнего дыхания
Теперь следует более конкретно остановиться на изменениях функциях внешнего дыхания (ФВД) при воспалительных поражениях того или иного отдела бронхолегочной системы.Как результат острая респираторная вирусная инфекция (ОРВИ) верхних дыхательных путей, а также как проявление или осложнение кори, коклюша и других инфекций может развиться острый бронхит и бронхиолит. В большинстве случаев острого бронхита слизистая оболочка полностью восстанавливается. Вместе с тем, возможен затяжной бронхит. Его развитие связывают с вирусно-бактериальной инфекцией и нарушением бронхиальной проходимости вследствие вовлечения в воспалительный процесс мелких бронхов и бронхиол.
Бронхиальная обструкция при остром бронхите способствует переходу воспалительного процесса в хронический. Острый бронхит, как и хронический, может быть проксимальным (при вовлечении в воспалительный процесс крупных бронхов) и дистальным (если воспаление сопровождается нарушением бронхиальной проходимости с бронхоспазмом, отеком слизистой оболочки, гиперсекрецией дистальных бронхов). Функциональные изменения, характерные для разной локализации острого бронхита, описаны выше, в общей части.
У больных острым бронхиолитом изменения функции дыхания говорят о вентиляционной недостаточности. У детей младшего возраста развивается гипоксемия, а в тяжелых случаях — альвеолярная гиповентиляция и гиперкапния.
Воспаления легочной паренхимы (очаговая, крупозная пневмония) также может сопровождаться изменениями функции внешнего дыхания. При крупозной пневмонии большинство исследователей отмечают смешанный вариант функциональных нарушений как в фазе инфильтрации, так и в периоде реконвалесценции. Но по сравнению с очаговой пневмонией более часто встречаются ограничительные (рестриктивные) нарушения. У 95% больных очаговой пневмонией обнаруживались явные или скрытые признаки обструкции бронхов в острый период, преимущественно на уровне мелких бронхов.
В период клинико-рентге-нологического выздоровления такие же изменения функции бронхов выявлялись у 73% больных очаговой пневмонией. Надо отметить, что в остром периоде заболевания происходит значительное снижение ЖЕЛ, МВЛ. Установлено, что у большинства пациентов ООЛ увеличивается до 140-150% должного или больше, а его отношение к ОЕЛ составляет в среднем 40%. ОЕЛ может как увеличиваться, так и уменьшаться. При острой пневмонии в большинстве случаев происходит снижение растяжимости легких.
Дыхание у больных становится более частым и менее глубоким. Поэтому увеличение работы дыхания преимущественно обусловлено увеличением МОД. Примерно у половины пациентов снижается эффективность вентиляции, но несмотря на это, для больных острой пневмонией даже при тяжелом ее течении характерна альвеолярная гипервентиляция. Со стороны крови, как правило, диагностируется дыхательный алкалоз. Одновременно отмечаются значительные диффузионные нарушения, которые, несколько уменьшаясь, сохраняются у половины больных даже при выписке из стационара.
Наиболее существенным проявлением острой пневмонии является артериальная гипоксемия, которая в остром периоде болезни имеет место у подавляющего большинства больных. Наиболее вероятной причиной гипоксемии при острой пневмонии следует считать нарушения вентиляционно-перфузионных отношений. Выраженность артериальной гипоксемии тесно коррелирует с тяжестью заболевания, что имеет определенное прогностическое значение и определяет показания к оксигенотерапии.
Согласно современным представлениям, хронический бронхит является наиболее распространенной формой патологии среди хронических неспецифических заболеваний легких. С патофизиологических позиций целесообразно выделять две основные формы хронического бронхита: необструктивный, т.е. не сопровождающийся нарушением бронхиальной проходимости, и обструктивный, т.е. с ее наличием.
При необструктивном бронхите спирографическое исследование обычно не выявляет нарушений вентиляции, но при углубленном функциональном исследовании ФВД можно выявить те или иные начальные нарушения дыхания: признаки механической негомогенности легких, которые более свойственны поражению бронхов среднего калибра (снижение объемных скоростей выдоха второй половины ФЖЕЛ, снижение растяжимости легких по мере учащения дыхания, изменения показателей равномерности вентиляции), и нарушения легочного газообмена, доказывающие поражение мелких бронхов (снижение РаО2, рост альвеоло-артериального градиента РО2, капнографические признаки нарушения вентиляционно-перфузионных отношений и др.).
Все эти признаки обнаруживаются у больных с умеренно выраженным необструктивным бронхитом и могут сочетаться с увеличением ООЛ и прогрессирующим снижением ЖЕЛ в динамике.
Также принято различать две формы необструктивного ХБ:
1) функционально стабильный при преимущественном поражении крупных (центральных) бронхов, с более благоприятным прогнозом;
2) функционально нестабильный, при котором к первоначальному поражению крупных бронхов в последующем присоединяется поражение мелких (периферических) бронхов обструктивного характера с относительно худшим прогнозом (здесь определяются преходящие обструктивные нарушения вентиляции в период обострения заболевания или выраженная лабильность функциональных показателей — в пределах нормы — с положительной динамикой при лечении).
Обструктивный бронхит проявляется генерализованной бронхообструкцией. Из известных 6-ти механизмов обструкции (воспалительный, с преобладанием спастического компонента, дискринии, гиперпластических изменений, с преобладанием дискинетических нарушений и эмфизематозный) воспалительные изменения бронхиального дерева (гипертрофия слизистой, отек, скопление в бронхах патологического содержимого и органические изменения вторичного характера) являются, по-видимому, одними из ведущих. Бронхоспастический компонент постоянно имеет место, но не определяет выраженности обструкции, хотя удельный вес его может быть значительным. При сочетании бронхита и эмфиземы легких дополнительным механизмом обструкции бронхов является коллапс мелких бронхов на выдохе вследствие снижения и утраты легкими эластических свойств.
Развернутой картине обструктивного ХБ свойственны стойкость и малая обратимость обструкции, что отличает его от БА. Но при динамическом наблюдении на фоне активизации воспалительного процесса и усиления астматического синдрома можно выявить нарастание обструктивных нарушений. С другой стороны, под влиянием успешного лечения наблюдается уменьшение обструкции бронхов (например, использование противовоспалительных препаратов при активизации воспаления в бронхах).
При обострении ХОБ наблюдается отчетливая тенденция к увеличению ОЕЛ, к значительному снижению ЖЕЛ более чем у половины больных. ООЛ у подавляющего большинства больных увеличен, причем преобладает резкое его повышение. Raw в среднем значительно повышено, нормальные его значения встречаются только в 10% наблюдений. Более выраженные изменения отмечаются со стороны показателей форсированного выдоха: значительное и резкое уменьшение ОФВ, и МОС второй половины ФЖЕЛ у большинства больных, а снижение ПОС — в меньшей степени. CL (легочная растяжимость) меняется мало, что обусловлено наличием выраженных и негомогенных нарушений бронхиальной проходимости.
По данным В.К. Кузнецовой и соавт. (1987) отмечалось отчетливое снижение CR (индекса ретракции легких), который рассматривается как прямой признак снижения эластической отдачи легких, то есть наличия эмфизематозных изменений. ВГО увеличен почти у 2/3 больных. Диффузионная способность легких снижается менее чем у половины больных хронической обструктивной болезнью (ХОБ). Эффективность газообмена легких, как можно судить по величине РаО2, умеренно ухудшается только у 1/3 больных.
Степень артериальной гипоксемии, наличие и выраженность гиперкапнии не всегда находятся в тесной зависимости от тяжести обструктивного синдрома. Известны случаи, протекающие без гипоксемии, но при наличии выраженной бронхиальной обструкции. В то же время обострения воспалительного процесса при бронхите неизбежно сопровождаются ухудшением легочного газообмена.
Таким образом, для больных ХОБ в развернутой клинической стадии заболевания характерны резкие изменения механических свойств, обусловленные утратой легкими эластических свойств, и менее выраженное ухудшение условий газообмена, связанное чаще с нарушениями регионарного распределения вентиляции и кровотока в легких, чем с сокращением респираторной зоны.
В настоящее время признано, что хронический воспалительный процесс в бронхах при ХБ является иммунным воспалением, при котором возможно поражение стромы легких на любом уровне бронхиального дерева. Особенно опасно для стромы легких длительное существование такого воспалительного процесса в мелких дыхательных путях, так как при нем не только увеличивается количество протеолитических ферментов, но и развиваются нарушения в системе ингибиторов протеаз, что приводит к деструкции эластических волокон и развитию эмфиземы легких.
Поэтому можно сказать, что нарушения механики дыхания и условий газообмена при хроническом воспалительном процессе в бронхах происходят вследствие развития эмфиземы легких с преобладанием центриацинарной ее формы, так как процесс бронхогенный.
Неуклонное прогрессирование нарушений ФВД при ХБ, малая их обратимость под влиянием лечения, а также отсутствие зависимости между длительностью заболевания и тяжестью функциональных расстройств также объясняются наличием иммунного воспаления в бронхиальном дереве и развитием диффузной эмфиземы легких. В свете существующих двух типов хронической обструктивной патологии легких (А — эмфизематозный и В — бронхитический) больные ХБ и эмфиземой легких как исходом воспаления бронхов представляют собой тип В — бронхитический, кашляющий, или синюшный и отечный. У этих больных, как мы уже сказали, формируется центриацинарная эмфизема легких, патогенетически связанная с обструкцией бронхов.
Для типа В также характерны увеличение Raw не только на выдохе, но и на вдохе, отчетливые нарушения вентиляционно-перфузионных отношений, обусловливающие нарушения газообмена. Диффузионная способность легких обычно нормальная или незначительно снижена. Снижение растяжимости легких приводит к менее глубокому и более частому дыханию с развитием альвеолярной гиповентиляции, легочной гипертензии и гиперкапнии.
Эти больные легче переносят физическую нагрузку, при которой гпоксемия у них может даже уменьшиться за счет улучшения вентиляционно-перфузионных отношений, но при усилении нагрузки нарушения вентиляционно-перфузионных отношений и артериальная гипоксемия нарастают. Изменения ФВД при вторичной диффузной эмфиземе легких постоянно прогрессируют. Тяжесть процесса и быстрота его развития определяются тяжестью обструктивного бронхита и частотой его обострений.
В настоящее время практически все исследователи связывают изменение ФВД у больных БА с. воспалительным процессом в бронхах, который развивается как результат взаимодействия различных воспалительных клеток и выделяемых ими БАВ-медиаторов, а воспаление бронхов ведет, в свою очередь, к развитию гиперчувствительности и гиперреактивности бронхов — одному из основных признаков БА.
Воспаление в бронхах при БА способствует повышению бронхоконстрикторного ответа на различные экзогенные и эндогенные стимулы, то есть стимулирует гиперреактивность бронхов. Таким образом, облегчается проникновение аллергенов и других агрессивных факторов внешней среды к рецепторам нервных окончаний, к клеткам иммунной системы. Воспаление приводит к обструкции с последующей гипертрофией бронхиальных мышц. Выраженность респираторных симптомов и изменений функции дыхания определяется преимущественно степенью и характером обструктивного синдрома.
Наиболее ранние и выраженные изменения функции внешнего дыхания у больных БА наблюдаются в вентиляционном звене, что сказывается на бронхиальной проходимости и структуре легочных объемов. Эти изменения нарастают в зависимости от фазы и тяжести течения БА. Даже при легком течении БА в фазу обострения заболевания наблюдается существенное ухудшение бронхиальной проходимости с ее улучшением в фазу ремиссии, но без полной нормализации.
Самые большие нарушения отмечаются у больных на высоте приступа БА и, особенно, в астматическом статусе. Raw при БА повышается как при вдохе, так и при выдохе, что не позволяет четко дифференцировать БА от ХОБ. Наиболее характерной чертой БА следует считать не столько преходящий характер обструкции, сколько ее лабильность, которая проявляется как в течение суток, так и в сезонных колебаниях.
Нарушения бронхиальной проходимости обычно сочетаются с изменением ОЕЛ и ее структуры. Это проявляется смещением уровня функциональной остаточной емкости (ФОЕ) в инспираторную область, незначительным ростом ОЕЛ и закономерным увеличением ООЛ, который при обострении БА достигает иногда 300-400% должной величины. На ранних этапах заболевания ЖЕЛ не изменяется, но при развитии выраженных изменений она отчетливо снижается, и тогда ООЛ/ОЕЛ может достигать 75% и более.
При использовании бронходилататоров наблюдалась отчетливая динамика изучаемых показателей с их почти полной нормализацией в фазу ремиссии, что говорит о снижении бронхомоторного тонуса.
У больных БА чаще, чем при другой патологии легких как в межприступный период, так и в фазу ремиссии, наблюдается общая альвеолярная гипервентиляция с отчетливыми признаками ее неравномерности распределения и неадекватности легочному кровотоку. Эта гипервентиляция связана с избыточной стимуляцией дыхательного центра со стороны коры и подкорковых структур, ирритантных и механорецепторов легких и дыхательных мышц, вследствие нарушений контроля бронхиального тонуса и механики дыхания у больных БА. Прежде всего происходит увеличение вентиляции функционального мертвого пространства. Альвеолярная гиповентиляция чаще наблюдается при тяжелых приступах удушья, к ней обычно присоединяется выраженная гипоксемия и гиперкапния. Последняя может достигать 92,1+7,5 мм рт.ст. при III стадии астматического статуса.
При отсутствии признаков развития пневмофиброза и эмфиземы легких у больных БА не отмечается снижения диффузионной способности легких и ее компонентов (по методу с задержкой дыхания по СО) ни во время приступа удушья, ни в межприступный период. После применения бронхолитиков на фоне существенного улучшения состояния бронхиальной проходимости и структуры ОЕЛ часто наблюдается снижение диффузионной способности легких, увеличение вентиляционно-перфузионной неравномерности и гипоксемии из-за включения в вентиляцию большего числа гиповентилируемых альвеол.
ФВД имеет свои особенности и у больных хроническими нагноительными заболеваниями легких, исходом которых являются в той или иной мере выраженные деструктивные изменения легких. К хроническим нагноительным заболеваниям легких относят бронхоэктазии, хронические абсцессы, кистозную гипоплазию легких. Развитию бронхоэктазов, как правило, способствуют нарушение бронхиальной проходимости и воспаление бронхов. Наличие очага инфекции неизбежно приводит к развитию бронхита, в связи с чем в значительной степени связаны нарушения ФВД.
Причем, степень выраженности нарушений вентиляции прямо зависит от объема поражения бронхов. Наиболее характерными функциональными изменениями при бронхоэктазах являются смешанные или обструктивные. Рестриктивные нарушения встречаются всего в 15-20% случаев. В патогенезе нарушений бронхиальной проходимости основную роль играют отечно-воспалительные изменения бронхиального дерева: отек, гипертрофия слизистой, скопление в бронхах патологического содержимого.
Примерно у половины больных играет роль и бронхоспазм. При сочетании бронхоэктазов с пневмосклерозом, эмфиземой легких, плевральными сращениями изменения механики дыхания становятся еще более неоднородными. Растяжимость легких часто бывает снижена. Отмечается увеличение ООЛ и отношения ООЛ/ОЕЛ. Возрастает неравномерность вентиляции. Более чем у половины больных отмечаются нарушения диффузии легких, а выраженность гипоксемии в начале заболевания невелика. Кислотно-основное состояние соответствует обычно метаболическому ацидозу.
При хроническом абсцессе нарушения ФВД практически не отличаются от нарушений дыхания при бронхоэктазах.
При кистозном недоразвитии бронхов выявляются более выраженные нарушения бронхиальной проходимости и меньшая выраженность диффузионных нарушений, чем при приобретенных бронхоэктазах, что свидетельствует о хорошей компенсации этого дефекта и ограниченном характере воспалительного процесса.
Одним из исходов воспаления легочной ткани является фиброз легких. Заболевания, объединяемые понятием "фиброзы легких", имеют различную этиологию. Обычно сюда относят фиброзирующие альвеолиты, фиброз в исходе интерстициальных пневмоний, радиационные фиброзы, асбестоз легких, бериллиоз, фиброз легких при коллагенозах, хроническом милиарном туберкулезе, милиарной форме саркоидоза и др. При гистологическом исследовании находят характерное диффузное утолщение альвеоло-капиллярных перегородок, которое является причиной, с одной стороны, альвеоло-капиллярной блокады, с другой — изменения эластических свойств легких в смысле уменьшения растяжимости. Одновременно развивается легочная гипертензия. В функциональном отношении все перечисленные заболевания относят к ограничительным поражениям легких.
Для фиброзирующих альвеолитов (ФА) характерен классический рестриктивный вариант нарушений вентиляционной функции легких. Он проявляется снижением у 94% больных ОЕЛ в среднем до 64,09 ± 1,7% от должной. ЖЕЛ снижается у 97% больных (54,39 ± 1,88% от должной). ООЛ изменяется мало. МВЛ обычно остается в пределах нормы. Объемные скорости форсированного выдоха существенно не изменяются. Снижение МОС50 и МОС75 регистрируется только у больных с выраженными фиброзными изменениями в легких. ОФВ4 составляет в среднем 54,4 ± 1,89% от должной, а индекс Тиффно, наоборот, имеет тенденцию к увеличению, что можно объяснить резким снижением ЖЕЛ, из-за чего форсированный выдох заканчивается быстрее, чем за 1 сек.
У больных ФА резко снижается средний показатель растяжимости легочной ткани. Работа дыхания увеличивается более чем в 2 раза, причем, в основном, за счет ее эластической фракции. Наряду с этим у больных ФА резко снижаются средние показатели диффузионной способности легких, величины мембранного компонента. Средние показатели объема крови в легочных капиллярах находятся в пределах нормы, а альвеоло-артериальная разница О2 увеличивается. Все это указывает на расстройство вентиляционно-перфузионных отношений в легких.
У больных ФА снижается парциальное напряжение кислорода в артериализированной капиллярной крови (РаО2). Выявляется тенденция к гипокапнии, объясняемую гипервентиляцией, в результате которой поддерживается на нормальном уровне альвеолярное и, соответственно, артериальное напряжение кислорода. Гиперкапния развивается уже у больных с выраженной дыхательной недостаточностью, в терминальном состоянии. При прогрессировании патологического процесса и развитии выраженных фиброзных изменений могут наблюдаться обструктивные нарушения вентиляции на уровне периферических дыхательных путей.
Выраженность рестриктивного синдрома и диффузионных нарушений при саркоидозе легких — умеренная.
Фибропластическая реакция в легочной паренхиме развивается и в результате длительного контакта с пылью, особенно с двуокисью кремния, асбестом и др. Поэтому функциональные методы исследования являются необходимыми при обследовании лиц, которым угрожает силикоз. Следует иметь в виду, что условия работы в шахте или на другом предприятии с пылевой вредностью могут вызывать ухудшение функции дыхания еще до того, как будет рентгенологически обнаружено запыление легких.
Главной причиной в этом случае являются хронические бронхиты, которые обусловливают функциональные нарушения как сами по себе (вследствие спастического компонента), так и потому, что приводят к эмфиземе легких. Общеизвестно, что функциональные нарушения даже при выраженном силикозе тем тяжелее, чем сильнее были повреждены легкие в результате упомянутых заболеваний. В первой стадии силикоза — силикотической сетчатости — при наличии бронхита со спастическим компонентом находят в первую очередь нарушения вентиляции, обусловленные увеличенным бронхиальным сопротивлением струе движущегося воздуха. Если поражение более тяжелое, то можно определить гипоксемию при нормальном напряжении углекислого газа.
При выявлении рентгенологически узелковой диссеминации чаще, чем в предыдущей стадии силикоза, встречается эмфизема легких. Увеличивается ООЛ, ухудшается вентиляция легких, развивается хронический дыхательный ацидоз. Снижается ЖЕЛ, МВЛ, значительно увеличивается Raw. При тяжелой стадии силикоза с развитием массивного фиброза развивается глобальная дыхательная недостаточность, проявляющаяся выраженным дыхательным ацидозом, нарушением диффузии. Уменьшаются почти все показатели вентиляции. Механика дыхания также значительно ухудшается, но результаты исследований бывают весьма разнообразными.
При развитии воспалительного процесса и в бронхах, и в легочной паренхиме, что чаще всего и наблюдается на практике, происходит сочетание различных патофизиологических механизмов, развитие и обструктивных, и рестриктивных, то есть смешанных нарушений функции дыхания.
При этом возможны существенные нарушения диффузионной способности легких за счет обоих ее компонентов, но иногда отмечается преобладание изменений одного из них и даже разнонаправленные сдвиги. В условиях комбинированной воспалительной патологии бронхов и легких могут наблюдаться и различные варианты нарушений легочного газообмена, газов крови и кислотно-основного состояния.
Таким образом, нарушения ФВД при развитии воспалительного процесса в бронхо-легочном аппарате представляют собой пеструю, но довольно конкретную картину в каждом отдельном случае.
Федосеев Г.Б.
Опубликовал Константин Моканов