Гипермобильность уретры что это такое
Гипоспадия у женщин и девочек: обзор литературы и клинический случай
Гипоспадия у женщин – это аномалия развития одновременно и уретры, и влагалища. Это врожденное заболевание характеризуется двумя основными дефектами: укорочением уретры и эктопией ее наружного отверстия. Мужская гипоспадия является одной из самых частых аномалией развития мочеполовой системы и она хорошо изучена. Гипоспадия у женщин считается очень редко встречающейся патологией, которая имеет характерные клинические симптомы, заставляющие больную обращаться к гинекологу и урологу. Под термином «женская гипоспадия» (hypospadia feminis) понимают врожденное заболевание, проявляющееся в смещении наружного отверстия уретры на переднюю стенку влагалища проксимальнее гименального кольца.
ОБЗОР ЛИТЕРАТУРЫ
Так как гипоспадия у девочек и женщин встречается крайне редко, ее диагностике и лечению уделяется мало внимания со стороны врачей. В отечественной литературе впервые упоминание о женской гипоспадии появилось в 1914 г. в книге И.X. Дзирне «Оперативная урология». Автор считал, что гипоспадия у женщин не требует оперативного лечения, если не сопровождается недержанием мочи [1]. В доступной зарубежной литературе одно из первых упоминаний о данном заболевании принадлежит L. Buffoni, который описал его в итальянском урологическом журнале в 1957 г. [2]. Истинную распространенность женской гипоспадии оценить крайне сложно из-за большого количества недиагностированных случаев. Однако, по данным Д.В. Кана частота встречаемости гипоспадии среди женщин с рецидивирующими инфекциями мочевыводящих путей (ИМВП), ведущих половую жизнь, составляет 66% [3].
Н.Е. Савченко трактует гипоспадию у девочек как эмбриональный дефект уретровагинальной перегородки [4]. В норме наружное отверстие уретры у девочек открывается в средней трети преддверия влагалища на равном расстоянии между клитором и входом во влагалище. При гипоспадии происходит дистальное смещение наружного отверстия уретры. При этом увеличивается расстояние от клитора до наружного отверстия уретры и, наоборот, уменьшается расстояние от наружного отверстия уретры до входа во влагалище.
Эмбриогенез гипоспадии у девочек, в отличие от мальчиков, не является следствием отсутствия соединения стенок уретры, так как этот отдел уретры у девочек просто отсутствует. Гипоспадическим считается меатус, расположенный на передней стенке влагалища [5]. Этиология женской гипоспадии остается неясной. Нижняя часть уретры и влагалища развиваются из нижней части урогенитального синуса, поэтому нарушение нормального развития этой структуры может привести к формированию гипоспадии [6]. S. Miyagawa и соавт. в экспериментальном исследовании выявили, что развитие гипоспадии возможно при введении диэтилстилбестрола (синтетический аналог эстрогена) [7]. Анализ соотношения доза/ответ показал, что 0,03 г диэтилстилбестрола, вводимого парентерально один раз в день в течение 6 дней, является достаточным для развития гипоспадии. Авторы показали, что возникновение женской гипоспадии в этом случае является результатом нарушений апоптоза и пролиферации эпителиальных клеток дорсальной части уретры. Форма вызванной диэтилстилбестролом гипоспадии зависит от срока беременности, на котором происходило воздействие. С гипоспадией могут сочетаться другие врожденные заболевания, такие как урогенитальная перегородка, двурогая матка, атрезия влагалища и перегородка во влагалище.
В настоящее время описаны клинические проявления и разработано несколько классификаций женской гипоспадии, которая основана на учете степени дистопии наружного отверстия уретры по отношению к различным отделам влагалища и шейки мочевого пузыря. Одна из классификаций женской гипоспадии предложена Д.В. Каном в 1988 году: 1) низкая влагалищная эктопия наружного отверстия уретры; 2) высокая влагалищная эктопия наружного отверстия уретры; 3) уровагинальное слияние шейки мочевого пузыря с влагалищем с недержанием мочи; 4) мочеполовой синус у женщин; 5) сочетание всех этих вариантов с ложным или истинным гермафродитизмом [3].
Большинство авторов различают частичную и тотальную форму женской гипоспадии [8-10]. Г.А. Подлужный и соавт. выделяют вестибулярную и влагалищную формы заболевания [11].
Согласно классификации V. Blum выделяется три формы гипоспадии у женщин: 1) продольная складка между задней стенкой уретры и передней стенкой влагалища; 2) персистирующий урогенитальный синус, при котором влагалище соединено с уретрой, а девственная плева находится глубоко в урогенитальном синусе; 3) уретра открывается во влагалище проксимальнее нормально расположенной девственной плевы [12].
Сходная классификация предложена А.Е. Соловьевым [13]. Он выделяет 3 формы гипоспадии у девочек: вестибулярную (частичную), вестибуловагинальную (субтотальную) и вагинальную (тотальную). Вестибулярная (частичная) гипоспадия у девочек сводится к отсутствию на большем или меньшем протяжении нижней стенки уретры. Наружное отверстие уретры смещено ближе ко входу во влагалище. Клитор увеличен, девственная плева не изменена. У девочек эта форма гипоспадии часто является находкой. Однако больные при этом могут страдать дневным и ночным недержанием мочи, у некоторых отмечаются дизурия, зуд в области вульвы, выделения из влагалища. Вестибулярная форма гипоспадии может обуславливать подтекание мочи во влагалище и его преддверие, что способствует развитию хронического уретрита, цистита. Вестибуловагинальная (субтотальная) гипоспадия является более тяжелой формой, при которой наружное отверстие уретры еще больше удаляется от клитора и располагается таким образом, что уретровагинальная перегородка истончается до 0,2-0,3 см, а нижняя стенка наружного отверстия уретры и верхняя стенка входа во влагалище представляют собой единое образование. Девственная плева при этом расщеплена по верхнему своду, вход во влагалище зияет. Моча при этой форме гипоспадии постоянно попадает во влагалище, вызывает мацерацию слизистой оболочки, вульвовагинит, что является причиной восходящей мочевой инфекции. Наружное отверстие уретры широкое, неправильной формы. Клинически вульвовагинальная форма не только проявляется дистопией наружного отверстия уретры, но и сочетается с недоразвитием сфинктерального аппарата мочевого пузыря. Вагинальная (тотальная) форма гипоспадии у девочек является очень тяжелым пороком развития. При этой форме выявляются значительные анатомические нарушения со стороны как мочевой, так и половой систем. При осмотре гениталий малые половые губы недоразвиты, девственная плева отсутствует. Наружное отверстие влагалища широкое, зияет, как у рожавшей женщины. На обычном месте наружное отверстие уретры не определяется. При осмотре на зеркалах в средней трети на передней стенке влагалища определяется наружное отверстие уретры [13].
Классификация женской гипоспадии, предлженная H.M. Knight, включает в себя полную (тип I) и неполную форму (тип II), при этом тип II имеет два подтипа в зависимости от формы уретры: II-a – короткая и широкая уретра и II-b – нормальная уретра [14].
Диагностика и лечение женской гипоспадии просты, но довольно часто это заболевание упускается из виду [15-16]. В отношении диагностики гипоспадии нужно сказать, что большая часть случаев остается не диагностированной, симптомы же могут впервые появится в различный период – от подросткого возраста до вполне зрелого (вплоть до 90 лет). Причиной гипоспадии у пожилых женщин может быть не врожденная аномалия строения уретры, а смещение меатуса к влагалищу в связи с фиброзом в результате атрофического вагинита или операции на уретре [17].
Степень выраженности симптомов, связанных с гипоспадией у женщин, зависит от степени смещения меатуса. Пациентки с гипоспадией 3 типа по V. Blum или с высокой влагалищной формой более подвержены инфекции мочевых путей. Уретральный синдром и рецидивирующие ИМВП, возникающие с началом половой жизни девушки, являются частым проявлением женской гипоспадии. У таких пациенток консервативное лечение, как правило, не эффективно, при этом оперативное перемещение меатуса может значительно уменьшить клиническую симптоматику [8].
К другим проявлениям женской гипоспадии можно отнести стрессовое недержание мочи после родов и иногда тотальное недержание мочи [17]. Недержание может быть «неистинным», а обусловленным влагалищным мочеиспусканием, тогда как истинное связано с нарушением функции шейки мочевого пузыря. Это заболевание чаще всего выявляется при установке уретрального катетера, эндоскопических вмешательствах на нижних мочевых путях. Иногда таким пациенткам ставят диагноз суправезикальной обструкции, что ведет к выполнению операции по отведению мочи, необходимости в которой нет [18].
Кроме того, часто гипоспадия сопровождается стенозом уретры [7].
Также у этих пациентов может быть детрузорно-сфинктерная диссинергия (ДСД), так как при гипоспадии имеется выраженное влагалищное мочеиспускание, которое может стимулировать бульбокавернозный рефлюкс, что в свою очередь стимулирует сокращение сфинктера во время мочеиспускания, что и проявляется как ДСД. Кроме того, наличие влагалищного мочеиспускания может приводить к тому, что пациентка в течение дня много раз напрягает мышцы промежности, что приводит к их гипетрофии и как результат – к ДСД [19]. У женщин с гипоспадией могут образовываться камни влагалища, которые поддерживают инфекцию, что делает консервативную терапию неэффективной. Таким пациенткам требуется удаление камней и пластика уретры для лечения и профилактики ИМВП [7]. Необходимо отметить, что причиной возникновения хронических уретритов, циститов и вульвовагинитов может также быть так называемая гипермобильность наружного отверстия уретры, при которой наружное отверстие уретры смещается во влагалище только во время полового акта [20-21]. Диагностировать гипермобильность наружного отверстия уретры можно с помощью пробы О’Доннел-Хиршхорна: указательный и средний пальцы руки, введенные в интроитус, разводятся латерально и одновременно производится давление на заднюю стенку влагалища — моделируется ситуация, возникающая при интроекции полового члена во влагалище. Если есть гипермобильность уретры, наружное отверстие уретры начинает зиять и смещаться во влагалище.
Сохранение мочеполового синуса у женщин проявляется невозможностью проведения полового акта. При наличии урогенитального синуса гинекологи нередко устанавливают диагноз стеноза влагалища, которого по сути нет, и пытаются его бужировать. Диагностируется мочеполовой синус у женщин чаще всего гинекологом, который знаком с этой аномалией [20-21].
Основным методом коррекции женской гипоспадии считают оперативное вмешательство. Выполняют транспозицию уретры из влагалища на промежность в область основания клитора. У больных с признаками недержания мочи производят пластику дистальной части уретры и шейки мочевого пузыря. Цель операций транспозиции дистального отдела уретры при влагалищной его эктопии – добиться прекращения упорных хронических уретритов, циститов и вульвовагинитов, которые обостряются после каждого полового акта. Важно отметить, что во многих зарубежных публикациях описывается сочетание гипоспадии у женщин с нейрогенной дисфункцией мочевого пузыря, в результате чего пациенткам проводится комплексное лечение двух заболеваний [20].
При дефиците ткани уретры, последняя может быть создана из передней стенки влагалища путем ее тубуляризации, что позволяет переместить меатус в нормальное положение. Это позволяет избежать псевдонедержания мочи, обусловленного вагинальным мочеиспусканием [7]. При выраженном рубцевании в области уретры для ее укрытия лучше использовать перемещенный лоскут кожи промежности, лоскут бедра или лоскут Martius [22]. У данной группы пациенток удержания мочи можно добиться за счет смещения неоуретры к клитору, что имеет два преимущества: 1) добавление длины дает больше сопротивления, 2) есть достаточно ткани при introitus, чтобы покрыть дистальную часть уретры [23].
В литературе описано немного случаев женской гипоспадии. Одну из таких пациенток описал в 2013 г. А. Chemaou [24]. В клинику поступила девушка 13 лет с анурией, почечной недостаточностью и артериальной гипертонией, в анамнезе у пациентке не было заболеваний мочеполовой системы. После физикального осмотра и обследования девочке установлен диагноз: гипоспадия, нейрогенная дисфункция мочевого пузыря в связи с агенезией крестца. Оперативное лечение заключалось в перемещении и пластике наружного отверстия уретры с целью выполнения в последующем интермиттирующей самокатетеризации. При контрольном обследовании нормализовались артериальное давление и функция почек.
СОБСТВЕННОЕ КЛИНИЧЕСКОЕ НАБЛЮДЕНИЕ
В 2014 г. в детское уроандрологическое отделение ФГБУ «НИИ урологии» Минздрава России поступила пациентка М., 11 лет. Основными жалобами было недержание мочи и рецидивирующие инфекции мочевыводящих путей. Ранее пациентка была неоднократно обследована по месту жительства. Установлен диагноз: недержание мочи неясного генеза, инфекции мочеполовой системы. По данным выполненной лапароскопической диагностики патологии со стороны мочеполовой системы не обнаружено. Пациентке проводилась консервативная терапия, направленная на лечение ИМВП, гиперактивности мочевого пузыря. Был отмечен временный положительный эффект.
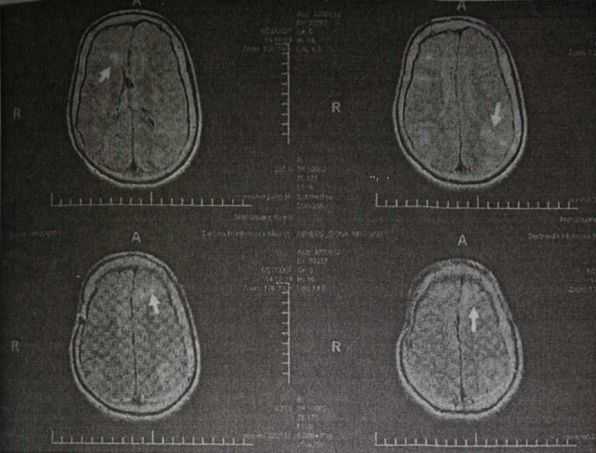
В отделении детской урологии института при физикальном осмотре у пациентки выявлено укорочение уретры и небольшое смещение наружного отверстия в область входа во влагалище. Важно отметить, что наиболее выраженное смещение уретры отмечалось у девочки по время мочеиспускания (рис. 1).
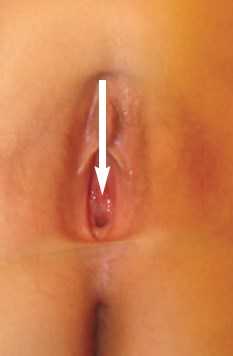
Рис. 1. Внешний вид половых органов и уретры девочки М., 11 лет. Стрелками указано расположение наружного отверстия уретры
По данным УЗИ признаков изменений верхних мочевыводящих путей не обнаружено, размеры почек в пределах возрастной нормы, чашечно-лоханочная система не расширена, паренхима не изменена. В общем анализе мочи выявлена значительная лейкоцитурия (до 100 лейкоцитов в п/зр.). Пациентке была проведена урофлоуметрия и комплексное уродинамическое обследование (КУДИ) (рис. 2, 3).
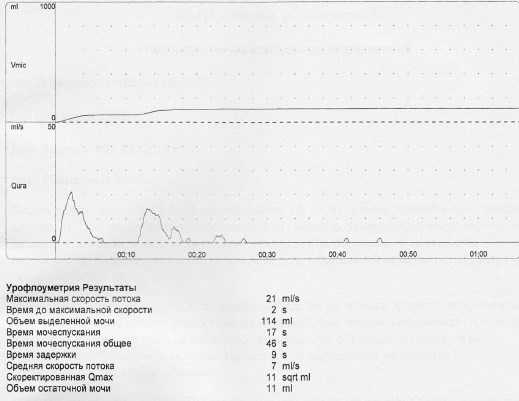
Рис. 2. Урофлоуметрия пациентки М., 11 лет
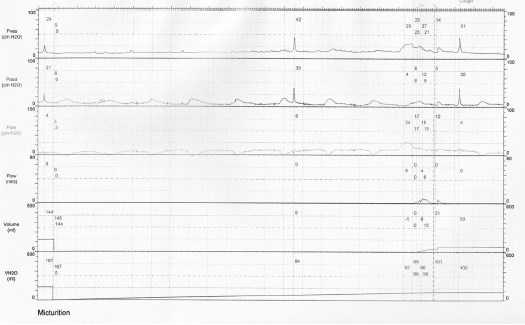
Рис. 3. Комплексное уродинамическое обследование пациентки М., 11 лет
По данным КУДИ выявлена высокоамплитудная гиперактивность мочевого пузыря, что могло проявляться императивным недержанием мочи.
Таким образом, на основании анамнеза, данных физикального осмотра и инструментальных обследований пациентке был установлен диагноз: Гипоспадия, дисфункция мочеиспускания по типу гиперактивности мочевого пузыря.
Пациентке было рекомендовано выполнение реконструктивнопластической операции по коррекции гипоспадии. Однако, учитывая возраст пациентки, операцию было решено отложить на 2-3 года до наступления полового созревания, т.к. выполнение оперативного вмешательства на дистальной части уретры в этом случае может оказаться малоэффективным, в связи с дефицитом тканей в области влагалища. После наступления полового созревания и активного роста гениталий данная реконструктивная операция, по нашему мнению, будет проведена с большим эффектом. Учитывая неэффективность ранее проводимого лечения пациентке рекомендовано введение ботулинического токсина в детрузор для уменьшения его гиперактивности. В качестве первого этапа пациентке было выполнено введение ботулинического токсина в детрузор для уменьшения его гиперактивности. При контрольном обследовании через 2 месяца после введения ботулинического токсина у пациентки отмечено уменьшение эпизодов недержания мочи до 6-7 (ранее 13-15), однако сохраняются клинические признаки ИМВП. Девочке планируется проведение оперативного вмешательства в возрасте 14-15 лет.
ЗАКЛЮЧЕНИЕ
Гипоспадия – расщепление задней (нижней) стенки уретры – характеризуется двумя компонентами: укорочением уретры и эктопией наружного ее отдела. Женская гипоспадия часто остается не диагностированной и выявляется, в основном, при установке уретрального катетера или проведении трансуретральных манипуляций. Это заболевание следует исключать у женщин с рецидивирующими, резистентными к терапии, ИМВП, недержанием мочи. Женщинам с гипоспадией необходимо проведение комплексного уродинамического исследования для исключения дисфункции мочевого пузыря. Все варианты гипоспадии у девочек и женщин подлежат оперативной коррекции – транспозиции наружного отверстия уретры из влагалища на промежность в физиологическое положение, или в виде пластики уретры при констатации недержания мочи.
ЛИТЕРАТУРА
1. Дзирне И. X. Оперативная урология. Петроград: Практическая медицина, 1914. 125 с.
2. Buffoni L, Terragna A. Female hypospadias; case report. // Pediatria. 1957. Vol. 65, N 3. Р. 452-461.
3. Кан Д.В., Лоран О.Б., Левин Е.И. Классификация и диагностика рецидивирующего и хронического цистита у женщин. // Урология и нефрология. 1988. N 6. C. 16-20.
4. Савченко Н.Е. Гипоспадия и ее лечение. Минск: Изд. Академии наук БССР, 1962. 264 c.
5. Kelalis PP, King LR, Belman AB. Urethra. // in “Clinical paediatric urology”. 1985. Vol. 2. P. 453-467.
6. Hill JT, Aker M, Fletcher MS, Yates Bell AJ. Female hypospadias case reports. // Br J Obstet Gynaecol. 1982. Vol. 89, N 7 . P. 581-583.
7. Miyagawa S, Buchanan DL, Sato T, Ohata Y, Nishina Y, Iguchi T. Characterization of diethylstilbestrolinduced hypospadias in female mice. // Anat Rec. 2002. Vol. 266, N 5. P. 43-50.
8. Духанов А. Я. Урология детского возраста. Л., 1968. 278 с.
9. Кобозева Я.В., Кузнецова М.Я., Гуркин Ю.А. Гинекология детей и подростков. Л., 1989. 267 с.
10. Лопаткин Н.А., Пугачёв А.Г. Детская урология. М., 1986. 321 с.
11. Поддужный Г. А. Одномоментная коррекция полового члена и пластика уретры при различных формах гипоспадии. Метод рекомендации Запорожского гос, мне. усовершенствования врачей им М Горького.« Запорожье, 1987
12. Blum V. Die hypospadiа der weiblichen Harnohre.// Monatsber Urol. 1904. Vol. 9. P.522-544.
13. Соловьев А.Е. Диагностика и лечение гипоспадии у девочек. // Урология и нефрология. 1993. N 6. С. 11-13.
14. Knight HM, Philip NJ, Mouriquand PD. Female hypospadias: a case report. //J Pediatr Surg. 1995. Vol. 30, N 12. P. 1738-1740.
15. Van Bogaert LJ. Surgical repair of hypospadias in women with symptoms of urethral syndrome.// J Urol. 1992. Vol. 147, N 5. P. 1263-1264.
16. Elder JS, Walsh PC, Retick АВ, Stamey TA, Vaughan EDJr. Congenital anomalies of the genitalia. // in ”Campbell’s urology” 6th ed. 1992. P. 1920-2200.
17. Ayed M, Ben Abid F, Lousssief H, Ben Hassine L, Jemni M. Female hypospadias apropos of 3 cases. //J Urol (Paris). 1995. Vol. 101. P. 244-247.
18. Mildenberger H, Burger D, Habinicht R. Hypospadias in the female.// Z Kinderchir. 1988. Vol. 43. N 5-6. P. 35-37.
19. Hoebeke P, Van Laecke E, Raes A, Van Gool JD, Vande Walle J. Anomalies of the external urethral meatus in girls with nonneurogenic bladder sphincter dysfunction. // BJU Int. 1999. Vol. 83, N 3. P. 294-297
20. Деревянко И.М., Рыжков Т.И., Елисеева В.В. Влагалищная эктопия уретры и мочеполовой синус у женщин. Ставрополь. 2004. 195 c.
21. Деревянко И.М., Деревянко Т.И., Рыжков В.В. Гипоспадия у лиц женского пола. // Урология. 2007. №3. С. 26-28.
22. Hendren WH. Construction of female urethra from vaginal and perineal flap. // J Urol. 1980. Vol. 123, N 2. P.657-664.
23. Bhat A, Saxena R, Bhat MP, Dawan M, Saxena G. Female hypospadias with vaginal stones: a rare congenital anomaly. //J Pediatr Urol. 2010. Vol. 6, N 1. P. 70-74.
24. Chemaou A, Lasry F, Nejdioui Z, Eizmmouri M, Sibai H. Female hypospadias diagnosed in an adolescent. //Arch Pediatr. 2013.Vol. 20, N 12. P.1314-1316.
| Прикрепленный файл | Размер |
|---|---|
| Скачать статью | 899.68 кб |
Ключевые слова: гипоспадия у женщин, диагностика, оперативное лечение
Способ хирургического лечения гипермобильности и влагалищной эктопии уретры
Изобретение относится к области медицины, а именно к урологии и гинекологии. Выделяют дистальный отдел уретры на протяжении 1,5-2 см с его последующим перемещением под ножки клитора и фиксируют его за края отверстия. Выделяют уретру. Формируют подслизистый тоннель от клитора до наружного отверстия уретры длиной 1,5-2 см с последующим проведением через него дистального отдела уретры. Способ позволяет уменьшить травматичность операции, что снизит риск развития сужения уретры и сокращает сроки реабилитации пациенток.
Изобретение относится к области медицины, а именно к урологии и гинекологии, и может использоваться для транспозиции наружного отверстия уретры у женщин при хирургическом лечении гипермобильности и влагалищной эктопии уретры.
Под гипермобильностью следует понимать повышенную подвижность наружного отверстия мочеиспускательного канала, чаще это бывает связано с наличием уретрогименальных спаек, представляющих собой остатки девственной плевы.
При влагалищной эктопии наружное отверстие уретры располагается проксимальнее своего обычного места - на границе, а в некоторых случаях на передней стенке влагалища. В обоих случаях во время полового акта происходит смещение наружного отверстия уретры во влагалище с одновременным его открытием, создавая условия для ретроградного инфицирования уретры влагалищной флорой. В клинике подобные состояния проявляются в виде дизурии, болезненности при половом акте, что приводит к значительному снижению половой активности, а в ряде случаев отказе от половой жизни.
Основным оперативным методом лечения, предложенным для удаления наружного отверстия уретры от влагалища, является гименопластика. Однако эта операция эффективна только при наличии уретрогименальных спаек, уводящих наружное отверстие от своего анатомического места (1, 2, 3).
В тех случаях, когда имеется влагалищная эктопия наружного отверстия уретры или гипермобильность при невыраженных уретрогименальных спайках, гименопластика оказывается неэффективной.
По наиболее близкой технической сущности в качестве прототипа нами выбран способ транспозиции наружного отверстия мочеиспускательного канала у женщин (4).
Сущность способа: Рассекают ткани от клитора до наружного отверстия уретры. Выделяют на протяжении 1,5-2 см ее дистальный отдел. Перемещают выделенную часть уретры под ножки клитора и фиксируют за края отверстия. Заднюю стенку уретры в проксимальной части фиксируют к паравагинальным тканям. Восстанавливают целостность влагалища. Способ позволяет создать условия для препятствия проникновению инфекции в мочевые пути во время полового акта.
Недостатком прототипа является травматизация окружающих дистальный отдел уретры паравагинальных тканей, вызванная разрезом на всем протяжении от клитора до наружного отверстия уретры, что:
- повышает риск развития рубцевания окружающих тканей уретры и может приводить к ее сужению;
- снижает надежность фиксации дистального отдела уретры.
Высокая травматизация слизистой и тканей влагалища также является недостатком прототипа и может привести к увеличению сроков реабилитации.
Задачей изобретения является снижение риска рецидива гипермобильности уретры, а также сокращение сроков реабилитации пациенток.
Техническим результатом изобретения является повышение надежности фиксации уретры, снижение риска развития сужения уретры, снижение травматичности способа.
Технический результат достигается тем, что выделяют дистальный отдел уретры на протяжении 1,5-2 см. После этого формируют подслизистый тоннель от клитора до наружного отверстия уретры длиной 1,5-2 см и проводят через него дистальный отдел уретры. Затем его перемещают под ножки клитора и фиксируют за края отверстия.
Способ осуществляется следующим образом.
В положении для влагалищных операций выполняют окаймляющий разрез вокруг наружного отверстия уретры. Тупым и острым путем выделяют дистальный отдел уретры на протяжении 1,5-2 см. Отступая 0,5 см от клитора, производят надрез слизистой и формируют тупым путем подслизистый тоннель до наружного отверстия уретры. Затем выделенный дистальный отдел уретры перемещают в подслизистом тоннеле под ножки клитора и без натяжения фиксируют у верхнего отверстия этого тоннеля. После этого окончательно формируют наружное отверстие уретры швами из синтетических рассасывающихся материалов. Затем восстанавливают целостность влагалища и устанавливают трансуретрально катетер Фоли для дренирования мочевого пузыря на 2-4 дня. Влагалище обрабатывается растворами антисептиков.
Существенными отличительными признаками заявляемого способа являются:
- после выделения уретры формирование подслизистого тоннеля от клитора до наружного отверстия уретры длиной 1,5-2 см;
- проведение через сформированный тоннель дистального отдела уретры.
Причинно-следственная связь между существенными отличительными признаками и достигаемым результатом:
- формирование подслизистого тоннеля от клитора до наружного отверстия уретры необходимо для проведения через него дистального отдела уретры;
- проведение дистального отдела уретры через сформированный тоннель снижает травматичность способа, а также обеспечивает снижение риска развития сужения уретры за счет профилактики травматизации окружающих тканей, в отличие от прототипа, включающего разрезание слизистой и мягких тканей на всем протяжении от клитора до наружного отверстия уретры.
Исключение рассечения паравагинальных тканей, в отличие от способа-прототипа улучшает фиксацию дистального отдела уретры в этих тканях.
Совокупность отличительных существенных признаков является новой и позволяет повысить надежность фиксации уретры, что снижает риск рецидива гипермобильности уретры; уменьшить травматичность операции, что снижает риск развития сужения уретры и сокращает сроки реабилитации пациенток.
Примеры из клинической практики
Пример 1. И/б №30726-с. Пациентка X., 25 лет, обратилась в клинику с жалобами на учащенное и болезненное мочеиспускание. Со слов пациентки эти жалобы возникали через 12-24 часа после полового акта. Впервые подобные жалобы появились 6 лет назад, сразу после начала половой жизни. Половая жизнь в браке не регулярная в связи с частыми обострениями цистита. Пациентка получала неоднократно лечение по поводу обострений хронического цистита с краткосрочным эффектом. Дважды больная госпитализироваласась с обострениями хронического пиелонефрита. При последней госпитализации 13 октября 2007 года у пациентки выявлена влагалищная эктопия уретры и выполнена операция по транспозиции дистального отдела уретры заявляемым способом. Послеоперационный период протекал без особенностей. При контрольном осмотре через 6 месяцев наружное отверстие уретры расположено под клитором. При дальнейшем наблюдении в течение 1,5 лет обострений хронического цистита не отмечалось. Половая жизнь нормализовалась.
Пример 2. И/б №6590. Пациентка К., 30 лет, обратилась с жалобами на учащенное и болезненное мочеиспускание после полового акта. Эти жалобы беспокоили пациентку в течение 11 лет, после начала половой жизни. Пациентка неоднократно получала противовоспалительную терапию по поводу обострения хронического цистита и уретрита с кратковременным положительным эффектом. При обследовании выявлена влагалищная эктопия и гипермобильность дистального отдела уретры. Больной выполнена транспозиция дистального отдела уретры заявляемым способом. При динамическом наблюдении в течение 3 лет обострений хронического цистита не отмечалась. Половая жизнь регулярная, жалоб после половых актов не предъявляет.
С помощью заявляемого способа нами была прооперирована 21 женщина, страдающая частыми обострениями хронического цистита или уретрита. Эти обострения, как правило, были связаны с половым актом. У 19 оперированных с помощью данного способа пациенток отмечалось выраженное клиническое выздоровление. Дизурические явления после полового акта не беспокоили. У 2 пациенток сохранились частые обострения хронического цистита.
Заявляемый способ повышает надежность фиксации уретры, что подтверждается тем, что у всех 21 прооперированной пациентки не наблюдалось рецидива гипермобильности уретры.
Сроки реабилитации у больных, прооперированных заявляемым способом - 6-8 дней.
Контрольная группа - 8 женщин, оперированных по способу-прототипу. У 2 пациенток отмечался рецидив гипермобильности уретры. Сроки реабилитации у больных, прооперированных по способу-прототипу - 8-10 дней.
Таким образом, заявляемый способ, по сравнению с прототипом, повышает надежность фиксации уретры, что, в свою очередь, снижает риск рецидива гипермобильности уретры. Преимуществом заявляемого способа является также уменьшение травматичности операции, что снижает риск развития сужения уретры и сокращает сроки реабилитации пациенток.
Способ хирургического лечения гипермобильности и влагалищной эктопии уретры, включающий выделение дистального отдела уретры на протяжении 1,5-2 см с его последующим перемещением под ножки клитора и фиксацией его за края отверстия, отличающийся тем, что после выделения уретры формируют подслизистый тоннель от клитора до наружного отверстия уретры длиной 1,5-2 см с последующим проведением через него дистального отдела уретры.
Инфекции в урологии Хирургические методы лечения хронических рецидивирующих инфекций нижних мочевых путей у женщин
Инфекции в урологии Хирургические методы лечения хронических рецидивирующих инфекций нижних мочевых путей у женщин
Ключевые слова: хирургические методы, мочевых путей
Введение. Проблема лечения хронической рецидивирующей инфекции нижних мочевыво-дящих путей, судя по сообщениям в специальной литературе, возникла достаточно давно. Тем не менее, в настоящее время диагностика и лечение цистита остаются спорными и нерешенными вопросами урологии. Заболеваемость хроническим циститом у женщин колеблется в пределах 15000-20000 на 1000000.
Вопросы этиологии и патогенеза хронических воспалительных заболеваний мочевого пузыря и мочеиспускательного канала активно обсуждаются урологами разных стран. Несмотря на то, что до сих пор причина возникновения хронического цистита не всегда известна, большинство клиницистов рассматривают его как заболевание вторичное, обусловленное, прежде всего анатомическими и патофизиологическими изменениями органов малого таза, приводящими к нарушениями крово - и лимфообращения и поддерживающими хроническое воспаление в мочевом пузыре.
К этиологическим факторам хронического цистита относят бактериальные, химические и другие токсические воздействия, аутоиммунные реакции, нервные и сосудистые повреждения. В основе патогенеза хронического цистита лежат процессы нарушения прони-цаемости уротелия, повышенная активность тучных клеток, сосудистые расстройства и нарушения нейрорегуляции, дисгормональные изменения. Реализации этих патогенетических факторов способствует нарушение защитных противомикробных механизмов урогенитальной системы и анатомические аномалии, приводящие к нарушениям уродинамики.
Сексуальная активность является одним из важнейших факторов в генезе воспалительных заболеваний нижних мочевых путей у женщин. При этом вероятность развития болезни в большой степени зависит от сексуальной практики, частоты, регулярности и продолжительности половых актов.
Восходящий путь проникновения микрофлоры в мочевой пузырь у женщин является доминирующим. Частому развитию циститов и уретритов способствуют анатомические особенности женского мочеиспускательного канала: его малая длина, относительно большой диаметр и непосредственная близость к влагалищу и анальному отверстию – источникам потенциально уропатогенных микроорганизмов. В норме мочевыводящие пути у женщин остаются стерильными, начиная со среднего отдела уретры, хотя зачастую возможна восходящая миграция микроорганизмов из влагалища в мочевой пузырь. Однако, при наличии одинаковых топографо-анатомических условий, подавляющее большинство женщин все-таки не страдают рецидивирующими воспалительными заболеваниями нижних мочевых путей. В связи с этим представляется целесообразным определение факторов, предраспола-гающих к возникновению и последующим рецидивам инфекции.
Среди анатомических причин, приводящих к развитию хронических циститов и уретритов у женщин в сексуально активном периоде, основное место занимают гипермобильность и влагалищная эктопия наружного отверстия уретры [3,5].
Гипермобильность это повышенная подвижность наружного отверстия мочеиспускатель-ного канала, обусловленная наличием уретро - гименальных спаек, представляющих собой остатки девственной плевы. При влагалищной эктопии наружное отверстие уретры располагается проксимальнее своего обычного места - на границе с входом во влагалище, а уретро-гименальные спайки при этом слабо выражены или вообще отсутствуют [1].
И в том, и в другом случаях во время полового акта происходит смещение наружного отверстия уретры во влагалище с одновременным его открытием, что создает условия для ретроградного инфицирования уретры влагалищной флорой. Половой член при этом играет роль поршня, нагнетающего влагалищное содержимое в просвет уретры [2]. Эти своеобразные анатомические варианты расположения наружного отверстия уретры является одной из наиболее частых причин возникновения хронической рецидивирующей инфекции нижних мочевых путей.
Материалы и методы.
В исследование были включены 91 женщина, согласившаяся принять в нем участие, в возрасте от 16 до 48 лет из 228 оперированных в клинике урологии МГМСУ на базе отделения женской урологии ГКБ №50 с 1995 по 2006 год. Средний возраст больных составил 25,9 года.
Все они длительное время страдали рецидивирующими инфекциями нижних мочевых путей, преимущественно хроническими уретритами. В клинической картине превалировали боли в области уретры во время и после полового акта, сопровождавшиеся учащенным болезненным мочеиспусканием. Манифестация заболевания во всех случаях совпала с началом регулярной половой жизни, а обострения возникали практически после каждого полового акта. При этом с течением времени продолжительность периодов обострений увеличивалась, а эффективность медикаментозного лечения прогрессивно снижалась. Длительность заболевания составляла от 1 года до 26 лет. Особо следует отметить, что сексуальные ощущения у всех женщин были сохранены, хотя активность половой жизни была снижена из-за боязни обострения воспалительного процесса в мочевом пузыре.
При обследовании у 23 женщин выявлена гипермобильность, а у 19 – влагалищная эктопия наружного отверстия уретры.
Пациенткам с гипермобильностью наружного отверстия уретры была выполнена операция гименопластики, а при его влагалищной эктопии - транспозиция дистального отдела уретры.
Техника операции
Суть гименопластики заключается в широком поперечном рассечении имеющихся уретро - гименальных спаек и ушивании разрезов в продольном направлении. Эффективность операции проверяется интраоперационно при пробе Хиршхорна. В тех случаях, когда рассечения спаек оказывается недостаточно, дополнительно, отступя на 1 см от наружного отверстия уретры, выполняется поперечный разрез передней стенки влагалища, который ушивается в продольном направлении.
Эта технически несложная операция позволяет ликвидировать своеобразные боковые тяги, которые при интроекции и последующих фрикциях постоянно смещают наружное отверстие уретры в просвет влагалища, обеспечивая ретроградное инфицирование мочевыводящих путей влагалищной микрофлорой. Операция позволяет вывести наружное отверстие мочеиспускательного канала из опасной зоны и, следовательно, создать условия для последующего проведения адекватной противовоспалительной терапии.
При транспозиции дистального отдела уретры выделенная на протяжении 1 – 1,5 см дистальная часть уретральной трубки перемещается в предварительно сформированное под клитором ложе. Для этого используется разрез в форме перевернутой теннисной ракетки (рис. 1).
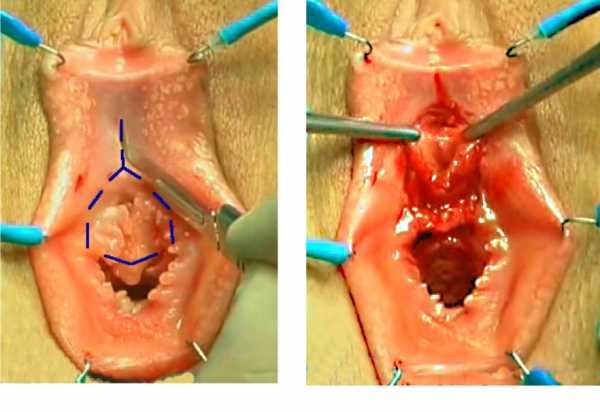
Рис. 1. Техника выполнения транспозиции уретры
Края наружного отверстия уретры фиксируется отдельными швами из синтетического рассасывающегося материала (викрил, полисорб, моносин) к тканям преддверия влагалища в сформированном ложе. Остатки уретро-гименальных спаек широко рассекают, а заднюю стенку выделенного участка мочеиспускательного канала в проксимальной его части фиксируют с обеих сторон к парауретральным тканям одним или двумя швами.
Эта методика позволяет создать две точки фиксации мобилизованной части уретры и дополнительную опору для ее дистального отдела из окружающих тканей. Заключительным этапом операции окончательно формируют наружное отверстие уретры дополнительными швами из синтетических рассасывающихся материалов и восстанавливают целостность влагалища.
При анатомической узости влагалища, что встречается у нерожавших женщин, либо при сохраненном выраженном гименальном кольце, описанные операции дополняются гименэктомией, которая позволяет увеличить размеры входа во влагалище и создать оптимальные условия для последующей половой жизни.
Результаты.
Результаты хирургической коррекции анатомических изменений наружного отверстия уретры, приводивших к рецидивирующим инфекциям нижних мочевых путей были оценены через 3-5 лет после операции.
Эффективность операции оценивались на основании ответов пациенток на стандартизо-ванный вопросник, приведенный ниже.
- Через какое время после операции Вы начали активную половую жизнь?
- Отмечаете ли вы болевые ощущения во время или после полового акта?
- Отмечаете ли вы нарушения мочеиспускания после операции, если да, то какие и связаны ли они с половыми актами?
- Были ли у Вас роды после операции, если да, то с осложнениями или без?
- Появились ли новые сексуальные ощущения после операции, если да то какие?
Несмотря на субъективный характер приведенных вопросов, ответы на них позволяли достоверно оценить качество жизни оперированных больных.
Из числа обследованных больных стойкое клиническое выздоровление достигнуто у 69 женщин. В их числе 22 (71%) пациентки, перенесшие гименопластику, и 47 (78,3%) - транспозицию дистального отдела уретры. Остальные 22 больные не отметили выраженного эффекта от оперативного лечения. Впоследствии им проводилась комплексная терапия, включающая местное лечение в сочетании с приемом антибактериальных, противовоспалительных и иммуномодулирующих препаратов. При этом отмечено, что продолжительность периодов ремиссии у женщин этой группы после операции достоверно увеличилась. Кроме того, анализ полученных результатов выявил следующую закономерность: чем меньше времени прошло от момента манифестации заболевания до операции, тем выше вероятность полного исчезновения симптомов мочевой инфекции (табл. 3).
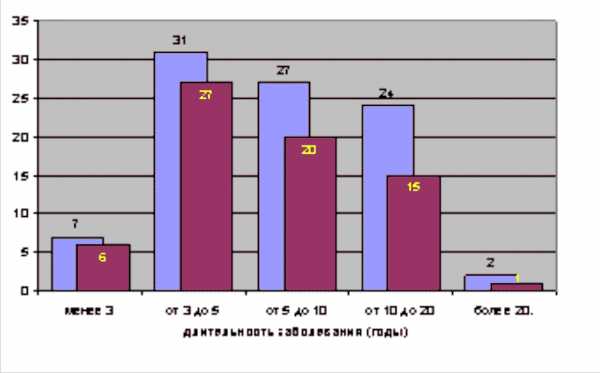
Табл. 1. Распределение больных по возрасту
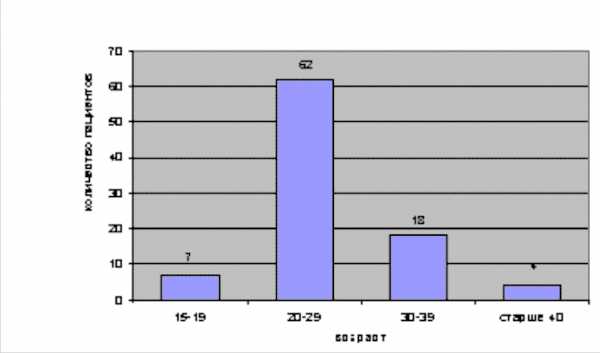
Табл. 2. Распределение больных по длительности заболевания
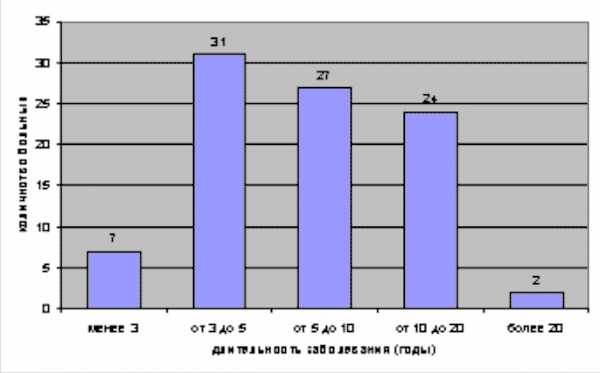
Табл. 3. Зависимость эффективности операции от длительности заболевания
Особо следует обратить внимание, что никто из женщин не отметил ослабления сексуальных ощущений после операции, а у 19 из них в сроки от 1 года до 3 лет после операции наступили беременности, завершившиеся нормальными срочными родами.
Заключение.
Результаты проведенного исследования подтверждают целесообразность оперативного лечения гипермобильности и влагалищной эктопии наружного отверстия уретры, приводящей к рецидивирующим инфекциям нижних мочевых путей у женщин. Следует особо подчеркнуть, что к хирургической коррекции следует прибегать только при выявлении четкой связи симптомов нижних мочевых путей с половой активностью и отсутствии эффекта от консервативного лечения.
При влагалищной эктопии наружного отверстия уретры показано выполнение транс-позиции дистального отдела мочеиспускательного канала [3], а при гипермобильности наружного отверстия уретры, обусловленной наличием выраженных уретро – гименальных спаек - гименопластики [4].
Многолетний опыт выполнения этих операций позволяет нам обратить внимание на некоторые тонкости, знание которых позволит избежать ошибок при определении показаний к оперативному лечению [6].
Во-первых, эффективность любой из указанных операций тем выше, чем меньше временной интервал, отделяющий момент появления первых симптомов заболевания и операцию, что вполне естественно.
Во-вторых, при анатомической узости входа во влагалище, что часто встречается у нерожавших женщин, корригирующие операции следует сочетать с полным иссечением гименального кольца, чтобы максимально увеличить размеры входа во влагалища и таким образом минимизировать механическую травматизацию уретры, возникающую при несоответствии размеров половых органов партнеров.
В-третьих, при подготовке к операции у больных с признаками эстрогенной недостаточ-ности для улучшения состояния тканей влагалища необходимо использовать синтетические эстрогенные препараты. Это улучшает трофику тканей, повышает их регенераторную способность и обеспечивает впоследствии лучшие результаты хирургического лечения.
Литература
1 Кан Д. В. Руководство по акушерской и гинекологической урологии.
1 М., Медицина, 1986. - с.488.
2 Hirschhorn R. C. Urethral - hymeneal fusion: a surgically correctable cause of recurrent cystitis. Obstetrics and Gynecology. Vol. №6, 1965. pp. 903 - 908.
3 O’ Donnell R. P. Relative hypospadias potentiated by inadequate rupture of the hymen. Int. Coll. V 32, p 374 - 388. 1959.
4 Reed J. F. Urethral - hymenal fusion: a cause of chronic adult female cystitis. The Journal of Urology. 1970, vol. 103, 4 pp. 374 - 378.
5 Scotti R. J. Ostergard D. R. The urethral syndrome. Obstetrics and Gynecology Vol. 27, №2, pp. 515 - 529.
6 Pushkar D.Y., Gvozdev M.U., Gumin L.M., Djakov V.V. Distal urethra transposition in the management of recurrent urinary tract infections in female patients. Brit. J. Urol., 2000, Vol. 86 Supp. 3. p. 23 – 24.
Инфекции в урологии Хирургические методы лечения хронических рецидивирующих инфекций нижних мочевых путей у женщин
Инфекции в урологии Хирургические методы лечения хронических рецидивирующих инфекций нижних мочевых путей у женщин
Ключевые слова: хирургические методы, мочевых путей
Введение. Проблема лечения хронической рецидивирующей инфекции нижних мочевыво-дящих путей, судя по сообщениям в специальной литературе, возникла достаточно давно. Тем не менее, в настоящее время диагностика и лечение цистита остаются спорными и нерешенными вопросами урологии. Заболеваемость хроническим циститом у женщин колеблется в пределах 15000-20000 на 1000000.
Вопросы этиологии и патогенеза хронических воспалительных заболеваний мочевого пузыря и мочеиспускательного канала активно обсуждаются урологами разных стран. Несмотря на то, что до сих пор причина возникновения хронического цистита не всегда известна, большинство клиницистов рассматривают его как заболевание вторичное, обусловленное, прежде всего анатомическими и патофизиологическими изменениями органов малого таза, приводящими к нарушениями крово - и лимфообращения и поддерживающими хроническое воспаление в мочевом пузыре.
К этиологическим факторам хронического цистита относят бактериальные, химические и другие токсические воздействия, аутоиммунные реакции, нервные и сосудистые повреждения. В основе патогенеза хронического цистита лежат процессы нарушения прони-цаемости уротелия, повышенная активность тучных клеток, сосудистые расстройства и нарушения нейрорегуляции, дисгормональные изменения. Реализации этих патогенетических факторов способствует нарушение защитных противомикробных механизмов урогенитальной системы и анатомические аномалии, приводящие к нарушениям уродинамики.
Сексуальная активность является одним из важнейших факторов в генезе воспалительных заболеваний нижних мочевых путей у женщин. При этом вероятность развития болезни в большой степени зависит от сексуальной практики, частоты, регулярности и продолжительности половых актов.
Восходящий путь проникновения микрофлоры в мочевой пузырь у женщин является доминирующим. Частому развитию циститов и уретритов способствуют анатомические особенности женского мочеиспускательного канала: его малая длина, относительно большой диаметр и непосредственная близость к влагалищу и анальному отверстию – источникам потенциально уропатогенных микроорганизмов. В норме мочевыводящие пути у женщин остаются стерильными, начиная со среднего отдела уретры, хотя зачастую возможна восходящая миграция микроорганизмов из влагалища в мочевой пузырь. Однако, при наличии одинаковых топографо-анатомических условий, подавляющее большинство женщин все-таки не страдают рецидивирующими воспалительными заболеваниями нижних мочевых путей. В связи с этим представляется целесообразным определение факторов, предраспола-гающих к возникновению и последующим рецидивам инфекции.
Среди анатомических причин, приводящих к развитию хронических циститов и уретритов у женщин в сексуально активном периоде, основное место занимают гипермобильность и влагалищная эктопия наружного отверстия уретры [3,5].
Гипермобильность это повышенная подвижность наружного отверстия мочеиспускатель-ного канала, обусловленная наличием уретро - гименальных спаек, представляющих собой остатки девственной плевы. При влагалищной эктопии наружное отверстие уретры располагается проксимальнее своего обычного места - на границе с входом во влагалище, а уретро-гименальные спайки при этом слабо выражены или вообще отсутствуют [1].
И в том, и в другом случаях во время полового акта происходит смещение наружного отверстия уретры во влагалище с одновременным его открытием, что создает условия для ретроградного инфицирования уретры влагалищной флорой. Половой член при этом играет роль поршня, нагнетающего влагалищное содержимое в просвет уретры [2]. Эти своеобразные анатомические варианты расположения наружного отверстия уретры является одной из наиболее частых причин возникновения хронической рецидивирующей инфекции нижних мочевых путей.
Материалы и методы.
В исследование были включены 91 женщина, согласившаяся принять в нем участие, в возрасте от 16 до 48 лет из 228 оперированных в клинике урологии МГМСУ на базе отделения женской урологии ГКБ №50 с 1995 по 2006 год. Средний возраст больных составил 25,9 года.
Все они длительное время страдали рецидивирующими инфекциями нижних мочевых путей, преимущественно хроническими уретритами. В клинической картине превалировали боли в области уретры во время и после полового акта, сопровождавшиеся учащенным болезненным мочеиспусканием. Манифестация заболевания во всех случаях совпала с началом регулярной половой жизни, а обострения возникали практически после каждого полового акта. При этом с течением времени продолжительность периодов обострений увеличивалась, а эффективность медикаментозного лечения прогрессивно снижалась. Длительность заболевания составляла от 1 года до 26 лет. Особо следует отметить, что сексуальные ощущения у всех женщин были сохранены, хотя активность половой жизни была снижена из-за боязни обострения воспалительного процесса в мочевом пузыре.
При обследовании у 23 женщин выявлена гипермобильность, а у 19 – влагалищная эктопия наружного отверстия уретры.
Пациенткам с гипермобильностью наружного отверстия уретры была выполнена операция гименопластики, а при его влагалищной эктопии - транспозиция дистального отдела уретры.
Техника операции
Суть гименопластики заключается в широком поперечном рассечении имеющихся уретро - гименальных спаек и ушивании разрезов в продольном направлении. Эффективность операции проверяется интраоперационно при пробе Хиршхорна. В тех случаях, когда рассечения спаек оказывается недостаточно, дополнительно, отступя на 1 см от наружного отверстия уретры, выполняется поперечный разрез передней стенки влагалища, который ушивается в продольном направлении.
Эта технически несложная операция позволяет ликвидировать своеобразные боковые тяги, которые при интроекции и последующих фрикциях постоянно смещают наружное отверстие уретры в просвет влагалища, обеспечивая ретроградное инфицирование мочевыводящих путей влагалищной микрофлорой. Операция позволяет вывести наружное отверстие мочеиспускательного канала из опасной зоны и, следовательно, создать условия для последующего проведения адекватной противовоспалительной терапии.
При транспозиции дистального отдела уретры выделенная на протяжении 1 – 1,5 см дистальная часть уретральной трубки перемещается в предварительно сформированное под клитором ложе. Для этого используется разрез в форме перевернутой теннисной ракетки (рис. 1).

Рис. 1. Техника выполнения транспозиции уретры
Края наружного отверстия уретры фиксируется отдельными швами из синтетического рассасывающегося материала (викрил, полисорб, моносин) к тканям преддверия влагалища в сформированном ложе. Остатки уретро-гименальных спаек широко рассекают, а заднюю стенку выделенного участка мочеиспускательного канала в проксимальной его части фиксируют с обеих сторон к парауретральным тканям одним или двумя швами.
Эта методика позволяет создать две точки фиксации мобилизованной части уретры и дополнительную опору для ее дистального отдела из окружающих тканей. Заключительным этапом операции окончательно формируют наружное отверстие уретры дополнительными швами из синтетических рассасывающихся материалов и восстанавливают целостность влагалища.
При анатомической узости влагалища, что встречается у нерожавших женщин, либо при сохраненном выраженном гименальном кольце, описанные операции дополняются гименэктомией, которая позволяет увеличить размеры входа во влагалище и создать оптимальные условия для последующей половой жизни.
Результаты.
Результаты хирургической коррекции анатомических изменений наружного отверстия уретры, приводивших к рецидивирующим инфекциям нижних мочевых путей были оценены через 3-5 лет после операции.
Эффективность операции оценивались на основании ответов пациенток на стандартизо-ванный вопросник, приведенный ниже.
- Через какое время после операции Вы начали активную половую жизнь?
- Отмечаете ли вы болевые ощущения во время или после полового акта?
- Отмечаете ли вы нарушения мочеиспускания после операции, если да, то какие и связаны ли они с половыми актами?
- Были ли у Вас роды после операции, если да, то с осложнениями или без?
- Появились ли новые сексуальные ощущения после операции, если да то какие?
Несмотря на субъективный характер приведенных вопросов, ответы на них позволяли достоверно оценить качество жизни оперированных больных.
Из числа обследованных больных стойкое клиническое выздоровление достигнуто у 69 женщин. В их числе 22 (71%) пациентки, перенесшие гименопластику, и 47 (78,3%) - транспозицию дистального отдела уретры. Остальные 22 больные не отметили выраженного эффекта от оперативного лечения. Впоследствии им проводилась комплексная терапия, включающая местное лечение в сочетании с приемом антибактериальных, противовоспалительных и иммуномодулирующих препаратов. При этом отмечено, что продолжительность периодов ремиссии у женщин этой группы после операции достоверно увеличилась. Кроме того, анализ полученных результатов выявил следующую закономерность: чем меньше времени прошло от момента манифестации заболевания до операции, тем выше вероятность полного исчезновения симптомов мочевой инфекции (табл. 3).

Табл. 1. Распределение больных по возрасту

Табл. 2. Распределение больных по длительности заболевания

Табл. 3. Зависимость эффективности операции от длительности заболевания
Особо следует обратить внимание, что никто из женщин не отметил ослабления сексуальных ощущений после операции, а у 19 из них в сроки от 1 года до 3 лет после операции наступили беременности, завершившиеся нормальными срочными родами.
Заключение.
Результаты проведенного исследования подтверждают целесообразность оперативного лечения гипермобильности и влагалищной эктопии наружного отверстия уретры, приводящей к рецидивирующим инфекциям нижних мочевых путей у женщин. Следует особо подчеркнуть, что к хирургической коррекции следует прибегать только при выявлении четкой связи симптомов нижних мочевых путей с половой активностью и отсутствии эффекта от консервативного лечения.
При влагалищной эктопии наружного отверстия уретры показано выполнение транс-позиции дистального отдела мочеиспускательного канала [3], а при гипермобильности наружного отверстия уретры, обусловленной наличием выраженных уретро – гименальных спаек - гименопластики [4].
Многолетний опыт выполнения этих операций позволяет нам обратить внимание на некоторые тонкости, знание которых позволит избежать ошибок при определении показаний к оперативному лечению [6].
Во-первых, эффективность любой из указанных операций тем выше, чем меньше временной интервал, отделяющий момент появления первых симптомов заболевания и операцию, что вполне естественно.
Во-вторых, при анатомической узости входа во влагалище, что часто встречается у нерожавших женщин, корригирующие операции следует сочетать с полным иссечением гименального кольца, чтобы максимально увеличить размеры входа во влагалища и таким образом минимизировать механическую травматизацию уретры, возникающую при несоответствии размеров половых органов партнеров.
В-третьих, при подготовке к операции у больных с признаками эстрогенной недостаточ-ности для улучшения состояния тканей влагалища необходимо использовать синтетические эстрогенные препараты. Это улучшает трофику тканей, повышает их регенераторную способность и обеспечивает впоследствии лучшие результаты хирургического лечения.
Литература
1 Кан Д. В. Руководство по акушерской и гинекологической урологии.
1 М., Медицина, 1986. - с.488.
2 Hirschhorn R. C. Urethral - hymeneal fusion: a surgically correctable cause of recurrent cystitis. Obstetrics and Gynecology. Vol. №6, 1965. pp. 903 - 908.
3 O’ Donnell R. P. Relative hypospadias potentiated by inadequate rupture of the hymen. Int. Coll. V 32, p 374 - 388. 1959.
4 Reed J. F. Urethral - hymenal fusion: a cause of chronic adult female cystitis. The Journal of Urology. 1970, vol. 103, 4 pp. 374 - 378.
5 Scotti R. J. Ostergard D. R. The urethral syndrome. Obstetrics and Gynecology Vol. 27, №2, pp. 515 - 529.
6 Pushkar D.Y., Gvozdev M.U., Gumin L.M., Djakov V.V. Distal urethra transposition in the management of recurrent urinary tract infections in female patients. Brit. J. Urol., 2000, Vol. 86 Supp. 3. p. 23 – 24.
Способ хирургического лечения хронического цистита при гипермобильности уретры у женщин
Способ относится к медицине, а именно к урологии. Проводят вертикальный разрез, начинающийся над головкой клитора и огибающий его и наружное отверстие мочеиспускательного канала. Мобилизуют уретру. Устанавливают мочевой катетер Фоли. Фиксируют наружное отверстие к коже отдельными узловыми швами. При этом предельно мобилизуют клитор в мягких тканях с пересечением его поддерживающей связки, мобилизуют уретру на протяжении 1,5-2 см от ее наружного отверстия, мобилизованный участок уретры располагают между ножками клитора, последний низводят к входу во влагалище, фиксируют наружное отверстие уретры выше его исходного положения к коже отдельными узловыми швами и клитор к слизистой оболочке влагалища. Способ позволяет исключить возможность рецидива хронического цистита.
Настоящее изобретение относится к медицине, в частности к урологии, и может найти применение при лечении хронического цистита у женщин.
Известен способ хирургического лечения хронического цистита у женщин при гипермобильности уретры (Лоран О.Б., Гумин Л.М. Всероссийская научная конференция «Мужское здоровье». М., 2003 г., стр.21). Операция начинается с вертикального разреза, начинающегося над головкой клитора и продолжающегося до наружного отверстия мочеиспускательного канала и огибающего его с двух сторон. Далее мобилизуют уретру на протяжении 2 см от наружного отверстия, устанавливают мочевой катетер Фоли, мобилизованный участок уретры перемещают в направлении клитора, фиксируют наружное отверстие уретры выше его исходного положения к коже отдельными узловыми швами.
Недостатком этого известного способа является высокая частота рецидивов в связи с недостаточностью перемещения наружного отверстия уретры.
Задача изобретения - способ хирургического лечения цистита у женщин при гипермобильности уретры, исключающий возможность рецидивов.
Поставленная задача решается способом, заключающимся в том, что проводят вертикальный разрез, начинающийся над головкой клитора, огибающий его с двух сторон и продолжающийся на переднюю стенку влагалища, затем предельно мобилизуют клитор в мягких тканях с пересечением поддерживающей его связки, мобилизуют уретру на протяжении 1,5-2 см от ее наружного отверстия, устанавливают мочевой катетер Фоли, после чего мобилизованный участок уретры располагают между ножек клитора, последний низводят к входу во влагалище, фиксируют наружное отверстие уретры выше его исходного положения к коже отдельными узловыми швами и клитор к слизистой оболочке влагалища.
Нижеследующий пример иллюстрирует способ по изобретению.
Пациентка А., 30 лет поступила в клинику с жалобами на возникновение уретритов, циститов после каждого полового акта. Данное состояние беспокоит ее с начала половой жизни. При осмотре выявлено, что наружное отверстие уретры смещено к входу во влагалище. Было принято решение прооперировать данную пациентку по предлагаемому способу.
Выполнили вертикальный разрез, начинающийся выше головки клитора до входа во влагалище, огибающий с двух сторон клитор и наружное отверстие уретры. Произвели предельную мобилизацию клитора в мягких тканях с пересечением его поддерживающей связки, а также дистального участка мочеиспускательного канала на протяжении 2 см. В мочевой пузырь устанавливали катетер Фоли. Затем уретру перемещали между ножками клитора в направлении лобкового симфиза, наружное отверстие уретры фиксировали к коже отдельными узловыми швами. Фиксировали клитор к слизистой оболочке влагалища. Рану ушивали.
Послеоперационный период протекал без особенностей. Мочеиспускание самостоятельное без задержки. Спустя 3 месяца после операции начала половую жизнь, каких-либо болезненных проявлений не отмечалось. Отмечено отсутствие рецидивов цистита.
Способ по изобретению исключает возможность рецидива в силу более жесткой фиксации перемещенной уретры к ножкам клитора, а также с увеличением дистанции от меатуса до влагалища.
Способ хирургического лечения хронического цистита у женщин при гипермобильности уретры, включающий вертикальный разрез, начинающийся над головкой клитора и огибающий его и наружное отверстие мочеиспускательного канала, мобилизацию уретры, установку мочевого катетера Фоли, фиксацию наружного отверстия к коже отдельными узловыми швами, отличающийся тем, что предельно мобилизуют клитор в мягких тканях с пересечением его поддерживающей связки, мобилизуют уретру на протяжении 1,5-2 см от ее наружного отверстия, устанавливают мочевой катетер Фоли, мобилизованный участок уретры располагают между ножками клитора, последний низводят к входу во влагалище, фиксируют наружное отверстие уретры выше его исходного положения к коже отдельными узловыми швами и клитор к слизистой оболочке влагалища.
Выпадение слизистой уретры у женщин. Пролапс уретры: симптомы, диагностика, лечение.
Оглавление- Что такое выпадение слизистой мочеиспускательного канала
- История заболевания
- Определение понятия
- Причины выпадения слизистой уретры
- Патофизиология
- Клинические проявления и симптомы выпадения слизистой уретры
Что такое выпадение слизистой мочеиспускательного канала у женщин
Пролапс уретры представляет собой выпячивание или выпадение слизистой уретры через наружное отверстие мочеиспускательного канала. Это состояние чаще всего встречается у девочек препубертатного возраста и у женщин в постменопаузе.
При осмотре визуализируется округлое, часто «бубликовидное» выпячивание слизистой оболочки и наблюдается сужение просвета наружного отверстия уретры.
Поскольку выпадение слизистой уретры встречается редко, частота ошибочной диагностики высока.
Дифференциальные диагнозы варьируют от простого уретрального карункула до рабдомиосаркомы. Только достаточный опыт врача может помочь избежать неправильных диагнозов и связанных с этим последствий.
История заболевания
Впервые Золинген описал пролапс уретры в 1732 году. Большинство авторов считают, что пролапс уретры ограничивается дистальной уретрой.
В прошлом лечение было в основном хирургическим. В настоящее время консервативная терапия является предпочтительной начальной терапией неосложненного пролапса уретры.
При ущемленном пролапсе уретры, как одного из основных осложнений, требуется хирургическое вмешательство. Описано очень много хирургических манипуляций по поводу лечения выпадения слизистой уретры.
Хирургическое иссечение опущения слизистой у женщин является наиболее быстрым методом излечения и является окончательной терапией. Такие процедуры, как прижигание, криотерапия слизистой уретры на катетере Фоли, больше не практикуются.
Определение понятия
Пролапс слизистой мочеиспускательного канала у женщин определяется как полное выворачивание и выход слизистой уретры из наружного канала (см. рисунок ниже).
Пролапс уретры следует отличать от уретрального карункула, при этом только часть слизистой оболочки уретры выступает наружу и от полипа уретры, который представляет собой опухолевидное образование на ножке или на широком основании.
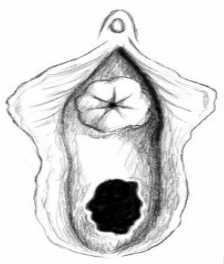 Выпадение слизистой оболочки уретры. Полный круговой выворот слизистой оболочки дистального отдела уретры.
Выпадение слизистой оболочки уретры. Полный круговой выворот слизистой оболочки дистального отдела уретры.Причины выпадения слизистой уретры
Точная причина пролапса уретры остается неизвестной, однако было предложено несколько теорий. Эти теории можно разделить на врожденные или приобретенные факторы.
Врожденные факторы включают слабые структуры тазового дна, приводящие к недостаточной поддержке мочеполовой системы и гипермобильности уретры, а так же внутренние аномалии уретры (например, аномально широкая уретра, избыточная слизистая оболочка), нервно-мышечные расстройства, неправильное положение уретры, дефицит эластической ткани органов малого таза.
Приобретенные факторы включают травму во время рождения, длительные вагинальные роды или акушерские «рваные раны», плохое качество тканей у ослабленных и истощенных женщин.
Факторы риска пролапса уретры включают:
- повышение внутрибрюшного давления в результате хронического кашля или запора
- травмы мочеиспускательного канала, в том числе многократные роды
- тяжелые физические нагрузки
- хронический воспалительный процесс органов малого таза
- вес, индекс массы тела, превышающие допустимые показатели
- плохое питание и недостаточная гигиена могут являться дополнительными возможными факторами риска
- снижение уровня эстрогена в период менопаузы, а также нарушение гормонального фона в препубертате.
Пролапс уретры у женщин стал встречаться значительно реже с момента введения эстроген-заместительной терапии.
Запись на приём
Запишитесь на прием к гинекологу по телефону
8(812)952-99-95 или заполнив форму online - администратор свяжется с Вами для подтверждения записи
Патофизиология
Пролапс мочеиспускательного канала в первую очередь поражает дистальную женскую уретру.
Расслоение продольных и циркулярного мышечных слоев, вследствие эпизодического повышения внутрибрюшного давления, приводит к полному или круговому выворачиванию слизистой оболочки мочеиспускательного канала через меатус. Отек и скопление пролапсированной слизистой оболочки создают эффект «зажима» вокруг дистальной уретры, препятствуя венозному кровообращению, усиливая сосудистый застой.
Если не лечить, пролапс уретры может прогрессировать до странгуляции и возможного некроза выступающих тканей.
Клинические проявления и симптомы выпадения слизистой уретры
Как уже известно, выделяют два типа пролапса уретры - препубертатный и постменопаузальный.
Клиническая картина различна для обеих групп.
Пролапс в препубертатном возрасте протекает преимущественно бессимптомно. Часто, уретральный пролапс это случайная находка на осмотре у врача. Наиболее распространенным проявлением является кровянистые выделения или пятна на нижнем белье. Гематурия встречается редко. Нарушения мочеиспускания, как правило, редки, но когда они присутствуют, пациенты могут сообщать о дизурии, частом мочеиспускании или интроитальной боли. Дети могут сообщить о генитальной боли, если выпадение слизистой оболочки становится очень большим или, если развились тромбоз и некроз. Известны единичные случаи обструктивного поражения, когда развивается острая задержка мочи вследствие пролапса уретры.
Напротив, у пациентов с пролапсом уретры в постменопаузе часто наблюдаются симптомы:
- кровянистые выделения из мочеполовых органов
- дизурия, частые или повелительные позывы к мочеиспусканию, никтурия
- может наблюдаться как микроскопическая, так и грубая гематурия
- если пролапс мочеиспускательного канала выражен, слизистая может ущемиться, что приводит к венозной обструкции, тромбозу и некрозу пролапсированной ткани. У пациентов с ущемленным пролапсом уретры могут наблюдаться надлобковая боль, дизурия, гематурия и уретральное кровотечение
- также возможна инфекция мочевыводящих путей.
При физикальном обследовании пролапс мочеиспускательного канала проявляется в виде выступающей слизистой оболочки из наружного отверстия уретры. У детей в центре мочеиспускательного канала может наблюдаться розовато-оранжевая застойная масса. Масса может быть болезненной и чувствительной к пальпации. Слизистая оболочка изъязвлена в большинстве случаев и обычно кровоточит при контакте.
У взрослых пролапс мочеиспускательного канала проявляется в виде эритематозной воспаленной слизистой оболочки, выступающей из мочеиспускательного канала. Слизистая оболочка может быть ярко-красной или темно-синюшной. В зависимости от развития процесса, пролапс ткани может быть инфицированным, изъязвленным или некротическим.
Первоначальный диагноз пролапса уретры, поставленный врачом, требует тщательного изучения из-за редкости этого состояния. Дифференциальный диагноз должен включать злокачественное новообразование уретры или влагалища, уретральный карункул, уретероцеле, кондилому и рабдомиосаркому.
Лечение может быть консервативным, при осложненном процессе – хирургическое.
поделиться рассказать поделиться разместитьГипермобильность уретры у женщин
Гипермобильность уретры и посткоитальный цистит у женщин
Одной из разновидностей воспаления мочевого пузыря является посткоитальный цистит (то есть цистит возникающий после полового акта). В этих случаях воспалению мочевого пузыря, возникающее после полового акта способствуют ненормальные анатомические особенности мочеиспускательного канала женщины, такое как низкое расположение или гипермобильность уретры (чрезмерная подвижность дистального отдела мочеиспускательного канала). Следствием этого является то, что во время полового акта уретра смещается во влагалище, а за счет фрикций (процесса вхождения полового члена во влагалище), несвойственная для мочевой системы флора проникает через мочеиспускательный канал в мочевой пузырь вызывая воспаление.
Клиническая картина такого воспаления практически не отличается от обычных проявлений цистита. В отличие от цистита, пусковым моментом для которого является переохлаждение, посткоитальный цистит проявляется после каждого полового акта. Это вынуждает женщину ограничивать или избегать половых отношений. Ложное представление об истинных причинах заболевания могут наводить на мысль о том, что у мужа имеются другие половые партнеры. В отношениях супругов может появиться разлад и разрыв отношений.
Лечение при таком аномальном расположении уретры в основном хирургическое. Транспозиция уретры - это операция, при которой производится перемещение наружного отверстия уретры вверх на 1,5-2 см от его исходного положения. Операция выполняется в условиях стационара, пребывание в котором занимает не более 1-2 суток. В послеоперационном периоде пациентке не рекомендуется вести половую жизнь, обычно это 4 недели, во время которых происходит полное заживление послеоперационной раны. Положительный эффект данной операции, выполненной при абсолютных показаниях и технически правильно составляет порядка 90%. Транспозиция дистального отдела уретры является эффективным хирургическим методом лечения при гипермобильностью и влагалищной эктопии уретры у женщин. Данная операция позволяет избавить пациентку от посткоитального цистита.
chelnyclinic.ru
Гипермобильность внутренних органов
Гипермобильность – это состояние повышенной подвижности и гибкости суставов или других внутренних органов. Это одна из наиболее распространенных патологий опорно-двигательного аппарата, которая вынуждает пациентов обращаться к врачу для немедленнного лечения.
Гипермобильность уретры у женщин
При гипермобильности уретры часто наблюдается недержание мочи. В основе патогенеза лежит нарушение связочного и поддерживающего аппарата верхней половины уретры. В результате происходит смещение мочеиспускательного канала, при котором он смещается за пределы манометрической впадины.
Клиническая картина представлена гидроцеле. При этом в большинстве случаев, гидроцеледостаточно изолированно. Степень выраженности данной патологии может варьировать в пределах от слабой до значительно выраженной. При этом основным симптомом является недержание мочи. Особенно усиливается патология при напряжении. Для того чтобы оценить степень тяжести патологии, используется параметрическая характеристика. Обычно она находится в интервале от 6 до 7 баллов. Наличие выраженного гидроцеле прямо или косвенно указывает на тяжелую стадию заболевания, при которой нарушается моторная функция детрузора.
В основе патофизиологии лежит нарушение механизма трансмиссии. При это \м следует отметить, что у большинства пациентов показатели гипермобильности сфинктерного апарата находятся в пределах возрастной нормы. В таком случае наиболее эффективным методом лечения будет хирургическое вмешательство. При этом основной целью такой операции является фиксация верхней части уретры в области маноматрической впадины. Теоретически это может быть любой из вариантов уретропексии.
Большинство специалистов склоняется к мнению, что оперативное вмешательство требуется в том случае, если параметрические показатели симптома недержания мочи превышают отметки в 6 баллов. Также показанием к хирургическому вмешательству служит сочетанное повреждение запирательного механизма сфинктерного аппарата и уретры. В таком случае обычно требуется предварительное медикаментозное лечение.
Биохимики установили, что нарушению нормальной подвижности уретры способствует нарушение нормального гормонального фона у женщин. Обычно развитию этой патологии способствует снижение уровня эстрогенов организме. При этом логично, что патология чаще всего встречается у женщин в период постменопаузы. Также было установлено, что в большинстве случаев эти процессы взаимосвязаны. Так, развитие гипермобильности также влечет за собой нарушение гормонального фона..
Большинство специалистов считает, что при недержании мочи в 5 балов и меньше, целесообразно провести комплексную медикаментозную терапию. Можно попробовать применить физиологические методы воздействия. Ди
Уретрит и уретральный синдром — причины, симптомы и лечение — Медкомпас
Уретрит — представляет собой инфекционное поражение слизистой мочеиспускательного канала бактериальной или вирусной инфекцией. В процессе развития заболевания происходит формирование отека и воспаления уретры.
Заболевание сопровождается уретральным синдромом, который представляет собой совокупность жалоб больного, и проявляет себя преимущественно болями при мочеиспускании.
Симптомы болезни
Ключевым симптомом уретрита является уретральный синдром. При его наличии больной предъявляет следующие жалобы:
- Боли и рези при мочеиспускании
- Чувство жжения в области уретры
- Дискомфорт при соприкосновении уретры с бельем
- Покраснение области вокруг мочеиспускательного канала
- Слипание краев уретры
- Выделение с мочой гноя, или крови.
Причины болезни
Причиной развития уретрита является поражение слизистой оболочки мочеиспускательного канала инфекционными агентами. Чаще всего, эта инфекция является следствием заражения венерическим заболеванием, также уретрит может формироваться в результате воспаления органов мочеиспускательного тракта (цистита, пиелонефрит, пр.).
В редких случаях, при падении иммунитета, заболевание может провоцироваться хронически существующими очагами инфекции из других органов.
Диагностика
Диагностика уретрита не представляет для врача уролога значительной сложности. Диагноз устанавливается на основании жалоб больного и клинической картины заболевания, затем подтверждается лабораторными методами диагностики. Предварительный диагноз уретрита устанавливается на основании наличия следующих признаков:
- Наличие болей или жжения при мочеиспускании
- Отек и воспаление тканей вокруг уретры
- Наличие патологических выделений из мочеиспускательного канала
Если хотя бы 2 из этих 3 признаков имеются у больного, то врач назначает забор и посев на питательную среду выделений из уретры, при их отсутствии исследуются первые 50 мл мочи, полученные при первом утреннем мочеиспускании.
При обнаружении в моче микроорганизмов, диагноз уретрита считается подтвержденным, так как в норме моча стерильна. После подтверждения диагноза, в зависимости от типа обнаруженных микроорганизмов, больному назначают дополнительные исследования. Проводиться ультразвуковое обследование органов малого таза, выполняются тесты на венерические заболевания, оцениваются основные биохимические показатели, и параметры характеризующие работу почек.
Осложнения
Как и все подобные инфекционные заболевания мочеполовой системы, уретрит может вызывать у больного ряд серьезных осложнений. В ходе распространения инфекционного процесса у больного могут развиться следующие осложнени:
- Простатит (воспаление простаты)
- Везикулит (воспаление семенных пузырьков)
- Орхит (воспаление яичка)
- Баланит (воспаление крайней плоти)
- Сужение просвета мочеиспускательного канала.
Лечение болезни
Лечение уретрита, представляет собой комплекс мероприятий, направленных на подавление развития инфекции, спровоцировавшей развитие заболевания. Больному назначаются:
- Антибиотики, при бактериальной природе заболевания
- Противовирусные препараты при вирусной природе заболевания
- Противовоспалительные препараты, для облегчения течения болезни.
Уретрит у мужчин – симптомы, виды и лечение

Уретрит представляется воспалительной процедурой на слизистой органа, которое определяет возникновение множества бактериальных, вирусных и грибковых моментов. Он является частым патологическим явлением мочевой и половой системы у мужского организма. Зачастую протекает при иных воспалениях органов половой системы.
Уретрит начинает появляться в более сложной форме, в отличие от девушек. В микрофлору уретры патология попадает следующими путями:
- лимфогенный;
- половой;
- гематогенный.
Причины уретрита
Отверстия мочевого пузыря для выхода будут служить основанием мочевому каналу, который в сфере медицины обозначается, как уретра. Она является тончайшей полой трубкой, размером 16-24 см. Уретра у женского организма намного меньше – только четыре см. Подобные сопоставляемые характеристики и поясняют появление уретрита у людей противоположного пола: когда женщины не обращают внимание на патологии, а противоположный пол в основном чувствуют признаки уретрита у мужчин очень сильно после обретения инфекционных заболеваний и начала воспалительной процедуры.

Уретра парней состоит из таких отделов:
- Простатический отдел. Следовательно, обозначается компонент мочеиспускательного канала, располагаемый в предстательной железе. Его размер примерно 4 сантиметра. Следующее наименование простатического отдела – предстательный.
- Мембранозный отдел. Продолжительность данного отдела примерно 2 см. Она будет начинаться за предстательной железой и оканчиваться у основы члена мужчины. Данный компонент уретры самый маленький.
- Спонгиозный отдел. Большой отдел уретры, находящийся во внутренней части ствола члена. В отличие от двух других, отдел губ считается подвижным. Оканчивается отверстием, несущим наименование меатус.
Доктора определяют конкретный список оснований, приводящих к развитию уретрита:
- стресс;
- охлаждение организма;
- получение травм;
- отсутствие гигиены тела;
- алкогольная зависимость;
- авитаминоз;
- голод;
- плохое потребление пищи;
- сложные патологии в системе организма;
- хронические заболевания;
- другие болезни мочевыделительной системы.

Напрямую уретрит может вызывать несколько причин, а именно:
- Неинфекционные (опухолевые образования, простатит, застойную кровь в венах таза, аллергические реакции, камни в мочевыделительной системе, получение травмы уретры, гиперплазия).
- Инфекционные.
- Неспецифические (кишечная палочка, стафилококк, стрептококк).
- Специфические (герпес, гонорея, хламидии и иное).
При учете патологий, представленное заболевание может быть:
- первичным, если процедура воспаления формируется напрямую в мочеполовой системе;
- вторичным, при котором инфекционные компоненты каким-либо образом попадают в уретру из иного органа.
Если рассматривать локализацию воспалительных процессов на стенках мочеполовой системы, отличают следующие виды болезни:
- Тотальный.
- Передний.
- Задний.
Также стоит обозначить типы уретрита, вызванного не инфекциями:
- Травматический – появляется по окончании осуществления цистоскопии, уретроскопии, ввода в уретру иного тела, при осуществлении разрывов и надрывов.
- Аллергический – появляется по типу своеобразной реакции при невозможности переносить определенные компоненты.
- Конгестивный – появляется при застойных состояниях в венах.
Провоцирование начала болезни происходит с охлаждения организма парней, манипуляции в медицине – катетер мочевого пузыря или взятие мазка, получения травм члена мужчины, очаги хронической болезни, вызванной инфекцией. Симптоматика уретрита у парней развивается по окончании полового акта.
Симптомы уретрита у мужчин
При рассмотрении типа возбудителя, провоцирующий данную болезнь и его развитие, картина симптоматики способно изменяться от проявлений до бессимптомного протекания.
Симптоматика уретрита из-за инфекционных зараз проявляется спустя 5-14 суток после заболевания, а признаки уретрита без заражения инфекциями — намного быстрее. У парней основная симптоматика – это болевые ощущения, жжение уретры в момент выделения мочи, а также после осуществления данного процесса.
Помимо этого, заболевшего беспокоят выделения слизи и гноя из отверстия мочеполовой системы, склеивание и краснота уретры, зачастую в утренний промежуток времени, вероятно возникновение семени или кровянистых выделений в моче, которые характерны во многих моментах для гнойного уретрита у мужчин.

Если не упускается симптоматика уретрита и человек направляется во врачебный кабинет сразу при появлении первых симптомов, то острая форма вылечивается за 7-10 суток без определенных осложнений.
Но, если острый уретрит не лечить, симптоматика утихает, а заболевание переходит в хроническую форму по истечении 7-14 суток.
В период развития представленного заболевания уретрита у мужчин высказываются такие жалобы:
- образование гноя из уретры, который способен отличаться по цветовой гамме от желтого до зеленого, и выделение в огромном количестве в самой первой стадии воспаления;
- субфебрилитет;
- частые желания ходить в туалет;
- отек уретры;
- чесотка;
- при окончании испускания мочи вероятны образования крови в маленьком количестве;
- болевые ощущения в момент хождения в туалет;
- жжение;
- боли резкого характера в уретре.
Подобная симптоматика будет развиваться вне зависимости от того, какой конкретно уретрит: неспецифический или специфический. Отличие будет состоять в том, что неспецифический уретрит будут устанавливать, когда мазки на иные инфекции не дадут благоприятного ответа.
Причины и симптомы хронического уретрита
Хронический процесс можно наблюдать достаточно нечасто и осуществляется это при происхождении следующих моментов:
- Ослабленный иммунитет больного.
- Распространение патологических моментов на иных органах.
- Неграмотное или неполноценное лечение уретрита в сложной форме.
Когда болезнь станет перетекать в хронический этап развития, отек уретры устранится, а выделения сократятся. Зачастую парень подозревает, что заболевание вылечилось, однако на самом деле она перетекает в фазу затишья.
Если не производить осмотр у терапевта, то бактериальные штаммы, поселившиеся в предстательной железе и семенных пузырьках, в результате вызовут простатит, эпидидимит, везикулит.
Диагностика уретрита у мужчин
Как и при иных болезнях, подбор методики вылечивания уретрита у организма парня будет основываться на диагностировании. Изначальное значение будет придаваться итогам анализов в лаборатории. Станут учитываться также данные общих анализов мочи и крови, бактериологического посева мочи, исследований мазков из уретры, сведений по уретроскопии.
Каждый процесс вылечивания способен осуществляться амбулаторно, госпитализация не считается первостепенной, при лечении важным представляется точность и системность в исполнении предписаний врача. Когда прием антимикробных лекарств осуществляется не постоянно, пациент станет выпивать алкогольную продукцию, заканчивать период лечения, болезнь перетекает в хроническую форму.
Ясно, что для лечения препаратами уретрита у мужчин лекарства прописывает сам доктор, пациент обязан весь курс соблюдать конкретные установки: исключение сексуальной жизни, не употреблять специй, копченой еды, соблюдение гигиенических правил.
Лекарства будут подобраны строго в личном порядке. Всякий инфекционный уретрит у организма мужчин должен лечиться антибиотиками. Наилучший итог будет достигаться при назначении антибактериального медикамента после осуществления исследования на чувствительность. Именно такое исследование помогает доктору выбирать самое результативное лекарство.
Подтверждение заболевания будет выстраиваться на обследовании пациента, которое состоит из таких моментов:
- Урологическое консультирование. Доктор определяет жалобы парня, осуществляет объективное исследование половых органов. В этом случае должны учитываться хронические заболевания, уретрит в анамнезе.
- Диагностирование в лаборатории. Берется бакпосев мазка из уретры. Он помогает осуществить выявление типа патогенных микроскопических организмов и определить их чувствительность к таблеткам. Также проводится ПЦР, где мгновенно и точным образом определяется возбудитель в урологии, исследование мочи, за счет которого выявляется степень поражения мочевых путей и микроскопия мазка, основная задача которой анализ материала на уровне клеток.
- Инструментальные способы. К ним относятся уретроскопия, которую осуществляют после стихания острого времени для прицельного исследования стенок уретры под увеличением, УЗИ, которое предоставляет вероятность визуально просмотреть мочевой пузырь, предстательную железу, почки и оценивать каждые перемены в них и уретрография, которая представляется рентгенологической диагностикой, по окончанию предварительного ввода в нее рентгеноконтрастного компонента. При острой стадии не делается.
Лечение уретрита у мужчин
Лечение представленной патологии во многих ситуациях будет выполняться в домашней обстановке, когда заболевший ходит в медицинскую организацию, для того чтобы пройти определенные процедуры у врача.
Госпитализация пациента нужна в экстренных ситуациях.
Перед вылечиванием уретрита, нужно грамотно выявить возбудителя, так как от этого находится в зависимости эффективность терапевтического лечения, а также исключение риска перехода стадии заболевания в хроническую.

Изначально доктор обязан выявлять возбудителя болезни и лишь потом заниматься ее лечением.
Симптоматика пропадет, и мужчина будет полагать, что он полностью вылечился, но при небольшом ухудшении иммунной системы уретрит вновь появится.
Лечение уретрита состоит из следующих пунктов:
- отказ от половой жизни на период лечения;
- следование режимам потребления воды;
- отказ от алкогольной продукции;
- применение антибиотиков;
- отказ от острой и жирной еды;
- методы иммунотерапии;
- местное лечение осуществляется после стихания острых симптомов в виде инстилляции таблеток в
- жидкой форме саму уретру.
Лучше всего комбинировать методы лечения:
- Главным способом лечения уретритов у парней считается потребление конкретных препаратов, то есть использование медикаментов. Самое основное, чтобы возбудители были к ним чувствительны. Для этого требуется проводить множество диагностических анализов.
- Вместе с антибиотикотерапией осуществляется местное антисептическое вылечивание, заключающееся в промывании головки полового члена растворяющимися веществами антисептиков. Лучше всего осуществить проведение ванночки на протяжении 15-20 минут с использованием данных средств.
В период протекания болезни лучше обильно пить жидкость с определенным витаминным комплексом и питаться строго по диете. Дополнительно станут назначены модуляторы иммунитета, которые способствуют организму справиться с бактериями и инфекциями.

В период лечения болезни уретрита у мужчин требуется вовремя начать квалифицированную терапию. Когда она начинается сразу же и проводится грамотно, то болезнь пропадет без следа.
Уретрит представляется серьезным заболеванием, не стоит стесняться посещать доктора с данной проблематикой, так как несвоевременное и неграмотное лечение может приводить к развитию осложнений.
Вероятно инфекционное распространение на иные органы, у пациентов способно вызвать цистит, пиелонефрит, воспаление – затрагивает яички и придатки.
Самым трудным осложнением уретрита у мужчин является простатит, который способен приводить к неизлечимому бесплодию и дисфункции половых органов.
Препараты и медикаменты при уретрите
Подбор таблеток может происходить лишь доктором по окончании проведения анализа на наличие бактерий.
Такое обосновывается тем, что неграмотный выбор медицинских препаратов способен становиться причиной появления сложностей и не результативности терапевтического лечения. Препараты способны использоваться в любом типе – антибиотики, инъекции, свечи.

Во время неспецифического уретрита прописываются такие препараты:
- Доксициклин.
- Эритромицин.
- Фторхинолоны.
- Цефтриаксон и многие другие.
- Лекарства для вылечивания специфического уретрита:
- Олететрин.
- Цефодизим.
- Эритромицин.
- Цефотаксим.
- Спектиномицин.
- Рифампицин и другие.
Уретрит, вызванный хламидиями, вылечивается за счет прописаных Доксициклина, Левомицетина, Фторхинолонов. В процессе обнаружения в мазке микоплазмы парню прописывают такие лекарства, как Тетрациклин. Герпетический уретрит у мужчин предполагает протекание вылечивания с использованием Ацикловира, Рибавирина, Пенцикловира.
Также проводить лечение уретрита единственными народными методами нереально. Однако сделать легче состояние смогут помочь различие травянистые настойки. Можно предложить некоторое количество вариантов традиционных рецептов, которые способны помочь при хроническом развитии уретрита и будут прекрасной профилактикой рецидивов:
- Отвар из листьев черной смородины. Прекрасная замена сочетанию витаминов и антисептическое средство. Нужно взять 30 грамм сухих листьев, залить стаканом кипяченой воды, настаивать на протяжении 60 минут, после чего процедить его. Необходимо пить 3 раза в сутки перед потреблением пищи (за 15 минут). Когда имеется возможность, нужно пить свежие ягоды черной смородины в еду.
- Длительность потребления не ограничивается.
- Настойка дубовой коры. Способствует снятию жжения и болевых ощущений при мочеиспускании.
- Требуется заваривать кипяченой водой ст. л. коры дуба, подождать 3 часа. Образованный отвар нужно выпивать по одной столовой ложке 3 раза в сутки до приема пищи в теплом виде. Также настойка применяется для парней в виде ванночек или примочек.
- Настойка цветков василька. Одну ч. л. сухих листьев василька нужно заливать кипятком, настаивать один час, а после потреблять по 2 столовые ложки перед потреблением пищи 3 раза в сутки до того момента, пока не будет восстанавливаться натуральная микрофлора и закончится воспаление.
Иммуномодуляторы оказывают воздействие на работу иммунитета заболевшего. Известно, что чем выше иммунная система, тем быстрее будет протекать выздоровление. Иммуномодуляторы являются обязательными лекарствами для вылечивания уретрита у парней. Их будут прописывать в дополнение к антибиотикам, чтобы они не снижали иммунитет.

В комплексном применении антибактериальной терапии используются лекарства местного назначения, которые будут делать быстрее процесс вылечивания. К примеру, противовирусная мазь «Ацикловир» станет результативной при лечении уретрита, вызванного вирусом. Ректальные свечи по собственному результату будут равны инъекциям, из-за этого урологи зачастую прописвают их для лечения различного рода уретрита у парней Метронидазол, Гексикон, Индометацин и Цифран.
Помимо всего вышеперечисленного, в момент лечения уретрита дефицит витаминного комплекса в организме необходимо восполнить, из-за этого доктора прописывают в комплексной терапии поливитаминные комплексы с витаминами A, E, C, D и минеральные компоненты. Грамотно подобранный рацион питания способен восполнять дефицит определенных витаминов, однако не в полной мере. К примеру, витамин A располагается в виде эфиров в продуктах животного происхождения, из-за этого при строжайшей диете его запасы не способны пополняться в необходимых нормах.
Профилактика уретрита
Исходя из статистических данных, мужчина после 50 лет станет страдать от простатита. Простатит часто появляется на фоне располагающейся инфекции мочевыделительной системы. Уретрит вызывает везикулит, орхит, баланопостит, приводя к плохой работе половой функции, бесплодию и синдрому Рейтера.

Для того чтобы сократить риск появления болезни уретритом парням нужно придерживаться следующих рекомендаций:
- избегать травм полового члена;
- выпивать достаточно воды;
- избегать частой смены партнерш в сексуальном плане;
- быстро вылечивать любые болезни;
- избегать переохлаждения.
Таким образом, самому пациенту требуется следить за состоянием своего организма и обращать внимание на малейшие признаки появления воспаления, чтобы вовремя его ликвидировать.
Транспозиция уретры у женщин: подготовка, методика проведения
Пластическая операция, применяемая для смещения внешнего прохода мочеиспускательного канала на 1−1,5 см выше от влагалищного входа, называется «транспозиция уретры». Суть данного хирургического вмешательства состоит в том, что специалисты увеличивают расстояние между мочеиспускательным каналом и влагалищем, а также уменьшают подвижность мочевого пузыря, прибегая к умеренному растяжению.
 Аномалии в почках или мочевом пузыре и каналах не редко требуют хирургии.
Аномалии в почках или мочевом пузыре и каналах не редко требуют хирургии.Показания
Показания к выполнению хирургического вмешательства:
- хронический или посткоитальный цистит;
- дистопия уретры;
- гипермобильность уретры.
Цистит, дистопия и гипермобильность уретры
Цистит представляет собой воспалительные процессы, которые происходят в мочевой полости женщин. Зачастую в появлении данного заболевания виноваты бактерии. Инфекции в мочевом пузыре нередко вызывают острые болевые ощущения, к тому же, могут дать осложнение и переместиться на почки. В случае, когда терапия цистита была неправильной, воспаление принимает хроническую форму и именуется хроническим циститом.
Посткоитальный цистит — это разновидность цистита, обостряющегося после сексуальной близости и дающая о себе знать спустя 24−48 часов. Это заболевание усугубляется почти после любого полового акта, независимо от того, имело ли место использования презерватива. Сопровождается данный цистит сильной болью.
Нарушение структуры уретры из-за цистита, дистопии или гипермобильности требует оперирования.Дистопия внешнего отверстия уретры является унаследованной патологией, для нее характерно низкое местоположение наружного прохода мочеиспускательного канала, базирующегося практически на фронтальной стенке влагалища. Дистопия почти постоянно выступает возбудителем цистита, который впоследствии перерастает в хронический цистит.
Гипермобильность уретры — чрезмерная подвижность дальнего отдела мочеиспускательного канала, благодаря чему он покидает зону манометрической впадины во время физического напряжения или же полового акта. Из-за этого во время сексуальной близости уретра перемещается во влагалище, а за счет возвратно-поступательных движений, несвойственная для мочевой системы микрофлора попадает в уретру, впоследствии — в мочевой пузырь, становясь причиной воспалительных процессов.
Вернуться к оглавлениюПротивопоказания к транспозиции уретры у женщин
Отмечают следующие противопоказаниями к операции:
- острые воспаления в уретре или же во влагалище, а также наличие молочницы;
- случаи, когда женщина еще не перенесла роды, ибо уменьшение подвижности мочеиспускательного канала нередко пагубно сказывается на будущих родах и повышает вероятность травмирования уретры.
Подготовка к операции
Транспозиция мочеиспускательного канала включает в себя стандартную подготовку, как и к другому хирургическому вмешательству. Врач назначает обследование, в которое входит общий анализ крови и мочи, биохимический анализ крови, который показывает функциональное состояние всех органов, а также анализ крови на гепатит. В ситуациях, когда присутствуют и другие патологии, пациентке потребуется обратиться за консультацией к еще одному доктору.
Вернуться к оглавлениюМетодика проведения операции
Оперирование уретры чаще проводят под местным наркозом, с иссечением органа и подъёмом входа во влагалище на полтора сантиметра.Операция по транспозиции уретры проводится как амбулаторно, так и в дневном стационаре. При операции применяется и местный, и общий наркоз, однако, многие специалисты сходятся во мнении, что проводить хирургическое вмешательство нужно под местным наркозом. За наркозом проводят катетеризацию мочевой полости, после чего хирурги крепят мочеприемник к катетеру. Затем специалист производит сечение и подгоняет наружный проход уретры вверх разреза, зафиксировав его специальными швами. При помощи операции отклоненное отверстие поднимается на 1−1,5 см выше влагалищного входа, из-за этих манипуляций происходит удлинение и ужимание мочеиспускательного канала.
В завершении транспозиции во влагалище вводится ватный тампон, пропитанный антисептиком, который поможет предотвратить различные воспалительные процессы и гниение. Катетер зачастую остается в мочевой полости на срок до 7-и дней, пока рана не заживет, дабы не допустить контакта раны с мочой. В ситуациях, если операция проходила под местной анестезией, пациентка уходит из операционной уже спустя 2 часа после транспозиции мочеиспускательного канала. Если же транспозиция уретры осуществлялась под общим наркозом, то больной потребуется остаться под наблюдением специалистов в стационаре до утра. Важно сказать, что хирургическое вмешательство лучше перенести, если операция приходится на время критических дней или же на срок 1−2 дня до или после менструации.
Вернуться к оглавлениюЭффективность транспозиции уретры и осложнения
Операция с каждым годом доказывает свою эффективность, как наилучший способ лечения при смещениях внешнего отверстия мочеиспускательного канала. Проведено огромное число клинических исследований, которые показывают, что приблизительно у 80% женщин, подвергшихся транспозиции уретры, число повторений данной патологии уменьшается в 7−10 раз.
Невзирая на то, что данная операция считается нетрудной и длится от 30 до 60 минут, она может иметь и послеоперационные осложнения. Наиболее часто встречающиеся: инфекционно-септические осложнения, а также травмирование целостности мочеиспускательного канала. Имеются меры профилактики послеоперационных воспалений, для которых врачи обычно рекомендуют принимать антибактериальный препарат под названием «Монурал».