Глазная гипертензия что это такое
Глазная гипертензия. Причины, симптомы, лечение
Различные заболевания глаз сегодня становятся все более распространенными. Проблемами со зрением страдают люди разных возрастов и социальных статусов. Одним из часто встречающихся офтальмологических недугов можно назвать глазную гипертензию. Эта проблема характеризуется повышением глазного давления до уровней, превышающих 27 миллиметров ртутного столба. Чаще всего с указанной проблемой сталкиваются пожилые люди или представители средней возрастной категории.
Важно отметить, что различают два вида глазной гипертензии:
- Симптоматическая.
- Идиопатическая (эссенциальная).
Первая разновидность глазной гипертензии не относится к самостоятельным заболеваниям. Расстройство является лишь симптомом какого-либо офтальмологического недуга или заболевания другой системы органов. Также причиной возникновения этой проблемы может быть воздействие токсических веществ и ряда лекарственных препаратов.
Самостоятельная гипертензия имеет неясную этиологию. Она возникает чаще всего у людей среднего и пожилого возраста. Выяснить точные причины развития недуга до сих пор не удалось ни в одном из случаев. Следует подчеркнуть, что такой вид расстройства, как возникает ниоткуда, так и часто способен исчезать бесследно.
Особенности симптоматической гипертензии
Симптоматическая разновидность офтальмогипертензии подразделяется на несколько основных видов:
- Токсический – возникает на фоне резкого или хронического отравления ядовитыми веществами.
- Кортикостеройдный – развивается в результате длительного применения препаратов указанной группы.
- Эндокринный – возникает, как сопутствующий симптом некоторых заболеваний эндокринной системы. Нередко диагностируется в климактерический период у женщин и у пациентов при тяжелых формах тиреоидита. Также недуг диагностируется при других серьезных нарушениях, связанных с работой желез внутренней секреции.
- Офтальмологический увеальный – развивается на фоне некоторых воспалительных процессов глаза. Часто диагностируется при глаукоме, иридоциклите и др.
- Диэнцефальный – возникает, как сопутствующий симптом при серьезных нарушениях определенных частей головного мозга.
Описание самостоятельной гипертензии
Идиопатическая, или, как ее принято называть эссенциальная гипертензия возникает по неясным причинам. Однако, медики выделяют одну из предположительных причин возникновения такой патологии – это обильное содержание внутриглазной жидкости в период нормальной интенсивности слезного оттока.
Как правило, рассматриваемая разновидность расстройства не сопровождается нарушениями структуры оболочки глаза и снижением качества зрения. Стоит отметить, что при данном виде расстройства отмечается умеренное повышение внутриглазного давления до 35 мм.рт.ст. Пациенты с такой проблемой должны постоянно наблюдаться у офтальмолога, так как в ряде случаев (15-20 %) подобное заболевание создает благотворную почву для развития глаукомы. При не осложненном течении этот вид проблемы не требует применения терапевтических мер.
Характерные признаки патологии
Обнаружить любые разновидности глазной гипертензии самостоятельно достаточно проблематично. Дело в том, что расстройство не имеет ярко выраженных признаков. Пациент может годами не замечать присутствия проблемы. Это совершенно небезопасно, потому что в некоторых случаях глазная гипертензия дает начало развитию достаточно серьезных офтальмологических патологий.

Тем не менее, особенно внимательные люди могут все же заметить некоторые незначительные изменения со стороны зрения и ощущений в области глазной поверхности.
Для описываемой проблемы характерны следующие проявления:
- Снижение четкости цветовосприятия.
- Быстрая утомляемость глаз.
- Возникновение мигренеподобных болей.
- Повышенное слезотечение в результате перенапряжения глаз.
Многие люди списывают все вышеперечисленные признаки на банальную усталость и не уделяют должного внимания проблеме. Стоит отметить, что в 25% случаев указанная симптоматика говорит о присутствии глазного давления. Поэтому, обратив внимание на подобные проявления, особенно если они носят регулярный характер, следует обязательно посетить врача-офтальмолога.
Важно помнить, что глазное давление часто становится причиной развития глаукомы. Это заболевание, в свою очередь, нередко заканчивается частичной утратой зрения или полной слепотой.
Методы диагностики и терапия
Заподозрив любые проблемы по части зрения, необходимо обязательно обратиться к офтальмологу.
Для диагностики глазного давления применяется несколько основных направлений в офтальмологических исследованиях.
На начальном этапе проводится обследования на предмет присутствия глаукомы. Если этот недуг удается полностью исключить, то чаще всего устанавливается рассматриваемый диагноз.
Для определения наличия указанной проблемы врач может прибегнуть к следующим вариантам обследования:
- Внешний осмотр и опрос на предмет жалоб.
- Проверка качества остроты зрения.
- Проведение офтальмоскопии.
- Применение тонографического исследования.
- Осуществления различных проб.
- Томография.
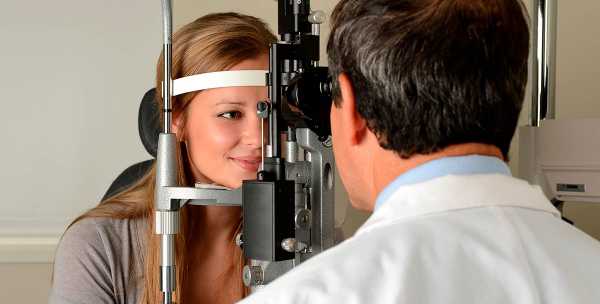
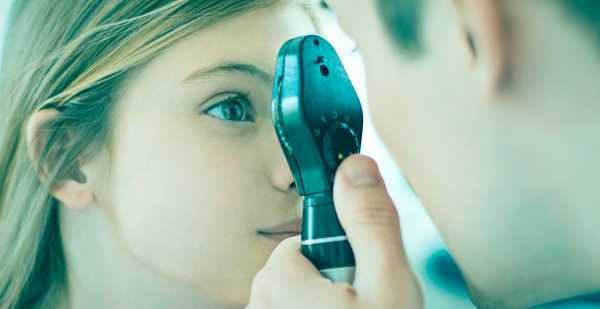
Основной упор при подобном обследовании делается на офтальмоскопию. Современный офтальмоскоп позволяет детально обследовать глазное дно и обнаружить характерные изменения. Это дает большие шансы на своевременное выявление проблемы и точную постановку диагноза. После того как наличие внутриглазного давления подтвердилось, врач оценивает характер течения болезни и пытается определить точные причины. Последнее крайне важно для подбора адекватной методики терапии. Для лечения симптоматического глазного давления важным моментом является устранение причины возникновения патологии. Именно на этом основывается подбор эффективных средств.
В случаях, когда проблема вызвана повышенной слезной секрецией, пациенту могут быть назначены глазные капли, увеличивающие отток жидкости или снижающие выработку слезного отделяемого. Выбор глазных препаратов производится с учетом всех особенностей заболевания. Особое внимание уделяется гемодинамике глаз пациента.
Несколько слов о профилактике
Несмотря на то, что во множестве случаев диагностируется именно доброкачественная разновидность внутриглазного давления, не следует забывать о том, что эта проблема является одним из ведущих факторов, приводящих к развитию серьезной патологии (вторичная глаукома). Каждый человек, обративший внимание на проблемы со зрением или неприятные ощущения в области роговицы, должен посетить осмотр врача. Вполне возможно, причина неприятностей не имеет никакого отношения к описанной болезни. Но, убедиться в этом можно лишь посетив специалиста.
Осмотр глазного дна при помощи офтальмоскопа занимает всего несколько минут. Но этот метод диагностики позволяет с высокой долей вероятности исключить или подтвердить наличие указанной проблемы. Потратив совсем немного своего времени, можно получить отличный шанс на быстрое и благоприятное купирование развития серьезных офтальмологических заболеваний.
Некоторым категориям людей рекомендуется профилактический осмотр глазного дна проходить один раз в полгода:
- Пациентам, имеющим сопутствующие заболевания в анамнезе.
- Людям, у которых были замечены, но не подтверждены признаки глазного давления.
- Представителям средней и пожилой возрастной группы (после 40 лет).
- Людям с отягощенной наследственностью по части офтальмологических заболеваний.
Важно помнить, что своевременная диагностика исключает или значительно снижает риски развития серьезных, а порой и необратимых проблем.
причины, симптомы, диагностика и лечение
Офтальмогипертензия – это повышение внутриглазного давления выше 20 мм рт. ст. при отсутствии глаукоматозных изменений глазного дна. Общими симптомами для всех форм являются головная боль, затуманивание зрения, ощущение дискомфорта в области глазницы. Комплекс диагностических мероприятий включает тонометрию, биомикроскопию глаза, гониоскопию, тонографию. При глазной гипертензии показана гипотензивная терапия, которая сводится к инстилляциям бета-адреноблокаторов или их комбинации с М-холиномиметиками, ингибиторами карбоангидразы. В основе лечения симптоматической формы лежит устранение этиологического фактора.
Общие сведения
Офтальмогипертензия – широко распространенная патология. В 35% случаев имеет стабильное течение, в 30% регрессирует с возрастом, в 35% приводит к развитию глаукоматозных изменений в области сетчатки и диска зрительного нерва (ДЗН). Согласно имеющимся в офтальмологии статистическим данным, нозологию диагностируют у 7,5% населения в возрасте старше 40 лет. После 50 лет этот показатель достигает порядка 20%. Пациенты с повышенным внутриглазным давлением входят в группу риска развития глаукомы. Доказано, что при отсутствии коррекции офтальмотонуса на протяжении 10 лет осложнения возникают у 5-9,2% больных. Заболевание встречается в среднем в 10 раз чаще, чем глаукома.
Офтальмогипертензия
Причины офтальмогипертензии
Причина эссенциальной формы – возрастные изменения циркуляции водянистой влаги. Заболевание возникает на фоне гормонального дисбаланса у женщин климактерического возраста. К развитию симптоматической формы приводят:
- Применение кортикостероидов. Гидродинамика глаза нарушается как при длительных инстилляциях гормональных средств, так и при их пероральном приеме. Местное применение глюкокортикостероидов вызывает повышение ВГД через несколько недель, системное – через 2-4 года. Интенсивная терапия стероидами потенцирует увеличение офтальмотонуса спустя 1-2 часа после введения препарата.
- Травматические повреждения. Реактивная природа болезни связана с раздражением болевых рецепторов на поверхности радужки и роговицы. Острая офтальмогипертензия возникает в ответ на дислокацию хрусталика.
- Хирургические вмешательства. Повышение офтальмотонуса провоцирует обтурацию дренажной сети фрагментами хрусталика, пигментом или псевдоэксфолиативным материалом. Глазная гипертензия развивается при применении вискоэластических препаратов в ходе операции. В послеоперационном периоде нарастание ВГД связано с местной воспалительной реакцией, зрачковым и цилиарным блоком.
- Синдром Познера-Шлоссмана. Эта патология становится причиной глаукомоциклитических кризов, которые сопровождаются резким увеличением давления без изменений УПК.
- Интоксикация. Повышение ВГД провоцирует хроническая интоксикация тетраэтилсвинцом, отравление фурфуролом или бесконтрольный прием препаратов, содержащих сангвинарин.
- Увеит. Воспаление увеального тракта провоцирует увеличение секреции жидкости, отек трабекулы и скопление экссудата в УПК, что ведет к транзиторному повышению ВГД.
- Эндокринные заболевания. Офтальмогипертензию вызывает гормональный дисбаланс на фоне гиперкортицизма или гипотиреоза в анамнезе.
Патогенез
Механизм развития глазной гипертензии напрямую зависит от формы патологии. При эссенциальной природе заболевания из-за нарушения оттока ВГЖ даже ее умеренная секреция потенцирует повышение давления. В норме у пациентов преклонного возраста затрудненная циркуляция внутриглазной жидкости сопряжена с ее сниженной продукцией, поэтому офтальмопатология не развивается. Возникновение симптоматической офтальмогипертензии обусловлено повышением продукции ВГЖ или обратимым нарушением оттока водянистой влаги, который вызывает отек трабекулярной сети, скопление экссудата или крови в зоне угла передней камеры глаза (УПК).
У лиц с данной нозологией в анамнезе наблюдается мнимая или истинная гиперпродукция внутриглазной жидкости. Это связано с интенсивным кровоснабжением оболочек глаза, высокой функциональной способностью цилиарного тела. В патогенезе стероидной формы болезни ведущую роль играет ингибирование протеаз и фагоцитоза эндотелиоцитов трабекулы. Нарушение обмена ионов приводит к задержке натрия и отеку дренажной сети. Полимеризация молекул на поверхности трабекулярной ткани потенцирует увеличение ядра и клетки в размере. Кортикостероиды угнетают продукцию простагландинов, функция которых – снижение ВГД и улучшение оттока ВГЖ.
Классификация
Глазная гипертензия имеет множество вариантов развития. По этиологии заболевание классифицируют на увеальную, реактивную и стероидную формы. С клинической точки зрения выделяют:
- Симптоматическую офтальмогипертензию. Временное повышение ВГД развивается на фоне патологического процесса, не имеющего отношения к глаукоме.
- Эссенциальную глазную гипертензию. Характеризуется незначительным повышением офтальмотонуса при нормальных показателях оттока ВГЖ.
- Псевдогипертензию глаза. Это превышение показателей внутриглазного давления, которое возникает в результате стресса перед визометрией у здоровых людей.
Симптомы офтальмогипертензии
Клинические проявления патологии определяются вариантом развития. Для эссенциальной глазной гипертензии характерно стабильное или регрессирующее течение. Это обусловлено тем, что с возрастом интенсивность продукции ВГЖ постепенно снижается. В большинстве случае офтальмогипертензия возникает симметрично на обоих глазах. Больные отмечают частую головную боль. Исключение – симптоматическая форма на фоне глаукомоциклитического криза. При этой патологии поражается один глаз. Во время криза пациенты предъявляют жалобы на дискомфорт, появление «тумана» и радужных кругов перед глазами. Болевой синдром обычно отсутствует.
При стероидном типе болезни внутриглазное давление повышается постепенно. При реактивном варианте признаки глазной гипертензии нарастают на протяжении 2-6 часов после травмы или хирургического вмешательства. Пациенты жалуются на ощущение инородного тела, затуманивание зрения, выраженную болезненность. Редко отмечаются диспепсические проявления (тошнота, рвота). Специфические симптомы увеальной формы включают гиперемию глаза, фотофобию и повышенное слезотечение. Заболевание может привести к необратимому снижению зрительных функций.
Осложнения
Распространенное осложнение симптоматической офтальмогипертензии – вторичная глаукома, которая является следствием необратимых изменений трабекулярного аппарата. Нежелательные последствия стероидной формы представлены утолщением роговицы, формированием заднекапсульной катаракты, образованием язвенных дефектов на поверхности роговицы. Возможны атрофические изменения век, возникновение птоза. Реактивный вариант нозологии осложняется гипертензионной эпителопатией. Увеальная офтальмогипертензия на фоне панувеита приводит к необратимой потере зрительных функций.
Диагностика
Диагностика заболевания представляет собой большую сложность. Измерение ВГД вызывает психологическое напряжение у пациента, что часто провоцирует повышение офтальмотонуса и возникновение ложной офтальмогипертензии. Специальное офтальмологическое обследование требует проведения:
- Тонометрии. Объективный критерий глазной гипертензии – повышение ВГД более 20 мм рт. ст. при двух последовательных измерениях. При симптоматической форме показатели офтальмотонуса могут достигать 40-60 мм рт. ст.
- Биомикроскопии глаза. Это единственный метод, который позволяет установить диагноз симптоматической офтальмогипертензии при патологии Познера-Шлоссмана. Биомикроскопическая картина включает незначительный отек роговой оболочки, небольшие преципитаты, которые исчезают через 2-3 дня после криза. При реактивной форме определяется отек роговицы.
- Тонографии. Исследование гидродинамики глаза дает возможность графически регистрировать изменение показателей ВГД. На измерении минутного объема внутриглазной жидкости и коэффициенте легкости ее оттока базируется верификация формы заболевания.
- Гониоскопии. При данной нозологии визуализируется открытый УПК глаза. Глубина камеры в пределах нормы. У пациентов с реактивной формой в передней камере определяются остатки вискоэластика.
Для дифференциальной диагностики с глаукомой проводится гониоскопия, офтальмоскопия, периметрия и визометрия. В отличие от глаукомы при офтальмогипертензии показатели внутриглазного давления не влияют на зрительные функции, УПК без изменений. Патология не сопровождается изменениями со стороны ДЗН и внутренней оболочки глазного яблока. Границы поля зрения соответствуют референтным значениям.
Лечение офтальмогипертензии
Терапевтическая тактика сводится к назначению гипотензивных средств. Целевой уровень внутриглазного давления составляет 20-13 мм рт. ст. Начинают лечение с назначения одного препарата из группы бета-адреноблокаторов. При низкой эффективности показана комбинированная терапия. Наиболее распространена схема лечения, включающая применение двух β-адреноблокаторов. При отсутствии эффекта офтальмологи назначают комбинацию β-адреноблокатора с М-холиномиметиком или ингибитором карбоангидразы. При выборе комбинированной тактики 2-3 раза в год необходимо менять схему лечения с целью профилактики развития толерантности к лекарственным средствам. Ведущее значение в терапии симптоматической офтальмогипертензии занимает устранение причинного фактора.
При стероидной природе заболевания внутриглазное давление нормализуется в течение 2-3 недель после отмены кортикостероидов. Если есть необходимость в продолжении терапии, показана замена на нестероидные противовоспалительные препараты. Гипотензивные средства назначают только при достижении ВГД 40-60 мм рт. ст. Тактика лечения реактивной формы сводится местному применению препаратов группы β-адреноблокаторов, ингибиторов карбоангидразы или α-адреномиметиков. При повышении ВГД после операции из-за скопления в передней камере вискоэластика или форменных элементов проводят ее декомпрессию. Выявление механической преграды на пути оттока ВГЖ требует ее устранения хирургическим путем.
Прогноз и профилактика
Прогноз для жизни и в отношении зрительных функций при офтальмогипертензии благоприятный. Причиной полной потери зрения может выступать увеальная форма, что зачастую связано с длительным течением панувеита. Специфические превентивные меры не разработаны. Неспецифическая профилактика сводится к устранению гормонального дисбаланса, назначению гипотензивной терапии накануне оперативного вмешательства. Пациентам, работающим с тетраэтилсвинцом и фурфуролом, рекомендовано использовать средства индивидуальной защиты (очки, маски). При приеме препаратов с сангвинарином и кортикостероидов необходимо контролировать уровень ВГД.
Что такое глазная гипертензия?
Содержание статьи:
Общие сведения о глазной гипертензии
Понятие «глазная гипертензия» чаще всего относится к любой ситуации, при которой давление внутри глаза, т.е. внутриглазное давление, оказывается выше нормы. Глазное давление измеряется в миллиметрах ртутного столба (мм рт. ст.). Нормой является давление от 10 до 21 мм рт. ст. Глазная гипертензия возникает, если глазное давление выше 21 мм рт. ст.
Глазная гипертензия определяется по следующим критериям:
- Внутриглазное давление больше 21 мм рт. ст. измеряется при помощи тонометра за два или более посещений врача;
- Зрительный нерв в норме;
- Отсутствие признаков глаукомы выявляется при практической проверке зрения, оценивающей периферическое (или боковое) зрение.
Для установления других возможных причин высокого глазного давления офтальмолог (врач, специализирующийся на лечении глазных болезней) определяет, закрыта ли система выведения жидкостей или других выделений. Для этого применяется метод, называемый гониоскопией. Гониоскопия включает в себя использование специальных контактных линз для проверки того, насколько открыты, закрыты или сужены выделительные каналы глаз.
Отсутствие признаков каких-либо глазных заболеваний. Некоторые из таких болезней могут повышать внутриглазное давление.
Глазную гипертензию не следует рассматривать как отдельное заболевание. Данный термин применим к людям, которые должны пройти более тщательное обследование на начальной стадии глаукомы. Человек с глазной гипертензией может иметь подозрение на глаукому. Проверка зрения может выявить пораженный глаукомой зрительный нерв.
Как было ранее упомянуто, повышенное внутриглазное давление может иметь другие причины. Однако, внутри данной статьи, глазная гипертензия относится главным образом к повышенному внутриглазному давлению без потери зрения или каких-либо повреждений в зрительном нерве. Глаукома возникает при высоком внутриглазном давлении, поражении зрительного нерва и потере зрения.
Исследования с использованием существующих тестов показывают, что у 3-6 млн. людей, включая 4-10% населения старше 40 лет, внутриглазное давление составляет 21 мм рт. ст. или выше без признаков глаукоматозного повреждения. Исследования, проведенные за последние 20 лет, помогают определить характерные особенности людей с глазной гипертензией.
Недавно полученные данные от Исследований Глазной Гипертензии показали, что люди с глазной гипертензией имеют в среднем 10-процентный риск развития глаукомы в течение пяти лет. Риск может быть сокращен до 5%, если глазное давление понижается медикаментозным лечением или с помощью лазерной хирургии. Однако риск может снижаться до менее 1% в год из-за значительно улучшенных методов обнаружения глаукоматозного повреждения. Данные методы могут позволить начать лечение раньше, чем возникнет слепота. Будущие исследования помогут в дальнейшем определять риск развития глаукомы.
Пациенты с тонкой роговицей могут находиться в зоне риска заболевания глаукомой, поэтому офтальмолог может использовать специальный прибор, называемый пахиметр, для измерения толщины роговицы.
Вероятность появления глазной гипертензии выше в 10-15 раз, чем возникновение первичной открытоугольной глаукомы, ее распространенной формы. Это значит, что из 100 человек старше 40 лет, примерно у десяти из них давление будет выше 21 мм рт. ст., но лишь у одного возникнет глаукома.
За 5-летний период несколько исследований показало, что уровень заболеваемости глаукомой у людей с глазной гипертензией составляет приблизительно 2.6-3% для внутриглазного давления от 21 до 25 мм рт. ст., 12-26% для давления от 26 до 30 мм рт. ст., и примерно 42% для давления выше 30 мм рт. ст.
Приблизительно у 3% людей с глазной гипертензией вены на сетчатке могут блокироваться (это называется окклюзией вены сетчатки), что может привести к потере зрения, поэтому людям с глазной гипертензией и тем, кто старше 65 лет, часто рекомендуется сохранять давление ниже 25 мм рт. ст.
В ходе некоторых исследований было обнаружено, что глазное давление афроамериканцев в среднем выше, чем у белых людей, в то время как в других исследованиях ученые не нашли очевидной разницы.
Хотя результаты некоторых исследований показывают, что у женщин в среднем внутриглазное давление выше, чем у мужчин, в выводах других исследований о такой разнице не сообщается.
Некоторые исследования предполагают, что у женщин может быть выше риск глазной гипертензии, особенно после менопаузы.
Опыты также показывают, что мужчины с глазной гипертензией могут иметь более высокий риск глаукоматозного повреждения.
С возрастом повышается внутриглазное давление и увеличивается риск возникновения глаукомы. После 40 лет появляется огромный риск развития и глазной гипертензии, и первичной открытоугольной глаукомы.
Повышенное давление у молодежи – причина для беспокойства. На протяжении жизни молодые люди часто подвергаются высокому давлению и имеют большую вероятность получить повреждения зрительного нерва.
Причины глазной гипертензии
Повышенное внутриглазное давление – причина для беспокойства людей с глазной гипертензией, так это один из главных факторов развития глаукомы.
Высокое давление внутри глаза вызвано дисбалансом в выработке и выведении жидкости из глаз (внутриглазной жидкости). Вследствие этого начинает вырабатываться все больше жидкости, вызывая повышение давления.
Представьте шарик, который наполняют водой. Чем больше воды наливают, тем больше становится шар. Так же с избытком внутриглазной жидкости: чем ее больше, тем выше давление. Если шар наполнить слишком большим объемом воды, он может лопнуть. Высокое давление из-за избытка жидкости может повредить зрительный нерв.
Симптомы глазной гипертензии
У большинства людей глазная гипертензия протекает бессимптомно. По этой причине регулярные осмотры офтальмологом очень важны для устранения любого повреждения зрительного нерва из-за высокого давления.
Обращение за медицинской помощью
Вопросы, которые стоит задать врачу:
- Повышено ли мое глазное давление?
- Существуют ли какие-либо признаки внутреннего повреждения глаз из-за травмы?
- Есть какие-либо аномалии в зрительном нерве?
- В норме ли мое периферическое зрение?
- Необходимо ли лечение?
- Как часто мне нужно проходить обследования?
Осмотры и анализы
Офтальмолог проводит анализы для измерения внутриглазного давления, чтобы устранить глаукому на ранних стадиях или ее вторичные причины.
Данные анализы описаны ниже:
- Сначала оценивается острота зрения (насколько хорошо человек может видеть объекты вокруг себя). Для этого пациенту предлагается прочитать буквы из оптометрической таблицы со значительного расстояния.
- Роговица, передняя камера глаза, радужная оболочка и хрусталик глаза рассматриваются под специальным микроскопом – щелевой лампой.
- Тонометрия – метод, используемый для измерения внутриглазного давления. Измерения берутся из обоих глаз за 2-3 приема. Это может происходить в разное время дня (например, днем или вечером), так как давление внутри глаза меняется каждый час. Разница в давлении обоих глаз на 3 мм рт. ст. или больше может предполагать глаукому. Высока вероятность появления ранней первичной открытоугольной глаукомы, если внутриглазное давление повышается.
- Зрительные нервы проверяются на наличие каких-либо повреждений или аномалий через проверку расширенных зрачков. Для дальнейших справок и сравнения делают цветной снимок глазного дна, который фиксирует картинку диска зрительного нерва (переднюю его поверхность).
- Гониоскопия проводится для проверки выделительного канала глаз с помощью специальных контактных линз. Данный анализ важен для определения, насколько каналы открыты, сужены или закрыты, и устранения любых других причин повышенного внутриглазного давления.
- Процедура оценки зрительных полей проверяет периферическое (или боковое) зрение обычно с помощью автоматизированной машины для проверки зрительного поля. Проверка проводится для устранения любых дефектов зрительного поля, вызываемых глаукомой. Возможно, может потребоваться повторная процедура. Если существует небольшой риск глаукоматозного повреждения, то проверяться стоит лишь раз в год. Если риск высок, то проверку нужно проходить каждые 2 месяца.
- Пахиметрия (или толщина роговицы) измеряется с помощью ультразвукового зонда для определения точности данных внутриглазного давления. Тонкая роговица может дать ложно-низкое показание давления, в то время как толстая роговица – ложно-высокое.
Лечение глазной гипертензии в домашних условиях
Если офтальмолог прописывает лекарства для понижения внутриглазного давления, очень важно правильно следовать инструкциям врача, иначе это может привести к дальнейшему повышению давления, а впоследствии к повреждению зрительных нервов и потере зрения, т.е. к глаукоме.
Терапевтическое лечение
Целью терапевтического лечения является понижение давления, прежде чем оно вызовет глаукоматозную потерю зрения. Данный метод лечения используется в случаях людей с наибольшим риском развития глаукомы и людей с повреждением зрительного нерва.
Способ лечения пациента подбирается офтальмологом индивидуально. В зависимости от ситуации человек может пройти курс медикаментозного лечения или просто находиться под наблюдением. Врач обсудит с пациентом плюсы и минусы лечения и обследования:
Одни офтальмологи применяют местное лечение для понижения внутриглазного давления выше 21 мм рт. ст. Другие не назначают лечение, пока не подтвердится наличие повреждения зрительного нерва. Большинство назначает лечение, если давление становится выше 28-30 мм рт. ст. из-за большого риска повреждения зрительного нерва.
Офтальмолог начнет лечение, если у пациента наблюдаются такие симптомы, как затуманенное зрение, боль, или внутриглазное давление продолжает повышаться при последующих посещениях.
Внутриглазное давление периодически определяется по следующим принципам:
- Медикаментозное лечение назначается, если внутриглазное давление составляет 28 мм рт. ст. или выше. После месяца приема лекарств пациент посещает офтальмолога, чтобы убедиться, что лекарство понижает давление, и не наблюдаются никакие побочные эффекты. Если лекарство эффективно, то повторный осмотр происходит каждые 3-4 месяца.
- Если внутриглазное давление составляет 26-27 мм рт. ст., повторный осмотр происходит через 2-3 недели после первого визита. Если во время второго посещения разница в показателях давления находится в пределах 3 мм рт. ст., то последующие осмотры происходят каждые 3-4 месяца. Если во время второго посещения давление ниже, то интервал между последующими визитами определяется офтальмологом. По крайней мере, раз в год пациент должен проходить процедуру проверки зрительного поля и обследование зрительных нервов.
- Если внутриглазное давление составляет 22-25 мм рт. ст., повторный визит происходит через 2-3 месяца. Если во время второго посещения разница в показателях давления находится в пределах 3 мм рт. ст., то следующий осмотр происходит через 6 месяцев и включает в себя прохождение процедуры проверки зрительного поля и проверки состояния зрительных нервов. Обследование повторяется хотя бы раз в год.
Повторные визиты могут быть также назначены по следующим причинам:
- Если во время проверки зрительного поля обнаруживается какой-либо дефект, происходят повторные (возможно, многократные) осмотры. Офтальмолог внимательно изучает дефект, так как это может быть признаком ранней первичной открытоугольной глаукомы. Вот почему важно сделать все от себя зависящее во время процедуры, так как это может определить, стоит ли начинать прием лекарств, понижающих внутриглазное давление. Если во время процедуры пациент устал, ему стоит сказать специалисту, чтобы он приостановил проверку: так человек сможет отдохнуть. Это позволит получить более точный результат.
- Гониоскопию проходят хотя бы раз каждые 1-2 года, если внутриглазное давление значительно повышается или пациент принимает миотические средства (вид лекарств от глаукомы).
- Если меняется вид зрительного нерва или оптического диска, то делается больше цветных снимков глазного дна (снимки задней стенки глаза).
Лекарства
Идеальное лекарство от глазной гипертензии должно эффективно понижать внутриглазное давление, не иметь побочных эффектов и быть недорогим. Однако такого идеального лекарства нет. При выборе медикаментов офтальмолог ставит в приоритет качества, основанные на особенностях потребностей пациента.
Лекарства, обычно в виде глазных капель, назначаются для понижения повышенного внутриглазного давления. Иногда требуется принимать более одного лекарства.
Для проверки эффективности глазных капель их сначала можно накапать лишь в один глаз: если никаких побочных эффектов нет, врач их пропишет.
Вместе с приемом лекарств назначаются регулярные посещения к офтальмологу. Обычно первый осмотр происходит через 3-4 недели после начала приема медикаментов.
Офтальмолог проверяет давление, чтобы убедиться, что лекарство помогает. Если побочных эффектов нет, то прием продолжается, а повторный осмотр происходит через 2-4 месяца. Если лекарство неэффективно, то выписывается другое.
Врач может назначать осмотры в зависимости от принимаемых медикаментов, так как некоторые из них (например, латанопрост [Ксалатан], травопрост [Траватан], биматопрост [Люмиган]) могут показать результат лишь через 6-8 недель приема.
Во время осмотров офтальмолог может также обследовать пациента на наличие каких-либо аллергических реакций. Если во время приема лекарств у пациента наблюдаются какие-либо побочные эффекты, ему стоит рассказать об этом своему врачу.
Как правило, если внутриглазное давление не понижается после приема 1-2 медикаментов, возможно, у пациента ранняя первичная открытоугольная глаукома, а не глазная гипертензия. В этом случае офтальмолог может предложить иные способы лечения.
Хирургическое вмешательство
Лазерное и хирургическое лечение обычно не используется для лечения глазной гипертензии, так как риски, связанные с данными методами, выше, чем риск развития глаукоматозного повреждения от глазной гипертензии. Однако, если прием медикаментов невозможен, лазерная хирургия может стать альтернативой, но это лучше обсудить с офтальмологом.
Следующие шаги
В зависимости от величины повреждения зрительного нерва и состояния показателей внутриглазного давления люди с глазной гипертензией должны проходить осмотры каждые 2 месяца, даже раньше, если давление недостаточно хорошо проверяется.
Глаукома должна быть предметом для беспокойств людей, у которых повышенное внутриглазное давление, но зрительные нервы и результаты проверки зрительных полей находятся в норме, и людей, у которых внутриглазное давление находится в норме, но состояние зрительных нервов и результаты проверки зрительных полей вызывают сомнения. Эти люди должны пройти тщательное обследование: они находятся в зоне повышенного риска развития глаукомы.
Превентивные меры
Глазную гипертензию нельзя предотвратить, но, регулярно посещая офтальмолога, развития глаукомы можно избежать.
Прогноз
При регулярном посещении врача и приеме медикаментов у большинства людей с глазной гипертензией не возникает первичной открытоугольной глаукомы, и они сохраняют свое зрение. При недостаточном контроле повышенного внутриглазного давления могут появиться изменения в зрительном нерве и зрительном поле, приводящие к глаукоме.
Измерение глазного давления - видео
В данном видео врач-офтальмолог расскажет, как контролировать глазное давление, чтобы минимизировать возможность появления глазной гипертензии.
Окулярная гипертензия - Глаз и видение
Что такое глазная гипертензия?
Термин глазная гипертензия обычно относится к любой ситуации, в которой давление внутри глаза, называемое внутриглазным давлением, выше нормы. Давление глаз измеряется в миллиметрах ртути (мм рт. Ст.). Нормальное давление глаз варьируется от 10-21 мм рт. Окулярная гипертензия - это глазное давление более 21 мм рт.
Жидкость (водная) обычно производится в передней части глаза и выходит из глаз через дренажную систему, расположенную под углом зрения глаза. Баланс между производством жидкости и дренажом жидкости определяет давление внутри глаза в любой момент времени.
Хотя его определение эволюционировало на протяжении многих лет, глазная гипертензия обычно определяется как условие со следующими критериями:
- Интраокулярное давление более 21 мм рт. Ст., Измеренное в одном или обоих глазах в двух или более случаях. Давление внутри глаза измеряется с помощью прибора, называемого тонометром.
- Оптический нерв кажется нормальным.
- Никаких признаков глаукомы не наблюдается при визуальном полевом тестировании, что является критерием оценки вашего периферического (или бокового) зрения.
- Угол, через который открываются внутриглазные жидкости. Офтальмолог (врач, специализирующийся на лечении глаз и хирургии) оценивает, открыта или закрыта ваша дренажная система (называемая углом). Угол зрения показан с помощью метода, называемого гониоскопия, в котором специальная контактная линза используется для изучения углов дренажа (или каналов) в ваших глазах, чтобы увидеть, открыты ли они, сужены или закрыты.
- Никаких признаков какого-либо другого окулярного заболевания нет, что может способствовать повышенному внутриглазному давлению. Некоторые глазные заболевания и лекарства могут увеличить давление внутри глаз.
Окулярная гипертония не должна рассматриваться как болезнь сама по себе. Вместо этого глазная гипертензия - это термин, который используется для описания людей, которые должны наблюдаться более тесно, чем общая популяция для начала открытой угловой глаукомы. Глаукома - это заболевание глаз, в котором возникает характерное повреждение зрительного нерва, сопровождающееся внутриглазным давлением, которое относительно высоко для глаза. Хотя большинство пациентов с глаукомой имеют окулярную гипертензию в течение периода времени до на
причины и симптомы глазного давления, диагностика и лечение
Внутриглазное давление
Глазная гипертензия (внутриглазное давление) является одной из причин развития глаукомы, катаракты и даже полной потери зрения. Повышать внутриглазное давление (ВГД) способны разные факторы — от стресса и переутомления глаз до серьезных системных заболеваний. Подробнее об этой офтальмологической проблеме читайте далее.
 внутриглазное давление
внутриглазное давлениеРоль водянистой влаги глаза и внутриглазное давление (ВГД)
Водянистая влага заполняет заднюю и переднюю глазные камеры и представляет собой бесцветную жидкость желеобразной консистенции. Ее химический состав близок к плазме крови, но с меньшим содержанием белков. Выделяется водянистая влага в задней камере из эпителиальных клеток цилиарного, или ресничного, тела — участка сосудистой оболочки глазного яблока, — а затем поступает в переднюю камеру. За сутки человеческий глаз производит в среднем 3-9 мл этой жидкости.
Функции водянистой влаги:
• основная задача — это поддержание внутриглазного давления, уровень которого зависит от соотношения объема поступившей в камеры влаги и выведенной;
• иммунная — за счет содержания иммуноглобулинов способствует удалению инфекционных агентов из глаза;
• питательная — снабжает роговицу, хрусталик, переднюю область стекловидного тела и трабекулярную сетку необходимыми веществами;
• работает как светопреломляющая среда.
Благодаря определенному уровню давления внутренней жидкости глаз имеет нормальную форму и размеры, правильно работает его оптическая система, на должном уровне поддерживается обмен веществ в глазном яблоке.
Справка: внутриглазным называется давление, оказываемое водянистой влагой и стекловидным телом на внутренние стенки глаза. Норма ВГД у людей до 40 лет составляет 12-20 мм рт. ст., в более старшем возрасте этот показатель может достигать 25 мм рт. ст.
При отклонении от нормы давление внутри глаза бывает пониженным (менее 12 мм рт. ст.) или повышенным (более 25 мм рт. ст.). Чаще встречается второй вариант нарушения, называемый по-другому офтальмо-гипертензией, или глазной гипертензией.
О глазной гипертензии (внутриглазное давление): что это такое
При повышенном внутриглазном давлении его значение достигает 20 мм рт. ст. и более, при этом глаукоматозные изменения глазного дна чаще всего не обнаруживаются — дегенеративные нарушения зрительного нерва отсутствуют (количество нервных волокон не уменьшено, кровеносные сосуды не деформированы).
Это интересно! Швейцарские ученые обнаружили, что отслеживание уровня внутриглазного давления (ВГД) помогает более точно оценить риск развития инсульта.
Формы повышенного внутриглазного давления
По клиническим проявлениям и этиологии офтальмогипертензия бывает эссенциальной и симптоматической. Отдельно рассматривают псевдогипертензию глаза.
Эссенциальная
При таком типе глазной гипертензии (внутриглазное давление) тонус повышен незначительно. Это характерно для лиц старше 45 лет и пожилых людей. Точные причины развития эссенциальной гипертензии глаза не определены. Медики связывают их с возрастными изменениями, при которых нарушается соотношение интенсивности выработки и оттока внутриглазной жидкости.
Эссенциальному повышению ВГД характерна симметричность, а также умеренная выраженность, которая со временем идет на спад. Свойственные глаукоме поражения не выявляются.
Симптоматическая
Этот тип повышения ВГД развивается на фоне патологии зрительного аппарата, не связанного с глаукомой, например, кератоиридоциклита, увеита, иридоциклита и др. При таких причинах говорят об увеальной офтальмогипертензии.
Симптоматическая форма также бывает осложнением тяжелых системных заболеваний. Причиной ее могут послужить:
• воспалительные процессы в головном мозге;
• хроническая интоксикация химическими веществами;
• длительный прием кортикостероидных препаратов;
• тиреотоксикоз и др.
Данная форма высокого ВГД может возникать и из-за оказывающих давление опухолевых новообразований в области шеи или головы. При длительном течении симптоматическая офтальмо-гипертензия нередко приводит к вторичной глаукоме.
Псевдогипертензия
Это кратковременное возрастание давления внутри глаза как реакция на стресс пациента перед и во время проведения тонометрии (измерение ВГД) или визиометрии (проверка остроты зрения). Здесь же стоит упомянуть о транзиторном повышении внутриглазного давления. Оно возникает однократно на фоне гипертонического криза или перенапряжения глаз, обычно быстро проходит.
В чем отличие от глаукомы?
При повышенном внутриглазном давлении нет признаков поражения глазного дна. При глаукоме они присутствуют — кроме высокого ВГД, наблюдается сужение зрительных полей (потеря периферического зрения) и повреждение диска зрительного нерва. Глаукома более опасна чем офтальмо-гипертензия и, в свою очередь, может стать ее осложнением.
Причины повышения внутриглазного давления
Факторы возникновения высокого ВГД различны — от физиологических до патологических. Например, непродолжительную глазную гипертензию может вызвать усталость глаз при долгой работе за компьютером, умственное переутомление. При этом увеличивается не только давление в сосудах глазных яблок, но и внутричерепное. Аналогичная ситуация наблюдается при сильном стрессе и бурном выражении эмоций.
Главная причина стойкой офтальмогипертензии — это глаукома. В большинстве случаев она развивается во второй половине жизни, иногда бывает врожденной (так называемая водянка глаза, или гидрофтальм у новорожденных). При глаукоматозном поражении внутриглазное давление повышено постоянно, могут наблюдаться кризы с резким возрастанием офтальмотонуса в одном глазу — слева или справа.
Еще одна распространенная патологическая причина глазной гипертензии — Базедова болезнь, или токсический диффузный зоб, при котором наблюдается чрезмерная выработка гормонов щитовидной железы. Основная категория пациентов — женщины в возрасте до 40-45 лет. При этом заболевании повышены артериальное давление и частота сердечных сокращений.
Внимание! Базедова болезнь начинается незаметно, и симптомы ее первой стадии — бессонницу, дрожание рук, потливость, незначительное похудение и перепады настроения — многие списывают на переутомление и стрессы.
Среди прочих гормональных причин офтальмо-гипертензии — синдром Иценко-Кушинга, гипотиреоз, ярко выраженная менопауза у женщин.
Развитие глазной гипертензии (внутриглазное давление) может стать следствием химической или лекарственной интоксикации. Например, при длительном лечении глюкокортикостероидами (Гидрокортизон, Дексаметазон, Преднизолон и др.) угнетается выработка простагландинов — медиаторов боли и воспаления. Но они же улучшают отток водянистой влаги из камер глаза и снижают ВГД.
Именно поэтому кортикостероиды, независимо от формы, способны вызвать офтальмо-гипертензию. Она развивается в течение 2-3 лет при системном применении (таблетки, уколы), спустя 5-8 недель при местном использовании гормональных мазей для глаз. Известны случаи резкого повышения внутриглазного давления через 2-3 часа после интенсивной терапии кортикотероидами.
ВГД также способны увеличивать химические вещества — фурфурол, тетраэтилсвинец, препараты с сангвинарином.
Кроме ранее названных воспалительных офтальмологических заболеваний, вызывающих высокое ВГД (увеит, ирит и др.), повысить его могут и травмы глаз. Это связано с отечностью, застоем жидкости и крови.
Также глазную гипертензию способны провоцировать болезни, сопровождающиеся задержкой жидкости в организме — сердечная недостаточность, заболевания почек.
Нажмите тут - все материалы на тему Давление
Все материалы портала о Давлении по ссылке на фото
Симптомы внутриглазного давления
 внутриглазное давление симптомы
внутриглазное давление симптомыКогда внутриглазное давление повышено незначительно, то симптоматика может полностью отсутствовать, и определить проблему возможно только на приеме у офтальмолога.
Распространенные жалобы пациентов при умеренной и невысокой офтальмогипертензии:
• глаза быстро устают и краснеют;
• часто болит голова в области висков;
• ощущается дискомфорт при работе перед монитором, чтении книги, в помещении с тусклым светом;
• беспокоит боль в глазах, которая нередко сочетается с головной болью.
В большинстве случаев симптомы глазной гипертензии проявляются на обоих глазах. При глаукомоциклитическом кризе всегда поражена только одна сторона.
Если повышение ВГД стойкое и вызвано глаукомой, то симптомы таковы:
• сужаются поля зрения — человек плохо видит «краем глаза»;
• головные боли носят односторонний, мигренозный характер;
• перед глазами появляются радужные круги, затуманивание, мелькание мушек;
• зрение заметно ухудшается, особенно в сумерках;
• ощущается боль в глазу.
Внимание! Острый приступ глаукомы требует незамедлительной врачебной помощи! Он сопровождается сильной болью в глазу, тошнотой, головокружением и снижением остроты зрения. ВГД при этом возрастает до 60 мм рт. ст. и выше.
При травматической офтальмогипертензии пациент жалуется на туман перед глазами, ощущение инородного тела и болезненность в глазу, реже — на тошноту и рвоту. Эти признаки обычно развиваются спустя 3-6 часов после травмы.
Увеальная форма повышенного давления внутри глаза (при воспалении тканей глаза) проявляется слезотечением, покраснением белков, раздражением глаз, светочувствительностью.
Диагностика повышенного ВГД
Существует несколько методов для определения внутриглазного давления.
Тонометрия проводится под местной анестезией, поскольку зонд тонометра соприкасается с роговицей. Для обезболивания используют глазные капли Проксиметакаин. Видов тонометрии множество — идентационная электронная, контурная динамическая, гольдмановская и др. Золотым стандартом измерения ВГД считается применение тонометра Гольдмана. Полученные значения внутриглазного давления измеряются в мм рт. ст.
Гониоскопия — это визуальное исследование передней камеры глаза, а именно угла между радужкой и роговицей, с помощью гониолинзы и щелевой лампы. Линза после местной анестезии глаза прикладывается к поверхности глазного яблока. Затем настраивается лампа, и гониолинза поворачивается для визуализации всех участков угла передней камеры.
Кстати: в плане внутриглазного давления в гониоскопии оценивают ширину радужно-роговичного угла. Если он сужен, то это затрудняет отток жидкости, повышая ВГД и риск развития закрытоугольной глаукомы.
Тонография — функциональный метод, схожий с тонометрией, но более длительный. Показывает процессы выработки и дренажа водянистой влаги, в графическом виде регистрирует давление внутри глаза.
Определить симптоматическую глазную гипертензию при болезни Познера-Шлоссмана можно только с помощью биомикроскопии глаза. Этот метод выявляет еле заметную отечность роговицы и осадок макрофагов, лимфоцитов и других клеток на ней (преципитаты).
Возможные осложнения
Последствия длительного повышения ВГД:
• отслойка сетчатки, приводящая к нарушению зрения и требующая хирургического лечения;
• язвенное поражение роговицы или ее утолщение;
• заднекапсульная катаракта;
• птоз, атрофия тканей века.
Оставленная без внимания симптоматическая форма офтальмогипертензии осложняется вторичной глаукомой. Второе последствие, также связанное и с первым — это атрофия зрительного нерва, которая приводит сначала к частичной, а затем и к полной утрате зрительной функции.
Методы лечения повышенного ВГД
Медикаментозная терапия глазной гипертензии основана на применении гипотензивных препаратов, т. е. снижающих давление. В первую очередь назначается одно средство из группы бета-адреноблокаторов в форме глазных капель (Бетаксолол, Тимолол и др.). При отсутствии эффекта прибегают к сочетанию двух таких лекарств либо комбинируют его с другими препаратами — ингибиторами карбоангидразы (Бринзоламид, Дорзоламид и др.) или холиномиметиками (Ацеклидин, Пилокарпин, Ацетилхолин и др.).
Важно! Самолечение офтальмогипертензии недопустимо. Схему лечения должен назначать офтальмолог после тщательного обследования.
Наряду со снижением внутриглазного давления устраняют фактор, вызвавший его повышение, будь то заболевание, травма или чрезмерная нагрузка на глаза. При ВГД, достигшем 70 мм рт. ст., показан прием Глицерола и Ацетазоламида. Также доктор может назначить инъекции литического раствора, мочевины, Маннитола.
Если препараты не помогают или необходимо убрать механическую преграду оттока жидкости из камер глаза, то прибегают к хирургическому вмешательству или лазерной иридэктомии.
Консервативные методы лечения внутриглазного давления
Цель терапии при повышенном внутриглазном давлении – устранить причины, спровоцировавшие возникновение данного состояния. Способы лечения при высоком давлении могут отличаться, что обусловлено запущенностью заболевания.
Если диагностировано повышенное глазное давление, на начальном этапе назначается консервативная терапия:
· выполнение специальных гимнастических упражнений;
· использование глазных капель для улучшения оттока жидкости;
· снижение времени на просмотр телевизора и работу с компьютером;
· ношение специальных защитных очков.
Кроме того, надо увеличить время пребывания на улице, отказаться на некоторое время от силовых и контактных видов спорта.
Если повышенное внутриглазное давление проявляется как признак какого-то другого заболевания, нужно приступить к комплексной терапии.
Использование народных средств для лечения
Если пациент отдает предпочтение нетрадиционной медицине, рекомендуется использовать следующие средства:
Золотой ус в виде настойки. Заливаем усики (20 шт.) водкой (0,5 л), размещаем в тёмном прохладном месте на 12 суток. Принимаем по 1 чайной ложке ежедневно натощак, предварительно процедив.
Настой лугового клевера. Сухую траву (1 ст. л.) заливаем горячей водой (150 мл). Настаиваем, процеживаем и принимаем каждый день на ночь в течение месяца.
Кефир можно пить каждый вечер, добавляя в него предварительно щепотку корицы.
Как лечить внутриглазное давление дома
 Лечение внутриглазного давления
Лечение внутриглазного давленияГлазное давление можно снизить дома. Для этого рекомендуется выполнять такие простые действия:
1. Для сна использовать высокую подушку.
2. Чтобы снизить зрительные нагрузки, требуется пользоваться достаточным освещением при работе.
3. Отказаться от зрительных перегрузок, прерываться в процессе работы, чтобы глаза отдохнули. У одежды должен быть свободный воротник, а галстук не нужно сильно затягивать, так как это способствует сдавливанию сосудов в шее.
4. Избегать поднятия тяжестей. Большая нагрузка будет негативно влиять на сосуды.
5. Отказаться от алкоголя и курения.
6. Отказаться от кофе и чая.
7. Избегать стрессов.
Выполняя любую работу, нужно пытаться стоять с поднятой головой.
Для этого рекомендуется выполнять такие правила:
- во время мытья полов нужно использовать швабру;
- в процессе прополки требуется использовать тяпку с длинной ручкой;
- в момент полоскания белья руками емкость с водой нужно ставить на возвышенность;
- в процессе обувания пользуйтесь специальными лопаточками для обуви.
Полезно при лечении повышенного внутриглазного давления употреблять укроп, виноград, арбуз, березовый сок, смородину, тыкву.
Методы профилактики ВГД
Нарушение внутриглазного давления чревато последствиями (глаукомой и потерей зрения).
Чтобы не допустить подобные состояния, рекомендуется придерживаться таких правил:
1. Если приходится долго работать за компьютером, требуется регулярно делать перерыв, слегка массировать глаза и выполнять специальные гимнастические упражнения. Также можно просто посидеть немного с закрытыми глазами и отдохнуть от работы 2-3 минуты.
2. Нужно принимать специальные витамины для глаз, питаться черникой, морковкой, рыбой. Рацион должен быть максимально разнообразным. При этом из рациона рекомендуется исключить вредную пищу: жирные блюда, фаст-фуд, соленые и острые продукты.
3. Требуется ежедневно гулять на улице.
4. Нужно делать зарядку. Это поможет избавиться от многих проблем со здоровьем, в том числе от высокого внутриглазного давления
5. Регулярно нужно консультироваться с окулистом, хотя бы один раз в год. При наличии склонности к офтальмологическим болезням нужно проходить осмотр один раз в 6 месяцев.
При правильном подходе можно заранее не допустить проблемы, связанные с внутриглазным давлением. Не стоит игнорировать первые симптомы заболевания, надо своевременно консультироваться со специалистом и как можно раньше начинать лечение.
Заключение
Любое подозрение на повышение внутриглазного давления требует обязательного врачебного внимания. Важно выяснить точную причину офтальмогипертензии для эффективного лечения проблемы и сохранения зрительной функции. Лицам старше 40 лет рекомендовано каждый год проходить обследование у окулиста, особенно если имеют место заболевания сердца, почек, нервной системы или эндокринных желез.
Похожие интересные статьи
Глазная гипертензия | IMO
Что такое глазная гипертензия?
Глазная гипертензия возникает, когда давление внутри глаза превышает 21 мм рт. ст. — предел нормального диапазона.
Повышение внутриглазного давления (прогрессирующее с возрастом, хотя оно также может быть связано с другими патологиями или причинами) является основным фактором риска развития глаукомы и, следовательно, люди с глазной гипертензией более восприимчивы к заболеванию. Однако обе вещи различны: мы говорим о глазной гипертензии, когда внутриглазное давление повышено, но зрительный нерв не поврежден, в то время как в случае глаукомы зрительный нерв уже поврежден — это может быть при нормальном или повышенном внутриглазном давлении, и может привести к тому, что пациент заметит потерю поля зрения и даже центрального зрения только в запущенных случаях патологии.
Почему она возникает?
Глазная гипертензия вызвана неисправностью дренажной системы водянистой влаги, которая омывает и питает глазные структуры. Когда этот процесс возникает из-за множества причин, баланс между жидкостью, которая образуется внутри глаза, и жидкостью, которая выходит из него, нарушается, что приводит к повышению внутриглазного давления (обычно постепенному, хотя он может быть и быстрым).
Хотя любой человек может страдать от глазной гипертензии, определенные группы населения более подвержены этому и, следовательно, могут заболеть глаукомой:
- Люди с семейной историей глазной гипертонии или глаукомы
- Люди, старше 60 лет
- Диабетики
- Страдающие близорукостью или с повышенной гиперметропией
- Пациенты с определенными травмами или заболеваниями глаз
- Чернокожие люди или азиаты
- Пациенты с узким углом зрения
Как можно предупредить ее возникновение? Симптомы
Глазная гипертензия не может быть предотвращена, но ее можно контролировать с помощью периодических проверок (особенно в случае факторов риска) и снижать с помощью различных методов лечения, чтобы предотвратить повреждение зрительного нерва, что можете привести к необратимой потере зрения в результате глаукомы.
причины, симптомы, диагностика, лечение, профилактика
Патологическое состояние, обусловленное повышением внутриглазного давления выше 20 мм рт. ст. при отсутствии глаукоматозных изменений глазного дна.
Причины
Причина эссенциальной формы офтальмогипертензии – это возрастные изменения циркуляции водянистой влаги. Патология развивается на фоне гормонального дисбаланса у женщин климактерического возраста.
К развитию симптоматической формы патологии может привести целый ряд факторов.
Использование кортикостероидов. Нарушение гидродинамики глаза может возникать как при длительных инстилляциях гормональных средств, так и при их пероральном приеме. Местное применение глюкокортикостероидов вызывает повышение внутриглазного давления через несколько недель с момента начала лечения и через 2 или 4 года при системном употреблении препаратов этой группы. Активное лечение стероидами потенцирует увеличение офтальмотонуса уже через 1 или 2 часа с момента начала введения средства.
Травмы глаза. Реактивная природа патологии связанна с раздражением болевых рецепторов на поверхности радужки и роговицы. Острая офтальмогипертензия может являться ответом на дислокацию хрусталика.
Операции. Повышение офтальмотонуса может быть вызвано обтурацией дренажной сети элементами хрусталика, пигментом или псевдоэксфолиативным материалом. Помимо этого, офтальмологическая гипертензия может возникнуть при применении вискоэластических препаратов в ходе операции. В послеоперационном периоде повышение внутриглазного давления может возникать на фоне местной воспалительной реакцией, зрачковых и цилиарных блоков.
Отравление. Иногда повышение внутриглазного давления может быть вызвано хронической интоксикацией тетраэтилсвинцом, отравлением фурфуролом или бесконтрольным приемом препаратов, содержащих сангвинарин.
Симптомы
Клинические проявления офтальмогипертензии определяются вариантом развития. Эссенциальная глазная гипертензия характеризуется стабильным или регрессирующим течением. Это обусловлено тем, что с возрастом интенсивность продукции внутриглазной жидкости постепенно снижается. Чаще всего офтальмогипертензия возникает симметрично на обоих глазах. При этой форме патологии больные часто жалуются головную боль. Во время криза у больного возникает дискомфорт, появление тумана и радужных кругов перед глазами.
При стероидном типе патологии отмечается постепенное повышение внутриглазного давления. При реактивном варианте признаки глазной гипертензии нарастают в течении 2 или 6 часов после травмы или хирургического вмешательства. У больного возникает ощущение инородного тела в глазу, затуманивание зрения, выраженная боль в глазном яблоке. Редко отмечаются диспепсические проявления, такие как тошнота и рвота. Специфические симптомы увеальной формы включают гиперемию глаза, фотофобию и повышенное слезотечение. При тяжелом течении заболевание может привести к необратимому снижению зрения.
Диагностика
Диагностика офтальмогипертензии представляет собой достаточно сложную диагностическую задачу, это обусловлено тем, что измерение внутриглазного давления вызывает психологическое напряжение у человека, что довольно часто сопровождается повышением офтальмотонуса и возникновением ложных симптомов. Для подтверждения диагноза больному могут быть назначены тонометрия, биомикроскопия глаза, тонография, гониоскопия.
Лечение
Лечение офтальмогипертензии основано на назначении гипотензивных средств. Целевой уровень внутриглазного давления варьируется от 20 до 13 мм рт. ст. Терапию начинают с назначения одного препарата из группы бета-адреноблокаторов, при недостаточной эффективности показана комбинированная терапия. Наиболее эффективной схемой лечения, является применение двух β-адреноблокаторов. При недостаточной эффективности назначают комбинацию β-адреноблокатора с М-холиномиметиком или ингибитором карбоангидразы.
При обнаружении механической преграды на пути оттока внутриглазной жидкости потребуется ее устранение хирургическим путем.
Профилактика
Профилактика повышенного офтальмологического давления сводится к устранению гормонального дисбаланса и назначению гипотензивной терапии накануне оперативного вмешательства.
Повышенное глазное давление: причины, симптомы, лечение и профилактика
Наши глаза — довольно хрупкий орган: достаточно потереть их грязными руками, чтобы занести инфекцию, способную вызвать воспаление. Кроме того, глазное яблоко имеет собственное давление, которое называется офтальмотонус. Если оно повышается или понижается, то это говорит о наличии патологии и требует лечения.

Офтальмотонус — это давление, которое оказывает содержимое глазного яблока (стекловидное тело и глазная жидкость) на его стенки, а также на роговицу и склеру. Когда внутриглазное давление, или ВГД, в норме, человека ничего не беспокоит. Но бывают ситуации, когда офтальмотонус снижается или, наоборот, поднимается, и такие скачки опасны для здоровья глаз. В случае повышенного ВГД наиболее частое последствие — развитие глаукомы, опасного заболевания, приводящего к слепоте. Эта болезнь — настоящая «глазная чума» 21 века, с которой активно борется весь мир. А как узнать, какое давление внутри глаза? От чего оно зависит и как обеспечить его нормальное состояние — расскажем в нашей статье.
Норматив офтальмотонуса
Постоянная принятая норма давления внутри глаз у взрослого человека лежит в диапазоне от 10 до 22 мм рт. ст. (в среднем у большинства людей эти показатели равны 15-17) и характеризуется постоянством. В течение одних суток давление колеблется лишь в пределах 3-4 мм рт. ст. — утром обычно бывает выше, чуть снижаясь к вечеру. Постоянство необходимо для стабильной работы внутренних оболочек глаза, особенно сетчатки, и зависит от целого ряда физиологических механизмов, отвечающих за регулировку наполнения сосудов внутри глаза кровью, приток и отток водянистой влаги. Помимо этого, нормальный офтальмотонус важен для поддержания оптических свойств сетчатки.
Какие значения давления указывают на наличие патологии
В ситуации, когда ВГД имеет повышенные значения, это знак бить тревогу, так как его увеличение свидетельствует о наличии глаукомы в разных стадиях. Вот таблица, по которой можно узнать о том, насколько Вам угрожает опасность этой болезни
1. Нормой считается значение от 10 до 22 мм рт. ст. (обычно 15-17).
2. Давление от 22 до 25 мм ртутного столба может свидетельствовать о первичных признаках глаукомы, и в этом случае нужно пройти тщательное обследование.
3. Цифра 25-27 мм ртутного столба с большой долей вероятности подтверждает наличие начальной стадии глаукомы.
4. При уровне офтальмотонуса 27-30 единиц можно говорить о том, что глаукома активно развивается.
5. Значение ВГД выше 30 мм рт. ст. означает тяжелую степень развития заболевания.
Напоминаем, изменение давления внутри глаз в течение дня не должно превышать норму 3-4 мм рт. ст. — утром выше, к вечеру ниже. А какие факторы могут послужить поводом для обращения к специалисту, чтобы проверить глазное давление?
Симптомы, указывающие на наличие повышенного ВГД
Итак, врачи советуют обратить внимание на следующие явления, которые могут свидетельствовать об увеличенном офтальмотонусе. Особенно внимательным к здоровью глаз следует быть людям, у которых в семье уже есть родственники, болеющие глаукомой:
- болевые ощущения в висках и над бровями при поднятии глаз вверх, особенно в вечернее время;
- частые головные боли и невозможность избавиться от них даже с помощью лекарственных средств;
- полопавшиеся сосуды на белке глаза;
- сильная усталость глаз к вечеру, неприятные ощущения при взгляде вверх или в стороны;
- затуманивание зрения после ночного сна, когда требуется время, чтобы оно пришло в норму;
- быстрая утомляемость глаз во время зрительной работы;
- снижение четкой видимости при переходе из светлого помещения в более темное.
Вот основные симптомы так называемой гипертонии глаз, на которые врачи советуют обращать внимание, тем более при предрасположенности к глаукоме. Если они повторяются регулярно, то это повод обратиться к специалисту для доскональной проверки органов зрения.
Факторы риска, которые могут являться причиной повышения ВГД
Увеличение давления внутри глазного яблока может быть вызвано также некоторыми общими болезнями человека. Именно поэтому врач собирает подробно все данные о Вашем образе жизни, наследственных заболеваниях, и даже о том, какими занятиями Вы любите увлекаться, чтобы точно установить клиническую картину. Например, повышение офтальмотонуса могут спровоцировать нарушения в работе внутренних систем или органов.

1. Сахарный диабет. Это группа эндокринных заболеваний, характеризующаяся повышением сахара в крови, а также неспособностью поджелудочной железы вырабатывать гормон инсулин. В организме наблюдаются постоянные скачки сахара от нормального уровня до высокого или, наоборот, низкого. В связи с этим начинаются проблемы с состоянием сосудов, вызывающие увеличение артериального и внутриглазного давления.
2. Вегетососудистая дистония. Лица, страдающие ВСД, могут предъявлять жалобы на перебои в работе сердца, снижение или скачки артериального давления, а также на головную боль и головокружение. При этом нарушается работа многих систем организма. ВСД также способна стать причиной повышения офтальмотонуса.
3. Болезни сердечно-сосудистой системы. Их список довольно обширен. Это могут быть атеросклероз, врожденный порок сердца, нарушение эластичности сосудов, варикоз и множество других недугов, затрагивающих нормальное функционирование сердца и кровеносных сосудов.
4. Заболевания почек. Выраженный и длительно протекающий гломерулонефрит, а также сморщенная почка могут привести к возникновению поражений сетчатки и давлению повышенному глазному.
5. Наличие увеита, астигматизма, дальнозоркости и некоторых других нарушений также может послужить причиной повышения ВГД.
6. Посттравматическая глаукома. Возникает после механического или химического повреждения органов зрения.
7. Длительное времяпрепровождение за монитором компьютера. Исследования ученых уже давно подтвердили факт, что долгое нахождение перед экраном и напряженная зрительная работа могут спровоцировать повышение офтальмотонуса. Глаза находятся в постоянном напряжении, человек начинает моргать в несколько раз реже, может разболеться голова и увеличиться ВГД.
Мы перечислили несколько факторов, которые могут вызвать повышенние внутриглазного давления. Кроме того, к группе риска относятся люди старше 40 лет, так как чем старше возраст, тем чаще встречается заболевание. Однако может наблюдаться повышенное глазное давление и у детей, поэтому родителям следует проявлять бдительность. Если у него присутствуют какие-либо нарушения зрения (близорукость, астигматизм, синдром «ленивого глаза» и прочие), то это повод, чтобы держать на контроле показания глазного давления у детей.
Каким образом измеряют глазное давление?
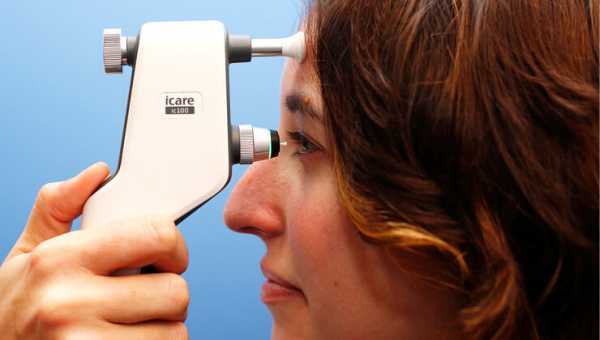
В домашних условиях пациент может применять только один доступный ему способ — пальпирование через веки глазного яблока, на ощупь определяя степень его плотности. Если давление в норме, то при аккуратном надавливании под пальцами должен ощущаться в меру упругий круглый шар. При повышенном ВГД он будет достаточно твердым и не склонен к деформации, а при пониженном, наоборот, проминаться. Конечно, такой способ не дает верных показаний и может использоваться лишь для понимания приблизительного состояния, хотя люди, страдающие повышенным ВГД, со временем приобретают необходимые навыки. Точные же данные можно узнать в кабинете врача, где он проведет осмотр с помощью специальных приборов, а также исследует Ваше глазное дно.
Тонометрический метод измерения. Проводится с помощью тонометра. Их бывает несколько видов, но самые известные и распространенные — тонометр Маклакова и тонометр Гольдмана. Мы не будем вдаваться в технические подробности и описание процедуры измерения, важно лишь то, что эти способы помогут определить точное внутриглазное давление.
Бесконтактные тонометры. Сложные электронные приборы, которые применяют сегодня все чаще, так как этот способ дает еще более точные показания. Если с помощью первых двух тонометров производится непосредственное воздействие на глаз, используются лекарства для анестезии роговицы, так как происходит физическое воздействие на орган зрения, то при помощи бесконтактного тонометра измерения проводятся посредством струи воздуха, направленной на роговицу.
Какие еще последствия могут возникнуть при повышенном давлении?
В большинстве случаев увеличение ВГД приводит именно к глаукоме, но бывают случаи, когда оно провоцирует также следующие нарушения:
- отслоение сетчатки — процесс отделения сетчатой оболочки глаза от сосудистой. В здоровом глазу они тесно соприкасаются. В результате отслойки сетчатки наступает заметное снижение качества зрения;
- оптическая нейропатия — частичное или полное разрушение нервных волокон, которые отвечают за передачу изображения в мозг. Это может привести к искажению цветового зрения.
Два этих глазных нарушения, наряду с глаукомой, при несвоевременном вмешательстве приводят к слепоте практически в 100% случаев. Вот почему так важно следить за давлением внутри глаз, особенно в возрасте после 40 лет.
Лечение высокого глазного давления
На сегодняшний день самым распространенным и доступным способом снижения увеличенного офтальмотонуса является применение специальных капель, которые нормализуют его. Но нужно также учитывать причины, которые спровоцировали повышение ВГД, по возможности занимаясь их устранением или лечением.
Помимо капель, существует также еще несколько методов борьбы с высоким глазным давлением. Окулист может назначить физиотерапевтические процедуры (вакуумный массаж, цветоимпульсная терапия и прочие), которые проводятся в условиях стационара.

Наиболее кардинальным способом нормализации давления является хирургическое вмешательство. Их тоже существует несколько видов: гониотомия, трабекулэктомия и самый передовой метод — лазерная операция. С помощью луча лазера открываются пути оттока внутриглазной жидкости, вследствие чего снижается и офтальмотонус. Но, к сожалению, для проведения операции пациент должен соответствовать определенным требованиям, и не каждый под них подходит. В любом случае метод лечения подбирается индивидуально в зависимости от возраста, степени тяжести заболевания, индивидуальных особенностей организма.
Профилактика глазного высокого давления
Что делать, если Вы входите в группу риска? В первую очередь, скорректировать свое питание, таким образом способствовать стабильности ВГД. Необходимо минимизировать потребление соли, сахара, быстрых углеводов и включить в ежедневный рацион следующие продукты: горький шоколад, орехи, яйца, овощи и фрукты красного цвета. Также необходимо поддерживать в организме достаточное количество витаминов группы Е, аскорбиновой кислоты и бета-каротина.
Помимо питания, нужно также выполнять несложные рекомендации врачей, придерживаясь правильного образа жизни: чаще проводить время на свежем воздухе, отказаться от курения и алкоголя, не употреблять продукты, содержащие повышенное количество холестерина, не проводить длительное время за экранами гаджетов и компьютера, выполнять специальную гимнастику для глаз.
Глаза — наше окно в мир, с их помощью человек воспринимает до 90% окружающей информации, вот почему важно сохранить их здоровье в порядке до старости. При появлении дискомфорта в глазах следует не медлить и записаться на прием к врачу. Желаем крепкого здоровья и хорошего зрения!
Внутриглазное давление — Википедия
Пациент перед тонометромВнутриглазное давление ( ВГД ) — давление жидкости внутри глаза. Для его определения специалисты по уходу за глазами используют метод под названием тонометрия. ВГД является важным аспектом в оценке пациентов, подверженных риску глаукомы.[1] Большинство тонометров откалибровано для измерения давления в миллиметрах ртутного столба (мм. рт. ст.).
Внутриглазное давление определяется главным образом путём сочетания производства водянистой влаги и дренажа водянистой влаги, главным образом, через трабекулярную сеть, расположенной в углу передней камеры.
Важным количественное соотношение приведено ниже:
- ВГД = F / C + PV
Где F = скорость формирования внутриглазной жидкости, C = скорость истечения, PV = Эписклеральные венозное давление. Перечисленные факторы являются факторами, управляющими ВГД.
Внутриглазное давление измеряют с помощью тонометра в рамках комплексной проверки зрения.
На измеренные значения внутриглазного давления влияет толщина роговицы и её жесткость.[2][3] В результате, некоторые формы рефракционной хирургии (например, фоторефракционная кератэктомия) может вызвать изменение результатов измерения внутриглазного давления традиционными методами, — оно может казаться нормальным, когда на самом деле давление может быть слишком высоким.
Текущий консенсус среди офтальмологов и оптометристов определяет нормальное внутриглазное давление между 10 мм рт. ст. и 20 мм рт. ст.[4][5] среднее значение внутриглазного давления 15,5 мм рт. ст. с колебаниями около 2,75 мм рт. ст.[6]
Глазная гипертензия (ОНТ) определяется сверхнормативным повышением внутриглазного давления, но при отсутствии поражения зрительного нерва или потери поля зрения.[7][8]
Глазная гипотония, как правило, определяется падением внутриглазного давления до величины равной или меньшей 5 мм рт. ст.[9][10] Такое низкое внутриглазное давление может означать утечку жидкости и дефляцию глазного яблока.
Суточные изменения.[править | править код]
Внутриглазное давление изменяется в течение дня и ночи. Суточные изменения для нормального глаза составляют от 3 до 6 мм рт. ст. и изменение может увеличиться в глаукомном глазе. Ночью внутриглазное давление может не уменьшаться [11] несмотря на более медленную секрецию водянистой влаги.[12] В общей популяции ВГД составляет от 10 до 21 мм рт. ст. при среднем значении около 15 или 16 мм рт. ст. (плюс или минус 3,5 мм рт. ст. в течение 24-часового цикла).
Фитнес и упражнения.[править | править код]
Существуют некоторые неубедительные исследования, которые показывают, что упражнения могли бы повлиять на ВГД (некоторые положительно, а некоторые отрицательно).[13][14] Тем не менее, некоторые другие виды физических упражнений могут повысить ВГД.[7]
Музыкальные инструменты.[править | править код]
Игра на некоторых музыкальных духовых инструментах была связана с повышением внутриглазного давления. Одно исследование 2011 года было сосредоточено на медных и деревянных духовых инструментах, при этом наблюдались «временные и, иногда, резкие подъемы колебаний ВГД».[15] Ещё одно исследование показало, что величина повышения внутриглазного давления коррелирует с внутриротовым сопротивлением, связанным с инструментом и вызывает периодическое повышение внутриглазного давления при игре на духовых инструментах высокого сопротивления с потерей части поля зрения.[16] Диапазон внутриротового давления, присутствующего в различных классах этнических духовых инструментов, таких, как индейская флейта, как было показано, в целом ниже, чем в западных классических духовых инструментах.[17]
Другие факторы.[править | править код]
Внутриглазное давление также зависит от ряда других факторов, таких как сердечные ритмы, дыхание, потребление жидкости, системных лекарств и препаратов для местного применения. Потребление алкоголя и марихуаны приводит к уменьшению переходного внутриглазного давления, а кофеин может увеличить внутриглазное давление.[18]
Глицерин при оральном применении (часто смешивают с фруктовым соком, чтобы уменьшить его сладкий вкус) может вызвать быстрое, временное снижение внутриглазного давления. Это может быть полезно в качестве начальной неотложной терапии при сильно повышенном давлении.[19]
Глазная гипертензия является наиболее важным фактором риска для глаукомы .
Измерение внутриглазного давления было определено как вторичный результат в систематическом обзоре по сравнению с эффектом нейропротективных агентов в замедлении прогрессирования открытоугольной глаукомы.[20]
Различия в давлении между двумя глазами часто потенциально связано с определенными типами глаукомы, а также клинически значимо для увеита или отслоения сетчатки .
Внутриглазное давление может стать повышенным в связи с анатомическими проблемами, воспалением глаз, генетическими факторами, или как побочный эффект от лекарств. Внутриглазное давление обычно увеличивается с возрастом и генетическим влиянием.[21]
- ↑ Farandos, NM; Yetisen, AK; Monteiro, MJ; Lowe, CR; Yun, S. H. Contact Lens Sensors in Ocular Diagnostics (неопр.) // Advanced Healthcare Materials. — 2014. — doi:10.1002/adhm.201400504.
- ↑ Grieshaber M. C., Schoetzau A., Zawinka C., Flammer J., Orgul S. Effect of Central Corneal Thickness on Dynamic Contour Tonometry and Goldmann Applanation Tonometry in Primary Open-angle Glaucoma (англ.) // Arch Ophthalmol. (англ.)русск. : journal. — 2007. — June (vol. 125, no. 6). — P. 740—744. — doi:10.1001/archopht.125.6.740. — PMID 17562982.
- ↑ Tanaka G. H. Corneal pachymetry: a prerequisite for applanation tonometry? (англ.) // Arch Ophthalmol. (англ.)русск. : journal. — 1998. — April (vol. 116, no. 4). — P. 544—545. — PMID 9565063.
- ↑ webMD - Tonometry
- ↑ Glaucoma Overview Архивная копия от 4 июля 2008 на Wayback Machine from eMedicine
- ↑ Janunts E. Optical remote sensing of intraocular pressure by an implantable nanostructured array (неопр.) (недоступная ссылка). Medizinische Fakultät der Universität des Saarlandes. Архивировано 25 апреля 2012 года.
- ↑ 1 2 Viera G. M., Oliveira H. B., de Andrade D. T., Bottaro M., Ritch R. Intraocular Pressure Variation During Weight Lifting (англ.) // Arch Ophthalmol. (англ.)русск. : journal. — 2006. — September (vol. 124, no. 9). — P. 1251—1254. — doi:10.1001/archopht.124.9.1251. — PMID 16966619.
- ↑ American Optometric Association - Ocular Hypertension
- ↑ eMedicine - Ocular Hypotony - Author: Sheila P Sanders, MD
- ↑ Henderer J. D., Budenz D. L., Flynn HW Jr, Schiffman J. C., Feuer W. J., Murray T. G. Elevated Intraocular Pressure and Hypotony Following Silicone Oil Retinal Tamponade for Complex Retinal Detachment: Incidence and Risk Factors (англ.) // Arch Ophthalmol. (англ.)русск. : journal. — 1999. — February (vol. 117, no. 2). — P. 189—195. — doi:10.1001/archopht.117.2.189. — PMID 10037563.
- ↑ Liu JHK; Weinreb R. N. Monitoring intraocular pressure for 24 h (англ.) // Br J Ophthalmol (англ.)русск. : journal. — 2011. — Vol. 95, no. 5. — P. 599—600. — doi:10.1136/bjo.2010.199737.
- ↑ Brubaker R. F. Flow of aqueous humor in humans (англ.) // Invest Ophthalmol Vis Sci (англ.)русск. : journal. — 1991. — Vol. 32, no. 13. — P. 3145—3166.
- ↑ Studies have also been conducted on both healthy and sedentary individuals to determine if intraocular pressure could be reduced with other types of exercise. Some forms of exertion have been found to result in a decrease in intraocular pressure. Exercises studied included; walking, jogging, and running. Acute Dynamic Exercise Reduces Intraocular Pressure, Departments of Ophthalmology, Physiology, Faculty of Medicine, Atatürk University, Erzurum- Turkey. July 1999. (неопр.) (недоступная ссылка). Дата обращения 9 февраля 2015. Архивировано 28 сентября 2011 года.
- ↑ Qureshi IA. Effects of mild, moderate and severe exercise on intraocular pressure of sedentary subjects. Rawalpindi Medical College, Rawalpindi, Pakistan
- ↑ Gunnar Schmidtmann; Susanne Jahnke; Egbert J. Seidel; Wolfgang Sickenberger; Hans-Jürgen Grein. Intraocular Pressure Fluctuations in Professional Brass and Woodwind Musicians During Common Playing Conditions (англ.) // Graefe's Archive for Clinical and Experimental Ophthalmology : journal. — 2011. — Vol. 249. — P. 895—901. — doi:10.1007/s00417-010-1600-x.
- ↑ J. S. Schuman; E. C. Massicotte; S. Connolly; E. Hertzmark; B. Mukherji; M. Z. Kunen. Increased Intraocular Pressure and Visual Field Defects in High Resistance Wind Instrument Players (англ.) // Ophthalmology : journal. — 2000. — January (vol. 107). — P. 127—133. — doi:10.1016/s0161-6420(99)00015-9.
- ↑ Clinton F. Goss. Intraoral Pressure in Ethnic Wind Instruments (неопр.). — 2013. — August. — arXiv:1308.5214.
- ↑ Intraocular pressure measure on normal eyes by Pardianto G et al., in Mimbar Ilmiah Oftalmologi Indonesia.2005;2:78-9.
- ↑ Effect of Oral Glycerol on Intraocular Pressure in Normal and Glaucomatous Eyes, S. M. Drance, MD, FRCS (ENG) Arch Ophthalmol. 1964;72(4):491-493. doi:10.1001/archopht.1964.00970020491009
- ↑ Sena D. F., Lindsley K. Neuroprotection for treatment of glaucoma in adults (англ.) // Cochrane Database Syst Rev : journal. — 2013. — Vol. 2. — P. CD006539. — doi:10.1002/14651858.CD006539.pub3. — PMID 20166085.
- ↑ Intraocular pressure measure on normal eyes by Pardianto G et al., in Mimbar Ilmiah Oftalmologi Indonesia.2005;2: 80.
Изменения органа зрения при артериальной гипертензии
Артериальная гипертензия сопровождает группу заболеваний (схема 1), при которых в результате не менее трех измерений в различное время систолическое артериальное давление (АД) составляет или превышает 140 мм рт. ст , диастолическое — 90 мм рт. ст. Чаще встречается в возрасте 40—69 лет.
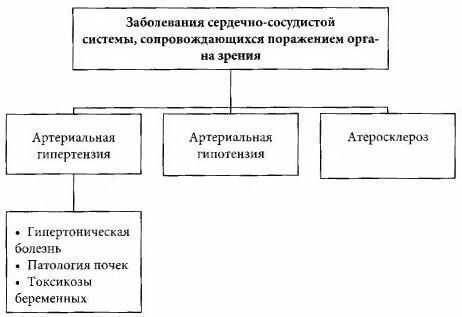
Схема 1. Заболевания сердечно-сосудистой системы с поражением органа зрения
Классификация. Европейская классификация гипертонической ретинопатии различает четыре стадии заболевания:
1- я стадия — изменения на глазном дне отсутствуют.
2- я стадия — сужение артерий.
3- я стадия — наличие симптомов, характерных для 2-й стадии, в сочетании с ретинальными кровоизлияниями и/или экссудатом.
4-я стадия — наличие симптомов, характерных для 3-й стадии, в сочетании с отеком диска зрительного нерва.
В странах СНГ пользуются классификацией М.Л. Краснова (1948), которая выделяет три стадии развития изменений глазного дна при артериальной гипертензии, постепенно переходящие одна в другую (схема 2):
I. Гипертоническая ангиопатия — функциональные изменения сосудов сетчатки.
II. Гипертонический ангиосклероз — органические изменения сосудов сетчатки.
III. Гипертоническая ретино- и нейроретинопатия — поражение не только сосудов, но и ткани сетчатки и зрительного нерва.
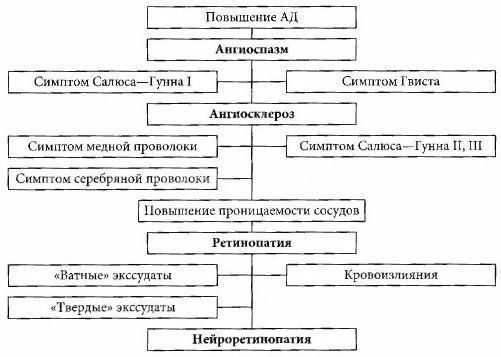
Схема 2. Стадии развития изменений глазного дна при артериальной гипертензии
Клиническая картина и диагностика. Осмотр офтальмолога при артериальной гипертензии является обязательным и включает визиометрию, измерение внутриглазного давления, периметрию и офтальмоскопию (с фундус-линзами), флюоресцентную ангиографию (ФАТ) и оптическую когерентную томографию (ОКТ) сетчатки, реоофтальмографию, допплерографию сосудов головного мозга и позвоночника.
На стадии ангиопатии (функциональных изменений сосудов сетчатки) снижение центрального и периферического зрения не наблюдается; она характеризуется сужением артерий, расширением вен и извитостью сосудов сетчатки. В связи с этим нарушается нормальное соотношение артерий и вен сетчатки (2 : 3) в сторону увеличения — до 1 : 4. Характерен симптом Салюса—Гунна I степени (симптом артерио-венозного перекреста, рис. 1) — небольшое сужение вены под давлением артерии в месте их перекреста. В центральных отделах, вокруг желтого пятна, появляется штопорообразная извитость мелких венул (симптом Гвиста).

Рис. 1. Феномен патологического перекреста сосудов сетчатки: а - симптом Салюса-Гунна I; б - симптом Салюса-Гунна II; в - симптом Салюса-Гунна III
Стадия ангиосклероза (органических изменений сосудов сетчатки) соответствует IIA и IIБ стадиям гипертонической болезни, снижение центрального и периферического зрения не характерно (схема 3). При осмотре глазного дна наблюдают сужение, неравномерность калибра и появление «боковых полос» вдоль артерий сетчатки. Сосуды выглядят как бы двухконтурными вследствие утолщения и снижения прозрачности сосудистой стенки. Центральный рефлекс по ходу артериол становится шире и приобретает золотистый оттенок — симптом медной проволоки.
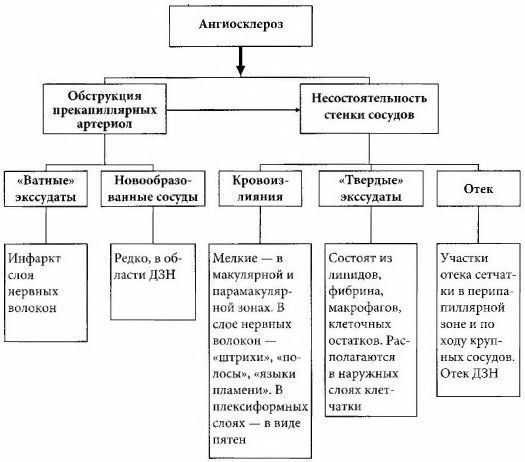
Схема 3. Изменения, происходящие при ангиосклерозе
Такая картина объясняется липоидной инфильтрацией сосудистой стенки с белковыми отложениями. При органическом перерождении стенки сосуда (фиброз, отложения гиалина, амилоида, извести) возникает симптом серебряной проволоки в виде белого яркого сосудистого рефлекса. Вены расширены и извиты. Характерны симптомы Салюса— Гунна II (симптом венозной дуги; заключается в частичном передавливании вены и дугообразном смещении ее в сторону и в толщу сетчатки) и Салюса—Гунна III (видимый «перерыв» вены под артерией; рис. 2).
Рис. 2. Гипертонический ангиосклероз — симптом медной проволоки, ретинальные геморрагии, симптом Гвиста, симптом Салюса—Гунна II, III
Стадию ретино- и нейроретинопатии (органических изменений сетчатки и зрительного нерва) наблюдают при IIIA и IIIБ стадиях гипертонической болезни. Она всегда является маркером тяжелых осложнений артериальной гипертезии, в частности патологии почек. Острота зрения, как правило, снижается при поражении макулярной области (ишемия, кровоизлияние, отек) и в поздней стадии нейроретинопатии.
Периметрия в современных условиях (компьютерная статическая периметрия) позволяет выявить ранние функциональные изменения зрительного анализатора: снижение светочувствительности, расширение слепого пятна, а также наличие скотом на стадии ретинопатии и сужение полей зрения. В этой стадии обструкция прекапиллярных артериол и капилляров с появлением ишемических зон и нарушение гематоретинального барьера приводят к возникновению очаujв экссудации, геморрагий, отека сетчатки и диска зрительного нерва, реже — новообразованных сосудов и микроаневризм.
Геморрагии, в зависимости от расположения относительно участков и слоев сетчатки, могут быть в виде штрихов, полос, языков пламени или пятен. Можно обнаружить и преретинальные кровоизлияния. По ходу сосудистых аркад в результате ишемии и плазморрагии фирмируются «рыхлые» серо-белые очаги, напоминающие комки ваты — так называемые ватные экссудаты (см. рис. 2). «Твердые» экссудаты выглядят как мелкие фокусы с четкими границами белого (ишемия + белковая инфильтрация) или желтого (липиды + холестерин) цвета.
Появляются чаще в центральных отделах и образуют «фигуру звезды» в области желтого пятна (рис. 3). При гипертонических кризах или злокачественной гипертензии возможно вовлечение в патологический процесс хориоидеи: фокальные инфаркты (очаги Эльшинга) и фибриноидный некроз сосудов (линии Зигриста).
Рис. 3. Стадия ретинопатии — формирование отека и отложение экссудата в вице фигуры звезды в макулярной области: а — кровоизлияния; б — «твердые» экссудаты (указаны стрелкой)
Увеличение размеров диска зрительного нерва, нечеткость его границ и выстояние в стекловидное тело, а также появление восковидного оттенка характерны при отеке диска зрительного нерва (нейроретинопатии).
Во время флюоресцентной ангиографии можно увидеть локальные участки окклюзии хориокапилляров, особенно при злокачественной гипертензии. Следует отметить, что описанным выше проявлениям могут предшествовать изменения в сетчатке.
Дифференциальную диагностику выявленных изменений следует проводить с застойным диском зрительного нерва, с ретинопатиями при диабете, коллагенозах, заболеваниях крови, радиационными поражениями.
Осложнениями со стороны глаз при гипертонической болезни являются: спонтанные рецидивирующие субконъюнктивальные кровоизлияния, тромбоз центральной вены сетчатки или ее ветви, острая непроходимость центральной артерии сетчатки или ее ветви, микроаневризмы ретинальных артерий, передняя ишемическая оптическая нейропатия, гемофтальм, вторичная сосудистая глаукома.
Чаще всего гипертоническая ретинопатия — это двустороннее заболевание, причем выраженность изменений глазного дна чаще бывает асимметричной, что зависит от разной степени поражения сосудов и кровоснабжения правого и левого полушария. Выраженность сосудистых нарушений позволяет определить компьютерная реоофтальмография или допплерография сосудов головного мозга и позвоночника. Характерны наличие венозного стаза, нарушение венозного оттока, снижение линейной и объемной скорости кровотока, спазм сосудов среднего и мелкого калибра, снижение реоофтальмологического коэффициента.
Лечение проводится амбулаторно и стационарно, совместно с терапевтом. Обязательным условием успешного лечения и профилактики дальнейших осложнений является компенсация артериального давления. В лечении основного заболевания применяются гипотензивные и мочегонные препараты в дозах, соответствующих возрасту больного, характеру и тяжести заболевания. Для компенсации патологических изменений в сетчатке глаза назначают ангиопротекторы, антиагреганты, антиоксиданты, сосудорасширяющие препараты, венотоники, нейропротекторы. По показаниям проводится лазеркоагуляция патологически измененных участков сетчатки.
Жабоедов Г.Д., Скрипник Р.Л., Баран Т.В.
Офтальмология
Опубликовал Константин Моканов
Эссенциальная гипертензия — Википедия
| Артериальная гипертензия | |
|---|---|
| МКБ-10 | I1010. |
| МКБ-10-КМ | I10 |
| МКБ-9 | 401401 |
| МКБ-9-КМ | 401[1][2] и 401.9[1][2] |
| OMIM | 145500, 603918, 604329, 607329, 608742, 610261, 610262, 610948, 611014, 610948, 607329, 603918, 608742, 145500, 604329, 611014, 610262 и 610261 |
| MeSH | D000075222 |
Эссенциальная гипертензия (гипертоническая болезнь, ЭГ, ГБ, первичная гипертензия) — форма артериальной гипертензии, хроническое заболевание, основным клиническим признаком которого является длительное и стойкое повышение артериального давления (гипертензия), диагноз которого ставится путём исключения всех вторичных гипертензий. Морфологические изменения при гипертонической болезни различны в разные её периоды, но касаются, прежде всего, сосудов и сердца.
Заболевание закрепляется с момента истощения депрессорной функции почек. Проявляется стойким хроническим повышением систолического и/или диастолического давления (более 140/90 мм рт. ст.).
26% взрослого населения по всему миру страдает гипертонией[3].В год регистрируется более 9 000 000 случаев Эссенциальной гипертензии, более 600 000 человек умирает в год с этим диагнозом. Смертность 6,5%[источник не указан 1172 дня]
Генетическая предрасположенность[править | править код]
Исследования на близнецах позволяют предполагать, что в этиологии гипертонической болезни большую роль играет наследственность[3].
Примерно у 50 %[4],[5],[6] больных обнаруживается наследственная предрасположенность к ЭГ, обусловленная мутацией в генах ангиотензиногена, рецепторов ангиотензина II, ангиотензинпревращающего фермента, ренина, альдостеронсинтетазы, β-субъединицы амилоридчувствительных натриевых каналов почечного эпителия и др.
Другие факторы[править | править код]
- Ожирение увеличивает риск гипертонии в пять раз. Более 85 % случаев гипертонии приходится на пациентов с индексом массы тела более 25[7].
- Курение: снижает эндотелий-зависимую вазодилятацию, повышает активность симпатического отдела нервной системы, является фактором риска развития ишемической болезни сердца.
- Избыточное потребление поваренной соли: избыток натрия увеличивает объём циркулирующей крови, вызывает набухание стенок артериол, повышает чувствительность сосудистой стенки к сосудосуживающим факторам.
- Недостаточное поступление с водой и пищей кальция и магния, микроэлементов и витаминов.
- Злоупотребление алкоголем.
- Низкая физическая активность, гиподинамия.
- Психо-эмоциональные стрессовые ситуации[8].
- Репликация патогенных микроорганизмов, особенно усиливающаяся при различных стрессовых состояниях связанная с изолированной систолической гипертензией и систоло-диастолической гипертензией репликация цитомегаловируса. Это наблюдалось в России, затем в среднеатлантических штатах США, казахских, китайских популяциях, хотя в популяциях США в целом данные ещё недостаточно изучены. Это связано с тем, что повышение экспрессии ангиотензина II и ренина в крови и тканях, безусловно наблюдаемое в результате воздействия цитомегаловируса, не всегда приводит к развитию артериальной гипертензии, так как, например, люди африканской расы в среднем имеют очень высокий по сравнению с другими расами уровень ангиотензина II и ренина, гипертензия у них действительно протекает тяжелее, но на Кубе, в Пуэрто-Рико и особенно в Африке распространённость АГ обычно значительно ниже, чем среди белых США.[9][10][11]
- Появление артериальной гипертензии зависит от возраста человека. В молодом возрасте, в основном, — вторичные гипертензии — из-за курения, алкоголизации, наркотиков, вертебробазилярной недостаточности, врожденных аномалий сосудов, почек, надпочечников, гипофиза . В среднем возрасте — за счет избыточной массы тела, нервно-психических нагрузок или перенесенных заболеваний с поражением сердца, сосудов, почек. А в возрасте после 40 лет — это почти всегда результат склеротического поражения сосудов;
- Гипертензия беременных — это гипертензия, которая развивается у некоторых женщин во время беременности. Она обычно проходит после родов, но иногда болезнь может затянуться, и у женщин, которые перенесли гипертензию беременных, а также преэклампсию и эклампсию, также сопровождающиеся артериальной гипертензией, выше вероятность развития гипертонии в последующие годы[12].
- У африканцев[13], живущих в индустриальном обществе, эссенциальная гипертензия встречается в четыре раза чаще, чем у белых, развивается быстрее и приводит к большей смертности, распространённость, но не тяжесть, эссенциальной гипертензии у них снижается при снижении явного или скрытого расизма[5][14][15][16].
В основе гипертонической болезни лежит нарушение функционального состояния центральной нервной системы и других систем (эндокринной и прочих), оказывающих влияние на регуляцию тонуса сосудов. Это приводит к изменению сосудистого тонуса, спазму мелких артерий и повышению артериального давления. Длительное спастическое состояние артериол способствует развитию их склероза, что делает гипертонию более стойкой и ведёт к нарушению питания тканей и органов.
- по степени АД:
- АГ I степень 130-139 и 80-89 мм рт. ст.
- АГ II степень 140-159 и 90-99 мм рт. ст.
- АГ III степень >160 и >100 мм рт. ст.
- по факторам риска:
- низкий
- средний
- высокий
- очень высокий
- по стадии ГБ: I, II, III
Стратификация риска[править | править код]
| Категория АД | ||||
|---|---|---|---|---|
| ФР, ПОМ или АКС | Высокое нормальное | АГ 1-й степени | АГ 2-й степени | АГ 3-й степени |
| Нет | Незначительный риск | Низкий риск | Умеренный риск | Высокий риск |
| 1—2 ФР | Низкий риск | Умеренный риск | Умеренный риск | Очень высокий риск |
| 3 ФР или ПОМ | Высокий риск | Высокий риск | Высокий риск | Очень высокий риск |
| АКС или СД | Очень высокий риск | Очень высокий риск | Очень высокий риск | Очень высокий риск |
ФР — факторы риска, способствующие развитию заболевания
ПОМ — поражение органов-мишеней
АКС — ассоциированные клинические состояния
СД — сахарный диабет
Незначительный риск: < 1 %
Низкий риск: 1—3 %
Умеренный риск: 4—5 %
Высокий риск: 6—9 %
Очень высокий риск: 10% и >
Факторы риска[править | править код]
Основные[править | править код]
- Пожилой возраст: мужчины старше 55 лет и женщины старше 65 лет
- Курение
- Дислипидемия: общий холестерин крови ОХС > 6,5 ммоль/л (250 мг/дл) или ХС ЛПНП > 4,0 ммоль/л (155 мг/дл) или ХС ЛПВП < 1,0 ммоль/л (40 мг/дл) для мужчин и <1,2 ммоль/л (48 мг/дл) для женщин.
- Генетическая предрасположенность: семейный анамнез ранних сердечно-сосудистых заболеваний
- Абдоминальное ожирение: объём талии >102 см для мужчин и > 88 см для женщин
- СРБ >1 мг/дл
Дополнительные[править | править код]
Поражение органов-мишеней[править | править код]
Сопутствующие клинические состояния[править | править код]
Артериальная гипертония характеризуется длительным бессимптомным течением. Обычно симптомы болезни проявляются во время гипертонических кризов (головная боль, головокружения и другие неврологические расстройства, боли в груди, одышка, чувство страха). Более выраженная клиническая картина наблюдается при установлении поражений в органах-мишенях:
- Поражение сердца: признаки ишемической болезни сердца и прогрессирующей сердечной недостаточности;
- Поражение мозга: прогрессирующие неврологические расстройства, гипертоническая энцефалопатия, нарушения зрения;
- Поражение почек: признаки почечной недостаточности;
- Поражение периферических сосудов: перемежающаяся хромота.
Диагностика гипертонии основывается на показателях измерения артериального давления. Для установления диагноза гипертонии необходимо провести как минимум три независимых измерения при разных встречах с медработником только ртутным тонометром по методу Н. С. Короткова, при которых получаются повышенные значения артериального давления. Для диагностики вторичных форм гипертонии, а также для определения поражений внутренних органов проводят дополнительно обследование: общий анализ крови, общий анализ мочи, специфические анализы крови и мочи, УЗИ сердца и внутренних органов, ЭКГ, различные пробы.
Холтеровское мониторирование АД — это метод исследования, заключающийся в надевании на пациента автоматизированного тонометра, фиксирующего артериальное давление в течение 24 часов, с интервалом, заданным программой, как правило, от 30—60 минут днём до 60—120 минут ночью. В результате за сутки получается несколько десятков результатов. На основании этих данных можно судить о среднем давлении в течение суток, среднем давлении в течение ночи, среднем давлении в дневное время. Кроме самих цифр АД, можно получить данные, которые не прямым образом свидетельствуют в пользу диагноза гипертонической болезни. Например, о наличии или отсутствии именно гипертонической болезни можно судить по скорости и величине снижения артериального давления в ночное время или скорости его подъёма в утренние часы.
Основная цель лечения больных АГ состоит в максимальном снижении риска развития сердечно-сосудистых и других осложнений и смерти от них. Для достижения этой цели требуется не только снижения АД до нормального уровня, но и коррекция всех факторов риска: курения, дислипидемии, гипергликемии, ожирения, и лечение сопутствующих заболеваний — сахарного диабета и других. Лечение должно быть постоянным, в течение многих лет. Исчезновение неприятных ощущений не даёт оснований прекращать лечение.
Мероприятия по изменению образа жизни[править | править код]
- снижение потребления алкогольных напитков
- отказ от курения
- нормализация массы тела
- увеличение физических нагрузок
- нормализация сна, режима труда и отдыха
- снижение потребления поваренной соли, включая соль хлебобулочных и пищевых продуктов, до 5 г/сут
- увеличение потребления растительной пищи, уменьшение потребления животных жиров, увеличение в рационе содержащихся в молочных продуктах, овощах, фруктах, зерновых калия, кальция, причём кальций должен поступать вместе с витамином D, и магния, содержащегося, как и кальций, в жёсткой воде, в минеральных магниевых водах, являющегося основным компонентом хлорофилла зелени, зелёных водорослей и т. д.
Медикаментозная терапия[править | править код]
В настоящее время для терапии АГ в России рекомендованы семь классов антигипертензивных препаратов (см. более подробно в Артериальная гипертензия#Лечение):
Подбор препарата или комбинации препаратов должен осуществлять врач.
Артериальная гипертензия
- ↑ 1 2 Disease Ontology release 2019-05-13 — 2019-05-13 — 2019.
- ↑ 1 2 Monarch Disease Ontology release 2018-06-29sonu — 2018-06-29 — 2018.
- ↑ 1 2 Dickson M.E., Sigmund C.D. Genetic basis of hypertension: revisiting angiotensinogen (англ.) // Hypertension : journal. — 2006. — July (vol. 48, no. 1). — P. 14—20. — doi:10.1161/01.HYP.0000227932.13687.60. — PMID 16754793.
- ↑ Шулутко Б. И., Макаренко С. В. Стандарты диагностики и лечения внутренних болезней. 3-е изд. СПб.: «Элби-СПБ», 2005
- ↑ 1 2 Loscalzo, Joseph; Fauci, Anthony S.; Braunwald, Eugene; Dennis L. Kasper; Hauser, Stephen L; Longo, Dan L. Harrison's principles of internal medicine (англ.). — McGraw-Hill Medical, 2008. — ISBN 0-07-147691-1.
- ↑ Rahmouni K., Correia M.L., Haynes W.G., Mark A.L. Obesity-associated hypertension: new insights into mechanisms (англ.) // Hypertension : journal. — 2005. — January (vol. 45, no. 1). — P. 9—14. — doi:10.1161/01.HYP.0000151325.83008.b4. — PMID 15583075.
- ↑ Haslam D.W., James W.P. Obesity (англ.) // The Lancet. — Elsevier, 2005. — Vol. 366, no. 9492. — P. 1197—1209. — doi:10.1016/S0140-6736(05)67483-1. — PMID 16198769.
- ↑ Сыркин А.Л., Медведев В.Э., Копылов Ф.Ю., Висуров С.А. Влияние патохарактерологических расстройств на течение гипертонической болезни. — Журнал Врач. — М., 2007. — Т. №4. — С. 10—12.
- ↑ Иванова О. М. Регуляция артериального давления и гипертоническая болезнь у больных ишемической болезнью сердца. Вестник новых медицинских технологий. — 2003 — т. 10, № 3 — С. 70—75
- ↑ Jilin Cheng,Qingen Ke, Zhuang Jin,3 Haibin Wang, Olivier Kocher, James P. Morgan,5 Jielin Zhang, and Clyde S. Crumpacker, Klaus Früh, Editor Cytomegalovirus Infection Causes an Increase of Arterial Blood Pressure. PLoS Pathog. 2009 May; 5(5): e1000427.
- ↑ Na Tang,Jia-wei Li,Yong-min Liu, Hua Zhong, La-mei Wang, Feng-mei Deng, Yuan-yuan Qu, Jing Hui, Jiang Cheng, Bin Tang, Gang Huang, Shu-xia Guo, Xin-zhi Li, Li-li Wei, and Fang He. Human Cytomegalovirus Infection is Associated with Essential Hypertension in Kazakh and Han Chinese Populations Med Sci Monit. 2014; 20: 2508—2519.
- ↑ Глобальное резюме по гипертонии, с.19. Всемирная организация здравоохранения
- ↑ Это связано с африканской расой, а не с тёмным цветом кожи. У других темнокожих — австралоидов, негритосов (дравидийской расы), эскимосов и т. д. — хотя распространённость ГБ в отдельных популяциях тоже может быть высокой, нет такого комплекса кардинальных отличий течения, лечения и распространённости эссенциальной гипертензии.
- ↑ Haffner S.M., Lehto S., Rönnemaa T., Pyörälä K., Laakso M. Mortality from coronary heart disease in subjects with type 2 diabetes and in nondiabetic subjects with and without prior myocardial infarction (англ.) // The New England Journal of Medicine : journal. — 1998. — July (vol. 339, no. 4). — P. 229—234. — doi:10.1056/NEJM199807233390404. — PMID 9673301.
- ↑ Lindhorst J., Alexander N., Blignaut J., Rayner B. Differences in hypertension between blacks and whites: an overview (англ.) // Cardiovasc J Afr : journal. — 2007. — Vol. 18, no. 4. — P. 241—247. — PMID 17940670. (недоступная ссылка)
- ↑ Burt V.L., Whelton P., Roccella E.J., et al. Prevalence of hypertension in the US adult population. Results from the Third National Health and Nutrition Examination Survey, 1988-1991 (англ.) // Hypertension : journal. — 1995. — March (vol. 25, no. 3). — P. 305—313. — doi:10.1161/01.HYP.25.3.305. — PMID 7875754. Архивировано 5 декабря 2012 года.