Холестаз при беременности что это такое
Признаки и лечение холестаза при беременности
Во время вынашивания ребёнка организм женщины подвергается огромным нагрузкам. На развитие новой жизни требуется много витаминов, кислорода и питательных веществ. Беременность хоть и естественный процесс, но сопряжён с высоким риском для здоровья будущей матери. Иногда, у женщины возникает вид гестационного дерматоза – холестаз.

Холестаз – серьёзная патология при беременности, требующая немедленного лечения. Носит наследственный характер и чаще развивается у рожениц, принимавших оральные контрацептивы и антибиотики. Как же устранить и предотвратить появление патологии?
Холестаз: определение
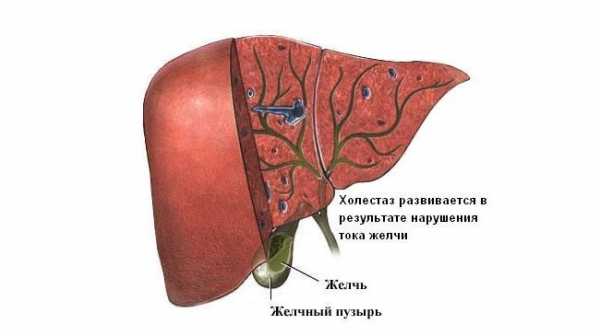
Холестаз беременных – это нарушение прохождения желчи по желчным каналам, что влечёт за собой увеличение концентрации желчных кислот в крови женщины. Из-за этого нарушается обменный процесс в печени, происходит дистрофическое поражение тканей органа. Вовремя выявленный диагноз позволяет начать лечение и предотвратить возникновение осложнений.
Важно! Холестаз может спровоцировать развитие цирроза, почечной недостаточности и образование камней.
Этиология холестаза
Распространённость болезни от 0,1 до 2 % на территории России, больший процент приходится на северную часть.
Гораздо чаще встречается:
- в странах Южной Америки;
- Скандинавии;
- Китае;
- Дании;
- Исландии.
Врачи считают, что в группе риска женщины, где холестаз наблюдается в нескольких поколениях, а так же имеющих этническую принадлежность. Возникает в последнем триместре, реже во втором.
Выделяют основные причины возникновения:
- многоплодная беременность;
- сниженный иммунитет;
- наличие паразитов в организме;
- зачатие при помощи ЭКО;
- болезни печени;
- проблемы с сердечно-сосудистой системой;
- воспаления в желчном пузыре;
- инфекционные болезни;
- смещение внутренних органов.
Внепеченочный холестаз
Если желчеотток скапливается вне печени – это внепеченочный холестаз. Основные симптомы:
- Зуд на ладонях и подошвах ног.
- Урина приобретает тёмный оттенок.
- Каловые массы становятся светлого цвета.
- Желтушные проявления на коже, языке и глазных яблоках.
Больше всего роженицу беспокоит зуд, который постоянно усиливается, особенно в период сна. Это откладывает отпечаток на эмоциональном состоянии, женщина становится нервной и уставшей.
Внутрипеченочный: гепатоцеллюлярный и холангиоцеллюлярный
Внутрипеченочный холестаз – локализация жёлчи внутри печени. При беременности именно эта форма чаще возникает у женщин.
Иногда приводит к развитию эпителиальных опухолей:
- Гепатоцеллюлярная карцинома – печёночно-клеточный рак. Обычно возникает из-за цирроза печени, гепатита В, С, наследственности.
- Холангиоцеллюлярная – рак внутрипеченочных жёлчных протоков. Подразделяется на три формы: массивный, внутрипотоковый, инфильтрирующий, внутрипротоковый.
Это тяжёлые формы опухоли, которые могут развиваться при игнорировании лечения холестаза беременной. Для предотвращения врачи настоятельно рекомендуют пройти полное обследование перед зачатием, чтобы выявить возможные наследственные предрасположенности и принять меры.
Важно! Внутрипечечный холестаз в большинстве случаев спровоцирован глистными инвазиями и патологиями печени.
Разновидности холестаза
Заболевание имеет две формы:
- Острая (краткосрочная) – развивается быстро с проявлением симптомов.
- Хроническая (долгосрочная) – протекает на протяжении длительного времени, зачастую не тревожа женщину. Иногда возникают острые приступы.
Различают разновидности по нескольким пунктам:
- По симптомам бывает: желтушный – лимонный оттенок приобретает кожа, глазные яблоки и слизистая оболочка рта. Безжелтушный – при отсутствии окрашивания.
- По способу разрушения клеток печени: безцитолизный и цитолизный.
По характеру возникновения – патология (проток желчи замедлен), недуг (задержка выработки желчных ферментов, заболевание (нарушение протока желчи в отросток 12-три перстный отросток кишечника).
Внутрипеченочный холестаз подразделяется на три степени:
- легкая – несильный кожный зуд, угроза осложнений минимальна и поддаётся лечению;
- средняя – симптомы более ярко выражены, резкий зуд. Часто развивается фетопланцентарная недостаточность, задержка развития ребёнка;
- тяжёлая – увеличенное количество ферментов, возникают симптомы нарастающей коагулопатии. При такой степени большой риск внутриутробной тяжёлых осложнений и гибели плода, рекомендовано прервать беременность.
Симптомы при беременности
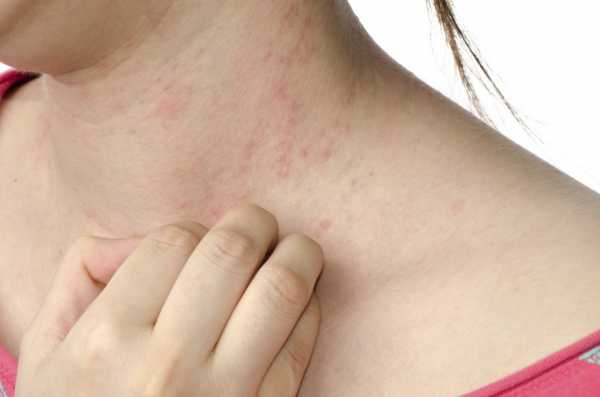
Основной симптом при холестазе – зуд на ладонях, на подошвах ног. Болезнь не обладает яркими признаками, протекает медленно, постепенно поражая ткани печени. Чаще возникает в конце третьего триместра, гораздо реже во втором. Но при комплексных изменениях можно заподозрить развитие патологии.
Кожные проявления
Кожные покровы страдают в первую очередь, появляется сыпь и зуд на руках, ладонях и ступнях ног. Затем распространяется на спину, грудь и живот. Иногда возникают экскориации (расчёсы), на месте которых могут образоваться гнойнички. Наибольший дискомфорт наступает ночью, неприятный зуд беспокоит и нарушает покой. В совокупности это негативно сказывается нервной системе: женщина не может нормально выспаться и отдохнуть, постоянно находится в напряжении и испытывает стресс. В свою очередь, стресс отрицательно влияет на ребёнка.
Цвет дермы приобретает нездоровый лимонный оттенок из-за большого количества билирубина в крови. Это происходит после двух недель усиленного зуда.
Важно! Часто кожные высыпания путают с аллергией и не придают нужного значения, в итоге болезнь развивается и поражает организм.
Каловые массы
Цвет испражнений может так же свидетельствовать о заболевании. При холестазе кал приобретает светлый оттенок. Консистенция жидкая, запах резкий и неприятный. Развивается стеаторея – переизбыток жира, из-за дефицита жёлчного секрета.
Клинические проявления холестаза
Одновременно с перечисленными симптомами наблюдаются следующие изменения:
- урина становится тёмной из-за большого количества уробилиногена;
- болевые ощущения в животе в области правового межреберного пространства;
- ·повышение температуры тела;
- общее недомогание: слабость, вялость, апатия;
- авитаминоз, что повышает риск заразиться ОРВИ, ОРЗ, гриппом;
- мигрень;
- изжога и вздутие живота;
- метеоризм;
- дискомфорт в пояснице;
- диарея;
- отдышка;
- резкая смена настроения.
С течением болезни симптомы нарастают и приносят больший дискомфорт, боль.
Осложнения для беременной
Холестаз в гестационный период негативно влияет на роженицу и ребёнка.
На ранних сроках
Заболевание не возникает в начале беременности. Самый ранний срок развития холестазе – 28 неделя беременности.
При игнорировании лечения, патология несёт следующие угрозы для ребёнка:
- отставание в развитии из-за недостатка витаминов и питательных веществ;
- отклонения в работе ЖКТ;
- гипоксия;
- проблемы в функционировании нервной системы;
- плохой слух;
- внутриутробная гибель.
При тяжёлых степенях холестаза встаёт вопрос о прерывании беременности.
Для матери:
- сниженный иммунитет;
- рецидив при следующих беременностях;
- возникновение конкрементов в желчном пузыре.
На поздних сроках
Именно в последнем триместре чаще наблюдается холестаз. Последствия для ребёнка могут быть теми же самыми, что и на более ранних сроках: гипоксия и удушье, дефицит витаминов, что способствует отставанию в развитии и преждевременным родам. Высокий риск мертворождения или же смерти сразу после родов при тяжёлой степени болезни.
У женщины тяжёлый послеродовой период, авитаминоз, болезни печени и проблемы с пищеварительной системой.
Лечение холестаза при беременности
Для диагностики болезни женщина должна сдать кровь на биохимический анализ, пройти процедуры УЗИ печени (МРТ, КТ) и сдать печеночные пробы. Исходя из результатов доктор назначает курс лечения. Из-за беременности большинство лекарств запрещено, поэтому терапия заключается в приёме гепатопротекторов, физиотерапии и диеты.
Медикаментозное лечение:
- Урсосан, Урсофальк. Активный компонент препаратов защищает клеточную мембрану печени, стабилизирует количество токсичных веществ и холестерина;
- Ферменты: Мезим, Креон, Фестал;
- Хофитол стимулирует моторику желчного пузыря;
- Энтеросорбенты: Лактовит, Смекта. Выводят токсины и тяжёлые вещества;
- для устранения зуда – Гидрокортизоновая мазь;
- витаминные комплексы: Элевит, Витрум, Прегнавит.
Дополнительно к медикаментам можно использовать народные средства для устранения зуда:
- крема с календулой и ромашкой;
- одежда из натуральных тканей, чтобы кожа дышала;
- успокаивающие чаи.
Диета:
- нежирные и овощные супы;
- кисломолочная продукция;
- тушеные овощи;
- включить в рацион блюда с курятиной, телятиной;
- омлеты из яйца.
Жареные, острые и копчёные блюда – исключить, также нельзя морскую рыбу, цитрусовые и хлебобулочные изделия. Для очищения организма нужно выпивать до двух литров воды, лучше отдать предпочтение лечебным напиткам (Боржоми, Нарзан и прочее).
Рекомендовано заниматься плаванием и лёгкой гимнастикой, если отсутствуют противопоказания.
Важно! От степени холестаза зависит способ родоразрешения: при лёгкой допустимы естественные роды в срок, при тяжёлой – досрочные роды на 36-38 неделе. При угрозе жизни ребёнка делают экстренное кесарево сечение.
Профилактика холестаза
В идеале для профилактики холестаза и других болезней нужно тщательно планировать беременность, за год-полтора начать вести здоровый образ жизни, пройти обследования на наличие наследственных болезней и выяснить какая негативная предрасположенность имеется.
При беременности, чтобы свести к минимуму риск холестаза, следует соблюдать рекомендации:
- правильное питание, насыщенное витаминами и полезными веществами;
- здоровый образ жизни, обязательно исключить никотин, алкоголь и наркотические препараты;
- правильный питьевой режим;
- своевременное лечение ЖКТ;
- контроль за массой тела;
- достаточно времени проводить на свежем воздухе;
- лёгкие физические нагрузки.
При плохой наследственности и склонности к болезням ЖКТ нужно посещать гастроэнтеролога каждые три, четыре месяца.
К планированию беременности следует относиться серьёзно. Важно пройти обследования и выяснить наследственные заболевания и собственную предрасположенность, чтобы исключить последующие проблемы. Холестаз – редкая болезнь, имеющая серьёзные осложнении, если не принять вовремя меры. Женщине нужно тщательно следить за здоровьем в гестационный период, потому что лёгкая и среднетяжелая степени холестаза поддаются лечению.
Холестаз беременных - причины, симптомы, диагностика и лечение
Холестаз беременных — это вариант гестационного дерматоза, вызванный идиопатическим внутрипеченочным застоем желчи. Проявляется зудом кожи, желтушностью кожных покровов, диспепсическими симптомами, осветлением кала, потемнением мочи. Диагностируется на основании данных об уровне желчных кислот, билирубина, печеночных ферментов, факторов гемостаза с подкреплением результатами УЗИ печени. Для лечения применяются урсодезоксихолевая кислота, гепатопротекторы, холеретики, антигистаминные препараты, витаминно-минеральные комплексы, энтеросорбенты, детоксикационная терапия.
Общие сведения
Распространенность холестаза беременных (возвратной холестатической печеночной желтухи, гестационного кожного зуда) колеблется от 0,1% до 2%. Наиболее часто заболевание выявляют в Боливии, Чили, Скандинавии, Китае, северных территориях России. Патология зачастую носит семейный характер. Вероятность развития гестационного холестаза повышается у женщин, принимавших до беременности эстроген-гестагенные оральные контрацептивы, антибиотики. В группу риска также входят пациентки с непереносимостью макролидов, эритромицинов, желудочно-кишечной патологией, эндокринными болезнями. Риск рецидива акушерской желтухи при повторной беременности достигает 60-80%.
Холестаз беременных
Причины
Этиология гестационного зуда на сегодняшний день окончательно не установлена. Поскольку заболевание ассоциировано с беременностью и нередко проявляется у нескольких женщин одной семьи, вероятнее всего, в его развитии ведущую роль играют гормональные сдвиги у предрасположенных пациенток. Специалисты в сфере акушерства считают основными предпосылками возникновения холестаза в период гестации:
- Увеличение концентрации эстрогенов. К концу беременности уровень эстрогенных гормонов возрастает более чем в 1000 раз. Связываясь с рецепторами гепатоцитов, эстрогены усиливают синтез холестерина, за счет чего изменяется состав желчи. Под их влиянием у беременных также возникает дисбаланс желчных кислот: снижается концентрация дезоксихолевой, хенодезоксихолевой кислот и возрастает содержание холевой. Из-за снижения активности транспортных белков печени уровень желчных кислот в желчи уменьшается, соответственно, их поступление в кровь увеличивается. Изменения сильнее выражены при высокой гиперэстрогении, характерной для многоплодной беременности.
- Повышенная чувствительность к эстрогенам. Изменение коллоидного равновесия желчи происходит у всех беременных, однако лишь у некоторых из них развивается клинически выраженный холестаз с зудом кожи. Вероятнее всего, это обусловлено генетическими аномалиями, которые изменяют чувствительность клеток печени, билиарных канальцев к эстрогенным гормонам или влияют на активность ферментных систем, обеспечивающих синтез и транспортировку желчных кислот. Подтверждением наследственной природы гестационного холестаза является достоверно более частое выявление у беременных с акушерской желтухой и их родственников тканевых антигенов HLA-А31, HLA-w16, HLA-B8.
Дополнительным фактором, способствующим нарушению оттока желчи и повышению количества желчных кислот в плазме крови, становится воздействие прогестерона. Прогестины оказывают расслабляющий эффект на гладкие мышечные волокна, что приводит к ухудшению моторики желчного пузыря, желчевыводящих путей, усиливающей внутрипеченочный застой желчи. Кроме того, за счет замедления перистальтики кишечника нарушается обратное всасывание желчных кислот, их дисбаланс усугубляется.
Патогенез
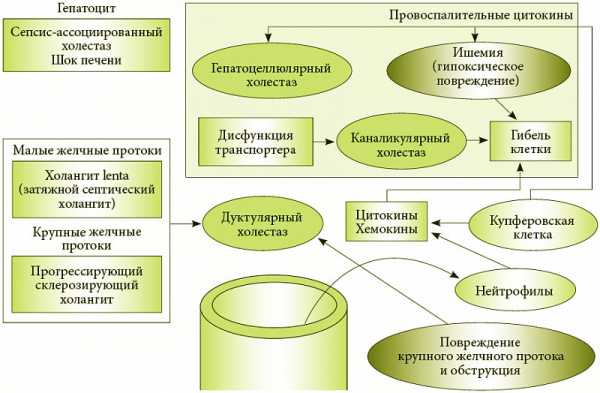
Механизм возникновения холестаза беременных обусловлен раздражающим воздействием на кожные рецепторы желчных кислот, концентрация которых в крови при внутрипеченочном застое желчи увеличивается. Ведущим патофизиологическим звеном гепатоцеллюлярного холестаза становится снижение текучести базолатеральной и, несколько реже, каналикулярной мембраны. Проницаемость клеточной оболочки нарушается за счет недостаточности гепатобилиарного транспорта при врожденной несостоятельности белков-транспортеров и повышения концентрации холестерина из-за действия эстрогенов.
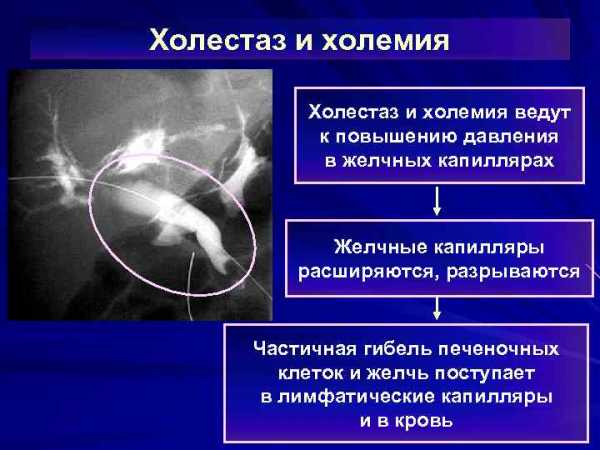
Указанные факторы снижают активность S-аденозилметилсинтетазы и тормозят синтез S-адеметионина. В результате течение биохимических процессов в гепатоцитах еще более дестабилизируется, гепатоцеллюлярные мембраны теряют фосфолипиды, уменьшается активность Na-К-АТФазы, остальных транспортных протеинов, снижаются запасы главных детоксикационных субстанций (глутатиона, таурина, других тиолов и сульфатов), что вызывает цитолиз клеток с дополнительным поступлением в кровь токсичных компонентов. Холемия и повышение уровня билирубина в крови, воздействие метаболитов на гепатоциты и билиарные канальцы, дефицит желчи в просвете кишечника формируют типичную клиническую картину заболевания и его осложнений.
Классификация
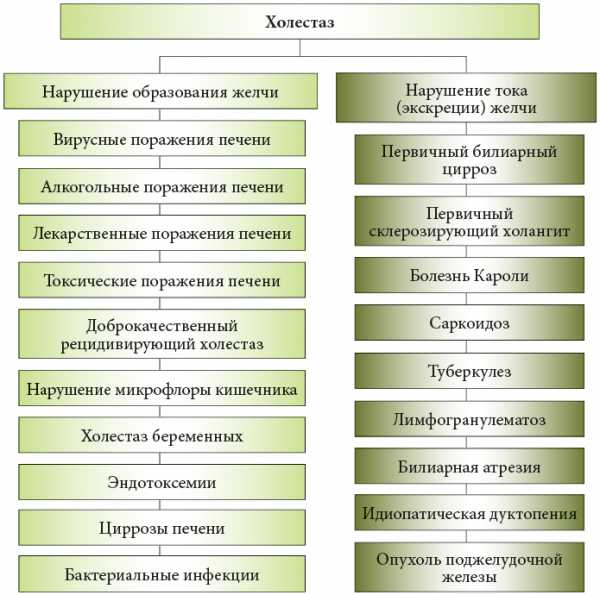
Специалисты в области гастроэнтерологии и гепатологии при систематизации форм внутрипеченочного гестационного холестаза учитывают характер изменения биохимических показателей и степень тяжести заболевания. Более благоприятным в прогностическом плане является парциальный билирубиновый вариант расстройства с нарушением синтеза и секреции преимущественно билирубина при сохранности метаболизма остальных составляющих желчи. При парциальной холеацидной форме холестаза беременных, представляющей наибольшую опасность для женщины и ребенка, нарушена акцепция или секреция желчных кислот при нормальном транспорте других компонентов. Для выбора тактики сопровождения гестации важно учитывать тяжесть заболевания:
- Легкая степень. Кожный зуд выражен нерезко. Активность трансаминаз повышена в 2-3 раза, увеличено содержание щелочной фосфатазы и гамма-глутамилтранспептидазы. Другие клинические и лабораторные признаки расстройства отсутствуют. Риск акушерских осложнений минимален, гестацию можно пролонгировать.
- Средняя степень. Выраженный зуд кожи. Активность АЛТ, АСТ увеличена в 3-6 раз, повышены концентрации холестерина, ЩФ, ГГТП, нарушены показатели гемостаза. По УЗИ может определяться билиарный сладж. Наиболее частая форма заболевания с возможной фетоплацентарной недостаточностью и задержкой развития плода.
- Тяжелая степень. Кроме зуда кожи и значительного повышения активности ферментов отмечаются лабораторные признаки нарастающей коагулопатии, клиника гастроэнтерологических нарушений. Из-за высокой вероятности осложненного течения и даже гибели плода беременность рекомендуется прервать досрочно.
Симптомы холестаза беременных
Обычно заболевание возникает на 36-40-й неделях беременности, реже — в конце 2-го триместра. Сначала расстройство проявляется кожной симптоматикой. Беременная испытывает зуд различной интенсивности, от незначительного до мучительного. Зуд первично локализуется в области ладоней, подошв, затем распространяется на спину, живот, другие участки тела, становясь генерализованным. На коже могут выявляться участки экскориаций (расчесов), осложненные вторичным гнойным процессом.
Непостоянный симптом холестаза — желтуха, которая появляется через 1-2 недели после возникновения зудящих ощущений, сопровождается потемнением мочи и осветлением кала. При тяжелом течении отмечаются жалобы на тошноту, отрыжку, изжогу, ухудшение аппетита, тяжесть в эпигастрии, тупые боли в правом подреберье, редко — рвоту. Беременная становится вялой, апатичной, заторможенной. Заболевание самостоятельно проходит спустя 7-15 дней после родов.
Осложнения
Холестаз беременных обычно не служит противопоказанием для продолжения гестации, однако при среднетяжелом и тяжелом течении оказывает на нее неблагоприятное влияние. При длительной холемии резко нарушается энергетический обмен, нарастает гипоксия, возникает цитотоксический эффект, которые приводят к фетоплацентарной недостаточности, задержке развития плода, увеличению перинатальной смертности до 4,7%. При рецидивирующем холестазе антенатальная гибель плода отмечается в 4 раза чаще, чем при нормальной беременности. До 35% родов завершаются рождением недоношенного ребенка с признаками гипоксии.
При холестатической печеночной желтухе беременных в 12-44% случаев наблюдаются преждевременные роды, чаще диагностируется респираторный дистресс-синдром, определяется меконий в околоплодных водах. Из-за недостаточного всасывания витамина К развиваются расстройства гемостаза. В результате возрастает риск акушерских коагулопатических кровотечений, ДВС-синдрома.
Повышена вероятность послеродового эндометрита. Гестационный зуд имеет тенденцию рецидивировать во время следующих беременностей, на фоне приема комбинированных оральных контрацептивов. В отдаленном периоде такие пациентки чаще страдают желчнокаменной болезнью, холециститом, неалкогольными формами гепатитов, циррозом печени, хроническим панкреатитом.
Диагностика
Поскольку зуд и пожелтение кожи выявляются не только при холестазе беременных, но и при ряде кожных, инфекционных, соматических заболеваний, задачей диагностического поиска является исключение признаков, характерных для других расстройств, которые могли возникнуть или обостриться при гестации. Рекомендуемый план обследования пациенток с подозрением на холестаз беременных включает следующие лабораторные и инструментальные методы:
- Определение уровня желчных кислот. Исследование считается скрининговым и позволяет обнаружить холестаз на доклиническом этапе у предрасположенных беременных. На фоне общего увеличения концентрации сывороточных желчных кислот повышено содержание холевой кислоты и снижен уровень хенодезоксихолевой.
- Печеночные пробы. Маркерами внутрипеченочного холестаза являются умеренное увеличение содержания прямого билирубина, α- и β-глобулинов, триглицеридов, β-липопротеидов. Отчетливо повышен холестерин. Уровень альбумина несколько снижен. Отмечается повышение активности ЩФ, ГГГТ, АлТ, АсТ, 5’-нуклеотидазы.
- Гемостазиограмма. Для среднетяжелого и тяжелого течения заболевания характерны изменения в системе гемостаза с нарастанием АЧТВ и протромбинового времени.
- УЗИ печени и желчевыводящих путей. Печень беременной имеет нормальные размеры, однородную эхоструктуру. Возможно изменение акустической плотности печеночной ткани, появление билиарного сладжа. Желчный пузырь зачастую увеличен, внутрипеченочные желчные ходы расширены, эхогенность их стенок повышена.
Дифференциальная диагностика.
Гестационный холестаз дифференцируют с другими дерматозами беременных, острым жировым гепатозом при гестации, HELLP-синдромом, поздним гестозом, вирусными гепатитами, желчнокаменной болезнью, лекарственной холестатической желтухой, раком печени, наследственной печеночной патологией (гемохроматозом, болезнью Коновалова-Вильсона, синдромом Байлера) и другими заболеваниями. Исключают инфекционный мононуклеоз, цитомегаловирусную инфекцию. По показаниям пациентку консультируют дерматолог, инфекционист, гастроэнтеролог, гепатолог, токсиколог, онколог.
Лечение холестаза беременных
Медикаментозная терапия
При сопровождении женщин с гестационной желтухой предпочтительна выжидательная тактика с тщательным мониторингом лабораторных показателей и состояния плода. Основной терапевтической задачей является устранение симптомов застоя желчи, негативно воздействующих на организм ребенка. Схема медикаментозного лечения зависит от тяжести гестационного холестаза и обычно предполагает назначение таких средств, как:
- Урсодезоксихолевая кислота. Препарат влияет на ключевые звенья патогенеза и является основным в лечении расстройства. Благодаря высокой гидрофильности эффективно защищает желчные ходы от действия гидрофобных желчных кислот, стимулирует вывод гепатотоксичных компонентов желчи. Безопасен для плода.
- Гепатопротекторы и холеретики. Средства, влияющие на состояние клеток печени и выделение желчи, позволяют снизить риск повреждения гепатоцитов, улучшить их функционирование, уменьшить застойные явления в желчевыводящей системе.
При генерализованном зуде, быстром нарастании лабораторных показателей, особенно выявлении высокой холемии, применяют энтеросорбенты, детоксикационную терапию (гемосорбцию, плазмаферез), позволяющие удалить из организма вещества, которые вызывают зудящие ощущения. При всех формах заболевания эффективно использование антиоксидантов (аскорбиновой кислоты, витамина Е). Возможно назначение антигистаминных средств, смягчающих зуд. Применение системных глюкокортикостероидов ограничено из-за возможного токсического действия на плод.
Диета
Медикаментозную терапию холестаза сочетают с коррекцией диеты. Рекомендовано дополнить рацион беременной белковыми продуктами (курятиной, говядиной, телятиной), пищевыми волокнами, жирорастворимыми витаминами, фолиевой и линолевой кислотами, ограничить употребление жирного, острого, жареного.
Родоразрешение
При легкой и средней тяжести болезни беременность завершается естественными родами в физиологический срок. Если холестаз протекает с интенсивной желтухой, холемия приближается к 40 ммоль/л, существует угроза жизни плода, проводятся досрочные роды на сроке от 36 недель. Кесарево сечение выполняется при угрожающей или начавшейся асфиксии плода, обнаружении других акушерских показаний.
Прогноз и профилактика
Благоприятный исход гестации наиболее вероятен при легком и среднетяжелом холестазе беременных. При тяжелом варианте прогноз ухудшается, особенно в случае манифестации расстройства во II триместре. С профилактической целью пациенткам, которые во время предыдущей беременности перенесли холестатическую желтуху, имеют наследственную отягощенность по этому заболеванию или вынашивают несколько плодов, рекомендованы ранняя постановка на учет в женской консультации, регулярные осмотры акушера-гинеколога, плановая консультация гастроэнтеролога, скрининговое исследование крови на желчные кислоты.
Холестаз у беременных — симптомы, лечение и образ жизни
Содержание статьи
Во время беременности организм женщины подвергается разнообразным нагрузкам. В этот период часто проявляются скрытые заболевания. Одно из них — застой желчи в мочевыводящих каналах, которое носит название холестаз. Излечим, но иногда приводит к преждевременным родам.

Что такое холестаз
Повышенный стероидный гормон эстроген негативно влияет на печеночные клетки, играя роль триггера. В результате нарушается правильное образование желчи, которое вызывает пожелтение кожи и зуд. Холестаз при беременности проявляет себя на поздних сроках, сохраняется до родов и проходит через 1-2 недели. Сопровождается застоем в желчевыводящих путях.
Описание
Патология возникает из-за дистрофических изменений, происходящих в печени в последнем триместре. Стремительный рост половых гормонов провоцирует нарушения обменных процессов желчных кислот и холестерина. Жидкость неправильно выводится из путей и образуется застой. В результате наблюдается дисфункция работы других внутренних органов.
Чтобы не нанести вред здоровью матери и будущего ребенка, лечение проводится консервативными методами. Если вовремя не обратить внимание на симптомы, развиваются тяжелые патологии, наносящие вред плоду.
Распространенность
Количество случаев, которые выявились в разных странах, так же разнится. Наибольшая численность беременных женщин с этой болезнью зафиксирована в Чили, Китае, Боливии, Скандинавии, наименьшая — в Швеции. На 10 тысяч будущих мам болезнь выявили у 40. На территории России заболевание встречается редко. Частота случаев не превышает 2%.
Почему беременные подвержены застою желчи: причины и факторы риска
Появление болезни связано с застойными процессами во внепеченочных и внутрипеченочных протоках. Всего в 5% случаев заболевание развивается в 1-м и 2-м триместрах, в остальных 95% — в третьем. О точной причине возникновения патологии у беременных нет конкретных сведений. Есть вероятность об участии половых гормонов, которые вызывают сбой в работе органов. Ключевыми причинами застоя желчи при беременности считаются:
- чрезмерная чувствительность к стероидным гормонам, вызванная наследственными факторами;
- увеличение количества эстрогенов, которые стимулируют образование холестерола. Желчь становится более вязкая, что вызывает проблемы с оттоком.
Холестаз при беременности — симптомы и лечение
В период вынашивания малыша организм женщины испытывает двойную нагрузку, а поэтому его защитные силы ослабевают. На этом фоне могут развиваться различные патологические состояния. Одно из них — холестаз. Что представляет собой этот недуг? Насколько он опасен? Как традиционно его лечат при беременности? Ответим на эти вопросы.
Кратко о заболевании
Это заболевание на языке терапевтов звучит как внутрипеченочный холестаз беременных (ВХБ). Он представляет собой заболевание печени с нарушением прохождения желчи по желчным протокам и последующим увеличением концентрации желчных кислот в крови у пациентки. Причинами такого явления врачи называют гормональную перестройку в организме женщины, а также наследственность. Если у родителей будущей мамы были проблемы с печенью, она сама с ними сталкивалась еще до зачатия, то в период вынашивания малыша они снова могу дать о себе знать. Также риск внутрипеченочного холестаза увеличивается при многоплодной беременности. Если патология имела место при предыдущих беременностях, то и в последующих шансы рецидива повышаются.
Признаки холестаза беременных
По статистике внутрипеченочный холестаз развивается в большинстве случаев в третьем триместре беременности. Чаще он возникает в холодное время года. Типичным симптомом ВХБ, и порой единственным, бывает сильный зуд зоны ступней и ладоней. Сам по себе зуд разных частей тела при беременности — не редкость. Но при холестазе чешутся именно эти части тела. Иногда зуд может распространяться на лицо и шею. Он может быть очень интенсивным, что негативно влияет на сон и общее состояние будущей мамочки. Она может чесаться вплоть до образования ран.
Если речь идет о холестазе легкой и средней формы в третьем триместре вынашивания ребенка, то зуд прекращается через несколько суток после родов. Тогда работа желчного пузыря и почек нормализуется.
При тяжелой форме болезни у беременной женщины возможны проявления и других симптомов. Они похожи на признаки желтухи. Это тошнота, потемнение мочи, пожелтение белков глаз и кожи, беловатый кал, рвота.
Стоит знать, что такое состояние опасно для будущего малыша. Риск патологии в том, что роды могут быть преждевременными. Малыш может погибнуть внутриутробно или в первые часы своей жизни. В таких случаях меконий попадет в околоплодные воды. Для самой женщины опасность внутрипеченочного холестаза заключается в послеродовом кровотечении, причем сильном.
Диагностика патологии и лечение
В большинстве случаев такой диагноз подтверждается лабораторными анализами крови. Учитывая все вышеуказанные риски, за такой женщиной осуществляют пристальное наблюдение. Специалисты могут ей посоветовать провести роды раньше установленного срока, до 37 недель. При этом женщине назначаются лекарства, уменьшающие риск осложнений беременности. Медикаментозное лечение заключается в приеме витамина К, урсодеоксихолевой кислоты, антацидов.
Что касается назначения антигистаминных препаратов для снятия симптомов зуда, то в этом случае они малоэффективны. Да и такая лекарственная нагрузка крайне нежелательна, она может вызвать отрицательные эффекты. Поэтому антигистаминные препараты при внутрипеченочном холестазе беременных не назначают.
А вот соблюдение диеты — обязательное условие лечения. Врач рекомендует женщине питаться дробно, пить много жидкости. Основой диеты должны стать фрукты, каши, овощи. Растительные продукты должны быть насыщены клетчаткой и аскорбиновой кислотой. Это салат, шпинат, брокколи, цитрусовые, помидоры, болгарский перец. Рекомендуются нежирные молочные продукты, черный хлеб, рыба. До минимума надо свести количество животных продуктов и жиров. Категорически запрещается употреблять жирное мясо, сливочное масло, майонез, магазинные соусы, жареные блюда.
Что касается жидкости, то помимо чистой фильтрованной воды нужно пить отвары ягод, фруктов, травяные чаи, настой шиповника, свежевыжатый грейпфрутовый сок. Нельзя употреблять кофе, зеленый чай.
Для снятия симптомов зуда врачи советуют прикладывать к ладоням и ступням лед. Он замедляет кровоток — и таким образом зуд успокаивается.
причины возникновения застоя желчи, симптомы и причины, лечение, питание на поздних сроках и профилактика
Во время вынашивания ребёнка организм женщины подвергается огромным нагрузкам. На развитие новой жизни требуется много витаминов, кислорода и питательных веществ. Беременность хоть и естественный процесс, но сопряжён с высоким риском для здоровья будущей матери. Иногда, у женщины возникает вид гестационного дерматоза – холестаз.
Холестаз при беременности
Холестаз – серьёзная патология при беременности, требующая немедленного лечения.
Носит наследный характер и чаще развивается у рожениц, принимавших оральные контрацептивы и антибиотики.
Как же устранить и предотвратить появление патологии?
Определение
Холестаз беременных – это нарушение прохождения желчи по желчным каналам, что влечёт за собой увеличение концентрации желчных кислот в крови женщины. Из-за этого нарушается обменный процесс в печени, происходит дистрофическое поражение тканей органа. Вовремя выявленный диагноз позволяет начать лечение и предотвратить возникновение осложнений.
Холестаз может спровоцировать развитие цирроза, почечной недостаточности и образование камней.
Этиология
 Распространённость болезни от 0,1 до 2 % на территории России, больший процент приходится на северную часть. Гораздо чаще встречается:
Распространённость болезни от 0,1 до 2 % на территории России, больший процент приходится на северную часть. Гораздо чаще встречается:
- в странах Южной Америки;
- Скандинавии;
- Китае;
- Дании;
- Исландии.
Врачи считают, что в группе риска женщины, где холестаз наблюдается в нескольких поколениях, а так же имеющих этническую принадлежность. Возникает в последнем триместре, реже во втором.
Выделяют основные причины возникновения:
- многоплодная беременность;
- сниженный иммунитет;
- наличие паразитов в организме;
- зачатие при помощи ЭКО;
- болезни печени;
- проблемы с сердечно-сосудистой системой;
- воспаления в желчном пузыре;
- инфекционные болезни;
- смещение внутренних органов.
Внепеченочный
Если желчеток скапливается вне печени – это внепеченочный холестаз. Основные симптомы:
- Зуд на ладонях и подошвах ног.
- Урина приобретает тёмный оттенок.
- Каловые массы становятся светлого цвета.
- Желтушные проявления на коже, языке и глазных яблоках.
Больше всего роженицу беспокоит зуд, который постоянно усиливается, особенно в период сна. Это откладывает отпечаток на эмоциональном состоянии, женщина становится нервной и уставшей.
Внутрипеченочный: гепатоцеллюлярный и холангиоцеллюлярный
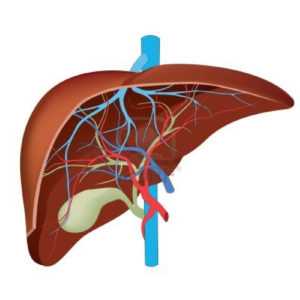 Внутрипеченочный холестаз – локализация жёлчи внутри печени. При беременности именно эта форма чаще возникает у женщин. Иногда приводит к развитию эпителиальных опухолей:
Внутрипеченочный холестаз – локализация жёлчи внутри печени. При беременности именно эта форма чаще возникает у женщин. Иногда приводит к развитию эпителиальных опухолей:
- Гепатоцеллюлярная карцинома – печёночно-клеточный рак. Обычно возникает из-за цирроза печени, гепатита В, С, наследственности.
- Холангиоцеллюлярная – рак внутрипеченочных жёлчных протоков. Подразделяется на три формы: массивный, внутрипотоковый инфильтрирующий, внутрипротоковый.
Это тяжёлые формы опухоли, которые могут развиваться при игнорировании лечения холестаза беременной. Для предотвращения негативынх последствий, врачи настоятельно рекомендуют пройти полное обследование перед зачатием, чтобы выявить возможные наследственные предрасположенности и принять меры.
Внутрипечечный холестаз в большинстве случаев спровоцирован глистными инвазиями и патологиями печени.
Разновидности
Заболевание имеет две формы:
- Острая (краткосрочная) – развивается быстро с проявлением симптомов.
- Хроническая (долгосрочная) – протекает на протяжении длительного времени, зачастую не тревожа женщину. Иногда возникают острые приступы.
 Различают разновидности по нескольким пунктам:
Различают разновидности по нескольким пунктам:
- По симптомам бывает: желтушный – лимонный оттенок приобретает кожа, глазные яблоки и слизистая оболочка рта. Безжелтушный – при отсутствии окрашивания.
- По способу разрушать клетки печени: безцитолизный и цитолизный.
- По характеру возникновения – патология (проток желчи замедлен), недуг (задержка выработки желчных ферментов, заболевание (нарушение протока желчи в отросток 12-три перстный отросток кишечника).
Внутрипеченочный холестаз подразделяется на три степени:
- легкая – несильный кожный зуд, угроза осложнений минимальна и поддаётся лечению;
- средняя – симптомы более ярко выражены, резкий зуд. Часто развивается фетопланцентарная недостаточность, задержка развития ребёнка;
- тяжёлая – увеличенное количество ферментов, возникают симптомы нарастающей коагулопатии. При такой степени большой риск внутриутробной тяжёлых осложнений и гибели плода, рекомендовано прервать беременность.
Симптомы при беременности
 Основной симптом при холестазе – зуд на ладонях, на подошвах ног. Болезнь не обладает яркими признаками, протекает медленно, постепенно поражая ткани печени. Чаще возникает в конце третьего триместра, гораздо реже во втором. Но при комплексных изменениях можно заподозрить развитие патологии.
Основной симптом при холестазе – зуд на ладонях, на подошвах ног. Болезнь не обладает яркими признаками, протекает медленно, постепенно поражая ткани печени. Чаще возникает в конце третьего триместра, гораздо реже во втором. Но при комплексных изменениях можно заподозрить развитие патологии.
Кожные проявления
Кожные покровы страдают в первую очередь, появляется сыпь и зуд на руках, ладонях и ступнях ног. Затем распространяется на спину, грудь и живот. Иногда возникают экскориации (расчёсы), на месте которых могут образоваться гнойнички. Наибольший дискомфорт наступает ночью, неприятный зуд беспокоит и нарушает покой. В совокупности это негативно сказывается нервной системе: женщина не может нормально выспаться и отдохнуть, постоянно находится в напряжении и испытывает стресс. В свою очередь, стресс отрицательно влияет на ребёнка.
Цвет дермы приобретает нездоровый лимонный оттенок из-за большого количества билирубина в крови. Это происходит после двух недель усиленного зуда.
Часто кожные высыпания путают с аллергией и не придают нужного значения, в итоге болезнь развивается и поражает организм.
Каловые массы
Цвет испражнений может так же свидетельствовать о заболевании. При холестазе кал приобретает светлый оттенок. Консистенция жидкая, запах резкий и неприятный. Развивается стеаторея – переизбыток жира, из-за дефицита жёлчного секрета.
Клинические проявления
 Одновременно с перечисленными симптомами наблюдаются следующие изменения:
Одновременно с перечисленными симптомами наблюдаются следующие изменения:
- урина становится тёмной из-за большого количества уробилиногена;
- болевые ощущения в животе в области правового межреберного пространства;
- повышение температуры тела;
- общее недомогание: слабость, вялость, апатия;
- авитаминоз, что повышает риск заразиться ОРВИ, ОРЗ, гриппом;
- мигрень;
- изжога и вздутие живота;
- метеоризм;
- дискомфорт в пояснице;
- диарея;
- отдышка;
- резкая смена настроения.
С течением болезни, симптомы нарастают и приносят больший дискомфорт, боль.
Осложнения для беременной
Холестаз в гестационный период негативно влияет на роженицу и ребёнка.
На ранних сроках
 Заболевание не возникает в начале беременности. Самый ранний срок развития холестаза – 28 неделя беременности. При игнорировании лечения, патология несёт следующие угрозы для ребёнка:
Заболевание не возникает в начале беременности. Самый ранний срок развития холестаза – 28 неделя беременности. При игнорировании лечения, патология несёт следующие угрозы для ребёнка:
- отставание в развитии из-за недостатка витаминов и питательных веществ;
- отклонения в работе ЖКТ;
- гипоксия;
- проблемы в функционировании нервной системы;
- плохой слух;
- внутриутробная гибель.
При тяжёлых степенях холестаза встаёт вопрос о прерывании беременности.
Для матери:
- сниженный иммунитет;
- рецидив при следующих беременностях;
- возникновение конкрементов в желчном пузыре.
На поздних сроках
 Именно в последнем триместре чаще наблюдается холестаз. Последствия для ребёнка могут быть теми же самыми, что и на более ранних сроках: гипоксия и удушье, дефицит витаминов, что способствует отставанию в развитии и преждевременным родам. Высокий риск мертворождения или же смерти сразу после родов при тяжёлой степени болезни.
Именно в последнем триместре чаще наблюдается холестаз. Последствия для ребёнка могут быть теми же самыми, что и на более ранних сроках: гипоксия и удушье, дефицит витаминов, что способствует отставанию в развитии и преждевременным родам. Высокий риск мертворождения или же смерти сразу после родов при тяжёлой степени болезни.
У женщины тяжёлый послеродовой период, авитаминоз, болезни печени и проблемы с пищеварительной системой.
Лечение
Для диагностики болезни женщина должна сдать кровь на биохимический анализ, пройти процедуры УЗИ печени (МРТ, КТ) и сдать печеночные пробы. Исходя из результатов, доктор назначает курс лечения. Из-за беременности большинство лекарств запрещено, поэтому терапия заключается в приёме гепатопротекторов, физиотерапии и диеты.
Медикаментозное лечение:
- Урсосан, Урсофальк. Активный компонент препаратов защищает клеточную мембрану печени, стабилизирует количество токсичных веществ и холестерина.
- Ферменты: Мезим, Креон, Фестал.
- Хофитол стимулирует моторику желчного пузыря.
- Энтеросорбенты: Лактувит, Смекта. Выводят токсины и тяжёлые вещества.
- Чтобы устранить зуд – Гидрокортизоновая мазь.
- Витаминные комплексы: Элевит, Витрум, Прегнавит.
 Дополнительно к медикаментам можно использовать народные средства для устранения зуда:
Дополнительно к медикаментам можно использовать народные средства для устранения зуда:
- крема с календулой и ромашкой;
- одежда из натуральных тканей, чтобы кожа дышала;
- успокаивающие чаи.
Диета:
- нежирные и овощные супы;
- кисломолочная продукция;
- тушеные овощи;
- включить в рацион блюда с курятиной, телятиной;
- омлеты из яйца.
Жареные, острые и копчёные блюда исключить, также нельзя морскую рыбу, цитрусовые и хлебобулочные изделия. Для очищения организма нужно выпивать до двух литров воды, лучше отдать предпочтение лечебным напиткам (Боржоми, Нарзан и прочее).
Рекомендовано заниматься плаванием и лёгкой гимнастикой, если отсутствуют противопоказания.
От степени холестаза зависит способ родоразрешения: при лёгкой форме допустимы естественные роды в срок, при тяжёлой – досрочные роды на 36-38 неделе. При угрозе жизни ребёнка делают экстренное кесарево сечение.
Профилактика
 В идеале, для профилактики холестаза и других болезней нужно тщательно планировать беременность, за год-полтора начать вести здоровый образ жизни, пройти обследования на наличие наследственных болезней и выяснить какая негативная предрасположенность имеется.
В идеале, для профилактики холестаза и других болезней нужно тщательно планировать беременность, за год-полтора начать вести здоровый образ жизни, пройти обследования на наличие наследственных болезней и выяснить какая негативная предрасположенность имеется.
При беременности, чтобы свести к минимуму риск холестаза, следует соблюдать рекомендации:
- правильное питание, насыщенное витаминами и полезными веществами;
- здоровый образ жизни, обязательно исключить никотин, алкоголь и наркотические препараты;
- правильный питьевой режим;
- своевременное лечение ЖКТ;
- контроль за массой тела;
- достаточно времени проводить на свежем воздухе;
- лёгкие физические нагрузки.
При плохой наследственности и склонности к болезням ЖКТ нужно посещать гастроэнтеролога каждые три, четыре месяца.
К планированию беременности следует относиться серьёзно. Важно пройти обследования и выяснить наследственные заболевания и собственную предрасположенность, чтобы исключить последующие проблемы. Холестаз – редкая болезнь, имеющая серьёзные осложнении, если не принять вовремя меры. Женщине нужно тщательно следить за здоровьем в гестационный период, потому что лёгкая и среднетяжелая степени холестаза поддаются лечению.
Полезное видео
Холестаз беременных: симптомы, лечение, диета
Холестаз характеризуется повышенным содержанием в крови выделяемых желчью веществ. Патология развивается из-за сбоев в работе гормонов и поражает печень и желчные пути.
Отдельной формой патологии является холестаз у беременных, который встречается у 2% женщин. Особую опасность представляет для развития плода.
Из-за блокады желчных путей желчь в больших количествах попадает в кровеносную систему, что приводит к серьезным нарушениям работы всех внутренних органов. Одной из главных проблем терапии является сложность диагностирования, что нередко становится причиной осложнений, и в 15% случаев заканчивается гибелью плода.
При наличии симптомов требуется немедленное обследование для постановки точного диагноза и начала лечения.

Характеристика патологии
ХБ (холестаз беременных) развивается в третьем триместре беременности и проходит после родов. Основным симптомом этого состояния является зуд кожи и умеренная желтуха.
Заболевание встречается редко и переносится значительно легко, но может стать причиной тяжелых осложнений как для будущей матери, так и для здоровья плода.
Холестаз беременных – патологическое состояние, возникающее в результате застоя желчи во внутрипеченочных протоках и внутри желчного пузыря. Одним из осложнений этого нарушения является гибель плода. Это происходит в 15% случаев. Для матери прогноз благоприятный: при своевременной терапии болезнь проходит после родов.
Классификация
Заболевание развивается в результате сбоя в работе печени. Во время беременности, когда в женском организме происходят различного рода изменения, нередко возникает прекращение или уменьшение выделения желчи.
Иногда это происходит в результате генетической предрасположенности или на фоне заболеваний других внутренних органов и систем.
Существует два основных вида ХБ:
- Внутрипеченочный холестаз беременных. Все патологические процессы происходят на клеточном уровне. Возникает нарушение в результате поражения печени после перенесенного гепатита, цирроза, гормонального сбоя или ответной реакцией организма на длительный прием лекарственных препаратов.
- Внепеченочный. Характеризуется закупориванием желчных путей вне печени. Развивается в результате того, что на определенном этапе беременности организм женщины ослабевает. Ослабление работы иммунной системы, вызванное гормональным сбоем, часто приводит к развитию патологического состояния. Одной из причин также может быть генетическая гиперчувствительность к женским половым гормонам эстрогенам.

Специалисты гастроэнтерологии и гепатологии разделяют различные степени течения заболевания:
- Легкая степень. Характеризуется слабым кожным зудом. Из лабораторных признаков отмечается увеличенная активность трансаминаз и повышенное содержание фосфатазы и гамма-глутамилтранспептидазы. Данная степень имеет минимальный риск акушерских осложнений.
- Средняя степень. Характеризуется выраженным кожным зудом. Клиническая картина и лабораторные исследования показывают повышенную концентрацию холестерина, ЩФ, ГГТП, увеличенную активность АЛТ и АСТ. Диагностические исследования УЗИ могут показать билиарный сладж. Средняя степень ХБ является наиболее частой среди пациенток. Осложнениями являются возможная фетоплацентарная недостаточность и задержка развития плода.
- Тяжелая степень. Характеризуется не только сильно выраженным зудом и значительным повышением активности ферментов. Наблюдаются лабораторные признаки нарастающей коагулопатии и клиническая картина гастроэнтерологических нарушений. Высока вероятность осложнения, в большинстве случаев боелзнь заканчивается гибелью плода. Специалисты рекомендуют досрочное прерывание беременности.
Специалисты разделяют также несколько форм течения болезни:
- Функциональная. В анализах определяется понижение желчных кислот и снижение тока желчи в каналах.
- Морфологическая. Компоненты желчи накапливаются в клетках печени и ее протоках.
- Клиническая. Определяется по задержке компонентов в крови.
Причины, симптомы и осложнения
Основным признаком болезни является кожный зуд, степень которого может быть различной. Обычно первые симптомы проявляются в конце 2-го триместра беременности (36-40 неделя). Первично зуд локализуется в области ладоней, стоп, после чего постепенно переходит на другие части тела: спину, живот и др.

Желтуха также может являться симптомом ХБ. Проявляется она примерно через 1-2 недели после зуда. Клиническая картина: потемнение мочи, изменения цвета кала (осветление). При сложной степени имеются и другие признаки: тошнота, изжога, боли в области печени, иногда может возникать рвота.
У беременных могут наблюдаться потеря аппетита и слабость. Обычно эти признаки исчезают в течение первых двух недель после родов.
Причинами холестаза у беременных могут быть застойные явления желчи внутри печени, которые провоцируют повышенную концентрацию желчных кислот в крови. Из-за действия увеличенного содержания эстрогенов может наблюдаться повышенная концентрация холестерина.
Специалисты определяют факторы, которые могут повлиять на развитие данной патологии. В группу риска входят женщины с генетической предрасположенностью, перенесшие заболевания печени и желчного пузыря. Также сюда относят женщин, вынашивающих нескольких детей.
ХБ обычно не служит основанием для прерывания беременности. Однако при тяжелом течении, заболевание может оказать на здоровье плода негативное влияние.
Длительная холемия ведет к нарушениям обмена веществ и увеличению гипоксии и задержке развития плода. В случае сложного течения заболевания может быть показано прерывание беременности.
К осложнениям относятся:
- риск послеродового эндометрита;
- большая вероятность заболевания хроническим панкреатитом, холециститом и гепатитом;
- зуд кожи во время следующих беременностей.
Диагностика
Желтушность кожи и зуд у беременных может быть причиной не только ХБ, но и других заболеваний. Эти симптомы проявляются при некоторых соматических патологиях, а также при ряде кожных у инфекционных нарушений.
Иногда болезнь могут спутать с аллергической реакцией, которой часто страдают женщины во время вынашивания ребенка. Из-за схожей симптоматики специалисты назначают ряд инструментальных и лабораторных методов диагностики.
Биохимический анализ
Биохимическое исследование крови беременной женщины определяет уровень желчных кислот, участвующих в реакциях. В организме содержится 3 кислоты: холевая, дезоксихолевая и хенодезоксихолевая. Все они являются результатом обменной реакции холестерина.
Все три кислоты участвуют в процессе образования образования желчи и способствуют ее выведению. Если показатели кислот понижены, специалист назначает желчегонные препараты, нормализующие процессы пищеварения.
Диагностика позволяет определить наличие заболевания еще на доклиническом этапе. Анализ проводится у беременных, входящих в группу риска. Наблюдается повышение холевой кислоты при пониженном уровне хенодезоксихолевой.
Печеночные пробы
Биохимический анализ крови проводится с целью диагностики работы печени, а также для оценки ее состояния. Может назначаться во время лечения гепатотоксичными препаратами, после перенесенных заболеваний печени или при подозрении на холестаз.
Маркерами ХБ являются повышенные показатели холестерина, умеренное увеличение желчного пигмента, а также α- и β-глобулинов, триглицеридов и β-липопротеидов. Показатели альбумина обычно чуть ниже нормы, при этом наблюдается повышенная активность ЩФ, ГГГТ, АлТ, АсТ и 5’-нуклеотидазы.
УЗИ
Во время проведения ультразвукового исследования оцениваются размеры долей печени, форма органа и структура тканей. В зависимости от показателей диагностируются нарушения или патологические изменения в печени и желчевыводящих протоках.
Гестация не влияет на размер и структуру органа. Иногда у беременных женщин могут наблюдаться небольшие изменения в плотности тканей печени и осадок в желчном пузыре.
Размеры желчного пузыря могут быть слегка увеличены, а эхогенность стенок желчных ходов внутри печени иногда немного выше нормы.
Показателями средней и тяжелой степеней ХБ является изменение гемостаза, АЧТВ и протромбиновое время нарастает. Гестационный холестаз сравнивают с другими заболеваниями, которые могут давать похожие симптомы. По всем показателям пациентка проходит консультацию у специалистов.
Лечение
Основной терапии ХБ является устранение симптомов застоя желчи. Они оказывают негативное воздействие на здоровье и жизнь будущего ребенка. В зависимости от степени гестационного холестаза методика медикаментозного лечения может быть различной.
Основными препаратами, которые назначаются при данном диагнозе, являются:
- УДХК или урсодезоксихолевая кислота. Лекарственный препарат является стимулятором вывода желчных гепатотоксичных компонентов. Не является токсином и не наносит вреда будущему ребенку. Препарат входит в состав комплексной терапии и является основным.
- Гепатопротекторы и холеретики. Препараты позволяют снизить риск печеночных клеток и улучшить функционирование железы. Лекарственные средства способны уменьшить застойные явления и ускорить вывод желчи.
Наиболее эффективной является комплексная терапия, когда помимо медицинских препаратов пациентке назначается специальная диета. В рацион вводятся продукты, содержащие антиоксиданты, витамины А, Е и другие. Иногда дополнительно назначаются антигистаминные средства, способные снять первичные симптомы зуда.
Диета исключает употребление жирных, соленых и копченых продуктов. Основу рациона составляет белковая пища, свежие овощи и фрукты.
При своевременном лечении беременность завершается родами без осложнений.
При установленном диагнозе пациенткам назначается коррекционная диета №5. Меню состоит из овощных и молочных супов, нежирных мяса и рыбы. Основными способами приготовления пищи является варка на пару и тушение.
Народные методы терапии
В нетрадиционной медицине есть много проверенных рецептов, которые помогают лечить холестаз беременных. Народные способы служат действенным и эффективным дополнением консервативному лечению, однако перед их приемом необходимо получить консультацию врача.
- Чай из корня цикория (50 г) и листьев мяты (50 г) необходимо пить ежедневно, пока не закончится сбор. Смесь сухих трав (10 г) заварить 200 мл кипятка, настаивать 30 минут и процедить.
- Среднюю свеклу очистить от кожуры, нарезать кубиками или натереть на терке, залить небольшим количеством воды и варить до образования густого сиропа. Полученный отвар смешать с чаем из хвоща и пить по 1/2 стакана 4 раза в день.
- Устранить зуд кожи поможет чай из мелиссы. Растение нужно заварить как обычный напиток и пить каждые 6 часов по одной чашке. На 1 литр воды необходимо взять 3 ст. л. сухой травы. Пить отвар в течение 30 дней.

Профилактика
ХБ является редким, но очень опасным заболеванием. Одним из самых тяжелых осложнений этой патологии является гибель плода осле 38 недель беременности. В других случаях тяжелое течение болезни может привести к серьезным нарушениям работы печени у новорожденного. Чтобы предотвратить заболевание следует своевременно проходить все обследования и сдавать необходимые анализы.
Холестаз беременных обычно не влияет негативно на здоровье женщины. В 99% случаев все симптомы проходят после родов, поэтому прогноз для беременных вполне благоприятный.
Однако это заболевание может стать причиной серьезных осложнений для плода и новорожденного, поэтому пациенткам рекомендуется своевременно встать на учет по ведению беременности и соблюдать все рекомендации специалиста. Других мер профилактики внутрипеченочногого холестаза беременных не существует.
© 2018 – 2019, MedPechen.ru. Все права защищены.
что это, симптомы при беременности
Холестаз беременных – это разновидность гестационного дерматоза, причиной которого является идиопатический внутрипеченочный застой желчи.

Сопровождается такими симптомами, как кожный зуд, пожелтение кожных покровов, синдром диспепсии, осветление каловых масс, потемнение урины.
Причины
Происхождение гестационного зуда на сегодня еще не определено. Так как болезнь ассоциируется с беременностью и часто может возникать у нескольких женщин одной семьи, скорее всего, ключевая роль в ее развитии отводится гормональным нарушениям у пациенток, имеющих склонность к этой патологии.
Акушеры и гинекологи полагают, что главными провоцирующими факторами, вызывающими появление холестаза при беременности, являются:
- Повышение уровня эстрогенных гормонов
На поздних сроках у беременных концентрация эстрогенов увеличивается больше чем в 1000 раз.
Когда эстрогены связываются с рецепторами гепатоцитов, усиливается синтез холестерина, вследствие чего меняется состав желчи. Под их воздействием у беременных появляется дисбаланс желчных кислот: происходит снижение содержания дезоксихолевой, хенодезоксихолевой кислот и повышение уровня холевой.
Ввиду уменьшения активности транспортных белков печени концентрация желчных кислот в желчи снижается, следовательно, их поступление в кровь возрастает. Изменения ярче проявляются при высокой гиперэстрогении, свойственной многоплодной беременности.
- Повышенная чувствительность к эстрогенным гормонам
Коллоидное равновесие желчи меняется у всех беременных, но только у небольшого числа женщин появляется холестаз с кожным зудом. Скорее всего, это определено наследственными патологиями, изменяющими чувствительность печеночных клеток, билиарных канальцев к эстрогенам либо воздействующими на активность ферментных систем, которые обеспечивают синтез и транспортировку желчных кислот.
- Еще одним фактором, содействующим нарушению оттока желчи и увеличению количества желчных кислот в плазме крови, является влияние прогестерона
Прогестины расслабляют гладкие мышечные волокна, из-за чего ухудшается моторика желчного пузыря, желчевыводящих путей, усугубляющая застой желчи внутри печени. Помимо этого, вследствие замедления кишечной перистальтики происходит нарушение обратного всасывания желчных кислот, их дисбаланс усиливается.

Симптомы холестаза у беременных
Как правило, холестаз у беременных появляется на 36–40-й неделях либо к окончанию 2-го триместра:
- Первоначально патология проявляется на коже. Женщина ощущает зуд разной интенсивности – от небольшого до нестерпимого.
- Зуд поначалу охватывает область подошв, ладоней, а после переходит на живот, спину, иные участки тела.
- На кожных покровах могут обнаруживаться расчесы, которые осложняются вторичным гнойным процессом.
- Непостоянный признак холестаза – желтуха, возникающая через 7–14 дней после появления зуда, при этом темнеет урина и осветляются каловые массы.
- При тяжелом протекании беременности и на последних сроках вынашивания ребенка женщины жалуются на отрыжку, тошноту, изжогу, потерю аппетита, тупую боль в правом подреберье, тяжесть в эпигастральной области, в редких случаях – рвоту.
- Беременность приобретает апатичный, заторможенный характер.

Диагностика
Так как пожелтение и зуд кожных покровов обнаруживаются не только при холестазе, но и при некоторых соматических, дерматологических, инфекционных болезнях, основной задачей диагноста становится исключение симптомов, присущих иным патологиям, которые могли появиться либо обостриться во время гестации.
План осмотра беременных с подозрением на холестаз включает проведение таких лабораторных и инструментальных исследований, как:
- Определение концентрации желчных кислот. Это скрининговое исследование позволяет выявить застой желчи на доклиническом этапе у женщин, имеющих склонность к холестазу. Из-за увеличения уровня сывороточных желчных кислот повышается концентрация холевой кислоты и снижается содержание хенодезоксихолевой.
- Печеночные пробы. Умеренное повышение концентрации α- и β-глобулинов, β-липопротеидов, триглицеридов, прямого билирубина служат маркерами внутрипеченочного холестаза. Отчетливо возрастает уровень холестерина. Альбумин немного снижен. Повышается активность 5’-нуклеотидазы, ГГГТ, АсТ, АлТ, ЩФ.
- Ультразвуковое исследование печени и желчевыводящих путей. Печень беременной обладает нормальными размерами, однородной эхоструктурой. Может меняться акустическая плотность ткани печени, появляется билиарный сладж. Желчный пузырь часто увеличивается, внутрипеченочные желчные ходы расширяются, эхогенность их стенок повышается.
Среднетяжелому и тяжелому течению болезни присущи изменения в системе гемостаза с нарастанием протромбинового времени и АЧТВ.

Гестационный внутрипеченочный холестаз важно отличать от остальных дерматозов беременных, HELLP-синдрома, вирусных гепатитов, гестоза, острого жирового гепатоза при гестации, инфекционного мононуклеоза, лекарственной холестатической желтухи, цитомегаловирусной инфекции, желчнокаменной болезни, генетической патологии печени (болезни Коновалова–Вильсона, синдрома Саммерскилла, синдрома Байлера, гемохроматоза), рака печени и других патологий.
По показаниям пациентка проходит консультацию у инфекциониста, гепатолога, дерматолога, токсиколога, гастроэнтеролога, онколога.
Лечение холестаза беременных
В отношении женщин с гестационной желтухой оптимальным вариантом служит выжидательная тактика с подробным мониторингом лабораторных показателей и состояния плода.
Главная задача заключается в купировании признаков застоя желчи во время беременности, которые приводят к отрицательным последствиям для ребенка.

Схема медикаментозной терапии зависит от тяжести холестаза у беременной и, как правило, включает применение следующих средств:
- Урсодезоксихолевая кислота. Лекарство воздействует на главные звенья этиологии и является ключевым в терапии заболевания. За счет высокой гидрофильности обеспечивает эффективную защиту желчных ходов от действия гидрофобных желчных кислот, способствует выводу гепатотоксичных желчных компонентов. Не представляет опасности для ребенка.
- Гепатопротекторы и холеретики («Сирепар»). Медикаменты, которые влияют на состояние печеночных клеток и выделение желчи, способствуют снижению риска повреждения гепатоцитов, улучшению их функционирования, уменьшению застойных явлений в желчевыводящей системе.
- Если проявляется генерализованный зуд, быстро нарастают лабораторные показатели, выявляется высокая холемия, назначают энтеросорбенты, а также детоксикационное лечение (плазмаферез, гемосорбцию). Такая терапия необходима для того, чтобы убрать из организма вещества, вызывающие зуд. При всех формах болезни хороший результат показывают антиоксиданты (витамин Е, аскорбиновая кислота). Врач может прописать антигистаминные препараты, ослабляющие зуд. Системные глюкокортикостероиды ограничены в применении, так как могут оказывать токсическое воздействие на ребенка.
- Медикаментозное лечение холестаза комбинируется с диетой. Желательно включить в рацион продукты с высоким содержанием белков (куриное, говяжье, телячье мясо), жирорастворимые витамины, пищевые волокна, линолевую и фолиевую кислоты, меньше употреблять жирных, жареных, острых блюд. При легкой и средней тяжести заболевания беременность оканчивается естественными родами в положенный срок. В случае если холестаз сопровождается интенсивной желтухой, происходит приближение холемии к показателю 40 ммоль/л, появляется серьезная угроза для жизни ребенка, то проводятся преждевременные роды на сроке от 36 недель. При угрозе либо начале асфиксии плода или выявлении иных акушерских показаний выполняют кесарево сечение.
Профилактика
В качестве профилактических мер женщинам, которые в период прошлой беременности перенесли холестатическую желтуху, обладают генетической отягощенностью по этой болезни или вынашивают нескольких детей, показаны:
- ранняя постановка на учет в женской консультации;
- систематические обследования у акушера-гинеколога;
- проведение плановой консультации у гастроэнтеролога;
- скрининг крови на желчные кислоты.
Прогноз
Благоприятный прогноз с большей вероятностью наблюдается при легкой и средней форме гестационного холестаза. Если у беременной диагностирована тяжелая форма заболевания, положительный исход менее вероятен, в особенности при обнаружении болезни во II триместре.
Автор статьи врач-инфекционист, гепатолог
© 2019. Все права защищены.
Много способов перепробовано, но ничего не помогает? И Вы готовы воспользоваться любой возможностью, которая подарит хорошее самочувствие! Вы даже думали о хирургическом вмешательстве и применении токсичных препаратов, которые рекламируют? Оно и понятно, ведь Вас уже замучили такие симптомы как:
И это совсем не полный перечень возможных симптомов заболевания печени… Тому то, каким бы “ужасающим” для вас не казалось заболевание затягивать его лечение никак нельзя.
Поэтому мы рекомендуем Вам прочитать историю Елены о том, как можно восстановить свою печень без дорогостоящих процедур и в кратчайшие строки... Читать далее>>>
Холестаз беременных. Симптомы и лечение. Диета

Содержание статьи:
Что такое холестаз
Виды холестаза
Причины холестаза
Симптомы
Возможные осложнения
Диагностика
Особенности лечения
Диета
Примерное меню на неделю
Дорогие читатели, у беременной женщины часто появляются проблемы с желчным пузырем. Связано это со способностью прогестерона снижать тонус гладких мышц и вызывать застой желчи. Именно поэтому появляется холестаз беременных, который при активном развитии может вызывать даже внутриутробную гибель ребенка.
Что такое холестаз
Не всегда женщина знает, что такое холестаз при беременности и чем опасно данное состояние. О проблемах с желчным пузырем и печенью многие узнают не сразу, а в самый разгар заболевания, когда возникают интенсивные боли и другие жалобы. Нередко внутрипеченочный холестаз беременных появляется на фоне общего здоровья и отсутствия в анамнезе каких-либо проблем с ЖКТ.
В основе заболевания лежит внутрипеченочный застой желчи, вызывающий гестационный дерматоз. В плазме крови растет уровень желчных кислот. Они раздражают кожные рецепторы и провоцируют появление неприятного зуда.
Виды холестаза
Печеночный холестаз при беременности может быть нескольких типов. Наиболее благоприятной является парциальная билирубиновая форма болезни, при которой изменяется процесс выделения билирубина, но сохраняется обмен других компонентов желчи. Заболевание протекает относительно легко. Парциальная холеацидная форма печеночного холестаза беременных может вызывать неблагоприятные последствия для ребенка, требует срочной медицинской помощи и выбора правильной тактики лечения.
По тяжести течения холестаз беременных может иметь несколько степеней:
- Легкая. Кожный зуд незначительный. В несколько раз превышен уровень трансаминаз, незначительно увеличена щелочная фосфатаза. Риски для беременности и здоровья будущего ребенка минимальны.
- Средняя. Появляется сильный зуд кожи. Количество трансаминаз увеличено более чем в 3 раза. Повышен уровень холестерина. Нарушен гемостаз. С помощью ультразвука специалисты выявляет наличие билиарного сладжа. Повышается риск развития фетоплацентарной недостаточности.
- Тяжелая. Наблюдается очень высокая активность ферментов. Нестерпимый зуд кожи сочетается с тяжелыми нарушениями в работе органов пищеварительного тракта. Заболевание имеет осложненное течение, может приводить к внутриутробной гибели плода.
Если вовремя обратить внимание на симптомы холестаза беременных и начать соответствующее лечение, можно избежать тяжелых осложнений.
Крайне важно при первых подозрениях обращаться к гинекологу, гепатологу или терапевту, чтобы врач смог поставить точный диагноз и оценить возможные риски для здоровья женщины и ее будущего ребенка. Специалисты помогут разобраться в истинных причинах холестаза при беременности и предупредят опасные осложнения.

Причины холестаза беременных
Чаще всего холестаз возникает в третьем триместре, за несколько недель до родов. Иногда заболевание начинает прогрессировать с середины беременности. Но это встречается гораздо реже. Точные причины развития холестаза при беременности на поздних сроках установить невозможно.
Специалисты выделяют несколько основных предрасполагающих факторов:
- Активно возрастающий уровень эстрогенов;
- влияние прогестерона на гладкие мышечные волокна;
- повышение чувствительности к эстрогенам;
- большие промежутки между приемами пищи;
- применение до беременности гормональных контрацептивов, антибиотиков.
В третьем триместре беременности сильно увеличивается уровень эстрогенов. Они обладают способностью связываться с рецепторами печеночных клеток и увеличивают выработку холестерина, который значительно меняет состав желчи. В результате нарушается баланс между желчными кислотами. Их уровень в крови увеличивается.
Предрасполагающим фактором является воздействие гормона беременности — прогестерона. Он предупреждает появление выкидыша. Но также прогестерон расслабляет гладкие мышцы, снижая естественную моторику желчного пузыря и желчевыводящих путей. В результате появляется внутрипеченочный застой желчи. Из-за ухудшения перистальтики кишечника уже синтезированные желчные кислоты плохо всасываются, что приводит к еще большему дисбалансу.
Если женщина использовала оральные контрацептивы до беременности или проводила активное лечение антибиотиками, риск появления билиарного сладжа, конкрементов и хронического застоя желчи резко возрастает.
При наличии предрасполагающих факторов рекомендуется проверить состояние печени, желчного пузыря и протоков еще до беременности. В случае необходимости специалисты с профилактической целью назначат средства, предупреждающие застойные процессы.
Симптомы холестаза беременных
Обычно симптомы холестаза при беременности появляются после 36 недели вынашивания плода. Главным признаком является кожный зуд. Он может быть разной интенсивности. При легкой степени болезнь доставляет незначительный дискомфорт. Зуд появляется первично в области подошв и ладоней, а после переходит на другие участки и принимает генерализованную форму.
Через несколько недель после появления зуда возникает пожелтение кожи и слизистых оболочек. Этот симптом также сопровождается осветлением каловых масс и изменением цвета мочи на более темный. Тяжелое течение холестаза при беременности вызывает тошноту, рвоту, сильную изжогу и интенсивные боли в области желудка и правого подреберья.
Возможные осложнения
Холестаз у беременных может вызывать гипоксию, поражение внутренних органов, формирование фетоплацентарной недостаточности с задержкой развития будущего ребенка и повышением риска его внутриутробной гибели. Заболевание нередко приводит к преждевременным родам и рождению недоношенного ребенка с выраженными симптомами гипоксического состояния. Возможно развитие послеродового эндометрита, который сопровождается воспалением и гнойными осложнениями, локализующимися в области матки. После родов женщины с холестазом входит в группу риска по формированию желчнокаменной болезни, развитию холецистита, гепатита и цирроза печени.
Диагностика холестаза беременных
Пожелтение и зуд кожи могут быть связаны не только с холестазом беременных. Поэтому при появлении подобных симптомов женщине назначают комплексное обследование. Оно включает лабораторные исследования крови и мочи, ультразвуковую диагностику печени и желчевыводящих путей, а также других органов пищеварительного тракта.
При холестазе повышается уровень желчных кислот. Это позволяет заподозрить развитие заболевания у женщин из группы риска еще до появления первых клинических проявлений болезни.
Особенности лечения. Клинические рекомендации
Лечение беременных с холестазом подбирает врач. Чаще всего специалисты используют препараты, которые устраняют застой желчи. Важен регулярный контроль за лабораторными показателями крови и состоянием плода. Лекарства подбирают с учетом степени тяжести состояния будущей матери.
Препараты с урсодезоксихолевой кислотой обеспечивают надежную защиту желчевыводящей системы от отрицательного влияния концентрированных желчных кислот, выводят остатки желчи и при этом не оказывают тератогенное влияние на развивающийся плод.
Детоксикационные мероприятия проводят при повышенном зуде кожи и выраженных изменениях в лабораторных показателях крови. Специалисты проводят плазмаферез, возможно назначение гемосорбции, которая позволяет удалить из кровяного русла большую часть токсинов и опасных иммунных комплексов. При любой форме холестаза у беременных назначают натуральные антиоксиданты, антигистаминные препараты, способные быстро устранить зуд и повысить качество жизни женщины.
Если симптомы холестаза нарастают, появляется интенсивная желтуха, врачи принимают решение провести досрочные роды путем кесарева сечения. Операция проводится при угрожающих симптомах асфиксии будущего ребенка на сроке не менее 36 недель.

Особенности диеты при холестазе беременных
Специалисты назначают при холестазе беременных диету №5. Она предполагает дробное питание, которое не дает желчи застаиваться и обеспечивает ее порционное выделение каждые несколько часов. Еда должна быть обязательно комнатной температуры. Требуется ограничить животные жиры и исключить из рациона все жареные продукты. Пищу преимущественно запекают, тушат или отваривают. Ограничивают приправы и пряности.
Так как во время беременности запрещены многие лекарства, для мягкого оттока желчи стоит пить чай с ромашкой, https://gelpuz.ru/chaj-iz-romashkiшиповником. Рекомендуется в течение дня выпивать небольшими глотками стакан отвара или настоя овса. https://gelpuz.ru/otvar-ovsa
Рассмотрим примерное меню диеты на неделю при холестазе беременных.
Примерное меню на неделю
Понедельник
Завтрак. Гречневая каша с вареным яйцом. Чай с ромашкой.
Второй завтрак. Творог с джемом или фруктами. Настой овса с сорбитом.
Обед. Суп-пюре овощной. Котлета куриная паровая. Зеленый чай. Кусочек подсушенного хлеба.
Полдник. Творожная запеканка. Компот из сухофруктов.
Ужин. Печеная рыба с тушеными овощами. Минеральная вода без газа.
Вторник
Завтрак. Овсяная каша на нежирном молоке или на воде с фруктами. Зеленый чай с медом.
Второй завтрак. Печеное яблоко.
Обед. Вермишелевый суп с кусочками вареной курицы. Подсушенный хлеб. Отвар шиповника.
Полдник. Творог с черносливом.
Ужин. Котлеты из индейки. Тушеные кабачки. Ромашковый чай с медом.
Среда
Завтрак. Творожная запеканка. Настой овса с медом.
Второй завтрак. Фруктовый салат из яблок, бананов, ананаса.
Обед. Борщ без пережарки на курином бульоне с ложечкой нежирной сметаны. Персиковый разбавленный сок.
Полдник. Творожный батончик. Отвар шиповника.
Ужин. Рыбные котлеты на пару. Тушеная капуста. Ромашковый чай с медом.
Четверг
Завтрак. Омлет на пару. Морковный сок. Банан.
Второй завтрак. Творожный батончик. Зеленый чай.
Обед. Голубцы с картофельным пюре и кусочком подсушенного хлеба. Компот из сухофруктов.
Полдник. Кефир с бисквитом.
Ужин. Плов, приготовленный в мультиварке, с домашней птицей или кроликом, морковью и без приправ. Ромашковый чай с медом.
Пятница
Завтрак. Гречневая каша. Салат из моркови. Отвар овса.
Второй завтрак. Творожная запеканка. Тыквенный сок.
Обед. Щи без пережарки. Домашний йогурт.
Полдник. Печеное яблоко. Компот.
Ужин. Рыбная запеканка с тушеными кабачками. Ромашковый чай.
Суббота
Завтрак. Овсяная каша с бананом. Чай с сорбитом.
Второй завтрак. Творог с фруктами или джемом.
Обед. Молочный суп с лапшой. Котлета из индейки на пару. Морковный сок.
Полдник. Стакан кефира или домашнего йогурта.
Ужин. Картофельное пюре с тушеной рыбой нежирных сортов и морковью. Шиповниковый чай.
Воскресенье
Завтрак. Творожная запеканка. Зеленый чай с медом.
Второй завтрак. Домашний йогурт с бананом.
Обед. Рыбная запеканка. Персиковый разбавленный сок.
Полдник. Фруктовый салат.
Ужин. Паровые куриные котлеты с гречкой и тушеными овощами. Ромашковый чай.
Напитки с мягким желчегонным действием лучше пить утром натощак, а через 30-60 минут после этого завтракать.
Предлагаем посмотреть видео «Холестаз при беременности». Что говорят врачи о симптомах, лечении заболевания, какие дают клинические рекомендации по лечению, диете.
Здоровья вам и вашему малышу!
Вам могут быть интересны статьи:
От чего помогает Хофитол и как его принимать
Аллохол при беременности
Особенности течения беременности без желчного пузыря
Насколько опасны камни при беременности
Как проверить печень у человека
Холестаз беременных женщин: причины, симптомы, лечение
Одним из опаснейших патологий для ребенка является холестаз. И хотя риск развития данной болезни весьма небольшой, но если у беременной имеется предрасположенность к этому, то шансы развития повышается. По каким причинам эта болезнь возникает врачи не могут точно сказать. Но перечисляют ряд факторов, которые могут служить причиной.

Содержание статьи
Особенности болезни
Это нарушение работы печени, которая приводит к застою желчи, как внутри органа, так и в наружных желчевыводящих путях. Что такое желчь? Для чего она необходима, и чем грозит малышу ее застой?
Желчь имеет вид желтоватой жидкости выработанной после фильтрации печенью крови. Она нужна организму для помощи в переваривании пищи в кишечнике. Ее застой в желчевыводящих каналах приводит к повышению концентрации билирубина в крови.
Основная опасность холестаза в приносимом вреде ребенку, при наличии этой патологии значительно повышается риск рождения мертвого плода.
Причины
Доктора выделяют несколько причин, способствующих развитию болезни:
- Плохая проходимость желчи по каналам из печени в желчный пузырь часто связана с высоким уровнем женского гормона эстрогена, который увеличивается на период вынашивания ребенка в тысячу раз.
- Нарушение работы печени вызывается сдавливанием желчегонных путей. Риск развития в этом случае возникает на последнем триместре беременности, когда размеры матки достигают своего пика.
- Наследственность также имеет место. Если у близких роженицы, были проблемы с печенью, то высок риск развития холестаза во время беременности. Наличие или перенесенные тяжелые заболевания печени, также вносят потенциальную маму в группу риска.
- Холестаз может развиться, если женщина вынашивает сразу несколько детей. В это время повышается давление на внутренние органы особенно печень.
- Если роженица уже сталкивалась с этой болезнью раньше, то риск рецидива многократно увеличивается, особенно когда организм ослаб.
- Стоит упомянуть, что ЭКО оплодотворения также может служить причиной развития холестаза, поэтому процент заболеваемости, гораздо выше в странах Северной Америки или Скандинавии.
Сам холестаз можно разделить на два типа:
- Застой желчи внутри печени.
- Задержка желчи во внешних выводящих каналах.
В первом случае патология поражает орган на клеточном уровне постепенно отравляя организм. Внутрипеченочный застой часто связан с перенесенными ранее болезнями органа, вроде гепатита, цирроза, наличие алкогольной зависимости, гормональный сбой, а также отрицательной реакцией на некоторые виды медицинских препаратов.
Закупорка желчевыводящих проходов внутри органа несколько форм:
- Функциональный — в это время падает уровень оттока желчи по внешним каналам, падает уровень желчных кислот.
- Морфологический — этот период накапливания желчных составляющих в клетках органа и выводящий каналах.
- Клинический — когда желчь уже не сдерживается печенью и ее можно обнаружить при сдаче анализов крови.
При закупорке внешних желчевыводящий путей, застой желчи наблюдается у беременных на третьем триместре срока. В основном это связано с тем, что в этот период уровень эстрогена самый высокий. А данный гормон влияет на выработку и выведение желчи из печени.
Симптомы
Наиболее благоприятный сезон для развития данной патологии, является холодный период. Поэтому если последний триместр выпадает на зиму, то следует с еще большим вниманием отнестись к своему здоровью.
Симптоматика при развитии холестаза такова:
- Сильный зуд разных частей тела беременной, особенно обострение, начинается ночью, что приводит к бессоннице.
- По причине постоянного недосыпания развиваются другие проблемы, быстрая усталость, нервозность, стресс.
- Так как проблемы с печенью, то проявляются и внешние признаки вроде желтушности кожи, а также глаз, как при гепатите.
- Изменяется цвет мочи, становясь темного оттенка.
- Во время патологии желчь не выделяется в двенадцатиперстную кишку, поэтому бесцветный кал явный признак развития патологии. Также болезнь может сопровождаться запорами.
При наличии холестаза, зуд особенно беспокоит ступни и ладони беременной.
Сильный зуд это реакция организма на большое содержание желчи в крови, будущей мамы. Проблема состоит в интенсивности зуда, порой дело доходит до серьезных повреждений кожи. Поэтому если вы заметили подобный симптом лучше обратиться к терапевту.
В зависимости от формы болезни ее проявление уходят после родов, и организм молодой мамы приходит в норму, потому что восстанавливаются все процессы работы печени.
Хуже когда болезнь принимает тяжелую форму. Это часто приводит к более серьезным патологиями, налицо следующие признаки, вроде сильной тошноты, желтушности. В этом случае применяется медикаментозное лечение. Это форма опасна и тем, что малыш может умереть как внутри матери, так и в течение нескольких часов после рождения.
Что касается роженицы, то существует риск внутреннего кровотечения из-за серьезных повреждений печени.
Диагностика холестаза при беременности
Если женщина попадает в группу риска развития холестаза, то на протяжении всего срока беременности она находится под пристальным вниманием, особо следят за изменениями ее анализов. Таким женщинам врачи советуют перенести роды на более ранний срок, которые в большинстве случаев вызываются искусственно.
Как распознать проблему по анализам?
На результатах анализов крови, которые выдаются по окончании обследования можно выявить изменения и наличие проблемы.
- Уровень эритроцитов — нормой считается значение от 3,2 — 4,3*1012/л. Присутствие холестазного заболевания — 3,2 — 3,7*1012/л.
- Нормой СОЭ является — 1-15 мм/ч. если есть болезнь, то скорость оседания эритроцитов увеличивается до 10-35 мм/ч.
- Норма ретикулоцитов — 0,2-1,2%, если есть проблема, то уровень поднимается 1-2,8%.
- В норме гемоглобин должен быть — 120-140 г/л, если он падает, значит, есть проблема 90-120 г/л.
- Нормальный уровень лейкоцитов составляет — 4-9*109/л, в период болезни он выше — 7-10*109/л.
- Нормальное содержание тромбоцитов — 180-400*109/л, во время холестаза уровень падает — 170-180*109/л.
- Содержание белка при норме — 68-85 г/л, если есть нарушения то 60-70 г/л.
- В норме альбумин составляет — 40-50 г/л, при холестазе — 40-45 г/л.
- Норма глюкозы в крови — 3,3-5,5 ммоль/л, при болезни 3,0-5,0 ммоль/л.
- Норма общего билирубина — 8,6 — 20,5 ммоль/л, если есть холестаз — 20 — 80 ммоль/л.
- В норме прямой билирубин составляет — 8,6 ммоль/л, если есть болезнь — 40-60 ммоль /л.
- Норма показателя лактатдегидрогенеза — 0,8-0,4 ммоль/(ч.л), с развитием холестаза — 11,8-20,2 ммоль/(ч.л).
- Стандартный показатель щелочной фосфатазы — 50-120 МЕ/л. при нарушении — 100-150 МЕ/л.
Исследовательские анализы мочи:
- Показатель удельного веса мочи должен быть — 1012-1024, если он ниже, значит есть проблема — 1010-1020.
- Реакция на pH кислотность — при норме она должна быть слабокислая, если есть болезнь, то результатом будет щелочная среда.
- В норме анализ мочи не должен содержать белок, его наличие 0,01-1 г/л говорит о нарушении.
- Нормальный показатель эпителия составляет — 1-3 в поле зрения, превышение нормы признак наличия болезни — в поле зрения 10-15.
- Нормальное содержание лейкоцитов — 1-2 в поле зрения, превышение — 5-7 в поле зрения свидетельствует о болезни.
- Эритроцитов вообще не должно быть ни при норме, ни во время холестаза.

Помимо общих анализов, для постановки окончательного диагноза назначается УЗИ печени и биопсия органа.
Лечение
Холестаз опасен, в первую очередь, для ребенка. Потому что токсины, выделяемые в плаценту, пагубно влияют на организм малыша. Это часто приводит к кислородному голоданию, что влечет за собой смерть плода еще в утробе.
По этой причине и вызывают преждевременные роды у беременной, чтобы снизить риск смертельного исхода. Помимо радикальных мер, на протяжении всего срока вынашивания, будущей матери необходимо соблюдать строгую диету и принимать витамины прописанные врачом.
Лучшее лечение это профилактика здорового образа жизни. Помните, вы несете ответственность не только за свою жизнь, но и ребенка.
Для лечения холестаза используют следующие медицинские препараты:
- Урсодезоксихолевая кислота.
- Восстанавливающие печень ферменты, например мезим-фоте.
- Для правильной работы пищеварительной системы назначаются сорбенты, к примеру, лактувит или смекта.
- И наружная мазь для снижения зуда, чаще всего гидрокортизоновая.
Специальная диета включает в себя снижение опасных и тяжелых для печени элементов, типа:
- тяжелых жиров;
- яиц;
- всех молочных продуктов.
Желательно придерживаться следующего рациона:
- большее потребление белковой пищи, нежирных видов мяса;
- полезны разного рода овощи и фрукты;
- группы типа рисовой или гречневой.
Холестаз хоть и опасное заболевание, но его можно лечить и соблюдая все предписания врача и придерживаясь здорового образа жизни, вы сможет в итоге, насладится радостью материнства. Заботьтесь о себе и своем малыше еще на стадии планирования.
Также вы можете узнать, посмотрев этот видеоролик, более подробно о холистазе у беременных, как она проходит, какие основные её причины.
Холестаз беременных - 6 причин болезни — Доктор Екатерина Егорова 2020 Март
Холестаз беременных – причины и симптомы. Последствия гестационного холестаза на мать и ребенка. Способы правильного лечения холестаза беременных.
Внутрипеченочный холестаз беременных затрагивает 2% будущих матерей в России. Доля женщин, которые страдают холестазом во время беременности, намного больше в Южной Америке и достигает 25%.
Под застоем желчи понимается трудности секреции желчи в желчном протоке и накопление желчи в клетках печени. В статьях сайта вы найдёте ответ на вопрос: Возникает ли застой желчи если нет желчного пузыря? .
Беременные женщины страдают внутрипеченочным холестазом (ВХБ). Это происходит в результате нарушения выделения желчи на уровне клеток печени — гепатоцитов. Эта болезнь угрожает будущему ребенку.
Холестаз беременных мкб 10 — К.83.1.
Холестаз при беременности — мнение врачей
Причины холестаза беременности
- Застой желчи в гепатоцитах
- Послеродовая превышающая норма концентрации желчных кислот в сыворотке крови
- Гиперчувствительность к росту половых гормонов на 30-й неделе беременности — эстрогена и прогестерона
- Сверхактивность трансаминаз (АСТ и АЛАТ) — ферментов, участвующих в метаболическом белковом метаболизме
- Увеличение концентрации билирубина и щелочной фосфатазы в сыворотке крови
- Секреторные расстройства в желчных протоках как результат рациона или генетической предрасположенности
Холестаз беременных симптомы
Симптомы холестаза не опасны, просто неприятны. Проявляются в третьем триместре беременности. К симптомам внутрипеченочного холестаза беременных относят:
- интенсивный зуд кожи ног и рук
- трудности с засыпанием и бессонницей, вызванные постоянным ощущением зуда
- изменения на коже, вызванные царапинами зудящих пятен
- желтуха, возникающая в течение 1-4 недель после зуда тела
- тошнота, рвота, потеря аппетита
- увеличение печени
Зуд кожи усиливается с развитием беременности и усугубляется непосредственно перед родами. Чувство зуда сначала появляется на руках и ногах, а со временем охватывает туловище, живот, шею и лицо. Симптомы холестаза исчезают в течение трех недель после рождения ребенка.
Обсуждения в интернете
Лечение холестаза беременных. Топ 8 способов
- Исключить причины пожелтения кожи: гепатита и действие некоторых лекарств
- Начать фармакологическое избавление от симптомов болезни в отделении патологии беременности
- Использовать холестирамин и антигистамин в случае стойкого зуда
- Употреблять витамин К, чтобы свести к минимуму риск кровотечения. Холестаз беременности вызывает дисфункцию печени и приводит к нарушению свертывания крови — следовательно, возрастает тенденция к кровотечению
- Принимать параллельно с диетой, если произошёл застой желчи, желчегонные средства
- Не употреблять много жирной пищи, так как печень ослаблена
- Отказаться от содовых напитков, сладостей и продуктов с повышенными углеводами
- Отдать предпочтение печёным блюдам, фруктам, овощам и компотам
Влияние гестационного холестаза на мать и ребенка
Холестаз не мешает будущей маме и вскоре после родов забывается. А вот проблемы с печенью мешают нормальной беременности.
Риски для матери, страдающей гестационным холестазом:
- кровоизлияние, вызванное потерей витамина К
- преждевременные роды при тяжелых симптомах и желтухе
Беременной женщине с холестазом, нужно:
- выполнять мониторинг плода. Риск быстрого созревания плаценты увеличивается, следовательно НСТ, КТГ, тест Мэннинга и амниоскопия очень важны
- оценить подвижность плода по его внутриутробным движениям. Холестаз угрожает гибели плода
- принять решение об ускорении родоразрешения в случае тяжелого проявления холестаза на 25-й недели беременности
- решится на искусственную стимуляции родов и кесарево сечение при внутрипеченочном холестазе
- не забывать, что процент осложнений увеличивается пропорционально сроку беременности
- помнить, что тяжелый холестаз приводит к прекращению беременности до 36-й недели
- не применять пероральную гормональную контрацепцию при интрапептическом холестазе. Болезнь часто появляется снова при повторной беременности и встречается у 40% женщин, которые рожают второго ребенка
Беременным необходимо пройти обследование. Ранний диагноз и правильное лечение холестаза заканчивается естественными родам без угрозы для матери и ребенка.
Холестаз беременных: симптомы, лечение, диета
Ни для кого не секрет, что во время беременности организм женщины испытывает очень большие нагрузки. Более того, резкое изменение гормонального фона нередко приводит к тем или иным осложнениям. В современной акушерской практике иногда встречается заболевание под названием холестаз беременных. При отсутствии своевременной терапии подобное состояние может быть опасным как для растущего ребенка, так и для материнского организма.
Именно поэтому многие будущие мамы интересуются вопросами о том, что же представляет собой эта болезнь и почему она возникает. Каковы ее основные симптомы? Какое лечение может предложить современная медицина? Существуют ли эффективные методы профилактики? Эта информация будет интересной многим читателям.
Что такое холестаз?
Холестаз беременных – заболевание, которое сопровождается дистрофическим поражением тканей печени. Подобное нарушение возникает на фоне повышения чувствительности гепатоцитов к половым гормонам, уровень которых значительно изменяется во время вынашивания ребенка. Результатом данного процесса является нарушение нормальных процессов обмена холестерина и желчных кислот. Как правило, у женщин с подобным диагнозом наблюдается изменение желчеобразования, а также сбои в нормальном оттоке желчи, что, соответственно, сказывается на работе всего организма.
Многие будущие мамы сталкиваются с подобным диагнозом. Но не стоит сразу же пугаться, так как в большинстве случаев с холестатическим гепатозом (другое название заболевания) удается справиться с помощью средств консервативной медицины без нанесения какого-либо вреда организму женщины или ребенка.
Распространенность заболевания
Сразу же стоит отметить, что в некоторых странах данное нарушение действительно очень распространено. Например, согласно статистическим исследованиям, на территории Скандинавии, Китая, Боливии и Чили от подобного заболевания страдают многие будущие матери. А вот в Швеции на 10 тысяч беременных приходится не более 40 случаев такой болезни.
На территории России холестаз во время беременности также считается сравнительно редким осложнением – его частота не превышает 2 %. Исключением являются лишь северные регионы страны, где болезнь диагностируется намного чаще. Исходя из подобных данных, ученые предполагают, что к группам риска можно отнести этническую принадлежность женщины.
Основные причины развития заболевания
На самом деле, сегодня до конца неизвестно, почему именно развивается внутрипеченочный холестаз беременных. Существует множество теорий и исследований, благодаря которым можно выделить три основных группы причин:
- повышенная чувствительность гепатоцитов к группе половых гормонов, которая обусловлена генетическими особенностями;
- врожденные нарушения нормального синтеза ферментов, которые обеспечивают транспорт компонентов желчи из гепатоцитов в желчные протоки;
- врожденное нарушение нормального синтеза желчных кислот, связанное с дефицитом некоторых ферментов. В свою очередь, подобное расстройство приводит к образованию атипичных желчных кислот.

Стоит отметить, что у пациентов с генетической предрасположенностью или врожденными расстройствами холестаз наблюдается не только во время беременности, но и при любом изменении уровня половых гормонов (например, во время менструаций, приема пероральных контрацептивов).
Патогенез холестаза. Что происходит во время болезни?
Холестаз беременных сопровождается тремя основными нарушениями:
- повышение уровня элементов желчи в крови;
- снижение количества секрета в кишечнике;
- токсическое воздействие желчи на клетки печени и билиарные канальцы.
Нарушение нормального синтеза и оттока жидкости, вырабатываемой печенью, связано с резким повышением уровня прогестерона и эстрогена. Подобное изменение гормонального фона замедляет природное движение желчи даже при нормальной беременности. А при наличии врожденных дефектов риск дистрофических изменений фильтрующего органа значительно повышается. Кром того, избыток половых гормонов воздействует на гипофиз, снижая его активность. В свою очередь, изменение работы этой железы сказывается на процессах выделения печенью билирубина и холестерина. Это приводит к нарушению механизмов образования и выделения желчи.
Классификация заболевания
На сегодняшний день существует множество систем классификации данного расстройства. Например, в зависимости от выраженности симптомов, выделяют легкую, среднюю и тяжелую формы заболевания.
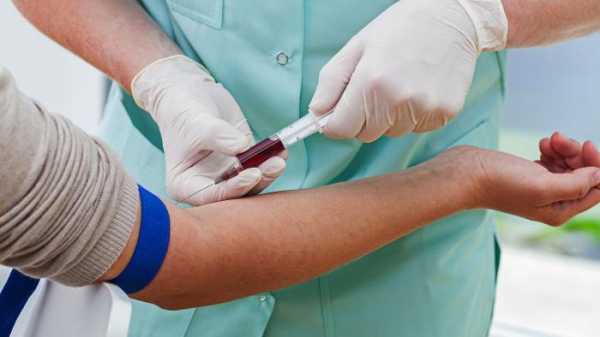
По характеру течения холестаз может быть как острым, так и хроническим (при хронической болезни на фоне беременности развивается обострение). В зависимости от этиологии выделяют внепеченочный (развивается в форме обструкции желчных протоков) и внутрипеченочный холестаз (именно эти форма встречается у беременных женщин).
Холестаз беременных: симптомы и признаки
Любое отклонение от нормы в этот период жизни требует осмотра и консультации врача. Так как выглядит холестаз беременных?
Симптомы заболевания, как правило, начинают беспокоить в третьем триместре (28-35 нед.). Основным проявлением болезни является кожный зуд, причем он может иметь разную степень выраженности. Некоторые пациентки переносят это нарушение легко, в то время как другие страдают от постоянного, мучительного дискомфорта.
Зуд становится более выраженным в ночное время, что ведет к бессоннице и, соответственно, постоянной усталости, повышенной раздражительности, эмоциональным расстройствам. Наиболее часто это ощущение локализуется на коже кистей рук, предплечий, голеней и передней брюшной стенки. Холестаз беременных (фото которого представлены в медицинских справочниках) ведет к экскориации кожных покровов, так как женщины повреждают их в результате постоянного расчесывания.

К прочим симптомам заболевания можно отнести желтуху. Согласно статистическим исследованиям, подобное расстройство наблюдается у 10-20 % женщин. Как правило, все признаки нарушения исчезают сами по себе через 1-2 недели после родов. Тем не менее они могут возобновиться на фоне последующих гормональных сбоев (например, во время второй беременности).
Основные методы диагностики
При наличии тех или иных отклонений нужно сразу же обратиться к врачу. Сначала специалист соберет полный анамнез и проведет физикальный осмотр. У некоторых женщин можно отметить небольшую желтуху и характерное окрашивание склер глаз. При осмотре кожи можно заметить покраснения, ссадины, вызванные расчесыванием кожи.
Все эти признаки говорят о том, что у пациентки может быть холестаз беременных. Анализы концентрации сывороточных желчных кислот могут подтвердить подозрения о наличии нарушений в работе печени. Проводятся также различные биохимические исследования на содержание и активность ферментов печени. Также показано УЗИ, во время которого отмечают увеличение объема желчного пузыря наряду с нормальными размерами печени и однородной эхогенностью.
К каким осложнениям может привести болезнь?
В современной медицинской практике часто сталкиваются с проблемой под названием холестаз беременных. Опасно ли подобное состояние? Безусловно, да. Хотя здесь все зависит от тяжести патологического процесса, времени диагностики, подобранной терапии и т. д.

Тем не менее риск существует всегда. Нарушение образования и выведения желчи сказывается на процессах метаболизма. При подобном заболевании высока вероятность преждевременных родов. Кроме того, процент послеродовых кровотечений среди рожениц с подобным диагнозом также значительно выше, что связано с нарушением обмена витамина К и некоторыми факторами коагуляции.
При серьезных сбоях в работе печени существует риск гибели плода, поэтому в некоторых случаях врачи рекомендуют неотложные роды.
Медикаментозная терапия при беременности
Терапия зависит от степени тяжести заболевания и индивидуальных особенностей пациентки. Как правило, сначала назначают растительные гепатопротекторы, которые защищают печень от повреждений и не наносят вреда организму. Например, «Хофитол» при холестазе беременных дает неплохие результаты. Кроме того, в терапии используют препарат «Гепабене».
Помимо растительных лекарств применяют также и синтетические гепатопротекторы, в частности «Адеметионин». В качестве антиоксидантов при беременности назначают ацетат токоферола (витамин Е), а также аскорбиновую кислоту (витамин С). Кроме этого, необходим прием энтеросорбентов для связывания избытка желчных кислот в кишечнике. Эффективным и безвредным препаратом считается «Полифепан». В курс терапии входят лекарства, которые облегчают отток желчи и уменьшают уровень желчных кислот в крови. В частности, используются медикаменты, содержащие урсодезоксихолевую кислоту, например «Урсосан».
Холестаз беременных: лечение немедикаментозными средствами
Помимо лекарственных препаратов, используются и некоторые другие терапевтические процедуры. В частности, беременным женщинам нередко назначают курс плазмафереза и гемосорбции. Подобные процедуры предназначены для удаления из крови избыточного билирубина и пруритогенов, которые вызывают зуд. Такие манипуляции дают действительно хороший результат. Полный курс лечения, как правило, состоит из четырех процедур плазмафереза и одной гемосорбции.
Правильная диета – важная часть терапии
Безусловно, после диагностики врач подберет максимально эффективные и безвредные средства лечения. Но не менее важной частью терапии является диета. При холестазе беременных нужно в первую очередь побеспокоиться о рационе, который позволит уменьшить нагрузку на печень.
Пациенткам рекомендуется уменьшить количество жиров животного происхождения. В частности, нужно максимально ограничить употребление жирных сортов мяса, сливочного масла, молочных продуктов. Также следует отказаться от майонеза, соусов и жареной пищи. Поскольку жиры все-таки необходимы для нормального развития плода, то их дефицита можно избежать, употребляя вещества растительного происхождения (оливковое масло и т. д.).

Также противопоказаны зеленый чай, кофе и желчегонные напитки. Специалисты рекомендуют на время отказаться от яиц, оливок, бобовых, авокадо, маринованных продуктов, редиса, дыни, цветной и брюссельской капусты.
Рацион тем не менее должен быть насыщен витаминами и минералами, которые можно получить из свежих фруктов и овощей – именно они должны стать основой диетического питания. Разрешено употреблять каши, рыбу, нежирные сорта мяса. Полезными будут продукты, содержащие высокие дозы витамина С, в частности апельсины, шпинат, зелень, отвар из шиповника и т. д. Питаться нужно часто, но небольшими порциями. Также важно поддерживать баланс жидкости.
Существуют ли эффективные меры профилактики?
Многие женщины интересуются вопросами о том, можно ли как-то предотвратить холестаз беременных. К сожалению, нет средств, способных защитить от подобных нарушений. Поэтому пациенткам, которые относятся к группам риска, рекомендуют тщательное наблюдение на протяжении всей беременности.
Еще до появления первых симптомов женщинам назначают прием мягких гепатопротекторов, антиоксидантов и холеретиков. Также крайне важно соблюдать правильную диету. И, конечно же, будущая мама должна регулярно проходить обследования и сдавать анализы, так как это даст возможность обнаружить отклонения на ранней стадии.
Как справиться с симптомами? Рекомендации пациенток
Многие женщины сталкиваются с диагнозом «холестаз беременных». Отзывы пациенток свидетельствуют о том, что лечение действительно помогает устранить нарушения и сохранить здоровый плод. Тем не менее постоянный зуд существенно ухудшает качество жизни.

Бороться с этим ощущением можно с помощью специальных компрессов. Например, примочки и маски из отвара ромашки или овсяных хлопьев помогают устранить дискомфорт, а также положительно влияют на внешний вид кожи, снимают воспаление. Также помогают примочки из простой холодной воды, так как низкая температура замедляет кровоток, уменьшая зуд. Пациентки также рекомендуют спать в проветриваемых, прохладных помещениях и, конечно же, тщательно соблюдать диету.