Хоспис что это такое
Сколько стоит лечь в хоспис
Алексей Кашников
обращался в хоспис
Хоспис — это больница для людей, которых уже не вылечить.
Обычно туда попадают с онкологией. Хосписы существуют, чтобы максимально облегчить неизлечимым больным страдания: подобрать обезболивание, снять интоксикацию, тошноту и другие симптомы.
Мои родственники лежали в хосписе. Я часто приходил туда, общался с руководством и сотрудниками общественных организаций, которые там работали, поэтому знаю многое об устройстве хосписов изнутри.
В статье расскажу, чем помогут в хосписе, в каком случае туда кладут бесплатно и сколько стоят платные услуги.
Хосписы в общей системе медицинской помощи
Медицинская помощь бывает четырех видов:
- Скорая.
- Медико-санитарная помощь. Это профилактические меры, услуги поликлиник, женских консультаций и родильных домов. Если человек планово лег в терапевтическое отделение, чтобы установить диагноз, поделать капельницы или уколы, это тоже будет медико-санитарная помощь.
- Специализированная, в том числе высокотехнологичная, помощь. Например, операции на сердце, химиотерапия в онкодиспансере.
- Паллиативная помощь — поддержка смертельно больных.
Раздел 2 Федеральной программы госгарантий
Смертельно больного человека наша медицина может поддержать четырьмя способами.
Круглосуточный доступ к медицинской помощи. В экстренных случаях к больному в любое время приезжает бригада скорой помощи, но неизлечимо больным она может помочь не всегда. У врачей скорой нет сильных наркотических обезболивающих. Максимум, что они могут, — сделать укол вашим же обезболивающим, если у вас есть сильный препарат.
п. 4 ст. 32 закона «Об основах охраны здоровья граждан в РФ»
Когда моей маме ночью потребовалось обезболивание, а нужного наркотика не было, скорая помочь не смогла. Пришлось утром вызывать врача из поликлиники, потом ехать туда за рецептом, потом — в аптеку за препаратом. Так себе круглосуточный доступ получился.
Я живу в Омске, и у нас нет бесплатных выездных бригад для взрослых. Зато для детей существуют четыре государственные бригады и детская выездная паллиативная служба при благотворительном центре «Радуга». Для взрослых в Омске работает только коммерческий центр выездной паллиативной помощи. Бесплатную выездную бригаду для взрослых сейчас создает благотворительный центр «Обнимая небо».
Коммерческий центр выездной паллиативной помощи в Омске
Благотворительный центр «Обнимая небо»
Кабинеты паллиативной медицинской помощи. Там помогают следующими способами:
- Обследуют и наблюдают больных.
- Выписывают лекарства.
- Выдают направление в хоспис.
- Учат родственников ухаживать за больным.
Такие кабинеты работают в Москве, но в Омске их нет. У нас неизлечимо больных просто обслуживают в поликлиниках, как и всех остальных: можно привести человека на прием к терапевту или узкому специалисту, можно вызвать врача на дом. Но это будет обычный врач, а не специалист по паллиативу.
Помощь в больнице. Это и есть хосписы или паллиативные отделения. Обычно это государственные учреждения, хотя бывают хосписы и при благотворительных организациях.
Поскольку первые три варианта паллиативной помощи для взрослых в Омске практически не работают, больничные отделения у нас остаются единственным вариантом для неизлечимо больных.
Как грамотно потратить и сэкономить
Рассказываем в нашей рассылке дважды в неделю. Подпишитесь, чтобы совладать с бюджетом
Хоспис и паллиативное отделение
В узком смысле под термином «хоспис» понимается отдельная больница для неизлечимо больных людей. Отдельное здание дает пациентам определенные преимущества. Например, родственникам могут разрешать круглосуточное посещение, для больных проводят развлекательные мероприятия.
Список хосписов России и СНГ
Если больница многопрофильная и в том числе в ней создано отделение для смертельно больных, оно формально не считается хосписом — это будет паллиативное отделение. Там родственникам не разрешат пожить вместе с больным или приходить в любое время. Сложно будет согласовать досуговые мероприятия для больных: если в этой же больнице проводят операции, посторонние могут занести инфекцию. Точно не получится организовать для пациентов паллиативного отделения какой-то праздник.
В Омской области нет хосписа в строгом смысле этого слова. Омичи называют хосписом главное областное паллиативное отделение при городской больнице № 17. В статье для краткости я тоже буду называть это место омским хосписом.
 ГБ № 17, при которой работает омский хоспис. Раньше это был настоящий хоспис: отдельное здание построили немцы, потом его передали городу. Позже персонал сократили, хоспис переехал в другое здание и превратился в паллиативное отделение
ГБ № 17, при которой работает омский хоспис. Раньше это был настоящий хоспис: отдельное здание построили немцы, потом его передали городу. Позже персонал сократили, хоспис переехал в другое здание и превратился в паллиативное отделение В омском хосписе 40 мест и лучшие в регионе условия пребывания
В омском хосписе 40 мест и лучшие в регионе условия пребыванияДополнительно в нашей области работают четыре паллиативных отделения поменьше. Там от 10 до 40 мест. Условия разные. Например, в отделении при ГБ № 9 — разруха и осыпающаяся штукатурка. Эти заведения в статье я буду называть медико-социальными отделениями.
В других городах ситуация с паллиативной помощью разная. Флагман паллиатива находится в Москве — это хоспис № 1 имени Веры Миллионщиковой. Показательный детский хоспис работает в Казани. Детский и взрослый хосписы там финансирует благотворительный фонд имени Анжелы Вавиловой.
Репортаж о хосписе в Самаре — ТАСС
Детские хосписы вообще развиты лучше, поскольку им охотнее помогают благотворительные фонды. Это долгая паллиативная помощь: дети с неизлечимыми заболеваниями живут дольше, чем пациенты взрослых хосписов. Среди детей меньше онкологии, а больше других болезней, от которых умирают не так скоро.
Порядок оказания паллиативной помощи детям
В Омской области детский хоспис заработал летом 2018 года при благотворительном центре «Радуга». Пока там доступно только дневное пребывание, но и такого нигде в Сибири больше нет. Есть только хорошие выездные службы, например в Ангарске.
В чем смысл хосписа
В хосписе для неизлечимо больного делают три вещи.
Подбирают обезболивание. Это основная причина, чтобы лечь в хоспис. В обычной больнице наркотики регулярно давать не будут, а в хосписе порекомендуют препарат, дозу и после выписки дадут небольшой запас с собой. Его хватит, пока в поликлинике не выпишут следующую партию. В аптеке большинство таких препаратов вообще нельзя купить.
Снимают интоксикацию. Она возникает, например, если у человека распад опухоли. Из-за этого могут появиться воспаления во рту, на коже. Чтобы стало лучше, в хосписе ставят капельницы с составом, который убирает интоксикацию. Если пациенту больно есть, могут влить питательный раствор через вену.
Снимают другие тяжелые симптомы. Например, тошноту, судороги, запор, сонливость, апноэ — остановку дыхания. Это называется адъювантной терапией. Такие симптомы могут появиться в том числе из-за обезболивающих, которые применяют, чтобы снять основную боль.
Ну и что? 15.03.19Закон о паллиативной помощи: что изменится с 2019 года
Терапевт из поликлиники тоже должен обезболивать и снимать другие симптомы, но он не специалист по паллиативной медицине. В хосписе это сделают лучше, плюс там могут наблюдать за больным постоянно, поддерживать его витаминами или железом, если у него низкий гемоглобин, делать массаж.
 Трамадол — психотропный опиоидный анальгетик, но это еще относительно легкий препарат. Его продают в аптеках. Таргин мощнее. Его не продают, но могут назначить в хосписе
Трамадол — психотропный опиоидный анальгетик, но это еще относительно легкий препарат. Его продают в аптеках. Таргин мощнее. Его не продают, но могут назначить в хосписе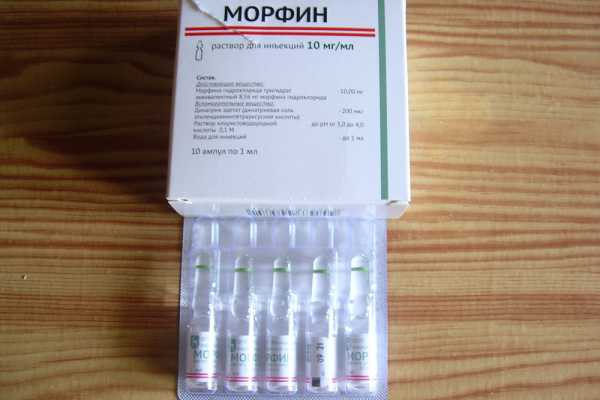 Морфин — самое сильное обезболивающее, тоже нигде, разумеется, не продается. Его назначают, когда уже и таргин не помогает. Бывает в ампулах
Морфин — самое сильное обезболивающее, тоже нигде, разумеется, не продается. Его назначают, когда уже и таргин не помогает. Бывает в ампулахВажно понять вот что. Хоспис — это не место, куда человека сдают умирать. Неправильно задумываться о нем, только когда ситуация уже крайне запущена и человек начал кричать от боли. Но и в таких случаях в хосписе тоже помогут — хотя бы снимут боль.
В хоспис имеет смысл ложиться в процессе болезни, чтобы облегчить состояние и получить рекомендации, как действовать дальше. Хосписы рассчитаны в том числе и на то, что человек умрет там, но не обязательно лежать в больнице до смерти.
Наш опыт. Из моих родственников в хосписе в разное время лежали дядя и мама. Не могу сказать, что хоспис им заметно помог, но это только наш опыт. При тяжелых формах рака состояние и не должно улучшаться. Дяде в хосписе просто не было лучше, а маме стало заметно хуже. Зато после возвращения домой ее состояние улучшилось. Почему так получилось, никто не разбирался.
Еще одна функция хосписов — оформить пациенту инвалидность или поменять группу инвалидности. Пока больной лежит в хосписе, ему как раз можно сделать необходимые для инвалидности обследования и документы. В программе госгарантий сказано, что хосписы и паллиативные отделения должны взаимодействовать с органами социального обслуживания «в целях социальной защиты пациентов». При этом не говорится, в каких конкретно целях и что именно хосписы обязаны делать. Поэтому сотрудники хосписа могут заняться инвалидностью, но я слышал, что они иногда отказываются и рекомендуют оформить все самостоятельно, когда больной уже вернется домой.
Чтобы добиться от хосписа помощи в оформлении инвалидности, обратитесь к заведующему отделением. Он наверняка сначала будет отказываться, но попытайтесь облегчить его задачу. Если самому побегать по инстанциям за сотрудников больницы, подключить общественные организации, то шансы пройти переосвидетельствование во время пребывания в хосписе возрастают.
О том, что хоспис может помочь оформить инвалидность, я узнал только перед выпиской мамы. Поэтому оформлял инвалидность сам обычным способом, без помощи хосписа.
Как лечь в хоспис
Неизлечимое заболевание, с которым ложатся в хоспис, — это чаще всего рак. Еще взрослые люди лежат в хосписах с сердечно-сосудистыми заболеваниями, например после инсульта. Третий по частоте смертельный диагноз — ВИЧ. Бывают и другие неизлечимые состояния: травмы, в том числе после аварии, циррозы, инвалидность с детства с ДЦП, рассеянный склероз.
п. 6 порядка оказания паллиативной помощи взрослому населению
В омский хоспис берут только с онкологией, а в медико-социальные отделения — с остальными болезнями, от которых умирают медленнее. Их пациенты болеют годами и лежат то дома, то в больнице. Такое разделение труда между главным хосписом и другими паллиативными отделениями сложилось именно в Омской области — в другом регионе будут свои особенности.
В медико-социальные отделения, скорее всего, не возьмут людей, страдающих психическими расстройствами. В омский хоспис примут любого пациента. Главное, чтобы была онкология. Даже если из-за опухоли произошли изменения в психике. Возможно, человек будет лежать и орать, мешать другим пациентам, но от него не откажутся.
Обычно о возможности лечь в хоспис узнают от врачей. Если человек лечился в онкодиспансере, там порекомендуют обратиться в хоспис. Это происходит, когда медики понимают, что вылечить человека или продлить ему жизнь уже не получится.
Если человек не обращался в онкодиспансер, а рак диагностировали в другом месте, направление в хоспис могут дать в поликлинике по месту жительства. Можно вообще не иметь направления. Главное, чтобы у пациента была выписка с диагнозом «онкология».
Последовательность такая:
- Позвонить или приехать в хоспис. Взять с собой направление или последнюю выписку, где диагностирован рак. В омском хосписе вас направят непосредственно к заведующей отделением.
- Пациента поставят в очередь. Не факт, что получится лечь сразу: все зависит от свободных мест. Палаты делятся на женские и мужские. Мужчину могут заставить ждать, а женщину положить сразу, или наоборот. В омском хосписе 40 мест на всю область, поэтому очередь может идти несколько недель. В нашем случае место освободилось через день. Заведующая знала, кто и когда выписывается, и сразу нас сориентировала.
- Когда место появится, вам позвонят и назначат день поступления.
Права пациента при обращении к врачу
В день поступления нужно взять с собой:
- Последнюю выписку, где диагностирован рак.
- Паспорт больного.
- Его страховой полис.
Если человек не ходит, его сразу поднимут в отделение на каталке, а оформлять документы будут с родственником. Тут не как в скорой: все предварительные анализы у пациента возьмут уже в палате. Ждать в приемном отделении ему не придется. Поэтому единственная проблема — доставить больного в хоспис и потом забрать домой, если он не встает и не ходит. Об этом я уже написал в Т—Ж отдельную большую статью.
В медико-социальные отделения попадают так же, только основной диагноз будет другим. Пациенты медико-социальных отделений живут дольше, поэтому очередь туда по сравнению с хосписом огромная.
 Это скан последней выписки, которую нам с мамой дали в онкодиспансере. В графе «Рекомендации» — хоспис. К выписке сразу прикрепили его адрес и телефон
Это скан последней выписки, которую нам с мамой дали в онкодиспансере. В графе «Рекомендации» — хоспис. К выписке сразу прикрепили его адрес и телефонСколько стоит хоспис
В государственном хосписе лежат бесплатно первые 14 дней, которые оплачиваются по ОМС. Потом можно остаться за деньги. В омском хосписе пациента по желанию могут поместить в платную палату с первого дня.
Цены за сутки в омском хосписе в 2020 году
| Срок | Бесплатная палата | Платная палата |
|---|---|---|
| До 14 дней | 0 Р | 650 Р |
| После 14 дней | 650 Р | 1300 Р |
Бесплатная палата
0 Р
Платная палата
650 Р
Бесплатная палата
650 Р
Платная палата
1300 Р
В бесплатной палате четыре места, туалет на этаже. В платных палатах по два места и туалет. Других отличий нет. Раньше еще шторки были только в платных палатах, но теперь их повесили везде.
Формально паллиативная помощь бесплатна всегда, поэтому по документам хоспис берет плату за дополнительные услуги по уходу. При этом дополнительно ухаживать за пациентом не будут. В детском хосписе в Омской области никаких платных услуг нет. Фонд «Радуга» содержит его за счет пожертвований.
Если полежать в хосписе 14 дней бесплатно, а потом выписаться, то можно сразу снова встать в очередь. Когда она подойдет, 14 дней опять будут бесплатными. Так разрешается делать до бесконечности. Бывают исключения, когда больных оставляют бесплатно после двух недель без перерыва.
Моя мама лежала 10 дней в бесплатной палате — мы ничего не потратили.
 В этой платной палате еще стоит телевизор и холодильник
В этой платной палате еще стоит телевизор и холодильник А так общий холодильник стоит в коридоре
А так общий холодильник стоит в коридореТочной информации о платных услугах в хосписах в других городах России в открытом доступе я не нашел. Про цены в омском хосписе я бы тоже не узнал, если бы не столкнулся с проблемой лично. Скорее всего, в Москве и Казани действительно абсолютно все бесплатно, потому что финансирование идет за счет благотворительных фондов. В государственных хосписах в других городах, вероятно, за что-то платить придется. Узнавайте у заведующего или главврача.
Обслуживание в хосписе как в обычных больницах. Там бесплатно кормят и дают медикаменты, но не любые. В хосписе есть все виды сильных обезболивающих — пластыри, таблетки, ампулы, — а обычный «Нурофен» мне пришлось принести из дома. Лекарства от сопутствующих заболеваний мы тоже брали с собой. Это были препараты от давления и диабета.
Что нужно знать о медицине в России: 9 актуальных цифр
Не хватает в хосписах и средств гигиены. Пациентам постоянно нужны пеленки, подгузники, урологические прокладки, мыло, туалетная бумага. Бесплатное мыло в омском хосписе — только хозяйственное.
Если к человеку никто не приходит и у него нет гигиенических принадлежностей, то санитарки просят его соседей поделиться. Если закончатся памперсы, человека могут так и оставить в грязном, — это зависит от смены и удачи.
 Коляски и ходунки в хосписах есть
Коляски и ходунки в хосписах естьЛожиться в хоспис или нет
Обстановка в хосписах гнетущая. Ночью кто-то будет кричать — хорошо, если в соседней палате. Многие онкологические больные не в себе. Иногда кто-нибудь умирает. Поэтому отдохнуть там не получится точно, а возможно, и нормально поспать.
Хорошо следить за пациентами персонал тоже не будет. Моя мама в хосписе дважды упала, потому что никто не помогал больным передвигаться. Так что если человеку порекомендовали хоспис, то не обязательно туда ломиться.
Если больной сохраняет рассудок, лучше в первую очередь спросить его самого. Мой дядя сам хотел в хоспис: надеялся, что там станет легче. Моя бабушка болела, и в поликлинике ей предлагали направление в хоспис. Но она не захотела: у нее не было сильных болей, ухаживать мы уже умели, комнату оборудовали раньше, поэтому отказались.
Сколько стоит нанять сиделку
Если человек согласился на хоспис, а потом передумал, не обязательно ждать две недели. Выписаться можно, как только пациент захочет домой.
Я считаю, что в хосписе стоит полежать один раз и использовать его по максимуму: подобрать серьезное обезболивание, родственникам получить рекомендации, узнать, как правильно менять подгузники, как делать массаж. Двух бесплатных недель для этого хватит. За это время вы успеете подготовить квартиру: сделать перестановку, чтобы удобно было подходить к кровати, достать технические средства реабилитации. При необходимости в этот же период займитесь инвалидностью, тем более что сотрудники хосписа должны в этом посодействовать. Потом лучше болеть и ухаживать за больным дома.
Кратко
- Неизлечимо больным людям помогают в хосписе.
- В хосписе можно лежать до смерти, но идея не в этом. Человека кладут туда на некоторое время, чтобы облегчить состояние, а не чтобы оставаться там до конца.
- Две недели в хосписе пациенты лежат бесплатно за счет ОМС. Дальше как получится.
- Чтобы попасть в хоспис, нужен смертельный диагноз и полис ОМС.
- Сразу могут не положить — поставят в очередь.
- В выписке из хосписа будут рекомендации, какой обезболивающий препарат подходит. Дальше его будут выписывать в поликлинике.
«Что такое хоспис?» – Яндекс.Кью
8 апреля в Москве создали Клинический комитет по борьбе с коронавирусной инфекцией. По итогам первого заседания врачи приняли решение отказаться от разделения стационаров на коронавирусные и для лечения пневмоний. Как пишет главный врач больницы в Коммунарке Денис Проценко, сейчас большинство новых случаев пневмонии среди населения вызваны коронавирусом. Но тесты ПЦР на коронавирус иногда выдают ложноотрицательный результат. Главный внештатный пульмонолог Минздрава Сергей Авдеев оценивает их точность не более в 70-80%.
Из-за этого комитет и решил изменить маршрутизацию пациентов. Теперь, если у пациента нет результатов теста, но есть характерные симптомы, а на компьютерной томографии врачи видят признаки пневмонии — человека госпитализируют в стационар и считают больным коронавирусом. Это позволит как защитить персонал больниц, которые теперь будут работать с такими больными по другим стандартам, так и поможет оценить уровень эпидемии в России более точно. Скорее всего, уровень заболевших в России в ближайшие дни значительно вырастет, благодаря этому решению.
Через такой путь прошел и Китай. В середине февраля они также решили изменить критерии подсчета заболевших и включить в них тех, у кого COVID-19 был поставлен только по результатам КТ и симптомам. До этого, все случаи пневмоний в Китае диагностировалась как «вероятно инфицированный». После этого решения их эксперты зафиксировали увеличение случаев заболеваемости (примерно в 10 раз) и смертности, по сравнению с предыдущим днем. Но врачи получили свободу в незамедлительной постановке диагноза и лечения больных, без ожидания результатов теста.
Судя по графикам, такой скачок заболевших в Китае сохранялся два дня, а потом вернулся к предыдущим значениям. До смены критериев в сумме было около 44 тысяч заболевших, а в среднем их число увеличивалось на 1,5-2 тысячи в день. После смены за два дня их количество достигло 64 тысяч. В обычном режиме, скорее всего, за эти дни прибавилось бы только 4 тысячи, а не 20. Если говорить про смертность, то в среднем в Китае погибало около 100 человек в день. После введения новых критериев это число достигло около 300 человек за один день, после 200, а потом вернулось к 100 случаям.
В России за последнюю неделю количество заболевших увеличилось с 4149 до 10131. В среднем прирост идет около 1000 человек в день.
Скорее всего, изменение маршрутизации пациентов увеличит на какой-то период количество ежедневных случаев COVID-19. Врачи смогут, не дожидаясь результата теста, начинать лечить больного и принимать сразу необходимые меры предосторожности в работе.
Что такое ХОСПИС - простой ответ что это значит, зачем и кому нужен
Хоспис – это специальное медицинское учреждение, которое оказывает помощь смертельно больным людям. В общем понимании, словом «хоспис» принято называть не конкретное учреждение, а именно комплекс предоставляемых услуг по уходу за умирающими или тяжелобольными людьми.
Происхождение термина.
Этимологически данный термин происходит от латинского слова «hospitalium», что буквально означает – гостевой дом. Данное название изначально использовалось для описания убежища для утомленных и больных путешественников, которые возвращались с религиозных паломничеств. В 1960-х годах доктор Сисели Сондерс основала современное хосписное движение, создав приют Святого Кристофера под Лондоном. Именно в этом приюте были разработаны и взяты на вооружение все современные практики по профессиональному уходу за умирающими людьми.
Хоспис, что это такое и кому он нужен?
Как правило, хосписные услуги нужны людям в том случае, если врач подтверждает, что пациенту осталось жить всего шесть месяцев или менее того. Но на самом деле, оставшееся время не является основным критерием, поскольку врачи не могут знать, когда пациент умрет. Шесть месяцев — это общее правило.
Основные задачи хосписа.
Главной и основной задачей хосписного обслуживания является обеспечение комфорта и поддержка пациента и его семьи в это сложное время.
Когда пациента принимают в хосписе, у семьи обычно становится меньше забот связанных с бытовым обслуживанием тяжелобольного человека. Стоит отметить, что хосписное лечение может проводиться там, где пациент живет. Это может быть родной дом, дом престарелых или другое специализированное учреждение.

Какие услуги предлагает хоспис.
Врачи, медсестры и ассистенты берут на себя такие обязанности, как:
- Услуги врача;
- Сестринские услуги;
- Домашние медицинские помощники;
- Медицинское оборудование и материалы;
- Лекарства для облегчения боли и лечения симптомов;
- Диетическое консультирование;
- Непрерывный уход в кризисные периоды;
- Физическая и трудотерапия;
- Логопедия;
- Временный уход за семьей;
- Социальные услуги.

Помимо физической помощи, сотрудники хосписа помогают пациентам эмоционально и духовно справляться с проблемами в конце жизни. Советники и духовные консультанты обычно входят в группу лечения и также помогают семье. Многие даже оказывают услуги по консультированию и психологической реабилитации семьи после смерти пациента.
Получи плюсик к карме - поделись добром с друзьми:
VK
Что такое хоспис — Про Паллиатив
СодержаниеХоспис подходит только для последних дней жизни?
Сколько времени можно оставаться в хосписе?
С какими диагнозами принимают в хоспис?
Как попасть в хоспис?
По каким критериям направляют в хоспис?
Какие документы необходимы для постановки на учет?
Какую помощь оказывают в хосписах?
Какую помощь не оказывают в хосписах?
Что нужно взять с собой при госпитализации в хоспис?
Как получить помощь выездной службы хосписа?
Что делать, если у меня в городе нет хосписа?
Что еще?
Хоспис – это бесплатное медико-социальное учреждение, финансируемое из средств бюджета субъекта Российской Федерации; имеющее лицензию на медицинскую деятельность и работу с опиоидными анальгетиками; учреждение, где обеспечивают уход и оказывают медицинскую, в том числе обезболивающую, социальную, психологическую, духовную и юридическую помощь неизлечимым больным, а также их семьям как в период болезни, так и после утраты близкого человека.
Хоспис подходит только для последних дней жизни?
Хоспис работает с неизлечимо больными пациентами, каждый из которых находится в индивидуальной ситуации: кто-то живет с диагнозом много лет, а кто-то умирает очень быстро. Иные пациенты выписываются из хосписа домой после того, как им подобрана симптоматическая терапия, в том числе обезболивание, и оказан необходимый уход.
Но главное — в хосписе не умирают, в хосписе живут.
Сколько времени можно оставаться в хосписе?
Пациент может оставаться в хосписе столько, сколько требуют медицинские показания или социальная передышка для родственников.
С какими диагнозами принимают в хоспис?
Паллиативная помощь, в том числе и в хосписе должна оказываться пациентам с неизлечимыми прогрессирующими заболеваниями и состояниями, среди которых выделяют следующие основные группы:
Заповеди хосписа О чем необходимо помнить сотрудникам и руководителям хосписов- пациенты с различными формами злокачественных новообразований;
- пациенты с органной недостаточностью в стадии декомпенсации, при невозможности достичь ремиссии заболевания или стабилизации состояния пациента;
- пациенты с хроническими прогрессирующими заболеваниями терапевтического профиля в терминальной стадии развития;
- пациенты с тяжелыми необратимыми последствиями нарушений мозгового кровообращения, нуждающиеся в симптоматическом лечении и в обеспечении ухода при оказании медицинской помощи;
- пациенты с тяжелыми необратимыми последствиями травм, нуждающиеся в симптоматической терапии и в обеспечении ухода при оказании медицинской помощи;
- пациенты с дегенеративными заболеваниями нервной системы на поздних стадиях развития заболевания;
- пациенты с различными формами деменции, в том числе с болезнью Альцгеймера, в терминальной стадии заболевания;
- пациенты с социально значимыми инфекционными заболеваниями в терминальной стадии развития, нуждающиеся в симптоматическом лечении и в обеспечении ухода при оказании медицинской помощи;
- в последней редакции «Порядка оказания паллиативной медицинской помощи взрослому населению», утвержденном Приказом Минздрава России от 07.05.2018 № 210н, исключены слова, что помощь оказывается нуждающимся «за исключением больных ВИЧ-инфекцией». Ранее оказание паллиативной помощи пациентам, имеющим диагноз ВИЧ/ СПИД, регламентировалось другим Приказом Минздрава России, который до сих пор не отменен. По рекомендациям ВОЗ к числу клинических состояний, при которых пациентам может потребоваться паллиативная помощь относятся также лекарственно-устойчивый туберкулез, гепатит B и C.
Вместе с тем, в настоящее время в подавляющем большинстве регионов России при большом дефиците стационарных коек и небольшом количестве выездных патронажных служб, паллиативную помощь получают неизлечимые онкологические пациенты, как наиболее остронуждающаяся категория среди взрослого населения.
Как попасть в хоспис?
«Для паллиативной помощи качество жизни имеет ключевое значение»Татьяна Ионова об оценке качества жизни, профессиональных опросниках и работе с пациентамиЕсли у человека злокачественное новообразование, направление в медицинские организации, оказывающие паллиативную медицинскую помощь в амбулаторных условиях, можно получить:
- при наличии гистологически верифицированного диагноза у врача-онколога
- при наличии заключения врача-онколога об инкурабельности заболевания и необходимости проведения симптоматического и обезболивающего лечения у участкового врача-терапевта и врача общей практики (семейные врачи).
В стационарных условиях:
при наличии гистологически верифицированного диагноза:
- у врача по паллиативной помощи кабинетов паллиативной медицинской помощи,
- у выездных патронажных служб паллиативной помощи, хосписов, отделений паллиативной медицинской помощи,
- у врача-онколога
при наличии заключения врача-онколога об инкурабельности заболевания и необходимости проведения симптоматического и обезболивающего лечения у участкового врача-терапевта и врача общей практики (семейные врачи).
При отсутствии гистологически верифицированного диагноза, направление осуществляется по решению врачебной комиссии медицинской организации, в которой проводится наблюдение и лечение больного.
При иных заболеваниях направление можно получить в результате решения врачебной комиссии медицинской организации, в которой проводится наблюдение и лечение пациента.

Пикник в Первом московском хосписе, 2016
©Фонд помощи хосписам «Вера»
По каким критериям направляют в хоспис?
«Пациенты достойны того, чтобы быть обезболенными»Онколог Антон Усов о том, почему врачи боятся назначения опиоидов, несовершенствах медицинского образования и законодательстваГоворя простым языком, в хоспис направляют пациентов, если:
- им необходимо подобрать корректную схему обезболивания,
- нужно снять тягостные симптомы, с которыми не получается справиться дома,
- у них нет близких, которые могут за ними ухаживать,
- их родственникам необходима социальная передышка.
Говоря строгим языком, согласно «Порядку оказания паллиативной медицинской помощи взрослому населению», основные медицинские показания для госпитализации пациентов в отделение круглосуточного медицинского наблюдения и лечения хосписа следующие:
- выраженный болевой синдром в терминальной стадии заболевания, не поддающийся лечению в амбулаторных условиях, в том числе на дому;
- нарастание тяжелых проявлений заболеваний, не поддающихся лечению в амбулаторных условиях, в том числе на дому, требующих симптоматического лечения под наблюдением врача в стационарных условиях;
- необходимость подбора схемы терапии для продолжения лечения на дому;
- отсутствие условий для проведения симптоматического лечения и ухода в амбулаторных условиях, в том числе на дому.
В Москве на базе ГБУЗ «Центр паллиативной помощи ДЗМ» действует координационный центр, который занимается распределение пациентов по московским хосписам (+7 (499) 940 19-48 – круглосуточно). Консультант по телефону расскажет подробно о том, как получить помощь в стационаре или дома.
Какие документы необходимы для постановки на учет?
- копия паспорта,
- копия полиса ОМС (по потребности),
- направление (форма 057-у),
- последняя выписка из стационара с диагнозом, результатами обследований и анализов или выписка из амбулаторной карты,
- заключение врачебной комиссии (ВК) (кроме онкологических пациентов в IV стадии с гистологической верификацией),
- заключение онколога в случае наличия подтвержденного онкологического диагноза IV стадии при наличии гистологической верификации.
Какую помощь оказывают в хосписах?
- Подбор или коррекция схемы обезболивания.
- Помощь в избавлении от симптомов заболевания: одышка, тошнота, отеки и пр.
- Помощь при затруднении выделительных функций (затрудненное мочеиспускание, дефекация).
- Обучение уходу за пациентом.
- Психотерапевтическая поддержка.
- Консультация по социальным вопросам.
Какую помощь не оказывают в хосписах?
Гид по волонтерствуЧто могут делать волонтеры в паллиативной помощи- Не проводят:
- химио- и лучевую терапию;
- дополнительную диагностику;
- хирургические операции;
- специализированное лечение;
- реабилитационные мероприятия.
- Не лечат:
- инфекционные заболевания;
- психические заболевания;
- но должны принимать пациентов с деменцией, кожными нарушениями и с психиатрическими диагнозами вне обострения.
- Не оказывают экстренную помощь при острых состояниях и заболеваниях (только перевод в скоропомощные стационары в экстренных случаях).
- Не предоставляют индивидуальных сиделок.
- Не устанавливаем окончательный диагноз – к нам попадают пациенты на основании тяжести состояния.
Все услуги в хосписе должны предоставляться бесплатно.
Что нужно взять с собой при госпитализации в хоспис?
- Одежду для прогулок.
- Удобную обувь с задником.
- Личные средства гигиены (зубную щетку, мочалку, щетку для волос, бритву).
- Мобильный телефон и зарядное устройство к нему.
- Любые вещи и предметы, с которыми комфортно и уютно на новом месте (любимый халат, плед, тапочки, пижама, цветы, фотографии, диски с любимой музыкой).
В московских государственных хосписах:
- разрешено круглосуточное посещение,
- родственники и близкие могут оставаться на ночь,
- можно (а иногда и нужно) приходить с детьми любого возраста и домашними животными.

Пикник в Первом московском хосписе, 2016
©Фонд помощи хосписам «Вера»
Как получить помощь выездной службы хосписа?
Организация работы выездной службыЛекция о том, как создать успешную службу с нуляБольшая часть пациентов хосписа – это пациенты, к которым приезжают на дом. Врачи и медсестры делают то же, что и в стационаре – помогают с обезболиванием и тягостными симптомами, помогают с уходом и обучают близких пациента необходимым навыкам, консультируют по вопросам получения социальной помощи. Московские хосписы также готовы позвать волонтеров для помощи по дому.
Чтобы получить помощь от хосписа дома, нужно, чтобы лечащий врача дал рекомендацию о необходимости получения паллиативной помощи, и потом встать на учет в ваш районный или городской хоспис. К сожалению, мы не знаем, как это устроено во всех хосписах нашей большой страны. Обычно нужно прийти в хоспис со всеми необходимыми документами и обратиться в регистратуру. Мы советуем заранее звонить в хосписы для уточнения процедуры.
Документы, необходимые для постановки на учет:
- Копия паспорта с регистрацией в городе обращения.
- Заключение врачебной комиссии (кроме онкологических пациентов при наличии гистологической верификации). В заключении должна содержаться рекомендация о необходимости получения паллиативной помощи.
- Заключение онколога (для пациентов со злокачественными образованиями при наличии гистологической верификации).
В Москве следует связаться с Координационным центром ГБУЗ «Центр паллиативной помощи ДЗМ» по круглосуточному телефону +7(499) 940 19-48 или по электронной почте [email protected].
Нет ограничений по срокам оказания паллиативной помощи патронажной службой. Посещать на дому могут врачи, медсестры, социальные работники и волонтеры.
Что делать, если у меня в городе нет хосписа?
Паллиативная помощь может оказываться не только в хосписе, но и в отделении паллиативной помощи в больнице, доме/отделении сестринского ухода, кабинете паллиативной помощи в поликлинике. Узнайте у своего лечащего врача варианты получения паллиативной помощи.
Что еще?
Вы всегда можете обратиться на горячую линию помощи неизлечимо больным людям: 8-800-700-84-36 — круглосуточно, бесплатно.
За помощь в создании материала редакция благодарит Людмилу Кочеткову и Ольгу Осетрову.
Также читайте ответы на самые часто задаваемые вопросы о паллиативной помощи: для пациентов, для их родственников и для специалистов.
Хоспис – что это такое
Родственникам больных с тяжелыми болями, чья жизнь поддерживается препаратами, пригодится информация про хоспис – что это такое. Медицина употребляет словосочетание «паллиативное лечение» (от латинского pallium – плащ), что означает помощь безнадежным пациентам, пребывание их внутри стационара с целью улучшения качества жизни и обеспечения ухода.
Что такое хоспис
Под термином понимают медико-социальное учреждение для помощи неизлечимым больным на последней стадии заболевания. Возникло слово от французского hospice – гостеприимство. Под ним понималось место для уставших, заболевших или истощенных странников и местных жителей. По современной терминологии словом обозначается бесплатный благотворительный фонд, где проводится помощь онкологическим больным с последней стадией, сильными болями. Попасть туда можно по медицинским документам.
Основными положениями хосписной концепции называют следующие факторы – их стоит изучить внимательно:
- на первое место ставится больной с семьей;
- уход осуществляет специальный персонал, добровольцы;
- учреждение может оказывать амбулаторную и стационарную помощь на дому;
- открытость диагноза – больному сообщают прогноз при настаивании;
- помощь нужна для уменьшения боли, страха смерти, максимального сохранения сознания, интеллекта, физического и психологического комфорта.
На территории России первый профильный хоспис появился в Москве в ноябре 1903 года. Открыл его профессор МГУ, онколог Левшин. Позже данный московский хоспис стал полноценной клиникой (на фото). В новейшее время первое подобное российское учреждение открылось в 1990 году в Санкт-Петербурге, в 2010 – первый детский хоспис. Сегодня по стране работает более 70 таких учреждений в разных областях. Один хоспис должен обслуживать район с населением до 400 тысяч человек. Поэтому в России еще требуется около 400 таких больниц.

Услуги учреждения
Внутри учреждений работают медицинские сестры, волонтеры, сиделки, специалисты и врачи. Финансирование хосписов происходит за счет государства и взносов от благотворительных фондов. Медико-социальное учреждение помощи онкобольным оказывает следующие минимальные услуги:
- облегчение боли, симптомов болезни;
- достойный уход;
- медицинское обеспечение и оборудование;
- консультации, социальная поддержка;
- решение проблем после смерти больного;
- временный уход;
- круглосуточный уход;
- хоспис на дому;
- поддержка добровольцев.

Показания к пребыванию
У программы лечения нет различий по возрасту, полу, религиозным верованиям, диагнозам, этническим и культурным факторам. Хосписная помощь медицинским персоналом показана не всем, для отбора больных раком существует два важных критерия, являющихся основополагающими:
- смертельная неизлечимая стадия заболевания;
- жить пациенту осталось менее полугода, если болезнь будет развиваться так же.

Как попасть в хоспис
На территории России распространен такой вид учреждений, как хоспис для онкологических больных, их значение сложно переоценить. Туда пациентов направляют районные онкологи, социальные службы, выездные службы и дома сестринского ухода. По стране работает много государственных учреждений, частных с паллиативным уходом – мало. Отдельно выделяют частные дома сестринского ухода, специализирующиеся на обслуживании пожилых с онкологическими заболеваниями.
Для поступления требуется направление районного онколога или разрешение местного органа управления здравоохранения для иногородних. Может понадобиться заключение специалиста центра социального обслуживания. Для паллиативного лечения нужен паспорт, полис обязательного медицинского страхования с печатью учреждения, давшего направление, выписка из истории болезни с подтверждением клинической стадии рака или инкурабельности. Если у пациента отсутствуют родственники, при невозможности радикальной терапии из стационара, его переводят на паллиативный уход.
Видео
912Была ли эта статья полезной?
Да
Нет
0 человек ответили
Спасибо, за Ваш отзыв!
человек ответили
Что-то пошло не так и Ваш голос не был учтен.
Нашли в тексте ошибку?
Выделите её, нажмите Ctrl + Enter и мы всё исправим!
Хоспис - Medside.ru
Закрыть- Болезни
- Инфекционные и паразитарные болезни
- Новообразования
- Болезни крови и кроветворных органов
- Болезни эндокринной системы
- Психические расстройства
- Болезни нервной системы
- Болезни глаза
- Болезни уха
- Болезни системы кровообращения
- Болезни органов дыхания
- Болезни органов пищеварения
- Болезни кожи
- Болезни костно-мышечной системы
- Болезни мочеполовой системы
- Беременность и роды
- Болезни плода и новорожденного
- Врожденные аномалии (пороки развития)
- Травмы и отравления
- Симптомы
- Системы кровообращения и дыхания
- Система пищеварения и брюшная полость
- Кожа и подкожная клетчатка
- Нервная и костно-мышечная системы
- Мочевая система
- Восприятие и поведение
- Речь и голос
- Общие симптомы и признаки
- Отклонения от нормы
- Диеты
- Снижение веса
- Лечебные
- Быстрые
- Для красоты и здоровья
- Разгрузочные дни
- От профессионалов
- Монодиеты
- Звездные
- На кашах
- Овощные
- Детокс-диеты
- Фруктовые
- Модные
- Для мужчин
- Набор веса
- Вегетарианство
- Национальные
- Лекарства
- Антибиотики
- Антисептики
- Биологически активные добавки
- Витамины
- Гинекологические
- Гормональные
- Дерматологические
- Диабетические
- Для глаз
- Для крови
- Для нервной системы
- Для печени
- Для повышения потенции
- Для полости рта
- Для похудения
- Для суставов
- Для ушей
- Желудочно-кишечные
- Кардиологические
- Контрацептивы
- Мочегонные
- Обезболивающие
- От аллергии
- От кашля
- От насморка
- Повышение иммунитета
- Противовирусные
- Противогрибковые
- Противомикробные
- Противоопухолевые
- Противопаразитарные
- Противопростудные
- Сердечно-сосудистые
- Урологические
- Другие лекарства
- Врачи
- Клиники
- Справочник
- Аллергология
- Анализы и диагностика
- Беременность
- Витамины
- Вредные привычки
- Геронтология (Старение)
- Дерматология
- Дети
- Женское здоровье
- Инфекция
- Контрацепция
- Косметология
- Народная медицина
- Обзоры заболеваний
- Обзоры лекарств
- Ортопедия и травматология
- Питание
- Пластическая хирургия
- Процедуры и операции
- Психология
- Роды и послеродовый период
- Сексология
- Стоматология
- Травы и продукты
- Трихология
- Другие статьи
- Словарь терминов
- [А] Абазия .. Ацидоз
- [Б] Базофилы .. Богатая тромбоцитами плазма
- [В] Вазопрессин .. Выкидыш
- [Г] Галлюциногены .. Грязи лечебные
- [Д] Деацетилазы гистонов .. Дофамин
- [Ж] Железы .. Жиры
- [И] Иммунитет .. Искусственная кома
- [К] Каверна .. Кумарин
- [Л] Лапароскоп .. Лучевая терапия
- [М] Макрофаги .. Мутация
- [Н] Наркоз .. Нистагм
- [О] Онкоген .. Отек
- [П] Паллиативная помощь .. Пульс
- [Р] Реабилитация .. Родинка (невус)
- [С] Секретин .. Сыворотка крови
- [Т] Таламус .. Тучные клетки
- [У] Урсоловая кислота
- [Ф] Фагоциты .. Фитотерапия
- [Х] Химиотерапия .. Хоспис
- [Ц] Цветовой пока
В хоспис не надо “сдавать”. Но это место, где со смертью можно договориться
Лучше всего – чтоб смерти не было. Чтобы были вечно цветущие восемнадцать лет, и соловьи, и дорога в поле, и первая любовь – и чтобы все это навсегда. И чтобы близкие не умирали, и родители были рядом, и бабушка здорова, и дед бравый и веселый, и сам ты – неуязвимый и бессмертный, как бывает только в юности и детстве. И то, к сожалению, не всегда.
Татьяна Краснова
О смерти не хочется говорить.
От нее хочется отвернуться, отменить ее, вычеркнуть. К сожалению, ее не получается даже заказать – такую, как хотелось бы, мгновенную и легкую.
Вот мой дед, военный летчик, прошедший Сталинград и Халхин-Гол, в начале семидесятых приехал проверять военную часть где-то под Владимиром, вышел из поезда, в кителе с орденскими планками, подтянутый и красивый, вскинул руку к козырьку, приветствуя встречавших, упал и умер под «здравия желаем, товарищ генерал». Мы тогда плакали, а бабушка сказала тихонечко: «Мне бы так!»
С нею «так» не получилось. В конце семидесятых ей полагалось обезболивание по разнарядке. Положено было всем одинаково, и наплевать, что больно всем по-разному, и больше наркотик взять негде, и надо терпеть, а боль при раке поджелудочной железы такая, что терпеть невозможно даже русской женщине, не то что генералу… Не приспособлен к этому живой человек…
Тогда хосписов не было. Помочь было некому – да и нечем.
Сейчас, меньше чем одну жизнь спустя, мы сидим в красивом ухоженном доме неподалеку от Новодевичьего монастыря, за окном цветет весенний сад, а в доме пахнет кофе и цветами. Смерть, конечно, никуда не ушла. Но хоспис кажется мне местом, где с нею пытаются договориться. Не сказать, чтобы на равных, но – с уважением.
Сегодня Первым московским хосписом заведует молодой врач, онколог, Ариф Ниязович Ибрагимов. Об этом разговоре я попросила его потому, что за последний месяц только мне раз пять пришлось говорить с родными и близкими тех, от кого отказалась, исчерпав свои возможности, обычная медицина.
Что делать? Как быть? Как помочь близкому, как облегчить его страдания, как продолжать жить самому?
«Хоспис!» – привычно отвечаю я. «Нет, только не это», — привычно слышу в ответ. Его боятся. Скорее всего потому, что не знают, что это.

Первый московский хоспис
Мы ищем тех, кто сочувствует
— Ариф Ниязович, так что же такое хоспис?
— Хоспис – это медико-социальное учреждение. А почему не классическое медицинское, почему такая приставка – медико-социальное? Да потому что, будучи лечебным учреждением со своей спецификой, мы никогда не ставим на второй план социальные и семейные проблемы наших пациентов. В обычной больнице единица, которой измеряют оказание помощи – это пациент. В нашем случае – это семья. Мы работаем не только с пациентом, но и с теми, кто его окружает. И порой доходит до того, что работа с самим пациентом занимает процентов тридцать времени, остальное занимает семья.
— По определению, паллиативная помощь облегчает боль, предлагает пациентам систему поддержки, чтобы они могли жить насколько возможно активно до самой смерти, а близким пациента — психологическую поддержку во время его болезни, а также в период тяжёлой утраты. Откуда берутся люди, работающие в хосписе? Ведь в российских медицинских ВУЗах специально и отдельно паллиативной медицине не обучают?
— Не обучают, нет такого направления. Любого врача с базовым медицинским образованием, неважно с каким, будь то хирург, анестезиолог, терапевт – можно научить. Конечно, на это уйдет время, и гораздо большее, чем обычно тратят на курсах повышения квалификации, но это возможно.
— Как вы отбираете людей, которые вам подходят, и как отсеиваете тех, кто не подходит?
— Мы ищем тех, кто сочувствует пациенту. В первую очередь, человек должен быть человеком.
***
Перед тем, как оказаться в Центре паллиативной помощи на улице Двинцев, моя мама поговорила с соседками на лавочке у подъезда. Потом позвонила мне, и в слезах сказала: «Я в больницу не поеду!»
В городской бесплатной больнице, работающей на наши с вами налоги, нянечка ударила 85-летнюю Анну Ивановну полотенцем за то, что та не успела дойти до туалета. 76-летнюю Марию Петровну положили на каталку в коридоре и не подошли ни разу за сутки. Отцу моей подруги, 96-летнему ветерану Великой Отечественной войны, отказались выписывать дорогое лекарство, положенное ему бесплатно. Дочери сказали коротко и сурово: «А чего вы хотели? Конечно, ему плохо! В таком-то возрасте!»
«Не все больницы такие!» — сказала я.
«Других нет!» — ответила мама. С ней было очень трудно спорить. Старики упрямы…
Потом мы приехали на Двинцев, в Центр паллиативной помощи.
Иначе как шоком мамино впечатление от него назвать было нельзя.
Ее ждали. Ей приготовили постель. Доктор, пришедший для того, чтобы познакомиться с новой пациенткой, спросил от двери: «Вы не против, если я вас осмотрю?»
Потом с ней говорили. Долго. Может быть, полчаса. Или минут 40. Много дольше, чем за годы в районной поликлинике. Ее не перебивали, за ней записывали.
Потом медсестра принесла ей очищенный мандарин.
«Я не понимаю, — сказала мама, — почему они так ко мне относятся? С какой стати?!»
У нас так принято
— Почему у вас – сочувствуют, а в большинстве мест – нет?
— У нас так принято. Человека всегда раскрывает его окружение. Многие доктора, которые сейчас работают в нашей системе, раньше такими никогда не были. Хосписы позволили им раскрыться.
— Выходит, если дать человеку возможность вести себя по-человечески, он с благодарностью принимает это?
— Дать и научить. Может быть, о многих вещах человек не задумывался. Работал и работал. Как на конвейере. Изо дня в день, от звонка до звонка. Честно работал. Старался, помогал как мог. И на сочувствие и сопереживание просто не хватало времени и сил. И тут ему показали, что рамки можно расширить. Что можно вести себя по-другому.

Ариф Ибрагимов
— Доктор, но ведь обычно врач настроен на то, чтобы вылечить. Победил болезнь – молодец. Не смог – ты проиграл.
— Первый секрет как не «выгореть» в этой ситуации – не ставить себе нерешаемых задач. Ведь нас в институте медицинском всегда как учили? Лечить, лечить, чтоб человек выздоровел. Если в хосписе ставить себе такие глобальные задачи, вот, то не проработаешь и пары месяцев, мне кажется. К нам попадают неизлечимо больные люди. К сожалению, в большинстве случаев, исход будет один. Но редко кто задумывается из докторов, не работавших в системе паллиативной помощи, что даже смерть может быть разной. Может быть – мучительной, в страданиях, рядом с семьей, не готовой к кончине близкого человека. Ведь сплошь и рядом с людьми не говорят подробно, ничего не объясняют.
А может быть совсем иначе: когда пациент не страдает, осознает все, что с ним происходит, успевает решить свои земные человеческие проблемы, родственники знают, что их ждет, не паникуют, они готовы, они рядом. И это абсолютно разные истории. Казалось бы, конец один, но к нему можно прийти двумя тропами. И надо ставить себе задачу прийти по второй.
***
Моя мама меньше всего задумывалась о смерти. Вообще говоря, она собиралась не умирать, а сажать огурцы на даче. И еще – у нее не было рака. Был очень долгий, и очень плохо леченный диабет, 84 года и «полиорганная недостаточность». На обычном языке так называют усталость и изношенность всех органов. «Неужели ей пора в хоспис?» — спросила я нашего лечащего врача.
В хоспис не надо “сдавать”
— Когда настает пора думать о хосписе?
— Задуматься стоит тогда, когда мы узнаем, что есть некая медицинская проблема, которую уже не могут решить доктора куративной медицины. Сейчас общество у нас открытое, в распоряжении каждого человека море информации. Можно почитать, посмотреть. В частности, понять, что паллиативная помощь в Москве доступна в разных формах – и в стационаре, и дома. И вовсе не обязательно «сдавать» человека в хоспис – формулировка, которая звучит пугающе для многих. Паллиативная помощь может быть оказана и на дому, под наблюдением наших врачей. И больше половины пациентов выбирают именно такой вид помощи.
Часто пациент страдает от симптомов, с которыми не может справиться амбулаторный врач. Вот тогда уже пора обратиться в хоспис. И вот что очень важно: лично мне всегда легче работать с пациентом и его родственниками, когда я их знаю хотя бы несколько месяцев. Тогда ты уже примерную характеристику семьи имеешь в голове: кто как будет реагировать на те или иные разговоры, на те или иные новости; уже знаешь пациента, знаешь его привычки, предполагаешь, как он отреагирует на то или иное лекарство.
Люди часто боятся как огня самой этой мысли: «сдавать»… И оттягивают, оттягивают, оттягивают до последнего решение обратиться за помощью. В итоге, очень часто обращаются в хоспис за несколько дней до смерти. Мы физически не можем за это время хорошо и качественно помочь. Мы в любом случае делаем все возможное, но помочь максимально качественно уже не успеваем.
***
«Не говори никому, что мать в хосписе — строго сказала мне соседка, — Люди осудят! Ты должна была все сделать сама! Это твоя мать!»
У моей мамы был асцит. Так называют скопление жидкости в брюшной полости. Очевидно, что справиться с этим самостоятельно я не могла. Но дело не только в асците.
Знали бы вы, с какой заботой, нежностью и сноровкой две сестрички помогли моей маме вымыться. Как быстро и ловко поменяли белье. Как удобно устроили столик, за которым можно было поесть. Как легко и сноровисто кололи уколы, спрашивая по три раза: «Вам точно не больно?»
Что оставалось мне? Приносить красивое и вкусное. Сидеть у постели. Рассказывать про свою работу, успехи внучки, про то, как по ней скучает кот. В общем – быть дочерью…Такую возможность, кстати, хоспис предоставляет в круглосуточном режиме.
***
— Люди часто воспринимают уход за умирающим как свой священный долг, и бывает, что тратят на это без остатка все физические и душевные силы. Считается, что все это надо «выстрадать».
— Если человек решил, что ему надо пройти именно такой путь – так тому и быть. Но, позвольте нам рядом постоять, и облегчить жизнь и вам, и вашему умирающему близкому. А если все-таки принято решение отправиться в стационар, то там присутствие родных просто неоценимо. Перемещение больного в тяжелом состоянии в незнакомое, непривычное место – огромный стресс, и близкие могут облегчить его своей любовью и заботой.
***
На второй день в хосписе мама спросила меня трагическим шепотом: «Сколько же тебе приходится платить врачам и сестрам, чтобы они за мной так ухаживали?!»
Мой ответ маму не убедил. Боюсь, до самого конца она думала, что я просто скрываю от нее те страшные суммы, которые приходится вносить…
У вас никогда не возьмут денег
— Ариф Ниязович, сколько стоит пребывание в хосписе?
— Нисколько.
— Но вы же понимаете, что этого просто не может быть?
— Придется поверить. Это не стоит нисколько. И у вас не возьмут денег. Никогда, ни за какую манипуляцию.
— Но ведь платные хосписы в Москве есть. А есть и очень платные.
— Это так. К сожалению, далеко не всегда это значит, что они лучше. Например, некоторые из них не имеют лицензии на применение мощных обезболивающих препаратов. И честно говоря, для того, чтобы хоспис стал домом, не нужно так уж много денег. Нужна доброта. Улыбки. Цветное постельное белье и яркая посуда без надписи «для вторых блюд» через всю тарелку. Простое человеческое внимание.
Мы с вами разговариваем в Первом московском хосписе имени Веры Миллионщиковой. Он существует уже давно, у него есть вот этот прекрасный дом, двери с витражами и сад. Центр паллиативной помощи на улице Двинцев работает всего три года. Но дайте срок, и там будет так же красиво …
***
Среди того, что поразило маму в хосписе была собака. Собака была мала размером, прилично одета в розовую юбку, на голове имела бант, и пришла не просто так, а вместе со своим волонтером. Собака работала психотерапевтом.
Она танцевала в палатах и коридорах, охотно принимала угощения и с удовольствием сидела на ручках.
Фотография совершенно счастливой мамы с этим псом – последний ее снимок, который я сделала.
Вам постараются помочь
В отличие от большинства людей, я знаю, каких неимоверных, нечеловеческих сил стоит создание сети московских хосписов и поддержание в каждом (в каждом!) из них этой удивительной атмосферы доброты, внимания, приятия и любви, которых не купить ни за какие деньги в мире. Я знаю, чего стоит отважной Нюте Федермессер и ее потрясающей команде поддержание огня в этом очаге.
Я очень постараюсь сделать мою личную благодарность Центру паллиативной помощи, хосписам и фонду «Вера» осязаемой.
А всем вам я хочу показать одну очень важную табличку.
Изучите ее внимательно. Пусть она не пригодится ни вам, ни вашим близким как можно дольше. Но если пригодится – знайте, вам очень постараются помочь.


Любые вопросы о паллиативной помощи можно задать по телефону Горячей линии помощи неизлечимо больным людям:
8 800 700 84 36
Она работает круглосуточно и бесплатно для абонентов со всей России
Для жителей Москвы: координационный центр Московского многопрофильного Центра паллиативной помощи: +7(499) 940 19-48
Просветительский портал о паллиативной помощи – http://pro-palliativ.ru/
Нюта Федермессер: что такое хоспис и чем он отличается от больницы?
Чем хоспис отличается от больницы? О чем мечтают умирающие? Какой помощи врачи ждут от родственников? Интервью президента фонда «Вера» Нюты Федермессер

Президент благотворительного фонда помощи хосписам «Вера» Нюта Федермессер. Фото РИА Новости
Десять лет назад в этом кабинете мы разговаривали Верой Миллионщиковой Смерть — это тот кустарник, в котором стоим мы все
И хотя основательницы Первого московского хосписа уже нет с нами, здесь по-прежнему говорят: «кабинет Веры Васильевны», и дверь по-прежнему открыта. Уже четыре года в этом кабинете работает дочь Веры Миллионщиковой, Нюта Федермессер. В своем плотном графике она выделила для нашего разговора целый час:
В хоспис не «сдают»
До сих пор время от времени слышу: «Другие сдают своих родственников в хоспис, а мы – никогда не сдадим». Я думаю: очень счастливые люди, которые так говорят. Они не сталкивались с ситуацией, когда родственники, какими бы прекрасными ни были, уже не справляются.
Наша удивительная пациентка, Наталья Леонидовна Трауберг, как-то сказала: «Страшно, очень страшно испытывать грязь, боль, унижения. И я беззастенчиво молюсь, чтобы Господь, когда позовет меня, не давал их».
Вот это – про хоспис. Тут не должно быть боли, грязи и унижения. Это решает не количество памперсов, а руки и душевные качества персонала. Поэтому подготовка, отбор, удержание сотрудников – самая сложная и самая важная задача, самое тяжелое бремя.
Что такое хоспис?
Хоспис – это категорически не-больница. Тут все не по-больничному. Для больницы человек – это механизм, подлежащий починке. Хоспис – учреждение, которое не должно рассматривать человека как механизм, а должно – как целостную личность. В хосписе чинить «шестеренки» уже поздно, они уже сломаны, поэтому мы лечим симптомы.
Обезболить, уменьшить тошноту и рвоту, справиться с расстройством пищеварения, нарастающей одышкой, прогрессирующей депрессией, помочь наладить отношения с семьей, научить семью правильно ухаживать за человеком, не унижая при этом его достоинства.
У нас была ситуация: заботливый, любящий сын просил медсестер хосписа научить его ухаживать за мамой. Мы радовались – какой мальчик заботливый. Он очень тактично спрашивал, выяснял подробности, а мама все плакала. Когда он вышел, она позвала медсестру и сказала: «Я вас умоляю! Я не хочу, чтобы он мне менял памперсы».
Уход взяли на себя наши сотрудницы. А сыну сказали: «Корми маму, гуляй с ней на улице, читай книгу, смотри фильм. Твоей маме фантастически тяжело. Она одна вырастила сына, она хочет остаться мамой до конца и имеет на это право».
После Веры Васильевны
Хоспис возглавила Диана Невзорова. Я возглавила фонд помощи хосписам «Вера». Да, изменилось многое. Не думаю, что мама была бы всем довольна, могу предположить, что много раз получила бы от нее по шее – за самоуверенность, нахальство, скорость в принятии решений.
О себе и фонде «Вера»
Я стала спокойней относиться к проблемам, сложностям, к тому, что что-то не получается. Я и до фонда всегда была на лидирующих ролях, но никогда не была тем человеком, который принимает решения. Сейчас фонд «Вера» — структура, в которой под 80 сотрудников. Фонд строит детский хоспис, взаимодействует с Минздравом, помогает хосписам в 30 городах. Мы растем вместе, но я за ним уже не всегда успеваю, и должна его догонять.
Самое тяжелое – груз ответственности перед людьми. Например, сейчас мы финансово поддерживаем сотрудников в пяти хосписах, и я прекрасно понимаю, что если это прекратится, то пострадают не только сотрудники, но и огромное количество пациентов, потому что врачи уйдут. Они не будут за государственную зарплату работать в хосписе. Какими бы они хорошими ни были, им нужно кормить детей.
Мы доплачиваем, во-первых, чтобы люди понимали, что они нужны и ценны, во-вторых, чтобы у них не возникало ощущения, что предложенные родственником деньги (предлагают все равно) это – упущенная возможность. Человек так устроен, если берет деньги, то начинает по-разному относиться к тем, кто эти деньги дает и кто не дает. Не потому что человек – плохой, а потому что раз взял, должен отработать. Нужно, чтобы у сотрудников возникало чувство гордости за себя и за хоспис: мы не взяли, потому что мы работаем по-другому.
Не памперсы определяют качество помощи. Решают руки. Понятие достойной смерти существовало испокон веков, когда не было ни памперсов, ни функциональных кроватей, ни подъемников.
Оно было сопряжено с качеством человека, который находится рядом с больным.
Фонд помощи хосписам – не тот вид благотворительности, где надо помочь конкретному пациенту. Мы помогаем учреждениям – хосписам, и через них – больным. Как работает благотворительная сфера? Вы берете пациента, фотографируете, пишете его историю, публикуете. Через какое-то время собираете деньги, тратите их, отчитываетесь. Это – адресная благотворительность. Но для пациента хосписа вы не можете этого сделать. Он умрет, не успев дождаться. Поэтому нужен системный подход.
Громко или тихо?
Если тишина, то это не хоспис. В хосписе – жизнь, ходят родственники, волонтеры, сотрудники, звучит музыка. В Польше мы были в двух взрослых хосписах. В один заходим – тишина, в другом – бесконечное броуновское движение, но при этом есть закрытые двери, за которыми, в палате – тишина.
Но в хосписе, в котором тишина, тоже может быть качественная медицинская помощь, если там подготовленный персонал и адекватное обезболивание. Знаете, я бы с радостью отдала мамин хоспис и наш будущий детский в придачу, если бы мне сказали, что все хосписы России будут на уровне «тихого» польского хосписа. Пусть не будет этой атмосферы, но зато абсолютно все онкобольные получат помощь.
Первый и другие
Главный критерий качества хосписа – его открытость, готовность к развитию. В России все очень зависит от личности руководителя. Не только хосписа, а всего – детского сада, школы, государства в целом. Мы так устроены. Если главный врач – взрослый сформировавшийся человек, занимающий руководящую позицию, считает, что у него все хорошо, изменить что-то сложно. А родственники благодарны за любой хоспис, больные – за любое обезболивание. Но для человека, который хочет развиваться, в качестве помощи верхнего предела быть не может.
В московских хосписах наш первый вопрос – о круглосуточном посещении. Главврач отвечает: «Если родственники попросят, мы, конечно, разрешим. Но никто не просит». Я говорю: «Так им в голову не приходит, что это возможно. Вы повесьте объявление, что можно оставаться на ночь». — «А зачем? Тогда все начнут оставаться. И как мы работать будем?» — «Поверьте, все – не начнут. Москва – огромный город, людям завтра на работу. А если останутся один-два родственника, они будут медсестрам помогать».
Один главный врач смотрит на меня… с недоумением. А другой – говорит: «Вы – благотворительный фонд. Можете нам добыть раскладные кресла или пару раскладушек? А как в московском хосписе решают вопрос с бельем?» И понимаешь, что человек готов к сотрудничеству, ему нужна только помощь, механизм.
Родственник – враг или союзник?
Хоспис это не «сколько», а «как». Причем есть вещи, которые повышают качество помощи, не требуя финансовых вложений. В первую очередь это – круглосуточное посещение. Когда родственники – рядом с больным, это влияет на его душевное состояние, а, значит, и на качество его жизни. Кроме того, каждый родственник это – дополнительная пара рук. Пациенту хосписа нужен круглосуточный уход, а рук всегда не хватает.
Качественная работа с родственником – важна для профилактики канцерофобии. Родственники тех, кто умер от рака, не получив помощи, начинают бояться медицины, которая их обманула.
Они не идут к врачу, пока заболевание окончательно не выведет их из строя. Лечение таких больных обходится дорого и государству и семье: бесконечный больничный, близкие, которые вынуждены уйти с работы или тратить деньги на сиделку.
Есть еще один важный момент. Если вы не пускаете к больному родственников, то вы превращаете их в своих оппонентов и врагов, вы их боитесь, а они вас ненавидят.
Если вы их пускаете, то делаете из них союзников. Они чувствуют, что попали в организацию, где все пациенты такие, где все родственники в таком же состоянии. В то место, откуда их не выпихнут, где худо-бедно обезболят, в хорошие условия – палаты, ремонт.
Родственники благодарны. Только ни в коем случае нельзя, оценивая качество своей работы, принимать эту благодарность за точку отсчета. Потому что родственник благодарен не за то, что здесь все так, как должно быть, а за то, что здесь лучше, чем везде. И сравнивать себя надо не с московскими городскими больницами, а с лучшими британскими хосписами.

Помогать чужим легче
В 4-местной палате хосписа лежат разные пациенты. К кому-то может прийти родственник, к кому-то – нет. Бывает так, что человек с родной мамой не ладит, а трем ее соседкам по палате – поможет. А чей-то чужой родственник – поможет его маме. Это происходит, если хорошо работает персонал. Если сотрудники говорят: «Пожалуйста, не стесняйтесь нажать кнопку вызова. Мы придем. Вот здесь вода, если кому-то нужно, вы налейте, пожалуйста».
Быть полезным – очень важно. Ощущение беспомощности, бесполезности при болезни и боли близкого человека не отпускает потом годами.
Даже если у родственника не ладятся отношения с тем, к кому он пришел, в палате есть люди, которым он помог. Они общаются, плачут, они смеются. Без поддержки человек стесняется проявить позитивные эмоции, когда дома такая трагедия. Коллеги по работе не поймут: у него мама умирает, а он хохочет над анекдотом. Вот среди своих – это совершенно другое.
Родственники – большая поддержка для персонала, хотя и дополнительная нагрузка тоже. Часто работать с ними приходится больше, чем с пациентом – успокаивать, утешать, обнимать. Но такая работа очень продуктивна. Вы даже себе не представляете, как родственники заботятся о персонале – делают медсестрам чай, говорят: «Ну что мы будем девчонок лишний раз гонять, они и так измотаны».
Родственники наших больных попадают в хоспис зажатыми, агрессивными, испуганными. Они ожидают мздоимства, хамства, боятся, что их выгонят. На то, чтобы их отогреть, помочь им расслабиться, уходит два-три дня – и они становятся нашими друзьями, и потом, после смерти близкого человека, приходят в хоспис годами, любят нас и помнят.
Волонтер, готовый стать фоном
Второй финансово не затратный критерий качества работы хосписа – волонтеры. Если с ними правильно построена работа – это помощники и партнеры. Волонтеры дают ощущение индивидуального подхода. Безусловно, пускать к больным всех подряд нельзя. При правильно проведенном собеседовании очень многое становится ясно, многие отсеиваются.
Мы не берем тех, кто приходит с установкой: «Я сейчас вас научу». Самый подходящий волонтер, это человек, который приходит, не зная, как сможет пригодиться.
Без «я все могу», «я сейчас все сделаю» он приходит и — слышит просьбу о помощи.
В хосписе нельзя ничего навязывать. Категорически противопоказано активное миссионерство. Среди наших волонтеров есть верующие люди, замечательные, тонко чувствующие. Но на пороге смерти не может быть проповедничества. Никакого. Когда навязывания нет, пациенты сами задают вопросы. Большинство людей в конце жизни проявляют интерес к вере, хотят поговорить со священником.
На первый разговор с пациентом наш священник может прийти в джинсах. Он очень сдержанный и тактичный, умеет быть незаметным.
Одно из самых главных качеств для сотрудника хосписа: быть фоном, быть рядом, быть со-.
Сочувствовать, сопереживать, соучаствовать, сопровождать, уметь слышать, а не навязывать себя, свою помощь, свою доброту. Все это денег не стоит. Волонтеры и родственники – это то, что сразу поднимет качество помощи в хосписе.
О боли
В хосписе боль – то, что оценивается и обсуждается. Есть 10 бальная шкала боли, на которой пациент сам может отмечать уровень боли, медики его об этом спрашивают.
На утренней конференции медсестра докладывает: «У пациента – боли при перемещении, при поворотах». Этот больной – уходящий, сам он уже ничего сказать не может. Врач говорит: «Нет, у него не боли, он просто реагирует на внешнее раздражение». Медсестра не согласна: «Нет, он хмурится, ему больно». Врач возражает: «Это – характер. Вспомните, когда он еще мог говорить, он всегда хмурился, если кто-то заходил в палату».
Медсестры участвуют в обсуждении наравне с врачами, это – нововведение Дианы Владимировны Невзоровой, главврача хосписа.
При Вере Васильевне этого не было. Но уже было невероятное уважение к медсестрам. В.В. всегда говорила, что в хосписе медсестра – главный человек. Когда медсестры стали докладывать о состоянии больных, мы увидели, как много они знают. Они нашей системой приучены быть «второго сорта», молчать. Получается, что медсестра с 20-летним стажем должна слушать врача, который только что из вуза? Смешно!
Участвовать в обсуждении медсестры стали года четыре назад. Медсестра больше видит, больше знает. И то, что есть этот спор, – очень хорошо. Сегодня был спор о пациентке, которая отказывается переворачиваться, мыться, менять белье. Было длительное обсуждение, как ее убедить. Именно – убедить, а не заставить. И это тоже не стоит денег.

О врачах
В российских хосписах очень много врачей, нигде в мире нет столько. В России они необходимы, например, на ночном дежурстве решить вопрос с обезболиванием может только врач. За рубежом – врач назначил, приходит медсестра, если она видит какие-то изменения, звонит врачу. Врач приходит по вызову, это намного дешевле и правильнее. Конечно, менталитет. У нас хотят поговорить с врачом. Особенно бабушки.
Среднестатистический врач поликлиники – выгоревший. Он обязан ежедневно заполнять кучу бумаг. Для того чтобы назначить наркотики, он должен собирать кучу печатей и подписей. Он просто не успевает увидеть в пациенте человека. Чтобы сохранить себя морально и интеллектуально, он вынужден стать циничным и холодным. Ему не позавидуешь. Почему врачи выгорают? Почему берут взятки? Они же не рождаются такими, не с другой планеты прилетают!

Мы недавно были в Польше. Польская система паллиативной помощи чуть старше российской. Поляки – люди с советским прошлым, с похожим менталитетом. Один поляк, автор книги для родственников онкобольных, предлагал ее нам на польском: «Берите! Переводите! Мы такие же, как вы. Американскую книгу придется адаптировать, а нашу – просто перевести».
В польском хосписе мне говорят: «Наркотики хранятся в отдельном сейфе». Медсестра в процедурной при мне набирает код, открывает шкаф, показывает: на подносе лежат шприцы с морфином. При этом в хосписе работают волонтеры-заключенные. Спрашиваю: «А вдруг у них проблемы с наркотиками?» — «Заключенные нам помогают уже 20 лет, никто ни разу не проявил интерес к наркотику, который назначен пациенту», – отвечают мне. И ни одного случая злоупотреблений медперсонала в отношении наркотиков не было.
Между доктором Хориняк и адмиралом Апанасенко
Мы доверяем медику свою жизнь, доверяем ему принятие жизненно важных решений. Но этому же медику мы не доверяем шприц с морфином. Подозреваем, что он его продаст или сам уколется. Абсурд! И это – не столько недоверие к врачам, сколько система, в которой правила борьбы с нелегальным наркотрафиком распространены на медиков. С точки зрения закона у нас врач приравнен к наркодилеру. А результатом этого недоверия становится недоверие пациента.
Случай Алевтины Хориняк сделал кого-то из врачей гуманнее? Нет. Он гуманного врача сделал более жестким.
Но истории Алевтины Хориняк и адмирала Апанасенко сдвинули тему обезболивания с мертвой точки и заставили людей наверху что-то менять. Я готова поспорить, что позитивные изменения будут. Но система – громоздкий и неповоротливый механизм, меняться будет медленно. А пациенты – вот они.
Онкологам сейчас не позавидуешь. С одной стороны, ни один врач не хочет, чтобы на его участке «случился» еще один адмирал Апанасенко. С другой стороны, сам врач не хочет оказаться на месте Алевтины Хориняк.
А если не дают?
Проблемы с обезболиванием сейчас везде примерно одинаковые. В Москве ситуация чуть лучше, но далеко не идеальная.
Почему онкологический больной настолько уязвим? Потому, что его родственники уже ослаблены. Рядом с пациентом, который сломал ногу, есть пять-шесть родственников и знакомых. А рядом с тем, кто умирает от рака, уже нет сильных и здоровых родных. Все измотаны, у всех глаза на мокром месте, их очень легко обидеть, они нуждаются в поддержке, у них нет сил бороться.
Если ваш близкий страдает от боли, а врач не выписывает ему обезболивающие, нужно сказать: «Я сейчас позвоню на горячую линию Минздрава.
Позвоню в Департамент здравоохранения. Мой родственник имеет право на получение морфина, боль – субъективный показатель, есть закон, регламентирующий назначение наркопрепаратов, я буду бороться».
Пациент – не наркоман
Онкологический пациент, обезболенный морфином, не – наркоман. Если по старому телевизору, на котором рябь, ударить кулаком, то, скорее всего, картинка восстановится. А если кулаком стукнуть по исправному телевизору, то рябь, скорее всего, появится. Если наркотики употребляет здоровый человек, от распущенности, в поисках новых ощущений, то он станет наркоманом. Если человек испытывает болевой синдром и принимает назначенные врачом наркопрепараты с целью обезболивания, наркоманом он не станет. В этом случае наркотики работают с другими рецепторами головного мозга.
Есть две сферы: наркотики – наркоман, наркотики – пациент. В России эти две сферы слиты в одну и контролируются одной организацией – ФСКН. Для того, чтобы контролировать медиков, существует множество предписаний и инструкций, сейфы, решетки, спецтранспорт, проверки. На это тратятся огромные деньги – государственные и наши с вами. Притом, что количество медицинских наркотиков в России – 0,4 % от всего оборота наркотиков в стране. Условно говоря, если все врачи сейчас распахнут свои сейфы, криминальный рынок этого не заметит.
Сейчас по инициативе некоммерческих организаций проходят встречи в Минздраве. Для того, чтобы изменить законодательство, необходима межведомственная комиссия. Но пока закон, измененный в Минздраве, станет действовать во Владивостоке, пройдут годы.
Взрослые детские желания
Посмотрите на маленьких пациентов – у них столько желаний! Один хочет с Розенбаумом поздороваться, другой – день рождения отметить, был мальчик, который мечтал о теплом пальто для бабушки. Думаете, взрослые пациенты уже ничего не хотят от жизни?
Это выясняется, когда начинаешь разговаривать с пациентом через волонтера, у которого есть время и который вдруг видит больных другими глазами. Волонтер говорит: «Знаете, а в хосписе сейчас лежит ведущий дельфинолог страны!?» И мы на утреннюю конференцию приглашаем эту пациентку.
Волонтеры ее причесали, выкатили прямо в кровати. И она прочитала нам лекцию про дельфинов. А другая пациентка призналась, что хочет прогулку на теплоходе по Москве-реке с мужем. Оказывается, у всех взрослых людей есть нереализованные желания. Чтобы их исполнить, нужно иметь время на то, чтобы пациент открылся тебе.

Человеческая жизнь
…в хосписе время останавливается или течет как-то по другому, уходит ненужная суета. В Первом хосписе время течет по-разному на первом и на втором этажах. Наверху мы: фонд, администрация, бухгалтерия, сходим с ума, ссоримся, а спустишься вниз – там покой, тишина, человеческая жизнь.
Все фотографии хосписа —из архива Первого московского хосписа
Что такое хоспис и для чего он нужен?
В последние десятилетия в нашу жизнь вошло много новых слов и понятий. Хоспис – одно из них. Проблема достойного ухода из жизни тяжелобольных людей здесь решается на совершенно новом, качественно ином уровне.
Здесь умирающий перестает тяготиться тем, что обременяет близких своей беспомощностью и страданиями, а родственники получают психологическую помощь и возможность примириться с неизбежным.
Что означает слово «хоспис»?
В средневековом обществе хосписами называли дома, предназначенные для ночевки паломников, идущих поклониться одной из христианских святынь. Это слово образовано от латинского «hospes», что означает «гостеприимство».
Сегодня же так называют специальные медицинские учреждения, организованные для тех, чье заболевание неизлечимо и причиняет огромные страдания как самим больным, так и их близким. В хосписе они получают надлежащий уход, своевременное обезболивание и, что самое важное – психологическую поддержку. Пациент хосписа проживает свои последние месяцы без ненужных мучений, достойно, получив возможность подвести итог своей жизни и примириться с неизбежным.
Для чего нужны хосписы?
Каждый, кому приходилось несколько месяцев или даже лет подряд ухаживать за неизлечимо больным родственником, знает, насколько тяжелой становится атмосфера в доме, где присутствует умирающий. Понимание неизбежного конца нередко делает больного раздражительным и капризным.
Его родственники, на плечи которых, помимо обычных забот, ложится непростой уход за лежачим больным, через некоторое время начинают исподволь желать, чтобы все это закончилось побыстрее, и испытывают чувство вины за такие мысли. К тому же часто уход из жизни предваряют сильные, порой невыносимые боли, а врачи не всегда выписывают для таких больных анестетики в должном количестве.
Если же больной последние месяцы своей жизни проводит в хосписе, то персонал учреждения берет на себя основную часть забот. Пациенты хосписа получают обезболивающие препараты и качественный уход, что само по себе является существенным облегчением как для них самих, так и для членов их семей.
Но намного важнее, что в хосписе и им, и их близким оказывается психологическая помощь и поддержка. В свои последние дни жизнь умирающего не омрачена болью и осознанием того бремени, которое он невольно взвалил на своих детей или внуков. Достойное завершение жизненного пути – вот главная цель хосписа для каждого пациента.
Кто может попасть в хоспис?
Подавляющее большинство пациентов хосписов – это онкологические больные в терминальной, т.е. неизлечимой стадии. Статистика онкозаболеваний во всем мире растет год от года, и хосписы становятся все более востребованными.
Девизом любого хосписа являются слова: если больного нельзя излечить, это не означает, что ему нельзя помочь. Поэтому в хосписы попадают только те, чей уход из жизни не вызывает сомнений, и кому необходима паллиативная медицинская помощь. Работа хосписов не только гуманна, но и экономически оправдана, так как их пациенты не занимают места в обычных больницах, освобождая их для тех, кому медики еще могут помочь.
Какие услуги оказывают больным в хосписе?
Основные направления помощи пациентам хосписа – это уменьшение или снятие болевых ощущений, поддержание угасающей жизни и функций организма.
Для этого персонал проводит:
— обезболивающую терапию, в том числе при помощи наркотических препаратов по назначению врача;
— питание при помощи зонда для тех, кто не может принимать пищу обычным способом;
— при необходимости подачу кислорода из кислородной подушки.
Кроме того, в хосписах больные и их родственники получают социально-психологическую помощь и поддержку, которая выражается в:
— общей доброжелательности, терпеливом и сочувственном отношении персонала;
— беседах с квалифицированными психологами, помогающими уменьшить у больного страх перед смертью, а родственникам – избавиться от чувства вины и примириться с неизбежным;
— общении с людьми, оказавшимися в аналогичной ситуации, что позволяет больному не замыкаться в собственном негативном восприятии мира, жить полноценной жизнью до последних минут;
— усилиях врачей как можно дольше сохранять сознание и интеллектуальные способности пациента.
Вся обстановка в хосписах направлена на создание для больных как можно более комфортных условий. Как правило, вход для посетителей открыт в любое время, при необходимости они могут оставаться на ночь. В палатах нередко есть телевизор, холодильник, установлены функциональные кровати и удобные тумбочки для личных вещей.
Интерьер обычно оформлен так, чтобы как можно меньше напоминать больничную обстановку. Помимо штатных врачей и медсестер пациентам оказывают помощь волонтеры, прошедшие специальное обучение.
приют ожидающих чудо или больница для умирающих? :: SYL.ru
Эта статья посвящена такой структуре, как хоспис. Что это такое, многие знают только приблизительно: большинство обычных людей — случайно прочитав или услышав где-то и что-то, врачи – из опыта американских или европейских коллег, а журналисты – из различных источников.
 Подобная ситуация неслучайна и вызвана она неправильным пониманием задач, решаемых хосписными учреждениями. Когда и как возникли первые хосписы? Какие цели и задачи они решают? Что такое детский хоспис? Постараемся подробно ответить на все эти вопросы.
Подобная ситуация неслучайна и вызвана она неправильным пониманием задач, решаемых хосписными учреждениями. Когда и как возникли первые хосписы? Какие цели и задачи они решают? Что такое детский хоспис? Постараемся подробно ответить на все эти вопросы.Зачем они нужны?
Довольно часто понятие «хоспис» ассоциируется с изоляцией и местом, где свои последние дни вдали от всего мира проживают тяжелобольные и умирающие люди. Однако это неверно. Символом хосписа является гаснущая в человеческих руках свеча. Именно этот символ помогает раскрыть суть помощи, оказываемой тяжелобольным, и объяснить наглядно: хоспис - что это такое. В таких клиниках бережно и трепетно относятся к больным и умирающим людям, сострадают и, сопереживая, обеспечивают им достойный уход и обезболивание, помогают преодолеть духовные, физиологические и психологические проблемы, вызванные недугом.
Что значит это слово?
Первоначально слово «хоспис» возникло в латинском языке от слияния двух корней – hospitium и hospes – «гостеприимство». В дальнейшем слово перешло в старофранцузский язык как hospice и сохранило то же значение, что имело и на латыни. В Средние века так называли дома, где во время паломничества в Иерусалим останавливались на отдых странники. Во время длительных путешествий пилигримы болели, и в таких хосписах им оказывали посильную медицинскую помощь. Вместе с паломниками слово «хоспис» попало на Британские острова и в английский язык, откуда перешло в XIX веке в другие европейские языки.
История появления
Гиппократ, которого считают «отцом медицины», считал, что врачи должны помогать только тем, у кого есть шанс на выздоровление, а безнадежные больные должны доживать свой век без участия и внимания. Подобный подход к умирающим практиковался в Европе вплоть до широкого распространения христианства.

Во французском городе Лион в 1842 году Жанной Гарнье, молодой женщиной, потерявшей всю свою семью, был организован первый хоспис. Что это такое было в то время? Хоспис «Голгофа», именно так он назывался, впервые предоставил возможность неизлечимым больным достойно жить и умереть. Ирландские монахини поддержали идею Жанны Гарнье и открыли в Дублине хоспис Божьей матери в 1879 году. В 1948 году в лондонский госпиталь Святого Фомы пришла работать Сесилия Сандерс, благодаря деятельности которой хосписное движение распространилось по всему миру. В том числе были открыты и действующие сегодня хосписы Москвы.
Современная история
Довольно длительное время ни врачи, ни средний медицинский персонал, ни волонтеры не знали, каким должен быть правильный уход за хосписными пациентами, а почерпнуть подобную информацию было неоткуда. Только в 1935 году вышла, ставшая впоследствии классикой паллиативной медицины, написанная семейным доктором Альфредом Ворчестером брошюра «Уход за больными и умирающими». Целенаправленное обучение медицинских сестер работе с неизлечимыми и умирающими больными стало проводиться сотрудниками фонда Марии Кюри только в 1952 году.
В 1967 году созданный Сесилией Сандерс хоспис святого Кристофера открыл в Англии свой стационар, а с 1969 года стал оказывать выездные услуги. В этом же году была издана книга «О смерти и умирании» Элизабет Кюблер-Росс, сумевшая перевернуть представления медиков того времени о состояниях умирающего человека.
Среди социалистических стран только в польском Кракове в 1972 году появился первый хоспис.
Хосписы в дореволюционной России
Впервые подобное медицинское учреждение было открыто в Москве в 1903 году. Инициатором его создания выступил профессор МГУ, практикующий онколог Л. Л. Левшин, организовавший сбор средств на его строительство. Наибольший финансовый вклад в его организацию внесли известные российские меценаты Морозовы. Именно поэтому это заведение на протяжении многих лет носило их имя. Этот хоспис онкологический принимал только раковых больных на последнем, терминальном этапе развития этого заболевания. Однако со временем он потерял свои функции и переродился в научно-исследовательский институт, занимающийся проблемами онкологии.

А что сегодня?
Вплоть до 1990 года советские люди не знали про хоспис, что это такое и зачем он нужен. Тяжелобольные умирали дома, на руках родственников, не знающих, как облегчить им страдания, или на больничных койках, практически забытые медицинским персоналом. Первый хоспис в современной России был открыт в поселке Лахты под Санкт-Петербургом в 1990 году по инициативе английского журналиста В. Зорзы, исполнившего таким образом предсмертное желание своей дочери Джейн, умершей в 25 лет. Большое участие в этом принял врач-психиатр А. В. Гнездилов, чтобы в городе Санкт-Петербург хоспис открылся и начал свою работу.
В начале 90-х годов XX века в Советском Союзе был создан специальный Попечительский совет по созданию хосписов, председателем которого был академик Д. С. Лихачев. В октябре 1993 года в Москве, по инициативе Е.И. Моисеенко, работавшего в институте Детской онкологии и гематологии, был создан первый надомный детский хоспис для детей с раковыми заболеваниями.

В 1994 году благодаря усилиям В. Зорзы был создан возглавляемый сегодня В. В. Миллионщиковой Первый московский хоспис.
Сколько их?
Сегодня у нас приблизительно сто хосписов, что очень мало для такой большой страны, как Россия. Согласно расчетам ВОЗ, на каждые 400 000 человек населения должен приходиться один хоспис. То есть, если посчитать, в нашей стране не хватает как минимум 250 таких медицинских учреждений. Те, что есть, далеко не всегда отвечают требованиям и стандартам. Лучше всего обустроены хосписы Москвы и Санкт-Петербурга, да и их количество в этих городах практически соответствует расчетам ВОЗ. Деревенским жителям и тем, кто живет в провинции, попасть в такое учреждение сложно, практически невозможно.
Хоспис (hospice) - это... Что такое Хоспис (hospice)?
Первый американский X. появился в 1974 г. в Нью-Хейвене (штат Коннектикут). К 1993 г. в США функционировало свыше 150 X. X. осуществляет холистический подход к смертельно больным людям, предлагая мед. помощь и оказывая внимание духовным, эмоциональным и соц. нуждам умирающих пациентов и их семей. Целью всех X. яв-ся повышение качества жизни обслуживаемых смертельно больных. Существование X. обусловлено тем, что отделения интенсивной терапии неадекватно удовлетворяют специфические и индивидуальные потребности умирающих.
Холистический подход к летальным заболеваниям предполагает использование опыта и участие мн. людей. Члены терапевтической бригады выполняют программу максимально поддерживающего, индивидуализированного лечения умирающих больных и обслуживания их семей. Бригадный подход позволяет практически полностью избежать дублирования усилий и пробелов в обслуживании.
Главная цель программы X. — обеспечение возможности больным умереть дома, в знакомой обстановке, в кругу близких людей. Поэтому существенным компонентом любой программы X. яв-ся бригада обслуживания на дому. Бригада обслуживания на дому состоит преим. из подготовленных в X. добровольцев, выполняющих немедицинские функции. Их подготовка предполагает умение оказывать эмоциональную поддержку больным и поддерживать контакт с семьей при решении всех вопросов и проблем, вызываемых приближением смерти.
Летальные заболевания часто требуют временной госпитализации. Три модели функционирования X. определяют собой стиль согласования обслуживания на дому с рез-тами стационарного лечения. Каждая из этих моделей успешно использовалась в X., часто с модификациями, необходимыми для того, чтобы соответствовать специфике данной группы населения.
Подразделение обслуживания на дому. Часто организуемые в рамках проектов обслуживания церковью или клубом, подразделения обслуживания на дому обычно используются структурами, только начинающими функционировать, или организуются в мелких общинах. Преимуществом яв-ся простота орг-ции и экономичность. Недостаток в том, что успех зависит от уровня сотрудничества проекта обслуживания на дому с уже существующими структурами здравоохранения. Лица, не связанные с X., нуждаются в подготовке для усвоения принципа хосписного подхода к обслуживанию больных, находящихся в терминальном состоянии.
Стационарное отделение. Стационарные отделения X. функционируют в больших общинах на базе учеб. клиники. Преим. этой модели заключается в том, что она использует уже хорошо скоординированную систему мед. обслуживания и яв-ся продолжением уже существующих служб. Обычная форма реализации — создание в рамках клиники отделения паллиативной терапии, в к-рой приоритетом яв-ся специфические потребности умирающих пациентов. Бригада обслуживания на дому в этой модели работает под руководством персонала отделения паллиативной терапии. Это обеспечивает преемственность в работе стационарных и амбулаторных служб.
Самостоятельное учреждение. Модель самостоятельного учреждения, или полнофункциональный X., яв-ся единственной моделью, в к-рой персонал X. контролирует все аспекты терапии терминальных состояний. Недостаток этой модели в том, что такое учреждение может рассматриваться как «соперник» др. местных структур здравоохранения.
В каждой из этих трех моделей хосписного обслуживания очевидны определенные принципы: а) квалифицированный контроль болевого синдрома и др. симптоматических проявлений; б) осуществляемая врачом госпитализация и лечение; в) мультидисциплинарная терапия; г) круглосуточное обслуживание во все дни недели; д) комплексное обслуживание больного и его семьи; е) поддерживающая работа со скорбящими семьями по меньшей мере в течение года после смерти больного; ж) использование обученных добровольцев во всех немедицинских аспектах обслуживания; з) структурированная коммуникация между членами мультидисциплинарной бригады; и) консультации или использование доступных ресурсов общины; к) просветительская работа в общине, касающаяся вопросов смерти и умирания.
См. также Утрата и скорбь, Смертельно больные люди
Д. Л. Китч
.