Ибс пикс что это такое
ИБС ПИКС - причины развития патологии, симптомы и лечение
Ишемическая болезнь сердца (ИБС) – одно из самых коварных заболеваний. Согласно статистике патология является главной причиной смертности населения планеты. Ишемия проявляется в виде различных заболеваний, таких как стенокардия, инфаркт миокарда, постинфарктный кардиосклероз, безболевая ишемия и коронарная сердечная смерть. В статье подробно рассмотрим: разновидности ИБС, что такое постинфарктный кардиосклероз (ПИКС), симптоматика и причины возникновения патологии, методы лечения болезни.

Стенокардия напряжения
Одним из проявлений ишемии миокарда является стенокардия. В народе болезнь известна под названием «грудная жаба». Медики различают два типа стенокардии: напряженности и покоя. Опасность заболевания в том, что патология может переходить из одной стадии в другую.
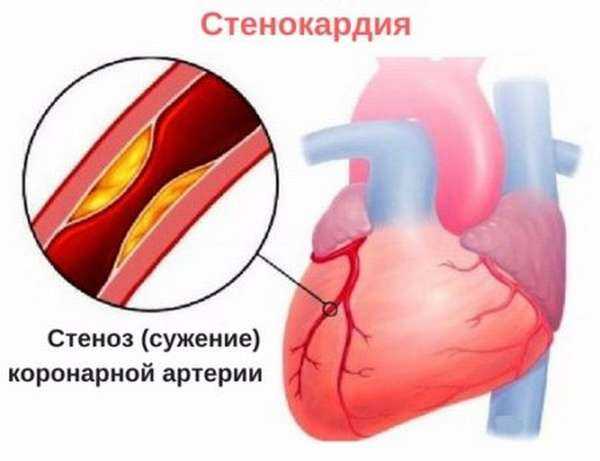
Патология возникает при нарушении функций аорты, коронарных и венечных артерий, которые обеспечивают сердечную мышцу необходимым объемом кислорода и питательными веществами, находящимися в крови. Происходит голодание тканей миокарда, из-за чего и возникает сердечная недостаточность. Если продолжительность приступа более 30 минут, происходит гибель кардиомиоцитов, а это чревато развитием инфаркта миокарда.
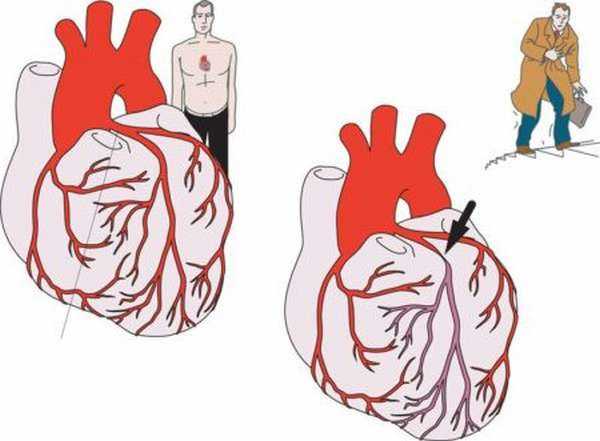
Возникает стенокардия напряжения в случае превышения физических нагрузок и сопровождается резкими болями в грудной клетке.
Стенокардия имеет особую классификацию по функциональным классам (ФК), то есть по степени тяжести и допустимости физической активности:
- ФК I – легкая форма заболевания. Имея такую стадию болезни, пациент может заниматься различными видами спорта. Но не стоит безрассудно относиться к своему здоровью, так как в случае физического перенапряжения возникают сердечные приступы.
- ФК II. При такой форме патологии требуется ограничить физическую активность. Боль в сердце возникает при выполнении обычных нагрузок, когда пациент поднимается в гору или по лестнице, быстро идет. Приступ стенокардии может быть спровоцирован обилием пищи или стрессовой ситуацией.
- ФК III. На этой стадии заболевания приступы могут возникать при незначительной физической активности: средний темп ходьбы при дистанции меньше 500 м. Иногда болевой синдром возникает при полном покое.
- ФК IV. Такая форма болезни является самой сложной. Криз может произойти при малейшем напряжении. Часто боли наблюдаются в состоянии покоя.
Самой распространенной формой заболевания считается ФК III. Медиками она расценивается как инвалидность. Если при диагнозе стенокардия у больного имеются сопутствующие заболевания, такие как аритмия или тахикардия, сердечные приступы могут возникать спонтанно, когда человек находится в состоянии покоя.
Чем опасна стенокардия напряжения при стадии ФК III-IV?
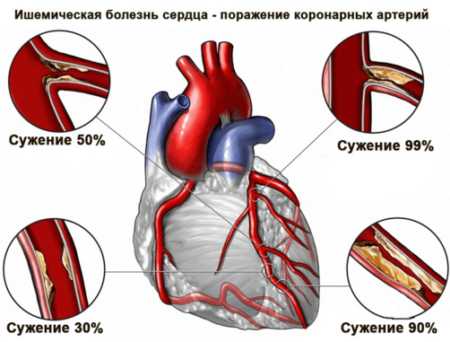
Развитие заболевания может быть спровоцировано различными патологиями, среди которых болезни эндокринной системы (сахарный диабет), образование холестериновых бляшек в сосудах и многое другое. В артериях нарушается кровоток, из-за чего сердце не получает необходимый объем питательных веществ и кислорода.
При стадиях ФК III и ФК IV стенокардия проявляется в виде частых, резких болей в грудной клетке. Хотя бывают случаи, когда симптомы не столь выражены и возникают такие симптомы, как кашель, сильная одышка и общая слабость. Эти же проявления могут сопровождаться давящей и сжимающей болью в левой части грудной клетки.
Боль во время приступа может иррадиировать за грудину, по левой стороне туловища, а в некоторых случаях распространятся на левую верхнюю конечность, лопатку и челюсть.
Есть еще один способ классификации стенокардии. Заболевание делят на стабильную и нестабильную формы.
На стадиях ФК III-IV при стабильной форме стенокардии пациент способен самостоятельно спрогнозировать начало сердечного приступа. Человек знает свой максимальный предел физических нагрузок, и если его не превышать, криза можно избежать. В такой ситуации заболевание хорошо контролируемо, если пациент не выходит за рамки своих возможностей.
При нестабильной стенокардии на стадиях ФК III и ФК IV спрогнозировать начало криза невозможно, так как приступ возникает в любой момент без каких-либо предпосылок. Наибольшая опасность такого состояния в том, что лекарства от сердца, которые есть в домашней аптечке, не окажут необходимого действия, и без экстренной помощи медиков не обойтись.
Ишемическая болезнь сердца постоянно прогрессирующая патология, и если своевременно не лечить заболевание, существует высокий риск развития инфаркта миокарда и, как следствие, постинфарктного кардиосклероза.
Признаки инфаркта
Рассмотрим основные признаки инфаркта. Преобладающий синдром во время инфаркта появление болей в левой части грудной клетки. Болевые ощущения присущи симптоматике стенокардии: давящего, сковывающего и сжимающего характера. Прием нитроглицерина при таком диагнозе как инфаркт миокарда, не дает нужного результата. Боль иррадиирует в другие части тела. Приступы в плане продолжительности и интенсивности вариабельны. Болевой синдром может носить и кратковременный, и длительный характер. При помощи лабораторных исследований, ЭКГ, УЗИ сердца можно подтвердить диагноз или опровергнуть.
В процессе обследования миокарда выявляют признаки атеросклеротического кардиосклероза, на фоне которого может возникать инфаркт. Сердечная мышца в поперечнике имеет значительное расширение. В процессе проведения выслушивания (аускультации) звуков в точке Боткина Эбра и над верхушкой сердца выявляется ослабление первого тона или преобладание второго тона, тогда как первый находится в норме. Фиксируется систолический шум разной интенсивности.
Если атеросклерозом повреждена аорта, при аускультации участка над аортой второй тон укороченный и имеет металлический оттенок. При такой патологии выявляется систолический самостоятельный шум. Если пациент поднимет руки вверх, над аортой проявляется или усиливается шум.
В начальной стадии развития инфаркта (первые 24 часа) у больного может повыситься артериальное давление, что влияет на появление акцента второго тона над аортой. Через время АД приходит в норму или возникает гипотензия.
При диагнозе «инфаркт миокарда» возникает глухость обеих тонов. Но соотношение тонов над верхушкой сердца, которое свойственно при атеросклеротическом кардиосклерозе (преобладание второго тона) сохраняется. В случае, когда развитие инфаркта не сопровождалось клиническими проявлениями изменений сердечной мышцы, сохраняется нормальное взаимоотношение обеих тонов над верхушкой (преобладание первого тона).
Причины постинфарктного кардиосклероза
Одним из серьезных проявлений ишемии сердца является инфаркт миокарда. Из-за поражения артерий нарушается кровоснабжение органа. В тканях миокарда нарушаются процессы метаболизма, что приводит к накапливанию токсических веществ, образовавшихся при неправильном обмене. Если кровоснабжение вовремя не восстановлено, происходит гибель кардиомиоцитов, а далее развивается некроз тканей органа.
Пораженный участок становится уязвим к механическому воздействию, а это может привести к разрыву сердечной мышцы. В процессе восстановления происходит рубцевание тканей. Чтобы произошло заживление пораженной части сердца, потребуется 4 недели. После больному ставят диагноз ИБС ПИКС.
Главная причина возникновения патологии – перенесенный инфаркт, в более редких случаях развитие кардиосклероза может быть вызвано другими сердечно-сосудистыми заболеваниями, среди которых: травматические состояния коронарных сосудов, миокардиты, дистрофия тканей органа. Бывают случаи, когда на фоне ИБС происходит замещение поврежденных участков миокарда соединительными тканями, что приводит к диффузному кардиосклерозу. Довольно часто патологию выявляют только в процессе вскрытия.

Симптомы заболевания
На фоне ИБС ПИКС развивается сердечная недостаточность один из главных симптомов заболевания. Проявление симптоматики зависит от того, в какой части миокарда произошел инфаркт. Если затронут правожелудочковый отдел, у пациента возникают характерные признаки:
- печень увеличивается, появляется болевой синдром, затрагивающий правое подреберье,
- нарушается микроциркуляция крови, органы не получают необходимый объем кислорода, из-за чего конечности приобретают сине-фиолетовый оттенок,
- в брюшине, в полостях перикарда и плевры скапливается жидкость,
- вены на шее набухают, наблюдается синдром патологической пульсации,
- возникают периферические отеки.
Даже незначительные микроочаги кардиосклероза приводят к появлению электрической нестабильности сердечной мышцы, при которых у пациента развивается желудочковая аритмия. Такое состояние одна из главных причин летального исхода.
Симптомы левожелудочковой недостаточности выглядят следующим образом:
- у пациента возникает одышка, которая усиливается в положении лежа,
- мокроты имеют пенистую структуру, в них могут появляться кровянистые прожилки,
- усиление кашля может быть следствием отека слизистых оболочек бронхов,
- уровень переносимости физической активности снижается.
Если сократительные функции миокарда нарушены, больной может проснуться ночью от внезапного приступа астмы сердечной. После того как человек принял вертикальное положение, болевой синдром проходит в течение нескольких минут.
Бывают случаи, когда на фоне ИБС ПИКС стенки сосудов истончаются, то есть развивается аневризма. Это приводит к формированию тромба в артериях, и возникновению заболевания под названием тромбоэмболия. При этой патологии происходит повреждение сосудов головного мозга и ног. Если у пациента присутствует такой врожденный дефект, как открытое овальное окошко, кровяной сгусток может попасть в легочную артерию. Истонченные стенки сосудов могут разрываться (чаще всего при инфаркте). В этот период кардиосклероз еще не сформирован.
Диагностика постинфарктного кардиосклероза
Рассмотрим методы диагностики заболевания. Установить диагноз можно после проведения ряда исследований. Врач берет во внимание анамнез и данные осмотра пациента. Самым эффективным методом диагностики является УЗИ. В процессе такого обследования устанавливают:
- толщину стенок органа,
- размеры сердечных камер,
- область поражения тканей, которые не сокращаются,
- наличие истончения стенок сосудов,
- какой выброс производит левый желудочек (этот показатель очень важен, он влияет на ход лечения и дальнейший прогноз болезни).
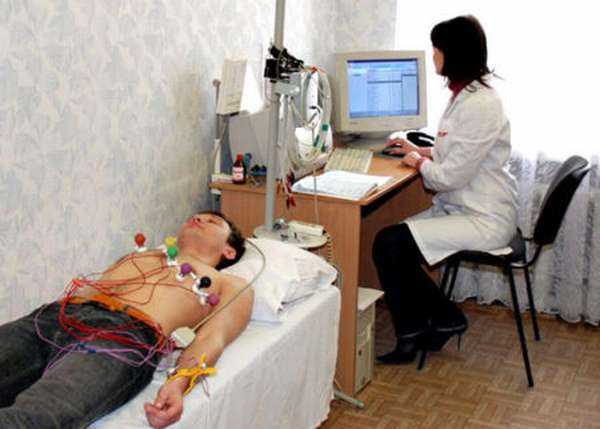
Электрокардиограмма указывает на признаки, которые свидетельствуют о перенесении больным инфаркта миокарда. При ЭКГ можно выявить нарушение сердечного ритма, выявить аневризму.
Рентгенография сердца дает возможность определить расширение левой части миокарда. Но этот метод не столь эффективен по сравнению с позитронно-эмиссионной томографией. Пациенту вводят препарат, содержащий радиоизотопы, и регистрируют гамма-лучи в состоянии покоя и при физических нагрузках. Этот метод дает возможность определить уровень обменных процессов в органе и степень кровоснабжения органа.
С помощью ангиографии проводят исследование состояния коронарных артерий. Рентген-контрастное вещество вводится в предполагаемую зону поражения.
Терапия и прогноз
Сердечные заболевания являются одной из главных причин летального исхода, поэтому важно своевременно приступать к лечению патологии. Некоторые болезни сердца могут сопровождаться болевым синдромом, но есть и такие, которые протекают бессимптомно.
Цель терапии при ПИКС – устранить проявления патологии, среди которых аритмия и сердечная недостаточность. А вот восстановление функций миокарда, поврежденного болезнью, произвести невозможно.
Какие препараты назначают пациентам с постинфарктным кардиосклерозом:
- Каптоприл, Эналаприл являются ингибиторами АПФ. Они необходимы для снижения повышенного АД, лекарства снижают риск увеличения сердечной мышцы и растяжения камер миокарда.
- Эгилок и Конкор – противоаритмические средства, уменьшающие интенсивность сокращений сердца.
- Индапамид и Лазикс относятся к группе мочегонных препаратов. Эти лекарства помогают вывести излишки скопившейся жидкости и снизить симптомы сердечной недостаточности.
- Нитроглицерин – классическое средство, используемое при болевом синдроме, возникающем при сердечном приступе.
- АТФ, Мексикор и Рибоксин назначают больным в целях улучшения процессов обмена в сердечной мышце.
Помимо медикаментозной терапии, больной должен соблюдать диету, отказаться от вредных привычек.
Если у больного диагностирована аневризма, прибегают к хирургическому лечению. Как правило, это АКШ (аорто-коронарное шунтирование).
Каким будет прогноз при таком заболевании, сказать сложно. Все зависит от того, насколько выражена сердечная недостаточность, какая область сердца поражена. Нарушение функций левого желудочка и низкая фракция выброса (менее 20%), приводят к снижению качества жизни больного. При такой патологии медикаментозная терапия малоэффективна. Если пациенту не сделать пересадку сердца, прогноз на выживаемость очень низкий, максимум 5 лет.
Загрузка...что это такое, причины, симптомы и лечение
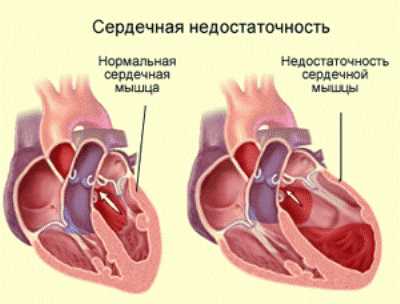
Постинфарктный кардиосклероз — это замещение функционально активных тканей сердца рубцовыми. Поскольку они не способны ни к сокращению, ни к адекватному проведению электрического импульса от синусового узла, работа сердца существенно нарушается.
В тяжелых случаях от мышечного слоя мало что остается. Сплошная соединительная ткань не дает органу нормально работать.
Риск смерти пропорционален площади эпителизации. Незначительные по объему трансформации характерны для коронарной недостаточности, существенные как раз для инфаркта.
Лечения как такового нет. В относительно легких клинических ситуациях имеет смысл применять на постоянной основе поддерживающие препараты, в тяжелых — показана трансплантация сердца.
Механизм развития
Суть патологического процесса заключается в рубцевании разрушенных, некротизированных участков тканей. Эпителий является своего рода заполнителем, соединительным элементом.
Восстановить кардиомиоциты организм не в состоянии. Становление кардиосклероза возможно не только по причине перенесенного инфаркта, хотя этот вариант считается особенно опасным и показательным в плане масштабов дисфункции.
Также возможно рубцевание после воспалительных заболеваний инфекционной или аутоиммунной природы, коронарной недостаточности.
На фоне инфаркта наступает деструкция активных мышечных структур. Они отмирают и утилизируются организмом. Места разрушения замещаются соединительной тканью.
Она не полноценна и не способна сокращаться, проводить импульс. Ее задача — наращивать объем, закрывать раны, не допустить проникновения в кардиальные структуры патогенной микрофлоры.
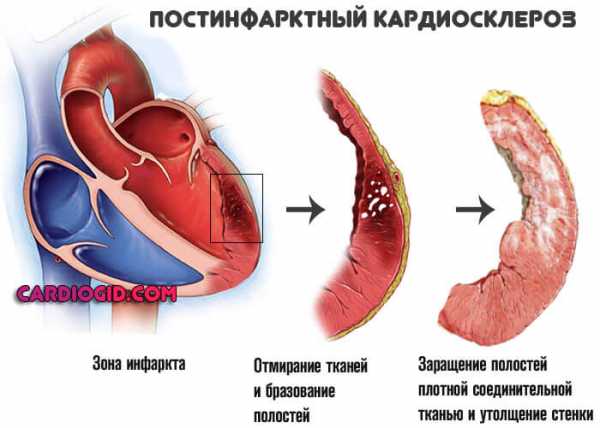
В результате перенесенного состояния и последующего постинфарктного кардиосклероза (сокращенно ПИКС), наблюдается снижение функции миокарда, общей гемодинамики, падает степень обеспечения органов и систем кислородом, питательными соединениями. Начинаются явления гипоксии по всему телу.
Закончиться процесс может инсультом, повторным инфарктом или прочими опасными для жизни явлениями. При условии, что лечение не назначено. На фоне терапии прогноз лучше.
Классификация
Типизация патологического процесса проводится по одному основанию. Степень или площадь замещения активных тканей рубцовыми.
Мелкоочаговый тип
Встречается на фоне недавно перенесенного инфаркта. Только если объем пораженных тканей минимален. Количество рубцовых клеток незначительно. Область хорошо видна, имеет четкие контуры и может быть условно отграничена от функционально активных тканей.
В подавляющем большинстве случаев состояния вообще никак себя не проявляет. Дискомфорта нет, осложнения крайне редки.
Пациентов с подобным диагнозом нужно наблюдать в динамике. При обнаружении явлений ишемии, показана поддерживающая терапия. Курсами.
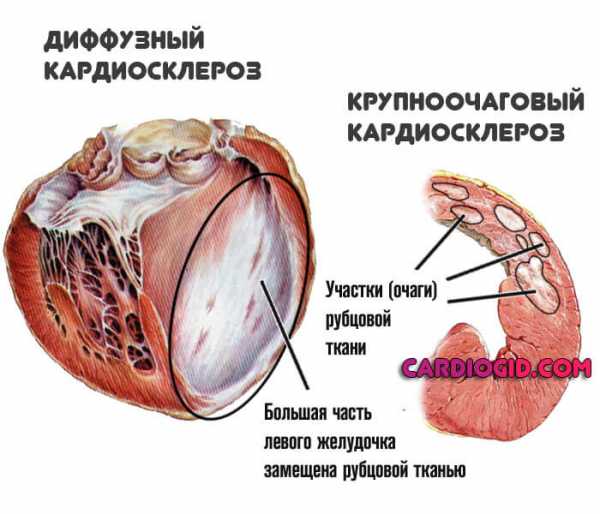
Крупноочаговый постинфарктный кардиосклероз
Определяется теми же чертами, что и прошлый тип: наличие четко отграниченной области замещения соединительными тканями. Одно исключение — сама по себе площадь поражения куда больше.
Перспективы восстановления в таком случае хуже, динамическое наблюдение продолжают, но теперь уже на фоне проводимого поддерживающего лечения.
Терапия постоянная, пожизненная. При неэффективности возможно изменение схемы курации.
Диффузный кардиосклероз
Определяется распространенностью очагов эпителизации по всему мышечному слою. Четких областей нет, клетки рубцового типа обнаруживаются по кардиальным структурам.
Обычно становится следствием обширного инфаркта или перенесенного воспалительного процесса. Вызывает выраженную симптоматику.
Однако клинической картины сам кардиосклероз не имеет. Он провоцирует ИБС, вот это состояние как раз и определяет дискомфортные ощущения во всем многообразии.
Именно ишемия становится причиной смерти пациентов, не сами склеротические изменения. Повторный инфаркт ставит точку в жизни больного.
Интересно:Постинфарктный кардиосклероз не считается самостоятельным диагнозом и кода в МКБ-10 у него нет. Тем не менее, процесс имеет большое клиническое значение.
С учетом результатов эхокардиографии врач определяет, какую терапию проводить и насколько интенсивно. Также как часто пациент должен проходить повторные осмотры. Оценке подлежат и перспективы восстановления.
Симптомы
Проявления зависят от обширности поражения, времени с момента рубцевания, также присутствия сторонних патологий, проводимого лечения и его эффективности, возраста, частично характера профессиональной деятельности, досуга и некоторых прочих факторов.
Усредненная клиническая картина выглядит таким образом:
- Боли в грудной клетке. Развиваются на фоне стенокардии, что уже плохо. Это значит, что сердце недополучает кислорода и питательных соединений.
Сам кардиосклероз, после перенесенного инфаркта, провоцирует ИБС в большинстве случаев, а коронарная недостаточность усугубляет нарушения, повышая риск внезапной смерти от повторного инфаркта или остановки работы мышечного органа.
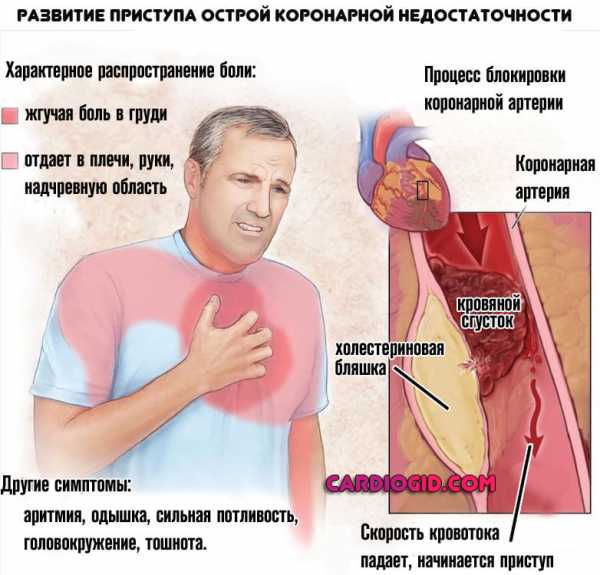
По своему типу болевой синдром давящий, жгучий. Отдает в левую руку, лопатку, спину. Длится не свыше 30 минут. Все что отклоняется в сторону увеличения — указание на вероятный некроз кардиальных структур.
Частота приступов зависит от характера патологического процесса. Чем обширнее область, тем существеннее отклонение от нормы.
- Паническая атака. Проявляется чувством тревоги, необъяснимого страха. Обнаруживается в момент приступа боли.
По мере прогрессирования и дальнейшего развития симптом сглаживается, становится менее заметным. В момент формирования пациент ведет себя неадекватно, что объясняет возможные травмы.
Чрезмерный аффект купируется транквилизаторами. Лучше, чтобы помощь оказывалась в стационаре. Перевод в ПНД не требуется, это расстройство невротического спектра.
- Одышка. Поскольку кардиосклероз сам по себе не склонен к прогрессированию, интенсивность признака примерно одинакова во все моменты времени. Сила нарушения зависит от площади деструкции и замещения.
При мелкоочаговых формах наблюдается учащение дыхательных движений при сильной физической нагрузке. Планка довольно высока: подъем на 7-10 этаж по лестнице, пробежка около километра и прочие.
Диффузный тип приводит к развитию одышки даже в состоянии покоя. Доходит до того, что больной не способен выполнять обязанности по дому, передвигаться по улице. Не говоря об активном отдыхе, спорте и прочих вещах.
Симптом чреват нарушением газообмена, отсюда повышенная вероятность летального результата.
- Аритмия. По типу тахикардии, то есть увеличения частоты сердечных сокращений.
При обширном поражении наблюдается обратное явление. При этом изменение ЧСС соседствует с фибрилляцией или экстрасистолией.
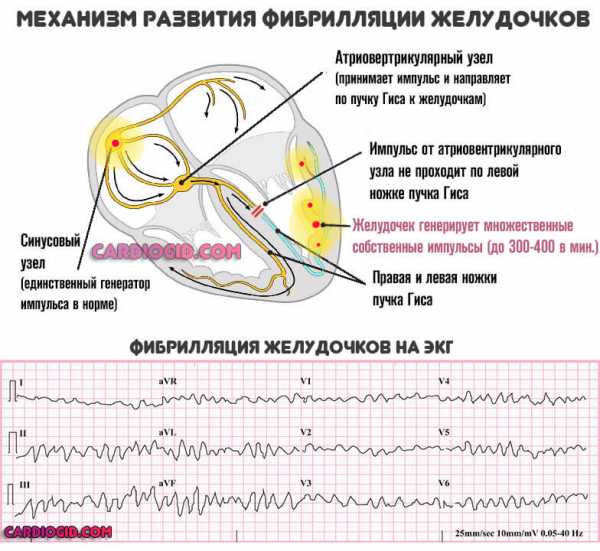
Оба варианта несут опасность, чреваты остановкой сердца. Аритмии продолжаются постоянно, через некоторое время пациент перестает обращать внимание на симптом, но объективно он регистрируется.
- Нарушения сознания. Крайне негативный прогностический признак. Указывает на вовлечение в патологический процесс церебральных структур: головного мозга.
Вероятность смерти от инсульта в таком случае максимальна. Как свидетельствует кардиологическая практика, летальный исход наступает в перспективе 1-3 лет, плюс-минус.
- Цефалгия, вертиго и прочие «прелести» ишемии нервных тканей. Возникают на фоне обширных поражений сердечной мышцы.
Удивляться не приходится: сократительная способность миокарда падает, кровь в достаточном количестве не поступает к головному мозгу. Чем больше площадь поражения, тем существеннее отклонения.
- Цианоз носогубного треугольника. Посинение области рта.
- Бледность дермальных покровов.
- Гипергидроз. Как только пациент пополняет ряды сердечников, потливость становится постоянным спутником.
Возможны и прочие симптомы. Кардиосклероз после инфаркта выступает следствием. Сам по себе он не дает проявлений. Провоцирует ишемическую болезнь, которая и является ключом к вероятным признакам.
Диагностика
Проводится в обратном порядке. Сначала констатируется факт органических и функциональных нарушений, затем выявляется первопричина состояния. Показано обследование под контролем кардиолога.
Примерный перечень мероприятий:
- Устный опрос больного на предмет жалоб на здоровье. Список стандартный. Определить исходный этиологический фактор невозможно по той причине, что при большинстве кардиальных состояний они идентичны.
- Сбор анамнеза. Роль играет факт перенесенного ранее инфаркта. Если такового не было, а склероз присутствует, исследуют вероятность миокардита или коронарной недостаточности.
- Измерение артериального давления. На фоне дефекта оно понижено или незначительно выше нормы. ЧСС также изменено. Частый вариант — тахикардия. Запущенные ситуации характеризуются обратным явлением.
- Аускультация. Выслушивание сердечного звука.
Рутинные мероприятия играют первостепенную роль. Они направляют дальнейшие действия в нужном русле.
- Электрокардиография. Исследование функциональной состоятельности кардиальных структур. Аритмии, их тип, обнаруживаются без проблем.
- Эхокардиография. Ультразвуковой способ визуализации тканей. Позволяет безошибочно определить объем склеротических трансформаций. Однако требует больного профессионализма от диагноста.
- МРТ. Считается более простым с точки зрения расшифровку путем. Дает детальные изображения сердца и окружающих тканей.
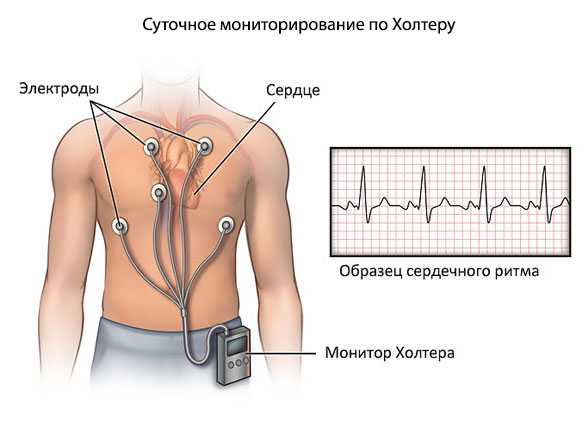
Этого достаточно. По мере необходимости назначается суточное мониторирование по Холтеру для регистрации артериального давления и частоты сердечных сокращений на протяжении 24 часов.
Лечение
Как таковое не требуется и перспектив не имеет. Если речь идет о радикальном восстановлении.
Задача терапии — максимально восстановить сократимость миокарда, предотвратить дальнейшую деструкцию и свести риск рецидива инфаркта к минимуму.
Показан пожизненный курсовый или непрерывный прием препаратов.
Каких именно:
- Средства для нормализации реологических свойств крови. Аспирин, лучше в модификации «Кардио».
- Бета-блокаторы. Анаприлин, Карведилол, Метопролол и прочие.
- Кардиопротекторы. Защищают сердце от разрушения, приводят в норму обмен веществ. Милдронат в качестве основного.
- Диуретики по мере необходимости.
- Противогипертензивные медикаменты различных групп в сочетаниях.
- Антиаритмические. Хиндин и прочие.
Ни в коем случае нельзя применять сердечные гликозиды.
В данной ситуации перечень показаний к назначению этой фармацевтической группы минимален. На усмотрение врача применение возможно, но в крайне редких ситуациях.
Хирургическое лечение не имеет большого смысла. Потому как кардиосклероз не устраняется оперативно.
К нему прибегают в случае, если подспудно течет какой-либо процесс, не поддающийся купированию медикаментами.
Например, стеноз митрального или аортального клапанов, деструкция сосудов и прочие. При этом зачастую состояния выступают результатом перенесенного инфаркта и его последствий.
Большая роль отводится изменения образа жизни. Показан отказ от курения, алкоголя полностью, посещения бань, длительного загара, вообще перегрева.
Нельзя потреблять жирную, жареную пищу, фаст-фуд, консервы и полуфабрикаты. Они богаты солью, углеводами, липидами, в том числе искусственного происхождения. Отсюда риск повторного инфаркта.
Рекомендуется витаминизировать рацион, больше овощей и фруктов, также белка. Нельзя кофе, чай, шоколад и ненатуральные сладости. Вопрос изменения меню решается с врачом.
Если есть желание взять разработку рациона в свои руки, стоит отталкиваться от лечебного стола №10.
Возможные последствия
Осложнения постинфарктного кардиосклероза инвалидизирующие как минимум. Вероятно наступление летального исхода при неграмотной терапии и тем более ее отсутствии.
- Кардиогенный шок в результате критического падения сократительной способности. Считается абсолютно фатальным явлением. Выживаемость почти нулевая.
- Остановка сердца. Реанимация в такой ситуации большого смысла не имеет.
- Рецидив инфаркта. На сей раз вероятность смерти максимальна.
Также возможен инсульт. Острое отмирание нервных тканей с развитием стойкого неврологического дефицита. Вариантом масса: от утраты речи до потери зрения, слуха, способности нормально мыслить и прочих явлений.
Прогноз
Определяется обширностью поражения. Мелкоочаговый тип характеризуется хорошей выживаемостью даже без лечения. На фоне проводимой терапии все весьма оптимистично.
Диффузная форма требует постоянной коррекции, результаты зависят от массы факторов: возраста, пола, наличия сопутствующих патологий, общего состояния здоровья и прочих. Сказать что-либо по существу может только ведущий специалист.
Присутствие обмороков, тем более частых серьезно усугубляет прогноз. Вероятность смерти при вовлечении церебральных структур максимальна. То же касается присоединения выраженной сердечной недостаточности.
Кардиосклероз постинфарктный становится причиной смерти косвенно. Основной фактор летального исхода — прогрессирующая ИБС с осложнениями.
Профилактика
Как таковых методов предотвращения не выработано. Достаточно придерживаться клинических рекомендаций, общих для всех групп риска развития сердечнососудистых патологий.
- Отказ от пагубных привычек и стереотипов поведения. Курение, алкоголь, наркотики рано или поздно сыграют злую шутку.
- Нормализация режима отдыха. Примерно 8-9 часов за ночь. Больше не стоит.
- Соль не более 7 граммов в сутки.
- Регулярные осмотры у кардиолога. Раз в год. Если пациент входит в группу риска — каждые 6 месяцев.
- Пешие прогулки. Никакого спорта и чрезмерной физической активности.
- Исключается стресс и перегрев.
- Правильное питание.
- Своевременное лечение состояний, способных привести к инфаркту. Например, атеросклероза, артериальной гипертензии и прочих.
В заключение
Кардиосклероз — результат перенесенного некроза мышечного слоя сердца в результате инфаркта миокарда. Лечить его как таковой бессмысленно.
Показана терапия сопутствующих патологий, также активизация еще присутствующих функций органа и предотвращения осложнений. Задачи решаются на очном приеме у врача-кардиолога.
Постинфарктный кардиосклероз
Инфаркт миокарда является одним из самых тяжелых сердечно-сосудистых заболеваний. Нередко осложняется различными патологиями, в том числе постинфарктным кардиосклерозом. Эта болезнь считается довольно тяжелой и требующей соответствующего лечения.
Постинфарктный кардиосклероз (ПИКС) - сердечно-сосудистое заболевание, при котором миокардиоциты замещаются соединительной тканью. Чаще всего этому способствует некроз клеток, возникающий при длительно протекающей ишемии сердечной мышцы. Вследствие этого деятельность сердца нарушается, могут развиваться различные формы аритмии.
Заболевание включено в Международную классификацию болезней (МКБ-10), где размещено под кодом I25.1 и названием “Атеросклеротическое сердечное заболевание. Коронарные артерии: атерома, атеросклероз, болезнь, склероз”.
Для обследования больных с подозрением на постинфарктный кардиосклероз используют различные методы обследования (электрокардиографию, УЗИ сердца, рентген ОГК). После установки точного диагноза обязательно назначается лечение, поскольку без этого грозит развитие сердечной недостаточности.
Видео Что такое кардиосклероз?
Причины
Постинфарктный кардиосклероз образуется по одной основной причине - отмирание клеток сердца, вызванное чаще всего коронарной болезнью. После этого некротизированные участки миокарда замещаются соединительнотканными элементами, вследствие чего сердце начинает хуже сокращаться.
Рубцевание миокарда после инфаркта начинается сразу после приступа и завершается примерно через два-четыре месяца.
В редких случаях ПИКС развивается из-за двух других причин:
- Миокардиальная дистрофия - вследствие нарушения метаболизма в сердечной мышце развиваются необратимые процессы, приводящие к тому же некрозу кардиомиоцитов. На их месте и образуется ПИКС.
- Травма органа - при физическом воздействии на миокард, что чаще всего случается при различных операциях и процедурах, на месте пораженного участка развивается ПИСК со всеми вытекающими последствиями.
Последние две причины ПИКС встречаются намного реже, чем основная.
Предрасполагающими факторами к развитию ПИКС являются:
- Курение
- Ожирение
- Частые стрессы
- Физическое перенапряжение
- Длительно протекающая гипертония
- Наследственная предрасположенность
На фоне воздействия подобных факторов риска болезнь развивается более медленно, но непрестанно, что в результате также может привести к сердечной недостаточности.
Клиника
Выраженность проявлений постинфарктного кардиосклероза в основном зависит от тяжести поражений миокарда. Чем глубже и больше рубцы, образованные после инфаркта миокарда и лежащие в основе постинфарктного кардиосклероза, тем тяжелее клиническая картина. Также немалое значение имеет локализация ПИСК.
Симптомы ПИКС нередко совпадают с признаками осложнений, развивающихся на фоне заболевания. В частности, могут определяться следующие заболевания с характерными для них проявлениями:
- Сердечная недостаточность - будут отмечаться отеки, тяжелое дыхание, снижение физической активности.
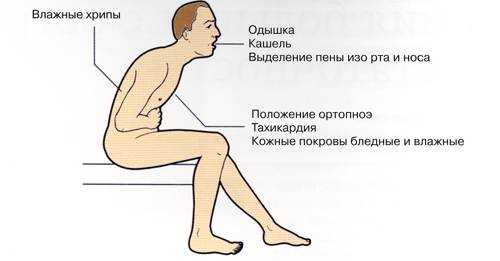
- Сердечная астма - проявляется ночной одышкой. Нередко такие больные занимают положение ортопноэ (полусидячее), поскольку во время лежания им становится хуже.
- Спонтанная стенокардия также может являться следствием ПИСК, и при этом сочетании у больного определяются боли в сердце, особенно при эмоциональном или физическом напряжении.
- Гидроторакс - проявляется ощущением тяжести на стороне поражении. Дополнительно усиливается одышка.
- Акроцианоз - характеризуется посинением отдаленных участков тела (носа, губ, пальцев) из-за нарушения кровообращения.
Развитие крупномасштабного постинфарктного кардиосклероза часто сопряжено с тяжелой клиникой. Это обусловлено замещением большого участка миокарда соединительной тканью, которая не способна проводить электрические импульсы и сокращаться. Поэтому в таком случае чаще определяются следующие признаки:
- Боль в области сердца
- Осложненное дыхание
- Нарушение ритма сердца
- Выраженная слабость и усталость
- Чувство тяжести в нижних конечностях из-за отека тканей
Осложнения
В результате развития постинфарктного кардиосклероза на его фоне могут проявляться другие болезни:
- Фибрилляция предсердий
- Аневризма левого желудочка
- Разнообразные блокады: атриовентрикулярная, пучка Гиса, ножек Пуркинье
- Различные тромбозы, тромбоэмболические проявления
- Пароксизмальная желудочковая тахикардия
- Экстрасистолия желудочков
- Тампонада перикарда
- Синдром слабости синусового узла.
В особенно тяжелых случаях аневризма может разорваться и, как результат, больной погибает. Дополнительно осложнения снижают качество жизни пациента за счет прогрессирования определенных состояний:
- Одышка увеличивается
- Снижается трудоспособность и физическая выносливость
- Часто беспокоят расстройства ритма сердца
- Может наблюдаться фибрилляция желудочков и предсердий
При формировании атеросклероза побочная симптоматика может влиять на внесердечные части тела. В частности, нередко определяется:
- Расстройство ощущений в конечностях, в основном страдают ноги и фаланги пальцев
- Синдром холодных конечностей
- Прогрессирующая атрофия мышц
Подобные патологические расстройства могут влиять на сосудистую систему мозга, глаз и других органов / систем организма.
Видео Гипертония,ИБС,кардиосклероз
Диагностика
При подозрении на постинфарктный кардиосклероз врач-кардиолог назначается ряд исследований:
- Анализ анамнеза пациента
- Физическое обследование больного врачом
- Проведение электрокардиографии
- Ультразвуковое исследование сердца
- Ритмокардиографию, которая является дополнительным неинвазивным электрофизиологическим исследованием сердца, благодаря которому врач получает сведения об изменяемости ритма и кровотока
- Позитронно-эмиссионная томография (ПЭТ) сердца представляет собой радионуклидное томографическое исследование, которое позволяет находить гипоперфузионные (склерозированные) участки миокарда
- Коронарография - рентгеноконтрастный метод изучения коронарных артерий сердца для диагностики ишемической болезни сердца с использованием рентгеновских лучей и контрастного вещества
- Эхокардиография - является одним из методов ультразвукового исследования, направленного на изучение морфологических и функциональных изменений в сердце и его клапанном аппарате
- Радиография может помочь определить изменение размеров сердца.
- Стресс-тесты - позволяют диагностировать или исключать транзиторную ишемию
- Холтеровский мониторинг - дает возможность ежедневно контролировать сердце пациента
- Вентрикулография - более целенаправленное исследование, представляющее собой рентгеновский метод оценки камер сердца, в которое вводится контрастное вещество. В этом случае изображение контрастированных отделов сердца фиксируется на специальной пленке или другом записывающем устройстве.
Постинфарктный кардиосклероз на ЭКГ
Этот метод обследования больных ПИКС направлен на анализ биоэлектрической активности миокардиальных волокон. Импульс, возникающий в синусовом узле, проходит по специальным волокнам. Параллельно с прохождением импульсного сигнала кардиомиоциты сокращаются.
Во время электрокардиографии с помощью специальных чувствительных электродов и записывающего устройства фиксируется направление движущегося импульса. В результате врач может получить клиническую картину работы отдельных структур сердца.
Сама процедура безболезненна и занимает немного времени. Принимая во внимание всю подготовку к этому исследованию, в общем требуется 10 - 15 минут.
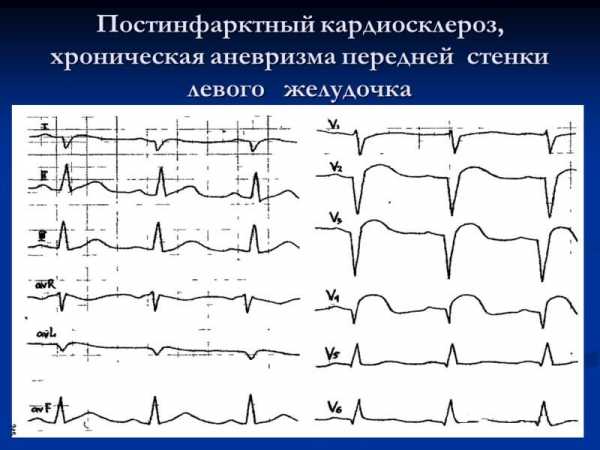
При ПИКС на ЭКГ видны следующие нарушения:
- Высота напряжения зубцов QRS изменяется, что указывает на расстройство сократимости желудочков.
- Сегмент S -T может располагаться ниже изолинии.
- Зубцы T иногда снижаются ниже нормы, включая переход к отрицательным значениям.
- В тяжелых случаях определяется трепетание или фибрилляция предсердий.
- Наличие блокад указывает на плохую проводимость по отделам сердца.
Лечение
Сформировавшийся постинфарктный кардиосклероз может быть вылечен только оперативным путем. Медикаментозное лечение используется только на этапе поражения сосудов атеросклерозом. В таких случаях еще возможно с помощью специальных препаратов усилить метаболизм и кровоснабжение сердца, что улучшит состояние больного.
Медикаментозное воздействие основано на использовании следующих групп препаратов:
- Метаболические вещества (рибоксин, кардиомагнил, милдронат, глицин, биотредин и пр.)
- Фибраты (гевилон, нормолип, фенофибрат, гемфиброзил, регулеп и пр.)
- Статины (апексстатин, ловакор, питавастатин, аторвастатин, кардиостатин, симвастатин, холетар и пр.)
- Ингибиторы АПФ (миоприл, миниприл, каптоприл, эналакор, оливин и пр.)
- Кардиотоники (строфантин, ланоксин, диланацин и пр.)
- Диуретики (лазикс, фуросемид, индап и пр.)
Лечение медикаментами, как правило, проводится комплексно, с учетом индивидуальных особенностей каждого больного.
Хирургическое лечение
Используется в случае неэффективности медикаментозного воздействия. Из современных методов хирургии для улучшения состояния больных постинфарктным кардиосклерозом чаще всего используются следующие:
- Расширение сосудов, в частности коронарных. Для этого используется либо баллонная ангиопластика, либо стентирование, которые в некоторых случаях сочетаются в одной процедуре.
- Шунтирование - для обхода суженного участка артерии создается шунт, для которого чаще всего используется часть бедренной вены.
В дополнение к вышеперечисленным методам лечения используется такая физиотерапевтическая терапия как электрофорез. Его применяют локально, в области сердца, при этом обязательно используют какие-либо препараты, чаще всего статины, которые благодаря этому способу лечения попадают непосредственно в места поражения.
Для укрепления организма рекомендуется пройти лечение на курорте, который расположен в горном районе. При нормальном состоянии больного могут назначаться лечебные упражнения, способствующие повышению тонуса мышц и нормализации кровяного давления.
Прогноз
При постинфарктном кардиосклерозе прогностическое заключение основывается на тяжести течения и расположении патологического очага.
Значительное ухудшение качества жизни больных наблюдается при поражении левого желудочка, особенно если сердечный выброс снижен на 20%. Поддерживать состояние могут медикаменты, но кардинальное улучшение может наступить лишь после трансплантации органа. В противном случае прогнозируется пятилетняя выживаемость.
Клинически неблагоприятный прогноз выдается при большом количестве соединительнотканных очагов. Как известно, они не способны сокращаться или проводить импульсы, поэтому остальные участки миокарда стараются выдержать усиленную работу, но как правило через время подобной компенсации развивается сердечная недостаточность.
Развитие постинфарктного кардиосклероза - необратимый процесс, поэтому после его обнаружения должно быть выполнено адекватное лечение под наблюдением квалифицированного специалиста. Только в таком случае возможно не только улучшение состояние, но и спасение жизни больного.
Профилактика
Практика принципов здорового образа жизни - профилактика многих патологий, включая постинфарктный кардиосклероз. Это заболевание, как и любое другое сердечно-сосудистое нарушение, тесно связано с питанием и стилем жизни человека, поэтому для предупреждения развития ПИКС стоит выполнять некоторые простые правила:
- Важно придерживаться здорового и сбалансированного питания. В частности, кушать нужно дробно, но часто, примерно 5-6 раз в день. Продукты должны подбираться богатые на калий и магний.
- Физическая активность должна быть регулярной, но без перегрузок.
- Большое значение имеет полноценный отдых и достаточный сон.
- Нужно сохранять эмоциональную стабильность, для чего следует избегать стрессов.
- Полезны умеренные СПА-процедуры.
- Хорошее воздействие на организм имеет лечебный массаж.
- Стоит придерживаться положительного настроя несмотря ни на что.
Отдельно уделяя внимание питанию, следует отметить:
- Полезно отказаться от кофе и алкоголя.
- Необходимо свести к минимуму употребление тонизирующих напитков (какао, черного чая)
- Соль нужно употреблять в ограниченном количестве
- Не следует усиленно употреблять чеснок и лук
- Сорта рыбы должны быть нежирные.
Скопление газа в кишечнике также может плохо повлиять на состояние человека, поэтому важно ограничить в употреблении бобы, молоко, свежую капусту любых сортов. Также в профилактических целях развития атеросклероза, приводящего к ПИКС, нужно исключить из питания легкие, печень, мозг животных. Лучше вместо этого больше употреблять зелени и фруктов.
4.83 avg. rating (95% score) - 6 votes - оценок
ИБС, стенокардия напряжения ФК3. Постинфарктный кардиосклероз > Архив - Клинические протоколы МЗ РК
Цели лечения: купировать симптомы, улучшить качество жизни, снизить частоту осложнений и смертность при наименьшей частоте развития побочных эффектов лечения.
Немедикаментозное лечение: нет.
Медикаментозное лечение
Назначение антиангинальной, антиагрегантной, гиполипидемической терапии, улучшение коронарного кровотока, профилактика сердечной недостаточности.
Антиангинальная терапия:
β-блокаторы – строго титровать дозу препаратов под контролем ЧСС, АД, ЭКГ, предварительно уменьшив степень выраженности декомпенсации.
Бета-адреноблокаторы доказали свое влияние на улучшение прогноза у коронарных больных только при условии достижения целевого уровня ЧСС.
Нитраты назначаются в начальном периоде в инфузиях и перорально, с последующим переходом только на пероральный прием нитратов. В аэрозолях и сублингвально нитраты применять по необходимости для купирования приступов ангинозных болей.
При наличии противопоказаний к назначению β-адреноблокаторов или при их плохой переносимости возможно назначение антагонистов кальция или ивабрадина. Доза подбирается индивидуально.
Антиагрегантная терапия предполагает назначение аспирина всем больным, при наличии противопоказаний к аспирину назначить клопидогрель.
С целью борьбы с сердечной недостаточностью необходимо назначение иАПФ. Доза подбирается с учетом показателей гемодинамики.
Гиполипидемическая терапия (статины) назначается всем больным (с учетом противопоказаний). Доза подбирается учитывая показатели липидного спектра. При необходимости возможна комбинированная гиполипидемическая терапия.
Мочегонные препараты назначают с целью уменьшения явлений декомпенсации.
Сердечные гликозиды – назначают с целью усиления инотропной функции сердца.
Антиаритмические препараты могут назначаться в случае появления нарушений ритма.
С целью улучшения метаболических процессов в миокарде может назначаться триметазидин.
Профилактические мероприятия
Устранение основных факторов риска ИБС – артериальной гипертензии, курения, дислипопротеинемии, избыточной массы тела – не только является мерой профилактики ИБС, но и позволяет также предупредить прогрессирование ИБС и уменьшить частоту обострений заболевания. Перестройка образа жизни предполагает нормализацию режима труда, отдыха, устранение отрицательных психоэмоциональных стрессовых ситуаций, нормализацию отношений на работе, в семье, дозированные физические нагрузки, борьбу с гиподинамией. Выполнение этих рекомендаций снижает частоту обострений ИБС.
Дальнейшее ведение: диспансерное наблюдение.
Перечень основных медикаментов:
1. *Гепарин, р-р д/и 5000ЕД/мл фл.
2. Фраксипарин, р-р д/и 40 - 60 мг
3. Фраксипарин, р-р, 60мг
4. *Ацетилсалициловая кислота 100 мг, табл.
5. *Ацетилсалициловая кислота 325 мг, табл.
6. Клопидогрель 75 мг, табл.
7. *Изосорбид динитрат 0,1% 10 мл, амп.
8. *Изосорбид динитрат 20 мг, табл.
9. *Изосорбид динитрат, аэроз доза
10. *Нитроглицерин 0,5 мг, табл.
11. *Атенолол 50 мг, табл.
12. *Метапролол 25 мг, табл.
13. Бисопролол 10 мг, табл.
14. Карведилол 25 мг, табл.
15. Фозиноприл 10 мг, табл.
16. *Периндоприл 4 мг, табл.
17. Каптоприл 25 мг, табл.
18. *Эналаприл 10 мг, табл.
19. *Амиодарон 200 мг, табл.
20. *Фуросемид 40 мг, табл.
21. *Фуросемид амп., 40 мг
22. *Спиронолактон 100 мг, табл.
23. *Гидролортиазид 25 мг, табл.
24. Симвастатин 20 мг, табл.
25. *Дигоксин 62,5 мкг, 250 мкг, табл.
26. *Дигоксин 0,025% 1 мл, амп.
27. *Декстроза, р.-р д/и 5% 400 мл, фл.
28. Калия хлорид, 4% 10 мл, амп.
29. *Инсулин человеческий, растворимый, биосинтетический, р.-р д/и 100 ЕД/мл пенфил 1,5 мл
30. *Натрия хлорид, р.-р, д/и 0,9%, пласт 500 мл, фл.
Перечень дополнительных медикаментов:
1. *Диазепам 5 мг, табл.
2. *Диазепам раствор для инъекций в ампуле 10 мг/2 мл
3. *Цефазолин, пор, д/и, 1 г, фл.
4. Фруктозо-дифосфат, фл.
5. Триметазидин 20 мг, табл.
6. *Амлодипин 10 мг, табл.
Индикаторы эффективности лечения: купирование симптомов, улучшение качества жизни, снижение частоты осложнений и смертности при наименьшей частоте развития побочных эффектов лечения.
* - препарат, входящий в список жизненно-важных лекарственных средств
Постинфарктный кардиосклероз: лечение, симптомы и признаки
Инфаркт миокарда является самым серьезным проявлением ишемической болезни сердца. При этом ткани, кровоснабжаемые пораженной артерией, перестают получать достаточное количество кислорода и питательных веществ. Сначала клетки испытывают ишемию и метаболизм их переходит на гликолиз, поэтому накапливаются токсичные продукты обмена. Если кровоток не восстановлен, то клетки окончательно погибают, развивается некроз.
Область эта особенно уязвима к механическим воздействиям, что может спровоцировать разрыв сердца. Чтобы ее укрепить, поврежденная ткань постепенно прорастает соединительно-тканными прочными волокнами и образуется рубец. Обычно для полного заживления требуется около четырех недель. Именно поэтому диагноз инфаркта миокарда существует только первый месяц, а затем он трансформируется в постинфарктный кардиосклероз (ПИКС).
Причины
Основной причиной ПИКС является перенесенный инфаркт миокарда.
Однако в некоторых случаях на фоне ишемической болезни сердца мышечная ткань постепенно замещается соединительно-тканной, что вызывает диффузный кардиосклероз. Нередко этот факт обнаруживается лишь при вскрытии.
К развитию кардиосклероза могут приводить и другие заболевания сердечно-сосудистой системы (миокардит, дистрофические процессы, травмы коронарных сосудов), но это случается гораздо реже.
Диагностика
Диагноз постинфарктного кардиосклероза выставляют на основании анамнеза, данных осмотра и объективных исследований. Среди последних наибольшее значение имеет УЗИ сердца (ЭХО-КГ). Оно позволяет определить размеры камер, толщину стенки, наличие аневризмы и процент пораженных областей, не участвующих в сокращении. Кроме того, с помощью специальных расчетов можно установить фракцию выброса левого желудочка, которая является очень важным показателем и влияет на лечение и прогноз заболевания.
На ЭКГ можно зарегистрировать признаки перенесенного инфаркта миокарда, сформировавшейся аневризмы, а также различные нарушения ритма и проводимости. Этот метод тоже является диагностически значимым.
При рентгенографии органов грудной клетки можно заподозрить расширение левых отделов сердца, однако информативность этого метода довольно низкая. Чего нельзя сказать о позитронно-эмиссионной томографии. Исследование проводят после введения радиоизотопного препарата, регистрируя гамма-излучение в покое и при нагрузке. При этом можно оценить уровень метаболизма и перфузии, которые свидетельствуют о жизнеспособности миокарда.
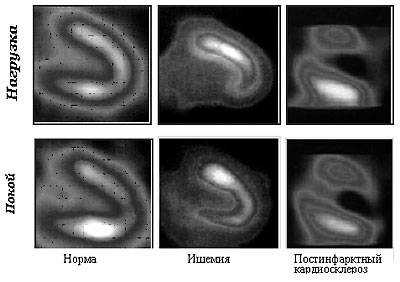
При позитронно-эмиссионной томографии можно отличить область постинфарктного кардиосклероза от участка миокарда, находящегося в ишемии
Для определения степени атеросклеротического процесса, проводят ангиографию коронарных артерий. Ее выполняют путем введения рентген-контрастного вещества непосредственно в область предполагаемого поражения. Если наполнить препаратом левый желудочек, то можно снять вентрикулографию, которая позволяет более точно посчитать фракцию выброса и процент рубцовой ткани.
Симптомы
Признаки ПИКС определяются расположением рубцовой ткани и площадью поражения миокарда. Основным симптомом этого заболевания является сердечная недостаточность, которая развивается в большинстве случаев кардиосклероза. В зависимости от того, в каком отделе сердца произошел инфаркт, она может быть правожелудочковой и левожелудочковой.
В случае дисфункции правых отделов развиваются:
- периферические отеки;
- признаки нарушения микроциркуляции (акроцианоз), конечности становятся фиолетово-синего цвета из-за недостатка кислорода;
- скопление жидкости в брюшной, плевральной, перикардиальной полостях;
- увеличение печени, сопровождающееся болезненными ощущениями в правом подреберье;
- набухание и патологическая пульсация шейных вен.
Даже при микроочагах кардиосклероза появляется электрическая нестабильность миокарда, которая сопровождается различными аритмиями, в том числе желудочковыми. Они служат основной причиной смерти пациента.
Левожелудочковая недостаточность характеризуется:
- одышкой, усиливающейся в горизонтальном положении;
- появлением пенистой мокроты и прожилок крови;
- нарастающим кашлем вследствие отека слизистой бронхов;
- снижением переносимости физических нагрузок.
При нарушении сократительной способности сердца, пациент часто просыпается в ночные часы от приступа сердечной астмы, который проходит в течение нескольких минут после принятия вертикального положения тела.
Если на фоне постинфарктного кардиосклероза сформировалась аневризма (истончение стенки), то повышается риск образования тромбов в ее полости и развития тромбоэмболии сосудов мозга или нижних конечностей. При наличии в сердце врожденного дефекта (открытое овальное окно), эмбол может попадать в легочную артерию. Также аневризма склонна к разрыву, но обычно это происходит в первый месяц течения инфаркта миокарда, когда собственно кардиосклероз еще не сформировался.
Методы лечения
Лечение постинфарктного кардиосклероза обычно направлено на устранение его проявлений (сердечная недостаточность и аритмии), так как восстановить функцию пораженного миокарда не представляется возможным. Очень важно не допустить, так называемое, ремоделирование (перестройку) миокарда, которое часто сопровождает ишемическую болезнь сердца.
Пациентам с ПИКС, как правило, назначают следующие классы препаратов:
- Ингибиторы АПФ (эналаприл, каптоприл, лизиноприл) снижают артериальное давление в случае его повышения и препятствуют увеличению размеров сердца и растяжению его камер.
- Бета-блокаторы (конкор, эгилок) уменьшают частоту сердечных сокращений, тем самым повышая фракцию выброса. Также они служат противоаритмическими препаратами.
- Мочегонные (лазикс, гипотиазид, индапамид) выводят накопившуюся жидкость и уменьшают признаки сердечной недостаточности.
- Верошпирон относится к мочегонным, но механизм его действия при ПИКС несколько иной. Посредством воздействия на рецепторы альдостерона, он уменьшает процессы перестройки миокарда и растяжения полостей сердца.
- Для улучшения метаболических процессов хорошо помогает мексикор, рибоксин и АТФ.
- Классические лекарства для лечения ИБС (аспирин, нитроглицерин и др.).
Необходимо также изменить образ жизни и придерживаться здорового питания и бессолевой диеты.
Хирургические методы лечения показаны при наличии аневризмы или жизнеспособного миокарда в области поражения.
В этом случае проводят аорто-коронарное шунтирование с одновременной резекцией истонченной стенки. Операцию выполняют под общим наркозом с использованием аппарата искусственного кровообращения.
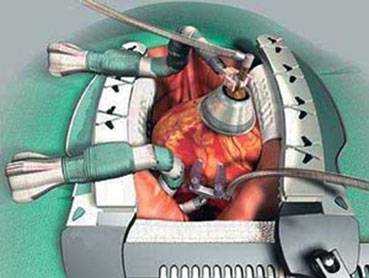
Аорто-коронарное шунтирование выполняют при выраженном атеросклерозе коронарных артерий и аневризме левого желудочка
В некоторых случаях для восстановления проходимости коронарных артерий используют миниинвазивные методики (коронарография, баллонная ангиопластика, стентирование).
Прогноз
Прогноз при постинфарктном кардиосклерозе зависит от области поражения миокарда и степени выраженности сердечной недостаточности. При развитии признаков дисфункции левого желудочка и снижении фракции выброса ниже 20%, качество жизни пациента значительно падает. В этом случае лекарственная терапия может лишь незначительно улучшить ситуацию, но без пересадки сердца выживаемость не превышает пяти лет.
Постинфарктный кардиосклероз – заболевание, связанное с рубцовыми изменениями мышцы сердца на фоне ее ишемии и некроза. Пораженная область полностью исключается из работы, поэтому развивается сердечная недостаточность. Выраженность ее зависит от количества измененных сегментов и конкретной локализации (правый или левый желудочек). Лечебные мероприятия направлены на устранение симптомов, предотвращение ремоделирования миокарда, а также на профилактику рецидива инфаркта.
Постинфарктный кардиосклероз - причина смерти или возможность выжить?
Каждый из нас знает о том, что инфаркт миокарда является одним из наиболее опасных состояний человека, которое часто приводит к летальному исходу.
Однако даже если пациенту была вовремя оказана медицинская помощь, инфаркт может в течение долгого времени давать о себе знать неприятными симптомами и заболеваниями, одно из которых носит название постинфарктный кардиосклероз.
Что это такое
Кардиосклероз представляет собой патологический процесс, который затрагивает миокард: ткань его мышечных волокон замещается соединительной тканью, что приводит к нарушению его функционирования.
Если рубец становится слишком большим, сердце не может работать в полной мере, что несет непосредственную угрозу для жизни.
По статистике, именно кардиосклероз становится наиболее частой причиной смертности и инвалидности людей в постинфарктном состоянии и с разными формами ИБС.
Причины, виды и формы
Самая распространенная причина кардиосклероза – инфаркт миокарда. Характерный рубец формируется через 2-4 недели после поражения тканей, поэтому данный диагноз ставят всем пациентам, перенесшим заболевание.
 Немного реже кардиосклероз развивается как осложнение других заболеваний: сердечных миокардитов, атеросклероза, ишемической болезни и миокардиодистрофии.
Немного реже кардиосклероз развивается как осложнение других заболеваний: сердечных миокардитов, атеросклероза, ишемической болезни и миокардиодистрофии.
Постинфарктный кардиосклероз принято классифицировать по распространению патологического процесса. По этому признаку заболевание разделяют на очаговую и диффузную форму.
- Очаговый постинфарктный кардиосклероз характеризуется появлением в миокарде отдельных рубцов, которые могут быть как крупными, так и мелкими (крупноочаговая и мелкоочаговая форма заболевания).
- При диффузном кардиосклерозе соединительная ткань развивается по всему миокарду равномерно.
Опасность и осложнения
Основная опасность кардиосклероза заключается в том, что новообразованная ткань не может выполнять сократительную функцию и проводить электрические импульсы, соответственно, органа не выполняет свою работу в полной мере.
Если патология прогрессирует, миокард начинает сильно расширяться, в процесс вовлекаются различные отделы сердца, вследствие чего развиваются пороки, мерцательная аритмия, нарушение кровотока внутренних органов, отек легких и другие осложнения.
Симптомы
Клинические проявления постинфарктного кардиосклероза зависят от распространенности патологического процесса и его локализации – чем больше рубец и чем меньше здоровой ткани, тем больше вероятность развития осложнений. Пациентов с этим заболеванием беспокоят следующие симптомы:

- одышка, возникающая как после физических нагрузок, так и в состоянии покоя, и усиливается в положении лежа;
- учащенное сердцебиение и давящие боли в области грудины;
- цианоз, или посинение губ и конечностей, которое происходит вследствие нарушения процессов газообмена;
- аритмии, возникающие из-за склеротических изменений проводящих путей;
- снижение работоспособности, постоянное чувство усталости.
Сопутствующими проявлениями заболевания могут быть анорексия, набухание шейных вен, патогенное увеличение печени, отеки конечностей и скопление жидкости в полостях организма.
Так как постинфарктный кардиосклероз может привести к серьезным последствиям и даже летальному исходу, при любых неприятных ощущениях в области сердца, сбоях сердечного ритма, одышке и других подобных проявлениях, необходимо как можно скорее проконсультироваться с врачом-кардиологом (особенно если они сопровождают пациента в постинфарктном состоянии).
Диагностика
После инфаркта миокарда диагноз кардиосклероз ставится автоматически, но иногда случается так, что пациент на протяжении долгого времени не подозревает о наличии заболевания. Для его диагностики используются следующие методики:
- Внешний осмотр. При прослушивании сердечных тонов можно выявить ослабление первого тона на верхушке, иногда – систолический шум в области митрального клапана и ритм галопа.
- Электрокардиограмма. Данные исследования показывают очаговые изменения, характерные для перенесенного инфаркта миокарда, а также диффузные изменения миокарда, блокаду ножек пучка Гиса, гипертрофию левого и правого желудочка, дефекты сердечной мышцы.
- УЗИ сердца. Оценивает сократительную функцию миокарда и позволяет выявить рубцовые образования, а также изменения формы и размеров сердца.
- Рентгенография. При рентгенографии грудной клетки диагностируется умеренное увеличение объемов сердца, преимущественно за счет левых его отделов.
- Эхокардиография. Одна из самых информативных методик диагностики постинфарктного кардиосклероза. Она позволяет определить локализацию и объем перерожденной ткани, хроническую аневризму сердца, а также нарушения сократительной функции.
- Позитронно-эмиссионная томография. Выполняется после введения изотопа и позволяет отличить очаги измененной ткани, не принимающей участие в сокращении, от здоровой.
- Ангиография. Исследование проводят в целях определения степени сужения коронарных артерий.
- Вентикулография. Определяет нарушения движения створок митрального клапана, которое свидетельствует о нарушении функциональности сосочковых мышц.
- Коронарография. Проводится для оценки коронарного кровообращения и других важных факторов.
Лечение
На сегодняшний день единой методики лечения постинфарктного кардиосклероза не существует, так как функцию пораженного участка восстановить невозможно.
Основной упор делается на лечение первопричины заболевания, устранение неприятных симптомов и замедление рубцевания миокарда. Пациентам очень важно избегать рецидивов инфаркта и принимать все меры для того, чтобы замедлить прогрессирование сердечной недостаточности.
В качестве консервативных средств для лечения кардиосклероза назначаются следующие препараты:
- ингибиторы АПФ, которые замедляют процесс рубцевания миокарда;
- антикоагулянты для профилактики образования тромбов;
- метаболические препараты для улучшения питания миоцитов;
- бета-блокаторы, предотвращающие развитие аритмии;
- мочегонные средства, уменьшающие скопление жидкости в полостях организма.
 В самых сложных случаях применяются хирургические методы лечения: удаление аневризмы вместе с аортокоронарным шунтированием, баллонную ангиопластику или стентирование (в целях улучшения работы жизнеспособных тканей миокарда).
В самых сложных случаях применяются хирургические методы лечения: удаление аневризмы вместе с аортокоронарным шунтированием, баллонную ангиопластику или стентирование (в целях улучшения работы жизнеспособных тканей миокарда).
При рецидиве желудочковой аритмии пациенту устанавливают кардиовертер-дефибриллятор, а при атриовентрикулярной блокаде – электрический кардиостимулятор.
Очень важна диета (отказ от поваренной соли, алкоголя, кофе, продуктов, содержащих холестерин), контроль выпиваемой жидкости, отказ от вредных привычек и лечебная физкультура. Частью комплексной терапии может также выступать санитарно-курортное лечение.
Прогноз выживания и профилактика
Прогноз при данном заболевании зависит от процента поражения тканей, степени изменения сердечной мышцы, а также состояния коронарных артерий. Если кардиосклероз протекает без ярко выраженных симптомов и нарушения сердечного ритма, то прогноз для пациента хороший.
При осложнениях в виде аритмии и сердечной недостаточности лечение займет значительно больше времени и принесет меньший эффект, а при диагностике аневризмы существует прямая опасность для жизни.
В качестве профилактических мер необходимо вести здоровый образ жизни и следить за состоянием своего сердца, регулярно проходя электрокардиографию и осмотры у специалиста. При каких-либо проявлениях ишемической болезни, которая может привести к развитию инфаркта, врач может назначить препараты, укрепляющие сердечно-сосудистую деятельность, антиаритмические препараты, витамины (калий, магний и т.д.).
Пациентам, перенесшим инфаркт миокарда, очень важно внимательно следить за своим состоянием и регулярно наблюдаться у кардиолога.
Постинфарктный кардиосклероз – опасное заболевание, которое зачастую приводит к тяжелым последствиям, вплоть до причины смерти. Но при правильном отношении к собственному здоровью можно не только свести к минимуму его неприятные проявления, но и продлить себе жизнь на несколько десятков лет.
ИБС ПИКС - причины развития патологии, симптомы и лечение
Ишемическая болезнь сердца (ИБС) – одно из самых коварных заболеваний. Согласно статистике патология является главной причиной смертности населения планеты. Ишемия проявляется в виде различных заболеваний, таких как стенокардия, инфаркт миокарда, постинфарктный кардиосклероз, безболевая ишемия и коронарная сердечная смерть. В статье подробно рассмотрим: разновидности ИБС, что такое постинфарктный кардиосклероз (ПИКС), симптоматика и причины возникновения патологии, методы лечения болезни.
 Болезни сердца
Болезни сердцаСтенокардия напряжения
Одним из проявлений ишемии миокарда является стенокардия. В народе болезнь известна под названием «грудная жаба». Медики различают два типа стенокардии: напряженности и покоя. Опасность заболевания в том, что патология может переходить из одной стадии в другую.
Патология возникает при нарушении функций аорты, коронарных и венечных артерий, которые обеспечивают сердечную мышцу необходимым объемом кислорода и питательными веществами, находящимися в крови. Происходит голодание тканей миокарда, из-за чего и возникает сердечная недостаточность. Если продолжительность приступа более 30 минут, происходит гибель кардиомиоцитов, а это чревато развитием инфаркта миокарда.
Возникает стенокардия напряжения в случае превышения физических нагрузок и сопровождается резкими болями в грудной клетке.
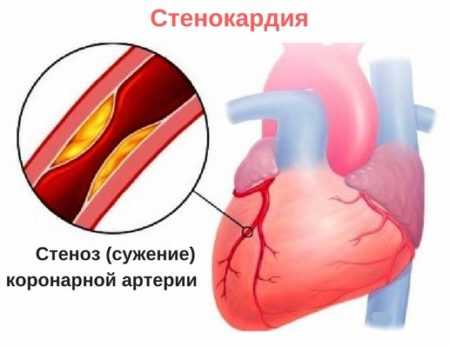
Стенокардия имеет особую классификацию по функциональным классам (ФК), то есть по степени тяжести и допустимости физической активности:
- ФК I – легкая форма заболевания. Имея такую стадию болезни, пациент может заниматься различными видами спорта. Но не стоит безрассудно относиться к своему здоровью, так как в случае физического перенапряжения возникают сердечные приступы.
- ФК II. При такой форме патологии требуется ограничить физическую активность. Боль в сердце возникает при выполнении обычных нагрузок, когда пациент поднимается в гору или по лестнице, быстро идет. Приступ стенокардии может быть спровоцирован обилием пищи или стрессовой ситуацией.
- ФК III. На этой стадии заболевания приступы могут возникать при незначительной физической активности: средний темп ходьбы при дистанции меньше 500 м. Иногда болевой синдром возникает при полном покое.
- ФК IV. Такая форма болезни является самой сложной. Криз может произойти при малейшем напряжении. Часто боли наблюдаются в состоянии покоя.
 Функциональные классы стенокардии напряжения
Функциональные классы стенокардии напряженияСамой распространенной формой заболевания считается ФК III. Медиками она расценивается как инвалидность. Если при диагнозе стенокардия у больного имеются сопутствующие заболевания, такие как аритмия или тахикардия, сердечные приступы могут возникать спонтанно, когда человек находится в состоянии покоя.
Чем опасна стенокардия напряжения при стадии ФК III-IV?
Развитие заболевания может быть спровоцировано различными патологиями, среди которых болезни эндокринной системы (сахарный диабет), образование холестериновых бляшек в сосудах и многое другое. В артериях нарушается кровоток, из-за чего сердце не получает необходимый объем питательных веществ и кислорода.
При стадиях ФК III и ФК IV стенокардия проявляется в виде частых, резких болей в грудной клетке. Хотя бывают случаи, когда симптомы не столь выражены и возникают такие симптомы, как кашель, сильная одышка и общая слабость. Эти же проявления могут сопровождаться давящей и сжимающей болью в левой части грудной клетки.
Боль во время приступа может иррадиировать за грудину, по левой стороне туловища, а в некоторых случаях распространятся на левую верхнюю конечность, лопатку и челюсть.
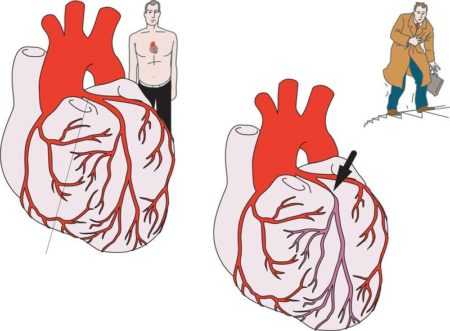
Есть еще один способ классификации стенокардии. Заболевание делят на стабильную и нестабильную формы.
На стадиях ФК III-IV при стабильной форме стенокардии пациент способен самостоятельно спрогнозировать начало сердечного приступа. Человек знает свой максимальный предел физических нагрузок, и если его не превышать, криза можно избежать. В такой ситуации заболевание хорошо контролируемо, если пациент не выходит за рамки своих возможностей.
 Стадии ФК при стенокардии
Стадии ФК при стенокардииПри нестабильной стенокардии на стадиях ФК III и ФК IV спрогнозировать начало криза невозможно, так как приступ возникает в любой момент без каких-либо предпосылок. Наибольшая опасность такого состояния в том, что лекарства от сердца, которые есть в домашней аптечке, не окажут необходимого действия, и без экстренной помощи медиков не обойтись.
Ишемическая болезнь сердца – постоянно прогрессирующая патология, и если своевременно не лечить заболевание, существует высокий риск развития инфаркта миокарда и, как следствие, постинфарктного кардиосклероза.
Признаки инфаркта
Рассмотрим основные признаки инфаркта. Преобладающий синдром во время инфаркта – появление болей в левой части грудной клетки. Болевые ощущения присущи симптоматике стенокардии: давящего, сковывающего и сжимающего характера. Прием нитроглицерина при таком диагнозе как инфаркт миокарда, не дает нужного результата. Боль иррадиирует в другие части тела. Приступы в плане продолжительности и интенсивности вариабельны. Болевой синдром может носить и кратковременный, и длительный характер. При помощи лабораторных исследований, ЭКГ, УЗИ сердца можно подтвердить диагноз или опровергнуть.
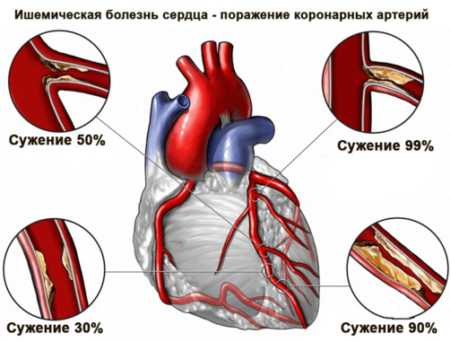
В процессе обследования миокарда выявляют признаки атеросклеротического кардиосклероза, на фоне которого может возникать инфаркт. Сердечная мышца в поперечнике имеет значительное расширение. В процессе проведения выслушивания (аускультации) звуков в точке Боткина Эбра и над верхушкой сердца выявляется ослабление первого тона или преобладание второго тона, тогда как первый находится в норме. Фиксируется систолический шум разной интенсивности.
Если атеросклерозом повреждена аорта, при аускультации участка над аортой второй тон укороченный и имеет металлический оттенок. При такой патологии выявляется систолический самостоятельный шум. Если пациент поднимет руки вверх, над аортой проявляется или усиливается шум.
 Повреждение аорты
Повреждение аортыВ начальной стадии развития инфаркта (первые 24 часа) у больного может повыситься артериальное давление, что влияет на появление акцента второго тона над аортой. Через время АД приходит в норму или возникает гипотензия.
При диагнозе «инфаркт миокарда» возникает глухость обеих тонов. Но соотношение тонов над верхушкой сердца, которое свойственно при атеросклеротическом кардиосклерозе (преобладание второго тона) сохраняется. В случае, когда развитие инфаркта не сопровождалось клиническими проявлениями изменений сердечной мышцы, сохраняется нормальное взаимоотношение обеих тонов над верхушкой (преобладание первого тона).
Причины постинфарктного кардиосклероза
Одним из серьезных проявлений ишемии сердца является инфаркт миокарда. Из-за поражения артерий нарушается кровоснабжение органа. В тканях миокарда нарушаются процессы метаболизма, что приводит к накапливанию токсических веществ, образовавшихся при неправильном обмене. Если кровоснабжение вовремя не восстановлено, происходит гибель кардиомиоцитов, а далее развивается некроз тканей органа.
Пораженный участок становится уязвим к механическому воздействию, а это может привести к разрыву сердечной мышцы. В процессе восстановления происходит рубцевание тканей. Чтобы произошло заживление пораженной части сердца, потребуется 4 недели. После больному ставят диагноз ИБС ПИКС.
Главная причина возникновения патологии – перенесенный инфаркт, в более редких случаях развитие кардиосклероза может быть вызвано другими сердечно-сосудистыми заболеваниями, среди которых: травматические состояния коронарных сосудов, миокардиты, дистрофия тканей органа. Бывают случаи, когда на фоне ИБС происходит замещение поврежденных участков миокарда соединительными тканями, что приводит к диффузному кардиосклерозу. Довольно часто патологию выявляют только в процессе вскрытия.
 Симптомы постинфарктного кардиосклероза
Симптомы постинфарктного кардиосклерозаСимптомы заболевания
На фоне ИБС ПИКС развивается сердечная недостаточность – один из главных симптомов заболевания. Проявление симптоматики зависит от того, в какой части миокарда произошел инфаркт. Если затронут правожелудочковый отдел, у пациента возникают характерные признаки:
- печень увеличивается, появляется болевой синдром, затрагивающий правое подреберье;
- нарушается микроциркуляция крови, органы не получают необходимый объем кислорода, из-за чего конечности приобретают сине-фиолетовый оттенок;
- в брюшине, в полостях перикарда и плевры скапливается жидкость;
- вены на шее набухают, наблюдается синдром патологической пульсации;
- возникают периферические отеки.
Даже незначительные микроочаги кардиосклероза приводят к появлению электрической нестабильности сердечной мышцы, при которых у пациента развивается желудочковая аритмия. Такое состояние – одна из главных причин летального исхода.
Симптомы левожелудочковой недостаточности выглядят следующим образом:
- у пациента возникает одышка, которая усиливается в положении лежа;
- мокроты имеют пенистую структуру, в них могут появляться кровянистые прожилки;
- усиление кашля может быть следствием отека слизистых оболочек бронхов;
- уровень переносимости физической активности снижается.
Если сократительные функции миокарда нарушены, больной может проснуться ночью от внезапного приступа астмы сердечной. После того как человек принял вертикальное положение, болевой синдром проходит в течение нескольких минут.
Бывают случаи, когда на фоне ИБС ПИКС стенки сосудов истончаются, то есть развивается аневризма. Это приводит к формированию тромба в артериях, и возникновению заболевания под названием тромбоэмболия. При этой патологии происходит повреждение сосудов головного мозга и ног. Если у пациента присутствует такой врожденный дефект, как открытое овальное окошко, кровяной сгусток может попасть в легочную артерию. Истонченные стенки сосудов могут разрываться (чаще всего при инфаркте). В этот период кардиосклероз еще не сформирован.
 Методы диагностики кардиосклероза
Методы диагностики кардиосклерозаДиагностика постинфарктного кардиосклероза
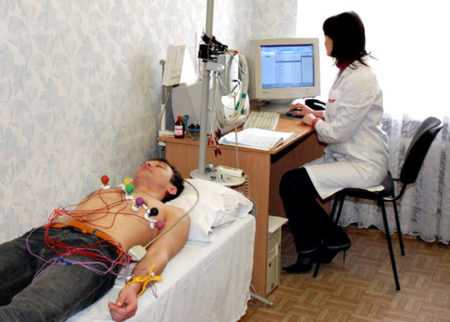
Рассмотрим методы диагностики заболевания. Установить диагноз можно после проведения ряда исследований. Врач берет во внимание анамнез и данные осмотра пациента. Самым эффективным методом диагностики является УЗИ. В процессе такого обследования устанавливают:
- толщину стенок органа;
- размеры сердечных камер;
- область поражения тканей, которые не сокращаются;
- наличие истончения стенок сосудов;
- какой выброс производит левый желудочек (этот показатель очень важен, он влияет на ход лечения и дальнейший прогноз болезни).
Электрокардиограмма указывает на признаки, которые свидетельствуют о перенесении больным инфаркта миокарда. При ЭКГ можно выявить нарушение сердечного ритма, выявить аневризму.
Рентгенография сердца дает возможность определить расширение левой части миокарда. Но этот метод не столь эффективен по сравнению с позитронно-эмиссионной томографией. Пациенту вводят препарат, содержащий радиоизотопы, и регистрируют гамма-лучи в состоянии покоя и при физических нагрузках. Этот метод дает возможность определить уровень обменных процессов в органе и степень кровоснабжения органа.
С помощью ангиографии проводят исследование состояния коронарных артерий. Рентген-контрастное вещество вводится в предполагаемую зону поражения.
Терапия и прогноз
Сердечные заболевания являются одной из главных причин летального исхода, поэтому важно своевременно приступать к лечению патологии. Некоторые болезни сердца могут сопровождаться болевым синдромом, но есть и такие, которые протекают бессимптомно.
Цель терапии при ПИКС – устранить проявления патологии, среди которых аритмия и сердечная недостаточность. А вот восстановление функций миокарда, поврежденного болезнью, произвести невозможно.
Какие препараты назначают пациентам с постинфарктным кардиосклерозом:
- Каптоприл, Эналаприл являются ингибиторами АПФ. Они необходимы для снижения повышенного АД, лекарства снижают риск увеличения сердечной мышцы и растяжения камер миокарда.
- Эгилок и Конкор – противоаритмические средства, уменьшающие интенсивность сокращений сердца.
- Индапамид и Лазикс относятся к группе мочегонных препаратов. Эти лекарства помогают вывести излишки скопившейся жидкости и снизить симптомы сердечной недостаточности.
- Нитроглицерин – классическое средство, используемое при болевом синдроме, возникающем при сердечном приступе.
- АТФ, Мексикор и Рибоксин назначают больным в целях улучшения процессов обмена в сердечной мышце.
Помимо медикаментозной терапии, больной должен соблюдать диету, отказаться от вредных привычек.
Если у больного диагностирована аневризма, прибегают к хирургическому лечению. Как правило, это АКШ (аорто-коронарное шунтирование).
Каким будет прогноз при таком заболевании, сказать сложно. Все зависит от того, насколько выражена сердечная недостаточность, какая область сердца поражена. Нарушение функций левого желудочка и низкая фракция выброса (менее 20%), приводят к снижению качества жизни больного. При такой патологии медикаментозная терапия малоэффективна. Если пациенту не сделать пересадку сердца, прогноз на выживаемость очень низкий, максимум 5 лет.
Ишемическая болезнь сердца (ИБС). Стенокардия, инфаркт миокарда, кардиосклероз (ПИКС)
Вопросы-ответы
Нога ампутированаЗдравствуйте! Моему брату в декабре 2019г ампутировали ногу в связи с атеросклерозом, после чего у него началась гангрена. В январе сделали реампутацию. Сейчас март, но рана не заживает. Делали Кт сосудов....
Ответ: Что делать? Восстанавливать кровоток. Пришлите ссылку на МСКТ сосудов.
ГангренаЗдравствуйте, у моего папы была гангрена на правой ноге на большом пальце, ему ампутировали палец, лечение которое назначил врач не помогает, есть боли, большая корка и был гной, мазали мази...
Ответ: Необходимо срочно выполнить УЗИ артерий н/конечностей и МС КТ с контратсированием, после получения результатов обследования, сможем предложить Вам оптимальный метод лечения.
Чем лечить трофические язвы и некроз пальцев.Здравствуйте. После обследования в Донецком институте неотложной и восстановительной хирургии им. В К. Гусака (ДНР) моему мужу поставили диагноз: ИБС: атеросклеротический кардиосклероз. СН2а. ГБ 2ст. риск 3. Тромб левого желудочка. ...
Ответ: Добрый день. Левая нога страдает от ишемии, т.е. недостатка кровотока. Чтобы она не беспокоила, нужно восстановить кровоток. Нужна операция. Выполните КТ-ангиографию брюшного отдела аорты и артерий нижних конечностей (до стоп)....
Красные пятна.Здравствуйте, сломала ногу в сентябре, а вот спустя 4 месяца на ноге появились красные пятна в виде синяков, и ни как не проходят. ЧТО МОЖЕТ БЫТЬ?
Ответ: Добрый день. Без осмотра ставить диагноз неправомочно. Покажитесь травматологу.
Влажная гангренаЗдравствуйте! У моего папы (70лет) влажная гангрена ноги, мы живем вместе в одной квартире с маленьким ребенком (2года), опасна ли для малыша эта ситуация? Спасибо!
Ответ: Добрый день. Гангрена опасна, если к ней присоединена инфекция. Покажите пациента хирургу.
Атеросклероз нижних конечностей.Здравствуйте, у меня болен папа, 81 год ему. атеросклероз, кальциноз сосудов нижних конечностей. В Перми врачи сделали все, что могли (в т.ч. ангиопластика, которая результатов не принесла). На данный момент...
Ответ: Скорее всего можно, однако надо смотреть пациента очно. По переписке прогноз не установишь.
Окклюзия верхней конечностиМоей маме 68 лет,с августа 2019 года впервые появилась очень сильная боль в локте справа.Постепенно боль усилилась и распространилась ниже по всей руке,консервативное лечение без эффекта. Консультирована нейрохирургом ФЦН г...
Ответ: Выполните КТ-ангиографию артерий верхних конечностей. Ссылку на исследование пришлите по почте [email protected]
атеросклероз нижних конечностейНужна ли операция или терапевтическое лечение
Ответ: Все зависит от конкретной ситуации. В первую очередь клинических проявлений. Покажитесь сосудистому хирургу на личный прием.
АтеросклерозДобрый день! Скажите пожалуйста, моему отцу сделали операцию на ноги, шунтирование. Как правильно было делать операцию сразу двух ног или поочередно?
Ответ: Добрый день. Все зависит от конкретной ситуации.
Облитерирующий эндартериит(атеросклероз) н/кДобрый день. Моему отцу 80 лет, у него синюшно-красные ступни, почти не ходит, конечно есть проблемы с сердцем. Предлагали в прошлом году ампутацию (наша обычная медицина), он отказался. После ночи...
Ответ: Нужна очная консультация нашего сосудистого хирурга
Задать вопросдиагноз ибс пикс что это, ответы врачей, консультация
доброе время суток!Мужчина 51 год, со школы и по сей день занимается волейболом, футболом, баскетболом (любитель)
Часто болел лакунарной ангиной, в1999 году 2 раза подряд в очередной раз переболел лакунарной ангиной (гнойная)Сделали ЭКГ: интервал RR 0,8;переходная зона V3-V4; интервалы PQ 0,16; QRS 0,08; QRSТ 0,36; комплекс QRS не изменен АVF зазубрен. Заключение: ритм синусовый с ЧСС 75 в 1 мин, нормальное положение эл. оси сердца, нарушение в/желуд. проводимости..В 2001 году беспокоили давящие боли в области груди (в основном в состоянии покоя, по утрам) Находился на амбулаторном лечении (10 дней) Поставили ИБС, стенокардия напряжения 3 фун. кл,не было никаких обследований, кроме ЭКГ. ЭКГ 2001 года: признаки гипертрофии ЛЖ с субэпинардиальной ишимией передней стенки. Нарушение внутрижелудочковой проводимости. Приступы были не длительные до 2-х мин и не частые, в основном без нитроглицерина, отказался в конце лечения, т.к. были сильные головные боли. Больше в больницу не обращался ,при этом участвовал в соревнованиях по футболу, волейболу, ходил на рыбалку за 20 км. В это же время ему ставили язву ДПК, язву он лечил народными средствами, а вот от сердца никакие препараты не принимал. До 2007 года единичные приступы, которые проходили при положении сидя, после этого ничего совершенно не беспокоит, приступы по сегодняшний день не повторялись ни разу. Так же ведет активный образ жизни, нет никакой отдышки, отеков, всегда ходит пешком, головные боли не беспокоят. В 2008 году опять гнойная ангина., с t до 41, кое-как сбили тем. в домашних условиях, сбили резко до 36,8, но на следующий день на приёме у врача была уже 38,5.
В 2008 году был госпитализирован в плановом порядке для уточнения диагноза
Диагноз: гипертоническая болезнь 11ст. ХНС о-1, ИБС, стенокардия 1 фк, ПИКС? Инфекционный эндокардит, ремиссия?, язвенная болезнь ДПК, ремиссия
Данные обследования:УЗи сердца
МК: градиент давления -норма, регургитация-подклап, утолщение ПСМК. АК: диаметр аорты (дальше не понятно) - 36мм, диаметр аорты на уровне восходящего отдела-33мм, стенки аорты уплотнены, систолическое расхождение створок-24, градиент давления макс-3,6мм Нg, регургитация-нет, образование d=9,6мм в области RCC-вегетация?. ТК-регургитация подклап, ЛА-регургитация подклап. ЛЖ: КДР-50 мм, КСР-36мм, ПЖ-23мм, ЛП-37мм, МЖП-10,5мм, ЗСЛЖ-10,5мм, ФВ-49. Перикард не изменен.
ЭКГ проба с доз. физ. нагрузкой (ВЭМ) - проба отриц толерантность в/стерд
холтер.мониторирование ЭКГ: суточная динамика ЧСС-днем-63-151, ночью-51-78, ритм синусовый. Нарушение ритма в иде: одиночные ЖЭ-всего 586, одиночные ПЭ-всего 31, СА-блокада с паузами до 1719 мсек-всего 16. ЭКГ-признаки ишемии миокарда не заригистрированы. Прверяли пищевод, поставили хр.гастро-дуоденит. УЗи почек- патологии почек не выявлено Рекомендовано обследование в институте сердца (ЧП_ЭхоКГ,КВГ). Прописанные лекарства не принимал В 2009 нигде не обследовался.
2010 год - обследование в Краевом кардиологическом отделении Диагноз: ИБС. Стенокардия напряжения 11фк, ПИКС (не датированный), гипертоническая болезнь 11 стадии, к степени, коррекция до нормотензии, риск 3. Преходящий синдром W-P-W, образование правой коронарной створки, ХСН 1 (NYHAI ФК)
Обследование:
ЧП Эхо-КГ: на правой коронарной створке лоцируется округлое, подвешанное образование (d 9-10мм) на ножке (ножка 1¬6-7мм, толщина 1мм), исходящее из края створки
Тредмил: На 3 шаге нагрузки должная ЧСС не достигнута. Максимальное повышение АД !:)/85 мм.рт.ст. При нагрузке-преходящий синдром WPW, тип В, единичная желудочковая экстрасистола. Изменений ST, з.Т не выявлено. Толерантность к нагрузке очень высокая, востановительный период не замедлен.
суточное мониторирование АД: Дневные часы:макс САД-123, макс ДАД-88, мин САД-101, мин ДАД 62. Ночные часы: макс САД-107, макс ДАД57, мин САД-107, мин ДАД-57
Суточное ЭКГ-мониторирование: Закл: Синусовый ритм ЧСС 46-127 в мин(средняя-67 в мин). Эпизодов элевации и депрессии сегмента ST не заригистрировано, желудочковая эктопическая активность: одиночные ЖЭС-231, Бигеминия (число ЖЭС)-0, парные ЖЭС (куплеты)-0, пробежки ЖТ (3 и болееНЖЭС)-0. Наджелудочковая эктопическая активность: одиночные НЖЭС-450, Парные НЖЭС 9куплеты)-15, пробежки НЖТ (3 и более НЖЭС)-0. Пауз: зарегистрировано-6. Макс. длительность-1,547с.
Рекомендации: консультация в "Институте сердца" для решения вопроса об оперативном лечении. Лекарства не принимает. На очередном мОсмотре написали, что дается 1 год работа машиниста газокомпрессорной станции, затем на профпригодность
2011 год Институт сердца (с 24.05 по 25.05)
Диагноз: ИБС, вазоспатическая стенокардия, постинфарктный кардиосклероз (с зубцом Q задний недатированный)
Эхо КГ:АО-40 восх+40 дуга 29, S1 22,S2 17, ЛП-38*49*59,Vлп 53,9,ПЖ26, толщ.ст.ПЖ5, КСРЛЖ-,КСО96,КДО164, УО67, ФВ40-41, УИ35,
СИ 2,4,МЖП14, ЗСЛЖ13,ПП43-53, НПВ17,ВТЛЖ22, Vel/ТVI/Рg 0,6/1,4, АК не изменен, АК (раскр.)20, ФК25,Vel/ТVI/Рg 0,9/3,2, МК не изменен, ФК 40, МПД=34мм, площадь 7см2, ТК не изменен, ЛА32,Vel/Рg 0,9/3,3/1,7, Р ср.ЛА 10. Заключение: ППТ=1,96 м2, незначительная дилатация ПП., незначительная ГЛЖ, гипокинез задне-боковой, нижней стенок на базальном уровне, нижне-перегородочного сегмента. Функция ЛЖ снижена,ДДЛЖ 1 типа
Коронография (доза облучения 3, 7мЗв): без патологий, тип кровообращения правый,ЛВГА в норме Рекомендовано консервативное лечение
18.072011 прошли Эхо-КГ без предъявления диагноза, просто провериться
Результаты:Размеры:КСР-35мм., КДР-54мм., КСО-52мл.,КДО 141мл, Ао-31мм, ЛП-34*38*53мм.,ПП-35*49мм.,ПС-4мм., МЖП-13мм.,ЗС-12мм.,ПЖ-28мм.,Ла-26мм,НПВ-17мм. Функция: ФВ-62%., УО-89 мл., ФУ-32%.Клапаны: Митральный клапан:Vе-57см/сек,Vа-79см/сек.,VE/VаРезультаты 1-го: левое предсердие:парастерально-41;
-Ч-К позиция-51-38; аорта: диаметр-035;открытие АО кл-21;левый желудочек: КДР-59;КСР-42;КДО-171;КСО-79;УО-92;ФВ-54%;МЖП-15;ЗСЛЖ-14/15
правое предсердие:длинная ось-48;короткая ось-40; правый желудочек:парастернально-25;НВП,диаметр-23;НВП,% коллапса-№;легочная артерия:диаметр-23;СДЛА-№;аортальный кл:площадь-№;митральный кл.:площадь-№
Заключение:аорта не расширена, умеренная дилатация левых камер сердца, симметрическая гипертрофия ЛЖ, нарушение диастолической функции по 1 типу, ИММЛЖ 240г/м(м-в квадрате)-выше нормы, клапаны не изменены, нарушений локальной сократимости миокарда не выявлено, глобальная сократимость незначительно снижена. Делал УЗД врач высшей категории.
Результаты 2-го исследования.
АО-37в-35;S1-17;S2-16;ЛП-34х42х51;
V лп-45мл;ПЖ-22;КСРЛЖ-44;КДРЛЖ-62;КСО-89;КДО-197;УО-108;ФВ-55;ФУ-29;МЖП-12;ЗСЛЖ-12;Им миокарда-204;ПП-31х43;перикард-№;АК-не изменен;АК 9раскр.)-27;ФК-23;VeI/TVI/Pg-1,0/4,0; регургитация-не выявлена;МК-не изменен;ФК-32;VeI/Pg-о,5/1,0;регургитация-не выявлена;ТК-не изменен;регургитация-не выявлена;ЛА-25;VeI/Pg-0,77/2,3; Р ср.ЛА-19,0
Заключение:ППТ-1,93 м2, выраженная дилатация ЛЖ (индекс КДО ЛЖ-102мл/м2; выраженная экцентрическая ГЛЖ (ОТС-0,39; ИМ миокарда-204г/м2),достоверных зон асинергии ЛЖ не выявлено, систолическая функция ЛЖ удовлетворительная, ДДЛЖ 1 типа, клапаны не изменены, нормальное давление в ЛА. УЗД делал врач высшей категории, зав отделением кардиологии. Мы проходим так много УЗИ, чтобы доказать , что у мужа не было инфаркта, т.к. результаты обследования этого не подтверждают, а его по поставленному диагнозу увольняют с работы. Давление у него 123/80, недавно было 130/80, пульс 72, на приёме у врача было зарегистрировано давление 140/82, ЧСС 75. Мы подали в экспертную комиссию, чтобы нам пересмотрели диагноз. Вопросы: 1) как трактуются последние УЗИ сердца (если учитывать, что в остальных обследованиях у него всё в порядке? 2)Если ему ставили ПИКС с 2001 или 2004 года, мог ли он без всяких лекарственных препаратов, чувствовать себя так прекрасно? 3) может ли быть инфаркт миокарда при чистых коронарных сосудах? 4) может ли повлиять частая ангина на утолщение стенок (по последнейему УЗИ нам сказали, что у нег утолщение стенок, которое, возможно, принимали за постинфарктный рубец, и ещё до этого, когда он проходил м/комиссию, одни врачи видели якобы рубец, другие нет, и очень удивлялись, что у него ИБС и инфаркт, т.к. опять же ничем не подтверждалось, но его упорно переписывали из года в год)У его родителей нет ИБС, матери 78 лет, у неё пониженное давление Хотелось бы узнать ваше мнение по данному мужчине? (МРТ сердца у нас в области не делают, т.к. и сцинтиграфию миокарда). За ранее благодарна за ответы!