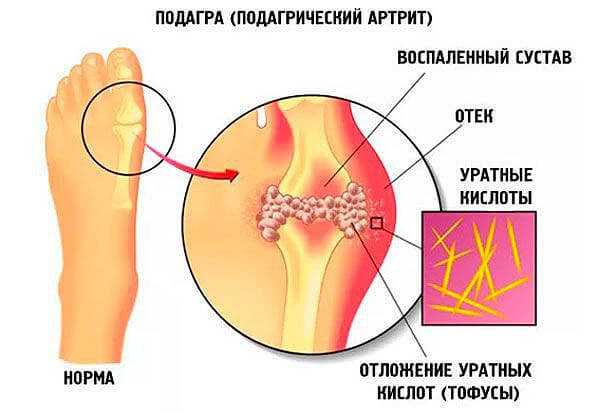
Инфекции кожи и мягких тканей что это такое
причины, симптомы, методы лечения, фото
Строение кожи человека особенное, на него влияют различные факторы, как внешние, так и внутренние. Именно они отвечают за заболевания кожи. Многие из болезней являются результатом влияния таких факторов как паразиты, вирусы и микроскопические грибки. Чаще всего инфекция попадает на кожу и в глубокие мягкие ткани из-за повреждений - это не обязательно должна быть большая рана, достаточно лишь микроповреждения, чтобы бактерии и микробы проникли внутрь клеток и запустили процесс изменения организма, заражая его.
Инфекции кожи и мягких тканей находятся везде, и им подвержены люди разных возрастных групп, подобные заболевания могут проявиться не только у взрослых людей, но и у детей. Только компетентный специалист может найти отличия между неинфекционным и инфекционным заболеванием. Именно поэтому не стоит пытаться самостоятельно вылечиться, ведь чаще всего это не приносит никакого результата. Прежде чем начинать медикаментозное лечение или терапию, необходимо выяснить причину, повлекшую за собой заболевание. При этом любое кожные заболевание подразумевает под собой срочный визит к врачу при первых изменениях кожного покрова для того чтобы снизить негативные последствия заболевания. Более подробно о лечении инфекций кожи (фото прилагается) читайте дальше.
Классификация кожных заболеваний
Для того чтобы классифицировать любое кожное заболевание, необходимо установить его локализацию, а именно то место, в котором и протекает процесс болезни.
Уже исходя из этого можно разделить заболевания кожи на кожные инфекции, инфекции подкожной клетчатки и более глубоких тканей. При этом важно определить, системная инфекция или же локальная. Последняя характеризуется отсутствием интоксикации и ее признаков, а также неизменностью состояния организма. Если же признаки токсичного состояния организма присутствуют, то речь идет о системном заболевании. Как правило, данная характеристика влияет на дальнейшее лечение больного.
Любая инфекция может иметь различное местоположение на теле больного, однако симптоматика остается одной и той же. По этой причине специалисты классифицируют инфекции кожных покровов согласно специфике их возбудителей. Сюда можно отнести грибки, вирусы и паразитов.
Бактериальная инфекция: общая характеристика
Самым значимыми и наиболее распространенным бактериям, которые могут вызвать кожные заболевания, можно отнести:
- Боррелию.
- Чумную бактерию.
- Палочку Сибирской язвы.
- Стрептококк (к нему относится рожистое воспаление).
- Стафилококк.
- Риккетсию.
Каждая болезнь обладает своими клиническими симптомами. Однако в любом случае общее состояние пациента меняется, симптомы же чаще появляются на кожных покровах и реже - на внутренних тканях.
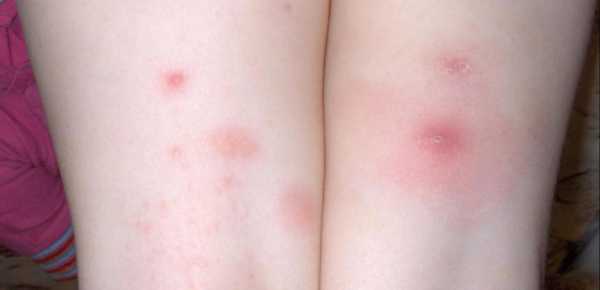
Стрептококк и стафилококк
Стрептококковой и стафилококковой инфекциям чаще подвержены младенцы, если за ними проводится ненадлежащий уход. Также в группе риска - дети, которые часто болеют и даже имеют ослабленный иммунитет, к последней группе можно отнести и взрослых людей.
Как правило, симптомы данных инфекций являются вариабельными, то есть заболевание может поразить любой участок кожного покрова или глубоких тканей. Чаще всего при диагностике выявляют такие состояния:
- Поражается сальная железа и волосяной фолликул, при этом возникает фурункул, он может быть как один, так и множество.
- Возникает флегмона - состояние, при котором ткани начинают плавиться.
- Появление абсцесса - полости с гнойным содержимым.
Опасными являются не только заболевания, несущие в себе инфекцию, но также существует риск того, что возбудитель распространится, попадая в кровь и во внутренние органы, начав воспаление в них. Это наиболее критично для новорожденных детей, что может привести к летальному исходу.
Во время лечения же уничтожаются возбудители, восстанавливаются биохимические процессы, нарушенные во время болезни.
В качестве медикаментозного лечения применяются антибиотики широкого спектра действия, солевую и коллоидную терапию, также инфузионную. Мази, в состав которых также входят антибиотики, не помогают. Они не смогут избавить больного от стафилококка или стрептококка полностью. Поэтому применять их отдельно не стоит. Если же инфекция распространилась довольно широко и доходит до костей, то чаще всего лучшим решением этой проблемы считается хирургическое вмешательство: во время проведения операции необходимо вскрыть гнойник и дренировать его.
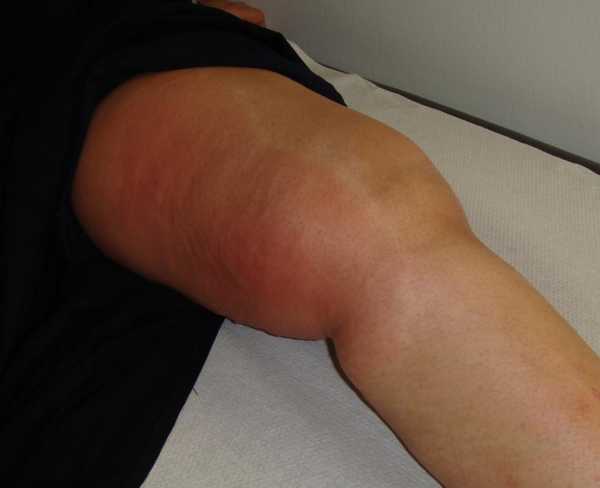
Рожистое воспаление
Это воспаление относится к стрептококковому, так как вызвано одной из его разновидностей. Дети редко подвержены этому заболеванию, в группе риска находятся пожилые и люди среднего возраста, страдающие заболеваниями сердечно-сосудистой системы или имеющие неустойчивый гормональный фон. Как правило, симптомами рожистого воспаления являются:
- Внезапное появление клинических симптомов.
- Повышение температуры и ухудшение состояния организма.
- Образование отечных, "горячих", "красных" пятен на коже, имеющих четкий контур.
- Появление пузырей с серозной жидкостью или кровью.
Данная инфекция кожи, как правило, ассоциируется с иной микрофлорой микроорганизмов, что может поразить глубокие ткани кожи.
Чтобы вылечить больного, назначаются различные антибиотики, и проводится инфузионная терапия широкого спектра. Однако даже это не может гарантировать полного исцеления организма. Чаще всего болезнь проявляется снова и снова десятки раз. Профилактики от данного недуга все еще нет.
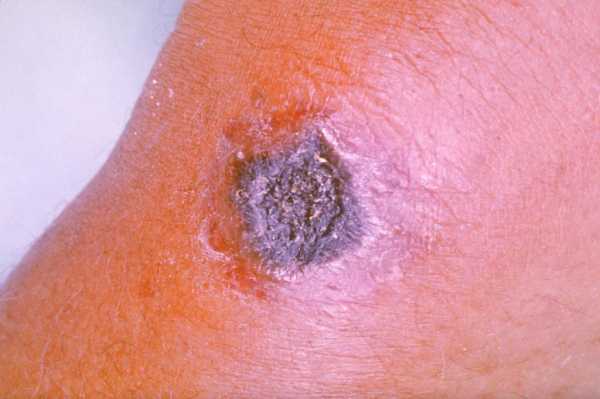
Сибирская язва
Споры Bacillus anthracis характеризуются устойчивостью к окружающей среде. Именно они являются причиной инфицирования кожи больного. Данные споры, как правило, остаются активными в течение десятков лет.
Заразиться человек может от инфицированных сельскохозяйственных животных непосредственно через кожу. Также инфекция может содержаться в молоке, мясе или шерсти скота. Данному заболеванию чаще подвержены взрослые люди, чем дети, из-за более частого контакта с зараженным животным. Чаще всего от сибирской язвы страдает именно кожа, но известны случаи, когда проявлялось заражение крови, кишечника или легких.
Как правило, сибирская язва характеризуется следующими симптомами на коже:
- Сыпь и дальнейшее ее изменение от пятна до язвы.
- Со временем пятна приобретают черный цвет, они не причиняют боли.
- Из-за пузырьков, которые образуются в язве, она может расти.
Данная инфекция кожи ног и рук удачно диагностируется при помощи специфических исследований. Во время диагностирования важно отличить такое заболевание как сибирская язва от трофической язвы и пролежней. Сибирская язва не поддается хирургическому лечению. Также не помогают мази, примочки или любое прогревание. Главной терапией считаются антибиотики при инфекции кожи у детей (фото можно увидеть в статье) и взрослых на основе пенициллина.
Чума (кожаная или кожно-бубонная)
Любая форма чумы является достаточно опасной инфекцией, она с легкостью может передаться от больного человека к здоровому, как правило, протекает болезнь тяжело. Если же игнорировать симптомы и не обращаться за медицинской помощью, можно умереть. Yersinia pestis является возбудителем чумы. Источниками же часто служат различные грызуны, например, портовые крысы. В группу риска падают взрослые, дети же страдают от нее редко.
Кожная чума, как правило, приводит к некрозу кожных покровов и лимфоузлов, плюс организм человека истощается. Пораженные участки кожи болезненные, подвержены покраснению и отечности, невозможно управлять пораженный конечностью.
Если же специализированное лечение отсутствует, а к нему относятся различные противомикробные препараты, такие как стрептомицин, то человека ждет смерть. Больной, какая бы форма чумы у него ни наблюдалась, является опасным для общества, так как микробами может заразиться кто-то еще.
Вирусные инфекции: общая характеристика
Среди огромного спектра вирусов относительно их распространения и значимости выделяют такие как герпесвирус, папиломавирус, краснуха и корь (детские капельные инфекции). Отмечается также то, что корь, краснуха и другие детские капельные инфекции являются вторичными для заболеваний кожи. Основному же заражению подвергаются внутренние органы и глубокие ткани. Данные инфекции на коже лица могут проявляться не только у детей, но и у взрослых.
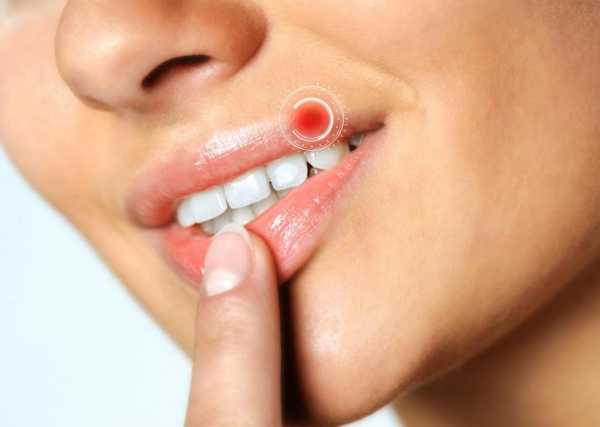
Инфекция герпеса
Чаще всего вирусная инфекция кожных покровов ассоциируется с вирусом герпеса. На данный момент их существует 8. Как правило, для каждого типа характерны свои симптомы. Однако существуют и схожие моменты, такие как поражение кожи и иногда мягких тканей. Инфекция герпеса характеризуется следующими проявлениями: если мягкие ткани также были инфицированы, что случается редко, тогда количество пузырей может расти; зона поражения, как правило, становится шире, что несет за собой неприятные ощущения.
От таких признаков инфекции герпеса в острой форме как пузыри и покраснения сложно избавиться полностью - это сделать практически не представляется возможным. Препараты, которые борются с вирусами, такие как "Ацикловир" отличаются быстрым и эффективным действием, однако они не могут прекратить распространение болезни полностью. Как правило, инфекция герпеса сопровождает человека всю его жизнь, заражаются же люди еще в детском возрасте.
Инфекция папилломавируса
Ей больше подвержены взрослые, дети же сталкиваются с ней нечасто. Сегодня данный вирус имеет десятки видов. Клинические симптомы различны. Это могут быть кожные проявления, такие как папиллома или бородавка, может даже дойти до злокачественного образования в органах репродукции. Именно локализация определяет будущее лечение вируса, это может быть как медикаментозное лечение, так и хирургическое вмешательство.
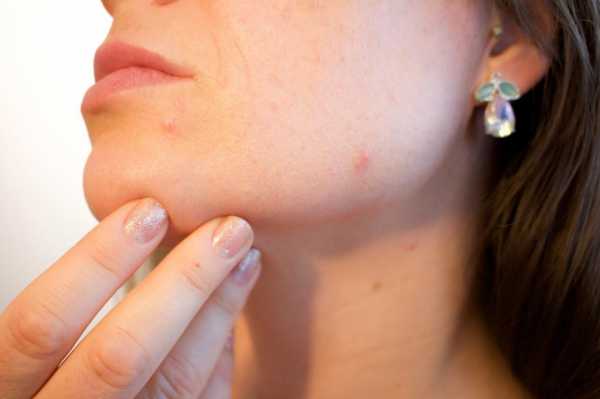
Грибок кожи: общая характеристика
Грибки распространяются широко, их можно найти в любой стране. Не обязательно грибковой инфекции может быть подвержен человек, ведущий асоциальный образ жизни, часто в группу риска попадают дети из-за контакта с различными предметами, окружающими их. Как правило, даже мелкого повреждения хватает для того, чтобы заразиться грибком.
Признаки грибковой инфекции кожи рук и ног:
- Измененный цвет кожи.
- Изменение толщины кожи, образование шелушения.
- Отсутствие болевого синдрома, при этом наблюдается сильный кожный зуд.
Грибок не может исчезнуть без медикаментозного лечения, необходимы препараты, борющиеся с ним, как местного действия, так и системного. Также важным моментом остается соблюдение гигиены.
Так что можно сказать, что кожные инфекции, а также инфекции мягких тканей наблюдаются у взрослого человека и ребенка. Они не должны лечиться самостоятельно, так как это только может усугубить ситуацию и привести к плачевному результату, который не сможет исправить ни один врач. Именно поэтому лечение может происходить только под наблюдением специалистов в медицинском учреждении, которые полностью ознакомлены с заболеванием и всей его симптоматикой, знают возможные осложнения, с применением различных препаратов, таких как антибиотики и противовирусные, антибактериальные средства.
Общая терапия
Вещества, назначенные для внешнего использования при дерматологических болезнях, можно поделить на гормональные и негормональные. Главным компонентом мазей и кремов на базе гормонов считаются глюкокортикостероиды, какие имеют свойство моментально ликвидировать воспаление и замедлять иммунную реакцию. Это гарантирует сдерживание признаков многих дерматологических болезней, но непрерывное применение гормональных медикаментов — даже при условии их местного нанесения — рискованно.
Во-первых, они подавляют локальный иммунитет кожи, что делает ее чувствительной для присоединения вторичной инфекции, что просто проникает через поврежденные кожные покровы.
Во-вторых, ведут к истончению и потере предохранительных качеств эпидермиса.
А в-третьих, продолжительное использование глюкокортикостероидов порождает адаптацию кожи, и их отмена способна вызвать новое усугубление болезни.
Примерами медикаментов для лечения инфекций кожи (фото проблемы представлены в статье) данной категории считаются «Унидерм», «Кенакорт», «Синалар», «Акридерм», «Кортеф» и прочие. Можно применять и негормональные местные средства, такие как «Цинокап» (на основе пиритиона цинка), нафталановая, ихтиоловая, дерматоловая, карталиновая мази, мазь на основе дегтя и прочие.
Из числа средств, которые по эффективности не уступают гормонам, особое место занимают препараты с цинком (пиритионом цинка). В отличие от обыкновенного оксида цинка, который имеет только подсушивающее воздействие, активный цинк (пиритион цинка) включает целый комплекс значимых качеств:
- убирает воспаление;
- уменьшает раздражение;
- оберегает кожу от присоединения инфекции;
- возобновляет испорченную структуру и барьерную функцию кожи.
Инфекции кожи и мягких тканей
Лечение инфекции кожи и мягких тканей
Интенсивную терапию больных с обширными инфекционными поражениями мягких тканей проводят на фоне радикального хирургического лечения.
Хирургическая тактика при инфекции мягких тканей заключается в радикальном иссечении всех нежизнеспособных тканей с ревизией прилегающих мягких тканей. Мягкие ткани при анаэробной инфекции пропитаны серозным мутным отделяемым. Хирургическое вмешательство приводит к образованию обширной послеоперационной раневой поверхности и необходимости ежедневных травматичных перевязок под наркозом с контролем состояния мягких тканей.
Инфекцию большого массива мягких тканей (несколько анатомических структур) сопровождают общие проявления ССВР, как результат поступления в кровь из поврежденных тканей биологически активных веществ, и развитие сепсиса. Клинические симптомы - отек кожных покровов, гипертермия (38-39 °С), лейкоцитоз, анемия, клинические симптомы тяжелого сепсиса (дисфункция или недостаточность внутренних органов, тяжелая степень интоксикации, нарушения сознания).
Антибактериальная терапия
Клинический диагноз анаэробной неклостридиальной инфекции мягких тканей предполагает ассоциацию аэробной и анаэробной микрофлоры и требует применения препаратов широкого спектра действия. Раннее начало эмпирической антибактериальной терапии целесообразно проводить препаратами из группы карбапенемов (имипенем, меропенем по 3 г/сут) или сульперазон 2-3 г/сут.
[38], [39], [40], [41], [42], [43]
Коррекция антибактериальной терапии
Назначение препаратов по чувствительности - проводят через 3-5 дней по результатам бактериологических посевов микрофлоры. Под контролем повторных бактериологических посевов назначают (аэробная микрофлора):
- амоксициллин/клавулановая кислота 1,2 г три раза в сутки, внутривенно,
- ефалоспорины III-IV поколения - цефепим 1-2 г два раза в сутки, внутривенно,
- цефоперазон 2 г два раза в сутки, внутривенно,
- амикацин по 500 мг 2-3 раза в сутки
С учётом динамики раневого процесса возможен переход на фторхинолоны в комбинации с метронидазолом (1,5 г) или клиндамицином (900-1200 мг) в сутки.
Антибактериальную терапию проводят в сочетании с антигрибковыми препаратами (кетоконазол или флуконазол). Высевание грибов из мокроты, крови - показание для внутривенной инфузии флуконазола или амфотерицина В.
Контроль адекватности - повторные бактериологические посевы, те качественное и количественное определение микрофлоры в инфицированных мягких тканях.
Инфузионная терапия [50-70 мл/(кгхсут)] необходима для коррекции водноэлектролитных потерь при обширном поражении инфекцией мягких тканей, зависит также от площади раневой поверхности. Назначают коллоидные, кристаллоидные, электролитные растворы.
Контроль адекватности - показатели периферической гемодинамики, уровень ЦВД, почасовой и суточный диурез.
Коррекция анемии, гипопротеинемии и нарушений свёртывающей системы крови (по показаниям) - эритроцитарная масса, альбумин, свежезамороженная и супернатантная плазма.
Контроль - клинические и биохимические анализы крови, коагулограмма. Детоксикационную терапию проводят методами ГФ, УФ, плазмафереза (по показаниям).
Контроль адекватности - качественное и количественное определение токсических метаболитов методом газожидкостной хроматографии и масс-спектрометрии, оценка неврологического статуса (шкала Глазго).
Иммунокоррекция (вторичный иммунодефицит) - заместительная терапия иммуноглобулинами.
Контроль - определение в динамике показателей клеточного и гуморального иммунитета.
[44], [45], [46], [47], [48], [49], [50], [51], [52], [53]
Энтеральное и парентеральное питание
Коррекция белково-энергетических потерь - абсолютно необходимый компонент интенсивной терапии при обширных поражениях инфекцией мягких тканей. Показано раннее начало нутриционной поддержки.
Уровень белково-энергетических и водно-электролитных потерь зависит не только от катаболической фазы обмена веществ, гипертермии, повышенных потерь азота через почки, но также от длительности течения гнойной инфекции и площади раневой поверхности.
Обширная раневая поверхность в 1-й фазе раневого процесса приводит к дополнительным потерям азота - 0,3 г, т е около 2 г белка со 100 см2.
Длительная недооценка белково-энергетических потерь приводит к развитию дефицита питания и раневому истощению.
Развитие дефицита питания у больных хирургической инфекцией
| Длительность инфекции, дни | Средний дефицит питания (дефицит массы тела 15%) | Тяжёлый дефицит питания (дефицит массы тела более 20%) |
| Менее 30 дней (% больных) | 31% | 6% |
| 30-60 дней (% больных) | 67% | 17% |
| Более 60 дней (% больных) | 30% | 58% |
Контроль эффективности лечебного питания - уровень азотистого баланса, концентрация общего белка и альбумина в плазме, динамика массы тела.
Таким образом, обширные инфекции кожи и мягких тканей, особенно при развитии анаэробной неклостридиальной инфекции или нозокомиальной (госпитальной) инфекции, требуют проведения многокомпонентной и длительной интенсивной терапии.
[54], [55], [56], [57], [58], [59], [60]
симптомы и причины инфекционных заболеваний кожи, хронические патологии, протекающие с поражением кожи
Описание раздела
Инфекции кожи – группа заболеваний, которые характеризуются прогрессированием поражения эпидермиса на фоне инвазии патогенных микроорганизмов. Проблема возникает как у взрослых пациентов, так и у детей.
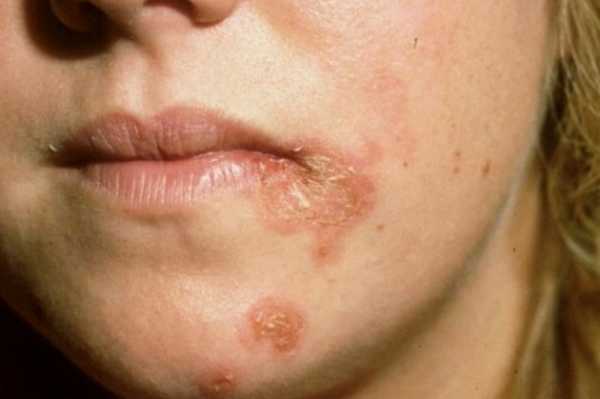
Особенностью кожных инфекций является поражение преимущественно только внешнего покрова тела. Некоторые болезни протекают со втягиванием в процесс внутренних органов и систем тела человека.
Причины
Возникновение инфекционной патологии всегда предусматривает наличие соответствующего возбудителя. Им выступают бактерии, вирусы, грибки или паразиты. В зависимости от типа патогена, будет отличаться клиническая картина конкретного заболевания.
Распространенные возбудители кожных инфекций:
- Бета-гемолитический стрептококк группы А – скарлатина, рожистое воспаление.
- Вирус герпеса – опоясывающий лишай.
- Вирусы краснухи, кори, ветряной оспы, вызывающие соответствующие заболевания с выраженным поражением кожи.
- Грибы рода Candida – кандидоз.
- Микобактерия туберкулеза – специфическое поражение кожи.
- Вирус папилломы человека – бородавки.
- Стафилококки и стрептококки – сикоз (поражение кожи под носом), пиодермии, фолликулиты – воспаление волосяного мешочка.
- Грибки – трихофития, микроспория.
- Микобактерия лепры – проказа.
Механизм заражения человека базируется на физическом контакте с носителем. Передача микроорганизмов может происходить воздушно-капельным путем (корь, краснуха, ветрянка). Шанс на развитие соответствующего поражения кожного покрова напрямую зависит от следующих факторов:
- Агрессивность и количество возбудителя, попавшего в тело человека.
- Реактивность организма пациента. Если человек здоров, имеет крепкую иммунную систему, тогда риск заболеть снижается. В случае прогрессирования патологии она протекает более мягко.
- Наличие сопутствующих заболеваний.
Кроме указанных причин, важную роль играет влияние на человека внешних факторов, которые могут увеличить риск на развитие патологии:
- Игнорирование правил личной гигиены.
- Частая травматизация кожного покрова. В группу риска попадают работники шахт, лесорубы, врачи.
- Неполноценное питание.
- Врожденный или приобретенный иммунодефицит.
- Частые колебания температуры воздуха.
- Избыточное воздействие солнечных лучей.
Произвольное сочетание указанных факторов влияет на активность патологии, ее прогноз. В зависимости от возбудителя, подбирается соответствующее лечение для стабилизации состояния пациента.
Общая симптоматика
Кожные инфекции – группа заболеваний, которые преимущественно поражают дерму и эпидермис человека. Клиническая картина напрямую зависит от локализации процесса с прогрессированием характерной симптоматики.
Общие признаки:
- Покраснение кожи.
- Возникновение патологических элементов разной формы и размера. Все зависит от конкретного возбудителя. Характер высыпаний является одним из важных элементов для дифференциальной диагностики различных инфекционных заболеваний.
- Зуд или боль в зоне поражения эпидермиса.
- Локальное повышение температуры тела.
- Общее ухудшение состояния человека.
При тяжелых формах болезней, протекающих с поражением кожного покрова, в процесс втягиваются другие структуры тела – внутренние органы. Симптомы могут дополняться нервозностью человека, прогрессированием диспепсических расстройств – тошнота, рвота, диарея.
Частым признаком инфекций кожи остается лихорадка, которая может иметь разный характер. Данный симптом является факультативным (необязательным) и возникает при тяжелых формах патологии с массивным проникновением возбудителя в кровь человека.
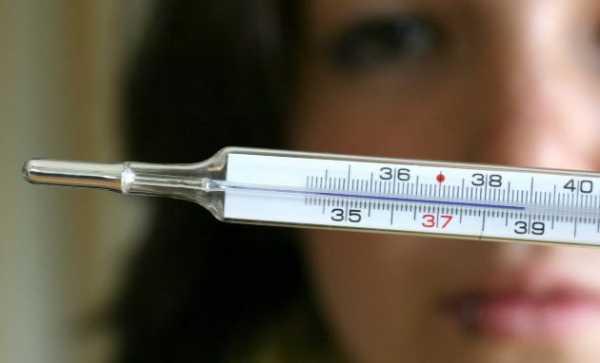
Дополнительные признаки:
- Образование пленки или налета на поверхности патологических кожных элементов.
- Втягивание в процесс лимфатических проток или узлов с их болезненностью и увеличением.
- Истончение, выпадение волос или поражение ногтевых пластинок, которые становятся неровными, постепенно разрушаются.
- Появление темных пятен по телу.
- Нарушение ритма сна.
Общая симптоматика дополнительно усугубляется при наличии сопутствующих заболеваний и расстройств, которые усиливают активность возбудителя. Дети и пожилые люди тяжелее переносят бактериальные и вирусные поражения покрова тела.
Основные заболевания
Инфекционные заболевания кожи – большая группа патологий, включающая разные варианты протекания проблемы. Одни из них в практике встречаются чаще, другие реже. Ниже будут описаны основные заболевания, требующие особого внимания со стороны пациента и врача.
Проказа
Проказа или лепра – относительно малораспространенное хроническое инфекционное заболевание покрова тела человека, которое возникает из-за деятельности соответствующей микробактерии. Передается только при длительном и тесном контакте с зараженным человеком.
Рожистое воспаление
Рожистое воспаление – острое поражение кожи, вызванное гемолитическим стрептококком, которое проявляется выраженной клинической картиной с покраснением эпидермиса, лихорадкой и болевым синдромом.
Розацеа
Розацеа – хроническая форма кожного заболевания, которое сопровождается локальным расширением кровеносных сосудов в эпидермисе с образованием характерных розовых угрей. Инфекция в данном случае чаще выступает провоцирующим болезнь фактором.
Скарлатина
Скарлатина – одна из детских инфекций, которая вызывается стрептококком и протекает с синдромом общей интоксикации организма, лихорадкой и характерной сыпью, распространяющейся по всему телу пациента.
Эритразма
Эритразма – бактериальное поражение рогового слоя эпидермиса, которое возникает в природных складках – под грудью у женщин, в области мошонки – у мужчин. Реже поражается подмышечная ямка.
Какой врач лечит инфекционные заболевания?
Любое поражение кожи традиционно становится причиной обращения к дерматологу. Врач занимается лечением и диагностикой большинства указанных болезней. При высокой заразности патологии пациент изолируется в инфекционном стационаре для соответствующего лечения.
Тяжелые формы кожных поражений с вовлечением в процесс внутренних органов и систем могут потребовать госпитализации человека в отделение интенсивной терапии.
Диагностика
Диагностика патологии влияет на правильность подбора терапии. Для установления первопричины конкретного заболевания врачи проводят:
- Анализ жалоб и анамнеза пациента.
- Общий осмотр кожного покрова и патологических элементов.
- Клинический анализ крови.
При необходимости проводится дополнительно микроскопическое исследование соскобов из пораженных участков эпидермиса для верификации возбудителя. Вспомогательным лабораторным методом остается изучение крови на наличие антител к соответствующим бактериям – серологический анализ.

Для установления чувствительности микроорганизмов к отдельным препаратам проводят антибиотикограмму. Она позволяет точно выбрать медикамент, который будет влиять на конкретного возбудителя.
Для верификации наличия вирусной инвазии дополнительно используется полимеразная цепная реакция – диагностический метод, позволяющий выявить частицы ДНК или РНК патогена в крови пациента.
Принципы лечения
Терапия при инфекционных заболеваниях делится на три большие группы:
- Этиотропная – предусматривает уничтожение возбудителя проблемы.
- Патогенетическая – базируется на нейтрализации основных моментов соответствующего процесса.
- Симптоматическая или поддерживающая – предусматривает минимизацию негативных ощущений пациента без влияния на источник проблемы.
При установлении конкретного возбудителя обязательно используют специфические медикаменты. Если причиной патологии являются бактерии, тогда врачи применяют противомикробные средства (тетрациклиновая мазь и другие), вирусы – противовирусные и стимуляторы иммунной системы (интерфероны, ацикловир), грибки – фунгициды (флуконазол).
От правильно подобранной этиотропной терапии зависит скорость устранения сопутствующей симптоматики. Уничтожение возбудителя автоматически разрывает патологический процесс, который сопровождается поражением кожи и других органов в теле человека.
Для ускорения процесса используют вспомогательные медикаменты, которые существенно повышают эффективность антибиотиков и других групп веществ. Самыми популярными остаются глюкокортикостероиды (Преднизолон, Гидрокортизон).
Данная группа гормональных препаратов применяется в средних и тяжелых случаях для поддержки организма и ускорения выздоровления. Неправильное использование стероидов чревато прогрессированием ряда осложнений и побочных реакций.
В качестве симптоматической терапии назначают следующие группы медикаментов:
- Антигистаминные – Тавегил, Супрастин, Диазолин. Препараты способствуют снижению активности зуда, частично уменьшают выраженность воспалительного процесса.
- Иммуномодуляторы – Виферон, Арбидол и другие. Средства используются с целью усиления активности эндогенных защитных механизмов.
- Нестероидные противовоспалительные препараты (НПВП) – ибупрофен, парацетамол, ацетилсалициловая кислота. Назначаются для борьбы с лихорадкой и болевым синдромом.
Для улучшения состояния кожи в редких случаях используются разнообразные увлажняющие кремы. Их назначение должно проводиться только после консультации с лечащим врачом из-за риска усугубления симптоматики при неумелом применении.
Профилактика
Не допустить развитие заболевания всегда легче, чем бороться с его последствиями. Для профилактики любого инфекционного процесса существуют несколько простых советов:
- Исключение или минимизация контактов с заразным человеком. При невозможности полностью ограничить общение стоит пользоваться маской, не вступать в телесный контакт для предупреждения передачи микроорганизмов.
- Неспецифическое усиление устойчивости иммунной системы. Речь идет о полноценном питании и сне, регулярном правильном закалывании.
- Вакцинация. Специализированная профилактика разработана для малого количества кожных инфекций (корь), но по возможности ею нужно пользоваться.
- Минимизация травматизации кожного покрова.
- Своевременное обращение к врачу при возникновении характерной симптоматики с подбором адекватной терапии.
Иногда инфекции передаются от домашних питомцев – трихофития. В данном случае профилактика болезни предусматривает исключение контакта с кошками или собаками.
Инфекционные заболевания – распространенная проблема, с которой можно справиться. Главное – вовремя обращаться к врачу и не затягивать с правильным лечением.
Показать весь текст
какие бывают, виды, признаки, описание распространенных кожных болезней
Кожа — это самый большой, выносливый и в то же время хрупкий орган человека. Как и сердце, печень или желудок, она имеет сложную структуру, выполняет жизненно важные функции, а ее здоровье является непременным условием хорошего самочувствия человека в целом. И точно так же, как и другие органы, кожа чрезвычайно уязвима перед патологическими процессами.
Особенность кожных заболеваний состоит в том, что они становятся очевидны с самых ранних стадий. Отчасти это помогает больному приступить к лечению незамедлительно. С другой стороны, кожные заболевания доставляют людям выраженный психологический дискомфорт, особенно когда быстро устранить симптомы не представляется возможным. Поэтому диагностика и лечение любых дерматологических болезней — это необходимое условие возвращения к полноценной жизни.
Это интересно!
Кожа — действительно самый большой по протяженности орган человека. Она занимает почти 2 м2, содержит более трех миллионов потовых желез по всему телу, а микробиом кожи в несколько тысяч раз превышает численность всего человечества[1].
Виды заболеваний кожи
Причин, по которым возникают болезни кожных покровов, множество. Это могут быть как внешние факторы — сюда относится травмирующее влияние окружающей среды, так и внутренние, когда на коже сказываются проблемы иммунной и эндокринной систем, желудочно-кишечного тракта и так далее.
Справка
Кожа состоит из трех слоев. Верхний называется эпидермисом. Он постоянно обновляется (каждые три–четыре недели) и меняет цвет под воздействием ультрафиолетовых лучей. Под эпидермисом расположена дерма — основной слой кожи, в котором находятся рецепторы нервных клеток, железы и волосяные луковицы. Когда дерма теряет эластичность, появляются морщины. Под дермой расположен третий слой, самый «тяжеловесный», — подкожно-жировая клетчатка, которая помогает сохранять тепло, является источником жидкости и питательных веществ. Вес кожи ― 4–6% от общей массы тела, а с подкожно-жировой клетчаткой — около 16–17%[2].
Каждый слой кожи подвержен специфическим заболеваниям. Так, к патологиям эпидермиса можно отнести чесотку и псориаз, к болезням дермы — фурункулез и гидраденит, а подкожно-жировая клетчатка может страдать от целлюлита и липомы. Некоторые болезненные состояния, например ожоги, могут затрагивать сразу все слои кожи.
Патологии кожи можно разделить на инфекционные и неинфекционные, но деление это справедливо не всегда. Например, себорейный дерматит вызывает грибок, который обитает на поверхности эпидермиса у абсолютно всех людей, но проявляет себя только при нарушении иммунитета. К тому же инфекции часто присоединяются уже в разгаре патологического процесса: у больных с псориазом нередко возникают гнойные язвочки, являющиеся следствием бактериального поражения кожи.
Особое значение в дерматологии имеют хронические кожные заболевания. В отличие от острых инфекционных процессов, они сопровождают человека в течение продолжительных периодов жизни и требуют последовательной терапии. Чаще всего развиваются под воздействием самых разных внешних и внутренних факторов: от паразитарной инвазии до перенесенного стресса.
Предрасположенность к некоторым заболеваниям кожи может наследоваться: многие отмечают, что такие проблемы, как юношеские угри, у детей и их родителей проявляются сходным образом. Статистически наиболее распространенной группой кожных заболеваний, которые становятся причиной для обращения к доктору, являются дерматозы и дерматиты — болезни неинфекционной природы, сопровождающиеся зудом, шелушением и изменением цвета кожи. Они наблюдаются и у детей, и у взрослых, которые страдают аллергиями и иммунодефицитами.
Признаки кожных заболеваний: как отличить одно от другого
Заподозрить у себя или у ребенка кожное заболевание просто. В норме покровы тела имеют равномерную окраску, умеренную влажность и гладкую поверхность, а нарушение любого из этих критериев или появление неприятных ощущений, зуда и боли — уже повод для тревоги. Еще до визита к врачу хочется выяснить, насколько это состояние опасно и как обезопасить себя и близких.
Дерматиты и дерматозы, а также псориаз, не заразны, но способны значительно ухудшить физическое и психологическое состояние человека, поэтому при первых признаках недуга стоит показаться дерматологу.
Дерматиты
- Атопический дерматит, или нейродермит, — патология аллергической природы, которая проявляется приступами зуда, сухостью, шелушениями, покраснениями и высыпаниями, локализованными на лице и шее, на волосистой части головы и в естественных кожных складках — в подмышках, в локтевых и коленных ямках, в паху, на ягодицах и так далее. Выделяют младенческий — от двух месяцев, детский — от двух лет, и подростковый или взрослый — старше 13 лет, атопический дерматит. Он может протекать как в легкой, так и в тяжелой форме, причиняя серьезные страдания. В лечении атопического дерматита важен комплексный подход: очищение организма, нормализация пищеварения, диетотерапия, исключение провоцирующих факторов (из рациона и из внешней среды), наружная терапия для устранения видимых симптомов, а в некоторых случаях и системная фармакотерапия. Если атопический дерматит не удается вылечить в младенчестве, то он будет сопровождать человека всю жизнь в легкой, среднетяжелой или тяжелой форме с периодическими рецидивами[3].
- Аллергический дерматит часто возникает и у взрослых, и у детей как реакция на пищевой или контактный раздражитель. Пищевая аллергия проявляется в виде зуда, отечности, мелких и крупных пузырей, наполненных жидкостью, и наступает в течение 24 часов с того момента, как аллерген попал в организм. Иногда пузыри лопаются, образуя обширные мокнущие очаги, которые могут нагнаиваться вследствие присоединения вторичной инфекции. Локализация аллергической сыпи может быть индивидуальной, но обычно сыпь проявляется в одних и тех же местах, с той же интенсивностью и площадью высыпаний.
При контактной аллергии подобная воспалительная реакция и изменения на коже наблюдаются лишь в той части тела, которая непосредственно контактировала с аллергеном. Например, при реакции на краску для волос покраснение, зуд и отечность возникнут на голове, а при непереносимости определенных металлов — на шее, где человек носит цепочку, или в области живота, которая соприкасалась с пряжкой ремня. Также аллергеном могут быть лекарственные препараты, косметика и парфюмерия, мыло, растения, резиновые изделия, клей. Некоторые вещества вызывают повышение чувствительности кожи к воздействию солнечных лучей — фотосенсибилизацию, и при этом возникает фотодерматит, являющийся разновидностью аллергического. В этом случае высыпания возникают на открытых участках кожи, не защищенных одеждой от солнца[4]. Ключевым фактором в лечении аллергических дерматитов является выявление и устранение аллергена, а также терапия местными средствами для устранения зуда, воспалительной реакции, для защиты от инфекции и восстановления поврежденной кожи.
- Себорейный дерматит проявляется вследствие избыточной секреции сальных желез, которая сопровождается выделением повышенного количества кожного сала и активным размножением грибка из рода Malassezia в эпидермисе. Заболевание возникает на фоне психоэмоционального перенапряжения, стресса, гормональных, иммунных и нейроэндокринных нарушений, приема некоторых лекарственных препаратов. Себорейный дерматит развивается на участках тела, богатых сальными железами, — это волосистая часть головы, лицо, заушные области, область грудины и пупка, участок спины между лопатками, подмышки, ягодицы. На поверхности кожи образуются мелкие белесые чешуйки, которые легко отшелушиваются, обнажая немного воспаленную поверхность. Терапия себорейного дерматита должна быть направлена в первую очередь на устранение причины (грибка), а также на восстановление поврежденной структуры кожи ― чтобы сократить избыточное шелушение. Отмечаются два возрастных пика заболеваемости себорейным дерматитом — в первые месяцы жизни и после 40 лет[5].
Дерматозы
- Экзема — острое или хроническое рецидивирующее заболевание кожи, сопровождающееся воспалением, сыпью и чувством жжения на симметричных участках туловища и сгибательных поверхностях суставов. Болезнь развивается в результате комплексного воздействия нейроэндокринных, метаболических, инфекционно-аллергических, вегето-сосудистых факторов. «Спусковым крючком» могут являться бактериальная и грибковая инфекции, химические вещества, лекарственнее препараты, продукты питания и прочее. Экзема передается по наследству: при заболевании одного из родителей вероятность развития экземы у ребенка составляет около 40%, при наличии заболевания у обоих родителей ― 50–60%[6]. Отличительные черты экземы — болезненность в местах поражения и непостоянный характер высыпаний: сначала на коже появляется воспаление, после чего она покрывается маленькими пузырьками, которые, лопаясь, образуют влажную ранку. Со временем эрозии на коже подсыхают и покрываются корочками, после чего наступает период ремиссии. Заболевание может обостряться из года в год, а окончательное излечение, даже при условии грамотного лечения, может не наступить никогда.
- Полиморфный фотодерматоз — это наиболее распространенный вид фотодерматоза, который характеризуется появлением зудящих пятнистых, папулезных, бляшечных высыпаний после пребывания на солнце (поэтому другое его название — весенне-летний фотодерматит). Очаги поражения появляются на коже спустя несколько часов или суток — на шее, груди, плечах, предплечьях, голенях, реже на лице и туловище. Они не оставляют после себя рубцов и проходят в течение нескольких дней или недель после прекращения пребывания на активном солнце. В основе патогенеза заболевания лежит нарушение иммунной реакции, предположительно происходящее из-за воздействия солнечного света. Для полиморфного фотодерматоза характерна адаптация: симптомы уменьшаются после неоднократного пребывания больного на солнце в течение короткого периода времени, так как кожа развивает толерантность к солнечному свету[7].
Псориаз
Его не случайно выделяют в отдельную группу: это одно из самых тяжелых хронических кожных заболеваний, которое отличается непредсказуемым течением и туманным механизмом возникновения. Эта болезнь встречается у 1–2% населения развитых стран вне зависимости от возраста, пола, социального статуса и образа жизни (хотя отмечено, что чаще псориаз возникает на фоне сильного стресса)[8]. Псориатические бляшки проявляются практически повсеместно — на локтевых и коленных сгибах, волосистой части головы, подошвах и ладонях, в области крестца и поясницы. Отметины имеют размер от нескольких миллиметров до нескольких сантиметров и нередко сливаются в единые пятна. Бляшки при псориазе имеют чешуйчатую структуру, при отделении чешуек кожа под ними блестит и иногда кровоточит. Кроме обыкновенного (вульгарного) псориаза распространен себорейный псориаз, при котором чешуйки имеют желтоватый оттенок. Болезнь может поражать не только кожу, но также ногти и суставы, вызывая псориатический артрит.
Особенности лечения
Кожных заболеваний много, но лечебные принципы при каждом из них сходны: для победы над недугом требуется сочетание системной и местной терапии. Первая подразумевает прием таблетированных препаратов и инъекции, направленные на устранение внутренних патологических механизмов: подавляются воспалительные и аллергические реакции, нормализуется работа эндокринной и нервной систем и так далее. Системное лечение каждого из перечисленных выше заболеваний имеет свои особенности и, как правило, назначается в периоды тяжелых обострений.
Местная терапия направлена непосредственно на устранение симптомов недуга, сокращение частоты рецидивов и улучшение качества жизни больного — устранение зуда, шелушений, болезненных ощущений и косметических дефектов. Ее преимущество заключается в отсутствии системных побочных эффектов, а также в направленном действии. Местно применяемые средства подразделяются на лекарственные и уходовые.
Наружная терапия применяется в первую очередь для того, чтобы как можно быстрее сделать кожу более привлекательной. Некоторые вещества, используемые с этой целью, подойдут и для людей со здоровой, но сухой и чувствительной кожей, страдающей от трещин и шелушения. Оптимальным вариантом считаются средства с эмолиентами. Эмолиенты — это жироподобная составляющая косметики, вещества, способные создавать защитный липидный слой на поверхности кожи. По составу эмолиенты являются эмульсиями, где жировые компоненты составляют от 3% до 25%. Традиционно с этой целью используются масло жожоба, касторовое масло, пчелиный воск, ланолин и многие другие.
Эмолиенты скрепляют роговые чешуйки эпидермиса между собой, делая кожу гладкой, мягкой и «сияющей». Также эмолиенты уменьшают испарение влаги и восстанавливают водно-липидный баланс, сохраняя достаточный уровень увлажненности. Однако их следует использовать с осторожностью обладателям жирной кожи с расширенными порами и угревой сыпью[9].
На аптечных прилавках сегодня представлено множество средств, способных помочь вам облегчить зуд и снять воспаление на коже. Однако не забывайте, что начинать лечение лучше с консультации у специалиста, это поможет установить точную причину заболевания кожи и разработать курс терапии, направленный на скорейшее выздоровление.
Инфекции под кожей: их опасность и лечение
Причины возникновения инфекции мягких тканей и кожного покрова
Основной причиной возникновения воспалительных процессов, которые поражают не только мягкие ткани, а и кожный покров, является золотистый стафилококк и стрептококковая инфекция. Это опасные микроорганизмы, которые попадают в организм человека через повреждения на коже. Их быстрому развитию способствует ослабленная иммунная система.
Носителем инфекции является человек, непосредственно и заражения происходит от него или при использовании вещей личной гигиены больного.
Также существует предположение, что и домашние питомцы могут быть переносчиками инфекций. Факт не доказан, но и исключать его нельзя.
Инфекция, возникшая под кожей, непременно проявится и на кожном покрове. Опасность такого недуга в том, что вирусы имеют устойчивый характер к лечению антибиотиками.
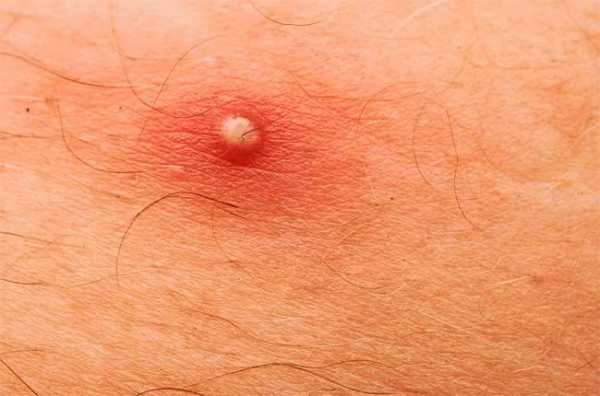
Виды инфекционных заболеваний
Инфекционные заболевания разделяют на два вида:
- Первичные;
- Вторичные.
К первичным следует отнести:
- импетиго: проявляется в виде волдырей, при их разрыве на коже образуются эрозии и раны. После подсыхания эрозий появляются толстые чешуйки кожи, желтоватого цвета;
- целлюлит – воспаление подкожных клеток, возникает вследствие попадания в организм инфекции через повреждения на коже. Проявляется в виде гнойных уплотнений, может подняться температура тела;
- абсцесс – поражает мягкие ткани, на коже появляются гнойные образования;
- фурункулы и карбункулы: воспаления, которые проявляются в виде плотных гнойных узлов. Процесс развития болезни начинается с мягких тканей и мгновенно проявляется на коже.
Вторичные заболевания развиваются в тех случаях, если кожа в местах локализации инфекционного процесса была повреждена.
К таким заболеваниям относят:
- Пролежни – очень опасное заболевание, приводит к отмиранию мягких тканей;
- Синдром диабетической стопы – заболевание, вызванное диабетической невропатией. Если его игнорировать, можно лишиться нижних конечностей.
Это далеко не все болезни, которые вызваны стафилококком и стрептококковой инфекцией, но они чаще всего встречаются среди населения.
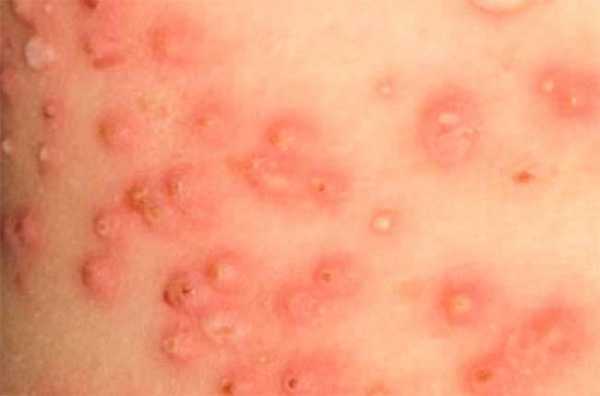
Как лечить инфекцию под кожей?
К сожалению, заболевания инфекционного характера, которые берут свое начало под кожей, лечатся с помощью хирургического вмешательства. Во время операции иссекают нежизнеспособные ткани. После назначается антибиотикотерапия и прием иммуностимулирующих препаратов.
Также в период реабилитации необходимо соблюдать следующие меры:
- Соблюдать правила личной гигиены;
- Правильно ухаживать за кожей;
- Пользоваться только натуральными косметическими средствами.
Важно! Чтобы вылечить болезнь без хирургических вмешательств и последующих осложнений, необходимо своевременно обращаться к доктору.
«Видео Вирусные инфекции кожи»
Инфекции кожи и мягких тканей — Энциклопедия безопасности
В 2004 году во Франции, Германии, Италии, Испании, Великобритании 1,3 миллиона пациентов были госпитализированы по поводу ИКМТ, в том числе из-за целлюлита (52,7 процента), локальной хирургической инфекции (15,8 процента), диабетической стопы (15,3 процента), пролежней (12 процентов).
По экспертным оценкам, в России инфекции кожи и мягких тканей составляют от 480 до 700 тысяч пациентов в год. Ежегодно в России за помощью в медицинские учреждения обращаются до 1,5 миллионов больных с трофическими язвами, около 500 тысяч больных с синдромом диабетической стопы.
Инфекции кожи и мягких тканей обычно вызываются несколькими микробами одновременно, но наиболее частым возбудителем в большинстве случаев является золотистый стафилококк (S. Aureus). Особую опасность представляет широкое распространение штаммов устойчивых к большинству антимикробных препаратов — бета-лактамным антибиотикам, аминогликозидам, линкозамидам, фторхинолонам.
Кроме того, в лечебных учреждениях широко распространены грамотрицательные бактерии семейства Enterobacteriaceae (Klebsiellaspp., Enterobacterspp., E. Coli), которые обычно резистентны к цефалоспоринам.
При выборе средств антибактериальной терапии крайне важен подход к выбору препаратов, который определяется уровнем поражения мягких тканей, особенностями течения заболевания и наличием лекарственной устойчивости.
Следует помнить, что любая рана, независимо от места ее локализации и происхождения, всегда содержит определенное количество микроорганизмов (первичное микробное загрязнение). Главное назначение любой первичной повязки заключается в остановке кровотечения и предупреждении инфицирования раны, независимо от того, накладывают ли ее дома, врачи скорой помощи, врачи поликлиник или стационаров. В последующем лечение проводится в соответствии с фазой раневого процесса, видовым составом попавших в рану микробов.
В последние два десятилетия при лечении гнойно-воспалительных процессов и гнойных ран широко используются новые антисептики (йодопирон, мирамистин, диоксидин, лавасепт). Малоэффективные мази на ланолин-вазелиновой основе (мазь Вишневского, ихтиоловая мазь, стрептоцидовая, эритромициновая, тетрациклиновая, фурациллиновая и др.) практически полностью вытеснены из практики лечения больных с инфекцией кожи и мягких тканей. На смену этим препаратам пришли мази на полиэтиленгликолевой (ПЭГ) основе.
Особенные сложности всегда возникают при лечении больных с инфекцией кожи и мягких тканей (трофические язвы, пролежни, термические поражения кожи, послеоперационные и посттравматические раны) на фоне аллергии, лекарственных и микробных дерматитов, повторяющегося инфицирования ран госпитальными высокорезистентными микроорганизмами (S.аuereus, S.pyogenes, Enterococcus spp., P.аeruginosa, Enterobacteriaceae, Bacteroides sp.). Эта инфекция может попасть в ткани с кожи пациента при недостаточном соблюдении правил личной гигиены, а также гигиены постельных принадлежностей, рук медицинского персонала и т.д. Реинфицирование вызывает грубое нарушение процессов заживления раны.
В современном мире, где широко распространены штаммы микроорганизмов устойчивых к большинству лекарственных средств, препаратами выбора в таких ситуациях можно считать серебросодержащие лекарственные средства, например 2% крем сульфатиазола серебра (крем Аргосульфан). Крем Аргосульфан обладает высокой антимикробной активностью по отношению ко всем потенциальным возбудителям инфекций мягких тканей (в том числе при пролежнях и трофических язвах). Гидрофильная основа Аргосульфана защищает молодую эпителиальную ткань, активизирует рост поверхностного эпителия, тем самым крем позволяет быстро восстановить целостность кожных покровов. Основа крема также обеспечивает болеутоляющее действие и хорошую переносимость. Слабая растворимость серебряной соли сульфатиазола позволяет поддерживать постоянную концентрацию лекарства в тканях, а также обуславливает отсутствие токсичности. Особое значение имеет тот факт, что многолетние наблюдения показывают отсутствие устойчивости микробов к этому препарату.
Таким образом, Аргосульфан сегодня может рассматриваться как препарат выбора для местного лечения и профилактики инфекции кожи и мягких тканей: трофических язв, пролежней, ожогов, посттравматических и послеоперационных длительно незаживающих ран.
Гнойная хирургия - лечение хирургической инфекции мягких тканей и костей
Что такое гнойная хирургия
Понятие "гнойная хирургия" является собирательным термином, который включает в себя лечение заболеваний и осложнений, протекающих с участием патогенных микроорганизмов и требующих хирургического вмешательства. Присоединение инфекции может осложнить течение широкого круга заболеваний и хирургических операций.
Трудно найти область медицины, в которой не работают специалисты по хирургической инфекции:
Травматология: инфицированные посттравматические и ожоговые раны, посттравматический остеомиелит, гнойные осложнения металлоостеосинтеза
Ортопедия: гнойные артриты, гнойные осложнения протезирования суставов и других ортопедических вмешательств
Абдоминальная хирургия: осложненные варианты интраабдоминальной инфекции, инфицированный панкреонекроз, гнойные осложнения после "открытых" и лапароскопических операций на органах брюшной полости
Ревматология: инфицированные трофические язвы на фоне системных васкулитов и заболеваний соединительной ткани.
Эндокринология: инфицированные формы синдрома диабетической стопы
Ангиология: гангрены на фоне критической ишемии конечностей
Флебология: трофические язвы нижних конечностей на фоне хронической венозной недостаточности
Дерматология: инфекции кожи, осложненные абсцедированием
Онкология: осложнения после хирургического и лучевого лечения опухолей различной локализации
Пластическая и эстетическая хирургия: гнойные осложнения после использования медицинских имплантатов, а также применение методов пластической хирургии для закрытия обширных ран.
Инфекционные болезни: заболевания, протекающие с некрозом и воспалением мягких тканей
Неврология: пролежни различной локализации
Формы заболеваний
Острые гнойные заболевания мягких тканей:
- абсцесс - ограниченный очаг воспаления с образованием гнойной полости;
- флегмона - разлитое гнойное воспаление мягких тканей, не имеющее сформированной капсулы. Наиболее грозным вариантом флегмоны является некротизирующая инфекция мягких тканей, которая стремительно, в течение нескольких часов поражает обширные участки соединительной ткани, мышц или подкожной клетчатки. В этих случаях жизнь пациента напрямую зависит от скорости и радикальности выполненной хирургической операции, а также от грамотно проведенной интенсивной терапии в условиях специализированного учреждения. Раньше эти заболевания называли газовой гангреной или анаэробной инфекцией.
Хронические гнойные заболевания:
- трофические язвы, инфицированные раны, гнойные свищи, гангрены - являются, по сути, не самостоятельными нозологическими формами, а осложнениями самых разных заболеваний. Успех в их лечении в первую очередь зависит от правильно установленного диагноза и от возможности воздействовать на причину образования раны и нарушения ее заживления.
При генерализации инфекции (переход местного процесса в общий, развитие вторичных очагов) развивается сепсис, который сопровождается дисфункцией внутренних органов и систем и при неблагоприятном течении может привести к смерти пациента.
Симптомы заболеваний
- Боль в пораженном участке - главный симптом острых гнойных заболеваний мягких тканей.
- Нарушение целостности кожных покровов – характерные, но не обязательный симптом, так называемые "входные ворота" инфекции.
- Болезненная припухлость.
- Кожа над очагом гнойного воспаления часто бывает горячей, покрасневшей, иногда с багровым оттенком.
- Повышение температуры тела, нарастание признаков интоксикации.
Следует отметить, что яркая клиническая картина наблюдается не всегда, и иногда обширные гнойные процессы протекают со скудными местными проявлениями. Особенно это характерно для пожилых и ослабленных пациентов.
Симптомы хронических гнойных заболеваний: образование незаживающих ран, язв, свищей или некроза кожи и мягких тканей.
Причины заболеваний
Комплекс причин, вызывающих образование и длительное существование гнойных очагов, включает в себя:
- Инфекцию, то есть локальную и системную воспалительную реакцию организма на патогенную микрофлору. Инфицирование, как правило происходит:
- при нарушении целостности кожных покровов (при травмах, хирургических операциях, инъекциях),
- контактно (через неповрежденный кожный покров или слизистые оболочки),
- гематогенно (с током крови).
Особенно упорно протекает инфекция при наличии эндопротезов, имплантов и других инородных материалов.
- Ишемию, или нарушение питания тканей вследствие нарушенного кровоснабжения. Некротизированные ткани становятся идеальной питательной средой для раневой микрофлоры, что делает патологический процесс неконтролируемым. Добиться купирования гнойного процесса без восстановления кровоснабжения бывает чрезвычайно трудно.
- Венозную недостаточность, которая приводит к формированию длительно незаживающих трофических язв.
- Сахарный диабет, сопровождающийся нарушением кровоснабжения, иннервации и иммунного ответа. Хирургическая инфекция, протекающая на фоне сахарного диабета, отличается упорным течением и требует комплексного подхода с участием различных специалистов.
Наиболее распространенные возбудители раневых инфекций - грам-положительные (стафилококки, стрептококки и др.) и грам-отрицательные (синегнойная палочка, протей, клебсиелла) микроорганизмы.
Следует отметить, что в последние годы отмечается возрастание числа устойчивых к антибиотикам штамммов возбудителей раневой инфекции. Это делает чрезвычайно ответственным назначение стартовой антибактериальной терапии и определяет необходимость бактериологического контроля за микрофлорой раны.
Диагностика
Современные методы диагностики основаны на определении состояния тканей, обнаружении очагов деструкции (разрушения тканей), скоплений патологического содержимого, наличия воспалительных изменений.
Для оценки распространенности гнойного процесса используется ультразвуковое исследование мягких тканей, компьютерная томография (КТ), магнито-резонансная томография (МРТ), радиоизотопное сканирование с использованием меченых аутолейкоцитов. Обязательным является исследование клеточного состава крови для выявления общей реакции на воспаление, бактериологическое исследование для установления характера микрофлоры и определения чувствительности возбудителей к антибиотикам.
Особенности лечения
Основа лечения всех вариантов хирургической инфекции - радикальная хирургическая обработка гнойного очага, включающая удаление некротизированных тканей и адекватную санацию раны. В послеоперационном периоде проводят антибактериальную терапию, местное лечение раны с применением современных мазей, раневых покрытий и перевязочных материалов. После купирования воспаления и перехода раны в стадию регенерации решают вопрос о хирургическом закрытии раны (швами, перемещенными полнослойными лоскутами, либо свободными кожными лоскутами). Возможно и самостоятельное заживление небольших ран под повязкой, хотя это удлиняет сроки лечения и приводит к формированию более грубого рубца.
Профилактика
Профилактика хирургической инфекции заключается, прежде всего, в контроле над "входными воротами" инфекции, применении методов антисептики для обработки случайных ран. Важным является своевременное лечение заболеваний, усугубляющих течение инфекции, в первую очередь сахарного диабета, заболеваний артерий и вен нижних конечностей.
Новые технологии диагностики и лечения ран
В последние годы разрабатываются и входят в практику новые методы лечения ран.
К методикам, позволяющим существенно улучшить результаты лечения, можно отнести применение лечения ран локальным отрицательным давлением (NPWT – negative pressure wound treatment, V.A.C. - vacuum assisted clossure). Применение этого метода позволяет оптимизировать течение всех фаз раневого процесса, добиться быстрого купирования воспаления, снизить бактериальную обсемененность раны и способствует быстрому сокращению глубины и размеров раны. Данный метод лечения не требует частых болезненных перевязок, смена повязки производится 1 раз в 3 – 7 дней в зависимости от фазы раневого процесса.
Кардинально улучшить результаты лечения пациентов с синдромом диабетической стопы удается с помощью эндоваскулярных методов восстановления магистрального артериального кровотока в нижних конечностях. Применение баллонной ангиопластики и стентирования позволяет сохранить конечность даже при начинающейся гангрене.
Преимущества гнойной хирургии в ЕМС
Клиника ЕМС является современным лечебным учреждением, обладающим всеми современными возможностями диагностики и лечения. Круглосуточная работа лечебно-диагностического комплекса позволяет комплексно решать проблемы, возникающие при тяжелой хирургической инфекции мягких тканей, в кратчайшие сроки выполнить полноценное обследование и предоперационную подготовку. Радикальное хирургическое лечение производится в кратчайшие сроки в современных операционных, оборудованных лучшей хирургической и анестезиологической аппаратурой.
Перевязки ран выполняются с применением обезболивания. Используются раневые покрытия, препараты для местного лечения ран и перевязочные материалы ведущих производителей.
Использование вакуум-ассистированных повязок позволяет максимально ускорить заживление ран и снизить число перевязок. Возможно амбулаторное лечение локальным отрицательным давлением с редкими (1 раз в 3 – 7 дней) визитами в клинику.
Доступность в стенах одной клиники современных методов обследования и лечения, а также ведущих специалистов позволяет оперативно производить восстановление кровоснабжения, купировать фоновые и сопутствующие заболевания одновременно с контролем за состоянием очага инфекции и комплексным лечением ран.
Хирургическое закрытие ран производится с применение методов пластической хирургии для достижения максимально функционального и эстетического результата.
Инфекции кожи и мягких тканей. Ортопедия
В 2004 году во Франции, Германии, Италии, Испании, Великобритании 1,3 миллиона пациентов были госпитализированы по поводу ИКМТ, в том числе из-за целлюлита (52,7 процента), локальной хирургической инфекции (15,8 процента), диабетической стопы (15,3 процента), пролежней (12 процентов).
По экспертным оценкам, в России инфекции кожи и мягких тканей составляют от 480 до 700 тысяч пациентов в год. Ежегодно в России за помощью в медицинские учреждения обращаются до 1,5 миллионов больных с трофическими язвами, около 500 тысяч больных с синдромом диабетической стопы.
Что вызывает инфекции кожи и мягких тканей?
Инфекции кожи и мягких тканей обычно вызываются несколькими микробами одновременно, но наиболее частым возбудителем в большинстве случаев является золотистый стафилококк (S. Aureus). Особую опасность представляет широкое распространение штаммов устойчивых к большинству антимикробных препаратов — бета-лактамным антибиотикам, аминогликозидам, линкозамидам, фторхинолонам.
Кроме того, в лечебных учреждениях широко распространены грамотрицательные бактерии семейства Enterobacteriaceae (Klebsiellaspp., Enterobacterspp., E. Coli), которые обычно резистентны к цефалоспоринам.
Как выбрать препарат для лечения инфекций кожи и мягких тканей?
При выборе средств антибактериальной терапии крайне важен подход к выбору препаратов, который определяется уровнем поражения мягких тканей, особенностями течения заболевания и наличием лекарственной устойчивости.
Следует помнить, что любая рана, независимо от места ее локализации и происхождения, всегда содержит определенное количество микроорганизмов (первичное микробное загрязнение). Главное назначение любой первичной повязки заключается в остановке кровотечения и предупреждении инфицирования раны, независимо от того, накладывают ли ее дома, врачи скорой помощи, врачи поликлиник или стационаров. В последующем лечение проводится в соответствии с фазой раневого процесса, видовым составом попавших в рану микробов.
Какие средства пришли на смену мази Вишневского?
В последние два десятилетия при лечении гнойно-воспалительных процессов и гнойных ран широко используются новые антисептики (йодопирон, мирамистин, диоксидин, лавасепт). Малоэффективные мази на ланолин-вазелиновой основе (мазь Вишневского, ихтиоловая мазь, стрептоцидовая, эритромициновая, тетрациклиновая, фурациллиновая и др.) практически полностью вытеснены из практики лечения больных с инфекцией кожи и мягких тканей. На смену этим препаратам пришли мази на полиэтиленгликолевой (ПЭГ) основе.
Особенные сложности всегда возникают при лечении больных с инфекцией кожи и мягких тканей (трофические язвы, пролежни, термические поражения кожи, послеоперационные и посттравматические раны) на фоне аллергии, лекарственных и микробных дерматитов, повторяющегося инфицирования ран госпитальными высокорезистентными микроорганизмами (S.аuereus, S.pyogenes, Enterococcus spp., P.аeruginosa, Enterobacteriaceae, Bacteroides sp.). Эта инфекция может попасть в ткани с кожи пациента при недостаточном соблюдении правил личной гигиены, а также гигиены постельных принадлежностей, рук медицинского персонала и т.д. Реинфицирование вызывает грубое нарушение процессов заживления раны.
Крем Аргосульфан
В современном мире, где широко распространены штаммы микроорганизмов устойчивых к большинству лекарственных средств, препаратами выбора в таких ситуациях можно считать серебросодержащие лекарственные средства, например 2% крем сульфатиазола серебра (крем Аргосульфан). Крем Аргосульфан обладает высокой антимикробной активностью по отношению ко всем потенциальным возбудителям инфекций мягких тканей (в том числе при пролежнях и трофических язвах). Гидрофильная основа Аргосульфана защищает молодую эпителиальную ткань, активизирует рост поверхностного эпителия, тем самым крем позволяет быстро восстановить целостность кожных покровов. Основа крема также обеспечивает болеутоляющее действие и хорошую переносимость. Слабая растворимость серебряной соли сульфатиазола позволяет поддерживать постоянную концентрацию лекарства в тканях, а также обуславливает отсутствие токсичности. Особое значение имеет тот факт, что многолетние наблюдения показывают отсутствие устойчивости микробов к этому препарату.
Таким образом, Аргосульфан сегодня может рассматриваться как препарат выбора для местного лечения и профилактики инфекции кожи и мягких тканей: трофических язв, пролежней, ожогов, посттравматических и послеоперационных длительно незаживающих ран.
причины, способы лечения, последствия, профилактика
Класс воспалений мягких тканей состоит из отдельных нозологических разновидностей общего этиопатогенеза. Патологические процессы могут носить различный характер и быть нескольких видов
Клиническая картина воспаления мягких тканей, несмотря на разнообразие нозологических видов и локализацию процессов, имеет общую для всех них симптоматику. Она значима для тактики физиотерапевтического лечения и обусловлена, прежде всего, наличием воспалительного процесса. Это формирование болезненного инфильтрата с отеком мягких тканей, гиперемией кожного покрова над ним (при незначительной глубине процесса) и симптомами местной гипертермии, повышением общей температуры тела. При гнойно-некротических воспалительных патологиях мягких тканей характерен симптом флюктуации, при котором нарастает общая реакция в форме интоксикационного синдрома с лихорадкой гнойнорезорбтивного происхождения.
Развитие подобного синдрома обусловлено, главным образом, патогенностью конкретного инфекционного возбудителя. Лимфаденит и лимфангит, будучи самостоятельными нозологическими разновидностями, часто осложняют протекание всех воспалений в мягких тканях. Особенно сложно протекают и опасны для здоровья воспалительные процессы на лице. При этом гнойные очаги иногда самопроизвольно вскрываются.
Основные симптомы
Основными симптомами воспаления мягких тканей являются:
- воспалительный;
- интоксикация;
- болевой;
- лимфостаз;
- трофические и метаболические нарушения.
Разновидности патологического процесса
В группу разновидностей данного заболевания входят:
Фурункулез - гнойно-некротический воспалительный процесс острого характера, затрагивающий волосяной фолликул и окружающие соединительные ткани. Данная патология может носить рецидивирующий хронический характер и отличаться появлением на теле множественных фурункулов (на разных этапах развития).
Флегмона - гнойное разлитое воспаление тканей клетчатки. От абсцесса данная патология отличается тем, что формирование отграничивается от близлежащих тканей специфической пиогенной мембраной. Оно имеет склонность к распространению по пространствам клеток. Бывает воспаление мягких тканей ноги.
Его очень просто получить в быту. Различные воспаления возникают по причинам разбитых коленей, ссадин, царапин. Микробы проникают в мягкие ткани ног посредством:
- кожных расчесов;
- грибковых заболеваний;
- диабетических язв;
- варикозного расширения вен;
- инъекций в антисанитарных условиях;
- травм и ранений;
- заноса микрофлоры с кровью или лимфой из первичных воспалительных очагов.
По этим же причинам может возникнуть воспаление мягких тканей руки.
Карбункул - гнойно-некротический воспалительный процесс острой формы, затрагивающий несколько сальных желез и волосяных фолликулов и распространяющийся на кожный покров и подкожную клетчатку.
Бурсит – воспалительная патология синовиальных сумок, которая сопровождается накоплением в их полостях экссудата. Мастит - воспаление паренхимы и интерстицией молочной железы. Встречается воспаление мягких тканей суставов.
Абсцесс - ограниченное скопление гнойных масс в различных органах и тканях.
Панариций – воспаление мягких тканей пальца. К данной категории относятся практически все разновидности панариция, кроме костной, суставной и пандактилита, при которых поражению подлежат плотные тканевые образования и структуры пальца.
Парапроктит - воспаление околопрямокишечной клетчатки, который обусловлен наличием инфекционного очага в стенке прямой кишки.
Лимфаденит – воспалительный процесс, развивающийся в лимфатических узлах и возникающий в большинстве случаев вторично. Он представляет собой осложнение разнообразных гнойно-воспалительных патологий и специфических инфекций.
Гидраденит – воспалительный процесс, протекающий в апокринных потовых железах гнойного характера.
Причины
Возбудителями воспаления мягких тканей являются болезнетворные бактерии, в большинстве случаев - разнообразные виды стафилококков. Иногда встречаются такие возбудители как кишечная палочка и анаэробная инфекция. Их проникновение в ткани происходит при раневых повреждениях, микротравмах (при расчесах, уколах, проводившихся с нарушением антисептических правил). Возможен занос патогенной микрофлоры лимфогенным, гематогенным и контактным путем из первичных инфекционных очагов. Воспаление развивается через пролиферативную и альтеративно-экссудативную фазы с исходом в склеротические изменения и репаративную регенерацию.
Симптомы патологического процесса на разных стадиях
Данное заболевание представляет собой процесс, протекающий в три основных этапа. Первая стадия патологического явления, как правило, возникает резко и протекает бессимптомно.
Первоначально воспаление вызывает альтерацию - нарушение циркуляции в мелких сосудах, которое связано с трансформацией или повреждением структур тканей. Сужение капилляров при воспалительном процессе в мягких тканях, в свою очередь, провоцирует гипотрофию, то есть ослабление и уменьшение объема мышц. Если на данной стадии не устранить патологические явления, связанные с воспалением, оно склонно переходить во вторую – экссудацию, представляющую собой выраженную отечность, а в дальнейшем - и в третью.
На второй стадии
На второй стадия воспалительных нарушений в мягких тканях возникают болезненные ощущения. Ткани буквально распирает от собравшейся в них жидкости, и они вынуждены сигнализировать об этом посредством болевого синдрома.
Итак, источником боли в организме при воспалении являются поврежденные мышечные волокна, а через нервно-мышечные связи в нервную систему поступает информация об этих нарушениях. Поэтому крайне важно адекватно интерпретировать боль вместо того, чтобы при развитии подобного патологического процесса в мягких тканях принимать обезболивающие лекарственные средства, как случается это в подавляющем числе случаев. Вследствие всего происходящего происходит разрыв нервно-мышечных соединений, мышца перестает передавать информацию о своем повреждении мотонейрону. Под воздействием обезболивающих медикаментов развивается атрофия мышц и контрактура сухожилий.
Третья стадия воспаления
Третья стадия воспалительного процесса называется пролиферацией и представляет собой рассасывание отека мягких тканей. Это может происходить самопроизвольно, чему могут поспособствовать специальные упражнения - создание естественного дренажа.
Диагностика
Возникновение гнойно-воспалительных процессов характеризуется большим многообразием клинических проявлений. По данным медицинских исследований, 40-50% пациентов направляются на стационарное лечение.
Эффективность терапии больных гнойно-воспалительными болезнями мягких тканей зависит от своевременной диагностики таких патологий. Правильно поставленный диагноз позволяет осуществить эффективное лечение и вернуть их к нормальному образу жизни.
Диагностика на начальной фазе может быть значительно затруднена, поскольку при помощи распространенных методов трудно определить характер нарушений в костной ткани, куда часто распространяется процесс из мягких.
Что в анамнезе?
В ходе диагностического исследования хирург или травматолог обращают внимание на наличие в анамнезе больного указаний на развитие воспалительных симптомов после перенесенных травм, ранений или инъекций. Например, поверхностно локализованный абсцесс в мягких тканях легко определяется при осмотре данной области. Более глубокие патологические процессы требуют проведения ультразвуковых исследований и диагностических пункций. После осуществления пункции полученный биологический материал подвергается бактериологическим исследованиям для определения чувствительности гнойной микрофлоры к антибактериальным лекарственным средствам.
Кроме того, в перечень основных диагностических мероприятий входят такие, как рентгенологическое обследование области поражения и ПЦР-диагностика на туберкулез. Диагностируются также фоновые патологии больного, для чего может понадобиться консультация иных специалистов: гастроэнтеролога, отоларинголога, эндокринолога.
Лечение патологии
Общими для всех разновидностей воспаления мягких тканей методиками лечения являются противовоспалительное (включая антибактериальное) и дезинтоксикационное. Обязательно также общеукрепляющее лечение, назначаемое на фоне оперативной терапии.
Применяются антибиотики при воспалении мягких тканей, чаще всего пенициллины ("Амоксициллин", к примеру), курс лечения - 10 дней, до четырех раз в сутки по 250-500 мг. Если у пациента имеется аллергия на пенициллин, не менее эффективными будут макролиды ("Эритромицин", "Кларитромицин") в течение 10 дней по 250-500 мг, но дважды в день.

Кроме того, используются антибиотики для наружного применения - мази "Мафенид", "Левомеколь", "Левосин". Выздоровление наступает через 1-2 недели.
Течение гнойного воспаления мягких тканей и методы его послеоперационного лечения либо самопроизвольного вскрытия очага воспаления неразрывно связаны с терапией ран и раневых инфекций.
Консервативное лечение
Консервативное лечение включает физические методы, которые проводят при наличии инфильтрата или малого количества гноя, а также при отсутствии перехода процесса на сухожилия, суставы, органные ткани, серозные полости. Это целесообразно также в случае отсутствия симптоматики интоксикации, поскольку в указанных случаях требуется немедленное хирургическое вмешательство независимо от степени патологического процесса.
Что еще применяется в лечении воспаления мягких тканей?
Физиотерапия
На всех этапах воспалительного процесса в мягких тканях основополагающей целью физиотерапии считается санация инфекционного очага инфекции (бактерицидные способы), ликвидация непосредственно воспалительного процесса. На этапе инфильтрации без симптомов гнойного расплавления ткани или при небольшом количестве гноя (без флюктуации, при отсутствии общей реакции) целью физиотерапии будет обратное развитие воспалительного процесса с рассасыванием инфильтрата и устранение отека (противовоспалительные способы терапии), купирование болевых ощущений (анальгетические методики).

В случаях замедленного формирования гнойника физиотерапия назначается в целях размягчения инфильтрата и ускорения выведения некротических масс. Физиотерапия применяется также в целях усиления процессов репаративной регенерации, увеличения уровня неспецифической резистентности (иммуностимулирующие методики) и снижения ишемии (антигипоксические способы лечения). Помогает быстро снять воспаление мягких тканей.
Методы
Данные цели реализовываются следующими методами физиотерапии:
- бактерицидный метод терапии - электрофорез антибактериальных медикаментов;
- противовоспалительные методики - электрофорез (раствор) кальция хлорида, УВЧ -терапия, низкоинтенсивная СМВ-терапия, СУФ-облучение;
- иммуностимулирующие методики: ЛОК , ДУФ-облучение, высокочастотная магнитотерапия, общее СУФ-облучение, гелиотерапия, электрофорез иммуномодуляторов;
- некролитические методы: высокоинтенсивная УВЧ и СВЧ-терапия, облучение.
- анальгетические способы терапии: СУФ – диадинамо- и амплипульстерапия, электрофорез с местноанестезирующими лекарствами, облучение;
- репаративно-регенеративные методики: СВЧ-терапия, лазеротерапия, высокочастотная и низкочастотная магнитотерапия, озокеритотерапия.
- фибромодулирующие методики: ультрафонофорез с дефиброзирующими медикаментами, ультразвуковая терапия, пелоидотерапия .
- сосудорасширяющие средства: электрофорез с вазодилататорами, инфракрасное облучение;
- антигипоксическая методика – оксигенобаротерапия;
- дезинтоксикационная - АУФОК.
Последствия
Последствия данного патологического процесса зависят от его локализации, своевременности и адекватности осуществляемого лечения. Такая разновидность воспалений мягких тканей, как абсцесс подкожной клетчатки, в большинстве случаев заканчиваются абсолютным выздоровлением. При абсцессе головного мозга прогноз весьма серьезный, смерть наблюдается в 10% случаев. Любые иные воспаления мягких тканей также проходят с исчезновением всех симптомов, если выбирать правильные методы лечения. Фурункулез и карбункулы, к примеру, лечатся длительно, особенно если патология приобрела хронический характер. Тем не менее, эти болезни также имеют тенденцию к излечению.

Профилактика патологии
Профилактика развития заболеваний подобного характера направлена на предупреждение попадания болезнетворной гноеродной микрофлоры внутрь организма и включает следующие мероприятия: соблюдение антисептики при осуществлении медицинских процедур (например, инъекций), которые сопровождаются повреждением кожного покрова; своевременное осуществление первичной обработки раневых поверхностей; санация хронических очагов инфекции; повышение иммунитета; гигиена.
Инфекций кожи и мягких тканей — Студопедия
Некротический целлюлит
Начало развития заболевания связано с травмой и нарушением целостно-
сти кожного покрова, ранами, а также может являться результатом инфекции
после хирургического вмешательства. Инфекция может иметь моно- или по-
лимикробный характер и быть обусловлена аэробной, анаэробной или сме-
шанной микрофлорой. Наиболее часто выделяют грамположительные кокки,
энтеробактерии, Clostridium spp., Bacteroides spp., Peptostreptococcus spp. Особые
трудности при лечении целлюлита возникают при MRSA-инфекции.
Клиническими проявлениями могут быть формирующиеся: локальный
отёк, эритема, цианоз и некроз, которые прогрессируют во времени31.
Некротический фасциит
Некротический фасциит классифицируется по двум типам в зависимости
от этиологии. Первый тип является полимикробной инфекцией, вызванной
анаэробами (Bacteroides, Peptostreptococcus) наряду с аэробными грамположи-
тельными кокками и энтеробактериями. Аэробные неферментирующие бакте-
рии, такие как P. aeruginosa, выделяются значительно реже. Этот тип фасциита
может быть как осложнением посттравматических ран, ссадин, так и осложне-
нием после операций, особенно в абдоминальной хирургии – при операциях,
сопровождающихся вскрытием просвета кишечного тракта.
Второй тип – это мономикробная инфекция, вызванная S. pyogenes, хотя
в некоторых случаях заболевание ассоциируется с S. aureus32.
Особо тяжёлая ситуация возникает в случае инфекции высоковирулент-
ными штаммами бета-гемолитических стрептококков группы А, экзотоксин
которых вызывает синдром токсического шока.
Некротический фасциит может быть внебольничной этиологии, но может
быть и нозокомиальным осложнением.
Клиническая картина.Заболевание обычно начинается остро – рез-
кой болью в поражённой области, недомоганием, лихорадкой, ознобом,
интоксикацией. При физикальном обследовании, особенно в начале за-
болевания, обнаруживаются лишь лёгкая гиперемия и отёк кожи на месте
поражения. Однако больной жалуется на сильную боль, а при пальпации
отмечается резкая болезненность. Заболевание быстро, нередко за счи-
таные часы, прогрессирует, очаг поражения увеличивается в размерах,
симптоматика нарастает, кожа приобретает тёмно-красный или синеватый
цвет, возникает распространённый отёк. Резкая болезненность поражённой
области может смениться утратой чувствительности, что объясняется гибе-
лью кожных нервов.
На этом фоне прогрессивно ухудшается общее состояние пациента. Отме-
чается фебрильная лихорадка. На поздних стадиях заболевание может ослож-
няться развитием тяжёлого сепсиса с полиорганной недостаточностью, септи-
ческим шоком.
Некротический фасциит с локализацией в промежности называется ган-
греной Фурнье. Инфекционный процесс охватывает мошонку, тело полово-
го члена, промежность, возможен переход на переднюю брюшную стенку и
бёдра.
В 20–40% случаев одновременно с некротическим фасциитом может раз-
виваться миозит.
Пиомиозит
Пиомиозит — гнойная инфекция отдельных участков мышечной ткани,
вызываемая обычно золотистым стафилококком. Иногда возбудителями яв-
ляются S. pneumoniae и другие стрептококки или энтеробактерии. Инфекцион-
ный процесс характеризуется образованием абсцессов в мышцах в результате
распространения инфекции из прилежащих тканей или гематогенным путём
у больных со сниженным иммунным ответом. Положительная гемокультура
выявляется в 5–30% случаев. Наиболее часто поражаются мышцы бедра, яго-
дичные мышцы, мышцы верхнего плечевого пояса. Нередко в процесс вовле-
кается несколько групп мышц.
Из-за того, что раньше это заболевание было распространено в жарких ши-
ротах, инфекцию принято было называть «тропическим пиомиозитом». Сей-
час это заболевание всё чаще встречается в широтах с умеренным климатом,
особенно у пациентов с ВИЧ-инфекцией и сахарным диабетом. Клинические
проявления заболевания – боль в ограниченном участке определённой группы
мышц, мышечный спазм и лихорадка.
Почти всегда инфекционный процесс возникает в конечностях, но из-
вестны случаи, когда поражались мышцы туловища или поясницы. Изна-
чально бывает невозможно пальпировать абсцесс, поскольку он находится
в глубине мышечной ткани, но участок тела в этом месте бывает твёрд на
ощупь, чувствителен и болезнен. На ранних стадиях поражённый участок
можно обнаружить по глубокому венозному тромбозу, выявленному при
помощи компьютерной томографии или ультразвукового исследования.
На более поздних стадиях его уже можно заметить по возникновению
припухлости в месте инфекции. Необходимые процедуры для успешного
ведения таких пациентов включают терапию соответствующими антибио-
тиками, хирургическую обработку, санацию гнойных очагов и послеопера-
ционных ран33.
Мионекроз (газовая гангрена)
В этиологии мышечного некроза доминируют С. perfringens и другие кло-
стридии (C. novyi, C. septicum и C. histolyticum), однако могут выделяться и дру-
гие микроорганизмы (B. fragilis, S. pyogenеs).
Классическая посттравматическая гангрена становится всё реже; и наобо-
рот, чаще стали встречаться послеоперационные формы (абдоминальная хи-
рургия или после сосудистых операций, осложнившихся тромбозом и вновь
возникшей ишемией).
По характеру распространённости может носить прогрессирующий харак-
тер от стадии целлюлита, фасциита и миозита до мионекроза.
Классически инфекция начинается с внезапной боли, которая прогрессивно
усиливается и в отличие от некротического фасциита ограничивается пора-
жённой зоной. Затем появляется местный отёк на коже, холодный и бледный,
с голубоватыми участками и буллами. Экссудат гнойный, со специфическим
запахом. Газ появляется на более поздней стадии и менее заметен, чем при цел-
люлитах, вызванных анаэробами. Часто развиваются тахикардия, ухудшение
общего состояния, артериальная гипотензия, снижение выделительной функ-
ции почек и анемия34.
Стрептококковая гангрена отличается быстрым и выраженным отёком
(обычно на конечностях), сопровождающимся болями. Проявления системной
воспалительной реакции существенно более выраженные, чем при целлюлите.
За последнее десятилетие наблюдался значительный рост количества слу-
чаев стрептококковой гангрены, ассоциированной с синдромом токсического
«шока», особенно у больных молодого возраста, вызываемого вирулентными
штаммами S. pyogenes, преимущественно М1- и М3-типов, выделяющих экзо-
токсины, действующие как суперантигены35-37.
Инфекции кожи и мягких тканей: современные подходы к лечению - Инфекции кожи и подкожной клетчатки
Доценко Н.Я.
доктор медицинских наук, профессор
Medicus Amicus 2004, #3
Терминология инфекций кожи и мягких тканей (ИКМТ) не унифицирована. С практической точки зрения они делятся на три группы (табл.)[3]. Основной источник ИКМТ - колонизирующие поверхность кожи золотистый стафилококк и пиогенные стрептококки, проникающие в эпидермис при наличии повреждений.
Установление природы ИКМТ путем проведения бактериологического посева обязательно в тяжелых случаях, таких, как множественные фурункулы и карбункул, расположение фурункула на лице, вторичных и некротизирующих инфекциях. Лечение ИКМТ включает три основных компонента - местное воздействие, хирургическое пособие и антибиотикотерапию. Первичные пиодермии
Целлюлит - острое воспаление кожи и/или подкожной клетчатки с их уплотнением, гиперемией, отеком без клеточного некроза или нагноения, часто сопровождающееся лимфангиитом и регионарной лимфаденопатией. Фурункул - острое перифокальное воспаление волосяного фолликула, чаще возникающее на лице, шее, груди и ягодицах. Рецидивирование осложняется развитием фурункулеза.
До гнойного расплавления фурункула рекомендуется покой, антисептические повязки (ихтиол не показан - способствует абсцедированию инфильтрата). Однако при локализации процесса, например, в преддверии носа, закладывают в нос 10% синтомициновую эмульсию. При поверхностном расположении фурункула можно удалить некротический стержень. Фурункул лица угрожает менингеальными осложнениями, поэтому все манипуляции в этой области ограничиваются. При данной локализации фурункула ограничивают речь, жевание. Системная антибиотикотерапия показана только при расположении фурункулов на лице. Карбункул - конгломерат фурункулов, образующийся в результате подкожного распространения инфекции с развитием гнойно-некротического воспаления глубоких слоев кожи, часто