Инвазия мочевого пузыря что это такое
Инвазивный рак мочевого пузыря: симптомы, лечение, прогноз
Инвазивный рак мочевого пузыря: особенности онкоопухоли
Основной характеристикой инвазивного рака мочевого пузыря является то, что к такому типу развития может со временем прийти практически любая опухолевая структура, которая смогли прорасти свою оболочку. Связано это с бессимптомным развитием раковых новообразований на начальных этапах, невозможностью их раннего выявления и, как следствие, отсутствием адекватных лечебных мероприятий. Это приводит к быстрому прогрессированию болезни, заключающемуся в стремительной пролиферации (делении) аномальных клеточных структур, и их выходу за пределы материнского онкообразования.
Онкоопухоль
Рак мочевого пузыря, проросший в мышечные слои органа, подразделяется на 2 типа:
- Аномальными клеточными структурами поражается только поверхностная часть мышечных волокон, но на достаточно обширном участке. Прорастание в лимфоузлы и кровеносные сосуды диагностируется редко.
- Мутировавшие клетки обнаруживаются в более глубоких слоях мышечной оболочки и могут достигнуть околопузырной клетчатки. Участок поражения в этом случае достаточно ограниченный, но практически всегда выявляется инвазия лимфатических и кровеносных сосудов.
Такой рак мочевого пузыря у детей диагностируется очень редко (1.4 % от общего количества диагнозов) и имеет более благоприятное течение. Летальный исход этого патологического состояния у малышей в клинической практике отмечается только в 0.3% случаев. Но, несмотря на высокую вероятность выживаемости, риску развития рецидива подвергаются практически 70% маленьких пациентов.
Важно! Не выявленное своевременно опасное заболевание в отсутствие лечения быстро начинает прогрессировать и в короткие сроки приобретает инвазивный тип течения, то есть теряет чёткие границы и приобретает способность к прорастанию не только в близлежащие тканевые структуры, но и активному распространению в отдалённые органы человеческого организма. Ведущие онкологи настоятельно рекомендуют всем людям, находящимся в группе риска по развитию злокачественных опухолей в мочевом пузыре проходить обязательные профилактические осмотры, благодаря которым можно своевременно выявить развитие патологического процесса и не допустить его перехода в необратимую стадию.
Классификация: виды, типы и формы
Инвазивная опухоль мочевого пузыря имеет широкий спектр морфологических вариантов. Каждый из видов карциномы, склонной к прорастанию, отражает разный потенциал злокачественности. Некоторые разновидности инвазивного рака мочевого пузыря встречаются достаточно часто, другие практически не имеют распространения и отмечаются в медицинской статистике в исключительно редких случаях, но все они характеризуются наличием существенных различий в клиническом течении и, соответственно, тактике лечения. Именно поэтому уротелиальную карциному классифицируют по видам и отображают в диагнозе.
В настоящее время выделяются следующие подтипы инвазивного рака мочевого пузыря:
- Онкоопухоль мочевика с железистой метаплазией (аденокарцинома). Первичный очаг злокачественности располагается в слизистой оболочке стенок мочевого пузыря.
- Веретеноклеточная (саркоидная) карцинома. Мелкоклеточная опухоль, склонная к частому и обширному метастазированию.
- Лимфоэпителиомоподобная карцинома. Одиночное опухолевое образование, клетки которого имеют по нескольку ядер разных размеров и скудное количество цитоплазмы.
- Гигантоклеточная карцинома. Характеризуется реактивным течением и обширным метастазированием.
- Светлоклеточное, богатый гликогеном, раковое новообразование.
Это основные формы инвазивного рака мочевого пузыря, встречающиеся в клинической практике чаще всего. Все эти онкоопухоли имеют низкую дифференцировку и высокую склонность к агрессии, поэтому при выявлении любого из этих гистологических подтипов ведущие онкологи отмечают плохой прогноз болезни и назначают более специфическое лечение.
Стадии инвазивного рака мочевого пузыря
При выборе терапевтического протокола в обязательном порядке учитывается и стадирование рака мочевого пузыря, то есть степень его прорастания в тканевые структуры.
В этом случае специалисты используют TNM-классификацию 2010 г. Она даёт онкологам возможность подразделять инвазивный рак мочевого пузыря на следующие стадии:
- Т1 – инвазия опухолевой структуры проникла с поверхности эпителия в подслизистый слой.
- Т2 – прорастанием захвачены верхние мышечные волокна.
- Т3 – патологическим процессом задеты глубоко расположенные мышцы стенок мочевого пузыря.
- Т4 – инвазия распространилась на клетчатку тазовой области, брюшную стенку, предстательную железу или влагалище.
- N1 – 3 – имеются одиночные или множественные метастазы в регионарных лимфоузлах.
- М1 – процесс метастазирования достиг отдалённых внутренних органов.
Правильное определение стадии рака мочевого пузыря считается самым важным этапом, так как позволяет подобрать наиболее адекватный в каждом конкретном случае протокол лечения и по возможности использовать менее агрессивные его методики. Для того, чтобы не допустить ошибки в выявлении степени распространённости рака по регионарным лимфоузлам, специалисты изучают не менее 9 лимфатических узлов.
Причины возникновения инвазивного рака мочевого пузыря
Онкология в мочевом пузыре всегда начинает развиваться под воздействием растворённых в моче канцерогенных веществ, но для того, чтобы онкоопухоль начала инвазировать, необходимо наличие у человека определённых факторов риска.
Онкологи всегда предупреждают своих пациентов с поверхностной карциномой мочевого пузыря или предраковым заболеванием мочевика, что причины инвазивного рака мочевого пузыря кроются в следующих предпосылках:
- Курение. Содержащиеся в табачном дыме канцерогены оседают в моче и ускоряют процесс озлокачествления клеточных структур на стенках моченакопительного органа.
- Длительные курсы приёма некоторых лекарственных препаратов. Особую опасность представляет Пиоглитазон, используемый для лечения диабета.
- Половая принадлежность. Представители сильного пола больше всего подвержены развитию патологического состояния такого типа.
- Возрастная категория. После 40 лет риск возникновения инвазивного рака мочевого пузыря увеличивается в несколько раз.
- Постоянный контакт с опасными производственными химикатами.
- Наличие в анамнезе раковых поражений других органов.
- Хронический цистит и другие воспаления мочевого пузыря.
- Генетический фактор.
Важно! Хотя эти предпосылки и не свидетельствуют о неизбежном возникновении болезни, они предупреждают о возможном развитии в клеточных структурах моченакопительного органа процесса озлокачествления. Именно поэтому наличие хотя бы одного из вышеперечисленных факторов риска должно побудить человека к более внимательному отношению к своему здоровью.
Симптомы и проявление инвазивного рака мочевого пузыря
Специфические признаки, свидетельствующие о развитии онкологии в мочевом пузыре, большим разнообразием не отличаются, но заподозрить появление болезни может любой человек по появлению в моче кровянистых включений. Безболезненная гематурия является самым частым негативным проявлением, сопровождающим инвазивный рак мочевого пузыря.
Также пациенты могут жаловаться на внезапное появление следующих негативных симптомов:
- беспричинное возникновение в области малого таза явно выраженного дискомфорта и лёгкой болезненности;
- трудности при мочеиспускании – необходимо приложить значительные усилия, чтобы моча начала отходить;
- появление ночных императивных позывов к мочеиспусканию;
- ячащённое (менее чем раз в 2 часа) отделение мочи днём.
Эти симптомы инвазивного рака мочевого пузыря считаются первичными. При глубоком прорастании онкоопухоли в мышечные ткани мочевика появляются более серьёзные негативные проявления, свидетельствующие о появлении в мочевыводящих путях обструкции (непроходимости). В первую очередь это острые, мучительные боли, называемые иначе почечными коликами. Они носят затяжной характер и часто иррадиируют в низ живота. Помимо этого прогрессирующий рак мочевого пузыря у женщин сопровождается появлением ярко выраженной болезненности в больших половых губах, а у представителей сильного пола в яичках.
Необходимо знать! По мере разрастания опухоли, у онкобольных появляются признаки интоксикации – потеря аппетита, лихорадка, апатия, снижение трудоспособности. Человек с онкологией в мочевом пузыре быстро теряет вес и в короткие сроки доходит практически до полного истощения, а в случае появления отдалённых метастазов у него развивается желтуха и появляются жалобы на боли в правом подреберье, загрудинной области и костях.
Диагностика заболевания
В связи с тем, что для постановки правильного диагноза при инвазирующем раке мочевого пузыря требуется выявить стадию, на которой находится онкопроцесс, пациентам назначают комплекс исследований, включающий в себя как клинико-лабораторные, так и инструментальные методы. В некоторых случаях проросшую в мышечный слой мочевика и сильно увеличившуюся в размерах опухоль опытный онколог может обнаружить при первичном пальпаторном обследовании. У мужчин оно заключается в ректальном ощупывании, а у женщин в бимануальном влагалищном.
Но по большей части диагностика инвазивного рака мочевого пузыря бывает затруднена невозможностью получения полноценного биоматериала с основания новообразования для гистологии и сложностью визуализации онкоопухоли.
Исходя из последних клинических данных, в 73% случаев возможна ошибка при установлении стадии такой карциномы, хотя для её выявления применяются самые информативные методы исследования:
- Комплексные лабораторные анализы мочи и крови, выявляющие анемию, гематурию, а также наличие в организме и непосредственно в моче онкомаркеров, и атипичных клеток.
- Цистоскопия. Благодаря этому исследованию определяются точные размеры, характер и место локализации онкоопухоли. Во время этой диагностики также берут биопсию.
- Трансабдоминальное УЗИ мочевого пузыря. С помощью этого достаточно эффективного метода врач может увидеть совсем маленькие новообразования, не превышающие в размере 5 мм.
- Тазовая венография и лимфангиоаденография дают возможность проследить пути распространения рака мочевого пузыря на лимфоузлы и вены, находящиеся в брюшной полости.
- Фотодинамическое исследование. Позволяет выявить все злокачественные очаги, не видимые при других диагностических манипуляциях.
- Лучевая диагностика (цистография, экскреторная урография) определяет степень деформации стенок мочевого пузыря и характер роста онкоопухоли.
Важно! Только использование совокупности вышеперечисленных инструментальных и лабораторных исследований даёт возможность ведущему онкологу осуществить оценку степени распространенности онкоопухоли в мочевике ещё в дотерапевтическом периоде. Это позволяет выработать наиболее адекватные методы лечения. Только в том случае, когда тканевое инвазирование при раке мочевого пузыря обнаруживают на самых ранних этапах прорастания, радикальное удаление повреждённого органа с последующей комбинированной терапией даёт возможность достижения благоприятных жизненных прогнозов.
Лечение инвазивного рака мочевого пузыря
Если у пациента с онкоопухолью в мочевике появились тяжёлые симптомы инвазивного рака мочевого пузыря, и проведённая диагностика показала стадию его прорастания в мышечный слой, специалисты назначают более агрессивные виды терапии, нежели при поверхностной карциноме. Самым эффективным на сегодняшний день считается радикальная цистэктомия, являющаяся непреложным стандартом хирургического удаления мочевого пузыря.
Такое оперативное лечение инвазивного рака мочевого пузыря должно сопровождаться одномоментной деривацией (созданием условий для оттока) мочи. Чаще всего в клинической практике для постоперационной деривации мочевика используют небольшой сегмент кишечника, который несмотря на то, что отсекается от остальных отделов ЖКТ, сохраняет своё кровоснабжение.
Радикальная операция при инвазивном раке мочевого пузыря проводится одним из трёх способов:
- Полостное оперативное вмешательство, обеспечивающее врачу открытый хирургический доступ. Это классическая и достаточно травматичная операция, но её применение в наши дни наравне с малоинвазивными методиками обусловлено тем, что оперирующий врач видит весь фронт проводимых им манипуляций «вживую», а не на мониторе.
- Классическая лапароскопия. Оперативное вмешательство на мочевом пузыре проводится без разреза. Для введения в повреждённый онкологией орган хирургических инструментов и видеокамеры выполняют несколько проколов в брюшной стенке.
- Роботизированная ассистенция. Практически полностью сходна с классической лапароскопией. Единственным отличием является то, что все манипуляции по резекции мочевого пузыря выполняются роботизированной системой «Да Винчи».
Особенности способа, с помощью которого проводилось удаление инвазивного рака мочевого пузыря, никоим образом не влияют на его результативность и показатели терапевтической эффективности. Но, как отмечают ведущие онкологи, классическая и роботизированная лапароскопии не сопровождаются ярко выраженным болевым синдромом и сильным внутренним кровотечением, сопровождающими цистэктомию, что способствует сокращению сроков реабилитации и более раннему восстановлению пациента.
Перед проведением любой из разновидностей цистэктомии и после хирургического вмешательства пациентам в обязательном порядке назначаются химиотерапия и лучевая терапия. Они необходимы для предоперационного уменьшения размеров онкоопухоли и последующего уничтожения оставшихся в лимфо- и кровотоке аномальных клеток. Это помогает добиться более высокой результативности оперативного лечения и снизить риск возникновения болезни.
В помощь традиционной терапии при раке мочевого пузыря ведущие онкологи всегда назначают народное лечение. Оно заключается в применении травяных сборов с высокими противоопухолевыми и иммуномодулирующими свойствами. Также при подборе протокола лечения специалисты всегда напоминают онкобольным о необходимости правильно скорректировать питание, убрав из ежедневного рациона все продукты, содержащие канцерогенные вещества.
Метастазы и рецидив при инвазивном раке мочевого пузыря
Рак мочевого пузыря инвазивного типа по большей части метастазирует лимфогенным путём, и, как показывает клиническая практика, в 66%-75% случаях приводит к поражению регионарных лимфоузлов. У половины пациентов выявляются прорастания в отдалённые части организма.
Метастазы при инвазивном раке мочевого пузыря, как показывает статистика, распространяются следующим образом:
- Печень 38%. Пациента начинают мучить боли в правом подреберье, может развиться желтуха.
- Лёгкие 36%. Появляется продуктивный кашель, а в отходящей мокроте присутствуют капельки крови.
- Кости 27%. Проросшие в структуры скелета метастазы при раке мочевого пузыря приводят к появлению в них несвойственной болезненности и частым переломам конечностей.
- Мозг 5%. Постоянные головокружения и мигрени, неожиданные потери сознания и судороги.
Несмотря на адекватное лечение инвазивного рака мочевого пузыря, мутировавшие клетки могут остаться в крово- и лимфотоке, поэтому, спустя какое-то время, возможен рецидив болезни.
Сколько живут пациенты?
Если у человека диагностирована онкология в мочевом пузыре, на прогноз, то есть шансы на выздоровление или достижение стойкой пятилетней ремиссии, большое влияние оказывают степень злокачественности и стадия развития новообразования.
Определенная роль отводится и другим факторам:
- размеры онкоопухолей и их количество;
- склонность аномальных клеточных структур к рецидивированию;
- ответ организма на проводимое лечение;
- наличие регионарных и отдалённых метастазов.
Средний показатель 5-летней выживаемости, исходя из статистических данных, при этом диагнозе составляет приблизительно 77.5%, но специалисты не рекомендуют полностью на него ориентироваться. Продолжительность жизни при инвазивном раке в каждом конкретном случае индивидуальна и имеет непосредственную связь с проводимым курсом терапии, а также адекватностью отношения к нему пациента.
Будьте здоровы!
Автор: Иванов Александр Андреевич, врач общей практики (терапевт), медицинский обозреватель.
Лечение инвазивного рака мочевого пузыря
Лечение инвазивного рака мочевого пузыря может быть оперативным, консервативным и комбинированным. Оперативные методы в свою очередь подразделяются на эндоскопические — трансуретральная резекция и открытые вмешательства — резекция мочевого пузыря и радикальная цистэктомия. Консервативное лечение заключается в проведении лучевой и химиотерапии. Единственным радикальным способом лечения инвазивного рака мочевого пузыря, соответствующего онкологическим принципам, является радикальная цистэктомия с последующим отведением мочи. Остальные методы лечения считаются паллиативными.
Ограничение показаний к цистэктомии, стремление сохранить хотя бы часть пузыря связаны только со сложностью последующей деривации мочи. Методы отведения мочи, применяемые в настоящее время, разнообразны. Все они имеют свои преимущества и недостатки, но. к сожалению, идеального способа нет.
Вопрос о применении трансуретральной резекции мочевого пузыря при инвазивном раке дискутабельный. Тем не менее данный метод лечения можно применять при небольших одиночных, преимущественно экзофитных папиллярных опухолях с инвазией опухоли в поверхностный мышечный слой (стадии заболевания Т2А). При этом на завершающем этапе эндоскопического вмешательства необходимо выполнять биопсию из основания удаленной опухоли, чтобы в дальнейшем иметь возможность судить о радикальности выполненной операции.
При обнаружении в ходе морфологического исследования опухолевых клеток в более глубоких слоях стенки мочевого пузыря необходимо в последующем выполнение открытого оперативного вмешательства. Эндоскопическое вмешательство при инвазивном раке может выполняться для ликвидации осложнений (кровотечения), а также больным, которым открытое радикальное оперативное вмешательство противопоказано ввиду их тяжелого соматического состояния или когда больной отказывается от открытого оперативного лечения. В данных ситуациях трансуретральная резекция носит паллиативной характер.
Резекция мочевого пузыря относится к органосохраняющим операциям и в настоящее время довольно широко применяется в урологической практике в России. За рубежом показания к данному виду операции значительно сужены из-за неудовлетворительных отдаленных результатов лечения, высокой частоты рецидива заболевания с развитием метастазов и высокой летальности. Считается возможным применение резекции мочевого пузыря при одиночной опухоли, располагающейся в области верхушки или боковых стенок мочевого пузыря, при размере опухоли не более 3 см, степень дифференцировки опухолевой ткани должна быть умеренной.
Необходимо выполнять резекцию в пределах здоровых тканей на всю толщу стенки мочевого пузыря, отступя от края опухоли не менее 1,5—2 см. По объему удаленной части мочевого пузыря резекцию можно разделить на простую, гемирезекцию и субтотальную резекцию, когда остается только небольшой участок мочевого пузыря в области треугольника Льето и шейки мочевого пузыря. Если в зону резекции попадает устье мочеточника, то удаляют дистальную часть мочеточника и накладывают анастомоз между оставшимся мочеточником и мочевым пузырем. Если имеется тотальное поражение всех стенок мочевого пузыря, опухоль распространяется на шейку мочевого пузыря и уретру, имеются данные о прорастании опухоли в паравезикальную клетчатку и предстательную железу у мужчин и матку у женщин, стадии заболевания соответственно Т3А-В и Т4А, то показана цистэктомия.
Понятие радикальная цистэктомия подразумевает у мужчин удаление мочевого пузыря, предстательной железы и семенных пузырьков единым блоком, тазовую лимфаденэктомию (в стадии Т4А удаление уретры), у женщин удаляют мочевой пузырь, матку с придатками, производят резекцию передней стенки влагалища и удаление уретры, также выполняют лимфааденэктомию. При распространении опухоли на кости таза или прямую кишку в стадии Т4В радикальное оперативное лечение не показано, пациентам выполняются паллиативные операции: коагуляция кровоточащих сосудов, перевязка внутренних подвздошных артерий при развитии кровотечения из опухоли, отведение мочи от мочевого пузыря с последующей лучевой или химиотерапией.
После удаления мочевого пузыря возникает задача отведения мочи. Производится отведение непосредственно на кожу с наложением уретерокутанеостомии или выполнение уретероуретероанастомоза с односторонней нефростомией. Другими методами являются пересадка мочеточников в изолированный сегмент подвздошной кишки, один конец которого выводится на кожу (операция Брикера), пересадка мочеточников в сигмовидную кишку — уретеросигмоанастомоз, формирование гетеротопического кишечного резервуара с сухой кожной стомой для катетеризации и наиболее совершенный способ отведения мочи — ортотопическая пластика мочевого пузыря с мочеиспусканием по нативной уретре, когда из сегмента подвздошной либо сигмовидной кишки формируется мочевой резервуар, в который пересаживаются мочеточники, а также накладывается анастомоз между резервуаром и оставшейся частью уретры (при отсутствии опухолевидного ее поражения).
После такого вида пластики больные мочатся самостоятельно, используя повышение внутрибрюшного давления за счет напряжения мышц передней брюшной стенки и надавливания руками на живот. По сравнению с другими методами деривации мочи ортотопическая пластика мочевого пузыря позволяет обеспечить больным наилучшее качество жизни.
Больные, перенесшие цистэктомию с отведением мочи на кожу или кишечник, находятся под постоянным диспансерным наблюдением. Им регулярно проводят биохимический анализ крови, ультразвуковое исследование верхних мочевых путей для исключения нарушения оттока мочи из почек, компьютерная томография и рентгенография легких для исключения рецидива заболевания. Также проводятся общий анализ мочи и посев мочи для своевременного назначения антибактериальной терапии инфекции мочевых путей.
У некоторых больных в связи с возникновением осложнений основного заболевания требуется выполнение паллиативных операций: при полной задержке мочеиспускания на почве раковой инфильтрации шейки мочевого пузыря или вследствие тампонады мочевого пузыря сгустками производится эпицистостомия. При стойком нарушении оттока мочи из верхних мочевых путей вследствие сдавления опухолью устьев мочеточников и присоединения гнойного пиелонефрита, уросепсиса, высокой азотемии показана нефростомия или уретерокутанеостомия.
У 40—85% больных инвазивным раком к началу лечения уже имеются микрометастазы в региональных лимфоузлах и в отдаленных органах. У данной категории больных показано проведение комбинированной и комплексной терапии с использованием оперативного, лучевого и химиотерапевтического методов.
Преимущество лучевой терапии заключается в возможности воздействия не только на опухоль, но и на пути регионального метастазирования. Она применяется как самостоятельный метод или в комбинации с операцией и/или химиотерапией. Показанием к лучевой терапии является, как правило, невозможность радикального оперативного вмешательства из-за местной распространенности опухолевого процесса, наличие тяжелой соматической патологии, а также из-за отказа больных от операции. В ряде стран (Англия, Канада) лучевая терапия является традиционным методом лечения, альтернативные цистэктомии. Пятилетняя выживаемость после лучевой терапии меньше, чем после цистэктомии, хотя у части больных достигается полная регрессия опухоли. При этом показатели пятилетней выживаемости у них практически такие же, как и после цистэктомии. При отсутствии же полной регрессии остается возможность «спасительной» цистэктомии или других видов лечения.
Основными методами лучевого лечения рака мочевого пузыря являются дистанционная, внутри полостная, внутритканевая γ-терапия.
Дистанционная лучевая терапия рака мочевого пузыря осуществляется с использованием мегавольтных излучений, генерируемых гамма-аппаратами, линейными ускорителями. Облучению подвергаются опухоль, паравезикальная клетчатка и региональные пути лимфооттока.
Наиболее чувствительным к лучевой терапии являются анаплазированный рак, переходно-клеточный рак и аденокарцинома. Оценка эффективности степени регрессии бластомы проводится через 2 нед после окончания облучения, т.е по стихании лучевой реакции нормальных тканей мочевого пузыря, а окончательная оценка — через 1—2 мес. Источником рецидива могут быть радиорезистентные клетки самой опухоли, микроскопические инфильтраты в эпителии пузыря и в окружающих тканях, подвергшиеся недостаточному облучению.
У 40—55% больных после выполнения лучевой терапии достигается полная или частичная регрессия опухоли. Общая пятилетняя выживаемость при всех стадиях составляет 34—58%.
Другие виды лучевой терапии рака мочевого пузыря — интраоперационное, внутритканевая терапия и внутриполостное облучение — используются редко так как для их применения требуются специальное оборудование и условия.
При проведении лучевой терапии возможно развитие лучевых реакций и осложнений со стороны как самого мочевого пузыря, так и окружающих его органов и тканей — острых и хронических лучевых циститов разной степени выраженности и проктитов.
В настоящее время большое внимание уделяется комбинированному лечению рака мочевого пузыря, одним из компонентов которого является лучевая терапия. Это позволяет в ряде случаев перевести неоперабельную опухоль в операбельную и в последующем выполнить оперативное лечение. Лучевая терапия применяется как в предоперационном периоде, так и после операции, а также в комбинации с химиотерапией. Наибольшее значение имеет лучевое воздействие на первом этапе комбинированного лечения. При этом достигается повышение абластичности операции, так как в первую очередь повреждаются наиболее активно пролиферирующие клетки, которые являются основным источником метастазирования. Кроме того, под ее влиянием возможно уменьшение размеров опухоли, что способствует выполнению менее травматичного оперативного вмешательства.
В целом принято считать, что предоперационная лучевая терапия в 2-3 раза снижает число местных рецидивов по сравнению с чисто оперативным лечением.
Лучевая терапия может применяться и в послеоперационном периоде, обычно в сроки до 4 нед.
Химиотерапия при лечении инвазивного рака мочевого пузыря как самостоятельный метод применяется лишь с паллиативной целью. В зависимости от применяемых химиопрепаратов регрессия опухоли отмечается в 20—70% случаев. Наиболее эффективными считаются препараты платины, адриабластин (доксорубицин), фарморубицин, винбластин, гемзар, метотрексат, циклофосфан. Чаще применяется комбинация разных лекарственных препаратов.
Химиотерапия на современном этапе в основном используется перед оперативным или лучевым лечением (неоадъювантная) или после (адъювантная), а также в сочетанном режиме совместно с лучевой терапией. Основными задачами неоадъювантной химиотерапии являются уменьшение объема опухоли, воздействие на микрометастазы, повышение абластичности операции и резектабельности опухоли. Адъювантная химиотерапия применяется при сомнении в радикальности предшествующего оперативного лечения, а также в случае выявления после гистологического исследования удаленной опухоли неблагоприятных факторов прогноза (низкодифференцированная опухоль, наличие метастазов в удаленных лимфоузлах, раковые микроэмболы в кровеносных сосудах и по ходу периневрального пространства).
Благоприятные результаты течения инвазивного рака мочевого пузыря получены при сочетании лекарственного воздействия, лучевой терапии и оперативного метода. Основой такого подхода является пространственная кооперация при использовании химиотерапии и лучевого воздействия, а также наличие радиосенсибилизирующих свойств у ряда химиопрепаратов (цисплатин, адриамицин). Это позволяет получить полную регрессию опухоли, по данным разных авторов, от 18 до 80% больных. В результате создаются возможности для выполнения органосохраняющей операции.
Прогноз
После своевременно предпринятого комплексного лечения прогноз благоприятный. Важным условием благоприятного исхода после органосохраняюших операций является систематическое диспансерное наблюдение за больными, лечившимися по поводу опухолей мочевого пузыря: регулярный цистоскопический контроль для выявления рецидивной опухоли мочевого пузыря и своевременной ее ликвидации.
Лопаткин Н.А., Пугачев А.Г., Аполихин О.И. и др.
Урология
Опубликовал Константин Моканов
|
Инвазия рака мочевого пузыря в мышечный слой обычно требует более агрессивного лечения, нежели поверхностный рак. Стандартным и наиболее эффективным методом лечения является хирургическое удаление мочевого пузыря и создание новых путей оттока мочи с помощью сегмента кишечника. Данная операция под названием радикальная цистэктомия - это серьезное и обширное хирургическое вмешательство, а поэтому перед проведением требует тщательного определения рисков, преимуществ и возможных осложнений. Коротко, в ходе процедуры через разрез на передней брюшной стенке проводится удаление мочевого пузыря с окружающей жировой клетчаткой и предстательной железы с семенными пузырьками. Операция также включает удаление лимфатических узлов малого таза с обеих сторон от мочевого пузыря для выявления их поражения опухолью. Это помогает решить вопрос о проведении дополнительного послеоперационного лечения, включая химиотерапию. Показано, что иссечение лимфатических узлов (лимфодиссекция) увеличивает шансы пациента на излечение, по сравнению с менее обширной операцией или сохранением лимфоузлов. Радикальная цистэктомия проводится открытым хирургическим доступом, лапароскопически или с помощью роботизированной ассистенции. Установлено, что данные особенности проведения операции не влияют на показатели эффективности лечения рака. Тем не менее, лапароскопическая и роботизированная операции существенно уменьшают интраоперационную кровопотерю, потребность в переливании препаратов крови и способствуют раннему восстановлению пациента за счет менее выраженного болевого синдрома в месте хирургического вмешательства. Преимущество роботизированного подхода заключается также в том, что трехмерное изображение на экране монитора позволяет хирургу лучше видеть операционное поле. Важно отметить, что все указанные методики позволяют добиться положительных результатов лишь в тех случаях, когда они используются опытным хирургом, который специализируется на выполнении подобных операций. Таким образом, при решении вопроса о выборе какого-либо метода операции пациенту следует опираться на собственный комфорт и опыт хирурга. После удаления мочевого пузыря необходимо создать новые пути отведения мочи из организма. Этого можно добиться с помощью трех основных способов. Все методики включают использование сегментов кишечника, которые сохраняют свое кровоснабжение, однако отсекаются от остальных отделов желудочно-кишечного тракта.
Радикальная цистэктомия (открытым доступом, лапароскопическая или роботизированная) в сочетании с одним из трех методов отведения мочи – это золотой стандарт лечения инвазивных форм рака мочевого пузыря, а также некоторых поверхностных опухолей высокой степени злокачественности. Тем не менее, некоторые пациенты не подходят для выполнения данных операций или отказываются от них. В таких случаях для излечения или контроля роста рака возможно проведение обширной ТУР опухоли, радио- и химиотерапии без необходимости хирургического удаления мочевого пузыря. Большинство специалистов полагают, что подобный подход не столь эффективен, как радикальная цистэктомия. Однако он может быть использован в случае некоторых пациентов. Радиотерапия на мочевой пузырь может приводить к определенным осложнениям, включая лучевое повреждение мочевого пузыря и прямой кишки, что вызывает кровотечения и симптомы раздражения (так называемый лучевой цистит и лучевой проктит). +7 (495) 50 254 50 - ГДЕ ЛУЧШЕ ЛЕЧИТЬ РАК МОЧЕВОГО ПУЗЫРЯ |
Онкология Рак груди Рак яичников Рак шейки матки Рак простаты Рак желудка Рак печени Рак легких Рак костей Меланома Рак почек Рак щитовидной железы Рак надпочечников Опухоли головы и шеи Рак горла Рак толстой и прямой кишки Рак поджелудочной железы Онкогематология - рак крови Кибер-нож - лечение кибер-ножом Протонная терапия опухолей |
Лечение инвазивного рака мочевого пузыря
Лечение инвазивного рака мочевого пузыря может быть оперативным, консервативным и комбинированным. Оперативные методы в свою очередь подразделяются на эндоскопические — трансуретральная резекция и открытые вмешательства — резекция мочевого пузыря и радикальная цистэктомия. Консервативное лечение заключается в проведении лучевой и химиотерапии. Единственным радикальным способом лечения инвазивного рака мочевого пузыря, соответствующего онкологическим принципам, является радикальная цистэктомия с последующим отведением мочи. Остальные методы лечения считаются паллиативными.
Ограничение показаний к цистэктомии, стремление сохранить хотя бы часть пузыря связаны только со сложностью последующей деривации мочи. Методы отведения мочи, применяемые в настоящее время, разнообразны. Все они имеют свои преимущества и недостатки, но. к сожалению, идеального способа нет.
Вопрос о применении трансуретральной резекции мочевого пузыря при инвазивном раке дискутабельный. Тем не менее данный метод лечения можно применять при небольших одиночных, преимущественно экзофитных папиллярных опухолях с инвазией опухоли в поверхностный мышечный слой (стадии заболевания Т2А). При этом на завершающем этапе эндоскопического вмешательства необходимо выполнять биопсию из основания удаленной опухоли, чтобы в дальнейшем иметь возможность судить о радикальности выполненной операции.
При обнаружении в ходе морфологического исследования опухолевых клеток в более глубоких слоях стенки мочевого пузыря необходимо в последующем выполнение открытого оперативного вмешательства. Эндоскопическое вмешательство при инвазивном раке может выполняться для ликвидации осложнений (кровотечения), а также больным, которым открытое радикальное оперативное вмешательство противопоказано ввиду их тяжелого соматического состояния или когда больной отказывается от открытого оперативного лечения. В данных ситуациях трансуретральная резекция носит паллиативной характер.
Резекция мочевого пузыря относится к органосохраняющим операциям и в настоящее время довольно широко применяется в урологической практике в России. За рубежом показания к данному виду операции значительно сужены из-за неудовлетворительных отдаленных результатов лечения, высокой частоты рецидива заболевания с развитием метастазов и высокой летальности. Считается возможным применение резекции мочевого пузыря при одиночной опухоли, располагающейся в области верхушки или боковых стенок мочевого пузыря, при размере опухоли не более 3 см, степень дифференцировки опухолевой ткани должна быть умеренной.
Необходимо выполнять резекцию в пределах здоровых тканей на всю толщу стенки мочевого пузыря, отступя от края опухоли не менее 1,5—2 см. По объему удаленной части мочевого пузыря резекцию можно разделить на простую, гемирезекцию и субтотальную резекцию, когда остается только небольшой участок мочевого пузыря в области треугольника Льето и шейки мочевого пузыря. Если в зону резекции попадает устье мочеточника, то удаляют дистальную часть мочеточника и накладывают анастомоз между оставшимся мочеточником и мочевым пузырем. Если имеется тотальное поражение всех стенок мочевого пузыря, опухоль распространяется на шейку мочевого пузыря и уретру, имеются данные о прорастании опухоли в паравезикальную клетчатку и предстательную железу у мужчин и матку у женщин, стадии заболевания соответственно Т3А-В и Т4А, то показана цистэктомия.
Понятие радикальная цистэктомия подразумевает у мужчин удаление мочевого пузыря, предстательной железы и семенных пузырьков единым блоком, тазовую лимфаденэктомию (в стадии Т4А удаление уретры), у женщин удаляют мочевой пузырь, матку с придатками, производят резекцию передней стенки влагалища и удаление уретры, также выполняют лимфааденэктомию. При распространении опухоли на кости таза или прямую кишку в стадии Т4В радикальное оперативное лечение не показано, пациентам выполняются паллиативные операции: коагуляция кровоточащих сосудов, перевязка внутренних подвздошных артерий при развитии кровотечения из опухоли, отведение мочи от мочевого пузыря с последующей лучевой или химиотерапией.
После удаления мочевого пузыря возникает задача отведения мочи. Производится отведение непосредственно на кожу с наложением уретерокутанеостомии или выполнение уретероуретероанастомоза с односторонней нефростомией. Другими методами являются пересадка мочеточников в изолированный сегмент подвздошной кишки, один конец которого выводится на кожу (операция Брикера), пересадка мочеточников в сигмовидную кишку — уретеросигмоанастомоз, формирование гетеротопического кишечного резервуара с сухой кожной стомой для катетеризации и наиболее совершенный способ отведения мочи — ортотопическая пластика мочевого пузыря с мочеиспусканием по нативной уретре, когда из сегмента подвздошной либо сигмовидной кишки формируется мочевой резервуар, в который пересаживаются мочеточники, а также накладывается анастомоз между резервуаром и оставшейся частью уретры (при отсутствии опухолевидного ее поражения).
После такого вида пластики больные мочатся самостоятельно, используя повышение внутрибрюшного давления за счет напряжения мышц передней брюшной стенки и надавливания руками на живот. По сравнению с другими методами деривации мочи ортотопическая пластика мочевого пузыря позволяет обеспечить больным наилучшее качество жизни.
Больные, перенесшие цистэктомию с отведением мочи на кожу или кишечник, находятся под постоянным диспансерным наблюдением. Им регулярно проводят биохимический анализ крови, ультразвуковое исследование верхних мочевых путей для исключения нарушения оттока мочи из почек, компьютерная томография и рентгенография легких для исключения рецидива заболевания. Также проводятся общий анализ мочи и посев мочи для своевременного назначения антибактериальной терапии инфекции мочевых путей.
У некоторых больных в связи с возникновением осложнений основного заболевания требуется выполнение паллиативных операций: при полной задержке мочеиспускания на почве раковой инфильтрации шейки мочевого пузыря или вследствие тампонады мочевого пузыря сгустками производится эпицистостомия. При стойком нарушении оттока мочи из верхних мочевых путей вследствие сдавления опухолью устьев мочеточников и присоединения гнойного пиелонефрита, уросепсиса, высокой азотемии показана нефростомия или уретерокутанеостомия.
У 40—85% больных инвазивным раком к началу лечения уже имеются микрометастазы в региональных лимфоузлах и в отдаленных органах. У данной категории больных показано проведение комбинированной и комплексной терапии с использованием оперативного, лучевого и химиотерапевтического методов.
Преимущество лучевой терапии заключается в возможности воздействия не только на опухоль, но и на пути регионального метастазирования. Она применяется как самостоятельный метод или в комбинации с операцией и/или химиотерапией. Показанием к лучевой терапии является, как правило, невозможность радикального оперативного вмешательства из-за местной распространенности опухолевого процесса, наличие тяжелой соматической патологии, а также из-за отказа больных от операции. В ряде стран (Англия, Канада) лучевая терапия является традиционным методом лечения, альтернативные цистэктомии. Пятилетняя выживаемость после лучевой терапии меньше, чем после цистэктомии, хотя у части больных достигается полная регрессия опухоли. При этом показатели пятилетней выживаемости у них практически такие же, как и после цистэктомии. При отсутствии же полной регрессии остается возможность «спасительной» цистэктомии или других видов лечения.
Основными методами лучевого лечения рака мочевого пузыря являются дистанционная, внутри полостная, внутритканевая γ-терапия.
Дистанционная лучевая терапия рака мочевого пузыря осуществляется с использованием мегавольтных излучений, генерируемых гамма-аппаратами, линейными ускорителями. Облучению подвергаются опухоль, паравезикальная клетчатка и региональные пути лимфооттока.
Наиболее чувствительным к лучевой терапии являются анаплазированный рак, переходно-клеточный рак и аденокарцинома. Оценка эффективности степени регрессии бластомы проводится через 2 нед после окончания облучения, т.е по стихании лучевой реакции нормальных тканей мочевого пузыря, а окончательная оценка — через 1—2 мес. Источником рецидива могут быть радиорезистентные клетки самой опухоли, микроскопические инфильтраты в эпителии пузыря и в окружающих тканях, подвергшиеся недостаточному облучению.
У 40—55% больных после выполнения лучевой терапии достигается полная или частичная регрессия опухоли. Общая пятилетняя выживаемость при всех стадиях составляет 34—58%.
Другие виды лучевой терапии рака мочевого пузыря — интраоперационное, внутритканевая терапия и внутриполостное облучение — используются редко так как для их применения требуются специальное оборудование и условия.
При проведении лучевой терапии возможно развитие лучевых реакций и осложнений со стороны как самого мочевого пузыря, так и окружающих его органов и тканей — острых и хронических лучевых циститов разной степени выраженности и проктитов.
В настоящее время большое внимание уделяется комбинированному лечению рака мочевого пузыря, одним из компонентов которого является лучевая терапия. Это позволяет в ряде случаев перевести неоперабельную опухоль в операбельную и в последующем выполнить оперативное лечение. Лучевая терапия применяется как в предоперационном периоде, так и после операции, а также в комбинации с химиотерапией. Наибольшее значение имеет лучевое воздействие на первом этапе комбинированного лечения. При этом достигается повышение абластичности операции, так как в первую очередь повреждаются наиболее активно пролиферирующие клетки, которые являются основным источником метастазирования. Кроме того, под ее влиянием возможно уменьшение размеров опухоли, что способствует выполнению менее травматичного оперативного вмешательства.
В целом принято считать, что предоперационная лучевая терапия в 2-3 раза снижает число местных рецидивов по сравнению с чисто оперативным лечением.
Лучевая терапия может применяться и в послеоперационном периоде, обычно в сроки до 4 нед.
Химиотерапия при лечении инвазивного рака мочевого пузыря как самостоятельный метод применяется лишь с паллиативной целью. В зависимости от применяемых химиопрепаратов регрессия опухоли отмечается в 20—70% случаев. Наиболее эффективными считаются препараты платины, адриабластин (доксорубицин), фарморубицин, винбластин, гемзар, метотрексат, циклофосфан. Чаще применяется комбинация разных лекарственных препаратов.
Химиотерапия на современном этапе в основном используется перед оперативным или лучевым лечением (неоадъювантная) или после (адъювантная), а также в сочетанном режиме совместно с лучевой терапией. Основными задачами неоадъювантной химиотерапии являются уменьшение объема опухоли, воздействие на микрометастазы, повышение абластичности операции и резектабельности опухоли. Адъювантная химиотерапия применяется при сомнении в радикальности предшествующего оперативного лечения, а также в случае выявления после гистологического исследования удаленной опухоли неблагоприятных факторов прогноза (низкодифференцированная опухоль, наличие метастазов в удаленных лимфоузлах, раковые микроэмболы в кровеносных сосудах и по ходу периневрального пространства).
Благоприятные результаты течения инвазивного рака мочевого пузыря получены при сочетании лекарственного воздействия, лучевой терапии и оперативного метода. Основой такого подхода является пространственная кооперация при использовании химиотерапии и лучевого воздействия, а также наличие радиосенсибилизирующих свойств у ряда химиопрепаратов (цисплатин, адриамицин). Это позволяет получить полную регрессию опухоли, по данным разных авторов, от 18 до 80% больных. В результате создаются возможности для выполнения органосохраняющей операции.
Прогноз
После своевременно предпринятого комплексного лечения прогноз благоприятный. Важным условием благоприятного исхода после органосохраняюших операций является систематическое диспансерное наблюдение за больными, лечившимися по поводу опухолей мочевого пузыря: регулярный цистоскопический контроль для выявления рецидивной опухоли мочевого пузыря и своевременной ее ликвидации.
Лопаткин Н.А., Пугачев А.Г., Аполихин О.И. и др.
Урология
Опубликовал Константин Моканов
Мышечно инвазивный рак мочевого пузыря
Около четверти пациентов с диагнозом рак мочевого пузыря имеют мышечно-инвазивную форму, которая распространяется в мышечную часть стенки мочевого пузыря (T2-T4). Этот тип рака имеет более высокую вероятность распространения на другие части тела (метастазы) и нуждается в более радикальной форме лечения. Мышечно-инвазивный рак приводит к летальному исходу, если его не лечить.
Дополнительная диагностика
Компьютерная томография (КТ) особенно важна при мышечно-инвазивном раке мочевого пузыря. С помощью компьютерной томографии всего тела можно сказать, переходит ли рак из мочевого пузыря в окружающую жировую ткань или органы, и если есть признаки распространения на отдаленные органы (метастазы ). Добавляя внутривенный контраст, который ввыделяется с мочой почками, можно визуализировать мочевой путь и выявлять рост опухоли.
Перед началом лечения важно оценить, является ли рак метастазирующим. Если КТ показывает, что рак распространился на паренхиматозные органы, кости или лимфатические узлы. Это может изменить тактику лечения.
Может быть выполнена магнитно-резонансная томография (МРТ) или остеосцинтиграфия костей скелета, хотя это обычно не делается. Метастазы в кости и головной мозг редко распростараняются при мышечно-инвазивном раке мочевого пузыря. Поэтому дополнительные исследования костей и головного мозга проводится лишь при наличии определенной симптоматики, которая указывает на наличие метастазов в костях и или головном мозге. Неясные результаты могут быть также подтверждены с помощью биопсии.
Комбинация позитронно-эмиссионной томографии (ПЭТ-сканирование, использование радиоактивного изотопа) и компьютерной томографии (ПЭТ / КТ) все чаще используется в европейских центрах, хотя это не всегда доступно во всех странах. ПЭТ / КТ может улучшить обнаружение отдаленных метастазов. Не рекомендуется для диагностики опухолей мочевого пузыря, так как выделение радиоактивного изотопа с мочой затрудняет обнаружение опухоли.
Прогноз для пациентов с мышечно-инвазивным раком мочевого пузыря определяется степенью опухолевого роста (стадии). Практически все инвазивные опухоли имеют высокий риск.
Радикальная цистэктомия
Лечение, защищающее мочевой пузырь.
Уротелиальная карцинома мочевого пузыря: виды, симптомы и прогноз
Болезни мочевого пузыря включают основные виды опухолей: аденокарцинома, плоскоклеточный рак, переходноклеточный рак (уротелиальный), папиллярная карцинома. Среди злокачественных заболеваний доля опухолей мочевого пузыря всего три процента. Заболеваемость у мужчин превалирует над женской патологией на сто тысяч человек, рак встречается в десяти случаях у мужчин и два случая у женщин. Географически также есть разница по количеству случаев РМП. В западной и южной Европе заболеваемость в два раза выше, чем в восточной части.
Плоскоклеточный рак мочевыводящей системы, в том числе мочевого пузыря – это опухоль, разрастающаяся из эпителия. Способна поражать шиповатый слой, находящийся над базальным слоем слизистой. Эта форма рака встречается только в 3% случаев всей онкологии мочевого пузыря из-за малого количества клеток шиповатого слоя в уроэпителии.
Онкологическая опухоль, развивающаяся из гландулоцитов, залегающих в железистом слое – аденокарцинома. Локализуется опухоль в области верхушки и устья мочевыводящего канала в мочевом пузыре. Эта патология встречается в семи процентах случаев поражения мочевого пузыря.
Переходноклеточный рак – патология, встречающаяся в 90% случаев. Самое распространённое злокачественное новообразование мочевого пузыря в связи с преобладанием в слизистой переходноклеточного эпителия или уроэпителия.
Уротелиальный рак – карцинома CIS (in situ), наиболее агрессивная и злокачественная форма онкологического заболевания.
Классификация
РМП классифицируется в зависимости от степени выраженности анаплазии:
- g1 – уротелиальный рак высокодифференцированной степени;
- g2 – уротелиальный рак умеренно-дифференцированной степени;
- g3 – уротелиальный рак низкодифференцированной степени.
Рак мочевого пузыря по стадиям
По степени дифференцировки применяется разделение на два типа:
- High grade – высокодифференцированные опухолевые клетки имеют схожесть с нормальными клетками органа и частично выполняют функции клеток «прародителей». Имеют слабое стремление к интервенции и прорастанию, злокачественность такого процесса низкая. Клетка не агрессивная и хорошо поддаётся лечению.
- Low grade – низкодифференцированные раковые клетки не проходят циклов развития, имеют отличную структуру от клеток, в которых происходит их разрастание. Такие опухоли отличаются высокой злокачественностью, агрессивностью, быстрым ростом, массированным метастазированием в другие органы и системы.
TNM-классификация:
- Стадия 0а, 0is – Ta,TisN0M0 – плоская опухоль, неинвазивная папиллома, не распространяющаяся за пределы переходноклеточного слоя, без метастазов в лимфатические узлы и отдалённый орган.
- Стадия I – T1N0M0 – опухоль выходит за пределы плоскоклеточного слоя и распространяется на соединительнотканный субэпителиальный слой. Метастазы отсутствуют.
- Стадия II – T2a, T2bN0M0 – опухоль распространяется на гладкомышечный слой на внутреннюю и наружную половину, инвазивная форма. Метастазы в лимфоузлы и другие органы не определяются.
- Стадия III – T3a, T3b, T4aN0M0 – определяется разрастание опухоли за пределы мышечного слоя, проникает в ткани матки, предстательной железы, влагалища. Метастазов нет.
- Стадия IV – T4bN0M0, T0-4bN1,2,3M0, TлюбаяNлюбаяM1 – запущенная и опасная стадия онкологической опухоли мочевого пузыря. Насчитывает ряд вариантов морфологического и топографического развития канцерогенного процесса. Опухоль разрастается в соседние органы и ткани, появляются метастазы в отдалённых жизненно важных системах, поражаются регионарные лимфатические узлы.
Уротелиальная карцинома мочевого пузыря – это агрессивное злокачественное новообразование, относится к неинвазивной плоской метаплазии. Называется карцинома CIS (in situ), или переходноклеточный рак. Это наиболее распространённый тип и может составлять 90% больных с онкологическими новообразованиями мочевыводящей системы.
Уротелиальная карцинома мочевого пузыря
Уротелиальная карцинома разделяется на три клинико-морфологических вида:
- Первичная опухоль, возникшая без фоновых изменений клеточной структуры слизистой мочевого пузыря.
- Вторичная опухоль развивается при наличии ранее диагностированных новообразований мочевого пузыря.
- Сопутствующая карцинома обнаруживается на фоне прогрессирования активной экзофитной опухоли.
Затрагивает в основном слизистый слой, но возможно распространение на мышечный. Железистая оболочка покрывает раковый конгломерат, истончается и приводит к изъявлениям.
Факторы развития
- Неблагоприятная экологическая обстановка в крупных индустриальных городах и мегаполисах. Население всё больше страдает от онкологических заболеваний. Повышенное содержание в атмосферном воздухе солей тяжёлых металлов, производных аммиака, хлора ведёт к возникновению в клетках организма мутаций и появления атипичных злокачественных клеток. Хлорирование воды приводит к повышению риска заболевания онкологическими опухолями в полтора раза.
- Вещества, проникающие в организм во время курения и обладающие канцерогенным действием, запускают механизм малигнизации и образования раковой опухоли. Мужской организм поражается в пять раз чаще, чем женский. Это связано с тем, что женщина менее пристрастна к вредным привычкам. Риск получить РМП у курящих в три раза выше, чем у некурящих. Есть прямая взаимосвязь количества выкуриваемых сигарет с процентом вероятности возникновения опухолей мочевого пузыря, имеющих злокачественный характер.
- Профессиональные неблагоприятные факторы влияют на частоту появления онкологии. У сотрудников предприятий, связанных с контактом с ароматическими аминами, злокачественные новообразования мочеполовой системы в тридцать раз чаще вызывают смерть. В современном мире насчитывается сорок типов производств потенциально вредных и влияющих на частоту возникновения рака.

- Неконтролируемый приём лекарственных препаратов приводит к возникновению онкологической патологии. Исследования Ж.П.Штейна и У.Студера доказали, что приём циклофосфамида при лечении злокачественного гранулематоза и лимфомы повышает риск в пять раз.
- Радиоактивное излучение приводит к возрастанию риска возникновения мутаций и малигнизации клеток переходного эпителия в четыре раза. В исследованиях Prescott S. с соавторами в 2000 году было доказано, у больных, перенесших рентген-терапию при раке предстательной железы, яичников и после терапии онкологии радиоактивным йодом после пятилетнего периода, риск развития высокодифференцированной опухоли возрастает в три раза.
- Наличие фоновых соматических заболеваний в пять раз может увеличить риск заболевания онкологией мочевого пузыря.
- Шистосоматоз в шесть раз, хронический цистит в семь с половиной раз увеличивают риск возникновения злокачественной опухоли. Длительно установленный мочевой катетер повышает риск развития аденокарциномы устья мочевыводящего канала в мочевом пузыре.
- Застой в мочевом пузыре, вызванный недостаточным употреблением жидкости или наличием заболевания, затрудняющего отток мочи, способствует развитию РМП.
Симптоматика
Симптоматически момент начала злокачественной метаплазии выявить невозможно. Появление общей слабости, быстрой утомляемости, немотивированное повышение температуры тела, раздражительность, перепады настроения могут быть первыми вестниками онкологического процесса.
Первым клиническим проявлением, которое обнаруживает у себя больной – является макрогематурия, выраженная в изменении цвета мочи и появлении кровянистых выделений из уретры. В отличие от мочекаменной болезни, макрогематурия при опухоли мочевого пузыря редко сопровождается болями. При онкологическом поражении боли и макрогематурия не взаимосвязаны.
Учащённое мочеиспускание с императивными позывами – это второй по частоте симптом онкологии мочевыводящей системы. Связано с изменением чувствительности к перерастяжению. Инфильтративная форма изменяет объём мочевого пузыря, уменьшая его, и вызывает частое опорожнение.
При развитии карциномы уротелиального эпителия возникают жалобы на чувство дискомфорта в надлобковой области, боли тянущего характера, иррадиирущие в паховую область, в боковые подвздошные области. Боль может усиливаться в зависимости от наполнения мочевого пузыря и приобретать резкий, спастический характер. Боль может появляться в спине и в промежности, отдавать в анальную область.
Именно появление болезненности и гематурии заставляет пациентов обращаться к специалистам.
После акта мочеиспускания возможно появление чувства жжения в надлобковой области, по ходу мочеиспускательного канала и уретры.
В случае развития аденокарциномы в области отверстия мочевыводящего канала наблюдается развитее симптомов механической задержки мочи и чувство переполнения и боли в надлобковой области. Пальпаторно определяется переполненный, напряжённый мочевой пузырь.
Лабораторная диагностика
Проводятся специфические и неспецифические исследования мочи, крови.

Специфические методики исследования позволяют выявить наличие опухолевых клеток в моче и промывных водах мочевого пузыря. Микроскопия осадка мочи при начальных стадиях даёт информацию о слущенных клетках переходного эпителия и недифференцированных атипичных опухолевых мутациях. Исследуемая моча должна быть свежей. Больному надо опорожнить мочевой пузырь, употребить жидкость и после этого производить сбор мочи.
Молекулярный, иммуноферментный анализ выявляет наличие атипичных клеток и определяет онкологический процесс.
Проведение анализа крови и мочи на онкомаркеры – обязательный метод исследования. Проводится исследование на предмет наличия специфического ассоциированного с раковой опухолью антигена BTA. Обнаружение BTA является абсолютным показанием к проведению цистоскопии и высокотехнологических методов диагностики.
Инструментальные методы диагностики
- Цистоскопия – этот метод визуализирует изменения в слизистой. Фото и видеофиксация даёт возможность пересмотреть данные обследования в цветном формате. Полностью даёт информацию о наличии, расположении, форме, степени агрессии опухолевого процесса, насколько стенка мочевого пузыря пострадала.
- Усовершенствованная методика цистоскопии, с применением фиолетового цвета и введением в мочевой пузырь гексаминолевулоната или аминолевулиновой кислоты называется флуоресцентной цистоскопией. Метод определяет участки поражения, не видимые при обычном освещении.
- Трансуретральная резекция выполняется эндоскопическим способом лечения и является методом взятия биопсии раковой опухоли.
- Ультразвуковое исследование даёт характеристику изменений в стенке, наличия и отсутствия опухолевого процесса.
- Компьютерная томография и МРТ позволяют дать ответ на вопросы наличия новообразования, его размеров, степени врастания в соседние органы. Выявление метастазов в лимфоузлы и органы-мишени.
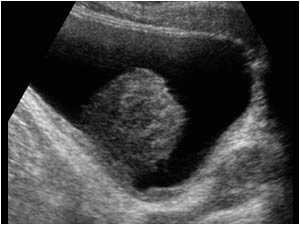
Изображение рака мочевого пузыря на УЗИ
Терапия
- Трансуретральная резекция проводится при наличии поверхностной опухоли (T0, Tis) мочевого пузыря, без вовлечения мышечного слоя, с целью удаления и недопущения инфильтрации. Экзофитные онкологические разрастания удаляются вместе с основанием, с последующим контролем отсутствия прорастания в мышечный слой. Через три недели проводится повторная трансуретральная резекция.
- При мышечно-инвазивной форме рака применяется радикальная цистэктомия с выводом мочи в подвздошную кишку. Для сохранения эректильной функции у мужчин проводят нервосохраняющую радикальную цистэктомию. Операция включает подвздошно-обтураторную двухстороннюю лимфаденэктомию, удаление покрывающей части брюшины, у мужчин предстательной железы, у женщин матки с придатками.
- Введение интрапузырно в виде инстилляций бациллы Кальметта-Герена (BCG терапия). Этот метод лечения является дополнительным, основывается на иммунологическом ответе организма на введение чужеродного агента. Не изучен полностью механизм ответа организма на бациллу, который проецируется на раковые клетки в мочевом пузыре.
- Химиотерапия применяется после проведения ТУР и радикальной цистэктомии. В первом случае проводится однократное введение в полость мочевого пузыря химиопрепаратов (Митомицин С, доксорубицин и эпирубицин). Во втором случае проводится стандартная химиотерапия в предоперационном периоде и после операции.
- Лучевая терапия является неотъемлемым стандартным методом лечения. Проводится во все периоды заболевания: в предоперационном, интраоперационном и послеоперационном. Суммарная доза облучения достигает 70 Гр. Курс лучевой терапии длится в течение месяца.
Прогноз и диспансерное наблюдение
У больных с переходно-клеточной карциномой мочевого пузыря средняя 5-летняя выживаемость 56,7%. При наличии метастазов в лимфоузлы выживаемость снижается до 12,5%.
Наблюдение больных после курса терапии осуществляется в условиях онкологического диспансера и онколога по месту жительства в поликлиниках.

Условно все пациенты разделяются на три группы по факторам развития рецидива и прогрессирования. При наличии риска рецидива может быть низкий уровень риска прогрессирования и наоборот. Прогноз рецидива и прогрессирования заболевания может не совпадать.
Устанавливается режим медицинского наблюдения. Периодичность осмотров в первый год ежеквартальная, включает перечень обязательных обследований:
- Анализы крови и мочи.
- Биохимия.
- Сонографическое обследование органов малого таза.
- Рентгенологическая КТ-графия органов малого таза.
- Рентгенография лёгких.
- Осмотр онкологом.
Второй год периодичность составляет раз в полгода. В последующем раз в год. Эта система соблюдается, если нет рецидивов и прогрессирования заболевания, когда болезнь отступила.
Профилактика
От развития злокачественной опухоли никто не застрахован, но снизить риск заболевания возможно.
- Бросить курение, отказаться от алкоголя.
- Нейтрализовать экологические вредные факторы. Употреблять дехлорированную воду. Не употреблять водопроводную, не обработанную и не проверенную на тяжёлые металлы, наличие анилиновых красителей и других канцерогенных составляющих.
- Поселиться в отдалении от промышленных предприятий.
- Своевременное лечение соматических заболеваний мочевого пузыря. При первых симптомах обратиться к специалистам. Соблюдать периодичность медицинских профилактических осмотров. Выполняются анализ крови и мочи, проводится сонография таза, живота, рентген лёгких.
- Регулярное употребление жидкости не менее литра в сутки. Следить за своевременностью опустошения мочевого пузыря, не допуская застоя мочи.
- Употреблять в пищу экологические продукты, химически не обработанные. Полезно и безопасно есть продукты со своей грядки.
- Проходя рентгенографию, заботиться о защите органов мочеполовой системы, от излучения применяя свинцовые фартуки и защитные экраны. Учитывать полученные дозы.
Лечение инвазивного рака мочевого пузыря
Инвазивный рак мочевого пузыря – это очень агрессивная опухоль, прорастающая в мышечный слой стенки органа, склонная к метастазированию в лимфоузлы таза, легкие, печень, кости. Поэтому очень важно своевременно начать лечение.
Оптимальным методом при инвазивных опухолях является удаление мочевого пузыря и тазовых лимфоузлов (цистэктомия). У мужчин вместе с мочевым пузырем удаляются простата, семенные пузырьки, а у женщин – передняя стенка влагалища и матка с придатками.
Существуют 4 основных метода отведения мочи после цистэктомии. Выбор зависит от размеров и расположения опухоли, ряда других факторов, которые принимаются во внимание при планировании операции.
1. Влажная стома
После удаления мочевого пузыря один из участков кишки отсекается (резецируется) и из него формируется резервуар для мочи, в который пересаживаются мочеточники. Этот резервуар подшивается к передней брюшной стенке, в которой делается отверстие (стома). Через стому постоянно выделяется моча, что требует ношения специальных мочеприемников.
2. Сухая стома
После удаления мочевого пузыря один из участков кишки отсекается (резецируется) и из него формируется резервуар для мочи, в который пересаживаются мочеточники. Этот резервуар подшивается к передней брюшной стенке, в которой делается отверстие (стома). Стенки стомы специальным образом укрепляются так, что моча самостоятельно наружу не поступает. Для того чтобы вывести мочу из резервуара, пациент самостоятельно вводит в стому катетер 1 раз в 4–5 часов. Ношения мочеприемников не требуется.
При формировании влажной стомы моча поступает в мочеприемник постоянно. А сухая стома требует от больного самокатетеризации для опорожнения резервуара. Это зачастую приводит к инфекционным осложнениям, так как соблюдать стерильные условия при самокатетеризации затруднительно.
3. Прямокишечный резервуар
Мочеточники пересаживаются в прямую кишку. Выведение мочи и кала осуществляется одновременно. Ношения мочеприемников не требуется. В настоящее время данная методика практически не используется в связи с крайне высоким количеством инфекционных осложнений, обусловленных тем, что микроорганизмы из прямой кишки напрямую по мочеточникам инфицируют верхние мочевые пути больного.
4. Ортотопический резервуар
После удаления мочевого пузыря один из участков кишки отсекается (резецируется) и из него формируется резервуар для мочи, в который пересаживаются мочеточники. Этот резервуар подшивается к мочеиспускательному каналу. После таких операций сохраняется самостоятельное мочеиспускание.
Хотя мочеиспускание в данном случае происходит естественным путем через мочеиспускательный канал, будьте готовы к некоторым особенностям:
• отсутствие позывов к мочеиспусканию, так как в кишечнике нет рецепторов, определяющих давление;
• как следствие этого, необходимость самостоятельно, каждые 3–4 часа посещать туалет и опоржнять резервуар.
При этом возможно частичное недержание мочи, особенно в ночное время. В таких случаях необходимо использовать специальные урологические прокладки.
Формирование влажной стомы показано:
• больным пожилого возраста;
• больным, у которых опухоль распространяется на зону шейки мочевого пузыря или уретры;
• при наличии гидронефроза, вызванного опухолевым блоком устья мочеточника, и снижении почечной функции;
• при наличии метастатического поражения тазовых лимфоузлов;
• в случае, если ранее больному проводилась лучевая терапия на зону мочевого пузыря;
• при следующей анатомической особенности: слишком короткая брыжейка кишки не позволяет фиксировать созданный резервуар к уретре.
Выбор в пользу ортотопического резервуара делается, если у больного нет вышеперечисленных показаний.
Редко при наличии некоторых анатомических особенностей организма решение о виде отведения мочи может быть изменено во время операции. О возможностях таких изменений хирург всегда предупреждает заранее.
Цистэктомия – сложная длительная операция. Поэтому после нее возможно развитие ряда осложнений. В раннем послеоперационном периоде наиболее серьезным из них является кишечная непроходимость, которая требует выполнения повторной операции. В позднем послеоперационном периоде могут развиться сужения соустьев мочеточников с резервуаром, нарушения кислотно-щелочного обмена, пиелонефрит. Все эти состояния требуют специального лечения. У пациентов с ортотопическим резервуаром может наблюдаться недержание мочи. У мужчин, перенесших цистэктомию, развивается импотенция.
Как правило, после полного (радикального) удаления опухоли при раке мочевого пузыря дополнительное лечение не проводится. Если при гистологическом исследовании удаленных тканей выявляются опухолевые клетки по краю операционного разреза, в лимфатических узлах или в жировой клетчатке, окружающей мочевой пузырь, после операции проводится химиотерапия.
У пациентов, физическое состояние которых не позволяет выполнить такую травматичную операцию, как цистэктомия, возможно проведение консервативного лечения, заключающегося в ТУР мочевого пузыря с дальнейшим проведением облучения с или без химиотерапии. Тактика лечения в каждом случаев определяется индивидуально. Перед облучением выполняется КТ, на основании которой определяются поля облучения. Облучение является безболезненной процедурой и занимает несколько минут в день. Лучевая терапия проводится 5 дней в неделю в течение 1,5 месяца. На фоне облучения возможно появление частого болезненного мочеиспускания, примеси крови в моче (лучевой цистит), а также частых болезненных дефекаций, примесь крови в стуле (лучевой ректит). При высокой интенсивности этих побочных явлений делается перерыв в лучевом лечении до стихания симптомов цистита и ректита. Лучевая терапия не делает пациента радиоактивным и опасным для окружающих.
-- к.м.н. Камолов Б.Ш.
Рак мочевого пузыря - причины, симптомы, диагностика и лечение, прогноз
Рак мочевого пузыря – это злокачественная опухоль слизистой оболочки или стенки мочевого пузыря. Проявлениями патологии служат гематурия, дизурия, боли над лобком. Диагностика требует проведения цитологического исследования мочи, ТУР-биопсии, цистографии, УЗИ мочевого пузыря, томографии. Программа лечения заболевания может включать хирургический подход (ТУР мочевого пузыря, цистэктомию, лазерную en-bloc резекцию) или консервативную тактику (системную химиотерапию, лучевую терапию). С целью профилактики рецидивов используется внутрипузырная химиотерапия и БЦЖ-терапия.
Общие сведения
Рак мочевого пузыря встречается в 70% случаев всех новообразований мочевыводящих органов, с которыми сталкиваются специалисты в сфере клинической онкоурологии. В структуре общей онкопатологии доля неоплазий данного органа составляет 2-4%. Среди злокачественных опухолей различных локализаций по частоте развития рак мочевого пузыря занимает 11-е место у женщин и 5-е у мужчин. Патология чаще встречается у жителей индустриально развитых стран; возраст заболевших преимущественно старше 65-70 лет.
Рак мочевого пузыря
Причины
Общепризнанной гипотезы в отношении этиологии рака мочевого пузыря не существует. Однако известны отдельные факторы риска, которые в значительной степени способствуют развитию злокачественной опухоли:
- Редкое мочеиспускание. Ряд исследований указывает на повышенную вероятность возникновения неоплазии при длительном стазе мочи в мочевом пузыре. Различные метаболиты, содержащиеся в моче в высоких концентрациях, обладают опухолегенным действием и вызывают злокачественную трансформацию уротелия.
- Заболевания мочеполовой сферы. Длительной задержке мочи в мочевом пузыре может способствовать различная урогенитальная патология: простатит, аденома и рак простаты, дивертикулы мочевого пузыря, уролитиаз, хронический цистит, стриктуры уретры и др.
- Инфекции. Вопрос о роли папилломавирусной инфекции в этиологии новообразования остается дискуссионным. Паразитарная инфекция - мочеполовой шистосомоз в значительной мере способствует канцерогенезу.
- Профвредности. Доказана корреляция между частотой случаев рака мочевого пузыря и профессиональными вредностями, в частности, длительным контактом с ароматическими аминами, фенолами, фталатами, противоопухолевыми препаратами. В группе находятся риска водители, маляры, дизайнеры, художники, работники кожевенной, текстильной, химической, лакокрасочной, нефтеперерабатывающей промышленности, медработники.
- Прочие канцерогены. Высоким канцерогенным потенциалом обладает курение табака: курильщики страдают от оухолей мочевого пузыря в 2-3 раза чаще, чем некурящие. Неблагоприятное воздействие на уротелий оказывает употребление хлорированной питьевой воды, увеличивающее вероятность возникновения новообразований в 1,6-1,8 раз.
- Наследственность. В некоторых случаях неоплазия может быть детерминирована генетически и связана с семейной предрасположенностью.
Классификация
Рак мочевого пузыря различается по гистологическому типу, степени дифференцировки клеток, характеру роста, склонности к метастазированию. Учет этих характеристик чрезвычайно важен при планировании лечебной тактики. По морфологическим признакам наиболее часто встречаются переходно-клеточные (80-90%) и плоскоклеточные опухоли (3%), аденокарцинома (3%), папиллома (1%), саркома (3%). По степени анаплазии клеточных элементов различают низко-, умеренно- и высокодифференцированные неоплазии.
Практическое значение имеет степень вовлеченности в опухолевый процесс различных слоев стенки органа, в связи с чем говорят о поверхностном раке низкой стадии или высокостадийном инвазивном раке. Новообразование может иметь папиллярный, инфильтративный, плоский, узелковый, внутриэпителиальный, смешанный характер роста. Согласно международной системе ТNМ различают следующие стадии неоплазии:
- Та - неинвазивная папиллярная карцинома
- Tis – плоская карцинома in situ
- Т1 – опухолевая инвазия затрагивает субэпителиальную ткань
- Т2 – рак распространяется на мышечный слой (Т2а - поверхностный, Т2b - глубокий)
- Т3 – в процесс вовлекается паравезикальная клетчатка
- Т4 – инвазия затрагивает прилежащие органы (влагалище, матку, предстательную железу, брюшную стенку)
- N1-3 – выявляется метастазирование в одном (N1) или многих (N2) регионарных лимфоузлах либо в общих подвздошных лимфатических узлах (N3).
- М1 - обнаруживается метастазирование в отдаленные органы
Симптомы
Ранним проявлением рака мочевого пузыря служит выделение крови с мочой – микрогематурия или макрогематурия. Незначительная гематурия приводит к окрашиванию мочи в розоватый цвет, может быть эпизодической и не повторяться длительное время. В других случаях сразу же развивается тотальная гематурия: при этом моча становится кровавого цвета, могут выделяться сгустки крови. Длительная или массивная гематурия иногда вызывает развитие тампонады мочевого пузыря и острой задержки мочи, происходит прогрессирующее снижение гемоглобина и анемизация пациента.
По мере разрастания опухоли больных начинают беспокоить дизурические симптомы и боли. Мочеиспускание, как правило, становится болезненным и учащенным, с императивными позывами, иногда – затрудненным. Отмечаются боли в области лона, в паху, в промежности, в крестце. Вначале болевые ощущения возникают только на фоне наполненного мочевого пузыря, затем, при прорастании мышечной стенки и прилежащих органов, становятся постоянными.
Многие симптомы рака мочевого пузыря не являются специфичными и могут встречаться при других урологических заболеваниях: цистите, простатите, мочекаменной болезни, туберкулезе, аденоме простаты, склерозе шейки мочевого пузыря и т. д. Поэтому зачастую пациенты на ранних стадиях длительно и неэффективно лечатся консервативно. В свою очередь, это затягивает своевременную диагностику и начало лечения, ухудшая прогноз.
Осложнения
Сдавление устья мочеточника вызывает нарушение оттока мочи из соответствующей почки. Развивается гидронефроз, острый болевой приступ по типу почечной колики. При сдавливании обоих устьев нарастает почечная недостаточность, которая может закончиться уремией. Некоторые виды рака с инфильтрирующим ростом склонны к распаду и изъязвлению пузырной стенки. На этом фоне легко возникают мочевые инфекции (цистит, пиелонефрит), моча приобретает гнойный характер и зловонный запах. Прорастание неоплазии в прямую кишку или во влагалище приводит к образованию пузырно-прямокишечных и пузырно-влагалищных свищей, сопровождающихся соответствующей симптоматикой.
Диагностика
Для выявления рака и определения стадии онкопроцесса требуется проведение комплексного клинико-лабораторного и инструментального обследования. Стандарт лабораторной диагностики включает проведение общего анализа мочи для определения гематурии, цитологического исследования осадка для обнаружения атипичных клеток, бактериологического посева мочи для исключения инфекции, теста на специфический антиген ВТА. Исследование крови обычно подтверждает анемию различной степени, указывающую на кровотечение.
- УЗИ мочевого пузыря. Выявляет опухолевые образования диаметром более 0,5 см, расположенные преимущественно в области боковых пузырных стенок. Для обнаружения неоплазии в зоне шейки наиболее информативно трансректальное сканирование. Иногда используется трансуретральная эндолюминальная эхография, проводимая с помощью датчика, введенного в полость мочевого пузыря.
- Томографическая диагностика. Наиболее ценные и информативные методы - КТ и МРТ мочевого пузыря. Позволяют оценить глубину распространения опухолевого процесса, выявить опухоли незначительных размеров, которые не доступны эхографической визуализации.
- Эндоскопия мочевого пузыря. Обязательным визуализирующим методом диагностики служит цистоскопия, при которой производится уточнение локализации, размеров, внешнего вида опухоли, состояния устьев мочеточников. Эндоскопическое исследование может дополняться биопсией, позволяющей провести морфологическую верификацию новообразования.
- Рентгенодиагностика. Из методов лучевой диагностики при раке мочевого пузыря проводится цистография, выявляющие дефект наполнения и деформацию контуров пузырной стенки и позволяющие судить о характере роста опухоли. Тазовую венографию и лимфангиоаденографию проводят для выявления вовлеченности тазовых вен и лимфатического аппарата.
Для выявления местных и отдаленных метастазов рака мочевого пузыря прибегают к проведению УЗИ органов брюшной полости, рентгенографии грудной клетки, УЗИ малого таза, сцинтиграфии костей скелета.
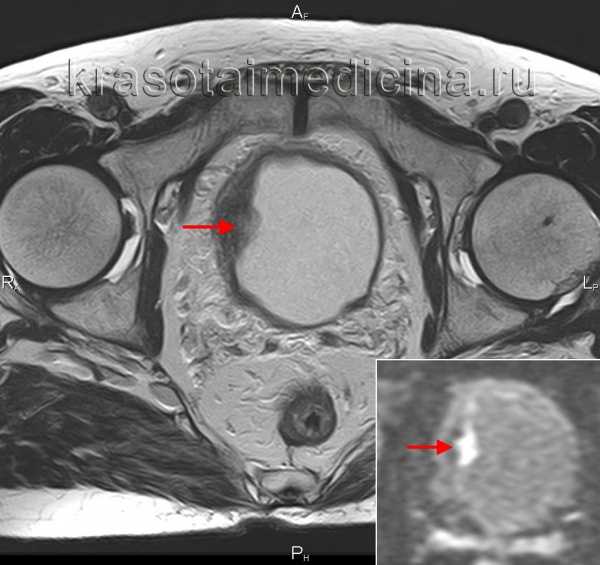
МРТ таза (Т1 и DWI). Опухоль стенки мочевого пузыря справа, с ограничением диффузии
Лечение рака мочевого пузыря
Радикальное лечение может быть выполнено только хирургическими способами. При этом способ и вид операции коррелирует со стадией онкопроцесса. Виды оперативных вмешательств при раке мочевого пузыря:
- ТУР мочевого пузыря. При мышечно неинвазивном раке выполняется эндоскопическая операция - трансуретральная резекция стенки мочевого пузыря с опухолью. В ходе ТУР опухоль удаляется с помощью резектоскопа через мочеиспускательный канал.
- Лазерная en-bloc резекция. Наиболее современный метод - лазерная тулиевая en-bloc резекция. Данный метод позволяет убрать опухоль единым блоком вместе с мышечным слоем, что очень важно при гистологическом исследовании для оценки степени инвазии.
- Цистэктомия. К резекции мочевого пузыря (открытой, лапароскопической, робот-ассистированной) в последние годы прибегают все реже ввиду высокого процента рецидивов, осложнений и низкой выживаемости. В большинстве случаев при инвазивном раке мочевого пузыря показана радикальная цистэктомия. При проведении данной операции мочевой пузырь удаляют единым блоком с предстательной железой и семенными пузырьками у мужчин; придатками и маткой у женщин. Одновременно производится удаление части или всей уретры, тазовых лимфоузлов.
Для замещения удаленного органа используются следующие способы:
- имплантация мочеточников в кожу - уретерокутанеостомия
- отведение мочи в сигмовидную кишку - способ деривации мочи по Брикеру
- формирование кишечного резервуара по Штудеру (ортотопического мочевого пузыря) из тканей тонкой кишки, желудка, толстой кишки. Радикальная цистэктомия с кишечной пластикой является оптимальной, поскольку позволяет сохранить возможность удержания мочи и мочеиспускания.
Хирургическое лечение может дополняться дистанционной или контактной лучевой терапией, системной или внутрипузырной иммунотерапией.
Прогноз и профилактика
При неинвазивном раке показатель 5-летней выживаемости составляет около 85%. Гораздо менее благоприятен прогноз для инвазивно растущих и рецидивирующих опухолей, а также рака мочевого пузыря, дающего отдаленные метастазы. Снизить вероятность развития опухоли поможет отказ от курения, исключение профессиональных вредностей, употребление очищенной питьевой воды, ликвидация уростаза. Необходимо проведение профилактического УЗИ, исследования мочи, своевременного обследования и лечения у врача-уролога при симптомах дисфункции мочевых путей.
Рак мочевого пузыря
Что такое мочевой пузырь и где он находится?
Мочевой пузырь – полый орган, выполняющий роль резервуара для мочи, которая попадает туда из почек по мочеточникам через мочеточниковые устья и выводится наружу через мочеиспускательный канал. Мочевой пузырь находится в полости малого таза, позади лобка. Стенка мочевого пузыря состоит из мышечных волокон, которые изнутри покрыты слизистой оболочкой. Мочевой пузырь кровоснабжается пузырными артериями. Отток крови от мочевого пузыря осуществляется по венозному сплетению мочевого пузыря и пузырным венам. Лимфа от мочевого пузыря оттекает в лимфатические узлы таза. Лимфатические узлы являются частью лимфатической системы, которая борется с инфекцией и болезнями, и служат своеобразными фильтрами, в которых оседают чужеродные агенты.
Что такое рак мочевого пузыря и чем он опасен?
Даже небольшая опухоль мочевого пузыря может вызвать сильное кровотечение. Если не проводить соответствующее лечение дальнейший рост опухоли приведет к нарушениям мочеиспускания, а при прорастании в прямую кишку – к затруднению дефекации и прямокишечному кровотечению. Помимо этого возможно распространение опухоли почки по организму с появлением метастазов в лимфатических узлах, легких, печени, костях, надпочечниках и головном мозге.
Как часто встречается рак мочевого пузыря?
В структуре онкологических заболеваний населения России рак мочевого пузыря занимает 8 место среди мужчин и 18 среди женщин. Наиболее характерно развитие опухоли в возрасте старше 60 лет.
Что вызывает развитие рака мочевого пузыря?
Около 90% всех опухолей мочевого пузыря представлены раком. Точные причины развития данного заболевания неизвестны. Доказано значительное увеличение риска появления рака мочевого пузыря у лиц, длительное время контактирующих со вторичными ароматическими аминами, полициклическими ароматическими углеводородами, у курильщиков, а также при инфекционном заболевании – шистосоматозе, которое в России практически не встречается.
Клинические проявления рака мочевого пузыря
Одним из первых признаков рака мочевого пузыря является появление крови в моче. Свертывание крови в полости мочевого пузыря может привести к развитию острой задержки мочи. Другим распространенным симптомом заболевания является нарушение частое, болезненное мочеиспускание. Возможно также появление боли над лоном. Сдавление устьев мочеточников опухолью приводит к нарушению оттока мочи из почек, следствием чего является развитие пиелонефрита, хронической почечной недостаточности.
Метастатическое поражение лимфатических узлов таза, как правило, вызывает появление клинических симптомов при больших размерах опухолевого конгломерата. При этом отмечается появление отеков нижних конечностей. Развитие метастазов рака почки вызывает появление симптомов, соответствующих расположению метастатических очагов. Первым проявлением поражения легких являются кашель и кровохарканье. Костные метастазы могут вызывать боль, развитие патологических переломов, компрессию спинного мозга с параличами и парезами, появление прощупываемой опухоли. Множественные метастазы в печень могут проявляться желтухой.
Диагностика рака мочевого пузыря
Если у врача возникло подозрение о возможном наличии у Вас опухоли мочевого пузыря, он должен направить Вас в специализированный стационар. Специалист-онкоуролог проведет осмотр, который будет включать пальпацию живота и всех групп лимфоузлов.
У Вас будет взята кровь из вены на клинический и биохимический анализ, моча на общий анализ и для бактериологического исследования, выполнена электрокардиография (ЭКГ). При необходимости, Ваш врач назначит другие виды обследования.
Цистоскопия
- Цистоскопия – метод эндоскопического обследования, который позволяет осмотреть мочевой пузырь изнутри, выявить опухоль, оценить ее расположение и размеры. Для этого в мочевой пузырь вводится специальный инструмент – цистоскоп, через который мочевой пузырь наполняется жидкостью. После этого врач осуществляет осмотр мочевого пузыря.
Ультразвуковое исследование (УЗИ)
- Ультразвуковое исследование является безопасным и безболезненным методом обследования. Для того чтобы специалист ультразвука мог хорошо осмотреть стенку мочевого пузыря, необходимо, чтобы мочевой пузырь был хорошо наполнен. Поэтому непосредственно перед исследованием необходимо не мочиться. УЗИ позволяет выявить наличие опухоли мочевого пузыря, оценить ее размеры и глубину поражения стенки органа. УЗИ дает возможность диагностировать метастазы рака мочевого пузыря в лимфатических узлах таза и печени. УЗИ не позволяет различить доброкачественную и злокачественную опухоль. Правильность заключения УЗИ зависит от квалификации врача, выполняющего исследование, а также толщины передней брюшной стенки и наличия газа в кишечнике.
Компьютерная томография (КТ)
- Компьютерная томография (КТ) является специальным видом рентгенологического обследования, позволяющим получить изображение поперечных срезов организма. КТ выполняется после введения в вену контрастного вещества, что позволяет получить более четкое изображение. Контрастное вещество содержит йод, поэтому если у Вас есть на него аллергия, Вы должны об этом предупредить Вашего врача. КТ дает возможность определить локализацию, размеры опухоли мочевого пузыря, а также глубину ее распространения в толще стенки мочевого пузыря, диагностировать метастазы в лимфоузлах, печени, надпочечниках.
Магнитно-резонансная томография (МРТ)
- Магнитно-резонансная томография (МРТ) – специальный метод исследования, который позволяет получить изображения поперечных и продольных срезов организма. В ряде случаев, для планирования хирургического лечения может быть назначена МРТ.
Рентгенография органов грудной клетки
- Рентгенография органов грудной клетки выполняется, чтобы определить наличие или отсутствие метастазов в легкие.
КТ и МРТ-урография
- Урография – метод рентгенологического обследования, позволяющий оценить состояние верхних мочевыводящих путей – почечных лоханок и мочеточников. Это необходимо для планирования тактики лечения. Внутривенная урография выполняется после введения в вену контрастного вещества, которое выводится с мочой, заполняющей мочевыводящие пути. Это позволяет получить их изображение при выполнении рентгеновского снимка. Контрастное вещество для КТ содержит йод, поэтому если у Вас есть на него аллергия, Вы должны об этом предупредить Вашего врача.
Подтверждение злокачественной природы опухоли
При наличии опухолевого образования для уточнения диагноза перед началом лечения необходимо подтверждение злокачественной природы опухоли (верификация диагноза). Для этого используется два основных метода. Первый метод – цитологическое исследование мочи. Для выполнения этого анализа необходимо в течение 3 дней сдавать по одной порции мочи в лабораторию. Моча должна быть получена во время второго утреннего мочеиспускания. Моча, находившаяся в мочевом пузыре в течение ночи, которая выделяется при первом мочеиспускании после пробуждения, для данного исследования не подходит. Второй метод верификации диагноза – гистологический, предполагающий исследование собственно ткани опухоли под микроскопом. Ткань опухоли получают путем биопсии, во время которой от опухоли специальными щипцами отделяется кусочек. Биопсия выполняется во время цистоскопии.
После завершения обследования устанавливается стадия заболевания. В зависимости от стадии принимается решение о тактике лечения.
Лечение
Лечение мышечно-неинвазивного рака мочевого пузыря
Мышечно-неинвазивным считается рак, распространяющийся в пределах слизистой оболочки и не прорастающий в мышечный слой стенки мочевого пузыря. При таких опухолях выполняется трансуретральная резекция (ТУР) мочевого пузыря. ТУР производится в условиях местной анестезии. В мочевой пузырь через мочеиспускательный канал вводится специальный инструмент, которым удаляется опухоль. Во всех случаях непосредственно после ТУР мочевого пузыря производится введение химиопрепарата в мочевой пузырь. После операции в мочевой пузырь устанавливается уретральный катетер на срок от 1 до 5 дней.
Как правило, ТУР мочевого пузыря проходит без осложнений. Однако в небольшом проценте случаев во время операции возможно появление дефекта всей толщи стенки мочевого пузыря, что иногда требует перехода в открытую операцию, выполняемую через разрез передней брюшной стенки. У некоторых больных возможно кровотечение после ТУР мочевого пузыря, которое, как правило, удается остановить с помощью кровоостанавливающих лекарственных препаратов и переливания донорской плазмы крови. Крайне редко кровотечение требует повторной операции – остановки кровотечения, которая также выполняется эндоскопически.
В зависимости от количества, размеров опухоли и заключения специалиста – морфолога, который изучит удаленную опухоль под микроскопом, принимается решение о необходимости проведения дальнейшего лечения. Оно заключается в проведении профилактической внутрипузырной химио- или иммунотерапии. Это лечение проводится амбулаторно. В течение 1,5 месяцев один раз в неделю в мочевой пузырь по мочеиспускательному каналу проводится катетер, по которому вводится лекарственный препарат (химиопрепарат (доксорубицин, фармарубицин, митомицин С) или вакцина БЦЖ). После этого катетер удаляется. Лекарство необходимо удерживать в мочевом пузыре в течение 1-2 часов, после чего можно помочиться.
К сожалению, поверхностный рак мочевого пузыря часто рецидивирует, то есть через некоторое время в мочевом пузыре опять появляются опухоли. Поэтому все пациенты после окончания лечения должны находиться под тщательным наблюдением (регулярные контрольные обследования, в которые входят цистоскопия, цитологическое исследование мочи, УЗИ и рентгенография органов грудной клетки).
Лечение мышечно-инвазивного рака мочевого пузыря
Инвазивный рак мочевого пузыря – это опухоль, прорастающая в мышечный слой стенки органа. Он является очень агрессивной опухолью, склонной к метастазированию в лимфоузлы таза, легкие, печень, кости. Поэтому очень важным в лечении инвазивного рака является своевременное начало лечения.
Оптимальным методом при инвазивных опухолях является удаление мочевого пузыря и тазовых лимфоузлов (цистэктомия). У мужчин вместе с мочевым пузырем удаляются простата, семенные пузырьки, а у женщин – передняя стенка влагалища и матка с придатками.
Существует 4 основных метода отведения мочи после цистэктомии:
- Влажная стома. После удаления мочевого пузыря один из участков кишки отсекается (резецируется) и из него формируется резервуар для мочи, в который пересаживаются мочеточники. Этот резервуар подшивается к передней брюшной стенке, в которой делается отверстие (стома). Через стому постоянно выделяется моча, что требует постоянного ношения специальных мочеприемников;
- Сухая стома. После удаления мочевого пузыря один из участков кишки отсекается (резецируется) и из него формируется резервуар для мочи, в который пересаживаются мочеточники. Этот резервуар подшивается к передней брюшной стенке, в которой делается отверстие (стома). Стенки стому специальным образом укрепляются так, что моча самостоятельно наружу не поступает. Для того, чтобы вывести мочу из резервуара пациент самостоятельно вводит в стому катетер 1 раз в 4-5 часов. Ношения мочеприемников не требуется.
- Прямокишечный резервуар. Мочеточники пересаживаются в прямую кишку. Выведение мочи и кала осуществляются одновременно. Ношения мочеприемников не требуется.
- Ортотопический резервуар. После удаления мочевого пузыря один из участков кишки отсекается (резецируется) и из него формируется резервуар для мочи, в который пересаживаются мочеточники. Этот резервуар подшивается к мочеиспускательному каналу. После таких операций сохраняется самостоятельное мочеиспускание.
Цистэктомия – сложная длительная операция. Поэтому после нее возможно развитие ряда осложнений. В раннем послеоперационном периоде наиболее серьезными из них является кишечная непроходимость, которая требует выполнения повторной операции. В позднем послеоперационном периоде могут развиться сужения соустьев мочеточников с резервуаром, нарушения кислотно-щелочного обмена, пиелонефрит. Все эти состояния требуют специального лечения. У пациентов с ортотопическим резервуаром редко может наблюдаться недержание мочи. У мужчин, перенесших цистэктомию, развивается импотенция.
Как правило, после полного (радикального) удаления опухоли при раке мочевого пузыря дополнительное лечение не проводится. Если при гистологическом исследовании удаленных тканей выявляются опухолевые клетки по краю операционного разреза, в лимфатических узлах или в жировой клетчатке, окружающей мочевой пузырь, после операции проводится химиотерапия.
У пациентов, физическое состояние которых не позволяет выполнить такую травматичную операцию как цистэктомия, возможно проведение консервативного лечения, заключающегося в ТУР мочевого пузыря с дальнейшим проведением облучения с или без химиотерапии. Тактика лечения в каждом случаев определяется индивидуально. Перед облучением выполняется КТ, на основании которой определяются поля облучения. Облучение является безболезненной процедурой и занимает несколько минут в день. Лучевая терапия проводится 5 дней в неделю в течение 1,5 месяцев. На фоне облучения возможно появления частого болезненного мочеиспускания, примеси крови в моче (лучевой цистит), а также частых болезненных дефекаций, примесь крови в стуле (лучевой ректит). При высокой интенсивности этих побочных явлений делается перерыв в лучевом лечении до стихания симптомов цистита и ректита. Лучевая терапия не делает пациента радиоактивным и опасным для окружающих.
Лечение рака мочевого пузыря с метастазами
Лечение рака мочевого пузыря с метастазами заключается в проведении химиотерапии или системной иммунотерапии. Химиотерапия подразумевает введение лекарственных препаратов, которые оказывают неблагоприятное воздействие на все быстро размножающиеся клетки, в первую очередь, - клетки опухоли. Режим химиотерапии выбирается с учетом гистологического строения рака мочевого пузыря. Химиотерапия вызывает развитие ряда побочных эффектов, вид которых зависит от применяемых препаратов. Наиболее серьезными осложнениями являются гематологические – связанные со снижением количества разных форменных элементов крови. Уменьшение числа лейкоцитов приводит к снижению устойчивости организма к инфекции, тромбоцитов – к повышенной кровоточивости. Поэтому регулярный контроль анализов крови во время проведения химиотерапии является чрезвычайно важным. К наиболее распространенным негематологическим осложнениям химиотерапии относятся тошнота и рвота. Применение современных противорвотных препаратов в абсолютном большинстве случаев позволяет ликвидировать эти явления. Остальные осложнения обсуждаются со специалистом по химиотерапии. Обо всех изменениях самочувствия на фоне проведения химиотерапии следует обязательно сообщать врачу. При развитии тяжелых осложнений химиотерапия прерывается или отменяется.
Системная иммунотерапия ингибиторами контрольных точек показана пациентам, неспособным перенести химиотерапию, или больным с прогрессированием после ее проведения. Иммунотерапия может вызвать развитие реакций на введение препарата (лихорадка, ломота в мышцах, снижение артериального давления) и аутоиммунных осложнений, требующих назначения гормональных препаратов. Обо всех изменениях самочувствия на фоне проведения иммунотерапии следует обязательно сообщать врачу.
Всем пациентам во время и после завершения лечения рекомендуется тщательное наблюдение в поликлинике (регулярное выполнение УЗИ, рентгенографии органов грудной клетки).
В урологическом отделении НМИЦ онкологии им. Н.Н.Блохина выполняются все виды хирургических вмешательств при раке мочевого пузыря, и проводится современная лекарственная терапия, в том числе – в рамках клинических исследований.
Что такое уротелиальный рак (карцинома) мочевого пузыря?
Онкологический процесс может начать развиваться в любом органе человека. У людей среднего возраста, по большей части мужчин, нередко диагностируется уротелиальная карцинома мочевого пузыря. Это опасное заболевание несёт серьёзную угрозу жизни человека. Для того, чтобы не допустить раннего летального исхода, необходимо знать первые признаки недуга. Это поможет своевременно его выявить и предпринять экстренные меры для устранения.
Чаще всего, в 90% случаев, онкоопухоли локализуются в эпителиальном слое мочевого пузыря. В их образовании непосредственное участие принимают слизистые клеточные структуры, которые в медицинской терминологии называют уротелий или переходные. Поэтому такая форма патологии имеет 2 названия – переходноклеточный или уротелиальный рак мочевого пузыря.
Уротелиальный рак мочевого пузыря
От того, в какой именно части стенки мочевика зародился онкологический процесс, выделяют 2 вида карцином:
- Поверхностная. Развивается из самых верхних, слизистых, клеток, выстилающих изнутри мочевой пузырь. Эта разновидность онкоопухоли диагностируется чаще всего.
- Инвазивная. Аномальные клеточные структуры проникают глубоко в стенки органа, поражая мышечные структуры.
Частота возникновения патологического состояния такого типа обуславливается функциональной нагрузкой, возложенной на моченакопительный орган. Когда он пустой, выстилающие его переходные клетки располагаются плотными слоями, а после наполнения жидкостью и растягивания перераспределяются в один ряд. В связи с этим в контакт с токсичными отходами, содержащими канцерогены, вступают все поверхностные клеточные структуры. Длительное воздействие мочи провоцирует в клетках начало их трансформации (изменения строения) и приводит к аномальному бесконтрольному росту и появлению агрессивности.
Классификация: виды, типы и формы карциномы
Чтобы не ошибиться в подборе наиболее адекватного в каждом конкретном случае протокола лечения, специалист должен знать, по какому типу происходит развитие онкоопухоли. Для систематизации этих данных все карциномы принято классифицировать по нескольким критериям.
Так онкоопухоль, развившуюся из поверхностных переходных клеток эпителиального слоя подразделяют на 3 гистологические формы:
- Уротелиальная карцинома мочевого пузыря g1. Это высокодифференцированное новообразование с низкой злокачественностью. Изменения в клеточных структурах незначительны, поэтому большинство из них не утратило способности к нормальному функционированию. Высокодифференцированный уротелиальный рак мочевого пузыря отличается замедленным ростом, также он не склонен к прорастанию. Онкоопухоль такого типа лучше всего поддаётся полному излечению.
- Уротелиальная карцинома мочевого пузыря g2. Умеренно дифференцированный тип патологии, поражающий поверхностные эпителиальные структуры мочевого пузыря практически полностью. Клетки этой разновидности онкоопухоли приобретают значительные отличия в строении от нормальных и более быстрый рост, чем высокодифференцированные. Из них формируется первичный злокачественный очаг.
- Уротелиальная карцинома мочевого пузыря g3. Низкодифференцированная опухоль, с высокой степенью агрессии. Все без исключения здоровые клетки эпителия при этой форме патологического состояния подвергаются мутации. Уротелиальная карцинома мочевого пузыря низкой дифференциации характеризуется быстрым ростом и активным метастазированием.
Гистологический тип ракового новообразования оказывает непосредственное влияние на объём оперативного вмешательства, необходимого для максимально эффективной терапии. Также опухоль такого типа классифицируют и по внешнему виду. Здесь выделяется папиллярная уротелиальная карцинома мочевого пузыря, выглядящая как бородавчатые наросты на внутренней поверхности органа. В некоторых случаях у них может присутствовать явно выраженная ножка. Второй разновидностью, образующейся значительно реже, является язвенная опухоль, внешне похожая на имеющую размытые очертания воспалённую язву.
Исходя из степени распространённости в толщину стенок опухоли, карциному делят на 3 вида:
- Неинвазивный папиллярный уротелиальный рак мочевого пузыря. Он локализуется на внутренней слизистой поверхности мочевого пузыря. Опухоль менее агрессивна и не даёт метастаз.
- Инвазивная уротелиальная карцинома мочевого пузыря. Злокачественные структуры активно прорастают в глубокие слои мышц моченакопительного органа.
- Метастатическая. Аномальные клетки проникают в лимфоток и разносятся лимфой по всему организму, достигая даже самых отдалённых его участков.
В переходноклеточном новообразовании, независимо от характера его развития и типа роста, наряду с плоскоклеточной метаплазией встречаются участки с железистой. Если преобладают плоскоклеточные аномальные структуры, специалисты отмечают более неблагоприятное течение недуга.
Стадии уротелиального рака мочевого пузыря
Как и любая другая онкология, карцинома, развивающаяся из уротелиальных клеток эпителия, не возникает одномоментно. Для того, чтобы полностью озлокачествиться, она должна пройти несколько этапов.
Выделяют следующие стадии рака мочевого пузыря такого типа:
- 1 степень. Аномальные структуры располагаются исключительно на поверхности эпителия. Мышечные волокна на этом этапе не повреждаются, также не происходит метастазирования в регионарные лимфоузлы. На этой стадии можно достаточно легко справиться с недугом, однако выявление его в это время большая редкость и чаще всего бывает случайной находкой.
- 2 степень. Онкоопухоль начинает прорастать в мышечные слои. Нередко оказываются поражёнными и лимфоузлы, но в близлежащие ткани и органы метастазы не прорастают. На этом этапе болезнь выявляется чаще, так как у большинства людей появляется в моче кровь, что требует проведения медицинского обследования.
- 3 степень. Карцинома, состоящая из уротелиальных клеток, распространяется по всему органу, окружающим его лимфоузлам и близлежащим органам. Прогноз болезни на этом этапе значительно ухудшается, а благоприятный результат болезни зависит исключительно от особенностей организма онкобольного.
- 4 степень. Она по праву считается самой опасной, так как не поддаётся радикальному хирургическому лечению. Метастазы прорастают в самые отдалённые участки организма. Лечение в этом случае может быть только паллиативным, то есть направленным не на избавление от онкоопухоли, приводящее к полному выздоровлению, а на уменьшение мучительной симптоматики.
Важно! Стадия развития уротелиального рака мочевого пузыря оказывает непосредственное влияние на выбор терапевтической методики. Онкобольным эта информация необходима для того, чтобы они имели возможность представлять предстоящий вариант лечения и психологически настроиться на длительную и трудную борьбу с недугом.
Причины возникновения уротелиального рака мочевого пузыря
Точных причин, способных спровоцировать появление в мочевом пузыре карциномы уротелиального типа, на сегодняшний день не выявлено, однако существуют убедительные доказательства того, что на её возникновение непосредственное влияние оказывают канцерогены. Чаще всего, до половины случаев, опухоль мочевого пузыря, развивающуюся из уротелиальных клеток эпителия, диагностируют у курильщиков. Причём в основном страдают те люди, у которых функциональный полиморфизм (многообразие форм) N-ацетилтрансферазы-2 (системы, отвечающей за детоксикацию) менее выражен. Чтобы узнать о наличии этой генетической патологии, достаточно сдать специальный анализ крови.
Существует и несколько факторов риска, при наличии которых в жизни пациента уротелиальная карцинома мочевого пузыря разовьётся очень быстро:
- длительные задержки мочи при психологических или физиологических проблемах с мочеиспусканием;
- бесконтрольный приём некоторых лекарственных препаратов;
- проводимая ранее лучевая терапия органов малого таза;
- врождённые дефекты моченакопительного органа;
- хронические воспалительные процессы в мочевом пузыре;
- работа на химических производствах;
- злоупотребление алкоголем.
Важно! Минимизировать риск развития рака мочевого пузыря можно только в том случае, если устранить факторы, способные спровоцировать недуг. Если это невозможно, как в случае с проводимыми ранее курсами ЛТ, необходимо максимально повысить внимание к состоянию своего здоровья и при появлении малейших тревожных признаков обращаться к врачу за консультацией.
Симптомы и проявление уротелиальной карциномы мочевого пузыря
Опасность рака мочевого пузыря заключается в его практически бессимптомном протекании на начальных этапах развития онкологического процесса, когда можно добиться полного выздоровления пациента. Основной патологический признак, кровь в моче, появляется только на 2 стадии, но в это время терапевтические мероприятия становятся намного сложнее и шансы на жизнь у человека значительно сокращаются.
Помимо гематурии о том, что развивается уротелиальный рак мочевого пузыря, предположительно может сказать следующая симптоматика:
- частые позывы помочиться и ночное (а на более поздних стадиях и дневное) недержание мочи;
- чувство жжения в промежности или лобковой области;
- болезненность во время мочеиспускания;
- появление в нижней части спины болей;
- неожиданные спазмы мочевого пузыря.
Необходимо помнить! Все эти признаки сходны с симптоматикой уретрита, цистита или простатита, но если они появились, следует немедленно обратиться к врачу, чтобы определить истинную причину, спровоцировавшую появление негативной симптоматики. Только своевременное обнаружение патологического процесса даст человеку шансы на дальнейшую жизнь.
Диагностика заболевания
При появлении у человека признаков, свидетельствующих о том, что у него, возможно, развивается уротелиальный рак мочевого пузыря, специалисты применяют следующий типовой диагностический алгоритм:
- Лабораторное исследование мочи для обнаружения в её осадке атипичных клеток и повышенного содержания эритроцитов, подтверждающих гематурию.
- Биохимический анализ крови на онкомаркеры и общий для выявления анемии.
- УЗИ органов малого таза. Опытный специалист с помощью этого исследования может выявить опухоль мочевого пузыря.
- Рентгенография. Она показывает наличие злокачественных очагов в мочевом пузыре и почках.
- МРТ и КТ. С помощью этих диагностических методик специалисты выявляют даже самые маленькие карциномы, определяют место их локализации и могут обнаружить проросшие метастазы.
- Цистоскопия. Самый информативный метод эндоскопического обследования внутренней поверхности органа, во время которого проводится забор биопсийного материала для гистологического исследования.
Использование в онкологической практике этих диагностических методик позволяет специалисту получить точные результаты патологической картины в моченакопительном органе, поставить правильный диагноз и, соответственно, назначить в каждом конкретном случае наиболее адекватный курс терапии.
Лечение уротелиальной карциномы мочевого пузыря
Выбор терапевтической методики, ведущий онколог, осуществляет на основании многих факторов. В первую очередь учитываются размеры новообразования, его характер и степень агрессивности, наличие регионарных поражений лимфоузлов или метастаз в отдалённых и близлежащих внутренних органах.
Чтобы вылечить уротелиальный рак мочевого пузыря, специалисты применяют в различных комбинациях следующие терапевтические варианты:
- Если карцинома находится на начальном этапе развития и локализуется только в поверхностном эпителиальном слое, проводится частичное удаление опухоли мочевого пузыря.
- На любом этапе болезни, кроме её неоперабельной стадии, в моченакопительный орган вводится вакцина БЦЖ, разрушающая аномальные клеточные структуры.
- После того, как патологическое состояние достигнет 2-3 стадии, требуется радикальная цистэктомия. Эта операция при раке мочевого пузыря включает в себя дополнительную резекцию придатков и матки у женщин, а у мужчин удаляется предстательная железа.
После того, как проведут цистэктомию, необходимо одномоментно решать проблему с мочевыведением. Для этого выбирают один из трёх вариантов – создают стому (отверстие на брюшной стенке, требующее постоянного ношения мочеприёмника), выводят мочеточники в нижний отдел кишечника или формируют искусственный моченакопительный орган, что является оптимальным вариантом.
При невозможности проведения операции или категоричном отказе пациента от резекции ему назначаются химиотерапия или лучевая терапия. В некоторых случаях требуется сочетанное применение этих лечебных тактик. Как дополнительное вспомогательное средство применяется и народное лечение. Во время проведения лечебных мероприятий и длительное время после них необходимо корректировать питание, не допуская попадания в ежедневный рацион продуктов, содержащих канцерогенные вещества.
Метастазы и рецидив при уротелиальном раке мочевого пузыря
Отделение аномальных клеток от материнской онкоопухоли происходит в разное время и зависит от степени её злокачественности. Если опухоль мочевого пузыря низкодифференцированная, метастазы могут появиться уже на первых этапах болезни. Чаще всего метастатический рак мочевого пузыря клинически проявляет себя через год-два после обнаружения злокачественного новообразования и проведения курса лечения. Метастазирование карциномы, развивающейся на стенках моченакопительного органа, происходит чаще всего лимфогенным путём.
На запущенных стадиях болезни аномальные клетки могут распространяться контактно, прорастая в ткани близлежащих органов, или с током крови. В последнем случае они достигают самых отдалённых участков организма, формируя в них вторичные злокачественные очаги.
Возникновение процесса метастазирования зависит от следующих факторов:
- гистологическое строение и степень злокачественности онкоопухоли;
- место локализации первичной карциномы в мочевом пузыре;
- стадия развития новообразования.
От всех этих факторов зависит и вероятность рецидивирования болезни. Чаще всего рецидив развивается в первые два года после радикальной цистэктомии, но не исключаются случаи его возникновения и спустя много лет.
Сколько живут пациенты с уротелиальной карциномой?
От онкоопухоли, развивающейся из эпителиальных клеток мочевого пузыря умирают в основном в том случае, когда присутствует обширное метастазирование в отдалённые органы и клеточные структуры.
В настоящее время прогноз жизни при уротелиальной карциноме мочевого пузыря выглядит следующим образом:
- 5 лет проживают 25% пациентов с метастазами в регионарных лимфоузлах;
- 2-х годичная выживаемость отмечается при отдалённом метастазировании во внутренние органы;
- 6 месяцев для жизни отводится большинству онкобольных с запущенной стадией болезни, метастазами в костные структуры и наличии сопутствующих заболеваний.
Почти все случаи раннего летального исхода отмечаются у пациентов с агрессивным, высокой степени злокачественности раком мочевого пузыря, поэтому важно, как можно раньше выявить эту страшную болезнь. Только своевременное начало адекватного лечения рака мочевого пузыря на начальном этапе развития даёт шансы 90% онкобольных на полное выздоровление.
Будьте здоровы!
симптомы, диагностика и не только…
Раковые опухоли различных внутренних органов сегодня встречаются нередко. Злокачественные новообразования могут поражать людей различной возрастной группы и пола. Среди общих онкологических патологий рак мочевого пузыря встречается в 3% случаев. Особенно часто этот недуг поражает тех, у кого наблюдается хронический цистит. В урологии рак является достаточно распространенной патологией среди всех новообразований мочевыводящих органов.
Описание заболевания
Рак мочевого пузыря – это онкологическое заболевание, характеризующееся образованием раковых опухолей на эпителии или стенках органа. Чаще всего патология возникает у людей, которые часто контактировали с ароматическими аминами, а также при наличии хронического цистита.
Заболевание имеет несколько разновидностей:
- Переходно-клеточный рак или карцинома мочевого пузыря. Данная разновидность рака является самой распространенной и встречается в 90% из всех случаев. Чаще всего патология располагается на поверхности органа, она ограничена эпителием и состоит из его клеток. Опухоль обычно не дает метастазов и легко вылечивается.
Обратите внимание! Иногда карцинома может сформировать инвазивное новообразование, которое может прорасти в мышцы мочевого пузыря и соседние органы. Это явление очень опасно для жизни пациента.
- Плоскоклеточный рак. Данная патология наблюдается в редких случаях и составляет только 2% из общего числа злокачественных новообразований в мочевом пузыре.
- Аденокарцинома. Новообразование в этом случае развивается из железистого эпителия урахуса или мочевого протока во внутриутробном периоде. Данная патология встречается в 2% случаев и часто проявляется в виде разрастаний папиллярной формы. Новообразования могут метастазировать в лимфатические узлы, кости, печень и легкие.
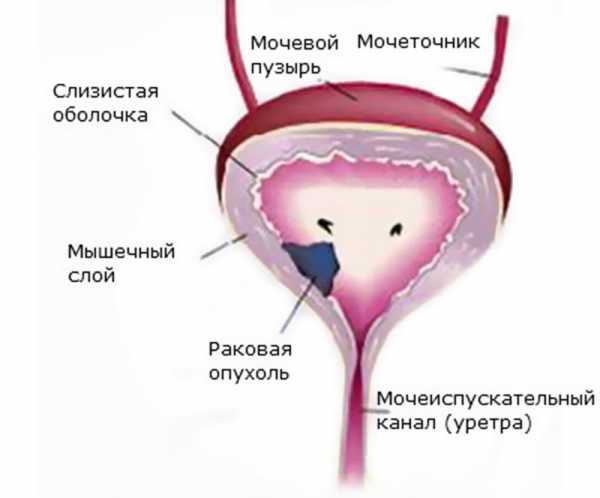
Также в онкологии выделяют следующие формы заболевания:
- Инвазивный рак, который характеризуется прорастанием новообразования через стенки органа с последующим переходом на соседние органы.
- Неинвазивный рак, что обуславливается расположением опухоли в пределах органа, поэтому имеет доброкачественное течение.
Обратите внимание! При прогрессировании заболевания возможен переход рака из неинвазивной в инвазивную форму, что имеет неблагоприятные последствия.
Эпидемиология
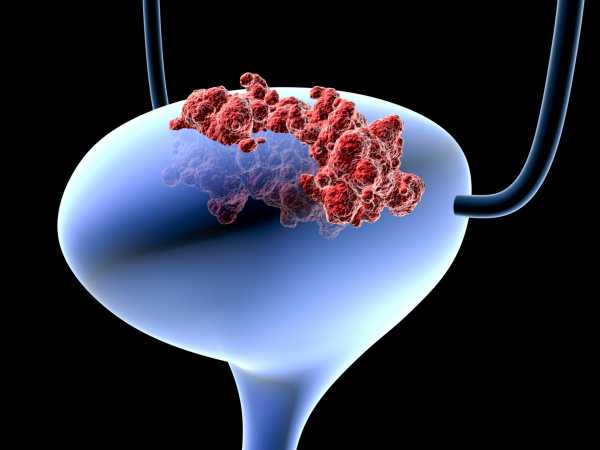
Рак мочевого пузыря – часто встречаемая опухоль злокачественного характера, которая обнаруживается в большинстве случаев в возрасте от шестидесяти до семидесяти лет. У женщин патология встречается в четыре раза реже, чем у мужчин, что объясняется частым контактом представителей сильного пола с канцерогенами, а также с нарушением функции мочевых протоков из-за увеличения предстательной железы. В 50% случаев развитие патологии у мужчин связано с курением.
Чаще всего наблюдается развитие карцином особенно у жителей развитых стран. В странах Африки данная патология связана с попаданием в организм гельминта Schistosoma haematobium из рода трематод.
Обратите внимание! Нередко предшественниками ракового новообразования являются папилломы и папилломатоз мочевого пузыря.
Причины развития патологии
Как и во всех случаях появления раковых заболеваний причины их развития остаются до конца неизученными. Существуют некоторые факторы риска, которые могут спровоцировать развитие заболевания. К таким принято относить:
- Длительный период застоя мочи. Входящие в больших концентрациях в состав мочи метаболиты способствуют трансформации уротелия в злокачественное новообразование. Застой мочи может наблюдаться при различных патологиях в мочеполовой системе у мужчин и женщин: простатите, аденоме, уролитиаза, хроническом цистите и так далее.
- Пипилломавирусная инфекция.
- Мочеполовой шистосомоз. Наличие в организме человека данной гельминтной инфекции способствует зарождению и развитию рака мочевого пузыря.
- Длительный контакт с канцерогенами, куда входят амины, фталаты, противораковые препараты, краски, продукты нефтепереработки и прочие. В группу риска входят косметологи, маляры, водители, работники химической промышленности и медицины.
- Длительное курение. Через табачный дым в организм попадают химикаты, что оседают в моче, оказывая негативное влияние на слизистую оболочку мочевого пузыря, что увеличивает риск развития раковых клеток.
- Регулярное употребление хлорированной питьевой воды.
- Употребление некоторых медицинских препаратов для лечения сахарного диабета больше одного раза в год.
- Хроническое воспаление мочевого пузыря при цистите.
Стадии развития рака мочевого пузыря
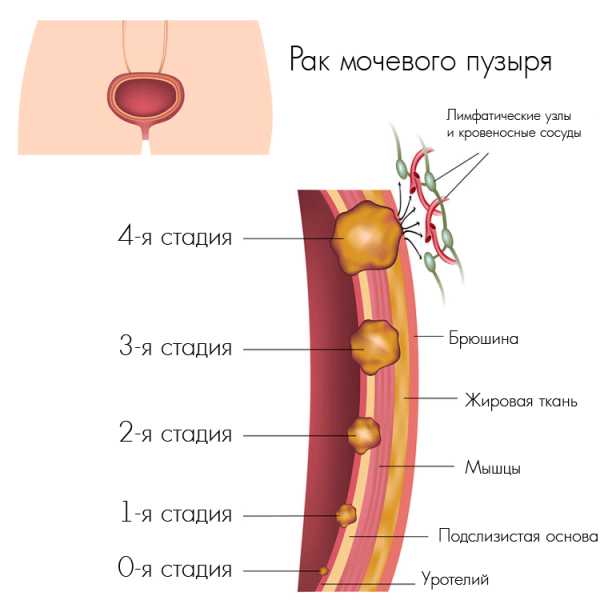
Как и все онкологические заболевания, рак мочевого пузыря имеет несколько стадий развития, которые зависят от степени поражения раковыми клетками:
- Первая стадия характеризуется наличием одной или нескольких новообразований, которые относятся к инвазивным. Опухоль имеет свойство быстро развиваться и стать злокачественной. На данном этапе развития болезнь диагностируется чаще всего.
- Вторая стадия является более опасной, так как опухоль может прорастать в мышечный слой органа. Если рак не дал метастазы в лимфатическую систему, то прогноз может быть благоприятным. При успешном лечении рецидивы обычно не возникают.
Обратите внимание! Врачи выявляют стадию развития рака с целью проведения классификации заболевания. На правильном определении стадии патологии ставится прогноз на первые пять лет жизни больного.
- Третья стадия является опасной. Раковые клетки в этом случае распространяются за пределы органа, поражая расположенную рядом клетчатку, жировую ткань. Здесь выделяют несколько подстадий, которые зависят от того, куда начали распространяться аномальные клетки и можно ли их визуализировать.
- Четвертая стадия рака выступает наиболее опасной, лечение может не дать никаких результатов. Раковые клетки достаточно широко распространяются, поражают здоровые ткани и органы (развитие метастаз). На этой стадии у мужчин новообразование соединяется с предстательной железой, поэтому она тоже заражается. Признаками у женщин является распространение патологических клеток во влагалище. На данной стадии опухоль дает метастазы в лимфатические узлы, тазовые кости, брюшную полость.
Обратите внимание! Лечение рака мочевого пузыря на последней стадии является неэффективным, врачами проводится терапия с целью снижения проявлений негативных симптомов патологии.
Симптомы и признаки патологии
На начальных стадиях развития симптомы рака мочевого пузыря незначительные. Человек не испытывает дискомфорта и обращается в медицинское учреждение только при появлении крови в моче, которая может время от времени появляться и исчезать. В большинстве случаев врач назначает медикаменты для остановки крови, не диагностируя рак мочевого пузыря. Но опухоль начинает расти, провоцируя частые позывы к мочеиспусканию или недержание мочи. При распространении раковых клеток в мышцы появляется болевой синдром в области лобка, который отдает в половые органы. Дальше нарушается отток из почек мочи, появляется пиелонефрит и хроническая почечная недостаточность, сопровождающиеся болями и жжением при мочеиспускании, зловонным запахом мочи.
На последних стадиях признаки рака мочевого пузыря проявляются в виде стремительной потере веса, быстрой утомляемости и слабости, отеке наружных половых органов и ног, постоянном болевом синдроме. При распространении опухоли во влагалище или прямую кишку наблюдается развитие свищей, которые проявляют соответствующие признаки.
Большинство симптомов рака мочевыводящих путей и мочевого пузыря могут встречаться при иных заболеваниях мочеполовой системы: цистите, почечной недостаточности, туберкулезе, мочекаменной болезни и прочих.
Обратите внимание! Первый признак рака мочевого пузыря у женщин и мужчин является наличие в моче крови. Врачи рекомендуют проходить обследование для постановки точного диагноза.
Диагностика онкологии
Наличие в моче крови не всегда может указывать на онкологическое заболевание. Диагностика рака мочевого пузыря начинается с изучения анамнеза пациента. Врач назначает следующие исследования:
- Общий анализ мочи и исследование на онкомаркеры. Эти методики позволяют выявить не только присутствие крови в моче, концентрацию белков и лейкоцитов, но и установить наличие веществ, которые выделяются при данном виде заболевания.
- УЗИ почек и мочевого пузыря, при помощи которого можно увидеть наличие новообразований.
- КТ для определения размера опухоли, ее формы и месторасположения, а также наличие метастаз в организме.
- Цистоскопия, которая назначается всегда, когда проводится диагностика рака мочевого пузыря. При помощи цистоскопа, вводимого в мочеиспускательный канал, исследуется полость мочевого пузыря. В случае выявления опухоли берется кусочек ее ткани для дальнейшей биопсии.
- Биопсия проводится с целью определения раковых клеток в органе, способствуя определению конкретного вида новообразования.
- Рентгеноскопия пораженного органа в условиях двойного контрастирования, что дает возможность обнаружить те участки слизистого слоя, где раковая опухоль вышла за пределы мочевого пузыря.
- Рентгенография органов грудной клетки и костей при подозрении на метастазы.
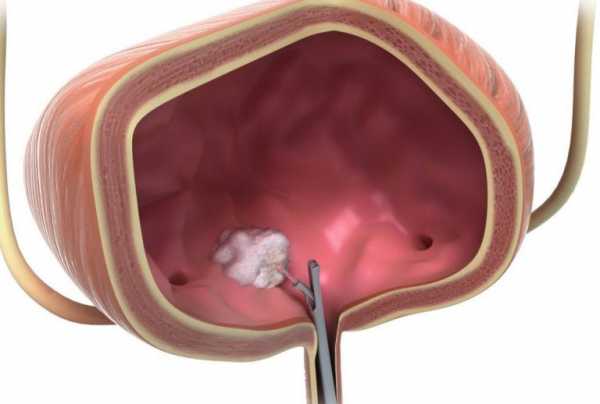
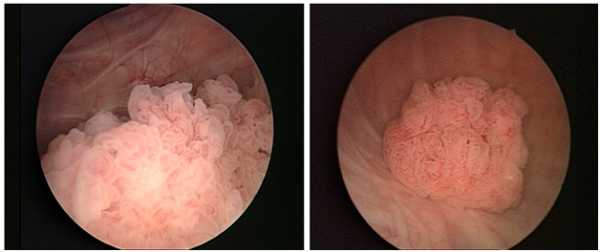
Очень важна ранняя диагностика рака мочевого пузыря, так как прогрессирование опухолевого процесса может привести к осложнениям.
Лечение
При проведении комплексного обследования ставят окончательный диагноз и назначают лечение. При данном виде патологии используется комплексное лечение с применением медикаментозных, хирургических и лучевых методов.
Лечение заболевания на ранних стадиях начинается с удаления раковой опухоли с последующей иммунотерапией, при которой в мочевик делается вакцина БЦЖ, способствующая поднятию иммунитета, что борется с раковыми клетками. Затем пациенту назначают курс химиотерапии, при которой препараты вводятся прямо в пораженный орган. Также больному назначаются таблетки, которые он должен принимать до и после хирургического вмешательства. Такая терапия дает возможность сохранить все функции органа.
Обратите внимание! Повторное развитие заболевания отмечается у 50% пациентов. Если это произошло, пораженный орган удаляют.
Вторая и третья стадии патологии требуют удаления мочевого пузыря. С этой целью применяется цистэктомия – операция, в ходе которой удаляют пораженный орган, тазовые лимфатические узлы, близко расположенные зараженные органы. У мужчин может быть удален не только мочевой пузырь, но и простата, семенные пузырьки. У женщин – матка с яичниками и трубами. После операции из толстой или тонкой кишки формируют искусственный орган для восстановления мочеиспускания естественным путем. Затем пациент проходит лучевую терапию для снижения риска возникновения рака в будущем.
Если наблюдается рак мочевого пузыря последней стадии, это говорит об распространении метастаз в другие органы. Лечение при данной патологии будет неэффективным, врач назначает поддерживающую терапию с целью облегчения состояния больного.
Лучевая терапия может быть назначена на любой из первых трех стадий развития недуга. Проводится она с целью уменьшения злокачественного новообразования в мочевом пузыре у мужчин и женщин. Также этот метод используется на последней стадии патологии при наличии кровотечений и болевого синдрома, связанного с распространением метастаз в кости.
Обратите внимание! После окончания лечения пациент должен наблюдаться у врача на протяжении двух лет с целью обнаружения возможного рецидива заболевания.
Прогноз и профилактика
После операции половина пациентов полностью выздоравливает. При успешном лечении на первой стадии патологии число выздоровевших людей составляет 80%, при раке третьей степени выживаемость составляет 30%.
Профилактические мероприятия должны быть направлены на устранение факторов риска, которые могут стать причиной патологии.
Загрузка...