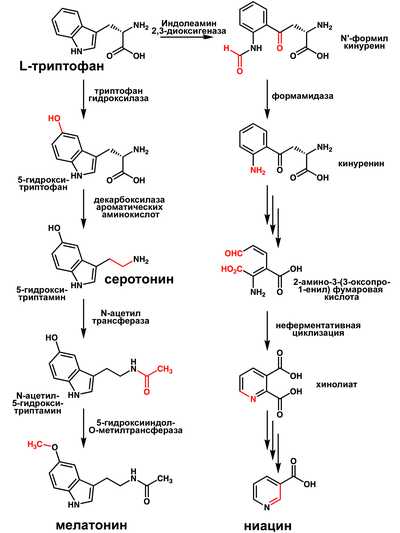
Кератоакантома что это такое
Кератоакантома кожи - причины, симптомы, диагностика и лечение
Кератоакантома кожи – доброкачественное новообразование эпидермального происхождения, в некоторых случаях имеющее тенденцию к озлокачествлению. В зависимости от формы опухоли сопровождается образованием одного или нескольких узлов на коже лица, конечностей и туловища. Новообразования стремительно растут, но затем могут самопроизвольно исчезать, оставляя после себя рубцы. Диагностика кератоакантомы кожи производится на основании результатов осмотра, биопсии и гистологического изучения образца тканей. Лечение, как правило, хирургическое, в некоторых случаях не требуется по причине самостоятельного разрешения опухоли.
Общие сведения
Кератоакантома кожи (опухолеподобный кератоз) – быстро растущая доброкачественная опухоль кожных покровов, возникающая под влиянием разнообразных факторов вирусной, физической и химической природы. Обычно выявляется у людей старшего возраста, у мужчин развивается примерно в три раза чаще, чем у женщин. В дерматологии считается относительно безопасным состоянием, однако почти в каждом 20-м случае (у 6% больных) трансформируется в плоскоклеточный рак кожи. Из-за опасности озлокачествления кератоакантома кожи требует особого наблюдения, в ряде случаев показано оперативное удаление. Еще одной причиной выбора хирургической тактики лечения является предотвращение образования грубых рубцов, остающихся после самостоятельного разрешения опухоли, что особенно актуально в случае расположения новообразования на лице.
Кератоакантома кожи
Причины кератоакантомы кожи
Достоверные данные о причинах развития кератоакантомы кожи на сегодняшний день отсутствуют, предполагается сочетание нескольких факторов. Почти у половины больных в тканях опухоли методом ПЦР-анализа определяется ДНК вируса папилломы человека (чаще всего 25-го типа). Повышенная частота возникновения кератоакантомы кожи наблюдается у курящих пациентов и людей, часто контактирующих с химическими канцерогенами (дегтем, сажей, полициклическими углеводородами). Некоторые исследователи отмечают, что вероятность образования опухоли увеличивается при влиянии таких факторов, как ультрафиолетовое излучение, радиация, частые повреждения и воспаления кожи.
Для некоторых форм кератоакантомы кожи (множественной или генерализованной) доказана генетическая предрасположенность с предположительно аутосомно-доминантным типом наследования. Еще одной возможной причиной развития кератоакантомы кожи является наличие ряда заболеваний, в особенности – болезней обмена веществ, патологии желудочно-кишечного тракта и дыхательной системы. Есть указания на возникновение новообразования в рамках паранеопластического синдрома (группы нарушений, обусловленных наличием злокачественной опухоли).
Все вышеуказанные факторы влияют на чувствительность рецепторов эпителиоцитов, отвечающих за контактный «тормоз» деления. Сбой нормальной работы механизма угнетения деления приводит к усиленной пролиферации эпидермиса и образованию кератоакантомы кожи. Данный процесс сопровождается интенсификацией ороговения и ухудшением питания тканей эпидермиса, что в условиях усиленной пролиферации повышает риск клеточных «поломок». Перечисленные нарушения в конечном итоге могут привести к появлению клеток, склонных к бесконтрольному инфильтративному росту, характерному для плоскоклеточного рака кожи.
Классификация
Существует несколько клинических форм кератоакантомы кожи, различающихся между собой по структуре, размерам, локализации и количеству очагов. Причины, по которым у больного появляется именно та, а не иная разновидность данной доброкачественной опухоли, неизвестны. Пока достоверно удалось установить только то, что большинство случаев множественной кератоакантомы кожи обусловлено наследственными факторами – возможно, мутациями гена TP53 или другими генетическими дефектами. Также не удалось выявить зависимость между формой новообразования и вероятностью его малигнизации – любой тип опухолеподобного кератоза с одинаковым риском может привести к раку кожи.
Выделяют следующие типы кератоакантомы кожи:
- Солитарный или одиночный – наиболее распространенный тип, который характеризуется развитием одного патологического очага размерами до 3-4 сантиметров на коже лица или конечностей.
- Гигантский – форма кератоакантомы кожи, особенностью которой является значительный размер новообразования. Описаны случаи, когда опухоль достигала 20-ти сантиметров.
- Кератоакантома кожи с периферическим ростом – в отличие от большинства типов данной неоплазии, характеризующихся преимущественно центральным ростом, увеличивается в размере, нарастая по периферии.
- Множественные кератоакантомы – имеют явно выраженный наследственный характер, нередко сопровождаются другими нарушениями, чаще всего – снижением иммунитета и пороками эмбрионального развития. Некоторые исследователи предполагают, что основной причиной возникновения таких образований является именно снижение активности иммунной системы.
- Подногтевая кератоакантома кожи – форма опухоли, которая образуется на ногтевом ложе или валике и характеризуется особенно быстрым ростом на начальных этапах развития.
- Грибовидная кератоакантома – разновидность неоплазии с гладкой полушаровидной поверхностью без центрального изъязвления и с участками повышенного ороговения.
- Мультимодулярная кератоакантома кожи – нередко достигает значительных размеров, имеет на своей поверхности несколько очагов роста и ороговения. Данный тип опухоли необходимо дифференцировать от множественной формы, при которой несколько расположенных рядом узлов могут сливаться между собой, становясь похожими на мультимодулярную форму.
- Туберо-серпигинозная кератоакантома кожи – разновидность опухолеподобного кератоза, которая характеризуется пониженным ороговением и частичным сохранением нормального (но несколько истонченного) кожного покрова, покрывающего новообразование полушаровидной формы.
Формы кератокантомы кожи имеют только внешние отличия, их гистологическая структура остается примерно одинаковой. Различные типы опухоли сходны по клиническому течению, одинаков и риск развития плоскоклеточного рака кожи. С учетом перечисленных факторов некоторые дерматологи предполагают, что вероятность появления того или иного типа новообразования зависит от реактивности организма больного, а не от причины возникновения опухоли.
Симптомы кератоакантом кожи
Первые симптомы кератоакантомы кожи обычно появляются в возрасте старше 40 лет, однако возможно и более раннее начало заболевания. Доброкачественная опухоль в процессе своего развития проходит несколько стадий, совокупная длительность которых составляет от 2-х до 10-ти месяцев. Первый этап начинается с небольшого покраснения на месте будущего патологического очага, иногда отмечается кожный зуд или покалывание. Через несколько дней на пораженном участке начинает быстро расти кератоакантома кожи, размер которой в зависимости от формы может достигать 1-15 сантиметров. При множественных неоплазиях развитие нескольких очагов происходит практически одновременно. Излюбленной локализацией множественных кератоакантом являются кожа лица, шеи и разгибательных поверхностей рук, реже опухоли образуются на туловище.
После прекращения первого этапа (фазы роста) в центре кератоакантомы кожи в типичных случаях формируется изъязвление, заполненное роговыми массами. Иногда углубление отсутствует (при грибовидной форме) либо в пределах одной опухоли образуется несколько участков изъязвления (при мультимодулярной разновидности). Кожные покровы вокруг узла умеренно воспалены и нередко приобретают красный или синюшный оттенок. После прекращения активного роста наступает фаза стабилизации кератоакантомы кожи, которая характеризуется отсутствием роста неоплазии. В таком состоянии доброкачественная опухоль может сохраняться до нескольких месяцев.
Третья стадия, фаза регресса, в отличие от предыдущих, не является единственным вариантом развития кератоакантомы кожи. В типичных случаях опухоль начинает спонтанно уменьшаться, происходит рубцевание, и через несколько недель новообразование исчезает, оставляя после себя атрофический рубец. Вместе с тем, в литературе описаны случаи многолетнего существования кератоакантом кожи с рецидивирующим течением, в процессе которого фаза регресса не завершалась, а переходила в стадию нового роста. Наиболее неблагоприятным исходом заболевания является переход доброкачественной опухоли в плоскоклеточный рак кожи.
Диагностика кератоакантом
Постановка диагноза может производиться дерматологом или онкологом. В процессе диагностики специалисты учитывают клиническую картину заболевания и гистологическую структуру тканей опухоли, установленную в результате биопсии. При осмотре чаще всего выявляется одно или несколько образований на кожных покровах лица, рук или тела размерами от 2-х до 4-х сантиметров с центральным углублением, заполненным роговыми массами. При выявлении менее распространенных форм учитывают вариабельность симптоматики в зависимости от типа неоплазии. Важным фактором, свидетельствующим в пользу кератоакантомы кожи, является характерная динамика заболевания (бурное развитие в течение нескольких месяцев с последующим прекращением роста).
Гистологическое исследование кератоакантомы кожи позволяет определить патоморфологическую стадию развития новообразования. На первом этапе под микроскопом видна сохраненная базальная мембрана, над которой располагается углубление в эпидермисе, содержащее роговые массы. Эпителий по бокам от дермы утолщен, изменения в дерме отсутствуют. На второй стадии кератоакантомы кожи вглубь дермы начинают проникать тяжи клеток плоского эпителия, в некоторых эпителиальных клетках могут выявляться признаки атипии. В эпидермисе имеются признаки дискератоза, в базальном слое клетки при окрашивании бледные, регистрируются многочисленные митозы. В дерме отмечается незначительная инфильтрация из нейтрофилов, лимфоцитов и гистиоцитов, однако признаков выраженного воспаления не наблюдается. На первой или второй патоморфологической стадии заболевания возможна спонтанная регрессия.
На третьем этапе кератоакантомы кожи происходит разрушение базальной мембраны, внутрь дермы проникает множество тяжей, состоящих из клеток плоского эпителия. Иногда тяжи отрываются от эпидермиса, в результате в глубоких слоях кожных покровов формируются эпителиальные островки. Участки повышенного ороговения перемежаются с зонами выраженного дискератоза. Под основанием патологического очага кератоакантомы кожи в дерме отмечается выраженная инфильтрация различными иммунокомпетентными клетками. Иногда инфильтрация переходит в эпителиальные тяжи или эпидермис – многие дерматологи расценивают данный признак как предраковое состояние с высоким риском развития плоскоклеточного рака кожи. Как правило, на этой стадии спонтанный регресс невозможен, требуется лечение с привлечением хирурга и онколога.
Лечение кератоакантомы кожи
Некоторые специалисты рекомендуют больным с первично диагностированной кератоакантомой кожи ждать самостоятельной регрессии опухоли, периодически производя ее антисептическую обработку для предотвращения вторичной инфекции. Пациенты должны регулярно посещать дерматолога до полного разрешения новообразования. При высоком риске малигнизации, значительном размере кератоакантомы кожи или по желанию больного может быть проведено удаление узла с использованием традиционных оперативных техник, лазерной хирургии, криодеструкции или электрокоагуляции.
Прогноз и профилактика
Несмотря на то, что кератоакантома кожи обычно разрешается самостоятельно, многие специалисты склонны рассматривать прогноз при данном заболевании как неопределенный, что обусловлено повышенным риском развития рака кожи на фоне новообразования. После регрессии опухоли остаются заметные атрофические рубцы, из-за которых многие пациенты предпочитают удалять неоплазию, не дожидаясь ее самостоятельного разрешения. Даже после успешно проведенной операции сохраняется риск рецидива опухолеподобного кератоза, особенно часто кератоакантома кожи вновь образуется после криодеструкции.
симптомы, стадии, диагностика и лечение
Кератоакантома кожи – доброкачественный вид новообразования эпидермального происхождения. Поражает открытый участок кожи, иногда возникает под ногтевой пластиной или на слизистых оболочках. Опухоль ещё часто называют сальный моллюск. Новообразование опасно быстрым ростом – за короткий срок принимает большие размеры. Особенность заболевания – через определённое время может пройти самостоятельно, в отдельных случаях перерождается в злокачественную опухоль. При благоприятном развитии остается лишь рубец на месте патологии.
Характеристика новообразования
Возникает кератоакантома в основном на лице, включая шею, и в сгибах конечностей. На области лица часто поражает губы, нос и щёки. В полости рта может появиться на нёбе, но происходит подобное редко. На пальцах рук можно столкнуться с опухолью под ногтем. На лице поражает область глаз – веки, часто располагается на нижней губе.
Новообразование внешне похоже на купол, в центре виднеется лунка с чёткими краями. Полости лунки заполнены роговой субстанцией. Пальпирующими действиями ясно ощущается отсутствие соединений между тканями. Цвет может совпадать с оттенком кожи либо отличаться красным, серым или синюшным оттенком. Размер варьируется от 1 до 15 см.
Опухоль при появлении быстро увеличивается в размерах. Кератоакантома считается безопасной. Но иногда наблюдается озлокачествление в плоскоклеточный рак. Поэтому врачи рекомендуют не оставлять новообразование без лечения. Потребуется незамедлительно обратиться в поликлинику и пройти обследование.
Патология поражает пожилых людей. Мужчины заболеванию подвержены больше. У детей возникает очень редко, но случаи встречаются.
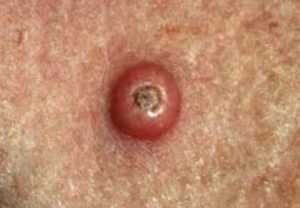
Кератоакантома кожи
Сальный, или роговой, моллюск, веррукома эпителиоподобная Гужеро, бородавчатый предрак – популярные названия опухоли. Код по МКБ-10 у кератоакантомы L57.0 Новообразование входит в группу актинических кератозов. Здесь же находится информация о родимых пятнах.
Симптомы кератоакантомы
Определить новообразование удается сразу – это помогает диагностике на ранней стадии. Симптом на видимых участках заметен с момента развития. Доброкачественная опухоль развивается с наличием указанных признаков:
- В месте поражения появляется небольшое покраснение, связанное с присутствием дискомфорта и зудом;
- Затем перерастает в небольшой бугорок;
- Оттенок больного участка – красный или синюшный;
- Бугорок достигает в диаметре 1 – 2 см;
- Лунка заполняется роговой массой.
В ротовой полости опухоль провоцирует развитие стоматита. Часто наблюдается самопроизвольное исчезновение с остаточным рубцом. Если кератоакантома не проходит сама, то проводится операция по удалению, сдаются анализы на онкологию. Иногда фиксируются новообразования размером в диаметре до 10 см.
Причины образования
Происхождение болезни ещё до конца не известно. Отмечают некоторый принцип образования, который предпочитают считать провокацией патологии.
Причина может заключаться в факторах:
- Воздействие радиационного излучения;
- Злоупотребление загаром на солнце либо посещением солярия;
- Профессиональное взаимодействие с химическими соединениями в течение длительного времени;
- Эпидермальный характер повреждений, происходящий часто;
- Наследственность;
- Нарушения в работе иммунитета;
- Присутствие вируса в организме – папилломы.

Стадии протекания патологии
Опухоль развивается в ряд стадий. Выделяют три стадии протекания образования – начальная, вторая и третья. Появление определённых признаков связано со стадией. Тенденция развития занимает от 2 до 10 месяцев.
Начальная стадия
Начальная стадия начинается с маленького красного пятна на коже – выпуклости или бугорка не наблюдается. У некоторых присутствует чувство зуда или покалывания в данном месте. Расти кератоакантома начинает на 3-5 день. Если заболевание носит очаговый характер, развиваются они одновременно. Врачи называют этот период – фазой роста.
Вторая стадия
На второй стадии образование достигает максимального роста – больше расти не будет. В центре образуется язвочка – лунка, которая постепенно заполняется мертвыми чешуйками.
Есть случаи без углублений внутри либо с наличием нескольких образований малого размера на одной крупной. Участок кожи рядом с кератоакантомой приобретает красный или синюшный оттенок, сопровождающийся воспалительным процессом.
Период может длиться несколько месяцев.
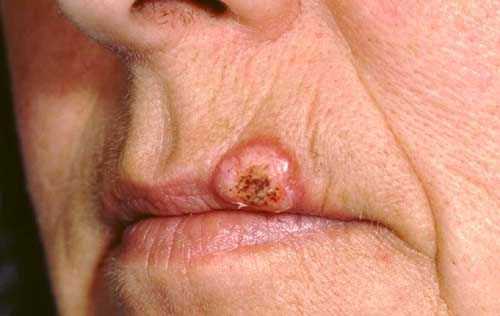
Кератоакантома губы
Третья стадия
Третью стадию часто называют фазой регрессии. После продолжительного времени застоя опухоль резко уменьшается до полного исчезновения. Остается только маленький рубец. Через какое-то время образование может появиться снова. Подобные случаи фиксировались редко.
В медицинской практике указанную стадию обычно заменяет стремительная трансформация в рак – плоскоклеточный. Появляются болевые ощущения – опухоль начинает заново расти и быстро.
Классификация
Выделяют несколько видов патологии. Причины появления каждой точно неизвестны. Различают одиночные и множественные виды. В рак может перерасти любая. Часто напоминает псевдоканцероматозный тип опухоли.
Одиночная классифицируется по перечисленным признакам:
- Стойкая получила такое название за то, что держится на коже в течение года;
- Гигантская достигает размеров до 20 см;
- Грибовидная, или плоская, не имеет внутренней лунки;
- Патологию с роговым наростом в центре обычно называют кератоакантомой «кожного рога»;
- Мультинодулярная состоит из нескольких язвочек, образовавших одну целую;
- Центробежная в диаметре достигает 20 см – в центре присутствует рубец вместо опухоли;
- Подногтевая развивается на руках и на пальцах ног – на кончике появляется болезненная рана, которая нагноилась и опухла, преобразует ноготь в образование с корочкой;
- Туберо-серпигинозная не имеет чёткой формы, в составе – нескольких узелков;
- Рецидивные – повторно появившиеся эруптивные выделения.
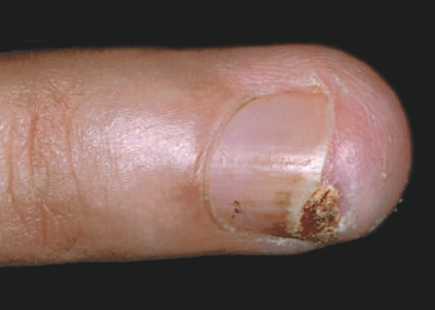
Кератоакантома ногтя
Множественная опухоль классифицируется на типы:
- Фергюсона-Смита – возникает у людей в молодом возрасте по всему телу;
- Гржебовски – образования крайне маленького размера с сильным зудящим эффектом;
- Старческие диагностируются у человека после 30 лет, напоминают родинки с белым либо серо-жёлтым оттенком;
- Себорейные считаются самыми опасными – сначала это пятно коричневого цвета, которое динамично развивается до больших размеров с образованием трещин (может кровоточить и зудеть).
Гистология всех видов одинакова. Отличаются исключительно внешне. Клиника развития также полностью одинаковая.
Прогноз
Прогнозов развития у болезни немного:
- Через некоторое время существования исчезает самостоятельно, оставив маленький рубец;
- Удаляется оперативным путём;
- Лечение не проводилось – произошло перерождение в злокачественный вид.
Трансформация в рак считается самым неблагоприятным развитием событий – требуется длительное лечение с процедурами химиотерапии.
Обращение в больницу на ранней стадии позволяет предотвратить осложнение. Новообразование удаляется, послеоперационных последствий на данный момент не фиксировалось. Рекомендуется периодическое посещение врача.
Диагностика
Диагностика проводится дерматологом и онкологом. Вначале осмотр проводится визуально – доктор может определить вид опухоли по внешним признакам и жалобам пациента, т.к. кератоакантома отличается от прочих внешними данными. Потом проводится дерматоскопия – используется специальный увеличительный прибор для детального изучения поражённого участка.
Берётся обязательно биологический материал на исследование онкомаркеров. Пациенту придется сдать кровь на анализ структуры и наличия воспалительных процессов. Врачи проводят специальный анализ на прогноз будущего развития образования – присутствие антигена HLA-A2. Отсутствие гена говорит о доброкачественности заболевания. Наличие антигена требует срочного лечения.
Лечение
Лечить опухоль предпочитают методом удаления:
- Деструкция холодом проводится на начальной стадии;
- Удаление лазером считается самым щадящим и безболезненным способом – допустимо работать с любым участком тела;
- Удаление скальпелем проходит методом иссечения.
Место оперативного вмешательства обрабатывается проспидоновой или фторуациловой мазями. Назначается курс иммуностимуляторов и препарат – Ацитретин. При запущенном течении болезни делаются инъекции Интерферона в поражённую область.
Самостоятельно применять лекарственные препараты нельзя – существует риск рецидива.
Лечение народными средствами
Разрешается использовать в домашних условиях средство народной медицины для лечения новообразования. Готовится смесь из 2 нижних листочков алоэ, которые надо завернуть в бумагу (пищевую пленку). Два дня выдерживаются в морозильной камере. Затем требуется полностью разморозить и измельчить до кашеобразной консистенции.
Добавить мёд (1:1) и прополис – 10 капель. Овсяной мукой (хлопьями) привести в стадию теста. Из полученного теста лепить лепешки – прикладываются к больному месту. Можно оставлять на ночь, предварительно закрепив.
Рекомендуется хранить в холодильнике.
Кератоакантома кожи - причины, симптомы, лечение
Кератоакантома – это стремительно развивающаяся доброкачественная эпидермальная опухоль волосяных фолликулов. Как правило, данное образование возникает на конечностях и открытых частях тела, преимущественно на разгибательных поверхностях.
В некоторых случаях кератоакантомы могут встречаться на слизистых оболочках губ, щек, твердого неба, под ногтями, а также на слизистой поверхности носа. Лица пожилого возраста наиболее подвержены данному заболеванию. Кроме того, мужчины страдают этим заболеванием примерно в два раза чаще, чем женщины.
Классификация
Кератоакантомы кожи разделяют на несколько форм, среди которых различают гигантскую форму, солитарную, подногтевую, множественную форму в сочетании с синдромом Torre или иммуносупрессией, множественную эруптивную форму (множественные самозаживающие кератоакантомы кожи у детей и подростков), а также форму заболевания с периферическим ростом.
Этиология и патогенез кератоакантомы
На сегодняшний день достоверной информации об этиологии заболевания не установлено. При этом отмечается, что непосредственную роль в развитии кератоакантомы играет вирусный фактор. Почти в половине случаев у больных солитарной формой заболевания встречаются вирусные частицы на ультраструктурном уровне, а также ДНК вируса папилломы человека 25 типа. Генерализованная кератоакантома кожи в большинстве случаев носит наследственный характер. В данном случае заболевание передается аутосомно-доминантным путем.
Множественная кератоакантома нередко возникает на фоне новообразований внутренних органов, преимущественно ЖКТ, а также паранеоплазии. Также установлено, что образование кератоакантомы кожи может быть основано на развитии гиперплазированного эпителия воронки одного или нескольких волосяных фолликулов, а также связанных с ними сальных желез.
Признаки и симптомы
Кератоакантома кожи представляет собой округлый или овальный экзофитный узел на широком основании, приобретающем, как правило, красноватый или синюшный оттенок. Размер данного образования составляет в среднем 2–3 см в диаметре. В центральной части опухоли располагаются роговые массы, а краевая зона приподнята в виде высокого валика.
Обычно после фазы стремительного роста опухоли наступает фаза стабилизации, на протяжении которой образование не меняет свою форму и размер. Примерно через 6–9 месяцев наступает фаза спонтанного регресса, в течение которой опухолевый узел полностью исчезает, оставляя атрофический рубец. Следует отметить, что в ряде случаев фаза стабилизации не наступает, вследствие чего узел может достичь гигантских размеров (до 10–20 см в диаметре).
Множественная кератоакантома возникает, как правило, в виде последовательно появляющихся узлов, или в виде небольшого количества очагов, появляющихся в одно время. В первом случае элементы возникают постепенно на разных участках кожного покрова, преимущественно на конечностях и лице. Данные образования представляют собой папулы и узлы с западением в центральной части, заполненные роговыми массами, которые разрешаются в течение нескольких месяцев, после чего на месте их образования остаются атрофические рубцы. Второй вариант развития заболевания предполагает возникновение множества крупных фолликулярных папул размером 2–3 см в диаметре.
Диагностика кератоакантомы
Диагностика заболевания основывается на результатах клинических проявлений. При солитарных и множественных образованиях проводят эксцизионную биопсию, в то время как при возникновении крупных элементов назначают диагностическую биопсию зоны валика. На основании результатов патоморфологического исследования выделяют три основных стадии кератоакантомы.
Первая стадия (стадия А) характеризуется углублением в эпидермисе, которое заполняется роговыми массами. По бокам роговые массы окружены дупликатурой эпидермиса. Эпидермальные тяжи отходят от основания кератотической пробки в подлежащую дерму. При этом они содержат клетки с гиперхромными ядрами. Следует обратить внимание, что зона базальной мембраны остается сохранной.
Вторая стадия заболевания (стадия В) характеризуется выявлением в основании кратера резко выраженной эпителиальной гиперплазии с проникновением плоскоэпителиальных тяжей в дерму.
Клетки росткового слоя достигают крупных размеров, бледно окрашены. В некоторых случаях в них просматриваются митозы и явления дискератоза. Признаки атипии клеток и полиморфизм отмечаются в эпидермальных выростах. Отек и воспалительная реакция полиморфного типа с лимфоцитами, эозинофильными, нейтрофильными гранулоцитами с примесью плазмоцидов отмечаются в дерме. В некоторых случаях клетки инфильтрата попадают в эпидермальные выросты. Иногда подобную картину рассматривают как предраковое состояние.
Третья стадия (стадия С) характеризуется нарушением целостности базальной мембраны с развитием эпидермальных выростов вглубь дермы, а также отшнуровкой комплексов плоскоэпителиальных клеток. Отмечается нарастание полиморфизма и гиперхроматоза ядер. Патологическое ороговение с образованием «роговых жемчужин» сменяет дискератоз. Густой воспалительный инфильтрат выявляется в основании очага.
Регрессия, как правило, происходит на первой или второй стадии развития заболевания. При этом уменьшается роговая пробка, нормализуется структура базального слоя, прекращается пролиферация эпидермиса. Достаточно большое количество фибробластов с последующей фиброплазией и формированием рубца образовывается в инфильтрате.
Гистологические изменения при множественной кератоакантоме соответствуют солитарной форме. Тем не менее, при множественной форме заболевания пролиферация и атипия менее выражены, а связь с эпителием устьев волосяных фолликулов прослеживается достаточно четко.
Лечение кератоакантом
Лечение солитарных мелких элементов основывается на хирургическом сечении, электроиссечении, лазерном испарении, криодеструкции.
Хирургическое сечение применяется, как правило, при крупных солитарных элементах.
Терапия синтетическими ретиноидами проводится при множественных очагах, а также в качестве профилактики озлокачествления образований.
Прогноз
Кератоакантома представляет собой новообразование, характеризующееся стремительным развитием и, в некоторых случаях, спонтанным регрессированием (чаще всего через 2–6 месяцев). В некоторых случаях кератоакантома кожи может трансформироваться в плоскоклеточный рак.
Кератоакантома кожи: лечение, фото, диагностика
Как часто мы обходим вниманием, появившиеся на лице или других частях тела прыщи и новообразования, думая, «лучше не трогать, пройдёт само». Да, иногда, действительно лучше сделать так. Но, в некоторых случаях, следует как раз обратить внимание на возникшую проблему, а ещё лучше сходить и проконсультироваться с грамотным специалистом.
Что это за явление кератоакантома?
Кожная кератоакантома, это явление весьма неприятное на вид, имеет доброкачественное происхождение, но стремительно растёт на кожных покровах, и именно этим привлекает к себе внимание. Она может возникнуть по нескольким причинам, под воздействием вирусного фактора, физических и химических влияний. Чаще может появиться у людей более пожилого возраста, особенно мужского населения, но бывает и у женщин. Дерматологи считают её безопасным явлением, но по статистике, каждый двадцатый случай может трансформироваться в рак кожи плоскоклеточного вида. Именно из-за этой опасности, заболевание требует повышенного внимания дерматолога, а иногда и хирургического вмешательства. Опухоль может оставлять сильные рубцы на коже после того, как самостоятельно пропадёт, особенно неприятные последствия после неё остаются на лице. В этом случае также рекомендуется оперативное удаление, дабы избежать рубцов и неровностей на коже лица.
По форме опухоль может быть разная. Это зависит от места на теле и количества образовавшихся узлов. Как уже было сказано, опухоли с большой скоростью вырастают и так же быстро могут исчезнуть, оставив на месте своего пребывания некрасивые рубцы.
Причины возникновения кератоакантомы кожи
Интересно то, что при таком, казалось бы, техническом современном оснащении, сегодня врачи не могут ничего определённого сказать о причинах возникновения этого явления на коже тела человека. При исследовании анализов у 50 % пациентов обнаружены вирусы папилломы 25 типа. Почти все больные, так или иначе, контактировали с веществами химического вредного свойства, ядосодержащими составами, сажей, дегтярными и другими вредными материалами, или постоянно курили. Среди больных встречается большой процент тех, кто когда-либо был сильно подвержен влиянию радиации, ультрафиолетового излучения, а также такие, кто часто имел воспаления кожи или её повреждения.
Одной из причин возникновения данной проблемы, является версия генетической предрасположенности. Возможны кератоакантомы и при заболеваниях ЖКТ, системы дыхания и нарушениях в обмене веществ. При наличии онкологии, также могут возникать данные образования.
Всё это, ни что иное, как тормоза, которые мешают нормальной работе эпидермиса, угнетают клетки, и лишают их нормального питания. Из-за этого клетки как бы «ломаются» и становятся склонны к преобразованию в клетки ракового типа.
Классификация заболевания
Все формы кератоакантомы, сильно отличаются по клинике и по своей структуре. Они различны по виду, месту локализации и протеканию. Причины именно такого вида возникновения неизвестны, чаще всего это связано с генетикой человека, его кодовым наследством от предков. Среди многочисленных типов образований кожи, можно выделить несколько:
- одиночный вид, это один очаг до 4см, возникающий на лице, руках или ногах.
- Гигантский тип, размер которого может достигать до 20 см.
- С периферическим ростом.
- Множественные очаги, появляются в большинстве случаев при снижении защитных свойств организма.
- Подногтевой тип.
- Грибовидный.
- Мультимодулярная, может достичь крупных размеров за счёт слияния мелких очагов.
- Туберо–серпигинозная опухоль.
Локализация
Локализация зависит от типа кератоакантомы, и способна выскакивать и находится в различных областях тела. Чаще всего подвержены недугу лицо и конечности. Самым излюбленным местом локализации является шея, разгибательные места рук, реже могут появиться на теле. По размерам опухоли могут достигать от незначительных размеров до довольно внушительных, от нескольких очагов до большой площади покрытия и сливаться между собой.
Симптомы
Поскольку чаще всего подвергаются данному заболеванию люди старшего возраста, первые признаки начинают проявляться к 40 годам и старше. Но бывают случаи и раннего поражения. С момента появления первых симптомов кератоакантома проходит этап клинического развития. В целом длительность всего этапа занимает от двух до десяти месяцев.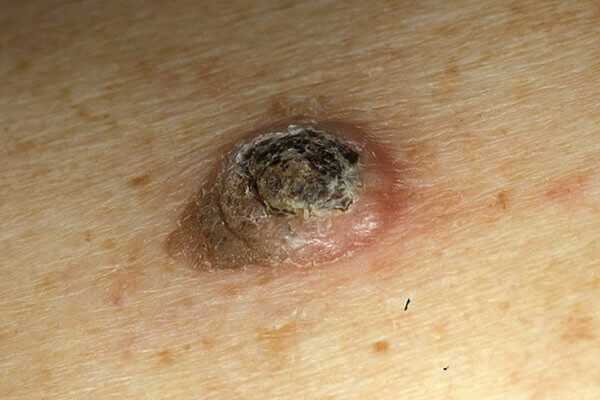
- 1 этап – лёгкая краснота на том месте, где в будущем вырастет опухоль. Иногда слегка покалывает или зудит.
- 2 этап — через несколько дней на этом месте начинает расти кератоз. Размер зависит от формы и достигает от 2 до 13 см.
- 3 этап – может протекать совершенно по-разному. В одном случае, это затяжное и повторное новообразование, в другом, почти моментальное уменьшение и исчезновение с поверхности кожи, но с оставлением на ней атрофических рубцов.
Диагностика кератоакантомы
Диагноз ставится специалистами, это может быть либо онколог, либо дерматолог. Процесс диагностики проходит с учётом клиники, гистологической структуры и биопсии. Обычно, опухоль представляет собой одно образование небольшого размера, в центре которого находится углубление, заполненное ороговевшими тканями кожи. Но может быть и несколько очагов сразу. Если заболевание проходило быстро и также исчезло, это говорит о положительном факторе.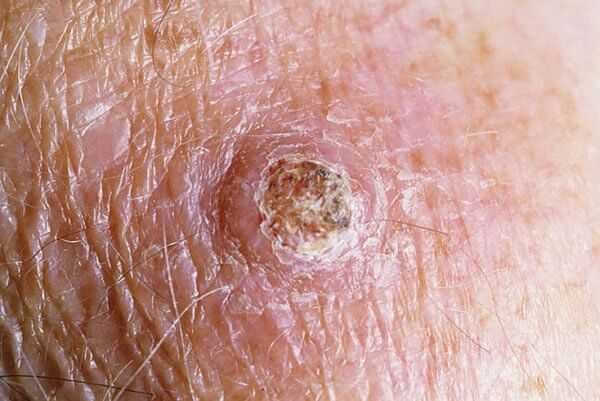
Лечение
Есть специалисты, придерживающиеся точки зрения, что больному с первым подобным диагнозом не стоит начинать медикаментозную терапию, а применять только обработку антисептиками. Но при этом обязательно наблюдаться у дерматолога, держать контроль над заболеванием до полного исчезновения кератоакантомы.
При повторном обращении, назначаются медикаментозные средства, например:
- ацитретина;
- бемитила;
- интерферон инъекциями;
- проспидиновая или фторурациловая мази.
Все медикаментозные средства назначаются только специалистом, учитывая индивидуальные особенности заболевшего, сопутствующие болезни и побочные явления на лекарственные средства.
Среди самых радикальных мер можно выделить:
- способ иссечения при помощи хирургии, которой считается классическим.
- Устранение опухоли при помощи электрокоагуляции.
- Путём криодеструкции или лазером.
- При крупных элементах заболевания показана только хирургическая операция.
Существует способ удаления при помощи рентгенотерапии.
Профилактические способы избавления от заболевания
Как профилактические меры можно использовать способы ограждения себя от каких-либо вредных канцерогенных веществ. Курильщикам следует избавиться от вредной привычки, так как большой процент больных кератоакантомой именно из их числа. У этой категории больных, локализуются опухолевые очаги в полости рта или около него.
Следует по возможности защищать такой важный для человека орган, как кожная система от всевозможных повреждений и травмирования. В большей степени это относится к главной группе риска – пожилым мужчинам. Рекомендовано меньше бывать на открытом солнце и носить одежду с длинными рукавами.
Питание должно носить сбалансированный характер. В пищу должно входить достаточное количество белковых продуктов. Маринованную и острую еду нужно убрать из рациона, так как именно подобные продукты уже являются провоцирующими раковые образования.
Обычно все проблемы с данным видом заболевания решаются положительным образом, однако не стоит забывать о том, что кератоакантома, это провокатор онкологических заболеваний. Лишний раз вспомнить об этом никому не помешает.
Те, кто однажды прибегнул к помощи операции, также должны себя оберегать от рецидива, так как даже после криодеструкции есть все основания думать, что опухоль сможет образоваться вновь.
Видео о лечении и причинах возникновения кератоакантомы
Статьи по теме
Кератоакантома губ и слизистой рта
Кератоакантома губ и слизистой рта – быстро развивающаяся эпителиальная опухоль из группы предраков, склонная к спонтанной регрессии. На красной кайме губ, в редких случаях на языке возникает безболезненное образование с углублением, заполненным роговыми массами. Пациентов с кератоакантомой не беспокоят дискомфортные ощущения, они жалуются исключительно на косметический дефект. Диагноз ставится на основании клинической картины и данных гистологического исследования биоптата пораженной области. Часто происходит произвольная инволюция новообразования, в других случаях для лечения применяются консервативные или хирургические методы в зависимости от формы и стадии патологии.
Общие сведения
Кератоакантома губ и слизистой рта представляет собой предраковое заболевание красной каймы губ и слизистой оболочки. Впервые болезнь была описана Дюпоном в 1930 году у пациента с поражением нижней губы. Новообразование имеет вид резко ограниченной и немного выступающей над окружающими тканями опухоли с углублением в виде кратера в центре. Его дно покрыто эпителием и заполнено роговыми массами. Кератоакантома губ и слизистой рта встречается у пациентов 50-70 лет, независимо от половой принадлежности с одинаковой вероятностью у мужчин и женщин. В стоматологи данному заболеванию придается особое значение из-за вероятности малигнизации и развития плоскоклеточного рака.
Кератоакантома губ и слизистой рта
Причины кератоакантомы губ и слизистой рта
К настоящему моменту причины развития заболевания изучены недостаточно полно. Однако ученые сходятся во мнении, что возникновение кератоакантомы связано с наследственностью, комплексом канцерогенных факторов и снижением иммунитета. Провоцирующее влияние ультрафиолетового излучения подтверждается частотой локализации кератоакантомы кожи на участках тела, больше подверженных инсоляции. Вероятность поражения кератоакантомой нижней губы значительно выше, чем верхней. О негативном воздействии химических канцерогенов и их роли в патогенезе опухоли позволяет говорить высокая частота заболевания у рабочих, задействованных на производстве подобных веществ и имеющих с ними ежедневный контакт.
Кератоакантома может возникнуть в результате воздействия рентгеновского излучения как последствие рентгенотерапии или из-за радиационной загрязненности местности. Появление новообразования связывают с вирусом папилломы человека 9, 16, 19, 25 и 37 типа и его воздействием на структуру ДНК пораженной клетки. В пользу данных о влиянии иммуносупрессивных состояний на развитие данного новообразования свидетельствует резкое снижение общего числа Т-лимфоцитов на фоне сохранения нормальной концентрации В-лимфоцитов и сывороточных иммуноглобулинов.
Классификация кератоакантомы губ и слизистой рта
Выделяют типичную и атипичную форму заболевания. К типичным кератоакантомам относят солитарные куполообразные опухоли до 2 см в диаметре. Они имеют гладкую поверхность с центральным углублением, заполненным роговыми массами. На периферии новообразование образует плотный валик с множественными телеангиэктазиями. Для данного вида характерно цикличное течение и отсутствие рецидивов. Чаще всего типичные кератоакантомы начинают спонтанно регрессировать через 3 месяца после появления, но могут встречаться и персистирующие варианты.
К атипичным кератоакантомам относят гигантские, роговые, «стойкие», центробежные, множественные, грибовидные и мультинодулярные. В отличие от типичных форм они не склонны к инволюции, наоборот, носят персистирующий характер, часто достигают крупных размеров и прорастают в окружающие ткани. Если опухоль все-таки начинает регрессировать, на ее месте потом образуется рубец или плоская фиброзная бляшка.
Симптомы кератоакантомы губ и слизистой рта
Обычно заболевание поражает красную кайму губ, и в очень редких случаях очаг локализуется на языке. Сначала формируется серовато-красный узелок с небольшим вдавлением в центре. Далее течение кератоакантомы подвержено следующему циклу: фаза прогресса, фаза стабилизации и фаза регресса. Во время первой фазы отмечается интенсивный рост новообразования, в результате чего оно достигает 2-3 см в диаметре. Центральная воронка наполняется легко удаляющимися роговыми массами. При пальпации образование абсолютно безболезненно, подвижно, не спаяно с окружающими тканями. Пациенты часто игнорируют опухоль или приходят к врачу-стоматологу с жалобами на косметический дефект.
В фазе стабилизации процесс роста замедляется, и образование сохраняется в таком виде более месяца без изменения формы и размера. Далее в большинстве случаев начинается фаза регресса, при которой происходит обратное развитие кератоакантомы с уменьшением в размерах и отторжением роговых масс. Процесс может занять несколько месяцев, после чего опухоль исчезает с образованием атрофического рубца. При неблагоприятном исходе происходит малигнизация новообразования.
Диагностика и лечение кератоакантомы губ и слизистой рта
Для диагностики кератоакантомы используют данные объективного осмотра и гистологическое исследование биоптата из очага поражения. Принципиальным моментом является взятие контрольного образца именно в зоне валика. Для кератоакантомы характерно нахождение эпителиальной ткани в состоянии акантоза, могут обнаруживаться эпителиальные «шипы», глубоко погруженные в соединительную ткань. В «шипах» отмечается состояние клеточного полиморфизма, реже – дискератоз. В гистологическом образце кератоакантомы отсутствуют атипичные клетки. Заболевание необходимо дифференцировать от плоскоклеточного рака, при котором образование имеет более плотную консистенцию и кровоточит после удаления роговых масс, а гистологически характеризуется наличием атипичных клеток. Бородавчатый предрак, папиллома и кожный рог в отличие от кератоакантомы не имеют в своей структуре центрального вдавления, заполненного роговыми массами.
Если по истечении 3-х месяцев с момента появления опухоли отсутствуют признаки инволюции, начинают консервативную терапию. Для этого используют мази с цитостатиками (проспидия хлорид, фторурацил), инъекции иммуномодуляторов (интерферон) и близкофокусную рентгенотерапию. При отсутствии эффекта рекомендуется удаление новообразования, которое можно проводить как посредством традиционного иссечения при помощи скальпеля, так и с применением низкотравматичных методов лазерной и электрокоагуляции, криодеструкции. Если для врача принципиально провести полноценное гистологическое исследование, лучше выбрать метод электрокоагуляции или лазерный нож – в этих случаях удается максимально сохранить структуру опухоли. Все эти операции хорошо переносятся пациентами и имеют короткий восстановительный период.
Прогноз и профилактика кератоакантомы губ и слизистой рта
В целом прогноз заболевания благоприятный: кератоакантома склонна к инволюции и хорошо поддается консервативной терапии. В тех случаях, когда отсутствуют признаки регресса, своевременное медицинское вмешательство позволяет не допустить малигнизации процесса и развития плоскоклеточного рака. Для профилактики необходимо максимально снизить контакт с канцерогенными веществами, пройти обследование на наличие вируса папилломы человека и при необходимости провести лечение, не подвергать себя излишней инсоляции и остерегаться зон с неблагоприятным радиационным фоном. Рекомендуется также отказаться от курения, придерживаться здорового питания и укреплять иммунитет.
Кератоакантома - Клинические рекомендации
Заболевание встречается в возрасте от 14 до 90 лет,
Этиология и патогенез неизвестны.Вирусная природа происхождение кератоакантомы,
Предрасполагающими факторами считаются:
- ультрафиолетовое излучение - частая локализация опухолей на открытых участках кожного покрова (лице,
верхних отделах туловища, конечностях) - иммунные нарушения на фоне лечения циклоспорином,
инфликсимабом, у лиц, подвергавшихся лучевой терапии и аварийным лучевым воздействиям - травма - возникновения опухолей в зоне операционных ран,
послеожоговых и послеоперационных рубцов, татуировок (особенно при использовании красной туши) - курение при локализации на слизистой рта
- контакт с химическими веществами (инсектициды,
продукты перегонки нефти, деготь)
Считается доказанным,
В настоящее время преобладает мнение,
По международной классификации опухолей кожи ВОЗ (2018) - рак плоскоклеточный по типу кератоакантомы.
Выделяют следующие клинические варианты кератоакантомы:
- солитарная
- типичная
- гигантская
- кератоакантома с периферическим ростом (центробежная)
- бляшковидная
- в виде кожного рога
- подногтевая
- персистирующая
- рецидивная
- мультинодулярная
- множественная
- типа Фергсон-Смита
- типа Гржибовского
- типа Виттен-Зака
- солитарная и множественная в сочетании с иммуносупрессией,
синдромом Мюир-Торре, пигментной ксеродермой
Солитарная типичная кератоакантома
| Типичная кератоакантома, Обычная локализация - участки, После фазы активного роста может наступить фаза стабилизации, Сообщается о возникновение плоскоклеточной карциномы в 5-6 % случаев с метастазами в паращитовидные железы и региональные лимфоузлы. |
Гигантская кератоакантома
| Клинически идентична классическому типу, Имеет тенденцию к спонтанной инволюции, |
Центробежная кератоакантома
| Редкий вариант, В отдельных случаях опухоли бывают множественными располагающимися одно- или двусторонне, Опухоль может симулировать кольцевидную эластолитическую гранулему, |
Плоская бляшковидная кератоакантома
| Характеризуется высыпанием в виде плоской бляшки без резко выраженного кратера и с равномерным распределением кератотических масс по ее поверхности.Встречаются с одинаковой частотой у мужчин и женщин. В среднем продолжительность их эволюции не отличается от типичных опухолей. |
Кератоакантома в виде кожного рога
| Характеризуется значительными по высоте кератотическими массами, |
Подногтевая кератоакантома
| Редкая агрессивная форма, Узел становится доступным для обозрения после отделения ногтевой пластинки.Имеет сходство с бородавкой и плоскоклеточной карциномой. Спонтанная инволюция наблюдается редко. |
Стойкая персистирующая кератоакантома
По клиническим проявлениям не отличается от классической,
Рецидивная кератоакантома
Может развиваться как после спонтанной инволюции,
Мультинодулярная кератоакантома
| Редкая форма, |
Множественная кератоакантома типа Фергюсон-Смита
| Сообщается о спорадических случаях и семейных случаях, Характеризуется высыпанием деесятков-сотен типичных и атипичных кератоакантом на любых участках кожного покрова, |
Генерализованные эруптивные кератоакантомы Гржибовского
| Заболевание обычно развивается в возрасте 50-60 лет с одинаковой частотой у мужчин и женщин.Характеризуется внезапным высыпанием сотен-тысяч миллиарных фолликулярных папул телесного цвета, Лицо часто приобретает маскообразный характер с формированием двустороннего эктропиона . Субъективно отмечается интенсивный зуд.Заболевание протекает хронически в течение неопределенного времени, |
Кератоакантомы множественные Виттен-Зака
| Промежуточный тип между кератоакантомами Фергюсон-Смита и Гржибовского. Предполагается наследственный характер заболевания. Характеризуется одновременным высыпанием множественных милиарных и более крупные саморазрешающихся элемнтов.В некоторых случаях наблюдаются узловато-язвенные новобразования среднего и крупного размера и высыпания на слизистой оболочке полости рта. |
Кератоакантомы при других заболеваниях
| Солитарные и множественные кератоакантомы могут наблюдаться также при синдроме Мюир-Торре и пигментной ксеродерме. |
Диагноз ставится на основании клинических проявлений; при солитарных или множественных поражениях выполняют эксцизионную биопсию,
На основании результатов патоморфологического исследования различают 3 стадии кератоакантомы:
- в I стадии (стадия А) наблюдается углубление в эпидермисе,
заполненное роговыми массами. В боковых отделах роговые массы окружены дупликату-рой эпидермиса в виде «воротничка». От основания кератотической пробки отходят эпидермальные тяжи в подлежащую дерму, содержащие клетки с гиперхромными ядрами. Зона базальной мембраны сохранна; - во II стадии (стадия В) в основании кратера выявляется резко выраженная эпителиальная гиперплазия c проникновением плоскоэпителиальных тяжей глубоко в дерму. Клетки росткового слоя,
как правило, бледно окрашены, крупнее, чем в норме, иногда видны митозы и явления дискератоза. В эпидермальных выростах обнаруживают признаки атипии клеток, полиморфизм, нижняя граница их не везде четкая. В дерме определяются отек, воспалительная реакция полиморфного типа с лимфоцитами, нейтрофильными, эозинофильными гранулоцитами с примесью плазмоцитов. Клетки инфильтрата иногда проникают в эпидермальные выросты. Подобную картину можно рассматривать как предрак; - в III стадии (стадия С) наблюдается нарушение целостности базальной мембраны с разрастанием эпидермальных выростов вглубь дермы и отшнуровкой комплексов плоскоэпителиальных клеток. Полиморфизм и гиперхроматоз ядер нарастают,
дискератоз сменяется патологическим ороговением с образованием «роговых жемчужин», т.е. появляются все признаки плоскоклеточного рака с ороговением. В основании очага выявляется густой воспалительный инфильтрат.
В случаях регрессии кератоакантомы,
Гистогенез кератоакантомы до последнего времени также представлялся спорным,
Высокодифференцированный плоскоклеточный рак кожи,
Из-за спонтанной инволюции кератоакантомы возможна выжидательная тактика в течение 3-6 месяцев.
- При солитарных опухолях производят хирургическое иссечение,
кюретаж, электро-, крио- или лазерную деструкцию (С02, Ег: YAG, аргоновый лазеры). Альтернативные методы : - 5-фторурациловая мазь
- проспидиновая мазь
- имиквимод
- внутриочаговое введение метотрексата,
интерферона-альфа 2а - При субунгвальных кератоакантомах из-за агрессивного течения иногда требуется ампутация концевой фаланги.
- При рецидивной форме рекомендуют хирургическое иссечение по Mohs,
пероральное применение ацитретина, изотретиноина, небольших доз метотрексата коротким курсом, комбинацию лучевой терапии с последующим внутриочаговым введением триамцинолона. - При центробежной кератоакантоме после хирургического иссечения приходится прибегать к реконструктивным мероприятиям,
ароматические ретиноиды применяются более длительно (до 5-6 месяцев), иногда назначают лучевую терапию. - При множественной кератоакантоме типа Фергюсон-Смита хорошие результаты наблюдаются от внутривенного введения 5-флюороурацила (12 мг/кг/день 5-дневными циклами с 2-дневными интервалами в течение 6 недель)
- При кератоакантомах Гржибовского и Виттена-Зака предпочтение отдается использованию ретиноидов.
- Ацитретин внутрь 50—75 мг 1 р/сут,
4—11 нед. - При отсутствии эффекта прибегают к назначению циклофосфамида (200 мг/день в течение 3 месяцев с последующим снижением дозы до 100 мг,
применяющейся еще в течение месяца; хороший эффект наблюдался от пульс-терапии - 1 г/мес., на протяжении 6 месяцев).
В последние годы при различных вариантах кератоакантом апробируются фотодинамическая терапия,
Прогноз. Кератоакантома — новообразование,
Кератоакантома - Keratoacanthoma - qwe.wiki
Кератоакантома ( KA ) является общим низкосортной (вряд ли метастазировать или вторгаться) быстро растет опухоль кожи , которая , как полагает, происходит из волосяного фолликула ( пилосебационные ) и может напоминать плоскоклеточный рак .
Определяющая характеристика Кератоакантомы является то , что она имеет куполообразную форму, симметрично, окруженная гладкой стеной воспаленной кожи, и закрывают кератиновые чешуи и мусор. Он быстро растет, достигая больших размеров в течение нескольких дней или недель, а при отсутствии лечения в течение нескольких месяцев почти всегда будет голодать себя от пищи, омертвевать (фильеры), топи, и зажить с рубцеванием. Кератоакантома обычно находится на солнце открытые участки кожи, часто лица, предплечий и кистей рук. Это редко встречается в кожно - переходе или на слизистых оболочках .
Кератоакантома может быть трудно отличить визуально от рака кожи. Под микроскопом Кератоакантома очень близко напоминает плоскоклеточный рак . Для того , чтобы различать между ними, почти вся структура должна быть удалена и исследованы. В то время как некоторые патологи классифицировать Кератоакантома в качестве самостоятельного субъекта , а не злокачественности, около 6% клинических и гистологических кератоакантомы сделать прогресс инвазивных и агрессивных раковых клеток плоскоклеточного; некоторые патологи могут маркировать KA как «хорошо дифференцированный плоскоклеточный рак, вариант Кератоакантомы», и быстрое окончательное хирургическое вмешательство может быть рекомендованы.
классификация
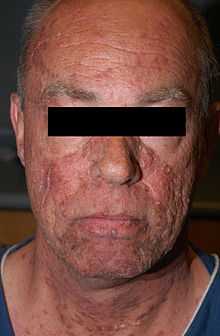 Люди с обобщенными извержениями кератоакантомов
Люди с обобщенными извержениями кератоакантомов Часто сообщалось и перерегистрирована в течение последнего столетия, Кератоакантома можно разделить на различные подтипы и несмотря на то, считаются доброкачественными, их непредсказуемое поведение оправдано такое же внимание, как и плоскоклеточный рак.
Кератоакантомы можно разделить на следующие типы:
- Гигантские кератоакантомы являются вариантом Кератоакантома, который может достигать размеров нескольких сантиметров.
- Кератоакантома centrifugum marginatum является кожным состоянием, вариантом кератоакантомов, который характеризуется множественными опухолями , растущих в локализованную области.
- Несколько кератоакантомов (также известные как «синдром Фергюсон-Смит», «тип Фергюсона-Смит нескольких самовосстановления кератоакантомов,») являются кожным состоянием, вариантом кератоакантомов, который характеризуется появлением множественного, иногда сотни кератоакантомов ,
- Одиночная Кератоакантома (также известная как «подногтевая Кератоакантома») представляет собой доброкачественная, но быстро растет, локально агрессивная опухоль , которая иногда происходит в устройстве для ногтей.
- Обобщенная эруптивная Кератоакантома (также известная как «Обобщенная эруптивная Кератоакантома из Гжибовских») является кожным состоянием, вариантом кератоакантомов, характеризующийся сотеном до тысяч крошечного фолликулярного ороговевающего папул по всему телу. Лечение не является успешным для многих людей с генерализованный эруптивной Кератоакантомой. Использование смягчающих и анти-зуд лекарства могут облегчить некоторые симптомы. Улучшение или полная резолюция условия произошло с применением следующих препаратов: Acitretin , изотретиноины , фторурацил , метотрексат , циклофосфамид .
причина
Кератоакантомы обычно происходит у пожилых людей. Ряд причин были предложены в том числе ультрафиолетового излучения , химических канцерогенов , недавние травмы кожи, иммуносупрессии и генетической предрасположенности . Как плоскоклеточный рак, спорадические случаи были найдены коинфицирован с вирусом папилломы человека (ВПЧ). Хотя ВПЧ был предложен в качестве причинного фактора, это не доказано.
Многие новые методы лечение меланомы Известны также , что увеличивает скорость Кератоакантомы, такие как BRAF ингибитор лекарство Vemurafenib и dabrafenib .
диагностика
Микроскопический вид Кератоакантома кожиКератоакантомы представляют как мясистое, повышенное и узелковое поражение с неправильной формой кратера и характерным центральным гиперкератозом ядром. Обычно люди замечают быстро растущий куполообразную опухоль на солнце открытые участки кожи.
Если все поражение удаляется, патологоанатом, вероятно, будет в состоянии провести различие между Кератоакантомой и плоскоклеточным раком. Последующие необходимо будет следить за рецидив заболевания.
лечение
Иссечение всего поражения, с достаточным запасом, удалит поражение, позволяет полную диагностику тканей и оставить запланированную хирургическую рану , которые , как правило , могут быть отремонтированы с хорошим косметическим результатом. Тем не менее, удаление всей поражения (особенно на лице) может представлять сложные проблемы пластической реконструкции. (На носе и лицо, Моос хирургия может позволить хорошему контроля маржинального с удалением минимальной ткани, но многие страховые компании требуют окончательного диагноза злокачественной опухоли , прежде чем они готовы платить дополнительные расходы на Моосе хирургии.) Особенно более cosmetically- чувствительных областях, и где клинический диагноз имеются достаточные основания полагать, альтернативы операции могут включать в себя никакого лечения (ожидающий спонтанное разрешение).
На туловище, руки и ноги, фульгурацию и выскабливание часто достаточно , чтобы контролировать кератоакантомы , пока они не регрессируют. Другие методы лечения включают криохирургии и лучевой терапии ; интралезиональные инъекции метотрексата или 5-фторурацила также были использованы.
Рецидив после фульгурация и выскабливание может произойти; она обычно может быть идентифицирована и своевременного лечения либо дальнейшего выскабливания или хирургического иссечения.
история
В 1889 году сэр Джонатан Хатчинсон описал кратерообразнный язва на лице». В 1936 году такое же условие было переименовано «моллюск sebaceum» по MacCormac и шарф. Позже, термин «Кератоакантома» был придуман Вальтер Фрейденталя . и этот термин утвердился на Артуре Грач и патологоанатом Ян Whimster в 1950 году.
Смотрите также
Рекомендации
внешняя ссылка
причины, симптомы, диагностика, лечение, профилактика
Представляет собой доброкачественное новообразование эпидермального происхождения, которое иногда демонстрирует тенденцию к озлокачествлению.
Причины
В наше время пока не удается выявить истинные причины развития кератоакантомы кожи. Предположительно заболевание возникает при сочетании нескольких неблагоприятных факторов. Практически у половины пациентов в тканях опухоли методом ПЦР-анализа определяется ДНК вируса папилломы человека. Высокий риск развития кератоакантомы кожи отмечается у заядлых курильщиков и лиц, часто контактирующих с химическими канцерогенами, такими как дегеть, сажа, полициклические углеводороды. Некоторые специалисты отмечают, что вероятность образования опухоли повышается под воздействием таких факторов, как ультрафиолетовое излучение, радиация, частые повреждения и воспаления кожи.
Также в процессе исследований было установлено, что не последнюю роль в развитии данной патологии играет генетическая предрасположенность, на что указывают семейные случаи заболевания.
При некоторых формах кератоакантомы кожи установлена генетическая предрасположенность с предположительно аутосомно-доминантным типом наследования. Еще одной возможной причиной развития кератоакантомы кожи является наличие ряда заболеваний, в особенности – болезней обмена веществ, патологии желудочно-кишечного тракта и дыхательной системы. Есть указания на возникновение новообразования в рамках паранеопластического синдрома.
Симптомы
Первые симптомы кератоакантомы кожи обычно появляются в возрасте после 40 лет, однако возможен и более ранний дебют заболевания. Доброкачественная опухоль в процессе своего развития проходит несколько стадий, совокупная длительность которых составляет от 2 до 10 месяцев. Первый этап начинается с небольшого покраснения на месте будущего патологического очага, иногда отмечается кожный зуд или покалывание. Через несколько дней на пораженном участке начинает быстро расти кератоакантома кожи, размер которой в зависимости от формы может достигать от 1 до 15 сантиметров. При множественных неоплазиях развитие нескольких очагов происходит практически одновременно. Типичной локализацией множественных кератоакантом являются кожа лица, шеи и разгибательная поверхность рук, реже опухоли образуются на туловище.
После завершения фазы роста в центре кератоакантомы кожи формируется изъязвление, заполненное роговыми массами. Иногда углубление отсутствует либо в пределах одной опухоли образуется несколько участков изъязвления. Кожные покровы вокруг узла умеренно воспалены и нередко приобретают красный или синюшный оттенок. После прекращения активного роста наступает фаза стабилизации кератоакантомы кожи, которая характеризуется отсутствием роста неоплазии. В таком состоянии доброкачественная опухоль может сохраняться до нескольких месяцев.
Фаза регресса, в отличие от предыдущих, не является единственным вариантом развития кератоакантомы кожи. В типичных случаях опухоль начинает спонтанно уменьшаться, происходит рубцевание, и через несколько недель новообразование исчезает, оставляя после себя атрофический рубец. Вместе с тем, описаны случаи многолетнего существования кератоакантом кожи с рецидивирующим течением, в процессе которого фаза регресса не завершалась, а переходила в стадию нового роста. Наиболее неблагоприятным исходом заболевания является переход доброкачественной опухоли в плоскоклеточный рак кожи.
Диагностика
Постановка диагноза происходит в процессе изучения клинической картины заболевания и изучения его гистологической структуры, посредством изучения биоптата. Важным фактором, свидетельствующим в пользу кератоакантомы кожи, считается наличие характерной динамики заболевания.
Лечение
Некоторые специалисты рекомендуют больным с первично диагностированной кератоакантомой кожи ждать самостоятельной регрессии опухоли, периодически производя ее антисептическую обработку для предотвращения вторичной инфекции. Такие больные должны регулярно посещать дерматолога до полного разрешения новообразования. При высоком риске малигнизации, значительных размерах кератоакантомы кожи или по желанию больного может быть проведено удаление узла с использованием традиционных оперативных техник, лазерной хирургии, криодеструкции или электрокоагуляции.
Профилактика
На данный момент не разработано эффективных способов профилактики развития кератоакантомы кожи, так как пока не удалось выявить причины развития данной опухоли.
причины, симптомы, диагностика, лечение, профилактика
Представляет собой быстро развивающуюся эпителиальную опухоль из группы предраков заболеваний, склонную к спонтанной регрессии.
Причины
В настоящий моменту причины развития заболевания мало изучены. Однако специалисты сходятся во мнении, что возникновение кератоакантомы связано с наследственной предрасположенностью, комплексом канцерогенных факторов и снижением защитных сил организма. Триггерами заболевания могут являться ультрафиолетовое излучение, что подтверждается частотой локализации кератоакантомы кожи на участках тела, которые больше других областей подверженных инсоляции. Риск развития кератоакантомы нижней губы значительно выше, чем верхней. О негативном влиянии химических канцерогенов и их роли в патогенезе опухоли позволяет судить высокая частота заболевания у рабочих, задействованных на производстве таких веществ и имеющих с ними систематический контакт.
Кератоакантома может возникнуть в результате воздействия рентгеновского излучения как последствие рентгенотерапии или при радиационной загрязненности местности. Появление новообразования связывают с вирусом папилломы человека и его воздействием на структуру ДНК пораженной клетки. В пользу данных о влиянии иммуносупрессивных состояний на развитие данного новообразования указывает резкое снижение общего числа Т-лимфоцитов на фоне сохранения нормальной концентрации В-лимфоцитов и сывороточных иммуноглобулинов.
Симптомы
Чаще всего заболевание поражает красную кайму губ. В очень редких случаях очаг локализуется на языке. Сначала формируется серовато-красный узелок с небольшим вдавлением в центре. В дальнейшем течение кератоакантомы подвержено следующему циклу: фаза прогресса, фаза стабилизации и фаза регресса. Во время первой фазы отмечается интенсивный рост новообразования, в результате чего оно достигает 2-3 см в диаметре. Центральная воронка наполняется легко удаляющимися роговыми массами. При пальпации образование абсолютно безболезненно, подвижно, не спаяно с окружающими тканями. Пациенты часто игнорируют опухоль или приходят к специалисту с жалобами на косметический дефект.
В фазе стабилизации процесс роста замедляется, и образование сохраняется в таком виде более месяца без изменения формы и размера. После этого начинается фаза регресса, при которой происходит обратное развитие кератоакантомы с уменьшением в размерах и отторжением роговых масс. Процесс может занять несколько месяцев, после чего опухоль исчезает с образованием атрофического рубца. При неблагоприятном исходе происходит малигнизация новообразования.
Диагностика
Для диагностики кератоакантомы губ и слизистой рта используют данные объективного осмотра и гистологическое исследование биоптата из очага поражения. Принципиальным моментом является взятие контрольного образца именно в зоне валика. Для кератоакантомы характерно нахождение эпителиальной ткани в состоянии акантоза, могут выявляться эпителиальные шипы, глубоко погруженные в соединительную ткань. В таких образованиях отмечается состояние клеточного полиморфизма, реже – дискератоз. В гистологическом образце кератоакантомы отсутствуют атипичные клетки.
Лечение
Лечение назначается, если по истечении 3 месяцев с момента появления опухоли отсутствуют признаки инволюции. Для этого используют мази с цитостатиками, инъекции иммуномодуляторов и близкофокусную рентгенотерапию. При отсутствии эффекта рекомендуется удаление новообразования, которое можно проводить как посредством традиционного иссечения при помощи скальпеля, так и с применением низкотравматичных методов лазерной и электрокоагуляции, криодеструкции. Если для врача принципиально провести полноценное гистологическое исследование, лучше выбрать метод электрокоагуляции или лазерный нож – в этих случаях удается максимально сохранить структуру опухоли. Все эти операции хорошо переносятся пациентами и отличаются коротким восстановительным периодом.
Профилактика
Профилактики кератоакантомы губ и слизистой рта основана на максимальном снижении контакта с канцерогенными веществами, прохождении обследования на наличие вируса папилломы человека и при необходимости проведении корректного лечения.
Что такое кератоакантома, Онкология, Доброкачественные новообразования кожи и подкожной клетчатки
Кератоакантома имеет множество названий: моллюск роговой, сальный, псевдокарциноматозный, псевдоэпителиома, доброкачественная акантома, вегетирующие сальные кисты, эпителиопо-добная веррукома, ложный рак, опухолевидный кератоз. Что же это такое?
Что мы знаем об опухоли
Кератоакантома — keratoacanthoma, от греч. keras — роговое вещество и acantha — шип. До недавнего времени кератоакантома считалась относительно редким заболеванием, составляющим 3-5% всех злокачественных опухолей кожи. Но такое представление о частоте встречаемости кератоакантом не вполне справедливо. В последние годы в связи с ростом числа обращений населения и повышением качества диагностики отмечается стремительный рост числа зарегистрированных случаев этого заболевания. Считается, что кератоакантома встречается у мужчин несколько чаще (60% случаев наблюдения), чем у женщин, преимущественно в возрасте 50-70 лет, значительно реже - в молодом возрасте и в виде казуистики-у детей и подростков.
Кератоакантома - исходно доброкачественная эпителиальная (эпителий - слой клеток, покрывающий тело снаружи, например, покровный, кожный эпителий, или выстилающий полости изнутри, например, эпителий кишечника) опухоль, развивающаяся из покровного эпителия, хотя существуют точки зрения о происхождении ее из сальных желез и волосяных луковиц кожи, и из выводных протоков потовых желез.
Вместе с тем атипичные локализации кератоакантом на красной кайме губ, на слизистой полости рта наглядно свидетельствуют именно об эпителиальном ее происхождении.
Причины возникновения кератоакантом
Имеются указания на вирусную природу, на влияние длительной инсоляции (воздействие солнечных лучей), травмы, воздействие дегтя, смол.
У кого бывает кератоакантома
Чаще встречается на лице и кистях рук у пожилых людей. В течение 1—3 мес кератоакантома достигает диаметра 2 см, стабилизируется в росте и может спонтанно исчезнуть, оставив после себя рубец. Кератоакантома может переходить в рак. В этих случаях опухоль растет медленнее, в центре опухоли появляется язва.
Уникальная отличительная черта развития кератоакантомы заключается в ее развитии. Различают следующие фазы, или периоды, эволюции кератоакантом:
- период роста (фаза прогресса),
- период стабилизации (латентная фаза),
- период инволюции (фаза регресса), или обратного развития.
Период роста продолжается в среднем около 3-5 недель, при этом особенно бурный рост опухоли наблюдается в первые 8-10 дней. В течение 1 - 1,5 месяца кератоакантома достигает максимальной величины, после четвертого месяца рост ее прекращается и наступает период стабилизации, продолжающийся до месяца, после чего опухоль может регрессировать (уменьшиться и исчезнуть). Период инволюции (обратного развития) - самый продолжительный по времени и может составлять несколько месяцев. В это время происходит сглаживание, уплощение новообразования, изменение его окраски в сторону приближения к цвету нормальной кожи, отторжение роговых масс (отмерших клеток, чешуек кожи), и
В течение 1—3 мес кератоакантома достигает диаметра 2 см, стабилизируется в росте и может спонтанно исчезнуть, оставив после себя рубец. Кератоакантома может переходить в рак. В этих случаях опухоль растет медленнее, в центре опухоли появляется язва.Уникальная отличительная черта развития кератоакантомы заключается в ее развитии. Различают следующие фазы, или периоды, эволюции кератоакантом:
- период роста (фаза прогресса),
- период стабилизации (латентная фаза),
- период инволюции (фаза регресса), или обратного развития.
Период роста продолжается в среднем около 3-5 недель, при этом особенно бурный рост опухоли наблюдается в первые 8-10 дней. В течение 1 - 1,5 месяца кератоакантома достигает максимальной величины, после четвертого месяца рост ее прекращается и наступает период стабилизации, продолжающийся до месяца, после чего опухоль может регрессировать (уменьшиться и исчезнуть). Период инволюции (обратного развития) - самый продолжительный по времени и может составлять несколько месяцев. В это время происходит сглаживание, уплощение новообразования, изменение его окраски в сторону приближения к цвету нормальной кожи, отторжение роговых масс (отмерших клеток, чешуек кожи), исчезновение четких границ с окружающими тканями.
Как выглядит кератоакантома
Кератоакантома представляет собой узел полушаровидной формы, плотной консистенции, бледно-розового цвета. В центре образования располагается кратерообразное углубление, заполненное роговыми массами. По краям нередко наблюдается плотный красноватый валик. Встречается в виде отдельного элемента, но иногда и множественных.
По материалам статьи «Кератоакантома»
Мне нравится
Нравится
Твитнуть
+1
Одноклассники
Кератоакантома - это... Что такое Кератоакантома?
- Кератоакантома
- (keratoacanthoma, Керато- + , син.: моллюск псевдокарциноматозный, моллюск роговой, моллюск сальный) доброкачественная эпидермалькая опухоль волосяных фолликулов в виде одиночных или множественных шаровидных узлов с кратерообразным углублением в центре, заполненным ороговевшим эпителием.
1. Малая медицинская энциклопедия. — М.: Медицинская энциклопедия. 1991—96 гг. 2. Первая медицинская помощь. — М.: Большая Российская Энциклопедия. 1994 г. 3. Энциклопедический словарь медицинских терминов. — М.: Советская энциклопедия. — 1982—1984 гг.
- Керато-
- Кератогиали́н
Смотреть что такое "Кератоакантома" в других словарях:
кератоакантома — кератоакантома … Орфографический словарь-справочник
кератоакантома — сущ., кол во синонимов: 1 • узелок (10) Словарь синонимов ASIS. В.Н. Тришин. 2013 … Словарь синонимов
кератоакантома — (keratoacanthoma; керато + акантома, син.: моллюск псевдокарциноматозный, моллюск роговой, моллюск сальный) доброкачественная эпидермальная опухоль волосяных фолликулов в виде одиночных или множественных шаровидных узлов с кратерообразным… … Большой медицинский словарь
кератоакантома — и, ж. Доброякісна пухлина, яка морфологічно нагадує плоскоклітинний рак … Український тлумачний словник
КЕРАТОАКАНТОМА — (keratoacanthoma) твердый единичный узелок, появляющийся на коже и вырастающий до 1 2 см в течение шести недель; далее на протяжении следующих нескольких месяцев он обычно постепенно проходит. У мужчин появление кератоакантом встречается чаще,… … Толковый словарь по медицине
Кератоакантома (Keratoacanthoma) — твердый единичный узелок, появляющийся на коже и вырастающий до 1 2 см в течение шести недель; далее на протяжении следующих нескольких месяцев он обычно постепенно проходит. У мужчин появление кератоакантом встречается чаще, чем у женщин, причем … Медицинские термины
Кожа — I Кожа (cutis) сложный орган, являющийся наружным покровом тела животных и человека, выполняющий разнообразные физиологические функции. АНАТОМИЯ И ГИСТОЛОГИЯ У человека площадь поверхности К. равна 1,5 2 м2 (в зависимости от роста, пола,… … Медицинская энциклопедия
ОПУХОЛИ КОЖИ — Среди опухолей кожи различают доброкачественные опухоли, предзлокачественные (предраковые) заболевания кожи, опухоли с местнодеструирующим ростом и злокачественные опухоли. По происхождению выделяют эпителиальные, пигментные и… … Энциклопедический словарь по психологии и педагогике
моллюск псевдокарциноматозный — (molluscum pseudocarcinomatosum) см. Кератоакантома … Большой медицинский словарь
моллюск роговой — (molluscum corneum) см. Кератоакантома … Большой медицинский словарь
моллюск сальный — (molluscum sebaceum) см. Кератоакантома … Большой медицинский словарь
Книги
- Кератоакантома. Клиника, диагностика, лечение, трансформация в рак, Молочков Владимир Алексеевич, Кунцевич Ж. С., Молочкова Юлия Владимировна, Дибирова С. Д.. Кератоакантома - своеобразная эпителиальная опухоль кожи, с которой все чаще в своей повседневной деятельности сталкиваются как дерматовенерологи, так и онкологи. В книге подробно… Подробнее Купить за 861 руб
- Кератоакантома. Клиника, диагностика, лечение, трансформация в рак, Молочков Владимир Алексеевич, Кунцевич Ж. С., Молочкова Юлия Владимировна, Дибирова С. Д.. Кератоакантома - своеобразная эпителиальная опухоль кожи, с которой все чаще в своей повседневной деятельности сталкиваются как дерматовенерологи, так и онкологи. В книге подробно… Подробнее Купить за 663 грн (только Украина)
- Кератоакантома. Клиника, диагностика, лечение, трансформация в рак, Молочков В.А.. Кератоакантома - своеобразная эпителиальная опухоль кожи, с которой все чаще в своей повседневной деятельности сталкиваются как дерматовенерологи, так и онкологи. В книге подробно… Подробнее Купить за 626 руб