Легочная регургитация 1 степени что это такое
Легочная регургитация 1 степени - Здоров.Сердцем
Что представляет собой лёгочная регургитация 1 степени сложности
 Легочная регургитация 1 степени — что это такое и каковы причины возникновения этого заболевания сердечно-сосудистой системы? Так называют отклонение, при котором ток крови идет в обратную сторону, из одного отдела сердечной системы в другой. Этой патологией страдают как дети, так и взрослые.
Легочная регургитация 1 степени — что это такое и каковы причины возникновения этого заболевания сердечно-сосудистой системы? Так называют отклонение, при котором ток крови идет в обратную сторону, из одного отдела сердечной системы в другой. Этой патологией страдают как дети, так и взрослые.
Также стоит отметить, что она не возникает сама по себе, поэтому самостоятельным диагнозом рассматриваемый термин в медицине не считается.
Регургитация является одним из симптомов других сложных заболеваний сердечно-сосудистой системы (например, симптомом сердечной недостаточности).
Краткое описание
Как известно, основная работа сердечной мышцы заключается в непрерывной транспортировке крови по телу человека и в насыщении ее кислородом.
В самом сердце кровь в определенном порядке перемещается из одного отдела в другой, после чего продолжает свое движение по венам в большом круге кровообращения.
При регургитации возникает обратное движение крови в различных объемах, и именно от показателей последних зависит степень выраженности симптомов.
Регургитация — патологический процесс, свидетельствующий о неправильной работе сердечной мышцы в связи с серьезным заболеванием. Данное состояние имеет 5 стадий развития. Необходимо рассмотреть каждую из них:
- Регургитация 1 степени. Именно эта стадия называется легкой и в этот момент представляет больший интерес. Описать патологический процесс, происходящий в сердце при первой стадии, можно следующим образом: кровь, поступающая в сердечный желудочек, вытекает из него в предсердие через створки клапана.
- Регургитацию 2 степени нельзя игнорировать, ее необходимо лечить. Струя притока крови из клапанов превышает 25 мм.
- Регургитацию 3 степени диагностируют, если струя крови превышает 2 см. Такое явление ни в коем случае нельзя оставлять без внимания, больного ставят на учет.
- 4 степень болезни — поток кровяной струи превышает 2,5 см.
- 5 степень считают физиологической особенностью человека. То есть если патология не развивается, угрозы для человеческой жизни она не представляет.
Факторы развития заболевания
Врачи выделяют следующие наиболее распространенные причины развития этого недуга:
- Повышенное давление при артериальной гипертензии. Это обусловлено сильной нагрузкой на сердце, правая сторона которого со временем начинает неправильно функционировать. В большинстве случаев причиной возникновения патологии становится именно вторичная гипертензия. Ее могут вызывать как сопутствующие сложные заболевания (например, ВИЧ), так и вредные привычки (употребление наркотиков).
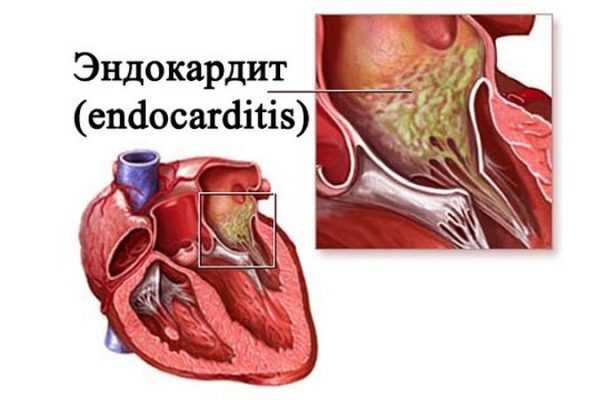
 Инфекционный эндокардит — присутствие в сердечной мышце патогенных возбудителей и, как следствие, поражение ими клапана.
Инфекционный эндокардит — присутствие в сердечной мышце патогенных возбудителей и, как следствие, поражение ими клапана.- Дилатация легочной артерии — сильное расширение сосудов с сохранением функциональности клапана. Это состояние считается патологией.
- Различные венерические заболевания, например, сифилис.
- Ревматизм.
- Образование злокачественных опухолей (онкологические заболевания).
- Тетрада Фалло — синдром, при котором человек одновременно страдает четырьмя пороками сердца. В их число входят: сужение легочной артерии, дефекты в строении перегородки между желудочками органа, нарушения кровотока и аортальная недостаточность.
Обычно тетраду Фалло диагностируют в раннем детстве благодаря выраженным симптомам у ребенка, которого сразу же оперируют. Рассматриваемое заболевание нередко становится причиной утолщения стенок правого сердечного желудочка. Это, в свою очередь, может привести к развитию сердечной недостаточности. В другом случае уже имеющаяся патология способна спровоцировать возникновение этого недуга.
В медицине имеется понятие физиологической регургитации. Физиологическим это состояние называют только в том случае, если изменения, возникшие из-за патологии, незначительны. То есть ток крови у клапана замедляется, однако при этом сердечная мышца не претерпевает никаких негативных изменений и остается здоровой. Обычно физиологическим явлением считают регургитацию 1 степени.
Симптоматика заболевания
В большинстве случаев 1 стадия болезни не имеет четко выраженных симптомов. Некоторые пациенты могут наблюдать у себя признаки сердечной недостаточности.
В том случае, если этого недуга у больного человека нет, такие симптомы могут возникать из-за нарушения функционирования правого сердечного желудочка. Регургитация 1 степени как самостоятельная патология не вызывает существенных нарушений в кровеносной системе человека.
Если человек имеет 2 или 3 стадию болезни, то попадание большого количества крови в правый сердечный желудочек может привести к недостаточности органа.
Это обусловлено расширением камер и утолщению стенок сердечной мышцы.
Несмотря на скрытость дефекта сердца на первой стадии, у некоторых больных наблюдаются следующие признаки:
- сильная одышка;
- посинение кожных покровов;
- легкая гипертония;
- отеки;
- слабость;
- головокружения.
В тех случаях, когда этот порок легочной артерии имеет врожденную форму, заболевание проявляет себя в первые несколько месяцев жизни ребенка. Большинство больных детей имеют выраженную симптоматику из-за тяжелой формы недуга.
Если новорожденный страдает 4 степенью регургитации, то заболевание не поддается коррекции, в этом случае возможен летальный исход.
Именно по этой причине как взрослые, так и дети должны ежегодно проходить соответствующие процедуры и сдавать анализы, которые помогут выявить болезнь на ранней стадии.
Регургитация: диагностика и лечение
Современные технологии способны сделать все возможное для того, чтобы пульмональная регургитация была как можно скорее диагностирована. Это можно сделать с помощью ультразвукового исследования, которое выявит любые изменения в работе сердца.
Допплерография предназначена для определения характера движения крови в сердечных камерах у конкретного человека. После получения результатов лечащий врач сопоставляет их с нормами. Эхокардиография — наилучший способ определить болезнь. Она показывают работу сердечной мышцы в режиме реального времени.
ЭКГ — еще один помощник в постановке диагноза. Она способна выявить некоторые признаки болезни, которые не проявляются симптоматично. УЗИ определит данную патологию у еще не родившегося ребенка. В большинстве случаев причиной ее являются хромосомные аномалии.
Лечение может назначать только врач, который сопоставил симптомы и самочувствие больного со степенью патологии. Также назначение определенного списка медикаментов и процедур должно происходить с учетом хронических заболеваний, имеющихся у человека, и наличия сердечной недостаточности.
Наиболее высокие результаты дает хирургия. С помощью оперативного вмешательства больному заменяют дефектный клапан здоровым. 1 степень недуга чаще всего не предполагает сложных терапевтических схем лечения, и последнее обусловлено лишь приемом препаратов.
С помощью медикаментозных средств больной сможет нормализовать кровоток, устранить аритмию и улучшить кровообращение тканей. Обычно подобными заболеваниями занимается кардиолог. Именно он сможет назначить подходящее лечение с учетом всех особенностей пациента.
Самостоятельная терапия при легочной регургитации недопустима. Отсутствие квалифицированной помощи или неправильно подобранные препараты только ухудшат положение и самочувствие больного, могут привести к осложнениям. Перед началом лечения кардиолог проводит целый ряд анализов, сопоставляет их результаты и противопоказания, имеющиеся у человека. Только после этого больному выписывается подходящий для него перечень препаратов.
Легочная регургитация: причины, симптомы, диагностика, лечение
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Легочная регургитация – недостаточность клапана легочной артерии, вызывающая ток крови из легочной артерии в правый желудочек во время диастолы. Наиболее частая причина – легочная артериальная гипертензия. Легочная регургитация обычно бывает бессимптомной. Ее признак – убывающий диастолический шум. Диагноз устанавливают эхокардиографически. Обычно никакого специфического лечения не требуется, за исключением терапии состояний, вызывающих легочную артериальную гипертензию.
Вторичная легочная артериальная гипертензия – наиболее распространенная причина легочной регургитации. Реже причинами становятся инфекционный эндокардит, хирургическое лечение тетрады Фалло, идиопатическая дилатация легочной артерии и врожденная патология клапана. Карциноидный синдром, ревматическая лихорадка, сифилис и травматизация зондом – редкие причины. Тяжелая легочная регургитация встречается редко и чаще всего бывает следствием изолированного врожденного дефекта, включающего расширение легочной артерии и кольца легочного клапана.
Легочная регургитация может внести свой вклад в развитие правожелудочковой гипертрофии и в конечном счете индуцированной дисфункцией правого желудочка сердечной недостаточности (СН), но в большинстве случаев значение легочной артериальной гипертензии в развитии этого осложнения намного более существенно. Редко острая сердечная недостаточность, вызванная дисфункцией правого желудочка, развивается при эндокардите, приводящем к острой легочной регургитации.
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11]
Симптомы легочной регургитации
Легочная регургитация обычно бывает бессимптомной. У некоторых больных появляются симптомы сердечной недостаточности, вызванной дисфункцией правого желудочка.
Пальпируемые признаки отражают легочную артериальную гипертензию и гипертрофию правого желудочка. Они включают ощущаемый легочный компонент (Р) II сердечного тона (S 2) у верхнего левого края грудины и выраженную пульсацию правого желудочка, которая увеличена по амплитуде, у левого края грудины на среднем и нижнем уровнях.
При аускультации I сердечный тон (S1) нормальный. S1 может быть расщепленным или одиночным. Если он расщеплен, Р может быть громким, слышимым сразу после аортального компонента S (А вследствие легочной артериальной гипертензии, а также Р может быть отсрочен из-за увеличенного ударного объема правого желудочка. S может быть одиночным вследствие быстрого закрытия клапана легочной артерии, совпадающего со слитыми компонентами А и Р , или (иногда) из-за врожденного отсутствия легочного клапана.III сердечный тон правого желудочка (S3), IV сердечный тон (S4) или оба тона могут быть слышны при сердечной недостаточности вследствие дисфункции или гипертрофии правого желудочка. Эти тоны можно отличить от левожелудочковых сердечных тонов, поскольку они выслушиваются слева парастернально в четвертом межреберном промежутке и усиливаются на вдохе.
Шум легочной регургитации вследствие легочной артериальной гипертензии – высокочастотный ранний диастолический убывающий шум, который начинается от Р, продолжается до S и проводится к середине правого края грудины (шум Грэма Стилла). Он слышен лучше всего у левого верхнего края грудины через стетоскоп с диафрагмой, когда больной задерживает дыхание на выдохе и сидит прямо. Шум легочной регургитации без легочной артериальной гипертензии короче, более низкого тембра (более грубый) и начинается после Р. Оба шума могут напоминать шум аортальной регургитации, но их можно различить при вдохе (который усиливает шум легочной регургитации) и пробе Вальсальвы. В последнем случае шум легочной регургитации сразу же становится громким (из-за немедленного увеличения венозного притока к правым отделам сердца), а шум АР усиливается через 4-5 сердечных сокращений. Кроме того, мягкий шум легочной регургитации может иногда становиться еще более мягким на вдохе, поскольку этот шум обычно лучше всего слышен во втором межреберном промежутке слева, где вдох отодвигает стетоскоп от сердца.
Диагностика легочной регургитации
Легочная регургитация обычно обнаруживают случайно во время физикального обследования или допплеровской эхокардиографии, выполняемой по другим причинам. Назначают ЭКГ и рентгенографию грудной клетки. Оба метода могут продемонстрировать признаки гипертрофии правого желудочка. Рентгенография грудной клетки обычно выявляет состояния, лежащие в основе легочной артериальной гипертензии.
[12], [13], [14]
Что такое легочная артериальная регургитация 1 степени?
Легочная регургитация 1 степени что это такое и каковы ее причины? Многие пациенты слышали это словосочетание от врачей, однако не все понимают, о каких изменениях в сердечно-сосудистой системе идет речь. Регургитацией называют обратный ток крови из одного отдела сердечно-сосудистой системы в другой. Подобное отклонение нельзя считать самостоятельной патологией, поэтому диагнозом этот термин являться не может. Это один из симптомов какого-либо заболевания, например, врожденного порока сердца.
Кровь непрерывно перемещается из одного отдела сердца в другой. Поступает она из легочных артерий, уходит в большой круг кровообращения. Термин регургитация может быть применен ко всем клапанам, на которых может возникать обратное движение крови. Обратно возвращаются различные объемы крови, в связи с этим регургитация может иметь разную степень. Степень патологии определяется и выраженостью симптомов. Для того, чтобы понять, что такое регургитация, нужно изучить анатомию.
Сердце – полый орган, состоящий из мышечных тканей. Оно разделено на 4 камеры – парные желудочки и предсердия. Между сосудистой сетью и сердечными камерами располагаются клапаны, выполняющие функции ворот. Они должны пропускать кровь в одном направлении. Такая система обеспечивает правильное движение крови из одного круга в другой, так как сердечные стенки сокращаются ритмично. Когда сердечная мышца и клапаны функционируют нормально, в период сокращения одной из камер, створки плотно смыкаются. При различных заболеваниях эти функции нарушаются. В зависимости от локализации очага поражения дается точное определение патологии. Легочная регургитация возникает при нарушении работы клапана легочной артерии. При этом кровь во время диастолы поступает из легочной артерии в правый желудочек.
Чаще всего развитию этой патологии способствует повышение давления в легочных артериях. Заболевание встречается редко, развивается оно при высоком давлении в сосудах, расположенных между сердцем и легкими. Артериальная гипертензия повышает нагрузку на сердце, со временем его правая половина перестает функционировать. Чаще всего легочная регургитация развивается на фоне вторичной гипертензии. Если первичную считают отдельным заболеванием, то вторичная является следствием патологий сердечно-сосудистой и дыхательной систем. К ним относятся: тромбоз легочных вен, заболевания печени, острая сердечная недостаточность, болезни легких.

Врачи считают, что легочная гипертензия вторичного типа часто развивается у ВИЧ-инфицированных людей и наркоманов. Чаще всего заболевания, приводящие к легочной регургитации, являются следствием неправильного образа жизни. Сюда относятся и гиподинамия, и алкоголизм, и курение, и стрессовые ситуации. Если вовремя не лечить хронические заболевания, их дальнейшее развитие может приводить к легочной гипертензии. Поэтому лечение легочной регургитации должно начинаться с изменения образа жизни и устранения хронических патологий.
Существуют и другие причины, приводящие к развитию регургитации на клапане легочной артерии: инфекционный эндокардит, дилатация легочной артерии, ревматизм, сифилис, хирургическое устранение тетрады Фалло, злокачественные опухоли. Инфекционным эндокардитом называется воспаление внутренних поверхностей стенок сердца, клапанов и близлежащих сосудов. Дилатация легочной артерии – патологическое расширение сосуда без нарушения функций клапана. Тетрада Фалло – синдром включающий 4 порока: сужение легочной артерии, аномалия строения межжелудочковой перегородки, нарушение кровотока и аортальная недостаточность. Операцию по устранению этих дефектов обычно проводят в раннем детстве. Если операция проводятся в более позднем возрасте, существенно повышается риск развития осложнений.
Ревматическая лихорадка – инфекционное поражение соединительных тканей гемолитическим стрептококком. Легочная регургитация становится причиной утолщения стенок правого желудочка, приводящего к сердечной недостаточности. В редких случаях нарушение функций клапана легочной артерии провоцируется уже имеющейся сердечной недостаточностью, вызванной дисфункцией правого желудочка.
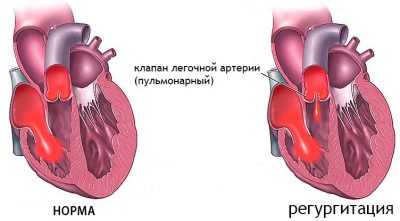
В медицине используется и такой термин, как физиологическая регургитация. В таком случае речь идет о незначительном изменении кровотока возле клапана. У клапанного отверстия ток крови приостанавливается, в то время как сердечная мышца остается здоровой. Подобное состояние не приводит к нарушению кровообращения, поэтому протекает бессимптомно. Физиологической можно считать регургитацию 0-1 степени.
Особенности и оценка опасности для здоровья при регургитации на клапане легочной артерии 1 степени
Регургитация – это явление в кровеносной системе человека, при котором наблюдается обратное нормальному кровотоку переливание крови из одного отдела сердечной системы в другой. Данная патология не считается самостоятельным недугом. Так что регургитацию нельзя называть диагнозом. Зато выявление ее признаков позволяет судить о наличии иных заболеваний, связанных с сердцем.
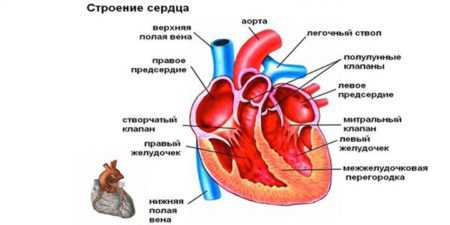 Строение сердца
Строение сердца
Процесс регургитации
Кровь постоянно циркулирует из одного сердечного отдела в другой. Она направляется из легочных артерий к легким, потом, обогатясь кислородом, возвращается в сердце и поступает в большой круг кровообращения. Понятие «регургитация» применимо к различным видам сердечных клапанов, на которых возможно возникновение обратного тока крови. Возвращаться может разный объем крови – с учетом ее количества определяется степень регургитации.
Как появляется легочная регургитация?
Когда миокард и весь клапанный аппарат нормально функционирует, во время сокращения сердечной камеры клапанные створки закрываются плотно. Из-за различных заболеваний сердечных клапанов данные функции могут быть нарушены.
Появление легочной регургитации обычно связано с нарушением функционирования клапана легочной артерии. В таком случае кровь во время расслабления сердца отправляется обратно в желудочек из легочной артерии.
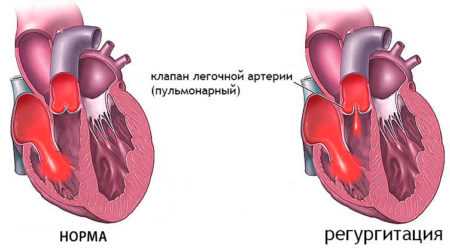 Пульмонарьный клапан
Пульмонарьный клапан
Причины развития
Во время регургитации пульмонарного клапана легочной артерии происходит обратное переливании крови из артерии в желудочек и предсердие правого отдела сердца в состоянии диастолы. Данное отклонение может развиться по разным причинам:
- Первичная и вторичная легочная гипертензия;
- Хронические и острые болезни системы легких и бронхов, в том числе и эмфизема, обструктивные заболевания дыхательной системы;
- Патологическое изменение строения сердца в результате ишемии, врожденных и приобретенных пороков, кардиомиопатии;
- Образование тромбов в легочной артерии;
- Синдром Пиквика, характеризующийся дыхательной недостаточностью;
- Митральный стеноз;
- Поражение клапанных створок сифилисом;
- Эндокардит инфекционного происхождения;
- Ревматическое хроническое заболевание сердца;
- Карциноидный синдром;
- Употребление наркотических веществ посредством инъекций.
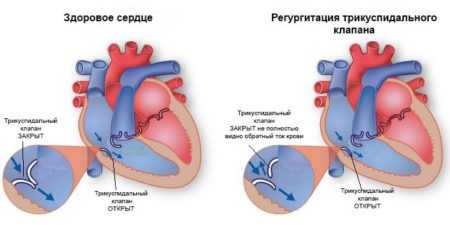 Сравнение здорового и патологического сердца
Сравнение здорового и патологического сердца
Проявление дисфункции клапана легочного ствола
Регургитация на клапане легочной артерии 1 степени зачастую протекает без особых признаков. В отдельных случаях отмечаются симптомы функциональной недостаточности сердца, связанные с нарушением работы правого желудочка. Первая стадия трикуспидальной регургитации не вызывает значительных изменений в системе сосудов человека. Попадание существенных объемов крови в желудочек может привести к увеличению толщины его стенок, а впоследствии дилатации. Данные изменения провоцируют возникновение признаков острой недостаточности клапана легочной артерии и сердца, застойные явления в венозной системе.
Главными признаками регургитации легочной артерии считаются:
- Посинение кожи;
- Частая одышка;
- Отечность;
- Учащенный пульс.
На фоне врожденных патологий сердца признаки болезни могут быть обнаружены на протяжении первых месяцев после появления ребенка на свет. В большей части случаев они проявляются в тяжелой форме и не поддаются компенсации. Болезнь сопровождается цианозом кожи, недостаточностью дыхательной функции, симптомами нарушения работы правого желудочка. В самых тяжелых проявлениях данная патология приводит к остановке сердца. По этой причине беременным женщинам назначается УЗ диагностика, при которой можно определить пороки и патологическое развитие плода.
Внимание: физиологическая пульмонарная регургитация (вне патологий) протекает без явных клинических признаков и не опасна для здоровья.
Такие явления возникают и на других клапанах сердца. Симптомы трикуспидальной регургитации и недостаточности клапана могут себя проявить только при забросе большого объема крови в правое предсердие, что вызывает дилатацию и гипертрофию правого желудочка с дальнейшими нарушениями гемодинамики.
Недостаточность митрального клапана приводит к перегрузке левого предсердия в первую очередь, а затем и желудочка.
Внимание! При регургитации 1 степени обратное возвращение крови в характеризуется незначительным объемом, и само по себе не может чрезмерно нагрузить желудочек. Поэтому во время данного процесса размеры полостей и толщина миокарда не нарушается, нет негативных гемодинамических изменений.
Способы диагностики
Диагноз может быть поставлен с учетом анамнеза, жалоб, осмотра и исследования пациента. В случае отсутствия клинических проявлений недостаточного кровоснабжения жалобы пациентами не предъявляются. Поэтому многие люди часто даже не знают, что у них присутствует пульмональная регургитация.
При нарушении кровообращения жалобы могут быть на учащенное сердцебиение, одышку, резкое беспричинное изменение сердечного ритма, боль в левой стороне груди, отечность конечностей, особенно по вечерам, боли в области брюшины по причине роста размера печени.
Анамнез дает возможность выявить хронические болезни, ранее пережитые операции, которые могли стать причиной эндокардита, травмы предсердий, узнать, не делал ли пациент наркотических уколов.
С использованием инструментальных диагностических методов можно получить точную информацию о регургитации. Применяется эхокардиографическое и электрокардиографическое исследование, а также метод допплерографии. Кардиограмма показывает наличие признаков перегруженности или увеличения размеров правых отделов сердца, нарушения ритма, функциональность клапана ЛА.
С помощью УЗИ сердца дается оценка размерам органа, изменениям его структуры и величины, работе левого и правого предсердий и фракции выброса. Допплерография помогает установить, есть ли вообще легочная регургитация, и какова ее степень.
Лабораторные анализы показывают патологии, сопровождающиеся регургитацией легочной артерии и пульмонарного клапана: нарушения обмена липидов, положительные анализы на ревматизм, наличие реакции Вассермана.
Выбор способа лечения
Лечение зависит от того, по какой причине появилась регургитация на легочной артерии и пульмонарном клапане. Если у человека нет нарушений гемодинамики и изменений в сердечной системе, то он не нуждается в специальном лечении. Такому пациенту достаточно наблюдаться у кардиолога
 Лечение
Лечение
Важно! Если нарушается сердечная функция на фоне регургитации, то появляется необходимость в обеспечении хирургического и консервативного лечения. Выбор терапевтической тактики зависит от состояния больного, наличия противопоказаний и показаний для тех или иных способов.
{SOURCE}
Что такое регургитация 1 степени
Митральная регургитация 1 степени: причины и симптомы заболевания
При сокращении предсердия митральный клапан открывается, пропуская кровь в желудочек. После впрыска крови его половинки плотно смыкаются.
В результате пригибания створок клапана часть крови возвращается обратно в предсердие.
Такая патология митрального клапана называется регургитация митрального клапана.
Особенность заболевания
Митральная регургитация 1 степени, что это такое? Сердце человека состоит из двух предсердий и двух желудочков. Между ними находится митральный клапан из двух створок.
В результате развития патологии клапана сердца, между его створками просвет становится слишком большим или маленьким.
Это приводит к тому, что часть крови возвращается обратно в предсердие. При развитии такого состояния ставится диагноз митральная регургитация 1 степени.
В этом случае все внутренние органы и ткани организма недополучают в необходимом количестве крови, обогащенной кислородом.Первая степень заболевания считается самой легкой. Это связано с тем, что недостаточность крови минимальная.
Результатом прогрессирования недуга является накапливание крови левом желудочке. Постепенное скапливание крови приводит к его существенному увеличению в размерах.
Кроме увеличения в размерах, увеличивается также и общая нагрузка на сердце. Одним из наиболее значимых признаков регургитация митрального клапана 1 степени считается левожелудочковая гипертрофия.
Причины
Митральная регургитация 1 степени имеет свойство проявляться как в хронической, так и в острой формах. Среди наиболее значимых факторов, которые могут спровоцировать заболевание, можно назвать следующие:
- эндокардит инфекционный;
- ревматизм;
- развитие физиологичеких патологий митрального клапана;
- врожденный порок сердца;
- острая форма инфаркта миокарда;
- травмирование грудной клетки;
- стенокардия;
- наличие у пациента хронических заболеваний сердца или легких.
Один или несколько провоцирующих факторов, приведенных выше, рано или поздно приводит к провисанию стенок митрального клапана.
Диагностирование митральной регургитации нередко сопровождается и сопутствующими недугами:
- нарушение функционирования и анатомии сосочковых мышц;
- процесс поражения эндодермиса сердца разного рода инфекциями;
- увеличение объема левого сердечного желудочка;
- ишемия сердца;
- развитие ревматоидных процессов.
Не исключена возможность обнаружения митральной регургитации у маленьких детей или же новорожденных.
В этом случае могут попутно проявляться такие процессы:
- миокардит;
- образование достаточно толстого слоя белка на внутренней стенке оболочки сердца или его приклапанной области;
- трикуспидальные врожденные пороки сердца;
- тромбирование;
- мерцательная сердечная аритмия.
Хотелось бы отметить, что диагностирование митральной регургитации 1 степени – процесс довольно сложный и кропотливый.
При развитии острой формы болезни, у пациентов можно попутно обнаружить отек легких, а также недостаточность желудочков сердца.
Постановка диагноза митральной регургитации 1 степени сопровождается довольно большим количеством сопутствующих недугов.
При несвоевременной постановке диагноза или в случае неправильно назначенного курса лечения, эти заболевания значительно усугубляют состояние больного.
Диагностирование
Несмотря на то, что регургитация митрального клапана довльно сложно диагностируется, опытный специалист может обнаружить недуг посредством простого метода – аускультация.
В этом случае наблюдаются следующие изменения:
- 1 тон прослушивается достаточно сложно или совсем не слышен;
- стадия расслабления сердца (11 тон) отличается увеличением периода;
- 111 тон слышен очень сильно. Чем сильнее тон, тем меньше вероятность умеренной митральной регургитации;
- Стадия наполнения сердечных желудочков (1V тон) специалист может хорошо и четко услышать в статоскоп только в том случае, если соединительная ткань желудочков сердца подверглась разрывам. В этом случае увеличение желудочка в объеме еще не происходит.
Если больной лежит на левом боку аускультативно отчетливо слышен шум немного выше места расположения сердца, также можно говорить и развитии недуга.
Кроме прослушивания специалистами также используются такие методы диагностирования:
- Электрокардиограмма. При расшифровке результатов ЭКГ хорошо видно увеличение в объеме предсердий и желудочка сердца.
- Рентген. Этот метод является одним из самых простых. С его помощью можно определить лишь незначительную регургитацию.
- Эхокардиография. Использование этой методики дает возможность определить нарушение тока крови у пациента, установить точные факторы, которые спровоцировали заболевание сердца, а также измерить уровень давления артерий легких.
- Общий анализ крови и мочи.
- Ультразвуковое обследование. Его проводят посредством внедрения зонда через пищеварительную систему. Использование УЗИ сердца позволяет утверждать о том, что у больного развивается отек внутренней сердечной оболочки. Кроме этого, УЗИ точно покажет наличие или отсутствие у человека тромбов.
Доказано, что такое комплексное обследование, при котором специалистами используется не один, а несколько метолов обследования, покажет максимально точную картину патологий сердца и митрального клапана, а также укажет на факторы, которые спровоцировали заболевание.
Лечение
Недостаточно знать, что такое регургитация 1 степени. Необходимо владеть информацией о симптоматике и основных методах лечения недуга.
На сегодняшний день по данным статистики приблизительно у 75% жителей планеты диагностируются шумы в сердце или развитие разного рода патологий сердца и митрального клапана.
Если заболевание протекает в относительно легкой форме, специалистами не назначается интенсивное лечение. Рекомендуется следить за физическими нагрузками, соблюдать режим дня и диету. Такие люди в обязательном порядке должны проходить медицинское обследование каждые 1,5–2 года.
Если же течение болезни проходит в более сложной форме, назначается курс лечения, который состоит из медицинских препаратов таких групп:
- Пенициллин. Данные лекарственные средства ускоряют процесс уничтожения инфекций в организме пациента, которые являются причиной развития патологии митрального клапана.
- Антикоагулянты. Назначение препаратов этой группы незаменимо в случае развития у больного процесса тромбирования, а также при наличии такого сопутствующего заболевания, как мерцательная аритмия.
Оперативный метод лечения используется только в крайних случаях.
Регургитация митрального клапана 1 степени – довольно распространенное заболевание. Успех его лечения полностью зависит от раннего диагностирования недуга, а также от образа жизни пациента. Будьте здоровы !
Регургитация
Общие сведения
Под регургитацией понимают обратный ток крови из одной камеры сердца в другую. Термин широко используется в кардиологии, терапии, педиатрии и функциональной диагностике. Регургитация не является самостоятельным заболеванием и всегда сопровождается основной патологией. Обратное течение жидкости в исходную камеру может быть обусловлено различными провоцирующими факторами. При сокращении сердечной мышцы идёт патологический возврат крови. Термин применяется для описания нарушений во всех 4-х камерах сердца. Исходя из объёма крови, которая возвращается обратно, определяют степень отклонения.
Патогенез
Сердце — это мышечный, полый орган, состоящий из 4 камер: 2 предсердия и 2 желудочка. Правые отделы сердца и левые отделены перегородкой. Кровь поступает в желудочки из предсердий, а дальше выталкивается по сосудам: из правых отделов – в лёгочную артерию и малый круг кровообращения, из левых отделов – в аорту и большой круг кровообращения.
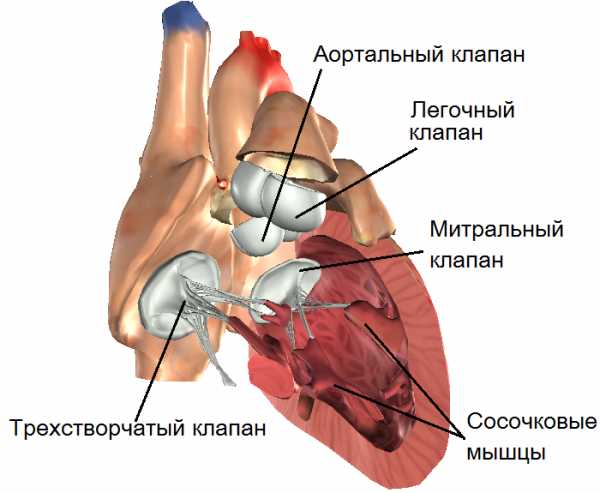
Структура сердца включает в себя 4 клапана, которые определяю ток крови. В правой половине сердца между желудочком и предсердием располагается трикуспидальный клапан, в левой половине – митральный. На сосудах, выходящих из желудочков, располагается клапан лёгочной артерии и аортальный клапан.
В норме створки клапанов регулируют направление тока крови, смыкаются и препятствуют обратному течению. При изменении формы створок, их структуры, эластичности, подвижности нарушается полное закрывание клапанного кольца, часть крови забрасывается обратно, регургитирует.
Митральная регургитация
Митральная регургитация возникает в результате функциональной недостаточности клапана. При сокращении желудочка часть крови обратным током возвращается в левое предсердие. Одновременно туда же поступает кровь по лёгочным венам. Всё это приводит к переполнению предсердия и растяжению его стенок. Во время последующего сокращения желудочек выбрасывает больший объём крови и тем самым перегружает остальные полости сердца. Первоначально мышечный орган реагирует на перегрузку гипертрофией, а затем атрофией и растяжением — дилатацией. Для компенсации потери давления сосуды вынуждены сужаться, повышая тем самым периферическое сопротивление току крови. Но этот механизм лишь усугубляет ситуацию, т. к. усиливается регургитация и прогрессирует правожелудочковая недостаточность. На начальных этапах пациент может не предъявлять никаких жалоб и не чувствовать никаких изменений в своём организме благодаря компенсаторному механизму, а именно — изменению конфигурации сердца, его формы.
Регургитация митрального клапана может развиться из-за отложения кальция и холестерина на коронарных артериях, из-за нарушений функций клапанов, заболеваний сердца, аутоиммунных процессов, изменений в метаболизме, ишемии некоторых участков тела. Митральная регургитация проявляет себя по разному в зависимости от степени. Минимальная митральная регургитация может клинически никак себя не проявлять.
Что такое митральная регургитация 1 степени? Диагноз устанавливается, если обратный заброс крови в левое предсердие распространяется на 2 см. О 2 степени говорят, если патологический поток крови в противоположную сторону достигает почти половины левого предсердия. Для 3 степени характерен заброс дальше половины левого предсердия. При 4 степени поток обратной крови доходит до ушка левого предсердия и даже может заходить в лёгочную вену.
Аортальная регургитация
При несостоятельности клапанов аорты идёт возврат части крови во время диастолы обратно в левый желудочек. От этого страдает большой круг кровообращения, т. к. в него попадает меньший объём крови. Первым компенсаторным механизмом является гипертрофия, стенки желудочка утолщаются.
Мышечная масса, увеличившаяся в объёме, требует большего питания и притока кислорода. Коронарные артерии не справляются с этой задачей и ткани начинают голодать, развивается гипоксия. Постепенно мышечный слой замещается соединительной тканью, которая неспособна выполнять все функции мышечного органа. Развивается кардиосклероз, сердечная недостаточность прогрессирует.
При расширении кольца аорты увеличивается и клапан, что, в конечном счете, ведёт к тому, что створки аортального клапана не могут полностью смыкаться и закрывать клапан. Идёт обратный заброс тока крови в желудочек, при перезаполнении которого стенки растягиваются и в полость начинает поступать много крови, а в аорту – мало. Компенсаторно сердце начинает сокращаться чаще, всё это ведёт к кислородному голоданию и гипоксии, застою крови в сосудах крупного калибра.
Аортальная регургитация классифицируется по степеням:
- 1 степени: обратный ток крови не выходит за границы выносящего тракта левого желудочка;
- 2 степени: струя крови доходит до передней створки митрального клапана;
- 3 степени: струя достигает границ сосочковых мышц;
- 4 степени: доходит до стенки левого желудочка.
Трикуспидальная регургитация
Недостаточность трикуспидального клапана чаще всего носит вторичный характер и связана с патологическими изменениями в левых отделах сердца. Механизм развития связан с повышением давления в малом круге кровообращения, что создает препятствие для достаточного выброса крови в лёгочную артерию из правого желудочка. Регургитация может развиться из-за первичной несостоятельности трёхстворчатого клапана. Возникает при повышении давления в малом круге кровообращения.
Трикуспидальная регургитация может привести к опустошению правых отделов сердца и застою в венозной системе большого круга кровообращения. Внешне проявляется набуханием шейных вен, посинением кожных покровов. Может развиться фибрилляция предсердий, увеличиться в размерах печень. Классифицируется также по степеням:
- Регургитация трикуспидального клапана 1 степени. Трикуспидальная регургитация 1 степени — это незначительный заброс крови, который никак себя клинически не проявляет и не оказывает воздействия на общее самочувствие пациента.
- Регургитация трикуспидального клапана 2 степени характеризуется забросом крови на расстояние 2 см или меньше от самого клапана.
- Для 3 степени характерен заброс дальше 2-х см от трёхстворчатого клапана.
- При 4 степени заброс крови распространяется на большую дистанцию.
Легочная регургитация
При неполноценном смыкании клапанов лёгочного створа в период диастолы кровь частично возвращается в правый желудочек. Сначала перегружается только желудочек из-за чрезмерного поступления крови, далее нагрузка увеличивается и на правое предсердие. Признаки сердечной недостаточности постепенно нарастают, формируется венозный застой.
Регургитация лёгочной артерии или пульмональная регургитация наблюдается при эндокардите, атеросклерозе, сифилисе, а может быть и врождённой. Чаще всего параллельно регистрируются заболевания лёгочной системы. Заброс крови возникает из-за неполного закрытия клапана в артерии малого круга кровообращения.
Пульмональная регургитация классифицируется по степеням:
- Легочная регургитация 1 степени. Никак себя клинически не проявляет, при обследовании обнаруживается небольшой обратный заброс крови. Регургитация 1 степени не требует специфического лечения.
- Легочная регургитация 2 степени характеризуется забросом крови до 2 см от клапана.
- Для 3 степени характерен заброс на 2 см и более.
- При 4 степени наблюдается значительный заброс крови.
Классификация
Классификация регургитаций в зависимости от локализации:
Классификация регургитаций по степеням:
- I степень. На протяжении нескольких лет заболевание может себя никак не проявлять. Из-за постоянного заброса крови полость сердца увеличивается, что ведёт к повышению кровяного давления. При аускультации можно услышать шум в сердце, а при проведении УЗИ сердца диагностируется расхождение створок клапана и нарушение кровотока.
- II степень. Объём возвращающегося тока крови увеличивается, наблюдается застой крови в малом круге кровообращения.
- III степень. Характерна выраженная обратная струя, поток от которой может доходить до задней стенки предсердия. Давление в лёгочной артерии повышается, правые отделы сердца перегружаются.
- Изменения касаются большого круга кровообращения. Пациенты жалуются на выраженную одышку, боли за грудиной, отёчность, нарушения ритма, посинение кожных покровов.
Тяжесть стадии оценивается по мощности струи, которая возвращается в полость сердца:
- струя не выходит за границы передней створки клапана, которая соединяет левый желудочек и предсердие;
- струя доходит до границы клапанной створки или переходит её;
- струя доходит до половины желудочка;
- струя касается верхушки.
Причины
Дисфункция клапана и регургитация может развиться в результате воспалительного процесса, из-за травмы, дегенеративных изменений и структурных нарушений. Врождённая несостоятельность возникает в результате пороков внутриутробного развития и может быть обусловлена наследственностью.
Причины, которые могут привести к регургитации:
- инфекционный эндокардит;
- системное аутоиммунное заболевание;
- инфекционный эндокардит;
- травма грудной клетки;
- кальциноз;
- пролапс клапана;
- инфаркт миокарда с поражением папиллярных мышц.
Симптомы
При митральной регургитации в стадии субкомпенсации пациенты предъявляют жалобы на ощущение учащённого сердцебиения, одышку при физической активности, кашель, загрудинные боли давящего характера, чрезмерно быструю утомляемость. По мере нарастания сердечной недостаточности присоединяется акроцианоз, отёчность, нарушения ритма, гепатомегалия (увеличение размеров печени).
При аортальной регургитации характерным клиническим симптомом является стенокардия, которая развивается в результате нарушенного коронарного кровообращения. Пациенты жалуются на пониженное кровяное давление, чрезмерно быструю утомляемость, одышку. При прогрессировании заболевания могут регистрироваться синкопальные состояния.
Трикуспидальная регургитация может проявляться цианозом кожных покровов, нарушением ритма по типу мерцательной аритмии, отёчностью, гепатомегалией, набуханием шейных вен.
При лёгочной регургитации всё клинические симптомы связаны с гемодинамическими нарушениями в большом круге кровообращения. Пациенты жалуются на отёчность, одышку, акроцианоз, увеличение размеров печени, нарушения ритма.
Анализы и диагностика
Диагностика регургитации включает сбор анамнеза, данные объективного и инструментального обследования, которые позволяют визуально оценить структуру сердца, движение крови по полостям и сосудам.
Осмотр и проведение аускультации позволяют оценить локализацию, характер сердечных шумов. Для аортальной регургитации характерен диастолический шум справа во втором подреберье, при несостоятельности клапана лёгочной артерии аналогичный шум выслушивается слева от грудины. При недостаточности трикуспидального клапана характерный шум выслушивается у основания мечевидного отростка. При митральной регургитации отмечается систолический шум на верхушке сердца.
Основные методы обследования:
- ЭКГ;
- УЗИ сердца с допплером;
- биохимический анализ крови;
- общий анализ крови;
- функциональный нагрузочные пробы;
- R-графия органов грудной клетки;
- Холтеровское мониторирование ЭКГ.
Лечение и профилактика
Схема лечения и прогноз зависят от причины, которая привела к несостоятельности клапана, от степени регургитации, наличия сопутствующей патологии и возраста пациента.
Профилактика прогрессирования дисфункции клапана включает комплекс мероприятий, направленных на устранение основных причин: купирование воспалительного процесса, нормализация обменных процессов, лечение сосудистых нарушений.
При грубом изменении структуры клапанного кольца и створок, их формы, при склерозировании сосочковых мышц прибегают к оперативному лечению: коррекция, пластика либо протезирование клапана.
Регургитация митрального клапана 1 степени
Все что связанно с сердцем вызывает особую настороженность. Услышав от врача о митральной недостаточности, мы зачастую начинаем излишне волноваться и предпринимать ненужные действия, которые не приносят никакой пользы, а порой и наоборот.
Регургитация митрального клапана
Иногда, после посещения врача, человек остаётся в замешательстве и растерянности, особенно когда слышит непонятный диагноз, например «недостаточность митрального клапана 1 степени» или «пролапс митрального клапана».В силу страха или природной скромности, либо из-за нехватки времени, так и не узнав, что же значит сей набор медицинских терминов, расстраивается, печалится, что приводит порой к реальному ухудшению здоровья. А так ли все страшно? Давайте разберемся.
1 Что такое сердечные клапаны?
Прежде всего, давайте уясним, как устроено сердце. Это орган, разделённый на 4 камеры: два желудочка и два предсердия. Между предсердием и желудочком располагаются мембраны из соединительной ткани — клапаны. В левой половине сердца клапан представлен двумя створками, именно поэтому он называется двустворчатым или митральным, а в правой половине сердца — тремя створками, это — трикуспидальный или трёхстворчатый клапан.
Клапаны тонкими нитями или хордами прикрепляются к сосочковым мышцам желудочков. Камеры сердца сокращаются попеременно. При предсердных сокращениях, клапаны раскрываются в сторону желудочков, кровь поступает из предсердий в желудочки, после чего предсердия расслабляются, и наступает черед желудочковых сокращений.
В этот момент эластичные створки захлопываются, не позволяя быть ретроградному ходу крови в предсердия, и кровь из желудочков поступает в крупные сосуды и разносится по всему организму. Соответственно, роль клапанов состоит в том, чтобы обеспечивать ток крови в одном направлении: из предсердий в желудочки, и препятствовать току крови в обратном направлении.
2 Недостаточность или пролапс? И как отличить одно от другого?
В силу различных причин, как врождённых, так и приобретенных, клапанные створки могут терять свою эластичность, изменяться по размеру и толщине, что не может не сказаться на их функции. Пролапсом называется такое состояние, когда створки клапанов провисают или прогибаются под давлением крови.
Митральный, находящийся между левым желудочком и левым предсердием, испытывает самую выраженную нагрузку по сравнению с другими, и именно поэтому, пролапс митрального клапана встречается чаще. Нередко, но не всегда, пролапс сопровождается регургитацией.
Регургитация — это обратный ток крови из желудочков в предсердия. В норме створки клапанов плотно прилегают друг другу, а когда между створками образуется щель, тогда и возникает регургитация. Регургитация, пролапс — это проявления недостаточности клапанов. И именно от их выраженности зависит степень клапанной недостаточности.
3 Какие степени регургитации двустворчатого клапана бывают?
Степени регургитации митрального клапана
Выделяют несколько степеней:
- Регургитация митрального клапана 1 ст. — обратный ток крови из желудочков в предсердие происходит на уровне створок клапана. Это состояние не является патологическим. И рассматривается как вариант нормы. Лечение при этом состоянии не требуется;
- 2 ст. — обратный ход крови до середины предсердия. В сочетании с клиническими проявлениями — это патологическое состояние, митральная недостаточность при этом характеризуется как умеренная. Это состояние требует медикаментозного лечения;
- 3 ст. — обратный ток крови достигает до противоположной стороны предсердия. Митральная недостаточность характеризуется как выраженная. Это серьёзная патология сердца. Лечение обязательно, зачастую хирургическое.
4 Каковы причины, вызывающие регургитацию и дисфункцию клапанов?
Все причины можно разделить на две большие группы:
- врождённые (или первичные),
- приобретенные (или вторичные).
К врождённым причинам относят патологию соединительной ткани (например, синдром Марфана), нарушения в закладке сердца внутриутробно, малые аномалии развития сердца, врождённые пороки сердца.
Из вторичных причин, приводящих к регургитации и клапанной недостаточности, стоит отметить ревматические заболевания, инфекционный эндокардит, дисфункцию сосочковых мышц желудочков на фоне ишемической болезни сердца, системные заболевания (системная красная волчанка, склеродермия), заболевания, которые приводят к расширению полостей сердца (артериальная гипертензия, дилятационная кардиомиопатия) и другие.
5 Регургитация 1 степени — норма или патология?
Самочувствие при физической нагрузке
Дисфункция двустворчатого клапана 1 степени нельзя рассматривать как патологию. Она может считаться нормой, поскольку изолированно не вызывает никаких клинических проявлений, зачастую регургитация 1 степени выявляется случайно и является функциональной. При регургитации 1 степени обратный заброс крови из желудочка в предсердие составляет менее 25%.
Физическую нагрузку пациенты переносят хорошо, жалоб со стороны сердечно-сосудистой системы не предъявляют, гемодинамически значимой эта регургитация не является, на ЭКГ изменений никаких нет. При проведении Эхокардиографии с допплером можно наблюдать обратный заброс крови. Метод ЭхоКГ с допплером является основным при выявлении регургитации 1 степени.
Лечение при недостаточности 1 степени двустворчатого клапана не показано. Рекомендовано наблюдение кардиолога и проведение ЭхоКГ.
6 Когда стоит лечить митральную недостаточность?
Диагностика митральной недостаточности
Но если обратный ток крови равен 50% и доходит до середины предсердия, имеет место 2 степень митральной регургитации. Нагрузка на левое предсердие при этом увеличивается, вследствие чего оно увеличивается в размерах, перекачивая больший объем крови, чем положено, затем гипертрофируется левый желудочек.
- Это патологическое состояние, при котором имеют место жалобы пациента на одышку при умеренной физической нагрузке, сердцебиение, периодические боли в грудной клетке, кашель, общую слабость и утомляемость.
- При перкуссии границы сердца смещены вниз и влево.
- При проведении аускультации выслушивается систолический шум и ослабление I тона на верхушке.
- На электрокардиограмме — гипертрофия левых отделов сердца.
Помощь в диагностике оказывает Эхокардиография с допплером, этот метод исследования позволяет визуализировать движение клапанов, величину отверстия между створками и степень обратного тока крови.
При 2 степени регургитации с клиническими проявлениями необходимо проводить медикаментозное лечение, которое назначается лечащим врачом или кардиологом индивидуально, с учётом сбора анамнеза и с учётом сопутствующей патологии.
Лечение проводится основными группами препаратов: ингибиторами АПФ, бета-блокаторами, диуретиками, антикоагулянтами и др. Хирургическое лечение при 2 степени, как правило, не показано.
Источники:http://medside.ru/regurgitatsiyahttp://zabserdce.ru/klapany/regurgitaciya-mitralnogo-klapana.htmlhttp://serdcet.ru/revmatizm-serdca.html
степени, причины, симптомы и лечение
Регургитация – этот термин часто встречается в профессиональной жизни врачей разных специальностей, например, терапевтов, кардиологов, функциональных диагностов. И многие пациенты сталкивались с ним, но не представляют, о чем идет речь. Пора разобраться в этом вопросе, чтобы, когда врач говорит, что присутствует «регургитация на клапане легочной артерии», четко знать, что это такое и с какими опасностями связано.
Под регургитацией понимается обратный кровяной ток из одной сердечной камеры в другую. Это значит, что, когда мышца сердца сокращается, какой-то кровяной объем по некоторым причинами возвращается в ту сердечную полость, из которой двигался. Нельзя сказать, что регургитация является самостоятельным заболеванием, поэтому в качестве диагноза этот термин выступать не может. Однако он характеризует иные патологические изменения и состояния, примером является порок сердца.
Важно понимать, что кровь без перерывов двигается из одного сердечного отдела в другой. Она поступает из легочных сосудов, уходит в главный круг обращения крови. Но термин «регургитация» применяется ко всем четырем клапанам, на которых может возникать обратный ток. Обратно возвращается разный ток крови, что позволяет выделять степени регургитации. Такие степени включают в себя определение клинических признаков состояния. Для лучшего понимания регургитации легочного типа необходимо разобраться в анатомии.
Как известно, сердце – это полый мышечный орган, которые имеет 4 камеры, а именно: по паре желудочков и предсердий. Между сердечными камерами и сосудистым руслом находятся клапаны, которые играют роль ворот. Они пропускают кровь лишь в одном направлении. Благодаря такой системе, обеспечен нормальный ток крови из одного круга в другой, так как мышца сердца сокращается ритмично. Она проталкивает кровь в сосуды и внутри сердца.
Когда клапанный аппарат и миокард работает нормально в период сокращения какой-либо полости, клапанные створки смыкаются плотно. При разных сердечных поражениях механизм способен нарушаться. Существуют следующие клапаны:
- митральный;
- трикуспидальный;
- клапаны легочной артерии и аорты.
В зависимости от проблемного места дается точное определение состояния: митральная, трикуспидальная или аортальная регургитация. Это значит, что, если нарушен механизм, связанный с клапаном легочной артерии, то возникла регургитация легочного типа определенной степени. Недостаточность этого клапана вызывает кровяной ток из легочной артерии в ПЖ во время диастолы.
к содержанию ↑Причины
Самой частой причиной является легочная артериальная гипертензия. Что это такое? Так называется повышение давления в системе легочной артерии. Это заболевание встречается нечасто. Оно возникает на фоне высокого давления в артериях, которые ведут от сердца к легким. Они называются легочными артериями. Высокое кровяное давление – это сильное напряжение сердца. С течением времени оно вызывает остановку его правой половины.
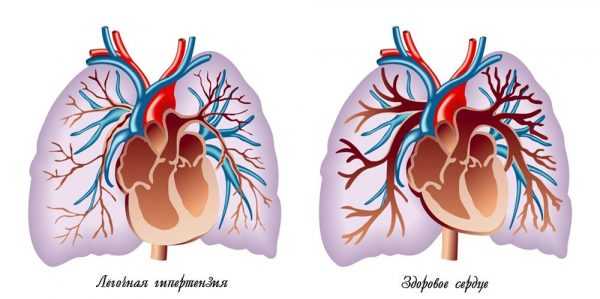
Наиболее частой причиной регургитации легочного типа является вторичная легочная артериальная гипертензия. Первичная легочная гипертензия – это самостоятельное заболевание, а вторичная является осложнением разных болезней дыхательных органов и систем кровообращения, это не самостоятельная болезнь. Выделяется четыре степени легочной гипертензии. Среди наиболее распространенных болезней, которые могут привести к появлению вторичной гипертензии и соответственной регургитации, можно выделить:
Есть мнения, согласно которому вторичная гипертензия легочного типа может развиться у людей, принимающих наркотики или имеющие ВИЧ-инфекцию. Ясно, что в некоторых случаях заболевания, которые вызывают вторичную легочную гипертензию и соответствующую регургитацию, могут возникать не случайно, а из-за неправильного образа жизни человека. В него включается и малоподвижный образ жизни, и злоупотребление алкоголем, и курение, и частые стрессы, и некоторые другие причины. Кроме того, если вовремя не лечить основные заболевания, они будут прогрессировать, что может легко привести к развитию регургитации.
К сожалению, не каждый человек понимает, что, ведя нездоровый образ жизни или не леча вовремя свои болезни, он только усугубляет свое состояние. Поэтому первое, что нужно сделать, если выявлена регургитация, — привести в порядок свою жизнь, а также приступить к лечению основных заболеваний.
Есть и другие причины регургитации легочного типа:
- инфекционный эндокардит;
- врожденная патология клапана;
- идиопатическая дилатация легочной артерии;
- хирургическое лечение тетрады Фалло;
- ревматическая лихорадка;
- сифилис;
- травматизация зондом;
- карциноидный синдром.
Последние три причины являются наиболее редкими. Некоторые из перечисленных заболеваний напрямую связаны с состоянием сердца и клапанов. Например, инфекционный эндокардит – это воспаление внутренней сердечной оболочки, а именно, клапанов, эндокарда и основных прилегающих сосудов.
Под идиопатической дилатацией легочной артерии понимается порок развития магистрального ствола, который проявляется аневризматической дилатацией, но при этом функция легочного клапана не нарушается.
Тетрада Фалло – это группа четырех пороков, а именно: стеноза легочной артерии, большого дефекта межжелудочковой перегородки, «верхом сидящей аорты» и препятствия току крови. Обычно радикальная операция осуществляется в возрасте до трех лет. Если же такое вмешательство происходит в боле старшем возрасте, особенно после двадцати лет, отдаленные результаты хуже.
Острая ревматическая лихорадка – это воспалительное заболевание соединительной ткани, которое вызывается бета-гемолитическим стрептококком группы А у лиц, генетически предрасположенных к этому. Эти и другие заболевания, так или иначе, могут быть причастны к тому, что в процессе обследования выявляется регургитация легочного типа.
Регургитация легочного типа может внести вклад в развитие гипертрофии ПЖ, а, в конце концов, сердечной недостаточности, индуцированной дисфункцией ПЖ. Но чаще всего более существенным в появлении такого осложнения является значение именно легочной артериальной гипертензии. В редких случаях острая сердечная недостаточность, которая вызывается дисфункцией ПЖ, начинает развиваться при эндокардите, приводящем к острой регургитации легочного типа.
Иногда врачи используют такой термин, как физиологическая регургитация. В этом случае имеется в виду незначительное изменение тока крови у клапанных створок. То есть у клапанного отверстия происходит как бы завихрение крови, при этом миокард и створки остаются здоровыми. В целом такое состояние не влияет на обращение крови, поэтому нет каких-то симптомов. Физиологической считается регургитация 0-1 степени. Но важно понимать, что она не применяется к клапану легочной артерии, а только к трикуспидальному клапану.
к содержанию ↑Симптомы
В основном регургитация по легочному типу протекает без симптомов. У некоторых пациентов появляются признаки сердечно недостаточности, которая вызывается дисфункцией ПЖ. Регургитация начальной степени на клапане легочной артерии не вызывает существенных гемодинамических расстройств. Однако значительный возврат крови в ПЖ и предсердие приводит к развитию гипертрофии и расширению полостей правой сердечной половины. Эти изменения связаны с выраженной сердечной недостаточностью в основном круге и венозным застоем.

Пульмональная регургитация проявляется следующими симптомами:
- цианозом;
- одышкой;
- аритмией;
- выраженной отечностью и так далее.
При врожденной клапанной патологии признаки того, что кровообращение нарушено, начинают проявляться в раннем возрасте. Часто они являются необратимыми и носят тяжелый характер. Выраженная регургитация определенной степени в случае неправильного сердечного строения проявляется почти сразу после рождения малыша. При этом наблюдаются дыхательные расстройства, синюшность и недостаточность ПЖ.
к содержанию ↑К сожалению, есть немало случаев, когда значительные нарушения заканчиваются летальным исходом. Поэтому каждая будущая мама должна заботиться не только о себе до того, как забеременеет, но о своем малыше во время его ношения, поэтому ей важно вовремя проводить УЗИ-диагностику.
Диагностика
Сегодня диагностика серьезно развивается. Благодаря ультразвуковому исследованию, можно точно обнаруживать различные заболевания. С помощью Эхо КГ допплерографией можно дать оценку характеру кровотока по сосудам, сердечным полостям, движению клапанных створок в период сокращений миокарда, определить степени регургитации и так далее.
Можно сказать, что Эхо КГ является самым достоверным и наиболее информативным способом исследования сердечной патологии в режиме реального времени. В то же время этот диагностический метод недорогой и доступный.
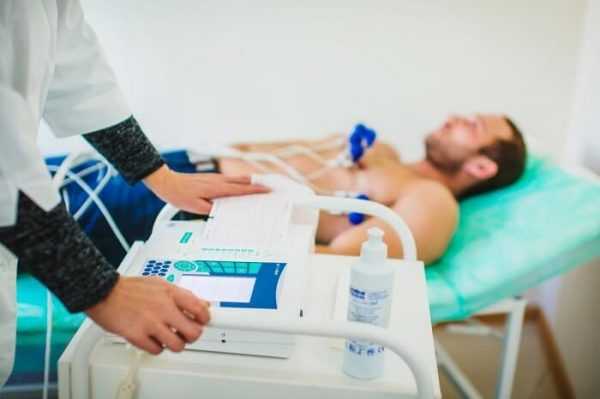 ЭКГ-диагностика — возможность определить регургитацию на клапане легочной артерии
ЭКГ-диагностика — возможность определить регургитацию на клапане легочной артерииНекоторые признаки регургитации можно выявить с помощью ЭКГ в процессе тщательной сердечной аускультации. Очень важно выявить нарушения клапанного аппарата сердца с регургитацией как у взрослых, так и у детей. Благодаря УЗИ беременных, на различных сроках можно обнаружить наличие пороков, не вызывающих сомнений даже при первичном исследовании, а также выявить регургитацию, которая является косвенным симптомом возможных хромосомных аномалий и образующихся клапанных дефектов.
к содержанию ↑Лечение
Лечение регургитации определенной степени зависит от причины, которая вызвала это состояние. Также имеет значение конкретная степень выраженности. При определении лечения врач учитывает, есть ли сердечная недостаточность и сопутствующая патология.
Может быть принято решение об оперативной коррекции нарушений клапанного строения, что включает в себя протезирование клапанов и разные виды пластики, или медикаментозной консервативной терапии. Такая терапия нацелена на нормализацию тока крови в органах, лечение аритмии и недостаточности обращения крови.
Большей части пациентов, у которых регургитация носит выраженный характер и поражены оба круга обращения крови, нужно постоянное наблюдение кардиологов. Они нуждаются и в приеме мочегонных препаратов и других средств, которые подбирает специалист.
Очень важно не прибегать к самостоятельному лечению. Если понадеяться на себя вместо того, чтобы проконсультироваться с врачом, можно сделать только хуже. При назначении врач учитывает не только состояние пациента, но и его анамнез, результаты всех исследований, противопоказания и другие факторы.
Прогноз клапанной регургитации зависит от различных факторов, например, степени, причин, возраста и так далее. Если заботиться о своем здоровье и регулярно посещать врача, можно сильно снизить риск развития осложнения или вообще предотвратить его появление. Необходимо всегда и вовремя лечиться и вести здоровый образ жизни, именно так можно продлить ее и сделать счастливее!
Митральная регургитация 1 степени: что это такое
При сокращении предсердия митральный клапан открывается, пропуская кровь в желудочек. После впрыска крови его половинки плотно смыкаются.
В результате пригибания створок клапана часть крови возвращается обратно в предсердие.
Такая патология митрального клапана называется регургитация митрального клапана.
Особенность заболевания
Митральная регургитация 1 степени, что это такое? Сердце человека состоит из двух предсердий и двух желудочков. Между ними находится митральный клапан из двух створок.
В результате развития патологии клапана сердца, между его створками просвет становится слишком большим или маленьким.
Это приводит к тому, что часть крови возвращается обратно в предсердие. При развитии такого состояния ставится диагноз митральная регургитация 1 степени.
В этом случае все внутренние органы и ткани организма недополучают в необходимом количестве крови, обогащенной кислородом.Первая степень заболевания считается самой легкой. Это связано с тем, что недостаточность крови минимальная.
Результатом прогрессирования недуга является накапливание крови левом желудочке. Постепенное скапливание крови приводит к его существенному увеличению в размерах.
Кроме увеличения в размерах, увеличивается также и общая нагрузка на сердце. Одним из наиболее значимых признаков регургитация митрального клапана 1 степени считается левожелудочковая гипертрофия.
Причины
Митральная регургитация 1 степени имеет свойство проявляться как в хронической, так и в острой формах. Среди наиболее значимых факторов, которые могут спровоцировать заболевание, можно назвать следующие:
- эндокардит инфекционный;
- ревматизм;
- развитие физиологичеких патологий митрального клапана;
- врожденный порок сердца;
- острая форма инфаркта миокарда;
- травмирование грудной клетки;
- стенокардия;
- наличие у пациента хронических заболеваний сердца или легких.
Один или несколько провоцирующих факторов, приведенных выше, рано или поздно приводит к провисанию стенок митрального клапана.
Диагностирование митральной регургитации нередко сопровождается и сопутствующими недугами:
- нарушение функционирования и анатомии сосочковых мышц;
- процесс поражения эндодермиса сердца разного рода инфекциями;
- увеличение объема левого сердечного желудочка;
- ишемия сердца;
- развитие ревматоидных процессов.
Не исключена возможность обнаружения митральной регургитации у маленьких детей или же новорожденных.
В этом случае могут попутно проявляться такие процессы:
- миокардит;
- образование достаточно толстого слоя белка на внутренней стенке оболочки сердца или его приклапанной области;
- трикуспидальные врожденные пороки сердца;
- тромбирование;
- мерцательная сердечная аритмия.
Хотелось бы отметить, что диагностирование митральной регургитации 1 степени – процесс довольно сложный и кропотливый.
При развитии острой формы болезни, у пациентов можно попутно обнаружить отек легких, а также недостаточность желудочков сердца.
Постановка диагноза митральной регургитации 1 степени сопровождается довольно большим количеством сопутствующих недугов.
При несвоевременной постановке диагноза или в случае неправильно назначенного курса лечения, эти заболевания значительно усугубляют состояние больного.
Диагностирование
Несмотря на то, что регургитация митрального клапана довльно сложно диагностируется, опытный специалист может обнаружить недуг посредством простого метода – аускультация.
В этом случае наблюдаются следующие изменения:
- 1 тон прослушивается достаточно сложно или совсем не слышен;
- стадия расслабления сердца (11 тон) отличается увеличением периода;
- 111 тон слышен очень сильно. Чем сильнее тон, тем меньше вероятность умеренной митральной регургитации;
- Стадия наполнения сердечных желудочков (1V тон) специалист может хорошо и четко услышать в статоскоп только в том случае, если соединительная ткань желудочков сердца подверглась разрывам. В этом случае увеличение желудочка в объеме еще не происходит.
Если больной лежит на левом боку аускультативно отчетливо слышен шум немного выше места расположения сердца, также можно говорить и развитии недуга.
Кроме прослушивания специалистами также используются такие методы диагностирования:
- Электрокардиограмма. При расшифровке результатов ЭКГ хорошо видно увеличение в объеме предсердий и желудочка сердца.
- Рентген. Этот метод является одним из самых простых. С его помощью можно определить лишь незначительную регургитацию.
- Эхокардиография. Использование этой методики дает возможность определить нарушение тока крови у пациента, установить точные факторы, которые спровоцировали заболевание сердца, а также измерить уровень давления артерий легких.
- Общий анализ крови и мочи.
- Ультразвуковое обследование. Его проводят посредством внедрения зонда через пищеварительную систему. Использование УЗИ сердца позволяет утверждать о том, что у больного развивается отек внутренней сердечной оболочки. Кроме этого, УЗИ точно покажет наличие или отсутствие у человека тромбов.
Доказано, что такое комплексное обследование, при котором специалистами используется не один, а несколько метолов обследования, покажет максимально точную картину патологий сердца и митрального клапана, а также укажет на факторы, которые спровоцировали заболевание.
Лечение
Недостаточно знать, что такое регургитация 1 степени. Необходимо владеть информацией о симптоматике и основных методах лечения недуга.
На сегодняшний день по данным статистики приблизительно у 75% жителей планеты диагностируются шумы в сердце или развитие разного рода патологий сердца и митрального клапана.
Если заболевание протекает в относительно легкой форме, специалистами не назначается интенсивное лечение. Рекомендуется следить за физическими нагрузками, соблюдать режим дня и диету. Такие люди в обязательном порядке должны проходить медицинское обследование каждые 1,5–2 года.
Если же течение болезни проходит в более сложной форме, назначается курс лечения, который состоит из медицинских препаратов таких групп:
- Пенициллин. Данные лекарственные средства ускоряют процесс уничтожения инфекций в организме пациента, которые являются причиной развития патологии митрального клапана.
- Антикоагулянты. Назначение препаратов этой группы незаменимо в случае развития у больного процесса тромбирования, а также при наличии такого сопутствующего заболевания, как мерцательная аритмия.
Оперативный метод лечения используется только в крайних случаях.
Регургитация митрального клапана 1 степени – довольно распространенное заболевание. Успех его лечения полностью зависит от раннего диагностирования недуга, а также от образа жизни пациента. Будьте здоровы !
Митральная регургитация 1 степени - Здоров.Сердцем
Митральная регургитация 1 степени: причины и симптомы заболевания
При сокращении предсердия митральный клапан открывается, пропуская кровь в желудочек. После впрыска крови его половинки плотно смыкаются.
В результате пригибания створок клапана часть крови возвращается обратно в предсердие.
Такая патология митрального клапана называется регургитация митрального клапана.
Особенность заболевания
Митральная регургитация 1 степени, что это такое? Сердце человека состоит из двух предсердий и двух желудочков. Между ними находится митральный клапан из двух створок.
В результате развития патологии клапана сердца, между его створками просвет становится слишком большим или маленьким.
Это приводит к тому, что часть крови возвращается обратно в предсердие. При развитии такого состояния ставится диагноз митральная регургитация 1 степени.
В этом случае все внутренние органы и ткани организма недополучают в необходимом количестве крови, обогащенной кислородом.Первая степень заболевания считается самой легкой. Это связано с тем, что недостаточность крови минимальная.
Результатом прогрессирования недуга является накапливание крови левом желудочке. Постепенное скапливание крови приводит к его существенному увеличению в размерах.
Кроме увеличения в размерах, увеличивается также и общая нагрузка на сердце. Одним из наиболее значимых признаков регургитация митрального клапана 1 степени считается левожелудочковая гипертрофия.
Причины
Митральная регургитация 1 степени имеет свойство проявляться как в хронической, так и в острой формах. Среди наиболее значимых факторов, которые могут спровоцировать заболевание, можно назвать следующие:
- эндокардит инфекционный;
- ревматизм;
- развитие физиологичеких патологий митрального клапана;
- врожденный порок сердца;
- острая форма инфаркта миокарда;
- травмирование грудной клетки;
- стенокардия;
- наличие у пациента хронических заболеваний сердца или легких.
Один или несколько провоцирующих факторов, приведенных выше, рано или поздно приводит к провисанию стенок митрального клапана.
Диагностирование митральной регургитации нередко сопровождается и сопутствующими недугами:
- нарушение функционирования и анатомии сосочковых мышц;
- процесс поражения эндодермиса сердца разного рода инфекциями;
- увеличение объема левого сердечного желудочка;
- ишемия сердца;
- развитие ревматоидных процессов.
Не исключена возможность обнаружения митральной регургитации у маленьких детей или же новорожденных.
В этом случае могут попутно проявляться такие процессы:
- миокардит;
- образование достаточно толстого слоя белка на внутренней стенке оболочки сердца или его приклапанной области;
- трикуспидальные врожденные пороки сердца;
- тромбирование;
- мерцательная сердечная аритмия.
Хотелось бы отметить, что диагностирование митральной регургитации 1 степени – процесс довольно сложный и кропотливый.
При развитии острой формы болезни, у пациентов можно попутно обнаружить отек легких, а также недостаточность желудочков сердца.
Постановка диагноза митральной регургитации 1 степени сопровождается довольно большим количеством сопутствующих недугов.
При несвоевременной постановке диагноза или в случае неправильно назначенного курса лечения, эти заболевания значительно усугубляют состояние больного.
Диагностирование
Несмотря на то, что регургитация митрального клапана довльно сложно диагностируется, опытный специалист может обнаружить недуг посредством простого метода – аускультация.
В этом случае наблюдаются следующие изменения:
- 1 тон прослушивается достаточно сложно или совсем не слышен;
- стадия расслабления сердца (11 тон) отличается увеличением периода;
- 111 тон слышен очень сильно. Чем сильнее тон, тем меньше вероятность умеренной митральной регургитации;
- Стадия наполнения сердечных желудочков (1V тон) специалист может хорошо и четко услышать в статоскоп только в том случае, если соединительная ткань желудочков сердца подверглась разрывам. В этом случае увеличение желудочка в объеме еще не происходит.
Если больной лежит на левом боку аускультативно отчетливо слышен шум немного выше места расположения сердца, также можно говорить и развитии недуга.
Кроме прослушивания специалистами также используются такие методы диагностирования:
- Электрокардиограмма. При расшифровке результатов ЭКГ хорошо видно увеличение в объеме предсердий и желудочка сердца.
- Рентген. Этот метод является одним из самых простых. С его помощью можно определить лишь незначительную регургитацию.
- Эхокардиография. Использование этой методики дает возможность определить нарушение тока крови у пациента, установить точные факторы, которые спровоцировали заболевание сердца, а также измерить уровень давления артерий легких.
- Общий анализ крови и мочи.
- Ультразвуковое обследование. Его проводят посредством внедрения зонда через пищеварительную систему. Использование УЗИ сердца позволяет утверждать о том, что у больного развивается отек внутренней сердечной оболочки. Кроме этого, УЗИ точно покажет наличие или отсутствие у человека тромбов.
Доказано, что такое комплексное обследование, при котором специалистами используется не один, а несколько метолов обследования, покажет максимально точную картину патологий сердца и митрального клапана, а также укажет на факторы, которые спровоцировали заболевание.
Лечение
Недостаточно знать, что такое регургитация 1 степени. Необходимо владеть информацией о симптоматике и основных методах лечения недуга.
На сегодняшний день по данным статистики приблизительно у 75% жителей планеты диагностируются шумы в сердце или развитие разного рода патологий сердца и митрального клапана.
Если заболевание протекает в относительно легкой форме, специалистами не назначается интенсивное лечение. Рекомендуется следить за физическими нагрузками, соблюдать режим дня и диету. Такие люди в обязательном порядке должны проходить медицинское обследование каждые 1,5–2 года.
Если же течение болезни проходит в более сложной форме, назначается курс лечения, который состоит из медицинских препаратов таких групп:
- Пенициллин. Данные лекарственные средства ускоряют процесс уничтожения инфекций в организме пациента, которые являются причиной развития патологии митрального клапана.
- Антикоагулянты. Назначение препаратов этой группы незаменимо в случае развития у больного процесса тромбирования, а также при наличии такого сопутствующего заболевания, как мерцательная аритмия.
Оперативный метод лечения используется только в крайних случаях.
Регургитация митрального клапана 1 степени – довольно распространенное заболевание. Успех его лечения полностью зависит от раннего диагностирования недуга, а также от образа жизни пациента. Будьте здоровы !
Митральная регургитация (митральная недостаточность). Информация для пациентов.
Об анатомии и норме
Митральный клапан располагается между левым предсердием и левым желудочком. При сокращении левого предсердия кровь из него поступает в левый желудочек. Затем сокращается левый желудочек, и кровь поступает в аорту. Ток крови из левого желудочка в левое предсердие блокируется митральным клапаном.
На картинке представлена нормальная анатомия сердца
Митральная регургитация (недостаточность митрального клапана)
В некоторых случаях, митральный клапан смыкается недостаточно или его створки прогибаются в полость левого предсердия, что приводит к поступлению крови из полости левого желудочка в левое предсердие.
Причины митральной регургитации
В норме, незначительная митральная регургитация встречается и у здоровых. По некоторым данным она встречается у 70% людей. Выраженная (от умеренной до тяжелой) недостаточность митрального клапана наблюдается в следующих случаях:
- Пролапс митрального клапана
- Перенесенный инфекционный эндокардит
- Врожденный порок сердца
- Приобретенный порок сердца (например, вследствие ревматизма)
- Перенесенный инфаркт миокарда
- Травма грудной клетки
- т.н. относительная митральная недостаточность, возникшая вследствие расширения левых отделов сердца.
Выраженность митральной недостаточности (классификация митральной регургитации по степеням)
- I степень – незначительная митральная регургитация
- II степень – умеренная митральная регургитация
- III степень – выраженная митральная регургитация
- IV степень – тяжелая митральная регургитация
Осложнения митральной недостаточности
- Гипертрофия (увеличение мышечной массы) и дилатация (расширение) полостей сердца
- Сердечная недостаточность
- Нарушения ритма сердца (фибрилляция предсердий)
- Легочная гипертензия
Симптомы митральной недостаточности
Непосредственно, митральная недостаточность не имеет симптомов, кроме шума в сердце, который может выслушать врач. Зависимости интенсивности шума от выраженности недостаточности нет. Появление симптоматики связано с осложнениями митральной ругргитации: сердечной недостаточностью и фибрилляцией предсердий.
Диагностика митральной регургитации
Ультразвуковое исследование сердца подтверждает или опровергает диагноз, а так же позволяет определить степень митральной недостаточности. Остальные исследования направлены на оценку состояния организма, выявление дополнительных факторов риска и возможных осложнений заболевания. Вероятнее всего врач предложит Вам провести следующие исследования:
- ЭКГ
- Холтеровский мониторинг
- Рентгенографию органов грудной клетки
- Нагрузочную пробу (например, велоэргометрия)
- Биохимическое исследование крови
- Общий анализ крови
Лечение митральной недостаточности
Обычно незначительная и умеренная митральная недостаточность не нуждаются в каком-либо лечении. При выраженной и тяжелой митральной недостаточности проводят оперативное лечение: протезирование или пластика митрального клапана. Медикаментозное лечение показано при осложнениях митральной недостаточности.
Митральная недостаточность и физические нагрузки
Незначительная и умеренная митральная недостаточность не накладывает каких-либо ограничений на выполнение физических нагрузок. Для оценки допустимых нагрузок при выраженной и тяжелой митральной недостаточности требуется провести дополнительные исследования, по результатам которых врач сообщит Вам о разумном подходе к нагрузкам
Митральная недостаточность и беременность
И в данном случае незначительная и умеренная недостаточность не является ограничением к беременности и родам. При более высоких градациях недостаточности – дополнительное обследование и оценка риска, и только затем принятие решения.
Митральная недостаточность и инфекционный эндокардит
Нет какой-либо необходимости в профилактическом приеме антибиотиков, за исключением случаев оперативной коррекции митральной регургитации и показаний к профилактике вследствие причин вызвавших митральную регургитацию (например, выраженная митральная недостаточность вследствие миксоматозной дегенерацией митрального клапана)
Регургитация митрального клапана 1 степени
Через митральный клапан кровь из левого предсердия поступает в левый желудочек сердца, и только потом в аорту. В отдельных случаях возникает регургитация митрального клапана – состояние, при котором клапан недостаточно смыкается или створки клапана прогибаются в полость левого предсердия, и это приводит к изменению направления потока крови.
Причины регургитации клапана
Пролапс митрального клапана с регургитацией относится к наиболее распространенным нарушениям сердечнососудистой системы. Заболеваний, приводящих к повреждению или ослаблению сердечного клапана, много. Отметим самые частые причины регургитации:
- врожденные патологии, передающиеся по наследству;
- ишемия сердца и гипертензия;
- ревматизм сердца;
- инфекционный эндокардит;
- травмы грудной клетки.
Специалисты-кардиологи предупреждают, что неконтролируемый или длительный прием медицинских препаратов Фенфлурамин и Дексефенфлурамин, также может привести к развитию патологии митрального клапана.
Симптомы регургитации митрального клапана
Симптомы заболевания могут развиваться постепенно или проявиться внезапно. Наиболее характерными признаками регургитации являются:
- постоянная физическая усталость;
- учащенное дыхание и быстрое сердцебиение;
- одышка;
- частые позывы к мочеиспусканию;
- кашель.
При проведении осмотра врач замечает:
- шумы в сердце;
- характерное потрескивание в легких;
- вибрации над сердцем;
- признаки правосторонней сердечной недостаточности (вздутие шейных вен, увеличение печени, отеки лодыжек).
Различают четыре степени регургитации митрального клапана:
- При регургитации митрального клапана 1 степени прогиб створок не превышает 3 – 6 мм, обратный кровоток незначительный, и состояние пациента близко к физиологической норме.
- При 2 (умеренной) степени заболевания прогиб створок составляет 9 мм, и клинические проявления становятся более заметны.
- 3 степень – выраженная регургитация клапана, характеризуется прогибом створок свыше, чем на 9 мм, при этом полость предсердия расширяется, стенки желудочка утолщаются, наблюдаются заметные нарушения сердечного ритма.
- Тяжелая регургитация клапана сердца – 4 степень, может повлечь опасные для жизни аритмии, тромбоэмболию (образование подвижных сгустков крови), инфицирование сердечного клапана, легочную гипертензию.
Диагностика и терапия при регургитации митрального клапана
Хотя регургитация в створках митрального клапана 1 – 2 степени не представляет угрозы здоровью, но из-за того, что нарушения могут прогрессировать, современная кардиология придает большое значение своевременному диагностированию патологии. При подозрении на заболевание проводят:
- УЗИ сердца;
- ЭКГ;
- рентгенографию грудной клетки;
- магнитно-резонансную томографию.
При незначительной и умеренной степенях регургитации митрального клапана рекомендуется ограничить психологические и физические нагрузки, вести здоровый образ жизни, а при необходимости использовать консервативные методы коррекции. Ревматическая митральная регургитация предполагает проведение антибиотикотерапии. При выраженной и тяжелой степенях требуется систематическая терапия, возможна хирургическая пластика клапана или его протезирование. С целью предотвращения тромбоэмболии при тяжелой регургитации кардиологи рекомендуют применять антикоагулянты – лекарственные препараты, препятствующие образованию тромбов.
Внимание! Если поставлен диагноз «регургитация митрального клапана» необходимо регулярно посещать врача и выполнять его рекомендации.
Митральная регургитация (митральная недостаточность). Информация для пациентов.
Об анатомии и норме
Митральный клапан располагается между левым предсердием и левым желудочком. При сокращении левого предсердия кровь из него поступает в левый желудочек. Затем сокращается левый желудочек, и кровь поступает в аорту. Ток крови из левого желудочка в левое предсердие блокируется митральным клапаном.
На картинке представлена нормальная анатомия сердца
Митральная регургитация (недостаточность митрального клапана)
В некоторых случаях, митральный клапан смыкается недостаточно или его створки прогибаются в полость левого предсердия, что приводит к поступлению крови из полости левого желудочка в левое предсердие.
Причины митральной регургитации
В норме, незначительная митральная регургитация встречается и у здоровых. По некоторым данным она встречается у 70% людей. Выраженная (от умеренной до тяжелой) недостаточность митрального клапана наблюдается в следующих случаях:
- Пролапс митрального клапана
- Перенесенный инфекционный эндокардит
- Врожденный порок сердца
- Приобретенный порок сердца (например, вследствие ревматизма)
- Перенесенный инфаркт миокарда
- Травма грудной клетки
- т.н. относительная митральная недостаточность, возникшая вследствие расширения левых отделов сердца.
Выраженность митральной недостаточности (классификация митральной регургитации по степеням)
- I степень – незначительная митральная регургитация
- II степень – умеренная митральная регургитация
- III степень – выраженная митральная регургитация
- IV степень – тяжелая митральная регургитация
Осложнения митральной недостаточности
- Гипертрофия (увеличение мышечной массы) и дилатация (расширение) полостей сердца
- Сердечная недостаточность
- Нарушения ритма сердца (фибрилляция предсердий)
- Легочная гипертензия
Симптомы митральной недостаточности
Непосредственно, митральная недостаточность не имеет симптомов, кроме шума в сердце, который может выслушать врач. Зависимости интенсивности шума от выраженности недостаточности нет. Появление симптоматики связано с осложнениями митральной ругргитации: сердечной недостаточностью и фибрилляцией предсердий.
Диагностика митральной регургитации
Ультразвуковое исследование сердца подтверждает или опровергает диагноз, а так же позволяет определить степень митральной недостаточности. Остальные исследования направлены на оценку состояния организма, выявление дополнительных факторов риска и возможных осложнений заболевания. Вероятнее всего врач предложит Вам провести следующие исследования:
- ЭКГ
- Холтеровский мониторинг
- Рентгенографию органов грудной клетки
- Нагрузочную пробу (например, велоэргометрия)
- Биохимическое исследование крови
- Общий анализ крови
Лечение митральной недостаточности
Обычно незначительная и умеренная митральная недостаточность не нуждаются в каком-либо лечении. При выраженной и тяжелой митральной недостаточности проводят оперативное лечение: протезирование или пластика митрального клапана. Медикаментозное лечение показано при осложнениях митральной недостаточности.
Митральная недостаточность и физические нагрузки
Незначительная и умеренная митральная недостаточность не накладывает каких-либо ограничений на выполнение физических нагрузок. Для оценки допустимых нагрузок при выраженной и тяжелой митральной недостаточности требуется провести дополнительные исследования, по результатам которых врач сообщит Вам о разумном подходе к нагрузкам
Митральная недостаточность и беременность
И в данном случае незначительная и умеренная недостаточность не является ограничением к беременности и родам. При более высоких градациях недостаточности – дополнительное обследование и оценка риска, и только затем принятие решения.
Митральная недостаточность и инфекционный эндокардит
Нет какой-либо необходимости в профилактическом приеме антибиотиков, за исключением случаев оперативной коррекции митральной регургитации и показаний к профилактике вследствие причин вызвавших митральную регургитацию (например, выраженная митральная недостаточность вследствие миксоматозной дегенерацией митрального клапана)
{SOURCE}
Легочная регургитация 1 степени что это такое
Легочная регургитация 1 ст.
Дисфункция клапана лёгочной артерии При осмотре терапевт сказала что у меня шумы в.
Результат УЗИ сердца расшифровка В прошлом году сделала УЗИ сердца, в заключение написано.
Тактика грамотных действий при недостаточности аортального клапана (по данным УЗИ) Прошу Вас прокомментировать результаты УЗИ сердца. Предыдущее обследование проходила полгода назад. Результаты похожи, но отличается величина v. contracta. (ранее она была 0.4см). За давлением, весом, холестерином, сахаром слежу. Жалоб особых нет. Беспокоит слышимая пульсация в ушах (или это в голове). При переменах положения тела (даже ночью при поворотах с одного бока на другой) пульсация обычно учащается. Как срочно мне надо к кардиохирургу? Есть ли показания к операции по данным УЗИ? Каковы мои дальнейшие грамотные действия? Спасибо. И всего Вам наилучшего. Корень аорты 3.3см, восходящая аорта 3.5см, дуга аорты 3.2см. Стенки уплотнены, гиперэхегенны. Фиброзное кольцо 2.2 см, открытие створок 2.4 см. ФК кальцинировано, створки клапана значительно уплотнены, частично кальцинированы, несколько деформированы. Градиент пиковый 8.4 мм рт ст, средний 3.3 мм рт ст. Регургитация регистрируется средней степени тяжести (2-3 степени), v. contracta 0.61 см, процентное отношение перешейка АР к ширине LVOT=29%). Поток не ускорен, ламинарный. Левое предсердие — не расширено 3.8см (3.9х3.6), объем 40 мл. Левый желудочек не расширен КДР 4.9см КДО 112мл КСР 3.0 см КСО 36 мл Толщина миокарда МЖП 0.9 см, ЗС 1.0 см, ММЛЖ 100 г ИММЛЖ 52 гм2. Зона гипокеза на доступных визуализации сегментах не выявлены, миокард не утолщен, Фв 67% ФС 38% Митральный клапан не изменен. Створки тонкие, движение разнонаправленное. Градиент пиковый 1.1 мм рт ст, ЕА 1.1 ЕЕм 7 (TDI) Регургитация 1 степени Правое предсердие не расширено 4.2х2.9 см, объем 31мл ВТПЖ 3 см Базальный отдел правого желудочка 3.1 см. Трикуспидальный клапан градиент пиковый 1 мм рт ст. Регургитация 1 степени, градиент 10 мм рт ст. КСДЛА 15 мм рт ст. Легочная артерия ФК 2.6 см, градиент средний 1.1 мм рт ст. Регургитация физиологическая. НПВ в устье 1.6 см, коллабирует на вдохе более, чем на 50% Сепарация листков перикарда в диастолу без особенностей. Заключение. Дегенаративные изменения аортального клапана с кальцинозом ФК, частичным кальцинозом и утолщением створок, формированием аортальной региргутации средней (2-3) степени тяжести. Камеры сердца не расширены. Миокард не утолщен, активен. Глобальная систолическая функция хорошая. Митральная регургитация 1 степени. Трикусп. Регургитация 1 степени. Легочная регургитация физиологическая. Расслабление миокарда левого желудочка своевременное. Расчетное давление в легочной артерии нормальное. Полость перикарда без патологической жидкости.
Аневризма сердца у ребенка В 1,5 мес сделали УЗИ сердца ребенку. Заключение: аневризма.
УЗИ сердца ребенка Моей дочке сделали УЗИ сердца в 2 месяца 10 дней. Результат УЗИ.
Трикуспидальная регургитация 2-3 ст Сегодня делала УЗИ сердца. Так как долгое время.
Расшифровка ЭХО КГ Помогите, пожалуйста, расшифровать Эхо КГ. Вот результаты Эхо КГ.
Расшифровка ЭхоКг Ребенку 2 месяца. Делали ЭХОКГ. Левое предсердие: диаметр 15 мм.
Расшифровка узи после инфаркта Доктор. Сегодня сделал узи, мне 53, перенес инфаркт.
Регургитация и беременность У меня вторая беременность, первая в третьем тримместре.
Не забывайте оценивать ответы врачей, помогите нам улучшить их, задавая дополнительные вопросы по теме этого вопроса .
Также не забывайте благодарить врачей.
Регургитация на клапане легочной артерии
Регургитация – этот термин часто встречается в профессиональной жизни врачей разных специальностей, например, терапевтов, кардиологов, функциональных диагностов. И многие пациенты сталкивались с ним, но не представляют, о чем идет речь. Пора разобраться в этом вопросе, чтобы, когда врач говорит, что присутствует «регургитация на клапане легочной артерии», четко знать, что это такое и с какими опасностями связано.
Под регургитацией понимается обратный кровяной ток из одной сердечной камеры в другую. Это значит, что, когда мышца сердца сокращается, какой-то кровяной объем по некоторым причинами возвращается в ту сердечную полость, из которой двигался. Нельзя сказать, что регургитация является самостоятельным заболеванием, поэтому в качестве диагноза этот термин выступать не может. Однако он характеризует иные патологические изменения и состояния, примером является порок сердца.
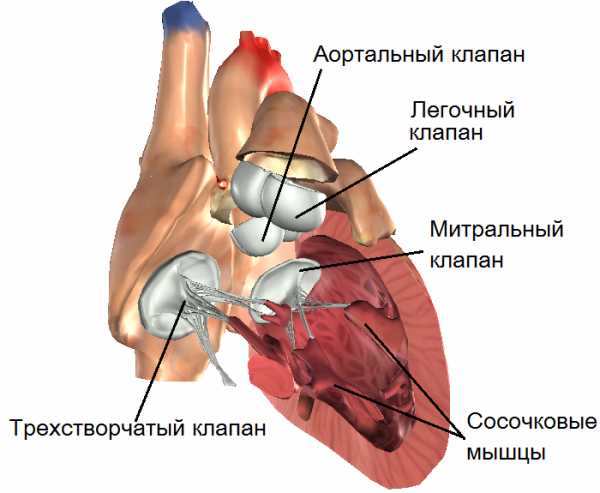
Важно понимать, что кровь без перерывов двигается из одного сердечного отдела в другой. Она поступает из легочных сосудов, уходит в главный круг обращения крови. Но термин «регургитация» применяется ко всем четырем клапанам, на которых может возникать обратный ток. Обратно возвращается разный ток крови, что позволяет выделять степени регургитации. Такие степени включают в себя определение клинических признаков состояния. Для лучшего понимания регургитации легочного типа необходимо разобраться в анатомии.
Как известно, сердце – это полый мышечный орган, которые имеет 4 камеры, а именно: по паре желудочков и предсердий. Между сердечными камерами и сосудистым руслом находятся клапаны, которые играют роль ворот. Они пропускают кровь лишь в одном направлении. Благодаря такой системе, обеспечен нормальный ток крови из одного круга в другой, так как мышца сердца сокращается ритмично. Она проталкивает кровь в сосуды и внутри сердца.
Когда клапанный аппарат и миокард работает нормально в период сокращения какой-либо полости, клапанные створки смыкаются плотно. При разных сердечных поражениях механизм способен нарушаться. Существуют следующие клапаны:
- митральный;
- трикуспидальный;
- клапаны легочной артерии и аорты.
В зависимости от проблемного места дается точное определение состояния. Это значит, что, если нарушен механизм, связанный с клапаном легочной артерии, то возникла регургитация легочного типа определенной степени. Недостаточность этого клапана вызывает кровяной ток из легочной артерии в ПЖ во время диастолы.
Самой частой причиной является легочная артериальная гипертензия. Что это такое? Так называется повышение давления в системе легочной артерии. Это заболевание встречается нечасто. Оно возникает на фоне высокого давления в артериях, которые ведут от сердца к легким. Они называются легочными артериями. Высокое кровяное давление – это сильное напряжение сердца. С течением времени оно вызывает остановку его правой половины.
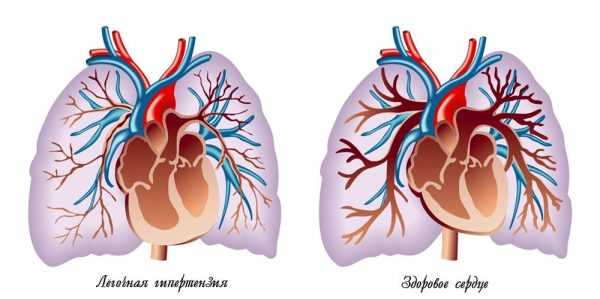
Наиболее частой причиной регургитации легочного типа является вторичная легочная артериальная гипертензия. Первичная легочная гипертензия – это самостоятельное заболевание, а вторичная является осложнением разных болезней дыхательных органов и систем кровообращения, это не самостоятельная болезнь. Выделяется четыре степени легочной гипертензии. Среди наиболее распространенных болезней, которые могут привести к появлению вторичной гипертензии и соответственной регургитации, можно выделить:
Есть мнения, согласно которому вторичная гипертензия легочного типа может развиться у людей, принимающих наркотики или имеющие ВИЧ-инфекцию. Ясно, что в некоторых случаях заболевания, которые вызывают вторичную легочную гипертензию и соответствующую регургитацию, могут возникать не случайно, а из-за неправильного образа жизни человека. В него включается и малоподвижный образ жизни, и злоупотребление алкоголем, и курение, и частые стрессы, и некоторые другие причины. Кроме того, если вовремя не лечить основные заболевания, они будут прогрессировать, что может легко привести к развитию регургитации.
К сожалению, не каждый человек понимает, что, ведя нездоровый образ жизни или не леча вовремя свои болезни, он только усугубляет свое состояние. Поэтому первое, что нужно сделать, если выявлена регургитация, — привести в порядок свою жизни, а также приступить к лечению основных заболеваний.
Есть и другие причины регургитации легочного типа:
- инфекционный эндокардит;
- врожденная патология клапана;
- идиопатическая дилатация легочной артерии;
- хирургическое лечение тетрады Фалло;
- ревматическая лихорадка;
- сифилис;
- травматизация зондом;
- карциноидный синдром.
Последние три причины являются наиболее редкими. Некоторые из перечисленных заболеваний напрямую связаны с состоянием сердца и клапанов. Например, инфекционный эндокардит – это воспаление внутренней сердечной оболочки, а именно, клапанов, эндокарда и основных прилегающих сосудов.
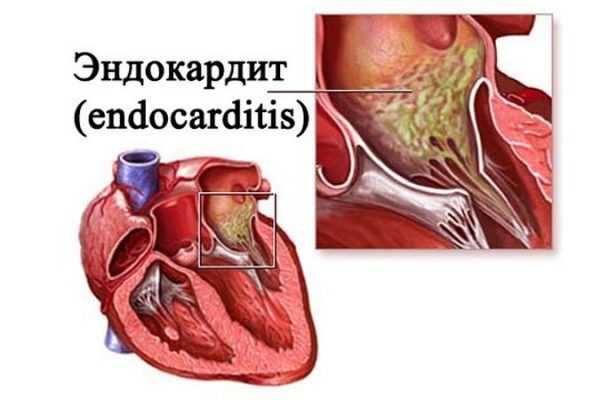
Под идиопатической дилатацией легочной артерии понимается порок развития магистрального ствола, который проявляется аневризматической дилатацией, но при этом функция легочного клапана не нарушается.
Тетрада Фалло – это группа четырех пороков, а именно: стеноза легочной артерии. большого дефекта межжелудочковой перегородки, «верхом сидящей аорты» и препятствия току крови. Обычно радикальная операция осуществляется в возрасте до трех лет. Если же такое вмешательство происходит в боле старшем возрасте, особенно после двадцати лет, отдаленные результаты хуже.
Острая ревматическая лихорадка – это воспалительное заболевание соединительной ткани, которое вызывается бета-гемолитическим стрептококком группы А у лиц, генетически предрасположенных к этому. Эти и другие заболевания, так или иначе, могут быть причастны к тому, что в процессе обследования выявляется регургитация легочного типа.
Регургитация легочного типа может внести вклад в развитие гипертрофии ПЖ, а, в конце концов, сердечной недостаточности, индуцированной дисфункцией ПЖ. Но чаще всего более существенным в появлении такого осложнения является значение именно легочной артериальной гипертензии. В редких случаях острая сердечная недостаточность, которая вызывается дисфункцией ПЖ, начинает развиваться при эндокардите, приводящем к острой регургитации легочного типа.
Иногда врачи используют такой термин, как физиологическая регургитация. В этом случае имеется в виду незначительное изменение тока крови у клапанных створок. То есть у клапанного отверстия происходит как бы завихрение крови, при этом миокард и створки остаются здоровыми. В целом такое состояние не влияет на обращение крови, поэтому нет каких-то симптомов. Физиологической считается регургитация 0-1 степени. Но важно понимать, что она не применяется к клапану легочной артерии, а только к трикуспидальному клапану.
В основном регургитация по легочному типу протекает без симптомов. У некоторых пациентов появляются признаки сердечно недостаточности, которая вызывается дисфункцией ПЖ. Регургитация начальной степени на клапане легочной артерии не вызывает существенных гемодинамических расстройств. Однако значительный возврат крови в ПЖ и предсердие приводит к развитию гипертрофии и расширению полостей правой сердечной половины. Эти изменения связаны с выраженной сердечной недостаточностью в основном круге и венозным застоем.

Пульмональная регургитация проявляется следующими симптомами:
- цианозом;
- одышкой;
- аритмией;
- выраженной отечностью и так далее.
При врожденной клапанной патологии признаки того, что кровообращение нарушено, начинают проявляться в раннем возрасте. Часто они являются необратимыми и носят тяжелый характер. Выраженная регургитация определенной степени в случае неправильного сердечного строения проявляется почти сразу после рождения малыша. При этом наблюдаются дыхательные расстройства, синюшность и недостаточность ПЖ.
К сожалению, есть немало случаев, когда значительные нарушения заканчиваются летальным исходом. Поэтому каждая будущая мама должна заботиться не только о себе до того, как забеременеет, но о своем малыше во время его ношения, поэтому ей важно вовремя проводить УЗИ-диагностику.
Диагностика
Сегодня диагностика серьезно развивается. Благодаря ультразвуковому исследованию, можно точно обнаруживать различные заболевания. С помощью Эхо КГ допплерографией можно дать оценку характеру кровотока по сосудам, сердечным полостям, движению клапанных створок в период сокращений миокарда, определить степени регургитации и так далее.
Можно сказать, что Эхо КГ является самым достоверным и наиболее информативным способом исследования сердечной патологии в режиме реального времени. В то же время этот диагностический метод недорогой и доступный.
 ЭКГ-диагностика — возможность определить регургитацию на клапане легочной артерии
ЭКГ-диагностика — возможность определить регургитацию на клапане легочной артерии
Некоторые признаки регургитации можно выявить с помощью ЭКГ в процессе тщательной сердечной аускультации. Очень важно выявить нарушения клапанного аппарата сердца с регургитацией как у взрослых, так и у детей. Благодаря УЗИ беременных, на различных сроках можно обнаружить наличие пороков, не вызывающих сомнений даже при первичном исследовании, а также выявить регургитацию, которая является косвенным симптомом возможных хромосомных аномалий и образующихся клапанных дефектов.
Лечение регургитации определенной степени зависит от причины, которая вызвала это состояние. Также имеет значение конкретная степень выраженности. При определении лечения врач учитывает, есть ли сердечная недостаточность и сопутствующая патология.
Может быть принято решение об оперативной коррекции нарушений клапанного строения, что включает в себя протезирование и разные виды пластики, или медикаментозной консервативной терапии. Такая терапия нацелена на нормализацию тока крови в органах, лечение аритмии и недостаточности обращения крови.
Большей части пациентов, у которых регургитация носит выраженный характер и поражены оба круга обращения крови, нужно постоянное наблюдение кардиологов. Они нуждаются и в приеме мочегонных препаратов и других средств, которые подбирает специалист.
Очень важно не прибегать к самостоятельному лечению. Если понадеяться на себя вместо того, чтобы проконсультироваться с врачом, можно сделать только хуже. При назначении врач учитывает не только состояние пациента, но и его анамнез, результаты всех исследований, противопоказания и другие факторы.
Прогноз клапанной регургитации зависит от различных факторов, например, степени, причин, возраста и так далее. Если заботиться о своем здоровье и регулярно посещать врача, можно сильно снизить риск развития осложнения или вообще предотвратить его появление. Необходимо всегда и вовремя лечиться и вести здоровый образ жизни, именно так можно продлить ее и сделать счастливее!
Особенности и оценка опасности для здоровья при регургитации на клапане легочной артерии 1 степени
Регургитация – это явление в кровеносной системе человека, при котором наблюдается обратное нормальному кровотоку переливание крови из одного отдела сердечной системы в другой. Данная патология не считается самостоятельным недугом. Так что регургитацию нельзя называть диагнозом. Зато выявление ее признаков позволяет судить о наличии иных заболеваний, связанных с сердцем.
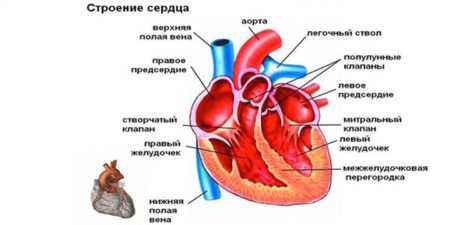
Процесс регургитации
Кровь постоянно циркулирует из одного сердечного отдела в другой. Она направляется из легочных артерий к легким, потом, обогатясь кислородом, возвращается в сердце и поступает в большой круг кровообращения. Понятие «регургитация» применимо к различным видам сердечных клапанов, на которых возможно возникновение обратного тока крови. Возвращаться может разный объем крови – с учетом ее количества определяется степень регургитации.
Как появляется легочная регургитация?
Когда миокард и весь клапанный аппарат нормально функционирует, во время сокращения сердечной камеры клапанные створки закрываются плотно. Из-за различных заболеваний сердечных клапанов данные функции могут быть нарушены.
Появление легочной регургитации обычно связано с нарушением функционирования клапана легочной артерии. В таком случае кровь во время расслабления сердца отправляется обратно в желудочек из легочной артерии.
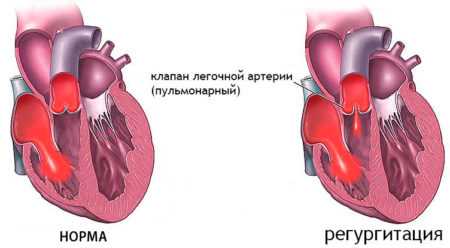
Причины развития
Во время регургитации пульмонарного клапана легочной артерии происходит обратное переливании крови из артерии в желудочек и предсердие правого отдела сердца в состоянии диастолы. Данное отклонение может развиться по разным причинам:
- Первичная и вторичная легочная гипертензия;
- Хронические и острые болезни системы легких и бронхов, в том числе и эмфизема, обструктивные заболевания дыхательной системы;
- Патологическое изменение строения сердца в результате ишемии, врожденных и приобретенных пороков, кардиомиопатии;
- Образование тромбов в легочной артерии;
- Синдром Пиквика, характеризующийся дыхательной недостаточностью;
- Митральный стеноз;
- Поражение клапанных створок сифилисом;
- Эндокардит инфекционного происхождения;
- Ревматическое хроническое заболевание сердца;
- Карциноидный синдром;
- Употребление наркотических веществ посредством инъекций.
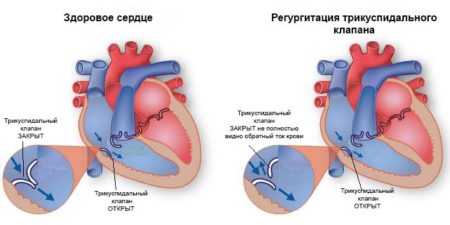
Сравнение здорового и патологического сердца
Проявление дисфункции клапана легочного ствола
Регургитация на клапане легочной артерии 1 степени зачастую протекает без особых признаков. В отдельных случаях отмечаются симптомы функциональной недостаточности сердца, связанные с нарушением работы правого желудочка. Первая стадия трикуспидальной регургитации не вызывает значительных изменений в системе сосудов человека. Попадание существенных объемов крови в желудочек может привести к увеличению толщины его стенок, а впоследствии дилатации. Данные изменения провоцируют возникновение признаков острой недостаточности клапана легочной артерии и сердца, застойные явления в венозной системе.
Главными признаками регургитации легочной артерии считаются:
- Посинение кожи;
- Частая одышка;
- Отечность;
- Учащенный пульс.
На фоне врожденных патологий сердца признаки болезни могут быть обнаружены на протяжении первых месяцев после появления ребенка на свет. В большей части случаев они проявляются в тяжелой форме и не поддаются компенсации. Болезнь сопровождается цианозом кожи, недостаточностью дыхательной функции, симптомами нарушения работы правого желудочка. В самых тяжелых проявлениях данная патология приводит к остановке сердца. По этой причине беременным женщинам назначается УЗ диагностика, при которой можно определить пороки и патологическое развитие плода.
Внимание: физиологическая пульмонарная регургитация (вне патологий) протекает без явных клинических признаков и не опасна для здоровья.
Такие явления возникают и на других клапанах сердца. Симптомы трикуспидальной регургитации и недостаточности клапана могут себя проявить только при забросе большого объема крови в правое предсердие, что вызывает дилатацию и гипертрофию правого желудочка с дальнейшими нарушениями гемодинамики.
Недостаточность митрального клапана приводит к перегрузке левого предсердия в первую очередь, а затем и желудочка.
Внимание! При регургитации 1 степени обратное возвращение крови в характеризуется незначительным объемом, и само по себе не может чрезмерно нагрузить желудочек. Поэтому во время данного процесса размеры полостей и толщина миокарда не нарушается, нет негативных гемодинамических изменений.
Способы диагностики
Диагноз может быть поставлен с учетом анамнеза, жалоб, осмотра и исследования пациента. В случае отсутствия клинических проявлений недостаточного кровоснабжения жалобы пациентами не предъявляются. Поэтому многие люди часто даже не знают, что у них присутствует пульмональная регургитация.
При нарушении кровообращения жалобы могут быть на учащенное сердцебиение, одышку, резкое беспричинное изменение сердечного ритма, боль в левой стороне груди, отечность конечностей, особенно по вечерам, боли в области брюшины по причине роста размера печени.
Анамнез дает возможность выявить хронические болезни, ранее пережитые операции, которые могли стать причиной эндокардита, травмы предсердий, узнать, не делал ли пациент наркотических уколов.
С использованием инструментальных диагностических методов можно получить точную информацию о регургитации. Применяется эхокардиографическое и электрокардиографическое исследование, а также метод допплерографии. Кардиограмма показывает наличие признаков перегруженности или увеличения размеров правых отделов сердца, нарушения ритма, функциональность клапана ЛА.
С помощью УЗИ сердца дается оценка размерам органа, изменениям его структуры и величины, работе левого и правого предсердий и фракции выброса. Допплерография помогает установить, есть ли вообще легочная регургитация, и какова ее степень.
Лабораторные анализы показывают патологии, сопровождающиеся регургитацией легочной артерии и пульмонарного клапана: нарушения обмена липидов, положительные анализы на ревматизм, наличие реакции Вассермана.
Выбор способа лечения
Лечение зависит от того, по какой причине появилась регургитация на легочной артерии и пульмонарном клапане. Если у человека нет нарушений гемодинамики и изменений в сердечной системе, то он не нуждается в специальном лечении. Такому пациенту достаточно наблюдаться у кардиолога
Важно! Если нарушается сердечная функция на фоне регургитации, то появляется необходимость в обеспечении хирургического и консервативного лечения. Выбор терапевтической тактики зависит от состояния больного, наличия противопоказаний и показаний для тех или иных способов.
Источники: http://03online.com/news/legochnaya_regurgitatsiya_1_st/2014-11-29-49237, http://cardio-life.ru/zabolevaniya-serdca/legochnaya-regurgitaciya.html, http://lechiserdce.ru/poroki-serdtsa/2054-regurgitatsii-na-klapane-legochnoy-arterii-1-stepeni.html