Лимфолейкоз что это такое прогноз
Лимфолейкоз: симптомы и лечение хронического лимфолейкоза, прогнозы на выздоровление и продолжительность жизни
Закрыть- Болезни
- Инфекционные и паразитарные болезни
- Новообразования
- Болезни крови и кроветворных органов
- Болезни эндокринной системы
- Психические расстройства
- Болезни нервной системы
- Болезни глаза
- Болезни уха
- Болезни системы кровообращения
- Болезни органов дыхания
- Болезни органов пищеварения
- Болезни кожи
- Болезни костно-мышечной системы
- Болезни мочеполовой системы
- Беременность и роды
- Болезни плода и новорожденного
- Врожденные аномалии (пороки развития)
- Травмы и отравления
- Симптомы
- Системы кровообращения и дыхания
- Система пищеварения и брюшная полость
- Кожа и подкожная клетчатка
- Нервная и костно-мышечная системы
- Мочевая система
- Восприятие и поведение
- Речь и голос
- Общие симптомы и признаки
- Отклонения от нормы
- Диеты
- Снижение веса
- Лечебные
- Быстрые
- Для красоты и здоровья
- Разгрузочные дни
- От профессионалов
- Монодиеты
- Звездные
- На кашах
- Овощные
- Детокс-диеты
- Фруктовые
- Модные
- Для мужчин
- Набор веса
- Вегетарианство
- Национальные
- Лекарства
- Антибиотики
- Антисептики
- Биологически активные добавки
- Витамины
- Гинекологические
- Гормональные
- Дерматологические
- Диабетические
- Для глаз
- Для крови
- Для нервной системы
- Для печени
- Для повышения потенции
- Для полости рта
- Для похудения
- Для суставов
- Для ушей
- Желудочно-кишечные
- Кардиологические
- Контрацептивы
- Мочегонные
- Обезболивающие
- От аллергии
- От кашля
- От насморка
- Повышение иммунитета
- Противовирусные
- Противогрибковые
- Противомикробные
- Противоопухолевые
- Противопаразитарные
- Противопростудные
- Сердечно-сосудистые
- Урологические
- Другие лекарства
- Врачи
- Клиники
- Справочник
- Аллергология
- Анализы и диагностика
- Беременность
- Витамины
- Вредные привычки
- Геронтология (Старение)
- Дерматология
- Дети
- Женское здоровье
- Инфекция
- Контрацепция
- Косметология
- Народная медицина
- Обзоры заболеваний
- Обзоры лекарств
- Ортопедия и травматология
- Питание
- Пластическая хирургия
- Процедуры и операции
- Психология
- Роды и послеродовый период
- Сексология
- Стоматология
- Травы и продукты
- Трихология
- Другие статьи
- Словарь терминов
- [А] Абазия .. Ацидоз
- [Б] Базофилы .. Богатая тромбоцитами плазма
- [В] Вазопрессин .. Выкидыш
- [Г] Галлюциногены .. Грязи лечебные
- [Д] Деацетилазы гистонов .. Дофамин
- [Ж] Железы .. Жиры
- [И] Иммунитет .. Искусственная кома
- [К] Каверна .. Кумарин
- [Л] Лапароскоп .. Лучевая терапия
- [М] Макрофаги .. Мутация
- [Н] Наркоз .. Нистагм
- [О] Онкоген .. Отек
- [П] Паллиативная помощь .. Пульс
- [Р] Реабилитация .. Родинка (невус)
- [С] Секретин .. Сыворотка крови
- [Т] Таламус .. Тучные клетки
- [У] Урсоловая кислота
- [Ф]
Хронический лимфолейкоз — Википедия
| Хронический лимфолейкоз | |
|---|---|
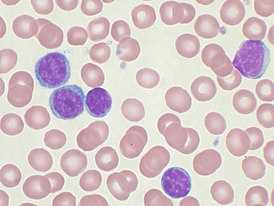 Злокачественные клетки в мазке периферической крови | |
| МКБ-10 | C91.191.1 |
| МКБ-10-КМ | C91.1 и C91.10 |
| МКБ-9 | 204.9204.9 |
| МКБ-9-КМ | 204.1[1][2] |
| МКБ-О | 9823/3 |
| OMIM | 109543, 151400, 609630, 612557, 612558, 612559, 151400, 609630, 109543, 612557, 612559 и 612558 |
| DiseasesDB | 2641 |
| MedlinePlus | 000532 |
| eMedicine | med/370 |
| MeSH | D015462 |
| Медиафайлы на Викискладе | |
Хронический лимфолейкоз, или хронический лимфоцитарный лейкоз (ХЛЛ), — злокачественное клональное лимфопролиферативное заболевание, характеризующееся накоплением атипичных зрелых CD5/CD19/CD23-положительных В-лимфоцитов преимущественно в крови, костном мозге, лимфатических узлах, печени и селезёнке[3].
Хронический лимфолейкоз — одно из наиболее распространённых онкогематологических заболеваний[4]. Также это наиболее частый вариант лейкоза среди представителей европеоидной расы. По непонятным причинам редко встречается среди населения стран Восточной Азии. Дебют заболевания, как правило, происходит в пожилом возрасте — медианный возраст на момент постановки диагноза составляет 70—72 года. Мужчины болеют в 1,5—2 раза чаще, чем женщины. Ежегодная заболеваемость составляет 6,8 случаев на 100 тыс. мужчин и 3,5 случая на 100 тыс. женщин[5].
Предрасположенность к заболеванию передаётся по наследству — риск развития хронического лимфоцитарного лейкоза у непосредственных родственников в 8,5 раз превышает популяционный, однако даже при этом остается ниже 1%[6]. Описаны семейные случаи с относительно высокой пенетрантностью. Большей части случаев ХЛЛ, если не всем, предшествует предлейкозное состояние (моноклональный В-клеточный лимфоцитоз), которое наблюдается у 5—10 % людей в возрасте старше 40 лет и прогрессирует в ХЛЛ с частотой около 1 % в год [7].
Наследственные факторы[править | править код]
Анализ генома людей с наследственным ХЛЛ позволил идентифицировать однонуклеотидные полиморфизмы, ассоциированные с этим состоянием. Полиморфизмы были обнаружены примерно в 30 локусах, например, в генах IRF4, LEF1[en] и BCL2[5].
Факторы окружающей среды[править | править код]
Контакт с агентом «оранж»[8] и инсектицидами[9] могут повышать риск развития ХЛЛ.
Этиологическая связь ХЛЛ с ионизирующим излучением, вирусными инфекциями, питанием и образом жизни не доказана[5].
Первоначально хронический лимфоцитарный лейкоз рассматривали как онкологическое заболевание, характеризующееся накоплением долгоживущих, но очень редко делящихся иммунологически некомпетентных B-лимфоцитов[10]. Однако исследования с использованием тяжёлой воды показали, что злокачественные клетки пролиферируют, и достаточно быстро — количество новых клеток, образующихся за день, составляет от 0,1 до более чем 1 % от общего числа клеток клона[11]. Причём при высокой скорости пролиферации более вероятно агрессивное течение болезни.
Клеточное микроокружение (ниша) играет большую роль в патогенезе хронического лимфолейкоза. Пролиферация злокачественных клеток происходит в микроанатомических структурах, которые называются пролиферативными центрами, или псевдофолликулами. Псевдофолликулы представляют собой скопления лейкозных клеток, находящихся в контакте со вспомогательными клетками (например, стромальными клетками), которые стимулируют их пролиферацию и выживание[12]. Пролиферативные центры в основном находятся в лимфатических узлах и в меньшей степени в костном мозге[13].
Происхождение злокачественного клона[править | править код]
Злокачественные клетки имеют CD19/CD5/CD23-положительный иммунофенотип и низкий уровень мембранных иммуноглобулинов. Нормальные популяции В-клеток с таким набором поверхностных маркеров неизвестны, что мешает установить, какой тип клеток может давать начало злокачественному клону при ХЛЛ. Анализ транскриптома показал, что опухолевые клетки по набору синтезируемых мРНК похожи на зрелые В-клетки, которые прошли активацию антигеном. В норме таким профилем экспрессии генов обладают В-клетки памяти и В-клетки краевой зоны лимфатических фолликулов, поэтому предполагают, что именно они могут быть предшественниками лейкозных клеток[7].
В отличие от других B-клеточных лейкозов, для ХЛЛ не удалось выявить типичных хромосомных транслокаций, затрагивающих онкогены. Кроме того, крупные хромосомные перестройки редко наблюдаются на ранних стадиях заболевания, так что маловероятно, что они являются первичной причиной ХЛЛ. Однако по мере прогрессирования заболевания такие перестройки происходят: чаще всего это делеции участков хромосом 11, 13 и 17[3].
Характерен абсолютный лимфоцитоз в периферической крови (по данным гемограммы) и костном мозге (по данным миелограммы). На ранних стадиях лимфоцитоз является единственным проявлением заболевания. Пациенты могут предъявлять жалобы на так называемые «конституциональные симптомы» — астению, повышенную потливость, спонтанное снижение массы тела.
Характерна генерализованная лимфаденопатия. Увеличение внутригрудных и внутрибрюшных лимфатических узлов выявляется при ультразвуковом или рентгенологическом обследовании, периферические лимфоузлы доступны пальпации. Лимфатические узлы могут достигать значительных размеров, образовывать мягкие или плотноватые конгломераты. Сдавление внутренних органов не характерно.
На более поздних стадиях заболевания присоединяется гепатомегалия и спленомегалия. Увеличение селезёнки может проявляться ощущением тяжести или дискомфорта в левом подреберье, феноменом раннего насыщения.
За счёт накопления опухолевых клеток в костном мозге и вытеснения нормального гемопоэза на поздних стадиях могут развиваться анемия, тромбоцитопения, редко нейтропения. Поэтому пациенты могут жаловаться на общую слабость, головокружения, петехии, экхимозы, спонтанную кровоточивость.
Анемия и тромбоцитопения также могут иметь аутоиммунный генез.
Для заболевания характерна выраженная иммуносупрессия, затрагивающая преимущественно гуморальный иммунитет (гипогаммаглобулинемия). Из-за этого имеется предрасположенность к инфекциям, например, рецидивирующим простудным заболеваниям и пневмонии.
Необычным клиническим проявлением заболевания может быть гиперреактивность на укусы насекомых.
Для дифференциальной диагностики хронического лимфоцитарного лейкоза с другими лимфопролиферативными заболеваниями необходимо проанализировать количество В-клеток в периферической крови, мазок крови и провести иммунофенотипирование циркулирующих в крови лимфоцитов. Дополнительно для определения прогноза (но не схемы лечения) иногда проводят цитогенетическое исследование, определяют мутационный статус локуса IgVH, количество ZAP-70 или CD38 в клетках ХЛЛ, количество CD23, тимидинкиназы и β2-микроглобулина в сыворотке крови, а также анализируют биоптат или аспират костного мозга[14].
Анализ крови[править | править код]
Тени Гумпрехта в мазке кровиНеобходимым критерием диагноза хронического лимфоцитарного лейкоза является повышение абсолютного числа В-лимфоцитов в крови до или более 5×109/л. Кроме того, эти лимфоциты должны иметь характерный иммунофенотип: на их поверхности должны обнаруживаться CD19, CD5, CD23, небольшие количества CD20 и CD79b, а также лёгкие цепи иммуноглобулинов[15].
В мазке крови обнаруживаются опухолевые клетки, которые имеют морфологию зрелых (малых) лимфоцитов: «штампованное» ядро с конденсированным хроматином без ядрышка, узкий ободок цитоплазмы. Характерно наличие так называемых теней Гумпрехта, которые представляют собой лейкозные клетки, разрушившиеся в процессе приготовления мазка. Помимо малых лимфоцитов в мазке могут присутствовать более крупные или атипичные клетки, иногда отмечается существенная (более 10 %) примесь омоложенных клеток (пролимфоцитов и параиммунобластов), требующая проведения дифференциального диагноза с пролимфоцитарным лейкозом[14].
Иммунофенотипирование[править | править код]
Иммунофенотипирование лимфоцитов методом проточной цитометрии обязательно для подтверждения диагноза. Высокочувствительная проточная цитометрия позволяет обнаруживать одну злокачественную клетку на 10 000 нормальных лейкоцитов[15]. В качестве диагностического материала обычно используется периферическая кровь. Для клеток ХЛЛ характерен аберрантный иммунофенотип: одновременная экспрессия (коэкспрессия) Т-клеточного маркера CD5 и В-клеточных маркеров CD19 и CD23[14]. Количество В-клеточных маркеров CD20, CD79b и мембраносвязанных иммуноглобулинов IgM и IgD понижено по сравнению с нормальными В-клетками[3]. В дополнение к этому выявляется клональность. Диагноз ХЛЛ также может быть установлен на основании данных иммуногистохимического исследования биоптата лимфатического узла или селезёнки.
Подозрение на хронический лимфоцитарный лейкоз также возникает в случае обнаружения у в остальном здоровых людей увеличения абсолютного числа клональных B-лимфоцитов соответствующего иммунофенотипа, даже если общее их количество в периферической крови меньше 5000/микролитр. Если этому признаку не сопутствует лимфаденопатия или органомегалия, цитопении или другие признаки заболевания, такое состояние диагностируется как моноклональный B-лимфоцитоз[14]. Согласно исследованию, проведённому на 1520 участниках в возрасте от 62 до 80 лет с нормальными показателями крови, моноклональный B-лимфоцитоз с иммунофенотипом ХЛЛ обнаруживается у 5 % людей в этой возрастной группе. Такой лимфоцитоз может прогрессировать в ХЛЛ со скоростью около 1 % в год[15].
Цитогенетическое исследование[править | править код]
Цитогенетическое исследование проводится методом стандартного кариотипирования или FISH. Задача исследования — выявление хромосомных мутаций, часть из которых имеет прогностическую значимость. Из-за возможности клональной эволюции исследование должно повторяться перед каждой линией терапии и в случае возникновения рефрактерности.
Стандартное кариотипирование возможно только для клеток в метафазе клеточного цикла. Так как злокачественные клетки при ХЛЛ обладают низкой митотической активностью, для получения необходимого для анализа количества метафаз требуется применение митогенов. Но даже в таком случае хромосомные мутации удаётся обнаружить только в 40—50 % случаев[16].
Интерфазная FISH при хроническом лимфоцитарном лейкозе не требует применения митогенов и отличается большей чувствительностью. При анализе используют локус-специфичные зонды, позволяющие выявлять наиболее распространённые хромосомные перестройки (как правило делеции). Этот метод позволяет детектировать хромосомные мутации в более чем 80 % случаев хронического лимфоцитарного лейкоза[16].
У каждого отдельного пациента может быть обнаружена одна, две и более стандартных мутации. Исследование, проведённое на 325 пациентах с хроническим лимфоцитарным лейкозом, позволило установить иерархию кариопитов по их прогностической способности: del17p, del11q, трисомия 12, нормальный кариотип и del13q. Если у пациента обнаружено больше одной мутации, то прогноз делают по той из них, которая находится выше в этом списке[16].
Результат FISH-исследования. Определяется только один аллель гена ATM (зеленая метка). У пациента имеется del11q22.3.Хромосомные перестройки ассоциированы с определёнными клиническими характеристиками заболевания[16]:
- del13q14 выявляется в ~55 % случаев, делеция может быть моно- и биаллельной, заболевание, как правило, диагностируется на ранней стадии и развивается медленно, прогноз благоприятный;
- трисомия по хромосоме 12 выявляется в ~15 % случаев, прогноз обычный;
- del11q выявляется в ~15 % случаев, болезнь диагностируют на более поздних стадиях, выше вероятность проявления конституциональных симптомов, болезнь быстро прогрессирует, прогноз неблагоприятный, данная мутация может ассоциироваться с резистентностью к алкилирующим химиопрепаратам;
- del17p13 выявляется в ~7 % случаев, болезнь диагностируют на более поздних стадиях, выше вероятность проявления конституциональных симптомов, болезнь быстро прогрессирует, прогноз наиболее неблагоприятный, клоны часто бывают устойчивы к стандартным схемам химиотерапии с использованием алкилирующих препаратов и/или аналогов пурина[14];
- del6q21 характеризуется неблагоприятным прогнозом[3].
Другие методы[править | править код]
Рутинный физикальный осмотр позволяет получить достаточное представление о клинической динамике, поскольку заболевание носит системный характер. Выполнение УЗИ и компьютерной томографии для оценки объёма внутренних лимфоузлов не является обязательным вне клинических исследований.
Тест на гемолитическую анемию из-за высокой частоты аутоиммунных осложнений при ХЛЛ необходим даже при отсутствии её явных клинических проявлений. Рекомендуется проводить прямую пробу Кумбса, подсчёт числа ретикулоцитов и определение уровня фракций билирубина.
Как правило проведение биопсии костного мозга не требуется для поставки диагноза. Анализ биоптата может помочь сделать прогноз относительно скорости развития болезни, но последние наблюдения показывают, что использование других прогностических маркеров может давать лучшие результаты. Однако анализ аспирата или пунктата костного мозга может понадобиться для выяснения причин цитопении (специфическое поражение костного мозга или аутоиммунное осложнение) путём исследования миелограммы[14].
Некоторые дополнительные тесты используются для предсказания скорости прогрессирования заболевания, но не влияют на выбор схемы лечения. К таким тестам относится определение наличия соматических мутаций в вариабельной области генов тяжёлых цепей иммуноглобулинов (IgVH) и определение количества CD38 и ZAP-70 в клетках, поражённых хроническим лимфоцитарным лейкозом. IgVH без мутаций указывают для более агрессивную болезнь и менее благоприятный прогноз[17][18][19]. Экспрессия CD38 и ZAP-70 коррелирует с отсутствием мутаций в IgVH и плохим прогнозом. Однако пока не до конца ясно, являются ли эти молекулы независимыми прогностическими факторами[14]. Также на агрессивность болезни указывают повышенное количество тимидинкиназы[20], CD23[21] и β2-микроглобулина[22] в сыворотке крови.
Используются системы стадирования, предложенные K. Rai[23] и J. Binet[24]. Оригинальная система Rai была модифицирована с целью снизить количество определяемых групп риска с 5 до 3[14]. Обе системы опираются на данные физического осмотра и стандартные лабораторные анализы и легки в применении. В них отражено естественное течение заболевания — постепенное накопление опухолевой массы. Стадирование позволяет делать прогнозы о выживаемости: прогноз пациентов на поздних стадиях может быть хуже, чем на более ранних. Однако эти системы не дают возможности прогнозировать индивидуальный риск прогрессирования заболевания и выживания на ранних стадиях (стадии 0-II по Rai, A по Binet)[16]. По этой причине стали широко использовать другие прогностические маркеры, такие как цитогенетические характеристики злокачественных клонов, мутационный статус локуса IgVH и количество ZAP-70 или CD38.
|
| |||||||||||||||||||||||
Хронический лимфолейкоз является практически неизлечимым медленнопрогрессирующим (индолентным) заболеванием.
Лечение не начинается сразу после подтверждения диагноза. Заболевание может сохранять стабильность годами, иногда в течение всей жизни больного. Часто наблюдается волнообразное течение с периодами увеличения и уменьшения опухолевого объема. Решение о необходимости начала терапии принимается обычно после периода более или менее длительного наблюдения.
Показания для начала лечения сформулированы в современных рекомендациях. Они отражают картину активной прогрессии заболевания, приводящей к ухудшению медицинского состояния больного и/или качества его жизни.
Из-за системного характера заболевания радиотерапия при хроническом лимфоцитарном лейкозе не применяется. Стандартом терапии являются химиотерапевтические режимы с включением нуклеотидных аналогов, алкилирующих препаратов и моноклональных антител.
Один из наиболее эффективных режимов — «FCR» (англ. fludarabine, cyclophosphamide, rituximab). Он позволяет получить полную ремиссию примерно у 85 % больных низкой группы риска. Однако этот режим имеет побочные эффекты, которые не позволяют использовать его для пациентов пожилого возраста. Кроме того, режим малоэффективен для больных группы высокого риска (например, имеющих делецию 17p)[25].
Активно исследуется возможность применения в терапии алкилирующего препарата бендамустин.
Резистентость к цитостатикам, как правило, обусловлена нарушением механизмов инициации апоптоза в ответ на повреждения ДНК в клетках опухоли. Наиболее типичны мутации гена TP53, приводящие к его инактивации. Клетки с инактивированным p53 не погибают при накоплении повреждений генома. Более того, мутации, индуцированные цитостатиками, могут давать таким клеткам дополнительное преимущество за счет активации онкогенов или инактивации антионкогенов. Таким образом, мутагенез, индуцированный цитостатиками, может являться двигателем клональной эволюции.
У пациентов с резистентным течением в настоящее время используются высокие дозы глюкокортикостероидов, алемтузумаб (моноклональное антитело к CD52[26]), режимы, его содержащие, а также аллогенная трансплантация костного мозга.
Проведение интенсивной химиотерапии и трансплантации костного мозга у пожилых может быть затруднено плохим соматическим статусом и наличием серьезных сопутствующих заболеваний. В этой группе больных часто используется хлорамбуцил или комбинации на его основе.
Новые препараты (леналидомид, BGB-3111, акалабрутиниб, дувелисиб, умбралисиб) и комбинированные режимы на их основе в настоящее время проходят заключительные этапы клинических испытаний.
Существует также значительное количество новых экспериментальных подходов к терапии хронического лимфоцитарного лейкоза, эффективность и безопасность которых окончательно не установлена.
В последние годы показана высокая эффективность ингибиторов тирозинкиназ Btk[27][28] (ибрутиниб, акалабрутиниб и др.) и PI3Kdelta (иделалисиб и др.), а также высокоселективного ингибитора Bcl-2 (венетоклакс). В 2014 году FDA (Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США) выдало разрешение на применение ибрутиниба у больных ХЛЛ, предварительно прошедших как минимум один курс лечения[29]. Данные таргетные препараты обладают высокой активностью даже у пациентов с неблагоприятным прогнозом (del17p) и относительно малотоксичны. В то же время, недостатком является их крайне высокая стоимость.
По клиническим проявлениям хронический лимфоцитарный лейкоз является довольно гетерогенным заболеванием: болезнь может протекать длительно без прогрессии или, наоборот, очень агрессивно[7]. Примерно в 30 % случаев болезнь прогрессирует медленно, так что смерть наступает по причине, не связанной с болезнью. В 15 % случаев смерть от болезни и/или побочных эффектов лечения наступает в течение 2—3 лет с момента постановки диагноза. В остальных случаях болезнь медленно прогрессирует в течение 5—10 лет, после чего наступает терминальная стадия заболевания, за которой следует смерть[30]. В случае пациентов из группы низкого риска медиана выживаемости от момента постановки диагноза достигает 8—10 лет. Известен ряд факторов, которые позволяют прогнозировать результаты лечения и продолжительность жизни, в том числе:
- Наличие или отсутствие признаков соматической гипермутации в генах вариабельных фрагментов иммуноглобулинов В-клеточного рецептора,
- Использование определенных V-генов в структуре В-клеточного рецептора (например, VH3—21),
- Уровень экспрессии тирозинкиназы Zap-70,
- Уровень экспрессии поверхностного маркера CD38,
- Хромосомные мутации del17p, del11q, затрагивающие гены TP53 и ATM,
- Уровень бета-2-микроглобулина в сыворотке крови,
- Стадия заболевания по Rai и Binet,
- Время удвоения числа лимфоцитов периферической крови и т. д.
Опухолевая трансформация, при которой клетки клона приобретают новые характеристики, делающие их похожими на диффузную крупноклеточную лимфому, носит название синдром Рихтера. Прогноз при наличии трансформации крайне неблагоприятный.
- ↑ Disease Ontology release 2019-05-13 — 2019-05-13 — 2019.
- ↑ Monarch Disease Ontology release 2018-06-29sonu — 2018-06-29 — 2018.
- ↑ 1 2 3 4 Chiorazzi N., Rai K. R., Ferrarini M. Chronic lymphocytic leukemia // N Engl J Med. — 2005. — Т. 352, вып. 8. — С. 804—815. — PMID 15728813.
- ↑ Jemal A., Siegel R., Xu J., Ward E. Cancer statistics, 2010 // CA Cancer J Clin. — 2010. — Т. 60, вып. 5. — С. 277—300. — doi:10.3322/caac.20073. — PMID 20610543.
- ↑ 1 2 3 Kipps T. J., Stevenson F. K., Wu C. J., Croce C. M., Packham G., Wierda W. G., O'Brien S., Gribben J., Rai K. Chronic lymphocytic leukaemia. (англ.) // Nature reviews. Disease primers. — 2017. — Vol. 3. — P. 16096. — doi:10.1038/nrdp.2016.96. — PMID 28102226. [исправить]
- ↑ Cerhan J. R., Slager S. L. Familial predisposition and genetic risk factors for lymphoma. (англ.) // Blood. — 2015. — Vol. 126, no. 20. — P. 2265—2273. — doi:10.1182/blood-2015-04-537498. — PMID 26405224. [исправить]
- ↑ 1 2 3 Gaidano G., Foà R., Dalla-Favera R. Molecular pathogenesis of chronic lymphocytic leukemia // J Clin Invest. — 2012. — Т. 122, вып. 10. — С. 3432-3438. — doi:10.1172/JCI64101. — PMID 23023714.
- ↑ Baumann Kreuziger L. M., Tarchand G., Morrison V. A. The impact of Agent Orange exposure on presentation and prognosis of patients with chronic lymphocytic leukemia. (англ.) // Leukemia & lymphoma. — 2014. — Vol. 55, no. 1. — P. 63—66. — doi:10.3109/10428194.2013.794267. — PMID 23573826. [исправить]
- ↑ Schinasi L. H., De Roos A. J., Ray R. M., Edlefsen K. L., Parks C. G., Howard B. V., Meliker J. R., Bonner M. R., Wallace R. B., LaCroix A. Z. Insecticide exposure and farm history in relation to risk of lymphomas and leukemias in the Women's Health Initiative observational study cohort. (англ.) // Annals of epidemiology. — 2015. — Vol. 25, no. 11. — P. 803—810. — doi:10.1016/j.annepidem.2015.08.002. — PMID 26365305. [исправить]
- ↑ Dameshek W. Chronic lymphocytic leukemia — an accumulative disease of immunologically incompetent lymphocytes // Blood. — 1967. — Т. 29, вып. 4:Suppl. — С. 566—584. — PMID 6022294.
- ↑ Messmer B. T., Messmer D., Allen S. L., Kolitz J. E., Kudalkar P., Cesar D., Murphy E. J., Koduru P., Ferrarini M., Zupo S., Cutrona G., Damle R. N., Wasil T., Rai K. R., Hellerstein M. K., Chiorazzi N. In vivo measurements document the dynamic cellular kinetics of chronic lymphocytic leukemia B cells // J Clin Invest. — 2005. — Т. 115, вып. 3. — С. 755—764. — doi:10.1172/jci23409.
- ↑ D'Cruz O. J., Uckun F. M. Novel Bruton's tyrosine kinase inhibitors currently in development // Onco Targets Ther. — 2013. — Т. 6. — С. 161—176. — doi:10.2147/OTT.S33732. — PMID 23493945.
- ↑ Krysov S., Dias S., Paterson A., Mockridge C. I., Potter K. N., Smith K. A., Ashton-Key M., Stevenson F. K., Packham G. Surface IgM stimulation induces MEK1/2-dependent MYC expression in chronic lymphocytic leukemia cells. (англ.) // Blood. — 2012. — Vol. 119, no. 1. — P. 170—179. — doi:10.1182/blood-2011-07-370403. — PMID 22086413. [исправить]
- ↑ 1 2 3 4 5 6 7 8 Hallek M., Cheson B. D., Catovsky D. et al. Guidelines for the diagnosis and treatment of chronic lymphocytic leukemia: a report from the International Workshop on Chronic Lymphocytic Leukemia updating the National Cancer Institute-Working Group 1996 guidelines // Blood. — 2008. — Т. 111, вып. 12. — С. 5446-5456. — doi:10.1182/blood-2007-06-093906. — PMID 18216293.
- ↑ 1 2 3 Rawstron A. C., Bennett F. L., O'Connor S. J., Kwok M., Fenton J. A., Plummer M., de Tute R., Owen R. G., Richards S. J., Jack A. S., Hillmen P. Monoclonal B-cell lymphocytosis and chronic lymphocytic leukemia // N Engl J Med. — 2008. — Вып. 359. — № 6. — С. 575-83. — doi:10.1056/NEJMoa075290. — PMID 18687638.
- ↑ 1 2 3 4 5 Döhner H., Stilgenbauer S., Benner A., Leupolt E., Kröber A., Bullinger L., Döhner K., Bentz M., Lichter P. Genomic aberrations and survival in chronic lymphocytic leukemia // N Engl J Med. — 2000. — Т. 343, № 26. — С. 1910-6. — PMID 11136261.
- ↑ Damle R. N., Wasil T., Fais F., Ghiotto F., Valetto A., Allen S. L., Buchbinder A., Budman D., Dittmar K., Kolitz J., Lichtman S. M., Schulman P., Vinciguerra V. P., Rai K. R., Ferrarini M., Chiorazzi N. Ig V gene mutation status and CD38 expression as novel prognostic indicators in chronic lymphocytic leukemia. (англ.) // Blood. — 1999. — Vol. 94, no. 6. — P. 1840—1847. — PMID 10477712. [исправить]
- ↑ Hamblin T. J., Davis Z., Gardiner A., Oscier D. G., Stevenson F. K. Unmutated Ig V(H) genes are associated with a more aggressive form of chronic lymphocytic leukemia. (англ.) // Blood. — 1999. — Vol. 94, no. 6. — P. 1848—1854. — PMID 10477713. [исправить]
- ↑ Hamblin T. J., Orchard J. A., Ibbotson R. E., Davis Z., Thomas P. W., Stevenson F. K., Oscier D. G. CD38 expression and immunoglobulin variable region mutations are independent prognostic variables in chronic lymphocytic leukemia, but CD38 expression may vary during the course of the disease. (англ.) // Blood. — 2002. — Vol. 99, no. 3. — P. 1023—1029. — PMID 11807008. [исправить]
- ↑ Hallek M., Langenmayer I., Nerl C., Knauf W., Dietzfelbinger H., Adorf D., Ostwald M., Busch R., Kuhn-Hallek I., Thiel E., Emmerich B. Elevated serum thymidine kinase levels identify a subgroup at high risk of disease progression in early, nonsmoldering chronic lymphocytic leukemia. (англ.) // Blood. — 1999. — Vol. 93, no. 5. — P. 1732—1737. — PMID 10029603. [исправить]
- ↑ Knauf W. U., Langenmayer I., Ehlers B., Mohr B., Adorf D., Nerl C. H., Hallek M., Zwingers T. H., Emmerich B., Thiel E. Serum levels of soluble CD23, but not soluble CD25, predict disease progression in early stage B-cell chronic lymphocytic leukemia. (англ.) // Leukemia & lymphoma. — 1997. — Vol. 27, no. 5-6. — P. 523—532. — doi:10.3109/10428199709058320. — PMID 9477135. [исправить]
- ↑ Gentile M., Cutrona G., Neri A., Molica S., Ferrarini M., Morabito F. Predictive value of beta2-microglobulin (beta2-m) levels in chronic lymphocytic leukemia since Binet A stages. (англ.) // Haematologica. — 2009. — Vol. 94, no. 6. — P. 887—888. — doi:10.3324/haematol.2009.005561. — PMID 19483161. [исправить]
- ↑ Rai K. R., Sawitsky A., Cronkite E. P., Chanana A. D., Levy R. N., Pasternack B. S. Clinical staging of chronic lymphocytic leukemia // Blood. — 1975. — Т. 46, вып. 2. — С. 219—234. — PMID 1139039.
- ↑ Binet J. L., Auquier A., Dighiero G., Chastang C., Piguet H., Goasguen J., Vaugier G., Potron G., Colona P., Oberling F., Thomas M., Tchernia G., Jacquillat C., Boivin P., Lesty C., Duault M. T., Monconduit M., Belabbes S., Gremy F. A new prognostic classification of chronic lymphocytic leukemia derived from a multivariate survival analysis // Cancer. — 1981. — Т. 48, вып. 1. — С. 198-206. — PMID 7237385.
- ↑ Riches J. C., Ramsay A. G., Gribben J. G. Chronic lymphocytic leukemia: an update on biology and treatment // Curr Oncol Rep. — 2011. — Т. 13, вып. 5. — С. 379-385. — doi:10.1007/s11912-011-0188-6. — PMID 21773694.
- ↑ Лекарство, применяемое при лейкемии, может стать мощным оружием в борьбе против рассеянного склероза
- ↑ O'Brien S., Furman R. R., Coutre S. E., Sharman J. P., Burger J. A., Blum K. A., Grant B., Richards D. A., Coleman M., Wierda W. G., Jones J. A., Zhao W., Heerema N. A., Johnson A. J., Izumi R., Hamdy A., Chang B. Y., Graef T., Clow F., Buggy J. J., James D. F., Byrd J. C. Ibrutinib as initial therapy for elderly patients with chronic lymphocytic leukaemia or small lymphocytic lymphoma: an open-label, multicentre, phase 1b/2 trial. (англ.) // The lancet oncology. — 2014. — Vol. 15, no. 1. — P. 48—58. — doi:10.1016/S1470-2045(13)70513-8. — PMID 24332241. [исправить]
- ↑ Byrd J. C., Furman R. R., Coutre S. E., Flinn I. W., Burger J. A., Blum K. A., Grant B., Sharman J. P., Coleman M., Wierda W. G., Jones J. A., Zhao W., Heerema N. A., Johnson A. J., Sukbuntherng J., Chang B. Y., Clow F., Hedrick E., Buggy J. J., James D. F., O'Brien S. Targeting BTK with ibrutinib in relapsed chronic lymphocytic leukemia. (англ.) // The New England journal of medicine. — 2013. — Vol. 369, no. 1. — P. 32—42. — doi:10.1056/NEJMoa1215637. — PMID 23782158. [исправить]
- ↑ FDA NEWS RELEASE (неопр.). Дата обращения 24 июля 2014.
- ↑ Spaargaren M., de Rooij M. F., Kater A. P., Eldering E. BTK inhibitors in chronic lymphocytic leukemia: a glimpse to the future. (англ.) // Oncogene. — 2015. — Vol. 34, no. 19. — P. 2426—2436. — doi:10.1038/onc.2014.181. — PMID 24954503. [исправить]
- Патологическая анатомия. Курс лекций. Под ред. В. В. Серова, М. А. Пальцева. — М.: Медицина, 1998
лечение, показатели анализа крови, симптомы, причины, стадии и продолжительность жизни
Лимфолейкоз – это злокачественная опухоль, поражающая клетки лимфоидной ткани, из которой состоят лимфоузлы и другие внутренние органы. Согласно международной классификации заболеваний присвоен код по МКБ-10 С91.
Находящиеся в крови клетки – лейкоциты призваны для защиты человеческого организма от заболеваний и формируют иммунитет. При лимфолейкозе анализ крови показывает, что лимфоцит мутировал и изменил строение. Постепенно накопленные мутированные клетки начинают вытеснять здоровые и, когда превышают количество, отмечается снижение иммунитета. На последней стадии болезни анализ крови включает 98% нетипичных клеток и 2% здоровых.
Признаки лимфолейкоза
Проявления патологии отмечаются на последней стадии болезни. Но возникают тревожные признаки заболевания, на которые стоит обратить внимание. Симптомы лимфолейкоза:
- воспаление лимфоузлов, которое диагностируется при прощупывании;
- болезненные ощущения в селезенке и печени из-за увеличения размера;
- появление желтушного оттенка кожи;
- признаки анемии: предобморочные состояния, бледная кожа;
- ломота в суставах, слабость;
- частые простудные заболевания.
По статистике, заболеванию подвергаются дети возрастом от 5 лет, а также возможно возникновение у пожилых людей после 70 лет.
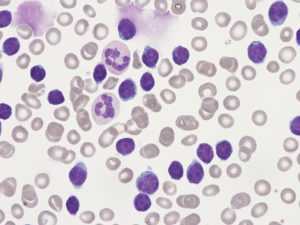
Кровь под микроскопом при лимфолейкозе
Медицина не может сказать, каковы причины возникновения патологии. Одна из главных версий – генетическая предрасположенность. На генетическом уровне в хромосомах лимфоцитов происходит бесконтрольное деление и рост. Предрасположенность, передающаяся по наследству, зафиксирована при хроническом лимфолейкозе. Ученые выяснили, что в семьях со случаями болезни риск заболевания родственников увеличивается в 6 раз.
Выделяют 2 формы лимфоидного лейкоза: острую и хроническую.
Хронический лимфолейкоз
Хронический лимфатический лейкоз – это процесс, при котором нарушается b-клеточный круговорот лимфоцитов. Изменённые лимфоциты воспроизводятся, не погибают и накапливаются в органах. Создаваемые антитела не выполняют защитную функцию.
Распространённость ХЛЛ составляет третью часть заболеваний. В 90% случаев болезнь развивается после 50 лет, при этом мужчины болеют чаще в 2 раза. Причины возникновения заболевания: наследственность, иммунитет, нарушения на генетическом уровне. Для хронического лимфолейкоза характерно развитие иммунодефицита, который повышает чувствительность к вирусам и порождает опухолевые клетки.
Виды и стадии заболевания
Классификация форм хронического типа:
- Доброкачественный лимфолейкоз характеризуется удовлетворительным состоянием пациента. Показатели лейкоцитов в крови растут медленно. Продолжительность жизни с момента констатирования болезни составляет 15-30 лет.
- Прогрессирующий лимфоидный лейкоз начинается так же, как и доброкачественный. Однако повышение лейкоцитов в крови наблюдается из месяца в месяц. Отмечается характерный симптом: увеличение лимфоузлов с мягкой консистенцией.
- Спленомегалическая форма характеризуется увеличением селезёнки и выраженными признаками анемии.
- Опухолевый вид ХХЛ характеризуется такой клинической картиной: лимфоузлы увеличены, с плотной консистенцией. Из-за поражения медиастинальных лимфоузлов происходит сдавливание органов. Показатель лейкоцитов в крови около 100 тыс.
- Т-клеточный лимфолейкоз может характеризоваться увеличением лимфоузлов, поражением кожи в виде бляшек, язв и опухоли.
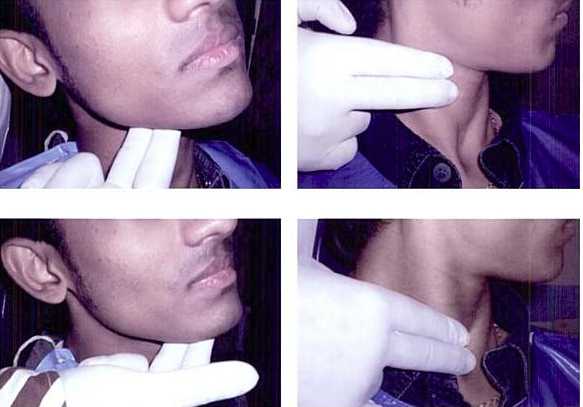
Обследование лимфатических узлов
Выделяют стадии протекания болезни: начальную, развернутую и терминальную. При начальной стадии жалобы отсутствуют. Но с течением времени человек ощущает постоянную утомляемость, слабость, повышенную потливость. В крови количество лейкоцитов превышают 50 тыс., констатируется наличие клеток Боткина-Гумпрехта. Костный мозг характеризуется большим количеством лимфоцитов. Развёрнутая стадия представляет генерализованное увеличение лимфоузлов, увеличение размеров печени и селезенки. Из характерных признаков: отек лица, анемия, шум в ушных раковинах. При хроническом лимфолейкозе терминальной стадии выражен интоксикационный синдром. Увеличенные лимфоузлы сдавливают ткани, на фоне этого возникает болевой синдром. Развивается бластный криз.
Инфекционные осложнения при ХЛЛ возникают на любой стадии, наиболее часто проявляются в виде лёгочных инфекций.
Помимо доброкачественного течения болезни, хронический лимфоцитарный лейкоз становится причиной развития таких патологий, как волосатоклеточный лейкоз (ВЛЛ) и болезнь Рихтера. ВВЛ – редкая опухоль, поражающая лимфоидные клетки костного мозга, селезенки и крови. Синдром Рихтера – заболевание, при котором происходит развитие крупноклеточного образования – лимфомы.
Лечение
Хронический лимфолейкоз обычно имеет доброкачественный характер. Начальные стадии отличаются отсутствием симптоматики. При большой скорости прогрессирования назначается химиотерапия. Показаниями к терапии являются такие симптомы: увеличение лимфоузлов, провоцирующих сдавливание внутренних органов, потеря веса и анемические признаки. Выбор терапии основан на 3 факторах: характер болезни, возраст и состояние пациента, наличие сопутствующих осложнений. В зависимости от возрастной категории, в развитии патологии выделяют пациентов молодого, преклонного и старческого возраста.
Используется также метод лучевой терапии. Он эффективен при лечении лимфоузлов, находящихся в локальной зоне.
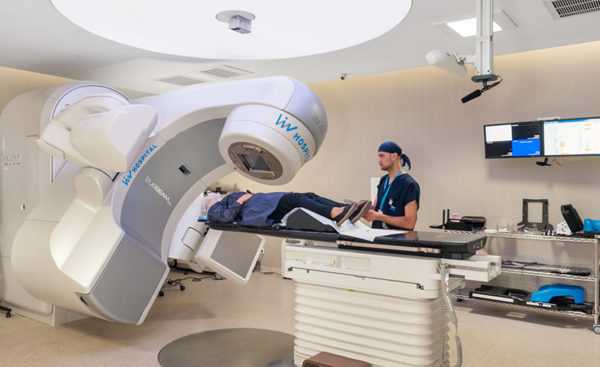
Острый лимфолейкоз
Острый лимфолейкоз – злокачественный вид поражения кровеносной системы, характеризующийся увеличением количества лимфобластов. Для типичного течения болезни характерно наличие анемии, увеличения лимфоузлов, постоянная кровоточивость, расстройство дыхательной системы и поражение центральной нервной системы.
ОЛЛ – онкологическое образование, которое имеет распространение среди детей дошкольного возраста. У детей наблюдается первичное появление болезни, у взрослых выступает в виде осложнения после хронического лимфолейкоза. Прогнозы выздоровления у ребенка являются неоднозначными, так как патология характеризуется рецидивами.
Причины возникновения
Этиология болезни основана на предположениях ученых о возможных факторах риска. Болезнь возникает из-за образования быстроразмножающихся клеток. Генетические нарушения, вызывающие патологические изменения, возникают ещё в утробе матери.
В группу повышенного риска также попадают люди, подвергнутые воздействию радиационных лучей.
Лучевые воздействия от радиотерапии, которыми устранялась опухоль другого вида, или облучение рентгенологическим аппаратом тоже могут способствовать развитию патологии. Риск развития острого лейкоза повышается при контакте беременной женщины с некоторыми группами токсических веществ.
Симптомы
Болезнь характеризуется стремительным развитием и разнообразной симптоматикой. Наиболее часто начало болезни носит симптомы: повышенная и субфебрильная температура, слабость, признаки интоксикации, дискомфорт и ощущение распирания в животе, частые боли. А также кровотечения из носа, отёки ног, появление кожных высыпаний, ноющие суставы.
Группы симптомов формируют синдромы, приводящие к сбою работы внутренних органов:
- анемический синдром – характеризуется субфебрильной температурой, предобморочным состоянием, быстрой утомляемостью;
- гиперпластический – внутренние органы увеличиваются в размере;
- геморрагический – кровоизлияния на кожных участках проявляются в виде мелких точек и крупных бляшек;
- болевой синдром – из-за интоксикации организма ощущается боль и ломота в суставах.
Происходит повреждение костной системы, головного мозга, черепно-мозговых нервов, органов пищеварения, почек. Есть вероятность лейкозной инфильтрация яичников.
Рак может привести также к патологии под названием миелолейкоз, при которой поражаются стволовые клетки костного мозга.
Диагностика
Формулировка диагноза осуществляется с помощью результатов ОАМ и биохимического анализа крови. Обязательный метод исследования – миелограмма. С его помощью берут мазок из костного мозга для дальнейшего исследования. В крови выявляется повышенное СОЭ, анемия и лейкоцитоз. Результат миелограммы говорит о наличии бластных клеток. Чтобы отследить онкологический процесс, назначается спинномозговая пункция. С помощью этого метода отслеживается состояние нервной системы.
На основании результатов исследования пациенту присваивают группу риска и назначают лечение. УЗИ проводят с целью обследовать селезёнку и печень, отследить размеры и степень поражения. Рентген помогает выявить распространение метастазов.
Дополнительная диагностика осуществляется методом иммунофенотипирования. Он дает возможность определить иммунофенотип бластных клеток опухолевого образования костного мозга. Это помогает достоверно диагностировать патологию, разделить пациентов на группы риска и предупредить возможные рецидивы.
Проводится также дифференциальная диагностика, исключающая все возможные варианты болезней и помогающая поставить правильный диагноз.
Лечение
Для лечения ОЛЛ используется химиотерапия. Выделяют регионарную, комбинированную и интратекальную химиотерапии.
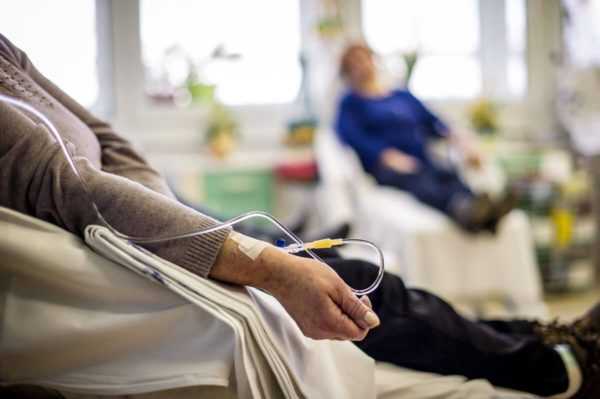
Проведение процедуры химиотерапии
При регионарной химиотерапии вещество препарата вводится во внутренние органы. Комбинированная терапия предполагает введение нескольких противораковых препаратов. При интратекальной терапии препараты вводятся прямо в позвоночник, при наличии опухоли в спинном мозге. При этом пациент дополнительно лечится с помощью внутримышечных инъекций.
Химическая терапия имеет 3 этапа:
- Этап индукции характеризуется введением в организм вещества с целью достичь первой ремиссии. На этапе индукции происходит разрушение раковых клеток. Длительность лечения составляет 2 недели.
- На этапе консолидации уничтожается оставшаяся часть клеток. Для этой цели препараты вводятся через вену.
- Этап реиндукции длится несколько лет для поддержки ремиссии и исключения вероятности рецидивов. Во время поддерживающей терапии применяются антибиотики.
Переносимость химиотерапии носит личностный характер. Применение противоопухолевых препаратов имеет достаточно тяжелые последствия для организма. Это связано с активным распадом злокачественных клеток, которые приводят к образованию большого количества продуктов обмена, что вызывает интоксикацию организма. Также из-за низкого содержания лейкоцитов в крови высока вероятность заражения инфекциями. Поэтому важно соблюдать принципы ухода за пациентами в клиниках: полная изоляция, частые влажные уборки в палате, использование стерильной одежды медперсонала.
Если по истечению 33 дней терапии не наступает улучшений либо происходят ранние рецидивы, пациенту назначается пересадка костного мозга.

Внутренняя и внешняя лучевая терапия используются при распространении опухоли в спинном мозге. Применяется в виде излучения радиации в области опухолевого образования или введения специального вещества в ткань опухоли.
Лечить острый лимфолейкоз у детей и взрослых наиболее эффективно в зарубежных странах. В благоприятном исходе лечения способна помочь клиника в Израиле. Медики страны применяют в своей практике высококачественные препараты и современные технологии.
Прогноз жизни
Хронический лимфолейкоз – заболевание, не поддающееся лечению, но имеющее удовлетворительный прогноз. Агрессивное течение болезни с возможным летальным исходом составляет 15%. В других случаях продолжительность жизни составляет 15-20 лет с момента заболевания. Пациент может жить полноценной жизнью, выполняя при этом клинические рекомендации – систематически обследоваться, соблюдать здоровый образ жизни, наладить питание и исключить алкоголь. Обязательным условием является постоянная диета.
Острый лимфолейкоз имеет большую вероятность неблагоприятных прогнозов. По статистике, дети лучше поддаются лечению. У 70% детей после лечения наступает 5-летний период ремиссии. Взрослые поддаются ремиссии в 40-45% случаев. Детям с диагнозом возможно оформить инвалидность и получать денежное пособие.
Если своевременно начать лечить заболевание у детей, есть вероятность полного выздоровления. Для взрослых вероятность подобного исхода достаточно низкая.
Хронический лимфолейкоз - причины, симптомы, диагностика и лечение, прогноз
Хронический лимфолейкоз – это онкологическое заболевание, сопровождающееся накоплением атипичных зрелых В-лимфоцитов в периферической крови, печени, селезенке, лимфоузлах и костном мозге. На начальных стадиях проявляется лимфоцитозом и генерализованной лимфоаденопатией. При прогрессировании хронического лимфолейкоза наблюдаются гепатомегалия и спленомегалия, а также анемия и тромбоцитопения, проявляющиеся слабостью, утомляемостью, петехиальными кровоизлияниями и повышенной кровоточивостью. Отмечаются частые инфекции, обусловленные снижением иммунитета. Диагноз устанавливается на основании лабораторных исследований. Лечение – химиотерапия, пересадка костного мозга.
Общие сведения
Хронический лимфолейкоз – заболевание из группы неходжкинских лимфом. Сопровождается увеличением количества морфологически зрелых, но неполноценных В-лимфоцитов. Хронический лимфолейкоз является самой распространенной формой гемобластозов, составляет треть всех лейкозов, диагностируемых в США и странах Европы. Мужчины страдают чаще женщин. Пик заболеваемости приходится на возраст 50-70 лет, в этом периоде выявляется около 70% от общего количества хронических лимфолейкозов.
Пациенты молодого возраста страдают редко, до 40 лет первые симптом болезни возникают всего у 10% больных. В последние годы специалисты отмечают некоторое «омоложение» патологии. Клиническое течение хронического лимфолейкоза очень вариативно, возможно как продолжительное отсутствие прогрессирования, так и крайне агрессивный вариант с летальным исходом в течение 2-3 лет после постановки диагноза. Существует ряд факторов, позволяющих прогнозировать течение заболевания. Лечение осуществляют специалисты в области онкологии и гематологии.
Хронический лимфолейкоз
Причины
Причины возникновения окончательно не выяснены. Хронический лимфолейкоз считается единственным лейкозом с неподтвержденной связью между развитием заболевания и неблагоприятными факторами внешней среды (ионизирующим излучением, контактом с канцерогенными веществами). Специалисты считают, что основным фактором, способствующим развитию хронического лимфолейкоза, является наследственная предрасположенность. Типичные хромосомные мутации, вызывающие повреждения онкогенов на начальной стадии болезни, пока не выявлены, однако исследования подтверждают мутагенную природу заболевания.
Патогенез
Клиническая картина хронического лимфолейкоза обусловлена лимфоцитозом. Причиной лимфоцитоза становится появление большого количества морфологически зрелых, но иммунологически дефектных В-лимфоцитов, неспособных к обеспечению гуморального иммунитета. Ранее считали, что аномальные В-лимфоциты при хроническом лимфолейкозе являются долго живущими клетками и редко подвергаются делению. В последующем эта теория была опровергнута.
Исследования показали, что В-лимфоциты быстро размножаются. Ежедневно в организме больного образуется 0,1-1% от общего количества атипичных клеток. У разных больных поражаются различные клоны клеток, поэтому хронический лимфолейкоз можно рассматривать как группу близкородственных заболеваний с общим этиопатогенезом и сходной клинической симптоматикой.
При изучении клеток выявляется большое разнообразие. В материале могут преобладать широкоплазменные либо узкоплазменные клетки с молодыми либо сморщенными ядрами, почти бесцветной либо ярко окрашенной зернистой цитоплазмой. Пролиферация аномальных клеток происходит в псевдофолликулах – скоплениях лейкозных клеток, располагающихся в лимфоузлах и костном мозге.
Причинами цитопении при хроническом лимфолейкозе являются аутоиммунное разрушение форменных элементов крови и подавление пролиферации стволовых клеток, обусловленное повышением уровня Т-лимфоцитов в селезенке и периферической крови. Кроме того, при наличии киллерных свойств разрушение кровяных клеток могут вызывать атипичные В-лимфоциты.
Классификация
С учетом симптомов, морфологических признаков, скорости прогрессирования и реакции на терапию различают следующие формы болезни:
- Хронический лимфолейкоз с доброкачественным течением. Состояние больного долго остается удовлетворительным. Отмечается медленное увеличение количества лейкоцитов в крови. С момента постановки диагноза до стабильного увеличения лимфоузлов может пройти несколько лет или даже десятилетий. Больные сохраняют трудоспособность и привычный образ жизни.
- Классическая (прогрессирующая) форма хронического лимфолейкоза. Лейкоцитоз нарастает в течение месяцев, а не лет. Отмечается параллельное увеличение лимфоузлов.
- Опухолевая форма хронического лимфолейкоза. Отличительной особенностью этой формы является нерезко выраженный лейкоцитоз при выраженном увеличении лимфоузлов.
- Костномозговая форма хронического лимфолейкоза. Выявляется прогрессирующая цитопения при отсутствии увеличения лимфатических узлов, печени и селезенки.
- Хронический лимфолейкоз с увеличением селезенки.
- Хронический лимфолейкоз с парапротеинемией. Отмечаются симптомы одной из вышеперечисленных форм заболевания в сочетании с моноклональной G- или M-гаммапатией.
- Прелимфоцитарная форма хронического лимфолейкоза. Отличительной особенностью этой формы является наличие лимфоцитов, содержащих нуклеолы, в мазках крови и костного мозга, образцах ткани селезенки и лимфоузлов.
- Волосатоклеточный лейкоз. Выявляются цитопения и спленомегалия при отсутствии увеличения лимфоузлов. При микроскопическом исследовании обнаруживаются лимфоциты с характерным «моложавым» ядром и «неровной» цитоплазмой с обрывами, фестончатыми краями и ростками в виде волосков либо ворсинок.
- Т-клеточная форма хронического лимфолейкоза. Наблюдается в 5% случаев. Сопровождается лейкемической инфильтрацией дермы. Обычно быстро прогрессирует.
Выделяют три стадии клинических стадии хронического лимфолейкоза: начальную, развернутых клинических проявлений и терминальную.
Симптомы хронического лимфолейкоза
На начальной стадии патология протекает бессимптомно и может выявляться только по анализам крови. В течение нескольких месяцев или лет у больного хроническим лимфолейкозом выявляется лимфоцитоз 40-50%. Количество лейкоцитов приближено к верхней границе нормы. В обычном состоянии периферические и висцеральные лимфоузлы не увеличены. В период инфекционных заболеваний лимфатические узлы могут временно увеличиваться, а после выздоровления снова уменьшаться. Первым признаком прогрессирования хронического лимфолейкоза становится стабильное увеличение лимфоузлов, нередко – в сочетании с гепатомегалией и спленомегалией.
Вначале поражаются шейные и подмышечные лимфоузлы, затем – узлы в области средостения и брюшной полости, потом – в паховой области. При пальпации выявляются подвижные безболезненные плотноэластические образования, не спаянные с кожей и близлежащими тканями. Диаметр узлов при хроническом лимфолейкозе может колебаться от 0,5 до 5 и более сантиметров. Крупные периферические лимфоузлы могут выбухать с образованием видимого косметического дефекта. При значительном увеличении печени, селезенки и висцеральных лимфоузлов может наблюдаться сдавление внутренних органов, сопровождающееся различными функциональными нарушениями.
Пациенты с хроническим лимфолейкозом жалуются на слабость, беспричинную утомляемость и снижение трудоспособности. По анализам крови отмечается увеличение лимфоцитоза до 80-90%. Количество эритроцитов и тромбоцитов обычно остается в пределах нормы, у некоторых больных выявляется незначительная тромбоцитопения. На поздних стадиях хронического лимфолейкоза отмечаются снижение веса, ночные поты и повышение температуры до субфебрильных цифр. Характерны расстройства иммунитета. Больные часто страдают простудными заболеваниями, циститом и уретритом. Наблюдается склонность к нагноению ран и частое образование гнойников в подкожной жировой клетчатке.
Причиной летального исхода при хроническом лимфолейкозе часто становятся тяжелые инфекционные заболевания. Возможны воспаления легких, сопровождающиеся спаданием легочной ткани и грубыми нарушениями вентиляции. У некоторых больных развивается экссудативный плеврит, который может осложняться разрывом или сдавлением грудного лимфатического протока. Еще одним частым проявлением развернутого хронического лимфолейкоза является опоясывающий лишай, который в тяжелых случаях становится генерализованным, захватывая всю поверхность кожи, а иногда и слизистые оболочки. Аналогичные поражения могут наблюдаться при герпесе и ветряной оспе.
Осложнения
В числе возможных осложнений хронического лимфолейкоза – инфильтрация преддверно-улиткового нерва, сопровождающаяся расстройствами слуха и шумом в ушах. В терминальной стадии хронического лимфолейкоза может наблюдаться инфильтрация мозговых оболочек, мозгового вещества и нервных корешков. По анализам крови выявляются тромбоцитопения, гемолитическая анемия и гранулоцитопения.
Возможна трансформация хронического лимфолейкоза в синдром Рихтера – диффузную лимфому, проявляющуюся быстрым ростом лимфоузлов и формированием очагов за пределами лимфатической системы. До развития лимфомы доживает около 5% пациентов. В остальных случаях смерть наступает от инфекционных осложнений, кровотечений, анемии и кахексии. У некоторых больных хроническим лимфолейкозом развивается тяжелая почечная недостаточность, обусловленная инфильтрацией почечной паренхимы.
Диагностика
В половине случаев патологию обнаруживают случайно, при обследовании по поводу других заболеваний или при проведении планового осмотра. При постановке диагноза учитывают жалобы, анамнез, данные объективного осмотра, результаты анализов крови и иммунофенотипирования. Диагностическим критерием хронического лимфолейкоза является увеличение количества лейкоцитов в анализе крови до 5×109/л в сочетании с характерными изменениями иммунофенотипа лимфоцитов. При микроскопическом исследовании мазка крови выявляются малые В-лимфоциты и тени Гумпрехта, возможно – в сочетании с атипичными или крупными лимфоцитами. При иммунофенотипировании подтверждается наличие клеток с абберантным иммунофенотипом и клональность.
Определение стадии хронического лимфолейкоза осуществляют на основании клинических проявлений заболевания и результатов объективного осмотра периферических лимфоузлов. Для составления плана лечения и оценки прогноза при хроническом лимфолейкозе проводят цитогенетические исследования. При подозрении на синдром Рихтера назначают биопсию. Для определения причин цитопении выполняют стернальную пункцию костного мозга с последующим микроскопическим исследованием пунктата.
Лечение хронического лимфолейкоза
На начальных стадиях хронического лимфолейкоза применяют выжидательную тактику. Пациентам назначают обследование каждые 3-6 месяцев. При отсутствии признаков прогрессирования ограничиваются наблюдением. Показанием к проведению активного лечения является увеличение количества лейкоцитов вдвое и более в течение полугода. Основным методом лечения хронического лимфолейкоза является химиотерапия. Наиболее эффективной комбинацией лекарственных препаратов обычно становится сочетание ритуксимаба, циклофосфамида и флударабина.
При упорном течении хронического лимфолейкоза назначают большие дозы кортикостероидов, осуществляют пересадку костного мозга. У больных пожилого возраста с тяжелой соматической патологией использование интенсивной химиотерапии и пересадка костного мозга могут быть затруднены. В подобных случаях проводят монохимиотерапию хлорамбуцилом или применяют данный препарат в сочетании с ритуксимабом.
При хроническом лимфолейкозе с аутоиммунной цитопенией назначают преднизолон. Лечение осуществляют до улучшения состояния больного, при этом продолжительность курса терапии составляет не менее 8-12 месяцев. После стабильного улучшения состояния пациента лечение прекращают. Показанием для возобновления терапии является клиническая и лабораторная симптоматика, свидетельствующая о прогрессировании болезни.
Прогноз
Хронический лимфолейкоз рассматривается как практически неизлечимое длительно текущее заболевание с относительно удовлетворительным прогнозом. В 15% случаев наблюдается агрессивное течение с быстрым нарастанием лейкоцитоза и прогрессированием клинической симптоматики. Летальный исход при этой форме хронического лимфолейкоза наступает в течение 2-3 лет. В остальных случаях отмечается медленное прогрессирование, средняя продолжительность жизни с момента постановки диагноза колеблется от 5 до 10 лет. При доброкачественном течении срок жизни может составлять несколько десятилетий. После прохождения курса лечения улучшение наблюдается у 40-70% больных хроническим лимфолейкозом, однако полные ремиссии выявляются редко.
Хронический лимфолейкоз - анализы крови, продолжительность жизни, лечение
Хронический лимфоцитарный лейкоз — одно из самых распространённых онкогематологических заболеваний, на долю которого приходится треть всех лейкозов. Болеют, как правило, люди старше 60 лет, мужчины — в 2-3- раза чаще женщин. Часто используется аббревиатура — ХЛЛ.Причина болезни до сих пор неизвестна. Основной теорией считается (т.е. неясно вообще ничего) генетическая.
При хроническом лимфолейкозе в костном мозге вырабатываются зрелые, но ненормальные лимфоциты. Атипичные клетки (в 2-5% случаев — Т-лимфоциты, в остальных — В-лимфоциты) постепенно скапливаются в костном мозге, вытесняя клетки других ростков крови, а затем попадают в другие органы.
Узнать точные ценыЛучшие клиники Израиля по лечению рака
Симптомы хронического лимфолейкоза
Опухолевый процесс развивается очень медленно. Чаще всего заболевание выявляют случайно при сдаче планового анализа крови. Его симптомы похожи на симптомы других опухолей крови:
- слабость;
- похудение;
- потливость;
- увеличение лимфузлов в области шеи, подмышек, паха;
- боль или чувство распирания в животе при увеличении селезенки.
На поздних стадиях болезни возникает анемия и тромбоцитопения. Клинически они проявляются:
- одышкой;
- повышенной утомляемостью;
- повышенной кровоточивостью слизистых;
- образованием на коже синяков.
При лимфолейкозе у больных резко снижается сопротивляемость инфекции. Они часто страдают опоясывающим лишаем, воспалением легких, даже укусы комаров могут вызвать тяжелую интоксикацию. Инфекционный процесс может стать причиной смерти пациента.
К другим тяжелым осложнениям болезни относятся саркомный рост лимфузла (он приобретает каменистую плотность, сдавливает соседние ткани и прорастает в них, вызывая боль) и почечная недостаточность (внезапное прекращение мочевыделения).
Ведущие израильские онкологи
Диагностика лимфолейкоза — анализы крови, другие методы
В норме содержание лимфоцитов составляет 19-39% от всех лейкоцитов. Если их количество возрастает до 40% и более, можно заподозрить наличие хронического лимфолейкоза.
80-90% лимфоцитов говорит о практически полном замещении атипичными клетками костного мозга.
Характерный признак заболевания – т.н. «тени Гумпрехта» в мазке крови, представляющие собой полуразрушенные ядра лимфоцитов.
Чтобы подтвердить диагноз, проводятся следующие исследования:
- костномозговая пункция;
- клеточное иммунофенотипирование;
- биопсия пораженного лимфузла;
- определение уровня иммуноглобулинов;
- определение уровня бета2-микроглобулина.
Лечение хронической формы лимфолейкоза
На ранней стадии хронического лимфолейкоза лечение не проводится. У большинства людей он протекает так медленно, что они могут долго обходиться без медицинского вмешательства, нормально себя чувствуя. Не бегите «впереди паровоза» — можно навредить себе.
Тактика лечения зависит от стадии лимфолейкоза:
- А — увеличены одна-две группы лимфузлов, тромбоцитопении и анемии нет;
- В – увеличены 3 или более групп лимфузлов, тромбоцитопении и анемии нет;
- С – есть анемия или тромбоцитопения, независимо от числа увеличенных лимфузлов.
Лечение начинают при признаках прогрессирования процесса:
- быстром нарастании в крови числа лимфоцитов;
- прогрессирующем увеличении лимфузлов;
- выраженном увеличении селезенки;
- нарастании тромбоцитопении и анемии;
- появлении признаков опухолевой интоксикации.
Какие методы лечения показаны при хроническом лимфолейкозе?
Рассчитать стоимость леченияПрогноз для хронического лимфолейкоза
Хронический лимфолейкоз считается неизлечимым заболеванием. Неблагоприятными в плане прогноза являются анемия и тромбоцитопения, двукратное увеличение лимфоцитов в крови меньше чем за год, повышение бета2-микроглобулина. При появлении осложнений прогноз значительно ухудшается.
Продолжительность жизни пациентов колеблется в широких пределах — от 10-12 лет в стадии А до 1-2 лет в стадии С.
Вывод: если у Вас случайно обнаружили хронический лимфолейкоз, желательно вести «умеренно-здоровый» образ жизни без существенных физических нагрузок — есть шанс «пережить» заболевание.
Лимфолейкоз. Продолжительность жизни и фото
Для многих людей диагноз лимфолейкоз или рак крови звучит как приговор. Но мало кто знает, что за последние 15 лет в медицине появился мощный лекарственный арсенал, благодаря которому возможно достичь многолетней ремиссии или так называемого “относительного излечения”, и даже отмены фармакологических препаратов.
Что такое лимфолейкоз и каковы причины его появления?
Это раковое заболевание, при котором поражаются лейкоциты, костный мозг, периферическая кровь, и в процесс вовлекаются лимфоидные органы.
Ученые склоняются к тому, что причина заболевания заложена на генетическом уровне. Очень выражена так называемая семейная предрасположенность. Считают, что риск развития болезни у ближайших родственников, а именно у детей, в 8 раз выше. При этом определенного гена, вызывающего заболевание, обнаружено не было.
Недуг наиболее распространен в Америке, Канаде, в Западной Европе. И почти редкостью лимфолейкоз является в странах Азии и Японии. Даже среди представителей азиатских стран, которые родились и выросли в Америке, это заболевание встречается крайне редко. Такие многолетние наблюдения позволили сделать вывод, что факторы окружающей среды на развитие болезни не влияют.
Лимфолейкоз может развиться и как вторичное заболевание после лучевой терапии (в 10% случаев).
Предполагают, что некоторые врожденные патологии могут повлечь развитие болезни: Синдром Дауна, Синдром Вискотта-Олдрича.
Формы заболевания
Острый лимфолейкоз (ОЛЛ) ─ рак, который морфологически представлен незрелыми лимфоцитами (лимфобластами). Специфических симптомов, по которым можно поставить однозначный диагноз не существует.
Хронический лимфолейкоз (ХЛЛ) ─ опухоль, состоящая из зрелых лимфоцитов ─ многолетнее вялотекущее заболевание.
Симптомы
Симптомы, характерные для ЛЛ:
- увеличение периферических лимфоузлов, печени, селезенки;
- повышенная потливость, высыпания на коже, незначительное повышение температуры:
- потеря аппетита, снижение веса, хронический упадок сил;
- слабость в мышцах, боли в костях;
- иммунодефицит ─ нарушается иммунологическая реактивность организма, присоединяются инфекции;
- иммунный гемолиз ─ повреждение эритроцитов;
- иммунная тромбоцитопения ─ приводит к кровоизлияниям, кровотечениям, наличию крови в моче;
- вторичные опухоли.
Стадии лимфолейкоза в зависимости от формы заболевания
Стадии ОЛЛ:
- Первичная атака ─ период проявления первых симптомов, обращение к врачу, постановка точного диагноза.
- Ремиссия (ослабление или исчезновение симптомов) ─ наступает после лечения. Если этот период длится более пяти лет, то у пациента диагностируют полное выздоровление. Тем не менее, каждые полгода нужно проводить клиническое исследование крови.
- Рецидив ─ возобновление болезни на фоне кажущегося выздоровления.
- Резистентность ─ невосприимчивость и устойчивость к химиотерапии, когда несколько проведенных курсов лечения не дали результатов.
- Ранняя смертность ─ пациент погибает вначале лечения химиопрепаратами.
Стадии ХЛЛ зависят от показателей крови и от степени вовлечения лимфоидных органов (лимфоузлы головы и шеи, подмышек, паха, селезенка, печень) в патологический процесс:
- Стадия А ─ патология охватывает менее трех областей, выраженный лимфоцитоз, риск низкий, выживаемость более 10 лет.
- Стадия В ─ поражены три и более области, лимфоцитоз, риск средний или промежуточный, выживаемость 5-9 лет.
- Стадия С ─ поражены все лимфоузлы, лимфоцитоз, тромбоцитопения, анемия, риск высокий, выживаемость 1,5-3 года.
Что входит в диагностику?
Стандартные обследования для постановки диагноза:
- Клинические методы исследования ─ развернутый анализ крови (лейкоцитарная формула).
- Иммунофенотипирование лейкоцитов ─ диагностика, которая дает характеристику клеткам (определяет их тип и функциональное состояние). Это позволяет понять природу болезни и спрогнозировать ее дальнейшее развитие.
- Трепанобиопсия костного мозга ─ пункция с извлечением целостного фрагмента костного мозга. Чтобы метод был максимально информативным, взятая ткань должна сохранять свою структуру.
- Цитогенетическое исследование является обязательным в онкогематологии. Метод представляет анализ хромосом клеток костного мозга под микроскопом.
- Молекулярно-биологическое исследование ─ генная диагностика, анализ ДНК и РНК. Помогает диагностировать заболевание на ранних этапах, спланировать и обосновать дальнейшее лечение.
- Иммунохимическое исследование крови и мочи ─ определяет параметры лейкоцитов.
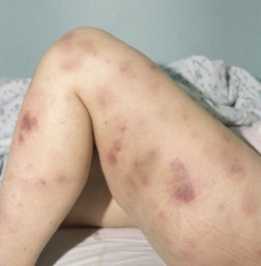
Внешнее проявление заболевания
Современное лечение лимфолейкоза
Подход к лечению ОЛЛ и ХЛЛ разный.
Терапия острого лимфолейкоза проходит в два этапа:
- Первый этап направлен на достижение стойкой ремиссии путем уничтожения патологических лейкоцитов в костном мозге и крови.
- Второй этап (постремиссионная терапия) ─ уничтожение неактивных лейкоцитов, которые в будущем могут привести к рецидиву.
Стандартные методы лечения ОЛЛ:
Химиотерапия
Систематическая (препараты попадают в общий кровоток), интратекальная (химиопрепараты вводятся в канал позвоночника, где находится цереброспинальная жидкость), региональная (лекарства действуют на определенный орган).
Лучевая терапия
Она бывает внешняя (облучение специальным аппаратом) и внутренняя (размещение герметично упакованных радиоактивных веществ в самой опухоли или возле нее). Если есть риск распространения опухоли в ЦНС, то применяют внешнюю лучевую терапию.
ТКМ или ТГК
Трансплантация костного мозга или гемопоэтических стволовых клеток (предшественники клеток крови).
Биологическая терапия
Направлена на восстановление и стимуляцию иммунитета пациента.
Восстановление и нормализация работы костного мозга наступает не ранее, чем через два года после лечения химиопрепаратами.
Для лечения ХЛЛ применяют химиотерапию и терапию ИТК ─ ингибиторы тирозинкиназы. Ученые выделили белки (тирозинкиназы), которые способствуют росту и большой выработке лейкоцитов из стволовых клеток. Препараты ИТК блокируют эту функцию.
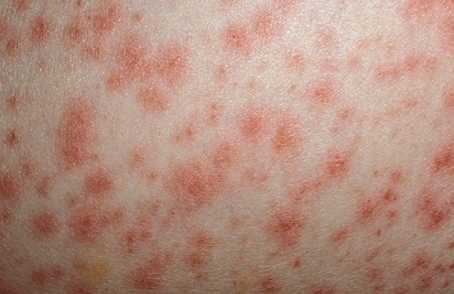
Внешнее проявление заболевания
Прогноз и продолжительность жизни
Онкологические заболевания по смертности занимают в мире второе место. Доля лимфолейкоза в этой статистике не превышает 2,8%.
Важно!
Острая форма в основном развивается у детей и подростков. Прогноз на благоприятный исход в условиях инновационных технологий лечения очень высокий и составляет более 90%. В возрасте 2-6 лет наступает почти 100% выздоровление. Но должно соблюдаться одно условие ─ своевременное обращение за специализированной медицинской помощью!
Хроническая форма ─ это заболевание взрослых. Наблюдается четкая закономерность развития болезни, связанной с возрастом пациентов. Чем старше человек, тем большая вероятность возникновения рака крови. Например, в 50 лет фиксируется 4 случая на 100 000 человек, а в 80 лет это уже 30 случаев на такое же количество людей. Пик заболевания приходится на 60 лет. Лимфолейкоз чаще встречается у мужчин, это 2/3 всех случаев. Причина такой половой дифференциации не ясна. Хроническая форма неизлечима, но прогноз десятилетней выживаемости составляет 70% (за эти годы болезнь ни разу не дает рецидивов).
стадии, диагностика, лечение — Онкоцентр «Добрый прогноз» Диагностика и лечение хронического лимфолейкоза в Украине в Киеве в Онкоцентре «Добрый прогноз» Многие пациенты и их родственники тратят время (1-6 мес), пытаясь самостоятельно разобраться в своей болезни и вариантах лечения. Многие пациенты и их родственники тратят время (1-6 мес.), пытаясь самостоятельно разобраться в своей болезни и вариантах лечения. Хронический лимфоцитарный лейкоз (ХЛЛ) — онкозаболевание крови, в результате которого в кровотоке, лимфоидных органах и печени накапливаются измененные В-лимфоциты. Проявлениями начала заболевания служат выраженный лимфоцитоз и лимфоаденопатия, при дальнейшем развитии выявляются спленомегалия и гепатомегалия, изменения клеточного состава крови. ХЛЛ включен в категорию неходжкинских лимфом и представляет наиболее распространенный тип гемобластозов, составляя примерно треть всех разновидностей лейкозов. Отмечается, что среди мужского населения эта онкопатология крови диагностируется несколько чаще, чем у женщин, причем в основном болезнь встречается у пациентов возрастной группы от 55 до 70 лет. До сорокалетнего возраста заболевание возникает крайне редко, однако в последнее время наблюдается тенденция к его «омоложению». Клинические проявления достаточно варьируют, скорость развития патологии также различается в разных случаях. Хронический лимфолейкоз: причины возникновения и особенности До сих пор точно не выяснены причины онкогематологической патологии. Доказано, что болезнь является единственной формой лейкоза, развитие которой не объясняется воздействием физических и химических канцерогенных соединений или внешними негативными факторами. Наиболее вероятно, риск возникновения ХЛЛ связан с наследственным фактором. Одним из главных клинических проявлений является лимфоцитоз —появление избыточного числа зрелых В-лимфоцитов, при этом не обладающих свойствами, обеспечивающими гуморальную иммунную защиту. Относительно недавно ученые придерживались мнения, что для хронического лимфолейкоза характерна большая продолжительность жизни и резкое понижение способности к делению лимфоцитарных клеток. Однако позднее эта теория была опровергнута, поскольку обнаружилось активное деление, ежедневно приводящее к образованию до 1% клеток с патологическими изменениями. Развивающаяся цитопения, также может вызываться аутоиммунным поражением кровяных клеток и угнетением пролиферативных свойств стволовых клеток. Кроме того, патологические В-лимфоциты также могут проявлять киллерные свойства по отношению к клеткам крови. Хронический лимфолейкоз: классификация заболевания Выделяют такие типы онкопатологии: - ХЛЛ с доброкачественным протеканием — достаточно долго сохраняется удовлетворительное состояние больного, показатель белых кровяных телец возрастает медленно. На протяжении в среднем пяти лет, начиная с момента выявления заболевания, пациент продолжает вести нормальную активную жизнь, причем этот срок может достигать нескольких десятилетий.
- Классический ХЛЛ — за несколько месяцев резко возрастает содержание лейкоцитов, увеличиваются размеры лимфоузлов.
- Костномозговой ХЛЛ — постоянно возрастающая цитопения не сопровождается возрастанием размеров лимфоидных органов и печени.
- Опухолевая форма ХЛЛ — лимфоузлы резко увеличиваются при незначительном повышении показателя лимфоцитов.
- ХЛЛ с парапротеинемией — особенности одной из разновидностей патологии сочетаются с моноклональной гаммапатией (обычно это касается иммуноглобулинов G и M).
- Т-клеточная форма ХЛЛ — встречается не более, чем у 5% пациентов, стремительно развивается.
Хронический лимфолейкоз: стадии По наиболее распространенной системе, выделяют три стадии: - А — количество лимфоцитов слегка повышено, поражены максимум две группы лимфоузлов, показатели эритроцитов и тромбоцитов в норме.
- В — поражение выявляется в трех или более группах лимфатических узлов, анемии и тромбоцитопении не наблюдается.
- С — проявляются анемия и тромбоцитопения, не зависящие от вовлечения в патологический процесс лимфоузлов.
Хронический лимфолейкоз: симптомы На первом этапе клинические симптомы отсутствуют или выражены очень слабо, и нарушение обнаруживается, как правило, только при анализе крови. Достаточно долгое время количество белых кровяных телец приближается к верхнему пределу нормы, лимфоузлы не увеличены. Размер лимфатических узлов может несколько увеличиваться только во время протекания инфекционного процесса, а после его прекращения возвращаться к норме. Первым настораживающим признаком, который свидетельствует о прогрессировании онкозаболевания, выступают увеличенные лимфоузлы, к чему в некоторых случаях добавляется сплено- и гепатомегалия. Увеличенные лимфоузлы безболезненны, эластичны, подвижны, диаметром от 5 миллиметров до 5-6 сантиметров и больше. На стадии развитых клинических симптомов пациенты испытывают повышенную утомляемость, слабость, понижение трудоспособности. Лимфоцитоз возрастает до 85-90%. Несмотря на то, что для этой стадии еще не характерны анемия и тромбоцитопения, в ряде случаев количество тромбоцитов несколько понижается. На терминальной стадии пациенты резко теряют вес, у них отмечается субфебрильная температура, обильная потливость в ночное время суток. В большинстве случаев развивается иммунодефицит, обусловливающий высокую заболеваемость ОРВИ, циститами, нагноениями. Как правило, именно инфекционные заболевания выступают непосредственной причиной смерти при хроническом лимфолейкозе. Чаще всего у таких пациентов диагностируются тяжелые формы пневмонии, экссудативный плеврит, генерализованный опоясывающий лишай. Возможно перерождение хронического лимфолейкоза в синдром Рихтера — агрессивную, стремительно развивающуюся лимфому. Развиваясь на развитых стадиях, метастазы в первую очередь поражают печень и селезенку, впоследствии распространяясь на кости и другие внутренние органы. Вследствие нарушения структуры тканей в органе наблюдаются инфаркты и язвенно-некротические изменения. Как правило, множественные регионарные и отдаленные метастазы выявляются на поздних (3-4) стадиях заболевания. В таком случае применяется паллиативная химиотерапия или облучение, направленные на ослабление болезненных симптомов, улучшение состояния и продление жизни пациента. Хронический лимфолейкоз: диагностика Более, чем у половины пациентов патология выявляется случайно, в ходе анализа крови по другим показаниям. Диагностируя заболевание, также принимаются во внимание жалобы больного, результаты поверхностного осмотра, другие данные. Одной из обязательных особенностей является повышение показателя лейкоцитов до 5×109http:http://onco-center.clinic//http://onco-center.clinic//onco-center.clinichttp://onco-center.clinic//http://onco-center.clinic//л при условии определенных изменений иммунофенотипа лимфоцитарных клеток. Стадия болезни определяется на основании клинических признаков и характеристик лимфоузлов. Если у врача возникают подозрения на наличие у пациента синдрома Рихтера, показана биопсия. С целью выяснения причин, обусловливающих цитопению, проводят стернальную пункцию и лабораторный анализ полученного образца. Хронический лимфолейкоз: прогноз При выявлении патологии на ранних стадиях, как правило, не назначается терапия, поскольку доказано, что в таких случаях проведение лечения не влияет на продолжительность жизни пациента. Раз в полгода, а в некоторых случаях не реже раза в 3 месяца, требуется осмотр онкогематолога и сдача лабораторных анализов. Если на протяжении шести месяцев показатель лейкоцитов увеличился вдвое, — это сигнал о необходимости начала терапевтического курса. У большинства больных ХЛЛ отмечается положительный прогноз. Только у 10-15% пациентов патология протекает агрессивно, стремительно прогрессирует и за два-три года приводит к летальному исходу. Но, как правило, болезнь развивается достаточно медленно, показатель средней выживаемости составляет 5-10 лет с момента выявления онкопатологии. При высокой чувствительности к терапии и доброкачественном течении заболевания продолжительность жизни достигает нескольких десятков лет. © Авторы статьи: Куляба Ярослав Николаевич , Еременко Максим Александрович , Лещенко Юрий Николаевич , Сушик Лилия Николаевна Онкоцентр «Добрый прогноз» Врачи, которые лечат хронический лимфолейкоз - Онколог
- Онкогематолог
- Химиотерапевт
- Опыт работы более 32 лет
Похожие статьи Рейтинг 5.00 из 5 на основе 1 отзыва(ов) 5.00 Добавил Владимир 18-12-2019 17:13 Обратился к врачу с жалобами на постоянную слабость, быструю утомляемость и ночную потливость, по итогу консультации получил направление в онкоцентр. По рекомендации своего друга я обратился к Кулябе Ярославу Николаевичу. После ряда обследований мне постаивли окончательный диагноз - хронический лимфолейкоз 2 стадии. Дальнейшим лечением была назначена химиотерапия. Сейчас я заканчиваю второй курс. Чувствую себя хорошо, гораздо лучше чем до начала лечения, присутствуют побочные эффекты от химии, не сказал бы что значительные. Верю в выздоровление и благодарен все кто мне помогает. Клиника заслуживает наивысшей оценки Оставьте отзыв Читать все отзывы Отзывы не редактируются, но проходят проверку модератором для защиты от недобросовестной рекламы. Симптомы и лечение лимфолейкоза - Medside.ru
Закрыть - Болезни
- Инфекционные и паразитарные болезни
- Новообразования
- Болезни крови и кроветворных органов
- Болезни эндокринной системы
- Психические расстройства
- Болезни нервной системы
- Болезни глаза
- Болезни уха
- Болезни системы кровообращения
- Болезни органов дыхания
- Болезни органов пищеварения
- Болезни кожи
- Болезни костно-мышечной системы
- Болезни мочеполовой системы
- Беременность и роды
- Болезни плода и новорожденного
- Врожденные аномалии (пороки развития)
- Травмы и отравления
- Симптомы
- Системы кровообращения и дыхания
- Система пищеварения и брюшная полость
- Кожа и подкожная клетчатка
- Нервная и костно-мышечная системы
- Мочевая система
- Восприятие и поведение
- Речь и голос
- Общие симптомы и признаки
- Отклонения от нормы
- Диеты
- Снижение веса
- Лечебные
- Быстрые
- Для красоты и здоровья
- Разгрузочные дни
- От профессионалов
- Монодиеты
- Звездные
- На кашах
- Овощные
- Детокс-диеты
- Фруктовые
- Модные
- Для мужчин
- Набор веса
- Вегетарианство
- Национальные
- Лекарства
- Антибиотики
- Антисептики
- Биологически активные добавки
- Витамины
- Гинекологические
- Гормональные
- Дерматологические
- Диабетические
- Для глаз
- Для крови
- Для нервной системы
- Для печени
- Для повышения потенции
- Для полости рта
- Для похудения
- Для суставов
- Для ушей
- Желудочно-кишечные
- Кардиологические
- Контрацептивы
- Мочегонные
- Обезболивающие
- От аллергии
- От кашля
- От насморка
- Повышение иммунитета
- Противовирусные
- Противогрибковые
- Противомикробные
- Противоопухолевые
- Противопаразитарные
- Противопростудные
- Сердечно-сосудистые
- Урологические
- Другие лекарства
ДЕЙСТВУЮЩИЕ ВЕЩЕСТВА - Врачи
- Клиники
- Справочник
- Аллергология
- Анализы и диагностика
- Беременность
- Витамины
- Вредные привычки
- Геронтология (Старение)
- Дерматология
- Дети
- Женское здоровье
- Инфекция
- Контрацепция
- Косметология
- Народная медицина
- Обзоры заболеваний
- Обзоры лекарств
- Ортопедия и травматология
- Питание
- Пластическая хирургия
- Процедуры и операции
- Психология
- Роды и послеродовый период
- Сексология
- Стоматология
- Травы и продукты
- Трихология
- Другие статьи
- Словарь терминов
- [А] Абазия .. Ацидоз
- [Б] Базофилы .. Богатая тромбоцитами плазма
- [В] Вазопрессин .. Выкидыш
- [Г] Галлюциногены .. Грязи лечебные
- [Д] Деацетилазы гистонов .. Дофамин
- [Ж] Железы .. Жиры
- [И] Иммунитет .. Искусственная кома
- [К] Каверна .. Кумарин
- [Л] Лапароскоп .. Лучевая терапия
- [М] Макрофаги .. Мутация
- [Н] Наркоз .. Нистагм
- [О] Онкоген .. Отек
- [П] Паллиативная помощь .. Пульс
- [Р] Реабилитация .. Родинка (невус)
- [С] Секретин .. Сыворотка крови
- [Т] Таламус .. Тучные клетки
- [У] Урсоловая кислота
- [Ф] Фагоциты .. Фитотерапия
- [Х] Химиотерапия .. Хоспис
- [Ц]
продолжительность жизни, прогноз, В-клеточный, лимфоцитарный, сколько живут
При хроническом лимфолейкозе (ХЛЛ) продолжительность жизни больше, чем при острой форме патологии. Прогноз зависит от возраста пациента, наличия у него других видов онкологических заболеваний, стадии патологии, применявшихся методов терапии.
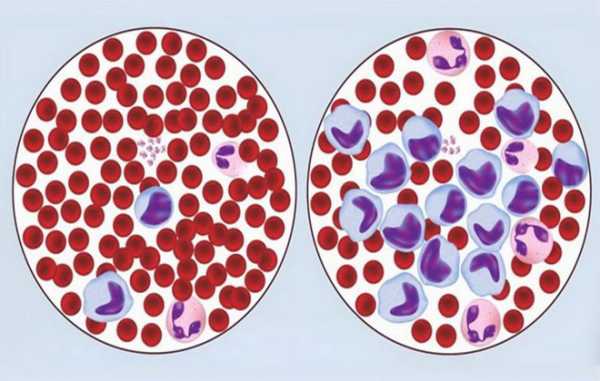
Прогноз и что на него влияет
Качество жизни из-за болезни снижается. Человек не может больше подвергаться интенсивным физическим нагрузкам, становится менее работоспособным, испытывает неприятные ощущения, боли, страдает развивающейся по мере прогрессирования патологии анемией.
Продолжительность жизни больных хроническим лимфоцитарным лейкозом зависит от формы патологии. Благоприятнее прогноз заболевания с доброкачественным течением; Т-клеточная разновидность отличается стремительным развитием и высокой смертностью.
Чтобы определить, сколько человек может прожить, нужно учитывать и стадию, на которой заболевание было диагностировано. При обнаружении на начальном этапе шансы на излечение выше, чем в тех ситуациях, когда патологический процесс удалось обнаружить в терминальной стадии.
Прогноз лимфолейкоза хронического зависит и от возраста пациента. Чем старше заболевший, тем меньше у него шансов на достижение стойкой ремиссии, короче срок жизни.
Повлиять может наличие вредных привычек, нездоровый образ жизни:
- курение;
- злоупотребление алкогольными напитками и наркотическими веществами;
- регулярное недосыпание;
- чрезмерные физические и эмоциональные нагрузки;
- употребление продуктов, содержащих большое количество канцерогенных соединений, способствуют развитию онкологических заболеваний.

При доброкачественном течении количество белых клеток крови увеличивается медленно. Больной не только может прожить много лет, но и сохраняет хорошее качество жизни.
При прогрессии ХЛЛ характерно стремительное развитие патологии. Болезнь развивается за 2-4 месяца.
При опухолевой форме количество лейкоцитов увеличивается медленно, но отмечается выраженная опухоль на лимфатических узлах. Прожить можно несколько десятилетий.
Если поражается костный мозг, человек проживет не больше нескольких лет. Патология развивается слишком быстро; при этом размеры селезенки и печени остаются в пределах нормы.
Сколько живут
С хроническим лимфолейкозом живут при грамотной терапии долгое время. Больной иногда способен прожить до 30 лет; подобная выживаемость однако наблюдается редко. Менее благоприятны прогнозы в тех случаях, когда отмечается наличие не подвергшихся мутации генов иммуноглобулина. В таких случаях человек проживает не более 9 лет.
При ранней диагностике клеточного ХЛЛ срок жизни в среднем составляет больше 10 лет. На более поздних этапах развития патологического процесса, когда при пункции обнаруживается чрезмерно высокая концентрация лимфоцитов, выживаемость снижается: в среднем летальный исход наступает через 3-5 лет. Наименее благоприятен прогноз при образовании метастазов на других органах.
Длительность жизни больного зависит от того, насколько его организм чувствителен к химиотерапии. Поскольку полностью болезнь излечить нельзя, курсы позволяют лишь замедлить развитие патологического процесса. При низкой чувствительности заболевание прогрессирует быстрее, самочувствие пациента ухудшается.
Если курсы лучевой и химиотерапии не проводятся, смерть наступает быстрее. Длительность жизни зависит от разновидности заболевания.
Лимфолейкоз
Лимфолейкоз – это злокачественное заболевание, при котором костный мозг вырабатывает большое количество незрелых, неспособных выполнять свои функции лимфоцитов. Лимфоциты являются разновидностью лейкоцитов и отвечают за иммунитет. Злокачественные лейкоциты не справляются с защитной функцией, при этом подавляют образование нормальных клеток крови и нарушают работу других органов.
Существует много разновидностей этого заболевания. Лимфолейкозы делят в зависимости от скорости развития патологического процесса, степени зрелости лимфоцитов, типа поврежденных лимфоцитов (Т- и В-лимфоциты). Однако чаще всего выделяют 2 основных типа: острый лимфобластный лейкоз и хронический лимфоцитарный лейкоз.
Лечение лейкозов обычно комплексное. На данный момент существует несколько вариантов терапии, и каждый год появляются новые, все более эффективные методы лечения лимфолейкозов. Прогноз при остром лимфолейкозе благоприятный – 95 % пациентов полностью излечиваются. Прогноз при хроническом лимфолейкозе зависит от скорости развития заболевания и сопутствующих патологий, он неуклонно прогрессирует, однако соответствующее лечение часто приводит к ремиссии и значительному улучшению состояния пациента.
Синонимы русские
Острый лимфолейкоз, острый лимфоцитарный лейкоз, острый лимфобластный лейкоз, хронический лимфолейкоз, хронический лимфоцитарный лейкоз.
Синонимы английские
Pediatric acute lymphoblastic leukemia, childhood acute lymphoblastic leukemia, acute lymphocytic leukemia, ALL, chronic lymphocytic leukemia, CLL.
Симптомы
Острый лимфобластный лейкоз развивается достаточно быстро – обычно в течение нескольких недель. Симптомами его являются:
- лихорадка,
- слабость, недомогание,
- кровоточивость десен, частые носовые кровотечения,
- боли в животе,
- боли в костях,
- головные боли,
- увеличение лимфатических узлов шеи, подмышечной и паховой области,
- бледность.
Хронический лимфоцитарный лейкоз обычно никак не проявляется на начальной стадии. Он развивается годами, и постепенно возникают следующие симптомы:
- частые инфекционные заболевания,
- повышенная потливость, особенно ночью,
- кровоизлияния в кожу и слизистые,
- тяжесть в животе,
- слабость, недомогание,
- беспричинная потеря веса,
- бледность,
- одышка.
Общая информация о заболевании
Лимфоциты – это разновидность лейкоцитов. Как и все остальные клетки крови, лимфоциты образуются из единой стволовой клетки, которая находится в костном мозге и дает начало лимфоидной и миелоидной стволовым клеткам. От лимфоидной стволовой клетки происходят лимфоциты, от миелоидной – другие виды лейкоцитов, эритроциты и тромбоциты.
Для того чтобы из лимфоидной стволовой клетки развились зрелые Т- и В-лимфоциты, она должна пройти через ряд последовательных делений. Сначала из лимфоидной стволовой клетки образуются лимфобласты, которые затем дают начало 2 типам клеток – предшественникам Т-лимфоцитов и предшественникам В-лимфоцитов. В процессе деления клетки становятся все более зрелыми и специализированными. Последние этапы созревания лимфоцитов проходят уже не в костном мозге, а в лимфоидных органах: тимусе, лимфатических узлах и селезенке. В результате формируются зрелые Т- и В-лимфоциты.
Лимфоциты, по сути, – клетки иммунитета. Это значит, что они участвуют в распознавании и уничтожении чужеродных тел (вирусов, бактерий) или патологически измененных тканей собственного организма (например, клеток опухоли). Т- и В- лимфоциты делают это по-разному. В-лимфоциты борются с чужеродными клетками (антигенами) с помощью иммуноглобулинов – белков, которые связывают антигены и запускают процесс их разрушения специальными белками. Т-лимфоциты распознают антигены, разрушают их самостоятельно или при взаимодействии с другими клетками крови, активируют выработку иммуноглобулинов В-лимфоцитами.
При лимфолейкозе нарушается формирование лимфоцитов. Появляется большое количество незрелых клеток, которые не способны выполнять свою работу. Это приводит к серьезным сбоям иммунитета. Человек становится более подвержен таким инфекционным заболеваниям, как туберкулез, кандидоз. Могут возникать серьезные осложнения от плановых прививок. Часто появляются так называемые аутоиммунные реакции – то есть иммунитет борется с нормальными клетками организма, например эритроцитами. В результате возникает анемия.
Злокачественные лимфоциты проникают в лимфатические узлы и селезенку, вызывая их увеличение, могут повреждать печень, легкие, головной мозг, кости.
При остром лимфолейкозе в костном мозге преобладают лимфобласты. Они очень быстро делятся, вытесняют из костного мозга и крови другие клетки, активно заселяют лимфатические узлы, селезенку. Чаще всего встречаются острые В-клеточные лейкозы, при которых образуется большое количество незрелых В-лимфоцитов. Острый В-клеточный лейкоз – самый распространенный вид лейкозов среди детей.
При хроническом лимфолейкозе в крови находят более зрелые формы лимфоцитов, которые способны некоторое время выполнять свои функции. Этот тип лейкоза характерен для людей старше 50-55 лет.
Кто в группе риска?
При остром лимфолейкозе в группе риска:
- люди, подвергавшиеся радиоактивному облучению,
- люди, подвергавшиеся химиотерапии или лучевой терапии в связи с другой формой рака,
- больные синдромом Дауна и другими генетическими нарушениями,
- люди, у братьев или сестер которых был диагностирован острый лимфолейкоз.
При хроническом лимфолейкозе в группе риска:
- представители европеоидной расы,
- люди старше 60 лет,
- люди, у родственников которых наблюдались случаи лейкоза.
Диагностика
- Общий анализ крови (без лейкоцитарной формулы и СОЭ) с лейкоцитарной формулой. Это исследование дает врачу информацию о количестве, соотношении и степени зрелости элементов крови.
- Лейкоциты. При остром лимфолейкозе лейкоциты могут быть повышены, в норме или понижены. Лейкоцитарную формулу (соотношение отдельных видов лейкоцитов) определяют по мазку крови. Для этого тонкий мазок наносится на предметное стекло, окрашивается специальными красителями, а затем исследуется под микроскопом. Таким образом врач может не только определить соотношение лейкоцитов, но и выявить патологические, незрелые клетки, которые внешне отличаются от нормальных.
- При остром лимфолейкозе в крови могут быть обнаружены лимфоциты разной степени зрелости – от лимфобластов до зрелых клеток.
-
При хроническом лимфолейкозе лимфобласты обычно отсутствуют в крови. Характерным признаком хронического лейкоза является обнаружение в мазке крови клеток (или теней) Боткина – Гумпрехта. Они представляют собой остатки разрушенных лимфоцитов. Тени Боткина – Гумпрехта отсутствуют в жидкой крови и образуются в процессе приготовления мазка. Их количество определяет интенсивность разрушения лимфоцитов в крови.
- Тромбоциты могут быть снижены.
- Эритроциты и гемоглобин. Тоже могут быть снижены.
- Проточная цитометрия, иммунофенотипирование. При сложных вариантах лимфолейкоза эти методики позволяют точно определить тип злокачественных клеток. При проточной цитометрии измеряют параметры клетки с помощью лазерного луча. Иммунофенотипирование заключается в обнаружении специфических для разных типов клеток белков на поверхности мембраны лимфоцита.
- Цитогенетические исследования. Обычно берут венозную кровь. Клетки крови фиксируют и окрашивают, после чего специалист под микроскопом исследует их кариотип – полный набор хромосом, который идентичен в любой клетке человека. Используется для выявления хромосомных нарушений, характерных для лимфолейкоза. При лимфолейкозе могут быть повреждены 11-я, 13-я, 17-я хромосомы – выпадает определенный их участок, а так же может появляться лишняя 12-я хромосома (трисомия). Прогноз заболевания во многом зависит от вида хромосомных аномалий. Например, выпадение участка 13-й хромосомы или трисомия по 12-й при отсутствии других изменений в хромосомах являются благоприятным признаком, а выпадение участка 11-й или 17-й хромосом определяют более плохой прогноз.
- Биопсия костного мозга – взятие образца костного мозга из грудины или костей таза с помощью тонкой иглы. Проводится после предварительной анестезии. Затем под микроскопом выявляют лейкозные клетки.
- Спинномозговая пункция для выявления в спинномозговой жидкости, омывающей спинной и головной мозг, лейкозных клеток. Образец спинномозговой жидкости берется тонкой иглой, которая вводится между 3-м и 4-м поясничными позвонками после местной анестезии.
- Рентгенография грудной клетки. Может показать увеличение лимфатических узлов.
- УЗИ органов брюшной полости. Помогает выявить увеличение печени и селезенки.
Лечение
- Химиотерапия – это использование специальных препаратов, которые разрушают лейкозные клетки или препятствуют их делению.
- Лучевая терапия – разрушение лейкозных клеток с помощью ионизирующего излучения.
- Таргетированная терапия – назначение препаратов, имеющих направленное действие на определенные виды злокачественных клеток. Эти препараты взаимодействуют с определенными белками на поверхности лейкозных клеток и вызывают их разрушение.
- Пересадка костного мозга – пациенту пересаживают нормальные клетки костного мозга от подходящего донора. Предварительно проводят курс химиотерапии или лучевую терапию в высоких дозах, чтобы уничтожить все патологические клетки.
- Лучевая терапия – разрушение лейкозных клеток с помощью ионизирующего излучения. Может быть использована при остром лимфолейкозе для полного разрушения лейкозных клеток перед пересадкой костного мозга.
При остром лимфобластном лейкозе прогноз благоприятный, особенно у детей. Большинство пациентов полностью излечиваются. Прогноз хронического лимфолейкоза зависит от скорости прогрессирования болезни и чувствительности к химиотерапии. Средняя продолжительность жизни пациентов с хроническим лимфолейкозом составляет 3-5 лет.
Профилактика
Специфической профилактики лимфолейкозов нет. Необходимо своевременно проходить профилактические осмотры, в ходе которых нередко выявляют заболевания крови.
Рекомендуемые анализы
- Общий анализ крови
- Лейкоцитарная формула
- Гемоглобин
- Цитологическое исследование пунктатов, соскобов других органов и тканей
Особенности развития хронического лимфолейкоза (ХЛЛ)
Хронический лимфолейкоз – онкологическое поражение крови, имеющий в начале развития доброкачественный характер. Патологическое состояние зарождается в зрелых клетках костного мозга, готовых к выполнению функции лимфоцитов. Через некоторое время мутировавшие кровяные тельца накапливаются в лимфатических узлах и периферической крови, вытесняя здоровые клетки и провоцируя значительные нарушения в функционировании иммунной системы.
Патофизиология развития заболевания в настоящее время установлена не полностью, но общие представления о зарождении и механизме развития патологического процесса у гематоонкологов имеются. Нормальные клетки-предшественницы кровяных телец после получения в костном мозге дальнейшей программы развития по тромбоцитарному, лейкоцитарному или лимфоцитарному пути поступают в кровеносное русло и лимфатические узлы. Здесь они на протяжении определённого времени выполняют заданные при зарождении функции, а затем отмирают.
Вмешательство патогенных факторов, нарушающее жизнедеятельность лимфоцитов, провоцирует возникновение опасных заболеваний. В зависимости от того, на каком этапе произошло поражение клеток-предшественниц В-лимфоцитов, у человека диагностируют острый лимфобластный, несущий серьёзную угрозу жизни, или хронический лимфоцитарный лейкоз.
Последний характеризуется более спокойным течением и следующими особенностями развития:
- Повреждение созревающих клеток-предшественников лимфоцитов запускает в них атипичную программу бесконтрольного деления (продуцирования многочисленных клонов) и в то же время вносит сбой в естественный процесс самоуничтожения.
- Мутировавшие В-лимфоциты начинают быстро делиться и в короткие сроки заполняют собой всю структуру кроветворных тканей костного мозга, лимфатических узлов и периферической крови.
- Патологический процесс приводит к сокращению до минимального уровня количества здоровых лимфоцитов. Одновременно с ними вытесняются тромбоциты и лейкоциты, вследствие чего у пострадавшего от этой болезни человека отмечается снижение иммунитета и патологии системы кровообращения.
Хронический лимфолейкоз менее опасен, чем острый лимфобластный, т. к. его развитие очень медленное, зачастую продолжающееся 10-15 лет, в течение которых не отмечается опухолевой прогрессии. Также для этой формы патологии клеток крови не характерно наступление на последних стадиях бластного криза, всегда заканчивающегося быстрым летальным исходом. Ещё одной особенностью, которую имеет хронический лимфоцитарный лейкоз, является отсутствие выраженной морфологической атипии клеток, т. е. все подвергнувшиеся такого рода мутации клеточные структуры имеют высокую или среднюю степень дифференцировки.
Классификация заболевания
Перед подбором терапевтических мероприятий хронический лимфолейкоз, как и другие заболевания, классифицируют в зависимости от результатов диагностического исследования. Классификация патологического состояния предусматривает выделение типов и форм болезни на основании выявленного характера её протекания и стадии развития.
Самой распространённой в мировой онкогематологической практике считается Rai-классификация, которая основывается на степенях риска хронического лимфолейкоза:
- Низкий. В эту группу включены 2 стадии заболевания: 0, предраковая, отмечается при выявлении изолированного лимфоцитоза периферической крови, а 1-я ставится, если лимфоцитоз протекает в сопровождении лимфаденопатии.
- Промежуточный. В эту группу риска также включены 2 стадии заболевания – II, характеризующаяся увеличением селезенки (спленомегалия) или печени (гепатомегалия) и III, при которой хронический лимфоцитарный лейкоз протекает в сопровождении выраженной анемии. Изменения, которыми характеризуется любая из стадий промежуточного риска, не имеют непосредственной связи с увеличением лимфатических узлов.
- Высокий. Он отмечается на IV, заключительной стадии. Она считается самой опасной, т. к. лимфоцитоз сопровождает тромбоцитопения, в большинстве случаев приводящая к смерти.
Классификация хронического лимфолейкоза J. Binet предполагает разделение заболевания на 3 группы:
- А – патологическое состояние зарождается в костном мозге или периферической крови, с вовлечением одной или двух лимфатических областей и отсутствием сопутствующих патологий.
- В – онкология сопровождается поражением более чем трёх лимфатических областей, среди которых присутствуют селезенка и печень.
- С – одновременно с развитием лимфолейкоза пациентам ставят диагноз тромбоцитопения или анемия.
Но чаще всего для назначения лечения применяют классическое стадирование заболевания.
Хронический лимфоцитарный лейкоз подразделяют в клинической практике на следующие стадии:
- Начальная. Лимфоциты в периферической крови увеличены незначительно, размеры печени и селезенки практически не отличаются от нормы, а клиническая симптоматика отсутствует. Лечение болезни на этой стадии не требуется. Вся помощь пациенту заключается в проведении динамического наблюдения.
- Развернутая. Отмечается появление основных проявлений заболевания, которые по мере прогрессирования болезни принимают всё более выраженный характер. На этой стадии необходимо специфическое, достаточно агрессивное, лечение.
- Терминальная. Финальный этап болезни, во время которого происходит присоединение тромбоцитопении и анемии. Нередко, как осложнение, развивается лимфобластный лейкоз, острая форма заболевания, зарождающаяся из незрелых клеток крови.
Причины возникновения хронического лимфоцитарного лейкоза
Что может спровоцировать начало мутации в созревающих лимфоцитах, до сих пор неизвестно, но тот факт, что отсутствует связь хронического лимфолейкоза с ионизирующим излучением и канцерогенными факторами, имеет научное обоснование. Выясняя причины возникновения этой формы заболевания, учёные пришли к однозначному выводу, что для того, чтобы в кроветворных органах человека зародился хронический лимфолейкоз, необходима генетическая предрасположенность.
Из этого клиницисты сделали вывод, что в группу риска по развитию этой болезни входят люди, имеющие в семейном анамнезе онкологические поражения крови. Именно им рекомендуется проходить ежегодные скрининговые исследования, необходимые для своевременного выявления хронического лимфолейкоза.
Симптомы, позволяющие заподозрить развитие опасного недуга
Хронический лимфолейкоз – медленно прогрессирующая форма заболевания, поэтому начало болезни часто остаётся незамеченным. Основные признаки, сопровождающие зарождающийся хронический лимфолейкоз, свойственны многим другим, зачастую не имеющим злокачественной природы, недугам.
Чтобы не пропустить начало развития опасной болезни, специалисты рекомендуют обращать внимание на такие не совсем специфичные для онкологического поражения крови признаки, как:
- подверженность инфекционным поражениям;
- постоянная, зачастую необъяснимая, усталость;
- похудение при нормальном рационе питания;
- излишняя ночная потливость.
Нередко на ранних этапах отмечается увеличение лимфоузлов, не сопровождающееся появлением болезненности. Размеры селезенки и печени остаются в норме. При отсутствия лечения болезнь начинает прогрессировать, вследствие чего сопровождающие её симптомы становятся более яркими.
В развёрнутой и терминальной стадии отмечается:
- значительное ухудшение общего самочувствия;
- поднятие температуры до критических отметок;
- повышение в крови уровня креатинина и мочевины;
- выраженные тромбоцитопения и геморрагический синдром.
О развитии лимфолейкоза могут сказать и такие признаки, как:
- рвота;
- сильные головные боли;
- менингеальные симптомы.
Появление этих признаков связано с проникновением мутировавших клеток в мягкие оболочки мозга, что всегда происходит на заключительных стадиях заболевания.
Диагностика онкологической патологии крови
Появление тревожных симптомов является основанием для посещения специалиста и проведения ряда специфических диагностических исследований, позволяющих подтвердить или опровергнуть предполагаемый диагноз.
Программа диагностического обследования пациентов с подозрением на хронический лимфолейкоз заключается в проведении следующих мероприятий:
- Общий анализ крови, позволяющий выявить патологические изменения её качественного и количественного состава.
- УЗИ брюшной полости, позволяющее выявить увеличение внутрибрюшинных лимфоузлов, а также селезенки и печени.
- Гистологическое исследование наружных (шейных, околоушных, подмышечных или паховых) лимфатических узлов.
- Рентгенография грудной клетки.
Важно! На ранних стадиях развития болезни, когда отсутствуют не только клинические проявления недуга, но и не выражены гистологические признаки, заподозрить появление болезни можно только случайно, при проведении анализа крови и выявлении изменений в её составе. Поставить правильный диагноз, т. е. уточнить, что у пациента развивается не лимфобластный тип патологического состояния, а хронический лимфолейкоз, врач сможет после пункции костного мозга.
Основные методы лечения, практикуемые при этом заболевании
Полностью избавит человека от такого заболевания, как хронический лимфолейкоз, достаточно сложно. Лечение недуга проводится с помощью разных методов, которые подбираются в зависимости от стадии. Обычно основные терапевтические мероприятия начинаются после перехода болезни в развёрнутую, активно прогрессирующую фазу. На этом этапе развития лечение хронического лимфолейкоза проводится с помощью медикаментозной терапии.
Химиотерапия при этом заболевании специфическая, и предусматривает применение препаратов из следующих лекарственных групп:
- Глюкокортикоиды. С помощью этих медикаментозных средств проводится монотерапия тяжело протекающих аутоиммунных осложнений. Такое лечение позволяет исключить развитие септического процесса, способного спровоцировать ранний летальный исход.
- Алкилирующие химиопрепараты (Циклофосфамид, Хлорамбуцил). Химиотерапия с их помощью допускается в случае диагностирования у больного полиморфоцитарной формы патологии (Волосатоклеточного лейкоза), которая диагностируется очень редко.
- Монотерапия Флударабином. Этот препарат имеет высокую эффективность и назначается самым тяжёлым больным, т.к. позволяет достигнуть ремиссии на запущенных стадиях патологического процесса.
- Полихимиотерапевтические схемы. Обычно назначается химиотерапия комбинацией препаратов по схеме СОР, в которую входят Преднизолон, Винкристин, Циклофосфамид.
Важно! Все медикаментозные препараты, предназначенные для избавления человека от хронического онкологического заболевания крови, должны назначаться только специалистом. Самолечение при онкологических поражениях крови категорически запрещается, т. к. может привести к непоправимым для пациента последствиям. Также не рекомендуется лечить опасный недуг с помощью народных средств.
Лучевая терапия назначается редко, т. к. воздействие радиации только на короткий срок облегчает состояние больного человека. Основное воздействие ионизирующих лучей происходит на область лимфатических узлов, селезёнки и печени. Облучение всего тела назначается нечасто и только при наличии определённых медицинских показаний, т. к. связанные с ним риски значительно превышают возможный положительный эффект.
При отсутствии результатов терапии пациентам может быть порекомендована пересадка костного мозга. Это хирургическое вмешательство считается самым эффективным методом лечения, т. к. практически во всех случаях приводит к полному выздоровлению пациента. Однако его проведение возможно не у всех больных с лимфолейкозом, к тому же большие сложности представляет поиск подходящего донора.
Возможные осложнения и последствия
Угрозу жизни человека несёт не сам хронический лимфолейкоз, а его осложнения.
Самыми частыми последствиями онкологического поражения крови такого типа бывают:
- Повышенная инфекциозность (подверженность инфекционным поражениям). Эта особенность, сопровождающая заболевание, отмечается у многих пациентов. Появление этого осложнения способствует тому, что у больных, которым диагностирован хронический лимфоцитарный лейкоз, может развиться септическое поражение, в большинстве случаев приводящее к заражению крови и летальному исходу.
- Развитие обширных внутренних и наружных кровотечений, которые в большинстве случаев невозможно остановить из-за плохой свёртываемости крови, что также приводит к несвоевременной смерти.
- Анемия тяжёлой формы. Это осложнение ухудшает функционирование сердечно-сосудистой системы и повышает шансы для развития инфарктов.
Но самую большую опасность несёт присоединившийся к лимфолейкозу острый лимфобластный лейкоз. При появлении такого осложнения у больного человека практически не остаётся шансов на дальнейшую жизнь.
Продолжительность жизни
Хронический лимфолейкоз относится к категории неизлечимых заболеваний онкологической природы. Но в то же время у этой патологии может быть достаточно благоприятный прогноз, что связано с длительным (10-15 лет) сроком его развития. За это время, характеризующееся бессимптомным течением, в большинстве клинических случаев происходит случайная постановка диагноза, после чего становится возможным продуктивное лечение хронического лимфолейкоза, заканчивающееся наступлением длительной ремиссии.
Но в четверти случаев болезнь имеет агрессивный характер и склонна к быстрому прогрессированию, что делает прогноз полностью неблагоприятным, т. к. смерть может наступить в ближайшие месяцы после того, как диагностируют болезнь.
Статистика по классификации Rai показывает следующую продолжительность жизни при хроническом лимфолейкозе:
- 0–II стадии при адекватно подобранном лечении дают человеку шансы на продление жизненного срока до 5–20 лет.
- III–IV стадии, несмотря на проводимую терапию, сокращают жизненные сроки до 3–4 лет.
- При отягощении онкологии крови недостаточностью костного мозга смерть может наступить в течение 2-3 месяцев после постановки диагноза из-за развития вторичных онкопатологий, имеющих, как правило, более агрессивное течение.
Диагностика и лечение хронического лимфолейкоза в Украине в Киеве в Онкоцентре «Добрый прогноз» Многие пациенты и их родственники тратят время (1-6 мес), пытаясь самостоятельно разобраться в своей болезни и вариантах лечения. Многие пациенты и их родственники тратят время (1-6 мес.), пытаясь самостоятельно разобраться в своей болезни и вариантах лечения. Хронический лимфоцитарный лейкоз ХЛЛ До сих пор точно не выяснены причины онкогематологической патологии. Доказано, что болезнь является единственной формой лейкоза, развитие которой не объясняется воздействием физических и химических канцерогенных соединений или внешними негативными факторами. Наиболее вероятно, риск возникновения ХЛЛ связан с наследственным фактором. Одним из главных клинических проявлений является лимфоцитоз —появление избыточного числа зрелых В-лимфоцитов, при этом не обладающих свойствами, обеспечивающими гуморальную иммунную защиту. Относительно недавно ученые придерживались мнения, что для хронического лимфолейкоза характерна большая продолжительность жизни и резкое понижение способности к делению лимфоцитарных клеток. Однако позднее эта теория была опровергнута, поскольку обнаружилось активное деление, ежедневно приводящее к образованию до 1% клеток с патологическими изменениями. Развивающаяся цитопения, также может вызываться аутоиммунным поражением кровяных клеток и угнетением пролиферативных свойств стволовых клеток. Кроме того, патологические В-лимфоциты также могут проявлять киллерные свойства по отношению к клеткам крови. Выделяют такие типы онкопатологии: По наиболее распространенной системе, выделяют три стадии: На первом этапе клинические симптомы отсутствуют или выражены очень слабо, и нарушение обнаруживается, как правило, только при анализе крови. Достаточно долгое время количество белых кровяных телец приближается к верхнему пределу нормы, лимфоузлы не увеличены. Размер лимфатических узлов может несколько увеличиваться только во время протекания инфекционного процесса, а после его прекращения возвращаться к норме. Первым настораживающим признаком, который свидетельствует о прогрессировании онкозаболевания, выступают увеличенные лимфоузлы, к чему в некоторых случаях добавляется сплено- и гепатомегалия. Увеличенные лимфоузлы безболезненны, эластичны, подвижны, диаметром от 5 миллиметров до 5-6 сантиметров и больше. На стадии развитых клинических симптомов пациенты испытывают повышенную утомляемость, слабость, понижение трудоспособности. Лимфоцитоз возрастает до 85-90%. Несмотря на то, что для этой стадии еще не характерны анемия и тромбоцитопения, в ряде случаев количество тромбоцитов несколько понижается. На терминальной стадии пациенты резко теряют вес, у них отмечается субфебрильная температура, обильная потливость в ночное время суток. В большинстве случаев развивается иммунодефицит, обусловливающий высокую заболеваемость ОРВИ, циститами, нагноениями. Как правило, именно инфекционные заболевания выступают непосредственной причиной смерти при хроническом лимфолейкозе. Чаще всего у таких пациентов диагностируются тяжелые формы пневмонии, экссудативный плеврит, генерализованный опоясывающий лишай. Возможно перерождение хронического лимфолейкоза в синдром Рихтера — агрессивную, стремительно развивающуюся лимфому. Развиваясь на развитых стадиях, метастазы в первую очередь поражают печень и селезенку, впоследствии распространяясь на кости и другие внутренние органы. Вследствие нарушения структуры тканей в органе наблюдаются инфаркты и язвенно-некротические изменения. Как правило, множественные регионарные и отдаленные метастазы выявляются на поздних (3-4) стадиях заболевания. В таком случае применяется паллиативная химиотерапия или облучение, направленные на ослабление болезненных симптомов, улучшение состояния и продление жизни пациента. Более, чем у половины пациентов патология выявляется случайно, в ходе анализа крови по другим показаниям. Диагностируя заболевание, также принимаются во внимание жалобы больного, результаты поверхностного осмотра, другие данные. Одной из обязательных особенностей является повышение показателя лейкоцитов до 5×109http:http://onco-center.clinic//http://onco-center.clinic//onco-center.clinichttp://onco-center.clinic//http://onco-center.clinic//л при условии определенных изменений иммунофенотипа лимфоцитарных клеток. Стадия болезни определяется на основании клинических признаков и характеристик лимфоузлов. Если у врача возникают подозрения на наличие у пациента синдрома Рихтера, показана биопсия. С целью выяснения причин, обусловливающих цитопению, проводят стернальную пункцию и лабораторный анализ полученного образца. При выявлении патологии на ранних стадиях, как правило, не назначается терапия, поскольку доказано, что в таких случаях проведение лечения не влияет на продолжительность жизни пациента. Раз в полгода, а в некоторых случаях не реже раза в 3 месяца, требуется осмотр онкогематолога и сдача лабораторных анализов. Если на протяжении шести месяцев показатель лейкоцитов увеличился вдвое, — это сигнал о необходимости начала терапевтического курса. У большинства больных ХЛЛ отмечается положительный прогноз. Только у 10-15% пациентов патология протекает агрессивно, стремительно прогрессирует и за два-три года приводит к летальному исходу. Но, как правило, болезнь развивается достаточно медленно, показатель средней выживаемости составляет 5-10 лет с момента выявления онкопатологии. При высокой чувствительности к терапии и доброкачественном течении заболевания продолжительность жизни достигает нескольких десятков лет. © Авторы статьи: Куляба Ярослав Николаевич , Еременко Максим Александрович , Лещенко Юрий Николаевич , Сушик Лилия Николаевна Онкоцентр «Добрый прогноз» Рейтинг 5.00 из 5 на основе 1 отзыва(ов) 5.00 Добавил Владимир Обратился к врачу с жалобами на постоянную слабость, быструю утомляемость и ночную потливость, по итогу консультации получил направление в онкоцентр. По рекомендации своего друга я обратился к Кулябе Ярославу Николаевичу. После ряда обследований мне постаивли окончательный диагноз - хронический лимфолейкоз 2 стадии. Дальнейшим лечением была назначена химиотерапия. Сейчас я заканчиваю второй курс. Чувствую себя хорошо, гораздо лучше чем до начала лечения, присутствуют побочные эффекты от химии, не сказал бы что значительные. Верю в выздоровление и благодарен все кто мне помогает. Клиника заслуживает наивысшей оценки Отзывы не редактируются, но проходят проверку модератором для защиты от недобросовестной рекламы. При хроническом лимфолейкозе (ХЛЛ) продолжительность жизни больше, чем при острой форме патологии. Прогноз зависит от возраста пациента, наличия у него других видов онкологических заболеваний, стадии патологии, применявшихся методов терапии. Качество жизни из-за болезни снижается. Человек не может больше подвергаться интенсивным физическим нагрузкам, становится менее работоспособным, испытывает неприятные ощущения, боли, страдает развивающейся по мере прогрессирования патологии анемией. Продолжительность жизни больных хроническим лимфоцитарным лейкозом зависит от формы патологии. Благоприятнее прогноз заболевания с доброкачественным течением; Т-клеточная разновидность отличается стремительным развитием и высокой смертностью. Чтобы определить, сколько человек может прожить, нужно учитывать и стадию, на которой заболевание было диагностировано. При обнаружении на начальном этапе шансы на излечение выше, чем в тех ситуациях, когда патологический процесс удалось обнаружить в терминальной стадии. Прогноз лимфолейкоза хронического зависит и от возраста пациента. Чем старше заболевший, тем меньше у него шансов на достижение стойкой ремиссии, короче срок жизни. Повлиять может наличие вредных привычек, нездоровый образ жизни: При доброкачественном течении количество белых клеток крови увеличивается медленно. Больной не только может прожить много лет, но и сохраняет хорошее качество жизни. При прогрессии ХЛЛ характерно стремительное развитие патологии. Болезнь развивается за 2-4 месяца. При опухолевой форме количество лейкоцитов увеличивается медленно, но отмечается выраженная опухоль на лимфатических узлах. Прожить можно несколько десятилетий. Если поражается костный мозг, человек проживет не больше нескольких лет. Патология развивается слишком быстро; при этом размеры селезенки и печени остаются в пределах нормы. С хроническим лимфолейкозом живут при грамотной терапии долгое время. Больной иногда способен прожить до 30 лет; подобная выживаемость однако наблюдается редко. Менее благоприятны прогнозы в тех случаях, когда отмечается наличие не подвергшихся мутации генов иммуноглобулина. В таких случаях человек проживает не более 9 лет. При ранней диагностике клеточного ХЛЛ срок жизни в среднем составляет больше 10 лет. На более поздних этапах развития патологического процесса, когда при пункции обнаруживается чрезмерно высокая концентрация лимфоцитов, выживаемость снижается: в среднем летальный исход наступает через 3-5 лет. Наименее благоприятен прогноз при образовании метастазов на других органах. Длительность жизни больного зависит от того, насколько его организм чувствителен к химиотерапии. Поскольку полностью болезнь излечить нельзя, курсы позволяют лишь замедлить развитие патологического процесса. При низкой чувствительности заболевание прогрессирует быстрее, самочувствие пациента ухудшается. Если курсы лучевой и химиотерапии не проводятся, смерть наступает быстрее. Длительность жизни зависит от разновидности заболевания. Лимфолейкоз – это злокачественное заболевание, при котором костный мозг вырабатывает большое количество незрелых, неспособных выполнять свои функции лимфоцитов. Лимфоциты являются разновидностью лейкоцитов и отвечают за иммунитет. Злокачественные лейкоциты не справляются с защитной функцией, при этом подавляют образование нормальных клеток крови и нарушают работу других органов. Существует много разновидностей этого заболевания. Лимфолейкозы делят в зависимости от скорости развития патологического процесса, степени зрелости лимфоцитов, типа поврежденных лимфоцитов (Т- и В-лимфоциты). Однако чаще всего выделяют 2 основных типа: острый лимфобластный лейкоз и хронический лимфоцитарный лейкоз. Лечение лейкозов обычно комплексное. На данный момент существует несколько вариантов терапии, и каждый год появляются новые, все более эффективные методы лечения лимфолейкозов. Прогноз при остром лимфолейкозе благоприятный – 95 % пациентов полностью излечиваются. Прогноз при хроническом лимфолейкозе зависит от скорости развития заболевания и сопутствующих патологий, он неуклонно прогрессирует, однако соответствующее лечение часто приводит к ремиссии и значительному улучшению состояния пациента. Синонимы русские Острый лимфолейкоз, острый лимфоцитарный лейкоз, острый лимфобластный лейкоз, хронический лимфолейкоз, хронический лимфоцитарный лейкоз. Синонимы английские Pediatric acute lymphoblastic leukemia, childhood acute lymphoblastic leukemia, acute lymphocytic leukemia, ALL, chronic lymphocytic leukemia, CLL. Симптомы Острый лимфобластный лейкоз развивается достаточно быстро – обычно в течение нескольких недель. Симптомами его являются: Хронический лимфоцитарный лейкоз обычно никак не проявляется на начальной стадии. Он развивается годами, и постепенно возникают следующие симптомы: Общая информация о заболевании Лимфоциты – это разновидность лейкоцитов. Как и все остальные клетки крови, лимфоциты образуются из единой стволовой клетки, которая находится в костном мозге и дает начало лимфоидной и миелоидной стволовым клеткам. От лимфоидной стволовой клетки происходят лимфоциты, от миелоидной – другие виды лейкоцитов, эритроциты и тромбоциты. Для того чтобы из лимфоидной стволовой клетки развились зрелые Т- и В-лимфоциты, она должна пройти через ряд последовательных делений. Сначала из лимфоидной стволовой клетки образуются лимфобласты, которые затем дают начало 2 типам клеток – предшественникам Т-лимфоцитов и предшественникам В-лимфоцитов. В процессе деления клетки становятся все более зрелыми и специализированными. Последние этапы созревания лимфоцитов проходят уже не в костном мозге, а в лимфоидных органах: тимусе, лимфатических узлах и селезенке. В результате формируются зрелые Т- и В-лимфоциты. Лимфоциты, по сути, – клетки иммунитета. Это значит, что они участвуют в распознавании и уничтожении чужеродных тел (вирусов, бактерий) или патологически измененных тканей собственного организма (например, клеток опухоли). Т- и В- лимфоциты делают это по-разному. В-лимфоциты борются с чужеродными клетками (антигенами) с помощью иммуноглобулинов – белков, которые связывают антигены и запускают процесс их разрушения специальными белками. Т-лимфоциты распознают антигены, разрушают их самостоятельно или при взаимодействии с другими клетками крови, активируют выработку иммуноглобулинов В-лимфоцитами. При лимфолейкозе нарушается формирование лимфоцитов. Появляется большое количество незрелых клеток, которые не способны выполнять свою работу. Это приводит к серьезным сбоям иммунитета. Человек становится более подвержен таким инфекционным заболеваниям, как туберкулез, кандидоз. Могут возникать серьезные осложнения от плановых прививок. Часто появляются так называемые аутоиммунные реакции – то есть иммунитет борется с нормальными клетками организма, например эритроцитами. В результате возникает анемия. Злокачественные лимфоциты проникают в лимфатические узлы и селезенку, вызывая их увеличение, могут повреждать печень, легкие, головной мозг, кости. При остром лимфолейкозе в костном мозге преобладают лимфобласты. Они очень быстро делятся, вытесняют из костного мозга и крови другие клетки, активно заселяют лимфатические узлы, селезенку. Чаще всего встречаются острые В-клеточные лейкозы, при которых образуется большое количество незрелых В-лимфоцитов. Острый В-клеточный лейкоз – самый распространенный вид лейкозов среди детей. При хроническом лимфолейкозе в крови находят более зрелые формы лимфоцитов, которые способны некоторое время выполнять свои функции. Этот тип лейкоза характерен для людей старше 50-55 лет. Кто в группе риска? При остром лимфолейкозе в группе риска: При хроническом лимфолейкозе в группе риска: Диагностика При хроническом лимфолейкозе лимфобласты обычно отсутствуют в крови. Характерным признаком хронического лейкоза является обнаружение в мазке крови клеток (или теней) Боткина – Гумпрехта. Они представляют собой остатки разрушенных лимфоцитов. Тени Боткина – Гумпрехта отсутствуют в жидкой крови и образуются в процессе приготовления мазка. Их количество определяет интенсивность разрушения лимфоцитов в крови. Лечение При остром лимфобластном лейкозе прогноз благоприятный, особенно у детей. Большинство пациентов полностью излечиваются. Прогноз хронического лимфолейкоза зависит от скорости прогрессирования болезни и чувствительности к химиотерапии. Средняя продолжительность жизни пациентов с хроническим лимфолейкозом составляет 3-5 лет. Профилактика Специфической профилактики лимфолейкозов нет. Необходимо своевременно проходить профилактические осмотры, в ходе которых нередко выявляют заболевания крови. Рекомендуемые анализы Хронический лимфолейкоз – онкологическое поражение крови, имеющий в начале развития доброкачественный характер. Патологическое состояние зарождается в зрелых клетках костного мозга, готовых к выполнению функции лимфоцитов. Через некоторое время мутировавшие кровяные тельца накапливаются в лимфатических узлах и периферической крови, вытесняя здоровые клетки и провоцируя значительные нарушения в функционировании иммунной системы. Патофизиология развития заболевания в настоящее время установлена не полностью, но общие представления о зарождении и механизме развития патологического процесса у гематоонкологов имеются. Нормальные клетки-предшественницы кровяных телец после получения в костном мозге дальнейшей программы развития по тромбоцитарному, лейкоцитарному или лимфоцитарному пути поступают в кровеносное русло и лимфатические узлы. Здесь они на протяжении определённого времени выполняют заданные при зарождении функции, а затем отмирают. Вмешательство патогенных факторов, нарушающее жизнедеятельность лимфоцитов, провоцирует возникновение опасных заболеваний. В зависимости от того, на каком этапе произошло поражение клеток-предшественниц В-лимфоцитов, у человека диагностируют острый лимфобластный, несущий серьёзную угрозу жизни, или хронический лимфоцитарный лейкоз. Последний характеризуется более спокойным течением и следующими особенностями развития: Хронический лимфолейкоз менее опасен, чем острый лимфобластный, т. к. его развитие очень медленное, зачастую продолжающееся 10-15 лет, в течение которых не отмечается опухолевой прогрессии. Также для этой формы патологии клеток крови не характерно наступление на последних стадиях бластного криза, всегда заканчивающегося быстрым летальным исходом. Ещё одной особенностью, которую имеет хронический лимфоцитарный лейкоз, является отсутствие выраженной морфологической атипии клеток, т. е. все подвергнувшиеся такого рода мутации клеточные структуры имеют высокую или среднюю степень дифференцировки. Перед подбором терапевтических мероприятий хронический лимфолейкоз, как и другие заболевания, классифицируют в зависимости от результатов диагностического исследования. Классификация патологического состояния предусматривает выделение типов и форм болезни на основании выявленного характера её протекания и стадии развития. Самой распространённой в мировой онкогематологической практике считается Rai-классификация, которая основывается на степенях риска хронического лимфолейкоза: Классификация хронического лимфолейкоза J. Binet предполагает разделение заболевания на 3 группы: Но чаще всего для назначения лечения применяют классическое стадирование заболевания. Хронический лимфоцитарный лейкоз подразделяют в клинической практике на следующие стадии: Что может спровоцировать начало мутации в созревающих лимфоцитах, до сих пор неизвестно, но тот факт, что отсутствует связь хронического лимфолейкоза с ионизирующим излучением и канцерогенными факторами, имеет научное обоснование. Выясняя причины возникновения этой формы заболевания, учёные пришли к однозначному выводу, что для того, чтобы в кроветворных органах человека зародился хронический лимфолейкоз, необходима генетическая предрасположенность. Из этого клиницисты сделали вывод, что в группу риска по развитию этой болезни входят люди, имеющие в семейном анамнезе онкологические поражения крови. Именно им рекомендуется проходить ежегодные скрининговые исследования, необходимые для своевременного выявления хронического лимфолейкоза. Хронический лимфолейкоз – медленно прогрессирующая форма заболевания, поэтому начало болезни часто остаётся незамеченным. Основные признаки, сопровождающие зарождающийся хронический лимфолейкоз, свойственны многим другим, зачастую не имеющим злокачественной природы, недугам. Чтобы не пропустить начало развития опасной болезни, специалисты рекомендуют обращать внимание на такие не совсем специфичные для онкологического поражения крови признаки, как: Нередко на ранних этапах отмечается увеличение лимфоузлов, не сопровождающееся появлением болезненности. Размеры селезенки и печени остаются в норме. При отсутствия лечения болезнь начинает прогрессировать, вследствие чего сопровождающие её симптомы становятся более яркими. В развёрнутой и терминальной стадии отмечается: О развитии лимфолейкоза могут сказать и такие признаки, как: Появление этих признаков связано с проникновением мутировавших клеток в мягкие оболочки мозга, что всегда происходит на заключительных стадиях заболевания. Появление тревожных симптомов является основанием для посещения специалиста и проведения ряда специфических диагностических исследований, позволяющих подтвердить или опровергнуть предполагаемый диагноз. Программа диагностического обследования пациентов с подозрением на хронический лимфолейкоз заключается в проведении следующих мероприятий: Важно! На ранних стадиях развития болезни, когда отсутствуют не только клинические проявления недуга, но и не выражены гистологические признаки, заподозрить появление болезни можно только случайно, при проведении анализа крови и выявлении изменений в её составе. Поставить правильный диагноз, т. е. уточнить, что у пациента развивается не лимфобластный тип патологического состояния, а хронический лимфолейкоз, врач сможет после пункции костного мозга. Полностью избавит человека от такого заболевания, как хронический лимфолейкоз, достаточно сложно. Лечение недуга проводится с помощью разных методов, которые подбираются в зависимости от стадии. Обычно основные терапевтические мероприятия начинаются после перехода болезни в развёрнутую, активно прогрессирующую фазу. На этом этапе развития лечение хронического лимфолейкоза проводится с помощью медикаментозной терапии. Химиотерапия при этом заболевании специфическая, и предусматривает применение препаратов из следующих лекарственных групп: Важно! Все медикаментозные препараты, предназначенные для избавления человека от хронического онкологического заболевания крови, должны назначаться только специалистом. Самолечение при онкологических поражениях крови категорически запрещается, т. к. может привести к непоправимым для пациента последствиям. Также не рекомендуется лечить опасный недуг с помощью народных средств. Лучевая терапия назначается редко, т. к. воздействие радиации только на короткий срок облегчает состояние больного человека. Основное воздействие ионизирующих лучей происходит на область лимфатических узлов, селезёнки и печени. Облучение всего тела назначается нечасто и только при наличии определённых медицинских показаний, т. к. связанные с ним риски значительно превышают возможный положительный эффект. При отсутствии результатов терапии пациентам может быть порекомендована пересадка костного мозга. Это хирургическое вмешательство считается самым эффективным методом лечения, т. к. практически во всех случаях приводит к полному выздоровлению пациента. Однако его проведение возможно не у всех больных с лимфолейкозом, к тому же большие сложности представляет поиск подходящего донора. Угрозу жизни человека несёт не сам хронический лимфолейкоз, а его осложнения. Самыми частыми последствиями онкологического поражения крови такого типа бывают: Но самую большую опасность несёт присоединившийся к лимфолейкозу острый лимфобластный лейкоз. При появлении такого осложнения у больного человека практически не остаётся шансов на дальнейшую жизнь. Хронический лимфолейкоз относится к категории неизлечимых заболеваний онкологической природы. Но в то же время у этой патологии может быть достаточно благоприятный прогноз, что связано с длительным (10-15 лет) сроком его развития. За это время, характеризующееся бессимптомным течением, в большинстве клинических случаев происходит случайная постановка диагноза, после чего становится возможным продуктивное лечение хронического лимфолейкоза, заканчивающееся наступлением длительной ремиссии. Но в четверти случаев болезнь имеет агрессивный характер и склонна к быстрому прогрессированию, что делает прогноз полностью неблагоприятным, т. к. смерть может наступить в ближайшие месяцы после того, как диагностируют болезнь. Статистика по классификации Rai показывает следующую продолжительность жизни при хроническом лимфолейкозе:
Хронический лимфолейкоз: причины возникновения и особенности
Хронический лимфолейкоз: классификация заболевания
Хронический лимфолейкоз: стадии
Хронический лимфолейкоз: симптомы
Хронический лимфолейкоз: диагностика
Хронический лимфолейкоз: прогноз
Врачи, которые лечат хронический лимфолейкоз
Похожие статьи
Симптомы и лечение лимфолейкоза - Medside.ru
Закрыть
ДЕЙСТВУЮЩИЕ ВЕЩЕСТВА продолжительность жизни, прогноз, В-клеточный, лимфоцитарный, сколько живут

Прогноз и что на него влияет

Сколько живут
Лимфолейкоз
Особенности развития хронического лимфолейкоза (ХЛЛ)

Классификация заболевания
Причины возникновения хронического лимфоцитарного лейкоза
Симптомы, позволяющие заподозрить развитие опасного недуга
Диагностика онкологической патологии крови
Основные методы лечения, практикуемые при этом заболевании
Возможные осложнения и последствия
Продолжительность жизни