Миелоциты в анализе крови что это такое
что это, нормы, причины появления Mie
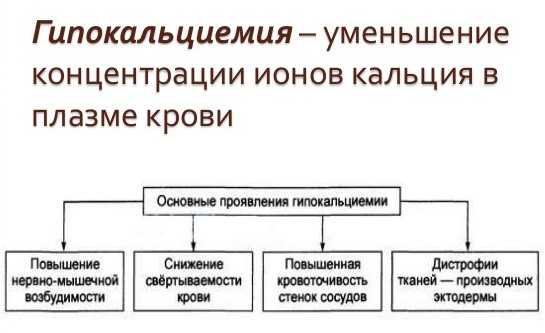
Вы здесь: МиелоцитыМиелоциты (син. миелобласты, промиелоциты, метамиелоциты) – являются компонентами, вырабатываемыми в костном мозге, которые относятся к категории лейкоцитов и предполагают наличие ядра, называющегося нейтрофилом. У здорового взрослого человека или ребенка такие вещества во время расшифровки анализов крови должны полностью отсутствовать.
Появлению таких веществ в периферическом кровотоке способствуют в основном различные патологические процессы и заболевания. Например, вирусные патологии и инфицирование кишечника, злокачественные образования и протекание некроза, внутренние кровоизлияния и болезни крови. Помимо этого, в качестве причины может выступать передозировка лекарственными препаратами.
Специфические клинические проявления, указывающие на присутствие миелоцитов в крови, отсутствуют. Симптоматическая картина будет состоять лишь из симптомов провоцирующего недуга.
Обнаруживаются такие вещества только в анализе крови, расшифровкой которого занимается врач-гематолог. Для выяснения причинного фактора необходимо комплексное лабораторно-инструментальное обследование.
В случае обнаружения миелоцитов в крови человека, прежде всего, необходимо заняться лечением основной болезни. Это объясняется тем, что в настоящее время не существует специальных препаратов, позволяющих вывести такие компоненты из главной биологической жидкости.
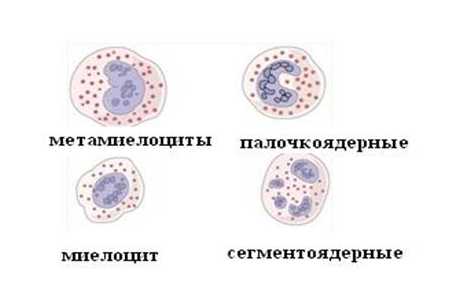
Миелоциты – это зрелые клетки, величина которых варьируется от 12 до 30 мкм.
Они обладают ядром, которое может быть:
- овальным;
- почковидным;
- круглым.
В качестве ядра выступают нейтрофилы, и располагается оно в подавляющем большинстве случаев эксцентрически. Помимо этого, оно обладает способностью приобретать красно-фиолетовый оттенок, что обуславливается его созреванием.
В случае развития в организме какого-либо заболевания, на борьбу с ним выходят зрелые лейкоциты. Однако, чем сложнее патология или чем дольше она протекает, тем больше молодых клеток вынуждена использовать иммунная система. При полном истощении запаса лейкоцитов в борьбу с недугом вступают миелоциты.
Именно этим обуславливается их появление в крови, чего при нормальном положении вещей происходить не должно, поскольку они формируются и в последующем локализуются только в костном мозге.
Всего существует 3 вида таких компонентов, отчего клиницисты выделяют:
- эозинофильный миелоцит – обладает слабобазофильной протоплазмой, состоящей из большого количества розовато-красных крупных зерен;
- базофильный – характеризуется присутствием оксифильной протоплазмы, окрашенной в фиолетовый цвет;
- нейтрофильный миелоцит – считается более зрелой клеткой, нежели предыдущая разновидность – включает в себя протоплазму розового оттенка.
Появление в крови таких веществ всегда свидетельствует о протекании заболевания в организме. Это означает, что норма – это полное отсутствие миелоцитов в крови.
Тем не менее в костном мозге человека может насчитываться миелоцитов:
- нейтрофильных – от 5 до 10%;
- базофильных – от 0.2 до 1%;
- эозинофильных – от 0.5 до 2%.
Клиницисты не считают такую концентрацию патологией.
Миелоциты
Если при расшифровке общеклинического анализа крови были обнаружены именно такие клетки, то это является тревожным сигналом, указывающим на протекание:
- широкого спектра бактериальных и вирусных инфекций;
- острой формы пиелонефрита;
- воспалительного процесса в червеобразном отростке;
- некроза, который может быть сформирован на фоне инфаркта или инсульта, гангрены или обширных ожоговых ранений;
- тяжелой интоксикации, например, тяжелыми металлами, химическими веществами или алкоголем;
- онкопатологий, в частности, в тех периодах, когда злокачественное новообразование уже подверглось распаду;
- брюшного тифа;
- бруцеллеза;
- паратифа;
- кори или гриппа;
- краснухи или лейкоза;
- В12-дефицитной анемии;
- лучевой болезни, которая может стать следствием длительного облучения организма, проведением химиотерапии или радиотерапии;
- злокачественных недугов крови;
- апластической формы малокровия.
Не редкостью является появление миелоцитов в случаях передозировки или неадекватного применения лекарственных препаратов, в частности, иммунодепрессантов или обезболивающих веществ.
Миелоциты в крови у ребенка могут возникнуть на фоне:
- врожденных пороков сердца;
- тяжелого отравления организма, например, свинцом или лекарствами, что негативно сказывается на функционировании костного мозга;
- воспалительного поражения легких;
- ангины и ацидоза;
- туберкулеза;
- острых гнойно-воспалительных процессов;
- формирования раковой опухоли;
- интоксикации токсинами, выделяемыми болезнетворными микроорганизмами;
- обширных внутренних кровоизлияний;
- болезней ЖКТ;
- сильнейшего обезвоживания;
- обильной рвоты;
- метастазирования онкологического процесса в костный мозг;
- коматозного или шокового состояния;
- некорректного использования медикаментов;
- различных болезней крови.
Примечательным является то, что у детей наличию миелоцитов в крови может способствовать чрезмерная физическая нагрузка.
Миелоциты в крови при беременности могут выступать в качестве как совершенно нормального явления, так и признака течения одного из вышеуказанных заболеваний. Они также могут означать присутствие обычной простуды или воспаления горла. В то же время они не оказывают никакого влияния на плод.
В норме, в периферической крови у представительницы женского пола во время вынашивания ребенка может присутствовать не больше 3% подобных веществ. Их возникновение обуславливается снижением сопротивляемости иммунной системы, в противном случае закрепление оплодотворенной яйцеклетки могло бы и не состояться.
Выявить наличие клеток в главной биологической жидкости у взрослых или у ребенка можно только при помощи общеклинического анализа крови. Для такого лабораторного исследования может потребоваться как капиллярный, так и венозный биологический материал. Что касается подготовки пациента, то в данном случае она полностью отсутствует.
Забор крови из вены
Однако даже при их обнаружении , результатов будет недостаточно для выяснения того, почему они появились в крови. Для выяснения причинного фактора необходимо всестороннее обследование организма.
Общая диагностика объединяет в себе следующие манипуляции:
- изучение истории болезни для поиска острой или хронической болезни-провокатора;
- сбор и анализ жизненного анамнеза – для врача важна информация, касающаяся образа жизни и приема каких-либо лекарственных препаратов;
- тщательный физикальный осмотр;
- детальный опрос пациента или его родителей – это укажет специалисту на полную симптоматическую картину – довольно часто такая манипуляция дает возможность понять, какой недуг стал причиной появления такого нарушения.
Дополнительные индивидуальные диагностические мероприятия представлены более обширными лабораторными исследованиями, широким спектром инструментальных процедур и консультациями специалистов из иных областей медицины.
На сегодняшний день не существует специфических процедур или лекарственных препаратов, которые были бы способны очистить кровь от таких клеток. В случае обнаружения того, что норма клеток нарушена, лечащий врач должен срочно составить индивидуальную схему лечения провоцирующей патологии, которая может быть:
- консервативной;
- операбельной;
- комплексной.
Если же появлению таких веществ способствовал прием медикаментов, то терапия будет заключаться в отмене препарата или его замене менее опасными аналогами. Если причина заключалась в недостаточном поступлении в организм питательных веществ, то необходимо скорректировать рацион и принимать витаминно-минеральные комплексы.
После того как тот или иной источник будет устранен, уровень придет в норму через несколько недель.
На фоне того, что такие клетки появляются в крови только при протекании какой-либо патологии, прежде всего, стоит предупредить ее возникновение. Для этого необходимо несколько раз в год проходить полное лабораторно-инструментальное обследование в медицинском учреждении с обязательным посещением всех клиницистов.
В качестве дополнительных мер профилактики выступают:
- полный отказ от вредных привычек;
- ведение активного образа жизни;
- здоровое и сбалансированное питание;
- недопущение длительного облучения и физического истощения организма;
- прием медикаментов строго по предписанию лечащего врача и с обязательным соблюдением всех рекомендаций;
- избегание попадания в организм химических и ядовитых веществ.
Само по себе присутствие миелоцитов в крови совсем не опасно, однако, необходимо учитывать факторы, которые привели к такому нарушению, поскольку каждое базовое заболевание обладает множеством собственных осложнений и последствий.
нормы в анализе крови, причины повышения
Миелоциты – это компоненты, которые относятся к видам лейкоцитов. Их состав предусматривает наличие ядра, а точнее, нейтрофилов. Они сосредотачиваются в костном мозге. При сдаче общего анализа крови этот компонент при нормальных условиях должен отсутствовать.
Виды
Миелоциты – это зрелые клетки, по сравнению с промиелоцитами. Они способны окрашиваться в яркий красно-фиолетовый цвет, когда происходит созревание. Протоплазма обладает синим оттенком, но на период созревания меняет его на розовый, а в её составе можно обнаружить обильную зернистость. Различают такие виды миелоцитов:
- нейтрофильные;
- эозинофильные;
- базофильные.
Нейтрофильные клетки более зрелого возраста обладают протоплазмой розового оттенка, менее зрелые – розовато-фиолетового. Кроме обильной зернистости в протоплазме, можно обнаружить и зёрна больших размеров.
Эозинофильные миелоциты характеризуются слабобазофильной протоплазмой, а в их составе присутствуют крупные зёрна в большом количестве. Их окрас розовато-красный.
Базофильные миелоциты имеют оксифильную протоплазму, а их состав содержит фиолетовую зернистость.
Нормальные показатели
Миелоциты представлены большими клетками, а их ядро может иметь овальную или почковидную форму с малым количеством протоплазмы. Для него характерно особая структура, которая зависит от чередования более тёмных и светлых участков хроматина. В результате достигается некий эффект складчатости.
Норма миелоцитов в крови предполагает отсутствие этих клеток. Все клетки располагаются в костном мозге. У взрослого и ребёнка содержание нейтрофильных клеток колеблется от 4,8 до 9,6%, эозинофильных - 0,6–2%, базофильных - 0,2–1%.
Причины наличия миелоцитов в крови

Ангина может быть причиной наличия миелоцитов в крови
Если при сдаче общего анализа крови у ребёнка или взрослого были обнаружены миелоциты, то это утверждает о наличии следующих патологических процессов:
- Бактериальные инфекции острого характера, для которых характерно присоединение гнойно-воспалительного процесса. Если норма миелоцитов в крови нарушена, то у человека могут диагностировать следующие патологии: аппендицит, ЛОР-инфекции, ангину, пиелонефрит в острой форме, пневмонию, туберкулёз, сепсис, холеру, скарлатину.
- Некротические процессы обусловлены такими недугами, как инфаркт, инсульт, гангрена, большие ожоги.
- Отравление организма алкоголем или свинцом, в результате чего на костный мозг оказывается отрицательное воздействие.
- Интоксикация болезнетворными токсинами, характеризующаяся отсутствием заражения самими бактериями. В таком случае норма миелоцитов в крови будет нарушена, если в организм человека попал токсин ботулизма. Тогда распад токсинов не произошёл, а сами бактерии мёртвые.
- Злокачественная опухоль с распадом.
- Норма миелоцитов в крови может быть нарушена, даже если на момент сдачи общего анализа крови человек полностью вылечил инфекционное заболевание.
- Заболевания тяжёлой степени. Обнаружить миелоциты в крови можно будет у человека, страдающего тифом, паратифом, бруцеллёзом.
- Нарушенная норма клеток в крови может быть результатом тяжёлых вирусных болезней: корь, грипп, краснуха.
- Побочный эффект от приёма медикаментов. Чаще всего это случается при приме иммунодепрессантов, обезболивающих препаратов. Поэтому перед их употреблением нужно внимательно изучить инструкцию.
- Норма миелоцитов в крови может быть нарушена по причине радиационного облучения, лучевой терапии и химиотерапии.
- Заболевание крови: лейкоз, апатическая анемия, нехватка В12 и фолиевой кислоты.
Как вылечить состояние

Лечение нарушения нормы миелоцитов в крови
Если норма клеток в плазме превышена, то это очень сказывается на иммунитете человека. В результате его организм чаще всего подвергается бактериальным и вирусным заболеваниям.
На сегодняшний день отсутствуют прямые средства для выведения миелоцитов из плазмы. Когда врач обнаружил, что норма клеток нарушена, то он обязан в срочном порядке составить необходимый комплекс мероприятий по устранению патологического процесса.
Если миелоциты в плазме содержатся по причине приёма медикаментов, то следует провести корректировку терапевтической программы. Она может предполагать замену лекарств или полный отказ от них.
Если причина заключается в дисбалансе питательных компонентов, то следует скорректировать фон витаминов группы В. Для этого задействуют лекарственные препараты и диету.
Если причина, по которой миелоциты образовались в крови, была устранена, то все показатели за пару недель придут в норму.
Миелоциты – это очень важные компоненты, сосредоточенные в костном мозге. При нормальных условиях в крови они не должны содержаться. Если это условие не выполняется, то, значит, организм человека подвергся определённому заболеванию. Присутствие миелоцитов в плазме значительно ослабляет защитные функции человеческого организма, в результате чего он подвергается инфекционным и вирусным болезням. Только своевременное лечение позволит привести в норму все показатели плазмы и улучшить состояние пациенты.
Миелоциты в анализе крови. Что это у ребенка, взрослого, норма, повышены, расшифровка
В крови здорового человека миелоциты присутствовать не должны. Если же в анализе отмечается их наличие, это становится серьёзным поводом для проведения более подробной диагностики.
Содержание записи:
Что такое миелоциты?
Любая клетка крови развивается на основе предшественника. Прежде, чем зрелая клетка попадает в периферическую кровеносную систему, она проходит несколько промежуточных этапов от стволовой клетки до полностью созревшей цитологической структуры.
Миелоциты — это незрелые предшественники одной из разновидностей лейкоцитов — гранулоцитов, определяющие их полноценное развитие. Миелоидные формы являются важным этапом формирования взрослых белых кровяных телец.
Когда в организм проникает патоген, в борьбу с ним вступают зрелые лейкоциты. Однако в случае сложной и длительно протекающей болезни их запас истощается, и тогда в кровоток выбрасываются не созревшие формы.
Организм теряет силы, его иммунная система ослабевает. Костный мозг начинает активную деятельность по производству новых клеток, которые не успевают созревать. Именно этим обусловлено появление миелоцитов в крови.
Виды миелоцитов
Существует три типа миелоцитов: базофильные, эозинофильные и нейтрофильные. На финальной стадии формирования последнего зрелого варианта из незрелых предшественников образуются три вида зернистых гранулоцитов миелоидного ряда: базофилы, эозинофилы и нейтрофилы, выполняющие специфические функции и различающиеся по концентрации.
| Вид гранулоцита | Концентрация в крови % |
| Базофилы | 0 — 1 |
| Эозинофилы | 0,5 — 5 |
| Нейтрофилы | сегментоядерные 47 — 72 палочкоядерные 1 — 6 |
Базофилы
Это самые крупные клетки белого ряда. Базофилы отвечают за сохранность защитных сил организма, блокируют токсины и яды животных, проникающие через кожу. Принимают участие в метаболизме кожных покровов, препятствуют распространению чужеродных частиц, в том числе, аллергенов.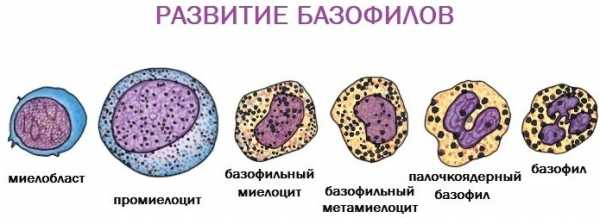
Принимают участие в процессах свёртываемости крови и фагоцитоза. Там, где в тканях происходит гибель базофилов, появляются покраснения, отёки и зуд.
Эозинофилы
Имеют способность к фагоцитозу, но их основная миссия — борьба с паразитарными инфекциями. Строение наружной мембраны позволяет эозинофилам приклеиваться к яйцам гельминтов и растворять их.
Кроме этого, они устраняют остатки микроорганизмов, регулируют выделение гистамина, предупреждают чрезмерные реакции организма на чужеродные белки. На пути движения к очагу поражения эозинофилы проникают через стенки сосуда в ткани и противостоят склеиванию тромбоцитов, тем самым участвуя в профилактике тромбоза.
Нейтрофилы
Самая большая группа клеток крови, вырабатываемая костным мозгом. Основная их задача — борьба со всеми видами бактериальных и грибковых инфекций. Имеют несколько модификаций, являются микрофагами. Это первые иммунные клетки, которые бросаются на чужеродные организмы, поглощают их и разрушают посредством воздействия ферментов и антимикробных веществ.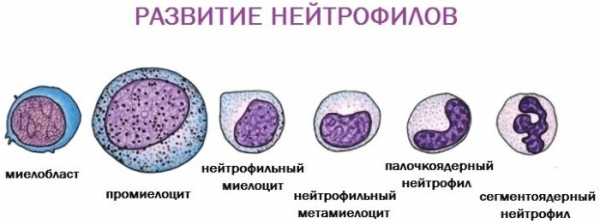
Организм производит в сутки до 100 миллиардов нейтрофилов, но они имеют очень непродолжительный срок существования. Через 8-12 часов клетки саморазрушаются, предупреждая накопление воспаления в организме. Это самые первые выделения гнойных ран.
Причины появления в крови у взрослых, детей
Миелоциты в анализе крови — аномалия. В норме они не должны присутствовать в составе периферической крови. Их наличие всегда указывает на развитие патологического процесса в организме. Факторов, вызывающих нарушение кроветворческого процесса очень много. Из их числа выделяют наиболее типичные.
Острые инфекционные процессы
Любая инфекция — бактериальная, вирусная или грибковая вызывает активность большого количества нейтрофилов. Таким путём организм пытается устранить возбудителей патологии и оградить поражённый участок от здоровых тканей. В процессе кроветворения происходит сбой, и незрелые особи попадают в периферическую систему кровообращения.
Специального лечения в таких случаях не требуется. Достаточно выявить причину основной патологии и провести правильное лечение. Примерно через 2 недели процесс созревания цитологических единиц приходит в норму.
Опухоли
Особенно опасны запущенные патологические процессы при злокачественных новообразованиях. Клетки раковой опухоли, разрастаясь, отнимают питание от здоровых клеток, провоцируя их гибель.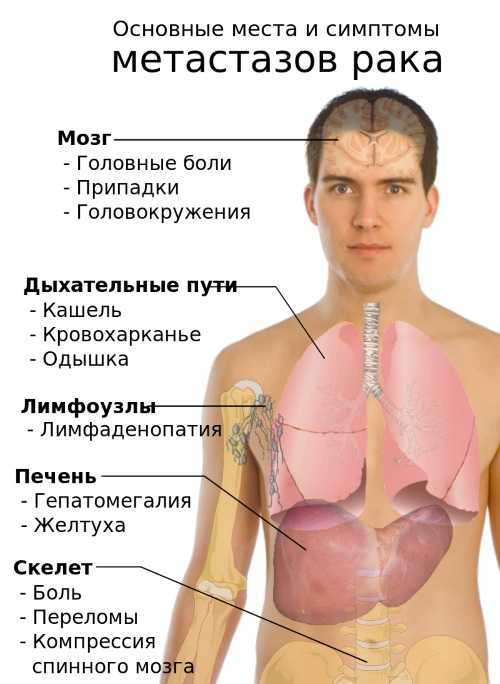
Мёртвые клетки попадают в кровь. Иммунная система организма отправляет в поражённую зону уборщиков. По мере разрастания опухоли костный мозг перестаёт справляться с нагрузкой, клетки — уборщики не успевают созревать, и в кровь выбрасываются их незрелые предшественники. Лечение так же должно быть направлено на устранение патологического процесса.
Некроз тканей
Отмирание клеток наблюдается при значительных повреждениях тканей, происходящих, например, при инфаркте, гангрене или обширных ожогах. Возникает потребность в быстрейшем очищении крови от токсинов.
Как правило, созревающих в обычном режиме нейтрофилов и базофилов оказывается недостаточно, организм активирует производство новых лейкоцитов, и происходит сбой процесса образования белых кровяных клеток.
После хирургического или медикаментозного удаления погибших цитологических структур, костный мозг возвращается к обычному темпу производства зрелых клеток, и концентрация миелоцитов в крови сводится к нолю.
Анемия
Миелоциты в анализе крови могут появиться, когда в организме обнаруживается недостаточность микроэлементов и витаминов, в частности, железа и витаминов группы B, необходимых для полноценного созревания клеток крови.
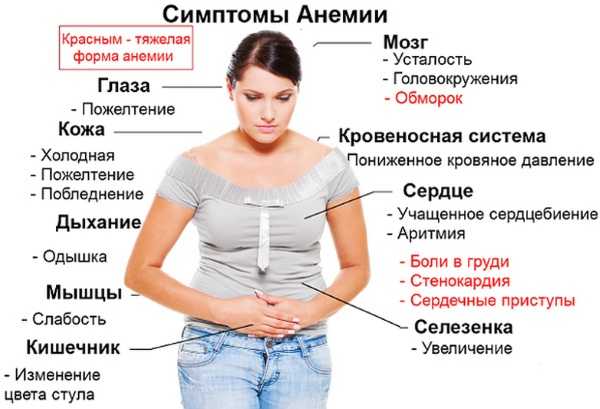 Железодефицитная анемия. Симптомы у женщин
Железодефицитная анемия. Симптомы у женщинВ таком случае у человека развивается железистая или мегалобластная анемия. Процесс кроветворения сначала замедляется, количество зрелых клеток уменьшается, а затем их недостаток начинает восполняться незрелыми особями. Миелоциты, замещая нехватку зрелых клеток, усугубляют патологический процесс.
Лечение в таких случаях должно быть интенсивным, с введением в организм очень больших доз препаратов железа и витаминов.
Отравления
Токсины, образующиеся в результате отравления, резко меняют картину крови. Система кроветворения начинает работать намного интенсивнее. Чаще всего это происходит при бытовых отравлениях этанолом, приёме синтетических психоактивных веществ.
Лечение в таких ситуациях сводится к прекращению приёма алкоголя и синтетических наркотических средств, детоксикации организма с применением особых растворов и препаратов. Очищение организма постепенно приводит в норму воспроизводство зрелых гранулоцитов.
Радиация
Даже небольшая доза радиоактивного воздействия губительно сказывается на созревание клеток крови. Поражённый костный мозг начинает интенсивно выбрасывать в кровяное русло незрелые миелоциты.
Для приведения в норму процессов кроветворения необходимо срочно устранить причину и последствия воздействия радиации. В таких случаях используют препараты йода. Дополнительно назначают лечебное питание, богатое белками и жирами.
Редкие, тяжёлые инфекционные процессы
Миелоциты всегда присутствуют в анализе крови в случае длительно протекающих хронических инфекций, к числу которых относятся туберкулёз, ВИЧ, СПИД, тяжёлые формы сифилиса, герпетические поражения и другие подобные патологии.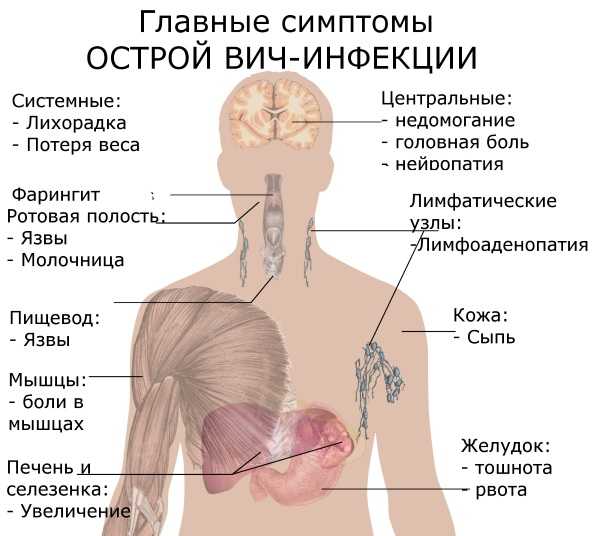
Картина крови в процессе этих болезней постоянно показывает высокую концентрацию миелоцитов. Чем запущеннее ситуация, тем сложнее восстановить процесс кроветворения, а значит, повысить иммунитет. Поэтому приступать к лечению нужно как можно раньше.
Приём некоторых медикаментов
Негативно сказываются на кроветворении нестероидные противовоспалительные препараты, лекарства глюкокортикоидной группы. Кроме этого, изменения картины крови возможны после химиотерапии.
Чтобы изменить ситуацию достаточно заменить лекарство на менее безопасное для иммунной системы. Решение данного вопроса нельзя принимать без консультации врача.
Беременность
В период беременности, примерно на 26 — 29 неделях, процесс кроветворения резко усиливается в связи с ростом плода. Организм будущей мамы воспринимает это как патологию, и в кровь выбрасываются миелоциты. Допустимая концентрация незрелых клеток не должна превышать 2-3 %.
По мнению специалистов, эта ситуация не отражается на здоровье женщины и её ребёнка. Но, в любом случае, при появлении миелоцитов необходимо тщательное обследование на предмет обострения хронических заболеваний или развития первых признаков онкологической патологии.
Сразу после рождения малыша в его крови может присутствовать некоторое количество незрелых гранулоцитов, которые исчезают, если ребёнок здоров. В противном случае наличие юных клеток указывает на активацию процессов в костном мозге, отвечающую на возникновение патологических трансформаций.
Причиной выброса миелоцитов у новорожденного может быть врождённый порок сердца, обезвоживание, неукротимая рвота, слабый иммунитет. У детей постарше усиленное кроветворение обусловлено развитием патологических процессов, в основе которых лежат факторы, идентичные взрослым.
Повышенные физические нагрузки
В некоторых случаях юные лейкоциты выявляются в крови пациентов, активно практикующих высокие физические нагрузки. Причиной подобного отклонения от нормы является усиленное кровообращение и, в следствие, активное образование метаболитов.
Как правило, концентрация незрелых клеток в таких случаях повышается не значительно, и приходит в норму через несколько часов после снижения нагрузки. Медикаментозного лечения данный вид нарушения не требует.
Опасность для организма
После выявления причины присутствия в кровотоке незрелых клеток и её устранения, сами миелоциты из тканей не удаляются. Необходимо провести специальное лечение, направленное на выведение из организма не полностью сформировавшихся клеток.
Если не сделать этого своевременно происходит изменение в клеточном составе крови — лейкоцитоз. Следствием таких изменений могут стать лейкемия и белокровие. Может резко повысится риск возникновения сосудистых патологий (дистония).
Присутствие миелоцитов в кровяном русле оказывает негативное влияние на иммунитет и может спровоцировать активизацию наследственных патологий крови, к которым относятся:
- анемии;
- миелолейкоз;
- гемоглобинопатия;
- эозинофилия и прочие болезни системы кроветворения.
Диагностика
Миелоциты в анализе крови здорового человека обнаружить невозможно. Существует лишь несколько исключений. Не должно вызывать серьёзных опасений небольшое количество юных лейкоцитов у беременных женщин в третьем триместре беременности (не более 3 %).
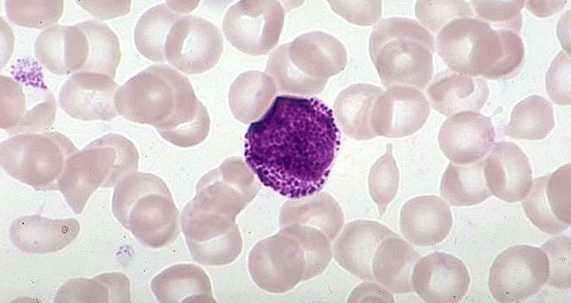 Миелоциты в анализе крови под микроскопом
Миелоциты в анализе крови под микроскопомСпециалисты считают, что это ожидаемая реакция организма на передачу материнских данных плоду. Чтобы исключить вероятность инфекций рекомендуется провести повторное исследование крови, а затем повторять его каждую неделю до родов.
Наличие белых незрелых клеток (до 0,5 %) в крови новорожденного в первые 4 дня после рождения также считается относительной нормой. Но уже на пятый день это может указывать на патологический процесс. У детей старшего возраста юные формы лейкоцитов сообщают об усиленной работе иммунитета, что требует тщательного обследования.
Если же миелоциты появились в плазме взрослого человека, значит, в организме пациента происходит воспалительный процесс, с которым иммунные клетки справиться уже не могут. В первую очередь следует выявить возможную причину выброса в плазму несозревших цитологических структур.
Общий анализ крови — это начало длинного исследовательского пути. Пациента направляют на приём к врачу-гематологу, под контролем которого он должен пройти целый ряд специальных обследований.
Первоначально доктор проводит опрос, выясняет общее состояние больного, уточняет жалобы, выявляет симптомы и выдвигает гипотезы о предполагаемом патологическом процессе.
Затем пациенту рекомендуется сделать расширенный анализ крови для выявления возможной инфекции. Следующий этап — биохимические анализы, показывающие наличие или отсутствие анемии.
Независимо от результатов, больного направляют на обследование пищеварительного тракта, чтобы исключить нарушения в работе ЖКТ. При подозрении на онкологию направляют на МРТ и КТ. Причём, в случае, когда локализация вероятного опухолевого процесса неизвестна, полностью сканируется весь организм.
Кроме этого, проводится визуальное обследование кожных покровов на предмет выявления воспалений, некрозных участков, гнойных и других повреждений. После тщательного обследования и постановки диагноза больному назначается лечение, от эффективности которого будет зависеть восстановление процесса кроветворения.
Как правильно подготовиться к сдаче анализов?
Точность лабораторных исследований зависит от подготовки пациента к процедуре.

Для этого нужно выполнить несколько элементарных требований:
- Учитывая то, что забор биоматериала проводится обычно утром, накануне лучше обойтись лёгким ужином.
- От последнего приёма пищи до времени сдачи анализов должно пройти не менее 8 часов.
- С утра не рекомендуется пить любые напитки, в исключительных случаях разрешается стакан воды.
- За неделю до сдачи анализов не следует употреблять алкогольные напитки. Необходимо также отрегулировать диету, исключить из рациона жирные, жаренные, острые, солёные блюда и сладкие газированные напитки.
Кроме этого, рекомендуется ограничить курение, а непосредственно перед забором биоматериала нельзя курить минимум час.
Что не нужно делать?
Перед забором крови следует исключить интенсивные физические нагрузки. Иногда даже быстрая ходьба или подъём по лестнице могут вызвать одышку и усиленное сердцебиение. В таком случае следует отдохнуть, восстановить дыхание и нормальную работу сердца. Нельзя сдавать анализы после посещения кабинета физиотерапии, рентгена и ЭКГ.
Соблюдение несложных правил позволит избежать значительных погрешностей в результатах исследования.
Расшифровка результатов исследования крови
Обычно через 2-3 дня пациент получает бланк с результатами лабораторных исследований, где в процентах указывается концентрация миелоцитов и других форм.
Норма миелоцитов
Поскольку незрелые клетки локализуются в костном мозге, их не должно быть в периферической крови.
В идеале норма миелоцитов и других юных клеток в плазме крови должна равняться нолю.
Повышенные показатели
Наличие незрелых форм в кровяной жидкости указывает на наличие патологического процесса в организме. Причём, если значения концентрации миелоцитов находятся в пределах 5 %, речь может идти о не гематологическом патогене.
10-15 % говорят о наличии миелопролиферативных болезней, в числе которых:
- хронический миелолейкоз — костный мозг вырабатывает повышенное количество лейкоцитов;
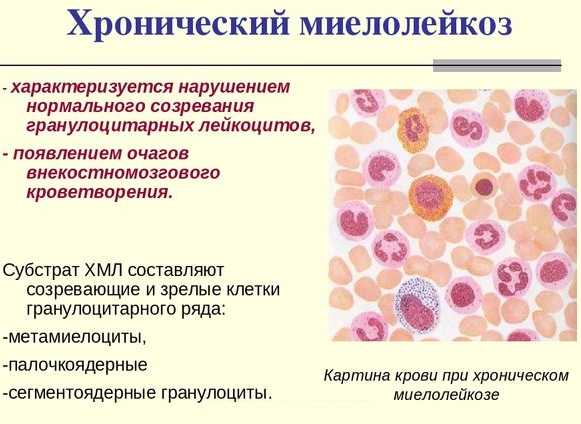
- эссенциальный тромбоцитоз — наблюдается излишнее число тромбоцитов;
- полицетамия характеризуется высоким уровнем эритроцитов, приводящих к загущению кровяной жидкости;
- идиопатический миелофиброз — патологические клетки замещают костную ткань.
Все перечисленные заболевания, прогрессируя, могут переходить в острую лейкемию.
Болеют миелопролиферативными заболеваниями чаще всего мужчины после 40 лет. Реже болезни встречаются у женщин, у молодых людей младше 20 лет, и крайне редко у детей.
Что влияет на результат?
Результаты анализов существенно влияют на постановку правильного диагноза и эффективность последующего лечения.
Достоверность лабораторных тестов зависит от множества факторов, в числе которых могут быть:
- беременность, фаза менструального цикла;
- стрессовые ситуации, эмоциональные нагрузки;
- приём лекарственных препаратов;
- режим питания, в том числе голодание;
- СПА — процедуры в виде сауны и бани.
Некоторые факторы, негативно воздействующие на точность лабораторных исследований, заинтересованный пациент способен устранить сам. В других случаях, следует предупредить лечащего врача, и иногда перенести анализ на другое время.
Лечение
Миелоциты в анализе крови указывают на наличие в организме патогенных процессов, а также пограничных состояний в виде аллергических реакций или дисбаланса питательных веществ.
Поэтому действия врачей должны быть направлены на определение причины, провоцирующей отклонение от нормы. После проведения более глубоких исследований и подтверждения диагноза составляется индивидуальный план лечения основного заболевания.
Выявление неадекватной реакции организма на медикаментозные средства требует их срочной отмены и подбора более подходящих лекарственных препаратов. После новых назначений некоторое время следует проводить регулярный контроль лейкоцитов и их незрелых форм в картине периферической крови.
Нарушения в системе кроветворения, вызванные недостаточным количеством полезных веществ, устраняются посредством подбора специальных диет и витаминно-минеральных комплексов.
Специальных методик, направленных на выведение лишних структур из кровяного русла, не существует. После проведения специальной терапии, и устранения провоцирующих нарушение процессов кроветворения причин, состав крови приходит в норму.
Прогноз
Продолжительность лечения и его эффективность зависят от причин, вызывающих нарушения. В одних случаях процесс кроветворения восстанавливается самостоятельно, достаточно устранить факторы, оказывающие негативное воздействие: снизить физические нагрузки, наладить режим и диету, отказаться от вредных привычек. В иных ситуациях проблему решает несложная терапия.
К более серьёзным факторам относятся тяжёлые хронические заболевания, в том числе гематологические, требующие пожизненного приёма лекарственных препаратов и регулярного врачебного контроля. Особого внимания требуют онкологические процессы. Чем раньше они выявляются, тем выше шанс на благоприятный прогноз и полное излечение.
Несмотря на то, что миелоциты в кровяной жидкости являются отклонением от нормы, сами по себе они не наносят организму никакого вреда. В то же время их присутствие в анализе крови может указывать на очень серьёзные патологии, требующие немедленного медицинского вмешательства.
Видео об анализе крови
Норма ОАК:
что это, нормы, причины отклонений
Вы здесь: МетамиелоцитыМетамиелоциты – незрелые предшественники нейтрофильных лейкоцитов, которые находятся в костном мозге. В периферической крови здорового взрослого человека отсутствуют. Для определения их количества и состава необходимо выполнить пункцию грудины и изучить ткань костного мозга.
Метамиелоциты в крови у ребенка присутствуют в небольшом количестве, это норма, а исчезают после достижения 2-х недельного возраста и не являются признаком патологии. Наличие незрелых форм лейкоцитов в крови у старших детей и взрослых – результат напряженной работы иммунитета – требует детального обследования.
Для выявления наличия незрелых лейкоцитов в крови, достаточно общего анализа крови, который является обязательным при диагностических обследованиях. Важное значение имеет правильное проведение исследования.
Необходимо соблюдать следующие правила:
- анализ проводится утром, натощак;
- необходимо за сутки до обследования исключить из рациона жирную, мясную пищу, алкоголь;
- нельзя проводить исследование после рентгеновского облучения, физиотерапевтических процедур;
- временно отменить прием кортикостероидов, левомицетина, анальгетиков;
- перед процедурой надо избегать психоэмоциональных и физических нагрузок.
Метамиелоциты в крови – повод для биопсии костного мозга. Специальной иглой с ограничителем проводят пункцию грудины. Поршнем шприца создают отрицательное давление, аспирируют некоторое количество костномозгового вещества. Излишнюю кровь удаляют пипеткой. Возможно проведение биопсии тазовой, пяточной, большеберцовой кости. Исследование дает ценную информацию для изучения заболеваний системы кроветворения.
Цитогенетический анализ позволяет выявить нарушения численного состава хромосом клетки. Полимераз – цепная реакция – с большой точностью определяет последовательность полипептидной цепи в молекуле ДНК, выявляет генетические повреждения. Полученные данные позволяют проводить точную диагностику, служат основой для создания новых методов лечения заболеваний.
Незрелые клетки в норме присутствуют в крови детей до 2-х недельного возраста. Метамиелоциты в крови при беременности повышены – норма до 3%.
Данные приведены в таблице.
|
Возраст |
Норма метамиелоцитов в процентах |
|
Новорожденные |
4 |
|
1 – 5 дней |
2,5 |
|
6 – 14 дней |
1,5 |
|
Старше 2-х недель |
0 |
|
Беременные |
0-3 |
|
Взрослые |
0 |
Метамиелоциты — предшественники нейтрофилов, функция которых – уничтожение микроорганизмов и других вредоносных агентов. Норма в крови – 50-70% от общего числа белых кровяных телец. Наличие инфекции вызывает увеличение числа лейкоцитов до максимально возможного уровня. При продолжающейся микробной агрессии, в крови появляются предшественники нейтрофилов – метамиелоциты юные и еще более ранние формы – миелоциты.
Появление незрелых форм лейкоцитов – симптом мобилизации защитных сил организма – свидетельство тяжелого заболевания костного мозга или внутренних органов. Избыточное образование лейкоцитов в органах кроветворения – лейкоз, рак крови. Может быть двух видов — лимфоцитарный и миелобластный.
При всех лейкозах происходит бесконтрольное увеличение патологически измененных клеток, функционально неполноценных, неспособных сопротивляться инфекции. Угнетается образование других форменных элементов крови – эритроцитов и тромбоцитов.
Метамиелоциты в анализе крови из-за заболевания костного мозга – промиелоцитарный лейкоз, разновидность миелобластного.
Причины – общие для всех видов лейкемии:
- наследственность;
- ионизирующее излучение;
- токсическое воздействие химических факторов.
При заболеваниях внутренних органов число метамиелоцитов увеличивается вследствие:
- массивных гнойных инфекций – ангин, абсцессов легких, флегмон мягких тканей, остеомиелита;
- инфекционных заболеваний – туберкулеза, холеры, скарлатины;
- злокачественных опухолей;
- облучения или химиотерапии рака;
- отравления свинцом, бензолом, мышьяком.
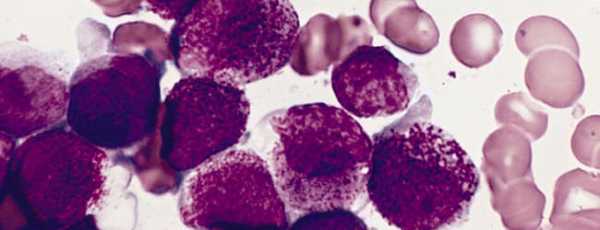
Острый промиелоцитарный лейкоз
Клинические проявления промиелоцитарного лейкоза состоят из общих симптомов:
- слабость, недомогание;
- бледность кожных покровов и слизистых оболочек;
- плохой сон, раздражительность.
По течению патологии выделяют острый и хронический промиелоцитарный лейкоз. Точный диагноз могут поставить в специализированных учреждениях. При остром течении угнетается созревание эритроцитов: на первый план выходят симптомы анемии – бледность, головокружение, частые обмороки. Также характерны кровоточивость, нарушения свертывающей системы крови из-за развития синдрома, диссеминированного внутрисосудистого свертывания.
Также из-за низких резервов иммунной системы возникают частые простудные заболевания, конъюнктивиты, бронхиты, болезни ЛОР-органов. Появляются язвы на слизистой оболочке полости рта. Возможно развитие других бактериальных и инфекционных осложнений. Повышается температура тела.
Хронический миелоцитарный лейкоз – разновидность миелобластного – распространенное заболевание, которое составляет до 20% гемобластозов у взрослых. Отличается продолжительным течением, небольшой выраженностью клинических проявлений. Развивается чаще у мужчин пожилого возраста. На ранних стадиях протекает без симптомов, выявляется случайно или при профилактических осмотрах. Характерно значительное увеличение селезенки и печени. Геморрагический синдром отсутствует. В конечной стадии заболевания появляются сильные боли в костях и суставах.
Патогномоничным, надежным признаком миелобластного лейкоза является обнаружение филадельфийской хромосомы – генной мутации, выявление которой при цитогенетическом анализе делает диагноз абсолютно достоверным.
В целом симптомы лейкозов с метамиелоцитами в крови при заболеваниях внутренних органов зависят от основного заболевания. Необходимо тщательное обследование больного.
Терапию миелоцитарного лейкоза проводят в онкологических учреждениях. Назначают цитостатические препараты. Базовым средством является «Цитарабин», который применяют в комплексе с другими лекарствами этой группы: «Доксорубицин», «Циклофосфан», «Вепезид». Медикаменты имеют ряд побочных действий, поэтому необходим постоянный врачебный контроль. Дополняют лечение кортикостероидами, симптоматическими средствами. В терминальных стадиях заболевания необходима пересадка костного мозга.
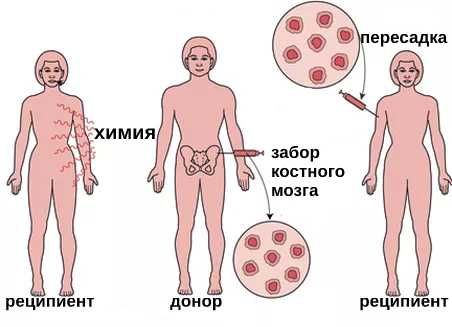
Аллогенная пересадка костного мозга
При обнаружении миелоцитов и метамиелоцитов в крови больных с заболеваниями внутренних органов, необходимо установить причину болезни и назначить соответствующее лечение. При гнойных процессах назначают антибиотики. При инфекциях назначают этиотропную терапию, а кортикостероидные препараты используют при воспалении. Выздоровление основного заболевания обеспечит нормализацию показателей крови.
Миелоциты и метамиелоциты в крови – это проявление промиелоцитарного лейкоза или тяжелого течения патологии внутренних органов. В последние годы в лечении заболеваний крови достигнут прогресс. Использование таргетных препаратов и моноклональных антител при терапии миелобластной лейкемии («Озогамицин», «Децитабин») дают надежду на выздоровление этой тяжелой категории пациентов.
Миелоцит — Википедия
Материал из Википедии — свободной энциклопедии
Базофильный миелоцит Эозинофильный миелоцит Нейтрофильный миелоцитМиелоцит — это молодая клетка гранулоцитарного ростка, в норме находящаяся в костном мозге, но не в периферической крови.
При обычной окраске гематоксилин — эозином цитоплазма миелоцита резко базофильна. Её относительно больше, чем в миелобластах или в промиелоцитах, несмотря на то, что миелоцит — менее крупная клетка, чем миелобласт или промиелоцит.
В более зрелых формах миелоцитов наблюдаются обильные специфические цитоплазматические гранулы. Нейтрофильные и эозинофильные гранулы положительны на миелопероксидазу, в то время как базофильные гранулы — отрицательны.
Ядерный хроматин выглядит грубее, чем наблюдающийся у миелоцитов, но относительно бледно окрашен и не имеет чётко выраженной мембраны.
Ядро миелоцита довольно правильных округлых чертаний (не имеет почкообразных «вмятин») и выглядит «затерявшимся» среди многочисленных цитоплазматических гранул. Если ядро клетки имеет почкообразную «вмятину» или вдавленность, то это, скорее всего, уже не миелоцит, а следующая стадия развития — метамиелоцит.
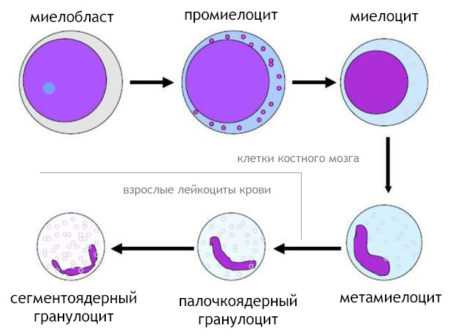
Миелоциты развиваются из миелобластов через стадию промиелоцита. В свою очередь, следующей стадией дифференцировки после миелоцита является метамиелоцит.
Существует международный консенсус специалистов по методике подсчёта бластных клеток разных степеней созревания, от M0, M1 и выше.
-
Гемопоэз у человека (схематично)
Обнаружены миелоциты в крови - что это значит? Нормы и причины повышения
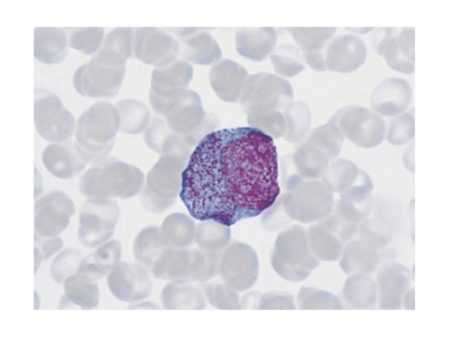
Несозревшие лейкоциты – это миелоциты в крови. Что это значит, будет описано ниже. Миелоциты состоят из крупного ядра круглой формы, цитоплазма имеет зернистую структуру. Если человек здоров, то их в его организме быть не должно.
Какие бывают миелоциты в крови? Что это значит?
Миелоциты делятся на виды. Давайте их рассмотрим:
- Базофильные миелоциты. Отличительной особенностью данного вида является оксофильная протоплазма фиолетового цвета.
- Нейтрофильные миелоциты. Отличаются розовой протоплазмой.
- Эонофильные миелоциты. В состав данных входят крупные зерна красного оттенка.
Миелоциты 1 в крови - что это значит? Если они присутствуют, то у человека в организме патология. Как правило, оно связана с лейкоцитозом. Это заболевание, при котором увеличивается численность белых тел. Миелоциты свидетельствуют, что в организме присутствует серьезное заболевание. Так как эти клетки включаются в борьбу с каким-либо недугом.
Причины появления
Почему появляются миелоциты в крови? Что это значит? Основными причинами являются:
- Острые инфекционные заболевания с присутствием воспалительного процесса и гнойными очагами. К таким относятся: воспаление легких, туберкулез, ангина, заражение крови и прочие.
- Отравления, причиной которых стал свинец или алкоголь.
- Отмирание клеток в организме. Например, при инсульте, гангрене, ожогах и прочем.
- Если в крови миелоциты, это значит, что присутствуют онкологические опухоли.
- Гематология. К этой категории относятся такие заболевания, как лейкемия и другие.
Другие причины возникновения
Существует еще ряд причин, почему могут появиться миелоциты в крови, что это значит, мы уже описали. К ним относятся:
- Кровотечения, которые проходят в острой форме.
- Различные отравления, специфика которых связана с бактериальными токсическими составами.
- Лечение лучевой терапией и химиотерапией приводит к появлению миелоцитов в крови человека. Также облучение радиацией способствует их возникновению в организме.
- Отсутствие или недостаточное количество витамина В.
- Отклонение от нормы кислотно-щелочного баланса.
- Состояние шока.
- Кома.
- Сильные физические нагрузки на организм.
- Краснуха, грипп и другие вирусные болезни. Эти недуги также могут привести к появлению миелоцитов.
- Кишечные инфекционные заболевания.
- Вследствие приема определенных лекарственных препаратов. Например, обезболивающих средств и медикаментов против депрессии. Важно перед началом приема знакомиться с возможными побочными эффектами. Если нужно, проконсультироваться с врачом, который учтет особенности организма пациента.
Как правильно подготовиться к сдаче? Что не нужно делать?
Чтобы получить точные сведения о составе крови, нужно придерживаться определенных правил перед ее сдачей:
- Следует помнить, что кровь необходимо сдавать на голодный желудок. Причем перед сном также не нужно плотно ужинать. От последнего приема еды до прихода в лабораторию для сдачи анализа должно пройти более восьми часов.
- За неделю рекомендуется воздержаться от приема пищи, которая содержит много жира, соли и приготовлена способом жарки. Также ни в коем случае не нужно употреблять алкоголь.
- Курение также влияет на результат анализа. Поэтому перед приходом в медицинское учреждение для забора биологического материала не стоит курить минимум час.
- Не нужно идти на анализ крови после физиопроцедуры либо рентгена.
Соблюдение вышеперечисленных рекомендаций - очень важный момент для лабораторного исследования крови. Но следует знать, что для постановки диагноза врач направит сдать кровь несколько раз. Это поможет исключить возможные погрешности. Также будет назначена консультация узких специалистов. Они дадут свои заключения после осмотра пациента.
Какова норма миелоцитов?
В норме миелоцитов в крови не должно быть. Их присутствие означает, что в организме произошел какой-то сбой. Данный вид клеток присутствует только в костном мозге человека. Там их норма следующая:

- Нейтрофильные клетки - 4,8-9,6 %.
- Эозинофильные клетки - 0,6-2 %.
- Базофильные клетки - 0,2-1 %.
Что делать?
Мы уже узнали, что такое миелоциты в крови, причины появления мы их рассмотрели. Теперь разберемся, как поступить человеку, что делать.
Как правило, присутствие миелоцитов в крови говорит о том, что в организме присутствует какое-либо острое заболевание. Также такой показатель сказывается на работе иммунной системы человека.
Если анализ крови показывает присутствие миелоцитов, то врач будет искать причину их появления. Например, если выяснится, что они возникли из-за приема медицинских препаратов, то пациенту будет предложено поменять лекарства на другие либо отказаться от них вовсе.
Когда причина кроется в недостатке витамина В, то для человека будет разработана специальная диета. Также назначены специальные медикаменты.
В случае присутствия в организме серьезного заболевания врач назначит обследование, поставит диагноз и разработает схему лечения пациента. Излечение от недуга приведет в норму показатели. Следует знать, что, когда человек пойдет на поправку, его анализ крови еще какое-то время будет содержать миелоциты. Они уйдут по истечении двух недель после выздоровления пациента.
Лейкоцитарная формула анализа крови
Под лейкоцитарной формулой понимается соотношение разных видов лейкоцитов. Следует знать, что у новорожденных деток значения данных показателей сильно отличаются от взрослого организма. Для того чтобы произвести оценку этой формулы, иногда требуется выявить присутствие белых клеток разных форм и их количество. Лейкоцитная формула может указать на присутствие в организме различных инфекций и других недугов.
Но она также покажет степень поражения организма тем или иным заболеванием. Также благодаря данной формуле врач может сориентироваться в правильности проводимого лечения. Следует отметить, что у новорожденного миелоциты присутствуют в крови в количестве 0,5 %. Но данный показатель быстро должен уйти.
Заключение
Теперь вам известно, что такое миелоциты. Нормы в анализе крови, причины повышения их вы тоже знаете. Надеемся, что информация была вам полезна.
причины появления при беременности, у ребенка и взрослых
Метамиелоциты и миелоциты – это незрелые формы гранулоцитов (лейкоцитов), которые сосредоточены в костном мозге. Имеют очень большое ядро круглой формы и зернистость в цитоплазме. У здорового человека в крови их быть не должно.
Миелоциты могут быть нейтрофильными, базофильными и эозинофильными. Они предшественники лейкоцитов и в дальнейшем переходят в зрелые сегментоядерные гранулоциты.
Их появление в крови говорит о патологическом процессе, протекающем в организме. Их уровень определяется при подсчете лейкограммы. Если в крови появились незрелые формы гранулоцитов, говорят о сдвиге лейкоцитарной формулы влево. Это происходит при различных заболеваниях, при которых наблюдается лейкоцитоз – увеличение абсолютного количества белых клеток.При внедрении в организм вредных агентов сначала в борьбу вступают зрелые гранулоциты – сегментоядерные. Если они не справляются, им на помощь приходят палочкоядерные, которых в норме в крови содержится совсем мало. Чем тяжелее болезнь, тем напряженней приходится бороться и тем больше появляется молодых клеток. Сначала происходит рост уровня палочкоядерных нейтрофилов. Когда состояние ухудшается, в кровь выбрасываются метамиелоциты. И когда положение очень тяжелое, подключаются еще более юные элементы – миелоциты. Таким образом, появление миелоцитов указывает на то, что у организма резервов практически не осталось, если он призывает на помощь незрелые клетки.
Причины появления
Появление в крови юных форм гранулоцитов говорит о том, что организм усиленно производит новые клетки, которые ведут борьбу с вредными агентами.
Причины такого явления могут быть разными. Среди них:
- Бактериальные инфекции, как правило, острого характера, с присоединением гнойно-воспалительных процессов. Обычно появление миелоцитов в крови наблюдается при ангинах, остром пиелонефрите, ЛОР-инфекциях, скарлатине, воспалении легких, туберкулезе, сепсисе, холере и других.
- Тяжелые инфекции: тиф, бруцеллез, паратиф.
- Интоксикации токсинами болезнетворных бактерий при отсутствии заражения самими микроорганизмами.
- Некрозы, или отмирание клеток, связанные с такими заболеваниями, как обширные ожоги, гангрена, инсульт, инфаркт.
- Распад злокачественных опухолей, метастазы в костном мозге.
- Кровотечения острые.
- Лучевая и химиотерапия, радиационное облучение.
- Некоторые тяжелые вирусные инфекции: корь, краснуха, грипп.
- Прием некоторых видов медикаментов (обезболивающих, иммуносупрессоров).
- Отрицательное действие на костный мозг, производящий лейкоциты, оказывает отравление свинцом или алкоголем.
- Коматозные состояния.
- Ацидоз (нарушение кислотно-щелочного баланса).
- Болезни крови: анемии, лейкоз, дефицит фолиевой кислоты и витамина B12. Особенно высокий уровень характерен для миелоидной лейкемии.
- Присутствие миелоцитов в крови возможно в течение некоторого времени после недавно перенесенных инфекций.
- Шоковое состояние.
- Физическое перенапряжение.
В некоторых случаях человек не имеет никаких жалоб, при этом миелоциты у него присутствуют в крови. Это может свидетельствовать о том, что в организме протекают скрытые инфекции или воспалительные процессы.
Миелоциты обычно обнаруживаются в анализах при беременности. Это связано с усиленным образованием гранулоцитов и выходом в кровяное русло незрелых форм. В периферической крови в период беременности их может содержаться до 3%.
Миелоциты при беременности считаются нормальным явлением, в то же время они могут свидетельствовать и о патологических процессах. Это может быть реакция на воспаление, например, горла. В этом случае нужно обратиться к врачу и проследить за изменениями в анализе крови. Как правило, присутствие незрелых форм гранулоцитов при беременности не влияет отрицательно на плаценту и состояние здоровья плода.
Появление миелоцитов в крови у ребенка чаще всего говорит об инфекционном заболевании. Так же, как и у взрослых, у здорового ребенка их быть не должно.
Как лечить
При обнаружении миелоцитов в крови врач должен провести обследование и выяснить причину такого состояния. После того, как будет поставлен диагноз, медики назначат соответствующее лечение. Это может быть прием витаминов и лекарственных средств, коррекция питания. Если миелоциты появились в связи с приемом медикаментов, необходимо отменить препарат и заменить его другим. После устранения причины появления миелоцитов они приходят в норму не сразу, а примерно спустя две недели.
Заключение
Миелоциты находятся в костном мозге, и их в крови у здоровых людей быть не должно. Если они были обнаружены во время анализа, то это связано, скорее всего, с заболеванием. Присутствие миелоцитов может говорить о снижении защитных сил организма, то есть человек становится уязвимым перед различными вирусными и бактериальными инфекциями.
Миелоциты в крови - что это значит? Допустимая норма в анализах
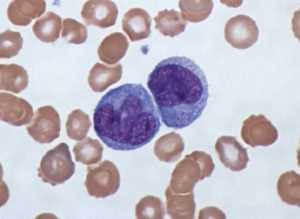 Метамиелоциты либо миелоциты – это не достигшие зрелости гранулоциты, в норме локализованные в костном мозге.
Метамиелоциты либо миелоциты – это не достигшие зрелости гранулоциты, в норме локализованные в костном мозге.
В анализах крови здоровых людей миелоциты присутствовать не должны.
Что это значит, если миелоциты обнаружены в крови?
Появление данных клеток говорит о серьезных патологиях в организме.
Миелоциты: особенности строения и виды
Миелоцит – это незрелый представитель лейкоцитов. Он состоит из крупного ядра круглой формы. Его цитоплазма насыщена зернистыми включениями или гранулами.
При естественных условиях миелоциты достигнув зрелости должны перерождаться в сегментоядерные гранулоциты.
Лейкоциты
Цитологический анализ показывает, что в период созревания миелоциты окрашиваются в насыщенный красно-фиолетовый цвет. Протоплазма приобретает синий оттенок, а во время созревания она имеет розовый цвет.
Разновидности
Специалисты выделяют следующие разновидности миелоцитов:
- Нейтрофильные. Зрелые представители имеют розовую протоплазму, более молодые – розово-фиолетовую. В ней присутствуют как мелкая зернистость, так и более крупные гранулы.
- Эозинофильные. Обладают слабобазофильной протоплазмой. В ней размещено большое количество крупных зерен. Окрас эозинофильных клеток – розовато-красный.
- Базофильные. Протоплазма этих клеток – оксифильная, а зернистость фиолетовая.
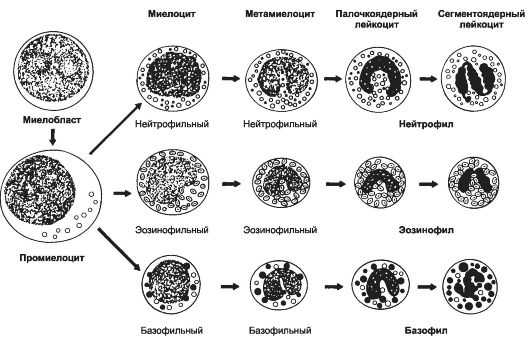
Стадии созревания
Миелоциты, чтобы стать полноценными гранулоцитами проходят такие стадии созревания:
- Миелобласт,
- Промиелоцит,
- Метамиелоцит.
Справка! Промиелоциты крупнее миелобластов. Обладают «первичными гранулами» в цитоплазме и конденсированный хроматин.
Миелоциты и патологический процесс
При внедрении в организм патогенной флоры, первыми на защиту приходят зрелые сегментоядерные гранулоциты.
Если их недостаточно либо они не справляются с вредоносным агентом, к ним на помощь отправляются палочкоядерные гранулоциты. В норме их количество в крови ограничено.
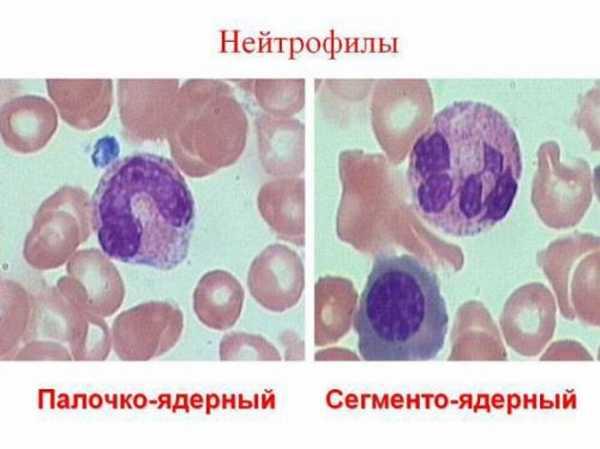
Чем сильнее болезнь, тем больше неосицитируються (накапливаются) молодые незрелые клетки. Сначала возрастает уровень палочкоядерных миелокариоцитов, при ухудшении состояния в крови появляются метамиелоциты (одна из стадий развития миелоцита).
Если дела совсем плохи, в борьбу подключаются совсем юные клетки – миелоциты. Это означает, что сил у организма на защиту совсем не осталось.
Почему возникают миелоциты в крови
Причины появления миелоцитов в крови различны.
Самые распространенные из них:
- Инфекционные заболевания острого характера, которые протекают с наличием воспалительных и гнойных очагов. Такое наблюдается при воспалении легких, ангине, туберкулезе, сепсисе.
- Отравление солями тяжелых металлов (свинцом) или спиртными напитками.
- Смерть клеток в ходе патологического процесса. Бывает у пациентов с инсультом, гангреной, обширными ожогами.
- Доброкачественные или злокачественные опухоли.
- Патологические изменения в системе крови. Пример: лейкемия.

Другими этиологическими факторами возникновения миелоцитов являются:
- Острые кровотечения,
- Отравления токсическими веществами,
- Лучевая терапия и химиотерапия, проводимые для лечения онкологических заболеваний,
- Радиоактивные излучения,
- Недостаточное поступление в организм витамина В либо его отсутствие,
 Кишечные инфекции,
Кишечные инфекции,- Болезни, вызванные вирусами (грипп, краснуха),
- Повышенные физические нагрузки,
- Коматозные и шоковые состояния,
- Употребление определенных лекарственных средств в большом количестве (таблетки против депрессии, обезболивающие),
- Нарушения кислотно-щелочного баланса.
При беременности
Миелоциты в крови – это норма.
Гранулоциты повышены, и в кровяное русло выходит большое количество их незрелых форм. В периферической крови их содержание доходит до 3%.
Однако обнаружение миелоцитов у беременных может свидетельствовать и о патологических процессах. Их появление связано с ответной реакцией организма, например, на воспаление.
В целом появление миелоцитов в крови будущих мам отрицательно не отражается ни на их здоровье, ни на здоровье плода.
Правила сдачи крови
Чтобы получить верный анализ крови и определить или опровергнуть наличие миелоцитов, пациентам перед сдачей необходимо придерживаться нескольких правил.
- Нельзя есть. Вечером перед походом в лабораторию также рекомендуется отказаться от плотного ужина. Перед сдачей крови и последним приемом пищи должно пройти не менее 8 часов.
- В течение недели необходимо воздержаться от употребления спиртных напитков, ограничить прием соленой, жареной и жирной пищи.
- Перед забором биологического материала нельзя курить в течение часа.
- Запрещено сдавать кровь после интенсивных физических нагрузок либо после прохождения рентгенологического исследования.
Обозначение миелоцитов в анализе крови – Mie. Их подсчет осуществляется с помощью лейкограммы.
Если в крови присутствуют незрелые формы гранулоцитов врачи говорят о так называемом «сдвиге лейкоцитарной формулы влево», другими словами – о миелоцитозе.
Показатели нормы миелоцитов
Присутствие миелоцитов в норме наблюдается только в костном мозге.
У взрослого пациента и у ребенка количество миелоидных клеток колеблется:
| Наименование миелоцитов | Количественные показатели в норме, % |
| Нейтрофилы | 4,8 – 9, 6 |
| Эозинофилы | 0,6 — 2 |
| Базофилы | 0,2 — 1 |
Обнаружены миелоциты в крови: что делать
При выявлении в крови миелоцитов, врач назначает ряд специальных исследований, чтобы установить причину из возникновения, а соответственно и болезнь. ПВП не требуется.
Только после установления диагноза можно приступать к лечению.

Медики рекомендуют:
- Отказаться от приема лекарств, которые вызвали синтез миелоцитов. Это помогает привести показатели в норму.
- Некоторое время придерживаться диеты (при дефиците витамина В).
- Применять специальные витамины и лекарственные средства (для прямого влияния на миелоциты).
Видео Лейкоциты, белая формула крови
Загрузка...Миелоциты в анализе крови — сигнал о неблагополучии в организме человека
Гранулоциты – белые кровяные клетки, которые выполняют важнейшие функции по защите организма от различных чужеродных веществ и объектов. Такое обозначение они получили из-за содержащихся в цитоплазме клеток гранул. Различают три вида гранулоцитов:
- нейтрофилы;
- эозинофилы;
- базофилы.
Гранулоциты зарождаются в костном мозге. После созревания они покидают его и отправляются на боевое дежурство в кровь и ткани. Использование военной лексики в данном случае вполне допустимо, ибо, обнаружив в крови патогенный возбудитель, белые клетки вступают с ним в схватку и погибают при этом сами.
Функции гранулоцитов
Каждый вид гранулоцитов обладает определенными функциями.
- Предназначение нейтрофилов заключается главным образом в нейтрализации и ликвидации грибковых и бактериальных инфекций.
- Различные паразиты (шистосомы, аскариды, гельминты, трихинеллы и прочие) проходят по ведомству эозинофилов.
- Борьба с аллергическими антигенами и гельминтами входит в круг обязанностей базофилов.
 Стадии созревания нейтрофильного гранулоцита
Стадии созревания нейтрофильного гранулоцитаНормы для гранулоцитов
- Самыми многочисленными представителями гранулоцитов в крови являются нейтрофилы. В норме их содержание колеблется в диапазоне 40-70% от общего количества лейкоцитов.
- На второй месте находятся эозинофилы (1-5%).
- На третьем месте – базофилы (0-1%).
В крови в норме присутствуют не полностью зрелые гранулоцитарные клетки – палочкоядерные и зрелые – сегментоядерные.
Однако нередко исследования показывают, что в кровь выходят из костного мозга незрелые гранулоциты. Что такое незрелые гранулоциты? Это будущие борцы с чужеродными агентами, которые при нормальном состоянии организма не должны покидать костный мозг. К ним относятся:
- миелобласты;
- промиелоциты;
- миелоциты;
- метамиелоциты.
В крови для незрелых гранулоцитов норма: миелоциты 0, промиелоциты 0, метамиелоциты 0, миелобласты 0. Отклонение от нулевого значения говорит о том, что в организме не все благополучно.
Однако в этом правиле есть два исключения, допускающие незначительные отклонения от нормы.
- В первом случае речь идет о беременных женщинах. Во время вынашивания плода организм будущей матери претерпевает колоссальные гормональные изменения, и миелоциты в анализе крови, если их содержание не превышает 3%, не считаются поводом для тревоги.
- Второй случай – новорожденные. При рождении малыш переживает сильнейший стресс, в частности, происходит резкий переход от плацентарного кровообращения к легочному. Поэтому небольшое присутствие незрелых гранулоцитов в крови новорожденных считается нормальным.
 Миелоцит в кровяном русле
Миелоцит в кровяном руслеПричины появления миелоцитов в крови
Появление в кровяном русле миелоцитов обуславливается многими факторами. Но все же, несмотря на всю многочисленность, их можно разделить на две большие группы. В первую входят факторы физиологического характера, вторую – патологического.
Группа 1: физиологические факторы
При анализе миелоциты в крови могут обнаруживаться в период менструации у женщин. Еще появление миелоцитов может быть вызвано реакцией организма на значительные физические и эмоциональные нагрузки. И третья, самая банальная причина – обильная тяжелая еда перед сдачей крови на анализ.
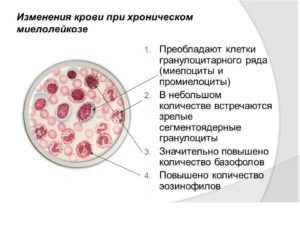
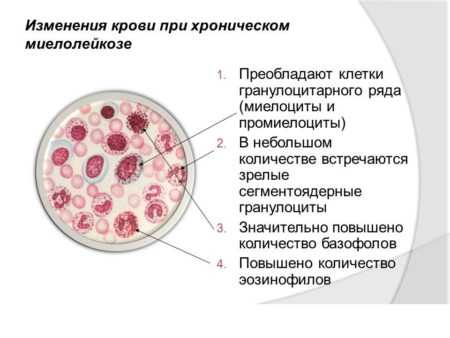 Изменения в крови при хроническом миелолейкозе
Изменения в крови при хроническом миелолейкозеГруппа 2: патологические факторы
Чаще всего миелоциты в крови обнаруживаются в следующих случаях:
- Воспалительные процессы, вызванные патогенными возбудителями (бактериями, вирусами, грибками, гельминтами, простейшими). К самым обыденным заболеваниям инфекционного характера относятся:
- грипп;
- ангина;
- бронхит;
- воспаление легких;
- отит;
- гепатит.
- Миграция миелоцитов из костного мозга происходит при таких гнойных процессах, как абсцессы и флегмоны.
- Вялотекущие хронические кожные патологии (экзема, атопический дерматит, псориаз и другие) – еще одна причина появления миелоцитов в кровяном русле.
- Лечение некоторыми гормональными препаратами может привести к тому, что анализ покажет миелоциты.
- Реагировать выбросом миелоцитов в кровяное русло организм может при различных токсических поражениях (отравления, укусы насекомых).
- Острые кровотечения тоже могут спровоцировать выбросы в кровь миелоцитов.
- Самая серьезная причина появления в крови миелоцитов – это патологии крови (хронический миелолейкоз, острый лейкоз, истинная полицитемия, лимфогранулематоз).
Устранение миелоцитов из крови
Появление миелоцитов в кровяном русле не классифицируется как самостоятельное заболевание. Поэтому чтобы устранить их, нужно выяснить причины их появления.
Например, если выход незрелых клеток стал результатом инфекционного заражения организма, выявляется возбудитель и назначается соответствующая терапия с использованием антибиотиков или противовирусных препаратов.
В случае интоксикации выявляется токсин, определяется путь его попадания в организм, проводится дезинтоксикацонная терапия, даются рекомендации, чтобы избежать дальнейших контактов с этим веществом.
При онкологических заболеваниях крови, например, остром лейкозе или хроническом миелолейкозе лечение проводится врачом-онкогематологом.
Однако, какой бы ни оказалась причина присутствия миелоцитов, игнорировать этот факт нельзя, и во избежание нежелательных последствий рекомендуется пройти медицинское обследование.
Дополнительную информацию по теме можно получить из видео:
нормы в анализе крови, причины повышения
Общий анализ крови – это важный метод диагностики, без результатов которого невозможно точно установить диагноз. Во время исследования удаётся определить процентное соотношение в крови главных форменных элементов, а именно: тромбоцитов, эритроцитов и лейкоцитов. Одними из таких элементов также являются метамиелоциты. Они относятся к ряду лейкоцитов, а их количество позволяет определить состояние здоровья человека.
Что собой представляют метамиелоциты?
Метамиелоциты — это разновидность лейкоцитов, которые сосредоточены в костном мозге и по этой причине их норма в общем анализе крови не определяется. Образование предшественников нейтрофилов в общем анализе крови называется сдвигом лейкоцитарной формулы влево. Причинами этого могут быть различные патологические процессы, для которых характерен абсолютный лейкоцитоз (увеличенное количество лейкоцитов). Высокие показатели метамиелоцитов в крови могут свидетельствовать о миелоидной лейкемии.
Нормальные показатели содержания метамиелоцитов
Во время расшифровки медицинский работник вначале осуществляет подсчёт не менее 200 клеток белого кровяного ростка. После этого он определяет процент каждой популяции. Когда эти мероприятия выполнены, можно переходить к исследованию структуры клеток и определению включений.
Как было сказано выше, в норме представленные элементы не присутствуют. Их обнаружение говорит о том, что процесс созревание новых клеток плазмы происходит с определённой напряжённостью. Это может происходить при тяжёлом течении инфекционного заболевания. Как правило, вызывает такое нарушение повышение общего числа нейтрофилов. Это состояние называют лейкемоидной реакцией.
| Норма | |||
|---|---|---|---|
| возраст | референтные значения мин.- макс. |
ед.изм. | |
| при рождении | 4 | 4 | % |
| 1 день | 4 | 4 | % |
| от 1 до 4-х дней | 2.5 | 2.5 | % |
| до 2-х недель | 1.5 | 1.5 | % |
| взрослые (старше 2-х недель) | 0 | 0 | % |
Таблица – Референтные значения
Процесс подготовки к сдаче анализа
Если вы хотите быть уверенны, что этот анализ крови при расшифровке покажет точные значения, то необходимо придерживаться определённых правил. К ним относят следующие:
- Приводить диагностику в утреннее время на голодный желудок. Промежуток между приёмом еды и взятием крови должен составлять не меньше 8–12 часов.
- Накануне вечером необходимо неплотно поужинать.
- За несколько дней до исследования отказаться от употребления жирной, жареной пищи и алкоголя.
- Если накануне не удалось избежать застолья или посещения бани, диагностическое исследование нужно перенести на пару дней.
- За час до сбора крови следует не курить.
- Нельзя сдавать анализ после посещения рентгена и физиотерапевтических процедур.
Что влияет на результат?

Бег и подъём по лестнице - одни из факторов, влияющих на результаты анализа
Отправляясь на сдачу общего анализа крови, каждый человек должен знать основные факторы, которые повлияют на результат:
- Невыполнение правил подготовки к исследованию. Сбор крови произошёл сразу после приёма пищи, проведения физиотерапевтических или диагностических процедур.
- Выполнение таких физических нагрузок, как бег, подъём по лестнице, эмоциональное перевозбуждение. По этой причине перед тем как сдавать анализ необходимо немножко отдохнуть.
- Приём определённых медикаментов. Сюда можно отнести нестероидные противовоспалительные препараты, левомицетин, кортикостероиды, гепарин, леводопу, наркотические анальгетики.
Причины обнаружения метамиелоцитов
Нормальные показатели общего анализа крови на лейкоциты зависят от возраста пациента. Кроме этого, немаловажная роль отведена психоэмоциональному состоянию на момент сдачи крови и даже региону проживания. Во время расшифровки анализа крови метамиелоциты должны отсутствовать. Если же это условие не выполняется, то стоит утверждать о наличии патологии и развитии заболевания. Чаще всего этот показатель указывает на развитие лейкоцитоза. Спровоцировать это может целый ряд заболеваний, к которым можно отнести следующие:
- инфекционный процесс;
- рак крови;
- обширные ожоги.

Ожоги относятся к причинам обнаружения метамиелоцитов в крови
Причины обнаружения в плазме метамиелоцитов могут крыться не только в заболевании. Такой процесс может сопровождаться без определённой патологии в организме человека. Как показывают многочисленные исследования, наличие метамиелоцитов в плазме могут свидетельствовать о резком изнеможении организма после тяжёлой работы или выполнения физической нагрузки.
Кроме этого, представленные элементы могут находиться в плазме при подавленном психическом состоянии, возникшем в результате стрессовой ситуации, неразрешимых проблем, психологической травмы.
Провоцировать образование метамиелоцитов могут различные отравления, потребление жирной и тяжёлой еды в большом количестве, употребление медикаментов, аутоиммунный ответ. Ещё спровоцировать наличие таких элементов в плазме могут физиологические причины, которые носят название физиологический лейкоцитоз. Он беспокоит человека эпизодами, а его длительность короткая. Нужно только заново сдать кровь на анализ для выяснения причины. Обнаружить метамиелоциты можно у человека, который страдает следующими заболеваниями:
Нужно очень внимательно относиться к своему здоровью и вовремя проходить все необходимые диагностические исследования. Только так удастся избежать опасных патологий и вовремя вылечить заболевание. Метамиелоциты – это важные элементы при расшифровке общего клинического анализа крови. Несмотря на то что они являются всего лишь разновидностью лейкоцитов, их присутствие в плазме также может сказать о развитии определённого патологического процесса. Поэтому внимательнее относитесь к своему здоровью и перед сдачей анализа выполняйте все рекомендации, чтобы в результате получить точные данные.
Какие патологии провоцируют размножение миелоцитов в крови?
 Показатели общего анализа крови свидетельствуют о состоянии организма и функционировании всех систем и органов. В современной медицине есть четкие показатели того, что должна содержать кровь здорового человека.
Показатели общего анализа крови свидетельствуют о состоянии организма и функционировании всех систем и органов. В современной медицине есть четкие показатели того, что должна содержать кровь здорового человека.
Если в ее состав входит плазма, а также эритроциты, тромбоциты и лейкоциты нормальной формы и размеров, то проблем со здоровьем у человека нет. Это значит, что производится достаточное количество гемоглобина, а иммунная система надежно защищена лейкоцитами. Однако иногда в результатах анализа обнаруживаются миелоциты. Только врач может ответить на вопрос о том, является ли подобное нарушение патологией. При необходимости терапевт проводит комплексную диагностику, либо направляет пациента к узкопрофильным специалистам.
Миелоциты обнаружены в анализе крови: что это значит?
 Все люди, независимо от возраста, проходят профилактический осмотр, в который включен и общий анализ крови. Такие исследования помогают следить за здоровьем. Вовремя обнаружив неполадки, можно заблаговременно провести диагностику и начать лечение. Именно поэтому не стоит пренебрегать профилактическим осмотром. Если в результатах лабораторного исследования значится, что в крови наличествуют миелоциты, не стоит сразу паниковать. Для начала нужно разобраться, что являют собой данные клетки и откуда они берутся в организме человека.
Все люди, независимо от возраста, проходят профилактический осмотр, в который включен и общий анализ крови. Такие исследования помогают следить за здоровьем. Вовремя обнаружив неполадки, можно заблаговременно провести диагностику и начать лечение. Именно поэтому не стоит пренебрегать профилактическим осмотром. Если в результатах лабораторного исследования значится, что в крови наличествуют миелоциты, не стоит сразу паниковать. Для начала нужно разобраться, что являют собой данные клетки и откуда они берутся в организме человека.
Мнение эксперта
Ковалева Елена Анатольевна
Врач-Лаборант. Опыт работы в клинико-диагностической службе 14 лет.
Задать вопрос экспертуМиелоциты – это разновидность лейкоцитов. Однако они отличаются от здоровых клеток тем, что в них присутствует нейтрофильное ядро.
Миелоциты размножаются в костном мозге. У абсолютно здорового человека их быть не должно. Если анализ показывает, что кровь насыщена именно миелоцитами, то это повод обратиться к доктору и пройти полное обследование организма. Причин подобного явления существует много. Разобраться в характере нарушения и назначить терапевтический курс под силу исключительно врачу.
Миелоциты являются зрелыми клетками. Они созревают в протоплазме. Когда клетки полностью сформированы, они окрашиваются в яркие цвета: красный, розовый или фиолетовый. Существует также несколько разновидностей миелоцитов:
- Базофилы. Они созревают в оксифильной протоплазме и состоят из фиолетовых зерен.
- Эозинофилы. Они формируются и достигают зрелости в слабобазофильной протоплазме. При этом окрас зерен варьируется от розового до ярко-красного цветов.
- Нейтрофилы. Они достигают периода зрелости быстрее остальных миелоцитов. Протоплазма имеет розовый или фиолетовый оттенок.
Чаще всего миелоциты имеют форму крупных зерен. Их хорошо видно под микроскопом. Лаборанты легко отличают их от здоровых лейкоцитов, поэтому ошибки в расшифровке анализов случаются крайне редко. Если в крови обнаружены миелоциты, не стоит сразу нервничать. Это может быть из-за банального стресса или неполноценного питания. Однако в некоторых случаях обнаруживаются серьезные патологии, которые требуют немедленного лечения. Поэтому не стоит пренебрегать необходимостью регулярных анализов в профилактических целях.
Норма миелоцитов
Нормальные показатели помогают определить, является ли нарушение серьезной патологией. Миелоциты – это большие клетки. Их размер в разы превышает параметры лейкоцитов, тромбоцитов и эритроцитов. В середине каждого миелоцита присутствует овальное и почковидной формы ядро. Даже небольшое количество данных патологически измененных клеток в анализе не является нормой.
Мнение эксперта
Ковалева Елена Анатольевна
Врач-Лаборант. Опыт работы в клинико-диагностической службе 14 лет.
Задать вопрос экспертуНормальные показатели – это полное отсутствие миелоцитов в крови. Однако могут наблюдаться некоторые отклонения от нормы в определенные периоды жизни.
Так, например, в костном мозге человека может быть:
- от 5 до 10% нейтрофилов;
- от 0,5 до 2% эозинофилов;
- от 0,2 до 1% базофилов.
Патологические клетки могут даже наличествовать в тканях костного мозга, но не проявляться при лабораторном исследовании физиологической жидкости. Врачи не считают это патологией. Тревогу вызывает состояние, при котором кровь насыщена миелоцитами. Это может свидетельствовать о разных нарушениях. Чаще всего эти патологии связаны с тканями костного мозга и синтезом лейкоцитов. Врач в обязательном порядке назначает дополнительное обследование, чтобы выявить истинную причину чрезмерного образования миелоцитов в костном мозге.
Расшифровка анализа: возможна ли ошибка?
 Многие люди переживают о том, что лаборатории работают недостаточно качественно, поэтому в расшифровке анализа могут быть ошибки. Однако подобные опасения беспочвенны. Дело в том, что миелоциты сложно не заметить, так как их размер очень большой. Они не похожи на здоровые клетки и образуют так называемую складчатость, которую отлично видно под микроскопом.
Многие люди переживают о том, что лаборатории работают недостаточно качественно, поэтому в расшифровке анализа могут быть ошибки. Однако подобные опасения беспочвенны. Дело в том, что миелоциты сложно не заметить, так как их размер очень большой. Они не похожи на здоровые клетки и образуют так называемую складчатость, которую отлично видно под микроскопом.
Миелоциты невозможно перепутать с лейкоцитами и другими форменными элементами. Поэтому если в результате клинического лабораторного исследования значится присутствие миелоцитов, это является правдой со 100% вероятностью. Расшифровку обычно делают за один день. Если лаборант выявляет в крови хотя бы 0,1% миелоцитов – пациента отправляют к терапевту на консультацию для выяснения причины.
Почему могут быть выявлены у взрослого?
Нормальный состав крови никогда не изменяется просто так. На развитие подобного нарушения всегда требуется конкретная причина. В организме создаются определенные неблагоприятные условия, которые провоцируют формирование и размножение миелоцитов в протоплазме тканях костного мозга.
Мнение эксперта
Ковалева Елена Анатольевна
Врач-Лаборант. Опыт работы в клинико-диагностической службе 14 лет.
Задать вопрос экспертуЧтобы справиться с проблемой и привести показатели крови к норме, нужно устранить провоцирующий фактор.
По-другому избавиться от подобного нарушения нельзя, так как миелоциты являются следствием, а не самой болезнью. Причинами стремительного размножения миелоцитов чаще всего становятся следующие факторы:
- инфекции;
- гнойные процессы;
- вялотекущие воспаления;
- интоксикация организма;
- наличие злокачественной опухоли или рак в стадии распада;
- вирусные болезни;
- отравление продуктами питания;
- любые патологии в острых и запущенных стадиях;
- радиационное или химическое облучение;
- гематогенные недуги;
- побочный эффект от приема каких-либо лекарств.
Причины наличия у ребенка
 Детям нужно регулярно сдавать анализ крови. Организм ребенка подвержен инфекционным и вирусным болезням, а иммунная система не всегда может справиться с патогенными бактериями, которые атакуют здоровые ткани и органы. Это может стать причиной того, что в очередном результате лабораторного исследования могут обнаружиться миелоциты.
Детям нужно регулярно сдавать анализ крови. Организм ребенка подвержен инфекционным и вирусным болезням, а иммунная система не всегда может справиться с патогенными бактериями, которые атакуют здоровые ткани и органы. Это может стать причиной того, что в очередном результате лабораторного исследования могут обнаружиться миелоциты.
Ребенка направляют к педиатру, который выясняет точный диагноз и назначает лечение. Однако расслабляться не стоит, так как причина наличия миелоцитов может быть куда более серьёзной. Речь идет о лейкемии или лейкозе (рак крови). Данная патология чаще всего выявляется именно у детей, поэтому родители должны быть особо бдительны. Если в анализе значится большое количество миелоцитов, ребенка нужно повести к педиатру, а затем на комплексную диагностику организма.
Миелоциты у беременных: норма или патология?
Вынашивание ребенка само по себе является стрессом для организма женщины. В этот период кровь может менять свой состав. Активизируется иммунитет, поэтом лейкоцитов становится больше, гемоглобин наоборот падает. Все это совершенно не страшно, если показатели изменяются не на много.
Миелоциты при беременности – это обычное явление. Однако гинеколог может направить пациентку к гематологу, чтобы исключить различные патологии кровеносной системы. Также нужно следить за тем, чтобы не возникало простудных, вирусных или бактериальных заболеваний, так как они также могут стать причиной образования миелоцитов в костном мозге у беременной женщины.
Автор статьи
Врач-Лаборант. Опыт работы в клинико-диагностической службе 14 лет.
Написано статей
366
Отличная статья 0