Миома глаза что это такое
что это такое, последствия, степени развития
Миома глаза представляет собой доброкачественное новообразование, которое формируется из мышечных слоев зрительного органа. Поражению могут подвергаться, как ткани, расположенные вокруг глаза, так и непосредственно составляющие глазного яблока.
Причины
Лейомиома радужки глаза или иной части этого органа образуется вследствие воздействия на организм разных негативных факторов. К ним можно отнести следующее:
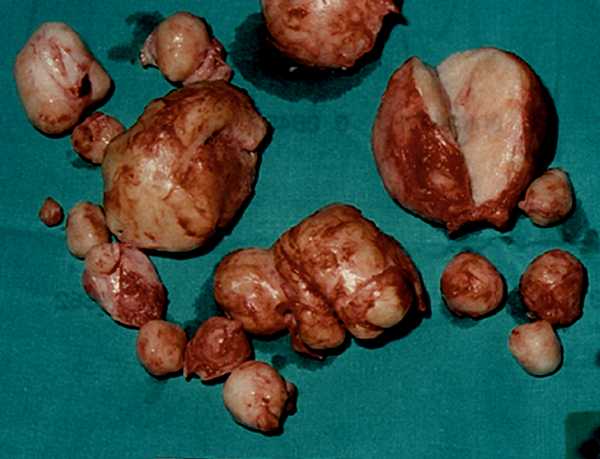
- Повреждения зрительного органа.
- Влияние на организм вредных веществ.
- Курение и злоупотребление алкогольными напитками.
- Заболевания глаза.
- Слабая иммунная система.
Не стоит исключать из данного списка и генетическую предрасположенность. Если оба родителя имели миому, то риск ее развития у ребенка очень высок.
Симптоматика
Миома глаза растет медленно и долгое время не беспокоит пациента неприятными симптомами. При достижении более крупного размера больной сам замечает нарост, лишь взглянув в зеркало. Если патология поразила радужную оболочку, будет видно изменение ее цвета.
Также возможны следующие проявления:
- Кровоизлияния в глазном яблоке.
- Дискомфорт в глазах.
- Снижение остроты зрения.
- Развитие катаракты.
- Повышение внутриглазного давления.
- Возникновение глаукомы.
Последствия миомы достаточно серьезные, поэтому важно своевременно вывить заболевание и начать его лечение.
Диагностика
Для выявления миомы глаза средней или иной степени необходимо посетить офтальмолога. Он проведет осмотр зрительных органов, составит анамнез, изучит имеющиеся симптомы. Затем доктор перейдет к более тщательному обследованию глаз.
Для детальной оценки состояния органа выполняют биомикроскопическое исследование зрительного органа. Если нарост скрывается за радужкой, применяют трансиллюминацию. Это метод позволяет точно определить размер опухоли.
Также для диагностики используют ультразвуковое исследование, которое дает сведения о величине миомы, степени ее развития, форме.
Лечебные методы
На первом уровне развития миомы глаза обычно врачи ничего не предпринимают. В этой ситуации они назначают выжидательную тактику, в процессе которой просто наблюдают за динамикой заболевания. Применение подобного метода возможно, потому что данная опухоль растет довольно медленно.
В остальных случаях проводят оперативное вмешательство. В ходе операции новообразование иссекают совместно с окружающими тканями. Удаленная часть затем восстанавливается, накладываются микроскопические швы. Если невозможно удалить только опухоль, тогда врач принимает решение о полном извлечении глаза.
После оперативного вмешательства у пациента уменьшается частота хрусталикового астигматизма, снижаются световые аберрации. В послеоперационный период необходимо соблюдать правила реабилитации, предписанные врачом. Это поможет предотвратить возникновение осложнений.
Прогноз и профилактика
При миоме глаза прогноз благоприятный. Опухоль протекает в доброкачественной форме, поэтому не представляет большой опасности для жизни человека. Но все же требуется ее своевременное выявление и удаление, так как ее наличие может очень плохо отразиться на зрительной функции.
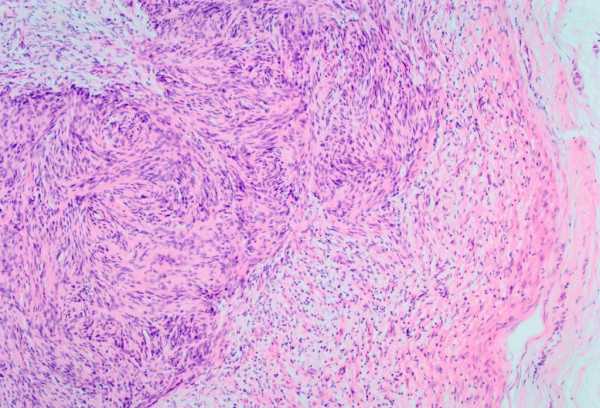
Для предупреждения развития миомы глаз рекомендуется:
- Вести здоровый и активный образ жизни.
- Вовремя лечить любые патологии зрительных органов.
- Беречь глаза от сильного напряжения.
- Регулярно делать гимнастику для глаз.
Чтобы своевременно обнаружить патологию, важно ежегодно посещать офтальмолога. Только это поможет выявить миому еще на ранней стадии и без проблем избавиться от нее.
Миопия глаза - лечение и степени (слабая, средняя и высокая)
Причины
1. Наследственность. Научно установлена связь между близорукостью родителей и их детей. Если оба родителя имеют миопию, то риск развития данного заболевания у их ребенка до 18 лет составляет более 50%. Когда у обоих родителей зрение в норме, риск развития близорукости у их ребенка равен 10%.
2. Интенсивные зрительные нагрузки, которым подвергаются органы зрения. Близорукость чаще всего развивается либо в школьные, либо в студенческие годы, именно тогда, когда на глаза приходится максимум нагрузки.
3. Неправильная коррекция зрения. При первом подборе контактных линз или очков очень важно соблюдать все правила коррекции, а также исключить ложную миопию. Чтобы исключить прогрессирование близорукости, нужно соблюдать рекомендации и правила ношения очков и линз, не забывать регулярно проверять зрение.
Стоит заметить, что ношение контактных линз способствует изменению тканей глазной поверхности, что нередко сопровождается дискомфортом и синдромом сухого глаза. Обеспечить здоровое состояние поверхности глаза поможет комплексное решение – использование офтальмологического геля и капель для глаз. Устраняет причины дискомфорта гель «Корнерегель ». В его состав входит карбомер на мягкой гелевой основе, сохраняющий полноценное увлажнение, и декспантенол , оказывающий заживляющий эффект.
Тем, кто ощущает дискомфорт и сухость от 3 и более раз в день, стоит выбрать капли «Артелак Баланс», которые сочетают в себе уникальную комбинацию гиалуроновой кислоты и витамина B12. Гиалуроновая кислота на поверхности глаза формирует пленку, обеспечивающую длительное увлажнение. Действие гиалуроновой кислоты продлевает специальный протектор. Витамин В12 – самый сильный антиоксидант, защищающий клетки от повреждения свободными радикалами.
Тем, кто испытывает неприятные ощущения не чаще 2-3 раз в день, подойдут капли «Артелак Всплеск», имеющие в составе гиалуроновую кислоту, обеспечивающую моментальное увлажнение.
Независимо от симптомов для профилактики дискомфорта и сухости хорошо применять в комплексе данные глазные капли с гелем на основе декспантенола.
4. Неправильное питание. Миопия может возникнуть по причине отсутствия в рационе микроэлементов и витаминов, которые играют весомую роль в синтезе тканей склеры (оболочка глаза) и участвующих в световосприятии.
5. Сосудистые факторы. Если нарушается кровоснабжение глаза, то велика вероятность развития в скором времени миопии.
Симптомы
Основной симптом миопии – снижение зрения вдаль, когда все предметы кажутся расплывчатыми и нечеткими. Человек, пытаясь улучшить четкость картинки, начинает щуриться. При этом предметы, расположенные вблизи, человек с миопией видит четко. Помимо этого, симптомами близорукости являются следующие явления: головные боли, зрительная утомляемость.
Обычно первые признаки близорукости появляются в достаточно юном возрасте (7-12 лет), после чего заболевание прогрессирует у женщин до 20 лет, а у мужчин до 22 лет. Потом обычно зрение стабилизируется, но может и дальше ухудшаться.
Развитие миопии распознать нетрудно. Если вы заметили, что ребенок часто щурится, во время разглядывания чего-либо, - это веская причина обратиться за консультацией к врачу-офтальмологу.
Приборы
Степени миопии
Различают три степени заболевания:
1. Миопия слабой степени (не более трех диоптрий).
2. Миопия средней степени (3-6 диоптрий).
3. Миопия высокой степени (более шести диоптрий).
По клиническому течению миопию различают прогрессирующую и непрогрессирующую:
Прогрессирующая близорукость – болезнь, требующая увеличения силы линз больше чем на 1 диоптрию в год. В этой ситуации возможно появление серьезных осложнений, требующих хирургического вмешательства. Непрогрессирующая миопия – это аномалия рефракции. Её клиническое проявление – снижение зрения вдаль, которое поддается коррекции и не требует никакого лечения.
Диагностика близорукости
Поставить диагноз «миопия» может лишь врач-офтальмолог. С этой целью проводится тщательный осмотр пациента, определяется острота его зрения и ряд специальных исследований (офтальмоскопия, биомикроскопия, осмотр глазного дна и другие).
Обнаружив у себя симптомы близорукости, следует немедленно обратиться к офтальмологу, но не в оптику, потому как там не всегда можно получить консультацию специалиста, имеющего высшее медицинское образование (окулист, офтальмолог). Обращаясь в оптику, где клиентов консультирует обычный оптиметрист (человек, прошедший курсы по правильному подбору очков), вы рискуете получить неверную информацию и навредить своему зрению.
Осложнения заболевания
- дистрофия сетчатки;
- отслоение сетчатки;
- разрыв сетчатки;
- слепота.
Лечение миопии
Лечение миопии разделяется на несколько направление: коррекция, лечение и хирургическое вмешательство.
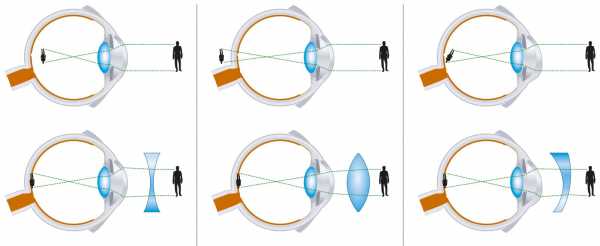
1. Коррекция миопии осуществляется при помощи рассеивающих линз. Назначая очки или контактные линзы, врач основывается на степени миопии. При слабой степени очки можно носить не постоянно, а лишь при необходимости.
2. Лечение миопии. В детском и юношеском возрасте показаны специальные упражнения, тренирующие ресничную мышцу. Помимо этого назначают специальную стимулирующую (аппаратную) терапию и общеукрепляющее лечение, в том числе витамины для зрения с лютеином ( "Лютеин Комплекс" для взрослых и "Лютеин Комплекс Детский" для детей).
Среди физиотерапевтических приборов можно выделить "Очки Сидоренко" - аппарат, сочетающий в себе сразу 4 метода воздействия: инфразвук, фонофорез, пневмомассаж и цветоимпульсную терапию. Такое комплексное воздействие улучшает кровоснабжение в тканях глаза, тренирует глазную (цилиарную) мышцу, усиливают действие лекарств. Достоинством прибора является возможность его применения в домашних условиях пациентами всех возрастных групп (как пожилым людям, так и детям с 3-х лет.)
3. Хирургическое вмешательство при близорукости получило широкое распространение:
Для предотвращения прогрессирования миопии и развития осложнений выполняется склеропластика (укрепление задней стенки глазного яблока).
Для восстановления зрения наиболее часто применяется лазерная коррекция (Lasik и ФРК). При невозможности её применения – выполняется введение в переднюю камеру глаза интраокулярных линз.
Острота зрения при миопии может повышаться путем удаления хрусталика и замены его на искусственный. Данный метод показан при помутнении хрусталика (катаракте) у людей, страдающих миопией высокой степени.
Профилактика миопии
Профилактика близорукости нуждается в комплексном подходе. Офтальмологи советуют проводить следующие мероприятия:
1. Правильная коррекция зрения.
2. Прием витаминов для зрения, содержащих лютеин.
3. Соблюдение зрительно режима.
4. Выполнение упражнений для тренировки глазных мышц.
5. Физиотерапевтическая и медикаментозная стимуляция кровообращения в глазных тканях.
Различные виды коррекции миопии (очковую, контактную и лазерную), а так же лазерную коагуляцию сетчатки и склеропластику Вы можете осуществить во многих глазных клиниках.
Комплексную диагностику и лечение астенопии можно пройти во многих столичных офтальмологических клиниках. При выборе лечебного учреждения важно учитывать не только стоимость лечения, но и уровень специалистов и репутацию клиники.
Операции
Миома глаза что это такое 05premier.ru
Симптомы и лечение миомы глаза
Миома глаза представляет собой доброкачественное новообразование, которое формируется из мышечных слоев зрительного органа. Поражению могут подвергаться, как ткани, расположенные вокруг глаза, так и непосредственно составляющие глазного яблока.
Лейомиома радужки глаза или иной части этого органа образуется вследствие воздействия на организм разных негативных факторов. К ним можно отнести следующее:
- Повреждения зрительного органа.
- Влияние на организм вредных веществ.
- Курение и злоупотребление алкогольными напитками.
- Заболевания глаза.
- Слабая иммунная система.
Не стоит исключать из данного списка и генетическую предрасположенность. Если оба родителя имели миому, то риск ее развития у ребенка очень высок.
Симптоматика
Миома глаза растет медленно и долгое время не беспокоит пациента неприятными симптомами. При достижении более крупного размера больной сам замечает нарост, лишь взглянув в зеркало. Если патология поразила радужную оболочку, будет видно изменение ее цвета.
Также возможны следующие проявления:
- Кровоизлияния в глазном яблоке.
- Дискомфорт в глазах.
- Снижение остроты зрения.
- Развитие катаракты.
- Повышение внутриглазного давления.
- Возникновение глаукомы.
Последствия миомы достаточно серьезные, поэтому важно своевременно вывить заболевание и начать его лечение.
Диагностика
Для выявления миомы глаза средней или иной степени необходимо посетить офтальмолога. Он проведет осмотр зрительных органов, составит анамнез, изучит имеющиеся симптомы. Затем доктор перейдет к более тщательному обследованию глаз.
Для детальной оценки состояния органа выполняют биомикроскопическое исследование зрительного органа. Если нарост скрывается за радужкой, применяют трансиллюминацию. Это метод позволяет точно определить размер опухоли.
Также для диагностики используют ультразвуковое исследование, которое дает сведения о величине миомы, степени ее развития, форме.
Лечебные методы
На первом уровне развития миомы глаза обычно врачи ничего не предпринимают. В этой ситуации они назначают выжидательную тактику, в процессе которой просто наблюдают за динамикой заболевания. Применение подобного метода возможно, потому что данная опухоль растет довольно медленно.
В остальных случаях проводят оперативное вмешательство. В ходе операции новообразование иссекают совместно с окружающими тканями. Удаленная часть затем восстанавливается, накладываются микроскопические швы. Если невозможно удалить только опухоль, тогда врач принимает решение о полном извлечении глаза.
После оперативного вмешательства у пациента уменьшается частота хрусталикового астигматизма, снижаются световые аберрации. В послеоперационный период необходимо соблюдать правила реабилитации, предписанные врачом. Это поможет предотвратить возникновение осложнений.
Прогноз и профилактика
При миоме глаза прогноз благоприятный. Опухоль протекает в доброкачественной форме, поэтому не представляет большой опасности для жизни человека. Но все же требуется ее своевременное выявление и удаление, так как ее наличие может очень плохо отразиться на зрительной функции.
Для предупреждения развития миомы глаз рекомендуется:
- Вести здоровый и активный образ жизни.
- Вовремя лечить любые патологии зрительных органов.
- Беречь глаза от сильного напряжения.
- Регулярно делать гимнастику для глаз.
Чтобы своевременно обнаружить патологию, важно ежегодно посещать офтальмолога. Только это поможет выявить миому еще на ранней стадии и без проблем избавиться от нее.
Как лечить миопию слабой степени обоих глаз?
Близорукость — так обычно называют в не медицинской среде дефект зрения, при котором глаза хорошо и четко видят близко расположенные предметы и объекты, а отдаленные им кажутся нечеткими, «размытыми».
В офтальмологии это заболевание обозначается термином миопия — так впервые назвали эту болезнь древнегреческие целители, что означает «прищуренный взгляд».
Что такое миопия?
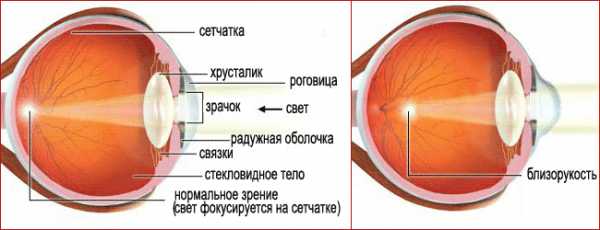
Человеческий глаз — сложно устроенная оптическая система. И как всякая сложная система она подвержена появлению различных дефектов и расстройств зрения.
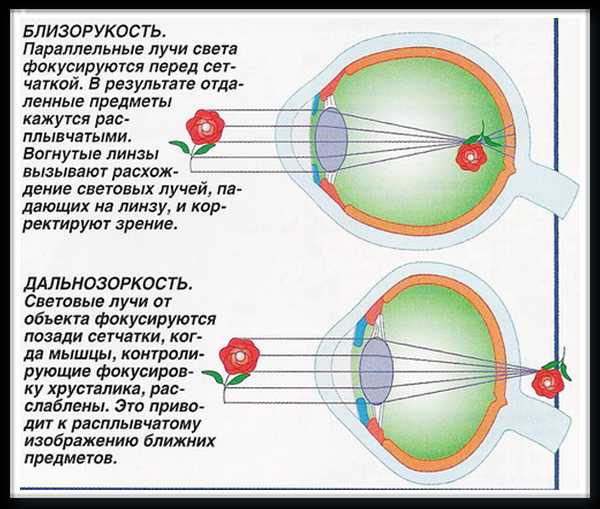
Миопия — это одно из таких нарушений, вызванных ухудшением способности глаза фокусировать зрение на предметах с разной удаленностью.
В результате этого появляется размытое, нечеткое и не сфокусированное изображение.
Преломляющие свойства глазной линзы измеряются в диоптриях, которые при нормальном зрении равны 1,0.
Причины и виды заболевания
Специалисты офтальмологи, производя диагностирование остроты зрения методом визометрии, различают три степени миопии, в зависимости от тяжести заболевания:
Слабая степень , когда острота зрения колеблется от ‑1,25 до ‑3,0 диоптрий. В этих случаях больные обычно жалуются на головные боли и утомляемость глаз. Вследствие чего при дальнем рассмотрении предмета они видят его чуть смазанным или размытым.
Чаще всего такая начальная стадия близорукости встречается у школьников и студентов, а также офисных работников, которые испытывают увеличенные нагрузки на глаза в течение рабочего или учебного времени.


Средняя степень , показатели визометрии от ‑3,25 до ‑6,0 диоптрий. Жалобы больных: на большом расстоянии от предмета они его просто не видят, или видят размытым, только если хорошо прищурятся. Такие пациенты уже не могут обходиться без очков или контактных линз.
Высокая степень , острота зрения ухудшается с большой быстротой, а ее показания от ‑6,25 и могут достичь и ‑30,0 диоптрий, когда больной уже почти ничего не видит даже в очках с сильными линзами.
Миопию, назвали «болезнью века» еще в середине прошлого столетия, а уже в начале нынешнего, она стала просто «бичом века», который бьет по здоровью населения, причем больнее всего по самым молодым его представителям — детям, от младшего школьного возраста до старшеклассников и студентов.
Чем обусловлен рост заболеваний миопией?
Врачи называют несколько причин:
Наследственная предрасположенность организма к болезни. У родителей, страдающих миопией, чаще всего рождаются дети с вероятностью появления этой болезни 70%, если больны оба родителя, и 30% при болезни одного из них. В этом случае ребенок не наследует миопию, а просто предрасположен к ней физиологически.
Большие нагрузки на глаза при просмотре телевизора, долгого сидения у компьютера или чтения при плохом освещении.
Следствие тяжелых хронических заболеваний таких, как: сахарный диабет, ревматизм, артериальная гипертензия, сколиоз и артрит. А также ослабление общего иммунитета организма при нехватке витаминов, неправильном питании, курении и употреблении алкоголя.
Понижение остроты зрения из-за повышенного внутриглазного давления, что приводит к ослаблению склеры — фиброзной непрозрачной ткани глазного яблока.
При неправильном подборе контактных линз или очков. Особенно если их подбирают самостоятельно, без консультации с офтальмологом.
Специалисты считают, что близорукость в слабой степени может не прогрессировать, а острота зрения не снижаться.
В случае если зрение быстро ухудшается, приблизительно, на 1,0 в год, то это уже прогрессирующая форма болезни, требующая к себе пристального внимания и интенсивного комплексного подхода к ее лечению.
При первых признаках миопии любой степени следует обратиться к врачу‑офтальмологу за консультацией. Он поможет правильно подойти к профилактике и лечению этой болезни.
 Чтобы близорукость слабой степени, не имеющая осложнений, не переросла в более тяжелую фазу заболевания прежде всего нужно заняться лечебно‑профилактическими мероприятиями.
Чтобы близорукость слабой степени, не имеющая осложнений, не переросла в более тяжелую фазу заболевания прежде всего нужно заняться лечебно‑профилактическими мероприятиями. К ним можно отнести:
Лечебный комплекс упражнений , включающий в себя как упражнения общеразвивающего характера, так и специальные упражнения для глаз.
Курс лечебной физкультуры можно проводить дома. Продолжительность его около 3 месяцев.
Обеспечение хорошего освещения , не менее 60‑1200 Вт как локального на рабочем месте, так и общего верхнего.
Здоровое питание , включающее разнообразные продукты, способствующие укреплению организма, а также прием специально подобранного комплекса витаминов и микроэлементов.
Правильный подбор корректирующих зрение средств
Очки , которые при слабой степени близорукости врачи рекомендуют носить не постоянно, а использовать их при вождении машины, посещении театра или кинотеатра, ученикам, сидящим на задней парте и т. д.
Контактные линзы . Иногда, по мнению врачей, они больше подходят больным миопией слабой степени, являясь альтернативным очкам средством.
В последние годы очень популярным и наиболее эффективным методом лечения стала коррекция зрения с помощью лазерной хирургии . Этот метод позволяет добиться улучшения зрения пациентов почти на 100%. Операция проводится на поверхностной глазной оболочке.
Она безболезненна и не занимает много времени от 15 до 25 минут. Уже на следующий день после процедуры больной может приступить к полноценному привычному образу жизни. Проводят такую коррекцию в специальных офтальмологических клиниках или медицинских центрах.
Своевременная профилактика и лечение миопии слабой степени не даст развиться болезни в более тяжелую быстро прогрессирующую степень заболевания.
Противопоказания
Больным миопией следует обратить внимание на следующие противопоказания, чтобы не допустить ухудшения остроты зрения:
- Тяжелый труд, связанный с поднятиями тяжестей или длительное нахождение в неблагоприятных условиях, способствующих большому зрительному напряжению;
- Занятия некоторыми видами спорта, связанными с тяжелыми физическими нагрузками или высокой травмоопасностью: боксом, борьбой, конным спортом, баскетболом, волейболом, футболом и многими другими;
- Не рекомендуется лазерная коррекция зрения людям младше 18 лет, или страдающим общими инфекционными заболеваниями, тяжелыми хроническими болезнями, а также при острых глазных болезнях (катаракта, глаукома и др.).
При миопии слабой степени у детей следует исключить отрицательные эмоции, вызывающие стрессовое состояние ребенка, чтение книг в лежачем положении, сидение возле телевизора или компьютера более 1 часа в день, длительные школьные занятия более 2–3 часов без перерыва.
Миопия глаза
Что такое миопия?
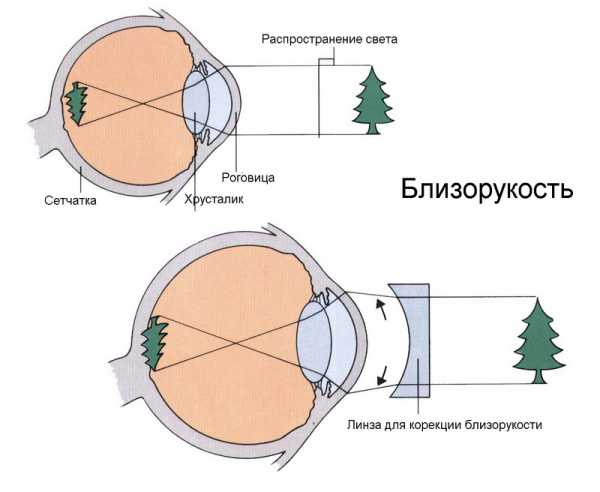
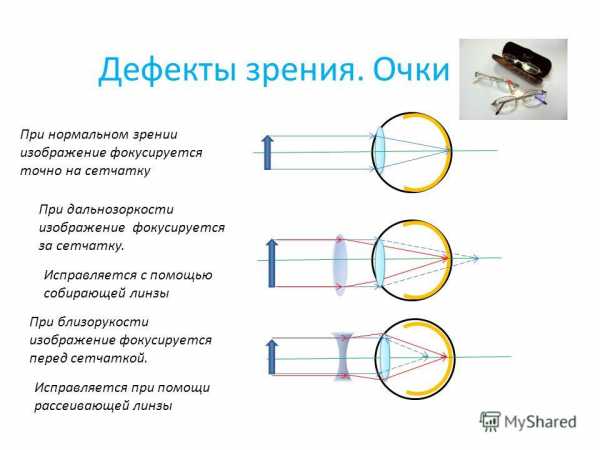
Миопия – это состояние, которое характеризуется ненормальной рефракцией глаза. Главный оптический фокус при этом располагается между хрусталиком и сетчаткой органа зрения. За счет этого человек начинает хуже видеть объекты, расположенные вдали. Эта патология имеет синоним – близорукость, так как близко находящие предметы человек с миопией видит намного лучше.
Согласно статистике, миопия является весьма распространенным заболеванием, от него страдают более 29% населения земного шара. Причем часто патология начинает развиваться в подростковом возрасте.
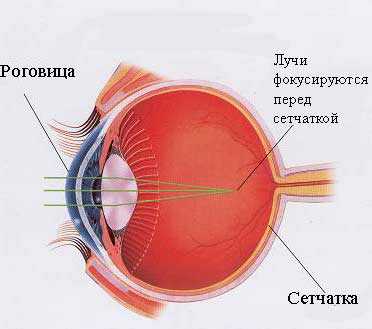
Зрение человека с миопией отличается от зрения здорового человека из-за того, что попадающий на глаз свет после его преломления хрусталиком проецируется не на сетчатку, а перед ней. Из-за того, что фокусная точка находится перед сетчаткой, глаз не в состоянии разглядеть предметы, находящиеся вдали. Изображение получается размытым. Однако близкие объекты при этом ему видны хорошо. Хотя если миопия прогрессирует, то и ближнее зрение начинает нарушаться. Именно этот вид приводит к серьезным осложнениям и часто становится причиной того, что человек получает инвалидность. Но миопия может быть и не прогрессирующей, это приводит к тому, что зрение нарушается только при всматривании вдаль. Тогда лечения человеку не требуется, а коррекция даёт хорошие результаты.
Симптомы миопии
Основной симптом болезни – это трудность в восприятии и различии предметов, расположенных вдали от человека.
Однако существуют также и иные признаки, помогающие заподозрить миопию, это:
Постоянное прищуривание глаз, прикрытие век руками, во время попытки вглядеться вдаль.
Слабость зрительного аппарата в ночное время, что характеризуется ухудшением зрения в вечерние часы. Нарушение сумеречного зрения, так характеризуют этот симптом офтальмологи.
Расширение глазной щели и неярко выраженное пучеглазие.
Синеватый оттенок склеры глаза.
Появление мушек, вспышек и нитей перед глазами.
Быстрое переутомление органа зрения, даже после непродолжительной работы.
Постоянное напряжение глаз, непокидающее чувство усталости.
Наличие головных и глазных болей.
Близкое расположение книг и иных предметов перед глазами.
Постоянное желание потереть глаза.
При обнаружении одного из этих симптомов или при их комплексном проявлении, обязательно нужно посетить врача-офтальмолога и проверить органы зрения на предмет развития миопии. Особенно важно следить за растущими детьми, так как они часто воспринимают признаки ухудшения зрения за обычное явление и не предъявляют жалоб родителям на эту проблему. В то время как вовремя начатое лечение может остановить развитие болезни, и не дать ей прогрессировать.
Еще одно коварное свойство миопии – это то, что она длительный временной отрезок может никак себя не проявлять. Именно поэтому так важны профилактические осмотры у офтальмолога.
Причины развития миопии

Среди причин, приводящих к развитию болезни, можно выделить следующие:
Миопия, передавшаяся по наследству. Если у одного или обоих родителей была миопия, то вполне вероятно то, что болезнь проявится и у их детей. Причем риск появления близорукости крайне велик и составляет 50%, в том случае если больны и мать, и отец. Если болен только один родитель, то эта цифра несколько снижается и составляет 24%. Когда оба родителя здоровы, миопия у ребенка возникает лишь в 8% случаев.
Несбалансированное питание, которое приводит к тому, что в организме истончаются запасы важных элементов и витаминов. В частности, это касается магния, цинка, марганца, меди.
Чрезмерные нагрузки на орган зрения. Переутомление приводит к тому, что слизистые оболочки глаза начинают пересыхать, а мышцы, поддерживающие его – деградировать.
Отсутствие должных физических нагрузок на организм, длительное сидение, малоподвижный образ жизни в целом.
Отсутствие навыков правильного чтения и письма. К ним относятся: несоблюдение расстояния между объектом, на которое направлено зрение, длительная работа без коротких перерывов, неграмотно расположенное освещение, неправильная посадка, чтение в движущемся транспорте. Поэтому так часто наблюдается и школьная, и профессиональная миопия, которая очень быстро формируется и прогрессирует.
Болезни органов зрения, такие, как косоглазие, кератоконус, амблиопия, кератоглобус и астигматизм.
Гормональные сбои в организме.
Ложная близорукость, вызванная спазмом аккомодации и перегрузкой её мышцы, часто впоследствии приводит к развитию истинной миопии.
Перенесенные вирусные, бактериальные и грибковые инфекции.
Перенесенные черепно-мозговые травмы.
Отравления организма и травмы, полученные во время родов.
Отсутствие коррекции или её неграмотное проведение при ранее диагностированной миопии.
Однако, несмотря на такое обилие причин, главный фактор, влияющий на формирование этой патологии зрения, остается наследственность. Поэтому, если существует подобный риск, ребенок должен находиться на контроле у офтальмолога, так как остальные факторы относятся к провоцирующим причинам.
Степени миопии
Существует три степени миопии, каждая из которых имеет собственные характеристики:
К 1 (слабой) степени относится близорукость, при которой расстояние удаления фокуса от сетчатки составляет не более, чем 3 диоптрия. Прогноз на выздоровление при такой степени миопии благоприятный, но требуется корректирующее лечение. Для этого человеку показано ношение или контактных линз, или очков, изготовленных на заказ. Часто человек не замечает того, что у него развивается близорукость этой степени, так как не испытывает выраженного дискомфорта.
Миопию 2 (средней) степени характеризует расстояние удаления фокуса от сетчатки начиная от 3 диоптрий и заканчивая 6. При этом ношение очков человеку необходимо, так как рассмотреть предмет на дальнем расстоянии становится невозможно. К тому же присоединяются дополнительные симптомы, например, боль в глазах, их повышенная усталость и прочие, которые вызывают чувство дискомфорта и влияют на качество жизни. Очки для коррекции этой степени миопии должны быть бифокальными, то есть иметь комбинированные линзы. Вверху она более сильная и помогает рассматривать предметы, находящиеся на расстоянии. Если человеку выставлен диагноз «миопия средней степени», ему необходимо избегать чрезмерных физических нагрузок, быть избирательным при занятиях спортом. Молодым людям придется отказаться от службы в армии, так как они признаются ограниченно годными.
Миопия 3 (высокой) степени характеризуется удалением фокуса от сетчатки на расстояние более 6 диоптрий. Это состояние требует обязательной поддерживающей терапии и коррекции зрения. Часто такая миопия является врожденной, а не приобретенной. Если существует предрасположенность к прогрессированию болезни, то человек получает определенную степень инвалидности по зрению. Часто у детей, страдающих врожденной миопией, наблюдается астигматизм. Эта степень болезни нередко приводит к осложнениям, которые выражаются в патологиях сосудов глазного яблока из-за его вытягивания. При этом сосуды ломаются, образуются кровоизлияния, начинает развиваться дистрофия сетчатки глаза, мутнеет хрусталик. Самое серьезное осложнение – это отслоение сетчатки глаза и полная потеря зрения.
Что касается ограничений для людей с миопией высокой степени, то их имеется внушительное количество. В первую очередь – это ограничение физической активности, поднятие тяжестей, запрет на многие виды спорта. Не стоит нырять и погружаться в воду, прыгать в нее с высоты, так как и без того поврежденные сосуды могут не выдержать резких перепадов давления. Прежде чем решиться завести ребенка, женщине с миопией высокой степени необходимо пройти консультацию врача. Так как при родах существует риск того, что произойдет отслоение сетчатки глаза и наступит полная потеря зрения. Однако уровень риска, наличие иных показаний и противопоказаний определяется в каждом случае индивидуально.
Лечение миопии
Есть несколько способов, помогающих скорректировать и восстановить зрение при миопии:
Медикаментозное лечение. Оно проводится курсами и рекомендовано каждому пациенту, имеющему близорукость. Необходим приём препаратов кальция, тканевая терапия, например, введение алоэ внутримышечно, использование витаминов группы В. Применяются препараты, улучшающие мозговое кровообращение. Это такие средства, как Пирацетам, Пентоксифиллин. Курсы физиотерапии помогают остановить прогрессирование болезни.
Коррекция миопии с помощью очков и линз. Сила линз подбирается в каждом случае индивидуально, очки изготавливаются на заказ. Что выбрать – контактные линзы или очки, зависит от предпочтений пациента.
Аппаратное лечение. Для его прохождения используются такие приборы, как: аккомодотренер, лазер, со стимуляцией органа зрения и др. Используется также цветоимпульсное лечение.
Хирургическое лечение однозначно показано при прогрессировании болезни. Его цель – остановить развитие патологического процесса и сохранить зрение человеку. Если близорукость достигла высокой степени, пациенту меняют хрусталик глаза на искусственную линзу.
Лазерная коррекция миопии. Однако эта процедура имеет противопоказания, в частности: возрастные ограничения (до 18 лет), прогрессирование болезни, катаракта, глаукома, отсутствие второго глаза, любые воспалительные болезни органов зрения и пр. Миопия корректируется путем изменения формы роговицы, способов достижения цели существует несколько, однако суть не меняется.
Кератопластика – ещё один современный метод изменен формы роговицы, для лечения миопии. При этом в глаз пересаживается трансплантат, который располагается либо в роговице, либо под ней.
Профилактика миопии
Установлено, что в последнее время миопия все чаще возникает в детском возрасте. Поэтому так важно начинать профилактику этой болезни с ранних лет.
Существует несколько способов её предотвращения:
Соблюдение расстояния до объекта чтения в 40 см . Это позволит меньше напрягать глаза, снизить усилие, прилагаемое для фокусировки цилиарной мышцы.
Соблюдение перерывов в зрительной работе. Не стоит напрягать глаза более 40 минут, а перерыв не должен быть менее, чем 10 минут.
Правильное освещение – ещё одна мера по профилактике миопии. Оптимальным для работы освещением считается естественный солнечный свет. Если его недостаточно, то обязательно стоит пользоваться искусственными лампами. Однако свет не должен ослеплять.
Важно следить за правильной посадкой во время работы за компьютером или учебой. Спину нельзя выгибать, голова должна располагаться прямо, под запретом чтение в постели и в движущемся транспорте.
Не менее важна регулярная зарядка для глаз и полноценное питание.
Регулярные осмотры у офтальмолога должны войти в привычку, особенно, если у человека существует риск развития миопии. Диспансеризация в поликлинике по месту жительства – отличный способ профилактики многих болезней, в том числе и миопии.
Важно защищать глаза от воздействия ультрафиолетового света. Он может нанести вред органам зрения не меньший, чем недостаточное освещение. Зрачок при ярком свете сужается и находится в постоянном напряжении, что может привести к развитию миопии. Поэтому так важно пользоваться солнцезащитными очками и шляпами с широкими полями.
Коррекция зрения при обнаружении миопии легкой степени. Не стоит отказываться от ношения очков или линз, даже если человек не ощущает симптомов болезни.
Профилактические и лечебные мероприятия, начатые в раннем возрасте, позволят сохранить зрение и не допустить развития миопии.
Автор статьи: Дегтярева Марина Витальевна, врач-офтальмолог, окулист
Куркума – более 70 научных фактов о пользе куркумы
Тяжело уснуть? Узнайте о 3 рекомендациях экспертов-сомнологов при бессонице
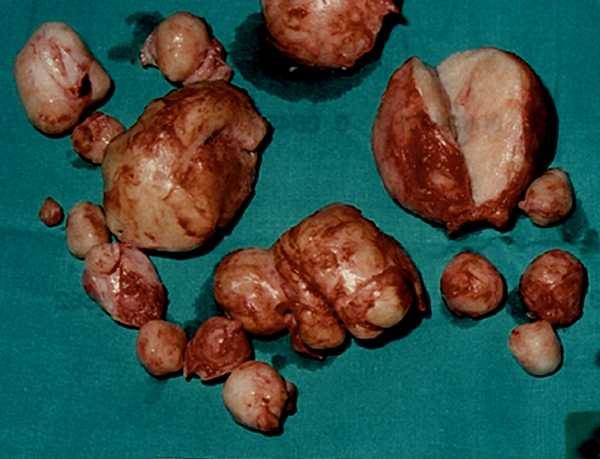
Лейомиома радужки глаза
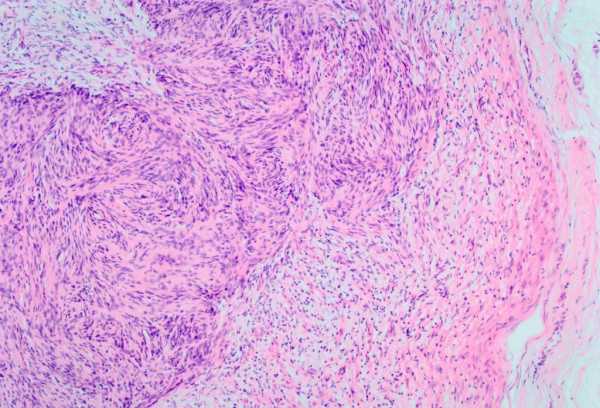
Лейомиомой радужки в офтальмологии принято называть доброкачественную опухоль, образующуюся в радужной оболочке глаза из мышечных клеток.
Как известно, радужная оболочка — это передний отдел в сосудистой оболочке глаза, состоящий из трех основных слоев:
- Первый ее слой называют пограничным, он содержит пигментные клетки (меланоциты). От их количества и зависит окраска радужки, то есть чем пигмента больше, тем окраска радужки интенсивнее или наоборот.
- Средний слой, называют стромальным. Он включает в себя определенное количество кровеносных сосудов, а также нервных окончаний.
- Внутренний слой – мышечный, включающий две группы мышц: сфинктер зрачка, который при напряжении суживает зрачок и дилататор, расширяющий зрачок, после его сужения. Сзади этот слой укрыт еще двумя слоями клеток, которые переходят на него со светочувствительной сетчатки глаза.
Лейомиомы — опухоли мышц радужной оболочки встречаются довольно редко. Они могут образовываться, как из сфинктера зрачка, так и из дилататора. Форма опухолей весьма различна – плоская, в виде узла или смешанного типа. Окраска лейомиом также довольно вариабельна — от слегка розоватого оттенка до коричневого.
Опухоль отличается крайне медленным ростом, но в терминальной стадии возможно прорастание ее клеток в ткани глаза и распространение их наружу. Кроме того, от постоянного воздействия внутриглазной жидкости и сокращения мышц радужной оболочки, происходит распространение (отсев) опухолевых клеток в глазном яблоке. При этом, особенно часто, клетки оседают на поверхности радужки либо в углу передней камеры глаза. Метастазирование при лейомиомах не возникает.
Специфические проявления лейомиомы долгое время полностью отсутствуют, возникая только при разрастании опухоли до весьма солидных размеров. Зачастую, глядя в зеркало, пациент самостоятельно обнаруживает ее, как изменение цвета радужки в определенном месте, которое до этого отсутствовало.
При скоплении на поверхности опухоли большого количества сосудов, нередко возникают периодические кровоизлияния в пространство передней камеры глаза, называемые гифемами. При этом, большое количество излившейся крови способно стать причиной снижения остроты зрения или повышения внутриглазного давления.
В случае отсева и распространения клеток опухоли с ее поверхности, возможно закупоривание ими путей оттока внутриглазной жидкости в углу передней камеры, что провоцирует повышение внутриглазного давления — развивается вторичная глаукома.
Большого размера опухоль может плотно прилегать к хрусталику глаза, вызывая его помутнение — катаракту.
Прорастание опухолевых тканей наружу, становится причиной возникновения различных осложнений, иногда, вплоть до разрушения глаза полностью.
Диагностика
Для диагностики лейомиомы радужки, назначается тщательное биомикроскопическое исследование органа зрения. С целью уточнения ее размера, в случае, когда фрагмент опухоли скрыт радужной оболочкой, назначается трансиллюминация. Данная процедура предусматривает просвечивание глазного яблока потоком яркого света, при этом опухоль отбрасывает тень, по которой и можно определить ее точные размеры.
Кроме того, проводится ультразвуковое исследование, уточняющее данные о размерах опухоли, дающее информацию о степени прорастания ее в ткани глаза. В случае начальных, невыраженных проявлений, пациентам с лейкомиомой радужки глаза, для исключения злокачественного образования показано длительное динамическое наблюдение с обследованиями каждые 3-6-8 месяцев, что обусловлено крайне медленным ее ростом.
Лечение лейомиомы радужки хирургическое: опухоли большого размера иссекают вместе с прилежащими здоровыми тканями (операция блокэксцизия). При этом, если удалено не более 1/3 всей окружности радужки, ее целость восстанавливается путем наложения микрошвов. Восстановление целости радужки, значительно снижает частоту хрусталикового астигматизма и его степень, уменьшает световые аберрации.
В случае, когда хирургическое лечение опухоли не показано, пациенты с лейомиомой должны находиться под обязательным динамическим наблюдением врача офтальмолога или офтальмоонколога и ежегодно проходить контрольные обследования.
Обратившись в Московскую Глазную Клинику, каждый пациент может быть уверен, что за результаты лечения будут ответственны одни из лучших российских специалистов. Уверенности в правильном выборе, безусловно, прибавит высокая репутация клиники и тысячи благодарных пациентов. Самое современное оборудование для диагностики и лечения заболеваний глаз и индивидуальный подход к проблемам каждого пациента – гарантия высоких результатов лечения в Московской Глазной Клинике. Мы проводим диагностику и лечение у детей старше 4 лет и взрослых.
Наши врачи, которые решат Ваши проблемы со зрением:
Главный врач клиники, офтальмолог высшей категории, офтальмохирург. Хирургическое лечение катаракты, глаукомы и других заболеваний глаз.
Рефракционный хирург, специалист по лазерной коррекции зрения (ЛАСИК, Фемто-ЛАСИК) при близорукости, дальнозоркости и астигматизме.
Врач ретинолог, пециалист по сетчатке глаза, проводит диагностику и лазерное лечение заболеваний сетчатки (дистрофий, разрывов, кровоизлияний).
Уточнить стоимость той или иной процедуры, записаться на прием в «Московскую Глазную Клинику» Вы можете по телефону в Москве 8 (499) 322-36-36 (ежедневно с 9:00 до 21:00) или воспользовавшись ФОРМОЙ ОНЛАЙН ЗАПИСИ.
Миопия (близорукость) – заболевание глаз, для которого характерна фокусировка изображения не на сетчатке, а перед ней. Данная патология приводит к появлению размытости и нечеткости изображения тех предметов, которые находятся вдали от человека. Примечательно, что при взгляде на объекты, близко расположенные к органам зрения, никаких проблем не возникает. Человек с миопией хорошо видит вблизи, поэтому и возникло русскоязычное название болезни – близорукость. Данное заболевание появляется вследствие изменения размеров и формы глазного яблока. Больной глаз становится более овальным и втянутым. Сегодня миопия – достаточно распространенное заболевание, так как процент близоруких школьников составляет не менее 20%. В студенческие годы этот показатель возрастает, достигая 40%.
Первые упоминания о миопии встречаются еще у Аристотеля, жившего в IV веке до н.э. Мыслитель отмечал, что некоторые люди, рассматривая предметы, вынуждены подносить их близко глазам и щуриться, чтобы детально их рассмотреть.
1. Наследственность. Научно установлена связь между близорукостью родителей и их детей. Если оба родителя имеют миопию, то риск развития данного заболевания у их ребенка до 18 лет составляет более 50%. Когда у обоих родителей зрение в норме, риск развития близорукости у их ребенка равен 10%.
2. Интенсивные зрительные нагрузки, которым подвергаются органы зрения. Близорукость чаще всего развивается либо в школьные, либо в студенческие годы, именно тогда, когда на глаза приходится максимум нагрузки.
3. Неправильная коррекция зрения. При первом подборе контактных линз или очков очень важно соблюдать все правила коррекции, а также исключить ложную миопию. Чтобы исключить прогрессирование близорукости, нужно соблюдать рекомендации и правила ношения очков и линз, не забывать регулярно проверять зрение.
Стоит заметить, что ношение контактных линз способствует изменению тканей глазной поверхности, что нередко сопровождается дискомфортом и синдромом сухого глаза. Обеспечить здоровое состояние поверхности глаза поможет комплексное решение – использование офтальмологического геля и капель для глаз. Устраняет причины дискомфорта гель «Корнерегель ». В его состав входит карбомер на мягкой гелевой основе, сохраняющий полноценное увлажнение, и декспантенол , оказывающий заживляющий эффект.
Тем, кто ощущает дискомфорт и сухость от 3 и более раз в день, стоит выбрать капли «Артелак Баланс», которые сочетают в себе уникальную комбинацию гиалуроновой кислоты и витамина B12. Гиалуроновая кислота на поверхности глаза формирует пленку, обеспечивающую длительное увлажнение. Действие гиалуроновой кислоты продлевает специальный протектор. Витамин В12 – самый сильный антиоксидант, защищающий клетки от повреждения свободными радикалами.
Тем, кто испытывает неприятные ощущения не чаще 2-3 раз в день, подойдут капли «Артелак Всплеск», имеющие в составе гиалуроновую кислоту, обеспечивающую моментальное увлажнение.
Независимо от симптомов для профилактики дискомфорта и сухости хорошо применять в комплексе данные глазные капли с гелем на основе декспантенола.
4. Неправильное питание. Миопия может возникнуть по причине отсутствия в рационе микроэлементов и витаминов, которые играют весомую роль в синтезе тканей склеры (оболочка глаза) и участвующих в световосприятии.
5. Сосудистые факторы. Если нарушается кровоснабжение глаза, то велика вероятность развития в скором времени миопии.
Основной симптом миопии – снижение зрения вдаль, когда все предметы кажутся расплывчатыми и нечеткими. Человек, пытаясь улучшить четкость картинки, начинает щуриться. При этом предметы, расположенные вблизи, человек с миопией видит четко. Помимо этого, симптомами близорукости являются следующие явления: головные боли, зрительная утомляемость.
Обычно первые признаки близорукости появляются в достаточно юном возрасте (7-12 лет), после чего заболевание прогрессирует у женщин до 20 лет, а у мужчин до 22 лет. Потом обычно зрение стабилизируется, но может и дальше ухудшаться.
Развитие миопии распознать нетрудно. Если вы заметили, что ребенок часто щурится, во время разглядывания чего-либо, — это веская причина обратиться за консультацией к врачу-офтальмологу.
Миома глаза что это такое
Миопия слабой степени: диагностика и лечение
В норме с помощью цилиарной мышцы глаза хрусталик, изменяя свою кривизну, фокусирует изображение четко на сетчатке глаза. Если же по каким-либо причинам он не может этого делать и фокус перемещается вперед от сетчатки, то человек начинает плохо различать предметы, расположенные вдали.
Существуют 2 основные причины смещения фокуса вперед от сетчатки глаза:
- Утрата хрусталиком эластичности, когда он уже не может в достаточной мере изменять свою кривизну.
- Увеличение размера глазного яблока в переднее-заднем направлении.
- Иногда наблюдается сочетание этих причин.
Чем характеризуется миопия слабой степени?
Слабая степень близорукости достаточно длительное время может вообще никак не беспокоить пациента, так как заметной потери четкости изображения при этом не происходит.
По этой причине о незначительном снижении зрения пациент часто узнает лишь во время прохождения профилактического осмотра.
Тем не менее, существует ряд признаков, которые косвенно могут свидетельствовать о начавшейся миопии:
- прищуривание при рассматривании предметов вдали,
- стремление студентов или школьников сесть на первую парту возле преподавателя,
- расплывчатость изображений ценников в магазинах, номеров машин,
- ощущение дискомфорта при просмотре телепередач на обычном расстоянии от экрана.
Также миопия может сопровождаться головной болью и утомляемостью глаз.
Какие существуют виды миопии слабой степени?
Близорукость обоих глаз может быть:
- Стационарной — зрение не ухудшается с течением времени.
- Прогрессирующей — наблюдается ухудшение зрения на 1 и более диоптрию в год.
- Транзиторной — временное ухудшение зрения в связи с каким-либо соматическим заболеванием или приемом некоторых лекарств.
- Сумеречной — зрение ухудшается только при слабом освещении (куриная слепота).
- Ложной — возникает вследствие неправильной работы цилиарной мышцы (спазма аккомодации).
Как выявляют миопию?
Что может заметить сам человек до обращения к врачу
- Потерю четкости изображения при рассматривании предметов, находящихся вдали, например, расплывчатые лица людей, номера машин, ценники в магазине.
- Постоянное прищуривание при рассматривании мелких деталей предметов.
- Стремление передвинуться к телевизору или экрану монитора поближе.
- Быструю утомляемость глаз.
Как диагностирует миопию офтальмолог
Сначала врач проведет внешний офтальмологический осмотр и оценит остроту зрения с помощью соответствующих таблиц. У детей, которые еще не знают буквы, зрение проверяют по таблицам с картинками. Слабая степень миопии характеризуется снижением зрения не более чем на 3 диоптрии.
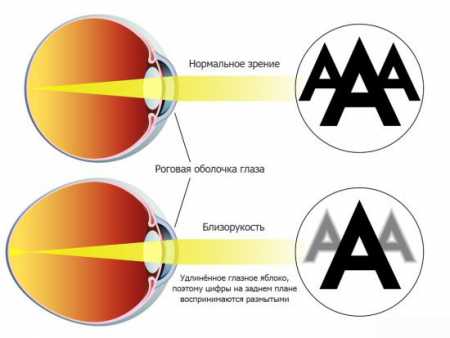
Заключительный диагноз миопии ставится после проведения углубленного осмотра, который может включать:
- биомикроскопию,
- скиаскопию,
- исследование глазного дна,
- УЗИ глаза,
- осмотр в щелевой лампе,
- измерение полей зрения и т.п.
Как лечить миопию
Медикаментозная терапия
Считается, что профилактические курсы лечения позволяют предотвратить прогрессирование близорукости. Как правило, они проводятся 1 или 2 раза в год и включают:
- витамины С, группы В;
- препараты кальция;
- мидриатики, снимающие спазм аккомодации — мезатон, ирифрин;
- средства тканевой терапии — алоэ, стекловидное тело,ФИБС;
- лекарства, улучшающие мозговое кровообращение, и ноотропы — пентоксифиллин, циннаризин, пирацетам.
Коррекция зрения с помощью линз, очков и аппаратов
В зависимости от предпочтений пациента и его возрастных особенностей при слабой степени близорукости могут подбираться очки или линзы таким способом, чтобы сохранился резерв аккомодации (метод неполной коррекции зрения). В последние годы все более широкое применение находят ортокератологические линзы, одевающиеся на ночь и обеспечивающие 100% зрения в течение суток. Эти линзы используются для лечения миопии средней и слабой степени, начиная от 6–ти лет и старше.
Ортоптическое лечение близорукости проводят с помощью отрицательных линз, тренируя цилиарную мышцу. Кроме того, используются специальные аппараты, увеличивающие резерв аккомодации и стимулирующие зрительный нерв (например, цветоимпульс, аккомодотренер, лазер).
Хирургическое и лазерное лечение
Хирургической лечение при слабой степени миопии проводится достаточно редко. Оно показано в случае прогрессирующей близорукости. Типичные операции — термокоагуляция роговицы, склеропластика.
Лазерная коррекция проводится при невозможности носить очки или контактные линзы в силу профессиональной деятельности, сопутствующем астигматизме: с помощью лазерного луча изменяется форма роговицы и изображение снова фокусируется на сетчатке.
Упражнения
Упражнения для глаз улучшают кровоснабжение тех мышц глаза, которые отвечают за фокусировку. Регулярное их выполнение позволяет значительно улучшить зрение.
Близорукость при беременности
Слабая степень близорукости не является противопоказанием к естественному родоразрешению, однако в течение беременности с целью профилактики ухудшения зрения офтальмологи рекомендуют пройти углубленное офтальмологическое обследование, включающее исследование сетчатки и осмотр глазного дна.
Профилактика
Для предотвращения развития или прогрессирования близорукости необходимо соблюдать основные правила зрительной гигиены:
- давать зрительный отдых глазам на 15 минут после каждого часа, проведенного за монитором или перед экраном телевизора;
- ежедневно делать «зарядку для глаз»,
- ограничить просмотр телепередач дошкольникам до 45 минут, а школьникам до 1,5 часов в день,
- обеспечить рабочее место достаточным освещением,
- не читать книги в положении лежа.
Читайте так же и другие статьи про ухудшение зрения
Что такое миома матки? Причины, симптомы и виды доброкачественных опухолей
Миома матки является наиболее распространенным видом доброкачественной опухоли репродуктивного органа. Это заболевание может возникнуть у женщин всех возрастов. Однако наиболее часто встречается в позднем репродуктивном возрасте.
К счастью, во многих случаях такая опухоль не требует специального лечения. Она может проходить самостоятельно, а пациент в это время должен регулярно делать обследования, чтобы быть уверенным в положительной динамике.
Миома матки — что это?
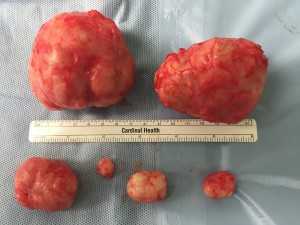
Миома матки, также называемые миомами матки, являются доброкачественной опухолью в мышечном слое матки. Она представляет собой узелок из переплетающихся мышечных волокон, который может достигать больших размеров.
Крайне редко, но такая опухоль может переродиться в злокачественную, превращаясь в лейомиосаркому (злокачественные образования мягких тканей).
Миома матки – причины возникновения
Миома матки — это болезнь, причины которой еще не до конца изучены.
Медицинские специалисты подозревают, что такие образования могут быть спровоцированы гормональными нарушениями. Они происходят в основном у женщин с повышенным уровнем эстрогена и одновременно низким уровнем прогестерона.
В то же время нет неопровержимых доказательств, подтверждающих исключительный характер такого направление взаимосвязи. То есть, возможно, миома матки провоцирует гормональные сбои, и в последствие они развиваются одновременно.
Не исключено, что оба типа взаимозависимости имеют место быть. И в одних случаях гормональный сбой является первопричиной появления миомы матки, а в других миома матки нарушает работу гормональной системы.
Хотя бывают и другие причины. Например, в случае миомы матки мы также можем говорить о генетической предрасположенности. Отмечается, что женщина более уязвима к этому заболеванию, если в ее семье кто-то им болел.
Прослеживается и другая закономерность. Среди рожавших женщин чаще появляется миома матки, чем среди тех, кто не рожал.
Медицинские специалисты также часто упоминают избыточный вес как фактор, который может увеличить риск развития миомы матки. Это связано с тем, что слишком большой вес вызывает выброс большего количества эстрогена.
Миома матки — виды
Ткань миомы матки состоит из точно таких же мышц, что и стенки самой матки. У большинства женщин обычно развивается несколько доброкачественных опухолей одновременно. Они могут иметь очень разные размеры, а самые большие даже имеют размеры арбуза. Однако, миома матки практически никогда не превышает 12 см.
Существует несколько типов миомы матки. Типы образований можно классифицировать по-разному.
Классификация в зависимости от количества миом
По количеству узлов заболевание можно разделить на три типа.
- Единичные. Наличие 1 или максимум 2 узлов. Причем узел(ы) могут быть любого размера.
- Множественные. Наличие 3-х или более узлов в области матки. К сожалению, даже при успешном лечении и уменьшении выраженности симптомов, редко получается удалить все узлы.
- Смешанные. Наличие нескольких узлов, однако один из них имеет особенно большие размеры и является основным.
Классификация по расположению и направлению роста
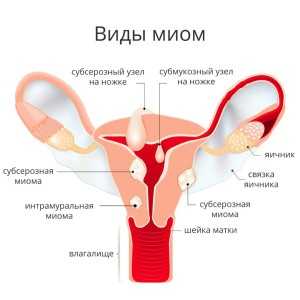
Субмукозная (подслизистая) миома матки
Такие узлы находятся ближе к полости матки и растут в ее направлении. Очаг расположен в ее слизистой оболочке.
Субсерозная миома
Узел расположен ближе к брюшной полости и находится чаще на внешней поверхности матки.
Интрамуральная миома
Интрамуральная, или интерстициальная миома матки, может разрастаться как в сторону брюшинной полости, так и в полость матки. Очаговый узел чаще находится вне матки.
Шеечная миома
Узел может быть расположен как в стенке матки и ее тканях, так и на поверхности органа. Особенностью данного типа миомы матки является разрастание в сторону влагалища.
На ножке
Миома матки сильно разрастается за пределы орган и напоминает отросток – узелок «на ножке».
Миома матки — симптомы
Миома матки у многих пациенток не дает никаких симптомов, поэтому их обнаружение часто бывает совершенно случайным. Однако в некоторых случаях могут быть характерные симптомы, которые зависят от места поражения. Чаще всего это связано с разрастанием миомы за пределы органа и давлением на соседние ткани.
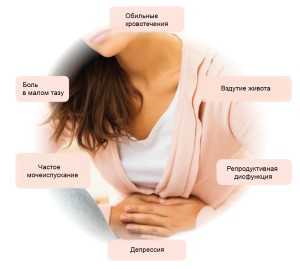
Могут возникнуть такие симптомы как:
- Боль в брюшной полости, чаще в нижней части.
- Ощущение давления на мочевой пузырь или прямую кишку.
- Недержание мочи.
- Запор.
- Кишечная непроходимость.
- Болезненные, длительные и тяжелые месячные
- Выделения во время месячных в виде сгустков крови.
- Сильное кровотечение.
- Анемия.
- Недостаточность кровообращения (проявляется в виде слабости, головной боли, одышки и учащенного пульса).
- Бесплодие.
- Выкидыш.
- Преждевременные роды.
Как распознать миому матки и почему она возникает?
Миома матки — хроническое многофакторное заболевание, при котором в стенке органа формируются узлы, состоящие из гладкомышечных клеток, с непредсказуемой динамикой роста. Она встречается у многих женщин, не опасна для жизни, но может приводить к неприятным симптомам, мешать наступлению и вынашиванию беременности. Как обнаружить миому на ранних стадиях, всегда ли ее нужно лечить и какие методы терапии наиболее эффективны?
Согласно данным Минздрава России, у 30–35% женщин репродуктивного возраста диагностируется миома матки [1] . Размеры и количество узлов бывают разными. Зачастую они настолько малы, что никак себя не проявляют. Многие женщины всю жизнь не догадываются о том, что у них есть миомы.
Только у 30–35% женщин с диагностированной миомой есть ее [2] симптомы. Миомы не растут до наступления половой зрелости и после климакса. Это удел женщин репродуктивного возраста.
Стенка матки состоит из трех слоев. Слизистая оболочка выстилает орган изнутри, она называется эндометрием. Средний слой — миометрий — самый массивный, представлен гладкими мышцами. В свою очередь, он состоит из трех слоев мышечных волокон. Снаружи матку покрывает тонкая пленка из соединительной ткани — серозная оболочка. Миома развивается из среднего, мышечного слоя.
Причины возникновения миомы матки
В настоящее время ученые вынуждены признать поражение — причины возникновения миоматозных узлов неизвестны. Существуют две основные теории, но ни одна из них не имеет веских доказательств:
- Эмбриональная теория предполагает, что нарушения происходят во время внутриутробного развития. Гладкомышечные клетки матки эмбриона долго, до 38-й недели беременности, не заканчивают свое развитие и находятся в нестабильном состоянии (в то время как гладкомышечные клетки мочевого пузыря и кишечника «созревают» уже к 16-й неделе), за счет чего более высок риск возникновения в них дефектов.
- Исходя из травматической теории, дефект в клетках миометрия возникает из-за многократно повторяющихся менструальных циклов, воспалительных процессов, абортов, выскабливаний матки, неаккуратного выполнения акушерских ручных приемов во время родов, малого количества беременностей.
Ранее миому рассматривали как гормонально зависимую доброкачественную опухоль. Считалось, что она развивается из-за нарушения баланса между женскими гормонами — эстрогенами и прогестероном. В настоящее время эта точка зрения отвергнута.
Миоматозный узел всегда возникает из единственной клетки. Вследствие повреждения эта клетка начинает делиться и формирует узел.
Миома матки — заболевание, от которого не застрахована ни одна женщина. Так как причины возникновения неизвестны, эффективных методов профилактики не существует, кроме регулярного посещения гинеколога дважды в год. Врач может обратить внимание на неспецифичные признаки и назначить обследование.
Как обнаружить миому? Симптомы и методы диагностики
В медицинской литературе описано много симптомов миомы, но чаще всего речь идет о трех из них:
- Увеличение обильности менструальных кровотечений.
- Большие миомы могут давить на мочевой пузырь или прямую кишку, приводя к нарушению мочеиспускания, проблемам со стулом.
- Увеличение живота. Многие женщины игнорируют этот симптом, так как считают, что просто поправились.
Другие возможные проявления: боль внизу живота, в пояснице, в ногах, болезненные ощущения во время половых актов. Хотя нужно помнить, что эти признаки неспецифичны и часто могут указывать на другие заболевания.
Симптоматика и выбор тактики лечения зависят от вида миомы матки , который, в свою очередь, определяется расположением узлов.
- Субсерозная миома матки: узлы прикрепляются к матке снаружи на тонкой ножке или на широком основании, находятся под серозной оболочкой. Субсерозные узлы самые «тихие», они долго не вызывают симптомов, даже достигнув достаточно больших размеров.
- Субмукозная (подслизистая) миома матки: узлы находятся внутри, в полости матки, под слизистой оболочкой. Их делят на три типа. Узел нулевого типа полностью находится в полости матки. Узел первого типа выступает примерно наполовину, второго — менее чем на 30%. Субмукозные узлы дают симптомы наиболее рано, именно они чаще всего становятся причиной проблем с беременностью. Даже небольшие субмукозные миомы (1–2 см) приводят к обильным менструальным кровотечениям.
- Интрамуральная или интерстициальная (внутримышечная или межмышечная) миома матки: узлы находятся в среднем мышечном слое. Они могут быть расположены ближе к полости матки или к серозной оболочке. Часто из-за крупных размеров могут значительно увеличивать матку в размерах, сдавливать снаружи полость матки или давить на соседние органы (мочевой пузырь, прямая кишка).
- Миома шейки матки : узлы в мышечном слое шейки майки.
Основной метод диагностики миомы матки — ультразвуковое исследование. Во время УЗИ врач должен оценить размеры и расположение узлов, поскольку от этого зависит выбор метода лечения.
Если миома настолько большая, что ультразвуковой датчик не может ее «охватить» целиком, назначают магнитно-резонансную томографию.
При миоме матка увеличивается так же, как и во время беременности. Поэтому раньше гинекологи определяли размеры матки «в неделях» во время осмотра на кресле. Например, женщине могли сказать: «У вас матка размером в 11 недель».
Чем опасна миома матки
По данным Минздрава России, даже после обнаружения симптомов миомы матки, с обращением к врачу женщины могут тянуть 1–3 года. Однако, такая задержка лечения приводит к закономерным нарушениям репродуктивной функции. Если опухоль не лечить в течение 10 лет, то в 40–65% случаев она прогрессирует [3] .
Длительно существующий и растущий узел способен привести к появлению таких осложнений, как:
- Анемия в результате повторяющихся обильных месячных. Выявить ее помогает общий анализ крови.
- Подслизистая миома может стать причиной бесплодия и невынашивания беременности .
- Климактерический синдром возникает у больных миомой в 2–2,5 раза чаще, чем у здоровых женщин [4] .
Наличие осложнений может стать показанием к хирургическому вмешательству, которое бывает как органосохраняющим, так и радикальным (полное удаление матки). Иногда операцию приходится проводить экстренно — например, при спонтанном выпадении миоматозного узла или дегенеративных изменениях в тканях матки.
Любой большой миоматозный узел возникает не сразу, он развивается из маленького. Его можно вовремя обнаружить, если регулярно посещать гинеколога и проходить ультразвуковые исследования. Если бы все женщины после 20 лет ежегодно проходили УЗИ, проблема миомы не существовала бы в том виде, в котором она существует сейчас.
Что такое миома матки? Причины, симптомы и виды доброкачественных опухолей
Миома матки является наиболее распространенным видом доброкачественной опухоли репродуктивного органа. Это заболевание может возникнуть у женщин всех возрастов. Однако наиболее часто встречается в позднем репродуктивном возрасте.
К счастью, во многих случаях такая опухоль не требует специального лечения. Она может проходить самостоятельно, а пациент в это время должен регулярно делать обследования, чтобы быть уверенным в положительной динамике.
Миома матки — что это?
Миома матки, также называемые миомами матки, являются доброкачественной опухолью в мышечном слое матки. Она представляет собой узелок из переплетающихся мышечных волокон, который может достигать больших размеров.
Крайне редко, но такая опухоль может переродиться в злокачественную, превращаясь в лейомиосаркому (злокачественные образования мягких тканей).

Миома матки – причины возникновения
Миома матки — это болезнь, причины которой еще не до конца изучены.
Медицинские специалисты подозревают, что такие образования могут быть спровоцированы гормональными нарушениями. Они происходят в основном у женщин с повышенным уровнем эстрогена и одновременно низким уровнем прогестерона.
В то же время нет неопровержимых доказательств, подтверждающих исключительный характер такого направление взаимосвязи. То есть, возможно, миома матки провоцирует гормональные сбои, и в последствие они развиваются одновременно.
Не исключено, что оба типа взаимозависимости имеют место быть. И в одних случаях гормональный сбой является первопричиной появления миомы матки, а в других миома матки нарушает работу гормональной системы.
Хотя бывают и другие причины. Например, в случае миомы матки мы также можем говорить о генетической предрасположенности. Отмечается, что женщина более уязвима к этому заболеванию, если в ее семье кто-то им болел.
Прослеживается и другая закономерность. Среди рожавших женщин чаще появляется миома матки, чем среди тех, кто не рожал.
Медицинские специалисты также часто упоминают избыточный вес как фактор, который может увеличить риск развития миомы матки. Это связано с тем, что слишком большой вес вызывает выброс большего количества эстрогена.
Миома матки — виды
Ткань миомы матки состоит из точно таких же мышц, что и стенки самой матки. У большинства женщин обычно развивается несколько доброкачественных опухолей одновременно. Они могут иметь очень разные размеры, а самые большие даже имеют размеры арбуза. Однако, миома матки практически никогда не превышает 12 см.
Существует несколько типов миомы матки. Типы образований можно классифицировать по-разному.
Классификация в зависимости от количества миом
По количеству узлов заболевание можно разделить на три типа.
- Единичные. Наличие 1 или максимум 2 узлов. Причем узел(ы) могут быть любого размера.
- Множественные. Наличие 3-х или более узлов в области матки. К сожалению, даже при успешном лечении и уменьшении выраженности симптомов, редко получается удалить все узлы.
- Смешанные. Наличие нескольких узлов, однако один из них имеет особенно большие размеры и является основным.
Классификация по расположению и направлению роста

Субмукозная (подслизистая) миома матки
Такие узлы находятся ближе к полости матки и растут в ее направлении. Очаг расположен в ее слизистой оболочке.
Субсерозная миома
Узел расположен ближе к брюшной полости и находится чаще на внешней поверхности матки.
Интрамуральная миома
Интрамуральная, или интерстициальная миома матки, может разрастаться как в сторону брюшинной полости, так и в полость матки. Очаговый узел чаще находится вне матки.
Шеечная миома
Узел может быть расположен как в стенке матки и ее тканях, так и на поверхности органа. Особенностью данного типа миомы матки является разрастание в сторону влагалища.
На ножке
Миома матки сильно разрастается за пределы орган и напоминает отросток – узелок «на ножке».
Миома матки — симптомы
Миома матки у многих пациенток не дает никаких симптомов, поэтому их обнаружение часто бывает совершенно случайным. Однако в некоторых случаях могут быть характерные симптомы, которые зависят от места поражения. Чаще всего это связано с разрастанием миомы за пределы органа и давлением на соседние ткани.

Могут возникнуть такие симптомы как:
- Боль в брюшной полости, чаще в нижней части.
- Ощущение давления на мочевой пузырь или прямую кишку.
- Недержание мочи.
- Запор.
- Кишечная непроходимость.
- Болезненные, длительные и тяжелые месячные
- Выделения во время месячных в виде сгустков крови.
- Сильное кровотечение.
- Анемия.
- Недостаточность кровообращения (проявляется в виде слабости, головной боли, одышки и учащенного пульса).
- Бесплодие.
- Выкидыш.
- Преждевременные роды.
Миома
Из мышечных опухолей заслуживает внимание миома, образующаяся из миобластов (миобластомиома), впервые описаннная А. И. Абрикосовым в 1925 г. Опухоль состоит из круглых и овальных клеток со слегка зернистой, базофильной протоплазмой.
Эти клетки представляют собой незрелые мышечные элементы — миобласты. Иногда в таких незрелых миобластомиомах некоторые клетки принимают вытянутую форму ив них намечается фибриллярность; изредка в клетках можно наблюдать поперечную полосатость («созревающие миобластомиомы»).
Миобластомиомы нередко встречаются у грудных детей в языке, где они располагаются у края его непосредственно под эпителиальным покровом. Элементы опухоли, исходящие из мышечной ткани языка, примыкают вплотную к эпителиальному слою.
Эпителий при этом подвергается атипическому разрастанию, описаны случаи сочетания миобластомиомы с плоскоклеточным раком. Иногда миобластомиома полости рта имеет дольчатое строение. Другой, более редкий тип миобластомиомы встречается у новорожденных на десне в виде сидящей на ножке кругловатой опухоли размером с вишневую косточку или меньше.
Миомы из миобластов могут образовываться и в других местах челюстно-лицевой области, преимущественно под кожей лица. Большинство авторов считают, что миомы из миобластов имеют дизонтогенетическое происхождение и лишь небольшая часть их возникает на почве регенерации мышцы при ее повреждении.
Принимая во внимание опубликованные в литературе случаи перехода миом в злокачественные опухоли, необходимо миобластомиомы удалять как можно раньше и в пределах здоровых тканей.
Телеангиэктазии в виде пятен или полос неправильной формы и различной величины встречаются почти у 50% новорожденных. Образуются они за счет расширения сосудов кожи, локализуются чаще всего на лбу, а также в области бровей или верхней губы. Как правило, они исчезают бесследно в течение первых 1 — 1,5 лет жизни и, поскольку носят временный характер, не требуют никакого лечения.
«Стоматология детского возраста», А.А.Колесов
Саркома Юинга обнаруживается исключительно в детском возрасте, наиболее часто в 13 лет. Заболевание может начинаться с приступа ноющих, тупых болей в пораженной области, ощущений жжения и жара, к которым вскоре присоединяются расшатывание зубов, припухлость мягких тканей, окружающих челюсть, и повышение температуры тела до 39—40°. Наряду с общей разбитостью и нарастающей слабостью у больных временами определяется…
Характерным и диагностически важным признаком является нахождение метастазов в регионарных лимфатических узлах, чего не наблюдается при истинной остеогенной саркоме. Рентгенологическая картина саркомы Юинга в челюстных костях проявляется в виде деструктивных изменений. Саркома Юинга Прямая рентгенограмма в лобно-носовой проекции. Костная ткань левой половины нижней челюсти разрушена. Последние характерны не только для этой опухоли, но могут наблюдаться…
Ретикулярная саркома является опухолью кости челюсти, часто наблюдается у детей младшего возраста, реже старшего. Клиническое течение ретикулярных сарком у детей старшего возраста медленное и на первых стадиях ее развития довольно доброкачественное. Опухоль длительное время остается одиночной и не выходит за пределы разрушаемой кости. Временами, как и при саркоме Юинга, могут наблюдаться сопутствующие местные воспалительные явления…
Эозинофильная гранулема (болезнь Таратынова) челюстных костей — сравнительно редкое и малоизученное заболевание, при котором на первый план выступает поражение пародонта. Впервые эозинофильная гранулема описана русским врачом Н. И. Таратыновым в 1913 г. В 1941 г. Lichtenstein и Jaffe описали солитарное поражение кости с наличием большого количества эозинофильных лейкоцитов в патологическом очаге и назвали заболевание «эозинофильной…
Костные изменения, определяемые рентгенологически, сводятся в основном к образованию дефектов неправильной округлой или овальной формы, как бы выбитых шлямбуром, которые очень часто видны по краю альвеолярного отростка. При наличии зубов во рту отмечается рассасывание межзубных перегородок с образованием костных карманов. Одним из постоянных признаков у детей является «секвестрация» зачатков молочных и постоянных зубов. Гистологически эозинофильная…
Миома глаза | Лечение Глаз
Близорукость — так обычно называют в не медицинской среде дефект зрения, при котором глаза хорошо и четко видят близко расположенные предметы и объекты, а отдаленные им кажутся нечеткими, «размытыми».
В офтальмологии это заболевание обозначается термином миопия — так впервые назвали эту болезнь древнегреческие целители, что означает «прищуренный взгляд».
Что такое миопия?
Человеческий глаз — сложно устроенная оптическая система. И как всякая сложная система она подвержена появлению различных дефектов и расстройств зрения.
Миопия — это одно из таких нарушений, вызванных ухудшением способности глаза фокусировать зрение на предметах с разной удаленностью.
Правильная фокусировка должна осуществляться точно на сетчатке глазного дна. При близорукости мышцы глаза, осуществляющие эту фокусировку, производят ее не на сетчатке, а перед ней.
В результате этого появляется размытое, нечеткое и не сфокусированное изображение.
Преломляющие свойства глазной линзы измеряются в диоптриях, которые при нормальном зрении равны 1,0.
Причины и виды заболевания
Специалисты офтальмологи, производя диагностирование остроты зрения методом визометрии, различают три степени миопии, в зависимости от тяжести заболевания:
Слабая степень, когда острота зрения колеблется от ‑1,25 до ‑3,0 диоптрий. В этих случаях больные обычно жалуются на головные боли и утомляемость глаз. Вследствие чего при дальнем рассмотрении предмета они видят его чуть смазанным или размытым.
Чаще всего такая начальная стадия близорукости встречается у школьников и студентов, а также офисных работников, которые испытывают увеличенные нагрузки на глаза в течение рабочего или учебного времени.
Средняя степень, показатели визометрии от ‑3,25 до ‑6,0 диоптрий. Жалобы больных: на большом расстоянии от предмета они его просто не видят, или видят размытым, только если хорошо прищурятся. Такие пациенты уже не могут обходиться без очков или контактных линз.
Высокая степень, острота зрения ухудшается с большой быстротой, а ее показания от ‑6,25 и могут достичь и ‑30,0 диоптрий, когда больной уже почти ничего не видит даже в очках с сильными линзами.
Миопию, назвали «болезнью века» еще в середине прошлого столетия, а уже в начале нынешнего, она стала просто «бичом века», который бьет по здоровью населения, причем больнее всего по самым молодым его представителям — детям, от младшего школьного возраста до старшеклассников и студентов.
По данным Минздрава близорукостью страдают от 10 до 20% детей школьного возраста.
Чем обусловлен рост заболеваний миопией?
Врачи называют несколько причин:
Наследственная предрасположенность организма к болезни. У родителей, страдающих миопией, чаще всего рождаются дети с вероятностью появления этой болезни 70%, если больны оба родителя, и 30% при болезни одного из них. В этом случае ребенок не наследует миопию, а просто предрасположен к ней физиологически.
Большие нагрузки на глаза при просмотре телевизора, долгого сидения у компьютера или чтения при плохом освещении.
Следствие тяжелых хронических заболеваний таких, как: сахарный диабет, ревматизм, артериальная гипертензия, сколиоз и артрит. А также ослабление общего иммунитета организма при нехватке витаминов, неправильном питании, курении и употреблении алкоголя.
Понижение остроты зрения из-за повышенного внутриглазного давления, что приводит к ослаблению склеры — фиброзной непрозрачной ткани глазного яблока.
При неправильном подборе контактных линз или очков. Особенно если их подбирают самостоятельно, без консультации с офтальмологом.
Специалисты считают, что близорукость в слабой степени может не прогрессировать, а острота зрения не снижаться.
В случае если зрение быстро ухудшается, приблизитель
Миома глаза - Amrita Med
Как лечить миопию слабой степени обоих глаз?
Близорукость — так обычно называют в не медицинской среде дефект зрения, при котором глаза хорошо и четко видят близко расположенные предметы и объекты, а отдаленные им кажутся нечеткими, «размытыми».
В офтальмологии это заболевание обозначается термином миопия — так впервые назвали эту болезнь древнегреческие целители, что означает «прищуренный взгляд».
Что такое миопия?
Человеческий глаз — сложно устроенная оптическая система. И как всякая сложная система она подвержена появлению различных дефектов и расстройств зрения.
Миопия — это одно из таких нарушений, вызванных ухудшением способности глаза фокусировать зрение на предметах с разной удаленностью.
В результате этого появляется размытое, нечеткое и не сфокусированное изображение.
Преломляющие свойства глазной линзы измеряются в диоптриях, которые при нормальном зрении равны 1,0.
Причины и виды заболевания
Специалисты офтальмологи, производя диагностирование остроты зрения методом визометрии, различают три степени миопии, в зависимости от тяжести заболевания:
Слабая степень , когда острота зрения колеблется от ‑1,25 до ‑3,0 диоптрий. В этих случаях больные обычно жалуются на головные боли и утомляемость глаз. Вследствие чего при дальнем рассмотрении предмета они видят его чуть смазанным или размытым.
Чаще всего такая начальная стадия близорукости встречается у школьников и студентов, а также офисных работников, которые испытывают увеличенные нагрузки на глаза в течение рабочего или учебного времени.
Специалисты считают, что близорукость в слабой степени может не прогрессировать, а острота зрения не снижаться.
В случае если зрение быстро ухудшается, приблизительно, на 1,0 в год, то это уже прогрессирующая форма болезни, требующая к себе пристального внимания и интенсивного комплексного подхода к ее лечению.
При первых признаках миопии любой степени следует обратиться к врачу‑офтальмологу за консультацией. Он поможет правильно подойти к профилактике и лечению этой болезни.
Лечение
Чтобы близорукость слабой степени, не имеющая осложнений, не переросла в более тяжелую фазу заболевания прежде всего нужно заняться лечебно‑профилактическими мероприятиями.
К ним можно отнести:
Лечебный комплекс упражнений , включающий в себя как упражнения общеразвивающего характера, так и специальные упражнения для глаз.
Курс лечебной физкультуры можно проводить дома. Продолжительность его около 3 месяцев.
Обеспечение хорошего освещения , не менее 60‑1200 Вт как локального на рабочем месте, так и общего верхнего.
Здоровое питание , включающее разнообразные продукты, способствующие укреплению организма, а также прием специально подобранного комплекса витаминов и микроэлементов.
Правильный подбор корректирующих зрение средств
Очки , которые при слабой степени близорукости врачи рекомендуют носить не постоянно, а использовать их при вождении машины, посещении театра или кинотеатра, ученикам, сидящим на задней парте и т. д.
Контактные линзы . Иногда, по мнению врачей, они больше подходят больным миопией слабой степени, являясь альтернативным очкам средством.
В последние годы очень популярным и наиболее эффективным методом лечения стала коррекция зрения с помощью лазерной хирургии . Этот метод позволяет добиться улучшения зрения пациентов почти на 100%. Операция проводится на поверхностной глазной оболочке.
Она безболезненна и не занимает много времени от 15 до 25 минут. Уже на следующий день после процедуры больной может приступить к полноценному привычному образу жизни. Проводят такую коррекцию в специальных офтальмологических клиниках или медицинских центрах.
Своевременная профилактика и лечение миопии слабой степени не даст развиться болезни в более тяжелую быстро прогрессирующую степень заболевания.
Противопоказания
Больным миопией следует обратить внимание на следующие противопоказания, чтобы не допустить ухудшения остроты зрения:
- Тяжелый труд, связанный с поднятиями тяжестей или длительное нахождение в неблагоприятных условиях, способствующих большому зрительному напряжению;
- Занятия некоторыми видами спорта, связанными с тяжелыми физическими нагрузками или высокой травмоопасностью: боксом, борьбой, конным спортом, баскетболом, волейболом, футболом и многими другими;
- Не рекомендуется лазерная коррекция зрения людям младше 18 лет, или страдающим общими инфекционными заболеваниями, тяжелыми хроническими болезнями, а также при острых глазных болезнях (катаракта, глаукома и др.).
При миопии слабой степени у детей следует исключить отрицательные эмоции, вызывающие стрессовое состояние ребенка, чтение книг в лежачем положении, сидение возле телевизора или компьютера более 1 часа в день, длительные школьные занятия более 2–3 часов без перерыва.
Симптомы и лечение миомы глаза
Миома глаза представляет собой доброкачественное новообразование, которое формируется из мышечных слоев зрительного органа. Поражению могут подвергаться, как ткани, расположенные вокруг глаза, так и непосредственно составляющие глазного яблока.
Причины
Лейомиома радужки глаза или иной части этого органа образуется вследствие воздействия на организм разных негативных факторов. К ним можно отнести следующее:

- Повреждения зрительного органа.
- Влияние на организм вредных веществ.
- Курение и злоупотребление алкогольными напитками.
- Заболевания глаза.
- Слабая иммунная система.
Не стоит исключать из данного списка и генетическую предрасположенность. Если оба родителя имели миому, то риск ее развития у ребенка очень высок.
Симптоматика
Миома глаза растет медленно и долгое время не беспокоит пациента неприятными симптомами. При достижении более крупного размера больной сам замечает нарост, лишь взглянув в зеркало. Если патология поразила радужную оболочку, будет видно изменение ее цвета.
Также возможны следующие проявления:
- Кровоизлияния в глазном яблоке.
- Дискомфорт в глазах.
- Снижение остроты зрения.
- Развитие катаракты.
- Повышение внутриглазного давления.
- Возникновение глаукомы.
Последствия миомы достаточно серьезные, поэтому важно своевременно вывить заболевание и начать его лечение.
Диагностика
Для выявления миомы глаза средней или иной степени необходимо посетить офтальмолога. Он проведет осмотр зрительных органов, составит анамнез, изучит имеющиеся симптомы. Затем доктор перейдет к более тщательному обследованию глаз.
Для детальной оценки состояния органа выполняют биомикроскопическое исследование зрительного органа. Если нарост скрывается за радужкой, применяют трансиллюминацию. Это метод позволяет точно определить размер опухоли.
Также для диагностики используют ультразвуковое исследование, которое дает сведения о величине миомы, степени ее развития, форме.
Лечебные методы
На первом уровне развития миомы глаза обычно врачи ничего не предпринимают. В этой ситуации они назначают выжидательную тактику, в процессе которой просто наблюдают за динамикой заболевания. Применение подобного метода возможно, потому что данная опухоль растет довольно медленно.
В остальных случаях проводят оперативное вмешательство. В ходе операции новообразование иссекают совместно с окружающими тканями. Удаленная часть затем восстанавливается, накладываются микроскопические швы. Если невозможно удалить только опухоль, тогда врач принимает решение о полном извлечении глаза.
После оперативного вмешательства у пациента уменьшается частота хрусталикового астигматизма, снижаются световые аберрации. В послеоперационный период необходимо соблюдать правила реабилитации, предписанные врачом. Это поможет предотвратить возникновение осложнений.
Прогноз и профилактика
При миоме глаза прогноз благоприятный. Опухоль протекает в доброкачественной форме, поэтому не представляет большой опасности для жизни человека. Но все же требуется ее своевременное выявление и удаление, так как ее наличие может очень плохо отразиться на зрительной функции.

Для предупреждения развития миомы глаз рекомендуется:
- Вести здоровый и активный образ жизни.
- Вовремя лечить любые патологии зрительных органов.
- Беречь глаза от сильного напряжения.
- Регулярно делать гимнастику для глаз.
Чтобы своевременно обнаружить патологию, важно ежегодно посещать офтальмолога. Только это поможет выявить миому еще на ранней стадии и без проблем избавиться от нее.
Миопия
Миопия (близорукость) – заболевание глаз, для которого характерна фокусировка изображения не на сетчатке, а перед ней. Данная патология приводит к появлению размытости и нечеткости изображения тех предметов, которые находятся вдали от человека. Примечательно, что при взгляде на объекты, близко расположенные к органам зрения, никаких проблем не возникает. Человек с миопией хорошо видит вблизи, поэтому и возникло русскоязычное название болезни – близорукость. Данное заболевание появляется вследствие изменения размеров и формы глазного яблока. Больной глаз становится более овальным и втянутым. Сегодня миопия – достаточно распространенное заболевание, так как процент близоруких школьников составляет не менее 20%. В студенческие годы этот показатель возрастает, достигая 40%.
Первые упоминания о миопии встречаются еще у Аристотеля, жившего в IV веке до н.э. Мыслитель отмечал, что некоторые люди, рассматривая предметы, вынуждены подносить их близко глазам и щуриться, чтобы детально их рассмотреть.
Причины
1. Наследственность. Научно установлена связь между близорукостью родителей и их детей. Если оба родителя имеют миопию, то риск развития данного заболевания у их ребенка до 18 лет составляет более 50%. Когда у обоих родителей зрение в норме, риск развития близорукости у их ребенка равен 10%.
2. Интенсивные зрительные нагрузки, которым подвергаются органы зрения. Близорукость чаще всего развивается либо в школьные, либо в студенческие годы, именно тогда, когда на глаза приходится максимум нагрузки.
3. Неправильная коррекция зрения. При первом подборе контактных линз или очков очень важно соблюдать все правила коррекции, а также исключить ложную миопию. Чтобы исключить прогрессирование близорукости, нужно соблюдать рекомендации и правила ношения очков и линз, не забывать регулярно проверять зрение.
Стоит заметить, что ношение контактных линз способствует изменению тканей глазной поверхности, что нередко сопровождается дискомфортом и синдромом сухого глаза. Обеспечить здоровое состояние поверхности глаза поможет комплексное решение – использование офтальмологического геля и капель для глаз. Устраняет причины дискомфорта гель «Корнерегель ». В его состав входит карбомер на мягкой гелевой основе, сохраняющий полноценное увлажнение, и декспантенол , оказывающий заживляющий эффект.
Тем, кто ощущает дискомфорт и сухость от 3 и более раз в день, стоит выбрать капли «Артелак Баланс», которые сочетают в себе уникальную комбинацию гиалуроновой кислоты и витамина B12. Гиалуроновая кислота на поверхности глаза формирует пленку, обеспечивающую длительное увлажнение. Действие гиалуроновой кислоты продлевает специальный протектор. Витамин В12 – самый сильный антиоксидант, защищающий клетки от повреждения свободными радикалами.
Тем, кто испытывает неприятные ощущения не чаще 2-3 раз в день, подойдут капли «Артелак Всплеск», имеющие в составе гиалуроновую кислоту, обеспечивающую моментальное увлажнение.
Независимо от симптомов для профилактики дискомфорта и сухости хорошо применять в комплексе данные глазные капли с гелем на основе декспантенола.
4. Неправильное питание. Миопия может возникнуть по причине отсутствия в рационе микроэлементов и витаминов, которые играют весомую роль в синтезе тканей склеры (оболочка глаза) и участвующих в световосприятии.
5. Сосудистые факторы. Если нарушается кровоснабжение глаза, то велика вероятность развития в скором времени миопии.
Симптомы
Основной симптом миопии – снижение зрения вдаль, когда все предметы кажутся расплывчатыми и нечеткими. Человек, пытаясь улучшить четкость картинки, начинает щуриться. При этом предметы, расположенные вблизи, человек с миопией видит четко. Помимо этого, симптомами близорукости являются следующие явления: головные боли, зрительная утомляемость.
Обычно первые признаки близорукости появляются в достаточно юном возрасте (7-12 лет), после чего заболевание прогрессирует у женщин до 20 лет, а у мужчин до 22 лет. Потом обычно зрение стабилизируется, но может и дальше ухудшаться.
Развитие миопии распознать нетрудно. Если вы заметили, что ребенок часто щурится, во время разглядывания чего-либо, – это веская причина обратиться за консультацией к врачу-офтальмологу.
Лейомиома радужки глаза
Лейомиомой радужки в офтальмологии принято называть доброкачественную опухоль, образующуюся в радужной оболочке глаза из мышечных клеток.
Как известно, радужная оболочка – это передний отдел в сосудистой оболочке глаза, состоящий из трех основных слоев:
- Первый ее слой называют пограничным, он содержит пигментные клетки (меланоциты). От их количества и зависит окраска радужки, то есть чем пигмента больше, тем окраска радужки интенсивнее или наоборот.
- Средний слой, называют стромальным. Он включает в себя определенное количество кровеносных сосудов, а также нервных окончаний.
- Внутренний слой – мышечный, включающий две группы мышц: сфинктер зрачка, который при напряжении суживает зрачок и дилататор, расширяющий зрачок, после его сужения. Сзади этот слой укрыт еще двумя слоями клеток, которые переходят на него со светочувствительной сетчатки глаза.
Лейомиомы – опухоли мышц радужной оболочки встречаются довольно редко. Они могут образовываться, как из сфинктера зрачка, так и из дилататора. Форма опухолей весьма различна – плоская, в виде узла или смешанного типа. Окраска лейомиом также довольно вариабельна – от слегка розоватого оттенка до коричневого.
Опухоль отличается крайне медленным ростом, но в терминальной стадии возможно прорастание ее клеток в ткани глаза и распространение их наружу. Кроме того, от постоянного воздействия внутриглазной жидкости и сокращения мышц радужной оболочки, происходит распространение (отсев) опухолевых клеток в глазном яблоке. При этом, особенно часто, клетки оседают на поверхности радужки либо в углу передней камеры глаза. Метастазирование при лейомиомах не возникает.
Симптомы
Специфические проявления лейомиомы долгое время полностью отсутствуют, возникая только при разрастании опухоли до весьма солидных размеров. Зачастую, глядя в зеркало, пациент самостоятельно обнаруживает ее, как изменение цвета радужки в определенном месте, которое до этого отсутствовало.
При скоплении на поверхности опухоли большого количества сосудов, нередко возникают периодические кровоизлияния в пространство передней камеры глаза, называемые гифемами. При этом, большое количество излившейся крови способно стать причиной снижения остроты зрения или повышения внутриглазного давления.
В случае отсева и распространения клеток опухоли с ее поверхности, возможно закупоривание ими путей оттока внутриглазной жидкости в углу передней камеры, что провоцирует повышение внутриглазного давления – развивается вторичная глаукома.
Большого размера опухоль может плотно прилегать к хрусталику глаза, вызывая его помутнение – катаракту.
Прорастание опухолевых тканей наружу, становится причиной возникновения различных осложнений, иногда, вплоть до разрушения глаза полностью.
Диагностика
Для диагностики лейомиомы радужки, назначается тщательное биомикроскопическое исследование органа зрения. С целью уточнения ее размера, в случае, когда фрагмент опухоли скрыт радужной оболочкой, назначается трансиллюминация. Данная процедура предусматривает просвечивание глазного яблока потоком яркого света, при этом опухоль отбрасывает тень, по которой и можно определить ее точные размеры.
Кроме того, проводится ультразвуковое исследование, уточняющее данные о размерах опухоли, дающее информацию о степени прорастания ее в ткани глаза. В случае начальных, невыраженных проявлений, пациентам с лейкомиомой радужки глаза, для исключения злокачественного образования показано длительное динамическое наблюдение с обследованиями каждые 3-6-8 месяцев, что обусловлено крайне медленным ее ростом.
Лечение
Лечение лейомиомы радужки хирургическое: опухоли большого размера иссекают вместе с прилежащими здоровыми тканями (операция блокэксцизия). При этом, если удалено не более 1/3 всей окружности радужки, ее целость восстанавливается путем наложения микрошвов. Восстановление целости радужки, значительно снижает частоту хрусталикового астигматизма и его степень, уменьшает световые аберрации.
В случае, когда хирургическое лечение опухоли не показано, пациенты с лейомиомой должны находиться под обязательным динамическим наблюдением врача офтальмолога или офтальмоонколога и ежегодно проходить контрольные обследования.
Обратившись в Московскую Глазную Клинику, каждый пациент может быть уверен, что за результаты лечения будут ответственны одни из лучших российских специалистов. Уверенности в правильном выборе, безусловно, прибавит высокая репутация клиники и тысячи благодарных пациентов. Самое современное оборудование для диагностики и лечения заболеваний глаз и индивидуальный подход к проблемам каждого пациента – гарантия высоких результатов лечения в Московской Глазной Клинике. Мы проводим диагностику и лечение у детей старше 4 лет и взрослых.
Наши врачи, которые решат Ваши проблемы со зрением:
Главный врач клиники, офтальмолог высшей категории, офтальмохирург. Хирургическое лечение катаракты, глаукомы и других заболеваний глаз.
Рефракционный хирург, специалист по лазерной коррекции зрения (ЛАСИК, Фемто-ЛАСИК) при близорукости, дальнозоркости и астигматизме.
Врач ретинолог, пециалист по сетчатке глаза, проводит диагностику и лазерное лечение заболеваний сетчатки (дистрофий, разрывов, кровоизлияний).
Уточнить стоимость той или иной процедуры, записаться на прием в “Московскую Глазную Клинику” Вы можете по телефону в Москве 8 (499) 322-36-36 (ежедневно с 9:00 до 21:00) или воспользовавшись ФОРМОЙ ОНЛАЙН ЗАПИСИ.
{SOURCE}
Миопия 1 степени: что это, симптомы, лечение
Заболевания органа зрения в последние годы получили большую распространенность в связи с постоянным увеличением зрительных нагрузок и несоблюдением рекомендаций по поводу режима работы. Нарушения рефракции – это название всех заболеваний, которые связаны с изменением нормального восприятия световых лучей сетчатой оболочкой глаза. Такие патологии проявляются снижением остроты зрения и восприятия объектов, они ухудшают качество жизни и требуют постоянной коррекции при помощи очков или контактных линз.
Среди этой группы глазных болезней доминирующее положение занимает миопия, известная под названием близорукость за счет сложности в рассматривании предметов на дальнем расстоянии. Считается, что около 20% населения во всем мире страдает от этого заболевания, и ухудшение зрения в связи с развитием или прогрессированием миопии становится частым поводом для обращения к офтальмологам.
Классификация патологии подразумевает разделение миопии на несколько вариантов в зависимости от степени нарушения зрения и цифр коррекции при помощи линз.
Миопия 1 степени или миопия слабой степени – начальная форма заболевания, при которой ухудшения зрения не превышают 3 диоптрий. Опасность этой патологии заключается в том, что изменения долго протекают бессимптомно, однако продолжают прогрессировать, и за специальной помощью к врачу обращаются уже на более поздних стадиях миопии. В большей степени это касается детей.
Различают три стадии миопии: слабой, средней и высокой степени.
Причины развития
Аномалии рефракции могут появиться под воздействием внутренних и внешних причин, а также факторов риска, которые усиливают неблагоприятное воздействие на орган зрения. Главной причиной нечеткого зрения в этом случае является неправильный размер глаза. Увеличение глазного яблока, удлинение его передне-заднего размера приводит к тому, что лучи света фокусируются до сетчатки, не достигая ее. Состояние может возникать в любом возрасте, однако чаще всего развивается в силу наследственных причин и проявляется в детстве или подростковом периоде, в период роста глазного яблока.
Отмечают такие состояния, которые в большинстве случаев приводят к формированию близорукости:
- Превышение длины глаза нормальных значений. Это наследственная особенность и передается генетически. В норме передне-задняя ось глаза составляет около 24 мм. При близорукости она может быть значительно больше до 33 мм. Увеличение длины глаза на 1 мм приводит к возникновению миопии приблизительно в 3 диоптрии, на 2 мм на 6 и так далее.
- Слишком сильная преломляющая способность оптической системы глаза: хрусталика и роговицы.
- Спазм цилиарной мышцы. Состояние развивается на фоне перенапряжения органа зрения, классифицируется как «ложная близорукость» и может приводить к развитию истинной миопии.
- Кератоконус. Изменение формы роговицы нарушает процессы преломления лучей света.
Травматические повреждения хрусталика. Подвывих или вывих хрусталика также могут стать спусковым механизмом для формирования близорукости.
Склеротические процессы. Возрастные изменения включают в себя замещение нормально функционирующих тканей соединительной – склероз хрусталика и других внутриглазных структур.
Также выделяют причины, которые косвенно касаются работы зрительного тракта и могут приводить к возникновению нарушений рефракционной способности органа зрения:
- Генетические особенности. Близорукость у ближайших родственников часто приводит к развитию схожих изменений у младших поколений.
- Метаболические расстройства. Сахарный диабет и другие заболевания эндокринной системы нарушают процессы питания внутренних структур глаза.
- Недостаточное физическое развитие.
- Недостаток структурных элементов. Гиповитаминоз, а также дефицит кальция, селена и других структурных элементов приводят к изменениям работы зрительной системы.
- Чрезмерно высокие нагрузки. Частое времяпрепровождение за компьютером, ТВ или гаджетами с детского возраста приводит к неправильному формированию глаз.
Первые признаки и симптомы
Одним из главных симптомов нарушений работы органа зрения можно считать ухудшение остроты зрения – способности четко видеть предметы, расположенные вдали. Миопия 1 степени характеризуется таким признаком в меньшей степени, поскольку компенсаторные возможности позволяют практически полностью сохранять способность рассматривать окружающий мир.
Дополнительные симптомы миопии:
- головные боли, локализованные в области висков или затылочной части головы;
- быстрая утомляемость вследствие перенапряжения органа зрения;
- «синдром сухого глаза» – высыхание оболочек органа зрения;
- необходимость прищуриваться при взгляде вдаль;
- покраснение слизистых глаза.
Часто симптомы миопии 1 степени в детском возрасте проявляются только при значительных зрительных нагрузках – перенапряжении в школе на уроках или во время длительного просмотра телевизора.
Отсутствие признаков заболевания приводит к развитию периода «мнимого благополучия», когда пациентам кажется, что у них нет нарушений со стороны органа зрения. Миопия 1 степени обоих глаз часто становится случайным открытием на школьных медосмотрах и неожиданностью для пациентов.
Способы диагностики
 Чтобы установить правильный диагноз, офтальмологу необходимо провести ряд исследований, связанных с объективной оценкой зрительных функций. Тесты включают в себя:
Чтобы установить правильный диагноз, офтальмологу необходимо провести ряд исследований, связанных с объективной оценкой зрительных функций. Тесты включают в себя:
- субъективную визометрию – определение остроты зрения по таблицам;
- автоматическую рефрактометрию – компьютеризированный метод оценки функции зрения;
- периметрию – оценку периферического зрения;
- осмотр в темной комнате – выявление патологических изменений глазного дна и скиаскопия;
- цветотест – метод позволяет убедиться в правильности восприятия цветов;
- определение фузионных способностей.
Если существует вероятность присутствия других заболеваний внутренних структур глаза, офтальмолог может осмотреть переднюю камеру глаза под щелевой лампой, а также направить пациентов на УЗИ глаза, оптическую когерентную томографию.
Методы коррекции
Опасность этого вида заболевания – прогрессирование степени нарушения зрительных функций. Чтобы остановить близорукость в развитии, офтальмологи подбирают индивидуальный метод лечения и коррекции выявленных нарушений.
Корректировать миопию 1 степени можно с помощью таких способов:
- Очки. Линзы с отрицательными диоптриями для оправы подбираются во время приема и полностью нормализуют процесс фокусировки лучей света, направляя их точно на сетчатку. Результат коррекции – способность рассматривать объекты как на ближнем, так и на дальнем расстоянии. Часто на начальных стадиях близорукости необходимость носить очки появляется только в случаях перенапряжения органа зрения.
- Контактные линзы. Этот метод редко рекомендуется для лечения миопии слабой степени, поскольку он связан со значительными неудобствами, а компенсация близорукости 1 степени обычно необходима не постоянно.
- Гимнастика. Специальные упражнения рекомендованы для уменьшения спазма аккомодации. Они позволяют избежать прогрессирования близорукости и остановить патологический процесс на начальных стадиях. Обязательно уделять время упражнениям дошкольникам и школьникам, поскольку у них только формируется зрительная система. Такое лечение миопии 1 степени способно восстановить нормальное зрение до момента полного созревания органа зрения.
- Аппаратные методики. Многие клиники предлагают курсы аппаратных процедур, которые также направлены на стимуляцию глаз, развитие внутриглазных мышц, нормализацию кровообращения и предупреждение прогрессирование близорукости в будущем.
- Лазерная коррекция зрения - операция, способная вернуть зрение при любой степени близорукости. Выполняется только после достижения пациентом 18 летнего возраста.
Медикаментозное лечение не разработано, однако в составе комплексного лечения миопии первой степени пациентам рекомендуется принимать витамины группы В, продукты с высоким содержанием полиненасыщенных жирных кислот, меди, селена и других полезных микроэлементов. А также применяются препараты, способные снизить перенапряжение глазных мышц или снять спазм аккомодации.
 Хирургические методы коррекции на ранних стадиях вопрос выбора пациента. Лазерная коррекция зрения признана одной из самых безопасных микрохирургических методик и во многих странах воспринимается как косметологическая процедура.
Хирургические методы коррекции на ранних стадиях вопрос выбора пациента. Лазерная коррекция зрения признана одной из самых безопасных микрохирургических методик и во многих странах воспринимается как косметологическая процедура.
Выполнять ли ее при миопии слабой степени зависит от того на сколько пациент комфортно себя чувствует нося, очки или контактные линзы. Очень часто ее выполняют пациентам по профессиональным показаниям: летчикам, военным, пожарным, спортсменам и тд. А также тем, кому предстоит пройти специальную медицинскую комиссию и получить допуск к работе. Чаще всего лазерная коррекция не проводится пациентам до 18 лет. Это связанно с тем, что процесс формирования глазного яблока не завершился и после лазерной коррекции миопия может продолжать прогрессировать.
Профилактика
Профилактические мероприятия по предупреждению появления миопии заключаются в соблюдении правил гигиены органа зрения – умеренном количестве времени, проведенном в зрительных нагрузках, правильном подборе освещения для работы, перерывах на отдых для глаз, правильном питании с потреблением достаточной нормы витаминов, рекомендуются регулярные прогулки на свежем воздухе .
 Также важно проходить регулярные медицинские осмотры у окулиста непосредственно с детского возраста. Вопреки ошибочному мнению о том, что в раннем детстве невозможно проверить остроту зрения, первый визит к офтальмологу необходимо планировать в 6 месяцев, поскольку уже в этом возрасте можно выявить изменения в работе зрительной системы и оценить ее функции.
Также важно проходить регулярные медицинские осмотры у окулиста непосредственно с детского возраста. Вопреки ошибочному мнению о том, что в раннем детстве невозможно проверить остроту зрения, первый визит к офтальмологу необходимо планировать в 6 месяцев, поскольку уже в этом возрасте можно выявить изменения в работе зрительной системы и оценить ее функции.
Миопия 1 степени может прогрессировать, поэтому профилактика ухудшения заболевания или развития осложнений заключается в выполнении всех рекомендаций офтальмолога, исключении факторов риска развития близорукости и ухудшения работы органа зрения. Люди с миопией находятся в группе риска по многим глазным заболеваниям, поэтому для них наиболее важно 1-2 раза в год проходить комплексное обследование у глазного специалиста с обязательным осмотром глазного дна.
Миома глаза что это такое
Симптомы и лечение миомы глаза
Миома глаза представляет собой доброкачественное новообразование, которое формируется из мышечных слоев зрительного органа. Поражению могут подвергаться, как ткани, расположенные вокруг глаза, так и непосредственно составляющие глазного яблока.
Причины
Лейомиома радужки глаза или иной части этого органа образуется вследствие воздействия на организм разных негативных факторов. К ним можно отнести следующее:

- Повреждения зрительного органа.
- Влияние на организм вредных веществ.
- Курение и злоупотребление алкогольными напитками.
- Заболевания глаза.
- Слабая иммунная система.
Не стоит исключать из данного списка и генетическую предрасположенность. Если оба родителя имели миому, то риск ее развития у ребенка очень высок.
Симптоматика
Миома глаза растет медленно и долгое время не беспокоит пациента неприятными симптомами. При достижении более крупного размера больной сам замечает нарост, лишь взглянув в зеркало. Если патология поразила радужную оболочку, будет видно изменение ее цвета.
Также возможны следующие проявления:
- Кровоизлияния в глазном яблоке.
- Дискомфорт в глазах.
- Снижение остроты зрения.
- Развитие катаракты.
- Повышение внутриглазного давления.
- Возникновение глаукомы.
Последствия миомы достаточно серьезные, поэтому важно своевременно вывить заболевание и начать его лечение.
Диагностика
Для выявления миомы глаза средней или иной степени необходимо посетить офтальмолога. Он проведет осмотр зрительных органов, составит анамнез, изучит имеющиеся симптомы. Затем доктор перейдет к более тщательному обследованию глаз.
Для детальной оценки состояния органа выполняют биомикроскопическое исследование зрительного органа. Если нарост скрывается за радужкой, применяют трансиллюминацию. Это метод позволяет точно определить размер опухоли.
Также для диагностики используют ультразвуковое исследование, которое дает сведения о величине миомы, степени ее развития, форме.
Лечебные методы
На первом уровне развития миомы глаза обычно врачи ничего не предпринимают. В этой ситуации они назначают выжидательную тактику, в процессе которой просто наблюдают за динамикой заболевания. Применение подобного метода возможно, потому что данная опухоль растет довольно медленно.
В остальных случаях проводят оперативное вмешательство. В ходе операции новообразование иссекают совместно с окружающими тканями. Удаленная часть затем восстанавливается, накладываются микроскопические швы. Если невозможно удалить только опухоль, тогда врач принимает решение о полном извлечении глаза.
После оперативного вмешательства у пациента уменьшается частота хрусталикового астигматизма, снижаются световые аберрации. В послеоперационный период необходимо соблюдать правила реабилитации, предписанные врачом. Это поможет предотвратить возникновение осложнений.
Прогноз и профилактика
При миоме глаза прогноз благоприятный. Опухоль протекает в доброкачественной форме, поэтому не представляет большой опасности для жизни человека. Но все же требуется ее своевременное выявление и удаление, так как ее наличие может очень плохо отразиться на зрительной функции.

Для предупреждения развития миомы глаз рекомендуется:
- Вести здоровый и активный образ жизни.
- Вовремя лечить любые патологии зрительных органов.
- Беречь глаза от сильного напряжения.
- Регулярно делать гимнастику для глаз.
Чтобы своевременно обнаружить патологию, важно ежегодно посещать офтальмолога. Только это поможет выявить миому еще на ранней стадии и без проблем избавиться от нее.
Как лечить миопию слабой степени обоих глаз?
Близорукость — так обычно называют в не медицинской среде дефект зрения, при котором глаза хорошо и четко видят близко расположенные предметы и объекты, а отдаленные им кажутся нечеткими, «размытыми».
В офтальмологии это заболевание обозначается термином миопия — так впервые назвали эту болезнь древнегреческие целители, что означает «прищуренный взгляд».
Что такое миопия?
Человеческий глаз — сложно устроенная оптическая система. И как всякая сложная система она подвержена появлению различных дефектов и расстройств зрения.
Миопия — это одно из таких нарушений, вызванных ухудшением способности глаза фокусировать зрение на предметах с разной удаленностью.
В результате этого появляется размытое, нечеткое и не сфокусированное изображение.
Преломляющие свойства глазной линзы измеряются в диоптриях, которые при нормальном зрении равны 1,0.
Причины и виды заболевания
Специалисты офтальмологи, производя диагностирование остроты зрения методом визометрии, различают три степени миопии, в зависимости от тяжести заболевания:
Слабая степень , когда острота зрения колеблется от ‑1,25 до ‑3,0 диоптрий. В этих случаях больные обычно жалуются на головные боли и утомляемость глаз. Вследствие чего при дальнем рассмотрении предмета они видят его чуть смазанным или размытым.
Чаще всего такая начальная стадия близорукости встречается у школьников и студентов, а также офисных работников, которые испытывают увеличенные нагрузки на глаза в течение рабочего или учебного времени.
Специалисты считают, что близорукость в слабой степени может не прогрессировать, а острота зрения не снижаться.
В случае если зрение быстро ухудшается, приблизительно, на 1,0 в год, то это уже прогрессирующая форма болезни, требующая к себе пристального внимания и интенсивного комплексного подхода к ее лечению.
При первых признаках миопии любой степени следует обратиться к врачу‑офтальмологу за консультацией. Он поможет правильно подойти к профилактике и лечению этой болезни.
Лечение
Чтобы близорукость слабой степени, не имеющая осложнений, не переросла в более тяжелую фазу заболевания прежде всего нужно заняться лечебно‑профилактическими мероприятиями.
К ним можно отнести:
Лечебный комплекс упражнений , включающий в себя как упражнения общеразвивающего характера, так и специальные упражнения для глаз.
Курс лечебной физкультуры можно проводить дома. Продолжительность его около 3 месяцев.
Обеспечение хорошего освещения , не менее 60‑1200 Вт как локального на рабочем месте, так и общего верхнего.
Здоровое питание , включающее разнообразные продукты, способствующие укреплению организма, а также прием специально подобранного комплекса витаминов и микроэлементов.
Правильный подбор корректирующих зрение средств
Очки , которые при слабой степени близорукости врачи рекомендуют носить не постоянно, а использовать их при вождении машины, посещении театра или кинотеатра, ученикам, сидящим на задней парте и т. д.
Контактные линзы . Иногда, по мнению врачей, они больше подходят больным миопией слабой степени, являясь альтернативным очкам средством.
В последние годы очень популярным и наиболее эффективным методом лечения стала коррекция зрения с помощью лазерной хирургии . Этот метод позволяет добиться улучшения зрения пациентов почти на 100%. Операция проводится на поверхностной глазной оболочке.
Она безболезненна и не занимает много времени от 15 до 25 минут. Уже на следующий день после процедуры больной может приступить к полноценному привычному образу жизни. Проводят такую коррекцию в специальных офтальмологических клиниках или медицинских центрах.
Своевременная профилактика и лечение миопии слабой степени не даст развиться болезни в более тяжелую быстро прогрессирующую степень заболевания.
Противопоказания
Больным миопией следует обратить внимание на следующие противопоказания, чтобы не допустить ухудшения остроты зрения:
- Тяжелый труд, связанный с поднятиями тяжестей или длительное нахождение в неблагоприятных условиях, способствующих большому зрительному напряжению;
- Занятия некоторыми видами спорта, связанными с тяжелыми физическими нагрузками или высокой травмоопасностью: боксом, борьбой, конным спортом, баскетболом, волейболом, футболом и многими другими;
- Не рекомендуется лазерная коррекция зрения людям младше 18 лет, или страдающим общими инфекционными заболеваниями, тяжелыми хроническими болезнями, а также при острых глазных болезнях (катаракта, глаукома и др.).
При миопии слабой степени у детей следует исключить отрицательные эмоции, вызывающие стрессовое состояние ребенка, чтение книг в лежачем положении, сидение возле телевизора или компьютера более 1 часа в день, длительные школьные занятия более 2–3 часов без перерыва.
Лейомиома радужки глаза
Лейомиомой радужки в офтальмологии принято называть доброкачественную опухоль, образующуюся в радужной оболочке глаза из мышечных клеток.
Как известно, радужная оболочка – это передний отдел в сосудистой оболочке глаза, состоящий из трех основных слоев:
- Первый ее слой называют пограничным, он содержит пигментные клетки (меланоциты). От их количества и зависит окраска радужки, то есть чем пигмента больше, тем окраска радужки интенсивнее или наоборот.
- Средний слой, называют стромальным. Он включает в себя определенное количество кровеносных сосудов, а также нервных окончаний.
- Внутренний слой – мышечный, включающий две группы мышц: сфинктер зрачка, который при напряжении суживает зрачок и дилататор, расширяющий зрачок, после его сужения. Сзади этот слой укрыт еще двумя слоями клеток, которые переходят на него со светочувствительной сетчатки глаза.
Лейомиомы – опухоли мышц радужной оболочки встречаются довольно редко. Они могут образовываться, как из сфинктера зрачка, так и из дилататора. Форма опухолей весьма различна – плоская, в виде узла или смешанного типа. Окраска лейомиом также довольно вариабельна – от слегка розоватого оттенка до коричневого.
Опухоль отличается крайне медленным ростом, но в терминальной стадии возможно прорастание ее клеток в ткани глаза и распространение их наружу. Кроме того, от постоянного воздействия внутриглазной жидкости и сокращения мышц радужной оболочки, происходит распространение (отсев) опухолевых клеток в глазном яблоке. При этом, особенно часто, клетки оседают на поверхности радужки либо в углу передней камеры глаза. Метастазирование при лейомиомах не возникает.
Симптомы
Специфические проявления лейомиомы долгое время полностью отсутствуют, возникая только при разрастании опухоли до весьма солидных размеров. Зачастую, глядя в зеркало, пациент самостоятельно обнаруживает ее, как изменение цвета радужки в определенном месте, которое до этого отсутствовало.
При скоплении на поверхности опухоли большого количества сосудов, нередко возникают периодические кровоизлияния в пространство передней камеры глаза, называемые гифемами. При этом, большое количество излившейся крови способно стать причиной снижения остроты зрения или повышения внутриглазного давления.
В случае отсева и распространения клеток опухоли с ее поверхности, возможно закупоривание ими путей оттока внутриглазной жидкости в углу передней камеры, что провоцирует повышение внутриглазного давления – развивается вторичная глаукома.
Большого размера опухоль может плотно прилегать к хрусталику глаза, вызывая его помутнение – катаракту.
Прорастание опухолевых тканей наружу, становится причиной возникновения различных осложнений, иногда, вплоть до разрушения глаза полностью.
Диагностика
Для диагностики лейомиомы радужки, назначается тщательное биомикроскопическое исследование органа зрения. С целью уточнения ее размера, в случае, когда фрагмент опухоли скрыт радужной оболочкой, назначается трансиллюминация. Данная процедура предусматривает просвечивание глазного яблока потоком яркого света, при этом опухоль отбрасывает тень, по которой и можно определить ее точные размеры.
Кроме того, проводится ультразвуковое исследование, уточняющее данные о размерах опухоли, дающее информацию о степени прорастания ее в ткани глаза. В случае начальных, невыраженных проявлений, пациентам с лейкомиомой радужки глаза, для исключения злокачественного образования показано длительное динамическое наблюдение с обследованиями каждые 3-6-8 месяцев, что обусловлено крайне медленным ее ростом.
Лечение
Лечение лейомиомы радужки хирургическое: опухоли большого размера иссекают вместе с прилежащими здоровыми тканями (операция блокэксцизия). При этом, если удалено не более 1/3 всей окружности радужки, ее целость восстанавливается путем наложения микрошвов. Восстановление целости радужки, значительно снижает частоту хрусталикового астигматизма и его степень, уменьшает световые аберрации.
В случае, когда хирургическое лечение опухоли не показано, пациенты с лейомиомой должны находиться под обязательным динамическим наблюдением врача офтальмолога или офтальмоонколога и ежегодно проходить контрольные обследования.
Обратившись в Московскую Глазную Клинику, каждый пациент может быть уверен, что за результаты лечения будут ответственны одни из лучших российских специалистов. Уверенности в правильном выборе, безусловно, прибавит высокая репутация клиники и тысячи благодарных пациентов. Самое современное оборудование для диагностики и лечения заболеваний глаз и индивидуальный подход к проблемам каждого пациента – гарантия высоких результатов лечения в Московской Глазной Клинике. Мы проводим диагностику и лечение у детей старше 4 лет и взрослых.
Наши врачи, которые решат Ваши проблемы со зрением:
Главный врач клиники, офтальмолог высшей категории, офтальмохирург. Хирургическое лечение катаракты, глаукомы и других заболеваний глаз.
Рефракционный хирург, специалист по лазерной коррекции зрения (ЛАСИК, Фемто-ЛАСИК) при близорукости, дальнозоркости и астигматизме.
Врач ретинолог, пециалист по сетчатке глаза, проводит диагностику и лазерное лечение заболеваний сетчатки (дистрофий, разрывов, кровоизлияний).
Уточнить стоимость той или иной процедуры, записаться на прием в “Московскую Глазную Клинику” Вы можете по телефону в Москве 8 (499) 322-36-36 (ежедневно с 9:00 до 21:00) или воспользовавшись ФОРМОЙ ОНЛАЙН ЗАПИСИ.
Миопия
Миопия (близорукость) – заболевание глаз, для которого характерна фокусировка изображения не на сетчатке, а перед ней. Данная патология приводит к появлению размытости и нечеткости изображения тех предметов, которые находятся вдали от человека. Примечательно, что при взгляде на объекты, близко расположенные к органам зрения, никаких проблем не возникает. Человек с миопией хорошо видит вблизи, поэтому и возникло русскоязычное название болезни – близорукость. Данное заболевание появляется вследствие изменения размеров и формы глазного яблока. Больной глаз становится более овальным и втянутым. Сегодня миопия – достаточно распространенное заболевание, так как процент близоруких школьников составляет не менее 20%. В студенческие годы этот показатель возрастает, достигая 40%.
Первые упоминания о миопии встречаются еще у Аристотеля, жившего в IV веке до н.э. Мыслитель отмечал, что некоторые люди, рассматривая предметы, вынуждены подносить их близко глазам и щуриться, чтобы детально их рассмотреть.
Причины
1. Наследственность. Научно установлена связь между близорукостью родителей и их детей. Если оба родителя имеют миопию, то риск развития данного заболевания у их ребенка до 18 лет составляет более 50%. Когда у обоих родителей зрение в норме, риск развития близорукости у их ребенка равен 10%.
2. Интенсивные зрительные нагрузки, которым подвергаются органы зрения. Близорукость чаще всего развивается либо в школьные, либо в студенческие годы, именно тогда, когда на глаза приходится максимум нагрузки.
3. Неправильная коррекция зрения. При первом подборе контактных линз или очков очень важно соблюдать все правила коррекции, а также исключить ложную миопию. Чтобы исключить прогрессирование близорукости, нужно соблюдать рекомендации и правила ношения очков и линз, не забывать регулярно проверять зрение.
Стоит заметить, что ношение контактных линз способствует изменению тканей глазной поверхности, что нередко сопровождается дискомфортом и синдромом сухого глаза. Обеспечить здоровое состояние поверхности глаза поможет комплексное решение – использование офтальмологического геля и капель для глаз. Устраняет причины дискомфорта гель «Корнерегель ». В его состав входит карбомер на мягкой гелевой основе, сохраняющий полноценное увлажнение, и декспантенол , оказывающий заживляющий эффект.
Тем, кто ощущает дискомфорт и сухость от 3 и более раз в день, стоит выбрать капли «Артелак Баланс», которые сочетают в себе уникальную комбинацию гиалуроновой кислоты и витамина B12. Гиалуроновая кислота на поверхности глаза формирует пленку, обеспечивающую длительное увлажнение. Действие гиалуроновой кислоты продлевает специальный протектор. Витамин В12 – самый сильный антиоксидант, защищающий клетки от повреждения свободными радикалами.
Тем, кто испытывает неприятные ощущения не чаще 2-3 раз в день, подойдут капли «Артелак Всплеск», имеющие в составе гиалуроновую кислоту, обеспечивающую моментальное увлажнение.
Независимо от симптомов для профилактики дискомфорта и сухости хорошо применять в комплексе данные глазные капли с гелем на основе декспантенола.
4. Неправильное питание. Миопия может возникнуть по причине отсутствия в рационе микроэлементов и витаминов, которые играют весомую роль в синтезе тканей склеры (оболочка глаза) и участвующих в световосприятии.
5. Сосудистые факторы. Если нарушается кровоснабжение глаза, то велика вероятность развития в скором времени миопии.
Симптомы
Основной симптом миопии – снижение зрения вдаль, когда все предметы кажутся расплывчатыми и нечеткими. Человек, пытаясь улучшить четкость картинки, начинает щуриться. При этом предметы, расположенные вблизи, человек с миопией видит четко. Помимо этого, симптомами близорукости являются следующие явления: головные боли, зрительная утомляемость.
Обычно первые признаки близорукости появляются в достаточно юном возрасте (7-12 лет), после чего заболевание прогрессирует у женщин до 20 лет, а у мужчин до 22 лет. Потом обычно зрение стабилизируется, но может и дальше ухудшаться.
Развитие миопии распознать нетрудно. Если вы заметили, что ребенок часто щурится, во время разглядывания чего-либо, – это веская причина обратиться за консультацией к врачу-офтальмологу.
{SOURCE}
Миома глаза
Невус, врожденный диффузный меланоз радужки, миома (беспигментная миома, пигментная миома)
Протокол оказания медицинской помощи с невусом, врожденным диффузным меланозом радужки, миомой (беспигментной миомой, пигментной миомой)Код МКБ - 10D 31.3Признаки и критерии диагностики:
Невус - врожденное состояние, участок радужки с гиперпигментацией, имеет четкие границы, в центральном участке гиперпигментации отсутствует рисунок радужки, поверхность бархатистая, пигментация - от желтого до интенсивно коричневого цвета, размером от 2-3 мм до квадранта радужки, невус не мешает движениям зрачка.
Врожденный диффузный меланоз радужки - односторонняя пигментация, что обусловливает гетерохромию радужек, радужка более пигментированная выглядит более толстой, темной, бархатистой, движение зрачка нормальное. Меланоз радужки сопровождается гиперпигментацией всего сосудистого тракта, усиленной пигментацией дренажной системы глаза.
Миома (беспигментная миома) - увеличение ранее существующего невуса и превращение его в узелок розового цвета, рост медленный, локализуется в зрачковой зоне и нижней половине сфинктера, на поверхности видны новообразованные сосуды, распространяется на цилиарную зону радужки; трансиллюминирует, может быть причиной гифемы.
Пигментная миома - может иметь узловую, плоскую или смешанную форму, локализуется в цилиарном поясе радужки, прорастает в угол передней камеры и ресничное тело, желтовато-коричневого или коричневого цвета.
I стадия - изменения в пределах радужки, локальная ригидность дилятатора (особенно при его расширении), выворот пигментного листка.
II стадия - прорастание в угол передней камеры и толщу радужки, в заднем листке радужки появляются кисты, опухолевый узел выпирает в заднюю камеру (видно при расширеном зрачке и циклоскопии).
III стадия - блокада угла передней камеры, гипертензия, прорастание в ресничное тело и экстрабульбарно по эммисариям.
Уровни оказания медицинской помощи:
Третий уровень - стационар офтальмологического профиляОбследования:
1. Визометрия2. Периметрия3. Биомикроскопия4. Офтальмоскопия5. Гониоскопия6. Тонометрия7. Эхография8. ДиафаноскопияОбязательные лабораторные исследования:
1. Общий анализ крови2. Общий анализ мочи3. Кровь на RW4. Сахар крови5. Hbs-антигенКонсультации специалистов по показаниям:
1. Терапевта2. ПедиатраХарактеристика лечебных мероприятий:
Невус, врожденный диффузный меланоз радужки, миома - требуют диспансерного наблюдения.Миома, беспигментная миома, пигментная миома - хирургическое удаление (блокэксцизия) с пластикой радужки.
После удаления опухолей - обязательное гистологическое исследование удаленной ткани.Конечный ожидаемый результат - органосохраняющих эффект
Срок лечения - 5-7 днейКритерии качества лечения:
Удаление опухоли, восстановление зрачка, отсутствие воспалительных симптомов.Возможные побочные эффекты и осложнения:
Повреждение хрусталика, инфицированиеТребования к диетическим назначениям и ограничения:
НетТребования к режиму труда, отдыха и реабилитации:
Больные нетрудоспособны 3-4 недели.Если заметили ошибку, выделите фрагмент текста и нажмите Ctrl+Enter
zrenue.com
Рак глаза: первые симптомы и фото
Раком глаза называют целую группу злокачественных новообразований, появляющихся как в придатках глазного яблока (слёзной железе и на веке), так и в его тканях (конъюнктиве, сетчатке и сосудистой оболочке).
Поскольку причины появления раковых опухолей глаза до сегодняшнего момента окончательно не установлены, принято считать, что от риска их развития потенциально не защищён ни один человек.
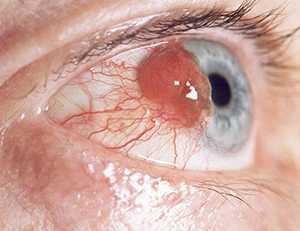 Рак глаза – это общее понятие, включающее в себя весьма внушительный список доброкачественных и злокачественных новообразований, появляющихся из разных тканей глазного яблока и локализующихся в разных его частях.
Рак глаза – это общее понятие, включающее в себя весьма внушительный список доброкачественных и злокачественных новообразований, появляющихся из разных тканей глазного яблока и локализующихся в разных его частях.
К счастью для человечества, эта категория опухолей достаточно редка и составляет не более четырёх (по некоторым данным – двух) процентов от общего количества онкологических заболеваний.
Если заняться статистикой самого рака глаза, оказывается, что наиболее распространены новообразования, локализующиеся на конъюнктиве и веках (до 60%). Опухоли, развивающиеся внутри глаза, составляют около 34%, реже (в 24% случаев) встречаются новообразования глазной орбиты.
Поздние стадии опухолей орбиты глаза чреваты их распространением на соседствующие с ней синусы мозга и кости черепа. Статистика отмечает, что доброкачественные новообразования появляются чуть реже, чем злокачественные.
Виды доброкачественных и злокачественных опухолей
Опухоли глаза подразделяются на доброкачественные и злокачественные. Группу доброкачественных новообразований составляют:
К злокачественным раковым опухолям глаза и его придатков относится не менее широкий спектр новообразований:
Причины возникновения
 Мы уже упоминали о том, что подлинные причины патологического процесса, приводящего к развитию раковых опухолей глаз пока не установлены, однако есть ряд факторов, влияние которых предположительно приводит к их появлению.
Мы уже упоминали о том, что подлинные причины патологического процесса, приводящего к развитию раковых опухолей глаз пока не установлены, однако есть ряд факторов, влияние которых предположительно приводит к их появлению.
К их числу мы можем отнести:
- Влияние неблагоприятных экологических условий.
- Генетически обусловленную предрасположенность к развитию патологии (существует статистика, подтверждающая случаи возникновения раковых опухолей у нескольких поколений одной и той же семьи).
- Есть предположение, что фактором риска для развития рака глаза может служить ВИЧ-инфекция.
- Вторичная опухоль глазного яблока может стать следствием метастатического распространения раковых опухолей других органов и тканей.
- Агрессивное воздействие ультрафиолетовых лучей. Влияние этого фактора не вызывает сомнения у большинства высококвалифицированных онкологов. Именно поэтому всем людям (особенно после достижения тридцатилетнего возраста) не стоит слишком долго находиться на солнцепёке. Если по каким-либо причинам избежать этого нельзя, в жаркий летний период необходимо защищать свои глаза солнечными очками, имеющими высококачественные линзы.
Первые симптомы и признаки
Каждый вид раковой опухоли начинается по-разному и проявляется разной симптоматикой:
- При злокачественной опухоли конъюнктивы происходит образование стремительно растущей плотной белесоватой плёнки, имеющей выраженный сосудистый рисунок (птеригоидная форма) или целой группы выростов или узелков (папилломатозная форма).
- При раковой опухоли века симптоматика зависит от формы заболевания. Эпителиальная форма локализуется в области нижнего века и внутреннем уголке глазного яблока. Разрастаясь, новообразование перекидывается на хрящ нижнего века, а после полного захватывания всех его слоёв начинает распространяться на смежные ткани.
- Плоскоклеточный рак века распространяется более стремительно, вовлекая в процесс регионарного метастазирования преаурикулярные, подчелюстные и шейные лимфоузлы.
- Базально-клеточный рак нижнего века (базалиома) начинается с появления небольшого узелка, имеющего цвет здоровой кожи и небольшое углубление в центре. Края узелка могут напоминать перламутр. На начальных стадиях базалиома совершено не беспокоит пациента.
- При аденокарциноме сальных желёз сначала образуется желтоватое утолщение, которое, разрастаясь, втягивает веко в конъюнктиву. Одновременно с этим процессом происходит появление грязно-розовых папилломатозных разрастаний на поверхности конъюнктивы. Опухоль стремительно растёт, образуя метастазы. Поздняя стадия характеризуется появлением язвы, практически разрушающей веко. При этом глаз нередко смещается.
- При фибросаркоме, относящейся к недугам детского возраста, на верхнем веке образуется синюшный подкожный узел с ярко выраженными сосудами. Дальнейший рост опухоли приводит к птозу (опущению века) и смещению глазного яблока.
На фото хорошо видна раковая опухоль нижнего века

- При раке слезной железы возникает сильный отёк век, выраженное слезотечение, ощущение постороннего тела в глазу и крайне неприятные ощущения в зоне глазной орбиты. Поздние стадии этого вида онкологии заканчиваются смещением и опущением глазного яблока, а также значительным нарушением его подвижности.
- При раковой опухоли глазной сетчатки (ретинобластоме) наблюдается прогрессирующее косоглазие и сильные болевые ощущения. Первичным симптомом ретинобластомы, на который могут обратить внимание родители малыша – свечение поражённого опухолью зрачка, хорошо заметное на фотографиях. Поздние стадии характеризуются отслоением сетчатки и полной утратой зрения.
- При первичной злокачественной роговицы глаза (меланоме) начальная симптоматика состоит в постепенном снижении зрения, изменении формы зрачка, появлении тёмных пятен на радужной оболочке или в поле зрения больного. Нередко этот вид меланомы глаза может протекать бессимптомно, и понижение зрения является единственным признаком развития опухоли.
Рак глаза у детей
Самой распространённой формой рака детской глазной сетчатки является ретинобластома. Этот диагноз ежегодно ставят трём сотням маленьких пациентов в Соединённых Штатах Америки и ещё большему (до пяти сотен) количеству российских малышей.
При раннем выявлении и правильном лечении ретинобластома успешно лечится: большинству (почти 90%) маленьких детей можно вернуть утраченное здоровье и полноценное зрение.
Ретинобластома развивается не только в сетчатке, но и в нервной ткани, сосредоточенной в задней части глазного яблока, воспринимающей свет и передающей полученную «картинку» в мозг. У одной части детей ретинобластома является врождённым заболеванием, у другой начинает развиваться вскоре после появления на свет. Заболевание диагностируется у малышей, достигших возраста 1-1,5 лет.
Первоначальные признаки ретинобластомы у своего малыша чаще всего выявляют родители, при ярком свете замечающие светлое пятно в центре его зрачка, окружённого тёмным ободком радужной оболочки. Этот же эффект хорошо заметен на фотоснимках малыша.
На фото изображена ретинобластома правого глаза — распространенный вид рака у детей
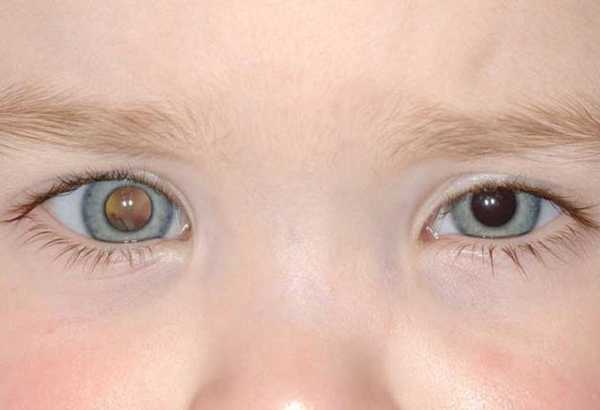
Симптоматика
- Ведущим симптомом ретинобластомы является эффект так называемого «кошачьего глаза». Зрачок поражённого глаза имеет облачно-белую окраску, а яркое освещение делает его либо жёлтым, либо серебристым.
- Прогрессирующее косоглазие.
- Зрачок и само глазное яблоко могут покраснеть, причиняя малышу сильную боль.
- Сниженное зрение.
- Наличие светлого пятна по центру зрачка.
Перечисленная симптоматика может представлять собой проявление и других заболеваний глаза, поэтому одних только этих признаков недостаточно для утверждения о том, что малыш страдает ретинобластомой. При наличии хотя бы одного симптома из этого списка ребёнка следует немедленно показать врачу.
Методы диагностики
Диагностика раковой опухоли начинается с осмотра глазного яблока, проверки поля зрения и его остроты. В ходе осмотра специалист обязательно опросит пациента и соберёт анамнез. В зависимости от полученного результата врач назначит ряд диагностических исследований.
Современная диагностика раковых опухолей проводится методами:
Конечная цель диагностического обследования – безошибочное установление типа раковой опухоли. От этого зависит правильная стратегия лечения.
Лечение
- Хирургическое вмешательство – наиболее востребованный метод лечения большинства раковых опухолей глаза. С его помощью удаляются поражённые болезнью ткани. Для увеличения эффективности лечения к хирургии подключают химиотерапию и лучевую терапию. В современных клиниках меланомы успешно лечат методами лазерной хирургии. Если большая часть глазного яблока оказывается поражённой раком, его полностью удаляют, а в глазницу имплантируют искусственный глаз.
- Лучевая терапия. Это – чрезвычайно эффективный метод, помогающий уничтожать раковые клетки. Чаще всего его используют для борьбы с меланомой глаза. Патологические клетки этой опухоли исчезают под пучком направленных на них лучей.
- Химиотерапия. При таком методе лечения на опухоль воздействуют посредством специальных препаратов, вводимых внутривенно или пероральным (при помощи таблеток) путём. К сожалению, химиотерапия имеет множество побочных эффектов, проявляющихся в усталости, апатичном состоянии пациента, выпадении волос и тошноте. Этот терапевтический метод весьма эффективен при лечении ретинобластомы и лимфомы глаза.
Прогноз лечения раковых опухолей глаза зависит исключительно от той стадии, на которой было выявлено заболевание.
Чем раньше пациент обратится за врачебной помощью, тем успешнее пройдёт его лечение и тем лучше будет результат.
Установлено, что при ранней диагностике полное выздоровление наблюдалось в 85% случаев. При более позднем обнаружении онкологии глаза – лишь в 45%.
Профилактика данной группы глазных недугов состоит лишь в минимизации причин, провоцирующих их возникновение. Кроме этого, каждый человек обязан проходить ежегодный осмотр у квалифицированного офтальмолога, поскольку коварство раковых опухолей состоит в том, что они почти никак не проявляют себя на ранних стадиях заболевания.
Разумеется, такие осмотры обязательны и для тех, кто смог излечиться от этого опасного недуга, грозящего не только слепотой, но и летальным исходом.
Оцените статью: (1 оценок, среднее: 5,00 из 5)gidmed.com
Миома глаза
Близорукость — так обычно называют в не медицинской среде дефект зрения, при котором глаза хорошо и четко видят близко расположенные предметы и объекты, а отдаленные им кажутся нечеткими, «размытыми».
В офтальмологии это заболевание обозначается термином миопия — так впервые назвали эту болезнь древнегреческие целители, что означает «прищуренный взгляд».
Что такое миопия?
Человеческий глаз — сложно устроенная оптическая система. И как всякая сложная система она подвержена появлению различных дефектов и расстройств зрения.
Миопия — это одно из таких нарушений, вызванных ухудшением способности глаза фокусировать зрение на предметах с разной удаленностью.
Правильная фокусировка должна осуществляться точно на сетчатке глазного дна. При близорукости мышцы глаза, осуществляющие эту фокусировку, производят ее не на сетчатке, а перед ней.
В результате этого появляется размытое, нечеткое и не сфокусированное изображение.
Преломляющие свойства глазной линзы измеряются в диоптриях, которые при нормальном зрении равны 1,0.
Причины и виды заболевания
Специалисты офтальмологи, производя диагностирование остроты зрения методом визометрии, различают три степени миопии, в зависимости от тяжести заболевания:
Слабая степень, когда острота зрения колеблется от ‑1,25 до ‑3,0 диоптрий. В этих случаях больные обычно жалуются на головные боли и утомляемость глаз. Вследствие чего при дальнем рассмотрении предмета они видят его чуть смазанным или размытым.
Чаще всего такая начальная стадия близорукости встречается у школьников и студентов, а также офисных работников, которые испытывают увеличенные нагрузки на глаза в течение рабочего или учебного времени.
Средняя степень, показатели визометрии от ‑3,25 до ‑6,0 диоптрий. Жалобы больных: на большом расстоянии от предмета они его просто не видят, или видят размытым, только если хорошо прищурятся. Такие пациенты уже не могут обходиться без очков или контактных линз.
Высокая степень, острота зрения ухудшается с большой быстротой, а ее показания от ‑6,25 и могут достичь и ‑30,0 диоптрий, когда больной уже почти ничего не видит даже в очках с сильными линзами.
Миопию, назвали «болезнью века» еще в середине прошлого столетия, а уже в начале нынешнего, она стала просто «бичом века», который бьет по здоровью населения, причем больнее всего по самым молодым его представителям — детям, от младшего школьного возраста до старшеклассников и студентов.
По данным Минздрава близорукостью страдают от 10 до 20% детей школьного возраста.
Чем обусловлен рост заболеваний миопией?
Врачи называют несколько причин:
Наследственная предрасположенность организма к болезни. У родителей, страдающих миопией, чаще всего рождаются дети с вероятностью появления этой болезни 70%, если больны оба родителя, и 30% при болезни одного из них. В этом случае ребенок не наследует миопию, а просто предрасположен к ней физиологически.
Большие нагрузки на глаза при просмотре телевизора, долгого сидения у компьютера или чтения при плохом освещении.
Следствие тяжелых хронических заболеваний таких, как: сахарный диабет, ревматизм, артериальная гипертензия, сколиоз и артрит. А также ослабление общего иммунитета организма при нехватке витаминов, неправильном питании, курении и употреблении алкоголя.
Понижение остроты зрения из-за повышенного внутриглазного давления, что приводит к ослаблению склеры — фиброзной непрозрачной ткани глазного яблока.
При неправильном подборе контактных линз или очков. Особенно если их подбирают самостоятельно, без консультации с офтальмологом. Специалисты считают, что близорукость в слабой степени может не прогрессировать, а острота зрения не снижаться.
В случае если зрение быстро ухудшается, приблизительно, на 1,0 в год, то это уже прогрессирующая форма болезни, требующая к себе пристального внимания и интенсивного комплексного подхода к ее лечению.
При первых признаках миопии любой степени следует обратиться к врачу‑офтальмологу за консультацией. Он поможет правильно подойти к профилактике и лечению этой болезни.
Лечение
 Чтобы близорукость слабой степени, не имеющая осложнений, не переросла в более тяжелую фазу заболевания прежде всего нужно заняться лечебно‑профилактическими мероприятиями.
Чтобы близорукость слабой степени, не имеющая осложнений, не переросла в более тяжелую фазу заболевания прежде всего нужно заняться лечебно‑профилактическими мероприятиями.
К ним можно отнести:
Лечебный комплекс упражнений, включающий в себя как упражнения общеразвивающего характера, так и специальные упражнения для глаз.
Курс лечебной физкультуры можно проводить дома. Продолжительность его около 3 месяцев.
Обеспечение хорошего освещения, не менее 60‑1200 Вт как локального на рабочем месте, так и общего верхнего.
Ни в коем случае нельзя использовать лампы дневного света, они создают очень негативные зрительные нагрузки для глаз.
Здоровое питание, включающее разнообразные продукты, способствующие укреплению организма, а также прием специально подобранного комплекса витаминов и микроэлементов.
Правильный подбор корректирующих зрение средств
Очки, которые при слабой степени близорукости врачи рекомендуют носить не постоянно, а использовать их при вождении машины, посещении театра или кинотеатра, ученикам, сидящим на задней парте и т. д.
Контактные линзы. Иногда, по мнению врачей, они больше подходят больным миопией слабой степени, являясь альтернативным очкам средством.
В последние годы очень популярным и наиболее эффективным методом лечения стала коррекция зрения с помощью лазерной хирургии. Этот метод позволяет добиться улучшения зрения пациентов почти на 100%. Операция проводится на поверхностной глазной оболочке.
Она безболезненна и не занимает много времени от 15 до 25 минут. Уже на следующий день после процедуры больной может приступить к полноценному привычному образу жизни. Проводят такую коррекцию в специальных офтальмологических клиниках или медицинских центрах.
Своевременная профилактика и лечение миопии слабой степени не даст развиться болезни в более тяжелую быстро прогрессирующую степень заболевания.
Противопоказания
Больным миопией следует обратить внимание на следующие противопоказания, чтобы не допустить ухудшения остроты зрения:
Тяжелый труд, связанный с поднятиями тяжестей или длительное нахождение в неблагоприятных условиях, способствующих большому зрительному напряжению; Занятия некоторыми видами спорта, связанными с тяжелыми физическими нагрузками или высокой травмоопасностью: боксом, борьбой, конным спортом, баскетболом, волейболом, футболом и многими другими; Не рекомендуется лазерная коррекция зрения людям младше 18 лет, или страдающим общими инфекционными заболеваниями, тяжелыми хроническими болезнями, а также при острых глазных болезнях (катаракта, глаукома и др.).
При миопии слабой степени у детей следует исключить отрицательные эмоции, вызывающие стрессовое состояние ребенка, чтение книг в лежачем положении, сидение возле телевизора или компьютера более 1 часа в день, длительные школьные занятия более 2–3 часов без перерыва.
Видите неточности, неполную или неверную информацию? Знаете, как сделать статью лучше?
Хотите предложить для публикации фотографии по теме?
Пожалуйста, помогите нам сделать сайт лучше! Оставьте сообщение и свои контакты в комментариях — мы свяжемся с Вами и вместе сделаем публикацию лучше!
lechi-glaz.ru
Миома матки: симптомы, диагностика и лечение - Медицинский портал EUROLAB
Миома матки - доброкачественная гормонозависимая опухоль у женшин репродуктивного возраста (в основном 30-45 лет). Миома матки составляет до 30% гинекологических заболеваний.
Этиология и патогенез
Современное представление о развитии миомы матки основано на гормональной теории. Нарушения экскреции и метаболического превращения эстрогенов, а также соотношения фракций эстрогенов (преобладание эстрона и эстрадиола в фолликулиновую, а эстриола - в лютеиновую фазу) приводят к морфологическим изменениям в миометрии.
Наряду с гормональными аспектами патогенеза миомы матки немаловажную роль играют изменения иммунной реактивности организма, особенно при хронических очагах инфекции, выраженные изменения гемодинамики малого таза, а также наследственная предрасположенность. В увеличении миомы значительную роль играют фенотипическая трансформация гладких мышечных клеток и дегенеративные изменения в условиях нарушенной микроциркуляции. Зачатки миоматозных узлов могут образовываться на эмбриональном этапе. Рост клеток-предшественниц продолжается много лет на фоне выраженной активности яичников под действием эстрогенов и прогестерона. Миомы неоднородны по структуре. В зависимости от соотношения мышечной и соединительной ткани узлы подразделяют на миомы, фибромы и фибромиомы.
В зависимости от локализации и роста миоматозных узлов выделяют субмукозные (подслизистые) миоматозные узлы, растущие в полость матки и деформирующие ее, и субсерозные (подбрюшинные) узлы, растущие в сторону брюшной полости. Если по мере роста миоматозный узел расслаивает листки широкой маточной связки, его называют интралигаментарным миоматозным узлом. Интерстициальные (межмышечные) миоматозные узлы растут из среднего слоя миометрия и располагаются в толще миометрия.
В зависимости от локализации, ширины основания миоматозного узла и величины интрамурального компонента выделяют различные типы субмукозных миом.
-
0 тип - субмукозные узлы на ножке, без интрамурального компонента;
-
тип - субмукозные узлы на широком основании с интрамуральным компонентом менее 50%;
-
II тип - миоматозные узлы с интрамуральным компонентом 50% и более.
Клиника и диагностика
Для субмукозной миомы характерны длительные, обильные менструации со сгустками и метроррагии, анемизирующие больную. Наряду с маточными кровотечениями бывают тянущие и схваткообразные боли внизу живота. В результате сокращений матки при 0 типе субмукозной миомы может произойти самопроизвольная экспульсия миоматозного узла. При рождающемся миоматозном узле боли бывают интенсивными и схваткообразными. Субмукозная миома матки нередко сопровождается бесплодием и невынашиванием беременности.
Отдельные субсерозные миоматозные узлы малых размеров могут долго клинически себя никак не проявлять, но по мере их увеличения появляются признаки нарушения питания опухоли, увеличивается вероятность перекрута ножки миоматозного узла. Пациентки могут предъявлять жалобы на дискомфорт внизу живота, периодически возникающие тянущие или острые боли. Боли могут иррадиировать в поясничную область, ногу, промежность. При совершившемся перекруте ножки миоматозного узла или возникновении обширной зоны некроза боли становятся интенсивными, появляются симптомы раздражения брюшины и общеклинические признаки «острого живота».
Интерстициально-субсерозные миоматозные узлы менее подвержены деструктивным процессам вследствие нарушения питания, клинически себя долго не проявляют и могут достигать диаметра 10-25 см и более. Больных беспокоят чувство тяжести и дискомфорта внизу живота, увеличение живота. Болевой синдром связан с растяжением висцеральной брюшины матки, давлением миоматозных узлов на нервные сплетения малого таза. При нарушении кровообращения в больших миоматозных узлах боли острые. В зависимости от локализации субсерозных узлов возможно нарушение функции соседних органов. Рост миоматозного узла кпереди способствует развитию дизурических явлений: больные предъявляют жалобы на учащенное мочеиспускание, неполное опорожнение мочевого пузыря, императивные позывы к мочеиспусканию, острую задержку мочи. Перешеечное расположение миоматозного узла на задней стенке матки приводит к давлению на прямую кишку и нарушает дефекацию. Субсерозные узлы, располагающиеся на боковой стенке матки в нижней и средней трети, при достижении больших размеров изменяют топографию мочеточника, могут приводить к нарушению пассажа мочи с пораженной стороны, возникновению гидроуретера и формированию гидронефроза. Субсерозные миоматозные узлы редко вызывают нарушение менструальной функции. Однако при множественных субсерозных миоматозных узлах возможно нарушение сократительной способности миометрия с мено-метроррагиями.
Интерстициальные миоматозные узлы приводят к увеличению матки и могут заметно влиять на сократительную способность миометрия. Пациентки предъявляют жалобы на обильные длительные менструации, реже на межменструальные кровяные выделения из половых путей. Однако прямой зависимости между размерами матки и появлением маточных кровотечений нет. Анемия у больных миомой матки может быть следствием хронических кровопотерь и острых маточных кровотечений. Без нарушений менструального цикла анемия может быть обусловлена депонированием крови в увеличенной миоматозными узлами матке. У пациенток с большой миомой матки (более 20 нед беременности) может быть синдром нижней полой вены - сердцебиение и одышка в положении лежа. Пациентки могут предъявлять жалобы на боли, увеличение живота, возможны острая задержка мочи, гидронефроз.
В настоящее время одним из наиболее информативных методов диагностики миомы матки является эхография. Информативность УЗИ в диагностике миомы матки, по данным разных авторов, достигает 92-95 %. Для уточнения топографического расположения миоматозных узлов можно использовать ультразвуковые томографы, дающие трехмерное ультразвуковое изображение.
Гидросонография позволяет дифференцировать узел с полипом эндометрия, более четко определить локализацию подслизистого узла и деформацию полости матки.
Для дифференциальной диагностики субсерозных узлов и опухолей забрюшинного пространства, увеличенных лимфатических узлов, опухолей малого таза и брюшной полости на ряду с УЗИ применяют компьютерную мукозной миомы матки, и магнитно-резонансную томографию.
Гистероскопия позволяет с большой точностью диагностировать даже небольшие субмукозные узлы.
Для исключения патологии эндометрия и слизистой оболочки цервикального канала у пациенток с метроррагиями и контактными кровяными выделениями независимо от величины миомы матки проводится раздельное диагностическое выскабливание слизистой оболочки матки с последующим гистологическим исследованием соскоба.
Диагностическая лапароскопия показана при невозможности дифференциальной диагностики субсерозной миомы матки и опухолей брюшной полости и забрюшинного пространства неинвазивными методами.
Лечение
Вопрос о целесообразности лечения при небольшой миоме матки без клинических проявлений окончательно не решен. Тем не менее таким пациенткам показано динамическое наблюдение у гинеколога с обязательным ультразвуковым контролем 1 раз в год. Больным дают рекомендации, направленные на профилактику дальнейшего роста миомы.
Ограничивают потребление углеводов и жиров, а также острые и соленые блюда. Пациенткам рекомендуют избегать тепловых процедур, им нельзя загорать на солнце и в искусственном солярии. Миома может увеличиться вследствие массажа и физиотерапии по поводу соматических заболеваний. С целью регуляции менструальной функции рекомендуется витаминотерапия по фазам менструального цикла (фолиевая кислота и витамины группы В в первую фазу и витамины С, Е во вторую фазу) или использование гормональных контрацептивов. Предпочтительны монофазные эстроген-гестагенные препараты и низкодозированные гестагены.
Консервативная терапия миомы матки проводится с целью торможения роста или обратного развития опухоли, лечения менометроррагий и анемии. С этой целью назначают производные 19-норстероидов (норколут, примолют-нор, норэтистерон, оргаметрил, гестринон, неместран). Под действием этих препаратов миома и соответственно матка уменьшаются в среднем на 1-2 нед беременности; уменьшается кровопотеря при менструации и нормализуется уровень гемоглобина. В репродуктивном возрасте гестагены назначают циклически с 16-го по 25-й день менструального цикла или с 5-го по 25-й день в течение 6-24 мес. Как правило, клинический эффект удается получить при миоме, не превышающей 8 нед беременности. У пациенток перименопаузального возраста целесообразно использовать гестагены в непрерывном режиме в течение 6 мес, тем самым способствуя медикаментозной атрофии эндометрия и наступлению менопаузы.
Антигонадотропины, имеющие стероидную структуру (даназол, гестринон), и агонисты гонодотропин-рилизинг гормона (золадекс, диферелин, бусерелин и др.) влияют на рост миоматозных узлов. Под действием агонистов ГнРГ возможно уменьшение объема миоматозных узлов до 55%. Однако после прекращения приема препарата и восстановления менструальной функции у 67% больных начинается экспансивный рост миомы с признаками нарушения ее питания. Использование агонистов ГнРГ целесообразно у пациенток перименопаузального периода, поскольку обусловливает стойкую редукцию стероидогенеза и наступление менопаузы. Для создания медикаментозной менопаузы применяют также антигонадотропины (неместран, гестринон).
www.eurolab.ua