Миома легких что это такое
симптомы, признаки, лечение народными средствами
Доброкачественные новообразования часто встречаются в медицинской практике. Одной из наиболее распространенных патологий считают миому. Что такое миоматозное образование? Какими симптомами сопровождается и чем опасна миома?
Что это такое?
Миома представляет собой опухоль, которая образуется из мышечного слоя внутренних органов. Встречается данное новообразование в разных частях организма. Чаще всего встречается поражение матки и груди у женщин. Также нередко встречается лейомиома желудка. Реже патологический процесс охватывает кишечник, почки.
Диагностируется заболевание у пациентов молодого возраста. Новообразование имеет доброкачественный характер, редко преобразовывается в онкологию. Перерождение в рак зависит от индивидуальных особенностей организма человека и от запущенности патологии.
Миома делится на несколько типов:
- Интерстициальная. Формируется в мышечной ткани внутреннего органа. Встречается чаще всего, может быть единичной или множественной, оказывает разрушающее влияние на стенки органа.
- Субсерозная. Образуется во внешнем слое. Субсерозная миома обладает высокой степенью подвижности из-за наличия ножки, что приводит к перекручиванию опухоли, отмиранию тканей.
- Субмукозная. Развивается в слизистой оболочке. Нередко субмукозная миома вырастает до крупных размеров, что приводит к неблагоприятным последствиям.
Нередко гинекологу задают вопрос, может ли миома рассосаться самостоятельно? Такие случаи в медицинской практике были. Чаще всего регрессируют опухоли женской половой сферы, когда у женщины наступает климакс.
Почему возникает патология?
Главными виновниками, отчего появляется миома, являются нарушения гормонального баланса и слабая работа иммунной системы, которая не способна противостоять патологическим процессам. В качестве провоцирующих факторов отмечают:
- Повреждения слизистой или мышечной ткани органа.
- Регулярные воспалительные и инфекционные патологии.
- Хронические заболевания.
- Нерациональное питание, дефицит витаминов.
- Аутоиммунные болезни.
- Нарушение работы эндокринных органов.
- Наследственность.
- Вредные привычки.
Наросты на коже возникают чаще всего вследствие травмирования покрова или солнечного ожога.
Клиника новообразования
Симптомы миомы на ранней стадии могут себя никак не проявлять. Это мешает своевременному выявлению патологии. Обычно к врачу обращаются люди, когда размер новообразования уже большой и мешает органу нормально функционировать.
В любом случае клинические проявления могут сильно отличаться в зависимости от того, в каком органе расположена субмукозная, интерстициальная или субсерозная миома. Если во время гинекологического осмотра обнаружена опухоль в матке, то женщина отмечает такие признаки:
- Обильные кровотечения, как во время менструаций, так и между ними.
- Болезненность внизу живота.
- Сбой мочеиспускательного процесса.
- Бесплодие или невынашивание беременности.
- Запоры.
- Развитие анемии.
- Увеличение живота. Размеры миомы принято сравнивать с неделями беременности.
Если новообразование возникло в молочной железе, то патология характеризуется разрастанием тканей. Часто нарост не беспокоит пациенток, но грудь заметно увеличивается в размере. Также возможно слабое проявление боли при миоме в период месячных.
Редко, но все же возникает лейомиома желудка и прочих пищеварительных органов. Протекает заболевание без каких-либо признаков, но с ростом опухоли начинает проявляться боль, кровотечения, сложности при проглатывании пищи.
У пациентов мужского пола миома может возникнуть в предстательной железе. При крупном размере новообразование оказывает давление на органы мочевыделения и кишечник. В результате наблюдаются такие симптомы как:
- Запоры.
- Затрудненное мочеиспускание.
- Болевые ощущения в области мочевого пузыря.
- Задержка мочи.
Формируются наросты и на кожных покровах. Их можно отличить визуально. Они выглядят как красноватые или коричневые узелки. При надавливании может ощущаться болезненность.
Если новообразование появилось в сердечной мышце, то пациенты жалуются на проявления, которые похожи на симптомы болезней сердца. К ним относится боль в грудной клетке, ощущение давления в груди, затрудненное дыхание, аритмия.
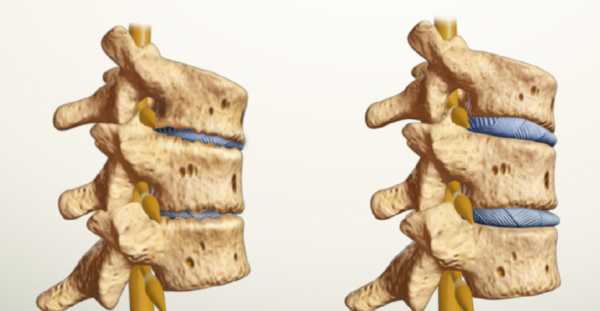
При развитии миомы в области скелета возникает болевой синдром в спине. При защемлении нервных окончаний крупной опухолью человек ограничивается в движении. Если патологию запустить, то со временем кости разрушатся и позвоночник утратит свои функции.
Субсерозная миома почки развивается медленно, не беспокоя симптомами. Поэтому диагностируют ее обычно совершенно случайно.
Диагностика
Коварность болезни заключается в том, что признаки миомы не проявляются. Это значительно затрудняет своевременное выявление патологии. Когда больной обращается к врачу с жалобами, новообразование уже имеет приличный размер.
Чтобы поставить диагноз доктор применяет следующие методики обследования:
- Ультразвуковое исследование.
- Биопсия.
- Гистология.
- Рентгенография.
- Компьютерная или магнитно-резонансная томография.
Постановкой диагноза занимается тот специалист, в компетенции которого находится терапия пораженного органа. Если выявлена лейомиома желудка, то необходим гастероэнтеролог, если субсерозная миома матки – гинеколог и так далее.
Лечение
Лечение опухолей проводится консервативным или оперативным путем. Чаще всего применяется операция, так как патология выявляется уже на поздней стадии. Удаление миомы производят скальпелем или малоинвазивными методами.
При консервативном лечении назначаются лекарственные средства. К ним относятся:
- Гормоны.
- Антибактериальные препараты.
- Железо при развитии анемии при маточной миоме.
- Витамины.
- Средства, стимулирующие работу иммунной системы.
- Обезболивающие лекарства.
Гормонотерапию назначают только после предварительного исследования крови на гормоны. Если неправильно осуществлять прием этих медикаментов, то патология может, наоборот, развиваться еще быстрее.
Операция по удалению миомы производится с помощью миомэктомии, при которой удаляют только новообразование. При запущенной форме могут применять радикальную терапию, в процессе которой удаляется сам пораженный орган. Но это делается только в крайнем случае.
Нетрадиционная медицина
Нетрадиционная медицина широко применяет при лечении многих патологий. Субсерозная, субмукозная миома, лейомиома желудка этому не исключение. Применение средств необходимо согласовывать с лечащим врачом. Несмотря на натуральность компонентов, у некоторых продуктов имеются противопоказания.
Популярные народные средства при миоме:
- Травяной отвар. Делают смесь из 25 г почек сосны, полыни, тысячелистника, календулы, чистотела, марьина корня и прополиса. Большую ложку сбора заваривают стаканом кипятка и настаивают в течение 14 дней. Пьют напиток 2 раза в сутки по маленькой ложке.
- Настой алоэ с медом. Для приготовления используют растение трехлетнего возраста. За 5 дней до срезания листьев для отвара алоэ не следует поливать. Затем листья измельчают и помещают в стакан доверху. Далее добавляют 200 г пчелиного продукта, заливают 400 мл кагора. Все хорошо перемешивают, оставляют настаиваться на 5 дней в темном прохладном месте. Принимают настой по столовой ложке 3 раза в день за 60 минут до еды.
- Отвар из ромашки. 10 г травы заваривают 200 г кипятка, ставят на водяную баню на 10 минут. Пьют напиток сразу весь. На следующий день готовят новое средство.
Народная медицина помогает уменьшить размер опухоли, замедлить ее рост, а также устранить симптомы, ухудшающие состояние пациентов. Применять нетрадиционные методы можно только в качестве вспомогательной терапии вместе с медикаментами или после оперативного вмешательства. Отказываться от лекарств или операции в пользу народных методов ни в коем случае нельзя, так как они не способны уничтожить новообразование.
Диета для пациентов
Больным миомой рекомендуется придерживаться правил питания. Диета при миоме имеет своей целью предупредить дальнейший рост опухоли и ее преобразование в онкологию. При миоме не требуется каких-то особых принципов питания, просто необходимо кушать здоровую пищу.
Рекомендации диетологов для пациентов:
- В рационе должны быть продукты, которые обладают противоопухлевыми свойствами и способны замедлять рост миомы.
- Следует разрабатывать меню так, чтобы каждый день организм обеспечивался всеми необходимыми витаминами и минералами.
- Диета при миоме требует отказываться от пищи, имеющей большое количество калорий, а также жирных, острых, соленых блюд.
- Нужно кушать больше продуктов, обладающих антиоксидантным действием.
- Рацион должен быть обогащен пищей, способной уменьшать уровень холестерина, нормализовать метаболизм веществ.
- Важно соблюдать питьевой режим. В сутки следует выпивать не менее 2 литров воды.
- Больше кушать свежих фруктов, овощей и ягод.
- Отказаться от консервов, фаст-фуда.
- Не увлекаться спиртными напитками.
- Принимать пищу не менее 5 раз в день небольшими порциями.
Если у больного обнаружена субмукозная миома маленького размера, то ее вполне можно устранить медикаментами и правильным питанием. Здоровое питание помогает не только подавить патологический процесс, но предупредить его развитие. Поэтому здоровым людям тоже следует питаться рационально.
Профилактика новообразования
Для предотвращения миомы любой локализации необходимо внимательно следить за своим здоровьем и придерживаться общих правил профилактики. Конечно же, даже соблюдая все рекомендации невозможно полностью обеспечить организм защитой. Зато с их помощью существенно снижается риск развития миомы.
Профилактика включает в себя следующие пункты:
- Правильное питание.
- Ежегодное обследование организма.
- Ведение активного образа жизни.
- Регулярная половая жизнь.
- Своевременное лечение патологий, особенно инфекционных и воспалительных.
- Применение гормональных препаратов строго по рекомендации доктора.
Особенно внимательно следить за состояние организма необходимо людям, входящим в группу риска, например, имеющим наследственную предрасположенность.
При своевременном лечении миомы прогноз всегда благоприятный. Чем крупнее новообразование становится, тем тяжелее от него избавиться без осложнений и последствий для здоровья.
Опухоли легких патологическая анатомия
Патологическая анатомия. Опухоли легких мезенхимного происхождения сравнительно редки. Чаще встречаются хондромы, которые построены из эластического хряща, в центре отдельных узлов нередко размягчение или петрификация (цветн. рис. 1), а в прослойках соединительной ткани — пучки гладкомышечных волокон, трубчатые ходы, выстланные цилиндрическим эпителием, жировая ткань, реже слизистые железы. Хондромы легких являются гамартомами; они описываются также под названием липохондром, аденолипохондром и др.
Остеомы — метапластические образования костной ткани, объединяемые в настоящее время термином «остеопластическая пневмопатия» (pneumopathia osteoplastica).
Встречаются фибромы, лейомиомы, липомы и фибролипомы, неврофибромы (цветн. рис. 2) и невриномы. Возможно, часть описанных фибром и миом легких относится к неврофибромам. Описан диссеминированный злокачественный лейомиоматоз, исходящий из стенок сосудов. Сравнительно редки сосудистые новообразования — пещеристые гемангиомы, еще реже встречаются капиллярные гемангиомы и гемангиоэндотелиомы. Имеются сообщения о хемодектомах легких. Вопрос об истинных плазмоцитомах остается спорным. Имеются данные, что это своеобразные плазмоклеточные гранулемы.
Злокачественные опухоли мезенхимного происхождения — саркомы—раньше описывали чаще, так как за них принимали малодифференцированные раки. Различают фибросаркомы, круглоклеточные, веретеноклеточные, полиморфноклеточные (неврогенные и миогенные). Описаны ангиосаркомы, липомиксосаркомы, а в последнее время и злокачественные мезенхимомы. Наблюдаются также карциносаркомы и эктопические хорионэпителиомы.
Зрелые опухоли легких эпителиального характера встречаются редко. Папилломы происходят из метаплазированного в плоский покровного эпителия слизистой оболочки бронхов, имеют сходство с папилломой гортани и трахеи и переходят в рак. Опухоли из эпителия слизистых желез бронхов известны под общим названием аденом бронхов. Они чаще встречаются в крупных бронхах. Строение их разнообразно: то это типичная аденома или цилиндрома, то базалиома, иногда смешанная опухоль; преобладает же строение карциноида. Большинство авторов склонно относить все аденомы к карциноидам. Незрелые опухоли эпителиального характера — раки — являются бронхогенными. Возможность развития раков, исходящих из альвеолярного эпителия, признают не все, тем более что спорным является и само существование альвеолярного эпителия.
В настоящее время принято делить раки легких на периферические и центральные. Центральные раки по локализации делят на стволовые, долевые, сегментарные и субсегментарные, сопровождающиеся соответствующей обтурационной пневмонией. Центральный рак легких исходит преимущественно из эпителия покрова слизистой оболочки, возникает на почве длительных хронических бронхитов или перибронхитов (неспецифических и паратуберкулезных), сопровождающихся фиброзным перибронхитом и выраженным метапластическим процессом в эпителиальной выстилке слизистой оболочки; большинство центральных раков легких являются плоскоклеточными.
По характеру роста центральные раки легких разделяют на эндо- и перибронхиальные.
1. Эндобронхиальные раки преимущественно растут в просвет бронха. В этих случаях опухолевые разрастания ограниченного сосочкового вида и располагаются на слизистой оболочке стенки бронха, чаще сегментарного или долевого. Они могут быть похожи на тутовую ягоду либо принимают форму дольки цветной капусты (цветн. рис. 1). Сосочковые эндобронхиальные раки могут занимать по протяженности целые ветвления бронха или группы бронхов. Реже встречается рак железистого строения — в виде полипа на широкой ножке, с гладкой или зернистой красноватой поверхностью (цветн. рис. 2).
2. Перибронхиальные раки имеют преимущественно эндофитный, инфильтративный рост. Различают узловатую и разветвленную формы этих раков. При узловатой форме переход рака со стенки бронха в окружающую легочную ткань сопровождается вовлечением в процесс регионарных лимфатических узлов. Рак частью непосредственно прорастает ткань лимфатических узлов по продолжению, частью обширные метастазы лимфатических узлов, сливаясь с основным узлом опухоли, образуют массивный беловатый узел, в котором едва различимы бывшие контуры лимфатического узла и остатки хрящевых колец бронха. Разветвленная форма (рис. 34) характеризуется тенденцией к перибронхиальному и периваскулярному распространению. Опухоль окружает в виде муфты из беловатой опухолевой ткани бронхи и сосуды в направлении к плевре и к воротам легких и метастазирует в лимфатические узлы. Стенки бронхов значительно утолщены, просвет сужен, легочная ткань ателектатична.
Рис. 34. Рак нижнедолевых и среднедолевых бронхов и метастазы рака в лимфатический узел (разветвленная форма).
Периферические раки легких в основном имеют форму узла, нередко крупного; легочная ткань обычно не изменена. Исходит периферический рак из эпителии мелких бронхов или бронхиол, расположенных субплеврально, нередко втянутых в старый рубец. Среди периферических раков различают несколько форм.
1. Узловатый, шаровидный рак в виде бугристого узла опухоли, расположенной под рубцово утолщенной плеврой, иногда с остатками сращений на ней. В центральной части узла плевра воронкообразно втянута вглубь. Здесь на разрезе опухоли виден западающий, аспидно пигментированный рубец, а вокруг него — бугристые массы беловатой опухоли (цветн. рис. 3).
2. Пневмониеподобная форма, напоминающая картину сливной бронхопневмонии (вида серого опеченения или творожистой туберкулезной пневмонии), возникает при выраженном инфильтративном росте опухоли в легочную ткань с внутриальвеолярным распространением без повреждения альвеолярных перегородок (цветн. рис. 4). Границы опухоли нечетки, узел не контурируется. В ней можно иногда определить остатки рубцово измененного центра, из которого начался рост рака.
3. Некоторые периферические раки развиваются из субплеврально расположенной каверны (цветн. рис. 3) или бронхоэктатической полости в области старого рубца (цистокарцинома). Они имеют вид беловато-серой или розоватой мясистой массы, выполняющей полость.
Периферические раки могут подолгу протекать бессимптомно и достигают больших размеров (до 15 см в диаметре). Однако нередко небольшие узлы, рентгенологически едва определяемые, дают о себе знать появлением метастазов в лимфатические узлы, например в средостение (где возникают крупные узлы опухоли, симулирующие первичную опухоль средостения), или гематогенными метастазами (в ЦНС, печень, кости, что диагностируется как первичный рак печени или опухоль мозга).
Рак, переходящий на плевру и на окружающие ткани (ребра, позвонки), клинически и морфологически нередко принимают за первичный рак плевры (при диффузном утолщении плевры) или (при прорастании рака) за саркому ребра. К этой же группе можно отнести верхушечный рак (рак верхней междолевой борозды), распространяющийся на позвоночник, разрушающий первое ребро и сопровождающийся синдромом Горнера (так называемая опухоль Пенкоста; рис. 35).
Микроскопическое строение рака легких весьма полиморфно не только в разных опухолях, но и в разных участках одной опухоли в связи с мультицентричностью и множественностью зачатков; в результате возникают диморфные и триморфные раки, карциносаркомы. Большое значение имеет также нарастание степени анаплазии рака: нередко высокодифференцированный плоскоклеточный сосочковый рак приобретает в зоне инвазии характер малодифференцированного.
Гистологически раки легких разделяют на дифференцированные и недифференцированные.
К дифференцированным относятся следующие. 1. Плоскоклеточные раки, ороговевающие и неороговевающие (рис. 36 и цветн. рис. 4), большей частью сосочковые, развиваются как из метаплазированного в плоский эпителия слизистой оболочки бронхов, так и из эпителизированной туберкулезной каверны или бронхоэктазий (П. В. Сиповский). 2. Цистокарциномы происходят из эпителизированной каверны (абсцесса, бронхоэктаза), имеют наклонность к образованию полостей с некротическим центром, окруженным иногда хорошо дифференцированным плоским эпителием. 3. Аденокарциномы имеют хорошо выраженную фиброзную строму, в которой заключены железистоподобные образования, выстланные атипическим эпителием в 1—2 ряда. В случае продукции слизи аденокарцинома принимает вид слизистого (коллоидного) рака. Аденокарциномы развиваются из эпителия слизистых желез, но не исключено их происхождение и из эпителиальной выстилки слизистой оболочки бронхов. Изредка аденокарциномы комбинируются со структурами мелкоклеточных и плоскоклеточных раков (диморфный и триморфный рак; рис. 37).
4. Солидные раки имеют строение в виде сплошь выполненных эпителиальными клетками ячеек в скудной строме. Эти раки иногда называют альвеолярными (имеются указания на происхождение их из альвеолярного эпителия).
К недифференцированным ракам относятся следующие. 1. Мелкоклеточные раки состоят из мелких кругловатых клеток с темным пикнотичным ядром, занимающим почти все тело клетки; характерно их распространение — периваскулярное и перибронхиальное с врастанием в сосуды, кровоизлияниями и некрозами. Эти раки сходны с саркомами, и прежде их относили к лимфосаркомам. 2. «Овсяноклеточный рак» (рис. 38) также прежде рассматривался как специальный вид саркомы средостения, состоит из мелких овальных, слегка удлиненных гиперхромных клеток с митозами, выраженным инфильтративным ростом и метастазами.
Иногда клетки мелкоклеточных раков не однородны; среди них встречаются островки полиморфных и гигантских клеток. При более выраженном полиморфизме опухоль принимает вид полиморфного рака, напоминающего полиморфноклеточную саркому.
Сравнительно редко встречаются случаи двойной локализации рака легких. Наряду с мультицентричностью рака имеются предраковые изменения в других отделах бронха и начинающийся рак, иногда типа интраэпителиального рака или типа «микрокарцином».
Метастазирование первичного рака легких по степени выраженности занимает первое место среди раков других локализаций. Чаще поражаются регионарные лимфатические узлы (до 90% случаев).
опухоли легких
ЛЕЙОМИОМА ЛЕГКИХ
(фибролейомиома, ангиолейомиома) - зрелая доброкачественная опухоль, развивается из гладкомышечных волокон бронхов. Встречается редко у лиц обоего пола, чаще в возрасте 30-50 лет. Может сочетаться с лейомиомой других органов. Лейомиома растет в виде четко отграниченного узла плотной консистенции беловатого или серо-розового цвета, располагающегося в просвете бронха или в легочной паренхиме. Микроскопически состоит из веретенообразной формы опухолевых мышечных клеток, идущих в различных направлениях; с течением времени количество стромы увеличивается и опухоль приобретает строение фибромиомы. Иногда встречается большое количество сосудов. Симптомы при локализации лейомиомы в крупном бронхе связаны с его обтурацией (кашель, повышение температуры тела, ателектаз, повторные пневмонии). При периферической локализации симптомы, как правило, отсутствуют. Клинико-рентгенологические данные указывают на наличие доброкачественной опухоли. Бронхоскопическое исследование с биопсией опухоли позволяет верифицировать диагноз. Дифференциальная диагностика проводится с другими доброкачественными опухолями легких, метастазирующими лейомиомами матки, периферическим раком легкого.
Лечение хирургическое.
Прогноз благоприятный.
ЛЕЙОМИОМАТОЗ ЛЕГКИХ
(лимфангиолейомиоматоз легких, лейомиосаркома с хилезным выпотом, диффузная легочная лимфангиоэктазия и др.) - редкое заболевание, характеризующееся опухолеподобным разрастанием гладкомышечных волокон в интерстициальной ткани легких, вокруг кровеносных и лимфатических сосудов, бронхов, бронхиол, в лимфатических узлах с мелкокистозной трансформацией легочной паренхимы («сотовое легкое», мелкокистозное легкое).
Болезнь поражает только женщин преимущественно в возрасте 18-50 лет. Нередко заболевание возникает перед климактерическим периодом.
Этиология и патогенез изучены недостаточно. Высказываются предположения о генетической детерминированности лейомиоматоза. Некоторые авторы относят это заболевание к многофокусным гамартомным процессам, в прогрессировании которых важную роль играют женские половые гормоны. Возникновение болезни только у женщин в детородном возрасте, усиление дыхательной недостаточности у них во время менструации, а также замедление прогрессирования заболевания после наступления менопаузы или удаления яичников, частое сочетание лейомиоматоза с фибромиомой (лейомиомой) матки свидетельствуют о важной роли эндокринных нарушений в возникновении и развитии заболевания. Частое сочетание поражения органов дыхания и других органов и систем косвенно подтверждает эту гипотезу.
Патологическая анатомия. Микроскопически легкие имеют характерный вид: поверхность их покрыта множеством мелкокистозных вздутий, размеры которых колеблются от нескольких миллиметров до нескольких сантиметров. По мере прогрессирования заболевания указанные эмфизематозные вздутия увеличиваются в размерах.
Деструкция стенок кровеносных и лимфатических сосудов, разрыв субплеврально расположенных кист приводят к пневмо-, гемо- и хилотораксу.
Гистологическая картина лейомиоматоза отличается двумя основными особенностями: пролиферацией гладкомышечных волокон и деструктивными изменениями альвеол, стенок кровеносных и лимфатических сосудов. При прогрессировании болезни, в легочной паренхиме развиваются фиброзные изменения и формируется картина микрокистозного («сотового») легкого.
Клиника и течение. Первым признаком болезни у большинства больных является одышка. Приблизительно у 1/3 больных заболевание начинается с пневмо- или хилоторакса (одно- или двустороннего), который в дальнейшем, как правило, рецидивирует. Хилезная жидкость накапливается в плевральной полости, несмотря на периодическую ее эвакуацию. Около половины больных отмечают кровохарканье, иногда беспокоят боли в груди.
Из внелегочных локализаций болезни следует отметить поражение средостения, грудного лимфатического протока, периферических лимфатических узлов, асцит, хилезные отеки, хилоперикардит, хилезную мокроту, хилурию, хилезные выделения из носа. Увеличение пораженных лимфатических узлов брюшной полости может симулировать опухоль.
Течение болезни неуклонно прогрессирующее. Активизация патологического процесса отмечается во время беременности и родов, при приеме контрацептивных препаратов.
Диагностика. Лабораторные методы исследования (клинический анализ крови, биохимические, иммунологические показатели) неинформативны. Выявляемая у некоторых больных эозинофилня периферической крови может быть объяснена аллергизирующим воздействием на организм хилезного экссудата плевральной полости. Аускультативная картина также не имеет характерных особенностей. При рентгенологическом исследовании выявляются, как правило, двусторонние изменения: усиление легочного рисунка за счет интерстициальной ткани с мелкоочаговыми (милиарными) затенениями. По мере формирования мелкокистозных образований, эмфизематозных вздутий рентгенологическая картина приобретает черты, свойственные «сотовому легкому». Иногда у больных лейомиоматозом выявляются пороки развития грудного лимфатического протока (свищи, блок).
При исследовании вентиляционной способности легких у большинства больных выявляется обструктивный синдром, к которому с течением времени присоединяются рестриктивные нарушения, снижается диффузионная способность легких. Растяжимость легких уменьшается на начальных этапах болезни вследствие пролиферации гладкомышечных волокон и увеличивается при прогрессировании патологического процесса вследствие деструкции альвеол, формирования буллезных изменений. При исследовании газов крови выявляется гипоксемия, усиливающаяся при нагрузке.
Диагноз лейомиоматоза легких ставится с учетом клинической картины и характерных для этого заболевания осложнений. Прижизненной диагностике лейомиоматоза способствует лимфангиография. Гистологическое исследование биоптата легочной ткани позволяет верифицировать диагноз.
Дифференциальную диагностику следует проводить с гистиоцитозом X, при котором рецидивирующий пневмоторакс также является одним из характерных признаков болезни; диссеминированным туберкулезом легких, саркоидозом. Наибольшие трудности возникают при проведении дифференциальной диагностики между лейомиоматозом и туберозным склерозом Бурнвиля, так как гистологические изменения при этих двух заболеваниях практически идентичны. Однако в отличие от лейомиоматоза туберозный склероз Бурнвиля является семейным заболеванием и сопровождается умственным недоразвитием. Хилоторакс при туберозном склерозе Бурнвиля возникает исключительно редко. Однако нозологическая самостоятельность указанных двух заболеваний окончательно не решена, так как некоторые клинические различия между ними могут быть лишь вариантами течения одной болезни.
Прогноз, как правило, неблагоприятный. Летальный исход наступает в сроки от 2 до 10 лет. Средняя продолжительность жизни больных лейомиоматозом - 5 лет. Описаны случаи болезни с летальным исходом через 17 лет. Непосредственной причиной смерти является прогрессирующая дыхательная недостаточность.
Профилактика не разработана.
Экспертиза трудоспособности. Рецидивирующие пневмо- и хилотораксы, прогрессирующая дыхательная недостаточность являются основанием для перевода больных на инвалидность.
Лечение лейомиоматоза не разработано. Лучевая терапия, кортикостероиды и иммуносупрессанты неэффективны. Пока нет достаточных оснований считать эффективным удаление яичников и лечение антиэстрогенными препаратами. Не доказана эффективность перевязки грудного лимфатического протока. Оперативное удаление лейомиом матки или ангиомиолипом почек не оказывает существенного влияния на течение болезни. Лечение только симптоматическое и направлено на борьбу с дыхательной недостаточностью и осложнениями (эвакуация плеврального экссудата при рецидивирующем хилотораксе). С целью предупреждения рецидивов пневмо- и холоторакса может быть произведена плеврэктомия.
ЛИМФОМЫ ЛЕГКИХ
- сборная в нозологическом отношении группа нелейкемических опухолей, разивающихся из лимфоидной ткани. Из всех форм, которые приведены в классификации ВОЗ (1976) по отношению к легким, наибольшее значение имеют лимфосаркома, плазмоцитома, ретикулосаркома. Большинство лимфом по иммунологическим признакам относится к производным В-лимфоцитов. Лимфомы легкого подчиняются типовым закономерностям роста и развития лимфом других локализаций.
Лимфосаркома (лимфоцитарная лимфома, лимфобластома, неходжкинская лимфоцитарная лимфома) легких - злокачественная опухоль, развивающаяся из лимфоидной ткани. Встречается в любом возрасте, чаще у мужчин. Этиология и патогенез неизвестны. Типовыми особенностями морфогенеза являются мультицентричность и неодномоментность развития опухоли. Опухоль имеет вид одиночных или множественных узлов, массивных конгломератов или инфильтратов мягковатой консистенции. На разрезе серого цвета, иногда с образованием кист. При гистологическом исследовании выделяют: лимфоцитарную, лимфобластическую, пролимфоцитарную, лимфоплазмоцитарную и иммунобластическую лимфосаркому. Лимфоцитарный тип лимфомы имеет тенденцию распространяться по альвеолярным перегородкам. Дает метастазы в лимфатические узлы. Лимфосаркома легких может протекать бессимптомно; иногда появляются кашель, одышка, локальная боль, ознобы, похудание, слабость. Гемограмма в начале заболевания практически без изменений, впоследствии - увеличение количества лимфоцитов и увеличение циркулирующих иммунных комплексов в крови. На рентгенограммах и томограммах крупноочаговая инфильтрация или инфильтрация в виде мелких зерен. Со стороны функции дыхания значительные нарушения вентиляционной способности легких по ограничительному типу. Дифференциальная диагностика проводится с пневмонией, лимфолейкозом, псевдолимфомой, низкодифференцированным раком. Диагноз устанавливается при гистологическом исследовании биопсийного материала. Лечение комплексное (лучевое и химиотерапия). Из химиотерапевтических препаратов применяются сарколизин, циклофосфан, винкристин, рубомицин, хлорбутин. Средняя выживаемость за 5-летний период - 70 %.
МЕЗОТЕЛИОМА ПЛЕВРЫ
(эндотелиома, карциносаркома плевры, эндотелнальная саркома плевры, эндотелиальная карцинома, фиброэндотелиома плевры, злокачественная эндотелиома плевры, целомический рак, плевральная карцинома) - злокачественная опухоль, развивающаяся из клеток мезотелия париетальной и висцеральной плевры. Встречается редко, обычно в возрасте старше 50 лет. Женщины страдают несколько чаще. Опухоль растет довольно медленно.
Этиология и патогенез. Отмечается онкогенная роль асбеста. Канцерогенными свойствами обладают те асбестовые пыли, которые имеют волокнистое строение. 80 % мезотелиом развивается на фоне асбестоза. В результате воздействия канцерогенных веществ покровные клетки серозных оболочек в процессе роста способны развиваться как в эпителиальном, так и в соединительнотканном направлении.
Патологическая анатомия. Различают локализованную и диффузную (первично-множественную) формы мезотелиом плевры. Опухоль редко прорастает в ткань легкого. Макроскопически мезотелиома - плотный, четко очерченный узел в висцеральной или париетальной плевре; при диффузной форме - плотный инфильтрат, вызывающий утолщение плевры на ограниченном участке или распространяющийся в виде панциря на висцеральный или париетальный ее листки. В плевральной полости, если нет ее облитерации,- серозный или серозно-геморрагический экссудат. Гистологически различают два основных типа мезотелиом - эпителиальный и фиброзный. Мезотелиома склонна к быстрой диссеминации по лимфатическим сосудам серозной оболочки. Типичны метастазы в регионарные лимфатические узлы. Микроскопическое строение мезотелиом эпителиального типа довольно характерно. Фиброзные варианты отличить от фибросарком трудно. Ценным диагностическим признаком являются единичные митозы в клетках мезотелиомы. Иногда только в культуре ткани удается доказать мезотелиальное происхождение клеток опухоли.
Клиника и диагностика. Заболевание начинается с болей в груди на стороне поражения, кашля, повышения температуры тела, связанной с опухолевым плевритом. Иногда при диффузной форме начало острое с высокой температурой тела и интоксикацией. При ограниченной форме в области опухолевого узла могут определяться локальная болезненность, притупление перкуторного звука. Рентгенологически выявляется интенсивная тень округлой или полициклической формы, основанием примыкающая к внутренней поверхности грудной стенки или к диафрагме. Иногда она становится заметной лишь после аспирации экссудата. При диффузной форме рано появляются клинические (одышка, цианоз, набухание шейных вен, вынужденное положение в постели) и рентгенологические признаки экссудативного плеврита с соответствующими нарушениями функции дыхания. После эвакуации геморрагического экссудата обычно обнаруживается бугристое, утолщение плевральных листков.
Диагноз уточняется при исследовании плеврального выпота (эритроциты, лимфоциты, сферообразные комплексы многоядерных опухолевых клеток). Иногда необходимы торакоскопия и биопсия измененной плевры или опухолевого узла.
Дифференциальная диагностика проводится между мезотелиомой и симулирующими ее метастатическими опухолями, раком легкого, плевритом иного происхождения. Диагноз основывается на совокупности анатомических, цитологических, гистологических и клинических данных.
Лечение. Хирургическое лечение (резекция части грудной стенки с опухолью) возможно только при ограниченной локализованной форме. При диффузной форме с быстрым накоплением выпота показаны разгрузочные пункции, общая и внутриплевральная терапия цитостатиками (циклофосфан, тиофосфамид, адриамицин). Наряду с этим применяется радиоизотопное золото.
Прогноз, как правило, неблагоприятный.
МЕТАСТАТИЧЕСКИЕ ОПУХОЛИ
Практически все злокачественные опухоли могут метастазировать в легкие. Чаще изолированные метастазы наблюдаются у больных с опухолями яичка, почки, мягких тканей, при хорионэпителиоме матки. Различают гематогенные и лимфогенные метастазы. Метастазы в легкие могут быть односторонними и двусторонними, единичными и множественными. Макроскопически они округлой или овальной формы, на разрезе - бело-серого или пестрого вида. Локализация чаще периферическая, субплевральная, реже - внутрибронхиальная и перибронхиальная. Гистологическое строение метастазов, как правило, воспроизводит строение первичной опухоли, но чаще - менее дифференцированное. Симптоматика метастатического поражения легких связана с осложнениями, возникающими в процессе опухолевого роста (сдавление или прорастание стенки бронха с развитием гипо-вентиляции легочной ткани, поражением плевры или средостения). Клинические симптомы: боли в грудной клетке, кашель, кровохарканье, повышение температуры тела, слабость, иногда анемия, увеличение СОЭ.
Солитарные метастатические опухоли, локализующиеся в периферических отделах, часто протекают бессимптомно и обнаруживаются при профилактических флюорографических обследованиях. Происхождение округлых образований в легком устанавливается на основании рентгенологических данных, анамнеза, цитологического исследования мокроты и смывов из бронхов, гистологического исследования материала, полученного при разных видах биопсии. На рентгенограммах и томограммах видна интенсивная, четко очерченная тень в кортикальных слоях легкого. Окружающая легочная ткань не изменена. Четко очерченное образование в легких у больного, лечившегося ранее по поводу злокачественной опухоли, способствует установлению метастатической природы выявленного узла. Дифференциальная диагностика проводится с новообразованиями, дающими округлую тень: туберкулемой, паразитарной кистой, округлыми воспалительными инфильтратами, очаговым пневмосклерозом. При условии удаления основной опухоли больные с единичными метастазами при отсутствии противопоказаний подлежат оперативному лечению (атипичные резекции легких, лобэктомии). Исключение составляют метастазы хорионэпителиомы матки, которые подвергаются полной регрессии при химио- (метотрексат, хризомаллин, тестостерона-пропионат) и лучевой терапии.
Справочник по пульмонологии / Под ред. Н. В. Путова, Г. Б. Федосеева, А. Г. Хоменко.- Л.: Медицина
Фиброз легких: причины и лечение — Рамблер/доктор
Фиброз легких — патология, при которой высок риск тяжелой формы COVID-2019. И она же относится к серьезным последствиям коронавирусной инфекции. Рассказываем о причинах и симптомах этого заболевания.
Что такое фиброз легких?
Фиброзом легких называют патологию, при которой в тканях легкого образуется рубцовая (фиброзная) ткань.
Из-за этого эластичность тканей легких снижается. Кислород и углекислый газ хуже проходят сквозь стенки легочных пузырьков — альвеол.
Все это становится причиной нарушения дыхательной функции, одышки, нехватки кислорода. При отсутствии лечения и прогрессировании болезни срок жизни составляет не более трех лет.
В чем причины образования рубцов в легком?
Воспалительные процессы на альвеолах — основная причина формирования соединительной ткани и ее разрастания. Что может спровоцировать воспаление?
Важную роль отводят наследственному фактору. Склонность к фиброзу проявляется в семейном анамнезе у 20% больных.
Спровоцировать процесс фиброза легкого могут и другие факторы. Если есть семейная история болезни — риск значительно повышается.
Но и без наследственной предрасположенности фиброз легких возникает у тех, кто курит, занят на вредном производстве.
Чаще всего болезнь выявляется у людей старше 50 лет. Мужчин с таким диагнозом в 2 раза больше, чем женщин. Основная причина — курение.
Осложненные легочные болезни — альвеолит, асбестоз, туберкулез, саркоидоз, тяжелые пневмонии — тоже могут стать причиной фиброза тканей.
Именно по этой причине фиброз легких относят к осложнениям коронавирусной инфекции. Он может развиваться как следствие тяжелого воспаления легких.
Внелегочные патологии тоже могут провоцировать фиброз легкого. К ним относятся склеродермия, ревматоидный артрит, красная волчанка и т. д.
Интоксикации летучими химическими веществами, долгий прием некоторых лекарственных препаратов, радиоактивное излучение тоже приводят к разрастанию рубцовой ткани.
Среди лекарств, которые могут провоцировать легочный фиброз, метотрексат, антибиотик сульфасалазин, производные антимикробного вещества нитрофурана, средства от аритмии амиодарон, пропранолол.
Виды и формы фиброза легкого
Идиопатической (первичной) называют форму легочного фиброза с неустановленной этиологией — когда непонятно, почему возникла болезнь.
При интерстициальном легочном фиброзе есть возможность установить причину болезни. В зависимости от причин выделяют несколько видов.
Фиброзы вследствие пылевых заболеваний возникают на фоне силикоза, асбестоза — вдыхания силикатной пыли, мельчайших частиц асбеста.
Лекарственный легочный фиброз может развиваться из-за длительного курса терапии средствами от аритмии, химиотерапии опухолей, некоторых антибиотиков, антимикробных препаратов.
Фиброзы разных органов, в том числе и легких, возникают на фоне болезней соединительных тканей.
Легочный фиброз может поражать только часть одного легкого, целое легкое или весь парный орган.
Среди стадий выделяют фиброз или пневмофиброз с умеренным тяжистым разрастанием рубцовой ткани, склероз (пневмосклероз) с грубым замещением участков и цирроз легкого.
При последней стадии — циррозе — легочная ткань полностью замещается рубцовой. Повреждаются бронхи и кровеносные сосуды.
Симптомы легочного фиброза
Основной и ведущий симптом — это одышка. На начальной стадии фиброза легких она появляется только при физических нагрузках.
С прогрессированием заболевания и разрастанием фиброзной ткани газообмен ухудшается. Ощущение нехватки воздуха нарастает, одышка появляется даже в состоянии покоя.
Кашель — тоже один из ведущих признаков фиброзных изменений в тканях легких. Как правило, он сухой, непродуктивный. Возможно отделение небольшого количества мокроты.
Один из вероятных признаков — гастроэзофагеальный рефлюкс с частой изжогой.
Из-за недостатка кислорода нарушается кровообмен. Первыми страдают кожные покровы. Это заметно по бледности, цианозу (синюшному оттенку кожи).
Слабость, нарастание утомляемости, невозможность к тяжелой, а затем умеренной и легкой физической нагрузке тоже входят в признаки фиброза легких.
Если болезнь длительная, у половины пациентов начинается изменение формы пальцев рук — синдром «барабанных палочек». Они становятся толще, ногтевая пластина выпуклая, похожа на лупу.
При значительном поражении легких симптоматика дополняется картиной «легочного сердца», признаками сердечной недостаточности. В этом списке признаков — выраженная одышка, ускоренное сердцебиение, отечность ног, боли за грудиной, набухание, пульсация вен на шее.
Как лечат фиброз легких?
Специальной и эффективной терапии для легочного фиброза нет.
Ведутся разработки и тестирование препаратов, направленных на уменьшение количества рубцовой ткани — для течения всех видов фиброзов.
Некоторые, в частности, иммунодепрессанты, способны уменьшать процесс рубцевания за счет подавления реакции организма на воспаление. Однако список побочных эффектов от такой терапии пока слишком велик.
К основным рекомендациям лечения относят исключение воздействия вредных факторов — курения, профессиональных вредностей, лечение основного заболевания.
Помогает поддерживать состояние пациента кислородотерапия, некоторые противовоспалительные препараты.
Если фиброз выражается ограниченными участками пневмосклероза и клинически не проявляется, терапию не проводят.
При наличии тотального фиброза помогает только хирургическое лечение: удаление части легкого или его пересадка.
Чем опасен фиброз легких?
При фиброзе легкого к опасным осложнениям относят хроническую дыхательную недостаточность и все последствия нехватки кислорода для организма.
Средняя продолжительность жизни при идиопатическом легочном фиброзе — 3 года.
Воспаления легких любой этиологии — бактериальной или вирусной — возникают легче и протекают намного тяжелее, чем у здоровых людей.
Болезнь легче предупредить, чем вылечить. Для профилактики надо отказаться от курения, использовать средства индивидуальной защиты на вредной работе, своевременно лечить воспалительные процессы в легких.
Если требуется прием лекарственных средств, повышающих риск фиброза, нужен регулярный контроль состояния легочных тканей: рентген, КТ, МРТ, дыхательные тесты.
Миома - это... Что такое Миома?
Опухоли (лат. Tumors) – патологические образования, возникающие вследствие нарушения механизмов контроля деления, роста и дифференцировки клеток.
Общие сведения
Клетки опухоли обладают рядом свойств, не присущих нормальным клеткам организма: способность к бесконтрольному делению и росту, утрата специфической структуры и функции, изменение антигенного состава, агрессивный рост с разрушением окружающих тканей. Приобретение клетками вышеуказанных свойств носит название опухолевой конверсии (трансформации). Клинически опухоли представляют собой очаги роста патологической (анормальной) ткани в различных органах и структурах организма[1].
Заболеваемость
Ежегодно только в США регистрируются более 1,4 млн. новых случаев заболевания злокачественными опухолями (см. ниже), из которых 960 000 заканчиваются смертельным исходом. Частота встречаемости доброкачественных опухолей значительно выше.
Онкологические заболевания занимают второе место в структуре смертности населения после сердечно-сосудистых заболеваний.
Классификация опухолей
Существует множество критериев классификации опухолей. Объединяя гистологические (тканевая принадлежность опухоли), клинические (течение заболевания) и патоморфологические (структура опухолевой ткани) признаки, опухоли можно разделить на две большие группы.
- Доброкачественные опухоли. Клетки доброкачественных опухолей в процессе опухолевой (неопластической) трансформации утрачивают способность контроля клеточного деления, но сохраняют способность (частично или почти полностью) к дифференцировке. По своей структуре доброкачественные опухоли напоминают ткань, из которой они происходят (эпителий, мышцы, соединительная ткань). Характерно также и частичное сохранение специфической функции ткани. Клинически доброкачественные опухоли проявляются как медленно растущие новообразования различной локализации. Доброкачественные опухоли растут медленно, постепенно сдавливая прилежащие структуры и ткани, но никогда не проникают в них. Они, как правило, хорошо поддаются хирургическому лечению и редко рецидивируют[2].
- Злокачественные опухоли. Клетки злокачественных опухолей претерпевают значительные изменения, ведущие к полной утрате контроля над делением и дифференцировкой. По степени дифференцировки различаемы высоко-, средне-, мало- и недифференцированные опухоли. Порой, определить источник опухоли довольно трудно из-за высокой степени атипизма. Гистологический анализ позволяет определить ткань-источник опухоли только в случае высоко- и среднедифференцированных опухолей. Клинически злокачественные опухоли проявляются весьма разнообразно. Им свойственен как очаговый рост, так и диффузная инфильтрация окружающих тканей и органов. Злокачественные опухоли характеризуются быстрым и агрессивным ростом и способностью прорастать в окружающие органы и ткани, кровеносные и лимфатические сосуды с образованием метастаз. Злокачественные опухоли, как правило, трудно поддаются лечению и часто рецидивируют. Прогноз заболевания при наличии метастаз в отдаленных органах неблагоприятный.
Этиология и патогенез
Процесс опухолевой трансформации клеток еще до конца не изучен. В его основе лежит повреждение генетического материала клетки (ДНК), приводящее к нарушению механизмов контроля деления и роста клеток, а также механизмов апоптоза (запрограммированной клеточной смерти). На данный момент установлено большое количество факторов, способных вызвать такого рода изменения нормальных клеток:
- Химические факторы: полициклические ароматические углеводороды и другие химические вещества ароматической природы способны реагировать с ДНК клеток, повреждая её.
- Физические факторы: ультрафиолетовое излучение и другие виды ионизирующей радиации повреждают клеточные структуры (в том числе и ДНК), вызывая опухолевую трансформацию клеток.
- Механические травмы и повышенные температуры при долговременном воздействии на организм способствуют процессу канцерогенеза.
- Биологические факторы – главным образом, вирусы. На данный момент доказана ведущая роль вируса папилломы человека в развитии рака шейки матки.
- Нарушение функции иммунной системы является основной причиной развития опухолей у больных с пониженной функцией иммунной системы (больные СПИДом).
- Нарушение функции эндокринной системы. Большое количество опухолей развивается вследствие нарушения гормонального баланса организма (опухоли молочной железы, предстательной железы и пр.)
Наиболее вероятно, что в развитии опухолей принимают участие одновременно различные виды факторов.
Виды доброкачественных опухолей
Доброкачественные опухоли могут развиваться из любой ткани. Наиболее распространённые доброкачественные образования представлены в таблице:
Наиболее распространенные доброкачественные опухоли:
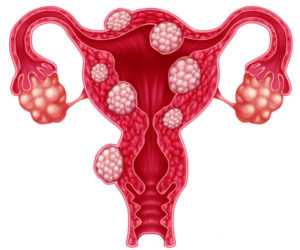
Миома матки – развивается из мышечной стенки матки (тело, шейка матки). Этот тип опухоли развивается у 15-17% женщин в возрасте старше 30 лет. Проявляется в основном маточными кровотечениями, увеличением размеров матки, болями в нижней части живота[3].
Папиллома (papilloma; лат. "papilla"-сосок + -ōma) – доброкачественная опухоль эпителиального происхождения. Папиллома имеет вид бугорка или бородавки различных размеров. Может развиваться как на коже, так и на поверхности слизистых оболочек (нос, кишечник, трахея, бронхи). Клиническая картина зависит от места расположения. При локализации на коже лица и шеи выявляется косметический дефект. Локализация в дыхательных путях может вызвать расстройство дыхания, поражение мочевыводящих путей - привести к затруднению мочеиспускания.
Аденома – развивается из железистого эпителия различных желез организма (щитовидной, предстательной, слюнных желез). Чаще всего имеет грибообразную форму или форму узелка. Нередко сохраняет способность продуцировать характерный для данного органа секрет (слизь, коллоид). Чаще всего может развиваться бессимптомно. Аденома предстательной железы может вызвать значительные расстройства мочеиспускания[4].
Аденома гипофиза – доброкачественная опухоль аденогипофиза. Клетки опухоли в большинстве случаев активно выделяют гормоны, из-за чего помимо симптомов, характерных для опухолевого роста, также развиваются различные эндокринные заболевания (болезнь Кушинга, гигантизм, акромегалия и т.д.[5]).
Диагностика
Методы диагностики доброкачественных опухолей довольно разнообразны и зависят от места локализации и типа опухоли. Опухоли с бессимптомным развитием чаще всего обнаруживаются случайно в ходе общего медицинского обследования. Наибольшую важность имеют методы ультразвуковой эхолокации и рентгенологического исследования, с помощью которых можно выявить опухоли, локализующиеся во внутренних органах.
Лечение
Тип лечения зависит от типа опухоли, её локализации и общего состояния больного. Наиболее эффективен метод хирургического удаления опухоли. В случае доброкачественных опухолей частота рецидивов опухоли после хирургического лечения невелика. Одной из разновидностей хирургического лечения является метод криокоагуляции, при котором ткани опухоли разрушаются под воздействием низких температур. Для лечения опухолей, развившихся вследствие нарушения гормонального баланса организма, применяют методы заместительной гормональной терапии.
См.также
Сноски
- ↑ Блохин Н.Н., Петерсон Б.Б, Клиническая онкология, М., 1979
- ↑ Сидорова И. Миома матки: (Соврем. проблемы этиологии, патогенеза, диагностики и лечения), Мед. информ. агентство, 2003
- ↑ При больших размерах миомы возможно сдавление соседних органов с нарушением их функций. После операции по удалению миомы существует относительно высокий риск ее рецидива (до 30%). Миома матки
- ↑ Склянская Е.И. Аденома простаты М. : ГЭОТАР Медицина, 1999
- ↑ Аденома гипофиза
Ссылки
ru:Опухоль
Wikimedia Foundation. 2010.
причины, симптомы и признаки, диагностика и лечение миомы матки в Москве
04 февраль 2018 5451 0Содержание статьи
Миома - это часто встречающаяся патология мышечной стенки матки. Миому нередко называют «миома доброкачественная» или «доброкачественная опухоль матки».
Обращаем ваше внимание, что данный текст готовился без поддержки нашего Экспертного совета.
До сих пор неизвестна истинная причина образования узлов в мышечной стенке детородного органа, но известны факторы, которые могут стимулировать развитие миомы.
1
Что такое миома матки доброкачественная
Миома или лейомиома, фибромиома – названия доброкачественного образования в зависимости от преобладания в опухоли соединительной или мышечной ткани, развиваются в миометрии, мышечном слое матки. Доброкачественное образование состоит из переплетающихся гладкомышечных волокон. Из-за округлой формы миомы называют узловыми образованиями, узлами. Узлы миомы бывают от нескольких миллиметров в диаметре до огромных размеров, когда вес миомы достигает нескольких килограммов. Исследования причин появления опухоли, факторов, влияющих на ее рост, продолжаются. Долгое время считалось, что причиной развития доброкачественной опухоли является гормональный дисбаланс в организме женщины, но миомы стали обнаруживать у женщин с нормальным уровнем гормонов. Считалось, что они развиваются у женщин позднего репродуктивного возраста, в предклимактерическом периоде, но миома стала всё чаще диагностироваться у молодых девушек и женщин.
Доброкачественные опухолеподобные узлы чаще обнаруживается у женщин детородного возраста, нередко у совсем молодых девушек. Доброкачественные узлы диагностируют в предклимактерическом периоде, после 40 лет, есть случаи роста после наступления менопаузы. Такие случаи связаны с гормональной перестройкой организма, нарушением баланса гормонов — это оказывает негативное влияние на детородный орган, ускоряет рост опухолеподобных узлов. Нерожавшие женщины и женщины с одним-двумя детьми вынуждены всю жизнь справляться с гормональными всплесками (менструациями) – это становится причиной развития миомы. Менструации являются повреждающим фактором для миометрия, многочисленные менструации в течение жизни вызывают соматическую мутацию клеток миометрия – развивается миома. К факторам, которые стимулируют развитие опухоли, относятся: генетическая предрасположенность, острые и хронические гинекологические заболевания, аборты, тяжелые роды, отсутствие беременностей, стресс и многие другие факторы.
В большинстве стран в прошлом основным лечением было удаление матки. Опухолеподобный узел, достигший определенных размеров, удалялся вместе с маткой, что становилось причиной развития тяжелых осложнений у женщин, перенесших экстирпацию матки. Современные врачи разрабатывают новые органосохраняющие методики лечения заболевания, сохраняя детородный орган и женское здоровье. Нередко врачи называют миому доброкачественной опухолью, в то же время такое высказывание не совсем точное. Миома – это доброкачественное образование мышечной ткани, которое очень редко переходит в злокачественное состояние, может не проявлять себя симптомами и обнаруживается случайно на осмотре у врача, а может сопровождаться болезненными менструациями, кровотечениями, быстрым ростом доброкачественного образования, быстрой утомляемостью, анемией, бесплодием. Если у вас появились такие симптомы — консультация по e-mail поможет вам получить своевременную медицинскую помощь.
2
Доброкачественная миома и беременность
Заболевание редко становится причиной бесплодия женщины. Снижается шанс на зачатие и беременность, если доброкачественный узел препятствует продвижению сперматозоидов, сдавливает маточные трубы, мешает прикреплению плодного яйца. Большое количество женщин беременеет, не подозревая, что матка поражена узлами. Небольшие опухоли редко оказывают влияние на плод во время беременности, исключение составляет множественное поражение органа. Возможность выносить беременность будет зависеть от места расположения миом, места прикрепления плодного яйца, в то же время возрастает риск преждевременного прерывания беременности.
Изменение гормонального фона во время беременности в некоторых случаях приводит к уменьшению опухоли, в большинстве случаев под действием гормонов происходит разрастание мышечной ткани. Врачи рекомендуют пройти лечение до планирования беременности. Миома матки не только создает риск осложнений во время беременности (отслоения плаценты, аномалии предлежания и положения плода, других осложнений), она может стать причиной затяжной родовой деятельности, во многих случаях становится причиной проведения кесарева сечения, послеродовых осложнений.
3
Бывает ли злокачественной опухоль миома матки
Миома редко перерождается в злокачественную опухоль, но такие случаи встречаются. Очень редко доброкачественное образование матки перерождается в саркому матки. Чаще всего опухоль саркома развивается в период постменопаузы, сопровождается кровотечениями и болью, быстрым ростом злокачественной опухоли. К факторам, способствующим развитию злокачественной опухоли матки, относятся:
- Стресс. Хронический стресс часто становится причиной развития онкологических заболеваний, так как приводит к снижению иммунитета.
- Травмы органа.
- Ожирение. Ожирение сопровождается нарушением обмена веществ, гормонального баланса.
- Вредные привычки.
- Нерациональное питание. Недостаток витаминов и микроэлементов приводит к нарушению работы многих органов, систем, снижению защитных сил организма.
- Большие физические нагрузки.
- Женщинам с опухолями матки не рекомендуется посещать сауну, баню, принимать горячую ванну.
Чтобы избежать перерождения доброкачественного узла в злокачественную опухоль, следует регулярно посещать гинеколога, пройти лечение заболеваний половой сферы, миомы.
4
Лечение доброкачественного образования - миомы
Лечение доброкачественного образования миомы состоит из нескольких методов. Каждый метод применяется в определенных случаях:
- Консервативный метод: медикаментозное лечение с помощью агонистов ГнРГ.
- Хирургические методы: гистерорезектоскопия, лапароскопическое удаление узлов, ампутация матки.
- Минимальные инвазивные процедуры: эмболизация маточных артерий.
Лечению заболевания предшествует обследование, которое помогает установить тип, расположение, размеры миомы, состояние полости матки, наличие сопутствующих заболеваний. Диагностика заболевания проходит с помощью УЗИ с трансвагинальным датчиком, МРТ, КТ, гистероскопии, пациентка направляется на исследования — анализы крови на уровень гормонов и другие. С помощью гистероскопии с большой точностью определяют локализацию опухолеподобного образования, его величину, количество. Во время проведения процедуры врач может взять на биопсию ткани опухоли. Гистероскопия позволяет определить деформацию полости органа, состояние слизистой матки. УЗИ позволяет определить наличие узлов в миометрии, деформацию контуров органа, размер доброкачественных образований, область расположения. Чтобы проконсультироваться у опытного специалиста, вам следует записаться на приём
5
Консервативное лечение миомы
Выбор метода лечения зависит от многих факторов: возраста пациентки, состояния здоровья, размера, локализации, темпов роста миомы, наличия детей. Консервативная терапия может включать в себя лечение одним гормональным препаратом или комплексом гормонов, один из методов лечения – внутриматочная спираль с гормональным содержанием. Такое лечение проводится при небольших миоматозных узлах, помогает останавливать рост доброкачественных образований. Не рекомендуется применять препарат «Дюфастон», который относится к факторам, влияющим на увеличение миом.
6
Хирургическое лечение миоматозного узла
Хирургическое лечение проводится органосохраняющими методами и радикальным методом. Органосохраняющие методы – это удаление узлов лапароскопическим и гистероскопическим доступом. Гистероскопическая миомэктомия считается наиболее оптимальным методом для удаления субмукозных миом. Органосохраняющие методики позволяют сократить сроки реабилитации после хирургического вмешательства, но имеют определенные показания для их проведения.
Радикальная операция по удалению детородного органа с большими опухолеподобными узлами проводится с помощью абдоминального доступа, во время которого травмируется передняя брюшная стенка. После такой операции часто возникают различные осложнения, период реабилитации длительный.
7
Эмболизация маточных артерий
Эмболизация маточных артерий относится к инновационным, органосохраняющим, малоинвазивным методам лечения. При проведении процедуры используют эмболы из медицинского полимера. Процедура не требует проведения общего наркоза, длительной подготовки пациентки. ЭМА сохраняет женщине детородный орган, улучшает качество жизни, практически не дает осложнений.
Во время процедуры пациентке с помощью специального катетера через бедренную артерию в кровеносные сосуды матки вводятся эмболы. Эмболы скапливаются в кровеносных сосудах опухолей и останавливают кровообращение. Опухоли начинают деградировать, уменьшаются в размерах, со временем перерождаются в соединительную ткань. Эндоваскулярный хирург наблюдает проведение процедуры на мониторе, эмболизация маточных артерий проходит под контролем современного рентген оборудования. После проведения ЭМА пациентка некоторое время находится под наблюдением врача, затем отправляется домой. На месте введения катетера остается небольшой прокол, который быстро заживает.
Эмболизация маточных артерий позволяет впоследствии успешно выносить беременность, роды проходят естественным путем. После проведения процедуры на матке не остается рубцов, эмболы спаяны соединительной тканью, лишаются способности перемещаться, не оказывают негативного влияния на организм женщины. Очень редко после ЭМА возникают рецидивы. Они определяются на УЗИ в течение первых шести месяцев после процедуры, когда обнаруживается возобновление кровоснабжения опухоли. Дополнительно проводится эмболизация маточных артерий, и миома погибает. Большую роль в эффективности проведения ЭМА играет препарат для эмболизации и опыт эндоваскулярного хирурга. Решаясь на процедуру, с ответственностью отнеситесь к выбору клиники и хирурга. Здесь вы можете выбрать высокопрофессиональные услуги и врачей, выбрать клинику лечения миомы.
Список литературы- Савицкий Г. А., Иванова Р. Д., Свечникова Ф. А. Роль локальной гипергормонемии в патогенезе темпа прироста массы опухолевых узлов при миоме матки //Акушерство и гинекология. – 1983. – Т. 4. – С. 13-16.
- Сидорова И.С. Миома матки (современные аспекты этиологии, патогенеза, классификации и профилактики). В кн.: Миома матки. Под ред. И.С. Сидоровой. М: МИА 2003; 5—66.
- Мериакри А.В. Эпидемиология и патогенез миомы матки. Сиб мед журн 1998; 2: 8—13.
Миома — что это такое? Причины, симптомы и методы лечения опухоли
Миома — часто встречающаяся проблема у женской части населения. Согласно статистике, от этого недуга страдают преимущественно женщины в возрасте от 35 до 45 лет, причем процент больных в этой возрастной категории достаточно высок (около 40%). Именно поэтому интересны вопросы о том, почему возникает миома, что это такое и какие признаки для нее характерны. Ведь чем раньше будет начата терапия, тем быстрее наступит выздоровление.
Миома — что это такое?
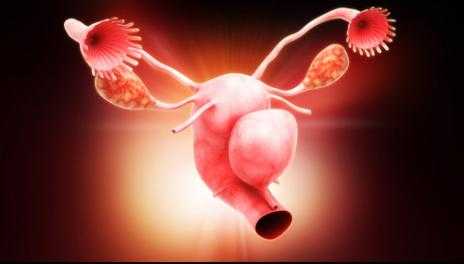
Миомой называют доброкачественную опухоль. Образуется она в мышечном слое матки, причем чаще всего из нетипичных соединительнотканных клеток. Медики выделяют три основных вида таких новообразований в зависимости от их локализации:
- интерстициальная миома - она находится в толще мышечной стенки матки;
- субмукозная опухоль - смещена вовнутрь и по мере роста выпячивается в полость матки, деформируя ее;
- субсерозное новообразование - разрастается под брюшиной.
Основные причины образования миомы
На самом деле существует несколько факторов риска, под воздействием которых может образоваться миома. Причины чаще всего связаны с гормональными расстройствами (обычно болеют женщины в период климакса, который характеризуется нестабильностью гормонального фона). И, конечно же, огромное значение имеет наследственность.
Механические воздействия на ткани матки, включая выскабливания и аборты, увеличивают риск образования опухоли. С другой стороны, не стоит игнорировать и общее состояние организма пациентки, так как ожирение, сахарный диабет, гипертония, различные заболевания эндокринной системы также могут привести к развитию миомы.
Последние исследования также показали, что у женщин старше 25 лет, ведущих нерегулярную половую жизнь, миома диагностируется намного чаще.
Какими симптомами сопровождается рост миомы?
 Узнав, почему развивается миома, что это такое и каковы ее особенности, стоит ознакомиться с основными ее признаками. Чаще всего начальные стадии протекают бессимптомно — опухоль обнаруживается во время плановых посещений гинеколога.
Узнав, почему развивается миома, что это такое и каковы ее особенности, стоит ознакомиться с основными ее признаками. Чаще всего начальные стадии протекают бессимптомно — опухоль обнаруживается во время плановых посещений гинеколога.Но по мере роста новообразования появляются нарушения менструального цикла. Нередко месячные сопровождаются слишком обильными выделениями. Наблюдаются и метроррагии — кровотечения, которые не связаны с менструациями. Постоянная потеря крови ведет к развитию железодефицитной анемии, которая, в свою очередь, сопровождается слабостью, бледностью кожи, хронической усталостью, головокружениями.
В дальнейшем появляются боли внизу живота. Если опухоль разрастается под брюшиной, возможны нарушения работы соседних органов, в частности выделительной и пищеварительной систем. Женщины с миомой больших размеров часто жалуются на постоянные запоры и проблемы с мочевым пузырем.
Следует отметить, что миома нередко становится причиной бесплодия и самопроизвольного прерывания беременности. Именно поэтому с подобными жалобами лучше сразу обратиться к гинекологу.
 Как уже упоминалось, обнаружить опухоль можно во время гинекологического осмотра. В дальнейшем проводятся дополнительные исследования, включая УЗИ, а иногда и биопсию. Только врач может грамотно объяснить, почему возникает миома, что это такое и как подобрать действительно эффективную схему лечения. На начальных стадиях достаточно гормонального лечения — женщинам назначают препараты андрогенов и некоторые гормональные контрацептивы. Консервативная терапия помогает замедлить рост опухоли. Но если миома быстро увеличивается в размерах и вызывает частые и обильные кровотечения, необходимо хирургическое вмешательство.
Как уже упоминалось, обнаружить опухоль можно во время гинекологического осмотра. В дальнейшем проводятся дополнительные исследования, включая УЗИ, а иногда и биопсию. Только врач может грамотно объяснить, почему возникает миома, что это такое и как подобрать действительно эффективную схему лечения. На начальных стадиях достаточно гормонального лечения — женщинам назначают препараты андрогенов и некоторые гормональные контрацептивы. Консервативная терапия помогает замедлить рост опухоли. Но если миома быстро увеличивается в размерах и вызывает частые и обильные кровотечения, необходимо хирургическое вмешательство.Признаки перерождения миомы в злокачественную опухоль (рак)
01 август 2018 20726 0Содержание статьи
Вопрос, который наиболее часто волнует женщин на приеме у гинеколога: «Может ли миома перерасти в рак?» Миома – это заболевание, которое диагностируется очень часто, наиболее подвержены развитию заболевания женщины старше 35 лет.
Обращаем ваше внимание, что данный текст готовился без поддержки нашего Экспертного совета.
Причинами появления доброкачественного опухолеподобного образования становятся различные факторы:
- Нарушения работы гормональных органов, заболевания эндокринной системы.
- Частые аборты, тяжелые роды с осложнениями, операции на матке, органах брюшной полости.
- Венерические заболевания, воспалительные процессы половой сферы.
- Курение, алкоголизм, наркомания.
- Гиподинамия.
- Излишек веса.
- Хронический стресс.
- Отсутствие беременности, поздние роды.
- Наследственная предрасположенность.
Доброкачественные новообразования небольшого размера часто не проявляется симптомами. О заболевании женщина узнает во время профилактического осмотра. После обнаружения узлового образования следует выполнять рекомендации врача: не загорать на солнце, отказаться от солярия, избегать банных и других тепловых процедур, гормональные препараты принимать после консультации с врачом. Соблюдение всех рекомендаций поможет избежать осложнений, быстрого роста новообразования. Узнать больше поможет консультация по e-mail.
1
Миома матки – злокачественная опухоль или нет
Миома – это перерождение клеток миометрия, которое приводит к формированию хаотического сплетения волокон гладких мышц, образуются округлые узлы. Узлы образования могут быть маленькими, одиночными или множественными, большими узлами, деформирующими детородный орган. Они могут формироваться на внешней стороне матки, расти по направлению к тканям и органам брюшной полости, формироваться внутри полости, на шейке матки. Так как развитие образования начинается из-за нарушения деления одной гладкомышечной клетки, все последующие клетки также являются подобными гладкомышечными клетками.
Основной причиной развития опухолеподобного образования считают влияние гормонов, нарушение гормонального фона. Миома – это доброкачественный опухолеподобный узел из гладкомышечных, нормальных клеток матки. Его рост вызван сбоями работы систем и органов, неправильным образом жизни, заболеваниями, травмами детородного органа. Определения: «злокачественная миома матки», «миома – это рак», «миома матки злокачественная опухоль», «саркома миомы матки» не соответствуют действительности. Миома не является онкологическим заболеванием, относится к образованиям подобным доброкачественным опухолям.
2
Виды миомы, которые могут переходить в рак
Многие женщины считают, что миома матки может перерасти в злокачественную опухоль. Так может ли миома матки перерасти в рак? Миома и рак матки могут развиваться одновременно, тело детородного органа поражает миосаркома матки. Миосаркома не имеет отношения к миоме, развивается в гладкомышечных клетках органа как самостоятельное заболевание. Миома и саркома матки – это разные новообразования. Причинами развития рака детородного органа становятся факторы, которые вызывают развитие миоматозных узлов. Значимой причиной развития рака детородного органа считается ожирение. Рак матки различают по характеру клеток эпителия – аденокарцинома шеечного канала, плоскоклеточный рак шейки, очень редко встречается саркома. Миома матки может перерасти в рак, если внутри доброкачественного образования начала развиваться раковая опухоль.
Если идет одновременное развитие опухоли злокачественной, миомы матки — симптомы появятся не сразу, заболевания на начальной стадии не проявляется выраженными признаками. Рак проявляется выраженными симптомами, когда опухоль начинает распадаться, а доброкачественное опухолеподобное образование, когда достигает больших размеров и начинает негативно влиять на окружающие ткани, расположенные рядом органы. Чтобы обращение к врачу не стало запоздалым, чтобы избежать потери детородного органа следует регулярно проходить профилактический осмотр. Если у вас есть симптомы неблагополучия в функционировании органов половой сферы, следует записаться на приём и пройти диагностическое исследование.
3
Симптомы перерождения миомы в рак
Пациентки нередко задают вопрос: «Как отличить миому от рака матки? Если обнаружена миома матки, может перерасти в злокачественную опухоль миометрий матки? Как своевременно обнаружить патологию?» Саркома матки встречается редко, чаще обнаруживается плоскоклеточный рак шейки органа, аденокарцинома шеечного канала. Отличить злокачественную опухоль от миомы можно с помощью диагностических исследований:
- Влагалищное исследование.
- Ректальное исследование.
- Цитологическое исследование или биопсия.
- Диагностическое выскабливание полости матки.
- Диагностическое выскабливание шеечного канала.
- УЗИ.
- Лимфография.
- Илеокаваграфия.
- КТ.
- МРТ.
- Лимфангиография.
В некоторых случаях саркома формируется внутри узла миомы. Когда миома переходит в рак, признаки злокачественной опухоли проявляются в следующем виде:
- Боли.
- Кровотечения.
- Обильные бели.
Эти три симптома указывают на признаки перерождения миомы в злокачественную опухоль. Бели при саркоме матки могут быть водянистыми и обильными, окрашенными кровью, слизистыми, зловонными. Зловонный запах и гнилостный характер выделений из влагалища говорит о поздних стадиях онкологического заболевания. Кровотечения становятся продолжительными и обильными, усиливается боль. Боль и кровянистые выделения появляются у молодой женщины после полового сношения или физической нагрузки, после спринцевания, осмотра врачом – это может говорить о развитии злокачественного процесса в шейке, теле матки.
Если после наступления менопаузы у женщины появились кровянистые выделения – это чаще всего указывает на развитие рака матки. Распространение эпителиальных раковых клеток нередко происходит по лимфатической системе, поэтому метастазы опухоли обнаруживают в запирательных, околошеечных, околоматочных, общих, наружных и внутренних подвздошных лимфатических узлах. Гораздо реже поражаются паховые и околоаортальные лимфоузлы. В большинстве случаев карцинома шейки матки поражает ткани влагалища. Рак тела матки распространяется медленней, чем рак шейки.
Если появились признаки развития опухоли, врач направляет пациентку на исследования, которые помогают довольно быстро определить природу заболевания. Илеокаваграфия, лимфография помогают определить степень поражения лимфатических узлов, степень метастазирования опухоли. С помощью МРТ, КТ диагностируют злокачественное новообразование, оценивают кровообращение, размеры опухоли, прорастание опухоли в соседние органы, ткани. Врач назначает биопсию новообразования, дополнительные исследования крови. После полного обследования вырабатывают план лечения, который будет зависеть от размера, стадии развития опухоли, возраста пациентки, сопутствующих заболеваний.
4
Лечение
В зависимости от стадии развития рака проводят экстирпацию детородного органа вместе с яичниками, регионарными лимфатическими узлами. В зависимости от различных факторов назначается лечение:
- Комбинированная терапия, с предоперационной лучевой подготовкой для уменьшения риска роста и распространения опухоли.
- Лучевая терапия при противопоказаниях к операции, при местном процессе.
- Проводят терапию противоопухолевыми препаратами на третьей, четвертой стадиях развития рака.
- Применяют паллиативное, симптоматическое, химиотерапевтическое лечение на четвертой стадии рака. После каждого курса лечения проводят обследование органов малого таза, берут мазки.
- При рецидивном раке детородного органа проводят удаление тела, шейки матки, параметрия, влагалища, прямой кишки, мочевого пузыря. Избежать тяжелых осложнений поможет профилактика, ранняя диагностика злокачественного заболевания.
Профилактика рака включает регулярные осмотры у врача-гинеколога, лечение заболеваний шейки, тела матки, соблюдение здорового образа жизни, отказ от вредных привычек. Женщинам и девушкам до 30 лет следует проходить осмотры у гинеколога не реже одного раза в год, женщинам старше 30 лет не реже двух раз в год. Миома не является злокачественным заболеванием, но рак может развиваться внутри доброкачественного новообразования. Чем больше скорость роста новообразования, тем выше риск развития злокачественной опухоли. Лечить миому следует на ранней стадии развития.
Один из методов – это эмболизация маточных артерий. Метод помогает быстро, безболезненно удалить доброкачественные образования. Существует ряд других методик, применение которых зависит от возраста пациентки, размера, вида, локализации опухолеподобного образования. ЭМА и другие органосохраняющие методики помогают сберечь женское здоровье, детородный орган, дать женщине шанс на рождение ребенка. При появлении признаков развития миомы обращайтесь в клиники лечения миомы, где высококвалифицированные специалисты проведут диагностику и лечение заболевания.
Список литературы- Савицкий Г. А., Иванова Р. Д., Свечникова Ф. А. Роль локальной гипергормонемии в патогенезе темпа прироста массы опухолевых узлов при миоме матки //Акушерство и гинекология. – 1983. – Т. 4. – С. 13-16.
- Сидорова И.С. Миома матки (современные аспекты этиологии, патогенеза, классификации и профилактики). В кн.: Миома матки. Под ред. И.С. Сидоровой. М: МИА 2003; 5—66.
- Мериакри А.В. Эпидемиология и патогенез миомы матки. Сиб мед журн 1998; 2: 8—13.
выбор метода, показания и противопоказания. Лечение миомы больших и маленьких размеров в Москве
24 апрель 2017 1830 0Содержание статьи
 Можно ли навсегда избавиться от миомы матки? Ответ на этот вопрос лежит в плоскости парадоксов. То есть, удалить матку и тем самым решить проблему миомы конечно можно. И это далеко не шутка. И сейчас еще существуют приверженцы такого радикального решения.
Можно ли навсегда избавиться от миомы матки? Ответ на этот вопрос лежит в плоскости парадоксов. То есть, удалить матку и тем самым решить проблему миомы конечно можно. И это далеко не шутка. И сейчас еще существуют приверженцы такого радикального решения.
И тем не менее ученые и врачи продолжают поиск методов полного излечения от миомы матки, поэтому ответить на вопрос, возможно ли полное излечение, представляется невозможным, или по крайней мере такой ответ будет неоднозначным. Рассмотрим все основные методы лечения миомы, которые применяются современной медициной.
Обращаем ваше внимание, что данный текст готовился без поддержки нашего Экспертного совета.
1
Удаление матки или гистерэктомия
Как мы писали выше, адептов теории «Нет матки, нет проблем» еще достаточно много. В основе такого радикализма лежит мнение, что любая опухоль, даже если она доброкачественная, это плохо, и ее нужно удалять. В то же время, многие практикующие врачи, часто сталкивающиеся с такими патологиями, доброкачественные опухоли рассматривают как временное явление, особенно если диагноз поставлен вовремя и есть возможность обернуть процесс вспять. Однако все еще немало врачей, которые с удовольствием применяют этот радикальный метод оправдывая его тем, что после завершения периода деторождения, матка женщине не нужна.
Чем руководствуются такие врачи, и вообще, откуда взялся перечень лишних органов, неизвестно. Но хочется отметить, что матка в этом перечне стоит на первом месте. Мы не будем говорить о том, что известно даже ребенку – в организме нет лишних органов. Матка помимо детородной функции выполняет еще и другую роль – поддерживает баланс организма в целом. Именно поэтому у женщин с удаленной маткой развивается постгистерэктомический синдром, как наглядный пример дисбаланса в организме. Жить можно и без одной почки, части кишечника или без одного легкого, но кто будет утверждать, что такое существование является полноценным?
Помимо этого, сами женщины являются препятствием для удаления матки. И что характерно, многие из них не могут четко объяснить причины такой реакции.
Если врач не информирован о новых методах лечения миомы, то это является его профессиональным недостатком, который пагубно сказывается на пациентах.
Поэтому, в любом случае врач должен ориентироваться в выборе методики лечения прежде всего на сохранение органа. Сегодня существует много методов, и новых в том числе, которые позволяют добиться значительных результатов в лечении миомы и при этом избежать потери органа.
2
Лечение миомы, выбор метода
При определении метода, как лечить миому, врач должен опираться на несколько показателей:
- Место локализации узлов.
- Их размеров.
- Возраст пациентки.
- На симптоматику.
- На планы женщины стать матерью.
- На сопутствующие заболевания.
- На финансовые возможности пациентки.
- На ее предпочтения.
3
Методы лечения миомы согласно размеру узлов
Миоматозные узлы могут быть как крохотными менее 2 см., так и огромной, до 13 см. Соответственно и симптоматика, и сопутствующие заболевания при разных размерах миоматозных узлов может быть разная, а значит и лечение должно применяться различное.
4
Лечение маленьких узлов
Чаще всего маленькие узлы обнаруживаются у молодых женщин при УЗИ-осмотрах. При этом, как показали последние исследования, чаще всего миома в начальной стадии обнаруживается у женщин, которые не принимают регулярно оральных контрацептивов. Так, согласно проведенному исследованию риск развития миомы матки снижается на 17% при пятилетнем приеме контрацептивов и до 30% при десятилетнем применении. Авторы исследования выдвинули гипотезу, что препятствует развитию миомы гестагены, входящие в состав контрацептивов. При этом количество и вид гестогенов тоже влияет на риск заболевания. Так как прогестерон, это основной гормон, отвечающий за рост миомы матки, блокировка его рецепторов посредством ОК позволяет достичь профилактического эффекта. Особенно эффективен оказался дезогестрел – входящий в состав ОК последнего поколения.
К тому же ОК действуют не только профилактически, но и еще и могут стабилизировать размер уже существующих узлов. При этом, как показывает практика, стабилизации подлежат только самые маленькие узлы до 2 см. Более крупные образования ведут себя неоднозначно – часть из них можно стабилизировать, часть нет.
Помимо стабилизации размеров небольших миоматозных узлов ОК еще и не дает развиваться зачаткам миомы матки, которые зачастую даже трудно диагностировать.
5
Лечение средних узлов
К этой категории относятся узлы от 2,5 — 4 см. Миоматозные узлы таких размеров могут проявлять клинические симптомы, такие как менометроррагия. Чаще всего для их лечения применяются медикаментозные препараты, способствующие уменьшению узлов и уменьшению симптомов.
Наиболее эффективным препаратом, применяемым для лечения миомы матки, является агонист ГнРГК. Согласно исследованиям, это препарат может уменьшить размер узлов в целом на 50-60%. Однако если узлы размером в 4см. при принятии препарата уменьшается до незначительных размеров в 2 мм., то более крупные узлы таких значений никогда не достигнут. Из этого следует, что медикаментозное лечение более крупной миомы является нецелесообразным т. к. не достигаются необходимые результаты.
Кроме того, имеет значение и расположение узлов, так при суберозном и интрамурально-субсерозном расположении возможно медикаментозное лечение и при более значительных размерах. Для центропитальных узлов целесообразно лечение при размере не более 3-3,5 см. Узлы, расположенные в подслизистой оболочке, вообще не поддаются медикаментозному лечению, а только хирургическому или эмболизации.
Следует понимать, что целью такой терапии является уменьшение до клинически незначимых размеров (менее 2 см.) миамотозных узлов и последующее их удержание в данном диапазоне. Ни в коем случае нельзя рассматривать этот метод в качестве предоперационной подготовки для уменьшения больших и огромных узлов.
Препараты, применяемые для лечения маленьких миом можно разделить на две группы:
- Это препараты непосредственно уменьшающие узлы и применяемые на первом этапе лечения к ним относятся: агонисты или антагонисты ГнРГ, антифибротики, интерфероны, блокаторы ароматазы антагонисты рецепторов прогестерона. Агонист ГнРГ наиболее часто используемый препарат.
- Второй этап медикаментозного лечения должен закрепить достигнутый результат и сохранить размеры миоматозных узлов в клинически незначимых размерах и предотвратить рецидивы. Для этого используются низко дозированные ОК. Назначаются они после первой менструации по окончании первого этапа.
6
Методы лечения больших узлов
Когда показана гистерэктомия
Сначала мы рассмотрим узлы интрамуральносубсерозные, интремуральные, и узлы с центрипетальным ростом. Напомним, что речь идет о больших узлах, более 4 см. И кроме того, следует понимать, что если у пациентки обнаружено несколько узлов различной величины, то доминантным конечно будет самый крупный узел. Следовательно, определяется метод лечения исходя из размера доминантного узла.
Большие узлы найти несложно и определяются они при простом осмотре гинеколога, так как происходит значительное увеличение матки. Как мы уже писали выше наиболее простым и в то же время наиболее частым методом лечения считалось удаление матки – гистерэктомия. Однако сейчас этот метод применяется только в редких случаях. Именно их мы и рассмотрим:
- Тяжелой степени адемантоз или аденоматозные полипы. При этом следует понимать, что если есть возможность сохранить орган, проведя курс лечения адемантоза, то пренебрегать эти шансом не стоит.
- Злокачественные опухоли эндометрии, яичников, шейки матки или предраковые состояния половых органов.
7
Как лечить миому крупных размеров без гистерэктомия
Миомэктомия
Миомэктомия показана в таких случаях:
- Нерожавшим и молодым женщины у которых миоматозные крупные узлы расположены в межмышечной или межмышечно-подбрюшной области.
- Женщинам с подбрюшинно-миоматозными узлами на тонком основании.
- Противопоказания к проведению эмболизации.
Миомэктомия это хирургический метод лечения, при котором удаляются только миоматозные узлы, при этом тело матки и ее функции сохраняются, Методы проведения операции могут быть различными – гистероскопическим, лапароскопическим и лапаротомическим. Операция требует нахождения пациентки в стационаре и проводится под наркозом. Послеоперационный период под наблюдением врача составляет 3-7 дней. Полное послеоперационное восстановление может занять от 2 до трех недель, в зависимости от сложности проводимой операции.
Основной особенностью миомэктомии является человеческий фактор. Успешность операции зависит не только от количества, размера и места локализации узлов, но и от опыта хирурга. Именно опыт специалиста зачастую является решающим.
Немаловажным является и метод проведения операции, так на пример, лапараскопический метод имеет свои преимущества:
- меньшая кровопотеря;
- отсутствие шва на передней брюшной стенке;
- минимизация образования спаек;
- быстрая реабилитация.
Однако аппарат не способен заменить руки хирурга. Консервативный метод проведения операции можно смело назвать пластической т.к. результаты зависят от опыта хирурга и его рук. Ручная работа, как мы помним, всегда ценилась выше. Кроме того, аппарат не сможет определить на ощупь зарождающиеся узелки, хороший хирург найдет их и удалит. Ручное формирование матки дает больше шансов сделать ее «идеальной». О преимуществе консервативного вмешательства свидетельствует и статистика, так рецидивы после классической операции на 30% реже чем при лапароскопической. Причина таких результатов прежде всего в том, что аппарат не может обнаружить скрытых и зарождающихся узлов, а человеческие руки могут.
Возможные осложнения после мимоэктомии
- Большие кровопотери все еще возможны во время проведения консервативной миомэктомии. Хотя современные исследования и методы позволяют как предотвратить, так и правильно оценить объем возможной потери крови и принять соответствующие меры. время. Профилактика кровопотерь после операции заключается в тщательности и скрупулезности при наложении швов.
- Реже встречается гнойно-септическое состояние. Обусловлено это большим выбором современных эффективных антибиотиков. Так что адекватная антибактериальная терапия способна свести к минимуму возможность сепсиса.
- Рецидивы после проведенной операции встречаются у 30% женщин. Для предотвращения роста новых миомотозных узлов, рекомендуется применить терапию агонистами ГнРГ с последующим переходом на ОК.
8
Эмболизация миомы матки
Этот метод взят на вооружение медиками 20 лет назад. Эмболизация нашла широкое применение при лечении опухолей, где требуется уменьшение кровоснабжения опухоли перед оперативным вмешательством. В акушерстве и гиникологии эмболизация маточных артерий начала применяться с 1979 года в качестве метода для остановки послеродовых и послеоперационных кровотечений. Впервые при миоме матки эмболизация была проведена во Франции в 1990 году, как подготовительное предоперационное средство. В ходе подготовки женщин было замечено, что у большинства пропадали
9
В каких случая противопоказана эмболизация
Метод эмболтзации показан в принципе при любых размерах узлов. Однако существует ряд противопоказаний для применения этого метода:
- Раковые или предраковые состояния половых органов.
- Почечная недостаточность в тяжелой форме.
- Васкулит.
- Аллергия на контрастное вещество.
- Воспаление органов малого таза до их полного излечения.
10
Когда эмболизация маточных артерий оправдана
Основатель метода Жак Равина опытным путем вывел, что эмболизация наиболее эффективна при размерах миоматозных узлов не более 6 см. Такие узлы уменьшаются в размере на 75%, а более крупные узлы уменьшаются не настолько значительно – в пределах 50%. Иногда и такой процент уменьшения оправдан, особенно если женщина вступает в предменопаузный период.
Эмболизация при огромных узлах, возможна, но только в случае, если пациентка настаивает на проведении операции.
Эффективен этот метод и при средних миоматозных узлах до 4 см. Такой метод может стать альтернативой гормональной терапии и даже дать более стойкий эффект и привести к полному исчезновению узлов, а не к их уменьшению. Однако стоит учитывать, что даже при достижении полного исчезновения узлов следует все-таки назначить терапию ОК.
11
Эмболизация и аденомиоз
Несмотря на то, что в некоторых источниках утверждается, что аденомиоз является противопоказанием к эмболизации, практика показывает обратное. Так как аденомиоз является частым спутником миомы матки, то отказываться от ее проведения не стоит. Наоборот, в большинстве случаев после проведения эмболизации матка не только уменьшается в размерах, но и ее структура становится однородной, у пациентки исчезают боли, нормализуется менструальный цикл.
12
ФУЗ-аблация – экспериментальный метод лечения
ФУЗ-аблация это метод воздействия на миому с помощью фокусированного ультразвука. Процесс происходит под контролем МРТ. Заключается в воздействии на ткань миомы фокусированными ультразвуковыми волнами под контролем магнитно-резонансной томографии (МРТ). Первоначально эта методика была предложена для удаления труднодоступных опухолей. Однако этот метод недостаточно технически разработан так как все еще остается риск повреждения здоровой ткани. К тому же эффект после использования этого метода краткосрочный т.к. не удается добиться полного исчезновения миомы. Тем не менее в некоторых случаях использования этого метода оправданы. Но стоит учесть, что существует и ряд противопоказаний:
- Планирование беременности.
- Наличие миом, которые располагаются на задней маточной стенке.
- Большое количество узлов – более 5.
- Большой размер узла – более 5см.
- Противопоказания к проведению МРТ.
13
Лазерная вапоризация и криомиолизация
В первом случае на миому точечно воздействуют ультразвуком, во втором холодом. Доступ к узлам происходит через лапороскопическую операцию. После физического воздействия узлы уменьшаются в размере только на поверхности. Глубоколежащие узлы и расположенные вне зоны доступа аппарата остаются без изменений. Как утверждают специалисты, у этого метода нет будущего из-за его дороговизны и мало эффективности.
14
Заключение
Мы рассмотрели все основные виды лечения миомы матки, как радикальные, так и более современные. Каждый из этих методов имеет ряд противопоказаний и преимуществ и может применятся на определенном этапе развития миомы. В тоже время, преимущества эмболизации трудно переоценить. При минимальном количестве противопоказаний, она имеет ряд значительных плюсов:
- Сохранение органа.
- Процедура проходит без общего наркоза.
- Эффективность при множественном поражении матки узлами.
- Отсутствие кровотечений после вмешательства.
- Минимальная травматичность.
- Минимальные сроки восстановления функций и реабилитации.
- Минимизация или полное избавления от симптомов в 95% случаев.
- Низкий процент рецидивов.
- Положительный косметический эффект.
По мнению многих практикующих врачей, которые уже успели оценить эффективность эмболизации, в ближайшие десять лет, проблема миомы матки может быть решена полностью.
Список литературы- Сидорова И.С. Миома матки (современные аспекты этиологии, патогенеза, классификации и профилактики). В кн.: Миома матки. Под ред. И.С. Сидоровой. М: МИА 2003; 5—66.
- Андроутопулос Г., Декавалас Г. Последние достижения в лечении миомы матки. Перевод с англ. Н. Д. Фирсовой (2018).
- Савицкий Г. А., Иванова Р. Д., Свечникова Ф. А. Роль локальной гипергормонемии в патогенезе темпа прироста массы опухолевых узлов при миоме матки //Акушерство и гинекология. – 1983. – Т. 4. – С. 13-16.
причины, симптомы, осложнения и последствия, лечение миомы в Москве
02 ноябрь 2017 2466 0Содержание статьи
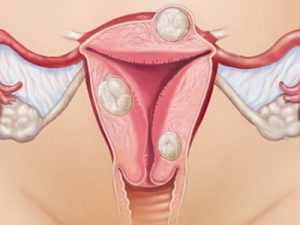 Миома матки является доброкачественным образованием, развивающимся из мышечной или соединительной ткани матки. К 35 годам данное заболевание диагностируется у 45% женщин.
Миома матки является доброкачественным образованием, развивающимся из мышечной или соединительной ткани матки. К 35 годам данное заболевание диагностируется у 45% женщин.
Обращаем ваше внимание, что данный текст готовился без поддержки нашего Экспертного совета.
Миоматозные узлы могут иметь различные размеры: от маленьких, как монетка, до больших, при которых начинает расти живот. Миома с узлом большого размера сопровождается патологическими симптомами, которые не должны остаться без внимания и стать серьезным поводом для обращения к гинекологу.
1
Классификация миомы матки большого размера
Причины развития миоматозных узлов вызывают споры среди специалистов, однако основной причиной считаются гормональные сбои, происходящие в организме. В отличие от причин возникновения заболевания, гинекологами разработана классификация опухоли по размеру или объему, данный способ классификации принят во всем мире, однако с появлением современных технологий он устарел. Так, субъективно большим узлом считается увеличение матки до 12 недель беременности, однако истинный размер матки может быть больше. Образование может иметь гигантские размеры и имитировать беременность: живот увеличивается, отсутствует менструация, а пульсация брюшной аорты ошибочно может быть принята за сердцебиение.
Новообразование развивается постепенно, на протяжении нескольких лет, после чего может достигнуть гигантского размера или прекратить увеличение. На начальном этапе сложно предсказать поведение определенного узла, поэтому его терапию не следует откладывать. Доброкачественная опухоль при своевременном обнаружении поддается лечению, так как современные средства способны сдерживать рост небольших узлов и давать более эффективный результат.
2
Большой узел в матке: общие симптомы
Пациентку, у которой имеется большой узел, могут привести к гинекологу серьезные симптомы, так как опухоль может давить на соседние органы, вызывая тем самым их дисфункцию.
Симптомы при больших узлах в матке:
- болевые ощущения в области живота, сопровождающиеся жаром, чувствительностью во время пальпации, указывают на дегенерацию миомы, например, в случае, когда узел начал отмирать из-за перекручивания ножки опухоли;
- увеличение органа проявляется в постоянном чувстве давления внизу живота, а также в увеличении его нижнего отдела. Следствием увеличенной матки является боль в области спины, учащенное мочеиспускание, запоры. Данный симптом является характерным для узлов большого размера;
- кровотечения и кровянистые выделения могут быть незначительными и продолжаться в течение нескольких лет, что приводит к развитию анемии;
- длительная и болезненная менструация зачастую наблюдается при расположении узла в подслизистом слое репродуктивного органа. Боль во время менструации также является признаком развития проблемы;
- нарушение репродуктивной функции проявляется при образованиях, выходящих в полость. Они существенно повышают риск выкидыша и усложняют зачатие.
Большие образования являются следствием того, что женщина на ранней стадии заболевания и при появлении первых симптомов не обратилась за помощью к гинекологу. Современные гинекологи при работе с пациентами выбирают наиболее щадящие методы терапии и предпринимают все возможное, чтобы сохранить орган даже при больших узлах.
Вам доступна консультация по e-mail врача-гинеколога, который развеет мифы о миоме, предложит пройти диагностику и разработает схему лечения заболевания при его обнаружении. Врач акушер-гинеколог Д.М. Лубнин специализируется на лечении миоматозных образований, в частности узлов большого размера. Большой опыт работы с пациентами позволяет Дмитрию Михайловичу достичь значительных успехов в сохранении репродуктивного здоровья пациенток.
3
Диагностика больших узлов
Диагностика миомы зачастую начинается с осмотра на кресле. Однако данный поход квалифицированные специалисты считают устаревшим, так как врач не всегда может определить незначительное увеличение размера матки. Узлы могут располагаться в полости матки, при этом женщина будет ощущать характерные симптомы, но увеличения матки может не наблюдаться.
В случаях, когда миоматозные узлы имеют большой размер, врач может при осмотре установить приблизительный размер образования. Ранее размер миомы сравнивали с увеличением матки, характерным для определенной недели беременности, в настоящее гинеколог может точно определить локализацию и размер миомы.
Современные способы диагностики миоматозных узлов:
- ультразвуковое исследование (УЗИ) позволяет гинекологу определить расположение узлов и составить схему, описать их размер. Схема расположения позволяет установить, как образование соотносится с дном, шейкой или полостью матки;
- магнитно-резонансная томография (МРТ) является более точным способом определения локализации и объема опухоли в случаях, когда матка большая. При МРТ выдаются снимки, на которых изображены миоматозные узлы, их соотношение со структурами матки;
- гидросонография является специальным ультразвуковым исследованием, особенностью которого является введение жидкости в матку. Данный метод диагностики позволяет получить информацию, на основе которой гинеколог сможет выбрать оптимальный комплекс терапевтических мероприятий;
- гистероскопия проводится достаточно редко при миоме, так как информации, полученной в ходе других исследований, достаточно для постановки диагноза.
Опытный специалист беспрепятственно диагностирует большой узел в матке с использованием неинвазивных инструментальных методов. При данном заболевании для установления причин развития миомы и определения методов решения проблемы недостаточно только сбора анамнеза и гинекологического осмотра.
4
Лечение больших миоматозных узлов
Консервативные способы не подходят для ликвидации больших узлов. Ранее подавляющему числу пациенток с данной проблемой проводились операции по удалению матки. Оперативное вмешательство является серьезным стрессом для организма, после него следует длительный период реабилитации, кроме этого, после ампутации матки женщина не сможет ощутить радость материнства.
В развитых странах для лечения заболевания более 20 лет применяется малоинвазивный и эффективный метод – эмболизация маточных артерий, безопасность которого доказана специалистами. После эмболизации женщина может успешно зачать и выносить ребенка. Период восстановления при данной процедуре минимальный, однако первые результаты отмечаются гинекологами в первые дни после операции.
Также с целью сохранения репродуктивной функции при узлах большого размера пациентке показана миомэктомия с сохранением органа. Реабилитационный период после хирургического вмешательства предполагает соблюдение пациенткой всех врачебных рекомендаций и воздержание от зачатия в течение года.
Д.М. Лубнин при выборе способа лечения больших узлов в матке советует гинекологам изучить жалобы пациентки, ее планы на беременность и схему локализации узлов, после чего принимать окончательное решение. Лечение больших узлов следует доверить врачу, имеющему опыт решения данной проблемы. Квалифицированный гинеколог с большим опытом ведения пациентов предложит пациентке несколько путей лечения миомы, среди которых они смогут выбрать наиболее подходящий в данном случае.
5
Эмболизация маточных артерий при лечении миомы
Эмболизация маточных артерий (ЭМА) является безопасной и малоинвазивной процедурой. Механизм ее проведения основан на введении через прокол артерии на бедре специальных частиц – эмболов. Данные частицы прекращают кровоток в сосудах, питающих опухоль, за счет этого миома начинает «усыхать».
Эмболизация выполняется эндоваскулярным хирургом в специально оборудованной операционной. Одним из главных инструментов хирурга при данной процедуре является ангиограф, позволяющий контролировать ход операции. Ведущим специалистом в России, выполняющим эмболизацию маточных артерий, является Б.Ю. Бобров.
Основным преимуществом данного метода лечения миом является низкая вероятность рецидива заболевания. Кроме этого, первым результатом после процедуры является нормализация симптомов. Тенденция миоматозных узлов к уменьшению наиболее выражена в первые полгода после эмболизации, однако она сохраняется и в дальнейшем. После эмболизации маточных артерий женщины способны к деторождению. Зачатие ребенка рекомендуется планировать по истечению года после вмешательства.
У Вас есть возможность записаться на приём к ведущим специалистам в области гинекологии, пройти комплексное обследование и при наличии заболевания начать незамедлительное лечение.
6
Профилактика развития больших узлов в матке
Состояние женщины при миоме матки зависит во многом от выбранного метода лечения, а также от действий пациентки. При обнаружении опухоли, прежде всего, необходимо отказаться от вредных привычек и изменить образ жизни. Данная мера поможет предотвратить развитие серьезных осложнений. Важно при развитии миоматозных узлов в матке знать о том, какие процедуры противопоказаны, так, например, массажи и согревающие манипуляции могут иметь серьезные последствия. Пациентка, у которой были определены узлы, не должна пренебрегать посещением гинеколога и выполнением его рекомендаций и схемой лечения. Успех лечения во многом зависит от действий женщины и ее эмоционального настроя.
Женщина, у которой была диагностирована миома матки с большими узлами, должна понимать, что образование не может рассосаться или исчезнуть, по мере его развития будет происходить нарастание симптомов и ухудшение состояния. При проявлении симптомов или обнаружении гинекологом данной проблемы следует обратиться в клиники лечения миомы для получения квалифицированной помощи.
Список литературы- Савицкий Г. А., Иванова Р. Д., Свечникова Ф. А. Роль локальной гипергормонемии в патогенезе темпа прироста массы опухолевых узлов при миоме матки //Акушерство и гинекология. – 1983. – Т. 4. – С. 13-16.
- Сидорова И.С. Миома матки (современные аспекты этиологии, патогенеза, классификации и профилактики). В кн.: Миома матки. Под ред. И.С. Сидоровой. М: МИА 2003; 5—66.
- Мериакри А.В. Эпидемиология и патогенез миомы матки. Сиб мед журн 1998; 2: 8—13.