Нсг с допплерометрией что это такое
Нейросонография – что это такое и для чего ее проводят? С какого возраста малышу можно делать процедуру и безопасна ли она
Оглавление
К сожалению, далеко не всегда роды проходят идеально. Примерно в 80 % случаев возникают те или иные проблемы. Они могут касаться как слабой родовой деятельности, так и обвития малыша пуповиной, затяжных родов, болезненных потуг и др. Возникшие трудности обычно устраняются без вреда для новорожденного и его мамы. Если по каким-то причинам проблемы не были устранены и существует вероятность получения ребенком повреждений или наличия у него врожденных аномалий головного мозга, проводится нейросонография (НСГ).
Что такое нейросонография?
Нейросонография головного мозга – диагностическая процедура, которая стала проводиться относительно недавно. Она позволяет изучить головной мозг новорожденного с помощью ультразвука. Проводится НСГ как по направлению неонатолога, так и с целью профилактического осмотра. Раньше такая диагностика проводилась только в самых опасных случаях. Сегодня нейросонография головного мозга у детей назначается практически повсеместно. Методика пришла на смену МРТ.
Важно! Магнитно-резонансная томография достаточно опасна для ослабленного организма младенцев и может спровоцировать ряд серьезных осложнений.
В отличие от МРТ нейросонография головного мозга новорожденных максимально безопасна. Проводиться она может в первые же минуты жизни крохи. Современная диагностика позволила существенно сократить уровень смертности новорожденных благодаря быстрому обнаружению у них патологий головного мозга.
Показания к проведению обследования
Нейросонография новорожденных проводится с целью определения состояний:
- Головного мозга
- Спинного мозга
- Сосудов
- Черепных костей
- Скальпа
- Позвоночника
Ультразвуковое исследование позволяет обнаружить:
- Кисты
- Повреждения костных тканей и дефекты мягких тканей
- Опухоли
Также во время диагностики определяются симптомы повышения внутричерепного давления, состояние нервов, выявляются различные патологии. Как правило, прохождение НСГ рекомендуют в профилактических целях.
Нейросонография ребенку может быть назначена при:
- Осложненной родовой деятельности
- Врожденных дефектах
- Генетических заболеваниях
- Переношенной беременности
- После кесарева сечения
- Применении в родах акушерских щипцов
- Использовании препаратов, стимулирующих схватки
- Недоношенности
- Внутриутробной инфекции
- Травме черепа младенца
- Реанимации новорожденного
Исследование проводится не только малышам в первые дни жизни. Нередко назначается нейросонография в месяц, в год. В некоторых случаях диагностика проводится даже взрослым пациентам. Применяемый метод исследования называют уже не «нейросонография», а «УЗИ мозга». К современному методу исследований прибегают при травмах и во время оперативных вмешательств или после их завершения.
Безопасно ли обследование?
Нейросонография мозга – исследование, которое является абсолютно безопасным. Ультразвуковая диагностика проходит безболезненно. При этом ребенок не нуждается в специальной подготовке или восстановлении после процедуры. Доказанных фактов того, что ультразвуковые исследования негативно сказываются на здоровье детей в отдаленном периоде, не существует. Благодаря этому нейросонография проводится всем малышам (даже тем, которые находятся в реанимационных кювезах).
Виды нейросонографии
Существует несколько вариантов проведения нейросонографии. Методика выполнения зависит от того, как осуществляются диагностические манипуляции.
Различают следующие виды нейросонографии:
- Через родничок. Данная процедура может проводиться только младенцам. Ее можно делать, пока не зарос родничок
- Транскраниальная. Данная процедура может проводиться детям, подросткам и даже взрослым людям. Обследование осуществляется через кости черепа. Обычно датчик устанавливается в область виска
- Транскраниально-чрезродничковая. Такое исследование отличается повышенной точностью и позволяет снизить риски диагностических ошибок. Следует понимать, что обследование данного типа обычно является самым длительным
- Обследование через дефекты кости: отверстия, трещины и др. (в том числе выполненные во время оперативных вмешательств)
Выбор в пользу того или иного вида исследования делает врач. Зависит такой выбор от возраста пациента, его индивидуальных особенностей, способов проведения диагностики и ее целей.
Особенности процедуры
Основной особенностью процедуры является то, что она может проводиться только через щели черепа. Это обусловлено тем, что ультразвуковые волны не проходят через окрепшие кости. Благодаря этому проще всего выполнять обследование новорожденных.
Нейросонография – эффективная методика, не имеющая противопоказаний.
К ее достоинствам также относят:
- Неинвазивность – отсутствие необходимости в повреждении кожи и тканей
- Высокую скорость проведения (обычно 15-20 минут)
- Точность полученных результатов
- Минимальные риски ошибок во время исследования
- Широкий перечень показаний
Нейросонография позволяет подтвердить или опровергнуть предполагаемый диагноз, скорректировать проводимое лечение, выявить скрытые патологии, которые невозможно обнаружить путем проведения других обследований. При этом методика проста в реализации и доступна для многих.
Как проводится?
Обследование проводится с использованием стандартного ультразвукового аппарата.
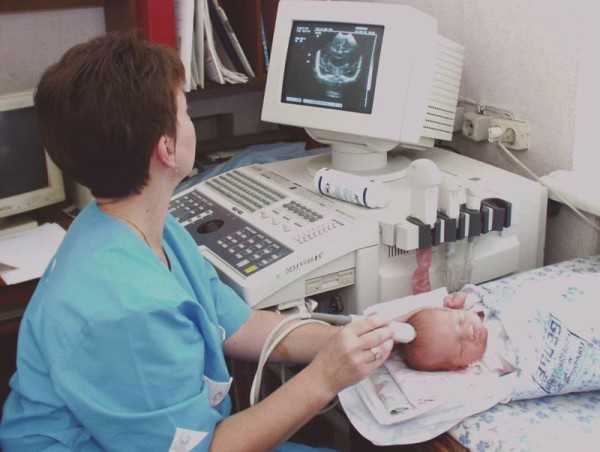
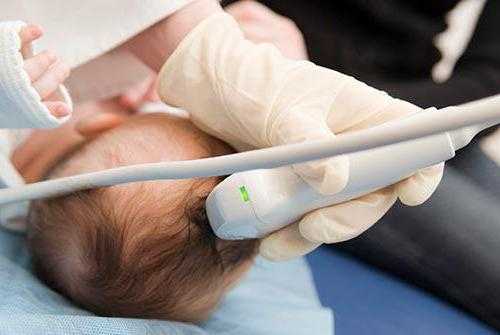
Для осуществления обследования необходимо снять с головы шапочку или другой головной убор, заколки, бантики и др. Удобнее всего держать ребенка на руках. Так малыш успокоится и не будет совершать ненужных движений во время процедуры. На область исследования врач нанесет специальный гель (он абсолютно безопасен и не вызывает аллергических реакций), обеспечивающий улучшение проводимости ультразвука. После этого специалист выполнит непосредственно диагностику. Он будет водить датчиком по голове, но эти движения не вызовут у малыша неприятных ощущений. На мониторе специалист будет видеть динамическое изображение всех внутренних структур.
По окончании обследования вы получите заключение о состоянии головного мозга и тканей. За расшифровкой полученных результатов следует обратиться к врачу, который наблюдает вашего ребенка или дал направление на нейросонографию.
Нужно ли готовиться к диагностике?
Процедура не предполагает дополнительной подготовки.
Маме или другому человеку, который пришел на обследование с малышом, следует:
- Предварительно накормить кроху. Так малыш будет максимально спокоен
- Находиться рядом с маленьким пациентом постоянно, при необходимости – развлекать его любимыми игрушками. Если ребенок будет расслаблен, исследование окажется максимально точным и достоверным
- Постараться не допускать резких движений крохи
Никаких дополнительных рекомендаций не выдается. Не нужно как-то по-особенному кормить ребенка или ограничивать его в потреблении жидкости. Исследование ничем не отличается от традиционного УЗИ.
Расшифровка показателей исследования
Расшифровывать полученные результаты исследования должен специалист. Это связано с тем, что при оценке всех показателей врач ориентируется на вес ребенка и другие его индивидуальные особенности, уже выявленные патологии и перенесенные заболевания. Следует отметить и то, что у новорожденных практически в 70 % случаев обнаруживаются некоторые отклонения в развитии головного мозга. Они не являются критичными и не говорят об опасных патологических состояниях. В течение первого же года жизни все показатели обычно приходят в норму. Это не имеет негативных последствий для здоровья крохи. Как правило, небольшие отклонения становятся поводом для регулярного наблюдения за состоянием малыша. О необходимости (если она будет выявлена) в постоянном контроле сообщит врач.
При расшифровке показателей исследования внимание уделяется таким важным параметрам, как:
- Строение мозжечка
- Строение полушарий мозга
- Наличие/отсутствие новообразований
- Патологические состояния
- Особенности внутричерепной жидкости
Нормы и отклонения показателей
В протоколе исследования врач указывает:
- Форму тканей мозга (симметричную или асимметричную). При отсутствии отклонений от нормы мозговые ткани имеют абсолютно симметричную структуру
- Визуализацию борозд и извилин мозга
- Отсутствие/наличие включений в желудочках мозга. В норме эти отделы являются однородными и абсолютно одинаковыми
- Форму намета мозжечка. В норме она является симметричной и трапециевидной
- Отсутствие/наличие жидкости в промежутке между двумя полушариями. В норме жидкости не обнаруживается, а сплетения сосудов обладают однородной структурой
Важно! Об отклонениях от нормы вам обязательно расскажет врач. Он же объяснит все результаты полученного обследования. Не пытайтесь провести самостоятельную расшифровку. Для неспециалиста все цифры и различные описания совершенно непонятны. Кроме того, существуют различия в показателях, зависящие от возраста маленького пациента.
Где проводится диагностика?
Нейросонография – диагностика, которая сегодня проводится во всех крупных перинатальных центрах. Она проводится бесплатно сразу после рождения малыша (при наличии показаний). В профилактических целях исследование осуществляется только на платной основе. Цена нейросонографии головного мозга новорожденных и других пациентов зависит от ряда факторов. Уточнить ее вы всегда можете заранее.
Важно! Платную диагностику следует проводить только в известных медицинских учреждениях, располагающих современным оборудованием. Очень важно заранее уточнить, кто осуществляет исследование. Врач должен обладать всеми необходимыми профессиональными знаниями и навыками.
Преимущества проведения диагностики в МЕДСИ
- Высокая квалификация врачей. Исследование проводится специалистом, располагающим необходимыми знаниями и навыками, в соответствии с установленным медицинским протоколом
- Отсутствие очередей. Вам не придется беспокоить и волновать малыша
- Ультразвуковые системы нового поколения. Для исследования используется аппаратура экспертного класса. Она соответствует требованиям ВОЗ в отношении точности и безопасности
- Высокая скорость и качество. Исследование проводится максимально быстро. Это позволяет устранить риски возникновения дискомфорта у малыша
- Моментальная выдача заключения. Вам не придется ждать его дополнительной обработки
- Комфортные условия. Нейросонография в Москве в наших клиниках проводится в современных кабинетах. Они удобны и для маленького пациента, и для его родителей или иных сопровождающих
Для записи на исследование достаточно позвонить по номеру +7 (495) 7-800-500. Специалист озвучит точную стоимость диагностики и расскажет о том, как она проводится в нашей клинике.
что это такое: НСГ головного мозга, взрослым, где сделать, нормы, расшифровка показателей, что показывает
Нейросонография (или ультразвуковое исследование мозга) — диагностическая процедура, которая пришла на смену магнитно-резонансной томографии.

В статье рассказывается, чем УЗИ отличается от МРТ мозга и что лучше, как и для чего проводится обследование, какие показатели являются нормой, что указывает на патологии и до какого возраста делается обследование.
Почему НСГ лучше МРТ?
Отличие между старым и новым методом обследования в том, что МРТ — далеко не безобидная процедура, она имеет множество противопоказаний. В частности его нельзя проводить, если:
- у пациента есть кардиостимуляторы, металлические импланты, брекеты, искусственный сердечный клапан;
- пациентка беременна на ранних сроках;
- есть заболевание гипофиза;
- больной страдает аллергией, сердечной недостаточностью, нарушением мозгового кровообращения.
Из-за большого количества противопоказаний врачи старались не делать МРТ без серьезных оснований, тем более детям.
В то же время, альтернативного метода диагностики патологий мозга на ранних стадиях, не существовало. Им стала нейросонография — достаточно точная и безопасная процедура.
Нейросонография – что это такое?
Для людей, далеких от медицины, нейросонография означает УЗИ головного мозга. Однако это только одно из направлений исследований, хоть и наиболее распространенное. Сам же термин «нейросонография» – общее понятие для целого комплекса ультразвуковых исследований состояния нервной системы.

Нейросонография позволяет определить состояние:
- спинного мозга;
- сосудов, снабжающих эти органы;
- скальпа;
- черепных костей;
- позвоночника.
При ультразвуковом исследовании видно:
- повреждение костных тканей;
- дефекты мягких тканей;
- состояние нервов;
- кисты и опухоли;
- симптомы повышенного внутричерепного давления и другие патологии.
В каких случаях назначают нейросонографию
Взрослым нейросонографию делают редко. УЗИ мозга проводят если:
- была травма головы или позвоночника;
- есть нарушения кровообращения;
- есть вероятность поражения центральной нервной системы;
- есть опухоли, кисты, грыжи;
- делают операцию на мозге;
- выявлены воспаления.

Показания для проведения обследования детям:
- рождение раньше срока;
- родовые и другие травмы;
- воспаление и инфекции центральной нервной системы;
- возможные невротические патологии;
- нехватка кислорода во время родов или нахождения в утробе матери.
Как проводится обследование
Нейросонография абсолютно безболезненна, каких-либо неприятных ощущений не вызывает.
Готовиться к ней специально, нет необходимости: питание, сон и режим дня перед процедурой — обычный, какие-либо дополнительные препараты не назначаются.
Рекомендация для мам! Перед УЗИ желательно покормить ребенка, чтобы он вел себя максимально спокойно. Скрининг можно делать во время сна малыша.
Сама процедура ничем не отличается от привычного УЗИ. На голову наносится проводящий гель, на исследуемый участок врач устанавливает датчик ультразвуковой аппаратуры, а на экран выводится изображение. Время обследования занимает 10-20 минут.
Медики проводят нейросонографию четырех видов:
- Чрезродничковая. Эта процедура доступна только младенцам — пока не зарос родничок;
- Транскраниальная. Этот метод доступен взрослым пациентам, обследование проводится через кости черепа, обычно в зоне виска;
- Транскраниально-чрезродничковая. Смешанная форма повышает точность исследования и уменьшает вероятность ошибки, но она дороже и занимает больше времени.
- Ультразвуковое исследование через дефекты кости (проломы, трещины или отверстия, сделанные во время операций).
До какого возраста делается диагностика?
Особенность этого исследования заключается в том, что его можно провести только через отверстия в костях черепа, поскольку ультразвук не проходит через них. Именно поэтому оно популярно для диагностики детей в раннем возрасте, так как НСГ делается пока не зарос большой родничок. В более позднем возрасте нейросонографию называют узи головного мозга.
Что показывает: расшифровка, таблица норм
При отсутствии патологий:
- структуры головного мозга симметричные;
- желудочки не расширены;
- желудочки имеют четкие и ровные границы;
- оболочки мозга не должны быть изменены;
- объемные образования в тканях отсутствуют.
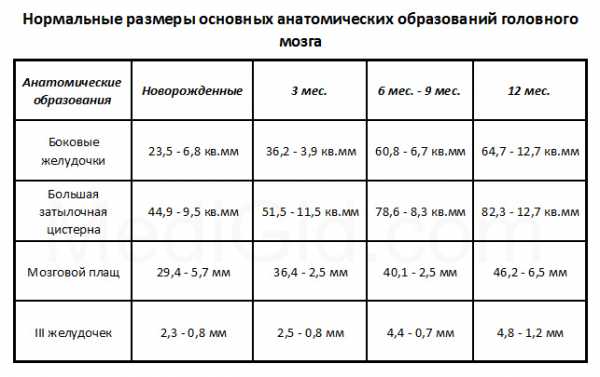
В таблице представлены цифровые показатели нормы, которые зависят от возраста обследуемого:
Что должно насторожить:
- асимметрия структур;
- сглаженные извилины и борозды;
- эхогенность желудочков головного мозга (в норме они анэхогенны), их неоднородность и несимметричность;
- жидкость в пространстве между полушариями мозга;
- кисты, опухоли, размягчения вещества мозга.
Внимание! В любом случае, расшифровку результатов обследования делает только врач. Не стоит самостоятельно устанавливать диагноз.
Полезное видео
Видео о том, когда и почему делают нейросонографию детям до года:
Где сделать?
Первую нейросонографию возможно сделать в роддоме, при назначении врача. В дальнейшем диагностику можно пройти в любой клинике (как в частной, так и государственной), оборудованной узи-кабинетом.
Заключение
Нейросонография — безболезненная процедура, не требующая специальной подготовки, которая на ранней стадии позволяет выявить возможные проблемы с мозгом у детей и взрослых. С учетом того, что в последние годы участились преждевременные роды и родовые подвывихи, не паникуйте, если вашему малышу назначили это обследование. НСГ головного мозга проводится, прежде всего, с целью диагностики и исключения патологий. К тому же оно абсолютно безвредно даже для новорожденного ребенка.
Нейросонография новорожденных нормы 1 месяц, расшифровка
Ультразвуковая диагностика применяется в различных областях медицины. Не исключением является и педиатрия. Новорожденным с целью выявления патологий головного мозга назначается нейросонография. У этого метода исследования масса преимуществ – высокая информативность, отсутствие лучевой нагрузки, неинвазивность, возможность проведения многократных обследований.
Нейросонография: что это такое
НСГ – ультразвуковая методика изучения головного мозга грудного или новорожденного ребенка. В данный момент она считается важной составляющей традиционного обследования в неонатологии. Нейросонография позволяет врачам обнаружить различные патологии:
- врожденные пороки;
- нарушение строения органа при инфекционно-воспалительных болезнях;
- кровоизлияния;
- ишемические поражения.
Для обследования новорожденного в 1-й месяц жизни могут применяться портативные сканеры. При их отсутствии используется стационарный прибор. В таких случаях дети проходят обследование в кабинете УЗИ (перед сканированием осуществляется специальная санитарная обработка помещения и сканера).
Портативные сканеры
Показания к проведению НСГ
Нейросонография у новорожденных проводится в роддомах. Исследование назначается при наличии следующих показаний:
- Недоношенность. Этот термин используют для обозначения состояния плода, появившегося на свет до окончания нормального периода внутриутробного развития. Родившийся ребенок считается недоношенным, если срок гестации (период, длящийся от первого дня последней менструации до родов) составляет менее 36 недель.
- Низкие результаты оценки состояния новорожденного. Она проводится по шкале Апгар на 1-5 минуте жизни. В пределах нормы этот показатель должен быть равен 7 баллам. НСГ проводится в тех случаях, когда ребенок через 5 минут после рождения получает менее 7 баллов.
- Маленькая масса тела. У новорожденных этот показатель может в пределах нормы составлять от 3 до 3,5 кг. Допускаются небольшие отклонения. Масса тела, не превышающая 2800 г, указывает на возможное наличие серьезных патологий. При таком значении показателя проводится НСГ.
Показанием к исследованию также выступает наличие в анамнезе хронической внутриутробной гипоксии, инфекционных болезней у родившегося ребенка и его матери, асфиксии, произошедшей во время родов. Нейросонография необходима и при наличии клинических признаков нарушения работы центральной нервной системы (постоянные вздрагивания, тремор конечностей и подбородка, снижение двигательной активности), множественных стигм дисэмбриогенеза (небольшие отклонения в анатомическом строении каких-либо органов).
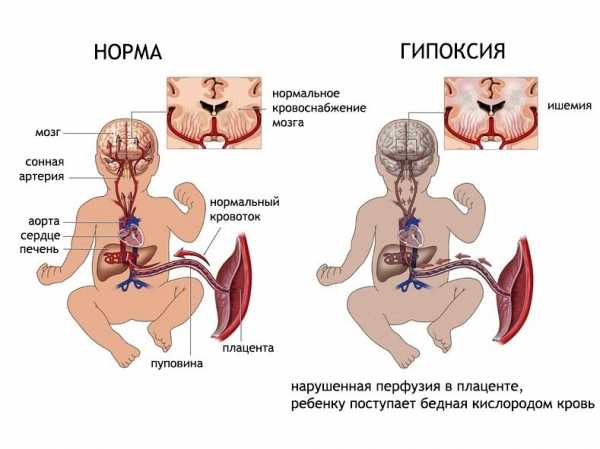
Нейросонография головного мозга
После выписки из родильного дома НСГ назначается детям в 1-й месяц жизни. Исследование проводится в детской поликлинике. После 1-го месяца жизни нейросонография у детей выполняется по тем же показаниям, что и у новорожденных (недоношенность, маленькая масса тела при рождении, наличие признаков поражения ЦНС и множественных стигм дисэмбриогенеза). Повторные обследования назначаются при наличии показаний и для оценки результативности лечения.
Подготовка к обследованию
В некоторых случаях к ультразвуковому исследованию нужно специально готовиться. К нейросонографии это не относится. Анестезии или специальной медикаментозной подготовки перед проведением НСГ не требуется. Единственная рекомендация родителям – перед осмотром покормить ребенка (сытый малыш будет спать).
Противопоказаний к выполнению обследования нет. Нейросонография может проводиться даже у тех малышей, у которых общее состояние оценивается как тяжелое. Если ребенок находится в реанимации или палате интенсивной терапии, то сканирование делают в кувезе (особое приспособление, в которое помещают больного или недоношенного ребенка).
Проведение нейросонографии
Исследование выполняется с использованием векторного или стандартного конвексного датчика. Его частота составляет около 6 МГц (при выполнении сканирования органа у новорожденных) или около 2 МГц (при проведении нейросонографии у старших грудничков).
Специалисты фиксируют датчик в области большого родничка и делают несколько сканов. Если датчик располагают по коронарному шву, то тогда получают сечения во фронтальной плоскости, называемой также коронарной. В ней изучается головной мозг. Последовательно осматриваются его структуры, начиная от лобных и заканчивая затылочными долями.
Проведение нейросонографии
При повороте датчика на 90 градусов получают сечения в парасагиттальных и сагиттальной плоскостях. В первых сканах оцениваются перивентрикулярные области и подкорковые ядра, проводятся измерения фрагментов боковых желудочков, визуализируются сосудистые сплетения. В сагиттальном скане определяется проходимость ликворных путей. После обследования выполняется расшифровка результатов.
Может использоваться аксиальная плоскость (обследование осуществляется через височную кость). Однако такое сканирование выполняется крайне редко. Нейросонография новорожденных через данную плоскость иногда назначается после закрытия родничка (в возрасте 9-12 месяцев и старше).
Результаты НСГ в норме и при патологиях
1. Нормальная эхографическая картина мозга
На изображении, полученном в результате нейросонографии, просматриваются анатомические структуры органа. Все костные образования гиперэхогенны. Паренхиме органа присуща средняя эхогенность. В коронарной плоскости просматривается межполушарная щель. На эхограмме она имеет вид гиперэхогенной линейной структуры, имеющей мелкие бороздки. Их количество и степень выраженности зависит от срока гестации.
В любом гестационном возрасте у детей во время нейросонографии обнаруживается мозолистое тело – сплетение нервных волокон, которое соединяет левое и правое полушария. При сканировании осуществляется оценка таких показателей, как размеры, четкость структуры. Нормы мозолистого тела: длина около 35-50 мм, толщина в области ствола равна 3-5 мм.
Мозолистое тело
В головном мозге имеются полости, заполненные спинномозговой жидкостью. Их называют желудочками. На эхограмме они выявляются в виде анэхогенных структур. Во время НСГ также оцениваются цистерны мозга (пространства между мозговыми оболочками). Важную роль играет состояние большой цистерны. На ее строении часто отражаются аномалии развития задней черепной ямки.
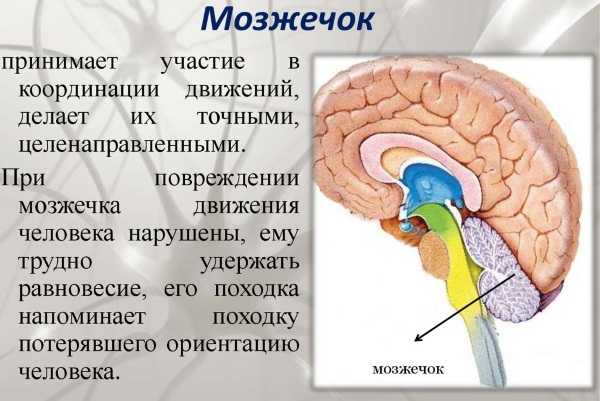
Важный отдел головного мозга – это мозжечок. Его функция заключается в координации движений, регуляции равновесия, мышечного тонуса. Мозжечок включает в себя правое и левое полушария. Их соединяет «червь» – непарная структура. На эхограмме полушария мозжечка в 1-й месяц жизни выглядят как гипоэхогенные структуры, местом расположения которых служит задняя черепная ямка. «Червь» является гиперэхогенным.
Нормальная эхографическая картина мозга
2. Эхографическая картина у недоношенных детей
Строение органа у ребенка находится в зависимости от гестационного возраста. У глубоко недоношенных детей на эхограммах визуализируется широкое субарахноидальное пространство. Оно становится меньше по мере созревания теменных и лобных долей головного мозга.
Вокруг боковых желудочков может выявляться «физиологический ореол» с повышенной эхогенностью. Он наблюдается у недоношенных детей. Эхогенность ореола иногда сравнима с эхогенностью сосудистого сплетения (или превышает ее). В подобных случаях у специалистов возникает подозрение на ишемическое поражение. Возможно развитие перивентрикулярных псевдокист.
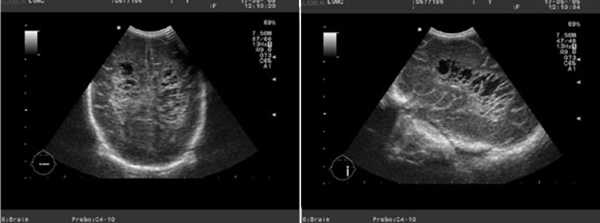
Нейросонограмма недоношенного новорожденного с кистозным образованием
Особенностью эхограммы, сделанной при нейросонографии у недоношенных малышей, является наличие полости Верге и полости прозрачной перегородки. Они в 1-й месяц жизни определяются в виде анэхогенных структур. Закрываться полость Верге начинает после 24-25 недель беременности. Полость прозрачной перегородки становится меньше по мере взросления ребенка. После 3 месяцев она перестает визуализироваться у большинства детей.
Патологии головного мозга
Появление патологических изменений в органе зачастую обусловлено болезнями инфекционно-воспалительного характера. Специалисты различают внутриутробные инфекции (например, герпетическая, токсоплазмозная, цитомегаловирусная) и нейроинфекции постнатального периода (бактериальные, вирусные менингиты).
Конкретных ультразвуковых признаков, отличающих инфекционные процессы, не существует. Инфекционно-воспалительные болезни вызывают похожие морфологические нарушения.
Расшифровка эхограммы осуществляется по следующим признакам:
- некроз паренхимы головного мозга;
- воспалительная инфильтрация менингиальной оболочки;
- появление кальцификатов, порэнцефалических и субэпендимальных кист;
- расширение желудочков, субарахноидального пространства.
Нейросонография позволяет обнаружить аномалии развития мозга у новорожденного:
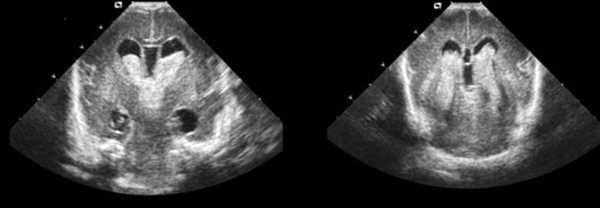
- Врожденную гидроцефалию. Расшифровка этого термина обозначает избыточное скопление ликвора в полости черепа. Если в ходе НСГ выявляются расширенные желудочки головного мозга, то это значит, что у ребенка имеется обструктивная форма гидроцефалии. Для сообщающейся разновидности патологии характерно расширение не только желудочков, но и субарахноидального пространства, цистерн мозга.
- Голопрозэнцефалию. Расшифровка данного диагноза – неразделение переднего мозга на полушария. Выделяют 3 формы голопрозэнцефалии. При алобарной разновидности головной мозг имеет вид единой полости. Семилобарная форма характеризуется наличием рудимента, заменяющего затылочные доли. При нейросонографии визуализируется один желудочек. Обонятельных луковиц и мозолистого тела нет. При лобарной форме, считающейся наиболее легкой, возможна частичная агенезия мозолистого тела.
- Порэнцефалию. При этом пороке в средних отделах полушарий большого мозга присутствуют полости (истинные кисты). Они сообщаются с желудочками и субарахноидальным пространством. При обследовании эти кисты обнаруживаются в виде округлых образований, имеющих четкую стенку.
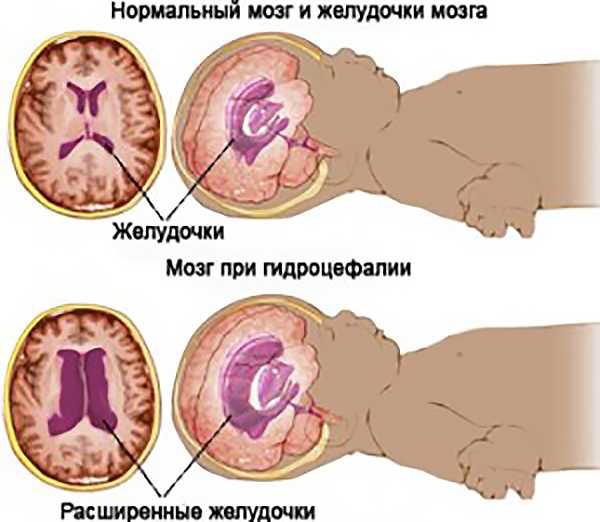
Желудочки нормального мозга и при гидроцефалии
Во время проведения НСГ иногда выявляются опухоли. В основном они располагаются по средней линии (в третьем желудочке, в чреве мозжечка, шишковидной железе). Из-за новообразований наблюдается асимметрия желудочков головного мозга, возникают кальцификаты, кровоизлияния, кистозные повреждения. Именно по этим последствиям удается диагностировать опухоли при проведении НСГ в 1-й месяц жизни. Однако определить их вид с помощью этого метода исследования невозможно.
Значительное место среди всех патологий занимают геморрагические изменения. Одно из таких поражений головного мозга – это субарахноидальное кровоизлияние. Чаще всего оно наблюдается у недоношенных детей из-за перенесенной нехватки кислорода. Для субарахноидального кровоизлияния характерна следующая эхографическая картина:
- повышение эхогенности рисунка борозд и извилин на конвекситальной поверхности головного мозга;
- наличие гиперэхогенного участка с нечеткими контурами (кровь).
В заключение стоит отметить, что нейросонография – высокоинформативный метод диагностики. Благодаря НСГ у новорожденного или грудного ребенка можно обнаружить патологии головного мозга или оценить результативность проводимого лечения. Обследование абсолютно безопасно для малыша. Оно может проводиться многократно. Болезненных ощущений у малыша при проведении НСГ не возникает.
показания для проведения процедуры, расшифровка. Нейросонография :: SYL.ru
Ультразвуковое исследование на сегодняшний день достигло максимальной популярности; с его помощью диагностируется множество заболеваний внутренних органов. Но визуализацией внутренних органов возможности УЗИ не ограничиваются. Этот вид обследования может применяться и для изучения структуры головного мозга новорожденного ребенка и дает широкие возможности для максимально ранней диагностики некоторых патологических состояний, а значит, и их скорейшей коррекции.

Что такое нейросонография?
Возможности диагностики различных патологических состояний все расширяются. На сегодняшний день при диспансеризации практически каждому малышу назначается нейросонография (НСГ). Что это за обследование? На какие вопросы может ответить врач, проведя эту диагностическую процедуру?
Несомненным достоинством данной диагностической методики является абсолютная ее безопасность для маленького пациента. НСГ (нейросонография) головного мозга новорожденных - это довольно удобное и информативное обследование головного мозга детей первых месяцев жизни, которое осуществляется при помощи ультразвука.
Зачем делают нейросонографию?
Ультразвуковое исследование необходимо для выявления в раннем возрасте структурных изменений органов, расположенных в черепной коробке. Своевременная диагностика многих патологических состояний существенно расширяет возможности для их скорейшей коррекции при минимальных последствиях для маленького пациента.
Преимущества нейросонографии
- Для проведения данного обследования не требуется никакой специальной подготовки.
- Обследование нетравматично и абсолютно безопасно для ребенка. В случае необходимости повторного обследования процедуру можно осуществлять неограниченное количество раз, так как ни на общее состояние, ни на самочувствие маленького пациента процедура не влияет.
- Манипуляция не требует неподвижности; обследовать можно как спящего, так и бодрствующего ребенка.
- В случае нахождения ребенка в стационаре, УЗИ головы новорожденного можно проводить без отрыва от основных терапевтических мероприятий (например, в реанимационной палате).
Условия для нейросонографии
Сформировавшаяся костная ткань ультразвуковые волны не пропускает, поэтому исследовать при помощи этого метода мозг взрослого человека не представляется возможным.
Исследование головного мозга с помощью ультразвука у детей в возрасте менее одного года становится реальным благодаря некоторым анатомическим особенностям черепа ребенка, не достигшего годовалого возраста. Природа словно бы позаботилась о том, чтобы на протяжении первого года жизни младенца была возможность диагностировать и вовремя откорректировать ряд нарушений, оставив врачам "лазейки" в виде родничков.
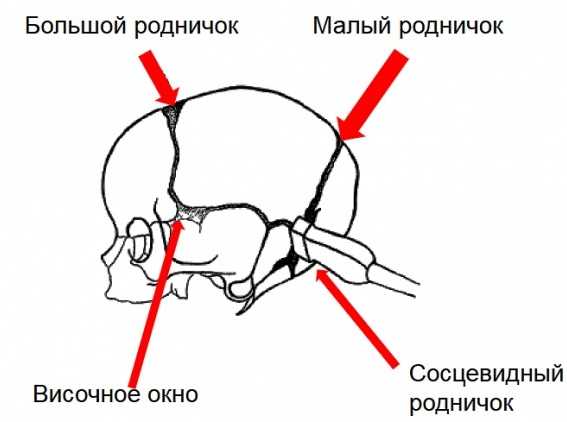
Особенности, позволяющие "заглянуть" внутрь черепа ребенка
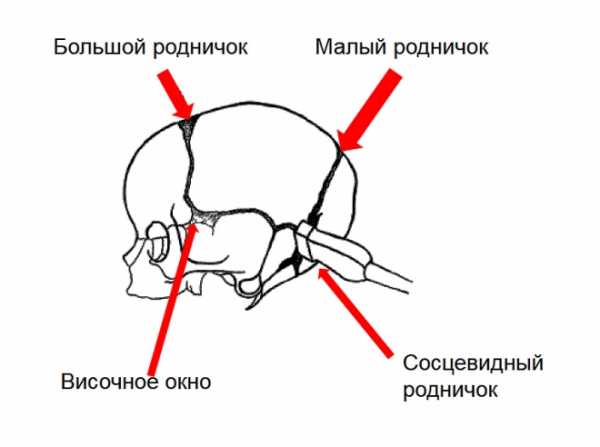
- Большой (передний) родничок - это передний участок теменной области.
- Чешуя височной кости в этом возрасте имеет минимальную толщину, что позволяет ультразвуку проходить и через эту структуру, давая возможность более подробного обследования новорожденных детей.
- Передне-боковой родничок располагается в височной области, спереди от ушной раковины.
- Задне-боковой родничок, расположенный сзади от ушной раковины.
Боковые роднички имеют место в основном у недоношенных новорожденных детей. У доношенных же малышей боковые желудочки покрыты тонким слоем костной ткани, толщина которой позволяет свободно проходить ультразвуку.
Кому показано проведение нейросонографии?
- Новорожденные младенцы, чье состояние требует интенсивной терапии или реанимационных мероприятий.
- Малыши, родившиеся недоношенными.
- Дети, появившиеся на свет с подозрением на развитие внутриутробной инфекции.
- Новорожденные, подвергшиеся гипоксии во время внутриутробного периода или во время родов.
- Дети, у которых диагностирована или подозревается родовая травма.
- НСГ головного мозга новорожденных проводится во всех случаях, когда были применены травматичные акушерские пособия.
- В обязательном порядке обследуются крупные новорожденные, а также, напротив, имеющие при рождении недостаточную массу тела.
- Малыши, у которых при осмотре выявляется какая-либо неврологическая симптоматика.
- Дети, у которых выявляется необычное строение лицевого отдела черепа, нетипичная форма головы, нарушения или аномалии строения органов и систем.
- Обычно ультразвуковое обследование головного мозга хотя бы один раз рекомендуется сделать каждому ребенку - в роддоме или в месячном возрасте - для исключения патологических изменений, которые могут проявиться много позже.
Ход исследования
В ходе данного исследования, помимо переднего родничка, в качестве дополнительного доступа для обзора используются височные области, а также боковые роднички. Кроме этого, при необходимости может быть использовано и большое затылочное отверстие (доступ осуществляется при максимальном наклоне головки малыша вперед).
Длительность манипуляции невелика - около 10 минут. В течение этого периода времени ребенок лежит на кушетке, а мама или медицинский работник удерживают его головку в неподвижном состоянии.
Нанеся на роднички специальный гель, врач прикладывает к нужным участкам датчик, и, наблюдая за динамически изменяющимся изображением на дисплее прибора, регистрирует необходимые параметры.
Гель после завершения процедуры удаляется с кожи обыкновенной салфеткой. Поскольку он является совершенно нейтральным, никаких нежелательных явлений на коже ребенка не вызывает.
Возможности методики
О чем можно судить по результатам НСГ головного мозга новорожденных? Никаких функциональных расстройств данная манипуляция выявить не поможет. Ультразвуковое исследование головного мозга распознает лишь структурные изменения различных отделов головного мозга. На основании полученных в результате данной манипуляции данных врач может заподозрить ту или иную патологию, диагностировать пороки развития головного мозга. Часть из них может вообще никак не проявиться на протяжении всей жизни. Однако все выявленные патологии строения мозга подлежат обязательному наблюдению у специалиста.
Однако при ряде заболеваний, проявляющихся выраженными нарушениями гормонального, генетического, биохимического характера, структурных аномалий головного мозга не отмечается. В диагностике подобных патологий НСГ головного мозга новорожденных не поможет.
Какие аномалии может выявить нейросонография?
- Кисты сосудистых сплетений. Образование этих пузырьков с жидкостью вовсе не говорит о наличии каких-либо патологий и не вызывает патологической симптоматики. Возникновение кист на определенном этапе онтогенеза и их исчезновение в дальнейшем считается нормой. Образование кист в сосудистых сплетениях может быть и последствием кровоизлияния в сосудистое сплетение, но и в этом случае скурпулезного наблюдения или серьезного вмешательства не требуют.
- Субэпендимальные кисты. Это полости, заполненные жидкостью, располагающиеся в области мозговых желудочков. Образуются такие кисты в результате перенесенного кровоизлияния (внутриутробно или уже после рождения) с локализацией в данной области, а также вследствие ишемии. Эти образования обычно никак себя не проявляют и склонны со временем исчезать самостоятельно. Однако их рекомендуется наблюдать, так как причиной их является патология кровоснабжения.
- Арахноидальные кисты. Нередкая находка при НСГ головного мозга новорожденных. Они представляют собой аномалию развития паутинной оболочки головного мозга. Местоположение, форма и размеры таких кист могут быть самыми разнообразными. Эти образования требуют обязательного наблюдения врача-невролога и контроля с помощью ультразвуковых исследований. Арахноидальные кисты со временем не исчезают.
- Внутричерепная гипертензия. Подозрение на эту патологию - одно из самых частых показаний к проведению УЗИ головы новорожденного. Причиной развития такого состояния может быть любой внутричерепной объемный процесс, представленный различного характера опухолями (довольно редкое явление у новорожденных детей), крупного размера кистами или гематомами. Однако основную часть случаев гипертензионного синдрома у новорожденных представляют случаи избытка ликвора в желудочках головного мозга. Ряд причин, таких как воспалительные процессы, пороки развития или перенесенные ранее кровоизлияния, вызывают резкое нарастание объема ликвора и расширение ликворных пространств. Такое состояние принято называть гидроцефалией. В случае если нейросонография выявляет гидроцефалию, обследование необходимо повторить через месяц, после чего надлежит проконсультироваться с врачом-неврологом. Обнаруженная при НСГ гидроцефалия совсем не всегда проявляет себя какими-либо симптомами; и наоборот: клинически проявляющееся расширение ликворных пространств может не иметь ультразвуковых подтверждений.
- Внутрижелудочковые кровоизлияния. Это геморрагии, локализующиеся в желудочках головного мозга; такое состояние характерно для малышей, родившихся недоношенными, особенно - до срока 34 недели беременности. По точности диагностирования этой патологии нейросонография существенно превосходит компьютерную томографию. Именно поэтому недоношенность является показанием для обязательного проведения нейросонографии.
- Паренхиматозное кровоизлияние. В большинстве случаев возникает в первые сутки жизни новорожденного, однако может развиваться и внутриутробно. Данное патологическое состояние является одним из последствий воспалительного процесса в головном мозге, а кроме того, развивается при родовых травмах, при нарушениях в системе свертывания крови (нередко сопровождает гемолитическую болезнь новорожденных в тяжелой форме), при выраженной острой гипоксии. В дальнейшем данное состояние способно вызвать серьезные нарушения и требует адекватного лечения, особенно на первом году жизни ребенка.
- Геморрагии с локализацией в области мозговых оболочек. К этой группе кровоизлияний относятся субарахноидальное, эпидуральное и субдуральное. Субарахноидальное кровоизлияние является наиболее распространенной находкой. Однако с достаточной достоверностью возможно диагностировать лишь крупные геморрагии. Небольшие субарахноидальные кровоизлияния могут рассасываться без последствий, не вызывая изменений общего состояния ребенка. Субдуральные и эпидуральные внутричерепные геморрагии являются последствиями серьезных родовых травм.
- Ишемические поражения головного мозга, различимы при НСГ. Что это за состояния? Данное отклонение является следствием гипоксии новорожденного, и степень его тяжести прямо пропорциональна выраженности перенесенной гипоксии. Нейросонография, проведенная в первые дни жизни, не дает ответа на вопрос об исходе поражения. Поэтому для уточнения прогноза необходимо повторить ультразвуковое обследование головного мозга по достижении возраста 1-2 месяца. К счастью, такое повторное обследование зачастую патологических очагов не выявляет. Однако встречается и гибель целых участков нервной ткани с образованием очагов размягчения.
- Пороки развития головного мозга. Это еще одна группа нарушений, которые визуализируются при помощи нейросонографии. Некоторые из таких нарушений могут не проявлять себя на протяжении всей жизни человека. Однако все такие нарушения подлежат наблюдениюу невролога.
Как расшифровывается нейросонография?
Норма - это симметрия рисунка мозговых желудочков и отсутствие их расширения; четкость контуров всех структур головного мозга, отсутствие новообразований. В случае регистрации очень больших отклонений от нормы настоятельно рекомендуется повторить обследование с целью исключить технический сбой УЗИ-аппарата, а также человеческий фактор при проведении НСГ. Расшифровка осуществляется врачом функциональной диагностики; причем отклонения в пределах нескольких миллиметров, указанные в протоколе обследования головного мозга, могут оказаться результатами погрешности измерений.
Есть ли противопоказания к проведению нейросонографии?

Ультразвуковое обследование головного мозга - это совершенно нетравматичный способ диагностики, никак не влияющий на общее состояние ребенка и не изменяющий его самочувствия. Поэтому противопоказаний для проведения этой процедуры не выделяется.
Сделать нейросонографию в Москве
Нейросонографией называют УЗИ головного мозга у новорожденных – важное исследование, которое дает возможность получить полную информацию по состоянию структур внутри черепной коробки. Метод является обязательным, поскольку позволяет выявлять практически любые врожденные дефекты развития.
Когда необходимо сделать нейросонографию
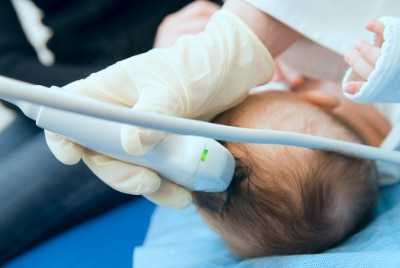 Процедура назначается всем без исключения новорожденным. Однако есть категория детей, для которых НСГ — важное для здоровья и даже жизни исследование. К ним относятся:
Процедура назначается всем без исключения новорожденным. Однако есть категория детей, для которых НСГ — важное для здоровья и даже жизни исследование. К ним относятся:
- недоношенные;
- родившиеся с малым весом;
- дети с аномалиями строения черепа;
- с подозрением на инфицирование, возникшего внутри утробы;
- перенесшие гипоксию;
- с родовой травмой;
- с симптомами, указывающими на наличие неврологических заболеваний;
- с патологиями в других органах и системах.
В случае необходимости врач назначает нейросонографию грудничку несколько раз. Промежутки между процедурами, как правило, составляют от 1 до 2 месяцев. Подобное решение принимается для обеспечения возможности отслеживания динамики изменений.
Подготовка к УЗИ головного мозга у ребенка
НСГ относится к категории простых процедур, не требующих какой-либо подготовки. Нет необходимости в соблюдении особого режима питания. Более того, перед исследованием лучше покормить малыша в целях минимизации дискомфорта, ведь чувство голода может вызвать у него беспокойство и осложнить проведение нейросонографии.
Где сделать нейросонографию в Москве
Мы рекомендуем обратиться в наш современный медицинский центр. В «ГД-Медицина» есть все необходимое для проведения УЗИ головного мозга у новорожденных – кабинеты с высокотехнологичным оборудованием, в которых созданы комфортные условия для проведения процедуры и квалифицированные опытные врачи, ведущие активную медицинскую практику.
Наши специалисты выполнят НСГ качественно, с соблюдением всех правил и норм, после чего выдадут заключение, которое Вы сможете предоставить врачу для изучения и получения дальнейших консультаций по состоянию головного мозга ребенка. В случае выявления отклонений будет предпринято все возможное для изменения ситуации в лучшую сторону.
Рекомендуем прямо сейчас записаться на прием в нашу клинику. Для этого свяжитесь с нашими операторами либо отправьте заявку через сайт. Контактные данные указаны вверху страницы.
Прайс кабинета ультразвуковой диагностики
| УЛЬТРАЗВУКОВАЯ ДИАГНОСТИКА | |
|---|---|
| Комплексная диагностика | |
| УЗИ скрининг детей до года (ОБП, мочевыделительная система, нейросонография (НСГ), тазобедренные суставы (ТБС)) | 4500 |
| Комплесное УЗИ скрининг детей до года (ОБП, мочевыделительная система, нейросонография (НСГ), тазобедренные суставы, эхокардиография) | 5500 |
| Комплесное УЗИ (ОБП, мочевыделительная система, щитовидная железа) | 3700 |
| Комплексное УЗИ (ОБП, мочевыделительная система) | 3000 |
| УЗИ органов брюшной полости | |
| УЗИ печени | 1000 |
| УЗИ сократительной функции желчного пузыря с желчегонным завтраком | 1500 |
| УЗИ поджелудочной железы | 1000 |
| УЗИ поджелудочной железы с цветовым допплеровским картированием (ЦДК) | 1250 |
| УЗИ селезенки | 1000 |
| УЗИ селезенки с цветовым допплеровским картированием (ЦДК) | 1250 |
| Комплексное (печень, желчный пузырь, поджелудочная железа, селезенка) | 2000 |
| УЗИ мочевыделительной системы | |
| УЗИ почек | 1000 |
| УЗИ почек с цветовым допплеровским картированием (ЦДК) | 1500 |
| УЗИ почек и надпочечников | 1300 |
| УЗИ надпочечников | 1000 |
| УЗИ мочевого пузыря | 900 |
| УЗИ мочевого пузыря с определением остаточной мочи | 1300 |
| УЗИ комплексное (почки, мочеточники, мочевой пузырь) | 2000 |
| Маммологическое обследование | |
| УЗИ молочных желез и регионарных лимфоузлов | 1500 |
| УЗИ щитовидной железы | |
| УЗИ щитовидной железы и регионарных лимфоузлов шеи | 1500 |
| УЗИ органов репродуктивной системы у мальчиков | |
| УЗИ органов мошонки | 1100 |
| УЗИ оранов мошонки с цветовым доплеровским картированием (ЦДК) | 1500 |
| УЗИ предстательной железы (трансабдоминальным способом) | 1200 |
| УЗИ органов репродуктивной системы у девочек | |
| УЗИ органов малого таза (матка и придатки) | 2000 |
| УЗИ мягких тканей | |
| УЗИ мягких тканей с цветовым доплеровским картированием (ЦДК) | 1300 |
| УЗИ слюнных желез | |
| УЗИ лимфатических узлов | |
| УЗИ лимфатических узлов одного региона | 800 |
| УЗИ суставов | |
| УЗИ тазобедренных суставов у новорожденных | 1100 |
| Эхокардиография | |
| УЗИ сердца с допплеровским анализом (Эхо-КГ) | 2200 |
| Дуплексное сканирование | |
| Вен нижних конечностей | 2000 |
| Артерий верхних конечностей | 1500 |
| Вен верхних конечностей | 1500 |
| Артерий и вен нижних конечностей | 3000 |
| Артерий и вен верхних конечностей | 2500 |
| Брахеоцефальных сосудов (БЦА) | 2200 |
| Сосудов головного мозга (транскраниальное дуплексное сканирование сосудов головного мозга, ТКДС) | 2700 |
| Почечных артерий | 2200 |
| Сосудов мошонки | 2000 |
| Нейросонография | |
| Транскраниальная нейросонография | 1500 |
| Нейросонография с допплерометрией у детей первого года жизни | 1500 |
| Вилочковая железа | |
| УЗИ вилочковой железы (тимус) | 1100 |
Нейросонография головного мозга у новорожденных. Нормы, таблица, когда делается, расшифровка результатов
Нейросонография головного мозга позволяет точно, безопасно и безболезненно выявить патологии у новорождённых ещё на первом этапе развития.
Содержание записи:
Что такое нейросонография?
Нейросонография головного мозга новорожденных – это процедура, связанная с обследованием мозга. Данное обследование пришло на смену МРТ, которое проводилось раньше.
Связанно это с огромным количеством противопоказаний для проведения МРТ:
- Наличие аллергии.
- Болезни гипофиза.
- Беременность на ранних сроках.
- Наличие кардиостимуляторов и иных имплантов.
Именно поэтому, врачи старались не назначать МРТ малышам и детям постарше. Со временем нашлась альтернатива МРТ, ею стала нейросонография.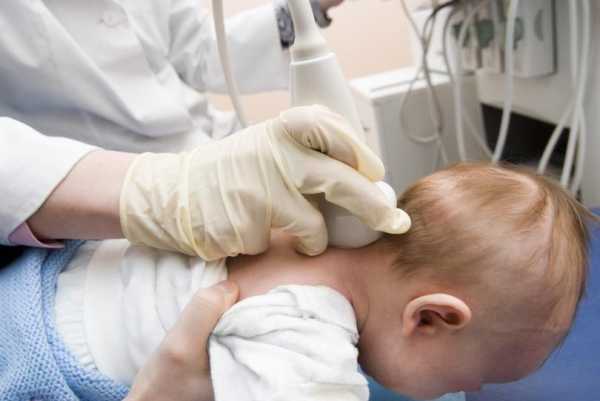
Благодаря этой процедуре можно исследовать:
- Позвоночник.
- Спинной мозг.
- Кости черепа.
- Скальп.
Благодаря нейросонографии, получается выявить нарушения кровоснабжения, опухоли или грыжи, травму позвоночника, а также головы, воспаления.
Нейросонография бывает 3-х видов:
- Транскраниальная. Данный вид нейросонографии помогает обследовать мозг не только у детей, но и у взрослых. Насколько хорошо состояние мозга можно просмотреть даже через черепные кости человека.
- Чрезродничковая. Наиболее частый способ проведения исследования. Осмотр проводиться с использованием специального датчика через родничок ребёнка. Минус этого исследования заключается в том, что родничок после рождения ребёнка со временем зарастает, и обследование чрезродничковым способом вскоре становится невозможным.
- Траскраниально-чрезродничковая. Наиболее информативным, из этих видов, является траскраниально-чрезродничковая. Данный вид исследования используется для детей в возрасте до 1 года.
Для чего делают УЗИ новорожденным, грудничкам?
Как правило, роды довольно сложный и травматичный процесс. Не редко возникают случаи, когда в ходе родов ребёнок получает травму головного мозга. Определить эту травму без специального оборудования невозможно.
Эти травмы в дальнейшем могут серьёзно повлиять на психическое и физиологическое развитие ребёнка. Ранее обследование и выявление травмы, поможет вовремя начать лечение и избежать серьёзных последствий.
УЗИ способно выявить следующие патологии:
- опухоли;
- кровоизлияние;
- воспалительные процессы;
- гидроцифалию.
Как часто можно делать нейросонографию грудничку?
Нейросонография головного мозга новорожденных – процедура безопасная. Проводиться исследование безболезненно, в течение нескольких минут. При этом даёт полную картину мозговых структур младенца.
Вследствие этого, обследование можно проводить без ограничений по количеству процедур. Надо ли применять исследование и как часто его необходимо делать – решает либо лечащий врач, либо педиатр. На практике, чтобы определить какое состояние здоровья у ребёнка, достаточно 1-го раза в неделю.
Что показывает нейросонография грудничка?
Используя нейросонографию, можно получить исчерпывающую информацию о состоянии мозга ребёнка.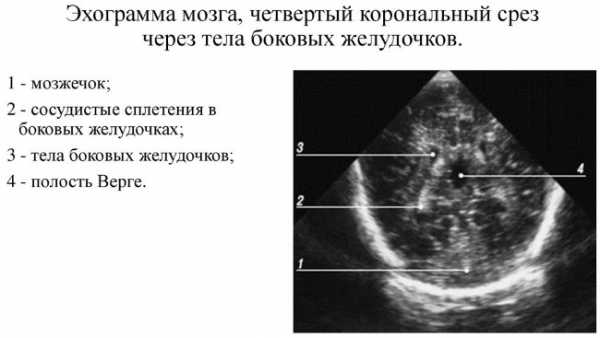
Данное обследование способно показать:
- Повреждения мозга младенца.
- Наличие кисты или опухоли.
- Чёткое отражение извилин.
- Плотность желудочков мозга и их размер.
- Содержание жидкости, которая находиться между мозговыми полушариями.
- Общую картину развития мозга.
Показания к УЗИ для грудничков различного возраста
УЗИ рекомендуется проводить абсолютно всем детям. Родители вправе отказаться от проведения обследования, но лучше всего этого не делать, ведь невозможно уверенно говорить без полноценного обследования о том, что ребёнок не имеет никаких патологий и полностью здоров.
Существует ряд «прямых» показаний к проведению УЗИ мозга ребёнка.
Нейросонография обязательна, если:
- Ребёнок родился недоношенным.
- Существует вероятность хромосомных патологий.
- Продолжительное кислородное голодание ребёнка.
- Роды проходили с осложнениями (например: неправильное положение плода, травма во время родов).
- Оценка, равная 7 или меньше, в соответствии со шкалой Алгара (шкала Алгар является системой быстрой оценки общего состояния младенца).
- Родничок либо западает, либо наоборот выпячивается.
С рождения до 2-х месяцев
Для малышей в возрасте до 2-х месяцев, нейросонография проводится в следующих случаях:
- Гиперреактивность.
- Признаки ДЦП.
- Роды были затяжными.
- Сепсис.
- Явные дефекты коробки головного мозга.
- Ишемия головного мозга.
- Роды с использованием кесарева сечения.
- Синдром Аперта.
- Аномалия развития связанная с генетикой.
- Подозрение на повышенное внутричерепное давление.
В этих случаях также возможна госпитализация ребёнка и мамы на время проведения обследований.
От 2-х месяцев до полугода
Существуют случаи, когда при проведении нейросонографии никаких патологий не было обнаружено. А спустя 2-3 месяца картина кардинально меняется. Связано это с тем, что не все патологии проявляют себя в первые 2 месяца после рождения ребёнка.
Детям в старшем возрасте и до полугода, прохождение обследования может быть назначено по следующим причинам:
- Судороги.
- Высокая нервная возбудимость.
- Размер головы быстро увеличивается.
- Инфекция смогла проникнуть в мозг ребёнка в самые первые месяцы его жизни.
- Мышечная слабость.
- Нарушение симметричности строения мозга.
- Существует подозрение на косоглазие.

- Подозрение на высокое внутричерепное давление.
- Подозрение на Детский Церебральный Паралич.
По окончанию обследования, врачом назначаются специальные мероприятия по улучшению состояния ребёнка, также применяются меры по приведению мозговой работы ребёнка в необходимое состояние.
Существуют ли противопоказания к исследованию?
Как таковых противопоказаний к исследованию не существует. Объясняется это тем, что никаких опасных препаратов при обследовании не используется. Процедура проходит безболезненно и без какого-либо вреда для здоровья ребёнка.
За редким исключением врачи могут отказаться от проведения нейросонографии. Например, ребёнок ведёт себя при процедуре не спокойно или большой участок кожи головы или шеи повреждён.
Эта процедура может проводиться многократно до тех пор, пока родничок не зарастёт полностью.
Нейросонография проводиться до тех пор, пока у ребёнка не зарастёт родничок. Как правило, этот срок составляет с рождения и до 12-ти месяцев. Далее, процедура проводиться с использованием транскраниального ультразвукового метода.
Дефекты мозга грудничков доступные нейросонографии
Нейросонография головного мозга новорожденных – метод, благодаря которому, можно выявить практически все патологические изменения в мозге, в его сосудистом русле и в системе желудочков.
Наиболее часто, при проведении обследования, у младенцев обнаруживаются следующие дефекты:
Помимо нейросонографии, могут назначаться дополнительные обследования (например, осмотр у невролога).
Подготовка грудничка к процедуре
Особых мероприятий при подготовке грудничка к нейросонографии нет.
Самое главное, чтобы перед процедурой ребёнок поел и не испытывал жажды – это позволит избежать капризов во время обследования.
Если ребёнок уснул, будить его не обязательно. Малыш будет меньше шевелиться, и процедура пройдёт гораздо быстрее.
На процедуру следует взять пелёнку, на которую можно будет уложить ребёнка. Нельзя наносить мази или крема перед нейросонографией. Это ухудшит контакт датчика аппарата с поверхностью головы, что не позволит получить максимально точные результаты.
Процесс проведения УЗИ
Нейросонография головного мозга новорожденных делается чаще всего через родничок малыша. Это область расположена между лобной, а также теменной костью. Помимо переднего родничка, УЗИ могут делать через особое затылочное отверстие головы ребёнка и небольшие боковые височные роднички.
Устройство нейросонографии ничем не отличается от обычного аппарата УЗИ. Оно включает в себя:
- Датчик. С помощью него и проводятся все манипуляции при обследовании. Датчики бывают 2-ух видов:
- Датчик с чистотой до 6 МГц. Такой вид датчика используется для детей в возрасте до 2-ух месяцев.
- Датчик с чистотой 2 МГц. Этот вид датчика используется для детей уже старшего возраста.
- Монитор.
Перед процедурой, ребёнка кладут на кушетку, постелив перед этим на неё пелёнку. При процедуре, мама имеет право присутствовать и придерживать голову ребёнка в случае необходимости. На датчик наносится специальный гель, после чего, врач водит им по голове ребёнка. В это время, импульсы, которые принимает аппарат, выводится на экран в форме движущейся картинки.
Во время проведения УЗИ, врач обращает своё внимание на мозговые желудочки, полости прозрачной перегородки, а также цистерны. Осмотр цистерны для врача имеет очень большое значение. Связано это с тем, что её состояние показывает нарушения в развитии задней ямки черепа.
Исследование длиться не более 10 мин. По окончании обследования, голову ребёнка следует аккуратно протереть тканью, чтобы убрать остатки крема. Результаты нейросонографии будут готовы после нескольких минут.
Расшифровка показателей исследования, таблица норм
Нейросонография головного мозга имеет определённые данные, которые расшифровываются с опорой на конкретные показатели и параметры. Нормативные показатели, которые должны быть получены после обследования здоровых новорожденных и детей старшего возраста, прописаны в специальной таблице норм.
Именно на неё врач-сонолог будет ориентироваться, подготавливая результаты исследования.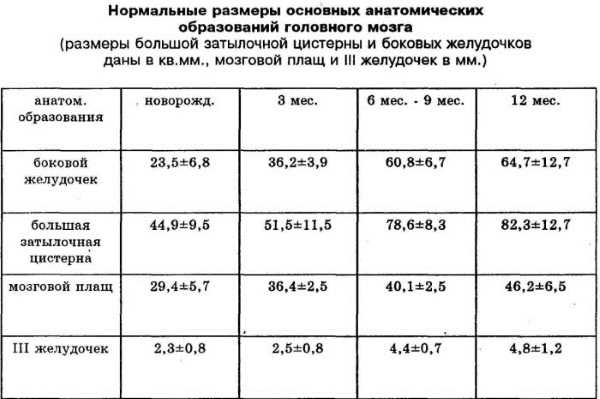
Внешне, эта таблица выглядит следующим образом:
| Рассматриваемый объект. | Норма для новорождённого. | Норма для ребёнка в возрасте от 1-го, до 3-х месяцев. | Норма для ребёнка в возрасте 6 месяцев. |
| Большая цистерна | 44,9 (+/-4,5) | Не более 6 мм. | 82,1 (+/-12,7) |
| Боковые желудочки | Передние: 1,5 мм (+/-0,5 мм). Затылочные: максимум 1,5 см. | Передние: не более 2 мм. Затылочные: не более 1,5 см. | 64,7 (+/-12,8) |
| 3-ий желудок | 4,5 мм (+/-0,5 мм) | Не более 5 мм. | 4,8 (+/-1,2) |
| Субарахноидальное пространство | Не более 3 мм. | Не более 2 мм | |
| Плащ мозговой | 29,4 (+/-5,7) | 40,1 (+/-2,5) | 46,2 (+/-6,4) |
Небольшие отклонения от показателей данной таблицы, не должны пугать родителей ребёнка. Зачастую, небольшие отклонения связаны с погрешностью аппарата.
Помимо указанных выше данных, врач должен указать симметричная или асимметричная форма у мозговой ткани.
Если отклонений от норм никаких нет, то, как правило, на экране аппарата борозды и извилины будут показаны очень чётко.
В случаях, когда с желудочками мозга всё в порядке и никаких отклонений нет, врач – сонолог должен сделать запись, что желудочки однородны и не имеют никаких включений. Если в результатах, при описании желудочков будет написан термин «хлопья» — это означает о найденной зоне кровоизлияния.
При хорошем состоянии, промежуток, находящийся между полушариями не должен быть заполнен никакой жидкостью. А сосуды мозга должны иметь однородную структуру.
Форма намета мозжечка мозга при отсутствии каких-либо отклонений может быть 2-ух видов:
- симметричная;
- трапециевидная.
Кроме этого, в заключении нейросонографии используются следующая норма для здорового ребёнка:
- Размер тела мозгового желудочка должен быть от 2 мм, до 4 мм.
- Размер щели между мозговыми полушариями – 2 мм.
При составлении заключения, врач обращает внимание на все моменты родов матери ребёнка, а именно:
- Вес ребёнка после родов.
- Продолжительность родов.
- Какие травмы были получены во время родов.
- Как проходили роды, были ли осложнения.
- Было ли у ребёнка кислородное голодание.
Что делать, если были выявлены отклонения?
В случае, если в ходе обследования были выявлены какие – либо отклонения, необходимо сразу же обратиться к неврологу. Будет очень хорошо, если именно этот врач и будет делать процедуру.
Нейросонография головного мозга позволяет неврологу, определить нужно ли лечение ребёнку прямо сейчас или можно ограничиться наблюдением. Возникают ситуации, когда новорожденным назначают повторное исследование, чтобы исключить все возможные ошибки.
Автор: Владимир Харламов
Оформление статьи: Мила Фридан
Видео про нейросонографию головного мозга
О нейросонографии головного мозга у детей:
Нейросонография головного мозга для детей и новорожденнных
Нейросонография – это метод исследования головного мозга с помощью ультразвука. Это та же ультразвуковая диагностика, но приставка «нейро» говорит о том, что с помощью ультразвука исследуется именно мозг. Нейросонография относится к семейству эхоэнцефалографии, а именно к B-режиму. Так как ультразвуковые волны плохо проникают или не совсем проникают через кости, метод применяется преимущественно детям, когда в черепе еще есть роднички, хорошо пропускающие излучение.
Нейросонография головного мозга новорожденных имеет преимущества перед другими методами исследования органа. В отличие от компьютерной томографии, работающей на основе рентгенологического излучения, нейросонография не наносит вред организму: колебательные волны с частотой 10 МГц безопасны для малыша.
Как работает нейросонография
Устройство образует волны, идущие через мягкие ткани мозга. От них отражаются эхосигналы, которые поступают в усилитель. Информация преобразуется и выводится на монитор, на котором изображен мозг. Картина состоит из череды оттенков черного и белого цветов.
В основе используется два фундаментальных термина: «эхопозитивный» и «эхонегативный». На экране белым цветом изображены эхопозитивные участки мозга. Это значит, что очаг имеет высокую акустическую плотность. Эхонегативные участки мозга на мониторе изображены серым или черным цветом – зоны низкой акустической плотности.
B-режим, в котором работает нейросонография, изображает мозг в двухмерном изображении, которые похожи на томографические срезы. Информация о тканях мозга выводится на экран в режиме реального времени и показывает структуру органа.

Виды процедур
Нейросонография проводится в трех вариантах:
- НСГ головного мозга новорожденных выполняется в режиме чрезродничкового доступа. Она доступа только в тех случаях, когда у детей еще не закрылись роднички и швы черепа. Это дешевый и простой в проведении метод. Ультразвуковой датчик прикладывается к месту большого родничка, через который врач-диагност выявляет патологии головного мозга.
- Транскраниальная нейросонография. Применяется у взрослых и детей, у которых уже сформированы кости черепа и его свод. У зрелых пациентов наиболее тонкий участок черепа – височная кость. Именно через нее изучается мозг.
- Чрезродничковая транскраниальная нейросонография. Это – комплексный способ исследования. Мозг изучается через родничок и височную кость. Этот способ имеет преимущество – вероятность ошибки минимальна: орган осматривается во всех плоскостях. Процедура занимает больше времени и дороже.
Чрезродничковая транскраниальная нейросонография может проводится совместно с использованием компьютерной обработки изображения. Это повышает качество картинки и ее разрешение, а результаты, подающиеся в реальном времени, записываются на носитель.
Показания
НСГ головного мозга у грудничка назначается при уточнении диагноза и подозрении на патологию. Это бывает в таких случаях:
- Недоношенность: преждевременная беременность, малая масса тела, внешние показатели недоразвития, чрезмерный вес.
- Аномалии развития костей черепа и всего тела.
- Свод черепа и лицо необычной формы.
- При подозрении на заражение инфекцией внутриутробно.
- Признаки гипоксии головного мозга.
- Проблемные или затяжные роды, например, при несоответствии размеров таза женщины и объемов плеч и головы.
- Родовая травма: повреждение костей черепа при родах.
- Неврологический дефицит, судороги, нарушение развития высшей нервной деятельности, гипертонус мышц, необычный цвет кожи, нарушение дыхания или сердцебиения.
- Резус-конфликт.
- Хромосомные и генетические аномалии.
Спустя месяц после рождения нейросонография показана при:
- Задержка психомоторного развития.
- Подозрение на ишемию мозга, ДЦП, косоглазие.
- Синдром Аперта.
- Генерализованный сепсис.
- Гидроцефалия и подозрение на нее.
- Рахит.
- Гиперактивность или апатия.
- Дефицитарные неврологические симптомы, могущие сформироваться при опухолях или кистах.
Ультразвуковое исследование мозга проводится не только при наличии заболеваний – нейросонография назначается и в целях профилактической диагностики.
Противопоказания
Нейросонография и все семейство ультразвуковых исследований не имеет противопоказаний: ультразвуковые волны безопасны для здоровья как взрослого, так и ребенка.
Проведение процедуры и нормы результатов
| Показатели | Норма | Метрические показатели | Размер, мм |
|---|---|---|---|
| мозговые структуры | симметричные | большая цистерна | 3-6 мм |
| извилины и борозды | четкие, хорошо просматриваются | передний рог бокового желудочка | 1-2 мм |
| межполушарная щель | следов жидкости не обнаружено | тело бокового желудочка | не более 4мм |
| желудочки | симметричны, однородны анэхогенны, без посторонних элементов | межполушарная щель | не более 2 мм |
| мозжечок | симметрия, трапецевидная форма | третий симметричный желудочек | не более 6 мм |
| сосудистые сплетения | однородные, гиперэхогенные | субарахноидальное пространство | не более 3 мм |
| патологические образования | не просматриваются |
Исследование длится 10-15 минут. Ребенок укладывается на кушетку или в кювет. Мама фиксирует головку малыша. Врач наносит на родничок гипоаллергенный гель для улучшения проводимости и прикладывает к нему датчик, параллельно смотря на монитор. Во время процедуры диагност изменяет положение и угол датчика, что дополняет информацию о строении мозга ребенка.
Что должно быть на мониторе при нормальном развитии ребенка:
- Визуализация извилин и борозд.
- Однородность мозговой ткани.
- Отсутствие новообразований.
Нейросонография также исследует состояние желудочков, цистерн и пространств мозга, где циркулирует цереброспинальная жидкость. Расшифровка нормальных размеров:
- Боковые желудочки:
- новорожденные: переднее расширение – до 4 мм; затылочные рога – 12-15 мм;
- в 3 месяца норма та же.
- Третий желудочек:
- новорожденные: 3-5 мм;
- 3 месяца: до 5 мм.
- Четвертый желудочек:
- новорожденные: до 4 мм;
- 3 месяца: 4 мм.
- Полость прозрачной перегородки мозга:
- новорожденные: 3-4 мм;
- 3 месяца: до 4 мм.
- Мозго-мозжечковая цистерна:
- новорожденные: 10 мм;
- 3 месяца: до 6 мм.
- Пространство между мягкой и арахноидальной оболочками:
- новорожденные: 2-3 мм;
- 3 месяца: до 3 мм.
Как подготовить ребенка
Специфической подготовки к процедуре нет. Однако следует помнить, что ребенок перед исследованием не должен испытывать жажду или голод. В противном случае малыш возбудится, повысится двигательная активность, что помешает процедуре. Нейросонографию можно проводить во время сна ребенка – так легче зафиксировать его голову.
Не нашли подходящий ответ?
Найдите врача и задайте ему вопрос!
Смотрите также:
Нсг с допплерометрией. Нейросонография головного мозга новорожденных детей
Исследование патологии головного мозга грудного ребёнка претерпело значительные изменения с введением нейросонографии. Данный метод обладает достаточной информативностью и при этом совершенно безопасен. Составляющие головного мозга, благодаря применению этого метода диагностики, подвергаются ультразвуковому исследованию, которое даёт возможность правильно оценить мозговую структуру, а также своевременно обнаружить патологические изменения в головном мозге грудного ребёнка.
Что такое нейросонография?
Так называется эффективное обследование новорожденного ребёнка с применением специальных аппаратов. Физиологические особенности строения черепа новорожденного ребёнка делают возможным обеспечение проведения такого метода. Кости черепа грудничка окончательно ещё не сформировались и поэтому осуществление подобного рода исследований проходит для него совершенно безболезненно.
От УЗИ такой метод диагностики существенных отличий не имеет. Ультразвуковые волны совершенно спокойно и без препятствий приникают к головному мозгу младенца через не заросший родничок. Если он с возрастом затягиваются медленно, возможностей для применения нейросонографии становится больше. Благоприятный прогноз для малыша тем вероятнее, чем патология развития черепа ребёнка выявляется раньше.
Для чего ее делают?
Выполняется рассматриваемая процедура новорожденному ребёнку через не окостеневшие ещё хрящевые участки на черепе, которые называются родничками. Всего у ребёнка их насчитывается четыре. В передней части черепной коробки находится самый крупный из них, через который, как правило, проходит обследование головного мозга.
Исследование мозга грудного ребенка посредством нейросонографии показано в целом ряде случаев, среди которых следует выделить такие:
- различные стадии недоношенности;
- имевшие место проблемы у матери с родовой деятельностью, среди которых выделяются ненадлежащее местонахождение плода в матке, чрезмерно быстрые или медленные роды, ненадлежащее положение плода, которое он занимает в утробе матери;
- продолжительная нехватка кислорода для плода в утробе матери или различные стадии его удушения в процессе родовой деятельности;
- всевозможные патологии родовой деятельности или перенесённые при родах инфекционные поражения:
- появление ребёнка на свет посредством выполнения матери кесарева сечения;
- недостаточная совместимость резус-фактора ребёнка и матери;
- западение или выпячивание родничка;
- возможные опасения по части наличия патологий строения хромосом ребёнка.
Нейросонография выполняется для подтверждения или опровержения любого из поставленных диагнозов.
Как часто можно делать нейросонографию грудничку?
Обследование не таит в себе никакого вреда для состояния здоровья ребёнка. Дополнительно готовить головной мозг грудного ребёнка для проведения нейросонографии не требуется.
Прежде малютку следовало вводить в состояние общего наркоза перед началом процедуры. Это практиковалось при патологических состояниях нервной системы ребёнка и прочих психических отклонениях. Нейросонографическая диагностика подобного не требует. Даже бодрствование и повышенная двигательная активность ребёнка не препятствуют её проведению.
Ввиду всего вышеизложенного следует сделать вывод, что рассматриваемое мероприятие можно проводить грудничку практически без ограничений по времени и количеству процедур. На практике принято считать, что оптимальное количество для проведения таких операций, которого достаточно для уточнения всех нюансов состояния младенца, - один сеанс в неделю.
Что показывает нейросонография грудничка?
Результаты выполненного исследования представляются в виде протокола, в котором содержатся такие данные:
- симметрия полушарий мозга ребёнка либо полное отсутствие таковой;
- отчётливость расположения извилин в коре головного мозга младенца;
- показатели симметрии желудочков головного мозга ребёнка:
- чёткость формы серповидного отростка головного мозга малыша:
- трапециевидная форма контуров мозжечка;
- наличие или отсутствие жидкости в полости между двумя полушариями головного мозга;
- показатели однородности сплетения сосудов головного мозга ребёнка;
- наличие кист и мягкость структуры мозгового вещества ребёнка.
Показания для грудничков различного возраста
Существуют различные показания для грудных детей к проведению рассматриваемой процедуры.
С рождения до 2-х месяцев
Для детей рассматриваемой возрастной категории показаниями к проведению сеансов сканирования головного мозга, как правило являются:
- затяжные роды матери малютки;
- рождение при помощи кесарева сечения;
- дефекты строения черепной коробки ребёнка.
Своевременно выполненная процедура обеспечивает точное определение причины произошедшего, а также возможных путей устранения ситуации. В ряде случаев показана временная госпитализация ребёнка для выполнения процедуры нейросонографии.
От 2-
НСГ доплер - Диагностер
Статья находится в разработке.
Данные эхографического исследования головного мозга могут быть дополнены результатами допплерографической оценки мозгового кровотока. Это исследование желательно проводить всем детям, поскольку в 40-65% случаев, несмотря на наличие неврологической симптоматики, данные эхографического исследования мозга остаются нормальными.
Существует несколько режимов допплеровского исследования: импульсный, постоянно-волновой, цветовое допплеровское картирование (ЦДК) и энергетический допплер (ЭД). Выбор режимов определяется целью исследования: если необходимо визуализировать сосуд и отличить его от какого-то другого сходного образования (киста, цистерна и т.п.), узнать расположение сосуда, определить степень васкуляризации объемного образования – выполняется ЦДК или ЭД, при необходимости уточнения направления кровотока – только ЦДК. Исследование в импульсном режиме дает возможность узнать, есть ли кровоток в обследуемом образовании, определить направление кровотока в сосуде, провести количественный анализ кривой кровотока. Постоянно-волновой режим позволяет оценить высокие скорости кровотока и используется, главным образом, при исследовании внутрисердечной гемодинамики.
Методически сосуды в любых органах обследуются одинаково: при эхографическом исследовании находят сосуд или зону интереса, после чего включают режим ЦДК, в котором движение крови к датчику обычно кодируется красным цветом, а от датчика – синим. При медленной скорости кровотока, а также в случаях, когда угол между осью ультразвукового луча и осью сосуда больше 60º, визуализация движения крови затрудняется. При исследовании в энергетическом режиме все движущиеся структуры окрашиваются в оранжевый цвет, независимо от направления потока и его скорости.
При исследовании в импульсном или непрерывно-волновом режимах в просвет сосуда, который был определен в двухмерном режиме или в режиме ЦДК, вводится объемный маркер, размер которого зависит от ширины просвета этого сосуда. Важно, чтобы границы маркера не касались стенок сосуда. При регистрации артериального кровотока допплерограмма имеет пульсирующий вид в соответствии с фазами сердечного цикла – с подъемом во время систолы и падением во время диастолы, кривая венозного кровотока, как правило, линейная или с низкоамплитудной пульсацией. Однако по некоторым венам (печеночная, нижняя полая) кровоток может иметь характерные особенности, которые будут описаны ниже.
В программы современных ультразвуковых аппаратов заложено множество расчетных формул для оценки показателей кровотока, результаты которых выдаются автоматически, что до минимума снижает элемент субъективизма. Основными количественными показателями, характеризующими кровоток, являются:
— линейные скорости кровотока (максимальная систолическая, минимальная диастолическая, средняя, усредненная по времени средняя скорость, усредненная по времени максимальная скорость),
— объемная скорость,
индексы (резистентности, пульсации, систоло-диастолическое
объемного образования – выполняется ЦДК или ЭД, при необходимости уточнения направления кровотока – только ЦДК. Исследование в импульсном режиме дает возможность узнать, есть ли кровоток в обследуемом образовании, определить направление кровотока в сосуде, провести количественный анализ кривой кровотока. Постоянно-волновой режим позволяет оценить высокие скорости кровотока и используется, главным образом, при исследовании внутрисердечной гемодинамики.
Методически сосуды в любых органах обследуются одинаково: при эхографическом исследовании находят сосуд или зону интереса, после чего включают режим ЦДК, в котором движение крови к датчику обычно кодируется красным цветом, а от датчика – синим. При медленной скорости кровотока, а также в случаях, когда угол между осью ультразвукового луча и осью сосуда больше 60º, визуализация движения крови затрудняется. При исследовании в энергетическом режиме все движущиеся структуры окрашиваются в оранжевый цвет, независимо от направления потока и его скорости.
При исследовании в импульсном или непрерывно-волновом режимах в просвет сосуда, который был определен в двухмерном режиме или в режиме ЦДК, вводится объемный маркер, размер которого зависит от ширины просвета этого сосуда. Важно, чтобы границы маркера не касались стенок сосуда. При регистрации артериального кровотока допплерограмма имеет пульсирующий вид в соответствии с фазами сердечного цикла – с подъемом во время систолы и падением во время диастолы, кривая венозного кровотока, как правило, линейная или с низкоамплитудной пульсацией. Однако по некоторым венам (печеночная, нижняя полая) кровоток может иметь характерные особенности, которые будут описаны ниже.
В программы современных ультразвуковых аппаратов заложено множество расчетных формул для оценки показателей кровотока, результаты которых выдаются автоматически, что до минимума снижает элемент субъективизма. Основными количественными показателями, характеризующими кровоток, являются:
— линейные скорости кровотока (максимальная систолическая, минимальная диастолическая, средняя, усредненная по времени средняя скорость, усредненная по времени максимальная скорость),
— объемная скорость,
— индексы (резистентности, пульсации, систоло-диастолическое отношение, диастоло-систолическое отношение), характеризующие состояние периферического сопротивления и являющиеся уголнезависимыми величинами.
Головной мозг кровоснабжается ветвями внутренней сонной и базиллярной артерий, образующих на основании мозга Виллизиев круг (Рис.1.20). Непосредственным продолжением внутренней сонной артерии является средняя мозговая артерия, меньшей по диаметру ветвью – передняя мозговая. Задние мозговые артерии ответвляются от короткой базиллярной артерии и задними соединительными артериями соединяются с ветвями внутренней сонной. Магистральные мозговые артерии – передняя, средняя и задняя – своими разветвлениями образуют артериальную сеть, из которой в мозговое вещество проникают мелкие сосуды, питающие кору и белое вещество мозга.
Допплерографическое исследование кровотока проводят в наиболее крупных артериях и венах головного мозга (Рис.1.21, 1.22, 1.23). При стандартном исследовании показатели кровотока регистрируют на определенных участках сосудов, где угол между ультразвуковым лучом и осью сосуда минимален (Рис.1.24).
Переднюю мозговую артерию визуализируют на (пара)сагиттальном срезе, для получения показателей кровотока объемный маркер
устанавливают перед коленом мозолистого тела или в проксимальной части артерии перед ее изгибом вокруг этой структуры. Эта мозговая артерия является наиболее доступной для исследования.
Для исследования кровотока во внутренней сонной артерии на парасагиттальном срезе используют ее вертикальную часть сразу после выхода из каротидного канала над уровнем турецкого седла.
Базиллярную артерию исследуют в срединном сагиттальном срезе в области основания черепа сразу перед мостом в нескольких миллиметрах за местом обнаружения внутренней сонной артерии.
Средняя мозговая артерия расположена в сильвиевой щели. Наилучший угол для ее инсонации достигается при аксиальном подходе через височную кость на уровне ножек мозга.
Короткую и широкую вену Галена, образующуюся при слиянии двух внутренних мозговых вен, визуализируют на сагиттальном и корональном срезах под мозолистым телом вдоль крыши третьего желудочка. Максимальная скорость в вене Галена не превышает 10-12 см/сек.
Кровоток в сосудах головного мозга ребенка увеличивается по мере развития нейроанатомических структур и нарастания метаболической активности. С четвертых суток жизни кровоток в артериях основания мозга характеризуется равномерным поступательным током крови в фазах систолы и диастолы (Рис.1.22) при сохранении постоянных значений индекса резистентности, показатели которого составляют в среднем 0,72±0,04. Нормативы абсолютных скоростей кровотока (максимальной систолической, минимальной диастолической и средней) весьма вариабельны, поскольку у каждого человека сосудистая система мозга имеет свои индивидуальные особенности строения. Также скоростные показатели артериального и особенно венозного мозгового кровотока у детей различаются в зависимости от времени суток, эмоционального состояния ребенка, погодных условий. Уголнезависимые показатели, в частности индекс резистентности, обладают наибольшей чувствительностью и стабильностью. В норме с возрастом индекс резистентности уменьшается.
Доплеровской визуализации круга Уиллиса и области вены Галена является важной частью оценки, регистрируют пиковую систолическую скорость (ПСВ), конечную диастолическую скорость (EDV) и резистивный индекс (RI). При доплерографии хорошо видно не только крупные, но и малые сосуды — медуллярные стволы и каналы, субэпидемиальные вены, отдающие таламостриатные вены, перфорационные артерии. Обращайте внимание на области гипер- или гиповаскуляризации при подозрении на окклюзию сосудов, ишемию или инфаркт.
Доплер сосудов головного мозга: 1 — Поперечные синусы на уровне мозжечка. Если визуализируется только одна или нет поперечных синусов, попробуйте снизить частоту повторения импульсов (PRF). Если после этого еще один или ни один из поперечных синусов может быть идентифицирован через передний родничок, используйте высокочастотный линейный зонд для визуализации через сосцевидный родничок. 2 — Визуализируйте круг Виллиса с внутренними сонными артериями, средними мозговыми артериями и передними мозговыми артериями на уровне лобных рогов боковых желудочков. Различение левой и правой передних мозговых артерий часто является сложной задачей, но обычно не требуется. Определите стриатный канделябр артерий. 3 — Визуализируйте основную артерию с соседними яремными венами. 4 — Визуализируйте внутренние мозговые и таламостриальные вены.
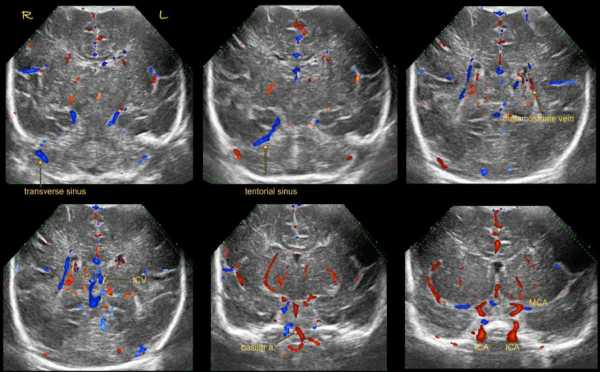
Изображения передней мозговой артерии на продольных срезах. Оцените скорость потока и RI в определенной части этого сосуда (обычно ниже genu мозолистого тела). Вблизи средних средних скоростей во внутренней мозговой вене можно легко измерить.
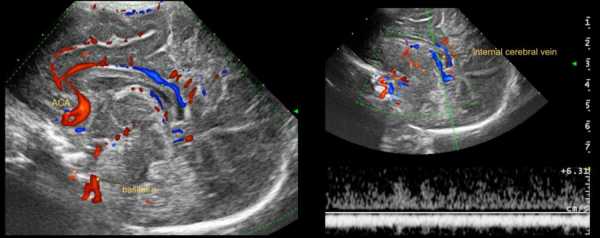
Используя высокочастотный линейный датчик через передний родничок в поперечном срезе, определите верхний сагиттальный синус. Если это не удастся, уменьшите количество давления, прикладываемого зондом к роднику.
Нейросонография - патология (лекция на Диагностере)
Статья находится в разработке.
Гидроцефалия
Гидроцефалия, водянка головного мозга — избыточное скопление ликвора в желудочках, что может привести к повреждению ткани мозга. Самая частая причина — стеноз водопровода. Врожденный стеноз водопровода происходит вследствие кровоизлияния, инфекции или опухоли.
Менее часто гидроцефалию вызывает избыточная продукция ликвора и пониженная абсорбция.
Измерения: Индекс Левена у детей до 40 недель гестации. Расстояние от серпа до наружной стенки на срезах через передние рога и 3 желудочек.
Индекс желудочков у детей старше 40 недель гестации. Отношение расстояния между наружными стенками боковых желудочков и теменными костями на срезах через передние рога и 3 желудочек.
Рисунок. Мальчик в возрасте 3-х месяцев с гидроцефалией. На НСГ расширены боковые и III желудочки, предположительно стеноз водопровода (1). Поставлен вентрикулоперитонеальный шунт, проведен внутриоперационный УЗИ-контроль положения катетера на поперечном (2) и продольном (3) срезах. НСГ спустя 3 дня показывает уменьшение размеров боковых и III желудочков (4).
Внутричерепное кровоизлияние
Герминальное матричное кровоизлияние
Зародышевый матрикс формируется в раннем эмбриональном периоде и является местом глиальной и нейронной дифференциации. Отсюда клетки мигрируют, чтобы сформировать мозг. Он плотно клеточный и плотно сосудистый.
Кровеносные сосуды зародышевого матрикса слабостены и предрасположены к кровотечению. Значительный стресс у недоношенного младенца после рождения может привести к разрыву этих сосудов. Первоначально кровотечение происходит в перивентрикулярных областях — перивентрикулярное кровоизлияния. Если это кровотечение сохраняется, расширяющийся объем крови рассеивается в боковые желудочки, что приводит к внутрижелудочковым кровоизлияниям.
Существует прямая связь между недоношенностью, зародышевой матрицей и, следовательно, количеством капилляров в этой области: через 32 недели зародышевая матрица присутствует только в каудоталамическом канавке — гиперэхогенная линия субэпиндемально под передними рогами и на уровне отверстия Монро. Чтобы отличить нормальное сосудистое сплетение от зародышевого матрикса возможно в каудоталамической вырезке, где заканчиваются сплетения. На 35-36 неделе беременности зародышевая матрица практически исчезла, и поэтому риск кровотечения заметно снижается.
У недоношенных детей со сроком гестации до 32 недель при повторной НСГ на третьей-четвертой неделе жизни часто выявляют симетричные участки повышенной эхогенности в области отверстий Монро. Регресс герминального матрикса у глубоко недоношенных детей продолжается после рождения, а сочетание его с хронической внутриутробной гипоксией этой области приводит к образованию симметричных гиперэхогенных участков ишемии. В динамике образуются псевдокисты, которые в отличие от субэпиндимальных кровоизлияний чаще множественные и более вытянутой формы. Иногда этот процесс называют герминолизисом.
Герминальное матричное кровоизлияние также известные как пери-внутрижелудочковые кровоизлияния, являются наиболее распространенным типом внутричерепного кровоизлияния у новорожденных и связаны с перинатальным стрессом, влияющим на субэпиндемально расположенный герминальный матрикс.
Недоношенным до 30 недель гестации, НСГ проводят один раз между 7 и 14 днем, затем контроль в возрасте 36-40 недель гестации. Области потенциального кровотечения в зонах герминативного матрикса, которые более обширны вокруг перивентрикулярных областей боковых желудочков и вокруг височных рогов. У доношенных детей герминальный матрикс ограничивая областью каудоталамической вырезки.
Неонатальное внутричерепное кровоизлияние происходит в результате уменьшения ауторегуляции кровяного давления головного мозга у недоношенных детей. Предрасполагающие факторы включают гипоксию и ишемию, но могут быть вызваны дефектами коагуляции или даже травмой. Обычно это происходит в первые 3 дня жизни.
У недоношенных детей кровоизлияние сосредоточено в каудоталамической канавке в месте зародышевой матрицы. Кровоизлияние может разрываться в желудочки. Кровоизлияние в паренхиму является вторичным по отношению к окклюзии сливных вен с инфарктом, а не к расширению с первичного участка.
Герминальные матричные кровоизлияния рассматриваются как области повышенной эхогенности в области каудоталамической вырезки. Разделяют на четыре степени:
I степень: кровоизлияние ограничено зародышевой матрицей.
II степень: внутрижелудочковое без расширения желудочков; вовлечение <50% бокового желудочка.
III степень: внутрижелудочковое с дилатацией желудочков; вовлечение > 50% бокового желудочка.
IV степень (перивентрикулярный геморрагический инфаркт): с кровоизлиянием в окружающую паренхиму.
Пациенты с кровоизлиянием 1 и 2 степени не имеют заметных неврологических знаков, 3 и 4 степени сопровождается дыхательными расстройствами, рвота, судороги, выбухание родничка.
Таблица 1: Оценка краниальных результатов ЗГС у недоношенных детей
Рисунок. Ранение 1 кровоизлияния ограничено областью каудоталамической канавки, обычно размером менее сантиметра. Гематологические кровотечения 2-го класса простираются в соседние желудочки, но не вызывают расширение желудочков. Кровотечения 3-го уровня показывают расширение желудочка и показывают минимальное увеличение размеров желудочков. Кровотечения 4-го уровня, в настоящее время считающиеся венозным инфарктом, присутствуют с преобладающим внутрипаренхимным компонентом кровоизлияния, часто с значительным массовым эффектом. Заболевание задней челюсти необычно и может быть продемонстрировано, когда оно значимо. Кровоизлияния 3 и 4 классов связаны с неврологическим дефицитом или отсутствием обучения. Эволюция кровоизлияния демонстрируется с последующими сонограммами.
Рисунок 13: Корональные и сагиттальные сонографические изображения, демонстрирующие кровоизлияние 1 степени в каудоталамическую канавку
Нажмите здесь, чтобы посмотреть
Рисунок 14: Корональные и оба парасагиттальных изображения, демонстрирующие двусторонние кровотечения 3 степени с ассоциированным увеличением желудочка
Нажмите здесь, чтобы посмотреть
Рисунок 15: Корональные и парасагиттальные изображения, демонстрирующие двустороннее межжелудочковое кровоизлияние 3-го уровня. Обратите внимание на относительно гипоэхогенные области вокруг гиперэхогенных сгустков, что указывает на свежие, обширные кровотечения
Кровотечение в герминальный матрикс 3 степени: в каудоталамической вырезке гиперэхогенная линия, желудочки заметно расширены.
Вентрикуломегалия с двусторонним внутрижелудочковым кровоизлиянием, больше слева; кровоизлияние в паренхиме левой лобной доли; смещение межполушарной щели вправо. Заключение: Неонатальное внутричерепное кровоизлияние 4 степени.
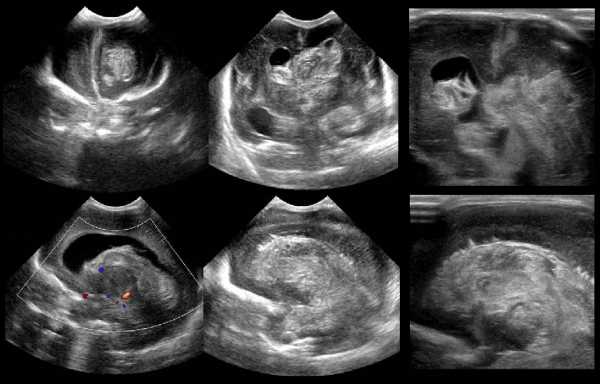
Рисунок 16: Корональное обследование, демонстрирующее правое межжелудочковое кровотечение 4-го уровня с расширением к прилегающей теменной доле. Обратите внимание на правильный височный рог, показывающий продукты крови (стрелка открыта)
Нажмите здесь, чтобы посмотреть
Рисунок 17: Корональные и парасагиттальные изображения, показывающие обширное кровотечение 4 степени с большой свежей гематомой в перивентрикулярной паренхиме. Обратите внимание на эффект полусферической массы и отклонение третьего желудочка (открытая стрелка)
Нажмите здесь, чтобы посмотреть
Рисунок 18: Изображения USG, демонстрирующие левое внутричерепное кровоизлияние 4-го класса. Обратите внимание на обширный нечеткий интрапаренхимальный компонент с относительно меньшим массовым эффектом, указывающий на геморрагический венозный инфаркт
Нажмите здесь, чтобы посмотреть
Рисунок 19: Большое правое темпо-затылочное и мозжечковое кровоизлияние, показанное как гиперэхогенная область в корональных и парасагиттальных изображениях
Нажмите здесь, чтобы посмотреть
Рисунок 20 (A, B): Корональный ЗГС, демонстрирующий перивентрикулярные кистозные изменения (черная стрелка), последствия зародышевого кровоизлияния матрицы (A). Соответствующее изображение КТ показывает крошечные перивентрикулярные кистозные поражения (B)
Периентрикулярная лейкомаляция на нейросонографии
Хотя зародышевые матричные кровоизлияния являются результатом относительно острых гемодинамических изменений, PVL представляет собой относительно коварное церебральное паренхиматозное оскорбление. Хроническая гипоксемия или гипоперфузия приводит к PVL. При патологических исследованиях младенцев в возрасте более 6 дней наблюдается высокий уровень PVL у детей с низким весом при рождении от 900 до 2200 г. [1] Сонографическая классификация PVL была описана Ди Врисом. [15], [16] Уровень 1 PVL обычно представляет собой увеличение паренхиматозных эхо-сигналов в перивентрикулярной области, главным образом вокруг тригона, длительностью менее 7 дней [рис. 21]. Эти ранние сонографические данные описываются как перивентрикулярная вспышка. Некоторый элемент неопределенности интерпретации отмечается у крайне недоношенных детей, у которых перивентрикулярная паренхима часто является эхогенной (рис. 13). Класс 2 PVL представляет собой постоянную перивентрикулярную гиперэхогенность, продолжающуюся более 7 дней. 3-й класс PVL представляет собой относительно развитые паренхимальные изменения, ведущие к образованию микроцист [Рисунок 22] A и B. Эти изменения более очевидны в теменной области, а также распространяются на фронтальные области. 4 класс PVL представляет собой множественные коалесцирующие кистозные области в церебральной паренхиме. Изменения 4-го класса представляют собой передовые кистозные изменения, достигающие уровня коры. Изменения 3 и 4 степени часто связаны с неврологическими последствиями, такими как диплегия и параплегия в более поздней жизни у 50% пациентов [Рисунок 23]. Из-за низкой чувствительности сонографии при обнаружении негеморрагического, некавилярного паренхиматозного повреждения обычно необходимы дополнительные исследования изображений. [1]
Рисунок 21: Корональный и парасагиттальный ЗГС, демонстрирующий гиперэхогенную перивентрикулярную паренхиму (стрелки) (изменения 1-го класса). Существуют также изменения минерализующей васкулопатии (открытая стрелка)
Нажмите здесь, чтобы посмотреть
рисунок 22
Нажмите здесь, чтобы посмотреть
Рисунок 23 (A, B): корональный и парасагиттальный ЗГС, демонстрирующий очаговые кистозные изменения в заднем лобном и перитекулярном периэнцентрическом регионе (А). Соответствующее осевое изображение T1W (B), демонстрирующее типичные перивентрикулярные кистозные изменения в перитригональной области
Острая ишемия
Оценка диффузного отека мозга технически сложна при нейросонографии. Поскольку размер желудочков значительно варьируется, размер желудочка является ненадежным в качестве параметра при оценке массового эффекта. Обычное наблюдение в случаях ишемии представляет собой комбинацию диффузного увеличения эхогенности ганглиозных областей с соответствующей облитерацией цистерн и малой емкостью желудочков [рис. 24]. CT и / или магнитно-резонансная томография (МРТ) по-прежнему остаются превосходными методами оценки диффузной внутричерепной ишемии [Рисунок 25]. [17] Последовательное допплеровское обследование внутричерепных сосудов и круга Уиллиса полезно при оценке тяжести внутричерепной ишемии. Диастолический поток, отраженный в резистивном индексе (RI), является мерой, которая будет указывать на гемодинамический статус внутричерепного потока. [2], [12]
Рисунок 24: Корональный ЗГС на двух уровнях, демонстрирующий тонкое увеличение эхо-сигналов паренхимы головного мозга у пациента с острой ишемией (вторичной по отношению к аспирации мекония). Обратите внимание на желудочки малой емкости и изъятые цистерны
Нажмите здесь, чтобы посмотреть
Рисунок. Острые ишемические изменения, продемонстрированные корональным ЗГС, как фокальные гиперэхогенные (открытые стрелки) изменения в ганглионарных областях (A). Соответствующая осевая неконтрастная КТ (В), показывающая относительное уменьшение плотности ганглиозных областей, признак острой ишемии
Поренцефалическая киста
Большие очаги внутрижелудочкового / внутрипаренхимного кровотечения могут привести к кавитирующему деструктивному поражению в паренхиме головного мозга. После разрешения и эвакуации гематомы полость поражения сообщается с желудочковой системой, что приводит к образованию пориэнцефалической кисты . Пореэнцефалические кисты, которые часто являются продолжением кровотечений 4 степени, обычно связаны с более высокими дефектами нейродеструкции.
Рисунок. Корональный ЗГС и парасагиттальный вид с высоким разрешением, демонстрирующий большую поэнцефалическую кисту, сообщающуюся с левой боковой желудочковой полостью. У больного ранее было кровотечение большого размера 4
Врожденные аномалии ЦНС
Структурная информация легко доступна у недоношенных и зрелых детей при сонографии. Первоначальная оценка аномалий может быть завершена с достаточной уверенностью. Гидроцефалия способствует большому числу случаев, которые могут быть диагностированы и сопровождаться нейросонографией. Степень гидроцефалии, уровень обструкции и толщина мозговой оболочки могут быть получены для последующего наблюдения. Бивентрикулярное, бифронтальное соотношение измеряется на уровне отверстия Monro для количественного наблюдения за гидроцефалией. Широко расширенные желудочковые полости отмечены в акведуктальном стенозе, агенезии мозолистого тела с кисты средней линии А и В и гиенонфалии. Оценка с помощью сосцевидного ствола может быть полезной для демонстрации обструкции акведука. Отличие между обструктивной и неинъекционной гидроцефалией имеет жизненно важное значение, при этом первая нуждается в нейрохирургической консультации для оперативного управления. Хотя перивентрикулярная прозрачная жидкость для прохода не надежно обнаруживается при острых препятствиях, последовательное наблюдение за размером желудочков сонографией помогает отличить обструктивную, прогрессирующую гидроцефалию и сбалансированную, устойчивую гидроцефалию.
Рисунок. Корональная иллюстрация на уровне межжелудочкового отверстия, показывающая измерения для бифронтального / желудочкового соотношения (A). USG у пациента с гидроцефалией, показывающего измерение желудочкового / бифронтального отношения (B)
Рисунок. Корональные изображения на двух уровнях, показывающие гидроцефалию, вторичную по отношению к зародышевому кровоизлиянию на левой стороне. Обратите внимание на расширенный третий желудочек из-за обструкции на уровне акведука
Рисунок. Тяжелая гидроцефалия из-за врожденного акведукального стеноза. Изображение Sagittal (C) показывает расширенный третий желудочек и полностью разрушенный четвертый желудочек. Препятствие находится на уровне акведука (стрелка)
Рисунок. (A, B) Корональный и сагиттальный ЗГС, демонстрирующий тяжелую гидроцефалию у пациента с агенезом мозолистого тела и межполушарной кисты средней линии (открытые стрелки)
Рисунок. Тяжелая гидроцефалия, имитирующая гидранфальность. Существует минимальная остаточная мозговая оболочка. Обратите внимание на небольшую заднюю ямку
Рисунок. Осевые исследования через сосцевидный сосна с полной скованностью на уровне акведука. Дилатантный третий желудочек демонстрируется открытой стрелкой. Кстати, доплеровский поток проявляется в боковом синусе (длинная стрелка)
Другие аномалии, которые могут быть диагностированы с помощью нейросонографии, включают синдром Дэнди-Уокера, агенезис мозолистого тела, мальформацию Арнольда-Киари и сосудистые мальформации. Необычный ход передней мозговой артерии в случаях агенеза мозолистого тела, описанный как появление солнечных лучей, может быть окончательно продемонстрирован методом серого и допплеровского исследования. Кроме того, могут быть показаны соответствующие результаты, такие как колпоцефалия и дополнительные аномалии задней ямки. Гигантфалия и тяжелая гидроцефалия, хотя это легко продемонстрировать, не могут быть однозначно идентифицированы только при сонографии. Диспластический атрофический мозг иногда наблюдается при сонографии. Эти поражения наблюдаются без контекста ишемии в раннем перинатальном периоде. Как правило, мозг небольшой по размеру, гиперэхогенный без дифференциации серого и белого вещества и показывает множественные кисты разного размера. Побочные действия являются двусторонними и часто асимметричными. Прямое обследование над черепной опухолью может выполняться сонографией. Большие цефалоцелены, дермоидная киста и цефалгематома могут быть диагностированы.
Экзамен через сосцевидную соснову может быть очень полезен при дифференциации голопроэнцефалии от грубой гидроцефалии. Дополнительная подробная информация о задней ямке также может быть получена по этому маршруту.
Рисунок. Корональный и сагиттальный ЗГС, демонстрирующий большую заднюю ящерную кисту в случае синдрома Денди-Уокера. Существует связанная умеренная гидроцефалия и агенезис мозолистого тела
Рисунок. Средние сагиттальные серо-масштабные и доплеровские изображения, демонстрирующие агенезис мозолистого тела. Передняя мозговая артерия демонстрирует вертикальный ход (появление солнечных лучей). Обратите внимание на излучающие гири в лобной области, характерные для агенеза мозолистого тела
Рисунок. Корональный и парасагиттальный ЗГС, демонстрирующий колпоцефалию у пациента с агенезом мозолистого тела. Кроме того, существует гипоплазия мозжечка, в основном с участием правой доли
Рисунок. (A и B) изображения USG у двух разных пациентов, демонстрирующих диспластическую церебральную паренхиму с гиперэхогенными и кистозными паренхиматозными изменениями. Обратите внимание на валовое расширение пространств CSF, указывающее потерю объема
Рисунок. Большой затылочный менингоцеле с несколькими слоями мозговых оболочек и кистозной церебральной паренхимой, показанный на USG (A). Корональное обследование, показывающее диспластические кистозные изменения в головном мозге (B)
Минеральная васкулопатия
Появление линейных ярких ветвящихся полос или пятен, в одностороннем или двухстороннем порядке вдоль области базальных ганглиев, указывает на минерализующую васкулопатию [Рисунок 38] и [Рисунок 39]. Эти гиперэхогенные полосы, напоминающие разветвленный подсвечник, обусловлены кальцификацией стенок таламостратальных и лентикулотраватных перфорирующих артерий среднего размера, связанных с гиперклеточностью стенки, внутримышечным и периваскулярным осаждением аморфного базофильного материала. Минерализирующая васкулопатия является неспецифическим признаком возможных причин, начиная от внутриутробных инфекций TokCH (токсоплазмоз, краснуха, цитомегаловирус и герпес) и хромосомных расстройств до неонатальной асфиксии и использования материнского наркотика. [18]
Рисунок. Тонкая кальцификация отделов средней мозговой артерии, демонстрируемая как гиперэхогенные линейные тени в двусторонних ганглионарных областях. У пациента также были слегка гиперэхогенные базальные ганглии с желудочками малой емкости из-за ишемии. Выводы согласуются с минерализующей васкулопатией
Рисунок. Парасагиттальные изображения, демонстрирующие пятнистые области кальцификации в ветвях средней мозговой артерии. Соответствующее изображение Допплера, показывающее патентные сосуды с кальцификацией стенок
Сосудистые поражения
Расширенные сосуды артериовенозных мальформаций имеют тенденцию проявляться как кистозные поражения нейросонографии. Изображения Допплера также могут демонстрировать расширенные сосуды для кормления и дренирования. Типичная спектральная картина внутричерепных артериовенозных мальформаций является нерегулярной и двухфазной. Малые сосудистые мальформации и периферически расположенные кортикальные повреждения не могут быть обнаружены сонографией. Однако большая асимметричная артериовенозная мальформация может быть обнаружена допплеровским потоком и при демонстрации больших питающих вен. Аневризматическая мальформация вены Галена является одним из условий, которые иногда диагностируются скрининговой сонографией. Типичное расположение поражения в заднем отделе третьего желудочкового региона между полушариями головного мозга, с внутренним эхо-сигналом низкого уровня и завихрением на допплеровском обследовании позволяет сделать окончательный сонографический диагноз. Информация о питательных артериях и тонких изменениях паренхимы, безусловно, требует альтернативных методов визуализации, таких как МРТ. Другим сосудистым поражением, которое может быть продемонстрировано, является тромбоз верхнего сагиттального синуса. Хотя это не рекомендуется для обычного скрининга, ранее продемонстрированный тромб может сопровождаться сонографическими методами.
Рисунок. Серо-масштабный и допплеровый коронарный ЗГС, демонстрирующий кистозную структуру средней линии в области заднего третьего желудочка с массовым эффектом. (A) Типичный вихревой эффект отмечается на доплеровском (B). Выводы свидетельствуют о аневризматической деформации вен Галена. Соответствующие осевые и сагиттальные T2W-изображения МР-исследования, подтверждающие большую аневризматическую дилатацию вены Галена (C и D)
УЗИ головного мозга с допплерографией для детей записаться
Согласие на обработку персональных данных
Согласие на обработку персональных данных
Настоящим я, далее – «Субъект Персональных Данных», во исполнение требований Федерального закона от 27.07.2006 г. № 152-ФЗ «О персональных данных» (с изменениями и дополнениями) свободно, своей волей и в своем интересе даю свое согласие ООО «Эм Эр Ай Клиник» (далее – «VITOM», юридический адрес: Челябинская область, г. Касли, ул. Коммуны, 65) на обработку своих персональных данных, указанных при заполнении веб-формы на сайте vitom.pro (далее – Сайт), направляемой (заполненной) с использованием Сайта.
Под персональными данными я понимаю любую информацию, относящуюся ко мне как к Субъекту Персональных Данных, в том числе мои фамилию, имя, отчество, контактные данные (телефон), иную другую информацию. Под обработкой персональных данных я понимаю сбор, систематизацию, накопление, уточнение, обновление, изменение, использование, распространение, передачу, в том числе трансграничную, обезличивание, блокирование, уничтожение, бессрочное хранение), и любые другие действия (операции) с персональными данными.
Обработка персональных данных Субъекта Персональных Данных осуществляется исключительно в целях регистрации Субъекта Персональных Данных в базе данных VITOM с последующим направлением Субъекту Персональных Данных почтовых сообщений и смс-уведомлений, в том числе рекламного содержания, от VITOM, его аффилированных лиц и/или субподрядчиков, информационных и новостных рассылок, приглашений на мероприятия VITOM и другой информации рекламно-новостного содержания, а также с целью подтверждения личности Субъекта Персональных Данных при посещении мероприятий VITOM.
Датой выдачи согласия на обработку персональных данных Субъекта Персональных Данных является дата отправки регистрационной веб-формы с Сайта vitom.pro.
Обработка персональных данных Субъекта Персональных Данных может осуществляться с помощью средств автоматизации и/или без использования средств автоматизации в соответствии с действующим законодательством РФ и внутренними положениями VITOM.
VITOM принимает необходимые правовые, организационные и технические меры или обеспечивает их принятие для защиты персональных данных от неправомерного или случайного доступа к ним, уничтожения, изменения, блокирования, копирования, предоставления, распространения персональных данных, а также от иных неправомерных действий в отношении персональных данных, а также принимает на себя обязательство сохранения конфиденциальности персональных данных Субъекта Персональных Данных. VITOM вправе привлекать для обработки персональных данных Субъекта Персональных Данных субподрядчиков, а также вправе передавать персональные данные для обработки своим аффилированным лицам, обеспечивая при этом принятие такими субподрядчиками и аффилированными лицами соответствующих обязательств в части конфиденциальности персональных данных.
Я ознакомлен(а), что:
- настоящее согласие на обработку моих персональных данных, указанных при регистрации на Сайте VITOM, направляемых (заполненных) с использованием Cайта, действует в течение 10 (десяти) лет с момента регистрации на Cайте VITOM;
- согласие может быть отозвано мною на основании письменного заявления в произвольной форме;
- предоставление персональных данных третьих лиц без их согласия влечет ответственность в соответствии с действующим законодательством Российской Федерации.