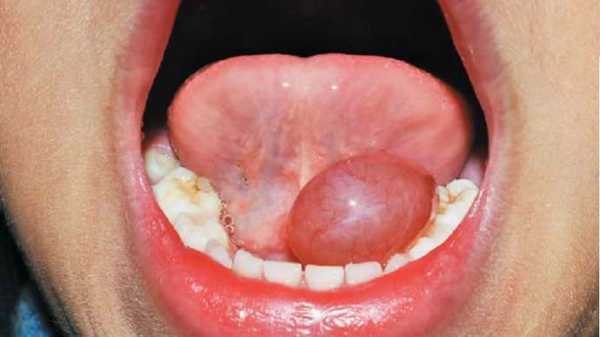
Обструкция шейки мочевого пузыря что это такое
Обструкция мочевыводящих путей
Изменить шрифт:A
A
 Обструкцией мочевыводящих путей называется такое состояние организма, когда имеется какое-либо препятствие оттоку мочи на разных уровнях. Такая патология требует скорейшего вмешательства, поскольку осложнения и последствия могут быть самыми плачевными. Чаще других заболевают женщины и пожилые мужчины.
Обструкцией мочевыводящих путей называется такое состояние организма, когда имеется какое-либо препятствие оттоку мочи на разных уровнях. Такая патология требует скорейшего вмешательства, поскольку осложнения и последствия могут быть самыми плачевными. Чаще других заболевают женщины и пожилые мужчины.
Виды обструкции и причины ее возникновения
Ниже будут рассмотрены основные уровни обструкции и те этиологические факторы, что ее провоцируют.
Обструкция на уровне мочеточника
Данный вид поражения встречается достаточно часто и имеет ряд опасных для организма черт.
- Через здоровый мочеточник моча свободно проходит в мочевой пузырь и у пациента сохраняется диурез. Это несколько маскирует заболевание, и обращаются к врачу несколько позже.
- Повышение давления в чашечно-лоханочной системе, не обнаруженное вовремя, может привести к развитию гидронефроза и необратимой почечной недостаточности.
Врожденные нарушения
- Стеноз различных сегментов мочеточника.
- Ретрокавальный мочеточник (располагается за полой веной и сдавливается ею).
- Уретероцеле.
Приобретенные нарушения
- Опухоль как самого мочеточника (редко), так и расположенных рядом органов (чаще).
- Перемещение камня из почечной лоханки в мочеточник.
- Воспалительное заболевание, сопровождающееся отеком и утолщением стенок.
- Фиброз мочеточника.
- Отложение кристаллов уратов.
- Закупорка сгустком крови.
- Сдавливание беременной маткой.
- Сдавливание опухолью матки.
- Аневризма аорты.
- Воспалительные заболевания матки и ее придатков.
- Случайная перевязка мочеточника во время операций на тазовых органах.
Обструкция на уровне шейки мочевого пузыря
В таком случае нарушается отток мочи из мочевого пузыря и повышенное давление сказывается сразу на обеих почках.
Врожденные аномалии развития
- Обструкция шейки мочевого пузыря.
- Уретероцеле.
Приобретенные отклонения
- Аденома предстательной железы.
- Опухоли мочевого пузыря и расположенных рядом органов (доброкачественные и злокачественные).
- Конкременты в мочевом пузыре.
Обструкция на уровне мочеиспускательного канала
Врожденная патология
- Клапаны в задней или передней части мочеиспускательного канала.
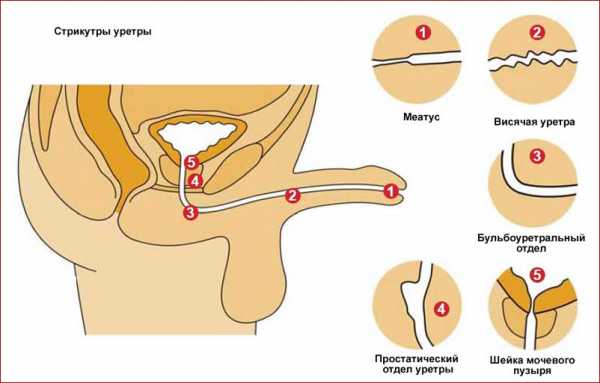
- Стриктуры уретры.
- Стеноз.
- Фимоз.
Приобретенные нарушения
- Стриктуры, сформировавшиеся в результате воспалительных заболеваний мочеиспускательного канала.
- Камни, попадающие в уретру из почек и мочевого пузыря.
- Последствия травм.
- Опухоли уретры.
- Приобретенный фимоз.
Клинические проявления обструкции мочевыводящих путей
- Боль в боку – это самый частый признак обструкции. Она возникает в результате растяжения элементов чашечно-лоханочной системы вследствие повышения давления на их стенку мочи. Боль может быть выражена в различной степени в зависимости от того, насколько быстро нарастает давление (скорость секреции мочи) и насколько снижена проходимость путей. Если обструкция острая (камень), то боль очень выражена, мучительная, иррадиирует в низ живота и наружные половые органы.
Если же стеноз развивается постепенно, то организм начинает приспосабливаться. Здоровая почка (в случае поражения одного органа) берет на себя дополнительную нагрузку. Ткань же почки с пораженной стороны может истончаться, увеличивая объем лоханок и чашечек. В конечном же итоге в почке практически не остается нефронов и она не может справляться со своей функцией.
- Затрудненное мочеиспускание и начало мочеиспускания.
- Подтекание из уретры мочи после акта мочеиспускания.
- Учащенное мочеиспускание.
- Отсутствие мочи – очень грозный симптом.
- Повышение артериального давления – следствие снижения функции почек. Развивается в случае отсутствии лечения или при его малой эффективности.
Диагностика обструкции мочевыводящих путей в Израиле
Прежде всего, врачи собирают подробный анамнез и оценивают все жалобы пациента. После проводится общий осмотр, и назначаются исследования.
- Общий и биохимический анализы крови. По их результатам можно судить о том, насколько почки справляются со своей функцией. В случае с почечной недостаточностью в крови постепенно увеличивается содержание соединений азота.
- Анализы мочи – позволяют судить о концентрационной способности почек, дают информацию о химическом составе мочи.
- Пальцевое ректальное исследование (для мужчин) – позволяет выявить гипертрофированную предстательную железу, сжимающую уретру.
- Гинекологическое исследование позволяет исключить опухоли органов женской половой сферы.
- Обзорный рентгенологический снимок брюшной полости – позволяет обнаружить рентгенпозитивные камни и нефрокальциноз.
- Катетеризация мочевого пузыря – лечебное и диагностическое мероприятие, позволяющее получить мочу и обеспечить ее отток в ряде случаев.
- Ультразвуковое исследование.
- Экскреторная урография – введение в кровоток пациента контрастного препарата и выполнение серии снимков, на которых видно, как почки выводят его из организма.
- Сцинтиграфия – очень точный метод, похожий по своему принципу на предыдущий, но только отслеживается выведение меченых атомов.
- Ретроградная и антероградная пиелография.
- Цистоуретероскопия – осмотр изнутри мочевого пузыря при помощи специального аппарата, вводимого в организм через уретру.
- Микционная цистоуретрография – снимки пузыря во время его сокращений. Позволяет обнаружить заброс мочи из пузыря в мочеточник.
- КТ и МРТ позволяют исключить или подтвердить сдавливание органов мочевыводящей системы извне опухолями.
Лечение обструкции мочевыводящих путей в Израиле
Израильские медики осознают, насколько опасна обструкция путей и сразу принимают все необходимые меры по ее устранению. В противном случае у пациента может с большой долей вероятности развиться почечная недостаточность, что вынудит человека регулярно проходить диализ и сильнейшим образом снижает качество жизни.
- Если обструкция острая, то пациенту проводится нефростомия, уретеростомия, катетеризация – все мероприятия, которые позволяют обеспечить отток мочи из организма.
- Катетеризация мочеточника может проводиться на относительно длительный период времени. Это обеспечивает отток жидкости из почки и предохраняет ее корковое и мозговое вещество от атрофии.
- Лечение антибиотиками показано в тех случаях, если обструкция сочетается с инфекционным заболеванием мочеполового тракта.
Методы лечения могут отличаться радикально, поскольку все зависит от того, что вызвало затруднение отхождения мочи из организма.
- Конкременты могут удаляться хирургическим путем или дробиться при помощи литотрипсии.
- Стриктуры уретры устраняются при помощи хирургического вмешательства. У мужчин очень часто лечение сводится к удалению гипертрофированной ткани простаты. В израильских клиниках активно применяются малоинвазивные методики, которые позволяют вылечить пациента без разрезов кожных покровов.
- Если обструкция обусловлена опухолью, сдавливающей органы мочевыделительной системы, то устранить ее удается путем удаления новообразования.
- В редких случаях обструкция обусловлена функциональными нарушениями мочевыделительных органов. В таком случае вылечить пациента можно и при помощи препаратов, не прибегая к операции.
Лечиться в наших клиниках – значит доверить свое здоровье в самые надежные руки!
Обструкция шейки мочевого пузыря у женщин
Содержание статьи
Что делать если болит мочевой пузырь у женщины?
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для избавления от паразитов наши читатели успешно используют Intoxic. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
26 Май, 2017 Vrach
Мочевой пузырь – полый орган, который отвечает за накопление мочи. Его заболевания очень распространены, особенно, среди дам. Причинами таких проблем могут стать как внешние факторы, так и внутренние заболевания организма. Если болит мочевой пузырь у женщины, то это может сигнализировать о патологиях органов расположенных рядом.
Описание симптомов
Мочевой пузырь расположен в нижнем отделе живота — в малом тазе. Его оболочка состоит из трех слоев – внутреннего слизистого, среднего мышечного, внешнего серозного. Орган соединен с мочеточниками, которые направлены в почечные лоханки, а моча из него выводится через уретру.
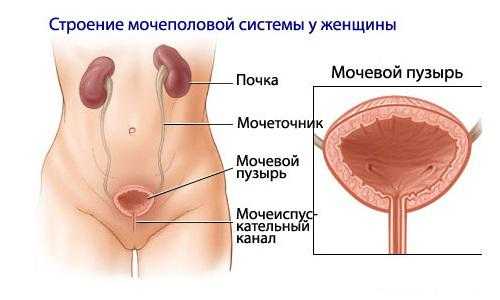
Боль в мочевом пузыре – симптом, который присущ многим заболеваниям. Если синдром возникает непосредственно из-за проблем с органом, то боль всегда сочетается с расстройствами мочеиспускания. Но когда боль иррадиирует в мочевой пузырь из других органов малого таза, нарушений выделения мочи может не быть. При постановке диагноза врач всегда учитывает характер боли, ее интенсивность и точную локализацию, анамнез, предшествующий появлению симптома, дополнительные клинические признаки. С учетом разнообразной этиологии неприятных ощущений симптомы у женщин могут различаться.
Если причиной становится воспалительный процесс, болезненность появляется к концу мочеиспускания и стихает по мере накопления мочи. Иногда боль усиливается при занятиях спортом, подъеме тяжестей, движении – это присуще мочекаменной болезни. Если же синдром вообще не зависит от актов мочеиспускания и появляется без видимых причин, он чаще относится к проблемам других органов.
Дополнительными симптомами, кроме описанных, являются:
- сильные боли в проекции почки – почечные колики;
- мутная моча, кровь в моче;
- задержки мочеиспускания;
- резкое учащение позывов к выделению урины;
- иррадиирование боли в пах, промежность, верх живота;
- повышение температуры тела;
- общее недомогание.
Почему появляется боль?
Синдром может являть
причины, симптомы, диагностика и лечение
Своевременное выведение мочи является одним из важных элементов нормальной жизнедеятельности. С мочой из организма удаляются продукты переработки и распада, избыточная жидкость. Любые затруднения с оттоком урины оборачиваются тяжелыми болезнями. Инфравезикальная обструкция – один из недугов, нарушающих механизм мочеоттока.
Инфравезикальная обструкция мочевого пузыря
Моча не выделяется постоянно. В полом мышечном органе – мочевом пузыре, некоторый объем ее накапливается, а затем выводится. В среднем он составляет 300 мл, хотя мочевик в состоянии удержать до 700 мл жидкости.
Поток мочи регулируется круговыми мышцами – сфинктерами, и детрузором мочевого пузыря. Накопившаяся жидкость оказывает давление на стенки органа. Они растягиваются, а рецепторы в мышечном слое передают сигнал в головной мозг. В результате появляется позыв к мочеиспусканию.
Нормальный вывод урины обеспечивается согласованной работой мочевика и сфинктеров. При опорожнении сфинктер расслабляется, перестает перекрывать канал. Мышцы мочевого пузыря, наоборот, сокращаются и формируют поток урины. В процессе участвуют и другие мышцы, но их роль не столь существенна.
Нарушение этого механизма возможно по самым разным причинам и разными способами. Так, инфравезикальная обструкция предполагает некоторое препятствие оттоку жидкости на уровне шейки мочевика или уретры.
Причиной могут выступать и в рожденные аномалии, и гипертрофия, и прочие факторы. Все они приводят к нарушению нормального вывода урины, а то и к полной задержке.
В большинстве случаев причиной обструкции выступают аномалии развития органа. Поэтому такое заболевание намного чаще наблюдается у детей, причем иногда с рождения. Мальчики болеют им намного чаще, поскольку у девочек в силу анатомического строения меньше причин для формирования инфравезикальной обструкции. У мужчин и женщин патология встречается крайне редко.
Затруднения с выводом урины приводят к растяжению мочевого пузыря, к атонии и гипотонии органа. Кроме того, не выведенные остатки мочи являются прекрасной средой для размножения бактерий, что провоцирует развитие множества инфекционных недугов.
Причины
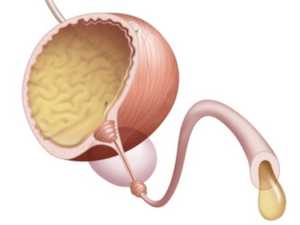 Чаще всего недуг возникает в результате врожденных аномалий. К наиболее распространенным относят склероз шейки мочевого пузыря и врожденные клапаны, однако имеются и другие патологии, приводящие к тому же результату.
Чаще всего недуг возникает в результате врожденных аномалий. К наиболее распространенным относят склероз шейки мочевого пузыря и врожденные клапаны, однако имеются и другие патологии, приводящие к тому же результату.
Склероз шейки – врожденная контрактура или болезнь Мариона. Выражается как развитие фиброзного кольца в мышечном слое шейки и в под слизистой. В отличие от мышечной, фиброзная ткань не обладает эластичностью, соответственно, не обеспечивает правильную работу сфинктера. У более старших детей болезнь сопровождается хроническим воспалением. Контрактура сопровождается нарушениями в оттоке урины, парадоксальной ишурией, нарушениями в работе почек вплоть до почечной недостаточности. Лечение требует хирургического вмешательства.
Гипертрофия семенного бугорка – чрезмерное разрастание всех элементов семенного бугорка. Последний оказывать механическое давление на шейку или уретру и препятствует нормальному оттоку мочи. Признаки совпадают с картиной при склерозе шейки. У мальчиков подросткового возраста и старше наблюдается также болезненность при эрекции. Лечение состоит в операционном вмешательстве.
Врожденные сужения уретры – наблюдаются в дистальном отделе мочеиспускательного канала. При этом в проксимальной части уретра расширена. У девочек диагностика такого недуга должна сопровождаться тщательной проверкой, так как по симптомам болезнь близка к стенозу уретры, а сами признаки заболевания довольно размыты. Кроме того, из-за строения женской уретры диагностика такого недуга затруднена. Лечение сводится к бужированию мочеиспускательного канала.
Врожденные клапаны – аномалия довольно редкая. У мальчиков появляется в соотношении как 1:50 тыс, у девочек встречается исключительно редко. Суть ее сводится к формированию перепонок в уретре у детей, покрытых слизистой оболочкой. Различают 3 типа перепонок: чашеобразные, воронкообразные и в виде диафрагмы, размещенной поперек канала.
Вне зависимости от вида симптомы болезни одинаковы: затруднения с оттоком, болезненность, сложности с полным опорожнением мочевика и так далее.
Удвоение мочеиспускательного канала –возможен только у мальчиков. Двойная уретра имеет самые разные формы: от дополнительного канала, выходящего на головке или на стволе члена, до слепых ходов, расположенных параллельно действующему каналу.
Дивертикул уретры – выпячивание задних стенок канала, образующее своего рода мешковидную емкость. В дивертикуле задерживается моча, которая выводится из мочевика обычным способом. Если нажать на дивертикул – он прощупывается через прямую кишку, он опорожняется, и по уретре вытекают моча или гной. Застойные явления в дивертикуле приводят не только к болезненности мочеиспускания, но и инфицированию, появлению камней, абсцессам. Дивертикул иссекается во время операции.
Врожденная облитерация канала – моча выделяется через врожденный свищ. Встречается крайне редко и, как правило, комбинируется с другими аномалиями, несовместимыми с жизнью. Диагностирует по отсутствию мочи у новорожденного в течение 2 суток. Для лечения проводится цистотомия.
Проявления
Если недуг не связан с резко выраженными аномалиями, наличие которых довольно быстро устанавливают у новорожденных, то диагностируется он по следующим признакам:
- учащение позывов;
- периодическое недержание, энурез;
- боли и дискомфорт при опорожнении мочевого пузыря;
- неполное освобождение мочевика, вплоть до того, что мочеиспускание возможно лишь при механическом нажатии на орган;
- отсутствие напора – струя слабая, прерывистая.
Такие признаки присущи довольно многим недугам мочеполовой сферы, что сильно затрудняет диагностику. В большинстве случаев установить инфравезикальную обструкцию можно только после тщательного аппаратного обследования.
Болезнь развивается поэтапно. Причем этапы связаны не с механической причиной – клапаны, склероз шейки, а с теми изменениями,которые они вызывают в мочевом пузыре:
- на 1 стадии поражается только мышечная оболочка мочевика, но еще не теряется тонус. В таком состоянии мочеиспускание лишь слегка затруднено, но не сопровождается болями, а мочевик опорожняется полностью;
- на 2 стадии тонус органа падает, так как стенки его чрезмерно растягиваются. То есть, мочевик уже не может сократиться в достаточной степени, чтобы опорожниться. Струя урины становится слабой, прерывается, не удается полностью опустошить мочевой пузырь, что приводит к застою урины и инфицированию;
- на 3 стадии наступает атония. Мочевой пузырь теряет способность сокращению, что практически блокирует мочевыведение. При этом может наблюдаться самопроизвольное неконтролируемое выведение жидкости.
Необходимые обследования
Диагностика требуется дифференциальная, так как точно установить истинную причину нарушений сложно.
- Сбор анамнеза – необходимо собрать как можно более точные сведения с указанием времени появления того или иного признака. Как правило, это сложно сделать, поскольку маленькие пациенты слабо ориентируются во времени.
- Физикальное обследование – в некоторых случаях осмотр и прощупывание могут дать предварительные результаты. Например, дивертикул прощупывается как тестообразная опухоль, опорожняющаяся при надавливании.
Лабораторные исследования включают:
- общий анализ крови – недуг сопровождается повышенным количеством лейкоцитов в крови, ускоренным СОЭ;
- биохимический анализ крови – отмечается повышение уровня креатинина и мочевины в крови, увеличивается концентрация ионов кальция, натрия, калия;
- общий анализ мочи – обычно наблюдаются признаки бактериурии, в моче находятсялейкоциты, эритроциты;
- иммуноферментный анализ крови – отмечается повышение паратгормонов.
Основой диагностики при инфравезикальной обструкции являются инструментальные методы:
- УЗИ мочевого пузыря и почек – позволяет установить степень повреждения органов. При обструкции наблюдается утолщение детрузора, остатки мочи, контуры мочевого пузыря становятся нечеткими. Зачастую недуг сопровождается циститом, а при длительном течении – пиелонефритом;
- допплерография почечных сосудов – при обструкции кровоток нарушен и по характеру нарушения можно определить причину;
- урография – при введении контрастного вещества мочевой пузырь и почки изучаются с помощью рентгена. При контрактуре шейки, например, обследуют место сужения шейки и оценивают скорость перемещения жидкости. При врожденных клапанах определяется расширение канала выше места формирования клапанов;
- цистоуретрография – состояние органов исследуют оптическим прибором. При этом обнаруживают приподнятость дна, признаки нейрогенной дисфункции мочевика, расширение задней части уретры, трабекулярность стенок мочевика и так далее;
- урофлоуметрия – изучает скорость и объем потока урины во время мочеиспускания. Несмотря на простоту это довольно информационный метод, так как по характеру прерывистости струи и наполненности можно установить характер препятствия;
- при необходимости назначают гистологические исследования, особенно детям постарше, чтобы исключить или определить дополнительные воспалительные процессы.
Лечение
 Первой задачей при обструкции является обеспечение нормального оттока мочи. В зависимости от характера недуга и степени его развития применяют нефростомию, уретростомию, кластеризацию мочевика и мочеточника.
Первой задачей при обструкции является обеспечение нормального оттока мочи. В зависимости от характера недуга и степени его развития применяют нефростомию, уретростомию, кластеризацию мочевика и мочеточника.
Затем лечат инфекционные или воспалительные заболевания. Очень редко недуг не сопровождается хотя бы воспалением. После подавления инфекции проводится плановая операция.
Хирургическая операция – единственный способ лечения инфравезикальной обструкции. Характер операции зависит от типа недуга:
- при врожденном склерозе шейки назначают продольное рассечение шейки и последующее сшивание уретры – У-образнаяпластика. Получила распространение также трансуретральная резекция шейки;
- врожденные клапаны удаляют с помощью трансуретральной резекции;
- гипертрофия семенного бугорка предполагает эндоуретральную резекцию;
- если облитерация канала врожденная, то проводят цистостомию – рассечение мочевика по передней стенке. Если зоны не слишком велики, то иссекают и сшивают части уретры с тем, чтобы восстановить нормальный отток мочи;
- при врожденном сужении уретры лечение определяется степенью сужения. Если симптом не приводит к потери тонуса в мочевом пузыре, осуществляют бужирование уретры – введение расширяющего приспособления в мочеиспускательный канал. При стенозе предпринимают рассечение наружного отверстия уретры;
- удвоение канала требует радикальных мер: дополнительный ход иссекается;
- врожденный дивертикул удаляется хирургическим путем сразу после установки диагноза;
- также удалению подлежат кисты уретры, любые аномальные изменения.
В отдельных случаях, например, при компрессии мочевого канала пытаются излечить болезнь медикаментозным путем – с помощью М-холиностимуляторов.
Профилактика
В большинстве случаев обструкция вызвана аномалиями развития. Соответственно, невозможно предпринять какие-либо профилактически меры при таком заболевании.
Осложнения
Инфравезикальная обструкция – заболевание весьма опасное. Во-первых, лечить его можно только хирургическим путем, что исключает варианты самоизлечения. Во-вторых, затруднения с мочеиспусканием оборачиваются появлением очень тяжелых последствий:
- препятствие оттоку мочи поначалу приводит к гипертрофии мышечной оболочки мочевого пузыря, так как орган пытается сокращаться сильнее, чтобы вытолкнуть урину;
- на более поздних сроках невозможность выполнять свои функции вызывает гипотонию и атонию мочевика. В результате теряется сама способность к опорожнению;
- развивается нейрогенная дисфункция мочевого пузыря;
- застой мочи приводит к появлению самых разных инфекционных заболеваний;
- из-за патологического состояния мочевика развиваются мочеточниковый рефлюкс, что вызывает хронический пиелонефрит, хронический цистит, почечную недостаточность.
Инфравезикальная обструкция – тяжелый и опасный недуг. Чаще всего наблюдается у детей, поскольку причиной его обычно выступают аномалии развития. Лечение возможно только с помощью хирургического вмешательства.
На видео о причинах, лечении и последствиях инфравезикальной обструкции у детей:
Обструктивные расстройства у мужчин - клиника, диагностика, патогенез
Как ни странно, но уже на пороге XXI века, то есть спустя более 40 лет после внедрения в клиническую практику современных методов исследования уродинамики, проблема диагностики и дифференциальной диагностики «несостоятельности мочевого пузыря» и выраженности препятствия оттоку мочи не потеряла актуальности.Всевозрастающий интерес клиницистов к этим вопросам, с одной стороны, связан с отсутствием единого мнения о критериях диагностики инфравезикальной обструкции.
С другой стороны, изучение расстройств мочеиспускания и правильная интерпретация полученных данных позволяют выявить тяжесть заболевания, уточнить его прогноз, влияют на определение сроков и метода терапии.
Мощным стимулом к изучению функциональных особенностей расстройств мочеиспускания стало широкое внедрение в практику новых высокоэффективных методов терапии заболеваний предстательной железы и уретры.
Диагностика
Диагностика заболеваний предстательной железы и дистального отдела мочевых путей имеет много общего. Обусловлено это, прежде всего, общими признаками данных патологических процессов — возникновением и прогрессированием препятствия к оттоку мочи из мочевого пузыря, то есть инфравезикальной обструкцией и нарушением сократительной активности детрузора. Размеры простаты, снижение объемной скорости потока мочи, наличие остаточной мочи, трабекулярность стенки мочевого пузыря не могут служить критериями инфравезикальной обструкции и отражать состояние сократительной активности детрузора.В основе механизмов нарушения акта мочеиспускания у этой категории больных лежат инфравезикальная обструкция и ослабление функций детрузора. Причиной обструкции становится увеличение предстательной железы с постепенным сужением просвета мочеиспускательного канала (механический компонент) и повышением тонуса гладкомышечных волокон простаты и заднего отдела уретры (динамический компонент). Новое понимание сущности происходящих при доброкачественной гиперплазии предстательной железы (ДГПЖ) процессов связано с пересмотром природы обструкции. Ее перестали отождествлять исключительно с механическим фактором.
У большинства больных с обструктивными симптомами расстройства мочеиспускания обусловлены как механическим, так и функциональным факторами.
Клиническая картина
Клиническая картина дополняется осложнениями ДГПЖ со стороны верхних и нижних мочевыводящих путей. Прогрессирование инфравезикальной обструкции приводит к повышению давления в мочевом пузыре, нарушению оттока мочи из почек и верхних мочевых путей, пиелонефриту. Мочеточники расширяются, удлиняются, становятся извилистыми, развиваются уретерогидронефроз и хроническая почечная недостаточность. Своевременное устранение обструкции и восстановление нормального оттока мочи благоприятствуют нормализации функционирования почек у 80% больных с ДГПЖ.Интересной и соответствующей патогенезу является функциональная классификация инфравезикальной обструкции, отражающая не только степень нарушения функций мочевого пузыря, но и выраженность изменения уродинамики верхних мочевых путей и функциональной способности почек (Портной А.С., 1965, Пытель Ю.А., Воркунов И.Я., 1965 и др.).
Согласно этой классификации, выделяют три стадии изменений функционирования нижних мочевых путей:
• IA — функции детрузора сохранены, нет изменений со стороны почек и верхних мочевых путей.
• IБ — функции детрузора сохранены, но есть признаки субклинической почечной недостаточности, уродинамика верхних мочевых путей нарушена.
• IIА — функции детрузора нарушены, есть остаточная моча, изменения со стороны почек отсутствуют или протекают незаметно.
• IIБ — декомпенсация детрузора, умеренная почечная недостаточность, протекающая у ряда больных латентно.
• IIВ — декомпенсация детрузора и нарушение функций почек носят выраженный характер.
• III — полная хроническая задержка мочи, парадоксальная ишурия, выраженная недостаточность почек.
I стадия аденомы предстательной железы характеризуется ослаблением и некоторой вялостью струи мочи, затруднением акта мочеиспускания, большей его длительностью. Продолжительность расстройства мочеиспускания варьирует от нескольких месяцев до нескольких лет. Особенность начального периода заболевания — учащение мочеиспускания в ночное время, а впоследствии и днем.
Это обстоятельство многие авторы объясняют усиленным кровенаполнением (венозный стаз в малом тазу и отек аденомы) в период пребывания больного в теплой постели. В этот период гипертрофируются сократительные элементы мочепузырной стенки, компенсирующие повышенный запрос для изгнания мочи (период мочепузырной компенсации). I стадия болезни может продолжаться долгое время.
II стадия заболевания характеризуется развивающейся декомпенсацией эвакуаторной функции мочевого пузыря. Ее особенность — нарушение равновесия между сократительной способностью мочевого пузыря и факторами, вызывающими затруднение мочеоттока, что приводит к нарушению функций верхних мочевых путей и почек (пиелонефриту, хронической недостаточности почек).
Явления, отмечаемые в I стадии заболевания, значительно усиливаются. II стадия в одних случаях продолжается долгие годы, в других заболевание быстро прогрессирует.
II стадию аденомы предстательной железы разделяют на два периода:
• В первый ее период, при еще достаточной сократительной способности детрузора симптом остаточной мочи выражен слабо. Однако у большинства больных этот период очень короткий. Степень ослабления сократительной способности детрузора усиливается. Вследствие развившейся гипотонии теряется способность полностью эвакуировать мочу из мочевого пузыря. Количество остаточной мочи постепенно нарастает, развивается хроническая неполная задержка мочи.
• Второй период II стадии характеризуется нарастанием симптомов дисфункции мочевого пузыря.
Повышение гидростатического давления в мочевом пузыре, нарушение его опорожнения, возрастающее количество остаточной мочи при росте аденомы приводят к сдавливанию интрамуральных отделов мочеточников, дилатации верхних мочевых путей. Нарушение уродинамики способствует появлению пузырно-мочеточникового рефлюкса, создающего условия для развития пиелонефрита. Прогрессирование заболевания усугубляет течение цистита и пиелонефрита, вследствие чего развивается хроническая почечная недостаточность, образуются камни в мочевых путях.
Если I стадия переходит во II не всегда, то II стадия (нарастающая декомпенсация мочевой системы) неизбежно переходит в III (стадию полной декомпенсации мочеиспускания). Характерные особенности последней стадии развития — хроническая задержка мочи, растяжение мочевого пузыря, мочеточников и полостей почек, парадоксальная ишурия, далеко зашедшая недостаточность ночек.
Чувствительность мочевого пузыря в этой стадии болезни уменьшается, поэтому больные меньше страдают от задержки мочи и относят это на счет мнимого улучшения состояния.
В этой стадии болезни происходят наибольшие анатомические изменения пузыря и истощение мышечной стенки: усиливается трабекулярность, увеличиваются ложные дивертикулы. Мочевой пузырь может достичь больших размеров, доходя до пупка и выше. Мышцы уже не могут полностью опорожнять мочевой пузырь, и после каждого мочеиспускания в его полости остается какое-то количество так называемой резидуальной мочи.
Состояние больных в III стадии болезни, как правило, тяжелое. Необходимы экстренные меры по обеспечению оттока мочи и борьбе с осложнениями. Как процесс старения, так и наличие обструкции могут стать причиной существенных структурных и функциональных изменений стенки мочевого пузыря.
Можно предположить, что устранение обструкции на ранней стадии заболевания способно привести к уменьшению массы мочевого пузыря, а также способствовать быстрому и полному восстановлению нормального (или практически нормального) функционирования. Однако в том случае если происходит декомпенсация, достигшая критической точки (уже появились необратимые изменения), устранение обструкции не приводит к улучшению функций мочевого пузыря.
Нарушение нормального функционирования мочевого пузыря может привести к таким осложнениям, как мочевая инфекция (цистит, уретрит, пиелонефрит), вторичный пузырно-мочеточниковый рефлюкс, гидродинамическая обструкция с развитием уретерогидронефроза и хроническая почечная недостаточность.
У пациентов с нормальной эластичностью стенки мочевого пузыря риск развития гидронефроза выше, когда присутствует сочетание высокого давления в точке потери мочи с неполным опорожнением. Это сочетание бывает следствием часто повторяющихся высокоамлитудных сокращений, которые приводят к хроническому повышению внутрипузырного давления.
У больных со сниженной эластичностью стенки мочевого пузыря риск развития гидронефроза есть всегда, когда сфинктерное сопротивление выше 40 см вод.ст. Этот риск значительно возрастает, когда пациенты не опорожняют мочевой пузырь, за счет отдельных сокращений детрузора на фоне недержания переполнения, обусловленного существенно сниженной способностью мочевого пузыря к растяжению.
У больных с нормальной эластичностью стенки мочевого пузыря риск ухудшения функций верхних мочевых путей обычно низкий. Пузырно-мочеточниковый рефлюкс и изменения со стороны верхних мочевых путей присутствуют у больных с постоянными высокоамплитудными сокращениями детрузора и хорошей замыкательной функцией сфинктеров (высокое давление в точке потери мочи).
При выраженной степени инфравезикальной обструкции у больных с ДГПЖ на фоне декомпенсации детрузора, снижения чувствительности стенки мочевого пузыря и нарушения передачи нейромышечных импульсов может развиться гипорефлексия (арефлексия) детрузора.
Устранение обструкции на ранней стадии заболевания способно привести к уменьшению массы мочевого пузыря, а также способствовать быстрому и полному восстановлению нормального (или практически нормального) функционирования. Однако в том случае если происходит декомпенсация, достигающая критической точки (уже появились необратимые изменения), устранение обструкции не приводит к улучшению функций мочевого пузыря.
Появление неконтролируемых сокращений при цистометрии свидетельствует о гип ер активности детрузора, возникающей приблизительно у 70% мужчин с ДГПЖ и симптомами обструкции. Отмечена корреляция между дисфункцией детрузора и степенью выраженности препятствия к оттоку мочи.
Гиперактивность детрузора также нередко встречается у больных с ДГПЖ без признаков обструкции, как при наличии, так и при отсутствии неврологических нарушений.
Механизм возникновения гиперактивности детрузора у больного с ДГПЖ, по-видимому, обусловлен изменением активности детрузора по отношению к адренергическим влияниям на фоне ослабления его сократительных свойств в результате гипертрофии. Перерастяжение мочевого пузыря, особенно в области мочепузырного треугольника, а также рост гиперплазированной ткани предстательной железы приводят к локальному повышению активности а-адренорецепторов, относящихся к симпатической нервной системе. ДГПЖ приводит к увеличению активности симпатических нервных волокон, что вызывает повышение тонуса гладкомышечных структур основания мочевого пузыря, заднего отдела уретры и предстательной железы.
Процесс гиперплазии преимущественно идет за счет стромального компонента предстательной железы, который содержит до 60% гладкомышечных волокон, служащих точкой приложения а-адреноблокаторов. При повышении активности симпатической нервной системы происходит не только спазм гладкомышечных элементов мочепузырного треугольника, задней части уретры, гладкомышечных структур простаты, но и спазм сосудов нижнего отдела мочевого тракта, сопровождающийся расстройствами его кровообращения.
При этом события развиваются в определенной последовательности:
• повышение активности симпатической нервной системы; спазм сосудов;
• циркуляторная гипоксия детрузора;
• нарушение биоэнергетики гладких мышц детрузора;
• перегрузка гладкомышечных клеток кальцием;
• нарушение расслабления детрузора;
• уменьшение резервуарной функции мочевого пузыря;
• появление ирритативных симптомов — поллакиурия днем и ночью, императивные позывы, императивное недержание мочи.
Нарушения мочеиспускания у больных с ДГПЖ обусловлены двумя основными факторами — формированием уретральной обструкции и нарушением метаболизма детрузора (рис. 5-14).

Рис. 5-14. Патогенез развития острой задержки мочеиспускания при инфравезикальной обструкции.
Кроме того, в патогенезе расстройств мочеиспускания существенную роль играет тяжелая гипоксия детрузора на фоне его ультраструктурных изменений
Дисфункция мочевого пузыря при ДГПЖ во многом связана с развитием тяжелой гипоксии детрузора, сопровождающейся изменениями на ультраструктурном уровне. Ишемия приводит к апоптозу гладкомышечных клеток и нарушению нервной проводимости. Полагают, что развитие гипоксии детрузора и, как следствие ее, метаболических нарушений в его структуре нарушают сократительную способность.
Патогенез
Патогенез детрузорной гиперактивности у больных с ДГПЖ может быть следствием активации спинальных центров акта мочеиспускания. При развитии инфравезикальной обструкции активизируются немислинизированные С-волокна. В этом случае рефлекс акта мочеиспускания замыкается на уровне крестцового отдела спинного мозга и утрачивается контроль над мочевым пузырем со стороны высших центров мочеиспускания, что выражается учащенным и ургентным мочеиспусканием. С другой стороны, инфравезикальная обструкция и гиперактивтюсть детрузора не всегда могут быть доказательством причинно-следственных связей между этими состояниями.Возрастные изменения, которые могут способствовать развитию гиперактивности детрузора, выражаются в увеличении протрузии межклеточных соединений, что способно нарушать электрическую активность между клетками гладкой мускулатуры. Изменения в немиелинизированных, капсаицин-чувствительных С-афферентных волокнах способны вызывать ургентный позыв при небольшом объеме мочевого пузыря.
Комбинация этих факторов, существующих часто одновременно с изменениями в центральной нервной системе, может играть ключевую роль в развитии гиперактивности детрузора. Физиологическое старение ассоциируется со снижением способности тканей к восстановлению (репарации), уменьшением их эластичности, усилением жировой инфильтрации, клеточной атрофией, дегенерацией нервных окончаний, снижением тонуса гладкой мускулатуры, уменьшением количества коллагеновых волокон в соединительной ткани связочного аппарата, истончением уретрального эпителия, ухудшением кровоснабжения уретры. «Старость» мочевого пузыря, вероятнее всего, связана с развитием гипоксии. Развившаяся тканевая гипоксия определяет многие функциональные изменения в стареющем организме.
Своевременное выявление характера уродинамических нарушений, в первую очередь инфравезикальной обструкции и гиперактивности детрузора, у больных с ДГПЖ имеет большое практическое значение, так как без учета этого фактора существенно ухудшаются функциональные результаты хирургического лечения.
Около 25-30% больных, направляемых для оперативного лечения, по результатам комплексного обследования не отвечают уродинамическим критериям простатической обструкции, а до 30% больных со сниженной сократительной способностью детрузора без признаков обструкции подвергаются хирургическому лечению.
Детрузорная гиперактивность исчезает у 60% больных с ДГПЖ после хирургической ликвидации препятствия к оттоку мочи. В то же время у 15-20% больных с ДГПЖ после операции сохраняются ирритативные симптомы: учащенное мочеиспускание, ноктурия, повелительные позывы, императивное недержание мочи. В первую очередь это относится к тем случаям, когда отсутствует корреляция между выраженностью гиперактивности детрузора и инфравезикальной обструкцией.
Прогнозировать исчезновение или сохранение гиперактивности детрузора после операции у больных с ДГПЖ достаточно сложно. В связи с этим комплексное исследование уродинамики нижних мочевых путей показано всем больным с клиническими симптомами гиперактивности детрузора для выявления ее причины и установления взаимосвязи с обструктивным процессом в пузырно-уретральном сегменте.
Своевременное выявление характера уродинамических нарушений, в первую очередь инфравезикальной обструкции и гиперактивности детрузора, у больных с ДГПЖ имеет большое практическое значение, так как без учета этого фактора существенно ухудшаются функциональные результаты хирургического лечения.
Острая задержка мочи — крайнее проявление симптомов нижних мочевых путей (СНМП), требующее принятия экстренных мер. Риск развития острой задержки мочи связывают с увеличением возраста и выраженностью симптомов нарушения мочеиспускания по различным опросникам (IPSS, AUA, Boyarsky). Вероятность развития острой задержки мочи у мужчин в возрасте старше 70 лет в 8 раз выше, чем у 40-летних.
Острая задержка мочи обусловлена анатомической обструкцией и энергетическим дисбалансом детрузора. Возникновение стойкого спазма гладкомышечных структур предстательной железы, шейки мочевого пузыря и простатического отдела мочеиспускательного капала вследетвие повышения функциональной активности а-адренорецепторов лежит в основе так называемого динамического компонента инфравезикальной обструкции при ДГПЖ. Стимуляция а-адренергических рецепторов предстательной железы, вызванная перерастяжением детрузора при острой задержке мочи, наряду с вторичным снижением внутрипузырного давления приводит к дальнейшему развитию и сохранению острой задержки мочи.
Разные взгляды на патогенез послеоперационной ишурии и отсутствие единой программы профилактики этого осложнения способствуют тому, что в течение нескольких десятков лег частота послеоперационной задержки мочеиспускания не уменьшается. Все вышеизложенное подчеркивает актуальность исследований, направленных на определение патогенетических механизмов острой задержки мочеиспускания, выявление факторов риска и разработку профилактики послеоперационной ишурии.
Определение лечебной тактики при возникновении послеоперационной ишурии и разработка мер ее профилактики невозможны без понимания патофизиологических механизмов, лежащих в основе острой задержки мочеиспускания. Разногласие мнений относительно причин, приводящих к этому осложнению, и в то же время схожесть клинической картины у разных больных заставляют обратить внимание на состояние мочевого пузыря и мочеиспускательного канала у больных во время ишурии.
Часто ишурии сопутствует пузырно-мочеточниковый рефлюкс, что увеличивает опасность возникновения острого пиелонефрита. На фоне ишурии возможно развитие сердечной недостаточности, повышение АД, патологические сдвиги в свертывающей и противосвертывающей системах крови, что после оперативного вмешательства на фоне острой задержки мочеиспускания может осложниться развитием как геморрагических, так и тромбоэмболических осложнений (рис. 5-15).
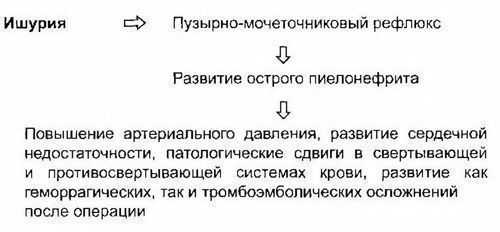
Рис. 5-15. Системные нарушения при ишурии.
Вследствие вышеперечисленных нарушений возникновение ишурии существенно влияет на течение послеоперационного периода и ухудшает результаты оперативного лечения больных. В современных условиях наряду с социальной дезадаптацией пациентов это приводит также к увеличению стоимости лечения. Одно из тяжелых осложнений — пиелонефрит.
ДГПЖ приводит к увеличению активности симпатических нервных волокон, что вызывает повышение тонуса гладкомышечных структур основания мочевого пузыря, задней части уретры и предстательной железы. Гиперплазия преимущественно развивается за счет стромального компонента предстательной железы., который содержит до 60% гладкомышечных волокон, служащих точкой приложения а-адреноблокаторов.
При начальной стадии заболевания и отсутствии остаточной мочи нет необходимости в проведении сложных и инвазивных комплексных уродинамических исследований. Та же (по сути) информация может быть получена при анализе клинической симптоматики, результатов урофлоуметрии, при необходимости выполненной при разном наполнении мочевого пузыря, фармакоурофлоуметрии с фуросемидом с одновременными ультразвуковом исследовании (УЗИ) и определением остаточной мочи.
Единственное показание к проведению сложных и инвазивных комплексных уродинамических исследований с вычислением уретрального сопротивления — существование малейших подозрений на нейрогенную природу расстройств мочеиспускания. Именно в подобных случаях информация об уродинамических процессах в нижних мочевых путях должна быть максимально полной, чтобы избежать ошибки и не лечить больного только от гиперплазии простаты, оставив в стороне возможные нейрогенные расстройства.
Вторым показанием к подобным исследованиям бывают случаи запущенной инфравезикальной обструкции с остаточной мочой в объеме 250-300 мл и более, характерной клинической симптоматикой и тяжелыми урофлоуметрически ми изменениями.
При дифференциальной диагностике несостоятельности детрузора и инфравезикальной обструкции ведущее место по-прежнему занимает комплексное уродинамическое исследование, позволяющее сопоставить показатели объемной скорости потока мочи, внутрипузырного давления и вычислить уретральное сопротивление. Других средств регистрации внутрипузырного давления и оценки уретрального сопротивления в настоящее время не существует.
Однако сочетание ультразвуковой микционной цистоуретрографии с урофлоуметрией создает реальную возможность его неинвазивного косвенного определения. Эти данные могут быть использованы в опенке уретрального сопротивления, степени и стадии инфравезикальной обструкции. Подобная комбинация ультразвуковой нисходящей цистоуретрографии и урофлоуметрии может значительно расширить функционально-диагностические возможности ультразвуковой и уродинамической диагностики.
П.В. Глыбочко, Ю.Г. Аляев
Опубликовал Константин Моканов
Обструкция мочевых путей
Обструкция мочевых путей.
.Причины обструкции мочевых путей
К наиболее частым онкологическим причинам обструкции мочевых путей относят следующие:
- рак простаты или рак мочевого пузыря, распространяющийся на устье мочеточника;
- рак шейки матки или других тазовых органов, инфильтрирующий нижний отдел мочеточников;
- метастазы в парааортальные лимфатические узлы или забрюшинная опухоль, сдавливающая мочеточники;
- переходно-клеточный рак одного или обоих мочеточников;
- фиброз, развивающийся после хирургического вмешательства, лучевого лечения или химиотерапии.
Симптомы и признаки обструкции мочевых путей
Постепенная обструкция мочеточника часто не проявляется клинически, ее диагностируют лишь при рентгенологическом исследовании, когда обнаруживают идронефроз. При острой обструкции мочеточника возможна коликообразная или тупая боль в боковом отделе живота, нередко иррадиирующая в зону иннервации корешка LI. Постепенная обструкция обоих мочеточников клинически проявляется лишь при повышении содержания мочевины в сыворотке крови более 25 ммоль/л с развитием в конечном итоге анурии и характерных симптомов почечной недостаточности: сонливости, спутанности сознания, тошноты, судорог.
Методы исследования обструкции мочевых путей
Для диагностики обструкции мочевых путей проводят УЗИ живота, экскреторную , урографию (при уремии противопоказана), цистоскопию и ретроградную пиелографию, изотопную ренографию (возможность раздельной оценки функций почек), KT. Выполнение KT с внутривенным введением контрастного вещества позволяет диагностировать опухоль, сдавливающую мочеточник (хотя применение контрастного вещества может ухудшить функционирование почек). Цистоскопия играет существенную роль для больных, нуждающихся в активном лечении.
Лечение обструкции мочевых путей
Обструкция шейки мочевого пузыря проявляется симптомами острой или хронической задержки мочи с развитием парадоксальной ишурии, при которой необходимы надлобковое дренирование или катетеризация мочевого пузыря. Для облегчения состояния больного иногда прибегают к паллиативной трансуретральной резекции опухоли простаты или мочевого пузыря.
Декомпрессии мочеточников можно достичь такими методами, как:
- чрескожная нефростомия с антеградным стентированием или без него;
- цистоскопия с ретроградным стентированием мочеточника. Мочеточниковые стенты при опухолевой обструкции необходимо менять каждые 6 мес, хотя выпускаемые в настоящее время стенты можно оставлять на более длительный период.
Чрескожная нефростомия служит временной мерой, оправданной в следующих случаях:
- при обструкции мочеточника, когда природа опухоли не установлена;
- у больных раком простаты или шейки матки, когда можно рассчитывать на положительный результат лечения;
- у больных с опухолью тазовых органов катетеризация мочеточника может оказаться невыполнимой, в этом случае чрескожная нефростомия играет существенную роль.
Чрескожная нефростомия и установление мочеточникового стента при далеко зашедшем опухолевом процессе могут принести облегчение больному. Однако поскольку нефростомическую трубку нередко оставляют на месте на несколько месяцев, возможны ее дислокация, инфицирование, а также подтекание мочи мимо трубки. Поэтому, когда встает вопрос о длительном оставлении нефростомической трубки»более предпочтительно установление мочеточникового стента с закрученным концом.
Осложнения этих паллиативных методов лечения включают бактериемию, сепсис, кровотечение, инкрустацию солями. Важна коррекция водного баланса (выведение избытка жидкости) и (особенно) гиперкалиемии — неотложного состояния, приводящего к нарушению ритма сердца и остановке кровообращения.
- В отдельных случаях, в частности при нарастающей гиперкалиемии, гиперволемии, не поддающейся коррекции диуретиками, выраженной почечной недостаточности и ацидозе, показано проведение гемодиализа. Дисфункция тромбоцитов может стать причиной кровотечений. Иногда развивается артериальная гипертензия, приводящая к необходимости устранения гиперволемии и назначения антигипертензивных средств.
- Любые исследования мочевых путей следует проводить на фоне профилактического введения антибиотиков, учитывая склонность этих больных к сепсису.
Лечение больных с опухолевой обструкцией мочевых путей должна проводить бригада специалистов разного профиля. Даже при далеко зашедшем опухолевом процессе иногда удается продлить жизнь больных. По данным одного исследования, медиана выживаемости составила 26 нед.
- В этом исследовании больные были разделены на четыре группы: 1-я группа — больные с первичной нелеченой опухолью; 2-я группа — больные с рецидивной опухолью, которым назначено продолжение лечения; 3-я группа — больные с рецидивной опухолью без дальнейшего лечения; 4-я группа — доброкачественная обструкция, развившаяся вследствие ранее проведенного лечения.
- Выживаемость больных 1-й и 2-й групп была одинаковой: медиана выживаемости составила 27 и 20 нед, 5-летняя выживаемость — 20% и 10% соответственно.
- Прогноз больных 3-й группы был неблагоприятным, медиана выживаемости у них составила 6 нед, причем ни один из больных не прожил более 1 года.
- Наиболее эффективным оказалось лечение в 4-й группе: 5-летняя выживаемость у них составила 64%.
Если у больного далеко зашедшая неизлечимая опухоль тазовых органов, решение о вмешательстве принимают с учетом желания больного и возможности облегчить его состояние.
Инфравезикальная обструкция
В главе, посвященной нейрогенным расстройствам мочеиспускания, подробно представлены диагностика и лечение данного патологического состояния. Среди множества причин развития этого заболевания у детей нередко диагностируется детрузорно-сфинктерная диссинергия — дисфункция мочевого пузыря, обусловленная одновременным сокращением детрузора и наружного сфинктера, что приводит к значительному повышению внутрипузырного давления вследствие чего развивается пузырно-мочеточниковый рефлюкс с последующим снижением функции почки. Это так называемая пузырно-зависимая форма заболевания, для которой характерно быстрое присоедини инфекции с соответствующими клиническими проявлениями.
Периодическая катетеризация или деривация мочи предотвращает возможность быстрого снижения функции почек. Проведение антирефлюксной операции оправдано только после ликвидации гипертонуса мочевого пузыря и устранения детрузорно-сфинктерной диссинергии. Последнее достигается комплексной консервативной терапией на фоне деривации мочи.
Под термином «инфравезикальная обструкция» понимают препятствие току мочи на уровне шейки мочевого пузыря или мочеиспускательного канала. Он включает в себя многочисленные аномалии и заболевания, основные из которых являются врожденная контрактура шейки мочевого пузыря, введенные клапаны задней уретры, гипертрофия семенного бугорка, врожденные облитерация мочеиспускательного канала.
Основным признаком инфравезикальной обструкции является затруднение мочеиспускания, нередко регистрируемое с момента рождения, вплоть до полной задержки мочеиспускания с парадоксальой ишурией.
При наличии обструкции в инфравезикальной области на первых этапах болезни регистрируется компенсаторная гипертрофия детрузора мочевого пузыря, в последующие сроки, при отсутствии лечебной помощи, констатируется его гипотония и в более поздние сроки — атония: мочевой пузырь достигает больших размеров. Однако выраженность клинических симптомов зависит от степени обструкции уретры и возраста пациентов. При выраженной обструкции клинические симптомы регистрируются уже в первые годы жизни ребенка, когда диагностируется уретерогидронефроз; в более старшем возрасте на первый план выступает клиническая картина мочевой инфекции.
Вследствие возникшего патологического состояния в мочевом пузыре диагностируются дивертикулы, пузырно-мочеточниковый рефлюкс, хронический цистит и хронический пиелонефрит.
Врожденная контрактура шейки мочевого пузыря (болезнь Мариона)
Заболевание наблюдается редко. У мальчиков характеризуется развитием кольцевидной фиброзной ткани в подслизистом и мышечном слоях шейки. При гистологическом исследовании у детей старшего возраста наряду с фиброзом часто обнаруживают признаки хронического воспаления.
Клиническая картина зависит от степени выраженности обструкции шейки и длительности заболевания (от незначительного затруднения мочеиспускания при отсутствии остаточной мочи и нарушении функции почек до задержки мочеиспускания по типу парадоксальной ишурии), развития пузырно-мочеточникового рефлюкса, уретерогидронефроза и почечной недостаточности.
Диагноз. Контрактуру щейки мочевого пузыря устанавливают на основании данных восходящей уретроцистографии и уретроцистоскопии. Урофлоуметрия в сочетании с цистоманометрией подтверждает наличие обструкции в области шейки и позволяет оценить функциональное состояние детрузора.
При уретроцистографии контрастируется приподнятость дна и трабекулярность стенок мочевого пузыря, недостаточное контрастирование мочеиспускательного канала, при цистоскопии — трабекулярность стенок пузыря, иногда определяется выпячивание задней стенки шейки, а у некоторых больных — гипертрофия межмочеточниковой складки.
Лечение. Применяются чреспузырные оперативные вмешательства — продольное рассечение шейки, У-образная пластика или трансуретральная резекция шейки пузыря. В последние годы она получила наибольшее распространение.
Врожденные клапаны мочеиспускательного канала
Аномалия встречается относительно часто у мальчиков (1:50 тыс. новорожденных) и крайне редко — у девочек, представляет собой наличие перепонок (складок) в мочеиспускательном канале, обе стороны которых покрыты слизистой оболочкой.
Различают три типа клапанов уретры:
1-й тип — клапан, имеющий чашеобразную форму (встречается наиболее часто), расположенный ниже семенного бугорка;
2-й тип — воронкообразные клапаны (чаще множественные), идущие от семенного бугорка к шейке мочевого пузыря;
3-й тип — клапаны в виде поперечной диафрагмы, расположенной выше или ниже семенного бугорка (рис. 1, а—в).

Рис. 1. Виды клапанов задней части уретры (схема). а - 1-й тип; б - 2-1 тип; в - 3-й тип
Несмотря на различные виды клапанов, клиническая симптоматика их проявлений однотипна. Для данной аномалии характерны те же симптомы, что и для врожденной контрактуры шейки мочевого пузыря. Однако выраженность клинических симптомов зависит от степени обструкции уретры и возраста пациентов. Иногда отмечается энурез и дневное недержание мочи
Диагноз. В отличие от врожденной контрактуры шейки мочевого пузыря при клапанах уретры бужи, катетеры и цистоскопы свободно проходят в мочевой пузырь. Если имеется клапан, при выведении головчатого бужа из пузыря ощущается препятствие на уровне задней части уретры. При уретроскопии обнаруживаются клапаны на этом уровне.
На уретроцистограммах констатируется увеличение в размере мочевого пузыря, шейка его раскрыта, расширена, задняя уретра над клапаном расширен в виде мешка или воронки, дистальный отдел — обычного диаметра. На уровне клапана — симптом «песочных часов». В более поздние сроки выявляются давертикулы и пузырно-мочеточниковый рефлюкс.
При урофлоуметрии, профилометрии и цистоманометрии констатируется не только нарушение скорости мочеиспускания, но и локализация обструкции в области уретры.
Лечение. При наличии клапанов мочеиспускательного канала лечение oперативное — трансуретральная резекция.
Гипертрофия семенного бугорка
Врожденная аномалия характеризуется перед перплазией всех элементов семенного бугорка.
Клиническая картина аналогична таковой при врожденной контрактуре шейки мочевого пузыря и клапанов уретры. У детей старшего возраста нередко в период микции регистрируется болезненная эрекция.
Диагноз устанавливается по результатам восходящей уретроцистографии: в области заднего отдела уретры выявляется дефект наполнения. При уретроскопии обнаруживается гипертрофированный семенной бугорок.
При катетеризации мочевого пузыря иногда ощущается препятствие в задней части уретры; нередко эта манипуляция сопровождается умеренным кровотечением.
Лечение. При гипертрофии семенного бугорка лечение заключается в его эндоуретральной резекции.
Врожденная облитерация мочеиспускательного канала
У мальчиков встречается крайне редко и всегда сочетается с другими аномалиями, часто несовместимыми с жизнью. При облитерации уретры моча иногда выделяется из незаращенного урахуса или через врожденный пузырно-прямокишечный или пузырно-влагалищный свищ.
Диагноз обычно устанавливается на основании отсутствия у новорожденного в первые 2 сут самостоятельного мочеиспускания. Правильность диагноза подтверждается невозможностью катетеризации мочевого пузыря.
Лечение. При врожденной облитерации мочеиспускательного канала проводится цистотомия, а при небольших зонах облитерации — ее иссечение и сшивание участков уреты после их мобилизации.
Врожденные сужения мочеиспускательного канала
У мальчиков и девочек встречаются редко; локализуются чаще в дистальном отделе. Меатальный стеноз, который возникает иногда в результате дерматита. Основными симптомами врожденных сужений мочеиспускательного канала являются затрудненное и нередко учащенное мочеиспускание, энурез.
Диагноз устанавливается по данным уретрографии (нисходящей и восходящей): в проксимальных отделах мочеиспускательный канал расширен (рис. 2). Такие признаки, как трабекулярность стенок мочевого пузыря, ложные дивертикулы, остаточная моча, выявляются только при резко выраженном стенозе.

Рис. 2. Уретрограмма. Врожденный стеноз мочеиспускательного канала
Необходимо проводить дифференциальную диагностику с приобретенным стенозом (чаще всего возникающим у девочек), обусловленным рецидивным циститом и уретритом.
Калибровка уретры у девочек бужами (от меньшего размера к большим соответственно возрасту) позволяет только заподозрить стеноз, а не установить правильный диагноз, так как калибр уретры у них достаточно нерентабелен.
Лечение. При нерезко выраженной обструкции лечение заключается в бужировании уретры. Пациентам со стенозом дистального отдела мочеиспускательного канала показана меатотомия (рассечение наружного его отверстий) При этом в уретре на несколько дней оставляют катетер, размер которого со ответствует возрасту ребенка.
Удвоение мочеиспускательного канала
Аномалия встречается довольно редко. Двойная уретра может наблюдаться при одном и удвоенном половом члене (дифалия).
Встречается полное и неполное удвоение уретры. При полном удвоении добавочный мочеиспускательный канал отходит от шейки мочевого пузыря и открывается на головке или теле полового члена. При неполном удвоении добавочная уретра ответвляется от основной, открываясь на головке, вентральной или дорсальной поверхности полового члена, либо заканчиваясь слепо.
Из различных форм удвоения наиболее часто встречаются парауретральные ходы, которые представляют собой узкий слепой канал, идущий параллельно уретре и открывающийся самостоятельным отверстием в области головки полового члена. Последнее диагностируют по данным фистулографии. Добавочная уретра и парауретральные ходы приобретают клиническое значение только при развитии в них воспаления и затрудненном мочеиспускании. Лечение обычно заключается в их полном иссечении.
Врожденный дивертикул мочеиспускательного канала
Аномалия относительно редкая и представляет собой мешковидное выпячивание задней стенки уретры.
При дивертикуле висячего отдела уретры обнаруживается опухолевидное образование, увеличивающеся во время мочеиспускания в размере. При надавливании на него по уретре выделяется мутная моча или гной. Дивертикул заднего отдела мочеиспускательного канала определяют через прямую кишку, он прощупывается в виде тестоватой опухоли, опорожняющейся при надавливании.
Существование дивертикула приводит к затрудненному и болезненному мочеиспусканию, инфицированию мочевых путей. При узкой шейке дивертикула в нем могут образовываться камни.
Диагноз врожденного дивертикула мочеиспускательного канала основывается на результатах уретрографии и уретроскопии.
Лечение. Дивертикул удаляют оперативным путем.
Врожденные кисты уретры
Крайне редко диагностируются врожденные кисты уретры — закупорка или облитерация выводных отверстий бульбоурегальных желез. Микционная цистоуретрография позволяет установить диагноз. Лечение оперативное.
Лопаткин Н.А., Пугачев А.Г., Аполихин О.И. и др.
Урология
Опубликовал Константин Моканов
Склероз шейки мочевого пузыря - причины, симптомы, диагностика и лечение
Склероз шейки мочевого пузыря — это рубцовая деформация уретро-везикального перехода, обусловленная травматическими воздействиями, воспалительными процессами. Проявляется затруднением мочеиспускания, вялостью струи мочи, дизурическими явлениями. Диагностируется при помощи урофлоуметрии, ретроградной и микционной уретрографии, УЗИ мочевыводящих органов, МСКТ цистоуретрографии, задней уретроскопии, цистоскопии. Лечится оперативно путем трансуретральной резекции склерозированного участка. Хирургическое вмешательство дополняют антибактериальной и противовоспалительной терапией, при выраженной обструкции или обтурации предваряют эпицистостомией.
Общие сведения
По результатам исследований в сфере клинической урологии, склеротическая деформация с сужением просвета мочепузырно-уретрального сегмента выявляется у 0,4-1,5% пациентов, перенесших операцию по поводу доброкачественной гиперплазии простаты. Менее распространены случаи заболевания, обусловленные другими причинами. Вероятность развития склероза зависит от способа выполнения аденомэктомии. Реже всего рубцовая деформация возникает после ТУР гольмиевым лазером и биполярной плазменно-кинетической резекции, чаще всего – после чрезпузырной аденомэктомии. Обычно заболевание диагностируют у мужчин в возрасте после 45 лет, идиопатическая врожденная форма болезни может проявляться даже у младенцев.
Склероз шейки мочевого пузыря
Причины
Заболевание имеет полиэтиологическую основу, может быть как приобретенным, так и врожденным. Склеротические процессы в области шейки пузыря обычно вторичны, развиваются на фоне другой урологической патологии или под действием различных повреждающих факторов. Непосредственными причинами возникновения склероза в зоне мочепузырного треугольника являются:
- Хирургическое лечение урологических заболеваний. Обычно склеротические изменения выявляются у пациентов, перенесших открытые и эндоскопические операции по поводу аденомы предстательной железы. Реже интенсивное склерозирование начинается после лучевой терапии рака мочевого пузыря или простаты.
- Воспаление органов мочевыделительной системы. Вероятность склероза в области мочепузырно-уретра льного перехода увеличивается при хронических простатитах и циститах. В таких случаях регенеративная фаза воспаления принимает патологический характер, в пораженных участках формируется плотная соединительная ткань.
- Дизэмбриогенез. Идиопатическая форма склероза мочепузырной шейки носит название болезни Мариона. Патология встречается редко, характеризуется кольцевидным фиброзом подслизистого и мускульного слоев на выходе из мочевого пузыря. Факторы, способствующие возникновению врожденного склероза, пока не установлены.
Анатомической предпосылкой к развитию заболевания являются особенности строения стенки пузыря в области мочепузырного треугольника. Соединительная ткань собственной пластинки под уротелием этой зоны отличается меньшей рыхлостью, из-за чего слизистая оболочка менее растяжима и практически не имеет складок. В результате склеротические изменения плохо компенсируются и быстро проявляются клинически.
Патогенез
Механизм склерозирования шейки мочевого пузыря основан на чрезмерном разрастании соединительнотканных элементов при патологической регенерации поврежденных тканей. Как правило, предрасполагающими факторами к появлению склеротических изменений являются нарушение энергетического метаболизма в стенке органа, локальная воспалительная реакция, клеточная дистрофия, микроциркуляторные нарушения, характерные для доброкачественной гиперплазии предстательной железы. Иногда процесс провоцируется действием прямых повреждающих факторов (операционной травмы, лучевого излучения).
Склероз мочепузырной стенки формируется поэтапно. Сначала после фагоцитоза разрушенных клеток и коллагеновых волокон макрофагами в зоне повреждения происходит активная пролиферация фибробластов, усиливается синтез коллагена. В условиях ишемии, посттравматического воспаления, дисциркуляторных явлений нарушается баланс между коллагеногенезом и коллагенолизисом с нарастанием избытка соединительной ткани, преобладанием массы волокон над клеточными элементами, уменьшением количества специализированных клеток. В результате шейка мочевого пузыря подвергается фиброзированию, склерозированию или рубцеванию с частичным сужением (стриктурой) или полным перекрытием (облитерацией) просвета, что проявляется соответствующей клинической картиной.
Симптомы
Основным клиническим признаком заболевания является нарастающее ухудшение оттока мочи вплоть до ее полной острой задержки. На начальных этапах патологического процесса пациенты жалуются на затруднения при мочеиспускании, отмечают вялость мочевой струи. По мере прогрессирования склероза и увеличения количества остаточной мочи в полости органа у больных появляется ощущение неполного опорожнения мочевого пузыря. О присоединении воспаления свидетельствуют частые позывы к мочеиспусканию, болезненное отхождение мочи, повышение температуры тела до субфебрильных цифр.
Осложнения
Нарушение оттока мочи постепенно приводит к увеличению ее остаточного объема и застою в вышерасположенных органах мочевыделительной системы. В крайних случаях расширение мочеточников и чашечно-лоханочной системы завершается развитием двухстороннего уретерогидронефроза и хронической почечной недостаточности. Наличие пузырно-мочеточникового рефлюкса способствует восходящему распространению уроинфекций с возникновением уретерита, пиелонефрита.
На фоне мочепузырного застоя мочи чаще наблюдаются хронические циститы, могут сформироваться микродивертикулы. У некоторых пациентов происходит сморщивание мочевого пузыря. Длительное нарушение мочеиспускания способствует появлению невротических расстройств, депрессии, социальной дезадаптации пациентов.
Диагностика
Обследование мужчин с подозрением на склероз шейки мочевого пузыря включает инструментальные методы, позволяющие выявить признаки сужения участка пузырно-уретрального перехода, исключив другие причины обструкции. Важную роль в диагностическом поиске играет связь патологического процесса с проведенной операцией на простате, лучевой терапией тазовых органов, урологическими инфекциями. Наибольшей информативностью обладают:
- Уродинамические исследования. При сохраненном мочеиспускании пациентам обычно назначают урофлоуметрию. Длительное нарастание и уменьшение объемной скорости тока мочи подтверждает обструкцию нижних отделов мочевыделительной системы, однако не позволяет выявить точное место стеноза. Поэтому методика обычно предваряет проведение других инструментальных исследований.
- Уретрография. Рентгенологический метод дает возможность обнаружить препятствие току мочи в области перехода мочевого пузыря в уретру, при этом уретральный канал остается полностью проходимым. Чаще применяется ретроградная уретрография, визуализирующая заполнение мочеиспускательного канала рентген-контрастным раствором, реже — микционное исследование процесса мочевыделения.
- Эхография. С помощью УЗИ мочевого пузыря оценивают анатомические особенности строения органа, в том числе пузырно-уретрального сегмента, определяют его вместимость и объем остаточной мочи, который при склерозе шейки обычно превышает 20 мл. Дополнительное ультразвуковое исследование почек, мочеточников, простаты (при ее наличии), уретры позволяет установить другие причины нарушения мочеиспускания.
- Мультиспиральная компьютерная томография. МСКТ цистоуретрография, обеспечивающая создание трехмерной модели пораженной области — один из наиболее точных неинвазивных методов диагностики склероза. Используя МСКТ, можно точно определить место стриктуры нижних мочевыводящих путей, выраженность склеротических изменений, толщину стенки везикально-уретрального перехода.
- Эндоскопия. Визуализация пораженной области при уретроцистоскопии дает возможность не только выявить участок стриктуры, но и оценить состояние слизистой оболочки, степень рубцовых изменений. При достаточном для прохождения эндоскопа просвете шейки осматривается полость мочевого пузыря. Обследование может дополняться биопсией для гистологического исследования тканей.
Общий анализ мочи при склерозе мочепузырной шейки играет вспомогательную роль, направлен на выявление возможных сопутствующих воспалительных процессов. Заболевание дифференцируют с аденомой предстательной железы, ложным ходом из мочеиспускательного канала в мочевой пузырь, предпузырем мочевого пузыря, склерозом простаты, злокачественными и доброкачественными опухолями мочевого пузыря. По показаниям врач-уролог может назначить консультацию онколога, андролога.
Лечение склероза шейки мочевого пузыря
Эффективная консервативная терапия заболевания не предложена. Единственный метод восстановления проходимости уретро-везикального сегмента — хирургическое иссечение рубцовой ткани. Эффект от ликвидации стриктуры с помощью бужирования временный, проведение этого вмешательства зачастую приводит к возникновению различных осложнений.
На этапе предоперационной подготовки и в послеоперационном периоде пациенту проводится антибактериальная терапия для профилактики инфекционных осложнений. При наличии признаков воспаления и болевого синдрома возможно дополнительное назначение нестероидных противовоспалительных средств. Для быстрой разгрузки мочевыделительной системы при значительной обструкции шейки предварительно может выполняться открытая или троакарная эпицистостомия.
Наиболее эффективным и наименее травматичным вмешательством для восстановления нормального пассажа мочи является ТУР шейки мочевого пузыря. При трансуретральной резекции склерозированные ткани полностью удаляются лазерными либо электрокоагуляционными ножами, что позволяет устранить обструкцию. Открытые инвазивные операции на мочепузырной шейке из-за травматичности и высокого риска осложнений в настоящее время практически не применяются.
Прогноз и профилактика
Эффективность хирургического лечения склеротической деформации мочепузырной шейки достигает 91%, однако при значительном сужении ее просвета возрастает риск послеоперационных рецидивов. Профилактика склероза направлена на адекватную своевременную терапию урологических заболеваний, щадящее выполнение аденомэктомии, других вмешательств на простате и мочевом пузыре. Для предотвращения рецидива обструкции после ТУР рекомендовано использование современных высокоэнергетичных генераторов, работающих в режиме менее травматичного биполярного резания и коагуляции.
причины, методы диагностики и эффективное лечение
Инфравезикальная обструкция – термин, которым называют заболевания, приводящие к затруднению выведения мочи из организма. Эта патология нередко встречается у детей, мальчики страдают от нее чаще, чем девочки. Нарушения могут проявляться у новорожденного.
Одной из многих причин возникновения патологии называют несогласованные сокращения детрузора, участвующего в изгнании мочи, и расслабления клапана, способствующего удержанию жидкости в пузыре. Это нарушение приводит к образованию инфекций в нижних отделах мочевого пути. Развивается воспаление, перерастающее в цистит, пиелонефрит.
Причины формирования патологии
При возникновении затруднений с выведением мочи детрузор постепенно утолщается, жидкость продвигается под давлением. Это не может продолжаться бесконечно, резервы мышцы сходят на нет. Ее тонус уменьшается и наступает ослабление стенок пузыря, что приводит к недержанию.
В результате гипотонии мочевой пузырь сильно растягивается. Такое положение ведет к расширению других отделов мочевыводящей системы, а сами почки постепенно атрофируются.
Классификация и основные симптомы
Инфравезикальная обструкция мочевого пузыря возникает в результате развития различных патологий:
- контрактура шейки мочевого пузыря;
- врожденные клапаны мочеиспускательного канала;
- гипертрофия семенного бугорка;
- стеноз мочеиспускательного канала;
- врожденное удвоение мочеточника;
- врожденная облитерация мочеиспускательного канала.
Все заболевания имеют схожие симптомы:
- отведение мочи затруднено, а в дальнейшем полностью прекращается;
- вялая струя;
- частые позывы к походу в туалет;
- недержание в ночное время.
В результате большого давления внутри пузыря возникает самопроизвольное выделение жидкости (парадоксальная ишурия).
При инфравезикальной обструкции у детей наблюдается растянутый мочевой пузырь. Для оттока мочи ребенку приходится сильно напрягаться, а иногда давить руками на низ живота. Остаток мочи – благоприятная среда для воспалительных процессов. Увеличивается вероятность обратного попадания мочи из пузыря в мочеточники. Детей с данной патологией выделяют бледность кожи лица, отставание в физическом развитии.
Болезнь набирает обороты постепенно:
- На первом этапе мочеиспускание затруднено, но не образуется остаточной жидкости. После прекращения процесса выведения выделяется несколько капель, что свидетельствует о нарушении работы сфинктера. Почки функционируют без изменений. Периодически повышается уровень лейкоцитов.
- На втором этапе возрастает трудность выведения мочи. Мочевой пузырь не освобождается полностью, из-за чего происходит его растяжение.
- На третьем этапе развивается атония, мочеиспускание прекращается, присутствует лишь парадоксальная ишурия.
Диагностика
Для выявления заболевания используют такие методы:
- Урография – исследование с помощью рентгена. В организм вводится контрастное вещество. Исследуется способность почек выделять его. В результате оценивают мочеиспускательную систему.
- Уретроцистоскопия – применяют оптический прибор для исследования внутреннего строения мочеиспускательного канала и мочевого пузыря.
- Урофлоуметрия – неинвазивное изучение скорости и объема потока струи во время мочеиспускания. Сюда входят и другие физиологические параметры.
- Цистометрия – измеряют объем мочевого пузыря в тот момент, когда пациент испытывает желание помочиться.
- Микционная цистография – используют рентген, исследуют мочеиспускательный канал во время мочеиспускания с помощью контрастного вещества. Метод помогает диагностировать обратное течение мочи, которое способствует развитию хронического пиелонефрита.
Контрактура шейки мочевого пузыря
Воспаления в шейке пузыря приводят к образованию рубцовой ткани. Развивается обструкция мочеточника, что нарушает проходимость внутри мочеиспускательного канала.
Диагностика:
- Уретрография – исследуют места сужения шейки с применением контрастного вещества. Его вводят в уретру, при помощи рентгеновского аппарата наблюдают за скоростью перемещения вещества и его «маршрутом» в мочевой пузырь.
- Урофлоуметрия – проверяют скорость потока мочи.
- Уретроскопия – используют оптический прибор для оценивания степени поражения внутренних органов. Уретроскоп вводят в уретру, осматривают ее изнутри, а также шейку мочевого пузыря.
- Гистологическое исследование – выявляют воспалительные процессы у детей постарше.
Лечение:
- рассекают шейку продольным способом;
- проводят Y-V пластику.
В легких случаях применяют бужирование канала и назначают препараты против воспалительных процессов.

Врожденные клапаны мочеиспускательного канала
Аномальные образования возникают у детей мужского пола. В просвете мочеточника образуются складки слизистой, которые мешают отведению мочи из пузыря. Застоявшаяся жидкость приводит к развитию воспалений. Клапаны имеют вид чашечек, воронок и диафрагмы, расположенной поперек.
Диагностика:
- уретроскопия – в результате применения контрастного вещества определяют увеличение канала для вывода мочи выше образования клапанов;
- урофлоуметрия – выявляет нарушение скорости выведения мочи;
- профилометрия – измеряют давление внутри уретры с помощью уретрального катетера.
Рекомендации по лечению: удаление клапанов оперативным путем.
Гипертрофия семенного бугорка
В результате неправильного развития этот орган увеличивается и образует непроходимость канала для отведения мочи. Симптомы патологии идентичны проявлениям при изменении шейки пузыря.
Диагностика:
- Уретроцистография – в задней части канала находят нарушения в процессе заполнения пузыря.
- Уретроскопия – выявляют уплотнения семенного бугорка.
- УЗИ мочевыводящих путей.
- УЗИ полового члена.
- Анализ мочевых выделений.
Лечение: аномальные изменения удаляются хирургическим путем.
Стеноз мочеиспускательного канала
Инфравезикальная обструкция у мужчин проявляется в виде стриктуры (стеноза) уретры. Патология имеет широкое распространение, приводит к проблемам с мочеиспусканием, боли в нижней части живота, общему недомоганию, слабости, нарушению сна, отсутствию аппетита.
Диагностические исследования:
- Урофлоуметрия – изучение акта выведения мочи. Используют электронный унитаз, с помощью которого получают графическое изображение самого процесса.
- Уретрография – с помощью рентгена выявляют сужение во время мочеиспускания. Для этого в уретру вводят контрастное вещество.
- УЗИ мочевого пузыря – для определения количества остатков жидкости.
- Анализ мазков на присутствие инфекций, связанных с половой жизнью.
- Бакпосев – необходим для определения причины инфекции.
- Анализ мочи – для фиксирования любых отклонений.
Лечение: бужирование с ферментными препаратами «Лидаза», «Ронидаза». До введения бужа принимают гормональный препарат «Гидрокортизон». Процедуру проводят под местным обезболиванием с применением гелей «Лидокаин», «Новокаин».
Врожденное удвоение мочеточника
Аномальное развитие органа встречается редко. Удвоение бывает полным и частичным. В первом случае добавочный мочеточник растет от шейки пузыря, его отверстие находится на конце полового члена или на его теле. Во второй ситуации образуется слепой отросток.
Аномалия диагностируется с помощью урографии.
Лечение проводят в случае возникновения инфекций или затруднения в выведении мочи. Используют операцию по удалению второго мочеточника.
Врожденная облитерация мочеиспускательного канала
Это врожденный порок, который встречается редко. Если недуг присутствует, то вместе с другими патологиями, несовместимыми с жизнью. Мочеиспускательный канал зарастает полностью или частично. Выведение мочи осуществляется через свищи или участки, которые не успели закрыться.
Патологию диагностируют у новорожденного. У ребенка отсутствует выделение мочи, а введение катетера невозможно ввиду закупорки канала.
Лечение:
- уретротомия – разрезают поврежденный участок;
- удаление пораженной части уретры;
- стентирование – устанавливают пружину в просвет уретры;
- цистотомия – для отведения мочи прокалывают мочевой пузырь и вставляют трубку.
В дальнейшем возможна пластическая операция по восстановлению мочеиспускательного канала.
Методы лечения
Главная задача лечения инфравезикальной обструкции мочевого пузыря – установление и устранение причины, препятствующей оттоку мочи из организма пациента. Прогноз при данной патологии зависит от своевременного обращения к врачу и правильной диагностики.
К консервативным методам лечения относится применение бужей разного диаметра для увеличения просвета мочеиспускательного канала. Если заболевание осложнено воспалительными процессами, перешедшими в цистит, пиелонефрит, назначают комплексную лекарственную терапию.
Когда консервативное лечение обструкции оказывается неэффективным, действуют оперативно. Только так можно спасти жизнь пациента, а также удалить аномальные образования.
Загрузка...Обструкция шейки мочевого пузыря это
Урологический словарь
О нас
Цель нашего проекта заключается в том, чтобы поделиться качественной, доступной обычным людям, информацией по урологическим и андрологическим заболеваниям.
Посетители сайта могут почитать об интересующем их заболевании и, если возникнут вопросы, то имеют возможность задать их напрямую нашему врачу через консультацию.
Также в соответствующем разделе сайте можно выбрать клинику урологии, которая максимально близко находится к дому посетителя сайта.
Мочевой пузырь – «ещё один участник драмы»
Так назвал мочевой пузырь один из ведущих российских урологов профессор Ю.А.Пытель. Это очень меткое выражение, поскольку именно мочевой пузырь страдает в результате сдавления (обструкции ) растущей аденомой. Изменения, происходящие в детрузоре из-за повышенной функциональной нагрузки и старения органа, определяют выраженность нарушений функций пузыря и возможность их восстановления в результате лечения.
Обструкция мочевого пузыря
При сдавлении увеличивающейся простатой начального отдела уретры и шейки мочевого пузыря нарушается отток мочи из него.
При аденоме предстательной железы гладкомышечные элементы, богатые нервными окончаниями, занимают в среднем около 40% объема железы. В процессе роста и прогрессирования аденомы наблюдаются постоянное раздражение этих рецепторов и ответное повышение тонуса гладкомышечных структур шейки мочевого пузыря, задней уретры и предстательной железы. Этот механизм ответственен за развитие динамической обструкции (двигательных нарушений) мочевого пузыря при аденоме предстательной железы .
В начале развития патологического процесса и появления минимальных признаков обструкции мочевого пузыря компенсаторно увеличивается сократительная способность детрузора. Это ведет к временному поддержанию адекватного мочеиспускания.
Дальнейшее прогрессирование роста аденомы сопровождается механическим сдавлением шейки мочевого пузыря, а чрезмерное повышение тонуса мышечного аппарата приводит к тому, что, несмотря на усилия мочевого пузыря, их становится недостаточно для поддержания нормального мочеиспускания. Наблюдается повышение давления в полости мочевого пузыря, а также существенное его повышение во время мочеиспускания. Все это вместе с нарастающей обструкцией (сдавлением) мочевого пузыря ведет к постепенному истощению сократительной способности детрузора.
Прогрессирующая обструкция мочевого пузыря, плохое кровоснабжение детрузора вследствие его утолщения рубцовые изменения в стенке мочевого пузыря приводят к еще большим функциональным нарушениям. Резко снижается тонус мочевого пузыря и уменьшается его сократительная способность, что делает затруднительным или невозможным самостоятельное мочеиспускание.
Степень выраженности описанных изменений в мочевом пузыре играет важную роль в развитии проявлений аденомы предстательной железы, прогрессировании заболевания и его прогнозе.
Таким образом, среди причин и механизмов развития аденомы предстательной железы невозможно выделить что-либо одно. Старение мужского организма, гормональный дисбаланс, активация факторов роста и другие причины вносят свой вклад в формирование этого заболевания. Каждый фактор в отдельности и их сочетание на определенных этапах развития мужского организма могут играть ведущую роль в развитии аденомы предстательной железы. Однако очевидно, что аденома предстательной железы как болезнь возникает при взаимодействии трех факторов: увеличения железы, признаков обструкции мочевого пузыря и симптомов нарушения мочеиспускания.
Схематическое изображение органов нижнего отдела мочевыводящей системы мужчины: А — в норме; Б — при аденоме предстательной железы. 1 — мочевой пузырь; 2 — предстательная железа; 3 — уретра.
Рекомендуем почитать в разделе Заболевания простаты
Течение болезни зависит не только от наличия и выраженности всех выше перечисленных признаков, но и от развити.
Данное заболевание широко распространено среди мужчин всех возрастных групп. Простатит представляет собой восп.
Термином «везикулит» в медицине принято обозначать воспалительные заболевания семенных пузырьков, расположенны.
Информация, изложенная на сайте Uromax.ru, отражает лишь мнение его авторов и не должна использоваться как средство для самодиагностики и самолечения.
Комментарии
Клинические признаки обструкции мочевых путей
Патофизиологические особенности и клинические признаки обструкции мочевых путей приведены в табл. 230-2. Появление болей — это тот симптом, который чаще всего вынуждает больного обратиться за медицинской помощью. Боли при обструкции мочевых путей обусловлены растяжением собирательной системы или почечной капсулы. На степень тяжести болей больше влияет скорость растяжения, а не степень его. Острая надпузырная обструкция, обусловленная застрявшим в мочеточнике камнем (гл. 229), вызывает мучительные боли, обычно называемые почечными коликами. Эти боли имеют довольно стойкий характер с небольшими колебаниями интенсивности и часто иррадиируют в нижнюю часть живота, яички или половые губы. Более медленно развивающиеся процессы, вызывающие обструкцию, такие как хроническое сужение мочеточнико-лоханочного соединения, вызывают лишь слабые боли или даже совсем не вызывают их, и тем не менее могут закончиться тотальной деструкцией пораженной почки. Боли в боку, возникающие только при мочеиспускании, служат патогномоничным признаком везико-уретерального рефлюкса.
Таблица 230-1. Механические причины обструкции мочевых путей
Выпускное отверстие мочевого пузыря
Сужение или обструкция мочеточнико-лоханочного соединения Сужение или обструкция мочеточнико-пузырного соединения
Обструкция шейки мочевого пузыря
Задние клапаны мочеиспускательного канала
Передние клапаны мочеиспускательного канала
Стеноз наружного отверстия мочеиспускательного канала
Случайная перевязка мочеточника во время хирургической операции
Таблица 230-2. Патофизиология двусторонней обструкции мочеточников
Азотемия при обструкции мочевых путей развивается в том случае, если экскреторная функция нарушена полностью. Это может произойти при непроходимости выходного отверстия мочевого пузыря, двусторонней непроходимости почечных лоханок или мочеточников или же при их одностороннем поражении у больного с одной функционирующей почкой. Полная двусторонняя обструкция возможна в том случае, если острая почечная недостаточность сопровождается анурией. Любого больного с необъяснимой иными причинами почечной недостаточностью или больного, в анамнезе которого имелись сведения о почечнокаменной болезни, гематурии, увеличении предстательной железы, хирургической операции в полости таза, травме или опухоли, необходимо обследовать для выявления обструкции мочевых путей.
Такие симптомы, как полиурия и никтурия, обычно сопровождают хроническую частичную обструкцию мочевых путей и развиваются в результате нарушения концентрационной способности почки. Устранить это нарушение введением экзогенного вазопрессина обычно не удается, и поэтому оно представляет собой одну из форм приобретенного нефрогенного вазопресеинрезистентного несахарного диабета. Нарушения транспорта хлорида натрия в восходящем отделе петли нефрона (у страдающих азотемией больных) и осмотический (мочевина) диурез через нефрон ведут к уменьшению гипертоничности мозгового вещества почек и, следовательно, к нарушению концентрационной способности их. Поэтому частичная обструкция мочевых путей может сопровождаться увеличением, а не уменьшением объема выводимой мочи. В действительности большие колебания объема выводимой мочи у больного с азотемией всегда должны повышать вероятность перемежающейся или частичной обструкции мочевых путей. Если поступление в организм жидкости у таких больных будет недостаточным, то у них могут развиться тяжелая гипогидратация и гипернатриемия. Больные с обструкцией мочевых путей на уровне мочевого пузыря или ниже его обычно жалуются на то, что в начале мочеиспускания им необходимо натуживаться, после окончания акта мочеиспускания замечаются истечение мочи по каплям, частые позывы и недержание мочи (ощущение переполнения мочевого пузыря) (гл. 40).
Помимо нарушения концентрационной способности почек и развития азотемии, частичная двусторонняя обструкция мочевых путей часто приводит и к другим расстройствам функции почек, включая приобретенный дистальный почечный канальцевый ацидоз, гиперкалиемию и избыточное выведение из организма солей. Морфологические изменения, сопровождающие эти нарушения функции канальцев, характеризуются обширным тубулоинтерстициальным поражением почек и появляются в ранней стадии обструктивных нарушений. Сначала развивается отек интерстиция и его инфильтрация воспалительными одноядерными клетками, затем—фиброз интерстиция; сморщивание и атрофия сосочков и мозгового вещества, предшествующие развитию таких же процессов в корковом веществе почек.
Возможность обструкции мочевых путей всегда следует рассмотреть у больных с инфекционным заболеванием мочевых путей или почечнокаменной болезнью. Уростаз способствует размножению микроорганизмов, образованию кристаллов, особенно кристаллов смешанной фосфорнокислой соли магния и аммония (струвита). При остром и подостром течении односторонней обструкции часто наблюдают гипертензию, возникающую вследствие повышенного высвобождения ренина пораженной почкой. Хронический односторонний или двусторонний гидронефроз при увеличении объема внеклеточной жидкости или при других заболеваниях почек может привести к развитию выраженной гипертензии. Полицитемия, представляющая собой редкое осложнение обструктивной уропатии, вероятно, является вторичной по отношению к повышенной выработке эритропоэтина в пораженной почке.
Обструкция мочевого пузыря
Katuxa
К инфравезикальной обструкции приводят различные аномалии развития, но чаще всего встречаются: врожденная контрактура шейки мочевого пузыря гипертрофия семенного пузырька врожденные клапаны заднего отдела мочеиспускательного канала врожденная облитерация мочеиспускательного канала врожденное сужение мочеиспоскательного канала удвоение мочеиспускательного канала. Инфравезикальная обструкция подпузырная закупорка мочевых путей это возникновение препятствия свободному оттоку мочи на уровне шейки мочевого пузыря или мочеиспускательного канала. При возникновении затруднения оттока мочи ниже мочевого пузыря на первых этапах возникает компенсаторное утолщение мышцы изгоняющей мочу и моча продвигается по нижним мочевым путям под увеличенным давлением. Затем компенсаторные возможности мышцы истощаются и возникает гипотония (уменьшение тонуса) мочевого пузыря, а затем и атония.
atserov
Введение Хронический обструктивньй бронхит (ХОБ) заболевание, характеризующееся хроническим диффузным неаллергическим воспалением бронхов, ведущее к прогрессирующему нарушению легочной вентиляции и газообмена по обструктивному типу и проявляющееся кашлем, одышкой и выделением мокроты, не связанными с поражением других органов и систем. Хронический обструктивный бронхит РАСПРОСТРАНЕННОСТЬ Собаки и кошки часто обследуются по причине проявления признаков заболеваний нижнего отдела мочевыводящих путей, включая гематурию, дизурию, поллакиурию, недержание и ненадлежащее мочеиспускание.
JasperDance
Обструкция мочевых путей нередко бессимптомна. У новорожденных гидронефротическая или муль-тикистозная почка наиболее частая причина пальпируемого образования в брюшной полости. При инфравезикальной обструкции у мальчиков над лобковым симфизом пальпируется образование размером с грецкий орех, представляющее собой мочевой пузырь. На обструкцию мочеиспускательного канала указывает сохранение проходимости урахуса (мочевого протока). При клапанах проксимального отдела мочеиспускательного канала наблюдается мочевой асцит вследствие просачивания мочи из почек и мочевого пузыря. Пренатально обструкцию мочевых путей диагностируют на основании УЗ-картины гидронефроза, после рождения необходимо повторное УЗИ и более полное обследование.
bonuariya
Вы зашли на внутренний сайт Vmede.
ramashishka
MedTravel Лечение за рубежом Урология Аномалии развития приводящие к инфравезикальной обструкции Инфравезикальная обструкция подпузырная закупорка мочевых путей это возникновение препятствия свободному оттоку мочи на уровне шейки мочевого пузыря или мочеиспускательного канала. При возникновении затруднения оттока мочи ниже мочевого пузыря на первых этапах возникает компенсаторное утолщение мышцы изгоняющей мочу и моча продвигается по нижним мочевым путям под увеличенным давлением. Затем компенсаторные возможности мышцы истощаются и возникает гипотония (уменьшение тонуса) мочевого пузыря, а затем и атония. При отсутствии тонуса мышц мочевого пузыря, пузырь растягивается и может увеличиваться до больших размеров.
booba8
Hа лечение в германию // УРОЛОГИЯ // Инфравезикальная обструкция Инфравезикальная обструкция это подпузырная закупорка мочевых путей, возникновение препятствия свободному оттоку мочи на уровне шейки мочевого пузыря или мочеиспускательного канала. При возникновении затруднения оттока мочи ниже мочевого пузыря на первых этапах возникает компенсаторное утолщение мышцы изгоняющей мочу и моча продвигается по нижним мочевым путям под увеличенным давлением. Затем компенсаторные возможности мышцы истощаются, и возникает гипотония (уменьшение тонуса) мочевого пузыря, а затем и атония. При отсутствии тонуса мышц мочевого пузыря, пузырь растягивается и может увеличиваться до больших размеров. Если препятствие оттоку мочи значительное, декомпенсация может наступить уже в первые 2-3 года жизни ребенка. Расширяется не только мочевой пузырь, под давлением мочи происходит расширение мочеточников и чашечно-лоханочной системы почек.
MakSeem
Барри М. Бреннер, Эдгар Л. Милфорд, Джулиан Л. Сейфтер (Barry At. Brenner, Edgar L. Milford, Julian L. Seifter) Затруднение оттока мочи, сопровождающееся стазом и увеличением давления в мочевых путях, нарушает функцию почек и мочевых путей и приводит к острой и хронической почечной недостаточности. При своевременном устранении причин, вызывающих затруднения оттока мочи, эти функциональные нарушения обычно исчезают. Однако длительная обструкция может привести к атрофии почек и снижению способности их к экскреции, а также повысить риск местного инфицирования и образования камней.
50miles-to-reality
Содержание статьи: Что такое обструктивная уропатия? Обструктивная уропатия группа заболеваний, которые характеризуются структурным или функциональным препятствием нормальному оттоку мочи, иногда ведущим к нарушению функции почек. Симптомы, менее вероятные при хронической обструкции, включают боль, соответствующую Т11-12 сегментам спинного мозга, анурию, ноктурию и полиурию. В зависимости от уровня обструкции диагностика основывается на результатах катетеризации мочевого пузыря, ультразвукового исследования, компьютерной томографии, цистоуретероскопии, цисто- и уре-терографии, пиелографии. Лечение обструктивной уропатии, в зависимости от причины, может заключаться в дренировании, инструментальном вмешательстве, операции, в том числе литотрипсии, эндоскопическом пособии, медикаментозной терапии. Каждый год примерно 2 из 1000 человек в США госпитализируют по поводу обструктивной уропатии. Эти заболевания одинаково распространены среди мужчин и женщин разного возраста.
SEAGULL
На нашем сайте информация предоставлена исключительно в ознакомительных целях. Самолечение любых болезней крайне опасно. Обязательно посоветуйтесь с профильным врачом, перед использованием любого метода лечения или препарата. Под термином инфравезикальная обструкция принято понимать закупоривание мочевых путей, в результате которого на уровне шейки мочевого пузыря возникает препятствие, нарушающее свободный отток мочи. Подобное урологическое заболевание зачастую встречается у детей, при чем значительно чаще у мальчиков, нежели у девочек.
Комментировать Отменить
Источники: http://uromax.ru/article/mochevoi-puzyr, http://www.rusmedserver.ru/razdel23/94.html, http://kentarus.ru/obstruktsiya-mochevogo-puzyrya
Комментариев пока нет!
Узи и острая обструкция верхних мочевых путей. Мочевой пузырь – «ещё один участник драмы Симптомы обструкции шейки мочевого пузыря аналогичны симптомам нескольких других состояний, включая инфекции мочевых путей и нейрогенный мочевой пузырь
Обструкцией мочевыводящих путей называется такое состояние организма, когда имеется какое-либо препятствие оттоку мочи на разных уровнях. Такая патология требует скорейшего вмешательства, поскольку осложнения и последствия могут быть самыми плачевными. Чаще других заболевают женщины и пожилые мужчины.
Виды обструкции и причины ее возникновения
Ниже будут рассмотрены основные уровни обструкции и те этиологические факторы, что ее провоцируют.
Обструкция на уровне мочеточника
Данный вид поражения встречается достаточно часто и имеет ряд опасных для организма черт.
- Через здоровый мочеточник моча свободно проходит в мочевой пузырь и у пациента сохраняется диурез. Это несколько маскирует заболевание, и обращаются к врачу несколько позже.
- Повышение давления в чашечно-лоханочной системе, не обнаруженное вовремя, может привести к развитию гидронефроза и необратимой почечной недостаточности.
Врожденные нарушения
- Стеноз различных сегментов мочеточника.
- Ретрокавальный мочеточник (располагается за полой веной и сдавливается ею).
- Уретероцеле.
Приобретенные нарушения
- Опухоль как самого мочеточника (редко), так и расположенных рядом органов (чаще).
- Перемещение камня из почечной лоханки в мочеточник.
- Воспалительное заболевание, сопровождающееся отеком и утолщением стенок.
- Фиброз мочеточника.
- Отложение кристаллов уратов.
- Закупорка сгустком крови.
- Сдавливание беременной маткой.
- Сдавливание опухолью матки.
- Воспалительные заболевания матки и ее придатков.
- Случайная перевязка мочеточника во время операций на тазовых органах.
Обструкция на уровне шейки мочевого пузыря
В таком случае нарушается отток мочи из мочевого пузыря и повышенное давление сказывается сразу на обеих почках.
Врожденные аномалии развития
- Обструкция шейки мочевого пузыря.
- Уретероцеле.
Приобретенные отклонения
- Опухоли мочевого пузыря и расположенных рядом органов (доброкачественные и злокачественные).
- Конкременты в мочевом пузыре.
Обструкция на уровне мочеиспускательного канала
Врожденная патология
- Клапаны в задней или передней части мочеиспускательного канала.
- Стриктуры уретры.
- Стеноз.
Приобретенные нарушения
- Стриктуры, сформировавшиеся в результате воспалительных заболеваний мочеиспускательного канала.
- Камни, попадающие в уретру из почек и мочевого пузыря.
- Последствия травм.
- Опухоли уретры.
- Приобретенный фимоз.
Клинические проявления обструкции мочевыводящих путей
- Боль в боку – это самый частый признак обструкции. Она возникает в результате растяжения элементов чашечно-лоханочной системы вследствие повышения давления на их стенку мочи. Боль может быть выражена в различной степени в зависимости от того, насколько быстро нарастает давление (скорость секреции мочи) и насколько снижена проходимость путей. Если обструкция острая (камень), то боль очень выражена, мучительная, иррадиирует в низ живота и наружные половые органы.
Если же стеноз развивается постепенно, то организм начинает приспосабливаться. Здоровая почка (в случае поражения одного органа) берет на себя дополнительную нагрузку. Ткань же почки с пораженной стороны может истончаться, увеличивая объем лоханок и чашечек. В конечном же итоге в почке практически не остается нефронов и она не может справляться со своей функцией.
- Затрудненное мочеиспускание и начало мочеиспускания.
- Подтекание из уретры мочи после акта мочеиспускания.
- Учащенное мочеиспускание.
- Отсутствие мочи – очень грозный симптом.
- Повышение артериального давления – следствие снижения функции почек. Развивается в случае отсутствии лечения или при его малой эффективности.
Диагностика обструкции мочевыводящих путей в Израиле
Прежде всего, врачи собирают подробный анамнез и оценивают все жалобы пациента. После проводится общий осмотр, и назначаются исследования.
- Общий и биохимический анализы крови. По их результатам можно судить о том, насколько почки справляются со своей функцией. В случае с почечной недостаточностью в крови постепенно увеличивается содержание соединений азота.
- Анализы мочи – позволяют судить о концентрационной способности почек, дают информацию о химическом составе мочи.
- Пальцевое ректальное исследование (для мужчин) – позволяет выявить гипертрофированную предстательную железу, сжимающую уретру.
- Гинекологическое исследование позволяет исключить опухоли органов женской половой сферы.
- Обзорный рентгенологический снимок брюшной полости – позволяет обнаружить рентгенпозитивные камни и нефрокальциноз.
- Катетеризация мочевого пузыря – лечебное и диагностическое мероприятие, позволяющее получить мочу и обеспечить ее отток в ряде случаев.
- Ультразвуковое исследование.
- Экскреторная урография – введение в кровоток пациента контрастного препарата и выполнение серии снимков, на которых видно, как почки выводят его из организма.
- – очень точный метод, похожий по своему принципу на предыдущий, но только отслеживается выведение мечены
лечение цистита у женщин и других заболеваний
Время на чтение: 3 минуты
АА
Для понимания устройства шейки матки и возможных её патологий необходимо иметь представление, как устроена мочеполовая система. В течение всей жизни человека из его обмена веществ получаются те продукты, которые не только не несут никакой пользы, но и наоборот, токсичны и должны быть выведены из организма. Большая часть таких веществ выходит вместе с мочой.
Строение мочевыделительной системы и её функции
Отработанные вещества перерабатываются почками, которые выполняют роль фильтра. Затем жидкость по мочеточникам попадает в мочевой пузырь, где происходит её накопление до необходимого для опорожнения объема. Вывод осуществляется по уретре. Расположение почек отличается их креплением к задней поверхности брюшины, в районе поясницы.
Загрузка ...Строение мочевого пузыря
Почки не только образовывают мочу, но и также нормализуют уровень полезных веществ в организме – натрия, хлора, калия, кальция и магния, выводят иные соединения из крови (токсичные вещества и ядовитые соединения), способствуют нормализации кислотно-щелочного баланса в системах жизнедеятельности человека, участвуют в обмене белков, углеводов и жиров.
Вывод мочи осуществляется через мочеточники, трубки длиной до 30 см и по 9 мм в диаметре. Их оболочка состоит из мышц, которые ритмично сокращаются, за счет чего урина попадает внутрь мочевого пузыря. Там происходит её накопление вплоть до 700мл, что зависит от особенностей строения конкретного организма.
Сам мочевой пузырь имеет верхушку, средний отдел (тело) и дно, которое слегка обращено назад и вниз. Также в составе органа есть шейка, суженная часть дна. В некоторых случаях шейку называют мочепузырниковым треугольником, поскольку внешне она напоминает эту геометрическую фигуру. Мочеточники по углам и уретра со сфинктером в основании. Стенка пузыря состоит из внутренней слизистой, которую покрывает эпителий переходного типа, средней из гладких мышечных волокон и наружной из соединительной ткани.
Из-за сокращений мышц стенок его объем уменьшается, выталкивая жидкость наружу по каналу для мочеиспускания. Мочеиспускательный канал у женщин и мужчин имеет различное строение. В медицинских справочниках есть достаточное количество фото с детальным строением каждой из частей мочеполовой системы.
Наиболее частые поражения шейки пузыря это склероз, стеноз, цистит и лейкоплакия.
Цистит
Цистит шейки мочевого пузыря возникает при воспалении слизистой, покрывающей её поверхность. Как правило, причиной такой болезни становится инфекция, которая попадает в мочевой пузырь разными способами:
- восходящим способом из наружных органов по уретре, а также через анальное отверстие;
- нисходящим способом при болезнях почек, к которым относят пиелонефрит и гломерулонефрит;
- латерально с кровью от другого инфицированного органа, к примеру, при нагноениях в деснах или тонзиллите;
- при нарушении стерильности в ходе хирургических операций.
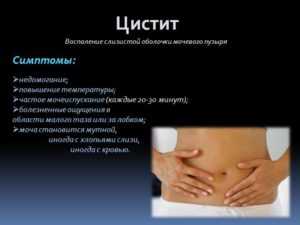
Шейка мочевого пузыря у мужчин подвергается циститу при переохлаждениях организма, снижении иммунной системы, а также в виду пожилого возраста пациента. Как показывает практика, болезни мочевого пузыря мучают больше пожилых людей, чем активную молодежь.
Также от цистита страдают женщины из-за анатомических особенностей строения организма. У женщин чаще всего наблюдаются следующие симптомы:
- режущие боли и жжение при деуринации;
- проблемы с мочеиспусканием. Поскольку в воспалении участвует шейка мочевого пузыря, в которой расположен мочеиспускательный канал и сфинктер, часто могут возникать позывы к мочеиспусканию, вплоть до интервала в 5 или 10 минут. Но за такое время жидкость не успевает скапливаться в пузыре, поэтому объемы мочи мизерны или ее нет вовсе. Если воспаление сильное, то может быть даже недержание мочи;
- общее недомогание пациентки, при котором отмечается слабость и сонливость, плохой аппетит, раздражительность, тошнота или повышенная температура.
Диагностика
Как только появляются несколько подобных симптомов, нужно обращаться за помощью к врачу, поскольку при игнорировании проблемы и отсутствии лечения возможен переход заболевания из острой формы в хроническую. В таком случае возможны осложнения и более трудное лечение.
Для диагностики берется общий анализ крови. Показателей, по которым врач может поставить диагноз, довольно много, но чаще смотрят на следующие, наиболее характерные:
Пиурия (повышение лейкоцитов), эритроциты и бактерии, мутность, осадок, кровянистые выделения или слизь. Также врачом может быть назначен бакпосев мочи, мазки и ПЦР – методы диагностики для выявления инфекций через половые пути. Гинеколог проводит обязательный осмотр, назначается УЗИ мочеполовой системы и мочевого пузыря.
Лечение
Цистит лечится только после выявления причины его появления. Если она носит бактериальный характер, то специалист выписывает курс лечения антибиотиками. Самостоятельно лечить болезнь категорически воспрещается, поскольку микроорганизмы могут стать устойчивыми к антибиотикам, и болезнь перейдет в более тяжелую, хроническую форму.
Врачом прописываются препараты сульфаниламидной группы (бисептол и бактрим), фторхинолоновой (норфлоксацин, офлоксацин и ципрофлоксацин), а также цефалоспориновой (цефтриаксон, цефотаксим и цефепим) возможно применения иных антибиотиков с широким спектром действия.
Часто при мочекаменных болезных специалисты выписывают спазмолитические средства (дротаверин и но-шпу), а также обезболивающие, кетанов. Если пациентку мучает высокая температура, можно принять жаропонижающие ибупрофен или парацетамол.
Важно поддержать организм в борьбе с инфекцией, усилив иммунную систему иммуностимуляторами и иммуномодуляторами. Как дополнение можно применять фитопрепараты, сборы трав и настойки на растениях – бруснику и толокнянку в листьях, травы хвоща и почечного чая, подорожник, ромашку и семена льна, корни одуванчика и других. Возможно применение растительных препаратов типа канефрона или уролесана.
Склероз
При склерозе шейки в мочевом пузыре образуются рубцы на соединительной ткани. Как правило, такая кантрактура сопровождается наличием воспаления. Чаще обычного болезнь такого типа возникает после проведённых операций и иных хирургических манипуляций с аденомой простаты. Симптоматика очень похожа на цистит, но каждый из симптомов ощущается в разы сильнее.
Диагностика проводится на уретрографии или уретроскопии, а также с использованием УЗИ. Лечение возможно исключительно оперативным вмешательством.
Стеноз
Стенозное состояние шейки возможно при сужении в её просвете. Такая патология может быть как врожденной, так и следствием воспалений и инфекций в системе мочевыведения. На самой ранней стадии стеноз не ощущается пациентом, затем симптомы очень напоминают цистит. С течением времени происходит задержка в деуринации, причем в болезнь вовлекаются почки.
Диагностика делается как для склероза, как и лечение – только хирургическим путем.
Лейкоплакия
Лейкоплакия шейки заключается в замене переходного эпителия на плоский по всей поверхности стенки мочевого пузыря. Причиной может стать любая, вызывающая цистит, но чаще – это бактерии, передаваемые половым путем – герпес, хламидии, трихомонады, уреаплазмы и микоплазмы, гонококки.
Симптомами лейкоплакии становятся тупые боли и неприятные ощущения в области над лобком, зуд и жжение при деуринации. Поскольку проявляется болезнь так же, как и цистит, его часто сложно диагностировать и назначить правильное лечение. Для этого используют следующие методы:
| № | Полезная информация |
|---|---|
| 1 | общий анализ урины на исследование |
| 2 | бактериологический посев |
| 3 | обследование у гинеколога и взятие мазка |
| 4 | ПЦР – диагностика заболеваний от инфекций через половые пути |
| 5 | биопсия стенки органа и цистоскопия |
Лечение производится антибиотиками с широким спектром действия, а если выявлено инфицирование, то назначают противовоспалительные средства и препараты для регенерации эпителия (хондроитин или гиалуроновая кислота). Для поддержания жизненного тонуса необходимы иммуностимуляторы и иммуномодуляторы, фитосборы и настойки на травах. Если медикаментозная схема оказалась неэффективной, пользуются хирургическими методами.

Профилактика
Важно вовремя обратить внимание на симптомы, поскольку болезни почек и органов мочеполовой системы особенно опасны своими рецидивами. Во избежание этого важно проводить регулярные осмотры у врача, делать анализы крови и мочи, УЗИ. Непосредственно после лечения нужно сдавать с регулярностью раз месяц, а спустя полгода можно это делать реже.
К профилактическим методам можно отнести и выполнение гигиены наружных половых органов по всем правилам, лечения воспалений в организме в любом месте их возникновения, укреплять иммунитет и придерживаться приема здоровой пищи. Нельзя допускать переохлаждение организма.
ТУР шейки мочевого пузыря
Рейтинг автора
Написано статей
Загрузка...