Обструкция желчевыводящих путей что это такое
что это такое и как лечить
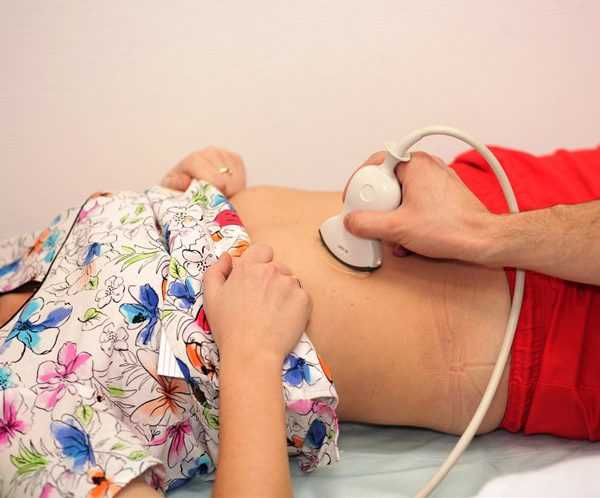
Диагностика
Диагноз обструкции основан на тщательном осмотре пациента и использовании результатов дополнительных тестов, таких как:
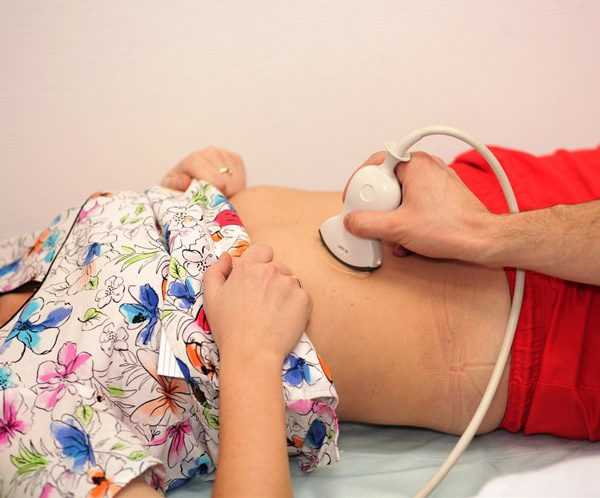
- визуализационные обследования — абдоминальная рентгенография, абдоминальная компьютерная томография и абдоминальная ультрасонография . Они очень важны, поскольку они позволяют подтвердить клинический диагноз и определить тип обструкции;
- эндоскопическое обследование;
- морфология;
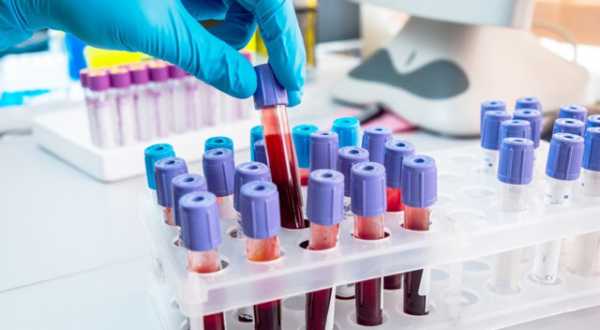
- биохимия периферической крови.
При механической абдоминальной рентгеноструктурной обструкции, выполняемой у стоящих или тяжело лежащих пациентов, он может показывать уровни жидкости в растянутых кишечных лучах — это связано с высвобождением потока кишечной жидкости, который разделяет жидкую и газовую фракции.

Мелкая кишечная механическая обструкция характеризуется короткими уровнями жидкости, высокой настройкой диафрагмы и падением толстой кишки. Однако в механической обструкции толстой кишки происходит растяжение ободочной отделки над препятствием с типичной выпуклостью стенок и образованием складок. Кроме того, уровни жидкости в толстой кишке менее многочисленны, но дольше, чем в тонком кишечнике. Компьютерная томография брюшной полости может указывать на возможную причину и уровень обструкции, аналогичную эндоскопии толстой кишки.
В морфологии крови наряду с увеличением дегидратации увеличивается гематокрит и количество эритроцитов, а при наличии некроза кишечника увеличивается количество лейкоцитов. Кроме того, механические нарушения могут быть отмечены нарушениями воды и электролита, почечной недостаточностью и ацидозом.
В функциональной обструкции брюшное УЗИ может проявлять свободную жидкость в брюшной полости, отложениях в желчных протоках и мочевых путях, а также изменениях в желчном пузыре и поджелудочной железе. Напротив, абдоминальный рентген может показывать воздух в свободной перитонеальной полости, что указывает на перфорирование желудочно-кишечного тракта.
В подсчете клеток крови наблюдается увеличение количества лейкоцитов и процент нейтрофилов в результате перитонита. Кроме того, гематокрит увеличивается, и количество эритроцитов увеличивается из-за постепенного обезвоживания. В особых ситуациях, когда причина препятствия не может быть установлена, проводится лапароскопия.
Правила лечения
Подозрительная обструкция, как механическая, так и функциональная, всегда требует консультации хирурга.

В случае механической обструкции ее быстрая диагностика и лечение чрезвычайно важны, чтобы избежать риска заболеваемости. Следует помнить, что лечение зависит от причины. Например, если причиной кишечной непроходимости является крупная опухоль кишечника, ее следует вырезать, а затем анастомозировать. Если причиной является захваченная грыжа, она сливается, а затем покрывает пластмассы. Однако спайки пересекаются. Важно, чтобы пациент был адекватно подготовлен к выполнению операции — облегчил возникновение гиповолемии и нарушения электролитов, вводил внутривенный антибиотик и всасывал содержимое желудка.
Отсутствие лечения может привести к обезвоживанию, гипотонии, шоку, мультиядерному провалу и, в конечном счете, к смерти.
В функциональной непроходимости кишечника лечение направлено на основное заболевание, которое является причиной симптомов (например, острый панкреатит, перитонит). Консервативное лечение рекомендуется в случае метаболической причины, а в некоторых случаях используются почечная и желчная колики — анальгетики. В других ситуациях рекомендуется открывать брюшную полость и соответствующие хирургические процедуры. Перед хирургическим вмешательством также необходима противоударная терапия и профилактика почечной недостаточности.
что это такое и как лечить
Кратковременная или длительная обструкция желчевыводящих путей: что это такое пациент узнает по негативным симптомам и болевым ощущениям, но не всегда догадывается о причине своего состояния, представляет себе возможные последствия. Невозможность поступления желчного секрета в естественный резервуар для концентрации и депонирования – мешковидный орган, или отсутствие его в тонком кишечнике для расщепления и усвоения пищевых компонентов, может привести к необратимым последствиям. Затронутыми в ходе патологического состояния могут оказаться пищеварительная и гепатобилиарная системы. Опасные инфекции и скопления токсичных соединений могут привести к неблагоприятному исходу.
Характер проблемы
Термин «обструкция» имеет латинское происхождение. Он применяется не только в медицине, но и в политике, но всегда обозначает препятствие, противодействие нормальному прохождению процесса, загораживание или заваливание. Этот термин используют пульмонологи при патологических процессах в бронхах, гастроэнтерологи обозначают им запор.
Существует понятие «мочевая обструкция», «нарушение кровотока» (например, в печени, когда нарушен венозный отток). Синонимом в медицине считается обтурация, но это слово применяется только по отношению к полому анатомическому образованию, которое подверглось закупорке и лишено проходимости.
Непроходимость в системе желчевыведения и желчеоттока считается распространенной патологией и встречается довольно часто. Отсюда и повышенная частота запроса в интернет-поисковиках: обструкция желчевыводящих путей – что это такое. Ответ на него однозначен – это закупоривание ходов для желчи – внепеченочного или внутрипеченочного пути, общепеченочного (холедоха), в который они сливаются, уже спустившись из печени.
Но в анатомическом строении – это запутанная сеть многочисленных трубок, назначение которой – в выведении желчи, произведенной гепатоцитами, в кишечник для процесса пищеварения или в желчный пузырь. В первом случае поставка специфического секрета необходима для обеззараживания и расщепления пищевых компонентов, во втором – для хранения в переработанном виде – сконцентрированном и занимающим намного меньше места, чем первоначальная продукция.
Желчевыводить они могут только при условии полной проходимости и нормальной работы сфинктеров, отвечающих за пропуск и дозирование подачи во время происходящих в организме процессов. Опасность перекрытия ЖП в негативном влиянии сразу на гепатобилиарную и пищеварительную системы.
Обструкция протоков желчного пузыря не происходит беспричинно, для нее нужны провоцирующие факторы, и это – синдром, вызванный прогрессирующей болезнью. Инициаторов процесса насчитывается множество – от механического сдавливания и паразитарной инвазии, до болезней ЖКТ и ГБС, новообразований, ятрогенных последствий.
Основные причины патологического явления
Нарушения проходимости могут быть самой вариабельной этиологии, но условно делятся на две большие группы – сдавливающие факторы и обструкция, причина которой находится внутри полого анатомического образования. И в том, и в другом случае это результат механического воздействия патологического процесса, расположенного внутри ЖП. Исключения составляют только утолщения слизистой, вызванные воспалением любой этиологии, развивающимся внутри самого пути.
Сдавливание
Закономерный результат заболевания дислоцированного рядом органа, которое привело к его отечности или увеличению в размерах. Нетипичный пример такого явления – смещение с привычного места. Новообразования и кисты, расположенные поблизости, тоже могут способствовать нарушению проходимости, особенно если они достигли значительного размера.
Причины давления и нарастающей обструкции нередко кроются в некачественно проведенной операции или осложнениях во время реабилитационного периода. Спайки и рубцы – ятрогенные осложнения, возникающие после операции из-за инфицирования, генетической предрасположенности, внутренних постоперационных кровотечений, а также и из-за некомпетентности хирурга, длительности проведения операций и даже по причине индивидуальных особенностей телосложения (астеничности).
Перекрытие в результате компрессии может быть частичным или полным. Степень затрудненности желчеоттока и желчевыведения определяет и субклиническую картину каждого пациента. Диагнозы выставляются только после корректной диагностики. Данные медицинской статистики свидетельствуют об определенном превалировании в причинах давления на ЖП:
- кисты и новообразования в ТОПе наиболее распространенных, это касается и поджелудочной железы, и гепатобилиарной системы в целом;
- на втором месте – изменения в печени – стеатоз, фиброз, кальцинаты, цирротические трансформации, увеличение лимфоузлов – близкое расположение резервуара для желчи и его источника анатомически оправдано, но оно же и выступает фактором риска;
- третье место занимают рубцы и спайки – не всегда ятрогенные осложнения, иногда это – изменения в ходе хронического воспалительного процесса.
Путь, который проходит синтезированный или видоизмененный секрет, может затрудняться или перекрываться под действием компрессии практически в любом сегменте. Обтурация характерна и во внепеченочных, и во внутрипеченочных протоках, и в холедохе – все зависит от того, в каком месте расположен провоцирующий фактор. Способствовать появлению обструкции могут хронические воспаления ГБС, инфекционные заболевания ее органов, ожирение или быстрая потеря веса в результате изнурительной диеты, ослабление иммунитета.
Перекрытие внутри
Самая распространенная причина – желчнокаменная болезнь. При ней изменяется состав желчи, начинается преобладание отдельных компонентов, которые, попадая в желчный пузырь, слипаются и образуют конкременты, а затем и более плотные камни.
Острая закупорка может стать результатом движения камня из желчного пузыря, большего по размеру, чем диаметр пути, или равного ему по величине. Причиной обструкции может быть наличие полого анатомического образования как следствие хронического воспалительного процесса – инфекционного, бактериального, вирусного происхождения, или значительное количество паразитов, достигших нехарактерной для них области распространения.
Сложность выявления основного фактора, способствовавшего развитию обструкции желчного пузыря, состоит и в прихотливом строении, и в анатомическом расположении органа. Провокаторов может быть и несколько – например, один путь перекрывается конкрементом, а второй – спайкой, образовавшейся в брюшной полости. Это дает нетипичную клиническую картину, потому делать предположения о диагнозе можно только после тщательно проведенного обследования.
Консервативное и оперативное лечение
В необходимости немедленного лечения некоторые пациенты убеждаются только после появления интенсивного болевого симптома. Но идеальным вариантом является своевременное обследование и терапия заболеваний, способных вызвать негативные последствия – панкреатита, гепатита любой этиологии, желчекаменной болезни, дискинезии желчного пузыря.
Последствиями обструкции желчных протоков может стать сепсис или цирроз печени, острая или хроническая печеночная недостаточность, билирубиновая энцефалопатия. Для получения достоверного диагноза в гастроэнтерологии существует множество проверенных и относительно новых видов исследования – УЗИ, компьютерная и магнитно-резонансная томография, чрескожная холангиография, сцинтиграфия, лапароскопия, лабораторные анализы.
Лечение, в зависимости от результатов, полученных после полноценного исследования, может пойти двумя путями – консервативным и оперативным. Однако обструкция желчных протоков редко предполагает возможность устранения препятствия путем приема медикаментов.
Даже если препятствие самопроизвольно устранилось (например, комок паразитов продвинулся далее закупоренного пути), существует большая вероятность возникновения нового препятствия. Изгнание глистов – единственный случай консервативного лечения, но только в том случае, когда установлен вид и медикаментозное лечение представляется возможным.
Более распространенным методом является хирургическая практика. Разработаны прогрессивные методы, с малой степенью инвазивности. Это предполагает уменьшение периода пребывания в больнице и заживления раны после операции. Между общим желчным протоком или пузырем может накладываться анастомоз, проводиться стентирование (расширение пути с помощью специальной трубки), в сложных случаях проводится холецистэктомия (если пузырь переполнен камнями и представляет постоянную угрозу для развития обструкции желчных протоков).
Зная, что такое обструкция желчевыводящих путей, разумный человек, ответственно относящийся к состоянию своего здоровья, не будет игнорировать симптомы или выставленный диагноз. Плановая операция с подготовкой организма всегда имеет более благоприятный прогноз, чем проведенная в экстренном порядке.
Закупорка желчных протоков - причины, симптомы, диагностика и лечение
Закупорка желчных протоков – механическое препятствие на пути продвижения желчи из печени и желчного пузыря в двенадцатиперстную кишку. Развивается на фоне желчнокаменной болезни, опухолевых и воспалительных заболеваний желчевыводящих путей, стриктур и рубцов общего желчного протока. Симптомами патологии являются боли в правом подреберье, желтуха, ахоличный кал и темная моча, значительное повышение уровня билирубина в крови. Диагноз ставится на основании исследований биохимических проб крови, РХПГ, УЗИ, МРТ и КТ органов брюшной полости. Лечение обычно хирургическое – возможно проведение эндоскопического, лапароскопического либо расширенного оперативного вмешательства.
Общие сведения
Закупорка желчных протоков - опасное осложнение различных заболеваний пищеварительной системы, которое приводит к развитию механической желтухи. Наиболее частой причиной закупорки желчных протоков является желчнокаменная болезнь, поражающая до 20% людей. По наблюдениям специалистов в сфере гастроэнтерологии и абдоминальной хирургии, женщины страдают ЖКБ в три раза чаще, чем мужчины.
Затруднение оттока желчи из печени и желчного пузыря сопровождается постепенным развитием клинической картины подпеченочной (механической) желтухи. Острая закупорка желчных путей может развиться сразу после приступа желчной колики, однако этому практически всегда предшествуют симптомы воспаления желчных путей. Несвоевременное оказание помощи пациенту с закупоркой желчных протоков может привести к развитию печеночной недостаточности и даже смерти больного.
Закупорка желчных протоков
Причины
Вызвать обструкцию желчных путей может как их закупорка изнутри, так и сдавление извне. Механическое препятствие оттоку желчи может быть полным или частичным, от степени обструкции зависит яркость клинических проявлений. Существует ряд заболеваний, которые могут способствовать нарушению прохождения желчи из печени в двенадцатиперстную кишку. Закупорка протоков возможна при наличии у пациента: конкрементов и кист желчных путей; холангита или холецистита; рубцов и стриктур протоков.
Патологическое состояние может возникать на фоне опухолей поджелудочной железы, гепатобилиарной системы; панкреатита, гепатита и цирроза печени; увеличения лимфатических узлов ворот печени; паразитарных инвазий; травм и оперативных вмешательств на желчных путях. Факторами риска являются ожирение или, наоборот, быстрая потеря веса; травмы правой половины брюшной полости; недавние оперативные вмешательства на желчных путях; инфекции гепатобилиарной системы и поджелудочной железы на фоне значительного ослабления иммунитета.
Патогенез
Патогенез закупорки желчных протоков многокомпонентный, началом обычно служит воспалительный процесс в желчных путях. Воспаление приводит к утолщению слизистой, сужению просвета протоков. Если в этот момент в протоки попадает конкремент, он не может самостоятельно покинуть холедох и вызывает полное или частичное перекрытие его просвета. Желчь начинает скапливаться в желчных путях, вызывая их расширение. Из печени желчь может сначала попадать в желчный пузырь, значительно растягивая его и вызывая обострение симптомов холецистита.
Если в желчном пузыре есть конкременты, они могут попадать в пузырный проток и перекрывать его просвет. При отсутствии оттока желчи по пузырному протоку может развиться эмпиема или водянка желчного пузыря. Неблагоприятным прогностическим признаком при закупорке желчных путей является секреция слизистой холедоха беловатой слизи (белой желчи) – это говорит о начале необратимых изменений в желчных протоках. Задержка желчи во внутрипеченочных протоках приводит к деструкции гепатоцитов, попаданию желчных кислот и билирубина в кровоток.
В кровь попадает активный прямой билирубин, не связанный с белками крови, из-за чего он вызывает значительное повреждение клеток и тканей организма. Желчные кислоты, содержащиеся в желчи, облегчают всасывание и обмен жиров в организме. Если желчь не попадает в кишечник, нарушается всасывание жирорастворимых витаминов А, D, Е, К. Из-за этого у пациента развивается гипопротромбинемия, нарушение свертываемости крови, другие симптомы гиповитаминоза. Дальнейший застой желчи во внутрипеченочных путях приводит к значительному повреждению паренхимы печени, развитию печеночной недостаточности.
Симптомы
Симптомы закупорки желчных протоков обычно появляются постепенно, острое начало встречается достаточно редко. Обычно развитию клиники желчной обструкции предшествует инфекция желчевыводящих путей. Пациент предъявляет жалобы на повышение температуры, потерю веса, схваткообразные боли в правом подреберье. Кожа приобретает желтушный оттенок, больного беспокоит зуд кожных покровов. Отсутствие желчных кислот в кишечнике приводит к обесцвечиванию кала, а повышенное выведение прямого билирубина почками - к появлению мочи темного цвета. При частичной закупорке возможно чередование обесцвеченных порций кала с окрашенными.
Осложнения
На фоне деструкции гепатоцитов нарушаются все функции печени, развивается острая печеночная недостаточность. В первую очередь страдает дезинтоксикационная деятельность печени, что проявляется слабостью, повышенной утомляемостью, постепенным нарушением функционирования других органов и систем (легких, сердца, почек, головного мозга). Если пациенту не будет оказана помощь до наступления этого этапа заболевания, прогноз крайне неблагоприятный. При отсутствии своевременного хирургического лечения патологии у больного может развиться сепсис, билирубиновая энцефалопатия, цирроз печени.
Диагностика
Начальные проявления закупорки желчных протоков напоминают симптомы холецистита или желчной колики, с которыми пациент может быть госпитализирован в отделение гастроэнтерологии. Предварительная диагностика осуществляется с помощью такого простого и безопасного метода, как ультрасонография поджелудочной железы и желчных путей. Если будут обнаружены конкременты желчных путей, расширение холедоха и внутрипеченочных желчных протоков, для уточнения диагноза может потребоваться проведение МР-панкреатохолангиографии, КТ желчевыводящих путей.
Для уточнения причины механической желтухи, расположения конкремента, степени закупорки желчных путей проводится чрескожная чреспеченочная холангиография, динамическая сцинтиграфия гепатобилиарной системы. Они позволяют обнаружить нарушение динамики желчи, ее оттока из печени и желчного пузыря. Наиболее информативным методом диагностики является ретроградная холангиопанкреатография. Данная методика включает в себя одновременное эндоскопическое и рентгенологическое исследование желчевыводящих путей. При обнаружении камней в просвете протока во время проведения этой процедуры может быть произведена экстракция конкрементов из холедоха. При наличии опухоли, сдавливающей желчный проток, берется биопсия.
В биохимических пробах печени отмечается повышение уровня прямого билирубина, щелочной фосфатазы, трансаминаз, амилазы и липазы крови. Протромбиновое время удлиняется. В общем анализе крови может быть выявлен лейкоцитоз со сдвигом лейкоформулы влево, снижение уровня эритроцитов и тромбоцитов. В копрограмме обнаруживается значительное количество жира, желчные кислоты отсутствуют.
Лечение закупорки желчных протоков
Всем пациентам требуется консультация абдоминального хирурга. После проведения всех обследований, выяснения локализации и степени обструкции, определяется тактика оперативного лечения. Если состояние пациента тяжелое, может потребоваться его перевод в отделение интенсивной терапии для проведения антибактериальной, инфузионной и дезинтоксикационной терапии.
До стабилизации состояния больного проведение расширенной операции может быть опасным, поэтому используют неинвазивные методики облегчения оттока желчи. К ним относят экстракцию конкрементов желчных протоков и назобилиарное дренирование при РПХГ (через зонд, введенный выше места сужения желчных протоков), чрезкожную пункцию желчного пузыря, холецистостомию и холедохостомию. Если состояние пациента не улучшается, может потребоваться более сложное вмешательство: чрескожное транспеченочное дренирование желчных протоков.
После того, как состояние больного нормализуется, рекомендуют использование эндоскопических методик лечения. Во время эндоскопии проводят расширение (эндоскопическое бужирование) желчных путей при их рубцовом стенозе и опухолевых стриктурах, введение в желчные пути специальной пластиковой или сетчатой трубки для сохранения их просвета (эндоскопическое стентирование холедоха). При обтурации конкрементом рубцово-суженного сосочка двенадцатиперстной кишки может потребоваться эндоскопическая баллонная дилатация сфинктера Одди.
Если удалить конкременты и другие препятствия для оттока желчи эндоскопическим способом не получается, требуется проведение расширенной операции. Во время такого оперативного вмешательства производится вскрытие холедоха (холедохотомия), поэтому в дальнейшем нужно предотвратить просачивание желчи через швы желчного протока в брюшную полость. Для этого производится наружное дренирование желчных путей по Керу (Т-образной трубкой), а после холецистэктомии - наружное дренирование желчных протоков по Холстеду (поливинилхлоридным катетером, введенным в культю пузырного протока).
Прогноз и профилактика
Прогноз при своевременном оказании медицинской помощи благоприятный. Значительно ухудшает течение заболевания и результаты лечения раковая обструкция холедоха. Профилактика заключается в лечении хронических воспалительных заболеваний гепатобилиарной системы, желчнокаменной болезни. Рекомендовано соблюдение здорового образа жизни, правильное питание с исключением жирной, жареной и экстрактивной пищи.
Дискинезия желчевыводящих путей - симптомы, лечение, что такое ДЖВП, симптомы у детей, препараты для лечения
Дискинезия желчевыводящих путей (ДЖВП) – это распространенное заболевание желудочно-кишечного тракта, которым, по некоторым данным, страдает почти каждый третий человек. При этом далеко не всякий точно знает, что это за диагноз. Дискинезия желчевыводящих путей, а также дискинезия желчного пузыря доставляют немало неприятностей, но жизни не угрожают. Тем не менее, в ряде случаев болезнь может привести к осложнениям, поэтому стоит знать, что такое дискинезия желчевыводящих путей. Симптомы и лечение этой болезни также относятся к категории необходимой для каждого человека информации.
ДЖВП – что это?
Чтобы понять, что скрывается за диагнозом «дискинезия желчного пузыря и желчевыводящих путей», следует знать, какие функции в организме у желчного пузыря и желчевыводящих путей.
Далеко не все знают, что это такое – желчь. Желчью называют содержащую активные биохимические вещества жидкость желтовато-коричневого цвета, участвующую в процессе пищеварения. По большей части она формируется в печени, а частично – в печеночных ходах. Через специальные протоки желчь поступает в желчный пузырь, где из нее удаляются излишки воды, и она приобретает нужную концентрацию. Опорожнение пузыря происходит рефлекторно в случае поступления пищи в ЖКТ. Из желчного пузыря через другой проток желчь поступает в двенадцатиперстную кишку. Часть желчи также поступает через особые желчевыводящие пути непосредственно из печени в двенадцатиперстную кишку, минуя желчный пузырь.
Функция желчи состоит в расщеплении и разделении сложных жиров из пищи, в результате чего те при помощи вырабатываемого в поджелудочной железе фермента липазы преобразуются в жирные кислоты, которые могут непосредственно усваиваться организмом. Также желчь участвует в процессах усвоения углеводов и жиров.
Перемещение желчи по системе желчевыводящих путей происходит при помощи сокращения мышечных стенок протоков, а также стенок пузыря. При этом скорость оттока желчи должна оставаться оптимальной. Она регулируется при помощи кольцевых мышц – сфинктеров, которые расположены вокруг протоков и могут открывать их и закрывать. Сфинктер Одди открывается в двенадцатиперстную кишку и регулирует поступление в нее желчи.
Работа сфинктеров и мышечных стенок, в свою очередь, регулируется гормонами, вырабатываемыми в желудке и поджелудочной железе. В случае слишком быстрого сокращения стенок протоков желчь поступает в кишечник в слишком разбавленном виде. А в случае медленного перемещения желчи она не попадает вовремя в кишечник. Находясь слишком долгое время в пузыре, она приобретает чрезмерную насыщенность. Попадание в кишечник как слишком разбавленной, так и слишком концентрированной желчи из желчевыводящих путей отрицательно влияет на пищеварение.
Именно по этому принципу: слишком быстрое или слишком медленное движение желчи и происходит деление заболевания на два вида. В первом случае имеет место гиперкинетическая дискинезия желчного пузыря и желчевыводящих путей, а во втором – гипокинетическая.
Эти два типа отличаются не только по своим симптомам, причинам и принципам лечения, но и по тому, какие категории людей более им подвержены. Гиперкинетическая форма нарушения моторики желчных протоков более характерна для людей молодого возраста. Гипомоторная дискинезия желчного пузыря чаще встречается у людей старше 40 лет, а также у людей с неустойчивой психикой. В целом патологиям желчевыводящей системы чаще подвержены женщины, чем мужчины. У детей также может встречаться дискинезия желчевыводящих путей, хотя и не так часто, как у взрослых.
Специалисты также пользуются другой классификацией, основ
причины, симптомы, диагностика, лечение, профилактика
Патологическое состояние, характеризующееся образованием механического препятствия на пути продвижения желчи из печени и желчного пузыря в двенадцатиперстную кишку.
Причины
Спровоцировать развитие обструкции желчных путей может как их закупорка изнутри, так и сдавление извне. Механическое препятствие, нарушающее отток желчи, может быть полным или частичным. От степени обструкции зависит выраженность клинических проявлений. Существует ряд заболеваний, которые могут являться триггерами нарушения прохождения желчи из печени в двенадцатиперстную кишку. Закупорка протоков возможна при наличии у пациента конкрементов и кист желчных путей, холангита или холецистита, а также рубцовых изменений и стриктур протоков.
Патологическое состояние иногда возникает на фоне опухолей поджелудочной железы, гепатобилиарной системы, панкреатита, гепатита и цирроза печени, а также увеличения лимфатических узлов ворот печени, паразитарных инвазий, травматических поврежений и оперативных вмешательств на желчных путях. Вероятность развития патологии значительно повышается при ожирении, быстром снижении массы тела, травмах правой половины брюшной полости, недавно перенесенного оперативного вмешательства на желчных путях, инфекционного поражения гепатобилиарной системы и поджелудочной железы на фоне значительного ослабления иммунитета.
Симптомы
Клиническая картина закупорки желчных протоков отличается постепенным нарастанием симптомов. Острая манифестация заболевания встречается достаточно редко. Чаще всего развитию клиники желчной обструкции предшествует инфекционное поражение желчевыводящих путей. Больные жалуются на повышение температуры, снижение массы тела, возникновение схваткообразных болей в правом подреберье. Кожа больного приобретает желтушный оттенок, появляется зуд кожных покровов. Отсутствие желчных кислот в кишечнике приводит к обесцвечиванию кала, повышенному выведению прямого билирубина почками, в следствие чего отмечается появление мочи темного цвета. При частичной закупорке желчных протоков возможно чередование обесцвеченных порций кала с окрашенными.
В результате деструкции гепатоцитов нарушаются все функции печени, развивается острая печеночная недостаточность. Нарушается дезинтоксикационная деятельность печени, что проявляется нарастанием симптомов интоксикации, таких как слабость, повышенная утомляемость, постепенное нарушение работы других органов и систем. Если до наступления этого этапа больному не будет оказана корректная помощь, то прогноз крайне неблагоприятный. При отсутствии своевременного хирургического лечения у больного может развиться сепсис, билирубиновая энцефалопатия и цирроз печени.
Диагностика
Для начального этапа закупорки желчных протоков характерны симптомы, которые возникают при холециститах или желчной колике, с которыми больного могут госпитализировать в отделение гастроэнтерологии. Предварительная диагностика осуществляется с помощью такого простого и безопасного метода, как ультрасонография поджелудочной железы и желчных путей. При обнаружении конкрементов желчных путей, расширения холедоха и внутрипеченочных желчных протоков для уточнения диагноза может потребоваться проведение магниторезонансной панкреатохолангиографии или компьютерной томографии желчевыводящих путей.
Для уточнения причины закупорки, расположения конкремента, степени закупорки желчных путей рекомендовано проведение чрескожной чреспеченочной холангиографии, динамической сцинтиграфии гепатобилиарной системы.
Лечение
При тяжелом состоянии больного ему может потребоваться проведение антибактериальной, инфузионной и дезинтоксикационной терапии. До стабилизации состояния больного проведение расширенной операции может быть опасным, поэтому используют неинвазивные методики облегчения оттока желчи. После стабилизации состояния больного рекомендуют использование эндоскопических методик лечения. Во время эндоскопии проводят расширение желчных путей при их рубцовом стенозе и опухолевых стриктурах, введение в желчные пути специальной пластиковой или сетчатой трубки для сохранения их просвета. При обтурации конкрементом рубцово-суженного сосочка двенадцатиперстной кишки может потребоваться эндоскопическая баллонная дилатация сфинктера Одди.
При невозможности удаления конкремента и других препятствий эндоскопическим способом потребуется проведение расширенной операции.
Профилактика
Профилактика заключается в своевременном лечении хронических воспалительных заболеваний гепатобилиарной системы и желчнокаменной болезни.
Обструкция желчевыводящих путей что это такое
Содержание статьи:
Тошнота при заболеваниях печени и желчевыводящих путей
Тошнота характерна для заболеваний печени и желчевыводящих путей. Практически при любом из них (гепатит острый и хронический, алкогольный, лекарственный, холецистит, холангит, желчно-каменная болезнь) тошнота является одним из постоянных симптомов.
При хронических гепатитах (кроме хронического персистирующего гепатита) тошнота беспокоит больных постоянно или является признаком обострения заболевания. Она является также постоянным симптомом цирроза печени.
Непрекращающаяся тошнота является показателем высокой степени активности процесса при хроническом активном гепатите, а сочетание ее с кожным зудом и желтухой более характерно для хронического холестатического гепатита.
Начинающийся лекарственный гепатит практически всегда сопровождается тошнотой. Остальные симптомы могут быть замаскированы проявлениями заболевания, по поводу которого пациент получает тот или иной лекарственный препарат.
Наиболее часто лекарственный гепатит развивается при приеме следующих медикаментов: мерказолил, аймалин, бекломет, 6-меркаптопурин, метилтестостерон, хонвен, вольтарен, индометацин, реопирин, скутамил-С, сульфадиметоксин, левомицетин, фурадонин, 5-НОК (если его принимать в течение нескольких лет), кордарон. Токсичность их действия увеличивается в случае совместного применения 2—3 препаратов. Время от начала приема препаратов до развития лекарственного гепатита колеблется от нескольких дней до нескольких лет.
Однако тошнота может быть лишь проявлением высокой чувствительности организма больного к конкретному препарату либо являться его побочным симптомом. Тошноту часто вызывает прием трихопола, эритромицина, тетрациклина, индометацина, препаратов лития.
При сочетании тошноты с болями в правом подреберье и лихорадкой с ознобом и профузным потом необходимо детально исследовать желчные протоки, так как это типичные признаки холангита.
Острые и хронические заболевания желчного пузыря также сопровождаются жалобами на тошноту. Обычно она возникает при обострении процесса, а также после диетических погрешностей. При хроническом (калькулезном или бескаменном) холецистите тошнота может беспокоить больных длительное время, обычно имеются четкие указания на связь с приемом жирной и жареной пищи, копченостей.
Помимо тошноты, больные с патологией желчевыводящих путей, как правило, жалуются на различной интенсивности боли (острые, тупые, ноющие) или дискомфорт в правом подреберье, горечь во рту, вздутие живота, метеоризм.
При нарушениях оттока желчи (при холангите, обтурации желчных путей камнем, внутрипеченочном холестазе) к тошноте присоединяются желтуха, кожный зуд.
Причины обтурации желчевыводящих путей и способы лечения
Желчные пути предназначены для перемещения желчи из печени в желчный пузырь, где она хранится. Желчь представляет собой жидкость зеленого цвета, которую вырабатывает печень. Одной из распространенных патологий является обтурация желчевыводящих протоков или нарушение их проходимости. Признаки заболевания проявляются очень ярко, а болезненные ощущения чаще всего беспокоят в правом подреберье. Закупорка, нарушение оттока желчи и ее застой в органе происходит из-за влияния различных негативных факторов.
Обструкция является опасным состоянием, ведь в дальнейшем может развиваться механическая желтуха, печеночная недостаточность и другие осложнения, угрожающие жизни пациента. Одним из заболеваний, влияющих на здоровье желчевыводящих путей, является желчекаменная болезнь или ЖКБ, которой чаще страдают женщины. Холедохолитиаз – одно из проявлений ЖКБ, когда конкременты забивают общий желчный путь или внутрипеченочный проток. У женщин непроходимость желчных протоков встречается в 3 раз чаще, чем у детей, мужчин.

Причины закупорки желчных протоков
Существует несколько видов желчных протоков, но главные расположены в печени. Выводящие каналы пузыря соединяются с печеночными и называются общими путями. Далее они объединяются с протоками поджелудочной железы. Количество желчи, которое поступает в кишечник, регулирует сфинктер Одди. Механическая преграда закрывает путь желчи к двенадцатиперстной кишке.
Закупорка желчных протоков наблюдается не только из-за перекрытия, но также из-за внешнего воздействия на них. Обструкция может быть частичной или полностью перекрывать их и нарушать выход желчи. Различные сбои в работе ЖКТ, воспалительные процессы, а также другие причины приводят к патологии. Блокировка протоков происходит из-за следующих заболеваний:
- конкременты в органе; хронический и острый холецистит; кисты; злокачественные процессы; инфекционные болезни; рубцы и другие структурные изменения стенки пузыря; паразитарное поражение.
Закупорка внутри органа
Когда изменяется стенка пузыря, например, формируются рубцы, ее утолщение, кисты, быстро происходит обструкция желчных протоков. Новообразования в органе тоже приводят к патологии, постепенно увеличиваясь в размерах, они закупоривают просвет. Структура пузыря, перегиб его шейки, небольшие спайки являются внутренними причинами обтурации.
Давление на протоки и травмы
Заболевание развивается также из-за влияния внешних факторов, которые не зависят от работы ЖКТ и функций желчного пузыря. К ним относят опухоль, которая сдавливает протоки снаружи, увеличение лимфатических узлов, травмы и различные повреждения органов брюшной полости. Иногда, чтобы расширить забитый проток, приходится проводить операцию, ведь изнутри проблему невозможно решить лишь с помощью медикаментов.
Факторы риска
Увеличивают шансы на закупоривание желчных протоков следующие состояния:
- песок, камни в пузыре; травмирование органов брюшной полости; недавнее оперативное вмешательство; панкреатит, цирроз печени; слабая иммунная система и инфекционные процессы в органе; тяжелое ожирение или, наоборот, стремительная потеря массы тела.

Симптомы закупорки
Заболевание имеет проявления различной интенсивности, а неприятные ощущения при обтурации проток зависят от степени нарушения отведения желчи. Обычно заболевание проявляется острой болью, когда конкременты забивают проток. Если причина закупорки во внутренних изменениях, признаки болезни следующие:
- боль в правом подреберье разного характера; темный цвет мочи; светлый кал; приступ колики; тошнота и рвота; высокая температура; изменение цвета кожных покровов (желтуха).
Рвота, не приносящая облегчения, лихорадка, острая боль и другие симптомы проявляются из-за интоксикации пациента. Такой патологический процесс влияет не только на здоровье печени, на желчный пузырь, но и на обмен веществ и работу других внутренних органов. Симптомы закупорки желчных протоков при лабораторном анализе отражаются повышением билирубина, увеличением содержания печеночных ферментов в крови, липазы.
Диагностика заболевания
Любой симптом болезни часто напоминает холецистит или колику, потому истинную причину выявляют не сразу. Чтобы тщательно обследовать больного и поставить точный диагноз, понадобится много процедур, среди которых общий анализ крови, мочи, УЗИ органов брюшной полости. Не обойтись без компьютерного обследования (КТ) и МРТ, на снимках которых можно увидеть детальное изображение пораженных органов.
Понадобится радионуклидная диагностика желчных путей, а также копрограмма, рентгенография и эндоскопическое исследование. Если причиной обтурации становится злокачественное образование, проводится биопсия. Желчные камни и обструкция желчевыводящих путей легко обнаруживается с помощью ультразвуковой диагностики.
Методы лечения
При обструкции оценивается и устраняется каждый симптом заболевания. В первую очередь любой доктор попытается очистить желчный путь от закупорки. Главной задачей лечения заболевания становится:
- удаление камней или другого препятствия, нарушающего работу желчевыводящих путей; облегчение состояния пациента и снятие болезненных ощущений; расширение общего желчного протока.
Больному необходимо проконсультироваться с гастроэнтерологом, хирургом, ведь состояние опасное для здоровья и может понадобиться операция.

Антибиотики и другие лекарства
Если не лечить болезнь, к патологическому процессу присоединяется инфекция, тогда не обойтись без антибиотиков и длительного лечения. Понадобится антибактериальная, противовоспалительная терапия.
Холецистэктомия
Если причина заболевания – камни, нередко приходится удалять желчный пузырь хирургическим путем. Лекарственное средство и эндоскопия не могут справиться с конкрементами, если они слишком большие. После удаления органа желчный путь дренируют.
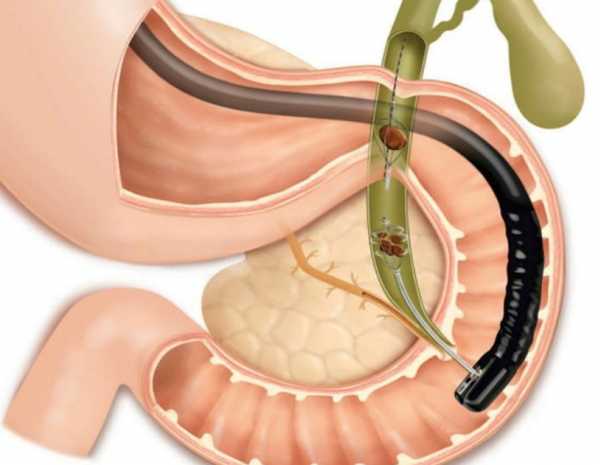
Холангиопанкреатография
Процедура холангиопанкреатографии проводится с целью диагностики и лечения, включает метод рентгеноскопии, эндоскопии и направлена на изучение состояния желчных путей. Такое исследование используют для того, чтобы устранить камни, опухоль, расширить желчный проток.
Холангиопанкреатография позволяет не только вовремя определить болезнь, но и сразу приступить к лечению. Через катетер вводится контрастное вещество, которое заполняет протоки, а с помощью рентгенографии можно увидеть обструкцию и другие патологии. Обследование, расширение желчных протоков и удаление конкрементов проводят после устранения острых симптомов.
Нетрадиционные методы
Кроме операции и медикаментозной терапии, применяются рецепты народной медицины. Популярное средство – яблочный уксус, который снимает болезненность в области желчного пузыря и его путей. Понадобится 1 ст. ложка уксуса на стакан питьевой воды.
Следующий народный метод рекомендует сок лимона, 4 ст. ложки которого необходимо добавить в воду и выпить во время приступа. Устраняет небольшие камни мята перечная. Крепкий отвар из растения быстро снимает дискомфорт и боль. Любой народный метод не будет действовать, если его не сочетать с традиционной терапией и не проконсультироваться с доктором.
Профилактика закупорки
Здоровыми желчный пузырь, печень и другие органы ЖКТ будут при условии правильного, сбалансированного питания и отказа от вредных привычек.
Чтобы обтурация никогда не нарушила функции желчного пузыря, следует ограничить прием жирных, острых, копченых блюд, особенно в вечернее время.
Если у человека есть склонность к заболеваниям ЖКТ, была острая колика или врожденные патологии органа, нужно знать все факторы риска, чтобы предупредить опасный недуг.
Лечение желчевыводящих путей проводится после тщательного обследования. Несвоевременная помощь нередко приводит к острой печеночной недостаточности, смерти больного. Правильный курс терапии, специальная диета, а также смена образа жизни не позволит закупорке разрушить протоки и навредить пищеварению.
Закупорка желчных протоков
Закупорка желчных протоков – механическое препятствие на пути продвижения желчи из печени и желчного пузыря в двенадцатиперстную кишку. Развивается на фоне желчнокаменной болезни, опухолевых и воспалительных заболеваний желчевыводящих путей, стриктур и рубцов общего желчного протока. Симптомами закупорки желчных протоков служат боли в правом подреберье, желтуха, ахоличный кал и темная моча, значительное повышение уровня билирубина в крови. Диагноз ставится на основании исследований биохимических проб крови, РХПГ, УЗИ, МРТ и КТ органов брюшной полости. Лечение обычно хирургическое – возможно проведение эндоскопического, лапароскопического либо расширенного оперативного вмешательства.
Закупорка желчных протоков
Закупорка желчных протоков — опасное осложнение различных заболеваний пищеварительной системы, которое приводит к развитию механической желтухи. Наиболее частой причиной закупорки желчных протоков является желчнокаменная болезнь, поражающая до 20% людей. Женщины страдают ЖКБ в три раза чаще, чем мужчины. Затруднение оттока желчи из печени и желчного пузыря сопровождается постепенным развитием клинической картины подпеченочной (механической) желтухи. Острая закупорка желчных путей может развиться сразу после приступа желчной колики, однако этому практически всегда предшествуют симптомы воспаления желчных путей. Несвоевременное оказание помощи пациенту с закупоркой желчных протоков может привести к развитию печеночной недостаточности и даже смерти больного.
Причины закупорки желчных протоков
Вызвать обструкцию желчных путей может как их закупорка изнутри, так и сдавление извне. Механическое препятствие оттоку желчи может быть полным или частичным, от степени обструкции зависит яркость клинических проявлений.
Существует ряд заболеваний, которые могут способствовать нарушению прохождения желчи из печени в двенадцатиперстную кишку. Закупорка желчных протоков возможна при наличии у пациента: конкрементов и кист желчных путей; холангита или холецистита; рубцов и стриктур протоков; опухолей поджелудочной железы, гепатобилиарной системы; панкреатита, гепатита и цирроза печени; увеличения лимфатических узлов ворот печени; паразитарных инвазий; травм и оперативных вмешательств на желчных путях.
Патогенез закупорки желчных протоков многокомпонентный, началом обычно служит воспалительный процесс в желчных путях. Воспаление приводит к утолщению слизистой, сужению просвета протоков. Если в этот момент в протоки попадает конкремент, он не может самостоятельно покинуть холедох и вызывает полное или частичное перекрытие его просвета. Желчь начинает скапливаться в желчных путях, вызывая их расширение. Из печени желчь может сначала попадать в желчный пузырь, значительно растягивая его и вызывая обострение симптомов холецистита. Если в желчном пузыре есть конкременты, они могут попадать в пузырный проток и перекрывать его просвет. При отсутствии оттока желчи по пузырному протоку может развиться эмпиема или водянка желчного пузыря. Неблагоприятным прогностическим признаком при закупорке желчных путей является секреция слизистой холедоха беловатой слизи (белой желчи) – это говорит о начале необратимых изменений в желчных протоках.
Задержка желчи во внутрипеченочных протоках приводит к деструкции гепатоцитов, попаданию желчных кислот и билирубина в кровоток. В кровь попадает активный прямой билирубин, не связанный с белками крови, из-за чего он вызывает значительное повреждение клеток и тканей организма. Желчные кислоты, содержащиеся в желчи, облегчают всасывание и обмен жиров в организме. Если желчь не попадает в кишечник, нарушается всасывание жирорастворимых витаминов А, D, Е, К. Из-за этого у пациента развивается гипопротромбинемия, нарушение свертываемости крови, другие симптомы гиповитаминоза. Дальнейший застой желчи во внутрипеченочных путях приводит к значительному повреждению паренхимы печени, развитию печеночной недостаточности.
Факторами риска развития закупорки желчных протоков являются ожирение или, наоборот, быстрая потеря веса; травмы правой половины брюшной полости; недавние оперативные вмешательства на желчных путях; инфекции гепатобилиарной системы и поджелудочной железы на фоне значительного ослабления иммунитета.
Симптомы закупорки желчных протоков
Симптомы закупорки желчных протоков обычно появляются постепенно, острое начало встречается достаточно редко. Обычно развитию клиники желчной обструкции предшествует инфекция желчевыводящих путей. Пациент предъявляет жалобы на повышение температуры, потерю веса, схваткообразные боли в правом подреберье. Кожа приобретает желтушный оттенок, больного беспокоит зуд кожных покровов. Отсутствие желчных кислот в кишечнике приводит к обесцвечиванию кала, а повышенное выведение прямого билирубина почками — к появлению мочи темного цвета. При частичной закупорке желчных протоков возможно чередование обесцвеченных порций кала с окрашенными.
На фоне деструкции гепатоцитов нарушаются все функции печени, развивается острая печеночная недостаточность. В первую очередь страдает дезинтоксикационная деятельность печени, что проявляется слабостью, повышенной утомляемостью, постепенным нарушением функционирования других органов и систем (легких, сердца, почек, головного мозга). Если пациенту с закупоркой желчных протоков не будет оказана помощь до наступления этого этапа заболевания, прогноз крайне неблагоприятный.
Диагностика закупорки желчных протоков
Начальные проявления закупорки желчных протоков напоминают симптомы холецистита или желчной колики, с которыми пациент может быть госпитализирован в отделение гастроэнтерологии. Предварительная диагностика осуществляется с помощью такого простого и безопасного метода, как ультрасонография поджелудочной железы и желчных путей. Если будут обнаружены конкременты желчных путей, расширение холедоха и внутрипеченочных желчных протоков, для уточнения диагноза может потребоваться проведение МР-панкреатохолангиографии, компьютерной томографии желчевыводящих путей. Для уточнения причины механической желтухи, расположения конкремента, степени закупорки желчных путей проводится чрескожная чреспеченочная холангиография, динамическая сцинтиграфия гепатобилиарной системы. Они позволяют обнаружить нарушение динамики желчи, ее оттока из печени и желчного пузыря.
Наиболее информативным методом диагностики закупорки желчных протоков является ретроградная холангиопанкреатография. Данная методика включает в себя одновременное эндоскопическое и рентгенологическое исследование желчевыводящих путей. При обнаружении камней в просвете протока во время проведения этой процедуры может быть произведена экстракция конкрементов из холедоха. При наличии опухоли, сдавливающей желчный проток, берется биопсия.
В биохимических пробах печени отмечается повышение уровня прямого билирубина, щелочной фосфатазы, трансаминаз, амилазы и липазы крови. Протромбиновое время удлиняется. В общем анализе крови может быть выявлен лейкоцитоз со сдвигом лейкоформулы влево, снижение уровня эритроцитов и тромбоцитов. В копрограмме обнаруживается значительное количество жира, желчные кислоты отсутствуют.
Лечение закупорки желчных протоков
Всем пациентам с закупоркой желчных протоков требуется консультация гастроэнтеролога и хирурга. После проведения всех обследований, выяснения локализации и степени обструкции, определяется тактика оперативного лечения. Если состояние пациента тяжелое, может потребоваться его перевод в отделение интенсивной терапии для проведения антибактериальной, инфузионной и дезинтоксикационной терапии. До стабилизации состояния больного проведение расширенной операции может быть опасным, поэтому используют неинвазивные методики облегчения оттока желчи. К ним относят экстракцию конкрементов желчных протоков и назобилиарное дренирование при РПХГ (через зонд, введенный выше места сужения желчных протоков), чрезкожную пункцию желчного пузыря, холецистостомию и холедохостомию. Если состояние пациента не улучшается, может потребоваться более сложное вмешательство: чрескожное транспеченочное дренирование желчных протоков.
После того, как состояние больного нормализуется, рекомендуют использование эндоскопических методик лечения. Во время эндоскопии проводят расширение (эндоскопическое бужирование) желчных путей при их рубцовом стенозе и опухолевых стриктурах, введение в желчные пути специальной пластиковой или сетчатой трубки для сохранения их просвета (эндоскопическое стентирование холедоха). При обтурации конкрементом рубцово-суженного сосочка двенадцатиперстной кишки может потребоваться эндоскопическая баллонная дилатация сфинктера Одди.
Если удалить конкременты и другие препятствия для оттока желчи эндоскопическим способом не получается, требуется проведение расширенной операции. Во время такого оперативного вмешательства производится вскрытие холедоха (холедохотомия), поэтому в дальнейшем нужно предотвратить просачивание желчи через швы желчного протока в брюшную полость. Для этого производится наружное дренирование желчных путей по Керу (Т-образной трубкой), а после холецистэктомии — наружное дренирование желчных протоков по Холстеду (поливинилхлоридным катетером, введенным в культю пузырного протока).
Если не провести своевременное хирургическое лечение закупорки желчных протоков, у пациента может развиться сепсис, билирубиновая энцефалопатия, цирроз печени, печеночная недостаточность (при полной закупорке желчных протоков – острая, а при частичной – хроническая).
Прогноз и профилактика закупорки желчных протоков
Прогноз при своевременном оказании помощи пациенту с закупоркой желчных протоков благоприятный. Значительно ухудшает течение заболевания и результаты лечения раковая обструкция холедоха. Профилактика закупорки желчных протоков заключается в лечении хронических воспалительных заболеваний гепатобилиарной системы, желчнокаменной болезни. Рекомендовано соблюдение здорового образа жизни, правильное питание с исключением жирной, жареной и экстрактивной пищи.
Источники:
http://www.medkurs.ru/gastroenterology/symptom/section2339/12099.html
http://www.krasotaimedicina.ru/diseases/zabolevanija_gastroenterologia/bile-duct-obstruction
Источник: live-academy.ru
Читайте также
Обтурация желчевыводящих путей: причины развития и лечение
Желчные пути предназначены для перемещения желчи из печени в желчный пузырь, где она хранится. Желчь представляет собой жидкость зеленого цвета, которую вырабатывает печень. Одной из распространенных патологий является обтурация желчевыводящих протоков или нарушение их проходимости. Признаки заболевания проявляются очень ярко, а болезненные ощущения чаще всего беспокоят в правом подреберье. Закупорка, нарушение оттока желчи и ее застой в органе происходит из-за влияния различных негативных факторов.
Обструкция является опасным состоянием, ведь в дальнейшем может развиваться механическая желтуха, печеночная недостаточность и другие осложнения, угрожающие жизни пациента. Одним из заболеваний, влияющих на здоровье желчевыводящих путей, является желчекаменная болезнь или ЖКБ, которой чаще страдают женщины. Холедохолитиаз – одно из проявлений ЖКБ, когда конкременты забивают общий желчный путь или внутрипеченочный проток. У женщин непроходимость желчных протоков встречается в 3 раз чаще, чем у детей, мужчин.

Причины закупорки желчных протоков
Существует несколько видов желчных протоков, но главные расположены в печени. Выводящие каналы пузыря соединяются с печеночными и называются общими путями. Далее они объединяются с протоками поджелудочной железы. Количество желчи, которое поступает в кишечник, регулирует сфинктер Одди. Механическая преграда закрывает путь желчи к двенадцатиперстной кишке.
Закупорка желчных протоков наблюдается не только из-за перекрытия, но также из-за внешнего воздействия на них. Обструкция может быть частичной или полностью перекрывать их и нарушать выход желчи. Различные сбои в работе ЖКТ, воспалительные процессы, а также другие причины приводят к патологии. Блокировка протоков происходит из-за следующих заболеваний:
- конкременты в органе;
- хронический и острый холецистит;
- кисты;
- злокачественные процессы;
- инфекционные болезни;
- рубцы и другие структурные изменения стенки пузыря;
- паразитарное поражение.
Закупорка внутри органа
Когда изменяется стенка пузыря, например, формируются рубцы, ее утолщение, кисты, быстро происходит обструкция желчных протоков. Новообразования в органе тоже приводят к патологии, постепенно увеличиваясь в размерах, они закупоривают просвет. Структура пузыря, перегиб его шейки, небольшие спайки являются внутренними причинами обтурации.
Давление на протоки и травмы
Заболевание развивается также из-за влияния внешних факторов, которые не зависят от работы ЖКТ и функций желчного пузыря. К ним относят опухоль, которая сдавливает протоки снаружи, увеличение лимфатических узлов, травмы и различные повреждения органов брюшной полости. Иногда, чтобы расширить забитый проток, приходится проводить операцию, ведь изнутри проблему невозможно решить лишь с помощью медикаментов.
Факторы риска
Увеличивают шансы на закупоривание желчных протоков следующие состояния:
- песок, камни в пузыре;
- травмирование органов брюшной полости;
- недавнее оперативное вмешательство;
- панкреатит, цирроз печени;
- слабая иммунная система и инфекционные процессы в органе;
- тяжелое ожирение или, наоборот, стремительная потеря массы тела.

Симптомы закупорки
Заболевание имеет проявления различной интенсивности, а неприятные ощущения при обтурации проток зависят от степени нарушения отведения желчи. Обычно заболевание проявляется острой болью, когда конкременты забивают проток. Если причина закупорки во внутренних изменениях, признаки болезни следующие:
- боль в правом подреберье разного характера;
- темный цвет мочи;
- светлый кал;
- приступ колики;
- тошнота и рвота;
- высокая температура;
- изменение цвета кожных покровов (желтуха).
Рвота, не приносящая облегчения, лихорадка, острая боль и другие симптомы проявляются из-за интоксикации пациента. Такой патологический процесс влияет не только на здоровье печени, на желчный пузырь, но и на обмен веществ и работу других внутренних органов. Симптомы закупорки желчных протоков при лабораторном анализе отражаются повышением билирубина, увеличением содержания печеночных ферментов в крови, липазы.
Диагностика заболевания
Любой симптом болезни часто напоминает холецистит или колику, потому истинную причину выявляют не сразу. Чтобы тщательно обследовать больного и поставить точный диагноз, понадобится много процедур, среди которых общий анализ крови, мочи, УЗИ органов брюшной полости. Не обойтись без компьютерного обследования (КТ) и МРТ, на снимках которых можно увидеть детальное изображение пораженных органов.
Понадобится радионуклидная диагностика желчных путей, а также копрограмма, рентгенография и эндоскопическое исследование. Если причиной обтурации становится злокачественное образование, проводится биопсия. Желчные камни и обструкция желчевыводящих путей легко обнаруживается с помощью ультразвуковой диагностики.
Методы лечения
При обструкции оценивается и устраняется каждый симптом заболевания. В первую очередь любой доктор попытается очистить желчный путь от закупорки. Главной задачей лечения заболевания становится:
- удаление камней или другого препятствия, нарушающего работу желчевыводящих путей;
- облегчение состояния пациента и снятие болезненных ощущений;
- расширение общего желчного протока.
Больному необходимо проконсультироваться с гастроэнтерологом, хирургом, ведь состояние опасное для здоровья и может понадобиться операция.

Антибиотики и другие лекарства
Если не лечить болезнь, к патологическому процессу присоединяется инфекция, тогда не обойтись без антибиотиков и длительного лечения. Понадобится антибактериальная, противовоспалительная терапия.
Холецистэктомия
Если причина заболевания – камни, нередко приходится удалять желчный пузырь хирургическим путем. Лекарственное средство и эндоскопия не могут справиться с конкрементами, если они слишком большие. После удаления органа желчный путь дренируют.
Холангиопанкреатография
Процедура холангиопанкреатографии проводится с целью диагностики и лечения, включает метод рентгеноскопии, эндоскопии и направлена на изучение состояния желчных путей. Такое исследование используют для того, чтобы устранить камни, опухоль, расширить желчный проток.
Холангиопанкреатография позволяет не только вовремя определить болезнь, но и сразу приступить к лечению. Через катетер вводится контрастное вещество, которое заполняет протоки, а с помощью рентгенографии можно увидеть обструкцию и другие патологии. Обследование, расширение желчных протоков и удаление конкрементов проводят после устранения острых симптомов.
Нетрадиционные методы
Кроме операции и медикаментозной терапии, применяются рецепты народной медицины. Популярное средство – яблочный уксус, который снимает болезненность в области желчного пузыря и его путей. Понадобится 1 ст. ложка уксуса на стакан питьевой воды.
Следующий народный метод рекомендует сок лимона, 4 ст. ложки которого необходимо добавить в воду и выпить во время приступа. Устраняет небольшие камни мята перечная. Крепкий отвар из растения быстро снимает дискомфорт и боль. Любой народный метод не будет действовать, если его не сочетать с традиционной терапией и не проконсультироваться с доктором.
Профилактика закупорки
Здоровыми желчный пузырь, печень и другие органы ЖКТ будут при условии правильного, сбалансированного питания и отказа от вредных привычек.
Чтобы обтурация никогда не нарушила функции желчного пузыря, следует ограничить прием жирных, острых, копченых блюд, особенно в вечернее время.
Если у человека есть склонность к заболеваниям ЖКТ, была острая колика или врожденные патологии органа, нужно знать все факторы риска, чтобы предупредить опасный недуг.
Лечение желчевыводящих путей проводится после тщательного обследования. Несвоевременная помощь нередко приводит к острой печеночной недостаточности, смерти больного. Правильный курс терапии, специальная диета, а также смена образа жизни не позволит закупорке разрушить протоки и навредить пищеварению.
Желчные протоки забиты - симптомы лечение, что такое закупорка желчевыводящих путей
Закупорка желчевыводящих протоков представляет собой механическое препятствие, которое возникает на пути прохождения потока желчи, поступающей в двенадцатиперстную кишку для организации стабильного процесса пищеварения и расщепления жирных кислот. В большинстве случаев берет свое развитие на фоне воспалительных заболеваний желчного пузыря или в результате образования в нем камней различной структуры, размеров и природы происхождения. Симптомы данного недуга практически всегда острые, а пациент, поступивший в больницу, жалуется на сильную боль в правом подреберье. Лечение непроходимости желчи носит хирургический характер и направлено на то, чтобы восстановить просвет желчного протока, убрать посторонние объекты, блокирующие нормальное функционирование данного органа пищеварительного тракта.
Симптомы закупорки желчных протоков
Для опытного врача-гастроэнтеролога не составит особого труда, чтобы только по внешним признакам, заподозрить то, что у пациента забиты каналы, по которым должна циркулировать желчь.
Симптомы болезни сначала развиваются постепенно, а затем приобретают яркое и специфическое проявления, что выражается в следующих патологических ощущениях со стороны больного:
 нарушается тепловой обмен, появляется дрожь в теле, лихорадка, повышенное потоотделение, а температура повышается до уровня 37-38 градусов по Цельсию;
нарушается тепловой обмен, появляется дрожь в теле, лихорадка, повышенное потоотделение, а температура повышается до уровня 37-38 градусов по Цельсию;- под правым ребром чувствуется тяжесть и ноющая боль, которая на первых этапах практически не причиняет существенного дискомфорта, но по мере прогрессирования заболевания, в один из дней приобретает острый характер в виде спазма;
- кожа по всему телу и белки глаз становятся желтыми и с каждым днем данный симптом только усиливается в своем проявлении;
- больного беспокоит непрекращающийся зуд эпителиальной поверхности живота, верхних и нижних конечностей;
- во рту присутствует устойчивое чувство горечи, которое ощущается особенно сильно на голодный желудок до принятия пищи;
- каловые массы полностью обесцвечиваются, а весь билирубин, вырабатываемый печеночными тканями, выводится через почки, в связи с чем урина становится темно-оранжевой.
В дополнение к этому больной жалуется на потерю аппетита, тошноту, общую физическую слабость, периодическую рвоту, расстройство стула.
Если проток заблокирован только частично, то в таком случае симптомы заболевания время от времени исчезают, но спустя 1-2 дня возвращаются снова.
Это говорит о том, что организм самостоятельно пытается разблокировать путь для стабильного оттока желчи, но несмотря на все попытки, еще сохраняется негативное влияние фактора, который не дает возможность пищеварительному секрету свободно циркулировать и попадать в органы желудочно-кишечного тракта.
Причины непроходимости желчевыводящих путей
Обструкция желчных каналов может возникнуть из-за статического сдавливания их стенок снаружи, по бокам или изнутри самого протока. Наличие данных обстоятельств имеет прямое влияние на клиническую картину проявления заболевания. Кроме этого существует ряд патологий данной части системы пищеварения человека, которые нарушают работу, как самого желчного пузыря, так и его протоков. Исходя из этого выделяют следующие причины обтурации каналов:
- посторонние новообразования доброкачественной или онкологической природы происхождения, когда опухоль сдавливает путь, через который должна беспрепятственно проходить желчь;
- вирусный гепатит или цирроз печени, разложение тканей которой оказывает негативное влияние на соседние органы пищеварения;
- воспалительные процессы в желчном пузыре, которые возникли в связи с попаданием в его полость инфекционных агентов;
- острый или хронических холецистит;
- увлеченность диетами, которые ограничивают прием жира животного происхождения и белковой пищи;
- песок и камни, образовавшиеся в пузыре и его протоках под воздействием жесткой питьевой воды, неправильно организованном питании, злоупотреблении вредными привычками, наследственной предрасположенностью;
- заражение печени паразитарными формами жизни, начиная от плоских или круглых червей, заканчивая микроскопическими организмами, проживающими внутри клеток хозяина;
- недавно перенесенное хирургическое вмешательство на желчном пузыре, поджелудочной железе или печени.
В медицинской практике встречаются клинические случаи, когда в стационарное отделение больницы поступали пациенты с симптомами непроходимости желчных путей после перенесенной травмы брюшной полости. Это сильный удар в правую сторону живота, либо же падения с большой высоты, которые спровоцировали отек слизистых оболочек и эпителиальных тканей, расположенных в окружности.
К какому врачу идти и какие обследования пройти?
Все зависит от того, где именно проживает человек, столкнувшийся с признаками закупорки желчевыводящих путей. Рекомендуется записаться на прием к врачу-гастроэнтерологу или гепатологу. Если по тем или иным обстоятельствам в поликлинике специалисты указанного профиля отсутствуют, как штатная единица, то в таком случае необходимо посетить врача-терапевта. Это семейный доктор, который обладает большим объемом знаний и способен провести первичный осмотр пациента, сделать пальпацию брюшной полости и установить, что локализация патологии сосредоточена именно с правой стороны в области подреберья.
После этого больному назначают к сдаче дополнительный перечень анализов и прохождение диагностических мероприятий, заключающийся в следующих действиях:
- кровь с пальца для ее клинического исследования;
- утренняя моча на голодный желудок;
- УЗИ-диагностика брюшной полости с особо тщательным изучением структуры тканей печени, желчного пузыря его протоков и путей сообщения с соседними органами желудочно-кишечного тракта;
- венозная кровь для проведения ее биохимического анализа;
- каловые массы, чтобы исследовать фекалии на предмет наличия или отсутствия в них билирубина, частичек желчи и прочих ферментов, синтез которых тесно связан с функциональной активностью желчного пузыря.
В особо осложненных случаях может потребоваться проведения МРТ диагностики, если все вышеперечисленные методы не принесли должного результата и лечащий врач пока еще сомневается в постановке диагноза.
При онкологических патологиях применяется биопсия с гистологическим анализом отобранных образцов ткани, дабы установить злокачественную или доброкачественную этиологию опухолевого тела.
Лечение забитых желчных протоков
Терапия заболевания во многом зависит от клинической картины его проявления и тех симптомов, которые присутствуют у конкретного пациента. Наиболее часто используют следующие лечебные методики.
Хирургическое удаление камней
Может быть проведено с помощью эндоскопического оборудования с целью минимального травмирования организма больного, либо же путем обширного оперативного вмешательства с выполнением полосного разреза и вскрытием холедоха (холедохотомия). Пациент в это время находится в условиях операционного зала под общим наркозом.
Бужирование
 Лечебный метод предназначен для расширения просвета желчных протоков, если они сузились после перенесенного тяжелого воспалительного процесса, сопряженного с формированием множественных рубцов с внутренней стороны стенок каналов. Используется специальное медицинское оборудование и эндоскопический инструментарий.
Лечебный метод предназначен для расширения просвета желчных протоков, если они сузились после перенесенного тяжелого воспалительного процесса, сопряженного с формированием множественных рубцов с внутренней стороны стенок каналов. Используется специальное медицинское оборудование и эндоскопический инструментарий.
Стентирование холедоха
Это малоинвазивная операция, принцип проведения которой заключается в том, что в полость холедоха вводится специальный расширительный стент. Его функциональное предназначение — это снять болезненные симптомы, восстановить проходимость желчи и предотвратить рецидив недуга в будущем.
Транспочечное дренирование
Применяется только в особо сложных клинических случаях, когда закупорка желчевыводящих путей, вызвала осложнения и возникло расстройство печени, а самому больному угрожает наступление печеночной недостаточности. Для того, чтобы избежать подобного рода негативных последствий, устанавливают принудительный дренаж желчи.
В комплексе с хирургическим лечением активно применяются лекарственные препараты противовоспалительного и антибактериального спектра действия. Особенно, если сужение просвета желчевыводящего протока возникло из-за попадания в него патогенной микрофлоры.
Профилактика
Для того, чтобы никогда не столкнуться с закупоркой холедоха, либо же минимизировать риск возникновения болезни, следует ежедневно выполнять простые правила профилактики, заключающиеся в следующих действиях:
- употребление в пищу только биологически полезных продуктов питания;
- полный отказ от спиртных напитков, табакокурения и приема наркотиков;
- ведение активного образа жизни, занятие спортом;
- сбалансированное и умеренное употребление продуктов, содержащих клетчатку, жиры растительного и животного происхождения, мясо и блюда, приготовленные на их основе;
- жаренная, копченая, маринованная, сильно жирная пища должна быть исключена из меню полностью;
- периодически принимать (1 курс в 6 месяцев) лекарственные препараты на натуральной основе, которые стимулируют отток желчи, не дают ей застаиваться в пузыре и протоках с дальнейшим преобразованием в камни.
Очень важно своевременно лечить инфекционные и вирусные заболевания печени, не переводить их в хроническое состояние, которое способно в любой момент перейти в стадию обострения и негативным образом отразиться на работе желчного пузыря. Люди, которые уделяют внимание указанным мерам профилактики, никогда не имеют проблем с данной частью пищеварительной системы и всегда отличаются отменным аппетитом, но при этом не прибавляют в массе тела.
Обтурация желчевыводящих путей, что это такое?
- Главная ›
- Архив статей рассылки о желчекаменной болезни ›
- Статьи о других болезнях
Что такое обтурация желчевыводящих путей - вот очередной ваш вопрос, на который я дам ответ в этой статье.
Давайте сначала разберемся с самим термином.
Что означает загадочное слово "обтурация"?
Как и большинство медицинских терминов, это слово латинского происхождения. Латинское слово "obturatio" переводится на русский язык, как "закупоривание". То есть, обтурация - это закупоривание чего-то. Чего?
Что может быть "закупоренным"?
Закупоренным может оказаться любой полый орган или структура организма. Например, бронх, кишечник, кровеносный сосуд, мочеточник.
В нашем случае речь идет о желчевыводящих путях. А это значит, что обтурация желчевыводящих путей - это не что иное, как закупоривание, нарушение проходимости желчевыводящих путей.
Хирурги Москвы
Хирурги Московской области
Подробная информация о каждом докторе, фото, рейтинг, отзывы, быстрая и удобная запись на прием.
Да, слово обтурация предполагает не только закупоривание какой-то структуры, но и нарушение ее проходимости.
Если говорить о желчевыводящих путях, то следует вспомнить, что они предназначены для транспортировки желчи от печени к двенадцатиперстной кишке.
Если вы помните, желчь вырабатывается в печени. Из печени она должна попасть в двенадцатиперстную кишку. Именно там она "работает".
Чтобы желчь могла проделать этот путь по просторам брюшной полости, природой был создан специальный путь, который люди назвали желчевыводящим. Очень разумное и логичное название, не правда ли?
Желчевыводящие пути - это не что иное, как система тонких трубочек, по которым желчь путешествует от печени к двенадцатиперстной кишке. Когда эта система трубочек оказывается закупоренной и поток желчи по ней прекращается, говорят об обтурации желчевыводящих путей.
Возникает закономерный вопрос: "А когда такое случается?"
Чаще всего тогда, когда в протоки попадает камень из желчного пузыря. При сокращении желчного пузыря, вместе с потоком желчи, в желчевыводящие протоки может попасть и камень. Он плотно вклинивается в узкий проток, перекрывая путь желчи.
Реже, но все же достаточно часто, встречается обтурация желчных протоков опухолью головки поджелудочной железы. Дело в том, что общий желчный проток часть своего пути проходит сквозь толщу головки этой железы. И когда в этом месте разрастается опухоль, она зачастую повреждает и перекрывает желчный проток. А это приводит к остановке движения желчи.
Опухоль печени тоже может перекрывать желчные пути нарушать пассаж желчи по ним.
Редко встречаются опухоли самих желчевыводящих путей. И это тоже неминуемо приводит к их перекрытию и закупорке. Движение желчи тоже прекращается.
Путь желчи может перекрыть и большая киста печени или увеличенный лимфоузел, если эти образования находятся в непосредственной близости от желчевыводящих путей. Они просто сдавливают тонкий проток, закрывают его просвет.
Это самые частые причины обтурации желчевыводящих путей. Возможно, есть и другие, но они крайне редки.
У вас есть вопросы?
Вы можете задать их мне вот здесь, или доктору, заполнив форму, которую вы видите ниже.
Предыдущая статья: Что такое печеночная долька?
Следующая статья: Полипы в желчном пузыре опасно ли это?
Обструктивные заболевания желчевыводящих путей - Лечение печени
Какими препаратами можно лечить дискинезию желчевыводящих путей
Многие годы безуспешно боретесь с БОЛЯМИ в ПЕЧЕНИ?
Глава Института заболеваний печени: «Вы будете поражены, насколько просто можно вылечить печень просто принимая каждый день...
Читать далее »
Согласно данным медицинской статистики, за последние 8-10 лет резко выросло количество обращений с заболеваниями желудка. Каждый третий человек с дискинезией желчевыводящих путей, лечение которой возможно только с помощью медицинских препаратов. Эти данные лишь примерные, так как недуг не угрожает жизни, поэтому некоторые пациенты предпочитают не обращаться к врачу.
Диагностика заболевания
Дискинезия желчевыводящих путей бывает 2 видов: быстрая (гиперкинетическая), медленная (гипокинетическая). Несмотря на то, что основа заболевания одна, симптоматика и лечение существенно отличаются. Поэтому правильно поставленный диагноз, уже гарантирует 50% успешного лечения.
Если у индивида проявились ярко выраженные симптомы, необходимо срочно обращаться за помощью. Ни один специалист не поставит точный диагноз, опираясь только на визуальный осмотр и описание пациентом симптомов. Будет назначен комплекс анализов и медицинских процедур.
Основные методы диагностики:
- Первичный опрос пациента. Даже при отсутствии сразу нескольких признаков развития заболевания, доктор должен максимально подробно опросить больного.
- Выявление жизненного анамнеза пациента. Это может быть вероятность возникновения наследственного заболевания, присутствие хронических недугов кишечного тракта, приём сторонних лекарственных препаратов, присутствие доброкачественных новообразований, род деятельности, образ жизни.
- Визуальный осмотр. Доктор осматривает кожные покровы человека, доступные слизистые, методом пальпации исследует необходимые органы.
- Сдача лабораторных анализов. Чаще всего список стандартный: общий анализ крови и кала, биохимия, исследование кала на яйца глист, липидограмма.
После получения результатов первичных анализов лечащий врач может поставить предварительный диагноз, а гипотоническая дискинезия это или гиперкинетическая, смогут точно показать следующие процедуры:
- УЗИ всей брюшной области.
- Ультразвук «с пробным приёмом пищи». Сравнительно молодой метод обследования, в основе которого проводится УЗИ, строго на голодный желудок. После процедуры индивид плотно завтракает, ждёт 40-50 минут, ложится на повторное УЗИ.
- Зондирование дуоденальное. Обследование двенадцатипёрстной кишки с применением зонда в форме кишки. Одновременно производится забор жёлчи для исследования.
- Фиброэзогастродуоденоскопия. Изучение слизистых желудка и пищевода.
- Холецистография. Процедура проводится перорально. Пациент выпивает ме
симптомы, причины, типы, виды диагностики и лечения
Боль в животе является неспецифическим симптомом, указывающим на заболевания разных органов и систем. Это может быть патология желудочно-кишечного тракта, иррадиация боли из другой области, нервное или даже психическое расстройство. Зачастую дискомфорт в абдоминальной области сохраняется в течение нескольких месяцев и осложняется дополнительными симптомами, вроде вздутия живота и нарушения пищеварения. В этом случае рекомендуется записаться на прием к гастроэнтерологу и пройти тщательную диагностику, поскольку болезни органов брюшной полости могут вызывать тяжелые осложнения.
Врачам известно, что затяжной абдоминальный дискомфорт часто указывает на патологии печени, желчного пузыря и желчевыводящих путей. Клиническая картина может осложняться пожелтением кожных покровов, диспепсией и другими признаками. Подобные симптомы характерны для дискинезии желчного пузыря и протоков органа, однако во время обследования специалистам также потребуется исключить более тяжелые заболевания, вроде цирроза печени или роста злокачественной опухоли. Длительная задержка желчи в организме может привести к интоксикации головного мозга, поэтому при появлении первых признаков недуга необходимо пройти все необходимые обследования.
Подробнее о болезни
Дискинезия желчного пузыря представляет собой нарушение моторики органа, замедляющее выведение желчи в желудочно-кишечный тракт. Патология может одновременно поражать желчный пузырь, сфинктер Одди и желчные протоки. К наиболее распространенным признакам болезни врачи относят болевые ощущения в правой подреберной области, вздутие живота, изменение цвета кала и мочи. По мере накопления токсинов в организме возможно развитие тяжелых состояний, вроде печеночной энцефалопатии. Дискинезия желчного пузыря чаще всего имеет хроническую форму, при которой нарушение оттока желчи продолжается в течение нескольких месяцев и даже лет.
В зависимости от типа патологии возможно усиленное или, наоборот, ослабленное сокращение мышечных стенок желчного пузыря. Заболевание часто сочетается с инфекционным поражением или воспалением желчевыводящих путей. Поскольку полная обструкция протоков не характерна для дискинезии, определенное количество желчи продолжает проникать в желудочно-кишечный тракт, поэтому симптоматика развивается постепенно. Помимо диспепсии у пациентов может возникать астеновегетативный синдром, проявляющийся повышенной утомляемостью, снижением концентрации внимания, нарушением памяти и другими психоневрологическими симптомами.
Дискинезия желчного пузыря в большинстве случаев диагностируется у детей дошкольного возраста, причем у мальчиков чаще возникает подобное расстройство. У взрослых пациентов симптомы диспепсии и затяжной абдоминальной боли указывают на дискинезию примерно в 20% случаев. Согласно эпидемиологическим данным, такая болезнь чаще обнаруживается у мужчин и женщин с астеническим телосложением.
Работа органа
Желчный пузырь является анатомической частью печени, расположенной в правой подреберной области. Основной функцией этого органа является выведение желчи, образованной печеночными клетками, в желудочно-кишечный тракт. Эта важная секреторная деятельность, обеспечивающая пищеварительные процессы в тонком кишечнике. Кроме того, эвакуация желчи способствует удалению из организма вредных продуктов метаболизма. Заболевания, затрудняющие проходимость желчных протоков, в первую очередь влияют на состояние органов пищеварения и нервной системы.
Сам по себе желчный пузырь представляет собой мешкообразный орган, депонирующий желчь. В этой анатомической структуре происходит постепенное накопление и сгущение печеночного секрета. В норме из желчного пузыря выводится более концентрированная желчь, однако при избыточном всасывании воды возможно формирование камней из компонентов секрета. Сокращение стенок органа способствует постепенному выведению жидкости в пузырный проток, общий желчный проток и двенадцатиперстную кишку. Эвакуация жидкости в кишечник контролируется с помощью гладкомышечного сфинктера Одди, открывающегося во время пищеварительных процессов. Также работа самого желчного пузыря регулируется гормонами.
Все физиологические процессы взаимосвязаны, поэтому нарушение выведения желчи одновременно влияет на общий обмен веществ, функции печени, пищеварение и нервную систему. В первую очередь недостаток печеночного секрета сказывается на переваривании питательных веществ: жир подвергается неполной обработке и выводится из организма, в результате чего многие полезные вещества не усваиваются клетками. Продукты распада гемоглобина, содержащиеся в желчи, попадают обратно в кровоток и откладываются в тканях, что приводит к изменению цвета кожных покровов и нарушению функций головного мозга.
Причины возникновения
Регуляция мышечной оболочки желчного пузыря осуществляется нервной системой и гуморальными факторами. В первую очередь это симпатическая и парасимпатическая системы и гормон холецистокинин, стимулирующий заброс желчи в двенадцатиперстную кишку во время пищеварения. Соответственно, нарушение активности мышц органа может возникать при расстройстве любого звена регуляции желчного пузыря. Чаще всего дискинезия является вторичным заболеванием.
Основные причины:
- Патологии тонкого кишечника. Повреждение клеток двенадцатиперстной кишки, выделяющих холецистокинин, может привести к расстройству моторики желчного пузыря. Такое состояние наблюдается при целиакии, язвенной болезни, амилоидозе и склеродермии.
- Холецистит – воспаление желчного пузыря, возникающее на фоне неправильного питания, алкоголизма, стрессов и других патологических состояний. Болезнь может влиять на моторику органа.
- Воспаление желчевыводящих протоков (холангит). Заболевание часто сочетается с воспалением тонкого кишечника и панкреатитом.
- Образование камней в желчном пузыре и его протоках. Такая патология может быть непосредственной причиной нарушения эвакуации желчи.
- Гормональный дисбаланс, возникающий на фоне беременности и использования заместительной терапии.
Врачи не всегда могут выявить точную причину патологии. Расстройство моторики желчного пузыря может быть врожденной аномалией или случайным недугом, возникшим из-за влияния внешних факторов. Далеко не всегда у пациентов диагностируются сопутствующие заболевания пищеварительной системы.