Папиллит что это такое
что это, виды, причины, симптомы и лечение
Папиллит – представляет собой развитие воспалительного процесса в папиллах или сосочках, которые локализуются в области анального отверстия, на языке или желудке. Одной из самых редких форм считается поражение зрительного нерва. Стать причиной недуга может большое количество предрасполагающих факторов, которые будут отличаться в зависимости от того, где локализуется воспаление. Источники могут быть как патологическими, так и физиологическими.
Онлайн консультация по заболеванию «Папиллит».
Задайте бесплатно вопрос специалистам: Стоматолог.Симптоматика также диктуется тем, на какой сегмент распространился воспалительный процесс. Например, для папиллита глаза характерно снижение остроты зрения, при поражении анальных сосочков выражается расстройство стула и неприятные ощущения в анусе. В случаях вовлечения в патологию желудка будут выражаться обычные для недугов ЖКТ симптомы.
В любой ситуации диагностика основывается на информации, полученной в ходе физикального осмотра, а также на осуществлении широкого спектра инструментальных обследований пациента.
Тактика того, как лечить папиллит полностью зависит от этиологического фактора, а это означает, что она бывает консервативной, хирургической или комплексной.
Этиология
Анальный папиллит могут вызвать такие предрасполагающие факторы:
- химическое повреждение поверхности сосочков;
- нарушение процесса опорожнения кишечника – сюда стоит отнести как запоры, так и диарею;
- нерациональное применение клизм;
- недостаток физической активности в жизни человека;
- сидячий образ жизни или условия труда;
- формирование наружных или внутренних геморроидальных узлов;
- криптит, проктит и другие патологии прямой кишки или анального отверстия, имеющие инфекционно-воспалительный характер.
Папиллит языка или неба зачастую обуславливается:
- химическими ожогами слизистой оболочки ротовой полости;
- химическими травмами, вызванными бесконтрольным применением лекарственных препаратов;
- потреблением чрезмерно горячих блюд или жидкости;
- приемом внутрь мороженого или ледяных напитков;
- протеканием ГЭРБ – при этом на слизистую рта негативно влияет кислое желудочное содержимое;
- ожогом соляной кислотой во время упорной рвоты;
- порезом неба или проколом языка продуктами питания, например, косточкой рыбы;
- агрессивной гигиеной ротовой полости;
- травмированием языка раскрошенным или отколовшимся зубом;
- использованием подручных средств для исследования полости рта;
- развитием инфекционного процесса в слизистой оболочке рта.
Папиллит зрительного нерва нередко развивается на фоне:
Способствуют развитию папиллита желудка, поджелудочной железы или кишечника такие причины:
- нерациональное или нерегулярное питание;
- нарушение обмена веществ;
- инфицирование того или иного внутреннего органа;
- аллергические реакции;
- эндокринные патологии;
- болезни со стороны сердечно-сосудистой системы.
Стоит отметить, что в некоторых случаях не удается установить источник воспаления папилл.
Классификация
По характеру течения заболевание делится на:
- острый папиллит – характеризуется ярким проявлением симптоматики, иногда резким ухудшением состояния человека;
- хронический папиллит – зачастую имеет сглаженную клиническую картину и волнообразное протекание с периодами обострения и ремиссии.
Разделение заболевания в зависимости от формы его протекания:
- язвенный папиллит – в поражённой области присутствует изъязвившийся участок. Такая разновидность характерна для поражения внутренних органов и ротовой полости;
- стенозирующий папиллит;
- эрозивный папиллит – характеризуется наличием эрозий, которые по мере прогрессирования недуга могут трансформироваться в язвочки;
- гипертрофический папиллит – при этом наблюдается разрастание воспалённой ткани, которая принимает вид гранулем или фибром. Наиболее часто выявляется при папиллите прямой кишки или неба. Иногда сосочки могут быть настолько гипертрофированы, что в объёме могут достигать 4 сантиметров. В таких ситуациях единственной тактикой лечения является хирургическое удаление;
- некротический папиллит – приводит к некрозу или отмиранию вовлечённых в патологию тканей.
Отдельно стоит выделить воспалительное поражение сосочков почки, которое наиболее часто происходит на фоне протекания туберкулёза. В таких ситуациях говорят про туберкулёзный папиллит – он отличается более выраженными деструктивными изменениями.
Симптоматика
Клиническая картина будет отличаться в зависимости от поражённого сегмента.
Для туберкулёзного папиллита характерны такие признаки:
- незначительное недомогание;
- быстрая утомляемость и снижение работоспособности;
- субфебрильные значения температуры;
- прогрессирующее снижение массы тела;
- появление безболевой гематурии, что вызвано эрозиями и изъязвлением почечных сосочков;
- внутренние кровоизлияния.
Папиллит желудка, кишечника и поджелудочной железы в своей клинической картине имеет такие признаки:
- боли в области эпигастрия;
- отрыжка и изжога;
- нарушение акта дефекации;
- приступы тошноты и рвоты;
- вздутие живота;
- появление характерного урчания;
- бледность кожи;
- сильные головные боли;
- повышенное газообразование;
- ломкость волос и ногтевых пластин;
- колебания ЧСС;
- тяжесть в желудке;
- чувство перенасыщения или неполного опорожнения;
- быстрое насыщение.
В случаях развития папиллита прямой кишки симптоматику будут составлять:
- постоянная или периодическая боль в заднем проходе;
- ощущение постороннего предмета в анусе;
- анальное кровотечение;
- отёчность поражённых тканей;
- зуд и жжение;
- подтекание кишечного содержимого из анального отверстия – из-за этого появляется мацерация кожного покрова перианальной области.
Симптомы глазного папиллита представлены:
- понижением остроты зрения;
- расплывчатостью или раздвоением картинки перед глазами;
- светобоязнью;
- повышенным слезотечением;
- отёчностью сетчатки глаза;
- расширением сосудов вокруг диска;
- кровоизлияниями.
Катаральный, т. е. поверхностный папиллит языка или с локализацией на небе сопровождается:
- отёчностью и болезненностью;
- изменением оттенка слизистой – она становится краснее;
- слюнотечением;
- неприятными ощущениями во время употребления пищи;
- кровоточивостью дёсен;
- неприятным привкусом во рту.
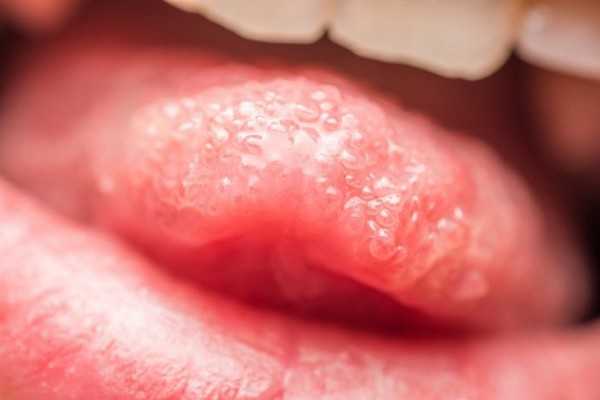
Симптомы папиллита языка
Диагностика
При возникновении одного или нескольких из вышеуказанных симптомов следует проконсультироваться у терапевта, который при необходимости направит больного на консультирование к другим специалистам.
Наиболее значимыми методами диагностирования выступают инструментальные методы обследования, которым предшествуют такие меры первичной диагностики:
- изучение жизненного анамнеза и истории болезни – для установления наиболее характерной физиологической или патологической причины воспаления сосочков;
- тщательный физикальный осмотр проблемной области. При развитии анального папиллита потребуется пальцевое исследование прямой кишки. Поражение зрительного нерва невозможно диагностировать без офтальмологического осмотра;
- детальный опрос пациента – для установления степени выраженности проявления симптоматики.
В диагностике папиллита лабораторные исследования крови, урины и фекалий зачастую не проводятся, но при необходимости назначают общие анализы.
Инструментальная диагностика может включать в себя:
- аноскопию и ректороманоскопию;
- рентгенографию с контрастированием;
- УЗИ брюшной полости;
- КТ и МРТ головы.
После установления этиологического фактора пациента могут направить на консультацию к гастроэнтерологу, офтальмологу, нефрологу и стоматологу. В зависимости от того, к кому попадёт больной ему, нужно будет пройти ряд специфических лабораторно-инструментальных диагностических мероприятий.
Лечение
Схема терапии полностью диктуется местом локализации воспалительного процесса.
Туберкулёзный папиллит лечат при помощи:
- противотуберкулёзных средств;
- ангиопротекторов и НПВС;
- лекарств для купирования дополнительной симптоматики;
- установки мочеточникового стента;
- нефростомии;
- резекции гигантского сосочка.
Терапия папиллита прямой кишки направлена на:
- приём противовоспалительных средств и антибиотиков;
- применение суппозиториев, кремов и мазей – для местного лечения;
- криодеструкцию сосочка.
Папиллит кишечника или желудка лечение имеет следующее:
- соблюдение щадящего рациона питания;
- приём медикаментов назначенных лечащим врачом;
- хирургическое вмешательство – малоинвазивное или открытое.
Устранить поражение зрительного нерва можно при помощи кортикостероидов.
Лечение папиллита ротовой полости предусматривает:
- полоскание антисептическими средствами;
- удаление раскрошившегося зуба;
- использование ранозаживляющих мазей;
- приём лекарств на основе каротина;
- применение витаминных комплексов и иммуномодуляторов;
- отказ от курения и потребление только тёплой пищи.
Стоит отметить, что вышеуказанные методы лечения представляют собой основу, а не полный перечень терапевтических мероприятий. Из этого следует, что устранение недуга носит индивидуальный характер.
Профилактика и прогноз
Для предотвращения развития воспаления сосочков в ротовой полости, внутренних органах или в анусе, необходимо:
- вести активный и здоровый образ жизни;
- правильно питаться;
- принимать только те лекарства, которые выпишет клиницист;
- своевременно устранять те недуги, которые могут привести к такому осложнению, как папиллит;
- регулярно проходить профилактический осмотр в медицинском учреждении.
Прогноз папиллита зачастую благоприятный, однако не стоит забывать про возможное развитие осложнений базового заболевания.
что это такое, причины, симптомы, лечение, диагностика, прогноз

Здоровье прямой кишки играет важную роль в пищеварительной системе. Чтобы ненужные остатки пищи не задерживались в организме, они выходят через прямую кишку. Она в свою очередь имеет свою структуру. Если одна из этих структур воспаляется, тогда развивается болезнь. Все о папиллите будет идти речь на vospalenia.ru.
Что это такое – папиллит?
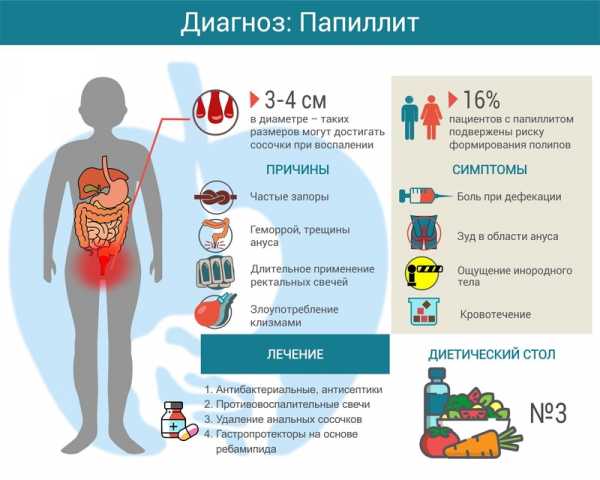
Что это такое – папиллит? Это воспаление (гипертрофирование) анальных сосочков. При воспалительном процессе сосочки увеличиваются в диаметре и могут выпадать из анального отверстия.
По форме воспаления делят на:
- Острый;
- Хронический.
По пораженным сосочкам разделяют виды:
- Треугольная форма, широкое основание;
- Круглая форма, узкая ножка.
По отходящим выделениям разделяют на:
- Слизистый;
- Гнойный;
- Кровяной.
Обладает инфекционной природой как при проникновении бактерий, так и на фоне других инфекционных заболеваний.
перейти наверхПричины
Причинами воспаления анальных сосочков являются два фактора:
- Травмирование остатками пищи (шелуха, скорлупа от семечек), твердым калом, диареей или поносом, инородными предметами (например, клизмой).
- Поражение инфекцией – бактериями, которые находятся в микрофлоре прямой кишки, в каловых массах или проникают из внешней среды при травмах или попадании инородных тел.
Другими факторами могут стать воспаление аноректальной зоны хронического характера, недостаточность местного кровообращения (кровоснабжения), аллергическая реакция на растворы в клизме, туалетную бумагу, склонность к поносам и запорам.
перейти наверхСимптомы и признаки папиллита анальных сосочков
Папиллит анальных сосочков характеризуется специфическими симптомами и признаками:
- Резкие и острые боли в анальном проходе.
- Возникновение крови в каловых массах.
- Боль усиливается при частых испражнениях или запорах.
- Спазмы и ослабление сфинктера.
- Жжение.
- Припухлость заднего прохода.
- Зуд.
- Слизистые выделения из анального прохода.
- Ощущение постороннего тела в прямой кишке.
По симптоматике данное заболевание напоминает геморрой и воспаление полипов.
перейти наверхПапиллит у детей
Папиллит у детей развивается достаточно редко. Если и проявляется, то только по причине травмирования заднего прохода клизмами, инородными предметами. Иногда причиной может стать проглатывание несъедобного предмета, который проходит в прямую кишку и царапает слизистую. Здесь родителям необходимо внимательно следить за тем, что ребенок берет в рот. При подозрениях на воспаление анальных сосочков, кровяном стуле и болях следует обратиться к педиатру, чтобы он осмотрел и назначил лечение, если есть такая необходимость.
перейти наверхПапиллит у взрослых
Папиллит является взрослым заболеванием, поскольку только они употребляют нездоровую пищу, алкоголь, а также позволяют проникать различным инородным предметам в задний проход. У женщин заболевание развивается так же часто, как и у мужчин, несмотря на то, что задний проход у прекрасной половины часто повреждается и натирается, особенно во время месячных и при половых контактах. Таким образом, если у взрослых людей проявились симптомы, следует обратиться к проктологу.
Неизмененные анальные сосочки могут не требовать никакого лечения, кроме профилактики болезни. Однако уже воспаленные участки будут требовать своего лечения.
перейти наверхДиагностика
Диагностика воспаления анальных сосочков проводится проктологом, который сначала выслушивает жалобы больного, потом проводит общий осмотр пальцевым методом, затем назначает инструментальное и лабораторное исследование:
- Аноскопия;
- Анализ кала и крови;
- Гистологическое обследование;
- Ректороманоскопия;
- УЗИ малого таза;
- Фиброколоноскопия;
- Трансректальная ультрасонография.
Лечение
Какое лечение назначается при папиллите? В первую очередь прописываются лекарства:
- Антибиотики;
- Противовоспалительные препараты;
- Слабительные лекарства при запорах;
- Свечи и мази.
Делаются компрессы и примочки с добавлением обеззараживающих препаратов (фурацилин, проталгол, хлогексидин и пр.). Ставятся клизмы с данными препаратами. При сильных болях внутрикожно вводятся обеззараживающие и антисептические лекарства. Оперативное вмешательство заключается в удалении или прижигании анальных сосочков при отсутствии положительного эффекта от медикаментозного лечения. Прижигание происходит при помощи жидкого азота.
Диета в лечении играет важную роль, поскольку процесс дефекации продолжается и может провоцировать дополнительное раздражение. Чтобы каловые массы были мягкими, следует придерживаться правил:
- Употреблять свежие фрукты и овощи, каши, молочные продукты, простоквашу, отруби, черный хлеб.
- Исключить алкоголь, пряности, острую пищу, маринады, копчености.
Как лечить народными средствами? В домашних условиях и стационаре помогает лечебная гимнастика, которая ускоряет кровообращение в малом тазу. Также помогают марганцовые теплые ванночки. Лучше не заниматься самолечением, а проходить лечение под руководством врача либо дома, либо в стационаре.
перейти наверхПрогноз жизни
Папиллит не влияет на прогноз жизни. Сколько живут пациенты? Всю жизнь, если только не развиваются осложнения в случае отсутствия лечения. Осложнения проявляются в развитии проктита и криптита. Также возможно появление язв и перерождение доброкачественных тканей в злокачественные. Возможно обильное кровотечение. Самое опасное осложнение – онкология прямой кишки.
Профилактика болезни при помощи таких процедур:
- Соблюдение гигиены анального отверстия.
- Правильное питание. Исключить алкоголь. Поменьше употреблять соленых, жирных, жареных блюд. Предотвращать попадание твердой пищи.
- Занятия физическими упражнениями, которые нормализуют кровообращение в малом тазу.
- Укрепление иммунитета, который должен бороться с любыми воспалительными процессами в результате проникновения инфекции.
- Предотвращать проникновение инородных тел в прямую кишку.
- Осмотр у проктолога при первых неприятных признаках.
- Лечить своевременно болезни ЖКТ.
причины, симптомы, диагностика и лечение
Папиллит — это острое или хроническое воспаление гипертрофированных анальных сосочков. Проявляется периодической или постоянной болью в области прямой кишки, ощущением инородного тела, спазмом заднепроходного сфинктера, затруднениями при дефекации. Патология диагностируется с помощью проктологического осмотра, пальцевого ректального исследования, аноскопии и гистологического анализа биоптата. Для лечения используют антибиотики, антисептические и противовоспалительные препараты. В упорных случаях воспаленные анальные сосочки иссекают или подвергают криодеструкции.
Общие сведения
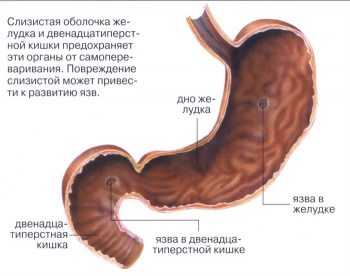
Морфологической основой возникновения папиллита служит гипертрофия анальных сосочков (папилл) — естественных конических или шаровидных образований, являющихся остатками клоакальной мембраны, которая перфорируется на 7-9 неделях внутриутробного периода. Сосочки состоят из соединительнотканного основания, покрытого плоским многослойным эпителием, и располагаются на свободной части полулунных клапанов, окаймляющих естественные возвышения (столбики) и углубления (крипты) заднего прохода. В норме размеры папилл составляют от 0,2 до 1,0 см, однако под действием травмирующих факторов они могут увеличиваться до 2,5-3,0 см и воспаляться.
Папиллит
Причины
Папиллит возникает на фоне предшествующей гипертрофии папилл. Специалисты в сфере проктологии различают предпосылки к воспалительному процессу и факторы, которые непосредственно провоцируют начало заболевания. Вероятность папиллита существенно возрастает при наличии следующих патологических состояний или внешних вмешательств:
- Заболевания аноректальной зоны. Воспаление анальных сосочков часто развивается на фоне геморроя. Воспалительный процесс может контактно распространяться при влагалищно-ректальных свищах, инфекционных поражениях ануса и прямой кишки (проктитах, криптитах, парапроктитах). Возможно формирование папиллита при наличии трещин заднего прохода.
- Травматизация ректальной слизистой. Эпителий папилл может механически повреждаться непереваренной твердой пищей (осколками косточек, шелухой семечек), наконечником клизмы или плотным калом у пациентов, страдающих запорами. Химическое раздражение наблюдается при хронической диарее, длительном пользовании лекарственных препаратов в свечах.
Важным предрасполагающим фактором являются застойные явления в области малого таза, которые отмечаются при ожирении, гиподинамии и беременности. Непосредственной причиной папиллита обычно становится массивное бактериальное обсеменение, значительное механическое или химическое повреждение слизистого слоя прямой кишки в сочетании с локальным или общим снижением защитных сил организма.
Патогенез
Очагом инфекции при папиллите являются воспаленные морганиевы крипты или оболочка прямой кишки. При бактериальной инвазии, химическом или механическом повреждении многослойного эпителия, покрывающего анальные сосочки, возникает местная воспалительная реакция. В зоне поражения происходит выброс медиаторов воспаления, под действием которых расширяются кровеносные сосуды, нарушается микроциркуляция в тканях. Для папиллита характерен отек воспаленного сосочка, гиперемия слизистой и возникновение болевых ощущений.
Симптомы папиллита
На ранних стадиях заболевание протекает малосимптомно или бессимптомно. Пациентов может беспокоить дискомфорт в области заднего прохода, чувство инородного тела в прямой кишке. Для начального этапа папиллита болевой синдром нетипичен, боли появляются лишь иногда во время акта дефекации. При прогрессировании патологии и увеличении анальных сосочков в размерах нарастают болевые ощущения, которые могут иррадиировать в промежность, половые органы, область крестца и копчика.
При длительном течении заболевания возникает постоянный спазм сфинктера заднего прохода, пациенты жалуются на затруднения при дефекации, частые запоры. Признаком осложненного варианта папиллита может быть наличие слизисто-гнойных или кровянистых выделений. Иногда наблюдается мацерация кожи вокруг анального отверстия, сопровождающаяся интенсивным зудом и болезненностью. При неосложненных формах болезни общее состояние больных остается удовлетворительным.
Осложнения
В случае разрастания анальных сосочков до 3-4 см они могут выпадать и ущемляться анальным сфинктером. Такое состояние характеризуется резкой болью с иррадиацией в копчик. При присоединении вторичной инфекции папиллит осложняется гнойным воспалением, для которого характерно усиление болевого синдрома. Инфекционный процесс может распространяться по всей поверхности слизистой, вызывая проктит. При снижении общей реактивности воспаление переходит на смежные ткани с развитием парапроктита.
Из-за постоянной травматизации каловыми массами на поверхности папилл появляются поверхностные эрозии или язвы. При этом у пациентов с папиллитом периодически отмечаются кровотечения из заднего прохода различной интенсивности вплоть до профузных, возникает анемия. Хроническое течение болезни характеризуется грануляцией анальных сосочков. Наиболее опасное осложнение заболевания — злокачественное перерождение эпителия с формированием рака прямой кишки.
Диагностика
Постановка диагноза в большинстве случаев осуществляется клинически во время стандартного проктологического осмотра. Дополнительные методы исследования применяют для выявления проктологических заболеваний, которые могут приводить к воспалению анальных сосочков. Для обследования пациента с подозрением на папиллит наиболее информативными являются:
- Пальцевое исследование. Метод используется для оценки тонуса анального сфинктера, изучения стенок прямой кишки и выявления патологических образований. В случае папиллита прощупываются увеличенные и отечные сосочки, резко болезненные при пальпации. После извлечения пальца на перчатке могут оставаться следы гноя или крови.
- Инструментальное обследование. Проводится аноскопия - обследование нижней части прямой кишки с помощью специального оптического прибора (аноскопа) позволяет визуализировать состояние слизистой оболочки, обнаружить воспаленные участки. При необходимости проктолог проводит биопсию подозрительного образования для последующего цитоморфологического исследования.
- Ми кроморфологический анализ. Гистологическое изучение фрагмента ткани под микроскопом требуется в случае подозрения на аноректальные неоплазии. При папиллите клетки имеют нормальное строение, все слои слизистой оболочки сохранены. Наблюдается массивная лейкоцитарная и макрофагальная инфильтрация биоптатов, могут определяться участки некроза.
В стандартных лабораторных анализах при неосложненном папиллите все показатели находятся в пределах нормы. При кровотечениях из изъязвленных папилл может выявляться снижение концентрации гемоглобина и числа эритроцитов в общем анализе крови. При гнойном воспалении выполняется бактериологический посев кала для определения вида возбудителя.
В первую очередь папиллит дифференцируют с полипами — доброкачественными новообразованиями слизистой прямой кишки. Основной диагностический критерий — результаты гистологического исследования биоптатов образований. Также обращают внимание на анамнез болезни, связь гипертрофии сосочков с другими проктологическими заболеваниями. Обследованием пациента с папиллитом занимается проктолог, для консультации может привлекаться онколог.
Лечение папиллита
Схема ведения больных включает назначение противовоспалительного лечения для купирования симптомов папиллита и этиопатогенетическую терапию основного заболевания, осложнившегося воспалением гипертрофированных папилл. На начальном этапе из рациона пациента исключаются продукты, раздражающие слизистую оболочку кишечника, рекомендуется тщательное соблюдение правил личной гигиены, обеспечение регулярной незатрудненной дефекации, ЛФК для улучшения кровообращения в тазовых органах. Местно назначаются:
- Антибактериальные препараты. Для подавления патологической активности микрофлоры обычно используют хлорамфениколы и другие антибиотики местного действия. Лекарственные средства вводят в прямую кишку в виде свечей.
- Растворы антисептиков. Применяются в виде теплых сидячих ванн, микроклизм и свечей. Оказывают вяжущее, противогнилостное, бактериостатическое или бактерицидное действие, уменьшая выраженность воспаления.
- Противовоспалительные суппозитории. Показаны при наличии выраженного болевого синдрома. Наиболее часто назначают препараты месалазина, которые ингибируют синтез простагландинов и связывают свободные радикалы.
Хирургическое лечение папиллита требуется при неэффективности медикаментозной терапии, хроническом, часто рецидивирующем или осложненном течении заболевания со значительным увеличением размеров воспаленного анального сосочка, его регулярным вывихиванием из ануса, изъязвлением. В ходе классической операции Габриэля иссекается пораженный сосочек и подлежащая крипта. В некоторых случаях возможно проведение малоинвазивного вмешательства (криодеструкции).
Прогноз и профилактика
Исход заболевания благоприятный, у большинства пациентов после комплексного медикаментозного лечения наблюдается полный регресс симптоматики. При развитии осложнений и проведении хирургических вмешательств прогноз ухудшается. Профилактика папиллита предусматривает раннюю диагностику и адекватную терапию проктологических заболеваний, нормализацию работы кишечника с недопущением хронических запоров. Рекомендуется исключить провоцирующие факторы — ограничить употребление спиртного, острых и пряных блюд, повысить двигательную активность.
Что такое папиллит, причины развития и методы лечения.
Папиллит − это воспаление анальных сосочков, которое часто сопровождается их гипертрофией (увеличением). Характерными симптомами являются зуд и дискомфорт после дефекации (испражнения), ощущение инородного тела в заднем проходе. Лечение на начальных стадиях консервативное, при его неэффективности проводят операцию.
Определение
Анальные сосочки – образования небольших размеров, расположенные в месте перехода кожи ануса в эпителиальную выстилку кишечника. Их размер не превышает 1 см, специалисты считают их наличие нормой.
Обычно на анальные сосочки обращают внимание в случае их увеличения, то есть гипертрофии. При небольших размерах они никак не проявляют себя. Однако по мере роста и присоединения воспаления (папиллит) возникает ряд неспецифических симптомов: дискомфорт в анусе, зуд, ощущение влаги. Иногда анальные сосочки достигают больших размеров и ощущаются пациентом как инородное тело, они могут выпадать или вызывать кровотечение.
При отсутствии лечения и наличии раздражающего фактора сосочки продолжают увеличиваться в размерах, их структура становится более плотной и волокнистой. Формируется более закругленный и расширенный кончик, появляется ножка − волокнистый полип. В среднем у 16% пациентов гипертрофированные анальные сосочки превращаются в полипы.
Причины
Наиболее частая причина папиллита – это проблемы с дефекацией. Постоянные запоры приводят к раздражению слизистой кишечника. Плотные каловые массы оказывают давление на структуры нижней части прямой кишки и вызывают воспалительный процесс. Иногда причиной становится, наоборот, слишком частая дефекация.
Возникновению папиллита способствуют другие заболевания прямой кишки. Нередко воспаление анальных сосочков диагностируют на фоне проктита, трещины ануса, реже геморроя.
Есть мнение, что данная патология возникает вследствие застоя в органах малого таза, заболеваний половых органов. Иногда к папиллиту приводит частое использование клизм и слабительных свечей.
Симптомы
Папиллит обычно сопровождается симптомами, характерными и для других заболеваний прямой кишки. Наиболее часто пациенты жалуются на:
- боль при дефекации;
- зуд в анусе;
- ощущение инородного тела.
На ранних стадиях в основном беспокоит зуд в анусе или небольшой дискомфорт после дефекации. Обычно жалобы возникают периодически, усиливаясь после посещения туалета.

При папиллите дискомфорт в анусе обычно усиливается после посещения туалета
По мере прогрессирования патологии, особенно если сохраняются запоры, присоединяется боль во время опорожнения кишечника. Пациенту иногда трудно сходить в туалет, что приводит к еще большей задержке стула. Постоянно беспокоит чувство инородного тела в заднем проходе. Это вызывает не только физический, но и психологический дискомфорт. Из-за расстройства дефекации развивается депрессия. Снижается вес, так как пациент старается меньше есть, чтобы уменьшить частоту стула.
При значительном увеличении анальных сосочков возможно небольшое кровотечение. Если присоединяется парапроктит или формируется свищ, появляется лихорадка и общее недомогание.
Диагностика
Жалобы при папиллите носят неспецифический характер. Поэтому для постановки диагноза врачу, кроме объективного осмотра, понадобятся результаты инструментальных исследований.
При пальцевом исследовании прямой кишки удается выявить плотные образования (гипертрофированные анальные сосочки) в нижней части прямой кишки. Однако нужно дифференцировать их от полипов или геморроя. Для этого требуется эндоскопическое исследование – ректо- или колоноскопия. Именно эндоскопия позволяет установить точный диагноз. При необходимости во время диагностики можно взять участок ткани для гистологического анализа.
Лечение
В большинстве случаев папиллит хорошо поддается лечению. На начальных этапах рекомендуют консервативный подход.
В период обострения диета должна быть механически щадящей. Овощи рекомендуют в отварном виде (свекла, морковь, кабачки, тыква). Разрешаются печеные яблоки, кисломолочные продукты, кисели, полезна морская капуста, каши. Кислые и острые блюда, алкогольные напитки, грубую клетчатку (орехи, семечки) нужно исключить из рациона.
После уменьшения симптомов перечень продуктов расширяют. Добавляют больше белковых блюд: яйца, отварное мясо, рыбу, творог.
Во время обострения папиллита проктологи рекомендуют микроклизмы с ромашкой. Для этого берут:
- 8 чайных ложек сухой ромашки;
- 4 стакана кипятка.
Настой прогревают на слабом огне 15 минут и затем настаивают еще час. Процеживают и охлаждают до температуры 25-30 ℃. Раствор вводят с помощью клизмы и задерживают на 10 минут, после этого можно сходить в туалет.
При частых запорах нужны слабительные: Дюфалак, Макрогол, Гутталакс и др. Дополнительно назначают местные препараты (обычно свечи) с противовоспалительным действием:
- Ультрапрокт;
- Проктозан;
- Постеризан;
- Натальсид и др.
Лечение ректальными свечами продолжают до двух недель, иногда дольше. При наличии осложнений (проктит, парапроктит, язва прямой кишки) необходимы антибиотики, гастропротекторы (Ребагит), спазмолитики (Дюспаталин).
При отсутствии эффекта от консервативной терапии проводят хирургическое удаление воспаленных анальных сосочков. Одно из современных направлений в лечении папиллита − радиочастотная хирургия. В этом случае коагуляцию сосочков выполняют с помощью высокочастотного переменного тока. Во время операции не возникает кровотечения, длительность процедуры 7-10 минут.
Прогноз и профилактика
Папиллит не опасен и не влияет на продолжительность жизни. Вместе с тем пациент ощущает постоянный дискомфорт при посещении туалета. Это провоцирует постоянный стресс.
При своевременном лечении в большинстве случаев удается избавиться от симптомов папиллита. Но в последующем требуется постоянная его профилактика. Необходимо избегать запоров, для этого следует:
- увеличить количество клетчатки в рационе;
- потреблять не менее 2 литров жидкости в день;
- регулярно выполнять физические упражнения.
Не менее важно своевременно лечить сопутствующие заболевания желудочно-кишечного тракта. А любые неприятные ощущения в анусе, боль и тем более появление крови должны побудить вас обратиться к специалисту − хирургу или проктологу.
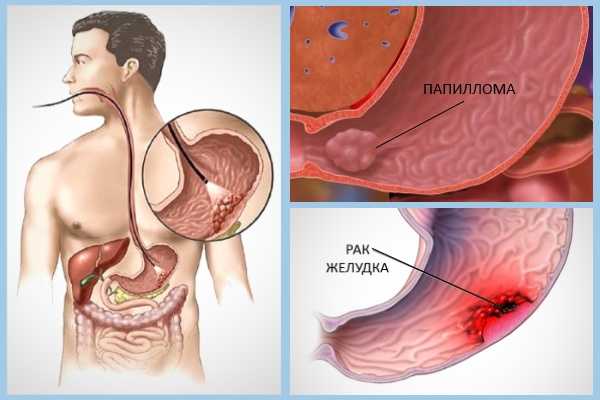
Папиллит желудка - понятие заболевания и методы терапии

Желудочный папиллит является распространенным заболеванием желудочно-кишечного тракта. Данный недуг представляет собой своеобразное новообразование доброкачественного характера на слизистой оболочке органа. Часто болезнь не считается изолированной, так как протекает на фоне других патологий пищеварительной системы. В большинстве случаев это энтерит, хронический гастрит и язвенная болезнь двенадцатиперстной кишки. При обнаружении признаков патологии необходимо учитывать всю клиническую картину и интенсивность проявления симптоматики.
Патогенез желудочного папиллита
Папилломы — это доброкачественные опухоли, новообразования. Когда они покрывают стенки желудка, начинается развитие такого недомогания, как папиллит. Патология приобретает форму узелков опухолевого типа, которые произрастают из слизистой ткани. Изолированное проявление заболевания считается редким явлением. Как правило, патология протекает на фоне разнообразных заболеваний пищеварительного тракта.

Этиологические факторы прогрессирования патологии многообразны. Развитие папиллита наблюдается на фоне воспалительного процесса.
Причины возникновения папиллита:
- неправильный обмен веществ;
- нерегулярное и некорректное питание;
- инфицирование желудка;
- наличие повреждений и травм слизистой оболочки органа.
Симптоматика заболевания:
- наличие гнилостного, резкого запаха из ротовой полости;
- меняющийся характер каловых масс – запор, понос;
- постоянный болевой синдром ноющего характера в подложечной области, который отдает в поясничную область, а также под лопатку. Чаще всего, болевой синдром проявляется после приема пищи;
- чрезмерное слюнотечение;
- метеоризм;
- приступы рвоты и тошноты.
На начальной стадии патология проявляется слабо. В некоторых случаях симптоматика отсутствует.
Пациенты ощущают недомогание, отсутствие аппетита, слабость, тяжесть в эпигастральной области, а также изжогу. Данную симптоматику можно спутать с банальным переутомлением, отравлением. В результате посещение врача и диагностика откладываются, что позволяет заболеванию приобрести более тяжелую форму. Наиболее легким считается поверхностный тип недомогания, легко поддающийся лечению при своевременном обнаружении.
Классификация желудочного папиллита
Папилломы могут быть:
- множественными;
- одиночными;
- с ножками, которые возвышаются над слизистой оболочкой желудка;
- грядкообразными, слабо выраженными;
- гипертрофированными, раковыми и кровоточащими;
- разбросанными и смешанными.
Различается несколько основных форм подобного заболевания: эрозивный (язвенный), хронический.
Особого внимания заслуживает эрозивная форма папиллита желудка. Ее отличием считается наличие эрозивных образований на поверхности папиллом. Подобное образование локализуется в желудочном просвете. Вокруг эрозий наблюдаются воспалительные очаги. Что касается воспаления папиллом, патология не имеет конкретной клинической картины, иногда проявляются признаки фоновой патологии. Основные симптомы эрозивного папиллита желудка: изжога, рвота и отрыжка кислым, а также болевой синдром в подложечной области.

Развитие хронического желудочного папиллита протекает в случае постоянного влияния раздражающего фактора, который спровоцировал данную болезнь. В такой ситуации язвы долго не заживают, продолжают кровоточить. Поставить диагноз можно на основании результатов анализа крови, который способен подтвердить анемию различной степени тяжести.
Основные анемичные признаки:
- мигрень;
- головокружение;
- ломкость ногтей и волос;
- бледность кожи;
- сильная одышка;
- учащенное сердцебиение.
Наблюдается обострение клинической картины основного недуга, что проявляется следующим образом: отсутствие аппетита, быстрое насыщение, боль в эпигастральной области, дискомфорт, сильная тяжесть в желудке, наличие неприятного привкуса в ротовой полости. Часто возникает переменчивость стула, вздутие живота, быстрая утомляемость, а также чрезмерное продуцирование слюны. Подобная симптоматика может свидетельствовать о раке, поэтому нужно своевременно обратиться к доктору и пройти соответствующую диагностику.
Основная опасность патологии заключается в том, что при продолжительном лечении есть риск развития карценомы. Дело в том, что хронический процесс усугубляется дистрофией, воспалительными процессами, язвами, гиперплазией, неправильной иннервацией желудка. Совмещение онкологии и папиллом может происходить в нескольких случаях. Одиночный полип может напоминать доброкачественную опухоль и сложно поддаваться визуализации. Развитие полипозного рака наблюдается в случае периферии язвы. Карценому окружают скопления опухолей. Что касается лечения данной формы патологии, используется специфический комплексный подход.
Особенности терапевтического курса
Чтобы приступить к лечению папиллита, необходимо обратиться к доктору и обследоваться. Тип лечения подбирают на основании полученных сведений, касающихся тяжести патологии и ее происхождения. Что касается доброкачественного образования, курс терапии состоит из строгой диеты, ликвидации пагубных привычек, правильного режима отдыха и работы. В качестве профилактики необходимо дважды в год проходить фиброгастроскопию.
Если обнаружены крупные папилломы, то их необходимо удалить путем оперативного вмешательства. Осложнение возникает из-за дисфункции сердечно-сосудистой системы. Новообразования среднего размера на ножах лечатся с помощью эндоскопа. Суть терапии состоит в том, чтобы удалить их металлической петлей. Подобная форма терапии помогает исключить разрыв органа, а также существенно снизить риск травматизма стенок. Ткани быстро заживают, предотвращается деформация желудка.
Особого внимания заслуживают многочисленные папилломы. Их удаление производится с помощью специального лазера. Данный метод подходит лишь для плоского новообразования, у которого отсутствуют ножки. Конец лечения подразумевает применение электрокоагуляции, чтобы купировать кровоизлияния. Перед операцией требуется соответствующая подготовка, состоящая из щадящей диеты, дробного питания, отсутствия завтрака.
Папиллит нельзя оставлять без внимания. Важно начать своевременное лечение. В противном случае существует риск развития осложнений, которые тяжело поддаются терапии.
Папиллит: что это, виды, причины, симптомы и лечение | Лечение болезней
Желудочные заболевания занимают одно из лидирующих мест. Их диагностируют у каждого 2-3 человека, при этом возраст может быть разным. Особое внимание уделяется такой патологии, как папиллит желудка. Чаще всего болезнь выявляется у мужчин. При этом причиной считается наличие других заболеваний желудочно-кишечного тракта.
Папиллит и полипы в толстой кишке
01 Ноябрь 2016
Папиллит – заболевание, поражающее прямую кишку. Если вы чувствуете боль при опорожнении кишечника или признаки инородного тела в анусе, все это указывает на начало развития болезни.
В прямой кишке есть так называемые анальные сосочки, их воспаление или повреждение и является папиллитом.
Воспаление может возникнуть в результате травмы сосочков, происходящих от запоров, инфекции анального канала, различные застойные болезни в области ануса. Сосочки могут отекать, увеличиваться и проявляется боль при дефекации. Также могут выйти кровавые выделения.
Обращению к врачу должно быть сразу при первых признаках болезни. Чтобы определить папиллит используется аноскопия, пальпация. После подтверждения заболевания происходит лечение, которое делится на два метода: консервативный и оперативный. На ранней стадии болезни – небольшое воспаление и малые размеры сосочков – устраняются в основном причины и симптомы. Если папиллит стал последствием геморроя, то лечится сначала геморрой. Оперативный метод используется довольно редко. Но если запущенность заболевания очевидна, без кардинальных мер недуг может стать причиной рака прямой кишки. Стоит отметить, что операция делается, если воспаленный сосочек один и нет никаких заболеваний кишечника. Восстановительные процедуры и строгая диета поможет вашему организму быстро прийти в норму.
 Папиллит очень похож на геморрой, но это разные заболевания. Самолечение в этом вопросе лучше не применять, так как возможны серьезные последствия.
Папиллит очень похож на геморрой, но это разные заболевания. Самолечение в этом вопросе лучше не применять, так как возможны серьезные последствия.
К серьезным болезням прямой кишки относятся образование полипов, которые также могут стать причиной рака кишечника. Представляет собой полипы прямой кишки доброкачественную опухоль. Часто они являются сигналом проверить себя на онкологические заболевания.
Геморрой и полипы прямой кишки – это разные болезни, но у них схожи симптомы, которые часто скрыты и резко проявляющиеся с болью при дефекации. Главные симптомы – это запор, кровавые выделения. Есть несколько видов полипов: железистые, ворсинчатые, железисто-ворсинчатые или гиперпластические. Последний вид – гиперпластический полип толстой кишки встречается довольно редко.
При болях в области кишечника лучше обратиться к специалисту в этой области. Для диагноза используется колоноскопия. Лечение полипов представляет их полное удаление. То есть – это оперативный метод. Лечение медикаментами не даст положительного эффекта. Можно лишь приглушить боль. Удаление полипов происходит различными средствами, зависящими от вида и размера полипов.
Понятие о папиллите желудка
Что такое папиллит желудка, знает не каждый пациент. Под этим понятием принято понимать воспалительный процесс, в результате которого на слизистой оболочке желудочной полости формируются папилломы. Эти образования представляют собой доброкачественную опухоль.
Чаще всего причиной заболевания становится вирусная инфекция, после которой клеточные структуры органа меняют свой размер. Это явление происходит для них нетипично. Изменяется цвет пораженной области от светло-розового до коричневого или темно-красного.
Также стоит отметить, что папиллит желудка подразделяется на несколько форм в виде эрозивных и хронических процессов. Первый тип заболевания характеризуется образованием эрозий в области опухоли. Сопровождается сильным воспалением. Хроническая форма болезни возникает при регулярном воздействии на организм неблагоприятных факторов. Сопровождается долгим заживлением пораженных участков и сильным кровотечением.
Типы патологического процесса
В медицине принято выделять несколько видов папиллом желудка.
Они бывают:
- одиночными;
- множественными. Их еще называют гнездящимися;
- с ножками, которые возвышаются над слизистой оболочкой органа;
- грядкообразными. Характеризуются извилинами.
- Также их различают по клинической симптоматике и морфологическим признакам и бывают:
множественными. Могут скапливаться в одном месте или отдаляться друг от друга;
- мелкими, крупными или смешанными;
- с широкой основой или ножкой;
- гнездообразными, разбросанными, расплывчатыми, смешанными;
- бессимптомными или осложненными деструктивными изменениями в лимфоидной ткани;
- кровоточащими, раковыми или гипертрофированными.
Выявить тип заболевания сможет только врач после проведенного обследования.
Симптоматическая картина
 Папиллома в желудке может покрываться эрозиями. Образование чаще всего располагается в просвете желудочной полости. Может сопровождаться воспалением в месте эрозивного дефекта или самом полипе.
Папиллома в желудке может покрываться эрозиями. Образование чаще всего располагается в просвете желудочной полости. Может сопровождаться воспалением в месте эрозивного дефекта или самом полипе.
В большинстве случаев протекает без проявления каких-либо симптомов. Возможно развитие клинической картины, которая указывает на другие патологии, в виде:
- болезненных ощущений в эпигастральной области;
- отрыжки кисловатым содержимым;
- изжоги;
- тошноты и периодической рвоты.
Хронические папилломы пищевода и желудка дают о себе знать каждый раз после того, как на них воздействует неблагоприятный фактор. Такой процесс ведет к длительному заживлению язвочек и их кровоточивости. Выявить патологический процесс можно по анализу крови, который укажет на анемию.
Сопровождается некоторыми признаками в виде:
- побледнения кожного покрова;
- мигрени, болей в голове, головокружения;
- одышки;
- учащенного сердечного ритма;
- сильной ломкости волосяных и ногтевых структур.
Период обострения папиллита сопровождается:
- болезненностью в эпигастрии. Может отдавать в поясничную или лопаточную зону. Состояние усугубляется после приема пищи;
- переменчивостью характера интенсивности болей;
- неприятными ощущениями и тяжестью в желудке;
- потери аппетита;
- быстрым насыщением;
- неприятным привкусом в ротовой полости;
- повышенным отделением слюны;
- вздутием;
- переменчивостью стула: то запоры, то понос;
- ослабленностью и быстрой утомляемостью.
Такая клиническая картина может свидетельствовать об онкологии. Поэтому при первых признаках нужно в срочном порядке обратиться к врачу.
Возможные неблагоприятные последствия
Плоскоклеточная папиллома пищевода развивается при активизации ВПЧ в организме. Высокий риск попадания данного вируса в тело наблюдается при половом или тактильном контактировании с носителем микроорганизмов.
Заражению больше всего подвержены:
- пациенты с ослабленной иммунной функцией;
- люди старше 50 лет;
- пациенты с наличием болезней органов ЖКТ;
- курильщики;
- любители алкогольных напитков.
Заразиться вирусом могут женщины на этапе вынашивания и кормления грудью.
Плоскоклеточные папилломы считаются опасными. Они могут привести к различным осложнениям. При отсутствии своевременной медикаментозной терапии доброкачественная опухоль перерастает в онкологию. Множественные эрозии ведут к поражению желудочных стенок, на фоне чего нарушается процесс переваривания пищи. В таких случаях пациент жалуется на постоянную острую боль.
Если заболевание имеет хронический характер, то это ведет к возникновению анемии. Этот процесс негативно сказывается на функционировании внутренних органов.
При появлении в каловых массах кровяных сгустков принято говорить о желудочном кровотечении. Тогда требуется срочная госпитализация.
Раковые образования формируются:
- из одиночных наростов, которые тяжело обнаружить;
- при образовании кривизны в органе. Легко выявить при помощи рентгенограммы. Но тяжело поддаются лечению;
- из полипозных опухолей, которые формируются в области периферии язвы или на самой ранке.
Если обнаружена папиллома в желудке, это опасно или нет? Все зависит от формы опухоли и своевременно проведенной диагностики. Чем раньше пациент обратится к специалисту, тем эффективнее будет лечение.
Диагностические мероприятия
Для выявления папиллита желудка необходимо пройти тщательное обследование и сдать анализы. Такой тип патологии трудно прощупать при помощи пальпации. Чтобы обнаружить папилломы, нужно осмотреть желудок изнутри.
В этом поможет:
- фиброгастроскопия. Является одним из видов эндоскопических видов исследования. Диагностика производится при помощи эндоскопа, который оснащен оптикой и светом. Изображение внутренней части органа высвечивается на экран. Также осуществляется биопсия;
- контрастный тип ультразвукового исследования. Пациенту нужно принять специальный раствор, который равномерно распределяется по стенкам желудочной полости;
- рентгенография. Дает возможность узнать точную картину воспалительного процесса.
Также в постановке диагноза поможет сдача крови и каловых масс на общий анализ. Такой способ диагностики поможет распознать анемию и внутреннее кровотечение.
Лечение папиллита желудка
Лечение папилломы пищевода и желудка зависит от вида заболевания. При доброкачественных образованиях лечить пациента следует при помощи регулярного питания, соблюдения режима работы и отдыха. В обязательном порядке нужно отказаться от вредных привычек и избегать стрессовых ситуаций. Также контроль состояния проводится 2 раза в год при помощи фиброгастроскопии.
Если папилломы имеют средний размер и ножку, то лечение осуществляется при помощи эндоскопии. Оно подразумевает удаление образований металлической петлей. Когда лечить патологию таким способом, исключается разрывание пищевода и желудка и понижает риск травмирования стенок. Благодаря такому процессу тканевые структуры заживают гораздо быстрее, а органы не подвергаются деформации.
Папилломы крупного размера удаляются при помощи сложного оперативного вмешательства. Но может развиться серьезное осложнение в виде дисфункциональности сердечно-сосудистой системы и гипертрофии левого сердечного желудочка.
Папилломы множественного типа убирают лазерным устройством. Такая методика лечения используется только в том случае, если образования плоские и не имеют ножки. Лечебные мероприятия завершаются при помощи электрокоагуляции. Это поможет снизить вероятность развития кровотечений.
Народные средства и медикаменты не помогут в решении проблемы. Их можно использовать только после операции для быстрого восстановления организма и слизистой оболочки.
Чтобы подготовиться к процедуре, должна соблюдаться строгая диета. Из рациона исключаются жирные блюда, специи и пряности, спиртное. Последний прием возможен только за сутки до выполнения операции. Можно пить очищенную воду без газов.
Дальнейшая жизнь пациента напрямую зависит от своевременного обращения к доктору и пройденного обследования. Чем раньше будут выявлены первые симптомы, тем эффективнее будет терапия.
Характеристика
Папиллит — это распространённая болезнь, возникающая тогда, когда начинают развиваются на слизистой оболочке полового органа новообразования. Эти новообразования называются — папилломы.
Папиллома — новообразование, характеризуется своей доброкачественностью, появляющееся на кожных покровах, слизистых оболочках, а также, непосредственно, на верхнем слое эпителия. Выглядеть папилломы могут различно — возвышаться над ножкой или прикрепляться достаточно широкими ножками к стенкам желудка. Они могут располагаться по одному, а бывают случаи, когда папилломы в желудке скапливаются или же кучкуются целыми группами. Форма овальная, в некоторых случаях в виде шарика.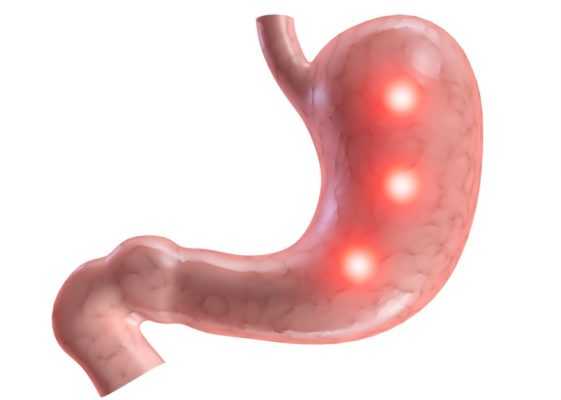
Также существует вид ворсинчатых папиллом, именно они имеют способность перерождаться при дальнейшем развитии и несвоевременном лечении в раковую опухоль. У папиллом шероховатая или зернистая поверхность, в некоторых случаях оболочка может быть покрыта мелкими бугорками. Цвет новообразования напрямую зависит от того, из какой ткани организма она создана. Оттенок может быть от темно-красного до серого цвета.
Из желудочных образований выделяют 2 группы:
- собранные кучками или же одиночные
- выраженные в образование небольших извилин на поверхности
Симптомы
Человек, у которого локализуются папилломы в желудке, чувствует ряд определенных признаков:
- боль тянущая, а в некоторых случаях ноющая, локализующаяся в верхней части середины живота. После приема пищи боль может усиливаться и распространятся.
- нарушение акта дефекации
- обильное слюноотделение
- проявление такого состояния, как метеоризм
- неприятный запах изо рта, гнилостный
- большое количество и размер полипов может вызывать желудочное кровотечение
Ещё по теме: Что показывает узи желудка?
Опасностью данного заболевания является отсутствие симптомов на первых стадиях развития. Легкое недомогание, изжога, отсутствие аппетита – все это незначительные признаки папиллита.
Папиллит очень опасен, может вызвать тяжелейшие последствия, а особенно, когда протекает на ряду с другими недугами. В случае, когда папилломы образуются на верхнем эпителиальном слое говорят о доброкачественной опухоли. Но если вовремя не принять меры по лечению данной патологии, она с большой вероятностью может перерасти в злокачественную опухоль. Нередко данный вид заболевания приводит к разрушению стенок желудка и всего кишечного тракта.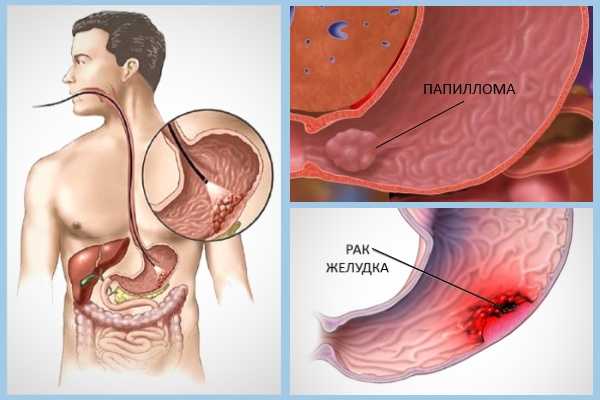
Процесс разрастания папиллом сопровождается воспалительными явлениями. Одним из самых опасных проявлений паппилита считают кровотечения в ЖКТ. Обычно сгустки крови находят в стуле больного.
Если заболевание достаточно долго развивается в организме, то в таком случае развивается карцинома желудка.
Случаи совмещения доброкачественного папиллита и злокачественной карциномы бывают в нескольких случаях:
- Развиваются из одного полипа. На первый взгляд образование очень напоминает доброкачественную опухоль, его тяжело увидеть.
- Новообразование в боковых частях желудка, ближе к большому и малому изгибам. Обнаружить можно путем рентгенографии желудка. Лечение проводится достаточно длительный период, так как вырезание поражённой области, как правило, не приносит результатов. На культе полого органа образуются новые папилломы и перерождаются в рак.
- Появление на краях язв и на ранах полипозного рака.
Виды заражения папилломой
Причиной возникновения папиллом в организме человека является вирус семейства Papillomaviridae. Заражение происходит путем контактирования с больным, а также через половой контакт. Более всего подвержены заражению люди с ослабленным иммунитетом, а также с заболеваниями желудочно — кишечного тракта.
Диагностирование
Чтобы распознать причину недомогания и выявить ее, нужно пройти ряд медицинских исследований, которые назначает специалист. К ним относят:
- Фиброгастроскопия — обследование при помощи специализированного прибора — эндоскопа. Позволяет врачу осмотреть беспокоящий орган изнутри, рассмотреть его слизистую оболочку. Во время проведения фиброгастроскопии производится забор клеток для гистологического исследования.
- В некоторых случаях назначают ультразвуковое исследование (УЗИ). Проводится для того, чтобы осмотреть желудок и кишечный тракт с обратной стороны. Ультразвуковое исследование назначают в основном для профилактического осмотра.
- Если другие исследование не показали точных результатов, назначают рентгенографию. С помощью рентгена существует возможность проникнуть во все ткани органа. Снимок получившийся в результате анализируют рентгенолог с участием гастроэнтеролога.
В зависимости от поставленного диагноза и назначают соответствующую схему лечения.
Ещё по теме: Жжение в желудке: как будем лечить?
Если новообразование находится на начальной стадии своего развития, то возможен метод консервативного лечения. Для этого специалист назначает определенное медикаментозное лечение, которое необходимо беспрекословно выполнять.
В случае, если новообразование имеет все причины для роста и дальнейшего развития, то медикаментами это проблема не решается. Назначают хирургическое вмешательство. Операцию проводят методом гастроскопии.
Специальный инструмент вводят в полость желудка и при помощи петли, находящейся на конце, срезают все пораженные участки слизистой оболочки, затрагивая несколько слоев. Такой метод удаления хорош при большом скоплении полипов. В случае, если новообразований не так много, можно обратится к методу удаления при помощи лазера.
Народные методы лечения
Лечение средствами народной медицины должно обязательно чередоваться со средствами традиционной. Необходимо обязательно согласовывать прием препаратов со своим лечащим врачом.
При папиллите желудка лечение народными средствами применяется только как профилактическая мера на пути к выздоровлению желудочно-кишечного тракта.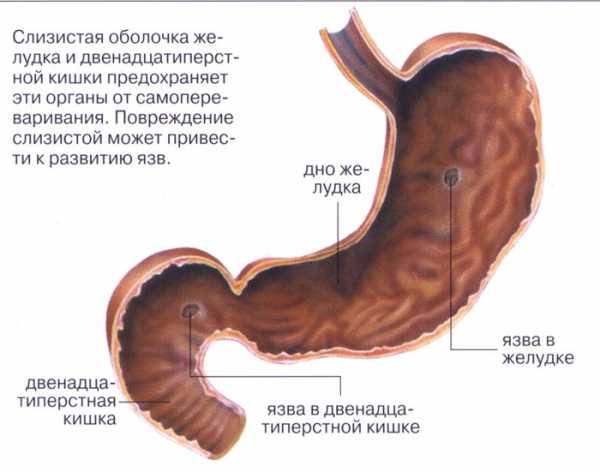
Одним из методов лечения является порошок из скорлупы перепелиных яиц, 1/3 чайной ложки в день, запивается большим количеством воды.
Настойка маклюры (адамового яблока) – хорошо показала себя в борьбе с папиллитом желудка. Для приготовления настойки измельчают плоды, заливают все спиртом, настаивают в сухом, проветриваемом помещении в течение месяца. Прием начинают с 3 капель каждый день, далее дозу увеличивают в двое, соответственно – 3 капли 2 раза в день. Максимально допустимое количество – до 30 капель настойки в день.
Нужно помнить, что народная медицина не является панацеей, и при таких образованиях оно не может служить полноценным лечением, а лишь вспомогательной терапией в борьбе с новообразованиями.
Профилактические меры
Вирус папилломы человека может передаваться контактно через жидкие среды, а также имеет стойкость к внешним воздействиям. Это значит, что необходимо:
- Использовать предметы личной гигиены
- Половой акт должен быть с проверенным партнером
- Не ходить босиком при посещении общественных саун, бань и аквапарков. Всегда иметь с собой сменную обувь
- Использование только своей посуды
Ещё по теме: Катаральный гастрит
Для своевременного выявления различных патологических состояний организма, необходимо проходить плановые проверки в больницах и диагностических центрах. Не запускать и лечить хронические заболевания желудочно-кишечного тракта. При проявлении симптомов недомогания в скорейшем порядке обращаться к специалистам.
Еще немного новостей:
причины, симптомы, диагностика и лечение
Папиллит — это проктологическое заболевание, характерными признаками которого являются воспаление и гипертрофия анальных сосочков пазух заднего прохода. Эта патология может привести к серьезным осложнениям для организма больного, в частности стать причиной ущемления и отека папилл, образования крипт, инфицирования аногенитальной области.
Содержание статьи:
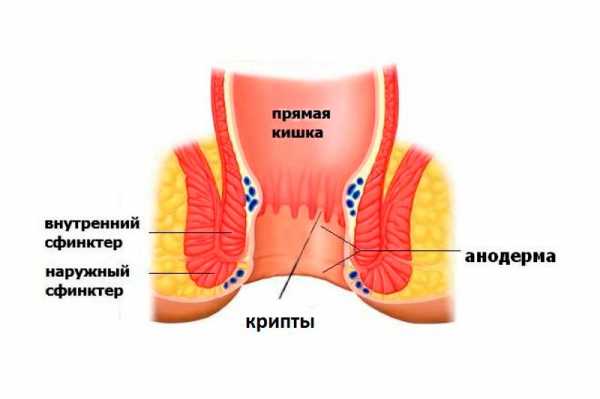
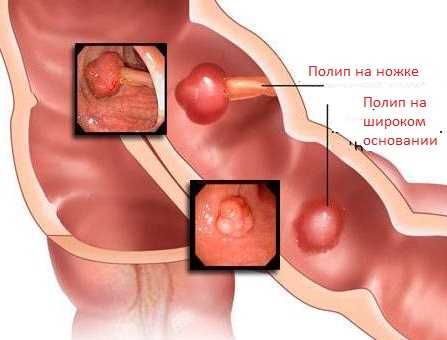
Анальными сосочками называют небольшие треугольные возвышения, которые локализуются в нижней части ампулы прямой кишки. Размер этих новообразований не превышает сантиметра в диаметре, цвет — бледно-розовый, по форме могут быть шаровидные или с широким основанием.
Причины папиллита
К основным факторам, которые вызывают папиллит, относятся следующие:
- химическое или механическое повреждение сосочков в случае поноса, запора, злоупотребления клизмами;
- инфекционные заболевания анального канала и прямой кишки;
- застой крови в органах малого таза, который становится причиной гиподинамии, сидячего образа жизни, геморроя.
Опасность папиллита заключается в том, что гипертрофия анальных сосочков может быть очень сильно выраженной, когда они увеличиваются в размерах до 3-4 см в диаметре. В этом случае гипертрофированные сосочки могут даже выпадать из прямой кишки и периодически воспаляться.
Симптомы папиллита
Наиболее выраженным клиническим проявлением папиллита является гипертрофия анальных сосочков — их отечность и увеличение в размерах. Обычно верхушка сосочка поражена язвой или эрозией, а ее слизистая — гиперемией. В области анального прохода больной постоянно чувствует сильный дискомфорт, который лишь на непродолжительное время сменяется покоем. Довольно часто гипертрофированные сосочки выпадают из прямой кишки, что затем становится причиной их ущемления, появления отечности, а также повреждения с кровотечением. Больной при этом испытает сильные болевые ощущения в зоне анального прохода.
Гипертрофия сосочков становится причиной снижения функций сфинктера, а также уменьшения тонуса мышечных волокон. Все это ведет к появлению очень неприятных и болезненных ощущений в области заднего прохода, подтеканию слизи, а также зуду и мацерации кожи. Пациенты часто жалуются на сильную, тупую или острую, ноющую боль, которая бывает постоянной или периодической. Сильнее всего боль проявляется во время выпадения увеличенного в размерах сосочка.
Диагностика папиллита
Наиболее эффективными методами диагностики папиллита считаются пальцевое обследование анального канала, ректороманоскопия и аноскопия. Во время осмотра врач может попросить больного немного натужиться, поскольку в этот момент сосочки могут показаться наружу. Во время пальцевого обследования обнаруживаются болезненные уплотненные новообразования в анальном проходе. Аноскопия и ректороманоскопия необходимы для более детального осмотра слизистой оболочки прямой кишки и анального канала, обнаружения анальных сосочков, выявления их воспаления, определение эрозии.
Дифференциальная диагностика папиллита
Симптомы папиллита являются неспецифическими, поэтому могут указывать также на другие заболевание. Поэтому очень важно провести дифференциальную диагностику для постановки более точного диагноза. Прежде всего необходимо исключить возникновение полипов. Различают полипы и анальные сосочки по локализации — полипы расположены немного выше аноректальной линии. Также во время осмотра учитывают и морфологические особенности новообразований.
Полипы имеют такой же цвет, как слизистая кишки, покрыты однослойным цилиндрическим эпителием, имеют аденоматозную структуру. Анальные сосочки отличаются от полипов тем, что имеют более бледный оттенок, покрыты многослойным эпителием, содержат жировую ткань. Кроме полипов дифференцировать анальные сосочки иногда необходимо от геморроидальных узлов и сторожевых бугорков, возникающих из-за анальных трещин.
Лечение папиллита
К лечению папиллита приступают только, если обнаружено воспаление или выпали сосочки. Если же во время осмотра были диагностированы нормальные анальные сосочки, которые не причиняют дискомфорт, то необходимости в лечении папиллита нет. Однако есть случаи, когда даже не увеличенные в размерах сосочки все же необходимо лечить. Сделать это потребуется, если образование сосочка было вызвано геморроем. При этом практически всегда применяются консервативные методы лечения:
- диетическое питание, которое предполагает употребление фруктов, простокваши, черного хлеба, овсянки, молочно-растительных продуктов, исключение из рациона маринованных продуктов, пряной, острой, соленой, копченой пищи;
- нормализация стула, для чего назначаются коллоидный раствор и отруби;
- отказ от курения и алкоголя;
- назначение противовоспалительных лекарств;
- предпочтение хлопчатобумажного белья;
- гигиена заднего прохода;
- назначение обезболивающих мазей и свечей.
В случае, если консервативные методы лечения оказались неэффективными, назначают операцию по удалению анальных сосочков. Хирургическое вмешательство проводят в стационаре под местной анестезией. В некоторых случаях операцию проводят и амбулаторно, если у больного не были обнаружены какие-либо осложнения. Однако стоит отметить, что в подавляющем числе случаев обходятся без операции.
Если в области анального прохода помимо сосочков у больного есть и другие образования, которые не вызывают никакого дискомфорта, то можно не удалять анальные сосочки. Больные довольно редко соглашаются на операцию, предпочитая больше консервативные методы лечения. Иногда пациенты решаются на хирургическое вмешательство, чтобы предотвратить появление рака прямой кишки. К наиболее распространенным последствиям папиллита относят возникновение на них язв и эрозий, который становятся причиной кровотечений. Довольно редко папиллит сопровождается малигнизацией, во время которой происходит перерождение доброкачественных новообразований в злокачественные.
Чтобы предотвратить рецидив заболевания, пациентам рекомендуется придерживаться некоторых профилактических мероприятий. А именно, к ним относятся следующие меры:
- употребление щадящей пищи;
- отказ от острых, соленых, жареных блюд;
- соблюдение гигиенических правил ухода за задним проходом;
- лечебная физкультура;
- теплые ванночки с раствором марганца.
Папиллит желудка: как лечить, диагностика, профилактика
Желудочный папиллит относится к распространенным болезням ЖКТ. По сути, это доброкачественное новообразование на слизистой органа. Обычно патология не является изолированной, а сочетается с другими заболеваниями желудка и кишечника, такими как гастрит с хроническим течением, энтерит, язвенное поражение 12-перстного отростка. Поэтому важно своевременно лечить имеющиеся патологии ЖКТ.

Описание и симптоматика
Папилломы представляют собой новообразования (опухоли) доброкачественного происхождения. При их возникновении на стенках желудка развивается папиллит. Заболевание имеет форму небольших опухолевых узелков, растущих непосредственно из тканей слизистой. Изолированное проявление патологии является редкостью. В основном недуг возникает на фоне развития язв, хронического гастрита, энтерита и прочих болезней ЖКТ.
Этиологические факторы прогрессирования папиллита желудка многообразны. В большинстве случаев недуг развивается из-за начала воспалительного процесса в самом органе. Этому способствует:
- некорректное, нерегулярное питание;
- сбой в обмене веществ;
- повреждения слизистой;
- инфицирование органа.
Симптомы недуга:
- Постоянно ноющие боли в эпигастрии (под ложечкой), которые могут отдавать в поясницу или под лопатку. Болезненность возникает после еды.
- Переменчивость характера дефекаций: сменяющийся запор и диарея.
- Обильное слюнотечение.
- Увеличение количества приступов метеоризма.
- Резкий, гнилостный запах изо рта.
- Тошнота со рвотой из-за повышенной чувствительности (гиперестезии) тканей органа.
- Кровотечения из-за роста полипов до крупных размеров.
На первых стадиях папиллит никак себя не выдает. Пациент может ощущать:
- легкое недомогание;
- изжогу;
- тяжесть под ложечкой;
- снижение аппетита.
Вернуться к оглавлениюСимптомы часто путают с переутомляемостью, употреблением некачественных продуктов. Это оттягивает визит к врачу, и усугубляет болезнь.
Классификация папиллита желудка
Существует 2 вида папиллита желудка:
- эрозивный, то есть язвенный;
- хронический, существующий длительное время.
Папилломы в органе могут быть:
- Одиночные.
- Гнездящиеся, то есть множественные.
- Образования с ножками, возвышающиеся над желудочной слизистой.
- Грядкообразные полипы, которые слабо выражаются. Они подобны самой слизистой, но имеют извилины.
Более широкая классификация папиллом основана на морфологии и клинике заболевания. Различают:
- множественные, скопленные в одном месте, или отдаленные;
- мелкие, крупные или смешанные;
- на широкой основе или с ножкой;
- гнездообразные, разбросанные, расплывчатые, смешанные;
- бессимптомные или осложненные деструкцией лимфоидной ткани;
- кровоточащие, раковые, гипертрофированные.
Эрозивный папиллит
Рвота, изжога и отрыжка – наиболее частые проявления недуга.Этот вид недуга отличается наличием эрозий на поверхности папилломы. Образование располагается в просвете желудка. Состояние характеризуется развитием воспаления вокруг эрозивного дефекта или воспаляется сам полип. Эрозивное воспаление папилломы протекает бессимптомно. Возможно возникновение симптомов, соответствующих фоновым заболеваниям. Наиболее частые проявления недуга:
- болезненность эпигастрии и с левой стороны от груди;
- кислая отрыжка;
- изжога;
- периодическая рвота.
Хронический папиллит
Этот вид патологии развивается при постоянном воздействии раздражителя, вызвавшего недуг. При этом язвы на папилломе долго не заживают, постоянно кровоточат. Диагностировать патологию можно по анализу крови, который подтверждает анемичное состояние разной степени тяжести. Анемичные признаки:
- бледность кожных покровов;
- мигрени и головокружения;
- одышка;
- учащенный сердечный ритм;
- ломкость волос, ногтей.
Обострение признаков основного заболевания:
- болезненность эпигастрии, отдающая в поясницу и лопатки и усугубляющаяся после еды;
- переменчивость характера интенсивности болей;
- неприятные ощущения, тяжесть в желудке;
- потеря аппетита;
- быстрая насыщаемость;
- неприятный вкус во рту;
- интенсивное слюноотделение;
- вздутие;
- переменчивость стула;
- ослабленность и быстрая переутомляемость.
Перечисленные симптомы могут говорить о развитии онкологического процесса. Для подтверждения требуется проведение биопсии со взятием пробы на гистологию.
Вернуться к оглавлениюОпасность патологии
Папиллома — это доброкачественное новообразование, вызванное папилломавирусом человека.Папиллит желудка чреват тяжелыми осложнениями, особенно при возникновении совместно с другими патологиями:
- При формировании папиллом в конкретном месте в верхнем эпителиальном слое опухоль носит доброкачественный характер. При отсутствии адекватного лечения возможна трансформация в злокачественное образование.
- Запущенная форма папиллита часто приводит к эрозии слизистой и стенок ЖКТ в хронической форме с учащением обострений воспаления из-за постоянного раздражения оболочек полых органов.
- При высокой частоте инфицирования организма вирусом папилломы развивается хронический папиллит, отягченный анемичным состоянием. Такая форма чревата перерождением в рак.
- Высока опасность развития интенсивных кровотечений в ЖКТ. Контролировать процесс нужно анализом каловых масс на скрытую кровь.
Главная опасность патологии — высокий риск заражения (одиночного или повторного) тактильным или сексуальным путем, а также от матери к ребенку. Повышенному риску подвержены люди:
- со слабым иммунитетом;
- пожилые;
- с имеющимися болезнями ЖКТ;
- курильщики;
- любители крепких напитков.
Рак
При длительной течении папиллита желудка в большинстве случаев развивается карценома. Усугубить процесс могут хронические воспаления, язвы, дистрофия, одиночная гиперплазия, нарушения иннервации полого органа. Рак и папиллома совмещаются в трех случаях:
- Из одиночного полипа. Внешне образование подобно доброкачественным опухолям, которые сложно визуализируются.
- Образование в большой или малой кривизне органа. Легко обнаруживается рентгенологически. Имеет несколько стадий течения, поэтому постоянно видоизменяется. Преобразуется в рак даже из маленькой ворсинки. Резекция помогает в редких случаях, так как на культе желудка нередко появляются новые полипы и развивается карценома. Лечение длительное и трудное.
- Полипозный рак. Появляется по периферии язвы или непосредственно на ране. Карценома окружается опухолевыми скоплениями или одним образованием.
Лечить карценому нужно длительно с применением комплексных мер.
Вернуться к оглавлениюДиагностика
С целью определения типа папиллита и подбора подходящей методики лечения следует провести тщательное обследование желудка и сдать необходимые анализы. Недуг не прощупывается пальпацией или на диагностических операциях. Чтобы визуализировать образование на слизистой, нужно вскрыть желудок скальпелем. Эффективные методы диагностики:
- Фиброгастроскопия. Относится к эндоскопическим методам и является самым точным. Обследование проводится эндоскопом с современной оптической и осветительной техникой, которая хорошо визуализирует стенки желудка. Для наглядного изучения состояния полого органа картинка выводится на большой экран. Метод позволяет взять пробу тканей желудка для гистологического анализа.
- Контрастное УЗИ с наполнением органа специальным веществом. Метод подходит для диагностирования скрытых форм папиллита.
- Рентгенография. Позволяет получить точную картину процесса. Применяется при отсутствии исчерпывающей информации, полученной при других методах исследования.
Как лечить?
Лечение подбирается на основе полученной информации о происхождении или тяжести протекания патологии:
- Доброкачественные образования. Курс лечения включает:
- регуляцию питания;
- соблюдение правильного режима работы и отдыха;
- отказ от вредных привычек. Для контроля назначается профилактическая фиброгастроскопия дважды в год.
- Папилломы среднего размера на ножках. Лечатся опухоли эндоскопическим путем, подразумевающим их удаление металлической петлей. Такое лечение исключает разрыв желудка, снижает риск травмирования стенок. В результате ткани заживают быстрее, исключается деформация органа.
- Папилломы крупного размера. Удаляются путем проведения сложной операции. Осложнить процедуру может дисфункция сердечно-сосудистой системы, например, гипертрофия левого сердечного желудочка.
- Множественные папилломы. Удаляются опухоли лазером. Применяется только для плоских образований, которые не имеют ножки. Лечение завершается электрокоагуляцией для купирования возможных кровотечений.
Перед любым видом операции нужна подготовка:
- диета, основанная на щадящем питании с исключением жирного, острого, жареного;
- дробное питание;
- последний прием пищи возможен за сутки до вмешательства;
- исключение завтрака;
Вернуться к оглавлениюЗлокачественные образования нужно лечить хирургически, химиотерапией и облучением.
Профилактика
Заражение вирусом папилломы происходит через жидкие среды. Обезопасить себя можно путем соблюдения таких правил:
- использовать индивидуальные средства личной гигиены, посуду;
- не ходить босыми ногами по полу в общественных местах с высокой влажностью: в банях, аквапарках, бассейнах;
- не пожимать руку незнакомым людям;
- пользоваться средствами контрацепции во время сексуальных контактов.
Факт инфицирование папилломой и развитие папиллита долго не проявляются, вплоть до возникновения благоприятных для этого условий. Узнать о заражение папилломой на ранних стадиях можно только при диагностическом обследовании, поэтому рекомендуется проходить плановые осмотры, сдавать анализы, соблюдать рекомендации врача и при возникновении подозрений на патологию ЖКТ — лечиться.
10 симптомов папиллом в желудке
Доброкачественные образования на стенках желудка – клиническое проявление ВПЧ, появляющиеся на фоне гастроэнтерологических заболеваний и низкого иммунитета.
После инфицирования вирус может годами существовать в организме, не доставляя проблем. При благоприятных условиях активизируется, образует на слизистой мелкие узелки (полипы), склонные к разрастанию. Длительное время генерализованные признаки отсутствуют. Проблему обнаруживают случайно во время планового осмотра. Заболевание чревато переходом в хроническую форму, появлением эрозий, поражениями стенок, малигнизацией.
Особенности болезни
Что такое папиллома желудка?
Это – плоскоклеточный нарост на слизистой оболочке, образованный из неороговевающего эпителия или переходного многослойного, способного сокращаться и расширяться. Сначала появляется плоская бородавка размером 1 мм, напоминающая ограниченный бесполостной узел телесного или красно-коричневого цвета.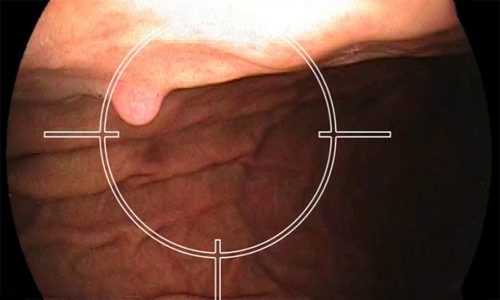
В отличие от простых бородавок, плоскоклеточное образование имеет соединительную строму, пронизанную микроскопической капиллярной сетью. По структуре папилломы в желудке бывают мягкими и плотными, имеют подошвенное и стебельчатое крепление. Формы папиллита и виды бывают разные. Экземпляры без ножек вплотную прилегают к стенкам, нитевидные становятся продолжением слизистой. Нарост локализуется автономно или является частью колонии, похожей на полиповидный узел или кустообразное разветвление.
Видео
Полипоз желудка
Причины появления
Все провоцирующие факторы, подстегивающие к развитию узлов, не установлены. Характерно, что на оболочке желудка доброкачественные эпителиальные разрастания в 3 раза чаще появляются у мужчин. Этот факт медики списывают на табак, чрезмерное увлечение алкоголем, неправильное питание.
Предрасполагающие факторы:
- снижение активности иммунных клеток после соматических, инфекционных заболеваний, операций;
- часто повторяющиеся курсы антибиотиков;
- лучевое облучение, химиотерапия;
- хронический стресс;
- микротрещины слизистой, вызванные хроническим гастритом, энтеритом, язвой.

Группа риска
Доподлинно известно, что в группе риска больные с хроническими инфекциями, заболеваниями ЖКТ, метаболическими проблемами. Вялотекущие инфекции, разрастание волокнистой ткани в совокупности с другими патогенетическими факторами приводят к развитию папиллита ЖКТ.
Необходимо поберечься людям с высокой кислотностью желудка. Концентрированная соляная кислота расщепляет молекулы белков и углеводов, заодно создает агрессивную среду, разъедающую слизистую. Такой эффект оказывает гастроэзофагеальная рефлюксная патология. Регулярные эпизоды рефлюкса (забрасывания) кислого содержимого в желудок при участии соляной кислоты приводит к проблемам нижнего отдела.
Еще один травмирующий фактор – механические повреждения эпителиальной оболочки при сокращении кольцевых мышц во время проталкивания пищевого комка. Снижение местного иммунитета в пораженных зонах, трещины и микронадрывы создают условия не только для активации вируса, но и малигнизации имеющихся наростов.
В чем опасность?
Папиллома в желудке – это опасно, поскольку эпителиальные разрастания вызывают клеточные изменения. При дифференцировании (метаплазии) происходит замещение клеток, образование других видов с нетипичными характеристиками, это дает право многим врачи считать их склонными к перерождению. При развитии плоскоклеточных образований появляется ороговение, несвойственное для слизистой желудка, диагностируемое как папиллит ЖКТ. Человек с таким медицинским заключением опасен для окружающих, поскольку высока вероятность передачи возбудителя контактным путем.
Штамм легко передается через личные вещи при несоблюдении гигиены.
Разновидности
Вирус ВПС приводит к появлению эрозивного и хронического папиллита. В первом случае поражает верхний слой слизистой, на котором после заживания не остается следов. Это случается из-за приема противовоспалительных, жаропонижающих средств. Проблему вызывает заброс в антральный отдел желчи, разъедающей слизистую. Заболевание протекает бессимптомно, иногда бывает изжога, отрыжка.
Хроническая папиллома желудка появляется из-за постоянного раздражения эпителия. Наросты с кровоточащими язвами формируются в просвете. Они долго не заживают, вызывают воспалительный процесс. О проблемах свидетельствуют результаты анализа крови, указывающие на высокую СОЭ, низкий гемоглобин. Больного мучают:
- слабость;
- головокружение;
- мигренозные боли;
- изжога и кислая отрыжка;
- одышка.
Присутствуют бледность кожных покровов, ломкость ногтей, выпадение волос, возможны кровотечения.
Симптомы
Инфицированный человек может заметить первые признаки папиллом в желудке спустя время после активизации вируса. Вначале небольшие по размерам образования не доставляют проблем, экземпляры, выросшие до 2-3 см, становятся причиной плохого самочувствия. Человека беспокоят:
- постоянная тяжесть в животе и желудке;
- изжога после еды;

- обильное слюноотделение;
- боли во время после приема пищи;
- недомогание;
- отвращение к пище;
- запах изо рта;
- метеоризм;
- частый или редкий стул;
- диспепсические явления.
Многие списывают симптомы на гастроэнтерологические проблемы, пытаются решить их с помощью питания, ферментов. Когда начинается кровотечение, обращаются к врачу. Если игнорировать признаки, откладывать визит к специалисту до последнего, недолго получить карциному в плоском эпителии.
Методы исследования
Терапия начинается с инструментальной диагностики. Информативные методы определяют тип образования, дают основания для составления лечебной стратегии, исключают или подтверждают опухолевый генез.
Исследования на УЗИ с введением контрастного вещества определяют размеры, локализацию, количество очагов, форму.
Фиброгастроскопия с применением эндоскопа дает полную клиническую картину. Оптическая насадка с освещением обнаруживает даже зародышевые наросты во всех отделах желудка. При исследовании заодно берут ткани органа для гистологических исследований.
Электромагнитные волны при рентгенографии проникают в ткани, сканируют структуру, переносят изображение на снимок. Излучение плохо для здоровья, но во время оперативной съемки человек получает минимальную дозу.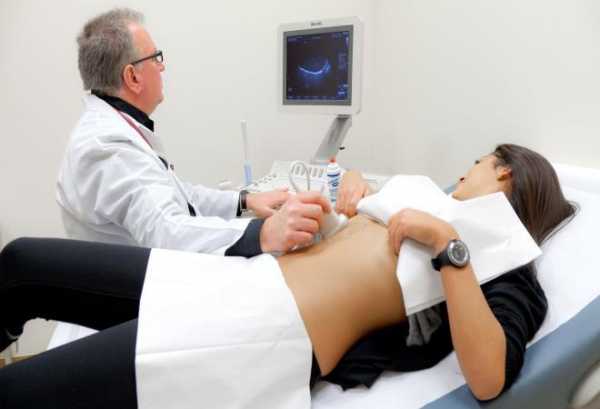
Методы лечения
Стратегию определяет врач, исходя из результатов комплексной диагностики. Если опухоль или папилломатозные очаги на первой стадии развития, назначают щадящую схему. Лечение папилломавируса в желудке предусматривает:
- коррекцию питания;
- отказ от табака, алкоголя;
- медицинские препараты;
- витаминотерапию;
Два раза за год положен профилактический осмотр. Если новообразование достигло 3 см, пациенту предлагают аппаратный метод иссечения.
Диета и образ жизни
Первая причина появления плоскоклеточных наростов – низкая биологическая защита. Первоочередная задача терапии — составление рациона с учетом БЖУ, употребление большого количества растительной пищи. Она поставляют витамины, минералы, снабжает организм клетчаткой, отвечающей за очищение кишечника.
Для получения энергии достаточно медленных углеводов из круп, фруктов. Продукты с «пустыми» калориями» (выпечку, сладости) исключают. В ежедневном рационе всегда присутствуют продукты:
- с витамином С — перец, цитрусовые, ягоды, кислые фрукты;
- группой B — орехи, семечки, твердые сыры, бобовые, гречка;
- токоферолом — проросшая пшеница, молочные продукты, яйца;
- постные сорта мяса и рыбы;
- имбирь, чеснок, лук, мед.
Жиры принимают участие в продуцировании иммунных клеток — макрофагов, поэтому свежие овощи заправляют маслом холодного отжима. Необходимо пить много фильтрованной воды. Она выводит токсичные вещества, улучшает работу иммунной системы. Важно соблюдать технологию приготовления пищи, чтобы не раздражать желудок и кишечник. Жареные и острые блюда из меню исключают. Для хорошего аппетита и самочувствия показана физкультура, пешие прогулки. Они повышают тонус организма, успокаивают нервы, обеспечивают крепкий сон.
Медикаментозные средства
Если папилломы небольшие, прием лекарств, повышающих иммунитет, решает проблему. Для лечения папиллом в желудке и ЖКТ в единичных экземплярах используют:
- противовирусные препараты: Ацикловир,Панавир, Реаферон, Аллокин-альфа, Изопринозин, Гропринозин;
- противовоспалительные – Виферон, Панавир;
иммуномодулирующие: Пентоксил, Ликопид, Галавит, Интерферон и его производные. - аптечные поливитамины С, В6, комплексы « Витрум», «Перфектил», «Алфавит», «Ревивона».
- растительные настойки элеутерококка, лимонника, настои шиповника.
Хирургические средства
Папилломы с нитевидными ножками убирают эндоскопическим способом. Аппарат вводят вглубь, подрезают металлической петлей. Она не царапает стенки, минимально травмирует слизистую. После удаления папилломы не остается следа.
Крупные экземпляры иссекают скальпелем под общим наркозом. Поскольку они прорастают в мышечный слой, чтобы не повредить сосуды и спровоцировать обширное кровотечение, нужен надрез. При необходимости метод сочетают с химиотерапией.
Множественные плоские папилломы выжигают по показаниям лучом карбондиоксидного лазера. Электрокоагуляция действует на клетки термически. Под воздействием высокой температуры ножка отпадает. Минус процедуры – травматизм соседних тканей, длительное заживление рубца.
Радиоволновое удаление предполагает иссечение с помощью электрической волны частотой 3,7-4 Гц. Электрод накаляют от электрического разряда, одним махом срезают плоскую бородавку. Параллельно прижигаются близлежащие ткани, «запаиваются» капилляры и сосуды.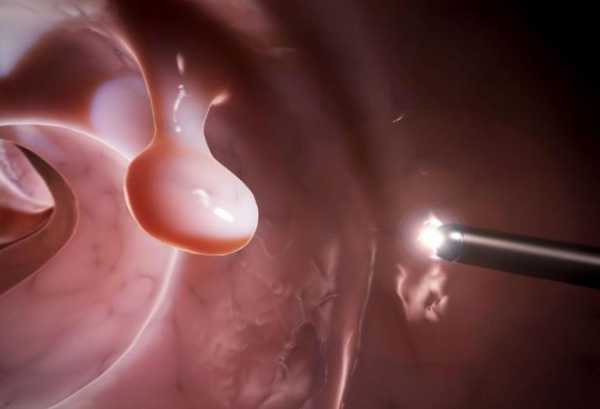
Народные методы
Повысить иммунитет можно с помощью растительных сборов.
В термос кладут две ложки молотых листьев грецкого ореха, заливают 0.5 л кипятка, оставляют на ночь. Настой пьют по ¼ стакана 5 раз, заедая орехом.
Хвойные иголки моют, засыпают в емкость, наливают 300 мл кипятка, варят 20 минут. Отвар настаивают закрытым полчаса, фильтруют, принимают по 60 мл дважды за день. Чтобы сбить горечь, подслащивают медом или вареньем.
Папиллома в желудке исчезнет после употребления питательной смеси из грецких орехов, изюма, кураги, взятых поровну и пропущенных через мясорубку. К ней добавляют кашицу из 1-2 лимона с цедрой. Массу расфасовывают по банкам, хранят внизу холодильника, ежедневно съедают ложку натощак, запивая настоем шиповника.
2 луковицы измельчают удобным способом, смешивают со 180 г сахара, варят с 4-мя стаканами воды около 1.5 часа. В остывшую смесь добавляют пару ложек меда. Употребляют по ложке 3- 5 раз перед едой.
Поддержит организм витаминная смесь.
Морковь и редьку пропускают через соковыжималку, Берут по 100 мл сок без жмыха, доливают по ложке клюквенного и цитрусового, кладут 20 г меда. Лечебный коктейль выпивают за день.
Измельчают средний корень имбиря, смешивают с соком половины лимона, стаканом сезонных ягод. Смесь выдерживают 2 суток, затем массу отжимают. Пьют по ложке с водой или чаем. Настои и смеси принимают курсами с перерывами.
Профилактика заболевания
Нехитрые правила избавят от инфицирования, серьезных проблем в будущем. Для того чтобы избежать желудочных папиллом:
- тщательно подходят к выбору половых партнеров;
- помнят о ненадежности презерватива;
- не пользуются чужими вещами и средствами гигиены;
- делают маникюр и педикюр у мастера, которому доверяют.
Проходят ежегодный медосмотр, следят за рационом, качеством питания, периодически принимают витамины, БАДы, не забывают о спортивных нагрузках.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter. Мы обязательно её исправим, а Вам будет + к карме
Загрузка...Папиллит желудка: что это такое, симптомы, как лечить, профилактика
Болезни пищеварения – это бич современного человека. Нерациональное питание и регулярные стрессы изматывают организм, результатом чего тело подвергается атаке недугами. Что такое папиллит желудка? В кратком обзоре узнаете, какие симптомы у хвори и как лечить опасное заболевание.
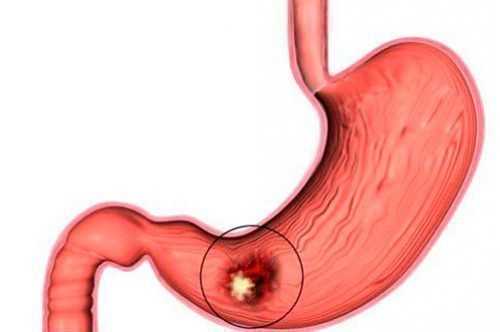
Папиллит желудка , наличие вирусных наростов внутри него
Справочная информация
Папиллома желудка – болезнь, вызванная доброкачественными опухолями инфекционной природы на слизистой оболочке органа пищеварения. Часто люди не догадываются о наличии недуга, поэтому принимают лекарства от гастрита или язвы. Что представляет собой заболевание? Медики выделили две основные групп полипов.
- Слабовыраженные. Скапливаются небольшими грядками, похожими на мозговые извилины.
- Одиночные. Узелки собираются в крупные гребни и возвышаются над слизистой ЖКТ.
Размеры опухоли могут достигать в диаметре до 3 см. Образования концентрируются на стенках эпителия, обычно окрашены в темно-красный цвет. Причиной болезни является инфицирование организма вирусом папилломы человека, которая приводит к нетипичному разрастанию и захвату больших поверхностей.
Существует ряд симптомов, по которым диагностируют наличие проблемы:
- кислая отрыжка с изжогой,
- покалывание в левой части груди,
- тошнота со рвотными позывами,
- гнилостный запах из ротовой полости,
- плохой аппетит,
- метеоризм,
- чередование поноса с запорами.
На первых этапах развития, недуг никак себя не проявляет. Легкое недомогание и дискомфорт в желудке больной списывает на усталость или нерациональное питание. При усилении признаков приходится немедленно обращаться к специалисту. В запущенном состоянии пациентов мучают проблемы с сердечно-сосудистой системой. Головокружения могут чередоваться с жуткой мигренью. Из-за плохой работы ЖКТ ухудшается качество волоса, кожи и ногтей.
Болевые ощущения в пищеварительной системе многие связывают с холециститом, однако причиной являются полипы. Ученые утверждают, что инфицирование происходит в результате повреждения слизистой эпителия желудка из-за нерегулярного питания или нарушенного обмена веществ. Недуг долго не проявляет себя, но из-за нервного напряжения или перенесенной простуды начинает активно делиться.
Причем мужчины заболевают в 2-4 раза чаще, чем женщины. Хронические воспаления вызывают фиброз желудочных тканей, что затрудняет постановку верного диагноза».
Чем опасно заболевание? Вирус быстро передается от одного человека к другому. В группу риска попадают люди с проблемами ЖКТ и слабым иммунитетом. Курение и злоупотребление алкоголем разрушает естественную защиту тела. Один маленький полип при регулярном воспалительном процессе и кровотечениях постепенно переродиться в онкологию.
Изжога, отрыжка и неприятный запах изо рта , симптомы папиллита
Терапия
Перед началом лечения обязательно пройдите диагностику. Специалист проведет ряд исследований, которые помогут определить степень поражения. Сейчас существует несколько популярных методов.
- Эндоскопия. При помощи специального прибора врач проводит детальный осмотр желудочно-кишечного тракта изнутри. На конце устройства находится небольшая лапка, что дает возможность выводить изображение полости на экран.
- Ультразвуковое исследование. Назначают процедуру редко, но на начальных этапах аппарат покажет первые признаки заболевания.
- Фиброгастроскопия. Сбор биоматериала для изучения.
- Рентген. Способ позволит увидеть полипы в тех случаях, когда первые методы не дали точного результата.
Благодаря полученным данным собирается полная картина о болезни. Папиллома в желудке на начальной стадии лечиться без оперативного вмешательства при:
- организации правильного питания,
- приеме медикаментов,
- исключении вредных привычек,
- регулярном отдыхе,
- избегании стрессов.
Пациент обязан каждые полгода проходить фиброгастроскопию, чтобы выявить обострение на раннем этапе. При соблюдении всех рекомендаций симптоматика заболевания больше не потревожит человека.
Если же образования небольшие, тогда можно применять лазерные технологии. Высокоэнергетический лазер используется для удаления папиллом, которые не имеют вытянутого основания и его нельзя срезать механическим путем.
Если опухоль разрастается или узелки захватывают здоровую поверхность, тогда нужно удалять наросты. Операцию желудка, лечение которого выполняют профессионалы, проводят при помощи гастроскопа и тонкой металлической иглы. Сосочки срезаются под самое основание, чтобы не допустить повреждение слизистой.
Электрокоагуляция внутри желудочно запаивает ранки, что защищает от кровотечений. В течение 14 суток пациент находится под наблюдением врача, исключая физическую нагрузку и соблюдая строгий постельный режим и лечебное питание.
Крупные образования удалить из пищеварительной системы поможет только хирургическое вмешательство. Сердечно-сосудистые заболевания осложняют проведения операции, так как все манипуляции делают под общим наркозом. В течение суток пациент голодает, а потом сидит на дробной, щадящей диете. Любые опыты с продуктами питания или физическими упражнениями обязательно согласовываются с врачом.
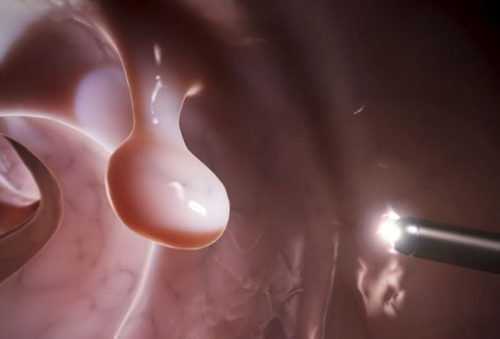
После внутрижелудочной коагуляции пациент 2 недели соблюдает постельный режим
Профилактика
Лечение папилломы в желудке достаточно дорогостоящая процедура, которая не дает гарантии избавления от болезни. Этот недуг легче предупредить, чем долго и безуспешно лечить. Инфекция сидит незаметно в организме и при первом же ослаблении иммунитета начинает действовать, поэтому нужно следовать правилам.
- Использовать только свои вещи. Шарфы, свитера или украшения зараженного человека становятся источником болезни.
- Дезинфицировать конечности. При пользовании общественным туалетом, транспортом или при банальном рукопожатии не стесняйтесь протирать ладони антибактериальными растворами.
- Не ходить босиком. Влага является отличной средой для размножения папилломы, поэтому в бассейне, сауне или спортивном зале использовать защитную обувь.
- Избегайте незащищенных половых контактов. Применение презервативов со специальными барьерными препаратами обеспечит максимальное ограждение от недуга.
Желудочная папиллома – это опасное заболевание, которое доставляет человеку массу неудобств. Если не лечить болезнь, тогда опухоль переродится в злокачественное образование, а это грозит большими проблемами. Не ждите, когда хворь постучит в вашу дверь, а регулярно следите за своим здоровьем и посещайте врача.
Загрузка...Папиллит желудка – что это такое?
Папилломы – доброкачественные новообразования. Что это тогда такое – папиллит желудка? Это заболевание, при котором в органе появляются узелки. Небольшие опухоли растут прямо из тканей слизистой. Само по себе заболевание встречается очень редко. Гораздо чаще его диагностируют у людей, страдающих другими недугами желудочно-кишечного тракта: язвами, хроническим гастритом и прочими.
Симптомы катарального папиллита желудка
Сказать точно, из-за чего на желудке появились папилломы, можно только после детальной диагностики. В большинстве случаев болезнь развивается на фоне воспалительных процессов.
Уникальных симптомов у заболевания нет – проявляется оно практически так же, как и все остальные недуги, поражающие органы желудочно-кишечного тракта:
- нестабильным стулом;
- тошнотой;
- рвотой;
- гнилостным запахом изо рта;
- отрыжками;
- обильным слюнотечением;
- повышенным газообразованием.
При эрозивной форме папиллита желудка, кроме всего прочего, может появляться боль в загрудинном пространстве и эпигастральной области. От обычного папиллита этот отличается тем, что на поверхности новообразований появляются небольшие раздражения и язвочки. Соответственно, протекает заболевание сложнее.
Как лечить папиллит желудка?
Все зависит от того, на какой стадии было выявлено заболевание, и успели ли папилломы увеличиться в размерах. Так, например, при новообразованиях небольших размеров лечение может не потребоваться вовсе. Изменение рациона и соблюдение здорового образа жизни помогут устранить все симптомы и проявления болезни. Единственное, что нужно будет делать дважды в год – проходить диагностику.
Папилломы среднего размера обязательно удаляются. И для этого используется эндоскоп – специальная металлическая петля. Если же новообразования сильно разрослись, потребуется более серьезная операция.