Патогенная флора что это такое
Что такое патогенная микрофлора человека?
У любого здорового человека желудочно-кишечный тракт населен микроорганизмами. Они не просто там живут, а выполняют свои значимые роли, помогая друг другу. Нормальная микрофлора кишечника способствует утилизации холестерина, выработке витаминов, таких как В12 и К. При участии здоровой микрофлоры воспитывается наш иммунитет, который препятствует тому, чтобы в кишечнике размножалась патогенная микрофлора. Последняя приводит ко многим неприятностям, в организме развиваются различные заболевания, которые могут довести больного до крайне тяжелого состояния.
Что значит патогенная микрофлора
В организме здорового человека не должно быть более 1 % от общей микробиоты представителей патогенной микрофлоры. Рост и развитие патогенных представителей подавляется нашими помощниками — полезными микроорганизмами, которые живут в ЖКТ.
Болезнетворные микробы, которые попали внутрь организма с невымытыми продуктами, с недостаточно обработанной термически пищей, да и просто через грязные руки, не сразу возбуждают заболевания. Они могут спокойно ждать, пока не наступит ослабление иммунитета. В этом случае они сразу активно размножаются, убивают полезные микробы, вызывают различные патологии в организме, в том числе дисбактериоз.
В нормальной микрофлоре существует четыре основных микроорганизма: бактероиды, бифидобактерии, кишечная палочка и молочнокислые бактерии. В норме патогенная микрофлора должна отсутствовать. Здоровый организм способен бороться с патогенами и не допускать их в свое жилище.

Разновидности патогенной микрофлоры
Болезнетворные микроорганизмы подразделяются на две значимые группы:
УПФ (условно-патогенная микрофлора). Включает стрептококки, кишечную палочку, стафилококки, пептококки, иерсении, протеи, клебсиеллы, грибы Aspergillus и Candida. Они могут постоянно присутствовать в организме, но проявлять себя при снижении резистентности.
ПФ (патогенная микрофлора). Представлена сальмонеллами, холерным вибрионом, клостридиями, некоторыми штаммами стафилококка. Эти представители не обитают в кишечнике, слизистых и тканях на постоянной основе. Попав внутрь организма, они начинают быстро размножаться. При этом полезная микрофлора вытесняется, развиваются патологические процессы.
Представители УПФ
Самой многочисленной группой УПФ считаются стрептококки и стафилококки. Они способны проникнуть в организм через микротрещины в слизистой и коже. Вызывают тонзиллит, стоматит, гнойные воспаления во рту, носоглотке, пневмонию. Распространяясь с кровотоком по организму, бактерии могут привести к развитию ревматизма, менингита, поражениям сердечной мышцы, мочевыводящих путей, почек.
Клебсиела вызывает тяжелейшие поражения кишечника, мочеполовой и дыхательной систем. При тяжелых случаях разрушаются мозговые оболочки, развивается менингит и даже сепсис, что приводит к летальному исходу. Клебсиелла вырабатывает очень сильный токсин, который способен уничтожать полезную микрофлору. Лечение очень проблемное, так как этот микроорганизм не воспринимает современные антибиотики. Часто страдают недоношенные дети, так как у них еще нет собственной микрофлоры. Высоки смертельные риски от пневмонии, пиелонефритов, менингитов, сепсиса.
Грибы Candida — это виновники молочницы. Поражают также слизистые ротовой полости, мочеполовой системы, кишечника.
Плесневые грибы Aspergillus заселяются в легкие и длительное время не проявляют никаких симптомов присутствия. Обнаружить наличие тех или иных представителей в организме помогает посев на патогенную микрофлору, который исследуется в лабораториях.
Представители ПФ
Основными возбудителями кишечных инфекций являются патогенные штаммы кишечных палочек, а также сальмонелла. Патогенная микрофлора вызывает интоксикацию организма, диарею, лихорадку, рвоту, поражения слизистых ЖКТ.
Бактерия Clostridium вызывает столбняк, газовую гангрену и ботулизм, при которых поражаются мягкие ткани и нервная система.
При попадании в организм C. difficile поражается ЖКТ, начинается пседамембранозный колит. С. perfringens типа А провоцирует развитие некротических энтеритов и пищевых токсикоинфекций.
Такое страшное заболевание, как холера, вызывается холерным вибрионом Vibrio cholerae. Этот микроорганизм размножается быстрыми темпами, появляется водянистая диарея, сильная рвота, быстрое обезвоживание способно привести к летальному исходу.
Для выявления данных микроорганизмов необходимо провести анализ на патогенную микрофлору. Он поможет быстро установить диагноз и начать своевременное вмешательство.
Микрофлора у новорожденных

Патогенная микрофлора человека формируется постепенно. У новорожденного ЖКТ не населен флорой, именно поэтому он так восприимчив к инфекциям. Часто малыши страдают коликами, дисбактериозом. Это происходит в тех случаях, когда количество в кишечнике УПФ превышено и собственные полезные микробы не справляются с ними. Лечение проводить нужно своевременно, правильно: заселять в пищеварительный тракт малыша лакто- и бифидобактерии при помощи препаратов. Так можно избежать последствий дисбактериоза, размножения патологических форм.
В норме при грудном вскармливании в организм малыша с молоком матери поступают полезные микроорганизмы, заселяются в кишечнике, размножаются там и несут свои защитные функции.
Причины развития ПФ
Патогенная микрофлора кишечника становится причиной многих заболеваний. Медики выделяют основные причины, по которым развивается дисбактериоз:
Несбалансированное питание. Употребление большого количества белков, простых углеводов приводит к распространению гнилостных явлений и метеоризму. Сюда же относится превышенное потребление консервантов, красителей, пестицидов, нитратов.
Длительное применение антибиотиков.
Химиотерапия, воздействие радиоактивных волн, противовирусные препараты, длительная гормонотерапия.
Воспалительные процессы в кишечнике, изменяющие рН, приводящие к гибели полезных бактерий.
Наличие паразитов, которые выделяют токсины. Это снижает иммунитет.
Хронические и вирусные инфекции, при которых снижается выработка антител (гепатит, герпес, ВИЧ).
Онкология, сахарный диабет, поражения поджелудочной и печени.
Перенесенные операции, сильные стрессы, утомления.
Частые клизмы, очищение кишечника.
Употребление испорченных продуктов, несоблюдение гигиены.
В группу риска входят новорожденные, пожилые люди, а также взрослые, имеющие проблемы с ЖКТ.

Признаки дисбактериоза
Медики выделяют четыре стадии развития дисбактериоза. Симптомы на каждой из них несколько отличаются. Две первые стадии обычно не проявляются клинически. Только внимательные пациенты могут заметить небольшую слабость организма, урчание в кишечнике, быструю утомляемость, тяжесть под ложечкой. При третьей стадии отмечаются следующие признаки:
Диарея — проявляется как следствие усиленной перистальтики кишечника. Функции всасывания воды нарушаются. У пожилых людей может, наоборот, проявляться запор.
Вздутие живота, усиленное газообразование, бродильные процессы. Боль вокруг пупка либо в нижней части живота.
Интоксикация (тошнота, рвота, слабость, повышение температуры).
На четвертой стадии дисбактериоза из-за нарушений обмена веществ наблюдается:
бледность кожных покровов, слизистых;
сухость кожи;
гингивиты, стоматиты, воспаления в ротовой полости.
Для выявления причин заболевания доктор при диагностике порекомендует сдать кал на патогенную микрофлору. Анализ позволит получить полную картину заболевания.

Медикаментозная терапия
Если выявлено заболевание, виной которому патогенная микрофлора, лечение назначается комплексное. Для начала доктор устанавливает причины и стадию заболевания, затем назначает медикаментозную терапию и дает рекомендации по питанию. Используются следующие лекарственные группы:
Пробиотики. Подавляют рост патогенной флоры, содержат бифидо- и лактобактерии.
Пребиотики. Стимулируют размножение полезных для кишечника микроорганизмов.
Симбиотики. Совмещают и ту, и другую функцию.
Ферментные препараты.
Сорбенты. Средства, позволяющие связывать, а затем и выводить из организма продукты гниения, распада, токсины.
Если установлена четвертая стадия дисбактериоза, то назначаются антибиотики. В каждом случае прописывается тот или иной препарат.
Правильное питание

Необходимо выделить продукты, которые способствуют развитию в кишечнике патогенной флоры. К ним можно отнести следующее:
Кондитерские, мучные изделия.
Сладкие продукты с содержанием большого количества сахара.
Квашения.
Копчености.
Цельное молоко.
Бобовые.
Алкогольные напитки, а также газированные.
Жареная пища.
Всем, кто задумывается над тем, как излечиться от дисбактериоза, необходимо отказаться от перечисленных продуктов. В свой рацион нужно включить:
Овощи, не содержащие крахмала.
Зелень.
Каши из овсяных хлопьев, гречихи, пшеницы, бурого риса.
Кисломолочные продукты.
Мясо курицы, перепелки, индейки, кроля, телятины.
Необходимо заметить, что такие фрукты, как бананы, яблоки, вызывают брожение. Если есть проблемы с кишечником, их употребление нужно ограничить. Уточнение: печеные яблоки действуют на кишечник положительно. Они словно губка впитывают токсины, останавливают диарею, обеспечивают кишечник клетчаткой.
лечение и симптомы развития болезнетворных микроорганизмов
У здорового человека может обнаруживаться не более 1% патогенной флоры от общей микробиоты кишечника. Развитие патогенов (болезнетворных микробов) подавляется полезными микроорганизмами, заселяющими ЖКТ. Попадая в организм с некачественными, грязными или недостаточно термически обработанными продуктами, болезнетворные микробы не вызывают заболевания до тех пор, пока не произойдет снижение иммунитета. Тогда они начинают интенсивно размножаться, убивают полезную флору, вызывают патологические процессы в кишечнике и других органах.
В кишечнике любого человека существуют различные микроорганизмы
Разновидности патогенных микробов
Все болезнетворные микроорганизмы можно разделить на две большие группы:
- Условно-патогенная микрофлора кишечника, включающая в себя стрептококки, стафилококки, кишечную палочку, иерсении, пептококки, клебсиеллы, протеи, грибы рода Aspergillus и дрожжеподобные грибы Candida. Они постоянно находятся в организме человека, но свои патогенные свойства проявляются при снижении уровня резистентности.
- Патогенная флора кишечника, представленная сальмонеллами, клостридиями, холерным вибрионом, отдельными штаммами стафилококков. Данные микробы не являются постоянными обитателями кишечника, слизистых оболочек и других органов и тканей. Попадая в них, микроорганизмы начинают интенсивно размножаться, вытеснять полезную микрофлору и вызывать развитие патологических процессов.
Самые распространенные представители УПФ
Наиболее многочисленными группами условно-патогенной флоры являются стафилококки и стрептококки. Проникая в организм человека через микротравмы слизистых оболочек и кожи, они вызывают стоматит, тонзиллит, гнойные воспаления ротовой полости и носоглотки, пневмонию. Разносясь с током крови, бактерии проникают во внутренние органы, что приводит к менингиту, ревматизму, поражению сердечной мышцы, почек и мочевыводящих путей.
У ребенка патогенные штаммы стрептококков вызывают скарлатину, часто протекающую в тяжелой септической форме с поражением сердца, миндалин, головного мозга и верхнего слоя эпидермиса.
Патогенные свойства клебсиеллы
Представители рода Klebsiella вызывают тяжелые поражения кишечника, дыхательной и мочеполовой системы. В тяжелых случаях происходит разрушение мозговых оболочек, развитие менингита, а также фиксируются явления сепсиса, приводящие к летальному исходу. Данные представители патогенной кишечной флоры вырабатывают сильные токсины, убивающие все полезные микроорганизмы.
Палочка Клебсиелла под увеличением
Наиболее часто поражение клебсиеллой наблюдается у новорожденных младенцев, имеющих патологии развития или родившихся раньше срока. Так как кишечник ребенка еще не заселен полезной флорой, оказывающей подавление болезнетворного агента, то у малышей возникают менингиты, пневмонии, пиелонефриты и даже явления сепсиса. Лечение осложняется тем фактором, что бактерии рода Klebsiella невосприимчивы к большинству имеющихся в настоящее время антибиотиков.
Условно-патогенные и патогенные грибы
Грибы рода Candida часто становятся виновниками молочницы. Помимо этого, они вызывают поражение слизистых оболочек ротовой полости, кишечника, мочевыводящих путей и наружных половых органов. Деформация ногтевых пластин, их отслоение и появление неприятного запаха также связано с интенсивным ростом грибов рода Кандида.
А вот плесневые грибы, представленные родом Aspergillus, паразитируют в легких человека, длительное время не проявляя симптоматики заболеваний.
Представители патогенной флоры
Патогенные штаммы кишечной палочки и сальмонеллы являются основными возбудителями кишечных инфекций, сопровождающихся диареей, интоксикацией, лихорадкой, рвотой и поражением слизистой оболочки ЖКТ.
Клостридии в кишечнике
Наиболее известные бактерии рода Clostridium вызывают ботулизм, газовую гангрену и столбняк. При данных заболеваниях поражается нервная система и мягкие ткани. А вот поражение желудочно-кишечного тракта происходит при попадании в организм:
- C.difficile, вызывающих псевдомембранозный колит;
- С.perfringens типа А, провоцирующих развитие пищевых токсикоинфекций и некротических энтеритов.
Такой представитель патогенной флоры кишечника, как холерный вибрион Vibrio cholerae, вызывает холеру. При усиленном размножении данного микроорганизма нарушается функция ЖКТ, появляется рвота, водянистая диарея, наступает быстрое обезвоживание, которое может привести к летальному исходу.
Заселение микрофлоры у новорожденных
Желудочно-кишечный тракт новорожденного ребенка не заселен флорой, поэтому его организм очень восприимчив к различным инфекциям. Дисбактериоз в этот период может возникнуть из-за попадания в кишечник большего количества условно-патогенных микробов, чем представителей полезной флоры. Если малыша вовремя начать грамотно лечить, заселяя его пищеварительный тракт при помощи препаратов, содержащих бифидо- и лактобактерии, то удастся избежать развития патологических процессов во внутренних органах.
В норме заселение полезной флорой происходит постепенно. Микроорганизмы поступают в кишечник с материнским молоком, размножаются, достигают определенной концентрации и начинают выполнять свои функции.
Груднички очень чувствительны к дисбактериозу
Причины, способствующие развитию патогенной флоры
Медики выделяют перечень основных причин, приводящих к появлению дисбактериоза. К ним относятся:
- Несбалансированный рацион питания, при котором в организм поступает много простых углеводов и белковых продуктов, вызывающих развитие гнилостной микрофлоры и метеоризм кишечника. Также сюда стоит отнести употребление пищи, содержащей большое количество искусственных красителей, консервантов, нитратов и пестицидов.
- Длительное или необоснованное лечение антибиотиками, которые уничтожают не только патогенную флору, но и полезные микроорганизмы.
- Проведение химиотерапии, прием противовирусных препаратов, воздействие радиоактивных изотопов, неправильно подобранная гормонотерапия.
- Развитие воспалительных процессов в кишечнике, приводящих к изменению pH, при котором погибают лакто- и бифидобактерии, а их место занимает УПФ.
- Наличие кишечных гельминтов, выделяющих большое количество токсинов, которые способствуют снижению иммунитета.
- Хронические и острые инфекции, сопровождающиеся снижением выработки антител и общей резистентности организма (ВИЧ, гепатит C и B, герпес и другие).
- Сахарный диабет, злокачественные новообразования, поражения печени и поджелудочной железы.
- Перенесенные сложные операции, истощение, сильное переутомление, длительное пребывание в состоянии стресса.
- Бесконтрольное очищение прямой кишки при помощи клизм, частое или неправильное проведение колоногидротерапии.
- Несоблюдение правил личной гигиены, употребление в пищу испорченных продуктов.
В список людей, склонных к проявлению дисбактериоза, входят новорожденные дети, люди преклонного возраста, а также взрослые, имеющие врожденные или приобретенные аномалии ЖКТ.
Наиболее распространенные признаки дисбактериоза
Специалисты выделяют 4 стадии дисбактериоза кишечника, симптомы которых имеют несколько существенных отличий. Первая и вторая фазы практически никогда не проявляются клинически. Пациенты, которые очень внимательно прислушиваются к своему организму, могут заметить появление легкой слабости, утомляемости, небольшого чувства тяжести в области солнечного сплетения, образование газов и урчание в кишечнике.
Ощущение боли часто сопровождает дисбактериоз
Однако чаще всего человек не придает этому должного значения, списывая на стрессы, нехватку витаминов, недосыпание, переутомление и другие факторы, которые в последнее время для многих стали нормой жизни.
Когда наступает третья стадия, начинают проявляться следующие признаки интенсивного размножения патогенной микрофлоры в кишечнике:
- Диарея, развивающаяся в результате усиления перистальтики кишечника, нарушения функции всасывания воды и интенсивного синтеза желчных кислот. На четвертой стадии кал становится зловонным, может содержать примеси слизи, крупных непереваренных кусочков пищи, прожилки или сгустки крови. У людей преклонного возраста дисбактериоз чаще проявляется в виде запоров, когда организм не может самостоятельно очистить кишечник от каловых масс. Для этого требуются клизмы или слабительные препараты.
- Частые вздутия живота в результате развития бродильных процессов и усиленного газообразования, сопровождающиеся болью. Вздутие тонкого кишечника провоцирует боли вокруг пупка. Образование газов в толстом отделе проявляется болевой реакцией в нижней правой части живота.
- Явления интоксикации, к которым относятся тошнота, рвота, повышение общей температуры тела, слабость, частые головные боли.
Так как в результате нарушения всасывания питательных веществ организм недополучает необходимые витамины и минералы, то на четвертой стадии дисбактериоза наблюдаются:
- сухость кожи;
- бледность кожи и видимых слизистых оболочек;
- стоматиты, гингивиты и прочие воспалительные явления в ротовой полости.
Очень остро на нехватку биологически активных веществ реагируют волосы и ногти. Они истончаются, начинают ломаться, становятся тусклыми и безжизненными.
Осложнения, вызываемые дисбактериозом
Если лечение оказывается несвоевременно или не в полном объеме, то в организме начинают развиваться патологические процессы, которые часто имеют тяжелые и даже необратимые последствия.
Наиболее частыми из них являются:
- хронические гастриты, колиты и энтериты;
- перитониты, возникающие в результате разрушения стенки кишечника патогенной флорой;
- обезвоживание организма;
- осложнение другими инфекциями, происходящее на фоне снижения иммунитета;
- физиологические и структурные нарушения в поджелудочной железе и печени;
- извращение или отсутствие аппетита и, как следствие, истощение.
Чтобы не доводить заболевание до серьезных осложнений, необходимо вовремя обратиться к врачу
Крайней стадией является сепсис, когда патогенная флора из кишечника проникает в кровяное русло и с током крови разносится во все жизненно важные органы и ткани. В этом случае предотвратить летальный исход можно, только начав своевременно лечить пациента при помощи интенсивной терапии в условиях клиники.
Медикаментозная терапия
Лечение дисбактериоза должно быть комплексным. После установления причины его возникновения и стадии развития врач назначает медикаментозную терапию и диету, разрабатывает меры, предупреждающие повторное возникновение заболевания. Также он прописывает препараты, устраняющие последствия разрушительного действия патогенной флоры, восстанавливающие иммунитет, насыщающие организм недостающими витаминами и минералами.
При дисбактериозе кишечника применяются следующие группы лекарственных веществ:
- пробиотики, которые содержат полезные лакто- и бифидобактерии, подавляющие рост патогенной флоры;
- пребиотики, содержащие вещества, стимулирующие размножение полезных микроорганизмов;
- симбиотики, совмещающие в себе действие двух описанных выше групп лекарственных средств;
- ферментные препараты;
- сорбенты, способные связывать и выводить из организма токсические вещества, продукты распада и гниения.
При наличии четвертой стадии дисбактериоза назначаются антибиотики. В оптимальном варианте необходимо сдать анализ кала для того, чтобы выяснить, какой именно препарат следует применять в каждом конкретном случае.
Правильно назначенное лечение способствует быстрому восстановлению организма
При обнаружении патогенных грибов назначаются противогрибковые препараты.
Диетотерапия
Ускорению развития патогенной флоры в кишечнике способствуют:
- мучные и кондитерские изделия;
- сахар и продукты, содержащие его в большом количестве;
- копчености;
- квашения;
- бобовые;
- цельное молоко;
- газированные и алкогольные напитки;
- жареная пища.
Поэтому, задумываясь, как избавиться от явлений дисбактериоза, следует убрать эти продукты из своего рациона.
Вместо них стоит употреблять достаточное количество:
- овощей, не содержащих крахмал;
- зелени;
- кисломолочных продуктов;
- каш из гречихи, овсяных хлопьев, бурого риса, пшеницы;
- мяса курицы, перепелок, кроля, индейки, телятины.
Некоторые фрукты (яблоки, бананы) могут вызывать брожение. Поэтому при проблемах с кишечником их потребление следует ограничить. Но здесь стоит уточнить, что при лечении дисбактериоза кишечника народными средствами, рекомендовано потребление печеных яблок. Они, как губка, впитывают в себя токсические продукты, способствуют остановке диареи, насыщают организм питательными веществами, обеспечивают нужное количество клетчатки.
Соответствующее питание является неотъемлемой частью лечения дисбактериоза кишечника
Овощи также стоит употреблять в тушеном, вареном или запеченном виде. Хлеб лучше немного подсушить в тостере или духовом шкафу.
Чтобы предотвратить интенсивное развитие патогенной флоры в кишечнике, следует соблюдать правила личной гигиены, избегать чрезмерных эмоциональных и физических нагрузок, несбалансированных диет и бесконтрольного приема антибиотиков.
Имею два образования: техническое и экономическое. Также интересуюсь воспитанием детей, медициной, женскими темами, путешествиями, психологией, а также дизайном и ремонтом.
Чем вредна условно-патогенная флора и можно ли от нее избавиться

Многие женщины не понимают, что означает, когда в результатах анализов на инфекции (мазков) пишут о выявленной условно-патогенной флоре. Под термином «флора» подразумеваются микроорганизмы, живущие в разных органах, в частности в половых путях. Часть из них условно-патогенна, то есть опасна при резком увеличении количества или снижении сопротивляемости организма.
Вредные, полезные и замаскировавшиеся
В женских половых путях обитают три типа микроорганизмов:
- Полезные – молочнокислые бактерии (палочки Дедерлейна). Они вырабатывают молочную кислоту, мешающую размножаться болезнетворным бактериям и поддерживающую нормальную кислотность влагалищной среды. В норме рН этой зоны составляет 3,8–4,5.
- Болезнетворные возбудители инфекций – трихомониаза, хламидиоза, гонореи и т.д. Эти микроорганизмы однозначно вредны.
- Условно-патогенные, которые могут находиться в вагинальной зоне в ограниченном количестве. Это разнообразная кокковая флора, грибок молочницы, гарднерелла и т.д. В норме их рост подавляют лактобактерии.
Поэтому у здоровой женщины в мазках находят множество палочек Дедерлейна и единичную условно-патогенную флору. Болезнетворных возбудителей в анализах быть не должно.
Почему разрастается условно-патогенная флора
- Прием антибиотиков, уничтожающих нормальную флору и вызывающих дисбиоз.
- Злоупотребление диетами, приводящими к авитаминозу.
- Ослабление иммунной системы, связанное с перенесенными инфекциями и приемом лекарств, ухудшающих иммунитет.
- Неправильно подобранные противозачаточные средства. Свечки, спермициды и другие лекарства для предупреждения нежелательной беременности иногда влияют на флору половых путей.
- Разнообразные половые инфекции, в том числе протекающие скрыто.
- Злоупотребление бактериальными средствами для интимной гигиены и спринцеваниями.
- Недостаточная гигиена.
В результате вместо палочек Дедерлейна в половых путях начинает разрастаться условно-патогенная флора – грибки молочницы, стафилококки, стрептококки, бактероиды, энтеробактерии, фузобактерии. Поскольку они не вырабатывают молочную кислоту, рН влагалища сдвигается в щелочную сторону, процесс самоочищения прекращается, и возникают воспалительные процессы.
У женщины появляются неприятные выделения с гнилостным или рыбным запахом, возникают зуд и раздражение в половых путях, появляются трещины, язвочки и налет на наружных половых органах. В дальнейшем процесс переходит на мочевыделительную систему, вызывая цистит и уретрит.
Война микроорганизмов
При росте условно-патогенной флоры в половых путях начинается «война за ресурсы». Лактобактерии и гарднереллы прикрепляются к одним и тем же рецепторам эпителия, поэтому начинают воевать друг с другом. Если победа останется за гарднереллой, у женщины возникает гарднереллёз – заболевание, сопровождающееся выделением неприятно пахнущей желтовато-зеленой слизи.
Кокковая флора при разрастании начинает выделять вещества, разрушающие красные кровяные тельца – эритроциты. Особенно опасны стафилококк и стрептококк для беременных, поскольку заражают новорожденного, проходящего по родовым путям. Streptococcus agalactiae вызывает сепсис у детей. Этот микроб выделяет вещества, снижающие иммунитет и позволяющие ему беспрепятственно колонизировать организм новорожденного.
Грибок Candida в любом случае выйдет победителем. Он отлично размножается в щелочной среде, особенно в отсутствии другой флоры. В результате возникает обширное поражение половых путей – молочница. У женщины появляются творожистые выделения с запахом кислого молока. Заболевание сопровождается воспалительными процессами в уретре и мочевом пузыре. Распространение грибковых колоний на наружные половые органы приводит к воспалению вульвы. Процесс может затрагивать прямую кишку.
В результате теряется сопротивляемость инфекциям и женщина легко заражается ЗППП, которые сразу приобретают тяжелое течение.
Возможно ли избавиться от условно-патогенной флоры
Полностью победить условно-патогенную флору не удастся, но уменьшить ее количество до нормального вполне возможно. Для этого нужно:
- сдать мазок на флору, чтобы выявить все имеющиеся патогенные микроорганизмы;
- сделать анализы, показывающие наличие в организме половых инфекций;
- пройти УЗИ малого таза для выявления степени поражения половой системы.
По результатам диагностики назначают антибиотики с учетом чувствительности внутрь и наружно. При обнаружении молочницы показаны антигрибковые средства. После уничтожения патогенной флоры назначают лекарства, содержащие лактобациллы.
После лечения нужно следить за состоянием половых путей и периодически обследоваться у гинеколога со сдачей мазков.
Ни в коем случае нельзя лечить дисбактериоз самостоятельно. Без данных, полученных с помощью лабораторной диагностики, невозможно подобрать эффективное антибактериальное средство. В результате болезнь только гасится. Впоследствии недолеченная молочница обостряется даже при смене мыла, туалетной бумаги или попытке одеть синтетическое белье.
Поэтому, чтобы не стать жертвой условно-патогенных микробов, не следует без врачебного назначения спринцеваться, принимать антибиотики и другие средства. При возникновении заболеваний, требующих антибиотикотерапии, нужно обратиться к гинекологу или другому доктору, который назначит лечение, не губящее здоровую микрофлору.
О врачах
Запишитесь на прием к врачам акушерам-гинекологам высшей категории - Ерхан Каролине Павловне и Майсурадзе Лиане Георгиевне уже сегодня. Мы сделаем все, чтобы принять вас как можно быстрее. Клиника Радуга расположена в Выборгском районе Санкт-Петербурга, всего в нескольких минутах ходьбы от станций метро Озерки, Проспект Просвещения и Парнас. Смотрите карту проезда.
Гинекология
Цена
ВЛОК (лазерное облучение крови)
800Внутривенная инъекция (без стоимости лекарств)
300Внутривенная инъекция (без стоимости лекарств, капельница)
800Внутримышечная инъекция (без стоимости лекарств)
150Вскрытие кисты бартолиниевой железы
6500Интравагинальная обработка (ванночка+лекарство)
550-1000Кольпоскопия
1300Кольпоскопия (Видеокольпоскопия)
1300Комплексное консервативное лечение ИППП с лекарствами
от 18 000Консультация врача гинеколога (эндокринолога)
1300Лазер местно
400Лазер ректально/уретрально
400Лазерная вапоризация шейки матки ( в зависимости от размеров эрозии)
5000-7000Лазерное удаление кисты шейки матки (Ov. Naboti) – 1 ед.
1500Лазерное удаление кондилом на половых органах — 1 ед.
600Лазерное удаление эндометриоидной кисты — 1 ед.
1000Марсупиализация
15000Медикаментозное прерывание беременности (Миропристон – российский препарат) – до 6 недель
6000Медикаментозное прерывание беременности (Мифегин – французский препарат) – до 6 недель
8800Медикаментозное прерывание беременности (Мифепристон – китайский препарат) – до 6 недель
4500Местная анестезия
1000Множественный кондиломатоз половых органов
до 7000Назначение курса терапии/Повторная консультация с назначением лечения
1500Общая анестезия
3500Первичная консультация врача-гинеколога по подбору контрацепции
1000Первичная консультация и осмотр врача-гинеколога
1000Повторная консультация врача-гинеколога
700Справка
300Удаление внутриматочной спирали (без технических сложностей)
1000Удаление внутриматочной спирали (с техническими сложностями)
от 3000Удаление кисты бартолиновой железы
15 000Удаление липомы на половых органах с общей анестезией
8000Удаление полипа цервикального канала
5000Установка внутриматочной спирали (без стоимости спирали)
1500Установка внутриматочной спирали (со стоимостью спирали)
5500Химическая деструкция кондилом п/ч (солкодерм)
1500Условно-патогенная микрофлора, Условно-патогенные микроорганизмы
Назад к списку12.07.2012
 Загрузка...
Загрузка... В организме существует множество бактерий, которые находятся с человеком в разных взаимоотношениях. Большую часть микрофлоры (микробиоценоза) представляют микроорганизмы, которые сосуществуют с человеком на основе симбиоза. Иными словами, основная масса микробов получает от человека пользу (в виде постоянной температуры и влажности, питательных веществ, защиты от ультрафиолета и так далее). В то же время эти бактерии сами приносят пользу, синтезируя витамины, расщепляя белки, соперничая с болезнетворными микроорганизмами и выживая их со своей территории. И одновременно с такими полезными бактериями у человека есть «сожители», которые в небольших количествах не приносят существенного вреда, но при определенных условях становящиеся болезнетворными. Такую часть микробов называют условно-патогенной микрофлорой.
Условно-патогенные микроорганизмы (УПМ) желудочно-кишечного тракта борются за свое выживание, поэтому их поколения вырабатывают устойчивость к конкурентной нормальной флоре. Лакто– и бифидобактерии в процессе жизнедеятельности производят вещества, сходные с антибиотиками по своему действию. Кроме того, сам организм, благодаря иммунной системе сдерживает размножение болезнетворных бактерий. Прием алкоголя и табакокурение, не говоря уже о наркомании, нервные стрессы, физические перегрузки, возрастные изменения, физиологическое несовершенство лимфатической системы (у маленьких детей), различные заболевания (в первую очередь – вирусного происхождения) – все это нарушает нормальный баланс микрофлоры в желудочно-кишечном тракте, приводит к гибели полезных микроорганизмов. Природа не терпит пустоты, и на смену погибшим полезным бактериям приходят условно-патогенные. С этого момента начинается развитие дисбиоза и дисбактериоза. Если же бывшие условно-патогенными, а теперь ставшие болезнетворными, бактерии покидают свое привычное место жительства, проникая через тканевые барьеры, то развивается оппортунистическая инфекция.
Состав условно-патогенной микрофлоры
Нормофлора у каждого человека индивидуальна по своему составу. То же самое касается и условно-патогенной микрофлоры, как части нормального биоценоза. Да-да! Несмотря на свою пагубную деятельность, условно-патогенные микроорганизмы нужны нормальной микрофлоре. Бактерии живут по принципу: «Что нас не убивает, то делает сильнее». То есть, постоянно соперничая за место, наши полезные бактерии становятся более выносливыми, вырабатывают «навыки» борьбы с УПМ на генном уровне. То же самое происходит и с остальной иммунной системой. Так что, можно сказать, что даже условно-патогенные микробы нужны нашему организму в качестве своеобразного «тренера» иммунитета.
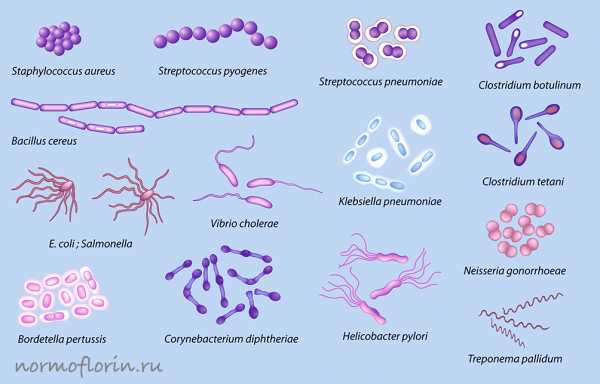
К условно-патогенным микроорганизмам желудочно-кишечного тракта относится практически все семейство Enterobacteriaceae. Сюда входят клебсиелла пневмония, энтеробактеры (аэрогенес и клоацеа), цитробактер фреунди, протеи. Предельно допустимой нормой для семейства энтеробактерий в ЖКТ является показатель в 1000 микробных единиц. Из семейства стафилококков в кишечнике обитают на постоянной основе негемолитические формы стафилококка, количество которого может достигать в норме 10 000 микроорганизмов на 1 гкала. Гемолитических форм, то есть растворяющих эритроциты, в кишечнике в норме быть не должно вообще. Из УПМ очень большое количество бактероидов (фрагилис, например), можно встретить в толстом отделе кишечника. Эти бактерии принимают участие в жировом (липидном) обмене. Но их количество не должно выходить за пределы 109 колониеобразующих единиц, то есть отдельных особей, в1 г кала. В кишечнике можно также встретить небольшое количество стрептококков, которые помимо антагонистических (враждебных) свойств несут также и полезную нагрузку в нашем организме – они стимулируют выработку иммуноглобулинов, а также активно подавляют патогенных бактерий типа сальмонелл, шигелл.
Среди представителей нормофлоры также есть микроорганизмы, способные вызывать дисфункции кишечника. То есть, собственно эти бактерии относят к условно-патогенным, но тем не менее, их полезные свойства преобладают над патогенными. Такими бактериями являются энтерококки фекалис и фециум.
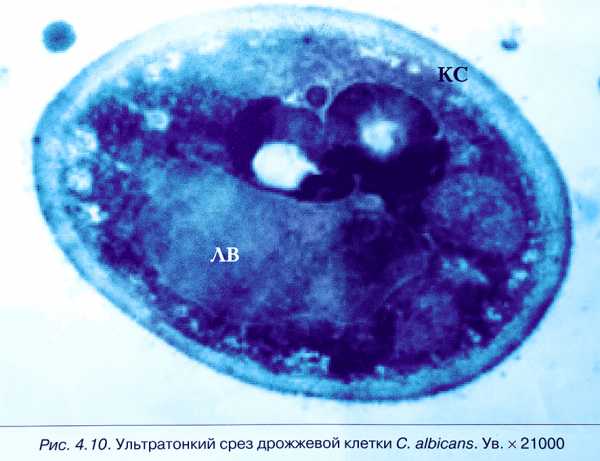
Грибы рода Кандида, которые в больших количествах населяют окружающую нас среду, естественно прижились и в ЖКТ. Здесь допускается до 1000 КОЕ в 1 г кала (колониеобразующих единиц). К сожалению, поскольку эти грибы приспособлены не только к нашей внутренней, но и к внешней среде, они обладают большим заражающим потенциалом, и наряду со стафилококками способны нанести существенный вред детскому организму.
Из представителей условно-патогенной микрофлоры желудочно-кишечного тракта есть и такие, которые весьма редко, но все же могут вызывать заболевания. К таким можно отнести вейлонелл и фузобактерий. Их локализация, преимущественно, ограничена ротовой полостью. Но при попадании в кишечник, по данным некоторых ученых, они могут вызывать разного рода воспаления. Сведения о роли этих микробов в возникновении заболеваний ЖКТ весьма разрозненные и поэтому врачи, в лабораторных исследованиях причин дисбактериозов, особого внимания на них не обращают.
В отличие от вейлонелл и фузобактерий, хеликобактер пилори изучен довольно неплохо. Ему было отведено большое внимание в последнее время в связи с тем, что средой обитания он избрал желудок. Гастриты, язвенная болезнь желудка инфекционной природы в первую очередь связывается именно с хеликобактером. Лечение и приведение концентрации этого микроба к норме – довольно сложный процесс. Основная сложность терапии – высокая устойчивость хеликобактера к антимикробным препаратам. Еще бы – ведь он обитает в среде с повышенной кислотностью и через него проходят все лекарственные препараты. Какие должны быть защитные механизмы у бактерии, чтобы не только выживать, но и прекрасно себя чувствовать в подобных условиях!
Для того чтобы сдерживать патогенные свойства УПМ организму необходима помощь. Человек должен понимать, что его здоровье – в его же руках. Какими бы замечательными антагонистическими свойствами ни обладали наши эшерихии, бифидобактерии и лактобактерии, им нужна наша помощь, которая заключается в разумном подходе к образу жизни, и в первую очередь – к питанию.
Назад к спискучто это, разновидности, во влагалище
На теле человека и внутри него обитает огромное количество вредных и полезных микроорганизмов. Существует также промежуточный вариант, названный условно-патогенной флорой (УПФ). Эти микроорганизмы так названы потому, что не вредят организму в обычных условиях. Но при определенных обстоятельствах обитающие на слизистых оболочках носоглотки, кишечника, половых органов, коже и других органов, представители условно-патогенной флоры могут неожиданно активизироваться, и преобразоваться во вредоносные микроорганизмы. Например, soor в мазке на флору говорит о развитии кандидозного стоматита иными словами – молочницу, детрит в мазке указывает на гибель клеток эпителия из-за размножения одной из разновидностей патогенной флоры.
Немного про бактерии
Что такое бактерия? Это микроорганизмы, которые состоят из одной единственной клетки, структура которой может быть очень сложной. В зависимости от разновидности, они обладают самыми разными возможностями. Например, существуют бактерии, способные жить в условиях выше точки кипения и ниже точки замерзания. Также эти микроорганизмы способны переработать все, начиная от сахара и углеводов до таких, казалось бы, «неудобоваримых» веществ, как солнечный свет, сера и железо.

Согласно научной классификации, бактерии относятся к живым существам под названием «прокариоты». Особенностью прокариотов является то, что их генетический материал (ДНК) не ограничивается оболочкой ядра. Бактерии, как и их ближайшие «родственники», археи, представляют собой одни из ранних форм жизни, возникшие на Земле. Они сыграли ключевую роль в формировании облика планеты, способствуя возникновению более развитым формам жизни через возникновение процесса фотосинтеза.
Чтобы выжить, полиморфные бактерии селятся на различных организмах растительного и животного мира. Не составляет исключения и человек, при этом поселившуюся в теле бактерию нередко именуют флорой.
Особенности анализов на бак-посевы из влагалища13365Зачем нужны лактобактерии
Одним из самих распространенных анализов на определение равновесия между полезной и условно-патогенной флорой является мазок на флору у женщин. Большинство обитающих во влагалище микроорганизмов могут вредить вагинальной среде. К исключениям относятся разновидности Lactobacillus.
К микробам, чаще всего встречающимся в вагинальной флоре относятся бактерии вида Lactobacillus, которые отвечают за здоровое состояние влагалища. Кроме здоровых лактобактерий, к наиболее часто встречаемым патогенам во влагалище относятся Gardenerella vaginalis и Streptococcuus, инфицирующие вагину. Но это лишь малая часть флоры, которая может присутствовать во влагалище, как в здоровом, так и в инфицированном состоянии.

Лактобактерии – это одна из разновидностей микроорганизмов, которые поддерживают здоровый микробиом вагины. Существуют различные разновидности Lactobacillus, способные колонизировать вагинальную флору, однако чаще всего в слизистой оболочке влагалища встречается Lactobacillus acidophilus. Этот тип лактобактерий помогает предотвратить бактериальный вагиноз путем выработки перекиси водорода. Во время этого заболевания при недостатке лактобактерий различные микроорганизмы получают возможность заселить область влагалища, что может привести к таким осложнениям, как воспалительные заболевания органов тазовой полости, а также к болезням, что передаются половым путем, включая ВИЧ.
В настоящее время ведутся исследования, пытающиеся определить, какая из разновидностей Lactobacillus обладает наиболее сильной «деколонизирующей» способностью (то есть, предотвращающей колонизацию влагалища другими бактериями) у женщин с бактериальным вагинозом. В настоящее время найдены две разновидности, обладающие такими свойствами. Чтобы успешно справляться со своей задачей, они выполняют следующие задачи:
- обладают способностью производить достаточное количество перекиси водорода, чтобы проявился подавляющий эффект против возбудителей бактериального вагиноза;
- вырабатывают достаточное количество молочной кислоты;
- имеют хорошие способности прикрепления к слизистой оболочке влагалища.
Как показывают исследования, возбудители бактериального вагиноза способны активировать ВИЧ, тогда как лактобактерии его задерживают. Такая разновидность, как Lactobacillus acidophilus помогает ингибировать болезни, передаваемые половым путем. Кислота, вырабатываемая лактобактериями, также убивает вирусы.
Особенности изучения лактобактерий
Необходимо заметить, что «здоровая» микрофлора влагалища – понятие растяжимое. Как показывают последние исследования, при каком уровне определенного вида флоры человек считается здоровым, сильно зависит от конкретного организма.
Например, каждый гинеколог скажет, что повышенные уровни лактобактерий – это необходимость для каждой женщины, чтобы поддерживать здоровую микрофлору. Причиной тому является выработка лактобактериями молочной кислоты, которая защищает флору от вредных микроорганизмов, отсутствие которых показывает норму.
Но согласно последним исследованиям, у некоторых женщин может быть понижено количество лактобактерий в вагине, и при этом они полностью здоровы. Кроме того, состав микрофлоры вагины, выявляемого в мазке у женщин здоровых, может сильно различаться через небольшие промежутки времени, в то время как у других он остается постоянным. Как показывают исследования, изменения микрофлоры влагалища, которые ставят под угрозу возникновения инфекции у одних пациенток, вполне нормальны и приемлемы для других женщин. Продолжение этих тестов может сильно изменить традиционную точку зрения и подвергнуть пересмотру процедуру диагностики и лечения таких заболеваний, как вагиноз и вагинит, при которых флора влагалища считается условно-нарушенной.
Это объясняет необходимость во множественном тестировании, когда проводится не один мазок на флору, а целая серия тестов, что помогут врачу определить, какие изменения в микрофлоре влагалища происходят с течением времени. Нередко бывает так, что врачи «перестраховываются», расшифровывая на всякий случай, что результат положительный и ставя диагноз бактериальный вагиноз. Новый подход может существенно сократить ненужное выписывание антибиотиков, которые обладают различными побочными действиями, среди которых – уничтожение полезной флоры, взамен которой могут появиться патогенные микроорганизмы.

Научные исследования с использованием генетических анализов бактерий в мазке из влагалища проводились на многочисленной группе женщин разных национальностей более 4-х месяцев. При этом были отмечены значительные колебания у одних и относительное постоянство у других. У незначительного процента женщин, несмотря на пониженный уровень лактобактерий, половая система оказалась здорова, у других были обнаружены проблемы, несмотря на повышенный уровень лактобактерий. Как отмечают исследователи, факторами, которые сильнее всего влияют на состав микрофлоры, являются половая активность и менструации (скудное выделение крови может говорить о проблемах).
На основе этих исследований врачи занимаются выработкой конкретных рекомендаций. В том числе, проводится новая классификация типов вагинальной микрофлоры, а также разрабатываются конкретные рекомендации по лечению. Например, некоторые разновидности пробиотиков могут быть полезны для микрофлоры влагалища одних женщин, но неприемлемы для других. Это также необходимо учитывать при изменении состояния, например, при беременности, поскольку риск вагинальной инфекции в этом случае может иметь совершенно другие последствия.
Вредные бактерии
Gardenerella vaginalis – это один из распространенных болезнетворных микроорганизмов, вызывающих бактериальный вагиноз. Этот микроорганизм изменяет вагинальную среду, повышая уровень рН влагалища. Поскольку Lactobacillus вырабатывает молочную кислоту, которая поддерживает естественную кислотность, Gardenerella vaginalis должна превысить число остальных бактерий для того, чтобы рН увеличился и было нарушено необходимое для здоровья равновесие. Кроме того, Gardenerella vaginalis в обильном количестве вырабатывает серо-желтую влагалищную слизь, отличающуюся запахом рыбы.
Считается, что Gardenerella vaginalis распространяется половым путем, но и не только. Пользование душем и внутриматочными средствами также увеличивает риск роста этой бактерии и развития бактериального вагиноза. Gardenerella vaginalis вместе с другими бактериями заселяет микрофлору влагалища, вызывая химический дисбаланс. Во время вагиноза флора в мазке показывает, что количество этих бактерий значительно превышает число лактобактерий.

Еще одна разновидность условно-патогенной флоры – стрептококки группы В (бета). Streptococcus agalactiae – это грамположительный, бета-гемолитический, оппортунистический патоген. Он колонизирует микрофлору влагалища и желудочно-кишечного тракта здоровых взрослых женщин, сцепляясь с эпителиальными клетками.
Это постоянный обитатель влагалищной микрофлоры в здоровом состоянии, который выжидает подходящих условий, когда иммунитет ослабнет и снизится количество антител, препятствующих его размножению и развитию. После этого он начинает оказывать негативные и разрушающие воздействия на среду влагалища и организм инфицированной женщины, что показывает плохой мазок.
Основным методом Streptococcus agalactiae является ферментирование углеводородов в негазообразные продукты, такие как ацетат. Кроме того, он обладает гемолитическими свойствами, разрушающими кровь: эти микроорганизмы разлагают эритроциты, находящиеся вокруг колоний. Эта особенность делает Streptococcus agalactiae особенно опасным при инфицировании новорожденных во время родов. Гемолитическим свойствам Streptococcus agalactiae способствует фактор cAMP, разрушающий мембраны эритроцитов. Патологию выявить непросто, поскольку генитальная колонизация, Streptococcus agalactiae часто происходит без симптомов.

Вагина гораздо чаще колонизируется Streptococcus agalactiae, чем ректальные области кишечника. Стрептококк может передаваться новорожденным от матерей посредством вертикальной трансмиссии. При этом задействованы механизмы адгезии (сцепления) к вагинальному эпителию, гемолиз (распад эритроцитов) и резистентность к иммунной защите слизистой оболочки влагалища. Streptococcus agalactiae – это наиболее частая причина сепсиса у новорожденных, пневмонии, септицемии, а также различных осложнений, среди которых вторичный менингит.
Также надо заметить, что streptococcus agalactiae – это представитель развитых бактерий с развитыми отношениями «бактерия-хозяин». У этого микроорганизма действует приоритетная программа по воздействию на организм беременной, чтобы обеспечить себе дальнейшую колонизацию организма новорожденного.
Взаимодействие микроорганизмов
Некоторые микроорганизмы, обитающие во влагалище, склонны к тому, чтобы взаимодействовать, другие, наоборот, конкурируют друг с другом. Одним из ярких примеров является взаимодействие Lactobacillus acidophilus с Gardenerella vaginalis. Как показали последние исследования, Lactobacillus acidophilus, Gardenerella vaginalis и Streptococcus agalactiae связывают один и тот же рецептор клеток эпителия. Однако Lactobacillus acidophilus имеет значительное преимущество перед конкурирующими микроорганизмами благодаря более подходящей структуре. Поэтому Lactobacillus acidophilus гораздо скорее закрепляется и колонизирует стенки влагалища, вытесняя Gardenerella vaginalis и Streptococcus agalactiae.
Таким образом, лактобактерии не только помогают поддерживать кислотную среду во влагалище, но и обеспечивает постоянство микробиома, конкурируя с патогенными микробами, наиболее распространенными среди которых являются Gardenerella vaginalis и Streptococcus agalactiae. Научные исследования, проводимые в настоящее время, занимаются изучением механизмов, с помощью которых Lactobacillus acidophilus тормозит рост и развитие Gardenerella vaginalis и Streptococcus agalactiae.
Исследователи изучают взаимодействие трех представителей лактобактерий, Lactobacillus acidophilus, Lactobacillus gasseri и Lactobacillus jensenii. Эти три вида лактобактерий конкурируют за рецепторы в клетках эпителия и используют метод агрегации (скопления многих бактерий на небольшом участке), чтобы замедлить рост и размножение конкурентов. Этот эффект усиливается выработкой антимикробных веществ, к которым относятся молочная кислота и перекись водорода.
Грибки и вирусы
Надо заметить, что бактерии – не единственные организмы, обитающие в теле человека. Здесь живут также вирусы и грибки, которые при благоприятных для них условиях приводят к серьезным заболеваниям.
Грибки – это эукариотические организмы, ДНК которых ограничено ядром. По своему строению они похожи на растения, но не используют солнечный свет для получения энергии, поскольку не приспособлены к фотосинтезу. Г
Анализ спермограммы1523
рибки – это исключительно полезные для человека существа, поскольку с их помощью получены антибиотики, необходимые для борьбы с огромным числом опасных бактериальных инфекций. Но грибки также могут быть опасными и вызывать болезни и инфекции. Грибки бывают самых различных форм, размеров и типов. Они бывают в форме гигантских цепочек из клеток, которые могут растянуться в линию на несколько километров или в форме одной клетки. Примером грибковой инфекции влагалища является кандида, когда развивается кандидозный стоматит. В этом случае грибки в мазке вряд ли будут отсутствовать. Их наличие поможет определить врачу схему лечения. Для контроля терапии периодически надо будет повторять анализ, чтобы врач убедился, есть кандидоз у пациента или уже нет.
Вирус – это маленькое скопление, состоящее из генетического материала (ДНК или РНК). Этот материал расположен в вирусной оболочке, состоящей из кусочков белков, называемых капсомерами. Вирусы не могут самостоятельно перерабатывать питательные вещества, вырабатывать и выводить наружу отходы, самостоятельно двигаться и даже воспроизводить потомство. Для этого вирусу необходима клетка-хозяин.
Несмотря на то, что эти существа не являются даже в нормальном смысле слова полноценной клеткой, они сыграли ключевую роль в истории планеты Земля в процессе перетасовывания и перераспределения генов внутри живых организмов, вызывая различные болезни в теле человека, животных, растений. Хорошим примером распространенного вируса во влагалищной флоре, вызывающего вирусный вагинит, является Herpes simplex, который можно обнаружить с помощью посева на условно патогенную микрофлору.
Патогенная флора что это такое
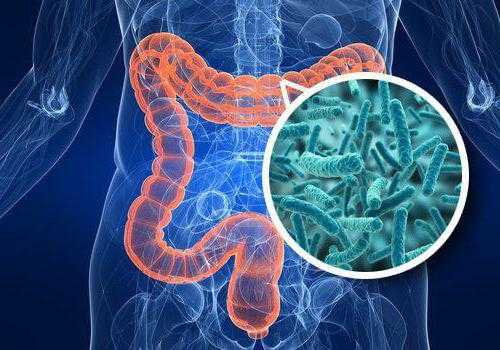
У любого здорового человека желудочно-кишечный тракт населен микроорганизмами. Они не просто там живут, а выполняют свои значимые роли, помогая друг другу. Нормальная микрофлора кишечника способствует утилизации холестерина, выработке витаминов, таких как В12 и К. При участии здоровой микрофлоры воспитывается наш иммунитет, который препятствует тому, чтобы в кишечнике размножалась патогенная микрофлора. Последняя приводит ко многим неприятностям, в организме развиваются различные заболевания, которые могут довести больного до крайне тяжелого состояния.
Что значит патогенная микрофлора
В организме здорового человека не должно быть более 1 % от общей микробиоты представителей патогенной микрофлоры. Рост и развитие патогенных представителей подавляется нашими помощниками — полезными микроорганизмами, которые живут в ЖКТ.
Болезнетворные микробы, которые попали внутрь организма с невымытыми продуктами, с недостаточно обработанной термически пищей, да и просто через грязные руки, не сразу возбуждают заболевания. Они могут спокойно ждать, пока не наступит ослабление иммунитета. В этом случае они сразу активно размножаются, убивают полезные микробы, вызывают различные патологии в организме, в том числе дисбактериоз.
В нормальной микрофлоре существует четыре основных микроорганизма: бактероиды, бифидобактерии, кишечная палочка и молочнокислые бактерии. В норме патогенная микрофлора должна отсутствовать. Здоровый организм способен бороться с патогенами и не допускать их в свое жилище.

Разновидности патогенной микрофлоры
Болезнетворные микроорганизмы подразделяются на две значимые группы:
УПФ (условно-патогенная микрофлора). Включает стрептококки, кишечную палочку, стафилококки, пептококки, иерсении, протеи, клебсиеллы, грибы Aspergillus и Candida. Они могут постоянно присутствовать в организме, но проявлять себя при снижении резистентности.
ПФ (патогенная микрофлора). Представлена сальмонеллами, холерным вибрионом, клостридиями, некоторыми штаммами стафилококка. Эти представители не обитают в кишечнике, слизистых и тканях на постоянной основе. Попав внутрь организма, они начинают быстро размножаться. При этом полезная микрофлора вытесняется, развиваются патологические процессы.
Представители УПФ
Самой многочисленной группой УПФ считаются стрептококки и стафилококки. Они способны проникнуть в организм через микротрещины в слизистой и коже. Вызывают тонзиллит, стоматит, гнойные воспаления во рту, носоглотке, пневмонию. Распространяясь с кровотоком по организму, бактерии могут привести к развитию ревматизма, менингита, поражениям сердечной мышцы, мочевыводящих путей, почек.
Клебсиела вызывает тяжелейшие поражения кишечника, мочеполовой и дыхательной систем. При тяжелых случаях разрушаются мозговые оболочки, развивается менингит и даже сепсис, что приводит к летальному исходу. Клебсиелла вырабатывает очень сильный токсин, который способен уничтожать полезную микрофлору. Лечение очень проблемное, так как этот микроорганизм не воспринимает современные антибиотики. Часто страдают недоношенные дети, так как у них еще нет собственной микрофлоры. Высоки смертельные риски от пневмонии, пиелонефритов, менингитов, сепсиса.
Грибы Candida — это виновники молочницы. Поражают также слизистые ротовой полости, мочеполовой системы, кишечника.
Плесневые грибы Aspergillus заселяются в легкие и длительное время не проявляют никаких симптомов присутствия. Обнаружить наличие тех или иных представителей в организме помогает посев на патогенную микрофлору, который исследуется в лабораториях.
Представители ПФ
Основными возбудителями кишечных инфекций являются патогенные штаммы кишечных палочек, а также сальмонелла. Патогенная микрофлора вызывает интоксикацию организма, диарею, лихорадку, рвоту, поражения слизистых ЖКТ.
Бактерия Clostridium вызывает столбняк, газовую гангрену и ботулизм, при которых поражаются мягкие ткани и нервная система.
При попадании в организм C. difficile поражается ЖКТ, начинается пседамембранозный колит. С. perfringens типа А провоцирует развитие некротических энтеритов и пищевых токсикоинфекций.
Такое страшное заболевание, как холера, вызывается холерным вибрионом Vibrio cholerae. Этот микроорганизм размножается быстрыми темпами, появляется водянистая диарея, сильная рвота, быстрое обезвоживание способно привести к летальному исходу.
Для выявления данных микроорганизмов необходимо провести анализ на патогенную микрофлору. Он поможет быстро установить диагноз и начать своевременное вмешательство.
Микрофлора у новорожденных

Патогенная микрофлора человека формируется постепенно. У новорожденного ЖКТ не населен флорой, именно поэтому он так восприимчив к инфекциям. Часто малыши страдают коликами, дисбактериозом. Это происходит в тех случаях, когда количество в кишечнике УПФ превышено и собственные полезные микробы не справляются с ними. Лечение проводить нужно своевременно, правильно: заселять в пищеварительный тракт малыша лакто- и бифидобактерии при помощи препаратов. Так можно избежать последствий дисбактериоза, размножения патологических форм.
В норме при грудном вскармливании в организм малыша с молоком матери поступают полезные микроорганизмы, заселяются в кишечнике, размножаются там и несут свои защитные функции.
Причины развития ПФ
Патогенная микрофлора кишечника становится причиной многих заболеваний. Медики выделяют основные причины, по которым развивается дисбактериоз:
Несбалансированное питание. Употребление большого количества белков, простых углеводов приводит к распространению гнилостных явлений и метеоризму. Сюда же относится превышенное потребление консервантов, красителей, пестицидов, нитратов.
Длительное применение антибиотиков.
Химиотерапия, воздействие радиоактивных волн, противовирусные препараты, длительная гормонотерапия.
Воспалительные процессы в кишечнике, изменяющие рН, приводящие к гибели полезных бактерий.
Наличие паразитов, которые выделяют токсины. Это снижает иммунитет.
Хронические и вирусные инфекции, при которых снижается выработка антител (гепатит, герпес, ВИЧ).
Онкология, сахарный диабет, поражения поджелудочной и печени.
Перенесенные операции, сильные стрессы, утомления.
Частые клизмы, очищение кишечника.
Употребление испорченных продуктов, несоблюдение гигиены.
В группу риска входят новорожденные, пожилые люди, а также взрослые, имеющие проблемы с ЖКТ.

Признаки дисбактериоза
Медики выделяют четыре стадии развития дисбактериоза. Симптомы на каждой из них несколько отличаются. Две первые стадии обычно не проявляются клинически. Только внимательные пациенты могут заметить небольшую слабость организма, урчание в кишечнике, быструю утомляемость, тяжесть под ложечкой. При третьей стадии отмечаются следующие признаки:
Диарея — проявляется как следствие усиленной перистальтики кишечника. Функции всасывания воды нарушаются. У пожилых людей может, наоборот, проявляться запор.
Вздутие живота, усиленное газообразование, бродильные процессы. Боль вокруг пупка либо в нижней части живота.
Интоксикация (тошнота, рвота, слабость, повышение температуры).
На четвертой стадии дисбактериоза из-за нарушений обмена веществ наблюдается:
бледность кожных покровов, слизистых;
гингивиты, стоматиты, воспаления в ротовой полости.
Для выявления причин заболевания доктор при диагностике порекомендует сдать кал на патогенную микрофлору. Анализ позволит получить полную картину заболевания.

Медикаментозная терапия
Если выявлено заболевание, виной которому патогенная микрофлора, лечение назначается комплексное. Для начала доктор устанавливает причины и стадию заболевания, затем назначает медикаментозную терапию и дает рекомендации по питанию. Используются следующие лекарственные группы:
Пробиотики. Подавляют рост патогенной флоры, содержат бифидо- и лактобактерии.
Пребиотики. Стимулируют размножение полезных для кишечника микроорганизмов.
Симбиотики. Совмещают и ту, и другую функцию.
Сорбенты. Средства, позволяющие связывать, а затем и выводить из организма продукты гниения, распада, токсины.
Если установлена четвертая стадия дисбактериоза, то назначаются антибиотики. В каждом случае прописывается тот или иной препарат.
Правильное питание

Необходимо выделить продукты, которые способствуют развитию в кишечнике патогенной флоры. К ним можно отнести следующее:
Кондитерские, мучные изделия.
Сладкие продукты с содержанием большого количества сахара.
Алкогольные напитки, а также газированные.
Всем, кто задумывается над тем, как излечиться от дисбактериоза, необходимо отказаться от перечисленных продуктов. В свой рацион нужно включить:
Овощи, не содержащие крахмала.
Каши из овсяных хлопьев, гречихи, пшеницы, бурого риса.
Мясо курицы, перепелки, индейки, кроля, телятины.
Еще интересней:
Необходимо заметить, что такие фрукты, как бананы, яблоки, вызывают брожение. Если есть проблемы с кишечником, их употребление нужно ограничить. Уточнение: печеные яблоки действуют на кишечник положительно. Они словно губка впитывают токсины, останавливают диарею, обеспечивают кишечник клетчаткой.
На теле человека и внутри него обитает огромное количество вредных и полезных микроорганизмов. Существует также промежуточный вариант, названный условно-патогенной флорой (УПФ). Эти микроорганизмы так названы потому, что не вредят организму в обычных условиях. Но при определенных обстоятельствах обитающие на слизистых оболочках носоглотки, кишечника, половых органов, коже и других органов, представители условно-патогенной флоры могут неожиданно активизироваться, и преобразоваться во вредоносные микроорганизмы. Например, soor в мазке на флору говорит о развитии кандидозного стоматита иными словами – молочницу, детрит в мазке указывает на гибель клеток эпителия из-за размножения одной из разновидностей патогенной флоры.
Немного про бактерии
Что такое бактерия? Это микроорганизмы, которые состоят из одной единственной клетки, структура которой может быть очень сложной. В зависимости от разновидности, они обладают самыми разными возможностями. Например, существуют бактерии, способные жить в условиях выше точки кипения и ниже точки замерзания. Также эти микроорганизмы способны переработать все, начиная от сахара и углеводов до таких, казалось бы, «неудобоваримых» веществ, как солнечный свет, сера и железо.

Согласно научной классификации, бактерии относятся к живым существам под названием «прокариоты». Особенностью прокариотов является то, что их генетический материал (ДНК) не ограничивается оболочкой ядра. Бактерии, как и их ближайшие «родственники», археи, представляют собой одни из ранних форм жизни, возникшие на Земле. Они сыграли ключевую роль в формировании облика планеты, способствуя возникновению более развитым формам жизни через возникновение процесса фотосинтеза.
Чтобы выжить, полиморфные бактерии селятся на различных организмах растительного и животного мира. Не составляет исключения и человек, при этом поселившуюся в теле бактерию нередко именуют флорой.
Зачем нужны лактобактерии
Одним из самих распространенных анализов на определение равновесия между полезной и условно-патогенной флорой является мазок на флору у женщин. Большинство обитающих во влагалище микроорганизмов могут вредить вагинальной среде. К исключениям относятся разновидности Lactobacillus.
К микробам, чаще всего встречающимся в вагинальной флоре относятся бактерии вида Lactobacillus, которые отвечают за здоровое состояние влагалища. Кроме здоровых лактобактерий, к наиболее часто встречаемым патогенам во влагалище относятся Gardenerella vaginalis и Streptococcuus, инфицирующие вагину. Но это лишь малая часть флоры, которая может присутствовать во влагалище, как в здоровом, так и в инфицированном состоянии.

Лактобактерии – это одна из разновидностей микроорганизмов, которые поддерживают здоровый микробиом вагины. Существуют различные разновидности Lactobacillus, способные колонизировать вагинальную флору, однако чаще всего в слизистой оболочке влагалища встречается Lactobacillus acidophilus. Этот тип лактобактерий помогает предотвратить бактериальный вагиноз путем выработки перекиси водорода. Во время этого заболевания при недостатке лактобактерий различные микроорганизмы получают возможность заселить область влагалища, что может привести к таким осложнениям, как воспалительные заболевания органов тазовой полости, а также к болезням, что передаются половым путем, включая ВИЧ.
В настоящее время ведутся исследования, пытающиеся определить, какая из разновидностей Lactobacillus обладает наиболее сильной «деколонизирующей» способностью (то есть, предотвращающей колонизацию влагалища другими бактериями) у женщин с бактериальным вагинозом. В настоящее время найдены две разновидности, обладающие такими свойствами. Чтобы успешно справляться со своей задачей, они выполняют следующие задачи:
- обладают способностью производить достаточное количество перекиси водорода, чтобы проявился подавляющий эффект против возбудителей бактериального вагиноза;
- вырабатывают достаточное количество молочной кислоты;
- имеют хорошие способности прикрепления к слизистой оболочке влагалища.
Как показывают исследования, возбудители бактериального вагиноза способны активировать ВИЧ, тогда как лактобактерии его задерживают. Такая разновидность, как Lactobacillus acidophilus помогает ингибировать болезни, передаваемые половым путем. Кислота, вырабатываемая лактобактериями, также убивает вирусы.
Особенности изучения лактобактерий
Необходимо заметить, что «здоровая» микрофлора влагалища – понятие растяжимое. Как показывают последние исследования, при каком уровне определенного вида флоры человек считается здоровым, сильно зависит от конкретного организма.
Например, каждый гинеколог скажет, что повышенные уровни лактобактерий – это необходимость для каждой женщины, чтобы поддерживать здоровую микрофлору. Причиной тому является выработка лактобактериями молочной кислоты, которая защищает флору от вредных микроорганизмов, отсутствие которых показывает норму.

Но согласно последним исследованиям, у некоторых женщин может быть понижено количество лактобактерий в вагине, и при этом они полностью здоровы. Кроме того, состав микрофлоры вагины, выявляемого в мазке у женщин здоровых, может сильно различаться через небольшие промежутки времени, в то время как у других он остается постоянным. Как показывают исследования, изменения микрофлоры влагалища, которые ставят под угрозу возникновения инфекции у одних пациенток, вполне нормальны и приемлемы для других женщин. Продолжение этих тестов может сильно изменить традиционную точку зрения и подвергнуть пересмотру процедуру диагностики и лечения таких заболеваний, как вагиноз и вагинит, при которых флора влагалища считается условно-нарушенной.
Это объясняет необходимость во множественном тестировании, когда проводится не один мазок на флору, а целая серия тестов, что помогут врачу определить, какие изменения в микрофлоре влагалища происходят с течением времени. Нередко бывает так, что врачи «перестраховываются», расшифровывая на всякий случай, что результат положительный и ставя диагноз бактериальный вагиноз. Новый подход может существенно сократить ненужное выписывание антибиотиков, которые обладают различными побочными действиями, среди которых – уничтожение полезной флоры, взамен которой могут появиться патогенные микроорганизмы.

Научные исследования с использованием генетических анализов бактерий в мазке из влагалища проводились на многочисленной группе женщин разных национальностей более 4-х месяцев. При этом были отмечены значительные колебания у одних и относительное постоянство у других. У незначительного процента женщин, несмотря на пониженный уровень лактобактерий, половая система оказалась здорова, у других были обнаружены проблемы, несмотря на повышенный уровень лактобактерий. Как отмечают исследователи, факторами, которые сильнее всего влияют на состав микрофлоры, являются половая активность и менструации (скудное выделение крови может говорить о проблемах).
На основе этих исследований врачи занимаются выработкой конкретных рекомендаций. В том числе, проводится новая классификация типов вагинальной микрофлоры, а также разрабатываются конкретные рекомендации по лечению. Например, некоторые разновидности пробиотиков могут быть полезны для микрофлоры влагалища одних женщин, но неприемлемы для других. Это также необходимо учитывать при изменении состояния, например, при беременности, поскольку риск вагинальной инфекции в этом случае может иметь совершенно другие последствия.
Вредные бактерии
Gardenerella vaginalis – это один из распространенных болезнетворных микроорганизмов, вызывающих бактериальный вагиноз. Этот микроорганизм изменяет вагинальную среду, повышая уровень рН влагалища. Поскольку Lactobacillus вырабатывает молочную кислоту, которая поддерживает естественную кислотность, Gardenerella vaginalis должна превысить число остальных бактерий для того, чтобы рН увеличился и было нарушено необходимое для здоровья равновесие. Кроме того, Gardenerella vaginalis в обильном количестве вырабатывает серо-желтую влагалищную слизь, отличающуюся запахом рыбы.
Считается, что Gardenerella vaginalis распространяется половым путем, но и не только. Пользование душем и внутриматочными средствами также увеличивает риск роста этой бактерии и развития бактериального вагиноза. Gardenerella vaginalis вместе с другими бактериями заселяет микрофлору влагалища, вызывая химический дисбаланс. Во время вагиноза флора в мазке показывает, что количество этих бактерий значительно превышает число лактобактерий.

Еще одна разновидность условно-патогенной флоры – стрептококки группы В (бета). Streptococcus agalactiae – это грамположительный, бета-гемолитический, оппортунистический патоген. Он колонизирует микрофлору влагалища и желудочно-кишечного тракта здоровых взрослых женщин, сцепляясь с эпителиальными клетками.
Это постоянный обитатель влагалищной микрофлоры в здоровом состоянии, который выжидает подходящих условий, когда иммунитет ослабнет и снизится количество антител, препятствующих его размножению и развитию. После этого он начинает оказывать негативные и разрушающие воздействия на среду влагалища и организм инфицированной женщины, что показывает плохой мазок.
Основным методом Streptococcus agalactiae является ферментирование углеводородов в негазообразные продукты, такие как ацетат. Кроме того, он обладает гемолитическими свойствами, разрушающими кровь: эти микроорганизмы разлагают эритроциты, находящиеся вокруг колоний. Эта особенность делает Streptococcus agalactiae особенно опасным при инфицировании новорожденных во время родов. Гемолитическим свойствам Streptococcus agalactiae способствует фактор cAMP, разрушающий мембраны эритроцитов. Патологию выявить непросто, поскольку генитальная колонизация, Streptococcus agalactiae часто происходит без симптомов.

Вагина гораздо чаще колонизируется Streptococcus agalactiae, чем ректальные области кишечника. Стрептококк может передаваться новорожденным от матерей посредством вертикальной трансмиссии. При этом задействованы механизмы адгезии (сцепления) к вагинальному эпителию, гемолиз (распад эритроцитов) и резистентность к иммунной защите слизистой оболочки влагалища. Streptococcus agalactiae – это наиболее частая причина сепсиса у новорожденных, пневмонии, септицемии, а также различных осложнений, среди которых вторичный менингит.
Также надо заметить, что streptococcus agalactiae – это представитель развитых бактерий с развитыми отношениями «бактерия-хозяин». У этого микроорганизма действует приоритетная программа по воздействию на организм беременной, чтобы обеспечить себе дальнейшую колонизацию организма новорожденного.
Взаимодействие микроорганизмов
Некоторые микроорганизмы, обитающие во влагалище, склонны к тому, чтобы взаимодействовать, другие, наоборот, конкурируют друг с другом. Одним из ярких примеров является взаимодействие Lactobacillus acidophilus с Gardenerella vaginalis. Как показали последние исследования, Lactobacillus acidophilus, Gardenerella vaginalis и Streptococcus agalactiae связывают один и тот же рецептор клеток эпителия. Однако Lactobacillus acidophilus имеет значительное преимущество перед конкурирующими микроорганизмами благодаря более подходящей структуре. Поэтому Lactobacillus acidophilus гораздо скорее закрепляется и колонизирует стенки влагалища, вытесняя Gardenerella vaginalis и Streptococcus agalactiae.
Таким образом, лактобактерии не только помогают поддерживать кислотную среду во влагалище, но и обеспечивает постоянство микробиома, конкурируя с патогенными микробами, наиболее распространенными среди которых являются Gardenerella vaginalis и Streptococcus agalactiae. Научные исследования, проводимые в настоящее время, занимаются изучением механизмов, с помощью которых Lactobacillus acidophilus тормозит рост и развитие Gardenerella vaginalis и Streptococcus agalactiae.

Исследователи изучают взаимодействие трех представителей лактобактерий, Lactobacillus acidophilus, Lactobacillus gasseri и Lactobacillus jensenii. Эти три вида лактобактерий конкурируют за рецепторы в клетках эпителия и используют метод агрегации (скопления многих бактерий на небольшом участке), чтобы замедлить рост и размножение конкурентов. Этот эффект усиливается выработкой антимикробных веществ, к которым относятся молочная кислота и перекись водорода.
Грибки и вирусы
Надо заметить, что бактерии – не единственные организмы, обитающие в теле человека. Здесь живут также вирусы и грибки, которые при благоприятных для них условиях приводят к серьезным заболеваниям.
Грибки – это эукариотические организмы, ДНК которых ограничено ядром. По своему строению они похожи на растения, но не используют солнечный свет для получения энергии, поскольку не приспособлены к фотосинтезу. Г
рибки – это исключительно полезные для человека существа, поскольку с их помощью получены антибиотики, необходимые для борьбы с огромным числом опасных бактериальных инфекций. Но грибки также могут быть опасными и вызывать болезни и инфекции. Грибки бывают самых различных форм, размеров и типов. Они бывают в форме гигантских цепочек из клеток, которые могут растянуться в линию на несколько километров или в форме одной клетки. Примером грибковой инфекции влагалища является кандида, когда развивается кандидозный стоматит. В этом случае грибки в мазке вряд ли будут отсутствовать. Их наличие поможет определить врачу схему лечения. Для контроля терапии периодически надо будет повторять анализ, чтобы врач убедился, есть кандидоз у пациента или уже нет.
Вирус – это маленькое скопление, состоящее из генетического материала (ДНК или РНК). Этот материал расположен в вирусной оболочке, состоящей из кусочков белков, называемых капсомерами. Вирусы не могут самостоятельно перерабатывать питательные вещества, вырабатывать и выводить наружу отходы, самостоятельно двигаться и даже воспроизводить потомство. Для этого вирусу необходима клетка-хозяин.
Несмотря на то, что эти существа не являются даже в нормальном смысле слова полноценной клеткой, они сыграли ключевую роль в истории планеты Земля в процессе перетасовывания и перераспределения генов внутри живых организмов, вызывая различные болезни в теле человека, животных, растений. Хорошим примером распространенного вируса во влагалищной флоре, вызывающего вирусный вагинит, является Herpes simplex, который можно обнаружить с помощью посева на условно патогенную микрофлору.

Многие женщины не понимают, что означает, когда в результатах анализов на инфекции (мазков) пишут о выявленной условно-патогенной флоре. Под термином «флора» подразумеваются микроорганизмы, живущие в разных органах, в частности в половых путях. Часть из них условно-патогенна, то есть опасна при резком увеличении количества или снижении сопротивляемости организма.
Вредные, полезные и замаскировавшиеся
В женских половых путях обитают три типа микроорганизмов:
- Полезные – молочнокислые бактерии (палочки Дедерлейна). Они вырабатывают молочную кислоту, мешающую размножаться болезнетворным бактериям и поддерживающую нормальную кислотность влагалищной среды. В норме рН этой зоны составляет 3,8–4,5.
- Болезнетворные возбудители инфекций – трихомониаза, хламидиоза, гонореи и т.д. Эти микроорганизмы однозначно вредны.
- Условно-патогенные, которые могут находиться в вагинальной зоне в ограниченном количестве. Это разнообразная кокковая флора, грибок молочницы, гарднерелла и т.д. В норме их рост подавляют лактобактерии.
Поэтому у здоровой женщины в мазках находят множество палочек Дедерлейна и единичную условно-патогенную флору. Болезнетворных возбудителей в анализах быть не должно.
Почему разрастается условно-патогенная флора
- Прием антибиотиков, уничтожающих нормальную флору и вызывающих дисбиоз.
- Злоупотребление диетами, приводящими к авитаминозу.
- Ослабление иммунной системы, связанное с перенесенными инфекциями и приемом лекарств, ухудшающих иммунитет.
- Неправильно подобранные противозачаточные средства. Свечки, спермициды и другие лекарства для предупреждения нежелательной беременности иногда влияют на флору половых путей.
- Разнообразные половые инфекции, в том числе протекающие скрыто.
- Злоупотребление бактериальными средствами для интимной гигиены и спринцеваниями.
- Недостаточная гигиена.
В результате вместо палочек Дедерлейна в половых путях начинает разрастаться условно-патогенная флора – грибки молочницы, стафилококки, стрептококки, бактероиды, энтеробактерии, фузобактерии. Поскольку они не вырабатывают молочную кислоту, рН влагалища сдвигается в щелочную сторону, процесс самоочищения прекращается, и возникают воспалительные процессы.
У женщины появляются неприятные выделения с гнилостным или рыбным запахом, возникают зуд и раздражение в половых путях, появляются трещины, язвочки и налет на наружных половых органах. В дальнейшем процесс переходит на мочевыделительную систему, вызывая цистит и уретрит.
Война микроорганизмов
При росте условно-патогенной флоры в половых путях начинается «война за ресурсы». Лактобактерии и гарднереллы прикрепляются к одним и тем же рецепторам эпителия, поэтому начинают воевать друг с другом. Если победа останется за гарднереллой, у женщины возникает гарднереллёз – заболевание, сопровождающееся выделением неприятно пахнущей желтовато-зеленой слизи.
Кокковая флора при разрастании начинает выделять вещества, разрушающие красные кровяные тельца – эритроциты. Особенно опасны стафилококк и стрептококк для беременных, поскольку заражают новорожденного, проходящего по родовым путям. Streptococcus agalactiae вызывает сепсис у детей. Этот микроб выделяет вещества, снижающие иммунитет и позволяющие ему беспрепятственно колонизировать организм новорожденного.
Грибок Candida в любом случае выйдет победителем. Он отлично размножается в щелочной среде, особенно в отсутствии другой флоры. В результате возникает обширное поражение половых путей – молочница. У женщины появляются творожистые выделения с запахом кислого молока. Заболевание сопровождается воспалительными процессами в уретре и мочевом пузыре. Распространение грибковых колоний на наружные половые органы приводит к воспалению вульвы. Процесс может затрагивать прямую кишку.
В результате теряется сопротивляемость инфекциям и женщина легко заражается ЗППП, которые сразу приобретают тяжелое течение.
Возможно ли избавиться от условно-патогенной флоры
Полностью победить условно-патогенную флору не удастся, но уменьшить ее количество до нормального вполне возможно. Для этого нужно:
- сдать мазок на флору, чтобы выявить все имеющиеся патогенные микроорганизмы;
- сделать анализы, показывающие наличие в организме половых инфекций;
- пройти УЗИ малого таза для выявления степени поражения половой системы.
По результатам диагностики назначают антибиотики с учетом чувствительности внутрь и наружно. При обнаружении молочницы показаны антигрибковые средства. После уничтожения патогенной флоры назначают лекарства, содержащие лактобациллы.
После лечения нужно следить за состоянием половых путей и периодически обследоваться у гинеколога со сдачей мазков.
Ни в коем случае нельзя лечить дисбактериоз самостоятельно. Без данных, полученных с помощью лабораторной диагностики, невозможно подобрать эффективное антибактериальное средство. В результате болезнь только гасится. Впоследствии недолеченная молочница обостряется даже при смене мыла, туалетной бумаги или попытке одеть синтетическое белье.
Поэтому, чтобы не стать жертвой условно-патогенных микробов, не следует без врачебного назначения спринцеваться, принимать антибиотики и другие средства. При возникновении заболеваний, требующих антибиотикотерапии, нужно обратиться к гинекологу или другому доктору, который назначит лечение, не губящее здоровую микрофлору.
О врачах
Запишитесь на прием к врачам акушерам-гинекологам высшей категории — Ерхан Каролине Павловне и Майсурадзе Лиане Георгиевне уже сегодня. Мы сделаем все, чтобы принять вас как можно быстрее. Клиника Радуга расположена в Выборгском районе Санкт-Петербурга, всего в нескольких минутах ходьбы от станций метро Озерки, Проспект Просвещения и Парнас. Смотрите карту проезда.
Патогенная флора что это такое
Что значит микрофлора палочковая полиморфная
Не только популярные анализы крови и мочи могут рассказать о неполадках в системе функционирования организма. В ряде случаев эффективен и посев микрофлоры. В частности, это касается выявления заболеваний половой системы у женщин и мужчин. Полиморфная палочка в мазке тут будет одним из важных показателей.
Что он определяет? Наличие и количество бактерий и прочих микроорганизмов в исследуемом материале. Эта информация в сочетании с другими показателями позволяет специалисту диагностировать или исключить какое-либо заболевание.
Причины появления полиморфной палочки, методы диагностики, лечения, профилактику мы представим читателю далее.
Что такое микрофлора?
Чтобы лучше понять, что такое полиморфная палочка в мазке, нам прежде всего нужно познакомиться с термином “микрофлора”. Так называются всевозможные бактерии, которые существуют в организме человека.
Некоторые из них находятся в симбиозе с нами — относительно дружно сосуществуют, жизненно полезны. Как, например, микрофлора кишечника, помогающая процессу переваривания пищи.
Кроме него, бактерии распространены в ротовой полости, на половых органах человека.
В зависимости от вредности/полезности вся микрофлора делится на три категории:
- Нормальная. Поддерживает должное функционирование тех или иных органов, жизненно необходима для организма. Более того, некоторые бактерии даже осуществляют защитные функции в отношении нашего тела, способствуют высокому уровню иммунитета.
- Патогенная условно. Не приносит пользы человеческому организму, но и не вредит ему. Однако под влиянием каких-либо факторов подобные бактерии и грибки начинают активно размножаться. Тогда под воздействием продуктов их жизнедеятельности полезная микрофлора угнетается, а нормальное функционирование организма, его органов нарушается. Отсюда даже простой дисбактериоз может стать хорошей почвой для развития опасных инфекций и воспалений.
- Патогенная. Это бактерии, оказывающее резко негативное воздействие на организм. Защитные силы здорового человека может им активно противостоять. Однако несоблюдение правил личной гигиены, сниженный иммунитет, нарушение баланса микрофлоры усугубляют состояние, увеличивают шансы на поражение вирусом, инфекцией.
Что значит полиморфная палочка в мазке?
Как вы догадались, данный представитель будет относиться именно к категории микрофлоры. Полиморфная палочка в мазке — это микроскопический организм, который, в том числе, способен вызывать патогенные изменения у женщины во влагалище, на шейке матки, в цервикальном канале.
Антагонистом полиморфной палочки будет палочка Дедерлейна. Это полезный организму человека микроорганизм, который создает благоприятное “место жительства” для лактобактерий. Именно последние препятствуют пересыханию слизистой оболочки половых органов, не дают размножаться патогенным бактериям, примером которых и будет полиморфная палочка в мазке.
Соответственно, уменьшение числа палочек Дедерлейна (например, вследствие дисбактериоза) — неблагоприятный фактор. Это грозит увеличением числа вредных полиморфных микроорганизмов.
Это отражается на резком увеличении числа лейкоцитов в крови (клеток-защитников, что синтезируются для борьбы со вредоносными элементами).
По данному фактору специалист может судить, что в организме инфекция, воспалительный процесс.
Тревожные симптомы и признаки
Полимерную палочку во флоре половых органов способны определить две процедуры — бактериологический посев и уже упомянутый мазок. Но как узнать, что необходимо отправиться на внеочередное обследование в клинику?
Изменения в микрофлоре половых органов обычно проявляются внешне подобным образом:
- Большие объемы выделений из влагалища характерного сероватого, беловатого, желтоватого оттенка.
- Запах массы — кислый, чем-то напоминающий прокисшее молоко, тухлую рыбу.
- В области половых органов, промежности чувствуется постоянный дискомфорт, зуд.
- Половой акт болезненный.
- При мочеиспускании испытывается дискомфорт или даже болевые ощущения.
- Из влагалища порой выходят нехарактерные выделения — с гноем, зеленого цвета.
- Болевые ощущения в зоне промежности, внизу живота.
Подобные симптомы говорят не только об изменениях флоры, что указывает полиморфная палочка в мазке. Они могут свидетельствовать также о развитии молочницы, дисбактериоза, кольпита, вагиноза, ряде инфекционных заболеваний, передающихся половым путем.
Полиморфные палочки в результатах анализа — что это значит?
Полиморфная палочка в мазке у женщины порой определяется ею как наличие какого-либо заболевания, инфекции. Но отметка о содержании микроорганизма в исследуемом материале говорит лишь о его присутствии, а не о патогенности. Так называют множество бактерий, микробов, которые под стеклом микроскопа имеют характерную форму палочки.
Как и всю микрофлору, их разделяют на нормальные, условно-патогенные и вредные. Полиморфные палочки в мазке в большом количестве могут говорить и о здоровой микрофлоре, и о патогенной, отчего нормы их содержания относительны.
Идентифицировать тип микроорганизма (вредный или полезный) по внешнему виду под микроскопом очень сложно. Тут нужно провести более сложный анализ — бактериологический посев. Кстати, такое исследование помогает определить чувствительность выявленных микроорганизмов к определенным антибиотикам. А это уже позволяет составить эффективную схему лечения.
Как же определяется патогенность полиморфной палочки в мазке у женщин? Специалист оценивает и другие выявленные факторы — содержание лейкоцитов, иных микроорганизмов, их процентное соотношение. Все это в совокупности позволяет нарисовать общую диагностическую картину.
Необходимость мазка: проверка здоровья, беременность
Мазок на микрофлору половых органов как раз-таки позволяет следить за их нормальным состоянием, вовремя выявлять патогенные изменения. Гинекологи советуют повторять такой анализ в профилактических целях не менее одного раза в год.
Необходимо и вовремя определить полиморфную палочку в мазке у беременных. Во время вынашивания малыша женщина должна более чутко прислушиваться к своему организму, следить за выделениями из половых органов. Именно их характер в первую очередь говорит о болезненном состоянии микрофлоры, необходимости срочного анализа.
Чаще всего полиморфные палочки в мазке при беременности обнаруживаются в первом триместре. Размножение патогенных бактерий тут связано с развивающейся молочницей, которая будет следствием снижения иммунитета, общей гормональной перестройки организма будущей мамы.
Вторая распространенная причина — вагинальный дисбактериоз. Он может быть связан с рядом проблем в функционировании организма. На первом месте тут будут расстройства пищеварительного тракта, неправильное питание.
Большое количество полиморфной палочки в мазке — тревожный сигнал для беременной женщины. Ведь именно молочница провоцирует разрывы во время беременности. Болезнь делает ткани менее эластичными ввиду их сильного истощения.
Опасно поражение матери молочницей и для ребенка. Он может заразиться полиморфными микроорганизмами во время прохождения по половым путям женщины. У малыша они вызывают молочницу ротовой полости, синехии и прочие инфекционные заболевания.
Источник: //gemoglobin.top/chto-znachit-mikroflora-palochkovaja-polimorfnaja/
Патогенная флора что это такое
У любого здорового человека желудочно-кишечный тракт населен микроорганизмами. Они не просто там живут, а выполняют свои значимые роли, помогая друг другу. Нормальная микрофлора кишечника способствует утилизации холестерина, выработке витаминов, таких как В12 и К.
При участии здоровой микрофлоры воспитывается наш иммунитет, который препятствует тому, чтобы в кишечнике размножалась патогенная микрофлора.
Последняя приводит ко многим неприятностям, в организме развиваются различные заболевания, которые могут довести больного до крайне тяжелого состояния.
Что значит патогенная микрофлора
В организме здорового человека не должно быть более 1 % от общей микробиоты представителей патогенной микрофлоры. Рост и развитие патогенных представителей подавляется нашими помощниками — полезными микроорганизмами, которые живут в ЖКТ.
Болезнетворные микробы, которые попали внутрь организма с невымытыми продуктами, с недостаточно обработанной термически пищей, да и просто через грязные руки, не сразу возбуждают заболевания.
Они могут спокойно ждать, пока не наступит ослабление иммунитета.
В этом случае они сразу активно размножаются, убивают полезные микробы, вызывают различные патологии в организме, в том числе дисбактериоз.
В нормальной микрофлоре существует четыре основных микроорганизма: бактероиды, бифидобактерии, кишечная палочка и молочнокислые бактерии. В норме патогенная микрофлора должна отсутствовать. Здоровый организм способен бороться с патогенами и не допускать их в свое жилище.
Разновидности патогенной микрофлоры
Болезнетворные микроорганизмы подразделяются на две значимые группы:
УПФ (условно-патогенная микрофлора). Включает стрептококки, кишечную палочку, стафилококки, пептококки, иерсении, протеи, клебсиеллы, грибы Aspergillus и Candida. Они могут постоянно присутствовать в организме, но проявлять себя при снижении резистентности.
ПФ (патогенная микрофлора). Представлена сальмонеллами, холерным вибрионом, клостридиями, некоторыми штаммами стафилококка. Эти представители не обитают в кишечнике, слизистых и тканях на постоянной основе. Попав внутрь организма, они начинают быстро размножаться. При этом полезная микрофлора вытесняется, развиваются патологические процессы.
Представители УПФ
Самой многочисленной группой УПФ считаются стрептококки и стафилококки. Они способны проникнуть в организм через микротрещины в слизистой и коже. Вызывают тонзиллит, стоматит, гнойные воспаления во рту, носоглотке, пневмонию. Распространяясь с кровотоком по организму, бактерии могут привести к развитию ревматизма, менингита, поражениям сердечной мышцы, мочевыводящих путей, почек.
Клебсиела вызывает тяжелейшие поражения кишечника, мочеполовой и дыхательной систем. При тяжелых случаях разрушаются мозговые оболочки, развивается менингит и даже сепсис, что приводит к летальному исходу.
Клебсиелла вырабатывает очень сильный токсин, который способен уничтожать полезную микрофлору. Лечение очень проблемное, так как этот микроорганизм не воспринимает современные антибиотики. Часто страдают недоношенные дети, так как у них еще нет собственной микрофлоры.
Высоки смертельные риски от пневмонии, пиелонефритов, менингитов, сепсиса.
Грибы Candida — это виновники молочницы. Поражают также слизистые ротовой полости, мочеполовой системы, кишечника.
Плесневые грибы Aspergillus заселяются в легкие и длительное время не проявляют никаких симптомов присутствия. Обнаружить наличие тех или иных представителей в организме помогает посев на патогенную микрофлору, который исследуется в лабораториях.
Представители ПФ
Основными возбудителями кишечных инфекций являются патогенные штаммы кишечных палочек, а также сальмонелла. Патогенная микрофлора вызывает интоксикацию организма, диарею, лихорадку, рвоту, поражения слизистых ЖКТ.
Бактерия Clostridium вызывает столбняк, газовую гангрену и ботулизм, при которых поражаются мягкие ткани и нервная система.
При попадании в организм C. difficile поражается ЖКТ, начинается пседамембранозный колит. С. perfringens типа А провоцирует развитие некротических энтеритов и пищевых токсикоинфекций.
Такое страшное заболевание, как холера, вызывается холерным вибрионом Vibrio cholerae. Этот микроорганизм размножается быстрыми темпами, появляется водянистая диарея, сильная рвота, быстрое обезвоживание способно привести к летальному исходу.
Для выявления данных микроорганизмов необходимо провести анализ на патогенную микрофлору. Он поможет быстро установить диагноз и начать своевременное вмешательство.
Микрофлора у новорожденных
Патогенная микрофлора человека формируется постепенно. У новорожденного ЖКТ не населен флорой, именно поэтому он так восприимчив к инфекциям. Часто малыши страдают коликами, дисбактериозом.
Это происходит в тех случаях, когда количество в кишечнике УПФ превышено и собственные полезные микробы не справляются с ними. Лечение проводить нужно своевременно, правильно: заселять в пищеварительный тракт малыша лакто- и бифидобактерии при помощи препаратов.
Так можно избежать последствий дисбактериоза, размножения патологических форм.
В норме при грудном вскармливании в организм малыша с молоком матери поступают полезные микроорганизмы, заселяются в кишечнике, размножаются там и несут свои защитные функции.
Причины развития ПФ
Патогенная микрофлора кишечника становится причиной многих заболеваний. Медики выделяют основные причины, по которым развивается дисбактериоз:
Несбалансированное питание. Употребление большого количества белков, простых углеводов приводит к распространению гнилостных явлений и метеоризму. Сюда же относится превышенное потребление консервантов, красителей, пестицидов, нитратов.
Длительное применение антибиотиков.
Химиотерапия, воздействие радиоактивных волн, противовирусные препараты, длительная гормонотерапия.
Воспалительные процессы в кишечнике, изменяющие рН, приводящие к гибели полезных бактерий.
Наличие паразитов, которые выделяют токсины. Это снижает иммунитет.
Хронические и вирусные инфекции, при которых снижается выработка антител (гепатит, герпес, ВИЧ).
Онкология, сахарный диабет, поражения поджелудочной и печени.
Перенесенные операции, сильные стрессы, утомления.
Частые клизмы, очищение кишечника.
Употребление испорченных продуктов, несоблюдение гигиены.
В группу риска входят новорожденные, пожилые люди, а также взрослые, имеющие проблемы с ЖКТ.
Признаки дисбактериоза
Медики выделяют четыре стадии развития дисбактериоза. Симптомы на каждой из них несколько отличаются. Две первые стадии обычно не проявляются клинически. Только внимательные пациенты могут заметить небольшую слабость организма, урчание в кишечнике, быструю утомляемость, тяжесть под ложечкой. При третьей стадии отмечаются следующие признаки:
Диарея — проявляется как следствие усиленной перистальтики кишечника. Функции всасывания воды нарушаются. У пожилых людей может, наоборот, проявляться запор.
Вздутие живота, усиленное газообразование, бродильные процессы. Боль вокруг пупка либо в нижней части живота.
Источник: //o-kak.ru/patogennaja-flora-chto-jeto-takoe/
Микрофлора кишечника — Википедия
Материал из Википедии — свободной энциклопедии
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 26 мая 2015; проверки требуют 48 правок. Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 26 мая 2015; проверки требуют 48 правок. Escherichia coli, один из видов бактерий, присутствующих в кишечнике человекаМикрофлора кишечника — микроорганизмы, которые живут в желудочно-кишечном тракте в симбиозе с носителем.
Кишечник человека содержит в среднем около 50 триллионов микроорганизмов, что примерно в 1,3 раза больше, чем суммарное количество клеток в организме[1][2]. Бактерии составляют подавляющее большинство микрофлоры в прямой кишке[3] и до 60 % сухой массы фекалий[4]. Где-то между 300[5] и 1000[6] различных видов живут в кишечнике, по большинству оценок порядка 500[7][8]. Однако, вероятно, что 99 % бактерий относятся к 30—40 видам[9]. Дрожжи также составляют часть микрофлоры кишечника, но об их активности известно мало.
Исследования показывают, что отношения между кишечником и микрофлорой не являются просто комменсализмом (то есть безвредным сосуществованием), но скорее формой мутуализма, то есть взаимовыгодными отношениями[6]. Хотя люди могут выжить и без микрофлоры кишечника[7], микроорганизмы выполняют для хозяина ряд полезных функций, например , анаэробное пищеварение неиспользованного материала для обеспечения себя энергией, тренировка иммунной системы и предотвращение роста вредных видов[4]. Однако микрофлора кишечника не всегда исключительно полезна: считается, что некоторые микроорганизмы в определённых случаях могут вызывать болезни. Также она способна производить биотрансформацию лекарственных препаратов и оказывать воздействие на экспрессию генов человека, регулирующих метаболизм, вызывая нежелательные побочные эффекты[10].
В норме чрезмерному росту бактерий в тонкой кишке препятствуют:
Бифидо- и лактобактерии имеют выраженную антагонистическую активность в отношении патогенных бактерий и регулируют количественный и качественный состав кишечной микрофлоры в норме, задерживают рост и размножение в нём патогенных и условно-патогенных микробов.
Кишечные сапрофиты, по сравнению с патогенными бактериями, содержат большое количество ферментов, размножаются более активно, поэтому легче утилизируют питательные вещества и кислород. Они производят разнообразные бактерицидные и бактериостатические вещества, в том числе антибиотикоподобные.
Виды микроорганизмов в кишечнике :
В желудке в норме за счёт кислой среды количество микробов незначительно (лактобациллы, стрептококки, сарцины). Двенадцатиперстная кишка и проксимальный отдел тонкой кишки у здоровых людей стерильные за счёт наличия в них агрессивных пищеварительных ферментов. В дистальной части тонкой кишки в 1 мл содержимого насчитывается 107−108 микробов, в равном количестве аэробных и анаэробных. В 1 мл содержимого дистального отдела толстой кишки находится 109−1012 микробов около 400 видов. Наибольшая плотность обсемененности наблюдается в прямой кишке. Микрофауна кала является фактически микрофауной дистального отдела толстой кишки.
В норме более 95 % микрофлоры кала составляют анаэробы: лактобациллы, бифидобактерии и бактероиды. Аэробная микрофлора представлена (по частоте выделения и количества) кишечной палочкой, энтерококком. Реже в незначительном количестве обнаруживают стафилококки, стрептококки, клебсиеллы, протей, клостридии, дрожжеподобные грибы.
Все микроорганизмы, которые в норме заселяют толстую кишку, делят на три группы:
- основную (лактобактерии, бифидобактерии и бактероиды),
- сопутствующую (штаммы кишечной палочки, энтерококки)
- окончательную (стафилококки, грибы, протей).
- ↑ Ученые: бактерий в теле человека не в 10 раз больше, чем своих клеток | РИА Новости
- ↑ Ron Sender, Shai Fuchs, Ron Milo. Revised Estimates for the Number of Human and Bacteria Cells in the Body // PLOS Biology. — 2016-08-19. — Т. 14, вып. 8. — С. e1002533. — ISSN 1545-7885. — doi:10.1371/journal.pbio.1002533.
- ↑ Sandra Macfarlane, Elizabeth Furrie, John H. Cummings, George T. Macfarlane. Chemotaxonomic Analysis of Bacterial Populations Colonizing the Rectal Mucosa in Patients with Ulcerative Colitis // Clinical Infectious Diseases. — 2004-06-15. — Т. 38, вып. 12. — С. 1690–1699. — ISSN 1058-4838. — doi:10.1086/420823.
- ↑ 1 2 Alison M. Stephen, J. H. Cummings. THE MICROBIAL CONTRIBUTION TO HUMAN FAECAL MASS // Journal of Medical Microbiology. — 1980. — Т. 13, вып. 1. — С. 45–56. — doi:10.1099/00222615-13-1-45.
- ↑ Guarner F and Malagelada JR. 2003. Gut flora in health and disease. The Lancet, Volume 361, Issue 9356, 8 February 2003, Pages 512—519. PMID 12583961. Accessed September 15, 2007
- ↑ 1 2 A dynamic partnership: Celebrating our gut flora. Cynthia L.Sears. Anaerobe. Volume 11, Issue 5, October 2005, Pages 247—251. doi.org/10.1016/j.anaerobe.2005.05.001
- ↑ 1 2 Who controls the crowd? New findings and old questions about the intestinal microflora. Ulrich Steinhoff. — Immunology Letters. Volume 99, Issue 1, 15 June 2005, Pages 12-16 doi.org/10.1016/j.imlet.2004.12.013
- ↑ Gibson RG. 2004. Fibre and effects on probiotics (the prebiotic concept). Clinical Nutrition Supplements, Volume 1, Issue 2, Pages 25-31.
- ↑ Beaugerie L and Petit JC. 2004. Antibiotic-associated diarrhoea. Best Practice & Research Clinical Gastroenterology, Volume 18, Issue 2, Pages 337—352
- ↑ Анна Кузнецова. Микробные фармацевты внутри нас // Наука и жизнь. — 2020. — № 2. — С. 44-49.
- ↑ Kenneth Todar. The Normal Bacterial Flora of Humans (неопр.). Todar's Online Textbook of Bacteriology (2012). Дата обращения 25 июня 2016.
Условно патогенная флора что это такое
Большая часть живой материи Земли представлена микробами. На данный момент этот факт установлен точно. Полностью человек быть изолирован от них не может, и они получили возможность жить в нем или на нем без причинения вреда.
О микробах
На поверхности человеческого организма, на внутренних оболочках его полых органов помещается целая толпа микроорганизмов различных мастей и видов. Среди них можно выделить факультативные (они могут как присутствовать, так и нет) и облигатные (обязательно имеются у каждого человека). Что такое условно-патогенная микрофлора?
Процесс эволюции повлиял на отношения организма с находящимися в нем микробами и привел к динамическому равновесию, контролирующемуся иммунной системой человека и некоторой конкуренцией различных видов микробов, что считается нормой.
Однако и это сообщество микробов содержит те, которые могут вызвать какую-либо болезнь в условиях, зачастую не зависящих от них самих. Это и есть условно-патогенная микрофлора. Этих микроорганизмов достаточно большое количество, например, к ним относятся некоторые виды клостридий, стафилококков и эшерихий.
У человека и живущих в его организме бактерий достаточно разнообразные отношения. Большая часть микробиоценоза (микрофлоры) представлена микроорганизмами, сосуществующими с человеком в симбиозе. Другими словами, можно сказать, что отношения с ним приносят им пользу (защита от ультрафиолета, питательные вещества, постоянная влажность и температура и прочее). В это же самое время бактерии также приносят организму носителя пользу в виде соперничества с микроорганизмами болезнетворными и выживания их с территории своего существования, в виде расщепления белков и синтезирования витаминов. В одно время с бактериями полезными у человека присутствуют сожители, не приносящие особого вреда в небольших количествах, однако становящиеся болезнетворными при определенных обстоятельствах. Это условно-патогенные микроорганизмы.
Определение
Условно-патогенными называются микроорганизмы, представляющие собой большую группу грибов, бактерий, простейших и вирусов, живущих с человеком в симбиозе, но вызывающих в определенных условиях разнообразные патологические процессы. К перечню самых распространенных и известных можно отнести представителей родов: aspergillus, proteus, candida, enterobacter, pseudomonas, streptococcus, escherichia и множество других.
Чем еще интересна условно-патогенная микрофлора?

Четкой границы между условно-патогенными, патогенными и непатогенными микробами ученые обозначить не могут, поскольку их патогенность в большинстве случаев определяет состояние организма. Таким образом, можно сказать, что микрофлора, которую выявили при проведении исследования у абсолютно здорового человека, способна вызвать у другого заболевание с последующим летальным исходом.
Проявление патогенных свойств у условно-патогенных микроорганизмов может быть только во время резкого снижения резистентности организма. Здоровый человек постоянно имеет в наличии эти микроорганизмы в желудочно-кишечном тракте, на кожных покровах и слизистых оболочках, но они не вызывают у него развития патологических изменений и воспалительных реакций.
Условно-патогенная микрофлора до поры до времени не опасна для человека. Но имеются нюансы.
А потому условно-патогенные микробы называются оппортунистами, поскольку они пользуются любой благоприятной возможностью для интенсивного размножения.
В каких случаях следует бояться такой инфекции?
О возникновении проблем, однако, можно говорить в случае, когда по какой-то причине сильно снижается иммунитет, и это было при обследовании обнаружено. Условно-патогенная микрофлора тогда действительно опасна для здоровья.

Такое возможно в некоторых ситуациях: при тяжелой респираторной вирусной инфекции, приобретенном или врожденном иммунодефиците (ВИЧ-инфекции в том числе), при болезнях, снижающих иммунитет (заболевания сердечно-сосудистой системы и крови, сахарный диабет, злокачественные опухоли и другие), приеме препаратов, которые угнетают иммунную систему (химиотерапия при онкологической болезни, кортикостероиды, цитостатики и другие), при переохлаждении, сильном стрессе, запредельных физических нагрузках или прочих экстремальных влияниях окружающей среды, в период кормления грудью или беременности. Каждый такой фактор в отдельности и в совокупности нескольких из них особенно способен привести к вызову условно-патогенными бактериями развития достаточно серьезной инфекции и стать угрозой здоровью человека. Когда требуется посев на микрофлору?
Золотистый стафилококк
В докторской практике часто встречаются следующие ситуации: когда получается положительный анализ на золотистый стафилококк мазка из носа, зева, грудного молока или кожной поверхности, абсолютно здоровый человек может слишком разволноваться и потребовать от специалиста проведения терапии, антибиотиками в том числе. Такую обеспокоенность можно легко объяснить, однако зачастую она является беспочвенной, поскольку практически половина людей всего мира имеет золотистый стафилококк и при этом даже не подозревает этого. Данный микроорганизм является обитателем слизистой оболочки верхних дыхательных путей и кожных покровов. Это характерно для такой категории, как условно-патогенные микроорганизмы.

Также он является обладателем феноменальной устойчивости к различным факторам внешней среды: воздействию множества антибиотиков, обработке антисептиками, охлаждению и кипячению. Эта причина влияет на то, что от него почти нельзя избавиться. Вся бытовая техника, поверхности в доме, игрушки и мебель обсеменяются им. И только способность иммунитета кожи к ослаблению активности данного микроорганизма спасает от гибели из-за инфекционных осложнений большую часть людей. Иначе рост условно-патогенной микрофлоры, а в частности стафилококка, было бы не остановить.
Можно сделать вывод о том, что единственным фактором, с которым золотистый стафилококк справиться не может, является иммунитет человека. Попадание в категорию повышенного риска происходит при ослаблении защиты человека. В таком случае он может стать причиной серьезных болезней, как, например, пневмония, менингит, а также инфекционных поражений мягких тканей и кожи (флегмона, абсцесс, панариций и прочие), цистита, пиелонефрита и прочих. Единственным возможным лечением стафилококка является применение антибиотиков, к которым этот микроорганизм чувствителен. Какая существует условно-патогенная микрофлора кишечника?
Кишечная палочка
Кишечная палочка считается естественным обитателем в нижнем отделе пищеварительного тракта у каждого человека. Без нее кишечник полноценно не смог бы работать, поскольку она очень важна для процесса пищеварения. В том числе данный микроорганизм способствует вырабатыванию витамина К, участвующего в процессе кровесвертывания, и предотвращает слишком активное развитие вызывающих очень серьезные болезни патогенных штаммов бактерий кишечника.
Кишечная палочка не способна существовать длительное время вне организма носителя, поскольку для нее наиболее комфортны условия нахождения на поверхности слизистой оболочки кишечника. Но эта очень полезная и безобидная бактерия также может послужить источником реальной угрозы, когда попадает в брюшную полость или просвет прочих органов. Такое становится возможным при занесении кишечной флоры в мочевыводящие пути, влагалище или при перитоните (появлении отверстия, которое служит выходом для содержимого кишечника). Такой механизм ведет к возникновению простатита, вульвовагинита, цистита, уретрита и прочих болезней. Нужен регулярный посев на микрофлору.
Зеленящий стрептококк

Зеленящий стрептококк тоже относится к бактериям условно-патогенного характера, поскольку обнаруживается у большинства людей. Его излюбленной локализацией является полость рта, а точнее слизистая, которая покрывает десны, и зубная эмаль. В том числе этот микроб обнаруживается в мазках из носа и зева. К особенностям зеленящего стрептококка относится то, что в слюне при повышенном содержании глюкозы он способен разрушать зубную эмаль, вызывая при этом пульпит или кариес. Мазок на условно-патогенную микрофлору проводит врач.
Профилактика
Можно сказать, что умеренное потребление сладкого и простейшая гигиена полости рта после еды являются самой лучшей профилактикой данных заболеваний. Кроме того, иногда зеленящий стрептококк вызывает проявление прочих недугов: тонзиллита, гайморита, фарингита. Самыми тяжелыми болезнями, которые может вызвать зеленящий стрептококк, являются менингит, пневмония, эндокардит и пиелонефрит. Однако они развиваются только у очень небольшой категории людей, которых можно отнести к группе высокого риска.
А если бакпосев — нормальный, и условно-патогенная микрофлора не обнаружена? Такая ситуация бывает довольно часто. Это означает вариант нормы.
Лечение
Единственным правильным методом терапии кишечной палочки, зеленящего стрептококка и стафилококка является применение антибиотиков. Но оно должно сопровождаться определенными показаниями, к которым не относится носительство, если оно бессимптомно.
Условно патогенной флорой принято называть группу микроорганизмов, объединяющую в себя вирусы, простейшие, грибы и бактерии, которые, не причиняя вреда человеку, постоянно присутствуют на его слизистых оболочках, в кишечнике и на кожных покровах. Данное понятие является относительным, так как патогенность зависит не столько от возбудителя, сколько от состояния макроорганизма.

Иммунные клетки здорового человека сдерживают размножение условно патогенной флоры. Но при снижении уровня их выработки количество микроорганизмов достигает концентрации, способной вызывать развитие заболеваний.
Благоприятные условия развития
Специалисты затрудняются выделить четкое отличие между условно патогенной и патогенной микробиотой. Основное внимание при этом уделяется состоянию здоровья человека и его иммунной системы.
Снижение резистентности (сопротивляемости) иммунитета может быть вызвано следующими факторами:
- истощение;
- частое употребление больших доз алкоголя;
- длительный прием антибиотиков и противовирусных препаратов;
- химиотерапия;
- воздействие радиоактивных лучей;
- аллергические реакции;
- курение;
- неправильно подобранные гормональные препараты;
- острые инфекции;
- стрессы;
- отравления;
- гастрит, колит, энтерит, а также язвенные поражения ЖКТ;
- злокачественные опухоли;
- неполноценное питание.
Иногда медики вынуждены искусственно снижать выработку клеток иммунитета организмом, так как они вызывают отторжение плода у женщин во время беременности. В качестве побочного эффекта наблюдается развитие патогенной и условно-патогенной микрофлоры.
Самые распространенные представители УПФ
Симбионтная микрофлора организма человека представлена следующими видами микроорганизмов.
Стрептококки и стафилококки
Являются самыми распространенными элементами условно патогенной флоры. Их отличительной особенностью является способность проникать в организм хозяина только через поврежденные слои эпидермиса или слизистых оболочек. Неповрежденная кожа становится для них надежным барьером. Чаще всего данные представители условно патогенной микрофлоры вызывают тонзиллит, ангину, пневмонию, бронхит, стоматит и другие гнойные воспаления ротовой полости. Некоторые виды способны проникать в кровяное русло и во внутренние органы, вызывая менингит, ревматизм, воспаление органов мочеполовой системы и сердца. У детей стрептококк вызывает такое тяжелое заболевание, как скарлатина.

Энтеробактерии
В это семейство входят представители как симбионтной, так и патогенной микрофлоры, поэтому они могут существенно отличаться друг от друга. Наиболее известными являются возбудители кишечных инфекций (кишечная палочка, сальмонелла, шигелла, иерсиния), вызывающие диарею, лихорадку, признаки интоксикации, геморрагический колит и другие симптомы поражения ЖКТ. А вот протеи и клебсиеллы вызывают поражения мочеполовой системы, носовой полости, легких, мозговых оболочек и суставов. Также энтеробактерии являются причиной вагинитов и других гинекологических болезней у женщин. В подавляющем большинстве они возникают у тех, кто пренебрегает правилами интимной гигиены.
Грибы рода Candida
Поражают слизистые оболочки ротовой полости, наружных половых органов, ногти, глаза, веки, кожу и даже желудочно-кишечный тракт. На слизистых образуется творожистый налет, который послужил появлению просторечного названия кандидоза – «молочница».
Плесневые грибы рода Aspergillus
Заражают легкие человека, проникая в организм аэрозольным путем, и длительное время бессимптомно находятся в органах дыхания. Данные представители условно-патогенной флоры обладают повышенной устойчивостью к высыханию.
Условно патогенная и патогенная флора может попадать в организмы людей с испорченными продуктами питания, вызывая сильнейшие отравления, которые при отсутствии лечения приводят к летальному исходу. Имеются и другие способы передачи болезнетворных микроорганизмов.
Еще интересней:
Диагностика
Условно патогенная, а также патогенная микрофлора и микрофауна организма, обнаруженная в патологическом материале в ходе проведения лабораторных исследований, не может служить подтверждением того, что именно представители данного вида микроорганизмов вызвали заболевание. Для постановки окончательного диагноза необходимо доказать их патогенность, а также исключить флору, попавшую в материал при его отборе. Для этого применяются следующие методы:
- определение количественного состава условно патогенной флоры;
- дифференциальная диагностика представителей УПФ путем посева на различные питательные среды, оценка роста их колоний;
- выявление нарастания титра антител к выделенным видам микроорганизмов;
- постановка биопробы, позволяющей подтвердить или исключить патогенность выявленных микробов.
Забор материала при этом должен проводиться с соблюдением действующих методических указаний, позволяющих избежать попадания в него посторонней патогенной флоры, оказывающей негативное влияние на постановку диагноза.
Лечение и профилактика
Когда будет получено подтверждение тому, что выделенная патогенная флора явилась причиной возникновения заболевания, врач принимает решение, как лечить конкретного пациента.
Подавление размножения патогенной микрофлоры проходит чаще всего с применением антибиотикотерапии. Также специалист назначает симптоматическое лечение и терапевтические методы, направленные на усиление иммунного статуса организма. Помимо этого, лечащий врач выявляет и устраняет причину возникновения патологии.

Помимо того, что антибиотики убивают условно патогенную и патогенную флору, они также приводят к снижению количества полезных микроорганизмов. Поэтому параллельно следует принимать препараты, препятствующие развитию дисбактериоза.
С целью профилактики следует:
- соблюдать личную гигиену;
- исключить потребление в пищу просроченных и недоброкачественных продуктов;
- соблюдать правила асептики и антисептики при обработке ран;
- избегать бесконтрольного приема антибиотиков и гормональных препаратов;
- своевременно лечить имеющиеся в организме инфекции, не допуская их перехода в хроническую форму.
Естественный отбор и мутации представителей условно-патогенной флоры привели к повышенной устойчивости их ко многим лекарственным препаратам. Поэтому назначать лечение должен только квалифицированный специалист после проведения всех необходимых лабораторных исследований.
Образование высшее филологическое. В копирайтинге с 2012 г., также занимаюсь редактированием/размещением статей. Увлечения — психология и кулинария.
На теле человека и внутри него обитает огромное количество вредных и полезных микроорганизмов. Существует также промежуточный вариант, названный условно-патогенной флорой (УПФ). Эти микроорганизмы так названы потому, что не вредят организму в обычных условиях. Но при определенных обстоятельствах обитающие на слизистых оболочках носоглотки, кишечника, половых органов, коже и других органов, представители условно-патогенной флоры могут неожиданно активизироваться, и преобразоваться во вредоносные микроорганизмы. Например, soor в мазке на флору говорит о развитии кандидозного стоматита иными словами – молочницу, детрит в мазке указывает на гибель клеток эпителия из-за размножения одной из разновидностей патогенной флоры.
Немного про бактерии
Что такое бактерия? Это микроорганизмы, которые состоят из одной единственной клетки, структура которой может быть очень сложной. В зависимости от разновидности, они обладают самыми разными возможностями. Например, существуют бактерии, способные жить в условиях выше точки кипения и ниже точки замерзания. Также эти микроорганизмы способны переработать все, начиная от сахара и углеводов до таких, казалось бы, «неудобоваримых» веществ, как солнечный свет, сера и железо.

Согласно научной классификации, бактерии относятся к живым существам под названием «прокариоты». Особенностью прокариотов является то, что их генетический материал (ДНК) не ограничивается оболочкой ядра. Бактерии, как и их ближайшие «родственники», археи, представляют собой одни из ранних форм жизни, возникшие на Земле. Они сыграли ключевую роль в формировании облика планеты, способствуя возникновению более развитым формам жизни через возникновение процесса фотосинтеза.
Чтобы выжить, полиморфные бактерии селятся на различных организмах растительного и животного мира. Не составляет исключения и человек, при этом поселившуюся в теле бактерию нередко именуют флорой.
Зачем нужны лактобактерии
Одним из самих распространенных анализов на определение равновесия между полезной и условно-патогенной флорой является мазок на флору у женщин. Большинство обитающих во влагалище микроорганизмов могут вредить вагинальной среде. К исключениям относятся разновидности Lactobacillus.
К микробам, чаще всего встречающимся в вагинальной флоре относятся бактерии вида Lactobacillus, которые отвечают за здоровое состояние влагалища. Кроме здоровых лактобактерий, к наиболее часто встречаемым патогенам во влагалище относятся Gardenerella vaginalis и Streptococcuus, инфицирующие вагину. Но это лишь малая часть флоры, которая может присутствовать во влагалище, как в здоровом, так и в инфицированном состоянии.

Лактобактерии – это одна из разновидностей микроорганизмов, которые поддерживают здоровый микробиом вагины. Существуют различные разновидности Lactobacillus, способные колонизировать вагинальную флору, однако чаще всего в слизистой оболочке влагалища встречается Lactobacillus acidophilus. Этот тип лактобактерий помогает предотвратить бактериальный вагиноз путем выработки перекиси водорода. Во время этого заболевания при недостатке лактобактерий различные микроорганизмы получают возможность заселить область влагалища, что может привести к таким осложнениям, как воспалительные заболевания органов тазовой полости, а также к болезням, что передаются половым путем, включая ВИЧ.
В настоящее время ведутся исследования, пытающиеся определить, какая из разновидностей Lactobacillus обладает наиболее сильной «деколонизирующей» способностью (то есть, предотвращающей колонизацию влагалища другими бактериями) у женщин с бактериальным вагинозом. В настоящее время найдены две разновидности, обладающие такими свойствами. Чтобы успешно справляться со своей задачей, они выполняют следующие задачи:
- обладают способностью производить достаточное количество перекиси водорода, чтобы проявился подавляющий эффект против возбудителей бактериального вагиноза;
- вырабатывают достаточное количество молочной кислоты;
- имеют хорошие способности прикрепления к слизистой оболочке влагалища.
Как показывают исследования, возбудители бактериального вагиноза способны активировать ВИЧ, тогда как лактобактерии его задерживают. Такая разновидность, как Lactobacillus acidophilus помогает ингибировать болезни, передаваемые половым путем. Кислота, вырабатываемая лактобактериями, также убивает вирусы.
Особенности изучения лактобактерий
Необходимо заметить, что «здоровая» микрофлора влагалища – понятие растяжимое. Как показывают последние исследования, при каком уровне определенного вида флоры человек считается здоровым, сильно зависит от конкретного организма.
Например, каждый гинеколог скажет, что повышенные уровни лактобактерий – это необходимость для каждой женщины, чтобы поддерживать здоровую микрофлору. Причиной тому является выработка лактобактериями молочной кислоты, которая защищает флору от вредных микроорганизмов, отсутствие которых показывает норму.

Но согласно последним исследованиям, у некоторых женщин может быть понижено количество лактобактерий в вагине, и при этом они полностью здоровы. Кроме того, состав микрофлоры вагины, выявляемого в мазке у женщин здоровых, может сильно различаться через небольшие промежутки времени, в то время как у других он остается постоянным. Как показывают исследования, изменения микрофлоры влагалища, которые ставят под угрозу возникновения инфекции у одних пациенток, вполне нормальны и приемлемы для других женщин. Продолжение этих тестов может сильно изменить традиционную точку зрения и подвергнуть пересмотру процедуру диагностики и лечения таких заболеваний, как вагиноз и вагинит, при которых флора влагалища считается условно-нарушенной.
Это объясняет необходимость во множественном тестировании, когда проводится не один мазок на флору, а целая серия тестов, что помогут врачу определить, какие изменения в микрофлоре влагалища происходят с течением времени. Нередко бывает так, что врачи «перестраховываются», расшифровывая на всякий случай, что результат положительный и ставя диагноз бактериальный вагиноз. Новый подход может существенно сократить ненужное выписывание антибиотиков, которые обладают различными побочными действиями, среди которых – уничтожение полезной флоры, взамен которой могут появиться патогенные микроорганизмы.

Научные исследования с использованием генетических анализов бактерий в мазке из влагалища проводились на многочисленной группе женщин разных национальностей более 4-х месяцев. При этом были отмечены значительные колебания у одних и относительное постоянство у других. У незначительного процента женщин, несмотря на пониженный уровень лактобактерий, половая система оказалась здорова, у других были обнаружены проблемы, несмотря на повышенный уровень лактобактерий. Как отмечают исследователи, факторами, которые сильнее всего влияют на состав микрофлоры, являются половая активность и менструации (скудное выделение крови может говорить о проблемах).
На основе этих исследований врачи занимаются выработкой конкретных рекомендаций. В том числе, проводится новая классификация типов вагинальной микрофлоры, а также разрабатываются конкретные рекомендации по лечению. Например, некоторые разновидности пробиотиков могут быть полезны для микрофлоры влагалища одних женщин, но неприемлемы для других. Это также необходимо учитывать при изменении состояния, например, при беременности, поскольку риск вагинальной инфекции в этом случае может иметь совершенно другие последствия.
Вредные бактерии
Gardenerella vaginalis – это один из распространенных болезнетворных микроорганизмов, вызывающих бактериальный вагиноз. Этот микроорганизм изменяет вагинальную среду, повышая уровень рН влагалища. Поскольку Lactobacillus вырабатывает молочную кислоту, которая поддерживает естественную кислотность, Gardenerella vaginalis должна превысить число остальных бактерий для того, чтобы рН увеличился и было нарушено необходимое для здоровья равновесие. Кроме того, Gardenerella vaginalis в обильном количестве вырабатывает серо-желтую влагалищную слизь, отличающуюся запахом рыбы.
Считается, что Gardenerella vaginalis распространяется половым путем, но и не только. Пользование душем и внутриматочными средствами также увеличивает риск роста этой бактерии и развития бактериального вагиноза. Gardenerella vaginalis вместе с другими бактериями заселяет микрофлору влагалища, вызывая химический дисбаланс. Во время вагиноза флора в мазке показывает, что количество этих бактерий значительно превышает число лактобактерий.

Еще одна разновидность условно-патогенной флоры – стрептококки группы В (бета). Streptococcus agalactiae – это грамположительный, бета-гемолитический, оппортунистический патоген. Он колонизирует микрофлору влагалища и желудочно-кишечного тракта здоровых взрослых женщин, сцепляясь с эпителиальными клетками.
Это постоянный обитатель влагалищной микрофлоры в здоровом состоянии, который выжидает подходящих условий, когда иммунитет ослабнет и снизится количество антител, препятствующих его размножению и развитию. После этого он начинает оказывать негативные и разрушающие воздействия на среду влагалища и организм инфицированной женщины, что показывает плохой мазок.
Основным методом Streptococcus agalactiae является ферментирование углеводородов в негазообразные продукты, такие как ацетат. Кроме того, он обладает гемолитическими свойствами, разрушающими кровь: эти микроорганизмы разлагают эритроциты, находящиеся вокруг колоний. Эта особенность делает Streptococcus agalactiae особенно опасным при инфицировании новорожденных во время родов. Гемолитическим свойствам Streptococcus agalactiae способствует фактор cAMP, разрушающий мембраны эритроцитов. Патологию выявить непросто, поскольку генитальная колонизация, Streptococcus agalactiae часто происходит без симптомов.

Вагина гораздо чаще колонизируется Streptococcus agalactiae, чем ректальные области кишечника. Стрептококк может передаваться новорожденным от матерей посредством вертикальной трансмиссии. При этом задействованы механизмы адгезии (сцепления) к вагинальному эпителию, гемолиз (распад эритроцитов) и резистентность к иммунной защите слизистой оболочки влагалища. Streptococcus agalactiae – это наиболее частая причина сепсиса у новорожденных, пневмонии, септицемии, а также различных осложнений, среди которых вторичный менингит.
Также надо заметить, что streptococcus agalactiae – это представитель развитых бактерий с развитыми отношениями «бактерия-хозяин». У этого микроорганизма действует приоритетная программа по воздействию на организм беременной, чтобы обеспечить себе дальнейшую колонизацию организма новорожденного.
Взаимодействие микроорганизмов
Некоторые микроорганизмы, обитающие во влагалище, склонны к тому, чтобы взаимодействовать, другие, наоборот, конкурируют друг с другом. Одним из ярких примеров является взаимодействие Lactobacillus acidophilus с Gardenerella vaginalis. Как показали последние исследования, Lactobacillus acidophilus, Gardenerella vaginalis и Streptococcus agalactiae связывают один и тот же рецептор клеток эпителия. Однако Lactobacillus acidophilus имеет значительное преимущество перед конкурирующими микроорганизмами благодаря более подходящей структуре. Поэтому Lactobacillus acidophilus гораздо скорее закрепляется и колонизирует стенки влагалища, вытесняя Gardenerella vaginalis и Streptococcus agalactiae.
Таким образом, лактобактерии не только помогают поддерживать кислотную среду во влагалище, но и обеспечивает постоянство микробиома, конкурируя с патогенными микробами, наиболее распространенными среди которых являются Gardenerella vaginalis и Streptococcus agalactiae. Научные исследования, проводимые в настоящее время, занимаются изучением механизмов, с помощью которых Lactobacillus acidophilus тормозит рост и развитие Gardenerella vaginalis и Streptococcus agalactiae.

Исследователи изучают взаимодействие трех представителей лактобактерий, Lactobacillus acidophilus, Lactobacillus gasseri и Lactobacillus jensenii. Эти три вида лактобактерий конкурируют за рецепторы в клетках эпителия и используют метод агрегации (скопления многих бактерий на небольшом участке), чтобы замедлить рост и размножение конкурентов. Этот эффект усиливается выработкой антимикробных веществ, к которым относятся молочная кислота и перекись водорода.
Грибки и вирусы
Надо заметить, что бактерии – не единственные организмы, обитающие в теле человека. Здесь живут также вирусы и грибки, которые при благоприятных для них условиях приводят к серьезным заболеваниям.
Грибки – это эукариотические организмы, ДНК которых ограничено ядром. По своему строению они похожи на растения, но не используют солнечный свет для получения энергии, поскольку не приспособлены к фотосинтезу. Г
рибки – это исключительно полезные для человека существа, поскольку с их помощью получены антибиотики, необходимые для борьбы с огромным числом опасных бактериальных инфекций. Но грибки также могут быть опасными и вызывать болезни и инфекции. Грибки бывают самых различных форм, размеров и типов. Они бывают в форме гигантских цепочек из клеток, которые могут растянуться в линию на несколько километров или в форме одной клетки. Примером грибковой инфекции влагалища является кандида, когда развивается кандидозный стоматит. В этом случае грибки в мазке вряд ли будут отсутствовать. Их наличие поможет определить врачу схему лечения. Для контроля терапии периодически надо будет повторять анализ, чтобы врач убедился, есть кандидоз у пациента или уже нет.
Вирус – это маленькое скопление, состоящее из генетического материала (ДНК или РНК). Этот материал расположен в вирусной оболочке, состоящей из кусочков белков, называемых капсомерами. Вирусы не могут самостоятельно перерабатывать питательные вещества, вырабатывать и выводить наружу отходы, самостоятельно двигаться и даже воспроизводить потомство. Для этого вирусу необходима клетка-хозяин.
Несмотря на то, что эти существа не являются даже в нормальном смысле слова полноценной клеткой, они сыграли ключевую роль в истории планеты Земля в процессе перетасовывания и перераспределения генов внутри живых организмов, вызывая различные болезни в теле человека, животных, растений. Хорошим примером распространенного вируса во влагалищной флоре, вызывающего вирусный вагинит, является Herpes simplex, который можно обнаружить с помощью посева на условно патогенную микрофлору.
Патогенная микробиота что это такое
Что такое патогенная микрофлора человека?
У любого здорового человека желудочно-кишечный тракт населен микроорганизмами. Они не просто там живут, а выполняют свои значимые роли, помогая друг другу. Нормальная микрофлора кишечника способствует утилизации холестерина, выработке витаминов, таких как В12 и К. При участии здоровой микрофлоры воспитывается наш иммунитет, который препятствует тому, чтобы в кишечнике размножалась патогенная микрофлора. Последняя приводит ко многим неприятностям, в организме развиваются различные заболевания, которые могут довести больного до крайне тяжелого состояния.
Что значит патогенная микрофлора
В организме здорового человека не должно быть более 1 % от общей микробиоты представителей патогенной микрофлоры. Рост и развитие патогенных представителей подавляется нашими помощниками — полезными микроорганизмами, которые живут в ЖКТ.
Болезнетворные микробы, которые попали внутрь организма с невымытыми продуктами, с недостаточно обработанной термически пищей, да и просто через грязные руки, не сразу возбуждают заболевания. Они могут спокойно ждать, пока не наступит ослабление иммунитета. В этом случае они сразу активно размножаются, убивают полезные микробы, вызывают различные патологии в организме, в том числе дисбактериоз.
В нормальной микрофлоре существует четыре основных микроорганизма: бактероиды, бифидобактерии, кишечная палочка и молочнокислые бактерии. В норме патогенная микрофлора должна отсутствовать. Здоровый организм способен бороться с патогенами и не допускать их в свое жилище.
Разновидности патогенной микрофлоры
Болезнетворные микроорганизмы подразделяются на две значимые группы:
УПФ (условно-патогенная микрофлора). Включает стрептококки, кишечную палочку, стафилококки, пептококки, иерсении, протеи, клебсиеллы, грибы Aspergillus и Candida. Они могут постоянно присутствовать в организме, но проявлять себя при снижении резистентности.
ПФ (патогенная микрофлора). Представлена сальмонеллами, холерным вибрионом, клостридиями, некоторыми штаммами стафилококка. Эти представители не обитают в кишечнике, слизистых и тканях на постоянной основе. Попав внутрь организма, они начинают быстро размножаться. При этом полезная микрофлора вытесняется, развиваются патологические процессы.
Представители УПФ
Самой многочисленной группой УПФ считаются стрептококки и стафилококки. Они способны проникнуть в организм через микротрещины в слизистой и коже. Вызывают тонзиллит, стоматит, гнойные воспаления во рту, носоглотке, пневмонию. Распространяясь с кровотоком по организму, бактерии могут привести к развитию ревматизма, менингита, поражениям сердечной мышцы, мочевыводящих путей, почек.
Клебсиела вызывает тяжелейшие поражения кишечника, мочеполовой и дыхательной систем. При тяжелых случаях разрушаются мозговые оболочки, развивается менингит и даже сепсис, что приводит к летальному исходу. Клебсиелла вырабатывает очень сильный токсин, который способен уничтожать полезную микрофлору. Лечение очень проблемное, так как этот микроорганизм не воспринимает современные антибиотики. Часто страдают недоношенные дети, так как у них еще нет собственной микрофлоры. Высоки смертельные риски от пневмонии, пиелонефритов, менингитов, сепсиса.
Грибы Candida — это виновники молочницы. Поражают также слизистые ротовой полости, мочеполовой системы, кишечника.
Плесневые грибы Aspergillus заселяются в легкие и длительное время не проявляют никаких симптомов присутствия. Обнаружить наличие тех или иных представителей в организме помогает посев на патогенную микрофлору, который исследуется в лабораториях.
Представители ПФ
Основными возбудителями кишечных инфекций являются патогенные штаммы кишечных палочек, а также сальмонелла. Патогенная микрофлора вызывает интоксикацию организма, диарею, лихорадку, рвоту, поражения слизистых ЖКТ.
Бактерия Clostridium вызывает столбняк, газовую гангрену и ботулизм, при которых поражаются мягкие ткани и нервная система.
При попадании в организм C. difficile поражается ЖКТ, начинается пседамембранозный колит. С. perfringens типа А провоцирует развитие некротических энтеритов и пищевых токсикоинфекций.
Такое страшное заболевание, как холера, вызывается холерным вибрионом Vibrio cholerae. Этот микроорганизм размножается быстрыми темпами, появляется водянистая диарея, сильная рвота, быстрое обезвоживание способно привести к летальному исходу.
Для выявления данных микроорганизмов необходимо провести анализ на патогенную микрофлору. Он поможет быстро установить диагноз и начать своевременное вмешательство.
Микрофлора у новорожденных
Патогенная микрофлора человека формируется постепенно. У новорожденного ЖКТ не населен флорой, именно поэтому он так восприимчив к инфекциям. Часто малыши страдают коликами, дисбактериозом. Это происходит в тех случаях, когда количество в кишечнике УПФ превышено и собственные полезные микробы не справляются с ними. Лечение проводить нужно своевременно, правильно: заселять в пищеварительный тракт малыша лакто- и бифидобактерии при помощи препаратов. Так можно избежать последствий дисбактериоза, размножения патологических форм.
В норме при грудном вскармливании в организм малыша с молоком матери поступают полезные микроорганизмы, заселяются в кишечнике, размножаются там и несут свои защитные функции.
Причины развития ПФ
Патогенная микрофлора кишечника становится причиной многих заболеваний. Медики выделяют основные причины, по которым развивается дисбактериоз:
Несбалансированное питание. Употребление большого количества белков, простых углеводов приводит к распространению гнилостных явлений и метеоризму. Сюда же относится превышенное потребление консервантов, красителей, пестицидов, нитратов.
Длительное применение антибиотиков.
Химиотерапия, воздействие радиоактивных волн, противовирусные препараты, длительная гормонотерапия.
Воспалительные процессы в кишечнике, изменяющие рН, приводящие к гибели полезных бактерий.
Наличие паразитов, которые выделяют токсины. Это снижает иммунитет.
Хронические и вирусные инфекции, при которых снижается выработка антител (гепатит, герпес, ВИЧ).
Онкология, сахарный диабет, поражения поджелудочной и печени.
Перенесенные операции, сильные стрессы, утомления.
Частые клизмы, очищение кишечника.
Употребление испорченных продуктов, несоблюдение гигиены.
В группу риска входят новорожденные, пожилые люди, а также взрослые, имеющие проблемы с ЖКТ.
Признаки дисбактериоза
Медики выделяют четыре стадии развития дисбактериоза. Симптомы на каждой из них несколько отличаются. Две первые стадии обычно не проявляются клинически. Только внимательные пациенты могут заметить небольшую слабость организма, урчание в кишечнике, быструю утомляемость, тяжесть под ложечкой. При третьей стадии отмечаются следующие признаки:
Диарея — проявляется как следствие усиленной перистальтики кишечника. Функции всасывания воды нарушаются. У пожилых людей может, наоборот, проявляться запор.
Вздутие живота, усиленное газообразование, бродильные процессы. Боль вокруг пупка либо в нижней части живота.
Интоксикация (тошнота, рвота, слабость, повышение температуры).
На четвертой стадии дисбактериоза из-за нарушений обмена веществ н
Условно-патогенная микрофлора. Самые известные условно-патогенные микроорганизмы
Большая часть живой материи Земли представлена микробами. На данный момент этот факт установлен точно. Полностью человек быть изолирован от них не может, и они получили возможность жить в нем или на нем без причинения вреда.
О микробах
На поверхности человеческого организма, на внутренних оболочках его полых органов помещается целая толпа микроорганизмов различных мастей и видов. Среди них можно выделить факультативные (они могут как присутствовать, так и нет) и облигатные (обязательно имеются у каждого человека). Что такое условно-патогенная микрофлора?
Процесс эволюции повлиял на отношения организма с находящимися в нем микробами и привел к динамическому равновесию, контролирующемуся иммунной системой человека и некоторой конкуренцией различных видов микробов, что считается нормой.
Однако и это сообщество микробов содержит те, которые могут вызвать какую-либо болезнь в условиях, зачастую не зависящих от них самих. Это и есть условно-патогенная микрофлора. Этих микроорганизмов достаточно большое количество, например, к ним относятся некоторые виды клостридий, стафилококков и эшерихий.
У человека и живущих в его организме бактерий достаточно разнообразные отношения. Большая часть микробиоценоза (микрофлоры) представлена микроорганизмами, сосуществующими с человеком в симбиозе. Другими словами, можно сказать, что отношения с ним приносят им пользу (защита от ультрафиолета, питательные вещества, постоянная влажность и температура и прочее). В это же самое время бактерии также приносят организму носителя пользу в виде соперничества с микроорганизмами болезнетворными и выживания их с территории своего существования, в виде расщепления белков и синтезирования витаминов. В одно время с бактериями полезными у человека присутствуют сожители, не приносящие особого вреда в небольших количествах, однако становящиеся болезнетворными при определенных обстоятельствах. Это условно-патогенные микроорганизмы.
Определение
Условно-патогенными называются микроорганизмы, представляющие собой большую группу грибов, бактерий, простейших и вирусов, живущих с человеком в симбиозе, но вызывающих в определенных условиях разнообразные патологические процессы. К перечню самых распространенных и известных можно отнести представителей родов: aspergillus, proteus, candida, enterobacter, pseudomonas, streptococcus, escherichia и множество других.
Чем еще интересна условно-патогенная микрофлора?
Четкой границы между условно-патогенными, патогенными и непатогенными микробами ученые обозначить не могут, поскольку их патогенность в большинстве случаев определяет состояние организма. Таким образом, можно сказать, что микрофлора, которую выявили при проведении исследования у абсолютно здорового человека, способна вызвать у другого заболевание с последующим летальным исходом.
Проявление патогенных свойств у условно-патогенных микроорганизмов может быть только во время резкого снижения резистентности организма. Здоровый человек постоянно имеет в наличии эти микроорганизмы в желудочно-кишечном тракте, на кожных покровах и слизистых оболочках, но они не вызывают у него развития патологических изменений и воспалительных реакций.
Условно-патогенная микрофлора до поры до времени не опасна для человека. Но имеются нюансы.
А потому условно-патогенные микробы называются оппортунистами, поскольку они пользуются любой благоприятной возможностью для интенсивного размножения.
В каких случаях следует бояться такой инфекции?
О возникновении проблем, однако, можно говорить в случае, когда по какой-то причине сильно снижается иммунитет, и это было при обследовании обнаружено. Условно-патогенная микрофлора тогда действительно опасна для здоровья.

Такое возможно в некоторых ситуациях: при тяжелой респираторной вирусной инфекции, приобретенном или врожденном иммунодефиците (ВИЧ-инфекции в том числе), при болезнях, снижающих иммунитет (заболевания сердечно-сосудистой системы и крови, сахарный диабет, злокачественные опухоли и другие), приеме препаратов, которые угнетают иммунную систему (химиотерапия при онкологической болезни, кортикостероиды, цитостатики и другие), при переохлаждении, сильном стрессе, запредельных физических нагрузках или прочих экстремальных влияниях окружающей среды, в период кормления грудью или беременности. Каждый такой фактор в отдельности и в совокупности нескольких из них особенно способен привести к вызову условно-патогенными бактериями развития достаточно серьезной инфекции и стать угрозой здоровью человека. Когда требуется посев на микрофлору?
Золотистый стафилококк
В докторской практике часто встречаются следующие ситуации: когда получается положительный анализ на золотистый стафилококк мазка из носа, зева, грудного молока или кожной поверхности, абсолютно здоровый человек может слишком разволноваться и потребовать от специалиста проведения терапии, антибиотиками в том числе. Такую обеспокоенность можно легко объяснить, однако зачастую она является беспочвенной, поскольку практически половина людей всего мира имеет золотистый стафилококк и при этом даже не подозревает этого. Данный микроорганизм является обитателем слизистой оболочки верхних дыхательных путей и кожных покровов. Это характерно для такой категории, как условно-патогенные микроорганизмы.

Также он является обладателем феноменальной устойчивости к различным факторам внешней среды: воздействию множества антибиотиков, обработке антисептиками, охлаждению и кипячению. Эта причина влияет на то, что от него почти нельзя избавиться. Вся бытовая техника, поверхности в доме, игрушки и мебель обсеменяются им. И только способность иммунитета кожи к ослаблению активности данного микроорганизма спасает от гибели из-за инфекционных осложнений большую часть людей. Иначе рост условно-патогенной микрофлоры, а в частности стафилококка, было бы не остановить.
Можно сделать вывод о том, что единственным фактором, с которым золотистый стафилококк справиться не может, является иммунитет человека. Попадание в категорию повышенного риска происходит при ослаблении защиты человека. В таком случае он может стать причиной серьезных болезней, как, например, пневмония, менингит, а также инфекционных поражений мягких тканей и кожи (флегмона, абсцесс, панариций и прочие), цистита, пиелонефрита и прочих. Единственным возможным лечением стафилококка является применение антибиотиков, к которым этот микроорганизм чувствителен. Какая существует условно-патогенная микрофлора кишечника?
Кишечная палочка
Кишечная палочка считается естественным обитателем в нижнем отделе пищеварительного тракта у каждого человека. Без нее кишечник полноценно не смог бы работать, поскольку она очень важна для процесса пищеварения. В том числе данный микроорганизм способствует вырабатыванию витамина К, участвующего в процессе кровесвертывания, и предотвращает слишком активное развитие вызывающих очень серьезные болезни патогенных штаммов бактерий кишечника.
Кишечная палочка не способна существовать длительное время вне организма носителя, поскольку для нее наиболее комфортны условия нахождения на поверхности слизистой оболочки кишечника. Но эта очень полезная и безобидная бактерия также может послужить источником реальной угрозы, когда попадает в брюшную полость или просвет прочих органов. Такое становится возможным при занесении кишечной флоры в мочевыводящие пути, влагалище или при перитоните (появлении отверстия, которое служит выходом для содержимого кишечника). Такой механизм ведет к возникновению простатита, вульвовагинита, цистита, уретрита и прочих болезней. Нужен регулярный посев на микрофлору.
Зеленящий стрептококк
Зеленящий стрептококк тоже относится к бактериям условно-патогенного характера, поскольку обнаруживается у большинства людей. Его излюбленной локализацией является полость рта, а точнее слизистая, которая покрывает десны, и зубная эмаль. В том числе этот микроб обнаруживается в мазках из носа и зева. К особенностям зеленящего стрептококка относится то, что в слюне при повышенном содержании глюкозы он способен разрушать зубную эмаль, вызывая при этом пульпит или кариес. Мазок на условно-патогенную микрофлору проводит врач.
Профилактика
Можно сказать, что умеренное потребление сладкого и простейшая гигиена полости рта после еды являются самой лучшей профилактикой данных заболеваний. Кроме того, иногда зеленящий стрептококк вызывает проявление прочих недугов: тонзиллита, гайморита, фарингита. Самыми тяжелыми болезнями, которые может вызвать зеленящий стрептококк, являются менингит, пневмония, эндокардит и пиелонефрит. Однако они развиваются только у очень небольшой категории людей, которых можно отнести к группе высокого риска.
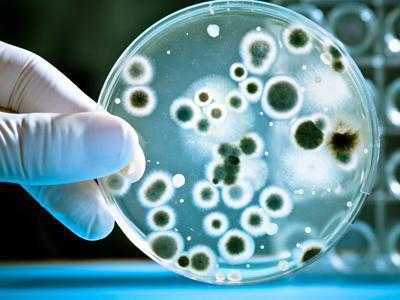
А если бакпосев - нормальный, и условно-патогенная микрофлора не обнаружена? Такая ситуация бывает довольно часто. Это означает вариант нормы.
Лечение
Единственным правильным методом терапии кишечной палочки, зеленящего стрептококка и стафилококка является применение антибиотиков. Но оно должно сопровождаться определенными показаниями, к которым не относится носительство, если оно бессимптомно.