Предлежание плаценты что это такое
Предлежание плаценты при беременности - причины, признаки, симптомы и лечение
Немного о плаценте
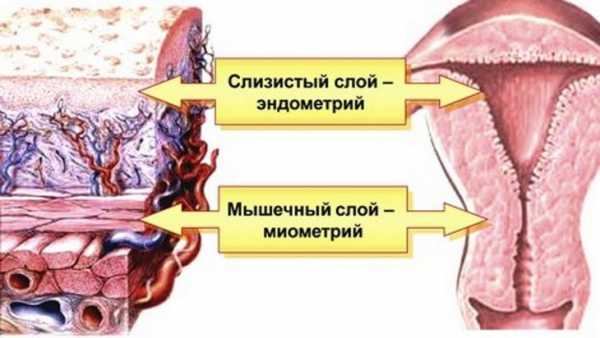
Чтобы лучше представить, как выглядит предлежание, необходимо знать, что такое плацента. Плацента — связывающий орган между матерью и ребенком, через нее осуществляется кровообмен. Плацента формируется с 15 недели беременности и достигает зрелости на 36. Данный орган имеет форму плоского шара. У нее есть плодовая часть — мягкие плодные оболочки, и материнская — более плотная, которая и крепится к стенке матки. Именно данная часть может перекрыть выход из таза.
Типы предлежания плаценты
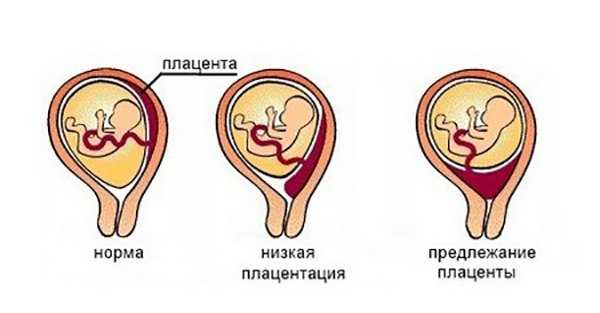
В медицинской практике существуют две основных разновидности предлежания плаценты при беременности:
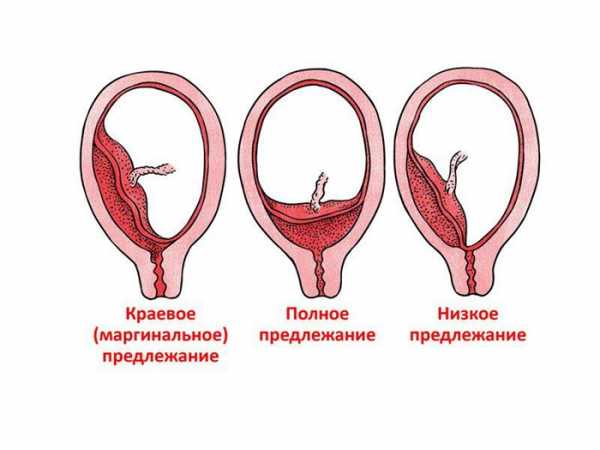
- Полное (центральное) — это состояние, когда отверстие в тазе, из которого выходит ребенок в канал шейки матки, полностью перекрывается.
- Неполное (частичное) — когда выход из таза закрыт плацентой не полностью. Здесь выделяют боковое предлежание, где перекрыто около 70% отверстия и краевое, где край плаценты только у выхода.
Также различают низкое предлежание плаценты. Это когда материнская часть крепится в нижнем отделе матки на расстоянии около 5 см до внутреннего зева. То есть, находится близко, но не достает до выхода из таза. Такое состояние можно рассматривать как переходящую форму между нормальным расположением и предлежанием.
Может быть так, что плацента сначала крепится где положено, а потом постепенно опускается в нижний сегмент матки. Данное предлежание является вторичным. А первичное — когда плацента закрепилась в одном месте, там и находится все время.
Причины предлежания плаценты
Что же заставляет крепиться плаценте в неположенном месте? Врачи выделяют 2 основных группы причин:
- Заболевания матки. Сюда относятся все патологические процессы, что провоцируют нарушения слизистого покрытия матки. Вследствие чего плодное яйцо имплантируется там, где есть здоровый эндометрий. А эта область и может быть около выхода из таза.
- К таким заболеваниям относятся:
- Эндометриты (воспаление слизистой оболочки матки). Они могут появляться после родов, аборта, на фоне использования внутриматочных контрацептивов и влияния разных физических, химических факторов.
- Отклонения в строении матки. Это разного рода деформации вследствие опухолевого процесса (фиброма) или врожденной аномалии (например, двурогая матка).
- Цервикальная недостаточность. Когда мышцы канала шейки не имеют достаточно сил для того, чтобы выдерживать нагрузку (вес плода).
- Гипоплазия. Это врожденное состояние, где матка недоразвита и уменьшена в размере.
- Застой крови в матке или тазовых органах по причине эндометриоза, заболеваний сердца, почек, печени или воспаления внутренних половых органов.
- Патологии плодного яйца. В результате замедленного созревания зародыша он крепится в нижнем отделе матки или в области шеечного канала. Как следствие плацента врастает в этой области и возникает предлежание или шеечная беременность.
- Причина феномена, когда плацента сначала крепится в одном, а потом перемещается в другое место (вторичное предлежание) кроется в изменении структуры слизистой оболочки матки или увеличении размеров матки при беременности. Как следствие, ворсинки, которыми плацента крепится в стенку матки, как бы ищут более благоприятное место для обеспечения своего питания.
Факторы риска предлежания плаценты
Были обнаружены факторы, при которых предлежание плаценты при беременности возникало чаще:
- Возраст беременной. Риск возникновения данного состояния заметно увеличивается после 35 лет.
- Травмы. Было замечено увеличение случаев предлежания у женщин, которым проводилось выскабливание слизистой оболочки матки (при эндометриозе, аборте и т.д.).
- Многократные роды. 75% случаев предлежание плаценты у женщин, которые рожают повторно.
- Рубцы вследствие оперативных вмешательств.
- Обнаружение миомы матки.
- Генитальный инфантилизм — недоразвитие половых органов.
Клиническая картина предлежания плаценты
Основное проявление предлежания плаценты — маточное кровотечение, которое обычно возникает во второй половине беременности. В основе лежит отслоение плаценты от стенок матки вследствие растяжения нижнего отдела в процессе беременности. Чем раньше возникло кровотечение, тем больше вероятность, что плацента полностью перекрыла выход из таза.
Кровотечение обычно возникает на фоне абсолютно удовлетворительного состояния женщины и начинается ночью, после физического напряжения или испражнения. Характерная особенность подобных кровотечений — это их повторное возникновение. Очень редко они появляются единоразово и потом возобновляются с началом родов.
Следует обратить внимание на то, что у некоторых беременных были зафиксированы случаи или жалобы на кровяные выделения из влагалища в 1 триместре беременности. Это весьма тревожный сигнал, свидетельствующий об угрозе выкидыша и о глубоком внедрении плаценты в ткани матки с разрушением сосудов. Часто после начала кровотечения возникают преждевременные роды.
Вследствие таких кровотечений, наблюдается постоянная потеря эритроцитов. А как мы знаем, в данных клетках крови находится гемоглобин, который переносит кислород. А значит ребенку и матери не хватает кислорода. И на фоне этого прогрессирует анемия. При таких условиях даже незначительное кровотечение во время родов может спровоцировать клиническую картину сильной кровопотери. Это создает опасность для жизни женщины.
Еще одним тревожным признаком является кислородное голодание плода по причине кровопотери или анемии женщины. Степень данного состояния зависит от площади отслоения, количества и интенсивности кровопотери.
Организм женщины ослаблен при постоянной потере крови, и на фоне неправильного положения плаценты есть высокий риск проникновения инфекции. А сгустки крови являются благоприятной средой для жизнедеятельности бактерий. Инфицированию способствуют проводимые через влагалище диагностические и лечебные мероприятия.
Диагностика предлежания плаценты
Различные варианты предлежания плаценты обычно диагностируют без особых трудностей. Врач ставит диагноз на основе данных анамнеза, клинической картины и полученной информации при использовании инструментальных методов исследования.
Из анамнеза врачу будет полезна следующая информация:
- Были ли в прошлых беременностях повторные кровотечения и была ли установлена их причина.
- Был ли поставлен диагноз предлежания плаценты в прошлой беременности. Если да, то какой вид предлежания и как протекало заболевание.
- В случае первой беременности будет важно знать наличие предлежания у родственников.
- Имела ли женщина какие-либо заболевания матки, которые были указаны выше (эндометриты, аномалии строения, гипоплазия, застой крови).
В случае положительных ответов эти данные позволяют заподозрить предлежание плаценты. Кардинальный симптом, на основании которого можно заподозрить это состояние — повторные кровотечения из половых органов во второй половине беременности. Кровотечение сначала может быть в незначительном количестве на фоне хорошего самочувствия женщины с дальнейшим прогрессированием или сразу обильным.
Врачи должны быть очень осторожными при проведении гинекологического осмотра, так как это может спровоцировать преждевременное отслоение плаценты и сильное кровотечение. Такой осмотр проводят в условиях операционной, чтобы в случае чего, предоставить экстренную медицинскую помощь. Поэтому беременные с предлежанием плаценты должны быть госпитализированы и находиться под наблюдением медперсонала.
При поступлении в больницу женщинам, у которых возникло кровотечение при беременности, проводят дифференциальную диагностику. Она заключается в том, чтобы исключить другие патологические состояния, которые могут быть причиной кровотечения. К ним относятся:
- преждевременное отслоение нормально размещенной плаценты,
- разрыв пуповинных сосудов,
- полип шейки матки,
- эктопия шейки матки,
- рак шейки матки,
- разрыв варикозно расширенных вен влагалища,
- разрыв матки,
- шеечная беременность.
Данная диагностика осуществляется путем гинекологического осмотра с помощью зеркал в операционной палате. Это дает возможность исключить заболевания влагалища и шеечного канала.
О предлежании плаценты будут свидетельствовать такие симптомы:
- отечность тканей влагалища,
- видимая невооруженным глазом пульсация сосудов,
- можно увидеть и прощупать предлежащий край плаценты, то есть материнскую часть.
Но основная роль в постановке диагноза предлежание плаценты при беременности остается за ультразвуковым исследованием. С его помощью удается четко определить вид предлежания, местоположение плаценты, возможную ее миграцию и осуществить динамическое наблюдение за беременной. Это позволяет с высокой точностью диагностировать предлежание плаценты или низкое ее крепление.
Лечение предлежания плаценты
Все беременные с предлежанием плаценты относятся к группе высокого риска. Женщину в дородовом отделении, сразу после осмотра, передают под особое наблюдение медперсонала и дежурной бригады врачей.
В одних случаях могут использоваться консервативные методы лечения, в других — оперативное — в виде кесаревого сечения. Избирая тот или иной метод лечения беременной, врачу необходимо учитывать:
- интенсивность кровотечения,
- объем утраченной крови,
- состояние плода,
- срок беременности,
- наличие или отсутствие родовой деятельности.
В случае незначительной кровопотери, недоношенной беременности (срок менее 37 недели), при отсутствии регулярной родовой активности или при кислородном голодании плода придерживаются выжидающей тактики. Врачи постоянно следят за жизненно важными показателями. Одновременно используют такие фармакологические препараты для купирования симптомов:
- кровоостанавливающие,
- токолитики (назначаются для уменьшения сокращений матки и предотвращения преждевременных родов),
- гормоны (для дозревания органов дыхания),
- препараты железа в случае анемии.
Женщина должна придерживаться строгого постельного режима. Данная тактика лечения позволяет продлить беременность. То есть, нужно добиться, чтобы появились признаки доношенности плода или 37 недели беременности, чтобы начать стимуляцию родов.
В случае полного предлежания плаценты или частичного с наличием одновременно других осложнений беременности проводят плановое кесарево сечение на 38 неделе беременности.
Также врачебная тактика зависит от вида предлежания. Полное предлежание является прямым показанием к кесареву сечению. При неполном предлежании и условии, что голова плода находится внизу применяют амниотомию. Это процедура прокалывания плодной оболочки, которая способствует опусканию головки и, как следствие, прижиманию сосудов и остановке кровотечения.
При прогрессировании кровотечения с увеличением объема кровопотери, независимо от срока беременности, состояния плода, отсутствии возможности проведения родов через половые пути — применяют кесарево сечение.
Основные показания к проведению кесарево сечение:
- При прогрессировании кровотечения с увеличением объема кровопотери (более 250 мл) независимо от срока беременности и состояния плода.
- При отсутствии возможности проведения родов через половые пути.
- Не эффективность амниотомии (продолжение кровотечения).
- Полное предлежание плаценты.
- Неполное предлежание с одновременным присутствием какого-либо осложнения (аномальное положение плода, узкий таз, большое количество околоплодных вод и др.).
Профилактика предлежания плаценты
Основой предупреждения предлежания плаценты (да и других осложнений беременности) является своевременная, эффективная диагностика и предоставленная квалифицированная медицинская помощь. Также необходимо проводить раннее обнаружение и адекватное лечение заболеваний органов репродуктивной системы, гормональных сбоев и распространять информацию о вредности абортов.
Прогноз предлежания плаценты
Патологическое положение плаценты представляет большую опасность не только для матери, но и для плода. При предлежании плаценты происходит ограничение дыхательной поверхности, что нередко приводит к кислородному голоданию, медленным темпам набора веса и аномалиям развития плода. Такое наблюдается примерно в 20% случаев. Аномалии развития встречаются в 3 раза чаще, чем при нормальном положении плаценты. А новорожденные часто рождаются с анемией.
Внимание! Данная статья размещена исключительно в ознакомительных целях и ни при каких обстоятельствах не является научным материалом или медицинским советом и не может служить заменой очной консультации с профессиональным врачом. За диагностикой, постановкой диагноза и назначением лечения обращайтесь к квалифицированным врачам!
Количество прочтений: Дата публикации: 28.04.2018MEDISON.RU - Предлежание плаценты - Макаров И.О.
SonoAce-R7
Универсальный ультразвуковой сканер высокого класса, ультракомпактный дизайн и инновационные возможности.
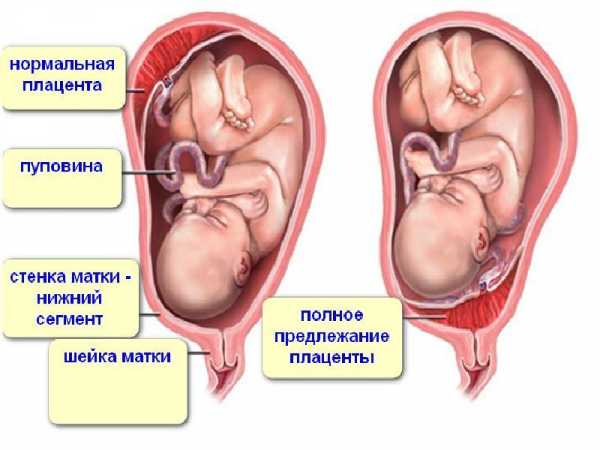
При нормальном течении беременности плацента обычно располагается в области дна или тела матки, по задней стенке, с переходом на боковые стенки, т.е. в тех областях, где лучше всего кровоснабжаются стенки матки. На передней стенке плацента располагается несколько реже, так как передняя стенка матки подвергается значительно большим изменениям, чем задняя. Кроме того, расположение плаценты по задней стенке предохраняет ее от случайных травм.
Предлежание плаценты - это патология, при которой плацента располагается в нижних отделах матки по любой стенке, частично или полностью перекрывая область внутреннего зева. Частота возникновения предлежания плаценты составляет в среднем от 0,1% до 1% от общего числа родов.
Если плацента только частично перекрывает область внутреннего зева, то - это неполное предлежание, которое отмечается с частотой 70-80% от общего числа предлежаний. Если плацента полностью перекрывает область внутреннего зева то, это является полным предлежанием плаценты. Такой вариант встречается с частотой 20-30%.
Различают также и низкое расположение плаценты, когда её край находится на более низком уровне, чем это должно быть в норме, но не перекрывает область внутреннего зева.
Причины формирования низкого расположения или предлежания плаценты
Существует несколько причин формирования низкого расположения или предлежания плаценты. Наиболее частыми причинами являются патологические изменения внутреннего слоя матки (эндометрия) вследствие воспаления, оперативных вмешательств (выскабливания, кесарево сечение, удалением миоматозных узлов и др.), многократных осложненных родов. Кроме того, нарушения прикрепления плаценты могут быть обусловлены миомой матки, эндометриозом, недоразвитием матки, истмикоцервикальной недостаточностью, воспалением шейки матки, многоплодной беременностью. Следует отметить, что предлежание плаценты более характерно для повторно беременных женщин, чем для первородящих. В связи с этими факторами, плодное яйцо, попадающее в полость матки после оплодотворения не может своевременно имплантироваться в верхних отделах матки, и этот процесс осуществляется только тогда, когда плодное яйцо опустилось уже в ее нижние отделы.
Наиболее частым проявлением при предлежании плаценты является повторяющееся кровотечение из половых путей. Кровотечения могут возникать в различные периоды беременности, начиная с самых ранних ее сроков. Однако чаще всего они наблюдаются уже во второй половине беременности вследствие формирования нижнего сегмента матки. В последние недели беременности, когда сокращения матки становятся более интенсивными, кровотечения могут усиливаться.
Причина кровотечений заключается в повторяющейся отслойке плаценты, которая неспособна растягиваться вслед за растяжением стенки матки при прогрессировании беременности или начале родовой деятельности. При этом плацента частично отслаивается, и кровотечение происходит из сосудов матки. Плод не теряет кровь. Однако ему угрожает кислородное голодание, так как отслоившаяся часть плаценты не участвует в газообмене.
Провоцирующими факторами возникновения кровотечения при беременности могут быть: физическая нагрузка, резкое кашлевое движение, влагалищное исследование, половой акт, повышение внутрибрюшного давления при запоре, тепловые процедуры (горячая ванна, сауна).
При полном предлежании плаценты кровотечение часто появляется внезапно, без болевых ощущений, и может быть очень обильным. Кровотечение может прекратиться, но спустя некоторое время возникнуть вновь, или может продолжаться в виде скудных выделений. В последние недели беременности кровотечение возобновляется и/или усиливается.
При неполном предлежании плаценты кровотечение может начаться в самом конце беременности. Однако чаще это происходит в начале родов. Сила кровотечения зависит от величины предлежащего участка плаценты. Чем больше предлежит плацентарной ткани, тем раньше и сильнее начинается кровотечение.
Повторяющиеся кровотечения при беременности, осложненной предлежанием плаценты в большинстве случаев приводят к развитию анемии.
Беременность при предлежании плаценты часто осложняется угрозой прерывания, что, обусловлено теми же причинами, что и возникновение неправильного расположения плаценты. Преждевременные роды чаще всего имеют место у пациенток с полным предлежанием плаценты.
Для беременных с предлежанием плаценты характерно наличие пониженного артериального давления, что встречается в 25%-34% наблюдений.
Гестоз (нефропатия, поздний токсикоз) также не является исключением для беременных с предлежанием плаценты. Это осложнение, протекающее на фоне нарушения функции ряда органов и систем, а также и с явлениями нарушений свертываемости крови в значительной степени ухудшает характер повторяющихся кровотечений.
Предлежание плаценты часто сопровождается плодово-плацентарная недостаточностью, нехваткой кислорода для плода и задержкой его развития. Отслоившаяся часть плаценты выключается из общей системы маточно-плацентарного кровообращения и не участвует в газообмене. При предлежании плаценты нередко формируется неправильное положение плода (косое, поперечное) или тазовое предлежание, которые в свою очередь сопровождаются определенными осложнениями.
В акушерской практике широко укоренился термин "миграция плаценты", который, на самом деле, не отражает реальной сущности происходящего. Изменение расположения плаценты осуществляется за счет изменения строения нижнего сегмента матки в процессе беременности и направленности роста плаценты в сторону лучшего кровоснабжения участков стенки матки (к дну матки) по сравнению с ее нижними отделами. Более благоприятный прогноз с точки зрения миграции плаценты отмечается при её расположении на передней стенке матки. Обычно процесс "миграции плаценты протекает в течение 6-10 нед и завершается к середине 33-34 неделям беременности.
Диагностика предлежания плаценты
Выявление предлежания плаценты не представляет особых сложностей. О наличии предлежания плаценты могут свидетельствовать жалобы беременной на кровотечения. При этом повторяющиеся кровотечения со второй половине беременности, как правило, связаны с полным предлежанием плаценты. Кровотечение в конце беременности или в начале родов чаще связано с неполным предлежанием плаценты.
При наличии кровотечений следует внимательно осмотреть стенки влагалища и шейку матки при помощи зеркал для исключения травмы или патологии шейки матки, которые также могут сопровождаться наличием кровяных выделений.
При влагалищном исследовании беременной также легко выявляются четкие диагностические признаки, указывающие на неправильное расположение плаценты. Однако такое исследование необходимо выполнять максимально бережно, с соблюдением всех необходимых правил предотвращения возможного кровотечения.
В настоящее время наиболее объективным и безопасным методом диагностики предлежания плаценты является ультразвуковое исследование (УЗИ), которое позволяет установить сам факт предлежания плаценты и вариант предлежания (полное, неполное), определить размеры, структуру и площадь плаценты, оценить степень отслойки, а также получить точное представление о миграции плаценты.
Если при УЗИ выявлено полное предлежание плаценты, то влагалищное исследование проводить, вообще не следует. Критерием низкого расположения плаценты в III триместре беременности (28 - 40 нед) является расстояние от края плаценты до области внутреннего зева 5 см и менее. О предлежании плаценты свидетельствует обнаружение плацентарной ткани в области внутреннего зева.
О характере локализации плаценты во II и III триместрах беременности (до 27 недель) судят по соотношению расстояния от края плаценты до области внутреннего зева, с величиной диаметра (БПР) головы плода.
При выявлении неправильного расположения плаценты следует проводить динамическое исследование для контроля за ее "миграцией". Для этих целей целесообразно выполнение как минимум трехкратного эхографического контроля на протяжении беременности в 16, 24-26 и в 34-36 недель.
УЗИ следует проводить при умеренном наполнении мочевого пузыря. С помощью УЗИ возможно также определение наличия скопления крови (гематомы) между плацентой и стенкой матки при отслойке плаценты (в том случае если не произошло излитие крови из полости матки). Если участок отслойки плаценты занимает не более 1/4 площади плаценты, то прогноз для плода является относительно благоприятным. В том случае если гематома занимает более 1/3 площади плаценты, то чаще всего это приводит к гибели плода.
Медицинское сопровождение беременных с предлежанием плаценты
Характер ведения и лечение беременных с предлежанием плаценты зависит от выраженности кровотечения и величины кровопотери.
В первой половине беременности если кровяные выделения отсутствуют, то беременная может находиться дома под амбулаторным контролем с соблюдением режима исключающего действие провоцирующих факторов способных вызвать кровотечение (ограничение физической нагрузки, половой жизни, стрессовых ситуаций и т.п.)
Наблюдение и лечение при сроке беременности свыше 24 недель осуществляется только в акушерском стационаре.
Лечение, направленное на продолжение беременности до 37-38 недель возможно, если кровотечение необильное, а общее состояние беременной и плода удовлетворительное. Даже, несмотря на прекращение кровянистых выделений из половых путей, беременные с предлежанием плацента ни при каких условиях не может быть выписана из стационара до родов.
Ведение беременных в акушерском стационаре предусматривает: соблюдение строгого постельного режима; применение лекарств обеспечивающих оптимизацию нормализацию сократительной деятельности; лечение анемии и плодово-плацентарной недостаточности.
Показаниями к кесареву сечению в экстренном порядке независимо от срока беременности являются: повторяющиеся кровотечения; сочетание небольших кровопотерь с анемией и снижением артериального давления; одномоментная обильная кровопотеря; полное предлежание плаценты и начавшееся кровотечение.
Операцию выполняют по жизненным показаниям со стороны матери независимо от срока беременности и состояния плода.
В том случае если беременность удалось доносить до 37-38 недель и сохраняется предлежание плаценты, в зависимости от сложившейся ситуации в индивидуальном порядке выбирают наиболее оптимальный способ родоразрешения.
Абсолютным показанием к кесареву сечению в плановом порядке является полное предлежание плаценты. Роды через естественные родовые пути в этой ситуации невозможны, так как перекрывающая внутренний зев плацента, не позволяет предлежащей части плода (головка плода или тазовый конец) вставиться во вход таз. Кроме того, в процессе нарастания сокращений матки, плацента будет отслаивается все более и более, а кровотечение значительно усиливается.
При неполном предлежании плаценты и при наличии сопутствующих осложнений (тазовое предлежание, неправильное положение плода, рубец на матке, многоплодная беременность, выраженное многоводие, узкий таз, возраст первородящей старше 30 лет и др.) следует также выполнить кесарево сечение в плановом порядке.
Если вышеуказанные сопутствующие осложнения отсутствуют и нет кровяных выделений, то можно дождаться момента начала самостоятельной родовой деятельности с последующим ранним вскрытием плодного пузыря. В том случае если после вскрытия плодного пузыря все-таки началось кровотечение, то необходимо решить вопрос о выполнении кесарева сечения.
Если при неполном предлежании плаценты кровотечение возникает до начала родовой деятельности, то вскрывают плодный пузырь. Необходимость и целесообразность этой процедуры обусловлена тем, что при вскрытии плодных оболочек головка плода вставляется во вход в таз и прижимает отслоившуюся часть плаценты к стенке матки и таза, что способствует прекращению дальнейшей отслойки плаценты и остановке кровотечения. Если кровотечение после вскрытия плодного пузыря продолжается и/или шейка матки незрелая, то производят кесарево сечение. В случае остановки кровотечения возможно ведение родов через естественные родовые пути (при благоприятной акушерской ситуации).
Кровотечение может начаться и на ранних этапах развития родовой деятельности с момента первых схваток. В этом случае также показано раннее вскрытие плодного пузыря.
Таким образом, ведение родов при неполном предлежании плаценты через естественные родовые пути возможно, если: кровотечение остановилось после вскрытия плодного пузыря; шейка матки зрелая; родовая деятельность хорошая; имеется головное предлежание плода.
Однако кесарево сечение является одним из наиболее часто избираемых акушерами методов родоразрешения при предлежании плаценты и выполняется с частотой 70% -80% при данной патологии.
Другими типичными осложнениями в родах при неполном предлежании плаценты являются слабость родовой деятельности и недостаточное снабжение плода кислородом (гипоксия плода). Обязательным условием ведения родов через естественные родовые пути является постоянный мониторный контроль за состоянием плода и сократительной деятельностью матки.
После рождения ребенка кровотечение может возобновиться из-за нарушения процесса отделения плаценты, так как плацентарная площадка располагается в нижних отделах матки, сократительная способность которых снижена.
Обильные кровотечения нередко возникают в раннем послеродовом периоде в связи со снижением тонуса матки и повреждением обширной сосудистой сети шейки матки.
Профилактика предлежания плаценты
Профилактика предлежания плаценты заключается в уменьшении количества абортов, в раннем выявлении и лечении различных воспалительных заболеваний органов репродуктивной системы и гормональных нарушений.
SonoAce-R7
Универсальный ультразвуковой сканер высокого класса, ультракомпактный дизайн и инновационные возможности.
Предлежание плаценты. Причины, осложнения, роды с предлежанием
Предлежание плаценты при беременности — это патология, которая подразумевает расположение плаценты в нижнем сегменте матки в области маточного зева. Частота осложнений 0,5-0,8% от всех родов. По статистике 3% женщин и 5% детей погибают по причине данной патологии.
Предлежание плаценты при беременности
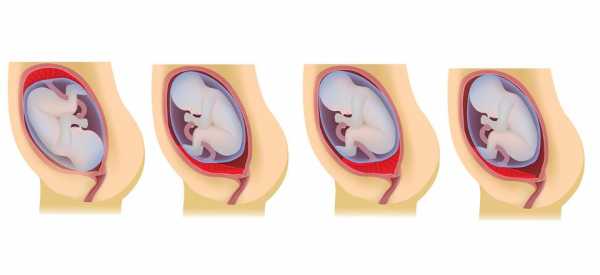
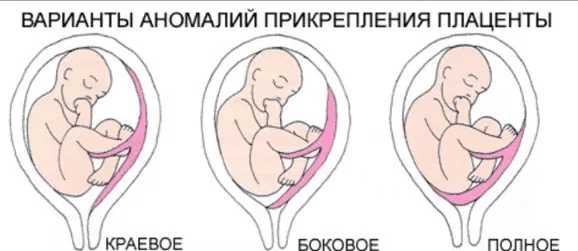
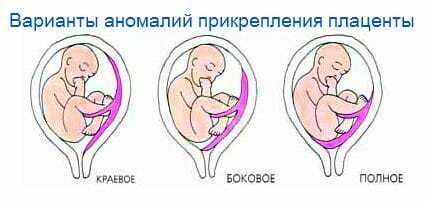
Предлежание плаценты бывает центральное или полное, боковое и краевое.
Низкое предлежание плаценты при беременности
Плацента, или иными словами детское место, представляет собой утолщенную оболочку, которая образуется в матке сразу после прикрепления оплодотворенной яйцеклетки. Её предназначение – защищать малыша в ходе всей беременности. Благодаря плаценте, ребенок получает кислород, питание, а также защиту от негативных воздействий, в виде инфекций матери и токсичных веществ.
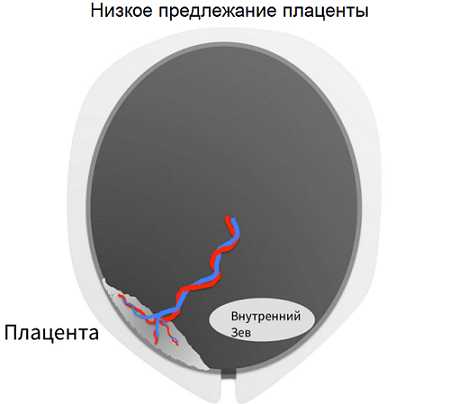
На развитие малыша важное влияние оказывает правильное расположение плаценты. Нормальное должно быть больше 6 сантиметров от внутреннего зева, в этом случае кровоток благоприятно влияет на формирование и кровоснабжение плаценты. Если она расположена менее чем на 6 см от выхода матки и перекрывает зев, врачом ставится диагноз «Низкое предлежание плаценты». Если патология была выявлена в 20 недель, на плановом УЗИ, существуют большие шансы, что к концу беременности положение дел изменится, и такая проблема как низкая плацентация рассосется сама собой.
По мере того, как матка растет, растягивается, её мышца смещается кверху вместе с плацентой, (это явление врачи называют миграцией плаценты) и тогда диагноз снимают. Это самый безобидный вид предлежания плаценты, при котором женщина в большинстве случаев не испытывает никаких симптомов, и выявляется неожиданно при запланированном скрининге. Но наблюдение акушера-гинеколога, все же необходимо.
Иногда низкое предлежание плаценты сохраняется до конца беременности, в таких случаях нужно прислушиваться к врачам, они обращают внимание на положение малыша в утробе и исходя из этого решают, дадут ли женщине родить естественным путём или нет.
Краевое предлежание
Это один из видов неполного предлежания, при котором внутренний зев матки прикрыт частично. В этом случае нижний край плаценты расположен на одном уровне с краем внутреннего зёва. Выход матки закрыт плацентарной тканью на 1/3.
Краевое предлежание плаценты чаще всего обнаруживается во втором триместре. На основе жалоб беременной о кровотечениях проводится узи. После постановки диагноза, женщина попадает под строгий контроль гинеколога, который назначает необходимые исследования и медицинские наблюдения. Чтобы избежать анемии, вследствие кровотечений и снижения гемоглобина, назначаются железосодержащие препараты.
Боковое предлежание
Наибольшая часть плацентарной ткани в этом случае располагается с правой или левой стороны от внутреннего зева. Врач при исследовании определяет величину перекрытого участка.
Заднее предлежание
Еще один вид неполного предлежания, при котором основная часть плаценты прикреплена к задней стенки матки.
Полное или центральное предлежание
Полное предлежание плаценты полностью закрывает внутренний зев матки, во время влагалищьного исследования плодные оболочки не прощупываются, наблюдается только плацентарная ткань, а центр плаценты расположен на уровне зева.
Центральное предлежание плаценты — серьезная патология, при обнаружении которой, беременная немедленно направляется в стационар, даже если отсутствуют кровотечения и боли. Там она будет находится под постоянным наблюдением квалифицированных специалистов.
Причины предлежания плаценты
Основные факторы, оказывающие влияние на расположение плаценты, образуются прежде всего, из-за патологических изменений в слизистой стенке матки.
Причины, связанные со здоровьем женщины
- Воспалительные процессы слизистой матки до беременности (эндометриты)
- Аборты и выскабливания
- Операция кесарево сечения
- Операции по поводу миомы матки
- Перфорация матки
- Аномалии, недоразвитие матки
- Чаше всего предлежание возникает у повторнородящих женщин (75% от всех беременных с этим диагнозом)
- Многоплодная беременность.
Причины со стороны плодного яйца
Плодное яйцо обладает ферментативными способностями. Для того, чтобы прикрепится к слизистой матки, особый фермент плодного яйца, как бы растворяет эпителий матки, и в том месте происходит прикрепление плодного яйца.
В случае предлежания плаценты ферментативность плодного яйца снижена. Оно опускается вниз и там прикрепляется. Это может быть вызвано гормональными нарушениями или другими, пока науке не известными причинами.
Чем опасно предлежание плаценты, симптомы
Основным симптомом предлежания плаценты является безболезненное кровотечение. Оно как правило возникает во второй половине беременности, из-за того, что после 20 недель растягивается нижний сегмент матки.
Ворсины плаценты не имеют свойства растягиваться, поэтому они отслаиваются от стенки матки. При отслойке плаценты рвутся кровеносные сосуды и возникает кровотечение. Оно может случиться ночью или днем, после физической нагрузки или в покое, как правило, не сопровождается болями. Выделения могут быть настолько обильными, что это требует срочной неотложной помощи. Обильные кровотечения при предлежании угрожают жизни женщины и плода.
Читайте также:
Что такое гестоз при беременности и чем он опасен для матери и ребенка
Изжога при беременности: средства для избавления
Хламидиоз при беременности: характер заболевания, степень риска
При центральном предлежании плаценты кровотечения возникают раньше 25-27 недель, похожи на обильные месячные.
При боковом и краевом предлежании плаценты кровотечения отмечают после 30 недель беременности, может быть, как обильным, так и скудным, имеет свойство прекращаться и снова возобновляться. Опасно, прежде всего анемией у женщины и внутриутробной гипоксией плода.
При низком предлежани, кровотечение может возникнуть в родах, эта ситуация менее опасна, так как женщина находится под наблюдением врачей и у акушеров больше возможности оказать помощь.
Помимо этого, на позднем сроке, если ребеночек очень активен, он может или передавить, или повредить пупочный канатик. Еще одна часто встречающаяся проблема при предлежании — поперечное или косое положение плода, либо тазовое предлежание, что добавляет проблем при родах.
Осложнения при предлежании плаценты
- Угрожающие жизни кровотечения
- Тромбоэмболия (закупорка кровеносного сосуда)
- Эмболия околоплодными водами (поподание в кровоток матери небольшого количества околоплодных вод).
- Внутриутробная гипоксия плода
- Недоношенная беременность
- Слабость родовой деятельности
Кровотечение при предлежании плаценты
Если кровотечение возникло на сроке 27-32 недели беременности и не угрожает жизни, женщина помещается в стационар. Там она находится на строгом постельном режиме.
Проводится профилактика внутренней гипоксии плода. Применяются спазмолитические средства для расслабления мышцы матки. Осуществляется консервативное лечение, которое поможет сохранить беременность, и родить в наиболее поздние сроки.
Если кровотечение возникло при родах, врач может вскрыть плодный пузырь, тогда головка плода прижимает ткань плаценты и кровотечение уменьшается.
Если кровотечение, в любом сроке, обильное и угрожает жизни женщины — это требует срочной оперативной помощи — кесарева сечения.
Абсолютным показанием к кесареву сечению являются:
- Закрытие маточного зева
- Неготовые родовые пути
- Центральное предлежание плаценты
- Угрожающее жизни кровотечение.
Лечение
Нет терапии, способной повлиять на положение плаценты. Беременной остается лишь ждать, что ситуация улучшится. А врачами проводятся все меры, направленный на поддержание хорошего состояния женщины, купировании кровяных выделений и сохранения плода.
Беременной необходимо избегать нагрузок, дышать свежим воздухом, хорошо высыпаться, оградить себя от переживаний. В рацион нужно внести как можно больше продуктов богатых железом, кальцием, белком. Заниматься сексом при предлежании плаценты запрещено.
Роды с предлежанием плаценты
Родоразрешение при полном предлежании плаценты происходит путем касарева сечения, так как проход закрыт и естественным путем женщина родить не может. На сроке 38 недель проводится кесарево.
Естественные роды при неполном предлежании возможны, если шейка матки созрела, наблюдается хорошая родовая деятельность и плод повернут головкой к выходу и кровотечение после вскрытия плодного пузыря прекратилось. Но следует учесть, что риски при естественных родах присутствуют.
Предлежание плаценты при беременности, опасная патология которая может угрожать жизни матери и ребенка.Поэтому очень важно следовать всем указаниям врача гинеколога, знать возможные последствия данного диагноза.
Предлежание плаценты - что это такое, причины и методы лечения / Mama66.ru
Плацента – это связь ребенка с матерью, именно посредством неё плод получает питание и кислород из организма мамы, отдавая, в свою очередь, продукты обмена.
От состояния плаценты напрямую зависит насколько правильно будет развиваться беременность, а в некоторых случаях, и жизнь плода. Поэтому, когда у беременной диагностируется предлежание плаценты – за ней организуется пристально наблюдение врачей.

Какое бывает предлежание плаценты
1. Предлежание по передней стенке. Это скорее не диагноз, а просто констатация факта и вовсе не обязательно, что за этим последуют какие-то осложнения, хотя и риск их развития нельзя исключить совсем. В идеале плацента должна располагаться по задней стенке матки, так как именно в этом месте матка меньше всего поддается изменениям во время беременности.
Передняя же стенка интенсивно растягивается, утончается, что и может привести к отслойке плаценты или ее дальнейшему смещению к маточному зеву. Подробнее о предлежании по передней стенке →
2. Нижнее предлежание плаценты. В норме плацента располагается на дне матки. Мы знаем, что маточное дно находится сверху, следовательно, зев – снизу. При низком расположении плаценты (низкой плацентации) – она прикрепляется ближе к зеву, не доходя до него менее, чем на 6 см.
В этом случае возможно 2 варианта развития событий: либо плацента еще более опустится, и можно будет говорить о полном или частичном предлежании, либо она поднимется вверх к дну вместе с увеличивающимися в размере стенками матки. При низкой плацентации, как правило, без проблем проходят естественные роды. Подробнее о нижнем предлежании →
3. Неполное (частичное) предлежание плаценты. Выделяют два вида этого предлежания: боковое и краевое. При боковом предлежании плацента перекрывает внутренний зев (выход из тела матки в шейку) на 2/3. При краевом – на 1/3. Не стоит паниковать, если вам поставили диагноз «частичное предлежание».
Очень часто плацента перемещается в правильное положение до родов. Высока вероятность того, что роды успешно проходят естественным путем, однако все решается индивидуально в каждом случае. Подробнее о частичном предлежании→
4. Полное (центральное) предлежание. Самый тяжелый случай аномального расположения плаценты. Плацентарная ткань полностью перекрывает маточный зев, то есть ребенок просто не сможет выйти в родовые пути. Кроме того, патология опасна и для жизни матери, так как область зева – самая растяжимая часть матки, чего не скажешь о плаценте.
Матка увеличивается в размерах и происходит отслойка плацентарной ткани, которая не может столь же эффективно и быстро растягиваться. Нарушается целостность сосудов, что приводит к сильным кровотечениям, которые при полном предлежании плаценты могут начаться уже со второго триместра и беспокоить женщину до самых родов. Роды возможны только путем кесарева сечения. Подробнее о полном предлежании →
Причины предлежания плаценты
Основной причиной является нарушение целостности эндометрия – слизистого слоя матки. Оплодотворенная яйцеклетка не может прикрепиться в самом подходящем для этого месте — на дне. Именно там матка меньше всего растягивается и может обеспечить качественный обмен веществ между матерью и плодом за счет хорошего кровоснабжения.
Однако из-за болезней сердечнососудистой или других систем организма матери, кровоснабжение дна может быть нарушено, и плодное яйцо отправиться искать более подходящее место для имплантации.
Также оно не сможет прикрепиться, если на теле матки есть рубцы и другие повреждения эндометрия. Обычно подобные деформации появляются в результате гинекологических выскабливаний, например, при аборте.

Но проблема может быть не только в репродуктивной системе матери. В случае отставания развития плодного яйца, оно может не добраться до дна матки, прикрепившись сразу после входа в нее – в области внутреннего зева.
Симптомы и осложнения
Основным симптомом и осложнением одновременно является кровотечение. Оно вызывается отслойкой плаценты: некоторая область плаценты «отрывается» от матки, повреждая сосуды. Примечательно, что при низкой плацентации кровотечение внутренне, выраженное в виде гематомы. Во всех остальных случаях – это влагалищное кровотечение.
При частичном предлежании плаценты кровотечения начинаются на поздних сроках беременности, при полном – со второго триместра. Кроме непосредственно роста матки, спровоцировать кровотечение могут активные физические нагрузки, секс, гинекологический осмотри и тонус матки.
В результате регулярных, обильных кровотечений у женщины могут развиться гипотония — стабильно сниженное давление, и анемия – низкий уровень гемоглобина. Поэтому беременные с предлежанием должны находиться под контролем врачей и постоянно проходить обследования. При кровотечениях и полном предлежании плаценты после 24 недели женщина помещается в стационар, где получает вспомогательное лечение.
В некоторых, к счастью редких, случаях предлежание плаценты приводит к гибели плода.
Лечение предлежания плаценты
Медикаментозного лечения плаценты не существует. Врачи никак не могут повалять на эту патологию. Единственный выход из ситуации – наблюдать беременную, попытаться устранить сопутствующие заболевания, так как любой негативный фактор может ухудшить состояние, нейтрализовать кровотечения, снимать тонус матки.
Часто при предлежании плаценты, особенно центральном, осложненном кровотечениями, назначают строгий постельный режим в условиях стационара.
Роды при предлежании плаценты
Основную опасность в родах предлежание плаценты представляет тем, что при схватках плацента может полностью отслоиться, а это приведет к острой гипоксии плода, кровотечению, угрожающему жизни матери и необходимости экстренного проведения оперативного родоразрешения.
Как уже говорилось выше, естественные роды при низком предлежании практически не вызывают опасений. При неполном предлежании – каждый случай рассматривается индивидуально. Центральное предлежание плаценты – это всегда кесарево сечение на сроке 38 недель.

Кроме того, существует вероятность осложнений после родов, а именно начала кровотечения. Если кровотечение невозможно остановить, проводят удаление матки, однако это единичные очень тяжелые случаи, когда на кону стоит жизнь матери.
Как вести себя беременной при предлежании плаценты
Будущая мама с диагнозом «предлежание плаценты» должна оберегать себя от физических и эмоциональных нагрузок. Нужно исключить резкие движения, стрессы, переутомления. Конечно, это не просто, учитывая наш ритм жизни, однако от этого зависит жизнь ее ребенка.
Женщине необходим полноценный сон, дневной отдых, свежий воздух и эмоциональный покой. Нелишним будет пересмотреть свой рацион, добавив в него продукты, богатые железом. Для тех, кого беспокоят частые кровотечения – это необходимость. Кроме того, нельзя допускать возникновения запоров. Подробнее о том, как справиться с запорами при беременности →
Предлежание плаценты достаточно серьезная патология, которая не может не вызывать у будущей мамы тревогу. Но она просто обязана взять себя в руки и тщательно заботится о себе и своем малыше. Тем более, что сегодня подавляющее большинство беременностей, осложненных предлежанием, переносятся легко благодаря медицинской помощи, и заканчиваются успешными родами.
Советуем почитать: Неполное предлежание плаценты
что это такое, виды патологии, симптомы, чем опасно
Бесплодие и проблемы беременности
Краевое предлежание плаценты — это аномалия расположения плода в организме матери. Эта особенность может негативным образом сказаться на здоровье матери и малыша. Существует несколько видов такого расположения плода, при любом из них необходимо постоянно обследовать женщину и назначать препараты или ЛФК. Таких пациенток обычно госпитализируют в клинику, чтобы отслеживать динамику состояния беременной.
Прогноз благоприятный. Но при появлении первых симптомов этой патологии нужно обратиться к врачу за консультацией.
1
Краевое предлежание плаценты: что это такое?Краевое предлежание плаценты - прикрепление эмбриона на 28-й неделе беременности и более, при котором происходит частичное (неполное) перекрытие внутреннего зева матки, т. е. перекрытие сегмента. Данное состояние может иметь различную этиологию, например, связанную с неправильным прикреплением трофобласта в процессе имплантации или анатомическими особенностями мышечного слоя матки. Нарушение строения мышц появляется также из-за воспаления на фоне инфекций, которые передаются половым путем.
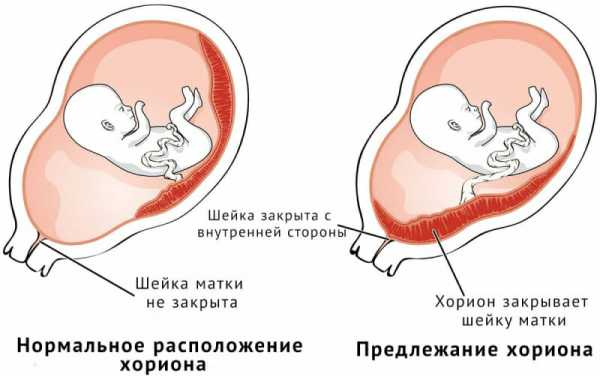
Нормальное расположение и краевое предлежание хориона
Патогенез связан и с тем, что краевое предлежание плаценты возможно при истончении миометрия, которое нередко обусловлено частыми выскабливаниями и абортами. Влияет и деформация матки из-за доброкачественных опухолей и врожденных патологий. При заболеваниях сердечно-сосудистой системы также возможно рассматриваемое нарушение.
На формирование аномального предлежания влияют возрастные факторы (возраст более 36 лет и менее 18). Вынашивание близнецов или нарушение менструального цикла на фоне гормонального сбоя также могут повлиять на появление этой патологии. Аномалии развития эмбриона также способствуют неправильному расположению хориона. Из-за недостаточного кровообращения плацента не может правильно прикрепиться.
Большое количество родов в анамнезе также может повлиять на неправильное плацентарное предлежание, а расположение плаценты при предыдущей беременности влияет на будущую локализацию хориона.
Аменорея у женщин: виды патологии, причины, симптомы и методы лечения
1.1
Особенности расположения хорионаЧерез 16 недель беременности в матке формируется плацента (детское место), которое связывает организм матери и ребенка. Через нее осуществляется дыхание и питание плода, происходит выведение продуктов обмена. Плацента напоминает диск диаметром 15-20 см и толщиной 2-4 см.
В норме хорион располагается в области матки и не прилегает к зеву. Плодная часть органа покрыта ворсинками, которые снабжаются мелкими сосудами из пупка. К ней прикрепляется пуповина.
Со стороны матки в месте прикрепления плаценты наблюдается утолщение внутренней оболочки. Пуповина соединяет плод с плацентой. Один ее конец прикрепляется к пупочной области плода, другой - к плаценте.
Внутри пуповины проходят две артерии и вена, которые несут кровь от плода к плаценте и обратно. По вене пуповины течет кровь, насыщенная кислородом. По артериям - венозная, которая насыщена углекислым газом.
Пуповина и нормальное расположение плода
При нормальном протекании беременности хорион находится близко ко дну матки. Это создает благоприятные условия для развития плода.
Низкое расположение плаценты является аномальным. В данном случае нижняя ее часть отдалена не более чем на 6 см от внутреннего зева матки. Встречается полное и центральное расположение плаценты, что проявляется перекрытием внутреннего зева полностью. Частичное предлежание, к которому относится краевая и боковая форма, характеризуется тем, что плацента перекрывает большую часть выходного отверстия шейки матки.
Отслойка плаценты на ранних сроках беременности: последствия и методы лечения
2
Основные признаки и видыСогласно классификации, краевое предлежание хориона бывает двух видов: по передней стенке и по задней. При первой форме происходит механическое повреждение плаценты и ее отслойка из-за физической активности женщины и движений малыша. Локализация по задней стенке не имеет таких тяжелых последствий.
При краевом предлежании плаценты пациентки жалуются на кровянистые выделения в ночное время или в состоянии покоя. Количество потери крови зависит от степени тяжести патологии и повреждения сосудов. Выделение крови может быть связано с физической нагрузкой, половым актом и активностью плода, осмотром гинекологом.
У женщины появляются такие признаки, как чувство дискомфорта внизу живота и повышенный тонус мышц матки. Если происходят регулярные кровотечения, то развивается анемия. На этом фоне у женщины наблюдаются повышение утомляемости, снижение работоспособности и слабость. Отмечается гипоксия из-за дефицита поступления питательных веществ.
Краевое плацентарное предлежание часто грозит выкидышем.
Миома матки и беременность: возможно ли зачатие и в чем опасность
3
Обследование и лечениеДиагностика проводится гинекологом на основе жалоб и УЗИ. Благодаря этому методу можно оценить расположение плаценты и степень перекрытия маточного зева. Лечение зависит от симптомов, длительности беременности и состояния здоровья матери и плода. Терапия осуществляется в условиях стационара.
Врачи рекомендуют находиться в полном покое при этом виде патологии, исключить половые контакты и избегать стрессовых ситуаций. Рекомендуется носить бандаж. Во втором триместре беременности изменить локализацию плаценты можно с помощью лечебной физической культуры.
Женщинам с резус-отрицательной кровью вводятся иммуноглобулины.
Из-за того, что у пациентки развивается анемия, ей необходимо употреблять больше продуктов, которые содержат большое количество железа (гречневая каша, печень, говядина, яблоки, красная рыба).
При отсутствии кровотечений женщины регулярно обследуются у гинеколога, но лечатся в домашних условиях, т. е. амбулаторно. Им нужно соблюдать постельный режим, правильное питание и проводить большое количество времени на свежем и теплом воздухе. Рекомендуется постоянно кушать овощи и фрукты.
3.1
МедикаментыПри этой патологии активно используют лекарственные средства. Чтобы снять гипертонус матки, можно применять токолитики (фенотерол, индометацин, Гинипрал) и спазмолитические препараты (Но-Шпа, Спанил).
Для лечения анемии рекомендуется использовать ферроцерон, Каферид, Гемофер, т. е. те медикаменты, которые в своем составе содержат железо. В целях поддержания иммунной системы организма женщинам назначают витаминные комплексы. Иногда прописываются антиагреганты для остановки кровотечения (тирофибан, Зилт).

Для профилактики отслойки плаценты беременным прописывают гестагенные лекарственные средства (Дюфастон, Утрожестан). У некоторых пациенток отмечаются психические нарушения, такие как депрессия. С целью купирования их проявлений нужно использовать седативные препараты на основе валерианы, пустырника.
Останавливать кровотечения самостоятельно различными медикаментами строго запрещено, потому что неправильная дозировка может привести к смерти ребенка.
Если пациентке не подходят те или иные лекарства, то врач должен их заменить на аналогичные по действию, но отличные по составу.
4
Роды и последствияПри интенсивном кровотечении прибегают к кесареву сечению. После рождения ребенка у женщины высок риск появления осложнений в виде кровотечения и анемии из-за снижения сокращений матки. В этом случае пациентка должна до полного выздоровления находиться в стационаре.
Кровотечение связано с отслойкой плаценты. Иногда после кесарева сечения оно не останавливается. В такой ситуации специалисты могут принять решение осуществить переливание крови, которую близкие родственники девушки сдают заранее. Врачи нередко прибегают к удалению матки, чтобы сохранить жизнь женщины.
Иногда происходит внутриутробная гибель плода вследствие задержки его развития и роста, возможна также смерть женщины и ребенка.
Если при краевом предлежании плаценты кровотечения не наблюдается и состояние организма женщины в норме, то возможны естественные роды, но с применением амниотомии (вскрытие оболочек плода). Естественные роды возможны только в следующих случаях:
- регулярные сильные схватки;
- готовая к родам матка.
Если этот способ не принес положительных результатов, то женщину родоразрешают через разрез живота.
Если у пациентки отмечаются патологии по результатам УЗИ и кровотечение, то акушерами рассматриваются досрочные роды (до 36 недель). Чтобы предотвратить кровотечение после родов, женщинам вводят окситоцин. После родов у женщин наблюдается слабость и усталость на фоне сниженного давления, а из-за кровопотери возможно снижение уровня гемоглобина.
5
Профилактика и прогнозПрогноз этого диагноза благоприятный. При правильном лечении, постоянном обследовании и своевременной диагностике плод можно доносить до 38 недель и родить здорового малыша. Профилактика рассматриваемой патологии заключается в своевременном лечении всех гинекологических болезней до зачатия ребенка или беременности. Необходимо избегать переохлаждения организма.
Гинекологи не рекомендуют прибегать к абортам или операциям на матке. В течение беременности нужно отказаться от поднятия тяжестей, занятий спортом. Женщине следует обеспечить благоприятную психологическую атмосферу, чтобы не спровоцировать выкидыш. Курение и употребление алкоголя является опасным фактором, потому что возможно развитие других заболеваний, которые осложняют течение беременности.
Предлежание плаценты | Материнство - беременность, роды, питание, воспитание
Предлежание плаценты (plasenta praevia) — неправильное прикрепление плаценты, при котором она располагается в области нижнего сегмента матки, частично или полностью ниже предлежащей части плода. Наблюдается у 0,2—0,9% беременных. При частичном предлежании плацента перекрывает лишь часть внутреннего маточного зева, рядом с ней определяются плодные оболочки. При полном предлежании плаценты, которое встречается реже, плацента полностью перекрывает внутренний маточный зев. Изредка плацента развивается в области перешейка матки и канала шейки матки — шеечная плацента.
Причины предлежания плаценты
Предлежание плаценты наиболее часто возникает у повторнобеременных и повторнородящих, перенесших ранее аборты, послеабортные и послеродовые септические заболевания. На основании этого считают, что главной причиной неправильного прикрепления плаценты являются дистрофические изменения слизистой оболочки матки. Предлежение плаценты может быть также обусловлено пороком развития матки, наличием подслизистой миомы матки или рубца после перенесенной операции на матке. Возникновение предлежания плаценты у первобеременных связывают с половым инфантилизмом, застойными явлениями в малом тазу при заболеваниях сердца, печени, почек.
Вследствие особенностей строения мышечной и слизистой оболочек нижнего сегмента матки ворсины плаценты проникают глубже, чем при ее локализации в теле матки. В связи с этим часто возникает частичное плотное прикрепление, а иногда даже истинное приращение плаценты. В результате нижний сегмент матки превращается в своеобразную кавернозную ткань, которая плохо сокращается и легко травмируется; процесс отслойки плаценты в родах нарушается, что приводит к маточному кровотечению.
Течение беременности при предлежании плаценты
Наиболее часто маточное кровотечение при предлежании плаценты возникает во второй половине беременности, что связано с преждевременной отслойкой предлежащей плаценты в результате дистракции мышечных волокон в области нижнего сегмента матки при ее сокращениях. Кровотечение может остановиться вследствие тромбоза сосудов и прекращения отслойки плаценты. Характерны повторные маточные кровотечения. Время появления кровотечения и его характер в известной мере соответствуют виду предлежания плаценты, чем раньше на протяжении беременности появляются кровянистые выделения из матки и чем более упорный характер они носят, тем больше данных за полное предлежание плаценты. Кровотечения возникают без видимой причины, нередко ночью, болевой синдром отсутствует. Интенсивность кровотечения может быть различной — от скудных мажущихся выделений до профузного кровотечения.
У женщин с предлежанием плаценты часто наблюдаются тазовые предлежания, косые и поперечные положения плода, роды нередко начинаются преждевременно. Маточное кровотечение возникает уже в I периоде родов (как правило, с началом родовой деятельности). При частичном предлежании плаценты кровотечение может прекратиться после излития околоплодных вод и прижатия головки плода ко входу в малый таз. При полном предлежании плаценты кровотечение усиливается по мере раскрытия шейки матки и может принять угрожающий для жизни ребенка и роженицы характер. В III периоде родов возможно маточное кровотечение, связанное с нарушением отслойки плаценты, разрывом шейки матки. В послеродовом периоде часто развиваются осложнения, обусловленные постгеморрагической анемией и оперативными вмешательствами, создающими опасность септических послеродовых заболеваний.
Диагноз устанавливают на основании данных анамнеза и результатов обследования беременной и роженицы. Раньше главным симптомом, заставляющим врача заподозрить предлежание плаценты, являлось маточное кровотечение во второй половине беременности. В настоящее время наиболее объективным и безопасным методом диагностики предлежания плаценты является ультразвуковое исследование (УЗИ), которое позволяет установить сам факт предлежания плаценты и вариант предлежания (полное, неполное), определить размеры, структуру и площадь плаценты, оценить степень отслойки, а также получить точное представление о миграции плаценты. О характере локализации плаценты во II и III триместрах беременности (до 27 недель) судят по соотношению расстояния от края плаценты до области внутреннего зева, с величиной диаметра (БПР) головы плода.
При незначительных кровянистых выделениях во время беременности показано консервативное лечение, включающее постельный режим, назначение спазмолитиков и тщательное наблюдение.
При выявлении неправильного расположения плаценты следует проводить динамическое исследование для контроля за ее "миграцией". Для этих целей целесообразно выполнение как минимум трехкратного эхографического контроля на протяжении беременности в 16, 24-26 и в 34-36 недель.
При полном предлежании плаценты кровотечение обычно впервые начинается на 28-31-ой недели беременности или в начале периода раскрытия; при боковом предлежании за 3-4 недели до родов или в начале родов. Женщину, у которой выявлено предлежание плаценты, госпитализируют, и она должна находиться в стационаре до конца беременности, так как в любой момент может начаться кровотечение. В том случае если беременность удалось доносить до 37-38 нед и сохраняется предлежание плаценты, в зависимости от сложившейся ситуации в индивидуальном порядке выбирают оптимальный способ родоразрешения.
Родоразрешение при предлежании плаценты
Абсолютным показанием к кесареву сечению в плановом порядке является полное предлежание плаценты. Роды через естественные родовые пути в этой ситуации невозможны, так как перекрывающая внутренний зев плацента, не позволяет предлежащей части плода (головка плода или тазовый конец) вставиться во вход таз. Кроме того, в процессе нарастания сокращений матки, плацента будет отслаивается все более и более, а кровотечение значительно усиливается.
При неполном предлежании плаценты и при наличии сопутствующих осложнений (тазовое предлежание, неправильное положение плода, рубец на матке, многоплодная беременность, выраженное многоводие, узкий таз, возраст первородящей старше 30 лет и др.) следует также выполнить кесарево сечение в плановом порядке.
Если вышеуказанные сопутствующие осложнения отсутствуют и нет кровяных выделений, то можно дождаться момента начала самостоятельной родовой деятельности с последующим ранним вскрытием плодного пузыря. В том случае если после вскрытия плодного пузыря все-таки началось кровотечение, то необходимо решить вопрос о выполнении кесарева сечения.
Если при неполном предлежании плаценты кровотечение возникает до начала родовой деятельности, то вскрывают плодный пузырь. Необходимость и целесообразность этой процедуры обусловлена тем, что при вскрытии плодных оболочек головка плода вставляется во вход в таз и прижимает отслоившуюся часть плаценты к стенке матки и таза, что способствует прекращению дальнейшей отслойки плаценты и остановке кровотечения. Если кровотечение после вскрытия плодного пузыря продолжается и/или шейка матки незрелая, то производят кесарево сечение. В случае остановки кровотечения возможно ведение родов через естественные родовые пути (при благоприятной акушерской ситуации).
Кровотечение может начаться и на ранних этапах развития родовой деятельности с момента первых схваток. В этом случае также показано раннее вскрытие плодного пузыря.
Таким образом, ведение родов при неполном предлежании плаценты через естественные родовые пути возможно, если: кровотечение остановилось после вскрытия плодного пузыря; шейка матки зрелая; родовая деятельность хорошая; имеется головное предлежание плода.
Однако кесарево сечение является одним из наиболее часто избираемых акушерами методов родоразрешения при предлежании плаценты и выполняется с частотой 70% -80% при данной патологии.
Другими типичными осложнениями в родах при неполном предлежании плаценты являются слабость родовой деятельности и недостаточное снабжение плода кислородом (гипоксия плода). Обязательным условием ведения родов через естественные родовые пути является постоянный мониторный контроль за состоянием плода и сократительной деятельностью матки.
После рождения ребенка кровотечение может возобновиться из-за нарушения процесса отделения плаценты, так как плацентарная площадка располагается в нижних отделах матки, сократительная способность которых снижена.
Обильные кровотечения нередко возникают в раннем послеродовом периоде в связи со снижением тонуса матки и повреждением обширной сосудистой сети шейки матки.
Прогноз для матери и плода. Профилактика предлежания плаценты
Прогноз для матери и плода при предлежании плаценты всегда серьезный. Профилактика предлежания плаценты состоит прежде всего в предотвращении абортов (рациональном использовании контрацептивных средств), предупреждении и лечении воспалительных заболеваний половых органов.
Дата публикации 30.10.2006
Автор статьи: Материнство.ру
Предлежание плаценты — Студопедия
Низкорасположенная плацента - если в указанные сроки беременности расстояние от нижнего края плаценты до внутреннего зева меньше приведенных цифр, но плацента не достигает внутреннего зева.
- это акушерская патология, при которой плацента располагается в нижнем сегменте матки впереди предлежащей части плода и полностью или частично перекрывает область внутреннего зева.
По отношению плаценты к внутреннему зеву предлежание плаценты подразделяют на:
- Полное
- Неполное
Форма предлежания плаценты уточняется вне завивимости от степени открытия маточного зева (цервикального канала).
Полное предлежание плаценты.
- если при любой степени открытия внутреннего зева (даже 1 см), а во время беременности и без открытия, но по данным УЗИ над областью зева определяется только плацентарная ткань.
Неполное предлежание плаценты.
- если при любой степени открытия внутреннего зева или без него, по данным УЗИ над областью внутреннего зева определяется плацентарная ткань и плодные оболочки, через которые можно пропальпировать предлежащие части плода.
Патология прикрепления плаценты формируется в первом триместре беременности (на 7-10 день в период имплантации или на 3-6 неделе в период органогенеза), а проявляется чаще после 28 недели гестации.
Причины:
А) Зависящие от состояния материнского организма:
- Атрофические и дистрофические процессы в эндометрии воспалительного и травматического генеза:
· аборты
· выскабливания стенок полости матки
· эндометрит
· внутриматочные контрацептивы и др.
- Рубцы на матке после кесарева сечения
- на нижнем сегменте рубцовая ткань замещает миометрий
- Пороки развития матки
- Половой инфантилизм
- при этом происходит недостаточное превращение децидуальной оболочки
- Опухоли матки
- Патология шейки матки:
· эндоцервикоз
· эндоцервицит
· истмикоцервикальная недостаточность
- Заболевания, сопровождающиеся застоем в малом тазу:
- сердечно-сосудистая патология
- хронические инфекции
- хронические интоксикации
Б) Зависящие от состояния плодного яйца:
- Недостаточная трофобластическая активность
- Позднее появление протеолитических свойств в трофобласте.
В норме к 7 суткам плодное яйцо попадает в полость матки, выделяет протеолитические ферменты.
В результате происходит растворение оболочки матки, плодное яйцо прививается.
Предлежание плаценты в первом триместре беременности встречается в 8-10 раз чаще, чем в третьем триместре (накануне родов), так как в процессе гестации может сформироваться феномен миграции плаценты или явление динамической плаценты.
Это не механическое перемещение плаценты относительно стенок полости матки, а сложный процесс морфо-функциональной трансформации, который обусловлен разными условиями кровоснабжения различных участков плаценты.
При этом наблюдается эксцентричный рост плаценты и ее развитие в основном за счет верхних отделов, которые прикрепляются в области обильно кровоснабжаемых участков матки.
Участки плаценты, прилегающие к области внутреннего зева, вследствие скудного кровоснабжения постепенно подвергаются атрофии, резорбции и замещению соединительной тканью.
Таким образом, нижний край плаценты постепенно отодвигается от области внутреннего зева.
Основным клиническим симптомом предлежания плаценты является кровотечение.
Появление кровотечения связано с активным формированием нижнего сегмента, при котором происходит достаточно быстрое и интенсивное увеличение площади нижнего сегмента (на 26 неделе беременности).
Плацента не обладает способностью к значительному растяжению, поэтому происходит отрыв якорных ворсин, которыми она прикрепляется к стенкам матки.
По существу происходит отслойка предлежащей плаценты.
Вскрываются межворсинчатые пространства, которые и являются источником кровотечения.
Особенности кровотечения при предлежании плаценты:
1) Кровотечение возникает чаще ночью в состоянии покоя и без видимой причины
- это, по-видимому, связано с преобладанием тонуса парасимпатической нервной системы в ночное время суток, а в нижних отделах матки имеется значительное количество парасимпатических нервных структур.
2) Кровотечение не сопровождается болевыми ощущениями
3) Кровотечение не сопровождается повышением тонуса матки
4) Не изменяется форма матки
5) Кровотечение носит только наружный характер
6) Кровотечение артериальное – кровь алая
7) Состояние больной соответствует величине видимой кровопотери:
- при кровопотере 10% и более от массы тела больной нередко развивается картина геморрагического шока:
а- бледность
б- холодная и влажная кожа
в- тахикардия
г- падение АД
д- нарушение сознания
е- тахипноэ.
8) Величина кровопотери зависит от формы предлежания плаценты
- при полном предлежании кровотечение более выраженное, кровопотеря больше.
9) Величина кровопотери зависит от степени отслойки плаценты
10) Величина кровопотери зависит от срока беременности
- чем больше срок, тем больше кровопотеря
11) Кровотечение носит рецидивирующий характер
- кровотечений несколько и каждое последующее по интенсивности превышает предыдущее.
Но иногда первое кровотечение сразу может принять интенсивный характер.
12) Развивается острая гипоксия плода.
Диагностика предлежания плаценты.
При диагностике предлежания плаценты необходимо учитывать:
- Наличие у беременной отягощенного гинекологического анамнеза
- Очень часто имеет место сочетание неправильного положения плода и предлежания плаценты
- Высокое стояние предлежащей части плода и дна матки
- В момент кровотечения матка:
· симметрична,
· безболезненна
· находится в нормотонусе
- У каждой третьей беременной с предлежанием плаценты к концу беременности формируется стойкий гипотензивный синдром
- Часто к концу беременности развивается железодефицитная анемия вследствие повторяющихся кровопотерь
- Развитие хронической плацентарной недостаточности, хронической гипоксии и синдрома задержки развития плода
- Характерен высокий процент врожденных пороков развития плода
- Характерен высокий показатель перинатальной смертности – 100-150 промиле.
Это обусловлено:
· Недоношенностью
· Гипоксией
· Неправильным положением плода
· Пороками развития и др.
При подозрении на предлежание плаценты по совокупности клинических симптомов, с целью уточнения диагноза применяют дополнительные методы исследования.
- Исследование в зеркалах:
- проводится для исключения патологии шейки матки и влагалища, как возможных источников кровотечения.
Подобные кровотечения могут давать:
- сочетание беременности и рака шейки матки
- разрыв варикозно расширенных вен шейки матки
- полипы и эрозии шейки матки
- Влагалищное исследование:
- производится только при крайней необходимости:
1) непосредственно перед родоразрешением
2) только в условиях развернутой операционной
так как любые манипуляции могут спровоцировать развитие массивного кровотечения.
3. УЗИ
- это основной метод подтверждения диагноза,
- с появлением данного метода исследования отпала необходимость в проведении влагалищного исследования.
Факторы, определяющие врачебную тактику при предлежании плаценты:
1) величина кровопотери
2) состояние беременной
3) форма предлежания
4) срок беременности
5) состояние плода
6) состояние родовых путей.
Первые три фактора являются определяющими.
- Величина кровопотери.
1) При массивном кровотечении – 400 мл и более, угрожающем жизни:
- немедленное родоразрешение путем кесарева сечения, независимо от срока беременности, состояния плода и формы предлежания.
Потому что это- мера спасения жизни беременной и способ остановки кровотечения.
2) При повторном кровотечении в объеме 200-250 мл:
- немедленное родоразрешение путем кесарева сечения, независимо от срока беременности, состояния плода и формы предлежания.
3) При наличии небольших рецидивирующих кровопотерь в сочетании с анемией (уровень Нв менее 90 г/л) и гипотонией (АД 90/60 мм рт. ст. и менее):
- родоразрешение путем кесарева сечения, независимо от срока беременности, состояния плода и формы предлежания.
- Форма предлежания плаценты.
1) При полном предлежании:
- это абсолютное показание к операции кесарева сечения независимо от наличия или отсутствия кровотечения
- больная находится в стационаре до 38 недели беременности под постоянным контролем, а затем выполняется кесарево сечение.
2) При неполном предлежании плаценты:
- допускается родоразрешение через естественные родовые пути (особенно при выявлении предлежания в ходе родов)
- предварительно необходимо производить амниотомию, которая является мерой остановки кровотечения.
Ведение родов через естественные родовые пути возможно при наличии следующих условий:
- остановка кровотечения после выполнения амниотомии
- нормальная родовая деятельность
- соответствие размеров таза и головки плода
- отсутствие патологии, способной вызвать травму шейки матки:
· переношенность
· крупный плод
· разрывы шейки матки в анамнезе
- наличие развернутой операционной.
При ведении родов через естественные родовые пути предполагается активное ведение третьего периода:
- операция ручного отделения плаценты
- длительная инфузия утеротоников.
Показания к кесареву сечению при неполном предлежании плаценты:
1) кровотечение, продолжающееся после проведения амниотомии
2) сочетание предлежания со следующей акушерской патологией:
- тазовое предлежание плода
- крупный плод
- анатомически узкий таз
- острая гипоксия плода
- возрастная первородящая
- женщины с отягощенным гинекологическим анамнезом и др.
Преждевременная отслойка нормально расположенной плаценты.
Эта патология также является фактором риска материнской смертности.
Прогноз для жизни трудно предсказуем.
Частота встречаемости преждевременной отслойки нормально расположенной плаценты составляет 0,1-0,5%.
В последние годы произошло увеличение частоты встречаемости данной патологии до 1,5%.
Имеется тенденция к дальнейшему ее увеличению, так как возросла частота развития поздних гестозов и экстрагенитальной патологии.
Преждевременная отслойка нормально расположенной плаценты – это отделение плаценты, локализующейся в дне или теле матки, во время беременности, в первом или во втором периоде родов (то есть до рождения плода).
Причины преждевременной отслойки нормально расположенной плаценты:
1) Поздние гестозы
- особенно тяжелые формы, так как они протекают с развитием хронической плацентарной недостаточности и нарушением маточно-плацентарно-плодового кровотока
2) Экстрагенитальная патология:
- особенно заболевания, протекающие с поражением сосудистой стенки: васкулопатии или нарушение сосудистого тонуса:
- гипертоническая болезнь
- ревматизм
- сахарный диабет
- гломерулонефрит
- гестационный пиелонефрит
- заболевания печени
3) Хроническая инфекция половых органов:
- хламидиоз
- микоплазмоз
- уроплазмоз
то есть особенно – инфекция, передаваемая половым путем, так как эти заболевания протекают с поражением глубоких слоев эндометрия и спиральных артерий.
Таким образом, в основе преждевременной отслойки нормально расположенной плаценты лежит патологическое состояние спиральных артерий в области плацентарной площадки.
Провоцирующие факторы:
1) Перерастяжение матки при:
· многоводии,
· многоплодии,
· крупном плоде
2) Быстрое снижение внутриамниотического давления
- при быстром излитии вод
3) Запоздалый разрыв плодных оболочек
- рождение ребенка «в сорочке»
4) Короткая пуповина
5) Акушерские операции
- поворот плода и др.
6) Механическая травма живота
7) Резкое повышение внутрибрюшного давления - при значительной физической нагрузке
8) Стресс.
Патогенез преждевременной отслойки нормально расположенной плаценты.
Развитию отслойки плаценты всегда предшествуют хронические нарушения маточно-плацентарно-плодового кровотока в виде последовательно возникающих изменений:
- нарушение эластичности сосудистой стенки
- спазм спиральных артерий
- повышение проницаемости сосудистой стенки
- потеря жидкой части плазмы
- увеличение вязкости крови
- замедление кровотока в спиральных артериях и стаз форменных элементов крови
- агрегация эритроцитов, лейкоцитов и тромбоцитов
- развитие сладж-синдрома
- отложение нитей фибрина в спиральных артериях
10. лизис форменных элементов с высвобождением кровяного тромбопластина
Таким образом, происходит нарушение микроциркуляции и развитие первой стадии ДВС-синдрома.
При таком состоянии спиральным артериям достаточно незначительного воздействия (резкое повышение или понижение АД, начало родовой деятельности), чтобы произошло нарушение их целостности.
Разрыв спиральных артерий сопровождается образованием подбазальных гематом, то есть под базальную пластину плаценты изливается кровь.
Эти гематомы, сливаясь между собой, достигают определенных размеров и повреждают базальную мембрану, прорываясь в межворсинчатое пространство.
Это начало формирования ретроплацентарной гематомы.
Если повреждение спиральных артерий произошло на небольшом участке, а свертывающие свойства крови достаточны, то происходит постепенное образование сгустка. Кровотечение прекращается и прекращается отслойка плаценты.
Иногда после рождения плода и последа в плаценте находят старый организованный сгусток.
Если повреждение спиральных артерий произошло одновременно на большом участке, а свертывающие свойства крови недостаточны, то кровотечение в межворсинчатое пространство продолжается.
При накоплении в нем достаточного количества крови и повышении давления формируется ретроплацентарная гематома.
Гематома за счет повышения давления инициирует отслойку соседних участков плаценты, развивается тяжелая отслойка плаценты – вплоть до тотальной.
Помимо образования гематомы, кровотечение из спиральных артерий может происходить в толщу мышечного слоя, приводя к геморрагическому пропитыванию стенки матки.
Развивается маточно-плацентарная апоплексия или так называемая матка Кювелера.
Имбибированная кровью матка является источником тромбопластина и способна запустить развитие ДВС-синдрома.
Кроме того, имбибированная кровью матка теряет способность к нормальному сокращению, развивается маточная гипотония.
Также такая измененная матка может быть причиной развития септических состояний.
Клиника преждевременной отслойки нормально расположенной плаценты.
- зависит от площади, на которой произошла отслойка
Выделяют три формы преждевременной отслойки нормально расположенной плаценты:
- Тяжелая форма:
- отслойка половины и более площади (до субтотальной и тотальной)
- Среднетяжелая форма:
- отслойка более 1/3, но менее половины площади
- Легкая форма:
- отслойка менее 1/3 площади
Тяжелая форма преждевременной отслойки нормально расположенной плаценты.
Кровотечение при данной патологии имеет ряд особенностей:
1) Кровотечение носит внутренний характер с образованием ретроплацентарной гематомы
- реже кровотечение носит наружно-внутренний характер, при этом наружное кровотечение менее выражено, чем внутреннее.
2) Кровь темная, измененная, со сгустками
3) Кровотечению предшествуют схваткообразные боли внизу живота, которые сменяются нарастающей постоянной болью распирающего характера (это обусловлено развитием ретроплацентарной гематомы, которая повышает внутриматочное давление)
4) Развитие кровотечения связано с каким-либо внешним воздействием (часто – это физическая нагрузка, начало родовой деятельности, повышение АД)
5) Общее состояние беременной не соответствует величине видимой кровопотери
- состояние значительно тяжелее, часто развивается геморрагический шок даже при незначительной кровопотере, так как кровотечение носит в основном внутренний характер.
6) Кровотечение сопровождается значительным повышением тонуса матки – это патогномоничный симптом преждевременной отслойки нормально расположенной плаценты
- может развиваться гипертонус, когда становится невозможной пальпация частей плода.
Появление гипертонуса происходит при увеличении объема ретроплацентарной гематомы более 250 мл.
7) Матка при пальпации:
· напряжена
· болезненна
· асимметрична
· в месте выпячивания определяется резкая локальная болезненность
8) Резко возникает и быстро прогрессирует острая гипоксия плода
При объеме гематомы 500 мл наступает внутриутробная гибель плода.
9) Определяется напряженный плодный пузырь
10) При проведении УЗИ определяется наличие отслойки плаценты, определяют ее площадь и объем гематомы
Затем клиника может развиваться по двум направлениям.
I вариант:
- протекает с развитием полиорганной недостаточности
- формируется на фоне длительно текущего, длительно нелеченного (плохолеченного) гестоза
- нет массивного кровотечения или есть возможность относительно быстро его остановить
- изменения в свертывающей системе крови:
а- гиперкоагуляция
б- угнетение фибринолиза
При этом образуются микросгустки, которые обуславливают тяжелую обструкцию микроциркуляторного русла внутренних органов.
Клиника:
1) коматозное состояние
2) острая почечная недостаточность
3) острая печеночная недостаточность
4) синдром дыхательных расстройств (дистресс-синдром)
Иногда явления острой полиорганной недостаточности маскируют картину отслойки плаценты.
II вариант:
- возникает коагулопатия потребления с активацией фибринолиза
- развивается массивное кровотечение
Возникает при:
- галопирующем течении гестоза
- при развитии матки Кювелера
- при развитии геморрагического шока
Клиника:
1) Присоединяются:
· профузное кровотечение из матки – кровь алая, не свертывается
· кровотечение из операционной раны
· кровоизлияние в параметральную клетчатку
2) Гематурия
3) Геморрагические петехии
4) Кровоточивость в местах инъекций
5) Желудочно-кишечные кровотечения
6) Кровоизлияния в серозные оболочки
7) Кровотечения в полости (гемоторакс, гемоперитонеум и др.)
Прогноз при данном варианте течения неблагоприятный.
Среднетяжелая форма преждевременной отслойки нормально расположенной плаценты.
Характерно:
- менее выраженные признаки
- нет серьезного ухудшения состояния беременной и плода
- локальная болезненность – распирающая, ноющая, жгучая боль
- незначительное повышение тонуса матки
- может появиться выбухание
При несвоевременной остановке кровотечения, оно принимает прогрессирующий характер, развивается тяжелая форма отслойки.
Легкая форма преждевременной отслойки нормально расположенной плаценты.
1) Клинических проявлений чаще нет
2) Матка не изменена
3) Только после родов или при проведении УЗИ определяется гематома, которая склерозировалась и в ней отложилась жировая ткань.
При краевой отслойке нормально расположенной плаценты:
- кровь «старая» - темно-коричневого цвета
- скорость кровотечения выше, чем при предлежании плаценты.
Врачебная тактика при развитии преждевременной отслойки нормально расположенной плаценты.
Тактика зависит от:
1) формы (степени) отслойки
2) состояния беременной (роженицы)
3) состояния плода
4) положения, предлежания плода
5) состояния родовых путей
6) срока беременности
Первые два фактора являются определяющими.
При тяжелой форме преждевременной отслойки нормально расположенной плаценты:
- показано немедленное родоразрешение путем операции кесарево сечение, независимо от срока беременности (как при беременности, так и в первом периоде родов), состояния плода (даже при мертвом плоде), независимо от наличия условий для родоразрешения через естественные родовые пути.
Критерием отказа от консервативного ведения родов даже при наличии условий для родоразрешения через естественные родовые пути является появление гипертонуса матки.
Любое промедление после начала отслойки до начала родоразрешения увеличивает вероятность:
- маточно-плацентарной апоплексии,
- прогрессирование нарушений в системе гемостаза,
- повышает риск развития ДВС-синдрома.
При выявлении в ходе операции кесарева сечения матки Кювеллера является абсолютным показанием к экстирпации матки с трубами, без яичников с сохранением открытой культи влагалища для контроля за гемостазом и для оттока крови.
При продолжающемся после экстирпации матки кровотечении производят перевязку внутренних подвздошных артерий.
Родоразрешение через естественные родовые пути возможно лишь в том случае, если отслойка плаценты началась или была выявлена во втором периоде родов.
С целью уменьшения длительности родов выполняют операцию – наложение акушерских щипцов (при живом плоде) или плодоразрушающую операцию (при мертвом плоде).
Ведение родов в третьем периоде – также активное:
выполняется:
- операция ручного отделения плаценты,
- массаж матки на кулаке
- длительное введение утеротоников
- тщательное наблюдение за состоянием роженицы, так как высок риск развития послеродовых кровотечений.
Тактика родоразрешения через естественные родовые пути.
- Во время беременности:
- это показание к выполнению кесарева сечения, если нет родовой деятельности
- В родах:
- допустимо ведение родов через естественные родовые пути при наличии следующих условий:
1) активная физиологическая родовая деятельность
2) правильное положение и предлежание плода
3) удовлетворительное состояние плода
4) соответствие размеров таза матери и головки плода
В случае родоразрешения через естественные родовые пути необходимо произвести амниотомию с целью остановки кровотечения.
Показания к кесареву сечению при развитии в родах среднетяжелой формы преждевременной отслойки нормально расположенной плаценты:
- продолжающееся после амниотомии кровотечение (прогрессирующее течение отслойки)
- при сочетании с другой патологией.
АКУШЕРСКИЕ КРОВОТЕЧЕНИЯ В ТРЕТЬЕМ ПЕРИОДЕ РОДОВ.
В норме плацента прикрепляется к поверхностному (губчатому) слою эндометрия.
Третий период родов протекает от момента рождения плода до момента рождения последа.
Длительность третьего периода не должна превышать 30-35 минут.
В третьем периоде происходит:
· отделение плаценты
· выделение последа
Механизм отделения плаценты.
Отделение плаценты начинается после рождения плода и излития вод.
При этом происходит резкое уменьшение объема матки, значительно повышается внутримиометральное давление и базальный тонус (он увеличивается в 2-3 раза).
Резко снижается внутриматочное давление.
Начинается активная ретракция внутренних слоев матки.
Площадь плацентарной площадки уменьшается, снимается локальный прогестероновый блок.
Возникают последовые схватки, и происходит отделение плаценты по центру или по краю.
Появляются признаки отделения плаценты, определяется объем кровопотери.
Физиологическая кровопотеря – объем ее не превышает 0,3% от массы тела роженицы.
Физиологическая кровопотеря не требует восполнения.
Пограничная кровопотеря - объем ее составляет 0,3% -0,5% от массы тела роженицы.
Необходимо восполнение пограничной кровопотери, если у женщины имеется:
· гестоз
· анемия
· гипотония.
Патологическая кровопотеря - объем ее превышает 0,5% от массы тела роженицы.
Необходимо произвести восполнение объема кровопотери.
Выделение последа происходит за счет:
1) последовых схваток
2) потуг.
Причины кровотечения, возникшего в третьем периоде родов:
- травма мягких родовых путей
- нарушение выделения последа
- нарушение отделения плаценты (патологическое ее прикрепление)
· частичное плотное прикрепление плаценты
· частичное истинное приращение плаценты.
НАРУШЕНИЕ ОТДЕЛЕНИЯ ПЛАЦЕНТЫ.
С целью определения причины кровотечения или уровня кровотечения необходимо выявить признаки отделения плаценты:
1) Признак Шредера:
- смещение дна матки вверх и вправо
2) Признак Альфельда:
- удлинение пуповины на 10-12 см
3) Признак Кюстнера-Чукалова:
- при надавливании над лоном на дно матки не происходит втяжения пуповины
При нарушении выделения отделившейся плаценты все эти признаки положительные.
Это происходит чаще всего в результате:
- спазма внутреннего зева
- переполнения мочевого пузыря.
Плацента является инородным телом, поэтому происходит нарушение сократительной деятельности матки.
Развивается кровотечение, источником которого являются зияющие сосуды плацентарной площадки.
Меры остановки кровотечения при нарушении выделения отделившейся плаценты:
1) опорожнить мочевой пузырь
2) привести матку в срединное положение
3) последовательно применить наружные приемы выделения последа.
Наружные приемы выделения последа.
1) Прием Абуладзе:
- переднюю брюшную стенку собирают в продольную складку и просят роженицу потужиться.
При этом происходит повышение внутрибрюшного давления.
При отсутствии эффекта приступают к выполнению следующего приема:
2) Прием Гентера:
- врач пальпирует дно матки, руку сжимает в кулак и его тылом давит на дно матки сверху вниз.
При отсутствии эффекта приступают к выполнению следующего приема:
3) Метод Креде-Лазаревича:
- врач пальпирует дно матки и 4 пальца через переднюю брюшную стенку помещает на заднюю поверхность матки, а большой палец - на переднюю поверхность и выдавливает послед.
При отсутствии эффекта от выполнения наружных проиемов приступают к операции ручного выделения последа.
Операция выполняется под ингаляционным наркозом – закись азота, или под внутривенным наркозом – промедол, сомбревин, каллипсол.
Нижнюю треть живота, внутреннюю поверхность бедер и половые органы обрабатывают настойкой йода.
Одной рукой акушер разводит вульварное кольцо, а другой – «рукой акушера» входит внутрь.
Одной рукой через стерильную салфетку на передней брюшной стенке фиксирует дно матки.
Во влагалище делается разворот руки, чтобы ось совпала с осью крестцовой впадины и матки.
По пуповине акушер находит плаценту и пилящим движением рукой между ней и маткой производит отделение плаценты от стенки матки.
Если признаки отделения плаценты отрицательные, то имеет место нарушения отделения плаценты.
Нарушение отделения плаценты обусловлено более интимным, чем в норме прикреплением плаценты к стенке матки.
Выделяют 2 формы нарушения отделения плаценты (по признаку различной глубины проникновения ворсин плаценты в стенку матки):
- Плотное прикрепление плаценты
- Истинное приращение плаценты
Плотное прикрепление плаценты.
При данной патологии ворсины плаценты фиксируются в базальном (компактном, глубоком) слое эндометрия.
При этом происходит избыточное развитие соединительной ткани, фиброз межворсинчатого пространства, что затрудняет нормальный процесс отделения плаценты.
Если эти изменения происходят на всей площади плацентарной площадки – это полное плотное прикрепление плаценты.
При этом не возникает кровотечение.
Если эти изменения происходят не на всей площади плацентарной площадки, а только на определенном участке, то говорят о частичном плотном прикреплении плаценты.
При этом возникает кровотечение, источником которого являются неизмененные участки плацентарной площадки, где произошло отделение плаценты.
Истинное приращение плаценты.
- происходит инвазия ворсин плаценты на ту или иную глубину миометрия.
В зависимости от глубины инвазии выделяют следующие виды истинного приращения плаценты:
1) Placenta acraeta:
- от контакта ворсин с мышечными клетками до прорастания миометрия на 1/3 его толщины
2) Placenta incraeta:
- прорастание ворсин плаценты на половину толщины миометрия
3) Placenta percraeta:
- прорастание ворсин плаценты более чем на половину толщины миометрия, вплоть до серозной оболочки.
Если эти изменения происходят на всей площади плацентарной площадки – это полное истинное приращение плаценты.
При этом не возникает кровотечение.
Если эти изменения происходят не на всей площади плацентарной площадки, а только на определенном участке, то говорят о частичном истинном приращении плаценты.
При этом развивается кровотечение.
Причины, ведущие к возникновению патологического прикрепления плаценты:
1) Причины, зависящие от состояния материнского организма
2) Причины, зависящие от состояния плодного яйца.
Причины, зависящие от состояния материнского организма:
- Атрофические и дегенеративные изменения эндометрия (воспалительного или травматического генеза):
· хронический эндометрит
· аборты
· внутриматочные контрацептивы
· выскабливание
· многорожавшие женщины
- Рубцы на матке:
· после кесарева сечения
· после миомэктомии
- Имплантация плодного яйца в месте с недостаточной секреторной трансформацией эндометрия:
· в нижнем сегменте
· в перешейке
- Аномалии развития матки
- Половой инфантилизм
- Опухоли матки
- Дефицит антитрофобластических ферментов в эндометрии.
Причины, зависящие от состояния плодного яйца:
1) нарушение соотношения (нарушение функционального равновесия) в системе гиалуроновая кислота/гиалуронидаза
2) повышение активности протеолитических ферментов трофобласта.
Клиника частичного плотного прикрепления и частичного истинного приращения плаценты.
Характерно развитие кровотечения при отрицательных признаках отделения плаценты.
С целью уточнения характера патологии (плотное прикрепление или истинное приращение) используется операция ручного отделения плаценты.
Применение наружных приемов выделения последа при наличии отрицательных признаков отделения плаценты категорически недопустимо!
Если в ходе операции ручного отделения плаценты ее отделение происходит без усилий, матка сокращается и кровотечение прекращается, то это – частичное плотное прикрепление плаценты.
Операция ручного отделения плаценты при этом является одновременно как диагностической, так и лечебной манипуляцией – адекватной мерой остановки кровотечения.
Если в ходе операции ручного отделения ткань плаценты рвется, пальцы врача проникают в мышечный слой, и кровотечение усиливается, то это – частичное истинное приращение плаценты.
При этом необходимо сразу же прекратить манипуляцию, она в данном случае носит только диагностический характер.
Адекватной мерой остановки кровотечения при частичном истинном приращении плаценты является надвлагалищная ампутация матки,
а при объеме кровопотери более 1,5 л – экстирпация матки (так как высок риск развития ДВС-синдрома).
КРОВОТЕЧЕНИЯ В РАННЕМ ПОСЛЕРОДОВОМ ПЕРИОДЕ.
Причины кровотечений, развивающихся в раннем послеродовом периоде:
- задержка частей плаценты
- травмы мягких родовых путей
- нарушение сократительной способности матки:
- гипотоническое кровотечение
- атоническое кровотечение
- развитие ДВС-синдрома.
Задержка частей плаценты.
- происходит при необоснованно активном ведении третьего периода родов.
Кусочки ткани плаценты являются инородными телами, нарушается сократительная способность матки, она не сокращается, и зияют сосуды плацентарной площадки.
Диагностика.
1) Осмотр материнской части плаценты:
- дефект ткани
- отсутствие децидуальной (блестящей) оболочки
2) Наличие кровотечения
(поступление крови происходит снизу – в виде родника)
Врачебная тактика:
- операция ручного обследования полости матки
(производится удаление частей плаценты, задержавшихся в полости матки).
Травмы мягких родовых путей.
А) Повреждение шейки матки, влагалища и промежности:
- Кровотечение начинается во втором периоде родов и продолжается в третьем периоде родов и в раннем послеродовом периоде
- Тело матки плотное
- Массаж матки не уменьшает интенсивность кровотечения
- Кровь – алая
- Кровотечение непрерывное
- Процесс свертывания крови не нарушен
Диагностика - осмотр в зеркалах.
Врачебная тактика - ушивание дефекта
Центральное предлежание плаценты: полное, миграция, роды

Плацента в период вынашивания малыша способствует транспортировке кислорода и питательных веществ к малышу, а также с ее помощью осуществляется вывод обменных продуктов. Ткань плаценты осуществляет выработку гормонов, которые отвечают за нормальное протекание беременности.
Но бывают ситуации, когда у женщины развивается такая патология, как центральное предлежание плаценты, то есть орган закрепился не на том месте. В норме, плацента должна размещаться на дне матки в той зоне, которая практически не подвергается изменениям.
Причины развития предлежания плаценты
Отмечено, что причинами подобных патологий могут стать как проблемы с организмом матери, так и проблемы с плодным яйцом. Но самой частой причиной подобного состояния считается наличие дистрофических процессов в области слизистой оболочки матки. Это приводит к тому, что эндометрий не в состоянии опуститься на дно матки и это заставляет плаценту опускаться ниже.
Предрасполагающими факторами к такого рода патологии являются следующие:
- хронические воспалительные процессы в матке;
- многочисленная родовая деятельность;
- выполнение абортов или проведение выскабливания матки;
- родовая деятельность или обороты, проведение которых привело к такому осложнению как гнойно-септическая болезнь;
- онкологические процессы матки;
- наличие на матке рубцов, возникших в результате оперативной родовой деятельности или удаления миоматозных узлов;
- врожденные патологии в развитии матки;
- эндометриоз внутреннего типа;
- половой тип инфантилизма;
- наличие такой вредной привычки, как курение;
- прием наркотических средств;
- первая родовая деятельность в 30-летнем возрасте и более;
- патологии, связанные с гормональным функционированием яичников;
- вынашивание близнецов или двойняшек.
Все эти факторы приводят к тому, что эндометрий просто не успевает закрепиться на правильном месте и возникает предлежание плаценты.
Стоит отметить, что присутствует и такое проявление, как миграция при центральном предлежании плаценты – это перемещение плаценты из нижнего сегмента вверх и постепенное принятие ею нормального положения. Высока вероятность миграции в том случае, если плацента размещена на передней стенке матки.
Симптоматика и возможные осложнения
Центральное предлежание плаценты при беременности практически всегда сопровождается влагалищным кровотечением. Как правило, сильные кровотечения возникают уже с 4 месяца беременности и могут периодически возникать вплоть до родов.
В большинстве случаев, при кровотечениях отсутствуют болезненные ощущения – это и является основным отличием от процесса прерывания беременности, когда вместе с кровью наблюдаются еще и схваткообразные боли.
Если присутствует диагноз полное центральное предлежание плаценты, то можно ожидать еще и наличие следующих симптомов:
- болезненные ощущения внизу живота и в области поясницы;
- матка постоянно находиться в тонусе;
- присутствует гипотония.
Подобные проявления приводят к значительному понижению давления, которое провоцирует развитие чувства слабости, подавленность, сонливость, может наблюдаться головокружение.
В свою очередь присутствие кровотечения и другой симптоматики может привести еще к ряду осложнений:
- осуществляется ранняя полная отслойка плаценты;
- раньше времени выполняется разрыв плодного пузыря;
- существует большая вероятность того, что плод будет размещен неправильно – поперек, косо, в области таза;
- происходит приращение плаценты – ворсинки, присутствующие в ткани плаценты, очень глубоко вросли в слой матки, в результате чего во время родовой деятельности плацента не в состоянии самостоятельно отделиться от матки;
- гипоксия плода – расположение ребенка такое, что он практически лежит на плаценте и его малейшее движение может спровоцировать давление на нее, а приводит к пережиму сосудов и ухудшению доступа кислорода.
Центральное предлежание плаценты: последствия для малыша
Если кровотечения возникают периодически и являются довольно обильными, то не исключено развитие анемии, которая согласно многочисленным медицинским показаниям приводит к снижению количества гемоглобина, а это влечет за собой еще ряд серьезных осложнений.
Если в организме матери будет недостаточное количество кислорода, то это негативно повлияет на состояние малыша. В большинстве случаев наблюдается задержка в развитии плода, малыш отстает в росте. К тому же подобная патология повлияет и уже на родившегося ребенка, с вероятностью практически в 90%, в первый год своей жизнедеятельности он будет страдать от анемии.
Особенности диагностики
Как отмечают медики, центральное предлежание плаценты при беременности – это довольно опасное заболевание, которое характеризуется высоким уровнем скрытности. Первым ярким симптомом является кровотечение, поэтому до его появления довольно сложно определить наличие предлежания, его, конечно, можно заподозрить, но подтвердить диагноз могут только профессиональные доктора.
Изначально доктор осуществляет наружный осмотр, в результате которого происходит измерение высоты дна матки (при центральном предлежании высота дна больше, нежели должна быть на имеющемся сроке беременности) и осмотр расположения плода. Проводить пальпацию не имеет смысла, поскольку из-за плаценты нельзя получить точных ощущений.
Если же кровотечение уже возникло, то женщину в обязательном порядке госпитализируют и привозят в стационар, где проводят УЗИ (желательно использовать в процессе данной процедуры вагинальный датчик). Осуществляют осмотр в зеркалах, чтобы выявить, где именно располагается источник кровотечения, чаще всего это шейка матки или варикозные вены, расположенные во влагалище.
Особенность процедуры осмотра зеркалами заключается в том, что данные манипуляции проводятся в условиях операционной и с использованием нагретых зеркал. Это необходимо выполнять для того, чтобы при усилении кровотечения можно было немедленно приступить к оперативному вмешательству.
Также обязательным является ультразвуковое обследование, с помощью которого можно выявить предлежание хореона, его вид, а также площадь, занимаемую плацентой.
При наличии такой патологии как центральное предлежание, сроки проведения УЗИ немного смещаются, процедура выполняется на 16, 24 и 34 неделях беременности.
Наблюдение у врача при центральном предлежании плаценты
Как отмечает множество докторов, центральное предлежание плаценты это заболевание, которое требует постоянного контроля над будущей матерью, обязательно заранее продумать варианты осуществления родовой деятельности.
Частота походов к гинекологу будет полностью зависеть от срока беременности, но только в том случае, если женщину ничего не беспокоит.
В основном график посещения женских консультаций практически ничем не отличается от графика посещений при нормальном протекании беременности:
- с 3 по 5-й месяц – по разу в месяц;
- начиная с 6 месяца беременности – дважды в месяц.
Особенности наблюдения и лечения женщины напрямую зависят от того по какой стенке проходит плацентарное предлежание – передней или задней.
Наблюдение за состоянием женщины будет заключаться в регулярном осмотре состояния плаценты и регулировании кровотечений.
Что касается непосредственно лечения, то оно включает в себя следующие элементы:
- осуществление переливания небольших доз крови;
- употребление препаратов спазмолитического и токолитического типа;
- чтобы избавиться от маточно-плацентарного кровотечения, повысить свертываемость крови и укрепить стенки сосудов врачи прописывают беременным гормональные препараты;
- рекомендовано применение седативных средств, яркими примерами являются настойки пустырника и валерьяны;
- осуществляются профилактические действия, направленные на предотвращение развития гипоксии и эндометрита.
При наличии такого диагноза, как центральное предлежание плаценты особенно опасным периодом является первый триместр, который длится до 12 недели беременности. Если же это время не принесло никакой симптоматики и кровотечений, то все равно не стоит расслабляться.
В тех ситуациях, когда выявление патологии происходит на 20-22 неделе беременности, соблюдение всех предписаний доктора может поспособствовать передвижению плаценты на требуемое место. Если в этот период появляется даже малейшее кровотечение нужно немедленно вызывать «скорую помощь». Когда же происходит повторное выделение крови, то женщину помещают в условия стационара на период до самого рождения малыша. Только таким образом можно уменьшить риск отслоения плаценты, сильной потери крови и развития всевозможных осложнений.
Если патология расположения плаценты присутствует до 36 недель, тогда пациентка сразу же госпитализируется и рассматривается вопрос о ее родоразрешении. Из полученной информации вытекает, что если на 38-39 неделях беременности у женщины присутствует центральное предлежание плаценты, то родовая деятельность выполняется только с помощью кесарево сечения. Проведение природных родов строго противопоказано, поскольку существует риск развития сильных осложнений.
Наличие диагноза центральное предлежание плаценты на 20 и более недели беременности – это 100% показание к проведению кесарева сечения, поскольку ребенок не сможет самостоятельно выйти из матки в связи с тем, что ее вход перекрыт плацентой.
Чем больше риски развития осложнений и сильнее кровотечение, тем экстреннее происходит назначение кесарева сечения независимо от срока беременности.
Если женщина отказывается ехать в стационар и хочет лечиться в домашних условиях, то ей нужно полностью выполнять указания доктора, чтобы не возникало кровотечений, а тем более отрыва плаценты.
Отмечено, что даже самые дорогостоящие лекарственные препараты не гарантируют того, что плацента вернется на положенное место, в особенности, если ее закрепление произошло на задней стенке. Но поспособствовать этому или хотя бы предотвратить развитие осложнений можно с помощью следующих действий:
- нужно больше времени проводить в постели, отказавшись от работы по дому;
- в пищу следует добавить продукты, обогащенные большим количеством белков и железа;
- необходимы регулярные прогулки на свежем воздухе;
- следует на время отказаться от секса;
- стоит избегать стрессовых ситуаций;
- на время исключите любые физические нагрузки, даже гимнастику для беременных.
Поведение во время послеоперационного периода
Согласно отзывам молодых матерей, у которых присутствовал диагноз центральное предлежание плаценты, после родовой деятельности уже нет никакого риска. Такие мнения являются ошибочными. Даже если роды прошли без каких-либо осложнений, то после их окончания все равно имеется довольно большой риск развития кровотечения. Причиной такого состояния является низкая способность к сокращению тела матки в той зоне, где была размещена плацента.
С учетом того, что большое количество молодых мам после подобного диагноза страдают от анемии и гипотонии, то хотя бы несколько месяцев после родов нужно еще себя поберечь.
После выписки из родильного дома не нужно сразу же заявлять, что с вами все хорошо и приступать к выполнению скопившейся за долгое время домашней работы, женщине необходим покой как в физическом, так и в эмоциональном плане.
Попросите ближайших родственников помочь вам с малышом, а сами уделяйте больше внимания сну, отдыху и прогулкам с ребенком. Особо важное значение имеет правильное питание, которое поспособствует нормализации гемоглобина в крови. При этом стоит учесть тот факт, что от качества питания мамы зависит и качество питания ее ребенка.
Рекомендовано выполнять грудное вскармливание, это положительно повлияет как на мать, так и на ее ребенка. В процессе вскармливания, малышу будет передаваться присутствующее в организме женщины железо, а это очень важно, если ребенок страдает таким заболеванием как анемия. Что касается матери, то при грудном вскармливании повышается интенсивность сокращения матки, а это предотвращает риск повторного возникновения кровотечений.
Профилактические мероприятия
Многие женщины, еще в период планирования беременности, услышав о такой проблеме как центральное предлежание плаценты, задаются вопросом, возможно ли предотвратить появление данной патологии.
Профилактикой развития такого заболевания является следование правильному образу жизни, избегание абортов и других манипуляций, направленных на травматизацию стенок матки. Для выполнения таких требований в процессе половых актов нужно применять контрацептивы и строго следить за своей репродуктивной системой. Кроме того, необходимо регулярно посещать гинеколога, чтобы вовремя диагностировать и провести терапию заболеваний половой системы.
Особенный контроль за своей жизнедеятельностью должны проводить женщины, входящие в возрастную группу выше 35 лет, а также женщины, которые имеют вторую беременность и в прошлом у них уже диагностировалось центральное предлежание плаценты.
При наличии разнообразных гормональных расстройств планирование беременности должно проводиться только после их полноценного устранения.
К сожалению, даже если женщина приложила все усилия, чтобы предотвратить развитие такого диагноза, все равно возможно его появление: это связано с аномалией плодного яйца. В этой ситуации единственное, что остается – следовать всем предписаниям доктора и тогда существует вероятность, что к 20 недели беременности плацента займет предназначенное для нее положение.
В результате полученной информации, можно выделить, что если в ходе протекания беременности плацента не вернулась на положенное ей место, то единственной возможностью сохранить жизнь матери и ребенка является кесарево сечение. Если даже вы всю жизнь мечтали родить ребенка самостоятельно, то лучше отказаться от этой мечты, нежели лишиться жизни или потерять своего малыша.
Центральное предлежание плаценты – это серьезное заболевание, которое требует постоянного контроля, иначе велика вероятность развития осложнений.