Реактивная артропатия что это такое
Реактивная артропатия: что это, классификация, симптомы и лечение
Суставы – важный функциональный элемент человеческого скелета, на который ежедневно возлагается огромная нагрузка. Поэтому любое нарушение двигательной активности суставов приводит к серьезным последствиям, доставляющим пациенту массу неудобств. К развитию патологического процесса в костной и хрящевой ткани могут привести различные причины, в том числе и длительно текущие инфекционные заболевания.
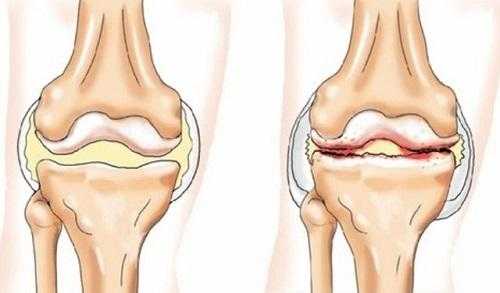
При продолжительном снижении иммунитета в суставах развивается воспалительный процесс, заболевание, которое принято называть реактивной артропатией. Патология чаще всего встречается у мужчин среднего возраста.
Характеристика патологии
Реактивная артропатия – воспалительное заболевание аутоиммунного характера, развивающееся вследствие продолжительных инфекционных процессов в организме. При этом к появлению воспалительных процессов приводит не сама жизнедеятельность патогенной микрофлоры, а иммунная реакция организма в ответ на их наличие.
Заболевание носит вторичный характер, то есть всегда появляется вследствие других патологических процессов, протекающих в организме. Главное отличие реактивной артропатии от других заболеваний со схожей симптоматикой заключается в том, что воспалительный процесс в организме поражает не только суставы, но и другие внутренние органы.
Причины
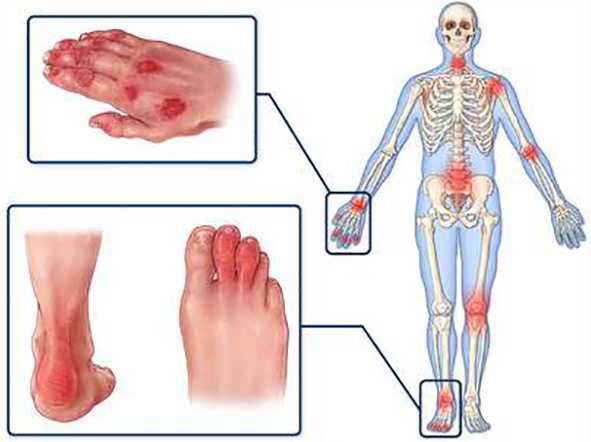
Большое значение имеет наследственный фактор, так как антиген, способствующий развитию патологии, может передаваться по наследству (это происходит примерно в 70% случаев). Другой наиболее вероятной причиной развития реактивной артропатии является наличие инфекционных заболеваний, таких как:
- Хламидиоз и другие ЗППП (инфекционное поражение органов мочеполовой системы).
- Инфекционные заболевания органов системы пищеварения (дизентерия, сальмонеллез).
- Заболевания органов дыхания (пневмония, трахеит).
Известно, что воспалительный процесс в суставах начинается не сразу, после развития указанных заболеваний, а лишь через 2-4 недели.
Чем опасно заболевание?
Длительный воспалительный процесс приводит к разрушению тканей пораженного сустава. В свою очередь это грозит самыми опасными для человека последствиями, в частности, выраженным болевым синдромом, утратой подвижности. Все это существенно снижает качество жизни пациента, может привести к инвалидности.
Классификация и формы
В современной медицине принято выделять подострую, острую и хроническую форму патологии. Отличие между ними состоит в длительности проявления симптомов. Так, при острой форме реактивной артропатии, проявления недуга беспокоят пациента на протяжении 6 мес. Подострая форма диагностируется при длительности клинических проявлений от 6 до 12 мес. Симптомы хронической формы развиваются на протяжении 1 года и более.
Характерные проявления
Клиническая картина недуга включает в себя следующие проявления:
- Выраженный болевой синдром. Болезненные ощущения беспокоят пациента как во время движений, так и в состоянии покоя. В частности, нарастание болей можно отметить в ночное время, а также во время физической нагрузки (причем, чем больше амплитуда движений, тем ярче проявляется боль). Неприятные ощущения возникают и при механическом воздействии на сустав, например, при пальпации.
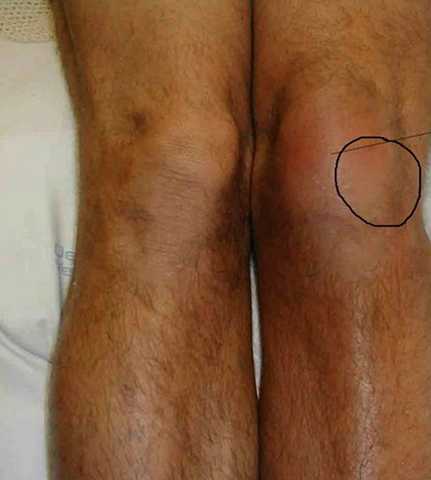
- Изменение кожных покровов в области пораженного сустава. Кожа становится отечной, наблюдается гиперемия, повышение местной температуры тела.
- Скованность движений. Чаще всего нарушения двигательной активности поврежденного сустава отмечаются по утрам. Пациенту может потребоваться значительное количество времени, чтобы вернуть суставу нормальную подвижность.
Выраженность клинических проявлений зависит от стадии развития недуга. Изначально заболевание никак себя не проявляет, поэтому обнаружить его на данном этапе довольно сложно. Тем не менее, патология склонна к быстрому прогрессированию, и уже через небольшое количество времени пациент замечает первые тревожные симптомы.
Диагностика
Для постановки диагноза важно не только выявить наличие патологического процесса, но и определить причину его развития, то есть конкретного возбудителя. С этой целью пациенту назначают следующие исследования:
- Мазок из области уретры.
- Бактериологический посев мочи.
- Анализ крови для выявления антител и антигенов к тому или иному возбудителю.
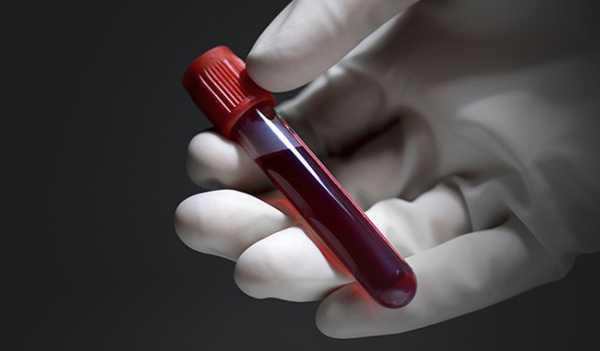
Для выявления воспалительного процесса необходимо клиническое исследование крови. Оценить состояние пораженного сустава позволяет метод рентгенографии.
Способы терапии
Лечение реактивной артропатии включает в себя 3 основных этапа. Это:
- Антибактериальная терапия. Пациенту назначают препараты – антибиотики широкого спектра действия (чаще всего это средства пенициллинового, тетрациклинового ряда). Дозировка и длительность курса назначается в индивидуальном порядке. Все зависит от возраста пациента, индивидуальных особенностей его организма, тяжести заболевания.
- Иммунная коррекция. Для нормализации работы иммунной системы и укрепления иммунитета необходим прием иммуномодуляторов.
- Симптоматическая терапия. Для устранения клинических проявлений недуга назначают препараты различного действия. Это, прежде всего НПВС (в тяжелых случаях гормональный препараты глюкокортикостероидной группы), обезболивающие средства для купирования выраженного болевого синдрома, успокоительные средства для нормализации режима сна.
Меры профилактики
Чтобы предотвратить развитие опасной патологии, необходимо:
- Защищать себя от инфекционных заболеваний, а если патогенная микрофлора уже проникла в организм, необходимо как можно скорее приступать к лечению.
- Регулярно проводить мероприятия по укреплению иммунитета (правильное питание, закаливания, занятия спортом).
Осложнения и последствия
При отсутствии грамотной терапии возможно развитие серьезных осложнений. В частности, патология нередко переходит в хроническую форму, при которой у пациента отмечаются частые рецидивы обострений. Длительный воспалительный процесс приводит к деформации и разрушению суставов. Кроме того, возможно поражение и других органов, в частности, у многих пациентов развивается уевит (поражение сетчатки глаз).
Похожие материалы:
MedAboutMe - Реактивный артрит (реактивная артропатия)
Реактивный артрит - это воспалительный процесс в суставах, развивающийся на фоне или после перенесения инфекций моче-половой системы (причина инфекции - хламидии), кишечника (энтеробактерии) или дыхательных путей (микоплазмы и хламидии). Поражение суставов развивается, как правило, через 2-4 недели после начала основного инфекционного процесса. Заболевание носит аутоиммунную природу и связано с тем, что антигенная структура упомянутых бактерий схожа со структурой белка людей, являющихся носителями HLA-B27 антигена. Таким образом, заболевание развивается у лиц, имеющих к нему наследственную предрасположенность. Заболевание в основном возникает в возрасте от 20 до 40 лет. Чаще болеют мужчины. Суставной синдром при реактивном артрите характеризуется болями в суставах, припухлостью вокруг пораженных суставов, их утренней скованностью, локальным повышение температуры пораженных суставов, их болезненностью при пальпации. Для реактивного артрита характерно воспаление суставов нижних конечностей: коленных, голеностопных, предплюсневых, плюснефаланговых и межфаланговых. Реже реактивный артрит поражает лучезапястный сустав и суставы кисти. Поражения суставов несимметричны – важный признак реактивного артрита. Другим важным отличительным признаком является то, что в процесс, как правило, не вовлекается более шести суставов. Кроме суставов, больного беспокоят боли в мышцах, отеки в месте прикрепления сухожилий и боли в нижней части спины с иррадиацией в ягодицы и бедра (признак поражения крестцово-подвздошных суставов). Поражение суставов часто сопровождается поражением глаз (конъюнктивит), мочевыносящего канала (уретрит), кожи (кератодермия – безболезненное ороговение в виде чешуек на подошвах и ладонях), слизистой полости рта (язвенный стоматит). Классическим вариантом реактивного артрита является синдром Рейтера – сочетание артрита, конъюнктивита и уретрита, возникающие на фоне хламидийной урогенитальной инфекции.Реактивные артриты - причины, симптомы, диагностика и лечение
Реактивные артриты – асептическое воспаление, поражающее суставы, одновременно или вслед за перенесенной внесуставной инфекцией (носоглоточной, кишечной, урогенитальной). Реактивные артриты характеризуются асимметричным поражением суставов, сухожилий, слизистых оболочек (конъюнктивит, уевит, эрозии в полости рта, уретрит, цервицит, баланит), кожи (кератодермия), ногтей, лимфоузлов, системными реакциями. Диагностика реактивных артритов основывается на достоверных клинических признаках, подтвержденных лабораторно. Лечение направлено на устранение инфекции и ликвидацию воспаления. Реактивный артрит имеет прогностически благоприятное течение, возможно полное выздоровление.
Общие сведения
Наиболее частой причиной реактивного артрита является урогенитльная или кишечная инфекция. Однако манифестация реактивного артрита напрямую не связана с попаданием инфекции в сустав, а вторичное воспаление суставов развивается не у всех пациентов, перенесших инфекционное заболевание.
Подобная избирательность, с точки зрения иммуногенетической теории, объясняется предрасположенностью к реактивному артриту лиц с гиперреакцией иммунной системы на микробных агентов, циркулирующих в крови и персистирующих в суставной жидкости и тканях. Вследствие микробной мимикрии – сходства антигенов инфекционного возбудителя и суставных тканей – иммунный гиперответ обращен не только на микроорганизмы, но и на аутоткани сустава. В результате сложных иммунохимических процессов в суставах развивается асептическое (негнойное) реактивное воспаление.
Реактивные артриты
Классификация реактивных артритов
С учетом этиологической обусловленности выделяют следующие группы реактивных артритов:
Симптомы реактивных артритов
Классическая триада признаков реактивного артрита включает развитие конъюнктивита, уретрита и собственно артрита. Симптоматика реактивного артрита обычно появляется спустя 2-4 недели после клиники венерической или кишечной инфекции. Вначале развивается уретрит, характеризующийся учащенным мочеиспусканием с болями и жжением. Следом появляются признаки конъюнктивита — слезотечение, покраснение и рези в глазах. В типичных случаях признаки уретрита и конъюнктивита выражены слабо.
Последним манифестирует артрит, проявляющийся артралгиями, отеком, локальной гипертермией, покраснением кожи суставов. Начало артрита острое с субфебрилитетом, ухудшением самочувствия, вовлечением 1-2-х суставов нижних конечностей (межфаланговых, плюснефаланговых, голеностопных, пяточных, коленных), реже - суставов рук. Ввиду выраженного отека и болей страдают функции суставов, нередко отмечаются вертебралгии.
Симптоматика реактивного артрита сохраняется в течение 3-12 месяцев, затем происходит полное обратное развитие клиники. Опасность реактивного артрита заключается в высокой вероятности рецидивирования и хронизации воспаления с постепенным поражением все большего количества суставов. К типичным формам реактивного артрита относится болезнь Рейтера, сочетающая, воспалительные изменения суставов, глаз и мочеполовых путей.
В связи с перенесенным реактивным артритом у части пациентов (около 12%) развивается деформация стоп. Тяжелые формы воспаления могут вызывать деструкцию и неподвижность (анкилоз) сустава. Рецидивирующий или нелеченный увеит способствует стремительному развитию катаракты.
Диагностика реактивных артритов
Изменения в периферической крови при реактивном артрите проявляются повышением скорости оседания эритроцитов; в венозной крови обнаруживается рост С-реактивного белка на фоне отрицательных тестов ревматоидного фактора (РФ) и антинуклеарного фактора (АНФ). Специфическим маркером, свидетельствующим о наличии реактивного артрита, является обнаружение антигена HLA 27. Для дифференциальной диагностики реактивного артрита от артритов ревматического происхождения необходима консультация ревматолога. В зависимости от инфекции, вызвавшей реактивный артрит, пациент направляется для обследования к урологу или венерологу.
ПЦР-исследование биологического материала (крови, мазка из половых путей, кала) позволяет предположить вероятного возбудителя инфекции и причину реактивного артрита. При этом в посеве суставной жидкости возбудители отсутствуют, что позволяет дифференцировать диагноз с бактериальным артритом. При реактивном артрите рентгенография суставов не имеет решающего диагностического значения, однако нередко выявляет наличие пяточных шпор, паравертебральной оссификации, периостита костей стоп. Проведение пункции сустава или артроскопии обычно не требуется.
Лечение реактивных артритов
Основным принципом терапии реактивного артрита является устранение первичного инфекционного очага в урогенитальном или кишечном тракте. Назначается этиологически обоснованная противомикробная терапия в оптимальных дозировках сроком не менее 4-х недель. При реактивном артрите, обусловленном хламидийной инфекцией, используются препараты групп макролидов, тетрациклинов, фторхинолонов. Одномоментному лечению подлежат половые партнеры даже при отрицательных анализах на хламидиоз. В случае отсутствия динамики после проведенного антибактериального курса повторно назначают препараты другой группы.
Для ликвидации воспалительной реакции в суставах проводится лечение НПВС; при тяжелом течении артрита - кортикостероидами (преднизолоном), как системно, так и с помощью внутрисуставных и периартикулярных инъекций. Введение кортикостероидов в область крестцово-подвздошных суставов осуществляется под контролем КТ. Затяжное течение реактивного артрита может потребовать назначения противовоспалительной терапии базисными препаратами – сульфасалазином, метотрексатом.
С помощью препаратов-ингибиторов ФНО (этанерцепта, инфликсимаба) поддаются лечению даже резистентные к терапии формы болезни, купируются признаки артрита, спондилита, острого увеита. Введение стволовых клеток при реактивном артрите помогает восстановить структуру поврежденного хряща, нормализовать метаболизм, ликвидировать воспаление в суставе.
При образовании воспалительного выпота производят его эвакуацию из полости сустава. Локально используются противовоспалительные кремы, мази, гели, аппликации димексида. Из методов физиотерапии при реактивном артрите предпочтение отдается фонофорезу гидрокортизона, синусоидально-модулирующим токам (СМТ), криотерапии, ЛФК. После купирования острой степени воспаления назначаются процедуры, направленные на восстановление функций суставов - лечебные ванны (с солями Мертвого моря, сероводородные, сернистоводородные), грязелечение.
Прогноз и профилактика реактивных артритов
Отдаленный прогноз реактивного артрита вариабелен. У 35% пациентов воспалительные признаки исчезают в течение полугода, и в последующем болезнь не возобновляется. У такого же количества пациентов отмечаются рецидивы с явлениями артрита, энтерита, системными реакциями. В 25% случаев течение артрита приобретает первично хронический характер с тенденцией к незначительному прогрессированию. Еще у 5% больных наблюдается тяжелая форма реактивного артрита, приводящая со временем к деструктивным и анкилозирующим изменениям суставов и позвоночника.
Основной мерой предупреждения реактивного воспаления суставов является профилактика первичных кишечных (сальмонеллеза, иерсиниоза, кампилобактериоза, дизентерии) и мочеполовых (хламидиоза) инфекций.
симптомы и лечение народными средствами. Проявление заболевания у детей
Содержание:
Ревматологи в последние годы все чаще сталкиваются с реактивными артритами у детей. Эта проблема постепенно выходит на первый план, поскольку воспалительные процессы в суставах, проявляющиеся на фоне перенесенной инфекции в области пищеварительного тракта и мочевыводящих путей диагностируются педиатрами довольно часто.
Краткое описание
Второе название болезни — реактивная артропатия. Отметим, что это целая группа заболеваний, объединяющая воспалительные поражения суставов (негнойные), которые прогрессируют по причине иммунных нарушений, возникающих вследствие урогенитальной либо кишечной инфекции.
Реактивный артрит — очень распространенный недуг. Из 100 тысяч детей им будут страдать почти 87 человек. В зоне риска — молодые мужчины и подростки-мальчики. Иногда в основе поражения лежит генетическая предрасположенность. К примеру, вероятность возникновения псориатической артропатии гораздо выше у детей, чьи родственники подвержены псориазу.
Виды артритов
Важно понимать, что мы говорим о вторичном поражении, поскольку недуг развивается на фоне иных патологий. Инфекция поражает локтевые и коленные суставы, голеностоп, кисти рук и различные отделы позвоночника. Перечислим некоторые разновидности реактивного артрита, встречающегося у детей:
- Аллергическая артропатия. Является следствием аллергических реакций детского организма (например, на лекарственные препараты).
- Артралгия на фоне болезни Лайма. Данный недуг спровоцирован спирохетой Borrelia burgdorferi, которая передается через укус клеща.
- Артрит после краснухи. Группа риска — старшие школьники. Процедура вакцинации от краснухи может повлечь за собой возникновения артритов и артралгий.
- Пирофосфатная артропатия. Может возникнуть у пациентов, страдающих гиперпаратиреозом. Другое название — болезнь отложения кристаллов.
- Тяжелые полиартриты. Вызваны альфа-вирусной инфекцией (вирусы Синдбис, Росс-Ривер, Майяро).
- Суставной синдром при ВИЧ-инфекции. Если у ребенка обнаружен вирус иммунодефицита, могут развиться синдром Рейтера, артралгии, септические суставные поражения, недифференцируемая спондилоартропатия и псориатический артрит.
Список недугов можно продолжить, но это тема отдельной статьи.
Причины
Мы уже выяснили, что в основе данной группы заболеваний лежат инфекционные поражения. На многочисленных форумах пишут о таких возбудителях, как:
 иерсинии;
иерсинии;- хламидии;
- кишечные палочки;
- микоплазмы;
- шигеллы;
- сальмонеллы.
Частоту возникновения реактивных артритов ученые объясняют тем, что отдельные пациенты обладают повышенной чувствительностью (обусловленной генетическим фактором) к отдельным фрагментам клеток-возбудителей.
Наиболее распространена хламидийная инфекция. Заразиться хламидиями дети могут при контакте с животными (птицами, собаками, кошками) и чужими людьми.
Основные пути заражения:
- воздушно-пылевой;
- воздушно-капельный;
- контактно-бытовой;
- половой.
Вторую позицию по частоте поражения здорового детского организма занимают кишечные микроорганизмы (сальмонеллы, иерсинии, кампилобактеры, шигеллы).
Симптомы
Существуют следующие симптомы, позволяющие выявить реактивный артрит:
- Поражение суставов. Ограниченный (не более 4 суставов) и асимметричный артрит. Вовлечение в процесс нижних конечностей (преимущественно крупных суставов).
- Инфекционный анамнез. Артриту зачастую предшествует диарея. Также наблюдается воспаление мочеиспускательного канала (уретрит) либо цистит. Ряд заболеваний, предвещающих артропатию, развивается примерно за 2-4 недели до формирования клинической картины недуга.
- Поражение глаз. Является признаком синдрома Рейтера.
- Ухудшение общего состояния.
- Рост температуры.
- Отечность. Затрагивает опять же нижние конечности, чаще — пальцы стопы.
- Цвет кожи. Пораженный участок приобретает багрово-синюшный оттенок. По внешнему виду палец напоминает редиску.
- Энтезопатия. Места крепления сухожилий к костям воспаляются. Ярче всего это проявляется в пяточной части.
- Суставная деформация.
- Болезненность в состоянии покоя.
- Позвоночные боли.
Обычно болезнь непродолжительна. Впрочем, встречаются исключения в виде хронического артрита, который требует длительного и не всегда эффективного лечения.
Диагностика
При наличии вышеизложенных симптомов и возникновении подозрения на инфекцию, необходимо срочно обратиться к врачу и получить лабораторное подтверждение диагноза. Врач должен выявить причину развития олиго- и моноартрита. Существуют определенные критерии исключения:
Применяется также этиологическая диагностика, включающая следующий набор методов:
- Иммунологический. Выявляется наличие антигена хламидий и соответствующих антител.
- Морфологический. Изучаются морфологические структуры возбудителя (иммунофлюоресцентный анализ, окраска препаратов).
- Культуральный. Выделяются хламидии (используются лабораторные животные, куриные эмбрионы, клеточные культуры).
- Молекулярно-биологический. Подразумевает изучение ДНК возбудителя.
- Исследование (бактериологическое) кала и мочи.
Лечение
При диагнозе «реактивная артропатия» применяется комплексное лечение, которое можно разделить на три составляющих:
- Этиотропное. Назначаются антибиотики, характеризующиеся широким спектром воздействия. Зачастую они наносят удар по внутриклеточным возбудителям. К данной группе препаратов относятся фторхинолоны, тетрациклины и макролиды. Дозировки соответствуют определенному возрасту. Курс лечения длится 10-14 дней.
- Патогенетическое. Главная цель данной терапии — стимуляция собственной иммунной системы больного. Врач выписывает иммуностимуляторы и иммуномодуляторы.
- Симптоматическое. Пациент принимает препараты группы НПВС либо стероидные гормоны (краткосрочный курс). В редких случаях назначаются иммуносупрессивные лекарственные средства. Их применение допустимо лишь при повышенной активности (клинической и лабораторной) воспалительного процесса.
Народная медицина
Широкий размах в последнее время приобретает и лечение народными средствами. Это преимущественно компрессы и мази, которые не устраняют причину заболевания, но облегчают страдания пациента. Пробежимся по самым популярным лекарствам, не требующим рецепта врача.
- Димексид. Жгучая противовоспалительная жидкость, глубоко проникающая в ткани. Если развести препарат с жидким реопирином (вольтареном, гидрокортизоном) и нанести на марлю, вы получите действенный компресс. Держать 30-40 минут.
- Мазь из окопника. Стакан листьев окопника (либо полстакана корней) заливается стаканом растительного масла. Варится полчаса на медленном огне. Пропускается с пчелиным воском через мясорубку. Держится сутки.
- Хрен и черная редька. Делается кашица, наносимая на пораженный участок (предварительно смазанный растительным маслом). Компресс накладывается на 2-3 часа.
Здоровья вашему ребенку!
что это такое, симптомы и лечение, прогноз
Введение
Реактивный артрит (ранее носил название синдрома Рейтера) — тип артрита, возникающий как «реакция» на инфекцию в других частях тела. Воспаление является характерной реакцией тканей на повреждение или заболевание и характеризуется:
- припухлостью;
- покраснением;
- высокой температурой тела;
- болью.
Помимо воспаления суставов, патология связана с двумя другими симптомами:
Эти симптомы могут возникать отдельно, вместе или не проявляться вообще.
Что такое реактивный артрит?
Реактивный артрит, ранее известный как синдром Рейтера представляет собой группу нарушений, вызывающий воспаление во всем теле, особенно в позвоночнике. Примеры других расстройств из этой группы включают:
Инфекция
Во многих случаях заболевание вызывается венерической инфекцией мочевого пузыря или мочеиспускательного канала, у женщин — влагалищем. Эту форму расстройства иногда называют мочеполовым или урогенитальным реактивным артритом.
Другая форма реактивного артрита вызвана инфекцией в кишечном тракте в результате употребления пищи или веществ, которые загрязнены бактериями. Эту форму иногда называют кишечным или желудочно-кишечным реактивным артритом.
Симптомы болезни обычно длятся от 3 до 12 месяцев, хотя у небольшого процента людей симптомы могут вернуться или перерасти в длительное заболевание.
Что вызывает реактивный артрит?
Хламидии
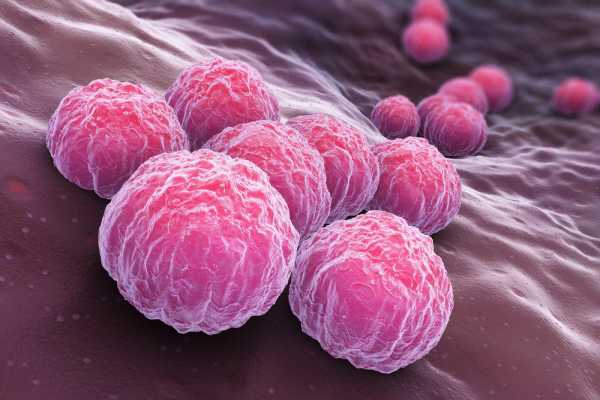
Реактивный артрит обычно начинается примерно через 1-3 недели после заражения хламидиями (chlamydia). Бактерия, чаще всего ассоциируемая с реактивным артритом, это: Chlamydia trachomatis, вызывающая хламидиоз.
Бактерия обычно приобретается через сексуальный контакт. Некоторые данные также утверждают, что респираторная инфекция, вызванная Chlamydia pneumoniae, может вызывать реактивный артрит.
Инфекции желудочно-кишечного тракта
Инфекции в пищеварительном тракте, вызывающие реактивный артрит:
- сальмонелла;
- шигеллы;
- иерсинии;
- кампилобактерии.
Люди могут заразиться этими бактериями после употребления неправильно приготовленных продуктов, например, мяса, которое готовилось не при надлежащей температуре.
Антиген HLA-B27
Врачи не знают точно, почему у некоторых людей, подверженных воздействию бактерий, развивается реактивный артрит, а у других нет, но они идентифицировали генетический фактор, человеческий лейкоцитарный антиген (HLA) B27, который увеличивает вероятность развития у человека реактивного артрита. Приблизительно 80 процентов людей с реактивным артритом имеют положительный результат на HLA-B27. Однако наследование гена HLA-B27 не обязательно означает, что человек заболеет реактивным артритом. Восемь процентов здоровых людей имеют ген HLA-B27, и только у одной пятой из них развивается заболевание, если они заразятся вызывающими инфекциями.
Заразен ли реактивный артрит?
Реактивный артрит не заразен; то есть человек с расстройством не может передать артрит кому-то другому. Тем не менее, бактерии, вызывающие заболевание, могут передаваться от человека к человеку.
Признаки и симптомы
В целом, реактивный артрит чаще всего развивается у мужчин в возрасте от 20 до 40 лет. Однако данные свидетельствуют о том, что, хотя у мужчин в девять раз чаще развивается заболевание из-за венерических инфекций, у женщин и мужчин вероятность развития реактивного артрита в результате пищевых инфекций одинаков.
Женщины с реактивным артритом часто имеют более легкие признаки заболевания, чем мужчины.
Реактивный артрит чаще всего приводит к воспалению:
- урогенитального тракта;
- суставов;
- глаз.
Менее распространенные признаки
Менее распространенными симптомами являются язвы во рту и кожные высыпания. Любой из этих признаков может быть настолько слабовыраженным, что пациенты их не замечают. Они обычно приходят и уходят в течение периода от нескольких недель до нескольких месяцев.
Признаки со стороны мочеполового тракта
Заболевание часто поражает мочеполовой тракт, в том числе:
Мужчины могут заметить повышенную потребность в мочеиспускании, ощущение жжения при мочеиспускании, боль в половом члене и выделения жидкости из полового члена. У некоторых мужчин с реактивным артритом развивается простатит. Симптомы простатита могут включать лихорадку и озноб, а также повышенную потребность в мочеиспускании и ощущение жжения при мочеиспускании.
У женщин с реактивным артритом могут развиться проблемы с мочеполовым трактом, такие как кольпит или уретрит, которые могут вызывать жжение во время мочеиспускания. Кроме того, у некоторых женщин также развивается сальпингит или вульвовагинит.
Боль в суставах
Симптомы болей в суставах при реактивном артрите обычно включают и отек в:
- коленях;
- щиколотки;
- ногах.
Запястья, пальцы и другие суставы поражаются реже. У людей с заболеванием обычно развивается тендинит. У многих пациентов с реактивным артритом это приводит к боли в лодыжке или ахилловому тендиниту. У некоторых больных также развиваются пяточные шпоры, которые представляют собой костные нарывы на пятке, которые могут вызвать хроническую боль в ногах. Примерно половина людей с реактивным артритом сообщают о боли в пояснице и спине.
Заболевание также может вызвать спондилит или сакроилиит. Люди с реактивным артритом, у которых есть ген HLA-B27, еще более склонны к развитию спондилита и/или сакроилеита.
Симптомы со стороны глаза
Конъюнктивит, воспаление слизистой оболочки, которая покрывает глазное яблоко и веко, развивается примерно у половины людей с реактивным артритом. У некоторых людей может развиться увеит. Конъюнктивит и увеит могут вызвать:
- покраснение глаз;
- боль и раздражение в глазах;
- затуманенный взгляд.
Вовлечение глаз обычно происходит на ранней стадии реактивного артрита, а симптомы могут приходить и уходить.
Язвы и высыпания
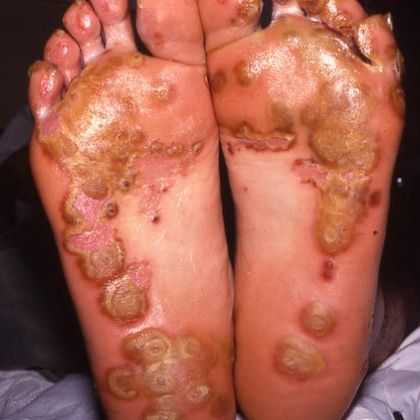
Приблизительно у 25 процентов мужчин с реактивным артритом развиваются небольшие мелкие безболезненные язвы на конце полового члена.
У небольшого процента мужчин и женщин появляются сыпь или маленькие твердые узелки на подошвах ног и, реже, на ладонях или в других местах.
У некоторых с артритом развиваются язвы во рту, которые приходят и уходят, у некоторых эти язвы безболезненны и остаются незамеченными.
Кто лечит и диагностирует реактивный артрит?
Человек с реактивным артритом, вероятно, должен будет посетить несколько разных типов врачей, потому что болезнь поражает различные части тела. Однако врачам и пациенту может быть полезно, чтобы один врач, обычно ревматолог (врач, специализирующийся на артрите), управлял полным планом лечения. Этот специалист может координировать лечение и контролировать побочные эффекты различных лекарств, которые будет принимать пациент. Следующие специалисты рассматривают другие функции, которые влияют на различные части тела.
- Офтальмолог (лечит болезни глаз).
- Гинеколог (лечит генитальные симптомы у женщин).
- Уролог (лечит генитальные симптомы у мужчин и женщин).
- Дерматолог (лечит кожные симптомы).
- Ортопед (выполняет операцию на сильно поврежденных суставах).
- Физиотерапевт (контролирует режимы тренировок).
Экспертиза
В начале обследования врач, вероятно, возьмет полную историю болезни и отметит текущие симптомы, а также любые предыдущие медицинские проблемы или инфекции. До и после посещения врача иногда полезно вести учет симптомов, которые возникают, когда они возникают и как долго они сохраняются. Особенно важно сообщать о любых симптомах гриппа, таких как:
- лихорадка;
- рвота;
- понос.
Эти симптомы могут свидетельствовать о бактериальной инфекции. Врачи иногда затрудняются диагностировать патологию, потому что нет специального лабораторного теста, подтверждающего наличие у человека реактивного артрита.
Как диагностируется реактивный артрит?
Врачи могут заказать анализ крови на генетический фактор HLA-B27, но положительный результат не всегда означает, что у человека есть расстройство.
Врачи могут назначить другие анализы крови, чтобы исключить другие заболевания и подтвердить диагноз. Тесты на ревматоидный фактор или антиядерные антитела могут помочь исключить реактивный артрит. У большинства пациентов с болезнью результаты этих тестов будут отрицательными. Если результаты теста положительные, у вас может быть другой тип артрита, например:
Врачи могут также проверить скорость оседания эритроцитов. Высокая скорость оседания часто указывает на воспаление в организме. Как правило, люди с ревматическими заболеваниями имеют повышенное оседание.
Анализ на наличие инфекций
Врачи, скорее всего, будут проверять наличие инфекций, которые могут быть связаны с реактивным артритом. Пациенты, как правило, тестируются на хламидийную инфекцию (исследования показали, что раннее лечение реактивного артрита, вызванного хламидиозом, может снизить прогрессирование заболевания).
При обследовании берутся образцы клеток из горла, уретры у мужчин или шейки матки у женщин. Образцы мочи и стула также могут быть проверены. Образец синовиальной жидкости могут быть взяты из воспаленного сустава. Исследования синовиальной жидкости могут помочь исключить инфекцию в суставе.
Визуализационные методы исследования
Врачи иногда используют рентген, чтобы помочь диагностировать реактивный артрит и исключить другие патологии. Рентгенограмма может обнаружить другие симптомы, включая:
- спондилит;
- сакроилиит;
- отек мягких тканей;
- повреждение хряща и суставов;
- отложения кальция.
Лечение реактивного артрита

Хотя лекарств от реактивного артрита нет, некоторые методы лечения облегчают симптомы расстройства.
Нестероидные противовоспалительные препараты
Нестероидные противовоспалительные препараты (НПВП) уменьшают воспаление суставов и обычно используются для лечения пациентов с реактивным артритом. Некоторые НПВП доступны без рецепта, например:
- аспирин;
- ибупрофен.
Другие НПВП, которые обычно более эффективны при заболевании, должны назначаться врачом, например:
- индометацин;
- толметин.
Инъекции кортикостероидов
Для пациентов с тяжелым воспалением суставов инъекции кортикостероидов непосредственно в пораженный сустав могут уменьшить воспаление.
Местные кортикостероиды
Эти кортикостероиды входят в состав кремов или лосьонов и могут наноситься непосредственно на поражения кожи, например, на язвы. Местные кортикостероиды уменьшают воспаление и способствуют заживлению ран.
Антибиотики
Антибиотики помогают устранить бактериальные инфекции, которые вызывают реактивный артрит. Конкретный назначенный антибиотик зависит от типа присутствующей бактериальной инфекции. Некоторые врачи могут порекомендовать человеку с расстройством принимать антибиотики в течение длительного периода времени (до 3 месяцев). Исследования показывают, что в большинстве случаев такая практика необходима.
Иммунодепрессанты/БМАРП
БМАРП, такие как метотрексат или сульфасальзин, могут помочь контролировать серьезные симптомы, которые контролируются другими препаратами.
Ингибиторы ФНО
Ингибиторы ФНО, такие как этанерцепт и инфликсимаб, могут быть эффективны при лечение реактивного артрита и других спондилоартропатий.
Упражнения
Перед началом программы упражнений пациенты должны поговорить с физиотерапевт, который порекомендует соответствующие упражнения.
Упражнения, если их вводить постепенно, могут помочь улучшить функцию суставов. В частности, упражнения на укрепление и диапазон движений будут поддерживать или улучшать функцию суставов.
Упражнения на растяжку и разгибание спины могут быть особенно полезны для предотвращения длительной нетрудоспособности у пациентов с болями в позвоночнике или воспалением.
Водные упражнения также могут быть полезны при реактивном артрите. Плаванье в воде значительно снижает нагрузку на суставы, облегчая выполнение необходимых упражнений.
Прогноз
Большинство людей с реактивным артритом полностью выздоравливают от начальных вспышек симптомов и могут вернуться к обычной деятельности через 2-6 месяцев после появления первых признаков.
Приблизительно у 20 процентов людей с реактивным артритом будет хронический (длительный) артрит, который обычно является умеренным.
Исследования показывают, что от 15 до 50 процентов пациентов снова начинают проявлять симптомы через некоторое время после исчезновения первоначальной вспышки. Возможно, что такие рецидивы могут быть вызваны повторным заражением. Боль в спине и воспаление — это симптомы, которые чаще всего возникают вновь.
У небольшого процента пациентов будет хронический, тяжелый артрит, который трудно контролируется с помощью лекарств и упражнений, и может вызвать деформацию суставов.
Реактивная артропатия у детей и взрослых
- Признаки реактивной артропатии суставов
- Лечение реактивной артропатии суставов
Реактивная артропатия суставов (код по МКБ-10 – М02) – поражение суставных и околосуставных образований на фоне заболеваний других органов организма. Наиболее часто воспаление в суставах развивается при инфекционных, аллергических, неврологических болезнях, а также при патологии обмена веществ и эндокринной системы. Артропатия сопровождается появлением болевого синдрома, снижением подвижности пораженной конечности и другими признаками. Диагностика болезни не представляет сложности для врачей и основывается на сборе жалоб, внешнем осмотре пациента и применении дополнительных методов исследования, направленных на исключение первичного артрита. В лечении используется комплексный подход с одновременным использованием лекарственных препаратов и немедикаментозных методов.
Основные причины
Выявить однозначную причину повреждения суставных тканей у разных пациентов не удается. Доктора считают, что к болезни имеется определенная генетическая предрасположенность, связанная с неправильной работой иммунной системы. Подобная аномалия иммунитета обуславливает неадекватный ответ организма на ряд инфекционных возбудителей или других факторов, обуславливая развитие реактивной артропатии у детей и взрослых.
На заметку!
Наиболее часто в клинической практике выставляется диагноз неуточненной реактивной артропатии. Однако вне зависимости от предрасполагающих факторов, лечение основывается на общих принципах терапии с применением комплекса медикаментозных и немедикаментозных методов.
При идентификации конкретного инфекционного очага, лечебные мероприятия обязательно включают в себя антибактериальные или противовирусные средства.
Клинические проявления
Большинство больных отмечает, что симптомы реактивной артропатии появились через 3-4 недели после острой инфекции, к примеру, бронхита, цистита и пр. Воспаление наиболее часто затрагивает один крупный сустав на ногах, однако, может поражать суставы и другой локализации.
На заметку!
Наиболее уязвимо коленное, голеностопное и плюснефаланговое сочленение на большом пальце ноги.
Помимо самой внутрисуставной ткани, патологический процесс может захватывать суставную капсулу и околосуставные мягкие ткани, утяжеляя имеющиеся симптомы.
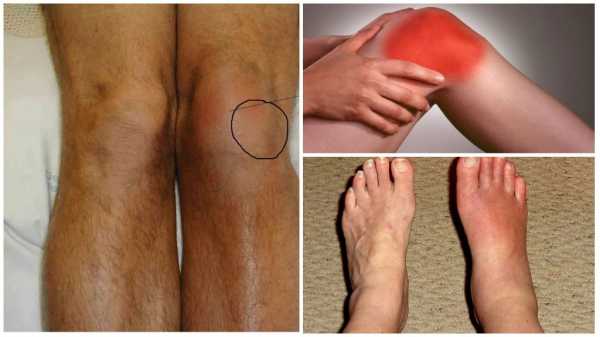
Основные признаки реактивной артропатии коленных суставов и других сочленений следующие:
- боль в области пораженного сочленения, которая усиливается при любых движениях;
- развивается отек и покраснение кожного покрова в области поражения;
- суставная полость наполняется воспалительной жидкостью, что снижает подвижность конечности.
Важно отметить, что прогрессирование заболевания не приводит к существенным органическим изменениям суставных образований, что обуславливает высокую частоту благоприятных исходов с полным выздоровлением. Помимо опорно-двигательного аппарата, часто вовлекается в процесс кожный покров, уретра, слизистые оболочки и другие органы, с развитием в них неспецифических воспалительных признаков. Среди общих симптомов выделяют лимфоаденопатию, характеризующуюся реактивным увеличением отдельных групп лимфатических узлов, чаще всего в подколенной или паховой области.
Важно!
Среди случаев реактивного артрита следует выделить синдром Рейтера, характеризующийся одновременным развитием у больного артрита, конъюнктивита и уретрита. В ряде случаев, к указанным признакам добавляется кератодермия, проявляющаяся появлением на коже локальных утолщений.
Разновидности заболевания
В процессе постановки диагноза, для врачей очень важно определить форму артропатии, наблюдаемой у пациента. Выделяются следующие виды болезни:
- нейропатический вариант;
- эндокринный вариант;
- постинфекционный вариант;
- на фоне заболеваний крови;
- паранеопластический вариант и др.
При выявлении конкретной формы патологии доктор может скорректировать проводимую терапию для устранения фактора, который запустил развитие воспалительных изменений в опорно-двигательном аппарате.
Диагностические мероприятия
Постановка точного диагноза необходима для назначения эффективной терапии. Выявить наличие реактивной формы артрита возможно по следующим признакам:
- патологический процесс развивается в суставах нижних конечностей и чаще всего протекает с вовлечением в воспаление одного крупного суставного сочленения;
- клинические признаки развиваются у больного через 2-4 недели после перенесенной инфекции любой локализации;
- у пациентов часто присутствуют признаки поражения кожного покрова и слизистых оболочек.
На заметку!
Для уточнения диагноза используют лабораторные и инструментальные методы диагностики: рентгенографию суставов, общие исследования крови и мочи, определение антител к инфекционным возбудителям.
Эффективное лечение
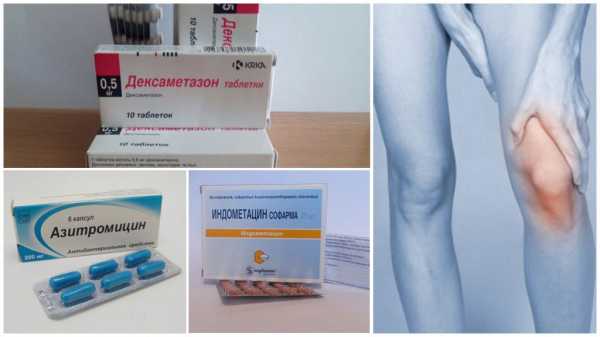
Лечение реактивной артропатии должно быть комплексным и включать в себя как лекарственные средства, так и немедикаментозные методы.
Важно!
Назначать терапию должен только лечащий врач, так как попытки самолечения могут стать причиной быстрого прогрессирования патология или развития тяжелых осложнений.
Среди медикаментов используют следующие препараты:
- Антибактериальные средства применяют в тех случаях, когда выявлен возбудитель инфекционного процесса, который все еще продолжается в организме пациента. Наиболее часто используют антибиотики широкого спектра действия (Азитромицин, Амоксициллин и т.д.).
- Для изменения иммунного ответа доктора прописывают иммуномодуляторы и иммуносупрессоры, позволяющие уменьшить активность иммунитета.
- Для борьбы с воспалительным процессом и снятия болевого синдрома используются нестероидные противовоспалительные препараты: Индометацин, Нимесулид, Кеторол и т. д.
- Выраженное воспаление с сильным иммунным ответом является показанием к началу использования глюкокортикоидов (Дексаметазон) для подавления активности иммунитета.
На заметку!
Из немедикаментозных подходов используют изменение диеты с включением в рацион продуктов с большим количеством белка, витаминов и микроэлементов, лечебную гимнастику и физиотерапевтические процедуры вне острого периода болезни.
Возможные осложнения и прогноз
На фоне адекватной комплексной терапии наступает полное выздоровление ребенка или взрослого пациента без остаточных явлений. Ткани сустава полностью восстанавливаются в течение нескольких недель или месяцев.
Если терапия было неполноценной или пациент занимался самолечением, возможно развитие следующих осложнений:
- переход заболевания в хроническую форму с периодическими периодами рецидивов;
- органические изменения в суставных образованиях, приводящие к нарушению подвижности сустава и всей конечности.
Предупреждение осложнений основывается на комплексном использовании современных лечебных методов под врачебным контролем.
Реактивная артропатия характеризуется развитием воспаления в суставных сочленениях, что приводит к появлению болевого синдрома и ограничению подвижности в ноге. Своевременная диагностика позволяет назначить эффективную терапию и предупредить развитие осложнений заболевания.