Резекция шейки матки что это такое
Сколько времени длится операция по удалению шейки матки?
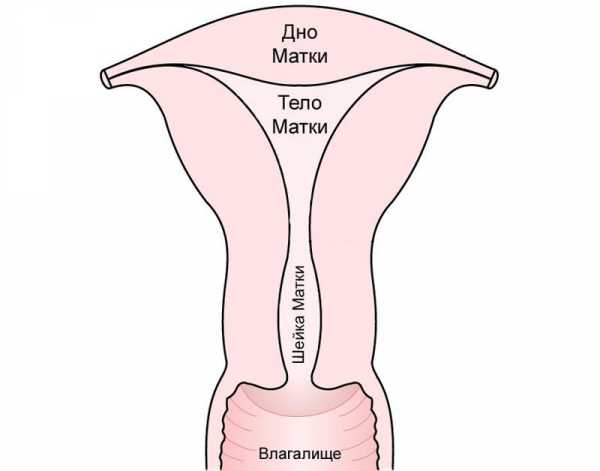
Операция по удалению шейки матки (трахелэктомия) – это малотравматичное хирургическое вмешательство, направленное на лечение серьезных заболеваний органа с сохранением возможности деторождения. В статье предоставлена информация о ходе, продолжительности и методах проведения данной манипуляции. Также можно узнать о подготовке к ней и особенностях послеоперационного периода.
Суть операции
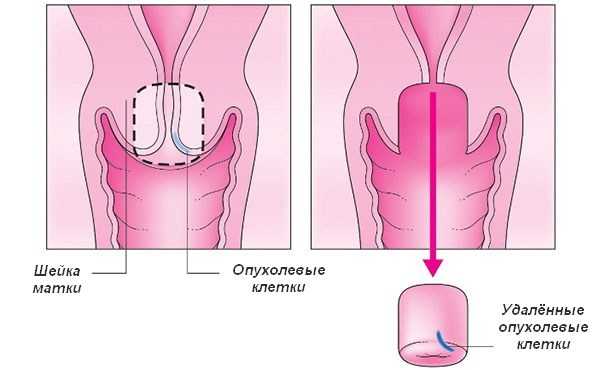
Трахелэктомия заключается в иссечении шейки матки, 2 см верхней части влагалища и окружающей клетчатки. Открытие доступа к оперативным манипуляциям осуществляется 2 способами: вагинальным и лапароскопическим (через проколы в брюшной полости). Хирургическое вмешательство проводится под местным или общим наркозом. Иногда применяется эпидуральная анестезия, обезболивающая всю нижнюю часть тела. Разрезы осуществляются как с помощью скальпеля, так и посредством современного оборудования (лазера, ультразвука, криодеструкции, радиоволн, электрического тока). Большинство из этих методик исключают появление рубцов на прооперированном эпителии. Чаще всего трахелэктомию проводят вагинальным способом, при котором шейку матки притягивают к влагалищу и производят необходимые разрезы. Использование этого метода не оставляет шрамов на брюшной стенке.
Операция по удалению шейки матки назначается в случаях, когда другие методы лечения не приносят результата и появляется угроза жизни и здоровью пациентки.
Основные показания к операции:
Важно! Ампутация шейки матки при миоме практикуется только при подозрении на злокачественный процесс и при неэффективности других методов лечения. Если врач настаивает на удалении доброкачественного новообразования вместе с органом, имеет смысл проконсультироваться с другими специалистами. Избавиться от миомы шейки матки можно менее радикальными способами.
Виды трахелэктомии
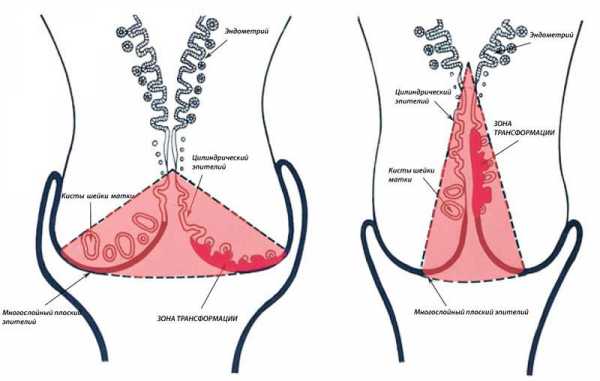
По степени сложности трахелэктомию делят на простую, в ходе которой отсекают шейку и часть влагалища, и радикальную, когда дополнительно удаляют лимфоузлы малого таза и ткани, окружающие матку.
По технике выполнения различают клиновидную, конусообразную и высокую ампутацию. Клиновидная трахелэктомия состоит в вырезании ткани в форме клина на передней и задней губах шейки с последующим сшиванием оставшегося эпителия. Эту технику применяют для устранения гипертрофированных и кистозных желез подслизистого эпителия. Конусообразная ампутация подразумевает удаление ткани в форме воронки, захватывающей слизистую оболочку цервикального канала. Выполняется при хроническом воспалении слизистой оболочки шейки, травмировании в родах, дисплазии. При высокой ампутации отсекается вся шейка матки вместе с внутренним зевом. К данной манипуляции прибегают в случаях рака, глубоких разрывов органа, фолликулярной гипертрофии.
Подготовка к манипуляции
Перед трахелэктомией пациентке назначаются такие обследования и анализы:
- кольпоскопия;
- магнитно-резонансная или компьютерная томография;
- общий, биохимический анализ крови и определение ее свертываемости;
- анализ мочи;
- мазок на микрофлору;
- биопсия.
За 48 часов до трахелэктомии необходимо начать очищение кишечника слабительными препаратами. За 8 часов до манипуляции запрещается есть и пить. В день операции удаляются волосы с лобка и промежности и ставится клизма.
Важно! Если у женщины развилось воспаление или обострилась хроническая инфекция, операция откладывается до полного выздоровления. В этом случае пациентка должна пройти курс антибактериальной и противовоспалительной терапии.
Продолжительность операции
В зависимости от вида манипуляции удаление пораженных участков и реконструкция органа может занять от 30 минут до нескольких часов. От масштаба вмешательства, тяжести заболевания и квалификации врача также зависит, сколько времени займет операция. Удаление шейки через влагалище обычно занимает до 60 минут, лапароскопическим методом – до 2 часов. При злокачественных образованиях ампутация маточной шейки может идти более 2,5 часов. При необходимости забора тканей на гистологический анализ и в случае возникновения осложнений продолжительность операции увеличивается. Самой простой манипуляцией на шейке матки считается конизация, в ходе которой хирург убирает участок пораженной ткани в форме конуса. Такое вмешательство подразумевает отсечение не всей шейки, а только ее части, и длится 15-40 минут.
Более сложный вид хирургической манипуляции – гистерэктомия, при которой происходит извлечение шейки вместе с телом матки, а фаллопиевы трубы и яичники остаются. Операция проводится при раке, стремительном росте доброкачественных образований, осложненном эндометриозе, полипозе. Гистерэктомия может продолжаться от 40 минут до 4 часов (на поздних стадиях онкологии).
Реабилитационный период
Первые сутки после трахелэктомии женщина проводит в послеоперационной палате под контролем врачей. В течение 7-10 дней она находится в стационаре, где принимает обезболивающие средства и антибиотики, предотвращающие инфекцию.
В течение 1,5-2 месяцев после удаления шейки матки женщине запрещено:
- вести половую жизнь;
- вводить тампоны и проводить спринцевание;
- интенсивно тренироваться и поднимать тяжести более 3 кг;
- принимать ванны, пользоваться сауной и бассейном.
Планировать беременность разрешается спустя минимум полгода после операции.
Восстановление после полостной операции по удалению шейки может достигать 3 месяцев.
Через 2 недели после трахелэктомии полагается осмотр гинеколога. В первые 5 лет после операции следует обязательно проходить кольпоскопию и сдавать мазок на цитологию раз в 3 месяца.
Чего ожидать после удаления шейки матки?
Последствием трахелэктомии бывают коричневые выделения, которые являются нормой и могут продолжаться до 6 недель. При появлении кровянистых или гнойных выделений с неприятным запахом, а также высокой температуры нужно срочно обратиться к врачу.
Редко могут возникнуть осложнения в виде инфицирования швов, тромбоза вен, кровотечений, отсутствия менструаций, повреждения мочевого пузыря. Если в ходе операция произошло укорочение влагалища, половой акт может сопровождаться болью.
Иногда после хирургического вмешательства на органе остаются рубцы. Это может стать угрозой здоровью женщины, если она будет рожать, так как повышается риск разрыва и кровотечения. Рубцовая ткань легко устраняется с помощью радиоволновой хирургии. Процедура безболезненная, не оставляет ран, ожогов и проводится прибором Сургитрон.
Беременность посте трахелэктомии возможна, но в некоторых случаях могут появиться проблемы. Сужение или закрытие шеечного канала и уменьшение выработки слизистого секрета может препятствовать зачатию. Иногда возникают сложности с вынашиванием из-за потери маткой оптимального положения. Избежать этого поможет установка пессариев – специальных поддерживающих устройств.
Частичная или полная ампутация шейки матки делает невозможными естественные роды. После манипуляции на месте шейки остается культя, неспособная созревать, т.е. укорачиваться и расширяться для прохождения ребенка. Родить женщина сможет только посредством кесарева сечения.
Заболевания шейки матки все чаще диагностируются у пациенток репродуктивного возраста. Но гинекология не стоит на месте и появляются новые методы лечения, сохраняющие способность женщины родить ребенка. Важное значение имеет регулярный контроль за здоровьем репродуктивной системы и своевременное выявление заболеваний. Ведь чем раньше начать лечить болезнь, тем больше шансов сохранить орган и не потерять возможность стать матерью.
Видео: трахелэктомия – лечение рака шейки матки с сохранением детородной функции
Видео: радикальная трахелэктомия: 10-летний опыт МНИОИ
Видео: Лапароскопическая радикальная трахелэктомия в лечении инвазивного рака шейки матки
Тяжелые последствия после удаления шейки матки: как вылечить шейку и избежать осложнений
Последствия удаления шейки матки и как их избежать
 д.м.н., профессор Афанасьев Максим Станиславович, онколог, хирург, онкогинеколог, эксперт по лечению дисплазии и рака шейки матки
д.м.н., профессор Афанасьев Максим Станиславович, онколог, хирург, онкогинеколог, эксперт по лечению дисплазии и рака шейки матки
Не смотря на все заверения врачей об эффективности и безопасности метода, удаление шейки матки хирургическим путем отрицательно сказывается на здоровье женщины и не всегда заканчивается выздоровлением.
Чтобы вы могли принимать взвешенные решения в отношении своего здоровья, в этой статье я хочу осветить вопрос отдаленных последствий, с которыми столкнется женщина после удаления шейки матки, и о которых обычно умалчивают врачи. Расскажу и о новых методах лечения, которые позволяют этих последствий избежать.
Медицина развивается.
Если вы стоите перед непростым выбором, удалять шейку матки или нет, я хочу вас обнадежить. В ряде случаев удаления можно избежать. Современная технология фотодинамической терапии (ФДТ) позволяет лечить многие болезни шейки матки без операции.
Если вы сомневаетесь, соглашаться на удаление шейки матки или нет, напишите мне на почту [email protected]. К письму приложите ваш диагноз и результаты анализов.
Щадящие методики особенно актуальны для женщин детородного возраста – они позволяют сохранить орган, самостоятельно выносить и родить здорового ребенка.
Благодаря этим методикам часть абсолютных показаний для удаления шейки матки сегодня вовсе перестали быть показаниями к операции, а какие-то перешли в разряд относительных.
Диагнозы, которые больше не являются прямым показанием даже к частичному удалению шейки матки:
- полипы и кондиломы цервикального канала,
- лейкоплакия шейки матки,
- очаги эндометриоза или эндометриоидные кисты шейки матки,
- эктропион шейки матки,
- рубцовая деформация шейки матки,
- дисплазия 2-3 степени (hsil)
- рак ин ситу (аденокарцинома шейки матки),
- микроинвазивный рак.
Такие процессы хорошо лечатся органосохраняющим методом фотодинамической терапии (ФДТ).
Поэтому если с этими диагнозами вам назначают удаление шейки матки, то ваш лечащий врач либо не знаком с современными органосохраняющими методами лечения, либо владеет только хирургическими методиками и пытается удержать вас в качестве пациента.
Диагнозы, при которых все же показана операция по удалению шейки матки
Не смотра на все достижения медицинских технологий, еще остаются показания, при которых хирургические методы лечения – единственно возможные.
- Врожденная и грубая рубцовая деформация шейки матки. Это серьезный фоновый процесс, за которым может скрываться серьёзная патология шейки матки, даже рак,
- гипертрофия шейки матки при опущении или длительном воспалительном процессе в цервикальном канале,
- рак шейки матки начиная с 1 Б стадии.
- злокачественные образования шейки матки,
- миомы шейки матки,
- рецидивирующий эктропион шейки матки,
- выпадение матки,
- метаплазия шейки матки.
Удаление шейки матки выполняется в разных объемах
1. конизация шейки матки (от слова «конус»). При конизации выполняется частичное удаление участка шейки матки конусовидной формы с захватом части цервикального канала. в виде конуса
Удаляемый конус может быть тупым или острым – соответственно, различается низкая и высокая ампутация шейки матки.
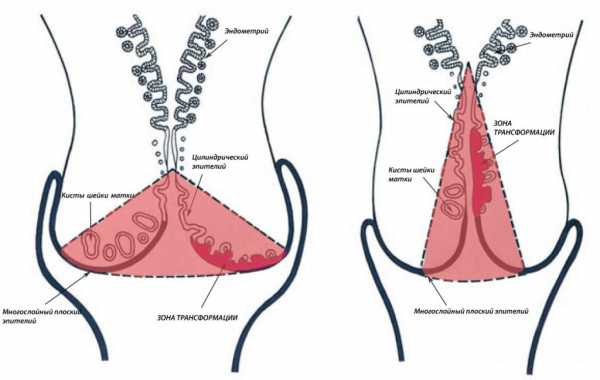
Низкая (слева) и высокая (справа) конизация шейки матки
Классическая конизация носит название конусовидной ножевой ампутации по Штурмдорфу и выполняется, соответственно, скальпелем. Этот метод сопровождается кровотечением, поэтому в современной медицине используется крайне редко.
2. эксцизия (от слова «иссечение»). В современной хирургии удаление части шейки матки выполняется электроножом или радионожом на оборудовании «Сургитрон» или «Фотек» на глубину от 6 до 15 мм.
Радионож представляет собой тонкие проволочные петли разных форм и размеров – полукруглые, квадратные, треугольные. Конизацию выполняют с помощью петли в виде паруса.
Для каждой операции размер и форма петли подбирается индивидуально с таким расчетом, чтобы удалить зону трансформации за один проход.
Так выглядят электроды для эксцизии и шейка матки после эксцизии
Иссекаемая область далеко не всегда напоминает конус, поэтому современная процедура носит название эксцизии, или LEEP – loop electrosurgical excision procedure.
Применение лазера для удаления шейки матки не является желательным, так как удаленная ткань имеет обугленные края. Такой образец не позволит гистологу оценить состояние шейки матки и поставить точный диагноз, который очень важен для определения тактики дальнейшего лечения.
3. Трахелэктомия – ампутация шейки матки для сохранения детородной функции при истинном раке A2 и B1 стадий, в ходе которой хирург-онколог удаляет 2/3 шейки матки, верхнюю часть влагалища и прилежащие лимфатические узлы.
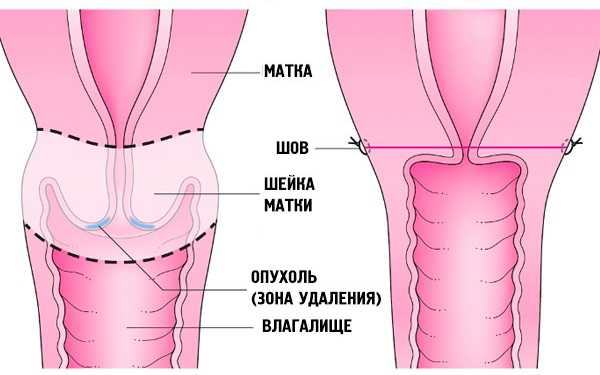
Хирургическое удаление шейки матки при раке – может выполняться как полостная операция. Считается, что разрез на передней брюшной стенке позволяет провести полноценную ревизию органов малого таза и своевременно скорректировать объем операции при необходимости.
Некоторые специалисты проводят чрезвлагалищное и лапароскопическое удаление шейки матки. Лапароскопия выполняется через проколы на животе, позволяет женщине быстрее восстановиться после операции и не оставляет шрама.
Ниже я расскажу о тех последствиях, к которым приводит удаление шейки матки, и о современных методах лечения, которые позволяют сохранить орган, избежать отрицательных последствий операции для здоровья и для возможности иметь детей.
К каким последствиям приводит удаление шейки матки
Последствия операции бывают двух видов – последствия непосредственно хирургического вмешательства и отдаленные последствия.
В послеоперационном периоде возникают риски кровотечения, воспалительного процесса в области раны, расхождение швов, боли, спаечный процесс.
На полное восстановление уходит до полутора месяцев, во время которого противопоказаны ванны и бассейн. Нельзя пользоваться тампонами и носить тяжести более трех килограммов.
В норме первый месяц после операции могут быть незначительные выделения коричневого цвета. Если выделения приобретают неприятный запах, усиливаются, меняют цвет, следует обратиться за медицинской помощью.
К сожалению, последствия операции не заканчиваются вместе с периодом реабилитации.
Отдаленные последствия удаления шейки матки
Они более многочисленны и отрицательно влияют как на общее здоровье женщины, так и не ее возможность родить.
1. Крайне высокие риски рецидива основного заболевания. Если удаление шейки матки выполняется по поводу дисплазии, рака ин ситу, кондилом шейки матки и любого другого заболевания, вызываемого вирусом папилломы человека, то по моим наблюдениям после хирургического вмешательства риск рецидива составляет около 70%.
2. Удаление шейки нарушает анатомию и функции матки и влагалища.
3. Делает матку уязвимой перед развитием хронических воспалительных заболеваний.
Шейка матки и цервикальная слизь в ней выполняют функцию барьера. Даже частичное удаление шейки матки лишает женщину этого барьера, и микроскопическая флора из влагалища почти беспрепятственно проникает во внутренние половые органы.
4. Рубцевание и деформация шейки матки после операции очень часто вызывает развитие атрезии – заращение цервикального канала. Она препятствует зачатию ребенка, выходу менструальных выделений и сопровождается болезненными ощущениями.
Состояние атрезии опасно своим переходом в хроническую форму, которая требует регулярного, раз в 3-6 месяцев, посещения гинеколога для восстановления проходимости цервикального канала.
5. Рубцовая деформация шейки матки препятствует раскрытию шейки в родовом периоде.
6. Многие врачи, рассказывая о необходимости удаления шейки матки, успокаивают пациентку тем, что операция не затрагивает матку и яичники – соответственно, все женские органы и их гормональная функции будут сохранены.
Но действительность оказывается сложнее. Расположенные на поверхности шейки матки рецепторы имеют огромное значение в регуляции функции яичников, оказывают влияние на кровяное давление, на гормональную функцию гипофиза, непосредственно участвуют в подготовке шейки к раскрытию пред родами и даже в регуляции деятельности центральной нервной системы.
Рецидив – самое грозное последствие после удаления шейки матки при дисплазии или по поводу рака ин ситу
Не поймите меня неправильно. Дисплазия 2 степени, дисплазия 3 степени и рак ин ситу требуют лечения, и лечения незамедлительного. Но при наличии альтернатив, от операции все же лучше отказаться в пользу ФДТ.
Дисплазия – появление измененных (атипичных) клеток на слизистой шейки матки. Первая, или легкая степень, характеризуется незначительными изменениями. Третья, или тяжелая степень дисплазии в гинекологии, классифицируется как предраковый процесс. При неблагоприятных условиях дисплазия 3 степени переходит в рак ин ситу, а рак на месте – в нулевую стадию рака.
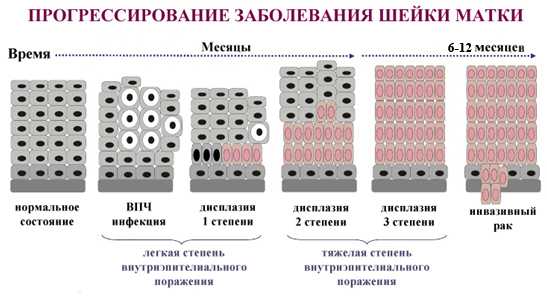
Переход дисплазии легкой степени в рак ин ситу и инвазивную форму рака
Хирургические операции при дисплазиях устраняют зону измененных клеток. К сожалению, ни один хирургический метод не позволяет убрать причину дисплазии – вирус папилломы человека. В эпителии шейки матки даже после качественно выполненной операции остается вирус и атипичные клетки, которые с вероятностью 70% в ближайшие 24 месяца вызывают рецидив болезни.
Если же в ходе эксцизии хирург по каким-то причинам пренебрегает выскабливанием цервикального канала, рецидив развивается очень быстро и по самому негативному сценарию: в этом случае уже в течение 2-3 месяцев процесс обычно переходит в рак ин ситу.
При развитии рецидива часто назначается вторая, потом третья конизация. Но надо понимать, что стандартного размера шейки просто не существует – все очень индивидуально. Для многих нерожавших женщин с маленькой шейкой матки уже вторая конизация оказывается невозможной. Дальнейшая профилактика рака в этом случае осуществляется только через удаление матки, что доктора часто и рекомендуют своим пациенткам.
Круг замыкается. Конизация, которая позиционируется как щадящий метод лечения и метод сохранения детородной функции, в итоге зачастую приводит к необходимости удаления матки. И далеко не все женщины за это время успевают зачать, выносить и родить.
При этом развитие рецидивов обычно идет по негативному сценарию: если операция проводилась по поводу дисплазии 3 степени, рецидив обычно проявляется в объеме рака ин ситу. Если удаление шейки матки выполнялось по поводу рака ин ситу, в качестве рецидива есть высокий риск обнаружить инвазивный раковый процесс и полноценную опухоль.
Есть и еще одна веская причина отказаться от хирургических манипуляций на шейке. Предраковые и раковые клетки после хирургического лечения адаптируются и становятся устойчивыми к любым методам воздействия. Даже фотодинамическая терапия после хирургического вмешательства может не оказать эффекта, и в случае развития рецидива по негативному сценарию приходится прибегать к радикальному удалению матки и даже матки с придатками.
Поэтому если вам предстоит хирургическое лечение по поводу заболеваний, вызываемых вирусом папилломы человека или другими инфекциями, рекомендую сделать выбор в пользу органосохраняющего метода фотодинамической терапии.
Даже в случае устойчивости вируса к фотодинамическому воздействию (а такое встречается не более чем в 2% случаев), у вас останется достаточно времени, чтобы сделать операцию. В отличие от хирургии, ФДТ не приводит к развитию резистентности вируса и не запускает прогрессирование дисплазии.
При грамотном соблюдении протокола лечения фотодинамическая терапия за 1-2 процедуры позволяет надежно избавиться и от самой болезни, и от ее причины – вируса папилломы человека. Пораженные вирусом клетки уничтожаются. Поврежденная область шейки в течение нескольких дней заживает без рубцов и покрывается здоровым плоским эпителием.
Согласно методическим рекомендациям МНОИ им. П. А. Герцена – ведущего онкологическое учреждение России – процедура ФДТ необходима даже после хирургического удаления шейки матки для профилактики рецидивов.
Беременность после удаления шейки матки
Основные вопросы, которые интересуют молодых женщин – можно ли забеременеть после конизации и можно ли рожать самостоятельно.
Все зависит от объема операции. После первой эксцизии возможность забеременеть и родить самостоятельно обычно сохраняется.
Но уже после второй-третьей конизации женщина не сможет родить сама. Операции делают шейку матки несостоятельной – она теряет способность полноценно раскрываться, и роды в этом случае возможны только методом кесарева сечения. Впрочем, есть одно «но». При небольшом размере шейки у нерожавших женщин она может стать несостоятельной уже после первой эксцизии.
Возможность забеременеть после эксцизии шейки матки тоже сохраняется, но по многим причинам способность женщины к зачатию и вынашиванию снижается:
1. Удаление шейки матки нарушает выработку шеечной слизи.
Дело в том, что шейка матки производит очень важную для здоровья матки, труб и яичников бактерицидную слизь. В обычные дни цикла она вязкая, и как пробка, закрывает цервикальный канал. Это защищает матку и трубы от инфекции.
Во время овуляции слизь становится жидкой, и помогает сперматозоидам быстрее попадать в матку.
С утратой шейки матки утрачивается орган, ответственный за выработку слизи и транспортировку сперматозоидов в область матки, способность женщины к зачатию снижается.
2. С утратой шеечной слизи матка и трубы становятся открыты для инфекции, поэтому распространенным последствием операции является развитие хронического эндометрита.
Воспалительные процессы снижают вероятность наступления беременности и успешного вынашивания.
3. Беременность может не наступать из-за сформированного на шейке рубца. Рубцевание часто вызывает стеноз – сужение канала, которое тоже препятствует проникновению сперматозоидов.
4. Беременность после ампутации шейки матки имеет высокие риски невынашивания и преждевременных родов.
На фоне удаления шейки резко повышаются риски развития так называемой ИЦН – истмико-цервикальной недостаточности. Размера шейки просто физически не хватает, чтобы выполнить свою природную задачу – «запереть» беременную матку. Рост плода оказывает сильное давление на дно матки и с 16 недели значительно увеличиваются риски ее раскрытия.
Недостаточность шейки матки приводит к самопроизвольному прерыванию беременности во II триместре или к преждевременным родам в III триместре беременности. Чтобы избежать такого развития событий, на дно матки накладывают швы. Но это, увы, не панацея. Статистические данные говорят о то, что риски преждевременных родов после наложения швов снижаются всего на 15-25%.
Поэтому если вы планируете беременность, настоятельно советую отказаться от удаления шейки матки и сохранить ее – пройти лечение методом фотодинамической терапии.
Секс после удаления шейки матки
Заживление шейки происходит в течение полутора месяцев, и на протяжении всего этого срока интимная жизнь запрещена.
Гинекологи утверждают, что половая жизнь после удаления шейки матки ничем не отличается от обычной – якобы, точка G и клитор при операции никак не затрагиваются, и женщина в полной мере сохраняет способность испытывать оргазм.
Исследования в области чувственности женщины выявили, что шейка матки принимает активное участие в достижении оргазма. Манипуляции на шейке, конечно, не лишают женщину способности испытывать оргазм. Но большие объемы вмешательства делают получение вагинального оргазма ощутимо проблематичным и значительно снижают его интенсивность.
Если рассматривать удаление шейки в размере трахелэктомии, после этой процедуры влагалище становится короче, и далеко не всем парам удается приспособиться к такому ограничению.
Что представляет из себя фотодинамическая терапия
Фотодинамическая терапия – это новый органосохранающий метод лечения, который воздействует только на измененные вирусом клетки, никак не затрагивает здоровые ткани и надежно устраняет папилломавирусную инфекцию.
Пациентке внутривенно вводится фотосенсибилизатор. Препарат обладает особым свойством – он избирательно накапливаться в атипичных клетках и практически не задерживается в здоровых.
Затем по особой схеме врач облучает шейку матки лазером. Фотосенсибилизатор активируется светом и вступает в фотохимическую реакцию. В результате образуются токсичные соединения, которые запускают процессы гибели измененных клеток.
- Здоровые клетки остаются нетронутыми – они накапливают фотосенсибилизатор в незначительном количестве, поэтому их участие в фотохимических реакциях не приведет к необратимым последствиям в тканях.
- Рекомендованная глубина хирургического удаления тканей шейки матки – 6 мм. Глубина проникновения лазерного излучения при ФДТ соответствует рекомендованной и составляет 5 — 8 мм.
Фактически, ФДТ «работает» на той же глубине, что и хирургия. Но в отличие от конизации и эксцизии, резать ничего не приходится, целостность органа сохраняется.
Процедура ФДТ проводится буквально на клеточном уровне. Там, где хирурги удаляют конус с диаметром основания 1,2 см, при ФДТ удаляется только диспластическая ткань, и шейка матка травмируется только на глубину залегания атипичных клеток – всего на 8 — 40 микрон.
- Процедура занимает от 40 минут до 2,5 часов.
- В подавляющем большинстве случаев ФДТ уже после одной процедуры приводит к безрецидивному выздоровлению. В тех случаях (а по моей статистике это происходит в 6% случаев), когда ВПЧ сохраняется после первой процедуры, обычно вирус удается устранить после второго сеанса ФДТ.
- Женщина сохраняет полноценную шейку матки, а вместе с ней – свое здоровье, женственность, способность самостоятельно зачать, выносить и родить здорового ребенка.
Но ФДТ совсем не такая простая процедура, как может показаться на первый взгляд.
Протокол лечения я разрабатываю отдельно для каждой своей пациентки. Учитываю возраст, анамнез, сопутствующие заболевания. Дозировка фотосенсибилизатора, интенсивность и время лазерного свечения для разных зон шейки определяется индивидуально после серии тщательных расчетов.
И сложности на этом не заканчиваются. Перед процедурой важно правильно подготовить «операционное поле» и использовать только одноразовые световоды. В ходе выполнения ФДТ важно контролировать мощность лазерного излучения и тщательно обрабатывать самые труднодоступные зоны шейки матки. И таких нюансов – море. Ускорить процесс простым повышением мощности не получится – в перегретых тканях происходит скорее гипертермия, чем фотодинамическая терапия.
Соблюдение протокола ФДТ и индивидуальный подход позволяет мне с первого раза добиваться хороших результатов лечения на уровне 95 %.
Цена фотодинамической терапии
Стоимость фотодинамической терапии определяется в первую очередь фотосенсибилизатором, дозировка которого зависит от массы тела пациентки, типом наркоза, объемом необходимых анализов и количеством процедур. Поэтому рассчитать, сколько стоит процедура в вашем конкретном случае, можно только после консультации.
Чтобы получить консультацию, показана ли вам фотодинамическая терапия, и рассчитать цену процедуры, высылайте мне вашу историю болезни и анализы на e mail [email protected]. Или звоните по телефону +7 (495) 204-18-93 в Москве.
Прием ведет Афанасьев Максим Станиславович, онколог, доктор медицинских наук, профессор и член ученого совета Первого МГМУ им. И.М. Сеченова МЗ РФ, хирург, онкогинеколог, гинеколог-иммунолог, эксперт по лечению дисплазии и рака шейки матки.
Прием проводится в 5 различных клиниках Москвы, а также в Махачкале, Курске, Ставрополе, Барнауле, Самаре и других регионах России. Уточнить дату, место приема в вашем городе и записаться на консультацию вы можете у администратора по телефону +7 (987) 980-25-34.
За помощь в подготовке материала благодарю Гришачеву Татьяну Георгиевну, научного сотрудника Центра лазерной медицины ПСПбГМУ им.акад. И.П.Павлова
Частичное удаление шейки матки (конизация)
Что такое конизация ?
Удаляемая часть представляет собой форму конуса, её основание широкое, в большой или меньшей степени (1-2 см), а вершина в среднем равна 15 мм.
Вмешательство чаще всего выполняется перед лицом появления аномалий шейки матки. При отсутствии надлежащего лечения, подобные поражения по прошествии нескольких лет могут трансформироваться в рак шейки матки, что является оправданием её превентивной абляции.
Вмешательство преследует две главные цели :
1. Оно позволяет выявить точную природу поражения и его распространенность на поверхности матки и в части цервикального канала, подвергшегося удалению.
2. Данное вмешательство носит также терапевтический характер, иначе говоря, оно нормализует состояние шейки матки и делает из ряда вон выходящей вероятность развития рака данной области.
Как выполняется операция ?
В зависимости от каждого конкретного случая, вмешательство может выполняться под общим наркозом или местной и региональной анестезией (перидуральной или рахианестезией).
Конизация выполняется через естественные пути.
Существуют ли нежелательные последствия или риски ?
Конизация это распространенное вмешательство, отличающееся очень маленькими рисками.
Основным риском является гемморагия. Риск возникновения кровотечений существует с самых первых часов и сохраняется на протяжении порядка 15 дней после проведения вмешательства. При возникновении постоянного кровотечения следует незамедлительно проконсультироваться с хирургом. Оно может потребовать выполнения тампонады влагалища с помощью тампона (компресса). В редких случаях при гемморагии может потребоваться проведение повторного вмешательства.
Конизация может спровоцировать возникновение проходящих болей по своему характеру напоминающих болезненные менструации.
Данная операция сохраняет возможность последующей беременности. Отрицательные последствия на репродуктивность отмечаются в редких случаях. Существует незначительное увеличение риска преждевременных родов при беременностях после проведенного вмешательства. Следует уведомить о нём врача, который будет осуществлять ведение последующей беременности.
Через какой-то период может возникнуть сужение (стеноз) шейки матки, который может вызывать затруднённый отток менструальной крови и потребовать последующего наблюдения за состоянием шейки матки. Подобный стеноз может потребовать выполнения обычного расширения и в более редких случаях нового вмешательства. Редко, он может привести к трудностям раскрытия шейки матки при родах.
На практике
Гистологический анализ сегмента конизации является очень трудоёмким и для его выполнения требуется порядка 10-и дней. Результат данного анализа сообщается пациентке в ходе послеоперационного посещения ;
Если по возвращению домой наблюдаются кровотечения по обильности превышающие менструальные, об этом следует сообщить хирургу.
Операция от рака шейки матки: особенности, противопоказания и прогнозы
В борьбе с онкологическими заболеваниями наиболее эффективной методикой является хирургическое иссечение очага. На ранних стадиях опухолевого процесса операция при раке проводится с сохранением репродуктивных органов и после выздоровления женщина способна жить полноценной жизнью и даже иметь детей. Радикальные методики требуют удаления не только органа с прогрессирующей опухолью, но и ближайших лимфоузлов. В каких случаях показана операция, какие существуют противопоказания для ее проведения? Как правильно подготовиться к вмешательству, сколько времени требуется на операцию и как протекает процесс восстановления и реабилитации? Ответы на эти и другие вопросы представлены читателю.
Показания к хирургическому удалению новообразования
Показания для оперативного удаления опухоли с локализацией в шейке матки определяются в индивидуальном порядке. На подготовительном этапе пациент проходит комплексное обследование для уточнения характера новообразования. Перечень основных показаний к проведению хирургического вмешательства включает:
- Развитие онкологического процесса. Вмешательство в этом случае проводится с целью сохранения здоровья и спасения жизни пациентки.
- Гипертрофия шейки матки. Разрастание клеточных тканей часто провоцирует воспалительные процессы, способствует образованию миомы матки или смещению органа ниже анатомического предела.
- Выявление злокачественных новообразований на ранних стадиях. В этом случае своевременное хирургическое вмешательство позволяет сохранить все детородные органы женщины за счет применения щадящих поверхностных методик.
- Тяжелые формы воспалительного процесса, протекающие на слизистых оболочках шейки матки.
- Операция может проводиться при частых рецидивах эндоцервицита, возникающих после абортов или вследствие родовых осложнений. Вмешательство показано ввиду того, что эндоцервицит может стать причиной развития злокачественной опухоли.
- Лейкоплакия и эритроплакия. Тяжелые формы этих заболеваний в 30% случаях перерождаются в рак.
- Рубцовые деформации. Такие патологии могут быть врожденными и приобретенными. Результатам их планомерного развития является онкология.
Хирургическое вмешательство может быть радикальным и щадящим. Тип операции определяется в зависимости от степени поражения и формы развития новообразования. Во многих случаях операция рекомендуется пациентке, если другие терапевтические методики не эффективны.
К нерадикальным воздействиям относят вмешательство, при котором орган сохраняется, но производится удаление его части, вместе с новообразованием. Рекомендовано на первой и второй стадии процесса, когда нет вторичных очагов метастаз. Паллиативные тактики лечения принимаются в случае выявления злокачественных новообразований, представляющих угрозу жизни пациента. Радикальные практики применяются на 3 и 4 стадии развития онкологии.
Виды операций при РШМ
Радикальные вмешательства часто помогают спасти жизнь пациентки. Методика проведения операции определяется в индивидуальном порядке и обсуждается с пациентом. В отдельных случаях женщины отказываются от проведения операции, требующей удаления органа. В этом и заключается ошибка и трагизм ситуации. Женщина сама отбирает у себя право на жизнь. В современных клиниках используются следующие методы хирургической терапии:
- Конизация. Такой метод состоит в иссечении шейки матки и цервикального канала. Удалённые ткани отправляют на гистологию для определения типа опухоли.
- Общая гистерэктомия. Подобный метод заключается в радикальном удалении матки с истечением тканей. Доступ для вмешательства обеспечивается за счет разреза на передней брюшной стенке. В современных клиниках чаще используется лапароскопическая операция. В таких случаях через точечные разрезы на брюшине в брюшную полость вводится микроскопический инструмент.
- Гистерэктомия. Манипуляция подразумевает удаление матки и шейки матки. Часто происходит захват наружных половых органов и связок. В отдельных случаях истечению подлежат региональные лимфатические узлы, трубы и яичники.
- Радикальная гистерэктомия. Подобный вариант направлен на тотальное удаление матки и шейки, верхней области наружных половых органов и ближайших тканей. Истечению подлежат лимфатические узлы, располагающиеся в малом тазу.
- Двустороннее удаление маточных придатков. В ходе оперативного вмешательства хирург истекает яичники и фаллопиевы трубы.
- Тазовая экзентерация. Кардинальное лечение, заключающиеся в удалении отдела мочевого пузыря, матки, шейки матки, придатков, толстого кишечника и региональных лимфатических узлов.
- Криохирургия. В ходе операции врач проделывает заморозку тканей при помощи жидкого азота для последующего их удаления. Местное воздействие действующего вещества провоцирует гибель и отторжение онкоклеток.
- Лазеротерапия. Хирургическая операция, в ходе которой пораженные раком ткани иссекаются при помощи луча лазера. Этот способ обеспечивает рассечение тканей матки.
- Электрохирургическое вмешательство. Цель методики заключается в удалении мутировавших клеток при помощи воздействия электрическим током невысокой силы. В ходе операции приборы точечно действуют на маточные ткани и подобно скальпелю разделяют раковые и нормальные клетки.
Внимание! Оптимальный метод хирургической терапии всегда определяется в индивидуальном порядке. Схема воздействия устанавливается после получения результатов диагностики.
Особенности операции на начальной стадии
Решение о проведении конизации онкогинеколог принимает при получении сомнительных результатов цитологического мазка или при определении нулевой стадии формирования опухоли. Подобная процедура заключается в удалении злокачественного очага. Удаленный участок шейки и цервикального канала напоминает конус. На основании этого было получено название методики. Биоматериал, полученный в ходе операции, отправляют в лабораторию и исследуют на наличие онкологических клеток.
При подтверждении диагноза рак оценивают глубину прорастания тканей. Часто конизация используется не только в качестве лечебной процедуры, но и как диагностическая методика. Последнее время наибольшей популярностью пользуется метод петлевой электроконизации. Вместо скальпеля врач использует широкую металлическую петлю. С ее помощью обеспечивается пропуск электрического тока. В результате контакта с разогретой петлей проявляется режущее действие. Подобное условие позволяет быстро безопасно и эффективно удалить область поражения.
Малоинвазивные методы лечения РШМ
Малоинвазивные методики оперативного вмешательства используются на ранних стадиях развития онкологических заболеваний, а также при предраковых состояниях. Они заключаются в местном использовании различных физических свойств, способных разрушить активность атипичных клеток. Наиболее успешной признана методика лечение жидким азотом. Подобное средство замораживает и разрушает ограниченный участок тканей в области малигнизации.
После полного удаления ракового очага потребность в проведении оперативного вмешательства не проявляется. Длительность реабилитационного периода минимальна. Кроме этого метода на ранних этапах прогресса новообразования используются методики лазерной хирургии. Принцип метода заключается в воздействии медицинского лазера. Он обеспечивает уничтожение пораженных тканей. Подобные свойства позволяют снизить риск развития онкогинекологических патологий, но при этом сохранить репродуктивную способность женщины.
Интересно заметить! Криодеструкция и лазерная хирургия не влияет на способность женщины к вынашиванию плода. Риск развития цервикальной недостаточности после таких операций не возрастает.
Прогрессирующие формы рака
Если онкологическое новообразование прогрессирует, прогноз для пациентки менее благоприятен. Ситуация усугубляется при перемещении клеток в соседние ткани и органы. Часто возникает поражение тазовых лимфоузлов. Такое условие ставит онкогинеколога в тупик и заставляет прибегать к использованию радикальных мер. Принимается комплексная тактика терапии, при которой обеспечивается иссечение первичного и вторичного очага. Для достижения высоких результатов требуется совокупное использование оперативных методик, а также лучевой и химиотерапии.
Оперативные вмешательства при метастазировании используются следующие:
- Удаление матки. При обеспечении вагинального доступа без выполнения разрезов в брюшине. В ходе операции обеспечивается удаление основного детородного органа.
- В отдельных случаях прибегают к использованию радикальной гистерэктомии. В ходе вмешательства удаляется не только матка и шейка, иссекаются придатки и ближайшие лимфоузлы.
- При модифицированной гистерэктомии нетронутыми остаются лимфоузлы или придатки на усмотрение врача, в зависимости от результатов МРТ.
Медицина в области онкогинекологии планомерно прогрессирует. Сейчас оперативное вмешательство обеспечивает восстановление женщины при раке третьей степени. Рассчитывать на полноценную жизнь после подобной операции можно только после достижения устойчивой ремиссии и снижения вероятности рецидива. Жить половой жизнью женщина сможет после проведения пластики, но репродуктивная способность чаще всего утрачивается вследствие долгих курсов химиотерапии и лучевого воздействия.
Противопоказания к операции
Хирургическая операция может быть проведена не всегда. Перечень противопоказаний включает:
- инфекционные поражения брюшной полости;
- заражение крови;
- сердечная недостаточность, протекающая в острой форме;
- серьезные заболевания кровеносной системы;
- тяжелые патологии свертываемости крови.
В некоторых случаях проведение оперативного вмешательства не рекомендуется пациентам при непереносимости общего наркоза, а также людям преклонного возраста. Операцию не проводят при обширном прорастании опухоли в сосуды, соединяемые другие органы с маткой.
Предварительное обследование
Перед операцией женщина должна прийти полноценное обследование, включающее:
- гинекологический осмотр с кольпоскопией;
- исследование мазков на микрофлору;
- общий и биохимический анализ крови;
- определение онкомаркеров;
- УЗИ органов малого таза, КТ или МРТ для определения локализации новообразования;
- биопсия.
Ход операции и ее продолжительность
Полостная операция осуществляется посредством большого разреза в брюшной полости. Открытая гистерэктомия или метод Вертгейма отличается достаточной продолжительностью. Манипуляция занимает от 40 минут до 2 часов. На это время должна быть рассчитана анестезия.
Менее травматичной считается лапароскопическая операция. Для этого перед началом вмешательства брюшную полость заполняют специальным газом (для подтягивания стенки живота и открытия доступа к матке). Далее, посредством небольших проколов вводят специальные трубки, которые создают сообщение необходимое для ведения инструментов и камеры. Длительность такой операции составляет около 1,5-2 часов.
Интересно знать! В ведущих клиниках мира для проведения операции используют специального робота.
Операцию по лапароскопической методике считают наиболее щадящей и максимально эффективной. Такая методика позволяет обеспечить высокую точность удаления пораженных тканей. Инструменты выводятся через минимальные разрезы, что позволяет сохранить половую функцию и избежать массивных кровопотерь.
Прогноз после проведения операции довольно утешительный. Метод лечения используется в комбинации с другими способами, что позволяет получить высокие шансы на выживаемость. Для снижения риска рецидива после операции по поводу рака шейки матки, специалисты рекомендуют пациентам пройти курс химиотерапии.
Выживаемость при первой стадии достигает 90%. Такое условие соблюдается, если отсутствует поражение лимфатической системы. При поражении лимфоузлов прогноз снижается до 50% выживаемости в течение 5 лет после вмешательства.
Несмотря на прогресс современной медицины, основой лечения онкологии до сих пор является хирургическая операция. Сделать ее можно несколькими способами, а самый оптимальный, определяет врач. Многие женщины довольно болезненно реагируют на проблему удаления всей матки или связующих органов. Часто именно этот метод дает наиболее выгодный прогноз на выздоровление. Если операция проведена в первый год после прогресса новообразования, женщина может прожить полноценную жизнь.
Наиболее опасным и радикальным считается вмешательство по методу Вертгейма. В ходе манипуляции удаляется матка, придатки, региональные лимфоузлы, верхняя часть влагалища. В зависимости от типа доступа к очагу, удаление проводится при помощи полосного, влагалищного или лапароскопического метода. Все манипуляции проводятся под местным обезболивающим или со спинальной анестезией.
Врач анестезиолог должен учитывать все особенности введения наркоза онкологическому пациенту. Нужно помнить о том, что оставлять больного без присмотра после введения препарата нельзя, есть риск проявления негативной реакции.
Послеоперационный период
Продолжительность и сложность восстановительного периода определяется в зависимости от методики, используемой для вмешательства. Например, при использовании радиоволновой, ультразвуковой терапии или криодеструкции кровотечения и отечность отсутствуют. Болевые ощущения проявляются довольно слабо, потому даже не всегда требуется использование обезболивающих препаратов.
Если операция сопряжена с массивными повреждениями и обширным охватом, послеоперационный период довольно длительный. Сразу после проведения вмешательства женщина остается в онкоцентре, под постоянным контролем медперсонала. При появлении сильных острых болей рекомендовано использование обезболивающих средств. Стационарная поддержка необходима в течение 7-10 дней после вмешательства, в зависимости от самочувствия пациентки.
В течение полутора месяцев после вмешательства (даже при нулевой стадии онкологического процесса) женщине запрещено заниматься спортом и вести активную половую жизнь. Подобные движения могут стать причиной стремительного расхождения шовного материала. После завершения срока восстановления в течение 6 месяцев следует избегать беременности и регулярно проходить обследование у гинеколога, чтобы избежать рецидива.
В первый год обследования должны быть ежемесячными, затем наблюдение необходимо раз в 3 месяца. Появление каких-либо беспокоящих симптомов, нарушений цикла и других расстройств после операции по поводу РШМ, должно стать поводом для обращения к гинекологу.
Основы реабилитации
Чтобы процесс реабилитации прошёл успешно, пациентка должна соблюдать простые правила. В течение первых трех недель после процедуры организм не должен испытывать серьезные нагрузки. Их нужно давать постепенно, нельзя сразу же возвращаться к активному образу жизни. Заниматься сексом с половым партнером можно начинать не ранее, чем на 3 месяце. Физические нагрузки следует увеличивать планомерно, только с разрешения гинеколога.
В течение первых трех месяцев восстановления запрещено использовать тампоны в период менструации, лучше отдать предпочтение прокладкам. Запрещается принимать сидячую ванну. В течение первых 2 месяцев, пациентам рекомендован гигиенический душ. После операции необходимо контролировать характер выделений. Если изменилась их консистенция, цвет или обильность следует немедленно обратиться к доктору.
Если проведено тотальное удаление матки, женщине рекомендован прием комбинированных контрацептивов для восстановления гормонального фона. Отказываться от подобного лечения нельзя. В период заживления в течение первых трех месяцев, женщина должна еженедельно сдавать анализ крови и мочи. Это нужно для контроля динамики процесса реабилитации. После полного восстановления женщине показана процедура магнитно-резонансной томографии или УЗИ органов малого таза.
Внимание! В течение первых трех лет после проведения вмешательства, женщина должна посещать гинеколога минимум один раз в 3 месяца. Соблюдение такого простого условия позволит избежать рецидива.
Возможные осложнения
Специалисты определяют максимально эффективный и органосохраняющий метод в каждом конкретном случае. При образовании вторичных очагов требуется не только удаление матки и шейки матки. Часто затрагивается мочевой пузырь, влагалище и лимфоузлы.
Уже на второй стадии развития злокачественной опухоли удаляется матка. Яичники стараются сохранить в первую очередь, чтобы избежать появления гормонального дисбаланса. Наиболее удачным считается вариант при выявлении 0 стадии. В этом случае атипичные клетки не успевают распространиться за пределы эпителиального слоя. Для лечения достаточно выполнить конизацию.
Такая методика позволяет сохранить репродуктивную функцию и удалить небольшую часть матки. Половые отношения возможны при сохранении целостности влагалища. В случае его полного или частичного удаления показана интимная пластика.
В раннем послеоперационном периоде могут проявляться такие осложнения:
- воспалительные поражения;
- интенсивные кровотечения;
- инфицирование органов мочеиспускательной системы;
- тромбоэмболия;
- ишемия в любом органе;
- летальный исход.
В позднем послеоперационном периоде женщины часто сталкиваются с болезненностью в области влагалища и яичников.
Прогноз для пациентки
При проведении операции от рака шейки матки на 1-2 стадии появления, прогноз для пациента благоприятен. Выздоровление возможно в 90% случаев. Влагалище и яичники в этом случае удаляются крайне редко, поэтому гормональный фон не изменяется и женщина чувствует себя полноценной. В случае поражения шейки матки операция не всегда захватывает саму матку. В отдельных случаях достаточно удаления одной шейки. Такое условие является положительным, ведь женщина в будущем может задуматься о вынашивании беременности.
Негативный прогноз определяется при выявлении метастазирования в соседние ткани и органы. В этом случае пациентке требуется длительная реабилитация, а также пластическое и косметическое восстановление. Вернуть прежнее здоровье невозможно, но жизнь будет продлена с небольшими ограничениями. При позднем обращении пациентки за помощью и множественном поражении организма метастазами, прогноз неблагоприятный. Лечебные мероприятия носят паллиативный характер, направленный на улучшение качества жизни и устранение болевого синдрома.
Тип операции, необходимой для лечения рака матки и ее шейки определяет онкогинеколог на основании данных обследования. В расчет обязательно берут размер злокачественного новообразования, с его учетом устанавливается необходимый тип доступа. Оперировать опухоль можно только на 1-3 стадии, последняя, четвертая степень рассматривается как неоперабельная из-за множественного метастазирования. Лечение принимает паллиативный характер, и в лучшем случае позволяет продлить жизнь на год.
Пациентки с 2-3 стадией часто думают, почему стоит делать операцию и сами выносят себе приговор. Медицина постоянно прогрессирует и полноценная жизнь возможна даже после удаления всех репродуктивных органов. Это должна понимать не только сама женщина, но и ее родственники. Главное – поддержка близких людей, это залог успеха.
Источники:
https://pro-rak.ru/organy/sheika-matki/operatsiya-i-posledstviya.html
https://orake.info/operaciya-pri-rake-shejki-matki/
https://operaciya.info/ginekologia/rak-matki/
https://oonkologii.ru/rak-shejki-matki-operatsiya-05/
https://ivotel.ru/bez-rubriki/rak-shejki-matki-kak-prohodit-operatsiya.html
https://pomiome.ru/rak/operatsiya-vertgejma-pri-rshm
https://bookinghealth.ru/blog/lechenie/diagnostika-i-lechenie/389755-hirurgicheskoe-lechenie-raka-sheyki-matki.html
https://wmedik.ru/zabolevaniya/onkologiya/operaciya-rak-shejki-matki.html
https://www.puchkovk.ru/ginekologiya/rak-sheyki-matki/
Как проходит операция удаление шейки матки: полное описание
Трахелэктомия — удаление шейки матки. Как проходит операция? Какими методами ампутации располагает современная медицина? Сколько длится процедура и восстановительный период? Ответы на эти вопросы можно получить на консультации в клиниках, специализирующихся на гинекологических заболеваниях.
Содержание статьи

Показаниями к трахелэктомии выступают ранняя стадия рака, дисплазия, миома, эндометриоз, повреждение во время родов. Удаление шейки матки без затрагивания самого органа особенно важно для девушек и женщин детородного возраста, так как в этом случае удается сохранить гормональную и репродуктивную функции организма. Для пожилых дам данная операция проходит в качестве профилактической меры против онкологических заболеваний.
Консервативное лечение шейки матки
Перед хирургическим способом лечения болезней шейки матки часто проходит медикаментозная терапия. Существует множество препаратов, подавляющих недуг и воздействующих на ускорение процессов эпителизации. Они принимаются совместно с витаминами и фолиевой кислотой. Иногда поверхность шейки матки проходит обработку химически активными веществами. Таким образом можно справиться с дисплазией, так как поверхностные слои начинают отторгаться и обнажать здоровые ткани.
Хирургическое удаление шейки матки: как проходит операция
Если консервативная терапия оказалась безуспешной, то проводится удаление шейки матки. Предоперационный этап включает в себя полное обследование, особенно при обнаружении новообразований. Хирург изучает анализы мочи, крови, результаты биопсии, кольпоскопии, компьютерной томографии. Затем назначается дата операции. Пациентке необходимо провести очищение кишечника, сбрить волосы в зоне лобка и промежности и не принимать пищу за 8 часов до процедуры.
Ножевая ампутация
Удаление шейки матки производится несколькими способами. Ножевой часто используется при ранней стадии онкологии. Врач при помощи скальпеля производит иссечение верхней части влагалища и шейки матки. Несмотря на глубокие раны и долгий восстановительный период, эта методика считается щадящей, так как сохраняются большая часть матки и возможность иметь детей.
Радиоволновая конизация
Пациентка проходит процедуру в специальном кабинете, оборудованном диатермоэлектрохирургическим аппаратом и электродом-конизатором Геймса-Ровенко. Для защиты здоровых тканей женщине во влагалище устанавливают резиновую манжетку. Затем подбирается насадка (5, 10 или 15 мм), ионизатор вводится точно посередине шеечного канала, и одним плавным движением производится удаление шейки матки. Стоит заметить, что эта методика противопоказана при воспалительных процессах половых органов, при лейкоцитозе, а также нерожавшим девушкам.
Лазерное удаление
Если диагностировалась доброкачественная опухоль, хирург производит удаление шейки матки лазерным лучом. Преимуществом этого способа является отсутствие кровопотери и малая длительность операции, а недостатком — возможное бесплодие. Поэтому она редко назначается молодым девушкам. Технология основана на свойствах вапоризации (испарения) углекислотного лазера и коагуляции (свертывания) неонового лазера. В первом случае атипичные клетки матки мгновенно испаряются, а во втором в результате воздействия они сворачиваются и превращаются в струп. Заживление ожогов обычно длится от двух до четырех недель.

Криодеструкция
Удаление шейки матки по этой методике проходит с использованием медицинского аппарата, его наконечник под действием жидкого азота способен охладиться до 180 градусов. При контакте с нужной областью матки внутриклеточная и межклеточная жидкости замерзают, из-за чего происходит отмирание. Благодаря резкому спазму кровеносных сосудов и тромбозу капиллярной сети криодеструкция проходит бескровно. Кроме того, мгновенное поражение нервных окончаний работает как анестетик и позволяет обойтись минимальным количеством обезболивающих средств, а шоковая активизация иммунной системы препятствует образованию послеоперационных осложнений. Особенностью работы аппарата является четкая зона крионекроза, причем соседние ткани остаются неповрежденными.
Реабилитационный период
В течение семи дней пациентка находится в клинике, где принимает курс антибактериальных и обезболивающих (по необходимости) препаратов. Ей обязательно устанавливают мочевой катетер и ежедневно обрабатывают пораженную область. После выписки в первые месяцы ей следует отказаться от использования тампонов, принятия горячих ванн, интенсивных занятий спортом. Через 6 месяцев полового покоя можно будет возобновить сексуальную жизнь, а также попробовать забеременеть естественным путем или с помощью искусственного оплодотворения.
как делают операцию, последствия коррекции, фото до и после
Пластика шейки матки – операция, к проведению которой прибегают после осложненных родов и других нарушений. Часто этот метод вмешательства используют для возвращения женщине репродуктивной функции. Выделяют и другие показания к использованию радикального метода восстановления анатомического строения, но какие? Процесс нормируется жесткими противопоказаниями к проведению, зависимо от выбранной методики воздействия. Стоит ли делать пластику и что будет, если отказаться от нее? Какой метод выделяют в качестве эффективного и безопасного единовременно? Как проходит восстановление после операции, какой прогноз? Ответы, волнующие читателя – далее.
Что такое пластика шейки матки и матки
Под понятием пластика шейки матки подразумевают операцию, проводимую на половых органах женщины, обеспечивающую коррекцию внутреннего состояния шейки матки. Этот процесс направлен на изменение формы и структуры влагалища, такая операция носит название метод Эммета. Вмешательство обеспечивает коррекцию внешнего вида и выявление патологий, протекающих в органах женской половой системы.
Диагностическая пластика позволяет выявить или опровергнуть наличие воспаления. Показания для ее проведения могут быть обнаружены при кольпоскопии, цитологическом обследовании или в ходе гинекологического осмотра.
Реконструктивная пластика проводится после тяжелых родов, абортов, проведенных на поздних сроках. Также показанием для использования метода является анатомически измененная, грубая структура полового органа, с формированием рубцов или спаек на шейке. Такое нарушение приводит к изменению репродуктивной функции, возможно бесплодие. При деформации шейки матки, женщина часто сталкивается с проблемой невынашивания беременности, ее самопроизвольного прерывания, преждевременных родов.
Перечень показаний
Перечень показаний к проведению пластики шейки матки включает:
- врожденные патологии строения органов репродуктивной системы;
- перенесенные тяжелые роды с многочисленными разрывами;
- спайки и рубцы на шейке матки, влияющие на способность женщины к зачатию;
- нарушение формы шейки, после проведенного вакуумного аборта или выскабливания;
- гипертрофия;
- выворот слизистой оболочки (эктропион), направленный в вагину;
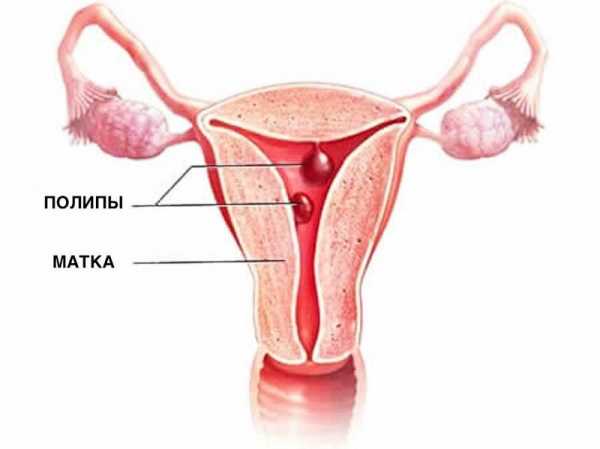
- полипоз;
- открытие шейки матки при беременности (истмико-цервикальная недостаточность).
Медикаментозное лечение в перечисленных случаях не даст заметных результатов. Потому единственный метод, позволяющий вернуть анатомическую форму шейки матки, – пластика.
Внимание! Периодические гинекологические осмотры – залог женского здоровья. Гипертрофия органа и другие нарушения, не всегда проявляются сразу после родов. Патология может быть обнаружена спустя несколько лет.
Виды операций
Оптимальная техника проведения операции определяется зависимо от вида деформации. Лапароскопия – наиболее безопасный, удобный метод проведения, отличающийся коротким периодом восстановления. Лапаротомию используют, если нужно получить доступ к окружающим тканям. Операция с влагалищным доступом позволяет оценить состояние шейки матки и степень ее деформации.
Подробно обо всех используемых методах пластики:
- Лапароскопия. Безопасная операция, отличающаяся щадящим воздействием на внутренние органы. Не требует глубоких иссечений. В 3 местах делаются проколы, рассекается кожа. Для проведения используются специальные ножи и камера.
- Лапаротомия. Доступ к органам обеспечивается через разрез на брюшной стенке. Операция опасна из-за риска возникновения кровотечений и длительного восстановления. Преимущество метода в том, что он обеспечивает получение широкого доступа для обследования всех, рядом расположенных органов.
- Влагалищная. Операция проводится с использованием гинекологического и хирургического оборудования, ультразвуковой и лазерной техники. Врач осматривает полость, оценивает форму и структуру тканей.
- Плазмолифтинг. Проводится после удаления деформированных участков тканей шейки матки. Основной целью является восстановление слизистой оболочки, выстилающей влагалище.
- Конизация. Процедура, направленная на удаление гипертрофии при истмико-цервикальной недостаточности.
Удобный метод доступа определяет врач, рассматривая показания к проведению операции. Сейчас популярностью пользуется влагалищный метод и лапароскопия. Врачи отказываются от использования лапароскопии из-за рисков для репродуктивной функции.
Операция Эммета и Штурмфорда
Вмешательства по технологии Штурмфорда и Эммета рассматривают отдельно:
- Метод Эммета – лигатура накладывается по направлению к внешнему зеву. Слизистые оболочки цервикального канала при этом не затрагиваются. Метод применяется при родовых разрывах, если в процесс не вовлечен канал шейки матки.
- Методика Штурмфорда – заключается в проведении пластической операции, сочетающейся с ампутацией. Хирург выполняет круговой разрез над местом поражения, а затем накладывает шовный материал, по разрезу, захватывающему все слои шейки. Метод используют для исправления анатомической структуры основного детородного органа женщины.
Операция Эммета используется для ликвидации старых рубцовых образований. Основным преимуществом техники является отсутствие повреждений слизистой цервикального канала.
ИМЦ или истмико-цервикальная недостаточность проявляется у женщин во 2 и 3 триместре беременности. Если есть патология, зев шейки не справляется с давлением, которое оказывает плод и начинает открываться. Цервикальный канал увеличивается в размерах. Вмешательство по методу Штурмфорда проводят при беременности, часто именно эта технология позволяет сохранить жизнь ребенка и избежать преждевременных родов.
Противопоказания к проведению пластики

Перечень противопоказаний включает:
- нарушения свертываемости крови;
- наличие патогенной флоры в области женских половых органов;
- инфекционные и воспалительные процессы органов мочеполовой системы;
- период обострения заболеваний;
- образования злокачественного характера;
- ИППП и СПИД.
Нарушения свертываемости крови рассматриваются как временные противопоказания к операции. Вмешательство может быть проведено после стабилизации самочувствия женщины. Перед проведением пластики шейки матки женщина должна пройти полное обследование и сдать анализы, требуется определенная подготовка.
Внимание! Пластику, независимо от выбранного метода нужно проводить после окончания менструального кровотечения, тогда матка успеет восстановиться до следующих месячных.
Предоперационная подготовка
Обследование, необходимое перед пластикой включает:
- УЗИ органов мочеполовой системы;
- рентгенография грудной клетки в двух проекциях;
- ЭКГ;
- общий анализ крови и мочи;
- коагулограмма;
- анализ крови на гемоглобин;
- анализы на СПИД, сифилис;
- онкоцитологический мазок шейки матки;
- мазок на флору.
Участковый гинеколог может направить женщину на операцию после получения всех результатов анализов. Наличие отклонений от норм является поводом для дополнительного медикаментозного лечения.
Как подготовиться

Процесс подготовки к операции включает:
- Прием антигистаминных препаратов за 3 дня до планируемого вмешательства.
- За сутки до операции нужно отказаться от приема гормональных препаратов и антикоагулянтов. О постоянном приеме таких составов нужно уведомить врача-гинеколога. Также стоит отказаться от употребления спиртных напитков.
- Провести удаление волос в интимной зоне.
- Сделать клизму вечером накануне вмешательства и утром перед операцией.
- За 2-3 суток нужно соблюдать диету, исключающую употребление продуктов, активно действующих на органы пищеварения и провоцирующих метеоризм.
- За 6-8 часов до вмешательства нужно отказаться от употребления жидкости.
Внимание! В клинике женщине проведут антисептическую обработку половых органов специальным раствором.
Как проходит вмешательство
Метод проведения пластики матки и ее шейки определяется в зависимости от показаний к проведению вмешательства. Во всех случаях используются саморассасывающиеся нити, которые удаляются самостоятельно по истечении 1 месяца. Швы после пластики снимать не нужно.
Пациентку укладывают на операционный стол и проводят обработку влагалища и шейки матки антисептическим раствором. При использовании лапаротомии или лапароскопии дополнительно дезинфицируют низ живота. При лапароскопии, в области брюшины проделывают 3 прокола и помещают инструменты. Для лапаротомии нужен широкий доступ, потому в районе брюшины послойно рассекают ткани, а затем расширяют область специальным инструментом. При использовании влагалищного доступа, в вагину женщины вводят зеркала и расширяют их.
Во время операции, врач при помощи радиоволнового, лазерного и обычного скальпеля иссекает поврежденные ткани. Затем накладываются швы из рассасывающегося материала. Операции позволяют восстановить ткани при опущении или выпадении матки. Длительность вмешательства – около 1 часа. Операцию проводят под местным и общим наркозом. Тип анестезии выбирается после определения вида операции.
Процесс восстановления

Сразу после проведения, женщине рекомендованы к приему обезболивающие препараты и антибиотики, позволяющие снизить риск присоединения патогенной флоры. В первые 48 часов после вмешательства, женщина остается в стационаре. Обработку очага проводит медицинский персонал. После выписки, для обеззараживания влагалища используют специальные свечи.
Процесс реабилитации после операции (в среднем) занимает около 1 месяца. Именно такое время нужно, чтобы обеспечить заживление поврежденных тканей и рассасывание шовного материала. В месте иссечения образуются новые клетки, которые начинают нормально функционировать.
Перечень основных правил, обеспечивающих безопасное течение восстановления:
- нельзя принимать горячую ванну, посещать баню или сауну;
- не стоит сидеть в первые 2 суток;
- запрещено заниматься сексом в первые 3 недели;
- не рекомендуется тужиться в процессе дефекации, чтобы процесс опорожнения проходил просто, можно использовать глицериновые суппозитории;
- использовать тампоны;
- нельзя посещать бассейны и купаться в природных водоемах.
Через месяц после проведения пластики, женщина должна пройти гинекологический осмотр. Врач оценит степень заживления и восстановления.
Внимание! В первые 6 месяцев после вмешательства стоит обеспечивать профилактику нежелательной беременности. В дальнейшем, роды возможны только посредством кесарева сечения.
Последствия и осложнения

Пластика шейки матки, как и любое оперативное вмешательство, опасно послеоперационными осложнениями и последствиями. Причина их появления не всегда заключается в неопытности или некомпетентности оперирующего хирурга. Иногда она заключается в снижении иммунитета пациентки или несоблюдении правил послеоперационного периода.
К перечню опасных осложнений относят:
- кольпит;
- маточные кровотечения;
- эндометрит;
- вульвовагинит;
- сепсис;
- перитонит.
Маточные кровотечения часто связаны с расхождением швов. О возникновении такого осложнения свидетельствует появление боли в послеоперационном периоде, кровяные или гнойные выделения, имеющие неприятный запах. При возникновении таких симптомов, женщине нужно обратиться к врачу в обязательном порядке.
Внимание! Если не делать пластику, например, при ИЦН, женщина не сможет забеременеть и благополучно выносить ребенка. Также нарушения могут стать причиной развития разных новообразований в половых органах.
Проведение пластики шейки матки часто представляет собой единственный возможный метод, позволяющей женщине репродуктивного возраста забеременеть и успешно выносить плод. Показания к проведению вмешательства определяет врач-гинеколог, он подбирает удобный и нетравматичный метод проведения. После операции, исход и вероятность появления осложнений зависит от самой женщины и ее отношения к собственному здоровью. После выписки из больницы нужно контролировать свое состояние, при выявлении самых незначительных изменений, обращаться к гинекологу.
Иссечение шейки матки: методы проведения операции
Содержание статьи:
Эксцизия — это процесс удаления поврежденных тканей на шейке матки. Современная медицина предлагает несколько способов проведения данной операции, но самыми безопасными считается лазерная и радиоволновая хирургия. Существует еще метод петли, или электрохирургическое вмешательство, но от него постепенно отходят, так как достаточно сложно контролировать глубину коагуляции ткани, что усложняет процедуру эксцизии.
Показания к проведению процедуры иссечения шейки матки
В большинстве случаев операцию рекомендуют женщинам, которым был поставлен один из таких диагнозов:
- Дисплазия
- Обширная эрозия
- Лейкоплакия
- Эндометриоз
- Киста
- Рубцовая ткань, которая приводит к деформации шейки матки.
Если консервативные методы лечения не дают результата или считаются нецелесообразными, назначают процедуру иссечения.
Подготовка к операции и противопоказания
Эксцизия назначается только после того, как женщина сдаст все необходимые анализы и пройдет полное обследование. Обязательно должны быть результаты кольпоскопии, взяты мазки на флору и цитологию, а также биопсия с гистологическим исследованием материала, коагулограмма, электрокардиограмма. Общее состояние здоровья пациентки должно быть удовлетворительным.

Кроме отсутствия венерических инфекций и воспалительных процессов в органах малого таза, женщина на момент операции не должна болеть другими инфекционными или вирусными заболеваниями. Процедуру эксцизии не проводят, если по данным результатов анализов у пациента обширный рак шейки матки или обнаружено злокачественное новообразование.
Лазерное усечение шейки матки
Процедура удаления патологических тканей, или эксцизия, проводится под местной анестезией в гинекологическом кресле и занимает не больше 20 минут. Операцию делают на 5-8 день менструального цикла. Иссечение пораженного участка эпителия шейки матки и цервикального канала при помощи одного из нижеперечисленных методов позволяет не только удалить поврежденную ткань, но и произвести ее дальнейшее гистологическое исследование.
Лазерная хирургия — это лучший способ, который может предложить современная медицина.
Особенно такое лечение эффективно и максимально безопасно для женщин с диагнозом цервикальная интраэпителиальная неоплазия, когда шейка матки повреждена папилломавирусной инфекцией высокого онкологического риска. Лазерная операция может быть выполнена по одной из 2-х методик:
- Интенсивное излучение слабой мощности
- Лазерное излучение с большой мощностью.
Первый метод чаще всего назначается нерожавшим женщинам с умеренно выраженной патологией. Принцип действия лазера слабой мощности заключается в том, что подаваемый луч позволяет полностью выпаривать (вапоризация) поврежденную ткань и не оставляет рубцовой ткани.
Метод лазерного излучения большой мощности схож с работой скальпеля. Лазерный луч производит сечение ткани. Разрез очень точен и аккуратен, сопровождается минимальным кровотечением.
На видео — советы для женщин:
Радиоволновая и электрохирургическая эксцизия
Радиоволновое лечение проводится при помощи высокочастотных аппаратов, которые способны вырабатывать электромагнитные волны различных частот. Прибор генерирует необходимую волну и пропускает ее через поврежденную ткань. В месте соприкосновения волны с тканью возникает локальный разогрев. Иссечение патологической области шейки матки радиоволной не требует прямого хирургического контакта, что снижает риск инфицирования и уменьшает срок реабилитационного периода.
Электрохирургическое вмешательство, или петлевое иссечение, это способ лечения (выжигания) током.
Медицинский инструмент для удаления патологической ткани представляет собой электрод в форме петли. Данный способ хирургического вмешательства бескровный. Подаваемый электрический ток на электрод низкого напряжения производит разрез, а затем — отсечение поврежденного эпителия шейки матки.
После операции женщина должна оставаться под медицинским наблюдением в условиях стационара несколько часов. Существует ряд ограничений, которые следует соблюдать после эксцизии:
- Воздержание от половых контактов на протяжении месяца
- В течение месяца не разрешается пользоваться гигиеническими тампонами
- Не поднимать тяжести
- Запрещены любые виды спорта, которые требуют физических нагрузок
- Нельзя принимать горячую ванну, а также посещать сауну, баню и плавать в бассейне
- Не употреблять лекарственные препараты, которые снижают свертываемость крови.
В будущем женщине рекомендовано посещать кабинет гинеколога не реже чем раз в полгода. Чтобы избежать возможных рецидивов, кроме общего осмотра, нужно сдать анализы на цитологию и пройти повторную процедуру кольпоскопического исследования.
показания, течение операции, реабилитация и последствия
Удаление матки – это операция по иссечению органа, которая проводится по назначению врача после выявления определенных показаний. Статистика утверждает, что каждая третья женщина, достигшая возраста 45 лет, переносит такое хирургическое вмешательство.
Показания и подготовка к операции
Удаление матки в медицинской терминологии звучит как гистерэктомия. Такая операция проводится очень часто, но, несмотря на это, она вызывает много споров. Некоторые гинекологи утверждают, что этот метод стоит применять для всех женщин, которые переступили возраст 60-ти лет, чтобы избежать развития рака всех органов половой системы. Другая категория гинекологов, наоборот, делает все для того, чтобы избежать такой операции.
Почти 50% операций по удалению матки относятся к тотальным, что приводит к полному лишению женщины половых механизмов. Несмотря на то, что женщина применяет после гистерэктомии специальные гормоны. Но они все равно до конца не могут заменить естественный процесс организма по выработке женских гормонов. Поэтому некоторые гинекологи настаивают на сохранение органа.
Доказано, что гистерэктомия негативно влияет на многие функции организма женщины, это сказывается на:
- психике;
- эндокринной системе;
- выделительных органах;
- вегетативной системе;
- сердечно-сосудистой системе.
Показания к операции
Гинеколог назначает операцию по удалению матки в случаях:
Действия перед операцией
Подготовка к гистерэктомии делится на два этапа. – это медицинское обследование и психико-эмоциональный настрой, когда с женщиной работают специалисты, которые поддерживают ее психическое состояние, что особенно важно, когда больной не исполнилось еще 40 лет.
Во время подготовки женщина проходит через следующие обследования:
Если обнаружен диагноз «атрофический кольпит», то в этом случае проводится курс приема эстриолов.
Женщины, страдающие тромбообразованием, также требуют особой подготовки к операции. В этом случае им назначается курс вазоактивных средств, которые тонизируют вены.
Также принимаются спазмолитики и медикамент
Удаление шейки матки резекция и иссечение шейки при раке
Удаление шейки матки имеет медицинское название — трахелэктомия. Делается она при некоторых заболеваниях, например, миоме или онкологической опухоли, как единственный способ лечения. Удаление шейки матки — операция необширная, она не затрагивает сам орган и яичники. После ее проведения пациентка сохраняет возможность забеременеть и выносить ребенка.
Кому показано удаление шейки матки
Основной причиной, по которой проводится иссечение шейки матки, является предупреждение онкологического заболевания. Но иногда эту операцию назначают и в других случаях:
- Возникновение гипертрофического изменения в тканях шейки, которое было вызвано воспалительным процессом, нарушением работы желез или опущением матки.
- Хроническое воспаление слизистой оболочки вызвало разрастание полипов. Они хоть и не причиняют боли и безопасны, но могут закрывать проход в шейке, вызывая тем самым бесплодие.
- Появление раковой опухли на шейке матки. В этом случае резекция необходима, чтобы метастазы не перешли на соседние органы. При успешной операции, проведенной на ранней стадии, прогноз обычно положительный.
- При дисплазии шейки матки возможно перерождение патологии в злокачественную.
- Появление и развитие на шейке матки эрозий. В этом случае показана лазерная операция.
Для того чтобы обнаружить заболевание шейки матки на ранних стадиях, необходимо как можно чаще проходить обследования у гинеколога.
Виды хирургических операций
Операция по удалению шейки матки может проводиться различными способами. Выбирает вид операции, или скорее рекомендует, лечащий врач, основываясь на состоянии пациентки и степени развития патологии. Таких способов несколько:
- Для удаления злокачественной опухоли часто используется операция Вертгейма. При этом удаляется вся опухоль и если надо — часть матки. Обязательно иссекаются некоторые лимфатические узлы, расположенные в тазу, так как в них могут находиться клетки рака. Диагностируется это заболевание с помощью гистероскопии — это эндоскопическое обследование матки. Оно помогает определить тяжесть и форму заболевания. В медицинской практике операция Вертгейма считается самой сложной, в основном из-за обязательного удаления лимфатических узлов. Но она более предпочтительна даже перед лучевой или химиотерапией, так как после нее организм не переносит тяжелых последствий, его иммунная система не подавляется настолько сильно.
- Резекция шейки матки. Во время этой операции удаляется верхняя часть органа, шейка и прилегающая паранефральная клетчатка. Операция не затрагивает яичники и фаллопиевы трубы, это позволит женщине после выздоровления вести половую жизнь и даже забеременеть.
- Конизация шейки матки — прижигание образований на органе с помощью лазерного луча. Минус такой процедуры в том, что после нее на шейке могут образоваться рубцы, что приводит к бесплодию. Исходя из этой опасности, данная операция проводится женщинам, у которых уже есть дети.
- Операция по удалению образований на шейке матки может быть проведена с помощью криодеструкции — это процедура с использованием жидкого азота для заморозки опухолей до их полного разрушения. Данный метод не применяется, если есть следы воспаления на самой шейке или на окружающих ее органах.
- Самым безболезненным и безопасным методом является метод удаления образований и опухолей на шейке матки с помощью радиоволн высокой частоты. Они полностью высушивают пораженный участок и не оставляют после себя шрамов или ожогов. Как правило, радиоволновой метод используется для удаления эрозий на шейке матки. Маточный канал и яичники при этом не задеваются. Операция проводится без анестезии, что очень подходит женщинам с аллергией на обезболивающие препараты.
- Небольшие опухоли или одиночные полипы удаляются с помощью ультразвукового метода. В этом случае применяется высокочастотный звук, который разрушает структуру новообразований в шейке. Лежащие рядом с маткой органы при этом не страдают. Операция бескровна и послеоперационный период довольно мал.
Если операция проведена на ранних стадиях заболевания и без осложнений, то после процедуры, проведенной почти любым методом, у женщины сохраняется возможность стать матерью.
Подготовка к операции
Пред операцией женщина должна пройти медицинское обследование, в ходе которого определяется локализация опухли и ее характер. Для этого применяется магнитно-резонансная томография, которая позволяет увидеть полную картину заболевания и дает возможность выбрать оптимальный путь лечения.
Берутся ткани образования для биопсии. Иногда, если анализ не показал наличие онкологии, операция заменяется консервативной терапией. Гистероскопия позволяет визуально изучить поверхность слизистой оболочки шейки матки. Это самая простая и безболезненная процедура из всех диагностических исследований.
Берется анализ крови и мочи, чтобы определить наличие воспалительных процессов в организме, также необходимо измерить уровень свертываемости крови у пациентки. За несколько часов до операции женщина проходит процедуру очистки толстого кишечника и удаляет волосы из паховой области.
Послеоперационный период
Послеоперационный период имеет свою длительность и сложность в зависимости от того, с помощью какого метода делалась операция. Например, после криодеструкции или радиоволной терапии, а также ультразвуковой операции кровотечения и отека нет, болевые ощущения настолько слабые, что иногда не применяются обезболивающие препараты. Однако в подавляющем большинстве случаев операции сопряжены с серьезными повреждениями и обширным охватом, как, например, операция Вартгейма. Послеоперационный период в этом случае довольно длительный.
Сразу после операции больная остается в стационаре под постоянным наблюдением медицинского персонала. Если женщина испытывает сильные боли, то ей прописывается болеутоляющий препарат. На стационарном лечении женщины находятся, в зависимости от своего состояния, от 5 до 7 дней.
Для того чтобы избежать сепсиса или кровотечения после операции, пациентки находятся под постоянным надзором врача в первые несколько дней после процедуры. В дальнейшем осмотр врача является обязательным и регулярным до полного излечения.
Женщине запрещается в течение полутора месяцев заниматься спортом, плаванием и вести активную половую жизнь. Это может послужить причиной воспаления или расхождения швов. По истечении этого срока необходимо еще как минимум полгода избегать беременности и наблюдаться у врача.
Реабилитационный период
Для того чтобы не наступило осложнений, а послеоперационный период прошел легко и безболезненно, следует соблюдать некоторые рекомендации:
- В течение первых недель после процедуры нагружать организм следует постепенно. Нельзя сразу же начинать вести прежний активный образ жизни.
- Половую жизнь надо начинать не раньше чем через 6-7 недель. Так же, как и физические нагрузки, половую жизнь надо начинать постепенно, осторожно и без экспрессии.
- В период до 6-7 недель нельзя использовать гигиенические тампоны, чтобы избежать риска воспаления.
- Нельзя принимать ванну после операции в течении полутора месяцев. Только душ.
- Следует следить за выделениями. Если они стали обильнее, надо немедленно вызвать врача.
- После проведения операции по удалению шейки матки женщине прописывается прием контрацептивных препаратов. Отказываться от этого нельзя.

В процессе заживления женщина каждые 2 недели сдает анализ мазка и крови — для того чтобы врачи могли отслеживать динамику процессов. После полного выздоровления она должна пройти процедуру исследования органов малого таза с помощью магнитно-резонансной томографии.
В последующем каждые 3 месяца женщина должна проходить осмотр у гинеколога, и так — на протяжении 5 лет. Это необходимо для того, чтобы вовремя заметить развитие патологии и своевременно на нее среагировать, ведь опухоль может возникнуть снова.
Посмотрите видео по теме
Ампутация шейки матки : техника проведения, последствия и осложнения
Показания и техника проведения ампутации шейки матки
Во-первых, необходимо выяснить случаи, при которых вообще речь идет об оперативных методах лечения, и об ампутации шейки матки в том числе. Много патологий женских половых органов можно лечить консервативно, что позволяет в определенных случаях полностью вылечить заболевание. Если медикаментозные методы лечения неефективны, то тогда можно использовать хирургическое вмешательство. Есть заболевания, при которых оперативное лечение рекомендовано в качестве первой линии, поскольку последствия консервативного лечения могут быть непредсказуемы. К таким патологиям относится в первую очередь фоновые и предраковые заболевания женских половых органов:
- Метаплазия шейки матки.
- Настоящая эрозия шейки матки.
- Фоновые патологии в виде лейкоплакии без атипии клеток.
- Небольшие послеоперационные травматические дефекты шейки матки.
- Кисты шейки матки небольших размеров.
- Очаги эндометриоза или эндометриоидные кисты небольших размеров в шейке матки.
- Полипы шейки матки множественные или единичные.
- Эктропион шейки матки.
Эти патологии требуют оперативного лечения, а обьем оперативного вмешательства решается в каждом случае индивидуально. Есть несколько видов оперативных вмешательств:
- простая экстирпация матки – это удаление матки с шейкой;
- расширенная экстирпация матки – это удаление матки с шейкой и придатками;
- тотальная экстирпация матки – это удаление шейки матки, тела, придатков и региональных лимфатических узлов;
- ампутация шейки матки – это иссечение только шейки матки.
Что касается ампутации шейки матки, то есть случаи, когда данный метод лечения широко используется. Показания к проведению ампутации шейки матки включают:
- Доброкачественные образования шейки матки – полипы, кондиломы.
- Миоматозный узел шейки матки.
- Киста шейки матки.
- Эндометриоз шейки матки.
- Злокачественные образования шейки матки – рак шейки матки первой стадии.
- Удлиннение шейки матки, ее рубцовые деформации, сужение или непроходимость шейки матки.
- Выпадение матки полное или неполное.
- Диспластические процессы шейки матки
Ампутация шейки матки при дисплазии проводится очень часто, поскольку это локальный процесс, который хорошо поддается лечению именно с использованием данного метода. Метаплазия шейки матки – это заболевание, при котором происходит нарушение нормальной структуры эпителиального покрова, которое не достигает базальной мембраны, то есть процесс неглубокий. Оперативное лечение дисплазии эпителия шейки матки проводится при CIN-ІІ и CIN-ІІІ. Такая тактика обусловлена тем, что консервативное лечение при такой степени неэффективно, а за это время возможна малигнизация. При этом используется особая техника конусовидной ампутации, при которой фрагмент измененной ткани иссекают далеко вглубь, что позволяет эффективно вылечить патологию.
Подготовка к ампутации шейки включает общеклинические моменты – это, в первую очередь, точно установленный диагноз. Прежде чем решиться на такое вмешательство необходимо пройти комплексный осмотр у доктора с использованием инструментальных и лабораторных методов исследования. Для начала, необходимо пройти кольпоскопию, которая позволяет точно визуализировать изменения, которые необходимо будет удалить, а также наличие сопутствующих патологий. Необходимо провести дифференциальную диагностику заболеваний, если требуется, то гистологическое исследование для предотвращения осложнений. Очень важно, прежде чем проводить ампутацию шейки матки при злокачественных образованиях или при метаплазии шейки матки, необходимо точно установить степень поражения тканей. Ведь ампутация шейки матки является органосохраняющей операцией, а недостаточный объем операции может способствовать ухудшению состояния, поэтому необходимо провести гистологическое исследование в обязательном порядке. Также при подготовке к ампутации шейки матки необходимо провести исследовании микрофлоры внутренних половых органов с идентификацией возможных патогенных микроорганизмов, которые могут вызвать послеоперационное инфекционное осложнение. Поэтому в некоторых случаях даже рекомендуют перед процедурой провести местное профилактическое лечение комбинированным антибактериальным препаратом в виде свечей.
Техника проведения ампутации шейки матки зависит от вида ампутации и особенности использования определенной методики.
Во-первых, ампутация шейки матки может быть проведена влагалищным способом, открытым лапаротомическим путем и лапароскопически. Лапароскопический метод наиболее малоинвазивный, но он не позволяет провести ревизию, и ограничен в применении при злокачественных образованиях шейки матки. Лапаротомия позволяет осмотреть все изменения окружающих тканей. Что касается влагалищного способа, то он широко используется для лечения дисплазии шейки матки.
По способу использования ведущего метода различают много видов данного вмешательства:
- ножевой – это использование простого скальпеля;
- ультразвуковой – удаление с помощью силы ультразвука;
- радиоволновой;
- криодеструкция – использование низкой температуры для лечения заболеваний шейки матки;
- лазерная ампутация – использование лазерного скальпеля для ампутации небольших дефектов шейки. Наиболее прогрессивный и новый метод ампутации.
Ампутация шейки матки имеет разный уровень, что зависит от степени изменений шейки матки. Таким образом, различают высокую ампутацию, низкую, клиновидную и конусную.
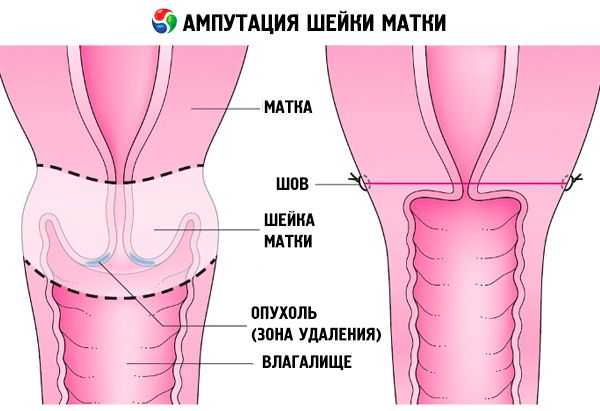
Высокая ампутация шейки матки – это вмешательство, которое проводится при удлинении шейки матки, а также при гипертрофических изменениях ее структуры. При этом операция проводится с максимальным удалением шейки матки. Также возможна данная ампутация при сужении шейки матки и цервикального канала. Такая ампутация не позволяет женщине забеременеть и выносить ребенка с нормальными родами, поэтому проводится у женщин детородного возраста только по абсолютным показаниям.
Ножевая клиновидная ампутация шейки матки является технически более простой и проводится путем иссечения передней и задней губы шейки матки в виде клина, а затем наложения двух швов на образованные горизонтальные разрезы. Такое оперативное вмешательство может проводиться для иссечения полипоза или гипертрофии шейки.
Конусовидная ампутация шейки матки весьма несложное вмешательство, которое широко используют при метаплазии шейки матки. При этом суть метода заключается в высечении эпителия шейки матки в виде конуса, в зависимости от глубины поражения. Этот метод имеет свои преимущества, так как риск того, что останутся какие-либо клетки глубже – минимальный, поскольку вырезают участок до базальной мембраны или даже глубже при необходимости.
Ампутация шейки матки по Штурмдорфу – это методика конусовидной ампутации, описанная данным доктором, которая заключается в круговом разрезе над местом поражения с дальнейшим наложением швов от начала разреза, которые проходят сквозь все слои шейки. Очень важно при таком вмешательстве обеспечить нормальные швы без повреждения мочевого пузыря.
излечивает ли резекция от заболевания 3 степени и какие могут быть последствия ампутации
 Дисплазия шейки матки – это патология, которая позиционируется как предраковая.
Дисплазия шейки матки – это патология, которая позиционируется как предраковая.
Данный недуг может проявится у женщины любого возраста, но чаще всего наблюдается у представительниц прекрасного пола, находящихся в репродуктивном периоде.
Нередко диспластические процессы формируются на фоне эрозийного поражения шейки, поэтому, женщинам, у которых наблюдается эрозия, необходимо более тщательно следить за своим здоровьем.
Клиническая картина дисплазии не яркая, что приводит к тому, что женщина обращается за помощью специалиста уже в запущенной стадии недуга.
Что такое дисплазия?
Цервикальная дисплазия – это изменение числа эпителиальных слоев, которые составляют слизистую шейки. Но самые верхние слои клеток и базальная мембрана в этот патологический процесс не вовлекаются.
Это достаточно опасная патология, которая может стать причиной онкологии.
В норме слизистая шейки состоит из трех слоев, новые клетки образуются в самом нижнем базальном слое. По мере того как клетки созревают, они продвигаются к верхнему слою, но при этом их округлая форма изменяется и становится плоской, а ядро значительно уменьшается в размере.
При дисплазии клеточные структуры в размере не уменьшаются, а остаются крупными, к тому же возможно появление клеток, которые имеют два ядра.
Все эти процессы приводят к тому, что границы между слоями слизистой стираются, и развивается атипия.
Но при этом атипичные клетки не покидают пределы базальной мембраны, и не обладают высокой скоростью деления и роста.
ОБРАТИТЕ ВНИМАНИЕ!
Пока этот процесс сдерживается, заболевание считается предраковым, но как только атипичные клетки начнут быстро расти и поражать соседние ткани, развивается инвазивная форма онкологии.
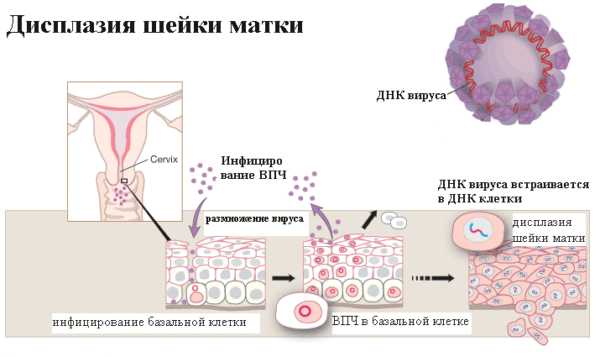
Причины появления
возникновения дисплазии считается негативное воздействие на клетки слизистой вируса папилломы.Самый большой риск представляют онкогенные штаммы вируса – 16, 18. Папилломавирус может длительное время находиться на слизистой и никак себя не проявлять, но при наличии провоцирующих факторов, он активизируется.
Вирус встраивается в здоровые клетки и изменяет их строение.
При наличии папилломавируса в крови необходимо поддерживать работу иммунной системы на должном уровне, поскольку сильный иммунитет подавляет активизацию вируса, а, следовательно, риск развития патологии будет снижаться.
Дисплазия может быть спровоцирована:
- герпесной инфекцией;
- хламидиозом;
- трихомониазом;
- недостатком фолиевой кислоты;
- ранним началом половой жизни;
- частыми родами и абортами;
- механическими повреждениями слизистой;
- гормональными нарушениями;
- частой сменой половых партнеров;
- наличием у интимного партнера онкологии полового члена.

Степени заболевания
Дисплазия различается по степени углубленности патологического процесса, а также по выраженности клеточных изменений:
дисплазии считается . При этом изменений в базальном слое практически не наблюдается. В анализах можно обнаружить признаки присутствия вируса папилломы, а что касается распространенности процесса – изменения затрагивают только треть эпителиальной ткани. дисплазии называют . Структурные изменения в этом случае более выраженные, патология распространяется на половину эпителиального слоя, а клеточные морфологические изменения активно прогрессируют. дисплазии – самая , поскольку патология распространяется на максимальную глубину. Атипичные поражения в этом случае затрагивают большую часть эпителиальной ткани, и структурные изменения выражены достаточно сильно.На анализах можно видеть патологическое деление клеток, а также обнаружить клетки с крупными ядрами или с несколькими ядрами.
Данная степень считается неинвазивным раком, который отличается от инвазивного онкологического процесса тем, что на сосуды, мышечную ткани и нервы он не распространяется.
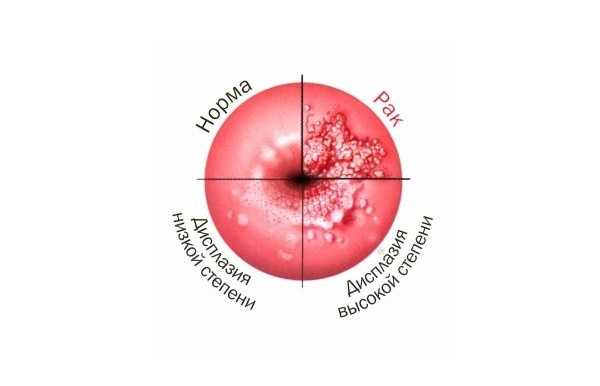
Когда требуется операция?
В большинстве случаев дисплазию лечат консервативными методиками или же поврежденные ткани удаляются с поверхности шейки разными способами. Но, в тяжелых случаях шейку матки приходится полностью или частично удалять.
О других способах лечения дисплазии читайте .
Для такой операции нужны строгие показания:
- распространение патологического процесса глубоко в цервикальный канал;
- отсутствие эффективности других видов лечения;
- подозрение на развитие злокачественного процесса.
ВАЖНО!
Женщинам, находящимся в репродуктивном периоде необходимо знать, что ампутация матки не будет впоследствии препятствием для зачатия, вынашивания ребенка и родов.
Методы удаления
Иссечение шейки матки может проводиться несколькими методами:
- Ножевая ампутация. Этот вид вмешательства применяется при первой стадии ракового заболевания. Операция проводится при помощи скальпеля, при этом хирург удаляет не только саму шейку, но и параметральную клетчатку, а также верхнюю часть влагалища.
- применяется в тяжелой степени дисплазии. Резекция происходит при помощи специальных инструментов, которые можно настаивать на определенную волну в зависимости от анатомических особенностей шейки. Для применения этой методики имеются некоторые противопоказания – лейкоцитоз, воспаление в острой стадии, патологическое строение шейки.
- Лазерную ампутацию применяют достаточно часто. Достоинством этого метода является быстрота проводимого вмешательства и практически полное отсутствие кровопотери. Однако, существенным недостатком может быть появление бесплодия, поэтому нерожавшим пациенткам лазерная ампутация не назначается.
- Криодеструкция. Данная процедура ампутации шейки матки проводится при помощи специального оборудования, которое позволяет охлаждать азот до крайне низких температур. Операция бескровная, а кроме того, в результате мгновенного поражения нервных окончаний, имеется возможность обойтись без использования большого количества обезболивающих препаратов. Надо сказать, что зона крионекроза определяется очень четко, поэтому окружающие ткани не повреждаются.
Это основные методы удаления шейки матки, которые успешно применяются врачами уже много лет.
К сожалению, в некоторых случаях пациентке приходится назначать полное или частичное удаление шейки матки. В настоящее время существует ряд методик, которые позволяют провести эту операцию за относительно короткий отрезок времени и с минимальной кровопотерей. Наиболее оптимальными методами считаются криодеструкция и радиоволновое удаление поврежденного органа. Как правило, удаление шейки матки не виляет на возможность женщины в последствии иметь детей, однако, некоторые способы могут стать причиной бесплодия. Поэтому женщина обязательно должна сообщить врачу о своих панах на будущее, чтобы специалист мог подобрать наиболее оптимальный вариант операционного вмешательства.
Послеоперационный период
Естественно длительность и сложность восстановительного периода зависит от обширности вмешательства и от индивидуальных особенностей организма женщины. Обычно восстановление после операции занимает от месяца до двух.
В первые часы после операции по удалению шейки матки пациентка должна находиться в послеоперационной палате, откуда ее впоследствии переводят на неделю в обычную палату.
Для обезболивания назначаются анальгетики, а, чтобы не допустить воспаления – антибиотики, например, Ципролет. Иногда во время операции в мочевой пузырь вводится катетер, который может оставаться там в течение нескольких дней.
Во время восстановительного периода женщина должна исключить половые контакты, а также не принимать ванны, не плавать в бассейнах и естественных водоемах.
Рекомендуется использование вагинальных свечей, тампонов с лекарственными средствами, спринцевания.
Не желательно заниматься спортом, поднимать тяжести, а также заниматься тяжелой физической работой.

Возможен ли рецидив?
Рецидив дисплазии после удаления шейки матки возможен в крайне редких случаях.
Для предупреждения рецидива, после операции необходима противовирусная терапия, а также коррекция гормональных нарушений.
Какие могут быть последствия
В первый послеоперационный месяц у женщины могут наблюдаться выделения коричневого цвета, но их количество в норме небольшое.
Если же интенсивность выделений увеличилась или возникло кровотечение, необходимо в срочном порядке обращаться к врачу.
Кроме этого после удаления шейки матки у женщины могут проявиться следующие неприятные последствия:
- повреждение мочевого пузыря;
- свищ;
- воспалительный процесс в послеоперационном шве;
- проникновение в рану инфекционных агентов;
- возникновение рубца;
- спаечный процесс;
- рецидив недуга;
- нарушение менструального цикла;
- проблемы с репродуктивной системой.
ОСТОРОЖНО!
Снизить вероятный риск перечисленных осложнений помогает тщательная и грамотная подготовка к операции, регулярные осмотры врача в послеоперационный
период, а также ответственный подход пациентки к рекомендациям специалиста, которые она должна в точности выполнять.
Отзывы женщин
Оценка препарата или метода лечения Использовали препарат? Добавьте свой отзыв!Заключение и выводы
Дисплазия обязательно должна лечиться своевременно.
В 1 и 2 степени недуга можно обойтись консервативными методиками, или удалять только поврежденные ткани.
3 степень дисплазии – это очень опасное состояние, которое практически во всех случаях заканчивается удалением шейки матки.
Поэтому врачи еще раз настоятельно рекомендуют не запускать недуги, находить время для своего здоровья, и приходить на профилактические осмотры.
Полезное видео
Из видео вы узнаете о лечении дисплазии шейки матки:
Вконтакте
Google+
Одноклассники