Синусопатия что это такое
что это, причины, симптомы, лечение и профилактика
Не каждый из рядовых граждан может дать определение такому заболеванию как синусопатия головного мозга и те, кому поставлен данный диагноз, впадает в панику.
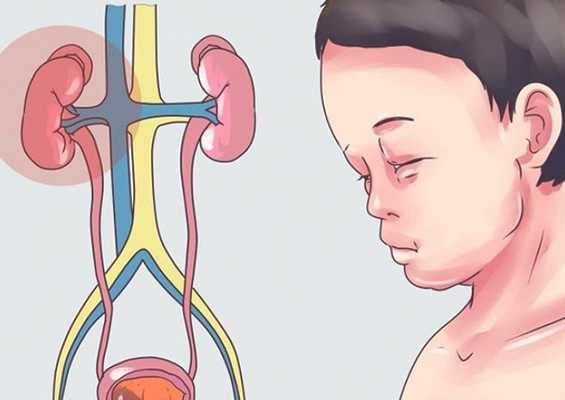
Само же заболевание развивается вследствие патологического осложнения в области придатков носоглотки. У большинства пациентов такие воспаления и проблемы с носоглоткой протекают легко и не дают осложнений.
Но при отсутствии правильного и своевременного лечения и развивается синусопатия.
Причины развития заболевания
Данное заболевание чаще всего медики диагностируют у пациентов с хронической формой ринита, острой формой воспаления придатков носоглотки – это может быть спровоцировано сбоем в работе иммунной системы, и в случае частой подверженности воздействия аллергенов.
Синусопатия головного мозга диагностируется у таких категорий пациентов:
- Те, кто проживает в регионе с плохой экологией и загрязненным воздухом, высоким процента в нем дыма и газов – чаще всего это жители мегаполисов, промышленных регионов. В этом случае у пациента может развиваться аллергическая форма синусопатии и лечить придется в первую очередь именно аллергию. Далее переходя к терапии самой патологии.
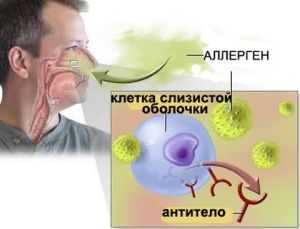
- Тех, кто часто болеет острыми формами респираторных патологий и гриппом, ОРЗ – рекомендовано всем, кто имеет слабый иммунитет и склонен к частым простудам, укреплять иммунитет и одеваться соответственно погоде.
- Аллергики и те, кто перенес травму или же хирургическое вмешательство на носе.
- У деток, часто страдающих от таких заболеваний как корь или же скарлатина – своевременное лечение позволит избежать негативных последствий.
- У всех пациентов, кто имеет ту или иное заболевание, связанное с гландами, аденомами – в этом отношении стоит лечить и устранять именно эти факторы – провокаторы, а далее лечить саму синусопатию.
Жалобы и симптомы
Медики выделяют такие симптомы заболевания:
- в первую очередь слизистая носовых ходов и пазух подвергается деформированию и отекает;
- в полости носовых ходов растут полипы, а в составе крови увеличивается в разы число эозинофилов;
- пациента часто беспокоит головная боль – приступы резкие и не имеют видимых причин своего появления;
- в голове у пациента появляется чувство тяжести, локализуется в области лобной доли строения черепа, носа и переносицы;
- носовые ходы зудят, появляется чувство жжения, а при аллергической природе развития патологии пациента беспокоят чиханье и слизистые выделения;
- диагностируется сбой со слухом – пациент слышит хуже, в ушах звенит, пациент теряет ориентацию во времени и пространстве.
При отсутствии приступа – состояние слизистой носового хода нормальное, а гиперплазия наблюдается в области слизистой оболочки верхнечелюстных пазух.
Помимо этого пациент может ощущать общий упадок сил и слабость, его тянет в сон.
Диагностические мероприятия
Прежде чем поставить диагноз врач проводит осмотр и назначает необходимые исследования. В этом случае врачи используют такие методы как риноскопия, рентген и лабораторные методы исследования взятого у пациента биоматериала.
Так использование риноскопии позволяет диагностировать нарушения в области слизистых носовых ходов, определить место расположения полипов.
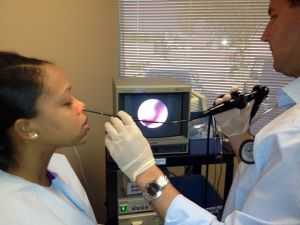 При помощи проведенного рентгена врач оценивает общее состояние верхнечелюстных пазух – в частности, устанавливается процент их прозрачности.
При помощи проведенного рентгена врач оценивает общее состояние верхнечелюстных пазух – в частности, устанавливается процент их прозрачности.
В отношении лабораторного исследования – у пациента берут пробы на аллергены из носовых ходов. Также проводят внутрикожные анализы, забор крови на исследование и делают риноцитограмму – она позволяет выявить число эозинофилов в выделениях из носа, содержимом носовых пазух.
Оказание медицинской помощи
Лечение синусопатии, в первую очередь, предусматривает выведение аллергена из организма, который провоцирует течение патологии. После назначаются препараты, способные облегчить состояние пациента, и такими чаще всего являются следующие:
- Супрастин;
- Димедрол;
- Диазолин;
- Тавегил.
Как дополнение врач назначает прием глюкокортикостероидов, которые применяют местно, а также комплекс минералов и витаминов, препаратов, содержащих кальций – все они в комплексе помогают восстановить организм пациента.
Если заболевание сопровождено проявлениями аллергии – для устранения негативной симптоматики врачи назначают антигистаминные медикаментозные препараты.
Положительный эффект оказывают и глюкокортикостероидные составы – их используют в виде спрея или же аэрозоля. Если лечение не дает положительной динамики – носовые ходы обрабатывают растворенными в воде антибиотиками.
Дабы привести в норму работу носа – показано больше проводить времени на чистом воздухе, правильно составлять составленный рацион питания и регулярно проводить курс приема витаминных препаратов.
Хирургическое вмешательство — что, как и почему?
Если синусопатия головного мозга с завидной регулярностью дает о себе знать – врачи могут назначить проведение щадящего по своей форме оперативного вмешательства в области носовых ходов.
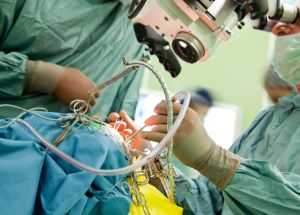 Именно такой подход позволит улучшить дыхание носом, и сделает более качественной аэрацию самих носовых, придаточных пазух. С учетом формы патологического разрастания, врачи могут проводить удаление шипа, а так же гребневых перегородок в носовых ходах. Как правило – делают полипотомию и резекцию пораженного участка носовых ходов и пазух.
Именно такой подход позволит улучшить дыхание носом, и сделает более качественной аэрацию самих носовых, придаточных пазух. С учетом формы патологического разрастания, врачи могут проводить удаление шипа, а так же гребневых перегородок в носовых ходах. Как правило – делают полипотомию и резекцию пораженного участка носовых ходов и пазух.
Сама поверхность носовых пазух оперируется в самых крайних случаях – такую операцию проводят, если врач диагностирует в носовых пазухах гнойный процесс, который ранее не удалось вылечить обычными методами консервативной медицины и который может привести к развитию данной патологии.
Также сам пациент, перед тем как лечь на операцию, подвергается как специфической, так и неспецифической по своей форме десенсибилизации – чаще всего в этом отношении применяют антигистаминные препараты глюкокортикостероиды, и средства, которые в большом количестве содержат кальций.
Во избежание рецидива патологии, после проведения оперативного вмешательства врач назначает курс приема обозначенных выше препаратов.
Эндоскопическая операция в области верхнечелюстных пазух — современный метод лечения синусопатии:
Заболевание с трудом поддается всем видам лечения, как консервативному, так и хирургическому. Самым эффективным является именно устранение раздражающего фактора аллергена, но диагностировать его не всегда возможно. Классический же курс терапии состоит в таких мерах:
- прием антигистаминных препаратов, которые и помогают уменьшить в разы проявления аллергических реакций;
- ввод глюкокортикостероидов в пазухи носа;
- проведение хирургического вмешательства – это удаление полипа, гребневой перегородки в носе, либо же резекция.
Самому пациенту стоит убрать все возможные раздражители и аллергены из своего дома, постараться отказаться от вредных привычек. Чаще делать влажную уборку и проветривать комнаты, меньше потреблять продуктов, которые содержать в себе красители и химические добавки.
Синусопатия представляет собой хроническое заболевание и излечить его полностью вряд ли получиться. Главное соблюдать прописанный курс лечения, чтобы смягчить негативное проявление нарушения.
Как предупредить развитие болезни?
Профилактические меры в отношении предупреждения синусопатии головного мозга должны быть направлены на устранение и лечение основного провоцирующего заболевания.
Не стоит пускать на самотек, а своевременно лечить заболевания, как грипп и насморк, скарлатину и проблемы с зубами, которые могут спровоцировать синусопатию.
Помимо этого стоит провести в доме ревизию и устранить все возможные раздражающие факторы, а также своевременно проходить осмотр у ЛОРа и при необходимости устранять возможные патологии и заболевания дыхательной системы – искривление в перегородке носа, атрезии или же синехии, развивающейся в полости носовых ходах, убрать полипы.
Синусопатия
Синусопатия представляет собой такое патологическое состояние, при котором больной страдает от обильного отделения слизистых масс из носовых ходов, частого чихания, зуда в носу и испытывает затруднения при совершении дыхательных движений. Все эти симптомы дополняются также ощущением тяжести в голове и шумом в ушах. Как правило, это состояние возникает вследствие воздействия аллергенов. Является хроническим заболеванием.

Причины и клиническая картина явления
Такое явление, как синусопатия, имеет несколько причин, вследствие которых и наблюдается клиническая картина, присущая этому состоянию. К ним можно отнести:
- Склонность больного к аллергическим реакциям;
- Поражение придаточных пазух носа, имеющее аллергический характер;
- Наличие полипов в ходах и полости носа;
- Аденоиды;
- Наличие сопутствующих заболеваний органов системы дыхания, которые имеют хронический характер;
- Злоупотребление назальными каплями и спреями;
- Табакокурение.
Синусопатия обычно не является изолированно протекающим процессом, а развивается на основе уже имеющегося заболевания аллергического характера. Симптомы данного состояния подразумевают:
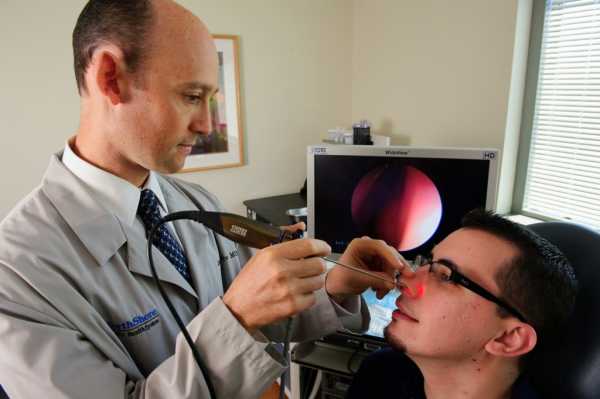
- Заложенность носа и зуд;
- Обильные выделения из ходов, имеющие водянистую консистенцию;
- Частые приступы чихания;
- Умеренный кашель;
- Головная боль и ощущение тяжести в затылке;
- Шум в ушах;
- Боль в области носа;
- В некоторых случаях – отечность лица;
- Нарушение сна;
- Повышенная утомляемость;
- Нервозность;
- Депрессивное состояние.
Данная патология проявляется приступообразно. Часто повторяющиеся приступы могут привести к таким последствиям, как развитие бронхиальной астмы, разрастание слизистой оболочки, развитие полипов, которые удаляются только хирургическим путем.
В ходе проведения диагностических исследований специалист обнаруживает, что слизистая оболочка отечная, а в околоносовых пазухах скапливается жидкость.
Способы лечения
Синусопатия довольно трудно поддается любому виду терапии – как консервативной, так и хирургической. Разумеется, наиболее эффективным мероприятием по лечению данной патологии является устранение аллергена, который стал причиной заболевания. К сожалению, выявить такой аллерген не всегда представляется возможным.
Классическая терапия синусопатии заключается в:
- Приеме антигистаминных препаратов (Диазолин, Тавегил, Супрастин), которые позволяют уменьшить появления аллергических реакций;
- Введении непосредственно в околоносовые пазухи глюкокортикостероидов;
- Проведении операций (удаление полипов и гребней носовой перегородки для улучшения притока воздуха в носовую полость, резекция).
Кроме того, необходимо помнить о важности исключения контактов с аллергеном, провоцирующим патологию (в случае, если он был выявлен). Также следует отказаться от вредных привычек, регулярно проветривать жилые комнаты, исключить возможность употребления в пищу красителей, химических добавок.
К сожалению, синусопатия является хроническим состоянием, поэтому избавиться от него навсегда не удастся. Однако следование предписанному курсу лечения и соблюдение несложных правил позволит смягчить характер проявления этой патологии.
Лечение синусопатия головного мозга
Не каждый из рядовых граждан может дать определение такому заболеванию как синусопатия головного мозга и те, кому поставлен данный диагноз, впадает в панику.
Само же заболевание развивается вследствие патологического осложнения в области придатков носоглотки. У большинства пациентов такие воспаления и проблемы с носоглоткой протекают легко и не дают осложнений.
Но при отсутствии правильного и своевременного лечения и развивается синусопатия.
Причины развития заболевания
Данное заболевание чаще всего медики диагностируют у пациентов с хронической формой ринита, острой формой воспаления придатков носоглотки – это может быть спровоцировано сбоем в работе иммунной системы, и в случае частой подверженности воздействия аллергенов.
Синусопатия головного мозга диагностируется у таких категорий пациентов:
- Те, кто проживает в регионе с плохой экологией и загрязненным воздухом, высоким процента в нем дыма и газов – чаще всего это жители мегаполисов, промышленных регионов. В этом случае у пациента может развиваться аллергическая форма синусопатии и лечить придется в первую очередь именно аллергию. Далее переходя к терапии самой патологии.
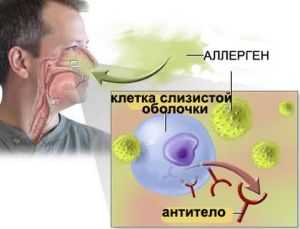
- Тех, кто часто болеет острыми формами респираторных патологий и гриппом, ОРЗ – рекомендовано всем, кто имеет слабый иммунитет и склонен к частым простудам, укреплять иммунитет и одеваться соответственно погоде.
- Аллергики и те, кто перенес травму или же хирургическое вмешательство на носе.
- У деток, часто страдающих от таких заболеваний как корь или же скарлатина – своевременное лечение позволит избежать негативных последствий.
- У всех пациентов, кто имеет ту или иное заболевание, связанное с гландами, аденомами – в этом отношении стоит лечить и устранять именно эти факторы – провокаторы, а далее лечить саму синусопатию.
Жалобы и симптомы
Медики выделяют такие симптомы заболевания:
- в первую очередь слизистая носовых ходов и пазух подвергается деформированию и отекает;
- в полости носовых ходов растут полипы, а в составе крови увеличивается в разы число эозинофилов;
- пациента часто беспокоит головная боль – приступы резкие и не имеют видимых причин своего появления;
- в голове у пациента появляется чувство тяжести, локализуется в области лобной доли строения черепа, носа и переносицы;
- носовые ходы зудят, появляется чувство жжения, а при аллергической природе развития патологии пациента беспокоят чиханье и слизистые выделения;
- диагностируется сбой со слухом – пациент слышит хуже, в ушах звенит, пациент теряет ориентацию во времени и пространстве.
При отсутствии приступа – состояние слизистой носового хода нормальное, а гиперплазия наблюдается в области слизистой оболочки верхнечелюстных пазух.
Помимо этого пациент может ощущать общий упадок сил и слабость, его тянет в сон.
Диагностические мероприятия
Прежде чем поставить диагноз врач проводит осмотр и назначает необходимые исследования. В этом случае врачи используют такие методы как риноскопия, рентген и лабораторные методы исследования взятого у пациента биоматериала.
Так использование риноскопии позволяет диагностировать нарушения в области слизистых носовых ходов, определить место расположения полипов.
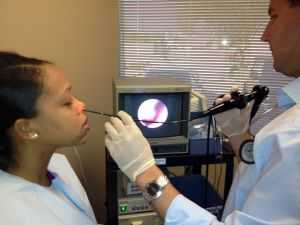
При помощи проведенного рентгена врач оценивает общее состояние верхнечелюстных пазух – в частности, устанавливается процент их прозрачности.
В отношении лабораторного исследования – у пациента берут пробы на аллергены из носовых ходов. Также проводят внутрикожные анализы, забор крови на исследование и делают риноцитограмму – она позволяет выявить число эозинофилов в выделениях из носа, содержимом носовых пазух.
Оказание медицинской помощи
Лечение синусопатии, в первую очередь, предусматривает выведение аллергена из организма, который провоцирует течение патологии. После назначаются препараты, способные облегчить состояние пациента, и такими чаще всего являются следующие:
Как дополнение врач назначает прием глюкокортикостероидов, которые применяют местно, а также комплекс минералов и витаминов,
препаратов, содержащих кальций – все они в комплексе помогают восстановить организм пациента.
Если заболевание сопровождено проявлениями аллергии – для устранения негативной симптоматики врачи назначают антигистаминные медикаментозные препараты.
Положительный эффект оказывают и глюкокортикостероидные составы – их используют в виде спрея или же аэрозоля. Если лечение не дает положительной динамики – носовые ходы обрабатывают растворенными в воде антибиотиками.
Дабы привести в норму работу носа – показано больше проводить времени на чистом воздухе, правильно составлять составленный рацион питания и регулярно проводить курс приема витаминных препаратов.
Если синусопатия головного мозга с завидной регулярностью дает о себе знать – врачи могут назначить проведение щадящего по своей форме оперативного вмешательства в области носовых ходов.
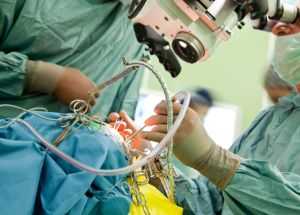
Именно такой подход позволит улучшить дыхание носом, и сделает более качественной аэрацию самих носовых, придаточных пазух. С учетом формы патологического разрастания, врачи могут проводить удаление шипа, а так же гребневых перегородок в носовых ходах. Как правило – делают полипотомию и резекцию пораженного участка носовых ходов и пазух.
Сама поверхность носовых пазух оперируется в самых крайних случаях – такую операцию проводят, если врач диагностирует в носовых пазухах гнойный процесс, который ранее не удалось вылечить обычными методами консервативной медицины и который может привести к развитию данной патологии.
Также сам пациент, перед тем как лечь на операцию, подвергается как специфической, так и неспецифической по своей форме десенсибилизации – чаще всего в этом отношении применяют антигистаминные препараты глюкокортикостероиды, и средства, которые в большом количестве содержат кальций.
Во избежание рецидива патологии, после проведения оперативного вмешательства врач назначает курс приема обозначенных выше препаратов.
Эндоскопическая операция в области верхнечелюстных пазух — современный метод лечения синусопатии:
Заболевание с трудом поддается всем видам лечения, как консервативному, так и хирургическому. Самым эффективным является именно устранение раздражающего фактора аллергена, но диагностировать его не всегда возможно. Классический же курс терапии состоит в таких мерах:
- прием антигистаминных препаратов, которые и помогают уменьшить в разы проявления аллергических реакций;
- ввод глюкокортикостероидов в пазухи носа;
- проведение хирургического вмешательства – это удаление полипа, гребневой перегородки в носе, либо же резекция.
Самому пациенту стоит убрать все возможные раздражители и аллергены из своего дома, постараться отказаться от вредных привычек. Чаще делать влажную уборку и проветривать комнаты, меньше потреблять продуктов, которые содержать в себе красители и химические добавки.
Синусопатия представляет собой хроническое заболевание и излечить его полностью вряд ли получиться. Главное соблюдать прописанный курс лечения, чтобы смягчить негативное проявление нарушения.
Как предупредить развитие болезни?
Профилактические меры в отношении предупреждения синусопатии головного мозга должны быть направлены на устранение и лечение
основного провоцирующего заболевания.
Не стоит пускать на самотек, а своевременно лечить заболевания, как грипп и насморк, скарлатину и проблемы с зубами, которые могут спровоцировать синусопатию.
Помимо этого стоит провести в доме ревизию и устранить все возможные раздражающие факторы, а также своевременно проходить осмотр у ЛОРа и при необходимости устранять возможные патологии и заболевания дыхательной системы – искривление в перегородке носа, атрезии или же синехии, развивающейся в полости носовых ходах, убрать полипы.
Риносинусопатия головного мозга (или риносинусит) – заболевание неприятное и изнуряющее. Болезнь имеет хроническое течение, а патологическим процессом затронуты околоносовые придаточные пазухи. Пациент испытывает дискомфорт и страдает от хронического насморка, имеющего в большинстве случаев аллергическую этиологию. Риносинусит – аллергический ринит.
Что такое риносинусопатия головного мозга?
Хронический насморк аллергического генеза называется риносинусопатией. В основе болезни лежит воспаление околоносовых придатков и слизистой оболочки носовой полости по нескольким причинам.
Синусы носа выстланы несколькими слоями эпителия, в частности железистым и мерцательным. Воспалительные процессы приводят к различным нарушениям со стороны эндотелия: аллергены провоцируют иммунный ответ, вследствие чего нарушается носовое дыхание, скапливается слизь. Из-за постоянного зуда увеличивается количество чихов. Риносинусопатия свидетельствует о возникновении ринита (насморка) из-за снижения работы синусной системы. По причине близкого расположения придатков носовых, болезнь считают патологией головного мозга, однако, это сильное заблуждение.
Различают несколько форм хронического синусита:
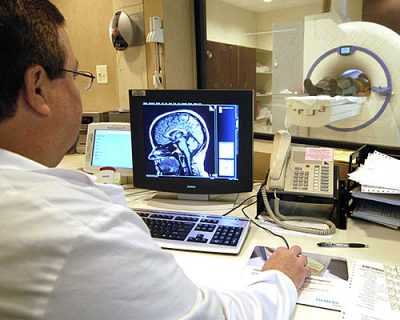
Полипозная риносинусопатия – характеризуется образованием полипов. Полипы представляют собой наросты слизистых оболочек, похожих на капсулу. Они увеличиваются в размерах и преграждают путь воздуху при входе, а также затрудняют его циркуляцию в придаточных полостях.- Аллергическая риносинусопатия – насморк, развившийся в результате попадания на слизистые слои аллергена-провокатора.
- Вазомоторная риносинусопатия – это своеобразная реакция нервных окончаний на внешние раздражающие факторы: гормональный дисбаланс, жара, холод и вирусная инфекция.
Также существует гнойная и катаральная форма заболевания. Также болезнь отличается тяжестью течения, причиной патологического явления и клинической картиной.
Гнойная и катаральная форма имеют только острое течение, и отличаются выраженностью симптоматики.
Чтобы идентифицировать заболевание необходимо установить причину и провести диагностику.
Причины заболевания
Основная причина риносинусита – воздействие аллергенов на слизистые слои околоносовых придатков. Причинами аллергии являются:

вредные привычки, особенно никотиновая зависимость;- злоупотребление алкоголем;
- наследственная предрасположенность;
- хронические заболевания верхних дыхательных путей;
- профессиональный фактор: мука у пекарей, химические вещества у лабораторных работников и т.д.;
- экологическая обстановка;
- диагностированная аллергия на шерсть животных или пыльцу растений.
К иным причинам относятся заболевания желудочно-кишечного тракта, аденоидная вегетация, полипозные образования и неправильное лечение местными сосудосуживающими медикаментами.
Симптомы
Клиническая картина при риносинусопатии отличается вялость симптомов, однако именно латентное состояние ухудшает самочувствие больного.
Сопутствующим симптомом риносинусита является депрессия. Физиологическое расстройство усугубляет тяжесть патологии.
Распространенными симптомами хронической риносинусопатии являются:

заложенность носа;- обильные слизистые выделения из носовых путей;
- частые позывы к чиханию;
- приступообразное чувство зуда;
- отечность;
- слезотечение;
- головная боль.
Состояние больного сопоставимо с гриппозным заболеванием. Пациент отмечает чувство усталость, отсутствие аппетита, возникает депрессия и апатия.
Постоянные сопли, заложенность носа… такие симптомы знакомы каждому человеку. Аптечные капли не всегда помогают и даже могут привести к медикаментозному хроническому риниту….
Как ВЫЛЕЧИТЬ НАСМОРК И ИЗБАВИТСЯ ОТ ПОЛИПОВ ВСЕГО ЗА 1 КУРС?? Наши читатели рекомендуют обратить внимание на методику Елены Малышевой, в которой она делится секретами избавления от синуситов, а также эффективными методами профилактики полипов.
Диагностика
Диагностировать заболевание возможно несколькими способами.Диагностика проводится отоларингологом в поликлинических условиях:
- внешний осмотр и риноскопия;
- забор экссудативного материала на бактериологическое исследование;
- проведение иммуноспецифических кожных проб на установления аллергена;
- сбор анамнеза;
- УЗД при необходимости.
Задача врачей идентифицировать риносинусопатию от иных типов синусита. Зачастую сделать это сложно, поэтому пациентам советуют сообщать о мучающих их симптомах.
Чтобы диагноз был подтвержден необходимо:

установить наличие аллергии;- выявить раздражитель;
- установить отечность и гиперемию слизистой оболочки;
- дополнить картину болезни характерными признаками риносинусита.
Правильно установленный диагноз – гарантия излечения от изнуряющей болезни вне зависимости от тяжести течения и формы патологии (острая, подострая ил хроническая).
Лечение риносинусопатии
При риносинусопатии проводится консервативное лечение. Медиками назначаются следующие группы препаратов:
- Антигистаминные препараты общего и местного действия для устранения признаков аллергии.
- Растворы для промывания. Они необходимы для очищения пазух, увлажнения слизистой и вымывания аллергена.
- Иммунные комплексы для улучшения иммунитета.
- Витамины и минералы.
Из физиотерапевтических процедур проводится ультравысокочастотная терапия, УФ излучение и импульсы низкими частотами тока. Физиопроцедуры способствуют улучшению системы кровоснабжения и восстановлению эпителия. Хирургическое вмешательство проводится в том случае, если причиной патологического процесса установлены полипозные образования или гиперплазия в полости носа.
Антибактериальные препараты для лечения не применяются. Только в случае присоединения бактериальной инфекции.
Кроме медикаментозного лечения допускается терапия отварами и настоями из лекарственных растений. Пациенту рекомендуется вести активный и здоровый образ жизни:

отказаться от вредных привычек;- соблюдать рекомендации врача;
- следить за температурой и влажностью окружающего воздуха;
- пересмотреть рацион питания.
Совместный труд в лечении позволяет устранить недуг и предупредить рецидивы заболевания.
Профилактика
- принимать антигистаминные препараты;
- минимизировать пребывание с раздражителями;
- полоскать носоглотку после посещения улицы солевым раствором.
Из рациона исключить продукты, провоцирующие развитие иммунной реакции, и ввести в каждодневный рацион витамины, улучшающие состояние слизистых покровов.
Риносинусопатия – распространенное заболевание, и у пациентов со склонностью к аллергии оно переходит в стадию хронизации. Пациенты отмечают, что обострение наблюдается до 10 раз в год, с особой интенсивностью в межсезонье. Недуг поддается лечению, и чем раньше обратиться за помощью, тем выше результат терапии.
Синусопатия представляет собой такое патологическое состояние, при котором больной страдает от обильного отделения слизистых масс из носовых ходов, частого чихания, зуда в носу и испытывает затруднения при совершении дыхательных движений. Все эти симптомы дополняются также ощущением тяжести в голове и шумом в ушах. Как правило, это состояние возникает вследствие воздействия аллергенов. Является хроническим заболеванием.
Причины и клиническая картина явления
Такое явление, как синусопатия, имеет несколько причин, вследствие которых и наблюдается клиническая картина, присущая этому состоянию. К ним можно отнести:
- Склонность больного к аллергическим реакциям;
- Поражение придаточных пазух носа, имеющее аллергический характер;
- Наличие полипов в ходах и полости носа;
- Аденоиды;
- Наличие сопутствующих заболеваний органов системы дыхания, которые имеют хронический характер;
- Злоупотребление назальными каплями и спреями;
- Табакокурение.
Синусопатия обычно не является изолированно протекающим процессом, а развивается на основе уже имеющегося заболевания аллергического характера. Симптомы данного состояния подразумевают:
- Заложенность носа и зуд;
- Обильные выделения из ходов, имеющие водянистую консистенцию;
- Частые приступы чихания;
- Умеренный кашель;
- Головная боль и ощущение тяжести в затылке;
- Шум в ушах;
- Боль в области носа;
- В некоторых случаях – отечность лица;
- Нарушение сна;
- Повышенная утомляемость;
- Нервозность;
- Депрессивное состояние.
Данная патология проявляется приступообразно. Часто повторяющиеся приступы могут привести к таким последствиям, как развитие бронхиальной астмы, разрастание слизистой оболочки, развитие полипов, которые удаляются только хирургическим путем.
В ходе проведения диагностических исследований специалист обнаруживает, что слизистая оболочка отечная, а в околоносовых пазухах скапливается жидкость.
Способы лечения
Синусопатия довольно трудно поддается любому виду терапии – как консервативной, так и хирургической. Разумеется, наиболее эффективным мероприятием по лечению данной патологии является устранение аллергена, который стал причиной заболевания. К сожалению, выявить такой аллерген не всегда представляется возможным.
Классическая терапия синусопатии заключается в:
- Приеме антигистаминных препаратов (Диазолин, Тавегил, Супрастин), которые позволяют уменьшить появления аллергических реакций;
- Введении непосредственно в околоносовые пазухи глюкокортикостероидов;
- Проведении операций (удаление полипов и гребней носовой перегородки для улучшения притока воздуха в носовую полость, резекция).
Кроме того, необходимо помнить о важности исключения контактов с аллергеном, провоцирующим патологию (в случае, если он был выявлен). Также следует отказаться от вредных привычек, регулярно проветривать жилые комнаты, исключить возможность употребления в пищу красителей, химических добавок.
К сожалению, синусопатия является хроническим состоянием, поэтому избавиться от него навсегда не удастся. Однако следование предписанному курсу лечения и соблюдение несложных правил позволит смягчить характер проявления этой патологии.
что это такое, симптомы, лечение
Причины развития катарального синусита
К факторам, провоцирующим синусит, относятся длительное вдыхание холодного воздуха через нос и рот, вдыхание воздуха, загрязненного вредными веществами и пылью.
Болезнь возникает в организме, когда в него воздушно-капельным путем попадают вирусные инфекции. Это происходит во время эпидемий гриппа и ОРВИ, в осенний и весенний периоды года. Заболевание иногда появляется летом после долгого купания в озерах и реках и ныряния из-за переохлаждения организма.
Помимо патогенной микрофлоры, вызывающей воспаление в пазухах, причинами катарального синусита являются:
- Врожденное или приобретенное вследствие травмы искривление носовой перегородки.
- Патологическое анатомическое строение носа.
- Пересыхание слизистой оболочки пазух.
- Неправильное развитие верхнечелюстных зубов.
- Травмы лицевых костей.
- Резкая перемена климата.
- Попадание в носовые ходы посторонних мелких предметов.
- Злокачественные или доброкачественные новообразования в носоглотке.
- Грибковая инфекция.
Воспаление возникает, если повреждения слизистых оболочек носят постоянный характер из-за воздействия на эпителий паров, пыли, химических веществ на производстве.
Частой причиной синусита является сезонная аллергическая реакция, она может вызвать ринит или хронический насморк. У детей болезнь может развиться как осложнение кори, ангины, коклюша. Если при этих заболеваниях в организм попадает бактерия или вирус, то появляется воспалительная патология.
Когда патогенный микроорганизм попадает на слизистую полости и внедряется в нее, начинается быстрое размножение бактерий на этом участке оболочки. Большая концентрация микроорганизмов приводит к интоксикации тканей, что проявляется их воспалением и отечностью. Проницаемость клеточных стенок нарушается, происходит увеличение кровяного давления в кровеносных сосудах.
По мере развития болезни в полости пазух из сосудов начинает выделяться серозная или слизистая жидкость, называемая экссудатом. Из-за отека экссудат скапливается в носовых ходах, затрудняя дыхание человека. Это приводит к усугублению воспаления и попаданию в организм вторичной инфекции. Тогда в выделяемом экссудате появляются примеси гноя.
У человека имеется 4 группы воздухоносных полостей: 3 парные (лобные, верхнечелюстные, или гайморовы, и решетчатый лабиринт) и 1 непарная (клиновидная). Воспалительный процесс может развиваться в одном или нескольких каналах. В зависимости от того, в каком месте произошло воспаление, выделяют следующие формы катарального синусита:
- Гайморит (верхнечелюстной синусит). Проявляется частичной заложенностью носа (с середины к крыльям), т. к. посередине носовых ходов находятся отверстия, посредством которых они сообщаются с гайморовыми каналами. Патология поражает обе пазухи, а в экссудате отсутствуют гноеродные бактерии. При гайморите тяжело дышать носом, поэтому больные прибегают к ротовому дыханию. В результате слизистые ткани зева пересыхают, развивается кашель, вирусы инфицируют гортань. Встречается чаще других форм, при своевременной диагностике лечится быстро, т. к. хорошо изучен.
- Катаральный фронтит — это патология, при которой воспаляется 1 или 2 лобных синуса. Инфекция попадает в организм через кровь. Из-за отечности слизистой полости человека в течение светового дня беспокоят боли, локализующиеся в области лба. К вечеру больному становится легче. Основными признаками фронтита являются светобоязнь и слезоточивость.
- При катаральном этмоидите воспаляются ячейки решетчатого лабиринта (полости, располагающиеся в глубине черепа между лобной и верхнечелюстной костями). Особенностью заболевания является интенсивный болевой синдром, который тяжело купировать ненаркотическими анальгетиками. Патология опасна тем, что воспалительный процесс может перекинуться на головной мозг, глазницы и артерии. Этмоидит тяжело поддается лечению и считается самым коварным видом синусита.
- Острый сфеноидит встречается редко. Это воспаление клиновидной пазухи, при котором человека беспокоит боль в области глазниц, висков и затылка. При нем инфекция распространяется быстро и может затронуть головной мозг и лицевые кости.
Иногда у одного пациента развивается несколько видов катаральной патологии. Например, происходит инфицирование бактериями решетчатого лабиринта и клиновидного канала (острый этмоидит со сфеноидитом).
Несмотря на разную локализацию 4 видов синусита и некоторые отличительные их проявления, существуют приметы, свойственные всем формам заболевания. Общими признаками патологии являются:
- повышенная температура тела;
- недомогание и слабость;
- заложенность и отечность носа;
- частичное или полное нарушение обоняния;
- распирание и боль в области воспаления;
- жжение и зуд в носовых ходах;
- слезоточивость;
- обильные выделения слизистого экссудата из носа.
Часто у больных нарушается сон, пропадает аппетит, снижается концентрация внимания, пациенты становятся вялыми и раздражительными.
Катаральный синусит может протекать с разной степенью тяжести. При легком течении интоксикация бактериями небольшая, боли концентрируются только в одном месте (не выходят за пределы полости). Температура тела повышается до 37,5°C.
При средней степени тяжести заболевания слизистые поражаются большим количеством микроорганизмов, болевой синдром выражен сильнее и затрагивает соседние с пазухами области, а температура повышается до 38,5°С. Для тяжелого протекания патологии характерны интенсивные боли в области головы. Происходит сильная интоксикация эпителия, отеки распространяются на носоглотку, веки, температура тела достигает 39°С. Могут развиться осложнения.
Любая форма патологии может быть острой, хронической. В первом случае ее симптомы более яркие, во втором — стертые. Повторный синусит проявляется из-за позднего обращения к врачу или недолеченной основной патологии. Заболевание приобретает затяжной характер, если его признаки беспокоят человека более 3 месяцев. Затем у пациента периоды покоя (ремиссии) чередуются с вспышками (рецидивами).
Лечить катаральное воспаление нужно медицинскими препаратами, методами физиотерапии, а также ингаляциями из растений. Такой комплексный подход ускоряет выздоровление и предотвращает переход болезни в хроническую стадию.
Медикаментозное лечение, устраняющее симптоматику патологии, включает в себя следующие препараты:
- Противовирусные лекарства (Интерферон, Гроприносин), применяемые перорально, повышают иммунитет пациента и эффективно борются с инфекцией.
- Сосудосуживающие средства (Називин, Нафтизин, для детей — Отривин Бэби) устраняют отечность в придаточных пазухах. Их выпускают в виде спреев и используют местно.
- Обезболивающие и жаропонижающие таблетки (Ибупрофен и Парацетамол) быстро снимают болевой синдром и нормализуют температуру тела.
- Натуральный муколитик Синупрет разжижает экссудат и способствует скорейшему выведению его из носовых ходов и полостей.
- Антигистаминные лекарства (Супрастин, Лоратадин) назначают детям для устранения аллергической реакции и отеков.
Если лечение катаральной патологии препаратами не приносит результата, то его заменяют такими консервативными методами, как промывание и пункция. Благодаря им удается очистить синусы от экссудата. При пункции выполняют прокол пазух специальной иглой и вымывают оттуда слизь растворами Фурацилина или Хлоргексидина.
На этапе медикаментозной терапии или после нее применяют физиологические методы: УВЧ-прогревания, магнитотерапию, бальнеотерапию (лечение минеральной водой). Эти процедуры широко применяют и при хронической форме патологии.
Перед диагностированием заболевания необходимо определить характер воспаления. При синусопатии головного мозга часто образуется патогенная микрофлора, которая становится благоприятной средой скопления и размножения бактерий и грибков. Такой процесс вызывает ярко выраженные симптомы.
Синусопатия сопровождается острыми болевыми ощущениями в носовой полости.
На первичной стадии развития синусопатии пациент жалуется на следующие признаки:
- тяжесть в области головы;
- деформирование слизистой оболочки;
- отечность слизистой;
- появление полипов;
- увеличение уровня эозинофилов в крови;
- появление головных болей;
- резкие стреляющие ощущения в висках и черепе;
- давление в переносице;
- сильный зуд и чувство жжения в слизистой;
- образование большого количества слизи.
В ходе развития процесса симптомы могут меняться:
- появляются частые приступы сильнейшей боли в голове;
- тяжесть в лобной пазухе;
- неприятные ощущения между бровями;
- частое чихание;
- обильные выделения вязкой консистенции;
- нарушение слуха;
- умеренный кашель;
- заложенность носа;
- отечность всего лица;
- усталость и повышенная утомляемость;
- нервозность и раздражительность;
- потеря ориентации в пространстве.
При синусопатии головного мозга отмечается приступообразное проявление симптомов. Часто повторяющиеся приступы могут стать причиной развития бронхиальной астмы, разрастания слизистой, появления новообразований.
Часто синусопатия становиться причиной постоянной усталости, нарушения сна, упадка сил. Но, как правило, воспаление в околоносовых пазухах не вызывает острые симптомы, поэтому пациент чувствует себя нормально.
Классификация
Синусит, развивающийся из-за стоматологической патологии, затрагивает только одну пазуху на левой или правой щеке. Однако длительное бездействие, отсутствие лечения приводят к двустороннему воспалению.
По форме течения выделяют несколько видов синусита:
- Острый верхнечелюстной синусит. В нагноившейся пазухе может ощущаться напряжение, нос закладывает только с одной стороны. При тяжелом течении патологии больного беспокоят сильные боли в пазухе, отдающие в лоб, верхнечелюстные зубы, висок. Недомогание, слабость тела и высокая температура мешают сну и комфортной жизни. При правостороннем верхнечелюстном синусите, например, гнойные выделения из носа наблюдаются только с правой ноздри. В редких случаях пораженная болезнью щека опухает.
- Хронический одонтогенный верхнечелюстной синусит. Он возникает, если острая форма синусита не была вылечена до конца. Но чаще всего он не является следствием острой формы. Симптомы хронического гайморита схожи с клинической картиной острого воспаления. Но признаки хронического синусита имеют постоянный характер. Для него характерно ощущение тяжести на одной стороне щеки, проблемы с носовым дыханием, внезапное ощущение жжения, покалывания, отдающие в виски, лоб и зубы. Клинические признаки проявляются от 6 недель и больше.
По характеру поражения пазухи различают одонтогенные синуситы:
- закрытые – нет прямого контакта пазухи и очага воспаления. Причинами могут быть хронические формы периодонтита или гнойные кисты;
- открытые вызваны попаданием болезнетворных организмов из ротовой полости в результате расплавления стенки пазухи. К открытым относят перфоративный гайморит, осложненный верхнечелюстной остеомиелит.
По степени видоизменений слизистой оболочки есть:
- Катаральный зубной синусит. Полость пазухи наполняется серозной экссудативной жидкостью, сама слизистая отекает;
- Гнойная форма. В пазухах образуется и собирается гной. Гайморова пазуха соединяется с носовой полостью тонким каналом, поэтому гною очень тяжело выйти. Он начинает собираться в полости синуса, полностью заполняя его. Начинается разрушение тканей слизистой, воспаление;
- Полипозный – отличается от других форм образованием уплотнений на слизистой оболочке пазухи. Эти новообразования превращаются в полипы;
- Гнойно-полипозный сочетает в себе две предыдущие формы с соответствующими изменениями.
Двухсторонний верхнечелюстной синусит встречается очень редко.
Верхнечелюстной синусит лечение
Острый верхнечелюстной синусит представляет собой воспалительный процесс, который протекает в гайморовых пазухах. Несложно догадаться, почему второе название этой болезни – гайморит.
Недуг быстро распространяется на подслизистый слой, надкостную и костную ткань верхнего зубного ряда.
Если верить статистике, данная патология – самый распространенный повод для визита к лор-врачу, ведь воспаление носовых пазух встречается и у взрослых, и у детей.
Выраженность симптомов во многом зависит от тяжести течения заболевания. В ходе диагностики гайморита отоларингологи тщательно изучают анамнез жизни больного, проводят осмотр и инструментальные процедуры.
Обычно для подтверждения воспаления в носовых пазухах оказывается достаточно рентгенографии, УЗИ, в отдельных случаях прибегают к пункции. Лечение синуситов проводится консервативными и хирургическими методами.
Если вам не понаслышке известно о том, что это такое – острый верхнечелюстной синусит (на фото, представленной в статье, можно наглядно ознакомиться с расположением околоносовых пазух), вы наверняка слышали о причинах его формирования. Среди факторов, которые могли бы спровоцировать развитие гайморита, бесспорное лидерство занимают:
- вирусные инфекции;
- длительное пребывание на холоде, промерзание организма;
- воспаления ротовой полости;
- заболевания верхних дыхательных путей;
- аллергический ринит;
- хронический насморк;
- искривление носовой перегородки;
- аденоидит;
- сложное хирургическое лечение верхних зубов;
- травмы и ушибы носа;
- ослабленный иммунитет;
- ВИЧ-инфекция.
Причинами прогрессирования острого верхнечелюстного синусита и его обострения можно уверенно считать неправильный образ жизни, злоупотребление алкоголем и прием наркотических веществ.
Влиять на развитие гайморита способны и соответствующие генетические отклонения, внутриутробные аномалии. В конце концов, огромную роль играет качество экологии и загрязненность окружающей среды.
Симптомы острого верхнечелюстного синусита могут быть вызваны одним или несколькими провоцирующими факторами одновременно.
Ежедневно с гайморитом к врачам обращаются тысячи людей. При этом у всех пациентов может быть разный тип острого верхнечелюстного синусита. Код по МКБ–10, соответствующий гаймориту, J32.0 – воспаление в верхних придаточных пазухах носовой полости. Кроме того, специалисты разделяют заболевание на несколько типов, в зависимости от этиологии:
- Риногенный. Спровоцировать такой вид синусита может хронический насморк, грибковые инфекции.
- Гематогенный. Развивается патология при попадании в кровоток инфекции, присутствующей ранее в организме.
- Травматический. Является следствием перелома верхней челюсти или носовой перегородки.
- Вазомоторный. Формируется по причине неправильной реакции организма на внешние раздражители (холодный воздух, химические вещества и т. д.).
- Одонтогенный. Острый верхнечелюстной синусит такого типа – результат влияния болезнетворных бактерий, локализующихся в кариозных полостях верхних зубов.
- Аллергический. Этот вид гайморита является осложнением аллергического ринита.
Существует еще одна классификация болезни околоносовых пазух – симптоматическая. В зависимости от характера течения, болезнь разделяют на:
- Острый катаральный верхнечелюстной синусит. Как правило, такой гайморит мало чем отличается от привычного в нашем понимании насморка, поскольку выражен заложенностью и слизистыми выделениями из носа. Катаральный синусит можно вылечить и избежать осложнений. Если запустить болезнь, она может перейти в гнойную форму.
- Острый гнойный верхнечелюстной синусит. В отличие от предыдущего характеризуется наличием экссудативного содержимого в пазухах. При гнойном гайморите у пациентов может существенно ухудшиться самочувствие, появляются головные боли.
Любая из разновидностей синусита может быть односторонней или двусторонней.
Отдельного внимания заслуживает симптоматика гайморита. Главные признаки острого верхнечелюстного синусита – это:
- заложенность носа;
- затрудненное дыхание.
Остальные симптомы, которые приписывают различным формам гайморита, будут проявляться в зависимости от характера течения болезни. При остром синусите чаще всего наблюдается:
- субфебрильная температура тела;
- сначала выделение прозрачной слизи, а позже – гнойного инфильтрата;
- частое чихание;
- головные боли;
- гнусавость;
- отсутствие или притупление обоняния;
- дискомфорт и болезненность в верхней части лица.
Усиливаться симптомы могут в моменты резких движений, чихания, кашля. К острому двустороннему верхнечелюстному синуситу добавляется повышенная слезоточивость и конъюнктивит. К слову, при хронической форме верхнечелюстного синусита наблюдаются аналогичные проявления.
Диагностированный гайморит требует лечения. Игнорировать болезнь, которая, казалось бы, не создает серьезной угрозы здоровью, нельзя. Бездействие чревато опасными осложнениями. Большинство из них требует срочного хирургического лечения:
- воспаление слизистой гортани;
- кислородная недостаточность;
- апноэ;
- заражение крови;
- поражение черепных костей и головного мозга.
В отличие от взрослых, носовые пазухи у малышей развиты слабо, поэтому в них редко происходит застой слизи. В возрасте до 3 лет гайморит чаще всего носит бактериальный характер. К тому же у детей острый верхнечелюстной синусит проявляется намного реже, чем у взрослых. При этом рецидиву хронического насморка нередко сопутствует воспаление среднего уха.
Гайморит у детей младшего возраста достаточно трудно диагностировать. Неспособность ребенка внятно пожаловаться на боль и описать свое самочувствие мешает родителям распознать проблему.

Груднички становятся беспокойными и капризными, плохо спят, часто отказываются от еды и питья – заложенный нос мешает им нормально сосать грудь или соску.
Дети более старшего возраста уже в состоянии рассказать, что их беспокоит, и охарактеризовать свое состояние. Малыши ясельного и дошкольного возраста чаще страдают воспалением одновременно нескольких пазух. При общем поражении синуситов в гнойно-слизистых выделениях могут появиться примеси крови.
Другими распространенными симптомами острого гайморита в детском возрасте, помимо заложенности носа, можно назвать:
- светобоязнь;
- снижение чувствительности к запахам;
- сухость и першение в горле;
- частый кашель в ночное время суток;
- высокая температура тела;
- нарастание раздражительности к вечеру.
Дети тяжело переносят обострение верхнечелюстного синусита. Во время болезни ухудшается внимание, снижается память и способность к обучению. Малыш плохо спит ночью, может храпеть.
Любой специалист-отоларинголог без труда способен определить гайморит, но для уточнения диагноза больному все-таки придется пройти несколько исследовательских процедур.
Прежде чем направлять пациента на диагностику, врач ознакомится с его историей болезни и попытается найти причины болезни. Кроме того, для успешного лечения недуга немаловажно уточнить характер его течения – хронический или острый.
Для этого выясняют степень интенсивности симптомов.
Диагностика верхнечелюстного гайморита подразумевает использование инструментальных методов исследования:
- рентгенография;
- магнитно-резонансная томография;
- риноскопия;
- эндоскопия носовой полости;
- УЗИ;
- пункция.
Помимо лор-обследования пациентам обычно рекомендуют получить консультацию стоматолога о состоянии верхней челюсти и зубов на ней.
Лечение начинают только после результатов всех исследований, убедившись, что у больного именно острый верхнечелюстной синусит.
В истории болезни врач расписывает оптимальную терапевтическую тактику, которая может подлежать корректировке в зависимости от индивидуальных особенностей организма и темпов выздоровления.
Нынешние тенденции лечения гайморита базируются на ингаляторных процедурах.
Сегодня многие специалисты уверены, что введение препаратов аэрозольным способом позволяет увеличить физическую и химическую активность действующих компонентов.
А вот к приему таблеток специалисты стали все чаще относиться скептически – по их мнению, эффективность таких лекарств не может быть максимальной из-за слабого кровоснабжения околоносовых синусов.
Второй популярный способ лечения гайморита – применение электрофореза, подразумевающее введение минимальных доз лекарства в ионизированной форме.
В отличие от системных препаратов, действие которых блокируется воспаленными сосудами, местные препараты проникают в пазухи через поры, прямо к тканям.
При терапии острого гайморита перед врачом стоят следующие задачи:
- снять отечность слизистой пациента;
- освободить носовые ходы для оттока инфильтрата из верхнечелюстных пазух;
- борьба с бактериальным или вирусным возбудителем;
- устранение симптомов и лечение вторичных болезней.
В отличие от ринита, течение секрета из полости синусов при гайморите нарушается, и чтобы не допустить инфицирования патогенной микрофлорой, больному назначают местные противомикробные препараты, которые вводят ингаляторно.
Все лекарственные средства, которые сегодня используют в отоларингологии при лечении носовых пазух, условно разделяют на:
- муколитические;
- противоотечные;
- антибактериальные;
- противовоспалительные.
При остром двухстороннем верхнечелюстном синусите обязательно применяют иммуномодуляторы, чаще всего гомеопатического происхождения. Наиболее эффективными являются настойки элеутерококка, женьшеня, календулы.
Эти растительные средства не просто повышают защиту организма, но и препятствуют размножению болезнетворных бактерий в полости пазух. Лечиться иммуномодуляторами нужно под строгим наблюдением и контролем врача.
Применение фитопрепаратов для борьбы с гайморитом показывает неплохие результаты. Если течение синусита не осложнено бактериальной инфекцией, лечение выстраивается без антибиотиков. Хорошие результаты демонстрирует применением ингаляторов вместе с антисептиками и сосудосуживающими спреями, благодаря которым удается подавить воспалительный процесс в пазухах.
Поскольку острый гнойный верхнечелюстной синусит считается наиболее тяжелой формой, для его лечения прибегают к использованию лекарственного комплекса «ударной» силы.
Осложнения
Осложнениями и последствиями синусита являются:
- менингит;
- абсцесс головного мозга;
- воспаление надкостницы;
- тромбоз сосудов глаз;
- конъюнктивит;
- заражение крови (сепсис).
Чтобы избежать осложнений, следует своевременно обратиться к врачу. Для профилактики катаральной патологии нужно регулировать влажность и температуру в помещении, закаляться и повышать иммунитет, принимать витамины, заниматься спортом, избегать переохлаждений и попадания в организм аллергенов.
Воспалительный процесс в гайморовом синусе опасен тем, что находится рядом с мозгом. При длительном течении болезни воспаление переходит в близлежащие органы. Может появиться тромбоз, флегмона, менингит. При запущенном синусите воспаление затрагивает костные структуры черепа. Возможен сепсис и воспалительные процессы в почках и миокарда, заражение крови.
При своевременном и грамотном лечении с соблюдением всех рекомендаций прогноз будет положительным. Выздоровление не занимает больше двух недель. А при хроническом – до 3-х недель. Профилактика состоит в своевременном лечении воспалений десен, зубов, строгое соблюдение рекомендаций после стоматологических манипуляций.
Зубной гайморит ‒ это осложнение основного заболевания. Оно требует быстрой реакции и качественного лечения. Специалисты назначают комплексную терапию, чтобы остановить воспалительный процесс и предотвратить осложнения.
//youtu.be/4DdYvs9fryE
Когда нужен антибиотик при синусите?
Антибиотики при легких формах синусита не используют. Их назначают, если к воспалению присоединяется гнойная инфекция или при угрозе осложнения, когда воспалительный процесс распространяется на близлежащие ткани. Используют такие препараты, как Метронидазол, Доксициклин и Ампициллин. Если степень патологии средняя, врач может прописать Цефаклор.
Лечение синусита народными средствами
При катаральном синусите лечение народными средствами применяется как дополнительная терапия наряду с использованием медикаментозных лекарств и физиотерапии или на завершающем этапе устранения патологии. Детям такие средства врач назначает в индивидуальном порядке. Основными формами народной медицины являются ингаляции и капли.
Паровые ингаляции разрешают только после снятия высокой температуры. Для них берут 0,5 л кипятка, немного остуженного, добавляют в него по 15 капель масел пихты и чайного дерева. В качестве альтернативы этим маслам можно применить сбор из 3 ст.л. листьев малины, 1 ст.л. цветков календулы и нескольких капель масла эвкалипта.
Процедуру проводят в положении сидя, закрыв голову и лицо махровым полотенцем. Ингаляции вдыхают ртом, а выдыхают носом. Длительность процедуры — 10 минут. Ее следует повторять 4 раза в день на протяжении недели.
Для приготовления капель смешивают до однородного состояния мед с соком алоэ или лука в пропорции 1:1, добавляют немного кипяченой воды. Капают средство в носовой проход с воспаленным синусом по 3-4 капли трижды в сутки на протяжении 7-10 дней.
Синусопатия головного мозга: что это такое?
Есть такое заболевание, как синусопатия головного мозга, что это такое, знает не каждый человек. Синусопатия головного мозга – это одно из патологических осложнений заболеваний придатков носоглотки. В большинстве случаев заболевание протекает легко и недолго при условии грамотного лечения, в иных ситуациях наступают осложнения. Насморк – это то состояние, которое рано или поздно ощущает на себе каждый человек. Причин насморка бывает множество, а осложнение – гаймориты и синуситы. Синусопатия возникает, когда человек часто страдает воспалением придатков носа.Причины и симптомы патологии
Синусопатия все чаще встречается у людей, которые страдают ринитами и острыми воспалениями придатков носоглотки. Это связано с нарушениями иммунитета, большей подверженностью аллергиям. Частые проблемы с носоглоткой наблюдаются у следующих категорий людей:
- проживающих в районах с загрязненным воздухом, с высоким содержанием дыма и выхлопных газов;
- часто болеющих острыми респираторными заболеваниями и гриппом;
- аллергиков;
- людей, перенесших травмы и операции носа;
- у часто болеющих детей, страдающих скарлатиной или корью;
- у людей, которые имеют проблемы с аденоидами и гландами.
[youtube]iNjgTeRQ9Es[/youtube]
При диагностировании синусопатии головного мозга у детей отмечается большое количество атипичной микрофлоры: бактерий и грибков в пазухах носа.
Существует несколько признаков начала развития синусопатии:
- слизистая оболочка пазух носа начинает деформироваться и отекать;
- возникают полипы в носу;
- в крови увеличивается количество эозинофилов;
- возникают частые приступы сильной головной боли, они, как правило, резкие и не имеют причин;
- в голове ощущается тяжесть, которая локализуется в области носа, лобных долей и в переносице;
- в пазухах носа ощущается жжение и сильный зуд, при аллергической причине может возникать сильное чихание и выделения из носа;
- нарушается слух: понижается способность слышать тихие звуки, в ушах появляется шум, при тяжелых нарушениях человек может терять ориентацию в пространстве во время приступов головной боли.
При синусопатии головного мозга во время отсутствия острых приступов состояние слизистой пазух носа может быть нормальным. При этом отклонения от нормы наблюдаются только в области придатков.
Часто синусопатию сопровождает упадок сил, нервозность, нарушение сна и, как следствие, возникновение синдрома постоянной усталости.

Диагностика и лечебные действия
При синусопатии важным этапом перед лечением является диагностика. Лечение проводит врач-отоларинголог или невролог при тяжелом течении заболевания и затрагивании головного мозга.
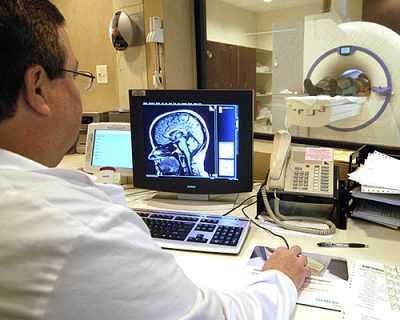
Во время диагностики необходимо сдать общий анализ крови, который поможет определить наличие и количество эозинофилов – основных показателей возникновения синусопатии. Важным этапом является процедура МРТ – магнитно-резонансной томографии. С помощью МРТ врач может детально осмотреть состояние пазух носа, выявить изменение их слизистой оболочки, появление опухоли и т.д. Важным является и визуальный осмотр, а также дополнительное обследование ушей, глазных яблок и глазного дна, ближайших лимфоузлов для исключения других заболеваний.

При лечении синусопатии важно определить причину заболевания.
В ином случае болезнь не остановит свой прогресс и будет возвращаться с сильными головными болями.
Необходимо найти причину, по которой носовые пазухи изменяют свое строение.
Чаще всего к синусопатии приводят частые аллергические реакции (сенная лихорадка). Для лечения можно использовать любые антигистаминные препараты: “Супрастин”, “Тавегил” и другие лекарства, которые содержат глюкокортикостероиды. Применение исключительно лекарств от аллергии может быть безрезультатным. Антигистаминные препараты только избавляют от симптомов заболевания, но не убирают причину. При рецидиве аллергической синусопатии больному могут понадобиться антигистаминные препараты в виде инъекций. Их рекомендуется принимать не дольше 5 дней.
При сильных головных болях можно принимать любые анальгетики. При приступообразных головных болях не рекомендуется заниматься тем, что может спровоцировать приступ: слушать громкую музыку, находиться в душном помещении, работать на компьютере или смотреть телевизор в темноте.
При сильных приступах синусопатии необходимо обеспечить больному покой, во время купирования сильной боли рекомендуется осуществлять пешие прогулки на свежем воздухе. Зимой для нормальной работы пазух носа необходим влажный воздух, в отопительный период в помещениях очень сухо, и воспаление может прогрессировать. Для профилактики осложнений необходимо принимать меры по повышению иммунитета: питание должно быть полноценным, с большим количеством витаминов и минералов, нужно заниматься щадящими видами спорта, например плаванием.
[youtube]lmY-2jt9Z5c[/youtube]
Операции при синусопатии проводятся редко, только при возникновении гнойных очагов воспаления и риске проникновения инфекции в головной мозг. При этом обязательно проводится и консервативное лечение, которое помогает справиться с небольшими очагами.
Щадящие операции, которые не требуют госпитализации, проводятся при сильном отеке слизистой оболочки носовых пазух, большом количестве полипов и сильном затруднении дыхания. В некоторых случаях выполняется резекция слизистой оболочки или перегородки носа.
Риносинусопатия головного мозга: что это такое, лечение
Автор На чтение 12 мин. Опубликовано
Как предупредить развитие болезни?
Данное заболевание чаще всего медики диагностируют у пациентов с хронической формой ринита, острой формой воспаления придатков носоглотки – это может быть спровоцировано сбоем в работе иммунной системы, и в случае частой подверженности воздействия аллергенов.
Синусопатия головного мозга диагностируется у таких категорий пациентов:
- Те, кто проживает в регионе с плохой экологией и загрязненным воздухом, высоким процента в нем дыма и газов – чаще всего это жители мегаполисов, промышленных регионов. В этом случае у пациента может развиваться аллергическая форма синусопатии и лечить придется в первую очередь именно аллергию. Далее переходя к терапии самой патологии.
- Тех, кто часто болеет острыми формами респираторных патологий и гриппом, ОРЗ – рекомендовано всем, кто имеет слабый иммунитет и склонен к частым простудам, укреплять иммунитет и одеваться соответственно погоде.
- Аллергики и те, кто перенес травму или же хирургическое вмешательство на носе.
- У деток, часто страдающих от таких заболеваний как корь или же скарлатина – своевременное лечение позволит избежать негативных последствий.
- У всех пациентов, кто имеет ту или иное заболевание, связанное с гландами, аденомами – в этом отношении стоит лечить и устранять именно эти факторы – провокаторы, а далее лечить саму синусопатию.
Профилактические меры в отношении предупреждения синусопатии головного мозга должны быть направлены на устранение и лечение основного провоцирующего заболевания.
Не стоит пускать на самотек, а своевременно лечить заболевания, как грипп и насморк, скарлатину и проблемы с зубами, которые могут спровоцировать синусопатию.
Помимо этого стоит провести в доме ревизию и устранить все возможные раздражающие факторы, а также своевременно проходить осмотр у ЛОРа и при необходимости устранять возможные патологии и заболевания дыхательной системы – искривление в перегородке носа, атрезии или же синехии, развивающейся в полости носовых ходах, убрать полипы.
Как распознать синусит во всех обличьях и чем его лечить
За окном осень, сезон дождей открыт, а это значит, что на прием к лор-врачу очень скоро придут пациенты с температурой и жалобами на головную боль, насморк, потерю способности ощущать запахи. Услышав об этих симптомах, оториноларинголог первым делом подумает об остром синусите.
Для того чтобы лучше понять, что, где и как болит, нужно представлять себе, как выглядят верхние дыхательные пути.
Вокруг носовой полости в толще одноименных костей расположены четыре парных воздухоносных образования — верхнечелюстная, лобная, решетчатая и клиновидная пазухи. Все они изнутри покрыты слизистой оболочкой и сообщаются с полостью носа через небольшие соустья. В норме слизистая околоносовых пазух постоянно вырабатывает небольшое количество жидкости, тем самым самоочищаясь от пыли и микроорганизмов, которые попадают в нее из носовой полости.
Когда человек заболевает, слизистая пазух перестает самоочищаться, набухает, отекает, из-за чего и без того узкое сообщение между пазухой и носом становится еще меньше, количество вырабатываемой жидкости увеличивается, а ее отток затрудняется, ухудшается циркуляция воздуха. Все это создает прекрасные условия для размножения микроорганизмов, которые и вызывают симптомы заболевания.
Синуситом называют воспалительный процесс слизистой оболочки пазух, которые расположены вокруг носовых ходов. Многие считают, что синусит и гайморит — это одно и то же, но это не совсем так. Гайморит — это подвид синусита, один из пяти.
Если воспаляется верхнечелюстная пазуха — это действительно гайморит. Воспаление лобной пазухи носит название «фронтит», решетчатой (эти пазухи находятся в районе переносицы) — этмоидит, а клиновидной (над переносицей) — сфеноидит. У некоторых «счастливчиков» воспаляются все пазухи сразу, и такая болезнь называется пансинусит. Доля синуситов среди всех лор-заболеваний — 36 %.
Причиной синусита может быть и аллергия, но чаще всего синусит — это инфекционное заболевание, которое вызывают микроорганизмы (вирусы, реже бактерии или грибки).
Например, синусит может возникнуть после ангины или ОРВИ, в редких случаях — как осложнение кариеса зубов верхней челюсти. Чаще синуситами болеют осенью и зимой, когда из-за авитаминоза и постоянных стрессов организм ослаблен и не может противостоять инфекции. Но случаи заболевания встречаются и в теплое время года.
Профилактика
В большинстве случаев (около 97%) риносинусопатия возникает по причине развития аллергии. Часто, даже при соблюдении всех мер, болезнь развивается, так как аллерген не исключен и аутоиммунные реакции не прекращают свою «деятельность». Профилактика в таком случае заключается в снижении контакта с аллергенами:
- принимать антигистаминные препараты;
- минимизировать пребывание с раздражителями;
- полоскать носоглотку после посещения улицы солевым раствором.
Из рациона исключить продукты, провоцирующие развитие иммунной реакции, и ввести в каждодневный рацион витамины, улучшающие состояние слизистых покровов.
Риносинусопатия – распространенное заболевание, и у пациентов со склонностью к аллергии оно переходит в стадию хронизации. Пациенты отмечают, что обострение наблюдается до 10 раз в год, с особой интенсивностью в межсезонье. Недуг поддается лечению, и чем раньше обратиться за помощью, тем выше результат терапии.
Жалобы и симптомы
Медики выделяют такие симптомы заболевания:
- в первую очередь слизистая носовых ходов и пазух подвергается деформированию и отекает;
- в полости носовых ходов растут полипы, а в составе крови увеличивается в разы число эозинофилов;
- пациента часто беспокоит головная боль – приступы резкие и не имеют видимых причин своего появления;
- в голове у пациента появляется чувство тяжести, локализуется в области лобной доли строения черепа, носа и переносицы;
- носовые ходы зудят, появляется чувство жжения, а при аллергической природе развития патологии пациента беспокоят чиханье и слизистые выделения;
- диагностируется сбой со слухом – пациент слышит хуже, в ушах звенит, пациент теряет ориентацию во времени и пространстве.
При отсутствии приступа – состояние слизистой носового хода нормальное, а гиперплазия наблюдается в области слизистой оболочки верхнечелюстных пазух.
Помимо этого пациент может ощущать общий упадок сил и слабость, его тянет в сон.
Диагностические мероприятия
Прежде чем поставить диагноз врач проводит осмотр и назначает необходимые исследования. В этом случае врачи используют такие методы как риноскопия, рентген и лабораторные методы исследования взятого у пациента биоматериала.
Так использование риноскопии позволяет диагностировать нарушения в области слизистых носовых ходов, определить место расположения полипов.
При помощи проведенного рентгена врач оценивает общее состояние верхнечелюстных пазух – в частности, устанавливается процент их прозрачности.
В отношении лабораторного исследования – у пациента берут пробы на аллергены из носовых ходов. Также проводят внутрикожные анализы, забор крови на исследование и делают риноцитограмму – она позволяет выявить число эозинофилов в выделениях из носа, содержимом носовых пазух.
Оказание медицинской помощи
Как дополнение врач назначает прием глюкокортикостероидов, которые применяют местно, а также комплекс минералов и витаминов, препаратов, содержащих кальций – все они в комплексе помогают восстановить организм пациента.
Если заболевание сопровождено проявлениями аллергии – для устранения негативной симптоматики врачи назначают антигистаминные медикаментозные препараты.
Положительный эффект оказывают и глюкокортикостероидные составы – их используют в виде спрея или же аэрозоля. Если лечение не дает положительной динамики – носовые ходы обрабатывают растворенными в воде антибиотиками.
Дабы привести в норму работу носа – показано больше проводить времени на чистом воздухе, правильно составлять составленный рацион питания и регулярно проводить курс приема витаминных препаратов.
Если синусопатия головного мозга с завидной регулярностью дает о себе знать – врачи могут назначить проведение щадящего по своей форме оперативного вмешательства в области носовых ходов.
Именно такой подход позволит улучшить дыхание носом, и сделает более качественной аэрацию самих носовых, придаточных пазух. С учетом формы патологического разрастания, врачи могут проводить удаление шипа, а так же гребневых перегородок в носовых ходах. Как правило – делают полипотомию и резекцию пораженного участка носовых ходов и пазух.
Сама поверхность носовых пазух оперируется в самых крайних случаях – такую операцию проводят, если врач диагностирует в носовых пазухах гнойный процесс, который ранее не удалось вылечить обычными методами консервативной медицины и который может привести к развитию данной патологии.
Также сам пациент, перед тем как лечь на операцию, подвергается как специфической, так и неспецифической по своей форме десенсибилизации – чаще всего в этом отношении применяют антигистаминные препараты глюкокортикостероиды, и средства, которые в большом количестве содержат кальций.
Во избежание рецидива патологии, после проведения оперативного вмешательства врач назначает курс приема обозначенных выше препаратов.
Заболевание с трудом поддается всем видам лечения, как консервативному, так и хирургическому. Самым эффективным является именно устранение раздражающего фактора аллергена, но диагностировать его не всегда возможно. Классический же курс терапии состоит в таких мерах:
- прием антигистаминных препаратов, которые и помогают уменьшить в разы проявления аллергических реакций;
- ввод глюкокортикостероидов в пазухи носа;
- проведение хирургического вмешательства – это удаление полипа, гребневой перегородки в носе, либо же резекция.
Самому пациенту стоит убрать все возможные раздражители и аллергены из своего дома, постараться отказаться от вредных привычек. Чаще делать влажную уборку и проветривать комнаты, меньше потреблять продуктов, которые содержать в себе красители и химические добавки.
Синусопатия представляет собой хроническое заболевание и излечить его полностью вряд ли получиться. Главное соблюдать прописанный курс лечения, чтобы смягчить негативное проявление нарушения.
Причины и клиническая картина явления
Такое явление, как синусопатия, имеет несколько причин, вследствие которых и наблюдается клиническая картина, присущая этому состоянию. К ним можно отнести:
- Склонность больного к аллергическим реакциям;
- Поражение придаточных пазух носа, имеющее аллергический характер;
- Наличие полипов в ходах и полости носа;
- Аденоиды;
- Наличие сопутствующих заболеваний органов системы дыхания, которые имеют хронический характер;
- Злоупотребление назальными каплями и спреями;
- Табакокурение.
Синусопатия обычно не является изолированно протекающим процессом, а развивается на основе уже имеющегося заболевания аллергического характера. Симптомы данного состояния подразумевают:
- Заложенность носа и зуд;
- Обильные выделения из ходов, имеющие водянистую консистенцию;
- Частые приступы чихания;
- Умеренный кашель;
- Головная боль и ощущение тяжести в затылке;
- Шум в ушах;
- Боль в области носа;
- В некоторых случаях – отечность лица;
- Нарушение сна;
- Повышенная утомляемость;
- Нервозность;
- Депрессивное состояние.
Данная патология проявляется приступообразно. Часто повторяющиеся приступы могут привести к таким последствиям, как развитие бронхиальной астмы, разрастание слизистой оболочки, развитие полипов, которые удаляются только хирургическим путем.
В ходе проведения диагностических исследований специалист обнаруживает, что слизистая оболочка отечная, а в околоносовых пазухах скапливается жидкость.
Способы лечения
Синусопатия довольно трудно поддается любому виду терапии – как консервативной, так и хирургической. Разумеется, наиболее эффективным мероприятием по лечению данной патологии является устранение аллергена, который стал причиной заболевания. К сожалению, выявить такой аллерген не всегда представляется возможным.
Классическая терапия синусопатии заключается в:
- Приеме антигистаминных препаратов (Диазолин, Тавегил, Супрастин), которые позволяют уменьшить появления аллергических реакций;
- Введении непосредственно в околоносовые пазухи глюкокортикостероидов;
- Проведении операций (удаление полипов и гребней носовой перегородки для улучшения притока воздуха в носовую полость, резекция).
Кроме того, необходимо помнить о важности исключения контактов с аллергеном, провоцирующим патологию (в случае, если он был выявлен). Также следует отказаться от вредных привычек, регулярно проветривать жилые комнаты, исключить возможность употребления в пищу красителей, химических добавок.
К сожалению, синусопатия является хроническим состоянием, поэтому избавиться от него навсегда не удастся. Однако следование предписанному курсу лечения и соблюдение несложных правил позволит смягчить характер проявления этой патологии.
Как проявляется и лечится синусопатия головного мозга
Есть такое заболевание, как синусопатия головного мозга, что это такое, знает не каждый человек. Синусопатия головного мозга – это одно из патологических осложнений заболеваний придатков носоглотки. В большинстве случаев заболевание протекает легко и недолго при условии грамотного лечения, в иных ситуациях наступают осложнения.
Причины и симптомы патологии

Синусопатия все чаще встречается у людей, которые страдают ринитами и острыми воспалениями придатков носоглотки. Это связано с нарушениями иммунитета, большей подверженностью аллергиям. Частые проблемы с носоглоткой наблюдаются у следующих категорий людей:
- проживающих в районах с загрязненным воздухом, с высоким содержанием дыма и выхлопных газов;
- часто болеющих острыми респираторными заболеваниями и гриппом;
- аллергиков;
- людей, перенесших травмы и операции носа;
- у часто болеющих детей, страдающих скарлатиной или корью;
- у людей, которые имеют проблемы с аденоидами и гландами.
Диагностика и лечебные действия
При синусопатии важным этапом перед лечением является диагностика. Лечение проводит врач-отоларинголог или невролог при тяжелом течении заболевания и затрагивании головного мозга.
Во время диагностики необходимо сдать общий анализ крови, который поможет определить наличие и количество эозинофилов – основных показателей возникновения синусопатии. Важным этапом является процедура МРТ – магнитно-резонансной томографии. С помощью МРТ врач может детально осмотреть состояние пазух носа, выявить изменение их слизистой оболочки, появление опухоли и т.д.
При лечении синусопатии важно определить причину заболевания.
https://www.youtube.com/watch?v=iNjgTeRQ9Es
В ином случае болезнь не остановит свой прогресс и будет возвращаться с сильными головными болями.
Необходимо найти причину, по которой носовые пазухи изменяют свое строение.
Чаще всего к синусопатии приводят частые аллергические реакции (сенная лихорадка). Для лечения можно использовать любые антигистаминные препараты: “Супрастин”, “Тавегил” и другие лекарства, которые содержат глюкокортикостероиды. Применение исключительно лекарств от аллергии может быть безрезультатным.
При сильных головных болях можно принимать любые анальгетики. При приступообразных головных болях не рекомендуется заниматься тем, что может спровоцировать приступ: слушать громкую музыку, находиться в душном помещении, работать на компьютере или смотреть телевизор в темноте.
При сильных приступах синусопатии необходимо обеспечить больному покой, во время купирования сильной боли рекомендуется осуществлять пешие прогулки на свежем воздухе. Зимой для нормальной работы пазух носа необходим влажный воздух, в отопительный период в помещениях очень сухо, и воспаление может прогрессировать.
Операции при синусопатии проводятся редко, только при возникновении гнойных очагов воспаления и риске проникновения инфекции в головной мозг. При этом обязательно проводится и консервативное лечение, которое помогает справиться с небольшими очагами.
Щадящие операции, которые не требуют госпитализации, проводятся при сильном отеке слизистой оболочки носовых пазух, большом количестве полипов и сильном затруднении дыхания. В некоторых случаях выполняется резекция слизистой оболочки или перегородки носа.
Риносинусопатия головного мозга: что это такое, лечение
Риносинусопатия головного мозга (или риносинусит) – заболевание неприятное и изнуряющее. Болезнь имеет хроническое течение, а патологическим процессом затронуты околоносовые придаточные пазухи. Пациент испытывает дискомфорт и страдает от хронического насморка, имеющего в большинстве случаев аллергическую этиологию. Риносинусит – аллергический ринит.
Что такое риносинусопатия головного мозга?
Хронический насморк аллергического генеза называется риносинусопатией. В основе болезни лежит воспаление околоносовых придатков и слизистой оболочки носовой полости по нескольким причинам.
Синусы носа выстланы несколькими слоями эпителия, в частности железистым и мерцательным. Воспалительные процессы приводят к различным нарушениям со стороны эндотелия: аллергены провоцируют иммунный ответ, вследствие чего нарушается носовое дыхание, скапливается слизь. Из-за постоянного зуда увеличивается количество чихов. Риносинусопатия свидетельствует о возникновении ринита (насморка) из-за снижения работы синусной системы. По причине близкого расположения придатков носовых, болезнь считают патологией головного мозга, однако, это сильное заблуждение.
Различают несколько форм хронического синусита:
 Полипозная риносинусопатия – характеризуется образованием полипов. Полипы представляют собой наросты слизистых оболочек, похожих на капсулу. Они увеличиваются в размерах и преграждают путь воздуху при входе, а также затрудняют его циркуляцию в придаточных полостях.
Полипозная риносинусопатия – характеризуется образованием полипов. Полипы представляют собой наросты слизистых оболочек, похожих на капсулу. Они увеличиваются в размерах и преграждают путь воздуху при входе, а также затрудняют его циркуляцию в придаточных полостях.- Аллергическая риносинусопатия – насморк, развившийся в результате попадания на слизистые слои аллергена-провокатора.
- Вазомоторная риносинусопатия – это своеобразная реакция нервных окончаний на внешние раздражающие факторы: гормональный дисбаланс, жара, холод и вирусная инфекция.
Также существует гнойная и катаральная форма заболевания. Также болезнь отличается тяжестью течения, причиной патологического явления и клинической картиной.
Гнойная и катаральная форма имеют только острое течение, и отличаются выраженностью симптоматики.
Чтобы идентифицировать заболевание необходимо установить причину и провести диагностику.
Причины заболевания
Основная причина риносинусита – воздействие аллергенов на слизистые слои околоносовых придатков. Причинами аллергии являются:
 вредные привычки, особенно никотиновая зависимость;
вредные привычки, особенно никотиновая зависимость;- злоупотребление алкоголем;
- наследственная предрасположенность;
- хронические заболевания верхних дыхательных путей;
- профессиональный фактор: мука у пекарей, химические вещества у лабораторных работников и т.д.;
- экологическая обстановка;
- диагностированная аллергия на шерсть животных или пыльцу растений.
К иным причинам относятся заболевания желудочно-кишечного тракта, аденоидная вегетация, полипозные образования и неправильное лечение местными сосудосуживающими медикаментами.
Симптомы
Клиническая картина при риносинусопатии отличается вялость симптомов, однако именно латентное состояние ухудшает самочувствие больного.
Сопутствующим симптомом риносинусита является депрессия. Физиологическое расстройство усугубляет тяжесть патологии.
Распространенными симптомами хронической риносинусопатии являются:
 заложенность носа;
заложенность носа;- обильные слизистые выделения из носовых путей;
- частые позывы к чиханию;
- приступообразное чувство зуда;
- отечность;
- слезотечение;
- головная боль.
Состояние больного сопоставимо с гриппозным заболеванием. Пациент отмечает чувство усталость, отсутствие аппетита, возникает депрессия и апатия.
ЗАМУЧИЛ ПОСТОЯННЫЙ НАСМОРК?Постоянные сопли, заложенность носа… такие симптомы знакомы каждому человеку. Аптечные капли не всегда помогают и даже могут привести к медикаментозному хроническому риниту….
Как ВЫЛЕЧИТЬ НАСМОРК И ИЗБАВИТСЯ ОТ ПОЛИПОВ ВСЕГО ЗА 1 КУРС?? Наши читатели рекомендуют обратить внимание на методику Елены Малышевой, в которой она делится секретами избавления от синуситов, а также эффективными методами профилактики полипов.
Читать подробнее ...
Диагностика
Диагностировать заболевание возможно несколькими способами.Диагностика проводится отоларингологом в поликлинических условиях:
- внешний осмотр и риноскопия;
- забор экссудативного материала на бактериологическое исследование;
- проведение иммуноспецифических кожных проб на установления аллергена;
- сбор анамнеза;
- УЗД при необходимости.
Задача врачей идентифицировать риносинусопатию от иных типов синусита. Зачастую сделать это сложно, поэтому пациентам советуют сообщать о мучающих их симптомах.
Чтобы диагноз был подтвержден необходимо:
 установить наличие аллергии;
установить наличие аллергии;- выявить раздражитель;
- установить отечность и гиперемию слизистой оболочки;
- дополнить картину болезни характерными признаками риносинусита.
Правильно установленный диагноз – гарантия излечения от изнуряющей болезни вне зависимости от тяжести течения и формы патологии (острая, подострая ил хроническая).
Лечение риносинусопатии
При риносинусопатии проводится консервативное лечение. Медиками назначаются следующие группы препаратов:
- Антигистаминные препараты общего и местного действия для устранения признаков аллергии.
- Растворы для промывания. Они необходимы для очищения пазух, увлажнения слизистой и вымывания аллергена.
- Иммунные комплексы для улучшения иммунитета.
- Витамины и минералы.
Из физиотерапевтических процедур проводится ультравысокочастотная терапия, УФ излучение и импульсы низкими частотами тока. Физиопроцедуры способствуют улучшению системы кровоснабжения и восстановлению эпителия. Хирургическое вмешательство проводится в том случае, если причиной патологического процесса установлены полипозные образования или гиперплазия в полости носа.
Антибактериальные препараты для лечения не применяются. Только в случае присоединения бактериальной инфекции.
Кроме медикаментозного лечения допускается терапия отварами и настоями из лекарственных растений. Пациенту рекомендуется вести активный и здоровый образ жизни:
 отказаться от вредных привычек;
отказаться от вредных привычек;- соблюдать рекомендации врача;
- следить за температурой и влажностью окружающего воздуха;
- пересмотреть рацион питания.
Совместный труд в лечении позволяет устранить недуг и предупредить рецидивы заболевания.
Профилактика
В большинстве случаев (около 97%) риносинусопатия возникает по причине развития аллергии. Часто, даже при соблюдении всех мер, болезнь развивается, так как аллерген не исключен и аутоиммунные реакции не прекращают свою «деятельность». Профилактика в таком случае заключается в снижении контакта с аллергенами:
- принимать антигистаминные препараты;
- минимизировать пребывание с раздражителями;
- полоскать носоглотку после посещения улицы солевым раствором.
Из рациона исключить продукты, провоцирующие развитие иммунной реакции, и ввести в каждодневный рацион витамины, улучшающие состояние слизистых покровов.
Риносинусопатия – распространенное заболевание, и у пациентов со склонностью к аллергии оно переходит в стадию хронизации. Пациенты отмечают, что обострение наблюдается до 10 раз в год, с особой интенсивностью в межсезонье. Недуг поддается лечению, и чем раньше обратиться за помощью, тем выше результат терапии.
Синусопатия симптомы и лечение | Целебные свойства растений
Не каждый из рядовых граждан может дать определение такому заболеванию как синусопатия головного мозга и те, кому поставлен данный диагноз, впадает в панику.
Само же заболевание развивается вследствие патологического осложнения в области придатков носоглотки. У большинства пациентов такие воспаления и проблемы с носоглоткой протекают легко и не дают осложнений.
Но при отсутствии правильного и своевременного лечения и развивается синусопатия.
Причины развития заболевания
Данное заболевание чаще всего медики диагностируют у пациентов с хронической формой ринита, острой формой воспаления придатков носоглотки – это может быть спровоцировано сбоем в работе иммунной системы, и в случае частой подверженности воздействия аллергенов.
Синусопатия головного мозга диагностируется у таких категорий пациентов:
- Те, кто проживает в регионе с плохой экологией и загрязненным воздухом, высоким процента в нем дыма и газов – чаще всего это жители мегаполисов, промышленных регионов. В этом случае у пациента может развиваться аллергическая форма синусопатии и лечить придется в первую очередь именно аллергию. Далее переходя к терапии самой патологии.
- Тех, кто часто болеет острыми формами респираторных патологий и гриппом, ОРЗ – рекомендовано всем, кто имеет слабый иммунитет и склонен к частым простудам, укреплять иммунитет и одеваться соответственно погоде.
- Аллергики и те, кто перенес травму или же хирургическое вмешательство на носе.
- У деток, часто страдающих от таких заболеваний как корь или же скарлатина – своевременное лечение позволит избежать негативных последствий.
- У всех пациентов, кто имеет ту или иное заболевание, связанное с гландами, аденомами – в этом отношении стоит лечить и устранять именно эти факторы – провокаторы, а далее лечить саму синусопатию.
Жалобы и симптомы
Медики выделяют такие симптомы заболевания:
- в первую очередь слизистая носовых ходов и пазух подвергается деформированию и отекает;
- в полости носовых ходов растут полипы, а в составе крови увеличивается в разы число эозинофилов;
- пациента часто беспокоит головная боль – приступы резкие и не имеют видимых причин своего появления;
- в голове у пациента появляется чувство тяжести, локализуется в области лобной доли строения черепа, носа и переносицы;
- носовые ходы зудят, появляется чувство жжения, а при аллергической природе развития патологии пациента беспокоят чиханье и слизистые выделения;
- диагностируется сбой со слухом – пациент слышит хуже, в ушах звенит, пациент теряет ориентацию во времени и пространстве.
При отсутствии приступа – состояние слизистой носового хода нормальное, а гиперплазия наблюдается в области слизистой оболочки верхнечелюстных пазух.
Помимо этого пациент может ощущать общий упадок сил и слабость, его тянет в сон.
Диагностические мероприятия
Прежде чем поставить диагноз врач проводит осмотр и назначает необходимые исследования. В этом случае врачи используют такие методы как риноскопия, рентген и лабораторные методы исследования взятого у пациента биоматериала.
Так использование риноскопии позволяет диагностировать нарушения в области слизистых носовых ходов, определить место расположения полипов.
При помощи проведенного рентгена врач оценивает общее состояние верхнечелюстных пазух – в частности, устанавливается процент их прозрачности.
В отношении лабораторного исследования – у пациента берут пробы на аллергены из носовых ходов. Также проводят внутрикожные анализы, забор крови на исследование и делают риноцитограмму – она позволяет выявить число эозинофилов в выделениях из носа, содержимом носовых пазух.
Оказание медицинской помощи
Лечение синусопатии, в первую очередь, предусматривает выведение аллергена из организма, который провоцирует течение патологии. После назначаются препараты, способные облегчить состояние пациента, и такими чаще всего являются следующие:
- Супрастин;
- Димедрол;
- Диазолин;
- Тавегил.
Как дополнение врач назначает прием глюкокортикостероидов, которые применяют местно, а также комплекс минералов и витаминов, препаратов, содержащих кальций – все они в комплексе помогают восстановить организм пациента.
Если заболевание сопровождено проявлениями аллергии – для устранения негативной симптоматики врачи назначают антигистаминные медикаментозные препараты.
Положительный эффект оказывают и глюкокортикостероидные составы – их используют в виде спрея или же аэрозоля. Если лечение не дает положительной динамики – носовые ходы обрабатывают растворенными в воде антибиотиками.
Дабы привести в норму работу носа – показано больше проводить времени на чистом воздухе, правильно составлять составленный рацион питания и регулярно проводить курс приема витаминных препаратов.
Хирургическое вмешательство — что, как и почему?
Если синусопатия головного мозга с завидной регулярностью дает о себе знать – врачи могут назначить проведение щадящего по своей форме оперативного вмешательства в области носовых ходов.
Именно такой подход позволит улучшить дыхание носом, и сделает более качественной аэрацию самих носовых, придаточных пазух. С учетом формы патологического разрастания, врачи могут проводить удаление шипа, а так же гребневых перегородок в носовых ходах. Как правило – делают полипотомию и резекцию пораженного участка носовых ходов и пазух.
Сама поверхность носовых пазух оперируется в самых крайних случаях – такую операцию проводят, если врач диагностирует в носовых пазухах гнойный процесс, который ранее не удалось вылечить обычными методами консервативной медицины и который может привести к развитию данной патологии.
Также сам пациент, перед тем как лечь на операцию, подвергается как специфической, так и неспецифической по своей форме десенсибилизации – чаще всего в этом отношении применяют антигистаминные препараты глюкокортикостероиды, и средства, которые в большом количестве содержат кальций.
Во избежание рецидива патологии, после проведения оперативного вмешательства врач назначает курс приема обозначенных выше препаратов.
Эндоскопическая операция в области верхнечелюстных пазух — современный метод лечения синусопатии:
Заболевание с трудом поддается всем видам лечения, как консервативному, так и хирургическому. Самым эффективным является именно устранение раздражающего фактора аллергена, но диагностировать его не всегда возможно. Классический же курс терапии состоит в таких мерах:
- прием антигистаминных препаратов, которые и помогают уменьшить в разы проявления аллергических реакций;
- ввод глюкокортикостероидов в пазухи носа;
- проведение хирургического вмешательства – это удаление полипа, гребневой перегородки в носе, либо же резекция.
Самому пациенту стоит убрать все возможные раздражители и аллергены из своего дома, постараться отказаться от вредных привычек. Чаще делать влажную уборку и проветривать комнаты, меньше потреблять продуктов, которые содержать в себе красители и химические добавки.
Синусопатия представляет собой хроническое заболевание и излечить его полностью вряд ли получиться. Главное соблюдать прописанный курс лечения, чтобы смягчить негативное проявление нарушения.
Как предупредить развитие болезни?
Профилактические меры в отношении предупреждения синусопатии головного мозга должны быть направлены на устранение и лечение основного провоцирующего заболевания.
Не стоит пускать на самотек, а своевременно лечить заболевания, как грипп и насморк, скарлатину и проблемы с зубами, которые могут спровоцировать синусопатию.
Помимо этого стоит провести в доме ревизию и устранить все возможные раздражающие факторы, а также своевременно проходить осмотр у ЛОРа и при необходимости устранять возможные патологии и заболевания дыхательной системы – искривление в перегородке носа, атрезии или же синехии, развивающейся в полости носовых ходах, убрать полипы.
Если рассмотреть строение носа у человека, то можно выявить наличие четырех придаточных носовых пазух. Аллергены, попадая в верхнечелюстные пазухи, могут стать причиной развития синусопатии аллергического происхождения.
При развитии заболевания пациенту становится трудно дышать, из носа идут выделения водянистого характера и ощущаются шумы в голове.
Часто врачи не могут начать своевременно лечение, так как аллерген, который попадает в область верхнечелюстных пазух, распознать достаточно сложно.
Признаки синусопатии
Аллергическое изменение в области придаточных пазух носа обычно развивается на фоне уже имеющегося заболевания. В некоторых случаях аллергическая реакция выходит на первый план. Серию болезней придаточных пазух носа, которые появляются на фоне аллергии, объединяют под одним общим названием «аллергическая синусопатия».
Такое заболевание развивается в области верхнечелюстных пазух и носовой полости. Оно может протекать изолированно или совместно с иными заболеваниями аллергического характера в виде кожных болезней, бронхиальной астмы и так далее.
Частота выявления аллергических риносинуитов составляет 20-40 процентов из общего количества всех заболеваний придаточных носовых пазух. Если имеется основной аллергический фон, который протекает в виде воспалительного процесса, врачи могут диагностировать вторичное инфицирование или смешанную форму болезни.
Аллергическая реакция, как правило, проявляет себя в области верхнечелюстных пазух и поражает клетки решетчатого лабиринта.
- При развитии патологии у пациента утолщаются эпителии слизистых оболочек и увеличивается их количество. При этом слизистая оболочка имеет склонность к полипозному перерождению. Наблюдается разрастание пораженных тканей, подслизистые ткани отекают и пропитываются эозинофилами и мононуклеарными клетками. При лабораторном исследовании помимо соединительных клеток в подслизистых тканях могут быть обнаружены плазматические клетки, а также эозинофилы в увеличенном количестве.
- Острая форма обычно развивается неожиданно. Пациент ощущает сильную заложенность носа, зуд верхнечелюстных пазух, тяжесть в голове. Дополнительно выявляются такие признаки заболевания, как сильные водянистые выделения из носа, сопровождающиеся практически беспрерывным чиханием. При присоединении вторичной инфекции у пациента обнаруживаются симптомы обычного острого синуита.
- При хронической форме заболевания у больного наблюдается головная боль, тяжесть в голове и носовой области, нервозность, шум в ушах. Достаточно часто болезнь сопровождается депрессивным состоянием.
В целом такое заболевание, как аллергическая форма синусопатии, протекает достаточно долго и весьма трудно лечится. Врачи могут назначить как консервативное, так и хирургическое лечение.
При проведении риноскопии обнаруживается отечность слизистой оболочки, поражаются чаще всего нижние раковины, поверхность слизистой имеет белый или бледно-лиловый оттенок, а также может быть гиперемированной.
Между приступами заболевания слизистые оболочки носа и поверхность верхнечелюстных пазух могут быть нормального вида. При частых приступах на поверхности слизистой оболочки могут образовываться полипы и развиваться гиперплазия. Это приводит к затруднению носового дыхания. При последующем росте полипов дыхание через нос может полностью блокироваться.
Необходимо понимать, что при отсутствии лечения болезнь может вызвать осложнение в виде синусопатии головного мозга. Поэтому необходимо своевременно обращаться за медицинской помощью.
Диагностика заболевания
Перед тем, как начать лечение, врач диагностирует точное заболевание при помощи:
- Риноскопии;
- Рентгеноскопии;
- Лабораторных методов исследования.
Риноскопия позволяет обследовать поверхность носовых ходов пациента, определить гиперплазию слизистых оболочек и выявить полипы.
При помощи рентгенограммы проводится оценка состояния верхнечелюстных пазух, определяется степень их прозрачности. При аллергической синусопатии состояние носовых пазух резко изменяется.
В частности, если при синусите гнойного типа, или при гнойном гайморите, показатели ежедневных исследований обычно одинаковые, то аллергическая ринусинусопатия проявляется характерными изменениями уже на следующие сутки.
Для постановки окончательного диагноза необходимо прохождение нескольких лабораторных исследований. Врач обязательно назначает взятие пробы на наличие аллергенов путем проведения внутрикожных и скарификационных анализов.
Дополнительно проводится риноцитограмма для определения количества эозинофилов в носовых выделениях и в содержимом придаточных пазух. Также пациенту делается анализ крови.
Чтобы предотвратить поражение головного мозга, проводится магнитно-резонансная томография.
Лечение заболевания
Основное лечение синусопатии заключается в изъятии из организма аллергена, который спровоцировал заболевание. После этого проводят специфическую гипосенсибилизацию. Однако из-за того, что аллерген выявить бывает непросто, чаще всего пациент подвергается неспецифической десенсибилизирующей терапии с использованием антигистаминных лекарственных средств.
Наиболее эффективными медикаментами для лечения болезни считаются:
- Супрастин;
- Димедрол;
- Диазолин;
- Тавегил.
Дополнительно врач назначает применение глюкокортикостероидов, которые используются местно, комплекс витаминов, препараты с повышенным содержанием кальция и иные восстановительные лекарственные средства.
Антигистаминные препараты считаются эффективными, когда требуется лечение острой формы синусопатии с ярко выраженными симптомами аллергии. Что касается лечения хронической формы, то подобное лечение лишь удаляет симптомы заболевания и после терапии признаки болезни могут заново возвращаться. Также чувствительность к гистамину может понижаться путем постепенного увеличения дозировки инъекции гистамина.
Эффективное лечение при аллергической синусопатии оказывают глюкокортикостероидные препараты. Чаще всего их используют в виде аэрозолей. Также в некоторых случаях врач может назначить введение глюкокортикостероиды напрямую в пазуху носа. Если требуется, в вводимый раствор добавляются антибиотики. Лечебная процедура повторяется не менее семи раз.
Однако важно учитывать, что длительное время использовать глюкокортикостероиды не рекомендуется. Чтобы нормализовать нейровегетативную реактивность, необходимо регулярно полноценно отдыхать, гулять на свежем воздухе, заниматься спортивной деятельностью, правильно питаться и принимать витамины.
Если аллергическая синусопатия регулярно дает о себе знать, врач может назначить проведение щадящей хирургической операции. Для улучшения носового дыхания и аэрации приточных пазух. В зависимости от формы разрастаний, удаляют шипы и гребни носовой перегородки, делают полипотомию и резекцию гипертрофированных участков раковин. При необходимости проводят подслизистую резекцию носовой перегородки.
Поверхность пазух подвергается хирургическому вмешательству только в крайнем случае, если имеется гнойный процесс, который не излечивается традиционными консервативными методами и может привести к синусопатии головного мозга.
Перед тем, как начать хирургическое лечение, пациент подвергается специфической и неспецифической десенсибилизации с использованием глюкокортикостероидов, антигистаминных лекарств, препаратов кальция. После завершения операции подобное лечение проводится регулярно в профилактических целях, чтобы рецидивы не возникали.
В заключении рекомендуем ознакомится с общими положениями проблем носовых пазух в видео в этой статье.
В носовой полости человека расположены четыре придаточные пазухи. При проникновении вируса, инфекции или аллергенов в верхнечелюстную полость, у пациента увеличивается риск возникновения синусопатии. При прогрессировании такого заболевания, больной страдает от невозможности поддержания дыхания через нос, болевых ощущений в голове и висках, а также жалуется на обильные выделения слизистого или вязкого характера. Кроме этого, синусопатия сопровождается посторонними шумами в голове или ушах, зудом и жжением в полости носа и частым чиханием.
Синусопатия верхнечелюстных пазух требует срочной медикаментозной терапии, иначе существует риск осложнения патологии. Необходимо отметить, что заболевание в области придаточных пазух чаще всего развивается на фоне уже существующих острых респираторных заболеваний, поэтому болезнь проходит достаточно болезненно.
Что это такое — синусопатия головного мозга
Синусопатия – это патологическое воспаление, в ходе развития которого больной страдает от ярко выраженных симптомов. Причина образования такого воспаления кроется в инфекционном или вирусном проникновении в полость верхнечелюстных пазух, но основным фактором развития недуга признано считать аллергическую реакцию.
Синусопатия – это хроническое заболевание, от которого достаточно трудно избавиться. На рентгене синусопатия выглядит именно так.
Аллергическое поражение околоносовых пазух чаще всего развивается на фоне уже имеющихся воспалений в данной полости. Кроме этого, воспаление околоносовых пазух нередко диагностируется у людей, которые часто страдают от острых ринитов или воспалений гайморита.
Как вылечить острый ринит уточните здесь.
В группу риска входят пациенты со сниженной иммунной системой, а также люди, проживающие в районе с сильно загрязненным воздухом.
Помимо этого, заболеть могут люди с травмированным носом или послеоперационного воздействия на полость носового органа.
Болезнь может протекать не только в совокупности с другими заболеваниями. В некоторых случаях она проходит изолировано и тогда лечение патологии проходит намного легче.
Причины возникновения
К основным причинам образования синусопатии относят несколько факторов:
- склонность к аллергическим реакциям;
- поражение околоносовых пазух аллергенами;
- наличие доброкачественных или злокачественных новообразований;
- полипы;
- киста;
- опухоль в носовой полости;
- аденоиды;
- частые воспаления гриппа;
- наличие хронических заболеваний в области верхних дыхательных путей;
- частые воспаления гриппа или простуды;
- неправильное лечение острых респираторных заболеваний;
- частое применение сосудосуживающих назальных капель;
- наличие пагубных привычек.
Таким образом, синусопатия – это одно из серьезных патологических процессов в области пазух носа. Как правило, при консервативном лечении избавиться от симптомов заболевания можно медикаментозным способом за десять дней.
Клиническая картина заболевания
Перед диагностированием заболевания необходимо определить характер воспаления. При синусопатии головного мозга часто образуется патогенная микрофлора, которая становится благоприятной средой скопления и размножения бактерий и грибков. Такой процесс вызывает ярко выраженные симптомы.
Синусопатия сопровождается острыми болевыми ощущениями в носовой полости.
На первичной стадии развития синусопатии пациент жалуется на следующие признаки:
- тяжесть в области головы;
- деформирование слизистой оболочки;
- отечность слизистой;
- появление полипов;
- увеличение уровня эозинофилов в крови;
- появление головных болей;
- резкие стреляющие ощущения в висках и черепе;
- давление в переносице;
- сильный зуд и чувство жжения в слизистой;
- образование большого количества слизи.
В ходе развития процесса симптомы могут меняться:
- появляются частые приступы сильнейшей боли в голове;
- тяжесть в лобной пазухе;
- неприятные ощущения между бровями;
- частое чихание;
- обильные выделения вязкой консистенции;
- нарушение слуха;
- умеренный кашель;
- заложенность носа;
- отечность всего лица;
- усталость и повышенная утомляемость;
- нервозность и раздражительность;
- потеря ориентации в пространстве.
При синусопатии головного мозга отмечается приступообразное проявление симптомов. Часто повторяющиеся приступы могут стать причиной развития бронхиальной астмы, разрастания слизистой, появления новообразований.
Часто синусопатия становиться причиной постоянной усталости, нарушения сна, упадка сил. Но, как правило, воспаление в околоносовых пазухах не вызывает острые симптомы, поэтому пациент чувствует себя нормально.
Диагностирование
Перед началом лечения пациент должен пройти детальное обследование у специалиста-отоларинголога или невролога.
Для диагностирования синусопатии больной должен сдать анализ крови, который определит количество и уровень эозинофилов.
Наличие эозинофилов – это главный признак воспаления.
Определить что это синусопатия по МРТ можно благодаря степени изменению слизистой оболочки. Кроме этого магнитно-резонансная томография позволит определить наличие новообразований.
Кроме этого, пациент должен пройти визуальный осмотр носовых пазух, а также обследование ушей, глаз, состояния лимфатических узлов.
Методы лечения
Вылечить синусопатию можно только при комплексном подходе. Если вы заметили признаки воспаления на ранней стадии, избавиться от недуга можно с помощью консервативной медицины, но если же воспаление околоносовых пазух обрело хроническую форму или опасные осложнения, вылечить заболевание можно только при помощи хирургии.
Избавиться от хронического воспаления навсегда невозможно. Пациент может только снизить остроту симптомов.
Классическая терапия включает в себя прием следующих медикаментов:
- Прием антигистаминных медикаментов «Супрастин», «Тавегил», «Зиртек», «Зодак», «Эриус», «Диазолин», «Цетрин». Они снизят отечность в тканях и восстановят проходимость в носу.
- Промывание носовых путей с помощью уже готовых физрастворов «Ротокан», «Аква Марис», «Малавит», «Физиомер», «Хьюмер», «Но-Соль», «Долфин». Они ликвидируют вязкие выделения и улучшают носовое дыхание.
- Для снижения отечности доктор может прописать сосудосуживающие назальные капли «Галазолин», «ДляНос», «Отривин», «Тизин», «Салин» и другие. Применять капли для сужения сосудов можно не более пяти дней и только с назначения врача, так как синусопатия может спровоцировать сильную аллергическую реакцию.
- В последующем пациенту назначат введение стероидных гормонов, которые вводятся непосредственно в пострадавшую часть. Лучшими препаратами считаются — «Авамис», «Авекорт», «Флутиказона», «Беклазон Эко», «Альдецин», «Будесонид Изихейлер», «Будостер».
- При нестерпимых болевых ощущениях в голове пациенту следует воспользоваться анальгетиками. Кроме этого, постарайтесь не слушать громкую музыку, находиться в пыльном помещении длительное время, а также не забывайте о необходимости увлажнения жилого помещения. Влажный воздух поможет облегчить болезненные ощущения и улучшить функции носовых пазух. Выбрать аппарат можно с помощью данного материала.
Хирургическое вмешательство
Если стандартное лечение не оказало должного результата, пациенту назначается хирургическое вмешательство. Проведение срочной операции необходимо и в случае наличия аденоидов, опухоли, кисты или полипа.
Как распознать и вылечить опухоль гортани можно узнать здесь.
Для восстановления функций верхнечелюстных пазух у больного необходимо удалить гребни в носовой полости. Степень сложности операции зависит от формы новообразований и тяжести симптомов.
Если у больного нарушено строение носовой перегородки, пациент должен пройти риноскопию.
Важно! Придаточные пазухи можно оперировать только в случае крайней необходимости, когда воспаление перешло на гнойную стадию.
Перед началом операции пациент подвергается консервативному лечению с помощью глюкокортикостероидов и антигистаминных препаратов. Такой же метод необходим при подготовке организма. После проведения операции, пациент проводит около одной недели в больнице, где ему промывают носовые пути для того чтобы избежать рецидивов и осложнений.
Заключение
Синусопатия — это хроническое воспаление, поэтому избавится от заболевания навсегда практически невозможно. Пациент может только снизить остроту симптомов и улучшить состояние здоровья.
Для этого необходимо применять все лекарственные препараты и укреплять иммунную систему с помощью витаминов, кальция, спорта и закаливания.
Синусопатия представляет собой такое патологическое состояние, при котором больной страдает от обильного отделения слизистых масс из носовых ходов, частого чихания, зуда в носу и испытывает затруднения при совершении дыхательных движений. Все эти симптомы дополняются также ощущением тяжести в голове и шумом в ушах. Как правило, это состояние возникает вследствие воздействия аллергенов. Является хроническим заболеванием.
Причины и клиническая картина явления
Такое явление, как синусопатия, имеет несколько причин, вследствие которых и наблюдается клиническая картина, присущая этому состоянию. К ним можно отнести:
- Склонность больного к аллергическим реакциям;
- Поражение придаточных пазух носа, имеющее аллергический характер;
- Наличие полипов в ходах и полости носа;
- Аденоиды;
- Наличие сопутствующих заболеваний органов системы дыхания, которые имеют хронический характер;
- Злоупотребление назальными каплями и спреями;
- Табакокурение.
Синусопатия обычно не является изолированно протекающим процессом, а развивается на основе уже имеющегося заболевания аллергического характера. Симптомы данного состояния подразумевают:
- Заложенность носа и зуд;
- Обильные выделения из ходов, имеющие водянистую консистенцию;
- Частые приступы чихания;
- Умеренный кашель;
- Головная боль и ощущение тяжести в затылке;
- Шум в ушах;
- Боль в области носа;
- В некоторых случаях – отечность лица;
- Нарушение сна;
- Повышенная утомляемость;
- Нервозность;
- Депрессивное состояние.
Данная патология проявляется приступообразно. Часто повторяющиеся приступы могут привести к таким последствиям, как развитие бронхиальной астмы, разрастание слизистой оболочки, развитие полипов, которые удаляются только хирургическим путем.
В ходе проведения диагностических исследований специалист обнаруживает, что слизистая оболочка отечная, а в околоносовых пазухах скапливается жидкость.
Способы лечения
Синусопатия довольно трудно поддается любому виду терапии – как консервативной, так и хирургической. Разумеется, наиболее эффективным мероприятием по лечению данной патологии является устранение аллергена, который стал причиной заболевания. К сожалению, выявить такой аллерген не всегда представляется возможным.
Классическая терапия синусопатии заключается в:
- Приеме антигистаминных препаратов (Диазолин, Тавегил, Супрастин), которые позволяют уменьшить появления аллергических реакций;
- Введении непосредственно в околоносовые пазухи глюкокортикостероидов;
- Проведении операций (удаление полипов и гребней носовой перегородки для улучшения притока воздуха в носовую полость, резекция).
Кроме того, необходимо помнить о важности исключения контактов с аллергеном, провоцирующим патологию (в случае, если он был выявлен). Также следует отказаться от вредных привычек, регулярно проветривать жилые комнаты, исключить возможность употребления в пищу красителей, химических добавок.
К сожалению, синусопатия является хроническим состоянием, поэтому избавиться от него навсегда не удастся. Однако следование предписанному курсу лечения и соблюдение несложных правил позволит смягчить характер проявления этой патологии.
что это такое, симптомы, лечение
В носовой полости человека расположены четыре придаточные пазухи. При проникновении вируса, инфекции или аллергенов в верхнечелюстную полость, у пациента увеличивается риск возникновения синусопатии. При прогрессировании такого заболевания, больной страдает от невозможности поддержания дыхания через нос, болевых ощущений в голове и висках, а также жалуется на обильные выделения слизистого или вязкого характера. Кроме этого, синусопатия сопровождается посторонними шумами в голове или ушах, зудом и жжением в полости носа и частым чиханием.
Синусопатия верхнечелюстных пазух требует срочной медикаментозной терапии, иначе существует риск осложнения патологии. Необходимо отметить, что заболевание в области придаточных пазух чаще всего развивается на фоне уже существующих острых респираторных заболеваний, поэтому болезнь проходит достаточно болезненно.
Содержание статьи
Что это такое — синусопатия головного мозга
Синусопатия – это патологическое воспаление, в ходе развития которого больной страдает от ярко выраженных симптомов. Причина образования такого воспаления кроется в инфекционном или вирусном проникновении в полость верхнечелюстных пазух, но основным фактором развития недуга признано считать аллергическую реакцию.

Синусопатия – это хроническое заболевание, от которого достаточно трудно избавиться. На рентгене синусопатия выглядит именно так.
Аллергическое поражение околоносовых пазух чаще всего развивается на фоне уже имеющихся воспалений в данной полости. Кроме этого, воспаление околоносовых пазух нередко диагностируется у людей, которые часто страдают от острых ринитов или воспалений гайморита.
Как вылечить острый ринит уточните здесь.
В группу риска входят пациенты со сниженной иммунной системой, а также люди, проживающие в районе с сильно загрязненным воздухом.
Помимо этого, заболеть могут люди с травмированным носом или послеоперационного воздействия на полость носового органа.
Болезнь может протекать не только в совокупности с другими заболеваниями. В некоторых случаях она проходит изолировано и тогда лечение патологии проходит намного легче.
Причины возникновения
К основным причинам образования синусопатии относят несколько факторов:
- склонность к аллергическим реакциям;
- поражение околоносовых пазух аллергенами;
- наличие доброкачественных или злокачественных новообразований;
- полипы;
- киста;
- опухоль в носовой полости;
- аденоиды;
- частые воспаления гриппа;
- наличие хронических заболеваний в области верхних дыхательных путей;
- частые воспаления гриппа или простуды;
- неправильное лечение острых респираторных заболеваний;
- частое применение сосудосуживающих назальных капель;
- наличие пагубных привычек.
Таким образом, синусопатия – это одно из серьезных патологических процессов в области пазух носа. Как правило, при консервативном лечении избавиться от симптомов заболевания можно медикаментозным способом за десять дней.
Клиническая картина заболевания
Перед диагностированием заболевания необходимо определить характер воспаления. При синусопатии головного мозга часто образуется патогенная микрофлора, которая становится благоприятной средой скопления и размножения бактерий и грибков. Такой процесс вызывает ярко выраженные симптомы.

Синусопатия сопровождается острыми болевыми ощущениями в носовой полости.
На первичной стадии развития синусопатии пациент жалуется на следующие признаки:
- тяжесть в области головы;
- деформирование слизистой оболочки;
- отечность слизистой;
- появление полипов;
- увеличение уровня эозинофилов в крови;
- появление головных болей;
- резкие стреляющие ощущения в висках и черепе;
- давление в переносице;
- сильный зуд и чувство жжения в слизистой;
- образование большого количества слизи.
В ходе развития процесса симптомы могут меняться:
- появляются частые приступы сильнейшей боли в голове;
- тяжесть в лобной пазухе;
- неприятные ощущения между бровями;
- частое чихание;
- обильные выделения вязкой консистенции;
- нарушение слуха;
- умеренный кашель;
- заложенность носа;
- отечность всего лица;
- усталость и повышенная утомляемость;
- нервозность и раздражительность;
- потеря ориентации в пространстве.
При синусопатии головного мозга отмечается приступообразное проявление симптомов. Часто повторяющиеся приступы могут стать причиной развития бронхиальной астмы, разрастания слизистой, появления новообразований.
Часто синусопатия становиться причиной постоянной усталости, нарушения сна, упадка сил. Но, как правило, воспаление в околоносовых пазухах не вызывает острые симптомы, поэтому пациент чувствует себя нормально.
Диагностирование
Перед началом лечения пациент должен пройти детальное обследование у специалиста-отоларинголога или невролога.
Для диагностирования синусопатии больной должен сдать анализ крови, который определит количество и уровень эозинофилов.

Наличие эозинофилов – это главный признак воспаления.
Определить что это синусопатия по МРТ можно благодаря степени изменению слизистой оболочки. Кроме этого магнитно-резонансная томография позволит определить наличие новообразований.
Кроме этого, пациент должен пройти визуальный осмотр носовых пазух, а также обследование ушей, глаз, состояния лимфатических узлов.
Методы лечения
Вылечить синусопатию можно только при комплексном подходе. Если вы заметили признаки воспаления на ранней стадии, избавиться от недуга можно с помощью консервативной медицины, но если же воспаление околоносовых пазух обрело хроническую форму или опасные осложнения, вылечить заболевание можно только при помощи хирургии.

Избавиться от хронического воспаления навсегда невозможно. Пациент может только снизить остроту симптомов.
Классическая терапия включает в себя прием следующих медикаментов:
- Прием антигистаминных медикаментов «Супрастин», «Тавегил», «Зиртек», «Зодак», «Эриус», «Диазолин», «Цетрин». Они снизят отечность в тканях и восстановят проходимость в носу.
- Промывание носовых путей с помощью уже готовых физрастворов «Ротокан», «Аква Марис», «Малавит», «Физиомер», «Хьюмер», «Но-Соль», «Долфин». Они ликвидируют вязкие выделения и улучшают носовое дыхание.
- Для снижения отечности доктор может прописать сосудосуживающие назальные капли «Галазолин», «ДляНос», «Отривин», «Тизин», «Салин» и другие. Применять капли для сужения сосудов можно не более пяти дней и только с назначения врача, так как синусопатия может спровоцировать сильную аллергическую реакцию.
- В последующем пациенту назначат введение стероидных гормонов, которые вводятся непосредственно в пострадавшую часть. Лучшими препаратами считаются — «Авамис», «Авекорт», «Флутиказона», «Беклазон Эко», «Альдецин», «Будесонид Изихейлер», «Будостер».
- При нестерпимых болевых ощущениях в голове пациенту следует воспользоваться анальгетиками. Кроме этого, постарайтесь не слушать громкую музыку, находиться в пыльном помещении длительное время, а также не забывайте о необходимости увлажнения жилого помещения. Влажный воздух поможет облегчить болезненные ощущения и улучшить функции носовых пазух. Выбрать аппарат можно с помощью данного материала.
Хирургическое вмешательство
Если стандартное лечение не оказало должного результата, пациенту назначается хирургическое вмешательство. Проведение срочной операции необходимо и в случае наличия аденоидов, опухоли, кисты или полипа.
Как распознать и вылечить опухоль гортани можно узнать здесь.
Для восстановления функций верхнечелюстных пазух у больного необходимо удалить гребни в носовой полости. Степень сложности операции зависит от формы новообразований и тяжести симптомов.
Если у больного нарушено строение носовой перегородки, пациент должен пройти риноскопию.
Важно! Придаточные пазухи можно оперировать только в случае крайней необходимости, когда воспаление перешло на гнойную стадию.
Перед началом операции пациент подвергается консервативному лечению с помощью глюкокортикостероидов и антигистаминных препаратов. Такой же метод необходим при подготовке организма. После проведения операции, пациент проводит около одной недели в больнице, где ему промывают носовые пути для того чтобы избежать рецидивов и осложнений.
Заключение
Синусопатия — это хроническое воспаление, поэтому избавится от заболевания навсегда практически невозможно. Пациент может только снизить остроту симптомов и улучшить состояние здоровья.
Для этого необходимо применять все лекарственные препараты и укреплять иммунную систему с помощью витаминов, кальция, спорта и закаливания.
Что такое синусопатия HealthIsLife.ru - все о здоровье
Синусопатия головного мозга: причины, симптомы и лечение
Не каждый из рядовых граждан может дать определение такому заболеванию как синусопатия головного мозга и те, кому поставлен данный диагноз, впадает в панику.
Само же заболевание развивается вследствие патологического осложнения в области придатков носоглотки. У большинства пациентов такие воспаления и проблемы с носоглоткой протекают легко и не дают осложнений.
Но при отсутствии правильного и своевременного лечения и развивается синусопатия.
Причины развития заболевания
Данное заболевание чаще всего медики диагностируют у пациентов с хронической формой ринита, острой формой воспаления придатков носоглотки – это может быть спровоцировано сбоем в работе иммунной системы, и в случае частой подверженности воздействия аллергенов.
Синусопатия головного мозга диагностируется у таких категорий пациентов:
- Те, кто проживает в регионе с плохой экологией и загрязненным воздухом, высоким процента в нем дыма и газов – чаще всего это жители мегаполисов, промышленных регионов. В этом случае у пациента может развиваться аллергическая форма синусопатии и лечить придется в первую очередь именно аллергию. Далее переходя к терапии самой патологии.

- Тех, кто часто болеет острыми формами респираторных патологий и гриппом, ОРЗ – рекомендовано всем, кто имеет слабый иммунитет и склонен к частым простудам, укреплять иммунитет и одеваться соответственно погоде.
- Аллергики и те, кто перенес травму или же хирургическое вмешательство на носе.
- У деток, часто страдающих от таких заболеваний как корь или же скарлатина – своевременное лечение позволит избежать негативных последствий.
- У всех пациентов, кто имеет ту или иное заболевание, связанное с гландами, аденомами – в этом отношении стоит лечить и устранять именно эти факторы – провокаторы, а далее лечить саму синусопатию.
Жалобы и симптомы
Медики выделяют такие симптомы заболевания:
- в первую очередь слизистая носовых ходов и пазух подвергается деформированию и отекает;
- в полости носовых ходов растут полипы, а в составе крови увеличивается в разы число эозинофилов;
- пациента часто беспокоит головная боль – приступы резкие и не имеют видимых причин своего появления;
- в голове у пациента появляется чувство тяжести, локализуется в области лобной доли строения черепа, носа и переносицы;
- носовые ходы зудят, появляется чувство жжения, а при аллергической природе развития патологии пациента беспокоят чиханье и слизистые выделения;
- диагностируется сбой со слухом – пациент слышит хуже, в ушах звенит, пациент теряет ориентацию во времени и пространстве.
При отсутствии приступа – состояние слизистой носового хода нормальное, а гиперплазия наблюдается в области слизистой оболочки верхнечелюстных пазух.
Помимо этого пациент может ощущать общий упадок сил и слабость, его тянет в сон.
Диагностические мероприятия
Прежде чем поставить диагноз врач проводит осмотр и назначает необходимые исследования. В этом случае врачи используют такие методы как риноскопия, рентген и лабораторные методы исследования взятого у пациента биоматериала.
Так использование риноскопии позволяет диагностировать нарушения в области слизистых носовых ходов, определить место расположения полипов.
 При помощи проведенного рентгена врач оценивает общее состояние верхнечелюстных пазух – в частности, устанавливается процент их прозрачности.
При помощи проведенного рентгена врач оценивает общее состояние верхнечелюстных пазух – в частности, устанавливается процент их прозрачности.
В отношении лабораторного исследования – у пациента берут пробы на аллергены из носовых ходов. Также проводят внутрикожные анализы, забор крови на исследование и делают риноцитограмму – она позволяет выявить число эозинофилов в выделениях из носа, содержимом носовых пазух.
Оказание медицинской помощи
Лечение синусопатии, в первую очередь, предусматривает выведение аллергена из организма, который провоцирует течение патологии. После назначаются препараты, способные облегчить состояние пациента, и такими чаще всего являются следующие:
Как дополнение врач назначает прием глюкокортикостероидов, которые применяют местно, а также комплекс минералов и витаминов, препаратов, содержащих кальций – все они в комплексе помогают восстановить организм пациента.
Если заболевание сопровождено проявлениями аллергии – для устранения негативной симптоматики врачи назначают антигистаминные медикаментозные препараты.
Положительный эффект оказывают и глюкокортикостероидные составы – их используют в виде спрея или же аэрозоля. Если лечение не дает положительной динамики – носовые ходы обрабатывают растворенными в воде антибиотиками.
Дабы привести в норму работу носа – показано больше проводить времени на чистом воздухе, правильно составлять составленный рацион питания и регулярно проводить курс приема витаминных препаратов.
Хирургическое вмешательство — что, как и почему?
Если синусопатия головного мозга с завидной регулярностью дает о себе знать – врачи могут назначить проведение щадящего по своей форме оперативного вмешательства в области носовых ходов.
 Именно такой подход позволит улучшить дыхание носом, и сделает более качественной аэрацию самих носовых, придаточных пазух. С учетом формы патологического разрастания, врачи могут проводить удаление шипа, а так же гребневых перегородок в носовых ходах. Как правило – делают полипотомию и резекцию пораженного участка носовых ходов и пазух.
Именно такой подход позволит улучшить дыхание носом, и сделает более качественной аэрацию самих носовых, придаточных пазух. С учетом формы патологического разрастания, врачи могут проводить удаление шипа, а так же гребневых перегородок в носовых ходах. Как правило – делают полипотомию и резекцию пораженного участка носовых ходов и пазух.
Сама поверхность носовых пазух оперируется в самых крайних случаях – такую операцию проводят, если врач диагностирует в носовых пазухах гнойный процесс, который ранее не удалось вылечить обычными методами консервативной медицины и который может привести к развитию данной патологии.
Также сам пациент, перед тем как лечь на операцию, подвергается как специфической, так и неспецифической по своей форме десенсибилизации – чаще всего в этом отношении применяют антигистаминные препараты глюкокортикостероиды, и средства, которые в большом количестве содержат кальций.
Во избежание рецидива патологии, после проведения оперативного вмешательства врач назначает курс приема обозначенных выше препаратов.
Эндоскопическая операция в области верхнечелюстных пазух — современный метод лечения синусопатии:
Заболевание с трудом поддается всем видам лечения, как консервативному, так и хирургическому. Самым эффективным является именно устранение раздражающего фактора аллергена, но диагностировать его не всегда возможно. Классический же курс терапии состоит в таких мерах:
- прием антигистаминных препаратов, которые и помогают уменьшить в разы проявления аллергических реакций;
- ввод глюкокортикостероидов в пазухи носа;
- проведение хирургического вмешательства – это удаление полипа, гребневой перегородки в носе, либо же резекция.
Самому пациенту стоит убрать все возможные раздражители и аллергены из своего дома, постараться отказаться от вредных привычек. Чаще делать влажную уборку и проветривать комнаты, меньше потреблять продуктов, которые содержать в себе красители и химические добавки.
Синусопатия представляет собой хроническое заболевание и излечить его полностью вряд ли получиться. Главное соблюдать прописанный курс лечения, чтобы смягчить негативное проявление нарушения.
Как предупредить развитие болезни?
Профилактические меры в отношении предупреждения синусопатии головного мозга должны быть направлены на устранение и лечение основного провоцирующего заболевания.
Не стоит пускать на самотек, а своевременно лечить заболевания, как грипп и насморк, скарлатину и проблемы с зубами, которые могут спровоцировать синусопатию.
Помимо этого стоит провести в доме ревизию и устранить все возможные раздражающие факторы, а также своевременно проходить осмотр у ЛОРа и при необходимости устранять возможные патологии и заболевания дыхательной системы – искривление в перегородке носа, атрезии или же синехии, развивающейся в полости носовых ходах, убрать полипы.
Синусопатия: симптомы и лечение
Синусопатия представляет собой такое патологическое состояние, при котором больной страдает от обильного отделения слизистых масс из носовых ходов, частого чихания, зуда в носу и испытывает затруднения при совершении дыхательных движений. Все эти симптомы дополняются также ощущением тяжести в голове и шумом в ушах. Как правило, это состояние возникает вследствие воздействия аллергенов. Является хроническим заболеванием.
Причины и клиническая картина явления
Такое явление, как синусопатия, имеет несколько причин, вследствие которых и наблюдается клиническая картина, присущая этому состоянию. К ним можно отнести:
- Склонность больного к аллергическим реакциям;
- Поражение придаточных пазух носа, имеющее аллергический характер;
- Наличие полипов в ходах и полости носа;
- Аденоиды;
- Наличие сопутствующих заболеваний органов системы дыхания, которые имеют хронический характер;
- Злоупотребление назальными каплями и спреями;
- Табакокурение.
Синусопатия обычно не является изолированно протекающим процессом, а развивается на основе уже имеющегося заболевания аллергического характера. Симптомы данного состояния подразумевают:
- Заложенность носа и зуд;
- Обильные выделения из ходов, имеющие водянистую консистенцию;
- Частые приступы чихания;
- Умеренный кашель;
- Головная боль и ощущение тяжести в затылке;
- Шум в ушах;
- Боль в области носа;
- В некоторых случаях – отечность лица;
- Нарушение сна;
- Повышенная утомляемость;
- Нервозность;
- Депрессивное состояние.
Данная патология проявляется приступообразно. Часто повторяющиеся приступы могут привести к таким последствиям, как развитие бронхиальной астмы, разрастание слизистой оболочки, развитие полипов, которые удаляются только хирургическим путем.
В ходе проведения диагностических исследований специалист обнаруживает, что слизистая оболочка отечная, а в околоносовых пазухах скапливается жидкость.
Способы лечения
Синусопатия довольно трудно поддается любому виду терапии – как консервативной, так и хирургической. Разумеется, наиболее эффективным мероприятием по лечению данной патологии является устранение аллергена, который стал причиной заболевания. К сожалению, выявить такой аллерген не всегда представляется возможным.
Классическая терапия синусопатии заключается в:
- Приеме антигистаминных препаратов (Диазолин, Тавегил, Супрастин), которые позволяют уменьшить появления аллергических реакций;
- Введении непосредственно в околоносовые пазухи глюкокортикостероидов;
- Проведении операций (удаление полипов и гребней носовой перегородки для улучшения притока воздуха в носовую полость, резекция).
Кроме того, необходимо помнить о важности исключения контактов с аллергеном, провоцирующим патологию (в случае, если он был выявлен). Также следует отказаться от вредных привычек, регулярно проветривать жилые комнаты, исключить возможность употребления в пищу красителей, химических добавок.
К сожалению, синусопатия является хроническим состоянием, поэтому избавиться от него навсегда не удастся. Однако следование предписанному курсу лечения и соблюдение несложных правил позволит смягчить характер проявления этой патологии.
Как проявляется и лечится синусопатия головного мозга
Есть такое заболевание, как синусопатия головного мозга, что это такое, знает не каждый человек. Синусопатия головного мозга – это одно из патологических осложнений заболеваний придатков носоглотки. В большинстве случаев заболевание протекает легко и недолго при условии грамотного лечения, в иных ситуациях наступают осложнения. Насморк – это то состояние, которое рано или поздно ощущает на себе каждый человек. Причин насморка бывает множество, а осложнение – гаймориты и синуситы. Синусопатия возникает, когда человек часто страдает воспалением придатков носа.
Причины и симптомы патологии
Синусопатия все чаще встречается у людей, которые страдают ринитами и острыми воспалениями придатков носоглотки. Это связано с нарушениями иммунитета, большей подверженностью аллергиям. Частые проблемы с носоглоткой наблюдаются у следующих категорий людей:
- проживающих в районах с загрязненным воздухом, с высоким содержанием дыма и выхлопных газов;
- часто болеющих острыми респираторными заболеваниями и гриппом;
- аллергиков;
- людей, перенесших травмы и операции носа;
- у часто болеющих детей, страдающих скарлатиной или корью;
- у людей, которые имеют проблемы с аденоидами и гландами.
[youtube]iNjgTeRQ9Es[/youtube]
При диагностировании синусопатии головного мозга у детей отмечается большое количество атипичной микрофлоры: бактерий и грибков в пазухах носа.
Существует несколько признаков начала развития синусопатии:
- слизистая оболочка пазух носа начинает деформироваться и отекать;
- возникают полипы в носу;
- в крови увеличивается количество эозинофилов;
- возникают частые приступы сильной головной боли, они, как правило, резкие и не имеют причин;
- в голове ощущается тяжесть, которая локализуется в области носа, лобных долей и в переносице;
- в пазухах носа ощущается жжение и сильный зуд, при аллергической причине может возникать сильное чихание и выделения из носа;
- нарушается слух: понижается способность слышать тихие звуки, в ушах появляется шум, при тяжелых нарушениях человек может терять ориентацию в пространстве во время приступов головной боли.
При синусопатии головного мозга во время отсутствия острых приступов состояние слизистой пазух носа может быть нормальным. При этом отклонения от нормы наблюдаются только в области придатков.
Часто синусопатию сопровождает упадок сил, нервозность, нарушение сна и, как следствие, возникновение синдрома постоянной усталости.
Диагностика и лечебные действия
При синусопатии важным этапом перед лечением является диагностика. Лечение проводит врач-отоларинголог или невролог при тяжелом течении заболевания и затрагивании головного мозга.
Во время диагностики необходимо сдать общий анализ крови, который поможет определить наличие и количество эозинофилов – основных показателей возникновения синусопатии. Важным этапом является процедура МРТ – магнитно-резонансной томографии. С помощью МРТ врач может детально осмотреть состояние пазух носа, выявить изменение их слизистой оболочки, появление опухоли и т.д. Важным является и визуальный осмотр, а также дополнительное обследование ушей, глазных яблок и глазного дна, ближайших лимфоузлов для исключения других заболеваний.
При лечении синусопатии важно определить причину заболевания.
В ином случае болезнь не остановит свой прогресс и будет возвращаться с сильными головными болями.
Необходимо найти причину, по которой носовые пазухи изменяют свое строение.
Чаще всего к синусопатии приводят частые аллергические реакции (сенная лихорадка). Для лечения можно использовать любые антигистаминные препараты: “Супрастин”, “Тавегил” и другие лекарства, которые содержат глюкокортикостероиды. Применение исключительно лекарств от аллергии может быть безрезультатным. Антигистаминные препараты только избавляют от симптомов заболевания, но не убирают причину. При рецидиве аллергической синусопатии больному могут понадобиться антигистаминные препараты в виде инъекций. Их рекомендуется принимать не дольше 5 дней.
При сильных головных болях можно принимать любые анальгетики. При приступообразных головных болях не рекомендуется заниматься тем, что может спровоцировать приступ: слушать громкую музыку, находиться в душном помещении, работать на компьютере или смотреть телевизор в темноте.
При сильных приступах синусопатии необходимо обеспечить больному покой, во время купирования сильной боли рекомендуется осуществлять пешие прогулки на свежем воздухе. Зимой для нормальной работы пазух носа необходим влажный воздух, в отопительный период в помещениях очень сухо, и воспаление может прогрессировать. Для профилактики осложнений необходимо принимать меры по повышению иммунитета: питание должно быть полноценным, с большим количеством витаминов и минералов, нужно заниматься щадящими видами спорта, например плаванием.
Операции при синусопатии проводятся редко, только при возникновении гнойных очагов воспаления и риске проникновения инфекции в головной мозг. При этом обязательно проводится и консервативное лечение, которое помогает справиться с небольшими очагами.
Щадящие операции, которые не требуют госпитализации, проводятся при сильном отеке слизистой оболочки носовых пазух, большом количестве полипов и сильном затруднении дыхания. В некоторых случаях выполняется резекция слизистой оболочки или перегородки носа.
Риносинусопатия

Риносинусопатия головного мозга (или риносинусит) – заболевание неприятное и изнуряющее. Болезнь имеет хроническое течение, а патологическим процессом затронуты околоносовые придаточные пазухи. Пациент испытывает дискомфорт и страдает от хронического насморка, имеющего в большинстве случаев аллергическую этиологию. Риносинусит – аллергический ринит.
Что такое риносинусопатия головного мозга?
Хронический насморк аллергического генеза называется риносинусопатией. В основе болезни лежит воспаление околоносовых придатков и слизистой оболочки носовой полости по нескольким причинам.
Синусы носа выстланы несколькими слоями эпителия, в частности железистым и мерцательным. Воспалительные процессы приводят к различным нарушениям со стороны эндотелия: аллергены провоцируют иммунный ответ, вследствие чего нарушается носовое дыхание, скапливается слизь. Из-за постоянного зуда увеличивается количество чихов. Риносинусопатия свидетельствует о возникновении ринита (насморка) из-за снижения работы синусной системы. По причине близкого расположения придатков носовых, болезнь считают патологией головного мозга, однако, это сильное заблуждение.
Различают несколько форм хронического синусита:
 Полипозная риносинусопатия – характеризуется образованием полипов. Полипы представляют собой наросты слизистых оболочек, похожих на капсулу. Они увеличиваются в размерах и преграждают путь воздуху при входе, а также затрудняют его циркуляцию в придаточных полостях.
Полипозная риносинусопатия – характеризуется образованием полипов. Полипы представляют собой наросты слизистых оболочек, похожих на капсулу. Они увеличиваются в размерах и преграждают путь воздуху при входе, а также затрудняют его циркуляцию в придаточных полостях.- Аллергическая риносинусопатия – насморк, развившийся в результате попадания на слизистые слои аллергена-провокатора.
- Вазомоторная риносинусопатия – это своеобразная реакция нервных окончаний на внешние раздражающие факторы: гормональный дисбаланс, жара, холод и вирусная инфекция.
Также существует гнойная и катаральная форма заболевания. Также болезнь отличается тяжестью течения, причиной патологического явления и клинической картиной.
Гнойная и катаральная форма имеют только острое течение, и отличаются выраженностью симптоматики.
Чтобы идентифицировать заболевание необходимо установить причину и провести диагностику.
Причины заболевания
Основная причина риносинусита – воздействие аллергенов на слизистые слои околоносовых придатков. Причинами аллергии являются:
 вредные привычки, особенно никотиновая зависимость;
вредные привычки, особенно никотиновая зависимость;- злоупотребление алкоголем;
- наследственная предрасположенность;
- хронические заболевания верхних дыхательных путей;
- профессиональный фактор: мука у пекарей, химические вещества у лабораторных работников и т.д.;
- экологическая обстановка;
- диагностированная аллергия на шерсть животных или пыльцу растений.
К иным причинам относятся заболевания желудочно-кишечного тракта, аденоидная вегетация, полипозные образования и неправильное лечение местными сосудосуживающими медикаментами.
Клиническая картина при риносинусопатии отличается вялость симптомов, однако именно латентное состояние ухудшает самочувствие больного.
Сопутствующим симптомом риносинусита является депрессия. Физиологическое расстройство усугубляет тяжесть патологии.
Распространенными симптомами хронической риносинусопатии являются:
 заложенность носа;
заложенность носа;- обильные слизистые выделения из носовых путей;
- частые позывы к чиханию;
- приступообразное чувство зуда;
- отечность;
- слезотечение;
- головная боль.
Состояние больного сопоставимо с гриппозным заболеванием. Пациент отмечает чувство усталость, отсутствие аппетита, возникает депрессия и апатия.
Постоянные сопли, заложенность носа… такие симптомы знакомы каждому человеку. Аптечные капли не всегда помогают и даже могут привести к медикаментозному хроническому риниту….
Как ВЫЛЕЧИТЬ НАСМОРК И ИЗБАВИТСЯ ОТ ПОЛИПОВ ВСЕГО ЗА 1 КУРС?? Наши читатели рекомендуют обратить внимание на методику Елены Малышевой, в которой она делится секретами избавления от синуситов, а также эффективными методами профилактики полипов.
Диагностика
Диагностировать заболевание возможно несколькими способами.Диагностика проводится отоларингологом в поликлинических условиях:
- внешний осмотр и риноскопия;
- забор экссудативного материала на бактериологическое исследование;
- проведение иммуноспецифических кожных проб на установления аллергена;
- сбор анамнеза;
- УЗД при необходимости.
Задача врачей идентифицировать риносинусопатию от иных типов синусита. Зачастую сделать это сложно, поэтому пациентам советуют сообщать о мучающих их симптомах.
Чтобы диагноз был подтвержден необходимо:
 установить наличие аллергии;
установить наличие аллергии;- выявить раздражитель;
- установить отечность и гиперемию слизистой оболочки;
- дополнить картину болезни характерными признаками риносинусита.
Правильно установленный диагноз – гарантия излечения от изнуряющей болезни вне зависимости от тяжести течения и формы патологии (острая, подострая ил хроническая).
Лечение риносинусопатии
При риносинусопатии проводится консервативное лечение. Медиками назначаются следующие группы препаратов:
- Антигистаминные препараты общего и местного действия для устранения признаков аллергии.
- Растворы для промывания. Они необходимы для очищения пазух, увлажнения слизистой и вымывания аллергена.
- Иммунные комплексы для улучшения иммунитета.
- Витамины и минералы.
Из физиотерапевтических процедур проводится ультравысокочастотная терапия, УФ излучение и импульсы низкими частотами тока. Физиопроцедуры способствуют улучшению системы кровоснабжения и восстановлению эпителия. Хирургическое вмешательство проводится в том случае, если причиной патологического процесса установлены полипозные образования или гиперплазия в полости носа.
Антибактериальные препараты для лечения не применяются. Только в случае присоединения бактериальной инфекции.
Кроме медикаментозного лечения допускается терапия отварами и настоями из лекарственных растений. Пациенту рекомендуется вести активный и здоровый образ жизни:
 отказаться от вредных привычек;
отказаться от вредных привычек;- соблюдать рекомендации врача;
- следить за температурой и влажностью окружающего воздуха;
- пересмотреть рацион питания.
Совместный труд в лечении позволяет устранить недуг и предупредить рецидивы заболевания.
Профилактика
В большинстве случаев (около 97%) риносинусопатия возникает по причине развития аллергии. Часто, даже при соблюдении всех мер, болезнь развивается, так как аллерген не исключен и аутоиммунные реакции не прекращают свою «деятельность». Профилактика в таком случае заключается в снижении контакта с аллергенами:
- принимать антигистаминные препараты;
- минимизировать пребывание с раздражителями;
- полоскать носоглотку после посещения улицы солевым раствором.
Из рациона исключить продукты, провоцирующие развитие иммунной реакции, и ввести в каждодневный рацион витамины, улучшающие состояние слизистых покровов.
Риносинусопатия – распространенное заболевание, и у пациентов со склонностью к аллергии оно переходит в стадию хронизации. Пациенты отмечают, что обострение наблюдается до 10 раз в год, с особой интенсивностью в межсезонье. Недуг поддается лечению, и чем раньше обратиться за помощью, тем выше результат терапии.
Сезон болезней: синусит
Как распознать синусит во всех обличьях и чем его лечить

За окном осень, сезон дождей открыт, а это значит, что на прием к лор-врачу очень скоро придут пациенты с температурой и жалобами на головную боль, насморк, потерю способности ощущать запахи. Услышав об этих симптомах, оториноларинголог первым делом подумает об остром синусите.
Что такое синусит и какой он бывает?
Для того чтобы лучше понять, что, где и как болит, нужно представлять себе, как выглядят верхние дыхательные пути.
Вокруг носовой полости в толще одноименных костей расположены четыре парных воздухоносных образования — верхнечелюстная, лобная, решетчатая и клиновидная пазухи. Все они изнутри покрыты слизистой оболочкой и сообщаются с полостью носа через небольшие соустья. В норме слизистая околоносовых пазух постоянно вырабатывает небольшое количество жидкости, тем самым самоочищаясь от пыли и микроорганизмов, которые попадают в нее из носовой полости.
Когда человек заболевает, слизистая пазух перестает самоочищаться, набухает, отекает, из-за чего и без того узкое сообщение между пазухой и носом становится еще меньше, количество вырабатываемой жидкости увеличивается, а ее отток затрудняется, ухудшается циркуляция воздуха. Все это создает прекрасные условия для размножения микроорганизмов, которые и вызывают симптомы заболевания.
Синуситом называют воспалительный процесс слизистой оболочки пазух, которые расположены вокруг носовых ходов. Многие считают, что синусит и гайморит — это одно и то же, но это не совсем так. Гайморит — это подвид синусита, один из пяти.
Если воспаляется верхнечелюстная пазуха — это действительно гайморит. Воспаление лобной пазухи носит название «фронтит», решетчатой (эти пазухи находятся в районе переносицы) — этмоидит, а клиновидной (над переносицей) — сфеноидит. У некоторых «счастливчиков» воспаляются все пазухи сразу, и такая болезнь называется пансинусит. Доля синуситов среди всех лор-заболеваний — 36 %.
Причины и самые общие симптомы
Причиной синусита может быть и аллергия, но чаще всего синусит — это инфекционное заболевание, которое вызывают микроорганизмы (вирусы, реже бактерии или грибки).

Например, синусит может возникнуть после ангины или ОРВИ, в редких случаях — как осложнение кариеса зубов верхней челюсти. Чаще синуситами болеют осенью и зимой, когда из-за авитаминоза и постоянных стрессов организм ослаблен и не может противостоять инфекции. Но случаи заболевания встречаются и в теплое время года.
Читайте также:
Господин Кашель: как с ним обращаться
Заподозрить синусит можно, если:
- недавно вы переболели ОРВИ, ангиной или у вас болел верхний зуб;
- у вас заложен нос, имеются постоянные выделения из носа, чаще гнойного характера — желто-зеленые, густые;
- вы ощущаете общее недомогание, слабость, у вас высокая температура, достигающая 38–39 градусов;
- вас сопровождает постоянная головная боль, которая может усиливаться при наклонах головы и изменении положения тела;
- вы перестали ощущать запахи;
- у детей заболевание может сопровождаться кашлем.
Вид синусита определяем сами
При гайморите беспокоят боли в области верхней челюсти, скулы, из-за выраженного воспаления болеть может половина лица или головы на стороне больной пазухи. Если надавить на верхнюю челюсть рядом с носом, неприятные ощущения усилятся. Иногда в области верхней челюсти может наблюдаться покраснение и припухлость. Нос заложен со стороны больной пазухи, при поражении с обеих сторон человек может дышать только через рот из-за невозможности носового дыхания. Общее состояние ухудшается, повышается температура тела, появляется слабость, утомляемость.
Фронтит протекает тяжелее других синуситов. Пациенты жалуются на интенсивные боли в области лба со стороны воспаления, головную боль. Если надавить на надбровья — проекцию лобной пазухи — неприятные ощущения усиливаются. При сильном воспалении возможно покраснение и отечность кожи над пазухой. Нос может быть заложен и не чувствовать запаха. Сильно выражены симптомы интоксикации организма. Температура поднимается до 38–39 градусов.
Этмоидит можно заподозрить, если боль локализуется в области переносицы, часто люди говорят, что у них болят глаза. Нос заложен на стороне поражения, обоняние может быть более или менее снижено. Общее состояние страдает умеренно. Температура может подниматься до 38 градусов.
Сфеноидит очень редко приходит один. Чаще всего он сопровождается этмоидитом, реже фронтитом и гайморитом, поэтому очень часто его симптомы маскируются более яркими проявлениями других синуситов. Однако сфеноидит можно заподозрить, если боль локализуется в область затылка или в глубине головы. Температура поднимается не сильно.
Что назначит врач

Если вы нашли у себя симптомы острого синусита, вам необходимо обратиться к врачу-оториноларингологу, который назначит вам соответствующий перечень обследований и лечение. Он выслушает вас, осмотрит, возможно, назначит рентгенологическое исследование околоносовых пазух, КТ, МРТ.
Терапия синуситов преследует две цели: улучшить отток жидкости из околоносовых пазух и устранить причину воспаления. Обычно назначают сосудосуживающие назальные капли, в условиях стационара промывают пазухи раствором антисептика. Процедура проводится с помощью двух катетеров, которые вводятся в пазуху. Через один подается раствор антисептика, через другой лекарство вытекает.
Вместе с антисептиком уходит все лишнее — гной и болезнетворные микроорганизмы. Если причина синусита — бактерии, назначается курс антибиотиков. Если же ничто не помогает — врач предложит вам операцию. Но это самый крайний случай, до которого лучше не доводить. А значит, врачу нужно показаться как можно раньше.
Что представляет собой заболевание риносинусопатия головного мозга
Предрасположенность к аллергическим реакциям лежит в основе хронического заболевания - риносинусопатии головного мозга. К головному мозгу риносинусопатия не имеет отношения, хотя больные и страдают от относительно сильных болей в голове. На самом деле очаг заболевание располагается далеко от мозга.Во многих случаях риносинусопатия возникает независимо от того следит человек за своим здоровьем или нет.
Причины развития болезни
Главная причина, способная спровоцировать риносинусопатию, это запущенный и своевременно не вылеченный вазомоторный или аллергический ринит.
Кроме этого, в группе риска находятся люди предрасположенные к аллергии. Это может усугубиться, если человек увлекается приемом лекарственных препаратов. Препараты могут послужить активатором аллергических реакций.
Существуют определенные факторы риска, способные спровоцировать или ускорить риносинусопатию головного мозга. Самые распространенные это:
- аллергическая предрасположенность;
- болезни дыхательной системы, имеющие хроническое течение;
- аденоиды;
- применение лекарственных препаратов без меры и врачебного контроля;
- плохая экологическая ситуация;
- проблемы желудочно-кишечного тракта;
- курение и другие вредные привычки;
- неблагоприятные производственные условия (работа на химическом производстве, в производстве с повышенным запылением воздуха).
Симптомы риносинусопатии
Основным симптомом риносинусопатии является ухудшение дыхания в совокупности с сильным слизистым выделением водянистого секрета носовым путем. Возможны частые приступы чихания, ослабляющиеся к ночи. Беспокойство вызывает тяжесть в голове и области около носа.Если болезнь принимает хронический характер, головная боль начинает беспокоить каждодневно, становясь сильнее при наклонах головы вниз.
В результате острого процесса воспаления слизистой оболочки дыхательных путей, проявляются такие симптомы как:
- повышенная температура тела;
- общая ослабленность организма;
- ухудшение сна и снижение аппетита;
- появление раздражительности, колебание настроения;
- озноб.
Кроме общих симптомов воспалительного процесса проявляются и особенные, характерные для риносинусопатии головного мозга, это:
- насморк рецидивирующего характера, проявляющийся до 10 раз в год;
- отечность лица;
- тяжесть в голове, головные боли;
- частое чихание, которое сопровождается зудом и умеренный кашель;
- затрудненное дыхание из-за обильных слизистых выделений.
Определяют три формы риносинусопатии различные по симптоматике и длительности:
- Острая эпизодическая.
- Сезонная.
- Персистирующая (круглогодичная).
При эпизодическом контакте с аллергенами, проявляется острая симптоматика воспаления полости и придаточных пазух носа. Сезонная риносинусопатия обостряется в период обильного цветения растений. Круглогодичный риносинусит может длиться в течение девяти месяцев в году или чаще.У детей с риносунусопатией головного мозга наблюдается рассеянное внимание, неусидчивость, плохая успеваемость и раздражительность.
Диагностика риносинусопатии
На первых этапах течения заболевания диагностировать его достаточно проблематично. Симптоматика болезни похожа на обычное сезонное обострение аллергии или простуду. Стоит обратить внимание, если проявления случаются часто и приносят беспокойство.
Для того, чтобы своевременно выявить аллергическую риносинусопатию необходимо пройти врачебный осмотр ЛОР- врачом и аллергологом.
Диагноз подтверждается аллергологическими пробами, такими как исследование иммуноглобулинов, кожные тесты и т. д. Осмотр носовой полости показывает отек носовых пазух, слизистые выделения. В случае хронического течения болезни возможны полипозные разрастания в синусах и носовых ходах.
Для постановки диагноза проводятся следующие мероприятия:
- осмотр пациента и его опрос;
- рентгенография пазух носа;
- риноскопия — метод, определяющий запущенность заболевания и степень распространения.
Какие участки полостей носа поражены, можно увидеть с помощью МРТ головного мозга. Заболевание риносинусопатия головного мозга не диагностируется самостоятельно. Необходима обязательная консультация специалистов. При несвоевременном лечении заболевание быстро переходит в хроническую форму.
Лечение болезни
Лечение болезни проходит в двух направлениях: это устранение причины развития патологии и лечение местных проявлений, доставляющих неудобство больному.
Так как риносинусопатия является хроническим состоянием, назначенное лечение следует совмещать с рекомендациями по корректировке образа жизни. Без систематического следования некоторым правилам любое медикаментозное лечение будет неэффективным.
Самостоятельные действия при риносинусопатии это:
- отказ от употребления алкогольной продукции и курения;
- отказ от приема лекарственных препаратов. Если ввиду болезни отказ невозможен, то постараться сократить дозу принятия;
- переход на специальное питание;
- ограничение взаимодействия с потенциальными аллергенами;
- систематическая влажная уборка помещений;
- применение сосудосуживающих препаратов для профилактики (после консультации с врачом).
Переход на специальное питание не означает строгую диету. Необходимо ограничить продукты - потенциальные аллергены. При выборе продуктов питания, обращайте внимание на отсутствие в них консервантов, ненатуральных красителей и ароматизаторов. Также следует уменьшить потребление покупных кондитерских изделий, конфет.
При применении сосудосуживающих капель необходимо учитывать, что при частом их использовании происходит привыкание. А при превышении дозировки аллергическая реакция может усугубиться.
Одним из основных моментов лечения является антигистаминная терапия, которая назначается исходя из анамнеза. Важно отсутствие у препаратов седативного эффекта, поскольку больные риносинусопатией головного мозга испытывают постоянное угнетенное состояние и усталость. В редких осложненных случаях применяется ингаляция аэрозолей гидрокортизона.
Необходимо обязательное применение витаминных комплексов для повышения иммунитета, это важный закрепляющий шаг. Показан прием иммуномодуляторов на растительной основе. Для избавления организма от патогенных бактерий целесообразно применение лизатов.
Хирургическое вмешательство при такой болезни как риносинусопатия, применяется крайне редко - только при выраженной патологии носовых пазух или гипертрофии раковин носа.
Устранение симптомов и предупреждение осложнений возможно лишь при своевременном выявлении и правильном лечении.