Сочетанная травма что это такое
что это, виды травм и их лечение
Травмы различного происхождения – один из наиболее частых поводов обращения к медикам госпитализации. В зависимости от типа, количества и локализации все повреждения делятся на несколько групп, одну из которых представляют так называемые сочетанные травмы, которые определяются при наличии повреждений нескольких областей.
 Фото 1. Самая частая причина сочетанных травм - дорожные аварии. Источник: Flickr (Ruin Raider).
Фото 1. Самая частая причина сочетанных травм - дорожные аварии. Источник: Flickr (Ruin Raider).Виды травм
Все, полученные на производстве, при падениях с большой высоты, в ДТП или в случае избиения повреждения для удобства классифицированы следующим образом:
- Изолированные – травмирован только один орган в пределах полости или сегмент конечности.
- Сочетанные – повреждены как минимум две из семи анатомических областей.
- Множественные – несколько ранений в одной области.
- Комбинированные – наличие одновременно нескольких повреждений, полученных в результате воздействия различных травмирующих факторов.
Характер травмы определяется в ходе оказания первой помощи выездной бригадой. Окончательный диагноз выставляется уже в стационаре с учетом детального обследования.
Что такое сочетанная травма
В отечественной медицинской классификации сочетанная травма – это наличие повреждений двух, трех и более анатомических областей тела.
При этом название повреждению дается после выявления доминирующего, то есть вызывающего наибольший травматический шок ранения. В соответствии с локализацией самого шокогенного повреждения выделяют сочетанные травмы:
Обратите внимание! Такой порядок постановки диагноза обязателен, поскольку от правильности классификации и терминологии в данном случае зависят тактика лечения и прогноз на выздоровление.
Причины сочетанных травм
Вероятность получения сочетанного повреждения наиболее высока в следующих ситуациях:
- ДТП, причем для пешеходов, водителей и пассажиров транспорта как участников аварии характерны собственные сочетания. У попавших под машину обычно обнаруживаются черепно-мозговые травмы, переломы костей голеней и таза, разрывы внутренних органов брюшной полости. Водитель обычно получает сдавленные травмы грудной клетки, пассажиры – разрыв легкого, печени, переломы ребер.
- Аварийные ситуации на производстве. Характер травм зависит типа производства, но обычно это последствия сильного сдавливания.
- Падения со значительной высоты, в результате которых диагностируются множественные повреждения скелета и разрывы органов.
- Взрывы чреваты многочисленными травмами разных типов.
- Избиения. Для них свойственны ЧМТ, переломы ребер, закрытые травмы органов брюшной полости.
Сочетанными могут быть также огнестрельные ранения, но в мирной жизни такие травмы - редкость, это более характерные повреждения часто отмечаются в зоне военных действий.
 Фото 2. Работа на высоте - также в зоне риска получения сочетанной травмы. Источник: Flickr (stéphane giner).
Фото 2. Работа на высоте - также в зоне риска получения сочетанной травмы. Источник: Flickr (stéphane giner).Симптомы и признаки
Все повреждения подразделяются также на закрытые и открытые. Поэтому при наличии обоих типов или комбинации только закрытых, следует обратить внимание на характерные признаки сочетанного повреждения:
- Ярко выраженный болевой синдром, особенно при незначительных внешних признаках ранения.
- Шоковое состояние.
- Значительная кровопотеря.
- Нарушение дыхательной функции.
- Травматическая болезнь – системный ответ организма на повреждения, протекающий в 4 стадии.
Обратите внимание! Дополнительно в качестве симптомов сочетанной травмы определяются снижение давления, интоксикация, гиповолемия и другие дисфункции органов и систем.
Первая помощь
С учетом причин сочетанной травмы первое, что нужно сделать свидетелю происшествия – это незамедлительно вызвать бригаду скорой помощи.
Можно только попытаться осторожно остановить наружные кровотечения, прикрыть раны во избежание их инфицирования.
Прибывшие медики профессионально оценивают состояние пострадавших, обеспечивают противошоковую терапию (иммобилизация, остановка кровотечений, обезболивание, интубирование и т. д.).
Это важно! Не обладая специальными медицинским знаниями, пострадавшего нельзя трогать, пытаться иммобилизовать поврежденные конечности или переворачивать, особенно если человек без сознания. Скрытые повреждения в результате таких действий усугубляют и без того тяжелое состояние.
Лечение сочетанной травмы
После доставки пострадавшего в стационар и необходимых исследований (рентгенография, диагностическая лапароскопия, МРТ) ставится диагноз. Согласно ему определяется необходимость хирургического вмешательства и степень его срочности:
- Экстренная операция – по сути реанимационное мероприятие, которое требуется при угрожающих жизни состояниях.
- Срочная операция – проводится после экстренных для предотвращения осложнений.
- Отсроченное вмешательство – рекомендовано при отсутствии неблагоприятного прогноза.
Вероятны также сочетанные травмы, при которых операции не требуются. Например, ушиб живота и грудной клетки без разрыва органов.
После хирургических манипуляций пострадавший транспортируется в отделение реанимации. Там выполняются инфузии кровезаменителей или цельной крови, осуществляется смена дренажей и повязок. Назначаются также системные препараты для восстановления работы поврежденных органов.
После стабилизации состояния пациент переводится в профильное отделение для дальнейшего лечения и последующей реабилитации.
Профилактика получения травм
Предотвратить или хотя бы снизить риск получения травмы помогут соблюдение ПДД и техники безопасности при высотных работах и на производстве.
Следует также избегать конфликтов, избегать мест и ситуаций, опасных с точки зрения нападения или совершения теракта.
Повышенная виктимность (склонность стать жертвой преступный действий) - это часто психологическая проблема, которая должна корректироваться при помощи психологов.
Сочетанная травма тела, множественные травмы – госпитализация в отделение в Москве
Консультативная служба «Спецмедпомощь» была создана в 2011 году, и с тех пор успешно оказывает свои услуги, в том числе при множественных и сочетанных травмах, на территории всех регионов России, СНГ и стран мира. В настоящее время в штате службы работают 1 руководитель и 5 консультантов, а в распоряжении службы в любое время находятся 3 коммерческие скорые.
К основным услугам, которые оказываются консультативной службой, можно отнести:
- выезд консультанта реаниматолога или хирурга;
- помощь в проведении экстренных операций, организацию транспортировки больных и подготовку к ней;
- организацию госпитализации больных в специализированные отделения медицинских центров;
- организацию использования услуг санитарной авиации по всему миру;
- реабилитацию после множественных и сочетанных травм, и инсультов;
- организацию возвращения пациентов домой.
Что такое множественные и сочетанные травмы
В травматологии наиболее частой причиной летальных исходов, а также инвалидности выживших пациентов являются множественные и сочетанные травмы. При множественных травмах происходит повреждение двух и более органов одной системы (опорно-двигательного аппарата, пищеварительной системы и т.д.). Если у пациента имеются многочисленные повреждения, локализованные в различных системах органов, то такие травмы называются сочетанными. Травмы данного типа усугубляют ситуацию, они проходят тяжелее, чем изолированные повреждения. Зарубежная медицина использует термин «политравма» и оценивает тяжесть по шкале ISS. Травмы от 17-баллов относятся к комплексным повреждениям. Консультативная служба «Спецмедпомощь» ежедневно сталкивается с самыми тяжелыми множественными и сочетанными травмами.
Классификация
Сочетанную травму тела классифицируют в зависимости от локализации ведущей травмы, наибольшей степени тяжести.
- Сочетанная травма черепа диагностируется при наличии повреждений черепной коробки, сопровождающихся кровоизлияниями, шоком, комой, расстройствами движения и дыхания, внутричерепными гематомами.
- Сочетанная травма опорно-двигательного аппарата диагностируется при наличии множественных повреждений тазобедренных суставов, тяжелых переломах позвоночника с явным повреждением спинного мозга, потерях конечностей. Главной опасностью этого вида сочетанных травм является возможное нарушение жизненно важных функций организма, вызванных повреждениями позвоночника или ранениями. Очень часто сопровождается травматическим шоком.
- Сочетанная травма внутренних органов сопровождается внутренними кровотечениями (часто множественными), возникающими в результате их разрыва.
- Сочетанная травма грудной клетки сопровождается гемотораксами и пневмотораксами, разрывами диафрагмы, легких и их пролабированием в соседние полости, дыхательной недостаточностью.
- Сочетанная травма двух и более областей без возможности выявления ведущего повреждения является наиболее опасной и имеет самый неблагоприятный прогноз.
Главной задачей является выявление ведущего повреждения, а также максимально быстрая оценка и определение всех возможных состояний, угрожающих жизни, еще до того, как пострадавший будет доставлен в отделение сочетанной травмы:
- Глубокое угнетение сознание, которое характеризуется утратой произвольной деятельности, при сохранении рефлекторной (сопор, кома, оглушенные состояния).
- Наличие внутренних и обильных наружных кровотечений.
- Сбои в дыхании и патологический характер дыхательных движений.
Причины множественных и сочетанных травм
Наиболее часто встречающимися причинами, по которым люди получают множественные и особенно тяжелые сочетанные травмы, являются:
- Дорожно-транспортные происшествия (автомобильные аварии, авиакатастрофы, железнодорожные катастрофы).
- Падения с высоты.
- Стихийные бедствия.
- Войны и вооруженные конфликты.
Множественные и сочетанные травмы – особенности оказания первой медицинской помощи
В зависимости от состояния больного, получившего множественные или сочетанные травмы после катастрофы, служба не всегда посылает к нему реанимобиль. Довольно часто в таких ситуациях может потребоваться консультация нейрохирурга, травматолога или реаниматолога для более точного определения состояния пострадавшего, стабилизации его состояния и подготовки к транспортировке. В отличии от предложений конкурентов, которые предлагают сразу же проводить длительную транспортировку в отделение больных в нестабильном состоянии, пострадавший, обратившийся в нашу службу, может получить первичную необходимую помощь при множественных и тяжелых сочетанных травмах тела непосредственно на месте происшествия.
Наше оборудование:
| N п/п | Наименование оборудования | Количество, шт. | Примечание |
|---|---|---|---|
| 1 | Дефибриллятор-монитор со встроенным кардиостимулятором, пульсоксиметрией и неинвазивным измерителем артериального давления | 1 | |
| 2 | Электрокардиограф трехканальный с автоматическим режимом | 1 | |
| 3 | Аппарат управляемой и вспомогательной искусственной вентиляции легких для применения в транспортных средствах скорой медицинской помощи | 1 | |
| 4 | Редуктор-ингалятор кислородный с 2-литровым баллоном | 1 | Обеспечение проведения кислородной (кислородно-воздушной) и аэрозольной терапии, а также подключения аппарата ИВЛ на месте происшествия и (или) при транспортировке в условиях скорой медицинской помощи |
| 5 | Аппарат ингаляционного наркоза газовой смесью кислорода и закиси азота портативный в комплекте с баллоном 1 л | 1 | |
| 6 | Портативный компрессорный небулайзер (ингалятор) с электропитанием от бортовой сети напряжением 12 В | 1 | |
| 7 | Определитель объемной скорости потока воздуха при выдохе — пикфлоуметр | 1 | |
| 8 | Экспресс-измеритель концентрации глюкозы в крови портативный | 1 | |
| 9 | Транспортный монитор | 1 | |
| 10 | Пульсоксиметр | 1 | |
| 11 | Насос шприцевой (дозатор лекарственных средств) | 1 | |
| 12 | Тележка-каталка со съемными носилками | 1 | |
| 13 | Приемное устройство с поперечным и продольным перемещением, углом наклона 15° | 1 | |
| 14 | Носилки продольно и поперечно складные на жестких опорах | 1 | |
| 15 | Носилки бескаркасные | 1 | Имеющие четыре пары ручек для переноски и стропы для фиксации пациента |
| 16 | Носилки кресельные складные | 1 | |
| 17 | Комплект шин транспортных складных | 1 | Включает: комплект шин транспортных складных детский, комплект шин транспортных складных взрослый, комплект шин-воротников транспортных |
| 18 | Матрас вакуумный иммобилизационный | 1 | |
| 19 | Укладка врача скорой медицинской помощи | 1 | Приказ Минздрава России от 26 марта 1999 г. N 100 |
| 20 | Штатив разборный для вливаний | 1 | С возможностью крепления к кровати, носилкам и т.п. |
| 21 | Набор акушерский | 1 | |
| 22 | Набор реанимационный большой для скорой медицинской помощи | 1 | |
| 23 | Набор травматологический для скорой медицинской помощи | 1 | Включает комплект шин транспортных складных |
| 24 | Набор при эндогенных отравлениях | 1 | |
| 25 | Контейнер термоизоляционный с автоматическим поддержанием температуры инфузионных растворов | 1 | |
| 26 | Баллон с вентилем под кислород, 10 л | 2 | |
| 27 | Редуктор кислородный | 2 | |
| 28 | Баллон с вентилем под закись азота, 10 л | 1 | |
| 29 | Редуктор закиси азота | 1 |
Показать весь комплект оборудования
Особенности оказания помощи при сочетанных травмах
Тяжелая сочетанная травма представляет собой повреждение двух или более органов человека и требует грамотного и четкого определения области травмирования, а также оказания квалифицированной помощи в отделении и непосредственно на месте происшествия. Консультативная служба «Спецмедпомощь» успешно сотрудничает с профессионалами высокого класса в области реанимации, нейрохирургии, травматологии, ожогов и др. города Москвы для обеспечения проведения грамотных консультаций на территории РФ, СНГ и мира.
Так как тяжелые сочетанные и множественные травмы могут стать причиной развития других проблем со здоровьем пациента и в основной массе случаев требуют грамотной и аккуратной транспортировки, наша служба взаимодействует с крупными коммерческими скорыми Москвы. Это дает возможность максимально быстро и безопасно организовать реанимационные железнодорожные и авиа транспортировки больных в специализированные медицинские центры столицы, которые имеют в своем составе отделение сочетанной травмы.
Приоритеты при выполнении лечебно-диагностических мероприятий
При множественных и сочетанных травмах специалисты:
- оценивают, в каком состоянии находится дыхательная система;
- выполняют оценку работу системы кровоснабжения, наблюдают периферический кровоток;
- контролируют геморрагические нарушения;
- освобождают пациента от одежды, организуют правильную транспортную иммобилизацию;
- применяют препараты, предупреждающие возникновение болевого шока после травмы;
- фиксируют переломы;
- аккуратно транспортируют пострадавшего.
Правило «Золотого часа»
- В случае получения пациентом тяжелой множественной и сочетанной травмы успех лечения зависит от правильности и скорости доставки его в отделение лечебно-диагностического центра.
- Спустя 60 минут после травмирования шансы на благополучный исход уменьшаются. Если лечение полученных множественных или сочетанных травм не проводилось, наступление каждых последующих 30 минут уменьшает шансы на выживание пациента в 3 раза.
Звоните прямо сейчас:
- Вызов Скорой помощи: +7 916-621-68-62
Мы работаем круглосуточно, без выходных и перерывов!
Обратите внимание!
Консультации проводятся только по серьезным, неотложным случаям!
помощь (оказание), код МКБ 10, тяжелая, лечение (тела, головы, живота, груди), тупая, с шоком, диагностика, классификация
Сочетанная травма – это одновременное повреждение разных систем органов. Однако в медицине до сих пор нет единого мнения относительно окончательного определения данного понятия.
Различные взгляды на терминологию
Существует несколько подходов к определению и пониманию того, что это такое. Во многом эти подходы очень похожи, но авторы вносят те или иные существенные, с их точки зрения, дополнения к другим определениям.
Вот основные подходы к пониманию того, что такое сочетанные травмы:
- Это одновременное повреждение разных систем органов. Например, когда у человека одновременно диагностируются переломы и черепно-мозговая травма или сочетание переломов с повреждением печени.
- Это одновременное повреждение механического характера не менее двух анатомических зон. При этом сторонники данного подхода акцентируют внимание на том, что при сочетанной травме всегда должно быть повреждение верхней или нижней конечности.
- Определение согласно третьему подходу аналогично предыдущим, но его сторонники акцентируют внимание на том, что повреждение может случиться вследствие воздействия травмирующего агента. При этом такой агент может быть любым. Таким образом, травма может быть любого характера, а не только механического.
Несмотря на некоторые отличия в определении термина, ученые сходятся на том, что при сочетанной травме всегда повреждается 2 и более органа. В данном случае они придерживаются условного деления человеческого тела на 7 зон:
- голова;
- шея;
- грудная клетка;
- живот;
- позвоночный столб;
- верхние и нижние конечности;
- таз.
При сочетанной травме одновременно могут быть повреждены:
- несколько внутренних органов, но в разных зонах;
- внутренние органы и опорно-двигательный аппарат;
- опорно-двигательный аппарат, нервы и сосуды.
Характеристика и степень тяжести повреждения каждой из этих зон будут отличаться.
Читайте также:
Лечение ожогов – методы и их нюансы.
Правила первой помощи при химических ожогах.
Степени ожогов и их характеристика – подробнее>>>
Особенности и разновидности сочетанных травм
Особенность данного вида травмы заключается в синдроме взаимного отягощения. Он подразумевает, что при тяжелой травме возникает общая патологическая ситуация, которую дополнительно усугубляет и отягощает каждое повреждение, отдельно взятое. Но сама эта патологическая ситуация тоже усугубляет течение каждой отдельно взятой травмы, вследствие чего она протекает намного тяжелее, чем могла, если бы была единичной (изолированной).
Принято выделять несколько типов данных травм:
- Открытая и закрытая. Обычно у человека диагностируется одновременно оба вида травм с преобладанием закрытых. К открытым повреждениям относятся переломы рук и ног, черепа.
- Монофокальные и полифокальные. Первое подразумевает наличие единичного видимого повреждения, второе – нескольких повреждений, например, разрывов.
Такие травмы могут быть получены в результате автомобильной катастрофы, дорожно-транспортного происшествия, падения с высоты, избиения, огнестрельного ранения, сдавления тела (например, на производстве).
В результате ДТП наиболее часто страдает голова, грудь, живот; в результате избиения – голова и живот; при падении – голова, позвоночник, конечности; из-за огнестрельного ранения – живот и голова. Однако такая статистика является достаточно условной.
Взгляд зарубежных врачей
Зарубежные ученые несколько иначе дают определение сочетанной травмы. Сочетанную травму механического характера они называют комбинированной. Если же травма нанесла значительный ущерб пострадавшему, применяется термин «политравма».
При политравме человек имеет не менее одного повреждения, опасного для жизни. Для оценки состояния пострадавшего в этом случае применяют расчет по шкале AIS. Расчет дает балльную оценку состояния, где балл «4» оценивается как состояние, опасное для жизни, а «5» – как критическое.
Хотя данная шкала не является абсолютно достоверной, но именно на нее опираются все врачи при оценке состояния больного. И даже при некоторых расхождениях и разных акцентах при определении понятия «сочетанная травма» все врачи сходятся во мнении, что такая травма всегда является тяжелой.
Причины возникновения сочетанной травмы
Наиболее распространенные причины (источники) получения сочетанных повреждений и их характер:
- Дорожно-транспортное происшествие. Наиболее частые повреждения:
- у водителя вследствие сдавливания рулевой колонкой: переломы ребер, грудины, ушиб сердца;
- у пассажиров: черепно-мозговая травма, перелом ребер, разрывы легкого, селезенки, печени;
- закрытая травма грудной клетки из-за ремней безопасности: переломы ребер множественного характера, разрыв аорты, кровоизлияния;
- у пешехода, попавшего под машину: черепно-мозговая травма, разрыв печени, мочевого пузыря, селезенки, бамперный перелом (голеней), перелом тазовых костей.
- Падение. В результате, как правило, возникают разрывы внутренних органов (печени, почек, селезенки), переломы рук, ног, позвоночника, черепно-мозговая травма.
- Производственная травма. Обычно проявляется в сильном сдавливании тела, в результате которого случаются закрытые травмы грудной клетки и живота, сдавление верхней полой вены, разрывы органов брюшной полости, краш-синдром (длительное раздавливание тканей).
- Избиение. Наиболее частые повреждения: перелом ребер, разрыв внутреннего органа (легкого, почек, тонкой кишки, селезенки, печени, поджелудочной железы, мочевого пузыря).
Комбинированная травма: причины и симптомы
В определении данного понятия тоже нет единого мнения. Если зарубежные медики ставят знак равенства между сочетанной и комбинированной травмой, то отечественные врачи дают этому понятию иное определение.
Повреждения по комбинированному типу – это такие, которые человек получает в результате воздействия нескольких факторов: одного механического и не менее одного немеханического характера (термического, химического, радиационного).
Примеры комбинированных повреждений: перелом руки, ноги или другой кости в сочетании с ожогом; рана, ожог и радиоактивное поражение и т.п.
Комбинированные поражения встречаются обычно в военное время, на производстве или при природных катастрофах: землетрясениях, пожарах и т.д. Обычно они носят групповой характер.
Основные симптомы
Симптомы, сопровождающие комбинированные повреждения:
- Травматическая болезнь. Такое системное нарушение в организме называют еще истощением. При этом состояние человека во многом зависит от здоровья и возраста. Если нарушены жизненно важные органы, то не исключен и летальный исход.
- Патологические изменения. Они могут носить локальный или общий характер и зависят от вида травмы, а также общего состояния организма.
- Болевой синдром. Как правило, он очень ярко выражен. Может спровоцировать развитие шокового состояния.
- Кровопотеря. При травмах комбинированного типа пострадавшие обычно теряют значительный объем крови.
- Нарушение дыхания. Острая дыхательная недостаточность наблюдается, например, при пожаре, взрывах, завалах и т.п.
- Шоковое состояние. Ситуация, предшествующая травме, и болевой синдром являются для человека сильным стрессом.
- Интоксикация. Обычно у пострадавших нарушается метаболизм, начинается распад поврежденных тканей, вследствие чего организм не может бороться с токсинами.
- Другие признаки: гиповолемия, гипотензия, нарушение метаболизма по гипоксическому типу, нарушение микроциркуляции.
//vsetravmy.ru/www.youtube.com/watch?v=zb19AoO0pgA
Конечно, клиническая картина будет дополнительно проявляться специфической симптоматикой в каждом случае.
помощь (оказание), код МКБ 10, тяжелая, лечение (тела, головы, живота, груди), тупая, с шоком, диагностика, классификация
Сочетанная травма – это одновременное повреждение разных систем органов. Однако в медицине до сих пор нет единого мнения относительно окончательного определения данного понятия.
Различные взгляды на терминологию
Существует несколько подходов к определению и пониманию того, что это такое. Во многом эти подходы очень похожи, но авторы вносят те или иные существенные, с их точки зрения, дополнения к другим определениям.
Вот основные подходы к пониманию того, что такое сочетанные травмы:
- Это одновременное повреждение разных систем органов. Например, когда у человека одновременно диагностируются переломы и черепно-мозговая травма или сочетание переломов с повреждением печени.
- Это одновременное повреждение механического характера не менее двух анатомических зон. При этом сторонники данного подхода акцентируют внимание на том, что при сочетанной травме всегда должно быть повреждение верхней или нижней конечности.
- Определение согласно третьему подходу аналогично предыдущим, но его сторонники акцентируют внимание на том, что повреждение может случиться вследствие воздействия травмирующего агента. При этом такой агент может быть любым. Таким образом, травма может быть любого характера, а не только механического.
Несмотря на некоторые отличия в определении термина, ученые сходятся на том, что при сочетанной травме всегда повреждается 2 и более органа. В данном случае они придерживаются условного деления человеческого тела на 7 зон:
- голова;
- шея;
- грудная клетка;
- живот;
- позвоночный столб;
- верхние и нижние конечности;
- таз.
При сочетанной травме одновременно могут быть повреждены:
- несколько внутренних органов, но в разных зонах;
- внутренние органы и опорно-двигательный аппарат;
- опорно-двигательный аппарат, нервы и сосуды.
Характеристика и степень тяжести повреждения каждой из этих зон будут отличаться.
Читайте также:
Лечение ожогов – методы и их нюансы.
Правила первой помощи при химических ожогах.
Степени ожогов и их характеристика – подробнее>>>
Особенности и разновидности сочетанных травм
Особенность данного вида травмы заключается в синдроме взаимного отягощения. Он подразумевает, что при тяжелой травме возникает общая патологическая ситуация, которую дополнительно усугубляет и отягощает каждое повреждение, отдельно взятое. Но сама эта патологическая ситуация тоже усугубляет течение каждой отдельно взятой травмы, вследствие чего она протекает намного тяжелее, чем могла, если бы была единичной (изолированной).
Принято выделять несколько типов данных травм:
- Открытая и закрытая. Обычно у человека диагностируется одновременно оба вида травм с преобладанием закрытых. К открытым повреждениям относятся переломы рук и ног, черепа.
- Монофокальные и полифокальные. Первое подразумевает наличие единичного видимого повреждения, второе – нескольких повреждений, например, разрывов.
Такие травмы могут быть получены в результате автомобильной катастрофы, дорожно-транспортного происшествия, падения с высоты, избиения, огнестрельного ранения, сдавления тела (например, на производстве).
В результате ДТП наиболее часто страдает голова, грудь, живот; в результате избиения – голова и живот; при падении – голова, позвоночник, конечности; из-за огнестрельного ранения – живот и голова. Однако такая статистика является достаточно условной.
Взгляд зарубежных врачей
Зарубежные ученые несколько иначе дают определение сочетанной травмы. Сочетанную травму механического характера они называют комбинированной. Если же травма нанесла значительный ущерб пострадавшему, применяется термин «политравма».
При политравме человек имеет не менее одного повреждения, опасного для жизни. Для оценки состояния пострадавшего в этом случае применяют расчет по шкале AIS. Расчет дает балльную оценку состояния, где балл «4» оценивается как состояние, опасное для жизни, а «5» – как критическое.
Хотя данная шкала не является абсолютно достоверной, но именно на нее опираются все врачи при оценке состояния больного. И даже при некоторых расхождениях и разных акцентах при определении понятия «сочетанная травма» все врачи сходятся во мнении, что такая травма всегда является тяжелой.
Причины возникновения сочетанной травмы
Наиболее распространенные причины (источники) получения сочетанных повреждений и их характер:
- Дорожно-транспортное происшествие. Наиболее частые повреждения:
- у водителя вследствие сдавливания рулевой колонкой: переломы ребер, грудины, ушиб сердца;
- у пассажиров: черепно-мозговая травма, перелом ребер, разрывы легкого, селезенки, печени;
- закрытая травма грудной клетки из-за ремней безопасности: переломы ребер множественного характера, разрыв аорты, кровоизлияния;
- у пешехода, попавшего под машину: черепно-мозговая травма, разрыв печени, мочевого пузыря, селезенки, бамперный перелом (голеней), перелом тазовых костей.
- Падение. В результате, как правило, возникают разрывы внутренних органов (печени, почек, селезенки), переломы рук, ног, позвоночника, черепно-мозговая травма.
- Производственная травма. Обычно проявляется в сильном сдавливании тела, в результате которого случаются закрытые травмы грудной клетки и живота, сдавление верхней полой вены, разрывы органов брюшной полости, краш-синдром (длительное раздавливание тканей).
- Избиение. Наиболее частые повреждения: перелом ребер, разрыв внутреннего органа (легкого, почек, тонкой кишки, селезенки, печени, поджелудочной железы, мочевого пузыря).
Комбинированная травма: причины и симптомы
В определении данного понятия тоже нет единого мнения. Если зарубежные медики ставят знак равенства между сочетанной и комбинированной травмой, то отечественные врачи дают этому понятию иное определение.
Повреждения по комбинированному типу – это такие, которые человек получает в результате воздействия нескольких факторов: одного механического и не менее одного немеханического характера (термического, химического, радиационного).
Примеры комбинированных повреждений: перелом руки, ноги или другой кости в сочетании с ожогом; рана, ожог и радиоактивное поражение и т.п.
Комбинированные поражения встречаются обычно в военное время, на производстве или при природных катастрофах: землетрясениях, пожарах и т.д. Обычно они носят групповой характер.
Основные симптомы
Симптомы, сопровождающие комбинированные повреждения:
- Травматическая болезнь. Такое системное нарушение в организме называют еще истощением. При этом состояние человека во многом зависит от здоровья и возраста. Если нарушены жизненно важные органы, то не исключен и летальный исход.
- Патологические изменения. Они могут носить локальный или общий характер и зависят от вида травмы, а также общего состояния организма.
- Болевой синдром. Как правило, он очень ярко выражен. Может спровоцировать развитие шокового состояния.
- Кровопотеря. При травмах комбинированного типа пострадавшие обычно теряют значительный объем крови.
- Нарушение дыхания. Острая дыхательная недостаточность наблюдается, например, при пожаре, взрывах, завалах и т.п.
- Шоковое состояние. Ситуация, предшествующая травме, и болевой синдром являются для человека сильным стрессом.
- Интоксикация. Обычно у пострадавших нарушается метаболизм, начинается распад поврежденных тканей, вследствие чего организм не может бороться с токсинами.
- Другие признаки: гиповолемия, гипотензия, нарушение метаболизма по гипоксическому типу, нарушение микроциркуляции.
//vsetravmy.ru/www.youtube.com/watch?v=zb19AoO0pgA
Конечно, клиническая картина будет дополнительно проявляться специфической симптоматикой в каждом случае.
Сочетанная травма. Множественная и сочетанная травма
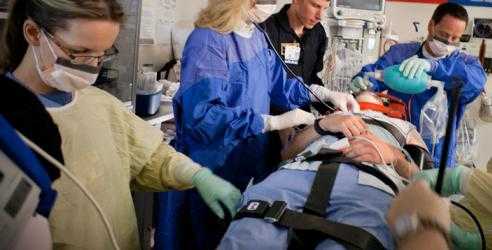
Сочетанная травма включает в себя самые различные диагнозы, характерные для людей, выживших после тяжелых травматических влияний на многочисленные органы и области тела. Здесь прежде всего выделяют повреждения, при которых наряду со сложными травмами головы и внутренних органов имеются серьезные нарушения в области опорно-двигательного аппарата.
Основные причины получения сочетанных травм
 Сочетанная травма чаще всего возникает вследствие серьезных аварий, падений с большой высоты или по причине насильственных действий. Согласно неутешительной статистике основная масса сочетанных травм в тяжелой форме приходится на пеших участников ДТП. В то же время наиболее частые случаи летального исхода наблюдаются при падениях с высоты.
Сочетанная травма чаще всего возникает вследствие серьезных аварий, падений с большой высоты или по причине насильственных действий. Согласно неутешительной статистике основная масса сочетанных травм в тяжелой форме приходится на пеших участников ДТП. В то же время наиболее частые случаи летального исхода наблюдаются при падениях с высоты.Если говорить о пострадавших от насильственных действий, то для таких ситуаций характерны серьезные черепно-мозговые и лицевые травмы наряду с повреждениями позвоночника, внутренних органов.
Клиническая картина
Сочетанная травма может отличаться самыми разнообразными симптомами, которые зависят в первую очередь от локализации наиболее критических повреждений, наличия кровопотери, травматических шоковых состояний, расстройств деятельности мозга, нарушения работы сердца, дыхательной системы.
Общая клиническая картина при получении сочетанных травм определяется на основе ведущего повреждения, наличие которого скрывает в себе угрозу для жизни. Впрочем, нередки случаи, когда имеется несколько равноценных по степени опасности ведущих повреждений.
Виды сочетанных травм
Существует простейшая классификация сложных сочетанных политравм, которая наиболее приемлема в случае необходимости определения степени повреждений врачами неотложной помощи.
Исходя из характера ведущего повреждения сочетанные травмы классифицируются следующим образом:
- открытые или закрытые травмы головного мозга и черепной коробки в сочетании с повреждениями того же характера других областей тела, например грудного, чревного отдела, конечностей, таза;
- открытые или закрытые травмы в области грудной клетки, сочетающиеся с черепно-мозговыми повреждениями;
- открытые или закрытые травмы чревной полости, области головы, позвоночника, конечностей;
- сложные травмы позвоночника в сочетании с повреждениями других отделов: головного мозга, живота, таза, груди;
- серьезные повреждения области таза, сочетающиеся с черепно-мозговыми, чревными, грудными травмами.
Множественная и сочетанная травма
Наличие множественной травмы в случае присутствия сознания пострадавшего может приводить к формированию так называемых псевдодоминантных повреждений. Подобное состояние нередко заставляет пациента сосредоточиваться на менее тяжелых повреждениях, отвлекая врача от постановки правильного диагноза.
Предотвратить диагностическую ошибку при получении множественной травмы позволяет неотложное проведение мануального и рентгеновского обследования всего скелета.
В случае отсутствия сознания при получении множественной политравмы в первую очередь проводится обследование на наличие повреждений в области грудной клетки, отделов позвоночника, брюшной полости, черепных и тазовых костей. В то же время поводом к выполнению рентгеновской диагностики конечностей может стать присутствие ссадин, отеков, гематом, нехарактерной для стабильного состояния подвижности конечностей.
Первая неотложная помощь
Тяжелая сочетанная травма относится к повреждениям, при которых стабилизация состояния пострадавшего во многом зависит от скорости предоставления первой неотложной помощи. Для транспортировки пациента в случае получения сочетанной травмы требуются жесткие носилки, что позволяет сократить вероятность закупорки дыхательных путей кровью, рвотными массами, а также избежать западения языка или нижней челюсти. Параллельно область носоглотки очищается марлевыми салфетками либо медицинским отсосом жидкостей. Тяжелая сочетанная травма может потребовать открытия ротовой полости специальным роторасширителем.

Далее при отказе легких производится искусственное дыхание рот в рот или с помощью аппарата КИ-ЗМ. При немедленной, неотложной, а главное, правильной помощи благодаря выполнению вышеуказанных мероприятий у пострадавшего восстанавливается дыхание, после чего обычно наступает осознанное состояние.
После доставки пострадавшего в отделение сочетанной травмы для стабилизации жизненно важных функций организма требуется введение полиглюкина, преднизолона, гидрокортизона. При наличии тяжелых ранений конечностей с возникновением артериальных кровотечений накладывается жгут.
Сочетанная травма у детей или у человека в крайне тяжелом состоянии, при котором наблюдается низкое артериальное давление, требует введения инсулина, инъекций в вену 40%-й глюкозы без прекращения подачи полиглюкина с гормонами.
При возникновении периферического пульса и стабилизации давления на уровне до 80 мм рт. ст. в случае наличия комбинаций переломов конечностей не рекомендуется тратить время на наложение шин. Вместо этого основное внимание сосредоточивается на предотвращении отказа жизненно важных органов.
причины, первая помощь, лечение, последствия
Автор Юлия Владимировна Дмитрук На чтение 9 мин. Просмотров 834 Опубликовано
Одновременная травматизация нескольких отделов тела человека именуется политравма или сочетанная травма. Из-за сочетанных нарушений развиваются опасные для жизни состояния. Если повреждены конечности и таз, риск смерти минимален. При поражении позвоночника, головы и груди опасность летального исхода крайне высока.
К другим определениям политравм относят синхронное поражение внутренних органов и перелом костей. Так, при повреждении структур таза страдают опорно-двигательный аппарат и органы выделения. Под понятием политравма или сочетанная травма скрываются множественные повреждения. Получить их из-за неосторожности в быту проблематично. Обычно речь идет о стихийных бедствиях, авариях, экстремальных видах спорта.
Классификация
Определение сочетанная или комбинированная травма многогранно. Под этим определением скрывается одновременное повреждение двух и более отделов человеческого тела. Без уточняющей информации понять характер поражения не удастся. Классификация политравм выделяет:
- изолированные нарушения – однополостные патологии с ограниченной локализацией, например, ранения органов брюшной полости;
- с вовлечением нескольких органов из разных полостей;
- множественные нарушения – представляют собой сочетанную травму в границах общей зоны;
- комбинированные – предусматривают воздействие различных факторов либо в различных зонах тела.
 Сочетанные множественные и комбинированные травмы имеют много общего, а главное различие – в специфике травмирующих факторов. При комбинированном воздействии могут иметь место механические травмы, удушье, утопление и т. д.
Сочетанные множественные и комбинированные травмы имеют много общего, а главное различие – в специфике травмирующих факторов. При комбинированном воздействии могут иметь место механические травмы, удушье, утопление и т. д.
Множественные ранения нередко являются следствием военных действий. Для определения тяжести сочетанной боевой травмы используется шкала военно-полевой хирургии (ВПХ). Что это такое? Это часть военной медицины, изучающая технику оказания помощи раненым в зоне боевых действий. Данное направление изучает политравмы и критерии для оценки тяжести состояния пострадавшего.
Что касается локализации патологий, то выделяют:
- абдоминальные травмы – разрывы печени и селезенки, внутренние кровотечения, повреждения органов брюшинного и забрюшинного пространства;
- сочетанные травмы груди – ушибы ребер и грудины, разрыв легких, ушиб сердца и прочих органов грудной клетки. Сюда входят открытый пневмоторакс, торакоабдоминальные травмы грудной клетки;
- сочетанные травмы головы – включены черепно-мозговые травмы – ОЧМТ и ЗЧМТ, СГМ и сочетанные черепно-лицевые травмы, в том числе неогнестрельные и проникающие ранения ЧЛО. В эту категорию включают травмы зубов, органов слуха, глаз и др. Часто сотрясения головного мозга сопровождаются травмами зубов, челюсти;
- сочетанные травмы спины – позвоночника, спинного мозга;
- повреждения опорно-двигательного аппарата – сюда входят травмы таза и конечностей: рук и ног.
Код травмы по МКБ 10
Открытая и закрытая травматизация нескольких зон тела поучает по СКБ 10 код Т01 и Т00 соответственно. Множественные травмы неуточненного характера, приобретенные в результате автомобильной аварии или стихийных бедствий, кодируются Т07. Травматические ампутации получают код по МКБ 10 – Т05.
Причины
Причины ранений часто кроются в военных действиях и катастрофах. Черепно-мозговая травма у детей может быть следствием травматизма при патологической родовой деятельности. Повреждения головы, позвоночника и конечностей возникают при падении с высоты. Из-за аварий при ДТП развиваются сложные и множественные сочетанные ранения.
Часто это происходит при несоблюдении установленных правил: превышение скорости, отказ от использования детских удерживающих устройств, пренебрежение ремнями безопасности. Восстановление после ДТП дается тяжело и спряжено с существенными осложнениями.
Получить сочетанную черепно-мозговую травму можно при экстремальных видах спорта, во время драки или в процессе спарринга. Из-за падения с высоты случаются обширные ушибы, возникают разрывы органов. Повреждения верхних и нижних конечностей случаются на производстве и по причине неосторожности в быту.
Симптомы
При легкой форме повреждения симптоматика смазана, а шансы на выздоровление велики. Симптомы и лечение напрямую взаимосвязаны, поэтому уделяют повышенное внимание анамнезу. Сочетанная множественная и комбинированная травмы имеют столь обширную симптоматику, что сложно сразу обнаружить источник боли, особенно если открытые раны отсутствуют.
Дыхательная недостаточность наблюдается, например, при ушибе грудины и переломе ребер. Боли в сердце возникают в случае травм позвоночника и грудины. При сочетанных травмах живота пульс и дыхание становятся частыми.
Переломы позвоночника с травматизацией спинного мозга и черепно-мозговые травмы с возможным ушибом мозга характеризуются потерей сознания, параличом и нередко оборачиваются смертью. Наиболее распространенное явление в медицинской практике – травматизация конечностей.
В группу больных с сочетанной травмой входят лица с обширной кровопотерей, переломами, проникающими ранениями. Понятно, что признаки нарушений в конкретных случаях будут отличаться. Однако все травмы сопровождаются болями интенсивного характера, шоковыми состояниями.
Первая помощь
Если травма сочетанная, она уже не может быть незначительной. Промедление в терапии чревато опасными последствиями, вплоть до летального исхода. Сочетанная травма требует транспортировки пострадавшего в отделение скорой помощи. На месте также можно оказать ПМП, исходя из локализации повреждения.
Вследствие шока у пострадавшего ухудшается кровообращение, нарушается дыхание. В этом случае первая помощь заключается в проведении сердечно-легочной реанимации. Пострадавшему, находящемуся в сознании, дают обезболивающие-анальгетики. При открытых ранах их обрабатывают антисептиками и накладывают повязку.
Обязательным мероприятием, которое относят к первой медицинской помощи, является иммобилизация в случае травматических повреждений костных структур. При повреждении ствола позвоночника любое движение исключают. Если у пострадавшего открылась рвота, рекомендуется слегка повернуть его набок, чтобы избежать асфиксии. Если человек без сознания, проверяют функцию дыхания. Исключают западение языка, при необходимости очищают горло и полость рта от рвотных масс.
Если повреждены органы брюшной полости, нельзя давать больному пить. При подозрении на травмы, исключающие двигательную активность, больного пытаются успокоить, укрывают одеялом или одеждой, чтобы он не замерз. Дальнейшие манипуляции осуществляются врачами скорой помощи на основании клинической картины.
Диагностика
 Диагностические мероприятия при сочетанных и множественных травмах имеют свою специфику. Во-первых, сложно установить конкретную зону повреждения, особенно если сочетанная травматизация стала следствием аварий, стихийных бедствий, военных действий. Во-вторых, усилия направляют на оценку состояния органов жизнеобеспечения и только потом исследуют менее значимые системы организма.
Диагностические мероприятия при сочетанных и множественных травмах имеют свою специфику. Во-первых, сложно установить конкретную зону повреждения, особенно если сочетанная травматизация стала следствием аварий, стихийных бедствий, военных действий. Во-вторых, усилия направляют на оценку состояния органов жизнеобеспечения и только потом исследуют менее значимые системы организма.
Если повреждение угрожает жизни пострадавшего, для оценки состояния используют шкалу Глазго. В соответствии с этой системой удается определить реакцию на голос, двигательные функции и реакцию глаз. Если состояние пострадавшего ухудшается, то присваивают высокую степень тяжести. В этом случае диагностику повреждений у пострадавшего осуществляют после проведения реанимационных действий.
Чтобы оценить последствия комбинированной и сочетанной травмы, проводят лабораторные и инструментальные исследования. При повреждении внутренних органов груди назначаются компьютерная томография и МРТ. В случае травматизации костных структур необходимо рентгенографическое исследование. Чтобы оценить степень тяжести повреждения мягких тканей, используют ультразвуковую диагностику. В обязательном порядке делаются общий анализ крови, биохимия, исследование мочи и кала.
Лечение
В случае нарушения непроходимости дыхательных путей необходима интубация. Она является основным методом восстановления дыхательных функций на время проведения реанимационных действий. Тяжелые сочетанные повреждения часто сопровождаются состояниями, опасными для жизни, поэтому главная задача при лечении подобной травмы – стабилизировать функции жизненно важных органов пострадавшего. В дальнейшем терапия осуществляется с учетом главного диагноза и симптоматики.
Лечение поврежденных костных структур проводят в травматологии. Составляется история болезни, проводится травматологическая терапия, больного направляют к узким специалистам при выявлении сопутствующих нарушений. Акцент в лечении определяется ведущим поражением, одновременно направляют усилия на улучшение общего состояния пациента, активизацию репараторных процессов, улучшение трофики тканей и повышение иммунной защиты.
На основе имеющейся клиники в больнице проводят необходимые лечебные мероприятия, после чего пациента отправляют долечиваться дома. При неосложненных травмах живота, конечностей, спины прогноз благоприятный. Хуже поддаются лечению ЧМТ, разрывы внутренних органов, травмы позвоночника.
Оперативное лечение
Что такое сочетанная травма
Тело человека состоит из семи зон (голова, шея, грудь, живот, конечности, таз, позвоночник). При синхронном поражении 2-х или более зон, одна из которых травмирована в тяжелой форме, подразумевают получение сочетанной травмы (политравмы). Любая травма предусматривает экстренную помощь пациенту и неотложность реанимационных мероприятий.

Виды
Для удобства использования понятия в медицинской практике, их классифицируют на:
- изолированные, имеющие повреждение одного органа в границах полости;
- сочетанные травмы, к ним причисляют поражение 2 и более внутренних органов в пределах нескольких полостей;
- множественные, имеют несколько повреждений в границах одной области;
- комбинированные характеризуются несколькими повреждениями, полученными при различных травмирующих факторах, неодинаковыми ранящими средствами.
При поступлении пациента в медучреждение, у него выявляется основная наиболее тяжелая травма, учитываются все имеющиеся повреждения, формируется диагноз, который относят к 1 из 7 подгрупп, в соответствии с его международной классификацией. Полное диагностирование возможно в стационаре, с использованием современного оборудования. При необходимости травмированному назначается операция.
Исходя из места локализации, сочетанные повреждения группируются на:
- поражение головного мозга;
- спинного мозга;
- грудной клетки;
- брюшной полости;
- скелета;
- без ведущего поражения;
- при наличии 2 и более травмированных зон.
Причины
Основными причинами повреждений при сочетанной травме называют:
- происшествия с участием транспорта и пешехода;
- кататравмы;
- аварии на производстве и др.

Множественные травмы и сочетанные повреждения имеют высокий процент летальных исходов. Он достигает 40% от общего количества происшествий с несколькими повреждениями. При составлении прогноза для жизни больного особое внимание обращают на:
- форму тяжести основного (ведущего) повреждения;
- дополнительные травмы;
- возраст пациента;
- наличие хронических заболеваний;
- причины возникновения травмы;
- неглубокие и неопасные ссадины, царапины, гематомы.
Помощь и диагностика
Общее состояние травмированного и его прогноз на будущее обуславливается величиной скрытых и наружных кровопотерь, уровнем разрушений структур, проходимости органов дыхания и величиной сбоев в функционировании жизненно важных органов. Тяжесть травмы определяется глубиной и площадью повреждений легких, кровяных сосудов, структур головного мозга, сердца.
В период догоспитальной помощи свидетель происшествия не имеет ресурса, позволяющего оценить трудность ситуации. Для этого необходимы определенный сложный подход и специальные методики. Достаточно обратить внимание на видимые показатели жизнедеятельности травмированного и выделить более тяжелое повреждение. При групповых чрезвычайных происшествиях, среди травмированных, необходимо определить наиболее тяжело пострадавшего, которого в последующем передать в руки медиков. Состояние больных определяется по шкале Глазго.
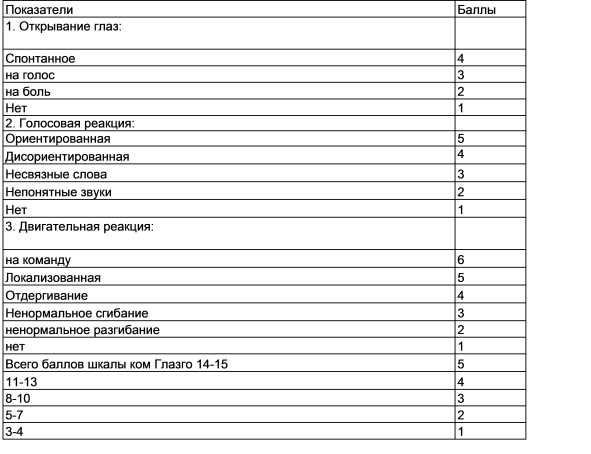 Шкала Глазго
Шкала ГлазгоДанные о состоянии пациента неустойчивы, они могут изменяться достаточно часто. Это происходит при увеличении скорости нарушенного кровотока, количества кровопотерь, развитии воспалений, сужении дыхательных путей, усилении расстройств в головном и спинном мозге. Компетентная и незамедлительная помощь стабилизирует ситуацию, улучшает общее самочувствие пациента.
До приезда медиков необходимо обездвижить тело больного, уложить его на плоскую, твердую поверхность, остановить кровотечение и предохранить от попадания бактерий открытые раны и глубокие разрывы.
Лечение
Госпитализация травмированного с сочетанными травмами осуществляется в отделение реанимации. На этапе доставки пациента в стационар медики вливают донорскую кровь или ее заменители, проводят подключение аппарата вентиляции легких, выполняют искусственное дыхание. При кровопотерях основы черепа и трудности в проходимости дыхательных путей проводят введение трубки в трахею (интубацию) для обеспечения дыхания пациента. В дальнейшем выполняется хирургическая операция. Необходимость ее осуществления определяется врачом.
Симптомы
Тяжелая сочетанная травма отличается клинической картиной, симптоматикой, методикой лечения и имеет неодинаковые последствия.
Сочетанная травма головы с ведущим повреждением мозга имеет тяжелую форму с гематомами внутри черепной коробки и ушибами участков органа, обильным кровоизлиянием. Сопутствующие травмы не несут угрозу жизни, обнаруживаются в общей клинической картине переломами скелета, туловища. Жизнедеятельность мозга находится в состоянии комы. Уровень ее тяжести обусловливает симптоматику.
Болевой синдром и травматический шок развивается у травмированных с переломами больших элементов скелета (суставы бедра, плеча и т.д.), с открытыми травмами, ведущими к кровопотерям более 1 литра.
При сочетанной травме спинного мозга ведущим симптомом, определяющим ее тяжесть, является паралич четырех (тетраплегия) или двух (параплегия) конечностей. Они всегда появляются в результате неустойчивых переломов позвоночника, его шейного, грудного и поясничного отделов. Сопутствующие травмы – повреждения скелета, туловища, разрывы кожных покровов. Характер травмирования зависит от уровня полученных поражений.
Характер расстройств в выполнении органом жизненно важных функций при травме спинного мозга определяется уровнем его повреждения. При травмировании верхних участков происходят повреждения органов дыхания, их связывают с параличом мышц грудины.
На уровне IV шейного позвонка расположен центр диафрагмального нерва, в этом эпизоде к параличу мышц добавляется паралич диафрагмы. Опасность заключена в асфиксии, которая происходит из-за отсутствия самостоятельного дыхания у пациента. Повреждение IV провоцирует развитие отека спинного мозга, негативно воздействует на центры, обеспечивающие сердце нервными импульсами, это может привести к аритмии и неожиданной остановке органа.
Множественная травма и сочетанное поражение спинного мозга характеризуется дисфункцией важных органов. Они имеют более благоприятные прогнозы и процент скорой реабилитации, нежели травмы головы. Стоит обратить внимание на возникающий шок от травмы у пациента.
При сочетанной травме груди происходит разрыв диафрагмы с выдавливанием внутренних органов брюшной полости, прорывом легких, пищевода и т.д. Обязательным сопутствующим фактором являются двухсторонние переломы ребер. Они могут включать переломы скелета, легкую травму головы, неглубокие раны на коже. Основным сбоем является тяжелая дыхательная недостаточность. При обильных кровопотерях отмечается понижение АД.

Особенную нишу занимает компрессия грудной клетки (травматическая асфиксия). По симптомам приближена к сочетавшейся травме головного мозга (см. ушиб головного мозга). В этом эпизоде ведущей является нарушение мозговой деятельности, происходящее из-за многочисленных, но небольших кровоизлияний в корковую и подкорковую зону.
Компрессия появляется из-за грубого и продолжительного сдавливания. Вследствие этого происходят повышение АД и кровоизлияния в оболочки и органы, в мозг человека. Возможен синюшный оттенок верхней части тела и лица.
К компрессионным относится травмирование, полученное на угольном производстве, при землетрясении и т.д.
Комбинированная травма и сочетанное повреждение живота характеризуется наличием ведущего повреждения внутренностей брюшины – печень, селезенка, желудок, кишечник и т.д. Главная опасность заключается в интенсивных кровотечениях и попадании инфицированного содержимого разрушенных органов в брюшную полость. При этом происходит развитие перитонита.

В этом случае травма сочетается с травмированием таза и нижних конечностей, ребер, легкого сотрясения мозга. Симптомами травмы является попадание кровяных вкраплений в естественные выделения человека, бледность кожного покрова, слабость, гипотония. При развивающемся перитоните картина состояния пациента зависит от месторасположения очага и площади повреждения.
При сочетанной травме ОДА участками ведущего поражения становятся таз, массивные элементы конечностей (суставы, крупные кости) – бедра, плеча, отрывы сегментов, их раздавливание. Дополнительными – ЧМТ в легкой форме, гематомы и небольшие кровоизлияния в брюшину.
В эпизодах, когда при сочетании травм в двух и более участках два поражения оказываются ведущими, велик процент случаев с летальным исходом среди таких пострадавших. Тоже самое можно отметить при наличии 3 травмированных областей. Данные пациенты характеризуется отсутствием сознания, сформировавшейся гипотонией, расстройством дыхательных функций, удушьем, поражением мозга.
При сочетанной травме без ведущего повреждения симптоматика выражена легкой формой и представляет умеренную дыхательную недостаточность, неглубокое расстройство сознания. Восстановление происходит в продолжение 2 часов.
Последствия
При неправильном диагностировании и терапии несущих угрозу жизни состояний – комы, травматического или посттравматического шока, большой кровопотери, расстройства функций дыхательной системы, возникают серьезные последствия, приводящие к смерти или инвалидности пациента.
Тело человека состоит из семи зон (голова, шея, грудь, живот, конечности, таз, позвоночник). При синхронном поражении 2-х или более зон, одна из которых травмирована в тяжелой форме, подразумевают получение сочетанной травмы (политравмы). Любая травма предусматривает экстренную помощь пациенту и неотложность реанимационных мероприятий.
Классификация сочетанной черепно-мозговой травмы
Сочетанная травма является актуальной социальной и медицинской проблемой, лежащей на стыке травматологии, нейрохирургии, общей хирургии, реаниматологии и других дисциплин. Удельный вес сочетанной травмы в структуре транспортного и некоторых других видов травматизма достигает 50— 70%. Почти постоянным ее слагаемым является черепно-мозговая травма (до 80%).Необходимость единой терминологии и классификации сочетанной черепно-мозговой травмы очевидна. Она обусловлена тем, что пострадавшие госпитализируются в различные стационары, лечатся у врачей многих специальностей. Оценка степени тяжести состояния больного и травмы не всегда однозначна, а без этого трудно выработать адекватную тактику и обеспечить преемственность в лечении. Без единой классификации невозможны реальная статистика, эффективная научная разработка проблемы, решение организационных вопросов.
Сочетанная травма — это одновременное повреждение одним видом энергии, в частности механической, двух и более органов или частей тела, топографически разных областей или разных систем. В свете этого общего понятия черепно-мозговая травма является сочетанной, если механическая энергия одновременно вызывает внечерепные повреждения.
Термин «комбинированная травма» целесообразно сохранить для обозначения одновременных воздействий на организм различных видов энергии (механической, тепловой, радиационной, химической и т.д.).
Другие термины, используемые нередко для обозначения повреждений — «множественная травма» или «политравма» — весьма расплывчаты, в эти понятия могут включаться множественные повреждения какого-либо органа или конечности или одновременнная травма нескольких систем организма.
Исходя из этих предпосылок следует отдать предпочтение термину «сочетанная травма».
Появление черепно-мозгового слагаемого в структуре сочетанной травмы всегда вносит качественно новые черты в ее патогенез, клинику, диагностику и лечение.
В отличие от всех других вариантов сочетанных повреждений внутренних органов и опорно-двигательного аппарата без черепно-мозгового слагаемого, сочетанная черепно-мозговая травма характеризуется одновременным нарушением высшей регуляторной (головной мозг) и преимущественно исполнительной (внутренние органы, конечности, спинной мозг и т. д.) систем организма. В то же время в условиях отсутствия черепно-мозгового слагаемого при сочетанных повреждениях страдают только исполнительные органы, при первичной сохранности центральной нервной системы.
В основу классификации сочетанной черепно-мозговой травмы положены следующие принципы:
1. Локализация внечерепных повреждений.
2. Характеристика черепно-мозговой и внечерепной травмы.
3. Соотношение черепно-мозгового и внечерепных повреждений по степени их тяжести.
Учитывая локализацию внечерепных повреждений, накладывающую свой отпечаток на клиническую картину и хирургическую тактику, целесообразно выделение следующих сочетаний черепно-мозговой травмы:
1. С повреждением лицевого скелета.
2. С повреждением грудной клетки и ее органов.
3. С повреждением органов брюшной полости и забрюшинного пространства.
4. С повреждением позвоночника и спинного мозга.
5. С повреждением конечностей и таза.
6. С множественными внечерепными повреждениями.
Помимо локального фактора, особенности диагностики, терапии, а также исходы заболевания во многом определяются соотношением повреждений по степени тяжести. Это обосновывает практическую необходимость разделения каждого вида сочетанной травмы на 4 группы:
1. Тяжелая черепно-мозговая травма и тяжелые внечерепные повреждения.
2. Тяжелая черепно-мозговая травма и нетяжелые внечерепные повреждения.
3. Нетяжелая черепно-мозговая травма и тяжелые внечерепные повреждения.
4. Нетяжелая черепно-мозговая травма и нетяжелые внечерепные повреждения.
К тяжелой черепно-мозговой травме относятся ушибы головного мозга тяжелой степени и сдавление мозга, а также именно в контексте сочетанной травмы ушиб головного мозга средней степени.
К нетяжелой черепно-мозговой травме относятся сотрясение и ушибы головного мозга легкой степени.
К тяжелым внечерепным повреждениям относятся переломы бедра, таза, большеберцовой кости, плеча, множественные переломы костей конечностей; переломы верхней челюсти типа ФОР — 2, ФОР-3, двусторонний перелом нижней челюсти, множественные переломы лицевого скелета; одно-и двусторонние переломы ребер, сопровождающиеся дыхательной недостаточностью, сдавлением грудной клетки; переломы и вывихи позвонков с повреждением спинного мозга и его корешков, нестабильные переломы тел позвонков; повреждения органов грудной и брюшной полостей, забрюшинного пространства.
К нетяжелым внечерепным повреждениям относятся закрытые переломы костей кисти, стопы, предплечья, малоберцовой кости, носа, односторонние переломы 1—3 ребер без повреждения плевры, ушибы туловища, конечностей.
К множественным внечерепным повреждениям относятся случаи, когда наряду с черепно-мозговой травмой, имеется повреждение органов двух и более различных систем (например, черепно-мозговая травма + перелом бедра + повреждение легкого).
Допустимо применять термин «тяжелая сочетанная черепно-мозговая травма» к больным I, II, III групп, т. е. когда одно или оба слагаемых сочетанной черепно-мозговой травмы являются тяжелыми. Однако и в этих случаях требуется расшифровка характера повреждений. У больных с сочетанной травмой даже при нетяжелых внечерепных повреждениях заболевание протекает тяжелее, чем при изолированной травме. Следует подчеркнуть, что градации тяжести сочетанной травмы в какой-то мере условны, поскольку при оценке тяжести состояния больного необходимо учитывать не только тяжесть отдельно черепно-мозговых и внечерепных повреждений, но и возраст больного, состояние его сердечно-сосудистой системы, предшествующие заболевания и пр.
В классификационных построениях сочетанной ЧМТ надо предусматривать свойственную ей высокую частоту и особенности проявления травматического шока.
Пострадавшие 1 и II групп подлежат лечению в нейрохирургических, нейротравматологических стационарах, пострадавшие III и IV групп госпитализируются в отделения по профилю доминирующего повреждения.
В развернутом диагнозе сочетанной травмы на первом месте следует указывать доминирующее на данный момент повреждение, определяющее первоочередную направленность диагностических и хирургических действий. Во временном протяжении различные слагаемые сочетанной черепно-мозговой травмы могут меняться местами по своему преобладанию в клинической картине.
Приводим примерные формулировки первичного диагноза сочетанной черепно-мозговой травмы.
I группа
«Тяжелая сочетанная травма: сдавление головного мозга острой субдуральной гематомой в правой лобно-теменной области. Закрытый линейный перелом теменной и височной костей справа. 3акрытый перелом 4—10 ребер справа по средне-подмышечной линии. Гемопневмоторакс справа. Травматический шок II степени».
«Тяжелая сочетанная травма: ушиб головного мозга средней степени с локализацией в лобной и височной доляхй слева. Субарахноидальное кровоизлияние. 3акрытый перелом лонных и седалищных костей, разрыв внебрюшинного отдела уретры. Травматический шок 1 степени».
II группа
«Тяжелая сочетанная черепно-мозговая травма: ушиб головного мозга тяжелой степени, преимущественно левой гемисферы, субарахноидальное кровоизлияние. 3акрытый перелом лучевой кости в типичном месте со смещением отломков».
«Тяжелая сочетанная черепно-мозговая травма. Сдавление головного мозга острой субдуральной гематомой в правой лобно-височной области на фоне очага размозжения полюса правой лобной доли, субарахноидальное кровоизлияние. Линейный перелом правой половины лобной кости. Перелом носовой перегородки. Ушибы мягких тканей головы, лица. Алкогольное опьянение».
III группа
«Тяжелая сочетанная травма: закрытый поперечный перелом левого бедра в средней трети со смещением, перелом левой подвздошной кости без смещения. Ушиб головного мозга легкой степени. Травматический шок I степени».
«Тяжелая сочетанная травма: закрытый компрессионный перелом тела С6 позвонка с ушибом и сдавлением спинного мозга. Сотрясение головного мозга. Алкогольное опьянение».
IV группа
«Сочетанная черепно-мозговая травма: ушиб головного мозга легкой степени, ушибленная рана затылочной области. Перелом 8 ребра по лопаточной линии справа».
«Сочетанная травма: закрытый перелом нижней челюсти слева без смещения. Сотрясение головного мозга. Алкогольное опьянение».
3аключительный диагноз при выписке больного должен быть подробным. В нем указываются точная локализация повреждения, осложнения, сопутствующие заболевания и т.д.
Например: «Тяжелая сочетанная травма: сдавление головного мозга субдуральной гематомой правой лобно-теменно-височной области, очаг размозжения базальных отделов лобной и височной долей справа, перелом правой височной кости с переходом на основание средней черепной ямки. 3акры-тый чрезвертельный перелом правого бедра со смещением отломков. Двусторонняя нижнедолевая пневмония. Гипертоническая болезнь I Б степени».
А.П.Фраерман, В.В.Лебедев, Л.Б.Лихтерман
Опубликовал Константин Моканов
Основные принципы диагностики и лечения тяжелой сочетанной травмы
Проблема лечения сочетанной травмы к концу XX века заняла одно из ведущих мест, что объясняется ее большой социальной значимостью. Сочетанные повреждения являются одной из трех основных причин смертности населения, причем у населения в возрасте до 40 лет эта причина выходит на первое место.Если считать смертность от травм по годам недожитой жизни (как это делают в большинстве стран по рекомендации ВОЗ), то она превышает смертность от сердечно-сосудистых, онкологических и инфекционных болезней, вместе взятых.
Анализ тенденций в мировой статистике свидетельствует о том, что тяжелая социально-экономическая ситуация, развитие транспорта и высотного строительства, являющиеся особенностью современного общества, неизбежно приведут в ближайшие 10 лет к резкому возрастанию несчастных случаев. Если активно не воздействовать на эту ситуацию, убытки, которые несет государство от кадровых потерь, могут увеличиться в 2—3 раза.
Президент Американской ассоциации хирургов-травматологов Э. Мейер, выступая 24 сентября 1997 г. на совместном заседании американской и японской ассоциаций с речью «Смертность и инвалидизация в результате повреждений. Глобальные проблемы», привел данные мировой статистики последних десятилетий. Тенденция такова, что к 2020 году на планете ожидается снижение смертности от инфекционных заболеваний и перинатальной патологии на фоне резкого увеличения травм в результате транспортных аварий, насилия и войн.
Среди причин летальных исходов от травм на долю сочетанных травматических повреждений приходится более 60%, хотя они составляют 8— 10% всех стационарных больных с повреждениями. Летальность при сочетанной травме достигает 45%.
Причиной сочетанных повреждений в большинстве случаев являются дорожно-транспортные происшествия, статистику которых ведет ГИБДД. По этим данным, за последние 5 лет летальность от ДТП в России увеличилась на 65%, и число погибших стойко держится на уровне 33—35 тыс. человек в год.
В мае 2005 года в ежегодном послании Президента России Федеральному собранию прозвучали слова:
«Происходящее на дорогах—это угроза национальной безопасности... Погибли почти 35 тыс. и ранены 250 тыс. человек— это не цифры сводок с войны, а результат 200 тыс. дорожно-транспортных происшествий за прошедший год». За один год на дорогах России погибает от сочетанных травм граждан больше, чем погибло военнослужащих во всех локальных конфликтах, в которых участвовал Советский Союз и Россия после Великой Отечественной войны, включая Афганистан и Чечню.
Сочетанная травма представляет собой одну из сложных проблем неотложной медицины. В связи с поливалентностью она требует привлечения многих специалистов — реаниматологов, хирургов, травматологов, всех узких специалистов, а также иммунологов, специалистов диагностических служб, восстановительного лечения и психологов.
В последнее время этой проблеме стало уделяться гораздо больше внимания. Тем не менее пока еще нет государственной статистики такого рода повреждений, только начинают определяться важнейшие организационные принципы оказания помощи этим пострадавшим. Несмотря на то что эта проблема разрабатывается много лет, летальность и инвалидность остаются высокими. Не последнюю роль играет то, что специфика организации помощи при сочетанной травме не выделяется из общих принципов лечения повреждений вообще. В большинстве крупных городов этих больных концентрируют в крупных скоропомощных больницах, располагающих квалифицированными кадрами специалистов (реаниматолог, хирург, травматолог, нейрохирург). Однако мировой опыт последних тридцати лет свидетельствует о необходимости концентрировать таких пострадавших в специализированных травмоцентрах.
На протяжении последних пятидесяти лет наибольшие достижения в разработке проблемы лечения сочетанных повреждений получены благодаря усилиям научных коллективов трех учреждений нашей страны, а именно Военно-медицинской академии, НИИ скорой помощи им. Н.В. Склифосовского и НИИ скорой помощи им. И.И. Джанелидзе.
Ежегодно в каждое из этих учреждений доставляют около 700 пострадавших с сочетанной травмой, большинство из которых являются жертвами дорожно-транспортных происшествий, 25% получают сочетанную травму вследствие падения с высоты и около 20% — от прочих причин. Реанимационные отделения этих центров функционируют в тесном контакте как со станциями СМП, так и с отделениями сочетанной травмы, травматологии, неотложной торакоабдоминальной хирургии и неотложной нейрохирургии. Это позволило организационно объединить весь процесс оказания помощи при сочетанной травме, который принято разделять на 4 этапа: догоспитальный, реанимационный, профильный клинический и реабилитационный. Состав пострадавших и приоритеты лечения на каждом этапе существенно отличаются, что влияет на распределение медицинских сил и средств.
В связи с высокой летальностью на догоспитальном и реанимационном этапах (20%) количественный и качественный состав пострадавших на каждом из четырех этапов существенно отличается. В результате от исходного количества пострадавших выживает только 60%, причем из оставшихся в живых через год после травмы возвращаются к труду 70%, а 30% становятся инвалидами.
Различные аспекты классификации, диагностики и лечения сочетанной травмы неоднократно обсуждались на съездах и конференциях травматологов и хирургов СССР и России, начиная с 1957 г. Благодаря работам сотрудников Военно-медицинской Академии, НИИ скорой помощи им. И.И. Джанелидзе, НИИ скорой помощи им. Н.В. Склифосовского, ЦИТО достигнут известный прогресс в понимании проблемы.
Сочетанная травма представляет собой одновременное повреждение двух и более из семи анатомических областей тела одним травмирующим агентом. Большинство зарубежных исследований включают дополнительно в это понятие определенный нижний уровень показателя тяжести повреждения (например, по шкале ISS — 17 баллов или 4 балла по шкале Г.Н. Назаренко).
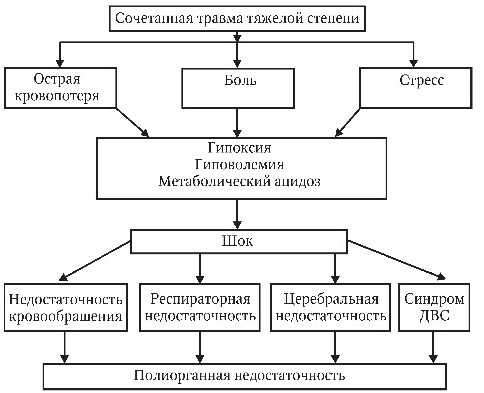
Течение сочетанной травмы имеет определенные закономерности, которые укладываются в понятие «травматическая болезнь» (Дерябин И.И., 1983; Селезнев С.А., 1984).
Выраженность травматической болезни зависит, прежде всего, от тяжести травмы и связанного с нею травматического шока, степени кровопотери, степени нарушений функции головного мозга, системы дыхания и других жизненно-важных функций организма, а также от своевременности и качества реанимационной и хирургической помощи.
Выделяя периоды травматической болезни, большинство авторов, несмотря на определенные различия в формулировках, сходятся в необходимости выделения острого периода. Наиболее характерными патологическими процессами этого периода являются: травматический шок (как самостоятельный патологический процесс), острая кровопотеря, травматический токсикоз, непосредственное повреждение органов и жировая эмболия.
Доминирование какого-либо из этих патологических процессов определяет клинику и дальнейшее течение травматической болезни. Травматический шок и острую кровопотерю следует рассматривать как ведущие патологические процессы первого (острого) периода реакции пострадавшего на тяжелую механическую травму. Безусловно, основным условием развития травматической болезни служит наличие шокогенной травмы, т.е. механической травмы, сопровождающейся шоком. Есть множество определений травматического шока. Нам представляется наиболее удачным следующее определение: «травматический шок — типовой фазово-развивающийся патологический процесс, характеризующийся несогласованными системными изменениями в обмене веществ и их циркуляторном обеспечении». Эти изменения неодинаковые в разных органах, они возникают вследствие нарушений производительности сердечной мышцы и нейрогуморальной регуляции сосудистого тонуса, вызванными чрезвычайными воздействиями.
Таким образом, ведущим патологическим процессом травматического шока является срыв адекватной перфузии важнейших органов и систем жизнеобеспечения, возникающий вследствие тяжелого механического повреждения. В основе этого срыва лежат два главных механизма — снижение сердечного выброса и нарушение регуляции сосудистого тонуса.
Сердечная недостаточность (сниженная производительность сердечной мышцы) практически до конца XX столетия считалась одним из малозначимых компонентов гемодинамических реакций при травматической болезни, за исключением случаев первичного повреждения миокарда (ушибов сердца). Объяснение этому находилось в длительном сохранении адекватного коронарного кровотока. Однако исследования C.J. Wiggers позволили сделать вывод о прогрессирующем снижении сердечного выброса по мере утяжеления шока.
Подобные изменения большинством авторов рассматривались как последствия гиповолемии и, следовательно, были связаны с уменьшением венозного возврата. Впоследствии нами были получены данные о снижении производительности сердца, сохраняющемся на протяжении нескольких суток от момента получения травмы, несмотря на восстановленный ОЦП и объем внеклеточной жидкости (Багненко С.Ф., 2004). Это позволило сделать вывод о первичном нарушении насосной функции сердца в начальном периоде травматической болезни.
Изучение большинством ведущих ученых органного кровоснабжения позволило заключить, что во время травматического шока его перераспределение зависит от функциональной важности органа. Менее всего страдает мозговой и коронарный кровоток, а наиболее значительные изменения происходят в кровоснабжении двигательных мышц и кожного покрова. Промежуточное положение занимают висцеральные органы. Объясняется разная степень нарушения кровотока в различных тканях тем, что свойство гомойотермности, присущее человеку, относится не ко всему организму, а прежде всего к его внутренней части — «ядру», в которое входят органы жизнеобеспечения.
Таким образом, в экстремальных ситуациях, какими являются тяжелые травматические повреждения, наблюдается «жертвование» метаболизмом покровных органов, ради сохранения адекватной перфузии «ядра». Степень централизации кровообращения напрямую зависит от тяжести травматического шока. Выраженная болевая реакция, даже без серьезных повреждений, тоже может вызвать нарушения перфузии, но, как правило, эти нарушения кратковременные и не приводят к серьезным метаболическим последствиям.
Такие реакции принято именовать коллапсом. В тех случаях, когда тяжесть травматического шока приводит к длительным перфузионным нарушениям висцеральных органов, неизбежно возникают гипоксические и реперфузионные поражения последних. Это сопровождается развитием полиорганной недостаточности в постшоковом периоде (период ранних проявлений травматической болезни). В последующем, в силу нарушения естественных барьеров, нередко развиваются инфекционные осложнения, что в самых тяжелых случаях приводит к основному осложнению позднего периода травматической болезни — тяжелому сепсису.
Следовательно, ключевой задачей профилактики и лечения травматической болезни является сокращение периода системных перфузионных нарушений в периоде острой реакции организма на травму. Безусловно, важнейшими мероприятиями являются протезирование всех жизненно важных функций, которые могут быть нарушенными в остром периоде травматической болезни.
Однако все лечебные мероприятия подчинены главной цели — уменьшению гипоксических поражений центральной нервной системы (ЦНС) и висцеральных органов, вызванных перфузионными нарушениями в ответ на тяжелую механическую травму.
Две трети летальных исходов у пострадавших с шокогенной травмой происходит в остром периоде ТБ, и более половины на догоспитальном этапе. Как видно из диаграммы (рис. 1), основная часть пострадавших погибает в первые часы после травмы. Это свидетельствует о необходимости скорейшего оказания медицинской помощи пострадавшим с сочетанными повреждениями.
Для этого используется так называемое правило «золотого часа», в течение которого должны быть остановлены кровотечения, должно проводиться восполнение кровопотери и плазмопотери, выполнена иммобилизация поврежденных сегментов, произведено обезболивание и созданы все условия для восстановления адекватной перфузии органов и систем.
В случаях правильного лечения его эффективность обеспечит в последующем возможность окончательного восстановления морфологической целостности органов и систем организма и приведет к постепенному выздоровлению большинства пострадавших.

Рис. 1. Частота летальных исходов в зависимости от времени, прошедшего с момента травмы
В лечении пострадавших с сочетанными повреждениями с первых минут после поступления в стационар участвуют многие специалисты.
Необходимость их совместной и эффективной работы в ограниченный промежуток времени требует особой подготовки и глубокого понимания патогенеза травматической болезни для выполнения самых необходимых и эффективных лечебных мероприятий, которые обеспечат благоприятный исходу конкретного больного.
В зависимости от локализации основного (доминирующего) повреждения клинико-анатомическая классификация сочетанной травмы выделяет семь клинических форм.
Согласно этой классификации:
I группа — сочетанная черепно-мозговая травма,
II —сочетанная травма спинного мозга,
III— сочетанная травма груди,
IV— сочетанная травма живота и органов забрюшинного пространства,
V — сочетанная травма опорно-двигательного аппарата,
VI— сочетанная травма с двумя и более тяжелыми (доминирующими) повреждениями,
VII— сочетанная травма без тяжелых повреждений.
Нам представляется важным выделение из всех сочетанных повреждений множественных травм VII группы, т.е. относительно легких больных с благоприятным ближайшим и отдаленным прогнозом.
Если отбросить VII группу, то общая летальность при сочетанной травме составит 33,1%. В ведущих центрах нашей страны летальность за последние 10 лет снизилась с 24 до 15—18% (2005—2007 гг.), что соответствует результатам зарубежных клиник.
Такие результаты достигнуты постоянной готовностью этих центров к оказанию помощи пострадавшим с сочетанными повреждениями. Этот опыт, равно как и опыт ведущих центров мира, свидетельствует о необходимости концентрации пострадавших с сочетанными травмами в специализированных травмоцентрах. Следует выделять травмоцентры первого и второго уровня. Травмоцентры первого уровня должны создаваться из расчета один центр на каждый миллион жителей, но не менее одного на каждый субъект РФ. Лучше всего для формирования травмоцентров первого уровня подходят областные и краевые больницы.
Критериями отнесения травмоцентра к первому уровню является наличие следующих его признаков:
• противошоковая операционная;
• специализированное реанимационное отделение или пост для сочетанной травмы;
• хирургическое отделение сочетанной травмы;
• наличие всех специализированных отделений и технологий в этом учреждении (как правило — краевые или областные больницы).
В состав дежурной бригады травмоцентра первого уровня должны входить:
• хирург-травматолог общего профиля;
• анестезиолог-реаниматолог;
• нейрохирург;
• травматолог;
• сосудистый хирург;
• эндовидеохирург;
• специалист лучевой диагностики, эндоскопист;
• врачи-специалисты: уролог, гинеколог, ЛОР, ЧЛХ, офтальмолог, токсиколог, камбустиолог, эндокринолог и т.д.
Поскольку основной причиной развития сочетанных повреждений является дорожно-транспортные происшествия (ДТП) на автомагистралях, то в промежутках между травмоцентрами первого уровня, через каждые 80—150 км, должны располагаться травмоцентры второго уровня. Это менее мощные центры, но готовые к оказанию помощи пострадавшим в остром периоде ТБ.
Критериями отнесения ЛПУ к травмоцентру второго уровня следует считать наличие следующих признаков:
• противошоковая операционная;
• реанимационное отделение;
• наличие хирургического и травматологического отделений;
• возможность привлечения в течение 1—2 часов нейрохирурга, сосудистого хирурга, узких специалистов.
В качестве учреждений, где могут быть развернуты травмоцентры второго уровня в нашей стране, могут использоваться крупные районные или городские больницы, а также крупные межрайонные лечебные центры, расположенные на основных автомагистралях.
Дежурная бригада травмоцентра второго уровня должна быть представлена следующими специалистами:
• хирург-травматолог общего профиля;
• анестезиолог-реаниматолог;
• нейрохирург;
• травматолог.
Формирование системы оказания медицинской помощи путем создания травмоцентров — есть основной путь улучшения результатов лечения пострадавших с сочетанными повреждениями.
Если говорить о содержании медицинской помощи пострадавшим с тяжелыми механическими повреждениями, то вслед за правилом «золотого часа» следует назвать правило разделения всего объема медицинской помощи на реанимационную (жизнеспасающую) и последующую (специализированную).
Связано это с двойственным характером всех лечебных мероприятий, которые, с одной стороны, устраняют морфологический субстрат формирования травматической болезни, а с другой — они сами по себе обладают инвазивностью и могут усугублять травму, а следовательно, пролонгируют перфузионные нарушения.
Объем лечебных мероприятий тем больше ограничен, чем тяжелее шок. Это правило в нашей стране постулировано в руководствах по военно-полевой хирургии со времен Великой Отечественной войны 1941—1945 гг.
В мировой литературе последние два десятилетия оно получило название «damage control», подразумевая «управление повреждением». То есть из необходимых мероприятий выполняются только те, которые могут быть перенесены пострадавшим без срыва перфузии жизненно важных органов. Поэтому у этих пострадавших особо ценными являются быстрые и неинвазивные исследования и такие же оперативные вмешательства.
Помимо периодов травматической болезни следует выделять этапы лечения, которые неизбежно проходит пострадавший с тяжелой сочетанной травмой. К этим этапам следует относить догоспитальный, реанимационный, профильный клинический и реабилитационный.
Для догоспитального и реанимационного этапов характерны следующие проблемы:
1. Полиморфизм клинической картины вследствие множественности повреждений и трудность определения ведущих жизнеопасных повреждений, требующих оперативного лечения по экстренным показаниям.
2. Дефицит времени для проведения диагностического дооперационного обследования и подготовки к операции, поскольку почти у 70% пострадавших с сочетанной травмой основным патофизиологическим нарушением является острая кровопотеря и шок, а у 15—20% — сдавление мозга.
3. Определение доминирующего повреждения, очередности и объема оперативных вмешательств.
Догоспитальный этап самый короткий (как правило, около 1,5 часа), но он, наряду с реанимационным, определяет непосредственный исход сочетанной травмы. Смерть в ближайший посттравматический период происходит на месте происшествия до приезда или в присутствии «скорой», но главным образом по пути следования в стационар и сразу после прибытия пострадавшего в стационар. Большое значение для снижения летальности имеет эффективность работы СМП на догоспитальном этапе. Главное условие адекватного оказания помощи на догоспитальном этапе— это использование реаниматологов и специально оснащенных реанимобилей.
В настоящее время разработаны научнообоснованные стандарты оказания медицинской помощи на догоспитальном этапе при тяжелой травме.
Восстановление проходимости дыхательных путей, остановка наружного кровотечения, быстрое начало инфузионной терапии, а также обезболивание, иммобилизация являются наиболее эффективными мерами, обеспечивающими борьбу с самыми главными патологическими процессами, запускающими механизмы развития травматической болезни.
Реанимационный этап наряду с догоспистальным определяет непосредственный исход сочетанной травмы. Все пострадавшие с тяжелой сочетанной травмой поступают в противошоковую операционную. Очень важной является упреждающая информация, которая поступает на госпитальный этап с места происшествия и во время транспортировки. Это позволяет подготовиться специалистам госпитального этапа и минимизировать потери времени из наиболее ценных минут «золотого часа». В предоперационной пострадавший освобождается от одежды и укладывается на рентгенопрозрачный щит, на котором он находится до перевода в отделение хирургической реанимации.
Противошоковая операционная должна быть оснащена операционными столами, наркозными аппаратами, средствами мониторинга и дефибриллятором, стерильными наборами для выполнения оперативных вмешательств любого профиля и объема, лапароскопической стойкой, инфузионно-трансфузионными средами и необходимыми медикаментозными препаратами.
В этой операционной должна быть предусмотрена возможность выполнения рентгенографии, УЗИ, эхоэнцефалоскопии, эндоскопии. В травмоцентрах первого уровня рядом с противошоковой операционной должны быть спиральный компьютерный томограф (СКТ) и ангиографическая установка.
Все диагностические мероприятия выполняются в противошоковой операционной на фоне и не в ущерб реанимационным.
Уровень респираторной поддержки пострадавших с травматическим шоком зависит от степени нарушения функции внешнего дыхания, но у пострадавших с шоком-2 и с шоком-3, как правило, это интубация трахеи и аппаратная вентиляция легких. Важнейший компонент противошоковых мероприятий — это адекватная инфузионная терапия, которая должна выполняться по разработанному стандарту с пошаговым учетом реакции гемодинамики пострадавшего на проводимое лечение. Смысл алгоритма заключается в том, что восстановление системной перфузии желательно достичь минимальным вмешательством в саморегулируемую деятельность сердечно-сосудистой системы.
Поэтому у большинства пострадавших ИТТ начинается с солевых растворов. Только у больных с исходно высоким ЦВД сразу приступают к введению коллоидных растворов с целью предотвращения развития отека легких и РДСВ.
Дальнейшие пошаговые действия зависят от реакции на проводимую терапию. Кратко это может быть изображено следующей схемой (рис. 2).
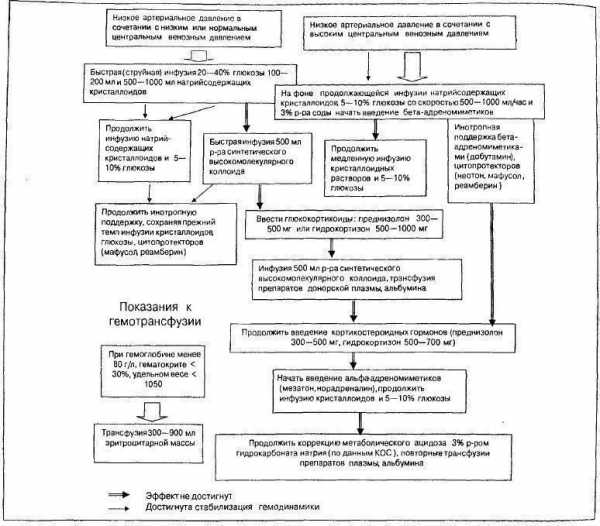
Рис. 2. Алгоритм проведения инфузионно-трансфузионной терапии в остром периоде травматической болезни
Оперативные вмешательства, выполняемые в остром периоде травматической болезни, принято разделять на экстренные, срочные и отсроченные. Экстренные операции — это операции, обеспечивающие остановку профузных кровотечений и восстановление функции внешнего дыхания.
Они выполняются независимо от показателей гемодинамики, поскольку являются основными звеньями реанимационных мероприятий. Срочные операции — это хирургические вмешательства, направленные на восстановление морфологической основы последующего функционирования основных систем жизнеобеспечения, но выполнение которых вынужденно может быть отложено до восстановления перфузии «ядра» организма.
Перечень основных оперативных вмешательств, выполняемых в экстренном и срочном порядке в остром периоде травматической болезни.
• Повреждения, требующие экстренной операции:
— ранения магистральных сосудов и повреждения паренхиматозных органов груди и живота, сопровождающиеся продолжающимся кровотечением в грудную и брюшную полость;
— повреждения легких, трахеи и бронхов, сопровождающиеся непреодолимыми консервативными мероприятиями одно- или двухсторонним пневмотораксом;
— повреждения сердца, сопровождающиеся тампонадой перикарда;
— нарастающая эмфизема средостения;
— обтурация трахеи инородным телом, при невозможности его эндоскопического удаления;
— компрессия головного мозга.
• Повреждения, требующие срочной операции:
— ранения органов средостения, не сопровождающиеся расстройствами дыхания и кровообращения;
— ранения полых и паренхиматозных органов брюшной полости, не сопровождающиеся угрожающим жизни кровотечением;
— обширные ранения и разрывы диафрагмы;
— разрывы грудной стенки, не сопровождающиеся неотложным состоянием;
— свернувшийся гемоторакс, не лизирующийся тромболитическими препаратами;
— множественные переломы ребер и грудины, сопровождающиеся нарушением функции внешнего дыхания;
— повреждения позвоночника со сдавлением спинного мозга;
— открытая черепно-мозговая травма с вдавлением осколков.
Профильный клинический этап (в среднем 27 суток). Контингент больных на этом этапе представлен пострадавшими, которые пережили ранний период травмы и подлежат переводу из реанимационного отделения в профильные госпитальные отделения.
Если доминирующим являются повреждения груди и живота, то пострадавшие переводятся в отделение сочетанной травмы. Из числа повреждений, требующих к этому времени восстановительного лечения и первичной реабилитации, на первое место выходит травма опорно-двигательного аппарата (ОДА). Пострадавших с травмой органов брюшной полости и малого таза, головного мозга, груди оперируют экстренно и срочно, и их непосредственный исход определяется на реанимационном этапе.
Пострадавших с повреждением опорно-двигательного аппарата из реанимационных отделений переводят в отделение травматологии, а при наличии сочетанных повреждений — в отделение сочетанной травмы, в котором осуществляются профилактика и лечение осложнений в постреанимационном периоде, а также ранняя реабилитация с обучением пострадавших элементам самообслуживания, передвижению на коляске, а затем и ходьбе.
В отделение неотложной нейрохирургии из реанимационного отделения переводят пострадавших с ведущей травмой головного и спинного мозга, после трепанаций по поводу внутричерепных гематом с повреждением ОДА, требующим консервативного лечения, или с переломами длинных костей, фиксированных аппаратами наружной фиксации и погружными скрепителями сразу после травмы. Пострадавших, получивших травмы в состоянии психотического расстройства и требующих надзора, переводим в психосоматическое отделение.
Реабилитационный этап наиболее продолжительный и составляет в среднем 6—8 мес, хотя у отдельных больных может продолжаться несколько лет. Из всех повреждений, которые изначально имеются у больных с сочетанной травмой, реабилитации требуют повреждения ОДА (84,6%), повреждения головного мозга (14,5%) и повреждения спинного мозга (0,5%).
Травма груди и живота в связи с высокими функциональными резервами внутренних органов в подавляющем большинстве случаев специальной реабилитации не требует. Поскольку большинство пострадавших находятся на длительном постельном режиме, восстановительное лечение проводим у большинства из них в стационарных условиях.
Особую группу составляют больные с экстремальной травмой некоторых областей тела, перенесшие длительную реанимацию, многочисленные гнойные осложнения.
Ранее они погибали в раннем периоде, но сейчас, благодаря прогрессу реаниматологии, переживают острый период и в дальнейшем требуют многочисленных реконструктивных операций, лечения хрониосепсиса, обучения навыкам самообслуживания. Необходимо подчеркнуть, что в последние годы уделяется большое внимание не только физической, но и психической реабилитации жертв несчастных случаев и террористических актов (и иных насильственных действий), получивших тяжелые сочетанные повреждения.
Накопленный опыт показывает, что психопрофилактику кризисных состояний и психотерапию у пострадавших необходимо начинать на ранних этапах, продолжая ее довольно длительное время — только в таком случае можно рассчитывать на положительный эффект адаптации пострадавшего к новым условиям жизни.
В заключение следует еще раз подчеркнуть, что организация оказания полноценной медицинской помощи при сочетанной травме имеет большое социальное и государственное значение. Многие аспекты этой важной проблемы еще предстоит разработать. Необходимо решение финансовых, организационных, кадровых вопросов, а также дальнейшее совершенствование методов диагностики, лечения и реабилитации этого контингента пострадавших.
А.Х. Ермолов, С.Ф. Багненко
Опубликовал Константин Моканов
Травма — Википедия
Тра́вма (от др.-греч. τραῦμα «рана») — повреждение, под которым понимают нарушение анатомической целостности или физиологических функций органов и тканей тела человека, возникающее в результате внешнего воздействия[1]. В зависимости от вида повреждающего фактора различают механические (ушибы, переломы и т. п.), термические (ожоги, обморожения), химические травмы, баротравмы (под действием резких изменений атмосферного давления), электротравмы, и так далее, а также комбинированные травмы[2].
По обстоятельствам получения повреждений различают бытовые, спортивные, производственные, боевые травмы и т. п.[2]В клинической медицине существует специальный раздел — травматология, изучающий травмы, их причины, виды, течение, методы профилактики и лечения. Судебно-медицинская экспертиза решает другие задачи, связанные с точным установлением причин и объёма повреждений.
Также выделяют комбинированные травмы, обусловленные одновременным или последовательным воздействием разных травмирующих факторов, например, электрический ток и механическая сила. Сочетанные травмы возникают при воздействии одного травмирующего фактора на различные области тела, например, перелом костей и разрыв внутренних органов. В таких случаях в организме возникают более тяжёлые повреждения, нередко заканчивающиеся гибелью пострадавшего.[3]
Физикальное обследование[править | править код]
Первичное обследование[править | править код]
Первичное обследование необходимо начинать с установления уровня сознания, проходимости дыхательных путей и качества дыхания. В отношении травмированных пациентов врач должен исходить из вероятности повреждения шейного отдела позвоночника и обеспечить линейную иммобилизацию для сохранения шейного отдела позвоночника. Позицией обеспечивающей проходимость дыхательных путей является выдвижение нижней челюсти.
Позиция выдвижения нижней челюсти, для обеспечения проходимости дыхательных путейПолость рта должна быть обследована на наличие инородных тел, крови или секрета. Часто у детей наблюдается западание языка, что решается правильной позицией (см. выше). Дальнейшие действия по поддержанию дыхания (ручной дыхательный аппарат для искусственной вентиляции лёгких, эндотрахеальная интубация) при первичном обследовании осуществляется если у детей наблюдается апноэ, существенная дыхательная недостаточность, серьёзная травма головы, или если проходимость дыхательных путей не может поддерживаться иным образом. Все травмированные пациенты первоначально должны быть снабжены дополнительным кислородным питанием через нереверсивную маску в концентрации 100 %. Адекватность дыхания оценивается по частоте дыхания, его интенсивности, движению и симметрии грудной клетки, трахеальным отклонениям. Также в зависимости от повреждений может понадобиться перевязка кровотечений, герметизация открытого пневмоторакса, окклюзионной (герметичной) повязкой, пунктирование для декомпрессии напряжённого пневмоторакса, установка плевральной дренажной трубки при пневмотераксе или гемотораксе
Следующий этап — оценка состояния кровообращения (См. также Шок). Необходимо установление катетера с максимальным диаметром допустимым для данного пациента, желательно в каждую локтевую ямку. В состояниях угрожающих жизни при трёхкратной неудаче или невозможности такого доступа в течение 90 секунд, может быть применена внутрикостная инфузия или можно при интравенозном доступе применить катетер центральных вен или технику вскрытия вен. Необходим первоначальный внутривенный (внутрикостный) болюс 20 мл/на кг веса, изотонического кристаллоидного раствора такого как физиологического раствора или лактата Рингера должен быть влит в течение от 5 до 10 минут (например посредством большого шприца). Эту процедуру можно повторить для терапии гиповолемического шока. После того как был достигнут уровень влитого раствора в 60 мл/на кг веса, требуется вливание эритроцитарной массы объёмом 10 мл/на кг веса. Раны с высокой кровоточивостью необходимо перевязать давящей повязкой.
Вторичное обследование[править | править код]
После стабилизации состояния пациента проводится вторичное обследование. Осуществляется более тщательное обследование организма на наличие травм, контролируются основные показатели состояния организма как это делалось на предшествующей стадии, используются также другие способы контроля состояния организма такие как, катетер Фолея, назогастральный зонд, пульсовая оксиметрия.
При травме следует учитывать стадии шока. На компенсированной стадии имеющиеся у организма механизмы сохранения кровяного давления эффективны. Могут проявляться такие признаки: уменьшенная наполнение капилляров, уменьшенный пульс, холодные конечности, тахипноэ, однако кровяное давление — нормальное, сопровождающееся тахикардией. Компенсированный шок если не предпринимаются меры переходит в некомпенсированную стадию, для которой характерны такие признаки как уменьшенный уровень сознания, бледность, уменьшенный диурез, пониженное кровяное давление, с нитевидным пульсом, выраженная тахикардия. Шок сопровождающий травму может иметь несколько причин, однако всегда должна предполагаться кровопотеря. Шоковое состояние не должно рассматриваться как исключительно следствие травмы головы. Понижение кровяного давления при травме головы как правило происходит на терминальной стадии.
Ввиду опасности травм и высокой смертности, диагностика и лечение должны производиться одновременно. Основные показатели состояния организма должны проверятся каждый 5 минут при первичном обследовании и каждые 15 минут при вторичном обследовании до стабилизации состояния пациента.
Лабораторное обследование[править | править код]
Стандартный перечень лабораторных тестов включает: полный дифференциальный подсчёт кровяных телец, анализ электролитов, азота мочевины крови, креатанина, глюкозы, амилазы, липазы, протромбинового времени, частичного тромбопластинового времени, мочи, определение группы крови и совместимости.
Выделяют следующие характеристики повышающие опасность травмы для ребёнка:
- Анатомические характеристики
- Меньший размер тела ребёнка обуславливает более значительное распределение силы, являющейся причиной травмы, поэтому большее число органов оказываются повреждёнными,
- Выступающий затылок, увеличенная пропорция головы по отношению к телу, слабые мышцы шеи, более высокий центр тяжести предрасполагают детей к травмам головы,
- Кости черепа более тонкие, мозг в меньшей степени миелинизированный — это обуславливают большую серьёзность травм головы,
- Скелетная и связочная структура более пластична, что обусловливает более значительную передачу силы на внутренние органы,
- Мышцы и подкожная основа обладают меньшей защитной функцией в отношении внутренних органов, что обуславливает их большую уязвимость,
- Пластины роста ещё не соединены, что может привести к эпифизеолизу и аномалии при росте кости после выздоровления
- Физиологические характеристики
- Повышенная пропорция отношения площади поверхности тела к весу делает детей более предрасположенными к гипотермии, что может осложнить шоковое состояние ребёнка и ухудшить ацидоз с коагулопатией
- Гипоксия и нарушения дыхания наиболее вероятны в детском возрасте
- Геморрагический шок первоначально сглаживается увеличенным сердечным ритмом и периферическим сосудистым сопротивлением без существенных изменений в артериальном систолическом давлении
| Возраст | Вдохов в мин. | Пульс | Кровяное давление (систолическое) |
|---|---|---|---|
| Новорождённый | 30—60 | 100—160 | 50—70 |
| 1—6 нед. | 30—60 | 100—160 | 70—95 |
| 6 мес. | 25—40 | 90—120 | 80—100 |
| 1 год | 20—40 | 90—120 | 80—100 |
| 3 года | 20—30 | 80—120 | 80—100 |
| 6 лет | 12—25 | 70—110 | 80—100 |
| 10 лет | 12—20 | 60—90 | 90—120 |
Сочетанное повреждение в детском возрасте является не исключением, а правилом. Внутренние повреждения должны всегда предполагаться, даже если они не очевидны. В отличие от взрослых детский организм в большей мере способен поддерживать артериальное систолическое давление даже при 25—30 % кровопотери. Это является одним из препятствий для диагностирования шока. Гиповолемический шок сопровождающий кровопотерю — наиболее вероятная причина шока при детских травмах. Геморрагический шок не определяется абсолютным значением кровяного давления. Острая кровопотеря стимулирует периферический и центральные рецепторы, что приводит к увеличенной выработке катехоламинов и кортикостероидов. Организм отвечает увеличенными периферическим сосудистым сопротивлением, систолическим объёмом и сердечным ритмом. Организм ребёнка способен существенно увеличить сердечный ритм и периферическое сосудистое сопротивление и часто даже при гиповолемическом шоке иметь нормальное кровяное давление. С течением времени кровяное давление падает после потери 25—30 % объёма крови. В подростковом возрасте кровяное давление имеет тенденцию падать при менее значительной кровопотере и поэтому обнаруживается быстрее. Незначительные изменения в сердечном ритме, кровяном давлении, пульсовом артериальном давлении, наполнении капилляров могут свидетельствовать об угрожающей сердечно-сосудистой недостаточности. Дополнительным симптомом прекращения перфузии органа могут служить уровень молочной кислоты.
Основанием для оперативного вмешательства могут быть следующие признаки: гемодинамическая нестабильность несмотря на активные реанимационные действия, трансфузия более чем 50 % объёма крови, пневмоперитонеум, интраперитонеальный разрыв мочевого пузыря, серьёзные вазоренальное повреждение, эвисцерация, перитонит[4].
- ↑ Травма // Современная энциклопедия (рус.). — 2000.
- ↑ 1 2 Травма (неопр.). Справочник по болезням (2012). Дата обращения 26 января 2014.
- ↑ Тимофеев Сергей Владимирович. Общая хирургия животных. — М., 2007. — 688 с.
- ↑ Berkowitz, Carol D. Berkowitz’s Pediatrics: A Primary Care Approach. — 5th Edition. — American Academy of Pediatrics, 2014. — P. 385. — 950 p. — ISBN 978-1581108460.
- Волков В. Н., Датий А. В. Судебная медицина: Учебное пособие для вузов / Под ред. проф. А. Ф. Волынского. — М.: ЮНИТИ-ДАНА, Закон и право, 2000. — 639 с.
- Судебная медицина : Учеб. для студентов мед. вузов / Пиголкин Ю. И., Баринов Е. Х., Богомолов Д. В., Богомолова И. Н.. — М.: ГЭОТАР-МЕД, 2002. — 359 с. — (XXI век). — ISBN 5-9231-0220-Х.
- Самищенко, Сергей Степанович. Судебная медицина : учебник для магистров : учебник для студентов высших учебных заведений / С. С. Самищенко. — 2-е изд., перераб. и доп.. — М.: Юрайт, 2013. — 471 с. — (Магистр). — ISBN 978-5-9916-2008-6.
Понятие сочетанной боевой травмы
Удельный вес сочетанных и множественных ранений в структуре санитарных потерь в современных войнах возрастает до 40%.
Под сочетанной боевой травмой понимается одновременное повреждение двух и более анатомических областей тела. Принято выделять семь отдельных анатомических областей тела: голова, шея, грудь, живот, таз, позвоночник, конечности.
Выделяются три группы раненых с сочетанными ранениями.
Первую группу (до 40% от всех сочетанных по локализации повреждений) составляют раненые с легкими повреждениями мягких тканей двух и более областей. Несмотря на сочетанный характер, общая тяжесть травмы у них, в большинстве случаев, не выходит за пределы легкой степени, и они входят в разряд легкораненых.
Вторая группа (до 30%) — раненые, у которых имеются сочетанные повреждения, но по тяжести ранение одной локализации превалирует над повреждениями других областей, относящихся к категории легких. По особенностям течения и прогнозу они приближаются к группе раненых с тяжелыми изолированными повреждениями.
Третью группу, наиболее сложную (до 30%), составляют раненые с тяжелыми повреждениями нескольких областей тела. При этом тяжелые сочетанные повреждения нескольких анатомических областей тела приобретают черты нового патологического состояния в связи с возникновением важного самостоятельного функционального компонента травмы — феномена взаимного отягощения повреждений. Это значительно увеличивает общую тяжесть ранений: каждое из локальных повреждений отдельно может не представлять непосредственной угрозы для жизни раненого, но в совокупности они нередко обусловливают неизбежность летального исхода. Особенности лечебно-эвакуационной характеристики таких раненых должны учитываться как при сортировке, так и при оказании медицинской помощи.
Среди сочетанных повреждений могут быть одиночные сочетанные огнестрельные ранения, нанесенные одним ранящим снарядом, раневой канал которых распространяется на несколько областей, а также множественные огнестрельные ранения двух и более областей, нанесенные несколькими ранящими снарядами. Встречается также сочетание огнестрельных и закрытых повреждений нескольких областей тела. Сочетанный характер особенно типичен для взрывной травмы, если действие ее поражающих факторов частично или полностью экранируется средствами защиты (бронетехника, каски, бронежилеты).
У части раненых уже на ранних этапах проявляется одно ведущее повреждение, которое и определяет для них лечебно-эвакуационное предназначение. Однако, у 10- 15% раненых однозначно определить ведущее повреждение на ранних этапах не представляется возможным, и в ходе лечения наблюдается смена ведущего в патологическом процессе повреждения.
Частота повреждения различных частей тела неодинакова. При сочетанных огнестрельных ранениях конечности повреждаются в 74% случаев, живот — в 58%, голова - в 36,8%, грудь — в 32%, позвоночник — в 6%. Практически неизбежным последствием тяжелых сочетанных боевых ранений является развитие травматической болезни, что и определяет основные принципы лечения раненых на всех этапах.
Указания по военно-полевой хирургии
Опубликовал Константин Моканов