Стеатогепатоз печени что это такое
Что такое стеатогепатоз, и как лечить это заболевание
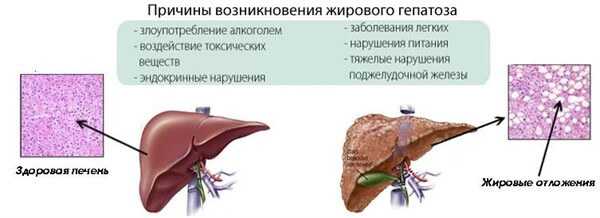
Стеатогепатоз – что это такое? Это довольно распространенная патология, которая сопровождается накапливанием жиров в тканях печени. В дальнейшем скапливание приводит к развитию ожирения печени.
Эти клетки нарушают работу органа, в результате чего он утрачивает способность перерабатывать токсины. Помимо этого, печень принимает активное участие в образовании желчи, синтезе холестерина, а также белков. Прогрессирование стеатогепатоза в дальнейшем приводит к недостаточности органа, а также циррозу.
Разновидность стеатогепатоза
Учитывая причины возникновения, выделяют два типа недуга:
- Алкогольный. Во время употребления алкоголя организм испытывает серьезную нагрузку. Особенно это касается печени, которая перерабатывает большую часть этого вещества. В результате на месте этилового спирта образуется ацетальдегид. Этот токсин накапливается в органе, что приводит к стремительному развитию недуга. Пораженные клетки увеличиваются в размере и начинают выделять много жирных кислот. В дальнейшем это приводит к возникновению алкогольного стеатогепатоза.
- Неалкогольный. Здесь речь идет о других причинах, на фоне которых происходит скапливание жировых клеток, а также нарушение функционирования печени.
Особенность печени заключается в том, что она не имеет нервных окончаний. Поэтому диагностировать недуг своевременно и определить причины его развития на начальной стадии сложно.
Стадии развития
Патология развивается постепенно. На фоне этого выделяют несколько стадий:
- Первая. На органе образуются небольшие скопления жира, которые располагаются на определенном расстоянии. Это определяет отсутствие каких-либо признаков стеатогепатоза или нарушений в его работе. Если своевременно диагностировать стеатогепатоз на этой стадии, то лечение потребует минимум усилий и времени.
- Вторая. Пораженные зоны увеличиваются и постепенно начинают сливаться между собой. В результате нарушается работа печени, что ведет к возникновению первых проявлений стеатогепатоза.
- Третья. Тяжелый стеатогепатоз сопровождается стремительным сокращением количества работоспособных клеток. Жировые клетки, а также соединительная ткань охватывает большую часть органа. На фоне всего этого наблюдается сильный сбой в его работе. Печень уже не способна выполнять свои функции. Единственный выход – трансплантация.
Чтобы предотвратить развитие стеатогепатоза, нужно обратить внимание на свое здоровье и при возникновении первых проявлений обратиться к доктору. Это позволит своевременно начать соответствующее лечение и предотвратить осложнения, которые снижают качество жизни и могут привести к летальному исходу.
Причины и факторы риска
Стеатогепатоз возникает на фоне действия многочисленных негативных факторов. Среди основных причин отмечают:
- Неправильное питание. Потребление большого количества жиров животного происхождения, сладостей и фаст-фуда приводит к стремительному набору веса. Помимо этого, происходит ожирение внутренних органов, в том числе и печени.
- Гиподинамия. Проблема современного общества. Человек потребляет больше калорий, чем необходимо для нормальной физической активности организма. Иными словами, больше еды – меньше работы. На фоне переизбытка калорий происходит отложение жиров, за чем следует развитие стеатогепатоза.
- Нарушение обменных процессов. Здесь речь идет о таких сложных и весьма распространенных заболеваниях, как диабет, ожирение и другие.
- Нарушения в работе ЖКТ. Речь идет о панкреатите, язвенной болезни и других патологиях системы, которые приводят к нарушению обмена жиров и синтезу желчных кислот.
- Быстрая потеря веса. Не менее популярная проблема современного общества, которая в большей мере касается представительниц прекрасного пола. Многие женщины мечтают выглядеть идеально, и в погоне за мечтой они забывают о своем здоровье. Изнурительные диеты приводят не только с быстрой потере веса, но и нарушению работы ЖКТ и других систем организма.
- Прием лекарственных препаратов. Многие медикаменты имеют противопоказания и побочные эффекты. Некоторые из них приводят к нарушению работы органов и систем. Не исключением является и поражение печени. Чтобы избежать подобных инцидентов, необходимо заранее обсудить с лечащим врачом особенности терапии.
Зная причины развития стеатогепатоза, есть шанс предотвратить его возникновение. Поэтому врачи рекомендуют обратить внимание на свой образ жизни и питание. Лучше предупредить недуг, чем потом заниматься его лечением. Но для этого нужно знать, чем характеризуется стеатогепатоз, что это за болезнь, и как ее распознать.
Симптоматика
На начальной стадии неалкогольный стеатогепатоз проходит без каких-либо проявлений. В дальнейшем при развитии недуга пациент жалуется на такие симптомы:
- упадок сил и общее недомогание;
- тошнота;
- рвота;
- неприятные ощущения в правом подреберье;
- диарея или запор;
- желтушность склер глаз и кожных покровов (внезапно возникает и так же исчезает).
Такая симптоматика наблюдается и при других патологиях, которые ни коем образом не связаны с нарушением работы желудочно-кишечного тракта. Чтобы определить истинную причину возникновения таких проявлений, проводится комплексное обследование пациента.
Диагностика
После обращения к врачу, пациенту назначается ряд обследований, по результатам которых определяется тип заболевания и возможные причины его возникновения. Среди распространенных методов диагностики выделяют:
- УЗИ печени – в результате исследования определяются эхопризнаки стеатогепатоза;
- КТ и МРТ – по результатам обследования определяется наличие поврежденных участков печени;
- биопсия – на взятом образце видны четкие жировые клетки, которые замещают гепатоциты.
Также врач проводит внешнее обследование пациента и собирает всю информацию, которая поможет определить заболевание и причины его возникновения. На основе поставленного диагноза врач подбирает эффективную терапию.
Лечение
Терапия назначается в каждом случае индивидуально. Комплексный подход позволяет устранить симптоматику и наладить работу пораженных органов и систем. Лечение включает такие методики:
- прием медикаментов;
- соблюдение диеты;
- использование народных средств.
На протяжении всего срока лечения пациент периодически посещает гепатолога. Это позволяет контролировать динамику и при необходимости проводить корректировку лечения.
Медикаментозная терапия
Одним из основных способов лечения неалкогольного стеатогепатоза является прием медикаментов. Для этого используют:
- гепатопротекторы – улучшают регенеративные процессы в поврежденных тканях и повышают защиту от внешних негативных факторов;
- антиоксиданты – незаменимые препараты в условиях нарушения работы печени, так как они способствуют выведению токсинов из организма;
- инсулиносенситайзеры – способствуют клеткам органа воспринимать инсулин, что снижает риск возникновения сахарного диабета.
Все препараты назначает врач, опираясь на результаты проведенного обследования и наличие сопутствующих заболеваний. Не рекомендовано заниматься самолечением. Это приведет к осложнениям, избавиться от которых сложно.
Правильное питание
Лечение стеатогепатоза печени начинается со смены стиля жизни и привычек. Важно вести активный образ жизни и соблюдать диету. Такие шаги позволят избавиться от излишнего веса и снизить нагрузку на пораженный орган. Также употребление некоторых продуктов повышает эффективность терапии.
При стеатогепатозе больному назначается диета №5, в основе которой лежит снижение количества потребляемых жиров. В результате риск поражения печени жировыми клетками снижается, а выздоровление ускоряется.
Пациент питается часто небольшими порциями. В день количество приемов составляет 4-6 раз. Предпочтительно употреблять перетертую, а также жидкую пищу, которая готовится на пару.
Немаловажным является и соблюдение питьевого режима. Вместо воды пациенту рекомендовано пить свежевыжатые соки, ягодные морсы и настойки на лекарственных травах. Что касается продуктов, то в рацион включают:
- как можно больше свежих овощей, фруктов и ягод;
- несвежий хлеб;
- бульоны, приготовленные на основе овощей, а не мяса;
- кисломолочные продукты низкой жирности;
- арбуз;
- белковый омлет;
- различные каши.
Помимо этого есть продукты, которые категорически нежелательно употреблять во время диеты:
- блюда с грибами;
- мясо жирных сортов;
- копченые продукты и соленья;
- молочные продукты высокой жирности;
- бобовые;
- шоколад и какао;
- сдобное
- тесто;
- кофе.
Категорически запрещается есть жирную пищу и употреблять алкогольные напитки.
Народные средства
Среди популярных народных рецептов от стеатогепатоза выделяют:
- Настой из шиповника. Для приготовления понадобится 50 г ягод. Залить кипятком и настаивать на протяжении 10 часов. Для этого лучше использовать термос. Настой стоит пить на протяжении дня. Курс терапии 3 дня, после чего делается небольшой перерыв.
- Тыква и мед. Необходимо отрезать верхушку плода и выбрать семена. Налить внутрь мед и накрыть срезанной частью. Поместить тыкву в темное место и настаивать 14 дней. По истечении этого времени мед слить в банку и поставить в холодильник. Средство принимать 3 раза на протяжении дня по 1 ст.л.
- Лимон. 3 цитруса измельчить. Кашицу залить 500 мл кипятка. Настаивать на протяжении 10 часов. Средство пить на протяжении дня. Лечение длится не больше трех дней.
Соблюдая все рекомендации, можно справиться с болезнью за короткое время.
что это такое и как его лечить? Лечение и диета
В настоящее время общество стало чаще страдать от различных заболеваний печени. Ведь в привычном рационе человека доминируют быстрые углеводы, жиры, холестерин и большое количество сахара. И все же, большинство людей не знают про стеатогепатоз. Что это такое, как лечится? Часто спрашивают те, кому был поставлен диагноз. Но большинство больных и не подозревают, что зачастую сами становятся виновниками развития заболевания.
О чем я узнаю? Содержание статьи...
Что такое стеатогепатоз?
Заболевание обусловлено патологическим накоплением жировых молекул в тканях печени, что приводит к перерождению важнейших клеток органа – гепатоцитов в жировые клетки. Что же такое стеатогепатоз? Проще говоря, это ухудшение работы печени из-за жировых клеток до такой степени, что в итоге это приводит к печеночной недостаточности или циррозу.
Жировые клетки мешают нормальной работе всех систем, чем их больше, тем хуже орган может выполнять свою работу. Синтез белков и холестерина становится невозможным, что ведет к появлению многих дополнительных проблем, в системах органов, связанных с работой печени.
Причины заболевания
В ходе исследования заболевания выяснилось, что большое количество факторов провоцирует развитие стеатогепатоза в печени. Причем не только нарушение питания становится пусковым фактором. Развитие других болезней являются причиной формирования стеатогепатоза. Самые частые факторы, благоприятствующие стеатогепатозу, это:
- Сильное, резкое снижение массы тела, которое становится причиной истощения клеток печени, нарушении работы всего пищеварительного тракта;
- Прием гепатотоксичных препаратов;
- Малоактивный образ жизни, приводящий к набору веса, который замедляет метаболизм. Клетки жира накапливаются во всех органах и тканях тела;
- Нарушенный метаболизм, при котором возникает сахарный диабет, который часто идет в «комплекте» с ожирением;
- Неправильное питание, состоящее преимущественно из углеводов и жиров;
- Болезни в желчевыводящих путях;
- Нарушение работы поджелудочной железы;
- Заболевания в желудочно-кишечном тракте: язвы, колиты, панкреатиты, которые становятся причиной нарушения всасывания жиров и оседания их в печени;
- Длительный прием алкоголя, причем количество спиртного может быть и небольшим, но главное – в течение длительного времени.
Становится заметно, что стеатогепатоз имеет всего два вида, это неалкогольный и алкогольный. При этом алкоголь токсично влияет на печень, весь желудочно-кишечный тракт, на головной мозг и психику человека.
Симптомы
Стеатогепатоз имеет особенность развиваться долго, на начальных стадиях поражения печени пациент не подозревает о наличии заболевания, так как симптоматическая картина может полностью отсутствовать. Только тогда, когда орган уже не может справляться со своей работой у больного начинают возникать первые симптомы стеатогепатоза:
- Постоянная тошнота;
- Рвота без причины;
- Снижение аппетита;
- Чувство разбитости, слабость;
- Нарушения пищеварения, что сопровождается запорами или поносами;
- Ощущение «тяжелой» печени;
- Ноющая сдавливающая боль в правом подреберье;
- Сильный кожный зуд;
- Снижение иммунитета;
 Жирная пищи приводит к стеатогепатозу
Жирная пищи приводит к стеатогепатозуЧем сильней повреждается орган, тем ярче и интенсивней будут симптомы. Поэтому при начальных проявлениях заболевания больному следует срочно обратиться к врачу для диагностики и лечения. Больных всегда госпитализируют, пока не уменьшатся основные проявления болезни.
Диагностика
Если человек систематически проходит плановое обследование, то стеатогепатоз, находящийся на последней стадии вряд ли будет обнаружен, такое заболевание часто находят случайно, когда проводят ежегодные осмотры. Плановые обследования помогут больному контролировать разрушительный процесс, вовремя начать лечение при необходимости.
Если человек не проходил плановые осмотры, чаще обнаруживается стеатогепатоз на той стадии, когда обратить процесс вспять уже не получится.
Больному остается только проходить симптоматическую терапию, которая способна ненадолго замедлить процесс разрушения гепатоцитов.
В начале обследования выполняется УЗИ, с помощью которого можно оценить состояние печени и желчных протоков, увидеть изменения структуры тканей органа. Компьютерные сканирования (КТ, МРТ) назначаются для более подробной и точной оценки состояния внутренних органов брюшной полости, что помогает увидеть в точности, насколько поражена печень и вовлечены ли другие органы.
При неясной картине заболевания, если клиническая картина, данные диагностики ставят под сомнение диагноз, проводится биопсия, которая позволяет с точностью определить заболевание и назначить лечение.
Лечение стеатогепатоза
Из-за того, что клетки постепенно теряют свою работоспособность вследствие обильного разрастания фиброзной ткани, основное направление лечения – это очищение печени. При стеатогепатозе назначается комплексное лечение, при котором используются как лекарственные препараты, так и народные средства, а также строгая диета.
Медикаментозная терапия укрепляет клетки от повреждений и разрушений, с помощью препаратов содержащих фосфолипиды. Назначаются средства с сульфааминокислотами, помогающие сохранить метаболизм в клетках.
Лечение стеатогепатоза народными средствами нацелено на очищение, вследствие выведения жировых молекул из клеток. Народные средства укрепляют иммунитет, насыщают организм полезными микроэлементами, витаминами и минералами.
Лечение стеатогепатоза с помощью диеты является дополнением. Без него невозможно достигнуть положительного эффекта, ведь только изменение рациона может предотвратить поступление в организм нежелательных жиров и углеводов. Каждый пациент направляется к диетологу, который составит специальное меню и объяснит как нужно и важно изменить свой рацион.
Диета при стеатогепатозе
 Важно соблюдение диеты при стеатогепатозе
Важно соблюдение диеты при стеатогепатозеДиета направлена на полное изменение рациона больного, например, обязательно употреблять фрукты, овощи в большом объеме, нежирные молочные продукты, супы и бульоны (без мяса), каши. Разрешен хлеб, но только он должен быть из твердых сортов пшеницы, слегка подсушенный. Обязательным условием при соблюдении диеты становится контроль потребляемой жидкости, в количестве, не меньше 1,5 литров.
Каждому больному при посещении диетолога выдается специальная таблица с запрещенными к употреблению продуктами только при стеатогепатозе. В ней можно встретить газированные напитки, хлебобулочные изделия, копчености, кофе, какао, шоколад и орехи.
Одним из важнейших пунктов является полный запрет на специи, алкоголь, острые и сильносоленые блюда, орехи, соленья и консервы.
Такое ограничение в продуктах помогает снизить нагрузку на работу не только печени, но и всего желудочно-кишечного тракта. Рацион, состоящий только из полезных продуктов, соблюдение питьевого режима позволяет сбалансировать количество жиров и углеводов в организме, что не допускает прогрессирование стеатогепатоза, а соблюдение питьевого режима стабилизирует водный баланс.
Лечение народными методами
Народные средства лечения, как дополнение к основной терапии способствует ускорению выведения жировых клеток из тканей печени при стеатогепатозе, что благоприятно сказывается на состоянии здоровья больного. Народное лечение стимулирует организм на естественное очищение и оздоровление. Самые популярные и действенные рецепты:
Мед с тыквой
Для приготовления берется тыква, у которой срезается верхушка и вытаскиваются семена. В образовавшуюся полость наливается мед, который перед использованием можно немного разогреть. Тыква закрывается срезанной верхушкой, убирается в темное прохладное место не меньше, чем на 2 недели. Затем мед переливается в чистую емкость и применяется ежедневно, по 1 столовой ложке 3 раза в день.
Лимонный настой
Такое средство не рекомендуется принимать более 3 дней, потому что лимонный сок негативно влияет на слизистую оболочку желудка. Для приготовления берут 3 лимона, тщательно промывают, измельчают в блендере или комбайне. Затем заливают 500 мл кипятка, оставляют настаиваться в течение 10 часов, процеживают и принимают за одни сутки. На каждый день готовят новый настой.
Профилактика и прогноз
Основными причинами возникновения неалкогольного гепатостеатоза является неправильное питание, лишний вес, частый и длительный прием алкогольных напитков.
Важно следить за своим питанием, не допускать переедания, что ведет к набору веса, кроме того, ожирение способствует формированию сахарного диабета.
Здоровый образ жизни, отказ от вредных привычек – помогут сохранить здоровье. Наблюдение за изменениями в своем теле предотвратит возможность развития различных заболеваний, в том числе стеатогепатоза.
что это такое, причины, симптомы, лечение медикаментозно и народными средствами, диета
Печень является незаменимым и крайне важным органом, который непосредственно отвечает за выработку желчи, синтез белка, жировой, пигментный и углеводный обмен. Желчь участвует в процессе пищеварения, способствует перевариванию пищи, расщеплению жиров.
Печень служит своеобразным фильтром, обезвреживающим токсины, поступающие в организм извне. Неправильное питание и несоблюдение здорового образа жизни, приводят к патологиям, нарушающим полноценную работу печени.
Гепатозом принято называть сразу несколько заболеваний, для которых характерно повреждение клеток, нарушение обменных процессов в органе, поражение межклеточного пространства, дистрофия.
Существует и еще одна, не менее распространенная патология, получившая название стеатоз, что означает замену функциональных клеток органа жировой тканью. Стеатоз развивается не только в клетках печени (гепатоцитах), но и в большинстве других органов и тканей.
Что это такое
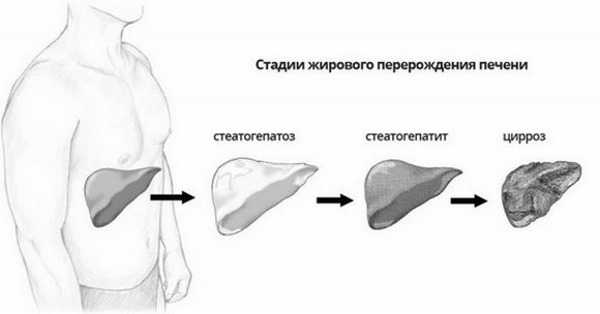
Самым распространенным заболеванием печени, является стеатогепатоз, т. е. жировое перерождение гепатоцитов. Это заболевание опасно тем, что долгое время может протекать бессимптомно, не вызывая никаких неприятных ощущений. Болезнь чаще называют жировой дистрофией, а пораженный орган перестает нормально справляться со своей задачей.
Краткая история болезни
Как отдельное заболевание, стеатогепатоз был выделен благодаря процедуре биопсии, а произошло это в 1960 г. Болезнь хорошо поддается лечению, но диагностируется только случайно. Происходит это потому, что печень не имеет нервных окончаний, а замена здоровых клеток липидами происходит абсолютно безболезненно.
Различают 4 стадии развития патологии:
| Нулевая | Жировые вкрапления отмечены на небольших участках отдельных клеток печени. |
| Первая | Липидные отложения наблюдаются в 30-33% гепатоцитов. |
| Вторая | Жировой тканью заполнено до 60% всех печеночных клеток. |
| Третья | Липиды заполняют межклеточное пространство, поражают больше 66% клеток. |
При неалкогольном стеатогепатозе, часть жиров не выводится из организма, а накапливается в печени, приводя к нарушению обменных функций.
Со временем, углеводы также превращаются в жиры и начинают откладываться в клетках органа, приводя к полной дистрофии (деградации). Такой процесс может привести к необратимым последствиям, таким как цирроз печени.
Распространенность и значимость

От стеатогепатоза чаще страдают люди с избыточным весом, среди них распространенность патологии составляет около 90%. У взрослых пациентов, болезнь встречается чаще, но страдают от нее и дети.
Во всем мире, от жирового гепатоза страдает более 30% населения, в РФ – 27%, а в США – более 33% жителей. Чем выше индекс массы тела, тем больше шансов заболеть стеатогепатозом, который оказывает негативное действие на весь организм в целом.
Факторы риска
В большинстве случаев, жировое перерождение печени диагностируется у людей злоупотребляющих алкоголем.
Кроме того, в группу риска входят люди, страдающие:
- сахарным диабетом;
- ожирением;
- некоторыми наследственными патологиями;
- атеросклерозом;
- работающие на вредном производстве;
- принимающие большое количество лекарственных средств.
Нередко, причиной развития стеатогепатоза становится постоянное употребление жирной, острой пищи. Немного реже, болезнь диагностируют у пациентов, перенесших сложные операции на органах ЖКТ.
Этиология (причина)

На фоне регулярного приема алкоголя, может развиться алкогольный стеатогепатоз, а скопление липидов в печеночных клетках, провоцируется губительным действием этанола.
Под его воздействием, гепатоциты погибают, не успевая восстановиться, а вместо погибших клеток начинает образовываться рубцовая ткань. Сокращается поступление в печень кислорода, снижается количества белка, а в клетках скапливается большое количество жидкости.
Это приводит к набуханию, увеличению объемов и размеров органа, развитию стеатоза. Дополнительными причинами болезни выступают наследственные заболевания, вирусы, нехватка белка в пище.
Неалкогольный стеатогепатоз имеет несколько причин развития:
- нарушение углеводного и жирового обмена;
- хирургические операции;
- длительный прием НПВС, гормональных препаратов, антибиотиков;
- любые воспалительные и инфекционные заболевания печени, гепатиты;
- токсическое воздействие на организм ядовитых веществ;
- гельминтоз;
- травмы брюшной полости;
- генетические заболевания.
Интересно, что чаще всего от жировой дистрофии неалкогольного происхождения страдают женщины, в возрасте от 45 лет, а также люди, страдающие гипертонией.
Виды и типы стеатогепатоза
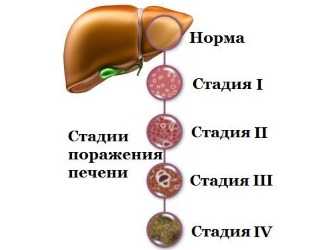
Кроме алкогольного и неалкогольного стеатоза, различают первичное (врожденное) и вторичное (приобретенное) поражение печени.
В зависимости от степени поражения клеток, принято выделять:
- Очаговое диссеминированное поражение, характеризующееся бессимптомным протеканием, с отложением небольшого количества липидов в разных областях печени.
- Выраженное, с хорошо заметными симптомами, при котором жировые отложения расположены во всех отделах печени, в достаточно большом количестве.
- Для зонального поражения, характерно расположение жировых капель в строго определенных зонах.
- При диффузном изменении печени, липиды скапливаются равномерно, по всей поверхности органа, сопровождаясь ярко выраженными симптомами.
Помимо данного деления, принято выделять 3 стадии ожирения печени. На начальной, первой стадии в гепатоцитах скапливаются мелкие жировые капельки, не влияющие на функционирование органа.
С началом 2 стадии, в клетках начинают происходить необратимые процессы, образовываются патологические межклеточные полости (кисты). Последняя, самая тяжелая стадия, представляет собой предциррозное состояние, и не поддается лечению.
Симптомы

На ранних этапах развития, болезнь протекает бессимптомно. Чуть позже, у больного наблюдается общая слабость, сопровождающаяся головокружением и тошнотой, но эти признаки можно отнести к любым заболеваниям.
Основные симптомы печеночного стеатоза:
- тяжесть и болевые ощущения в боку справа;
- кожная сыпь;
- периодическая рвота;
- анорексия;
- диарея;
- резкое снижение веса;
- вздутие живота;
- пожелтение кожи и слизистых оболочек (иногда).
Однако и по этим признакам, нельзя точно определить наличие стеатогепатоза.
Диагностика

В первую очередь, врач должен собрать полный анамнез, опросить пациента, провести визуальный осмотр. После чего, специалист назначает общий и биохимический анализ крови.
Это поможет установить уровень АЛТ, АСТ, показатель свертываемости и щелочной фосфатазы, но более точную информацию можно получить лишь с помощью УЗИ печени. Этот метод достоверно указывает на развитие стеатоза, а дополнительно, нередко применяют томографию, определяющую плотность и эластичность тканей.
В последнее время, в диагностике различных поражений печени, применяют специальное тестирование, позволяющее выявить болезнь и стадию ее развития по биохимическим признакам.
При подозрении на алкогольный стеатоз, применяют ASH-тест, а в диагностике неалкогольного – NASH-тест. Однако самые точные результаты дает исключительно биопсия клеточной ткани печени.
Лечение
Специалисты рекомендуют сочетать прием лекарственных средств с диетой, народными рецептами и физиотерапией, лечебной гимнастикой.
Препараты
Быстрее и эффективнее поддается лечению стеатогепатоз на ранней стадии, а на последнем этапе развития, он часто перерастает в цирроз и онкологию.
Эффективные гепатопротекторы:
Эти препараты обладают мощным действием, восстанавливающим клетки печени, но подбирать их должен только врач, основываясь на индивидуальных особенностях больного.
Кроме гепатопротекторов, в терапию обязательно включают лекарства, содержащие фолиевую и липоевую кислоту. Эти препараты ускоряют жировой обмен в печени, способствуют восстановлению ее нормального функционирования.
В комплексное лечение обязательно включают холины, витамины Е и С, группы В, фибраты и статины, тиазолиндионов, а также препараты, содержащие альфа-липоевую кислоту.
Хирургическое лечение
При жировом гепатозе, оперативное вмешательство не требуется, ведь это заболевание отлично поддается медикаментозному лечению.
В тяжелых, запущенных случаях, когда жировая дистрофия переросла в цирроз, может потребоваться проведение хирургической операции, но только при наличии портальной гипертензии, асцита, сильного кровотечения. Во всех остальных случаях, применяются лекарственные препараты, диета, народные средства, физиотерапия.
Лечение народными средствами
В дополнение к основной терапии, можно применять народные рецепты. Так, хорошо зарекомендовало себя регулярное употребление заваренных горячей водой отрубей. Сначала запаривают 1 ч. л. в полулитре кипятка, но постепенно увеличивают объем отрубей до 2 ст. л. в день.
Неплохо помогает справиться с гепатозом отвары из чистотела, корней одуванчика, девясила. Все эти лекарственные травы можно приобрести в любой аптеке, причем не только в виде сухого сырья, но и в форме удобных пакетиков для разовой заварки. Пить их надо согласно инструкции, не превышая рекомендуемую дозировку.
Хорошо снимает симптомы стеатоза настой шиповника, который готовят из 50 г сухих плодов, залитых 2 стаканами кипятка. Настой наливают в термос и настаивают около 10 часов, а весь полученный объем необходимо употребить в течение дня. Курс терапии составит трое суток, после чего придется сделать небольшой перерыв.
Диета

В период лечения, важно соблюдать строгую низкокалорийную диету, исключить из рациона все жирные, жареные и острые продукты. Следует полностью отказаться от копченостей, животных жиров, маринадов и солений, сладостей, жирных молочных продуктов, кофе и газировки.
Готовить пищу надо только при помощи варки или запекания, а основной упор делать на овощи, фрукты, постное мясо и рыбу, крупы, обезжиренные кисломолочные продукты, травяные чаи.
Профилактика
Избежать развития стеатогепатоза можно лишь отказавшись от вредных привычек, придерживаясь здорового и активного образа жизни. Необходимо полностью пересмотреть рацион, сделать основной акцент на правильном питании, избегать переедания.
Стоит следить за весом, заниматься щадящими физическими нагрузками, не принимать препараты, разрушающие печень. При первых признаках болезни, надо обращаться к врачу, чтобы начать лечение как можно раньше.
Пройдите тест на состояние вашей печени!
Прогноз. Осложнения
При своевременно начатом лечении и соблюдении всех врачебных предписаний, прогноз излечиваемости очень благоприятный. Ранняя диагностика – залог успешной терапии.
Если допустить дальнейшее развитие болезни, то дистрофия грозит перерасти в неизлечимый цирроз или рак. Продолжительность жизни с такими диагнозами, редко превышает полгода, поэтому необходимо своевременно обращаться к врачу, при малейших подозрениях.
Заключение
- Стеатогепатозом называют обратимые клеточные изменения печени, при которых гепатоциты заменяются жировой тканью.
- Заболевание хорошо поддается лечению, но только на ранней стадии.
- Гепатоз требует соблюдения строгой диеты, отказа от алкоголя, приема всех назначенных препаратов.
- Медикаментозное лечение может быть дополнено народными рецептами, гимнастикой, физиотерапией.
Смотрите видео об ожирении печени:
Больше статье по теме:
Гепатолог, Гастроэнтеролог, Диетолог
Светлана Владимировна принимает пациентов с заболеваниями печени и ЖКТ различной степени тяжести. Благодаря ее знаниями в диетологии, на основании диагностики проводит полный комплекс терапии внутрибрюшных органов.Другие авторыКомментарии для сайта Cackle
Стеатоз печени — Википедия
Материал из Википедии — свободной энциклопедии
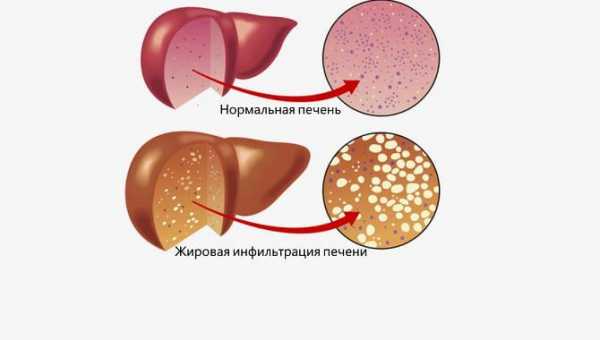
Стеатоз печени (жировой гепатоз, жировая инфильтрация печени) — наиболее распространённый гепатоз, при котором в печёночных клетках происходит накопление жира. Накопление жира может быть реакцией печени на различные токсические воздействия, иногда этот процесс связан с некоторыми заболеваниями и патологическими состояниями организма.
Основными причинами стеатоза печени являются:
Жировая инфильтрация печени, не связанная с действием алкоголя или других токсических веществ называется первичным или неалкогольным стеатозом (неалкогольной жировой болезнью печени). Таким образом, далеко не всегда поражение печени связаны с действием токсических факторов (алкоголя, лекарственных препаратов).
Сегодня распространенность неалкогольной жировой болезни печени весьма значительна. Примерно у четверти населения развитых стран выявляется стеатоз печени, а у 3,5—11 % — неалкогольный стеатогепатит, включая цирроз печени. У тучных людей неалкогольная жировая болезнь печени диагностируется намного чаще, чем у лиц с нормальным весом.
Факторы риска тяжелого течения заболевания:
- возраст старше 45 лет
- патологическое ожирение
- сахарный диабет 2 типа
- генетические факторы
- женский пол
Обычно стеатоз характеризуется стабильным, не прогрессирующим течением. Если же к жировой инфильтрации присоединяется воспалительный процесс, то есть развивается стеатогепатит, то заболевание часто прогрессирует с образованием фиброза печени (у 30—40 % больных) и цирроза (приблизительно у 10 %). Необходимо отметить возможность обратного развития неалкогольной жировой болезни на фоне снижения веса. У большинства пациентов симптомы, характерные для заболеваний печени, отсутствуют. Иногда имеются жалобы на тяжесть и неприятные ощущения в правом верхнем квадранте живота, усиливающиеся при движении, утомляемость, слабость, тошноту. Нередко заболевание диагностируется случайно, при ультразвуковом исследовании печени, когда обнаруживается её увеличение и гиперэхогенность или «яркость» ткани печени вследствие диффузной жировой инфильтрации.
Методами диагностики являются:[источник не указан 148 дней]
Диагноз чаще всего ставится при УЗИ печени, во многих случаях пациенты ранее даже не подозревали о наличии у них жировой дистрофии печени. При ультразвуковой диагностике наблюдается равномерное увеличение печени, диффузное повышение её эхогенности (иногда выраженное), с сохранением её однородности (хотя при прогрессировании процесса появляется характерная «зернистость» паренхимы, свидетельствующая о начале развития стеатогепатита и гепатита).[источник не указан 148 дней]
При компьютерной томографии выявляется в разной степени выраженное диффузное снижение денситометрических показателей паренхимы печени (ниже 55 HU, иногда вплоть до отрицательных значений, соответствующих плотности жира), как правило отмечается увеличение размеров органа. Возможно выявление ограниченных участков жировой инфильтрации, окружённых неизменённой тканью печени. Чаще локальная жировая инфильтрация наблюдается в сегменте S4 печени, имеет довольно ровные, прямые контуры, ход сосудов в инфильтрированной жиром ткани не изменён, масс-эффект (объёмное воздействие на окружающие структуры) отсутствует.[источник не указан 148 дней]
В условиях интенсификации животноводства жировой гепатоз наиболее широко распространен у высокопродуктивных коров, откармливаемого скота. Часто болеют свиньи, пушные звери, собаки, животные зоопарков. К причинам первичного гепатоза относится скармливание недоброкачественных, испорченных кормов. Особенно опасны для печени токсины патогенных грибов, продукты гниения белка, прогорклые жиры. Дистрофию печени вызывают алкалоиды люпина, соланин картофеля, госсипол хлопчатникового жмыха[3].
- ↑ Disease Ontology release 2019-05-13 — 2019-05-13 — 2019.
- ↑ Monarch Disease Ontology release 2018-06-29sonu — 2018-06-29 — 2018.
- ↑ Б. В. Уша и др. Внутренние болезни животных. — М.: КолосС, 2010. — 311 с.
симптомы, лечение и диета при жировом гепатозе
Постоянный стресс, неправильное питание и малоподвижный образ жизни в совокупности негативно влияют на организм, ведут к увеличению веса и жировому гепатозу (стеатозу) печени — серьезному нарушению работы одного из самых важных органов человека. Об этом заболевании мы и поговорим в данной статье.
Классификация гепатоза и степени развития заболевания
В современном мире люди испытывают сильнейший дефицит времени. Увы, это факт. Не хватает пары часов на занятия спортом, не удается выкроить полчаса на приготовление сбалансированных вкусных блюд. При этом отдых мы зачастую связываем с употреблением алкоголя, прогулки заменяем просмотром фильмов, а домашний обед — фастфудом.
Все вышеперечисленное нередко ведет к негативным для здоровья последствиям. Одним из них является гепатоз печени — заболевание, которое проявляется чрезмерным накоплении жира в клетках этого органа – жировой дистрофией гепатоцитов. Без должного внимание в печени развивается воспалительный процесс, прогрессирование которого может привести к терминальной стадии заболевания, циррозу.
Существует два вида гепатоза (стеатоза, жировой дегенерации печени, жировой дистрофии печени) — алкогольный и неалкогольный. Причиной поражения печени в первом случае является употребление алкоголя, во втором основным фактором риска считают ожирение, повышение уровня холестерина и глюкозы в крови. По данным эпидемиологического исследования DIREG_I_01903, в России от неалкогольной жировой болезни печени (НАЖБП) страдают 27% взрослого населения страны.
Ранние стадии заболевания человек может и не заметить — они протекают абсолютно бессимптомно. Затем, когда вследствие патологического процесса орган увеличивается в размерах, могут появиться неприятные ощущения в правом подреберье, иногда — горечь во рту.
Этиология
Жировой гепатоз опасен тем, что до некоторого времени совершенно себя не проявляет. Симптомы этого заболевания печени невозможно заметить, и очень часто пациент обращается к врачу совсем по другой причине — например, он ощущает тяжесть или распирающие боли в правом боку. Так бывает не всегда, и, к сожалению, отследить болезнь на ранней стадии и начать лечение довольно сложно.
Кто же находится в группе риска и подвержен жировому гепатозу больше, чем другие?
Во-первых, гепатоз редко развивается у совсем молодых людей. Возраст впервые заболевших колеблется между 30 и 40 годами. Среди пациентов больше женщин, чем мужчин — 60 против 40 процентов. Вторым фактором риска является алкоголь — 65% заболевших регулярно им злоупотребляли. На третьем месте — сахарный диабет второго типа, а также чрезмерное ожирение. Реже гепатоз возникает из-за регулярного воздействия на организм неправильно (часто — самостоятельно) подобранных антибиотиков, воздействия тяжелых металлов. Иногда он может развиться вследствие операций на органах желудочно-кишечного тракта или заболеваний щитовидной железы. Кроме того, факторы могут сочетаться.
Определяющим пищевым фактором, приводящим к стеатозу, является дисбаланс между калорийностью еды и содержанием в ней животных белков, полезных веществ и витаминов. Нарушение питания является причиной многих патологий, и заболевания печени в данном случае — не исключение.
Печень является главной «лабораторией» человеческого организма. Здесь происходит более 20 миллионов различных химических реакций. И все это за одну минуту!
Симптомы жирового гепатоза
Заболевания печени всегда развиваются очень медленно. Так, жировой гепатоз может годами протекать без малейших симптомов. Однако есть несколько моментов, на которые все же стоит обратить внимание.
Если человек регулярно чувствует тошноту, тяжесть, боль в районе правого подреберья и ухудшение аппетита — это могут быть признаки гепатоза на ранней стадии.
На более поздних стадиях заболевания ощущаются частые тупые боли в области правого подреберья, тошнота, общая слабость и быстрая утомляемость, а также депрессивное настроение
Диагностика заболевания
Несмотря на все описанные выше не самые приятные факты, стоит отметить главное: жировой гепатоз лечится. Успех лечения напрямую зависит от ранней диагностики, которая невозможна только в одном случае — если пациент не обратился к врачу. Правильным решением будет обращение в клинику. Врач-терапевт направит пациента к гастроэнтерологу или гепатологу, а те, в свою очередь, проведут ряд исследований, подтверждающих или опровергающих предварительный диагноз:
- Общий анализ крови. У пациентов, болеющих гепатозом, при наличии воспаления уровень в печени могут быть повышены ферменты АЛТ и АСТ, что является следствием цитолиза - распада гепатоцитов.
- УЗИ или компьютерная томография. Считается одним из самых информативных методов для определения как заболевания в целом, так и его стадий: во время ультразвуковой диагностики врач сможет оценить увеличение печени, плотность тканей, размеров желчных протоков.
- Пункционная биопсия печени. Это исследование помогает врачу оценить степень воспаления и фиброза органа.
- Эластография — относительно новый неинвазивный способ исследования печени. В отличие от УЗИ, при котором первые стадии фиброза, цирроза и гепатита нередко выглядят одинаково, или биопсии, которая является довольно болезненной для пациента процедурой, эластография является удобной альтернативой. Этот метод достаточно информативен, так как позволяет врачу сканировать паренхиму печени особым датчиком аппарата УЗИ и исследовать ее плотность, отмечая очаговые изменения в тканях.
Как лечить гепатоз?
Лечение гепатоза начинается в первую очередь с изменения образа жизни. Без этого никакая терапия не будет иметь смысла. Если причиной гепатоза стало употребление алкоголя или лекарственных препаратов — их следует исключить. В последнем случае решение о возможности отмены препарата должно приниматься врачом. Если стеатоз развился вследствие увеличения веса — придется применить диету и добавить физические нагрузки, которые помогут улучшить обмен веществ. Кроме того, врач подберет препараты, необходимые пациенту на каждой стадии лечения.
Питание при гепатозе
Диеты, подходящей всем пациентам без исключения, не существует. Поэтому изменения в питании следует проводить под четким контролем врача. Основные рекомендации выглядят так: снижение общей калорийности пищи и поступления в организм продуктов, насыщенных жирными кислотами. К ним относятся: жирные мясо и рыба, любые консервы, некоторые виды овощей (редис, фасоль, лук, чеснок, помидоры), копчености, пряная и острая пища, сдоба. Заменить их стоит на продукты, богатые мононенасыщенными или полиненасыщенными жирами — молоко, оливковое масло, рыбий жир.
В ежедневный рацион стоит включить вареные овощи и яйца, нежирные сыры, каши, обезжиренный творог, несладкий чай. Важно нормализовать поступление воды в организм — для этого следует выпивать не менее двух литров воды в сутки.
Также стоит обратить внимание на то, что при ожирении, которое нередко является причиной гепатоза, приемы пищи должны быть чаще, а объем пищи - меньше: если здоровому человеку достаточно есть 3–4 раза в день, то во время лечения печени порции нужно уменьшить, но принимать пищу 5–6 раз в день.
Изменение образа жизни
Как уже было сказано выше, в первую очередь следует исключить все негативные факторы, повлиявшие на развитие гепатоза — как алкогольного, так и неалкогольного. Уровень стеатоза печени помогут уменьшить физические упражнения. Благодаря добавлению физических нагрузок, организм повышает чувствительность к инсулину, а размер жировой клетчатки внутренних органов, наоборот, снижается.
Однако не стоит забывать о мере — слишком быстрая потеря веса приводит к осложнению заболевания. Достаточным будет добавление трех–четырех несложных аэробных тренировок в неделю, благодаря которым человек сможет терять примерно 500–1000 г веса в неделю. Это поможет снизить индекс массы тела пациента на 8–10%, что, в свою очередь, улучшит гистологическую картину НАЖБП.
Гомеопатия
Конфликт между научными и народными методами лечения — частое явление в медицине, но в данном случае его нет. Эффективность гомеопатических препаратов при гепатозе не доказана, в то время, как есть средства традиционной медицины, прошедшие клинические испытания.
Медикаментозное лечение
Лекарственные препараты для лечения гепатоза печени должны работать на предотвращение развития и уменьшение выраженности оксидативного стресса, воспаления и фиброза печени.
Лечение медикаментами включает в себя антиоксидантные и мембраностабилизирующие лекарственные препараты.
В индо-германском языке слово «lip» одновременно означало и «печень», и «жизнь» — то есть печень напрямую отождествлялась с жизнью. Легко заметить то же сходство английских слов «liver-live/life» и немецких «Leber-Leben».
причины, симптомы, диагностика и лечение
Стеатогепатит — это воспаление печеночной паренхимы, усугубившее жировую трансформацию печени. Заболевание длительное время протекает бессимптомно. Может проявляться абдоминальным дискомфортом, болями в правом подреберье, диспепсией, гепатомегалией, астеническим синдромом. Диагностируется с помощью биохимического анализа крови, УЗИ, статической сцинтиграфии, фибросканирования печени, гистологии биоптата. Для лечения применяют гепатопротекторы, бигуаниды, инсулиновые сенситайзеры, анорексигенные препараты, статины, фибраты. Возможно проведение гастропластики для коррекции веса. При тяжелой печеночной недостаточности необходима трансплантация органа.
Общие сведения
Стеатогепатит — частое неинфекционное воспалительное заболевание печени, занимающее 3-4 место в структуре хронических прогрессирующих поражений органа. Распространенность неалкогольных форм болезни в популяции достигает 11-25%. У пациентов, которые страдают ожирением, патология встречается в 7 раз чаще, чем при нормальном весе. Алкогольный стеатогепатит диагностируется у 20-30% больных хроническим алкоголизмом. Патология встречается во всех возрастных группах, однако преимущественно выявляется после 45-50 лет. Актуальность своевременной диагностики стеатогепатита связана с высокой вероятностью цирроза печени, который при отсутствии адекватной терапии развивается у 45-55% больных.
Стеатогепатит
Причины стеатогепатита
Возникновение воспалительного процесса на фоне жирового перерождения печеночной ткани (стеатоза) имеет полиэтиологическое происхождение. У большинства пациентов сочетается несколько эндогенных и экзогенных провоцирующих факторов, при этом не исключена роль генетической детерминированности (наследуемой мутации гена C282Y). По мнению специалистов в сфере гастроэнтерологии и гепатологии, к развитию стеатогепатита приводят:
- Злоупотребление алкоголем. Алкогольная зависимость разной степени выявляется у 46-65% больных. Поражение печени при алкоголизме связано с ведущей ролью органа в метаболизме этанола, 90-98% которого окисляется в гепатоцитах.
- Нарушения углеводного и липидного обмена. До 76% больных с клиникой стеатогепатита страдают ожирением, 72% — гипертриглицеридемией, 44% — сахарным диабетом 2 типа. Провоцирующим фактором также является инсулинорезистентность.
- Гепатотропные яды. Развитию заболевания способствует прием НПВС, кортикостероидов и эстрогенов. Токсическое воздействие на гепатоциты оказывают производственные яды (хлорированные углеводороды, фосфор, соли бария), грибные токсины.
- Пищевые факторы. Риск возникновения стеатогепатита повышается при голодании, белковой недостаточности (квашиоркоре), дефиците цинка в продуктах. Воспалительно-жировое повреждение печени отмечается при длительном парентеральном питании.
- Синдром мальабсорбции-мальдигестии. Метаболизм гепатоцитов нарушается у пациентов, страдающих панкреатитом, целиакией и энтероколитами. Заболевание ассоциировано с операциями на органах ЖКТ — резекцией кишечника, наложением кишечного анастомоза.
- Врожденные метаболические нарушения. Провоцирующими факторами являются а-бета-липопротеинемия, дефицит арильной дегидрогеназы. В группу рисках входят пациенты с болезнью Тея-Сакса, синдромом Вильсона-Коновалова, другими болезнями накопления.
- Инфекционные заболевания. Развитием стеатогепатита осложняется вирусный гепатит С, фульминантный гепатит D. Токсическое повреждение гепатоцитов с последующим стеатозом и воспалением наблюдается при тяжелых бактериальных эндотоксемиях.
- Осложнения беременности. Заболевание может стать исходом острой жировой дистрофии печени у беременных, тяжелой эклампсии. У части пациенток воспалительно-жировая трансформация паренхимы органа начинается после HELPP-синдрома.
Патогенез
Развитие стеатогепатита происходит в два этапа. Сначала в цитоплазме гепатоцитов и звездчатых печеночных клеток накапливаются липиды. Этому способствует избыточное поступление в клетки свободных жирных кислот, низкая скорость их β-окисления, усиленный митохондриальный синтез жирных кислот, недостаточная продукция и выделение липопротеидов очень низкой плотности, в составе которых из паренхимы выводятся триглицериды. Накапливающиеся свободные жирные кислоты, являющиеся высокореактивными соединениями, вызывают дисфункцию печеночных клеток, стимулируют процессы перекисного окисления липидов.
Оксидативный стресс сопровождается повреждением клеточных органелл (лизосом, митохондрий), разрушением гепатоцеллюлярных мембран, выделением большого количества цитокинов, развитием воспалительного процесса. Продукты перекисного окисления ускоряют пролиферацию липоцитов, активируют коллагенообразование с формированием плотной соединительной ткани, агрегацию мономеров цитокератина. Исходом патоморфологических изменений становится фиброз, цирроз, печеночно-клеточная недостаточность, у части пациентов на фоне сопутствующих неопластических процессов возникает гепатоцеллюлярная карцинома.
Классификация
Систематизация клинических форм стеатогепатита проводится на основании этиологического фактора, спровоцировавшего заболевание. Для более точного прогнозирования исхода учитывается морфологическая форма стеатоза, осложнившегося воспалением (крупнокапельный или мелкокапельный жировой гепатоз). Различают следующие варианты болезни:
- Алкогольный стеатогепатит. Наиболее распространенная форма патологии, вызванная злоупотреблением спиртными напитками. Встречается преимущественно у мужчин.
- Метаболический стеатогепатит. Вариант воспаления, возникший на фоне ожирения, сахарного диабета и других нарушений обмена. В три раза чаще выявляется у женщин.
- Лекарственный стеатогепатит. Ятрогенное повреждение печеночных клеток, спровоцированное приемом гепатотоксических препаратов. Обычно осложняет длительную фармакотерапию.
- Комбинированный стеатогепатит. Развивается при сочетании нескольких факторов. Так, при наличии у пациента ожирения и алкогольной зависимости риск заболевания достигает 80-90%.
Симптомы стеатогепатита
В большинстве случаев наблюдается длительное бессимптомное течение. У некоторых пациентов о наличии стеатогепатита свидетельствуют умеренные тянущие боли в области правого подреберья, дискомфорт после еды, тошнота, изредка – рвота. В 75% случаев увеличивается печень. Со временем нарушается общее состояние: появляется слабость, снижается трудоспособность, отмечается эмоциональная лабильность, бледность кожных покровов и слизистых оболочек. При возникновении некровоспалительных процессов на фоне мелкокапельного стеатоза возможны эпизоды геморрагий, обмороки, гипотензивные состояния. Для тяжелого варианта стеатогепатита характерно повышенное давление в воротной вене, что клинически проявляется увеличением селезенки, расширением поверхностных вен вокруг пупка, отеками нижних конечностей, увеличением размеров живота вследствие скопления жидкости. Крайне редко развивается паренхиматозная желтуха.
Осложнения
Длительно протекающие воспалительные и дистрофические процессы в печени приводят к замещению паренхимы органа соединительной тканью с развитием фиброза. Без лечения стеатогепатит может осложняться печеночной недостаточностью с желтухой, отеками, геморрагическим диатезом, нарушениями водно-электролитного баланса. Вследствие накопления в организме продуктов азотистого обмена, которые оказывают токсическое влияние на нервную систему, возникает энцефалопатия, печеночная кома. Декомпенсация печеночной функции наступает в 1-2% случаев. У 10% пациентов со стеатогепатитом, сопровождающимся декомпенсированным циррозом, формируется гепатоцеллюлярная карцинома.
Диагностика
Постановка диагноза может быть затруднена, что обусловлено длительным латентным течением болезни. Зачастую стеатогепатит становится случайной находкой при инструментальном обследовании пациента по поводу других заболеваний. Подозревать воспалительно-жировое поражение печени необходимо при повышении печеночных проб у больных с алкогольной зависимостью, гиперлипидемией, сахарным диабетом. Наиболее информативны в диагностическом плане:
- Лабораторные исследования. Биохимический анализ крови выявляет увеличение концентрации аминотрансфераз при соотношении АСТ/АЛТ менее 1, гипербилирубинемию, повышение уровня щелочной фосфатазы, холестерина, триглицеридов. Иногда при стеатогепатите наблюдается повышенная концентрация сывороточного ферритина.
- УЗИ печени. При ультразвуковом исследовании печени визуализируется гиперэхогенность и неоднородность печеночной паренхимы, что указывает на жировую инфильтрацию гепатоцитов. О развитии фиброзного процесса свидетельствует изменение внутренней структуры органа. При недостаточной информативности рекомендовано проведение КТ.
- Статическая сцинтиграфия печени. У больных со стеатогепатитом по распределению радиоизотопного индикатора удается точно оценить топографические особенности, размеры и форму органа. Характерным признаком заболевания является наличие участков патологического разрастания соединительной ткани в паренхиме.
- Фиброэластометрия печени. При помощи современного неинвазивного исследования можно получить сведения о наличии фиброзных изменений на ранних стадиях стеатогепатита и оценить степень фиброза по шкале Метавир. Метод фиброэластометрии является альтернативой биопсии, которая противопоказана пациентам с геморрагическим диатезом.
- Гистологический анализ. Взятие биоптатов печеночной паренхимы для исследования показано при тяжелой степени фиброза, установленной по результатам других методов обследования. Признаками стеатогепатита являются определение в материале жировой дистрофии гепатоцитов, воспалительных инфильтратов, соединительнотканных тяжей.
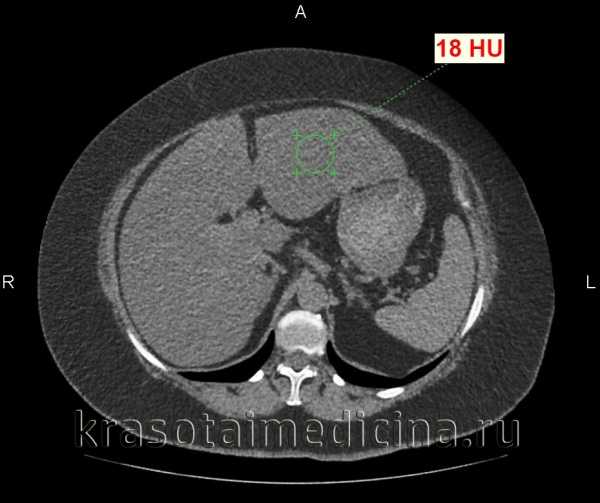
КТ органов брюшной полости. Диффузное снижение плотности печени до +12 ед.
В общем анализе крови возможен незначительный лейкоцитоз, снижение количества тромбоцитов. Для исключения инфекционной природы болезни проводят серологические реакции на антитела к вирусным гепатитам. Чтобы выявить незначительный стеатоз (с поражением до 5-10% печеночных клеток), используют МРТ. Дифференциальная диагностика стеатогепатита проводится с хроническими вирусными гепатитами В и С, аутоиммунным гепатитом, первичным склерозирующим холангитом, идиопатическим гемохроматозом, синдромом Рея. Кроме осмотра гастроэнтеролога и гепатолога пациенту могут быть рекомендованы консультации инфекциониста, гематолога, онколога.
Лечение стеатогепатита
Терапевтическая тактика направлена на коррекцию печеночной дисфункции и минимизацию повреждающего эффекта факторов, которые способствовали возникновению стеатогепатита. Рекомендуется полный отказ от употребления спиртных напитков, отмена потенциально гепатотоксических препаратов, уменьшение веса на 5-10% за полгода. Для постепенного медленного снижения массы тела назначается низкокалорийная диета в сочетании с дозированными физическими нагрузками. Схема медикаментозной терапии включает:
- Гепатопротекторы. Наиболее выраженными антиоксидантными и мембраностабилизирующими свойствами обладают эссенциальные фосфолипиды, аминокислоты, урсодезоксихолевая кислота. Некоторые средства тормозят трансформацию липодепонирующих печеночных клеток в фибробласты и активируют коллагеназу.
- Бигуаниды. Применяются при наличии сахарного диабета II типа. Угнетают глюконеогенез и продукцию липидов гепатоцитами, нормализуют окислительные процессы и активность печеночных трансаминаз. Снижают уровень триглицеридов и холестерина. Обладают умеренным аноректическим эффектом.
- Инсулиновые сенситайзеры. За счет индукции пероксисомальных ферментов тиазолидиндионы и глитазоны 2-го поколения угнетают образование жирных кислот в гепатоцитах, снижают концентрацию триглицеридов. При их применении уменьшается стеатоз и выраженность некровоспалительных изменений печеночной паренхимы.
Патогенетически оправданным является назначение анорексигенных средств, подавляющих аппетит, статинов и фибратов, снижающих уровень холестерина и триглицеридов. При достоверно доказанном избыточном бактериальном росте показаны антибиотики рифампицинового и нитроимидазольного ряда в комбинации с пребиотиками, уменьшающими эндотоксемию. Для коррекции тяжелого ожирения проводится гастропластика. При прогрессирующей печеночной недостаточности рекомендована ортотопическая трансплантация печени, однако при сохранении провоцирующих факторов возможен рецидив стеатогепатита в трансплантате.
Прогноз и профилактика
Исход стеатогепатита зависит от степени фиброзных изменений в печени, наличия у пациента сопутствующих заболеваний других органов и систем. Спонтанное улучшение отмечается у 3% больных. Более благоприятно развитие заболевания на фоне крупнокапельного жирового гепатоза. Прогноз является серьезным при стремительном прогрессировании фиброза с переходом в цирроз, что наблюдается в 20% случаев. Специфическая профилактика стеатогепатита не разработана. Для предупреждения заболевания рекомендовано придерживаться низкокалорийной диеты со сниженным содержанием животных жиров, выполнять посильные физические упражнения, нормализовать массу тела, отказаться от употребления алкоголя. Необходимо динамическое наблюдение за пациентами из групп риска.
симптомы жирового гепатоза и правильное питание
 Стеатогепатоз печени (жировой гепатоз) — опасное состояние, при котором в клетках печени происходит постепенное накопление жировых отложений.
Стеатогепатоз печени (жировой гепатоз) — опасное состояние, при котором в клетках печени происходит постепенное накопление жировых отложений.Накопление жира может быть связано как с реакцией печени на различные токсические воздействия, так и с некоторыми заболеваниями и патологическими состояниями организма.
Причины
К единому мнению о причинах возникновения жирового гепатоза врачи до сих пор не пришли. Однако, возникновение заболевания в большей степени связывают со следующими факторами:
1. Болезни обмена веществ:
- расстройства обмена липидов;
- сахарный диабет;
- вирусные инфекции;
- аутоиммунные заболевания.
2. Недоедание:
- хроническая белковая недостаточность;
- нарушение питания (анорексия).
3. Злоупотребление алкоголем
4. Генетическое расположение
- Гемохроматоз — нарушение обмена железа и накоплением его в тканях и органах человека.
- Болезнь Вильсона-Коновалова — врождённое нарушение метаболизма меди, которое приводит к тяжелейшим наследственным болезням центральной нервной системы и внутренних органов.
5. Беременность
Жировой гепатоз по причине беременности – это очень редкое явление, но если и случается, то приводит к серьезным повреждениям печени и требует немедленной медицинской помощи. Почему это возникает, до сих пор неизвестно.
Стадии ожирения печени
Развитие жирового гепатоза печени нельзя назвать стремительным.
Специалисты выделяют 3 этапа ожирения:
- Первый этап включает в себя скопления жировых отложений на относительно небольших участках печени.
- На втором этапе площадь отложения жира увеличивается. Характерной особенностью второй стадии заболевания является образование соединительной ткани между жировыми клетками, что создает препятствие восстановлению нормальной работы печени.
- При тяжелом жировом гепатозе печени число функционирующих клеток органа уменьшается и увеличивается количество жировых клеток. На третьей стадии ожирение печени неизлечимо, поэтому больному требуется пересадка органов.
Симптомы стеатогепатоза
 Стеатогепатоз не проявляется на ранних стадиях. Однако, на зачатки данной патологии указывают некоторые симптомы:
Стеатогепатоз не проявляется на ранних стадиях. Однако, на зачатки данной патологии указывают некоторые симптомы:- Снижение сил.
- Тяжесть в правом подреберье.
- Тошнота и рвота.
- Менее распространена – желтуха.
Однако, эти симптомы характерны для многих других заболеваний, в том числе тех, которые не связаны с желудочно-кишечным трактом.
Распознать процесс дегенерации клеток печени можно только во время медицинских исследований, из них выделяют следующие:
- Ультразвуковое исследование печени определяет особенности работы органа.
- Компьютерная и магнитно-резонансная томография исследует поврежденные области ткани печени.
- Биопсия печени – это метод исследования, при котором осуществляется забор и анализ образца ткани органа с целью проследить количество жировых клеток, которые могут заменить гепатоциты — клетки паренхимы печени человека, которые составляют от 60% до 80% массы печени.
Питание
Тактика терапии зависит от стадии стеатогепатоза. Пациенту прежде всего назначают диету № 5, в соответствии с которой количество жиров, поступающих в организм человека ограничено. Это уменьшит количество жира в организме, что ускорит процесс восстановления.
Диета включает в себя следующие продукты:
- Овощи, кроме редиса, свежего лука, чеснока и томатов.
- Ягоды и фрукты. Употребление консервов — недопустимо.
- Дыня и арбуз.
- Суп, бульон и борщ, приготовленные на овощах, но без добавления мяса.
- Протеиновый омлет, приготовленный в духовке, либо на пару.
- Различные каши.
 Продукты, запрещенные к употреблению:
Продукты, запрещенные к употреблению:
- Фасоль.
- Грибы.
- Огурцы.
- Мясо как жирное, так и копченное.
- Жирные молочные продукты.
- Шоколад, какао и кофе.
- Изделия из теста.
В день рекомендуется пить не менее 1,5 литра воды.
Помимо диеты, медик назначает лекарства. Жировой гепатоз, который возник на фоне нарушения обмена веществ, такого как диабет, лечится препаратами: метформин, розиглитазон и пиоглитазон. Процесс восстановления ускоряется за счет приема витаминов B, PP, E.
Как лечить жировой гепатоз народными средствами?
В народной медицине имеются рецепты, помогающие ускорить заживление жирового гепатоза печени:
Рецепт №1
Берем 50 грамм ягод и заливаем двумя стаканами кипятка. Отвар наливаем в термос и ждем в течение 10 часов. Отвар пейте в течение дня. Продолжительность курса — 3 дня. Перерыв между курсами составляет 4 дня.
Рецепт №2
Тыквенный мед. Берем большую тыкву, отрезаем верхнюю часть и удаляем семена. В образовавшуюся полость наливаем мед, затем накрываем плод сверху. Тыкву помещаем в темную комнату на 2 недели. Через 2 недели мед из плода сливаем в стакан и оставляем в сухом прохладном месте. Лекарство принимайте 3 раза в день по столовой ложке.
Рецепт №3
Берем 3 больших лимона, тщательно промываем под проточной водой из крана, после чего измельчаем в блендере. Полученную суспензию разбавляем 0,5 литрами кипящей воды и даем остыть. Пьем в течение 10 часов. Лимон сильный раздражитель для слизистой оболочки желудка, поэтому продолжительность курса лечения составляет не более 3-х дней. Также придерживайтесь перерыва между курсами в 4 дня.
Важно!
Люди, которые страдают стеатогепатозом печени обязаны консультироваться с врачом на регулярной основе и принимать предписанные назначения. Это позволит контролировать эффективность хода лечения и заблаговременно вносить необходимые корректировки в терапию.
Полезное видео
Подробное видео об ожирении печени: симптомах, лечении и профилактике смотрите далее:
Для предотвращения развития стеатогепатоза, необходимо прежде всего контролировать вес тела, а также вести активный образ, т.е. делать упражнения, регулярно гулять, плавать в бассейне и т.д. Если у человека возникает болезнь, вызывающая ожирение печени, то необходимо лечить ее своевременно.
Что такое стеатогепатоз печени, его виды и лечение
Стеатогепатоз — это заболевание печени, при котором здоровые клетки замещаются жировой тканью. В результате орган перестаёт выполнять свою функцию. Заболевание в основном диагностируется у женщин после менопаузы или у мужчин, злоупотребляющих алкоголем. Опасность стеатогепатоза заключается в высоком риске перехода в цирроз и недостаточность печени.
Разновидности и причины стеатогепатоза
Жировая инфильтрация печени (еще одно название стеатогепатоза) вызвана нарушением обмена веществ. Причиной этому следующие факторы:
- хроническое злоупотребление алкоголем;
- эндокринные нарушения;
- наследственность.
С учётом причины выделяют две основные формы болезни:
- алкогольный стеатогепатоз — наблюдается у хронических алкоголиков;
- НАСГ, или неалкогольный стеатогепатоз, — может возникнуть у любого человека с предрасполагающими факторами.
Неалкогольный стеатогепатоз развивается на фоне:
- неправильного питания, особенно длительного голодания;
- воздействия токсичных веществ — солей тяжёлых металлов, кислот, щелочей;
- других болезней пищеварительной системы — холецистита, панкреатита, язвы;
- сахарного диабета.
 Сначала жир скапливается внутри гепатоцитов, изменяя их структуру. По мере скопления жира клетка лопается, образуются отложения между дольками печени.
Сначала жир скапливается внутри гепатоцитов, изменяя их структуру. По мере скопления жира клетка лопается, образуются отложения между дольками печени.Выделяют три стадии стеатогепатоза:
- начальная — молекулы жира находятся внутри клеток;
- умеренная — из жира формируются кисты печени;
- выраженная — сочетается с воспалением, имеет высокий риск цирроза.
Если жир откладывается в виде отдельных островков в печени, стеатогепатоз называют очаговым. Когда орган поражается равномерно по всей паренхиме, говорят о диффузном стеатогепатозе.
Симптомы при жировой болезни печени
На начальной стадии стеатогепатоз печени клинически не проявляется. Это причина позднего обращения за лечением, что ухудшает прогноз. Клинически выраженная стадия характеризуется следующими симптомами:
- патологическая утомляемость;
- после еды возникает тупая боль под правым ребром;
- постоянно ощущается горечь во рту;
- человека беспокоит отрыжка, вздутие живота, расстройство стула.
Внешне видна сухость кожи, налет на языке. Печень при прощупывании увеличенная, чувствительная. На выраженной стадии стеатогепатоза обнаруживаются признаки интоксикации:
- нарушение сна;
- изменение эмоционального состояния;
- снижение интеллекта;
- периодическая рвота.
 Кожа и слизистые желтеют, моча становится тёмной. Характерный признак — интенсивный зуд, усиливающийся к ночи.
Кожа и слизистые желтеют, моча становится тёмной. Характерный признак — интенсивный зуд, усиливающийся к ночи.Методы диагностики
Постановка диагноза нередко вызывает затруднения. Пока жировое перерождение печени не сочетается с воспалением, изменений в крови не будет. Поэтому при подозрении на стеатогепатоз используют инструментальную диагностику — ультразвуковое исследование, компьютерную томографию.
Если на фоне стеатогепатоза развивается гепатит, обнаруживаются изменения биохимии крови:
- увеличение уровня АЛТ и АСТ до 200 ЕД;
- повышение уровня щелочной фосфатазы до 600 ЕД;
- повышение уровня гамма-ГТП до 100 ЕД;
- у 12% пациентов повышается билирубин — до 40 мкмоль/л;
- снижение уровня альбумина менее 30% говорит о циррозе печени.
У 98% людей со стеатогепатозом определяется невосприимчивость инсулина — это важный диагностический признак.
На УЗИ или КТ определяется увеличение печени, снижение ее плотности в местах жировых отложений. Видно расширение портальной вены. Окончательно подтвердить диагноз позволяет биопсия печени. Гистологическое исследование (под микроскопом) выявляет жировое перерождение гепатоцитов, очаги воспаления. С целью своевременного выявления цирроза проводят эластографию, которая определяет степень уплотнения печеночной ткани.
Чем грозит стеатогепатоз человеку
Стеатоз — прогрессирующее заболевание. По мере замещения гепатоцитов жировой тканью все сильнее нарушается функция печени. Это ведет к плохому пищеварению, повышается риск сахарного диабета.
Но основная опасность стеатогепатоза — цирроз печени. Это тяжелое заболевание, которое у большинства заболевших оканчивается летально. Вылечить цирроз невозможно, единственный выход — пересадка печени.
 Стеатоз чаще и быстрее переходит в цирроз у людей, злоупотребляющих алкоголем.
Стеатоз чаще и быстрее переходит в цирроз у людей, злоупотребляющих алкоголем.Лечение
Адекватная терапия полностью восстанавливает функцию печени только на начальной стадии заболевания. Если лечение было начато позднее, оно лишь замедлит прогрессирование стеатогепатоза и улучшит качество жизни.
Препараты
Используются при стеатозе лекарственные препараты для нормализации жирового обмена, снятия интоксикации. Средства, улучшающие жировой обмен:
- статины (понижают холестерин) — Аторвастатин, Розувастатин;
- фибраты (регулируют содержание жиров) — Трайкор;
- тиоктовая кислота (антиоксидант) — Октолипен, Тиогамма;
- витамины группы В — Комбилипен, Мильгамма;
- липоевая кислота (регулятор жирового обмена).
Статины и фибраты назначают для постоянного приема. Витамины, тиоктовую кислоту принимают курсами — 1 месяц с последующим полугодовым перерывом.
Гепатопротекторные средства защищают клетки печени от дальнейшего повреждения, уменьшают интоксикацию. Для курсового лечения назначают:
- Фосфоглив — 2 капсулы 3 раза в день на протяжении месяца;
- Эссенциале Форте — 1 капсула 3 раза в день, тоже месячным курсом;
- Карсил — 2 таблетки 2 раза в день 2-3 месяца.
На постоянный прием назначаются препараты Эксхол, Урсофальк, Урсосан. Их функция — нормализация обмена холестерина в гепатоцитах. Для получения стойкого лечебного эффекта эти препараты принимают не менее года беспрерывно.
При стеатогепатозе алкогольного происхождения препарат выбора — Гептрал. Очищает печень от токсинов, восстанавливает гепатоциты. Принимают его курсами по 14 дней. С учетом резистентности к инсулину, обнаруживаемой у 98% заболевших, назначается препарат Метформин. Он поддерживает оптимальный уровень глюкозы крови.
Диета
Белковая диета необходима для предупреждения накопления жира в печени и его лучшего выведения. Питание при стеатогепатозе печени должно решать следующие задачи:
- улучшение обмена веществ;
- стимуляция производства желчных кислот, переваривающих жиры;
- восстановление гепатоцитов.
Главный постулат диеты при стеатогепатозе — ограничение животных жиров и быстроперевариваемых углеводов. Исходя из этого, к списку запрещенных продуктов относят:
- жирное мясо и рыбу;
- копченую колбасу;
- сало;
- сливочное масло;
- жирные молочные продукты;
- любую консервацию;
- выпечку;
- торты, пирожные;
- шоколад;
- мороженое;
- сладкую газировку;
- алкоголь.
Эти продукты нужно полностью исключить из рациона или хотя бы свести к минимуму их употребление.
Полезные продукты при стеатогепатозе:
- нежирное мясо и рыба;
- морепродукты;
- крупяные блюда;
- хлеб грубого помола;
- овощи и фрукты;
- кисломолочные продукты;
- зеленый чай;
- травяные напитки.
Пищу готовят путем варки, запекания, тушения. Рекомендуется дробное питание — принимать пищу маленькими порциями 5-6 раз за день. Объем выпиваемой за сутки воды — не менее 1,5 литров, не считая супов.
 Массу тела держат под контролем, не допуская превышения оптимальных значений.
Массу тела держат под контролем, не допуская превышения оптимальных значений.Хирургическое лечение
При выраженном ожирении рекомендуется ушивание желудка, липосакция, абдоминальная пластика. Когда болезнь переходит в последнюю стадию и развивается цирроз, единственный способ лечения — пересадка печени.
Народные рецепты
Средства народной медицины используются в качестве дополнения к медикаментозной терапии.
- Очищение печени от жировых отложений проводится отрубями. Чайную ложку отрубей запаривают кипятком, съедают натощак один раз в день. Постепенно количество отрубей увеличивают до 2 столовых ложек.
- Для нормализации жирового обмена используют растительный сбор, который проще всего приобрести в аптеке, — кукурузные рыльца, корень одуванчика, листья календулы. Они выпускаются фильтр-пакетами. Пьют настой по стакану каждый вечер.
- Порошок расторопши обладает гепатопротекторным свойством. Столовую ложку порошка заваривают стаканом кипятка, остужают, выпивают натощак.
Заметный эффект от народных средств отмечается через месяц регулярного приема. О возможности дальнейшего использования рекомендуется консультироваться с лечащим врачом.
Физическая активность
Физическая нагрузка поддерживает оптимальную массу тела, повышает чувствительность тканей к инсулину. Рекомендуемая активность — комплекс гимнастических упражнений продолжительностью 30 минут 3 раза в неделю.
Полезные виды спорта — аэробика, плавание, бег трусцой, йога. Объем нагрузки рассчитывается индивидуально, исходя из начального уровня подготовки человека. Постепенно нагрузку увеличивают до максимально возможного объема.
Альтернативные методы
Используются, когда основная терапия оказывается малоэффективной. Обязательное условие — отсутствие противопоказаний и сочетание с медикаментозной терапией и диетой.
- Синглетный кислород. Метод направлен на подавление свободных радикалов, которые повреждают гепатоциты. Человек получает такой кислород в виде коктейлей или ингаляций.
- Аутогемоозонотерапия. Метод очищения крови от избыточного количества липидов. Человека подключают к аппарату, через который пропускают небольшое количество его крови. Там она насыщается кислородом и возвращается обратно.
Лечение проводят курсами по 5-10 процедур, после чего делают перерыв.
Прогноз лечения
Прогноз зависит от формы заболевания и стадии, на которой было начато лечение. Доброкачественное течение с благоприятным прогнозом наблюдается у людей с крупнокапельной формой стеатогепатоза, если диагноз был поставлен на начальной стадии. Мелкокапельная форма быстрее приводит к циррозу.
Хуже прогноз при алкогольном стеатогепатозе. Цирроз печени у алкоголиков развивается в течение 4-5 лет после постановки диагноза.
Стеатогепатит — Википедия
Стеатогепатит — воспалительный процесс печени на фоне её жирового перерождения. Существует три вида заболевания: алкогольная болезнь печени, метаболический стеатогепатит и лекарственный стеатогепатит, которые нередко сочетаются между собой.
Хронический алкогольный стеатогепатит[править | править код]
Хронический алкогольный гепатит (стеатогепатит) формируется у 20—30 % больных хроническим алкоголизмом.
Хронический алкогольный гепатит является одной из форм алкогольной болезни печени. Под хроническим алкогольным гепатитом подразумевается хроническое поражение печени воспалительного характера, вызванное токсическим воздействием этанола на печень. Известно, что 90-98 % алкоголя, попавшего в организм, метаболизируется в печени, преимущественно путём окисления
Клинические проявления хронического алкогольного стеатогепатита характеризуются тупой болью в правом подреберье, выраженной астенизацией, диспептическими симптомами, желтухой. Наиболее постоянные признаки — умеренное увеличение и уплотнение печени, болезненность печени при пальпации. Начинают появляться признаки портальной гипертензии (расширение портальной вены при УЗИ).
При лабораторном обследовании отмечается увеличение активности сывороточных трансаминаз, что определяется степенью активности воспалительного процесса в печени: ГГТП, АСТ, АЛТ увеличиваются в 2—5 раз по сравнению с нормальными значениями, соотношение АСТ/АЛТ превышает 2, повышается уровень сывороточных триглицеридов, билирубина и холестерина, щелочной фосфатазы (особенно при холестазе), повышается концентрация циркулирующих иммунных комплексов и иммуноглобулина А. Характерным диагностическим признаком является значительное снижение сывороточных трансаминаз на фоне абстиненции
Диагностика хронического алкогольного гепатита заключается в тщательном сборе алкогольного анамнеза, объективном исследовании пациента с выявлением признаков хронического злоупотребления алкоголем. Не менее важен анализ лабораторных показателей и оценка морфологической картины печени
Лечение хронического алкогольного гепатита направлено на защиту гепатоцитов от разрушения, уменьшение или устранение воспаления в печеночной ткани, сдерживание развития фиброза печени и профилактика формирования цирроза печени.
Обязательным и главным условием лечения является полный отказ от употребления алкоголя.
Метаболический неалкогольный стеатогепатит[править | править код]
В последние годы наблюдают увеличение заболеваемости неалкогольным стеатогепатитом (НАСГ). По данным морфологических исследований стеатогепатит – чрезмерное накопление триглицеридов в печени, что сопровождается активацией процессов свободно радикального окисления, повреждением клеточных мембран и других органелл гепатоцитов, возникновением воспалительного процесса, стимуляцией фиброзообразования вплоть до цирроза печени.
Причинами возникновения НАСГ считают ожирение, сахарный диабет, дислипидемию, быстрое похудение, недостаток белка в рационе, врожденные дефекты β-окисления жирных кислот, дефицит α-антитрипсина и некоторые другие факторы. НАСГ может быть как самостоятельным заболеванием, так и проявлением других заболеваний. Как правило, течение заболевания скрыто, отмечают повышение активности печеночных трансаминаз, гепатомегалию. У многих пациентов нарушения функции печени выявляют случайно во время обследования по поводу других заболеваний. Течение заболевания, как правило, длительно, с минимальной или умеренно выраженной активностью воспаления в печени, однако без лечения наблюдается переход в цирроз печени.
Обязательной составляющей лечения больных стеатогепатитом является нормализация окисления жирных кислот в митохондриях, улучшение транспорта триглицеридов из печени, уменьшение жировой инфильтрации печени и процессов перекисного окисления липидов (ПОЛ). Чрезмерное количество жира в печени является фактором интенсификации ПОЛ и истощения системы антиоксидантной защиты (АОЗ). В последние годы гиперлипопероксидацию в результате дисбаланса между свободнорадикальным окислением и активностью защитных противорадикальных систем считают универсальным механизмом повреждения при многих патологических процессах. Свободные радикалы вызывают разрушение липидных, белковых компонентов мембран, рецепторов, вызывают нарушение структурно-пространственной организации нуклеиновых кислот.
Диетотерапия является постоянно действующим и безопасным методом лечения болезней печени[1]. Подбирая химический состав рациона в зависимости от потребностей пациента и особенностей заболевания, и назначая продукты, имеющие высокое биологическое и лечебное действие, можно достичь стабилизации процесса, предупредить прогресс заболевания у значительной части больных такими заболеваниями, как стеатоз печени, стеатогепатит, токсичный, вирусный гепатит, в начальных стадиях цирроза печени.
Может быть побочным эффектом приема синтетических эстрогенов, амиодарона, ацетилсалициловой кислоты, триметоприма/сульфаметоксазола, антагонистов кальция, аминохинолонов (делагил, плаквенил), АРВ-препаратов. При лекарственном стеатогепатите угнетается процесс β-окисления жирных кислот в митохондриях и нарушаются процессы переноса электронов в дыхательной цепи, что способствует активации перекисного окисления липидов. Исходом стеатогепатита может быть цирроз печени. В редких случаях, преимущественно на фоне мелкокапельной жировой дистрофии, развивается фульминантный гепатит
- ↑ Диетотерапия при неалкогольном стеатозе печени и стеатогепатите. В.В. Харченко, С.В. Анохина
| |||||||
| |||||||
Стеатоз печени – трудно излечимое заболевание, диагностика и лечение стеатоза
Нужно ли лечить стеатоз печени?
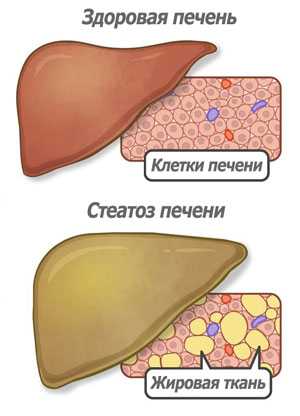 Очень часто при обычной УЗИ диагностике печени обнаруживаются диффузные изменения печени по типу стеатоза (жирового гепатоза, жировой инфильтрации печени). Стеатоз печени это обычное явление для людей пожилого возраста, чаще всего сопровождающее процессы старения, однако, в последнее время стеатоз печени характерен и для молодых людей и даже возможно без сопутствующего лишнего веса?
Очень часто при обычной УЗИ диагностике печени обнаруживаются диффузные изменения печени по типу стеатоза (жирового гепатоза, жировой инфильтрации печени). Стеатоз печени это обычное явление для людей пожилого возраста, чаще всего сопровождающее процессы старения, однако, в последнее время стеатоз печени характерен и для молодых людей и даже возможно без сопутствующего лишнего веса?
Безусловно, стеатоз это болезнь, которая выражается в том, что внутри печени формируется жировая ткань вместо тканей печени, не выполняющаяя функцию печени и отличается от ткани печени по своей структуре высокой плотностью. При стеатозе постепенно количество здоровой печени уменьшается и со временем оставшаяся здоровая часть не сможет обеспечить жизнедеятельность организма. Эта стадия заболевания называется цирроз печени и трудно поддается лечению.
Проблема осложняется тем, что печень не болит, и даже при серьезном ее поражении у пациента не возникает никаких жалоб, за исключением возможного чувства тяжести в правом подреберье. Чаще всего, тяжесть и дискомфорт в правом подреберье при стеатозе, как и при и других патологиях печени, обусловлены увеличением её размеров.
Причины стеатоза печени
Что является причиной стеатоза печени, почему по статистике Европейской ассоциации гепатологов эта болезнь распространена как эпидемия? Самое распространенное мнение – это неправильное питание и малоподвижный образ жизни. И это большая ошибка. Причина стеатоза – не в неправильном образе жизни, а в гормональных и метаболических изменениях, это болезнь, которая, помимо коррекции образа жизни, питания и физических нагрузок, также требует наблюдения у гепатолога и эндокринолога!
Лечение стеатоза печени
Как и любое заболевание печени, при котором идет ее разрушение с возможным исходом в цирроз, лечение стеатоза возможно только медикаментозное, действующее на причину болезни. В случае стеатоза причиной заболевания являются обменные и гормональные нарушения, которые и вызывают изменение структуры печеночной ткани. Внутреннее ожирение печени сопровождается всегда патологическим поступлением жира также в поджелудочную железу, сердце и сосуды, почки. Это системное заболевание, угрожающее жизни, называется метаболический синдром.
Метаболический синдром лечит врач гепатолог совместно с эндокринологом, воздействуя как на причины заболевания, так и на следствие – стеатоз. Результатом лечения всегда является выздоровление, если лечение назначено вовремя. Кроме медикаментозной коррекции обменных нарушений, в комплекс лечения входят рекомендации по правильному питанию и физическим нагрузкам, которые сами по себе, без лечения, не дают результатов. Трудность лечения обусловлена тем, что доля успеха в лечении зависит от поведения пациентов, поэтому так важна серьезная информированность пациента и его желание получить результат.
Необходимые обследования для назначения и контроля лечения стеатоза печени
Для назначения лечения стеатоза ппнчени необходимо пройти обследование, выявляющее степень поражения печени и выраженность показателей метаболического синдрома. Современное оборудование нашего центра позволяет не только обнаружить жировую ткань в печени, но и посчитать сколько в процентном отношении в печени нормальной здоровой ткани и сколько неработающей жировой! Это важно для тактики лечения и прогнозов на выздоровление.
Аппарат Фиброскан с дополнительным датчиком оценки стеатоза позволяет не только оценить количественно жировую ткань в печени по степени стеатоза от 0 до 3, но и позволяет измерить результат лечения, который в большинстве случаев приводит к полной нормализации структуры печени (стеатоз 0). Лечение назначается индивидуально в зависимости от результатов обследования. Общей для всех схемы лечения нет, так как обменные и гормональные нарушения могут быть по-разному выражены.
Опыт лечения стеатоза печени
За более чем десять лет успешного лечения метаболического синдрома и стеатоза мы вылечили несколько тысяч пациентом, которые не только получили в результате лечения здоровую печень без стеатоза, но и расстались с лишним весом, иногда доходящим до 140 кг!
Результаты лечения стеатоза печени
Отзыв пациента:
Результат:

После лечения стеатоза печени снижение веса на 25 кг и полное удаление жира из печени - по данным Фиброскана степень стеатоза после лечения - s0
что это такое, признаки и симптомы, лечение, прогноз
Есть много болезней, вызванных проблемами, связанными с неправильным питанием и малоподвижным образом жизни. Стеатоз печени уже является болезнью, считающейся проблемой общественного здравоохранения, поскольку он в основном связан с случаями избыточного веса, ожирения и диабета, которые в последние годы в нашем обществе усиливаются.
Давайте разберемся, что это за болезнь, узнаем формы и основные способы лечения стеатоза печени.
Что такое стеатоз печени?
Печень является вторым по величине органом человеческого организма и выполняет функцию обработки и фильтрации всех токсических веществ, полученных в результате переваривания пищи, чтобы они не попадали в кровоток.
Обычно печень производить новые клетки печени, которые заменяют поврежденные. Тем не менее, некоторые проблемы со здоровьем могут навсегда повредить эти клетки, образуя проблему на всю оставшуюся жизнь.
Стеатоз печени (синонимы: жировой гепатоз, жировая инфильтрация печени) — это заболевание, характеризующееся накоплением триглицеридов и других типов жиров в клетках печени. Это нормально, если в печени есть определенное количество жира, но для того, чтобы считаться здоровой, печень, как правило, должна иметь максимум 10% массы жира от собственного веса.
Когда жир поступает в печень в избытке, происходит постепенное накопление жира, которое может вызвать воспаление клеток печени и увеличить её объем.
Зарубежные исследования показывают, что только у одних американцев 10%-20% населения страдают избыточным количеством жира в печени, благо без повреждений или воспалений.
Диагноз заболевания обычно ставится поздно и в основном у людей в возрасте от 40 до 60 лет. Количество жира, накопленного в печени, может быть оценено с помощью нескольких тестов, включая ультразвуковое исследование (УЗИ).
Классификация
В основном есть два типа стеатоза печени: алкогольный стеатоз печени и неалкогольный (безалкогольная жирная болезнь печени). Первый тип непосредственно связан с чрезмерным потреблением алкогольных напитков. Второй тип связан с избыточным весом, ожирением и плохим питанием. В этом случае у пациентов также может наблюдаться высокий уровень холестерина, а также случаи сахарного диабета.
Стеатоз может быть диагностирован и определен в разной степени в зависимости от развития заболевания.. Легкий стеатоз печени, также называемый стеатозом печени 1-й степени, возникает при небольшом скоплении жира в печени и обычно протекает бессимптомно и его сложнее диагностировать.
Умеренный печеночный стеатоз, также называемый печеночным стеатозом 2-й степени, возникает при большем накоплении жира и может иметь некоторые менее выраженные симптомы. Наконец, в более поздней стадии заболевания наблюдается диффузный стеатоз печени, также называемый стеатозом печени 3-й степени, который определяется выраженным увеличением объема печени, вызывающий боль и куда более очевидными симптомами.
Причины стеатоза печени
Причины этого заболевания еще не до конца понятны и изучены, но предполагается, что такое накопление жира происходит в результате реакции печени на агрессию и плохое функционирование организма. Вот некоторые из возможных причин заболевания:
– Заболевания печени.
Некоторые болезни печени представляют собой проявление стеатоза печени, среди них гепатит В и С, болезнь Вильсона, холестатические заболевания и алкогольная болезнь печени. Большинству пациентов, злоупотребляющих алкоголем, ставится диагноз стеатоз печени.
– Вторичные причины.
Когда причины вторичны, картина болезни может измениться. Есть несколько факторов, которые могут вызвать заболевание, таких как гипотиреоз, воздействие химических веществ, злоупотребление лекарствами, включая анаболические вещества, кортизон, лекарства принимаемые от рака, средства для лечения сердечной аритмии и др..
– Безалкогольная жирная болезнь печени.
Это основная причина этой болезни, на которую приходится около 70% случаев. Она напрямую связана с диабетом, ожирением, повышенным уровнем холестерина и триглицеридов, и некоторыми метаболическими изменениями в организме.
Основные симптомы и осложнения
Стеатоз печени 1 степени не имеет явных симптомов, так как это начало заболевания. По этой причине диагноз часто ставится с помощью других типов визуальных тестов (ультразвуковое исследование брюшной полости, компьютерная томография или магнитно-резонансная томография), и часто встречаются пациенты с заболеванием, который уже находятся в запущенном состоянии, которым при диагностике был поставлен неправильный диагноз.
Когда симптомы очевидны, например, при умеренном и диффузном стеатозе, у человека наблюдается рвота, тошнота, вздутие живота, локализованные боли, пожелтение кожи и глаз, усталость, потеря веса, потеря аппетита, слабость, трудности с концентрацией внимания, наличие темных пятен на коже и проч..
Осложнения
Все пациенты с избыточным количеством жира в печени, даже если у них еще не диагностирован стеатоз печени, подвергаются повышенному риску развития других заболеваний в течение многих лет, включая сахарный диабет и сердечно-сосудистые заболевания, такие как ишемическая болезнь сердца, инсульт и инфаркт.
Диагностика
Диагноз заболевания ставится путем оценки истории болезни, а также физического обследования для выявления увеличения объема в области печени. Также специалисты могут прибегнуть к ультразвуковому исследованию (УЗИ) и анализам крови. В анализе крови можно выявить изменения ферментов печени. Также некоторые случаи болезни могут быть подтверждены только биопсией печени.
Лечение
В зависимости от стадии заболевания и степени его развития стеатоз печени 1-й степени и стеатоз печени 2-й степени могут быть обратимыми. Во-первых, необходимо выявить возможную причину заболевания, чтобы можно было определить более адекватное лечение.
Лечение обычно включает в себя как медицинское вмешательство, так и рекомендации по питанию, а также последующее наблюдение некоторых медицинских работников для составления плана физической активности.
У большинства пациентов наблюдается стабильное регрессирование печени, которое можно остановить на протяжении всего лечения до тех пор, пока проблема метаболизма полностью не излечится или, по крайней мере, не будут улучшения. Стеатоз печени, возникающий при накоплении жира в печени, может прогрессировать до стеатогепатита, который характеризуется воспалением, и, наконец, может развиться до цирроза и быть более не обратимым.
1. Советы по диете и питанию для пациентов

Пациенты с заболеванием, вызванным вторичными причинами, должны получать адекватное лечение и корректировать образ жизни, что является основной причиной проблемы. Первоначально лечение направлено на изменение жизненных привычек больного и может проводиться в сочетании с применением медикаментов.
Важно очень осторожно подходить к типу потребляемой пищи, питаться продуктами, богатыми питательными веществами, содержащими клетчатку, а также низкокалорийными продуктами, с низким содержанием вредных жиров и богатых полезными жирами, таких как полиненасыщенные жирные кислоты (омега 3).
Вот некоторые продукты, которые рекомендуются и которые можно использовать в пище, приготовленной во время лечения пациентов со стеатозом печени:
- оливковое масло первого отжима;
- растительные масла, такие как кукурузное, рисовое, рапсовое, соевое и другие масла;
- овсяные отруби;
- льняные семена;
- постное мясо говядины и курицы;
- обезжиренное молоко;
- нежирные сыры, такие как сыр фреска из мины, рикотта и творог;
- фрукты и овощи;
- продукты, богатые клетчаткой и цельными зернами, такие как хлеб из цельной пшеницы и коричневый рис;
Следует максимально избегать продуктов с высоким содержанием насыщенных жиров, а также продуктов, содержащих высокие дозы сахара и простых углеводов. Вот некоторые из продуктов, которые не следует употреблять в рацион пациентам со стеатозом:
- продукты, богатые насыщенными жирами, такие как жирное мясо, колбасы, закуски, оладьи и др.;
- продукты, богатые сахаром, такие как безалкогольные напитки, любые сладости, печенья с начинкой, мороженое, сиропы, шоколад, макароны, соусы и др.;
- алкоголь.
2. Физическая активность и образ жизни

Физическая активность имеет основополагающее значение, чтобы помочь снизить вес пациентов, а также уменьшить процент жира в организме, помогая уменьшить количество жира в печени. Рекомендуется составить план физической активности, который включает не менее 30 минут упражнений 3 раза в неделю.
Если пациент ведет малоподвижный образ жизни, важно выбрать более легкие занятия, такие как ходьба, аквааэробика, танцы или любые другие аэробные упражнения с низким воздействием.
Если пациент имеет избыточный вес или страдает ожирением, необходимо разработать программу похудения для достижения здорового уровня массы тела, что поможет уменьшить количество жира в печени. Процесс похудения может в значительной степени способствовать снижению метаболических и печеночных изменений, возникающих в результате стеатоза.
Профилактика
Как правило, наиболее эффективной мерой для контроля и предотвращения стеатоза является снижение веса. Для этого следует придерживаться гипокалорийной диеты, избегать жареной пищи, насыщенных жиров и сладостей и увеличивать потребление фруктов, овощей и постного мяса. Но будьте осторожны! Радикальные диеты, которые вызывают очень быструю потерю веса, могут ухудшить картину. Также важно раз в три месяца проходить обследования у врача.
Прогноз
После соответствующего лечения пациент имеет высокие шансы восстановить жировую картину печени или, по крайней мере, стабилизировать ее. Даже в тех случаях, когда заболевание уже переросло в цирроз, его можно контролировать до полного поражения печени. Вот почему так важна ранняя диагностика и лечение.