Стентирование коронарных артерий что это такое
суть процедуры, показания и противопоказания
Из этой статьи вы узнаете: что такое стентирование коронарных артерий, при каких заболеваниях оно проводится. Виды стентов, подготовка к стентированию и его выполнению. Послеоперационный период.
Автор статьи: Нивеличук Тарас, заведующий отделением анестезиологии и интенсивной терапии, стаж работы 8 лет. Высшее образование по специальности "Лечебное дело".
Дата публикации статьи:
Дата обновления статьи:
Содержание статьи:
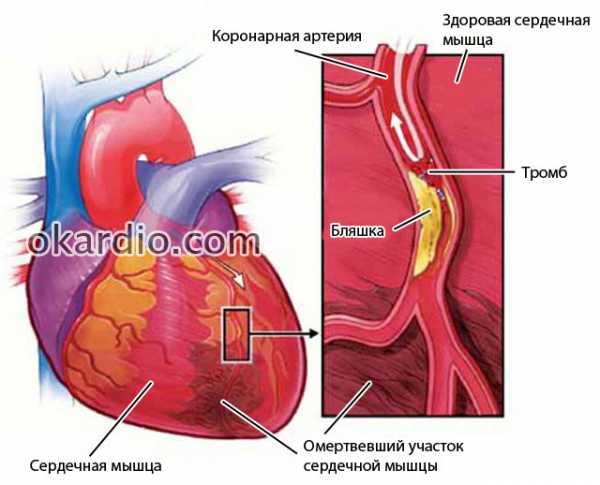
Стентирование артерий – это процедура по имплантации стентов в их просвет с целью восстановления кровотока по суженным или перекрытым сосудам.
Коронарный стент – это медицинское устройство, строением напоминающее полую трубку небольшого диаметра, стенки которой состоят из металлической или пластиковой сетки. Стент заводится в артерию в сложенном состоянии, под контролем рентгена размещается в месте сужения сосуда. Затем врачи раздувают его с помощью баллона. Стент, расправляясь под давлением, расширяет пораженный сосуд и восстанавливает кровоток по нему.
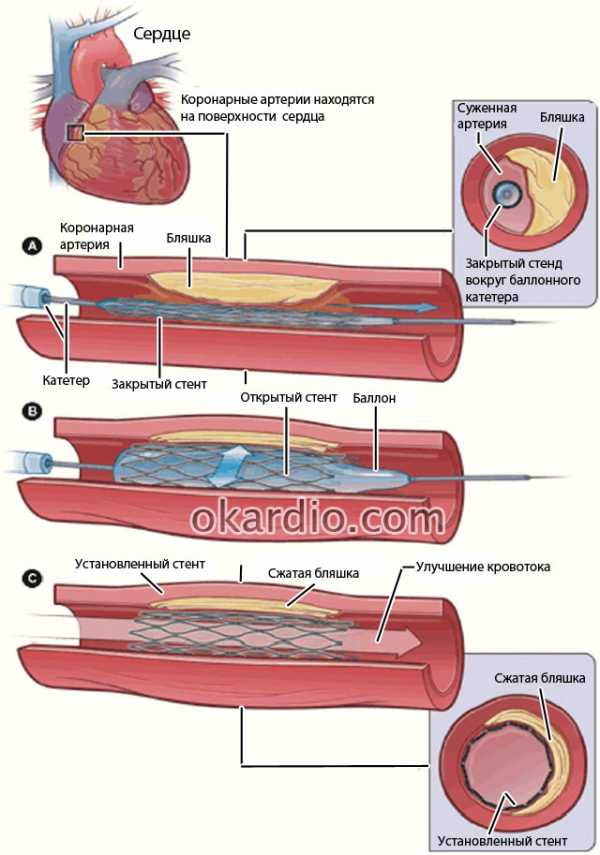 Процесс установки стента в коронарную артерию. Нажмите на фото для увеличения
Процесс установки стента в коронарную артерию. Нажмите на фото для увеличения Стентирование венечных (другое название – коронарных) артерий проводится достаточно часто, его применяют для лечения ишемической болезни сердца, вызванной сужением просвета сосудов атеросклеротической бляшкой. Эта процедура – вместе с коронарографией и ангиопластикой – входит в состав чрескожных коронарных вмешательств.
Проводят стентирование сосудов сердца кардиохирурги или интервенционные кардиологи.
Показания для стентирования
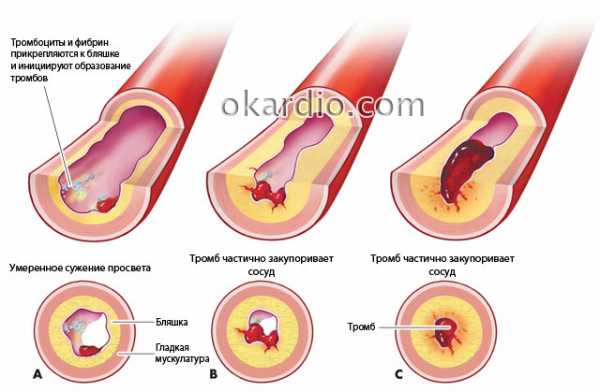
Стентирование артерий проводят для расширения их просвета, который может быть блокирован или сужен атеросклеротическими бляшками. Эти бляшки состоят из жиров и холестерина, накапливающихся внутри сосудистой стенки.
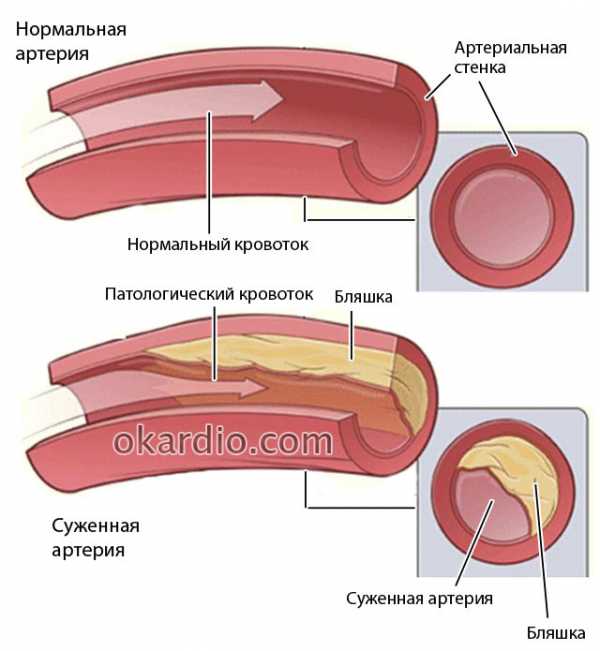 Сужение артерии из-за атеросклеротической бляшки
Сужение артерии из-за атеросклеротической бляшкиСтентирование может использоваться для лечения:
- Блокады коронарной артерии во время или после инфаркта миокарда.
- Блокады или сужения одной или нескольких коронарных артерий, которые могут привести к нарушению функционирования сердца (сердечной недостаточности).
- Сужения сосудов сердца, которое может ограничить кровоток и вызвать тяжелую стенокардию (боль в грудной клетке), не устраняющуюся применением лекарственных средств.
Следует учитывать, что стентирование у пациентов со стабильной ишемической болезнью сердца (стенокардия напряжения) не может улучшить их прогноз, хотя способно облегчить клиническую картину и увеличить качество жизни. Некоторым пациентам больше подходит не стентирование, а шунтирование коронарных артерий – операция на открытом сердце, при которой кардиохирурги создают обходной путь, позволяющий кровотоку миновать место сужения сосудов.
Противопоказания
Для стентирования, проводящегося с целью лечения инфаркта миокарда, абсолютных противопоказаний нет.
В плановых ситуациях врачи должны взвесить все плюсы и минусы стентирования по сравнению с оптимальной медикаментозной терапией или шунтированием. Многочисленные сопутствующие заболевания могут повысить риск осложнений, из-за чего этим пациентам в большей степени подходит медикаментозная терапия.
Так как для предотвращения тромбоза после стентирования решающее значение имеет прием антитромбоцитарных препаратов, при принятии решения о проведении стентирования врачи должны также учитывать ответы на следующие вопросы:
- Есть ли вероятность, что в скором будущем пациенту будет необходимо хирургическое вмешательство? Нужно учитывать, что при приеме антитромбоцитарных препаратов увеличивается риск кровотечений, а при их отмене – опасность тромбоза стента.
- Сможет ли пациент соблюдать рекомендации по антитромбоцитарной терапии (и есть ли у него достаточно денег для этого).
- Существуют ли противопоказания к приему антитромбоцитарных препаратов?
Виды стентов
Первое стентирование сосудов сердца было проведено в 1986 году во Франции. С того времени было создано много различных стентов, которые разделяют на следующие типы:
- Стенты из оголенного металла (BMS – Bare-Metal Stents) – это изделия первого поколения, при использовании которых наблюдался достаточно высокий риск повторного сужения сосудов. Примерно четверть коронарных артерий, в которые они были установлены, в течение 6 месяцев закрывались снова.
- Стенты с лекарственным покрытием (DES – Drug Eluting Stent) – покрыты лекарственным средством, которое постепенно высвобождается в просвет сосуда, помогая предотвратить рост соединительной ткани в стенках артерии. Это помогает сосуду оставаться гладким и открытым, обеспечивая хороший кровоток и уменьшая риск его повторного сужения. Однако при использовании DES увеличивается вероятность тромбоза стента, поэтому больным необходимо особенно тщательно соблюдать рекомендации врача по антитромбоцитарной терапии.
- Биоинженерные стенты (Bio-engineered Stent) – покрыты антителами, которые притягивают к себе эндотелиальные клетки, выделяющиеся костным мозгом. Эти клетки помогают ускорить образование здорового эндотелия внутри стента, что уменьшает риск раннего и позднего тромбоза.
- Биодеградируемые стенты (BVS – Bio-Vascular Scaffold) – состоят из растворяющегося в организме каркаса с покрытием, которое высвобождает лекарственное средство, помогающее предотвратить рост соединительной ткани в стенках артерии.
- Стенты с двойным покрытием (DTS – Dual Therapy Stent) – последнее поколение стентов, объединяющее преимущества DES и биоинженерных изделий. DTS имеют покрытие как внутри, так и снаружи, благодаря чему они уменьшают вероятность образования тромбов и развития воспаления, а также помогают процессу заживления артерии. Поверхность стента, контактирующая с сосудистой стенкой, содержит препарат, который помогает устранить ее воспаление и отек. Сторона, обернутая к кровотоку, покрыта антителами, способствующими естественному заживлению артерии.
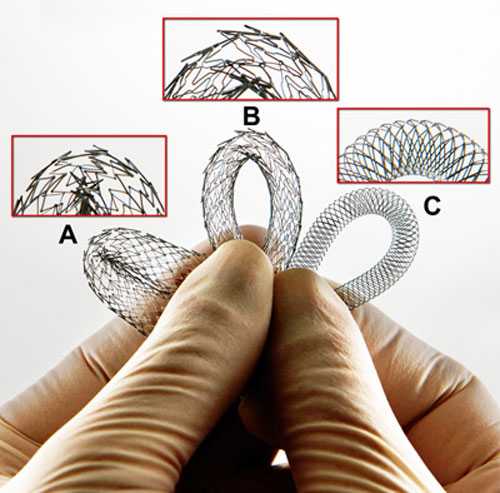 Стенты различных форм
Стенты различных формПодготовка к стентированию
При проведении планового стентирования коронарных артерий нужно обсудить со своим врачом рекомендации по предоперационной подготовке. Обычно они включают следующие советы:
- Если вы принимаете любые кроворазжижающие препараты (варфарин, ксарелто или другие антикоагулянты), то вам, возможно, понадобится прекратить их прием за 2–3 дня до стентирования (чтобы предотвратить чрезмерное кровотечение из места сосудистого доступа).
- Если вы принимаете инсулин или таблетированные сахароснижающие препараты для лечения сахарного диабета, вам может понадобиться изменить время их приема. Прием некоторых из них придется отменить за 48 часов до операции. Эти вопросы следует обсудить с врачом.
- Вас могут попросить ничего не есть и не пить за 8 часов до стентирования.
- Вас могут попросить побрить пах с двух сторон.
Пациенту обычно проводят электрокардиографию, эхокардиографию и лабораторное обследование. Для того чтобы узнать, в какое место необходимо установить стент, проводится коронарография – визуализация коронарных артерий с помощью введения контраста с последующим рентгенологическим исследованием. Коронарография может выполняться как непосредственно перед стентированием, так и за некоторое время до его проведения.
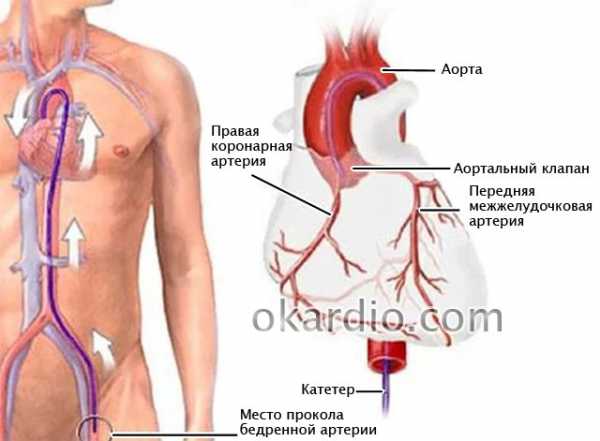 Коронарография. Нажмите на фото для увеличения
Коронарография. Нажмите на фото для увеличенияХод операции
Стентирование проводится в операционной, оборудованной ангиографом – рентгеновской установкой, позволяющей врачу получать изображение артерий в режиме реального времени. Пациент во время стентирования лежит на спине на специальном столе, к его грудной клетке и конечностям присоединяют электроды, позволяющие наблюдать за электрокардиограммой. Для постоянного и надежного венозного доступа проводят катетеризацию вены на предплечье.
Во время выполнения процедуры пациент обычно находится в сознании. Достаточно часто ему внутривенно вводят седативные препараты, которые делают его сонливым и спокойным, но все же сохраняют способность к сотрудничеству с медицинским персоналом.
 Процесс стентирования
Процесс стентированияКоронарное стентирование проводят через бедренную или лучевую артерию, которые, соответственно, проходят в паху или на предплечье.
Последовательность действий врачей по установке стентов:
- Место сосудистого доступа обрабатывают раствором антисептика и накрывают стерильным бельем. Затем проводят местную анестезию, позволяющую практически безболезненно пунктировать бедренную или лучевую артерию иглой.
- Через иглу в просвет сосуда вводят тонкий проводник, подобный металлической проволоке. Затем иглу извлекают, после чего по проводнику в артерию заводят интродьюсер – специальный короткий катетер большого диаметра, через который будут вводиться все остальные инструменты.
- После удаления проводника через интродьюсер врач заводит длинный и тонкий катетер со стентом в сложенном состоянии на конце. Он медленно продвигает катетер по направлению к сердцу. После попадания катетера в устье коронарной артерии врач вводит контрастное вещество и делает рентгеноскопию, чтобы точно увидеть место, куда нужно установить стент.
- Стент медленно продвигается по артерии до нужного места. После подтверждения правильного расположения стента врач раздувает его с помощью баллона, прижимая атеросклеротическую бляшку к стенкам сосуда.
- Иногда пациенту необходимо стентирование нескольких мест сужения в одной или больше артериях. В таких случаях в их просвет заводится новый стент, и вся процедура повторяется.
- После завершения операции катетер и интродьюсер удаляют из сосуда, после чего врач сильно прижимает это место на 10–15 минут, а затем накладывает давящую повязку. Существуют специальные устройства, которые могут «заклеить» отверстие в бедренной артерии, в таких случаях давление не требуется. Также доступны специальные манжеты, которые при раздувании сжимают пунктированную лучевую артерию.
Послеоперационный период
В послеоперационном периоде пациента переводят в палату, где медицинский персонал осуществляет наблюдение за его состоянием, измеряя артериальное давление и частоту сердечных сокращений, контролируя мочеиспускание.
Если стентирование проводилось через бедренную артерию, пациенту после вмешательства нужно лежать на спине, не сгибая соответствующую ногу, в течение примерно 6 часов. Точное время необходимого соблюдения горизонтального положения в каждом конкретном случае указывает врач. Сократить длительность лежачего положения можно с помощью применения специальных устройств, «заклеивающих» пункционное отверстие в артерии. В таких случаях пребывать в горизонтальном состоянии приходится около 2 часов.
Если стентирование выполнялось через лучевую артерию, пациент сразу же после процедуры может сидеть в кровати. Ходить ему разрешают через несколько часов.
Так как контраст, вводимый во время операции для визуализации коронарных артерий, выводится из организма через почки, сразу же после возвращения в палату пациенту рекомендуют пить достаточно большое количество воды, что стимулирует мочеиспускание.
Обычно больного после планового стентирования из больницы выписывают на следующий день, дав подробные рекомендации по восстановлению в домашних условиях, дальнейшей медикаментозной терапии и изменению образ жизни.
Возможные осложнения
Осложнения, которые могут возникнуть во время или после стентирования коронарных артерий:
- Кровотечение или кровоизлияние в месте введения интродьюсера – развиваются у 5% пациентов.
- Повреждение артерии, в которую вводился интродьюсера, – наблюдается у менее 1% пациентов.
- Аллергические реакции на контраст, вводимый во время процедуры, – развиваются у менее 1% пациентов.
- Повреждение артерии в сердце – развивается реже, чем в 1 случае на 350 процедур.
- Сильное кровотечение – возникает у менее 1% пациентов.
- Инфаркт миокарда, инсульт или остановка сердца – эти тяжелые осложнения развиваются реже чем у 1% пациентов.
 Инфаркт миокарда
Инфаркт миокардаВосстановительный период
В течение нескольких дней после стентирования у пациента может наблюдаться дискомфорт в грудной клетке и боль в области сосудистого доступа. Если нужно, для обезболивания можно принять парацетамол.
В течение недели после процедуры нельзя поднимать тяжести, управлять автомобилем и заниматься спортом.
В течение 1–2 недель нельзя принимать ванну, посещать сауну, баню или бассейн. Мыться можно в душе, начиная со следующего дня после стентирования.
Если стентирование проводилось в плановых условиях, на работу можно вернуться через неделю.
Медикаментозная терапия после стентирования
Стент – это инородное тело внутри организма. Хотя эти устройства специально делаются из максимально биосовместимых материалов, их свойства не полностью совпадают с естественными тканями сосудов. Поэтому в сосудистой стенке вокруг стента повышается риск развития воспалительного процесса, а на внутренней его поверхности, контактирующей с кровью, увеличивается опасность тромбообразования. Эти процессы могут привести к повторному перекрытию простентированной артерии и развитию инфаркта миокарда.
 Процесс образования тромба. Нажмите на фото для увеличения
Процесс образования тромба. Нажмите на фото для увеличенияЧтобы уменьшить вероятность таких осложнений, кроме применения стентов новых поколений, врачи назначают двойную антитромбоцитарную терапию, состоящую из аспирина в небольшой дозе и одного из следующих препаратов:
- клопидогрель;
- тикагрелор;
- празугрель.
Длительность такой терапии зависит от вида стента и может составлять до 1 года. По истечению этого времени пациент продолжает принимать лишь один антитромбоцитарный препарат – обычно это аспирин.
Кроме антитромбоцитарной терапии врачи также часто назначают препараты для лечения атеросклероза, ишемической болезни сердца или артериальной гипертензии, так как стентирование чаще всего проводится у пациентов, имеющих эти заболевания.
Изменения образа жизни после стентирования
Чтобы избежать повторного развития проблем в будущем, пациентам после стентирования настоятельно рекомендуется изменить свой образ жизни в лучшую сторону:
- Если у вас есть избыточный вес, попытайтесь нормализовать его.
- Если вы курите – бросьте.
- Употребляйте здоровую пищу с невысоким содержанием жиров и соли.
- Поддерживайте регулярную физическую активность.
- Уменьшите стресс.
Прогноз
Прогноз при стентировании коронарных артерий зависит от заболевания, для лечения которого оно применяется, от состояния сократительной функции сердца и других факторов. Считается, что проведение стентирования при инфаркте миокарда позволяет снизить смертность от этой опасной болезни почти вдвое, по сравнению с только консервативной терапией.
Однако в плановых ситуациях эффективность стентирования подвергается сомнениям. Дело в том, что научные исследования продемонстрировали отсутствие влияния планового стентирования на продолжительность жизни у таких пациентов, по сравнению с проведением оптимальной консервативной терапии. Однако стентирование может улучшить их качество жизни и облегчить симптомы.
Коронарная ангиопластика и стентирование коронарных артерий
(Ангиопластика сердца, стентирование, коронарная ангиопластика, стентирование сосудов сердца)
Правильное название процедуры: Коронарная ангиопластика со стентированием или чрескожное коронарное вмешательство.
Для простоты иногда говорят просто «стентирование».
Что такое стентирование коронарных артерий
Более 2 миллионов стентов имплантируют ежегодно. И это объяснимо, ведь стентами лечат одну из самых частых болезней - ишемическую болезнь сердца.
Коронарная ангиопластика и стентирование - это внутрисосудистый метод лечения ишемической болезни сердца. Основа ишемической болезни сердца - сужение кровеносных сосудов, питающих сердце (коронарных артерий) холестериновыми бляшками. Стентирование позволяет расширить суженные артерии. Для этого специальный баллон заводится внутрь артерии и раздувается, «расплющивая» таким образом холестериновую бляшку и восстанавливая кровоток по артерии. После этого в место сужения для «закрепления» результата имплантируется металлический каркас - стент. При этом нет необходимости вскрывать грудную клетку и все манипуляции проводятся через небольшой прокол в артерии на руке или в паху.
Кому показано стентирование сосудов сердца?
Стентирование сосудов сердца показано пациентам с тяжелой стенокардией, после инфаркта миокарда и предынфарктным состоянием, больным с доказанной ишемией (нехваткой крови сердцу) по результатам нагрузочных проб. При этом решение о стентировании принимается только по результатам коронарографии – контрастного исследования сосудов сердца. Коронарография, как и стентирование, выполняется в рентгеноперационной. Часто коронарография «переходит» в стентирование сосудов т.к. выполняется через один и тот же прокол в артерии.
Какие альтернативные стентированию методы существуют?
- Медикаментозная терапия. Нужно понимать, что именно таблетки, а не стенты прежде всего снижают риск инфаркта миокарда и определяют прогноз у пациентов с ишемической болезнью. Поэтому у многих пациентов с контролируемой стенокардией, отсутствием объективных доказательств выраженной ишемии (нехватки крови) миокарда, от коронарного стентирования можно отказаться, не смотря на значительные сужения в коронарных артериях.
- Коронарное шунтирование. Полостная операция, которая часто проводится с использованием аппарата искусственного кровообращения. Во время шунтирования из артерий и вен пациента сооружаются обходы (шунты), позволяющие питать кровью сердце, минуя пораженные холестериновыми бляшками участки артерий.
Как выбрать между стентированием, шунтированием и медикаментозной терапией?
Это задача вашего кардиолога, который учитывает следующие данные:
- Выраженность симптомов, а именно: тяжесть стенокардии, выраженность одышки, другими словами насколько ишемическая болезнь «мешает жить» пациенту.
- Объективные доказательства ишемии (нехватки крови) миокарда. Чаще всего это нагрузочная проба, в идеале стресс-эхокардиография, которая должна быть выполнена квалифицированными врачами в центре с большим проведения подобных исследований.
- Данные коронарографии. При распространенном тяжелом поражении всех трех коронарных артерий, результаты шунтирования лучше.
- Сопутствующие заболевания. При наличии у пациента сахарного диабета и многососудистого поражения артерий сердца, например, как правило, показано коронарное шунтирование.
Методика стентирования коронарных артерий (с профессиональным жаргоном)
«Ставим интродьюсер»
Чтобы добраться до сосудов сердца врачу необходимо попасть в артериальную систему пациента. Для этого используется одна из периферических артерий - бедренная (в паху) или лучевая (на предплечье). Под местной анестезией в артерии делается прокол и устанавливается интродьюсер- специальная трубка, которая является «входными воротами» для всех необходимых инструментов.
«Ставим гайд»
Затем специальная тонкостенная трубка длиной около метра - проводниковый катетер («гайд») проводится через артерии пациента и останавливается, немного не доходя сердца, в аорте. Именно от аорты и отходят коронарные артерии, питающие сердце. Кончики катетеров загнуты таким образом, чтобы врачу было удобно попасть в одну из коронарных артерий, правую или левую. Управляя катетером врач «попадает» в одну из коронарных артерий. Половина дела сделана.
«Заводим проводник»
Но как добраться до места максимального сужения в артерии? Для этого нужна «рельса» по которой «поедут» все наши инструменты. Эта рельса - коронарный проводник - тонкая (0.014 дюйма = 0,35 мм) металлическая «ворсина» с мягким кончиком (чтобы не «поцарапать» артерию по ходу операции). Иногда довольно сложно завести проводник за место сужения, мешает извитость артерии, угол отхождения веток артерии или выраженные сужения из-за наличия бляшек. Можно взять проводник «пожестче» или «скользкий». Ну или просто любимый, ведь у каждого врача свои предпочтения. Так или иначе проводник оказывается за местом сужения на периферии артерии, которую хотим стентировать.
«Баллонируем»
Первый инструмент, который попадает к месту сужения артерии – коронарный баллон диаметром чаще всего от 1 до 3.5 мм длиной 10-20 мм. Баллон надевается на проводник и движется по нему до места максимального сужения где он раздувается. Давление внутри баллона при этом достигает 15-20 атмосфер.
«Ставим стент»
Далее по проводнику к месту, которое было суженным до раздувания баллона заводится такой же баллон, на поверхности которого закреплен стент в сложенном состоянии. Баллон раздувается, стент расправляется и «вжимается» в стенку артерии. Не всегда стент расправляется идеально и тогда нужен завершающий этап процедуры - постдилатация (по простому - додувание).
«Додуваем»
Внутрь имплантированного стента заводится жесткий баллон и раздувается большим давлением (до 25 атмосфер). Чаще всего после этого стент расправляется и хорошо прилегает к стенкам артерии.
Контрольная коронарография
Стентирование всегда заканчивается коронарографией - необходимо оценить кровоток по стентированной артерии, отсутствие расслоения артерии (диссекции), исключить образование тромбов на недавно имплантированном стенте. Если все в порядке - процедура закончена.
Интродьюсер удаляется.
Гемостаз
Что делать с отверстием в артерии?
Если вмешательство проводилось через лучевую артерию (на руке) – на запястье надевается специальный браслет с валиком (гемостатическая манжета), который будет давить на место вкола и не допустит кровотечения. В зависимости от ситуации манжета останется на руке от 3 до 12 часов.
В случае бедренного доступа возможны 2 основных варианта:
- Мануальный (ручной) гемостаз. После того как вынут интрадьюсер врач давит 15 минут руками на место вкола. После чего накладывает давящую повязку на 6-8 часов. Пациент должен лежать на спине с прямой ногой.
- Закрывающие устройства - специальные «заглушки», позволяющие закрыть артерию изнутри. В этом случае давить на ногу не надо и давящая повязка не нужна. Наклеивается специальный пластырь на место вкола и рекомендуется несколько часов постельного режима.
Стентирование выполнено.
Коронарная ангиопластика и стентирование
Возможные осложнения
Стентирование - инвазивная процедура и, естественно, имеет определенные риски.
Риск серьезных осложнений очень зависит от степени поражения артерий, локализации бляшек, извитости артерий, наличия кальциноза и, конечно, опыта оператора.
В среднем риск серьезного осложнения не превышает 1%. Этими осложнениями могут быть:
- Инфаркт миокарда. По самым разным причинам (расслоение артерии, разрыв артерии, тромбоз стента) вовремя стентирования кровоток по артериям может нарушаться (почти всегда временно), что может приводить к повреждению миокарда и инфаркту. Опыт оператора и наличие под рукой необходимого инструмента - залог выхода из любых сложных ситуаций. Нужно понимать, что небольшое повреждение миокарда очень часто сопутствует стентированию и не вызывает никаких серьезных последствий в будущем.
- Инсульт. Очень редко, но любые манипуляции на артериях приводят к эмболиям (попаданию тромбов, частей холестериновых бляшек в сосуды головного мозга). В последнее время с развитием внутрисосудистых методов лечения инсультов, такие осложнения можно эффективно и быстро лечить. Грубо говоря, появились инструменты, позволяющие «вытащить тромб», улетевший в сосуды головного мозга.
- Тяжелые аллергические реакции. Такие реакции – это большая редкость в инвазивной кардиологии при использовании современных контрастных веществ. В любом случае постоянный мониторинг артериального давления, дыхания, всех жизненных функций, проводящийся в операционной, позволяет быстро справиться с таким осложнением.
- Разрыв коронарной артерии и тампонада перикарда. Это очень редкое осложнение, сопровождающееся кровотечением из коронарной артерии в сердечную сумку (перикард). Опасно сдавлением сердца кровью, требует быстрых действий - пункции перикарда для удаления избытка крови и имплантации «покрытого» стента в месте разрыва коронарной артерии.
«Малые осложнения» стентирования:
- Кровотечение из места пункции (вкола в артерию). При работе через лучевую артерию (через руку) риск кровотечения минимален. Это связано с тем, что место пункции хорошо видно и находится неглубоко под кожей. Именно это преимущество лучевого доступа сделало его предпочтительным во всем мире. Кровотечение из бедренной артерии опаснее, т.е. распознается значительно позже и может приводить к серьезной кровопотере, требующей иногда переливания крови.
- Окклюзия лучевой артерии. Иногда артерия, через которую выполнялась операция закрывается тромбом - возникает окклюзия лучевой артерии. Кисть у человека снабжается по крайней мере двумя артериями: лучевой и локтевой, в случае окклюзии (закрытия тромбом) лучевой артерии, локтевая берет на себя ее функции и пациент чаще всего не замечает «отсутствующей» артерии. Однако может возникать преходящая болезненность и онемение в руке. Существуют специальные методы, сводящие к минимуму риск окклюзии лучевой артерии, при этом большое значение имеет раннее удаление давящей манжеты.
- Спазм лучевой артерии. По сравнению с бедренной, диаметр лучевой артерии небольшой и ее стенка содержит в себе немало мышечных волокон. В связи с этим, артерия может «нервно реагировать» на использование ее в качестве доступа к системе кровообращения. Спазм лучевой артерии это, прежде всего, дискомфорт и болезненные ощущения у пациента, а также затруднение манипуляций катетерами для врача. Для профилактики спазма перед началом и по ходу процедуры в артерию вводятся специальные медикаменты, позволяющие расслабить и расширить лучевую артерию.
Часто задаваемые Вопросы :
?
Можно ли делать коронарографию если у меня аллергия на йод?
Чаще всего да, с соблюдением необходимых мер предосторожности перед плановой процедурой.
?
Сколько занимает процедура?
Длится коронарография чаще всего не более 30 минут. Продолжительность стентирования составляет в среднем 1 час, но время зависит от многих факторов, и может быть от 20 минут до 4 часов.
?
Сколько я проведу в клинике?
При неосложненном стентировании можно выписаться на следующий день.
?
Какие ограничения накладывает наличие в коронарной артерии стента?
Можно ли делать МРТ? Проходить через рамки в аэропорту? Ограничений нет. Делать МРТ и проходить через рамки можно. Единственное ограничение связано с антитромботической (разжижающей кровь) терапией - нужно избегать травмоопасных видов спорта (хоккей, бокс или регби) по крайней мере первый год после стентирования, когда терапия наиболее активная.
?
Можно ли заниматься спортом?
Конечно! Даже нужно, кардио-нагрузки и умеренные силовые тренировки значительно улучшают состояние наших пациентов. Они должны проводится, по согласованию с лечащим врачом и, часто, после проведения нагрузочной пробы.
?
А какой срок службы стентов?
Срок не ограничен. Более уязвимый период – первый год после стентирования, выше риск рестеноза и тромбоза стента. Затем стент врастает в стенку артерии и не вызывает серьезных проблем.
?
Что такое рестеноз стента?
Это специфическая воспалительная реакция артерии на чужеродное металлическое устройство, которая проявляется в разрастании внутренней стенки артерии (не путать с атеросклерозом) и возникает в первый год после стентирования. Угрожает постепенным (к счастью) закрытием стентированного участка артерии. Для предотвращения рестеноза и были придуманы стенты с лекарственным покрытием.
?
Как вывить рестеноз?
Предположить рестеноз в стенте позволят симптомы стенокардии у стентированного пациента, признаки ишемии при проведении стресс- теста. Окончательный диагноз будет поставлен при проведении коронарографии.
?
Как лечить рестеноз?
Можно поставить стент в стент, можно расширить сужение в стенте специальным баллоном с лекарственным покрытием, в некоторых случаях приходится отправлять пациента на коронарное шунтирование.
?
Чем отличаются «покрытые» и «непокрытые» стенты?
Специальное покрытие позволяет затормозить воспалительную реакцию артерии на стент и предотвратить рестеноз, риск рестеноза на покрытом стенте около 1%, на непокрытом 15-20%. При этом непокрытые стенты позволяют раньше (уже через месяц) отменить двойную дезагрегантную (разжижающую кровь) терапию.
?
Есть ли ситуации, когда непокрытые стенты предпочтительны?
Да, в редких случаях при высоком риске кровотечений у пациента. Кроме того, непокрытые стенты можно ставить в шунты.
?
Почему часто используют непокрытые стенты?
Непокрытые стенты дешевле.
?
Зачем принимать плавикс или брилинту после стентирования?
Плавикс или брилинта вместе с аспирином нужны для того, чтобы предотвратить тромбоз стента, пока он не «врос» в артерию.
?
Можно ли заменить Плавикс или Брилинту более дешевыми аналогами?
У Брилинты пока таких аналогов нет, а Плавикс можно. Хотя и нежелательно, так как полной уверенности в качестве заменителей нет.
?
Можно ли делать стентирование после шунтирования?
Да, можно. При этом возможно выполнение как стентирования самих шунтов, так и своих собственных артерий, которые эти шунты обходят.
?
Что делать, чтобы стентирование больше не понадобилось?
Найти своего кардиолога и выполнять его назначения. Принимать все препараты, в том числе статины в большой дозе, которая позволит затормозить рост новых бляшек в артериях.
?
Нужно ли повторять коронарографию после стентирования «для проверки»?
Чаще всего нет, достаточно наблюдения у кардиолога и выполнения нагрузочной пробы (стресс-ЭхоКГ) 1 раз в год.

Автор статьи
Константинов Илья
Михайлович
Заведующий отделением рентгенохирургии, врач-кардиолог, к.м.н.
Стаж работы : c 2006 года, 14 лет
Подробнее
Остались вопросы?
Задайте нам вопрос и мы в ближайшее время вам ответим
Ангиопластика и стентирование коронарных артерий
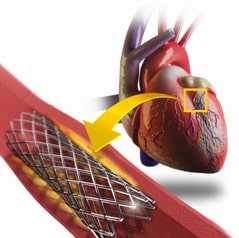 Ангиопластика и стентирование артерий сердца - метод лечения ишемической болезни сердца (ИБС), который проводится без разрезов под рентгеновским контролем и заключается в восстановлении проходимости закупоренных коронарных сосудов. Суть коронарной ангиопластики заключается в установке специального катетера с маленьким баллончиком в зоне сужения. После раздувания баллона просвет коронарной артерии восстанавливается. Для поддержания просвета коронарной артерии необходимо установить металлический каркас - стент.
Ангиопластика и стентирование артерий сердца - метод лечения ишемической болезни сердца (ИБС), который проводится без разрезов под рентгеновским контролем и заключается в восстановлении проходимости закупоренных коронарных сосудов. Суть коронарной ангиопластики заключается в установке специального катетера с маленьким баллончиком в зоне сужения. После раздувания баллона просвет коронарной артерии восстанавливается. Для поддержания просвета коронарной артерии необходимо установить металлический каркас - стент.
Ангиопластика коронарных артерий является методом лечения, который спасает тысячи жизней у пациентов с острым инфарктом миокарда. Появление этой технологии позволило снизить летальность при инфаркте в 10 раз и улучшить качество жизни у большинства пациентов с патологией коронарных артерий.
Отдаленные результаты коронарной ангиопластики и стентирования зависят от динамического наблюдения и используемых стентов. Современные стенты значительно улучшают прогноз дальнейшего течения заболевания.
Подготовка к коронарографии
Для планирования операции необходимо получить информацию о состоянии коронарных артерий и функции сердца. Для этого проводятся диагностические тесты, которые в экстренном случае включают в себя ЭКГ и лабораторную диагностику, а в плановом случае необходимо более детальное обследование.
Обследование перед плановой операцией включает в себя:
- ЭКГ( в том числе холтеровское мониторирование)
- ЭХОКГ (в том числе и с нагрузкой)
- МСКТ коронарографию или предварительную коронарографию
- Гастроскопию (ЭГДС)
- Рентгенографию легких
Перед операцией вам могут дать нагрузочную дозу антитромботических препаратов, чтобы избежать ранних тромботических осложнений.
Обезболивание и поддержка во время операции
Коронарная ангиопластика проводится без разрезов, поэтому не требует общего обезболивания. Достаточно местной анестезии места прокола артерии. С целью контроля за жизненно-важными функциями используется следящая аппаратура. Каждому пациенту подключается монитор, отображающий артериальное давление, ЭКГ и насыщение крови кислородом. Операция проводится под наблюдением анестезиолога-реаниматолога.
лечение по полису Омс - бесплатно!
Оставить заявку
Следите за новостями, подписывайтесь на наши социальные сети
ПодробностиКак проходит коронарная ангиопластика и стентирование
Коронарная ангиопластика выполняется без разрезов через маленький прокол в артерии. Основные доступы к артерии для коронарного стентирования - это бедренный (в паховой области) и радиальный (на запястье). Эта область обрабатывается антисептиком. После прокола артерии в нее устанавливается тонкая трубочка - интрадюссер. Через него проводится основная работа по ангиопластике и стентированию.
Внутрь артерии проводится тонкий проводник, который идет до коронарных сосудов и должен преодолеть закупорку. Вместе с ним к сердцу проводится катетер, через который вводится контрастное вещество для ориентирования внутри сосуда. Выполняется серия коронарограмм и уточняется место закупорки артерий.Для выполнения ангиопластики проводник необходимо провести за место закупорки коронарной артерии. После проведения приступаем к самой процедуре ангиопластики.
Для этого по проводнику проводится специальный баллон в свернутом состоянии и устанавливается в месте сужения. С помощью специального устройства этот баллон раздувается и раскрывает просвет артерии. Процедура длится несколько секунд, чтобы не вызвать резкой боли в груди из-за блокирования кровотока в коронарной артерии.
Стентирование - установка специальной металлической сеточки для поддержания стенки артерии в раздутом состоянии. Стентирование позволяет улучшить непосредственные и отдаленные результаты эндоваскулярной операции. В настоящее время стентирование проводится в большинстве случаев эндоваскулярных вмешательств на коронарных артериях.
Стент находится в артерии постоянно и со временем может зарастать, поэтому желательно использовать стенты покрытые лекарством, которые зарастают значительно медленнее и служат намного дольше.
В нашей клинике с успехом используется рассасывающийся стент Absorb, который сделан из материала, подвергающегося самораспаду с течением времени. При использовании такого стента через 2 года в коронарной артерии уже не остается инородного тела. Использование Absorb позволяет значительно улучшить отдаленные результаты коронарного стентирования.
После стентирования хирург проводит контрольное ангиографическое исследование убедившись в хорошем результате удаляет весь инструмент. На место доступа накладывается давящая повязка или используется специальное устройство для закрытия прокола.
Возможные риски при коронарной ангиопластике
Хотя ангиопластика является менее инвазивным способом, чем шунтирование это процедура по-прежнему сопряжена с некоторыми рисками. Риски могут быть связаны с самой процедурой и ее отдаленными исходами.
Ранние риски:
- Кровотечение. Возможно кровотечение в ноге или руке, где был проведен доступ к сосуду. Обычно просто развивается синяк, но иногда бывает серьезное кровотечение, что может потребовать переливания крови или хирургической операции.
- Сердечный приступ. Нарушения коронарного кровообращения в процессе операции развиваются очень редко, однако иногда из-за технических причин может развиться разрыв или расслоение коронарной артерии. Эти осложнения могут потребовать экстренной операции коронарного шунтирования.
- Проблемы с почками. Контрастное вещество, используемые при ангиопластике и установке стента может привести к повреждению почек, особенно у людей, которые уже имеют проблемы с почками. Если вы находитесь в группе повышенного риска, ваш врач может предпринять шаги, чтобы защитить ваши почки, такие как ограничение количества контрастного вещества и увеличенную водную нагрузку для разбавления контраста.
- Ишемический инсульт. Во время ангиопластики, инсульт может произойти, если при проведении катетера через аорту отрываются кусочки бляшки. Инсульт-крайне редкое осложнение коронарной ангиопластики. Для его предупреждения назначаются препараты снижающие свертываемость крови.
- Аритмия сердца. Во время процедуры, сердце может биться слишком быстро или слишком медленно. Такие аритмии обычно непродолжительны, но иногда требуется установка временного кардиостимулятора.
Поздние осложнения
- Повторное сужение артерии (рестеноз). При ангиопластике без стентирования частота рестеноза составляет примерно 30% случаев. Стенты были разработаны для уменьшения рестеноза. Использование простых металлических стентов уменьшает вероятность рестеноза до 15%, и использование стентов с лекарственным покрытием снижает риск до менее 10%.
- Тромбоз стента. Сгустки крови (тромбы) могут закрыть артерию, вызывая сердечный приступ. Для уменьшения риска тромбоза важно принимать аспирин, клопидогрель (Плавикс), что помогает уменьшить риск образования тромбов в стенте. Никогда не прекращайте прием этих лекарств без обсуждения с врачом.
Прогноз после лечения
Коронарная ангиопластика значительно увеличивает поток крови через ранее суженную или закупоренную коронарную артерию. При этом боль в груди (стенокардия) обычно должна уменьшится, а физические возможности организма наоборот должны возрастать.
Нужно понимать, что ангиопластика и стентирование не излечивает ишемическую болезнь сердца, а лишь устраняет конкретные нарушения кровобращения сердечной мышцы. Для достижения стабильного результата необходимо вести здоровый образ жизни и принимать лекарства, предписанные врачом.
Если симптомы стенокардии возвращаются, то необходимо еще раз обратиться к своему врачу, а если появились боли в груди в покое, которые не реагируют на нитроглицерин, то вызывайте скорую помощь.
После коронарной ангиопластики и стентирования качество жизни улучшается у 95% пациентов, при этом у многих из них эффект сохраняется более 5 лет.
Послеоперационное наблюдение и лечение
Если проводится плановая операция, то срок госпитализации будет скорее всего не больше 2-х суток. После выполнения контрольной диагностики назначаются препараты и пациент выписывается домой. На работу можно выходить спустя неделю после операции. Однако, если операция проводилась по поводу инфаркта, то лечение будет продолжено примерно около месяца.
Немедленно свяжитесь с врачом в следующих случаях:
- Гематома, боль или кровотечение из места прокола артерии
- Покраснение, отек, гнойные выделения из места пункции или повышение температуры
- Боль и похолодание руки или ноги через которую проводили катетер
- Боль в грудной клетке или резкая слабость
Необходимо проявлять внимательность в выполнении назначений врача и никогда самостоятельно не отменять назначенные препараты.
Чтобы сохранить сердце здоровым после ангиопластики необходимо:
- Бросить курить
- Снизить уровень холестерина
- Поддерживать здоровый вес
- Контролировать диабет и высокое кровяное давление
- Вести активный образ жизни
Преимущества лечения в Инновационном сосудистом центре
В эндоваскулярной клинике Инновационного сосудистого центра достигнуты отличные результаты экстренных и плановых операций при ишемической болезни сердца. Для коррекции стенозов и окклюзий коронарных артерий у нас применяются самые современные эндоваскулярные инструменты (баллоны и стенты). Ежемесячно в клинике выполняются около 100 вмешательств на коронарных артериях у больных с острым коронарным синдромом и плановой стенокардией.
- Нашим хирургам удалось добиться минимального количества неблагоприятных исходов у больных с инфарктом миокарда и этот показатель остается самым низким в Московской области на протяжении последних лет.
- Коронарная ангиопластика проводится на новейшей ангиографической установке Philips Allura Xper FD20.
- Наши эндоваскулярные хирурги используют самый безопасный лучевой доступ на руке.
- Наша технология стентирования сердца часто позволяет отказаться от аорто-коронарного шунтирования.
- Мы используем лучшие стенты для достижения оптимального результата.
- У нас самые понятные и доступные цены на стентирование сердца.
Стенты для коронарных сосудов: что это, виды, особенности, показания к назначению
Проведение стентирования коронарных артерий противопоказано в следующих случаях:
Основными ограничениями использования баллонной ангиопластики были острая блокировка просвета сосуда и повторный стеноз. Ранние клинические исследования с внутрикоронарными стентами показали, что такие устройства имели хорошую эффективность для лечения или предотвращения острой блокировки сосуда и, таким образом, позволяли избежать проведения экстренного шунтирования.
Имеющиеся данные свидетельствуют о том, что повторное использование стентов с лекарственным покрытием второго поколения имеет наибольшую вероятность достижения наилучших ангиографических и клинических результатов. Относительно недавние разработки в области стентов покрытых лекарственным средством баллонов и биоразрушаемых сосудистых каркасов повысили потенциальные возможности контроля стеноза при стентировании.
Два клинических рандомизированных исследования и исследование рестеноза стента, показали, что коронарное стентирование новообразований в коронарных сосудах снижает ангиографический повторный стеноз примерно на 30% по сравнению со стандартной баллонной ангиопластикой.
Стентирование позволяет обеспечить больший диаметр просвета сосуда, чем при стандартной баллонной ангиопластике, как сразу после процедуры, так и при последующем наблюдении, это обеспечивает меньшую вероятность повторного стеноза.
Также использование стентирования вместо баллонной ангиопластики сравнивали с шунтированием коронарной артерии при лечении многососудистом поражении коронарной артерии в клиническом исследовании артериальной реваскуляризационной терапии. В течение 1 года наблюдения не было отмечено различий в показателях смертности, инсульта или инфаркта миокарда (ИМ). Выживаемость без клинических событий была показана в группе, в которой проводилась хирургия (87,8%), по сравнению с группой лиц со стентами (73,8%), и меньшему количеству больных в хирургической группе потребовалось повторная процедура реваскуляризации (3,5% против 16,8% соответственно).
В более недавнем клиническом исследовании, в котором сравнивалась смертность после хирургической и чрескожной реваскуляризации у 6682 пациентов с многососудистым поражением сосудов (3358 пациентов с одним артериальным или несколькими артериальными трансплантатами, 2294 пациентов после шунтирования коронарной артерии с размещенными голометаллическими стентами) исследователи отметили более высокую 5-летнюю смертность при ЧКВ по сравнению с АКШ, независимо от используемого типа стента.
Клиническое применение
Коронарные стенты применяются во время чрескожного коронарного вмешательства (ЧКВ), как правило, после выполнения баллонной ангиопластики. Система размещения состоит из катетера с баллонным наконечником, поверх которого навинчивается свернутый стент соответствующего размера. Как только стент продвигается к необходимому месту размещения. баллон раздувается для того, чтобы расширить стент, тем самым фиксируя его на месте. Стент впоследствии становится эндотелиальным.
Несмотря на то, что стенты, как правило, устанавливаются после предварительной баллонной стимуляции, при отдельных поражениях коронарных артерий прямое стентирование может привести к наилучшим результатам. В клиническом анализе частота инфаркта миокарда была ниже при прямом стентировании, чем при обычном стентировании (3,16% против 4,04% соответственно), тогда как показатели реваскуляризации конечных сосудов были сходными.
Мониторинг
Тромбоз стента чаще всего возникает после процедуры в периоде в течение 1 месяца после чрескожного коронарного вмешательства (ЧКВ), таким образом, рекомендуется, чтобы, как минимум, пациентам назначались клопидогрел 75 мг и аспирин 325 мг в течение 1 месяца после имплантации голометаллического стента.
Последние врачебные рекомендации сводятся к приему больными, которым проводилось ЧКВ следующих препаратов:
- клопидогрела 75 мг / день,
- прасугрел 10 мг / день. и
- ли тикагрелор 90 мг
два раза в день в течение не менее 12 месяцев.
Согласно обширному клиническому исследованию, пациенты имеющие низкий риск осложнений, перенесшие плановую процедуру чрескожного коронарного вмешательства, могут быть выписаны из больницы в тот же день. Хотя только 1,25% пациентов были выписаны в день процедуры, не было обнаружено существенных различий в показателях смертности или повторной госпитализации по сравнению с выпиской через 2 дня или через 30 дней.
Осложнения
Чрескожное коронарное вмешательство (ЧКВ) связано с частотой вынужденного экстренного шунтирования менее 1% случаев. Частота несмертельных случаев инфаркта миокарда после чрескожной транслюминальной коронарной ангиопластики с размещением стента составляет 2% -5% (по сравнению с 5% -15% без размещения стента).
Хотя применение стентов с лекарственным покрытием значительно понизило число случаев повторного стеноза, частота тромбозов со стентами с лекарственным покрытием почти равна частоте тромбозов с голометаллическими стентами по прошествии 1 года (0,5% -0,7%). Тем не менее, поздний тромбоз стента (> 1 года) чрезвычайно редко встречается при голометаллическом стентировании. Фактором, способствующим наиболее значительному развитию тромбоза, является прерывание антиагрегантной терапии.
Имплантация коронарного стента может быть причиной многих осложнений и нежелательных явлений, включая, помимо прочего, следующие:
-
Острый ИМ
-
Аллергическая реакция на контрастное вещество / материал стента / лекарственное покрытие
-
Артериальная перфорация / разрыв
-
Артериовенозный свищ
-
Сердечная аритмия (включая фибрилляцию желудочков и желудочковую тахикардию)
-
Тампонада сердца
-
Осложнения кровотечения (требующие переливания)
-
Спазм коронарной артерии / перфорация / рассечения
-
Смерть
-
Лекарственная реакция на антиагрегант
-
Эмболизация (воздух, стент, ткань или тромботическая болезнь)
-
Экстренная или неотложная операция по шунтированию коронарной артерии
-
Эндокардит
-
Гематома
-
Гипотония / гипертония
-
Заражение / сепсис
-
Повреждение коронарной артерии
-
Ишемия / инфаркт миокарда
-
Боль в месте введения
-
Периферическая ишемия / повреждение нерва
-
Псевдоаневризма (коронарная / бедренная / лучевая)
-
Пиогенная реакция
-
Рестеноз расширенного или стентированного сегмента
-
Деформация, разрушение или разрушение стента
-
Эмболизация стента / тромбоз
-
Инсульт / цереброваскулярная авария
-
Полная окклюзия коронарной артерии
-
Нестабильная стенокардия
-
Сосудистый тромбоз
-
Расслоение сосуда / перфорация / спазм
Для пациентов, получающих антикоагулянтные препараты, рекомендуются к применению стенты из металла или стенты с лекарственным покрытием второго поколения. Голометаллический стент предпочтителен, если риск рестеноза ниже.
Коронарное стентирование: показания, противопоказания, результаты
Обычно при заболеваниях сердца пациенты приходят к врачу с жалобами на боли за грудиной. Если этот симптом усиливается при физических нагрузках, специалист может заподозрить сужение коронарных артерий, в результате чего нарушается кровоснабжение сердца. При этом, чем меньше просвет сосуда, тем чаще человек будет испытывать дискомфорт в грудной клетке и тем более выраженными будут болевые ощущения.
Самое неприятное, что появление первых признаков стеноза не является свидетельством начала болезни, которая долгое время могла протекать скрыто. Дискомфорт при физических нагрузках возникает, когда просвет сосуда становится значительно меньше нормы и миокард начинает испытывать кислородное голодание в тот момент, когда от него требуется активная работа.
Симптомами, на которые также стоит обратить внимание являются одышка и приступы стенокардии (симптомокомплекс, включающий в себя: учащенное сердцебиение, боль в груди, гипергидроз, тошнота, ощущение недостатка кислорода, головокружение). Все перечисленные признаки могут указывать на стеноз коронарных сосудов
Нужно сказать, что данная патология вне зависимости от вызывающих ее причин имеет не очень хороший прогноз. Если речь идет об атеросклерозе коронарных сосудов, то консервативное лечение статинами, корректирующими уровень холестерина в крови, и препаратами, снижающими потребность миокарда в кислороде, назначается лишь на начальных стадиях заболевания, когда человек фактически ни на что не жалуется. При появлении симптомов стеноза традиционое лечение может не давать результатов, и тогда врачи прибегают к оперативному вмешательству.
Сильное сужение сосудов вызывает появление приступов стенокардии, и чем больше сосудов поражено, тем явнее проявляется болезнь. Приступы стенокардии обычно удается купировать лекарственными препаратами, но если улучшение не наступает, значит, нет иного выхода, как прибегнуть к коронарному шунтированию или менее травматичному стентированию.
Коронарное шунтирование – это создание обходного пути для тока крови, если кровеносный сосуд сужается настолько, что уже не может покрывать потребности миокарда. Для проведения такой операции требуется вскрытие грудины и все манипуляции проводятся на открытом сердце, что считается очень опасным.
В то же время, если более безопасная малоинвазивная операция, называемая стентированием, для которой не требуется больших разрезов и длительного восстановительного периода. Неудивительно, что к последней врачи прибегают в последнее время намного чаще.
При этом стентирование может с успехом проводиться как при одиночном стенозе, так и при сужении нескольких артерий.
При сужении сосудов более, чем на 70%, или полном перекрытии кровотока (окклюзии) велик риск развития острого инфаркта миокарда. Если симптомы указывают на предынфарктное состояние, а обследование пациента говорит об острой гипоксии тканей, связанной с нарушением кровотока в коронарных сосудах, врач может направить пациента на операцию по восстановлению проходимости артерий, одной из которых и является артериальное стентирование.
Операция коронарного стентирования также может быть проведена во время лечения инфаркта или в постинфарктном периоде, когда человеку оказана неотложная помощь, и деятельность сердца восстановлена, т.е. состояние пациента можно назвать стабильным.
Стентирование после инфаркта назначают в первые часы после приступа (максимум 6 часов), иначе особой пользы такая операция не принесет. Лучше всего, если от появления первых симптомов инфаркта до начала оперативного вмешательства пройдет не более 2 часов. Такое лечение помогает предупредить сам приступ и уменьшить область ишемического некроза тканей миокарда, что даст возможность скорейшего восстановления и снизит риск рецидивов болезни.
Восстановление проходимости сосудов в течение 2-6 часов после инфаркта будет всего лишь профилактикой повторного приступа. Но это также немаловажно, ведь каждый последующий приступ протекает тяжелее и в любой момент может поставить точку на жизни пациента. К тому же, аортокоронарное стентирование помогает восстановить нормальное дыхание и питание сердечной мышцы, что дает ей силы быстрее восстановиться после повреждения, ведь нормальное кровоснабжение тканей ускоряет их регенерацию.
Операция стентирования сосудов при атеросклерозе может выполняться как в качестве профилактики сердечной недостаточности и ишемии миокарда, так и в лечебных целях. Так при хронических формах ИБС, когда сосуды наполовину перекрыты холестериновыми отложениями, стентирование может помочь сохранить здоровые ткани сердца и продлить жизнь пациента.
Коронарное стентирование назначается и в случае часто повторяющихся приступов стенокардии при малейших физических нагрузках, что говорить о нарушении проходимости коронарных сосудов. Но нужно понимать, что тяжелые случаи ишемической болезни сердца (нестабильная или декомпенсированная стенокардия напряжения) таким путем излечить нельзя. Операция лишь облегчает состояние пациента и улучшает прогноз болезни.
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12]