Телархе что это такое
Преждевременное развитие молочных желез у девочек. Вопросы патогенеза, диагностики и лечения | Уварова Е.В.
Преждевременным телархе (ПТ) у девочек обозначается одно– или двухстороннее увеличение молочных желез в возрасте, который на 2,5 и более стандартных отклонения (2,5SD или s) ниже среднего возраста их появления в популяции здоровых детей. В настоящее время в большинстве стран мира половое созревание расценивается преждевременным при наличии любых его признаков у девочек белой расы до 7 лет и негроидной расы до 6 лет жизни [2,6,21]. ПТ является одним из вариантов гонадолибериннезависимого изосексуального преждевременного полового созревания (ППС), поэтому нередко называется периферическим или ложным. Преждевременное телархе встречается у 1% девочек в возрасте до 3 лет и в 2–3 раза превышает частоту истинных форм ППС [27]. Селективное увеличение молочных желез наиболее часто встречается у девочек в возрасте до 3 и старше 6 лет [1,2,26].
Молочные железы относятся к органам–мишеням для действия различных пептидных и стероидных гормонов, поэтому чутко реагируют на любое нарушение гормональных соотношений изменением объема и структуры [4,5,14,].Предполагают, что чувствительность молочных желез к гормональным влияниям появляется у всех млекопитающих с рождением [13], несмотря на то, что эстрогеновые рецепторы у особей обоего пола появляются в эпителии ткани молочной железы, начиная с третьего триместра беременности, а прогестероновые рецепторы – со 2–3 месяца после рождения [12].
С момента рождения молочная железа представляет собой матрикс, состоящий из фрагментов железисто–протокового комплекса, погруженного в зачаток стромально–жирового комплекса. При рождении система протоков сливается в общий синус, открывающийся на коже воронкообразным углублением. Пролиферация клеток мезенхимы, окружающей синус, приводит к образованию втянутого соска, а клеток кожного эпителия – ареолы. Исследования аутопсийного материала ткани молочных желез новорожденных показали большое разнообразие степени развития протоковой системы, варьирующее от простых слепо заканчивающихся структур до хорошо развитых ветвей с ацинусами. Отмеченные варианты строения соответствуют особенностям рецепторного взаимодействия эпителиальных клеток протоков с эстрогенами и эпидермальным фактором роста, а альвеолярного эпителия долек с пролактином и прогестероном материнского организма. В молочных железах с ацинусами и ветвящимися протоками, происходит развитие специализированной внутри– и междольковой стромы [2,9,18].
У 80–90% новорожденных девочек и ряда мальчиков молочные железы увеличиваются в размерах до Ма2–3 к 3–10–м суткам жизни, а из сосков начинает отделяться молозево вследствие бурной неонатальной секреции гипофизарных гормонов в период полового криза (ПРЛ, ТТГ, ГР, АКТГ) вне зависимости от структурных особенностей развития протоково–альвеолярного комплеса [15, 17,18,25].
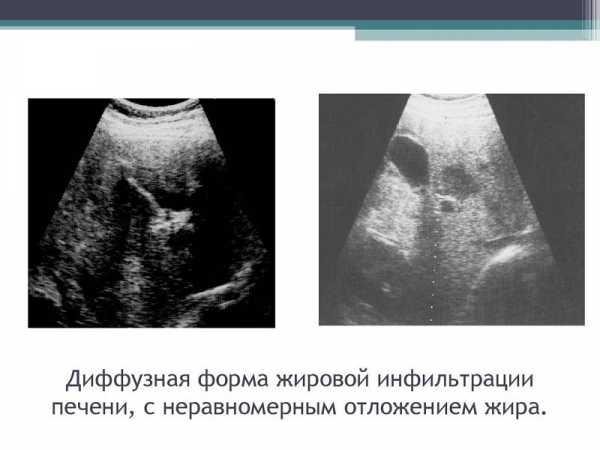
По мере того, как уровень гипофизарных гормонов возвращается к значениям тонической (базальной) их секреции, молочные железы у новорожденных постепенно уменьшаются в размерах до Ма1 по Таннеру. При пальпации тело молочной железы не превышает 1 см в диаметре и полностью скрывается под не выпуклым, а иногда втянутым околососковым кружком. На эхограммах молочные железы у новорожденных детей представлены образованиями продолговатой формы средней эхогенности без дифференциации отдельных структурных элементов, размеры которых в среднем составляют в длину 15 мм, в передне–заднем направлении 6 мм и в ширину 14 мм. При этом отчетливо видны поверхностные и глубокие листки поверхностной фасции, которые как бы «охватывают» молочную железу [3,8].
В большинстве случаев в течение 2–3 недель происходит спонтанное уменьшение молочных желез до их исходных размеров. У 1,5–2% младенцев увеличение молочных желез сохраняется до 3–6, а в ряде случаев до 8–10 месяцев жизни. У детей в возрасте 1–2 лет в молочных железах остаются только короткие мелкокалиберные протоковые структуры, оплетенные плотной стромой фибробластов. Аналогичная структура молочных желез сохраняется у детей обоих полов до периода полового созревания. Возобновление роста и развития молочных желез у девочек приходится на возраст 8–9 лет, поэтому до 8 лет ткань молочной железы за соском не пальпируется, отделяемое из сосков отсутствует.
При преждевременном телархе отмечается увеличение объема молочных желез, как правило, не превышающее 2 стадии развития (Ма2) по Таннеру. Для развития молочных желез у девочек с ПТ характерно более быстрое увеличение объема левой молочной железы.
Молочная железа на этой стадии развития представлена в основном клетками жировой ткани, пронизанной тонкой сетью стромальных элементов и большим количеством микрососудов и окружающих их нейронов. Именно поэтому усиление васкуляризации и отека, сопровождающее пролиферацию протоков, стромального и жирового комплекса, вызывает у девочек чувство распирания и боли (масталгия или мастодиния) в молочных железах. При ПТ у девочек, как правило, отсутствует развитие сосков, не появляется половое оволосение и признаки эстрогенизации наружных и внутренних половых органов [19,22].
ПТ у девочек в возрасте до 8 лет может возникнуть на фоне персистирующих фолликулярных кист, гранулезоклеточных опухолей яичников, врожденного и/или нелеченного гипотиреоза (синдром Ван Вика–Громбаха), герминогенных опухолей, продуцирующих эстрогены, ХГ и гонадотропины, а также при экзогенном введении эстрогенов и эстрогеноподобных соединений в виде лекарственных форм или с пищевыми продуктами [2,6,7,17,23,24]. ПТ возникает при синдроме Мак Кьюна–Олбрайта–Брайцева (МОБ), когда преждевременное половое созревание обусловлено неуправляемой активацией синтеза эстрогенов в результате врожденной мутации гена рецепторного белка (GSa–протеина) [11, 20].
В анамнезе девочек с ПТ, как правило, нет данных о грубой патологии антенатального и постнатального периодов жизни. Физическое развитие соответствует возрасту. Опережение созревания костной системы не превышает 1,5–2 года и в дальнейшем не прогрессирует. В ряде случаев у девочек с ПТ имеются эпизодические всплески секреции ФСГ и эстрадиола на фоне допубертатного уровня ЛГ. Нестабильность гонадотропной регуляции может привести к прогрессированию полового развития у 10% пациентов [2,6,19,22]. У девочек с изолированным ПТ в 60–70% случаев в яичниках встречаются фолликулы, иногда достигающие размеров 0,5–1,5 см в диаметре. В гормональном статусе детей отклонения от нормативных для возраста показателей ЛГ, ФСГ чаще всего отсутствуют. На пробе с ГнРГ у девочек с преждевременным телархе характерно повышение уровня ответа ФСГ по сравнению со здоровыми сверстницами [6,10]. Ответ ЛГ носит допубертатный характер. Преждевременное телархе не сопровождается ускорением физического развития, костный возраст, как правило, соответствует паспортному возрасту.
У девочек с ПТ возможен спонтанный регресс молочных желез в течение 1 года от момента их увеличения и дальнейшее половое развитие в соответствии с возрастными нормативами. Согласно данным Ю.А. Гуркина, из 106 девочек с изолированным ПТ в ходе дальнейшего наблюдения у 71–й отмечен переход в нормальное половое созревание, у 22 – фиброзно–кистозная болезнь, у 11 – полная форма преждевременного полового созревания и у 2 девочек – задержка полового созревания [1].
В современных международных рекомендациях отсутствуют доказательные данные, подтверждающие целесообразность медикаментозного лечения при идиопатическом преждевременном телархе. Предлагается ежегодное наблюдение и временное воздержание от прививок у девочек с преждевременным телархе, учитывая возможность увеличения молочных желез после их выполнения [16,21,24,26,27].
Однако у многих девочек увеличение объема сопровождается болевыми ощущениями в молочных железах, вызывающими нарушение сна, повышенную возбудимость и развитие психопатических реакций.
На сегодняшний день в медицине все четче просматривается тенденция, заключающаяся в стремлении к разработке новых, более натуральных лекарственных средств, имеющих не меньшую эффективность в сочетании с гораздо большей безопасностью их применения. У девочек–подростков и у женщин репродуктивного периода при масталгии широко применяются фитопрепараты, содержащие компоненты экстрактов витекса священного (Vitex agnus castus). Согласно данным фармакологических и медицинских исследований плоды витекса священного обладают уникальной способностью взаимодействовать с Д2–допаминовыми рецепторами. Допаминэргический эффект компонентов, имеющих химическую структуру дитерпенов, заключается в дозозависимом торможении образования цАМФ лактотрофами передней доли гипофиза и благодаря этому в ингибировании синтеза пролактина. Пролактин совместно с эстрогенами и прогестероном контролирует весь процесс маммогенеза и формирование внутриорганных структур. Кроме того, фитопрепарат на основе Vitex agnus castus нормализует соотношение гонадотропных гормонов, в первую очередь уменьшает секрецию ФСГ. Благодаря комплексному влиянию на гипоталамо–гипофизарную систему, Vitex agnus castus способствует устранению гормонального дисбаланса, сужению протоков, снижению активности пролиферативных процессов, уменьшению образования соединительнотканого компонента.
В настоящее время в России имеется целый ряд фитопрепаратов, содержащих Vitex agnus castus. В их ряду заслуженное место занимает ЦиклодинонO и МастодинонO (Бионорика АГ). Фармацевтическая компания «Бионорика АГ» является лидером в области исследований и производства растительных препаратов на основе витекса священного в Германии. ЦиклодинонO – монопрепарат, содержащий только Vitex agnus castus, МастодинонO – комплексный фитопрепарат, в состав которого, помимо витекса священного, входят в гомеопатических разведениях экстракты фиалки альпийской, касатика разноцветного, стеблелиста василистниковидного, лилии тигровой, а также чилибуха игнация.
МастодинонO и ЦиклодинонO являются удачным достижением современной фитоинженерии – фитониринга, сочетающего в себе принципы фитотерапии с современными научными разработками. Именно поэтому фитопрепараты столь же эффективны, как и синтетические, но не имеют побочных эффектов. Оба указанных фитопрепарата в значительной мере уменьшают кровенаполнение и, следовательно, отек молочных желез, способствуют снижению болевого синдрома, обратному развитию дегенеративных изменений тканей молочных желез. При приеме препаратов пациентки отмечают улучшение самочувствия, эмоционального состояния и исчезновение дискомфорта [1,7].
Проблема масталгии у девочек с ПТ не менее актуальна, однако лечебные мероприятия не предусмотрены.
По просьбе и с осознанного согласия родителей у 20 маленьких девочек для устранения дискомфорта при ПТ был применен фитопрепарат ЦиклодинонO, содержащий плоды витекса священного, иначе называемого прутняком обыкновенным (Agni casti fructus), в каплях для перорального использования. В 100 граммах раствора содержится 0,192–0,288 г сухого экстракта плодов агнуса кастуса, соответствующего 2,4 г лекарственного растительного сырья.
При обследовании девочек применен детальный анализ анамнестических данных, проведено гормональное обследование с определением уровня ЛГ, ФСГ, ПРЛ, ТТГ, тироксина свободного, эстрадиола, прогестерона, тестостерона, 17–ОП, ДГЭА–С, в том числе в условиях стимуляционных гормональных проб, УЗИ органов малого таза, щитовидной и молочных желез, по показаниям УЗИ внутренних органов, МРТ головного мозга с контрастированием. Всем девочкам проведена ЭЭГ и определен костный возраст.
Критериями включения в исследование явился возраст девочки до 8 лет, отсутствие эндокринной (сахарный диабет, заболевания щитовидной железы, ВДКГ) и суб– и декомпенсированной экстрагенитальной патологии. Критериями исключения – возраст 8 лет и старше, отказ от приема препарата, наличие побочных реакций, пороки развития, кисты и опухоли молочной железы.
Возраст девочек колебался от 2,5 до 6 лет. Клинико–анамнестические данные свидетельствовали об отсутствии наследственной отягощенности, патологии половых и эндокринных органов, как причины ПТ. В то же время комплексное обследование ЦНС (ЭЭГ, РЭГ и МРТ головного мозга) выявило у большинства пациенток (92%) изменения ЦНС функционального характера. У 12 девочек обнаружены психо–неврологические отклонения в виде повышенной нервной возбудимости, гипертонуса и нейроциркуляторной дистонии. Органических заболеваний и опухолей головного мозга выявлено не было.
Данные антропометрии, эхографии матки, яичников и щитовидной железы свидетельствовали о соответствии их размеров и структуры возрасту. Биологический возраст по данным рентгенографии кистей рук (костный возраст) у всех обследованных девочек соответствовал календарному.
Визуально молочные железы были развиты без выраженной асимметрии и представляли собой конус без возвышения соска и его пигментации (стадия Ма2 по Таннеру), отделяемого из сосков не было. Пальпаторно отмечалось выраженное нагрубание обеих молочных желез. Более плотная ткань определялась непосредственно за ареолой в виде усеченного конуса.
При эхографии молочных желез обнаружены образования продолговатой формы средней эхогенности без дифференциации отдельных структурных элементов. Толщина ткани молочной железы колебалась от 3–4 до 5–7 мм.
Гормональное обследование позволило выявить превышение возрастного уровня ФСГ и ПРЛ при нормативе уровня остальных пептидных и стероидных гормонов. Уровень ПРЛ колебался от 477,8 до 728 мМЕ/л. Концентрация эстрадиола и тестостерона были ниже референсных показателей возрастных нормативов.
Полученные данные позволили обосновать назначение Циклодинона обследованным девочкам с ПТ. Нами была подобрана следующая дозировка препарата: дети в возрасте до 3 лет принимали по 5 капель на 15 мл воды, дети в возрасте до 7 лет – по 10 капель в сутки в течение 3 месяцев.
При визите в конце 3–го месяца лечения у 15 девочек отмечено уменьшение молочных желез до положенной по возрасту степени (Ма1 по Таннеру) и отсутствие болезненности – у всех 20 девочек. У 5 девочек размеры молочных желез уменьшились, но полного регресса не наблюдалось. Как оказалось, эти девочки на фоне лечения перенесли ОРВИ с гипертермией в течение 4–5 дней.
Гормональное обследование свидетельствовало о нормализации гонадотропной стимуляции при сохранении остальных гормональных параметров в исходных значениях.
Данные эхографии половых органов свидетельствовали об отсутствии отклонений размеров матки и яичников от возрастных нормативов. Молочные железы на эхограммах определялись слабо выраженным пластом ткани за ареолой, по структуре соответствующим стромально–жировому компоненту. У 15 девочек с регрессированными молочными железами толщина стромально–железистого пласта составила 1,5–3 мм, у остальных 5 юных пациенток – 4–5 мм. Признаков патологических образований в молочных железах выявлено не было, что позволило продолжить прием Циклодинона еще на 3 месяца в той же дозе с положительным эффектом.
На фоне применения Циклодинона вкусового дискомфорта, нежелательных и побочных реакций от приема спиртосодержащего раствора Циклодинона не отмечено ни в одном случае.
Таким образом, использование Циклодинона в каплях у девочек с преждевременным телархе свидетельствует о хорошей переносимости, отсутствии побочных реакций и выраженном лечебном эффекте плодов витекса священного для устранения преждевременного роста и болезненности молочных желез.
Литература
1. Гуркин Ю.А. Современный взгляд на лечение девочек и девушек, страдающих патологией молочных желез Научно–практический журнал Медицинская кафедра.– 3(7) .–т. 03, С. 90–97.
2. Дедов И.И., Семичева Т.В., Петеркова В.А. Половое развитие детей: норма и патология. – М., «Колор Ит Студио»–2002, С. 1–232.
3. Заболотская Н.В., Заболотский В.С. Ультразвуковая маммография (учебный атлас). – М.: 2005.
4. Ильин А.Б., Бескровный С.В. Молочная железа орган репродуктивной системы женщины// Журнал акушерства и женских болезней.–2000.–т. XLIX,вып.2 –C.51–53.
5. Йен С.С.К., Джаффе Р.Б. Внутренние половые органы: действие стероидных гормонов на органы–мишени. Репродуктивная эндокринология. Том 2: перевод с англ. М.: Медицина. – 1998. –С. 298–301.
6. Клинические рекомендации. Акушерство и гинекология. Выпуск 2 под ред. В.И.Кулакова. М.:2008.– 560 С.
7. Левенець С.О., Верхошанова О.Г., Перевозчиков В.В. Рівень пролактину та його корекція у дівчат із передчасним телархе// Здоровье женщины.– 2007.–1 (29).–С 134–139.
8. Озерова О.Е. Нормальные эхографические особенности структуры молочных желез в различные возрастные периоды, при беременности и лактации// ж. SonoAce–International.– N9.– 2001.–С.50–57.
9. Озерова О.Е. Особенности возрастной эхографической анатомии молочной железы (клиническая лекция) // Проблемы репродукции № 5 –2005 С.86–91.
10. Стандартные принципы обследования и лечения детей и подростков с гинекологическими заболеваниями и нарушениями полового развития. Под редакцией Уваровой Е.В. «Триада –Х», М. 2004., С.135.
11. Bareille P., Azcona C., Stanhope R: Multiple neonatal endocrinopathies in MCCune–Albright syndrome/ J Pediatr Child Health 1999;35: 315–318.
12. Beatrice A. Howard and Barry A.Custerson. Human breast development.//J. of Mammary Gland Biology and Neoplasia.–2000.–Vol.5, №2P.119–137. 118
13. Cardiff R.D. and Wellings S.R. The comparative patology of human and mouse mammary glands.// J.Mammary Gland Biol. Neoplasia.–1999.–Vol. 4–P.105–122. 123.
14. Gruber C. J., Walter Tschugguel M.D., Schneeberger C., Ph.D., and Johannes C. Huber, M.D., Ph.D. Production and Action of Estrogens.//New England Journal of Medicine.–2002. Vol 346 № 5– Р.340–352. 145
15. Hiba J., Pozo E.D., Genazzani A.,Pustella E., Lancranjan I., Sidiropoulus D., and Gunti J. Hormonal mechanism of milk secretion in the newborn.//J. Clin. Endocrinol. Metab.–1977.–Vol.44–P.973–976. 147
16. Kaplowitz PB, Oberfield SE: Reexamination of the age limit for defining when puberty is precocious in girls in the United States: implications for evaluation and treatment. Drug and Therapeutics and Executive Committees of the Lawson Wilkins Pediatric Endocrine Society. Pediatrics 1999, 104(4 Pt 1): 936–41
16. Kelly P.A., Bachelot A., Kedzia C., Hennighausen L., Ormandy С.J., Kopchick J.J., and Binart N. The role of prolactin and growth hormone in mammary gland development.// Mol. Cell. Endocrinol.–2002.–Vol.197–P.127–131.
17. Laurence D.J., Monaghan P., and Gusterson B.A. The development of the normal human breast. //Oxf. Reu.Reprod.Biol.–1991.–Vol.13–P.149–174. вместо 200
18. Low LC, Wang Q: Gonadotropin independent precocious puberty. J Pediatr Endocrinol Metab 1998 Jul–Aug; 11(4): 497–507
19. Mastorakos G, Mitsiades NS, Doufas AG, Koutras DA: Hyperthyroidism in McCune–Albright syndrome with a review of thyroid abnormalities sixty years after the first report. Thyroid 1997 Jun; 7(3): 433–9.
20. Pediatric Endocrinology and Growth J.K.H.Wales et all.–2nd edition, 2003, p.41–85
21. Quigley CA, Pescovitz OH: Premature thelarche and precocious puberty. Curr Ther Endocrinol Metab 1997; 6: 7–13
22. Quigley CA, Pescovitz OH: Premature thelarche and precocious puberty. Curr Ther Endocrinol Metab 1997; 6: 7–13
23. R Stanhope, C.Traggiai. Precocious Puberty (Complete, Partial). Sultan C(ed): Pediatric and Adolescent Gynecology. Evidence–Based Clinical Practice. Endocr Dev. Basel, Karger, 2004, Vol.7. pp 57–65.
24. Russo J. and Russo I.H. Development of the human mammary gland. In Neville M.C. Daniel C.W. (ebs.) //The mammary gland: Development Regulation and Function, Plenum Press, New York.–1987.–P.67–93184
25. Shankar RR, Pescovitz OH. Precocious puberty. Adv Endocrinol Metab 1995;6:55–89.
26. Williams Textbook of Endocrinology P.Reed Larsen et all.– 10th edition, 2002, p.1170–1187.
Изолированное телархе или увеличение молочных желез у девочек
Автор статьи Ксения Боброва, семейный врач
Мы часто пишем о женской груди, ведь именно на ней держится все наше грудное вскармливание. Все знают, что грудь девушки во время полового созревания, а потом за время беременности растет, увеличивается. Но что же делать, если вы обнаружили увеличение молочных желез у малышки грудного возраста? Как обычно, на написание статей вдохновляют пациентки😄 поговорим сегодня об этом.
Что такое преждевременное телархе?
Это медицинский термин,говорящий об увеличении молочной железы у маленьких девочек до 3х лет. Хотя в более привычной ситуации таких изменений мы ждем после 8 лет и они сопровождаются другими признаками половой зрелости, включая увеличение роста. Преждевременное телархе — это термин, использующийся для девочек,у которых грудь увеличена незначительно (часто до 3 см или меньше), обычно до 3 лет, и у них нет других признаков полового созревания.Если у ребенка действительно преждевременное половое созревание, то грудь увеличится в размере достаточно быстро, за 4-6 месяцев, но с грудью девочки с преждевременным телархе за год и более может не произойти совсем никаких изменений или она даже уменьшится. При телархе обычно увеличены обе молочные железы, но в некоторых случаях ситуация затрагивает только одну сторону. У девочки
с преждевременным телархе первая менструация, как и все другие признаки полового созревания, включая появление оволосения, происходит в подростковом возрасте
Что вызывает преждевременное телархе? Науке пока доподлинно неизвестно. У некоторых девочек с этими проявлениями будут выявляться крошечные кисты в яичниках на УЗИ, и одна из теорий заключается в том, что именно эти кисты могут давать небольшое количество женского полового гормона эстрогена, а затем исчезать, но эффект эстрогена на ткани груди может сохраняться в течение длительного времени. Поэтому кисты визуализируются не у всех обследованных по этому поводу девочек.
Какая тактика при преждевременном телархе? Все, что нужно родителям девочки, у которой увеличились молочные железы до 3 лет — это спокойствие и наблюдательная тактика. В таком раннем возрасте истинное преждевременные половое созревание встречается крайне редко,нужно наблюдать, как девочка растет и набирает вес по таблицам ВОЗ, и если нет выражено ускоренного роста — успокаиваемся.
Какие нужны обследования? Часто — никаких. Некоторые врачи назначают анализы крови, наиболее полезными являются лютеинизирующий гормон, который должен быть низким, и эстрадиол, который должен быть нормальным по возрасту или слегка увеличиваться. Частой практикой является также определение костного возраста (делается рентгенограмма кисти и лучезапястного сустава) , но обычно он соответствует возрасту ребенка при телархе.
Для девочек в возрасте от 6 до 8 лет с увеличением молочных желез раннее половое созревание более вероятно, поэтому инструментальные методы исследования скорее всего покажут изменения количества железистой ткани, и дальнейшее изучение уровня гормонов будет рекомендовано.
Как лечить? Поскольку это не болезнь,нет никаких осложнений, лечения нет. нет смысла и в консультации хирурга в таком юном возрасте. так что живите спокойно и радуйтесь успехам своей малышки!
Растите здоровенькими)
Подпишитесь на нашу рассылку
Преждевременное половое развитие: причины, диагностика, лечение | #01/14
Часть 2. Начало статьи читайте в № 11, 2013 г.
Ложное ППР
Под ложным или ЛГ-РГ-независимом ППР понимают развитие вторичных половых признаков, связанных с автономной избыточной продукцией стероидов надпочечниками и гонадами. Наиболее частой причиной этой формы ППР является врожденная дисфункция коры надпочечников (ВДКН). Реже — гормонально активные опухоли, исходящие из вышеназванных органов, а также опухоли, секретирующие ХГЧ (хорионэпителиомы, гепатомы, тератомы).
Врожденная дисфункция коры надпочечников — группа аутосомно-рецессивных наследственных болезней, обусловленных генетическими дефектами ферментов стероидогенеза. Главное звено патогенеза — нарушение синтеза кортизола и/или альдостерона. Постоянный дефицит кортизола по принципу отрицательной обратной связи стимулирует секрецию адренокортикотропного гормона (АКТГ), что служит причиной гиперплазии коры надпочечников, продуцирующей избыточное количество андрогенов.
В подавляющем числе случаев встречается дефицит фермента 21-гидроксилазы, в 10 раз реже — дефицит 11β-гидроксилазы. В настоящее время обнаружены многочисленные точечные мутации генов, определяющие тот или иной дефицит, коррелирующий с клиникой глюко- и минералокотикоидной недостаточностью и выраженной вирилизацией.
При рождении наружные половые органы девочек имеют гетеросексуальное строение: различная степень гипертрофии клитора, сращенные большие половые губы напоминают мошонку, образуя единое мочеполовое отверстие у основания клитора (урогенитальный синус).
Формирование наружных половых органов у мальчиков проходят по изосексуальному типу: половой член увеличен, мошонка морщиниста и пигментирована, рано появляется эрекции. В первые годы жизни, вследствие анаболического действия андрогенов, дети быстро растут, у них развивается скелетная мускулатура, грубеет голос, появляется оволосение по мужскому типу на лице, груди, животе, конечностях. У лиц обоего пола значительно ускоряется дифференцировка скелета.
При дефиците альдостерона болезнь протекает остро. Заболевание проявляется с первых недель после рождения и представляет серьезную угрозу для здоровья. Клинически это форма характеризуется рвотой, дегидратацией, снижением артериального давления (АД). В крови снижается количество натрия и повышается калий, уровень ренина высокий.
При дефиците 11β-гидроксилазы наряду с вышеописанными симптомами выявляется повышение АД, которое может осложнить течение заболевания. У девочек в препубертате и пубертате отсутствуют вторичные женские половые признаки и менструации.
В крови уровень ренина снижен, а натрия — может быть повышен.
Гормональная диагностика основывается на определении уровня 17-гидроксипрогестерона. При 21-гидроксилазной недостаточности он многократно превышает нормальные показатели. У больных с дефицитом 11β-гидроксилазы повышение 17-гидрооксипрогестерона меньше.
Основной задачей лечения является подавление избыточной продукции АКТГ. С этой целью проводят подбор глюкокортикоидов или совместно с минералкортикоидами [11].
Синдром Ван-Вика–Громбаха встречается у детей с длительно не диагностированным первичным гипотиреозом. К моменту появления симптомов ППР дети имеют классическую картину тяжелого гипотиреоза: хондродистрофическое телосложение, значительное отставание в росте, мышечную гипотонию, низкий грубый голос, задержку психомоторного развития.
Диагноз подтверждался низкими уровнями тиреоидных гормонов (Т3 и Т4) и резким повышением содержания тиреотропного гормона гипофиза (ТТГ).
У девочек первыми признаками ППР являются увеличение молочных желез, у некоторых с лактореей, появление менархе. Адренархе (лобковое и аксиллярное оволосение) нехарактерно. У всех больных выявляются высокие показатели пролактина, что касается гонадотропинов (ЛГ и ФСГ), то они умеренно увеличивались. При ультразвуковом исследовании (УЗИ) малого таза во всех случаях визуализируется поликистоз яичников.
Особенностью клиники ППР у мальчиков с этим синдромом является умеренное увеличение тестикул со слабой андрогенизацией организма, что соответствует умеренному повышению уровня тестостерона.
У обоих полов костное созревание отставало от биологического возраста.
Заместительная терапия тиреоидными препаратами вызывает обратное развитие симптомов ППР.
Андрогенсекретирующие опухоли надпочечников (андростеромы) относятся, как правило, к адренокарциномам. У детей встречаются редко. В раннем подростковом возрасте частота адренокарцином увеличивается у детей с синдромом Видемана–Беквита (висцеромегалия, макроглоссия, гемигипертрофия) и синдромом Ли–Фраумени (множественные злокачественные новообразования).
У детей с адренокарциномами выявлена аномальная экспрессия онкомаркеров и снижение экспрессии факторов, подавляющих рост опухоли, гены которых локализованы на длинном плече 11-й хромосомы. Аномалии этой хромосомы выявляются у большинства больных с адренокарциномой.
У мальчиков наблюдается клиническая картина по типу изосексуального полового развития: увеличивается мышечная масса, скорость роста, появляется вторичное оволосение, эрекции, изменяется тембр голоса. Однако объем тестикул не увеличивается.
У девочек обнаруживаются признаки вирилизации: активизируются апокриновые железы (потовые, сальные, волосяные фолликулы), увеличивается масса тела за счет мышечной ткани, гипертрофируется клитор. У мальчиков и девочек рост ускоряется.
Эстрогенпродуцирующие опухоли надпочечников (кортикоэстромы) у детей встречаются очень редко. У девочек в этом случае они протекают по типу изосексуального ППР, а у мальчиков в клинике ведущим симптомом является гинекомастия.
При исследовании гормонального профиля характерно увеличение уровня дегидроэпиандростерон-сульфата (ДГЭА-С) и ювенильные уровни ЛГ и ФСГ. В некоторых случаях увеличивается концентрация тестостерона, эстрадиола. В диагностике опухоли надпочечников применяется УЗИ.
Стероидсекретирующие опухоли гонад в детском возрасте встречаются нечасто. У девочек старшего возраста обнаруживаются арренобластомы (злокачественные опухоли), располагающиеся в корковом слое или воротах яичника. Недифференцированные опухоли обладают более выраженным вирилизирующим действием, в то время как дифференцированные оказывают как слабо выраженное маскулинизирующее, так и феминизирующее влияние. Гранулезоклеточная опухоль яичников, чаще доброкачественного генеза, секретирует большое количество эстрогенов, вызывая ППР по изосексуальному типу. Избыток эстрогенов вызывает менструальный синдром — от скудных кровянистых выделений до обильных, пигментацию ареол, уплотнение железистой ткани, гипертрофию и отечность вульвы. Количество эстрадиола резко увеличено при допубертатных показателях ЛГ и ФСГ.
У мальчиков редко встречаются лейдигомы, секретирующие тестостерон. Это доброкачественная опухоль, которая поражает одно яичко. Внешне оно увеличено, бугристое, плотной консистенции. Синдром андрогенизации развивается быстро.
Сертолиома — новообразование, содержащее клетки Сертоли. В этом случае повышается выброс в кровь эстрадиола, который формирует гинекомастию у мальчиков, ускоряет рост и костное созревание.
Уровень гонадотропных гормонов при обеих опухолях тестикул соответствует возрасту детей [12].
Фолликулярные кисты яичников — частая причина ППР у девочек. Однако они обнаруживаются и у здоровых девочек в препубертатном периоде. Диаметр этих кист от 0,5 до 1,5 см. Наличие кисты в яичниках не является признаком патологии. Но в некоторых случаях кистозная ткань начинает преждевременно и избыточно продуцировать эстрадиол. Как правило, эти кисты имеют размер 3–4 см. Фолликулярные кисты могут сопровождаться нерегулярными скудными сукровичными выделениями из половых путей, гипертрофией и отечностью кожи вульвы, увеличением складчатости влагалища, умеренной пигментацией и набуханием сосков. Размеры матки и костное созревание соответствуют паспортному возрасту. Причиной, вызывающей формирование и персистенцию фолликулярных кист, может быть транзиторный подъем гонадотропинов (в основном ФСГ). Кисты яичника обнаруживаются при УЗИ малого таза. В большинстве случаев фолликулярные кисты через 1,5–2 месяца самопроизвольно регрессируют и клиника ППР исчезает. Хирургическому лечению подлежат кисты больших размеров или протекающих с осложнениями [13].
Неполные формы ППР
Преждевременное изолированное телархе (ПТ) — увеличение молочных желез у девочек — является наиболее часто встречаемым доброкачественным вариантом ППР. В большинстве случаев наблюдается в возрасте 6–24 месяцев у девочек, находящихся на грудном вскармливании, у маловесных и недоношенных. Реже обнаруживаются после достижения 3-летнего возраста.
Причиной увеличения молочных желез считается высокий уровень гонадотропных гормонов (особенно ФСГ). Пиковая концентрация ФСГ после рождения сохраняется до 6 месяцев и затем медленно начинает снижаться к 2–3 годам. В дошкольном возрасте у таких пациенток в яичниках выявляются фолликулы, достигающие размеров как у взрослых женщин. Некоторые авторы это связывают с дисфункцией гипоталамо-гипофизарной системы. ФСГ активирует фермент ароматазу, что приводит к усиленной выработке эстрогенов из тестостерона в гранулезной ткани фолликула. Другими причинами изолированного телархе могут быть периодические выбросы эстрогенов либо повышенная чувствительность рецепторного аппарата молочных желез к эстрогенам.
Увеличенные молочные железы пальпируются с одной или двух сторон. У части девочек отмечается умеренная эстрогенизация вульвы. Другие вторичные половые признаки отсутствуют.
При изолированном телархе скорость роста не нарушается (5–6 см в год), костный возраст соответствует хронологическому. Чаще всего процесс регрессирует самостоятельно и не требует медикаментозного вмешательства, но в то же время появившееся телархе может быть первым признаком истинного или ложного ППР, поэтому всех девочек с телархе необходимо повторно обследовать (не реже 2 раз в год).
Если телархе сочетается с ускорением костного возраста, но при этом нет никаких других признаков преждевременного полового развития, это состояние оценивается как промежуточная форма ППР и требует более тщательного наблюдения (ежеквартально) с контролем УЗИ яичников, костного возраста.
Преждевременное адренархе (ПА) — это появление изолированного оволосения на лобке и/или подмышками у девочек до 8 лет, а у мальчиков до 9 лет. Чаще встречается у девочек в возрасте 6–8 лет. ПА может быть вариантом нормы, учитывая, что созревание сетчатой зоны коры надпочечников начинается с 6 лет. В то время как секреция гонадолиберинов, ответственных за начало пубертата, запускается позже. Причиной пубертатного оволосения является увеличение выработки надпочечниками дегидроэпиандростерона (ДГЭА) и его ДГЭА-С, а также дельта-4-андростендиона — предшественников тестостерона, которые стимулируют лобковое и подмышечное оволосение. У девочек ПА может быть связано с избыточной периферической конверсией тестестерона в дигидротестестерон (повышенная активность ароматазы). При отсутствии других признаков андрогенизации организма — ускорение роста, созревания скелета, допубертатных размеров матки и яичников, а у мальчиков тестикул, нормальных показателей тестостерона и умеренно увеличенных ДГЭА-С, прогноз благоприятный и половое развитие не отклоняется от нормы.
Однако у некоторых детей ПА может быть спровоцировано избыточной продукцией АКТГ (гидроцефалия, менингиты и др.). Появляется все больше доказательств связи ПА с неклассическими формами врожденной дисфункции коры надпочечников (ВДКН) и, в частности, дефицита активности фермента 21-гидроксилазы и реже 3β-гидроксистероиддегидрогеназы.
При наличии вирилизирующего заболевания появляются клинические признаки андрогенизации: у девочек — гипертрофия клитора, высокая задняя спайка промежности, гирсутизм, развитие мышечной системы; у мальчиков — изменение голоса, увеличение полового члена, активация сальных и потовых желез. У таких детей наблюдается ускорение роста и костного возраста.
Девочки с преждевременным адренархе должны находиться в группе риска по развитию синдрома поликистозных яичников. Этой группе больных требуется корригирующая терапия глюкокортикоидами [14].
Дифференциальная диагностика
Первичная диагностика основывается на тщательном сборе анамнеза и оценки степени полового развития ребенка согласно классификации Таннера–Маршала. Ранний пубертат у мужчин в семье по материнской и отцовской линии характерен для тестотоксикоза. Наличие в семье братьев с ППР или сестер с симптомами вирилизации чаще встречается при ВДКН.
Из анамнеза следует выяснить время появления вторичных половых признаков, быстрота их прогрессирования. У девочек оценивается степень развития молочных желез и ареолы, состояние кожи, наружных гениталий, наличие кровянистых выделений.
У мальчиков — степень маскулинизации, наличие оволосения на лобке и подмышками, степень изменения наружных гениталий (размеры пениса, тестикул).
У обоих полов оценивают показатели роста с подсчетом коэффициента стандартного отклонения (SD).
Раннее начало заболевания и быстрое нарастание симптомов типично для тестотоксикоза и гипоталамической гамартомы. Клинические симптомы гипотиреоза, сочетающиеся с ППР, позволяют предположить синдром Ван-Вика–Громбаха.
При указании в анамнезе на врожденные аномалии ЦНС, травмы, воспаления — следует подумать о церебральной форме ППР.
Исследование костного возраста (рентгенограмма кисти), более чем другой показатель, коррелирующий со стадией полового развития ребенка, является обязательным для оценки степени ППР. Если костный возраст опережает паспортный более чем на 2 SD, это свидетельствует об избытке половых стероидов. Значительное ускорение костного созревания характерно при центральных формах ППР, а также андрогенсекретирующих опухолях надпочечников, ВДКН. При изолированных формах ППР (преждевременное телархе и адренархе) костный возраст соответствует хронологическому.
Опухолевый вариант церебрального ППР исключают с помощью компьютерной (КТ) и магнитно-резонансной томографии (МРТ). Эти методы исследования входят в обязательный стандарт плана обследования.
УЗИ тазовых органов следует проводить всем девочкам с подозрением на ППР. Размеры яичников и матки должны быть сопоставимы с уровнем половых гормонов. Двустороннее увеличение яичников — достоверный признак центральной формы ППР.
Структура яичников, диаметр фолликулов, соотношение дна и шейки, длины матки и эндометрия являются важными оценочными параметрами, но многие эксперты считают, что они не являются определяющими в дифференциальной диагностике между ПТ и центральными формами ППР. Яичники могут быть асимметрично увеличены у девочек с периферическими формами ППР [15].
У мальчиков для выявления объемных образований надпочечников предпочтительней применение МРТ или КТ.
Для уточнения формы ППР определяют уровни гонадотропных гормонов, эстрогенов и андрогенов. Уровни ЛГ, ФСГ и эстрадиола отражают состояние гипоталамо-гипофизарно-гонадной системы, концентрация ДГЭА и ДГЭА-С — секреторную активность надпочечников.
Для дифференциальной диагностики между центральной и ложной формами ППР во всех случаях следует провести функциональную пробу с ЛГ-РГ. При истинном ППР проба с Диферелином вызывает пубертатный ответ ЛГ и ФСГ. У детей с периферическими формами ППР гонадотропины не реагируют на стимуляцию.
Повышение ДГЭА-С характерно для преждевременного адренархе. Избыток надпочечниковых андрогенов возможен при вирилизирующих формах ВДКН, опухолях надпочечников и яичников [16].
Опухолевая причина ППР требует проведения исследования на наличие АФП, бета-ХГЧ, РЭА.
Лечение
Основная цель лечения ППР — это устранение клинических симптомов заболевания, нормализация секреции стероидных гормонов, ускоряющих костное созревание и закрытие зон роста для достижения социально приемлемого роста.
Лечение истинного ППР предполагает блокирование импульсной секреции ЛГ-РГ. Показанием к назначению синтетических аналогов гонадолиберина является ранний возраст и быстрая динамика костного созревания. При медленно прогрессирующем заболевании следует осторожно подходить к данному лечению.
В России прошел клиническую апробацию препарат трипторелин. Препарат вводится внутримышечно, кратность введения 1 раз каждые 28 дней. Детям весом менее 20 кг — 1,875 мг, более 20 кг — 3,75 мг.
Нормализация уровня ФСГ отмечается через 3 недели, уменьшение размеров тестикул и матки с 6-го месяца лечения. Торможение скорости роста и скелетного созревания наблюдается к концу 1-го года лечения. Улучшается ростовой прогноз. Препарат хорошо переносится больными. В ходе лечения необходим постоянный контроль изменения костного возраста, скорости роста, коэффициент стандартного отклонения (SDS) роста [17].
Данные подтверждают целесообразность медикаментозного изолированном телархе на фоне сниженной функции щитовидной железы, при синдроме Ван-Вика–Громбаха показана заместительная гормональная терапия тиреоидными гормонами. Критерием адекватности лечения служат нормальные показания ТТГ и свободного Т4.
При синдроме Мак-Кьюна–Олбрайта–Брайцева патогенетическая терапия не разработана. В случаях частых массивных кровотечений возможно применение ципротерона в суточной дозе 70–100 мг. Препарат оказывает антипролиферативное влияние на эндометрий, что приводит к прекращению менструаций. Для снижения гиперэстрогенемии используют ингибитор ароматазной активности — тестолактон в дозе 20–40 мг/кг в сутки или тамоксифен, блокирующий рецепторы к эстрогенам.
Тактика лечения тестотоксикоза предполагает назначение, во-первых, медроксипрогестерона (торможение синтеза тестостерона), во-вторых, кетоконазола (торможение синтеза гормонов половых желез и надпочечников) или комбинацию тестолактона и спиронолактона (ингибиция ароматазы и блокада рецепторов андрогенов). Кетоконазол назначается в дозе 30 мкг/кг в сутки per os. Применение препарата может сопровождаться надпочечниковой недостаточностью и нарушением функции печени. При позднем начале лечения, при костном возрасте, достигшем 12–13 лет, может развиваться картина истинного ППР, в этом случае проводится терапия синтетическими аналогами ЛГ-РГ [10].
Функциональные кисты яичников в большинстве случаев подвергаются самостоятельному обратному развитию в течение четырех месяцев. При образовании фолликулярных кист внутриутробно или у новорожденных девочек лечение обычно не проводится. Резекция яичника или лапароскопическое вылущивание с ушиванием стенок проводится при обнаружении кист диаметром более 8 см.
Хирургические методы лечения применяют у детей с ППР, развивающимся на фоне гормонально активных опухолей надпочечников, яичников, объемных образований ЦНС, однако у части больных удаление новообразований не приводит к регрессу ППР. Гипоталамическую гамартому удаляют только по строгим нейрохирургическим показаниям. При наличии очаговой и общемозговой симптоматики проводится соответствующее виду опухоли оперативное вмешательство или лучевая терапия. Необходимо помнить, что лучевое воздействие или хирургическое вмешательство на область дна 3-го желудочка может провоцировать ППР [10]. По этой причине такие дети должны постоянно наблюдаться у эндокринолога. В случаях, когда ведущим клиническим проявлением заболевания являются только симптомы ППР, возможно проведение только консервативного лечения.
У девочек с гетеросексуальным преждевременным половым созреванием на фоне ВДКН при необходимости проводят хирургическую коррекцию наружных половых органов. Пенисообразый или гипертрофированный клитор рекомендуют резецировать сразу после установления диагноза независимо от возраста ребенка [17].
Дальнейшее ведение больных
Всех детей с диагнозом преждевременного полового созревания следует постоянно наблюдать (не реже 1 раза в 3–6 мес) до начала и на протяжении всего периода физиологического пубертата. Лечение истинного ППР трипторелином проводят непрерывно до начала пубертата, так как прекращение введение его вызывает возобновление болезни. Исследование костного возраста контролируют с любой формой ППР один раз в год.
Литература
- Prete G., Couto-Silva A., Trivin. C. et al. Idiopathic central precocious puberty in girls: presentation factors // PMC. 2008.
- Кобозева Н. В., Кузнецова М. Н., Гуркин Ю. А. Гинекология детей и подростков. СПб, 1988. 295 c.
- Дедов И. И., Семичева Т. В., Петеркова В. А. Половое развитие детей: норма и патология. М., 2002. 232 с.
- Jospe N. Precocious Puberty. MD, 2012. www.merckmanuals.com.
- Kotwal N., Yanamandra U., Menon A. S. et al. Central precocious puberty due to hypothalamic hamartoma in a six-month-old infant girl // PMC. 2012.
- Upreti V., Bhansali A., Mukherjee K. K. et al. True precocious puberty with vision loss // PMC. 2009.
- Pagon R. A., Adam M. P., Bird T. D. et al. GeneReviews™, Russell-Silver Syndrome.University of Washington, Seattle, 1993–2013.
- Stephen M. D., Zage P. E., Waguespack S. G. Gonadotropin-Dependent Precocious Puberty: Neoplastic Causes and Endocrine Considerations // PMC. 2011.
- Berberoglu M. Precocious Puberty and Normal Variant Puberty: Definition, etiology, diagnosis and current management // J Clin Res Pediatr Endocrinol. 2009, June, 1 (4): 164–174.
- Петеркова В. А., Семичева Т. В., Горелышев С. К., Лозовая Ю. В. Преждевременное половое развитие. Клиника, диагностика, лечение. Пособие для врачей. М., 2013. 40 с.
- Лоу Л., Вонг К. Преждевременное половое развитие мальчиков. www.urolog.kz.
- Ли П. Преждевременное половое развитие девочек. www.urolog.kz.
- Faizah M. Z., Zuhanis A. H., Rahmah R. et al. Precocious puberty in children: A review of imaging findings // PMC. 2012.
- Семичева Т. В. Преждевременное половое развитие (клинические, гормональные, молекулярно-генетические аспекты. Дис. док. мед. наук. М., 1998.
- Bajpai A., Menon P. S. N. Contemporary issues in precocious puberty // PMC. 2011.
- Reisch N., Hogler W., Parajes S. et al. A diagnosis not to be missed: Non-classic steroid 11β-hydroxylase deficiency presenting with premature adrenarche and hirsutism // PMC. 2013.
- Precocious puberty By Mayo Clinic staff. 2011. www.mayoclinic.com.
В. В. Смирнов1, доктор медицинских наук, профессор
А. А. Накула
ГБОУ ВПО РНИМУ им. Н. И. Пирогова МЗ РФ, Москва
1 Контактная информация: [email protected]
Abstract. Precocious sexual development is the frequent violation of puberty in children and in their etiology and pathogenesis is a heterogeneous disease. The article summarizes the current data on the causes of violations of formation of the hypothalamic-pituitary-gonadal relationships cause premature sexual development. A classification of diagnosis and treatment of this pathology.
Купить номер с этой статьей в pdf
Преждевременное половое созревание : причины, симптомы, диагностика, лечение
ГТ-зависимое преждевременное половое созревание
- Идиопатический (спорадический или семейный) вариант заболевания. В семейном анамнезе у этих детей есть указания на раннее или преждевременное половое развитие у родственников. Половое созревание начинается в сроки, близкие к физиологическому, имеется ранний скачок роста и развития молочных желез. Пубертатные значения ЛГ, ФСГ, эстрадиола либо пубертатный ответ на стимуляцию гонадотропин-рилизинг-гормона при отсутствии органической и функциональной патологии ЦНС.
- Неопухолевый вариант заболевания встречают у больных, имевших в анамнезе указания на посттравматические (включая родовую травму), поствоспалительные или врожденные изменения ЦНС; перенесенную инфекцию во внутриутробном периоде жизни (цитомегало- и герпес-вирусная инфекция, токсоплазмоз, сифилис, туберкулез, саркоидоз), в младенчестве и раннем детстве (менингиты, арахноидиты, энцефалиты, абсцессы или гранулематозные поствоспалительные процессы). В психоневрологическом статусе присутствуют признаки органического психосиндрома: повышенная возбудимость, эмоциональная расторможенность. При неврологическом обследовании выявляют симптомы поражения ЦНС неспецифического характера.
- Опухолевый вариант заболевания формируется в результате роста гипоталамической гамартомы, глиомы, эпендимомы, арахноидальной или паразитарной кисты дна III желудочка, аденомы и кисты гипофиза, пинеаломы, очень редко - на фоне развития краниофарингиомы. Отличительной особенностью большинства опухолей служит доброкачественный и медленный рост в полость желудочка с ограниченным контактом со стенкой III желудочка в виде узкой ножки. Симптомы, возникающие при развитии опухолей, однотипны и обусловлены местом прикрепления, размерами и степенью нарушения оттока ликвора. Опухоли небольших размеров, помимо преждевременного полового созревания, могут клинически проявиться только приступами головных болей с большими светлыми промежутками. У детей на высоте приступа головной боли иногда наблюдают общую слабость, вычурную позу вследствие децеребрационной ригидности, насильственный смех (при расположении опухоли близко к области, осуществляющей моторную регуляцию смеха). Еще реже наблюдают эпилептиформные припадки с вазомоторными нарушениями и чувствительным раздражением (ознобоподобное дрожание в виде кратковременных пароксизмов, обильное потоотделение, повышение температуры тела от субфебрильной до 38–39 °С; реже - потеря сознания и тонические судороги). Психические расстройства представляют скованность и апатию, но возможно развитие приступов двигательного беспокойства.
Прямым следствием гидроцефально-гипертензионного синдрома становятся разнообразные симптомы выпадения зрения за счет отека сосков, поражения перекреста зрительных нервов или патологического раздражения черепных, в первую очередь глазодвигательных нервов (анизокория, парез взора вверх и др.). Множественные глиомы, в том числе исходящие из гипоталамических ядер, могут вызвать преждевременное половое созревание у больных с нейрофиброматозом (болезнь Реклингхаузена). Это заболевание, наследуемое по аутосомно-доминантному типу, характеризуется множественным очаговым разрастанием скоплений нейроглии и элементов фиброзной ткани (проявляются на коже гладкими пятнами кофейного цвета или подкожными бляшками). При расположении одной из многочисленных нейроглиом в области клитора может создаться ложное впечатление о маскулинизации наружных гениталий, т.е. о гетеросексуальном преждевременном половом созревании. Как характерные черты отмечают пятнистость подмышечных впадин и множественность висцеральных поражений. Уже с 1-го года жизни выявляют дефекты костей (кисты, искривления). Гантелеобразные утолщения корешков спинномозговых нервов могут вызывать интенсивные боли, сковывающие движения ребенка. Возможны судороги, нарушение зрения, психическая отсталость. Преждевременное половое созревание у детей с нейрофиброматозом развивается как истинное полное преждевременное половое созревание в первые годы жизни.
При органической церебральной патологии симптомы преждевременного полового созревания, как правило, появляются позже или одновременно с развитием неврологической симптоматики. Нередко совпадение по времени начала роста молочных желез и менархе ГТ-зависимое преждевременное половое созревание сопровождает появление всех полностью сформированных вторичных половых признаков (Ма4–5/Р4–5 по Таннеру) и всегда завершается преждевременным менархе. Хронологический возраст клинического дебюта заболевания колеблется от 8 мес до 6,5 лет. Среди всех девочек с ГТ-зависимым преждевременным половым созреванием лишь у 1/3 сохранены последовательность и темпы полового созревания. В первые годы развития заболевания в клинической картине преобладают эстрогензависимые симптомы полового созревания при отсутствии андрогензависимых признаков (изосексуальная форма). Молочные железы умеренной степени зрелости (Ма2 по Таннеру), как правило, появляются у девочек в 1–3 года жизни одновременно с обеих сторон. Раннее начало и быстрое прогрессирование вторичных половых признаков характерны для гипоталамической гамартомы. У ряда девочек заболевание, начавшись с появления молочных желез (преждевременное телархе), может длительное время не проявляться другими признаками полового созревания. Неполная форма ГТ-зависимого преждевременного полового созревания нередко сохраняется до адренархе (6–8 лет), после чего быстро (за 1–2 года) возникают пубархе и менархе. При гормональном обследовании отмечают увеличение содержания эстрогенов на фоне повышенного исходного и стимулированного трипторелином уровня гонадотропных гормонов (ЛГ, ФСГ). При ГТ-зависимом преждевременном половом созревании размеры матки и яичников (объем свыше 3 мм, мультифолликулярные изменения структуры - появление более 6 фолликулов диаметром более 4 мм) соответствуют таковым у девочек пубертатного возраста. У менструирующих девочек с преждевременным половым созреванием объем обоих яичников и размеры матки соответствуют половозрелым показателям. У всех больных с ГТ-зависимым преждевременном половом созревании ускоренное развитие костной системы приводит к опережению календарного возраста костным возрастом на 2 и более года и быстрому последующему закрытию зон роста. В начале полового созревания эти девочки существенно опережают ровесниц по физическому развитию, но уже в подростковом возрасте имеют диспластическое телосложение за счет коротких конечностей и широкого костного таза, длинного позвоночника и узкого плечевого пояса. Исключение составляют девочки с ГТ-зависимым преждевременным половым созреванием при синдроме Рассела–Сильвера. Это наследственное заболевание характеризуется внутриутробной задержкой развития, нарушением формирования костей черепа (треугольное лицо) и скелета (выраженная асимметрия туловища и конечностей при низком росте) в раннем детстве. Заболевание протекает с умеренно избыточной продукцией гонадотропинов. Доношенные новорожденные с этой патологией имеют недостаточную длину и массу тела (обычно менее 2000 г) и отстают от своих сверстников в росте на всех этапах жизни. Однако костный и календарный возраст у этих детей совпадает. Полная форма преждевременного полового созревания развивается у девочек с синдромом Рассела–Сильвера к 5–6 годам жизни.
У девочек с полной формой ГТ-зависимого преждевременного полового созревания психическое, эмоциональное и интеллектуальное развитие, несмотря на внешнюю взрослость, соответствует календарному возрасту.
Полные формы могут возникать у девочек с ГТ-независимым преждевременным половым созреванием, а также после лучевой и химиотерапии либо после оперативного лечения интракраниально расположенных опухолей мозга.
[44], [45], [46]
ГТ-независимое преждевременное половое созревание (изосексуальное)
Преждевременное телархе. Селективное увеличение молочных желез наиболее часто встречают у девочек в возрасте до 3 и старше 6 лет. Как правило, отсутствуют пигментация ареолы сосков, половое оволосение и признаки эстрогенизации наружных и внутренних половых органов. В анамнезе девочек с преждевременным телархе, как правило, нет данных о грубой патологии в антенатальном и постнатальном периодах. Физическое развитие соответствует возрасту. Опережение созревания костной системы не превышает 1,5–2 года и в дальнейшем не прогрессирует. В ряде случаев у девочек с преждевременным телархе имеются эпизодические всплески секреции ФСГ и эстрадиола на фоне допубертатного уровня ЛГ. У девочек с изолированным преждевременным телархе в 60–70% случаев в яичниках встречают фолликулы, иногда достигающие в диаметре 0,5–1,5 см. В гормональном статусе детей отклонения от нормативных для возраста показателей ЛГ, ФСГ чаще всего отсутствуют. При пробе с ГнРГ у девочек с преждевременным телархе обнаруживают повышение уровня ответа ФСГ по сравнению со здоровыми сверстницами. Ответ ЛГ носит допубертатный характер. Преждевременное телархе не сопровождает ускорение физического развития. Обычно молочные железы самостоятельно уменьшаются до нормальных размеров в течение года, но в некоторых случаях остаются увеличенными вплоть до пубертатного периода. Нестабильность гонадотропной регуляции может привести к прогрессированию полового развития у 10% пациентов.
Преждевременное менархе - появление циклических менструальноподобных кровотечений у девочек младше 10 лет при отсутствии других вторичных половых признаков. Причины данного состояния не уточнены. Изучение анамнеза (использование гормональных препаратов, прием с пищей большого количества фитоэстрогенов) помогает в постановке диагноза. Рост и костный возраст девочек соответствуют календарному. При обследовании нередко выявляют транзиторное повышение уровня эстрогенов в периоды появления ациклических кровяных выделений из половых путей.
Преждевременное пубархе чаще встречают у девочек в возрасте 6–8 лет. Причиной преждевременного изолированного пубархе у девочек может стать избыточная конверсия тестостерона (даже при нормальных его значениях) в активный метаболит дегидротестостерон в периферической крови. Дегидротестостерон нарушает естественный ритм развития сально-волосяного фолликула, удерживая его в стадии роста. Половое и физическое развитие девочек с повышенной активностью 5α-редуктазы не отличается от возрастных нормативов. Возможно умеренное увеличение клитора, поэтому длительное время эта форма преждевременного пубархе обозначалась как идиопатическая или конституциональная. Преждевременный рост волос на лобке может быть вызван повышенным периферическим образованием тестостерона на фоне преждевременного усиления секреции надпочечниковых андрогенов. Маркером преждевременного пубархе служит увеличение уровня ДГЭАС до пубертатного. Преждевременное пубархе относят к не прогрессирующим состояниям, не сказывающимся на темпах нормального полового созревания. Костный возраст и рост почти всегда соответствуют календарному возрасту, а если и опережают его, то не более чем на 2 года. У девочек отсутствуют признаки эстрогенного влияния: железистая ткань молочных желез, размеры внутренних гениталий соответствуют возрасту. Гормональные параметры (гонадотропины, эстрадиол) соответствуют таковым у детей препубертатного возраста, нередко уровень ДГЭАС в сыворотке крови повышен до пубертатных значений. При обследовании детей с преждевременным пубархе обнаруживают так называемые неклассические (поздние, постнатальные, стертые или пубертатные) формы ВГКН. Преждевременное пубархе нередко служит первым маркером ряда метаболических нарушений, приводящих у половозрелых женщин к развитию метаболического синдрома.
Синдром Ван-Вика–Громбаха развивается у детей с декомпенсированным первичным гипотиреозом. Выраженная первичная недостаточность обоих тиреоидных гормонов (тироксина и трийодтиронина) вызывает замедление роста, появление диспропорционального телосложения и отставание развития лицевого скелета (широкая запавшая переносица, недоразвитие нижней челюсти, крупный лоб, увеличение малого родничка). В анамнезе больных отмечают позднее появление и замедленную смену зубов. Ранние симптомы заболевания неспецифичны, ребенок плохо ест, редко плачет, в периоде новорожденности у него дольше сохраняется желтуха, отмечают мышечную гипотонию, макроглоссию, пупочную грыжу, запоры, сонливость. Позднее в клинике заболевания нелеченых больных возникают вялость сухожильных рефлексов и снижение мышечной силы, сухость кожных покровов, брадикардия, гипотония, низкий грубый голос, задержка психомоторного развития и выраженные отклонения интеллекта вплоть до кретинизма, ожирение, микседема. Костный возраст опережает календарный на 2 и более года, отмечают преждевременное появление вторичных половых признаков. При гормональном обследовании выявляют повышение секреции пролактина, а в яичниках нередко находят поликистозные изменения или появление отдельных фолликулярных кист. Существенно реже возникает половое оволосение, и преждевременное половое созревание становится полным.
Преждевременное половое созревание при синдроме Мак-Кьюна–Олбрайта–Брайцева, как правило, начинается с маточных кровотечений, появляющихся рано (в среднем в 3 года) и задолго до телархе и пубархе. Для больных характерно наличие асимметричных пигментных пятен на коже, напоминающих географическую карту светло-кофейного цвета, множественной фиброзно-кистозной дисплазии трубчатых костей и костей свода черепа. Нередко при этом синдроме нарушена функция щитовидной железы (узловой зоб), значительно реже встречают акромегалию и гиперкортицизм. Характерной особенностью ППС на фоне синдрома Мак-Кьюна–Олбрайта–Брайцева признают волнообразное течение заболевания с транзиторным повышением уровня эстрогенов в сыворотке крови до пубертатных значений при низких (допубертатных) показателях гонадотропных гормонов (ЛГ, ФСГ).
Эстрогенпродуцирующие опухоли (гранулезоклеточная опухоль, лютеома), фолликулярные кисты яичников и надпочечников. В детстве наиболее распространены фолликулярные кисты яичников. Диаметр этих кист варьирует от 2,5 до 7 см, но чаще он составляет 3–4 см. На фоне фолликулярной кисты клиническая симптоматика развивается стремительно. У девочек появляется пигментация ареол и сосков, ускоряется рост молочных желез и матки с последующим появлением кровяных выделений из половых путей без развития полового оволосения. Нередко наблюдают заметное ускорение физического развития. Фолликулярные кисты могут подвергаться самостоятельному обратному развитию в течение 1,5–2 мес. При спонтанном регрессе или после удаления кисты наблюдают постепенное уменьшение молочных желез и матки. Однако при рецидивах или больших размерах кисты перепады эстрогенных влияний могут вызвать активацию гипоталамо-гипофизарной области с развитием полной формы преждевременного полового созревания. В отличие от преждевременного полового созревания, возникшего на фоне автономного развития фолликулярной кисты яичника, при истинном преждевременном половом созревании удаление кисты не позволяет вернуть активность репродуктивной системы на уровень, соответствующий календарному возрасту. Гранулезо-стромально-клеточные опухоли, гиперплазия стромы и гипертекоз, тератобластомы с элементами гормонально-активной ткани, хорионэпителиомы, липидоклеточные опухоли яичников встречают у девочек редко, но они стали второй по частоте причиной автономной секреции эстрогенов, способной вызвать появление признаков преждевременного полового созревания. В отдельных случаях эстрогены могут секретировать гонадобластомы, расположенные в тяжевидных гонадах, цистаденомах и цистаденокарциномах яичников. Нередко последовательность появления вторичных половых признаков извращена (преждевременное менархе предшествует телархе при своевременном пубархе). Маточные кровотечения преимущественно ациклические, половое оволосение отсутствует (на начальных этапах) либо слабо выражено. При клиническом и лабораторном обследовании определяют увеличение размеров матки до половозрелых, одностороннее увеличение размеров яичника или надпочечника при высоком уровне эстрадиола в сыворотке периферической крови на фоне допубертатных значений гонадотропинов. Отличительным признаком преждевременного полового созревания, возникшим на фоне эстрогенпродуцирующих опухолей, служит отсутствие или незначительное опережение биологического (костного) возраста календарным (не более чем на 2 года).
ГТ-независимое преждевременное половое созревание (гетеросексуальное)
Преждевременное половое созревание на фоне ВГКН. Избыточная продукция андрогенов, особенно андростендиона, вызывает вирилизацию девочек еще во внутриутробном периоде - от гипертрофии клитора (I стадия по Прадеру) до формирования микропениса (V стадия по Прадеру) с уретрой, открывающейся на головке клитора/пениса. Девочки приобретают гетеросексуальные черты. Наличие урогенитального синуса, перекрывающего углубленное преддверие влагалища, высокая промежность, недоразвитие малых и больших половых губ могут привести к тому, что ребенка при рождении иногда ошибочно регистрируют как мужской пол с гипоспадией и крипторхизмом. Даже при выраженной маскулинизации хромосомный набор у детей с ВГКН - хромосома 46 ХХ - и развитие матки и яичников происходит в соответствии с генетическим полом. В возрасте 3–5 лет к признакам врожденной маскулинизации присоединяются проявления гетеросексуального преждевременного полового созревания. Появляются половое оволосение и угревая сыпь на коже лица и спины. Под избыточным влиянием андрогенных стероидов, преимущественно ДГЭАС, у девочек происходит скачок роста, соответствующий величине пубертатного скачка роста, но уже к 10 годам больные перестают расти из-за полного слияния эпифизарных щелей. Диспропорция физического развития выражается низкорослостью за счет коротких массивных конечностей. В отличие от девочек с ГТ-зависимым ППС, также имеющих низкий рост, у больных с преждевременного полового созревания на фоне ВГКН выявляют маскулинные черты телосложения (широкий плечевой пояс и узкий таз воронкообразной формы). Анаболическое действие ДГЭАС и андростендиона приводит к уплотнению жировой ткани и мышечной гипертрофии. Девочки выглядят как «маленькие геркулесы». Прогрессирующая вирилизация сопровождается ростом волос на лице и конечностях, по средней линии живота и спине, голос становится грубым, перстневидный хрящ увеличивается. Молочные железы не развиты, внутренние гениталии остаются стабильно допубертатных размеров. В клинической картине преобладают андроген-зависимые признаки полового созревания. Наличие в семье братьев с преждевременным половым созреванием или сестер с клиническими проявлениями вирилизации, а также указаний на маскулинизацию наружных гениталий с периода новорожденности позволяет предположить ВГКН. В случаях обнаружения преждевременного полового оволосения в сочетании с другими признаками вирилизации у девочек с гетеросексуальным преждевременным половым созреванием необходимо уточнить тип ферментативного дефекта. При классической форме ВГКН, связанной с недостаточностью 21-гидроксилазы, повышается базальный уровень 17-ОП и надпочечниковых андрогенов, особенно андростендиона, при нормальном или повышенном уровне тестостерона и ДГЭАС и низком уровне кортизола. Выраженный дефицит 21-гидроксилазы приводит к существенному ограничению синтеза как дезоксикортизола, так и дезоксикортикостерона, что в свою очередь обусловливает развитие клинических проявлений дефицита альдостерона. Недостаток минералкортикоидов вызывает раннее развитие сольтеряющей формы ВГКН, обусловленной существенной недостаточностью 21-гидроксилазы (синдром Дебре–Фибигера).
Для своевременного выявления подобной формы ВГКН у девочек с гетеросексуальным ГТ-независимым преждевременным половым созреванием необходимы измерение артериального давления, а при его повышении - исследование содержания калия, натрия и хлора в плазме крови. Одним из первых клинических симптомов неклассических вариантов ВГКН служит ускоренное пубархе. Эхографическое обследование позволяет обнаружить двустороннее увеличение надпочечников, незначительное при неклассической форме либо существенное при классическом варианте, превышающее возрастные нормативы. При затруднениях в интерпретации базального уровня стероидных гормонов (умеренное повышение уровня 17-ОП и ДГЭАС в сыворотке крови) у больных с предполагаемым неклассическим вариантом ВГКН проводят пробу с синтетическим АКТГ (тетракозактидом). Углубленное генетическое обследование с HLA-типированием позволяет уточнить генетический пол ребенка, подтвердить диагноз ВГКН, выявить принадлежность девочки к гетеро- или гомозиготным носителям дефекта и прогнозировать риск повторения заболевания у потомков.
Преждевременное половое созревание на фоне андрогенпродуцирующей опухоли яичника (арренобластома, тератома) или надпочечника. Особенностью подобной формы преждевременного полового созревания признают неуклонное прогрессирование симптомов гиперандрогенемии (преждевременное адренархе, сальность кожи и волосистой части головы, множественные простые угри на лице, спине; барифония, выраженный запах пота). Андрогенпродуцирующую опухоль яичников или надпочечников следует в первую очередь исключить у больных с преждевременным половым созреванием, имеющих быстрое увеличение клитора при отсутствии симптомов вирилизации в момент рождения. Последовательность появления вторичных половых признаков нарушена, менархе, как правило, отсутствует. При УЗИ и МРТ забрюшинного пространства и органов малого таза обнаруживают увеличение одного из яичников или надпочечников. Сохраненный суточный ритм секреции стероидов (кортизола, 17-ОП, тестостерона, ДГЭАС), определяемый в сыворотке крови (в 8 ч и 23 ч), позволяет исключить автономную продукцию стероидов надпочечниками. Гормональное исследование свидетельствует о том, что уровень андрогенных стероидов (тестостерона, андростендиона, 17-гидроксипрогестерона, ДГЭАС) в десятки раз превышает возрастные нормативы.
Преждевременное половое развитие - симптомы болезни, профилактика и лечение Преждевременного полового развития, причины заболевания и его диагностика на EUROLAB
Что такое Преждевременное половое развитие -
Преждевременное половое развитие — это появление нескольких или всех вторичных половых признаков (иногда и первая менструация – менархе) у девочек в возрасте до 8 лет.
Классификация и краткая характеристика
1. Истинное преждевременное половое развитие (может быть вызвано несвоевременной активацией гипоталамуса или аденогипофиза, потому вырабатывается лютеотропин и фолликулостимулирующий гормонон в избыточном количестве)
Важные отличительные черты этого вида:
- изосексуальное (соответствует женскому полу)
- полное, включая адренархе, телархе и ускоренный рост
- завершенное во всех случаях (раньше времени наступает менархе)
2. Ложное преждевременное половое развитие возникает, если есть автономная излишняя выработка эстрогенов в надпочечниках или яичниках или по причине приема гонадотропных гормонов или эстрогенов.
При ложном преждевременном созревании также ускоряются темпы роста ребенка. Но этому виду присущи такие черты как незавершенность – не наступают преждевременные месячные. Оно может быть гетеросексуальным или изосексуальным.
3. Неполное преждевременное половое развитие у детей
Оно делится на телархе и адренархе, может возникать по причину избытка гонадотропных гормонов, излишнего количества половых гормонов. Ускорение темпов роста ребенка при этом не наблюдается.
4. Болезни с преждевременным половым развитием
- первичный гипотиреоз
- кисты яичников
- синдром Рассела—Сильвера
- синдром Мак-Кьюна—Олбрайта
Гетеросексуальное ложное преждевременное половое развитие – эта форма рассматриваемого отклонения, при которой по причине наличия в организме лишнего количества андрогенов у девочек появляются вторичные мужские половые признаки.
Классификация преждевременного полового развития по МКБ-10
- Преждевременное половое созревание
- Нарушение п. с. неуточненное
- Другие нарушения п.с.
- Преждевременное п. с. при синдроме Мак-Кьюна–Олбрайта–Брайцева
- Преждевременная половая зрелость центрального происхождения
- Женская гетеросексуальная преждевременная ложная половая зрелость
- Врожденные адреногенитальные нарушения, связанные с дефицитом ферментов, в том числе врожденная гиперплазия надпочечников и дефицит 21-гидроксилазы
- Синдромы врожденных аномалий, проявляющиеся преимущественно карликовостью
Эпидемиология преждевременного полового созревания
У 0,5% девочек мира фиксируют такую проблему как преждевременное (раннее) половое созревание. Среди гинекологических патологий эта проблема составляет около 2,5–3,0%. У подавляющего большинства девочек полная форма преждевременного полового созревания становится результатом патологий ЦНС.
Преждевременное телархе фиксируют у 1% пациенток женского пола до 3-х лет, частота истинных форм рассматриваемого состояния – в 2-3 раза выше. При раннем половом созревании у девочек и мальчиков может случиться летальный исход из-за злокачественной опухоли яичников, мозга, надпочечников.
Что провоцирует / Причины Преждевременного полового развития:
Истинное преждевременное половое развитие
Эта форма возникает по причине ранней активации гипоталамо-гипофизарной системы.
Основные факторы:
- Гипертрофия или гамартома гипоталамуса
- Спонтанное усиление секреции гонадолиберина или ЛГ и ФСГ, которое возникает не от болезней ЦНС или врожденных аномалий
- Лучевая терапия злокачественных новообразований головного мозга (вместе с избытком гонадотропных гормонов иногда наблюдают нехватку такого гормона как СТГ)
- Поздно начатое лечение вирилизирующих форм врожденной гиперплазии коры надпочечников
- Опухоли и другие заболевания центральной нервной системы, которые нарушают равновесие между стимуляцией и торможением секреции гонадотропных гормонов.
В абсолютном большинстве преждевременное половое развитие у девочек является истинным. При этом причину выявить не удается, это весьма сложно, потому болезнь в таких случаях считают идиопатической. Но инструментальные методы современной медицины, такие как компьютерная томография и магнитно-резонансная томография, дают возможность обнаружить даже небольшие аномалии центральной нервной системы, к примеру, гамартому гипоталамуса. Потому диагноз «идиопатическое преждевременное половое развитие» детям ставят всё в более редких случаях.
Изосексуальное ложное преждевременное половое развитие
Ложная форма раннего развития вызывается автономной гиперсекрецией эстрогенов в яичниках и надпочечниках. Причина может быть в приеме гонадотропных гормонов или эстрогенов. Причем чаще всего эндогенные эстрогены часто вырабатываются опухолями. Среди других причин выделяют выше названные симптомы.
Гетеросексуальное ложное преждевременное половое развитие
Самой частой причиной является легкая вирилизирующая форма врожденной гиперплазии коры надпочечников, включая недостаточность 21-гидроксилазы. Иная этиология крайне редка, включая андрогенсекретирующие опухоли.
Неполное преждевременное половое развитие
Изолированное преждевременное телархе
Такая форма отклонения бывает у девочек до 2 лет. Но есть вероятность и более позднего возникновения, даже в возрасте от 6 лет. Осмотр и пальпационные методы позволяют выявить, что молочные железы увеличены, это может быть даже у недавно рожденного ребенка. Главная причина этой формы раннего развития детей — постоянно повышенная секреторная активность яичников. Среди других причин выделяют повышенную чувствительность молочных желез к эстрогенам и периодические выбросы эстрогенов.
Как правило, размер молочных желез приходит в возрастную норму на протяжении 12 месяцев. Но в части случаев они увеличены, пока не наступит половое созревание. Лечение таких состояний не требуется, прогноз благоприятный. Врачи должны объяснить матери и отцу, что это состояние является временным, это вариант нормы, не требующий терапии.
Но телархе может оказаться первым симптомом истинного или ложного преждевременного полового развития. Потому девочек с преждевременным телархе советуют отводить на обследования 1 раз в 6 месяцев.
Изолированное преждевременное адренархе
Это раннее появление волос на лобке и под мышками у лиц женского пола. Причина в повышенной секреции надпочечниковых андрогенов в препубертатном периоде. Избыточная выработка в организме андрогенов – явление временное. Прогноз, как и при изолированном преждевременном телархе, благоприятный. Лечение в большинстве случаев не проводится.
Симптомы Преждевременного полового развития:
Истинное преждевременное половое развитие
При этой форме отклонения сначала случается телархе, потом адренархе, потом сукорение роста, а наконец менархе. Но в некоторых случаях сначала случается телархе и менархе, а через длительный период – адренархе. Причина в том, что выработка яичниками эстрогенов и выработка надпочечниками андрогенов не коррелируются между собой.
В норме менархе наступает минимум через 2 года после начала пубертатного периода у ребенка. Если есть истинное преждевременное половое развитие, то первая менструация может наступить через 6 месяцев – 1 год после начала болезни.
Изосексуальное ложное преждевременное половое развитие
Симптомы аналогичные истинному преждевременному половому развитию:
Циклы овуляции отсутствуют, но у некоторых девочек могут фиксировать маточные кровотечения, в большинстве таких случаев регулярности нет. Эндометрий отторгается по причине резкого падения или колебаний уровня эстрогенов. В зависимости от причины заболевания могут быть разными симптомы и степень их проявления. Чем больше излишнее количество эстрогенов в организме, тем скорее появятся симптомы и будут четче выражены.
Гетеросексуальное ложное преждевременное половое развитие
Наблюдаются такие симптомы:
- гирсутизм
- адренархе
- гипертрофия клитора
- угри
- ускорение роста или высокорослость
- изменение голоса
- мужское телосложение
Врач при проведении обследования должен учитывать, что наружные половые органы промежуточного типа у ребенка младшего возраста и гетеросексуальное развитие в препубертатном периоде могут быть объяснены нарушениями половой дифференцировки. А гипертрофия клитора может появиться не только от вирилизации, но и быть следствием новообразований, к примеру, нейрофибромы.
Изосексуальное преждевременное половое развитие
Первым симптомом может стать адренархе, причина которого будет в излишнем количестве гонадотропных гормонов либо эстрогенов. Этот симптом может говорить и о гетеросексуальном преждевременном половом развитии, которое может быть вызвано, к примеру, врожденной гиперплазией коры надпочечников.
Различение истинного или ложного преждевременного полового развития и изолированного преждевременного адренархе проводят, оценивая скорость роста ребенка и костный возраст. При раннем половом развитии наблюдается значительное ускорение роста, а костный возраст больше, чем реальный возраст ребенка. При изолированном преждевременном адренархе костный возраст в большинстве случаев аналогичен тому, который указан в свидетельстве о рождении ребенка.
Характерные признаки вирилизирующего заболевания:
- жирная кожа
- угри
- чрезмерное развитие мускулатуры
- гипертрофия клитора
Если не провести лечение, эти симптомы не будут проходить, а в пубертатном периоде к ним присоединяются гирсутизм и аменорея.
Заболевания, сопровождающиеся преждевременным половым развитием
1. Кисты яичников
Они могут вызвать преждевременное телархе (начало роста молочных желез у девочек) и истинное раннее половое созревание. Кисты яичников нередко обнаруживают и у здоровых девочек препубертатного возраста.
Причины таковы. Киста развивается из незрелого фолликула. В варианте нормы фолликул сначала становится больше, а потом атрофируется. При продолжительном росте фолликула созревает киста. Излишний рост фолликула объясняется выбросами гонадотропных гормонов. Такие выбросы могут быть в варианте нормы или при нарушениях полового развития. Поэтому наличие кисты яичника само по себе не является признаком патологии и говорит о ее причине.
Кисты яичников можно обнаружить на УЗИ малого таза. Зачастую они исчезают сами, даже если у ребенка истинное преждевременное половое развитие. Через 2-3 месяца при обнаружении кисты обычно проводят УЗИ повторно. И врач обнаруживает, что лечение не нужно, поскольку размеры кисты стали меньше. Киста удаляется только если перекруте ножки или разрыве.
2. Первичный гипотиреоз
Сочетание первичного гипотиреоза и преждевременного полового развития – довольно редкое. Но некоторые авторы считают иначе. Причины и патогенез на сегодня не выяснены. Есть теория, при дефиците тиреоидных гормонов стимулируется секреция не только тиролиберина, но и гонадолиберина. Поэтому усиление секреции ТТГ сопровождается усилением выработки секреции гонадотропных гормонов.
При первичном гипотиреозе и раннем половом развитии увеличиваются молочные железы, а в редких случаях фиксируют галакторею (истечение молока из желез). Не наблюдается ускорения роста и раннего адренархе. Часто обнаруживают поликистозные яичники. Лечат гипотиреоз тиреоидными гормонами, что нормализует количество ТТГ в организме и приводит в норму половое развитие ребенка.
3. Синдром Мак-Кьюна—Олбрайта
Основные составляющие синдрома таковы:
- пятнистая пигментация кожи (светло-коричневая)
- преждевременное половое развитие
- полиоссальная фиброзная остеодисплазия
Могут быть также эндокринные болезни, такие как акромегалия, синдром Кушинга, тиреотоксикоз. При синдроме Мак-Кьюна—Олбрайта половое развитие начинается позже и проходит более медленно, чем при иных формах раннего полового созревания у детей. Маточные кровотечения являются первым «звоночком» в большинстве случаев. Через долгий период после них появляется адренархе и телархе.
Причина маточных кровотечений у маленьких девочек была указана выше. У некоторых больных повышены уровни гонадотропных гормонов. В таких случаях наблюдается истинное преждевременное половое развитие.
Эндокринные нарушения при синдроме Мак-Кьюна—Олбрайта вызваны мутациями белка Gsальфа, сопрягающего рецепторы ЛГ и ФСГ с аденилатциклазой в клетках яичников. Методы устранения причин заболевания не ясны. Нет смысла в применении аналогов гонадолиберина, поскольку выработка эстрогенов не имеет связи с избытком гонадотропных гормонов. Для лечения применяют медроксипрогестерона ацетат. Он может вызвать гипокальциемию, потому при тяжелом поражении костей его лучше не применять.
4. Синдром Рассела—Сильвера
Заболевания является врожденным, характеризуется оно внутриутробной задержкой развития, поздним закрытием большого родничка и нарушениями формирования скелета в раннем детском возрасте. Причина в том, что в организме больше нормы гонадотропных гормонов.
Больных с синдромом Рассела—Сильвера и ранним половым развитием можно отличить по треугольному лицу, росту менее 155 см. В частых случаях туловище ассиметричное, как и конечности. В лечении аналогами гонадолиберина нет смысла, потому что преждевременное половое развитие начинается довольно поздно для этого – в возрасте 5-6 лет.
Диагностика Преждевременного полового развития:
Обследование
Врач должен начать со сбора анамнеза, затем следует физикальный осмотр. Нужно оценить половое развитие ребенка и найти внешние признаки, которые могли бы сказать о причине болезни. Важно оценить скорость роста ребенка. При каждом осмотре рост записывают в таблице или отмечают на диаграмме физического развития и сравнивают с показателями, которые были зафиксированы до этого. Тактика обследования находится в зависимости от симптомов.
1. При обнаружении только преждевременного увеличения молочных желез либо раннего оволосения под мышками или в области лобка подозревают изолированное преждевременное адренархе или изолированное преждевременное телархе. При этом исключают преждевременное половое развитие.
Собирая анамнез, врач должен выяснить, когда мать с отцом впервые зафиксировали увеличение молочных желез у ребенка. Важно сообщить врачу, если девочка или ее мать пили половые или гонадотропные гормоны.
Если не наблюдается ускорение роста, то наблюдение в будущем не нужно. Но следует следить за развитием молочных желез и оволосения, появлением других признаков полового созревания и скоростью роста. Если у ребенка раннее развитие молочных желез, причем рост в несколько раз выше возрастной нормы, и неизвестно, как она роста до этого, то костный возраст можно выяснить, проведя рентгенограмму левой кисти и запястья.
Об изолированном преждевременном адренархе и изолированном преждевременном телархе говорит соответствие костного возраста реальному. При преждевременном половом развитии костный возраст ребенка больше паспортного. Для различения преждевременного полового развития и изолированного преждевременного телархе нужно оценить секрецию эстрогенов и их действие на слизистую влагалища.
С этой целью меряют уровень эстрадиола в сыворотке или плазме и исследуют мазок из преддверия влагалища. Мазок нужно взять ватным тампоном или промыть преддверие влагалища теплым физиологическим раствором и взять аспират. Некорректным будет брать мазок или аспират из влагалища. Они наносятся на предметное стекло, подсушиваются, фиксируются при помощи спирта. При преждевременном телархе в мазке будет большинство базальных клеток. А при преждевременном половом развитии будет серьезно повышен развитии уровень эстрадиола, в мазке будет большинство поверхностных клеток.
Для подтверждения преждевременного адренархе (секреции андрогенов корой надпочечников) у девочек с ранним оволосением, нужно определить уровни дегидроэпиандростерона или дегидроэпиандростерона сульфата в сыворотке. Если ребенок не болен, то количество выше указанных гормонов становится выше, пока еще не появились в подмышечной и лобковой областях волосы. Нужную инфорпмацию дает определение дегидроэпиандростерона сульфата.
2. Обнаружено преждевременное увеличение молочных желез либо преждевременное лобковое или подмышечное оволосение; есть ускоренный рост.
Если костный рост больше, чем настоящий возраст ребенка, то подозревают преждевременное половое развитие. уточнить диагноз можно при помощи пробы с гонадолиберином. В периферическую вену устанавливается катетер, берется кровь, чтобы определить уровень лютеинизирующего гормона и фолликулостимулирующего гормона. Струйно вводится гонадорелин в дозе 25—50 мкг/м2 (как правило, 100 мкг). В периоде от часа до 2 часов с временными отрезками 15-20 минут берется кров, чтобы определить уровень указанных ранее гормонов.
В периоде до полового созревания у здоровых девочек после введения гонадолиберина уровень ЛГ становится выше в 2, 3 или 4 раза, а в периоде полового созревания – в 8,9 или 10 раз. Выработка ФСГ становится более активной, но большой разницы между препубертатным и пубертатным периодами не наблюдается. Потому последний показатель не может считаться полностью надежным.
При истинном преждевременном половом развитии секреция ЛГ резко усиливается, как и ФСГ, она такая же, как и в пубертатном периоде. Это говорит о том, что гипоталамо-гипофизарно-гонадная система функционально зрелая, что не отвечает возрасту ребенка. Секреторная реакция на гонадолиберин нормальная при олжном преждевременном половом развитии.
3. Найдено преждевременное лобковое или подмышечное оволосение в сочетании с гипертрофией клитора или другими признаками вирилизации.
Тогда специалисты подозревают гетеросексуальное ложное преждевременное половое развитие. Причина может быть в излишнем количестве надпочечниковых и яичниковых эстрогенов и андрогенов. Физиологическое объяснение может скрываться в опухолях надпочечников, яичников и др.
4. Найдено преждевременное увеличение молочных желез, преждевременное лобковое или подмышечное оволосение и ускорение роста.
В таком случае однозначно диагностируют детям преждевременное половое развитие. При дальнейшей диагностике выявляют форму болезни и ее этиологию. Врачи должны собрать анамнез. У родителей спрашивают о начале ускорения роста ребенка и о времени появления признаков раннего полового созревания. Учитывается, страдал ли ребенок болезнями центральной нервной системы, была ли проведена в прошлом терапия гормонами.
Также в сборе анамнеза важно учитывать особенности роста и развития родителей. Наследственное преждевременное половое развитие бывает чаще всего у мальчиков, но есть случаи и среди девочек.
Физикальное исследование включает:
- офтальмологическое обследование
- антропометрию
- неврологическое обследование
- дерматологическое обследование
- оценку полового развития
Последняя проводится так: врач осматривает наружные половые органы ребенка, слизистую оболочку влагалища, определяет размеры клитора и молочных желез, а также проводит ультразвуковое исследование малого таза. Иногда вместо УЗИ проводится бимануальное ректальное исследование.
Специалисты должны определить уровни эстрогенов, гонадотропных гормонов, андрогенов, чтобы понять, насколько они соответствуют нормам по возрасту ребенка. Следует также определить костный возраст методом, о котором было сказано выше. Также ранее было описано, как проводят цитологическое исследование слизистой преддверия влагалища.
Подтверждение диагноза истинного преждевременного полового развития проводится при помощи пробы с гонадолиберином. Рентгенографию черепа проводят, если есть подозрение на синдром Мак-Кьюна—Олбрайта и в тех случаях, когда у ребенка есть нарушение зрения или неврологическая симптоматика. Диагностика может включать проведение МРТ, КТ головы, оценку размеров и симметрии надпочечников, яичников и матки, проведение ЭЭГ. Если есть подозрения на гипотиреоз, необходима оценка функционирования щитовидки. А при подозрении на синдром Мак-Кьюна—Олбрайта проводят рентгенографию трубчатых костей.
Трудности диагностики преждевременного полового развития
Если у пациентки женского пола в возрасте до 8 лет выявлены вместе адренархе, телархе и ускорение роста, то диагноз под вопрос не ставится. Но чаще проявляется только 1-2 симптома. Важно знать, то каждый из симптомов может быть проявлением полной формы преждевременного полового развития (истинного или ложного), неполного преждевременного полового развития либо других болезней.
Примеры
1. Если у ребенка выявлено увеличение молочных желез, не соответствующее возрасту, то нужно различить изолированное преждевременное телархе, ложное преждевременное половое развитие и преждевременное половое развитие (истинное).
2. Если найден такой симптом как раннее лобковое оволосение, у ребенка может быть изолированное преждевременное адренархе, преждевременное половое развитие, а также неклассическая форма врожденной гиперплазии коры надпочечников.
3. Рост может быть ускорен при изолированной гиперсекреции СТГ, а не только при преждевременном половом развитии детей.
Гетеросексуальное ложное преждевременное половое развитие
Уровни тестостерона и дегидроэпиандростерона в сыворотке и 17-кетостероидов в моче в основном выше возрастной нормы. Костный возраст очень сильно превышает паспортный.
Лечение Преждевременного полового развития:
Изолированное преждевременное телархе или адренархе
Врачи не назначают медикаментозных средств. Рекомендованы повторные осмотры 12-24 мес с периодичностью от 4 до 8 месяцев. Ребенку нужно оказать моральную поддержку, как и его родителям. Нужно донести матери и отцу мысль, что развитие их дочки – вариант нормы, что такое состояние не несет угрозы для здоровья.
Изосексуальное преждевременное половое развитие
Половое развитие больной девочки значительно опережает ее интеллектуальное развитие. Потому общение с одногодками становится затрудненным, формирование личности нарушается. Если появляются овуляторные циклы, больная может забеременеть. Раннее развитие сексуальности повышает риск беременности. Поэтому необходимо задержать половое созревание, остановить менархе и добиться обратного развития вторичных половых признаков.
Избыточное количество половых гормонов (в том числе, эстрадиола) приводит не только к ускорению длинных костей, но и к преждевременному закрытию эпифизарных зон роста. В зрелом возрасте ребенку грозит низкорослость, в отличие от их детства, когда ростом они выше одногодок.
Лечение причины болезни заключается в удалении гормонально-активных опухолей яичников, центральной нервной системы или надпочечников, эктопических ЛГ- или ФСГ-секретирующих опухолей. Причина может быть в приеме гонадотропных или стероидных гормонов, тогда в рамках лечения ребенка их нужно отменить. Если у ребенка первичный гипотиреоз, нужна терапия тиреоидными гормонами, тогда симптомы ускоренного полового созревания исчезают.
Медикаментозное лечение истинного преждевременного полового развития заключается в приеме даназола, медроксипрогестерона ацетата, ципротерона ацетата. Под действием этих препаратов прекращаются месячные, но рост нормализовать не удается. Поэтому в последнее время для лечения истинного преждевременного полового развития все шире применяют аналоги гонадолиберина.
Если в рамках лечения нужно только прекратить менструации, врачи приписывают ребенку медроксипрогестерона ацетат, доза подбирается индивидуально. Среди побочных эффектов выделяют угнетение секреции АКТГ и кортизола и экзогенный синдром Кушинга.
Подавить импульсную секрецию ЛГ и ФСГ можно при помощи аналогов гонадолиберина. В результате действия препарата прекратятся мнструации, вторичные половые признаки не будут развиваться дальше. На протяжении курса лечения длительностью 1 месяц могут быть маточные кровотечения, поскольку в организме резко прекратится секреция эстрогенов.
Аналоги гонадолиберина побочных эффектов не имеют. Могут иногда наблюдаются реакции на компоненты лекарственных форм. Половое развитие продолжается, когда препарат перестают давать ребенку. Чтобы оценить эффективность лечения теми или иными методами, нужно измерить уровни гонадотропных и стероидных гормонов, провести пробу с гонадолиберином. Специалистам следует провести оценку костного возраста, скорости роста, первичных и вторичных половых признаков.
Гетеросексуальное преждевременное половое развитие
После того, как с помощью лечения ребенок избавился от врожденной гиперплазии коры надпочечников, вирилизация исчезает. Если же она была вызвана опухолью надпочечника или яичника, понадобится для лечения применение хирургических методов.
Профилактика Преждевременного полового развития:
Нет данных, которые подтверждали бы эффективность имеющихся на сегодня мер профилактики преждевременного полового созревания у детей.
К каким докторам следует обращаться если у Вас Преждевременное половое развитие:
Педиатр
Эндокринолог
Невролог
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Преждевременного полового развития, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу. Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
У Вас ? Необходимо очень тщательно подходить к состоянию Вашего здоровья в целом. Люди уделяют недостаточно внимания симптомам заболеваний и не осознают, что эти болезни могут быть жизненно опасными. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что, к сожалению, их уже лечить слишком поздно. Каждое заболевание имеет свои определенные признаки, характерные внешние проявления – так называемые симптомы болезни. Определение симптомов – первый шаг в диагностике заболеваний в целом. Для этого просто необходимо по несколько раз в год проходить обследование у врача, чтобы не только предотвратить страшную болезнь, но и поддерживать здоровый дух в теле и организме в целом.
Если Вы хотите задать вопрос врачу – воспользуйтесь разделом онлайн консультации, возможно Вы найдете там ответы на свои вопросы и прочитаете советы по уходу за собой. Если Вас интересуют отзывы о клиниках и врачах – попробуйте найти нужную Вам информацию в разделе Вся медицина. Также зарегистрируйтесь на медицинском портале Eurolab, чтобы быть постоянно в курсе последних новостей и обновлений информации на сайте, которые будут автоматически высылаться Вам на почту.
Другие заболевания из группы Болезни ребенка (педиатрия):
Если Вас интересуют еще какие-нибудь виды болезней и группы заболеваний человека или у Вас есть какие-либо другие вопросы и предложения – напишите нам, мы обязательно постараемся Вам помочь.Изолированное талархе у девочек
Возможно, я не одинока в тревоге за ребенка? Говорят, это частое явление до 2 лет.Проявляется как прощупываемое увеличение молочных желез с одной или двух сторон. Другие вторичные половые признаки отсутствуют. При изолированном телархе скорость роста не нарушается (5-6 см в год), костный возраст соответствует хронологическому. Чаще всего процесс регрессирует самостоятельно и не требует медикаментозного вмешательства, но в то же время появившееся
телархе может быть первым признаком истинного или ложного ППР, поэтому всех девочек с телархе необходимо повторно обследовать (не реже 2 раз в год).
Если телархе сочетается с ускорением костного возраста, но при этом нет никаких других признаков преждевременного полового развития, это состояние оценивается как промежуточная форма преждевременного полового развития и требует более тщательного наблюдения (ежеквартально) с контролем костного возраста и гормонального статуса. (Поясню, что у ППР есть и другое понятное для всех название - карликанизм, дети быстро созревают, их рост продолжается только до полного созревания и останавливается на 100-120 см в среднем)
Не хочется говорить плохо про врачей, но мы сегодня ходили к хирургу. Он долго давил грудку, пытаясь, видимо, что-то выдавить - аж опухла грудь (уже прошло 5 часов, а она все еще какая-то выпуклая, хотя до визита к врачу невооруженным взглядом это увеличение вообще было не заметно, только при пальпации и лежа). Потом сказал прикладывать водочный компресс на три часа ежедневно до тех пор, пока не пройдет само. Я спросила про рентген - сказал "не надо", спросила про визит к другим специалистам (эндокринологу, гинекологу) - тоже сказал "не надо". Еще приходить - тоже не надо...
Спросила про диагноз - он ответил "серозный мастит", но никакого гноя, температуры, боли или воспаления нет (я так понимаю, это же признаки?). Да и не спрашивал врач меня об этом, даже о длительности не спросил, а я сказать сама забыла - на нервах после его осмотра.
После визита к нему не стало легче ни психологически (мне), ни физически (ребенку) - это верный признак плохого специалиста. Ведь, сердце до сих пор не на месте.
Ни во что, что мне сказал хирург я не поверила. А поверила интернет-консультации эндокринолога на сайте др. Комаровского - она мне диагноз и сказала "Изолированное телархе", по клиническому описанию - один в один. Сказала посматривать, не увеличивается ли, не появляется ли других каких признаков ППР (волосков под мышками, например), следить внимательно за ростом дочки и ни в коем случае не трогать и не давить грудь. Но с этим советом она опоздала. И сказала, что в случае чего - идти к эндокринологу (вот тут я даже не знаю - у нас в городе очень сложно найти хорошего специалиста, даже за деньги).
Как Вы считаете, надо ли прикладывать этот водочный компресс? Может, приложить, пока не спадет припухлость после осмотра? Я вообще теперь притрагиваться боюсь что-то...
Преждевременное половое созревание у детей
Рассказывает Надежда Маказан, детский эндокринолог
Преждевременное половое развитие (ППР) – это раннее начало формирования вторичных половых признаков у детей: до 8 лет у девочек и до 9 лет у мальчиков.
Симптомы преждевременного полового развития
Начало полового развития характеризуется физическими и эмоциональными изменениями, которые, как правило, не остаются незамеченными родителями. Раннее половое развитие у девочек младше 8 лет проявляется увеличением молочных желез, появлением волос на лобке и в подмышечных впадинах, возникновением угревой сыпи. У мальчиков младше 9 лет увеличиваются яички и пенис, «ломается» голос, появляется половое оволосение, также возникает угревая сыпь. Увеличение уровня половых гормонов в крови ведет к повышенным темпам развития костей, у девочек перераспределяется жировая клетчатка по женскому типу (округляются бедра, появляется талия), у мальчиков нарастает мышечная масса. Бывает, что первым симптомом, обращающим на себя внимание, является ускорение роста: ребенок, который раньше был одного роста со своими сверстниками или ниже, вдруг начинает стремительно расти, опережая других ребят.
Причины и формы преждевременного полового созревания
Есть два вида ППР. Центральное ППР – это преждевременное «включение» центральных механизмов, регулирующих пубертат (половое развитие). Другое его название – гонадотропинзависимое ППР (обусловленное действием гонадотропных гормонов гипофиза). Центральные механизмы регуляции полового развития располагаются в гипоталамусе и гипофизе, где вырабатываются гормоны, которые воздействуют на гормон-продуцирующие клетки яичников и яичек, стимулируя выработку в них половых гормонов - эстрогенов у девочек и андрогенов у мальчиков (см.рисунок).
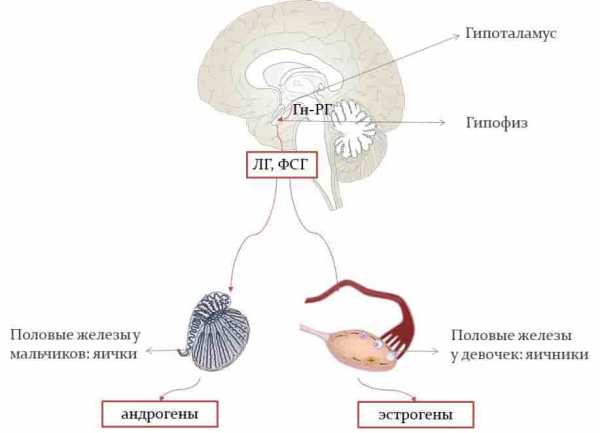
Схема регуляции полового развития. В гипоталамусе вырабатывается гонадотропин-рилизинг гормон (Гн-РГ), который запускает синтез лютеинизирующего гормона (ЛГ) и фолликулостимулирующего гормона (ФСГ) в гипофизе. ЛГ и ФСГ в свою очередь действуют на половые железы, стимулируя синтез андрогенов в яичках и эстрогенов в яичниках.
«Преждевременный старт» может быть следствием органических повреждений нервной системы, последствием травм, наличием объемного образования в головном мозге. Иногда бывает так, что обследование не выявляет серьезных органических причин, и в этом случае устанавливается так называемое идиопатическое (“беспричинное”) центральное ППР.
Второй тип ППР – это периферический. Периферическое ППР характеризуется тем, что яичники или тестикулы (яички) начинают сами продуцировать повышенное количество половых гормонов. Причиной могут быть гормонпродуцирующие кисты, объемные образования.
Также стоит отметить, что существует деление ППР на полную и неполную формы. При полной форме половые гормоны действуют на все зависящие от них органы и ткани, поэтому в таких случаях отмечается не только появление вторичных половых признаков, но и увеличение и развитие матки и яичников у девочек, пениса и яичек у мальчиков, ускоряются процессы роста.
Неполную форму преждевременного полового развития отличает либо изолированное появление молочных желез у девочек (телархе), либо изолированное появление лобкового оволосения (адренархе, пубархе) в отсутствие других признаков полового развития.
Осложнения и последствия
ППР может быть связано с большим психо-эмоциональным стрессом для ребенка: в возрасте, когда естественно стремление во всем походить на друзей, ребенок начинает резко отличаться от других ребят, что может стать источником комплексов и трудностей в общении.
Другим значимым осложнением при ППР является ухудшение ростового прогноза. Опережение в росте сверстников обусловлено ускоренным созреванием костей. У ребенка рано происходит «ростовой скачок», раньше закрываются зоны роста и поэтому конечный рост детей с ППР может быть ниже среднего.
Методы диагностики
 Появление признаков полового развития у девочек младше 8 лет и у мальчиков младше 9 лет – повод обратиться к детскому эндокринологу.
Появление признаков полового развития у девочек младше 8 лет и у мальчиков младше 9 лет – повод обратиться к детскому эндокринологу.
Для того, чтобы установить, есть или нет ППР и разобраться в причинах появившихся изменений, врач проводит осмотр с оценкой степени полового развития, измерением роста и скорости роста. Исследуется анамнез жизни ребенка с целью выявления возможных причин, повлекших за собой ППР. Далее проводится исследование, включающее в себя оценку гормонального профиля, определение костного возраста, ультразвуковое исследование половых желез, МРТ (при необходимости). Часто для оценки функциональной активности центрального звена, регулирующего функцию гонад, может потребоваться проведение специального лабораторного теста. Это связано с тем, что гонадотропные гормоны гипофиза секретируются в кровь в импульсном режиме и взятие крови просто натощак не всегда может отразить их истинный уровень. Поэтому для дифференциальной диагностики между центральной и периферической формами ППР по показаниям проводится тест с препаратом, позволяющим оценить максимальный уровень гонадотропных гормонов крови.
Лечение преждевременного полового созревания у девочек и мальчиков
Для лечения центральной формы преждевременного полового развития используются аналоги гонадотропин-рилизинг гормона (Гн-РГ). При регулярном введении этот препарат блокирует секрецию половых гормонов гипофиза (ЛГ и ФСГ). Наиболее распространенный режим введения препарата - внутримышечные инъекции 1 раз в 28 дней. Лечение аналогами Гн-РГ переносится, как правило, хорошо. В течение первого месяца лечения может быть усиление признаков полового развития, уменьшающиеся при соблюдении правильного режима введения. Побочные эффекты возникают редко и включают в себя головную боль, симптомы менопаузы, возможно развитие воспаления в месте введения препарата.
Периферические формы ППР требуют иного подхода к лечению. В этих случаях терапия аналогами Гн-РГ неэффективна, так как при этих вариантах ППР нет повышенной пубертатной секреции гонадотропных гормонов гипофиза. Выбор тактики лечения зависит от причины ППР. В некоторых случаях может потребоваться хирургическое вмешательство (удаление кисты или опухоли) либо может быть рассмотрена возможность применения препаратов, блокирующих действие половых стероидов на органы-мишени.
Центральное преждевременное половое развитие: лечить или не лечить?
 Решение вопроса о необходимости терапии центрального ППР решается индивидуально. Лечение преследует несколько целей: с одной стороны, остановить действие половых гормонов на костную ткань и улучшить ростовой прогноз, с другой стороны, убрать негативное влияние на психоэмоциональный фон ребенка. Поэтому, решая вопрос о терапии цППР, врач оценивает несколько факторов: возраст и рост ребенка на момент установления диагноза, скорость прогрессирования признаков полового развития, степень психологической готовности ребенка к половому развитию.
Решение вопроса о необходимости терапии центрального ППР решается индивидуально. Лечение преследует несколько целей: с одной стороны, остановить действие половых гормонов на костную ткань и улучшить ростовой прогноз, с другой стороны, убрать негативное влияние на психоэмоциональный фон ребенка. Поэтому, решая вопрос о терапии цППР, врач оценивает несколько факторов: возраст и рост ребенка на момент установления диагноза, скорость прогрессирования признаков полового развития, степень психологической готовности ребенка к половому развитию.
Половое развитие: разговор с ребенком
Не только лечащему врачу, но и родителям следует обсуждать с ребенком то, что происходит с его организмом. Очень важно дать понять ребенку, что он нормален и те изменения, которые претерпевает его тело, являются естественными, пусть и несколько преждевременными. В возрасте до 8 лет половое развитие может пугать детей, но если они будут чувствовать уверенность и поддержку со стороны родителей, то принять ситуацию им будет значительно проще.
Автор: Надажда Маказан, детский эндокринолог
Телархе что это такое — Медицина мира
А. Изосексуальное ложное преждевременное половое развитие
1. Этиология. Ложное преждевременное половое развитие обусловлено автономной гиперсекрецией эстрогенов в яичниках и надпочечниках либо приемом эстрогенов или гонадотропных гормонов. Чаще всего источником эндогенных эстрогенов бывают опухоли. Другие причины: первичный гипотиреоз, постоянная активация яичников при синдроме Мак-Кьюна—Олбрайта, синдром Рассела—Сильвера (см. гл. 20, п. V.Б—Г).
2. Клиническая картина. Симптомы такие же, как при истинном преждевременном половом развитии: телархе, ускорение роста, адренархе. Несмотря на отсутствие овуляторных циклов, у некоторых больных появляются маточные кровотечения, часто нерегулярные. Причина отторжения эндометрия — колебания или резкое падение уровня эстрогенов. Последовательность появления симптомов и их выраженность зависят от причины заболевания. Чем больше избыток эстрогенов, тем быстрее и ярче проявляются симптомы.
Б. Гетеросексуальное ложное преждевременное половое развитие. Эта форма преждевременного полового развития характеризуется появлением мужских вторичных половых признаков у девочек из-за избытка андрогенов.
1. Этиология. Самая распространенная причина — легкая вирилизирующая форма врожденной гиперплазии коры надпочечников, в частности — недостаточность 21-гидроксилазы. Другие причины очень редки и включают андрогенсекретирующие опухоли
2. Клиническая картина: адренархе, гирсутизм, угри, гипертрофия клитора, изменение голоса, ускорение роста или высокорослость, мужское телосложение. При обследовании следует помнить следующее.
а. Наружные половые органы промежуточного типа у ребенка младшего возраста и гетеросексуальное развитие в препубертатном периоде (истинный гермафродитизм или мужской псевдогермафродитизм) могут быть обусловлены нарушениями половой дифференцировки .
б. Гипертрофия клитора может быть вызвана не только вирилизацией, но и новообразованием, например нейрофибромой.
3. Лабораторная диагностика. Уровни тестостерона и дегидроэпиандростерона в сыворотке и 17-кетостероидов в моче, как правило, превышают возрастную норму. Костный возраст значительно опережает паспортный.
IV. Неполное преждевременное половое развитие
А. Изолированное преждевременное телархе. Преждевременное телархе чаще всего встречается у девочек младше 2 лет, но может возникать и позже, особенно после 6 лет. При осмотре и пальпации определяются увеличенные молочные железы (даже у новорожденных). Главная причина преждевременного телархе — постоянно повышенная секреторная активность яичников. Другие причины: периодические выбросы эстрогенов либо повышенная чувствительность молочных желез к эстрогенам. Обычно молочные железы уменьшаются до нормальных размеров в течение года, но в некоторых случаях остаются увеличенными вплоть до пубертатного периода.
Прогноз при изолированном преждевременном телархе благоприятный, лечение не требуется. Родителям объясняют, что это преходящее состояние и вариант нормы, поэтому причин для беспокойства нет. В то же время телархе может оказаться первым симптомом истинного или ложного преждевременного полового развития. Поэтому всех девочек с преждевременным телархе необходимо повторно обследовать два раза в год.
Б. Изолированное преждевременное адренархе. Раннее лобковое и подмышечное оволосение у девочек обусловлено повышенной секрецией надпочечниковых андрогенов в препубертатном периоде. При изолированном преждевременном адренархе гиперсекреция андрогенов имеет преходящий характер, поэтому прогноз благоприятный. Лечение обычно не требуется.
Адренархе может быть первым симптомом изосексуального преждевременного полового развития (вызванного избытком гонадотропных гормонов либо эстрогенов) или гетеросексуального преждевременного полового развития (вызванного вирилизирующим заболеванием, например врожденной гиперплазией коры надпочечников). Чтобы отличить изолированное преждевременное адренархе от истинного или ложного преждевременного полового развития, надо оценить скорость роста ребенка и костный возраст. При преждевременном половом развитии рост значительно ускорен, а костный возраст опережает паспортный. При изолированном преждевременном адренархе костный возраст почти всегда соответствует паспортному.
Характерные признаки вирилизирующего заболевания: угри, жирная кожа, гипертрофия клитора, чрезмерное развитие мускулатуры. Без лечения все эти симптомы сохраняются, а в пубертатном периоде к ним присоединяются гирсутизм и аменорея.
Источник: studfile.net
Читайте также
Менархе — Википедия
Материал из Википедии — свободной энциклопедии
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 6 августа 2017; проверки требуют 2 правки. Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 6 августа 2017; проверки требуют 2 правки.Мена́рхе (др.-греч. μήν «месяц» + ἀρχή «начало») — первое менструальное кровотечение. Менархе обычно происходит через 2—2,5 года после того, как происходят первые изменения в развитии груди (thelarche, телархе). С точки зрения медицины это центральное событие в женском половом развитии, указывающее на способность организма к беременности. Наступает менархе у большинства девочек в 11—13 лет (в среднем; с разбросом от 8—10 до 15—16 лет), время наступления зависит от физического развития организма, питания, перенесённых заболеваний, социально-бытовых условий и от множества других причин. Предвестниками менархе могут быть «беспричинные» изменения самочувствия: утомляемость, слабость, возбудимость или приступы уныния, головные боли, головокружение, боли внизу живота, тошнота, боли в пояснице и др.
Менархе как часть полового развития[править | править код]
Менархе есть кульминация целого ряда физиологических и анатомических процессов в женском организме.
- Яичники вырабатывают гормон эстроген под воздействием гормонов гипофиза.
- На протяжении интервала в 2—3 года эстроген стимулирует рост матки (кроме этого, увеличиваются молочные железы, расширяется таз, увеличиваются подкожная жировая клетчатка в области лобка и больших половых губ).
- Эстроген стимулирует рост и улучшение кровоснабжения слизистой оболочки матки, выстилающей её полость - эндометрий (лат. endometrium).
- Эндометрий является органом-мишенью для половых гормонов из-за присутствия в нём специфических рецепторов. Сбалансированное гормональное воздействие через цитоплазматические и ядерные рецепторы обеспечивает физиологические циклические превращения слизистой оболочки матки.
- Из-за изменений в уровне гормонов происходит отторжение функционального слоя слизистой оболочки матки, которая отшелушивается и с кровью выходит через вагину.
Специфический гормональный сигнал для менархе неизвестен.
Адренархе — Википедия
Материал из Википедии — свободной энциклопедии
Адренархе (лат. adrenarche) — стадия раннего полового созревания у некоторых высших приматов, которые обычно встречаются у людей в возрасте 10-12 лет и отвечают за лобковые волосы, запах тела, маслянистость кожи и угри. При адренархе коры надпочечников выделяют повышенные уровни андрогенов, таких как DHEA и DHEAS, но без увеличения уровня кортизола. Адренархе является результатом развития новой зоны коры надпочечников. Адренархе — процесс, связанный с половым созреванием, но отличный от гипоталамо- гипофизарно- гонадального созревания и функции.
Адренархе встречается у небольшого числа приматов, и только шимпанзе и горилла показывают картину развития адренархе, сходную с людьми.
Инициатор адренархе ещё не идентифицирован. Исследователи безуспешно пытались идентифицировать новый гипофизарный пептид, который можно было бы назвать «адренальным андроген-стимулирующим гормоном». Другие предположили, что адренархальное созревание является постепенным процессом, присущим надпочечникам, у которых нет четкого триггера. Третьим направлением исследований является возможная связь с массой тела плода или детства и связанными с ним сигналами, такими как инсулин и лептин. Многие дети, рожденные в возрасте от гестационного возраста из-за внутриутробного ограничения роста, имеют более раннее начало адренархе, что повышает вероятность того, что время на адренархе может зависеть от физиологического программирования в младенчестве. Адренархе также встречается преждевременно у многих детей с избыточным весом, что указывает на возможную связь с массой тела или сигналом ожирения.
Основными физическими последствиями адренархе являются андрогенные эффекты, особенно лобковые волосы (в которых этап 2 Таннера становится стадией 3 Таннера) и изменение состава пота, вызывающего запах взрослого тела. Может возникнуть повышенная маслянистость кожи и волос и мягкие угри . У большинства мальчиков эти изменения неотличимы от ранних тестостероновых эффектов, возникающих в начале половой зрелости гонад. У девочек надпочечниковые андрогены адренархе производят большую часть ранних андрогенных изменений полового созревания: лобковые волосы, запах тела, маслянистость кожи и угри. У большинства девочек ранние андрогенные эффекты совпадают с или через несколько месяцев после ранних эстрогенных эффектов полового созревания половой железы (развитие груди и ускорение роста). По мере развития женского полового созревания яичники и периферические ткани становятся более важными источниками андрогенов.
Родители и многие врачи часто выводят (неправильно) начало полового созревания с первого появления лобковых волос. Тем не менее, независимость адренархе и полового созревания полового созревания проявляется у детей с атипичным или аномальным развитием, когда один процесс может происходить без другого. Например, адренархе не встречается у многих девочек с болезнью Аддисона, у которых будут сохраняться минимальные лобковые волосы по мере развития половой зрелости. И наоборот, девочки с синдромом Тернера будут иметь нормальный адренархе и нормальное развитие лобковых волос, но истинное половое созревание полового члена никогда не возникает, потому что их яичники являются дефектными.
Преждевременный адренархе является наиболее распространенной причиной раннего появления лобковых волос («преждевременный адренархе») в детстве. У значительной части детей это, по-видимому, вариация нормального развития, не требующая лечения. Однако есть три клинические проблемы, связанные с преждевременным адренархом.
Во-первых, когда лобковые волосы появляются в необычно раннем возрасте у ребёнка, преждевременный адренарх следует отличать от истинного центрального преждевременного полового созревания, от врожденной гиперплазии надпочечников и от андроген-продуцирующих опухолей надпочечников или гонад. Педиатрические эндокринологи делают это, демонстрируя продвинутые уровни DHEAS и других адреноральных андрогенов, с препубертатными уровнями гонадотропинов и половых стероидов гонад.
Во-вторых, есть некоторые доказательства того, что преждевременный адренархе может указывать на то, что была аномалия внутриутробной энергетической среды и роста. Как упоминалось выше, преждевременный адренархе чаще встречается у детей с задержкой внутриутробного развития и у детей с избыточным весом. Некоторые из этих же исследований показали, что некоторые девочки, которые проявляют преждевременный адренархе, могут продолжать иметь чрезмерный уровень андрогенов в подростковом возрасте. Это может привести к гирсутизму или нарушениям менструального цикла из-за ановуляции, называемой синдромом поликистозных яичников.
В-третьих, по крайней мере, один отчет обнаружил увеличение числа случаев поведения и школьных проблем в группе детей с преждевременным адренархе по сравнению с аналогичной контрольной группой. На сегодняшний день такие отношения не подтверждены и не разъяснены, и нет очевидных управленческих последствий.
| Задержка полового |
| — Срочное лечение венерических болезней — Лечение хронического простатита — Лечение мужского бесплодия — Лечение сексуальных нарушений — Хирургия половых органов ПОЗВОНИ СЕЙЧАС Врач-уролог |