Утолщение слизистой гайморовой пазухи что это такое
Утолщение слизистой оболочки гайморовой пазухи
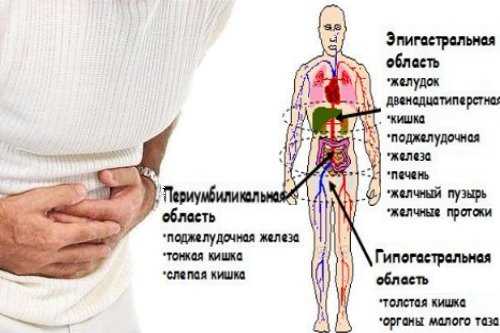
В области гайморовых пазух могут происходить многие процессы, и все они отражаются на состоянии дыхательных путей. Скопление слизистого содержимого и гноя – благоприятная среда для размножения патогенных микроорганизмов. Стоит помнить о том, что утолщение слизистых гайморовых пазух часто выступает распространенным проявлением многих патологий. Патологические изменения в строении слизистой возможны при ринитах, полипах, кистах, проникновении мелких деталей в полость носа (особенно актуально для детей).
Воспалительный процесс при рините затрагивает не только верхнечелюстные и лобные пазухи, но и область глотки и гортани. Стоит помнить о том, что изменения, происходящие на оболочках, могут быть различными. Если они невелики – прогноз благоприятный. В случае если соединительные ткани разрастаются, поражаются полости носа – в таких ситуациях прогноз неутешителен.
Уплотнения обычно случаются при хроническом течении гайморита. Стоит помнить о том, что хронический гайморит часто развивается при неправильном лечении острой формы заболевания. Если длительность воспалительного процесса превышает 6 недель, констатируют переход болезни в хроническую форму. Обострение патологии в этом случае будет регулярным. Возможно нарушение структуры слизистой оболочки по причине аллергии.
Виды гипертрофии
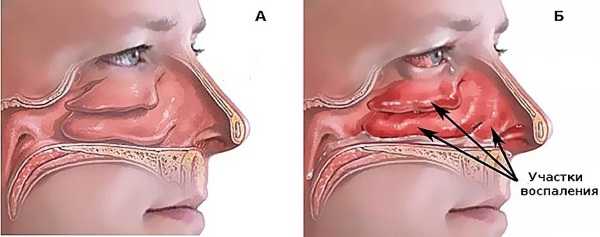
Орган дыхания устроен так, что передние части носовой раковины выступают наиболее уязвимыми, и именно в них часто случаются гипертрофические изменения. Довольно часто гипертрофия происходит в задней части носовых раковин, располагающихся в нижней части полости.
В ходе первичного осмотра могут быть обнаружены полипы. По мере их разрастания ухудшается дыхание из-за того, что подобные образования перекрывают носовые ходы. Гипертрофия часто развивается несимметрично, передние части носовой раковины повреждаются крайне редко. Это может случиться из-за запущенного синусита.
В нормальном состоянии слизистые оболочки свободно пропускают воздух в момент вдоха, но при развитии хронического воспаления эта функция нарушается. Организм в этот момент вынужден приспосабливаться к переменам такого рода, и слизистая оболочка, пытающаяся справиться с подобной нагрузкой, разрастается. При механических повреждениях, травмах носовых перегородок происходит то же самое.
Слизистая оболочка разрастается постепенно и перекрывает дыхание со здоровой стороны носа. Можно выделить целый ряд других факторов, провоцирующих и влияющих на развитие патологии:
- курение,
- частые простудные заболевания,
- образование полипов в носу,
- склонность к аллергическим реакциям,
- постоянный контакт с сухим воздухом,
- нахождение в помещении с загрязненным воздухом,
- длительное употребление гормональных препаратов.
Деформированная слизистая оболочка приобретает бугристый вид. Для такой патологии присуща интенсивная выработка слизистого секрета.
Диагностика заключается в проведении риноскопии. В течение этого мероприятия отоларинголог осматривает отделы носовой полости. Наибольшее значение имеет место локализации области со сформировавшимся утолщением слизистых оболочек.
Подобное явление в обязательном порядке требует лечения. Терапия может заключаться в домашнем лечении с периодическим посещением специалиста. В осложненных случаях применяют хирургическое вмешательство. Хирургический метод в ряде эпизодов используют при нарушениях в строении носовой перегородки и при необходимости удаления каких-либо новообразований в носовой полости.
Утолщение слизистой гайморовой пазухи происходит постепенно, но уже при первых тревожных симптомах нужно посетить специалиста. Лечение может быть назначено только после первичного осмотра и обследования.
Признаки утолщения
Уплотнение слизистых оболочек характерно для хронического гайморита, при котором возможны следующие проявления:
- Выделения из носовой полости могут иметь разный вид, в большинстве случаев они имеют густую консистенцию.
- Сопли в некоторых случаях имеют характерный гнилостный запах.
- Слизь скапливается в носовой полости и при этом образует корки.
- Снижение остроты обоняния.
- Повышение температуры тела в период обострения.
- Болезненность в области щек, возможность пропальпировать уплотнение.
- Отечность век, головные боли.
- На слизистых оболочках возникают трещины, впоследствии образуется пристеночное воспаление.
При аллергическом синусите выделения жидкие, но их отток возможен при особом положении головы пациента.
Стоит помнить о том, что уплотнение слизистой не всегда возникает по причине гайморита. Риниты и синуситы очень схожи по своим проявлениям, и на их фоне также может развиться гипертрофия. В большинстве случаев гайморит провоцирует затяжной насморк, при котором возникает постоянная заложенность носа.
Диагностические мероприятия и методика терапии
Для постановления диагноза используют риноскопию, в ходе которой специалист может обнаружить отечность слизистых оболочек, бледность определенных участков, повреждение сосудов. Если присутствуют симптомы, характерные для хронического гайморита, необходим рентген носовых пазух. Только на рентгеновских снимках можно заметить начальные стадии образований и пристеночный отек.
Терапия в первую очередь должна быть направлена на устранение отечности и налаживание естественного оттока слизистого содержимого. Крайне важно восстановить нормальный процесс воздухообмена. Методику лечения сможет выбрать только специалист. Терапия может включать употребление антибактериальных средств, которые следует назначать лишь после мазка из носа на определение типа возбудителя патологии.
Список применяемых мероприятий, показанных при утолщении оболочек, выглядит следующим образом:
- Промывание носа препаратами на основе морской соли.
- Употребление противоаллергических средств курсом.
- При болевом синдроме назначают противовоспалительные препараты.
- Применение сосудосуживающих капель (длительность использования не более 7 дней).
- Назальные антибиотики.
- Кортикостероидные препараты для снятия пристеночного отека.
- Гомеопатические средства, действие которых направлено на разжижение слизи.
Для усиления эффекта медикаментозную терапию часто дополняют физиопроцедурами. Применяют лазерную терапию, УВЧ и ультразвук. Курс лечения в большинстве случаев не превышает 1 месяца. Народная медицина предлагает свои рецепты, действие которых направлено на борьбу с уплотнением слизистых оболочек и заложенностью носа, но следует помнить о том, что самолечение опасно и при первых признаках заболевания нужно обращаться к специалисту.
Утолщение слизистой оболочки верхнечелюстных пазух, ячеек решетчатого лабиринта. Что это, лечение
Утолщение слизистой оболочки верхних отделов дыхательной системы считается довольно распространенным нарушением. Особенно часто патология развивается в области верхнечелюстных или гайморовых пазух, что провоцирует выраженные симптомы и осложнения при отсутствии терапии.
Содержание записи:
Что такое носовые пазухи и решетчатый лабиринт
Носовые пазухи представляют собой довольно большие полости, расположенные в области верхней челюсти и облегчающие вес кости. Зона этих пазух локализуется непосредственно под глазами. При изучении рентгеновских снимков можно увидеть затемнение в этой области, свидетельствующее об отсутствии каких-либо отклонений.
Специалисты сегодня не смоги установить значение придаточных пазух в эволюции человека, но они предполагают, что полости необходимы для увеличения объема верхнечелюстной кости и уменьшения общей массы костей черепа. Воздух в придаточные носовые пазухи попадает через решетчатый лабиринт, который имеет вид кости с множеством небольших отверстий округлой формы.
Расположен решетчатый лабиринт на одноименной кости, которая локализуется в зоне переносицы и стоит несколько выше верхнечелюстной.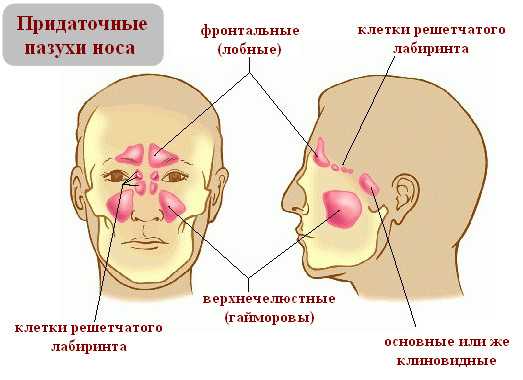
Стоит отметить, что кость действительно имеет вид лабиринта с несколькими завитками, а на них находятся отверстия.
И гайморовы пазухи, и решетчатый лабиринт являются парными костями, выполняют важнейшую роль в цикле дыхания, а также формировании тембра голоса человека.
Виды утолщений слизистой оболочки верхнечелюстных пазух, ячеек решетчатого лабиринта носа
Утолщение слизистой оболочки верхнечелюстных пазух и ячеек решетчатого лабиринта разделяют в зависимости от изменения со стороны тканей, а также с учетом течения патологического процесса.
В зависимости от течения выделяют острое, подострое и хроническое утолщение. В первом случае симптомы выраженные, проявляются сразу после воздействия предрасполагающего фактора.
Помимо этого, от начала заболевания до его перехода на запущенную стадию проходит не более 3 недель. При подостром течении признаки менее выражены, а симптоматика нарастает постепенно. Приблизительно через 4 недели наблюдается прогрессирование патологии.
Хроническое течение болезни сопровождается слабо выраженными симптомами, которые могут сохраняться на протяжении 6 недель и более. При этом пациент может не подозревать о наличии заболевания и считает проявления сигналом развивающейся простуды.
С учетом изменений в тканях можно выделить несколько типов заболевания:
| Вид патологии | Особенности |
| Катаральный тип | Этот тип гипертрофии считается наиболее распространенным, проявляется в виде сильной отечности тканей и заполнением из серозный экссудатом. При этом наблюдается заложенность носа и другие признаки, которые пациенты путают с простым ринитом простудного и аллергического происхождения. |
| Гнойный | При гнойном воспалении отечность менее выражена, но большое количество гнойных масс, заполняющее носовые ходы и пазухи, приводит к заложенности носа. Помимо этого, микроорганизмы, размножающиеся в гнойных массах, приводят к поражению слизистых оболочек. |
| Полипозный | При полипозной гипертрофии на слизистых оболочках образуются уплотнения, которые через некоторое время превращаются в полипы. Эти образования довольно плотные и нарушают прохождение воздушных масс по решетчатому лабиринту. Особенностью этого типа патологии считается невозможность лечения без оперативного вмешательства.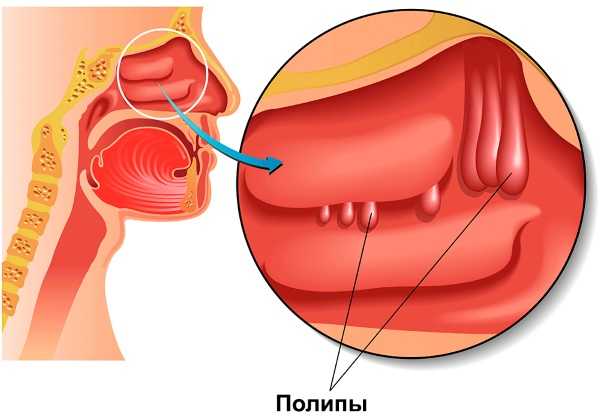 |
| Гнойно-полипозный | Наиболее тяжелая форма заболевания, которая сопровождается появлением полипов и гнойных масс на слизистой оболочке носовых пазух и решетчатого лабиринта. При этом состояние пациента усугубляется, поскольку полипы препятствуют поступлению воздуха, а гнойные массы провоцирует ухудшение состояния слизистой оболочки. |
Дополнительно специалисты выделяют закрытую и открытую форму патологии. В первом случае гипертрофия сопровождается воспалением, но микроорганизмы не распространяются за пределы пазух и решетчатого лабиринта. Во втором случае воспаление и гипертрофия является результатом попадания микроорганизмов из другой полости, например, ротовой.
Причины гипертрофии
Утолщение слизистой оболочки верхнечелюстных пазух может развиваться в результате множества предрасполагающих факторов.
Основные причины следующие:
- Ослабление иммунитета.
- Недостаточное поступление в организм минералов и витаминов, хронический авитаминоз.
- Воздействие на слизистую оболочку токсических веществ, ядовитых паров.
- Хронические заболевания верхних носовых ходов с регулярными обострениями.
- Многолетнее курение.
- Травмы носовой перегородки, провоцирующие искривление.
- Частые простуды и вирусные заболевания.
- Склонность к аллергическим проявлениям, ринит аллергического происхождения.
- Пересушенный воздух в помещении при работе кондиционера или обогревателя.
- Экологические факторы, например, загрязнение воздуха.
- Длительный прием гормональных препаратов в большой дозировке.
- Продолжительное лечение с применением сосудосуживающих капель для носа.
- Врожденные аномалии развития слизистой оболочки или носовой перегородки.
- Нейровегетативные патологии, при которых происходит патологическое расширение сосудов при отсутствии других симптомов утолщения слизистых оболочек.
- Патологии зубов верхней челюсти, провоцирующие воспаление и утолщение слизистых оболочек.
Помимо этого, у детей патология встречается чаще, что связано с несовершенством слизистой оболочки и частыми простудными заболеваниями, затрагивающими носовые ходы. Дополнительно дети более склонны к аллергическим болезням.
Симптомы
На начальных стадиях заболевания пациент говорит только о заложенности носа. Это проявление значительно ухудшает качество жизни пациента, поскольку он теряет обоняние, аппетит. Через некоторое время появляются головные боли, головокружение, связанное с недостаточным поступлением кислорода к сосудам головного мозга.
По мере прогрессирования патологии отсутствие обоняния у пациента приводит к ухудшению функционирования вкусовых рецепторов. Больной отказывается от пищи, поскольку она не приносит ему удовольствия. При длительном течении заболевания больной теряет массу тела, кожные покровы становятся бледными, усиливается потоотделение.
Еще одним проявлением является выделение большого количества слизи. Ее консистенция и цвет изменяется в зависимости от степени запущенности состояния и возможных осложнений.
После освобождения носовых пазух от слизи пациент не чувствует облегчения, ему приходится постоянно использовать сосудосуживающие капли, которые только на время улучшают состояние. У многих пациентов при таких нарушениях изменяется тембр голоса, наблюдается заложенность ушей, шум или звон, который усиливается при попадании воды.
Часто у больных обостряются аллергические реакции на фоне развития гипертрофии. Головные боли усиливаются, сопровождают человека постоянно. Возможно ухудшение зрения и боли в области глазных яблок, особенно при наклонах.
Дополнительно у пациентов повышается температура тела. Появляется боль в суставах и мышцах. Последние проявления являются признаком обострения болезни или присоединения осложнений.
При исчезновении острых симптомов патологии состояние больного несколько улучшается, но заложенность носа, а также отсутствие обоняния сохраняется. Температура тела не повышается, но периодически появляются головные боли, головокружение.
Механизм изменения структуры слизистой
Утолщение слизистой оболочки развивается постепенно, особенно у пациентов, иммунитет которых не ослаблен. При поражении верхнечелюстных пазух поражение начинается с развития отека слизистой оболочки, а также блокирования протоков, через которые выводится слизь.
 Утолщение слизистой оболочки верхнечелюстных пазух
Утолщение слизистой оболочки верхнечелюстных пазухЭти выделения не могут выводиться через протоки, поэтому отечность усиливается, что ухудшает состояние больного. В пазухах повышается давление, что приводит к образованию кисты и полипов. Если до развития отека в полсть пазухи попали болезнетворные микроорганизмы, при закупорке протоков и отеке слизистых оболочек происходит образование гноя.
Такой механизм развития наблюдается в большинстве случаев. При легком течении патологического процесса в полости отсутствуют микроорганизмы, что снижает вероятность осложнений.
Осложнения при отсутствии лечения
Довольно часто у пациентов развиваются осложнения, поскольку они не обращаются к врачу при появлении первых симптомов заболевания.
Наиболее распространенные из них:
- Переход болезни в хроническую стадию с регулярными рецидивами.
- Необратимые изменения слизистой оболочки, устранить которые можно только с помощью оперативного вмешательства.
- Смещение носовых перегородок, нарушающее дыхание пациента.
- Неврологические расстройства со стороны головного мозга, связанные с недосыпанием, головными болями и другими проявлениями.
- Снижение работоспособности.
- Проникновение инфекции в кровь пациента.
Помимо этого, общее состояние больного нарушается, что отражается на работе всех органов и систем.
Постановка диагноза
Для постановки правильного диагноза используется несколько методов обследования. Начальным этапом считается общий осмотр и опрос больного, выслушивание жалоб и выявление условий появления симптомов болезни. После этого врач назначает общий и биохимический анализ крови.
Эти исследования являются обязательными, поскольку помогают выявить общие признаки воспаления. После этого пациента отправляют на рентгеноскопию гайморовых пазух. На снимке специалист может увидеть отклонения со стороны костей, особенно носовой перегородки.
Следующим этапом обследования является риноскопия. Этот метод представляет собой исследование носовых ходов специальным прибором. При этом врач отмечает степень поражения слизистых оболочек и обнаруживает возможные осложнения.
При необходимости назначается магнитно-резонансная томография, которая позволяет увидеть полипы и другие новообразования, а также осложнения. На основании данных диагностики назначается лечение.
Консервативное лечение
Утолщение слизистой оболочки верхнечелюстных пазух в катаральной и гнойной форме лечится с помощью консервативных методов. Используются медикаменты, физиопроцедуры и другие способы облегчения состояния.
Дренаж выделений
При остром развитии патологии необходимо использовать специальную грушу небольшого размера, которую можно приобрести в аптеке. Она помогает вывести жидкую слизь и облегчить дыхание. Проводить процедуру необходимо с осторожностью от 2 до 4 раз в сутки.
Дополнительно рекомендуется применять сосудосуживающие капли, например, Нафтизин, Ринорус или Ксилометазолин. Они обладают выраженным действием и уже через 4-5 мин облегчают дыхание. Вводить Капли можно не чаще 3 раз в сутки, максимальная продолжительность курса составляет 10 дней.
Антибиотики
При гнойном воспалении антибактериальные препараты являются обязательным элементом терапии. Специалисты назначают средства из разных групп, которые подбирают индивидуально каждому больному.
Наиболее эффективные лекарства:
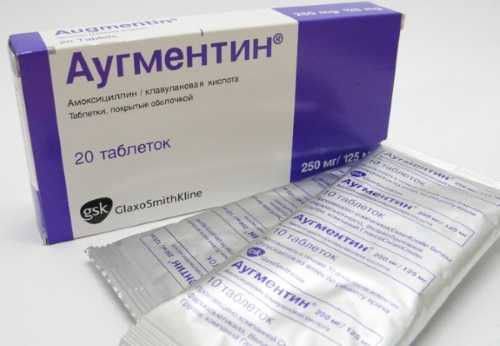
- Аугментин – эффективное средство из группы пенициллинов, помогает быстро уничтожить бактерии и предупредить осложнения. Назначается при любой форме патологии, когда повышается температура тела, и появляются сопутствующие расстройства. В сутки пациент получает 2 внутривенные инъекции. На 1 раз берется 1 флакон препарата и добавляется 10 мл натрия хлорида. Лечение длится не менее 10 дней. Препарат не используется в период беременности, непереносимости его компонентов и тяжелых поражениях печени.
- Цефтриаксон используется при гипертрофии с признаками нагноения довольно часто. Он обладает высокой эффективностью и помогает быстро устранить общие симптомы. В сутки больной получает внутривенно или внутримышечно от 2 до 4 г лекарства в зависимости от запущенности состояния. Лечение длится от 7 до 14 дней. Препарат противопоказан пациентам с тяжелыми поражениями печени и почек, а также при аллергии на его компоненты.
- Азитрал – один из наиболее эффективных антибиотиков, которые помогает за короткий период уничтожить патогенные микроорганизмы. Назначается при тяжелом течении гипертрофии с признаками нагноения, образовании полипов. Не используется при непереносимости составляющих. Суточная дозировка для пациента колеблется в пределах 1-2 г в зависимости от выраженности симптоматики. Курс длится не более 10 дней, чаще достаточно 1 недели. Таблетки принимают внутрь по 2-4 в сутки.
- Кларитромицин – эффективный медикамент, который используют при тяжелом течении гнойного типа гипертрофии. Лекарство принимают по 1 таблетке 2-3 раза в сутки в зависимости от тяжести заболевания. Курс длится до 10 дней. Препарат противопоказан пациентам с аллергией на его состав, а также терминальными стадиями почечной недостаточности.
Существуют и другие медикаменты, подбор препарата осуществляется с учетом индивидуальных особенностей каждого пациента и степени запущенности состояния.
Натуральные капли
Утолщение слизистой оболочки верхнечелюстных пазух катарального типа хорошо поддается лечению с помощью капель на основе натуральных ингредиентов.

- Наиболее популярным медикаментом считается Пиносол. Этот медикамент содержит эфирное масло эвкалипта, за счет которого и осуществляется терапевтический эффект. Назначается при любых патологиях носовых пазух, сопровождающихся заложенностью и выделением слизи в большом количестве. В сутки необходимо закапывать капли 2-3 раза, повторять на протяжении 1-2 недель. Единственным противопоказанием считается аллергия на состав лекарства.
- Синуфорте — средство растительного происхождения, которое выпускается в виде лиофилизата для приготовления раствора. После получения капель их необходимо 3 раза в сутки вводить в носовые ходы. Лечение длится до 2 недель. Медикамент помогает снять отек, используется при катаральной форме гипертрофии, разжижает слизь и выводит ее из пазух. Не стоит применять медикамент при полипозной форме патологии, в возрасте до 12 лет, а также неконтролируемой артериальной гипертензии.
- Аква Марис – натуральные капли на основе морской воды. Применяются только на начальных стадиях катаральной формы гипертрофии при отсутствии осложнений. Помогают выводить из пазух слизь, при этом слегка подсушивает слизистые, но не провоцирует сужение сосудов. Препарат абсолютно безопасен для взрослых и детей, не используется при непереносимости основного компонента состава. Использовать капли стоит 3-4 раза в сутки, вводить в носовые ходы. Длительность курса – до 2 недель.
Физиопроцедуры
Терапия с помощью физиопроцедур используется только при отсутствии острых симптомов воспаления, осложнений, нормальной температуре тела пациента. При гнойном типе патологии такое лечение категорически противопоказано, не используют его и при появлении полипов в сочетании с гнойным воспалением.
Прогревание является наиболее популярным методом. Процедуру проводят в амбулаторных условиях, длительность – до 20 мин. Во время манипуляции в носовые пазухи пациента вводятся специальные канюли, через них в пазухи поступает тепло. Курс состоит из 10-15 сеансов, помогает значительно улучшить состояние больного, прогревание стимулирует восстановление слизистой оболочки.
УВЧ терапия считается хорошим способом ускорения восстановления слизистых оболочек. При этом на ткани воздействуют волны ультравысоких частот, что приводит к быстрой регенерации. Процедура длится 15-20 мин, проводят ее 3-4 раза в неделю. Курс состоит из 12-15 сеансов.
Важно помнить, что в острой стадии любые процедуры противопоказаны. Но при отсутствии острых симптомов они помогают усилить эффективность медикаментозных средств.
Операционные методы лечения
При полипозной и полипозно-гнойной форме гипертрофии консервативные методы почти не используются, но операция приносит хороший эффект.
Чаще всего используют 2 метода:
- Гальванокаустика – операция, которая проводится с помощью специального электрода. При этом используется местная анестезия. Суть операции заключается в прижигании области утолщения. При этом происходит рубцевание области прижигания и полное восстановление носового дыхания. Период реабилитации длится не более 3 недель.
- Конхотомия – способ операционного вмешательства, при котором используется проволочная петля и общая анестезия. Суть метода заключается в удалении гипертрофированных очагов и полипов с последующим прижиганием тканей. Период восстановления при этом составляет примерно 4 недели, а носовое дыхание восстанавливается полностью.
Оба метода эффективные, выбор осуществляется в зависимости от степени запущенности состояния и индивидуальных особенностей пациента.
Операция считается единственным методом, который помогает устранить симптомы гипертрофии при появлении полипов или присоединении гнойного воспаления. Как правило, манипуляция не провоцирует осложнения, при условии правильного проведения.
Утолщение слизистой оболочки дыхательных путей – распространенная проблема среди молодых и зрелых пациентов. При поражении тканей верхнечелюстных пазух наблюдаются выраженные симптомы, ухудшающие состояние пациента. Для лечения используются консервативные и оперативные методы, которые помогают устранить проявления и предупредить осложнения.
Оформление статьи: Владимир Великий
Видео о заболеваниях пазух
Заболевания носа и околоносовых пазух:
что это такое, как лечится гиперплазия?
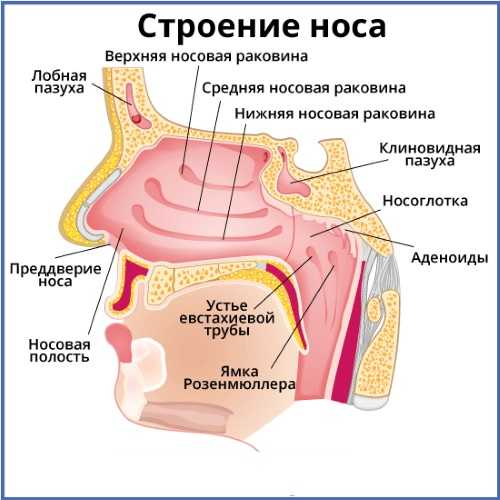
Строение человеческого носа гораздо сложнее, чем может показаться на первый взгляд. Изнутри он представляет собой полость, разделенную пополам носовой перегородкой. Внутренняя стенка каждой половины делится на части носовыми раковинами – выступами, разделяющими носовые ходы. Нижний ход соединяется с носослезным протоком, а два верхних переходят в придаточные пазухи.
Придаточные полости, так же, как и носовые ходы, покрыты изнутри слизистой оболочкой. Они играют важную роль в дыхании человека. Воздух в них согревается и увлажняется, освобождается от пыли, микробов и аллергенных частиц. Верхнечелюстные полости носят название гайморовых.
Причины утолщения слизистых оболочек
Гайморовы полости в нормальном состоянии хорошо вентилируются при дыхании. Однако различные заболевания, а также структурные изменения носовой перегородки приводят к смене направления движения воздуха. Организму приходится приспосабливаться к новым условиям, в результате чего слизистая, выстилающая полость, разрастается.
Причины возникновения пристеночного утолщения бывают 4 видов:
- воспалительные, сопровождающиеся отеком – связаны с частыми простудами или ОРВИ, другими инфекционными заболеваниями;
- тканевые – сюда относится искривление перегородки, а также полипы, врожденные или приобретенные изменения структуры носа;
- аллергия, сопровождающаяся повышенной выработкой слизи;
- нейровегетативные заболевания, при которых ослабевает тонус сосудов, происходит их расширение; такой же эффект наблюдается при длительном использовании сосудосуживающих капель для облегчения дыхания.
Эти изменения возникают на фоне ослабления иммунитета, авитаминоза, после тяжелой болезни. Причиной может стать и травма, приведшая к искривлению носовой перегородки.
Отдельно надо сказать об одонтогенном гайморите. При этом заболевании воспалительный процесс развивается из-за попадания в полость пищевых частиц через свищ, образующийся на месте удаленного зуба. Возможен и другой вариант: корни дальних зубов могут выходить в гайморову полость или располагаться близко к ней. Нелеченый зуб способен инфицировать внутреннюю поверхность верхнечелюстной пазухи.
Виды и симптомы утолщения
Гипертрофия оболочки возможна не только в верхнечелюстной полости, но и в других отделах носа. Утолщения в гайморовой полости разделяют на 3 вида:
- гиперпластический – слизистая имеет бледную окраску, бугристую структуру; образуются полипы, ткань насыщена серозным экссудатом, поражение отмечается с обеих сторон;
- гнойный – поражение наблюдается с одной стороны, гиперплазия равномерная, присутствуют гнойные выделения с неприятным запахом;
- смешанный — возникает при инфекционном процессе гиперпластического поражения, сочетает полипы и гной.
Симптомы возникновения разрастания сходны с признаками простудных заболеваний, а потому обнаруживаются не сразу.
В первую очередь больной жалуется на затруднение дыхания, иногда у него появляется ощущение присутствия в носу постороннего предмета. Из носа течет, меняется голос; наблюдаются проблемы с различением запахов. Затем возникают головные боли, шум в ушах, в области гайморовых полостей ощущается давление.
Методы диагностики
Диагностировать изменения толщины оболочки гайморовой полости помогают следующие методы:
- рентгеноскопия, в результате которой на снимке видны затемнения пострадавших участков;
- компьютерная томография позволяет установить область поражения с большой точностью.
Дополнительно назначают анализы крови и слизи, аллергенные пробы, риноскопия, эндоскопическое обследование, пункция, биопсия с гистологическим исследованием полученного материала. Способ лечения целиком зависит от поставленного диагноза.
Консервативное и хирургическое лечение
К разрастанию выстилающих гайморову полость тканей следует относиться серьезно. Это заболевание самостоятельно вылечить не удастся, в тяжелых случаях может потребоваться хирургическое вмешательство. Назначения должен производить врач, борьба с заболеванием нацелена на устранение его причин.
Для борьбы с воспалением применяют антисептики и антибиотики, для облегчения дыхания – сосудосуживающие препараты. Болезнь аллергенной природы лечат антигистаминными средствами. Хороший эффект дают промывания и физиотерапия.
Гиперпластическая форма заболевания требует оперативного лечения. Как правило, вмешательство производится эндоскопическим путем. Пораженные эпителиальные структуры извлекаются, полость получает возможность правильно вентилироваться, ее функции восстанавливаются.
Осложнения и опасность патологии
Гиперплазия тканей гайморовой полости подлежит обязательному лечению. В запущенных случаях возможно смещение раковин, а также носовой перегородки. Все это приводит к затруднению дыхания. Отсутствие возможности свободно дышать мешает спать, ведет к общему ухудшению самочувствия.
Воспалительный процесс может перейти на глотку и миндалины, стать причиной бронхита и даже пневмонии. Нередко на фоне гнойного гайморита начинается воспаление среднего уха – отит.
В дальнейшем патологические изменения могут затронуть сердечную мышцу, поразить суставы и почки. Не исключено проникновение инфекции в мозг и развитие менингита.
Гиперпластическую форму необходимо дифференцировать от опухолевых заболеваний. Возможно также поражение клетчатки глазницы, чреватое отеком тканевых структур век, закупоркой глазных вен.
Поделитесь с друьями!
Пристеночное утолщение слизистой верхнечелюстной пазухи: что это и как лечится?
Постоянная заложенность носа, гнусавость, головные боли — на эти симптомы многие не обращают внимания, считая их признаками обычного насморка. Однако именно так проявляется пристеночное увеличение слизистой верхнечелюстных полостей, которое, в отличие от ринита, вылечить самостоятельно невозможно. Почему слизистая гайморовой полости увеличивается в объемах, и какие способы лечения гипертрофии существуют?
Понятие и причины развития патологии
Гайморова пазуха, которую еще называют верхнечелюстным синусом или гайморовой полостью, — это самая крупная придаточная пазуха, которая занимает все тело верхней челюсти. Изнутри она выстлана тонкой слизистой оболочкой, состоящей из мерцательного эпителия, и заполнена воздухом. Из-за того, что эпителий практически не содержит бокаловидных клеток, кровеносных сосудов и нервов, многие заболевания протекают практически бессимптомно.
Здоровые оболочки пазухи не видны невооруженным глазом. Если они увеличиваются в объемах, это говорит о протекании воспалительных процессов в синусе. Причины, вызывающие утолщение гайморовой полости:
гайморит — воспаление синуса, часто является осложнением насморка, гриппа и других инфекционных недугов,
- разрастание эпителиальной ткани — хронический процесс, при котором клеточная инфильтрация вызывает тканевые патологии,
- аллергическая реакция на раздражитель, например, пыльцу растений, пыль, которая сопровождается отеком,
- нейровегетативные патологии — способствуют снижению тонуса сосудов и увеличению кавернозных тел.
Основным провоцирующим фактором является инфекция, которая проникает через носовую полость. Также разрастанию способствуют травмы, искривление перегородки, полипы, сухой и грязный воздух, курение.
Симптомы пристеночного утолщения слизистой верхнечелюстной пазухи
Пристеночное увеличение сопровождается следующими симптомами:
- затрудненное дыхание,
- выделения в виде слизи, которые часто имеют гнойный запах,
- гнусавость,
- потеря обоняния,
- головные боли,
- болевые ощущения распространяются на щеки, человеку может показаться, что у него болят верхние зубы.
Симптомы гипертрофии зависят от степени разрастания. Если отек составляет всего 3 мм, то больной почувствует небольшую затрудненность дыхания, заложенность носа. При сильном разрастании отечность распространяется даже на веки, человека мучают головные и зубные боли.
Диагностические методы
Диагностика пристеночной гиперплазии осложняется тем, что симптомы во многом напоминают признаки обычного насморка. Больной испытывает боль только в острой стадии недуга, а при переходе в хроническую он будет чувствовать незначительный дискомфорт, на который многие не обращают внимания. Диагностикой и лечением заболевания занимается отоларинголог.
Гиперплазию эпителия можно заметить только на рентгеновских снимках. При подозрении на утолщение врач выдает направление на рентген, который позволит заметить даже минимальное увеличение эпителиального слоя в виде затемнения. Рентген также показывает наличие и уровень жидкости в синусах, а по ее расположению можно определить степень воспаления.
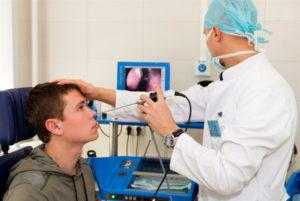
Одним из основных методов диагностического исследования является риноскопия с применением эндоскопа. Она позволяет оценить степень увеличения эпителиального слоя, обнаружить полипы и гнойные скопления в полости. Для дополнительной диагностики используют МРТ и КТ. Применяя метод компьютерной томографии, ЛОР-врач может оценить размеры разрастания, а также проходимость протоков. Кроме того, для уточнения диагноза могут прибегать к проведению пункции, анализа выделений, биопсии.
Особенности лечения
Разрастание эпителиального покрова гайморовой полости — это следствие другого заболевания. Чтобы устранить гипертрофию, необходимо вылечить недуг, который ее вызвал.
В таблице представлен перечень используемых препаратов:
| Название | Действующее вещество | Характеристика препарата |
| Отривин | Ксилометазолин, оказывает альфа-адреномиметический эффект | Сосудосуживающее средство |
| Називин | Оксиметазолин — альфа-2-адреномиметик | |
| Нокспрей | ||
| Хлорофиллипт | Экстракт листьев эвкалипта | Антисептик |
| Димексид | Диметилсульфоксид | |
| Фурацилин | Нитрофурал, активен в отношении стафилококков, стрептококков, бацилл, сальмонелл | |
| Аугментин | Амоксициллин, клавулановая кислота | Антибиотик |
| Ксефокам | Лорноксикам | |
| Сумамед | Азитромицин | |
| Аллергодил | Азеластин — снижает проницаемость сосудов, стабилизирует мембрану тучных клеток | Антигистаминное средство |
| Тавегил | Клемастин | |
| Фликсоназе | Флутиказон | Кортикостероид |
| Назонекс | Мометазон |
Заниматься самолечением при гиперплазии эпителия запрещено, поэтому во избежание неблагоприятных последствий медикаментозные препараты назначает только ЛОР. Кроме лекарственной терапии широко применяются физиопроцедуры:
- УВЧ — воздействие высокочастотного электромагнитного поля,
- КУФ — ультрафиолетовое излучение,
- лазеротерапия.
Если медикаментозные способы терапии не помогают, то показано оперативное вмешательство, особенно при полиповидном утолщении. Врач выполняет эндоскопическую или радикальную санацию по методу Колдуэлла-Люка.
Разрастание покровов верхнечелюстной полости требует немедленного лечения. Эта патология не проходит сама собой, и вылечить ее в домашних условиях невозможно.
ИНТЕРЕСНО: киста левой верхнечелюстной пазухи: что это, как проявляется и каким образом лечится?
Загрузка...Утолщение слизистой гайморовой пазухи
Различные процессы, происходящие в области гайморовых пазух, отображаются на общем состоянии верхних дыхательных путей. Так, образование в них слизи, скопление гноя, воспаление слизистых оболочек создают благоприятные условия для размножения болезнетворных организмов, что может привести к негативным последствиям.
Утолщение слизистой гайморовой пазухи
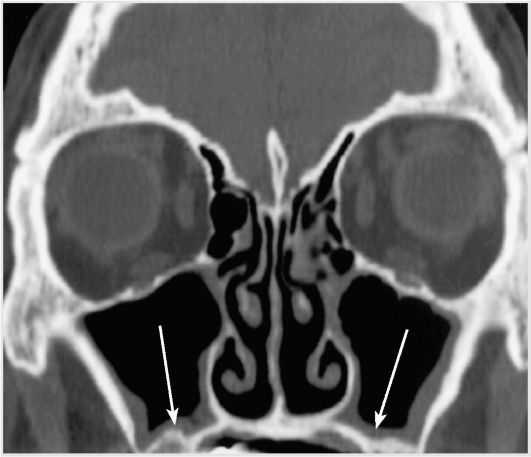
Такое явление, как утолщение слизистой оболочки гайморовых пазух, является прямым следствием частых инфекционных и простудных заболеваний, переохлаждения организма, аллергии.
Пристеночный отек слизистой гайморовых пазух может развиваться на фоне:
- Авитаминоза и общего ослабления организма;
- Травм;
- Приема препаратов, которые значительно ослабляют защитные функции организма;
- Наличия и развития полипозных образований в носу;
- Наличия врожденных или приобретенных аномалий развития перегородки носа;
- Перенесенных тяжелых заболеваний.
Выводные протоки, находящиеся на поверхности слизистой, при таких условиях оказываются заблокированными. При этом железы, которые содержатся в пазухах, не перестают функционировать и продолжают активно вырабатывать слизь. Поскольку она не может выводиться, то, под ее давлением, стенки железы постепенно растягиваются. Исходом процесса утолщения слизистой оболочки пазух обычно является образование кист, которые могут незаметно для человека разрастаться. Под влиянием болезнетворных бактерий, проникших в организм человека, киста воспаляется и начинает вырабатывать большое количество гноя.
Проявляется подобное патологическое состояние в следующих симптомах:
- Периодически возникающая заложенность носа – односторонняя или двусторонняя;
- Выделения из носа, имеющие мутно-белый цвет;
- Боль в области челюсти, лба, крыльев носа.
Для диагностирования утолщения слизистых гайморовых пазух применяются:
- Рентгенография;
- Компьютерная томография;
- Эндоскопия пазух;
- Зондирование.
Для лечения данной патологии врач может назначить:
- Прием противоаллергических препаратов;
- Прием сосудоукрепляющих препаратов;
- Процедуры по промыванию полостей и пазух носа особыми растворами;
- Ингаляции.
Гипертрофия носовых раковин
Гипертрофия носовых раковин – это процесс отклонения в развитии носовых раковин и выстилающей их слизистой оболочки. Для этого явления характерно утолщение оболочки и усиленное выделение секреторной жидкости.
Гипертрофия нижних носовых раковин встречается наиболее часто, поскольку наиболее уязвимыми частями носового хода являются именно передние и задние концы средней и нижней раковин.
Подобное явление возникает из-за врожденных особенностей строения носовых ходов, либо из-за наличия хронических заболеваний.
Данная патология проявляется в затрудненном носовом дыхании, гнусавости голоса, сильных головных болях, ощущении шума в ушах. В некоторых случаях может частично или полностью пропадать обоняние.
Гипертрофия слизистой носа
Деформация слизистой оболочки носа обычно возникает как результат:
- Частых простудных и вирусных заболеваний;
- Аллергических реакций;
- Развития полипов в полости;
- Механических повреждений;
- Наличия такой вредной привычки, как курения;
- Вдыхания загрязненного или чересчур сухого воздуха;
- Длительного приема определенных гормоносодержащих препаратов.
При таком заболевании слизистая оболочка принимает бугристый вид, а жидкий секрет начинает вырабатываться очень интенсивно. Наблюдается при гипертрофии носовых раковин.
Диагностика, как гипертрофии слизистой оболочки носа, так и носовых раковин в целом производится на основе риноскопии – процедуры, в ходе которой специалист осматривает передний отдел полости, общие и нижние ходы, отдел средней раковины. При этом большое значение имеет обнаружение локализации области, где формируется значительное утолщение слизистой оболочки.
Описанные явления требуют обязательного лечения. В зависимости от сложности случая, оно может основываться как на методах домашнего лечения с наблюдением у врача (применение сосудосуживающих препаратов, промывание носовой полости, ингаляции), так и на методах оперативного вмешательства (коррекция перегородки носа, удаление патологических наростов, прижигание гипертрофированной оболочки, иссечение разросшейся слизистой).
Утолщение слизистой оболочки гайморовой пазухи
В области гайморовых пазух могут происходить многие процессы, и все они отражаются на состоянии дыхательных путей. Скопление слизистого содержимого и гноя – благоприятная среда для размножения патогенных микроорганизмов. Стоит помнить о том, что утолщение слизистых гайморовых пазух часто выступает распространенным проявлением многих патологий. Патологические изменения в строении слизистой возможны при ринитах, полипах, кистах, проникновении мелких деталей в полость носа (особенно актуально для детей).
Воспалительный процесс при рините затрагивает не только верхнечелюстные и лобные пазухи, но и область глотки и гортани. Стоит помнить о том, что изменения, происходящие на оболочках, могут быть различными. Если они невелики – прогноз благоприятный. В случае если соединительные ткани разрастаются, поражаются полости носа – в таких ситуациях прогноз неутешителен.
Уплотнения обычно случаются при хроническом течении гайморита. Стоит помнить о том, что хронический гайморит часто развивается при неправильном лечении острой формы заболевания. Если длительность воспалительного процесса превышает 6 недель, констатируют переход болезни в хроническую форму. Обострение патологии в этом случае будет регулярным. Возможно нарушение структуры слизистой оболочки по причине аллергии.
Виды гипертрофии
Орган дыхания устроен так, что передние части носовой раковины выступают наиболее уязвимыми, и именно в них часто случаются гипертрофические изменения. Довольно часто гипертрофия происходит в задней части носовых раковин, располагающихся в нижней части полости.
В ходе первичного осмотра могут быть обнаружены полипы. По мере их разрастания ухудшается дыхание из-за того, что подобные образования перекрывают носовые ходы. Гипертрофия часто развивается несимметрично, передние части носовой раковины повреждаются крайне редко. Это может случиться из-за запущенного синусита.
В нормальном состоянии слизистые оболочки свободно пропускают воздух в момент вдоха, но при развитии хронического воспаления эта функция нарушается. Организм в этот момент вынужден приспосабливаться к переменам такого рода, и слизистая оболочка, пытающаяся справиться с подобной нагрузкой, разрастается. При механических повреждениях, травмах носовых перегородок происходит то же самое.
Слизистая оболочка разрастается постепенно и перекрывает дыхание со здоровой стороны носа. Можно выделить целый ряд других факторов, провоцирующих и влияющих на развитие патологии:
- курение;
- частые простудные заболевания;
- образование полипов в носу;
- склонность к аллергическим реакциям;
- постоянный контакт с сухим воздухом;
- нахождение в помещении с загрязненным воздухом;
- длительное употребление гормональных препаратов.
Деформированная слизистая оболочка приобретает бугристый вид. Для такой патологии присуща интенсивная выработка слизистого секрета.
Диагностика заключается в проведении риноскопии. В течение этого мероприятия отоларинголог осматривает отделы носовой полости. Наибольшее значение имеет место локализации области со сформировавшимся утолщением слизистых оболочек.
Подобное явление в обязательном порядке требует лечения. Терапия может заключаться в домашнем лечении с периодическим посещением специалиста. В осложненных случаях применяют хирургическое вмешательство. Хирургический метод в ряде эпизодов используют при нарушениях в строении носовой перегородки и при необходимости удаления каких-либо новообразований в носовой полости.
Утолщение слизистой гайморовой пазухи происходит постепенно, но уже при первых тревожных симптомах нужно посетить специалиста. Лечение может быть назначено только после первичного осмотра и обследования.
Признаки утолщения
Уплотнение слизистых оболочек характерно для хронического гайморита, при котором возможны следующие проявления:
- Выделения из носовой полости могут иметь разный вид, в большинстве случаев они имеют густую консистенцию.
- Сопли в некоторых случаях имеют характерный гнилостный запах.
- Слизь скапливается в носовой полости и при этом образует корки.
- Снижение остроты обоняния.
- Повышение температуры тела в период обострения.
- Болезненность в области щек, возможность пропальпировать уплотнение.
- Отечность век, головные боли.
- На слизистых оболочках возникают трещины, впоследствии образуется пристеночное воспаление.
При аллергическом синусите выделения жидкие, но их отток возможен при особом положении головы пациента.
Стоит помнить о том, что уплотнение слизистой не всегда возникает по причине гайморита. Риниты и синуситы очень схожи по своим проявлениям, и на их фоне также может развиться гипертрофия. В большинстве случаев гайморит провоцирует затяжной насморк, при котором возникает постоянная заложенность носа.
Диагностические мероприятия и методика терапии
Для постановления диагноза используют риноскопию, в ходе которой специалист может обнаружить отечность слизистых оболочек, бледность определенных участков, повреждение сосудов. Если присутствуют симптомы, характерные для хронического гайморита, необходим рентген носовых пазух. Только на рентгеновских снимках можно заметить начальные стадии образований и пристеночный отек.
Терапия в первую очередь должна быть направлена на устранение отечности и налаживание естественного оттока слизистого содержимого. Крайне важно восстановить нормальный процесс воздухообмена. Методику лечения сможет выбрать только специалист. Терапия может включать употребление антибактериальных средств, которые следует назначать лишь после мазка из носа на определение типа возбудителя патологии.
Список применяемых мероприятий, показанных при утолщении оболочек, выглядит следующим образом:
- Промывание носа препаратами на основе морской соли.
- Употребление противоаллергических средств курсом.
- При болевом синдроме назначают противовоспалительные препараты.
- Применение сосудосуживающих капель (длительность использования не более 7 дней).
- Назальные антибиотики.
- Кортикостероидные препараты для снятия пристеночного отека.
- Гомеопатические средства, действие которых направлено на разжижение слизи.
Для усиления эффекта медикаментозную терапию часто дополняют физиопроцедурами. Применяют лазерную терапию, УВЧ и ультразвук. Курс лечения в большинстве случаев не превышает 1 месяца. Народная медицина предлагает свои рецепты, действие которых направлено на борьбу с уплотнением слизистых оболочек и заложенностью носа, но следует помнить о том, что самолечение опасно и при первых признаках заболевания нужно обращаться к специалисту.
Утолщение слизистой гайморовых пазух - Отоларингология
анонимно (Женщина, 26 лет)
Отек сильный слизистой боли температураС 2013 года у меня появился гайморит У мамы тоже есть проблемы с носом у неё полипы аденоиды гайморит уже вырывали несколько раз. Лечил опрометчиво прошло потом опять появлялась также...
анонимно (Женщина, 32 года)
Экссудат гайморовой пазухиЗдравствуйте! Подскажите пожалуйста можно ли обойтись без прокола гайморовой пазухи ребенку 5 лет? По результатам узи толщина слизистой оболочки до 9,1мм. Визуализируется задняя стенка пазухи из-за скопления жидкости однородной структуры...
анонимно (Женщина, 6 лет)
Утолщение слизистой левой гайморовой пазухиЗдравствуйте! Ребёнок приехал с отпуска с заложенностью в носу. Пошли к педиатру, там дали направление на снимок. Снимок показал,что отмечается пристеночное утолщение слизистой левой гайморовой пазухи. Я попросила у педиатра...
анонимно (Мужчина, 12 лет)
Изменения в пазухах на фоне аллергииЗдравствуйте у сына в 8 лет был левосторонний гайморит, прокалывали пазуху, через 6 мес, заложило левую ноздрю,на снимке-гайморит, сделали прокол - отделяемого нет, посев стерильный; сейчас 12 лет, сделали панорамный...
анонимно (Женщина, 25 лет)
Кистозное утолщение слизистойДобрый день. За этот год переболела уже три раза гайморитом. В январе аж до осложнений и вылечить смогли только в стационаре. Затем болела в июне, и динамики после двухнедельного лечения...
анонимно (Женщина, 31 год)
Инородное тело в гайморовой пазухе надо ли удалятьзубЗдравствуйте. Последние два года мучают частые гаймориты. В феврале этого года была на консультации у лора, он направил на кт при скт околоносовых пазух определяется пристеночное неравномерное утолщение слизистой правой...
анонимно
Пломбировочный материал в гайморовой пазухеДобрый вечер, Ольга Леонидовна! Обращаюсь к вам со следующей проблемой. В марте делала операцию по удалению инородного тела из гайморовой пазухи. Недавно как-то стали беспокоить боли. Сделали КТ и что...
Утолщение слизистой гайморовой пазухи
Многие пациенты, которые приходили на прием к ЛОР-врачу, после обследования слышат о том, что у них выявлено утолщение слизистой гайморовой пазухи. Подобна ситуация очень распространена и требует повышенного внимания, ведь может говорить о серьезной патологии. Почему так происходит, о чем свидетельствует симптом и как можно устранить нарушения в гайморовой пазухе – с этими вопросами разобраться самостоятельно не представляется возможным.
Общие сведения
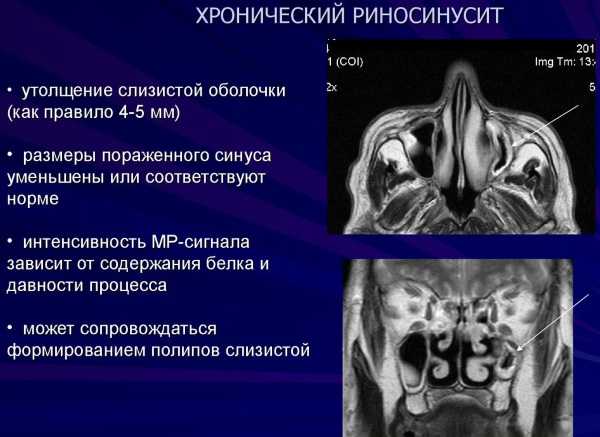
Все околоносовые пазухи покрыты слизистой оболочкой. Это цилиндрический эпителий с ресничками, бокаловидными клетками и слизистыми железами, который довольно хорошо снабжен кровью. Основная функция такого слоя заключается в очищении синусов и согревании воздуха в них. Слизистую верхнечелюстной пазухи можно определить по результатам рентгенологического исследования. И если ранее нормой считалась толщина менее 5 мм, то сейчас говорят о том, что здоровая эпителиальная выстилка не видна вовсе – только ровный контур костных стенок.
Причины и механизмы
Если слизистая оболочка утолщается, значит в ней идут патологические процессы. Они проявляются отеком, повышением сосудистой проницаемости, инфильтрацией и усиленным делением клеточных элементов. Поэтому механизм нарушений бывает различным:
- Воспаление (гайморит).
- Тканевая гипертрофия.
- Аллергическая реакция.
- Нейровегетативные расстройства.
Инфекция в пазухи попадает из полости носа, а ее дальнейшему развитию способствует нарушение оттока физиологического секрета. Слизь застаивается и становится благоприятной средой для размножения микробов. Но пристеночный отек слизистой может возникнуть не только при гайморите, но в результате ОРВИ или другого простудного заболевания, сохраняясь в том числе и в период выздоровления. А дополнительными факторами становятся:
- Курение.
- Сухой и загрязненный воздух.
- Травмы и полипы носа.
- Искривление носовой перегородки.
Аллергические реакции, как и воспаление, сопровождаются отеком. Но он имеет иное происхождение. Повышение сосудистой проницаемости инициируют медиаторы аллергии (гистамин, серотонин). Последние выделяются тучными клетками в ответ на связывание аллергена с иммуноглобулинами E, абсорбированными на их поверхности.
Реакция с отеком слизистой может возникнуть и при нейровегетативных нарушениях. Снижение сосудистого тонуса приводит к расширению кавернозных тел и утолщению стенок синусов. Этому способствуют гормональные расстройства, длительное использование назальных деконгестантов. А гиперплазия слизистой гайморовых пазух – это признак хронического процесса, когда длительно существующая клеточная инфильтрация перерастает в тканевые нарушения сродни опухолевым.
Слизистая оболочка верхнечелюстных пазух может утолщаться по различным причинам. Но чтобы установить источник патологии, необходима диагностика.
Симптомы

Клиническая картина рассматриваемого состояния вариабельна. При незначительном утолщении никаких симптомов может и не быть. Но даже отек около 3 мм в области устьев пазух способен повлечь за собой ухудшение аэрации и оттока секрета. А при более выраженных изменениях симптоматика станет явной:
- Затруднение носового дыхания.
- Выделения из носа.
- Чихание.
- Снижение обоняния.
- Ощущение давления в области пазух.
Острый синусит в случае несвоевременной диагностики трансформируется в хронический воспалительный процесс (включая гипертрофический). В дополнение к вышеприведенным симптомам, он характеризуется чувством тяжести в проекции гайморовых пазух, периодическими головными болями. Из-за нарушенного носового дыхания высыхает слизистая ротоглотки, иногда закладывает уши, нарушается сон и снижается трудоспособность. А в периоды обострения повышается температура, возникают недомогание и слабость.
Атопический ринит сопровождается обильной ринореей, пароксизмальным чиханием, зудом в носу и слезотечением. У таких пациентов есть вероятность развития сопутствующих заболеваний (конъюнктивита, дерматита, бронхиальной астмы). Сходные симптомы имеет и нейровегетативный насморк, однако он несвязан с аллергенами. Если же обследование проводилось в период выздоровления ОРВИ, то среди вероятных признаков могут быть лишь незначительные выделения из носа и покашливание.
Дополнительная диагностика

Само утолщение слизистой оболочки верхнечелюстных пазух определяется с помощью обычной рентгенографии или компьютерной томографии. Но этих исследований для установления причин недостаточно. Пациентам назначаются дополнительные диагностические процедуры:
- Общий анализ крови.
- Анализ отделяемого из носа.
- Аллергопробы.
- Риноскопия.
- Эндоскопия пазух.
- Биопсия с гистологией.
- Пункция околоносовых пазух.
На основании полученных результатов удается сформировать полную картину происходящего. А поставив диагноз, можно приступать к следующему этапу медицинской помощи – лечению.
Одни лишь рентгенологические методы не позволяют установить причину утолщения слизистой. Для этого необходимо расширить перечень диагностических мероприятий.
Лечение

Уплотнение слизистой пазух – это, по сути, одно из морфологических проявлений патологического процесса. И лечить следует его причину. При гайморите на первое место выходят медикаменты:
- Сосудосуживающие (Отривин, Називин, Нокспрей).
- Антисептики (Хлорофиллипт, Димексид, фурациллин).
- Антибиотики (Аугментин, Ксефокам, Сумамед).
Препараты назначаются в формах для местного (капли и спреи, растворы для промывания) и системного применения (таблетки, инъекции). Но любые лекарства должны приниматься лишь по рекомендации врача, чтобы избежать негативных последствий, включая медикаментозный ринит. При атопическом насморке обязательны антигистаминные средства (Аллергодил, Тавегил) и топические кортикостероиды (Фликсоназе, Назонекс). В этой же ситуации крайне важно полностью устранить контакт с причинными аллергенами.
Воспаление в гайморовых пазухах помогают лечить промывания ЯМИК-катетером и физиопроцедуры (УВЧ, КУФ, лазеротерапия). Если же эффекта от консервативных мероприятий недостаточно, то при синусите делают пункцию, эвакуируя из пораженных пазух гной и промывая их. А гипертрофический процесс требует хирургических манипуляций — эндоскопической или радикальной санации (по Колдуэллу-Люку).
Когда по результатам первичного обследования выявляется, что слизистая пазух утолщена, необходимо для начала понять причину изменений. Указанный процесс может наблюдаться при воспалительных и гипертрофических нарушениях, аллергических и нейровегетативных расстройствах. И лишь после того, как пациент пройдет дополнительную диагностику, станет ясно, с чем приходится иметь дело и как вылечить болезнь.
Вконтакте
Google+
ХРОНИЧЕСКИЙ ГАЙМОРИТ | #08/03 | Журнал «Лечащий врач»
Воспаление каждой из околоносовых пазух называют по ее анатомическому названию (этмоидит, фронтит, сфеноидит). Лишь одна из форм заболевания названа по имени автора, ее описавшего, т. е. гайморит вместо «воспаление верхнечелюстной пазухи».
Воспаления в околоносовых пазухах практически имеют одинаковый этиопатогенетический механизм, а различия заключаются лишь в их анатомическом расположении. Общим анатомическим образованием для всех околоносовых пазух является орбита. В то же время при воспалении лобной пазухи велика опасность поражения мозговых оболочек и мозга, расположенных непосредственно у внутренней стенки этой пазухи. При воспалении же основной пазухи страдают в первую очередь находящиеся в анатомической близости зрительные нервы, а при воспалении клеток решетчатого лабиринта (этмоидит) раньше всего начинается воспаление тканей орбиты.
Анатомически верхнечелюстная пазуха граничит с глазницей, клетками решетчатой кости и крылонебной ямкой, где имеются скопления нервной ткани в виде крылонебного узла и ветви тройничного нерва. Следовательно, если речь идет о распространении воспаления, оказываются затронуты эти структуры с характерной неврологической симптоматикой. Микробный фактор имеет главенствующее значение в генезе воспаления верхнечелюстной пазухи. В большинстве случаев выявляются микробные ассоциации. В эти ассоциации помимо традиционных аэробных стафилококков и стрептококков входят и различные анаэробы, грибы и даже простейшие. Кроме них заметную роль играют также вирусы.
Имеются указания на то, что выделяемая из полости глотки флора не идентична с микрофлорой носа. Это необходимо учитывать при подборе антибиотиков и проводить микробиологические исследования носа и глотки раздельно.
В то же время у трети заболевших при микробиологическом исследовании роста микроорганизмов не обнаруживают, что объясняется применением антибиотиков самим больным до выполнения исследования, а также наличием в исследуемом материале анаэробных бактерий или вирусов, для идентификации которых необходимы специальные аппаратура и условия.
Патогенность каждого из микроорганизмов играет важную роль, но не менее существенное значение имеет и уровень иммунной защиты самого больного. Доказано, что у детей и взрослых воспалительные заболевания носа и околоносовых пазух сопровождаются изменениями в гуморальных и клеточных факторах иммунологического аспекта САИР, которые вызываются нарушениями в опсоно-фагоцитарных реакциях нейтрофилов. Поэтому как острый гайморит, так и обострение хронической формы этого заболевания чаще возникают в периоды, когда снижен уровень иммунитета из-за частых респираторных заболеваний, наблюдающихся в осенне-зимний и зимне-весенний периоды. Нельзя сбрасывать со счетов также пониженное содержание витаминов в пище в эти периоды и естественное снижение инсоляции. Конечно, необходимо учитывать и другие, чаще индивидуальные факторы. К ним следует отнести проявления у многих пациентов аллергии, т. е. повышенной чувствительности к различным раздражителям, профессиональные вредности и неблагоприятную экологическую обстановку. Такое многообразие факторов делает заболевание больного поливалентным и говорит о необходимости индивидуального подхода к лечению пациентов, страдающих хроническим гайморитом.
Хронический синусит может развиваться после острого синусита при понижении общей сопротивляемости организма, на почве авитаминоза, аллергии, вследствие узости носовых ходов (при искривлении перегородки носа) или уменьшения просвета выводных отверстий воспаленной или гипертрофированной слизистой общего, среднего носового хода; развитие хронического синусита у детей провоцирует также аденоидные разрастания.
Хронический гайморит изолированно поражает верхнечелюстную пазуху; у детей он чаще встречается в сочетании с патологией решетчатого лабиринта. В отличие от взрослых, у детей чаще имеют место катаральная или полипозно-гнойная формы, чем исключительно гнойная.
Морфологически определяются, как правило, утолщение слизистой оболочки за счет отека и инфильтрации лимфоцитов, полинуклеотидов и плазменных клеток. Иногда наблюдается очаговая гиперплазия слизистой с формированием полипозных выростов.
Клинические проявления сводятся к затруднению носового дыхания и к односторонним слизистым или слизисто-гнойным выделениям, появляющимся преимущественно в зимнее время. Частым симптомом является кашель, особенно по ночам. Нередки обострения среднего отита, вызванные стеканием гноя из пазухи по заднебоковой стенке носоглотки. Боли в области пазухи отсутствуют. Родители обращаются прежде всего к педиатру по поводу рецидивирующего бронхита, шейного лимфаденита и нередко к офтальмологу — по поводу упорного конъюнктивита и кератита.
Полоска гноя в среднем носовом ходе наблюдается не всегда. Ее легко обнаружить после анемизации среднего носового хода при наклоне головы в здоровую сторону и вперед.
Большое значение имеют косвенные признаки: диффузный отек средней носовой раковины, слизистые выделения в среднем носовом ходе, бледная окраска нижней носовой раковины, плохое ее сокращение после смазывания адреналином, светлое отделяемое пенистого характера в носовых ходах — все это свидетельствует об аллергическом характере процесса.
Обострения, как правило, связаны с перенесенным острым респираторным заболеванием и сопровождаются усилением головной боли, новым повышением температуры тела, слабостью и резким затруднением носового дыхания. При этом выделения из носа могут отсутствовать. Головная боль либо носит локальный характер и проецируется в лобные области, либо проявляется чувством давления за глазом (при одностороннем поражении пазухи). Очень часто ощущение тяжести возникает при попытке поднять веки. Гораздо реже имеются пульсирующие болевые ощущения в проекции самой пазухи, на щеке. Хотя чаще боль характерна при одонтогенном генезе заболевания, когда имеются кариозные зубы на верхней челюсти. При одномоментном поражении ветвей тройничного нерва боли носят острый характер с иррадиацией в глаз, небо. Анальгетики в этих случаях не купируют боль. Катаральное воспаление через несколько часов или дней переходит в гнойное, которое проявляется в виде обильных гнойных выделений со слабо выраженным одновременным снижением болевых ощущений. Гнойные выделения из полости носа чаще попадают в носоглотку, хотя при высмаркивании выделяются и из носа. Накопление их в пазухе осуществляется довольно быстро, и через несколько часов пазуха вновь оказывается заполненной. Емкость ее (у взрослых — в пределах 20 мл) у детей, естественно, заметно меньше, вследствие чего возобновление головной боли, а также риносинусогенные орбитальные внутричерепные осложнения распространены у них гораздо больше, чем среди взрослых. При этом у мужчин они наблюдаются в два раза чаще, чем у женщин.
Субпериостальные абсцессы при эмпиемах гайморовой пазухи у детей наблюдаются чаще, чем у взрослых, что обусловлено не столько патологическим процессом в гайморовой полости, сколько поражениями зубов и остеомиелитными изменениями верхнечелюстной пазухи.
Клинические проявления абсцесса, вызванного эмпиемой гайморовой полости, определяются местом его расположения. При субпериостальных абсцессах, образующихся вблизи орбитального края, наблюдаются покраснение, отечность, припухлость нижнего века, а иногда и щеки, а также хемоз нижнего отдела конъюнктивы.
Диагностика гайморита определяется совокупностью клинических и рентгенологических данных и устанавливается на основании характерных жалоб, данных объективного осмотра и дополнительных методов обследования. Опираться при установлении диагноза только на данные рентгенологического исследования нельзя. Вследствие общего кровоснабжения и сходства гистологического строения, набухание слизистой оболочки носа и верхнечелюстной пазухи происходит почти одновременно. У детей слизистая оболочка значительно толще, чем у взрослых, а объем ее увеличивается более интенсивно. Этим и объясняется частое наблюдающееся при рентгенологическом исследовании у детей, страдающих хроническим ринитом, а также аллергическим ринитом, нарушение воздушности верхнечелюстных пазух, что нередко расценивается как признак гайморита. О рефлекторно-вазомоторном характере набухания слизистой оболочки верхнечелюстной полости у детей с хроническим ринитом можно судить по быстрому изменению рентгенологической картины. В сомнительных случаях для уточнения диагноза делают рентген после введения в пазуху контрастного вещества (липоидол, йодлипол). Окончательное суждение о поражении придаточных пазух носа у детей должно выноситься на основании совокупности данных клинических и рентгенологических исследований. Большое диагностическое значение имеет пункция верхнечелюстной пазухи, которую производят у детей старше шести лет. У детей моложе шести лет при проведении этой процедуры возможны повреждения нижней стенки глазницы, а также травмирование зачатков постоянных зубов.
К наркозу прибегают в исключительных случаях. Ребенка готовят к пункции под местной анестезией. Предварительно анемизируют средний носовой ход. После тщательной анестезии латеральной стенки носа непосредственно под нижней носовой раковиной иглу с мандреном вводят в общий носовой ход. Концом иглы упираются в латеральную стенку нижнего носового хода на самой высшей его точке, примерно на 1-1,5 см вглубь от переднего конца от передней носовой раковины. Игле придают косое положение (по направлению к наружному углу глаза этой же стороны), и, надавив на латеральную стенку носа, легко вводят ее в пазуху. Для определения наличия или отсутствия в пазухе экссудата производят легкую аспирацию. Иногда оттягивание поршня затруднено, что указывает на нахождение кончика иглы в толще слизистой оболочки. Продвигая иглу несколько вперед или назад, добиваются ее правильного положения. При введении промывной жидкости, больной должен находиться в сидячем положении с наклоненной вперед головой, во избежание попадания жидкости в дыхательные пути.
В промывной жидкости часто обнаруживается желатинообразный зеленоватый слизисто-гнойный комок. Если затемнение на рентгенограмме было обусловлено набуханием слизистой оболочки пазухи, промывная жидкость оказывается чистой и стерильной.
Пункция верхнечелюстной пазухи — процедура, легко выполняющаяся врачом и переносящаяся больным. Возможны, однако, и осложнения. К наиболее частым осложнениям относится эмфизема щеки, возникающая в тех случаях, когда конец пункционной иглы проникает через переднюю стенку пазухи, и воздух при продувании поступает в мягкие ткани щеки. Если воздух попадает в орбиту, образуется эмфизема вокруг глаза, нередко экзофтальм. Введение жидкости при этих условиях может привести к развитию флегмоны и абсцесса орбиты, а в тяжелых случаях — к слепоте и внутричерепным осложнениям. В результате попадания воздуха в кровеносный сосуд может развиться самое тяжелое и опасное осложнение — воздушная эмболия. В связи с возможными указанными осложнениями продувание пазухи недопустимо, как до ее промывания, так и после него. Иногда при пункции наблюдается обморочное состояние, у больного выступает холодный пот, отмечается бледность кожных покровов. Все перечисленные осложнения, как правило, связаны с техническими погрешностями при проведении пункции, а также с плохой подготовкой больного ребенка. Введение антибиотика в пазуху иногда вызывает аллергическую реакцию у детей в виде аллергической сыпи, крапивницы, отека лица, гортани.
Рентгенологическое исследование является одним из наиболее важных и наиболее распространенных методов в ринологии, в частности при диагностике различных форм гайморита. Появившиеся в настоящее время новые способы исследований (стереография, прямое увеличение рентгеновского изображения, электрорентгенография, послойное исследование и, наконец, один из наиболее точных и перспективных методов — компьютерная томография) помогли существенно усовершенствовать диагностику синуситов. Однако рентгенография в прямой проекции, явившаяся одним из первых примеров прикладного использования открытых К. Рентгеном Х-лучей как в настоящее время, так и, вероятно, в будущем, сохранит за собой ведущие позиции в рентгенодиагностике синуситов из-за своей доступности.
Однако необходимо подчеркнуть, что толкование полученных рентгенологических данных часто бывает весьма упрощенным и не всегда позволяет раскрыть все возможности этого метода. Основным и главным симптомом считают понятия «затемнение», «помутнение», «снижение розрачности», «завуалированность» и т. д. Но данная трактовка дает лишь общее представление о чисто физическом проявлении, т. е. задержке прохождения рентгеновских лучей через все ткани лицевого скелета и, как следствие, большем или меньшем попаданием рентгеновских лучей на фоточувствительный материал — рентгенопленку. Однако образующийся фотографический эффект не может соответствовать характеру патологического состояния и, тем более, степени его выраженности. Высказывать суждения о наличии воспалительного процесса либо о переходе его в стадию рубцевания в этих случаях некорректно.
Снижение прозрачности верхнечелюстной пазухи на рентгенограмме может быть связано с содержанием в пазухе патологического секрета, утолщением слизистой оболочки, с полипами, кистозными и другими новообразованиями. Кроме этого, снижение прозрачности гайморовой пазухи может быть связано и с утолщением ее костных стенок.
Как известно, внутренняя поверхность костных стенок гайморовой пазухи не имеет надкостницы, ее роль выполняет самый глубокий слой слизистой оболочки (мукопериост). Из-за этого воспалительный процесс в слизистой оболочке пазухи достаточно быстро распространяется и на костные стенки пазухи, где наблюдаются продуктивные изменения. Данное обстоятельство позволяет оценивать на рентгенограмме состояние костных стенок пазухи. Вследствие проекционного искажения и явлений суперпозиции, носовая и глазничная стенки не могут служить объектом такой оценки при традиционной укладке при выполнении прямого снимка. В этом случае может оцениваться только состояние переднебоковой стенки пазухи. Лишь при повороте головы пациента по отношению к пленке на 25—30° в сторону исследуемой пазухи, при тангенциальном ходе пучка рентгеновских лучей к передней стенке изучаемой пазухи можно дать оценку состояния как передней, так и глазничной и задней стенок пазухи. В норме боковая костная стенка верхнечелюстной пазухи, а на «косой» рентгенограмме соответственно глазничная и задняя стенки представляются четко очерченной тонкой тенью, нормальную воздушность просвета пазухи подчеркивает ровный внутренний контур. В случаях, когда имеет место равномерное снижение прозрачности верхнечелюстной пазухи малой или средней интенсивности, сохранена четкость контура костной стенки и не отмечается ее утолщения, можно говорить об утолщении слизистой оболочки пазухи или о наличии в ней воспалительного экссудата. Эта картина характерна для острого гайморита без вовлечения в патологический процесс костной ткани.
При наличии понижения прозрачности пазухи и уплотнения тени боковой костной стенки следует считать воспалительный процесс хроническим. Для уточнения формы гайморита, его стадии (обострения или ремиссии) необходимо обращать внимание на характер и степень перехода рисунка внутреннего контура утолщенной кости к рисунку утолщенной слизистой оболочки. Я. А. Фастовский, М. Г. Румянцева (1986) выделили три наиболее характерных скиалогических варианта.
- Если удается четко разграничить утолщенную слизистую оболочку и изображение утолщенной костной стенки пазухи, есть основание думать о наличии длительно протекающего хронического воспалительного процесса в стадии ремиссии.
- Постепенный, плавный переход тени костной стенки пазухи к тени утолщенной слизистой оболочки служит указанием на обострение хронического гайморита.
- В ряде наблюдений удается выявить дополнительный контур, как бы «сопровождающий» костную стенку пазухи и отличающийся по интенсивности своего рисунка как от утолщенной слизистой, так и от плотности костной стенки. Таких дополнительных «контуров» может быть несколько. Подобная рентгенологическая картина может служить указанием на перенесенное обострение воспалительного процесса с исходом в рубцевание слизистой оболочки.
Различная выраженность реакции слизистой оболочки, как проявление воспалительного процесса в виде ее утолщения, достаточно четко определяется на рентгенограммах. Далеко не всегда наблюдается полное исчезновение воздушности пазухи. Обычно в ее центре определяется участок просветления, имеющий форму, размер так называемой «остаточной» воздушной полости, зависящий от степени утолщения слизистой оболочки. Учитывая данные анамнеза и клиники в сопоставлении с другими рентгенологическими признаками (реакция костных стенок), можно выдвинуть предположение, что эти изменения обусловлены гиперплазией слизистой оболочки, характерной для хронического воспалительного процесса. При этом существенное значение имеет оценка контура «остаточной» воздушной полости. Наличие нечетких границ «остаточной» воздушной полости отображает текущий воспалительный процесс либо его обострение, в то время как четкость контура «остаточной» воздушной полости свидетельствует о ремиссии. Рентгенологическое исследование, проводимое в динамике, в процессе консервативного лечения либо вскоре после его завершения может подтвердить достоверность этого рентгенологического признака.
Симптом «сопровождающей тени» отмечается не только в начале заболевания, но и в стадии выздоровления, после стихания воспалительных явлений. Поэтому на основании однократного рентгенологического исследования трудно установить, имеем ли мы дело с начальной фазой заболевания или с остаточными явлениями. Только данные серийного исследования в сопоставлении с клиническими признаками могут правильно оценить картину заболевания.
При подозрении на одонтогенный гайморит и наличие свищевого хода на боковой поверхности альвеолярного отростка КТ-исследование переводиться с целью исключения или подтверждения наличия гнойного процесса верхнечелюстной пазухи. При подозрении на злокачественную опухоль верхнечелюстной пазухи КТ-исследование нужно для определения границ распространения новообразования и выбора тактики лечения. Однако для определения морфологической структуры нельзя использовать КТ-плотностные показатели; необходимо провести гистологическое исследование.
Достоверная дифференциальная диагностика между злокачественной опухолью и деструктивным полипозным процессом околоносовых пазух, полости носа затруднена. КТ-исследование может констатировать лишь разрушение костных стенок пазух, проникновение новообразования в окружающие области. На основании КТ-плотностных показателей тканей косвенно можно судить о наличии доброкачественного процесса.
При расшифровке рентгенологических данных следует учитывать, что после ликвидации воспаления прозрачность пазухи обычно восстанавливается.
При хроническом процессе контуры пазухи стушевываются, затемнение становится интенсивным. При эмпиеме тень густая, диффузная, а при разлитом полипозе она не имеет гомогенного характера, даже если вся полость заполнена полипами. При подозрении на эмпиему рекомендуется производить исследование в положении сидя. Обнаружение одной или нескольких округлых теней может указывать как на полип, так и на кисту. В пользу полипа обычно говорит одновременное присутствие полипов в носу. Увеличиваясь в размере, киста может заполнить большую часть верхнечелюстной пазухи, а иногда и всю пазуху целиком.
При вовлечении в процесс костной стенки и нарушении ее целостности может образоваться свищ. Выявление на снимке костного дефекта в направлении свищевого хода возможно лишь после введения в свищ зонда.
Для проведения лечения прежде всего необходимо обеспечить хороший отток отделяемого из пораженной пазухи путем анемизации среднего носового хода несколько раз в день. Хорошие результаты получены при УЗ-терапии. Аденоидные разрастания подлежат обязательному удалению. Нередко полное выздоровление наступает через две-три недели после аденотомии.
Современные концепции этиопатогенетической терапии
Для ликвидации блокады соустий околоносовых пазух из-за отека слизистой оболочки используются различные сосудосуживающие средства, включающие растворы, приготовленные из растительного сырья, содержащие эфедрин, кокаин, танин и другие алкалоиды.
В настоящее время это направление представлено различными фармакологическими препаратами, изготавливаемыми в виде носовых капель, аэрозолей, гелей, мазей или пероральных таблеток, пастилок и т. д.
Дополнительно к сосудосуживающим препаратам в эти средства вводят и специальные формы антибиотиков, концентрация которых, достигаемая при местном применении, осуществляет бактерицидную концентрацию грамположительных и грамотрицательных микроорганизмов. К таким патентованным препаратам относятся носовые cпреи. Полидекса, содержащая антибиотики неомицин и пилимиксин, а также кортикостероидный препарат дексаметазон и сосудосуживающий фенилэфрин. Другими cпреями, обладающими местными противовоспалительными действиями являются зофра, содержащий антибиотик фрамицидин и биопарокс, в состав которого входит фюзафунжин. Последний помимо антибактериального действия обладает и антимикотической активностью.
Однако наиболее частой и общепринятой является общая антибиотикотерапия. Она осуществляется как перорально ампициллином или его улучшенным составом за счет присоединения b-лактамаз клавулановой кислоты — амоксиклавом или аугментином.
В то же время высокой активностью обладают и цефалоспорины II и III типов, а также фторхинолоны.
При аллергии к β-лактамазам рекомендуются макролиды (азитромицин, рокситромицин и др.). Эффективность в лечении синусита имеют и тетрациклины, в частности доксициклин, рондомицин (метациклин).
При одонтогенном характере процесса необходимо сочетание антибиотиков, обладающих тропизмом к костно-хрящевым тканям. Такими являются, в частности, линкомицин, фузидин натрия. При назначении одного из них следует добавить метронидазол (трихопол). Длительное использование высокоэффективных антибиотиков подавляет рост грамположительных и грамотрицательных микроорганизмов и активизирует рост дрожжей и других грибов. Поэтому следует считать не только оправданным, но и необходимым назначение антимикотических препаратов. Самыми простыми и наиболее употребительными считаются нистатин, леворин.
В случае легкого и среднетяжелого проявления заболевания терапию возможно применять перорально, но при тяжелом или затянувшемся течении необходимо использование внутривенного способа введения препаратов, и лишь спустя три—пять дней при улучшении как местного, так и общего статуса можно переходить на пероральный путь введения препаратов.
Длительность терапии при остром и рецидивирующем остром синусите составляет 10—14 дней, при обострении хронического до трех-четырех недель. При хроническом синусите антибактериальная терапия имеет меньшее значение, чем комплексная, а иногда и оперативное вмешательство. В то же время необходимо, чтобы выбор препаратов основывался на результатах бактериологического исследования содержимого синусов и чувствительности выделенных возбудителей к антимикробным препаратам. Обязательно следует выполнять пункцию и дренирование синусов. Одним из комбинированных антибактериальных препаратов для местного применения является флуимуцил антибиотик. Введение в состав препарата фермента и антибиотика делает его использование особенно важным для скорейшего удаления из пазухи гнойно-некротических масс. Для введения в пазухи применяется 250 мг флуимуцила антибиотика однократно в сутки в течение семи дней. Возможно также использование этого препарата ингаляционным методом в количестве шести–восьми инъекций.
Введение растворов ферментов (трипсина и хемотрипсина) способствует разжижению густого гнойного содержимого. Для введения антибиотиков в верхнечелюстную пазуху используют также метод «перемещения» растворов антибиотиков из полости носа. После тщательной анемизации среднего носового хода больного укладывают на стол с максимально запрокинутой головой, повернутой на 45° в сторону локализации процесса. Полость носа на стороне поражения заполняется при помощи шприца раствором антибиотика (3—5 мл), после чего ноздря зажимается. Во вторую ноздрю вставляется олива, соединенная со сжатой рукой баллоном. После этого ребенок произносит «кук-кук» (небная занавеска закрывает вход в носоглотку), и баллон наполняется воздухом, в полости носа и придаточных пазухах создается отрицательное давление. Мгновенное отнятие оливы и разжатие второй ноздри приводит к выравниванию давления в пазухах и обеспечивает проникновение в них растворов антибиотика. Разумеется, для успешного применения методики «перемещения» необходимо наладить контакт с ребенком, найти с ним общий язык. Хороший результат получен при применении внутрь антигистаминных препаратов.
В упорных, не поддающихся консервативному лечению случаях хронического гайморита приходится прибегать к хирургическому вмешательству. При помощи бора или троакара делают отверстие под нижней носовой раковиной, в которое вставляют мягкий катетер, фиксирующийся пластырем. Промывание пазухи раствором из антибиотика производится через катетер, а после его удаления (спустя пять–семь дней) — через образовавшееся отверстие. В последние годы для дренажа верхнечелюстной пазухи с успехом используют полиэтиленовые трубки, которые вводят через пункционную иглу. После извлечения пункционной иглы дренажная трубка остается на месте на все время лечения. Подобное вмешательство более щадящее, чем оперативное вскрытие пазухи, которое производилось преимущественно у взрослых и лишь в исключительных случаях — у детей старшего возраста. Все шире применяется у детей эндоназальное вскрытие верхнечелюстной пазухи, при котором создается соустье между пазухой и полостью носа при минимальном травмировании слизистой полости носа (Б. В. Шеврыгин).
Радикальная операция верхнечелюстной пазухи у детей старшего возраста
После разреза слизистой оболочки десны под верхней губой и отслоения мягких тканей с обнажением костно-лицевой стенки, через которую проникают в пазуху, удаляют гной и патологически измененную слизистую оболочку. Удаляя части внутренней стенки на уровне нижнего носового хода, устанавливают постоянное соустье с полостью носа. Через это отверстие производится, при показаниях, промывание верхнечелюстной пазухи.
В последние десятилетия в ЛОР-практике стали применяться более щадящие методы, такие, как установка постоянных катетеров в полость пазухи с последующим активным введением лекарственных веществ; лазерное воздействие по введенному кварц-полимерному волокну, а также использование низкочастотного ультразвука для кавитационной обработки стенок пазухи. С целью уменьшения осложнений, связанных с пункционными методами лечения, была предложена система баллонного частичного закрытия общего носового хода с последующей аспирацией и промыванием пазухи через ее анатомическое естественное соустье с носом, так называемый «синус-катетер». Эта конструкция, изготовленная из различных видов резины, не имеет острых, режущих или колющих деталей и позволяет выполнять санирующие пазуху процедуры: аспирировать, промывать и вводить лекарственные препараты. С помощью синус-катетера весьма успешно лечатся многие формы хронического и острого гайморита.
Последним достижением в лечении гайморита следует считать метод фотодинамической терапии. Последнюю осуществляют следующим образом: гайморову пазуху освобождают от содержимого, вводят в нее фотосенсибилизатор (ФС). При этом в качестве ФС используют порфирины хлоринового ряда. Проводят облучение стенок пазухи лазером, с длиной волны, совпадающей с длиной волны пика поглощения используемого ФС, в течение 10—60 мин и с мощностью 0,10—0,35 Вт. Применяют лазерное излучение длиной волны 654—670 Нм и дозой облучения 10—1000 Дж/см2.Облучение стенок пазухи проводят через 2 ч после введения ФС. Дозу облучения увеличивают поэтапно, с перерывами в 20—30 с, во время которых пазуху продувают, освобождая от скапливающейся слизи. Пазуху перед и через 2 ч после введения в нее ФС промывают физиологическим раствором. В течение трех–пяти дней после лечения пазуху промывают физиологическим раствором. Этот способ обеспечивает полную санацию гайморовой пазухи, сокращает сроки лечения и предотвращает рецидивы.
В литературе имеются указания и на использование других ФС, а также лазеров с другой длиной волны. Эти исследования, несомненно, интересны и в научном, и особенно в практическом плане, однако для оценки отдаленных результатов такого лечения требуется время.
Дело в том, что многие ринохирурги считают, что, если больной больше к ним не обращается — значит, он выздоровел. При этом совершенно безосновательно игнорируется возможность обращения таких больных к другим специалистам и в другие клиники, где им выполняют другие, часто более радикальные вмешательства.
В. Г. Зенгер, доктор медицинских наук, профессор
МОНИКИ, Москва