Венэктомия что это такое
Флебэктомия вен нижних конечностей: виды операций, осложнения, реабилитация
Варикоз — системная патология вен, которая чаще всего обнаруживается на нижних конечностях. Заболевание сопровождается отеками и повышенной усталостью ног, со временем в тканях происходит дефицит питательных веществ, из-за чего возникают судороги, острая боль, образуются трофические язвы. Если на ранних стадиях удаление варикозных вен можно провести с помощью медикаментозных средств и малоинвазивных методом, то с запущенной болезнью все намного сложнее: избавиться от неприятных симптомов поможет только флебэктомия вен.
Эту хирургическую операцию на венах ног врачи называют наиболее эффективным способом устранить симптомы и внешние проявления варикоза. Несмотря на то, что этот радикальный метод относится к самым травматичным, по результативности он превосходит малоинвазивные методики. Кроме того, эту операцию при варикозном расширении вен можно провести в случае, когда другие вмешательства оказались нерезультативными.
Что такое флебэктомия? Суть операции
Флебэктомия (синоним венэктомия) — один из самых старых способов устранения варикоза на ногах через отверстия на коже хирургическим путем. Современная медицина располагает несколькими методиками флебэктомии вен нижних конечностей, названных в честь их создателей: по Маделунгу, Мюллеру, Бебкоту и Нарату. Независимо от того, как называется операция по удалению участков вен на ногах, предполагаемый результат у них один — исключение сосуда из общего кровотока и нормализация кровоснабжения тканей, в которых наблюдаются трофические изменения.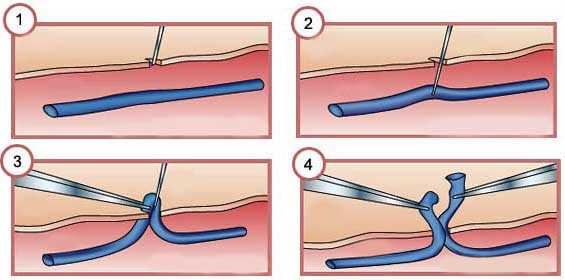
В ходе операции по удалению варикоза специалисты перенаправляют кровоток через глубоко пролегающие вены. Пораженные сосуды отсекаются от системы кровотока, отделяются от окружающих тканей и вытягиваются через надрезы на коже. Несмотря на сложность проведения, эта операция на вены так же безопасна и эффективна, как малоинвазивные процедуры в начальной стадии варикоза — склеротерапия или лазерная коагуляция. Нередко врачи сочетают эти методы с хирургическим лечением варикоза, чтобы добиться более качественного результата.
Помимо облегчения общего состояния и восстановления питания тканей флебэктомия позволяет улучшить эстетический вид нижних конечностей: венозный рисунок становится незаметным.
Делать ли операцию?
Классическая или комбинированная флебэктомия, как любое другое хирургическое вмешательство, нередко пугает больного, из-за чего у него возникают сомнения — стоит ли делать операцию в его случае, или можно обойтись консервативными методами. Специалисты не назначают ее, если есть возможность ослабить симптоматику и ликвидировать варикоз вен другими способами. Если же они не приводят к положительным результатам, избежать операции по удалению вены на ноге вряд ли удастся.
Больному не стоит зацикливаться на страхах и думать, что такое вмешательство может быть опасным. Современные методики практически лишены недостатков, способных привести к негативным последствиям.
Не подлежит обсуждению вопрос, нужна ли операция при варикозе 2 степени на фоне отсутствия большой распространенности патологически измененных сосудов, тромбоза, выраженной симптоматики. Такие формы и стадии заболевания выгоднее лечить малоинвазивными методами. Не склонны хирурги применять эту процедуру при варикозе у детей: у ребенка до 18 лет организм достаточно пластичный, он легче поддается положительному влиянию консервативных методов, а операция может привести к непредсказуемым последствиям.Как делают операцию? Виды вмешательства
Все виды операций на венах ног начинаются с классического набора действий. Для начала врач делает разметку маркером на коже, где будут производиться надрезы или проколы. Также разметка необходима для того, чтобы обозначить границы удаляемой вены. После этого пациент переводится в операционную, где его укладывают на стол и обрабатывают конечности антисептиком. После этого применяют анестезию: местную, если надо делать операцию при варикозе комбинированным методом, или общий, если планируется удаление глубокой дорсальной вены или другого крупного ствола.
Выбор анестетика и типа обезболивания врач осуществляет после оценки предполагаемых масштабов вмешательства и индивидуальных особенностей пациента, включая общее состояние, наличие сопутствующих заболеваний и уровень болевого порога.
В дальнейшем ход операции зависит от выбранного метода:
- Кроссэктомия проводится, когда планируется комбинированная флебэктомия. Операция представляет собой перевязку большой подкожной вены, призванную предотвратить обратный ток крови. После того, как на вены на ногах накладывается перетяжка, исключается риск кровотечений и формирования тромбов. При наличии воспаления, которое является противопоказанием к удалению большой подкожной вены, непосредственно флебэктомия откладывается на более поздний срок.
- Стриппинг или флебэктомия по Маделунгу, при которой извлечение вены проводится через 2 небольших разреза по верхней и нижней границе измененного участка сосуда. Нижнюю часть вены перевязывают, а верхнюю пересекают. Вена вытягивается или оставляется в зависимости от ее состояния. В результате отсутствия кровенаполнения сосуд спадает, постепенно замещается соединительной тканью.
- Минифлебэктомия по Мюллеру, также известная как классическая флебэктомия, проводится путем извлечения вен через небольшие надрезы на коже, расположенные по ее ходу. Нижний конец вены перевязывается, а верхний пересекается. Участки сосуда извлекается наружу с помощью специальных инструментов, напоминающих крючки, и иссекаются. Метод может быть использовать совместно с лазеротерапией и кроссэктомией.
- Сафенэктомия или флебэктомия по Бебкоку представляет собой процедуру перевязки всех притоков большой подкожной вены через разрез в паху, на лодыжке и по ходу вены. После прекращения кровотока в сосуд вводят зонд, посредством которого вена будет вытянута наружу. Эта операция подходит для запущенных случаев.
- Флебэктомия по Нарату проводится под контролем УЗИ, чтобы врач мог отслеживать качество манипуляций в ходе операции. Метод применяют при сильно извитых венах, а также для удаления отдельных варикозных узлов. Перед операцией врач с помощью УЗИ устанавливает локализацию патологических участков вен и делает соответствующую разметку. После этого на коже в отмеченных точках делают разрезы длиной около 20 мм, и удаляют вены частями.
- Флебэктомия по Коккету является наиболее травматичной, поэтому применяется только при обширном поражении вен. Операцию проводят путем рассечения кожного покрова на внутренней поверхности голени от ее верхней трети до лодыжки. После этого врач перевязывает сосуды, которые подверглись наиболее значительным изменениям, и накладывает швы на кожу. После операции показаны ежедневные перевязки до полного заживления послеоперационного шва.
Процедура длится от 1 до 3 часов в зависимости от состояния и протяженности сосудов и анатомических особенностей пациента. В особо тяжелых случаях удаление занимает до 5 часов.
После окончания любого вида вмешательства поверхность кожи вновь обрабатывается антисептиками, операционное поле накрывают салфеткой и на несколько часов прикладывают холод. Он поможет уменьшить послеоперационные уплотнения и предотвратить синяки и гематомы. В большинстве случаев долгого нахождения в хирургии не требуется. Спустя сутки пациент возвращается домой.
Осложнения
Риск разнообразных осложнений после хирургического лечения варикозного расширения вен незначительный, если действия врача соответствуют стандартному алгоритму. Так как операция по удалению вен на ногах подразумевает травмирование кожи и мягких тканей, в которых располагаются нервы, лимфатические сосуды и кровеносные капилляры, высока вероятность, что нога после флебэктомии заболит, будет незначительно отекать или на ней появятся кровоподтеки. При повреждении нервов появляется онемение на отдельных участках.
Такие явления считаются нормой и не требуют специальных действий, кроме приема обезболивающих препаратов.
Спровоцировать ряд негативных последствий флебэктомии может и несоблюдение больным рекомендаций по профилактике осложнений в ранний послеоперационный период. Отказ от ношения тугой повязки и компрессионного белья под предлогом, что конечность отекает и ее сдавливает слишком сильно, может привести к формированию в венах тромбов. Также несоблюдение профилактических мер приводит к тому, что варикоз после операции рецидивирует в расположенных рядом сосудах. Такие осложнения после флебэктомии, как инфицирование и кровотечения из еще не затянувшихся ран, встречаются крайне редко.Реабилитация
 Длительность реабилитации после операции варикоза зависит от многих факторов, которые включают изначальное состояние пациента, протяженность удаленной вены, наличие сопутствующих заболеваний и другие. В большинстве случаев она продолжается не меньше 3 месяцев: именно столько требуется организму на полное или частичное восстановление кровотока, его перенаправление в латеральную систему кровоснабжения. Сроки могут отличаться в зависимости от примененного метода: у комбинированного послеоперационный период всегда короче, особенно если в ходе вмешательства использовались склерозанты, лазер и другие современные технологии.
Длительность реабилитации после операции варикоза зависит от многих факторов, которые включают изначальное состояние пациента, протяженность удаленной вены, наличие сопутствующих заболеваний и другие. В большинстве случаев она продолжается не меньше 3 месяцев: именно столько требуется организму на полное или частичное восстановление кровотока, его перенаправление в латеральную систему кровоснабжения. Сроки могут отличаться в зависимости от примененного метода: у комбинированного послеоперационный период всегда короче, особенно если в ходе вмешательства использовались склерозанты, лазер и другие современные технологии.
Чтобы этот процесс прошел успешно и не возникли проблемы с другими венами, восстановление после флебэктомии предусматривает:
- Предупреждение осложнений — инфицирования послеоперационных ранок, формирования тромбов и других. Сразу после операции врач проводит с пациентом беседу, в которой озвучиваются требования к гигиене. Они будут зависеть от примененного метода. Например, после флебэктомии по Коккету не рекомендуется мыть голеностопную часть ног, пока шов не затянется, в то время как после операций по удалению варикозных вен, проведенных через микро-надрезы, душ можно принимать уже в первые сутки. После гигиенических процедур ранки обрабатывают подсушивающими антисептиками: зеленкой, йодом. Для уменьшения риска тромбоза врач может назначить разжижающие кровь средства, но только при условии, что нет склонности к кровотечениям.
- Поддержание мышечной системы в области, где проводилось вмешательство на варикозное расширение вен на ногах, в достаточном тонусе. Как известно, сокращение мышц помогает более активно проталкивать венозную кровь вверх, снимая долю нагрузки с сосудистых стенок. В первую неделю действуют ограничения, запрещающие повышенную активность и поднятие тяжестей. Они актуальны при любом виде вмешательства, однако переходить на постельный режим не стоит: чем раньше начать двигаться, тем меньше риск застойных явлений и, соответственно, тромбоза. Начиная с 5-7 суток пациентам показаны ЛФК, гимнастика, лечебная физкультура под контролем специалиста. После освоения упражнений можно заниматься самостоятельно.
- Ускорение заживления и восстановления тканей с помощью физиотерапии: УВЧ-терапия, кварцевое облучение и другие. С ними реабилитация после флебэктомии будет протекать значительно быстрее, а в сочетании с массажем и рефлексотерапией они уменьшат риск трофических изменений. Процедуры назначает врач в индивидуальном порядке.
В первые 7-10 дней после вмешательства пациента могут беспокоить боли и дискомфорт в ногах. Для их устранения врач назначает обезболивающие препараты. Самостоятельно подбирать средства не рекомендуется, так как некоторые средства способствуют чрезмерному разжижению крови или, напротив, повышению ее вязкости.
Важно! Если в течение недели дискомфорт не ослабевает, а усиливается, стоит сообщить об этом врачу.
Диета
Роль рационального и полезного питания после флебэктомии нередко приуменьшают, хотя оно важно не меньше, чем режим и нагрузки, гигиена и прием препаратов. Во-первых, специальная диета и включение в рацион определенных продуктов помогут уменьшить вязкость крови. Во-вторых, исключение некоторых продуктов, которые задерживают жидкость в организме, позволит исключить отеки. В-третьих, на этапе восстановления после операции на ногах при варикозе диета сдержит увеличение веса или приведет его в норму у пациентов с ожирением.
Что можно есть после операции на варикоз:
- Супы на овощном отваре или воде, рагу, запеканки и салаты с овощами, окрашенными в зеленый, желтый и оранжевый цвет. В них содержатся витамин С, рутин и вещества, способствующие разжижению крови и регенерации сосудов, а также полезная на этапе восстановления клетчатка.
- Каши из круп для поддержания перистальтики кишечника.
- Фрукты и ягоды, обязательно красные или черные (черника, малина, смородина, голубика, ежевика, черешня), цитрусовые — содержат витамины С, Р и кумарины, необходимые для профилактики тромбоза. Употреблять в свежем виде, в салатах. Из них можно готовить соки, компоты и морсы.
- Морепродукты, морскую рыбу, водоросли как источник Омега-3 и Омега-6 кислот, таурина, железа и йода, необходимых для поддержания эластичности и восстановления сосудов. Готовить рыбу желательно на пару, а из водорослей можно готовить салаты и супы.
- Для восстановления мягких тканей, восполнения уровня эластина и белков в организме, полезно употреблять белое мясо, печень птицы. Их рекомендуется отваривать, готовить в пароварке или запекать. Из печени можно готовить диетический паштет.
Независимо от стадии восстановления, пациентам после флебэктомии рекомендуется употреблять больше жидкости. Это может быть минеральная негазированная вода, чай из травяного сбора (толокнянка, брусника и шиповник), натуральные соки и компоты, морсы.
При составлении меню стоит обращать внимание на переносимость продуктов. Многие из них могут вызвать аллергию или стать причиной кишечного расстройства (пищевой аллергии).
В список запрещенной пищи после операции на варикоз входят:
- острые и соленые блюда, копчености, фастфуд, в котором содержится много соли;
- кофе и крепкий чай;
- алкоголь;
- сладости, сдоба и любая высококалорийная пища с минимальным содержанием клетчатки и витаминов.
Эти продукты способствуют задержке в организме жидкости, раздражают стенки сосудов, провоцируют их спазм. Кроме того, на фоне ограниченной физической активности они могут привести к росту массы тела, что крайне нежелательно при варикозе.
Видео: восстановление после операции флебэктомия
Комбинированная венэктомия — S Class Wiki
Комбинированной венэктомией называется оперативное вмешательство, при котором для удаления варикозно измененной вены со всеми притоками применяется несколько хирургических техник в строгой очередности. Выполняется флебэктомия при неэффективности изолированных хирургических методик лечения (радиочастотной или эндовазальной лазерной облитерации). И хоть сложность и длительность вмешательства гораздо больше остальных методов, оно обладает большей эффективностью, в частности, относительно возможности рецидивирования варикозной болезни. За это она считается «золотым стандартом» в мировой практике оперативной флебологии. Суть комбинированной венэктомии – и удаление эктазированных вен, и устранение обоих видов рефлюксов – горизонтального и вертикального. Кроме того, вмешательство приводит к хорошему косметическому эффекту.
Показания
Комбинированная венэктомия применяется как наиболее эффективный вариант терапии варикозной болезни, в том числе:
- при ее значительной распространенности;
- при патологиях микроциркуляции;
- хронической венозной недостаточности.
К комбинированной венэктомии прибегают обычно на 2–3 стадиях варикозной патологии. Вмешательство применяют также для лечения иных венозных патологий, локализованных на нижних конечностях: острого тромбофлебита, посттромбофлебитического синдрома (в том числе его индуративной формы), венозных мальформаций.
Подготовка
До непосредственного вмешательства нужно предпринять меры, уменьшающие степень флебэктазии:
- ношение компрессионных чулок;
- прием венотоников;
- физиотерапевтические методы воздействия на венозную стенку.
Такое комбинированное воздействие должно длиться не меньше месяца. В течение этого времени пациенту следует уменьшить длительность стояния на ногах, женщинам необходимо отказаться от ношения обуви на каблуке более 5 см высотой. За 7–10 суток до назначенной даты вмешательства пациент проходит стандартные диагностические процедуры: гемо- и коагулограмму, RW, ЭКГ, флюорографию, анализы на групповую и резус-принадлежность крови. Заключает обследование терапевт, который делает вывод о возможности предстоящего вмешательства. Если препятствий для комбинированной венэктомии не выявлено, следует госпитализация в хирургическое отделение или клинику сосудистой хирургии.
До вмешательства необходимо воздержаться от энтерального питания и употребления жидкости в течение 10 часов. Накануне вечером пациенту нужно принять душ, удалить растительность в области паха и конечности. Необходимость предварительного очистительного орошения кишечника рассматривается индивидуально.
В день вмешательства пациенту выполняют УЗДГ, по данным которого хирург маркирует ветви пораженных вен. После этого человек направляется в операционную. С собой ему нужно взять компрессионный трикотаж. Он будет надет сразу по окончании вмешательства.
Техника вмешательства
В современных условиях венэктомия проводится под эпидуральной анестезией с добавлением внутривенных анксиолитиков для купирования тревожного эмоционального компонента. Вмешательство состоит из ряда последовательных этапов:
- Веносечение по Троянову, в ходе которого производится сепарация подкожных вен от глубокой венозной системы. Доступ – в паховой области или поплитеальной зоне.
Альтернатива кроссэктомии – чрескожное пересечение подкожной вены лазерным излучением или высокочастотными электротоками.
- Стриппинг – удаление основных крупных эктазированных притоков пересеченной вены. Это можно сделать различными методами:
- с помощью зонда Бэбкока, обладающего режущей поверхностью. Он вводится в отдельные, маркированные заранее разрезы на конечности, соответствующие дистальным концам эктазированных вен. Сосуды «надеваются» на зонд и вынимаются через кожный разрез;
- при помощи не режущего зонда, который вводится в вену и фиксируется к ней. Вытягивание зонда сопровождается выворачиванием сосуда наизнанку и выведением его в операционную рану. Это менее травматичный метод стриппинга, называемый «коротким». С его помощью вена удаляется лишь до голени. Ниже поплитеальной зоны вены остаются интактными;
- PIN-стриппингом – еще менее инвазивным зондовым выведением вены. Выполняется через основной разрез, дополнительно делается только прокол для тракции вены, предварительно перевязанной в области основного разреза;
- методом криостриппинга, не требующим подшивания зонда к вене или дополнительных разрезов. Вена примерзает к особому зонду и извлекается. Параллельно низкая температура суживает перфоранты, в результате уменьшается выраженность кровотечения и вероятность развития гематом.
- Перевязка и удаление перфорантных вен. Чаще всего выполняется эндоскопически.
- Минифлебэктомия – удаление отдельных варикозных узлов из проколов при помощи специального зажима. Данный этап операции является опциональным, он только позволяет улучшить внешний вид конечности.
Противопоказания
Комбинированная венэктомия противопоказана при:
- декомпенсации хронических патологий, особенно кардиальной недостаточности;
- атеросклерозе нижних конечностей;
- злокачественной артериальной гипертензии;
- закупорке феморальных вен тромбом;
- невозможности активизации больного на этапе реабилитации;
- отсутствии возможности полноценной компрессионной терапии в послеоперационном периоде.
Комбинированная венэктомия является плановым вмешательством, поэтому ее нужно отсрочить при развитии беременности, кожных заболеваний в области нижней конечности, на время лактации или до выздоровления от острого инфекционного заболевания. Если же эластическая компрессия может быть затруднена ввиду 3–4 степени ожирения, для проведения операции больному необходимо похудеть.
Реабилитация
В течение нескольких следующих за вмешательством суток в области оперированной конечности отмечается болевой синдром. Его купирование обязательно во избежание связанных с этим иммобилизации и респираторных осложнений. Уже через несколько часов после того, как к конечностям вернется чувствительность и возможность движений, нужно начинать ими шевелить в голеностопном и коленном суставах. Вставать можно уже на следующий день после вмешательства, но только в компрессионных чулках. Их необходимо носить, не снимая даже на время сна, в течение 1,5 месяцев, после чего еще в течение не менее 3 месяцев надевать только в дневное время. Швы снимают на 9-е сутки. Затем после проведения контрольного УЗДГ возможна выписка из стационара.
В первую неделю ходьба обязательна, физические нагрузки ограничены. После этого обязательны массаж оперированной конечности и ЛФК. Упражнения выполняются только в компрессионных чулках. Послеоперационная диета – без ограничений. Спустя полторы недели разрешается мыться в душе, но вода должна быть теплой. Горячие ванны, посещение бани или сауны – под запретом из-за риска расширения сосудов. Медикаментозная поддержка после операции включает назначение антикоагулянтов, антибактериальной терапии и нестероидных противовоспалительных средств. Дальнейший образ жизни должен минимизировать нагрузку на больную конечность: необходимо сменить работу, если она связана с подъемом тяжестей. Если профессиональная деятельность требует длительного нахождения на ногах или сидения, во избежание рецидива варикозной патологии придется изменять положение тела каждые 30–40 минут. Возвращаться к высоким каблукам не рекомендуется.
Осложнения
Вмешательство является довольно травматичным (особенно при выполнении по классической методике), поэтому после него могут наблюдаться:
- кровотечения;
- гематомы;
- лимфоцеле;
- пигментация кожи;
- лимфостаз;
- нарушение чувствительности конечности;
- тромбоз глубоких вен;
- тромбоэмболические осложнения;
- рецидив варикозной патологии.
Кратковременный подъем температуры в 1–2-е сутки после флебэктомии развивается в результате операционного стресса и осложнением не считается. Не являются осложнениями и отдельные экхимозы.
|
Венэктомия: ход операции, последствия, осложнения
При варикозе нижних конечностей эффективно применяется хирургическое вмешательство под названием комбинированная венэктомия. В результате проведения операции здоровые вены сохраняются и больной навсегда избавляется от этой болезни. Для проведения вмешательства противопоказания минимальные.
Описание, когда назначают
Процесс относится к области микрохирургии, после нее не остается больших разрезов, используются косметические швы. Такое вмешательство считается радикальным. Применяют в том случае, если терапевтические методы не дали результатов в лечении болезни. Хирург делает несколько манипуляций, проводится удаление малой и большой пораженных вен, кровоток по здоровым венам нормализуется. Показания к применению такой процедуры следующие:
- прогрессирование болезни, боли, отечность, онемение,
- тромбофлебит — осложнение варикоза,
- трофические изменения сосудов, появление язв, волдырей.
Подготовка
Пациент проходит всестороннее обследование организма. Назначаются анализы крови, в том числе общий, биохимический, на сахар, ВИЧ, гепатит, сифилис. Пациент должен сдать мочу. Устанавливается группа крови, резус-фактор. Перед проведением операции обязательны консультации кардиолога и терапевта. Пациентам назначают допплерографию и ангиографию — специальные дополнительные исследования сосудов ног. Кроме этого, нужно сделать рентген грудной клетки. Врач должен знать обо всех лекарственных препаратах, которые принимает больной, и аллергии. Если есть решение использовать общий наркоз — делают очистительные клизмы для кишечника.
Ход операции
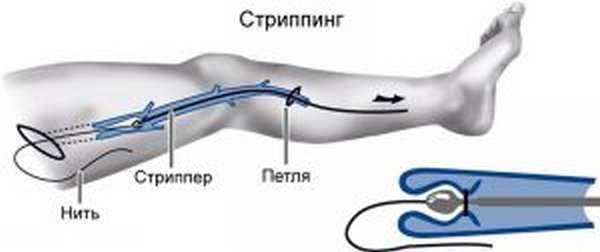
В зависимости от состояния сосуда, его местонахождения, степени поражения применяют разные методы. Сначала делается разрез (кроссэктомия), проблемная вена отрезается и перевязывается. Ход операции предусматривает несколько этапов — стриппинг, минифлебэктомия, наложение швов. На первом этапе с помощью зонда удаляется ствол большой подкожной вены (БПВ). Устройство со специальной нитью запускается через разрез, который делают сразу после кроссэктомии Прибор двигается по всей площади удаления и выводится наружу. Хирург с помощью нити делает усилие — она выворачивается и удаляется. Вена выводится из надреза на голени. С помощью минифлебэктомии удаляются проблемные участки через небольшие разрезы. Для швов используются саморассасывающиеся материалы.
Осложнения после венэктомии
При флебэктомии возможны минимальные неприятные последствия:
- сильные боли,
- обильные кровотечения,
- онемение,
- синюшность, уплотнения,
- гнойные раны,
- снижение чувствительности,
- тромбоз,
- рецидив варикоза.
Реабилитация

После венэктомии больной обязательно находится под присмотром врача. Реабилитация зависит также от наличия заболеваний, которые могут повлиять на исход операции. Очень важно придерживаться рекомендации врача после хирургического вмешательства. Медикаментозная терапия направлена на предотвращение инфекции, а также на устранение болевых ощущений. Пациентам категорически запрещается принимать душ после операции.
От того как будет протекать послеоперационный период, зависит риск рецидива болезни. Необходимо избегать застоя крови в нижних конечностях.
Во время лечения низ кровати приподнимают, а через некоторое время можно уже делать движения ногами, переворачиваться. Через 1 сутки пациент встает и начинает ходить по палате. Назначают также комплекс упражнений и массаж. Щадящие нагрузки обязательны. В этот период предусмотрено использование компрессионных материалов в течение 1 месяца. Через 1 неделю стационарного лечения пациент выписывается из больницы, но после этого должен приходить на осмотр врача длительное время. Только после ультразвукового исследования сосудов, которое делает врач через полгода, можно судить о положительных результатах.
хирургическое лечение варикозного расширения вен
Варикозное расширение вен — это один из наиболее распространенных недугов. Существует множество методик его терапии, но большинство консервативных способов лечения способны лишь на время замедлить течение заболевания. Если же они не дают желаемого эффекта, доктора могут настаивать на хирургическом устранении пораженных частей кровеносных сосудов (вен). Такое оперативное вмешательство носит наименование венэктомии.
Особенности венэктомии
Венэктомию считают наиболее распространенным методом хирургической коррекции варикоза в России. Проведение такой операции позволяет прекратить отток крови из глубинных сосудов в поверхностные и удалить патологически вздутые участки вен. Это хирургическое лечение осуществляют при помощи методик микрохирургии. На коже пациента при этом выполняют лишь минимальные разрезы, кроме того, хирурги применяют особенно тонкие шовные материалы. Соответственно, при венэктомии снижается вероятность травмирования и развития осложнений. Также такая операция способна улучшить внешний вид пораженных варикозом ног.
Венэктомию обычно осуществляют под спинальной анестезией либо общим наркозом. После проведения данного вмешательства пациент должен оставаться в стационарном отделении в течение нескольких дней. Считается, что один из основных плюсов такого лечения — снижение риска рецидивов варикоза на данном участке до нуля.
Показания к проведению венэктомии
Основное показание к выполнению венэктомии — обширное варикозное расширение вен. Кроме того, ее проводят при терапии тромбофлебита. Одно из показаний к выполнению венэктомии — наличие у пациента явных симптомов нарушений полноценной циркуляции крови, представленных отечностью и болезненными ощущениями в нижних конечностях. Еще такая операция показана при развитии трофических изменений, вызванных варикозом — язв и волдырей.
В ряде случаев показанием к венэктомии считают нарушение полноценного кровообращения и существенное расширение просвета подкожных вен.
Когда венэктомия невозможна? Противопоказания к удалению варикозных вен
Такой метод хирургической коррекции имеет ряд противопоказаний к проведению. Венэктомию не осуществляют пациентам, находящимся в пожилом возрасте (более семидесяти пяти лет), а также страдающим от тяжелых форм недостаточности жизненно важных органов (легких, сердца, почек либо печени). Данное оперативное вмешательство невозможно при наличии у больного инфекционных процессов, протекающих в тяжелой форме. А еще его не выполняют во втором и третьем триместре вынашивания ребенка. Кроме всего прочего, венэктомия не может проводиться при особенно запущенной форме варикозного расширения вен. Также противопоказанием к ее выполнению считают наличие воспалительных недугов на ногах — рожистых и экземы.
Еще венэктомия невозможна при возрасте пациента менее шестнадцати лет.
Как готовят к операции при варикозном расширении вен?
Перед проведением венэктомии, как и перед любым другим оперативным вмешательством, пациенту необходимо пройти ряд исследований, оценивающих способность организма благоприятно перенести такое лечение. В список обязательных исследований входят общий анализ крови и поиск антител к ВИЧ, гепатиту, а также сифилису. Пациентам проводят электрокардиограмму, определяют группу крови и устанавливают резус-фактор. Кроме того, подготовка к венэктомии подразумевает забор крови на исследование биохимических показателей и на количество сахара. Еще пациентам необходимо пройти флюорографию грудной клетки. К специфическим исследованиям перед данным оперативным вмешательством относят допплерографию сосудов ног.
Пациентам, готовящимся к венэктомии, нужно в обязательном порядке информировать медиков о лечении, которое они проходят на данном жизненном этапе, в том числе и обо всех принимаемых медикаментах. Также важную роль играет сообщение о наличии аллергических реакций на любые лекарства.
В том случае, если медики приняли решение о проведении вмешательства под общим наркозом, необходимо незадолго до него пройти соответствующую подготовку в соответствии с рекомендациями врача. Это касается и очищения кишечника с использованием клизм.
Незадолго до венэктомии пациентам необходимо принять душ и самостоятельно сбрить волосы на той ноге, на которой будут выполнять операцию. Кожа должна быть чистой — на ней должны отсутствовать воспаления и гнойники.
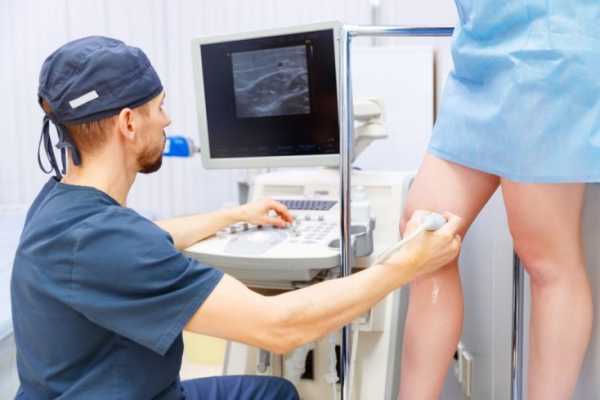
Как проходит венэктомия?
Существует несколько различных вариантов проведения данного оперативного вмешательства. Оптимальный метод воздействия подбирается исключительно медиками, которые учитывают диаметр пораженного сосуда, местоположение патологического отрезка и его направление (прямое либо извилистое). Также в учет принимают протяженность отрезка обратного кровотока и наличие или отсутствие трофических изменений.
Обычно хирурги сочетают несколько методик терапии, которые могут отличаться по травматичности. В этом случае у врачей есть возможность полноценно устранить пораженный участок сосуда вместе с расширенными протоками. Чаще всего венэктомия состоит из ряда последовательных этапов.
Кроссэктомия
Оперативное вмешательство начинают с проведения небольшого разреза кожных покровов в районе паха. Именно в этом участке находится соединение патологически измененного варикозом поверхностного сосуда с глубокой веной. Тут же расположен и несостоятельный венозный клапан. Больная вена отсекается и перевязывается.
Второй разрез
Его осуществляют с внутренней стороны щиколотки или же на верхней области голени, ориентируясь на местоположения патологии. Размер такого разреза равен полутора сантиметрам. Сквозь него хирурги обнажают поверхностную вену, вводят в нее зонд и продвигают его по сосуду. После того, как зонд достигает участка проведенного пахового разреза, на его кончике закрепляется вена. Иногда у медиков нет возможности беспрепятственно продвинуть зонд по всему сосуду. В такой ситуации не обойтись без дополнительных надрезов и без использования нескольких зондов.
Стриппинг
На данном этапе венэктомии медики втягивают зонд сквозь сделанный разрез. Во время этого процесса нижний край наконечника отделяет вену от тканей, расположенных около нее. Соответственно, пораженная вена извлекается вместе с зондом.
Минифлебэктомия
Далее хирурги приступают к устранению подкожных узлов и притоков. Также осуществляется перевязка перфорантных вен, отмеченных заранее. При сильной извилистости таких участков проводятся дополнительные разрезы, и хирурги иссекают их по частям. Небольшие узлы устраняют специальным крючком сквозь крошечные проколы (не более двух миллиметров), которые не требуют ушивания.
Наложение швов
Это окончательный этап венэктомии, при котором на проведенные разрезы накладывают шовный материал. Затем медики осуществляют компрессионную (сдавливающую) перевязку, используя бинты или специальный эластичный трикотаж.
Операция венэктомии может проходить немного по другой схеме, дополняясь современными методиками. Так, к примеру, сосуды с прямыми ходами вполне можно устранять с использованием лазерной флебэктомии.
После операции. Реабилитация
После проведения венэктомии пациент остается под наблюдением доктора, который рассчитывает особенности восстановительного периода и реабилитации. Медики ориентируются на общее состояние больного, а также на наличие у него хронических недугов, способных повлиять на восстановление.
После венэктомии пациент остается в стационарном отделении. Ему показан курс антибактериальной терапии для профилактики осложнений. Также медики назначают проведение обезболивающих инъекций и введение флеботонических медикаментов.
Полноценная реабилитация возможна лишь в том случае, если больной будет придерживаться некоторых несложных рекомендаций. Уже совсем скоро после операции следует начать сгибать нижние конечности и пытаться поворачиваться в постели. При этом ноги стоит расположить повыше — это поможет улучшить кровообращение.
Спустя сутки необходимо подняться с кровати и начать передвигаться по палате. Ноги при этом должны обязательно находиться в компрессионном белье.
Важную роль играет выполнение послеоперационного массажа и упражнений лечебной физкультуры — их обычно рекомендует врач. Такие методы позволяют избежать формирования тромбов.
Пациентам после венэктомии не разрешается мыться горячей водой, под запретом также любые другие согревающие процедуры, в том числе и посещение бани.
Реабилитация подразумевает круглосуточное применение компрессионных материалов на протяжении месяца. Далее конечности бинтуют лишь на день.
Швы после венэктомии снимают уже спустя девять суток. Само собой, все это время больным противопоказано выполнение упражнений со значимой нагрузкой.
Спустя неделю после проведенного вмешательства пациента выписывают из стационарного отделения, но ему показано продолжительное амбулаторное наблюдение. Спустя полгода осуществляют ультразвуковое исследование сосудов, которое позволяет заметить возможные рецидивы или убедиться в их отсутствии.
Возможные последствия либо осложнения

Венэктомия, как и любое другое оперативное вмешательство, может приводить к развитию ряда осложнений. Большинство из них развиваются в первые несколько дней после хирургической коррекции. Так, операция может осложняться сильными кровотечениями. Иногда во время ее проведения происходит повреждение подкожных нервов, что чревато снижением чувствительности на определенных участках. Если операция привела к формированию гематомы, может развиться ее нагноение.
Кроме того к возможным осложнениям относят возникновение онемения в районе голени либо лодыжки, болезненность и подкожные кровоизлияния (синяки).
Крайне редким осложнением считается тромбоз глубоких вен.
Целесообразность и безопасность проведения венэктомии определяется исключительно лечащим врачом в индивидуальном порядке.
что это такое, ход операции, последствия и осложнения процедуры
Что такое венэктомия и в каких случаях возможно ее проведение? Венэктомия представляет собой процедуру, которая направлена на удаление через небольшие надрезы на ноге пораженных участков сосудов. Являясь достаточно эффективной и безопасной процедурой, такое вмешательство активно применяется флебологами для избавления пациента от варикоза и венозной недостаточности. Операция позволяет восстановить циркуляцию крови, предотвратить попадание ее из глубоко лежащих вен в подкожные и имеет множество положительных отзывов.
Являясь одним из самых распространенных способов лечения вен, процедура позволяет избавиться не только от симптомов, но и от самой причины появления патологии. В процессе процедуры используются микрохирургические способы, которые направлены, в первую очередь, на возможность выполнения наименьшего разреза, а также использования максимально тонкого материала для шва. Благодаря этому в значительной степени снижается травмирование пациента и риск возникновения осложнений, а также наблюдается заметное улучшение косметического эффекта.
Чаще всего операция проводится под местным наркозом. После процедуры пациент некоторое время находится в стационаре, а затем покидает его. Одним из преимуществ данного вмешательства является практически полное отсутствие риска повторного возникновения патологии на данном участке.
О чем в этой статье:
Показания и противопоказания к проведению
В настоящее время имеется множество способов и методов, которые применяются для лечения варикоза, однако только венэктомия способна полностью остановить процесс развития болезни.
Проведение венэктомии возможно только при наличии определенных показаний. Чаще всего врач советует прибегнуть к процедуре в том случае, когда нарушена трофика тканей, наблюдается появление язв и имеются плохо заживающие инфицированные раны. Операция показана и тогда, когда консервативные методы лечения не приносят должного эффекта.
Показаниями для проведения хирургического вмешательства являются:
- Развитие обширного варикоза, его тяжелые стадии;
- Тромбофлебит;
- Появление отечности и болей в нижних конечностях, что является признаком нарушения циркуляции крови по сосудам;
- Трофические изменения тканей на ногах.
Несмотря на высокую эффективность операции, существует ряд противопоказаний, при которых ее проведение невозможно. К ним можно отнести наличие у пациента тяжелых форм легочной, почечной, сердечной и печеночной недостаточности. Также не проводится венэктомия лицам старше 75 лет и моложе 16, при наличии сильных инфекционных процессов, и воспалительных заболеваниях на ногах.
Противопоказанием является второй и третий триместры беременности.
Подготовка к проведению операции
Перед проведением операции больной обязательно должен сообщить врачу о тех лекарствах, которые он принимает в настоящее время, о наличии или отсутствии аллергических реакций на какие-либо медицинские препараты.
Если операция проводится под общим наркозом, пациент должен очистить кишечник с помощью клизмы. Также потребуется принять душ и удалить волосы на оперируемой ноге.
Важным шагом до проведения вмешательства служит прохождение медицинского обследования. Обязательными являются следующие анализы и процедуры:
- Общий анализ крови;
- Анализы на ВИЧ, гепатит и сифилис;
- Электрокардиограмма сердца;
- Выявление группы крови и резус-фактора;
- Биохимический анализ крови и уровень сахара;
- Флюорография грудной клетки;
- Допплерография сосудов ног.
Только после прохождения пациентом всех диагностических процедур врач может назначить время и дату проведения операции.
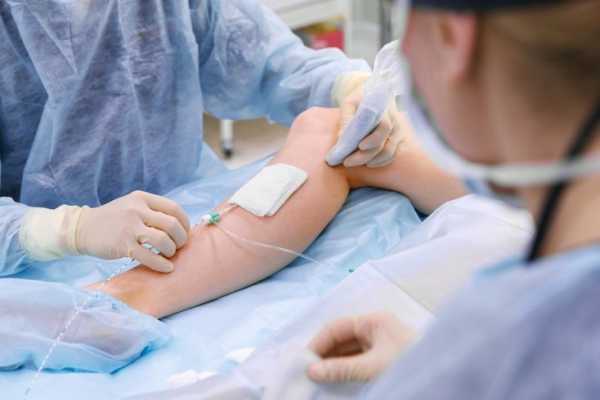
Ход операции
Венэктомия является несложной операцией, которая обычно проводится под местной анестезией. При этом пациент находится в сознании, однако никакой боли он не ощущает. Пациента привязывают к операционному столу. Необходимо это для того, чтобы исключить непроизвольные движения, которые могут отрицательно сказаться на ходе операции.
Существует несколько техник проведения процедуры. Чаще всего разрез кожного покрова производится в верхней и нижней области ноги на месте проекции варикозной вены. Далее происходит мобилизация ствола вены, который удаляют через разрезы, ушивающиеся впоследствии. Длительность такой процедуры, как правило, не превышает двух часов.
Чаще всего хирургу необходимо применять комплексный способ вмешательства, который представляет собой комбинацию методов разной травматичности. Венэктомия включает в себя следующие этапы:
- Кроссэктомия. Является началом оперативных действий, при которой производится небольшой, около 5 см, разрез в области соединения поверхностной вены, пораженной варикозом и глубокого сосуда. Там же расположен пораженный венозный клапан. Производится отсечение и перевязка варикозной вены;
- Выполнение второго разреза с внутренней стороны лодыжки или в верхней части голени. Размер этого разреза составляет около полутора сантиметров и зависит от места расположения патологии. Через него происходит введение зонда, который затем продвигается по сосуду. Он движется до пахового разреза, где на него закрепляется вена. В случае, когда продвижение зонда по вене невозможно по каким-либо причинам, делаются еще надрезы и вена вырезается несколькими зондами;
- Стриппинг вен ног. На данном этапе происходит втягивание зонда через проделанный надрез. Нижняя кромка наконечника отсекает все ткани, окружающие вену и освобождают ее. Вместе с зондом вытягивается и вырезанная пораженная вена;
- Минифлебэктомия. На этом этапе происходит удаление подкожных узлов, перевязываются перфорантные вены, которые отмечаются заранее. Если вены слишком извилистые, то делаются еще разрезы и иссекаются их фрагменты по частям;
- Наложение швов. Заключительный этап, при котором происходит сшивание разрезов, производится компрессия бинтами или с помощью специального белья.
При проведении такой комбинированной венэктомии сочетается несколько методик, за проведение которых отвечают разные специалисты.
Послеоперационный период
Реабилитационный период врач рассчитывает для каждого больного в индивидуальном порядке. Его продолжительность зависит от общего состояния и самочувствия пациента, а также от наличия у него различных хронических заболеваний. Период восстановления является важным этапом, во время которого все усилия больного должны быть направлены на предотвращение повторного развития патологии.
После проведения операции пациент некоторое время находится в стационаре под наблюдением медперсонала. Ему назначается курс антибиотиков, обезболивающих средств и флеботоников.
После проведения операции рекомендован ряд процедур, которые помогут сократить риск рецидива:
- Сразу после проведения венэктомии необходимо поднять конец кровати не менее, чем на 10 см. Необходимо это для того, чтобы максимально увеличить отток крови. Через несколько часов после операции рекомендуется начинать двигаться, сгибать и разгибать ногу;
- Обязательным условием является использование компрессионного трикотажа, который посоветует лечащий врач;
- Необходимо проведение лечебного массажа и выполнение физических упражнений умеренной интенсивности. Требуется это для недопущения развития острого тромбоза;
- Запрещено посещение сауны, бани;
- Рекомендованы ежедневные пешие прогулки средней длительности, а для пациентов пожилого возраста использование ЛФК в сочетании с лекарственными препаратами.
После проведения операции швы снимают на 9 сутки. В этот период упражнения, которые имеют большую нагрузку, строго запрещаются. Выписывают больного по истечению недели после операции.
После перенесения процедуры венэктомии необходимо особое внимание уделять состоянию сосудов. При малейших признаках рецидива нужно незамедлительно обратиться к доктору. Большое внимание отводится подбору компрессионного белья. Оно полностью должно соответствовать всем предъявляемым требованиям и стандартам.
Несмотря на то, что риск повторного возникновения варикоза после операции невелик, рекомендуется проходить регулярное обследование у специалистов. По прошествии нескольких месяцев после венэктомии назначается проведение УЗИ сосудов.
Для минимизации риска возникновения неблагоприятных последствий и осложнений после операции большое внимание требуется уделять состоянию швов. Полное формирование рубца длится на протяжении нескольких месяцев, потому в период восстановления рекомендовано следовать некоторым правилам по уходу за швами:
- Нельзя использовать грубые мочалки и агрессивные моющие средства в первое время, а также сильно тереть область шва;
- Для мытья необходимо использовать теплую воду. Посещать баню и принимать горячую ванну в этот период категорически запрещено, так как это способствует усиленному расширению сосудов;
- Чтобы процесс заживления проходил нормально, нельзя срывать образовавшуюся на швах корочку;
- Для предотвращения инфицирования необходимо смазывать область швов противомикробными средствами.
Последствия и осложнения
Неправильное проведение венэктомии или ее использование при наличии противопоказаний может привести к появлению разнообразных осложнений. Наиболее распространенными являются синяки, гематомы, небольшие кровотечения и болевые ощущения, а также уплотнения под кожей. Чаще всего спустя небольшой промежуток времени они самостоятельно исчезают.
Для ускорения процесса устранения этих эффектов пациенту назначаются лекарственные средства, в основе которых находится гепарин, также обезболивающие (как для внутреннего, так и для внешнего применения).
Одним из серьезных осложнений после венэктомии является развитие тромбоэмболии. Ее развитие может быть обусловлено:
- Нарушением тока крови по артериям;
- Наличием инфицированных ран и трофических язв;
- Отсутствием двигательной активности.
Некоторые пациенты отмечают временное онемение кожных покровов в области лодыжек и голеней. При образовании гематомы в послеоперационный период могут быть нагноения.
Так как венэктомия является хирургическим вмешательством и может иметь разнообразные осложнения и неприятные последствия, проводиться она должна только высококвалифицированным специалистом.
О венэктомии расскажет эксперт в видео в этой статье.
Венэктомия: ход операции, последствия, осложнения
При варикозе нижних конечностей эффективно применяется хирургическое вмешательство под названием комбинированная венэктомия. В результате проведения операции здоровые вены сохраняются и больной навсегда избавляется от этой болезни. Для проведения вмешательства противопоказания минимальные.
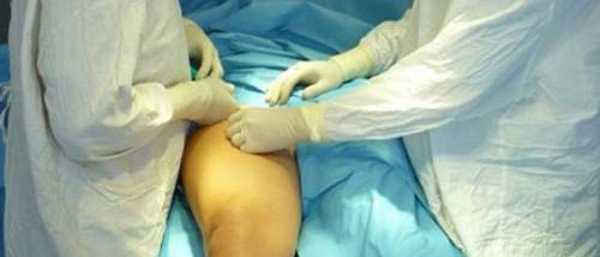
Описание, когда назначают
Процесс относится к области микрохирургии, после нее не остается больших разрезов, используются косметические швы. Такое вмешательство считается радикальным. Применяют в том случае, если терапевтические методы не дали результатов в лечении болезни. Хирург делает несколько манипуляций, проводится удаление малой и большой пораженных вен, кровоток по здоровым венам нормализуется. Показания к применению такой процедуры следующие:
- прогрессирование болезни, боли, отечность, онемение;
- тромбофлебит — осложнение варикоза;
- трофические изменения сосудов, появление язв, волдырей.
Подготовка
Пациент проходит всестороннее обследование организма. Назначаются анализы крови, в том числе общий, биохимический, на сахар, ВИЧ, гепатит, сифилис. Пациент должен сдать мочу. Устанавливается группа крови, резус-фактор. Перед проведением операции обязательны консультации кардиолога и терапевта. Пациентам назначают допплерографию и ангиографию — специальные дополнительные исследования сосудов ног. Кроме этого, нужно сделать рентген грудной клетки. Врач должен знать обо всех лекарственных препаратах, которые принимает больной, и аллергии. Если есть решение использовать общий наркоз — делают очистительные клизмы для кишечника.
Вернуться к оглавлениюХод операции
Один из этапов комплексной операции – стриппинг.В зависимости от состояния сосуда, его местонахождения, степени поражения применяют разные методы. Сначала делается разрез (кроссэктомия), проблемная вена отрезается и перевязывается. Ход операции предусматривает несколько этапов — стриппинг, минифлебэктомия, наложение швов. На первом этапе с помощью зонда удаляется ствол большой подкожной вены (БПВ). Устройство со специальной нитью запускается через разрез, который делают сразу после кроссэктомии Прибор двигается по всей площади удаления и выводится наружу. Хирург с помощью нити делает усилие — она выворачивается и удаляется. Вена выводится из надреза на голени. С помощью минифлебэктомии удаляются проблемные участки через небольшие разрезы. Для швов используются саморассасывающиеся материалы.
Вернуться к оглавлениюОсложнения после венэктомии
При флебэктомии возможны минимальные неприятные последствия:
- сильные боли;
- обильные кровотечения;
- онемение;
- синюшность, уплотнения;
- гнойные раны;
- снижение чувствительности;
- тромбоз;
- рецидив варикоза.
Реабилитация
 После такого вмешательства больным необходимо воздерживаться от душа.
После такого вмешательства больным необходимо воздерживаться от душа.После венэктомии больной обязательно находится под присмотром врача. Реабилитация зависит также от наличия заболеваний, которые могут повлиять на исход операции. Очень важно придерживаться рекомендации врача после хирургического вмешательства. Медикаментозная терапия направлена на предотвращение инфекции, а также на устранение болевых ощущений. Пациентам категорически запрещается принимать душ после операции.
От того как будет протекать послеоперационный период, зависит риск рецидива болезни. Необходимо избегать застоя крови в нижних конечностях.
Во время лечения низ кровати приподнимают, а через некоторое время можно уже делать движения ногами, переворачиваться. Через 1 сутки пациент встает и начинает ходить по палате. Назначают также комплекс упражнений и массаж. Щадящие нагрузки обязательны. В этот период предусмотрено использование компрессионных материалов в течение 1 месяца. Через 1 неделю стационарного лечения пациент выписывается из больницы, но после этого должен приходить на осмотр врача длительное время. Только после ультразвукового исследования сосудов, которое делает врач через полгода, можно судить о положительных результатах.
Комбинированная флебэктомия (венэктиомия)
Комбинированная флебэктомия является самым широко применяемым хирургическим вмешательством, выполняемым при магистральном варикозе в муниципальных учреждениях здравоохранения для планового лечения. Производится в условиях спинальной анестезии или наркоза (реже).
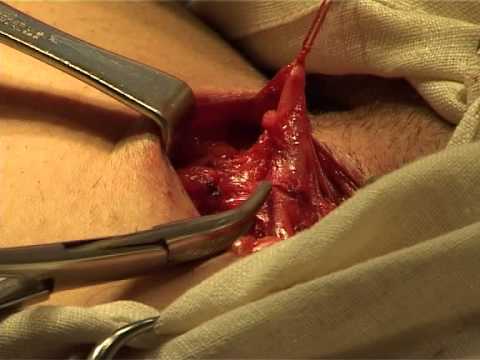
Сущность операции заключается в удалении (стриппинг) ствола магистрального венозного сосуда (большой или малой подкожных вен).
Для этого первым этапом выполняется классическая кроссэктомия, после чего необходимо сделать второй разрез у дистального (наиболее удаленного) участка вены – у лодыжки. После перевязки сосуда производится его пересечение и в вену вводится металлический зонд (Бэбкокка), который необходимо провести до паха. Далее к зонду фиксируется специальная олива с режущими краями, после чего хирург вытягивает зонд за дистальный конец, таким образом вена удаляется на всем протяжении.
Подобная операция довольно травматична для окружающих вену мягких тканей, нервных и лимфатических структур, которые неизбежно повреждаются при подобном пособии, что может сопровождаться развитием специфических осложнений. Для снижения частоты их развития были разработаны модификации метода.
Короткий стриппинг. Вена удаляется не целиком, а только на участке от паха до голени. Ряд исследований показывает, что в большинстве случаев клапаны вены не работают именно на данном отрезке, в то время как на голени клапанный аппарат, как правило, состоятелен. Такое избирательное удаление венозных сосудов позволяет снизить количество осложнений, однако все равно травмирует окружающие ткани.
Инвагинационный стриппинг. Идея методики заключается в том, что для удаления вены применяется олива меньшего размера, края ее не режущие. Таким образом, при тракции (вытягивании) за дистальный конец того же металлического зонда, вена вворачивается в собственный просвет (инвагинация), фактически воздействие на окружающие ткани осуществляется только самой стенкой вены, а не режущей кромкой оливы. Данная манипуляция менее травматична, в то же время она требует выполнения второго разреза кожи.

PIN-стриппинг. Это следующий этап совершенствования методики флебэктомии. Для удаления магистральной вены после кроссэктомии в вену вводится тонкий жесткий металлический проводник, к концу которого фиксирована хирургическая нить. Концом этой нити перевязывается проксимальный (ближний к паху) участок сосуда, оставшийся после первого этапа манипуляции. Зонд на голени выводится через стенку вены и кожу путем прокалывания. Для удаления сосуда хирург вытягивает нить вместе с веной, которая, подобно предыдущему способу, выворачивается наизнанку.
Лечение в послеоперационном периоде аналогично таковому при кроссэктомии.
Варикозная болезнь - Венэктомия в Клинике СЛ
К прайс-листу Варикозная болезнь - одна из самых распространенных патологий во всем мире. Несмотря на то, что разработано множество методов лечения этого заболевания, только венэктомия может остановить механизм ее развития.
Варикозная болезнь - одна из самых распространенных патологий во всем мире. Несмотря на то, что разработано множество методов лечения этого заболевания, только венэктомия может остановить механизм ее развития.
Венэктомия - это радикальный способ лечения варикозного расширения вен нижних конечностей.
Суть процедуры
Варикозноизмененные притоки большой и малой подкожных вен удаляют из отдельных мини-разрезов для максимального косметического эффекта. Хирург делает прокол в коже, маленьким крючком цепляет пораженную вену, вторым крючком выделяет ее из окружающих тканей и удаляет расширенный сегмент.
Операции в нашей Клинике выполняются под внутривенным наркозом, в условиях операционной, с применением самых современных анестезиологических препаратов. Хирург использует незаметные внутрикожные швы и уже через несколько месяцев после операции они практически не видны.
Венэктомия может быть проведена несколькими способами, в зависимости от особенностей расположения вен и стадии лечения:
- Стриппинг вен. Во время операции на коже пациента делают два небольших разреза: один в начале удаляемой вены, а другой – в конце (например, на лодыжке и в подколенной ямке). Обнажённый сосуд пересекают в двух местах, вводят в его просвет специальный зонд, затем при помощи имеющегося на нём металлического наконечника или, при его отсутствии, нитью экстрактор фиксируют к венозной стенке, и сосуд как бы вытягивают на поверхность, перевязывают и отсекают.
- Минифлебэктомия выполняется аналогично. В отличие от предыдущих вмешательств, в данном случае разрезы на коже вовсе не производятся. Небольшие участки вен (по несколько сантиметров) один за другим извлекают через проколы – и так убирают весь варикозно изменённый сегмент. При этом заживление протекает быстрее, чем в предыдущих случаях.
- Сафенэктомия. В области паховой складки делается разрез кожи длинной 3 сантиметра. Этим разрезом хирург обнажает приустьевый отдел большой подкожной вены, тот отдел, в который впадают многочисленные ее притоки. На этом этапе цель хирурга – это перевязать и пересечь все эти притоки.
- Транслюминальная флебэктомия. В ходе её выполнения вдоль поражённой вены пропускают тончайший зонд, имеющий на конце источник холодного освещения, что даёт врачу возможность держать под визуальным контролем весь ход операции. После чего под кожу пациента вводят особую жидкость, обеспечивающую анестезию и отделяющую сосуды от окружающих тканей, и с помощью специального инструментария варикозные вены разрушают и удаляют аспирационным путём.
- Экстравазальная коррекция. Функция клапана восстанавливается путем суживания вены в области клапана каркасной спиралью из лавсана. Спираль должна суживать вену примерно на 1/4 ее диаметра. При этом восстанавливается функция клапана и нормализуется венозный кровоток.
Процедура вэнектомии преследует следующие цели:
- прекращение сброса венозной крови из глубоких вен в поверхностные;
- удаление всех поверхностных варикозно расширенных вен.
Данный вид оперативного вмешательства длится 1-2 часа. Удаления вен, находящихся под кожей, не оказывает нагрузку на более глубокие слои вен. По ним, как правило, проходит не более 10% крови. Процедура нетравматична, рубцы достигают 4-5 мм.
После операции назначается тугое бинтование нижней конечности эластическим бинтом и ношением компрессионного трикотажа. Ходить после такой операции можно со второго – третьего дня, швы снимаются на восьмой – девятый день.
Показания к проведению венэктомии:
- Обширный варикоз,
- Сосудистые звездочки,
- Расширенные подкожные вены,
- Нарушение оттока крови,
- Трофические язвы, сопровождающие варикоз,
- Тромбофлебит.
Результат
Результат венэктомии определяется стадией варикоза, течением постоперационного периода и возрастом пациента. Если варикозная болезнь запушенной формы, то после хирургического вмешательства может сохраниться пигментация, уплотнение подкожной клетчатки.
Оперативное вмешательство может быть дополнено склеротерапией варикозных вен незначительного диаметра, расположенных в труднодоступных или трофически измененных зонах. Разумное сочетание хирургии и других методик позволяет добиваться лучших результатов и значительно снизить объем операции.
Следует еще раз отметить, что только сосудистые хирурги (флебологи), имеющие специальную подготовку по диагностике, лечению и профилактике патологии вен могут подобрать необходимый комплекс лечебно-профилактических мероприятий, позволяющих добиться хороших результатов лечения. Рекомендуется консультация врача сосудистого хирурга.
| Венэктомия (разрез, иссечение и закрытие вен нижней конечности) | А16.12.006 | 26.000 руб |
| Венэктомия (разрез, иссечение и закрытие вен нижней конечности 1 степени сложности) | А16.12.006 | 28.000 руб |
| Венэктомия (разрез, иссечение и закрытие вен нижней конечности 2 степени сложности) | А16.12.006 | 29.000 руб |
| Венэктомия (разрез, иссечение и закрытие вен нижней конечности 3 степени сложности) | А16.12.006 | 34.000 руб |
Стоимость услуги
Информация, указанная на сайте Clinic-sl.ru не является публичной офертой. Изображения товаров, услуг на фотографиях, представленных на сайте, могут отличаться от оригиналов. Информация о цене товара или услуги, указанная на сайте, может отличаться от фактической, уточняйте стоимость по телефону (843) 522 -47-47 или у администраторов на ресепции клиники по адресу: г.Казань, ул. Павлюхина, 37. Самостоятельно ознакомится с услугами можно здесь.
Что же такое венэктомия и как ее проводят
Варикозное расширение вен – тяжелое и весьма коварное заболевание, известное своими осложнениями. Многие слышали о щадящих методах борьбы с ним: склеротерапия, лазерная коагуляция и т. д. Но данные методики эффективны лишь на стадии «сосудистых звездочек». При появлении же изогнутых вен и трофических язв показана венэктомия. Это радикальная операция, позволяющая устранить следы недуга раз и навсегда.
Есть ли альтернатива
Многие пациенты не относятся к варикозу серьезно. Это связано с отсутствием неприятной симптоматики на ранних стадиях заболевания – так зачем что-то делать, если ничего не болит. Но такое легкомыслие весьма опрометчиво. Уже через пару месяцев появятся боли в ногах, отеки и повышенная усталость, а искривленные вены внесут изменения в ваш привычный образ жизни.
С появлением подобных симптомов, люди начинают пробовать абсолютно все способы лечения: склеротерапию, воздействие лазером и т. д. Также применяют нетрадиционные методики: мази, растирки и пиявки при варикозе весьма популярны. Увы, такие способы борьбы с болезнью эффективны лишь на ранних стадиях – с началом необратимых изменений их действие считается сомнительным и даже опасным.
Единственным выходом из тяжелого положения является проведение радикального иссечения пораженных участков – венэктомии. Это связано с размером расширенных сосудов, сильным повреждением их стенок и с масштабами поражения. Даже самый современный склерагент (гель, склеивающий вены во время склеротерапии) не сможет заполнить такие площади без вреда для организма. Поэтому если лечащий врач настаивает на радикальной операции – значит, другого выхода нет.
Особенности проведения
Венэктомия – это оперативное вмешательство, в ходе которого иссекаются большая и малая подкожные вены на ногах, а отток крови перенаправляется в магистральные глубокие вены. Существует несколько методов проведения данного хирургического вмешательства:
Методика Бебкокка. Наиболее распространенный тип операции. Вмешательство проводится с помощью зонда. Он вводится в подкожную вену в области паха, проталкивается к колену, где сосуд отсекается. После, прибор цепляет край отрезанной вены и извлекается наружу, увлекая за собой пораженный сосуд. Это наименее инвазивный способ.
Методика Нарата. Применима при наличии большого количества изгибов в пораженных сосудах, когда устранить проблему способом Бебкокка невозможно. Врач делает ряд небольших надрезов, перевязывая пораженный сосуд в нескольких местах и отсекая его по частям.
Проведение венэктомии предполагает наличие длительного восстановительного периода, имеющего ряд ограничений. Поэтому опытные флебологи настоятельно рекомендуют обращаться к доктору при появлении сосудистой сетки, а не дожидаться болей и отеков. Больше об этом и других методах можно узнать на сайте https://ovenah.com .
Показания и противопоказания
Проведение радикального удаления сосудов, пораженных варикозом, проводится в таких случаях:
- Обширное расширение вен.
- Наличие тромбофлебита.
- Отечность нижних конечностей.
- Развитие трофических изменений кожи.
Но проведение венэктомии показано далеко не всем пациентам. Операция запрещена при наличии таких состояний:
- Возраст старше 60 – 65 лет.
- Наличие хронических заболеваний сердца, легких, почек либо печени.
- Лихорадочные состояния.
- Беременность.
- Раны и воспаленные участки в области проведения операции.
- Последние стадии варикоза.
Венэктомия – радикальный способ устранения варикозного расширения вен. Данная операция отличается сложностью и всегда сопряжена с большой нагрузкой на организм. Но порою это единственный правильный метод борьбы с опасным недугом. Ведь после иссечения пораженных вен варикоз вас больше не побеспокоит!
Підписуйтесь на наш канал в
Telegram
Аднексэктомия (операция удаления придатков матки): показания, ход, реабилитация

Все материалы на сайте подготовлены специалистами в области хирургии, анатомии и профильных дисциплинах. Все рекомендации носят ориентировочный характер и без консультации лечащего врача неприменимы.
Автор: Аверина Олеся Валерьевна, к.м.н., врач-патолог, преподаватель кафедры патологической анатомии и патологической физиологии, для Операция.Инфо ©
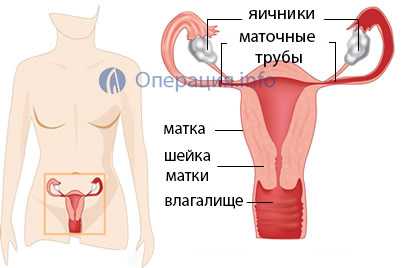
Аднексэктомия представляет собой операцию, в ходе которой хирург иссекает придатки матки, то есть одновременно трубу и яичник с одной либо сразу обеих сторон. Показания к тотальному удалению придатков строго определены, но перечень их у женщин в менопаузе несколько шире, нежели в детородном возрасте.
Операция удаления яичников с трубой сразу справа и слева составляет не только физическую, но и серьезную психологическую травму для женщины, особенно, если она еще планировала наступление беременности. В тех случаях, когда детородная функция уже реализована, на первый план выступает гормональная перестройка, связанная с недостаточным уровнем половых гормонов, что требует длительной заместительной терапии.
 Последствия аднексэктомии особенно тяжелы при двустороннем удалении придатков до наступления климакса. Иссечение одной из труб с яичником существенно снижает шансы забеременеть, в то время как гормональный статус поддерживается второй половой железой, поэтому самочувствие остается удовлетворительным, а оплодотворение и имплантация яйцеклетки все же возможны.
Последствия аднексэктомии особенно тяжелы при двустороннем удалении придатков до наступления климакса. Иссечение одной из труб с яичником существенно снижает шансы забеременеть, в то время как гормональный статус поддерживается второй половой железой, поэтому самочувствие остается удовлетворительным, а оплодотворение и имплантация яйцеклетки все же возможны.
Двухсторонняя (билатеральная) аднексэктомия исключает самостоятельное наступление беременности в принципе, уровень половых стероидов прогрессивно снижается, наступает состояние хирургической кастрации с ярко выраженными эндокринно-обменными нарушениями и изменением функции других органов и систем.
Учитывая последствия, аднексэктомия проводится только тогда, когда все остальные, более щадящие, способы лечения исчерпаны, либо патология придатков представляет угрозу жизни пациентки — злокачественная опухоль, тяжелый гнойный процесс, эктопическая беременность. Во всех случаях, кроме рака, хирург попытается сохранить хотя бы небольшой фрагмент яичника, тотальное его удаление — крайняя мера в безвыходных ситуациях.
В менопаузе яичники прекращают выработку гормонов, о беременности речи уже не идет, поэтому операция не наносит такой ущерб, как у молодых женщин. Показания к ней шире и переносится она легче и физически, и эмоционально.
Разновидности аднексэктомии и показания к ней
В зависимости от того, каким путем инструментарий попадает в полость таза, выделяют:
- Лапароскопическую аднексэктомию — операция делается через небольшие проколы стенки живота, в которые вводится инструментарий, а ход операции отображается на мониторе;
- Открытую операцию, при которой доступ в таз хирург получает через один больной разрез, а осмотр органов, сосудов и связочного аппарата матки происходит непосредственно глазом врача.
Лапароскопия имеет ряд преимуществ. Прежде всего, это малая операционная травма, которая предполагает более быстрое восстановление и возвращение к привычной жизни. При лапароскопии меньше кровопотеря, болевой синдром, риск образования соединительнотканных сращений внутри таза.
Этот доступ предпочтителен для женщин всех возрастов еще и из-за хорошего косметического эффекта, в то время как лапаротомия оставляет за собой хорошо заметный вертикальный рубец на животе. Билатеральная аднексэктомия по возможности должна производиться именно лапароскопически, поскольку открытая операция на двух придатках травматична и влечет сильный спаечный процесс.
Сроки проведения вмешательства предполагают выделение следующих разновидностей аднексэктомии:
- Экстренная — показана при острых изменениях в придатках (перекрут, разрыв кисты), угрожающих жизни женщины, проводится не позднее 6 часов с момента развития клиники «острого живота», более целесообразным доступом в этом случае представляется лапаротомия;
- Плановая — безопаснее экстренной, дает меньшее число осложнений, выполняется без спешки, в заранее назначенный час, часто — лапароскопически, при стабильном состоянии пациентки и после тщательной подготовки и обследования.
Показания к аднексэктомии ограничены патологией яичников и маточной трубы, при которой невозможно сохранить ни целостные органы, ни хотя бы их части. Односторонняя операция справа или слева проводится при:
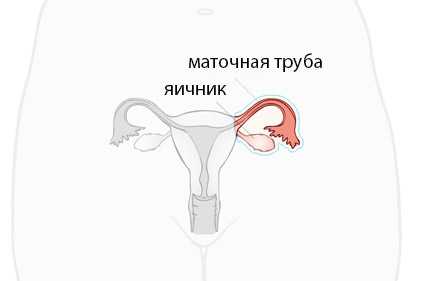 Гнойном воспалении маточной трубы, повлекшем ее разрыв с перитонитом, пиосальпинксе без нарушения целостности трубы, но при неэффективности консервативного или малоинвазивного лечения;
Гнойном воспалении маточной трубы, повлекшем ее разрыв с перитонитом, пиосальпинксе без нарушения целостности трубы, но при неэффективности консервативного или малоинвазивного лечения;- Хроническом рецидивирующем воспалении придатков, не отвечающем на стандартную медикаментозную и физиотерапию и приводящем к спаиванию воспаленных придатков между собой, со стенкой матки, кишечными петлями;
- Доброкачественных новообразованиях яичников, когда удаление неоплазии невозможно произвести с сохранением хотя бы части паренхимы железистого органа;
- Опухолях и кистах, ножка которых плотно прилежит или проходит через яичниковую ткань;
- Перекруте кистомы яичника с некрозом его паренхимы;
- Эктопической трубной беременности;
- Овариальном кистозном эндометриозе, особенно, в случае множественных эндометриоидных кист.
Кроме перечисленных причин, к правосторонней аднексэктомии могут предрасполагать изменения со стороны червеобразного отростка, который может сформировать вокруг себя воспалительный инфильтрат, вовлекающий в свой состав и трубу, и яичник. Разрыв такого конгломерата органов чреват разлитым перитонитом, поэтому хирурги предпочитают от него избавляться.
Левосторонняя операция обычно связана именно с патологией придатков, хотя может быть проведена при диагностированной злокачественной опухоли правого яичника, трубы или матки, когда удаляются полностью все репродуктивные органы женщины.
Билатеральная аднексэктомия (сразу справа и слева) проводится в случае:
-
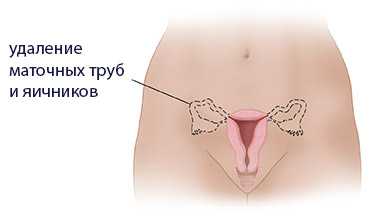
двухсторонняя аднексэктомия
Злокачественных неоплазий вне зависимости от стороны поражения;
- Овариального двустороннего эндометриоза при крупных кистозных полостях;
- Туберкулеза придатков матки или распространенного спаечного процесса в малом тазу на фоне туберкулеза;
- Доброкачественных кистом крупного диаметра с обеих сторон;
- Гнойного воспаления и правой, и левой трубы одновременно при отсутствии ответа на активное консервативное лечение и повторные пункции гнойных очагов.
Противопоказания к аднексэктомии чаще всего связаны с экстрагенитальной, то есть лежащей за пределами половых органов, патологией. Ими могут стать:
- Тяжелые расстройства свертывания крови, влекущие опасность массивных кровопотерь;
- Хроническая недостаточность печени или почек в стадии декомпенсации;
- Плохо поддающаяся коррекции артериальная гипертензия;
- Острые сосудистые нарушения со стороны головного мозга (инсульт), инфаркт сердечной мышцы;
- Острые общие инфекции до их полной ликвидации.
Относительным противопоказанием к лапароскопической аднексэктомии может стать крайняя степень ожирения или истощение пациентки, а также гнойничковые, экзематозные изменения в месте предполагаемых разрезов, которые могут и должны быть устранены как можно быстрее. При угрожающих жизни изменениях придатков противопоказания к аднексэктомии часто переходят в разряд относительных и даже игнорируются, поскольку основная цель вмешательства — спасение жизни женщины.
Подготовка к операции и техника ее проведения
Подготовка к операции аднексэктомии включает ряд лабораторных и инструментальных обследований:
- Анализ крови общий, биохимический, на свертываемость, определение группы крови и резус-фактора;
- Общий анализ мочи;
- ЭКГ по показаниям;
- Осмотр гинеколога со взятием мазков на микрофлору половых путей и цитологию;
- Ультразвуковое исследование внутренних половых органов, при необходимости — КТ, МРТ;
- Консультации узких специалистов при сопутствующих заболеваниях (кардиолог, эндокринолог, окулист).
После прохождения обследований женщина отправляется к терапевту, решающему, безопасно ли оперативное вмешательство. При необходимости назначается лечение соматической патологии, а в случае приема антикоагулянтов следует отменить их за 2 недели до операции.
Когда состояние здоровья пациентки не вызывает опасений, акушер-гинеколог выбирает дату вмешательства, а женщина в назначенный срок является в клинику со всеми результатами предоперационных обследований.
Перед аднексэктомией с больной беседует лечащий врач, объясняющий суть и необходимость лечения. При наличии вопросов, стоит задавать их до операции, чтобы не возникало потом необоснованных страхов и лишних переживаний.
Анестезиолог заранее посещает больную, уточняет наличие аллергии на любые препараты, характер постоянно принимаемого лечения, результаты предыдущих наркозов, если таковые имели место быть. Исходя из состояния женщины выбирается оптимальный способ обезболивания.
Накануне вечером следует принять душ, сбрить волосы с лобка и живота, последний прием пищи и жидкости — не позднее 12 часов до операции. Показана также очистительная клизма. В случае сильного волнения применяются легкие снотворные и седативные средства.
Если пациентка страдает варикозной болезнью, то для профилактики тромбоэмболических осложнений ей необходимо эластическое бинтование ног, о чем обычно врач предупреждает заранее, так как подготовка и покупка бинтов — зачастую ответственность самой больной.
Аднексэктомия вне зависимости от типа доступа к внутренним органам требует общего наркоза, интубации трахеи и введения миорелаксантов для расслабления мышц живота. Лапароскопия считается относительно малотравматичной, но наложение пневмоперитонеума и последующие манипуляции невозможны без хорошего обезболивания и снятия напряжения с мышц брюшной стенки.
Удаление придатков справа или слева по возможности проводится лапароскопическим способом. Противопоказаниями к этому методу могут стать сильное ожирение, разлитой перитонит, раковые опухоли, обильное кровотечение. Если во время лапароскопии возникнут трудности из-за спаек, хирург заподозрит онкопатологию или зафиксирует признаки воспаления брюшины, то лапароскопия расширится до открытой операции как более безопасной при таких изменениях.
Техника лапароскопической аднексэктомии включает ряд последовательных этапов:
По возможности, особенно, при двухсторонней аднексэктомии, хирурги стремятся сохранить хоть малую часть яичника справа или слева для поддержания уровня естественных половых гормонов. Женщинам репродуктивного возраста это чрезвычайно важно, иначе впоследствии придется принимать таблетированные эстроген и прогестерон.
Дренирование после аднексэктомии неэффективно ввиду закрытия отверстия дренажа петлей кишечника уже через несколько часов после его установки, поэтому раны ушиваются полностью. В ряде случаев после гнойного аднексита развивается спаечная болезнь, требующая повторных лапароскопий.
Сегодня многие клиники располагают современным оборудованием, используют высококачественные саморассасывающиеся нити, применяют специальные противоспаечные гели, ультразвуковые ножницы, аппараты для сшивания тканей, что делает процедуру не только эффективной, но и безопасной в плане отдаленных последствий. Передовые техники лапароскопии позволяют сделать аднексэктомию через единственный прокол в околопупочной области, при этом операция занимает всего около четверти часа.
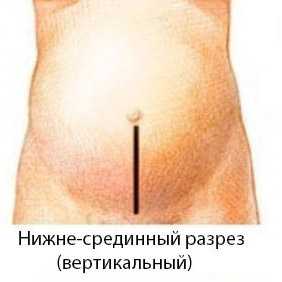
разрез при открытой операции
Лапаротомный доступ применяется значительно реже ввиду большой операционной травмы и более высокой частоты осложнений. Без него не обойтись в онкологической практике и в экстренной хирургии, когда нет времени или возможности провести лечение лапароскопически.
Разрез при открытой аднексэктомии проходит вдоль живота от пупка книзу (нижнесрединная лапаротомия). Через полученный доступ хирург глазом осматривает внутренние органы, скальпелем отсекает трубу с яичником от связок и матки, перевязывает кровоточащие сосуды. Операция завершается ушиванием раны без дренирования.
Восстановление после аднексэктомии и последствия операции
Восстановительный период после лапароскопии значительно меньше, чем в случае открытой операции. Уже вечером пациентка может вставать и ходить, что приветствуется в качестве меры профилактики проблем с кишечником и сосудами.
В день операции лучше не нагружать себя пищей, а на следующие сутки разрешаются легкие супы, каши, кисломолочные продукты. Стоит исключить свежие овощи и фрукты, а также все, что способствует запорам. Дробное легкое питание и двигательная активность — самые простые способы наладить работу системы пищеварения.

Проколы стенки живота или разрез после открытой операции ежедневно обрабатываются антисептическими средствами со сменой повязок. После лапароскопии на 3-4 день пациентку могут отпустить домой, в случае лапаротомии — не ранее, чем через неделю. Швы снимают на 7-10 сутки, после чего женщина передается на контроль гинеколога в женской консультации.
Восстановление после аднексэктомии занимает около 2 недель. После лапаротомии врачи не советуют принимать ванну и даже душ до удаления шовных нитей. В послеоперационном периоде с профилактической целью назначаются антибиотики, первые дни — анальгетики по мере надобности.
На протяжении месяца после операции следует воздерживаться от половой жизни, физического напряжения, поднятия тяжестей. Баня, сауна и бассейн также под запретом. Только спустя полтора месяца пациентка может вернуться к прежней активности, постепенно повышая ежедневные физические нагрузки. На заживление внутренних швов требуется примерно полгода, на протяжении которых лучше не усердствовать в спортзале и не поднимать более 5 кг.
После билатеральной аднексэктомии происходит падение уровня половых гормонов, требующее назначения синтетических эстрогенов и прогестерона. Правильно назначенная схема приема гормонов позволяет компенсировать их недостаток и вернуть состояние, близкое к таковому до операции.
Если женщина после аднексэктомии все еще планирует беременность, но испытывает определенные трудности с зачатием, то выходом могут стать вспомогательные репродуктивные технологии (ЭКО), когда готовый эмбрион пересаживается в подготовленный эндометрий.
Последствия удаления придатков зависят от условий проведения операции, показаний и объема вмешательства. Односторонняя аднексэктомия лапароскопическим путем практически никак не влияет на жизнь женщины, менструальная функция и уровень гормонов сохраняются в нормальных пределах, но шансы забеременеть значительно снижаются.
После двухсторонней операции последствия куда серьезней — развивается преждевременный климакс с характерными для него симптомами:
- Эмоциональная лабильность, плаксивость, перепады настроения, депрессия, нарушения сна;
- Скачки артериального давления, склонность к гипертонии;
- «Приливы», когда женщина ощущает жар, покраснение лица;
- Избыточное потоотделение;
- Колебания веса, чаще в сторону увеличения.
Заместительная гормональная терапия позволяет в значительной степени уменьшить выраженной симптоматики климакса, назначается на длительное время, до возраста естественной менопаузы.
Осложнения возможны во время самой операции, хотя случаются они не так уж часто. Наиболее вероятными считаются кровотечение, повреждение соседних органов инструментами при лапароскопии, ожоги от действия коагулятора. Со стороны рубца при неправильном уходе есть риск воспаления и нагноения, расхождения швов.
© Операция.Инфо
Что такое флебэктомия: виды, подготовка, операция, последствия
Варикозное заболевание, поражающее нижние конечности, является распространенным патологическим процессом. Проверенный и действенный способ устранения патологии – флебэктомия.
Что за операция
Флебэктомия — это хирургическое вмешательство, которое проводится через небольшие разрезы, практически не оставляющие после себя шрамов, рубцов.
Является малотравматичной, не несет угрозы жизни человека, но проводится исключительно в стационарных условиях врачами-флебологами с применением специализированного оборудования.
На выбор метода по устранению пораженных вен оказывают влияние общее самочувствие пациента, стадия текущей болезни, платежеспособность человека.
Виды
Существует несколько способов оперирования вен. Понять, что это такое венэктомия поможет рассмотрение классических медикаментозных мероприятий:
- Кроссэктомия — представлена перевязкой подкожной вены, впадающей в глубокий кровоток с остановкой последнего.
- Стриппинг – непосредственное удаление сосуда.
- Перевязка сосудов, являющихся соединительным элементом между глубокими и поверхностными венами.
- Минифлебэктомия — направлена на устранение варикозных узелков через кожные проколы.
На начальном этапе варикозного расширения обозначенные процедуры задействуются как самостоятельные методики. Могут замещаться радиочастотной абляцией и лазером.
Это малоинвазивные способы хирургического вмешательства, не предполагающие устранение поврежденных вен, а направленные на устранение патологии внутри сосуда с помощью электрода, вводимого в больную полость через точечный разрез.
Лазерная коагуляция заключается в том, что в сосуд помещается специальный световод. Выполняет контролируемые ожоги на внутренних стенках с последующим их срастанием.
Результат – отсутствие рубцов, шрамов, непродолжительная реабилитация.
Что касается радиочастотной облитерации, она заключается в действии тепловой энергии на стенки сосуда, в который помещается катетер.
Скорость извлечения и температурный нагрев последнего контролируется врачом.
В ходе процедуры просвет слипается, что практически не доставляет боли пациенту.
Показания к
Существует ряд случаев, при которых строго показано проведение оперативного вмешательства:
Противопоказания
В определенных ситуациях запрещается проводить:
- Наличие варикозных уплотнений с тромботическими массами, присутствие тромбоза в анамнезе.
- Воспаление области, где предполагается проведение флебэктомии, проявляющееся нагноением трофических язв, симптомами тромбофлебита, флебита.
- Отсутствие обеспечения надлежащей компрессии прооперированным местам из-за обширной раневой поверхности.
- Онкология.
- Невозможность обеспечения физических нагрузок в восстановительный период.
- Инфекционные сопутствующие патологии.
- Беременность.
- Диабетическая стопа, тяжелая стадия нефропатии, ангиопатии диабетического типа.
Флебэктомия проводится при ожирении, не превышающем первую степень.
Процесс подготовки
Хирургическому вмешательству предшествует дуплексное сканирование вен на УЗИ, которое определяет вероятность применения малоинвазивных процедур, масштабы работы.
При дооперационном обследовании сдается кровь на анализ, моча, проводится лабораторное исследование забранного материала на сифилис, гепатиты, ВИЧ.
С целью обнаружения противопоказаний к описываемому лечению проводится ЭКГ с консультацией врача.
Предварительно подготавливается компрессионное белье, которое понадобится для адаптации в послеоперационный период.
На участке ноги устраняется волосяной покров, ставится клизма в случае применения наркоза.
Операция проводится натощак.
Техника и ход оперативного вмешательства
Для проведения флебэктомии задействуется спинальная или общая анестезия.
Пациент обязательно фиксируется на период операции с целью предотвращения травмы из-за резких движений.
Последовательность выполнения процедур:
- Кроссэктомия может проводиться как самостоятельная процедура в экстренной ситуации. Она станет уместной при тромбозе в поверхностных венах для предотвращения прохода тромба в глубокие сосуды.
- Предполагает проведение стриппинга несколькими способами. Это применение зонда Бэбкока, инвагинационного аналогичного приспособления, проведение криостриппинга или PIN-стриппинга.
- В ходе проведения перевязки перфорантных вен останавливается сброс кровяных масс из глубоких сосудов в поверхностные. Процедура осуществляется подфасциальным способом с рассечением оболочки, покрывающей мышцы, или надфасциальным – отсутствие рассечения оболочки.
- Минифлебэктомия проводится на начальных стадиях патологии при наличии только одной измененной вены. Проколы для операции выполняются по отмеченным врачом участкам, через них поддевается при помощи крючка узел или вена и пересекается, вынимается.
Послеоперационный период
По завершению операции разрешено шевелить ногой. После прохождения суток применяется компрессионное белье, которым стоит пользоваться на протяжении 1 месяца.
В течение нескольких дней назначается прием обезболивающих анальгетиков, флеботоников.
После флебэктомии обязательно проводится профилактика тромбоза на основе препаратов, минимизирующих свертываемость крови. Антибиотики принимаются строго по показанию врача. Отсутствует необходимость в узкоспециализированной диете.
Пациент пребывает в стационаре 7 дней, специалистом наблюдается отечность, синяки после флебэктомии, общее состояние. Перед выпиской предстоит снятие швов.
Уже в домашних условиях стоит отказаться от вредных привычек, посещения бани, принятия горячей ванны.
Реабилитация после флебэктомии предполагает жесткий контроль веса, использование удобной обуви, одежды, выполнение разрешенных врачом физических упражнений.
Осложнения
Во время операции возможен травматизм, нарушение техники ее выполнения, что влечет за собой такие последствия:
- Инфекция ран.
- Появление гематом в местах крупных узлов и стволов. Профилактикой выступает хороший гемостаз.
- Лимфоцеле, лимфорея, заключающаяся в появлении капсул, наполненных лимфой.
- Возможна кровоточивость подкожных мелких сосудов в первое время.
- Повреждение нервов влечет отсутствие чувствительности кожи.
Рецидив наступает в ряде случаев независимо от применения высокотехнологических методик.
Причиной тому является:
- грубое нарушение техники оперативного вмешательства;
- особенное строение сосуда не привело к его закупорке;
- наступление реканализации в результате нормального течения операции, когда
- просвет восстанавливается самостоятельно;
- паховый рефлюкс.
Плюсы и минусы
В сравнении с классической процедурой лазерная облитерация показывает более высокую эффективность, достигаемую 98%.
Ее существенным недостатком выступает высокая стоимость. Более доступной в ценовом диапазоне является процедура, выполняемая по методу Бэбкока. В любом случае необходимо понимать, что удаленная вена не восстановится.
При успешном проведении операции на кожном покрове отсутствуют какие-либо шрамы. Но если имели место осложнения в реабилитационный период, рубцы могут уйти не полностью.
При нормальных обстоятельствах восстановление после простой процедуры наступает быстро. Но не стоит забывать про анестезию, которая негативно сказывается на работе сердца.
Флебэктомия не является сложной операцией, главное, своевременно обнаружить патологию и обратиться за квалифицированной помощью.
Специалист проведет надлежащее обследование, назначит наиболее оптимальный способ хирургии с учетом все особенностей пациента, возможных ограничений со стороны здоровья.
Придерживаясь рекомендаций после флебэктомии, человек восстановится в максимально короткие сроки.