Жидкость в полости перикарда что это такое
причины, симптомы, диагностика и лечение
Перикардит – воспаление околосердечной сумки (наружной оболочки сердца- перикарда) чаще инфекционного, ревматического или постинфарктного характера. Проявляется слабостью, постоянными болями за грудиной, усиливающимися при вдохе, кашлем (сухой перикардит). Может протекать с выпотеванием жидкости между листками перикарда (экссудативный перикардит) и сопровождаться сильной одышкой. Выпотной перикардит опасен нагноением и развитием тампонады сердца (сдавлением сердца и сосудов накопившейся жидкостью) и может потребовать экстренного хирургического вмешательства.
Общие сведения
Перикардит – воспаление околосердечной сумки (наружной оболочки сердца- перикарда) чаще инфекционного, ревматического или постинфарктного характера. Проявляется слабостью, постоянными болями за грудиной, усиливающимися при вдохе, кашлем (сухой перикардит). Может протекать с выпотеванием жидкости между листками перикарда (экссудативный перикардит) и сопровождаться сильной одышкой. Выпотной перикардит опасен нагноением и развитием тампонады сердца (сдавлением сердца и сосудов накопившейся жидкостью) и может потребовать экстренного хирургического вмешательства.
Перикардит может проявляться как симптом какого-либо заболевания (системного, инфекционного или кардиального), являться осложнением при различных патологиях внутренних органов или травмах. Иногда в клинической картине заболевания именно перикардит приобретает первостепенное значение, в то время как другие проявления болезни уходят на второй план. Перикардит не всегда диагностируется при жизни пациента, примерно в 3 – 6% случаев признаки ранее перенесенного перикардита определяются только на аутопсии. Перикардиты наблюдаются в любом возрасте, но чаще встречаются среди взрослого и пожилого населения, причем заболеваемость перикардитом у женщин выше, чем у мужчин.
Перикардит
Причины перикардита
Воспаление в перикарде может быть инфекционным и неинфекционным (асептическим). Самыми распространенными причинами перикардита служат ревматизм и туберкулез. При ревматизме перикардит обычно сопровождается поражением других слоев сердца: эндокарда и миокарда. Перикардиты ревматической и в большинстве случаев туберкулезной этиологии являются проявлением инфекционно-аллергического процесса. Иногда туберкулезное поражение перикарда происходит при миграции инфекции по лимфатическим протокам из очагов в легких, лимфатических узлах.
Риск развития перикардита увеличивается следующих состояниях:
- инфекции - вирусные (грипп, корь) и бактериальные (туберкулез, скарлатина, ангина), сепсис, грибковое или паразитарное поражение. Иногда воспалительный процесс переходит с соседних с сердцем органов на перикард при пневмонии, плеврите, эндокардите (лимфогенным или гематогенным путем)
- аллергические заболевания (сывороточная болезнь, лекарственная аллергия)
- системные заболевания соединительной ткани (системная красная волчанка, ревматизм, ревматоидный артрит и др.)
- болезни сердца (как осложнение инфаркта миокарда, эндокардита и миокардита)
- повреждения сердца при травмах (ранение, сильный удар в область сердца), операциях
- злокачественные опухоли
- обменные нарушения (токсическое воздействие на перикард при уремии, подагре), лучевое поражение
- пороки развития перикарда (кисты, дивертикулы)
- общие отеки и гемодинамические нарушения (приводят к накоплению в перикардиальном пространстве жидкого содержимого)
Патогенез
При перикардите воспалительный процесс затрагивает серозную тканевую оболочку сердца – серозный перикард (париетальную, висцеральную пластинку и перикардиальную полость). Изменения перикарда характеризуются увеличением проницаемости и расширением кровеносных сосудов, инфильтрацией лейкоцитов, отложением фибрина, спаечным процессом и формированием рубцов, кальцификацией перикардиальных листков и сдавлением сердца.
Классификация
Различают перикардиты первичные и вторичные (как осложнение при заболеваниях миокарда, легких и других внутренних органов). Перикардит может быть ограниченным (у основания сердца), частичным или же захватывать всю серозную оболочку (общий разлитой).
В зависимости от клинических особенностей выделяют перикардиты острые и хронические.
Острые перикардиты
Острые перикардиты развиваются быстро, продолжаются не более 6 месяцев и включают:
1. Сухой или фибринозный - результат увеличенного кровенаполнения серозной оболочки сердца с выпотеванием в перикардиальную полость фибрина; жидкий экссудат присутствует в малом количестве.
2. Выпотной или экссудативный - выделение и накопление жидкого или полужидкого экссудата в полости между париетальным и висцеральным листками перикарда. Выпотной экссудат может быть различного характера:
- серозно-фибринозный (смесь жидкого и пластического экссудата, в небольших количествах может полностью рассасываться)
- геморрагический (кровянистый экссудат) при туберкулезном и цинготном воспалении перикарда.
- с тампонадой сердца - накопление в полости перикарда излишка жидкости может вызвать повышение давления в перикардиальной щели и нарушение нормального функционирования сердца
- без тампонады сердца
Форменные элементы крови (лейкоциты, лимфоциты, эритроциты и др.) в разных количествах обязательно присутствуют в экссудате в каждом случае перикардита.
Хронические перикардиты
Хронические перикардиты развиваются медленно, более 6 месяцев и делятся на:
1. Выпотной или экссудативный.
2. Адгезивный (слипчивый) - представляет собой остаточные явления перикардитов различной этиологии. При переходе воспалительного процесса из экссудативной стадии в продуктивную в полости перикарда происходит формирование грануляционной, а потом рубцовой ткани, листки перикарда слипаются с образованием спаек между собой, или с соседними тканями (диафрагмой, плеврой, грудиной):
- бессимптомный (без стойких нарушений кровообращения)
- с функциональными нарушениями сердечной деятельности
- с отложением в измененном перикарде солей кальция («панцирное» сердце»)
- с экстракардиальными сращениями (перикардиальными и плеврокардиальными)
- констриктивный - с прорастанием перикардиальных листков фиброзной тканью и их кальцификацией. В результате уплотнения перикарда появляется ограниченность наполнения камер сердца кровью во время диастолы и развивается венозный застой.
- с диссеминацией по перикарду воспалительных гранулем («жемчужница»), например, при туберкулезном перикардите
3. Экссудативно-адгезивный.
Также встречаются невоспалительные перикардиты:
- Гидроперикард - скопление серозной жидкости в полости перикарда при заболеваниях, которые осложнились хронической сердечной недостаточностью.
- Гемоперикард - скопление крови в перикардиальном пространстве в результате разрыва аневризмы, ранения сердца.
- Хилоперикард - скопление хилезной лимфы в полости перикарда.
- Пневмоперикард - наличие газов или воздуха в перикардиальной полости при ранении грудной клетки и перикарда.
- Выпот при микседеме, уремии, подагре.
В перикарде могут возникать различные новообразования:
- Первичные опухоли: доброкачественные – фибромы, тератомы, ангиомы и злокачественные – саркомы, мезотелиомы.
- Вторичные – поражение перикарда в результате распространения метастазов злокачественной опухоли из других органов (легких, молочной железы, пищевода и др.).
- Паранеопластический синдром – поражение перикарда, возникающее при воздействии злокачественной опухоли на организм в целом.
Кисты (перикардиальные, целомические) являются редкой патологией перикарда. Их стенка представлена фиброзной тканью и аналогично перикарду выстлана мезотелием. Кисты перикарда могут быть врожденными и приобретенными (последствие перикардита). Перикардиальные кисты бывают постоянными по объему и прогрессирующими.
Симптомы перикардита
Проявления перикардита зависят от его формы, стадии воспалительного процесса, характера экссудата и скорости его накопления в полости перикарда, выраженности спаечного процесса. При остром воспалении перикарда обычно отмечается фибринозный (сухой) перикардит, проявления которого меняются в процессе выделения и накопления экссудата.
Сухой перикардит
Проявляется болью в области сердца и шумом трения перикарда. Боль в грудной клетке – тупая и давящая, иногда отдающая в левую лопатку, шею, оба плеча. Чаще возникают умеренные боли, но бывают сильные и мучительные, напоминающие приступ стенокардии. В отличие от боли в сердце при стенокардии для перикардита характерно ее постепенное нарастание, длительность от нескольких часов до нескольких дней, отсутствие реакции при приеме нитроглицерина, временное затихание от приема наркотических анальгетиков. Пациенты могут одновременно ощущать одышку, сердцебиение, общее недомогание, сухой кашель, озноб, что сближает симптоматику заболевания с проявлениями сухого плеврита. Характерным признаком боли при перикардите является ее усиление при глубоком дыхании, глотании, кашле, перемене положения тела (уменьшение в сидячем положении и усиление в положении лежа на спине), дыхание поверхностное и частое.
Шум трения перикарда выявляется при выслушивании сердца и легких больного. Сухой перикардит может закончиться излечением через 2—3 недели или перейти в экссудативный или адгезивный.
Экссудативный перикардит
Экссудативный (выпотной) перикардит развивается как следствие сухого перикардита или самостоятельно при бурно начинающихся аллергических, туберкулезных или опухолевых перикардитах.
Появляются жалобы на боли в области сердца, чувство стеснения в грудной клетке. При накоплении экссудата происходит нарушение циркуляции крови по полым, печеночной и воротной венам, развивается одышка, сдавливается пищевод (нарушается прохождение пищи - дисфагия), диафрагмальный нерв (появляется икота). Почти у всех больных отмечается лихорадка. Для внешнего вида пациентов характерно отечное лицо, шея, передняя поверхность грудной клетки, набухание вен шеи ("воротник Стокса"), бледная с цианозом кожа. При осмотре отмечается сглаживание межреберных промежутков.
Осложнения
В случае экссудативного перикардита возможно развитие острой тампонады сердца, в случае констриктивного перикардита – возникновение недостаточности кровообращения: сдавление экссудатом полых и печеночных вен, правого предсердия, что затрудняет диастолу желудочков; развитие ложного цирроза печени.
Перикардит вызывает воспалительные и дегенеративные изменения в прилегающих к выпоту слоях миокарда (миоперикардит). За счет развития рубцовой ткани наблюдается сращение миокарда с близлежащими органами, грудной клеткой и с позвоночником (медиастино-перикардит).
Диагностика
Своевременно диагностировать воспаление перикарда очень важно, так как оно может представлять угрозу для жизни больного. К таким случаям относятся сдавливающий перикардит, экссудативный перикардит с острой тампонадой сердца, гнойный и опухолевый перикардиты. Необходимо провести дифференциацию диагноза с другими заболеваниями, главным образом, с острым инфарктом миокарда и острым миокардитом, выявить причину перикардита. Диагностика перикардита включает сбор анамнеза, осмотр больного (выслушивание и выстукивание сердца), проведение лабораторных исследований.
- Анализы. Общий, иммунологический и биохимический (общий белок, фракции белка, сиаловые кислоты, креатинкиназа, фибриноген, серомукоид, СРБ, мочевина, LE-клетки) анализы крови проводят для уточнения причины и характера перикардита.
- Электрокардиография. ЭКГ имеет большое значение в диагностике острого сухого перикардита, начальной стадии экссудативного перикардита и адгезивного перикардита (при сдавливании полостей сердца). В случае экссудативного и хронического воспаления перикарда наблюдается снижение электрической активности миокарда. ФКГ (фонокардиография) отмечает систолические и диастолические шумы, не связанные с функциональным сердечным циклом, и периодически возникающие высокочастотные колебания.
- Лучевая диагностика. Рентгенография легких информативна для диагностики экссудативного перикардита (наблюдается увеличение размера и изменение силуэта сердца: шаровидная тень – характерна для острого процесса, треугольная – для хронического). При накоплении в полости перикарда до 250 мл экссудата размеры тени сердца не изменяются. Отмечается ослабленная пульсация контура тени сердца. Тень сердца плохо различима за тенью наполненного экссудатом перикардиального мешка. При констриктивном перикардите видны нечеткие контуры сердца из-за плевроперикардиальных сращений. Большое количество спаек может обусловить "неподвижное" сердце, не изменяющее форму и положение при дыхании и смене положения тела. При «панцирном» сердце отмечаются известковые отложения в перикарде. КТ грудной клетки, МРТ и МСКТ сердца диагностирует утолщения и кальцификацию перикарда.
- ЭхоКГ. Эхокардиография - основной метод диагностики перикардита, позволяющий выявить наличие даже малого количества жидкого экссудата (~ 15 мл) в перикардиальной полости, изменение движений сердца, наличие сращений, утолщения листков перикарда.
- Диагностическая пункция перикарда. В случае выпотного перикардита позволяет провести исследование экссудата (цитологическое, биохимическое, бактериологическое, иммунологическое). Наличие признаков воспаления, гноя, крови, опухоли помогает установить правильный диагноз.
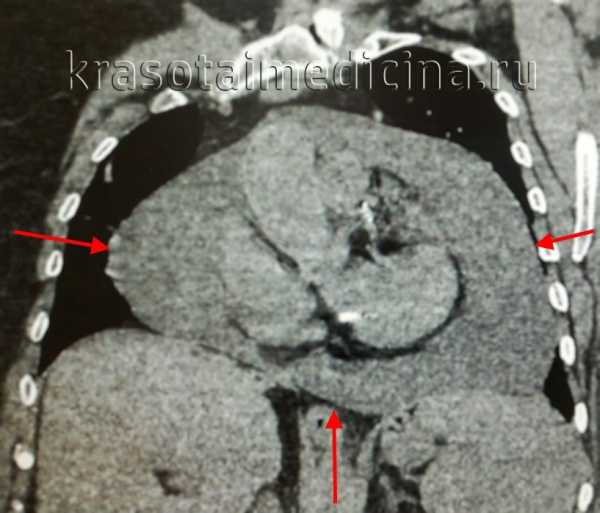
КТ ОГК. Экссудативный перикардит. Значительное количество жидкости в полости перикарда.
Лечение перикардита
Терапия острых перикардитов
Метод лечения перикардита выбирается врачом в зависимости от клинико-морфологической формы и причины заболевания. Пациенту с острым перикардитом показан постельный режим до стихания активности процесса. В случае хронического перикардита режим определяется состоянием больного (ограничение физической активности, диетическое питание: полноценное, дробное, с ограничением потребления соли).
При острых фибринозных (сухих) перикардитах назначается преимущественно симптоматическое лечение: нестероидные противовоспалительные препараты (ацетилсалициловая кислота, индометацин, ибупрофен и др.), анальгетики для снятия выраженного болевого синдрома, препараты, нормализующие обменные процессы в сердечной мышце, препараты калия.
Лечение острых экссудативных перикардитов без признаков сдавления сердца, в основном, аналогично таковому при сухих перикардитах. При этом обязателен регулярный строгий контроль основных показателей гемодинамики (АД, ЦВД, ЧСС, сердечного и ударного индексов и др.), объема выпота и признаков развития острой тампонады сердца.
Если экссудативный перикардит развился на фоне бактериальной инфекции, или в случаях гнойного перикардита применяют антибиотики (парантерально и местно - через катетер после дренирования полости перикарда). Антибиотики назначают с учетом чувствительности выявленного возбудителя. При туберкулезном генезе перикардита применяют 2 – 3 противотуберкулезных препарата в течение 6-8 месяцев. Дренирование используют также для введения в перикардиальную полость цитостатических средств при опухолевом поражении перикарда; для аспирации крови и введения фибринолитических препаратов при гемоперикарде.
Лечение вторичных перикардитов
Применение глюкокортикоидов (преднизолона) способствует более быстрому и полному рассасыванию выпота, особенно при перикардитах аллергического генеза и развивающихся на фоне системных заболеваний соединительной ткани. включается в терапию основного заболевания (системная красная волчанка, острая ревматическая лихорадка, ювенильный ревматоидный артрит).
При быстром нарастании накопления экссудата (угрозе тампонады сердца) проводят пункцию перикарда (перикардиоцентез) для удаления выпота. Пункцию перикарда применяют и при затянувшемся рассасывании выпота (при лечении более 2 недель) для выявления его характера и природы (опухолевой, туберкулезной, грибковой и др.). В некоторых случаях прибегают к фенестрации перикарда.
Пациентам с констриктивным перикардитом в случае хронического венозного застоя и сдавления сердца проводят операции на перикарде: резекцию рубцово-измененных участков перикарда и спаек (субтотальная перикардэктомия).
Прогноз и профилактика
Прогноз в большинстве случаев благоприятный, при правильном, начатом своевременно лечении трудоспособность пациентов восстанавливается практически полностью. В случае гнойного перикардита при отсутствии неотложных лечебных мероприятий заболевание может представлять опасность для жизни. Слипчивый (адгезивный) перикардит оставляет стойкие изменения, т.к. хирургическое вмешательство оказывается недостаточно эффективным.
Возможна только вторичная профилактика перикардита, которая заключается в диспансерном наблюдении у кардиолога, ревматолога, регулярном контроле электрокардиографии и эхокардиографии, санации очагов хронической инфекции, здоровом образе жизни, умеренной физической нагрузке.
Выпот в перикарде: причины появления, лечение
Лечебные мероприятия включают в себя воздействие на основное заболевание – если оно определено. Далее действуют непосредственно на присутствие выпота в перикарде.
При незначительном выпоте – если пациент не предъявляет никаких жалоб, лечение могут не применять. Рекомендуется пройти повторный эхоКГ-контроль спустя три месяца и шесть месяцев, для оценки динамики.
Динамический клинический контроль необходим и при умеренном, а также при сильном выпоте, наряду с проведением консервативного лечения.
Используют лечение нестероидными противовоспалительными препаратами. Чаще среди таких препаратов предпочтение отдают Диклофенак-натрию, а также Нимесулиду и Мовалису. Прием Ацетилсалициловой кислоты позволяет устранить боль, а Колхицин сможет предупредить повторное появление выпота.
При сильных болях и лихорадке в некоторых случаях уместно применение глюкокортикоидов – например, Преднизолона, непродолжительным курсом с абсолютной отменой через 7-14 суток. Глюкокортикоиды используют, в основном, при аутоиммунной или постоперационной причине выпота.
Чтобы не допустить развития кровотечения, часто избегают применения антикоагулянтов. Их не назначают, если у пациента развивается острый воспалительный процесс в перикарде.
Выпот в перикарде: лекарства
- Диклофенак-натрия – вводят по 75 мг в виде внутримышечной инъекции, каждый день на протяжении 10-12 суток. Можно использовать таблетированный препарат – по 100 мг/сутки, на протяжении 1-1,5 месяца.
- Нимесулид – принимают внутрь по 100 мг в сутки. Длительность лечения определяется доктором.
- Мовалис – принимают по 7,5 мг ежедневно на протяжении двух недель или одного месяца.
- Целебрекс – принимают по 200 мг утром и вечером, на протяжении двух недель (возможно продолжение приема до одного месяца).
- Преднизолон – принимают по 40-60 мг ежедневно, минимально коротким курсом.
Во время лечения необходимо учитывать высокую вероятность развития побочных эффектов от медикаментов. Так, нестероидные противовоспалительные препараты могут провоцировать сонливость, боли в голове, головокружение. Часто наблюдаются неполадки в системе пищеварения: тошнота, боль в животе, изжога, эрозии слизистой. Может изменяться картина крови: обнаруживается анемия, тромбоцитопения, лейкопения, агренулоцитоз.
Применение Преднизолона сопровождается побочными проявлениями в основном при продолжительном лечении. Поэтому не рекомендуется проводить длительный терапевтический курс, равно как и резко отменять препарат.
Витамины
Список полезных веществ, которые очень важны для здоровья сердца, достаточно широк. Тем не менее, если имеется такая проблема, как выпот в перикарде, то нужно обязательно постараться включить в рацион питания, хотя бы большую часть из перечисленных ниже витаминов:
- Аскорбиновая кислота – улучшает течение основного обмена, укрепляет сердечную мышцу и сосуды, предотвращает гиперхолестеринемию.
- Витамин A – предупреждает развитие атеросклероза, укрепляет сосуды.
- Витамин E – тормозит окисление жиров, защищает ткани сердца от повреждения.
- Витамин P – способствует укреплению артериальных стенок, предотвращает кровоточивость.
- Витамин F (жирные кислоты: линоленовая, линолевая и арахидоновая) – укрепляет сердечные ткани, нормализует уровень холестерина в крови, предупреждает повышенное тромбообразование.
- Q10 кофермент – это синтезируемый в печени витаминоподобный компонент, который способен предупреждать повреждение сердечных тканей, препятствует раннему старению организма, благотворно влияет на сердечный ритм.
- Витамин B1 – необходим для качественной передачи нервных импульсов и улучшения сократимости миокарда.
- Витамин B6 – благоприятствует выведению излишков холестерина из организма.
Физиотерапевтическое лечение
Физиотерапия и ЛФК могут применяться только на стадии реабилитации пациента, после стабилизации всех жизненно-важных показателей. Рекомендуется массаж, легкая гимнастика на все мышечные группы. Понемногу добавляют занятия с мячом, палками, на тренажерах. По мере восстановления разрешаются малоподвижные силовые упражнения, игры. Рекомендуется дозированная ходьба, утренняя разминка.
Из физиопроцедур часто рекомендуют следующие:
- Электросон с частотой 5-10 Гц, на протяжении 20-30 минут, один раз в два дня. Курс терапии – до 12 процедур.
- Оксигенотерапия – 50-60% с продолжительностью сеанса 20-30 минут, 2-3 раза в сутки.
- Ножные углекислые, сульфидные, радоновые и йодобромные ванны, через день. Курс предполагает проведение 10-12 процедур.
Хороший эффект восстановления ожидается от аэротерапии, воздушных ванн.
Народное лечение
Для поддержания сердечного здоровья очень важно правильно питаться и не переедать. В рационе должны присутствовать морепродукты, орехи, цитрусы, тыква, зелень, ягоды, сухофрукты. Дополнительно рекомендуется принимать льняное масло, рыбий жир, мед, пергу.
- Хорошим народным средством от выпота в перикарде считается свежевыжатый сок из мать-и-мачехи (листья). Сок пьют до шести раз в день, по 1-2 ст. л. Как утверждают специалисты, достаточно одного двухнедельного курса лечения в год, чтобы оздоровить сердце.
- Готовят смесь из равного количества меда и грецких орехов. Чтобы быстрее вылечить выпот в перикарде, следует съедать 60 г такой смеси ежедневно.
- Смешивают 100 мл сока из листьев алоэ и 200 мл натурального меда, добавляют 200 мл качественного кагора. Смесь принимают по 1 ч. л. перед каждым приемом пищи.
Если выпот в перикарде связан с воспалительными процессами в сердечных тканях, то хорошим лечебным средством может стать настойка василька. Берут одну столовую ложку высушенных васильков (цветов), заливают 100 мл спирта (или качественной водки), настаивают в закрытой емкости на протяжении двух недель. Далее настойку фильтруют и принимают по 20 капель трижды в сутки, за полчаса до еды. Длительность лечения варьируется, в зависимости от состояния пациента.
[42], [43], [44], [45]
Лечение травами
Рецепты народной медицины зачастую подразумевают и лечение травами. Известно много способов для избавления от выпота в перикарде при помощи лекарственных растений. Перечислим наиболее популярные из них.
- Готовят сбор из травы пустырника, сушеницы, цветов боярышника и лекарственной ромашки. Все ингредиенты хорошо смешивают, всыпают 1 ст. л. смеси в 250 мл кипятка. Настаивают под крышкой в течение ночи, фильтруют. Принимают по 100 мл три раза в сутки между приемами пищи.
- Смешивают звездочки аниса, измельченный валериановый корень, траву тысячелистника и мелиссу. Одну столовую ложку сбора заливают 250 мл кипятка, выдерживают под крышкой около получаса, фильтруют. Выпивают полученное количество настоя в течение дня за 2-3 раза.
- Берут крупные березовые «сережки», всыпают их в банку (1 л), заполнив её на 2/3, после чего доверху наполняют банку водкой. Емкость закрывают и настаивают лекарство в течение двух недель. Фильтровать настойку не следует. Каждый день нужно пить по 20 капель средства за 30 минут до завтрака, обеда и ужина.
Кроме этого, ежедневно рекомендуется готовить травяные настои и чаи, в состав которых входят такие травы: одуванчик, осиновые почки, спорыш, шишки хмеля, листья мелиссы, чабрец, весенний горицвет, листья мяты.
Гомеопатия
Лечение, назначенное врачом, можно успешно дополнить гомеопатическими препаратами. Их подбирают, в зависимости от причины появления выпота в перикарде. Также во внимание берутся основные симптомы патологии, конституциональные особенности больного человека, его возраст и наличие сопутствующих заболеваний. Чаще всего при выпоте в перикарде специалисты советуют применять такие препараты:
- Аконит – помогает устранить боль за грудиной, нормализовать сердечный ритм и артериальное давление. Аконит особенно рекомендован при стремительном развитии сердечной патологии.
- Арника – часто применяется для восстановления сердца после инфаркта, так как приводит в тонус миокард, нормализует сердечные сокращения, способствует заживлению повреждений в тканях сердца.
- Кактус – его назначают, если выпот в перикарде сопровождается понижением давления, малой наполненностью пульса, ощущением сжатия в груди.
- Арсеникум альбум – применяется при слабой конституции с повышенной усталостью, при хроническом выпоте в перикарде, при жгучей боли в грудной клетке.
- Карбо вегетабилис назначают при хронической тканевой гипоксии, при нарушении околосердечного кровотока, при хронической сердечно-легочной недостаточности.
- Глоноин помогает, если выпот в перикарде связан со стенокардией, острой коронарной недостаточностью, гипертонией.
- Кратегус – применяется для устранения выпота у пожилых людей, а также при сердечных отеках, гипертрофии миокарда, при стабильной стенокардии.
Хирургическое лечение
При накоплении большого объема выпота его необходимо откачать. Для этого проводится хирургическая перикардиальная пункция, с введением в пространство перикарда полой иглы. Такая процедура часто выполняется для облегчения работы сердца и удаления излишков жидкости, и считается относительно безопасным методом лечения.
Пункцию проводит только врач. В определенную точку чуть ниже границы сердца вводится специальная игла, обладающая большим просветом. Если выпота много, то он выводится не сразу, примерно по 150-200 мл. При обнаружении гноя в выпоте внутрь перикардиальной полости могут быть введены растворы антибиотиков.
В тяжелых случаях может возникнуть потребность в проведении торакотомии – операции по рассечению грудной клетки с резекцией перикарда. Такое вмешательство выполняют не часто, а уровень летальности при резекции составляет до 10%.
Перикард — Википедия
Материал из Википедии — свободной энциклопедии
| Перикард | |
|---|---|
 Изображение перикарда во фронтальной плоскости | |
 Изображение перикарда на поперечном срезе | |
| Кровоснабжение | перикардиальные ветви аорты, pericardiacophrenic artery[en] |
| Венозный отток | v. pericardicae, v. pericardiophrenica, vv. pericardiacae |
| Иннервация |
|
| Лимфа |
|
| Медиафайлы на Викискладе | |
Перика́рд (лат. pericardium, синоним: околосердечная сумка) — наружная соединительнотканная оболочка сердца, в норме отделенная от эпикарда щелью, заполненной серозной жидкостью[en][2] — полостью перикарда.
Перикард, или сердечная сумка, представляет собой тонкий, но плотный мешок, в котором находится сердце. Перикард отгораживает сердце от других органов грудной клетки, способствует лучшему наполнению предсердий сердца кровью, не позволяет сердцу смещаться и перерастягиваться при выполнении физической нагрузки. Перикард состоит из двух так называемых листков, между которыми имеется полость. Внутренний листок перикарда способен вырабатывать жидкость, своеобразную «смазку», облегчающую трение его листков. В норме в полости перикарда содержится около 25 мл жидкости.
Перикардиальный выпот: причины, признаки, физиология, лечение
Февраль 04, 2019 Нет комментариев
Перикардиальный выпот – это скопление аномального количества жидкости в перикардиальном пространстве. Это может быть вызвано различными местными и системными расстройствами или может быть идиопатическим.
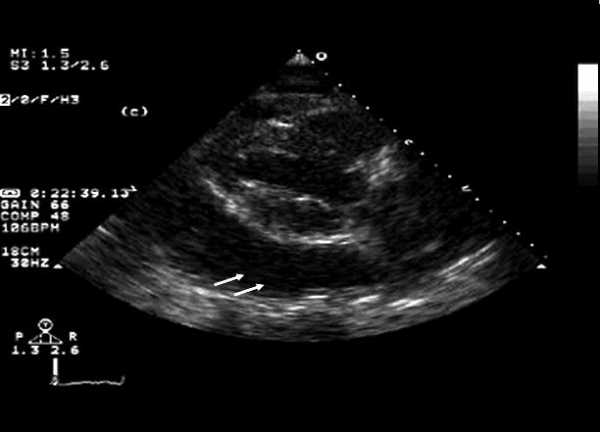
Эхокардиограмма показывает большое количество выпота в перикарде
Перикардиальные выпоты могут быть острыми или хроническими, и время развития оказывает большое влияние на симптомы пациента. Лечение варьируется и направлено на удаление перикардиальной жидкости и облегчение основной причины, что обычно определяется сочетанием анализа жидкости и корреляции с сопутствующими заболеваниями.
У эмбриона человека полость перикарда развивается из внутриэмбриональной полости в течение четвертой недели. Перикардиальная полость первоначально сообщается с плевральной и брюшной полостями, но при нормальном развитии они разделяются к восьмой неделе.
Висцеральный и париетальный перикард происходят от мезодермы, хотя и из разных частей эмбриона. Висцеральный перикард развивается из спланхнической мезодермы, так как клетки, происходящие из синусового венуса, распространяются по миокарду. Париетальный перикард происходит от латеральной мезодермы, которая покрывает и сопровождает развивающуюся плевроперикардиальную мембрану, которая в конечном итоге разделит полости плевры и перикарда. У здоровых людей перикард покрывает сердце и большие сосуды, за исключением лишь частичного покрытия левого предсердия.
Врожденное отсутствие перикарда может происходить и может быть частичным или полным. Это состояние часто клинически не проявляется, но оно может привести к чрезмерным сердечным движениям (в случае полного отсутствия), вызывая нечеткие боли в груди или одышку, или, в случае частичного отсутствия со значительными дефектами, удушение сердечной мышцы и, возможно, смерть.
Перикардиальное пространство обычно содержит 15-50 мл жидкости, которая служит смазкой для висцерального и париетального слоев перикарда. Считается, что эта жидкость происходит из висцерального перикарда и представляет собой ультрафильтрат плазмы. Общие уровни белка, как правило, низкие; однако концентрация альбумина увеличивается в перикардиальной жидкости из-за его низкой молекулярной массы.
Перикард и перикардиальная жидкость вносят важный вклад в работу сердца, включая следующие:
-
Париетальный перикард способствует сохранению диастолического давления в покое и отвечает за большую часть этого давления в правом предсердии и желудочке.
-
Благодаря способности равномерно распределять силу по всему сердцу перикардиальные структуры способствуют равномерному сокращению миокарда.
Обычный перикард может растягиваться, чтобы вместить небольшое количество жидкости без значительного изменения внутриперикардиального давления, хотя, как только этот перикардиальный резервный объем превышен, кривая давление-объем становится крутой. Однако при медленном увеличении объема податливость перикарда может увеличиваться, чтобы уменьшить увеличение внутриперикардиального давления.
Признаки и симптомы
Признаки и симптомы выпота перикарда включают следующее:
-
Боль в груди, давление, дискомфорт
-
Беспокойство и растерянность
-
Патофизиология
Клинические проявления выпота перикарда в значительной степени зависят от скорости накопления жидкости в перикардиальном мешке. Быстрое накопление перикардиальной жидкости может вызывать повышенное внутриперикардиальное давление всего с 80 мл жидкости, в то время как медленно прогрессирующие выпоты могут вырасти до 2 л без симптомов.
Понимание свойств перикарда может помочь предсказать изменения в сердце при физиологическом стрессе.
Распределяя силы по всему сердцу, перикард играет важную роль в физиологической концепции желудочковой взаимозависимости, согласно которой изменения давления, объема и функции в одном желудочке влияют на функцию другого.
Перикард играет ключевую роль в сердечных изменениях во время вдоха. Обычно, когда правое предсердие и желудочек заполняются во время вдоха, перикард ограничивает способность левых камер расширяться. Это способствует наклону межпредсердной и желудочковой перегородок влево, что уменьшает объемы заполнения левого желудочка и приводит к снижению сердечного выброса. Когда внутриперикардиальное давление повышается, как это происходит при развитии выпота в перикарде, этот эффект становится выраженным, что может привести к клинически значительному снижению ударного объема и в конечном итоге к развитию тампонады перикарда.
Перикард играет полезную роль во время гиперволемических состояний, ограничивая острую дилатацию сердца.
Причины
Причина ненормального производства жидкости зависит от основной этиологии, но обычно она вторична по отношению к травме или повреждению перикарда (то есть перикардита). Транссудативные жидкости возникают в результате обструкции дренажа жидкости через лимфатические каналы. Экссудативные жидкости возникают вторично по отношению к воспалительным, инфекционным, злокачественным или аутоиммунным процессам в перикарде.
В 60% случаев выпот в перикарде связан с известным или подозреваемым лежащим в основе процессом. Таким образом, диагностический подход должен уделять пристальное внимание сосуществующим заболеваниям.
Идиопатический
Во многих случаях первопричина не установлена. Однако это часто связано с отсутствием обширной диагностической оценки.
Инфекционный
Инфекция вируса иммунодефицита человека (ВИЧ) может привести к выпоту перикарда через несколько механизмов, включая следующие:
-
Вторичная бактериальная инфекция
-
Оппортунистическая инфекция
-
Злокачественная опухоль (саркома Капоши, лимфома)
-
Синдром «капиллярной утечки», который связан с выпотами в других полостях тела
Наиболее распространенная причина инфекционного перикардита и миокардита – вирусная. Обычные этиологические организмы включают вирусы Коксаки А и В и вирусы гепатита. Другие формы инфекционного перикардита включают следующее:
-
Pyogenic – Пневмококки, стрептококки, стафилококки, Neisseria, Legionella
-
туберкулезный
-
Грибок – Гистоплазмоз, кокцидиоидомикоз, Кандида
-
сифилитический
-
паразитический
Опухолевый
Неопластическая болезнь может вовлекать перикард через следующие механизмы:
-
Прямое расширение из средостенных структур или камеры сердца
-
Ретроградное расширение из лимфатической системы
-
Гематологический посев
Злокачественные новообразования с наибольшей распространенностью выпота перикарда включают злокачественные опухоли легких (37% злокачественных выпот) и молочной железы (22%), а также лейкемию / лимфому (17%). Тем не менее, пациенты со злокачественной меланомой или мезотелиомой также имеют высокую распространенность сопутствующих выпотов перикарда.
Послеоперационный
Перикардиальные выпоты распространены после операции на сердце. У 122 пациентов, проходивших последовательное обследование до и после операции на сердце, выпоты присутствовали у 103 пациентов; большинство появилось после 2-го дня после операции, достигло максимального размера к 10-му дню после операции и обычно исчезало без осложнений в течение первого послеоперационного месяца.
В ретроспективном опросе более 4500 пациентов в послеоперационном периоде только у 48 было обнаружено умеренное или большое выпот при эхокардиографии; из них 36 соответствовали диагностическим критериям тампонады. Использование предоперационных антикоагулянтов, клапанная хирургия и женский пол были связаны с более высокой распространенностью тампонады.
Раннее удаление грудной трубки после операции на сердце, около полуночи в день операции, может быть связано с повышенным риском послеоперационных выпадений плевры и / или перикарда, требующих инвазивного лечения. Это может произойти, даже если выход из грудной трубки за последние 4 часа ниже 150 мл по сравнению с удалением трубок на следующее утро.
Симптомы и физические признаки значительных послеоперационных выпадений перикарда часто неспецифичны, и эхокардиографическое выявление и эхогенный перикардиоцентез, при необходимости, безопасны и эффективны; длительный дренаж катетера снижает частоту рецидивов.
Перикардиальные выпоты у пациентов с трансплантацией сердца связаны с повышенной распространенностью острого отторжения.
Клиническая картина
Сердечно-сосудистые симптомы при перикардиальном выпоте могут включать следующее:
-
Боль в груди, давление, дискомфорт. Характерно, что боль в перикарде может быть уменьшена, когда вы сидите и наклоняетесь вперед, и усиливается лежа на спине.
Респираторные симптомы могут включать в себя следующее:
Физикальное обследование
Сердечно-сосудистые заболевания при выпадении перикарда могут включать следующее:
-
Классическая триада перикарда тампонады Бека – гипотония, приглушенные тоны сердца, расширение яремных вен
-
Pulsus paradoxus – преувеличение физиологического изменения дыхания системного артериального давления, определяемого как снижение систолического артериального давления более 10 мм рт. Ст. При вдохе, сигнализирующее о снижении сердечного выброса во время вдоха
-
Перикардиальное трение
-
Гепато-югулярный рефлюкс – это можно наблюдать, прикладывая давление к периумбиликальной области; повышение давления в яремной вене более чем на 3 см H2O в течение более 30 секунд указывает на повышенное центральное венозное давление
Перикардиальное трение, наиболее важный физический признак острого перикардита, может иметь до 3 компонентов на сердечный цикл и является высоким, царапающим и раздражающим. Иногда это может быть выявлено только тогда, когда на стенку грудной клетки у левой нижней границы грудины оказывается сильное давление с помощью диафрагмы стетоскопа. Перикардиальное трение чаще всего слышно во время выдоха, когда пациент стоит в вертикальном положении и наклоняется вперед.
Респираторные исследования могут включать следующее:
-
Снижение звуков дыхания – вторичные плевриты
-
Признак Эварта – тупость от удара под углом левой лопатки от сдавления левого легкого перикардиальной жидкостью
Гепатоспленомегалия представляет собой симптом перикардиального выпота. Находки в конечностях пациента могут включать ослабленные периферические импульсы, отек и цианоз.
Диагностика
Степень, в которой перикардиальные выпоты следует оценивать с помощью жидкостного анализа, остается предметом некоторых дискуссий. Первоначально, у пациента с новым выпотом перикарда должна быть оценена вероятность миокардита или перикардита, и первоначальная диагностическая оценка должна быть направлена на эти состояния.
В целом, все пациенты с перикардиальной тампонадой, подозреваемым гнойным выпотом или плохими прогностическими показателями при перикардите должны проходить диагностический перикардиоцентез. Те с рецидивами или большими выпотами, которые не разрешаются с лечением основного состояния, также могут требовать анализа жидкости.
Электрокардиографические (ЭКГ) изменения являются частью критериев диагностики острого перикардита, и поэтому ЭКГ следует проводить в начале оценки.
Эхокардиография является методом визуализации выбора для диагностики выпота перикарда, так как тест может быть выполнен быстро и у нестабильных пациентов.
Лечение
Фармакотерапия при выпадении перикарда может включать использование следующих препаратов в зависимости от этиологии:
-
Аспирин / НПВС
Было показано, что противоопухолевая терапия (например, системная химиотерапия, облучение) в сочетании с перикардиоцентезом эффективна для уменьшения рецидивов злокачественных выпот. Кортикостероиды и НПВП полезны у пациентов с аутоиммунными заболеваниями.
Перикардиальный склероз
Несколько перикардиальных склерозирующих агентов использовались с различной частотой успеха (например, тетрациклин, доксициклин, цисплатин, 5-фторурацил). Перикардиальный катетер может быть оставлен на месте для повторной инстилляции, если необходимо, до разрешения выпота.
Осложнения включают сильную боль, мерцательную аритмию, лихорадку и инфекцию. Сообщается, что показатели успешности достигают 91% за 30 дней.
Хирургия
Хирургическое лечение выпота в перикарде включает в себя следующее:
-
пункция перикарда
Стационарное лечение
Пациентам с выпотом из перикарда, имеющим значительные симптомы или тампонаду сердца, требуется неотложное лечение и госпитализация в отделение интенсивной терапии. Перикардиальный катетер (если он установлен) должен быть удален в течение 24-48 часов, чтобы избежать инфекции. Пациенты с симптомами должны оставаться в больнице, пока окончательное лечение не будет завершено и / или симптомы не исчезнут
Амбулаторное лечение
Пациенты должны быть осведомлены о симптомах увеличения выпота в перикарде и должны оцениваться, когда эти симптомы начинают возникать. Показания к эхокардиографии после постановки диагноза включают следующее:
-
Последующее исследование визуализации для оценки рецидива / сужения. Повторные исследования могут проводиться для ответа на конкретные клинические вопросы.
-
Наличие крупных или быстро накапливающихся выпотов – для выявления ранних признаков тампонады
Похожие материалы:
Жидкость в Перикарде: Причины, Диагностика, Лечение
В статье рассказано о состоянии, при котором образуется жидкость в околосердечной сумке. Описаны причины, приводящие к этому, методы диагностики и лечения.
Можно ли считать жидкость в перикарде патологическим состоянием? Небольшое ее количество не только может, но и должно быть в околосердечной сумке. Другое дело, если этой жидкости скапливается много, в ней появляется примесь крови и гноя. Это уже свидетельствует о том или ином заболевании. Рассмотрим, в каком случае гидроперикард (или экссудативный перикардит) может возникнуть.
Патология развивается в околосердечной сумке — перикарде
Суть патологии
Сердце находится в постоянном движении, и если бы не перикард (сердечная сумка), оно могло бы сместиться, что привело бы к нарушению его функции. Перикард образован двумя листками — наружным и внутренним. Они могут незначительно смещаться относительно друг друга.
Чтобы предотвратить трение, между листками перикарда всегда имеется незначительное количество жидкости, что является нормой. Содержание жидкости в перикардиальной сумке не должен превышать 50 мл. Увеличение экссудата выше этой цифры считается патологией. Состояние, при котором показатель доходит до 1 литра, считается жизнеугрожающим.
Небольшое количество жидкости обеспечивает плавное движение сердца в перикарде
Причины
Существует много разных причин, по которым скапливается излишняя жидкость в околосердечной сумке:
- врожденная патология левого желудочка;
- нарушение метаболизма;
- различные патологии мочевыделительной системы;
- онкологические опухоли близлежащих органов;
- инфаркт миокарда;
- анемии;
- общее истощение организма;
- проникающие ранения и травмы;
- прием некоторых лекарств;
- лучевая терапия;
- аллергии;
- воспалительный процесс в перикарде;
- послеоперационные осложнения.
Провоцирующими факторами возникновения гидроперикарда считают беременность и пожилой возраст.
Около 45% состояний, сопровождающихся скоплением жидкости в околосердечной сумке, вызвано вирусной инфекцией. На бактериальные перикардиты приходится около 15%. Оставшиеся 40% распределены между прочими причинами.
Как развивается
Перикардиальная жидкость вырабатывается слизистой оболочкой самой околосердечной сумки. В норме ее количество постоянно, и регулируется процессом обратного всасывания.
Накопление жидкости происходит при:
- избыточной ее выработке;
- нарушении обратного всасывания.
Чаще всего это происходит вследствие воспалительного процесса.
Воспаление или травма вызывают нарушение продукции и всасывания перикардиальной смазки
Проявления
При скоплении в сердечной сумке умеренного количества транссудата появляются следующие симптомы:
- одышка, преимущественно после физической нагрузки;
- поверхностное дыхание;
- боли в груди при движениях;
- частый пульс;
- утомляемость, снижение работоспособности;
- выделение холодного пота.
Более выраженные симптомы появляются на поздней стадии заболевания, когда объем жидкости в перикарде превышает 500 мл:
- появление одышки в состоянии покоя;
- икота;
- сильные боли в области сердца;
- учащение сердцебиения;
- отечность конечностей;
- цианоз кожи и слизистых;
- слабость;
- психомоторное возбуждение;
- гипотония;
- приступы потери сознания.
При скоплении жидкости в объеме от 800-1000 мл, возможна тампонада сердца — состояние, при котором развивается сердечная недостаточность. Если не оказать человеку своевременную медицинскую помощь, состояние тампонады приводит к летальному исходу и смерти.
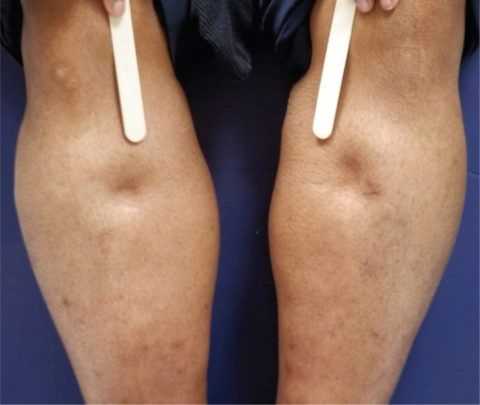
Отек ног — один из симптомов скопления большого количества экссудата в околосердечной сумке
Диагностика
Врач-кардиолог диагностирует перикард на основании анамнеза и данных инструментальных и лабораторных исследований:
- Эхо-КГ. Наиболее информативный метод диагностики данной патологии. С его помощью можно максимально точно определить стадию заболевания по размеру расхождения между наружным и внутренним листками перикарда (начальная — 6-10 мм, умеренная — 10-20 мм, выраженная — более 20 мм). Также можно определить объем экссудата (незначительный — до 100 мл, умеренный — до 500 мл, большой — более 500 мл).
- Рентгенография. Оценивает состояние сердца. При выпоте, превышающем 100 мл, изменяются контуры органа, который выглядит, как треугольник. Границы сердечной тени расширены, левый контур выпрямлен.
- ЭКГ. Жидкость в сердечной сумке влияет на проведение сигнала, поэтому отмечается снижение электромагнитного импульса.
- Лабораторные исследования. Проводятся общие анализы крови и мочи, биохимический анализ крови. Показатели помогут выявить первопричину болезни.
Дифференциальная диагностика проводится с экссудативным плевритом, миокардитом, тампонадой сердца.
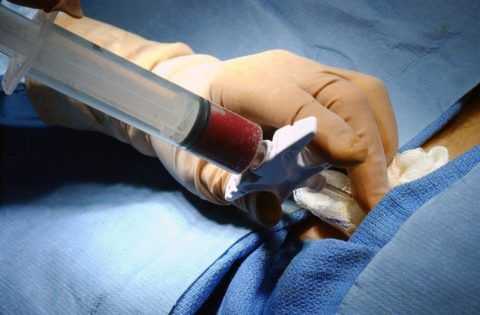
При пункции можно определить характер выпота
Лечение
Тактика лечения зависит от причины патологического состояния и количества перикардиального выпота. Лечение проводят амбулаторно или в условиях стационара. Применяются консервативные и хирургические методы.
Большое значение имеет медикаментозная терапия:
- Для устранения воспалительного процесса назначают препараты из группы НПВС — Ибупрофен, Нимика, Ортофен. Принимают внутрь не менее 2-х недель.
- Для профилактики тромбообразования обязательно назначается ацетилсалициловая кислота — Карди-Аск, Аспирин Кардио.
- Выраженный воспалительный процесс требует назначения кортикостероидных препаратов — Преднизолон. Он же показан при аутоимунной природе заболевания.
- Для скорейшего выведения жидкости назначают препараты с мочегонным действием — Фуросемид, Верошпирон. Совместно с диуретиками требуется назначение препаратов калия — это профилактика развития аритмии.
- При установленной инфекционной природе состояния показано назначение соответствующих противовирусных и антибактериальных препаратов.
Пациентам рекомендуется соблюдать постельный режим, легкую диету. Ограничиваются физические нагрузки.
При продолжающемся накоплении выпота требуется проводить пункцию перикарда, удалять транссудат. Полость околосердечной сумки промывают растворами антисептиков. Чаще всего необходимо провести 3-5 пункций.
Жидкость в перикарде или водянка сердца — си мптом, указывающий на развитие серьезных патологий. В некоторых случаях может никак себя не проявлять. Быстрое прогрессирование гидроперикарда при отсутствии лечения приводит к тампонаде сердца и летальному исходу.
Специфической профилактики патологии не существует. Для предупреждения скопления большого количества выпота в перикарде, необходимо проводить терапию основного заболевания.
Вопросы к врачу
На Эхо-КГ выявлена сепарация перикардиальных листов 20 мм. Нужна ли в этом случае пункция, или можно лечиться консервативно?
Ольга Р. 62 года, г. Бийск.
Здравствуйте, Ольга. Все зависит от тяжести вашего состояния. Если вы хорошо себя чувствуете и выявлена причина патологии, то устраняют причину и проводят лечение мочегонными препаратами. При состоянии средней тяжести показана пункция — перикардиоцентез.
Оцените статьюПерикардит: общие сведения | Компетентно о здоровье на iLive
Как проявляется перикардит?
Перикардит имеет полиморфные симптомы, они зависят от формы и течения основного заболевания, вызвавшего его развитие.
Сухой (фибринозный) перикардит
Характеризуется болью в груди и шумом трения перикарда. Часто сочетается с фибринозным плевритом. Сам перикардит не вызывает изменений гемодинамики, но перикард богато иннервирован, поэтому многие клинические проявления носят нервно-рефлекторный характер: сердцебиение, одышка, сухой кашель. Больной не может сделать глубокого вдоха, движения и перемещения болезненны. Характерна локализация болей - за грудиной, но может быть ее иррадиация под левую лопатку, в шею, мечевидный отросток, правую половину грудной клетки.
При физикальном обследовании отмечается болевая реакция при надавливании на рефлекторные точки сердца: над грудино-ключичным сочленением слева, в средней части рукоятки грудины, над мечевидным отростком и под левой лопаткой. Шум трения перикарда, выявляемый при аускультации, имеет четкую локализацию - он слышен только в пределах абсолютной тупости и сливается с систолическим шумом сердца. Особенно хорошо он слышен при надавливании стетоскопом, запрокидывании головы больного, наклоне вперед. В зависимости от этиологии, может быть быстрое купирование процесса, за несколько часов при вирусных заболеваниях; трансформация в выпотной, чаще при ревматизме; приобрести затяжной характер при аутоаллергиях, обычно с переходом в фиброзный.
[14], [15], [16], [17], [18], [19], [20]
Выпотной перикардит
Сопровождается более яркой клинической картиной, хотя он тоже не всегда диагностируется, так как клинические проявления зависят от характера; выпота, его объема, а главное - от скорости накопления-экссудата. При медленном накоплении экссудата перикард постепенно растягивается, не вызывая нарушений гемодинамики, даже при скоплении 2-3 литра жидкости. Только повышение внутриперикардиального давления свыше 300 мм. вод. ст. приводит к развитию симптоматики тампонады сердца. Внутриперикардиальное давление определяют по ЦВД, оно превышает его на 20-30 мм. вод. ст. При быстром накоплении экссудата ЦВД существенно не повышается, а остановка сердца происходит от рефлекторных нарушений, уже при скоплении жидкости свыше 200-500 мл.
При медленном накоплении экссудата шум трения перикарда постепенно исчезает, верхушечный толчок смещается вверх и вправо (симптом Жандрена). Ярко изменяется перкуторная симптоматика. Границы сердца расширяются значительно во все стороны, особенно вправо, иногда доходя до средне-ключичной линии (симптом Ротча): справа, при переходе сердечной тупости в печеночную, формируется не прямой, а тупой угол (симптом Эбштейна). В эпигастрии отмечается выбухание, перкуторная тупость занимает весь эпигастрий - пространство Таубе (симптом Ауэнбруг-tepa). Абсолютная тупость очень четкая «деревянистая»), сливается с областью относительной, а над ней очень яркий тимпанит (симптом Эдлефсена-Потена). При большом выпоте под левой лопаткой перкуторно выявляют абсолютную тупость, а при аускультации проводится бронхиальное дыхание, что связано со сдавлением легкого перикардиальным выпотом (симптом Бамбергера). Аускультативная картина выражена слабо: ослабление тонов сердца; шума трения перикарда в обычном положении больного же слышно, но он появляется при запрокидывании головы и на вдохе с задержкой дыхания (симптом Герке).
При экссудативных перикардитах тампонада сердца развивается редко, чаще процесс переходит в адгезивную и фиброзную формы. По мере рассасывания экссудата и образования адгезивного или фиброзного перикардитов, появляются симптомы сдавливания. Дыхательные экскурсии передних отделов грудной клетки снижаются (симптом Вилъямса). Живот перестает участвовать в акте дыхания (симптом Минтера). Появляется «лающий» кашель (симптом Щагумовича). Нарушается акт глотания, и изменяется голос вплоть до афонии.
Признаки развития тампонады сердца являются: снижение АД, наполнения пульса, развитие тахикардии и аритмий, преимущественно тахисистолических форм. ЦВД повышается больше 20 мм вод. ст. Наполнение пульса связано с дыханием – на высоте вдоха наполнение снижается {симптом Куссмауля). Характерен вид больного: нарастает цианоз, отек лица и шеи, формируя симптомы «консульской головы» «воротника Стокса», шейные и периферииеские вены набухают, но пульсация вен шеи отсутствует, на вдохе их наполнение увеличивается. Из-за сдавления верхней полой вены, что приводит к отеку печени и развитию асцита, для ее разгрузки пациент принимает вынужденное положение: сидит, туловище наклонено вперед лбом опирается на подушку (поза Брейтмана) или становится на четвереньки, опираясь лбом и плечами о подушку.
Гнойный перикардит
Первично развивается редко, чаще идет присоединение микрофлоры и нагноение на фоне экссудативного процесса. Поэтому клинические проявления у них одинаковые. Отличительной особенностью является развитие гнойно-резорбтивной лихорадки, а затем и синдрома гнойной интоксикации. Гнойные перикардиты, как правило, заканчиваются формированием адгезивного или фиброзного перикардитов, что иногда требует выполнения перикардэктомии.
Анализ перикардиальной жидкости: диапазон референций, интерпретация
Перикардиальная жидкость собирается с помощью перикардиоцентеза или открытого хирургического дренажа.
Клетки могут дегенерировать во время хранения. Поэтому образец перикардиальной жидкости для цитопатологического исследования следует как можно скорее отправить в лабораторию в свежем состоянии или в холодильнике при 2-8º C.
Объем должен составлять минимум 2 мл для каждого лабораторного теста.
Важно обратиться к каждой лаборатории за более конкретными инструкциями по сбору проб и их транспортировке.
Кровавый перикардиальный выпот
-
Ятрогенный: наиболее распространенная причина в развитых странах. Это включает эффект антикоагулянтной терапии, травмы, постинвазивные кардиологические процедуры (т. Е. Постперикардиотомический синдром, транскатетерные вмешательства).
-
злокачественность
-
Атеросклеротическая болезнь сердца (преимущественно осложнения острого инфаркта миокарда)
-
Туберкулез. Это состояние остается одной из наиболее распространенных причин перикардита / выпота в перикарде в Африке и развивающихся странах с преобладанием туберкулеза. Примерно в 80% случаев туберкулезного перикардита наблюдаются кровянистые выпоты.
-
идиопатический
Если жидкость молочная, рассмотрите участие лимфатической системы (то есть, хилоперикард). Если жидкость мутная и турбулентная, это говорит о признаках повышенной капиллярной утечки и лейкоцитоза и вызывает инфекционный выпот.
Стандартные тесты
Следующие условия связаны с повышенным количеством жидкости:
-
Повышенные уровни лейкоцитов (> 10000 / мкл) с преобладанием нейтрофилов указывают на бактериальную или ревматическую причину.
-
Отмечено, что количество моноцитов является самым высоким при злокачественных выпотах.
Микседема связана с низким количеством лейкоцитов.
В настоящее время ни один из стандартизированных биохимических критериев или критериев подсчета клеток не отвечает статистической взаимосвязи между конкретными причинами выпота. Тем не менее, повышенный уровень жидкости наводит на мысль о воспалении в перикарде.
Низкое соотношение выпота в перикарде и уровня глюкозы в сыворотке крови свидетельствует о наличии инфекции. Это низкое соотношение, наряду с повышенным количеством нейтрофилов в перикардиальной жидкости, наводит на мысль о бактериальном выпоте из перикарда.
Для плевральной жидкости, экссудат рассматривается, если выполняется один из следующих параметров: общее отношение белка к жидкости к сыворотке выше 0,5, отношение жидкости к сыворотке ЛДГ больше чем 0,6 или уровень жидкости ЛДГ превышает две трети верхнего предела нормального уровня сыворотки.
У больных с улучшением застойной сердечной недостаточности наблюдается псевдоэкссудативный выпот, вероятно, вторичный по отношению к быстрой реабсорбции воды по сравнению с белками и ЛДГ при неосложненной сердечной недостаточности.
В заключение следует отметить , что анализ уровня белка в перикардиальной жидкости (> 0,5) и ЛДГ (> 0,6) позволяет предположить, что между экссудатами из транссудата перикардиальной жидкости но его не следует использовать в качестве единственной диагностической основы. Интерпретация результатов должна применяться с клинической картиной пациента и другими соответствующими лабораторными результатами.
Уровни комплемента, ANA и анти-ds ДНК могут быть измерены в условиях выпота перикарда и системной красной волчанки, чтобы помочь идентифицировать вовлечение перикардиальной мембраны.
Если есть подозрение на бактериальную инфекцию, требуется как минимум 3 культуры перикардиальной жидкости для аэробов и анаэробов, а также культуры крови. Граммные пятна в бактериальной инфекции перикардиальной жидкости имеют специфичность 99%, но чувствительность только 38% по сравнению с бактериальными культурами. Использование окраски по Граму и культуры обычно ограничено при микобактериальной, вирусной и грибковой инфекции.
Специальные исследования
Цитологическое исследование перикардиальной жидкости помогает идентифицировать злокачественную опухоль как причину выпота перикарда, обнаруживая неопластические клетки в жидкости. Однако это не всегда просто. Незлокачественные клетки могут быть морфологически неотличимы от злокачественных клеток. Например, морфология мезотелиальных клеток может быть доброкачественной, гиперпластической, реактивной или злокачественной. Данные по анализу перикардиальной жидкости ограничены; общая чувствительность цитологической оценки плевральной жидкости при диагностике злокачественной мезотелиомы составила 53%. По-видимому, он полезен для пациентов с эпителиоидной и двухфазной злокачественной мезотелиомой плевры; однако, чувствительность может быть столь же низкой как 20% в случаях мезотелиомы саркоматозной злокачественности.
Аналогичная проблема была описана в случаях лимфомы. Вспомогательные исследования, в том числе иммуноцитохимия, морфометрия, проточная цитометрия и цитогенетика / молекулярная генетика на выпотных образцах, могут помочь в дифференциации лимфомы от реактивных лимфоцитозов с более высокой чувствительностью.
Цитологически отрицательный выпот не исключает малигнизацию как причину. В ретроспективном исследовании 82 пациентов с немелкоклеточным раком легкого и тампонадой сердца не было отмечено различий в выживаемости между пациентами с положительными результатами цитологии перикардиальной жидкости при раке (60 пациентов) по сравнению с пациентами с отрицательными результатами цитологии (22 пациента). Значительная разница в выживаемости была зарегистрирована после начала системной химиотерапии. Авторы пришли к выводу, что у пациентов с прогрессирующим НМРЛ и тампонадой сердца наиболее вероятной причиной выпота в перикарде является сам рак, независимо от результатов цитологии.
Использование измерения опухолевого маркера в перикардиальной жидкости может быть полезным в цитологически негативной перикардиальной жидкости. Интерпретация этих уровней опухолевых маркеров сходна с таковой в сыворотке. Злокачественный выпот в перикарде связан с высоким уровнем опухолевых маркеров. Однако низкий уровень этих маркеров не исключает опухолевого поражения перикардиальной мембраны. Отрезание этих маркеров в перикардиальной жидкости пока не ясно. Более того, разные виды рака могут иметь разные опухолевые маркеры. Были протестированы различные опухолевые маркеры, такие как карциноэмбриональный антиген (СЕА), углеводный антиген (СА) 19-9, углеводный антиген (СА) 72-4, антиген плоскоклеточной карциномы (SCC), нейрон-специфическая энолаза (NSE), сыворотка фрагменты цитокератина 19 (CYFRA 21-1), BerEp4 и гиалуронан.
Полимеразная цепная реакция (ПЦР) была использована для обнаружения туберкулеза с использованием амплификации нуклеиновых кислот. Преимущество теста заключается в его способности быстро идентифицировать туберкулез с всего лишь 1 мкл перикардиальной жидкости. Техника, однако, менее чувствительна, чем установленные методы, и подвержена загрязнению и ложноположительным результатам. В настоящее время ПЦР не является идеальным диагностическим инструментом для выявления туберкулезного перикардита. Другие методы, предложенные выше, должны быть рассмотрены заранее.
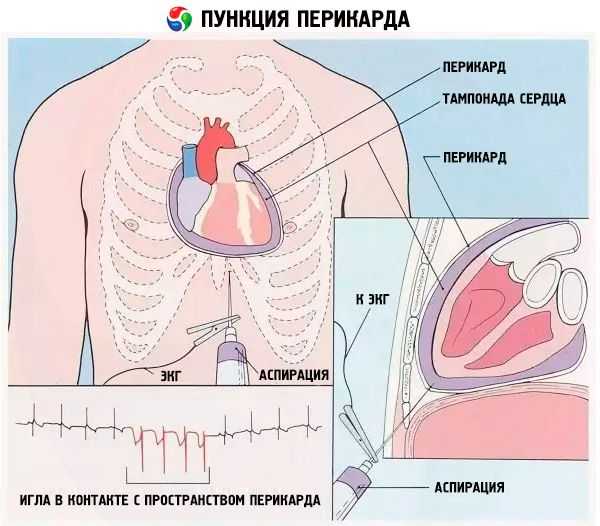
Пункция перикарда по Ларрею, Марфану: показания, техника проведения
После того, как подготовительная часть процедуры окончена, приступают непосредственно к операции. Пациент располагается на операционном столе полулежа на спине, т.е. верхняя часть его туловища приподнята относительно плоскости на 30-35 градусов. Это необходимо для того, чтобы скопившаяся жидкость во время манипуляций находилась в нижней части полости околосердечной сумки. Пункция перикарда может проводиться и в сидячем положении, но это менее удобно.
Если пациент заметно нервничает, ему вводят седативные препараты, чаще всего посредством венозного катетера. Дело в том, что операция проводится под местным наркозом, и человек все это время находится в сознании, а значит, может видеть происходящее с ним и неадекватно среагировать.
Далее антисептиком обеззараживают кожу в области проведения пункции (нижняя часть грудной клетки и ребра с левой стороны). Остальная часть тела покрывается чистым бельем. Место введения иглы (кожа и подкожный слой) обкалывается анестетиком.
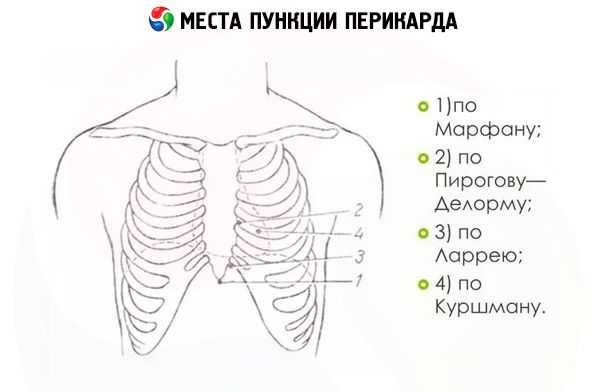
Операцию можно проводить несколькими способами. Они отличаются местом введения иглы и ее движением до достижения стенки перикарда. Например, согласно методу Пирогова-Караваева игла вводится в область 4 межреберья с левой стороны. Точки пункции перикарда при этом расположены на 2 см вбок от грудины.
По методу Делорма – Миньона прокол должен быть расположен по левому краю грудины между 5 и 6 ребром, а точки пункции перикарда по методу Шапошникова возле правого края грудины между 3 и 4 ребром.
Самыми распространенными в силу своей низкой травматичности считаются методы Ларрея и Марфана. При их использовании риск повреждения плевры, сердца, легких или желудка минимален.
Пункция перикарда по Ларрею подразумевает прокол кожи возле мечевидного отростка с левой стороны в том месте, где к нему примыкают хрящи VII ребра (нижняя часть мечевидного отростка). Сначала пункционная игла вводится перпендикулярно поверхности тела на 1,5-2 см, далее она резко меняет направление и идет параллельно плоскости, в которой лежит пациент. Через 2-4 см она упирается в стенку перикарда, прокол которой осуществляется с заметным усилием.
Далее появляется ощущения движения иглы в пустоте (сопротивление практически отсутствует). Это значит, что она проникла в полость перикарда. Потянув поршень шприца на себя можно увидеть поступающую в него жидкость. Для диагностического забора экссудата или откачки небольшого количества жидкости достаточно 10-20-кубового шприца.
Прокол нужно осуществлять очень медленно. Движение иглы внутри тела сопровождается введением анестетика через каждые 1-2 мм. Когда игла шприца достигла полости перикарда, дополнительно впрыскивается небольшая доза анестетика, после чего приступают к аспирации (откачке экссудата).
Движение иглы контролируется на мониторе при помощи специального электрода, прикрепленного к ней. Правда, врачи предпочитают опираться на свои ощущения и опыт, ведь прохождение иглы сквозь стенку перикарда не остается незамеченным.
Если ощущается ритмичное подергивание шприца, возможно игла упирается в сердце. В этом случае ее немного отводят назад и прижимают шприц ближе к грудине. После этого можно спокойно приступать к удалению выпота из околосердечной сумки.
Если пункция перикарда проводится в лечебных целях при подозрении на гнойный перикардит, после откачки выпота полость перикарда обрабатывается антисептиком, в объеме, не превышающем количество откачанного экссудата, а затем в нее вводят кислород и эффективный антибиотик.
Пункция перикарда на этапе скорой может проводиться в условиях, когда присутствует большое количество экссудата, представляющее опасность для жизни пациента. Одним шприцом здесь не обойтись. После удаления иглы из тела в нем оставляют проводник, в инъекционное отверстие вставляют расширитель и вводят по проводнику катетер с зажимами, к которому присоединяется дренажная система. Посредством этой конструкции в дальнейшем и отводится жидкость из полости перикарда.
Катетер по окончании операции плотно крепят к телу пациента и оставляют на определенное время, в течение которого пациент будет находиться в медучреждении под наблюдением врача. Если жидкость откачивается шприцом, то по окончании процедуры после удаления иглы из тела место прокола ненадолго прижимают и заклеивают медицинским клеем.
Пункция перикарда по Марфану проводится сходным образом. Только игла для перикардиоцентеза вводится наклонно под верхушку мечевидного отростка и движется по направлению задней грудины. Когда игла упирается в листок перикарда, шприц немного отводят от кожи и прокалывают стенку органа.
Длительность процедуры отвода жидкости из околосердечного мешка может колебаться от 20 минут до 1 часа. Экссудат окачивают понемногу, давая сердцу возможность привыкнуть к изменениям давления снаружи и внутри. Глубина проникновения в большой степени зависит от конституции пациента. Для худых людей этот показатель колеблется в пределах 5-7 см, у полных в зависимости от толщины подкожно-жирового слоя может достигать 9-12 см.
2.6. Синдром жидкости в перикардиальной полости
Жидкость в полости перикарда может накапливаться при различных патологических состояниях организма, чаще вслед-ствие развития воспалительного процесса в серозной оболочке сердца (перикардит).
Скопление экссудата (экссудативный перикардит) характерно для ревматического поражения сердца, туберкулеза, острых лейкозов, плевропневмоний, почечной недостаточности (уремический перикардит), инфаркта миокарда и травмати-ческих повреждений сердца.
Скопление в полости перикарда невоспалительной жид-кости (гидроперикард) наблюдается при тяжелой сердечной не-достаточности. Транссудат представляет собой прозрачную, бесцветную жидкость с относительной плотностью ниже 1015, содержанием белка ниже 25 г/л, единичными клетками эндо-телия и отрицательной пробой Ривальта.
Экссудат имеет относительную плотность выше 1015, со-держание белка более 30 г/л, лейкоцитов — выше 15 в п. зр. и характеризуется положительной пробой Ривальта (добавле-ние к экссудату слабого раствора уксусной кислоты приво-дит к его помутнению).
Нарушение деятельности сердца и общей гемодинамики при скоплении жидкости в перикардиальной полости связаны с механическим ограничением сократительной способности сердца вследствие уменьшения диастолического наполнения желудочков, а также с рефлекторными влияниями.
Клиника синдрома зависит от скорости накопления жид-кости в полости перикарда и ее количества. Медленное накоп-ление жидкости способствует постепенному увеличению объе-ма перикардиальной полости, поэтому значительного повыше-ния давления в ней не происходит даже при большом выпоте (2 — 3 л). Быстрое накопление жидкости приводит к сущест-венному росту давления в полости перикарда и сдавлению (тампонаде) сердца. При этом резко снижается ударный объем сердца и кровоснабжение органов и тканей.
Основным симптомом скопления жидкости в полости перикарда является интенсивная, постоянная и нарастающая одышка. Больной занимает сидячее положение с наклоном впе-ред или коленно локтевое, прижимаясь лицом к подушке. Отмечаются боли в области сердца, которые усиливаются при дыхании, кашле, движениях туловища и не купируются нитро-глицерином. Они обусловлены раздражением интерорецепто-ров пораженных листков перикарда, поэтому при значительном накоплении выпота и разъединении листков перикарда интен-сивность боли уменьшается.
Накопление в перикардиальной полости значительного выпота приводит к сдавлению диафрагмального нерва, трахеи и пищевода. Это проявляется охриплостью голоса, икотой, лаю-щим кашлем и дисфагией.
При осмотре больных отмечается цианоз, отечность лица и шеи, набухание шейных вен, особенно на вдохе вследствие сдавления перикардиальным выпотом верхней полой вены. Эти симптомы уменьшаются в положении больного сидя. Сдавле-ние нижней полой вены проявляется отеками на ногах, увели-чением и болезненностью печени, асцитом.
При значительном выпоте в полость перикарда наблю-дается выбухание в области сердца и сглаженность межребе-рных промежутков. Верхушечный толчок ослаблен и смещен кнутри от левой границы относительной сердечной тупости. Размеры тупости сердца увеличиваются, а конфигурация сердца напоминает трапецию, обращенную основанием книзу. При смене положения тела конфигурация и границы сердца изменяются.
Перкуторный звук над областью сердца тупой, в ряде случаев имеет "деревянный" оттенок. Абсолютная тупость сердца обычно совпадает с относительной.
При аускультации сердца тоны приглушены, возможно выслушивание шума трения перикарда. Он возникает вследствие отложения фибрина и трения шероховатых поверх-ностей перикардиальных листков друг о друга. Шум чаще вы-слушивается в 3 — 4 межреберье слева от грудины в зоне аб-солютной сердечной тупости и создает впечатление близко слышимого звука.
В некоторых случаях шум трения перикарда можно оп-ределить при пальпации области сердца. Шум имеет скре-бущий или царапающий характер и никуда не проводится. Шум трения перикарда изменчив, зависит от фаз дыхания и по-ложения тела больного. Он лучше выслушивается в верти-кальном положении или сидя, при наклоне больного вперед или при запрокидывании головы назад. Шум усиливается на выдохе и при надавливании на грудную клетку стетофонендо-скопом.
Шум трения перикарда синхронен с сердечными сокращениями и обычно имеет два усиления — во время си-столы и во время диастолы. В период систолы предсердий мо-жет появляться третий шум.
По мере накопления жидкости в перикардиальной по-лости шум трения перикарда ослабевает. Одновременно умень-шается интенсивность боли.
Шум трения перикарда нередко приходится дифферен-цировать с плевроперикардиальным шумом, который отлича-ется тем, что во время выдоха ослабевает или исчезает совсем, а на вдохе усиливается. Плевроперикардиальный шум лучше выслушивается у левой границы сердца, а шум трения пери-карда — в зоне абсолютной тупости сердца.
Другими объективными признаками синдрома скопления жидкости в полости перикарда являются:
а) значительное увеличение печени вследствие венозного застоя;
б) снижение артериального и повышение венозного да-вления;
в) набухание шейных вен на вдохе;
г) частый, малый и парадоксальный пульс, проявляю-щийся снижением наполнения на вдохе.
Рентгенологически выпот в перикардиальной полости характеризуется значительным увеличением и изменением силуэта сердечной тени. Талия сердца сглаживается и тень сердца приобретает трапецевидную или треугольную форму.
Изменения ЭКГ проявляются снижением вольтажа зуб-цов, изменением сегмента ST и зубца Т во всех стандартных от-ведениях.
С помощью эхокардиоскопии удается выявить увели-чение количества внутриперикардиальной жидкости от 100 мл, а иногда и от 50 мл. О наличии жидкости в перикарде свиде-тельствует эхосвободное пространство вокруг сердца, которое отодвигает переднюю стенку правого желудочка от грудной стенки и перикард от задней стенки левого желудочка.
Жидкость в перикарде 10 20 мм лечение. Гидроперикард (водянка сердца) — почему появляется и как определить симптомы? Возникновение гидроперикарда у плода
Гидроперикард (водянка сердца) – патология, обусловленная скоплением транссудата в околосердечной сумке. В переводе с латинского языка термин «гидроперикард» означает водянка сердечной сорочки. Заболевание указывает на имеющиеся в организме серьезные проблемы с сердцем и обычно развивается у лиц с сердечной недостаточностью, заболеваниями почек, кахексией, раком, туберкулезом.
У здоровых людей между внутренним и наружным листками перикарда имеется небольшое количество прозрачной жидкости. Она увлажняет соединительнотканную оболочку сердца, выполняя роль смазки, и обеспечивает ее нормальное функционирование: позволяет сердцу двигаться и минимизирует его трение о соседние органы. Под воздействием неблагоприятных факторов объем перикардиальной жидкости увеличивается, что приводит к развитию патология. Повышается проницаемость кровеносных сосудов, нарушаются процессы всасывания, образуется избыток транссудата.
В норме количество серозной жидкости в полости перикарда составляет 50-80 мл. При патологии ее объем увеличивается до 300 мл , а в тяжелых случаях - даже до литра. Транссудат содержит эндотелиальные клетки, белок, фибрин, клетки крови. При этом перикард макроскопически не изменен, лишь несколько отечен. У тяжелобольных в околосердечной сумке нередко обнаруживают экссудат – воспалительный выпот, имеющий соответствующий состав (гидроперикардит).
Если количество перикардиальной жидкости небольшое, заболевание сложно диагностировать, поскольку основные клинические признаки долго отсутствуют. В тяжелых случаях гидроперикард затрудняет работу сердца, что проявляется одышкой, гипотонией, развитием застоя крови во внутренних органах. При гидроперикарде размеры сердца увеличиваются, сердечные тоны ослабевают, вены шеи набухают, усугубляется течение сердечной недостаточности. Если имеет место сдавление сердца, проводят перикардиоцентез – отсасывают транссудат через специальную иглу, вводимую в полость перикарда.
Этиология
Развитию гидроперикарда способствуют гемодинамические нарушения, опухолевые процессы, геморрагический синдром.
- Гидроперикард на фоне - неблагоприятный признак, указывающий на переход основного заболевания в последнюю стадию.
- Осложнениями любых операций, в том числе и операций на сердце, являются инфицирование и кровотечение. При этом сначала развивается гидроперикард, а затем гемоперикард и пиоперикард, характеризующиеся скоплением в сердечной сумке крови и гноя соответственно.
- Травматическое повреждение сердца приводит к накоплению невоспалительного выпота в перикарде.
- Аутоиммунные заболевания часто становятся причиной гидроперикарда – анкилозирующий спондилоартрит, синдром Рейтера, р