Гемотимпанум что это такое
Травмы внутреннего уха. Причины. Симптомы. Диагностика. Лечение
Травмы внутреннего уха являются причиной возникновения лабиринтного травматического синдрома, представляющего собой совокупность специфических признаков нарушения функций звукового и вестибулярного анализаторов, сочетающихся с возможными общими и очаговыми поражениями головного мозга. Лабиринтный травматический синдром делится на острую и хроническую формы, возникающие при прямом и опосредованном воздействии на рецепторные образования ушного лабиринта разнообразных травмирующих факторов. Как правило, контузии, ранения и взрывные травмы Ввнутреннего уха сочетаются с аналогичными повреждениями головного мозга и с полным основанием могут быть отнесены к ЧМТ. Лабиринтный травматический синдром делится на острый и хронический синдромы.
Острый лабиринтный травматический синдром. Острый лабиринтный травматический синдром - это совокупность признаков нарушения слуховой и вестибулярной функций, возникающих при воздействии на ушной лабиринт травмирующих факторов механической или физической природы, энергия которых приводит к немедленному нарушению целости травмируемых структур на анатомическом или клеточном, субклеточном и молекулярном уровне.
Контузии ушного лабиринта. Под контузией ушного лабиринта понимают комплекс повреждений его структур при сотрясении, ушибе, вторичном сдавлении анатомических образований внутреннего уха, обусловливающих возникновение в них гипоксического отека или кровоизлияния.
Патогенез. При ушибе височной области механическая энергия передается к ушному лабиринту непосредственно через костную ткань и лабиринтные жидкости, а также опосредованно через ткани головного мозга. В последнем случае передаточным звеном служит эндолимфатический мешок, которому передается гидродинамическая волна, распространяющаяся ретроградно к эндолимфатический пространствам ушного лабиринта. Из всех внутричерепных структур наиболее чувствительны к механической травме перепончатые и рецепторные образования внутреннего уха, для повреждения которых требуется энергия в 100 раз меньше, чем для возникновения сотрясения головного мозга легкой степени. Нередко признаки ЧМТ маскируют острые кохлеовестибулярные симптомы, которые проявляются лишь по выходе пострадавшего из бессознательного состояния.
Как известно, первичным патогенетическим механизмом ЧМТ является патологическая реакция сосудов головного мозга, проявляющаяся их парезом, увеличением проницаемости, геморрагическими явлениями, венозным стазом и увеличением венозного давления, гиперпродукцией спинно-мозговой жидкости, что в итоге приводит к острой гидроцефалии и отеку головного мозга. Поскольку сосуды ушного лабиринта входят в единую сосудистую мозговую систему, в них возникают принципиально те же патологоанатомические и функциональные нарушения, что и в сосудах головного мозга. При механической травме ушного лабиринта в нем прежде всего возникает нарушение кровообращения, затем наступают изменения продукции и химического состава пери- и эндолимфы, нарушение их циркуляции и резорбции. Эти явления повышают проницаемость гематолабиринтного барьера, нарушают электролитный баланс и приводят к водянке лабиринта.
Патологическая анатомия. Для контузии ушного лабиринта характерны кровоизлияния в ткани и его жидкие среды, разрывы и отрывы его подвижных элементов (покровной мембраны СпО, отолитового и купулярного аппаратов, перепончатых протоков).
Симптомы чрезвычайно характерна. При отсутствии нарушений сознания пострадавший предъявляет жалобы на сильнейшее головокружение, тошноту, шум в одном или обоих ушах и в голове, иллюзию движения объектов в поле зрения. Из объективных симптомов характерны спонтанный нистагм, нарушение координационных проб, статического и динамического равновесия, нарушения слуха, вплоть до его полного выключения. Последствия острого лабиринтного травматического синдрома касаются в основном слуховой функции, которая, в зависимости от тяжести поражения, может сохраняться длительно или даже прогрессировать.
Диагноз устанавливают на основании анамнеза, наличия характерных субъективных и объективных симптомов. Особое внимание обращают на состояние наружного слухового прохода и барабанной перепонки (наличие или отсутствие кровяных сгустков, разрывов, признаков ушной ликорреи). При наличии адекватного общения (разговорного или письменного) пострадавшего с врачом помимо опроса и осмотра проводят некоторые функциональные пробы, при помощи которых устанавливают признаки и степень поражения слухового и вестибулярного анализаторов. Все данные обследования, имеющие медицинское и юридическое значение, подробно регистрируют (протоколируют). Степень нарушения слуха определяют при помощи исследования «живой» речью, проведения камертональных тестов (пробы Вебера и Швабаха) и пороговой тональной аудиометрии. Состояние вестибулярной функции оценивают при помощи проб на спонтанные патологические вестибулярные реакции и проб на координацию движений. Все обследование пострадавшего проводят в щадящем режиме, в положении лежа. Провокационных вестибулярных проб в остром периоде лабиринтного травматического синдрома не проводят. Категорически запрещается проведение калорической пробы и промывания уха при кровотечении из наружного слухового прохода.
Лечение острого лабиринтного травматического синдрома в значительной степени включает в себя те мероприятия, которые проводит невролог при ЧМТ, в первую очередь мероприятия, направленные на предотвращение отека головного мозга, нарушений жизненно важных функций. При наличии гемотимпанума назначают сосудосуживающие средства в нос для ускорения эвакуации крови из барабанной полости через слуховую трубу. Для предотвращения вторичной инфекции назначают per os сульфаниламиды и антибиотики.
Лабиринтные нарушения при переломах основания черепа. Этот вид ЧМТ возникает при падении на голову или ударе тяжелым предметом по затылочной или боковой поверхности головы, иногда при падении на ягодичную область или на колени.
Патологическая анатомия. Переломы основания черепа чаще всего локализуются в средней черпной ямке на линиях, соединяющих выходные отверстия черепных нервов. Нередко в линию перелома вовлекается пирамида височной кости, и тогда возникают признаки лабиринтного травматического синдрома. Переломы височной кости делят на продольные, поперечные и косые.
Продольные переломы составляют 80% от всех переломов пирамиды. Они возникают при прямых ударах по височно-теменной области. Линия перелома проходит параллельно большой оси пирамиды и захватывает медиальную стенку барабанной полости, в области которой находятся латеральные отделы ушного лабиринта и горизонтальная часть лицевого канала.
Поперечный перелом возникает при ударах по затылочной и затылочно-теменной области черепа. Он повреждает ушной лабиринт и наружный слуховой проход, не затрагивая стенок среднего уха.
Косой перелом возникает при ударе по затылочно-сосцевидной области и повреждает внутренне ухо, среднее ухо, лицевой канал и пещеру сосцевидного отростка.
Более редко возникают атипичные переломы, линии которых проходят по зонам наименьшего сопротивления костей основания черепа, а также микропереломы и микротрещины костной капсулы лабиринта. Заживление костной ткани височной кости происходит путем образования по линии перелома новой костной ткани. В костном лабиринте по причине отсутствия надкостницы заживление перелома происходит по-иному, а именно путем развития по линии перелома фиброзной ткани, которую пропитывают соли кальция с образованием дегисценций. Этот процесс особенно характерен для переломов в области мыса и лабиринтных окон, что при соответствующих обстоятельствах способствует проникновению во внутреннем ухе инфекции спустя длительное время после травмы.
Симптомы зависит от тяжести ЧМТ, обусловливающей общемозговые и очаговые неврологические симптомы, и от характера перелома височной кости. Ранними признаками перелома пирамиды являются параличи лицевого и отводящего нервов, что может быть замеченным даже при коматозном состоянии пострадавшего. Паралич лицевого нерва, возникший немедленно после травмы, - патогномоничный симптом перелома капсулы ушного лабиринта. Парез лицевого нерва, появляющийся через несколько минут после травмы и позже, чаще всего свидетельствует о наличии гематомы где-либо на протяжении лицевого канала. Если линия перелома основания черепа захватывает круглое или овальное окно, то возникают парезы соответственно второй и третьей ветвей тройничного нерва, выходящих через эти отверстия из полости черепа. Появление через 4-6 дней в области сосцевидного отростка синих пятен, возникших в результате проникновения гемолизированной крови из более глубоких отделов височной кости, также является свидетельством перелома пирамиды.
При продольных переломах пирамиды наблюдаются разрывы барабанной перепонки, при отсутствии разрыва последней в барабанной полости может скапливаться кровь, которая просвечивает через барабанную перепонку синюшно-красным цветом. При разрывах барабанной перепонки и нарушении целости твердых мозговых оболочек наблюдается ушная ликворея. При продольных переломах, как правило, ушной лабиринт в линию перелома не попадает. При поперечных и косых переломах разрушаются как улитка, так и костный лабиринт вестибулярного аппарата, что обусловливает полное выключение функции этих органов.
При переломе пирамиды височной кости описывают несколько вариантов клинического течения:
- самопроизвольное выздоровление с теми или иными остаточными явлениями кохлеарных и вестибулярных нарушений;
- возникновение ранних неврологических признаков поражения нервов слухолицевого пучка;
- возникновение вторичных инфекционных осложнений, обусловленных проникновением инфекции к мозговым оболочкам;
- возникновение поздних неврологических осложнений, обусловленных последствиями органических поражений мозговых оболочек и вещества головного мозга.
К смерти чаще всего ведут ранние осложнения в виде комы, гипертермии, отека головного мозга, паралича дыхательного и сосудодвигательного центров. Часто ушибы головы приводят к возникновению экстрадуральных гематом, обусловленному разрывами оболочечных артерий. О наличии такой гематомы свидетельствует симптом Жерара - Маршана - болезненная припухлость в височно-теменной области, возникающая вследствие разрыва средней оболочечной артерии. Показаниями к трепанации черепа на этой стадии являются признаки нарастания внутричерепного давления: брадикардия, брадипноэ, нарастание артериального давления, мидриаз и прогрессивное угасание рефлекторной деятельности.
Среди поздних осложнений перелома пирамиды височной кости следует отметить синдром Иглтона, возникающий при изолированном повышении давления в задней черепной ямке (гематома): при нормальной реакции со стороны латерального полукружного канала на калорический стимул реакции на этот стимул со стороны других полукружных каналов отсутствуют или резко снижены (по данным Ж.Портманна (1956), калорический нистагм с каждого полукружного канала в отдельности можно получить при расположении головы таким образом, чтобы плоскость исследуемого канала совпадала с направлением действия силы земного притяжения).
Прогноз в отношении жизни больного и вторичных остаточных ноеттравматических нарушений определяется тяжестью ЧМТ. Что касается прогноза в отношении слуховой функции, то он в первые часы и дни после травмы сомнителен, в дальнейшем - осторожный, поскольку даже в тех случаях, когда лабиринт и слуховой нерв не попадают в линию перелома, контузионная травма может привести к очень скорому выключению слуховой функции. В дальнейшем, спустя месяцы и годы, сохранившийся слух может постепенно угасать вследствие атрофии слухового нерва и волосковых клеток СпО. Вестибулярная функция при целости вестибулярной порции преддверно-улиткового нерва и соответствующих рецепторных структур в той или иной степени восстанавливается через 2-3 нед, а при их повреждении - через 1-2 мес за счет контралатерального лабиринта, однако на годы сохраняется недостаточность специфических функций вестибуляриого анализатора.
Лечение. Больных с переломами основания черепа и височной кости в частности помещают в нейрохирургический или неврологический стационар, однако при определенных обстоятельствах они могут находиться и в ЛОР-отделении, где им должно проводиться соответствующее лечение. Строгий постельный режим не менее 3 нед. При развитии травматического шока и нарушениях дыхательной и сердечной деятельности назначают кофеин, строфантин, кордиамин, адреналин, мезатон, лобелии, цититон, карбоген и др. Для борьбы с отеком головного мозга применяют дегидратационные средства (магния сульфат, натрия хлорид, глюкоза, меркузал, фонурит, гипотиазид и др.).
[1], [2], [3], [4], [5], [6], [7]
Гематотимпанум - это... Что такое Гематотимпанум?
- Гематотимпанум
1. Малая медицинская энциклопедия. — М.: Медицинская энциклопедия. 1991—96 гг. 2. Первая медицинская помощь. — М.: Большая Российская Энциклопедия. 1994 г. 3. Энциклопедический словарь медицинских терминов. — М.: Советская энциклопедия. — 1982—1984 гг.
- Гематоти́мпанон
- Гематото́ракс
Смотреть что такое "Гематотимпанум" в других словарях:
гематотимпанум — (haematotympanum; гемато + лат. tympanum, от греч. tympanon барабан) см. Гематотимпанон … Большой медицинский словарь
гематотимпанон — (haematotympanon; гемато + греч. tympanon барабан; син. гематотимпанум) скопление геморрагического экссудата в барабанной полости … Большой медицинский словарь
Гематоти́мпанон — (haematotympanon; гемато (Гем ) + греч. tympanon барабан; син. гематотимпанум) скопление геморрагического экссудата в барабанной полости … Медицинская энциклопедия
Отит — I Отит (otitis; греч. us, ōtos ухо + itis) воспаление уха. Различают наружный, средний и внутренний О. Наружный О. см. Наружное ухо, внутренний О. см. Лабиринтит. Воспаление слуховой (евстахиевой) трубы и передних отделов барабанной полости… … Медицинская энциклопедия
Средний отит — Отит МКБ 10 H65.65. H67.67. МКБ 9 3813 … Википедия
ПЕРЕЛОМЫ ОСНОВАНИЯ ЧЕРЕПА — мед. Переломы основания черепа (ПОЧ) повреждение костей указанной области (в большинстве случаев продолжение переломов костей свода черепа), распространяющееся на костную основу передней, средней и задней черепных ямок. При этом возникают… … Справочник по болезням
Травмы среднего уха
Травмы барабанной перепонки. Они возникают при ожогах, вследствие попадания инородных тел и капель расплавленного металла или в результате воздействия едких химических веществ. Травмы барабанной перепонки могут сочетаться с повреждениями барабанной полости и внутреннего уха. Даже при небольших повреждениях барабанной перепонки возможны вывихи слуховых косточек, вызывающие нарушение слуха и лабиринтные расстройства (при вывихе основания стремени из овального окна).Непрямые травмы барабанной перепонки происходят при внезапном изменении давления в наружном слуховом проходе (удар по уху, поцелуй в ухо и др.) или взрыве (акустическая травма). Повреждения барабанной перепонки могут произойти и при тупых травмах черепа.
В связи с указанными обстоятельствами при всех травмах барабанной перепонки следует собрать детальный анамнез, провести исследование кохлеарной и вестибулярной функции. В случае необходимости — рентгенологическое исследование височных костей и костей черепа, обследование невропатологом и окулистом.
Лечение. При небольшой щелевидной перфорации, легкой тугоухости, общем хорошем состоянии и неосложненном анамнезе достаточно произвести вдувание порошка с антибиотиками, наложить стерильную повязку, осуществлять физиотерапию и назначить антибиотики с профилактической целью под отоскопическим контролем. Скопившуюся в слуховом проходе кровь следует осторожно убрать тампоном или попытаться отсосать. Если выполнение отоскопии затруднено, то необходимо провести пробу Вальсальвы: выхождение воздуха будет свидетельствовать о наличии перфорации.
Небольшие перфорации барабанной перепонки обычно самостоятельно закрываются в течение нескольких дней. Во всех остальных случаях показана госпитализация. В стационаре обязательна детальная отоскопия, желательно с применением оптики (лупа, операционный микроскоп). При перфорациях средних размеров и отсутствии признаков инфицирования и повреждения слуховых косточек (тугоухость по проводящему типу до 15—20 Дб) можно попытаться закрыть перфорацию по методу Окунева (многократные прижигания краев перфорации трихлоруксусной кислотой).
Если края дефекта завернуты, то их правильно укладывают, а под дефект (до его закрытия) и на него накладывают кусочки желатиновой губки, пропитанные пенициллином, которые оставляют на срок не менее 3 нед. Большие дефекты (субтотальные и тотальные) закрыть в остром периоде не представляется возможным, и они могут остаться на длительное время. В дальнейшем необходимо произвести мирингопластику или тимпанопластику (при повреждении слуховых косточек).
Повреждения слуховых косточек. Такие повреждения чаще всего происходят при продольных переломах пирамиды височной кости, тупой травме черепа без перелома пирамиды, вследствие сильного удара черепа о плотное основание. Возможны и медицинские травмы: смещение и деструкция косточек при антромастоидотомии, парацентезе. Подозрение на нарушение цепи слуховых косточек возникает при понижении слуха по воздушной проводимости более чем на 20 Дб. Наличие вестибулярных симптомов свидетельствует о вывихе стремени в овальном окне.
Вестибулярные расстройства могут возникнуть при манипуляциях, производимых в ходе некоторых реконструктивных операций, сопровождающихся вывихом стремени, а также при операциях по поводу отосклероза. При этом появляются сильное головокружение, тошнота, иногда рвота, спонтанный нистагм в сторону больного уха; фистульный симптом может быть положительным, но при вывихе стремени его нельзя провоцировать, чтобы не усугубить имеющиеся нарушения. Возникающая при этом тугоухость проводящего типа, с латерализацией при проведении опыта Вебера в сторону повреждения. Симптомы соответствуют таковым при индуцированном (вследствие диффузии через окна) серозном лабиринте.
Лечение. Посттравматические лабиринтные реакции обычно исчезают через 3—6 дней при условии соблюдения постельного режима, проведения дегидратации и антибиотикотерапии. Если же симптомы кохлеовестибулярных расстройств сохраняются дольше, то это свидетельствует о воспалительной реакции, возникающей в ответ на травму лабиринта.
В таком случае необходимо произвести тимпанотомию с ревизией цепи слуховых косточек и корригирующие пластические мероприятия в зависимости от того, что произошло — вывих или перелом слуховых косточек. Иногда при этом необходимо частично удалить латеральную стенку аттика и заднюю костную стенку наружного слухового прохода, после чего произвести остеопластическую аттикотомию.
Манипуляции в области овального окна могут осложниться инфицированием внутреннего уха и развитием менингита, что особенно часто наблюдается при нагноившейся холестеатоме и грануляционном среднем отите. Влияние такого рода травмы на состояние внутреннего уха зависит от объема повреждения, вирулентности инфекции, уровня иммунитета у пострадавшего.
При появлении указанных вестибулярных расстройств необходимо немедленно провести массивную антибиотикотерапию. В процессе хирургического вмешательства при вывихе стремени следует осторожно попытаться поставить его на место. При внедрении осколков слуховых косточек в окна необходимо осторожно, не углубляя, удалить их.
Гематотимпанум. Гематотимпанум — излияние крови в барабанную полость при неповрежденной барабанной перепонке, которая при этом имеет темно-синюю или черно-синюю окраску. Гематотимпанум может быть следствием перелома пирамиды височной кости с разрывом слизистой оболочки барабанной полости.
Он образуется также при внезапном повышении давления либо застое крови при кашле или чиханье, сопровождающемся разрывом мелких сосудов слизистой оболочки барабанной полости, при аэроотите, после задней тампонады и аденотомии (затекание крови через слуховую трубу). Гематотимпанум необходимо дифференцировать от гломусной опухоли среднего уха и высокостоящей луковицы внутренней яремной вены.
Производят пункцию барабанной перепонки, отсасывают кровь и вводят в барабанную полость ферменты и кортикостероиды.
Повреждения слуховой трубы. Переломы костной части трубы возможны при переломах височной кости и маскируются проявлениями повреждения барабанной полости (кровоизлияние и пр.). Повреждения слизистой оболочки хрящевой трубы с эмфиземой окружающих тканей могут возникнуть при ее форсированной катетеризации. Отмечающиеся при этом боли при глотании обусловлены сокращениями мышц хрящевой части трубы.
Лечение. Назначают сосудосуживающие капли в нос, антибиотики, осуществляют анемизацию глоточного устья слуховой трубы. Хирургическое вмешательство производят лишь с целью ликвидации последствий травмы — стеноза слуховой трубы.
В.О. Калина, Ф.И. Чумаков
Опубликовал Константин Моканов
Травмы уха - причины, симптомы, диагностика и лечение
Травмы уха — различные по своему характеру повреждения ушной раковины, наружного слухового прохода, среднего или внутреннего уха. Клинически в зависимости от локализации полученных повреждений травма уха может проявляться наличием раны, отрывом ушной раковины, кровотечением, болью, снижением слуха, заложенностью в ухе, ушным шумом, нарушением координации, головокружением и тошнотой. С диагностической целью при травме уха проводится отоскопия, неврологическое исследование, КТ и рентгенография черепа, МРТ головного мозга, исследование вестибулярной и слуховой функции. Лечение может быть медикаментозным и хирургическим. Оно включает обработку раны, удаление гематом, восстановление целостности поврежденных анатомических структур, профилактику инфицирования, противошоковую, противоотечную, инфузионную и противовоспалительную терапию.
Общие сведения
Наиболее часто в отоларингологии встречаются травмы наружного уха, что связано с его незащищенным анатомическим положением, при котором оно легко подвергается механическим, тепловым, химическим воздействиям. Зачастую травма уха сопровождается повреждением сразу нескольких его отделов. Травма уха может сочетаться с черепно-мозговой травмой, переломом нижней челюсти, позвоночно-спинномозговой травмой в шейном отделе. В большинстве случаев травма уха приводит к развитию той или иной степени тугоухости. Травма уха с повреждением ушной раковины может стать причиной косметического дефекта, для возмещения которого потребуется применение методов пластической хирургии.
Травмы уха
Травмы наружного уха
Клиника травм наружного уха
Повреждение ушной раковины возможно в результате тупой, колото-резанной, огнестрельной, термической (ожоги и отморожения) или химической травмы уха. Тупая травма уха и его ранение могут сопровождаться деструкцией хрящей ушной раковины, ее полным или частичным отрывом, образованием гематомы. Ушиб ушной раковины зачастую приводит к скоплению крови между хрящом и перихондрием. В результате ухо превращается в красную бесформенную массу. Подобная травма уха может осложниться инфицированием с развитием абсцесса или некроза хрящевой ткани, благодаря которому ухо приобретает сходство с цветной капустой.
Повреждение наружного слухового прохода встречается реже, чем травма ушной раковины, и нередко сочетается с ней. Оно бывает ограниченно хрящевой частью слухового прохода или распространяется на его костную часть. Причиной травмы уха с повреждением слухового прохода может быть пулевое или осколочное ранение; удар острым или тупым предметом в область наружного отверстия слухового прохода; попадание в слуховой проход инородного тела, едких химических веществ, огня, горячего пара или жидкости. Сильный удар в нижнюю челюсть способен вызвать травму уха с переломом передней стенки костной части слухового прохода.
При травме уха с повреждением слухового прохода пострадавший жалуется на боль в ухе, кровотечение из него, чувство сильной заложенности уха. При кровотечении сгустки крови скапливаются в слуховом проходе и обтурируют его, вызывая выраженную кондуктивную тугоухость. Если травма уха не сопровождается повреждением барабанной перепонки, то после извлечения кровяных сгустков наблюдается полное восстановление слуха. Термические и особенно химические ожоги наружного слухового прохода приводят к образованию перекрывающих его просвет рубцов, развитию стеноза или полной атрезии слухового прохода.
Диагностика травм наружного уха
Для диагностики повреждений ушной раковины отоларингологу или травматологу достаточно произвести ее осмотр и пальпацию. Травма уха с повреждением слухового прохода диагностируется при проведении эндоскопического исследования. Отоскопия и микроотоскопия способны выявить ранения стенок слухового прохода, повреждения барабанной перепонки, скопление в слуховом проходе сгустков крови или пребывание в нем инородного тела. Исследование пуговчатым зондом при травме уха позволяет определить повреждения хрящевых и костных стенок слухового прохода. Однако переломы костной части лучше диагностируются путем прицельной рентгенографии черепа. Поскольку тупая травма уха нередко сочетается с сотрясением головного мозга, все пострадавшие должны дополнительно осматриваться неврологом.
Лечение травм наружного уха
При тупой травме уха с незначительными повреждениями ушной раковины, не сопровождающимися кровоизлиянием или повреждением хрящей, достаточно провести туалет наружного уха, при наличии ссадин обработать их йодом и наложить на ухо сухую повязку. Более серьезная травма уха является показанием к профилактическому приему антибиотиков для предупреждения развития инфекции. При наличии гематомы ее вскрывают, содержимое эвакуируют через разрез, обеспечивают адекватное дренирование и накладывают на ухо давящую повязку. При наличии ран производят их первичную обработку. Разрывы хрящей ушной раковины шинируют ватными тампонами.
При травме уха с полным отрывом ушной раковины необходимо сохранить оторванный элемент в холоде и чистоте и как можно скорее доставить вместе с пострадавшим в операционную, где возможно провести его пришивание. В противном случае пострадавшему потребуется отопластика для частичной или полной реконструкции ушной раковины. Если при травме уха сохраняется связь ушной раковины с ее основанием, то достаточно их сопоставить и зафиксировать давящей повязкой.
При травме уха с ранением кожи наружного слухового прохода производится первичная обработка раны. Затем в слуховой проход вводятся турунды с антибиотиками и глюкокортикостероидами. Перевязки с туалетом слухового прохода и заменой турунд проводят 1 раз в сутки. Разрывы хрящевой части слухового прохода, произошедшие при травме уха, нуждается в эндоскопическом восстановлении и последующей 48-часовой фиксирующей тампонаде турундами с синтомициновой мазью. Если травма уха сопровождается переломом костной части слухового прохода, то кроме фиксирующей тампонады необходима иммобилизация нижней челюсти сроком от 1 до 2 недель, в течение которого для исключения жевательных движений разрешен прием только жидкой пищи. При посттравматической атрезии слухового прохода проводится его реконструкция.
Травмы среднего уха
Клиника травм среднего уха
Повреждения среднего уха возникают, когда травма уха сопровождается разрывом барабанной перепонки, сотрясением барабанной полости или проникающим ранением. Обособленно выделяется барометрическая травма уха, которая возникает при резком перепаде давления внутри и снаружи барабанной полости. Травмы уха могут приводить к перелому слуховых косточек, подвывиху или разрыву их сочленений, смещению основания стремени. Травма уха с повреждением сосцевидного отростка при инфицировании приводит к мастоидиту. Барометрическая травма уха является причиной возникновения аэроотита, иногда в сочетании с аэросинуситом.
При травме уха с проникающим ранением барабанной полости или перфорацией барабанной перепонки часто происходит инфицирование полости среднего уха с развитием острого среднего отита. Последний из-за пониженной в результате травмы реактивности тканей во многих случаях осложняется мастоидитом, может трансформироваться в хронический гнойный средний отит или стать причиной адгезивного отита. Травма уха с поражением барабанной полости сопровождается болевым синдромом, шумом в ухе, кондуктивной тугоухостью. При развитии гнойного отита отмечается гноетечение из наружного слухового прохода.
Диагностика травм среднего уха
Травма уха с повреждением структур барабанной полости диагностируется на основании осмотра, отоскопии, анализа слуховой функции и рентгенологического исследования. Эндоскопическое исследование может выявить повреждения барабанной перепонки, ее изменения, характерные для гнойного отита, наличие в наружном слуховом проходе гнойного отделяемого. Данные аудиометрии, исследования камертоном и пороговой аудиометрии при травме уха с повреждением среднего уха свидетельствуют о кондуктивном типе снижения слуха. Травма уха с повреждением слуховых косточек сопровождается нарушением их подвижности, что определяется в ходе акустической импедансометрии. На рентгенограмме или томограмме височной кости при травме уха могут наблюдаться переломы стенок барабанной полости и повышенная воздушность ячеек сосцевидного отростка.
Лечение травм среднего уха
При травмах уха с повреждением барабанной полости или сосцевидного отростка требуется обязательная антибиотикотерапия с первых суток. При ранениях производится первичная обработка ран и раневого канала. При травме уха с образованием гемотимпанума рекомендованы сосудосуживающие препараты, снимающие отек слуховой трубы, что способствует более быстрой эвакуации по ней скопившейся в барабанной полости крови.
Если травма уха сопровождается повреждением барабанной перепонки или слуховых косточек, то после стихания воспалительных процессов по показаниям проводятся реконструктивные операции: тимпанопластика, стапедопластика, мирингопластика, мастоидопластика. В случае гнойных осложнений при травме уха в зависимости от локализации процесса осуществляется санирующая операция, мастоидотомия или общеполостная операция. При значительных повреждениях, приводящих к стойкой тугоухости пострадавшие с травмой уха нуждаются в консультации врача-слухопротезиста для решения вопроса о наиболее оптимальном способе слухопротезирования.
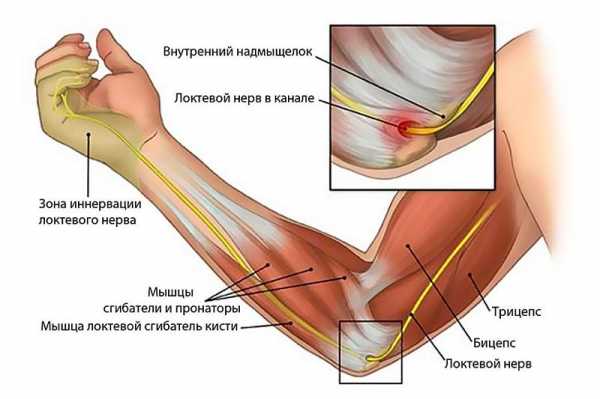
Травмы внутреннего уха
Клиника травм внутреннего уха
Травма уха с повреждением структур лабиринта возникает в результате контузии или ранения (осколочного, пулевого, колющего, интраоперационного). В большинстве случаев она сочетается с ЧМТ. При такой травме уха в результате прямого или опосредованного воздействия травмирующего фактора на клетки рецепторного аппарата лабиринта развивается острый или хронический травматический лабиринтный синдром. Он проявляется тошнотой, интенсивным головокружением, одно- или двусторонним шумом в ушах, ощущением вращения окружающих предметов, расстройством координации, спонтанным нистагмом, нейросенсорной тугоухостью. Подобная травма уха может сопровождаться потерей сознания, парезом лицевого нерва на стороне повреждения, очаговой и общемозговой неврологической симптоматикой.
При сильном воздействии звука возможна акустическая травма. Острая акустическая травма уха связана с непродолжительным воздействием сверхсильного звука. При этом в тканях лабиринта наблюдаются кровоизлияния. Как правило, после их рассасывания наблюдается восстановление слуха. Хроническая акустическая травма уха возникает при долговременном постоянном воздействии шума и чаще связана с производственной деятельностью. Такая травма уха приводит к «утомлению» слуховых рецепторов и развитию стойкой тугоухости.
Диагностика травм внутреннего уха
Травма уха с повреждением лабиринта диагностируется совместными усилиями травматолога, отоларинголога и невролога. В обязательном порядке производится неврологический осмотр, рентгенография или КТ черепа, МРТ головного мозга, отоскопия. Если позволяет состояние пострадавшего с травмой уха, то проводится исследование вестибулярного анализатора (вестибулометрия, стабилография, электронистагмография) и слуховой функции (пороговая аудиометрия, отоакустическая эмиссия, промонториальный тест). При акустической травме уха большое диагностическое значение имеет анамнез заболевания.
Лечение травм внутреннего уха
При травме уха с ранением височной кости и лабиринта проводится первичная обработка раны, обеспечивается ее адекватное дренирование, накладывается стерильная повязка. При удовлетворительном состоянии пострадавшего с травмой уха возможно проведение отохирургической операции с целью удаления инородных тел и восстановления анатомической целостности поврежденных структур внутреннего уха. Лечебные мероприятия при травме уха с тяжелым ранением, сотрясением или ушибом головного мозга в значительной степени соответствуют лечению острой ЧМТ и проводятся в нейрохирургическом или неврологическом отделении. Они направлены на поддержание функции жизненно важных органов, предупреждение отека головного мозга, профилактику вторичной инфекции, восполнение кровопотери, дезинтоксикацию. Поскольку травма уха с повреждением лабиринта приводит к необратимым нарушениям слуха, после стихания ее острых последствий пострадавшие нуждаются в проведении операций по восстановлению слуха или слухопротезирования.
Гемотимпанум — что такое гематотимпанум его клиника и лечения ? — 3 ответа
Автор Ли алекс задал вопрос в разделе Болезни, Лекарства
что такое гематотимпанум его клиника и лечения ?
и получил лучший ответ
Ответ от Ольга Корнышева[гуру]
Гематотимпанум- это когда геморагический эксудат (кровь) находится в барабанной полости, в среднем ухе, где находятся слуховые косточки. Как правило после травмы. Человек при этом может ощущать боль в ухе, чувство бульканья в ухе (переливания жидкости) , заложенность, снижение слуха. Лечат постановкой в уха турунд с каплями содержащими антибиотик. Антибиотик внутрь. По показаниям делают парацентез (выпускают жидкость).
Ответ от Андрей Некрасов[мастер]
Гематотимпанон (haematotympanon; гемато- + греч. tympanon барабан; син. гематотимпанум) — скопление геморрагического экссудата в барабанной полости. Такое может быть чаще всего при гриппозных отитах. При остром отите под действием микроорганизмов происходит отек слизистой барабанной полости, происходит накопления экссудата (истекаемой жидкости) , который вначале может быть серозным, геморрагическим, а затем гнойным. Вследствие отека и экссудата система слуховых косточек становится почти неподвижной. Сосуды барабанной перепонки расширяются, ее наружный слой мацерируется (образуются язвы) и сморщивается, массы эпидермиса скапливаются в наружном слуховом проходе. Накопление экссудата в барабанной полости обуславливает нарушение трофики (питания) барабанной перепонки, в результате происходит ее прободение (прорыв) и возникает гноетечение. Эффективность лечения экссудативного среднего отита во многом зависит от того, насколько рано оно проведено. Начинать лечение следует с санации верхних дыхательных путей и восстановления носового дыхания. В зависимости от характера патологических изменений проводят антибактериальную или гипосенсибилизирующую терапию, при необходимости — санацию околоносовых пазух, удаление аденоидов и т. д. Одновременно пациенту назначаются мероприятия, направленные на улучшение функции слуховой трубы, восстановление аэрации барабанной полости и удаление патологического содержимого из полостей среднего уха. Вопрос о целесообразности консервативного или хирургического лечения решается с учетом стадии и характера патологического процесса.
Ответ от 3 ответа[гуру]
Привет! Вот подборка тем с ответами на Ваш вопрос: что такое гематотимпанум его клиника и лечения ?
Черепно-мозговая травма на Википедии
Посмотрите статью на википедии про Черепно-мозговая травма
Ответить на вопрос:
Гемотимпанум - медицинская энциклопедия - польза, последствия, причины и диагностика, что это такое
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день...Читать далее »
Содержание:
- Что такое голеностоп и где он находится?
- Строение голеностопного сустава
- Зачем нужен голеностоп?
- Возможные травмы голеностопного сустава
- Как обезопасить голеностоп от травм?
Что такое голеностоп и где он находится?
Голеностоп – это сустав, соединяющий кости голени и стопу. В человеческом организме он играет важную роль: недаром тяжелые травмы и болезни голеностопа приводят к инвалидности, при которой человек утрачивает способность двигаться. В более широком смысле голеностопом называют сложную систему из костей, связок, мышц. Находится он в том месте, где голень соединяется со стопой.
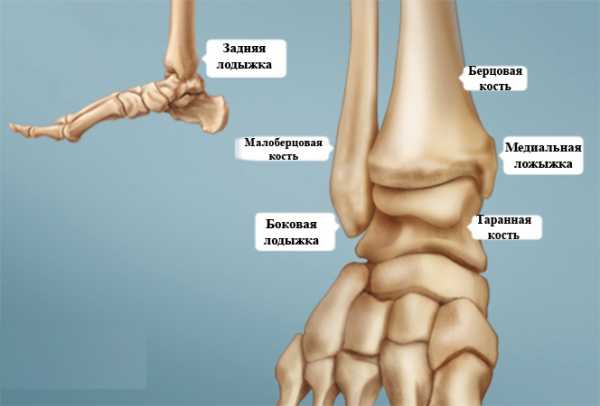
Строение голеностопного сустава
Голеностопный сустав имеет сложное строение, потому что соединяет сразу 3 кости: большеберцовую, малоберцовую и таранную. Первые две образуют как бы гнездо вокруг последней, что обеспечивает подвижность стопы вправо-влево и при этом ограничивает движение вверх-вниз.
Дополнительная гибкость придается также за счет четырех связок: одной внутренней и трех внешних, начинающихся у малой берцовой кости. Их задача – ограничивать движение ступни в разные стороны, ведь при чрезмерной гибкости голеностопа риск получить травму будет в несколько раз выше.
В голеностопном суставе выделяют четыре отдела:
- Передний находится примерно под тем местом, где верхняя часть стопы соединяется с голенью.
- Задний. Если провести рукой от задней части пятки вверх, можно нащупать ахиллово сухожилие. Под ним, в районе двух выпирающих косточек, и находится этот отдел.
- Наружный. На правой ноге справа можно найти выпирающую косточку. Чуть глубже, под ней, и находится искомый отдел.
- Внутренний – теперь найдем на правой ноге выпирающую с левой стороны косточку. Это продолжение большеберцовой кости. Нужная часть голеностопа находится под ней.
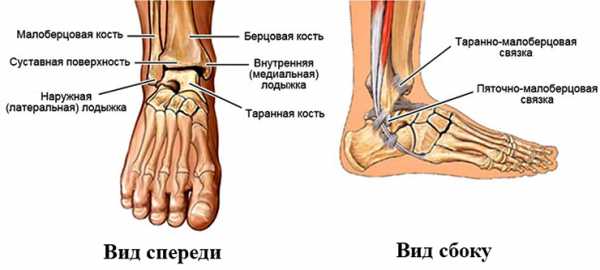
Кроме того, рядом с голеностопом находятся мышцы, обеспечивающие подвижность ступни. Из них наиболее важны передняя и задняя большеберцовые мышцы (приводят стопу в движение), сгибатели пальцев ног, трехглавая мышца голени (позволяет сгибать стопу).
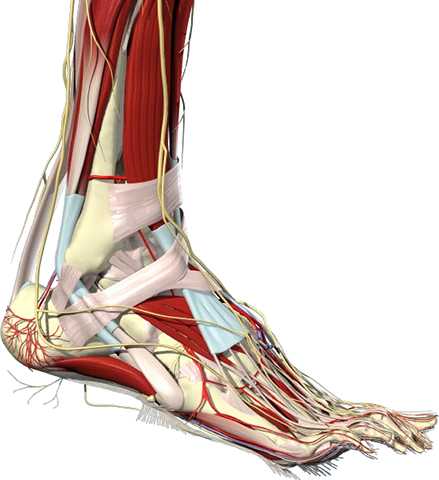
Зачем нужен голеностоп?
В человеческом организме этот сустав играет важную роль. Если бы его не было, мы бы не смогли ходить. Поэтому при различных повреждениях голеностопа человек либо становится инвалидом, неспособным двигаться, либо во время ходьбы чувствует острую боль.
Голеностоп выполняет следующие функции:
- Образует подвижное соединение костей голени со стопой;
- Является частью опорно-двигательного аппарата — без него невозможно передвижение;
- Позволяет равномерно распределять вес тела на обе стопы;
- Благодаря возможности голеностопного сустава двигаться в разные стороны человек может ходить по поверхности с микронеровностями без особых усилий;
- Помогает стоять прямо и сохранять равновесие при выполнении физических упражнений;
- Амортизирует резкие движения и сотрясения.
Все вышеперечисленные функции выполняет только здоровый голеностопный сустав, травмированный же с ними не справляется и значительно ухудшает качество жизни.
Возможные травмы голеностопного сустава
Бытует мнение, что голеностоп повреждают только спортсмены. Это правда, но частичная, ведь травму этого сустава можно получить и в обычной жизни, достаточно неправильно наступить на ступеньку, споткнуться о край ямки или подвернуть ногу в темноте. Вы сразу узнаете, если голеностопный сустав поврежден, ведь острую боль в этой части тела трудно игнорировать.
Итак, какие болезни связаны с голеностопным суставом?
- Артрит – повреждение сустава. Главный его симптом – боль, кроме того, кожа на лодыжке может покраснеть, а сустав – принять неправильную форму. Лечение этой болезни трудоемкое, оно проходит под наблюдением врача и иногда сопровождается обездвиживанием стопы. Без своевременного лечения артрит (воспалительный процесс) может перейти в артроз (хроническую форму).
- Растяжение связок. Связано с их частичным разрывом и повреждением кровеносных сосудов, поэтому самый явный симптом – появление отека, опухание и посинение всей стопы. Если замечены эти симптомы, первым делом нужно приложить к ноге лед или бутыль с холодной водой. Затем в течение 10-14 дней нога должна быть обез
состав, полезные свойства, применение и противопоказания
Целебные свойства пантов (молодых, неокостеневших и обильно кровоснабжаемых рогов оленя-марала) на протяжении более 2000 лет широко используются в традиционной медицине Китая, Японии, Кореи и стран Юго-Восточной Азии. По мнению древнетибетских врачевателей мощная лечебная и омолаживающая сила оленьих пантов заключалась именно в содержащейся в них крови, которая издавна и традиционно считалась в восточно-азиатской медицине эффективным лекарством от многих недугов, богатейшим источником бодрости, здоровья и долголетия. И если первая, запечатленная на шелковом свитке запись древнекитайского рецепта снадобья из неокостеневших оленьих рогов датируется 168 г. до н.э, то уже в появившейся 1596 году в «Китайской сводной фармакопее» (энциклопедии, цитирующей более 952 авторов и составленной на основе 4000-летнего опыта китайской медицины) пантам и оленьей крови был посвящен целый раздел, в котором были перечислены все разнообразные целебные свойства этих наполняющих организм человека энергией и «жизненной силой» природных продуктов.
Об исцеляющей силе маральих пантов в России стало известно в конце 60-х годов XVIII века. В те времена за один килограмм оленьих рогов китайские военные давали русским охотникам один килограмм серебра, что вскоре и привело к интенсивному отстрелу поголовья дикого алтайского марала. Резкое же уменьшение популяции сибирского оленя, в свою очередь, послужило поводом для разведения коренными жителями Алтая маралов с целью удовлетворения спроса китайских и корейских потребителей на оленьи шкуры, панты, кровь, мясо оленя и другие продукты мараловодства.
Развитие разведения маралов, получившее распространение в Советском Союзе в 30-х –50-х годах прошлого века, повлекло за собой необходимость разработки специальных технологических способов консервации пантов и маральей крови для дальнейшего использования этого ценного природного сырья для нужд фармацевтической промышленности.
Тщательное изучение состава и свойств крови марала началось в России во второй половине XX-го века. И лишь в 90-х годах прошлого века получило распространение производство пантогематогена – экологически чистого натурального продукта, представляющего собой сухую субстанцию из крови марала (взятой или из вены марала или полученной из маральих пантов в период половой активности животного), переработанную по специальной технологии стерилизации и низкотемпературного обезвоживания.
В результате современных научных исследований было выявлено, что именно в период «пика» максимальной физиологической активности алтайского марала (приходящейся на конец мая-начало июня) в крови этого животного наиболее высоко содержание разнообразных биологически активных веществ, обуславливающих уникальность биохимического состава маральей крови и широкий спектр лечебно-профилактического действия получаемого из нее пантогематогена.
В настоящее время получаемый в России из крови марала пантогематоген широко используется в комплексных программах санаторно-курортного лечения и в фармацевтической промышленности (в составе различных биологических активных добавок и косметических препаратов), является распространенным компонентом продуктов спортивного питания, а также применяется в производстве пива, фитобальзамов, ликероводочной продукции.
На сегодняшний день Россия является крупным экспортером продукции мараловодства (в основном – консервированных пантов) в Корею, в которой также как и в Китае, Австралии и Новой Зеландии разведение оленей уже давно и традиционно является одной из наиболее рентабельных и перспективных сфер животноводства.
Но и по сей день, как и много веков назад, наиболее ценными по своей целебной силе считаются панты сибирского (алтайского) марала, ареалами обитания которого являются казахстанская и российская части горного Алтая (стоит отметить, что растительный мир этой местности особенно богат уникальными лекарственными растениями, которые и составляют основу рациона питания алтайского марала).
На нашем сайте представлен ассортимент продуктов на основе пантогематогена, эффективность лечебно-профилактического действия которых доказана многочисленными клиническими исследованиями, проведенными во многих лечебных и санаторно-курортных учреждениях России.
Мы рекомендуем:
Состав и лечебно-профилактическое действие пантогематогена
Получаемый из крови марала пантогематоген содержит в своем составе: заменимые и незаменимые аминокислоты (лизин, аргинин, гистидин, 4-оксипролин, треонин, триптофан, глутаминовая кислота, пролин, серин, глицин, аланин, валин, цистин, изолейцин, лейцин, метионин, саркозин, тирозин, таурин), пептиды, основания нуклеиновых кислот, липиды (фосфолипиды, триглицериды, сфингомиелин, лецитин, изолецитин, цереброзид, кардиолипин, коламинкефалин), гормоны, а также витамины А и Е и комплекс различных макро- и микроэлементов (калий, натрий, магний, железо, марганец, фосфор, медь, цинк, кремний, йод, кобальт и др.).
Относящийся к природным адаптогенам и превосходящий по своим адаптогенным свойствам жень-шень, родиолу розовую, элеутерококк и пантокрин (спиртово-водный раствор пантов марала), пантогематоген в значительной степени способствует повышению устойчивости организма человека к негативному воздействию различных неблагоприятных факторов окружающей среды (ионизирующая радиация, холод, жара, изменения климата или атмосферного давления, загрязненность воды и воздуха, воздействие токсинов, канцерогенов, солей тяжелых металлов), а также:
- Улучшает обменные процессы (энергетический, липидный, белковый обмены и др.)
- Замедляет процессы старения в организме человека (данное действие пантогематогена обусловлено высоким содержанием в его составе антиоксидантов)
- Способствует повышению иммунитета, повышает сопротивляемость организма к бактериальным и вирусным инфекциям, в значительной степени снижает риск инфекционно-воспалительных, аллергических и онкологических заболеваний
- Улучшает процесс кроветворения (выработку белых кровяных клеток (лейкоцитов) и красных кровяных телец - эритроцитов)
- Снижает утомляемость и повышает умственную работоспособность, улучшает работу головного мозга и других участков центральной нервной системы, способствует устранению последствий психоэмоционального стресса, улучшению психоэмоционального состояния и улучшению когнитивных способностей (способностей к обучению, восприятию, переработке и запоминанию информации). В составе пантогематогена присутствуют аминокислоты и фосфолипиды, являющиеся «строительным материалом» клеток головного мозга и играющие важную роль в процесса естественного синтеза нейромедиаторов - веществ, посредством которых осуществляется передача электрических импульсов между клетками нервной системы (нейронами) и дефицит которых в организме человека является частой причиной депрессии, хронической усталости, апатии, бессоницы, ухудшения памяти и концентрации внимания. Наиболее важны для полноценной работы головного мозга содержащиеся в значительном количестве в пантгогематогене аминокислоты триптофан, глицин, глутаминовая кислота, валин, пролин и тирозин. Входящие в состав пантогематогена магний, марганец, медь, цинк и йод также необходимы для нормального функционирования головного мозга и других органов центральной нервной системы.
- Способствует восстановлению оптимального гормонального баланса, усиливает половое влечение (либидо), восстанавливает нормальную эректильную функцию. Данное действие пантогематогена обусловлено высокой концентрацией в его составе половых гормонов и аминокислоты аргинина, способствующей усилению сексуальной активности и полового возбуждения, улучшающей микроциркуляцию в органах малого таза, стимулирующей эрекцию, способствующей обострению чувственных ощущений при половом акте.
- Снижает риск развития заболеваний мужской половой сферы и заболеваний органов женской половой системы
- Ускоряет и активизирует различные репаративные процессы (заживление поврежденных участков кожи и слизистых оболочек, срастание костей и хрящей при переломах и др.), ускоряет процесс выздоровления после хирургических операций, улучшает усвоение костной тканью кальция, способствует улучшению функционального состояния опорно-двигательного аппарата при возрастных изменениях костей, мышц и суставов. Присутствующие в пантогематогене аминокислоты лизин, лейцин, треонин и метионин, цинк, медь и кремний стимулируют выработку коллагена - белка, составляющего структурную основу соединительной ткани (которая, в свою очередь является структурным «каркасом» кожи, костей, хрящей, кровеносных сосудов, слизистых оболочек и составных компонентов суставного соединения - синовиальной оболочки, суставной сумки и др.).
- Способствует увеличению мышечной массы, повышает физическую работоспособность и выносливость при интенсивных физических нагрузках, при занятиях спортом или фитнесом. Железо, которым богата кровь марала, и присутствующая в составе пантогематогена аминокислота аргинин, играют важную роль в естественном синтезе мышечного белка миоглобина. Содержащиеся в пантогематогене аминокислота валин, калий, магний и фосфор принимают активное участие в энергетическом обмене и также способствуют улучшению функционального состояния мускулатуры. Именно поэтому повышающий эффективность тренировок, активизирующий рост и развитие мышц, ускоряющий восстановление организма после интенсивных физических нагрузок пантогематоген уже на протяжении многих лет используется в разных странах мира в качестве специальной добавки к рациону питания спортсменов.
- Способствует восстановлению нормального содержания сахара в крови. В составе пантогематогена присутствует комплекс веществ, способствующих восстановлению нормального содержания глюкозы в крови (среди них принимающие участие в естественном синтезе инсулина аминокислоты изолейцин, метионин, аргинин, цинк, кремний, фосфор, калий, марганец, магний).
- А также при регулярном употреблении пантогематоген также оказывает весьма благотворное воздействие на функциональное состояние:
- Cердечно-сосудистой системы. Содержащиеся в пантогематогене аминокислоты лизин, метионин и треионин, медь, цинк и кремний способствуют укреплению и повышению эластичности стенок кровеносных сосудов, препятствуя тем самым проникновению холестерина в стенки артерий. Снижению содержания в крови «плохого» холестерина (ассоциированного с липопротеидами низкой плотности) способствуют присутствующие в составе пантогематогена фосфолипиды, марганец, магний, цинк, йод и кремний.
- Органов пищеварительной системы. Пантогематоген при регулярном употреблении способствует улучшению работы поджелудочной железы, печени, кишечника и желудка. Содержащиеся в пантогематогене аминокислоты способствуют улучшению переваривания и усвоения белков в желудочно-кишечном тракте. Благодаря таким биохимическим компонентам как фосфолипиды, аминокислоты метионин, аргинин и треонин пантогематоген препятствует развитию жировой дистрофии печени.
Показаниями к употреблению пантогематогена являются:
- Железодефицитная анемия. Пантогематоген богат легко усваиваемыми организмом человека органическими соединениями железа, марганцем, медью, кобальтом и цинком - веществами, которые участвуют в процессе кроветворения и усиливают эффективность действия лекарственных препаратов на основе сульфата железа, традиционно применяемых в лечении железодефицитной анемии. Присутствующие в составе пантогематогена основания нуклеиновых кислот также играют весьма важную роль в процессе естественного синтеза гемоглобина.
- Cнижение умственной и физической работоспособности, ухудшение памяти, нарушение концентрации внимания, переутомление, синдром хронической усталости, депрессивные и астенические состояния
- Снижение либидо, сексуальные расстройства, эректильная дисфункция (импотенция)
- Заболевания органов репродуктивной системы
- Нарушения центрального, периферического и микроциркуляторного кровообращения, атеросклероз, артериальная гипотония, ишемическая болезнь сердца, варикозное расширение вен
- Ожирение и сахарный диабет
- Жировой гепатоз, гастрит, язва желудка и двенадцатиперстной кишки
- Снижение иммунитета, частые инфекционно-воспалительные заболевания
- Дерматологические заболевания и травматические повреждения кожи (псориаз, экзема, фурункулы, атопический дерматит, ожоги, раны, лучевые поражения кожи, пролежни, трофические язвы, обморожения и др.)
- Заболевания и травмы опорно-двигательного аппарата (артрит, артроз, остеохондроз, остеопороз)
Употребление пантогематогена и препаратов на его основе можно также рекомендовать:
- Людям, страдающим метеочувствительностью
- При смене климатических условий проживания
- В период реабилитации после перенесенных хирургических операций или тяжелых и длительных заболеваний
- При длительных и интенсивных умственных, физических и психоэмоциональных нагрузках
- Спортсменам, а также тем, кто занимается фитнесом
- В качестве эффективного натурального средства профилактики острых респираторных вирусных заболеваний (ОРВИ) в период сезонных эпидемий
- В составе комплексной профилактики онкологических заболеваний
- Людям пожилого возраста - для активизации различных обменных процессов
- Людям, проживающим в экологически неблагоприятных районах
- Тем, чья работа связана с воздействием токсических веществ, шума, вибрации, радиационного излучения (людям, работающим на атомных электростанциях, в сфере химического производства или тяжелой промышленности)
- Тем, кто трудится в неблагоприятных климатических условиях (в условиях холода, жары, повышенной влажности), работает в высокогорной местности или занят на подводных или подземных работах
Противопоказания к употреблению
Индивидуальная непереносимость продукта, беременность и кормление грудью, детский возраст (до 12 лет), артериальная гипертония, сердечная недостаточность, повышенная нервная возбудимость, бессонница, тяжелые формы нефрита и сахарного диабета, повышенная свертываемость крови, тромбозы, тромбофлебиты, онкологические заболевания.
Популярные товары:
что это такое, как проводится и что показывает :: SYL.ru
Что-то неладное творится со слухом? Без внимания оставлять эту проблему нельзя. Иногда небольшой дискомфорт может повлечь за собой огромные вопросы. Одним из способов поставить правильно диагноз является тимпанометрия. Что это такое? В данный момент об этом и поговорим.

Немного о процедуре
Но сначала об особенностях органов слуха. Как только издается какой-либо звук, напрягаются мышцы барабанной перепонки и косточки, расположенные в среднем ухе. В то же время в данной области возникает защитная реакция – сопротивление звуковым колебаниям. Именно этот критерий можно оценить, используя импедансометрию (тимпанометрию). Во время процедуры определяется реакция уха на давление и звук. Результаты записываются графически. Этот вид диагностики дает возможность узнать, какое давление имеет среднее ухо, есть в нем жидкость или нет. Благодаря процедуре оценивается состояние слуховых косточек, труб и барабанной перепонки.
Назначается тимпанометрия отоларингологом при:
- воспалительных процессах, протекающих в органах слуха;
- поражении слуховых нервов;
- аденоидите;
- наличии осложнений после отитов.
А также процедура эффективна для определения тугоухости, опухолевых образований, травм, наличия серной пробки и других заболеваний.
Особенности исследования
Если для постановки правильного диагноза придется сделать тимпанометрию, паниковать не стоит. Сама процедура боли и неприятных ощущений не вызывает.
После ее завершения пациенту выдается листок с графиками, которые отображают показатели давления и восприимчивость уха к звукам.
Исследование вреда организму человека не наносит, значит, не имеет никаких противопоказаний.
Ограничений в возрасте тоже нет. Но все-таки проводить ее без консультации врача запрещено.
Говоря о предварительной подготовке к процедуре, можно сказать, что она не требуется. Единственный момент – человек должен себя подготовить психологически, так как во время исследования будут издаваться навязчивые и громкие звуки.
Расшифровкой результатов занимается специалист, также он назначает лечение и следит за его результатами.
Вот об этом и многом другом будет вестись разговор более подробно.
Показания к проведению процедуры
Итак, вам назначена тимпанометрия. Что это такое, вы уже приблизительно знаете, теперь поговорим более подробно о том, в каких случаях она назначается.

- Отит среднего уха. Эта болезнь считается наиболее распространенной, особенно среди детей. К признакам данного заболевания можно отнести следующие: болезненные ощущения в ушах; высокая температура тела; слабость и недомогание; ухудшение слуха. Иногда из органов слуха может появляться гной. Обычно при этом недуге лечение не назначается. Через несколько дней болезнь проходит самостоятельно. Если же улучшения не наступило, незамедлительно обращайтесь к специалисту.
- Нарушение барабанной перепонки, появление в ней отверстия. Главным признаком этой патологии является ухудшение слуха. Степень ухудшения зависит от величины отверстия. Потеря слуха в этом случае - явление временное, он вернется, как только заживет перепонка. Кроме этого симптома, возникает постоянный звон в ушах, появляются небольшие выделения, боль и дискомфорт.
- Отклонения в функционировании евстахиевой трубы.

Как проходит обследование
Многих интересует вопрос (при назначении процедуры под названием тимпанометрия) о том, как проводится обследование, сколько времени оно занимает. Сейчас постараемся дать ответ. Во время процесса в ухо подается звук, частота которого составляет 226 Гц. Устройство записывает образованное давление, определяет объем слухового прохода.
Первый шаг – врач светит в орган слуха специальным фонариком. Таким образом, проверятся наличие серной пробки в ухе или других посторонних предметов.
Второй шаг – в ушной канал вводится зонд. В этот момент пациент может ощутить дискомфорт.
Третий шаг – специалист проводит измерения, периодически меняя давление внутри органа слуха. В связи с этим барабанная перепонка двигается: вперед, назад.
Для того чтобы результаты обследования не исказились, пациенту нельзя разговаривать, глотать, двигаться.
Много времени данная процедура не занимает. На обследование обоих ушей достаточно пяти минут. Предварительная подготовка к тимпанометрии не требуется. Пациент должен быть готов к некоторому дискомфорту, который ему придется испытать во время обследования. Теперь стало более понятно, что такое тимпанометрия. Как проводится ребенку она, сейчас тоже выясним.
Особенности проведения процедуры детям
Если взрослый человек может смириться с дискомфортом, возникающим во время проведением обследования, то ребенку не всегда это удается. Чтобы малыш не испугался, ему сначала визуально показывают, как проводится процедура. Для этих целей используется манекен, демонстрируются даже звуки, которые будут слышны во время обследования. В дальнейшем ребенок уже не будет пугаться их. Во время процедуры одному из родителей можно находиться с малышом.
Перед началом обследования ребенка сразу предупреждают, что боли он не будет чувствовать и бояться ему нечего. Надо объяснить малышу, что при проведении процедуры нельзя двигаться, жевать, глотать, и, если он не хочет болеть, то ему придется потерпеть.
Среднее ухо, таким образом, обследуется даже у новорожденных. Вреда организму крохи процедура не нанесет, никаких болезненных ощущений не появится. Тимпанометрия ребенку может даже понравиться.
Виды графиков
После прохождения обследования начинается расшифровка результатов. Но прежде чем говорить о норме и отклонении, узнаем, какие виды тимпанограмм бывают.
В шестидесятых годах была создана специальная классификация результатов процедуры под названием тимпанометрия. Что показывает она, зависит от типа прогрессирующего заболевания.
- Тип А. В органах слуха типовое давление, мобильность барабанной перепонки и проводимость слуховых косточек нормальная. Проводится запись, что патологии отсутствуют.
- Тип B. Характеризуется на графике прямой линией, показывающей наличие кое-каких проблем. Диагноз: перфорация перепонки или наличие жидкости за ней.
- Тип C. Плохая проводимость труб, связанная с патологией носоглотки. Во время обследования в органах слуха создается давление с направлением в отрицательную сторону. В этом случае график имеет пик, смещенный немного влево. Чаще всего встречается при отеках, рубцах и других образованиях на барабанной перепонке.
Нормы тимпанометрии, отклонения от нее можно увидеть на графиках:
- Тип D. При получении данного результата можно констатировать, что идут необратимые процессы на барабанной перепонке. Она становится податливой. На графике видны два пика.
- Тип E. На графике появляется один или несколько пиков. Это говорит о том, что произошел разрыв цепи, полученной при помощи слуховых косточек, или идет сильный воспалительный процесс.
- Тип AD. На изображении виден один пик, находящийся далеко за пределами шкалы устройства. Линия графика разрывается на пике. Это свидетельствует о высоком движении барабанной перепонки или низкой частоте зондирующего тона.
Преимущества, недостатки, осложнения
После того как вы узнали о том, тимпанометрия - что это такое, стоит подвести небольшой итог и поговорить, почему многие врачи отдают предпочтение именно этой процедуре.
- Ценность полученных данных. Специалист правильно поставит диагноз, назначит лечение. Используя данное исследование, можно выявить изменение давления в органах слуха, что указывает на патологии: барабанной перепонки, среднего уха, повреждений косточек.
- Процедура не занимает много времени, она совершенно безболезненна, а возникающий небольшой дискомфорт во время ее переносится легко.
- Данный способ является самым максимально точным, благодаря которому определяется работоспособность органов слуха.
К недостаткам исследования относятся следующие моменты:
- Невозможность определить реальную остроту слуха и большинство патологий.
- Процедуру должны проводить высококвалифицированные специалисты.
Если говорить об осложнениях, то таковых не наблюдалось. Для прохождения обследования используется самое современное устройство, которое дает возможность быстро получить все данные.

Заключение
Итак, вы получили ответ на вопрос: "Тимпанометрия - что это такое". Значит, на обследование можно идти без боязни и страха. Процедура не нанесет никакого вреда организму, а благодаря правильно поставленному диагнозу спасет от потери слуха.
Гипомания — Википедия
Материал из Википедии — свободной энциклопедии
Гипомания (греч. ὑπο — «под», «ниже» + греч. μανία — «мания») — состояние, сходное с манией, но менее тяжёлое в своих проявлениях. «Лёгкая степень мании». Для неё характерно лёгкое, постоянно приподнятое настроение (иногда оно сопровождается раздражительностью, гневливостью), которое продолжается на протяжении по крайней мере нескольких дней, а также чувство благополучия, физической и умственной продуктивности, повышенная энергичность и активность.
От мании она отличается отсутствием психотических симптомов и тем, что в меньшей степени нарушает (иногда даже повышает) работоспособность и социальную адаптацию. Гипомания чаще всего возникает как стадия (так называемая фаза) биполярного расстройства, но гипоманиакальные состояния могут возникать и в других случаях, в частности, при органических заболеваниях нервной системы, при гипертиреозе[1], при интоксикации некоторыми психотропными веществами или как побочное действие лекарственных препаратов (например, антидепрессантов[2]).
Формальное определение согласно критериям МКБ-10[править | править код]
- Повышенное или раздражительное настроение, которое является явно ненормальным для данного индивидуума и сохраняется по меньшей мере 4 дня подряд.
- Должны быть представлены минимум три симптома из числа следующих, что сказывается на личностном функционировании в повседневной жизни:
- повышенная активность или физическое беспокойство;
- повышенная говорливость;
- затруднения в сосредоточении внимания или отвлекаемость;
- сниженная потребность во сне;
- повышение сексуальной энергии;
- небольшие кутежи или другие типы безрассудного или безответственного поведения;
- повышенная общительность или фамильярность.
Гипомания — лёгкая, стёртая форма мании, протекающая без выраженного возбуждения, без резкой дезорганизации поведения и/или нарушения социального функционирования индивида, без симптомов психоза, таких как бред величия, галлюцинации.
| Расстройства |
| ||||||||
|---|---|---|---|---|---|---|---|---|---|
| Симптомы, связанные с настроением и аффектом | |||||||||
| Другие симптомы | |||||||||
| Синдромы | |||||||||
| Психодиагностические методики | |||||||||
| Лечение |
| ||||||||