Инфильтраты в малом тазу что это такое
Инфильтрат малого таза лечение. Что такое инфильтрат
Что такое инфильтрат? Это локальное скопление в тканях организма клеточных элементов, которые данному организму от природы не свойственны.
Виды инфильтратов
Самые распространенные виды инфильтратов:
- Постинъекционный инфильтрат
- Послеоперационный инфильтрат
- лимфоидный инфильтрат
- аппендикулярный инфильтрат
- легочный инфильтрат
Теперь же, давайте поговорим о каждом виде инфильтрата отдельно:
Постинъекционный инфильтрат
В некоторых случаях, причина возникновения инфильтрата уже понятна из его названия. К примеру постинъекционный инфильтрат возникает после инъекции (укола). Внешне это выглядит как небольшое покрасневшее уплотнение (шишка) возникающее на месте укола. Если надавить на пораженный участок, возникают довольно болезненные ощущения.
Причины возникновения постинъекционного инфильтрата.
Причинами его возникновения могут быть тупая игла, введение лекарств многократно в одно и то же место, несоблюдения правил асептики, ну или просто выбрано неправильное место для укола. Чаще возникает у людей с ослабленным иммунитетом.
Сам по себе инфильтрат не страшен, поскольку инфекции в нем еще нет, однако его появление — первый звоночек, что что-то пошло не так. Основным и самым опасным осложнением к которому может привести инфильтрат, является абсцесс (нарыв, гнойное воспаление тканей). Пытаться выдавить его, вырезать или удалить абсцесс в домашних условиях крайне не рекомендуется. Лечение абсцесса должно походить только под наблюдением врача хирурга.
Лечение постинъекционного инфильтрата.
йодная сетка
Все люди разные. У некоторых, постинъекционный инфильтрат возникает вообще после любого укола, а некоторые никогда с ним не сталкивались. Это зависит от индивидуальных особенностей самого человека. Лечить постинъекционный инфильтрат можно в домашних условиях. Очень хорошо для этого подходит мазь Вишневского или Левомеколь.
Кроме того, на поверхности кожи можно нарисовать йодную сеточку.
Из средств народной медицины хорошо справляется с инфильтратами подобного рода компресс из капусты . Точнее говоря сок, который содержится в капустном листе. Что бы он появился, перед тем как приложить лист, его надо слегка побить скалкой. Затем лист можно просто закрепить на проблемной области с помощью пищевой пленки.
Сырой картофель — еще один народный помощник. Картошину чистят и натирают на терке. Полученный состав так же закрепляют на больном месте с помощью пищевой пленки или полотенца. Накладывать подобные компрессы можно на всю ночь.
Послеоперационный инфильтрат.
А теперь посмотрим, что такое послеоперационный инфильтрат. Название говорит само за себя. Данный вид инфильтрата может возникать после любого хирургического вмешательства независимо от сложности операции. Будь то удаление зуба, аппендицита или операция на сердце.
Послеоперационный инфильтрат — причины возникновения.
Самая распространенная причина — попадание в открытую рану инфекции. Из других причин отмечают повреждение подкожной клетчатки или действия хирурга, которые привели к образованию гематом или повреждению подкожного жирового слоя. Отторжение шовной ткани организмом пациента или неправильно установленный дренаж тоже могут привести к возникновению послеоперационного инфильтрата.
К менее распространенным причинам возникновения инфильтрата можно отнести аллергию, слабый иммунитет, а также хронические или врожденные заболевания у пациента.
Симптомы послеоперционного инфильтрата.
Возникновение и развитие послеоперационного инфильтрата может происходить в течение нескольких дней.
Основные симптомы послеоперационного инфильтрата:
- Возникновение и покраснение небольшой припухлости. Пациет ощущает небольшие неудобства. При надавливании на припухлость возникают болевые ощущения.
- В течение последующих нескольких дней у больного наблюдается повышенная температура.
- Кожа вокруг рубца краснеет, воспаляется и отекает
Лечение послеоперационного инфильтрата.
В первую очередь необходимо снять воспаление и устранить возможность возникновения абсцесса. Для этих целей применяют различные антибиотики и физиотерапию. Больному показан постельный режим. Правда, если гнойное воспаление уже есть, физиотерапия недопустима. В данном случае прогревание пораженного участка пойдет больному только во вред, поскольку ускорит распространение инфекции по ор
причины, симптомы, диагностика и лечение
Параметрит – гнойно-инфильтративное воспаление параметрия – соединительнотканной клетчатки, окружающей матку в области шейки и листков широкой связки. Параметрит манифестирует после осложненных абортов, родов, гинекологических операций, гнойно-воспалительных заболеваний матки. Параметрит проявляется фебрильной температурой, недомоганием, ознобами, болями в нижней части живота. В диагностике параметрита важен сбор анамнеза, данные гинекологического исследования, УЗИ. Лечение параметрита требует проведения активной противомикробной, инфузионной, десенсибилизирующей, иммунокорригирующей терапии. При формировании абсцесса параметрия показано вскрытие и дренирование гнойника.
Общие сведения
Макроскопическая картина при параметрите характеризуется расширенной сетью лимфатических и венозных сосудов, развитием периваскулярного отека и экссудации. Вначале инфильтрат формируется вблизи входных ворот - в околоматочном пространстве, затем лимфогенным и венозным путем воспаление диффузно распространяется книзу, кпереди и кзади - на паарвагинальную, паравезикальную и параректальную клетчатку. В случае гнойного расплавления фасций, отграничивающих названные отделы, происходит диффузное воспаление клетчатки всего тазового дна – пельвиоцеллюлит. При восходящем инфицировании в процесс могут также вовлекаться трубы и яичники, забрюшинная клетчатка (паратифлит, паранефрит). В редких ситуациях параметрит осложняется флегмонами брюшной стенки и наружных гениталий.
В большинстве (70-75%) случаев воспаление при параметрите не выходит за пределы клетчатки малого таза. На сегодняшнем этапе развития гинекологии, в связи с ранним распознаванием параметрита и применением антибиотиков, течение заболевания более стертое, легкое, а инфильтрат обычно рассасывается, не достигая стадии абсцедирования.
Параметрит
Причины параметрита
Микробная флора при параметрите чаще смешанная, с преобладанием кишечной палочки, клебсиеллы, протея, неспорообразующих анаэробов, стрептококков и стафилококков. Инфицирование параметрия может происходить через цервикальный канал во время осложненных или внебольничных абортов, операций на шейке матки; через послеродовые нераспознанные и незашитые боковые разрывы шейки матки.
Возможно лимфогенное распространение инфекции из придатков (при аднекситах) или полости матки при эндометритах, метротромбофлебитах, диагностических выскабливаниях, введении ВМС, осложненных повреждением стенок матки. Иногда параметрит развивается на фоне бактериальных экстрагенитальных процессов путем гематогенного заноса возбудителей при остеомиелите костей таза, парапроктите, цистите, аппендиците, ангине, туберкулезе, тифе и т. д.
Классификация параметритов
По топографии воспаления околоматочной клетчатки выделяют передний, задний и боковые параметриты. При переднем параметрите инфильтрат расположен кпереди от матки, приводя к сглаживанию переднего свода влагалища; нередко инфильтрация затрагивает предпузырную клетчатку, а также переднюю брюшную стенку. В случае заднего параметрита воспаление распространяется на клетчатку маточно-прямокишечного пространства; инфильтрация параректальной клетчатки может приводить к сужению просвета прямой кишки. При боковых параметритах воспаление ограничено вверху широкой связкой, внизу - кардинальными связками; впереди - стенкой малого таза; инфильтрат формируется сбоку от матки, сглаживая боковые своды влагалища.
С учетом патогенеза выделяют первичный параметрит или вторичный, выступающий осложнением генитальных или экстрагенитальных воспалений. Клиническое течение параметрита может быть хроническим, подострым или острым.
В своем развитии параметрит проходит три стадии – инфильтративную, экссудативную, стадию уплотнения и рассасывания экссудата. Стадия инфильтрации при параметрите характеризуется расширением и частичным тромбированием сосудов, развитием периваскулярного отека. На стадии экссудативных изменений из сосудистого русла в параметральную клетчатку выходят лейкоциты и другие элементы крови; наблюдается диффузное, веерообразное распространение инфильтрата до стенок таза. В фазе уплотнения происходит организация инфильтрата в результате выпадения из экссудата фибрина; образование грануляционного вала, отграничивающего инфильтрат от здоровых тканей.
Благоприятным исходом параметрита служит рассасывание инфильтрата. При нагноении экссудата образуется абсцесс, который может вскрываться в полые органы (мочевой пузырь, прямую кишку, влагалище) или наружу через переднюю брюшную стенку. При неполном опорожнении гнойника гнойное воспаление будет рецидивировать с повторными прорывами в соседние органы и формированием свищей, которые поддерживают течение параметрита.
Симптомы параметрита
Клиника острого параметрита обычно появляется через 7-10 суток после родов, хирургического прерывания беременности, внутриматочных вмешательств, гинекологических операций. К первым и ранним проявлениям параметрита относятся фебрилитет (t° тела 38-39 °С), постоянные, часто колющую или режущие боли в животе, иррадиирующие в крестец и поясницу. При нагноении параметрия состояние пациентки ухудшается: еще больше повышается температура, принимая гектический характер; отмечается тахикардия, ознобы, жажда, головные боли.
При вовлечении в кольцо инфильтрата мочевого пузыря или прямой кишки наблюдается клиника цистита или проктита с тенезмами. В случае распространения параметрита на пояснично-подвздошную мышцу развивается ее воспаление – псоит, который характеризуется типичной сгибательной контрактурой бедра на стороне поражения. При хроническом параметрите боли ослабевают и усиливаются только при половом сношении; могут отмечаться функциональные изменения сердечно-сосудистой и нервной систем; нарушения менструальной функции.
Диагностика параметрита
Параметрит диагностируется по совокупности данных анамнеза, гинекологического исследования (влагалищного и ректовагинального), УЗИ. Влагалищное исследование при параметрите определяет резкую болезненность параметрия, укорочение сводов влагалища, смещение матки вверх или в здоровую сторону, спаянность в единый конгломерат с неподвижным плотным инфильтратом. При ректовагинальном исследовании оценивается положение инфильтрата (абсцесса) относительно прямой кишки и степень подвижности слизистой над воспалительным уплотнением.
В общем анализе крови при параметрите отмечается увеличение СОЭ до 30-60 мм/ч, лейкоцитоз, нейтрофилез. Эхоскопическая картина параметрита позволяет визуализировать инфильтраты - эхопозитивные образования без четких контуров, имеющие неправильную форму. При нагноении в структуре инфильтратов определяется четкая капсула, внутри которой лоцируется густое гетерогенное содержимое.
При абсцедировании инфильтрата параметрия с прорывом гнойника в мочевой пузырь или прямую кишку к диагностике привлекаются урологи и проктологи. Вскрытие параметрального абсцесса в мочевой пузырь обнаруживается с помощью цистоскопии, исследования общего анализа мочи, бактериологического посева мочи; прорыв гнойника в прямую кишку подтверждается исследованием копрограммы, макроскопическим наличием гноя в каловых массах и данными ректоскопии. При упорном течении параметрита требуется исключение актиномикоза. В процессе диагностики параметрит дифференцируют с трубно-яичниковым абсцессом, опухолями, пельвиоперитонитом.
Лечение параметрита
В инфильтративной стадии параметрита проводится лечение, как при остром сальпингоофорите: назначается постельный режим, холод на живот; антибиотики с учетом типа возбудителя или микробных ассоциаций и их чувствительности к препаратам; инфузионная терапия, десенсибилизирующее, иммуномодулирующее лечение.
В стадии рассасывания инфильтрата применяют НПВП, биостимуляторы, витамины энзимы. В этой фазе параметрита широко практикуется ЛФК, гинекологический массаж, электропроцедуры (электрофорез с магнием, медью, йодом, цинком; диадинамотерапия, УВЧ), светолечение (УФО, УФОК, ВЛОК), магнитотерапия, индуктотермия.
Длительное течение параметрита, сопровождающееся синдромом эндогенной интоксикации, требует проведения плазмафереза. Реабилитация пациенток с параметритом включает активный физиотерапевтический поход: назначение оксигенобаротерапии, СВЧ-терапии, УЗ-терапии, ультрафонофореза, грязевых аппликаций; проведение курортного лечения (сероводородные ванны и вагинальные орошения, массаж, грязевые тампоны и т. д.).
При формировании параметрального абсцесса показана его пункция через свод влагалища. При получении гноя требуется вскрытие гнойника влагалищным или брюшностеночным путем и дренирование параметрия. После установки дренажа в гнойную полость проводятся санирующие мероприятия: промывание дезрастворами, введение антибиотиков.
Прогноз и профилактика
К числу неблагоприятных исходов параметрита относятся формирование фистул, спаечно-рубцового процесса в малом тазу, развитие сепсиса. При вскрытии гнойников в ходе кольпотомии может произойти ранение мочеточников, мочевого пузыря или маточных сосудов. При своевременном начале лечения параметрита происходит постепенное обратное развитие воспалительных изменений.
К мерам профилактики параметрита относятся рациональное ведение родов, предупреждение абортов (особенно криминальных), строгое соблюдение асептики при выполнении внутриматочных манипуляций, своевременная санация инфекционных очагов.
Аппендикулярный инфильтрат - Все об этом страшном Аппендиците
Если выбирать из двух зол меньшее, то, в сравнении с перитонитом, развитие инфильтрата аппендикулярного – спасение для вовремя не оперированного больного!
Что такое аппендикулярный инфильтрат
Аппендикулярный инфильтрат возникает обычно между третьими и пятыми сутками от начала заболевания. Воспаленный червеобразный отросток ограничивается прядью большого сальника и петлями тонкого и толстого кишечника.
Воспалительный процесс локализуется. В этих случаях состояние больных стабилизируется. Болевой синдром стихает, рвоты прекращаются. Уменьшается тахикардия. Температура становится нормальной или субфебрильной. Язык – влажным. Живот – мягким и менее болезненным.
Развитие аппендицита во время беременности. Клиническое течение и диагностика острого аппендицита при беременности.
Узнайте два основных фактора. Каковы причины возникновения аппендицита?
Острый аппендицит у детей: http://moyorgan.pp.ua/appendicit-u-grudnyx-i-novorozhdennyx-detej/
При пальпации определяется опухолевидное образование тестоватой плотности, без четких границ, умеренно болезненное, неподвижное. Судьба аппендикулярного инфильтрата двоякая. При благоприятном течении он рассасывается.
Аппендикулярный инфильтрат
При неблагоприятном – может нагноиться. В этом случае состояние больного ухудшается. Ухудшение проявляется в нарастании болей, повышении температуры тела до фибрильных значений, мучительных рвотах, прогрессирующем метеоризме, нарастании лейкоцитоза с нейтрофильным сдвигом «влево».
Живот становится болезненным, появляются симптомы раздражения брюшины, контуры инфильтрата теряются. Возникает клиника прогрессирующего перитонита.
Лечение аппендикулярного инфильтрата
Лечение аппендикулярного инфильтрата консервативное и заключается в назначении щадящей диеты, физиопроцедур (УВЧ, электрофорез, токи Бернара), антибиотиков, спазмолитиков, противовоспалительных и десенсибилизирующих средств, витаминов, рассасывающих препаратов, лечебных клизм.
После рассасывания инфильтрата аппендикулярного производится аппендэктомия через 3-4 месяца. Этого времени вполне достаточно для регрессии воспаления и исчезновения спаек. Более ранее производство оперативного вмешательства грозит осложнениями: повреждение кишечника, возникновение свищей.
При нагноении аппендикулярного инфильтрата производится экстренная операция по дренированию гнойника доступом Пирогова, внебрюшинно, червеобразный отросток не удаляется. Т.к. попытка его выделения может привести к повреждению, входящих в инфильтрат кишечных петель.
Инфильтрат аппендицита
Аппендикс удаляется если он сам выходит в рану, лигатурным способом, без погружения культи. До и после операции проводится активная консервативная терапия, включая массивную антибиотикотерапию.
Клиническая картина пилефлебита (острого воспаления воротной вены) характеризуется болями в правом подреберье, тошнотой, рвотой, потрясающей лихорадкой и желтухой. Пилефлебит обусловлен распространением инфекции по венам из червеобразного отростка.
Характерно тяжелое течение с развитием печеночной недостаточности. В крови повышается содержание билирубина, активности аминотрансфераз, щелочной фосфотазы и других печеночных ферментов. Это очень тяжелое осложнение и летальность при нем очень высокая.
К счастью, пилефлебит – крайне редкое осложнение, но о нем необходимо помнить.
Инфильтраты и абсцессы в области малого таза
 Тазовые инфильтраты и абсцессы обычно обозначают как инфильтраты или абсцессы дугласова пространства. Однако известно, что термином «дугласова пространство» обозначается excavatio rectouterina , поэтому применение его по отношению к больным мужского пола будет неправильным, так как речь идет об инфильтратах и абсцессах в области excavatio rectovesicalis .
Тазовые инфильтраты и абсцессы обычно обозначают как инфильтраты или абсцессы дугласова пространства. Однако известно, что термином «дугласова пространство» обозначается excavatio rectouterina , поэтому применение его по отношению к больным мужского пола будет неправильным, так как речь идет об инфильтратах и абсцессах в области excavatio rectovesicalis .
Частота этого осложнения в последние годы не превышает 0,1-0,5% по отношению ко всем больным острым аппендицитом.
Наиболее вероятными причинами тазовых инфильтратов и абсцессов при остром аппендиците являются:
• деструктивный аппендицит при тазовом расположении отростка;
• затекание гнойного экссудата при остром аппендиците, осложненном перитонитом, в условиях обычного расположения червеобразного отростка;
• микробное загрязнение экссудата или крови, попавших в малый таз при аппендэктомии;
• отграничение гнойного экссудата как исход или осложнение разлитого гнойного перитонита.
Хронический аппендицит. Клиника, этиология и патогенез.
Клинические проявления острого аппендицита, диагностика, симптомы аппендикса.
Узнайте о послеоперационном периоде при аппендиците: http://moyorgan.pp.ua/posleoperacionnyj-period/
Инфильтрат малого таза после операции. Послеоперационный инфильтрат
Инфильтрат брюшной полости характеризуется неестественным уплотнением скопленной крови, лимф, клеток человека. Это участок живой ткани, характеризующийся существованием обычно несвойственных ему клеточных элементов, увеличенный в размерах и с сильной плотностью; а иногда и участок ткани, инфильтрированный каким-либо веществом, введенным искусственным путем: антибиотики, спирт, анестезирующие растворы. Зачастую инфильтрат зарождается после ввода подкожной или внутримышечной инъекции, когда основными факторами его образования является следующее:
- неправильно выбранное место введения инъекции;
- ввод инъекции посредством тупой иглы;
- выполнение нескольких инъекций в одно и то же место;
- использование неправильной иглы для выполнения инъекций, то есть для подкожных или внутримышечных введений нужно подбирать короткие иглы;
- пренебрежение правилами асептики.
Инфильтрат является накапливанием в тканях организма клеточных элементов с примесью лимфы и крови. Во множестве случаях наблюдается инфильтрат в виде опухоли и воспаления.
Опухолевый инфильтрат структурирован из опухолевых клеток разного типажа, является проявлением инфильтрирующего увеличения опухоли. Когда образуется инфильтрационное уплотнение, ткань меняется в цвете, расширяется в объеме, оказывается более плотным, может стать болезненным.
Воспалительный инфильтрат состоит из множества морфноядерных лейкоцитов, эритроцитов, лимфоидных клеток, гистиоцитов и плазматических клеток. Данные виды инфильтратов могут расплавляться, исчезать, но только с образованием каверны, абсцесса или рубца. Инфильтрат в брюшной полости бывает следующих видов: лимфоидный, воспалительный, постинфекционный, опухолевый, послеоперационный инфильтрат.
Этиология явления
Инфильтрат в брюшной полости - это в основном последствие некоторых заболеваний, вызванных воспалительным процессом. Из-за избыточного содержания крови или же лимфы во внутренних органах человека происходит процесс скапливания биологических жидкостей. Такого рода жидкости могут содержать элементы крови, белки, минеральные вещества, вымершие клетки, болезненные микроорганизмы, вызывающие воспалительный процесс у человека. По составу жидкости существует следующее разделение:
- серозный, жидкость из сыворотки крови;
- геморрагический, то есть кровянистая жидкость;
- фибринозный, из лейкоцитов;
- гнойная жидкость.
Встречаются случаи, когда при несвоевременном удалении аппендицита появляется опухоль с внутренним воспалением, а также случаи выявления послеоперационного инфильтрата брюшной полости спустя несколько недель после перенесения хирургической операции. В данных случаях причиной образования уплотнений служат применение анестезирующих препаратов, использование антибиотиков, спирта и др. Инфильтрату рубца может способствовать использование некачественных ниток для швов после операций даже через пару лет. В случаях распространения злокачественных образований ткани разрастаются, увеличиваются в объеме, образуя болезненный опухолевый инфильтрат. Различные инфекционные заболевания, характеризующиеся снижением иммунной системы человека, могут привести к лимфоидным уплотнениям органов брюшной полости.
Симптоматические проявления
Симптомами, характеризующие прогрессирование инфильтрата брюшной полости, являются:
- тупая, ноющая боль в области брюшной полости;
- появление вмятины при надавливании, выпрямляющейся довольно медленно;
- повышение температуры тела;
- проблемы, связанные с пищеварительным процессом;
- запоры, нарушение стула;
- припухлость пораженного участка тела;
- покраснение пораженного участка;
- избыточное наполнение кровеносных сосудов кровью;
- появление узлов вперемешку с лимфой и крови;
- в особо тяжелых случаях отмечается лихорадка.
В зависимости от того, какое за
забрющинный инфильтрат малого таза - Консультация врача
здравствуйте.. помогите пожалуйста у меня в тазу опухоль.. инфильтрат .. котрый находится забрюшинно слева в области левого параметрия..
у меня диагноз глубкий инфильтративный эндометериоз были операции удалена матка.. а вот еще инфильтрат в тазу не убрали.. и я уже не могу ходить в туалет вообще без клизм потому что инфильтрат вовлекает прямую кишку .. дела снимки мрт..в моем городе описать не могут грамотно.. пытаюсь разобраться сама, слева от влагалищного свода образование с распространением на прямую кишку
отправляла снимки врачу в москве .. он написал что у меня эндомтериодный инфильтрат с вовлечением стенки прямой кишки
так же вовлечена петля сигмовидной кишки. фиксирована видимо инфильтратом и просвет ее сужен .
опишите пожалуйста что вы видите что это за опухоль в тазу, что с прямой кишкой, мне кажется что она сдавлена ис текни ее инфильтрированы.
вот описание которое у меня есть:
матка удалена. К влагалищному своду прилежит сигмовидная кишка с признаками фиксации: в правых отделах – на уровне ректосигмоидного перехода, в левых отделах – на уровне средней третьи, образуя выраженный изгиб, в данной области кишка деформирована, просвет неравномерной ширины.
Между сигмовидной кишкой и париетальной брюшной левой латеральной стенкой таза определяется образование неправильной формы с неровными контурами размерами 2,5х2,4, 0,8 см по структуре соответствующее очагу эндометриоза с признаками инфильтрации париетальной брюшины и распространением в клетчатку таза. Брюшина таза в левых отделах неравномерно утолщена, уплотнена. (эндометриоидный инфильтрат)????????????????????????????
У передней брюшной стенки по латеральному контуру левой прямой мышцы живота определяются образования неправильной формы с неровными, нечеткими контурами, по структуре аналогичные очагу эндометриоза, размерами 2,7х1,8х0,9см, соединяющие брюшную стенку со стенкой нисходящей ободочной кишки.
Левый яичник достоверно не определяется у правой латеральной стенки таза определяется мягкотканая структура неправильной формы размерами 2,4х0,8 см с единичными мелкими кистозными включениями до 0,3 см, наиболее соответствующая правому яичнику.
Свободной жидкости в полости малого таза нет. Мочеточники не расширены, признаков нарушения уродинамики не отмечается. Мочевой пузырь на момент исследования расправлен, сформирован типично, несколько деформирован слева, стенка четкая, толщиной до 0,3 см слизистая не утолщена. Лимфоузлы на исследованном уровне не изменены.
Заключение: МР - признаки распространенной формы генитального эндометриоза. Выраженный спаечный процесс малого таза в результате инфильтративного выраженного эндометриоза с вовлечением петли сигмовидной кишки.
как вставить тут снимки?
Гнойные заболевания таза. Параметрит
Параметрит представляет собой диффузное воспаление околоматочной клетчатки в сочетании с лимфангитом и периваскулярным отеком.Крестцово-маточные, лобково-пузырные и пузырно-маточные связки образуют перегородки между различными отделами клетчатки малого таза. В этих отделах проходят мочеточники, кровеносные и лимфатические сосуды, нервные стволы и сплетения, располагаются лимфатические узлы.
Выделяют передний, задний и два боковых параметрия, поэтому различают передний, задний и боковой параметриты.
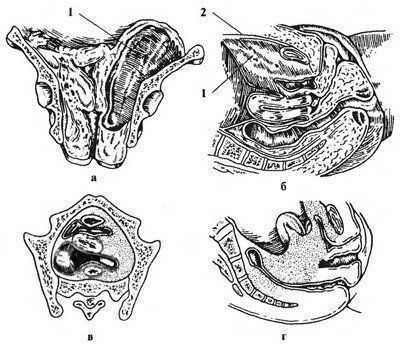
Распространение гнойного воспалительного процесса по клетчаточным пространствам малого таза (по P.P. Макарову, А.А. Габелову):
а — боковой параметрит, распространяющийся по боковой стенке таза: 1 — гнойная полость; б — передний параметрит: 1 — гнойная полость, 2 — выход гноя на переднюю брюшную стенку; в, г — распространение экссудата в малом тазу при параметрите (поперечный и сагиттальный срезы)
Наиболее часто (до 90 % случаев) (Бодяжина В.И., Жмакин К.Н., 1977) встречается боковой параметрит. Через маточные сосуды и вдоль широких связок матки процесс может распространяться на боковые клетчаточные пространства таза, вызывая гнойное воспаление нескольких областей или всей клетчатки малого таза — пельвиоцеллюлит.
Возбудителями параметрита чаще всего являются стрептококки, стафилококки; реже — бактероиды, анаэробный стрептококк эшерихия коли. Экссудат в клетчатке может быть серозно-гнойным или гнойным.
Клиническая картина и диагностика
Первоначальные симптомы параметрита выражены нечетко: небольшие боли внизу живота, повышение температуры тела до 38-39 °С, иногда озноб; учащение пульса соответствует температуре. Иногда возникают запоры.В начальной стадии воспалительного процесса язык влажный, слегка обложен; пальпация живота почти безболезненна. Когда процесс переходит на брюшину, боли усиливаются, становятся резкими. Вагинальное и ректальное исследование резко болезненно; сбоку, реже спереди или кзади от матки пальпируется инфильтрат. Сначала инфильтрат расположен в верхней или нижней части клетчатки широкой связки матки, затем распространяется в стороны вплоть до стенок таза, вверх и вниз до паховой и лобковой областей, сглаживая или даже выпячивая свод влагалища.
При заднем параметрите инфильтрат хорошо определяется через прямую кишку, тесно охватывая ее спереди и с боков. Пальпация инфильтрата малоболезненна. Длительность острой стадии воспалительного процесса от 7 до 14 дней, иногда дольше. При благоприятном течении процесса инфильтрат рассасывается, температура тела снижается, общее состояние улучшается.
Заболевание становится более длительным при развитии гнойного параметрита. Отмечают ухудшение общего состояния, усиление болей, нарушение функции соседних органов, появляется ремиттирующая лихорадка. Повторные ознобы свидетельствуют о гнойном процессе. Нагноение и приближение инфильтрата к мочевому пузырю вызывает дизурические явления.
Прорыв гноя в прямую кишку или мочевой пузырь сопровождается появлением гноя в моче и выделениях из прямой кишки. Приближение инфильтрата к стенке прямой кишки сопровождается примесью слизи в кале и тенезмами. При распространении процесса возникает тромбофлебит маточных и внутренних подвздошных вен.
Пальпация живота при нагноении становится болезненной, признаки раздражения брюшины отсутствуют. При распространении к стенкам таза верхняя граница инфильтрата определяется в ряде случаев на уровне паховых связок, по средней линии клиновидно по направлению к пупку. При бимануальном вагинальном исследовании матка полностью не контурируется за счет полного или частичного включения ее в инфильтрат, своды влагалища сглажены и укорочены.
Сглаженность сводов помогает в определении локализации процесса в околоматочной клетчатке: более выраженная сглаженность переднего, заднего или бокового свода соответствует поражению околоматочной клетчатки; при тотальном поражении все своды сглажены либо выбухают во влагалище. Признаками нагноения служат ухудшение общего состояния больной и появление участков размягчения в инфильтрате.
Дифференциальную диагностику проводят между пельвиоперитонитом, острым воспалением придатков матки, перекрутом ножки кисты яичника, опухолью матки, некрозом миоматозных узлов и фибромиомой матки. Внутрисвязочные миомы и кистомы имеют гладкую поверхность и округлую форму, не вызывают повышения температуры тела и признаков интоксикации; в раковый инфильтрат вовлекаются шейка матки и влагалище (учитывать данные анамнеза). Осложнением гнойного параметрита являются прорыв гнойника в прямую кишку, мочевой пузырь. Наиболее грозное осложнение — прорыв гнойника в свободную брюшную полость.
Лечение
Хирургическое лечение гнойного параметрита сводится к вскрытию гнойных полостей с использованием различных доступов. При выборе оперативного доступа необходимо руководствоваться локализацией инфильтрата: при распространении инфильтрата в сторону влагалища, что встречается чаще всего, применяют кольпотомию. Если со стороны влагалища инфильтрат недоступен, целесообразно подойти к нему со стороны брюшной стенки.Экстраперитонеальный доступ к параметральному гнойнику может быть довольно несложным, если гнойный очаг располагается достаточно близко к коже брюшной стенки, что подтверждается соответствующими симптомами и данными УЗИ, КТ. Пункция гнойного очага через брюшную стенку опасна из-за повреждения кишки, мочевого пузыря. Операцию выполняют после обязательного опорожнения мочевого пузыря и кишечника с целью профилактики их повреждения. Используют доступ Кромптона—Пирогова. Полость гнойника дренируют трубкой.
При обнаружении гнойника, занимающего всю переднюю поверхность нижнего отдела живота, необходимо произвести дополнительные разрезы — контрапертуры — на противоположной стороне, определив границы гнойника с помощью корнцанга или другого тупого инструмента, введенного в полость абсцесса, а также с помощью пальцевого исследования. Полость гнойника дренируют через основной разрез и через контрапертуру.
При обширных гнойниках, не только распространившихся в подвздошную ямку, но и спустившихся книзу к шейке матки и своду влагалища, захватывающих задний и боковой параметрий, недостаточно дренировать абсцесс через брюшную стенку. Необходимо дополнительное дренирование через кольпотомный разрез.
Вскрытие (а) и дренирование (б) бокового параметрия при гнойном процессе, распространившемся в подвздошную ямку:
1 — локализация гнойника; 2 — линия разреза брюшной стенки; 3 — дренирование дренажной трубкой
Шейку матки обнажают зеркалами и фиксируют. Корнцангом, введенным через разрез брюшной стенки, выпячивают задний свод. Над местом выпячивания свода, придерживаясь задней поверхности шейки матки, поперечным разрезом рассекают ткани, делают контрапертуру и конец корнцанга выводят во влагалище. Корнцангом захватывают дренажную трубку с боковыми отверстиями и выводят ее через разрез в подвздошной области.
В послеоперационном периоде, когда выделение гноя прекращается, конец трубки, выведенный на брюшную стенку, отсекают у края раны, а влагалищный конец подтягивают по мере того, как свищ закрывается. Если происходит гнойное расплавление перегородок между отдельными воспалительными очагами и процесс распространяется в сторону какого-либо органа (кишка, влагалище, мочевой пузырь), может произойти прорыв гноя в эти органы с формированием свища. Свищи также могут сформироваться в области основного разреза.
При влагалищном доступе чаще всего используют заднюю кольпотомию для вскрытия задних и боковых флегмон околоматочного пространства.
Вскрытие заднего параметрия (а) и дренирование заднего околоматочного абсцесса (б)
Непосредственно перед операцией обследуют больную с целью уточнения локализации инфильтрата в малом тазу и определения его консистенции: в положении больной для обычной влагалищной операции широко раскрывают зеркалами влагалище, захватывают заднюю губу шейки матки пулевыми щипцами и отводят в сторону лобка. В результате обнажается задний свод влагалища, доступный для исследования. Делают диагностическую пункцию. При этом длинным зажимом Кохера захватывают слизистую оболочку свода (лучше всего на 1-1,5 см ниже шейки матки по средней линии) и слегка подтягивают вперед.
Фиксация свода обеспечивает правильное проведение иглы при пункции и скальпеля при вскрытии гнойника. Длинной иглой производят пункцию свода. Получив гной и убедившись в правильном направлении иглы по отношению к инфильтрату, производят собственно кольпотомию. В намеченном участке свод и плотную капсулу гнойника прокалывают скальпелем, направляя его параллельно шейке матки. Через проделанное отверстие удаляют гной, вводят дренажную трубку.
На внутреннем конце трубки устанавливают перекладину (крестовину) с целью предупреждения выскальзывания дренажа из полости абсцесса. Дренажную трубку извлекают после окончательной ликвидации симптомов воспаления: нормализации показателей крови, пульса, температуры, общего состояния больной и прекращения гнойных выделений из раны.
Передний абсцесс околоматочной клетчатки вскрывают через передний кольпотомный разрез. Шейку матки фиксируют за переднюю губу щипцами, рассекают переднюю стенку влагалища непосредственно у передней поверхности шейки, клетчатку тупо расслаивают и вскрывают гнойник.
Боковую кольпотомию используют крайне редко, лишь тогда, когда гнойник располагается только в боковом параметрии. Ее выполнение требует особой осторожности. Если при задней кольпотомии существует опасность ранения прямой кишки, то при боковой кольпотомии возможно повреждение мочеточников и маточных сосудов. В целях предупреждения указанных осложнений боковую кольпотомию необходимо начинать с разреза заднего свода.
Захватив заднюю губу шейки матки, отводят ее в сторону лобка, рассекают слизистую оболочку заднего свода влагалища и через полученное отверстие тупым путем (лучше корнцангом или желобоватым зондом) постепенно и очень осторожно проникают к нижнему участку инфильтрата, расслаивая ткани клетчатки до ощущения плотной капсулы абсцесса. Под контролем пальца производят пункцию гнойника. Получив гной, скальпелем вскрывают капсулу абсцесса (используют желобоватый зонд). Отверстие расширяют корнцангом и производят дренирование абсцесса.
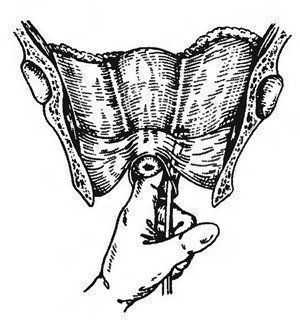
Боковая кольпотомия
Чаще всего для вскрытия как заднего, так и бокового параметрита применяют заднюю кольпотомию, крайне редко прибегают к передней. В случае распространения гнойного экссудата при параметритах в область передней брюшной стенки гнойник удается опорожнить со стороны передней стенки из разреза над паховой связкой без вскрытия брюшной полости.
В.К. Гостищев
Опубликовал Константин Моканов
Инфильтрат как определить воспалительный или опухолевый?
Невролог, Терапевт
Добрый вечер! Инфильтрат у Вашего дедушки воспалительного характера, онкология растет долго, не за один день и НЕ болит. Если бы была онкология, то направили бы в онкодиспансер, к онкологу, тем более после обследования. Не температурил, т.к. у пожилых людей иммунитет слабый, плюс еще инфекция и не было выраженной реакции. И теперь, когда источник инфекции убран, температуры не будет, если только параллельно ничего не присоединится. Вскрытие абсцесса действительно проводится под местным наркозом, к тому же общий переносится тяжелее, особенно, учитывая возраст. Биопсия делается около 2-4-х дней, в зависимости от загруженности и способности лаборатории, это нужно уточнять уже в больнице. Не волнуйтесь, все по Вашему описанию сделано верно. Дедушке здоровья!
Акушер, Гинеколог
Здравствуйте!
Результат гистологии покажет характер данного образования (воспалительный или опухолевый).
Гистологию делают в разных больницах в разные сроки, зависит от загруженности лаборатории. От 3 до 21 дней.
Если образование воспалительного характера при длительном течении этого воспаления температуры может и не быть. А так как стало начинаться обострение (местные симптомы появились), температура могла подняться, но вы в больницу обратились раньше этого момента.
Скорее всего инфильтрата воспалительный, так как опухоли быстро не нарастают в объёме.
Екатерина, 14 апреля 2018
Клиент
Маргарита, зачем биопсию тогда берут? врачи говорят что зрело это около двух месяцев судя по тому что внутри, но его не тревожило. В четверг вечером мама увидела как синячок на этом месте у него, он сказал что болит, а в пятницу с утра появилась припухлость. Вызвали скорую, пока сидели в приемном покои увеличелось и контурное красное стало, как опухоль.
Акушер, Гинеколог
Биопсию берут любой ткани, которую удаляют. Так делать правильно.
Мы не видят пациента не можем оценить какой процесс был, а тем более, как он развивался.
Инфильтраты воспалительные бывают очень разными и растут по разному.
В любом случае надо ждать результат гистологии.
Без осмотра сказать на что больше похож инфильтрат, сложно.
У лечащего врача можно спросить о том, как он думает какой характер данного инфильтрата (есть визуальные отличия и физические свойства). Но и слова данные за истину принять нельзя. Истину покажет только гистология.
Екатерина, 14 апреля 2018
Клиент
Маргарита, врач лишь сказал - капсульный, поэтому кровь не показала обострения. Ведь опухолевый инфильтрат же тоже бывает не только злокачнственный, так ведь? Еще месяца полтора назад у него весь шов плотно осыпала как аллергия, все красное было, врачи сказали аллергия на какое то лекарство. А может это уже тогда что то проявлялось(
Гинеколог, Маммолог, Акушер
Здравствуйте!Инфильтрат точно воспалительный. Не было температуры так как процесс обособился и в течении длительного времени назревал. Сейчас температура может быть. Биопсия обычно занимает очень. Мало времени до 30-40 мин . Но все зависит от лаборатории. Не переживайте! Скорей всего здесь излечимое заболевание!
Здоровья вам и вашему дедушке!
Педиатр, Терапевт, Массажист
Скорость возникновения инфильтрата , температура, боль, наличие гноя- абсолютно не вяжется с проявлениями онкологии. Успокойтесь. Это инфекционный " холодный" процесс. Когда воспаление течёт не остро и реакция организма не бурная. Это зависит от возбудителя. Клебстелла, например вызывает именно такое воспаление. Здоровья Вашему дедушке.
Гинеколог, Хирург, Онколог
Опухолевый инфильтрат бывает не удалим.Здесь , совершенно очевидно , что воспалительный , судя по описанию абсцедирование гематомы. Обязательно поговорите с врачом выполнявший вскрытие абсцесса. Уточните взят ли посев на флору и чувствительность к антибиотикам.При снижение защитных сил организма , в силу возраста дедушка мог не лихорадить. Рану за дренировали это хорошо.
Екатерина, 14 апреля 2018
Клиент
Эльвира, плсна у нас год показывает клиебсиеллу 7*10.
Акушер, Гинеколог
Здравствуйте, ипфильтрат воспалительный, холодный абсцесс именно поэтому без температуры. У пожилых людей снижен иммунитет, вот и протекала так скрыто. Биопсия придёт в среднем через недели две. Гной пойдёт на посев с чувствительностью к антибиотикам. Все будет хорошо
Акушер, Гинеколог
Безусловно, опухоль бывает и доброкачественной.
Но здесь скорее всего все же воспалительный инфильтрат.
Местные длительно текущие воспаления не дают клиники в виде повышения температуры, изменений крови.
Область инфильтрата дренировали, вплоть дедушка наверняка сейчас получает антибиотики.
Не накручивайте себя! Результат гистологии придёт и окончательно все прояснит.
Гинеколог, Кардиолог, Венеролог
Здравствуйте. По результатам гистологии вамскажут более точно какого характера этот инфильтрат.
Хирург
Здравствуйте. Надо очно показаться хирургу и исключить лигатурный формирующейся свищ
Екатерина, 14 апреля 2018
Клиент
Роман, он в больнице, там посмотрит хирург я думаю. Очень слаб, хорошо ходил сам, гулял..., сейчас даже с кровати встать не может.
Гинеколог, Хирург, Онколог
Все равно нужен новый посев
Психолог, Сексолог
Без результатов анализа вам не смогут назначить правильный антибиотик. Дождитесь результат. Заболевание излечимое.
Екатерина, 14 апреля 2018
Клиент
Тарас, посев будет готов через 7 дней. НазначилИ Метрогил и Ципрофлоксацин.
Терапевт
Здравствуйте, Екатерина. Убрали уже гной-значит, очаг воспалительный, в результате нагноения оставшейся в мышцах после операции гематомы.Температуры не было, т.к. гной был отграничен от окружающих тканей капсулой, так бывает, когда процесс хронический, в вашем случае так и есть, раз операция была год назад. Обострению и прогрессированию могла способствовать новая инфекция, мочевая, респираторная и любая другая. Вскрывают абсцесс под местной анестезией,необходимость в наркозе возникает в случае полостной операции, где требуется выключение дыхательных мышц. Температура при неосложнённом течении болезни повыситься не должна, т.к.дедушке убрали источник воспаления и наверняка назначили антибиотики. Биопсию и посев всегда делают после операции, чтобы определить микроба, которым вызвано воспаление и в соответствии с чувствительностью лечить; ну и на онкологию проверяют, т.к. всё же опухоль может маскироваться под абсцесс, т.е.быть нагноение опухолевого узла, а не гематомы. Готовность анализа зависит от возможностей лаборатории, если в учреждении своя, скорее всего, не дольше недели, но исследовать препарат начнут в понедельник. По результату и будет всё известно точно.
Екатерина, 14 апреля 2018
Клиент
Ирина, сецчас поднядась температура 38.4
Терапевт
Видимо, абсцесс неполностью ещё опорожнён.Доктора будут смотреть отделяемое по дренажу, если там по-прежнему будет гной и сохранится повышение температуры, проведут ревизию раны(повторный осмотр), обработку.
Гинеколог, Хирург, Онколог
Повышение температуры в настоящее время указывает на общую реакцию организма на оперативное вмешательство. Это ожидаемая реакция после такой манипуляции.
Екатерина, 15 апреля 2018
Клиент
Эльвира, а скажите пожалуйста, лучше сбивать температуру 38 или нет? и если сбивать, то чем безопаснее для сердца?
Гинеколог, Хирург, Онколог
Выше 38 - да снижаете температуру. Например терафлю , уже содержит в составе антигистаминный препарат плюс парацетамол.
Терапевт
Здравствуйте.напишите все обследования ,какие делали и если есть-киньте снимки.
Екатерина, 16 апреля 2018
Клиент
Евген, добрый день. Все результаты сейчас в больнице. Писала, т.к были выходные и дежурный ничего не говорил нам. Сегодня пришел лечащий врач и все обьяснил. Что этот гнойник потихоньку зрел год, после операции... и вот назрел, это воспаление сказали. Взяли на посев этого гноя. Колят капельницы две. Кровь пока не улучшается как говорят. Но хоть температура не поднимается, как в первыц день после того как прокололи гнойник и вывели трубку наружу....вот два дня температуры нет. Ежедневно ему давят из раны. И сказали, что в среду если по узи не уйдет сама капсула, то будут резать доставать. Не пончтно только как потом предотвратить это все....
Абсцесс малого таза диагностика и лечение
Абсцесс малого таза — это наиболее частая форма осложнений после операций, проведенных на органах брюшной полости у детей. В практической работе наиболее часто его наблюдают после аппендэктомий. Частота абсцесса малого таза обусловлена тем, что жидкость, которая скапливается или остается в брюшной полости после операции, стекает вниз в область малого таза и при присоединении инфекции происходит нагноение. Сначала образуется инфильтрат малого таза, который или ликвидируют активной консервативной терапией, или он, несмотря на терапию, нагнаивается, образуя абсцесс.
Клиника и диагностика. Когда после операции на органах брюшной полости, особенно после аппендэктомии, состояние больного не улучшается и он продолжает лихорадить, хирурги прежде всего обращают внимание на состояние послеоперационной раны и возможность образования абсцесса или инфильтрата малого таза. Наряду с повышением температуры для инфильтрата малого таза характерно наличие болезненности внизу живота и болезненного мочеиспускания. Стул может носить характер колитического, так как присоединяется воспаление дистального отдела толстой кишки.
Диагноз уточняют путем пальцевого обследования прямой кишки. При этом определяют наличие опухолевидного болезненного образования в области малого таза. Консистенция образования зависит от стадии инфильтрата. Если он не нагноился, то опухолевидное образование плотное, а если нагноился и гной подошел близко к прямой кишке, то определяют участок размягчения. Этот участок может быть разных размеров в зависимости от стадии процесса. Когда нет участка размягчения, но у хирурга остаются сомнения в том, что инфильтрат нагноился, то он производит диагностическую пункцию инфильтрата через прямую кишку. Однако в связи с тем, что эта манипуляция может непосредственно перейти в операцию, вскрытие абсцесса целесообразно производить в операционной на операционном столе, когда все необходимое подготовлено к операции.
Лечение аппендикулярного абсцесса хирургическое. Производят операцию дренирования аппендикулярного абсцесса через прямую кишку. Перед операцией ставят одну-две очистительные клизмы. Операцию производят под наркозом. После операции необходим тщательный уход за дренажной трубкой. Ее наращивают и опускают в емкость. Два-три раза в сутки дренажную трубку следует промывать антисептическим раствором. По назначению врача в полость абсцесса вводят антибактериальные средства. С целью замедления пассажа кишечного содержимого по желудочно-кишечному тракту назначают настойку опия в возрастных дозировках. Дренажную трубку удаляют приблизительно на 2—3-й день. Показанием к удалению является полное отсутствие гнойного отделяемого и уменьшение размеров полости абсцессов. Температура, как правило, быстро нормализуется. В послеоперационном периоде общеукрепляющую, дезинтоксикационную и антибактериальную терапию продолжают.
Опухолевый процесс на мрт или нет?
Акушер, Гинеколог
Здравствуйте!
По какому поводу была удалена матка? Как давно? Какие результаты гистологии? можете приложить протокол Мрт?
Ярослава, 26 апреля 2018
Клиент
Маргарита,Здравствуйте,спасибо большое за ответ. Операция была проведена в 2011 году по поводу леймомиомы матки. Сейчас беспокоят сильные боли внизу живота и постоянный цистит. Так же во время ректороманоскопии врач не смог просмотреть прямую кишку, сказал , что "будто что-то мешает", ректороманоскоп просматривает нормально. В прямой кишке есть подкожный свищ и анальная трещина.МРТ протокол приложила
Акушер, Гинеколог
Здравствуйте, Ярослава! Когда была операция и по какой причине?
Акушер, Гинеколог
Здравствуйте, протокол операции можно?
Гинеколог, Маммолог, Акушер
Здравствуйте!
Как давно была произведена операция? Какие жалобы?
Инфильтрат это вопслаительный процесс, а не опухоль. вообще по описанию на опухоль не похоже.четкие контуры и осумковатая жидкость- это основные критерии по которым можно сказать что это не опухоль. да и опухоль растет именно в органе на пустом месте слишком мало кровоснабжения чтобы развиваться! а откуда эти страхи?
Ярослава, 26 апреля 2018
Клиент
Маргарита, Здравствуйте,спасибо большое за ответ. Операция была проведена в 2011 году по поводу леймомиомы матки. Сейчас беспокоят сильные боли внизу живота и постоянный цистит. Так же во время ректороманоскопии врач не смог просмотреть прямую кишку, сказал , что "будто что-то мешает", ректороманоскоп просматривает нормально. В прямой кишке есть подкожный свищ и анальная трещина
Гинеколог, Маммолог, Акушер
Здравствуйте!
Как давно была произведена операция? Какие жалобы?
Инфильтрат это вопслаительный процесс, а не опухоль. вообще по описанию на опухоль не похоже.четкие контуры и осумковатая жидкость- это основные критерии по которым можно сказать что это не опухоль. да и опухоль растет именно в органе на пустом месте слишком мало кровоснабжения чтобы развиваться! а откуда эти страхи?
Гинеколог, Маммолог, Акушер
ЧТО ВАС ТРЕВОЖИТ?
Гинеколог, Кардиолог, Венеролог
Здравствуйте. Это точно не опухоль. По описанию на нее не похоже. А в связи с чем операцию проводили?
Ярослава, 26 апреля 2018
Клиент
Татьяна, Здравствуйте,спасибо большое за ответ. Операция была проведена в 2011 году по поводу леймомиомы матки. Сейчас беспокоят сильные боли внизу живота и постоянный цистит. Так же во время ректороманоскопии врач не смог просмотреть прямую кишку, сказал , что "будто что-то мешает", ректороманоскоп просматривает нормально. В прямой кишке есть подкожный свищ и анальная трещина
Гинеколог, Хирург, Онколог
на самом деле есть два предположения у врача описывающего МРТ исследование, описаны зоны отёка параметральной клетчатки и Инфильтраты под вопросом. Инфильтраты бывают воспалительного и опухолевого происхождения , однозначно сказать это опухолевый или воспалительный инфильтрат надо на основании анамнеза (когда была выполнена операция, по поводу какого заболевания выполнялась операция), на основание гинекологического осмотра пациентки , для исключения или подтверждения опухолевого процесса при необходимости можно выполнить пункцию заднего свода влагалища, материал после пункции разместить на покровное стекло и дать на исследовние врачу цитологу.
Ярослава, 26 апреля 2018
Клиент
Эльвира, Здравствуйте,спасибо большое за ответ. Операция была проведена в 2011 году по поводу леймомиомы матки. Сейчас беспокоят сильные боли внизу живота и постоянный цистит. Так же во время ректороманоскопии врач не смог просмотреть прямую кишку, сказал , что "будто что-то мешает", ректороманоскоп просматривает нормально. В прямой кишке есть подкожный свищ и анальная трещина
Гинеколог, Маммолог, Акушер
Антибактериальнуюю терапию проводили вам? думаю здесь нужна будет санация очагов лапароскопически. Сколько вам полных лет?
Ярослава, 26 апреля 2018
Клиент
Маргарита, проблема у моей мамы.Ей 64 года. Антибиотики она пьёт постоянно и разные по поводу постоянного цистита
Гинеколог, Маммолог, Акушер
ТОчно на ваш вопрос сможет ответить только гистология. все остальное - это только предположения из опыта и теории. Если живот болит постоянно, значит эти образования следует удалить.
Ярослава, 26 апреля 2018
Клиент
Маргарита, беспокоит именно вероятность онкологического процесса. На завтра назначен прием у гинеколога,надеюсь он сразу сможет взять материал для исследования, но мама уже уверена,что у неё рак, поэтому хочется услышать мнение врача о вероятности злокачественного процесса
Гинеколог, Маммолог, Акушер
антиюиотики необходимо принимать согласно анализу бакпосев с чувстительностью к антибиотикам иначе бессмысленно. Тем более если не помогает.
Образования достаточные чтобы удалять их. ну как например , мы же не лечим аппендицит антибиотиками,
мы его удаляем.
За одно и гистологию возьмут чтобы мама спала спокойно .
Вы хирургу маму показывали?
Ярослава, 26 апреля 2018
Клиент
Маргарита, на середину мая у неё назначена операция по иссечению свища и анальной трещены, но боюсь, что теперь она отложится
Гинеколог, Хирург, Онколог
"Так же во время ректороманоскопии врач не смог просмотреть прямую кишку, сказал , что "будто что-то мешает", мешать может узел лейомиомы , с забрюшинным ростом , однако на МРТ не описали никаких узлов!!! Стало быть инфильтрация тканей может быть как реакция на изменения воспалительного характера в прямой кишке. "ректороманоскоп просматривает нормально. В прямой кишке есть подкожный свищ и анальная и трещина" Представьте описательную часть и заключение ректороманоскопии. Кроме того нужно сделать узи малого таза. Разбираться , что мешало проведению ректороманоскопии.
Акушер, Гинеколог
Вашей маме необходим гинекологический осмотр. Инфильтрат может быть как воспалительный, так и опухолевый. При осмотре они несколько отличаются. Можно выполнить пункцию заднего свода влагалища и отправить содержимое пунктата на цитологическое и гистологическое исследование.
По поводу того, что ректороманоскопию было сложно провести - либо из-за инфильтрата, либо из-за спаечного процесса в брюшной полости.
Частве цистит так же могут быть связаны с данным инфильтратом.
Обязательно на осмотр к гинекологу.
Гинеколог, Маммолог, Акушер
Риск онкологии здесь минимален, маму придется разубеждать! Картина совсем не похожа на рак. хотя ее страхи это нормально. Возможно можно будет совместить операции. такое частое делают.
Гинеколог, Маммолог, Акушер
Если у вас или у мамы остались вопросы- я с радостью на них отвечу!
Гинеколог, Маммолог, Акушер
Вот смотрите, у вашей мамы постоянно обос тряется цистит- это говорит о том что вблизи есть воспалительный процесс, который не дает уйти в хроническую стадию циституу. Это доказыает что процесс в животе у мамы именно воспалительный! Прионкологии цистит ушел бы надолго после лечения антибиотиками- так как онкологи, я - это совершенно другой процесс, не связанный с инфекцией.
Гинеколог, Хирург, Онколог
Завтра после консультации гинеколог может назначить уточняющую диагностику . Но откуда свищ в прямой кишке ?Нужна консультация и проктолога или хирурга !
Ярослава, 26 апреля 2018
Клиент
Эльвира, свищ в прямой кишке после неудачной операции по удалению геморроя, ну и из-за несоблюдения мамой необходимых мер в послеоперационный период. У проктолога мы консультировались, на середину мая назначена операция
Гинеколог, Хирург, Онколог
Ах вон как, уяснила, в связи с этим - это воспалительный инфильтрат . Всего вам доброго и выздоровления.
Ярослава, 26 апреля 2018
Клиент
Эльвира, спасибо Вам большое за внимание к моему вопросу!
Гинеколог, Маммолог, Акушер
Я могу вам ещё чем-нибудь помочь?
Ярослава, 26 апреля 2018
Клиент
Маргарита, всё понятно,спасибо большое за внимание к нашей проблеме
Гинеколог, Хирург, Онколог
Тогда пункция не показана. С учетом новых сведений.
причины, симптомы, лечение и прогноз
Содержание статьи:
Абсцессы малого таза возникают в местах, где имеются благоприятные условия. К располагающим факторам относится застой воспалительного экссудата или выливание крови. Жидкость скапливается в самом низком месте брюшной полости — дугласовом пространстве. У женщин очаг болезни располагается между маткой и прямой кишкой, у мужчин в углублении между мочевым пузырем и прямой кишкой. Воспаление тканей с гнойной полостью возникает как осложнение хирургических вмешательств, аппендицита, гинекологических инфекций.
Причины возникновения абсцессов малого таза
 Наиболее частая причина абсцесса малого таза – воздействие бактериальной микрофлоры различной степени агрессивности. Инвазия происходит на фоне ослабления барьерных механизмов. Абсцесс становится осложнением местного перитонита, распространяющегося диффузно. Провоцирующими обстоятельствами являются:
Наиболее частая причина абсцесса малого таза – воздействие бактериальной микрофлоры различной степени агрессивности. Инвазия происходит на фоне ослабления барьерных механизмов. Абсцесс становится осложнением местного перитонита, распространяющегося диффузно. Провоцирующими обстоятельствами являются:
- травмы и операции на органах брюшной полости;
- острый аппендицит;
- несоблюдение правил асептики;
- недостаточное дренирование и санирование брюшной полости;
- гнойные гинекологические воспаления.
Предрасположенность к патологии наблюдается у пациентов с сахарным диабетом, болезнью Корна, а также беременных.
Патология характерна для любого пола и возраста, наблюдается у детей как форма осложнения после операции.
Клинические проявления
 Патология имеет характерные признаки, которые проявляются на 5-7 день после начала воспаления. На первой стадии температура тела повышена, после формирования абсцесса возникает лихорадка, озноб, обильное потоотделение. Среди симптомов заболевания:
Патология имеет характерные признаки, которые проявляются на 5-7 день после начала воспаления. На первой стадии температура тела повышена, после формирования абсцесса возникает лихорадка, озноб, обильное потоотделение. Среди симптомов заболевания:
- ухудшение общего состояния;
- сильные боли внизу живота;
- проблемы с мочеиспусканием;
- позывы к дефекации;
- тенизмы;
- жажда;
- учащение пульса;
- тошнота;
- слизистые выделения из прямой кишки, влагалища.
Клиническая картина не одинакова для всех пациентов, патология может иметь минимальные проявления или совсем не проявляться до определенного момента. Симптоматика зависит от локализации очага нагноения. Пока капсула целая, брюшина не раздражается. Перфорация абсцесса в кишечник приводит к появлению свищей. Обычно они наблюдаются в толстой кишке.
Диагностика
Снимок УЗИ
В процессе сбора анамнеза врач учитывает недавние хирургические вмешательства и гинекологические проблемы. При подозрении на абсцесс проводится ректальное (для мужчин) и вагинальное (для женщин) обследование. Пальпаторно определяется плотный инфильтрат с размягченным участком в центре. Образование болезненное, при разрастании давит на прямую кишку. Возникают ложные позывы к дефекации.
Консистенция инфильтрата различается в зависимости от продолжительности формирования. Вначале образование плотное, с появлением гноя размягчается. У женщин шейка матки смещается в сторону. Более полную картину патологии дает инструментальное обследование и лабораторные анализы:
- УЗИ малого таза;
- КТ или МРТ для уточнения локализации очага нарыва;
- общий и биохимический анализ крови;
- анализ мочи — при вовлечении мочевого пузыря выявляются лейкоциты, белок.
Если при пальпации обнаружена флюктация (образование гноя), показана пункция. Она проводится через прямую кишку или задний свод влагалища. Для процедуры используется шприц с пункционной иглой. После извлечения жидкости проводится бактериологическое исследование.
Методы терапии
Лечение абсцесса проводится оперативно, с госпитализацией пациента. На стадии плотного инфильтрата назначаются клизмы и спринцевание теплыми отварами лекарственных трав. Процедуры способствуют скорейшему образованию гноя и размягчению абсцесса. Также на этой стадии проводится консервативная терапия по снятию интоксикации. Пациенту прописываются антибиотики широкого спектра действия. Препараты подавляют аэробные и анаэробные бактерии.
В процессе консервативного лечения возможен произвольный прорыв абсцесса. Пациенты замечают вытекание гноя с мочой или калом. Их состояние улучшается. В большинстве случаев прибегают к дренированию очага нагноения. Перед операцией больному ставят очистительную клизму. Хирургическое лечение проходит под общим наркозом. Выбор метода зависит от пола пациента: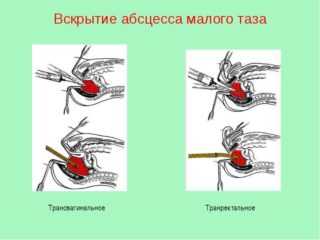
- У мужчин производится вскрытие стенки прямой кишки. Для проведения операции выполняется расширение ануса. В наиболее мягком месте происходит вскрытие по игле. Процесс контролируется с помощью аппарата УЗИ. Разрез увеличивают корнцангом. Происходит опорожнение и санирование полости нарыва. Вставляется трубка для дренажа.
- У женщин тазовые абсцессы вскрываются через задний свод влагалища. Слизистая разрезается скальпелем, полость нарыва расширяется зажимам для лучшего оттока содержимого. На 3-4 суток вставляется трубка дренажа.
При выборе места доступа хирург ориентируется по данным о локализации нарыва. Операционный разрез может выполняться в промежности или над лоном. Установка вагинального дренажа не рекомендуется девственницам. В отсутствии возможности сделать пункцию под контролем УЗИ, добраться до патологического образования трансректально и трансвагинально, проводится лапаротомия.
Продолжительность периода восстановления зависит от выбранного метода операции и возраста пациента. Дренажную трубку удаляют через 2-3 дня, после прекращения оттока гноя. Больного располагают в полусидящем положении для обеспечения оттока жидкости. Антибактериальная терапия продолжается. Температура и общее самочувствие быстро приходит в норму.
В первые дни рекомендуется питание бульонами и жидкой кашей. Дальше назначается бесшлаковая диета. В период реабилитации запрещен подъем тяжестей, продолжительная ходьба.
Возможные осложнения и последствия
Среди медиков патология считается менее опасной, чем нагноение в других отделах брюшной полости – поддиафрагмальном и межкишечном. Степень угрозы зависит от размеров гнойника. В некоторых случаях он может быть объемом до 500 мл. Существует риск прорыва абсцесса, который приведет к перитониту. Расплавление тканей ближайших органов обернется попаданием гноя в кишечник, мочевой пузырь или матку. Дальнейшее развитие событий: прорыв в матку и мочевой пузырь ведет к их воспалению, вытекание в прямую кишку способствует улучшению состояния пациента.
Профилактические меры и прогноз
Меры по предотвращению возникновения и развития абсцессов:
- качественное удаление экссудата, сгустков крови, гноя во время операций;
- правильный выбор наркоза, позволяющий выполнить хирургическое вмешательство в полном объеме;
- своевременное лечение гинекологических и проктологических болезней, связанных с гнойными образованиями;
- проведение ректального и влагалищного обследования пациентов после удаления аппендицита.
Профилактические мероприятия касаются медицинских работников. От их профессионализма и ответственности зависит здоровье пациентов.
Патология успешно лечится, прогноз благоприятный. Это касается одиночных очагов воспаления. Своевременность вмешательства играет значимую роль. Грамотное лечение нагноения предотвращает распространение патологии на ближайшие органы.
Инфильтративный эндометриоз – главное о лечении

Синонимом инфильтративного эндометриоза является глубокий эндометриоз. Болевой синдром при таком эндометриозе выражен явно и значительное сильнее.
Данная патология относится по своей природе к клональным заболеваниям, поскольку заболевание начинается с появления одиночного скопления (узелка) клеток эндометрия (внутренней слой полости матки), размером не более 1 см в диаметре, который наиболее часто локализуется либо между маткой и мочевым пузырем, либо между маткой и прямой кишкой.
Постепенно прогрессируя, инфильтративный эндометриоз, приводит к образованию множества небольших, средних и крупных узелков, а также кист, заполненных кровью, на поверхности органов малого таза и между ними.
Эпидемиология и диагностика инфильтративного эндометриоза
Распространенность инфильтративного эндометриоза, по данным литературы, не превышает 1-5% случаев среди женщин детородного возраста.
Клинический диагноз заболевания основывается на присутствии в истории болезни выраженных, приступообразных, хронических болей в области малого таза у 95% пациенток. Окончательный диагноз инфильтративного эндометриоза подтверждается с помощью проведения дополнительных исследований – ультрасонографии (УЗИ), магнитно-резонансной томографии (МРТ), а также лапароскопии.
Воспалительный «почерк» эндометриоза
Клетки внутренней оболочки матки (эндометрий) могут мигрировать в полость малого таза несколькими путями.
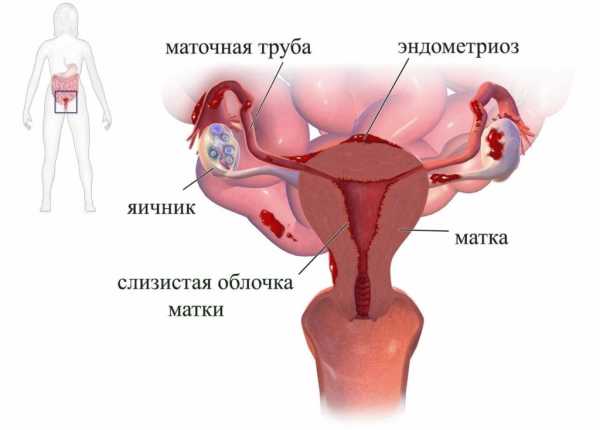
Клетки эндометрия продолжают циклически увеличиваться в размерах и кровоточить в области малого таза.
Одни ученые предполагают, что у некоторых женщин возникает ретроградный ток крови, смешанной с клетками эндометрия, из матки через маточные трубы в полость малого таза в период менструации; другие считают, что фрагменты эндометрия попадают в малый таз лимфогенным или гематогенным путем. Оказавшись вне матки, клетки эндометрия продолжают реагировать на циклические сигналы женских половых гормонов; в течении каждого месяца они увеличиваются и кровоточат.
Появление кровяных клеток в полости малого таза активизирует иммунную систему, что приводит к запуску механизма неспецифического воспаления. В результате сложного взаимодействия между клетками крови, чужеродными клетками эндометрия и иммунными клетками вырабатывается целый ряд провоспалительных элементов, которые в конечном итоге приводят к появлению главного компонента воспалительной реакции – к тканевому отеку, сдавливающему нервные окончания.
Связанные с этим процессом хронические боли являются неотъемлемой частью клинической картины эндометриоза. Боли в области живота и малого таза наиболее интенсивны у больных с инфильтративным эндометриозом, так как скопления эндометриальных клеток при этой форме заболевания сохраняют тенденцию к распространению вглубь тканей. У многих больных глубина прорастания эндометрия достигает более 5-8 мм.
Лечение эндометриоза
 Зависимость инфильтративного эндометриоза от циклического производства женских гормонов менструального цикла является основой для медикаментозной терапии.
Зависимость инфильтративного эндометриоза от циклического производства женских гормонов менструального цикла является основой для медикаментозной терапии.
Лекарства, которые в настоящее время рекомендуются, включают в себя агонисты гонадотропин-рилизинг-гормона (GnRH), прогестины, оральные контрацептивные таблетки и андрогены. Каждый из них прерывает нормальную циклическую выработку женских репродуктивных гормонов.
Гормональная терапия помогает уменьшить кровоточивость эндометриоидных очагов вне матки.
Консервативная терапия эндометриоза
Как правило, врачи рекомендуют больным с эндометриозом сначала использовать все возможности консервативной терапии, оставляя хирургические методы лечения в качестве последнего резерва.
Болеутоляющие средства
В качестве наиболее часто применяемых болеутоляющих средств, больные эндометриозом используют препараты, которые можно приобрести в аптеке без рецепта.
Речь идет о нестероидных противовоспалительных лекарствах (НПВП) – Ибупрофен, Адвил, Диклофенак, Мелоксикам или Напроксен, Кетопрофен, Алеве, Месалазин. Они помогают облегчить хронические боли внизу живота и в области малого таза.
Если максимальная доза препаратов не приносит достаточного облегчения, лечащий врач назначает другой тип терапии.
Гормональная терапия
 Дополнительное назначение гормонов достаточно эффективны для снижения или устранения болей при эндометриозе.
Дополнительное назначение гормонов достаточно эффективны для снижения или устранения болей при эндометриозе.
Увеличение и уменьшение концентрации женских половых гормонов во время менструального цикла оказывает непосредственное влияние на рост эндометриальных имплантатов; увеличиваясь в размерах, они отделяются от основы и начинают кровоточить в местах своего прикрепления, повторяя в точности менструальное кровотечение внутреннего маточного слоя.
Гормональные препараты замедляют рост клеток эндометрия как внутри, так и вне полости матки, предотвращая образование новых имплантатов и кровоточивость очагов, сформированных ранее.
Выбор гормонального препарата зависит от степени тяжести глубокого эндометриоза.
В качестве гормональной терапии применяются:
- Гормональные контрацептивы (противозачаточные таблетки, патчи и вагинальные кольца). Они помогают контролировать уровень женских половых гормонов, ответственный за ежемесячный рост эндометрия. У большинства женщин, использующих данный метод, отмечается появление более скудных и коротких менструальных периодов. Использование гормональных контрацептивов – особенно в виде непрерывных циклов – способно уменьшить или устранить болевой синдром у определенной части больных эндометриозом.
- Агонисты и антагонисты гонадотропин-рилизинг-гормона (Gn-RH). Эти препараты блокируют выработку гормонов гипофиза, которые регулируют уровень гормонов яичников, при этом снижается уровень эстрогенов и прекращается менструальный цикл. В результате значительно уменьшается рост эндометрия. Данные препараты создают искусственную менопаузу, поэтому больным рекомендуется дополнительно принимать низкие дозы эстрогена для снижения побочных эффектов, характерных для естественной менопаузы – приливов, вагинальной сухости и истончения костной ткани. Менструальные периоды и возможность забеременеть возвращаются снова после прекращения лечения.
- Прогестиновая терапия. Единственными контрацептивами, содержащими прогестин, являются внутриматочная спираль (Mirena), контрацептивный имплантат или инъекция контрацептива (Depo-Provera). Их применение приводит к остановке менструальных циклов с соответственным сокращением роста эндометриальных имплантатов, что облегчает боли и другие симптомы эндометриоза.
- Даназол. Этот препарат подавляет рост эндометрия путем блокирования выработки гормонов гипофиза, которые регулируют уровень гормонов яичников, с последующим прекращением менструального цикла. Однако, Даназол не относится к гормональным препаратам первой линии из-за риска возникновения серьезных побочных эффектов и нанесения вреда для развивающегося плода при возникновении беременности на фоне проводимого лечения.
Гормональная терапия, так же как и болеутоляющая терапия, не способны раз и навсегда устранить главные симптомы инфильтративного эндометриоза. После прекращения цикла лечения большинство больных женщин испытывают рецидивы болевого синдрома.
Так например у женщин, которые хотят сохранить репродуктивную функцию, частота повторных болевых симптомов при использовании консервативной терапии составляет 53%, а при хирургической терапии – 44%. Согласно точке зрения большинства гинекологов, успех в лечении инфильтративного эндометриоза достигается обычно хирургическим путем.
Хирургические терапия эндометриоза
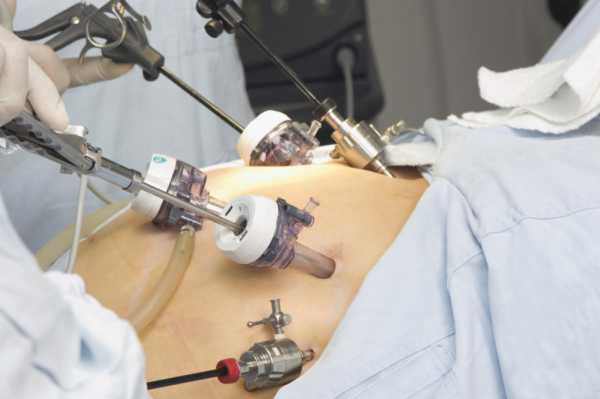
Лапароскопическая хирургия позволяет успешно визуализировать очаги эндометриоза.
Хирургическое лечение инфильтративного эндометриоза направлено на уменьшение боли, связанной с хроническим воспалительным процессом; оно производится путем удаления всех видимых очагов эндометриоза, а так же окружающих их спаек.
Типы хирургических методов, которые используются во время оперативной лапароскопии, включают в себя:
- удаление или разрушение эндометриальных имплантатов
- удаление или разрушение кист яичников («шоколадные кисты» или эндометриомы)
- удаление спаек
- удаление глубокого ректовагинального и ректосигмоидального эндометриоза
- удаление матки (гистерэктомия)
- удаление одного или обоих яичников (оофорэктомия)
- удаление эндометриоидных очагов из кишечника, мочеточников и мочевого пузыря
- лапароскопическая абляция матки (LUNA)
- пресакральная нейректомия (PSN).
В целом, хирургическое терапия для лечения инфильтративного эндометриоза делится на:
- консервативную, при которой достигается сохранение репродуктивной функции женщины
- полуконсервативную, при которой происходит потеря репродуктивной функции женщины, но сохраняется функция яичников
- радикальную, с полным удалением матки и яичников
Возраст женщины, ее желание иметь ребенка в будущем и возможное ухудшение качества жизни, остаются главными факторами для принятии решения о типе необходимой хирургической терапии.
В лечении инфильтративного эндометриоза хирургические усилия направлены на удаление эндометриальных имплантатов и сохранение нормальной анатомической структуры органов малого таза. Зачастую имплантаты удаляются либо с помощью лазерного метода, либо с помощью электрохирургических технологий.
Резекция имплантатов и спаянной с ними брюшины считается предпочтительным выбором. Радикальный хирургический подход включает в себя полное удаление матки (полную гистерэктомию) с двухсторонним удалением яичников (двусторонняя сальпингооофорэктомия). Этот вид лечения предназначается для женщин, которые уже выполнили свою детородную функцию и не планируют увеличение своей семьи в будущем. Кроме того, радикальная хирургия также применяется для категории больных инфильтративным эндометриозом, которая не получила желаемого эффекта от применения интенсивного терапевтического лечения и продолжает испытывать сильные хронические боли в области живота и малого таза.