Кардиомегалия что это такое
что это, причины, диагностика, лечение
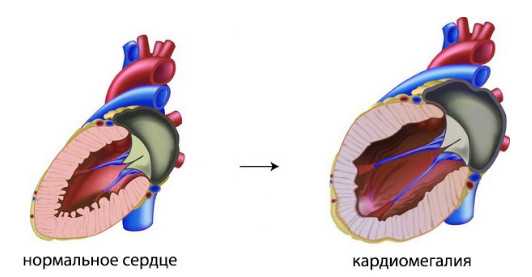
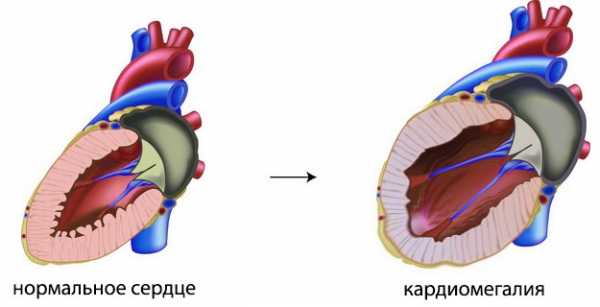
Кардиомегалия представляет собой патологию сердца, которая имеет и другое название – “бычье сердце”. Смысл патологии в том, что размеры сердца значительно увеличиваются и происходит изменение его формы, что влечет за собой неприятные последствия.
Можно было бы предположить, что это на самом деле гипертрофия миокарда. Но нет. При кардиомегалии мы имеем дело не только с увеличением сердечной мышцы. Может меняться в размерах как одна часть сердца, так и все четыре отдела. Системы в изменениях нет.
Самое важное в том, что изменения размеров сердечной мышцы приводят к ее дряхлению с последующей потерей функциональности. Затем ухудшается кровоснабжение желудочков, которые тоже в какой-то степени претерпели изменения и сердце начинает изнашиваться в ускоренном режиме. Отсюда инфаркты, инсульты, сердечная недостаточность и прочие проблемы.
Содержание статьи
Кардиомегалия. Что это такое
Кардиомегалия («бычье сердце») – это состояние, которое характеризуется увеличением размеров и массы сердца, а также изменением его формы. При этом увеличению могут быть подвержены как все сердце, так и отдельные его камеры. Развитию такой патологии подвержены все возрастные группы.Важно! Кардиомегалия не является заболеванием. Это синдром, который характерен для большого количества патологических состояний сердечно – сосудистой системы, других заболеваний, аномалий развития сердца.
В норме сердце человека обладает следующими размерами:
- Длина – 10 – 11 см.
- Ширина – 8 – 11 см.
- Толщина – 6 – 8,5 см.
- Вес – до 230 грамм у взрослого человека, у новорожденных детей – от 20 грамм.
- Форма сердца может быть овальной или конусовидной.
Так как существует еще такое понятие, как гипертрофия, необходимо понимать различия изменений в таких процессах.
Важно! При гипертрофии увеличение объемов сердца развивается только вследствие утолщения мышечных волокон, а при кардиомегалии расширяются и волокна миокарда, и полости сердца.
Классификация
Такое явление, как кардиомегалия, у пациентов может быть:
- Идиопатическим – в развитии такого явления причины изменений не определяются. Возникает редко, механизмы развития также изучены в недостаточной степени.
- Врожденным – определяется редко, течение тяжелое, прогноз неблагоприятный. Ведущая причина такого нарушения – врожденные пороки сердца, генетическая предрасположенность, инфекционные заболевания во время беременности.
- Приобретенным – в этом случае причинами становятся органические и неорганические заболевания системы сердца и сосудов.
- Физиологическим – встречается у спортсменов, гиперстеников. Этот вариант является нормой, а не патологией.
- Алкогольным – характеризуется неблагоприятным прогнозом с частыми тяжелыми осложнениями и летальными исходами. Многие специалисты рекомендуют выносить эту патологию отдельно, так как механизм развития и причины, соответственно, отличны от других.
Увеличенное сердце – причины
Так как при длительном течении многих заболеваний сердца развивается гипертрофия, то следует знать, что она никогда не приведет к увеличению сердца в таких объемах, как кардиомегалия, которая является не компенсаторным механизмом.К развитию «бычьего сердца» приводят различные факторы:
- Заболевания сердечно – сосудистой системы:
- Гипертоническая болезнь – здесь увеличение сердца развивается ступенчато. Все начинается с формирования гипертрофии левого желудочка, что может длиться годами при стабильных цифрах артериального давления. Постепенно гипертрофии подвергается и левое предсердие, что влечет уже за собой развитие кардиомегалии. При злокачественном и быстром течении гипертонической болезни кардиомегалия, поражающая все сердце целиком, может развиваться очень быстро.
- Пороки развития сердца – при этом степень увеличения зависит напрямую от типа порока. В самом начале кардиомегалия вообще никак себя не проявляет, а вот с прогрессированием основного заболевания ее течение становится стремительным.
- Атеросклероз – при этом заболевании постепенно развивается атеросклеротический кардиосклероз, при котором помимо гипертрофии левого желудочка формируется асимметрия и увеличение межжелудочковой перегородки. В таких случаях развивается тяжелейшая сердечная недостаточность и сердечные аритмии.
- Воспалительные заболевания миокарда (миокардиты) – при такой патологии выраженное увеличение сердца развивается при тяжелом течении миокардитов. Более того, при развитии кардиосклероза при воспалении миокарда проявляется умеренное или выраженное увеличение сердца и расширение его камер.
- Кардиомиопатии.
- Ишемическая болезнь сердца – кардиомегалия всегда развивается после обширного инфаркта миокарда с формированием аневризм левого желудочка, кардиосклероза по причине атеросклероза и инфаркта, сердечной недостаточности.
- Аневризмы – преимущественно располагаются на передней стенке левого желудочка, верхушке сердца. В более редких ситуациях аневризмы локализуются на задней стенке левого желудочка. Все это также приводит к развитию кардиомегалии.
- Опухоли сердца – могут быть как злокачественными, так и доброкачественными. От разновидности, расположения новообразования зависит выраженность кардиомегалии.
- Легочное сердце – при этом развивается поражение правых отделов сердца в виде дилатации и гипертрофии.
- Перикардит (выпот в полость перикарда) – в таких состояниях жидкость, которая собирается в перикардиальной полости, значительно затрудняет деятельность сердца, что и приводит к его увеличению.
- Гипертоническая болезнь – здесь увеличение сердца развивается ступенчато. Все начинается с формирования гипертрофии левого желудочка, что может длиться годами при стабильных цифрах артериального давления. Постепенно гипертрофии подвергается и левое предсердие, что влечет уже за собой развитие кардиомегалии. При злокачественном и быстром течении гипертонической болезни кардиомегалия, поражающая все сердце целиком, может развиваться очень быстро.
- Другая патология:
- Заболевания эндокринной системы – в случае развития вторичной артериальной гипертензии развивается кардиомегалия.
- Сахарный диабет – постепенно приводит к развитию атеросклеротического поражения коронарных сосудов, ишемической болезни сердца, что вызывает увеличение сердца и сердечную недостаточность.
- Анемия – тяжелые формы анемии сопровождаются увеличением объема циркулирующей крови, снижением общего сосудистого сопротивления. Развивающееся при этом поражение сердца становиться причиной кардиомегалии.
- Кардиомиодистрофия, которая является следствием не только заболеваний сердечно – сосудистой системы, а часто по причине злоупотребления алкоголем, что ведет к появлению дистрофии сердца и его увеличению.
- Длительное применение лекарственных средств, что влечет за собой развитие аутоиммунного миокардита.
- Гиперфункция щитовидной железы – избыток гормонов ведет к токсическому поражению мышечных волокон миокарда, его дистрофической трансформации и возникновению мерцательной аритмии. Это, в свою очередь, ведет к появлению кардиомегалии.
- Гипофункция щитовидной железы – результатом этого становится появления микседемы, при которой развиваются брадикардия (урежение сердечного ритма), низкое артериальное давление, застойные проявления малого круга кровообращения и сердечная недостаточность. Итог такого процесса – расширение полостей сердца и гипертрофия мышцы сердца.
- Амилоидоз сердца – сопровождается отложениями амилоидного белка в перикарде, что приводит к развитию увеличенного сердца и его недостаточности.
- Гемохроматоз – для такой болезни характерно накопление железа в паренхиматозных органах, а также и в сердце, что и является причиной появления кардиомегалии.
- Истинная полицитемия – сгущение крови, затруднение кровообращения усиливают нагрузку на сердце и влекут за собой развитие большого сердца.
- Заболевания эндокринной системы – в случае развития вторичной артериальной гипертензии развивается кардиомегалия.
Важно! Чем тщательнее пациент контролирует свое основное заболевание, например, артериальную гипертензию, соблюдает все назначения, тем больше он отдаляет развитие кардиомегалии, а соответственно, и сердечной недостаточности.
Как формируется “большое сердце”
При поражении сердечно-сосудистой системы развитие кардиомегалии происходит двум путями:- Патология клапанов и гипертоническая болезнь – вследствие нарушения гемодинамических процессов или увеличении сопротивления сосудистых стенок развиваются гипертрофические изменения миокарда по причине затруднения прохождения крови в нужных ей направлениях. Вследствие этого увеличивается сила сокращений сердца, разрастаются мышечные волокна и появляется гипертрофия. Постоянное прогрессирование заболеваний приводят к вовлечению в процесс всех камер сердца, что и является механизмом, приводящим к кардиомегалии.
- Миокардиты и кардиомиопатии любого генеза – постоянное воспаление (при миокардитах) или нарушение нормального размера, объема, поверхности (кардиомиопатии) становятся причинами утолщения мышцы сердца, вовлечения в процесс сердечных полостей, интоксикации и развитию гипертрофии, что в конечном итоге и формирует кардиомегалию.
Несмотря на то, что к развитию патологии приводят большое количество причин, итогом такого поражения является истощение миокарда и изменение его функций. Слабые волокна мышц не в состоянии предоставить достаточный уровень кровообращения в увеличенных камерах сердца.
Это является фактором развития высокой изнашиваемости сердца, которое не успевает справляться с нагрузками, теряет свои функции, а миокард становится несостоятельным, что и ведет к развитию сердечной недостаточности и смерти.
Кардиомегалия. Симптомы
К сожалению, четко определенных симптомов указанного процесса нет. Такой синдром, как кардиомегалия, формируется в течение длительного времени, а ведущими проявлениями выступают признаки патологии сердца. Жалобы при этом зависят от основного заболевания, которое и привело к развитию кардиомегалии.
Наиболее частыми признаками являются:
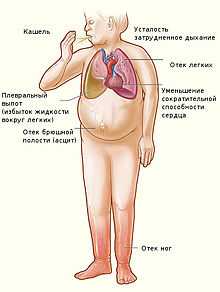
- Утомляемость, снижение работоспособности.
- Возникновение одышки при физической нагрузке.
- Сердцебиение.
- Головокружения.
- Появление одышки в ночное время.
- Отеки нижних конечностей.
- Тяжесть в правом подреберье.
- Увеличение живота в объеме.
- Набухание шейных вен.
- Боли различного характера и локализации в области сердца.
Т.е., проявления кардиомегалии напрямую зависят от ведущей патологии. Естественно, чем тяжелее болезнь, чем стремительней ее развитие у пациентов, тем быстрее увеличенное сердце даст о себе знать и приведет к развитию сердечной недостаточности и смертельному исходу.
Важно! Физиологическая кардиомегалия не сопровождается клиническими симптомами. Жалобы при этом отсутствуют, так как это не считается патологией, а сердечно – сосудистая система функционирует нормально.
Опасность декомпенсации состояния заключается в том, что при развитии сердечной недостаточности многие не воспринимают первые симптомы всерьез, относя их к усталости, погоде и прочему. Зачастую пациенты обращаются за медицинской помощью, когда кардиомегалия уже является одним из явных синдромов сердечной недостаточности.
Если у человека есть патология сердечно-сосудистой системы, то, несмотря на прием лекарств, соблюдение режима и питания, стоит незамедлительно обращаться к врачу при появлении следующих симптомов:
- Различные нарушения сердечного ритма.
- Развитие и прогрессирование одышки.
- Нарастающая усталость, утомляемость.
- Отечный синдром.
- Неприятные ощущения в области сердца.
Понятно, что такие симптомы являются неспецифическими, которые могут сопровождать большое количество заболеваний, но именно при таком состоянии своевременная диагностика поможет определить причины и начать соответствующее лечение.
Кардиомегалия у плода и у детей
Как уже было указано выше, увеличение сердца может развиваться не просто в любом возрасте, а еще во время внутриутробного развития плода.Помимо развития кардиомегалии, такой процесс у детей часто сопровождается и появлением гипертрофии стенок желудочков сердца, а при этом увеличение сердца достигает почти трехкратного превышения его размеров.
Более того, при диагностике часто обнаруживаются:
- Очаги мелкого и/или крупного кардиосклероза.
- Тромбы на клапанах и в камерах сердца.
- Расширение отверстий предсердно – желудочковых клапанов.
Важно! Врожденный процесс является очень опасной патологией, так как в 30 – 35% ведет к смерти.
Причины, которые ведут к развитию врожденной кардиомегалии у детей следующие:
- Инфекционные заболевания матери.
- Курение.
- Прием алкоголя во время беременности.
- Истощение организма.
- Тяжелые формы недостаточности витаминов.
- Наследственные причины.
- Радиация.
Клинически выражается «бычье сердце» у новорожденных пациентов такими признаками:
- Цианоз, который возникает сразу же после родов. Может проявляться на лице и всем теле (практически всегда свидетельствует о врожденных пороках.
- Развитие одышки во время плача.
- Появление частого поверхностного дыхания с неравномерными дыхательными движениями.
- Тахикардия.
- Плохой аппетит.
- Выраженная потливость.
- Симптомы, которые характерны для ведущей патологии, приведшей к кардиомегалии.
- Асфиксия в родах.
- Родовые травмы центральной нервной системы.
Дети, которые старше, могут предъявлять жалобы на:
- Плохой аппетит.
- Раздражительность.
- Усталость, вялость, повышенная утомляемость.
- Нарушения нервной системы.
- Боли в сердце.
- Неустойчивость психоэмоциональной сферы.
Как выявить увеличенное сердце
Правильность и своевременность диагностических методов прежде всего позволяют определить верную тактику лечения патологии и  оценить в полной мере состояние пациента.
оценить в полной мере состояние пациента.
Для диагностики кардиомегалии в настоящее время для пациентов применятся такие методы:
- Внешний осмотр, сбор анамнеза.
- УЗИ, при котором определяется увеличение показателей таких параметров:
- Конечный систолический объем.
- Конечный диастолический объем.
- Ударный объем.
- Фракция выброса.
- Рентгенограцическое исследование.
- ЭКГ.
- КТ, МРТ сердца.
- Пункционная биопсия.
- Ангиография.
- Чреспищеводная кардиоскопия.
Важно! Единственным способом узнать точную причину кардиомегалии у пациентов является внутриполостная катетеризация сердца – наиболее достоверный метод диагностики.
С чем можно спутать
При проведении рентгена грудной клетки тень сердца может быть увеличена не только по причине кардиомегалии. Только квалифицированный, опытный врач может точно провести дифференциальную диагностику.Основными патологиями, которые также дают увеличение тени сердца и с которыми нужно проводить дифференциальную диагностику, являются:
- Наличие жидкости в полости перикарда.
- Скопление большого количества жировых отложений вокруг сердца.
- Синдром «прямой спины» – такая патология проявляется у лиц с плоской грудной клеткой, впалой грудине, слабым изгибом позвоночника.
- Отсутствие перикарда.
- Скопление жидкости в плевральной полости (плевриты).
- Увеличение живота при асците.
Только после определения причины и точной постановки диагноза можно переходить к лечению.
Как лечить кардиомегалию
Нужно понимать, что лечить синдром без лечения основной патологии – не является правильным.
Основные подходы к лечению кардиомегалии:
- В случае отсутствия врожденных и/или приобретенных сердечных пороков развития у детей – гипотензивное лечение ингибиторами ангиотензинпревращающего фермента.
- При наличии такой патологии, как пороки сердца – эффективно только оперативное вмешательство.
- У взрослых:
- Ограничение физической активности.
- Диета.
- Лечение основной болезни – пороки сердца требуют проведения операций по показаниям.
- Гипертоническая болезнь – контроль цифр артериального давления препаратами различных групп (назначается, корректируется и подбираются лекарственные средства только доктором).
- При развитии сердечной недостаточности – обязательны мочегонные лекарственные средства (только по назначению врача).
- Операции по трансплантации сердца.
Важно! Развитие кардиомегалии – это необратимый процесс, за которым необходим строгий контроль.
Прогноз
Прежде всего в формировании прогноза при такой патологии сердца важно общее состояние пациента, выраженность основного заболевания и предыдущее лечение. Наиболее неблагоприятной является идиопатическая форма, смертность при которой самая высокая. Определение прогноза у пациентов зависит от скорости наступления сердечной недостаточности и ее течения.
Кардиомегалия сердца: признаки, лечение, диагностика

Кардиомегалия считается одной из самых редких сердечных патологий. Болеть могут взрослые люди, подростки и новорожденные дети. Это заболевание не имеет специфических симптомов и выявляется только при инструментальном исследовании.
Общие сведения о патологии
В народе кардиомегалию называют “бычьим” сердцем. Это связано с тем, что сердце значительно увеличивается в размерах. В норме этот орган весит у мужчин от 270 до 370 г, а у женщин – 200 – 300 г. При патологии вес сердца может достигать 600 – 900 г.
При кардиомегалии наблюдается увеличение в размерах всех полостей сердца. Полости желудочков или предсердий могут растягиваться в 2 и более раз. Также наблюдается гипертрофия и утолщение сердечной мышцы.
Изменение размеров миокарда приводит к функциональным расстройствам, развитию прогрессирующей сердечной недостаточности. У больного возникают различные нарушения ритма и проводимости, симптомы застойных явлений по большому кругу кровообращения.
При врожденной патологии дети погибают в возрасте до 3-х месяцев либо остаются тяжелыми инвалидами.
Причины возникновения и особенности развития патологии
Причины кардиомегалии могут быть врожденные или приобретенные. К приобретенным относятся:
- Злокачественная артериальная гипертония.
- Пороки митрального, трикуспидального клапана или сочетанные.
- Острый либо хронический миокардит, эндокардит, перикардит.
- Распространенный атеросклероз сосудов.
- Кардиомиопатии.
- Ишемическая болезнь сердца.
- Гормональная кардиомиодистрофия.
- Злокачественные или доброкачественные опухоли сердца.
- Тромбофилия.
- Нарушение свертывающей и противосвертывающей систем крови.
- Патология легочной системы.
- Аутоиммуные системные заболевания.
Также «бычье сердце» может развиться у людей, длительно злоупотребляющих спиртными напитками, особенно пивом.
Врожденная кардиоомегалия в основном носит генетический характер. Предрасполагающими факторами для ее появления являются:
- Употребление алкоголя, табака, наркотиков в период беременности.
- Позднее наступление беременности (в возрасте старше 35 лет).
- Внутриутробное инфицирование вирусом герпеса, Эпштейна – Барра.
 Употребление алкоголя – возможная причина кардиомегалии
Употребление алкоголя – возможная причина кардиомегалииНужно понимать, что обычное увеличение сердца не является кардиомегалией. В норме масса миокарда и размеры этого органа могут быть увеличены у крупных высоких людей гиперстонического телосложения, у спортсменов. В данной ситуации речь идет о гипертрофии миокарда. Такое состояние не является патологией и не требует лечения.
При кардиомегалии под влиянием воспалительного или инфекционного процесса поражаются сердечные клетки (кардиомиоциты). При этом запускается аутоиммунная реакция, вырабатываются медиаторы воспаления, которые дополнительно разрушают сердечную мышцу.
Кардиомиоциты заменяются фиброзной (рубцовой) или соединительной тканью. Миокард теряет способность к эластическому растяжению. В результате снижается сократительная и насосная функции органа. Большое серце не в состоянии полноценно перекачивать кровь. В мышечной оболочке сердца возникают очаги склероза и дистрофии, его полости расширяются. При этом миокард может быть гипертрофированным или оставаться неизменным.
Классификация кардиомегалии
В современной классификации выделяют несколько видов кардиомегалии:
- Врожденная. Возникает внутриутробно. Имеет тяжелое течение. Не подлежит консервативной терапии, всегда лечится оперативно.
- Идиопатическая. Может развиться у здоровых людей без объективных причин. Возникает редко.
- Приобретенная. В данном случае прогноз заболевания зависит от имеющихся хронических патологий сердечно – сосудистой системы.
- Физиологическая. Встречается у людей, имеющих избыточную массу тела или профессионально занимающихся спортом.
Также иногда встречается акогольная кардиомегалия. Ее основной причиной является неблагоприятное воздействие этанола на сердечную мышцу.
Существует еще одна классификация данного заболевания. Согласно ей кардиомегалия бывает:
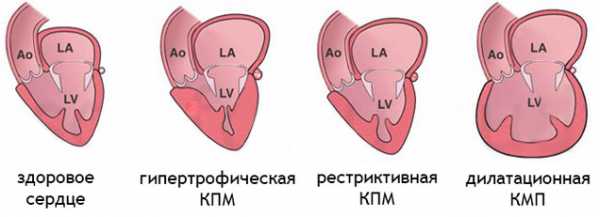
- Дилатационная. Под влиянием патологических факторов снижается выработка сократительных белков, нарушается метаболизм кардиомиоцитов. Все полости сердца расширяются, возникает их дилатация.
- Рестриктивная. При этом заболевании сердце увеличено в размерах, но ведущим фактором является нарушение сократительной функции. Миокард при этом уплотнен и утолщен. Полости желудочков уменьшаются, а предсердия значительно расширяются. Повышается риск тромбозов и тромбоэмболических осложнений.
- Гипертрофическая. Наиболее часто встречающийся вид кардиоомегалии. В основном поражается миокард левого желудочка.
Также кардиомегалия может быть симметричной и асимметричной. При симметричном варианте все отделы сердца увеличиваются равномерно. При ассиметричном виде болезни утолщаются и гипертрофируются отдельные сердечные полости.
Клинические проявления
Клиника кардиомегалии сердца неспецифична. Ее проявления напоминают различные болезни сердечно – сосудистой системы. У больного возникают:
- Ощущение дискомфорта в грудной клетке, преимущественно в области верхушки сердца.
- Различные нарушения дыхания: тахипноэ, брадипноэ, ортопноэ.
- Тахикардия, синусовая или дыхательная аритмия, мерцательная аритмия.
- Чувство перебоев в сердце.
- Повышенная утомляемость, сонливость, слабость.
Также пациенты жалуются такие признаки кардиомегалии, как головокружения, шаткость при ходьбе, обмороки или предобморочные состояния. Однако следует помнить, что эти симптомы могут появиться и при других сердечных заболеваниях.
Кардиомегалия в детском возрасте
У детей чаще встречается врожденная или идиопатическая кардиомегалия. Симптомы начинают проявляться с первых месяцев жизни или первых дней от манифестации заболевания.
Родители жалуются на постоянное беспокойство ребенка, нарушения сна. У малыша снижается аппетит, наблюдается отставание в физическом развитии. Такие дети бледные, кожа вокруг рта у них с синеватым оттенком. Иногда наблюдается синюшность кончиков пальцев, ушей, носа (акроцианоз).
Диагностика
Данное заболевание невозможно предположить после простого опроса и осмотра больного. Для диагностики кардиомегалии используют следующие инструментальные методы:
- ЭКГ. На записанной пленке определяются косвенные признаки патологии: гипертрофия левых или правых отделов сердца.
- Рентгенография грудной полости. При кардиомегалии на рентгенограмме можно увидеть увеличение размеров сердца. Также на снимке выявляется расширение желудочков или предсердий.
- МРТ сердца. С помощью этого метода диагностируют вес миокарда, его толщину, наличие патологических изменений в полостях.
- ОАК, биохимический анализ, ПТИ, кровь на свертываемость. Проводятся для выявления воспалительных, аллергических или аутоиммунных нарушений.
- Ультразвуковое исследование. Один из самых эффективных способов. Благодаря ему можно выявить степень выраженности патологии, определить функциональную способность миокарда.
 ЭКГ – метод диагностики кардиомегалии
ЭКГ – метод диагностики кардиомегалииТакже для диагностики кардиомегалии используют биопсию, сцинтиографию сердечной мышцы или катетеризацию миокарда. Диагноз выставляется только после инструментального подтверждения болезни.
Обязательно проводят диф.диагностику с миокардитом, инфекционным эндокардитом, врожденными и приобретенными пороками сердца.
Методы терапии
Синдром кардиомегалии лечится консервативно и оперативно. Выбор необходимого метода терапии определяется врачом – кардиологом или кардиохирургом.
Данную патологию невозможно устранить без лечения основного заболевания. Медикаментозная терапия показана взрослым и детям, при врожденной или приобретенной форме заболевания.
Больным рекомендуют соблюдение диеты с органичением соли, жидкости, жирной и жареной пищи. Также необходимо ограничение психоэмоциональных нагрузок, контроль за пульсом и артериальным давлением.
Медикаментозные
Для консервативного лечения кардиомегалии применяют следующие группы лекарственных препаратов:
- Сердечные гликозиды. Снижают потребность миокарда в кислороде, нормализуют все сердечные функции. Расширяют коронарные вены и артерии, нормализуют метаболические процессы.Увеличивают сократительную способность сердца.
- Петлевые, тиазидные или калийсберегающие диуретики. С их помощью можно вывести из организма воду, устранить периферические отеки. Благодаря такому эффекту эти препараты значительно снижают нагрузку на миокард.
- Ингибиторы АПФ. Снижают артериальное давление, способствуют обратному развитию гипертрофии левого желудочка. Восстанавливают сосудистый тонус.
- Бета – блокаторы и антиритмические препараты. Нормализуют сердечный ритм, урежают частоту сердечных сокращений. Расширяет сосуды, кровоснабжающие миокард, нормализуют скорость кровотока.
- Метаболические и антиангинальные препараты. Они улучшают показатели гемодинамики, увеличивают коронарный резерв.
Иногда применяют комбинированную терапию: сочетание лекарственных средств с хирургической операцией.
Оперативное вмешательство
Применяется при отсутствии эффекта от остальных вариантов лечения. К основным видам хирургических вмешательств относятся:
- Установка ЭКС.
- Замена сердечного клапана искуственым или биопротезом.
- Аорто – коронарное шунтирование.
В тяжелых случаях, при декомпенсации сердечной деятельности рекомендуют проведение трансплантации сердца.
Возможные осложнения
К основным осложнениям кардиомегалии относятся:
- Сердечная недостаточность.
- Тромбозы.
- Легочная эмболия.
- Нарушение сердечного ритма.
 Сердечная недостаточность – возможное осложнение кардиомегалии
Сердечная недостаточность – возможное осложнение кардиомегалииВероятность возникновения негативных последствий кардиомегалии напрямую зависит от стадии выявления заболевания. При ранней диагностике патологии риск осложнений уменьшается. При позднем обращении к врачу и отсутствии лечения возможность появления осложнений увеличивается.
Прогноз
Прогноз врожденной кардиомегалии неблагоприятный. Большинство младенцев погибают сразу после рождения.
Прогноз при приобретенной форме зависит от причины патологии, возраста больного, степени и тяжести заболевания.
Профилактические меры
Профилактикой врожденной кардиомегалии является лечение хронических заболеваний до начала беременности, регулярное санирование ротовой полости и других источников инфекции.
К профилактическим мерам по предупреждению возникновения приобретенной кардиомегалии относятся:
- Ведение здорового образа жизни.
- Отказ от алкоголя и курения.
- Рациональное питание.
- Дозированная физическая нагрузка.
- Нормализация массы тела.
- Снижение стрессовых нагрузок.
При наследственной предрасположенности рекомендуется регулярно посещать кардиолога, проходить инструментальные и лабораторные исследования. Такие профилактические осмотры нужно выполнять 2 раза в год (весной и осенью).
Кардиомегалия относится к серьезным заболеваниям сердечно – сосудистой системы. Поэтому при первых признаках болезни нужно обратиться к врачу. Ранняя диагностика и своевременное лечение значительно улучшают прогноз, уменьшают основные проявления патологического процесса.
виды, причины, симптомы, диагностика, лечение и прогноз
Кардиомегалия – это патологическое состояние, при котором орган меняет форму и значительно увеличивается в размерах. Это сопровождается неприятными последствиями. Данную проблему путают с гипертрофией, но при этом меняются размеры не только сердечной мышцы, а и одного или всех отделов сердца. Патология очень опасна и требует своевременной помощи врача, так как постепенно вызывает серьезные сбои в функционировании сердца.
Описание и виды
Это состояние не относят к патологиям, а называют синдромом, характерным для множества болезней сердца и сосудов. При этом происходит расширение и утолщение мышечных волокон и сердечных камер.
Проблема может быть:
- Идиопатической. В этом случае трудно определить причину нарушений.
- Врожденной. Ее выявляют редко. Синдром отличается тяжелым течением и неблагоприятным прогнозом. Он связан с пороками, генетической предрасположенностью, перенесенными инфекция во время беременности.
- Приобретенной. Проблему провоцируют изменения органического и неорганического происхождения.
- Физиологической. Ее диагностируют у людей, занимающихся спортом. Это считается нормальным явлением.
- Алкогольной. Синдром со временем вызывает осложнения несовместимые с жизнью.

Какими причинами может быть вызвана
В первую очередь, увеличение сердца происходит:
- При гипертонической болезни. В этом случае орган увеличивается постепенно. Сначала развивается гипертрофия в левом желудочке. Она может протекать в течение многих лет, даже, если показатели артериального давления стабильны. Со временем патологический процесс распространяется на левое предсердие. Если кардиомегалия протекает в злокачественной форме, то поражение быстро развивается и поражает все участки сердца.
- При пороках развития. Насколько выраженными будут изменения, зависит от вида патологии. Сначала проблема никак себя не выявляет, но с течением основной болезни ситуация усугубляется.
- При атеросклерозе. С годами болезнь провоцирует кардиосклероз, при котором не только гипертрофируются левые отделы, но и увеличивается перегородка между желудочками. Патология сопровождается тяжелой формой недостаточности сердца и аритмией.
- При миокардитах. Сердце увеличивается в размерах под влиянием воспалительного процесса. Расширение камер протекает в умеренной или выраженной форме.
- При ишемических нарушениях. Если произошел приступ инфаркта и большой участок миокарда подвергся некрозу, это всегда сопровождается кардиомегалией.
- При аневризмах. Чаще всего они находятся в верхней части сердца. Гораздо реже их обнаруживают в области задней стенки левого желудочка.
- При новообразованиях в сердце доброкачественного и злокачественного характера.
- При легочном сердце. В этой ситуации происходит дилатация и гипертрофия правой части сердца.
- При перикардите. В полости внешней оболочки сердца накапливается жидкость, что затрудняет процесс сокращения миокарда и орган увеличивается.
Кроме патологий сердца, спровоцировать нарушения могут и другие заболевания. В более редких случаях кардиомегалия у человека провоцируется:
- Эндокринными расстройствами. Они могут стать причиной вторичной гипертензии и спровоцировать поражение сердца. Также синдром связан с сахарным диабетом, постепенно вызывающим атеросклероз, ишемию и сердечную недостаточность.
- Анемией. В тяжелых случаях происходит увеличение количества крови, из-за которого общее сосудистое сопротивление снижается.
- Кардиомиодистрофией. Такие изменения возникают не только при болезнях сердца. Они развиваются у людей, употребляющих большое количество спиртных напитков. Также это может произойти при длительном приеме некоторых медикаментов.
- Сниженной/избыточной выработкой гормонов щитовидной железой. При нехватке урежается сердечный ритм, падают показатели давления в артериях, застаивается кровь в сосудах малого круга. В итоге мышцы гипертрофируются и полости расширяются.
- Амилоидозом. Для состояния характерно появление отложений амилоидного белка на внешней оболочке. Из-за этого орган увеличивается и не может выполнять свои функции.
- Гемохроматозом. При этом паренхиматозные органы страдают от накопления в их полостях железа.
- Истинной полицитемией. Для болезни характерна повышенная густота крови, которая затрудняет ее продвижение по сосудам и повышает нагрузку на сердце.
Как увеличивается сердце
Если нарушается гемодинамика или увеличивается сопротивление стенок сосудов, то затрудняется процесс прохождения крови и в миокарде происходят гипертрофические изменения.
Чтобы обеспечить организм нужным количеством крови сердце сокращается с большей силой, мышечные волокна начинают разрастаться.
С развитием основных заболеваний патологический процесс поражает все камеры сердца, что и способствует кардиомегалии.
В результате постоянных воспалительных процессов и изменений в размерах мышца органа утолщается, проблема затрагивает сердечные полости, вызывает интоксикацию и гипертрофию.
Независимо от причины патологии, постепенно миокард истончается, и его функции нарушаются. В связи со слабостью мышечных волокон нормальное кровообращение в сердечных камерах становится невозможным.
Сердце быстрее изнашивается, не может выполнять свои прямые функции, развивается недостаточность и наступает смерть больного.
Симптомы
Кардиомегалия сердца не имеет специфических проявлений. Формирование синдрома происходит в течение длительного времени, а человек при этом ощущает симптомы основного заболевания. Чаще всего, когда сердце начинает увеличиваться в размерах:
 больной быстрее устает, снижается трудоспособность;
больной быстрее устает, снижается трудоспособность;- физические нагрузки сопровождаются сильной одышкой;
- увеличивается частота сокращений;
- кружится голова;
- в ночное время появляются трудности с дыханием;
- отекают нижние конечности;
- беспокоит чувство тяжести в области печени;
- увеличивается живот и в нем накапливается жидкость;
- набухают вены на шее;
- в грудной клетке ощущаются боли разной интенсивности и характера.
Выраженность проявлений зависит от основной болезни. Если патология развивается в ускоренном темпе, то очень быстро у человека возникает недостаточность сердца и орган полностью утрачивает свои функции.
При наличии физиологической формы кардиомегалии ухудшение самочувствия не наступает, так как это состояние считается вариантом нормы и не сопровождается сбоями в работе сердечно-сосудистой системы.
Опасность проблемы в том, что своевременно заметить развитие недостаточности сердца очень трудно. Многие игнорируют первые симптомы и списывают их на усталость или перемену погоды.
Большая часть больных обращаются к врачу, когда кардиомегалия находится на последних стадиях развития и серьезно нарушает работу сердца.
При наличии каких-либо проблем с сердечно-сосудистой системой нужно принимать назначенные врачом препараты, соблюдать режим дня и питания. Посетить специалиста необходимо, если:
- нарушился ритм сокращений;
- развивается и прогрессирует одышка;
- постоянно беспокоит усталость и повышается утомляемость;
- появляются отёки;
- в сердце ощущается дискомфорт.
Своевременно поставленный диагноз улучшает прогноз и повышает шансы на выздоровление.
Кардиомегалия у детей
В детском возрасте развитие синдрома приводит к увеличению органа в несколько раз. При этом кардиомегалия на рентгенограмме проявляется четко. При этом также выявляют, что определенные участки сердечной мышцы склерозировались, сердечные клапаны и камеры закупорены тромбами, отверстия в предсердно-желудочковых клапанах расширены.
Если новорожденный родился с патологией, то это очень серьезная проблема, которая в 35% случаев приводит к гибели новорожденных.
Врожденная форма болезни связана с:
 перенесенными матерью инфекциями;
перенесенными матерью инфекциями;- курением женщины в период беременности;
- употреблением спиртных напитков и наркотических веществ;
- истощением организма;
- тяжелыми формами дефицита витаминов;
- генетическими факторами;
- влиянием радиационного излучения.
Если ребенок родился с этой проблемой, то у него сразу синеет кожа лица или всего тела, что всегда говорит о пороке развития. Также развивается одышка, которая усиливается во время плача. Дыхание становится поверхностным и дыхательные движения неравномерные. У детей усиливается потоотделение, учащается сердцебиение, ухудшается аппетит.
В более старшем возрасте:
- ухудшается аппетит;
- ребенок становится раздражительным;
- ощущает усталость и тяжело переносит нагрузки;
- нарушается работа нервной системы;
- появляются боли в области сердца;
- наблюдается психоэмоциональная неустойчивость.
Кардиомегалия у плода может обнаружиться на ультразвуковом исследовании.
Диагностика
Чтобы подобрать подходящий вариант лечения болезни, важно правильно и своевременно поставить диагноз. Определить увеличение органа в размерах можно с помощью инструментальных методик. Сначала пациента осматривают и собирают анамнез. После этого прибегают к:
 Ультразвуковому исследованию сердца. В ходе этой процедуры можно обнаружить, какой объем крови поступает в сердце во время сокращения и расслабления, объем удара и фракцию выброса.
Ультразвуковому исследованию сердца. В ходе этой процедуры можно обнаружить, какой объем крови поступает в сердце во время сокращения и расслабления, объем удара и фракцию выброса.- Рентгенографическому исследованию.
- Электрокардиограмме.
- Компьютерной и магнитно-резонансной томографии.
- Пункционной биопсии.
- Ангиографии.
- Чреспищеводной кардиоскопии.
Наиболее точной и информативной методикой считают внутриполостную катетеризацию сердца.
Также важно провести дифференциальную диагностику с другими заболеваниями. Часто патологический процесс путают с:
- Наличием жидкости в полости внешней оболочки сердца.
- Появлением жировых отложений вокруг органа.
- Плевритами, при которых в плевральной полости скапливается жидкость.
- Асцитом. Для состояния характерно скопление жидкости в брюшной полости.
Подходящий вариант лечения могут подобрать только после выяснения причины нарушений и подтверждения диагноза.
Лечение
Синдром кардиомегалии нельзя устранить без терапии основной болезни.
Если наблюдается патология врожденного или приобретенного происхождения в детском возрасте в связи с пороками сердца, то не обойтись без гипотензивного лечения, в ходе которого прибегают к ингибиторам ангиотензинпревращающего фермента.
Но хороших результатов в лечении пороков сердца можно добиться только с помощью хирургического вмешательства.
Также и детям и взрослым рекомендуют ограничить физические и эмоциональные нагрузки, соблюдать диету. Терапевтические меры также зависят от главной болезни:
 При гипертонии нужно следить за показателями давления крови в артериях. Для этого больным могут назначить лекарственные препараты для корректировки АД.
При гипертонии нужно следить за показателями давления крови в артериях. Для этого больным могут назначить лекарственные препараты для корректировки АД.- Если развивается недостаточность сердца, то врачи подбирают подходящее мочегонное средство.
- В тяжелых случаях не обойтись без пересадки здорового органа.
Остановить кардиомегалию невозможно. С помощью лечебных методик можно замедлить течение патологического процесса и улучшить качество жизни больного.
Прогноз
Определить, к каким последствиями приведет патология, возможно только с учетом общего состояния здоровья больного, выраженности основной болезни и правильности назначенной терапии.
Наиболее опасной считают идиопатическую форму болезни. При таком диагнозе большинство пациентов гибнут.
Последствия и продолжительность жизни зависят от того, насколько быстро возникает и прогрессирует сердечная недостаточность.
Чтобы улучшить прогноз, следует своевременно обращаться к врачу, если появились первые признаки заболевания. Это поможет принять меры для замедления развития патологического процесса и снизит риск формирования осложнений.
Кардиомегалия: что это такое, симптомы, как лечить, сколько живут, прогноз
Патологии сердечно-сосудистой системы занимают лидирующие позиции в медицине по частоте развития и причине смертности трудоспособного населения. Среди болезней данной категории одной из наиболее редких считается кардиомегалия или бычье сердце. Орган при этом значительно увеличивается в размерах, нарушается его работа и становится невозможным полноценное кровообращение. Зная, что такое кардиомегалия у человека, легко понять, насколько важно начинать лечение с момента появления болезни.
Особенности болезни и вес здорового сердца
Сердечная мышца человека является полым органом, имеющим конусообразную форму. Сердце разделено на два желудочка и предсердия. В норме длина органа от 10 до 15 см, а ширина от 8 до 11 см. Вес мышцы у женщин находится в пределах от 203 до 302 г, а у мужчин – от 274 до 385 г.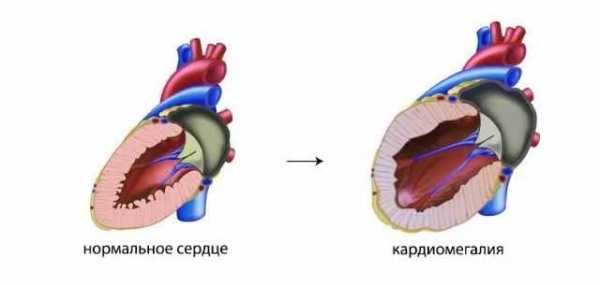
Обычно кардиомегалия – это нарушение, не являющееся самостоятельным, а возникающее из-за наличия иных патологий. Встречается оно у лиц любого возраста и пола. При кардиомегалии происходит увеличение в размерах от 2 до 3 раз одного или обоих желудочков. Мышца растягивается и ее стенки утолщаются, из-за чего она перестает качественно выполнять свои функции. Кровообращение становится неполноценным, от чего страдает весь организм в целом. Вес органа увеличивается в 2 раза и более.
При врожденной форме заболевания у ребенка с первого дня жизни объем сердца оказывается более 3 см в длину, 4 см в ширину и 1,8 см в толщину. У грудничков патология возможна исключительно врожденная, и прогноз в этом случае неблагоприятный. Выживет с болезнью только каждый второй из новорожденных, и четверть из них будет страдать от тяжелой сердечной недостаточности. Среди выживших детей с врожденной патологией в возрасте до 3 месяцев погибает каждый третий.
У взрослых кардиомегалия сердца – приобретенная. Без наличия болезни увеличенная сердечная мышца возможна только у профессиональных спортсменов и людей, имеющих гиперстеническое строение. Проявления её часто схожи с иными нарушениями в состоянии органа. Патология имеет код по МКБ 10: I51.7.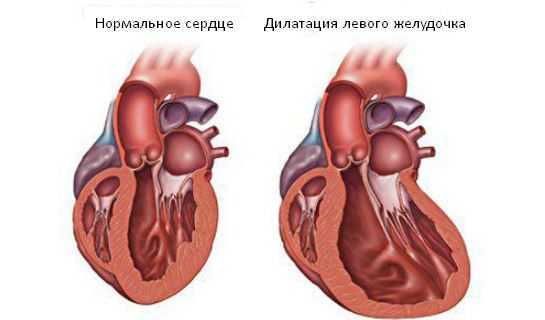
Степени заболевания
Выделяют три степени болезни в зависимости от того, насколько увеличена толщина сердечной стенки. Изменения чаще затрагивают ткани левого желудочка.
Кардиомегалия 1-2 степени у большинства больных протекает бессимптомно или с минимальным количеством проявлений.
- Первая. Разрастание сердечной ткани незначительное. Увеличение миокарда находится в пределах от 1,2 до 1,5 мм.
- Вторая. Утолщение миокарда доходит до пределов от 1,5 до 2 мм.
- Третья. Увеличение сердца становится значительным, и у больного возникают выраженные симптомы нарушения. Толщина миокарда становится более 2 мм.
Пациенты обращаются за врачебной помощью, чаще всего только при развитии выраженной симптоматики.
Причины появления врожденной и приобретенной патологии
Врожденная патология встречается редко. Современные медицинские технологии позволяют выявить отклонение от нормы еще в период внутриутробного развития. Причина появления бычьего сердца у детей — это генетическая особенность. Также в значительной степени риск возникновения заболевания в процессе внутриутробного развития плода повышают:
- курение и употребление алкоголя в период вынашивания ребенка,

- внутриутробное инфицирование плода вирусом Эбштейна-Барр,
- тяжелые инфекционные заболевания, перенесенные женщиной при беременности,
- воздействие радиации на организм беременной,
- поздняя беременность при возрасте женщины более 35 лет.
Для больных с врожденной формой патологии нельзя составить прогноз на жизнь, так как их гибель возможна в любом возрастном периоде из-за неполноценного формирования мышцы сердца.
Приобретенная форма болезни развивается по причине патологий сердца и сосудов. Патогенез её хорошо изучен. Часто нарушение возникает из-за проблем кардиогемодинамики. В качестве факторов, которые повышают риск развития бычьего сердца, врачами выделяются следующие:
- стойкое повышение кровяного давления,
- злоупотребление алкоголем,
- пристрастие к наркотикам,

- пороки сердца,
- инфекционный эндокардит,
- наличие аневризм,
- атеросклероз коронарных артерий,
- опухоли раковой или доброкачественной природы, которые затрагивают сердечную мышцу,
- миокардиодистрофия,
- нарушения в работе сердечной мышцы ишемического характера,
- наличие ультрафильтрата плазмы в перикарде при патологическом излиянии,
- состояния, приводящие к повышенной вязкости крови,
- патологии легких,
- болезни щитовидки, вызывающие повышенное или пониженное продуцирование гормонов,
- тяжелая аллергия,
- обменные заболевания системного характера.
Врачами отмечается рост случаев развития бычьего сердца по причине алкоголизма на фоне постоянного употребления пива. При этом изменения мышцы происходят достаточно быстро. Прогноз для больного плохой, так как осложнения состояния развиваются в короткий срок, приводя к гибели человека через 2-3 года.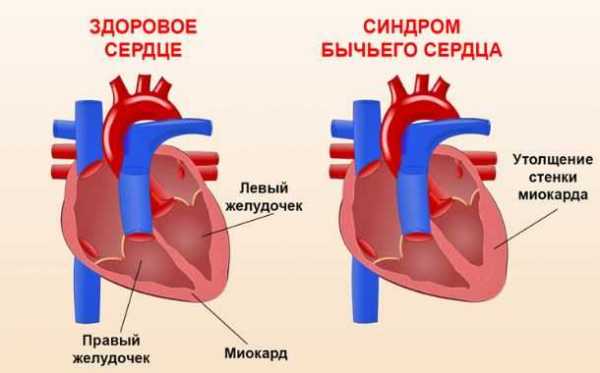
Причины не патологического увеличения сердца
Размер сердечной мышцы становится больше у лиц, занимающихся спортом профессионально. Для них на фоне постоянных сильных нагрузок свойственно увеличение всей мышечной массы, в том числе и рост сердца. Данное явление необходимо для того, чтобы орган мог работать интенсивнее и легче перекачивать кровь. Лечение в этом случае не требуется.
Гиперстеническое телосложение, при котором объем мышечной массы и размер тела больше, чем у большинства людей, также является естественной причиной увеличенного размера сердечной мышцы. Терапия при этом не нужна.
Симптомы кардиомегалии у детей и взрослых
Симптоматика патологии несколько различается в зависимости от возраста больного. В начале развития болезни симптомы отсутствуют, из-за чего в этот период бычье сердце выявляется случайно при обследовании по иной причине. Из-за этого кардиомегалия относится врачами к патологиям со скрытым течением.
Проявления у взрослых
У взрослых заболевание имеет приобретенную природу. При серьезном нарушении в состоянии сердечной мышцы больных начинают беспокоить такие проявления кардиомегалии:
- чувство дискомфорта в области сердца, присутствующее постоянно,

- нарушения дыхания, которые сопровождаются сильной одышкой даже при незначительных нагрузках,
- боли в груди различной интенсивности,
- отеки,
- тахикардия,
- постоянная усталость, приводящая к падению трудоспособности,
- аритмия,
- редкие, эпизодичные обмороки,
- чувство периодической остановки сердца,
- повышенная сонливость,
- головокружения (часто предшествуют обмороку),
- вздутие вен шеи,
- чрезмерный объем живота,
- шум в ушах (умеренный).
Симптомы болезни нарастают постепенно по мере ее развития. Выраженное ухудшение состояния наблюдается, только когда мышца перестает справляться со своей работой.
Признаки у детей
Врожденная форма заболевания у детей начинает проявляться уже с первого месяца жизни. Предположить, что ребёнок страдает от кардиомегалии, можно по наличию у него таких признаков:
- обильное потоотделение при незначительных нагрузках,

- одышка, которая развивается при плаче,
- тахикардия,
- понижение аппетита вплоть до его почти полной потери,
- бледность, которая особенно выражена в районе носогубного треугольника,
- синюшность кожных покровов.
Симптомы при врожденной патологии достаточно интенсивно проявляются уже с первых месяцев жизни ребенка.
Особенности болезни у плода и детей
Кардиомегалия у плода и детей редко является одиночной патологией. Состояние сопровождается еще рядом опасных нарушений. У больных обычно наблюдается гипертрофия сердечных стенок, из-за чего орган оказывается увеличен в три раза. Также у младенцев, у которых еще в период внутриутробного развития было определено увеличение сердечной мышцы, отмечаются такие нарушения:
- присутствие тромбов различного размера,
- расширенные отверстия клапанов сердца,
- кардиосклеротические очаги.
В том случае, когда у плода при обследовании (УЗИ) не выявлялось бычье сердце, а у младенца после рождения имеет место эта проблема, она, вероятнее всего, спровоцирована травмой, полученной в родах или асфиксией.
Тест: А что вы знаете о человеческой крови?

Диагностика кардиомегалии
Кардиолог наличие кардиомегалии обычно может предположить уже на первичном осмотре пациента по имеющейся симптоматике и результатам выслушивания работы сердца. Для определения точного диагноза у больного проводится полное обследование, при котором используется ряд дифференциальных методов диагностики:
- ЭКГ. Классическое исследование, которое позволяет определить правильность сердечного ритма.
- Рентген области сердца. Кардиомегалия на рентгенограмме точно определяется, если снимки сделаны в двух проекциях. При этом просматривается более интенсивный контур левого желудочка и повышенное положение левого бронха при прямой проекции. Изменения в размерах правого предсердия обнаружить на рентгене достаточно сложно. Иногда фиксируется только сглаживание кривизны силуэта сердечной мышцы с правой стороны. Метод относится к первичной диагностике кардиомегалии, так как он доступен во всех медицинских учреждениях и достаточно информативен для врача.
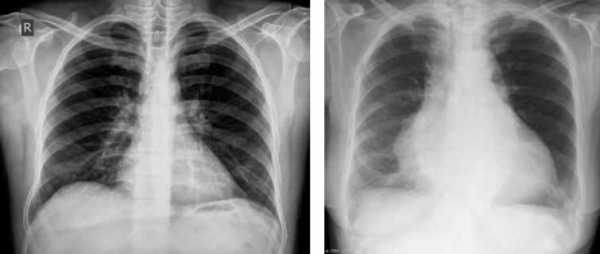 Рентген-картина кардиомегалии
Рентген-картина кардиомегалии - ЭХОкардиография. При исследовании выявляется расширение и левого, и правого желудочков и ухудшение сократительной способности органа. Также диагностируется наличие гипертрофии сердечной перегородки и непосредственное увеличение толщины миокарда. При недостаточной информативности исследования процедура проводится через пищевод.
- МРТ. Современный метод, максимально точно определяющий все изменения в сердечной мышце, ее вес и толщину стенок.
- Полный анализ крови. Пациенту проводят биохимию, серологические исследования крови и иммунологические.
- Катетеризация сердечных полостей. Показана для выявления и оценки возможности извержений их сердечных желудочков в аорту.
При обследовании важно выявление нарушения на ранней стадии, тогда терапия позволяет добиваться выраженного эффекта.
Лечение бычьего сердца различными методами
Только когда врачами установлена причина, почему увеличивается сердце у конкретного человека, решают как его лечить. Терапия заболевания проводится медикаментозными препаратами, при помощи физиотерапии и народных методов. В тяжелых случаях, когда она оказывается неэффективной, назначается хирургическое вмешательство вплоть до пересадки сердца. Синдром кардиомегалии, появляющийся на фоне основной болезни, требует обязательной ее коррекции.
Лекарственные средства
При лечении бычьего сердца с использованием лекарственных средств пациентам назначаются препараты из следующих групп согласно клиническим рекомендациям:
- диуретики (мочегонные) – помогают вывести лишнюю воду из организма и уменьшить давление, что снижает нагрузку на сердечную мышцу,
- ингибиторы АПФ – назначаются для понижения кровяного давления и повышения насосной функции органа,
- блокаторы рецепторов ангиотензина – прописываются лицам, которые не могут принимать АПФ по причине индивидуальных особенностей здоровья,
- дигоксин – помогает стабилизировать насосную деятельность сердца и снизить потребность больного в нахождении в стационаре,
- антикоагулянты – позволяют снизить риск формирования тромбов, из-за которых развиваются сердечные приступы, инсульты и инфаркты,
- препараты для устранения аритмии – помогают поддержанию правильного сердечного ритма и снижению риска развития приступов аритмии.
Лекарственные средства назначаются в первую очередь. В начальной стадии заболевания они обычно являются основным методом терапии. При 2 и 3 степени патологии медикаментозные препараты сочетаются с иными видами лечения.
Физиотерапевтические процедуры
Лечение с использованием средств физиотерапии проводится при обострении и ремиссии болезни, но только при 1 степени болезни. Противопоказаниями для данного метода воздействия являются 2 и 3 степени патологии, тяжелая аритмия, недостаточность сердечная и кровообращения.
Наиболее распространенными процедурами, которые назначаются при бычьем сердце, являются:
Конкретные процедуры для каждого пациента будут подбираться индивидуально в зависимости от общего состояния здоровья.
Хирургическое вмешательство
Операция требуется, когда лечение кардиомегалии при помощи лекарственных препаратов оказывается неэффективным или состояние больного тяжелое. Инвазивные методы могут применяться такие:
У пожилых людей радикальное хирургическое вмешательство, при котором проводится пересадка сердца, осуществляется редко из-за тяжести процедуры. Основное инвазивное лечение у них сводится к установке кардиостимуляторов и проведению коронарного шунтирования.
Народные средства
Средства нетрадиционной медицины могут применяться в качестве дополнительного лечения по согласованию с лечащим врачом. Действие их направлено на укрепление сердца и очистку сосудов. Используют:
- Настойку, приготовленную из розмарина и красного вина. Для получения препарата 100 г растительного сырья заливают 2 литрами вина. Настаивают состав месяц в темноте. Пьют средство 3 раза в день по 20 мл в течение 9 месяцев.
- Сок из красной свеклы с добавлением чайной ложки меда. Полезен при заболеваниях сердца врожденной природы.

- Чесночный сок. Его полезно пить для укрепления сердца каждое утро натощак по 7 капель с чайной ложкой оливкового масла.
- Клюкву с сахаром. Помогает при нарушениях в работе сердца и принимается по столовой ложке 4 раза в сутки.
Полагаться только на народные средства при бычьем сердце недопустимо. Это будет не только не эффективным, но и смертельно опасным занятием.
Профилактика
Врожденную кардиомегалию предупредить достаточно сложно, если она развивается из-за инфекционных заболеваний матери. Уменьшить же риск болезни у ребенка позволяет ведение правильного образа жизни женщиной и отказ от вредных привычек, которые могут навредить плоду.
Для снижения вероятности появления болезни в приобретенной форме рекомендуется следующее:
- отказ от вредных привычек,
- правильное питание,

- предупреждение развития ожирения,
- снижение стрессовых нагрузок,
- предупреждение физических перегрузок,
- достаточный объем физической активности.
При наследственной предрасположенности к заболеванию предписывается регулярное профилактическое посещение кардиолога.
Прогноз
При диагностировании бычьего сердца у человека, сказать, сколько живут с патологией по прогнозу больные, врач однозначно не сможет. Для детей с врожденным заболеванием прогноз в половине случаев плохой, так как 50% младенцев с нарушением погибают сразу после рождения, а третья часть выживших – в первые 3 месяца жизни. В остальных случаях терапия позволяет улучшить состояние больного, но риск внезапной смерти высокий, поэтому прогноз остается серьезным.
У взрослых с приобретенной формой заболевания он зависит от причины развития бычьего сердца и стадии, в которой была обнаружена патология. У большей части больных при своевременном обнаружении заболевания поддерживающая терапия дает положительный результат, из-за чего прогноз становится относительно благоприятным.
Кардиомегалия относится к тяжелым патологиям сердечной мышцы, которые требуют обязательного медицинского лечения. В зависимости от формы заболевания и его причины прогноз для больного изменяется.
Кардиомегалия (увеличение сердца): причины, лечение
© Автор: Сазыкина Оксана Юрьевна, кардиолог, специально для СосудИнфо.ру (об авторах)
Нормальное сердце человека характеризуется следующими размерами – около 10-11 см в длину, 8-11 см в ширину и 6-8.5 см толщины. У новорожденных параметры сильно отличаются – приблизительно 3 х 4 х 1.8 см в среднем. В норме сердце мужчины или женщины с гиперстеническим типом телосложения имеет конусовидную форму, а сердце женщины или мужчины с астеническим типом – овальную. У новорожденных сердце шаровидное, и принимает овально-коническую форму по мере взросления ребенка и достижения им взрослого возраста. Масса сердца составляет в среднем от 20 грамм у новорожденного до 230 грамм у взрослого человека.
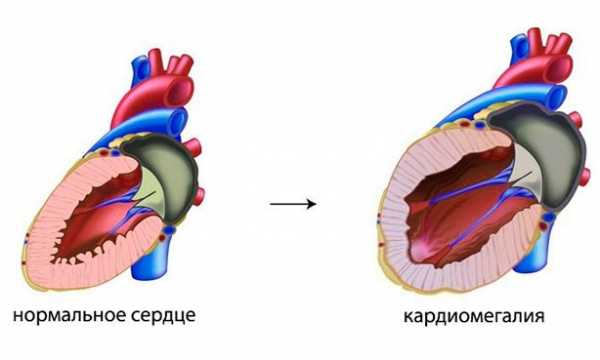
Увеличение описанных параметров сердца в силу тех или иных заболеваний или патологических состояний называется кардиомегалией, или «бычьим» сердцем (дословно, большим сердцем). Однако, многие пациенты часто путают понятия кардиомегалии и гипертрофии миокарда, например, левого желудочка. Эти понятия различаются тем, что при кардиомегалии общая масса всего сердца увеличивается как за счет утолщения мышечной стенки сердца, так и за счет расширения его камер (дилатации предсердий и желудочков). Во втором же случае под гипертрофией миокарда понимают утолщение мышечных волокон в одной или нескольких камерах сердца, например, гипертрофия миокарда правого предсердия или левого желудочка и т. д.
Причины кардиомегалии
Увеличение размеров и массы сердечной мышцы не обязательно возникает вследствие какого-то заболевания. Так, например, у человека, профессионально занимающегося спортом, увеличенная сердечная мышца является не признаком тяжелой болезни, а вполне закономерным проявлением общего увеличения мышечной массы в организме. Такое сердце, наоборот, характеризует общую тренированность и выносливость организма, а также способность адекватно обеспечивать кровоснабжение органов и мышц в условиях сильных физических нагрузок. Ведь чем больше мышечная масса человека, тем больше крови должно поступать к мышцам, и, соответственно, сердце должно работать сильнее, чем у нетренированного человека.
Аналогичным образом можно описать и сердце у лиц с гипертеническим типом телосложения, у которых размеры и масса тела значительно больше, чем у лиц в популяции. Но тут необходимо учитывать именно наличие значительно развитой мускулатуры, и не следует путать гиперстеников с лицами, страдающими ожирением.
Кроме физиологических причин, способствующих увеличению размеров сердца, часто к развитию кардиомегалии приводят определенные заболевания. К ним относятся:
1) Болезни сердечно-сосудистой системы
Как правило, здесь имеют место пороки клапанов сердца и гипертоническая болезнь. Гипертрофия миокарда обусловлена тем, что при нарушениях гемодинамики по сердцу (при клапанной патологии) или при высоком сопротивлении сосудистой стенки (при гипертонии) сердце вынуждено прилагать больше усилий, чтобы протолкнуть кровь в нужном направлении. По мере увеличения силы сердечных сокращений наращиваются мышечные волокна в сердце и развивается гипертрофия миокарда. В конечном итоге прогрессирующее увеличение сердечной мышцы затрагивает все сердечные камеры и развивается кардиомегалия.
Кроме данных заболеваний, к кардиомегалии могут приводить вирусные миокардиты (воспалительные процессы в сердечной мышце) и кардиомиопатии (КМП) (нарушения нормальной архитектоники сердца) алиментарно-токсической или дисгормональной природы. Кардиомиопатия в первом случае обусловлена патологическим влиянием алкоголя у лиц, систематически его употребляющих, а во втором случае – опять же, патологическим, влиянием некоторых гормонов на сердечную деятельность, например, гормонов щитовидной железы или надпочечников.
Опухоли сердца, такие как рабдомиомы, миксомы и другие, всегда приводят к увеличению массы сердца и к изменению его конфигурации.
Тем не менее, кардиосклероз, например, после перенесенного инфаркта миокарда, пусть даже и крупноочагового, к кардиомегалии приводит редко. Это связано с тем, что при кардиосклерозе значительная часть нормальной сердечной мышцы замещается рубцовой тканью, а компенсаторная гипертрофия миокарда непораженных участков сердца к общему увеличению его размеров и массы не приводит.
2) Прочие заболевания
Кроме патологии сердца, к кардиомегалии могут привести другие заболевания, порой не менее серьезные, чем сердечные.
Так, сахарный диабет нередко сочетается с нарушениями жирового и белкового обмена, что в конечном итоге отражается на сердце и сосудах, его кровоснабжающих – коронарных артериях. В частности, отложению избытка холестерина на стенках коронарных артерий, в немалой степени способствует токсическое действие излишка глюкозы на внутреннюю выстилку сосудов – на эндотелий. В результате у пациента развивается ишемическая болезнь сердца, могущая послужить причиной гипертрофии миокарда и кардиомегалии.
Анемия, выраженное истощение, голодание и соблюдение крайне жестких и тем самым опасных диет, выраженное ожирение – все эти нарушения в организме приводят к формированию кардиомиодистрофии – нарушенного нормального функционирования сердечных мышечных клеток. Это вызывает компенсаторное увеличение некоторых отделов сердца, а затем и всего органа.
Симптомы “бычьего сердца”

Если кардиомегалия обусловлена профессиональными занятиями спортом или конституциональными особенностями человека, о которых говорилось ранее, никаких симптомов со стороны сердца у человека наблюдаться не должно.
А вот в случае каких-либо заболеваний тех или иных органов клинические проявления присутствуют, но они не являются строго специфичными и определяются основной патологией. Если в силу сердечных заболеваний у пациента развивается хроническая сердечная недостаточность, то он будет предъявлять жалобы на повышенную утомляемость, незначительную или выраженную одышку при физических нагрузках, периодические боли в грудной клетке и др.
Также могут отмечаться отеки на голенях и стопах, ощущения перебоев в работе сердца, постоянная слабость и снижение переносимости физической активности. При появлении указанных жалоб пациенту необходимо как можно скорее обратиться к врачу, особенно, если у него имеются хронические заболевания.
Кардиомегалия у плода и детей
Увеличение сердца, возникающее во время внутриутробного периода, является врожденным и очень серьезным заболеванием. Кардиомегалия у плода может развиться в связи с воздействием негативных факторов на беременную в период закладки сердечно-сосудистой системы, которая начинает развиваться у эмбриона очень рано – со второй по восьмую недели. То есть уже на 17-й день начинает оформляться кардиогенная пластинка, а к началу третьего месяца беременности у эмбриона уже формируется четырехкамерное сердце.
Итак, негативные факторы, оказывающие влияние на сердечно-сосудистую систему будущего ребенка:
- Ионизирующее, в том числе рентгеновское излучение, радиация,
- Вирусные заболевания матери, особенно краснуха, тяжелые штаммы гриппа, цитомегаловирусная инфекция, герпес и др,
- Курение, алкоголь, наркотики,
- Употребление некоторых препаратов, например, противосудорожных, барбитуратов и др,
- Жесткое нарушение диеты, голодание, истощение, серьезные авитаминозы.
Кроме этого, нельзя исключить наследственность, особенно по материнской линии.
Вследствие перечисленных факторов у плода могут сформироваться пороки сердца, например, аномалия Эбштейна, чаще других приводящая к умеренной кардиомегалии. Как правило, кардиомегалия у плода сочетается и с другими пороками развития, а также с врожденными хромосомными нарушениями, например, с синдромом Дауна. В небольшой части случае видимых сердечных причин для кардиомегалии у плода нет, поэтому такой тип болезни называется идиопатической кардиомегалией.
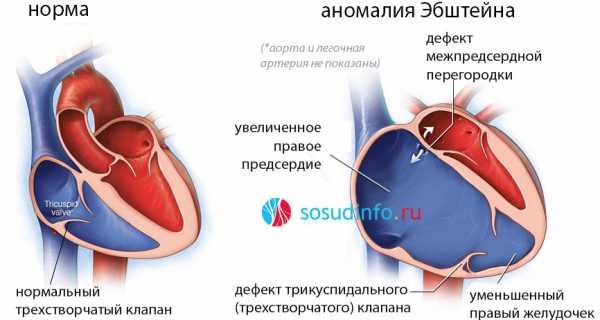
Симптоматика врожденного заболевания очень характерна и типична – у ребенка сразу после родов наблюдается цианоз лица или всего тела, одышка при плаче и сосании, выраженная тахикардия. Для подтверждения диагноза у новорожденных используют такие методы, как рентгенография органов грудной клетки и УЗИ сердца.
Прогноз врожденной кардиомегалии сомнительный, так как после родов младенцы выживают в 45% случаев, погибают – в 30% случаев, а оставшаяся часть детей имеет серьезные нарушения сердечной деятельности, однако, совместимые с дальнейшей жизнью.
Безусловно, в случае выявления причины, например, врожденного порока сердца у плода, приведшего к кардиомегалии, врачам действовать проще, в отличие от идиопатической формы заболевания, когда никакой видимой причины нет. Так, современное кадрово-техническое оснащение в некоторых перинатальных центрах и центрах сердечно-сосудистой хирургии, позволяет прооперировать малыша уже в первые дни после его появления на свет, а впоследствии выходить новорожденного и дать ему шанс на здоровое существование.
Кардиомегалия у детей раннего, дошкольного и школьного возраста формируется в случае некорригированных врожденных или приобретенных пороков сердца. Симптомы в основном сводятся к следующим признакам:
- Появление усталости, утомляемости,
- Плохому аппетиту,
- Нарушениям сна,
- Плохая успеваемость в школе,
- Неврологические нарушения,
- Психоэмоциональная лабильность.
Диагностика и лечение в случае приобретенной кардиомегалии мало чем отличается от таковых у взрослых людей.
Диагностика кардиомегалии
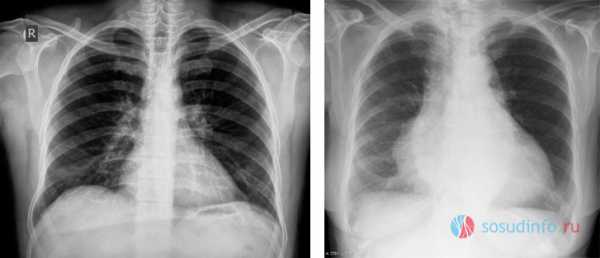
нормальные размеры сердца (слева) и кардиомегалия (справа) на рентгеновском снимке)
Так когда же правомочен диагноз кардиомегалии и какими методами он может подтвердиться? Безусловно, на первом месте по диагностической ценности стоит эхокардиоскопия (УЗИ сердца).
Размеры сердца по УЗИ в норме соответствуют следующим показателям:
- КДО – конечный диастолический объем – 110-145 мл,
- КСО – конечный систолический объем – 45-75 мл,
- ФВ – фракция выброса – 55-65%,
- УО – ударный объем – 60-80 мл.
При кардиомегалии описанные объемные параметры увеличиваются. Также измеряются размеры полостей сердца и толщина гипертрофированных стенок предсердий и желудочков, если таковые имеются. ФВ, однако, может быть сниженной, причем значительно, у пациентов с хронической сердечной недостаточностью или дилатационной кардиомиопатией. Кроме измерения характеристик сердца, визуально оценивается конфигурация органа и деятельность клапанного аппарата.
В качестве дополняющих эхокардиоскопию методов используются рентгенография органов грудной клетки, электрокардиограмма, МРТ сердца или пункционная биопсия сердечных тканей (при подозрении на опухоль сердца с целью верификации диагноза, очень редко).
«Золотым стандартом» диагностики сердечной патологии остается УЗИ сердца, особенно у новорожденных детей и детей первого года жизни. Обязательно данное исследование стоит провести спортсменам и лицам с гиперстеническим типом конституции, для исключения серьезной кардиологической патологии.
Видео: кардиомегалия, дилатационная кардиомиопатия на ЭхоКГ
Лечение кардиомегалии
Если говорить о лечении “бычьего сердца” без врожденных пороков у новорожденных детей и детей раннего возраста, то терапия в первую очередь назначается медикаментозная – каптоприл 1.8 мг/кг массы новорожденного 3-4 раза в сутки. Этот препарат является ингибитором АПФ и оказывает органопротективное влияние на сердечные ткани. Если под влиянием данного препарата происходит постепенное снижение показателей КДО и КСО по результатам УЗИ, то можно говорить о начале выздоровления. Нормализация сердечной деятельности происходит постепенно, в течение двух-трех лет.
В случае, когда у ребенка диагностирован врожденный порок сердца, необходима операция в сроки, установленные врачом (детским кардиохирургом) при очном осмотре.
У взрослых терапия направлена на ликвидацию причинного заболевания, вызвавшего увеличение сердца. При пороках также показано оперативное лечение; при хронической сердечной недостаточности – мочегонные препараты (индапамид 1.5 мг утром, верошпирон 25-50 мг утром и др), при гипертонии – гипотензивные препараты (периндоприл 5 мг х 1 раз, эналаприл 5 мг х 2 раза и др), при гормональных нарушениях – коррекция гормонального фона под наблюдением эндокринолога.
В крайне тяжелых случаях, когда у пациента резко страдает качество жизни и снижается переносимость минимальной бытовой активности, ему может быть выполнена операция по пересадке сердца. В настоящее время такие операции проводятся в России и за рубежом.
Прогноз при увеличенном сердце
Прогностическое значение кардиомегалии определяется в первую очередь, характером, стадией и длительностью причинного заболевания. Так, хроническая сердечная недостаточность, обусловленная дилатационной кардиомиопатией, к примеру, может очень быстро прогрессировать до тяжелых стадий в течение двух-трех лет. Смертность среди такой группы пациентов несомненно выше, чем у лиц с прооперированным пороком сердца и отсутствием сердечной недостаточности. В любом случае, прогноз определяется только в результате наблюдения лечащего врача за пациентом, и немалую роль при этом играют данные эхокардиоскопии.
Вывести все публикации с меткой:Рекомендации читателям СосудИнфо дают профессиональные медики с высшим образованием и опытом профильной работы.
На ваш вопрос ответит один из ведущих авторов сайта.
На вопросы данного раздела в текущий момент отвечает: Сазыкина Оксана Юрьевна, кардиолог, терапевт
Поблагодарить специалиста за помощь или поддержать проект СосудИнфо можно произвольным платежом по ссылке.
что это такое, симптомы, лечение, прогноз
Кардиомегалия – это врожденное большое сердце за счет порока развития в виде гипертрофии миокарда или дилатации камер.
Общие сведения
В любом случае, наблюдается нарушение нормальной сократимости миокарда. Отсюда невозможность адекватного обеспечения кровью тканей и отдаленных систем. Ишемия ведет к гипоксии и постепенной анатомической трансформации. Страдает головной мозг, печень, почки. Чаще всего причиной смерти оказывается полиорганная недостаточность. Тело не справляется с нагрузкой. Летальный исход — вопрос времени.
Лечение проводится в условиях кардиологического стационара. Тотального восстановления ждать не стоит. Можно рассчитывать на приостановку процесса и сохранение жизни. Но на больного накладываются серьезные ограничения.
Термин «кардиомегалия» наиболее часто относится к симптомам увеличения размеров сердца, которые отмечаются при рентгенографии. Для определения точной причины такого состояния необходимы дополнительные исследования.
Увеличение сердца может быть временным и связанным со стрессом для организма, например с беременностью, или может быть вызвано заболеванием, например, ослаблением мышц миокарда, атеросклерозом коронарных артерий, проблемами с клапанным аппаратом сердца, аномалиями сердечного ритма.
Кардиомегалия лечится путем лечения вызвавшего её состояния. Лечения кардиомегалии может включать медикаментозную терапию или хирургические методы.
Механизм развития патологии
Как уже было отмечено, существует два типа кардиомегалии (разрастания тканей сердца). Формируются они несколько разными путями. Гипертрофия — собственно увеличение мышечной массы органа. В норме кардиальные структуры обеспечиваются кровью по коронарным артериям, что обуславливает адекватное питание и возможность работать почти на пределе. При этом остается запас прочности на случай экстренных условий. То есть кардиальные структуры в полную силу не функционируют почти никогда.
При стенозе (сужении), окклюзии (закупорке) коронарных артерий, постоянном повышении давления, сердце вынуждено интенсифицировать свою деятельность. Отсюда перманентно увеличенная нагрузка. В качестве компенсаторного механизма тело наращивает мышечную массу органа. Но это не решает проблему. Напротив, такое сердце не способно работать адекватно из-за плохой сократимости и снижения проводимости электрического импульса от синусового узла. Чаще всего гипертрофии подвержен левый желудочек.
Дилатация — вторая разновидность патологического отклонения от нормы. Возникает растяжение камер кардиальных структур от избытка крови. В основном проблеме подвержены спортсмены, реже больные воспалительными патологиями. Это состояние формируется намного быстрее, чем предыдущее. Опасность примерно одинакова. В любом случае возникает сердечная недостаточность, снижается сократительная способность миокарда. Растет повышенный риск преждевременной смерти больного от осложнений или основного состояния.
Причины
Увеличение размеров и массы сердечной мышцы не обязательно возникает вследствие какого-то заболевания. Так, например, у человека, профессионально занимающегося спортом, увеличенная сердечная мышца является не признаком тяжелой болезни, а вполне закономерным проявлением общего увеличения мышечной массы в организме. Такое сердце, наоборот, характеризует общую тренированность и выносливость организма, а также способность адекватно обеспечивать кровоснабжение органов и мышц в условиях сильных физических нагрузок. Ведь чем больше мышечная масса человека, тем больше крови должно поступать к мышцам, и, соответственно, сердце должно работать сильнее, чем у нетренированного человека. Аналогичным образом можно описать и сердце у лиц с гипертеническим типом телосложения, у которых размеры и масса тела значительно больше, чем у лиц в популяции. Но тут необходимо учитывать именно наличие значительно развитой мускулатуры, и не следует путать гиперстеников с лицами, страдающими ожирением.
Кроме физиологических причин, способствующих увеличению размеров сердца, часто к развитию кардиомегалии приводят определенные заболевания. К ним относятся:
Болезни сердечно-сосудистой системы
- Как правило, здесь имеют место пороки клапанов сердца и гипертоническая болезнь. Гипертрофия миокарда обусловлена тем, что при нарушениях гемодинамики по сердцу (при клапанной патологии) или при высоком сопротивлении сосудистой стенки (при гипертонии) сердце вынуждено прилагать больше усилий, чтобы протолкнуть кровь в нужном направлении. По мере увеличения силы сердечных сокращений наращиваются мышечные волокна в сердце и развивается гипертрофия миокарда. В конечном итоге прогрессирующее увеличение сердечной мышцы затрагивает все сердечные камеры и развивается кардиомегалия.
- Кроме данных заболеваний, к кардиомегалии могут приводить вирусные миокардиты (воспалительные процессы в сердечной мышце) и кардиомиопатии (КМП) (нарушения нормальной архитектоники сердца) алиментарно-токсической или дисгормональной природы. Кардиомиопатия в первом случае обусловлена патологическим влиянием алкоголя у лиц, систематически его употребляющих, а во втором случае – опять же, патологическим, влиянием некоторых гормонов на сердечную деятельность, например, гормонов щитовидной железы или надпочечников.
- Опухоли сердца, такие как рабдомиомы, миксомы и другие, всегда приводят к увеличению массы сердца и к изменению его конфигурации.
- Тем не менее, кардиосклероз, например, после перенесенного инфаркта миокарда, пусть даже и крупноочагового, к кардиомегалии приводит редко. Это связано с тем, что при кардиосклерозе значительная часть нормальной сердечной мышцы замещается рубцовой тканью, а компенсаторная гипертрофия миокарда непораженных участков сердца к общему увеличению его размеров и массы не приводит.
Прочие заболевания
- Кроме патологии сердца, к кардиомегалии могут привести другие заболевания, порой не менее серьезные, чем сердечные. Так, сахарный диабет нередко сочетается с нарушениями жирового и белкового обмена, что в конечном итоге отражается на сердце и сосудах, его кровоснабжающих – коронарных артериях. В частности, отложению избытка холестерина на стенках коронарных артерий, в немалой степени способствует токсическое действие излишка глюкозы на внутреннюю выстилку сосудов – на эндотелий. В результате у пациента развивается ишемическая болезнь сердца, могущая послужить причиной гипертрофии миокарда и кардиомегалии.
- Анемия, выраженное истощение, голодание и соблюдение крайне жестких и тем самым опасных диет, выраженное ожирение – все эти нарушения в организме приводят к формированию кардиомиодистрофии – нарушенного нормального функционирования сердечных мышечных клеток. Это вызывает компенсаторное увеличение некоторых отделов сердца, а затем и всего органа.
Виды кардиомегалии
Согласно классификации, принятой в теоретической и практической деятельности, увеличение миокарда определяется двумя возможными видами:
- Гипертрофия. Разрастание мышечного слоя органа. Возникает наиболее часто. В основном подвержены развитию подобного состояния гипертоники с приличным стажем, также больные инфекционными патологиями. Явление практически не сопровождается осложнениями или какими-либо симптомами. На ранних этапах это так. По мере движения вперед, возникают проявления застойной сердечной недостаточности с одышкой, непереносимостью физической активности, длительными болями, аритмиями, прочими признаками. Восстановлению такой орган уже не подлежит. Единственное, что можно сделать — поддержать тело, чтобы обеспечить снижение нагрузки на сердце. Длительность терапии — вся жизнь. Причем пациент должен существенно ограничить себя в быту, привычках. В том числе рационе. Большой роли сердце расширено влево или вправо не играет. Характер деформации не определяет степень отклонения функциональной активности.
- Дилатация. Представляет собой расширение одной или нескольких камер кардиальных структур. Возникает в результате избыточного количества крови или же скопления жидкости, что случается относительно редко и несет большую угрозу жизни и здоровью. Лечение проводится в условиях стационара. Если речь идет о возникновении выпота, назначается дренирование пораженной камеры, далее показана компенсаторная терапия. В остальном методики курации не отличаются от предыдущего случая. Дилатация левого предсердия протекает тяжелее.
- Исключительно редко возникает смешанная форма. Она лечению практически не подлежит. На ранних стадиях имеет смысл провести трансплантацию. Вероятность успеха определяется запущенностью процесса.
Сама по себе кардиомегалия не развивается в считанные секунды. Продолжительность прогрессирования до момента проявления первых симптомов — несколько лет как минимум. На фоне воспалительных патологий чуть менее. Но время на диагностику и лечение есть.
Кардиомегалия, кроме того, может быть:
- Идиопатической – в развитии такого явления причины изменений не определяются. Возникает редко, механизмы развития также изучены в недостаточной степени.
- Врожденной – определяется редко, течение тяжелое, прогноз неблагоприятный. Ведущая причина такого нарушения – врожденные пороки сердца, генетическая предрасположенность, инфекционные заболевания во время беременности.
- Приобретенной – в этом случае причинами становятся органические и неорганические заболевания системы сердца и сосудов.
- Физиологической – встречается у спортсменов, гиперстеников. Этот вариант является нормой, а не патологией.
- Алкогольной – характеризуется неблагоприятным прогнозом с частыми тяжелыми осложнениями и летальными исходами. Многие специалисты рекомендуют выносить эту патологию отдельно, так как механизм развития и причины, соответственно, отличны от других.
Симптомы и клинические проявления
Если кардиомегалия обусловлена профессиональными занятиями спортом или конституциональными особенностями человека, о которых говорилось ранее, никаких симптомов со стороны сердца у человека наблюдаться не должно. А вот в случае каких-либо заболеваний тех или иных органов клинические проявления присутствуют, но они не являются строго специфичными и определяются основной патологией. Если в силу сердечных заболеваний у пациента развивается хроническая сердечная недостаточность, то он будет предъявлять жалобы на повышенную утомляемость, незначительную или выраженную одышку при физических нагрузках, периодические боли в грудной клетке и др.
Также могут отмечаться отеки на голенях и стопах, ощущения перебоев в работе сердца, постоянная слабость и снижение переносимости физической активности. При появлении указанных жалоб пациенту необходимо как можно скорее обратиться к врачу, особенно, если у него имеются хронические заболевания.
Проявления зависят от основного патологического процесса. Но усредненная клиническая картина всегда примерно одинакова. Отличия лишь в интенсивности признаков.
- Боли в грудной клетке. Разной степени. От незначительного жжения, покалывания, до полноценного приступа. Особенно сильный дискомфорт на фоне воспалительных патологий, ревматизма, длительного течения артериальной гипертензии. Болевой синдром не характеризует запущенность, потому надежным диагностическим признаком не считается.
- Одышка. В некоторых случаях обнаруживается при интенсивной физической нагрузке. Выявляется в ходе тестов. Остальные ситуации ассоциированы с полной непереносимостью механической активности. Пациент получает проблемы с дыханием даже в состоянии покоя. Это грозный прогностический признак.
- Аритмия. Обычно по типу тахикардии. То есть ускорения сердечной деятельности. Возможно сочетание с другими процессами: экстрасистолией, фибрилляцией. Опасность определяется на электрокардиографии. Угрожающие формы требуют коррекции медикаментозными, реже радикальными методами.
- Повышенная потливость. Особенно в ночное время суток.
- Цианоз носогубного треугольника. Посинение области вокруг рта.
- Бледность кожных покровов.
- Слабость, разбитость, снижение работоспособности до невозможности выполнять трудовые обязанности.
- Головная боль. Интенсивного или незначительного характера, но регулярная.
- Вертиго. Нарушение ориентации в пространстве.
- Обморочные, синкопальные состояния. Неоднократные на протяжении недели или даже одного дня.
Клиническая картина может быть полной или сокращенной. Варианты течения — постоянное, приступообразное. Симптомы в любом случае неспецифичны и не дают ответов на вопросы.
Кардиомегалия у плода и детей
Увеличение сердца, возникающее во время внутриутробного периода, является врожденным и очень серьезным заболеванием. Кардиомегалия у плода может развиться в связи с воздействием негативных факторов на беременную в период закладки сердечно-сосудистой системы, которая начинает развиваться у эмбриона очень рано – со второй по восьмую недели. То есть уже на 17-й день начинает оформляться кардиогенная пластинка, а к началу третьего месяца беременности у эмбриона уже формируется четырехкамерное сердце.
Итак, негативные факторы, оказывающие влияние на сердечно-сосудистую систему будущего ребенка:
- Ионизирующее, в том числе рентгеновское излучение, радиация,
- Вирусные заболевания матери, особенно краснуха, тяжелые штаммы гриппа, цитомегаловирусная инфекция, герпес и др,
- Курение, алкоголь, наркотики,
- Употребление некоторых препаратов, например, противосудорожных, барбитуратов и др,
- Жесткое нарушение диеты, голодание, истощение, серьезные авитаминозы.
- Кроме этого, нельзя исключить наследственность, особенно по материнской линии.
Вследствие перечисленных факторов у плода могут сформироваться пороки сердца, например, аномалия Эбштейна, чаще других приводящая к умеренной кардиомегалии. Как правило, кардиомегалия у плода сочетается и с другими пороками развития, а также с врожденными хромосомными нарушениями, например, с синдромом Дауна. В небольшой части случае видимых сердечных причин для кардиомегалии у плода нет, поэтому такой тип болезни называется идиопатической кардиомегалией.
Симптоматика врожденного заболевания очень характерна и типична – у ребенка сразу после родов наблюдается цианоз лица или всего тела, одышка при плаче и сосании, выраженная тахикардия. Для подтверждения диагноза у новорожденных используют такие методы, как рентгенография органов грудной клетки и УЗИ сердца.
Прогноз врожденной кардиомегалии сомнительный, так как после родов младенцы выживают в 45% случаев, погибают – в 30% случаев, а оставшаяся часть детей имеет серьезные нарушения сердечной деятельности, однако, совместимые с дальнейшей жизнью.
Безусловно, в случае выявления причины, например, врожденного порока сердца у плода, приведшего к кардиомегалии, врачам действовать проще, в отличие от идиопатической формы заболевания, когда никакой видимой причины нет. Так, современное кадрово-техническое оснащение в некоторых перинатальных центрах и центрах сердечно-сосудистой хирургии, позволяет прооперировать малыша уже в первые дни после его появления на свет, а впоследствии выходить новорожденного и дать ему шанс на здоровое существование.
Кардиомегалия у детей раннего, дошкольного и школьного возраста формируется в случае некорригированных врожденных или приобретенных пороков сердца. Симптомы в основном сводятся к следующим признакам:
- Появление усталости, утомляемости,
- Плохому аппетиту,
- Нарушениям сна,
- Плохая успеваемость в школе,
- Неврологические нарушения,
- Психоэмоциональная лабильность.
- Диагностика и лечение в случае приобретенной кардиомегалии мало чем отличается от таковых у взрослых людей.
Диагностика
Так, когда же правомочен диагноз кардиомегалии и какими методами он может подтвердиться? Безусловно, на первом месте по диагностической ценности стоит эхокардиоскопия (УЗИ сердца).
- Размеры сердца по УЗИ в норме соответствуют следующим показателям:
- КДО – конечный диастолический объем – 110-145 мл,
- КСО – конечный систолический объем – 45-75 мл,
- ФВ – фракция выброса – 55-65%,
- УО – ударный объем – 60-80 мл.
При кардиомегалии описанные объемные параметры увеличиваются. Также измеряются размеры полостей сердца и толщина гипертрофированных стенок предсердий и желудочков, если таковые имеются. ФВ, однако, может быть сниженной, причем значительно, у пациентов с хронической сердечной недостаточностью или дилатационной кардиомиопатией. Кроме измерения характеристик сердца, визуально оценивается конфигурация органа и деятельность клапанного аппарата.
В качестве дополняющих эхокардиоскопию методов используются:
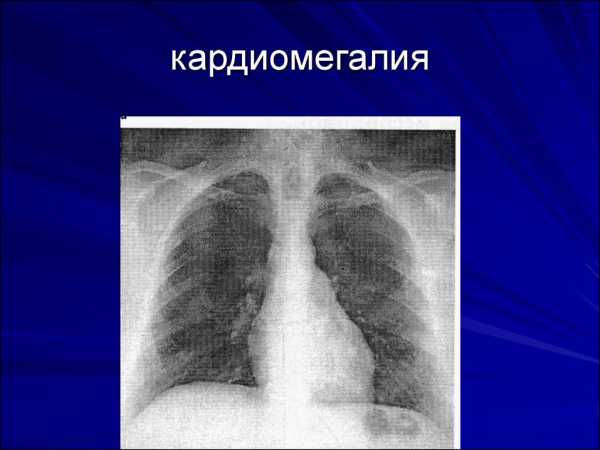
- рентгенография органов грудной клетки,
- электрокардиограмма,
- МРТ сердца
- пункционная биопсия сердечных тканей (при подозрении на опухоль сердца с целью верификации диагноза, очень редко).
«Золотым стандартом» диагностики сердечной патологии остается УЗИ сердца, особенно у новорожденных детей и детей первого года жизни. Обязательно данное исследование стоит провести спортсменам и лицам с гиперстеническим типом конституции, для исключения серьезной кардиологической патологии.
Дополнительно используется:
- пальпация сердечной области, прослушивание сердца;
- компьютерная томография;
- анализ крови.
Методы лечения в зависимости от причины
Терапия в основном консервативная. Этиотропное воздействие зависит от фактора развития явления:
- Воспалительные патологии устраняются с помощью антибиотиков, кортикостероидов небольшими курсами, также кардиопротекторов.
- Ревматизм предполагает использование иммунодепрессантов в краткосрочном периоде.
- Артериальная гипертензия требует приема специализированных средств нескольких групп: ингибиторов АПФ, антагонистов кальция, бета-блокаторов.
- Врожденные и приобретенные пороки по мере возможности лечатся хирургическим путем.
Само же бычье сердце у человека предполагает поддерживающую терапию с применением:
Большая роль отводится устранению первопричины состояния: отказу от алкоголя, курения, избыточной физической активности. Не всегда это возможно. Клинически безнадежные случаи также существуют, но чтобы запустить болезнь нужен не один год.
Группа риска по развитию кардиомегалии
Наибольший риск заболеть кардиомегалией у больных с:
- артериальной гипертензией;
- врожденным пороком сердца;
- перенесших сердечный приступ;
- имеющих наследственную предрасположенность (в семье уже кто-то болел кардиомегалией).
Чем опасна кардиомегалия
Из-за увеличения сердца в размерах могут возникнуть серьезные проблемы со здоровьем. Среди них:
- образование тромбов;
- нарушение сердечного ритма;
- остановка сердца.
Лица, у которых увеличен левый желудочек сердца, находятся в большей опасности.
Профилактика кардиомегалии
Так как кардиомегалия (за исключением врожденной формы) – это не самостоятельное заболевание, профилактика направлена на предотвращение развития болезней-провокаторов. Важно исключить факторы риска, которые приводят к повышению артериального давления, возникновению ишемической болезни сердца, проблем с легкими. Также необходимо отказаться от курения, наркотиков, алкогольных напитков.
Профилактика врожденной кардиомегалии включает:
- постановку на учет до 12 недель беременности;
- соблюдение врачебных рекомендаций;
- отказ от вредных привычек;
- употребление в пищу только полезных продуктов.
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Прогноз
Прогноз зависит от степени тяжести отклонения. Общепринятого стадирования увеличения кардиальных структур не существует. Потому можно говорить лишь примерно. Вероятность смерти без лечения составляет 50-60% в перспективе 5-10 лет. Или чуть менее. На фоне комплексной терапии — 10-20%. Ранние этапы, когда грубых дефектов еще нет, ассоциированы с лучшим исходом.
Радикальные методики позволяют продлить жизнь больному. Полного излечения, однако, не наступает никогда. Тотальная компенсация невозможна по причине анатомического отклонения.
Источники: zdorovieinfo.ru, cardiogid.com, sosudinfo.ru, illness.docdoc.ru
Аделина Павлова
Почему возникает кардиомегалия?
Термин «кардиомегалия» применяется для обозначения увеличенного сердца и, в большинстве случаев, он подразумевает не определение отдельного заболевания, а обозначает синдром, при котором наблюдается изменение параметров, формы и общей массы сердца. Кардиомегалии могут быть врожденными или приобретенными и могут выявляться у пациентов различных возрастных категорий. Что это за синдром, и почему возникает кардиомегалия, расскажем в данной статье.
Само по себе увеличение размеров сердца может быть естественным процессом. Такие процессы могут наблюдаться у людей, занимающихся физическим трудом, или спортсменов. При повышенной физической активности сердце вынужденно перекачивать большее количество крови, и волокна миокарда увеличиваются в объемах. Однако при формировании кардиомеглии на фоне заболеваний пораженное болезнью сердце истощается, увеличивается в размерах, а «тренировки» и «развития» волокон миокарда не происходит. В таких случаях его мощности просто не хватает для преодоления возросшего давления в системе кровообращения, оно постепенно изнашивается, и развивается сердечная недостаточность.
Увеличение размеров сердца чаще обнаруживается при физикальном (перкуссии) или инструментальном (ЭКГ, рентгенография, Эхо-КГ) обследовании пациента. В большинстве случаев такая «находка» выявляется случайно, например, при прохождении обследования по поводу других заболеваний. Иногда кардиомегалия обнаруживается при обращении пациента с жалобами неопределенного характера:
- повышенная утомляемость;
- слабость;
- неприятные ощущения в области сердца;
- одышка;
- сердцебиение;
- отеки и др.
Причины врожденной кардиомегалии
 ОРВИ во время беременности способствуют развитию пороков развития у плода, в том числе и кардиомегалии.
ОРВИ во время беременности способствуют развитию пороков развития у плода, в том числе и кардиомегалии.Врожденная кардиомегалия встречается крайне редко и имеет неблагоприятное течение. По данным статистики, выздоравливает около 45% младенцев, 25% — выживают, но у них формируется левожелудочковая недостаточность, а около 30% детей с такой патологией умирают в первые 2-3 месяца жизни.
Причинами развития врожденной каридиомегалии могут стать различные наследственные факторы:
- аномалия Эбштейна;
- аутосомно-доминантные и аутосомно-рецессивные синдромы;
- врожденные пороки сердца;
- вирусные и инфекционные заболевания, перенесенные матерью во время беременности;
- неблагоприятные факторы, воздействующие на организм будущей матери (ионизирующее облучение, курение и др.).
Наряду с увеличением объемов камер сердца часто наблюдается гипертрофия стенок желудочков и, вследствие этого, масса сердца превышает показатели нормы в 2-2,5 раза. Данная патология может сочетаться с мелко- или крупноочаговым кардиосклерозом, расширением отверстий атриовентрикулярных клапанов и наличием на клапанах и в полостях сердца тромбов.
Врожденная кардиомегалия может выявляться у плода (во время ультразвукового исследования) или дает о себе знать внезапно через небольшой период времени после рождения ребенка. Иногда во время родов у новорожденного с кардиомегалией может быть тяжелая асфиксия или родовая травма центральной нервной системы. Родители новорожденного могут заметить у ребенка выраженную одышку, тахикардию и частые инфекционные заболевания.
Причины приобретенной кардиомегалии
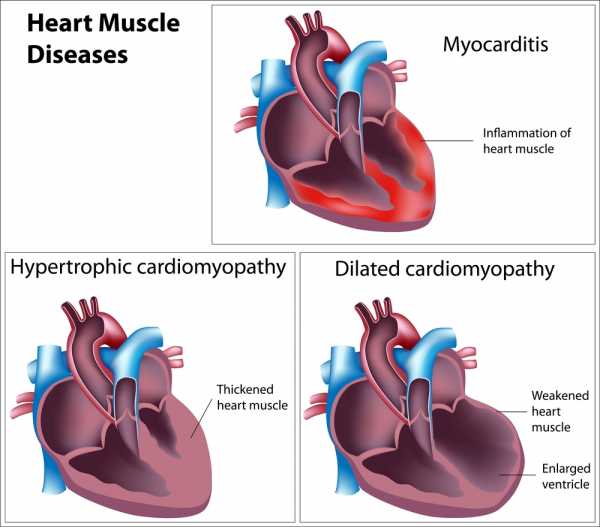
Гипертрофия миокарда, которая происходит вследствие компенсаторных реакций, возникающих в ответ на повышенные физические нагрузки, никогда не приводит к значительному увеличению размеров сердца и кардиомегалии. Патологическое увеличение сердца вызывается симптомами сердечной недостаточности, нарушением ритма, неопластическими процессами или накоплением продуктов нарушенного обмена веществ.
В некоторых случаях изначально увеличивается одна из камер сердца (парциальная кардиомегалия). Впоследствии такие структурные изменения становятся причиной развития тотальной кардиомегалии. При диффузной миокардиодистрофии и диффузном миокардите тотальная кардиомегалия может развиваться сразу же. Также степень выраженности увеличения размеров сердца зависит от тяжести и длительности провоцирующего его заболевания.
Основными причинами развития приобретенной кардиомегалии становятся патологические состояния сердца неорганической и органической природы. В большинстве случаев увеличение размеров сердца провоцируется состояниями, при которых присутствует нарушение внутрисердечной гемодинамики:
- Пороки сердца. Эти заболевания являются одной из наиболее частых причин развития кардиомегалии. Степень увеличения камер сердца и сердца в целом зависит от типа порока. В начале заболевания кардиомегалия может протекать скрыто, но с прогрессированием порока она усугубляется, и у больного появляются ее типичные симптомы.
- Гипертензия артериальная (первичная и вторичная). Кардиомегалия развивается в несколько этапов. Вначале формируется гипертрофия левого желудочка, которая, при умеренном повышении артериального давления, может продолжаться годами. В дальнейшем левый желудочек начинает подвергаться дилатации и гипертрофия становится более выраженной. Левое предсердие также подвергается увеличению, и при физикальном осмотре больного определяется сглаживание талии сердца. При стремительном развитии гипертонической болезни тотальная кардиомегалия может развиваться быстрее.
- ИБС. Некоторые формы ишемической болезни сердца могут сопровождаться кардиомегалией, которая провоцируется компенсаторными механизмами. Расширение границ сердца всегда наблюдается при обширном инфаркте миокарда с развитием осложнений: формировании аневризмы левого желудочка, сердечной недостаточности, атеросклеротического или постинфарктного кардиосклероза.
- Атеросклеротический кардиосклероз. При атеросклеротическом кардиосклерозе может наблюдаться увеличение размеров и расширение левого желудочка или ассиметричная гипертрофия межжелудочковой перегородки. В дальнейшем прогрессирование заболевания приводит к развитию тяжелой сердечной недостаточности и аритмиям.
- Миокардиты (вирусные, ревматические, бактериальные, грибковые, паразитарные, аллергические, токсико-аллергические, идиопатические Абрамова-Фидлера). При легком течении миокардита развивается умеренное увеличение размеров сердца, но при тяжелом течении этого заболевания формируется кардиомегалия. Ее выраженность зависит от степени поражения миокарда.
- Миокардитический кардиосклероз. При диффузных миокардитах развивается выраженный кардиосклероз, который приводит к умеренному или выраженному увеличению сердца и сопровождается дилатацией камер сердца.
- Аневризма сердца. Развитие аневризмы сердца наблюдается у 15% больных с перенесенным трансмуральным инфарктом миокарда. Аневризмы могут локализироваться на передней стенке левого желудочка, у верхушки сердца или, в более редких случаях, на задней стенке левого желудочка.
- Алкогольная миокардиодистрофия. Длительное употребление спиртных напитков приводит к развитию алкогольной кардиодистрофии и кардиомегалии.
- Дилатационные и застойные кардиомиопатии. Кардиомегалии при таких типах кардиомиопатий характеризуются вторичной гипертрофией всех отделов сердца и дилатацией желудочков.
- Обструктивные кардиомиопатии. Данная патология приводит к непропорциональному утолщению части или всей межжелудочковой перегородки.
- Необструктивные кардиомиопатии. При развитии кардиомегалии вследствие этого типа кардиомиопатии наблюдается симметричная или несимметричная гипертрофия левого желудочка. Межжелудочковая перегородка остается неизмененной.
- Рестриктивные кардиомиопатии. Кардиомегалия при рестриктивных кардиомиопатиях развивается на последних стадиях заболевания и сопровождается умеренным увеличением правого желудочка и левого предсердия.
- Идиопатический гипертрофический субаортальный стеноз. Кардиомегалия при данной патологии характеризуется ассиметричной гипертрофией межжелудочковой перегородки и пути оттока из левого желудочка. Впоследствии развивается вторичная гипертрофия левого желудочка.
- Опухоли сердца (миксома, рабдомиома, липома, саркома и другие злокачественные и доброкачественные новообразования, вторичные опухоли). Выраженность кардиомегалии зависит от вида опухоли и места ее локализации.
- Легочное сердце. Кардиомегалия, развивающаяся при легочном сердце, характеризуется гипертрофией и дилатацией правых отделов сердца (предсердия и желудочка) и формируется вследствие создаваемой в малом круге кровообращения гипертензии.
- Выпот в полость перикарда. При некоторых видах перикардита в полость перикарда выпотевает жидкость, которая затрудняет работу сердца и приводит к его увеличению.
Также кардиомегалия может провоцироваться болезнями других органов и систем, различными нарушениями обмена веществ и дистрофией миокарда, которая вызывается заболеваниями эндокринной системы. Причинами увеличения и дилатации сердца могут становиться:
- Эндокринопатии (синдром Конна, болезнь Иценко-Кушинга, гиперкортизонизмы другой природы). Различные эндокринопатии, протекающие на фоне артериальной гипертензии, приводят к изменениям состояния миокарда. Впоследствии перегрузка сердца вызывает формирование гипертрофии и дилатации камер сердца.
- Сахарный диабет. Заболевание приводит к развитию атеросклероза коронарных сосудов и типичной ИБС. Впоследствии у больного увеличиваются размеры сердца и развивается сердечная недостаточность.
- Тиреотоксикоз. Избыточный уровень тиреоидных гормонов приводит к их токсическому воздействия на мышечные волокна сердца, дистрофии миокарда и развитию мерцательной аритмии. Данные изменения провоцируют формирование кардиомегалии.
- Гипотиреоз. Недостаточное количество гормонов щитовидной железы приводит к развитию миксидемы, которая сопровождается редким пульсом, низким артериальным давлением, застойными явлениями в малом круге кровообращения и сердечной недостаточностью. Эти изменения приводят к увеличению камер сердца и гипертрофии миокарда.
- Акромегалия. Избыточная секреция гормона роста приводит к нарушению обмена веществ и увеличению размеров тела и органов больного (в т. ч. и сердца).
- Нервно—мышечные заболевания. Атаксия Фридрейха, болезнь Стейнерта, дистрофия Дюшена и другие заболевания приводят к поражению миокарда и развитию аритмий. При прогрессирующих недугах у больного развивается кардиомегалия и сердечная недостаточность.
- Гемохроматоз. Это заболевание сопровождается отложением железа (гемосидерина) в тканях паренхиматозных органов (в т. ч. и в сердце).
- Гликогеноз. Данная наследственная патология вызывается нарушением в обмене веществ и сопровождается отложением гликогена в различных тканях и органах (в т. ч. и в сердце).
- Амилоидоз сердца. При наследственном или вторичном амилоидозе под перикардом откладывается амилоид (гликопротеид, состоящий из фибриллярных белков), который, накапливаясь, приводит к развитию кардиомегалии и сердечной недостаточности.
- Болезнь Фабри. Это заболевание является наследственным, и им могут болеть только мужчины. На фоне болезни развиваются аритмии, нарушения сердечной проводимости, кардиомегалия и сердечная недостаточность.
- Гаргоилизм. Данное заболевание, связанное с отложением в тканях мукополисахаридов, начинает проявлять себя в возрасте 1-2 года и встречается только среди мальчиков. При гаргоилизме поражаются различные органы и развивается дилатационная кардиомиопатия, которая и приводит к формированию кардиомегалии, ИБС и тяжелой сердечной недостаточности.
- Ожирение. Увеличение массы тела приводит к поражению сердечно-сосудистой системы и ожирению сердца (отложению жира в соединительно-тканных прослойках миокарда). Такие изменения приводят к развитию артериальной гипертензии, снижению сократительной способности сердечной мышцы, гипертрофии и дилатации камер сердца.
- Анемия. При тяжелом течении анемии увеличивается объем циркулирующей крови и снижается общее сосудистое сопротивление. Данные изменения приводят к нарушению работы сердца и кардиомегалии.
- Почечная недостаточность. При почечной недостаточности кардиомегалия развивается вследствие артериальной гипертензии, гиперволемии и анемии.
- Истинная полицитемия. Затруднение кровообращения и повышение вязкости крови, развивающиеся при этом злокачественном опухолевом процессе крови, приводит к повышенной нагрузке на сердце и развитию кардиомегалии.
Также к развитию кардиомегалии может приводить прием некоторых кардиотоксичных и противоопухолевых лекарственных препаратов:
- соединения антрациклина: Даунорубицин, Эпирубицин, Доксорубицин, Идарубицин;
- Адриамицин;
- Гидролазин;
- Новокаинамид;
- Метилдофа.
При определении во время обследования увеличения размеров сердца для выявления причины кардиомегалии больному назначается всестороннее обследование. Обычно этот симптом обнаруживается в подострой или хронической стадии заболевания, и своевременное и правильное лечение основной патологии может существенно снижать риск развития тяжелых осложнений.
Кардиомегалия: лечение, степени, диагностика | Компетентно о здоровье на iLive
При обнаружении признаков кардиомегалии, человека необходимо сразу предупредить о том, что в организме развиваются необратимые процессы, поражающие стенки миокарда и полости сердца. Поэтому наиболее эффективным методом лечения в данной ситуации является хирургическое вмешательство. Но несмотря на это, людям, страдающим данной патологией, необходимо регулярно поддерживать свое состояние с помощью медикаментозной терапии и соблюдать все рекомендации лечащего врача, в частности, касающиеся здорового образа жизни.
Медикаментозная терапия
В зависимости от степени развития заболевания и от наличия сопутствующей патологии назначается курс лекарственных препаратов, в который чаще всего входят:
- мочегонные препараты:
Фуросемид: от 40 мг в сутки.
Побочные действия: рвотные позывы, чувство тошноты, головокружения, диарея, гипотония, покраснение, зуд и отек.
Противопоказания: первый триместр беременности, кормление грудью, гипокальемия, почечная кома, почечная недостаточность в терминальной стадии.
- антикоагулянты:
Варфарин: 2,5-3мг один раз в сутки
Побочные действия: кровотечения, анемия, проявление аллергической реакции, диарея, рвота, головокружение.
Противопоказания: аллергическая реакция на вещества входящее в состав препарата, предрасположенность к кровотечениям, цирроз, печеночная и почечная недостаточность, злокачественные новообразования, варикозное расширение вен пищевод, артериальная гипертензия.
- бета-блокаторы:
Анаприлин: от 10 15 мг до 100 (максимальная дозировка) в сутки (чем больше дозировка, тем больше количество приемов по 10-20 мг один прием)
Побочные действия: рвотные позывы, тошнота, головокружения, брадикардия, бессонница, сильные боли в области затылка и лба, одышка, кашель, высыпания в виде крапивницы, зуд.
Противопоказания: аллергическая реакция, стенокардия, атриовентрикулярная блокада, бронхиальная астма, сахарный диабет, колит.
- блокаторы рецепторов ангиотензинна:
Лозартан: до 5 мг один раз в сутки
Побочные действия: тошнота, возможно рвота, снижение давления, гиперкальцеемия.
Противопоказания: повышенная чувствительность к компонентам входящим в состав препарата, период вынашивания плода и кормление грудью.
Кардиомегалия может развиться на фоне авитаминоза, поэтому одним из важных компонентов медикаментозной терапии является назначения комплекса витаминов, в который в обязательном порядке должен входить витамин В1.
Физиотерапия
Еще одним важным компонентом лечения кардиомегалии являются физиотерапевтические процедуры, которые рекомендуют проводить как в период обострения, так и в период ремиссии. Наиболее эффективные в лечения кардиомегалии следующие методики:
- электрофорез с противовоспалительными препаратами;
- УВЧ-терапия;
- магнитотерапия;
- ингаляции стероидными гормонами;
- ДМВ-терапия;
- радоновые либо углекислые ванные;
- гипокситерапия.
Противопоказания к проведению физиотерапевтических процедур:
- средняя и тяжелая степень развития сердечной патологии;
- сердечная недостаточность;
- недостаточность кровообращения;
- аритмии.
Нетрадиционная медицина
Помимо медикаментозной терапии, многие больные прибегают к старым, проверенным рецептам народной медицины, сборы трав помогают укрепить сердечную мышцу и очистить сосудистую систему.
Травяной отвар: для приготовления отвара понадобится 20г хвоща, 50-60г боярышника и 40г травы горца, полученную смесь необходимо залить стаканом кипятка и дать настояться в течение одного часа. Настой принимать по 20мл 6 раз в сутки.
Настойка розмарина на красном винном напитке: 100г листьев розмарина необходимо залить 2л красного столового вина, дать настоятся в темном и сухом месте в течение 30 дней. Принимать по 20 мл 2-3 раза в день, длительностью до 6-9 месяцев.
Адонис: столовую ложку сухой, измельченой травы залить одним стаканом горячей воды , дать настоятся в теплом месте, после чего процедить и принимать по 1-2 столовых ложкек 3-4 раза в день.
[100], [101], [102], [103], [104]
Рецепты лечения кардиомегалии народными средствами
Клюква: ягода, насыщенная большим количеством витаминов, полезная как в свежем, так и сушенном виде. При заболеваниях сердца рекомендуют употреблять по 1 столовой ложке перетертых с сахаром ягод 3-4 раза в сутки.
Красная свекла: при врожденных потологиях сердечно-сосудистой системы рекомендуют пить сок свежевыжатой красной свеклы с одной чайной ложкой меда.
Сок чеснока: для укрепления стенки сердечной мышцы и сосудов рекомендуют утром, натощак, употреблять 6-7 капель сока чеснока и чайную ложку оливкового масла.
Гомеопатия
Гомеопатические препараты при лечении кардиомегалии также занимают свою нишу, чаще всего рекомендуют:
Арсеникум альбум: препарат используют в дозировке от 3 до 30 делений
Показания: сердечно-сосудистые заболевания, желудочно-кишечная патология, невралгия, нефриты, бронхиальная астма, плевриты, пневмония, экзема.
Побочные эффекты: диарея, тошнота, рвота.
Противопоказания: почечная недостаточность, диспепсии, невриты.
Арника: используется в дозировке от 3 до 30 делений.
Показания: лечение заболеваний сердечно-сосудистой системы, нервной системы.
Побочные эффекты: головокружения, тошнота, рвота.
Противопоказания: индивидуальная чувствительность к компонентам входящим в состав препарата, беременность, период кормления грудью, повышенная свертываемость крови.
Кларонин: дозировка по 15 капель один раз в день.
Показания: ИБС, стенокардия, кардиосклероз, кардиомегалия, миокардиты, перикардиты, вегетососудистая дистония, физическое и психическое перенапряжение.
Побочные эффекты: головокружение, тошнота, рвота.
Противопоказания: не выявлены.
Хирургическое лечение
Хирургическое лечение кардимегалии является наиболее эффективным среди всех методов лечения, на сегодняшний день опытные врачи хирурги прибегают к таким операциям, как:
- операция по замене клапанов сердца;
- коронарное шунтирование, проводится в случае прогрессирующей ишемической болезни сердца;
- установка кардиостимуляторов, действие которого направлено на регуляцию сердцебиения;
- проводится установка устройств вспомогательного кровообращения левого желудочка.
причины, симптомы, диагностика, лечение, профилактика
Патологическое увеличение размеров и массы сердца, может быть как врожденной, так и приобретенной формой, чаще всего возникает в результате прочих заболеваний сердечно-сосудистой системы.
Причины кардиомегалии
Врожденная форма данной патологии возникает в период внутриутробного развития плода и имеет наследственный характер. Приобретенная форма кардиомегалия чаще всего является последствием разного рода заболеваний сердечно-сосудистой системы и других органов. Стать причиной развития патологии может артериальная гипертензия, ишемия сердца, врожденные или приобретенные пороки сердца, миокардит, пневмосклероз, эмфизема легких.
Симптомы кардиомегалии
Симптоматические проявления этой патологии, как правило, не носят специфического характера. У больного возникают болевые ощущения в области сердца, появляется одышка, сердцебиение учащается, возникает быстрая утомляемость, ортопноэ, множественные отеки. В ряде случаев кардиомегалия может не сопровождаться какими-либо симптомами или же больные могут не идентифицировать у себя проблемы со здоровьем при возникновении, например, отдышки или повышенной усталости. Вследствие чего, кардиомегалию обнаруживают случайно, при проведении профилактического обследования или при диагностике по поводу других болезней.
Диагностика кардиомегалии
Выполняется анализ семейного анамнеза, анализ анамнеза жизни, выполняется ряд диагностических мероприятий. Проводится пальпация, рентгенологическое исследование органов грудной клетки, электрокардиограмма, наиболее информативным методом является эхокардиография.
Лечение кардиомегалии
Лечение необходимо начинать с терапии основного заболевания, причиной которого и стало развитие кардиомегалия, это относится к приобретенным формам болезни. В случае врожденной патологии выбираются другие методы лечения.
Профилактика кардиомегалии
Для профилактики, рекомендуется отказаться полностью от употребления алкоголя и курения, также важно исключить факторы риска, которые могут стать причиной повышения артериального давления, необходимо нормализовать вес, питаться правильно, регулярно заниматься спортом.
Что делать при кардиомегалии – последствия увеличения сердца
В статье предлагается уточнить некоторые аспекты патологии, которую в просторечии называют увеличенное сердце или кардиомегалия, и проблемы с ней связанные, которые могут зависеть от ослабления миокарда, ишемической болезни сердца, ритма сердца или работы клапанов.
Что значит увеличенное сердце
Сердце – это мышца, естественной задачей которой является перекачка крови внутри тела, для доставки питательных веществ и кислорода во все клетки и удаления отходов жизнедеятельности.
Если сердце подвергается чрезмерной нагрузке, то начинает увеличиваться, и от обычных 350-380 граммов может превысить 500 грамм.
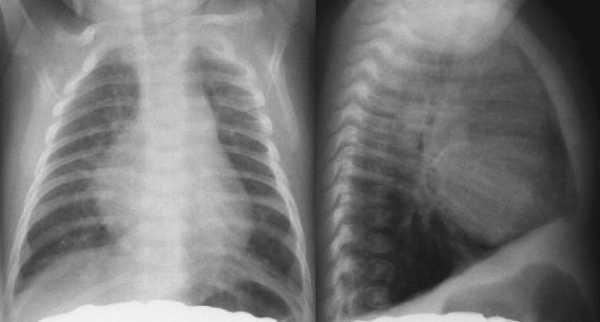
Увеличенное сердце характеризуется увеличением объемной массы как миокарда, т.е. мышечной структуры сердца, так одновременным расширением полостей сердца: правое предсердие, левое предсердие, правый желудочек, левый желудочек, по которым течет кровь.
Какие симптомы может вызвать увеличенное сердце
Иногда увеличенное сердце может быть бессимптомным, но в некоторых случаях увеличение сердца проявляется патологическими симптомами:
- Одышка.
- Нехватка воздуха.
- Боли в грудной клетке, похожие на возникающие при стенокардии.
- Аритмия, внезапная тахикардия.
- Отеки и задержка жидкости, особенно в лодыжках.
- Усталость и головокружение.
- Повреждения кожи и боли в суставах при синдроме Фабри.
- «Дыхание сердца» (характерный звук крови, которая течет через клапаны, типичный синдром «сердца спортсмена»).
Что делать в случае увеличенного сердца
Не всегда увеличение сердца является патологическим, и потому часто возникает вопрос, как себя вести в случае такого расстройство? Очевидно, что многое зависит от причины. У профессиональных спортсменов или тех, кто увлекается одной спортивной дисциплиной, всегда развивается патология, которая называется синдромом сердца спортсмена.
Спортсменам требуется большая дальность доставки крови, что, очевидно, обеспечивается большим усилием сжатия сердца. Эффектом этой дополнительной работы является физиологическое увеличение сердца, без какого-либо риска для здоровья.
В случае, если дополнительная работа сердца обуславливается любым препятствием в доставке крови, то происходит патологическое увеличение миокарда.
Причины патологической кардиомегалии
Если, с помощью рентгенографии грудной клетки, будет наблюдаться увеличение сердца, прежде всего, необходимо выявить причину патологии и оценить процент фиброзной ткани.
Ниже приведены основные причины, которые определяют патологическое увеличение сердечной мышцы:
- Порок сердца. Все болезни системы кровообращения, которые вызывают увеличение сопротивления кровотоку, приводят к увеличению сердечной мышцы. Типичными являются заболевания клапанов, в частности, атриум клапанов желудочка сердца (трехстворчатого и митрального), аортального и легочного.
- Гипертония, то есть повышение артериального давления, что приводит к гипертрофии левого желудочка.
- Аритмии сердца, изменения скорости сердцебиения, которая может увеличиваться (тахикардия) или уменьшаться (брадикардия) из-за неисправности в работе электрических цепей сердца.
- Легочная гипертензия, аномалии давления в легких, вызванные, в свою очередь, дыхательной недостаточностью и бронхопатией.
- Генетические заболевания обмена веществ, такие как синдром Фабри, связанный с X-хромосомой, что вызывает накопление гликолипидов внутри ткани.
- Отравление от чрезмерного употребления алкоголя, такое сердце часто называют пивным или этиловым сердцем.
- Анемия, которая вынуждает сердце работать более интенсивно и может с течением времени привести к сердечной недостаточности.
- Гемохроматоз или избыточное накопление железа в тканях, отвечает за сердечно-сосудистые заболевания и аритмию.
- Амилоидоз, определяется накопление в тканях амилоида – белкового материала, похожего на крахмал
- Заболевания щитовидной железы, такие как гипотиреоз.
- Кардиомиопатия, – это заболевание сердечной мышцы, которое вызывает утолщение сердечной мышцы.
Диагностика увеличенного сердца – исследования
Чтобы сделать правильный диагноз увеличенного сердца, а затем назначить соответствующие методы лечения, специалист прибегает к ряду анализов и обследований:
- ЭКГ, либо Холтер-мониторинг, т.е. запись ЭКГ в течение 24 часов, а также ЭКГ под нагрузкой, которое позволяет выявить аритмию.
- Эхокардиограмма, которая обнаруживает наличие обструкций сердца.
- RX. Для оценки сердечной тени.
- Ядерный магнитный резонанс с помощью контрастного вещества гадолиния. Для выделения волокнистых областей миокарда.
- Катетеризация сердца с введением микрокамеры для оценки возможных извержений из желудочка в аорту.
Терапия и препараты для лечения кардиомегалии
Часто патология увеличенного сердца имеет доброкачественно течение и не требует лечения. Если увеличенное сердце зависит от спортивной нагрузки, достаточно прекратить тренировки, синдром медленно регрессирует: объем сердца и частота сокращений возвращаются в нормальные рамки. Если кардиомегалия имеет патологический характер, то лечение подбирается в соответствии с причиной.
Может потребоваться лекарственная терапия. В основном, используются лекарственные средства для контроля кровяного давления, в частности:
- Диуретики для снижения количества натрия и воды.
- Бета-блокаторы для снижения давления крови,
- Антиаритмические средства и антикоагулянты для предотвращения образования тромбов и, следовательно, возникновения инсультов и инфарктов.
В тяжелых случаях кардиолог может принять решение использовать хирургическое вмешательство, направленное на удаление неисправных клапанов или координации сокращений желудочков сердца с помощью кардиостимулятора, чтобы уменьшить риск инфаркта.
Риски и возможные осложнения кардиомегалии
Увеличенное сердце может повлечь значительные риски для больного, которые зависят от основного заболевания, вызвавшего увеличение сердца. Когда сердце становится слишком большим, некоторые части миокарда подвергаются действию большего давления и, следовательно, повышенной опасности ишемии и опасных осложнений, таких как инсульт и инфаркт.
Однако, статистики отмечают, что с патологией можно жить без серьезных последствий, держа её под контролем с помощью соответствующего лечения. В России, на самом деле, около 9,4 миллионов человек имеют увеличенное сердце, особенно в части левого желудочка.
что это такое, симптомы и лечение
Увеличение сердца — это врожденный или приобретенный порок развития кардиальных структур. На фоне явления возникает утолщение мышечного слоя (гипертрофия) либо дилатация (расширение камер).
В любом случае, наблюдается нарушение нормальной сократимости миокарда. Отсюда невозможность адекватного обеспечения кровью тканей и отдаленных систем. Ишемия ведет к гипоксии и постепенной анатомической трансформации. Страдает головной мозг, печень, почки.
Чаще всего причиной смерти оказывается полиорганная недостаточность. Тело не справляется с нагрузкой. Летальный исход — вопрос времени.
Лечение проводится в условиях кардиологического стационара. Тотального восстановления ждать не стоит. Можно рассчитывать на приостановку процесса и сохранение жизни. Но на больного накладываются серьезные ограничения.
Механизм развития патологии
Как уже было отмечено, существует два типа кардиомегалии (разрастания тканей сердца). Формируются они несколько разными путями.
Гипертрофия — собственно увеличение мышечной массы органа. В норме кардиальные структуры обеспечиваются кровью по коронарным артериям, что обуславливает адекватное питание и возможность работать почти на пределе.
При этом остается запас прочности на случай экстренных условий. То есть кардиальные структуры в полную силу не функционируют почти никогда.
При стенозе (сужении), окклюзии (закупорке) коронарных артерий, постоянном повышении давления, сердце вынуждено интенсифицировать свою деятельность.Отсюда перманентно увеличенная нагрузка.
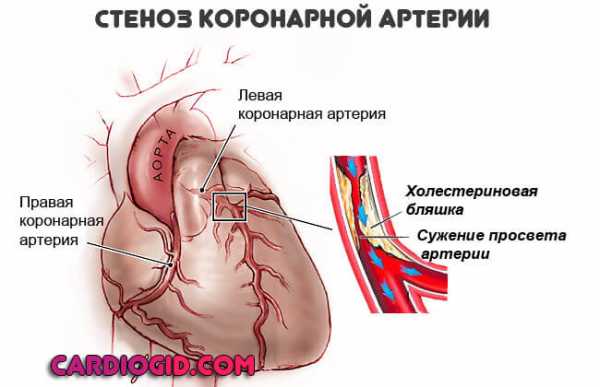
В качестве компенсаторного механизма тело наращивает мышечную массу органа. Но это не решает проблему.
Напротив, такое сердце не способно работать адекватно из-за плохой сократимости и снижения проводимости электрического импульса от синусового узла. Чаще всего гипертрофии подвержен левый желудочек.
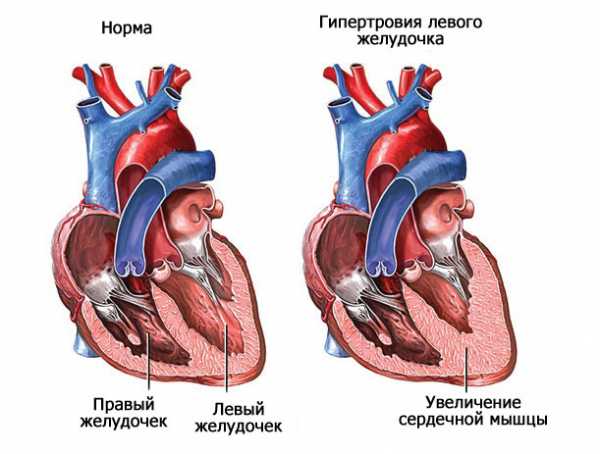
Дилатация — вторая разновидность патологического отклонения от нормы. Возникает растяжение камер кардиальных структур от избытка крови.
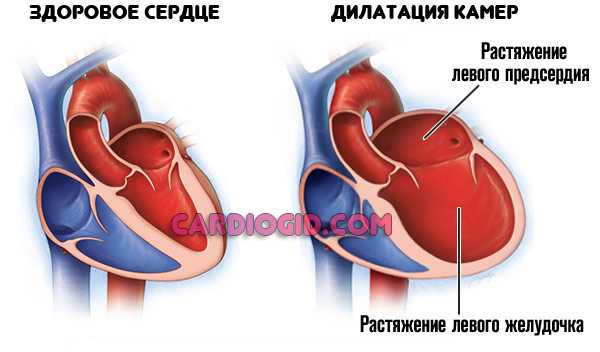
В основном проблеме подвержены спортсмены, реже больные воспалительными патологиями.
Это состояние формируется намного быстрее, чем предыдущее. Опасность примерно одинакова.
В любом случае возникает сердечная недостаточность, снижается сократительная способность миокарда. Растет повышенный риск преждевременной смерти больного от осложнений или основного состояния.
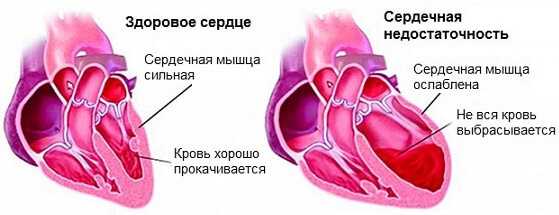
Виды кардиомегалии
Согласно классификации, принятой в теоретической и практической деятельности, увеличение миокарда определяется двумя возможными видами:
Гипертрофия
Разрастание мышечного слоя органа. Возникает наиболее часто. В основном подвержены развитию подобного состояния гипертоники с приличным стажем, также больные инфекционными патологиями.
Явление практически не сопровождается осложнениями или какими-либо симптомами.
На ранних этапах это так. По мере движения вперед, возникают проявления застойной сердечной недостаточности с одышкой, непереносимостью физической активности, длительными болями, аритмиями, прочими признаками.
Восстановлению такой орган уже не подлежит. Единственное, что можно сделать — поддержать тело, чтобы обеспечить снижение нагрузки на сердце. Длительность терапии — вся жизнь. Причем пациент должен существенно ограничить себя в быту, привычках. В том числе рационе.
Внимание:Большой роли сердце расширено влево или вправо не играет. Характер деформации не определяет степень отклонения функциональной активности.
Дилатация
Представляет собой расширение одной или нескольких камер кардиальных структур.
Возникает в результате избыточного количества крови или же скопления жидкости, что случается относительно редко и несет большую угрозу жизни и здоровью.
Лечение проводится в условиях стационара. Если речь идет о возникновении выпота, назначается дренирование пораженной камеры, далее показана компенсаторная терапия. В остальном методики курации не отличаются от предыдущего случая. Дилатация левого предсердия протекает тяжелее.
Исключительно редко возникает смешанная форма. Она лечению практически не подлежит. На ранних стадиях имеет смысл провести трансплантацию. Вероятность успеха определяется запущенностью процесса.
Сама по себе кардиомегалия не развивается в считанные секунды. Продолжительность прогрессирования до момента проявления первых симптомов — несколько лет как минимум.
На фоне воспалительных патологий чуть менее. Но время на диагностику и лечение есть.
Физиологические причины роста размеров сердца
Несущественны с клинической точки зрения. Вопреки возможному заблуждению, они отнюдь не безопасны. Вопрос времени, когда процесс даст о себе знать.
Среди возможных факторов:
- Интенсивные физические нагрузки. Возникают на фоне критической механической активности. Типичная черта кардиальных структур профессиональных спортсменов — гипертрофированное, неестественно большое (спортивное) сердце. Оно работает нормально равно до тех пор, пока сохраняется достаточный уровень нагрузок. Как только пациент перестает заниматься спортом — вероятна остановка сердца. Исход может быть не столь плачевным, зависит от случая.
- Беременность, роды. Особенно неоднократные, если они сопровождаются существенным токсикозом, эклампсией. Каждая последующая гестация увеличивает риски. Единственный способ превенции — длительное наблюдение за состоянием будущей матери. Скрининг проводится каждые 2-3 месяца. Чаще по показаниям.
Разница между естественными и болезнетворными факторами не велика. Осложнения и риск их возникновения идентичны.
Патологические факторы
Встречаются намного чаще.
- Миокардит. Воспаление мышечного слоя органа. Развивается по инфекционным причинам, также в результате аутоиммунного процесса. Симптомы выражены, проявляются постоянно. Лечение в условиях стационара, с применением антибиотиков или иммунодепрессантов, зависит от происхождения явления. Перспективы полного восстановления определяются моментом обращения к врачу. На поздних стадиях происходит тотальное разрушение предсердий. Заболевание имеет свойство рецидивировать. Каждый эпизод влечет отмирание части здоровых тканей, которые замещаются соединительными структурами. Возникает двойственное явление. Сами по себе рубцовые клетки обуславливают разрастание органа. Он перестает нормально работать из-за недостатка тканей. Начинается компенсация. Итог понятен.
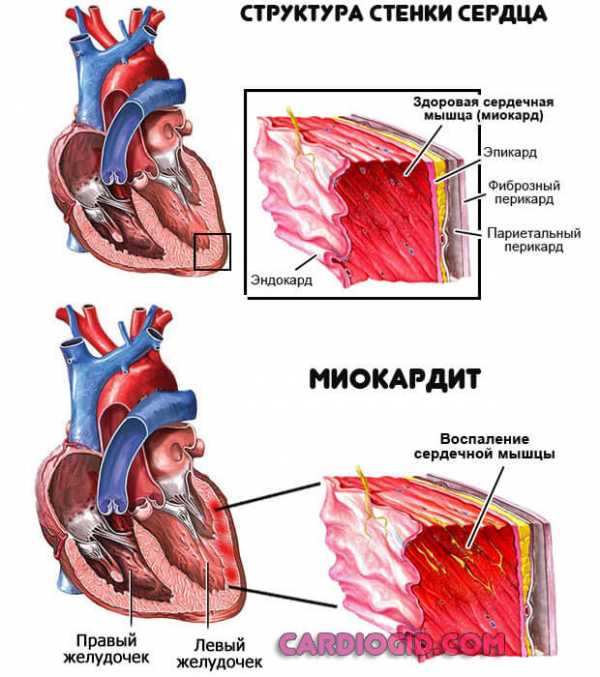
- Перикардит. Воспаление сердечной сумки. Провоцирует гипертрофию. Дилатация нехарактерна.
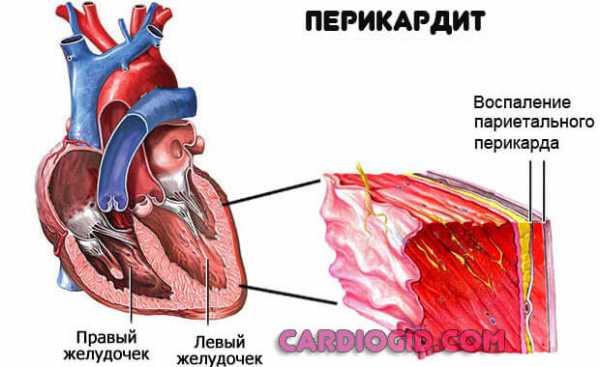
Оба описанных процесса имеют схожие черты. Они опасны только в запущенной форме или на фоне частых рецидивов.
- Артериальная гипертензия. Первая стадия — не влечет анатомических изменений. По мере прогрессирования показатели тонометра стабилизируются на высоких отметках. Отсюда повышенная нагрузка на левый желудочек, который и подвергается изменениям. Поскольку эта камера ответственна за перекачивание крови по большому кругу, страдают все системы. Осложнения — вопрос времени.
- Амилоидоз. Отложение белковых структур. Лечится относительно просто, при достаточной квалификации врача. Длительность развития последствий со стороны сердца объясняет хороший прогноз.
- Стеноз клапана аорты. Вызывает недостаточное поступление крови в большой круг. Отсюда сохранение жидкой соединительной ткани в камерах. Заканчивается процесс дилатацией.
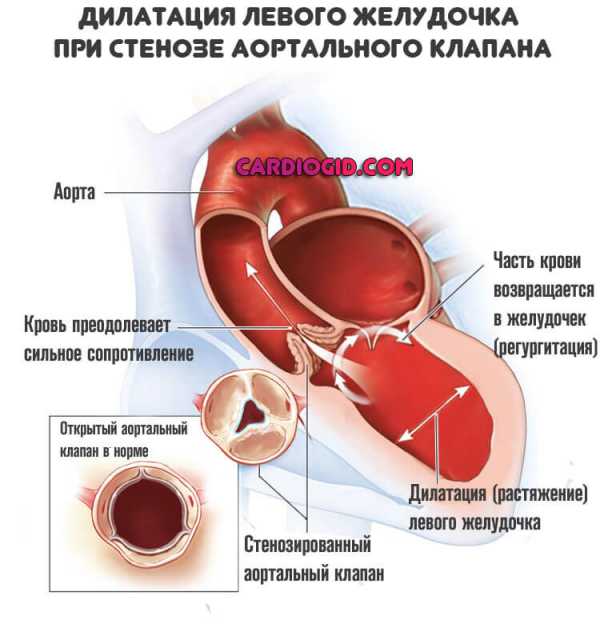
- Кардиомиопатия. Диффузное (то есть по всему периметру) разрастание тканей миокарда. Имеет врожденное или приобретенное происхождение (на фоне алкоголизма, воспаления, аутоиммунных причин). Развивается относительно часто. Ведет к застойной сердечной недостаточности. В 30% случаев заканчивается смертью. Цифры разнятся от одного к другому источнику.
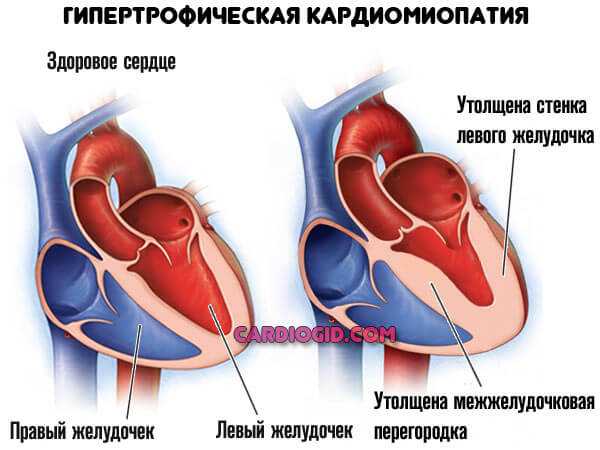
- Пороки митрального клапана. Стеноз, пролапс, заращение. Приводит к нарушению нормальной гемодинамики. Восстановление хирургическое, по показаниям.
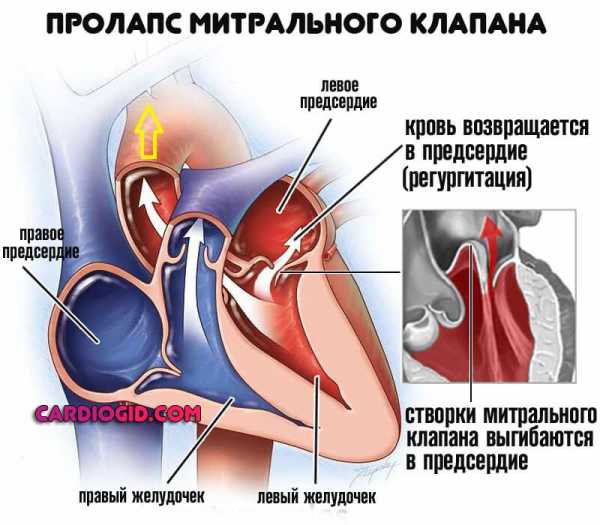
- Ревматизм. Аутоиммунная патология. Определяется постоянным воспалением кардиальных структур, деструкцией клапанов. Вероятность летального исхода низка на ранних стадиях. Прогрессирование постепенное или скачкообразное.
- Пороки межжелудочковой перегородки.
В крайне редких случаях (около 0.3-.0.5% ситуаций) возникают врожденные дефекты развития сердца.
Например, аномалия Эбштейна, синдром Нунан и прочие. Такие болезни не подлежат радикальному лечению. Причины увеличенного сердца у взрослого приобретенные. Врожденные дают знать о себе раньше, возникает больше осложнений.
Симптомы
Проявления зависят от основного патологического процесса. Но усредненная клиническая картина всегда примерно одинакова. Отличия лишь в интенсивности признаков.
- Боли в грудной клетке. Разной степени. От незначительного жжения, покалывания, до полноценного приступа. Особенно сильный дискомфорт на фоне воспалительных патологий, ревматизма, длительного течения артериальной гипертензии. Болевой синдром не характеризует запущенность, потому надежным диагностическим признаком не считается.
- Одышка. В некоторых случаях обнаруживается при интенсивной физической нагрузке. Выявляется в ходе тестов. Остальные ситуации ассоциированы с полной непереносимостью механической активности. Пациент получает проблемы с дыханием даже в состоянии покоя. Это грозный прогностический признак.
- Аритмия. Обычно по типу тахикардии. То есть ускорения сердечной деятельности. Возможно сочетание с другими процессами: экстрасистолией, фибрилляцией. Опасность определяется на электрокардиографии. Угрожающие формы требуют коррекции медикаментозными, реже радикальными методами.
- Повышенная потливость. Особенно в ночное время суток.
- Цианоз носогубного треугольника. Посинение области вокруг рта.
- Бледность кожных покровов.
- Слабость, разбитость, снижение работоспособности до невозможности выполнять трудовые обязанности.
- Головная боль. Интенсивного или незначительного характера, но регулярная.
- Вертиго. Нарушение ориентации в пространстве.
- Обморочные, синкопальные состояния. Неоднократные на протяжении недели или даже одного дня.
Клиническая картина может быть полной или сокращенной. Варианты течения — постоянное, приступообразное. Симптомы в любом случае неспецифичны и не дают ответов на вопросы.
Диагностика
Проводится под контролем кардиолога, а в сложных случаях профильного хирурга. Схема мероприятий:
- Устный опрос больного на предмет жалоб. Объективные признаки фиксируются письменно.
- Сбор анамнеза. Расширение сердца не возникает внезапно. Это результат длительного патологического процесса. Роль играют предшествующие болезни кардиального профиля, образ жизни.
- Измерение артериального давления. Для определения возможной причины отклонения. Также частоты сокращений.
- Суточное мониторирование. С помощью специального автоматического тонометра. Дает исчерпывающую информацию о динамике кардиальной деятельности.
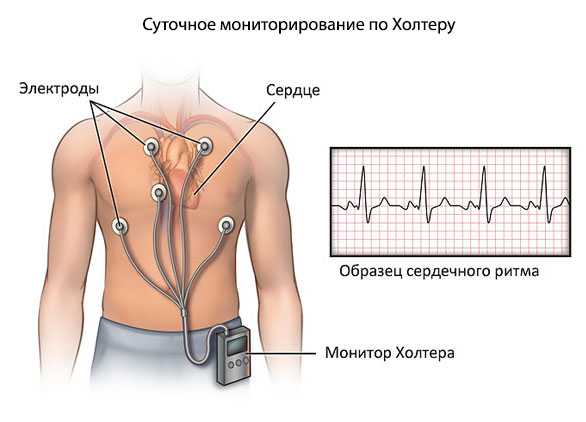
- ЭКГ. Большое сердце проявляется аритмией. Какого типа — нужно смотреть. Функциональные отклонения видны.
- Эхокардиография. Ультразвуковая методика визуализации тканей. Считается основной в ранней диагностике или определении степени тяжести состояния.
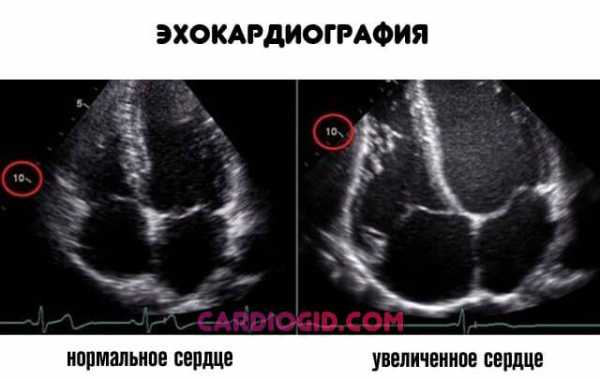
- МРТ или КТ.
- Коронография для оценки характера питания сердца.
- Анализ крови общий и биохимия.
Увеличенная сердечная мышца дает типичную объективную картину. Проблем с точки зрения выявления нет. Вопрос в путях поддержания приемлемой активности подобного органа.
Методы лечения в зависимости от причины
Терапия в основном консервативная. Этиотропное воздействие зависит от фактора развития явления:
- Воспалительные патологии устраняются с помощью антибиотиков, кортикостероидов небольшими курсами, также кардиопротекторов.
- Ревматизм предполагает использование иммунодепрессантов в краткосрочном периоде.
- Артериальная гипертензия требует приема специализированных средств нескольких групп: ингибиторов АПФ, антагонистов кальция, бета-блокаторов.
Врожденные и приобретенные пороки по мере возможности лечатся хирургическим путем.
Само же бычье сердце у человека предполагает поддерживающую терапию с применением:
- Антиаритмических лекарств. Амиодарона или Хиндина в разумных дозировках.
- Кардиопротекторов.
- Препаратов на основе калия и магния.
- Витаминно-минеральных комплексов.
В раках расширенного лечения — статинов, противотромбических, антиагрегантных средств.
Большая роль отводится устранению первопричины состояния: отказу от алкоголя, курения, избыточной физической активности. Не всегда это возможно.
Клинически безнадежные случаи также существуют, но чтобы запустить болезнь нужен не один год.
Возможные осложнения
Увеличение сердца характеризуется такими последствиями:
- Остановка работы мышечного органа. Внезапно, без предварительных признаков.
- Инфаркт. Острое нарушение питания миокарда с некрозом здоровых тканей и замещением их на рубцовые.
- Инсульт. Ишемия головного мозга острого характера.
- Обморок и возможные травмы.
- Кардиогенный шок. По причине невозможности нормальной работы сердца. Неотложное и летальное в большинстве случаев состояние.
- ИБС с перспективами инфаркта.
- Полиорганная недостаточность.
Прогностические оценки
Прогноз зависит от степени тяжести отклонения. Общепринятого стадирования увеличения кардиальных структур не существует. Потому можно говорить лишь примерно.
Вероятность смерти без лечения составляет 50-60% в перспективе 5-10 лет. Или чуть менее. На фоне комплексной терапии — 10-20%.
Ранние этапы, когда грубых дефектов еще нет, ассоциированы с лучшим исходом.
Радикальные методики позволяют продлить жизнь больному. Полного излечения, однако, не наступает никогда. Тотальная компенсация невозможна по причине анатомического отклонения.
В заключение
Кардиомегалия — это равномерное или асимметричное разрастание тканей сердца (мышечного слоя, расширение камер структур). Оба клинических варианта одинаково опасны.
Диагностика проблем не представляет, как и определение происхождения состояния. Лечение проводится в стационарных условиях на первой стадии, затем показана поддерживающая терапия и динамическое наблюдение каждые 3-6 месяцев.
Прогноз вариативен. Что-либо конкретное может сказать врач после длительного контроля за состоянием и его движением (прогрессирование, регресс).