Нейропатическая боль что это такое
что это такое, её виды и лечение.
Внимание! Самолечение может быть опасным для вашего здоровья.
Что такое нейропатическая боль
Нейропатическая боль не связана с нарушением в работе какого-либо органа. Она не является сигнальной функцией, указывающей на развитие определенной патологии. Нейропатическая боль проявляется на фоне повреждения тех или иных участков центральной или периферической нервной системы. Могут повреждаться непосредственно нервные волокна, из-за этого посылаются некорректные сигналы в болевые центры. Наглядным примером нейропатической боли является фантомный синдром. Такое состояние характеризуется тем, что ампутированная конечность продолжает болеть. Нейропатическая боль всегда вызывает устойчивый болевой синдром.

Виды боли
По своему проявлению нейропатическая боль бывает острой и хронической:
- острая фаза характеризуется кратковременными колющими ощущениями, которые периодически возникают в виде приступов;
- хроническая боль присутствует постоянно, проявляется легкими покалываниями и незначительным жжением в определенной зоне. Такой синдром изматывает человека и приводит к нарушению функции сна.
По характеру болевые ощущения делятся на несколько видов:
Умеренные. В этом случае проявляется чувство жжения и покалывания в определенной зоне. Наиболее часто такой симптом возникает в области конечностей. В силу его постоянства у человека наблюдается сильный психологический дискомфорт.
Давящие. Как правило, такая боль возникает в ногах. Обычно она ярко выражена в ступнях и голенях, что затрудняет ходьбу и приводит к возникновению сложностей в обычной жизни.
Кратковременные. Такие боли удерживаются в течение нескольких секунд в определенной зоне, после чего перемещаются на другой участок тела. Объясняется возникновение такого болевого синдрома спазматическими явлениями в нервной системе.
Кроме этого, выделяют чрезмерную чувствительность кожных покровов. В этом случае боль возникает при воздействии различных температурных и механических факторов. Болевой синдром может возникнуть при контакте кожи с любым раздражителем. На фоне этого пациенты, к примеру, стремятся носить одну и ту же одежду и спать в определенной позе.
Симптомы нейропатических болей
Основным симптомом нейропатической боли является нарушение чувствительности кожи. Провоцирующими факторами могут стать какие-либо механические или термические раздражители, которые у здорового человека не вызывают ни малейшего дискомфорта. Явление носит название «аллодиния».

У взрослых
Основным симптомом нейропатической боли является возникновение сильного болевого синдрома при легком прикосновении к коже или небольшом повышении температуры в определенном участке тела. Такие ощущения носят сдавливающий характер. Дополнительно они сопровождаются ощущением покалывания на кожных покровах. Такая боль сравнима с воздействием слабого разряда тока. Также может возникать чувство жжения в пальцах рук и ног.
Боль не проходит после снятия раздражающего фактора. На фоне болевого синдрома часто возникает онемение и снижение чувствительности кожи. Такое состояние сравнимо с обморожением.
Иногда дополнительно могут наблюдаться такие внешние признаки:
- Покраснение кожи.
- Повышенная бледность болезненного участка.
- Отеки.
Еще одним симптомом является кратковременная сильная боль, возникающая в пальцах рук и ног. Такой болевой синдром может менять свое местоположение. Создается впечатление, что боль носит блуждающий характер, и указать место ее локализации весьма затруднительно.
Сильные болевые ощущения, которые сохраняются длительное время, всегда вызывают значительное ухудшение общего состояния человека, на фоне этого часто возникает озноб, бессонница, чувство тревоги.
У детей
Признаки нейропатической боли у детей можно увидеть со стороны. Ребенку трудно объяснить характер болевых ощущений, поэтому малыш подсознательно стремится занять положение, в котором боль ощущается меньше. В такой позе он может находиться длительное время, даже если она является не совсем удобной.
При возникновении нейропатической боли ребенок не позволяет прикасаться к определенному участку тела. Еще одним признаком является психомоторная инерция. При возникновении нейропатических болей дети замыкаются в себе, становятся вялыми, неактивными. Иногда на фоне постоянных болевых ощущений у детей развивается враждебность к окружающему миру. Они не реагируют на происходящее вокруг, а если их затронуть, то становятся раздражительными.
Причины возникновения нейропатической боли
Боль нейропатического характера может развиваться по различным причинам. Это происходит при возникновении нарушений в работе каких-либо отделов нервной системы.
Наиболее часто провоцируют нейропатическую боль следующие патологии:
- Сахарный диабет. Нарушение обмена веществ провоцирует поражение нервных окончаний. Наиболее часто в этом случае болевые ощущения локализуются в стопах.
- Герпес. Последствием вирусного заболевания болезни может стать невралгия. Как правило, боль возникает в месте локализации высыпаний и удерживается в течение приблизительно трех месяцев. Для нее характерны чувство жжения и возникновение острого болевого синдрома при прикосновении.
- Спинномозговые травмы. Такие повреждения вызывают боли длительного характера. Сильные колющие боли при этом возникают в самых различных частях тела.
- Инсульт. При поражении участков головного мозга происходит нарушение работы нервной системы в целом. Болевые ощущения носят жгучий, колющий характер, и, как правило, возникают при телесном контакте. Иногда на фоне боли наблюдается охлаждение конечностей.
- Хирургические операции . При любом оперативном вмешательстве возникают риски повреждения периферических нервных окончаний. Поэтому часто возникают боли в области швов, но они со временем исчезают.
- Невралгия тройничного нерва. В этом случае нарушается чувствительность лица. Боли могут возникать при жевании или прикосновении к определенной области.
- Остеохондроз. При смещении позвонков происходит защемление или сдавливание нервных корешков. Это может вызывать болевые ощущения в любом участке тела или даже во внутренних органах.
Диагностика
Какие-либо определенные диагностические мероприятия для подтверждения нейропатической боли не применяются. Чтобы поставить диагноз, доктор проводит детальный опрос больного. В этом случае во врачебной практике используется так называемый метод трех «С».
Доктор должен:
- Смотреть, то есть визуально определить локализацию болевого синдрома и оценить уровень нарушения чувствительности.
- Слушать, то есть вникнуть в то, что рассказывает пациент, с целью обнаружения характерной симптоматики.
- Соотносить, то есть сравнить жалобы пациента с результатами собственного обследования.
При осмотре врач обследует болевые участки и сравнивает их состояние со здоровыми зонами. Его интересует степень изменения болевой, тактильной и температурной чувствительности. Кроме этого, доктор изучает моторную систему. Сегодня для диагностики нейропатической боли разработано около 10 вопросников, которые упрощают постановку диагноза.
Лечение нейропатической боли
Лечение нейропатической боли – длительный процесс. Прежде всего проводится лечение основной патологии, которая вызвала нейропатические боли.
Купировать нейропатическую боль традиционными обезболивающими медикаментозными препаратами практически никогда не удается. Но при этом использовать опиаты можно только в особо сложных случаях. Несмотря на эффективность таких препаратов, при их применении у пациента может сформироваться наркотическая зависимость.
Действенным обезболивающим средством при нейропатической боли считается лидокаин. Он может применяться в виде мази или пластыря. Кроме того, часто используются средства зарубежного производства Габапентин и Прегабалин.
Одновременно с обезболивающими средствами назначаются антидепрессанты, которые позволяют успокоить нервную систему и снизить ее чувствительность.

Эффективны при лечении нейропатической боли физиотерапевтические процедуры. На начальной стадии развития патологии назначаются:
После того как будет уменьшена интенсивность болевого синдрома, назначаются процедуры, которые улучшают клеточное и тканевое питание. Наиболее часто для этого применяются лазерное воздействие, массаж, кинезиотерапия (лечение движением).
В восстановительный период показана лечебная физкультура. Кроме этого, применяются различные техники релаксации, помогающие человеку справиться с болью самостоятельно.
Лечение нейропатической боли народными средствами не является эффективным. Но иногда разрешается применять отвары трав, которые обладают успокоительным воздействием.
Профилактические методы
Поскольку причины появления нейропатических болей до конца не изучены, то о профилактике заболевания говорить сложно. Но многие врачи считают, что минимизировать риск возникновения неприятной симптоматики можно, если вести здоровый образ жизни и ежедневно умеренно нагружать все группы мышц.
Также рекомендуется:
- Отказаться от курения и злоупотребления алкоголем.
- Носить удобную обувь.
- Избегать травмирования или ожогов рук или ног.
Важно своевременно лечить все заболевания, которые могут привести к возникновению нейропатической боли. Обязательно следует проходить регулярные профилактические осмотры, которые позволят выявить серьезные патологии на ранних стадиях развития. При обнаружении малейшей потери чувствительности отдельных участков тела необходимо в срочном порядке обращаться к доктору.
Видео по теме
причины и симптомы — Про Паллиатив
СодержаниеПричины возникновения
Компонент или болезнь
Стадии боли
Восстановление нерва после повреждения
Нейропатическая боль – спутник многих болезней у людей. Причиной ее появления может стать повреждение различных отделов нервной системы. Такое повреждение затрагивает очень разные уровни: от мелких нервов, расположенных в глубине тканей, до нервных стволов, сплетений и даже отдельных участков спинного и головного мозга. Поскольку человек пронизан нервами, их повреждение на любом уровне и участке может привести к возникновению нейропатической боли.
Если вы когда-нибудь ударялись локтем, или стоматолог «задевал нерв» бором при лечении зубов, вы понимаете, что такое нейропатическая боль. Люди с хронической нейропатической болью испытывают это чувство ежедневно. При первых проявлениях пациенты описывают эту боль как дискомфортные ощущения, жжение, «простреливание».
Причины возникновения
Нейропатическая боль может быть вызвана очень разными факторами, в том числе переломами, метаболическими нарушениями, повреждением нерва в ходе операции. Также ее причиной может быть инсульт, ампутация конечности, травма спинного мозга.
Нейропатическая боль возникает в результате нарушения структуры и функции нерва. И отдельно стоит сказать о сдавлении нерва, например, когда доброкачественное новообразование оказывает давление на стенки рядом расположенных органов и приносит боль из-за перерастяжения этих стенок.
Компонент или болезнь
Нейропатическая может протекать как самостоятельная болезнь или сопровождать другие заболевания, например, сахарный диабет или ишемическую болезнь сердца – тогда врачи говорят о нейропатическом компоненте.
Несколько видов боли могут проявляться одновременно. Например, нейропатическая и ноцицептивная вместе. Если человек сломал руку, события могут развиваться по разным сценариям. Первый случай, когда происходит перелом, и рядом возникает растяжение мышц и связок – человек чувствует только типичную ноцицептивную боль, которую описывает как острую, ноющую и пульсирующую. Другой случай, когда при переломе растягивается нервный пучок или нерв рвется.
Даже когда кость срастется и никаких внешних поводов беспокоиться у человека не будет, у него может болеть этот поврежденный нерв. Если площадь повреждения была большой, скорее всего, нерв останется поврежденным навсегда, и человек будет иметь дело с хронической нейропатической болью.
Стадии боли
При повреждениях нервной системы боль развивается достаточно медленно и постепенно. Типичная ситуация – появление туннельного синдрома: нервы сдавливаются в узких местах сухожилиями, мышцами или другими структурами, расположенными рядом. Это может произойти на шее, в руках, ногах из-за неудобной позы, тесной обуви или одежды. Туннельные синдромы часто бывают у офисных сотрудников, работающих в одном положении за компьютером.
Терминология болиОсновные термины и определения в теме болиДругая ситуация – раздражение нерва при грыже межпозвонкового диска, к которому обычно присоединяется асептическое воспаление, отек. На этой стадии нерв только раздражается либо немного сдавливается, но и эти воздействия не проходят бесследно и могут вызвать сильную боль и дискомфорт.
При прогрессировании болезни наступает вторая стадия нейропатической боли. Нерв сдавливается так, что перестает выполнять свои функции. В зоне иннервации сдавленного нерва появляется онемение, у человека нарушается поверхностная чувствительность.
Третья стадия – утрата глубокой чувствительности. Появляется мышечная слабость, мышцы, которые иннервируются поврежденными нервами, отказываются работать. В итоге наступает атрофия мышц.
Возможно, вы слышали фразу «нога отсохла» или «рука отсохла» – это, по сути, и есть атрофия мышц.
Когда врач наблюдает у пациента дефицит функций нерва, он понимает, что необходимо экстренное освобождение этого нерва – декомпрессия. Чем больше времени человек находится без лечения, тем меньше шансов на восстановление функций нерва после декомпрессии. И даже если врач превосходно выполнит техническое вмешательство, человек, который длительное время терпел эту боль, может остаться с ней на всю жизнь, если нерв не восстановится.
Восстановление нерва после повреждения
Нервная система очень деликатная, нежная и сложноорганизованная структура. Ее дисбаланс вызвать довольно просто, а самовосстановление этой структуры происходит медленно, если вообще происходит. Регенеративные способности нервной системы сильно ограничены, и любые повреждения нервов сложно поддаются лечению.
Чаще всего врачи сталкиваются с ситуацией, когда полное излечение невозможно, и речь идет только о контроле симптомов, по сути, адаптации к нейропатической боли. В таком случае стоит задача обеспечить приемлемое для человека качество жизни и избавить от боли, насколько это возможно, чтобы человек мог спать, общаться, вести социальную жизнь.
Повреждение нерва, как правило, приводит к его перестройке. Вторичные изменения возникают вокруг самого участка повреждения, и затем все дальше и дальше затрагивают вышележащие отделы нервной системы. Если на раннем периоде не справиться с этой болью в непосредственном очаге повреждения, то очень высок риск, что изменения пойдут выше и приведут сначала к периферической сенситизации (патологическому процессу в нервной ткани) и затем к центральной сенситизации с формированием определенного уровня возбуждения в центральных сенсорных нейронах. Из-за этого слабые болевые и неболевые стимулы начинают восприниматься мозгом, как сильная боль.
Нейропатическая боль: лечениеАлголог Алексей Волошин о характеристиках боли, фармакотерапии, таргетой терапии и нейромодуляцииЕсли очаг повреждения затрагивает структуры мозга, по сути, развивается автономная, отдельная болезнь.
Пациенты всю жизнь вынуждены принимать препараты, которые влияют на регуляцию нейромедиаторов в головном мозге. Пациенты с хронической нейропатической болью за год могут терять 1см³ коры головного мозга.
При нейропатической боли происходит быстрое разрастание очага повреждения, и поэтому при появлении первых симптомов нужно обратиться к врачу, иначе лечить ее потом достаточно сложно.
Записала Диана Карлинер
Нейропатическая боль
В статье описаны клинические подходы к диагностике нейропатической боли, приведены Британские рекомендации по лечению нейропатической боли в общесоматической практике и возможности повышения эффективности терапии, в частности рациональное использование комплекса витаминов В в комбинации с габапептиноидами.
Причиной центральной нейропатической боли может являться инсульт, спинальная травма, рассеянный склероз. Нейропатические боли часто ассоциированны с сахарным диабетом, хроническим приемом алкоголя, дефицитом витаминов, хронической болью в спине, радикулярной болью, онкологическими заболеваниями.
Но зачастую конкретная причина нейропатической боли может быть не установлена даже после обследования в специализированном центре.
Поэтому нейропатическая боль может быть разделена на две категории: 1) Хроническое болевое расстройство с нейропатическими характеристиками. 2) Нейропатическая боль, связанная с определенным состоянием.
Нейропатическая боль - это особо тяжёлый вариант хронической боли, проявляющийся интенсивными жгучими или простреливающими болями, продолжающимися в течение длительного времени, до нескольких месяцев. Боль может усиливаться ночью в покое. Пациенты описывают боль как, как жжет, горит, ноет, скребет, дергает, бьет током.
Эти боли возникать спонтанно, т. е. не связанно с обычными провоцирующими факторами (движение, прикосновение к болевой зоне), болевых или других неприятных ощущений (дизестезия). Боль может сопровождается набором чувствительных расстройств, таких как парестезии (покалывание, ползание мурашек), гипералгезия (избыточный ответ на обычный болевой стимул) и аллодиния. Аллодиния – это когда пациент испытывает болевые ощущения в ответ на неболевые раздражения, когда простое легкое прикосновение, холод или тепло приводят к появлению или усилению боли. Аллодиния может быть настолько выражена, что даже прикосновение одежды является очень мучительным для пациента. Даже малейшего ветерка достаточно, чтобы вызвать боль.
У пациентов в зоне болевых ощущений или рядом могут располагаться участки пониженной чувствительности (гипостезия). Эти симптомы свидетельствуют о повреждении и/или гибели отдельных нервных волокон. Гипостезия является частым, но не обязательным симптомом нейропатической боли. При осмотре в зоне болевых ощущений можно выявить трофические изменения: истончение кожи, подкожной клетчатки, нарушение роста волос, ногтей, сухость кожных покровов, изменения дермографизма, цвета и температуры кожи, что свидетельствует о вовлечении в процесс вегетативных волокон.
Боль всегда сопровождается негативными эмоциями. Психопатологические последствия нейропатической боли включают симптомы нарушения настроения, тревоги [2]. Распространенность депрессивных и тревожных расстройств у пациентов с нейропатической болью как минимум в два раза превосходит этот показатель в общей популяции.
Боль вызывает негативные эмоции, которые приводят к изменению порога болевой чувствительности. Это в свою очередь ведет к персистированию болевых симптомов. Депрессия и тревога воздействуют на механизмы формирования и поддержания боли, являются важными модуляторами боли, усиливают интенсивность боли, увеличивают поверхность распространения болевых ощущений. И, наконец, депрессия является независимым фактором нарушения трудоспособности и социальной адаптации у лиц, страдающих хроническим болевым расстройством. У пациентов с нейропатической болью и депрессией качество жизни ниже, а интенсивность боли выше. Около 50%–80% пациентов, страдающих нейропатической болью, имеют нарушения сна с дневными последствиями: усталость, сонливость, нарушение концентрации внимания. Снижается общая эффективность сна. Бессонница также может быть дополнительным фактором риска для развития депрессии и других психопатологических состояний. Таким образом, нейропатическая боль сопряжена с инсомнией и тревожно-депрессивными расстройствами, которые утяжеляют картину боли.
Ученые признают базисные универсальные механизмы, лежащие в основе нейропатической боли, независимо от природы повреждения. Поврежденные нервные волокна претерпевают функциональные изменения, вследствие чего непрерывно посылают неправильные сигналы в другие болевые центры. Изменения, обусловливающие развитие нейрогенного болевого синдрома, происходят как на периферическом уровне, так и в ЦНС.
Лечение нейропатической боли
В начале терапии болевого синдрома, сначала по возможности возможности следует устраненить этиологический фактор. Однако лечение основного заболевания и даже его полное купирование не всегда приводят к исчезновению болевого синдрома. Поэтому собственно боль рассматривается врачом как целевая мишень для терапии, не зависящая от природы повреждения. Перед началом терапии проводится разъяснительная беседа с больным и его родственниками суть которой заключается в том, что лечение может быть длительным, и уменьшение боли будет происходить постепенно. Даже при правильной программе лечения редко удается достичь полного обезболивания. Хорошим результатом считается снижение интенсивности боли на 30%–50% от исходного уровня. Этот параметр следует иметь в виду при оценке эффективности проводимого лечения и решении вопросов о переходе на другой препарат или присоединении нового лекарства к уже принимаемому препарату.
Британские рекомендации по лечению нейропатической боли в общеврачебной практике 2013 г, модернизированные в 2017 г., предлагают в качестве начальной терапии для нейропатической боли любого происхождения, за исключением тригеминальной невралгии, выбор из следующих препаратов: амитриптилин, дулоксетин, габапентин или прегабалин [9]. Из перечисленных препаратов наилучшей переносимостью обладают габапептиноиды (прегабалин, габапентин). Эти препараты характеризуются практически полным отсутствием лекарственных взаимодействий и сравнительно невысокой частотой развития нежелательных явлений. Пациентом с локализованной нейропатической болью на начальном этапе лечения альтернативно можно рекомендовать средства для наружного применения, содержащие капсаицин. Если первоначальное лечение не является эффективным или плохо переносится пациентом, нужно перевести пациента на альтернативную монотерапию препаратом первого ряда или предложить пациенту комбинацию из двух препаратов разных классов. Неэффективное первоначальное лечение требует консультации со специалистом (невролог, альголог) для обсуждения вопроса о назначении препаратов второй линии (лакосамид, ламотриджин, леветирацетам, окскарбазепин, топирамат, венлафаксин, трамадол).
Комбинированная терапия обычно считаются более эффективной, чем монотерапия, но неясно, какие комбинации лучше. Очень мало рандомизированных исследований, посвященных комбинированной терапии нейропатической боли. Но по факту комбинированная терапия используется чрезвычайно широко. К самым часто используемым дополнительным средствам относят Acetyl-L-carnitine, витамины группы В, альфа-липоевая кислота, магнезия [10]. Витамины B1, B6 и B12 действуют в основном как коферменты различных реакций, участвуя в метаболизме углеводов, белков и липидов. Они также играют важную роль в формировании новых клеток, ДНК, РНК и миелина. Абсолютным показанием для их назначения являются состояния, вызванные дефицитом этих витаминов. Дефицит витамина B12 часто наблюдается у пациентов, принимающих метформин, что требует назначения витамина B12 в ежедневной дозе 1000 мкг. Бенфотиамин (жирорастворимая форма тиамина- вит. В1) считается наилучшим вариантом, потому что он лучше проникает через мембраны клетки.
Учет международного и Российского опыта позволяет рекомендовать в качестве инициальной терапии нейропатической боли габапентин (Габагамма) в комбинации с нейротропной терапией Мильгамма в/м №10, с последующим переходом на Мильгамму композитум по 1 драже 3 раза в день шесть недель. Целевая доза габапентина составляет 900 мг/сут., разделенная на 3 приема. При необходимости через 2–4 недели дозу увеличивают.
Лечение нейропатической боли на сегодняшний день продолжает оставаться сложной задачей. Представленные выше принципы и схемы лечения помогают врачу проводить наиболее эффективное и безопасное лечение пациентов с нейропатическим болевым синдромом. Однако, при недостаточной эффективности первоначальной терапии, они не могут заменить индивидуальные консультации со специалистами в конкретных случаях.
Причиной центральной нейропатической боли может являться инсульт, спинальная травма, рассеянный склероз. Нейропатические боли часто ассоциированны с сахарным диабетом, хроническим приемом алкоголя, дефицитом витаминов, хронической болью в спине, радикулярной болью, онкологическими заболеваниями.
Но зачастую конкретная причина нейропатической боли может быть не установлена даже после обследования в специализированном центре.
Поэтому нейропатическая боль может быть разделена на две категории: 1) Хроническое болевое расстройство с нейропатическими характеристиками. 2) Нейропатическая боль, связанная с определенным состоянием.
Нейропатическая боль - это особо тяжёлый вариант хронической боли, проявляющийся интенсивными жгучими или простреливающими болями, продолжающимися в течение длительного времени, до нескольких месяцев. Боль может усиливаться ночью в покое. Пациенты описывают боль как, как жжет, горит, ноет, скребет, дергает, бьет током.
Эти боли возникать спонтанно, т. е. не связанно с обычными провоцирующими факторами (движение, прикосновение к болевой зоне), болевых или других неприятных ощущений (дизестезия). Боль может сопровождается набором чувствительных расстройств, таких как парестезии (покалывание, ползание мурашек), гипералгезия (избыточный ответ на обычный болевой стимул) и аллодиния. Аллодиния – это когда пациент испытывает болевые ощущения в ответ на неболевые раздражения, когда простое легкое прикосновение, холод или тепло приводят к появлению или усилению боли. Аллодиния может быть настолько выражена, что даже прикосновение одежды является очень мучительным для пациента. Даже малейшего ветерка достаточно, чтобы вызвать боль.
У пациентов в зоне болевых ощущений или рядом могут располагаться участки пониженной чувствительности (гипостезия). Эти симптомы свидетельствуют о повреждении и/или гибели отдельных нервных волокон. Гипостезия является частым, но не обязательным симптомом нейропатической боли. При осмотре в зоне болевых ощущений можно выявить трофические изменения: истончение кожи, подкожной клетчатки, нарушение роста волос, ногтей, сухость кожных покровов, изменения дермографизма, цвета и температуры кожи, что свидетельствует о вовлечении в процесс вегетативных волокон.
Боль всегда сопровождается негативными эмоциями. Психопатологические последствия нейропатической боли включают симптомы нарушения настроения, тревоги [2]. Распространенность депрессивных и тревожных расстройств у пациентов с нейропатической болью как минимум в два раза превосходит этот показатель в общей популяции.
Боль вызывает негативные эмоции, которые приводят к изменению порога болевой чувствительности. Это в свою очередь ведет к персистированию болевых симптомов. Депрессия и тревога воздействуют на механизмы формирования и поддержания боли, являются важными модуляторами боли, усиливают интенсивность боли, увеличивают поверхность распространения болевых ощущений. И, наконец, депрессия является независимым фактором нарушения трудоспособности и социальной адаптации у лиц, страдающих хроническим болевым расстройством. У пациентов с нейропатической болью и депрессией качество жизни ниже, а интенсивность боли выше. Около 50%–80% пациентов, страдающих нейропатической болью, имеют нарушения сна с дневными последствиями: усталость, сонливость, нарушение концентрации внимания. Снижается общая эффективность сна. Бессонница также может быть дополнительным фактором риска для развития депрессии и других психопатологических состояний. Таким образом, нейропатическая боль сопряжена с инсомнией и тревожно-депрессивными расстройствами, которые утяжеляют картину боли.
Ученые признают базисные универсальные механизмы, лежащие в основе нейропатической боли, независимо от природы повреждения. Поврежденные нервные волокна претерпевают функциональные изменения, вследствие чего непрерывно посылают неправильные сигналы в другие болевые центры. Изменения, обусловливающие развитие нейрогенного болевого синдрома, происходят как на периферическом уровне, так и в ЦНС.
Лечение нейропатической боли
В начале терапии болевого синдрома, сначала по возможности возможности следует устраненить этиологический фактор. Однако лечение основного заболевания и даже его полное купирование не всегда приводят к исчезновению болевого синдрома. Поэтому собственно боль рассматривается врачом как целевая мишень для терапии, не зависящая от природы повреждения. Перед началом терапии проводится разъяснительная беседа с больным и его родственниками суть которой заключается в том, что лечение может быть длительным, и уменьшение боли будет происходить постепенно. Даже при правильной программе лечения редко удается достичь полного обезболивания. Хорошим результатом считается снижение интенсивности боли на 30%–50% от исходного уровня. Этот параметр следует иметь в виду при оценке эффективности проводимого лечения и решении вопросов о переходе на другой препарат или присоединении нового лекарства к уже принимаемому препарату.
Британские рекомендации по лечению нейропатической боли в общеврачебной практике 2013 г, модернизированные в 2017 г., предлагают в качестве начальной терапии для нейропатической боли любого происхождения, за исключением тригеминальной невралгии, выбор из следующих препаратов: амитриптилин, дулоксетин, габапентин или прегабалин [9]. Из перечисленных препаратов наилучшей переносимостью обладают габапептиноиды (прегабалин, габапентин). Эти препараты характеризуются практически полным отсутствием лекарственных взаимодействий и сравнительно невысокой частотой развития нежелательных явлений. Пациентом с локализованной нейропатической болью на начальном этапе лечения альтернативно можно рекомендовать средства для наружного применения, содержащие капсаицин. Если первоначальное лечение не является эффективным или плохо переносится пациентом, нужно перевести пациента на альтернативную монотерапию препаратом первого ряда или предложить пациенту комбинацию из двух препаратов разных классов. Неэффективное первоначальное лечение требует консультации со специалистом (невролог, альголог) для обсуждения вопроса о назначении препаратов второй линии (лакосамид, ламотриджин, леветирацетам, окскарбазепин, топирамат, венлафаксин, трамадол).
Комбинированная терапия обычно считаются более эффективной, чем монотерапия, но неясно, какие комбинации лучше. Очень мало рандомизированных исследований, посвященных комбинированной терапии нейропатической боли. Но по факту комбинированная терапия используется чрезвычайно широко. К самым часто используемым дополнительным средствам относят Acetyl-L-carnitine, витамины группы В, альфа-липоевая кислота, магнезия [10]. Витамины B1, B6 и B12 действуют в основном как коферменты различных реакций, участвуя в метаболизме углеводов, белков и липидов. Они также играют важную роль в формировании новых клеток, ДНК, РНК и миелина. Абсолютным показанием для их назначения являются состояния, вызванные дефицитом этих витаминов. Дефицит витамина B12 часто наблюдается у пациентов, принимающих метформин, что требует назначения витамина B12 в ежедневной дозе 1000 мкг. Бенфотиамин (жирорастворимая форма тиамина- вит. В1) считается наилучшим вариантом, потому что он лучше проникает через мембраны клетки.
Учет международного и Российского опыта позволяет рекомендовать в качестве инициальной терапии нейропатической боли габапентин (Габагамма) в комбинации с нейротропной терапией Мильгамма в/м №10, с последующим переходом на Мильгамму композитум по 1 драже 3 раза в день шесть недель. Целевая доза габапентина составляет 900 мг/сут., разделенная на 3 приема. При необходимости через 2–4 недели дозу увеличивают.
Лечение нейропатической боли на сегодняшний день продолжает оставаться сложной задачей. Представленные выше принципы и схемы лечения помогают врачу проводить наиболее эффективное и безопасное лечение пациентов с нейропатическим болевым синдромом. Однако, при недостаточной эффективности первоначальной терапии, они не могут заменить индивидуальные консультации со специалистами в конкретных случаях.
Статья добавлена 3 июля 2019 г.
препараты которые эффективно помогают лечить невропатическую боль
Эффективное лечение невропатической боли в реальной практике — сложная задача, которая требует от врача специальных знаний и навыков. Фармакотерапия является базисом лечебного процесса таких больных, но здесь необходим комплексный, мультимодальный подход. В 2018 году были опубликованы клинические рекомендации по диагностике и лечению невропатической боли, созданные Российским обществом по изучению боли
 |
Несмотря на достижения последних двух десятилетий, для практического здравоохранения диагностика и лечение невропатической боли (НБ) — боли, обусловленной заболеванием или повреждением соматосенсорной нервной системы, — остается сложной задачей.
Частота встречаемости этого типа боли чрезвычайно высока и составляет в среднем, согласно новейшим эпидемиологическим исследованиям, 6–7% популяции. НБ связана со значительным экономическим бременем как для государства и системы здравоохранения, так и для общества и пациентов. Например, анализ прямых расходов на хроническую боль в спине продемонстрировал, что присутствие НБ в клинической картине этого состояния увеличивает расходы государства на 160% в год. В США было подсчитано, что ежегодные расходы государства и/или страховых компаний на одного больного с НБ невысокой интенсивности составляют порядка 3000 долл., а у пациентов с умеренной и высокоинтенсивной болью — 5700 и 8000 долл. соответственно. Помимо средств государства и страховых компаний, еще порядка 2500 долл. в год пациент тратит дополнительно из собственных средств. Очевидно, что расходы можно снизить, например, путем правильно подобранной фармакотерапии в комбинации с другими методами лечения, позволяющими значительно уменьшить интенсивность боли.
За последние годы было опубликовано несколько метаанализов и систематических обзоров, направленных на оценку эффективности и безопасности препаратов, применяемых для лечения НБ.
К сожалению, сегодня существует определенный разрыв между эффективностью препаратов для купирования НБ, показанной в ходе высокодоказательных контролируемых клинических исследований, и эффективностью этих же препаратов, наблюдаемой в обычной врачебной практике. В ряде исследований, проанализировавших схемы назначений у нескольких тысяч больных с НБ в Германии, Нидерландах, США и Канаде, было показано, что длительная (от 6 месяцев до 1 года) монои комбинированная фармакотерапия средствами с высоким уровнем доказательности (антиконвульсанты, антидепрессанты, местные анестетики, опиоидные анальгетики) позволяла добиться успеха (30% снижение интенсивности боли), по разным данным, только у 18–30% больных .
Среди причин неуспеха лечения отмечают использование препаратов в более низких дозах и высокую частоту отмены фармакотерапии из-за побочных эффектов. К другим ограничениям системной фармакотерапии относят риск лекарственных взаимодействий, а также злоупотребления и зависимость от лекарств. Ограничивают терапевтические возможности и другие факторы, например необходимость титрования дозы, медленное наступление эффекта или самостоятельная отмена препаратов пациентами по причине недостаточной эффективности.
Характерно, что более выраженный болевой синдром, обусловленный неадекватной терапией, достоверно чаще приводит к ухудшению состояния здоровья в целом, нарушению функционирования организма, сопровождается значимыми нарушениями сна и выраженными тревожно-депрессивными расстройствами. Становится очевидным, что монои комбинированная фармакотерапия является важным, но не единственным методом лечения НБ, необходим комплексный, мультимодальный подход. Данный подход нашел отражение в ряде авторитетных международных и национальных рекомендаций лечения НБ, сформулированных в помощь практикующим врачам во всем мире.
В 2018 году были опубликованы клинические рекомендации по диагностике и лечению НБ, созданные Российским обществом по изучению боли. Данный документ представляет собой дополненную и обновленную версию рекомендаций, опубликованных в 2008 году. В рекомендациях представлена современная классификация причин, описаны клинические проявления как периферической, так и центральной НБ, а также особенности ее симптоматики при различных заболеваниях. Отдельное внимание уделено расстройствам, сопровождающим НБ (эмоциональноаффективные расстройства, нарушения сна). Для практического использования представлены основные принципы и современный алгоритм диагностики НБ, базирующийся как на выявлении качественных характеристик боли и позитивных и негативных сенсорных симптомов, так и на объективном подтверждении заболевания соматосенсорной нервной системы (ЭНМГ, УЗИ, нейровизуализация). Дополнительно публикуются вопросники для скрининговой диагностики НБ, описаны их основные достоинства и недостатки.
В рекомендациях изложены основные принципы и алгоритмы как фармакологического, так и нефармакологического лечения НБ.
С позиций доказательной медицины средствами первой линии терапии НБ являются:
- антидепрессанты — как трициклические (ТЦА),
- ингибиторы обратного захвата серотонина и норадреналина (ИОЗСН — дулоксетин и венлафаксин),
- антиконвульсанты (габапентин (Тебантин®), прегабалин (Прегабалин-Рихтер), карбамазепин — только при тригеминальной невралгии),
Ко второй и третьей линиям относят:
- опиоидные анальгетики (трамадол, тапентадол, оксикодон, морфин),
- препараты для местного применения (пластыри с 5% лидокаином или 8% капсаицином), ботулинический токсин типа А (в виде подкожных инъекций).
В реальной практике при следовании рекомендациям необходимо принимать во внимание несколько основополагающих принципов.
Прежде всего терапия должна быть многокомпонентной. В рамках комплексной терапии НБ могут использоваться следующие методы:
- терапия основного заболевания;
- фармакотерапия болевого синдрома;
- немедикаментозные методы лечения боли; малоинвазивные и хирургические методы терапии боли;
- терапия сопутствующих боли расстройств.
Фармакотерапия является базисом лечения больных с НБ и должна учитывать следующие положения:
- формирование адекватных ожиданий пациента от лечения;
- старт терапии следует начинать с более низких доз с плавной титрацией до средних и максимальных с учетом переносимости;
- прогнозирование и мониторинг нежелательных явлений терапии;
- достаточная длительность терапии;
- непрерывность и комплексность лечения.
При диагностике и выборе терапии НБ следует учитывать многокомпонентность болевого синдрома (наличие у одного и того же больного сочетания невропатической и ноцицептивной, а иногда и дисфункциональной боли). НБ нередко может существовать одновременно с ноцицептивной болью, наиболее известные примеры таких сочетаний:
- хроническая боль в спине с радикулопатией;
- боль при онкологических заболеваниях с поражением нервных стволов и сплетений;
- боль при травмах конечностей с повреждением периферических нервов;
- поражения нервов на фоне ревматоидного артрита и др.
В подобных клинических ситуациях стратегии фармакотерапии должны иметь два направления, одно из них — купирование ноцицептивного болевого синдрома, другое — невропатического. Принимая во внимание, что лечение ноцицептивной боли, например при хронической боли в спине с радикулопатией, потребует с высокой вероятностью длительного назначения НПВП, выбор препарата должен осуществляться с особой тщательностью и учитывать все возможные риски от такого назначения.
НПВП — препарат Аэртал® (оригинальный ацеклофенак), который обладает умеренной селективностью в отношении ЦОГ-2, занимая удачную позицию между неселективными НПВП и селективными НПВП (коксибы), являясь «золотой серединой» в группе данных лекарственных средств, что обусловливает целесообразность его использования при большинстве болевых синдромов различного генеза. Все же наибольший эффект препарат Аэртал® (ацеклофенак) демонстрирует в отношении ЦОГ-2, что позволяет отнести его к преимущественно селективным ингибиторам ЦОГ-2. Доказано, что у ацеклофенака наиболее низкий риск развития осложнений со стороны верхних отделов желудочно-кишечного тракта,
Другой важный момент, который следует учитывать при выборе терапии у пациентов с сочетанием невропатической и ноцицептивной боли, — наличие или отсутствие выраженного болезненного напряжения мышц в пораженной анатомической области. В этой ситуации в комплекс терапии могут быть включены миорелаксанты. К препаратам этой группы, зарегистрированным в России, относятся толперизон (Мидокалм®), тизанидин и баклофен.
Однако включение миорелаксантов в комплекс терапии сочетанной боли должно быть тщательно взвешено. С одной стороны, миорелаксанты усиливают эффект НПВП, с другой — у тизанидина и баклофена высокий риск лекарственных взаимодействий с другими средствами, влияющими на ЦНС.
Мидокалм® (толперизон) — препарат, не вызывающий седацию и имеющий низкий риск взаимодействий. Более того, в недавнем РКИ толперизон в комбинации с НПВП показал свое преимущество над монотерапией НПВП в отношении уменьшения боли и улучшения функциональных возможностей.
Еще один значимый аспект ведения пациентов с НБ в практике — подбор дозы препаратов и оценка эффективности обезболивающей терапии. Необходимо отметить, что оценивать эффективность препаратов первой линии терапии НБ следует только по достижении среднетерапевтической, а в ряде случаев максимальной дозы этих лекарственных средств.
Например, для габапентина (Тебантин®) эта доза, достигаемая путем титрации в течение 14 дней, равна 1800 мг в сутки. Зачастую по достижении меньшей дозы препараты первой линии отменяются как неэффективные и делается вывод о нечувствительности пациента к терапии.
Таким образом, эффективное лечение НБ в реальной практике — сложная задача, которая требует от врача специальных знаний и навыков. Прежде всего индивидуализированная и всесторонняя оценка качественных характеристик болевого синдрома позволяет более точно понять как причину болевого синдрома, так и патофизиологические механизмы его развития и поддержания, являющиеся потенциальной мишенью для фармакотерапии.
Лечение невропатической боли — длительный процесс, требующий регулярного врачебного контроля и выполнения пациентом назначений. Как уже было сказано выше, фармакотерапия является важным, но не единственным методом лечения; необходим комплексный, мультимодальный подход в лечении пациентов с НБ.
Анализ совокупности специфических вербальных дескрипторов, результатов неврологического осмотра и достоверность связи между выявленными нарушениями и поражением нервной системы позволяет выделить характерный паттерн для нейропатической боли
Подробнее...
doclvs.ru
Внимание! информация на сайте не является медицинским диагнозом, или руководством к действию и предназначена только для ознакомления.
Нейропатия: симптомы лечения нейропатии нижних конечностей, малоберцового нерва, локтевого нерва
Закрыть- Болезни
- Инфекционные и паразитарные болезни
- Новообразования
- Болезни крови и кроветворных органов
- Болезни эндокринной системы
- Психические расстройства
- Болезни нервной системы
- Болезни глаза
- Болезни уха
- Болезни системы кровообращения
- Болезни органов дыхания
- Болезни органов пищеварения
- Болезни кожи
- Болезни костно-мышечной системы
- Болезни мочеполовой системы
- Беременность и роды
- Болезни плода и новорожденного
- Врожденные аномалии (пороки развития)
- Травмы и отравления
- Симптомы
- Системы кровообращения и дыхания
- Система пищеварения и брюшная полость
- Кожа и подкожная клетчатка
- Нервная и костно-мышечная системы
- Мочевая система
- Восприятие и поведение
- Речь и голос
- Общие симптомы и признаки
- Отклонения от нормы
- Диеты
- Снижение веса
- Лечебные
- Быстрые
- Для красоты и здоровья
- Разгрузочные дни
- От профессионалов
- Монодиеты
- Звездные
- На кашах
- Овощные
- Детокс-диеты
- Фруктовые
- Модные
- Для мужчин
- Набор веса
- Вегетарианство
- Национальные
- Лекарства
- Антибиотики
- Антисептики
- Биологически активные добавки
- Витамины
- Гинекологические
- Гормональные
- Дерматологические
- Диабетические
- Для глаз
- Для крови
- Для нервной системы
- Для печени
- Для повышения потенции
- Для полости рта
- Для похудения
- Для суставов
- Для ушей
- Желудочно-кишечные
- Кардиологические
- Контрацептивы
- Мочегонные
- Обезболивающие
- От аллергии
- От кашля
- От насморка
- Повышение иммунитета
- Противовирусные
- Противогрибковые
- Противомикробные
- Противоопухолевые
- Противопаразитарные
- Противопростудные
- Сердечно-сосудистые
- Урологические
- Другие лекарства
- Врачи
- Клиники
- Справочник
- Аллергология
- Анализы и диагностика
- Беременность
- Витамины
- Вредные привычки
- Геронтология (Старение)
- Дерматология
- Дети
- Женское здоровье
- Инфекция
- Контрацепция
- Косметология
- Народная медицина
- Обзоры заболеваний
- Обзоры лекарств
- Ортопедия и травматология
- Питание
- Пластическая хирургия
- Процедуры и операции
- Психология
- Роды и послеродовый период
- Сексология
- Стоматология
- Травы и продукты
- Трихология
- Другие статьи
- Словарь терминов
- [А] Абазия .. Ацидоз
- [Б] Базофилы .. Богатая тромбоцитами плазма
- [В] Вазопрессин .. Выкидыш
- [Г] Галлюциногены .. Грязи лечебные
- [Д] Деацетилазы гистонов .. Дофамин
- [Ж] Железы .. Жиры
- [И] Иммунитет .. Искусственная кома
- [К] Каверна .. Кумарин
- [Л] Лапароскоп .. Лучевая терапия
- [М] Макрофаги .. Мутация
- [Н] Наркоз .. Нистагм
- [О] Онкоген .. Отек
- [П] Паллиативная помощь .. Пульс
- [Р] Реабилитация .. Родинка (невус)
- [С] Секретин .. Сыворотка крови
- [Т] Таламус .. Тучные клетки
- [У] Урсоловая кислота
- [Ф] Фагоциты .. Фитотерапия
- [Х]
Удар по нервам. Почему возникают нейропатические боли? | Здоровая жизнь | Здоровье
Наш эксперт – врач-невролог, руководитель отделения для лечения больных с острыми нарушениями мозгового кровообращения Московского НИИ скорой помощи имени Н. В. Склифосовского, кандидат медицинских наук Ганипа Рамазанов.
В последние 40 лет в мире растёт число хронических болевых синдромов. По разным оценкам, они составляют от 15 до 70% всех заболеваний. Поэтому как грибы после дождя растут клиники боли. В США их около четырёх тысяч. У нас, конечно, меньше, но тоже немало.
Лучше тысячи слов
Боль вообще-то играет двоякую роль: она может быть как вредной, так и полезной. Ведь это эффективный механизм защиты, предохраняющий нас от опасностей. Она строгий учитель – её «методы воспитания» совсем непедагогичны, зато очень действенны. Ведь однажды испытанная боль учит нас осторожности. И нередко она спасает людям жизнь, заставляя обращаться к врачу. К тому же боль является и важной подсказкой для врача, облегчающей постановку диагноза. «Полезную» боль вызывает раздражение болевых рецепторов, расположенных в коже, мышцах, связках, внутренних органах.
Признаки нейропатической боли
- Сильная боль в ответ на безобидный стимул (например, на лёгкое прикосновение, небольшое повышение температуры).
- Жгучий, сдавливающий характер боли. Иногда ощущение мурашек или покалывания, как от слабого разряда тока. Или постоянное жжение (часто в пальцах рук и ног).
- Боль долго не проходит и после прекращения раздражения. Может сочетаться со снижением чувствительности, онемением, ощущением обморожения. Больное место может краснеть, бледнеть или сильно отекать.
- Кратковременная сильная боль. Появляется в пальцах, ногах и руках. Часто мигрирует.
- Озноб.
- Бессонница, повышенная тревога, депрессия.
Поболит и не перестанет
Но длящаяся больше трёх месяцев хроническая боль ничему не учит и ни для чего не полезна.
Её вызывают не внешние повреждения и не внутренние заболевания, а повреждения нервов. Такая – нейропатическая – боль, по статистике, встречается у 6–7 человек из ста.
Эта «поломка» приводит к тому, что нервы посылают избыточные и неверные сигналы в мозг, который на это реагирует возникновением сильной боли. Такое бывает при сахарном диабете, опоясывающем лишае, травмах конечностей, грыжах в позвоночнике и других заболеваниях. Причём мучительные боли возникают практически без причины – порой достаточно трения тела об одежду или о постельное бельё. Больные, испытывающие изматывающие нейропатические боли, страдают от бессонницы, депрессии, зачастую избегают общения даже с членами семьи. Эта боль уже не симптом, а самостоятельное заболевание.
О чём это говорит
Нейропатические боли часто сопровождают многие заболевания:
- Герпес (опоясывающий лишай). Как правило, возникает чувствительность кожи и сильные боли вокруг туловища.
- Сахарный диабет. Появляется жжение в ступнях и в пальцах ног. Часто симптом проявляется по ночам.
- Инсульт. Могут возникать покалывание, жжение или ощущение сильного холода в поражённой стороне тела.
- Травмы спинного мозга. Могут развиться стреляющие, сдавливающие или колющие боли в туловище и конечностях.
- Невралгия тройничного нерва. Сильная боль в лице при жевании, речи. Чаще возникает у пожилых.
- Болезни позвоночника. Могут быть довольно сильные ощущения в руках и ногах.
А также рассеянный склероз, СПИД, химические или радиационные воздействия и некоторые другие заболевания.
Фантомные боли, возникающие после ампутации – тоже из числа нейропатии.
Не только от депрессии
Справиться с нейропатической болью поможет квалифицированный невролог. Прежде всего он выяснит первопричину боли – то есть заболевание, с ним связанное. Его-то и надо лечить в первую очередь.
Помочь устранить саму боль могут препараты (как правило, не один, а несколько). Анальгетики обычно не работают. Более эффективны противосудорожные средства, а также антидепрессанты, принимать которые требуется не менее полугода. При очень сильной боли используют наркотические обезболивающие.
Некоторым помогают физиотерапия и иглоукалывание. Есть и новейшие методы терапии, при которых специальные устройства вживляют под кожу и с помощью электрических импульсов контролируют работу нервных окончаний.
Нейропатические боли. Что это у взрослых, детей, причины возникновения, симптомы, лечение
У каждого человека может возникнуть ситуация, связанная с нейропатической болью. Причиной этому является падение, удар или перенапряжение. Таким способом организм сигнализирует об опасности, заставляя человека устранить повреждение, начав лечение. Если причины появления боли не ясны или выяснить их сложно, следует пройти обследование.
Содержание записи:
Что такое нейропатическая боль?
Нейропатические боли – это болезненные ощущения, которые появляются в результате проблем в нервной системе.
Их симптомами являются:
- жжение в больной области;
- покалывание;
- резкие прострелы;
- онемение.
Эти признаки могут сильнее ощущаться в период отдыха и стихать при физической нагрузке или наоборот. Часто происходит усиление нейропатических болей ночью.
Выявить проблему можно только после проведения полного обследования. Изучив их, нейрохирург увидит, что нарушена структура нерва, поэтому функционирует неправильно.
Данное патологическое состояние проявляется сбоем подаваемых нервной системой сигналов. В результате возникает сначала небольшая боль, которая постепенно усиливается. Происходит прогрессирование повреждения периферических нервов – следствие защемления или нарушения питания нервного волокна. Оно в свою очередь посылает неверные сигналы головному мозгу.
В результате у человека начинает болеть не в том месте, где есть повреждение, например, ранение или ожог. Специалисты наблюдают такое состояние при патологиях нервной и эндокринной систем, а также травмах.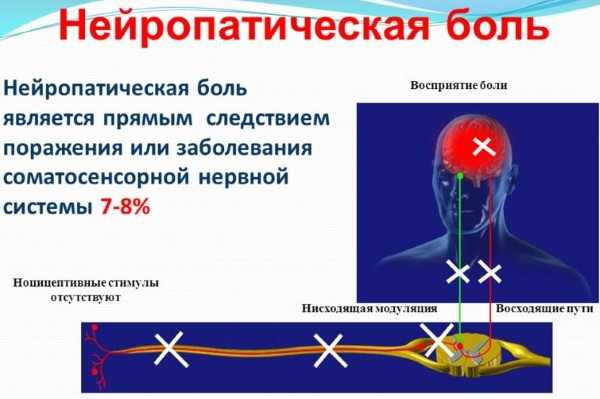
Диагностика и лечение нейропатической боли проводится в 3 этапа:
- Описание боли пациентом и его осмотр врачом.
- Локализация болевых ощущений.
- Выявление характера болей и назначение курсового лечения.
Этиология
Нейропатические боли – это симптомы, которые появляются под воздействием внутренних факторов. Там же находятся причины болезненного состояния. Среди огромного количества болезней и инфекций, врачи выделили определенный перечень, которые чаще всего становятся причинами возникновения данного состояния.
Среди них:
| Заболевание | Описание |
| Сахарный диабет | Повышенный сахар в крови провоцирует поражение нервов. Возникает неприятное покалывание и жжение в стопах. Боли усиливается, если носить тесную обувь. Также неприятные ощущения становятся острее во время сна.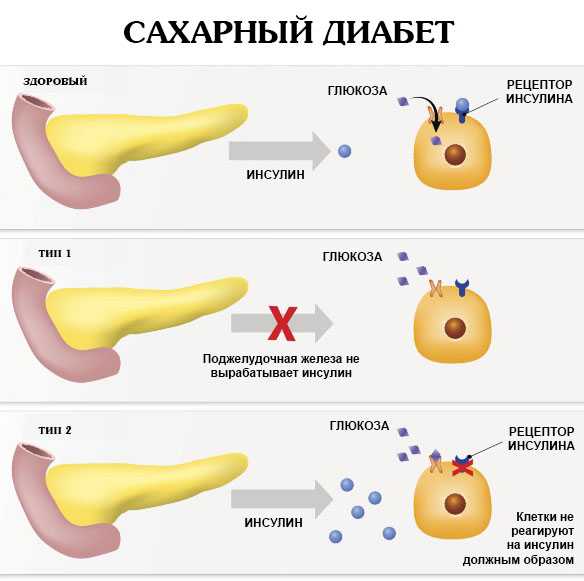 |
| Герпес | Особенно сильные болевые симптомы при опоясывающем варианте болезни. Кроме дискомфорта больной ощущает повышенная чувствительность кожи и расстройство сна. Обычно возникает у пожилых людей и длится около 3-х месяцев. |
| Травмы с области спинного мозга | Если при этом происходит поражение или разрыв нервов, боль становится невыносимой. Причем специфические покалывания ощущаются во всех частях тела. |
| Инсульт | Сложность в том, что нейропатическая боль после такого заболевания проявляется не сразу, а через несколько лет. В результате поражения нервов у больного постоянно мерзнут ноги и руки. |
| Все виды хирургических операций | Даже когда шов практически зажил, больной ощущает небольшое покалывание и онемение в месте разреза. |
| Травмы спинной области | Боль проявляется в виде неожиданных прострелов нижней части поясницы и стоп. |
| Поражение суставов локтей | Эти боли считаются профессиональными и бывают чаще всего у людей, долгое время вынужденных держать локти на весу. |
Также к ним относится адиационное поражение и диагностирование ВИЧ.
Разновидности нейропатической боли
Существует острая и хроническая форма нейропатической боли.
Также в медицинской практике выделяют следующие виды патологии:
- постоянные болевые ощущения, локализующиеся в области верхних и нижних конечностей. Неприятные ощущения усиливаются во время отдыха. Перед сном приходится принимать сильнодействующие препараты, чтобы облегчить состояние;
- кратковременные приступы. Продолжительность боли несколько секунд, зона локализации – область стоп, пальцев и голени;
- давящая боль, самая сложная для лечения. Она захватывает стопы и голени, делает состояние больного невыносимым. Полностью избавиться от такой боли нельзя. Сильные обезболивающие стабилизируют состояние больного только на пару часов;
- высокая чувствительность к прикосновению. Даже осторожное прикосновение к коже может вызвать дискомфорт. Больному приходится постоянно носить перчатки и носки и во сне стараться не совершать резких движений.
Симптомы
Основными симптомами нейропатической боли считается чувство жжения и онемения, а также покалывание и боль. Способ лечения заболевания зависит от причин, его вызвавших.
У взрослых
У больных отмечаются следующие болевые симптомы:
- снижение силы мышц. Если не обращать внимания на это, то мышцы станут дряблыми. Помочь восстановить силу поможет лечебная физкультура;
- онемения и мурашки. Часто возникает чувство холода в конечностях и ощущение ползающих по телу насекомых;
- периодическое проявление болевых ощущений в теле. Каждый раз повторяющаяся боль ощущается с большей силой;
- дискомфорт при прикосновении к предметам или отсутствие чувствительности, перерастающие в острую боль.
Все это может привести к появлению сопутствующих симптомов, таких как:
- сильный стресс;
- хроническая бессонница;
- уныние и апатия;
- беспричинная раздражительность.

Сам больной не всегда может понять сложность своего состояния, считая, что это всего лишь усталость или неправильное положение тела при отдыхе.
У детей
У детей симптомы нейропатических болей заметить сразу трудно. Ребенок не понимает характер ощущений, но старается облегчить состояние, оставаясь в более комфортном для себя положении, даже если она со стороны кажется не слишком удобной.
В таком состоянии дети не дают прикасаться к больному участку. Кроме того, они становятся вялыми, малоактивными и плохо идут на контакт, не объясняя свое состояние. В некоторых случаях ребенок проявляет агрессию, стараясь отвлечься от сильной боли.
Стадии боли
При повреждениях нервной системы боль развивается медленно. Это явление носит название туннельного синдрома, когда нервы в узком месте сдавливаются сухожилиями, мышцами, органами.
На шее, ноге или руке такое часто возникает, когда человек долго находится в неудобной позе, а также использует слишком тесную обувь, одежду. Данное заболевание считается проблемой офисных работников и программистов.
Иногда раздражение нерва провоцируется грыжей межпозвонкового диска, осложненной асептическим воспалением и отеком. Вначале нерв сдавливается не слишком сильно, но это состояние постепенно перерастает в сильную боль и дискомфорт при движении.
На 2-й стадии болезни нерв перестает выполнять возложенные на него функции. В проблемной зоне возникает онемение. Как следствие, нарушается чувствительность кожи.
Последняя третья стадия выражается в полной утрате чувствительности в зоне поражения. Мышцы слабеют и практически перестают работать.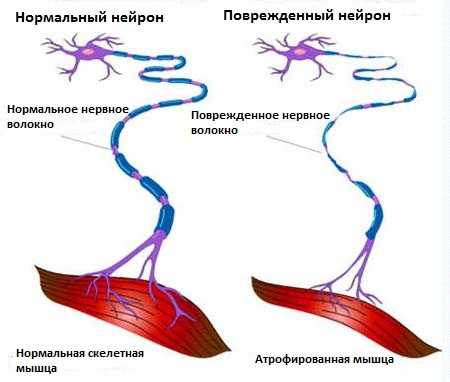
Если не предпринимать никаких действий, наступает полная атрофия мышц.
Выявив у пациента дефицит функций нерва, врач разрабатывает комплекс мер, направленных на декомпрессию нерва (освобождение от давления). Длительный отказ от лечения снижает шансы на возможное восстановление свойств нерва, даже после декомпрессии и если процедуры будут проведены в полном объеме.
Почему ухудшается самочувствие в ночные часы?
Нейропатические боли – это ощущения, которые определить сложно.
Этому есть несколько причин:
- такая боль не соотносится с проблемами костной ткани или суставов. Нарушение происходит в глиальных клетках;
- обычное обезболивающее при такой проблеме не действует. Найти лекарство, которое на время облегчит состояние больного, сложно. В результате человек теряет веру в эффективность лечения;
- усиление болей ночью связано с тем, что тело человека находится в неподвижном состоянии. Именно движение дает возможность немного приглушить боль, ведь мышцы напряжены и снижает активность поступающих из мозга болезненных импульсов;
- во время отдыха электрические импульсы усиливаются, а мускулатура расслаблена, и боль становится интенсивнее, при этом страдают конечности. Чувствительность к боли увеличивается и в тело человека, словно втыкается тысяча игл.
Чем облегчить страдания?
Из-за невозможности сразу понять механизм нейропатической боли, лекарственная терапия не всегда бывает действенной. Обычно врачи для уменьшения боли назначают комплексное лечение, в которое входит сильное обезболивающее. Но препараты снимают боль ненадолго.
Есть несколько дополнительных способов уменьшить болезненные проявления. Прежде чем их применят, необходимо проконсультироваться с лечащим врачом. Ведь каждый организм индивидуален и может неадекватно отреагировать на такое лечение.
Тепло
Для многих людей тепло может стать эффективным способом снижения болевых ощущений. Оно наполняет организм приятным ощущением и способствует облегчению нейропатической боли.
Существует несколько способов использования тепла при лечении данной проблемы. Например, можно приобрести солевую или электрическую грелку. Лучше всего выбрать электрический прибор, в котором есть регулятор температур, и значит можно поставить комфортную температуру.
Для создания эффекта домашних СПА-процедур, нужна солевая грелка. Она долго удерживает тепло. Однако чтобы получить нужный результат, необходимо соблюдать правила техник безопасности, ведь велика вероятность ожога при слишком высокой температуре.
Самый простой способ лечения связан с использованием обычной воды, нагретой не выше 37 ° С. Достаточно подержать в такой ванночке конечности несколько мин или обернуть их смоченным в воде полотенцем. Если добавить несколько капель ароматического масла, то ощущение будет более приятным.
Важно знать, что при сахарном диабете лечиться таким методом не стоит. Можно использовать сухое тепло, но только под постоянным контролем специалиста.
Холод
Использование холода также дает облегчение. Несмотря на то, что такая процедура менее комфортна, чем тепловая, она иногда более эффективна. Для холодных аппликаций используются пакеты со льдом, накладываемые на область онемения. Они снимают отеки и дают противовоспалительный эффект. Держать компресс следует не более 10 мин, стараясь не допустить переохлаждения тканей.
Альтернативным вариантом холодной аппликации может стать контрастная ванна. Она подойдет больным, которые не могут долго терпеть холод, но испытываю облегчение от таких процедур. Перед применением холодных аппликаций нужно получить разрешение врача.
Упражнения
Боли нейропатического характера иногда могут помочь снять специальные упражнения. Подбирать их нужно с осторожностью, чтобы не получить противоположный результат. Специализированные укрепляющие упражнения помогут восстановить мышечную активность и уменьшить боль при движении.
Прежде чем начинать такую терапию, нужно проконсультироваться с физиотерапевтом. Он понимает, какие движения могут стимулировать работу мышц, а какие нанесут вред.
Можно ли самостоятельно определить нейропатическую природу болей?
Своевременно начатое лечение нейропатических болей поможет избежать тяжелых последствий. Такой диагноз встречается у каждого 5-го человека, обратившегося к неврологу.
Диагностировать заболевание сложно, как и вылечить. Сделать это самостоятельно не получится, поэтому лучше сразу начинать правильную терапию. Самолечение усугубляет проблему.
К какому врачу обратиться? Диагностика
При сложных, не проходящих болях нужно обращаться к неврологу: чем раньше это произойдет, тем лучше будет конечный результат. Главное, контролировать болезнь и строго соблюдать рекомендации доктора.
Четкого комплекса диагностических мероприятий, позволяющих диагностировать нейропатическую боль, не существует. Чтобы поставить правильный диагноз, доктор опрашивает и осматривает больного. После этого он оценивает тяжесть симптомов и определяет причины возникновения боли.
На этом этапе важно знать, какие заболевания есть у больного, ведь они могут спровоцировать развитие патологического состояния.
Обследуя болезненные участки, врач должен выявить, насколько они отличаются от здоровой кожи. Важно выяснить степень изменения болевых ощущений, а также реакцию на прикосновения и разную температуру. Кроме того, изучается моторная функция конечностей. Для более подробного анализа разработаны вопросники, упрощающие постановку диагноза.
Дополнительно назначаются анализы, позволяющие прояснить картину болезни.
Медикаментозное лечение
Обычно для лечения болей применяются обезболивающие или противовоспалительные препараты. Однако в большинстве случаев они неэффективны для снятия нейропатической боли.
Антидепрессанты
Нейропатические боли – это боли, которые чаще всего лечатся антидепрессантами. Данные средства контролируют интенсивность нервных импульсов. Самым популярным из них является амитриптилин.
Трициклический антидепрессант способен принести ощутимое облегчение за несколько дней. Его длительность лечения рассчитано на 2-3 недели. Побочным эффектом от такого лечения может стать сонливость и сухость в области рта.
При диабетической нейропатии прекрасно показал себя препарат дулоксетин. Этот антидепрессант также может назначаться при других видах нейропатической боли.
Противосудорожные препараты
Иногда для лечения применяются анти-эпилептические препараты, снимающие нейропатическую боль и предотвращающие припадки. К ним можно отнести габапентин и прегабалин. Доза приема данного лекарственного средства увеличивается постепенно.
Опиоидные анальгетики
При сильной боли применяются опиоидные анальгетики. Они по своему действию сильнее обычных болеутоляющих препаратов. Такие вещества, как кодеин и морфин вызывают наркотическую зависимость и поэтому их назначают в небольших дозах.
Трамадол по составу похож на опиаты, но действует иначе, поэтому его можно свободно использовать для данного лечения на короткий срок.
Комбинация лекарственных средств
Когда препараты в отдельности не дают нужного результата, может быть назначена комбинация антидепрессантов совместно с анти-эпилептиками. Имея разное воздействие, они могут хорошо дополнять друг друга и способствовать ослаблению болевых ощущений.
Крем Капсаицин
Применяется для снятия болей, если не помогают привычные лекарства или их использование невозможно из-за осложнений. Он блокирует нервы, сигнализирующие о боли. Использовать его нужно в течение 10-ти дней, нанося на больной участок кожи по 3-4 раза в день.
Крем может вызвать сильное жжение в обрабатываемой области, но это неприятное явление проходит через несколько сеансов. Однако на открытые раны наносить его не стоит.
Другие лекарственные средства
Врач может назначить и другие лекарства, снимающие боль, если не помогают привычные способы лечения. Это могут быть инъекции кетамина. Как анестетик данный препарат достаточно эффективен.
Лидокаин гель тоже применяется при невралгии, но его нельзя наносить на кожу при раздражении или рубцевании кожи, иначе боль не пройдет, а на коже появится еще большее раздражение.
Побочные эффекты и титрование дозы лекарственных средств
Большинство используемых для лечения нейропатической боли лекарств, принимаются в небольших дозах. Если они не дают нужного эффекта, дозировка увеличивается. В этом случае усиливается вероятность получения побочных эффектов. Их количество и сложность зависит от вида препарата и дозы принимаемых лекарств.
Список возможных побочных эффектов есть в инструкции к применению препарата. В случае, когда после приема возникают неприятные симптомы, нужно обратиться к лечащему врачу, который откорректирует лечение. При этом может быть назначен другой препарат или уменьшена дозировка проверенного средства.
Немедикаментозная терапия
В лечении нейропатических болей важно использовать комплексный подход, куда включаются не только лекарства, но и немедикаментозные способы лечения.
Это:
- восстанавливающий массаж;
- иглоукалывание;

- лечебные ванны;
- психотерапия;
- физиотерапия;
- холодные или горячие компрессы.
Главное внимание уделяется лечению основного заболевания. Дополнительная терапия позволяет уменьшить боль.
В некоторых случаях рассматривается возможность хирургического вмешательства, позволяющего найти проблемный участок и избавить больного от болей.
Использование нейростимуляторов также может стать средством восстановления нормальной жизнедеятельности пациента. Нейропатическая боль сложна для лечения, поэтому чтобы получить положительный результат, лучше использовать разные виды терапии.
Особенности лечения детей
Диагностированная у детей нейропатическая боль является сложной для лечения проблемой. Ребенок, особенно младшего возраста, не способен объяснить, как и где у него болит, поэтому доктор должен внимательно относиться к жалобам, назначая дополнительные анализы, и контролируя ситуацию.
Методы терапевтического лечения, применяемые для лечения детей, не отработаны и требуют дальнейшего развития.
Возможно ли полное восстановление нерва?
Нервная система – структура сложная. Имеющийся внутри нее баланс легко нарушить, а восстанавливать разрушенные связи приходится долго. Иногда добиться полного восстановления функция нельзя, особенно когда сдавливание было слишком долгим. Когда излечение невозможно, остается контролировать симптомы, чтобы облегчить состояние больного.
В результате пациенты всю жизнь будут должны принимать лекарства, чтобы поддерживать регуляцию нейромедиаторов в головном мозге.
Очаги повреждения при нейропатической боли разрастаются стремительно и главное вовремя начать лечение. Только тогда можно надеяться на полное или частичное восстановления утраченных функций. Занимаясь самолечением, человек обрекает себя на усиление болей и разрушение связей в головном мозге.
Нейропатические боли сложно выявить и непросто лечить. Даже самая эффективная терапия не дает гарантии полного излечения. Самолечение может стать причиной инвалидности, восстановить нарушенные связи станет невозможно. Особенно важно вовремя диагностировать это заболевание у детей. Чтобы облегчить состояние, нужно постоянно проводить профилактическое лечение и соблюдать рекомендации врача.
Видео про нейропатические боли
Врач про нейропатические боли:
Принципы и алгоритмы лечения нейропатической боли | Данилов А.Б., Давыдов О.С.
к терапии
Нейропатическая боль – это болевой синдром, обусловленный поражением соматосенсорной нервной системы вследствие самых разных причин (табл. 1). Частота встречаемости в популяции составляет 6–7%, а на неврологических приемах пациенты с нейропатической болью составляют 10–12%. Клинически этот тип боли характеризуется комплексом специфических чувствительных расстройств, которые можно разделить на две группы. С одной стороны, это позитивные симптомы (спонтанная боль, аллодиния, гипералгезия, дизестезии, парестезии), с другой – негативные симптомы (гипестезия, гипалгезия). Этот тип болевого синдрома бывает трудно лечить, и не всегда удается полностью купировать болевой синдром. Нередко у таких пациентов нарушается сон, развивается депрессия и тревога, снижается качество жизни. Многие из них долго мучаются, прежде чем получают адекватную помощь. Большинство пациентов (около 80%) более года испытывают боль до своего первого обращения к специалисту. Лечение основного заболевания (что естественно является безусловным) не всегда приводит к редукции боли. Нередко мы наблюдаем диссоциацию между выраженностью боли и степенью поражения нервной системы. Увы, многие пациенты с нейропатической болью ошибочно принимают НПВП, которые при этом типе боли неэффективны. Это обусловлено тем, что при нейропатической боли главными патогенетическими механизмами являются не процессы активации периферических ноцицепторов, а нейрональные и рецепторные нарушения, периферическая и центральная сенситизация.
В терапии нейропатической боли лучше всего использовать комплексный подход. Даже в рамках амбулаторной помощи может быть начато лечение несколькими разными методами. Сегодня отсутствует достаточное количество доказательных данных о пользе применения консервативных немедикаментозных методов лечения (например, физиотерапии, физических упражнений, чрескожной электронейростимуляции). Однако, учитывая относительную безопасность этих методов, при отсутствии противопоказаний не следует исключать возможность их применения.
Наиболее признанной в лечении нейропатической боли на сегодняшний день является фармакотерапия. Основные препараты и их характеристики приведены в таблице 2.
При постгерпетической невралгии сначала может быть назначено местное лечение лидокаином. Считается, что действие лидокаина основано на блокировании движения натриевых ионов через клеточную мембрану нейронов. Это стабилизирует клеточную мембрану и предотвращает распространение потенциала действия и соответственно уменьшает боль. Следует иметь в виду, что уменьшение боли при местном применении обезболивающих средств не распространяется за пределы площади и продолжительности контакта с пораженной областью тела. Это может быть удобным для пациентов с небольшой зоной распространения боли. Лидокаин 5% в виде пластыря или пластин показан для снятия боли при постгерпетической невралгии (ПГН). Побочные реакции в виде жжения и эритемы могут наблюдаться в месте наклеивания при длительном применении.
При нейропатических болях другого происхождения, а также в случае безуспешности лечения лидокаином рекомендуется начать пероральную монотерапию прегабалином или габапентином, трициклическим антидепрессантом или смешанным ингибитором обратного захвата серотонина и норадреналина. Из перечисленных препаратов наилучшей переносимостью обладают прегабалин и габапентин. Эти препараты характеризуются практически полным отсутствием лекарственных взаимодействий и невысокой частотой развития нежелательных явлений. Оба препарата показали свою эффективность в лечении различных нейропатических болей. Однако по сравнению с габапентином прегабалин, обладая линейной фармакокинетикой и значительно более высокой биодоступностью (90%), оказывает быстрый положительный дозозависимый эффект: в проведенных исследованиях достоверное снижение боли более 60% от исходного уровня было достигнуто в течение 1–3 дней лечения и сохранялось на протяжении всего курса лечения. Быстрота редукции боли напрямую коррелирует с улучшением сна и настроения у этих больных, удобный режим дозирования прегабалина повышает также комплаентность при лечении этих пациентов и способствует более быстрому улучшению качества жизни. Дозировка прегабалина от 300 до 600 мг/сут. показала себя наиболее эффективной по сравнению с плацебо, значительно уменьшая боль и нарушения сна. Препарат можно принимать до, во время или после еды. При лечении нейропатической боли стартовая доза может составлять 150 мг/сут. в 2 приема. Для получения ++оптимального терапевтического эффекта дозу прегабалина необходимо увеличить до 300 мг/сут. начиная с 4 дня терапии. При необходимости дозу повышают до максимальной (600 мг/сут.) через 7–дневный интервал. В соответствии с опытом применения препарата при необходимости прекращения приема рекомендуется постепенно снижать дозу в течение недели. Прегабалин не метаболизируется в печени и не связывается с белками плазмы, поэтому он практически не взаимодействует с другими лекарствами. Прегабалин хорошо переносится. Наиболее частыми побочными реакциями являются головокружение и сонливость.
Трициклические антидепрессанты также эффективны, но более дешевы; однако при их применении более высока вероятность развития побочных эффектов. Более того, они относительно противопоказаны при сердечно–сосудистой патологии (перед назначением трициклических антидепрессантов рекомендуется проведение ЭКГ), ортостатической гипотензии, задержке мочи и закрытоугольной глаукоме, а также их необходимо назначать с осторожностью пожилым пациентам. Из имеющихся трициклических антидепрессантов в Европе предпочтение отдают нортриптилину и дезипрамину, так как их применение сопровождается меньшим количеством побочных эффектов. Считается, что более современные смешанные ингибиторы обратного захвата серотонина и норадреналина (например, венлафаксин и дулоксетин) менее эффективны по сравнению с трициклическими антидепрессантами, но в то же время они характеризуются лучшей переносимостью.
На сегодняшний день неизвестно, является ли неэффективность одного препарата предиктором неэффективности другого или всей последующей медикаментозной терапии. В том случае, если первый назначенный препарат оказался малоэффективным или плохо переносился пациентом, следует переключаться на альтернативную монотерапию препаратом первого ряда (рис. 1). Если все препараты первого ряда оказались неэффективными или плохо переносимыми, то рекомендуется начать монотерапию трамадолом или его комбинацией с парацетамолом либо опиоидным анальгетиком. К сожалению, это не всегда возможно, так как назначение опиоидных препаратов ограничено специальными требованиями, предъявляемыми к выписке этих препаратов.
В связи с разнообразием механизмов возникновения боли, лечение каждого пациента должно быть индивидуализировано с учетом заболевания, явившегося причиной боли, а также клинических особенностей самого болевого синдрома. Кроме того, следует принимать во внимание множество факторов, таких как: общее состояние пациента, наличие сопутствующих заболеваний (например, сопутствующей депрессии или наркомании/токсикомании, заболеваний печени и почек и т.д.), безуспешность/успешность предшествующей терапии, а также доступность препаратов в аптеке или больнице. При разработке индивидуального подхода к лекарственному лечению, помимо непосредственного анальгетического эффекта, должны быть учтены другие положительные эффекты выбранного препарата (например, уменьшение тревоги, улучшение сна, настроения и качества жизни), а также такие факторы, как его переносимость и возможность развития серьезных побочных эффектов. Пациенты с нейропатической болью нуждаются в постоянной психологической поддержке. Рациональная психотерапия в этом случае может играть ключевую роль. Информация о причинах заболевания, о реальных прогнозах лечения и планируемых терапевтических мероприятиях также крайне важна для пациентов.
Лечение нейропатической боли – длительный процесс, который требует регулярного контроля состояния здоровья пациента и выполнения врачебных назначений. В начале терапии особое внимание следует обращать на правильное титрование дозы препаратов и отслеживать возможность развития лекарственных взаимодействий. В процессе лечения требуется регулярно интересоваться, как пациент соблюдает схемы лечения, решать вопрос о необходимости продолжения приема препарата и оценивать его эффективность. Учитывая долгосрочность терапии, следует мониторировать и, по возможности, предотвращать развитие отдаленных нежелательных явлений (таких, например, как гепато– и гастротоксичность, изменения со стороны системы крови и др.), возникающих на фоне приема некоторых лекарственных средств.
Перед началом терапии следует провести разъяснительную беседу с больным и его родственниками о том, что лечение может быть длительным, и уменьшение боли будет происходить постепенно. При нейропатической боли даже при правильной программе лечения редко удается достичь 100%–го обезболивания. Таким образом, врач должен определенным образом формировать адекватные ожидания пациента и его близких по поводу лечения. В специальной работе было показано, что снижение интенсивности боли на 30% от исходного уровня по ВАШ оценивается самими больными как удовлетворительный результат. Эту цифру следует иметь в виду при оценке эффективности проводимого лечения и решении вопросов о переходе на другой препарат или присоединении нового лекарства к уже принимаемому (рациональная полифармакотерапия).
В таблице 3 приведены рекомендации Европейской федерации неврологических обществ (EFNS) по терапии некоторых состояний, сопровождающихся нейропатической болью. Эксперты этой федерации провели анализ всех клинических исследований по нейропатической боли, зарегистрированных в Кокрановской библиотеке (база данных доказательных клинических исследований), начиная с 1966 года. В результате были отобраны исследования с высоким уровнем доказательности, и на их основании построены европейские рекомендации по фармакотерапии.
Рациональная полифармакотерапия
Фармакотерапия при лечении нейропатической боли является основным методом лечения. Однако если на фоне монотерапии препаратами первого ряда не удается полностью купировать болевой синдром, то назначение комбинированной фармакотерапии позволяет повысить эффективность лечения при меньших дозировках препаратов и снизить риск развития побочных явлений. Этот принцип получил название рациональной полифармакотерапии. Многие пациенты с нейропатической болью вынуждены принимать одновременно несколько лекарственных препаратов, несмотря на отсутствие доказательных исследований, подтверждающих пользу таких сочетаний. В последнее время в литературе стали появляться сведения об эффективности различных комбинаций уже известных лекарств. В одном рандомизированном плацебо–контролируемом исследовании, было показано, что сочетание морфина и габапентина превосходит каждый из этих препаратов в отдельности по силе анальгетического эффекта. В другой работе, где участвовали 11 пациентов с нейропатической болью, рефрактерных к габапентину, было продемонстрировано превосходство сочетания габапентина и венлафаксина над монотерапией габапентином. Сегодня очевидна необходимость проведения дальнейших исследований с целью выявления оптимально эффективных сочетаний лекарственных препаратов, подбора доз и наиболее безопасных комбинаций, а также для оценки фармакоэкономических аспектов терапии.
Некоторые аспекты фармакотерапии
Перед назначением любого нового препарата по поводу лечения нейропатической боли необходим тщательный анализ препаратов, уже принимаемых пациентом, с целью исключения лекарственного взаимодействия. В случае полифармакотерапии необходимо отдавать предпочтение препаратам, не имеющим известных лекарственных взаимодействий (например, прегабалину).
В настоящее время описана потенциальная возможность взаимодействия опиоидных анальгетиков и трициклических антидепрессантов, вызывающих серьезные нежелательные явления при передозировке. В случае применения такой комбинации необходимо тщательно взвешивать пользу и риск данного назначения. Нельзя одновременно назначать препараты СИОЗС (например, флуоксетин или пароксетин) и СИОЗСН (например, дулоксетин), поскольку они метаболизируются при участии цитохрома P450, что повышает риск побочных реакций.
Большинство трициклических антидепрессантов, противосудорожных препаратов и опиоидных анальгетиков обладает угнетающим действием на центральную нервную систему. С целью уменьшения выраженности этих и других побочных эффектов в процессе достижения эффективной дозы необходимо использовать постепенное титрование, начиная с минимальной (например,1/4 таблетки амитриптилина, содержащей 25 мг) до максимальной переносимой дозы на протяжении нескольких недель. В этом случае врач и пациент должны осознавать, что облегчение боли будет постепенным. Поскольку трициклические антидепрессанты и карбамазепин у некоторых пациентов быстро метаболизируются, требуется мониторинг уровня препарата в плазме крови, прежде чем безопасно осуществлять дальнейшее повышение дозы в случае отсутствия обезболивающего эффекта на минимальной дозе.
Дифференцированная терапия
болевых синдромов
Анализ болевого синдрома с точки зрения его патофизиологических механизмов (ноцицептивная, нейропатическая, смешанная) оказался очень важным прежде всего с точки зрения лечения. Если врач оценивает боль как ноцицептивную, то наилучшими средствами для ее лечения будут простые анальгетики и НПВП. Если боль является нейропатической или имеется нейропатический компонент, то препаратами выбора являются антиконвульсанты (прегабалин), антидепрессанты, опиоидные анальгетики и лидокаин, особенности которых обсуждались выше (рис. 2). В случае смешанных болевых синдромов, возможна комбинированная терапия с выбором средств в зависимости от представленности ноцицептивного и нейропатического компонентов (рис. 3).
Таким образом, лечение нейропатической боли в настоящее время остается сложной задачей. Представленные выше принципы и алгоритмы лечения могут помочь врачу проводить наиболее эффективное и безопасное лечение пациентов с нейропатическим болевым синдромом. В будущем успех и перспективы лечения связывают с разработкой препаратов, воздействующих на конкретные патофизиологические механизмы данного синдрома.

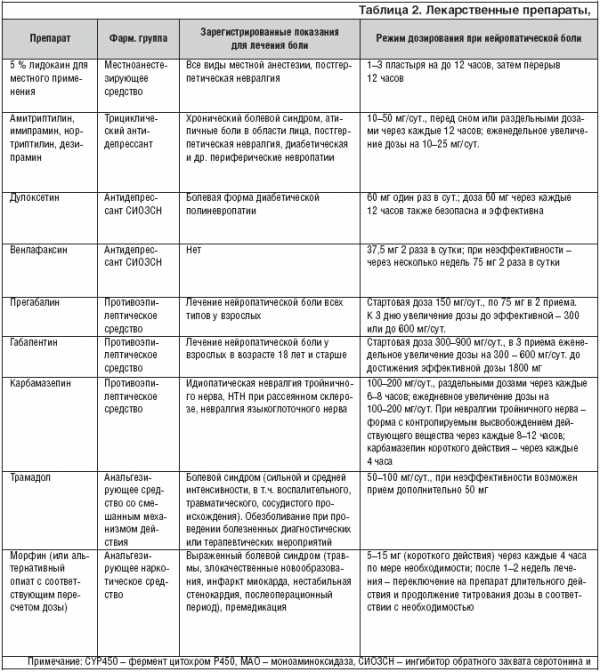
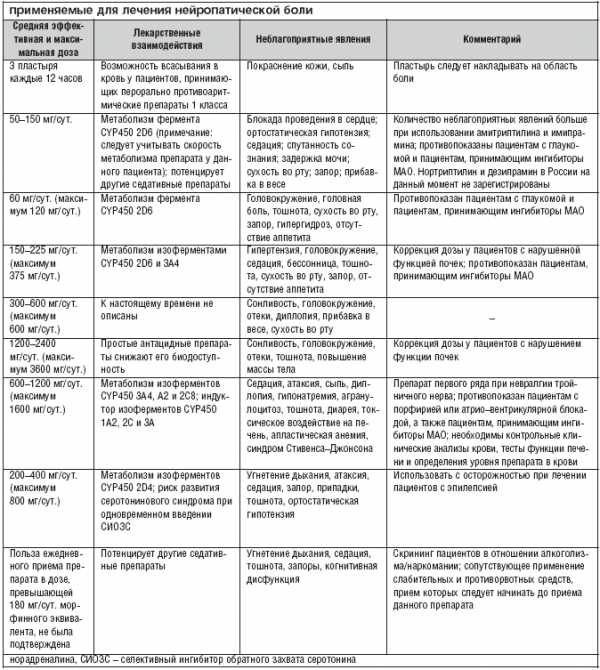
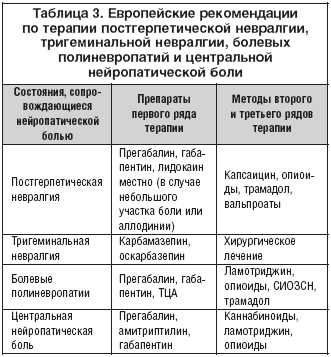
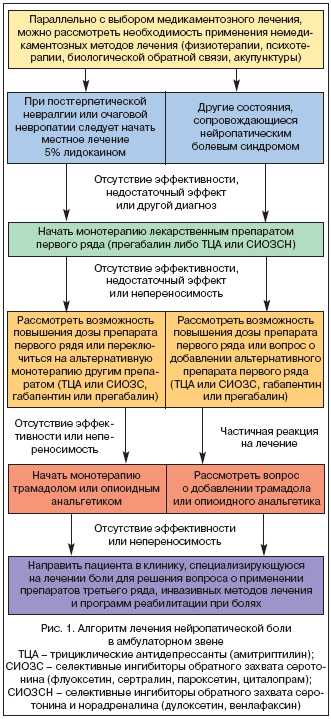
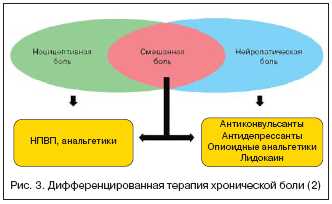
Литература
1. Данилов А.Б., Давыдов О.С. Нейропатическая боль. Москва: «Боргес», 2007. – 198 с.
2. Attal N., Cruccu G., Haanpaa M., Hansson P., Jensen T.S., Nurmikko T., Sampaio C.,Sindrup S., Wiffen P. EFNS guidelines on pharmacological treatment of neuropathic pain. European Journal of Neurology 2006, 13:1153–1169.
3. Finnerup N.B., Otto M., McQuay H.J., Jensen T.S., Sindrup S.H. Algorithm for neuropathic pain treatment: an evidence based proposal. Pain. 2005 Dec 5;118(3):289 –305.
4. Freynhagen R., Strojek K., Griesing T., Whalen E., Balkenohl M. Efficacy of pregabalin in neuropathic pain evaluated in a 12–week, randomised, double–blind, multicentre, placebo–controlled trial of fble– and fixeddose regimens. Pain. 2005 Jun;115(3):254–63.
5. Galer B.S., Jensen M.P., Ma T., Davies P.S., Rowbotham M.C. The lidocaine patch 5% effectively treats all neuropathic pain qualities: results of a randomized, double–blind, vehicle–controlled, 3–week efficacy study with use of the neuropathic pain scale. Clin J Pain. 2002;18:297–301.
6. Gilron I., Bailey J.M., Tu D., Holden R.R., Weaver D.F., Houlden R.L. Morphine, gabapentin, or their combination for neuropathic pain. N Engl J Med. 2005 Mar 31;352(13):1324–34.
7. Goldstein D.J., Lu Y., Detke M.J., Lee T.C., Iyengar S. Duloxetine vs. placebo in patients with painful diabetic neuropathy. Pain. 2005;116:109–118.
8. Harati Y., Gooch C., Swenson M. et al. Double–blind randomized trial of tramadol for the treatment of the pain of diabetic neuropathy. Neurology. 1998 ;50:1842–1846.
9. Saarto T., Wiffen P. Antidepressants for neuropathic pain. Cochrane Database of Systemic Reviews 2005; 20:CD005454.
10. Sabatowski R., Ga’levz R., Cherry D.A. et al. Pregabalin reduces pain and improves sleep and mood disturbances in patients with post–herpetic neuralgia: Results of a randomized, placebo–controlled clinical trial. Pain 2004.
11. Siddall P.J., Cousins M.J., Otte A., Griesing T., Chambers R., Murphy T.K. Pregabalin in central neuropathic pain associated with spinal cord injury: a placebo–controlled trial. Neurology. 2006 Nov 28;67(10):1792–800.
12. Sindrup S.H., Otto M., Finnerup N.B. et al. Antidepressants in the treatment of neuropathic pain. Basic and Clinical Pharmacology and Therapy 2005; 9 6: 399 –409.
13. van Seventer R., Feister H.A., Young J.P. Jr, Stoker M., Versavel M., Rigaudy L. Efficacy and tolerability of twice–daily pregabalin for treating pain and related sleep interference in postherpetic neuralgia: a 13–week, randomized trial.Curr Med Res Opin. 2006 Feb;22(2):375–84.
14. Wiffen P., McQuay H., Edwards J. et al. Gabapentin for acute and chronic pain. Cochrane Database Systematic Reviews 2005a; 20: CD005452.
15. Wiffen P., Collins S., McQuay H. et al. Anticonvulsant drugs for acute and chronic pain. Cochrane Database Systematic Reviews 2005c; 20: CD001133.
Нейропатическая боль - причины, симптомы и лечение
Нейропатическая боль – патологическое состояние, проявляющееся перестройкой соматосенсорной обработки сигналов организма, что и приводит к проявлению выраженного болевого синдрома. Этот симптом прогрессирует вследствие повреждения или дисфункции периферических нервов – как одного, так и сразу нескольких. Это может произойти в результате защемления нервного волокна или же нарушения его питания.
Онлайн консультация по заболеванию «Нейропатическая боль».
Задайте бесплатно вопрос специалистам: Невролог.Поражённое волокно вследствие повреждения перестаёт нормально функционировать, и посылает к головному мозгу неверные сигналы. К примеру, нерв может передавать мозгу сигнал о том, что человек дотронулся до какого-либо горячего предмета, но в это время ничего такого не происходит. Но мозг посылает обратно сигнал и в абсолютно здоровом месте больной начинает ощущать сильное жжение, как от ожога. Чаще всего данное патологическое состояние проявляется при различных патологиях центральной нервной системы, эндокринной системы, травматизации определённых частей тела и прочее.
Этиология
Поскольку нейропатическая боль возникает без влияния каких-либо внешних факторов, то и причины следует искать в самом организме человека. Медики выделяют несколько болезней и инфекций, которые могут стать причинами возникновения такого заболевания. Среди них:
Этиология нейропатической боли
- поражение нервов при диабете. Развивается при повышенном содержании сахара в кровяном русле. Половина людей, которые подвержены диабету, страдают от нейропатической боли. У них она обычно проявляется чувством покалывания и жжения в стопах. Неприятные ощущения усиливаются во время сна или же при ношении тесной обуви;
- герпесное высыпание. Боль обычно появляется после опоясывающего лишая. Наблюдается чаще всего у лиц пожилого возраста. Продолжительность — до трёх месяцев. Характеризуется сильным дискомфортом и повышением чувствительности в месте, где было высыпание, нарушениями сна. Также иногда возникает болевой синдром при прикосновении к телу одежды или постельного белья;
- различные травмы спинного мозга. Часто такие повреждения влекут за собой поражение нервов в спинном мозге, и напрямую имеют отношение к такому виду боли. Патологический процесс сопровождается покалываниями по всему телу;
- инсульт. Нейропатическая боль может проявиться спустя несколько лет после перенесённого приступа. Больные обычно чувствуют постоянный холод рук. Причиной возникновения является поражение нервов мозга;
- хирургическое вмешательство. Чувство покалывания и онемения в месте локализации шва постоянно тревожит таких людей;
- травмы спины. В этом случае такое патологическое состояние проявляется в виде простреливающего болевого синдрома от поясницы до стоп;
- поражение локтевых суставных сочленений. Нейропатическая боль в локтях является профессиональной болезнью людей, которые на работе вынуждены часто упираться на локти или держать руки на весу;
- радиация;
- ВИЧ.
Разновидности
Также как обыкновенная, нейропатическая боль может протекать в острой или хронической форме. Но существуют и другие типы:
- умеренная — ощущается покалывание в руках или ногах;
- давящая – основное место проявления – стопы или голени ног. Зачастую затрудняет ходьбу и вносит дискомфорт в жизнь человека;
- кратковременная – длительность всего несколько секунд, после чего она исчезает совсем или переходит на новый участок;
- повышенная чувствительность.
Симптомы
Основным симптомом нейропатической боли является периодическое чувство жжения, онемения или покалывания, а также болевой синдром. Локализация таких ощущений зависит от причин возникновения. Кроме поверхностного чувства, боль может проникать глубже и иметь постоянный характер.
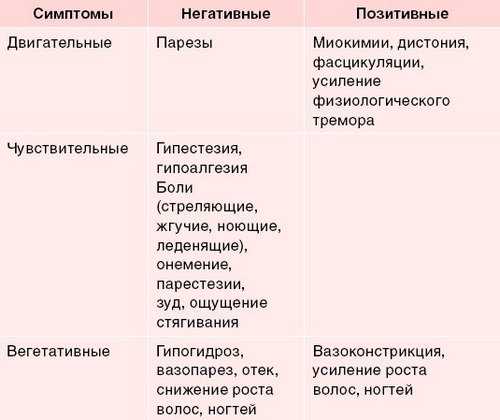
Симптомы нейропатической боли
Среди симптомов, которые сопровождаются вышеуказанными неприятными чувствами, наблюдаются:
- нарушение сна из-за повышенной чувствительности и кратковременных болевых ощущений;
- постоянная тревога, которая может перерасти в депрессию;
- снижение качества жизни, на которую непосредственно влияют дискомфортные чувства.
Диагностика
Определённых диагностических мероприятий для определения нейропатической боли нет. Для подтверждения диагноза доктора используют стандартные процедуры и тесты, которые дают оценку симптомам и причинам возникновения такой боли.
Диагностика основана на детальном опросе больного. Это необходимо для составления полной картины возникновения и протекания болезни. Важно также уточнить у пациента, какими недугами он ранее болел, так как на фоне некоторых патологических состояний и может прогрессировать нейропатическая боль. Кроме опроса, врач также проведёт осмотр больного и при необходимости отправит его на сдачу необходимых анализов.
Лечение
Лечение нейропатической боли – довольно продолжительный и нелёгкий процесс. Первое, что необходимо сделать – провести лечение основной патологии, на фоне которой и проявилась нейропатическая боль.
Лечение носит комплексный характер и состоит из:
- приёма фармацевтических средств;
- применения психотерапевтических методов;
- назначения физиотерапевтических процедур.
Медикаментозное лечение является самым действенным способом избавления от нейропатической боли. Для лечения данного патологического состояния наиболее эффективны мази или пластыри с лидокаином. В совместном применении с антидепрессантами удаётся достичь снижения сверхчувствительности. Фармацевтические средства также применяют для терапии недуга, ставшего причиной проявления нейропатической боли.
Физиотерапию назначают с целью уменьшения болевого синдрома. Благодаря иглоукалыванию, лечебному массажу, лазерному воздействию и магнитотерапии можно достичь не только уменьшение проявления болевого синдрома, но и улучшить кровообращение. Но наиболее эффективными методами лечения данного патологического состояния являются ЛФК и йога.
Лечение нейропатической боли народными средствами абсолютно бесполезно, так как причины происхождения находятся на уровне нервных окончаний. Самолечение строго запрещено, так как может привести к полному отмиранию нерва. Единственно возможное лечение в домашних условиях – приёмы отваров трав, которые оказывают успокаивающее действие на организм в целом. Но прибегать к такому методу без консультации и одобрения врача нежелательно.
Стоит заметить, что не во всех случаях медицина способна помочь избавиться от такой проблемы. Это обусловлено сложным строением нервов в теле человека. В редких случаях врачебное вмешательство не только не несёт никакого положительного эффекта, а наоборот, может усложнить ситуацию.
Если все же человек перенёс такое заболевание, то для него, кроме вышеупомянутых методов лечения, будет полезно:
- санаторно-курортное лечение;
- лечение с помощью лазеров;
- лечебная физкультура;
- психотерапия.
Профилактика
Профилактических методов нейропатической боли не так много. Это обусловлено тем, что по сей день истинные причины проявление данного типа боли, точно не изучены. Но всё-таки существует несколько способов профилактики, которые состоят из:
- каждодневной небольшой физической нагрузки на все группы мышц;
- соблюдения здорового образа жизни;
- своевременного лечения заболеваний или инфекций, которые могут привести к появлению нейропатической боли;
- прохождения полного обследования организма несколько раз в год;
- отказа от курения и употребления большого количества алкоголя;
- регулярной, только в клинических условиях, стимуляции мышц;
- ношения только удобной обуви, чтоб при ходьбе не возникало дискомфорта;
- избегания травм или ожогов рук или ног;
- приёма ванн для ног (до пятнадцати минут) несколько раз в неделю;
- ежедневного осмотра конечностей на предмет нарушения чувствительности, функционирования и прочее. При каких-либо изменениях следует обращаться к врачу.
Нейропатическая боль: лечение — Про Паллиатив
СодержаниеФармакотерапия
Таргетная терапия
Хирургия
Нейромодуляция
Нейропатическая боль проявляется крайне неприятными ощущениями. Если она переходит в хроническую стадию, человек постоянно испытывает ощущение пролитого на себя кипятка.
Однажды пациент с комплексным регионарным болевым синдромом признался мне, что завидует онкологическим инкурабельным пациентам, особенно с раком поджелудочной железы или легких, потому что их болевые страдания обычно длятся полгода-год. А вот для некоторых паллиативных неонкологических пациентов жизнь с болью – это дорога без конца, ведь с нейропатической болью можно жить десятки лет.
Фармакотерапия
Для лечения нейропатической боли применяют четыре основных способа.
Первый из методов – фармакотерапия, однако препараты используются абсолютно иные, нежели при ноцицептивной боли. В частности, классические нестероидные противовоспалительные препараты (НПВП) практически бесполезны, поскольку механизм их действия основан на ингибировании фермента циклооксигеназы и торможении процессов воспаления. Диклофенак, кетонал, ибупрофен и другие подобные лекарства неэффективны: выражаясь стрелковыми терминами, попадают в единичку, или вовсе мимо. Ведь механизмы развития нейропатической боли связаны в большей степени со сдвигом сенсорных путей в состояние гипервозбудимости, при котором мозг воспринимает аномальные сенсорные сигналы.
Для лечения нейропатической боли применяются те группы препаратов, которые могут воздействовать на эту гипервозбудимость. В первую очередь, назначают антиконвульсанты (противосудорожные препараты), которые угнетают, «приглушают» ее.
Также в лечении могут быть использованы антидепрессанты, снижающие восприимчивость к боли, и местные анестетики, такие как новокаин или лидокаин.
Нейропатическая боль: причины и симптомыАлголог Алексей Волошин о том, может ли нерв восстановиться после поврежденияУ опиоидов, в том числе у морфина и фентанила, невысокий потенциал в отношении нейропатической боли, но мы их все равно назначаем, когда другие средства уже не помогают. То есть, при нейропатической боли – это препараты не первой линии, мы их используем как терапию отчаяния, как последний шанс помочь человеку препаратами.
Кроме того, у некоторых пациентов может возникнуть опиоид-индуцированная гипералгезия, когда опиоиды усиливают нейропатическую боль. Опиоиды связываются с рецепторами в спинном мозге и «забивают» их, и зона боли, соответственно, расширяется. Это ни в коем случае не означает полной несостоятельности опиоидов при нейропатической боли, просто в данном случае этот инструмент менее эффективен, чем при других видах боли.
Таргетная терапия
Второй способ лечения нейропатической боли – блокады, когда фармакологический агент вводится прямо в зону поражения. В том случае, если системная фармакотерапия не работает, в организм попадают препараты в больших дозах и только 5% доходит до очага повреждения, мы доставляем лекарство в очаг напрямую. Это называется таргетная терапия, поскольку она направлена на конкретную цель.
Результаты таргетной терапии, конечно, бывают разные, как и в случае фармакотерапии: кому-то прекрасно помогает, кому-то не помогает совсем, и спрогнозировать это заранее вряд ли удастся.
Хирургия
Этот способ применяют только в случае нейропатической боли, вызванной компрессией (сдавлением) или травмой нервного волокна. Например, 85-летнюю пациентку беспокоит боль, вызванная сдавлением нервного корешка, отходящего от спинного мозга из-за смещенного позвонка. Кроме гипертонии, это единственная причина для ее беспокойства, поэтому мы рекомендуем ей операцию для высвобождения корешка. Кто знает, может быть эта пациентка отметит столетний юбилей без боли.
Одно из заблуждений, что пациенту с паллиативным статусом при лечении нейропатической боли противопоказано хирургическое вмешательство. Все зависит от состояния пациента, от ожидаемой продолжительности жизни, от его представления о качестве жизни, финансовых и технических возможностей сделать это.
Разумеется, если у пациента опухоль шеи, произошло прорастание опухоли в нервное сплетение, то там технически невозможно выделить нервные стволы. Человек испытывает нейропатическую боль, и любой нейрохирург бессилен, поскольку опухоль вросла в нервы и разделить их не представляется возможным.
Другая ситуация, когда у инкурабельного пациента с ожидаемым периодом жизни около года, диагностирован туннельный синдром голени. Синдром мог возникнуть из-за неправильного ношения тугого компрессионного трикотажа для профилактики тромбоэмболии. Человек с таким синдромом испытывает нестерпимую боль из-за нейропатии малоберцового нерва. Если пациент в сознании и относительно неплохом состоянии, хирургическое вмешательство при его желании состоится. Если же у пациента множество других проблем со здоровьем и состояние его нестабильно, операция ставит его жизнь под угрозу или может повлечь за собой ухудшение качества жизни, то для лечения боли будут использованы неоперативные варианты.
Ситуация, при которой часто рекомендуют хирургическое вмешательство – метастазы в тела позвонков, в том числе, у инкурабельных пациентов. Это очень мучительное состояние, но успешно купируемое оперативно: в тела позвонков вводятся иглы, и через проколы добавляется специальный медицинский цемент, который замещает поврежденные ткани. Для такой операции потребуется полдня, но в результате человек будет избавлен от риска переломов позвонков и от мучительной боли.
Простые способы уменьшить хроническую больКак сон, положительные эмоции и медитация влияют на восприятие болиНейромодуляция
Нейромодуляция – электрическая или лекарственная стимуляция различных отделов нервной системы. Техники воздействия делятся на два типа: деструктивные и недеструктивные.
При деструктивных техниках с помощью электрического воздействия, температуры или химических агентов разрушается ткань нерва, а также чувствительные волокна нервов, участвующие в проведении боли. Такой способ применяют редко и только в отношении онкологических пациентов вследствие как раз его деструктивности.
Типичный пример применения нейромодуляции – это разрушение солнечного сплетения (нервное сплетение автономной нервной системы) при раке поджелудочной железы.
При недеструктивной технике нейромодуляции сама структура нерва не изменяется, но изменяется его функционирование. Этот способ лечения можно сравнить с перезагрузкой компьютера, когда соприкасание нерва специальной иглой перенастраивает систему. Врач подводит и устанавливает тонкий катетер с электродами на конце прямо к источнику боли, и он импульсами «перебивает» боль.
Воздействие обычно длится от нескольких недель до нескольких месяцев. Часто такой метод лечения полностью восстанавливает функцию нерва. Он считается очень перспективным и широко применяется в мире. Единственный минус – высокая цена, поэтому операция проводится только по федеральной квоте. Стимулятор вшивается под кожу, и люди живут с ним десятилетиями, периодически меняя батарейки. Есть, конечно, и ограничения – рамки в аэропортах и метро. Но если на противоположной чаше весов отсутствие ощущения кипятка 24 часа в сутки, люди соглашаются избегать рамок.
Важно, что ни один из способов лечения не гарантирует полное избавление от боли. Однако эти способы помогают компенсировать боль или приглушить ее. Поэтому специалисты, изучающие боль, ставят во главу угла не избавление человека от боли, а социальную адаптацию. Пациенту необходимо общаться с близкими, достаточно спать, продолжать работать и заниматься повседневными делами, быть самостоятельным в бытовом плане, насколько это возможно.
Записала Диана Карлинер
стадии развития и диагностика — Про Паллиатив
СодержаниеИнструментальные методы диагностики
Опросники
Нейропатическую боль можно сравнить с расстроенным роялем: клавиши работают, ножки и педали на месте, но по звуку понятно, что инструмент вышел из строя. Внешне нерв может выглядеть нормально, но если применить специальные методы диагностики у человека с нейропатической болью, то выяснится, что нарушена структура нерва, а, соответственно, и его функция. Диагностика нейропатической боли состоит из трех частей: описание боли пациентом, локализация боли и характер боли. Первое, что делает врач при подозрении на нейропатическую боль, – проводит осмотр пациента и собирает анамнез.
Нейропатическая боль характеризуется очень яркими маркерами и вербальными дескрипторами – ощущение прохождения тока, ожога от утюга или пролитого кипятка. Не всегда пациенты называют это именно болью, чаще жалуются на дискомфортные ощущения жжения, онемения, простреливания.
Определяющими при диагностике боли всегда должны быть слова пациента о том, как он чувствует эту боль и переживает ее. Конечно, пациенты могут путаться в определениях и называть болью душевный дискомфорт, чувство тревоги, мучительные переживания. Задача врача – определить, есть ли боль у человека и понять, о какой боли идет речь.
Нейропатическая боль: лечениеАлголог Алексей Волошин о характеристиках боли, фармакотерапии, таргетой терапии и нейромодуляцииЕсли обратиться к определению боли, которое дает Международная ассоциация по изучению боли (IASP), то боль – это физическое и эмоциональное страдание, мучительное и неприятное ощущение. Размытое определение боли отражает наши представления о том, как порой сложно диагностировать боль. Ввиду разницы представлений, сложностей в описании своих чувств опираться только на слова пациента об ощущениях боли было бы неправильно, и мы использует еще два критерия.
Принципиально важный для диагностики боли критерий – оценка локализации, места, где боль возникает и распространяется.
Если повреждение, описанное пациентом как мучительное ощущение, совпадает с зоной иннервации конкретного нерва, мы считаем, что эта структура с высокой вероятностью повреждена. Чтобы установить диагноз, очень важно, чтобы эти два блока сошлись как контурные карты.
У пациентов со временем может меняться чувствительность к нейропатической боли, так как процесс ее распространения очень динамичный и охватывает все больше и больше отделов нервной системы. Так, в зоне первичного повреждения у пациента может быть, наоборот, чувство анестезии или онемения. Если человек чувствует боль в правой ноге, а при осмотре врач видит симптоматику в левой, возможно, процесс в правой ноге уже зашел слишком далеко, а в левой только начинается.
Третий критерий диагностики – это характер боли. Нейропатическая боль чаще беспокоит пациентов в состоянии покоя. Когда человек двигается, на что-то отвлекается, входящая импульсация от расположенных рядом зон может как бы «перебивать» нейропатическую боль. А болеть начинает ночью, когда пациент отдыхает и ничем не занят. Человек пытается заснуть, но боль становится как маяк в ночи. Мучительные ощущения, страдания в состояния покоя – очень характерный признак нейропатической боли, особенно в начале ее развития. В дальнейшем боль становится все сложнее и сложнее охарактеризовать.
МРТ, КТ и УЗИ как методы диагностики
Инструментальные методы диагностики назначаются врачом, если описание боли и зона иннервации нерва не совпадают или боль непостоянна и мигрирует. С помощью компьютерной томографии (КТ) или УЗИ нервной системы можно увидеть нарушение структуры нерва. Магнитно-резонансная томография (МРТ) назначается, если врач предполагает сдавливание сосудистого пучка или деформацию сустава. Также эти методы используются для исключения серьезных патологий: опухолей, аневризм, нейродегенеративных, аутоиммунных заболеваний с поражением нервной системы.
«Боль определяется не степенью повреждения, а тем, как нервная система воспринимает повреждение»Невролог Максим Чурюканов о биопсихосоциальной модели болиОднако врачи не полагаются полностью на результаты инструментальной диагностики. В случае нейропатической боли они имеют небольшую диагностическую ценность. Дело в том, что при инструментальном обследовании могут быть обнаружены неспецифические изменения, которые могут увести от выявления реальной причины боли. Люди разные и устроены чуть-чуть по-разному. Если такие изменения не приносят человеку дискомфорт, они нормальны, кроме того, с возрастом их обычно становится все больше. Самый яркий пример – выявляемый практически у всех людей по результатам любого лучевого метода исследования остеохондроза. Такие изменения происходят у человека с возрастом, они естественны и не могут быть причиной боли и других симптомов. Так как найти однозначную причину боли с помощью инструментальной диагностики обычно не удается, ценность такого обследования не высока.
Тем более нет никакого смысла высылать врачу снимки с подписями: «Смотрите, у меня где-то здесь болит». На снимке может быть куча разных изменений, которые не болят, а причина остается невидимой. Поэтому МРТ, КТ и УЗИ нужно проводить только по рекомендации врача, если он посчитает это необходимым. И на результаты нужно смотреть только через призму осмотра и беседы с врачом.
Если говорить о периферических нервах, то найти в них повреждение можно с точностью до сантиметра. Но прежде, чем искать, нужно понять причину боли и определиться с локализацией поисков.
Опросники
Опросники необходимы врачу на этапе первой встречи с пациентом. Они учитывают субъективный опыт пациента, его жалобы и ощущения. Опросники помогают специалисту резюмировать полученную информацию и сделать вывод о том, высока ли вероятность нейропатической боли у конкретного пациента.
Наиболее популярный опросник – Pain Detect, который учитывает только чувства пациента. Другие опросники, как правило, предполагают часть, которая заполняется врачом по результатам осмотра. Обычно в клиниках используются простые опросники, в которых не больше десяти вопросов, затрагивающих наиболее часто встречающиеся проблемы. Чем меньше вопросов и тестов, тем проще и быстрее опросник заполнять, тем удобнее и врачу, и пациенту. Разумеется, минимизируя информацию, мы рискуем пропустить что-то важное.
Но есть и другая крайность, когда в опросники включают десятки вопросов по нескольким блокам, охватывая все аспекты жизни пациента, включая социальную и сексуальную активность. К примеру, невероятно сложный к исполнению канадский опросник по нейропатической боли МакГилла (McGill Pain Questionnaire, MPQ).
Я, человек с высшим образованием, занимающийся болью более десяти лет, не смог полностью заполнить этот опросник. А теперь представьте себе 70-летнюю бабушку, которой я выдам эти 20 листов опросника: скорее всего, будет увлекательней, чем кроссворд, но займет не одну неделю.
Как человек пытливый, как ученый, я стараюсь на себе проверять методы диагностики и лечения, прежде чем предлагать это пациентам. Выбирая опросник, нужно находить баланс между простотой, скоростью и рутинным анкетированием со сложными диагностическими системами, а также учитывать когнитивные способности пациента.
Обезболивание по скорой помощиЧто делать, если скорая отказывается выехать к человеку с прорывной больюМы стараемся не переоценивать эту возможность и не относиться к опросникам как к серьезному инструменту диагностики. Низкая оценка по шкале в опроснике не означает, что у пациента нет нейропатической боли. И, к сожалению, россыпь комментариев пациента и мозаичные данные осмотра не всегда можно резюмировать одной цифрой в опроснике.
Справочная информация из опросников может быть поводом для дополнительной или более пристальной диагностики. Допустим, пациент пришел с типичной клиникой ноцицептивной боли, но в анкете вдруг выявляется высокая вероятность нейропатической. Как врач, я понимаю, какую нужно выбрать тактику разговора, задаю больше вопросов, модифицирую осмотр и смотрю на его жалобы именно через эту призму. Иногда данные в анкете могут стать причиной для нейрофизиологического обследования.
Редко, но тем не менее, данные в опроснике могут стать основанием для выбора метода лечения. Допустим, человек испытывает смешанную боль, но жалуется именно на нейропатический компонент, а значит он доставляет ему больше страданий и переживаний. Тогда в лечении мы делаем акцент именно на нейропатическом компоненте.
Опросники важны как вспомогательное средство для врача, так и как методы инструментальной диагностики. Но только осмотр пациента и клиническая картина позволяют определить, есть ли у человека боль и какова причина ее появления.
Записала Диана Карлинер