Патология матки что это такое
Патология матки: причины, последствия
Матка – самый важный орган для женского репродуктивного здоровья и внешней красоты. За счёт него осуществляется работа всей половой системы. Однако у многих девушек могут возникнуть нарушения строения этого органа. В этих случаях специалисты говорят, что у пациентки развивается патология матки.

Какие же бывают патологии матки и влагалища?
Женская половая система очень хрупкая и любое нарушение может привести к сбою работы всего механизма, вызвать тяжёлые заболевания. Стоит отметить, что патология влагалища и матки бывает как врождённая, так и приобретённая. между ними существует ряд отличий. Приобретённые заболевания могут возникнуть по причине какого-либо нарушения или в результате вмешательства. А вот врождённые патологии матки развиваются в период, когда плод находится ещё в утробе матери. На их появление влияет ряд причин и факторов, а также генетическая предрасположенность человека.
Очень часто встречаются следующие врождённые патологии матки:
- Двурогий или седловидный тип органа.
- Наличие перегородки в полости матки.
- Различные проявления недоразвитостей органа.
- Сбои в нормальном функционировании яичников.
А вот приобретённая патология включает более широкий спектр болезней, среди которых очень часто встречается загиб матки и различные аномалии на её шейке.

Патология шейки матки – к чему стоит приготовиться?
Особое значение женщина должна уделять здоровью такого органа, как шейка матки. Патология в этой области способна привести к очень серьёзным последствиям. Поэтому стоит своевременно выявить заболевание и устранить его на самых первых стадиях.
Наиболее распространёнными являются следующие заболевания шейки матки:
- Эрозия. Во время этого заболевания повреждается слизистая оболочка, которая обращена в сторону влагалища. Обычно при осмотре она выглядит как пятно ярко-красного цвета. Иногда при плохом лечении может появиться псевдоэрозия – не полностью вылеченная эрозия. В итоге могут появиться наботовые кисты, которые приводят к закупориванию протоков желез шейки.
- Дискератоз – наслоение большого количества клеток в шейке матки. Обычно это происходит по причине внедрения в эпителий вируса папилломы человека, которое может привести к образованию рака шейки.
- Папилломатоз или кондиломатоз. Эти заболевания в основном появляются в результате заражения женщины вирусом папилломы. Очень часто возникают бородавки на половых органах.
- Дисплазия. Это предраковая стадия эпителия.
Кроме того, у женщины могут диагностировать рак шейки, который появляется в результате недобросовестного лечения других патологий.
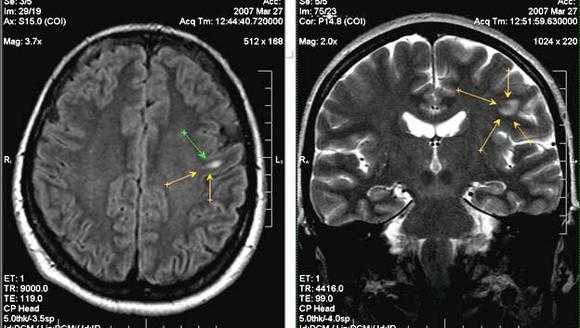
Дисплазия матки – что это?
Многие девушки слышат о проблеме, но не всегда понимают её суть. Стоит отметить, что дисплазия матки встречается у большого количества женщин. Во время этой патологии происходят серьёзные нарушения в структуре и функционировании шейки, которые в итоге вызывают рак. Если это заболевание будет выявлено на самых ранних стадиях, то его можно быстро устранить с помощью специального лечения.
Типы заболевания
В зависимости от вида нарушения в слизистой оболочке дисплазия матки имеет несколько форм:
- Первая степень. Это лёгкая форма: изменённые и занимают всего лишь 30% толщины слизистой. Обычно эта степень протекает незаметно и в 80% случаев рассасывается самостоятельно без лечения.
- Дисплазия второй степени (умеренная). Во время этого типа на долю изменённых клеток слизистой приходится 60-70% толщины эндометрия. Без лечения патология этого типа рассасывается только в 50% случаев. Почти у 20% заболевших женщин она переходит в третью степень дисплазии, а у других 30% является базовой основой для развития раковой опухоли.
- Третья степень дисплазии (тяжёлая форма). В этом случае весь слой слизистой занят изменёнными клетками.
Какой бы ни была степень обнаруженного заболевания, лечить его нужно немедленно.

Патологии полости матки
Их тоже достаточно много в медицинской практике. В основном патология полости матки происходит из-за воспалений в органах малого таза, нарушений гормонального фона и хирургических вмешательств.
В полости матки часто встречаются следующие отклонения и нарушения:
- Возникновение гиперплазии эндометрия.
- Миома.
- Появление внутриматочных сращений.
- Различные инородные тела в полости.
- Воспаления различной степени.
При первых признаках дискомфорта девушке необходимо обратиться за квалифицированной помощью.
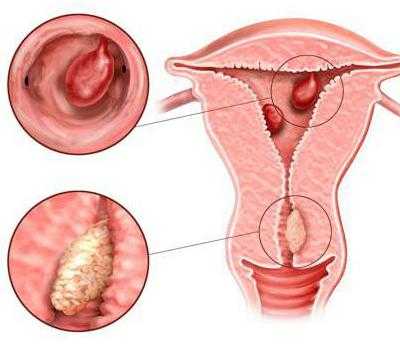
Что такое гиперплазия эндометрия?
Многие женщины, услышав этот диагноз в кабинете у гинеколога, начинают впадать в отчаяние. Однако не всё так страшно. Если эта патология матки определена на самых ранних стадиях, её можно легко вылечить, подобрав нужное лечение.
Гиперплазия эндометрия – это разрастание слоя, который расположен во внутренней полости. Обычно подобное увеличение возникает каждый месяц у любой женщины. Во время действия эрогенна, слизистая органа подготавливается к принятию оплодотворённой яйцеклетки. При её отсутствии начинается отторжение слоя эндометрия, что приводит к его разрастанию. Обычно такое явления наблюдается перед началом менструального цикла. Если возникает нарушение этого процесса, то эндометрий разрастается ещё больше. От размера слоя зависит вид заболевания.
Стоит отметить, что это нарушение обычно выявляют только при помощи гистологического исследования. Эта диагностика позволяет точно определить локализацию заболевания, его форму и степень. Одновременно УЗИ и осмотр гинеколога оказывают значительную помощь при постановке диагноза, но не могут точно определить наличие гиперплазии эндометрия.
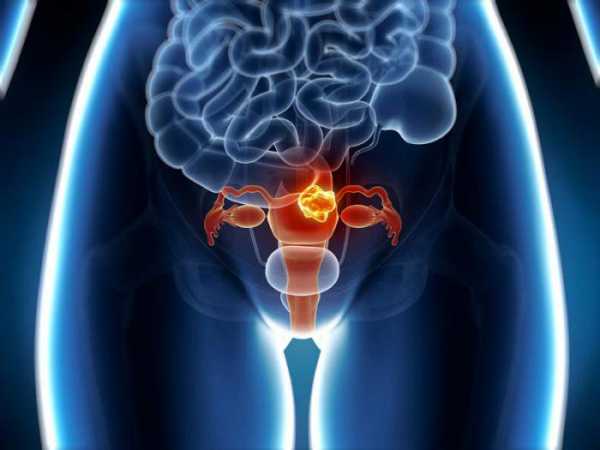
Что собой представляет миома матки?
Заболевание достаточно коварное и опасное. Миома матки – это опухоль доброкачественного характера. Её не относят к онкологическим заболеваниям. Эта патология матки может появиться как в стенках органа, так и на шейке. Размеры опухоли могут быть от миллиметра до нескольких сантиметров.
В зависимости от места расположения миому подразделяют на следующие виды:
- Субсерозная миома. Во время этой стадии новообразование расположено на внешней стороне поверхности органа, обычно между органами брюшной полости и маткой.
- Внутримышечная миома. В этом случае опухоль располагается прямо в мышцах матки.
- Подслизистая миома. Опухоль распространяется во внутренней части, локализуется под слизистой оболочкой.
- Миома матки на ножке. Эта форма встречается как при субсерозной миоме, так и при подслизистой. Отличием является узкая или широкая ножка.
Только опытный врач может правильно определить, какое заболевание развивается у женщины.
Что вызывает миому матки?
Это заболевание в основном возникает из-за гормональных нарушений. Очень часто миома наблюдается у женщин молодого возраста, её рассасывание происходит во время климактерического возраста.
Кроме этого, возникновение миомы имеет ряд причин:
- Наследственность и генетика.
- Аденомиоз.
- Воспалительные процессы гинекологического характера.
- Малоподвижный образ жизни и ожирение.
- Аборты и установка внутриматочных спиралей.
- Половые акты без достижения оргазма.
Развитие миомы часто провоцирует стресс, который может привести к угнетению работы надпочечников, яичников и щитовидной железы.
Внутриматочные сращения
Что это такое? Внутриматочные сращения или синехии – это отклонение в анатомическом строении этого органа. Часто его называют синдромом Ашермана. Эта патология матки описывается как частичная или полная облитерация матки соединительнотканными сращениями. Во время возникновения заболевания происходят атрофические изменения эндометрия и деформация стенок матки.
Болезнь приводит к сбоям в менструальном цикле, плохой проходимости сперматозоидов, нарушениям во время имплантации околоплодного яйца. В итоге может возникнуть бесплодие. Это нарушение обычно проявляется в виде аменореи или гипоменструального цикла. Очень часто при наличии синехий возникают затруднения вынашивания плода во время беременности.
Причины возникновения сращений
Синехии обычно появляются по разным причинам. На это могут оказывать влияния различные инфекции, травматические повреждения или заболевания гинекологического характера.
Среди самых распространённых причин появления синехий выделяют следующие:
- Различные инфекции.
- Последствия генитального туберкулёза.
- Влияние лучевой терапии.
- Замершая беременность.
Кроме того, их вызывают травматические повреждения – нарушения слоя эндометрия при хирургическом прерывании беременности, диагностические выскабливания, применение внутриматочных контрацептивов и различные операции.

Профилактика и лечение патологий матки
Конечно, многие нарушения и отклонения женщина сразу не заметит, поскольку они никак себя не проявляют. Обычно эти заболевания приводят к проблемам в зачатии ребёнка и в итоге вызывают полное бесплодие. Очень часто у многих женщин страдает шейка матки, патология этого органа приводит к серьёзным последствиям. Поэтому обязательно нужно ходить два раза в год к гинекологу для полного обследования.
Если у женщины имеется какое-либо заболевание, то специалист должен выявить сам центр патологии матки. Затем он направляет пациентку к соответствующему врачу для дальнейшей терапии. Также во время лечения патологий матки специалист может назначить проведения УЗИ, магнитнорезонансную томографию (МРТ), гистеросальпингографию (ГСГ) и лапороскопическое обследование.
Чтобы избежать возникновения заболеваний, многие специалисты рекомендуют проводить профилактические меры:
- Обязательно соблюдать личную гигиену.
- Каждые 6 месяцев делать плановый осмотр у гинеколога. Также необходимо. сдавать соответствующие анализы (мазок – анализ на цитологию).
- Вести нормальную половую жизнь.
- Соблюдать правила предохранения во время секса.
Женщине нужно отказаться от вредных привычек. Употребление алкоголя и курение приводят к снижению иммунитета: организм плохо противостоит различным инфекциям. Главное, относиться внимательно к здоровью. Если у вас возникли какие-либо выделения, боли и другие неприятные симптомы, обязательно обратитесь к врачу для обследования и дальнейшего лечения.
Заболевания шейки матки. Виды заболеваний. Диагностика и лечение.
- Экзо - и эндоцервициты
- Истинная эрозия шейки матки
- Лейкоплакия шейки матки
- Эндометриоз шейки матки
- Предраковые заболевания шейки матки
- Рак шейки матки
I. Экзо – и эндоцервициты
Это воспаление слизистой оболочки экзо – и эндоцервикса, причиной которого может быть как условно-патогенная микрофлора (стрептококки, стафилококки, кишечная палочка), так и урогенитальная инфекция (мико-, уреаплазмоз, трихомониаз, хламидиоз, вирусные инфекции).
Специфических клинических симптомов воспаления не существует, чаще всего заболевание проявляется появлением более обильных выделений из половых путей (бели), очень редко тупыми болями внизу живота, связанными в основном с сопутствующими заболеваниями (уретрит, цистит).
Диагностика
При гинекологическом осмотре обнаруживается гиперемия вокруг наружного зева, слизистые или гнойные выделения.
Кольпоскопия помогает не только диагностировать цервицит, но иногда и уточнить его этиологию.
Так по кольпоскопической картине можно дифференцировать воспаление хламидийной, вирусной, кандидозной и трихомонадной этиологии.
При трихоманадном цервиците, наблюдается так называемый симптом «земляничного цервикса», когда на шейки при кольпоскопии визуализируются мелкие петехиальные кровоизлияния.
Трихомонадный диффузный цервицит
Кандидозный цервицит сопровождается чередованием «шероховатых» зон с «лакированной» поверхностью, а так же появлением типичных творожистых выделений на шейки и стенках влагалища.
Кандидозный цервицит
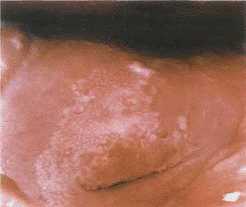
Типичным симптомом вирусного цервицита является симптом «большой эрозии», когда вся поверхность шейки матки ярко-красного цвета с изъявлениями.
Хламидийный цервицит сопровождается отеком эктопированого цилиндрического эпителия, очагами некроза и изъязвления, слизисто-гноевидными выделениями.
Для уточнения этиологии воспаления так же необходимо сдать мазок на флору, бак посев и чувствительность к антибиотикам из цервикального канала, соскоб на урогенитальную инфекцию методом ПЦР и РАР-тест для исключения фоновых и предраковых заболеваний.
Лечение зависит от возбудителя, вызвавшего воспаление и его чувствительности к антибиотикам.
Учитывая то, что чаще всего причиной являются несколько возбудителей, в лечении используют препараты местного действия, обладающие противовоспалительным, антибактериальным и противогрибковым эффектом (Полижинакс, Тержинан, Клион-Д, Бетадин).
При гонорейной, трихомонадной, герпетической этиологии цервицита в комплексе используют пероральные антибактериальные или противовирусные препараты.
II. Истинная эрозия шейки матки
Довольно часто врачи используют термин «эрозия шейки матки», тем самым обозначая, отклонения от нормы при осмотре невооруженным глазом. В основном эти «отклонения» оказываются обычной эктопией или псевдоэрозией.
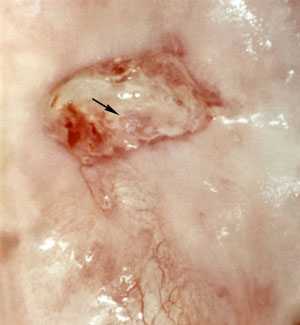 Истинная эрозия - это нарушение целостности эпителия (язва) и в репродуктивном периоде встречается редко.
Истинная эрозия - это нарушение целостности эпителия (язва) и в репродуктивном периоде встречается редко.
При этом происходит дистрофия и десквамация многослойного плоского эпителия с обнажением подэпителиальной стромы.
Причины истинной эрозии шейки матки.
1. Воспалительный процесс. Длительные выделения при кольпитах и цервицитах различной этиологии приводят к патологическим изменениям слизистой шейки матки, повышению проницаемости эпителия для микроорганизмов, его дистрофии и десквамации.
2. Травмы шейки матки. Механические повреждения шейки матки в родах и патологическая реакция на шовный материал, используемый для реконструкции разрывов, травматизация шейки матки зеркалами при осмотре могут быть одной из причин появления истинной эрозии шейки матки.
3. Ожоги шейки матки. После лечения шейки матки различными методиками (химио-, электро-, криодестукция), как правило, происходит отторжения струпа, в результате чего образуется эрозивная поверхность, которая постепенно эпителизируется.
4. Трофические нарушения. Группой риска для возникновения этого заболевания является пациентки с выпадением матки, когда ткани трамируются о белье, а также пациентки после лучевой терапии.
5. Гормональный дисбаланс. Немалую роль в появлении истинной эрозий играет дефицит женских половых гормонов в постменопаузе. Недостаток эстрагенов приводит к истончению слизистой, снижению секреции желез, сухости и, как следствие, ткани становятся более ранимыми.
6. Другие причины. Нарушения иммунитета, аллергические реакции, авитаминозы и нехватка минеральных веществ также могут способствовать появлению эрозии.
При кольпоскопии истинная эрозия выглядит, как дефект эпителия с четкими краями и неровным, бугристым дном.
В норме, если исключить воспалительный процесс поддерживающий эрозию, через 1-2 недели она начинает эпителизироваться.
Поэтому основным методом лечения, как истинной эрозии, является устранение воспалительного компонента. При лечении истинной эрозии шейки в постменопаузе используют комбинированное лечение, включающее исключение травмирующего фактора, противоспалительную и гормональную терапию.
Не стоит забывать о цитологическом исследовании шейки матки перед лечением, для исключения более серьезной патологии.
Подробнее об эрозии шейки матки: причины, симптомы, диагностика, лечение.
III. Лейкоплакия шейки матки
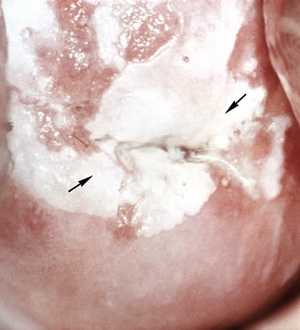 Это поражение слизистой экзоцервикса, заключающееся в утолщении слизистой и нарушении процессов её ороговения, при этом на поверхности шейки матки образуются белые пленки или бляшки, плоские или возвышающиеся над поверхностью.
Это поражение слизистой экзоцервикса, заключающееся в утолщении слизистой и нарушении процессов её ороговения, при этом на поверхности шейки матки образуются белые пленки или бляшки, плоские или возвышающиеся над поверхностью.
Виды
При кольпоскопии выделяют три формы лейкоплакии шейки матки:
- плоская лейкоплакия – белесоватые участки находятся на одном уровне с нормальным многослойным плоским эпителием;
- бородавчатая лейкоплакия – поверхность шейки матки выглядит бугристой за счет наслоения пораженных участков друг на друга и возвышения их над поверхностью;
- эрозивная лейкоплакия – при кольпоскопии помимо лейкоплакии на шейке матки в пораженной зоне определяются эрозивные участки или трещины.
По гистологическому заключению выделяют простую лейкоплакию шейки матки (или без атипии) и лейкоплакию с атипией.
Простая лейкоплакия характеризуется утолщением базального и зернистого слоя многослойного плоского эпителия и явлениями паракератоза.
Причина этого процесса до конца не выяснена, но среди возможных причин выделяют нарушение гормонального фона женщины, травмы шейки матки, инфекционные и химические факторы.
Лейкоплакия с атипией относится к предраковым заболеваниям и заключается в появление базально-клеточной гиперактивности и атипичных клеток. В 15-75% случаев она может переходить в преинвазивный плоскоклеточный рак.
Кольпоскопия в этом случае не позволяет точно дифференцировать заболевание.
Единственным методом диагностики является цитологическое, а лучше гистологическое исследование.
Для этого проводят РАР-тест или биопсию участка лейкоплакии.
При подтверждении простой лейкоплакии на гистологическом уровне, никакого лечения не требуется, кроме наблюдения и проведения РАР-теста раз в год.
При обнаружении атипичных клеток при гистологическом исследовании, методом лечения является радиоволновое «прижигание» лейкоплакии на шейке матке на 5-7 день менструального цикла, в запущенных случаях применяется конизация шейки матки.
Применение тампонов с облепиховым маслом, алоэ и шиповником не допустимо, т.к. провоцирует бурный рост злокачественных клеток!
IV. Эндометриоз шейки матки
По данным литературы почти в 20% случаев эндометриоз шейки матки является результатом диатермокоагуляции. Так же некоторые исследователи к причинам развития эндометриоза шейки матки относят пластические операции, аборты и роды. Предполагают, что эндометрий внедряется в поврежденную слизистую шейки матки, формируя очаги гетеротопии.
При локализации эндометриоза только на влагалищной части шейки матки, заболевание может протекать бессимптомно, либо сопровождаться появлением мажущих темно-коричневых выделений до и после менструации.
При внедрении эндометриоидных очагов в слизистую цервикального канала присоединяется болевой синдром, меняющий свою интенсивность в зависимости от фазы цикла.
При кольпоскопии очаги эндометриоза выглядят, как кисты красноватого цвета, размерами до 5 мм, а в дни менструации они увеличиваются в размере и становятся багрово-синюшными.
Также перед лечением необходимо провести биопсию очагов с гистологическим заключением, для исключения злокачественных процессов.
Радикальным методом лечения эндометриоза шейки матки, так же как и других форм этого заболевания, является хирургический. На 6-7 день цикла проводят лазерную или радиоволновую деструкцию очагов.
Рецидив заболевания после этого встречается крайне редко.
V. Предраковые заболевания шейки матки
Рак шейки матки по данным литературы занимает 3-е место среди злокачественных заболеваний репродуктивной системы у женщин. Ежегодно регистрируется до 500000 новых случаев рака шейки матки в мире.
Но рак возникает не молниеносно, проходят десятки лет, прежде чем предрак перейдет в злокачественный процесс. Его можно предотвратить, если вовремя диагностировать и пролечить предраковые изменения.
Сложность в диагностике заключается в том, что даже выраженный процесс протекает бессимптомно, поэтому так важно проходить обследование у гинеколога хотя бы раз в год.
Многие исследования доказывают, что формирование предраковых процессов начинается с инфицирования вирусом папилломы человека, который впоследствии нарушает структурное строение клеток, больше всего затрагивая ядра клеток.
Кондиломы
По классификации Bethesda system их относят к LSIL (плоскоклеточные интраэпителиальные поражения низкой степени значимости).
Кондиломы возникают в результате папилломовирусной инфекции и представляют собой разрастания соединительной ткани, покрытой многослойным плоским эпителием.
Выделяют остроконечные и плоские кондиломы.
Плоские кондиломы в 10% случаев могут малигнизироваться в течение 2-х лет, они незаметны невооруженным глазом и диагностируются при расширенной кольпоскопии.
Лечение кондилом заключается в лазерной хирургии пораженных очагов с дальнейшей противовирусной и иммуномодулирующей терапией.
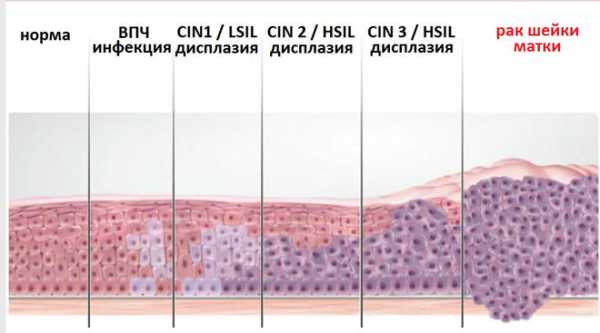
Дисплазия легкой степени (CIN I)
Изменения структуры клеток затрагивают только нижние слои многослойного плоского эпителия.
Как правило, эти изменения возникают вследствие воспалительного процесса и, либо проходят после противовоспалительной терапии, либо регрессируют сами.
В 10-15% случаев могут переходить в дисплазию средней степени.
Дисплазия средней степени (CIN II)
Характеризуются тем, что изменения в клетках затрагивают уже более высокие слои.
В 20% случаев переходит в CIN III, а в 5% может переходить в рак шейки матки.
Дисплазия тяжелой степени (CIN III) и рак in situ
При CIN III изменения в клетках характеризуются появлением больших ядер или нескольких ядер на всех пластах слизистой. Лишь в самых поверхностных слоях можно обнаружить признаки созревания и дифференцировки нормальных клеток.
При раке in situ клетки по структуре не отличаются от раковых, но эти изменения ещё не вышли за пределы слизистой оболочки.
Учитывая то, что разные степени дисплазии могут сочетаться, для уточнения стадии и перед лечением необходимо проводить прицельную биопсию подозрительных участков с последующим гистологическим исследованием.
Лечение
При CIN I-II лечение начинают с противовоспалительных препаратов с последующим повторным цитологическим исследованием через 2-е недели.
Также при обнаружении папилломовирусной инфекции в комплексе можно использовать противовирусную и иммуномодулирующую терапию.
Если при повторном исследовании изменения сохраняются, проводят лазерную коагуляцию шейки матки, как наиболее эффективный метод лечения.
Это амбулаторная процедура, проводимая на 4-7 день цикла. Полная эпителизация коагулированной поверхности наступает через 4-6 недель после процедуры.
В последующем необходимо динамическое наблюдение с цитологическим исследованием раз в 6 месяцев.
При CIN III и раке in situ выжидательная тактика неприемлема, необходимо сразу проводить конизацию шейки матки – ампутация шейки матки с последующим гистологическим исследованием материала.
Процедура проводится в стационаре под наркозом. При этом можно использовать различные методики: радиоволновая, лазерная, электрохирургическая или просто хирургическая.
Недостатком лазерной методики является то, что происходит обугливание краев материала, что затрудняет дальнейшую диагностику, но при этом риск развития кровотечения значительно ниже, чем после использования хирургического метода.
В последние годы широко применяют радиоволновой или аргоноплазменный метод с помощью специальной петли, который устраняет оба эти недостатка.
После проведения манипуляции также необходимо диспансерное наблюдение 1 р в 3 месяца.
Подробнее о дисплазии шейки матки: классификация, причины, симптомы, диагностика и лечение.
VI. Рак шейки матки
Клинические симптомы появляются только на поздних стадиях, на ранних - заболевание протекает бессимптомно!
При этом все симптомы неспецифичны и могут быть признаком множества других гинекологических заболеваний.
Наиболее часто появляются жалобы на:
- Кровотечения после полового акта, осмотра гинеколога
- Кровянистые выделения в постменопаузе
- Изменение продолжительности и характера менструаций
- Боли или дискомфорт внизу живота
Поэтому диагностика рака шейки матки столь затруднительна. Основными методами ранней диагностики заболевания являются систематическое прохождение РАР-теста и кольпоскопии.
Лечение заключается в комплексном применении хирургических, лучевых и химиотерапевтических мероприятий.
Хирургическое лечение, в настоящее время, заключается в более щадящей, по сравнению с операцией Вертгейма-Мейгса, гистерэктомии – удалении матки с шейкой. Вопрос о придатках решают индивидуально, в зависимости от возраста и распространенности процесса.
В последние годы, все больше исследований доказывает более эффективное применение совместно лучевой и химиотерапии. Хотя такое лечение приводит к более тяжелым осложнениям и труднее переносится пациентками.
Прогноз при этом заболевании достаточно благоприятный. На ранних стадиях 5-ая выживаемость составляет более 90%, при второй-третьей стадии от 30 до 60%, а при четвертой около 10%.
Заболевания шейки матки - что относится к воспалительной патологии
Заболевания шейки матки занимают третье место в статистике по недугам органов репродуктивного отдела.
Когда я впервые столкнулась с диагнозом «эрозия» передо мной встал вопрос, насколько болезнь опасна и чем грозит в будущем. Длительный поиск по специализированным сайтам помог получить представление о патологиях шейки и тела матки.

Заключение
Появление одного из заболеваний шейки матки не должно приводить к панике. Решение проблемы заключается в следующем:
- проведение независимого диагностического обследования – платные клиники оснащены лучшим оборудованием, чем государственные;
- подбор хорошего специалиста – от его профессионализма зависит дальнейшее здоровье репродуктивной системы;
- выполнение назначений, прохождение периодических проверок.
Всем женщинам гинекологи советуют не избегать ежегодных контрольных визитов к врачу. Своевременно обнаруженная болезнь излечивается, в отличие от запущенных стадий, часто переходящих в хронические или раковые формы.
Причины и механизмы
Патологии шейки и тела матки провоцируются следующими факторами:
- бактериальным, грибковым, вирусным, протозойным агентом;
- абортами, климаксом, приёмом гормональных контрацептивов;
- диагностическими выскабливаниями, наследственной предрасположенностью;
- дисфункцией щитовидки, яичников, иммунной системы;
- химической, радиационной, биологической интоксикацией.
Большое влияние оказывает образ жизни пациентки: увлечение алкогольной и табачной продукцией, излишки массы тела и гиподинамия – прямой путь к формированию отклонений.
Разновидности заболеваний
Аномалии шейки и самой матки подразделяются на несколько подгрупп:
- воспалительно-инфекционного происхождения;
- предрасполагающего – основное поражение возникает как осложнение начального;
- опухолевидного с делением на доброкачественные, злокачественные и предраковые формы.
В список включены аномалии развития органа, а также состояния после механических повреждений.
Патология шейки матки
Поражения репродуктивного отдела относятся к распространённым, образуются у женского пола любого возраста. У каждой имеется характерная симптоматика, собственные требования по диагностике и лечению.
Эрозия
Подразделяется на истинную и ложную, первая встречается достаточно редко. Эрозивное поражение шейки матки возникает:
- после родов, абортов;
- при беспорядочной половой жизни;
- инфекционно-воспалительных процессах, нарушении работы иммунитета.
Эрозия не имеет характерной симптоматики, выявляется при гинекологическом осмотре.
Лейкоплакия
Определяется врачом, проявляется полупрозрачной или молочной плёнкой на шейке, может встречаться в форме уплотнённых беловатых бляшек.
Истинные причины развития лейкоплакии неизвестны, к предположительным факторам причисляют инфекции, механические повреждения, дисфункция эндокринного отдела. Из 2-х её форм опасной считается профилирующая, относящаяся к предраковым состояниям.
Эритроплакия
Вызывает поражение слизистой со значительным истощением эпителия. Атрофические изменения приводят к гиперплазии глубоких слоёв, появлению атипичных клеток. При осмотре определяется по красным участкам с неровными, но чёткими краями.
Папилломы
Провоцируются ВПЧ, встречаются у 80% населения. Проявляется кондиломами, бородавками и папилломами, передаётся половым путём. Отдельные разновидности вируса провоцируют перерождение изменённых тканей в раковые.
Цервицит
Представлен воспалением шейки матки с наружной стороны. Патология проявляется:
- выделением гноя или слизи;
- дискомфортом в нижней части живота;
- болезненностью при мочеиспускании и половых контактах.
Хроническая форма болезни определяется по развитию эрозий, уплотнению стенок матки, инфекционному процессу в верхнем участке влагалища.
Дисплазия
Изменения затрагивают слизистую шейки матки и вагины, представлены патологическим перерождением тканей. Формируются после:
- эрозии или эктопии;
- лейкоплакии и ВПЧ;
- инфекционных и венерических болезней.
Дисплазия может возникать при вагинитах, вагинозах или кольпитах.
Рак
Злокачественное поражение шейки органа относится к распространённым онкологиям, занимает следующее место после рака груди. К предрасполагающим факторам развития относят:
- раннюю половую жизнь и частую смену партнёров;
- вирусные болезни, травмы после абортов и родов;
- вирусные поражения.
Рак на ранних стадиях не имеет характерных симптомов.
Патология тела матки
Заболевания часто встречаются, могут провоцировать проблемы с зачатием и вынашиванием плода. У каждой болезни собственная симптоматика и подходы к лечению.
Гиперплазия эндометрия
Характеризуется разрастанием внутренних слоёв, выстилающих матку, напоминает естественное увеличение тканей при менструальном цикле.
Формируется под влиянием нарушения процессов цикличности, приводит к серьёзному разрастанию эндометрия. Проявляется задержкой месячных, обильными выделениями, болями в районе матки.
Полипы
Представлены наростами, имеющими доброкачественную этиологию. Отсутствие лечение приводит к перерождению в раковое поражение у 5% женщин. Образования возникают на шейке или в полости матки в любом возрасте, чаще встречаются у пациенток от 40 до 50 лет.
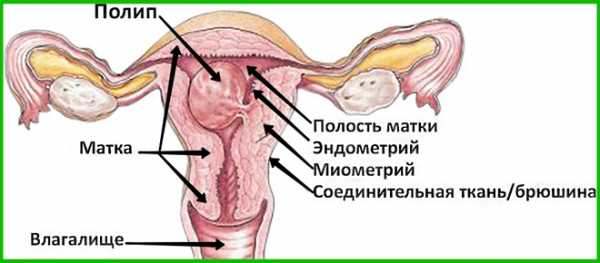
Фибромиома
Доброкачественный процесс образуется в мышечном слое матки. Патология развивается длительно, на протяжении нескольких лет или десятилетий не имеет выраженной симптоматики. Разрастание новообразования происходит весь детородный период, останавливается при климаксе.
Эндометрит
Воспалительная реакция во внутреннем слое эндометрия матки проходит в острой, подострой и хронической фазе. Патология проявляется:
- дискомфортом, выделениями с неприятным запахом;
- повышением температуры тела, ознобом;
- болезненным мочеиспусканием.
Хроническая и подострая формы имеют менее выраженные проявления.
Рак эндометрия
Чаще возникает у женщин от 55 до 60 лет. Клинические признаки на начальных этапах развития появляются белями, кровотечениями, болью внизу живота. Летальный исход рак эндометрия матки вызывает в редких случаях – 70% заболеваний определяется на первой стадии.
Обследование
При подозрении на патологии шейки, тела матки пациентке показан ряд диагностических исследований:
- биохимическое исследование крови;
- диагностическое выскабливание с гистологическим изучением образцов;
- клинический анализ крови и мочи;
- кольпоскопию, гистероскопию;
- лапароскопию;
- ПЦР, микроскопическое исследование посевов;
- соскоб или мазок с шейки матки;
- УЗИ, МРТ, биопсию.
Назначением терапии после выставления диагноза занимается врач исходя из результатов гинекологического и клинического обследования.
Полезно узнать:Патологии матки и шейки матки
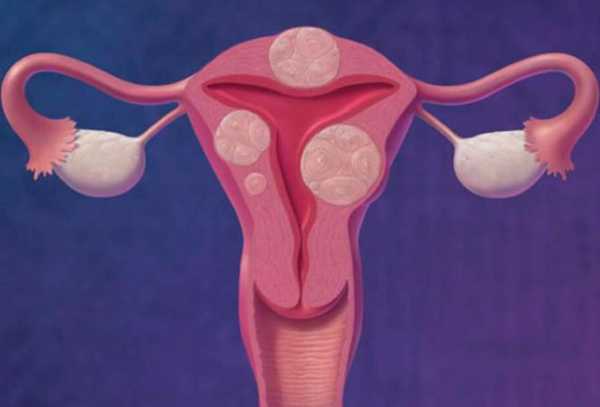
Патология матки и шейки матки включает в себя большой список заболеваний, которым подвергается практически каждая женщина на протяжении жизни.
Среди этих недугов – полипы, гиперплазия, загиб и опущение матки, спаечный процесс, аденомиоз, миомы, эрозия, онкологические заболевания половой системы и прочие.
Что собой являет патология шейки матки
Патология шейки матки – это один из наиболее распространенных недугов женской репродуктивной системы. Чаще всего они не дают никаких клинических симптомов, поэтому обнаруживаются случайно на профилактических осмотрах у гинеколога.
Патология шейки матки состоит из целого перечня болезней:
- эрозия;
- эктопия;
- эктропион;
- гипертрофия;
- папилломы и кондиломы, полипы;
- дисплазия;
- дискератоз;
- рак шейки матки и пр.
Патологиям шейки матки подвержены женщины любого возраста. В последнее время отмечается тенденция роста случаев заболеваний шейки матки у молодых женщин. Причин для возникновения патологий шейки в молодом возрасте есть несколько. Это раннее начало половой жизни, много сексуальных партнеров, различные инфекции, а также ранние беременности, которые зачастую искусственно прерывают. Страдают патологиями шейки матки и женщины в климактерическом возрасте в силу физиологических изменений и истончения эпителия канала шейки матки.
Матка: отклонение от нормы
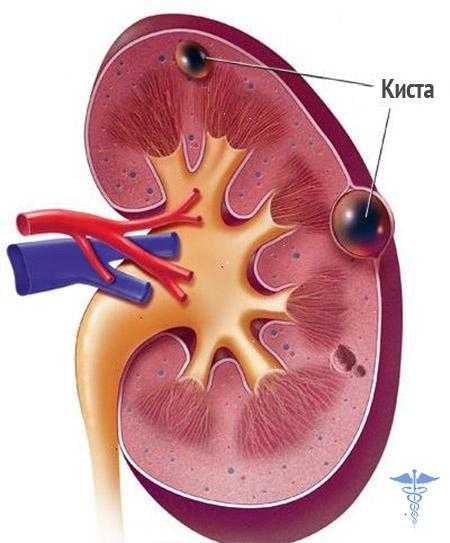
Патология матки может быть врожденной или приобретенной. Среди первых – аномалии, которые возникли тогда, когда плод находился еще в материнской утробе. Ну а приобретенные патологии могут развиваться в любом возрасте. Матка – это одно из главных звеньев репродуктивной системы женщины, выполняющее функцию вынашивания ребенка и создания ему благоприятных условий в утробе. Поэтому одним из самых страшных последствий нарушения работы матки является бесплодие.
Врожденная патология матки может развиваться впоследствии воздействия на эмбрион негативных факторов в первом триместре беременности или в связи с генетической предрасположенностью. Наиболее частыми врожденными пороками развития женской половой системы являются седловидная и двурогая матка, а также перегородка в маточной полости. Кроме этого, существует также недоразвитость матки в виде аплазии или гипоплазии, а также плохая функциональность яичников, что в результате приводит к невынашиванию беременности или бесплодию.
Под понятием «приобретенная патология матки» подразумевается следующие заболевания:
- опущение матки;
- загиб;
- спаечный процесс;
- гиперплазия эндометрия;
- полипы;
- эндометрит;
- миома;
- аденомиоз и др.
Вышеперечисленные заболевания очень часто диагностируются у женщин, столкнувшихся с проблемой бесплодия, ведь они не только становятся преградой для успешной имплантации оплодотворенной яйцеклетки, но и провоцируют срыв беременности.
Диагностика и лечение патологии матки
Любая патология матки или шейки матки легче поддается лечению, если вовремя обнаружена. Тем более, в современной медицине существует масса методов диагностики и лечения расстройств женской репродуктивной системы. Так, чтобы оценить состояние матки и фаллопиевых труб используется гистеросальпингография – рентгенологическое исследование полости. Его суть заключается во введении через цервикальный канал в полость матки специального раствора, позволяющего увидеть проходимость маточных труб, а также различные патологии.
Более подробно патология матки может быть исследована эндоскопическими методиками – гистероскопией и лапароскопией, в процессе которых в полость матки вводится миниатюрная видеокамера. Помогает определить заболевания половых органов также УЗИ-мониторинг.
С помощью эндоскопических методов не только проводится диагностика, но и малотравматичное хирургическое лечение патологии матки. Гистерорезектоскопия – это операция, в ходе которой можно удалять спайки, полипы, миоматозные узлы и перегородки в матке.
Лечение патологии матки и остальных органов репродуктивной системы также успешно проводят с помощью противовоспалительных и гормональных средств. Чтобы улучшить кровообращение в малом тазу, пациенткам назначают гирудотерапию, физиопроцедуры и специальные физические упражнения.
Патологии матки врожденные и приобретенные
Поделиться в соц. сетях: 26-01-2018К патологиям матки относят большую группу причин первичного и вторичного бесплодия. Условно все патологии можно разделить на врожденные и приобретенные.
Врожденные патологии
- Атрезия матки – редкая патология, при которой внутренняя полость матки отсутствует и вынашивание ребенка невозможно.
- Удвоение матки – частичное или полное раздвоение внутриматочной полости.
- Изменение формы – седловидная или двурогая матка.
- Неправильное положение – отклонение кзади (ретрофлексия).
- Перегородки матки.
Все эти аномалии требуют правильной диагностики и принятия решения о том, целесообразно ли проводить лечение.
В то время как атрезия матки не оставляет шанса на вынашивание ребенка, другие патологии (например, двурогая матка) позволяют забеременеть и родить. Но, как и любая патология, это состояние требует повышенного внимания врача. Поэтому при планировании беременности порядок действий будет такой:
- Выявление порока и степени его выраженности.
- Оценка возможности самостоятельного вынашивания ребенка. Например, если при двурогой матке один из ее рогов достаточно развит, наступление беременности возможно.
- Решение об операционном вмешательстве. В некоторых случаях дефект можно исправить хирургическим путем. Несмотря на то, что восстановление после операции требует времени (в большинстве случаев от года), это повышает шансы на успешную беременность в дальнейшем.
- Если эффективное лечение невозможно, пациентке предлагают ЭКО с программой суррогатного материнства.
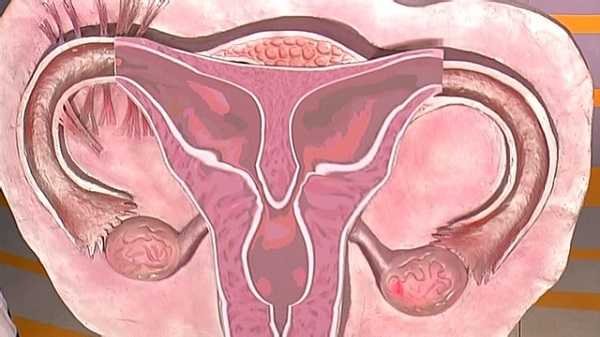
Двурогая матка
Приобретенные патологии
В эту группу заболеваний входят:
- Патологии эндометрия: полипы, синехии (спайки) внутренней полости матки. При значительном поражении ткани эндометрия полость матки может быть полностью заполнена этими образованиями.
- Инородное тело матки. Это могут быть части внутриматочной спирали, если по каким-то причинам они остались в полости матки после ее удаления, или части плода, оставленные после прерывания беременности (включая самопроизвольные выкидыши). Требует удаления.
- Миомы – доброкачественные гормонозависимые разрастания мышечной ткани. Если миома имеет крупный размер или деформирует полость матки, она требует удаления и последующего периода реабилитации перед планированием беременности.
- Аденомиоз (эндометриоз матки или внутренний эндометриоз). Эндометрий прорастает в мышечную ткань матки. Заболевание может помешать наступлению беременности, если протекает в выраженной форме.
Диагностика
На приеме врач оценивает клиническую картину (наличие боли, кровотечений и т. д.) и результаты УЗИ. В некоторых случаях может потребоваться гистероскопия (эндоскопическое исследование полости матки).
Гистероскопия – наиболее информативный способ обследования, он позволяет сразу же взять частичку ткани для биопсии. Некоторые дефекты (полипы, например) могут быть удалены врачом прямо во время исследования. Так как процедура проводится под наркозом и является операцией (хоть и с минимальным вмешательством), назначается она строго по показаниям, в зависимости от жалоб пациентки и данных предыдущих обследований.

Современные методы лечения помогают даже в сложных случаях
Лечение и ЭКО – последовательность действий
На сегодняшний день наиболее оптимальной программой ЭКО является сегментированный протокол. Сначала проводят стимуляцию и получают яйцеклетки, а затем уже назначают другие обследования и лечение. Даже если пациентке будет назначена операция, эмбрионы будут законсервированы и «дождутся» переноса в состоянии глубокой заморозки, даже если лечение и реабилитация займут продолжительное время. Это наиболее эффективный подход, так как он позволяет не упустить время. Ведь каждый месяц отсрочки снижает количество и качество яйцеклеток. А так можно остановить время и дождаться оптимального момента для переноса. А вместе с повышением эффективности отпадает необходимость переносить по два эмбриона и более. Переносится только один, что сводит риск многоплодной беременности до минимума – это крайне важно для пациенток, которые имеют патологию матки или в недавнем прошлом перенесли оперативное лечение.
Читайте также
Воспалительные заболевания – одна из причин бесплодия у женщин
Воспалительные заболевания органов малого таза создают угрозу для женского здоровья на протяжении всей жизни. Наиболее распространенные диагнозы из этой группы:
Причины ановуляции и способы ее лечения
Ановуляция – такое нарушение менструального цикла, при котором не происходит выхода яйцеклетки. Соответственно, оплодотворение становится невозможным, беременность не наступает.
Эндометриоз и планирование беременности
В норме внутренняя полость матки покрыта эндометрием – тканью, состоящей из особых клеток. Под влиянием гормонов, которые вырабатываются гипофизом и половыми железами женщины, эндометрий меняется: сначала разрастается, чтобы во второй половине цикла принять яйцеклетку в случае ее оплодотворения, а в конце цикла, если беременность не произошла, отторгается (возникает менструальное кровотечение).
ЭКО при отрицательном резус-факторе: как проводится и в каких случаях показано?
Каждая женщина, планирующая беременность, должна знать свой резус-фактор. Этот простой анализ нужен, чтобы знать о возможном серьезном заболевании – эритробластозе, или гемолитической болезни новорожденных.
Как пройти ЭКО иногородним пациентам?
Нередко в нашу клинику обращаются пациенты из других городов. Для них мы создали максимально удобные условия, позволяющие сберечь время и силы: часть процедур можно пройти рядом с домом.
Возраст и ЭКО
Одна из главных причин широкого распространения диагноза «бесплодие» – это тот факт, что современные женщины (да и мужчины тоже) откладывают рождение детей на более поздний возраст.
Заболевания шейки матки

Заболевания шейки матки делятся на фоновые, предраковые (дисплазии) и рак. Часть из них, в том числе дисплазии и ранняя стадия рака, протекают бессимптомно. При этом онкологический процесс развивается медленно, и полностью излечим на ранних стадиях.
Чтобы вовремя обнаружить патологию и начать лечение необходимо проходить регулярные профилактические осмотры у гинеколога.
Строение органа
Шейка матки – это орган, который соединяет матку с влагалищем. Имеет цилиндрическую форму: во внутренней части проходит канал, один конец которого располагается во влагалище, а второй выходит полость тела матки.
Слизистая оболочка канала представляет собой слой цилиндрического эпителия. А его влагалищный отдел выстлан многослойным плоским эпителием – такой же тип ткани покрывает само влагалище.
Переходная зона (зона трансформации) – это место, где область цилиндрических клеток цервикального канала переходит в зону многослойного плоского эпителия. Именно в зоне трансформации, чаще всего, развивается рак.
Заболевания шейки матки – классификация
Фоновые заболевания (не склонные к озлокачествлению):
- эктопия;
- лейкоплакия без атипии;
- новообразования – полипы, кондиломы.
Предраковые:
- три стадии дисплазий;
- лейкоплакия с атипией;
- эритроплакия с атипией.
Рак. Имеет IV стадии.
Эктопия шейки матки
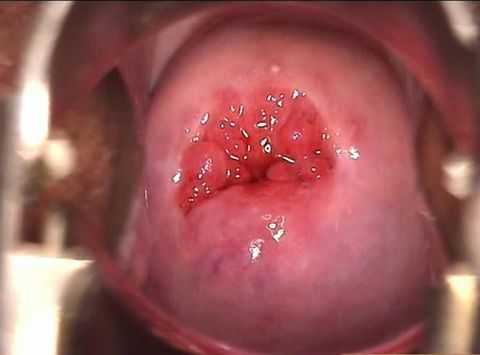
Это состояние также называют псевдоэрозией, эндоцервикозом. Возникает в случае разрастания цилиндрического эпителия в область влагалищной части канала, многослойный плоский эпителий которой имеет бледно розовый цвет. Цилиндрический эпителий красного цвета, поэтому на влагалищной поверхности его участок выглядит как ярко-красное пятно вокруг наружного отверстия цервикального канала.
Протекает эктопия, как правило, бессимптомно. В этом случае она не требует лечения. Чаще происходит естественная замена эктопированных цилиндрических клеток на плоские. Современная медицина все более склонна считать эктопию вариантом нормы.
Однако в ряде случаев требуется лечение. Например, при сопутствующем воспалительном процессе отмечаются кровянистые выделения из влагалища. Также возможны кровянистые выделения и боль при половом контакте.
Диагностируется болезнь при помощи кольпоскопии.
Справка! Кольпоскопия – визуальное исследование канала шейки матки при помощи оптического прибора кольпоскопа.
Лечение – удаление эктопированного участка. различными методами. Прижигание электротоком, криодеструкция, лазерная хирургия, радиохирургия, фармакологическая коагуляция.
Эктропион
Это заболевание относится к осложненной форме эктопии шейки матки. В этом случае происходит выворот ее слизистой оболочки наружу. Эктропион шейки матки может быть, как врожденным, так и приобретенным.
Часто патология никак себя не проявляет. Но иногда возникают такие симптомы:
- сбой месячного цикла;
- боли в поясничной области и внизу живота;
- молочные выделения;
- кровянистые выделения после полового акта.
Возможно сопутствующее развитие других патологий: лейкоплакии, эритроплакии цервикального канала, в тяжелый случаях – рака. Это значит, что при выявлении эктропиона, лечение должно быть проведено в обязательном порядке.
Диагностические мероприятия:
- кольпоскопия;
- цитологические и гистологические исследования;
- анализ крови на половые гормоны;
- гистероскопия (осмотр полости матки).
При эктропионе используются такие методы лечения:
- медикаментозная терапия;
- деструкция патологической зоны различными методами;
- конизация.
Способы терапии подбирают исходя из тяжести патологии.
Справка! Конизация шейки матки — малоинвазивная хирургическая операция, при которой удаляют конусовидный участок пораженных заболеванием тканей органа.
Лейкоплакия шейки матки
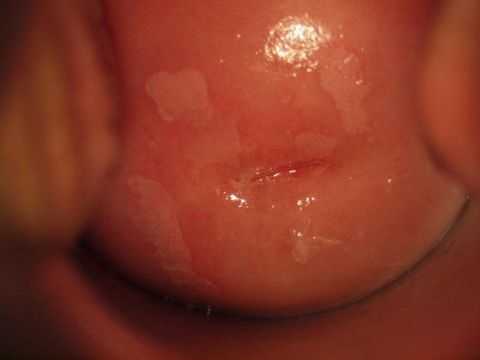
Это заболевание, для которого характерно патологическое уплотнение клеток многослойного эпителия. На стенках слизистой оболочки появляются плотные ороговевшие участки, которые визуально выглядят как сероватые или белые бляшки.
Причины болезни:
- сбои гормональной системы
- травматические поражения шейки матки;
- заболевания, передающиеся половым путем;
- вирус папилломы человека;
- нарушения функции яичников;
- эрозия;
- воспалительные процессы женской половой сферы;
- ранняя половая жизнь.
Причины, симптомы и форма заболевания связаны.
Лейкоплакия шейки матки может проявляться в 3-х формах:
- Простая – находится в одной плоскости со стенками слизистой оболочки. Часто протекает бессимптомно. При прогрессировании болезни возникает зуд в зоне промежности, сухость влагалища, неприятные ощущения во время секса.
- Пролиферативная или бородавчатая – возвышается над стенками органа. Неприятные ощущения и жжение в промежности. Бородавчатые образования могут распространяться на внешние половые органы.
- Эрозивная – проявляется в виде углублений в верхнем слое эпителия. После сексуального контакта у женщины наблюдаются кровянистые выделения.
При лейкоплакии возможно озлокачествление, поэтому она требует обязательного лечения.
Диагностика включает в себя такие методы:
- кольпоскопия;
- цитологические и гистологические исследования;
- мазок на флору;
- анализы крови на ЗППП, ВПЧ;
- иммунограмма;
- анализ крови на половые гормоны.
Лечение направлено на удаление пораженных участков. И, в зависимости от причины болезни – на уничтожение инфекции, коррекцию иммунного и гормонального статуса пациентки.
Эритроплакия шейки матки
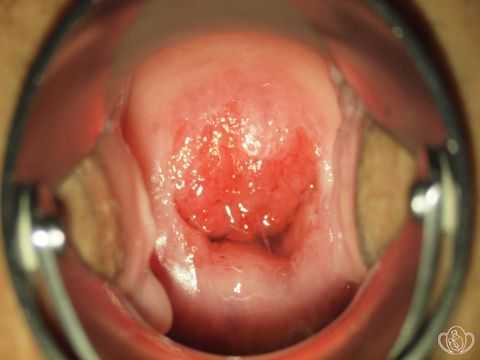
Это атрофические изменения слизистой ткани, которые возникают благодаря истончению многослойного плоского эпителия.
Причина патологии достоверно неизвестна.
Зачастую болезнь протекает бессимптомно. К эритроплакии шейки матки часто присоединяются воспалительные заболевания – кольпит и цервицит. В этом случае возможны молочные выделение и сукровичные выделения после полового контакта.
Если эритроплакии сопутствует атипическая гиперплазия — это относится к предраковым состояниям.
Диагностика:
- кольпоскопия;
- мазок на флору;
- цитологические и гистологические анализы материала.
Лечение направлено на устранение воспалительных процессов. При обнаружении атипичных клеток, пораженный участок подлежит деструкции.
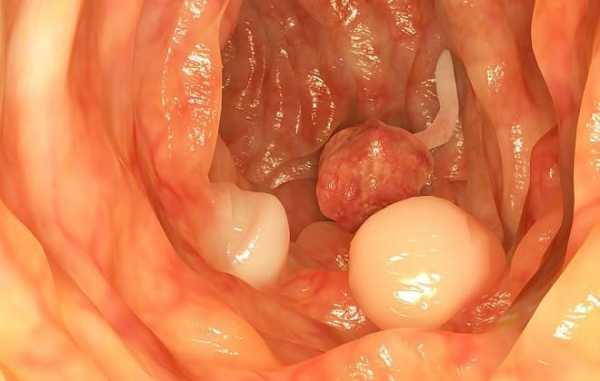
Полипы шейки матки
Это доброкачественные новообразования на поверхности слизистой оболочки органа. При гинекологическом осмотре полипы выглядят как наросты красного или фиолетового цвета.
Обычно полипоз протекает без выраженных симптомов. Однако он может стать причиной белей, слишком обильных месячных, вагинальных кровотечений в постклимактерический период, контактных кровотечений.
Этиология болезни достоверно не выяснена.
Диагноз полип шейки матки подтверждается гистологическим анализом биоматериала, который берется во время осмотра.
Полипы редко перерождаются в злокачественную опухоль – не более, чем в 1% случаев.
Лечение заболевания состоит из двух этапов – хирургическое удаление полипа и реабилитационный период.
Дисплазии
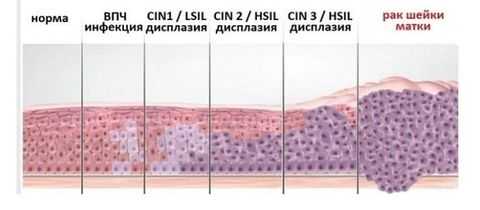
Атипичные изменения в структуре плоскоклеточного эпителия называют дисплазией шейки матки. Это состояние относится к предраковым.
Дисплазия имеет 3 степени тяжести:
I степень – обнаруживается незначительная атипия клеток эпителия. Патологизированный слой распространен менее, чем на 1/3 толщины стенок шейки матки.
I степень – средняя степень изменения клетки. Атипичный слой занимает половину и более толщины стенок органа.
III степень – значительная клеточная патология, которая распространена на ⅔ толщины канала.
Дисплазии прогрессируют относительно медленно и способны к полному излечению при своевременной диагностике.
На первой стадии гинеколог может занять выжидательную позицию с периодическим контролем заболевания – зачастую организм женщины справляется с легкой атипией сам.
На второй стадии назначают деструкцию пораженного участка различными методиками.
На третьей обычно выполняется конизация шейки матки.
Протекают дисплазии обычно бессимптомно, и могут быть обнаружены лишь благодаря специфическому анализу – цитологическому мазку (ПАП-мазок). Затем проводится кольпоскопия и обязательное гистологическое исследование образца пораженной ткани.
Рак шейки матки
Это распространенный вид рака с благоприятным прогнозом при ранней его диагностике. Однако на ранних стадиях болезнь никак себя не проявляет, и может быть обнаружена только при медицинском обследовании.
Первые признаки перехода онкологического процесса в инвазивную фазу – патологически обильные водянистые выделения. Затем появляются кровянистые выделения после полового акта или проведения пальпации.
На поздних стадиях возникают сильные боли в тазовой области, болезненное мочеиспускание и затруднения при дефекации. Влагалищные выделения приобретают неприятный запах.
Причины рака шейки матки – инфицирование вирусом папилломы человека (ВПЧ) типов: 16, 18, 31, 33, 35, 39.
Диагностика включает такие исследования:
- ПАП-тест;
- гистологическое исследование образца опухоли;
- анализ крови на ВПЧ;
- УЗИ, КТ или МРТ органов малого таза и других внутренних органов.
При необходимости могут быть назначены и другие виды обследования.
Злокачественная опухоль и ее стадия может быть диагностирована только по результатам гистологического анализа.
На ранней стадии болезни возможно проведение лечения с сохранением репродуктивной функции. В этом случае иссекают лишь пораженную область органа, сохраняя его в целом. Но при этом велика вероятность рецидива. Чаще практикуется полное удаление матки с придатками, тазовых лимфоузлов и верхней части влагалища. Также проводится химио- и радиотерапия.
Так как данный вид рака прогрессирует медленно, проходя три стадии дисплазий, задача женщины – не допустить этой болезни. Для этого достаточно лишь раз в году посещать гинеколога и сдавать ПАП-тест.
Гинекологические заболевания у женщин: виды, симптомы, лечение, диагностика
Женское здоровье — деликатная тема: даже легкий недуг способен лишить покоя представительницу прекрасного пола. Женщины редко говорят о гинекологических заболеваниях даже с близкими людьми и, к сожалению, при появлении тех или иных тревожных симптомов нередко избегают посещения врача: мешают чувство неловкости и страх услышать тревожный диагноз. Между тем, вопреки стереотипам, распространенные болезни половой сферы на настоящем этапе развития медицины прекрасно лечатся, не осложняя дальнейшую жизнь пациентки.
Виды гинекологических заболеваний
По данным статистических исследований, до 60% женщин репродуктивного возраста страдают гинекологическими болезнями, однако эксперты предполагают, что в действительности этот процент значительно выше. К распространенным заболеваниям данной группы относятся воспалительные процессы матки и придатков, нарушение менструального цикла и эндометриоз. Нередки среди посетительниц гинекологических кабинетов и инфекции половых путей, причем в ряде случаев речь идет о запущенных вялотекущих болезнях, приобретенных много лет назад.
Причина столь пугающей ситуации — вовсе не половая распущенность. Врачи сетуют на повсеместное ухудшение здоровья населения в целом, а образ жизни активной современной женщины — с бесконечными стрессами, переработками, а зачастую и неадекватными физическими нагрузками лишь усугубляет эту ситуацию.
Это интересно
Все большую популярность в обществе завоевывают услуги нянь, приставленных к ребенку с первых дней его жизни, а также мужской декретный отпуск. Женщины, находящиеся на пике карьеры, стремятся вернуться к рабочим обязанностям буквально через несколько недель после родов. По мнению экспертов, такая тенденция предрасполагает к гинекологическим заболеваниям у молодых мам: при этом недуг может проявиться спустя многие месяцы и даже годы.
Заболевания женской половой сферы можно разделить на следующие группы:
Инфекционные
Причиной неприятных симптомов и нарушения репродуктивной функции у женщин становятся инфекции, передаваемые половым путем: хламидиоз, трихомониаз, гонорея, кандидоз и другие. Как правило, они протекают в скрытой форме, поэтому так важно регулярно посещать гинеколога, сдавая мазок на микроскопическое исследование.
Эндокринные
Нарушение работы желез внутренней секреции — гипофиза, надпочечников, яичников и других — способны сказаться на способности женщины к зачатию, качестве ее сексуальной жизни и даже на внешнем облике. Такие заболевания могут быть как врожденными (например, наследственный андрогенитальный синдром), так и приобретенными (синдром поликистозных яичников, гиперпролактинемия). В последнее время к этой группе все чаще относят ожирение, которое само по себе может привести к нарушению менструального цикла и бесплодию.
Опухолевые новообразования
Доброкачественные и злокачественные опухоли диагностируются у женщин как молодого, так и преклонного возраста. К этой же группе относят видоизменения шейки матки: в том числе и ее эктопию. Сама по себе опухоль — даже злокачественная — еще не приговор, но важно не упустить ее выявление на максимально ранней стадии. Это — еще один аргумент в пользу регулярного профилактического осмотра у гинеколога, особенно для пациенток с отягощенной наследственностью по раку яичников, тела и шейки матки.
Симптомы гинекологических заболеваний
Обычно непорядок в половой сфере можно заподозрить по одному из следующих симптомов:
- Нарушение менструального цикла проявляется отсутствием месячных, изменением характера и продолжительности кровотечений, необычайно большой кровопотерей (когда женщина вынуждена чаще менять прокладки или тампоны, используя гигиенические средства с повышенным объемом впитывания) и «прорывными» кровотечениями в середине цикла. Подобные проявления характерны для многих гинекологических заболеваний эндокринной и опухолевой природы
- Боль. Острая боль — вероятный признак угрожающего жизни состояния: например, апоплексии (разрыва) яичника, которая требует неотложной госпитализации. Ноющая боль, как правило, беспокоит женщину во время месячных или перед ними, в иных случаях — в ходе полового акта. Такой симптом часто сопровождает воспалительные процессы во влагалище, матке и придатках.
Важно знать
Помните: никакую боль кроме небольшого дискомфорта в первые дни менструального цикла нельзя считать нормальным явлением. Обязательно обратитесь к врачу, если подобный симптом вынуждает вас принимать обезболивающие таблетки.
- Патологические : бурые, молочно-белые, желтоватые, пенистые, гнойные, с неприятным или необычным запахом выделения из влагалища — всегда являются поводом для беспокойства. Если вы заметили на нижнем белье странные по характеру выделения, а также в случае полного отсутствия любого отделяемого, кроме менструальной крови, в течение цикла (синдром сухого влагалища) — запишитесь на консультацию к гинекологу.
- Зуд отмечается при различных патологиях женской половой сферы. В сочетании с обильными белыми выделениями этот симптом возникает при молочнице (кандидозе влагалища).
Лечение гинекологических заболеваний
Как уже было сказано, современная гинекология предоставляет обширные возможности по лечению заболеваний мочеполовой системы, в том числе и тяжелых патологий, влияющих на общее состояние больной.
Базовым элементом любой терапии является назначение медикаментов, однако в дополнение к ним пациентке могут предложить пройти физиотерапевтическое лечение или — сделать операцию.
Медикаментозное лечение
Фармацевтические препараты в гинекологии назначаются в виде таблеток и капсул, суппозиториев, инъекций, мазей и других лекарственных форм. В зависимости от характера проблемы врач пропишет пациентке следующие группы лекарств:
- Нестероидные противовоспалительные средства (НПВС) — ибупрофен, диклофенак, индаметацин и другие — назначаются для снятия воспалительных явлений при инфекциях мочеполовой сферы, а также в качестве обезболивающих препаратов при болезненных менструациях.
- Антибиотики, антисептики, противогрибковые и противовирусные препараты помогают в лечении инфекционных гинекологических заболеваний, а также их последствий. К примеру, в комплексной терапии остроконечных кондилом всегда назначаются противовирусные средства, уничтожающие возбудитель болезни — вирус папилломы человека (ВПЧ).
- Гормональные препараты служат как для лечения эндокринных расстройств в гинекологии, так и в качестве мощных противовоспалительных средств (стероидные гормоны), которые препятствуют образованию спаек в брюшной полости при диагностических и хирургических манипуляциях. Кроме того, комбинированные оральные контрацептивы на основе синтетических гормонов подбираются для предотвращения нежелательной беременности, а ряд лекарственных средств гормонального ряда используется в лечении бесплодия.
- Витаминные препараты часто назначают женщинам как вспомогательное средство, способствующее восстановлению организма при различных гинекологических заболеваниях. Также врач может выписать пациентке лекарства, нормализующие уровень железа в организме — это может потребоваться после хронической кровопотери (например, при обильных продолжительных месячных).
Физиотерапия при гинекологических заболеваниях
Применение аппаратной физиотерапии занимает важное место в арсенале каждой авторитетной гинекологической клиники. В некоторых случаях эти методы позволяют избежать хирургического лечения некоторых заболеваний половых органов у женщин.
- Криодеструкция — воздействие на ткани низкой температурой (замораживание патологического очага жидким азотом). Такой подход доказал эффективность при эктопии и кистах шейки матки, кондиломах, хроническом цервиците и других заболеваниях.
- Химическая деструкция обладает сходным эффектом при лечении эктопии (эрозии) шейки матки, ее кистах и полипах цервикального канала. Однако использование особых химических субстанций (таких как «Солковагин»), в отличие от криодеструкции, в большей степени показано нерожавшим пациенткам.
- Радиоволновая терапия считается щадящей альтернативой хирургического вмешательства: воздействие радиоволн разогревает ткани, разрушая патологические участки без риска кровотечений и воспалительных явлений. Этот метод также подходит для лечения эрозий у женщин, планирующих беременность.
- Лазеротерапия является многообещающей методикой, которая доказала результативность при разных гинекологических заболеваниях. Так, курсы воздействия лазера используются в интимной пластике, когда требуется вернуть упругость стенкам влагалища после родов.
Хирургическое лечение
Бояться хирургического вмешательства при гинекологических заболеваниях не стоит: большинство манипуляций на половых органах проводится лапароскопически — через проколы в передней брюшной стенке и стенке влагалища. Такой подход не требует длительного восстановительного периода и не оставляет грубых эстетических дефектов на теле пациентки.
Профилактика гинекологических заболеваний
Предотвращение заболеваний мочеполовой сферы — всегда эффективнее любых лечебных мероприятий. Поэтому врачи рекомендуют женщинам со всей серьезностью подходить к профилактике гинекологической патологии. Советы просты — непременно использовать барьерный метод контрацепции (это убережет и от инфекций, и от нежелательной беременности, и от последующего аборта), одеваться по погоде, беречься от стрессов и аккуратно подходить к диетам, разработанным для похудения.
Важно знать
Наилучшей профилактикой вируса папилломы человека на сегодняшний день является прививка: ее рекомендуется ставить всем женщинам до 25-ти лет, имеющим отрицательные результаты анализа на ВПЧ. По новым данным, вакцинация позволяет предотвратить рак шейки матки у неинфицированных женщин до 45-ти лет.
11 фоновых и предраковых заболеваний шейки матки
Для многих женщин актуальной гинекологической проблемой становится качество эпителия, покрывающего стенки шейки матки. Особенности этого участка в том, что здесь эпителий имеет склонность нарушаться и перерождаться, открывая под собой эрозивные, «живые» участки ткани. Такое заболевание шейки матки можно с успехом вылечить на ранней стадии – результаты своевременного лечения говорят о том, что у большинства пациентов не возникает рецидивов. По статистике заболеваемость довольно высокая – почти сорок процентов женщин встречались с различными симптомами и видами фоновых или предраковые патологий. Если же болезнь запустить, это грозит перерождением эпителиальных клеток в злокачественные, что означает начало тяжелого онкологического заболевания.
Классификация патологий шейки матки
Патологические изменения в шейке матки можно разделить условно на две категории – фоновые и предраковые. Каждая из этих категорий имеет свое определение и подвиды.
Фоновые заболевания при патологии шейки матки протекают относительно спокойно, поэтому они и получили такое название. При этом эпителий делится и развивается нормально, процессы жизнедеятельности не нарушены. Фоновые заболевания подразделяются на следующие патологии:
- гиперпластические процессы, протекающие при нарушении гормонального фона;
- эктопия, или псевдоэрозия;
- папилломы;
- полипы;
- эндометриоз;
- лейкоплакия.
При предраковых состояниях картина представляется не так просто – выстилающая шейку матки ткань уже имеет признаки пролиферации, гипертрофии, диагностируются различные другие нарушения. Среди предраковых патологий выделяют следующие:
- кондилома;
- дисплазия;
- полипы с предраковыми характеристиками;
- аденоматоз;
- лейкоплакия с атипичными клетками.
Обычно причиной предраковых изменений является доброкачественный процесс, например, эктопия или метаплазия плоского эпителия. Эктопия являет собой замещение плоского эпителия цилиндрическим, который начинает распространяться практически на всю площадь эндоцервикального канала и появляется истинная эрозия. При вывороте диагностируется эктропион. При метаплазии резервные клетки структурно напоминают плоский эпителий. Если не лечить, возникает цервицит, эндоцервикоз, эритроплакия.
Дисплазия подразделяется на три стадии. Классификация третьей стадии признает ее как раковую.
Причины появления фоновых и предраковых патологий
Есть целая группа причин, провоцирующих возникновение фоновых и предраковых патологий шейки матки:
- воспалительный процесс женских половых органов, провоцирующие замещение нормального плоского эпителия;
- заражение женщины папилломавирусом 16-го и 18-го типов с высоким онкологическим риском;
- заражение любым типом папилломавируса наряду с заражением цитомегаловирусом, хламидиозной инфекцией, герпесом или вирусом иммунодефицита человека;
- травмирование шейки матки в процессе проведения хирургических вмешательств на половых органах;
- нарушение выработки гормонов;
- снижение иммунного статуса;
- безответственность в выборе полового партнера;
- возрастной фактор;
- наследственность;
- курение;
- применение некоторых контрацептивных препаратов.
Обычно фоновые или предраковые патологии не появляются по одной причине – к развитию процесса приводит патогенез нескольких факторов, имеющие значение для организма.
Диагностика патологии
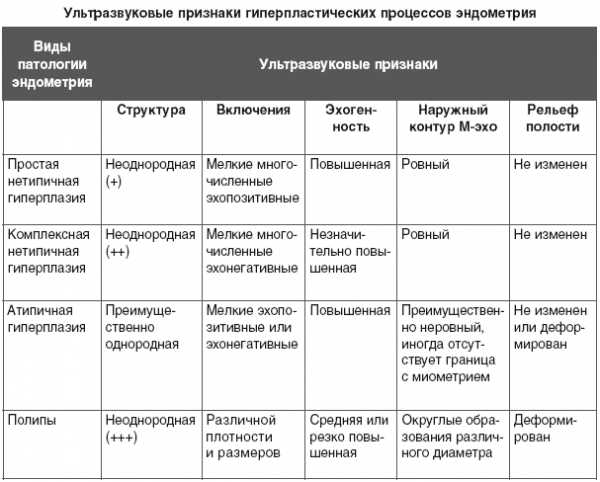
Для того, чтобы правильно лечить болезнь, необходимо провести тщательное диагностическое исследование и определить угрозу перерождения в онкологическую патологию. Если у женщины есть подозрение, что развивается фоновое, предраковое заболевание шейки матки, проводятся следующие диагностические процедуры:
- Изучается общее состояние здоровья женщины, тщательно выбираются данные из анамнеза, имеющие отношению к развитию фонового или предракового недуга;
- Проводится стандартный осмотр пациентки на гинекологическом кресле;
- Дается направление на анализ мочи и крови;
- Проводится онкоцитология;
- Кольпоскопия, обычная и расширенная, с применением окрашивающих веществ;
- Гистологическое исследование биоматериала, взятого с шейки матки;
- Анализ бакпосева влагалища;
- Полимеразно-цепная реакция для определения половых инфекций;
- Исследование на содержание половых гормонов;
- Когерентная томография;
- Ультразвуковое исследование.
ВАЖНО! Онкоцитология – чрезвычайно важное в плане результатов морфологическое исследование, дающее возможность определить наличие по пяти шкалам атипичных клеток рака.
При обращении в клинику пациентки врачу вовсе не обязательно назначать весь перечень диагностических исследований. В зависимости от картины патологии и анамнеза назначается ограниченная диагностика, позволяющая определить перерождение плоского эпителия в онкологию.
Лечение патологии
На фоновые и предраковые патологии можно повлиять как консервативным, так и оперативным путем. Обычно консервативное лечение применяется для фоновых патологий, поскольку риск их озлокачествления существенно ниже. В то же время при предрасположенности к раку или на начальной стадии онкопатологии прибегают к более радикальным мерам.
Если есть половые инфекции, вирусные или бактериальные, назначаются специальные препараты – антибиотики или противовирусные средства. При расстройстве гормонального фона женщинам проводят гормонотерапию с целью нормализации основных показателей. Терапия гормонами применяется при наличии у пациентки миомы, эндометриоза, псевдоэрозии. В репродуктивном возрасте преимущественно рекомендованы эстрогены и гестагены, а уже после наступления климакса есть смысл назначать эстриоловый гормон.
Для пациенток со слабым иммунитетом будут актуальны препараты иммуномодуляторы и иммуностимуляторы. Дополнительно рекомендованы различные витамины группы В, антиоксидантные комплексы. Обязательным этапом лечения является восстановление микрофлоры влагалища. В течение всего развития патологии микрофлора будет существенно страдать, поэтому важны местные лекарственные средства, а также восстановление микрофлоры в кишечнике.
ВНИМАНИЕ! В ряде случаев консервативная терапия не дает полного излечения – она лишь консервирует развитие патологии и готовит пациентку к этапу оперативного вмешательства.При отсутствии положительного эффекта от консервативного лечения врачи прибегают к радикальным методикам. Хирургические подходы к терапии различаются по своим объемам – это может быть как локальное вмешательство, с сохранением целостности органа, так и более обширная операция, когда матка частично удаляется.
Локальная деструкция включает в себя:
- диатермокоагуляцию – выжигание электрическим током патологически измененных очагов. После образовавшегося ожога быстро нарастает здоровая эпителиальная ткань. Методика относится к наиболее агрессивным методам борьбы с эктопией и шеечными деформациями. Если этиология инфекционная или вирусная, то прижигание не справится;
- криодеструкция – методика лечения представляет собой холодовое воздействие низкими температурами (около -180 градусов), когда в эпителии проходят те же деструктивные процессы, что и при прижигании. Более лояльное по отношению к здоровью женщины, нежели воздействие током. Применяется для устранения кондилом, эктопии, полипов. В процессе проведения место обработки не кровит, боли не обнаруживается. Не проводится при подозрении на онкологию;
- вапоризация – методика выпаривания патологически измененного очага под воздействием лазерного луча. Процедура дорогостоящая, но эффективная, применяется для борьбы с кистами, лейкоплакией, эктопией, предраковыми патологиями;
- деструкция с применением химических веществ – используется у нерожавших женщин. Чаще всего применяется Солкосерил, который дает возможность устранить патологию за несколько приемов;
- конизация – удаление патологического очага, иссеченного в виде конуса. Применяется практически при всех видах патологии шейки матки, если есть большой маточный слой, а также при тяжелом течении заболевания.
При невозможности применения локальных методик врачи могут прибегнуть к более радикальному способу – удалению части матки. При тяжелой дисплазии рекомендуют ампутировать лишь части шейки матки, после чего может быть проведена реконструкции органа. Если заболевание перешло в третью стадию, тогда рекомендована гистерэктомия – полная или частичная. Например, частичная гистерэктомия применяется при поражении яичников, при миоме.
Выбор подхода к оперативному вмешательству определяется клинической картиной, анамнезом. Учитывается и возраст пациентки
Реабилитация после вмешательства
После проведения операции проводится обработка половых органов, и женщина отправляется в палату под наблюдение врачей. Если осложнений нет, ее выписывают домой, параллельно доктор прописывает гормональные препараты, антибактериальные средства, кровоостанавливающие препараты.
В первое время после лечения стоит отказаться от половой жизни, принимать витамины и минералы, соблюдать диету. Женщины с такой патологией стоят на диспансерном учете у врача-гинеколога, затем через два года их снимают с учета, если нет обострений.
Видео: предраковые заболевания у женщин
Видео: диагностика раковых и предраковых состояний шейки матки
Заболевания шейки матки, тела матки: симптомы болезни
Гинекологическая патология представляет собой актуальную проблему современной медицины. Ведь многие заболевания становятся препятствием на пути реализации естественной функции женского организма – репродуктивной. А другие хоть и не оказывают значимого влияния на способность зачать и выносить ребенка, но приводят к снижению качества жизни или ассоциированы с высоким риском для здоровья.
Центральное место среди женской патологии отводится заболеваниям тела и шейки матки. Этот орган является главным в гинекологической сфере. Именно благодаря матке стали возможны менструальная функция и сама беременность. Поэтому ее патология требует пристального внимания, полноценной диагностики и качественного лечения.
Причины и механизмы
Болезни гинекологической сферы могут иметь разнообразное происхождение. Патологические процессы опосредованы локальными изменениями в органе или общими нарушениями. В первом случае речь может идти об инфекционном воспалении, травматическом повреждении или структурной аномалии. Но гораздо большее значение отводится расстройствам нейрогуморальной регуляции, иммунных и обменных процессов в организме женщины. Поэтому болезни матки и шейки становятся результатом следующих состояний:
- Инфекции (бактериальные, вирусные, грибковые, протозойные).
- Гормональные сбои (прерывание беременности, прием оральных контрацептивов, менопауза).
- Оперативные вмешательства (аборты, диагностическое выскабливание и др.).
- Патология гипоталамо-гипофизарной области, яичников, щитовидной железы.
- Интоксикации (химическая, биологическая, радиационная).
- Снижение иммунной реактивности, аллергия.
- Генетическая предрасположенность.
Дополнительное воздействие оказывают факторы, связанные с образом жизни. Им не придают большого значения, но совершенно напрасно. Негативное влияние на организм оказывают постоянные эмоциональные стрессы, физические перегрузки, нерациональное питание, вредные привычки (курение, употребление алкоголя), беспорядочные половые связи, отсутствие беременностей и родов. Организм – это открытая система, в которой все взаимосвязано и взаимообусловлено.
Разновидности заболеваний
Спектр патологии, охватывающей тело и шейку матки, очень широк. Каждая из них имеет свои особенности и происхождение. Безусловно, есть и схожие моменты, которые позволяют объединить заболевания шейки матки и ее тела. Поэтому можно выделить несколько групп болезней:
- Инфекционно-воспалительные (эндометрит, цервицит).
- Фоновые (гиперплазия эндометрия, полипы, кисты, эрозия, папилломы, эктопия, простая лейкоплакия, эритроплакия, эктропион).
- Другие доброкачественные (эндометриоз, фибромиома).
- Предраковые (дисплазия, атипичная лейкоплакия, аденоматоз).
- Злокачественные (рак).
- Посттравматические (разрывы, стенозы, рубцовые деформации).
- Аномалии развития (двурогая, седловидная матка, гипо- и аплазия, удвоение).
Наибольшее значение приобретает деление гинекологической патологии на фоновые, предраковые состояния и рак (преинвазивный и инвазивный). Это позволяет провести раннюю диагностику опасных состояний, оценить потенциальный риск и провести превентивные мероприятия. Но для этого женщина должна своевременно обращаться к врачу и регулярно проходить гинекологическое обследование.
Заболеваний, поражающих тело матки и шейку, очень много. В их основе лежат различные патологические процессы: воспалительные, гиперпластические (доброкачественные или онкологические), посттравматические, нарушения эмбриогенеза.
Патология шейки матки
Одними из наиболее распространенных гинекологических проблем считаются заболевания шейки матки. Им подвержены женщины любого возраста: как молодые девушки, так и лица, достигшие менопаузального периода. Каждая патология имеет определенную симптоматику, объединяющую субъективные и объективные признаки. Это нужно учитывать на этапе первичной диагностики.
Эрозия
Чаще всего женщина узнает об эрозии шейки матки совершенно случайно, пройдя профилактический осмотр, ведь большинство случаев протекают совершенно бессимптомно. Но бывают и определенные жалобы. Женщина отмечает мажущие кровянистые выделения коричневатого цвета, не связанные с менструальным циклом, дискомфорт и болезненность при половом акте. Если присоединяется инфекция, то возникают патологические бели – мутные, обильные, с неприятным запахом. Такие симптомы неспецифичны и создают иллюзию других заболеваний.
Гинекологический осмотр дает больше информации о заболевании. Эрозия видна как ярко-розовый участок на слизистой оболочке шейки матки. По сути это дефект эпителия, для которого характерна контактная кровоточивость.
Помимо истинной эрозии, есть такое понятие, как эктопия шейки матки. Это перемещение цилиндрического эпителия из цервикального канала наружу. Патология еще называется псевдоэрозией. В отличие от дефекта слизистой оболочки, здесь будет некоторое возвышение над ее поверхностью. Эктопические очаги определяются как яркие участки с папиллярными разрастаниями.
Лейкоплакия
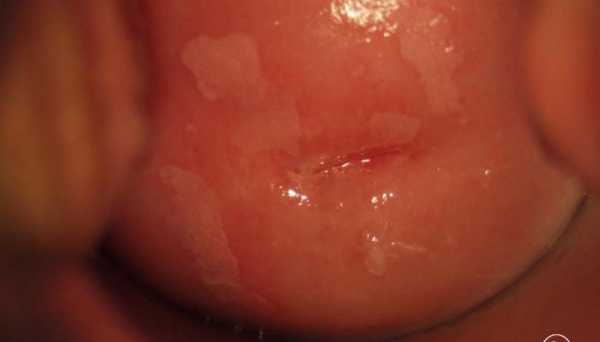
При лейкоплакии на шейке матки образуются участки ороговевшего эпителия. Они видны как белесоватые пятна или немного возвышающиеся бляшки. Окружающие ткани не изменены. Как правило, женщина ничего не ощущает. Но возможны и неспецифические симптомы заболевания шейки матки:
- Обильные выделения (иногда с кровью и неприятным запахом).
- Дискомфорт при сексуальном контакте.
- Сухость и зуд (редко).
Предварительный диагноз можно поставить по результатам осмотра с помощью гинекологических зеркал. В области шейки на фоне неизмененной слизистой оболочки определяются очаги гиперкератоза. Они не окрашиваются йодом и у основания имеют красноватые точки – сосуды сосочкового слоя.
Эритроплакия
Если происходит истончение участка слизистой оболочки на шейке матки, то такой процесс называется эритроплакией. Многослойный плоский эпителий подвергается атрофии и дискератозу, что приводит к исчезновению нескольких промежуточных слоев. Патологический очаг определяется в виде красного пятна – это сосуды базального слоя просвечиваются сквозь тонкий экзоцервикс. Как правило, процесс протекает бессимптомно, выявляясь совершенно случайно при осмотре.
Папилломы
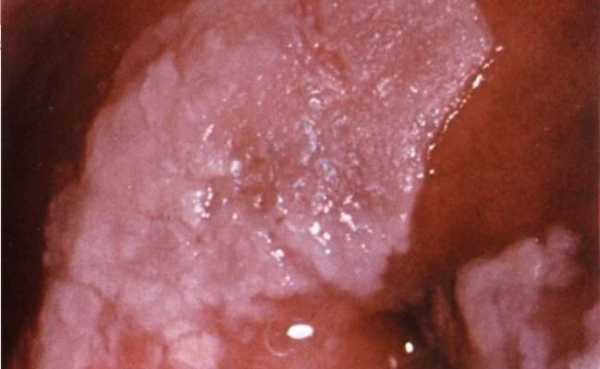
Разрастание слизистой оболочки на шейке матки может быть вызвано вирусом папилломы человека (ВПЧ). Этой инфекцией заражено большинство сексуально активных женщин. В остром периоде наблюдается рост папиллом, которые бывают единичными или множественными. Они приобретают вид «петушиного гребня» или «цветной капусты», могут травмироваться при половом акте, что провоцирует кровянистые выделения.
ВПЧ-инфекция очень распространена среди населения, что требует эффективных подходов к лечению и профилактике папиллом.
Цервицит
Воспалительные заболевания шейки матки представлены цервицитом. При этом может поражаться как влагалищная часть, так и внутренний канал. Острый процесс характеризуется такими симптомами:
- Патологические выделения (слизистые, слизисто-гнойные).
- Боли внизу живота тянущего характера.
- Дискомфорт при половых контактах.
Осматривая шейку в зеркалах, врач может заметить ее покраснение и отечность в области цервикального канала. Слизистая оболочка ранима, с участками мелких кровоизлияний. Но в хронической фазе цервицита местные признаки не настолько выражены. На смену указанным изменениям приходит уплотнение шейки, возможно появление псевдоэрозий и атрофии слизистой. При распространении воспаления вверх развивается эндометрит.
Дисплазия
Эпителиальная дисплазия или неоплазия – это переходная ступень от доброкачественных процессов к злокачественным. В этом случае нарушается сама структура клеток. Эти очаги видны как бледно-розовые или беловатые участки ромбовидной, овальной, полигональной формы с четкими краями, разделенные красными полосами. К сожалению, специфических клинических признаков у дисплазии нет, поэтому заподозрить ее можно лишь при гинекологическом осмотре.
Рак
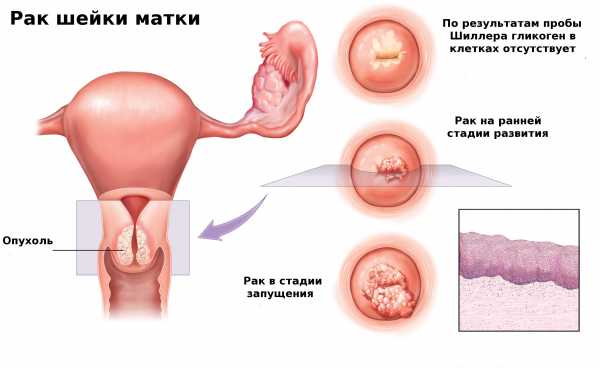
Клиническая картина рака шейки матки определяется морфологией и распространением опухолевого процесса. Сначала он может протекать бессимптомно, но со временем появляются патологические признаки, позволяющие заподозрить болезнь:
- Контактные кровотечения.
- Жидкие мутные выделения с неприятным запахом.
- Боли внизу живота, в пояснично-крестцовой области, отдающие в ноги.
Если опухоль прорастает в соседние органы, то возникают соответствующие нарушения их функции: дизурия, расстройства дефекации. Рак шейки матки – это наиболее распространенная злокачественная патология гинекологической сферы, что обуславливает исключительную важность превентивных мероприятий среди женщин репродуктивного возраста.
Болезни шейки матки обладают высокой медицинской и социальной актуальностью, поэтому их раннее выявление – важная задача врача.
Патология тела матки
Наряду с патологией шеечной области, широко встречаются заболевания, поражающие тело матки. И если первые имеют лишь косвенное влияние на репродуктивную функцию (последствия хирургического лечения), то вторые могут стать прямой причиной проблем с зачатием и беременностью. Возникают и другие симптомы, спектр которых определяется видом патологии.
Гиперплазия эндометрия
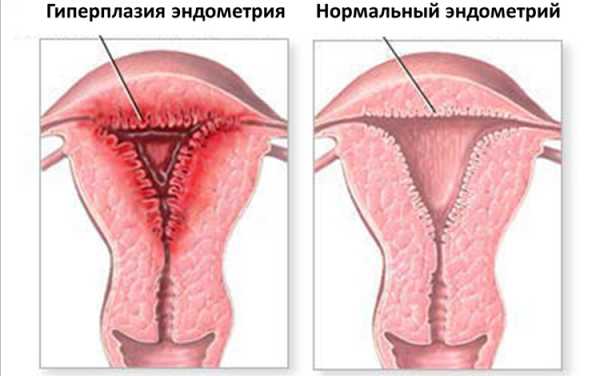
Гиперпластические процессы в слизистой оболочке матки являются одним из наиболее распространенных гинекологических заболеваний. Они возникают самостоятельно или на фоне сопутствующей патологии женских половых органов (опухоли и дисфункция яичников, миома, эндометриоз). К доброкачественным формам относят железистую и железисто-кистозную гиперплазии, при которых нет клеточной перестройки. Но встречаются и другие разновидности, например, аденоматоз, когда происходит структурная трансформация и более выраженная пролиферация. Он требует повышенной онкологической настороженности, поскольку может перерождаться в злокачественную опухоль.
Поскольку гиперплазия характеризуется увеличением массы функционального слоя эндометрия, то основными ее признаками будут интенсивные и длительные месячные (гиперполименорея или меноррагия). Возможны и метроррагии – кровотечения, не связанные с циклом. Это приводит к появлению симптомов анемии:
- Бледности.
- Общей слабости.
- Головокружениям.
- Ломкости волос и ногтей.
- Изменению вкусовых ощущений.
- Учащению сердцебиения.
Как правило, клиническая картина гиперплазии ограничивается нарушениями менструального цикла. Если же в результате яичниковой дисфункции наблюдается ановуляция, то женщина теряет способность к зачатию ребенка, а при дефиците прогестерона не может его выносить.
Полипы
Наряду с диффузной гиперплазией, существуют очаговые разрастания эндометрия, называемые полипами. Если они единичные и имеют небольшие размеры (в пределах 10 мм), то протекают совершенно бессимптомно. В остальных же случаях возможны следующие нарушения:
- Гиперменструальный синдром.
- Межменструальные кровотечения.
- Боли внизу живота.
- Невозможность забеременеть.
Большие образования приводят к появлению патологических выделений из половых путей, а бесплодие объясняется препятствием для нормальной имплантации зародыша или сопутствующими гормональными расстройствами. А если беременность наступила, то преграды для вынашивания ребенка могут быть связаны с некоторыми болезнями шейки матки у женщин, в частности, с истмико-цервикальной недостаточностью.
Фибромиома
Симптоматика фибромиомы всецело зависит от направления роста, размеров и количества опухолевых узлов. При мелких субсерозных или единичных интрамуральных миомах женщина может ничего не ощущать. А вот крупные образования, множественные или локализующиеся в подслизистом слое (субмукозные) сопровождаются явными отклонениями:
- Меноррагиями – обильными и длительными месячными.
- Метроррагиями – кровотечениями в середине цикла.
- Болями внизу живота.
- Бесплодием и невынашиванием беременности.
При гинекологическом осмотре можно выявить бугристую матку (при множественных субсерозных узлах), а если большая миома вдруг «рождается», то ее видно из раскрывающегося цервикального канала. Бывают и осложненные случаи, когда опухоль подвергается некрозу или перекруту ножки. Тогда возникают все признаки «острого живота». Кроме того, миома может иметь шеечную локализацию.
Клиническая картина фибромиомы матки определяется особенностями опухолевого процесса, характеризуясь нарушениями в менструальной и репродуктивной функциях.
Эндометрит
Воспаление матки наблюдается не так уж и редко. Как правило, это вторичная патология, возникающая на фоне уже существующей инфекции нижних половых путей (кольпит) или яичников с трубами (сальпингоофорит). А среди основных симптомов нужно выделить следующие:
- Тянущие или ноющие боли внизу живота и паховой зоне.
- Патологические выделения (слизисто-гнойного характера, с примесью крови и неприятным запахом).
- Признаки интоксикации (повышение температуры, слабость, недомогание).
При гинекологическом осмотре врач замечает, что матка увеличена, болезненна и мягковатой консистенции. Если вовремя не остановить воспаление, то инфекция может распространиться за пределы органа – на окружающую клетчатку (параметрит), брюшину малого таза (пельвиоперитонит), венозные стволы (тромбофлебит) и даже проникнуть в кровь (сепсис).
Но помимо развития острых осложнений, инфекция может трансформироваться в хроническую форму. Тогда эндометрит приобретает затяжное и латентное течение. Симптомы очень скудны и по большей мере состоят из менструальной дисфункции наряду с невынашиванием беременности (результат повреждения слизистой оболочки матки).
Рак эндометрия
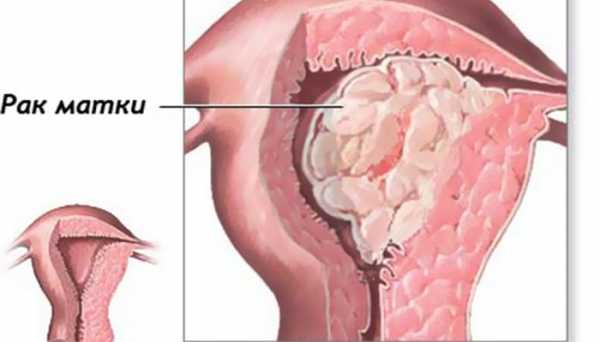
Злокачественные заболевания матки представлены эпителиальной карциномой (раком). Эта онкология чаще развивается у женщин в пременопаузальном возрасте. По характеру роста опухоль бывает экзо- или эндофитной (по направлению к полости органа или в толщу стенки), встречаются и смешанные варианты. Кроме того, существуют классификации с учетом морфологического строения и распространенности рака. Это и определяет клинические симптомы патологии, к которым относят:
- Маточные кровотечения (метроррагии).
- Патологические выделения (лейкорея): мутные, обильные, иногда с неприятным запахом.
- Болевые ощущения (на поздних стадиях).
Опухоль может прорастать в соседние структуры малого таза: клетчатку, мочевой пузырь, кишечник. Рак матки дает метастазы в регионарные и отдаленные лимфоузлы или распространяется гематогенно в другие органы. Отсевы атипичных клеток чаще всего выявляют в легких, яичниках или костной системе.
Рак матки представляет серьезную опасность для здоровья и жизни женщины, поэтому важно всегда иметь онкологическую настороженность, особенно в климактерическом периоде.
Дополнительное обследование
Чтобы подтвердить заболевания шейки матки или патологию ее тела, необходима дополнительная диагностика. Среди методов, позволяющих уточнить характер нарушений и их источник, выделяются лабораторные и инструментальные тесты:
- Расширенный общий анализ крови (СОЭ, гемоглобин, эритроциты, тромбоциты, ретикулоциты, гематокрит, цветной показатель).
- Общий анализ мочи (белок, лейкоциты, цилиндры, эритроциты).
- Биохимия крови (окомаркеры, показатели воспаления, гормоны, печеночные и почечные пробы, коагулограмма, электролиты).
- Анализ выделений (микроскопия, посев, ПЦР).
- Мазок или соскоб из шейки на онкоцитологию.
- Кольпоскопия.
- Гистероскопия.
- Метросальпингография.
- УЗИ с допплерографией.
- Томография.
- Биопсия.
- Диагностическое выскабливание.
- Гистологическое исследование материала.
- Лапароскопия.
Список возможных процедур достаточно широк, но какие из них назначать пациентке, определит врач, исходя из результатов предварительного обследования (гинекологического и клинического). Для формирования окончательного заключения может потребоваться консультация смежных специалистов, например, эндокринолога или онколога. И только после получения исчерпывающей информации можно планировать лечебные мероприятия. Их состав и объем определяются разновидностью и характером патологии.